причины, симптомы, диагностика и лечение
Гемартроз – это кровоизлияние в полость сустава. Возникает вследствие разрыва сосудов, снабжающих кровью внутрисуставные структуры. Чаще наблюдается в коленном суставе. Может быть травматическим или нетравматическим. При гемартрозе сустав увеличивается в объеме и становится шарообразным, возникает боль и флюктуация (зыбление). Диагноз выставляется на основании осмотра. Для уточнения причины развития патологии может назначаться рентгенография, МРТ, КТ и другие исследования. Лечение – пункции сустава, наложение гипсовой повязки.
Общие сведения
Гемартроз – скопление крови в суставе. Чаще всего развивается при травмах. Второе место по распространенности занимает гемартроз при гемофилии. Кровоизлияние может возникнуть в любом суставе, однако в большинстве суставов оно, как правило, небольшое и рассасывается самостоятельно, без проведения специальных лечебных мероприятий.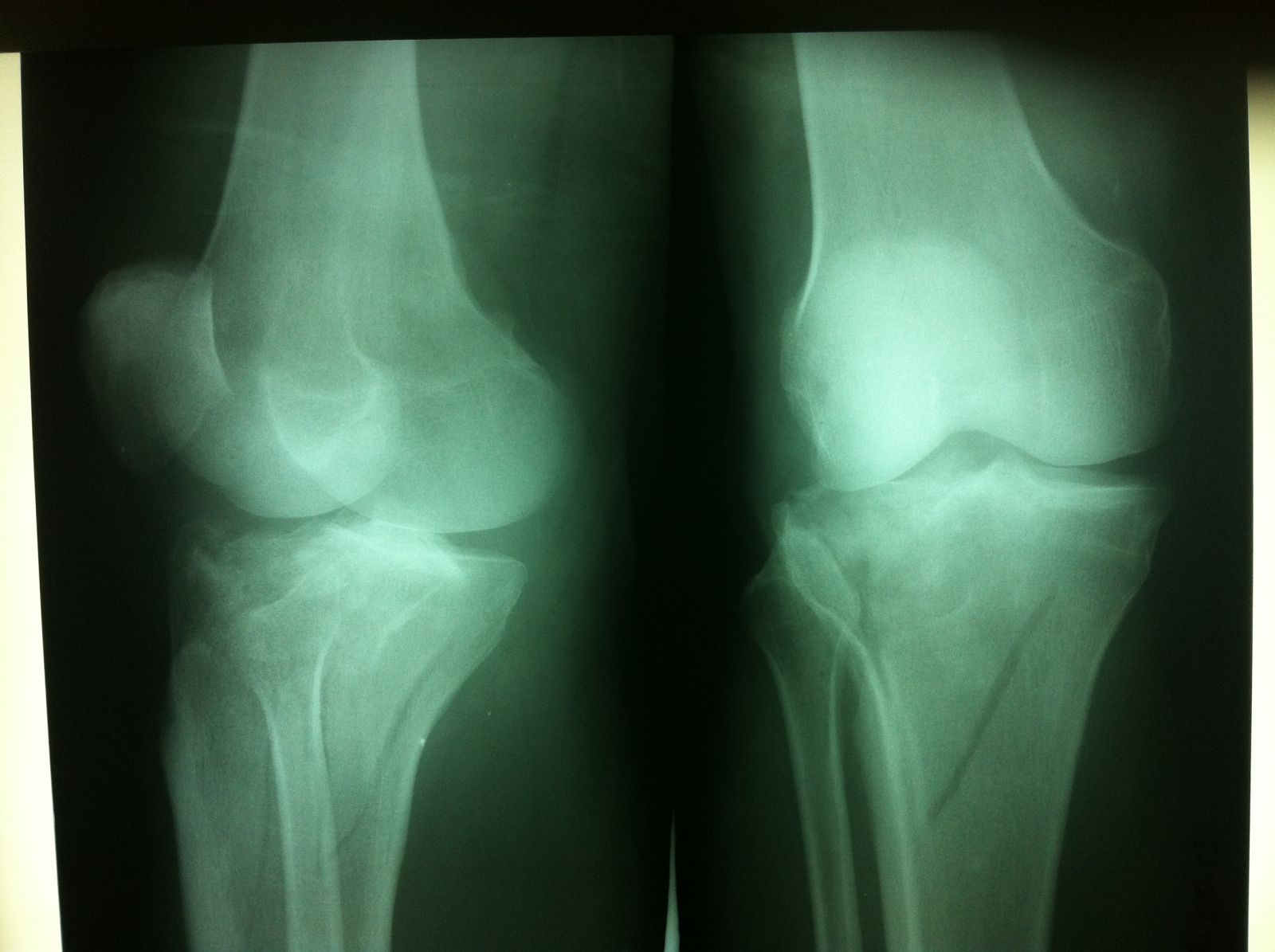 Исключение – коленный сустав, при возникновении гемартроза в таких случаях обычно требуются пункции. Лечение осуществляют специалисты в сфере травматологии и ортопедии.
Исключение – коленный сустав, при возникновении гемартроза в таких случаях обычно требуются пункции. Лечение осуществляют специалисты в сфере травматологии и ортопедии.
Причины гемартроза
Гемартроз может возникать в результате любых травм. Скопление крови при ушибах коленного сустава, как правило, образуется в результате падения либо (реже) прямого удара. Гемартроз при разрыве связок и разрыве менисков часто становится следствием спортивной травмы. Гемартрозы при внутрисуставных переломах могут возникать как в результате обычного падения на колено, так и вследствие более крупных происшествий: дорожно-транспортных катастроф либо падений с высоты. При серьезных происшествиях возможно сочетание с другими травмами: повреждениями грудной клетки, переломами позвоночника, таза и костей конечностей, ЧМТ, тупой травмой живота и повреждениями мочеполовой системы.
Более или менее выраженное скопление крови характерно и для послеоперационного периода при различных плановых хирургических вмешательствах на коленном суставе, например, при удалении мениска, сшивании крестообразных связок, остеосинтезе мыщелков бедра, остеосинтезе мыщелков большеберцовой кости пластинами или винтами. При гемофилии, цинге и геморрагических диатезах гемартроз может развиться даже после минимальной травмы. В ряде случаев травматическое воздействие бывает настолько незначительным, что больной даже не может его вспомнить.
При гемофилии, цинге и геморрагических диатезах гемартроз может развиться даже после минимальной травмы. В ряде случаев травматическое воздействие бывает настолько незначительным, что больной даже не может его вспомнить.
Симптомы гемартроза
При первой степени патологии (объем излившейся крови до 15 мл) сустав незначительно увеличен в объеме. Преобладают симптомы основной травмы (обычно ушиба коленного сустава). Боли – локальные в области повреждения, распирающих болей в суставе нет. Опора на ногу свободная или несколько ограничена. При второй степени гемартроза (объем излившейся крови до 100 мл) сустав увеличивается в объеме, становится шарообразным, его контуры сглаживаются.
Во время пальпации определяется флюктуация. При значительном скоплении крови в коленном суставе наблюдается заметное выбухание по переднебоковым поверхностям снаружи и изнутри от надколенника. При продолжающемся кровотечении и третьей степени гемартроза (объем излившейся крови более 100 мл) кожа может становиться синюшной, а мягкие ткани – очень тугими, напряженными. В некоторых случаях отмечается повышение местной температуры.
В некоторых случаях отмечается повышение местной температуры.
Если гемартроз вызван ушибом или носит нетравматический характер (возник вследствие гемофилии, цинги и т.д.), пациент жалуется на умеренные распирающие боли в суставе, особенно выраженные при излитии большого количества крови. Опора на ногу возможна, движения несколько ограничены. При гемартрозе, обусловленном более тяжелыми повреждениями (разрывом связок или разрывом менисков, переломами), выявляется симптоматика, характерная для той или иной травмы. Так, при повреждении связок будет наблюдаться нестабильность сустава, при переломе возникнет резкая болезненность, а опора на ногу будет невозможна и т. д.
В отсутствие своевременного лечения небольшое количество крови в суставе может рассосаться самостоятельно. При выраженном гемартрозе кровь в последующем становится более жидкой, отчего вздутие в области сустава «смягчается». Сустав как бы оплывает, выбухания по его боковым поверхностям «сползают» книзу при перемене положения тела. Наряду с этим, возможно образование сгустков, которые в отдельных случаях можно почувствовать под пальцами при ощупывании.
Наряду с этим, возможно образование сгустков, которые в отдельных случаях можно почувствовать под пальцами при ощупывании.
Осложнения
Из-за скопления крови в полости сустава ткани сдавливаются, их кровообращение нарушается, что может стать толчком для развития дистрофических изменений (особенно при повторных гемартрозах). Впоследствии клетки крови начинают распадаться, продукты распада попадают в ткани, и это тоже оказывает свое негативное влияние на гиалиновый хрящ и капсулу сустава. В тканях скапливается гемосидерин (пигмент, образующийся при разрушении кровяных клеток), из-за этого капсула, хрящ и связки становятся менее эластичными. На поверхности хряща возникают небольшие очаги разрушения, хрящ теряет целостность и становится менее гладким. Это, в свою очередь, становится причиной дальнейшей травматизации хрящевых поверхностей во время движения, что со временем может привести к развитию артроза.
В некоторых случаях продукты распада кровяных клеток вызывают воспаление синовиальной оболочки сустава. Оболочка начинает выделять повышенное количество воспалительной жидкости, в суставе появляется выпот, развивается асептический синовит. Если в воспалительную жидкость гематогенным (через кровь) или лимфогенным (через лимфатические сосуды) путем попадают патогенные организмы, синовит может стать инфекционным. При распространении процесса на фиброзную мембрану суставной капсулы и окружающие ткани может развиться гнойный артрит.
Оболочка начинает выделять повышенное количество воспалительной жидкости, в суставе появляется выпот, развивается асептический синовит. Если в воспалительную жидкость гематогенным (через кровь) или лимфогенным (через лимфатические сосуды) путем попадают патогенные организмы, синовит может стать инфекционным. При распространении процесса на фиброзную мембрану суставной капсулы и окружающие ткани может развиться гнойный артрит.
Диагностика
Диагноз гемартроза выставляется травматологом-ортопедом на основании клинических данных и истории болезни. Для того чтобы исключить повреждения костей, всех пациентов с подозрением на гемартроз направляют на рентгенографию коленного сустава. При необходимости (например, при подозрении на разрыв связок или повреждение хряща) могут быть назначены другие дополнительные исследования: КТ коленного сустава или МРТ коленного сустава, артроскопия и т. д. Подозрение на нетравматический гемартроз является показанием для консультации гематолога.
КТ коленных суставов. Уровень жидкости в супрапателлярной сумке слева у пациента с переломом мыщелков левой большеберцовой кости.
Лечение гемартроза
При появлении соответствующих симптомов следует как можно быстрее обратиться в травмпункт, чтобы получить своевременное лечение и предупредить развитие осложнений. На догоспитальном этапе необходимо обеспечить конечности покой, положив ее на горизонтальную поверхность с небольшой подушкой под коленным суставом. Можно приложить к суставу холод (грелку с холодной водой или мешок со льдом, завернутый в полотенце).
При первой степени гемартроза пункция не проводится, поскольку такое количество крови рассасывается самостоятельно. На ногу накладывают гипсовую лонгету, 1-2 дня рекомендуют прикладывать холод, сохранять возвышенное положение конечности и ограничить нагрузку. В последующем назначают УВЧ. Срок иммобилизации зависит от основной травмы.
Если количество крови в суставе превышает 25-30 мл, необходима пункция.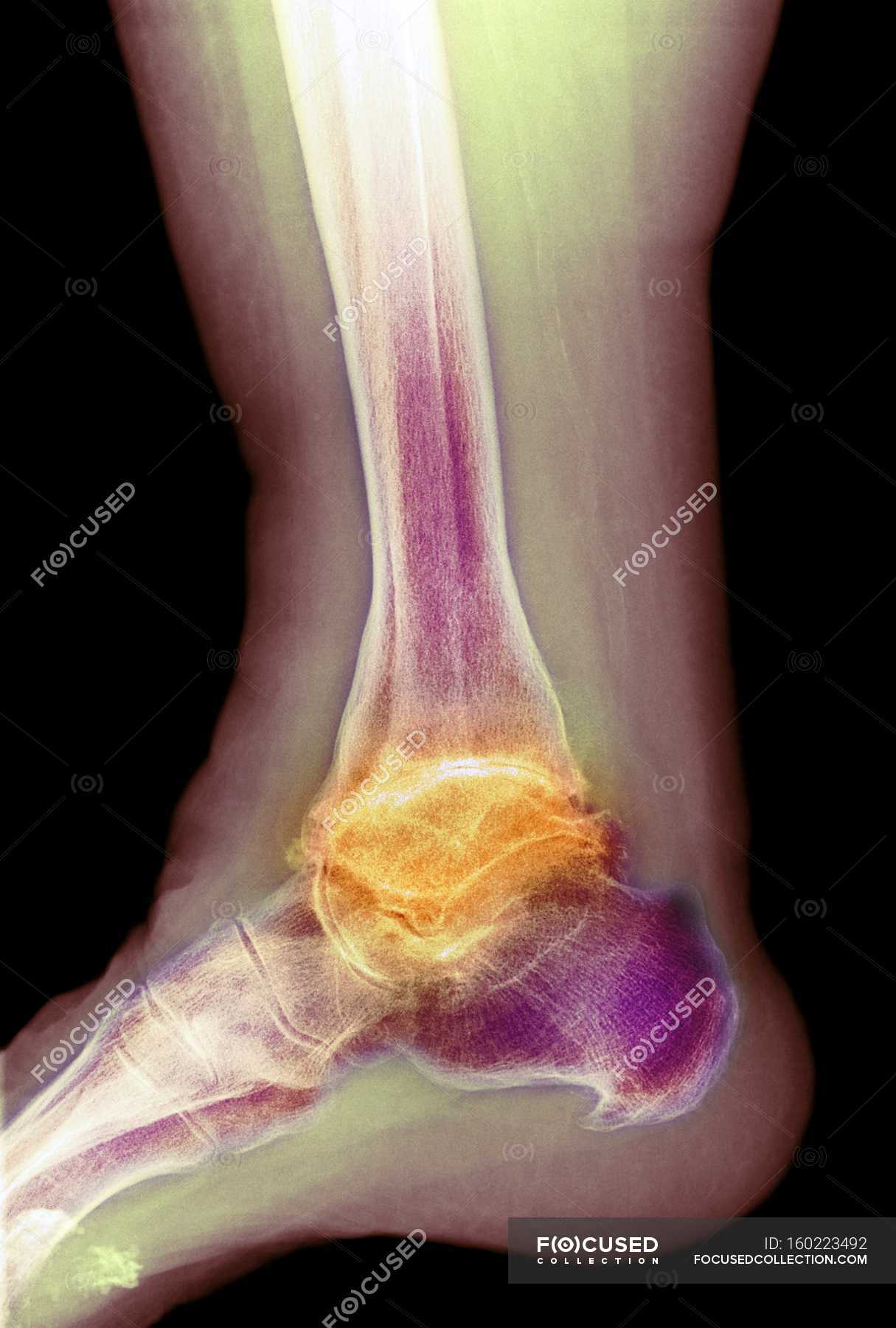 Пункцию выполняют под местной анестезией. Сначала по наружне-боковой поверхности сустава, чуть ниже надколенника вводят тонкую иглу, чтобы обезболить мягкие ткани и капсулу. Затем иглу меняют на специальную, более толстую и длинную. Кровь удаляют, полость сустава промывают новокаином. При необходимости вводят гидрокортизон или триамцинолон.
Пункцию выполняют под местной анестезией. Сначала по наружне-боковой поверхности сустава, чуть ниже надколенника вводят тонкую иглу, чтобы обезболить мягкие ткани и капсулу. Затем иглу меняют на специальную, более толстую и длинную. Кровь удаляют, полость сустава промывают новокаином. При необходимости вводят гидрокортизон или триамцинолон.
Затем на сустав накладывают тугую повязку и выполняют иммобилизацию лонгетой. Иногда кровь в суставе скапливается снова, поэтому через 1-2 дня назначают повторный осмотр. При необходимости пункцию повторяют. Обычно достаточно 1-2, реже 3 пункций. Рекомендуется возвышенное положение конечности и ходьба на костылях. Срок иммобилизации, как и в предыдущем случае, определяется основной травмой.
Гемартроз третьей степени, как правило, сопутствует тяжелым травмам. В таких случаях больных госпитализируют в травматологическое отделение и осуществляют лечение основного повреждения. Пункции выполняют по мере накопления крови в суставе.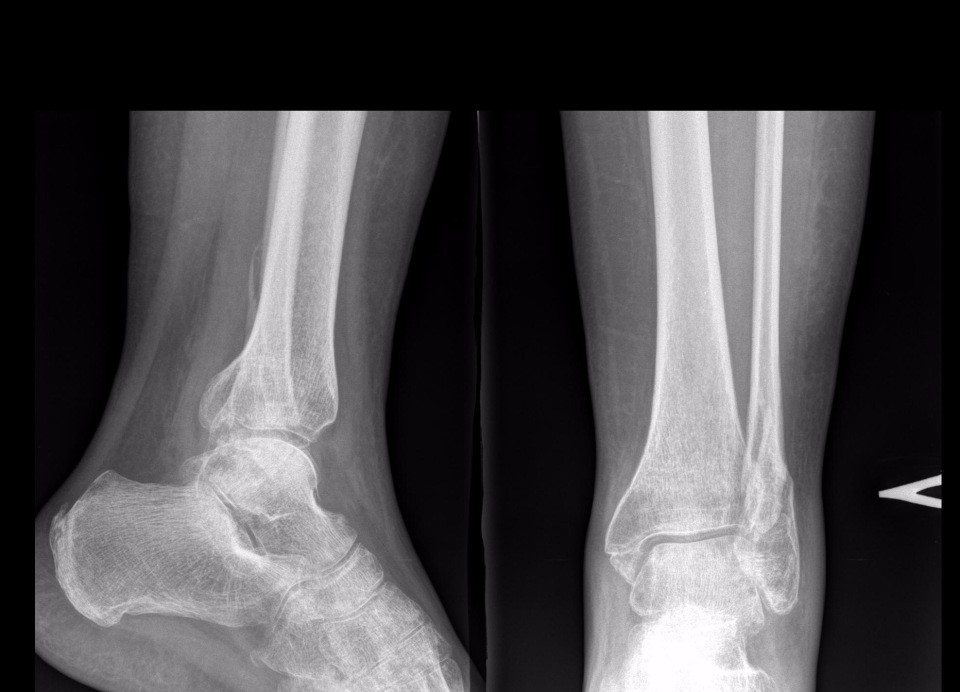 Если гемартроз третьей степени возникает при отсутствии тяжелых повреждений, это также является поводом для госпитализации в травматологическое отделение. Наряду со стандартными лечебными мероприятиями в таких случаях проводится детальное обследование: определение свертываемости крови, МРТ, КТ, осмотры других специалистов и т. д.
Если гемартроз третьей степени возникает при отсутствии тяжелых повреждений, это также является поводом для госпитализации в травматологическое отделение. Наряду со стандартными лечебными мероприятиями в таких случаях проводится детальное обследование: определение свертываемости крови, МРТ, КТ, осмотры других специалистов и т. д.
Упорно рецидивирующий гемартроз также является показанием для углубленного обследования, поскольку повторные скопления крови могут быть обусловлены повреждением хрящей, которое не просматривается на рентгенограммах. Обычно в таких случаях пациента направляют на артроскопию коленного сустава – этот лечебно-диагностический метод позволяет не только уточнить причину повторных кровотечений, но и в ряде случаев провести все необходимые лечебные манипуляции. Например – удалить поврежденные кусочки хряща или разорванную часть мениска.
Гемартроз при гемофилии, наряду со стандартными лечебными мероприятиями, требует переливания плазмы крови и внутривенного введения антигемофильного глобулина. Лечение проводится в гематологическом отделении.
Лечение проводится в гематологическом отделении.
Прогноз и профилактика
Прогноз при травматическом гемартрозе обычно благоприятный, особенно в случае своевременного обращения в лечебное учреждение. Рецидивирующий гемартроз, а также гемартроз при тяжелых травмах и гемофилии может стать причиной развития осложнений и последующего формирования артроза коленного сустава. Профилактические меры включают в себя предупреждение травматизма в быту и на производстве, своевременное лечение заболеваний, которые могут стать причиной гемартроза.
причины, симптомы, диагностика и лечение
Гемартроз – это кровоизлияние в полость сустава. Возникает вследствие разрыва сосудов, снабжающих кровью внутрисуставные структуры. Чаще наблюдается в коленном суставе. Может быть травматическим или нетравматическим. При гемартрозе сустав увеличивается в объеме и становится шарообразным, возникает боль и флюктуация (зыбление).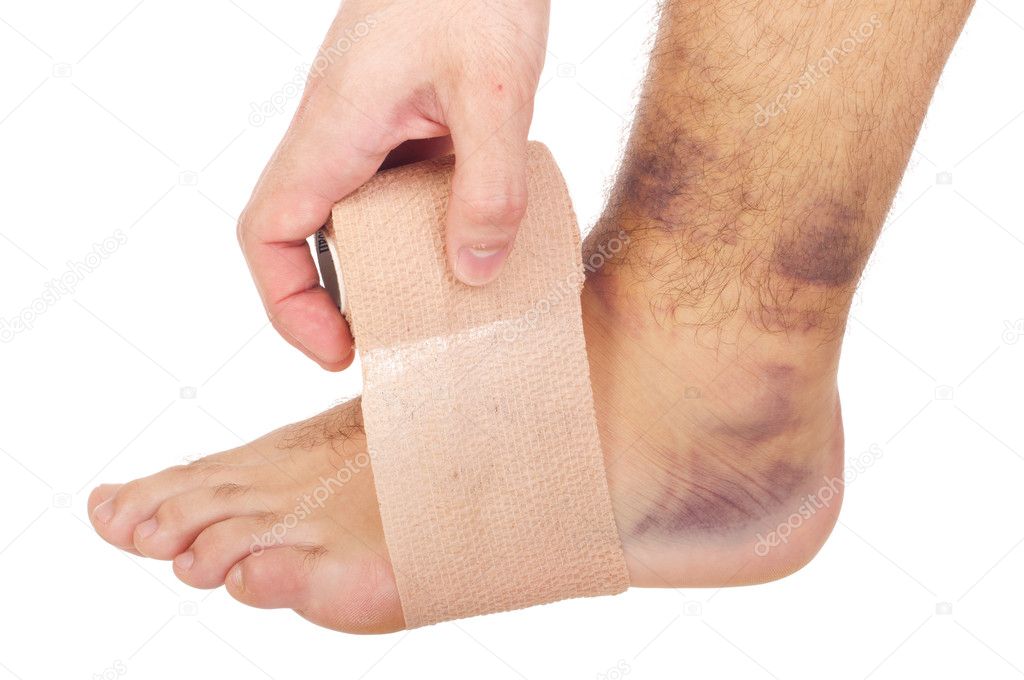
Общие сведения
Гемартроз – скопление крови в суставе. Чаще всего развивается при травмах. Второе место по распространенности занимает гемартроз при гемофилии. Кровоизлияние может возникнуть в любом суставе, однако в большинстве суставов оно, как правило, небольшое и рассасывается самостоятельно, без проведения специальных лечебных мероприятий. Исключение – коленный сустав, при возникновении гемартроза в таких случаях обычно требуются пункции. Лечение осуществляют специалисты в сфере травматологии и ортопедии.
Причины гемартроза
Гемартроз может возникать в результате любых травм. Скопление крови при ушибах коленного сустава, как правило, образуется в результате падения либо (реже) прямого удара. Гемартроз при разрыве связок и разрыве менисков часто становится следствием спортивной травмы. Гемартрозы при внутрисуставных переломах могут возникать как в результате обычного падения на колено, так и вследствие более крупных происшествий: дорожно-транспортных катастроф либо падений с высоты. При серьезных происшествиях возможно сочетание с другими травмами: повреждениями грудной клетки, переломами позвоночника, таза и костей конечностей, ЧМТ, тупой травмой живота и повреждениями мочеполовой системы.
Гемартрозы при внутрисуставных переломах могут возникать как в результате обычного падения на колено, так и вследствие более крупных происшествий: дорожно-транспортных катастроф либо падений с высоты. При серьезных происшествиях возможно сочетание с другими травмами: повреждениями грудной клетки, переломами позвоночника, таза и костей конечностей, ЧМТ, тупой травмой живота и повреждениями мочеполовой системы.
Более или менее выраженное скопление крови характерно и для послеоперационного периода при различных плановых хирургических вмешательствах на коленном суставе, например, при удалении мениска, сшивании крестообразных связок, остеосинтезе мыщелков бедра, остеосинтезе мыщелков большеберцовой кости пластинами или винтами. При гемофилии, цинге и геморрагических диатезах гемартроз может развиться даже после минимальной травмы. В ряде случаев травматическое воздействие бывает настолько незначительным, что больной даже не может его вспомнить.
Симптомы гемартроза
При первой степени патологии (объем излившейся крови до 15 мл) сустав незначительно увеличен в объеме.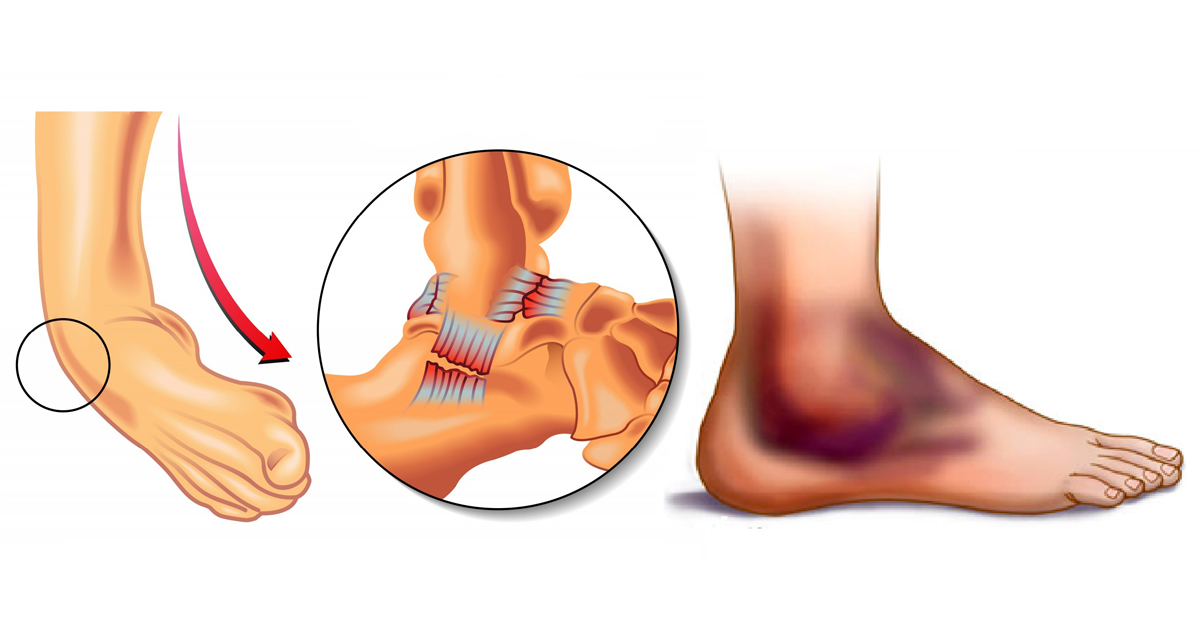 Преобладают симптомы основной травмы (обычно ушиба коленного сустава). Боли – локальные в области повреждения, распирающих болей в суставе нет. Опора на ногу свободная или несколько ограничена. При второй степени гемартроза (объем излившейся крови до 100 мл) сустав увеличивается в объеме, становится шарообразным, его контуры сглаживаются.
Преобладают симптомы основной травмы (обычно ушиба коленного сустава). Боли – локальные в области повреждения, распирающих болей в суставе нет. Опора на ногу свободная или несколько ограничена. При второй степени гемартроза (объем излившейся крови до 100 мл) сустав увеличивается в объеме, становится шарообразным, его контуры сглаживаются.
Во время пальпации определяется флюктуация. При значительном скоплении крови в коленном суставе наблюдается заметное выбухание по переднебоковым поверхностям снаружи и изнутри от надколенника. При продолжающемся кровотечении и третьей степени гемартроза (объем излившейся крови более 100 мл) кожа может становиться синюшной, а мягкие ткани – очень тугими, напряженными. В некоторых случаях отмечается повышение местной температуры.
Если гемартроз вызван ушибом или носит нетравматический характер (возник вследствие гемофилии, цинги и т.д.), пациент жалуется на умеренные распирающие боли в суставе, особенно выраженные при излитии большого количества крови.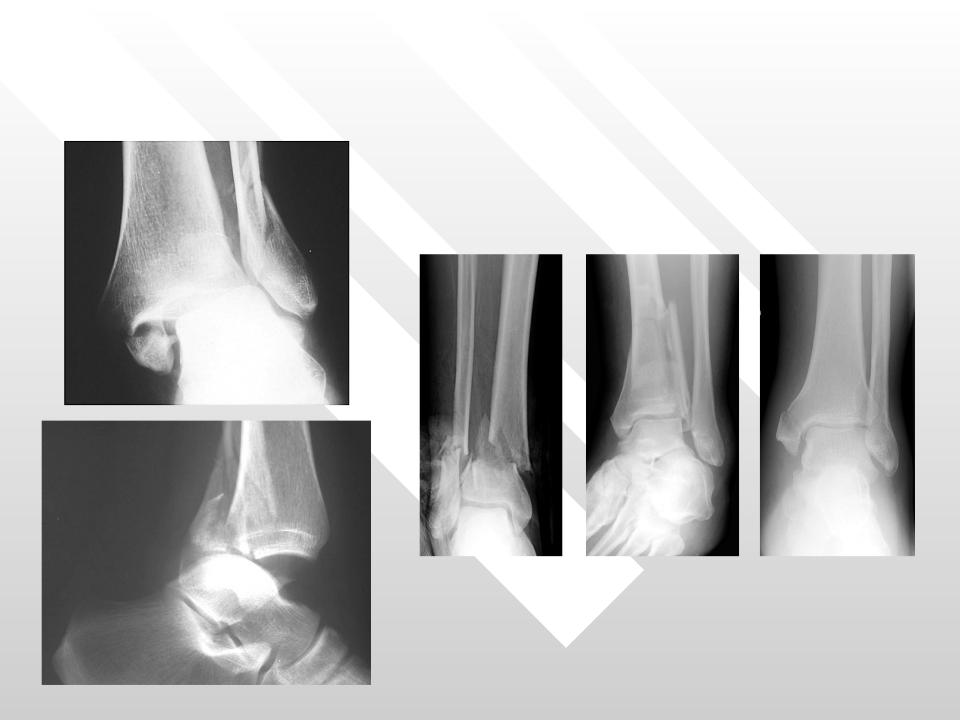 Опора на ногу возможна, движения несколько ограничены. При гемартрозе, обусловленном более тяжелыми повреждениями (разрывом связок или разрывом менисков, переломами), выявляется симптоматика, характерная для той или иной травмы. Так, при повреждении связок будет наблюдаться нестабильность сустава, при переломе возникнет резкая болезненность, а опора на ногу будет невозможна и т. д.
Опора на ногу возможна, движения несколько ограничены. При гемартрозе, обусловленном более тяжелыми повреждениями (разрывом связок или разрывом менисков, переломами), выявляется симптоматика, характерная для той или иной травмы. Так, при повреждении связок будет наблюдаться нестабильность сустава, при переломе возникнет резкая болезненность, а опора на ногу будет невозможна и т. д.
В отсутствие своевременного лечения небольшое количество крови в суставе может рассосаться самостоятельно. При выраженном гемартрозе кровь в последующем становится более жидкой, отчего вздутие в области сустава «смягчается». Сустав как бы оплывает, выбухания по его боковым поверхностям «сползают» книзу при перемене положения тела. Наряду с этим, возможно образование сгустков, которые в отдельных случаях можно почувствовать под пальцами при ощупывании.
Осложнения
Из-за скопления крови в полости сустава ткани сдавливаются, их кровообращение нарушается, что может стать толчком для развития дистрофических изменений (особенно при повторных гемартрозах). Впоследствии клетки крови начинают распадаться, продукты распада попадают в ткани, и это тоже оказывает свое негативное влияние на гиалиновый хрящ и капсулу сустава. В тканях скапливается гемосидерин (пигмент, образующийся при разрушении кровяных клеток), из-за этого капсула, хрящ и связки становятся менее эластичными. На поверхности хряща возникают небольшие очаги разрушения, хрящ теряет целостность и становится менее гладким. Это, в свою очередь, становится причиной дальнейшей травматизации хрящевых поверхностей во время движения, что со временем может привести к развитию артроза.
Впоследствии клетки крови начинают распадаться, продукты распада попадают в ткани, и это тоже оказывает свое негативное влияние на гиалиновый хрящ и капсулу сустава. В тканях скапливается гемосидерин (пигмент, образующийся при разрушении кровяных клеток), из-за этого капсула, хрящ и связки становятся менее эластичными. На поверхности хряща возникают небольшие очаги разрушения, хрящ теряет целостность и становится менее гладким. Это, в свою очередь, становится причиной дальнейшей травматизации хрящевых поверхностей во время движения, что со временем может привести к развитию артроза.
В некоторых случаях продукты распада кровяных клеток вызывают воспаление синовиальной оболочки сустава. Оболочка начинает выделять повышенное количество воспалительной жидкости, в суставе появляется выпот, развивается асептический синовит. Если в воспалительную жидкость гематогенным (через кровь) или лимфогенным (через лимфатические сосуды) путем попадают патогенные организмы, синовит может стать инфекционным. При распространении процесса на фиброзную мембрану суставной капсулы и окружающие ткани может развиться гнойный артрит.
При распространении процесса на фиброзную мембрану суставной капсулы и окружающие ткани может развиться гнойный артрит.
Диагностика
Диагноз гемартроза выставляется травматологом-ортопедом на основании клинических данных и истории болезни. Для того чтобы исключить повреждения костей, всех пациентов с подозрением на гемартроз направляют на рентгенографию коленного сустава. При необходимости (например, при подозрении на разрыв связок или повреждение хряща) могут быть назначены другие дополнительные исследования: КТ коленного сустава или МРТ коленного сустава, артроскопия и т. д. Подозрение на нетравматический гемартроз является показанием для консультации гематолога.
КТ коленных суставов. Уровень жидкости в супрапателлярной сумке слева у пациента с переломом мыщелков левой большеберцовой кости.
Лечение гемартроза
При появлении соответствующих симптомов следует как можно быстрее обратиться в травмпункт, чтобы получить своевременное лечение и предупредить развитие осложнений. На догоспитальном этапе необходимо обеспечить конечности покой, положив ее на горизонтальную поверхность с небольшой подушкой под коленным суставом. Можно приложить к суставу холод (грелку с холодной водой или мешок со льдом, завернутый в полотенце).
На догоспитальном этапе необходимо обеспечить конечности покой, положив ее на горизонтальную поверхность с небольшой подушкой под коленным суставом. Можно приложить к суставу холод (грелку с холодной водой или мешок со льдом, завернутый в полотенце).
При первой степени гемартроза пункция не проводится, поскольку такое количество крови рассасывается самостоятельно. На ногу накладывают гипсовую лонгету, 1-2 дня рекомендуют прикладывать холод, сохранять возвышенное положение конечности и ограничить нагрузку. В последующем назначают УВЧ. Срок иммобилизации зависит от основной травмы.
Если количество крови в суставе превышает 25-30 мл, необходима пункция. Пункцию выполняют под местной анестезией. Сначала по наружне-боковой поверхности сустава, чуть ниже надколенника вводят тонкую иглу, чтобы обезболить мягкие ткани и капсулу. Затем иглу меняют на специальную, более толстую и длинную. Кровь удаляют, полость сустава промывают новокаином. При необходимости вводят гидрокортизон или триамцинолон.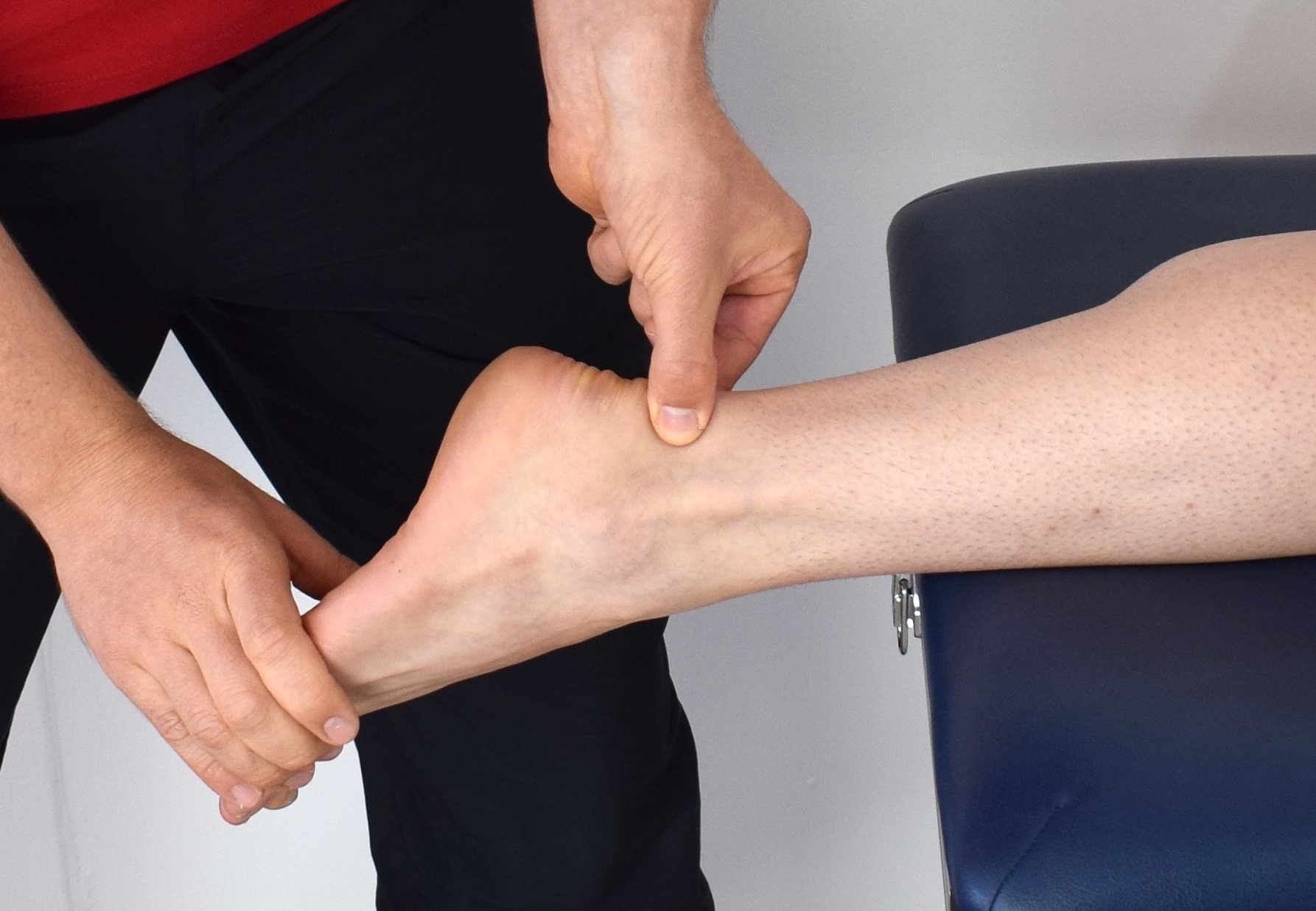
Затем на сустав накладывают тугую повязку и выполняют иммобилизацию лонгетой. Иногда кровь в суставе скапливается снова, поэтому через 1-2 дня назначают повторный осмотр. При необходимости пункцию повторяют. Обычно достаточно 1-2, реже 3 пункций. Рекомендуется возвышенное положение конечности и ходьба на костылях. Срок иммобилизации, как и в предыдущем случае, определяется основной травмой.
Гемартроз третьей степени, как правило, сопутствует тяжелым травмам. В таких случаях больных госпитализируют в травматологическое отделение и осуществляют лечение основного повреждения. Пункции выполняют по мере накопления крови в суставе. Если гемартроз третьей степени возникает при отсутствии тяжелых повреждений, это также является поводом для госпитализации в травматологическое отделение. Наряду со стандартными лечебными мероприятиями в таких случаях проводится детальное обследование: определение свертываемости крови, МРТ, КТ, осмотры других специалистов и т. д.
д.
Упорно рецидивирующий гемартроз также является показанием для углубленного обследования, поскольку повторные скопления крови могут быть обусловлены повреждением хрящей, которое не просматривается на рентгенограммах. Обычно в таких случаях пациента направляют на артроскопию коленного сустава – этот лечебно-диагностический метод позволяет не только уточнить причину повторных кровотечений, но и в ряде случаев провести все необходимые лечебные манипуляции. Например – удалить поврежденные кусочки хряща или разорванную часть мениска.
Гемартроз при гемофилии, наряду со стандартными лечебными мероприятиями, требует переливания плазмы крови и внутривенного введения антигемофильного глобулина. Лечение проводится в гематологическом отделении.
Прогноз и профилактика
Прогноз при травматическом гемартрозе обычно благоприятный, особенно в случае своевременного обращения в лечебное учреждение. Рецидивирующий гемартроз, а также гемартроз при тяжелых травмах и гемофилии может стать причиной развития осложнений и последующего формирования артроза коленного сустава.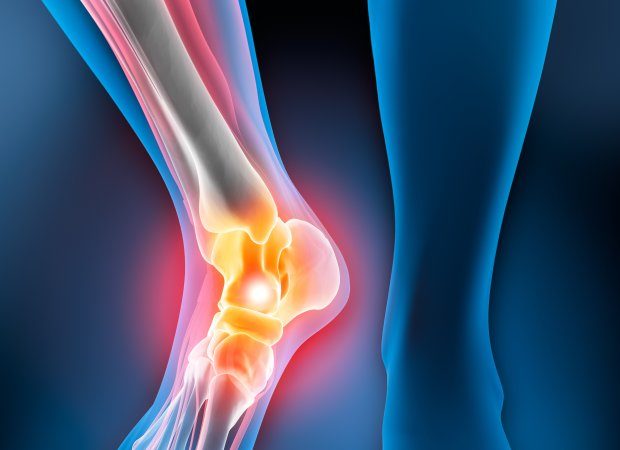
причины, симптомы, диагностика и лечение
Гемартроз – это кровоизлияние в полость сустава. Возникает вследствие разрыва сосудов, снабжающих кровью внутрисуставные структуры. Чаще наблюдается в коленном суставе. Может быть травматическим или нетравматическим. При гемартрозе сустав увеличивается в объеме и становится шарообразным, возникает боль и флюктуация (зыбление). Диагноз выставляется на основании осмотра. Для уточнения причины развития патологии может назначаться рентгенография, МРТ, КТ и другие исследования. Лечение – пункции сустава, наложение гипсовой повязки.
Общие сведения
Гемартроз – скопление крови в суставе. Чаще всего развивается при травмах. Второе место по распространенности занимает гемартроз при гемофилии. Кровоизлияние может возникнуть в любом суставе, однако в большинстве суставов оно, как правило, небольшое и рассасывается самостоятельно, без проведения специальных лечебных мероприятий. Исключение – коленный сустав, при возникновении гемартроза в таких случаях обычно требуются пункции. Лечение осуществляют специалисты в сфере травматологии и ортопедии.
Кровоизлияние может возникнуть в любом суставе, однако в большинстве суставов оно, как правило, небольшое и рассасывается самостоятельно, без проведения специальных лечебных мероприятий. Исключение – коленный сустав, при возникновении гемартроза в таких случаях обычно требуются пункции. Лечение осуществляют специалисты в сфере травматологии и ортопедии.
Причины гемартроза
Гемартроз может возникать в результате любых травм. Скопление крови при ушибах коленного сустава, как правило, образуется в результате падения либо (реже) прямого удара. Гемартроз при разрыве связок и разрыве менисков часто становится следствием спортивной травмы. Гемартрозы при внутрисуставных переломах могут возникать как в результате обычного падения на колено, так и вследствие более крупных происшествий: дорожно-транспортных катастроф либо падений с высоты. При серьезных происшествиях возможно сочетание с другими травмами: повреждениями грудной клетки, переломами позвоночника, таза и костей конечностей, ЧМТ, тупой травмой живота и повреждениями мочеполовой системы.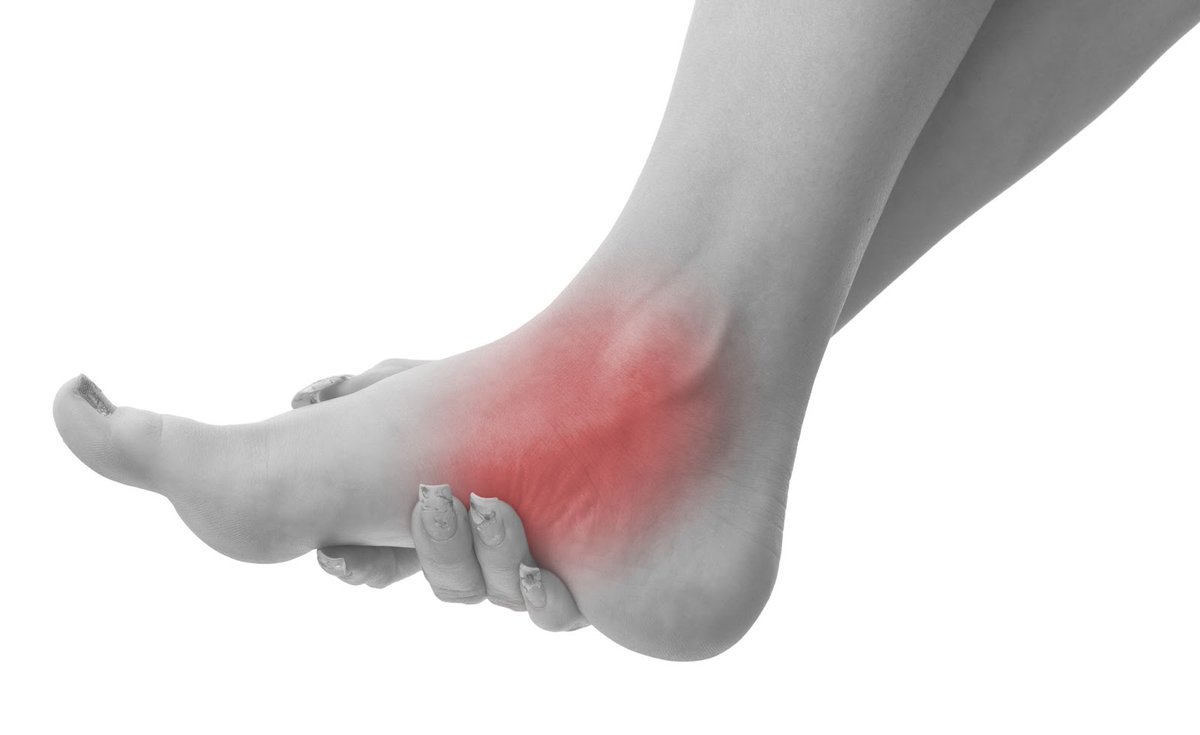
Более или менее выраженное скопление крови характерно и для послеоперационного периода при различных плановых хирургических вмешательствах на коленном суставе, например, при удалении мениска, сшивании крестообразных связок, остеосинтезе мыщелков бедра, остеосинтезе мыщелков большеберцовой кости пластинами или винтами. При гемофилии, цинге и геморрагических диатезах гемартроз может развиться даже после минимальной травмы. В ряде случаев травматическое воздействие бывает настолько незначительным, что больной даже не может его вспомнить.
Симптомы гемартроза
При первой степени патологии (объем излившейся крови до 15 мл) сустав незначительно увеличен в объеме. Преобладают симптомы основной травмы (обычно ушиба коленного сустава). Боли – локальные в области повреждения, распирающих болей в суставе нет. Опора на ногу свободная или несколько ограничена. При второй степени гемартроза (объем излившейся крови до 100 мл) сустав увеличивается в объеме, становится шарообразным, его контуры сглаживаются.
Во время пальпации определяется флюктуация. При значительном скоплении крови в коленном суставе наблюдается заметное выбухание по переднебоковым поверхностям снаружи и изнутри от надколенника. При продолжающемся кровотечении и третьей степени гемартроза (объем излившейся крови более 100 мл) кожа может становиться синюшной, а мягкие ткани – очень тугими, напряженными. В некоторых случаях отмечается повышение местной температуры.
Если гемартроз вызван ушибом или носит нетравматический характер (возник вследствие гемофилии, цинги и т.д.), пациент жалуется на умеренные распирающие боли в суставе, особенно выраженные при излитии большого количества крови. Опора на ногу возможна, движения несколько ограничены. При гемартрозе, обусловленном более тяжелыми повреждениями (разрывом связок или разрывом менисков, переломами), выявляется симптоматика, характерная для той или иной травмы. Так, при повреждении связок будет наблюдаться нестабильность сустава, при переломе возникнет резкая болезненность, а опора на ногу будет невозможна и т.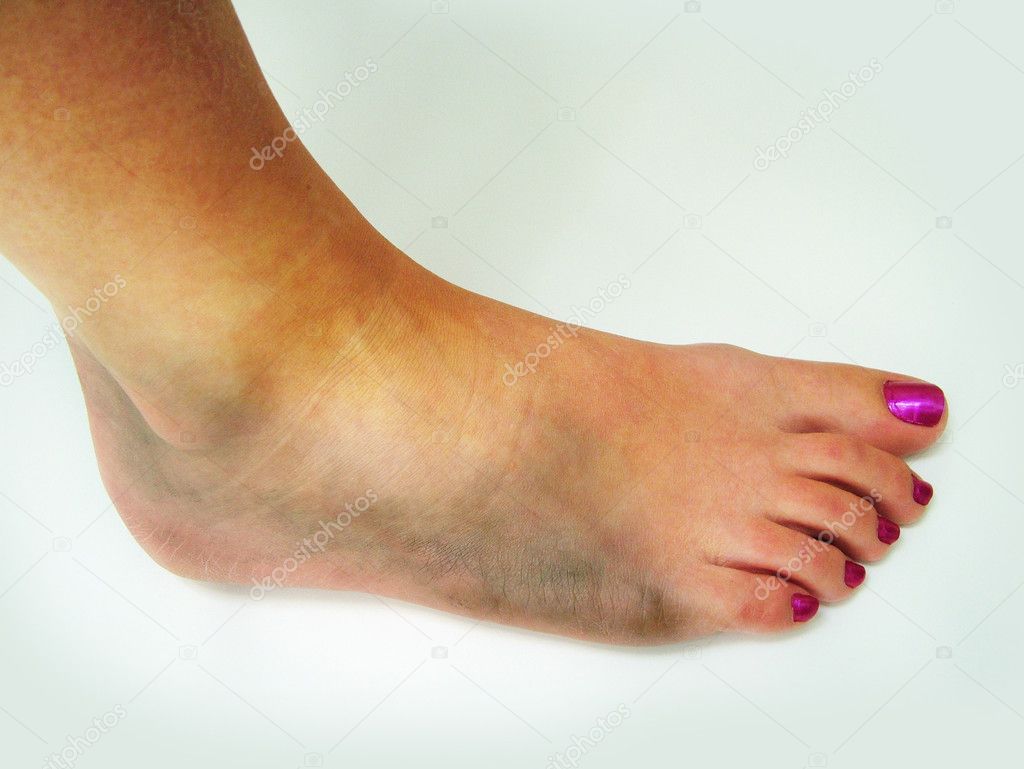 д.
д.
В отсутствие своевременного лечения небольшое количество крови в суставе может рассосаться самостоятельно. При выраженном гемартрозе кровь в последующем становится более жидкой, отчего вздутие в области сустава «смягчается». Сустав как бы оплывает, выбухания по его боковым поверхностям «сползают» книзу при перемене положения тела. Наряду с этим, возможно образование сгустков, которые в отдельных случаях можно почувствовать под пальцами при ощупывании.
Осложнения
Из-за скопления крови в полости сустава ткани сдавливаются, их кровообращение нарушается, что может стать толчком для развития дистрофических изменений (особенно при повторных гемартрозах). Впоследствии клетки крови начинают распадаться, продукты распада попадают в ткани, и это тоже оказывает свое негативное влияние на гиалиновый хрящ и капсулу сустава. В тканях скапливается гемосидерин (пигмент, образующийся при разрушении кровяных клеток), из-за этого капсула, хрящ и связки становятся менее эластичными. На поверхности хряща возникают небольшие очаги разрушения, хрящ теряет целостность и становится менее гладким. Это, в свою очередь, становится причиной дальнейшей травматизации хрящевых поверхностей во время движения, что со временем может привести к развитию артроза.
На поверхности хряща возникают небольшие очаги разрушения, хрящ теряет целостность и становится менее гладким. Это, в свою очередь, становится причиной дальнейшей травматизации хрящевых поверхностей во время движения, что со временем может привести к развитию артроза.
В некоторых случаях продукты распада кровяных клеток вызывают воспаление синовиальной оболочки сустава. Оболочка начинает выделять повышенное количество воспалительной жидкости, в суставе появляется выпот, развивается асептический синовит. Если в воспалительную жидкость гематогенным (через кровь) или лимфогенным (через лимфатические сосуды) путем попадают патогенные организмы, синовит может стать инфекционным. При распространении процесса на фиброзную мембрану суставной капсулы и окружающие ткани может развиться гнойный артрит.
Диагностика
Диагноз гемартроза выставляется травматологом-ортопедом на основании клинических данных и истории болезни. Для того чтобы исключить повреждения костей, всех пациентов с подозрением на гемартроз направляют на рентгенографию коленного сустава. При необходимости (например, при подозрении на разрыв связок или повреждение хряща) могут быть назначены другие дополнительные исследования: КТ коленного сустава или МРТ коленного сустава, артроскопия и т. д. Подозрение на нетравматический гемартроз является показанием для консультации гематолога.
При необходимости (например, при подозрении на разрыв связок или повреждение хряща) могут быть назначены другие дополнительные исследования: КТ коленного сустава или МРТ коленного сустава, артроскопия и т. д. Подозрение на нетравматический гемартроз является показанием для консультации гематолога.
КТ коленных суставов. Уровень жидкости в супрапателлярной сумке слева у пациента с переломом мыщелков левой большеберцовой кости.
Лечение гемартроза
При появлении соответствующих симптомов следует как можно быстрее обратиться в травмпункт, чтобы получить своевременное лечение и предупредить развитие осложнений. На догоспитальном этапе необходимо обеспечить конечности покой, положив ее на горизонтальную поверхность с небольшой подушкой под коленным суставом. Можно приложить к суставу холод (грелку с холодной водой или мешок со льдом, завернутый в полотенце).
При первой степени гемартроза пункция не проводится, поскольку такое количество крови рассасывается самостоятельно. На ногу накладывают гипсовую лонгету, 1-2 дня рекомендуют прикладывать холод, сохранять возвышенное положение конечности и ограничить нагрузку. В последующем назначают УВЧ. Срок иммобилизации зависит от основной травмы.
На ногу накладывают гипсовую лонгету, 1-2 дня рекомендуют прикладывать холод, сохранять возвышенное положение конечности и ограничить нагрузку. В последующем назначают УВЧ. Срок иммобилизации зависит от основной травмы.
Если количество крови в суставе превышает 25-30 мл, необходима пункция. Пункцию выполняют под местной анестезией. Сначала по наружне-боковой поверхности сустава, чуть ниже надколенника вводят тонкую иглу, чтобы обезболить мягкие ткани и капсулу. Затем иглу меняют на специальную, более толстую и длинную. Кровь удаляют, полость сустава промывают новокаином. При необходимости вводят гидрокортизон или триамцинолон.
Затем на сустав накладывают тугую повязку и выполняют иммобилизацию лонгетой. Иногда кровь в суставе скапливается снова, поэтому через 1-2 дня назначают повторный осмотр. При необходимости пункцию повторяют. Обычно достаточно 1-2, реже 3 пункций. Рекомендуется возвышенное положение конечности и ходьба на костылях. Срок иммобилизации, как и в предыдущем случае, определяется основной травмой.
Гемартроз третьей степени, как правило, сопутствует тяжелым травмам. В таких случаях больных госпитализируют в травматологическое отделение и осуществляют лечение основного повреждения. Пункции выполняют по мере накопления крови в суставе. Если гемартроз третьей степени возникает при отсутствии тяжелых повреждений, это также является поводом для госпитализации в травматологическое отделение. Наряду со стандартными лечебными мероприятиями в таких случаях проводится детальное обследование: определение свертываемости крови, МРТ, КТ, осмотры других специалистов и т. д.
Упорно рецидивирующий гемартроз также является показанием для углубленного обследования, поскольку повторные скопления крови могут быть обусловлены повреждением хрящей, которое не просматривается на рентгенограммах. Обычно в таких случаях пациента направляют на артроскопию коленного сустава – этот лечебно-диагностический метод позволяет не только уточнить причину повторных кровотечений, но и в ряде случаев провести все необходимые лечебные манипуляции.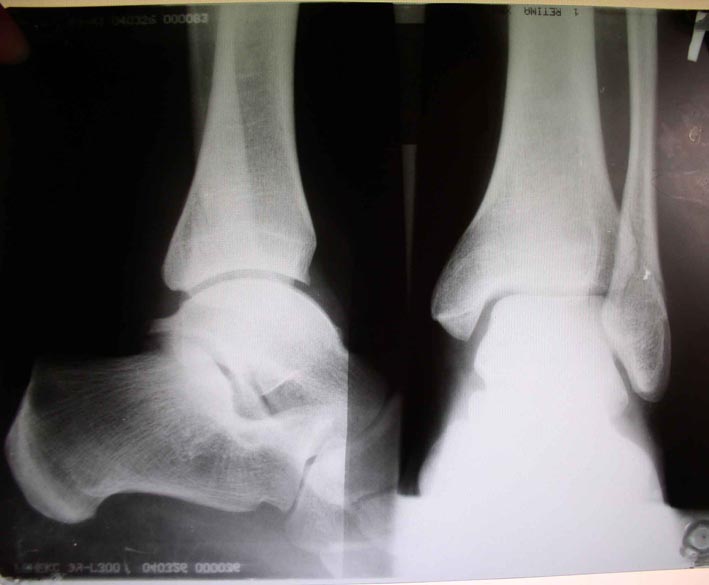 Например – удалить поврежденные кусочки хряща или разорванную часть мениска.
Например – удалить поврежденные кусочки хряща или разорванную часть мениска.
Гемартроз при гемофилии, наряду со стандартными лечебными мероприятиями, требует переливания плазмы крови и внутривенного введения антигемофильного глобулина. Лечение проводится в гематологическом отделении.
Прогноз и профилактика
Прогноз при травматическом гемартрозе обычно благоприятный, особенно в случае своевременного обращения в лечебное учреждение. Рецидивирующий гемартроз, а также гемартроз при тяжелых травмах и гемофилии может стать причиной развития осложнений и последующего формирования артроза коленного сустава. Профилактические меры включают в себя предупреждение травматизма в быту и на производстве, своевременное лечение заболеваний, которые могут стать причиной гемартроза.
причины, симптомы, диагностика и лечение
Гемартроз – это кровоизлияние в полость сустава.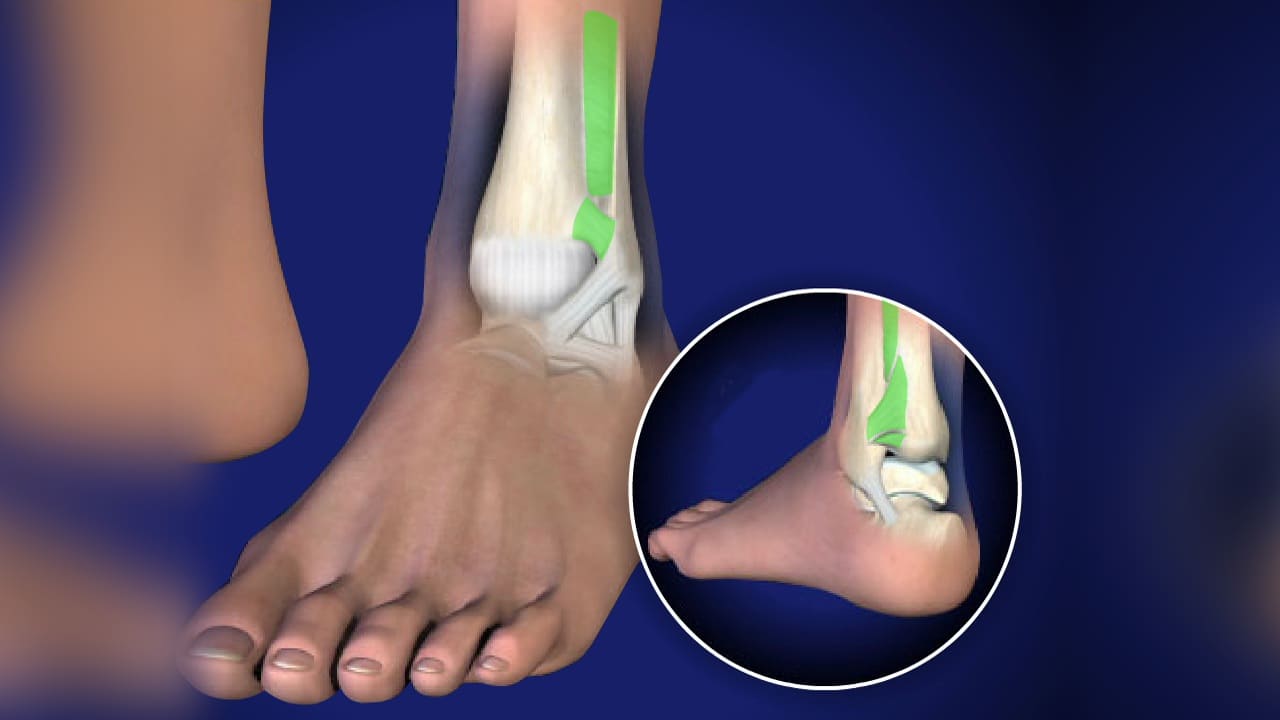 Возникает вследствие разрыва сосудов, снабжающих кровью внутрисуставные структуры. Чаще наблюдается в коленном суставе. Может быть травматическим или нетравматическим. При гемартрозе сустав увеличивается в объеме и становится шарообразным, возникает боль и флюктуация (зыбление). Диагноз выставляется на основании осмотра. Для уточнения причины развития патологии может назначаться рентгенография, МРТ, КТ и другие исследования. Лечение – пункции сустава, наложение гипсовой повязки.
Возникает вследствие разрыва сосудов, снабжающих кровью внутрисуставные структуры. Чаще наблюдается в коленном суставе. Может быть травматическим или нетравматическим. При гемартрозе сустав увеличивается в объеме и становится шарообразным, возникает боль и флюктуация (зыбление). Диагноз выставляется на основании осмотра. Для уточнения причины развития патологии может назначаться рентгенография, МРТ, КТ и другие исследования. Лечение – пункции сустава, наложение гипсовой повязки.
Общие сведения
Гемартроз – скопление крови в суставе. Чаще всего развивается при травмах. Второе место по распространенности занимает гемартроз при гемофилии. Кровоизлияние может возникнуть в любом суставе, однако в большинстве суставов оно, как правило, небольшое и рассасывается самостоятельно, без проведения специальных лечебных мероприятий. Исключение – коленный сустав, при возникновении гемартроза в таких случаях обычно требуются пункции. Лечение осуществляют специалисты в сфере травматологии и ортопедии.
Причины гемартроза
Гемартроз может возникать в результате любых травм. Скопление крови при ушибах коленного сустава, как правило, образуется в результате падения либо (реже) прямого удара. Гемартроз при разрыве связок и разрыве менисков часто становится следствием спортивной травмы. Гемартрозы при внутрисуставных переломах могут возникать как в результате обычного падения на колено, так и вследствие более крупных происшествий: дорожно-транспортных катастроф либо падений с высоты. При серьезных происшествиях возможно сочетание с другими травмами: повреждениями грудной клетки, переломами позвоночника, таза и костей конечностей, ЧМТ, тупой травмой живота и повреждениями мочеполовой системы.
Более или менее выраженное скопление крови характерно и для послеоперационного периода при различных плановых хирургических вмешательствах на коленном суставе, например, при удалении мениска, сшивании крестообразных связок, остеосинтезе мыщелков бедра, остеосинтезе мыщелков большеберцовой кости пластинами или винтами. При гемофилии, цинге и геморрагических диатезах гемартроз может развиться даже после минимальной травмы. В ряде случаев травматическое воздействие бывает настолько незначительным, что больной даже не может его вспомнить.
При гемофилии, цинге и геморрагических диатезах гемартроз может развиться даже после минимальной травмы. В ряде случаев травматическое воздействие бывает настолько незначительным, что больной даже не может его вспомнить.
Симптомы гемартроза
При первой степени патологии (объем излившейся крови до 15 мл) сустав незначительно увеличен в объеме. Преобладают симптомы основной травмы (обычно ушиба коленного сустава). Боли – локальные в области повреждения, распирающих болей в суставе нет. Опора на ногу свободная или несколько ограничена. При второй степени гемартроза (объем излившейся крови до 100 мл) сустав увеличивается в объеме, становится шарообразным, его контуры сглаживаются.
Во время пальпации определяется флюктуация. При значительном скоплении крови в коленном суставе наблюдается заметное выбухание по переднебоковым поверхностям снаружи и изнутри от надколенника. При продолжающемся кровотечении и третьей степени гемартроза (объем излившейся крови более 100 мл) кожа может становиться синюшной, а мягкие ткани – очень тугими, напряженными. В некоторых случаях отмечается повышение местной температуры.
В некоторых случаях отмечается повышение местной температуры.
Если гемартроз вызван ушибом или носит нетравматический характер (возник вследствие гемофилии, цинги и т.д.), пациент жалуется на умеренные распирающие боли в суставе, особенно выраженные при излитии большого количества крови. Опора на ногу возможна, движения несколько ограничены. При гемартрозе, обусловленном более тяжелыми повреждениями (разрывом связок или разрывом менисков, переломами), выявляется симптоматика, характерная для той или иной травмы. Так, при повреждении связок будет наблюдаться нестабильность сустава, при переломе возникнет резкая болезненность, а опора на ногу будет невозможна и т. д.
В отсутствие своевременного лечения небольшое количество крови в суставе может рассосаться самостоятельно. При выраженном гемартрозе кровь в последующем становится более жидкой, отчего вздутие в области сустава «смягчается». Сустав как бы оплывает, выбухания по его боковым поверхностям «сползают» книзу при перемене положения тела. Наряду с этим, возможно образование сгустков, которые в отдельных случаях можно почувствовать под пальцами при ощупывании.
Наряду с этим, возможно образование сгустков, которые в отдельных случаях можно почувствовать под пальцами при ощупывании.
Осложнения
Из-за скопления крови в полости сустава ткани сдавливаются, их кровообращение нарушается, что может стать толчком для развития дистрофических изменений (особенно при повторных гемартрозах). Впоследствии клетки крови начинают распадаться, продукты распада попадают в ткани, и это тоже оказывает свое негативное влияние на гиалиновый хрящ и капсулу сустава. В тканях скапливается гемосидерин (пигмент, образующийся при разрушении кровяных клеток), из-за этого капсула, хрящ и связки становятся менее эластичными. На поверхности хряща возникают небольшие очаги разрушения, хрящ теряет целостность и становится менее гладким. Это, в свою очередь, становится причиной дальнейшей травматизации хрящевых поверхностей во время движения, что со временем может привести к развитию артроза.
В некоторых случаях продукты распада кровяных клеток вызывают воспаление синовиальной оболочки сустава. Оболочка начинает выделять повышенное количество воспалительной жидкости, в суставе появляется выпот, развивается асептический синовит. Если в воспалительную жидкость гематогенным (через кровь) или лимфогенным (через лимфатические сосуды) путем попадают патогенные организмы, синовит может стать инфекционным. При распространении процесса на фиброзную мембрану суставной капсулы и окружающие ткани может развиться гнойный артрит.
Оболочка начинает выделять повышенное количество воспалительной жидкости, в суставе появляется выпот, развивается асептический синовит. Если в воспалительную жидкость гематогенным (через кровь) или лимфогенным (через лимфатические сосуды) путем попадают патогенные организмы, синовит может стать инфекционным. При распространении процесса на фиброзную мембрану суставной капсулы и окружающие ткани может развиться гнойный артрит.
Диагностика
Диагноз гемартроза выставляется травматологом-ортопедом на основании клинических данных и истории болезни. Для того чтобы исключить повреждения костей, всех пациентов с подозрением на гемартроз направляют на рентгенографию коленного сустава. При необходимости (например, при подозрении на разрыв связок или повреждение хряща) могут быть назначены другие дополнительные исследования: КТ коленного сустава или МРТ коленного сустава, артроскопия и т. д. Подозрение на нетравматический гемартроз является показанием для консультации гематолога.
КТ коленных суставов. Уровень жидкости в супрапателлярной сумке слева у пациента с переломом мыщелков левой большеберцовой кости.
Лечение гемартроза
При появлении соответствующих симптомов следует как можно быстрее обратиться в травмпункт, чтобы получить своевременное лечение и предупредить развитие осложнений. На догоспитальном этапе необходимо обеспечить конечности покой, положив ее на горизонтальную поверхность с небольшой подушкой под коленным суставом. Можно приложить к суставу холод (грелку с холодной водой или мешок со льдом, завернутый в полотенце).
При первой степени гемартроза пункция не проводится, поскольку такое количество крови рассасывается самостоятельно. На ногу накладывают гипсовую лонгету, 1-2 дня рекомендуют прикладывать холод, сохранять возвышенное положение конечности и ограничить нагрузку. В последующем назначают УВЧ. Срок иммобилизации зависит от основной травмы.
Если количество крови в суставе превышает 25-30 мл, необходима пункция.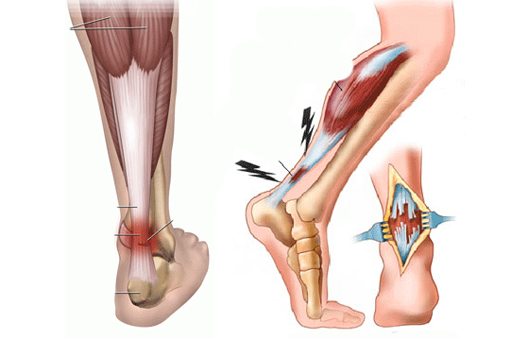 Пункцию выполняют под местной анестезией. Сначала по наружне-боковой поверхности сустава, чуть ниже надколенника вводят тонкую иглу, чтобы обезболить мягкие ткани и капсулу. Затем иглу меняют на специальную, более толстую и длинную. Кровь удаляют, полость сустава промывают новокаином. При необходимости вводят гидрокортизон или триамцинолон.
Пункцию выполняют под местной анестезией. Сначала по наружне-боковой поверхности сустава, чуть ниже надколенника вводят тонкую иглу, чтобы обезболить мягкие ткани и капсулу. Затем иглу меняют на специальную, более толстую и длинную. Кровь удаляют, полость сустава промывают новокаином. При необходимости вводят гидрокортизон или триамцинолон.
Затем на сустав накладывают тугую повязку и выполняют иммобилизацию лонгетой. Иногда кровь в суставе скапливается снова, поэтому через 1-2 дня назначают повторный осмотр. При необходимости пункцию повторяют. Обычно достаточно 1-2, реже 3 пункций. Рекомендуется возвышенное положение конечности и ходьба на костылях. Срок иммобилизации, как и в предыдущем случае, определяется основной травмой.
Гемартроз третьей степени, как правило, сопутствует тяжелым травмам. В таких случаях больных госпитализируют в травматологическое отделение и осуществляют лечение основного повреждения. Пункции выполняют по мере накопления крови в суставе. Если гемартроз третьей степени возникает при отсутствии тяжелых повреждений, это также является поводом для госпитализации в травматологическое отделение. Наряду со стандартными лечебными мероприятиями в таких случаях проводится детальное обследование: определение свертываемости крови, МРТ, КТ, осмотры других специалистов и т. д.
Если гемартроз третьей степени возникает при отсутствии тяжелых повреждений, это также является поводом для госпитализации в травматологическое отделение. Наряду со стандартными лечебными мероприятиями в таких случаях проводится детальное обследование: определение свертываемости крови, МРТ, КТ, осмотры других специалистов и т. д.
Упорно рецидивирующий гемартроз также является показанием для углубленного обследования, поскольку повторные скопления крови могут быть обусловлены повреждением хрящей, которое не просматривается на рентгенограммах. Обычно в таких случаях пациента направляют на артроскопию коленного сустава – этот лечебно-диагностический метод позволяет не только уточнить причину повторных кровотечений, но и в ряде случаев провести все необходимые лечебные манипуляции. Например – удалить поврежденные кусочки хряща или разорванную часть мениска.
Гемартроз при гемофилии, наряду со стандартными лечебными мероприятиями, требует переливания плазмы крови и внутривенного введения антигемофильного глобулина.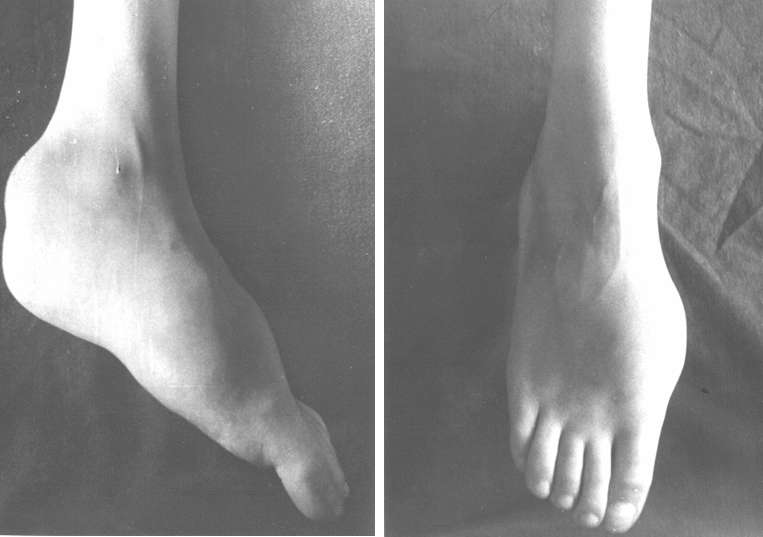 Лечение проводится в гематологическом отделении.
Лечение проводится в гематологическом отделении.
Прогноз и профилактика
Прогноз при травматическом гемартрозе обычно благоприятный, особенно в случае своевременного обращения в лечебное учреждение. Рецидивирующий гемартроз, а также гемартроз при тяжелых травмах и гемофилии может стать причиной развития осложнений и последующего формирования артроза коленного сустава. Профилактические меры включают в себя предупреждение травматизма в быту и на производстве, своевременное лечение заболеваний, которые могут стать причиной гемартроза.
Лечение повреждений связок голеностопного сустава
Однако возможен и другой механизм повреждения, причиной которого служит вращение стопы относительно продольной оси голени. Такие травмы чаще всего встречаются у лыжников, когда при спуске с горы носок лыжи внезапно задевает за какое-нибудь препятствие, а сам лыжник продолжает движение по инерции. В этот момент стопа, фиксированная ботинком, остается на месте, а голень продолжает поступательное движение вперед, вследствие чего появляется насильственная эверсия стопы (вращение стопы в голеностопном суставе вокруг продольной оси голени кнаружи), ведущая к повреждению связок.
В этот момент стопа, фиксированная ботинком, остается на месте, а голень продолжает поступательное движение вперед, вследствие чего появляется насильственная эверсия стопы (вращение стопы в голеностопном суставе вокруг продольной оси голени кнаружи), ведущая к повреждению связок.
В зависимости от механизма травмы повреждаются различные связочные компоненты голеностопного сустава. Так, например, наружные боковые связки повреждаются при супинации и инверсии стопы, а дельтовидная и межберцовые связки могут пострадать при пронации и эверсии. По тяжести повреждения следует различать надрывы (растяжения связок) и разрывы связок. Если надрывы связок не являются тяжелой травмой и обычно заканчиваются полным выздоровлением пострадавших, то разрывы связочного аппарата, особенно неправильно леченные, нередко могут вызывать стойкое нарушение функции поврежденной конечности и надолго выводить спортсмена из строя. Учитывая все эти обстоятельства, необходимо проводить тщательную дифференциальную диагностику различных по тяжести повреждений связок голеностопногосустава.
Диагностика повреждений связок голеностопного сустава
Поскольку при надрывах и разрывах связок страдают одни и те же анатомические образования (только в различной степени), то ряд клинических признаков характерен для обоих видов повреждений. Такими признаками являются локальная боль при пальпации в местах прикрепления поврежденных связок к кости, усиление болей при воспроизведении механизма травмы, припухлость в области повреждения, кровоподтёк в области голеностопного сустава, гемартроз (кровоизлияние в полость сустава). Характерным признаком повреждения передних порций боковых связок является усиление болей при проверке симптома «выдвижного ящика». Этот симптом проверяется следующим образом: исследующий одной рукой фиксирует голень больного в нижней трети, в то время как второй рукой создается смещение стопы кпереди путем оказания давления на область пятки сзади. При повреждениях межберцовых связок у большинства больных можно отметить усиление локальных болей при разгибании стопы в голеностопном суставе.
Особое внимание при обследовании пострадавших с травмами связок голеностопного сустава следует уделять правильной пальпации области повреждения. Нередко точная локализация болей может быть выявлена лишь при щадящей, тщательной пальпации. Зачастую неправильно проведенное исследование приводит к диагностическим ошибкам, в результате которых за травму наружных боковых связок принимается повреждение межберцового синдесмоза, а иногда даже отрывные переломы бугристости V плюсневой кости.
Усиление болей при воспроизведении механизма травмы объясняется натяжением мягких тканей в области повреждения. При надрывах и разрывах наружных боковых связок боли усиливаются при выведении стопы в положение супинации и инверсии, а при травмах дельтовидной и межберцовых связок— пронаций и эверсии.
При гемартрозе голеностопного сустава появляется эластическая припухлость в области передне-боковых углов сустава, при пальпации которой определяется зыбление (несомненно, что такой диагноз может быть поставлен лишь при соответствующем анамнезе).
Однако, как сообщалось выше, все эти признаки характерны и для надрывов и для разрывов связок голеностопного сустава. Для того чтобы провести дифференциальную диагностику различных по тяжести травм связочного аппарата, необходимо знание других признаков, позволяющих своевременно выявить или хотя бы заподозрить разрыв связок голеностопного сустава.
При разрывах связок больные нередко ощущают хруст или треск в области голеностопного сустава. Как правило, у таких пострадавших отмечается значительная припухлость области повреждения, гемартроз и резко выраженный болевой синдром.
В случае несостоятельности передних порций боковых связок при проверке симптома «выдвижного ящика» стопа легко смещается кпереди, поскольку она не фиксируется поврежденными связками, идущими от лодыжек кпереди к костям стопы. Смещение стопы можно заметить по выдвижению блока таранной кости из лодыжечной «вилки».
При разрывах боковых связок нередко удается определить увеличение боковой подвижности таранной кости в лодыжечной вилке в сторону супинации или пронации. Определение боковой подвижности таранной кости осуществляется следующим образом: исследующий одной рукой фиксирует голень больного в нижней трети, а второй выводит стопу в положение супинации или пронации.
Проверка симптома «выдвижного ящика» и определение боковой подвижности таранной кости должны проверяться сравнительно со здоровой конечностью.
В тех случаях, когда при первичном обследовании возникает подозрение на разрыв связок голеностопного сустава или такой, диагноз устанавливается точно, пострадавший должен быть направлен в специализированное лечебное учреждение (травматологический пункт, травматологическое отделение) для уточнения диагноза и лечения.
Первая помощь и лечение повреждений связок голеностопного сустава
При надрывах связок, не сопровождающихся резким болевым синдромом и гемартрозом голеностопного сустава, лечение сводится к наложению тугой 8-образной повязки и применению холода, а через 1—2 дня—тепла на область повреждения. Больному разрешается ходить, нагружая поврежденную конечность.
Особое внимание следует уделять технике правильного бинтования сустава. Необходимо накладывать повязку таким образом, чтобы каждый тур бинта способствовал сближению концов поврежденных связок. При надрывах наружных боковых связок стопа при бинтовании должна выводиться в положение пронации и эверсии, а при повреждении дельтовидной связки — в положение супинации и инверсии
В случаях повреждения связок дистального межберцового сочленения должна накладываться тугая повязка на область лодыжек в положении сгибания стопы в голеностопном суставе. Поскольку мягкая повязка часто ослабевает, необходимо обучать правильным приемам бинтования самих пострадавших.
Спортивная трудоспособность при надрывах связок, не сопровождающихся резко выраженным болевым синдромом и гемартрозом, обычно восстанавливается через 7—10 дней.
В случаях, когда надрыв связок голеностопного сустава сопровождается резкими болями, имеется значительная припухлость в области повреждения и гемартроз, лечебная тактика должна быть иной. При гемартрозе необходимо производить пункцию голеностопного сустава с эвакуацией излившейся из него крови и введением в полость сустава 10—15 мл 1—2% раствора новокаина или тримекаина. Поврежденная конечность в таких случаях иммобилизируется глубокой гипсовой шиной от пальцев до коленного сустава на 2—3 недели (показанием для снятия повязки служит исчезновение болей в области повреждения и спадение отека). Нагрузка на поврежденную конечность назначается с первых дней после травмы (в гипсовой шине). Для уменьшения отека и рассасывания кровоизлияний в области повреждения назначается УВЧ терапия. С первых же дней иммобилизации рекомендуется проводить активные движения пальцами стопы, движения в коленном суставе, осуществлять статическое напряжение мышц голени и стопы. Такие упражнения способствуют поддержанию тонуса и эластичности мышц, улучшают трофику в области повреждения и являются стимулирующим фактором для скорейшего восстановления мышечной силы травмированной конечности. По устранении иммобилизации назначаются теплые ванны, занятия лечебной гимнастикой, массаж мышц поврежденной конечности, тугое бинтование сустава на весь период долечивания и в течение первых 2—3 недель после возобновления занятий спортом. При упорных, длительных болях хороший лечебный эффект оказывает физиотерапия (парафиновые аппликации, диадинамические токи на область повреждения), введение раствора новокаина и гидрокортизона в точки наибольшей болезненности. Перед тем как допустить пострадавшего к занятиям спортом, необходимо обучить его приемам правильного бинтования поврежденного сустава.
Спортивная трудоспособность при тяжелых надрывах связок голеностопного сустава восстанавливается через 4—5 недель.
Разрывы связок голеностопного сустава подлежат лечению в специализированных медицинских учреждениях.
Признаки гемартроза, методы лечения, эндопротезирование — клиника «Добробут»
Гемартроз колена – причины развития, симптомы, лечение
Гемартроз колена – это заболевание, которое характеризуется кровоизлиянием в полость сустава. Отсутствие лечения приводит к осложнениям в виде воспалительных процессов, нагноений – может возникнуть необходимость в хирургическом вмешательстве. Чем раньше начаты лечебные мероприятия, тем быстрее восстанавливается функция коленного сустава.
Причины развития
Чаще всего гемартроз возникает на фоне механических повреждений – переломов или вывихов, травмирования мениска или разрыва капсулы. Даже в результате сильного удара может быть нарушена целостность кровеносных сосудов сустава с последующим кровотечением. Если не будет оказана медицинская помощь, то далее произойдет нагноение и распад скопившейся крови – может возникнуть воспаление мягких тканей сустава.
По статистике, гемартроз коленного сустава чаще диагностируется у людей, профессионально занимающихся спортом.
Признаки гемартроза
Практически сразу после кровоизлияния в суставе происходят патологические изменения – его контуры сглаживаются, мягкие ткани на ощупь отечные. Пострадавший испытывает острую боль, движения в суставе ограничены. Признаки гемартроза, который при отсутствии адекватного лечения активно прогрессирует:
- возникает сильнейшая боль, ее причиной является растяжение капсулы из-за скопления крови;
- кожа над поврежденным суставом приобретает красно-синюшный оттенок, становится тонкой на вид и блестящей;
- любые движения в суставе невозможны.
Если травма была сильной, то внутри сустава могут образоваться осколки суставных хрящей или мениска, в таком случае неподвижность наступает сразу, в первые секунды. При отсутствии лечения в полости сустава начинает формироваться рубцовая ткань, что приводит к необратимым последствиям – восстановить функции сустава без эндопротезирования невозможно.
Методы лечения
Гемартроз, симптомы которого манифестируются сразу же, достаточно хорошо поддается коррекции. Основным методом лечения является пункция коленного сустава, во время которой удаляют скопившуюся кровь и в полость сустава вводят лекарственные препараты Кеналог или Гидрокортизон. Такая процедура не только ликвидирует болевой синдром, но и останавливает развитие воспалительного процесса. Пункцию проводят в условиях поликлиники под местной анестезией, после процедуры на коленный сустав накладывают сдавливающую повязку. Такой метод лечения гемартроза будет эффективным только в случае немедленного обращения к врачу. Есть и недостатки – врач может удалить не всю скопившуюся кровь.
Гораздо эффективнее следующая процедура:
- отсасывают кровь из сустава;
- вводят антисептическое средство для промывания полости;
- через некоторое время выполняют повторную пункцию и отсасывают ранее введенный препарат.
Подобные мероприятия проводятся до тех пор, пока во время повторной пункции не начнут отсасывать чистый вводимый препарат без примеси крови или кровяных сгустков. Между пункциями пациент может находиться вне стационара. Но необходимо соблюдать важное условие – ходить на костылях, чтобы исключить нагрузку на поврежденный коленный сустав.
Лечение гемартроза такими методами длится 2-3 недели. Оно может не дать положительного эффекта, если травма была слишком серьезной с образованием осколков мениска и суставных хрящей. В тяжелых случаях может даже потребоваться эндопротезирование – установка искусственного сустава из легкого металла (титана).
Более подробную информацию о том, как проявляется и лечится гемартроз коленного сустава после травмы, можно получить на страницах нашего сайта https://www.dobrobut.com/.
Что такое гемартроз коленного и других суставов и их лечение
Что такое гемартроз? Это кровоизлияние в полость сустава, которое происходит при закрытых повреждениях последнего. При открытых повреждениях с нарушением целости суставной сумки скопления крови в суставе произойти не может, так как кровь через рану изливается наружу.
Гемартроз часто сопровождает:
- Ушибы сустава. При ушибах всегда наблюдаются кровоизлияния, степень которых колеблется от незначительного кровоподтека до обширных гематом. Кровоизлияние происходит или в ткани, окружающие сустав, или в полость капсулы.
- Растяжения и разрывы связочного аппарата сустава. Они возникают в связи с перенапряжением одной связки или группы связок. Этот вид травмы возникает не в результате прямого насилия, как при ушибе, а при движении, совершаемом в несвойственном для сустава направлении или объеме. При этом связки, укрепляющие сустав в определенном направлении, подвергаются сверхобычной нагрузке, превосходящей предел их физиологической эластичности. Происходит разрыв связок с кровоизлиянием в суставную полость.
- Внутрисуставные переломы. При внутрисуставном переломе отмечается более выраженный гемартроз, так как здесь кровь изливается в полость сустава не только из поврежденных сосудов капсулы и связочного аппарата, а главным образом из сосудов поврежденной кости. Даже в тех случаях, когда имеется лишь проникающая в сустав трещина, кровоизлияние в полость сустава иногда достигает значительных размеров.
Наиболее выраженным бывает гемартроз коленного сустава, вследствие поверхностного положения последнего, затем в локтевом, голеностопном и плечевом суставе. Гемартроз тазобедренного сустава определить трудно, потому что он расположен в толще мышц.
Гемартроз суставов
Гемартроз коленного сустава (код по МКБ 10 — M25.0)
ФотоПричины
Ушибы, а также растяжения связочного аппарата коленного сустава встречаются весьма часто, что следует отнести за счет анатомических особенностей коленного сустава, который легко повреждается при падении или воздействии тупой силы. При движении в суставе, превышающем по объему нормальное движение, возникает перерастяжение связок, а иногда частичный или даже полный разрыв их. Повреждения связочного аппарата и капсулы сопровождаются кровоизлиянием, причем кровь попадает во внутресуставное пространство, образуя гемартроз коленного сустава (код по МКБ 10 — M25.0).
Клиника
Пораженный гемартрозом коленный сустав припухает, контуры его сглаживаются. Нога полусогнута в коленном суставе, движении в нем резко болезненны.
Диагностика
При гемартрозе коленного сустава определяется флюктуация (зыбление) в области сустава и баллотирование надколенника.
Методика определения баллотирования надколенника проста: ладонью и пальцами обеих рук слегка нажимают на боковые поверхности сустава, а большими пальцами толчкообразно надавливают на переднюю поверхность надколенника; при этом появляется ощущение «плавания» надколенника.
Путем рентгенологического исследования иногда удается установить расширенно суставной щели.
Лечение
Лечение гемартроза коленного сустава осуществляется консервативными методиками или пункцией, о чем речь пойдет ниже.
Гемартроз голеностопного сустава
ФотоПричины
Гемартроз голеностопного сустава возникает:
- при ударах тупыми предметами,
- при некоординированных движениях в суставе,
- во время ходьбы по неровной поверхности, при спуске с лестницы,
- у кавалериста при застревании стопы в стремени и падении происходит резкое движение всего туловища при фиксированной стопе.
Клиника
Пострадавший моментально ощущает сильную боль и часто лишается возможности ступить на ногу. При осмотре сустав представляется сильно припухшим, конфигурация его сглажена, пальпация болезненна. Движения в суставе резко ограничены и вызывают боль.
Гемартроз плечевого сустава
ФотоК весьма частым повреждениям относятся и закрытые повреждения плечевого сустава с возникновение гемартроза.
Причины
Причинами гемартроза плечевого сустава могут служить:
- непосредственное воздействие травмы, в частности при падении на плечевой сустав с высоты или на бок при отведенной руке,
- удар по суставу тупым предметом,
- непрямая травма, передающаяся на плечевой сустав, например, по оси конечности.
Последний вид травмы вызывает растяжение связочного аппарата.
Клиника
Непосредственно за травмой возникает первый симптом — боль, которая первоначально ощущается даже при спокойном положении. Активные и пассивные движения в плечевом суставе резко ограничены из-за болезненности. Уже через несколько часов отмечается припухлость области сустава, которая бывает максимально выражена через 24 часа после повреждения.
Гемартроз локтевого сустава
ФотоПричины
Гемартроз локтевого сустава возникает по следующим причинам:
- непосредственный удар по локтю,
- чрезмерное сгибание в локтевом суставе (борьба, игра в теннис и пр.),
- падение на руки.
Клиника
Сразу же после травмы пострадавший жалуется на боли. В области сустава отмечается припухлость, контуры его сглажены, рука полусогнута в локте, движения резко болезненны.
Гемартроз лучезапястного сустава
ФотоПричины
Гемартроз лучезапястного сустава возникает по причинам:
- удара тупыми предметами,
- падении на руку тяжелых деталей при работе в промышленных предприятиях.
Растяжение связочного аппарата сустава обыкновенно наступает при подворачивании кисти во время падения, реже — при чрезмерном сгибании ее в случае попытки удержаться при падении.
Клиника
Клинически при гемартрозе лучезапястного сустава наблюдаются:
- сглаживание контуров сустава,
- ограничение движений кисти,
- резкая болезненность при пальпации области сустава.
Гемартроз тазобедренного сустава
ФотоГлубокое расположение тазобедренного сустава и покрывающая его мощная мускулатура представляют значительную трудность для распознавания гемартроза тазобедренного сустава.
Клиника
Клинически гемартроз тазобедренного сустава проявляется:
- болевыми ощущениями,
- ограничением движений,
- припухлостью области сустава.
Диагностика
В некоторых случаях для точной постановки диагноза приходится прибегать к пункции сустава. При обследовании больного с кровоизлиянием в сустав необходимо обратить внимание на механизм травмы, на жалобы больного, на местные изменения в суставе и на функциональное состояние его. Внутрисуставной перелом удается установить по сильной локальной болезненности при пальпации, а также при помощи рентгенограммы.
Лечение гемартроза
Сохранение нормальной функции конечности зависит от правильного и своевременного лечения гемартроза.
Консервативное лечение
В первые дни после травмы основным лечебным мероприятием является покой, что достигается положением больного в постели и наложенном иммобилизующей повязки (при травмах нижних и верхних конечностей). Лед или пузырь с холодной водой на область сустава применяют для уменьшения кровоизлияния. Через 1—2 дня, как только затихнут все острые явления, полезно перейти к рассасывающей терапии в виде:
- согревающих компрессов,
- световых ванн,
- легких активных движений,
- массажа в окружности поврежденного сустава.
Не следует переоценивать значения покоя: длительная иммобилизация поврежденного сустава ничего, кроме вреда, не приносит. Кровь, излившаяся в полость сустава при гемартрозе, очень медленно рассасывается, оставаясь здесь в течение недель и даже месяцев. Наличие крови в суставе вызывает скопление синовиальной жидкости и, как результата, синовита.
Медленное рассасывание крови приводит к образованию фибринозных отложений на стенке капсулы, которые также способствуют возникновению вторичных артритических изменений, особенно у лиц пожилого возраста. Поэтому, если исключено нарушение целости костей, рекомендуется уже с 3-го дня приступить к легким активным движениям, начиная с простых, которые постепенно усложняются. Массаж и ранние движения способствуют рассасыванию кровоизлияния.
Лечение гемартроза пункцией сустава
При наличии значительного скопления крови в суставе рекомендуется пункция сустава для эвакуации крови. Пункцию следует производить в условиях строжайшей асептики, иначе можно инфицировать полость сустава, что чрезвычайно опасно. Эта небольшая, по весьма ответственная операция должна производиться врачом. Кожу на месте пункции тщательно протирают спиртом и смазывают йодом. Шприц и иглу кипятят, либо используют одноразовый инструмент. Руки хирург готовит, как для обычной операции. Пункцию производят под местной анестезией.
Пункция гемартроза плечевого сустава
Плечевой сустав пунктируют через переднюю поверхность капсулы у среднего края дельтовидной мышцы. Иглу вводят в направлении клювовидного отростка. Тазобедренный сустав пунктируют по передней поверхности непосредственно над головкой бедра. Положение головки бедра определяют следующим образом. Проводят линию от симфиза к передне-верхней ости и, разделив эту линию пополам, прощупывают пульсирующую артерию, которая лежит к центру от головки. Положив палец на артерию, вводят иглу непосредственно кнаружи над головкой бедра на глубину 4—5 см (у взрослых).
Пункция гемартроза коленного сустава
Пункцию коленного сустава производят в области верхнего заворота с передне-внутренней или передне-наружной стороны на 3 см выше надколенника, в направлении сверху вниз и спереди назад.
Пункция гемартроза голеностопного сустава
Голеностопный сустав пунктируют между внутренним краем ахиллова сухожилия и внутренней лодыжкой или между наружным краем ахиллова сухожилия и наружной лодыжкой.
Пункция гемартроза локтевого и лучезапястного суставов
Локтевой и лучезапястный суставы имеют небольшие суставные полости. Пункция их обычно производится с диагностической целью.
Локтевой сустав пунктируют между краем локтевого отростка и нижним краем наружного надмыщелка плеча.
Лучшим местом для пункции лучезапястного сустава является промежуток между сухожилиями разгибателей двух смежных пальцев у радиального края.
После эвакуации крови из сустава на область последнего накладывают давящую повязку. Произведенная строго асептически пункция при гемартрозе освобождает сустав от излившейся крови, предупреждает образование сгустков и фибринозных отложений и сильно сокращает сроки лечения. В некоторых случаях пункцию производят два-три раза, и лишь изредка — чаще.
Задача среднего медицинского работника правильно поставить диагноз данного повреждения, оказать соответствующую первую помощь и своевременно направить пострадавшего в специальное лечебное учреждение.
Похожие медицинские статьи
Гемофильная артропатия голеностопного сустава: обзор литературы
Поскольку гемофилия — это патология, характеризующаяся дефицитом факторов свертывания крови, первой линией лечения является внутривенное введение заместителей факторов дефицита, которые предотвращают повторное кровотечение и, как следствие, развитие артропатии. Лечение артропатии представляет собой терапию второй линии, которую следует проводить, когда гемофильный гемартроз привел к дегенерации и деформации суставов [23].
Консервативные методы лечения
Для лечения гемофильной артропатии голеностопного сустава было предложено множество консервативных подходов, большинство из которых специфичны для состояний легкой и средней степени тяжести ().
Таблица 3
| Автор | Год | Лечение | Случаи | Параметры | Значения | |||
|---|---|---|---|---|---|---|---|---|
|
|
| |||||||
| Пациенты | Лодыжки | Preop | Postop | |||||
| Cuesta Barriuso [24] | 2014 | Группа мануальной терапии | 11 | 20 | ROM dors | 8.55 | 8,05 | |
| Завод ROM | 38,35 | 40,45 | ||||||
| VAS | 2,95 | 1,10 | ||||||
| Учебная группа | 10 | 19 | ROM dors | 3,58 | 4,89 | |||
| ROM завод | 32 | 34,84 | ||||||
| VAS | 2,95 | 0,0447 | ||||||
| Группа управления | 10 | 17 | ROM dors | 10.12 | 9,88 | |||
| ROM завод | 41,82 | 44,18 | ||||||
| VAS | 0,618 | 0,441 | ||||||
| Доносо-Убеда [25] | 2020 | Фасциальная терапия | Экспериментальная группа | 33 | Совместное кровотечение | 1,56 | 0,27 | |
| Состояние сустава (HJHS) | 7,20 | 6,02 | ||||||
| Боль под нагрузкой (ВАШ) | 3.47 | 1,82 | ||||||
| Боль без нагрузки (ВАШ) | 0,64 | 0,14 | ||||||
| Контрольная группа | 32 | Совместное кровотечение | 1,70 | 0,58 | ||||
| Состояние сустава (HJHS) | 6,59 | 7,20 | ||||||
| Боль при нагрузке (ВАШ) | 3,61 | 4,14 | ||||||
| Боль без нагрузки (ВАШ) | 0,64 | 0,70 | ||||||
| Де Ла Корте Родригес-Мерчан [ 26] | 2015 | Ортезы | — | — | — | — | ||
| Карулли [27] | 2020 | Вязкие добавки | 14 | 21 | NPRS | 8 | 1 | |
| HJHS | 20 | 8 | ||||||
| Годовая скорость кровотечения | 3 | 0 | ||||||
| Elnaggar [28] | 2020 | Импульсный Nd: YAG-лазер | 35 | NPRS | 6.18 | 4,53 | ||
| Контроль осанки (%) | DC 73,94 | DC 81,41 | ||||||
| CoG-MV 4,50 | CoG-MV 5,25 | |||||||
| Kong [29] | 2010 | Наружная лучевая терапия | 35 | Кровотечения в месяц | 3,6 | 2,1 (1 год) -1,5 (10 лет) | ||
| Родригес-Мерчан [30] | 2012 | Радиосиновэктомия | — | Эффективность диапазона процедур | — | 76-80% | ||
| Corrigan [31] | 2003 | D-Penicillamina | 16 | Синовит | 10 Полный ответ | |||
| 3 уменьшение пальпации Синовиум | ||||||||
| 3 нет ответа | ||||||||
Физиотерапия
Когда артропатия уже очевидна и профилактического лечения недостаточно. Более того, пациенты нуждаются в физиотерапевтических процедурах для поддержания функции суставов и диапазона движений.Лечение голеностопного сустава с помощью физиотерапии затруднено, поскольку оно затрагивает небольшую поверхность сустава, которая выдерживает значительную массу тела, а ограничение сустава изменяет биомеханические движения во время ходьбы.
Группа пациентов, прошедших мануальную терапию, отметила улучшение окружности икроножных мышц, восприятия боли в голеностопном суставе, незначительное улучшение силы икроножных мышц наряду с увеличением сгибания тыльной части голеностопного сустава по сравнению с контрольной группой, которая участвовала в учебных занятиях. и домашние упражнения [24].Более того, фасциальная терапия может улучшить потерю ROM из-за образования фиброзной ткани из перекрестно-подобного коллагена в результате внутрисуставного дегенеративного процесса. Это лечение, наряду с уменьшением кровотечения в голеностопном суставе [25], направлено на устранение ограничения фасциальной ткани с помощью механических раздражителей. Техника прямого миофасциального высвобождения и непрямого миофасциального высвобождения при правильном введении через фасцию в течение 3-5 минут может способствовать клеточной коммуникации в кристаллической матрице фасции посредством механотрансдукции и пьезоэлектрического эффекта.
Ортезы
При симптоматическом лечении гемофильной артропатии могут быть полезны ортезы голеностопного сустава (AFO), ортезы голеностопного сустава (AO), стельки, модификации обуви и ортопедической обуви [26]. Их можно использовать для уменьшения нагрузки на лодыжку, противодействия или облегчения движения суставов, страдающих артритом, уменьшения деформации подошвенной фасции за счет минимизации деформации свода стопы, уменьшения нагрузки на суставы, выступая в качестве амортизирующего контакта между землей и стопой. Кроме того, ортезы могут отсрочить операцию, поскольку они улучшают комфорт при ходьбе и ощущение стабильности, изменяя проприоцепцию, которая контролирует регуляцию мышечной активности, уменьшая боль и улучшая качество жизни людей.
Внутрисуставные инъекции
Как и при других типах артрита, можно использовать и внутрисуставные инъекции. Ежегодные инъекции гиалуроновой кислоты в сочетании с физиотерапией и программами поддержания мышечного тонуса эффективны и безопасны, если они приняты в качестве терапии второй линии у пациентов с гемофилией, страдающих артропатией на ранней и средней стадии с болью и функциональными нарушениями [27].
Лазер
Nd: YAG-лазер с длиной волны 1064 нм может легко проникать в ткань и распространяться через нее с очень низким гистолезным риском.Таким образом, это дает возможность лечить глубокие ткани и структуры. Для достижения желаемых результатов можно модулировать интенсивность и частоту импульса. Фотостимуляция способствует восстановлению тканей за счет ускорения выработки коллагена и обеспечения общей стабильности соединительной ткани, что положительно влияет на обезболивание и контроль осанки [28].
Внешняя лучевая терапия (ДЛТ)
ДЛТ снижает частоту кровотечений в голеностопном суставе, что важно для предотвращения гипертрофии синовиальной оболочки, высвобождения протеолитических ферментов и отложений гемосидерина.Важно подчеркнуть, что механизм, ответственный за такое сокращение, до конца не изучен. Даже при очень низких введенных дозах лечение EBRT привело к полной ремиссии у пациентов с гемофильной псевдоопухолью, которая представляет собой прогрессирующее кистозное опухание, вызванное рецидивирующим кровотечением [29]. Считалось, что все зарегистрированные пациенты с высокой вероятностью не ответят на традиционную терапию, такую как артроскопическая или синовэктомия с радиоизотопами, и могут развить глубокую инвалидность.Наблюдалось снижение среднего числа кровотечений в месяц с 3,6 в течение года до лучевой терапии до 2,1 в течение первого года после лечения. Он поддерживался в диапазоне от 1,0 до 1,5 до десятого года со снижением на 42% в первый год и поддерживался в диапазоне от 58% до 73% со второго по десятый год. За пациентами также наблюдали (с 1997 по 2006 год), чтобы контролировать любое влияние на рост костей и развитие новообразований, но эти эффекты не были обнаружены.
Радиосиновэктомия (RS)
RS, наряду с первичной профилактикой, позволяет избежать кровотечения в суставах и может помочь остановить гемофильный синовит. Он заключается в разрушении синовиальной ткани путем внутрисуставной инъекции радиоактивного агента, такого как иттрий-90, фосфор-32 и рений-186. Облучение вызывает фиброз в подсиновиальной соединительной ткани суставной капсулы и синовиальной оболочки. Он также влияет на сложную сосудистую систему, закупоривая некоторые сосуды, но не влияет на суставной хрящ.Следовательно, радиоактивные вещества обладают радионекротическим действием. В идеале RS следует выполнять до разрушения суставного хряща. Показанием для RS является хронический гемофильный синовит, вызывающий рецидивирующие гемартрозы, не поддающиеся гематологическому лечению. В среднем эффективность процедуры составляет от 76% до 80%, а введение можно повторять до 3 раз с интервалом в 6 месяцев [30].
D-пеницилламин для перорального применения
D-пеницилламин эффективен при лечении гемофильного синовита, но его противовоспалительное действие неизвестно.В конце исследования с 16 пациентами, за которыми наблюдали в среднем в течение трех месяцев, у десяти пациентов был однозначный ответ, у 3 было уменьшение пальпируемой синовиальной оболочки и у 3 не было ответа [31].
Оперативное лечение
Оперативное лечение артропатии голеностопного сустава может быть как артроскопическим, так и открытым.
Артроскопическая обработка раны и синовэктомия
Может использоваться у пациентов, которые не реагируют на другие виды лечения или у которых уже развились артритические изменения.
Эффекты хирургической обработки были оценены у пациентов, у которых сохранялось не менее 50% диапазона движений и не было варусного или вальгусного смещения, а снижение частоты кровотечений было обнаружено у всех пациентов () [32].
Таблица 4
| Автор | Год | Лечение | Случаи | Параметры | Значения | ||
|---|---|---|---|---|---|---|---|
|
|
| ||||||
| Пациенты | Голеностопный сустав | Препарат | Послеоперационный период | ||||
| Kaya Bicer [32] | 2018 | Удаление раны | 15 | Кровотечение 18 | 9048 | 1.5 | |
| Оценка FFI% | 44,4 | 23,6 | |||||
| AOFAS | 70 | — | |||||
| Buda [33] | 2017 | Артроскопическая трансплантация клеток костного мозга | AOFAS | 34,8 | 81 | ||
| VAS | 4,8 | 2,2 | |||||
| ПЗУ | 12 | 18 | |||||
| Bai [34] | 2013 | Скорость артродеза | 10 900 | 100% через 10.5 недель | |||
| Тоногай, I; Sairyo, K [35] | 2020 | Артродез | 1 | 2 | JFFS | 24 | 87 |
| ROM | <20 ° | — | |||||
| тыльное сгибание | тыльное сгибание | — | |||||
| Tsukamoto [36] | 2011 | Артродез | 2 | 3 | AOFAS | 39 | 80 |
BMDCT
Это была попытка ассоциировать с артрозомией и удалением суставов трансплантация клеток костного мозга (BMDCT) для лечения остеохондральных поражений при гемофильной артропатии голеностопного сустава.BMDCT включала производство и применение плазмы, богатой тромбоцитами (PRP), для применения факторов роста и фибринового сгустка для улучшения имплантации биоматериала и ускорения регенерации.
В исследовании 5 пациентов с легкой или умеренной артропатией голеностопного сустава [33] BMDCT извлекали из губчатой кости заднего гребня подвздошной кости и вводили после удаления фиброзных и костных участков импинджментации. Также были выполнены синовэктомия и резекция поврежденной костно-хрящевой ткани до здоровой кости.Среднее 2-летнее наблюдение показало: уменьшение боли, улучшение ROM и AOFAS, частичное возобновление занятий спортом, отсутствие прогрессирования дегенерации суставов и признаков регенерации хрящевой и костной тканей при визуализации.
Артроскопический или открытый артродез
Считается наиболее полезным и успешным лечением артрита в терминальной стадии у пациентов, которые безуспешно проходили консервативное лечение в течение более 6 месяцев, а также для возможной коррекции в коронковой плоскости смещения ниже 15 градусов.
Артроскопический артродез имеет несколько преимуществ по сравнению с открытым артродезом, в том числе меньший разрез кожи, меньшее удаление периоста и повреждение нижних околосуставных мягких тканей. Эти факторы должны иметь положительное влияние на количество профсоюзов. Для процедуры используются два стандартных переднебоковых и переднемедиальных портала.
Процедура проводилась в исследовании с десятью пациентами с терминальной гемофильной артропатией, которые жаловались на опухшие лодыжки и значительную механическую боль в голеностопном суставе при нагрузке и в покое.Рентгенограммы показали 100% скорость сращения при среднем времени до слияния 10,5 недель (8-20 недель). После успешного спондилодеза ни один пациент не сообщил о боли в оперированной лодыжке [34].
В исследовании был проанализирован случай двустороннего артроскопического артродеза голеностопного сустава у мужчины 23 лет с тяжелой формой гемофилии А [35]. Его общая длина голеностопного сустава была <20 °, а максимальное тыльное сгибание - 5 °. Предоперационный и послеоперационный функциональные уровни оценивали с использованием шкалы голеностопного сустава Японского общества хирургии стопы (JSSF).Оценка JFFS до операции составила 24/100. Артроскопия голеностопного сустава выполнялась через переднемедиальный и переднебоковой порталы. Артродез сначала был выполнен на левой лодыжке, а через шесть месяцев - на правой. Для прижатия большеберцовой кости к таранной кости были установлены три канюлированных винта диаметром 6,0 мм. Голеностопный сустав фиксировался в нейтральном положении. Костное сращение подтверждено через 8 недель после операции. При контрольном визите через 1 год сращение кости было адекватным, рентгенологических признаков ослабления винта не было. На момент публикации у него не было боли и он работал без ограничений в повседневной деятельности, но имел ограничения в рекреационной деятельности, поскольку обе лодыжки были зафиксированы.Оценка JFFS улучшилась до 87/100.
В другом исследовании у двух пациентов были выполнены три артроскопических артродеза голеностопного сустава. Пациентом 1 был 26-летний мужчина, а пациентом 2 — 25-летний мужчина. Сроки наблюдения варьировались от 2 лет и 4 месяцев до 6 лет и одного месяца. Сращение было получено на всех трех лодыжках. Все артроскопические артродезы голеностопного сустава остановили или значительно уменьшили рецидивирующее кровотечение из суставов. Оценка по шкале AOFAS для голеностопного сустава и заднего отдела стопы составила 39 (диапазон: 32-52) баллов до операции и 80 (диапазон: 74-92) баллов после операции [36].
Открытый артродез
Для открытого артродеза возможны различные доступы: передний, боковой и задний. Передний характерен разрез между сухожилиями передней большеберцовой мышцы и длинного разгибателя большого пальца стопы (то же самое при полной замене голеностопного сустава, TAR). Это обеспечивает хороший доступ как к медиальному, так и к боковому желобу. Это менее инвазивно, щадит малоберцовую кость и, в конечном итоге, позволяет преобразовать процедуру в ТАР. Боковой разрез обеспечивает отличную переднюю и заднюю визуализацию, он часто использует предыдущий разрез и гарантирует надлежащую коррекцию деформации.Одним из отрицательных аспектов бокового подхода является то, что он уменьшает площадь поверхности для сварки, что затрудняет фиксацию пластины по сравнению с преобразованием в TAR. Это также более инвазивно, так как требуется умерщвление малоберцовой кости. Задний менее распространен, но он может быть полезен при ревизии, особенно если передние или боковые мягкие ткани бедны. Процедура выполняется правильно, когда голеностопный сустав зафиксирован в нейтральном тыльном сгибании, вальгусной деформации заднего отдела стопы 0-5 ° и наружной ротации 5-10 °.
Фиксация осуществляется винтами, пластинами, ретроградным стержнем или внешним фиксатором.По поводу предпочтительного метода фиксации существуют разногласия. Винты часто предпочтительнее из-за высокой скорости стягивания, меньшего рассечения мягких тканей и простоты применения, но пластины достигают большей жесткости и скорости стягивания, чем только винтовая фиксация. Вместо этого показан гвоздь, когда необходимо продолжить дополнительный артродез подтаранного сустава. Наружная фиксация может быть полезна в случае повышенного инфекционного риска, плохого качества мягких тканей или сопутствующей инфекции, часто встречающейся у пациентов с гемофилией. В статье сообщалось, что все пациенты, включенные в проведенное исследование, были довольны операцией и достигли сращения костей, что подтверждено послеоперационными рентгенограммами.При последнем наблюдении средние баллы по шкале AOFAS и по ВАШ составили 81,4 ± 5,2 (диапазон 73-86) и 1,4 ± 1,1 (диапазон 0-3), соответственно, что значительно улучшилось по сравнению с дооперационными 37,9 ± 11,2. (диапазон 20-55) и 7,0 ± 0,7 (диапазон 6-8) соответственно [37].
В литературе есть много исследований, посвященных открытому артродезу голеностопного сустава при лечении гемофильной артропатии [6,38,39]. Эта процедура, выполненная в общей сложности 89 пациентам, показала хорошие результаты с точки зрения длительного обезболивания (среднее значение по шкале ВАШ 1.05, диапазон от 0,7 до 1,4), функциональное восстановление голеностопного сустава (среднее значение AOFAS 80,27, с 69 до 90,4), коррекция деформации, предотвращение повторных кровотечений и улучшение качества жизни [5]. Открытый артродез также показал низкую частоту осложнений, таких как замедленное сращение костей, несращение, поверхностная или глубокая инфекция, эпизоды повторяющихся кровотечений и дегенеративные изменения в окружающих суставах [38] ().
Таблица 5
| Автор | Год | Лечение | Случаи | Параметры | Значения | |||
|---|---|---|---|---|---|---|---|---|
|
|
| |||||||
| Пациенты | Лодыжки | Preop | Postop | |||||
| Tsailas and Wiedel [38] | 2010 | Артродез (передний доступ) | 13 | 20 | 4 Оценка симптомов | 904 .794,9 | ||
| Bluth [6] | 2013 | Артродез (передний доступ) | 45 | 57 | AOFAS | — | 90,4 | |
| Eichler [39] | 2017 900 Артродез | 9 | 12 | AOFAS | 22 | 69 | ||
| Оценка по Олеруду | 37 | 70 | ||||||
| Asencio [23] | 2014 | Полная замена голеностопного сустава | 40.2 | 85,3 | ||||
| Оценка функции | 23,6 | 35,9 | ||||||
| тыльное сгибание | 0,3 | 10,3 | ||||||
| Preis [19] | 2017 | Полная замена голеностопного сустава | 907AS 148,5 | 1,3 | ||||
| AOFAS | 23,9 | 76,6 | ||||||
| ПЗУ | 9,9 | 28,4 | ||||||
| SF-36 физическое | 38.1 | 77,7 | ||||||
| SF-36 mental | 51,4 | 78,9 | ||||||
| Оценка Петтерсона | 8,7 | |||||||
| Eckers [40] | 2018 | Полная замена голеностопного сустава | 149 17 | VAS | — | 1.9 | ||
| ROM | 16 | 26 | ||||||
| AOFAS | — | 81 | ||||||
| SF-36 физический | — | 47 | ||||||
| SF-36 mental | — | 57 | ||||||
| Выживаемость имплантата% | — | 94 (5 лет), 85 (10 лет), 70 (15 лет) | ||||||
| Wang [37] | 2020 | Артродез с внешним фиксатором Илизарова | 14 | AOFAS | 37.9 | 81,4 | ||
| VAS | 7 | 1,4 | ||||||
| SF-36 физический | 10 | 82,9 | ||||||
| SF-36 физический | 59,2 | 72 | ||||||
| Barg [41 ] | 2010 | Полная замена голеностопного сустава | 8 | 10 | AOFAS | 38 | 81 | |
| Оценка боли | 7,1 | 0,8 | ||||||
| ROM | 18.3 ° | 27,3 ° | ||||||
| SF-36 физический | 30,4 | 83,4 | ||||||
| SF-36 психический | 56,9 | 82,8 | ||||||
| Ahn [4] | 2020 | TAR против AA | TAR | 16 | VAS | 6,2 | 0,8 | |
| FFI% | 59,6 | 10,3 | ||||||
| ROM | 30,8 | 37,3 | ||||||
| Диапазон сгибания плантаций | 9045 38.5 °||||||||
| AA | 13 | VAS | 4,5 | 0,7 | ||||
| FFI% | 61,5 | 23,7 | ||||||
| ROM | 20,6 | — | ||||||
Ink Фузия, подтаранные и срединные суставы предплюсны были вовлечены в обеспечение достаточного движения стопы в послеоперационном периоде. Первый сросшийся сустав, как правило, наиболее болезнен; тем не менее, часто происходит сращивание соседних суставов из-за потенциальной перегрузки, возникшей на них после предыдущей операции.
Тотальное эндопротезирование голеностопного сустава (TAR)
Показано в качестве первичной процедуры при терминальной стадии остеоартрита голеностопного сустава и в качестве конверсионной процедуры у пациентов с болезненным артродезом голеностопного сустава.
Анализ литературы (), всего 68 TAR, показывает улучшение средних значений VAS (среднее значение 1,33, диапазон от 0,8 до 1,9), AOFAS (среднее значение 80,87, диапазон от 69,0 до 90,4), ROM (среднее значение 30,57, диапазон от 26 до 37,3), SF-36 (физический и психический соответственно со средним значением 62,35 и 67.95).
В исследовании с периодом наблюдения более 15 лет оценивалась выживаемость имплантата на основе клинических исходов и рентгенологической оценки [40]. Семнадцать ТАР были выполнены 14 пациентам. В результате расшатывания компонентов в 3 случаях были выполнены ревизионные операции с удалением компонентов (один артродез, 2 повторных TAR) со средним послеоперационным интервалом 7,5 ± 4,9 года. Расчетная выживаемость имплантата составила 94%, 85% и 70% через 5, 10 и 15 лет соответственно.
В проспективном исследовании оценивали среднесрочный результат после имплантации неограниченного трехкомпонентного тотального протеза голеностопного сустава у пациентов с гемофильным остеоартритом голеностопного сустава [41].В исследование были включены две женщины (две лодыжки) и шесть мужчин (восемь лодыжек) со средним возрастом 43,3 ± 9,3 года (диапазон 26,7-57,5). У пяти пациентов было частое кровотечение, несмотря на предыдущую артроскопическую синовэктомию и хирургическую обработку раны. У одного из двух пациентов, получавших двустороннюю полную замену голеностопного сустава, двусторонняя процедура была проведена как одноэтапная процедура; в другом случае вторая операция на голеностопном суставе была проведена через 1,8 года после первой операции. У одного пациента, которому была проведена двусторонняя операция, была выполнена замена артродеза голеностопного сустава тотальным артропластикой голеностопного сустава.Ни один пациент не был потерян до последнего наблюдения через 5,6 ± 1,7 года (диапазон 2,7-7,6 года). AOFAS увеличился с 38 ± 18 (диапазон 8-57) до операции до 81 ± 8 (диапазон 69-95). Четыре пациента (50%) полностью избавились от боли, и все пациенты значительно уменьшили боль.
В целом, средний балл по боли снизился с 7,1 ± 1,6 (диапазон 4–9) до 0,8 ± 1,0 (диапазон 0–3). Физикальное обследование пораженных суставов при последнем осмотре не выявило значительного отека сустава, нестабильности или осевой деформации пораженных суставов.При последнем послеоперационном наблюдении пять (62,5%) пациентов имели нормальный уровень спортивной активности, а один пациент (12,5%) — средний уровень. При окончательном наблюдении все пациенты были довольны результатами тотального эндопротезирования голеностопного сустава и заявили, что они будут повторять операцию ().
В другом исследовании [4] анализировались клинические и радиологические результаты, сравнивающие ТАР и артродез голеностопного сустава у пациентов с гемофильной артропатией голеностопного сустава в конечной стадии. И TAR, и артродез голеностопного сустава показали значительное уменьшение боли на основе шкал VAS и FFI (Foot Functional Index).По сравнению с артродезом голеностопного сустава, TAR дал лучшие результаты по субшкалам инвалидности и активности FFI, что позволяет предположить, что TAR может рассматриваться как хирургический вариант наряду с артродезом голеностопного сустава при конечной стадии гемофильной артропатии голеностопного сустава. Артродез голеностопного сустава изменяет нормальную функцию заднего отдела стопы и увеличивает нагрузку на соседние сегменты, что приводит к дегенеративным изменениям в соседних суставах. Напротив, у TAR была высокая вероятность неудачи и плохие результаты с имплантатами раннего поколения, в дополнение к более высокому инфекционному риску и возможности кровотечения.
Рентген травмы — нижняя конечность
Ключевые точки
- Вид сбоку с помощью горизонтального луча позволяет идентифицировать выпот в коленном суставе или липогемартроз (жир и кровь в суставе)
- Переломы плато большеберцовой кости могут быть очень незначительными быть единственным видимым признаком
Стандартные виды
Передне-задний (AP) и боковой . В контексте травмы боковой вид получен, когда пациент лежит на спине и с горизонтальным рентгеновским лучом.Это позволяет визуализировать выпоты в надателлярном мешочке.
Колено — нормальный AP
Наведите / выключите изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть результаты
Щелкните изображение, чтобы выровнять его с верхней частью страницы
Колено — нормальное AP
- надколенник часто не виден четко на этом виде
Колено — нормальный боковой (горизонтальный луч)
Наведите / выключите изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть результаты
Щелкните изображение, чтобы выровнять с верхней частью страницы
Колено — нормальное боковое (горизонтальный луч)
- Боковое изображение горизонтального луча полезно для оценки мягких тканей, а также костей
- Видны четырехглавые мышцы и сухожилия надколенника
- Обратите внимание на нормальный надколенник между жиром подушечки над надколенником ( звездочки, ) — расширение этих жировых подушечек или увеличение плотности в этой области может указывать на выпот в коленном суставе
Skyline view
A ‘Skyline’ или ‘Sunr Взгляд ise ‘редко указывается в контексте травмы.Этот вид необходим только в том случае, если стандартные изображения нормальные и есть подозрение на перелом надколенника, или для оценки вывиха надколенника. Вид горизонта можно получить только в том случае, если пациент может терпеть сгибание колена.
Колено — нормальный вид «линия горизонта»
Наведите / выключите изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть результаты
Щелкните изображение, чтобы выровнять его с верхней частью страницы
Колено — нормальный горизонт ‘вид
- Обычно не указывается в контексте травмы
- Более полезно для оценки боли в колене из-за подозрения на остеоартрит пателлофеморального компартмента
- Нормальное расстояние надколеночно-бедренного компартмента ( стрелок )
Переломы перелома тибиального плато
плато может быть тонким с небольшим смещением или может быть сильно смещенным с различной степенью измельчения.Это может быть углубление на поверхности плато, смещение фрагмента трещины или их комбинация.
Нередко образование липогемартроза является единственным рентгенологическим признаком. Липогемартроз — это слоистый излияние жира и крови, которое «просочилось» из кости после перелома.
Перелом плато большеберцовой кости — AP
Наведите указатель мыши на изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть результаты
Щелкните изображение, чтобы выровнять его с верхней частью страницы
Перелом плато большеберцовой кости — AP
- (Тот же пациент, что и ниже)
- Перелом латерального плато большеберцовой кости
- Фрагмент перелома смещен и сдвинут относительно своего нормального положения (пунктирная линия)
Перелом большеберцового плато — боковой
Наведите / выключите изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть результаты
Щелкните изображение, чтобы выровнять его с верхней частью страницы
Перелом плато большеберцовой кости — латеральный
- (тот же пациент, что и выше)
- Линия перелома не видна
- Углубленный контур большеберцового плато (стрелка)
- Липогемартроз (жир и кровь в суставе)
Травма надколенника
Переломы надколенника могут быть видны только на 1 из 2 стандартных d видов, чаще вид сбоку.
Перелом надколенника — боковой
Наведите / выключите изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть результаты
Щелкните изображение, чтобы выровнять с верхней частью страницы
Перелом надколенника — боковой
- Увеличено плотность, разделяющая жировые подушечки, указывает на излияние в сустав из-за утечки крови (гемартроз)
Вывих надколенника — вид горизонта
Наведите / выключите изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть результаты
Щелкните изображение, чтобы выровнять его по верхнему краю страницы
Вывих надколенника — вид горизонта
- Надколенник сильно смещен
- Перевернутое изображение показывает его нормальное положение
Нормальные варианты
Фабелла и двудольный надколенник являются 2 общими нормальные варианты, которые не следует принимать за перелом.
Колено — Fabella
Наведите / выключите изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть результаты
Щелкните изображение, чтобы выровнять с верхней частью страницы
Колено — Fabella
- A fabella is нормальная сесамовидная кость боковой головки сухожилия икроножной мышцы — не следует принимать за перелом или рыхлое тело
Двудольная надколенник
Наведите / выключите изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть выводы
Щелкните изображение, чтобы выровнять его с верхней частью страницы
Двудольная надколенник
- Надколенник двудольный (состоит из 2 частей) — общий нормальный вариант
- Примечание: возможно повреждение интерфейса двух компонентов, которое может иметь симптомы
Перелом лодыжки Хьюстон | Травмы голеностопного сустава
Голеностопный сустав состоит из трех костей: большеберцовой кости, малоберцовой кости и таранной кости, соединенных вместе.Концы малоберцовой и большеберцовой кости (кости голени) образуют внутреннюю и внешнюю лодыжку, которые представляют собой костные выступы голеностопного сустава, которые вы можете почувствовать и увидеть по обе стороны от лодыжки. Сустав защищен фиброзной мембраной, называемой суставной капсулой, и заполнен синовиальной жидкостью для обеспечения плавного движения.
Травмы голеностопного сустава очень распространены у спортсменов и людей, выполняющих физическую работу, часто приводят к сильной боли и нарушению подвижности. Боль после травм голеностопного сустава может быть вызвана разрывом связки и называется растяжением голеностопного сустава или переломом кости, который называется переломом голеностопного сустава.Перелом лодыжки — болезненное состояние, при котором происходит перелом одной или нескольких костей, образующих голеностопный сустав. Голеностопный сустав стабилизирован различными связками и другими мягкими тканями, которые также могут быть повреждены при переломе голеностопного сустава.
Причины
Переломы голеностопного сустава возникают в результате чрезмерного перекатывания и скручивания голеностопного сустава, обычно в результате несчастного случая или таких действий, как прыжки или падения, вызывающие внезапную нагрузку на сустав.
Симптомы
При переломе лодыжки возникает немедленный отек и боль в области лодыжки, а также нарушение подвижности.В некоторых случаях вокруг сустава может скапливаться кровь — это состояние называется гемартрозом. В случае тяжелого перелома четко видна деформация голеностопного сустава, где кость может выступать через кожу.
Виды переломов
Переломы лодыжки классифицируются в зависимости от локализации и типа пораженной лодыжки. Различные типы переломов голеностопного сустава:
- Перелом боковой лодыжки, при котором сломана латеральная лодыжка, внешняя часть лодыжки.
- Перелом медиальной лодыжки, при котором сломана медиальная лодыжка, внутренняя часть лодыжки.
- Перелом задней лодыжки, при котором сломана задняя лодыжка, костный бугорок большеберцовой кости.
- Бималлеолярные переломы с переломами латеральной и медиальной лодыжек
- Трималлеолярный перелом, при котором сломаны все три боковые, медиальные и задние кости.
- Синдесмотическая травма, также называемая растяжением связок голеностопного сустава, обычно не является переломом, но может рассматриваться как перелом.
Диагностика
Диагностика травмы голеностопного сустава начинается с физического осмотра, за которым следуют рентген и компьютерная томография травмированной области для детального просмотра. Обычно очень трудно отличить сломанную лодыжку от других состояний, таких как растяжение связок, вывих или травма сухожилия, без рентгеновского снимка поврежденной лодыжки. В некоторых случаях на лодыжку оказывается давление, а затем делается специальный рентген. Эта процедура называется стресс-тестом.Этот тест используется для проверки стабильности перелома, чтобы решить, нужна ли операция или нет. В сложных случаях, когда требуется детальная оценка связок, рекомендуется МРТ.
Процедуры
Сразу после травмы лодыжки и до обращения к врачу следует приложить пакеты со льдом и держать ступню в приподнятом положении, чтобы минимизировать боль и отек.
Лечение перелома лодыжки зависит от типа и стабильности сломанной кости.Лечение начинается с безоперационных методов, а в случаях, когда перелом нестабилен и не может быть исправлен, применяются хирургические методы.
При безоперационном лечении кость лодыжки выравнивается и вокруг сустава накладываются специальные шины или гипсовая повязка на срок не менее 2–3 недель.
При хирургическом лечении доступ к сломанной кости осуществляется путем надреза в области лодыжки, а затем на кость навинчиваются специально разработанные пластины для выравнивания и стабилизации сломанных частей.Затем разрез зашивают и оперированную лодыжку фиксируют шиной или гипсовой повязкой.
Управление хронической болью у пациентов с гемофилией
Изнутри патофизиологии боли при гемофилии и взгляните на то, какие инструменты оценки и методы лечения следует использовать в рамках действующих руководств по назначению лекарств.
Отзыв: Michael Gabay PharmD, JD, BCPS
Гемофилия — хромосомное заболевание, влияющее на коагуляцию, которое характеризуется спонтанным кровотечением. 1 Заболевание поражает примерно 1 из 5000 мужчин. Гемофилию можно классифицировать как дефицит фактора свертывания крови VIII (т. Е. Гемофилию A), который встречается чаще, или как дефицит фактора свертывания крови IX (т. Е. Гемофилию B).
Целью лечения гемофилии является предотвращение эпизодов спонтанного кровотечения, что достигается за счет замены дефицитного фактора свертывания крови продуктами крови, называемыми концентратами фактора свертывания крови. 1,2 Суставы — наиболее частая локализация острых геморрагических событий, примерно 90% кровотечений происходят в суставах. 3 Совместное кровотечение, также называемое гемартрозом, может привести к хронической боли, от которой, по оценкам, страдают примерно от 40% до 70% людей с гемофилией (PwH). 4
Совместное кровотечение, также называемое гемартрозом, может привести к хронической боли, от которой, по оценкам, страдают примерно от 40% до 70% людей с гемофилией. (Изображение: iStock)
Эпизоды острого гемартроза также являются заметным источником острой боли, и PwH может не отличить острую от хронической боли. 2 Острая боль при гемартрозе купируется по требованию введением факторов свертывания крови, которые останавливают кровотечение и, следовательно, облегчают боль. Со временем гемартроз вызывает синовиальное воспаление, которое перерастает в гемофильную артропатию — состояние, характеризующееся хроническим повреждением костей и суставов. Хроническое воспаление и гемофильная артропатия являются важными источниками хронической боли при PwH, которым страдают 90% пациентов с тяжелой гемофилией. 2,5 Суставы, которые больше всего страдают от хронической боли, включают локоть, колено и лодыжку. 6 Хроническая боль при гемофильной артропатии — проблема, выдвинутая на первый план в прошлом веке, поскольку продолжительность жизни PwH увеличилась из-за доступности безопасных препаратов крови. 7
Пациенты с гемофилией, испытывающие боль из-за гемофильного синовита и артропатии, сообщали об ограничениях в повседневной деятельности, повышенной инвалидности и снижении качества жизни. 4,8 Как и многие другие состояния с хронической болью, PwH сообщает, что боль отрицательно влияет на психическое здоровье.Несмотря на негативные эффекты хронической боли и высокую распространенность PwH, исследования показали, что PwH обычно не обеспечивает адекватного обезболивания. Имеющихся данных об оптимальной стратегии лечения боли, связанной с гемофильным синовитом и артропатией, мало. Тем не менее, недавние рекомендации руководства предоставили понимание стратегий ведения при рассмотрении проблем лечения, специфичных для PwH.
Патофизиология хронической боли и гемофильной артропатии
Хотя патофизиология хронической боли при PwH полностью не изучена, считается, что отложение железа из крови в синовиальную оболочку играет ключевую роль. 7,8 При гемартрозе синовиальная оболочка удаляет кровь из сустава, вызывая накопление железа. 2 Отложение железа в синовиальной оболочке вызывает воспалительную реакцию, которая может исчезнуть в течение нескольких недель. 2,3 Однако хронические и субклинические кровотечения препятствуют разрешению и приводят к хроническому синовиту и, в конечном итоге, к гипертрофии синовиальной оболочки. Хроническое воспаление и гипертрофия приводят к увеличению сосудистой сети и предрасполагают сустав к дальнейшему кровотечению. 6 Это инициирует цикл кровотечения и воспаления, и изменение сосудистой сети, вероятно, не обратимо. Цитокины, образующиеся в результате этого воспалительного процесса, вызывают разрушение хрящей и костей, что является основным признаком гемофильной артропатии. Кроме того, теоретически прямое воздействие крови приводит к деградации костей и хрящей и вызывает апоптоз хондроцитов. Необратимое повреждение сустава может произойти в результате всего 2–3 эпизодов кровотечения.
Гемофильная артропатия не считается возрастным или воспалительным артритом, таким как остеоартрит или ревматоидный артрит соответственно; однако патофизиология гемофильной артропатии имеет некоторые общие черты с этими состояниями. 9 Например, и ревматоидный артрит, и гемофильная артропатия связаны с воспалительными процессами и резорбцией кости. Остеоартрит также включает разрушение хряща. Эти сходства могут быть полезны для экстраполяции принципов лечения гемофильной артропатии.
Инструменты оценки боли для пациентов с гемофилией
Всемирная федерация гемофилии (WFH) рекомендует проводить оценку опорно-двигательного аппарата и общего состояния здоровья у PwH не реже одного раза в год. Эта оценка должна оценивать структуру и функцию суставов и мышц, а также качество жизни.Для оценки боли и клинически полезных результатов, таких как функция, уровень активности и качество жизни, доступны многочисленные валидированные шкалы PwH, и WFH рекомендует использовать их, когда они доступны (Таблица I).
Кроме того, для оценки ранних изменений структуры суставов можно использовать ультразвуковое исследование и магнитно-резонансную томографию (МРТ). Обычные рентгенограммы можно использовать для выявления поздних структурных изменений, связанных с гемофильной артропатией. К визуализации можно применить несколько шкал и инструментов оценки для количественной оценки структурных изменений, которые приведены в таблице I.
WFH и Национальный фонд гемофилии (NHF) рекомендуют обследовать пациентов с хронической болью на тревожность и депрессию, поскольку эти состояния могут способствовать возникновению боли и мешать достижению оптимальных результатов. 2,4 Стандартизованные инструменты для оценки включают шкалу из 9 пунктов опросника врачей (PHQ-9) для депрессии, шкалу из 7 пунктов для генерализованного тревожного расстройства (GAD-7) и шкалу PHQ-4 для обеих депрессия и беспокойство.
Принципы обезболивания
Нефармакологическая терапия
Цели обезболивания должны быть сосредоточены на функции и деятельности. 2 Для достижения этих целей нефармакологические вмешательства должны использоваться как часть комплексного плана лечения боли. Всем пациентам с хроническим синовитом и гемофильной артропатией рекомендуется физиотерапия и реабилитация. Эти методы лечения следует продолжать как часть режима обезболивания, независимо от использования обезболивающих. Для стабилизации пораженного сустава можно использовать фиксацию, а также упражнения для поддержания прочности суставов.
Дополнительные вмешательства, такие как медитация, музыкальная терапия, отвлечение внимания и внимательность, также могут быть рассмотрены при гемофильной артропатии, и WFH рекомендует включать эти методы в программу обучения управлению болью.
При синовите может использоваться процедура, называемая синовэктомией, если другие меры не помогают уменьшить воспаление. 2 Дополнительные хирургические меры могут быть рассмотрены для пациентов с гемофильной артропатией, которым не удалось выполнить нехирургические вмешательства. Эти процедуры обычно выполняются специалистами-ортопедами.
Фармакологическая терапия
Уникальные принципы обезболивания у PwH: отказ от НПВП
Нестероидные противовоспалительные препараты (НПВП) обычно рекомендуются в качестве неопиоидных средств для использования в составе мультимодального обезболивающего режима при состояниях, не связанных с гемофилией. 2,4 НПВП проявляют свое действие путем ингибирования пути циклооксигеназы (ЦОГ) -1 и / или ЦОГ-2. Путь ЦОГ-1 отвечает за выработку защитных простагландинов, которые увеличивают кровоток, а также за выработку слизи и бикарбонатов в желудке. Ингибирование пути ЦОГ-1 приводит к повышенному риску желудочно-кишечного (ЖКТ) кровотечения. Напротив, ЦОГ-2 отвечает за воспаление, боль и жар; следовательно, для достижения обезболивающих эффектов желательно ингибирование ЦОГ-2.Кровотечение в желудочно-кишечном тракте — хорошо известный побочный эффект неселективных НПВП, и считается, что этот эффект усиливается при PwH, учитывая высокую предрасположенность к кровотечениям. В результате и NHF, и WFH рекомендуют избегать неселективных НПВП при PwH. NHF и WFH рекомендуют использовать селективные ингибиторы ЦОГ-2 при PwH, поскольку ингибиторы ЦОГ-2 имеют более низкий риск угнетения тромбоцитов и изъязвления желудочно-кишечного тракта. Для пациентов с повышенным риском развития язвы желудочно-кишечного тракта NHF предлагает рассмотреть возможность применения гастропротекторного средства.
Рекомендуемый режим обезболивания
Профилактика и лечение гемартроза являются неотъемлемой частью обезболивания, поскольку прогрессирование синовита и повреждения суставов могут усилить боль. 2 Это достигается с помощью концентратов факторов свертывания. Несмотря на оптимальное использование концентратов факторов свертывания крови для остановки кровотечения, часто бывает необходимо обезболивание с помощью анальгетиков. В 2020 году WFH опубликовал обновленное руководство по лечению гемофилии. В руководстве рекомендуется использовать несколько анальгетиков по ступенчатой схеме, которая представлена в таблице II.
Этот пошаговый подход рекомендуется как при острой, так и при хронической боли. В целом, по возможности следует избегать использования опиоидов, учитывая хронический характер эпизодов кровотечения при гемофилии и потенциальную зависимость при длительном применении. Пациентам, которым требуются опиоидные анальгетики, следует проконсультироваться со специалистами по обезболиванию для обеспечения адекватного наблюдения. Планы обезболивания должны корректироваться на основе клинических проявлений, чтобы пациент мог комфортно переносить вес.
Помимо этого поэтапного подхода, WFH рекомендует использование селективных ингибиторов ЦОГ-2 у пациентов с хроническим синовитом для уменьшения воспаления и предотвращения повреждения сустава. 2 Целекоксиб — единственный селективный ингибитор ЦОГ-2, доступный в Соединенных Штатах, и используется не по назначению при хронической боли, связанной с гемофилией. Типичная доза для взрослых составляет 200 мг в день один или два раза в день, в зависимости от показаний. 12 Дозы до 400 мг в день использовались для определенных состояний (например, ревматоидный артрит, анкилозирующий спондилит, острая боль и первичная дисменорея).В WFH мелоксикам указан как потенциальный ингибитор ЦОГ-2, который можно использовать при PwH; однако мелоксикам проявляет свой механизм действия через ЦОГ-1 и ЦОГ-2 и несет предупреждение о кровотечении, изъязвлении и перфорации желудочно-кишечного тракта. 2,13
Применение Руководства CDC по назначению опиоидов
Приблизительно от 50% до 70% PwH назначают опиоиды от боли. 4 В 2020 году NHF опубликовал руководство по применению рекомендаций Центров по контролю и профилактике заболеваний (CDC) по назначению опиоидов пациентам с нарушениями свертываемости крови с учетом уникальных аспектов ухода за этой группой населения.В руководстве содержится несколько ключевых рекомендаций.
Подобно WFH, NHF рекомендует рассматривать опиоиды, когда нефармакологические вмешательства и неопиоидные препараты не приносят облегчения и когда ожидается, что польза от опиоидов перевешивает риск. 4 Нефармакологические вмешательства и неопиоидные препараты следует продолжать в сочетании с опиоидами, поскольку мультимодальное лечение оказалось более эффективным, чем монотерапия.
NHF предлагает использовать только опиоиды короткого действия, что соответствует руководящим принципам CDC по опиоидам, но отличается от рекомендаций WFH. 4 Опиоиды короткого действия следует использовать для лечения обострений и предотвращения ожидаемой боли из-за активности. Дозы должны быть менее 90 эквивалентов морфина в миллиграммах (MME) в день с целью снижения общей суточной дозировки до менее 50 MME. Возможно, не удастся снизить дозы до этих рекомендуемых пределов у всех пациентов, особенно у тех, кто принимает более высокие дозы в течение длительного времени. Решение о снижении дозировки опиоидов следует принимать индивидуально и учитывать, перевешивает ли польза от снижения дозы риск снижения эффективности.
Мониторинг опиоидов и последующее наблюдение
Мониторинг злоупотребления опиоидами рекомендуется до начала приема опиоидов и для пациентов, которым прописаны опиоиды. 4 Существует несколько инструментов оценки риска для оценки риска злоупотребления опиоидами, в том числе инструмент для оценки опиоидного риска с 5 вопросами (ORT) и инструмент для проверки 24 вопросов и оценки опиоидов для пациентов с болью — пересмотренный (SOAPP-R). Кроме того, медицинские работники должны пересмотреть свою Программу мониторинга рецептурных препаратов (PDMP), чтобы установить историю приема лекарств пациента.Независимо от риска злоупотребления опиоидами или назначенной дозы, NHF рекомендует назначать налоксон всем пациентам, принимающим опиоиды.
Риски и преимущества опиоидной терапии следует оценивать регулярно. 4 NHF рекомендует оценивать пациентов, которым ведется лечение хронической боли, при каждом посещении. В идеале это должно происходить не реже одного раза в 3 месяца и уже через 1–4 недели после начала приема опиоидов или увеличения доз. Процесс мониторинга должен быть прозрачным для пациентов, и врачи должны рассмотреть возможность определения показаний для прекращения опиоидной терапии.При прекращении приема опиоидов снижение дозы должно быть индивидуализировано для пациента, а также должны быть добавлены или увеличены другие обезболивающие, чтобы компенсировать возможное усиление боли.
Внутрисуставные инъекции
Внутрисуставные инъекции кортикостероидов, гиалуроновой кислоты и богатой тромбоцитами плазмы успешно применялись при остеоартрите для кратковременного облегчения боли. 9 При остеоартрите клинические данные показали, что кортикостероиды и гиалуроновая кислота могут снимать боль в течение недель или месяцев соответственно.Кроме того, внутрисуставные инъекции мезенхимальных стволовых клеток использовались при остеоартрите с многообещающим эффектом. Учитывая успешное использование внутрисуставных инъекций при остеоартрите, возник интерес к их использованию при гемофильной артропатии. Существует мало данных, касающихся использования внутрисуставных инъекций у пациентов с гемофилией, и нет клинических данных по изучению использования мезенхимальных стволовых клеток при гемофильной артропатии.
В 2018 году Buccheri и его коллеги собрали доступную литературу, касающуюся внутрисуставных инъекций при PwH, и пришли к выводу, что гиалуроновая кислота может быть полезной сама по себе или в сочетании с другими лекарствами от гемофильной артропатии. 9 Эффект гиалуроновой кислоты длится от 6 месяцев до 1 года. В исследованиях гиалуроновую кислоту вводили в виде 3-5 инъекций каждые 1-4 недели с возможностью повторения цикла введения через 6-12 месяцев. На сегодняшний день не проводились рандомизированные контролируемые испытания специально у пациентов с гемофилией.
Точно так же мало информации доступно относительно использования внутрисуставных кортикостероидов при гемофилии. 9 В ретроспективном обзоре оценивалось использование внутрисуставных кортикостероидов под контролем УЗИ при хронической боли в суставах у пациентов в период с марта 2012 года по январь 2016 года. 14 Пациентам вводили внутрисуставные кортикостероиды, если они не могли или не желали использовать альтернативные стратегии или пероральные препараты или если они не реагировали на другие методы лечения. Инъекции вводили в голеностопный сустав (n = 14), локоть (n = 13) или колено (n = 18). У 84% пациентов боль уменьшилась более чем на 30%, что обычно происходило в течение первых 24 часов. Средняя продолжительность эффекта составила 8 недель. Из-за отсутствия сравнительных данных и высокой стоимости внутрисуставные кортикостероиды не нашли широкого применения на практике, и эксперты не рекомендуют их как часть стандартной терапии. 15
В нескольких исследованиях была обнаружена польза от плазмы, богатой тромбоцитами, у пациентов с гемофилией и хроническим синовитом. 9 Однако исследования, специфичные для гемофильной артропатии, обычно отсутствуют. Ли и его коллеги сравнили использование внутрисуставной плазмы, богатой тромбоцитами, с инъекциями гиалуроновой кислоты при гемофильной артропатии, поражающей колено, в нерандомизированном открытом исследовании. 16 Плазма, обогащенная тромбоцитами, вводилась однократно (n = 11), а гиалуроновая кислота вводилась еженедельно в течение 5 недель (n = 11).Через 6 месяцев у пациентов, получавших обогащенную тромбоцитами плазму, наблюдалось более значительное облегчение по сравнению с гиалуроновой кислотой в отношении изменения баллов по визуальной аналоговой шкале (ВАШ) (-2,5 против -0,7; P = 0,016), Университеты Западного Онтарио и Макмастера. Оценка боли по индексу остеоартрита (WOMAC) (-9,0 против 2,4; P = 0,047) и оценка физической функции (-130,9 против 52,5; P = 0,028).
Хотя литература по использованию внутрисуставной гиалуроновой кислоты и плазмы, богатой тромбоцитами, обнадеживает, текущие данные ограничены и не были включены в практические руководства.
Практические выводы
Пациенты с гемофилией часто испытывают хроническую боль в результате хронического синовита или гемофильной артропатии, которая возникает в результате спонтанного и рецидивирующего гемартроза. 2 Хотя основной целью должно быть предотвращение и остановка эпизодов кровотечения с помощью концентратов факторов свертывания крови, необратимые повреждения могут возникнуть в нескольких эпизодах. При лечении боли в PwH:
следует учитывать несколько ключевых элементов.- Нефармакологические вмешательства, включая физиотерапию и реабилитацию, следует использовать до начала и в сочетании с фармакологической терапией. 2
- Неселективных НПВП следует избегать из-за повышенного риска кровотечения. Селективный ингибитор ЦОГ-2 целекоксиб рекомендуется для уменьшения воспаления и предотвращения прогрессирующего повреждения суставов. 2,4
- При выборе режима фармакологической боли следует применять поэтапный подход (Таблица II). 2
- По возможности следует избегать хронической опиоидной терапии. При использовании опиоидных агентов следует руководствоваться руководством NHF по выполнению рекомендаций CDC по опиоидам для обеспечения безопасной и надлежащей практики. 2,4
Последнее обновление: 5 мая 2021 г.
Аутологичная биоклеточная (богатая стволовыми клетками) пролотерапия на жировой подушке Хоффа улучшает остеоартрит коленного сустава
Щелчок по лодыжке — поврежденный хрящ: DeLoor Podiatry Associates: Ортопеды
«Почему моя лодыжка щелкает?» «Моя лодыжка хлопает». Мы довольно часто слышим это от пациентов в Подиатрии ДеЛур, каламбур. По словам доктора Хосе Лоора, частыми причинами щелчка и хлопания в лодыжке являются защелкивание сухожилиями костей, хроническая травма связок и рассекающий остеохондрит ОКР.ОКР, также обозначающее костно-хрящевой дефект, представляет собой серьезное повреждение хряща.
У спортсменов обычно развивается ОКР в коленях, но также часто встречается повреждение хряща голеностопного сустава, тем более что многие люди (не только спортсмены) игнорируют растяжение связок голеностопного сустава.
Поскольку хрящ имеет минимальную способность к самовосстановлению, повреждение хряща, если его не лечить, может прогрессировать до дегенерации костей или суставов, остеоартрита.
Что такое повреждение хряща?
Повреждение хряща не ограничивается любой возрастной группой.DeLoor Podiatry видела, как это происходит со всеми, молодыми и старыми, спортсменами или офисными работниками. Одна неудачная «выкрутка» лодыжки может привести к ОКР.
Когда травма достаточно серьезная или повторяется, и при игнорировании хрящ разрушается, и куски могут отламываться, что приводит к очень болезненному контакту «кость-к-кость».
Симптомы
При повреждении хряща вы почувствуете боль, отек и скованность в лодыжке.
Воспаление может быть легким или тяжелым.Ваша лодыжка может быть красной, горячей на ощупь и очень болезненной. Диапазон движений вашей лодыжки также будет ограничен. Вы не сможете легко пошевелить ногой.
Доктор Лоор говорит: «У нас были пациенты, которые жаловались на эти симптомы, и их лодыжка продолжала щелкать МЕСЯЦЫ после сильного растяжения связок. К тому времени их боль варьировалась от постоянной легкой боли до сильной пульсации ».
Важность вашего хряща
Хрящ — это белая соединительная «кость», которая находится между суставами и во многих частях тела.Например, ваш нос и уши частично или полностью состоят из хряща.
Между суставами хрящ действует как амортизирующая опора. Он также скрепляет кости. Хрящ — это не кость. Это жесткая, гибкая ткань, которую легко повредить.
У него нет кровоснабжения, что объясняет белый цвет хряща. Таким образом, он не заживает легко при повреждении или разрыве. Именно здесь так сильно помогают DeLoor Podiatry и другие специализированные хирургические ортопедические клиники. Хрящ очень хрупкий и требует уговоров хирургов.
Кусочки хряща также могут отламываться и вызывать боль в суставе каждый раз, когда эти незакрепленные части трутся о ткань.
Повреждение хряща также может привести к:
- Гемартроз , кровотечение в суставе. В тяжелых случаях кусок хряща отламывается и застревает между суставами, блокируя их и вызывая кровотечение. Здесь ваша лодыжка будет выглядеть ушибленной.
- Дополнительная нагрузка на кости, которая, в свою очередь, может привести к образованию костных шпор: остеофитов. Эти костные шпоры образуются на краях сустава, что приводит к еще большей боли и дисфункции лодыжки. Подумайте о шестеренках, которые трутся друг о друга и совсем не крутятся, визжат оттого, что они царапают друг друга.
- Поражение хряща, «выбоина» в хряще. Это поражение, как и все выбоины, может увеличиваться до тех пор, пока не изнашивается весь хрящ.
Доктор Хосе Лоор часто предупреждает своих пациентов: «Когда хрящ полностью изнашивается, ваши суставы теряют подушку и кости будут тереться друг о друга.Это очень больно ».
Поскольку хрящ обладает минимальной способностью к самовосстановлению, повреждение хряща, если его не лечить, может прогрессировать до дегенерации костей или суставов, остеоартрита. Голеностопные суставы являются несущими суставами, и при сильном повреждении хряща пациент теряет способность ходить.
Для поддержания здоровья суставам необходимо движение. Длительные периоды бездействия и неподвижности также повреждают хрящи.
Что вызывает повреждение хряща?
Плохое совмещение стыков
Иногда это врожденное, а иногда вызванное заживлением после травмы.Это необходимо исправить с помощью хирургического вмешательства и терапии.
Травмы и чрезмерное использование
Плохое падение со ступеньки, перекос в лодыжке, несчастный случай, когда что-то упало и защемило вашу лодыжку — все это может повредить хрящ.
Как вы уже догадались, наиболее восприимчивы спортсмены, занимающиеся футболом, регби, теннисом и борьбой. Любой ударный спорт, в котором нужно бегать и прыгать, например, баскетбол и бадминтон.
Отсутствие движения
Атрофия мышц — не единственное, что случается, когда кто-то не двигается регулярно.Суставы нуждаются в движении, чтобы оставаться здоровыми. Длительные периоды бездействия и неподвижности также повреждают хрящи.
Ожирение
Доктор Лоор говорит: «Наши тела прекрасно адаптируются и приспосабливаются, но слишком большой вес действительно вызывает большую нагрузку на наши органы, кости и суставы, особенно на лодыжку. Это несущий шарнир. Каждый раз, когда вы идете, ваша лодыжка поддерживает вас. Люди с ожирением имеют более высокую вероятность повреждения хряща в голеностопном суставе, потому что их тело подвергается гораздо большей физической нагрузке.”
Диагностика повреждения хряща
«Повреждение хряща бывает трудно отличить от других проблем, таких как повреждение связок и субхондральные поражения, потому что симптомы схожи», — говорит доктор Лоор.
Чтобы подтвердить повреждение хряща, вам нужно пройти медицинский осмотр у любого специалиста DeLoor Podiatry с последующим рентгенологическим обследованием. Если рентгеновские лучи отрицательны, несмотря на боль, продолжающуюся более 2 месяцев, на очереди МРТ и КТ.
МРТ и КТ показывают повреждение хряща, субхондральное повреждение (см. Нашу статью о субхондропластике при артрите голеностопного сустава) или перелом скола, который может быть ужасно болезненным.Это также похоже на щелчок всякий раз, когда вы двигаете лодыжкой.
Когда эти процедуры визуализации еще не окончательны, выполняется артроскопия. Артроскоп представляет собой трубчатый инструмент с камерой на конце. Он вставляется в стык для оценки и устранения повреждений.
Средства для лечения повреждений хряща
Существует несколько консервативных вариантов лечения ОКР, аналогичных другим заболеваниям голеностопного сустава. DeLoor Podiatry прописывает, рекомендует и подбирает вам любой из следующих препаратов:
Нестероидные противовоспалительные средства
Ваш врач пропишет вам НПВП для уменьшения воспаления и боли.
Терапия суставов
Обычно вас направляют к терапевту или физиотерапевту для укрепления мышц, восстановления диапазона движений и повышения осведомленности о положении суставов.
Опора для лодыжек / Альтернативная подвижность
Чтобы уменьшить боль, следует избегать действий, которые ее вызывают. Воспользуйтесь лифтом. Вместо ходьбы выберите велосипед. Выбирайте упражнения с низкой нагрузкой, такие как эллиптические тренажеры, спиннинг и плавание.
Подтяжки
Подтяжки — это изготовленные на заказ пластиковые или кожаные шнурки, которые поддерживают суставы в задней части стопы и лодыжки, эффективно уменьшая боль в этих местах.
Лед
Можно накладывать ледяной компресс на лодыжку 3–4 раза в день на 20 минут. Делайте это сразу после физических нагрузок.
Хирургия стопы и голеностопного сустава
Когда терапии и лекарств недостаточно для облегчения боли и подвижности, пора обратиться к операции на стопе.Только артроскопия голеностопного сустава может удалить фрагменты хряща и исправить то, что нужно исправить. Хирургия голеностопного сустава — это также способ, которым доктор Лоор может просверливать крошечные дырочки и стимулировать рост нового фиброзного хряща. В случае серьезного повреждения пересадка хряща может быть единственным решением.
Артроскопия для восстановления повреждений хряща
К сожалению, без операции ОКР будет только ухудшаться. Вы же не хотите, чтобы болезнь прогрессировала до такой степени, что вам потребуется полная замена сустава.
Артроскопия может восстановить поврежденный хрящ, и благодаря отдыху и терапии вы скоро вернетесь к своему прежнему качеству жизни и повседневной деятельности.
В зависимости от степени повреждения хряща DeLoor Podiatry выполняет следующие процедуры с помощью артроскопии.
- Удаление раны — Доктор Хосе Лоор и его команда с помощью небольших артроскопических инструментов разглаживают поврежденный хрящ, удаляя рыхлые края, которые трутся и раздражают другие ткани возле сустава, являющегося источником боли.
- Стимуляция костного мозга — Здесь ваш хирург просверливает крошечные отверстия (микротрещины) под поврежденным хрящом.Открытие кровеносных сосудов внутри кости может вызвать сгусток крови внутри хряща. Это, в свою очередь, запускает производство нового хряща. Однако этот новый хрящ не соответствует прочности и долговечности оригинала. Пациенту может потребоваться дополнительная операция, когда этот новый хрящ изнашивается.
- Мозаичная пластика — Ваш хирург заменит поврежденный хрящ здоровым хрящом, взятым из другой части вашего тела. Эта процедура предназначена для лиц моложе 50 лет с изолированным повреждением хряща, обычно вызванным несчастным случаем или травмой.Это не для пациентов с остеоартритом, у которых повреждение более крупное и широко распространенное.
Чего ожидать от артроскопии
Вы, наверное, слышали анекдоты о докторах, оперирующих неправильное бедро или колено. Это невозможно, потому что перед операцией хирург помечает операционную ногу.
Вам сделают общую анестезию и наложат на бедро мягкий жгут.
Доктор Лоор говорит: «Мы также иногда используем приспособления для растяжения вашего голеностопного сустава.Так легче увидеть, что к чему ».
- Сделайте как минимум два небольших разреза спереди и / или сзади на лодыжке. Это вход и выход артроскопической камеры и инструментов. Отсюда артроскопия получила свое прозвище «хирургия замочной скважины».
- Стерильная жидкость вводится в сустав, чтобы расширить его и улучшить качество изображения.
- Камера и инструменты будут чередоваться между отверстиями во время операции.
- После этого разрезы зашивались.
- У вас будет стерильная повязка поверх швов и шина или ботинок для иммобилизации лодыжки во время восстановления.
После операции:
- Вы принимали обезболивающие от боли и отека в течение нескольких дней.
- Швы снимут через 1-2 недели после операции.
- Именно тогда доктор Лур посоветует вам диапазон движений, упражнения для голеностопного сустава и физиотерапию, которые идеально вам подходят.
- В зависимости от вашего состояния: вы можете либо снова ходить по ноге сразу после операции, либо вам, возможно, придется держать ее в приподнятом положении и не прибавлять в весе в течение нескольких недель.
Когда вы сможете вернуться к своим прежним занятиям?
От 70% до 90% пациентов из Грамерси и Бруклина, штат Нью-Йорк, которые проходят артроскопию в DeLoor Podiatry, достигают отличных результатов.
Вы можете рассчитывать вернуться к работе через несколько дней после операции, если ваша работа не создает нагрузок на ногу, но большинству пациентов требуется период восстановления продолжительностью от 1 до 2 недель.Лучше попросить отпуска.
Вы можете снова водить машину, когда можете перенести тяжесть на ногу и больше не принимаете наркотические обезболивающие.
Если вы спортсмен или заядлый любитель спорта, ожидайте восстановления в течение 4–6 недель, прежде чем вы сможете вернуться к любимому занятию, и это не без физиотерапии.
Лечение боли в лодыжке и стопе, Большой Манчестер
Разрыв ахиллова сухожилия
Ахиллово сухожилие — это прочный фиброзный шнур, расположенный позади лодыжки, который соединяет икроножные мышцы с пяточной костью.Когда ахиллово сухожилие становится тонким, слабым или если оно не используется, оно может быть подвержено травмам или повреждению.
Симптомы:
- Сильная боль, отек, скованность
- Щелчок или щелчок
Перелом лодыжки
Перелом лодыжки — болезненное состояние, при котором имеется перелом одной или нескольких костей, образующих голеностопный сустав.Голеностопный сустав стабилизирован различными связками и другими мягкими тканями, которые также могут быть повреждены при переломе голеностопного сустава.
Симптомы:
- Отек и боль
- Нарушение подвижности
- Гемартроз
- Деформация голеностопного сустава в тяжелых случаях
Тендинит ахиллова сухожилия
Ахиллово сухожилие — одно из самых длинных сухожилий в человеческом теле, которое простирается от пяточной кости до икроножных мышц.Тендинит ахиллова сухожилия может быть вызван внезапным увеличением активности, которое приводит к перенапряжению сухожилий, напряженных икроножных мышц и чрезмерному разрастанию костей.
Симптомы:
- Отеки и синяки
- Легкая или сильная боль
- Жесткость
- Утрата прочности
- Снижение движений голеностопного сустава
- Слабость или болезненность мышц
- Затруднения при ходьбе или стоянии
Боль в пятке
Пятка — это подкладка из жировой ткани в задней части стопы человека, которая защищает структуру мышц, связок и пяточной кости (пяточной).Боль в пятке — распространенное заболевание стопы, которое наблюдается у одного из 10 человек, имевших хотя бы один эпизод в своей жизни.
Симптомы:
- Хроническая боль
- Острая или колющая боль в пятке
Вставной тендинит ахиллова сухожилия
Инсерционный тендинит ахиллова сухожилия — это дегенерация волокон ахиллова сухожилия непосредственно в месте его прикрепления к пяточной кости.Это состояние обычно наблюдается у людей в возрасте от 40 до 50 лет.
Симптомы:
- Боль
- Нежность задней части пятки
- Отек
Синдром тарзального туннеля
Синдром тарзального канала — это состояние, при котором сдавлен задний большеберцовый нерв, расположенный внутри тарзального канала.Состояние возникает при защемлении большеберцового нерва.
Симптомы:
- Онемение
- Боль
- Ощущение жжения
Растяжение связок голеностопного сустава
Растяжение связок голеностопного сустава — распространенная травма, которая возникает, когда вы падаете или внезапно выкручиваете голеностопный сустав, или когда вы приземляетесь ногой в неудобном положении после прыжка.
Симптомы:
- Вздутие
- Нежность
- Онемение пальцев ног
- Ушиб
- Невозможность ходить
- Неспособность удерживать вес на голеностопе
Нестабильность голеностопного сустава
Нестабильность голеностопного сустава — хроническое заболевание, характеризующееся периодическим смещением внешней стороны голеностопного сустава.Обычно это происходит в результате повторных растяжений связок голеностопного сустава.
Симптомы:
- Боль
- Отек на лодыжке
- Постоянный дискомфорт
- Частая нестабильность голеностопного сустава во время занятий спортом или ходьбы
Перелом пятой плюсневой кости
Пятая плюсневая кость — длинная кость, которая расположена на внешней стороне стопы и соединяется с мизинцем.Есть два типа переломов, которые часто возникают в пятой плюсневой кости: отрывной перелом и перелом Джонса.
Симптомы:
- Боль
- Отек
- Нежность
- Синяк на внешней стороне
- Затруднения при ходьбе
Тендинит малоберцовой кости
Тендинит малоберцовой кости относится к воспалению сухожилий малоберцовой кости.Распространенной причиной малоберцового тендинита является чрезмерная травма, прямой удар или внезапная нагрузка на сухожилия, а также занятия спортом, которые включают повторяющиеся движения голеностопного сустава.
Симптомы:
- Боль
- Отек
- Нежность и покраснение
- Утеплитель на внешней стороне щиколотки
- Хлопающий звук при движении голеностопного сустава
Удар в голеностопном суставе
Падение голеностопного сустава — болезненное ограничение движения голеностопного сустава из-за аномалии мягких тканей или кости.Удар в голеностопный сустав наблюдается у спортсменов, действия которых включают многократное сгибание голеностопного сустава вверх.
Симптомы:
- Вздутие
- Боль, усиливающаяся при движении
- Ощущение щелчка при движении стопы
Компартмент-синдром
Синдром компартмента, также называемый синдромом хронического компартмента, — это состояние, которое вызывает боль или судороги в ногах во время упражнений.Эта боль обычно уменьшается после прекращения занятий. Чаще всего возникает в переднем отделе голени.
Симптомы:
- Глубокая боль в ноге
- Онемение
- Отек
- Ушиб
- Плотность в ноге
Таларский перелом
Таранная кость — это небольшая кость в голеностопном суставе, которая соединяет пяточную кость и две кости голени, обеспечивая движение стопы вверх и вниз.
Симптомы:
- Сильная боль
- Невозможность ходить
- Нежность
- Отек
Деформация Хаглунда
Деформация Хальгунда — это состояние, при котором на пятке образуется костное разрастание. Мягкие ткани на тыльной стороне пятки раздражаются из-за растираний лишних костей.
Симптомы:
- Боль в области прикрепления ахиллова сухожилия к пятке
- Шишка сзади на пятке
- Покраснение воспаленной ткани
- Отек пятки
Подошвенный фасциит
Подошвенный фасциит — это состояние, при котором подошвенная фасция воспаляется от чрезмерного растяжения или чрезмерного использования, вызывая боль в пятке и подошве стопы.Это может произойти на одной или обеих ногах из-за чрезмерного стояния и является одной из наиболее распространенных ортопедических жалоб, особенно у активных мужчин в возрасте от 40 до 70 лет.
Симптомы:
- Утром, когда вы встаете с постели
- Ходьба после некоторого сидения или стояния
- Подъем по лестнице
- После упражнения
Болезнь Северса
Болезнь Севера — болезненное воспаление пластинки роста пятки.Болезнь Севера, также называемая апофизитом пяточной кости, — это заболевание, которое поражает подрастающих подростков, вызывая отек и боль в задней части пятки.
Симптомы:
- Боль в одной или обеих пятках, обычно в спине
- Затруднение при ходьбе, прихрамывании или ходьбе на цыпочках
- Пятка может казаться красной, опухшей и теплой
- Боль при сдавливании пятки с обеих сторон
- Симптомы улучшаются при отдыхе и ухудшаются при физической активности
Перелом Лисфранка
Переломы Лисфранка могут возникать в результате удара, сильных скручивающих движений, падения чего-то тяжелого на ногу и чаще встречаются у бегунов, военнослужащих, футболистов и всадников.
Симптомы:
- Боль
- Отек в области среднего отдела стопы
- Ушиб на нижней поверхности стопы
- Неспособность нести тяжесть
Перелом ладьевидной кости
Переломы ладьевидной кости встречаются редко и в основном включают стрессовые переломы, возникающие при занятиях спортом, например бегом и гимнастикой, в результате многократных нагрузок на стопу.
Симптомы:
- Боль
- Ушиб
- Нежность
- Отек
- Деформация
- Неспособность нести тяжесть
Бунион
Бурсит большого пальца стопы — это костный выступ, который появляется на внешней поверхности большого пальца стопы, когда он наклоняется к соседнему пальцу стопы.Это дополнительная кость и наполненный жидкостью мешок, который растет у основания большого пальца ноги.
Симптомы:
- Вздутие
- Боль и болезненность вокруг большого пальца ноги
- Поворот большого пальца стопы к соседнему пальцу стопы
- Изменение формы стопы
- Костное образование на суставной поверхности большого пальца стопы
- Боль и дискомфорт при ходьбе
- Ограничение движений большого пальца стопы
Неврома Мортона
Неврома Мортона — это повреждение нерва между пальцами ног, обычно третьего и четвертого пальцев стопы, которое вызывает боль и утолщение нервной ткани.Сдавление или хроническое раздражение этого межпальцевого нерва является основной причиной невромы Мортона.
Симптомы:
- Жгучая боль в подушечке стопы (может отдавать в пальцы ног)
- Онемение пораженных пальцев стопы
- Невозможность ходить
Переломы костей стопы
Передняя часть стопы — это передняя часть стопы, которая включает пальцы ног.Переломы в этой части стопы болезненны, но зачастую не приводят к потере трудоспособности. Есть 2 типа переломов, а именно: травматический перелом и стресс-перелом.
Симптомы:
- Боль
- Ушиб
- Отек
- Невозможность ходить
Сесамоидит
Сесамоидит — это воспаление сесамовидной кости и связанных с ней сухожилий.Это обычно наблюдается у танцоров балета, спринтеров и баскетболистов. Это чрезмерная травма, вызванная повышенным давлением на сесамовидные кости, что приводит к хроническому воспалению.
Симптомы:
- Хроническая или острая боль
- Отек
- Ушиб
Плоскостопие
Плоскостопие, также известное как выпадение сводов стопы или песпланус, представляет собой деформацию, при которой свод стопы, проходящий вдоль подошвы стопы, не образуется (у детей) или падает на землю (у взрослых из-за различных проблем со стопой).Плоскостопие может быть жестким или гибким.
Симптомы:
- Внутренний свод стопы уплощенный
- Внутренний свод стопы уплощенный
- Внутренняя поверхность стопы может выглядеть изогнутой
- Боль в ступне, ноге, колене, бедре или пояснице
- Боль в пятках, затрудняющая ходьбу / бег
- Дискомфорт при ношении обуви
- Усталые, болезненные стопы при длительном стоянии или ходьбе
Подагра
Подагра — очень распространенная болезненная форма артрита, вызывающая отек, покраснение и жесткость суставов.Подагра вызывается повышенным уровнем мочевой кислоты в тканях и крови в результате нарушения обмена веществ.
Симптомы:
- Тепло и покраснение
- Опухший сустав
- Боль и болезненность большого пальца ноги
- Образование кристаллов мочевой кислоты, называемых тофами
Молоток зацепа
Молоток — это деформация малого пальца стопы (со второго по пятый), при котором палец согнут вверх в среднем суставе пальца, напоминая молоток.Изогнутая часть может тереться об обувь, вызывая боль, раздражение и образование мозолей.
Симптомы:
- Носок согнут вниз
- Натоптыши и мозоли
- Затруднения при ходьбе
- Неспособность согнуть или пошевелить пальцами ног
- Носок с когтями
Вросший ноготь на пальце ноги
Вросший ноготь на ноге — очень частое и болезненное состояние пальца ноги.Это происходит, когда стороны или угол ногтя врастают внутрь и проникают в кожу пальца ноги. Боль часто сопровождается припухлостью и покраснением.
Симптомы:
- Боль
- Болезненность пальцев ног
- Покраснение вокруг ногтя на ноге
- Отек
- Инфекция тканей
Пальцы с когтями
Когтистый палец — это деформация, при которой палец сгибается и выглядит как птичий коготь.Пораженный палец ноги сгибается вверх от сустава у подушечек стопы и вниз в суставах в середине и на кончике пальца, чтобы загнуться под стопой.
Симптомы:
- Внешний вид мозолей
- Согнутый носок
- Боль
- Затруднения при ходьбе
Носок дерна
Дерн пальца стопы — это повреждение связки у основания большого пальца стопы.Это болезненное состояние, которое обычно возникает в результате зажатия пальца ноги в земле или чрезмерного сгибания пальца назад.
Симптомы:
- Боль у основания большого пальца
- Отек
- Ограниченное движение
Обновления содержимого AMBOSS — Knowledge @ AMBOSS
Последнее обновление: 20 сентября 2021 г.
Сводка
Эта страница предоставляет пользователям обзор важных обновлений содержимого AMBOSS.В настоящее время мы ежемесячно сообщаем о недавно опубликованных статьях, разделах, содержание которых было существенно переработано, о новых мультимедийных материалах / изображениях и новых блок-схемах. Обратите внимание, что не обо всех изменениях сообщается — более мелкие изменения и обновления слишком многочисленны, чтобы их можно было включить сюда. Оборачиваемость прогресса Qbank в настоящее время слишком высока, чтобы предоставлять прямые ссылки на эти обновления, но их можно найти с помощью «Custom Session» после нажатия «Create a Session» в области Qbank.
Наша редакция рада предоставить вам новый контент, и мы продолжим делать все возможное, чтобы оптимизировать AMBOSS для медицинских специалистов по всему миру! Если есть что-то, что вы все же хотели бы добавить или улучшить, не стесняйтесь сообщить нам об этом с помощью функции обратной связи, которая есть во всем нашем контенте, или нажав «Идеи и отзывы» в нижней части страницы AMBOSS.
Сентябрь 2021 г.
Вопросы
Статьи
- Новые статьи
- Пересмотренные статьи
август 2021 г.
Вопросы
- 66 новые практические вопросы Step 2 CK
- Пересмотренные вопросы 1 Step 2CK
Статьи
- Новые статьи
- Пересмотренные статьи
Июль 2021 г.
Вопросы
- 33 новых практических вопроса шага 2CK
- 5 исправленных практических вопросов шага 1 и шага 2CK
Статьи
- Новые статьи
- Пересмотренные статьи
июнь 2021 г.
Вопросы
- 87 новых практических вопросов шага 2CK
- 9 пересмотренных практических вопросов шага 1 и шага 2CK практических вопросов
статей
- Новые статьи
- Пересмотренные статьи
Мультимедиа
май 2021 г.
Вопросы
- 33 новые практические вопросы для шага 2CK
- 29 пересмотренных практических вопросов для шага 1 и 2CK
Статьи
- Новые статьи
- Пересмотренные статьи
Мультимедиа
апрель 2021 г.
Вопросы
- 20 новых практических вопросов для шага 2CK
- 13 пересмотренных практических вопросов для шага 1 и 2CK
Статьи
- Новые статьи
- Пересмотренные статьи
Мультимедиа
март 2021 г.
Вопросы
- 89 новые практические вопросы шага 2CK
- 21 пересмотренные вопросы практики шага 1 и 2CK
Статьи
- Новые статьи
- Февраль Пересмотренные статьи
- 2021
Вопросы
- 33 новых практических вопроса для шага 2CK
- 7 пересмотренных практических вопросов для шага 1 и 2CK практических вопросов
статей
- Новые статьи
- Пересмотренные статьи
Мультимедиа
- 25 новых вопросов практики шага 2CK
- 8 пересмотренных вопросов практики шага 1 и шага 2CK практики
- новых статей
- исправленных статей
- 55 новых шагов 2CK практики Вопросы ce
- 36 измененных шагов 1 и 2 вопросов практики CK
- Новые статьи
- Пересмотренные статьи
- 25 новых шагов 2 вопросов практики CK
- 32 измененных шага 1 и Step 2CK практические вопросы
- Новые статьи
- Исправленные статьи
- 17 новых практических вопросов Step 2CK
- 51 измененных вопросов для шага 1 и Step 910
- Новые статьи
- Пересмотренные статьи
- 27 новый шаг 2 вопросов практики
- 40 пересмотренных шагов 1 и 2 вопросов практики СКК
- Новые статьи
- Пересмотренные статьи
- 33 новых практических вопроса шага 2CK
- 45 пересмотренных вопросов практики шага 1 и шага 2CK
- Микрофотография тахизоитов toxoplasma gondii (токсоплазмоз)
- УЗИ острого пиелонефрита (пиелонефрита)
- Иллюстрация, изображающая вид спереди иннервации верхней конечности (плечо и локоть) (предплечье, запястье и кисть)
- Иллюстрация, изображающая бросание среднего пальца квадратным узлом одной рукой (отдел хирургии)
- Иллюстрация, изображающая бросание указательного пальца квадратным узлом одной рукой (клерк-хирург)
- Фотография, изображающая эндоскопию ангиодисплазии (желудочно-кишечное кровотечение)
- Микрофотография, изображающая гексагональные кристаллы цистина (врожденные нарушения метаболизма)
- Иллюстрация, изображающая цикл PDSA 910 (качество и безопасность)
- Фотография макропрепарата полной молярной беременности (гестационная трофобластическая болезнь)
- Фотография болезни Педжета вульвы (рак вульвы и влагалища)
- УЗИ варикоцеле (аномалии мошонки)
- Фотография рук, пораженных алкаптонурией (врожденные нарушения обмена веществ)
- Микрофотография лимфоцитарной инфильтрации слюнной железы (синдром Шегрена)
- Фотография плоскоклеточного рака вульвы
- 9129
статей
декабрь 2020
вопросов
Статьи
ноябрь 2020
Вопросы
Статьи
Мультимедиа
Октябрь 2020
Вопросы
Статьи
Мультимедиа
Сентябрь 2020
Вопросы
статей 91 219
Добавлены мультимедиа
август 2020
Вопросы
Мультимедиа добавлены
Иллюстрация, изображающая стрессовые переломы плюсневых костей (Сборник ортопедических состояний) - Иллюстрация, изображающая этиологию портальной гипертензии (Портальная гипертензия)
- Иллюстрация, изображающая патофизиологию гомоцистинурии (Врожденные нарушения обмена веществ)
- Иллюстрация, изображающая лечение острой раны (Лечение ран)
- Иллюстрация с обзором функций черепных нервов (паралич черепных нервов)
- Иллюстрация с изображением сперматоцеле (опухоли яичек)
- Иллюстрация с изображением варикоцеле (аномалии мошонки, опухоли яичек)
- Иллюстрация с изображением гидра ocele (аномалии мошонки, опухоли яичек)
- Иллюстрация, изображающая обзор эмбриогенеза и фетогенеза (беременность)
- Иллюстрация, изображающая врожденную гиперплазию надпочечников на стероидном пути и влияющих на лекарственные препараты (Врожденная гиперплазия надпочечников)
- Микрофотография
- Лайма-анапс. руки, пораженной синдромом околоплодных вод (эмбриогенез)
- Фотография внутрикожного невуса (доброкачественные поражения кожи)
- Фотография соединительного невуса (доброкачественные поражения кожи)
- Фотография генитального герпеса на женских половых органах (инфекции, вызванные вирусом простого герпеса)
- Фотография пациента со склеродермией (системный склероз)
- Фотография микростомии при системном склерозе (системный склероз)
- Ангиографическое изображение дуги аорты при артериите Такаясу (васкулиты)
- Карта симптомов метаболического синдрома (метаболический синдром)
- Карта симптомов синдрома ДиДжорджи (22q11.2 делеционный синдром) (Врожденные иммунодефицитные расстройства)
- Рисунок с изображением водного баланса (Физиология почек)
- Рисунок с изображением пяточной кости (нога, лодыжка и ступня)
- Рисунок с изображением мускулов мимики (Обзор головы и шеи область)
- Иллюстрация с изображением мышц подошвы стопы (ноги, голеностопного сустава и стопы)
- Иллюстрация с изображением стадий Таннера (половая зрелость)
- Иллюстрация с изображением массы тела и состава воды по возрасту и полу (Физиология почек)
- Микрофотография ревматоидного узелка (ревматоидный артрит)
- Иллюстрация, изображающая опосредованный брадикинином ангионевротический отек (Ангионевротический отек)
- Иллюстрация, изображающая веновенозный ЭКМО (острый респираторный дистресс-мембранный синдром)
- 910 Микрофотография нейрофулезной куполообразной патологии (см. при ДППГ (доброкачественная паро xysmal позиционное головокружение)
- Иллюстрация, изображающая хирургическую крикотиротомию методом «укол, скручивание, буж, трубка» (управление проходимостью дыхательных путей)
- Иллюстрация, изображающая инструменты и подготовку к хирургической крикотиротомии с использованием техники «укол, скручивание, буж, трубка» (управление проходимостью дыхательных путей)
- Иллюстрация, изображающая хирургическую крикотиротомию с использованием метода бужирования (управление проходимостью дыхательных путей)
- Иллюстрация, показывающая инструменты и подготовку к хирургической крикотиротомии с помощью методики бужирования (управление проходимостью дыхательных путей)
- Иллюстрация, изображающая введение в дыхательные пути гортанной трубки (управление проходимостью дыхательных путей) 2020
- 47 новых шагов 1 и 2CK практических вопросов
- 26 пересмотренных вопросов 1 и 2CK
- Новые статьи
- Пересмотренные статьи
- 17 новых практических вопросов шага 1
- 57 пересмотренных шагов 1 и шага 2CK практические вопросы
- Новые статьи
- Пересмотренные статьи
- эпизоды Chalk Talk Энергетический метаболизм — часть 1, 2, 3, 6, 8, 9 (гликолиз и глюконеогенез)
- Эпизоды меловой беседы по энергетическому метаболизму — части 5, 6, 7 (митохондрии)
- Эпизод с меловой беседой по энергетическому метаболизму — часть 7 ( Цепь переноса электронов и окислительное фосфорилирование)
- Эпизоды меловой беседы об энергетическом метаболизме — части 4, 5, 6 (метаболизм жирных кислот)
- Эпизоды меловой беседы об энергетическом метаболизме — часть 5, 8 (митохондриальные миопатии, нарушения метаболизма жирных кислот)
- Иллюстрация с изображением колэктомии сигмовидной кишки при дивертикулите (дивертикулярная болезнь)
- Иллюстрация с изображением тазобедренного сустава (таз и тазобедренный сустав) 910 32
- Иллюстрация, изображающая низкую переднюю резекцию (Колоректальный рак)
- Иллюстрация, изображающая высокую переднюю резекцию (Колоректальный рак)
- Иллюстрация, изображающая сигмовидную колэктомию при раке толстой кишки (Колоректальный рак)
- Иллюстрация, изображающая расширенную левую гемиколэктомию (Колоректальный рак
- ) левосторонняя гемиколэктомия (колоректальный рак)
- Иллюстрация, изображающая расширенную правую гемиколэктомию (колоректальный рак)
- Иллюстрация, изображающая правую гемиколэктомию (колоректальный рак)
- Иллюстрация, изображающая хирургические методы при колоректальном раке (колоректальный рак)
- Иллюстрация, изображающая перелом дистального отдела лучевой кости пальца ловушка (переломы дистального отдела лучевой кости)
- Иллюстрация с изображением асцитической жидкости (асцит)
- График иммунизации
- Микрофотография нейтрофильного гранулоцита (основы гематологии)
- Микрофотография ph, изображающий эозинофильный гранулоцит (Основы гематологии)
- Микрофотография, изображающая базофильный гранулоцит (Основы гематологии)
- Микрофотография, изображающая мегакариоцит (Основы гематологии)
- Макрофотография пульсометра
- , изображающая макрофотографию гематологии (Основы гематологии)
- Микрофотография эритроцитов и тромбоцитов (Основы гематологии)
- ЭКГ атриовентрикулярной блокады третьей степени
- Микрофотография муцинозной цистаденомы яичников (опухоли яичников)
- 47 новые шаги 1 и 2 Вопросы практики СКК
- 79 пересмотренные шаги 1 и 2 Вопросы практики СКК
-
Новые статьи статьи
- Пересмотренные статьи
- 31 новый шаг 1 и шаг 2 Вопросы практики CK
- 80 пересмотренный шаг 1 и шаг 2 Вопросы практики СК
- Пересмотренные статьи
- 43 новые шаги 1 и 2 Практические вопросы СК
- 102 пересмотренных практических вопросов шага 1 и 2CK
- Новые статьи Новые статьи статьи 910 35
- 41 новый практический вопрос шага 1
- 53 измененных шага 1 и шага 2 Практические вопросы СК
- Новые статьи
- Пересмотренные статьи
- 36 новых практических вопросов шага 1
- 44 измененных шага 1 и шага 2 Практические вопросы СК
- Новые статьи
- Пересмотренные статьи
- 68 новых практических вопросов шага 1
- 40 пересмотренных вопросов шага 1 и шага 2CK практических вопросов
- Опубликованы новые статьи
- Пересмотренные статьи
- 75 пересмотренных практических вопросов шага 1 и шага 2CK
- 5 новых практических вопросов шага 1
- 3 новых шага 2 практических вопроса
- 62 пересмотренных шага 1 и шага 2CK практические вопросы
- 12 новых практических вопросов шага 1
- 5 новых практических вопросов шага 2CK
- 34 пересмотренных шага 1 и шага 2 практических вопросов СК
- Опубликованы новые статьи
- Пересмотренные статьи
- 2 новых практических вопроса шага 1
- 10 новых практических вопросов шага 2CK
- 16 пересмотренных шагов 1 и шага 2 практических вопросов СК
- 4 новых практических вопроса для шага 1
- 6 новых практических вопросов для шага 2CK
- 8 пересмотренных практических вопросов для шага 1 и 2CK
- Опубликованы новые статьи
- Пересмотренные статьи
- 13 новых практических вопросов для шага 1
- 22 новых практических вопросов для шага 2CK
- 24 пересмотренных практических вопросов для шага 1 и 2CK
- Опубликованы новые статьи:
- Пересмотренные статьи
- 9 практических вопросов для нового шага 1
- 65 новых практических вопросов для шага 2CK
- 15 пересмотренных вопросов для шага 1 и шага 2CK вопросы
- Опубликованы новые статьи:
- Пересмотренные статьи:
- 9 практических вопросов для нового шага 1
- 4 новых практических вопроса для шага 2CK
- 11 измененных шага 1 и шага Вопросы по практике 2CK
- Опубликованы новые статьи:
- Пересмотренные статьи:
- Иллюстрация с изображением левой реберно-диафрагмальной впадины (грудная полость)
- Иллюстрация с изображением правой реберно-диафрагмальной полости ( )
- Изображение знака на берегу моря на УЗИ легких (Ведение пациентов с травмами)
- Ультрасонография, показывающая B-линии (пневмоторакс)
- Иллюстрация, изображающая B-линии на УЗИ легких (Ведение пациентов с травмами)
- Иллюстрация, изображающая A-линии на УЗИ легких (Ведение пациентов с травмами)
- Иллюстрация, изображающая селезеночный мешок (мешочек Коллера) ) (Желудочно-кишечный тракт)
- Иллюстрация, изображающая свободную жидкость в прямокишечно-маточном мешке Дугласа (поперечный разрез) (Ведение пациентов с травмой)
- Иллюстрация, изображающая свободную жидкость в прямокишечно-маточном мешке Дугласа (сагиттальный разрез) (Ведение пациентов с травмами)
- Изображение прямокишечно-маточного мешка Дугласа (поперечный разрез) (таз и тазобедренный сустав)
- Иллюстрация, изображающее прямокишечно-маточный мешок Дугласа (сагиттальный разрез) (Таз и тазобедренный сустав)
- Иллюстрация, изображающая жидкость в реберно-диафрагмальной полости) (грудная клетка)
- Изображение связок и ретинакулы надколенника (бедра, колена и подколенной ямки)
- Иллюстрация, изображающая осложнения дивертикулов толстой кишки (дивертикулярная болезнь)
- Иллюстрация, изображающая артериальное кровоснабжение носовой перегородки (нос и пазухи, носовое кровотечение)
- Иллюстрация, изображающая сенсорную иннервацию носовая полость и нёбо (Нос и пазухи)
- Иллюстрация, изображающая основные слюнные железы (Заболевания слюнных желез)
- Иллюстрация, изображающая области проксимального отдела бедренной кости (Переломы бедра)
- Иллюстрация, изображающая свободную жидкость в гепаторенальном пространстве ( Ведение пациентов с травмами)
- Иллюстрация с изображением гепаторенального пространства (желудочно-кишечный тракт)
- Иллюстрация с изображением теста Кумбса (гемолитическая анемия)
- Иллюстрация с изображением электрофореза гемоглобина (лабораторные методы)
- Иллюстрация с изображением оси гипоталамус-грипп репродуктивные органы) 9 1032
- Иллюстрация, изображающая вены шеи (Обзор области головы и шеи)
- Иллюстрация, изображающая яремные вены (Обзор области головы и шеи)
- Иллюстрация, изображающая артериальное снабжение коры головного мозга (Цереброваскулярная система)
- Иллюстрация, изображающая мышцы глотки (Полость рта и зубы)
- Иллюстрация, изображающая венозный дренаж головного мозга (Цереброваскулярная система)
- Иллюстрация, изображающая околоносовые пазухи (нос и пазухи)
- Иллюстрация, изображающая мышцы неба и внешние мышцы языка (полость рта и зубы)
- Иллюстрация с изображением портокавальных анастомозов (портальная гипертензия)
- Иллюстрация с изображением тромбоэмболии легочной артерии в результате тромбоза глубоких вен
- Иллюстрация с изображением слоев сердца
- МРТ грудной клетки (сагиттальный разрез) с изображением миокардита
- МРТ грудной клетки (осевой разрез) с изображением миокардита
- Иллюстрация с изображением миокардита
- Иллюстрация вегетативной иннервации желудочно-кишечного тракта
- Иллюстрация, изображающая пупочные складки (пренатальная и послеродовая физиология)
- Иллюстрация, изображающая дистальный лучевой сустав (предплечье, запястье и кисть)
- Иллюстрация, изображающая проксимальный лучевой сустав (предплечье, запястье и кисть)
- Фотография, показывающая эритему (Псориаз)
- Иллюстрация, изображающая рекомбинацию гена (= V (D) J-рекомбинация) в адаптивной иммунной системе
- Иллюстрация, изображающая путь барорецептора и хеморецептора (Сердечно-сосудистая физиология)
- 2 Иллюстрации, изображающие пульсовые волны яремной вены при общих сердечнососудистых заболеваниях (сердечно-сосудистые осмотр)
- 2 Иллюстрации, изображающие форму волны пульса на яремной вене (сердечно-сосудистое обследование)
- Рентгенограмма, показывающая genu varum (Коллекция ортопедических состояний)
- Фотография, показывающая genu valgum (Коллекция ортопедических состояний)
- Иллюстрация, изображающая genu varum и genu valgum (Коллекция ортопедических состояний)
- Иллюстрация, изображающая каскад коагуляции (Гемостаз и кровотечение расстройств)
- Иллюстрация, изображающая каскад коагуляции (вторичный гемостаз) (Гемостаз и нарушения свертываемости крови)
- Иллюстрация, изображающая анатомические плоскости и оси (Общая анатомия)
- Иллюстрация, изображающая вены верхней конечности (предплечье, запястье и кисть)
- Иллюстрация с изображением апоневроза тыльного разгибателя и прикрепления мышц кисти (предплечья, запястья и кисти)
- Иллюстрация с изображением участков глотки (рак глотки)
- Иллюстрация с изображением женских репродуктивных органов
- Иллюстрация, изображающая седловую анестезию (дегенеративное заболевание диска)
- Иллюстрация, изображающая апоптоз vs.некроз (клеточные изменения и адаптивные реакции)
- Иллюстрация, изображающая апоптоз (клеточные изменения и адаптивные реакции)
- Иллюстрация, изображающая слои тазового дна (таз и тазобедренный сустав)
- Иллюстрация, изображающая супинацию и пронацию (предплечье, запястье и кисть) )
- Иллюстрация острого перикардита.
- Иллюстрация, изображающая надподъязычные и подъязычные мышцы (Обзор области головы и шеи)
- Иллюстрация, изображающая перекрут яичка и ручную деформацию
- 2 фотографии, показывающие неоваскуляризацию радужки (Заболевания сосудистой оболочки)
- Иллюстрация, изображающая неоваскуляризацию радужки (Заболевания сосудистой оболочки)
- Иллюстрация, изображающая тазовую фасцию (женская) (Таз и тазобедренный сустав)
- Иллюстрация, изображающая тазовую фасцию (мужскую) (Таз и тазобедренный сустав)
- Иллюстрация, изображающая мышечные отделы предплечья (предплечье) , запястье и кисть)
- Иллюстрация, изображающая поверхностные разгибатели предплечья (предплечье, запястье и кисть)
- Иллюстрация, изображающая глубокие разгибатели предплечья (предплечье, запястье и кисть)
- Иллюстрация, изображающая мышцы гипотенара ( Предплечье, запястье и кисть)
- Иллюстрация пронаторов предплечья и d супинаторы (предплечье, запястье и кисть)
- Иллюстрация, изображающая информационный бюллетень о болезни Паркинсона
- Иллюстрация, показывающая артериальное кровоснабжение боковой стенки носа (нос и пазухи)
- Иллюстрация, изображающая анатомическую табакерку (перелом ладьевидной кости)
- Иллюстрация, показывающая классификацию расслоения аорты
- Иллюстрация, изображающая лимфатические узлы желудка (Желудок)
- Иллюстрация, изображающая лестничный треугольник (Обзор области головы и шеи)
- Иллюстрация, изображающая глубокие мышцы шеи (Обзор области головы и шеи)
- Иллюстрация, изображающая грудинно-ключично-сосцевидная мышца и малая наджелудочковая ямка (Обзор области головы и шеи)
- Иллюстрация, изображающая грудинно-ключично-сосцевидную мышцу (Обзор области головы и шеи)
- Иллюстрация, изображающая оболочки головного мозга (кора головного мозга, базальные ганглии и meninges)
- Иллюстрация, изображающая пупочные складки (пренатальная и послеродовая физиология)
- Иллюстрация, изображающая локтевой нерв (предплечье, запястье и кисть)
- Иллюстрация, изображающая срединный нерв (предплечье, запястье и кисть)
- Иллюстрация, изображающая лучевой нерв (предплечье, запястье и кисть)
- Illustration de изображение подключичной артерии и ее ветвей (Обзор области головы и шеи)
- Иллюстрация, изображающая артерии верхней конечности (предплечье, запястье и кисть, рука и локоть)
- Иллюстрация, изображающая артериальное снабжение коры головного мозга, осевой разрез (цереброваскулярная система)
- Иллюстрация, изображающая артериальное снабжение коры головного мозга, сагиттальный разрез (цереброваскулярная система)
- Иллюстрация, изображающая артериальное снабжение коры головного мозга (цереброваскулярная система)
- Иллюстрация, изображающая механизм перистальтики (желудочно-кишечного тракта) )
- Иллюстрация, изображающая трепетание средостения (пневмоторакс)
- Иллюстрация, изображающая напряженный пневмоторакс
- Иллюстрация с этиологической классификацией пневмоторакса
- Иллюстрация открытого и закрытого пневмоторакса
- Иллюстрация, изображающая виды пневмоторакса
- Иллюстрация, изображающая поверхностные сгибатели предплечья (предплечье, запястье и кисть)
- Иллюстрация, изображающая глубокие сгибатели предплечья (предплечье, запястье и кисть)
- Иллюстрация, изображающая кровоснабжение ладьевидной кости (перелом ладьевидной кости)
- Иллюстрация, изображающая жевательные мышцы (полость рта и зубы)
- Иллюстрация, изображающая внутренние мышцы пальца ноги 5 (нога, лодыжка и ступня)
- Иллюстрация, изображающая схему мозжечка
- Фотография, показывающая атрофию тенара (невропатия срединного нерва)
- Иллюстрация, изображающая синдром запястного канала
- Иллюстрация, изображающая мышцы тенара (предплечье, запястье и кисть)
- Иллюстрация, изображающая репликацию ВИЧ и механизм действия антиретровирусных препаратов (вирус иммунодефицита человека)
- Микрофотография, показывающая тело псаммомы и менингиоцитарный оборот (менингиома)
- Фотография менингиома с телами псаммомы (Meningioma)
- 2 микрофотографии менингиомы
- Изображение с интеллектуальным увеличением, показывающее расслоение аорты
- Микрофотография, показывающая расслоение аорты
- Иллюстрация, изображающая врожденные пороки развития передней брюшной стенки (Врожденные пороки развития внутренних органов)
- Микрофотография амилоидных бляшек при болезни Альцгеймера
- КТ грудной клетки, показывающая неокклюзионную тромбоэмболию легочной артерии
- КТ грудной клетки, показывающая окклюзионную тромбоэмболию легочной артерии
- Фотография, показывающая дилатационную кардиомиопатию
- Рентгеновский снимок таза, показывающий конкремент мочевого пузыря (нефролитиаз)
- Иллюстрация, изображающая сафенофеморальное соединение (нога, голеностоп и ступня)
- Иллюстрация, изображающая вены голени (дорсальный аспект) (нога, голеностоп и ступня) )
- Иллюстрация с изображением вен голени (брюшная сторона) (нога, голеностоп и ступня)
- Иллюстрация, показывающая сухожилия и перекрестные дуги глубоких сгибателей ноги (нога, голеностоп и стопа)
- Иллюстрация показаны действия глубоких мышц-сгибателей ноги (нога, голеностоп и ступня)
- Иллюстрация, показывающая группу мышц глубоких сгибателей ноги (нога, голеностоп и ступня)
- Иллюстрация, показывающая сухожилия основные мышцы-разгибатели стопы (нога, голеностоп и ступня)
- Фотография, на которой показаны кости стопы (нога, голеностоп и ступня)
- Изображение с интеллектуальным увеличением, изображающее анатомические структуры тыльной стороны стопы ( нога , голеностопный сустав и ступня)
- Иллюстрация с изображением мышц стопы (ноги, голеностопного сустава и стопы)
- Иллюстрация с изображением передней (разгибательной) ретинакулы стопы (ноги, голеностопного сустава и стопы)
- Иллюстрация с изображением предплюсневой канал (лодыжечный канал) с удерживателем сгибателей стопы (нога, голеностоп и стопа)
- Иллюстрация, на которой изображен подошвенный апоневроз и медиальный продольный свод стопы (нога, голеностоп и ступня)
- Микрофотография красного цвета цилиндры кровяных телец (эритроцитов) в осадке мочи (диагностическая оценка почек и мочевыводящих путей)
- Иллюстрация с изображением частей аорты и ее ветвей (желудочно-кишечный тракт)
- Иллюстрация с изображением брюшной аорты и нижней полой вены (желудочно-кишечный тракт)
- Микрофотография, показывающая муцинозную аденокарциному ободочной кишки (колоректальный рак)
- Микрофотография, показывающая хорошо дифференцированную колоректальную опухоль нокарцинома (колоректальный рак)
- Микрофотография с умным увеличением, показывающая колоректальную аденокарциному (pT3) (колоректальный рак)
- Микрофотография с умным увеличением, показывающая колоректальную аденокарциному (pT2) (колоректальный рак)
- Микрофотография колоректального рака с умным увеличением
- Иллюстрация, изображающая костно-фасциальные отделы ноги (нога, голеностоп и ступня)
- Две микрофотографии, показывающие папиллярно-почечно-клеточный рак
- Интраоперационная фотография, показывающая матку и связанные с ней структуры (женские репродуктивные органы)
- Иллюстрация с изображением запястья drop (Лучевая невропатия)
- Иллюстрация, показывающая клинические признаки нейропатии лучевого нерва (Лучевая невропатия)
- Иллюстрация, изображающая клинические признаки нейропатии локтевого нерва (защемление локтевого нерва)
- Иллюстрация, показывающая клинические особенности хронического локтевого нерва невропатия (защемление локтевого нерва)
- Иллюстрация, изображающая знак защемления (невропатия срединного нерва)
- Иллюстрация, изображающая руку благословения (невропатия срединного нерва)
- Иллюстрация, изображающая клинические признаки невропатии срединного нерва
- 68 новых практических вопросов шага 1
- 2 пересмотренных практических вопросов шага 1 и шага 2CK
- микрофотография хорошо дифференцированной колоректальной опухоли )
- Фотография, показывающая гипоспадию (экстрофия мочевого пузыря, аномалии мужской уретры и перепончатый половой член)
- Иллюстрация, изображающая прямые и непрямые паховые грыжи
- Иллюстрация с изображением желудочковой перегородки (Сердце)
- Иллюстрация с изображением предсердной перегородки (Сердце)
- Схема, изображающая цикл лимонной кислоты
- Иллюстрация, изображающая липогенез в адипоците (жировая ткань)
- Иллюстрация, изображающая гистологические слои неокортекса (кора головного мозга, базальные ганглии и мозговые оболочки)
- Иллюстрация, изображающая Уиллисовский круг (Цереброваскулярная система)
- Иллюстрация, изображающая артериальное кровоснабжение головного мозга (цереброваскулярная система)
- Иллюстрация с изображением непрямых и прямых паховых грыж (паховая грыжа)
- Иллюстрация с изображением границ пахового канала и содержимого семенного канатика (паховая грыжа)
- Иллюстрация с изображением поясничного сплетения ( Бедро, колено и подколенная ямка)
- Иллюстрация с изображением крестцового сплетения (бедра, колена и подколенной ямки)
- Иллюстрация с изображением сафено-бедренного соединения (ноги, голеностопного сустава и стопы)
- Иллюстрация с изображением запирательного канала и запирательного канала (Таз и тазобедренный сустав)
- Illust рацион, отображающий содержимое мышечной лакуны и сосудистой лакуны (таз и тазобедренный сустав)
- Иллюстрация, изображающая границы мышечной лакуны и сосудистой лакуны (таз и тазобедренный сустав)
- Иллюстрация, изображающая связки голеностопного сустава и стопы (вид сбоку ) (Нога, щиколотка и ступня)
- Иллюстрация, изображающая связки голеностопного сустава и стопы (вид со стороны) (Нога, голеностоп и ступня)
- Иллюстрация с изображением нейропатии локтевого нерва (ущемление локтевого нерва)
- Иллюстрация с изображением локтевой нерв (предплечье, запястье и кисть)
- Рисунок с изображением кожно-мышечного нерва (рука и локоть)
- Рисунок с изображением врожденных диафрагмальных грыж
- Иллюстрация, изображающая вальгусную и варусную деформацию большого пальца стопы (деформации пальца стопы)
- Иллюстрация, изображающая ретрактильное яичко (аномалии мошонки)
- Иллюстрация, изображающая эктопическое яичко (аномалии мошонки)
- Иллюстрация, изображающая области крипторхотической депортации 10 (внутренние аномалии мошонки) периферические нервы (нога, вид снизу) (бедро, колено и подколенная ямка)
- Иллюстрация, изображающая области иннервации периферических нервов (нога, вид сзади) (бедро, колено и подколенная ямка)
- Рисунок с изображением лестничной мышцы треугольник (синдром грудного выхода)
- Иллюстрация, изображающая срединный нерв (невропатия срединного нерва)
- Иллюстрация, изображающая невропатию срединного нерва
- Иллюстрация с изображением плечевого сплетения (Плечо, подмышечная впадина и плечевое сплетение)
- Иллюстрация с изображением поясничных грыж (Абдоминальные грыжи)
- Иллюстрация с изображением тазовых грыж (Абдоминальные грыжи)
- Иллюстрация с изображением10 (Изображение 910) Седалищные грыжи эпигастральная грыжа (абдоминальные грыжи)
- Иллюстрация, изображающая запирательную грыжу (абдоминальные грыжи)
- Иллюстрация, изображающая спигелевую грыжу (абдоминальные грыжи)
- Иллюстрация, изображающая пупочную грыжу (абдоминальные грыжи)
- Изображение компонентов брюшной или паховой грыжи
- Иллюстрация участков внематочной беременности
- Иллюстрация с изображением инфекционного эндокардита
- ERCP показывает внутрипеченочный желчный камень (холелитиаз, холедохолитиаз, холецистит и холангит)
- Ультрасонографическое изображение, показывающее острый холецистит (холелитиаз, холедохолитиаз, холецистит и холангит)
- Ультрасонографическое изображение, показывающее острый холецистит и осадок (холелитиаз, холедохолитиаз, холецистит и холангит)
- Ультрасонографическое изображение, показывающее холецистит и холелитиаз (холелитиаз, холедохолитиаз, холецистит и холангит)
- Фундоскопическое изображение, показывающее экссудативную возрастную дегенерацию желтого пятна
- КТ брюшной полости, показывающее поликистозную болезнь почек
- Микрофотография щитовидной железы
- Фотография, показывающая крайнюю эритему (ревматическая лихорадка)
- Иллюстрация, изображающая слои кожи (кожа и придатки кожи)
- Иллюстрация, изображающая субарахноидальное кровоизлияние (инсульт)
- КТ черепа, показывающая ягодичные сневризмы (инсульт)
- КТ черепа (3D-реконструкция), показывающая аневризму головного мозга (инсульт)
- Иллюстрация с изображением кровоизлияния в базальные ганглии (инсульт)
- Фотография и ультразвуковое изображение, показывающее аномалию Эбштейна (цианотические врожденные пороки сердца)
- Схема с обзором гематологических образований Основы гематологии)
- Фотография базальноклеточного рака
- МРТ черепа, показывающая миелинолиз центрального моста (натриевые нарушения)
- Иллюстрация с изображением частичной гастрэктомии или процедуры по Бильроту II (язвенная болезнь)
- Иллюстрация с изображением частичной гастрэктомии или процедуры по Бильроту I (язвенная болезнь)
- Иллюстрация с изображением процедуры панкреатодуоденэктомии (панкреатодуоденэктомия (панкреатодуоденэктомия) и хирургия печени)
- Микрофотография плазматических клеток (Основы гематологии)
- 2 Фотографии, показывающие келоидные рубцы (доброкачественные поражения кожи)
- Фотография, показывающая пурпуру Геноха-Шонлейна
- КТ черепа, показывающая хронический риносинусит с полипами носа (синусит)
- КТ черепа, показывающая искривление носовой перегородки и буллезную раковину (различные заболевания уха, носа и горла)
- КТ черепа (коронарный разрез), показывающая искривление носовой перегородки (различные заболевания уха, носа и горла)
- КТ черепа (аксиальный разрез), показывающая искривление носовой перегородки (различные заболевания уха, носа и горла)
- Фотография, показывающая разрыв ахиллова сухожилия
- Микрофотография микроскопической анатомии сердца.
- Фотография мешка стомы (операция на кишечнике)
- Микрофотография тел Негри в нейроне (бешенство)
- Интраоперационная фотография, показывающая ишемию тонкой кишки (непроходимость кишечника)
- КТ черепа, показывающая врожденный токсоплазмоз (врожденные TORCH-инфекции)
- Радионуклидное сканирование костей при болезни Педжета
- Микрофотография, показывающая слои сетчатки (глаз и орбита)
- Фотография, показывающая эруптивные ксантомы (липидные нарушения)
- аорты
- Фотография, показывающая послеоперационную грыжу (брюшные грыжи)
- Фотография, показывающая ксантелазму (первичный билиарный холангит)
- Микрофотография, показывающая реактивные лимфоциты при инфекционном мононуклеозе
- Схема, изображающая 1032
- систему депозита крови Система групп крови ABO (переливание)
- Иллюстрация с изображением артерий нижней конечности (бедра, колена и подколенной ямки)
- Микрофотография плеоморфной аденомы (заболевания слюнных желез)
- Микрофотография с изображением ганглиозных клеток тельца (бешенство)
- Фотография взрослых особей Ascaris lumbricoides (общая паразитология)
- Иллюстрация с изображением обычного астигматизма (глаз и орбита)
- Схема, изображающая световой рефлекс зрачка (паралич черепных нервов)
- Иллюстрация, изображающая эмбриологическое развитие панкреазии
- Иллюстрация, показывающая структуру и биосинтез инсулина (Поджелудочная железа)
- Микрофотография, показывающая ацинусы поджелудочной железы и островки Лангерганса (Поджелудочная железа)
- Микрофотография, показывающая паренхиму поджелудочной железы (Поджелудочная железа)
- Схема с изображением внутренних ошибок метаболизм)
- Схема, изображающая механизм секреции бикарбоната поджелудочной железы (поджелудочная железа)
- Микрофотография почечной ангиомиолипомы (почечно-клеточная карцинома)
- Компьютерная томография, показывающая фарфоровый желчный пузырь (холелитиаз, холедохолитиаз, холецистит и холангит)
- Иллюстрация, изображающая холелитиаз, холедохолитиаз, холангит и билиарный панкреатит (холелитиаз, холедохолитиаз, эндоскопический холедохолитиаз, 9103
- 60 новых практических вопросов шага 1
- 8 пересмотренных практических вопросов шага 1 и шага 2CK практических вопросов
- Опубликованы новые статьи:
- Пересмотренные статьи:
- 74 новых практических вопроса шага 1
- 14 пересмотренных шагов 1 и шага 2 Практические вопросы СК
- Интраоперационная фотография, показывающая саркому ботриоидес (рак вульвы и влагалища)
- Микрофотография ботриоидной саркомы (рак вульвы и влагалища)
- Микрофотография слизистой оболочки толстой кишки
- Микрофотография слоев стенки толстой кишки
- Микрофотография токсичных грануляций (лихорадка и воспаление)
- Схема Папеза (промежуточный мозг и ствол мозга)
- Фотография, показывающая внелегочные проявления саркоидоза.
- Фотография, показывающая злокачественное поражение меланомой
- Фотография, показывающая синдром ошпаренной стафилококковой кожи лица, поражающий
- Фотография, показывающий синдром ошпаренной стафилококковой кожи, поражающий подмышечную впадину
- Две фотографии, показывающие признаки посттромботического синдрома (хроническое заболевание вен)
- Фотография, показывающая крапивницу (реакции гиперчувствительности)
- Фотография, показывающая герпангина (острый тонзиллит)
- Фотография, изображающая лейкоплакию полости рта (предраковые поражения кожи)
- Фотография узловатый
- МРТ черепа: гидроцефалия ex vacuo (гидроцефалия)
- Электронная микроскопия, показывающая щеточную кайму энтероцита (желудочно-кишечный тракт)
- 3 КТ брюшной полости, показывающая разрыв селезенки (тупая травма; разрыв селезенки)
- Микрофотография атеромы (атеросклероз)
- 2 Рентгеновские снимки черепа в области кроветворения (анемия)
- КТ черепа, показывающая тромбоз вен головного мозга сагиттального синуса
- КТ грудной клетки, показывающая легочные метастазы (рак легкого)
- Рентген грудной клетки показывает мелкоклеточный рак легкого
- Микрофотография, показывающая острый промиелоцитарный лейкоз (острый лейкоз)
- Рентген показывает перелом ключицы
- Рентген грудной клетки показывает пневмоторакс
- КТ брюшной полости, показывающая острый холецистит (холелитиаз и холецистит)
- Интраоперационная фотография, показывающая брыжеечную ишемию (кишечную ишемию)
- Фотография, показывающая фурункул (инфекции кожи и мягких тканей)
- Фотография, показывающая пролапс матки ( )
- Фотография, показывающая резекцию пилонидальной кисты
- КТ черепа, показывающая синусит
- 2 фотографии, на которых показаны рассеченные поверхностные мышцы спины (плечо, подмышечная впадина и плечевое сплетение)
- 2 иллюстрации, изображающие иннервацию нижней конечности (бедро, колено и подколенная ямка; нога, лодыжка , и ступня)
- Фотография, показывающая внешний вид вскрытого желудка
- Микрофотография париетальных клеток и главных клеток слизистой оболочки желудка.
- Микрофотография, изображающая слизистую оболочку желудка (желудок)
- Бариевая мука, показывающая стеноз двенадцатиперстной кишки (поджелудочная железа)
- Иллюстрация, показывающая обзор липидного обмена и гиполипидемические агенты (статины)
- Иллюстрация, показывающая происхождение черепных нервов от брюшной стенки поверхность головного мозга (паралич черепных нервов)
- КТ черепа, показывающая олигодендроглиому (опухоли головного мозга)
- Иллюстрация, изображающая грубую анатомию печени
- КТ брюшной полости, показывающая гипертрофическую гастропатию или болезнь Менетрие (атрофический гастрит)
- Иллюстрация костных структур грудной клетки (грудная стенка)
- Рентген грудной клетки показывает буллезную эмфизему легких (хроническая обструктивная болезнь легких)
- Микрофотография, показывающая астероидные тела при легочном саркоидозе
- Рентгеновский снимок запястно-пястного остеоартроза
- Иллюстрация с изображением типов капилляров (кровеносных сосудов)
- Микрофотография гемангиобластомы (опухоли головного мозга)
- Микрофотография шванномы (акустической невриномы; опухоли головного мозга)
- Фотография, на которой показана неврома (шваннома) срединного нерва (срединного нерва) нервная нейропатия)
- Иллюстрация, изображающая три подмышечных пространства (плечо, подмышечная впадина и плечевое сплетение)
- Интраоперационная фотография, показывающая эндометриоз (боль в области таза)
- Фотография, показывающая технику исследования конъюнктивы (осмотр головы и шеи)
- Фотография вскрытого легкого с метастазами (общая онкология)
- Иллюстрация, изображающая анатомию бедренной кости (бедра, колена и подколенной ямки)
- Фотография, показывающая анатомию поверхности большого затылочного нерва (плечо, подмышечная впадина и плечевое сплетение)
- КТ черепа, показывающая метастазы в головной мозг (общая онкология)
- МРТ головного мозга, показывающая болезнь Альцгеймера (случай 17: Забывчивость)
- Фотография вскрытого сердца, показывающая тромб в левом предсердии (фибрилляция предсердий)
- Компьютерная томография поясничного отдела позвоночника, показывающая параспинальный абсцесс (грудная полость)
- Фотография вскрытого сердца, показывающая разрыв папиллярной мышцы (острый коронарный синдром)
- Боковой рентгеновский снимок локтя, показывающий стресс-перелом локтевого сустава (совокупность ортопедических состояний)
- Компьютерная томография поясничного отдела позвоночника, показывающая параспинальный абсцесс (остеомиелит)
- Микрофотография гепатоцеллюлярной аденомы (доброкачественные опухоли печени и кисты печени)
- Микрофотография кавернозной гемангиомы печени (доброкачественные опухоли печени и кисты печени сканирование, показывающее спигелевую грыжу (грыжи живота)
- Микрофотография, показывающая мелкоклеточный рак легкого
- Микрофотография гамартомы легких (рак легкого)
- Микрофотография бронхогенной кисты (врожденные диафрагмальные грыжи)
- Микрофотография гистиоцитоза клеток Лангерганса (доброкачественные опухоли костей)
- Рентген грудной клетки: аномалия Эбштейна (синюшные врожденные пороки сердца)
- Вентиляционная / перфузионная сцинтиграфия (тромбоэмболия легочной артерии)
- Микрофотография инфаркта почек (острое повреждение почек)
- Микрофотография реактивного глиоза (инсульта)
- Интраоперационная фотография, показывающая перитонеальный карциноматоз (общая онкология)
- Иллюстрация депической стенки грудной клетки
- Компьютерная томография брюшной полости, показывающая субкапсулярную гематому печени (тупая травма живота)
- Микрофотография цирроза печени
- Микрофотография, показывающая кристаллы мочевой кислоты (нефролитиаз)
- Микрофотография, показывающая кристаллы струвита в генофолитиазе 2 (почечнокаменная болезнь )
- Фотография, показывающая кератодермию blenorrhagicum (реактивный артрит)
- Фотография, показывающая себорейный кератоз (доброкачественные поражения кожи)
- Иллюстрация, изображающая молоточковую деформацию пальца ноги и деформации копытной стопы
- Иллюстрация, изображающая три костных косточки 32 910 системы 31 910 уха дорсальное бедро (бедро, колено и подколенная ямка)
- Иллюстрация, изображающая мышцы подколенного сухожилия и подколенную ямку (бедро, колено и подколенная ямка)
- Фотография, показывающая парафимоз (заболевания головки полового члена и крайней плоти)
- Рентген грудной клетки при метастазах в легкие (рак легких; рак толстой кишки)
- Фотография показывает кандидозный вульвовагинит
- Фотография, показывающая кисту бартолиновой железы (женские репродуктивные органы)
- Рентген грудной клетки, показывающий пневмоперитонеум (язвенная болезнь)
- Фотография, показывающая илеостомию (хирургия кишечника)
- Фотография, показывающая эктропион шейки матки (диагностические процедуры в гинекологии)
- Фотография, показывающая острый тонзиллит
- Иллюстрация, изображающая бактериальную трансдукцию (общая бактериология)
- Иллюстрация, изображающая бактериальную конъюгацию (общая бактериология)
- Иллюстрация, изображающая бактериальную трансдукцию (общая бактериология)
- Иллюстрация, изображающая бактериальную транспозицию (общая бактериология)
- Рентгеновский снимок стопы, на котором видна полая стопа и костный мозг (деформации стопы)
- Фотография стопы, показывающая плоскую стопу (деформации стопы)
- Фотография стопы, показывающая полую стопу (деформации стопы)
- Рентген грудной клетки: единичное образование в легких (рак легких)
- Рентген, показывающий большой палец егеря (травмы пальцев)
- Фундоскопическое изображение, показывающее субретинальное кровоизлияние (возрастная дегенерация желтого пятна)
- Обследование с щелевой лампой, показывающее катаракту
- Нормальный рентгеновский снимок кистей и лучезапястных суставов (предплечья, запястья и кисти)
- 3 фотографии, на которых виден склерит (склерит и эпицелрит)
- Компьютерная томография грудной клетки, показывающая гидропневмоторакс (пневмоторакс)
- МРТ черепа, показывающая медуллобластому (опухоли головного мозга)
- Фотография, показывающая tinea capitis (дерматофитные инфекции)
- Фотография, показывающая разрыв заднемедиальной папиллярной мышцы (острый коронарный синдром)
- Фотография, показывающая укушенные раны (лечение ран)
- Фотография, показывающая общий вид печени метастазы (гепатоцеллюлярная карцинома)
- Фотография, показывающая псориаз
- Фотография, показывающая атопический дерматит
- Рентгеновский снимок плеча в нормальном виде по оси Y (вывих плеча)
- Рентген, показывающий задний вывих плеча
- 2 рентгеновских снимка, показывающий пневмоперитонеум (язвенная болезнь; перитонит)
- Фотография, показывающая двустороннее субконъюнктивальное кровоизлияние (дегенерация конъюнктивы, дистрофии и опухоли)
- Иллюстрация с изображением общих типов синовиальных суставов
- Фотография, показывающая телеангиэктазию при CREST (системный склероз)
- 2 фотографии, демонстрирующие склеродактилию при CREST (системный склероз)
- Фотография, показывающая вид кожи с солью и перцем (системный склероз)
- Фотография, показывающая обструкцию верхней полой вены )
- Эндоскопическое изображение, показывающее эозинофильный эзофагит (гастроэзофагеальная рефлюксная болезнь)
- Фотография, показывающая плоский лишай
- Фотография, показывающая эктиму (импетиго)
- Компьютерная томография, показывающая метастазы в печени (гепатоцеллюлярная карцинома)
- Рентгенограмма, показывающая вальгусную деформацию большого пальца стопы (деформации пальцев стопы)
- Компьютерная томография, показывающая гидронефроз и гидроуретер (обструкцию мочевыводящих путей)
- Иллюстрация, изображающая ветви брюшной аорты (желудочно-кишечный тракт)
- Иллюстрация, изображающая кровоснабжение щитовидной железы
- Фотография, показывающая гипермобильность суставов (синдром Элерса-Данлоса и синдром Марфана)
- Фотография, показывающая спигелевую грыжу (грыжи живота)
- Эндоскопический вид рака пищевода
- Эндоскопический вид варикозно расширенных вен пищевода (портальная гипертензия)
- Фотография, показывающая феномен Рейно (системный склероз)
- Фотография, показывающая газовую гангрену
- 2 рентгеновских снимка, показывающих газовую гангрену
- КТ показывает массивную спленомегалию
- Фундоскопия, показывающая пролиферативную диабетическую ретинопатию (сахарный диабет)
- 2 рентгеновских снимка, показывающих непроходимость толстой кишки
- Фундоскопическое изображение, показывающее ЦМВ-ретинит (цитомегаловирусная инфекция)
- Изображение МРТ, показывающее подострую субдуральную гематому (синдром тряски младенца) (жестокое обращение с детьми)
- Фотография, показывающая гематому (принципы дерматологии)
- Рентген грудной клетки показывает силикоз
- 2 фотографии, демонстрирующие знак клавиши фортепиано (травма акромиально-ключичного сустава)
- Рентген плеча, показывающий травму акромиально-ключичного сустава
- Фотография, показывающая пингвекулу (дегенерации конъюнктивы, дистрофии и опухоли)
- Рентген показывает гайморит
- 2 фотографии, показывающие акантамебный кератит
- Фотография, показывающая дискообразный кератит
- Фотография, показывающая седловидную тромбоэмболию (тромбоэмболию легочной артерии)
- X-ray showing an osteosarcoma (malignant bone tumors)
- Illustration depicting the motor homunculus (the cerebral cortex, basal ganglia, and meninges)
- Illustration depicting the sensory homunculus (the cerebral cortex, basal ganglia, and meninges)
- Illustration depicting free fluid in the rectouterine pouch (large intestine)
- 68 new step 1 practice questions
- 12 revised step 1 and step 2CK practice questions
- 76 new step 1 practice questions
- 16 revised step 1 and step 2CK practice questions
- 64 new step 1 practice questions
- 5 revised step 1 and step 2CK practice questions
- 80 new step 1 practice questions
- 3 revised step 1 and step 2CK practice questions
- New articles published
- Toe deformities
- Spinal cord tracts and reflexes
- Cerebellum
- General bacteriology
- Arm and elbow
- Glycolysis and gluconeogenesis
- Bone tissue
- The leg, ankle, and foot
- Thigh, knee, and popliteal fossa
- Cardiovascular physiology
- Disorders of the visual pathway
- Glycogen metabolism
- Forearm, wrist, and hand
- The placenta, umbilical cord, and amniotic sac
- Prenatal and postnatal physiology
- Cytokines
- Physiology and abnormalities of the pupil
- Purines and pyrimidines
- Heart
- Thoracic cavity
- Cerebrovascular system
- Cartilage
- Thyroid gland and parathyroid glands
- Adipose tissue
- Overview of the head and neck region
- Shoulder, axilla, and brachial plexus
- Overview of the urinary tract
- Nerve tissue, synapses, and neurotransmitters
- Infection prevention and control
- Brainstem
- Lipids and fat metabolism
- Carbohydrates
- Articles with added sections
- Illustration providing an overview of the most important pathogenic bacteria (Bacteria overview)
- Illustration showing the basal ganglia on a transverse section of the brain (The cerebral cortex, basal ganglia, and meninges)
- Illustration showing the basal ganglia on a coronal section of the brain (The cerebral cortex, basal ganglia, and meninges)
- Photograph showing hypospadias (Bladder exstrophy, abnormalities of the male urethra, and webbed penis)
- Photograph of a hematoma of the upper arm (Principles of dermatology)
- Photograph showing senile purpura (Principles of dermatology)
- MRI showing a foramen magnum meningioma
- Blood smear showing a macro-ovalocyte (Erythrocyte morphology and hemoglobin)
- Photomicrograph showing the meninges and the subarachnoidal space (The cerebral cortex, basal ganglia, and meninges)
- Histopathological image showing miliary tuberculosis
- Histopathological image showing coccidioidomycosis (General mycology)
- Histopathological image showing paracoccidioidomycosis (General mycology)
- Photomicrograph of duodenal tissue (Virtual histology slide box)
- Osmosis.орг видео по туберозному склерозу и нейрофиброматозу (нейрокожные синдромы)
- Видео Osmosis.org о грыже головного мозга (Повышенное внутричерепное давление и грыжа головного мозга)
- Osmosis.org видео об антифосфолипидном синдроме
- Osmosis.org видео о псориатическом артрите (Псориаз)
- Гистопатологическое изображение плесневой формы histoplasma capsulatum (Общая микология)
- Гистопатологическое изображение Blastomyces dermatitidis (форма дрожжей) (Общая микология)
- Гистопатологическое изображение формы Blastomyces Общая микология)
- Гистопатологическое изображение гамартоматозного полипа (полипы толстой кишки)
- Гистопатологическое изображение гиперпластического полипа (полипы толстой кишки)
- Гистопатологическое изображение воспалительного псевдополипа (полипы толстой кишки)
- Иллюстрация строения глазной диафрагмы (лобная часть) полость)
- Иллюстрация структуры диафрагмы (вид черепа) (Грудная полость)
- Гистопатологическое изображение хронического вирусного гепатита (гепатит B)
- Гистопатологическое изображение перепончатой нефропатии (нефротический синдром)
- Гистопатологическое изображение тиреоида Риделятиреоидит)
- Гистопатологическое изображение подострого гранулематозного тиреоидита (подострый тиреоидит)
- Фотография, показывающая очаговую алопецию (алопецию)
- Фотография, показывающая трихотилломанию (алопецию)
- Фотография грудной полости
- Иллюстрация мышц радужной оболочки (Глаз и орбита)
- Иллюстрация наружной сонной артерии и ее ветвей (Обзор области головы и шеи)
- Иллюстрация зрительного нерва и зрительного пути (Паралич черепных нервов)
- Фотография, показывающая барбадосский псевдофолликулит (коллекция дерматологических заболеваний)
- Изображение, показывающее ЭКГ в 12 отведениях с зубцами U у пациента с гипокалиемией (диуретики)
- Гистопатологическое изображение клетки Гоше (остеонекроз головки бедренной кости)
- МРТ, показывающая миелинолиз центрального моста (натриевые нарушения)
- Иллюстрация микроструктуры почек (Почки)
- Фундоскопия правой сетчатки (глаз и орбита)
- Иллюстрация, показывающая эффекты Бора и Холдейна (морфология эритроцитов и гемоглобин)
- Гистопатологическое изображение тельца Хасса (лимфатическая система)
- Иллюстрация фолликулогенеза (женские репродуктивные органы) Линия диаграммы
- обзор вегетативной нервной системы
- Гистопатологическое изображение плесневой формы sporothrix schenckii (общая микология)
- Фотография, показывающая аддисонскую гиперпигментацию (надпочечниковую недостаточность)
- Фотография, показывающая черный акантоз (рак желудка)
- Фотография, показывающая стероидную пурпуру (глюкокортикоид ) Глюкокортикоиды)
- Иллюстрация структуры груди
- Фотография, показывающая ангиокератомы (лизосомные болезни накопления)
- Фотография глазного дна вишнево-красного пятна (лизосомные болезни накопления)
- МРТ, показывающая опухоль гипофиза (гиперпролактинемия)
- Изображение спиноцеребеллярного тракта (тракты и рефлексы спинного мозга)
- Изображение трактов спинного мозга (тракты и рефлексы спинного мозга)
- Гистопатологическое изображение Candida albiclosis (Aspergillosis)
- Гистопатологическое изображение coccidioides imitis (аспергиллез)
- Микрофотография скелетных мышц
- Рецепторы и передатчики вегетативной нервной системы.
- Иллюстрация, показывающая общий вид клеток и структур дыхательных путей и легких
- Иллюстрация с изображением трактов спинного мозга (тракты и рефлексы спинного мозга)
- Иллюстрация с изображением поперечного сечения полового члена (Мужские репродуктивные органы)
- Иллюстрация, изображающая вкусовые пути (Ротовая полость и зубы)
- Иллюстрация, изображающая вкусовые ощущения Деполяризация рецепторов (Полость рта и зубы)
- Микрофотография сосочков языка (Полость рта и зубы)
- Микрофотография губы (Полость рта и зубы)
- Микрофотография альвеолы (Дыхательные пути и легкие)
- Фотография ворот левого легкого (дыхательные пути и легкие)
- Микрофотография мышечного веретена (соматосенсорная система)
- Микрофотография аппендикса (толстая кишка)
- Иллюстрация, изображающая экспрессию генов в прокариотах и эукариотах (экспрессия и транскрипция генов)
- с изображением дуги аорты (грудной полости) 9 1031 Иллюстрация, изображающая влияние инсулина на метаболизм гликогена
- Иллюстрация, изображающая деградацию кетоновых тел (липидный и жировой обмен)
- Иллюстрация, изображающая гематоэнцефалический барьер (нервная ткань, синапсы и нейротрансмиттеры)
- Микрофотография тельца Пачинии ( Соматосенсорная система)
- Иллюстрация, изображающая кожные сенсорные рецепторы (соматосенсорная система)
- Иллюстрация, изображающая функции иммуноглобулинов (Адаптивная иммунная система)
- МРТ, показывающая тироид-ассоциированную орбитопатию (болезнь Грейвса)
- Иллюстрация, показывающая метаболизм жирных кислот и триацилглицерина (липидный и жировой обмен)
- Гистопатологическое изображение коллагеновых фибрилл (соединительная ткань)
- Гистопатологическое изображение ретикулярных волокон (соединительная ткань)
- Изображение кортиева органа (ухо)
- Изображение поперечного сечения улитки (ухо)
- Фотография здоровой барабанной перепонки (ухо)
- Изображение квадрантов барабанной перепонки ( ухо)
- Ультразвуковое изображение аномалии Эбштейна (цианотические врожденные пороки сердца)
- Изображение островка (кора головного мозга, базальные ганглии и мозговые оболочки)
- Микрофотография меккелевского хряща (эмбриогенез)
- Гистопатологическое изображение пилоцитарной астроцитомы
- Иллюстрация, изображающая вращение желудка (Желудочно-кишечный тракт)
- Иллюстрация, изображающая вращение кишечника (Желудочно-кишечный тракт)
- Иллюстрация, изображающая химическую структуру холестерина (метаболизм липидов и жира)
- Микрофотография трахеи (дыхательные пути и легкие)
- Нормальный рентген грудной клетки для демонстрации долей легких (дыхательные пути и легкие)
- Микрофотография альвеол (дыхательные пути и легкие)
- МРТ плеча (плеча, подмышечной впадины и плечевого сплетения)
- Иллюстрация с изображением мышц тыльной стороны стопы (голени, голеностопного сустава и стопы)
- Опубликованы новые статьи
- Статьи с добавленными разделами
- 153 новых вопроса шага 1 опубликовано
- 23 опубликованных вопроса оптимизировано
- Новое опубликованных статей
- 134 опубликованных статей, оптимизированных или обновленных
- 15 новых полок и практических вопросов шага 2 CK (см. «Индивидуальный сеанс» после нажатия «Создать сеанс» на вкладке Qbank)
- Опубликованы 16 новых вопросов шага 1
- 36 опубликованных вопросов оптимизировано
- Опубликованных новых статей:
- 108 опубликованных статей оптимизировано или обновлено
- 10 новых полок и 2 вопросов практики CK (см. « Пользовательский сеанс »после нажатия« Создать сеанс »на вкладке Qbank)
- Оптимизировано 40 опубликованных вопросов
- 7 новая полка и шаг 2 Практика CK вопросы (см. «Пользовательский сеанс» после нажатия «Создать сеанс» на вкладке Qbank) 91 035
- 5 новых полок и практических вопросов шага 2 CK (см. «Индивидуальный сеанс» после нажатия «Создать сеанс» на вкладке Qbank)
- 35 новых полок и практических вопросов по шагу 2 CK (см. «Индивидуальный сеанс» после нажатия «Создать сеанс» на вкладке Qbank)
- 150 новых полок и практических вопросов для шага 2 (см. «Индивидуальная сессия» после нажатия «Создать сессию» из вкладка Qbank)
- 100 новых полок и практических вопросов шага 2 CK (см. «Пользовательский сеанс» после нажатия «Создать сеанс» на вкладке Qbank)
- 107 новых полок и практических вопросов шага 2 CK (см. «Пользовательский сеанс» после нажатия «Создать сеанс» на вкладке Qbank)
- 100 новых полок и практических вопросов шага 2 CK (см. «Пользовательский сеанс» после нажатия «Создать сеанс» на вкладке Qbank)
- 103 новая полка и d шаг 2 Практические вопросы CK (см. «Индивидуальный сеанс» после нажатия «Создать сеанс» на вкладке Qbank)
- 101 новая полка и шаг 2 практических вопросов CK (см. «Пользовательский сеанс» после нажатия «Создать сеанс» на вкладке Qbank)
- 101 новая полка и шаг 2 практических вопросов CK (см. «Пользовательский сеанс» после нажатия «Создать сеанс» на вкладке Qbank)
- 129 новые полки и практические вопросы по шагу 2 CK (см. «Custom s ession »после нажатия« Создать сеанс »на вкладке Qbank)
- 110 новая полка и шаг 2 практических вопроса CK (см. «Пользовательский сеанс» после нажатия «Создать сеанс» на вкладке Qbank)
- 80 новых полок и практических вопросов шага 2 CK (см. «Пользовательский сеанс» после нажатия «Создать сеанс» на вкладке Qbank)
- 142 новые полки f и шаг 2 Практические вопросы CK (см. «Пользовательский сеанс» после нажатия «Создать сеанс» на вкладке Qbank)
- 104 новых полки и шага 2 практических вопросов CK (см. «Пользовательский сеанс» после нажатия «Создать сеанс» на вкладке Qbank)
- 90 новых полок и практических вопросов шага 2 CK (см. «Индивидуальный сеанс» после нажатия «Создать сеанс» на вкладке Qbank)
- 105 новых полок и практических вопросов по шагу 2 CK (см. «Пользовательский сеанс» после нажатия «Создать сеанс» на вкладке Qbank)
- 85 новая полка и практические вопросы по шагу 2 CK (см.
