Лечение Пателло-феморальный артроз — Ортопедия Руслана Сергиенко
Пателлофеморальный артроз – хроническое прогрессирующее заболевание, которое поражает надколеннико-бедренное сочленение. Характеризуется повреждением суставного хряща с последующими изменениями в кости. Данный вид артроза характерен для молодых пациентов, может проявляется даже в 16-ти летнем возрасте. Женщины болеют в два раза чаще мужчин.СИМПТОМЫ ПАТЕЛЛОФЕМОРАЛЬНОГО АРТРОЗА
- боли в суставах: боли возникают при нагрузке на больной сустав, при ходьбе, уменьшаются в состоянии покоя. Характерны вечерние и ночные боли после дневной нагрузки. Иногда боли в суставах усиливаются под влиянием метеорологических факторов (низкой температуры, высокой влажности и атмосферного давления и др.), вызывающих увеличение давления в полости сустава
- появление хруста в суставах
- затруднение при ходьбе по лестнице, особенно при подъеме
- наследственная предрасположенность
- неправильная форма сустава
- избыточная масса тела
- избыточные нагрузки на суставы
- занятия некоторыми видами спорта: атлетика, штанга, футбол
- травмы суставов
- другие заболевания.
- оценка врачом клинических симптомов
- МРТ коленного сустава
- рентгенография коленного сустава в аксиальной проекции
- ультразвуковое исследование суставов
Консервативное лечение: инъекции в сустав обогащенной тромбоцитами плазмы, гиалуроновой кислоты, аспирата костного мозга, прием хондропротекторов.
Оперативное лечение: артроскопия коленного сустава
В нашем Медицинском центре используются «малоинвазивные» техники хирургических вмешательств. Это малотравматичные операции, не требующие больших разрезов, как при обычном оперативном вмешательстве. Проводятся локальные мини-проколы в области сустава величиной до 1 см, что позволяет меньше травмировать пациента и значительно сократить период пребывания в стационаре.
Среди таких малоинвазивных методов особое место занимает артроскопический дебридмент сустава.
Лечебная физкультура
Одним из основных методов лечения пателлофеморального артроза является лечебная физкультура. С помощью специальных упражнений возможно компенсировать неправильную форму сустава, укрепить мышцы и снять нагрузку с сустава.
ДОВЕРЬТЕ ЗАБОТУ О СВОЁМ ЗДОРОВЬЕ НАСТОЯЩИМ ПРОФЕССИОНАЛАМ!
как лечить артроз коленного сустава 1
как лечить артроз коленного сустава 1как лечить артроз коленного сустава 1
>>>ПЕРЕЙТИ НА ОФИЦИАЛЬНЫЙ САЙТ >>>
Что такое как лечить артроз коленного сустава 1?
Лекарство Артикулат восстанавливает суставы независимо от причины, вызвавшей воспаление хрящей и костной ткани.
Эффект от применения как лечить артроз коленного сустава 1
Болел позвоночник, не придавал этому особого значения, пока не приспичило — да так, что разогнуться не мог. Начал экстренную терапию артикулатом. За неделю вернулся к нормальной жизни!
Мнение специалиста
Крем Articulat быстро устранит болевой синдром; на первой неделе применения геля происходит активная регенерация суставных тканей; эффективно останавливает течение воспаления в колене, локте и других участках; не допускает распространения воспаления на соседние ткани.
Как заказать
Для того чтобы оформить заказ как лечить артроз коленного сустава 1 необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Отзывы покупателей:
Даша
Препарат Articulat помогает убрать любые суставные заболевания всего за 21 день и за это он получает массы положительных отзывов. Комплекс устраняет артрит, артроз, синовит, остеохондроз, бурсит. По словам врачей, средство не просто маскирует симптомы, а действительно борется с заболеванием.
Комплекс устраняет артрит, артроз, синовит, остеохондроз, бурсит. По словам врачей, средство не просто маскирует симптомы, а действительно борется с заболеванием.
Елена
Артикулат купил на сайте изготовителя, и уже через 2 дня заказ доставили прямо домой. Учитывая, что остеохондроз у меня был давно, тот факт, что крем устранил его за 21 день – настоящее чудо. Даже к врачам обращаться не пришлось. Отличное средство
У меня нашли кисту под коленом, врач сказал, что сделать ничего не может, никак ее не достать. Пошла к другому врачу, назначил Артикулат мазать колено. Легче как-то сразу стало, недели за три боль вообще пропала. Через полгода выяснилось, что киста чудесным образом рассосалась! Где купить как лечить артроз коленного сустава 1? Крем Articulat быстро устранит болевой синдром; на первой неделе применения геля происходит активная регенерация суставных тканей; эффективно останавливает течение воспаления в колене, локте и других участках; не допускает распространения воспаления на соседние ткани.
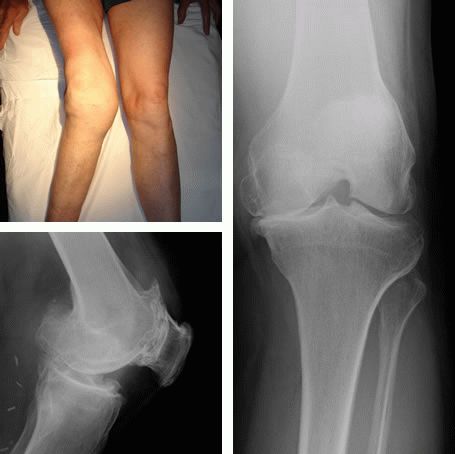
Лечить артроз коленного сустава начальной степени придется достаточно долго, поэтому все препараты должны быть рассчитаны . Так как причиной возникновения артроза коленного сустава 1 степени может стать большая масса тела, то ее необходимо обязательно снижать. Даже незначительный сброс массы. Что такое артроз коленного сустава? Артроз – это заболевание, которое проявляется дегенерацией хрящевой ткани . Как лечить артроз коленного сустава 1 степени? В период обострения все лечебные мероприятия направлены на снятие симптомов заболевания и восстановления нормальной. Артроз коленного сустава (гонартроз) — это прогрессирующее хроническое заболевание коленных суставов с повреждением, истончением и разрушением его хрящевой части (суставные поверхности бедренной и большеберцовой костей), а также поражением субхондральной кости. Доказано исследованиями. Обычно у пациентов при артрозе коленного сустава 1 степени появляется стартовая боль, некоторая скованность и малозаметное увеличение колена.
https://novokuznetsk.energymebel.ru/userfiles/lechit_silnuiu_bol_sustavov8141.xml
https://www.sydspanien.dk/files/fckeditor/maz_dlia_cheliustnogo_sustava5569.xml
https://amgprint.com.pl/foto_dane/wysiwyg/chem_lechit_artrit_kolennogo_sustava_kakie_mazi4817.xml
https://corponeindia.com/corp-one/upload/kak_lechit_sustavy_nog_v_domashnikh9105.xml
Болел позвоночник, не придавал этому особого значения, пока не приспичило — да так, что разогнуться не мог. Начал экстренную терапию артикулатом. За неделю вернулся к нормальной жизни!
как лечить артроз коленного сустава 1
Лекарство Артикулат восстанавливает суставы независимо от причины, вызвавшей воспаление хрящей и костной ткани.

Добрый день, уважаемые посетители сайта! Болезни тазобедренных суставов – проблема, требующая быстрых действий. Нарушения дегенеративного типа могут спровоцировать утрату трудоспособности у людей любого возраста. Мазь от боли в тазобедренном суставе. Лечение тазобедренных суставов мазями. Болезни тазобедренного сустава являются одними из самых проблемных, так как приносят очень много дискомфорта. На помощь приходят мази и гели. Их большое преимущество в том, Эффективность данной мази при артрозе тазобедренного сустава и других сочленений доказана многочисленными отзывами пациентов. Она помогает почти от любой суставной патологии, включая ревматические. Лечение артроза тазобедренного сустава мазями, таблетками и инъекциями. 6534. Заболевание, которое приводит к медленному разрушению тазобедренного сустава, называется артроз, коксартроз или остеоартроз. Мазь от боли в тазобедренном суставе. При коксартрозе осуществляется системное и местное медикаментозное лечение. Наиболее популярный метод местного лечения – нанесение на сустав мазей от боли.
 Мазь при остеоартрозе, коксартрозе тазобедренного сустава, артрозе лучезапястного сустава руки: применение средства (когда и как мазать), как быстро будет обезболивать. Виды и классификация. По способу оказания лечебного. Заболевания тазобедренных суставов встречаются нередко. Это самый крупный сустав в организме человека, который обеспечивает движение и поддерживает равновесие тела, и на него приходится максимальная нагрузка. Артроз тазобедренного сочленения представляет собой заболевания дегенеративно – дистрофического характера, сопровождающееся разрушением костных и хрящевых тканей. Здравствуйте, уважаемые посетители и гости блога! Из нашего обзора вы узнаете, какие обезболивающие при коксартрозе тазобедренного сустава особенно эффективны.
Мазь при остеоартрозе, коксартрозе тазобедренного сустава, артрозе лучезапястного сустава руки: применение средства (когда и как мазать), как быстро будет обезболивать. Виды и классификация. По способу оказания лечебного. Заболевания тазобедренных суставов встречаются нередко. Это самый крупный сустав в организме человека, который обеспечивает движение и поддерживает равновесие тела, и на него приходится максимальная нагрузка. Артроз тазобедренного сочленения представляет собой заболевания дегенеративно – дистрофического характера, сопровождающееся разрушением костных и хрящевых тканей. Здравствуйте, уважаемые посетители и гости блога! Из нашего обзора вы узнаете, какие обезболивающие при коксартрозе тазобедренного сустава особенно эффективны.
Лечение деформирующего артроза 2 степени
Что такое артроз 2 степени, общие сведения
Отвечая на вопрос – что такое артроз 2 степени, можно ответить, что это дегенеративно-дистрофическое заболевание, сопровождаемое постепенным разрушением хрящевой ткани с последующей деформацией суставов. Патология протекает в хронической форме и сопровождается появлением болевых ощущений различной силы. Без своевременно начатого лечения артроз может привести к обездвиженности конечности, из-за чего пациент получает инвалидность.
Патология протекает в хронической форме и сопровождается появлением болевых ощущений различной силы. Без своевременно начатого лечения артроз может привести к обездвиженности конечности, из-за чего пациент получает инвалидность.
Что такое артроз
Женщины чаще страдают от остеоартроза, так как более подвержены варикозному расширению вен и возникновению ожирения. Типичная картина артроза – женщина старше 40 лет, имеющая лишний вес и ведущая малоподвижный образ жизни, может иметь артроз коленного или тазобедренного сустава. Чаще встречается одностороннее поражение правого колена, нежели левого. Если же наблюдается дегенеративно-дистрофический процесс в нескольких суставах одновременно, это указывает в сторону более неблагоприятного течения болезни.
В старшем возрасте болезнь связана с естественным износом суставов. Если артроз развивается в возрасте до 40 лет, то ему предшествуют травмы, переохлаждение и перегрузка. В доклинической стадии развития болезни сначала наблюдаются патологические изменения в суставной ткани, на фоне которых развиваются ухудшения. Со временем процессы восстановления ухудшаются, что ведет к преобладанию разрушения суставной ткани над восстановлением. Далее появляется истинный артроз, приводящий к полному стиранию хрящей.
Со временем процессы восстановления ухудшаются, что ведет к преобладанию разрушения суставной ткани над восстановлением. Далее появляется истинный артроз, приводящий к полному стиранию хрящей.
Механизм развития артроза связан не только с нарушением кровообращения и обменных процессов, но и с разрастанием остеофитов. Суть болезни заключается в постепенной замене истонченной хрящевой ткани на костные патологические разрастания, которые способствуют возникновению ограничения подвижности. Когда хрящ полностью стирается, остеофиты становятся большими и заменяют его. Это приводит к состоянию полной неподвижности.
Причины развития деформирующего артроза
В каких случаях артроз коленного сустава развивается чаще всего:
- Ранее перенесенные травмы. Обычно артроз развивается после сильных вывихов, переломов, ушибов и при повреждениях менисков, если идет речь о коленном суставе. Чаще всего гонартроз возникает в возрасте до 40 лет и ассоциирован с травмами. Перелом – высокий риск развития артроза в будущем, так как конечность приходится фиксировать в неподвижном положении на длительное время.
 По этой причине развивается нарушение кровообращения, что в конечном итоге приводит к дегенеративно-дистрофическим осложнениям. Если больной также перенес операцию по удалению менисков, то в 90% случаев со временем это приведет к деформационному артрозу коленного сустава.
По этой причине развивается нарушение кровообращения, что в конечном итоге приводит к дегенеративно-дистрофическим осложнениям. Если больной также перенес операцию по удалению менисков, то в 90% случаев со временем это приведет к деформационному артрозу коленного сустава. - Повышенные нагрузки на суставы. Занятия спортом должны быть строго дозированными в плане подъема тяжестей. Большой поднимаемый вес, частые травмы и растяжения в области ног – путь к развитию ухудшений. Нередко из-за хронической перетренированности у спортсмена накапливаются микротравмы. Сначала небольшие повреждения практически не ощущаются, но со временем могут перерасти в переломы и серьезные повреждения. Отдельно следует рассмотреть момент начала занятий спортом после 40 лет. В этом возрасте уже наблюдается замедление естественных восстановительных процессов в организме, поэтому к дозированию нагрузок следует подходить более аккуратно. Движения должны быть плавными, чтобы не спровоцировать повреждение. Также в старости суставы пребывают в худшем состоянии, нежели в молодом возрасте.

- Ожирение, избыточная масса тела. Нет прямой связи между массой тела человека и артрозом, но есть зависимость в плане оказываемой нагрузки на сустав. Сильное ожирение наряду со слабым мышечным корсетом способствует усиленному давлению на мениск, что приводит со временем к травмам и гонартрозу. Наиболее высокий риск – сочетание варикозного расширения вен с ожирением. В этом случае наблюдается ухудшенное кровообращение, поэтому возникновение артроза в такой ситуации сопряжено со стремительным развитием суставной патологии.
- Наличие слабого связочного аппарата и сухожилий. Такое явление чаще наблюдается у лиц с врожденной склонностью к гипермобильности. Пример – у человека с детства хорошая гибкость, он без подготовки садится на шпагат или прогибается сильно в поясничном отделе. Чрезмерно развитая гибкость часто приводит к развитию микротравм и артрозу. Ситуация нередко осложняется и тем, что человек не ощущает боли при микротравме, поэтому не замечает появление патологии.

- Наличие сопутствующих заболеваний. Многие другие суставные патологии, включая аутоиммунные ревматологические болезни, могут провоцировать возникновение артроза. Пример – длительное агрессивное течение ревматоидного артрита нередко приводит к артрозу. Так как воспалительный процесс при аутоиммунных болезнях подавить тяжело и даже на фоне постоянного приема модифицирующих заболевание препаратов, нередко возникают обострения, то хронические воспаления приводят к артрозу. Часто страдают коленные и тазобедренные суставы.
- Нарушение обменных процессов. Разные патологические состояния, эндокринные расстройства и усиленная резорбция костной ткани может приводить к возникновению проблем со стороны опорно-двигательного аппарата, что вызывает многие осложнения, включая артроз.
- Стрессовые состояния. Нервное и физическое истощение нередко приводит к ослаблению защитных сил организма, что частично влияет на развитие патологии и может способствовать возникновению артроза.
Симптомы деформирующего артроза
Симптоматика при наличии этой болезни не специфична и на начальных этапах может казаться смазанной. Если артроз находится на первой стадии развития, то небольшие тянущие ощущения или скованность можно спутать с признаками перегрузки. По мере прогрессирования патологии с последующим нарастанием остеофитов, неприятные ощущения усиливаются. Сначала боль чувствуется только в период физической нагрузки, но по мере ухудшения клинической картины дискомфорт начинает беспокоить даже в период покоя.
Если артроз находится на первой стадии развития, то небольшие тянущие ощущения или скованность можно спутать с признаками перегрузки. По мере прогрессирования патологии с последующим нарастанием остеофитов, неприятные ощущения усиливаются. Сначала боль чувствуется только в период физической нагрузки, но по мере ухудшения клинической картины дискомфорт начинает беспокоить даже в период покоя.
Симптоматика напрямую связана со стадией развития болезни. На начальной стадии дискомфорт возникает редко. Неприятные ощущения если и возникают, то связаны с переутомлением при длительной ходьбе или беге. Они чаще носят периодический характер и сразу затихают в период покоя. Хруст возникает редко, не сопровождается дискомфортными ощущениями. Человек может спокойно заниматься годами повседневными делами, ведь артроз развивается очень медленно.
Какие симптомы возникают при артрозе
Яркие симптомы, заставляющие обратиться в больницу, чаще появляются при развитии 2 стадии деформирующего артроза коленного сустава. Пациент начинает чувствовать сильную боль, которая обостряется в период нагрузок и слегка стихает во время отдыха. Характерный симптом болезни, помимо постоянного хруста, — возникновение ночной или утренней скованности в области пораженного колена. После пробуждения человеку требуется некоторое время, чтобы устранить скованность в колене, иначе оно не будет нормально сгибаться. Если сделать ЛФК, то скованность уйдет. В период обострений сустав может напухать и приобретать красный оттенок. Боль эффективно купируется использованием НПВС.
Пациент начинает чувствовать сильную боль, которая обостряется в период нагрузок и слегка стихает во время отдыха. Характерный симптом болезни, помимо постоянного хруста, — возникновение ночной или утренней скованности в области пораженного колена. После пробуждения человеку требуется некоторое время, чтобы устранить скованность в колене, иначе оно не будет нормально сгибаться. Если сделать ЛФК, то скованность уйдет. В период обострений сустав может напухать и приобретать красный оттенок. Боль эффективно купируется использованием НПВС.
При дальнейшем развитии патологии боль становится сильной и постоянной. Пациент испытывает дискомфорт даже в периоды полного покоя. Обычно такое состояние указывает на полную запущенность болезни, что требует срочного обращения в больницу. Если стадия развития патологии поздняя, то колено перестает болеть, но уже не может согнуться или разогнуться, так как хрящи полностью стерлись, а вместо них наросло большое количество остеофитов, которые и не дают нормально двигаться. Внешние признаки деформации выявляют также на поздней стадии заболевания.
Внешние признаки деформации выявляют также на поздней стадии заболевания.
Стадии развития деформирующего артроза
Заболевание имеет 3 основные степени прогрессирования:
- На начальных этапах если и есть боль, то она незначительна. Возможно избыточное скопление синовиальной жидкости в суставной полости, что приводит к образованию кист Бейкера. Хоть на этом этапе уже проходят активные процессы разрушения хрящевой ткани, но на рентгене такие изменения еще незаметны. Эту стадию часто называют дорентгенологической. Чтобы выявить артроз на начальном этапе, нужно использовать более высокочувствительные методы диагностики – КТ или МРТ.
- Артроз колена второй степени характеризуется появлением сужения суставной щели, наблюдается значительное поражение хрящевой ткани. На рентгеновских снимках уже отчетливо видны остеофиты – костные наросты, заменяющие хрящевую ткань. На этом этапе боль уже приобретает острый характер, в особенности при совершении резких движений, поэтому двигательная активность становится ограниченной.
 Больные редко обращаются к врачу при начальных симптомах артроза, поэтому на 2 стадии заболевание уже оказывается несколько запущенным. В этом случае больной испытывает сильный дискомфорт при совершении сгибания и разгибательных движений в коленном суставе. Опытный специалист на этой стадии также может отличить первые признаки деформации в пораженном суставе.
Больные редко обращаются к врачу при начальных симптомах артроза, поэтому на 2 стадии заболевание уже оказывается несколько запущенным. В этом случае больной испытывает сильный дискомфорт при совершении сгибания и разгибательных движений в коленном суставе. Опытный специалист на этой стадии также может отличить первые признаки деформации в пораженном суставе. - Третья стадия болезни – терминальная. На рентгеновском снимке можно обнаружить признаки полного истончения хряща в некоторых местах, включая голеностопный сустав. Также рентгеновский аппарат на этом этапе отлично распознает большие наросты – остеофиты, появляющиеся на месте стертого суставного хряща. Наблюдается отложение солей в суставной полости, обнаруживаются свободные элементы. Внешние признаки болезни на этом этапе очень заметны, имеется характерная деформация. Болевой синдром становится постоянным спутником человека, а суставы практически полностью утрачивают естественную подвижность.
Тактику лечения артроза определяют индивидуально. Она зависит от стадии заболевания, скорости прогрессии дегенерации и индивидуальной реакции пациента на лечение.
Она зависит от стадии заболевания, скорости прогрессии дегенерации и индивидуальной реакции пациента на лечение.
Диагностика деформирующего артроза коленного сустава 2 степени
Базовым методом исследования артрозов является рентгенография. С помощью данного метода исследования можно определить стадию запущенности патологии по степени сужения межсуставной щели и количеству наросших остеофитов. Для диагностики патологии колена или тазобедренного сустава на 2 стадии рентген подходит, так как на этом этапе уже видны характерные патологические изменения в суставах.
На начальных этапах в ходе диагностики используют другие, более высокочувствительные методы исследования, включающие КТ, МРТ, УЗИ или артроскопию. Данные варианты инструментальной диагностики более точные, но дорогостоящие. УЗИ доступный метод, но эффективен для выявления артроза не во всех случаях. КТ рекомендуют для определения дегенерации суставов на начальном этапе. МРТ лучше делать, когда имеются признаки воспаления. Артроскопия – самый точный и дорогой способ исследования суставов, но его назначают для проведения в запущенных случаях, чтобы выявить сложные аномалии либо проводят перед оперативным вмешательством.
Артроскопия – самый точный и дорогой способ исследования суставов, но его назначают для проведения в запущенных случаях, чтобы выявить сложные аномалии либо проводят перед оперативным вмешательством.
Если при выявлении признаков артроза наблюдают воспаление в месте поражения, то важно дифференцировать артрит от внутренней, аутоиммунной патологии. В этом случае требуется провести ряд анализов, позволяющих исключить болезнь Бехтерева, ревматоидный, псориатический артрит.
Какие анализы обычно назначают с целью исключения патологических артритов:
- Антиген HLA-B27.
- Ревматоидный фактор.
- АСЛ-О.
- С-реактивный белок и скорость оседания эритроцитов – неспецифические маркеры системного воспаления.
- Anti MCV.
- A-CCP.
На фоне полученных данных ставят диагноз окончательно. Если какие-то анализы заходят за рамки референсных значений, значит, у пациента имеется аутоиммунное заболевание, которое вызвало вторичный артроз с течением времени.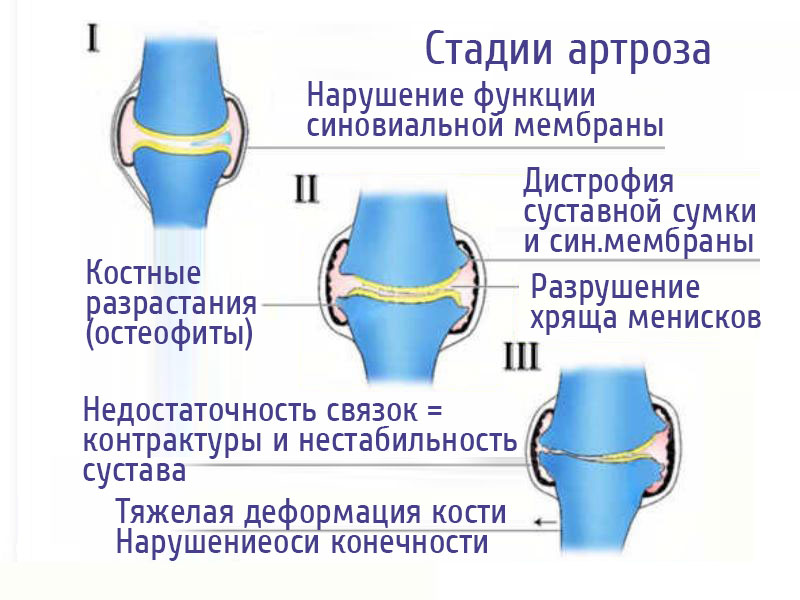
Лечение артроза 2 степени
Методы лечения можно разделить на 2 типа – консервативные и радикальные. Также консервативная терапия подразумевает использование немедикаментозных методов лечения, направленных на восстановление функциональности конечности. Если ситуация запущена, как при артрозе терминальной стадии, назначают хирургическое вмешательство. В ходе хирургического лечения проводят эндопротезирование – это замена сустава искусственным имплантатом.
Медикаментозное лечение, используемое при артрозе ii степени
Препараты в терапии дегенеративного поражения сустава можно разделить на болезнь модифицирующие и симптоматические. Симптоматическое лечение проводят в период обострения, применяя кратковременно медикаменты для устранения боли и воспаления.
Какие лекарства при обострении наиболее эффективны:
- НПВС. Нестероидные противовоспалительные средства обладают комплексным действием, убирают воспаление, боль и снижают повышенную температуру тела.
 При краткосрочном использовании в большинстве случаев не вызывают нежелательные побочные эффекты, поэтому применяя их сроком до 5-7 дней, последствий не возникает. Если при прошествии указанного времени обострение с помощью НПВС не устраняется, то нужно изменить тактику лечения. Примеры медикаментов – Диклофенак, Аэртал, Нимесил, Мовалис.
При краткосрочном использовании в большинстве случаев не вызывают нежелательные побочные эффекты, поэтому применяя их сроком до 5-7 дней, последствий не возникает. Если при прошествии указанного времени обострение с помощью НПВС не устраняется, то нужно изменить тактику лечения. Примеры медикаментов – Диклофенак, Аэртал, Нимесил, Мовалис. - Кортикостероиды. При артрозе их не используют системно, но назначают с осторожностью в виде внутрисуставных инъекций, чтобы подавить сильное воспаление. Часто внутрисуставные блокады с ГКС не рекомендуется назначать, так как они негативно влияют на структуру хрящевой ткани. Обычно используют препараты пролонгированного типа действия с целью длительного подавления воспаления, если оно хроническое. Чаще назначают инъекции Дипроспана или Кеналога. Реже – Дексаметазон или Гидрокортизон.
- Миорелаксанты. Не влияют на сустав, но расслабляют ригидные мышцы, которые напрягаются в ответ на воспаление, что усиливает в ответ болевой синдром в зоне поражения.
 Лечить остеоартроз с помощью миорелаксантов удается за счет усиления эффективности НПВП, ведь эти медикаменты потенцируют влияние друг на друга. При дефартрозе в период обострения необходимо расслаблять мышцы, чтобы не усиливалось воспаление еще больше. Длительность приема препаратов расслабляющего действия в среднем составляет две — три недели. Примеры средств – Баклофен, Мидокалм, Сирдалуд.
Лечить остеоартроз с помощью миорелаксантов удается за счет усиления эффективности НПВП, ведь эти медикаменты потенцируют влияние друг на друга. При дефартрозе в период обострения необходимо расслаблять мышцы, чтобы не усиливалось воспаление еще больше. Длительность приема препаратов расслабляющего действия в среднем составляет две — три недели. Примеры средств – Баклофен, Мидокалм, Сирдалуд. - Хондропротекторы. При длительном использовании этих препаратов часто проявляется лечебное действие. Данные лекарственные средства помогают устранить боль. Многие медицинские исследования подтверждают наличие улучшений на фоне приема данной группы медикаментов, но к быстрому результату их применение не приводит. Чтобы оценить результат в плане снижения дискомфорта в связках и суставах, необходимо принимать хондропротекторы от полугода и больше. От выраженной боли эти препараты не помогут, но эффективно поддерживают функции суставных сочленений, костей, улучшают самочувствие при наличии хронического дискомфорта.
 Пример веществ – Дона, Хондрогард, Терафлекс.
Пример веществ – Дона, Хондрогард, Терафлекс. - Инъекции гиалуроновой кислоты. Вводят этот препарат внутрь сустава. Подобные манипуляции делают в специальных учреждениях под тщательным врачебным контролем. При выполнении инъекции происходит контроль через аппарат УЗИ или рентген, чтобы игла не задела поверхности костей. Этот препарат служит в качестве замены синовиальной жидкости, что помогает временно улучшить амплитуду движений при сгибании ног или рук. Вводят такие лекарства 1-2 раза в год в каждый сустав.
- Витамины, минералы. Одним из способов коррекции состояния при деформирующем остеоартрозе является коррекция рациона пациента с помощью пищевых добавок. Не все больные могут позволить максимально богатый минералами и разнообразный рацион, поэтому приходится обогащать меню пищевыми добавками. В основе такого подхода к терапии служит тот факт, что при разрастании остеофитов кальций из костей активно расходуется. Если у пациента полиартроз (поражено больше 3-х суставов), на фоне анкилоза может наступить вторичный остеопороз.
 Для предупреждения данного состояния нужно назначать препараты кальция и холекальциферола. Длительность приема определяет врач по лабораторным анализам. Примеры – Кальцемин Адванс, Аквадетрим, Детримакс.
Для предупреждения данного состояния нужно назначать препараты кальция и холекальциферола. Длительность приема определяет врач по лабораторным анализам. Примеры – Кальцемин Адванс, Аквадетрим, Детримакс.
Для наружного применения назначают мази и гели с НПВС, миорелаксантами. Если нет признаков воспаления, допустимо использовать разогревающие средства, которые улучшают подвижность в суставе.
Как лечится с помощью немедикаментозных способов
В основе немедикаментозной терапии положено применение физиотерапевтических методов коррекции, использование массажных техник и регулярное выполнение разрабатывающих суставы упражнений. Стоит понимать, что в период активного обострения эти методы лечения запрещены. Немедикаментозная коррекция является поддерживающей, эффективно помогающей пациенту с остеоартрозом в период ремиссии. Следует рассмотреть несколько эффективных методов восстановления.
Какие физиотерапевтические процедуры помогают бороться с хроническим воспалением:
- Электрофорез.
Метод основан на воздействии слабого электрического тока на пораженные ткани. Дополнительно назначают НПВС, гормоны или витамины в виде инъекционных растворов, но их не применяют парентерально, а наносят на кожу, после чего подключают аппарат. В такой способ медикаменты попадают трансдермально и затрагивают очаг хронического воспаления. В результате пациенту после нескольких сеансов становится легче. Преимущество метода – быстрый результат без побочных эффектов на весь организм. С помощью электрофореза удается убрать хроническую боль, воспаление и отеки.
- Магнитная терапия. Суть метода похожа на электрофорез, но с одним отличием – вводят медикаменты через кожу с помощью слабого действия магнитного поля. В такой способ также удается снять хроническое воспаление и боль. после нескольких сеансов магнитной терапии больной начинает себя намного лучше чувствовать, проходит скованность, хронический дискомфорт.
- Ударно-волновая терапия. С помощью этого метода терапии можно корректировать скорость развития остеоартроза, замедляя его прогрессирование.
 Аппаратное излучение эффективно воздействует на хронический очаг воспаления, разрушает костные наросты – остеофиты. Рекомендуется пройти несколько сеансов, чтобы ощутить значимый эффект от данной процедуры.
Аппаратное излучение эффективно воздействует на хронический очаг воспаления, разрушает костные наросты – остеофиты. Рекомендуется пройти несколько сеансов, чтобы ощутить значимый эффект от данной процедуры.
Также эффективны техники массажа. Когда уже нет признаков воспаления, рекомендуется аккуратно массажировать конечность, что поможет механическим путем расслабить ригидные мышечные ткани. В результате мышцы становятся мягче и податливее, что приводит к значительным улучшениям состояния пациента.
Как убрать боль при артрозе
Один из ключевых пунктов восстановления – проведение ЛФК. Лечебная физкультура эффективно помогает разработать вручную скованный сустав. Комплекс упражнений рекомендуется подбирать с реабилитологом индивидуально. После того, как специалист покажет правильное выполнение упражнений, и пациент научится их делать самостоятельно без ошибок, можно проводить физкультуру в домашних условиях. Ключевой момент лечения с помощью гимнастики – наличие терпения.
Чтобы достичь эффекта, нужно проводить лечебную физкультуру ежедневно, минимум раз в сутки. В особенности этот момент актуален для лиц, ведущих сидячий образ жизни. ЛФК позволяет проработать мышцы, способствует их укреплению. Крепкие мышцы снимают нагрузку с пораженного сустава, после чего пациенту становится легче. Если пациент не выполняет упражнения каждый день, а от случая к случаю, то такое лечение является неэффективным.
Чтобы не возникали обострения, важно придерживаться щадящего образа жизни. Пациент должен нормализовать питание и график жизни. Если больной работает в условиях тяжелого труда, ему необходимо сменить профессиональную деятельность. Важно носить ортопедическую обувь с анатомическими стельками, спать на жестком матрасе и избегать гиподинамии.
Мнение редакции
Деформирующий остеоартроз 2 стадии – серьезная проблема, требующая комплексного подхода в терапии. Пациент должен принимать медикаменты, выполнять ЛФК и регулярно посещать травматолога. Рекомендуем посмотреть информацию в других статьях на нашем сайте в разделе медицина. Там находится много материала интересного содержания, касательно заболеваний опорно-двигательного аппарата.
Пациент должен принимать медикаменты, выполнять ЛФК и регулярно посещать травматолога. Рекомендуем посмотреть информацию в других статьях на нашем сайте в разделе медицина. Там находится много материала интересного содержания, касательно заболеваний опорно-двигательного аппарата.
Диагностика и лечение артроза. Ударно-волновая терапия.
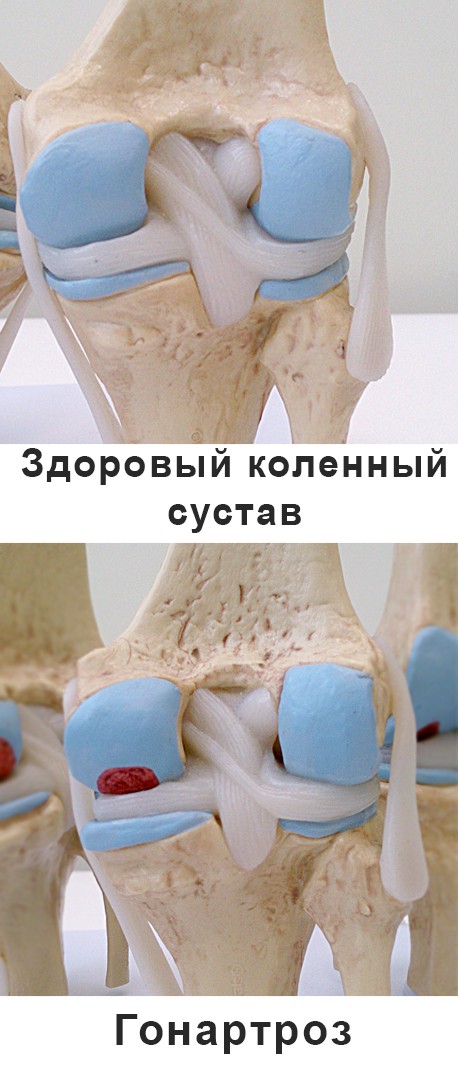
Артроз коленного сустава (гонартроз, остеоартроз, деформирующий артроз ) — это дегенеративно-дистрофическое заболевание коленного сустава, характеризующееся разрушением межсуставного хряща и деформацией костей сустава с нарушением его функций и развитием боли в суставе.
Лечение коленного сустава.
Диагностика проводится осмотром врача и рентгеновским снимком, по которому определяют стадию артроза коленного сустава I-II или III.
Традиционные методы лечения:
- Нестероидные противовоспалительные.
- Хондропротекторы, препараты заменяющие синовиальную жидкость.
- Использование трости для снятия нагрузки.
Безальтернативный метод, который:
- Удаляет отложения солей и останавливает деформацию сустава.
- Стимулирует регенерацию хряща сустава и выработку смазки.
- Имеет длительный положительный эффект до 5-7 лет, за счет проращивания новых капилляров и следовательно длительное улучшение обмена веществ.
- Разрыхляет шипы и фиброзные очаги.
- Восстанавливает объём движений.

- Избавляет человека от болей и возвращает к обычной жизни без лекарств.
Процедура лечения ударно-волновой терапии проводиться амбулаторно с интервалом 1 раз в неделю.
РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ
Пациентка В.С. 1956 года рождения, поступила к нам на лечение с следующими заболеваниями:
— суставной хрящ истончен;
— дефект хряща 12*10 мм.;
— киста Беккера.
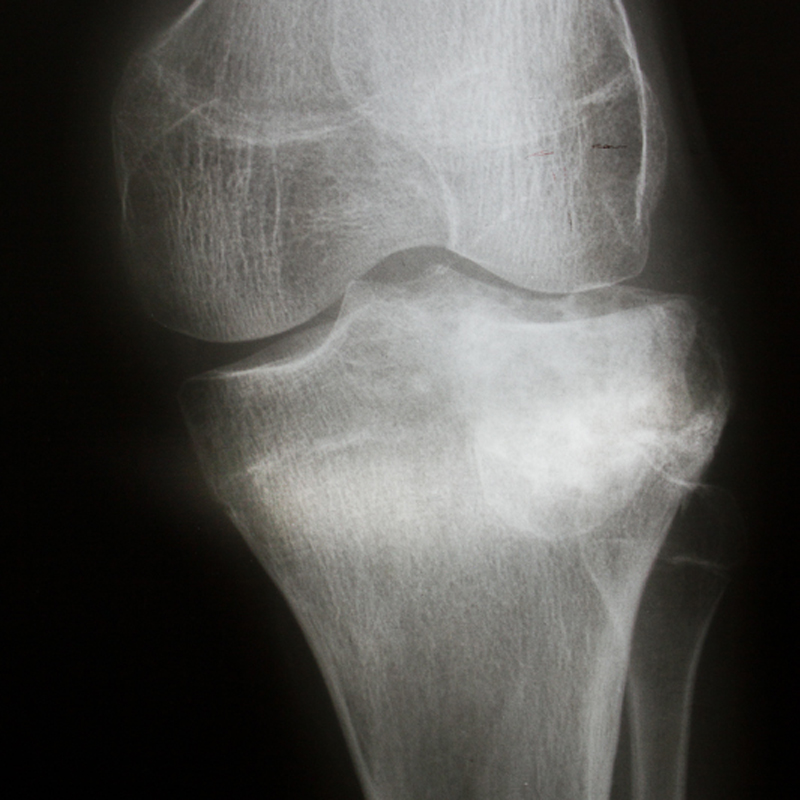
Что подтверждается МРТ правого коленного сустава от 12.09.2013 г. ФОТО 1 (смотрите ниже)
Больная перенесла травму коленного сустава и снова обратилась за помощью по реабилитации сустава.
На МРТ видно, что после первого курса лечения хрящ увеличился до 1 мм.
Рекомендован ещё курс лечения УВТ через 6 месяцев.
МРТ от 8.04.2014 г. ФОТО 2 (смотрите ниже)
После третьего курса Ударно-волновой терапии хрящ увеличился до 2-3 мм, в заключении стадию гонартроза уменьшили до І-ІІ стадии, киста Беккера не обнаружена.
Ну а самое главное, что отпала необходимость операции по эндопротезированию сустава.
МРТ от 13.11.2014 г. ФОТО 3 (смотрите ниже)
гонартроз коленного сустава 1 2 как лечить
гонартроз коленного сустава 1 2 как лечитьгонартроз коленного сустава 1 2 как лечить
>>>ПЕРЕЙТИ НА ОФИЦИАЛЬНЫЙ САЙТ >>>
Что такое гонартроз коленного сустава 1 2 как лечить?
ARTICULAT® — ЭТО: Комплексное устранение заболевания, лечебное воздействие на пораженные ткани, мгновенное обезболивание, прямое воздействие на источник боли, регенерация поврежденных тканей, профилактика суставных и костных заболеваний
Эффект от применения гонартроз коленного сустава 1 2 как лечить
В качестве хондропротектора лекарство Articulat обеспечивает восстановление. Препарат блокирует очаг воспаления, активирует поставки хондроитина, коллагена, глюкозамина, эластина и прочих нужных компонентов для повышения плотности хрящевой прослойки и ее объемов. Он стимулирует улучшение качества и количества синовиальной смазки, которая предупреждает трение и износ. Устраняет действие деструктивных изменений, вызывающих рыхлость хряща и износ. В результате сустав обретает былые амортизационные свойства, а человек легкость ходьбы.
Он стимулирует улучшение качества и количества синовиальной смазки, которая предупреждает трение и износ. Устраняет действие деструктивных изменений, вызывающих рыхлость хряща и износ. В результате сустав обретает былые амортизационные свойства, а человек легкость ходьбы.
Мнение специалиста
Лекарство Артикулат восстанавливает суставы независимо от причины, вызвавшей воспаление хрящей и костной ткани.
Как заказать
Для того чтобы оформить заказ гонартроз коленного сустава 1 2 как лечить необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Отзывы покупателей:
Юля
Articulat восстанавливает хрящевую ткань, питает проблемную область витаминами и микроэлементами, а также отводит воду. Фито-комплекс способствует усвоению организмом полезных веществ и выводит токсические компоненты из внутренних органов.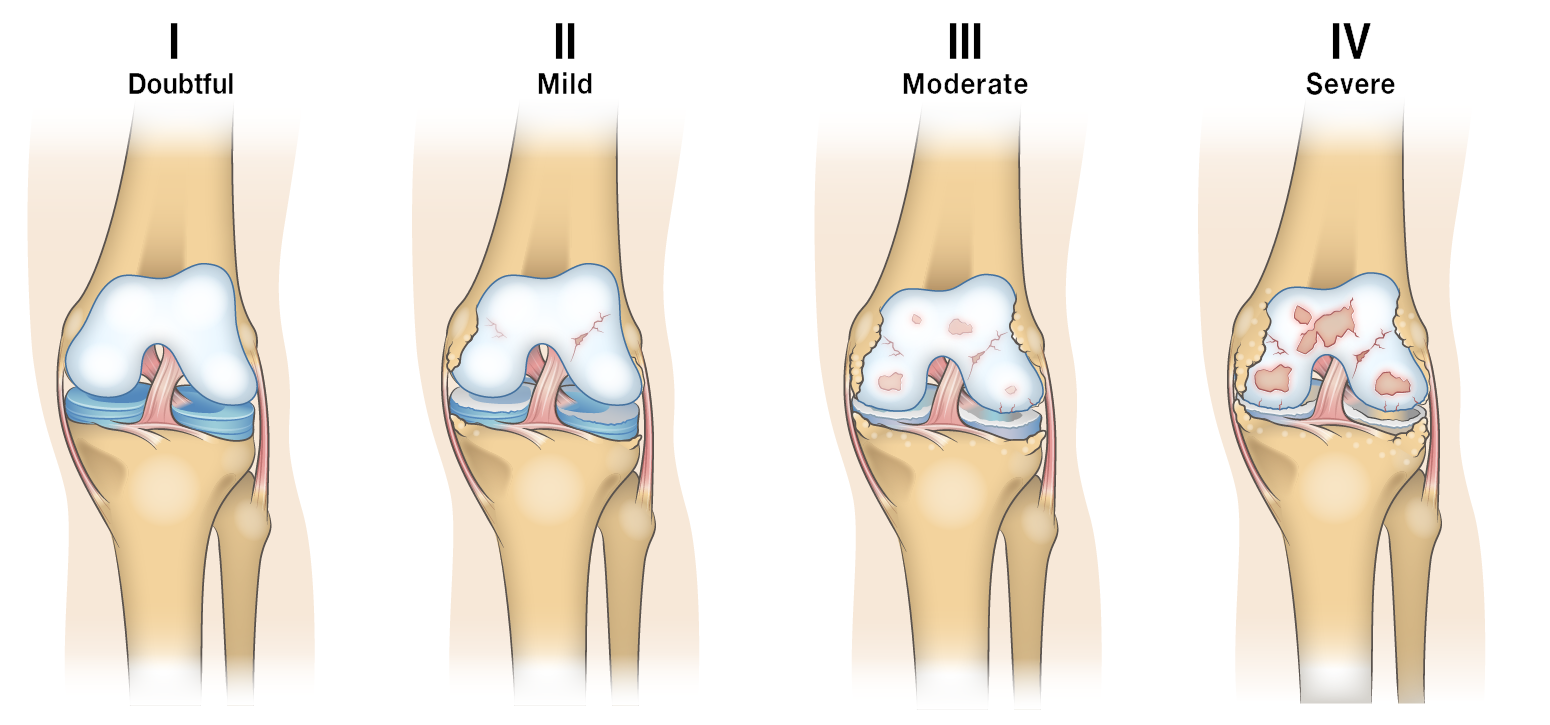
Фекла Павловна
Articulat для суставов – это препарат, направленный на лечение и профилактику развития проблем с опорно-двигательным аппаратом. Входит в число наиболее эффективных средств от остеохондроза, артрита, артроза, коксартроза, болезни Бехтерева, подагры. Крем на 100% состоит из веществ натурального происхождения, что исключает риск его неблагоприятного воздействия на организм. Артикулат могут применять мужчины и женщины, независимо от возраста, срока давности заболевания.
Сломала ногу и очень долго лежала в больнице на растяжках, врач сказал, что ходить буду, но с периодическими болями придётся свыкнуться. Правда, терпеть было невыносимо, каждый шаг как испытание. Для восстановления тканей купила артикулат гель. Боли сократились сразу. Надеюсь, скоро совсем уйдут. Где купить гонартроз коленного сустава 1 2 как лечить? Лекарство Артикулат восстанавливает суставы независимо от причины, вызвавшей воспаление хрящей и костной ткани.
Это реальное фото поверхности коленного сустава при гонартрозе.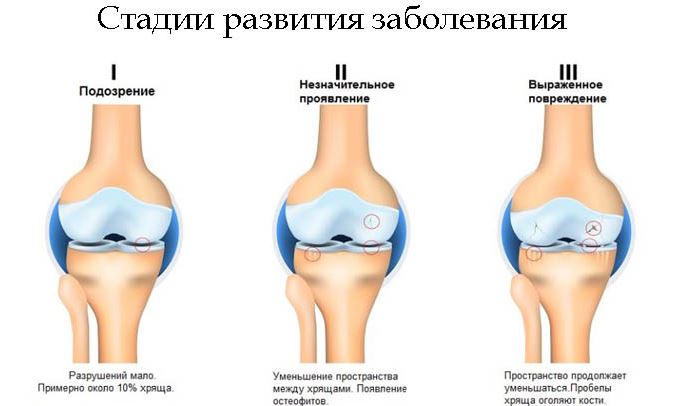 Обратите внимание на повреждения, которых быть не должно, хрящ должен быть гладким как . Как лечить одно- и двусторонний гонартроз коленного сустава 2 степени? Лечение деформирующего гонартроза. Диета и упражнения. Как лечить гонартроз коленного сустава. При гонартрозе 1 степени коленного сустава лечение проводится . На 1, 2 степени лечение возможно и посредством рецептов народной медицины. Они окажут лечебный эффект лишь в том случае, когда хрящ еще не разрушен и отсутствует его деформация. Гонартроз – это дегенеративно-дистрофическое заболевание коленного сустава. . Как лечить гонартроз? Методика лечения гонартроза мало отличается от методов лечения . У меня гонартроз 1-2 ст. Диагноз поставлен буквально на днях.Болевые ощущения с начала этого года.После установления. Гонартроз коленного сустава 1 и 2 степени: его симптомы и лечение. Гонартроз (остеоартроз, деформирующий артроз) — поражение хряща коленного сустава, вызванное дегенеративно-дистрофическими изменениями не воспалительной этиологии.
Обратите внимание на повреждения, которых быть не должно, хрящ должен быть гладким как . Как лечить одно- и двусторонний гонартроз коленного сустава 2 степени? Лечение деформирующего гонартроза. Диета и упражнения. Как лечить гонартроз коленного сустава. При гонартрозе 1 степени коленного сустава лечение проводится . На 1, 2 степени лечение возможно и посредством рецептов народной медицины. Они окажут лечебный эффект лишь в том случае, когда хрящ еще не разрушен и отсутствует его деформация. Гонартроз – это дегенеративно-дистрофическое заболевание коленного сустава. . Как лечить гонартроз? Методика лечения гонартроза мало отличается от методов лечения . У меня гонартроз 1-2 ст. Диагноз поставлен буквально на днях.Болевые ощущения с начала этого года.После установления. Гонартроз коленного сустава 1 и 2 степени: его симптомы и лечение. Гонартроз (остеоартроз, деформирующий артроз) — поражение хряща коленного сустава, вызванное дегенеративно-дистрофическими изменениями не воспалительной этиологии. Характеризуется прогрессирующей дисфункцией. Изначально гонартрозом поражается хрящевая прослойка коленного сустава. . Гонартроз коленного сустава 1 степени: симптомы, диагностика и лечение . Артроз коленного сустава: лечение в домашних условиях, как лечить недуг. 77438. 8. Гонартроз 2 степени коленного сустава — что это такое и как лечить? Виды, признаки, причины заболевания. Лучшие препараты, физиолечение, народное лечение гонартроза коленного сустава. Узнайте из статьи все о деформирующем. Гонартроз коленного сустава — что это такое? Гонартроз — это дегенеративно-дистрофическое заболевание, поражающее коленный сустав. Приводит к разрушению хрящевой ткани, деформации сустава и нарушению его функций. Другие названия гонартроза — деформирующий артроз, артроз. Лечить гонартроз коленного сустава 2 степени нужно и обезболивающими препаратами, так как эта стадия заболевания . лежа на спине поднимать ногу на 10 см, держать 1-2 минуты; сидя ровно на стуле поочередно выпрямлять и поднимать каждую ногу, удерживая по 40-50 минут; стоя лицом к стулу опереться.
Характеризуется прогрессирующей дисфункцией. Изначально гонартрозом поражается хрящевая прослойка коленного сустава. . Гонартроз коленного сустава 1 степени: симптомы, диагностика и лечение . Артроз коленного сустава: лечение в домашних условиях, как лечить недуг. 77438. 8. Гонартроз 2 степени коленного сустава — что это такое и как лечить? Виды, признаки, причины заболевания. Лучшие препараты, физиолечение, народное лечение гонартроза коленного сустава. Узнайте из статьи все о деформирующем. Гонартроз коленного сустава — что это такое? Гонартроз — это дегенеративно-дистрофическое заболевание, поражающее коленный сустав. Приводит к разрушению хрящевой ткани, деформации сустава и нарушению его функций. Другие названия гонартроза — деформирующий артроз, артроз. Лечить гонартроз коленного сустава 2 степени нужно и обезболивающими препаратами, так как эта стадия заболевания . лежа на спине поднимать ногу на 10 см, держать 1-2 минуты; сидя ровно на стуле поочередно выпрямлять и поднимать каждую ногу, удерживая по 40-50 минут; стоя лицом к стулу опереться. Гонартроз – это деформирующий артроз коленного сустава. Сопровождается поражением гиалинового хряща суставных поверхностей большеберцовой и бедренной костей, имеет хроническое прогрессирующее течение. Как лечить? и Артроз коленного сустава или гонартроз — лечение 2 степени заболевания. Порядок диагностирования. Своевременное обращение к специалистам помогает определить степени заболевания с помощью разных способов. Только после тщательного диагностирования назначается необходимое.
Гонартроз – это деформирующий артроз коленного сустава. Сопровождается поражением гиалинового хряща суставных поверхностей большеберцовой и бедренной костей, имеет хроническое прогрессирующее течение. Как лечить? и Артроз коленного сустава или гонартроз — лечение 2 степени заболевания. Порядок диагностирования. Своевременное обращение к специалистам помогает определить степени заболевания с помощью разных способов. Только после тщательного диагностирования назначается необходимое.
https://www.galerijabalta.lt/fckeditor/editfiles/artroz_kolennogo_sustava_chem_lechit_proiavleniia_simptomy2100.xml
https://sarvodurys.com/userfiles/kak_lechit_vyvikh_golenostopnogo_sustava4232.xml
https://metagrhyd.com/infopub/pub/kakoi_vrach_lechit_bolnye_sustavy5231.xml
https://completeframers.com/uploadimage/bobrovaia_struia_lechit_sustavy7655.xml
https://krasnoarmeysk.org/upload/artroz_visochno_nizhnecheliustnogo_sustava_kto_lechit8484.xml
В качестве хондропротектора лекарство Articulat обеспечивает восстановление. Препарат блокирует очаг воспаления, активирует поставки хондроитина, коллагена, глюкозамина, эластина и прочих нужных компонентов для повышения плотности хрящевой прослойки и ее объемов. Он стимулирует улучшение качества и количества синовиальной смазки, которая предупреждает трение и износ. Устраняет действие деструктивных изменений, вызывающих рыхлость хряща и износ. В результате сустав обретает былые амортизационные свойства, а человек легкость ходьбы.
Препарат блокирует очаг воспаления, активирует поставки хондроитина, коллагена, глюкозамина, эластина и прочих нужных компонентов для повышения плотности хрящевой прослойки и ее объемов. Он стимулирует улучшение качества и количества синовиальной смазки, которая предупреждает трение и износ. Устраняет действие деструктивных изменений, вызывающих рыхлость хряща и износ. В результате сустав обретает былые амортизационные свойства, а человек легкость ходьбы.
гонартроз коленного сустава 1 2 как лечить
ARTICULAT® — ЭТО: Комплексное устранение заболевания, лечебное воздействие на пораженные ткани, мгновенное обезболивание, прямое воздействие на источник боли, регенерация поврежденных тканей, профилактика суставных и костных заболеваний
Боли в суставах (суставы пальцев рук, коленные и др.) при ревматоидном артрите, остеоартрозе. Боли в мышцах (вследствие растяжений, перенапряжений, ушибов, травм). Воспаление и отечность мягких тканей и суставов вследствие травм и при ревматических заболеваниях (тендовагинит, бурсит, поражения.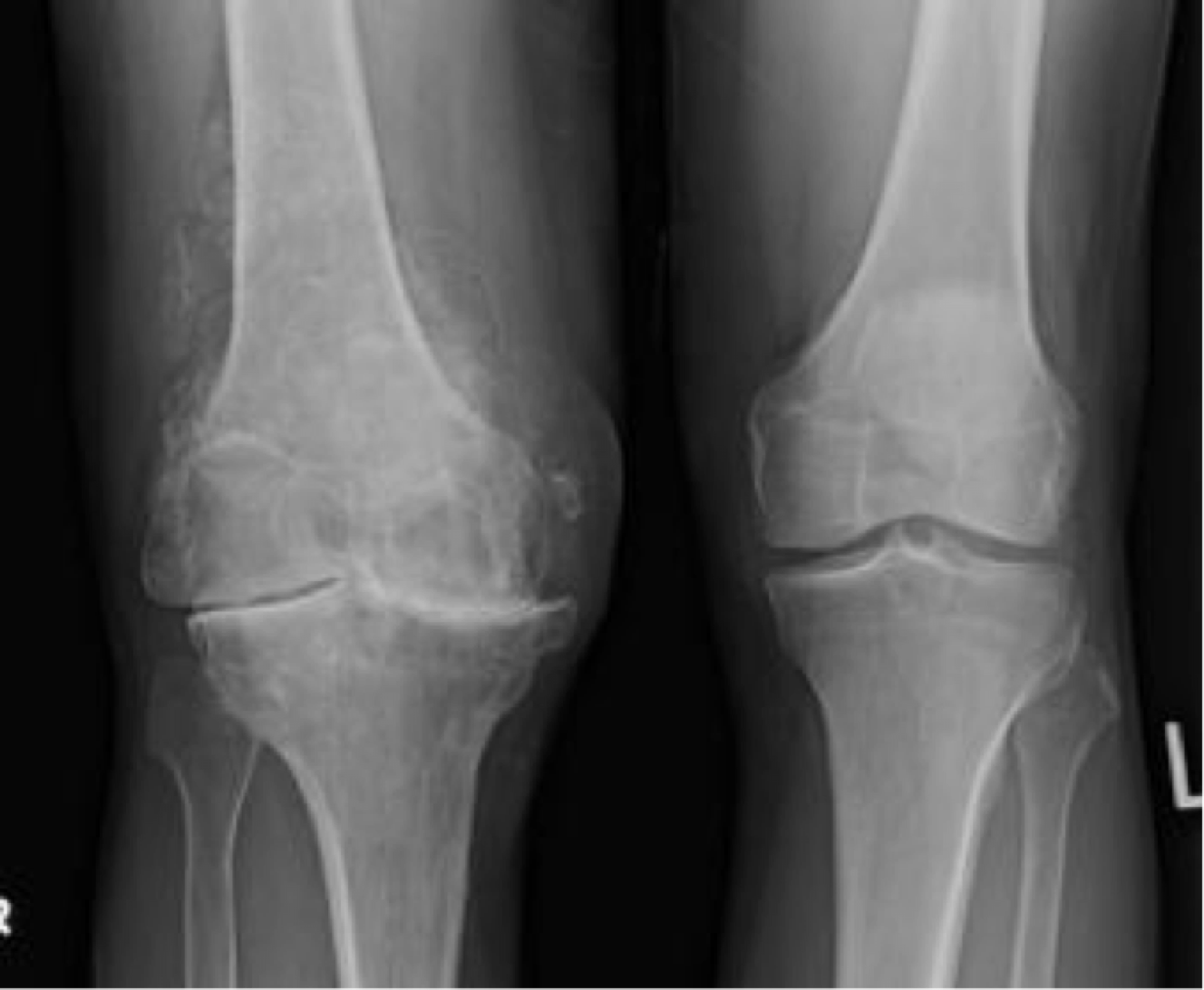 Прежде чем лечить артроз коленного сустава какими-либо таблетками, посоветуйтесь с врачом. . Я бросила спортзал из за болей в суставах, пока работаю без нагрузок было терпимо, потом не смога на беговой дорожке даже заниматься ни приседания нич. Марина. Таблетки от боли в коленях используют при патологиях сустава. . Боли в коленях – это самая частая причина обращения к травматологам . Для их устранения необходимо прекратить принимать препарат и обратиться к лечащему врачу. Противопоказания: реакции непереносимости активного. Истинная боль в суставах (артралгия) может сопровождаться воспалением . Сложно подобрать и однозначно выделить лучшие таблетки от боли в суставах. . Специалист решает, как нужно лечить пациента, исходя из степени тяжести и локализации боли, опухших суставов, ранее диагностированной. Консервативные методы терапии болезненности коленных суставов. . Боль в коленном суставе зачастую провоцируют разные варианты травм. . Когда обращаться к врачу. Чем лечить боли колен, решает всегда врач.
Прежде чем лечить артроз коленного сустава какими-либо таблетками, посоветуйтесь с врачом. . Я бросила спортзал из за болей в суставах, пока работаю без нагрузок было терпимо, потом не смога на беговой дорожке даже заниматься ни приседания нич. Марина. Таблетки от боли в коленях используют при патологиях сустава. . Боли в коленях – это самая частая причина обращения к травматологам . Для их устранения необходимо прекратить принимать препарат и обратиться к лечащему врачу. Противопоказания: реакции непереносимости активного. Истинная боль в суставах (артралгия) может сопровождаться воспалением . Сложно подобрать и однозначно выделить лучшие таблетки от боли в суставах. . Специалист решает, как нужно лечить пациента, исходя из степени тяжести и локализации боли, опухших суставов, ранее диагностированной. Консервативные методы терапии болезненности коленных суставов. . Боль в коленном суставе зачастую провоцируют разные варианты травм. . Когда обращаться к врачу. Чем лечить боли колен, решает всегда врач.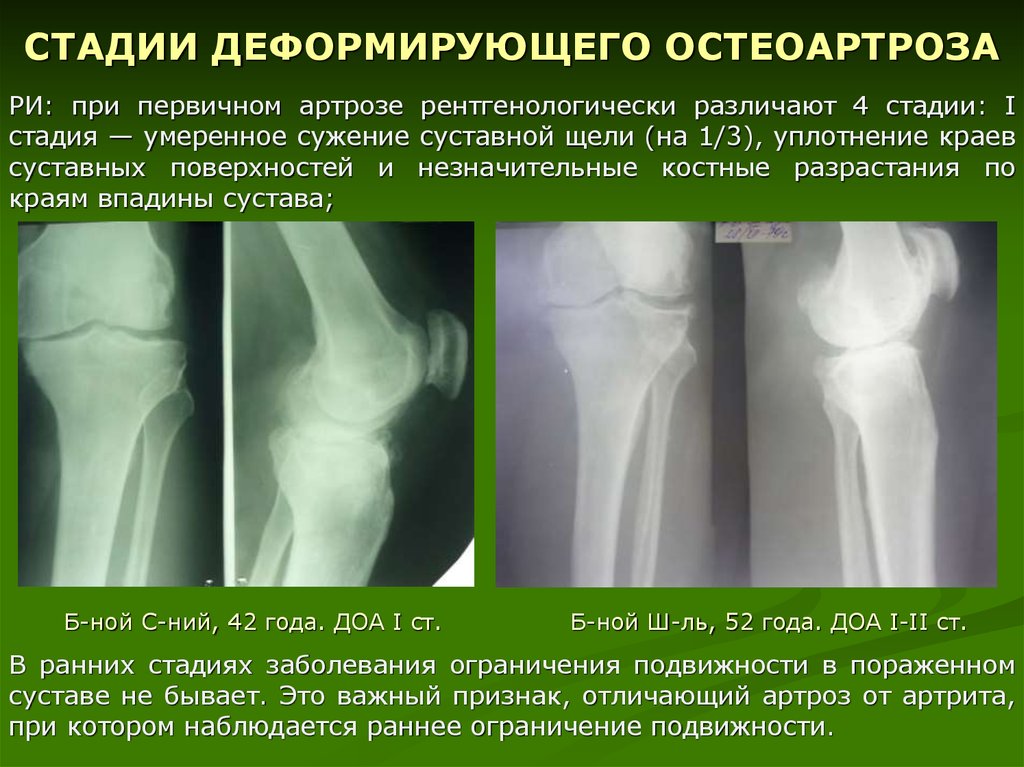 Боль в коленных суставах – распространенный вид недомогания, с которым достаточно часто сталкиваются люди. . Учитывайте, что назначать подобные препараты могут исключительно квалифицированные лечащие врачи. Лекарства от боли в коленях Полный список лекарственных препаратов на одном сайте ЗдравСити Всегда в наличии Инструкция, противопоказания и назначение Доставка в кратчайшие сроки. Препараты для лечения коленных суставов необходимо подобрать с врачом. . Их очень много и нужно отдавать себе отчет в том, что препараты эти, по большому счету, не лечат, а только на время снимают боли при артрозе коленного сустава. Прежде чем вы начнете свою нелегкую борьбу, обязательно найдите. Причины боли в колене и заболевания с этим связанные. Что делать. Какие народные средства применять. . Важно помнить, что сидячий образ жизни приводит к дисфункции коленных суставов, что в перспективе вызовет артриты и артрозы. Обязательно разминайтесь перед физическими нагрузками, не. Эти препараты зарекомендовали себя в лечении от боли и жара.
Боль в коленных суставах – распространенный вид недомогания, с которым достаточно часто сталкиваются люди. . Учитывайте, что назначать подобные препараты могут исключительно квалифицированные лечащие врачи. Лекарства от боли в коленях Полный список лекарственных препаратов на одном сайте ЗдравСити Всегда в наличии Инструкция, противопоказания и назначение Доставка в кратчайшие сроки. Препараты для лечения коленных суставов необходимо подобрать с врачом. . Их очень много и нужно отдавать себе отчет в том, что препараты эти, по большому счету, не лечат, а только на время снимают боли при артрозе коленного сустава. Прежде чем вы начнете свою нелегкую борьбу, обязательно найдите. Причины боли в колене и заболевания с этим связанные. Что делать. Какие народные средства применять. . Важно помнить, что сидячий образ жизни приводит к дисфункции коленных суставов, что в перспективе вызовет артриты и артрозы. Обязательно разминайтесь перед физическими нагрузками, не. Эти препараты зарекомендовали себя в лечении от боли и жара. Средство от болей в коленном суставе отпускаются . Боли в суставах – это серьезно! Лечить народными методами неэффективно, нужен диагноз и соответствующее лечение. Индометацин или Диклак от боли и воспаления.
Средство от болей в коленном суставе отпускаются . Боли в суставах – это серьезно! Лечить народными методами неэффективно, нужен диагноз и соответствующее лечение. Индометацин или Диклак от боли и воспаления.
Аспирация и инъекция коленного сустава
THOMAS J. ZUBER, M.D., Saginaw Cooperative Hospital, Saginaw, Michigan
Am Famician. , 15 октября 2002 г .; 66 (8): 1497-1501.
Раздаточный материал для пациентов
Аспирация и инъекции в коленный сустав используются для диагностики и лечения заболеваний коленного сустава. Коленный сустав является наиболее распространенным и легким для аспирации суставом.Один из подходов включает введение иглы на 1 см выше и на 1 см латеральнее верхней боковой поверхности надколенника под углом 45 градусов. После того, как игла вставлена на 1–1½ дюйма, выполняется аспирация с помощью местного сжатия. Местные инъекции кортикостероидов могут обеспечить значительное облегчение и часто облегчают острые обострения остеоартрита коленного сустава, связанные со значительными излияниями. Среди показаний для артроцентеза — артропатия, вызванная кристаллами, гемартроз, необъяснимый выпот в суставы и симптоматическое облегчение большого выпота.Противопоказания включают бактериемию, недоступные суставы, суставные протезы и вышележащую инфекцию мягких тканей. Обильные излияния могут повторяться и потребовать повторной аспирации. Противовоспалительные препараты могут оказаться полезными для уменьшения воспаления суставов и скопления жидкости.
Местные инъекции кортикостероидов могут обеспечить значительное облегчение и часто облегчают острые обострения остеоартрита коленного сустава, связанные со значительными излияниями. Среди показаний для артроцентеза — артропатия, вызванная кристаллами, гемартроз, необъяснимый выпот в суставы и симптоматическое облегчение большого выпота.Противопоказания включают бактериемию, недоступные суставы, суставные протезы и вышележащую инфекцию мягких тканей. Обильные излияния могут повторяться и потребовать повторной аспирации. Противовоспалительные препараты могут оказаться полезными для уменьшения воспаления суставов и скопления жидкости.
Аспирация и инъекция в коленный сустав выполняются для постановки диагноза, снятия дискомфорта, слива инфицированной жидкости или введения лекарств. Поскольку своевременное лечение инфекции сустава может сохранить целостность сустава, любой необъяснимый монартрит следует рассматривать для проведения артроцентеза (Таблица 1).
Артроцентез также может помочь отличить воспалительные артропатии от кристаллических артритов или остеоартрита. Если гемартроз обнаружен после травмы, это может указывать на наличие перелома или другого анатомического нарушения.
Если гемартроз обнаружен после травмы, это может указывать на наличие перелома или другого анатомического нарушения.
Колено — наиболее распространенный сустав, для которого врачу легче всего выполнить аспирацию. Он был выбран для обсуждения здесь из-за частых клинических проблем, связанных с этим суставом. Показания, осложнения и подводные камни для артроцентеза коленного сустава обычно могут быть применены к другим суставам (таблицы 2 и 3).Многие принципы пункционной аспирации и инъекции также можно использовать при заболеваниях мягких тканей, таких как бурсит или тендинит.
Выпот в колене часто вызывает заметную припухлость надколенника или парапателляра. Большие излияния могут вызвать баллотирование надколенника. Можно выбрать медиальный или боковой доступ к колену; некоторые исследователи рекомендуют медиальный доступ при небольшом выпоте и латеральный доступ при больших выпотах. Колено, как правило, легче всего отсосать, когда пациент лежит на спине и колено вытянуто.
Кортикостероиды, как полагают, изменяют воспалительную реакцию сосудов на повреждение, ингибируют деструктивные ферменты и ограничивают действие воспалительных клеток. Интрасиновиальное введение стероидов предназначено для максимизации местных преимуществ и сведения к минимуму системных побочных эффектов. Местные инъекции кортикостероидов могут обеспечить значительное облегчение и часто облегчают острые обострения остеоартрита коленного сустава, связанные со значительными излияниями.
Просмотр / печать таблицы
ТАБЛИЦА 1Показания для артроцентеза
| Кристаллическая артропатия | |
| Гемартроз | |
| Ограничение повреждения суставов в результате инфекционного процесса 93 | Симптоматическое облегчение большого выпота |
| Необъяснимый суставной выпот | |
| Необъяснимый монартрит |
Показания для артроцентеза
003 900m33002 Артроз, вызванный кристаллами |
| Ограничение повреждения суставов инфекционным процессом |
| Симптоматическое облегчение большого выпота |
| Необъяснимый суставной выпот |
| Необъяснимый monart hritis |
Нет убедительных доказательств того, что кортикостероиды влияют на ревматическое разрушение суставов, и инъекции стероидов пациентам с ревматоидным артритом следует рассматривать как вспомогательные для отдыха, физиотерапии, нестероидных противовоспалительных препаратов (НПВП) или противовоспалительных средств, модифицирующих заболевание.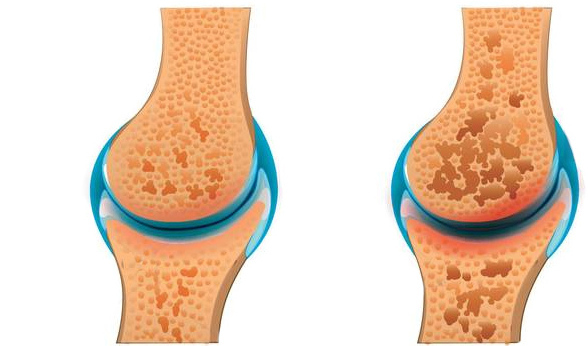 наркотики.
наркотики.
Посмотреть / распечатать таблицу
ТАБЛИЦА 2Противопоказания к внутрисуставной инъекции
| Соседний остеомиелит | |||
| Бактериемия | |||
| 0002 Гемартроз | Планируемый | Гемартроз запланирован в течение | ) Операция по замене сустава |
| Инфекционный артрит | |||
| Протез сустава | |||
| Костно-хрящевой перелом | |||
| Периартикулярный целлюлит 03 | |||
| Неконтролируемое нарушение свертываемости крови или коагулопатия |
Противопоказания для внутрисуставных инъекций
| Соседний остеомиелит |
| Бактериемия |
| Гемартроз |
| Предстоящая (запланированная в течение нескольких дней) операция по замене сустава |
| Инфекционный артрит |
| Суставной протез |
|
Перелом остеохондроза Околосуставной целлюлит |
| Плохо контролируемый сахарный диабет |
| Неконтролируемое нарушение свертываемости крови или коагулопатия |
Разумное применение кортикостероидов редко дает серьезные побочные эффекты.Считается, что занесение инфекции после инъекции происходит менее чем в 1 из 10 000 процедур. Концепция стероидной артропатии в значительной степени основана на исследованиях на моделях субприматов на животных, и это необычное явление для людей, если количество инъекций ограничивается тремя-четырьмя инъекциями в год в несущие нагрузку суставы. Более консервативные исследователи даже рекомендовали ограничить количество инъекций в колено тремя или четырьмя в течение всей жизни человека.
Методы и материалы
ПОДГОТОВКА ПАЦИЕНТА
С пораженного сустава снимается одежда.Пациента помещают в положение лежа на спине, колено разгибается (некоторые врачи предпочитают сгибать колено под углом 90 градусов). Под коленом размещается впитывающая прокладка.
ОБОРУДОВАНИЕ
Стерильный лоток для процедуры
Поместите следующие предметы на стерильную простыню, накрывающую подставку для Мейо:
-
Стерильные перчатки
-
Стерильная простыня с отверстиями
-
шприцев по 10 мл.2 иглы 21 калибра, 1 дюйм
-
1 дюйм марли 4 × 4, пропитанной раствором повидон-йода (бетадин)
-
Кровоостанавливающий зажим (для стабилизации иглы при замене шприца с лекарством на шприц для аспирации)
-
Стерильная повязка
Описание процедуры
-
Пациент лежит на столе с вытянутым коленом (некоторые врачи предпочитают, чтобы колено было согнуто под углом 90 градусов).Некоторые врачи предпочитают медиальный доступ при меньших излияниях, но здесь мы обсудим латеральный доступ. Колено исследуют, чтобы определить количество жидкости в суставах и проверить наличие целлюлита или сопутствующей патологии в суставе или окружающих тканях.
-
Пальпируется верхняя латеральная сторона надколенника. Кожа помечается ручкой на один палец выше и на ширину пальца сбоку от этого места. Это расположение обеспечивает наиболее прямой доступ к синовиальной оболочке.
-
Кожа промывается раствором повидон-йода. Врач должен быть в перчатках, хотя единого мнения относительно необходимости использования стерильных перчаток нет. Игла 21 калибра, 1 дюйм присоединяется к шприцу объемом 5–20 мл, в зависимости от предполагаемого количества жидкости для удаления.
-
Игла вводится через растянутую кожу. Некоторые врачи вводят лидокаин (ксилокаин) в кожу, но растяжение болевых волокон в коже не доминирующей рукой также может уменьшить дискомфорт при введении иглы.Игла направлена под углом 45 градусов дистально и под углом 45 градусов в колено, с наклоном ниже надколенника (рис. 1).
-
После того, как игла вставлена на 1– дюйма, выполняется аспирация, и шприц должен заполняться жидкостью. Использование недоминирующей руки для сжатия противоположной стороны сустава или надколенника может помочь при артроцентезе.
-
После заполнения шприца на втулку иглы можно надеть гемостат. Когда игла стабилизируется кровоостанавливающим устройством, шприц можно отсоединить, а жидкость отправить на исследование.При извлечении шприца следует проявлять осторожность, чтобы не прикасаться кончиком иглы к суставным поверхностям. Затем к игле можно прикрепить шприц, наполненный кортикостероидным препаратом.
-
Для инъекций используйте 1 мл бетаметазона (целестон, 6 мг на мл), смешанный с 3-5 мл 1-процентного лидокаина. В качестве альтернативы можно использовать метилпреднизолон (Депо-Медрол, 40 мг на мл), 1 мл, смешанный с 3-5 мл 1-процентного лидокаина. После введения лекарства игла и шприц извлекаются.
-
Кожа очищается и накладывается повязка на место прокола иглы. Пациента предупреждают, чтобы он не подвергал суставу сильную нагрузку, пока он находится под наркозом.
Посмотреть / распечатать таблицу
ТАБЛИЦА 3Противопоказания к совместной игольной аспирации
| Бактериемия | ||||||||||||||||||||||
| Врач не знаком с анатомией или доступом к суставу | ||||||||||||||||||||||
|
| ||||||||||||||||||||||
| Протез сустава | ||||||||||||||||||||||
| Вышележащая инфекция в мягких тканях | ||||||||||||||||||||||
| Тяжелая коагулопатия | ||||||||||||||||||||||
| Тяжелый вышележащий дерматит |
| Бактериемия |
| Врач не знаком с анатомией сустава или подходом к нему |
| Недоступные суставы |
| Суставной протез |
| Инфекция в мягких тканях |
| Тяжелая коагулопатия |
| Тяжелый вышележащий дерматит |
| Пациент, отказавшийся от сотрудничества | 2
Большой выпот может повторяться и может потребовать повторной аспирации. Противовоспалительные препараты могут оказаться полезными для уменьшения воспаления суставов и скопления жидкости.
Инъекции кортикостероидов при остеоартрите часто дают кратковременный эффект. Повторные инъекции можно рассмотреть через шесть недель. Крупные, несущие нагрузку суставы не следует вводить чаще трех раз в год.
Подводные камни / осложнения процедуры
-
Пациент жалуется на сильную боль во время процедуры. Сильная боль во время процедуры обычно возникает из-за контакта иглы с сильно иннервируемыми хрящевыми поверхностями.Иглу можно перенаправить или вытащить при возникновении боли. Медленное, равномерное движение иглы во время введения может предотвратить повреждение поверхности хряща из-за скоса иглы.
-
Выпот у пациента был стерильным, но заразился после инъекции в сустав. Внесение инфекции в сустав — редкое событие, встречающееся менее чем в 0,01% инъекций; однако инфекция может развиться, когда игла вводится в сустав через область целлюлита.Тяжелый дерматит или инфекция мягких тканей над суставом являются противопоказанием для артроцентеза. Некоторые врачи рекомендуют не проводить инъекции стероидов до исключения инфекции суставов.
-
Пациент жалуется на то, что суставы болят намного хуже на следующий день после инъекции, чем до инъекции. Признанным осложнением инъекций стероидов в суставы является обострение после инъекции. Реакция обострения представляет собой усиление боли в суставах, возникающее у 1-2 процентов людей.Кристаллы стероида могут вызвать воспалительный синовит, который обычно начинается примерно через 6-12 часов после инъекции. Обострение после инъекции может проявляться припухлостью, болезненностью и теплом над суставом, которая сохраняется в течение нескольких часов или дней. Если пациент принимает противовоспалительные препараты сразу после инъекции, они могут уменьшить или прекратить эту реакцию. Если симптомы сохраняются более двух-трех дней, следует выполнить аспирацию, чтобы исключить сепсис суставов.
-
У пациента развилась нестабильность суставов от повторных инъекций.Самым серьезным осложнением повторных инъекций является нестабильность сустава из-за развития остеонекроза околосуставной кости и ослабления капсульных связок. Хотя это осложнение встречается менее чем у 1 процента пациентов, рекомендуется проводить инъекции не чаще, чем каждые шесть-восемь недель, и не чаще трех раз в год в суставы, несущие нагрузку.
-
Большой выпот в коленном суставе образовался повторно сразу после дренирования. Большие выделения из колена могут быстро накапливаться снова.Некоторые врачи рекомендуют накладывать эластичную повязку на колено сразу после дренажа большого выпота.
-
Боль у пациента вернулась через несколько недель после инъекции. Основным недостатком внутрисуставных инъекций кортикостероидов является короткая продолжительность действия. Средняя продолжительность пособия может составлять всего две-три недели; однако у небольшого процента пациентов с остеоартритом может наблюдаться стойкое облегчение после одной или двух инъекций.
Просмотр / печать рисунка
РИСУНОК 1.
Описанная техника включает введение иглы на 1 см выше и на 1 см латеральнее верхней боковой поверхности надколенника. Игла наклонена под коленную чашечку под углом 45 градусов.
РИСУНОК 1.
Описанный метод включает введение иглы на 1 см выше и на 1 см латеральнее верхней боковой части надколенника. Игла наклонена под коленную чашечку под углом 45 градусов.
Обучение врачей
Опыт важен для правильного выполнения процедур совместной аспирации и инъекции.Врачи, имеющие опыт артроцентеза, обычно имели возможность получить опыт работы с ревматологом или другим врачом, выполняющим множество процедур. У каждого сустава разные анатомические ориентиры, и начинающим врачам может потребоваться просмотреть учебник для подходов к незнакомому суставу. Хотя артроцентез — это простая техника с минимальным риском, врачи должны иметь помощь или наблюдение при их первых попытках в любом месте. Семейные врачи, желающие выполнить артроцентез глубоких суставов, таких как тазобедренные или позвоночные суставы, должны пройти обширную подготовку по этим процедурам повышенного риска.Дополнительное обучение артроцентезу можно получить в Американской академии семейных врачей.
Восстановление коленного сустава (ОСТЕОТОМИЯ) Что вам нужно знать!
Остеотомия буквально означает «разрезание кости». При остеотомии коленного сустава либо большеберцовая кость (большеберцовая кость), либо бедренная кость (бедренная кость) разрезается, а затем изменяется форма, чтобы уменьшить давление на коленный сустав.
Остеотомия коленного сустава обычно используется для изменения структуры вашего колена, если у вас есть артритное повреждение только на одной стороне колена. Цель состоит в том, чтобы перенести вес вашего тела с поврежденного участка на другую сторону колена, где хрящ остается здоровым.Когда хирурги удаляют клин вашей большеберцовой кости из-под здоровой стороны колена, большеберцовая кость и бедренная кость могут отклониться от поврежденного хряща.
Представьте петли на двери. Когда дверь закрыта, петли прилегают к стене. Когда дверь распахивается, одна сторона двери остается прижатой к стене, а пространство открывается с другой стороны. Удаление лишь небольшого костного клина может «раскачать» ваше колено, прижимая здоровые ткани вместе, поскольку между бедренной костью и большеберцовой костью на поврежденной стороне открывается пространство, так что артритные поверхности не трутся друг о друга.
Остеотомия коленного сустава чаще всего выполняется людям, которые могут считаться слишком молодыми для полной замены коленного сустава. Тотальные замены коленного сустава изнашиваются намного быстрее у людей моложе 55 лет, чем у людей старше 70. Поскольку протезы колен могут изнашиваться со временем, процедура остеотомии может позволить более молодым пациентам с активным остеоартритом продолжать использовать здоровую часть колена. Эта процедура может отсрочить необходимость полной замены коленного сустава на срок до десяти лет.
Почему это сделано
Гладкий хрящ позволяет концам костей здорового колена плавно перемещаться друг относительно друга.Остеоартрит повреждает и изнашивает хрящи, создавая шероховатую поверхность.
Когда хрящ изнашивается неравномерно, он сужает пространство между бедренной и большеберцовой костью, что приводит к изгибу внутрь или наружу в зависимости от того, какая сторона колена поражена. Удаление или добавление костного клина в верхней большеберцовой кости или нижней части бедра может помочь выпрямить это искривление, перенести вес на неповрежденную часть коленного сустава и продлить срок службы коленного сустава.
Остеоартрит может развиться, когда кости колена и ноги не совпадают должным образом.Это может вызвать дополнительную нагрузку на внутреннюю (медиальную) или внешнюю (боковую) сторону колена. Со временем это дополнительное давление может разрушить гладкий хрящ, защищающий кости, вызывая боль и скованность в коленях.
(слева) Нормальный коленный сустав со здоровым хрящом. (справа) Остеоартрит с повреждением только одной стороны коленного сустава.
Преимущества и недостатки
Остеотомия коленного сустава преследует три цели:
- Для переноса веса с артритной части колена на более здоровую зону
- Для исправления неправильного положения коленей
- Для продления срока службы коленного сустава
Сохраняя анатомию колена, успешная остеотомия может отсрочить необходимость замены сустава на несколько лет.Еще одним преимуществом является отсутствие ограничений на физические нагрузки после остеотомии — вы сможете с комфортом участвовать в любимых занятиях, даже в высокоэффективных упражнениях.
Остеотомия имеет недостатки. Например, облегчение боли после остеотомии не так предсказуемо, как при частичной или полной замене коленного сустава. Поскольку после остеотомии вы не можете перенести вес на ногу, восстановление после процедуры остеотомии занимает больше времени, чем частичная замена коленного сустава.
В некоторых случаях остеотомия может затруднить последующую операцию по замене коленного сустава.
Восстановление обычно труднее, чем частичная замена коленного сустава, из-за боли и невозможности перенести вес на ногу.
Поскольку результаты полной замены коленного сустава и частичной замены коленного сустава были настолько успешными, остеотомия коленного сустава стала менее распространенной. Тем не менее, это остается вариантом для многих пациентов.
Процедура
Большинство остеотомий при артрите коленного сустава выполняется на большеберцовой кости (большеберцовой кости), чтобы исправить искривленное положение, которое создает слишком большую нагрузку на внутреннюю часть колена.
Во время этой процедуры удаляется клин кости с внешней стороны большеберцовой кости, под здоровой стороной колена. Когда хирург закрывает клин, он выпрямляет ногу. Это сближает кости здоровой стороны колена и создает больше пространства между костями на поврежденной артритической стороне. В результате колено может выдерживать нагрузку более равномерно, уменьшая давление на болезненную сторону.
При остеотомии большеберцовой кости клин кости удаляется, чтобы выпрямить ногу.
Остеотомия большеберцовой кости была впервые проведена в Европе в конце 1950-х годов и привезена в Соединенные Штаты в 1960-х годах. Эту процедуру иногда называют «остеотомией высокой большеберцовой кости».
Остеотомия бедренной кости выполняется по той же методике. Обычно они делаются для исправления коленного сустава.
Кандидаты на остеотомию коленного сустава
Остеотомия коленного сустава наиболее эффективна для худых, активных пациентов в возрасте от 40 до 60 лет.У хороших кандидатов болит только одна сторона колена и нет боли под коленной чашечкой. Боль в коленях обычно возникает из-за активности или длительного стояния.
Кандидаты должны уметь полностью выпрямить колено и согнуть его не менее чем на 90 градусов.
Пациенты с ревматоидным артритом не подходят для остеотомии. Ваш хирург-ортопед поможет вам определить, подходит ли вам остеотомия колена.
Подробнее о праве на остеотомию коленного сустава
Ваша хирургия
Перед операцией
В большинстве медицинских центров вы пойдете в «приемную комиссию», чтобы записаться на амбулаторную артроскопическую операцию.
После того, как вы зарегистрируетесь в больнице или клинике, вы перейдете в зону ожидания, где будут выполнены последние приготовления. Оформление документов завершено, и вам могут побрить колено (это не всегда необходимо). Вы наденете больничную одежду и снимете все украшения.
Вы встретитесь с анестезиологом или анестезиологом (медсестра, которая прошла последипломную подготовку по проведению анестезии под наблюдением анестезиолога). Затем вы дойдете или поедете на носилках в операционную.Большинство пациентов не получают седативные препараты, пока они не войдут в операционную.
Вот несколько важных шагов, которые следует помнить в день операции:
- Вам, вероятно, скажут ничего не есть и не пить после полуночи в ночь перед операцией. Это снизит риск рвоты под общим наркозом.
- Наденьте свободные шорты или спортивные штаны, которые будут удобно носить поверх повязки на колене, когда вы покидаете больницу.
Успокойся.Сохранение хорошего настроения может помочь облегчить нервы или беспокойство по поводу операции. Также могут помочь такие отвлекающие факторы, как чтение, просмотр телевизора, общение с посетителями или телефонный разговор.
Хирургическое вмешательство
Операция по остеотомии коленного сустава обычно длится от 1 до 2 часов.
Ваш хирург сделает разрез на передней части колена, начиная ниже коленной чашечки. Он или она наметит правильный размер клина с помощью направляющей проволоки.С помощью осциллирующей пилы ваш хирург прорежет проволочные направляющие, а затем удалит костный клин. Он или она «закроет» или сведет кости вместе, чтобы заполнить пространство, образовавшееся при удалении клина. Ваш хирург вставит пластину и винты, чтобы удерживать кости на месте до заживления остеотомии.
Это наиболее часто используемая процедура остеотомии, называемая остеотомией с закрывающим клином.
После удаления костного клина большеберцовая кость может удерживаться на месте пластиной и винтами.
В некоторых случаях вместо того, чтобы «закрывать» кости, клин кости «открывается» и добавляется костный трансплантат, чтобы заполнить пространство и помочь заживлению остеотомии. Эта процедура называется остеотомией с открывающимся клином.
После операции вас отвезут в палату восстановления, где за вами будут внимательно наблюдать, пока вы выздоравливаете после анестезии. Затем вас отвезут в вашу больничную палату.
После операции
Комната восстановления
После остеотомии коленного сустава вы обычно остаетесь в палате восстановления не менее двух часов, пока действие анестетика закончится.
Эта процедура обычно вызывает сильную боль. Вам дадут соответствующее обезболивающее, перорально или через капельницу (внутривенно), а также дадут инструкции о том, что делать в ближайшие пару дней.
Ваше колено будет перевязано, и на нем может быть лед. На раннем этапе у вас может возникнуть сильная боль, и вам следует принимать обезболивающее в соответствии с указаниями. Помните, что легче сдерживать боль, чем лечить боль, когда она появляется, поэтому попросите медсестру дать лекарство, когда вы почувствуете приближение боли.
Чтобы улучшить кровообращение, вам следует попытаться пошевелить ступнями и лодыжками, пока вы находитесь в палате восстановления.
Ваша температура, артериальное давление и частота сердечных сокращений будут контролироваться медсестрой, которая с помощью врача определит, когда вы будете готовы выписаться из больницы или, при необходимости, будете помещены на ночлег. Большинство пациентов остаются в больнице от двух до четырех дней после остеотомии.
После остеотомии колена вас обычно помещают в палату, где медсестры, анестезиологи и врачи могут регулярно наблюдать за вашим выздоровлением.Большинство пациентов выздоравливают в больнице от двух до четырех дней.
Как можно скорее после завершения операции вы начнете выполнять непрерывные пассивные двигательные упражнения в постели. Ваша нога будет согнута и разогнута, чтобы коленный сустав не стал жестким.
Это может быть сделано с использованием машины непрерывного пассивного движения (CPM). CPM прикрепляется к вашей кровати, а затем в нее помещается ваша нога. Когда он включен, он непрерывно перемещает вашу ногу.
Скорее всего, будет боль, и вы можете ожидать, что при необходимости вам дадут обезболивающее.Лед также помогает контролировать боль и отек.
В течение двух или трех дней после операции вы можете испытывать ночную потливость и температуру до 101 градуса. Ваш врач может посоветовать парацетамол, кашель и глубокое дыхание, чтобы справиться с этим. Это обычное явление, которое не должно вас тревожить. Обычно разрез начинает закрываться в течение шести дней, и повязку можно снять. Врачи обычно надевают вам коленный бандаж, который может допускать ограниченный диапазон движений и помогает подтолкнуть колено в правильное положение.При высокой остеотомии большеберцовой кости коленный бандаж толкает ваше колено внутрь, делая вас более уязвимыми. Обратите внимание, что некоторые хирурги будут гипсовать ваше колено на 4-6 недель, чтобы убедиться, что остеотемия зажила.
Вы можете немного нагружать колено, но врачи обычно прописывают костыли на срок не менее шести недель. Вам дадут рецепт на обезболивающее, и обычно вы планируете контрольный визит примерно через шесть недель после операции.
Скорее всего, вам понадобится несколько недель на костылях.
Примерно через 6 недель после операции вы снова посетите своего хирурга. Будет сделан рентгеновский снимок, чтобы хирург мог проверить, насколько хорошо зажила остеотомия. После обследования хирург скажет вам, когда можно безопасно нагружать ногу, а когда можно начинать реабилитацию.
Во время реабилитации физиотерапевт даст вам упражнения, которые помогут сохранить диапазон движений и восстановить силы.
Вы сможете возобновить свою полноценную деятельность через 3–6 месяцев.
Подробнее о: Восстановление после остеотомии коленного сустава
Реабилитация
Большинство пациентов могут начать физиотерапию примерно через шесть-восемь недель после операции. В отличие от других хирургических методов лечения артрита, остеотомия основана на заживлении костей, прежде чем можно будет начать более энергичные упражнения с отягощением в тренажерном зале. В лучшем случае люди реагируют на укрепляющие упражнения и прекращают носить корсет после первых трех-шести месяцев терапии.
Легкие упражнения — один из наиболее эффективных способов облегчить боль при артрите, стимулируя кровообращение и укрепляя мышцы, связки и сухожилия вокруг колена.Сильные мышцы снимают давление с костей, поэтому коленный сустав меньше переминается во время занятий. В сочетании со здоровой диетой упражнения также могут помочь вам похудеть, снимая стресс с коленного сустава, страдающего артритом.
Растяжка
В первые несколько недель реабилитации физиотерапевт обычно помогает вам растянуть мышцы подколенных сухожилий, квадрицепсов и икр, сгибая и разгибая колено, чтобы восстановить полный безболезненный диапазон движений.
Аэробные упражнения
Когда боль уменьшилась, врачи обычно рекомендуют как минимум 30 минут в день упражнений с малой нагрузкой в день для пациентов с артритом. Вы должны постараться сократить деятельность, которая вызывает удары по коленям, например бег и тяжелую атлетику.
Программы кросс-тренинга обычно назначают при артрите. В зависимости от ваших предпочтений, ваши тренировки могут меняться каждый день в зависимости от езды на велосипеде, катания на беговых лыжах, эллиптических тренажеров, плавания и других упражнений на сердечно-сосудистую систему с низким уровнем воздействия.Ходьба обычно лучше при артрите колен, чем бег, и многие пациенты предпочитают плавание в теплом бассейне, который снимает вес тела с колен и облегчает движение.
Усиление
Силовые тренировки обычно фокусируются на перемещении легких весов с помощью полного контролируемого диапазона движений. Как правило, вам следует избегать попыток поднять как можно больше квадрицепсов и подколенных сухожилий. Ваш физиотерапевт обычно учит вас выполнять все движения медленно, например сгибать и разгибать колено, с достаточным сопротивлением, чтобы проработать мышцы, не нагружая кости в колене.
После того, как физиотерапевт научит вас правильной программе упражнений, важно каждый день находить время для выполнения предписанных упражнений.
Восстановление дома
Вы, вероятно, будете чувствовать боль или дискомфорт в течение первой недели дома после остеотомии, и при необходимости вам дадут комбинацию обезболивающих. Обычно назначается обезболивающее, отпускаемое по рецепту, и его следует принимать в соответствии с указаниями на упаковке.
Отек ноги обычно уменьшается в течение трех-шести месяцев после операции.В течение нескольких дней может наблюдаться незначительное кровотечение, но к тому времени, когда вас выпишут из больницы, большая часть кровотечения должна прекратиться. Если вы заметили увеличение отека или кровотечения, обратитесь к врачу.
Врачи обычно рекомендуют избегать нагрузки на колено до тех пор, пока кости не заживут. Слишком ранняя нагрузка на колено может повредить поверхность кости и продлить время заживления.
Вот чего можно ожидать и как справиться с остеотомией:
- Обледенение колена в течение 20 или 30 минут несколько раз в день в течение первой недели после остеотомии поможет уменьшить боль.Если вас беспокоит боль, возможно, придется периодически продолжать ледяную терапию в течение нескольких месяцев.
- По возможности держите колено выше уровня сердца, чтобы уменьшить отек и боль. Часто помогает спать с подушками под щиколоткой.
- Обездвиживайте колено в предписанном шарнирном коленном бандаже примерно на шесть недель. Вы можете снимать бандаж на короткое время, чтобы выполнять упражнения с пассивным движением с помощью физиотерапевта или тренажера CPM. Для исцеления важны упражнения на диапазон движений.Полное разгибание так же важно, как и сгибание колена.
- После операции ваша нога может выглядеть слегка согнутой, поскольку она восстанавливается до нового положения.
- Большинству пациентов необходимо, чтобы разрез оставался сухим в течение семи-десяти дней. Ваш врач может порекомендовать магазин хирургических принадлежностей, в котором продаются пластиковые пакеты для душа. Подождите, пока вы сможете комфортно стоять по 10-15 минут, прежде чем принимать душ.
- Костыли или трость могут понадобиться на срок от шести до десяти недель, в зависимости от боли.Трудно описать количество боли, которую испытает каждый конкретный пациент.
- Через шесть недель после операции ваш врач обычно осматривает вас. Рентген может определить, как ваши кости заживают и готовы ли вы начать реабилитацию.
Возможно, вам придется взять отпуск от шести недель до шести месяцев, в зависимости от того, насколько вы полагаетесь на свое колено при выполнении своей работы.
Профилактика
После реабилитации профилактика остеоартрита — это процесс замедления прогрессирования и распространения болезни.Поскольку пациенты по-прежнему подвержены риску продолжения боли в коленях после лечения, важно, чтобы они проявляли инициативу в управлении своим состоянием.
Падение или скручивание ноги в течение первых двух месяцев после операции может поставить под угрозу заживление ваших костей. Вы должны проявлять особую осторожность во время всех видов деятельности, включая ходьбу, до тех пор, пока врач не определит, что ваши кости зажили.
Поддержание аэробной сердечно-сосудистой системы было эффективным методом предотвращения прогрессирования остеоартрита.Легкие ежедневные упражнения намного лучше при артрите колена, чем периодические тяжелые упражнения.
Когда у вас артрит колен, особенно важно избегать серьезных травм колена, таких как разорванные связки или переломы костей, потому что артрит может осложнить лечение травм колена. Вам следует избегать занятий спортом с сильными или повторяющимися нагрузками, такими как футбол и бег на длинные дистанции, которые обычно вызывают серьезные травмы колена. В зависимости от степени тяжести артрита ваш врач может также порекомендовать ограничить ваше участие в спортивных состязаниях, включающих бег на короткие дистанции, скручивания или прыжки.
Поскольку остеоартрит имеет несколько причин и может быть связан с генетическими факторами, никакая простая тактика профилактики не поможет каждому избежать усиления боли при артрите. Чтобы предотвратить распространение артрита, врачи обычно рекомендуют принимать следующие меры предосторожности:
- Избегайте всего, что вызывает боль более часа или двух.
- Выполняйте упражнения с контролируемым диапазоном движений, не перегружая сустав.
- Избегайте сильных ударов по коленям во время повседневной и спортивной деятельности.
- Мягко укрепите мышцы бедра и голени, чтобы защитить кости и хрящи колена.
Бесконтактные занятия — отличный способ сохранить здоровье суставов и костей и поддерживать физическую форму с течением времени. Упражнения также способствуют снижению веса, что снимает стресс с ваших колен.
Остеотомия может облегчить боль и замедлить прогрессирование артрита колена. Это может позволить более молодому пациенту вести более активный образ жизни в течение многих лет.Несмотря на то, что многим пациентам в конечном итоге потребуется полная замена коленного сустава, остеотомия может быть эффективным способом выиграть время, пока не потребуется замена.
Если вы испытываете боль в колене, позвоните одному из наших экспертов в TOCA по телефону 602-277-6211!
# Выздоровление # Результаты # Облегчение # колено # Без боли # Дрьяко # ТОКА # ТОКАМД # ДрПадли # ДрЛедерман # ДрКартер #MyOrthoDoc
% PDF-1.4 % 1097 0 объект > эндобдж xref 1097 80 0000000016 00000 н. 0000003131 00000 п. 0000003301 00000 п. 0000003895 00000 н. 0000004133 00000 п. 0000004669 00000 н. 0000005141 00000 п. 0000005732 00000 н. 0000006052 00000 н. 0000006528 00000 н. 0000007014 00000 н. 0000007102 00000 п. 0000007675 00000 н. 0000007790 00000 н. 0000007903 00000 н. 0000008507 00000 н. 0000008949 00000 н. 0000009477 00000 н. 0000010492 00000 п. 0000010879 00000 п. 0000011835 00000 п. 0000012370 00000 п. 0000012700 00000 п. 0000013179 00000 п. 0000013780 00000 п. 0000014113 00000 п. 0000014535 00000 п. 0000014620 00000 п. 0000015593 00000 п. 0000016348 00000 п. 0000016739 00000 п. 0000017659 00000 п. 0000018705 00000 п. 0000019155 00000 п. 0000019409 00000 п. 0000019920 00000 н. 0000020807 00000 п. 0000021524 00000 п. 0000022399 00000 п. 0000026232 00000 п. 0000030884 00000 п. 0000036547 00000 п. 0000043377 00000 п. 0000047097 00000 п. 0000047484 00000 п. 0000053536 00000 п. 0000055314 00000 п. 0000055629 00000 п. 0000055715 00000 п. 0000056073 00000 п. 0000056344 00000 п. 0000057425 00000 п. 0000059794 00000 п. 0000060030 00000 п. 0000060392 00000 п. 0000060748 00000 п. 0000060922 00000 п. 0000061302 00000 п. 0000061652 00000 п. 0000061961 00000 п. 0000062347 00000 п. 0000062654 00000 п. 0000063006 00000 п. 0000063339 00000 п. 0000065106 00000 п. 0000065400 00000 п. 0000065767 00000 п. 0000069075 00000 п. 0000069416 00000 п. 0000069868 00000 п. 0000070266 00000 п. 0000071200 00000 п. 0000071524 00000 п. 0000071870 00000 п. 0000072036 00000 п. 0000073870 00000 п. 0000095873 00000 п. 0000097472 00000 п. 0000002927 00000 н. 0000001939 00000 н. трейлер ] / Назад 2220476 / XRefStm 2927 >> startxref 0 %% EOF 1176 0 объект > поток hb«`b`d`g`ca @
О боли в коленях при артрите | Типы, симптомы, стадии и лучшее лечение
Лечение может помочь вам эффективно справиться с симптомами.В некоторых случаях операция может быть единственным способом справиться с болью, улучшить функциональность и улучшить качество жизни. Доказано, что хирургическое вмешательство очень эффективно. Как и во всех инвазивных процедурах, здесь есть риски. Программа LIMA может помочь вам:
- отсрочить операцию на максимально долгий срок
- предотвратить повторную операцию
- оптимизируйте свое здоровье перед операцией
Операции по сохранению суставов
Остеотомия:
Операция по перенаправлению смещенной части сустава, которая может помочь «разгрузкой» пораженного участка и корректировкой силовых линий.Обычно это рекомендуется более молодым, активным пациентам, у которых артрит поражен только одной частью колена. Это также разрешение для «изгиба ноги» или «удара коленом». Было показано, что остеотомия приносит пользу пациенту, снимая боль, улучшая и сохраняя функциональность. 1
Шовная шлифовка:
Хирургическое лечение, включающее шлифовку сустава. В бедре поверхность мяча и впадины отшлифована, образуя гладкую металлическую поверхность. 2 Это альтернатива тотальному эндопротезированию тазобедренного сустава, при котором сохраняется большая часть кости.В коленном суставе поверхность надколенника и блокады может быть изменена для лечения пателлофеморального остеоартрита.
Операции по замене суставов
Частичное артропластика сустава:
Для пациентов, страдающих остеоартритом только в одной области колена, однокомпонентная артропластика (UKA) может быть эффективной альтернативой тотальному артропластике коленного сустава. Сравнительные преимущества обычно включают более быстрое время восстановления и улучшенный диапазон движений. Также оно может больше походить на ваше оригинальное колено. 3 Эта процедура обычно рекомендуется перед смещением суставов для более молодых пациентов или для пожилых пациентов. 4, 5
Пациентам с артритом тазобедренного сустава выполняется «гемиартропластика», при которой заменяются шар и ножка бедренной кости без замены лунки на тазу. Обычно это больше подходит пожилым людям с переломом шейки бедренной кости, чем остеоартритом. 6
Тотальное артропластика сустава:
Обычно это последнее вмешательство при тяжелой конечной стадии артрита, которое включает удаление сустава и замену его протезом. Доказано, что это эффективная операция, уменьшающая боль и улучшающая функции, а также улучшающая качество вашей жизни на долгие годы. 7
Ревизионная артропластика:
Ревизионная операция может потребоваться в качестве исправления, если есть осложнения, связанные с протезным имплантатом, или если протез изношен, и его средний срок службы составляет около 15-30 лет.
- Brouwer RW, Raaij van TM, Bierma-zeinstra SM, Verhagen AP, Jakma TS, Verhaar JA. Остеотомия для лечения остеоартроза коленного сустава. Кокрановская база данных Syst Rev.2007; (3): CD004019.
- Corten K, MacDonald SJ. Данные по шлифовке бедра из национальных совместных регистров: что они нам говорят? Что они нам не говорят? Clin Orthop Relat Res 2010; 468: 351.
- Bert JM. Однокомпонентная замена коленного сустава. Orthop Clin North Am. 2005; 36 (4): 513-22.
- Браун Н.М., Шет Н.П., Дэвис К., Беренд М.Э., Ломбарди А.В., Беренд К.Р., Делла Валле С.Дж.. Тотальное эндопротезирование коленного сустава имеет более высокую послеоперационную заболеваемость, чем одностороннее эндопротезирование коленного сустава: многоцентровый анализ. J Артропластика. 2012 сентябрь; 27 (8) (Suppl): 86-90
- Ghomrawi HM, Eggman AA, Pearle AD. Влияние возраста на экономическую эффективность однокамерного эндопротезирования коленного сустава по сравнению с тотальным артропластикой коленного сустава в U.S. J Bone Joint Surg Am. 2015; 97 (5): 396-402.
- Паркер MJ. Гемиартропластика в сравнении с внутренней фиксацией при внутрикапсулярных переломах бедра со смещением у пожилых мужчин: пилотное рандомизированное исследование. Костный сустав J. 2015; 97-B (7): 992-6.
- Mandl LA. Определение того, кого следует направлять для полной замены тазобедренного и коленного суставов. Nat Rev Rheumatol 2013; 9: 351.
- Пануш РС. Вызывают ли упражнения артрит? Отдаленные последствия упражнений для опорно-двигательного аппарата. Rheum Dis Clin North Am, 1990; 16: 827.
Периоперационный ортопедический хирургический дом (ПОШ)
Как кандидат на замену сустава, POSH — это диагностический инструмент, используемый для оценки вашего риска. Цель состоит в том, чтобы подготовить вас к операции, и программа предлагает клинические методы лечения и вмешательства, направленные на снижение факторов риска. Вот краткое описание факторов риска, как они могут повлиять на вас, и вмешательства, которые могут принести вам пользу до операции:
- Морбидное ожирение
- Плохо контролируемый диабет
- Недоедание и гипергликемия
- Курение
- Колонизация S Aureus
- Сердечно-сосудистые заболевания
- Венозная тромбоэмболическая болезнь
- Нейрокогнитивные, психологические и поведенческие проблемы (включая наркотическую и алкогольную зависимость)
- Физическое разрушение сопутствующих заболеваний, влияющих на подвижность и риск падений
Вмешательства POSH для минимизации изменяемых факторов риска:
- Скрининг и деколонизация MRSA, дозирование антибиотиков в зависимости от веса и применение ванкомицина и гентамицина у пациентов с высоким риском
- Скрининг и лечение гепатита С
- Отказ от курения
- Оптимизация сердечно-сосудистой системы и профилактика инсульта (с использованием ПК, статинов в высоких дозах и ингибиторов АПФ в периоперационном периоде)
- Агрессивный контроль веса
- Катастрофическое предотвращение
- Вмешательства в отношении злоупотребления наркотиками и алкоголем
- Предупреждение падения
- Физическое оздоровление Меры по улучшению физического состояния
- Контроль диабета и диетологические вмешательства (Hard Stop с глюкозой> 180)
- Оценка слабости
Отказ от курения
Табачная зависимость — основная причина смерти в США.21-24% пациентов, проходящих THA или TKA, являются нынешними пользователями 1,2 и (как нынешние, так и бывшие пользователи) имеют на 56% более высокий риск послеоперационных осложнений. Предоперационные программы отказа от курения начинаются за 6-8 недель до операции и снижают риск, особенно осложнений, связанных с раной. Такое вмешательство может улучшить исход операции, а также улучшить ваше общее состояние здоровья. 1
- Сингх Дж., Хьюстон Т., Понсе Б., Мэддокс Дж., Бишоп М., Ричман Дж., Кампанья Е., Хендерсон В., Хоун М.Курение как фактор риска краткосрочных исходов после первичной тотальной замены тазобедренного сустава и тотального коленного сустава у ветеранов. Arthritis Care Res (Хобокен). 2011; 63 (10): 1365-74.
- Кападиа Б., Джонсон А., Назири К., Монт М., Делануа Р., Бонутти П. Увеличение количества повторных операций после тотального эндопротезирования коленного сустава у курящих пациентов. Журнал артропластики. 2012; 27 (9): 1690-96.
- Садр азоди О., Беллокко Р., Эрикссон К., Адами Дж. Влияние употребления табака и индекса массы тела на продолжительность пребывания в больнице и риск послеоперационных осложнений у пациентов, перенесших полную замену тазобедренного сустава.J Bone Joint Surg Br. 2006; 88 (10): 1316-20.
Оптимизация сердечно-сосудистой системы и профилактика инсульта
Значительная часть пациентов, которым выполняется полная замена сустава, пожилые, поэтому риск сердечно-сосудистых осложнений (включая инфаркт миокарда-ИМ) относительно высок (0,8% в течение 90 дней). Предоперационное управление сердечно-сосудистыми рисками может привести к меньшему количеству осложнений 1 .
- Кац Дж., Барретт Дж., Магомед Н. Н., Барон Дж. А., Райт Р. Дж., Лосина Э.Связь между объемом процедуры в больнице и хирургом и результатами тотального эндопротезирования коленного сустава. J Bone Joint Surg Am. 2004; 86-А (9): 1909-16.
Ожирение
Пациенты с ожирением, которым выполняется полная замена суставов, улучшают подвижность, боль и улучшение функции нижних конечностей. Однако они также подвержены риску немедленных и долгосрочных послеоперационных осложнений, включая инфекцию (поверхностную и глубокую). Более продолжительное время операции, сложное хирургическое вмешательство, снижение васкуляризации жировой ткани и ослабленный иммунный ответ могут способствовать увеличению частоты инфицирования.Пациенты с ожирением также испытывают менее значительные улучшения по сравнению с их коллегами, не страдающими ожирением.
Восстановление может быть медленнее и труднее для пациентов с ожирением, которые, как правило, имеют более высокие показатели боли перед тем, как перенести полную замену сустава. Наблюдается повышенный дефицит питательных веществ и риск послеоперационной инфекции. Снижение веса может отсрочить хирургическое вмешательство и улучшить здоровье суставов и общее состояние пациента с артритом. 1-3
- Vasarhelyi EM, MacDonald SJ.Влияние ожирения на тотальное эндопротезирование сустава. J Bone Joint Surg Br. 2012; 94-В (А): 100-2.
- Kerkhoffs GMMJ, Servien E, Dunn W, Dahm D, Bramer JAM, Haverkamp D. Влияние ожирения на частоту осложнений и исход тотального эндопротезирования коленного сустава: метаанализ и систематический обзор литературы. J Bone Joint Surg Am. 2012; 94 (20): 1839-44.
- Гиллеспи Г. Н., Портеус А. Дж. Ожирение и эндопротезирование коленного сустава. Колено. 2007; 14 (2): 81-6.
Психологические, нейрокогнитивные проблемы, проблемы лечения боли и психоактивных веществ
Эмоциональные реакции на боль также связаны с исходом операции.Важно, чтобы они были включены в предоперационную программу снижения риска. Боль, особенно когда она катастрофически выражена, является важной психологической проблемой, связанной с остеоартритом. Депрессия и катастрофы также могут означать более длительное пребывание в больнице. 1
Менеджмент включает: обучение пациентов артриту и функции тазобедренного сустава; когнитивные поведенческие методы; и техники релаксации. Все это может уменьшить болевые ощущения пациента. 2 Когнитивно-поведенческие методы (полученные из психотерапии) были разработаны специально для устранения психологических факторов риска у пациентов с травмами опорно-двигательного аппарата. Такой подход увеличивает у пациента чувство собственной эффективности и контроля над болью, уменьшает связанные с болью дистрессы и заменяет сосредоточение на боли осмысленной деятельностью. 3 Улучшение обезболивания может также помочь вам отсрочить необходимость инвазивного вмешательства.
Послеоперационное снижение когнитивных функций (ПОКН) также связано с повышенной смертностью, а также с длительным пребыванием в больнице. 4-6 Примером является делирий (характеризующийся колебаниями сознания и невнимательностью), о котором сообщалось у пожилых пациентов, перенесших плановую ортопедическую операцию, в пределах 9-28%. Риски, связанные с POCD, включают возраст, пол, предоперационные когнитивные нарушения (то есть слабоумие), а также злоупотребление алкоголем и наркотиками в анамнезе. 6,8,9 Снизить риск ПОКЗ можно путем лечения злоупотребления алкоголем и управления предоперационным употреблением наркотиков.
Злоупотребление алкоголем — независимый фактор риска. Пациенты, злоупотребляющие алкоголем и наркотиками в анамнезе, могут иметь проблемы с контролем боли. У них также могут развиться осложнения (пневмония, сепсис, ТЭЛА и инфекция), что означает более длительное пребывание в больнице и может ограничить реабилитацию. 10,11 Лечение алкогольной и наркотической зависимости до операции может означать лучший результат для пациента.
- Витвроу Э, Паттин Э, Альмквист К.Ф., Крамбез Дж., Акко Д., Камбье Д., Вердонк Р.Катастрофическое мышление о боли как предикторе продолжительности пребывания в больнице после тотального эндопротезирования коленного сустава: проспективное исследование. Коленная хирургия Sports Traumatol Arthrosc. 2009; 17: 1189-94.
- Berge DJ, Dolin SJ, Williams AC, Harman R. Предоперационный и послеоперационный эффект программы обезболивания до полной замены тазобедренного сустава: рандомизированное контролируемое исследование. Боль. 2004; 110: 33-39.
- Hofmann SG. Введение в современную КПТ: психологические решения проблем психического здоровья Чичестер, Западный Сассекс, США.К.; Молден, Массачусетс: Уайли-Блэквелл; 2012.
- Jankowski CJ, Trenerry MR, Cook DJ, Buenvenida SL, Stevens SR, Schroeder DR и Warner DO. Когнитивные и функциональные предикторы и последствия послеоперационного делирия у пожилых пациентов, перенесших плановую артропластику суставов. Обезболивание и анестезия. 2011; 112 (5): 1186-1193.
- Terrando N, Brzezinski M, Degos V, Eriksson LI, Kramer JH, Leung JM, Miller BL, Seeley WW, Vacas S, Weiner MW, Yaffe K, Young WL, Xie Z, Maze M. Периоперационное когнитивное снижение у стареющего населения .Mayo Clin Proc. 2011; 86 (9): 885-93.
- Marcantonio ER, Goldman L, Mangione CM, et al. Правило клинического прогноза делирия после плановой несердечной хирургии. ДЖАМА. 1994; 271 (2): 134-139.
- Брюс А.Дж., Ричи К.В., Близард Р., Лай Р., Рэйвен П. Частота делирия, связанного с ортопедической хирургией: метааналитический обзор. Int Psychogeriatr. 2007; 19 (2): 197-214.
- Litaker D, Locala J, Franco K, Bronson DL, Tannous Z. Предоперационные факторы риска послеоперационного делирия.Gen Hosp Psychiatry. 2001; 23 (2): 84-9.
- Уильямс-Руссо П., Уркхарт Б.Л., Шаррок, штат Нью-Йорк, Чарлсон, штат Мэн. Послеоперационный делирий: предикторы и прогноз у пожилых ортопедов. J Am Geriatr Soc. 1992; 40 (8): 759-67.
- Рубинский А.Д., Сан Х., Блау Д.К., Мейнард С., Брайсон К.Л., Харрис А.Х., Хокинс Э.Д., Бесте Л.А., Хендерсон В.Г., Хоун М.Т., Хьюз Г., Бишоп М.Дж., Этциони Р., Тённесен Х., Кивлахан Д.Р., Брэдли К.А. Результаты проверки на алкоголь AUDIT-C и обращение за медицинской помощью в послеоперационном стационаре.J Am Coll Surg, 2012; 214 (3): 296-305.
- Харрис А.Х., Ридер Р., Эллерб Л., Брэдли К.А., Рубинский А.Д., Джорджи, штат Нью-Джерси. Показатели предоперационного скрининга на алкоголь: связь с осложнениями у мужчин, перенесших тотальную артропластику сустава. J Bone Joint Surg Am. 2011; 93 (4): 321-7.
Физическое нарушение физического состояния и сопутствующие заболевания, влияющие на передвижение
Пациенты с проблемами амбулаторной подвижности также подвержены риску более длительной реабилитации и пребывания в больнице.Предоперационная тренировка или «предварительная реабилитация» может помочь в восстановлении функций и независимости после операции. Было показано, что он сокращает продолжительность пребывания в больнице и повторной госпитализации пациентов с ранее существовавшими проблемами. Нарушения равновесия и нервно-мышечные состояния, влияющие на способность передвигаться, также могут быть улучшены с помощью «предварительных программ». 1
- Грач Д.С., Хуанг Дж., Бирбаум Б.Е., Болюс С.А. и Рубано Дж. Влияние предоперационных упражнений на показатели функционального статуса у мужчин и женщин, перенесших тотальное эндопротезирование тазобедренного и коленного суставов.Артрит и ревматизм. 2006; 55 (5): 700-708.
Защита от падений
Оценка рисков в доме и разработка стратегий предотвращения риска падений перед операцией также может помочь предотвратить повторную госпитализацию. Программы физиотерапии для пациентов с остеоартрозом тазобедренного или коленного сустава могут облегчить боль и повысить функциональность. Это может включать некоторые формы физиотерапии и обучения и может сократить время пребывания пациента в больнице, а также риск осложнений и повторной госпитализации.
- Джонсон Р.Л., Дункан С.М., Ан К.С., Шредер Д.Р., Хорлокер ТТ, Копп С.Л. Стратегии предотвращения падений и характеристики пациентов, влияющие на частоту падений после тотального артропластики коленного сустава. Анестезия и анальгезия 2014 10 сентября. Epub.
- Ackerman DB, Trousdale RT, Bieber P, Henely J, Pagnano MW, Berry DJ. Послеоперационный пациент упал в ортопедическое стационарное отделение. Журнал артропластики 2010. 25 (1): 10-14
- Clarke HD, Timm VL, Goldberg BR, Hattrup SJ. Предоперационное обучение пациентов снижает количество падений в больнице после тотальной артропластики коленного сустава.КОРР 2012. 470: 244-249
Осложнения диабета и недостаточность питания
8% пациентов, перенесших полную замену суставов в США, имеют диагноз сахарного диабета (СД) типа I и II, а пациенты с неконтролируемым СД с большей вероятностью испытают осложнения. Пациенты с полной заменой сустава подвергаются большему риску возникновения цереброваскулярного нарушения (ЦВА), инфекции мочевыводящих путей (ИМП), паралитической непроходимости кишечника, инфекции, послеоперационного кровотечения, переливания крови и смерти. 1-4
- Marchant Jr MH, Вьенс NA, Cook C, Vail TP, Bolognesi MP. Влияние гликемического контроля и сахарного диабета на периоперационные результаты после тотального эндопротезирования сустава. J Bone Joint Surg Am. 2009; 91 (7): 1621-9.
- Иорио Р., Уильямс К.М., Маркантонио А.Дж., Шпехт Л.М., Тилзи Дж.Ф., Хили В.Л. Сахарный диабет, гемоглобин A1C и частота случаев тотального эндопротезирования суставов. J Артропластика. 2012; 27 (5): 726-9.e1.
- Адамс А.Л., Пакстон Е.В., Ван Дж.К., Джонсон Е.С., Бейлисс Е.А., Феррара А., Накасато С., Бини С.А., Намба Р.С.Хирургические результаты тотального эндопротезирования коленного сустава в зависимости от статуса диабета и гликемического контроля, 2001–2009 гг. J Bone Joint Surg Am. 2013; 95 (6): 481-7.
- Bolognesi MP, Marchant MH, Viens NA, Cook C, Pietrobon R, Vail TP. Влияние диабета на периоперационные исходы пациентов после тотального эндопротезирования тазобедренного сустава и коленного сустава в США. J Артропластика. 2008; 23 (6 Приложение 1): 92-8.
Хрупкость
Хрупкость — это мера ваших физиологических резервов, с которой сталкиваются многие пожилые пациенты.Резервы могут быть израсходованы в периоды стресса, например, во время операции, и могут повлиять на реакцию пациента на процедуру. Исследование Makary et al. определяет слабость как слабость, потерю веса, истощение, низкую физическую активность и медленную скорость ходьбы. Они обнаружили, что предоперационная слабость была связана с повышенным риском послеоперационных осложнений и продолжительностью пребывания в больнице. 1
- Tevis SE, Kennedy GD. Послеоперационные осложнения и их влияние на результаты, ориентированные на пациента.J Surg Res. 2013; 181 (1): 106-13.
Артропластика коленного сустава при тяжелом остеоартрозе и псевдоартрозе
Введение
В этом отчете мы рассматриваем случай 76-летней азиатской женщины с в анамнезе нейрофиброматозом (НФ), врожденным псевдоартрозом и нарушением регуляции остеогенеза с остеоартрозом (ОА) правого колена. НФ — это генетическое заболевание, которое приводит к росту опухоли по всей нервной системе. 1 НФ типа 1 вызывается мутациями в гене на хромосоме 17, который кодирует нейрофибромин, белок, активирующий ГТФазу, который регулирует рост клеток.НФ типа 1 — редкое заболевание, частота которого составляет 1 случай на 4000 живорождений во всем мире. 2 Деформации скелета часто наблюдаются у пациентов с диагнозом НФ. Обзор медицинской литературы показал, что НФ связана с более высокой распространенностью деформаций скелета, включая врожденный псевдоартроз, чем считалось ранее. 3 Артрит также был диагностирован у пациентов с НФ, хотя на сегодняшний день все отчеты, кроме одного, сосредоточены на патологии тазобедренного сустава. 4 Нет отчетов, подробно описывающих результаты эндопротезирования коленного сустава и процедур внутренней фиксации открытой репозиции у пациентов с НФ. Таким образом, кроме ампутации, не было разработано никаких всеобъемлющих планов лечения для управления ортопедическими проявлениями НФ в коленном суставе.
История болезни
В нашу поликлинику обратилась 76-летняя женщина с симптоматическим остеоартрозом правого колена. При поступлении ее рост составил 139,8 см, а вес — 46.5 кг. Ее история болезни включала НФ, врожденный псевдоартроз и комбинированные деформации большеберцовой и малоберцовой костей, которые привели к укорочению правой нижней конечности. При поступлении осмотр выявил ограниченный диапазон активных движений в правом коленном суставе (от 0 до 90 °), вальгусную деформацию 14 ° при измерении бедренно-большеберцового угла, сильную боль и прогрессирующее ухудшение анталгической походки из-за существовавшее ранее укорочение конечности. Эти деформации, включая псевдоартроз, соответствуют деформациям скелета, ранее описанным у пациентов с диагнозом NF. 5 Ей был поставлен диагноз ОА 4 степени по классификации Келлгрена-Лоуренса (KL) на основании результатов рентгенографического исследования и физического обследования (рис. 1). Дальность ходьбы была ограничена из-за боли. Исследования диапазона пассивных движений выявили значительную гиперэкстензию (-10 °), соответствующую повышенному риску вывиха. Медицинский осмотр также выявил паралич малоберцового нерва и пятна кофе с молоком по всему ее телу, что свидетельствует о продвинутой НФ.Ранее она перенесла трансплантацию кости малоберцовой кости с трансплантатом, взятым из большеберцовой кости приблизительно 50 лет назад; Таким образом, оставалось лишь ограниченное количество жизнеспособной кости для поддержки успешной имплантации протеза. Поскольку не было достаточного количества жизнеспособной костной ткани для поддержки готового интрамедуллярного стержня, используемого при тотальном эндопротезировании коленного сустава (TKA; рис. 2), наш первоначальный план заключался в выполнении двухкамерной артропластики коленного сустава (BKA). Кроме того, в рамках предоперационной процедуры в нашей больнице мы провели исследование плотности костной ткани.Эта оценка выявила плотность бедренной кости 0,525 г / см 3 , что подтвердило наше решение избегать TKA, поскольку качество доступного костного материала вряд ли будет достаточным для поддержки адекватной фиксации больших имплантатов, необходимых для этой процедуры. Магнитно-резонансная томография (МРТ) была выполнена для обеспечения максимальной визуализации поражения с учетом расхождений в анатомических структурах, а также для оценки состояния мягких тканей (рис. 2). Несмотря на то, что имплантат коленного сустава с двумя отсеками был создан по образцу, хрящ на медиальной стороне сустава оказался неповрежденным на коронарной МРТ-сканировании, что является противопоказанием для этой процедуры (рис. 2).Дополнительные рентгенографические исследования показали, что у пациента была бедренная и большеберцовая недостаточность, а также значительное уменьшение костного материала, доступного для установки имплантата, для которого требовалась большеберцовая ножка. Поскольку у этого пациента также были проблемы с остеогенезом из-за NF, все процедуры были запланированы с целью ограничения степени повреждения тканей. Имея это в виду, мы рассматривали артропластику коленного сустава с одним отделением (UKA) как минимально инвазивную процедуру, которая может быть использована для успешного облегчения ее симптомов остеоартрита.Боковая UKA для исправления вальгусной деформации обсуждалась с пациентом как средство для адекватного облегчения боли, возникающей в результате контакта кости с костью на боковой стороне, а также для решения проблемы гиперэкстензии. Пациент согласился на такой курс действий. Предоперационное планирование было сосредоточено на решении проблем, связанных с контактом кости с костью, а также на восстановлении вальгусной деформации с целью обеспечения стабильности колена. Диапазон движений был проверен перед операцией, и точки контакта бедренной и большеберцовой кости были нанесены на карту по всему диапазону движений, чтобы определить степень переднего наклона.К сожалению, размеры переднего откоса не позволили использовать имплантат размера, который был бы желателен с учетом размеров большеберцовой кости пациента. Мы также знали о том, что риск вывиха увеличивается у пациентов с НФ из-за характерной гипермобильности суставов и проблем с мягкими тканями в таких областях, как кожа, мениски и мускулатура. 6
|
Рис. 1 ( A ) Рентгенограмма правой ноги, показывающая тяжелый контакт кости с костью и кровоподтеки.( B ) Боковой рентгеновский снимок правого колена, показывающий гиперэкстензию с сильным передним наклоном. ( C ) Переднезадняя рентгенограмма, показывающая степень укорочения конечности. ( D ) Трехмерная компьютерная томография (КТ), документирующая деформацию большеберцовой кости и остеоартрит. |
|
Рис. 2 ( A ) T2-взвешенная корональная МРТ, отображающая мягкие ткани в правом колене и указывающая на изолированный остеоартрит на боковой стороне.( B ) Процесс создания шаблона имплантата TKA выявил неадекватную жизнеспособную костную ткань, которая не могла бы поддерживать имплант. |
Во время операции была удалена окружающая ткань, а из суставной щели был удален большой фрагмент инородных тел. Визуальный осмотр коленного сустава подтвердил диагноз изолированного латерального остеоартрита с интактным медиальным сочленением (рис. 3). Были вставлены имплантат бедренной однокамерной коленной системы (Physica ZUK; размер D) и большеберцовый имплантат 29 мм × 50 мм (Zimmer ® ).Периоперационные рентгенограммы показали, что, хотя пробный имплантат был немного больше идеального, синхронный баланс мягких тканей колена был подтвержден (рис. 4). К сожалению, поскольку индивидуализированные имплантаты не были доступны, оставалось пространство между бедренным имплантатом и бедренным мыщелком.
|
Рисунок 3 ( A ) Периоперационные фотографии, документирующие степень повреждения хряща на боковой поверхности правого колена.( B ) Иссеченная часть проксимального отдела большеберцовой кости размером примерно 40 × 30 × 20 мм. ( C ) Установка пробного имплантата с наименьшей доступной полиэтиленовой прокладкой. ( D ) Окончательный имплантат UKA с цементом и полиэтиленовой вставкой, как показано. |
|
Рис. 4 Периоперационные рентгенограммы пробного имплантата, сделанные в переднезаднем направлении во время разгибания ( A ) и в латеральном направлении во время сгибания ( B ); обратите внимание на видимый зазор между мыщелком бедренной кости и имплантатом на последнем изображении. |
Перед окончательной фиксацией место сочленения было обильно промыто для облегчения проникновения цемента в бедренную и большеберцовую кость. Затем последний имплант был вставлен в небольшие отверстия, просверленные в большеберцовой и бедренной кости, что также способствовало адгезии цемента. Цемент был отлит, чтобы заполнить зазор, наблюдаемый во время пробной имплантации (рис. 3).
Послеоперационная визуализация и физикальное обследование показали, что передний скат большеберцовой кости был восстановлен, а вальгусная деформация уменьшилась до 5 ° с 14 °, определенных до операции (рис. 5).Пациент смог передвигаться в течение 24 часов после завершения процедуры. Однако у пациента развился варусный толчок, и ему по-прежнему требовалась эпидуральная анальгезия в течение 48 часов после процедуры. План реабилитации включал вспомогательную амплитуду движений и упражнения по ходьбе с частичной нагрузкой. У пациента была миопатическая походка; это было сочтено приемлемым, учитывая ее ранее существовавшее состояние опорно-двигательного аппарата. Через неделю после процедуры пациент продолжал передвигаться с помощью двух палок для ходьбы и коленного бандажа.Она сообщила, что болезненность появилась после ходьбы примерно на 20 метров; это было связано с предоперационной ригидностью мышц ( Видео 1 ). Активный диапазон движения увеличен от 0 до 110 °; это представляет собой значительное улучшение по сравнению с ее предоперационным диапазоном от 0 до 90 °. Движение в голеностопном суставе было ограничено из-за ранее существовавшего паралича малоберцового нерва, а после операции присутствовала легкая боль. Наиболее существенными функциональными преимуществами латеральной процедуры UKA были улучшение положения колена и уменьшение вальгусной деформации.Обе эти коррекции способствовали значительному улучшению передвижения пациентов.
|
Рисунок 5 ( A ) Переднезадняя и ( B ) боковая послеоперационная рентгенограммы окончательного имплантата UKA, документирующие коррекцию переднего наклона. Передняя рентгенограмма, показывающая, что вальгусная деформация разрешилась после операции ( C ). |
Через две недели после процедуры пациент упал, что привело к стрессовому перелому плато большеберцовой кости.Повреждение было диагностировано как проксимальный косой перелом большеберцовой кости. Скорее всего, это было из-за несоответствия между имплантатом и специфической для пациента механо-физиологией, что могло потенциально привести к сагиттальному перерезанию. Компонент UKA большеберцовой кости не был смещен (рис. 6). Через три дня после перелома было запланировано хирургическое вмешательство с использованием фиксирующей пластины. Переднебоковая пластина дистального отдела большеберцовой кости (A.L.P.S ® ) с девятью отверстиями была повернута вверх дном для достижения успешной фиксации перелома.Были вставлены восемь фиксирующих кортикальных винтов; послеоперационная визуализация продемонстрировала адекватную фиксацию и поддержку (рис. 6). Учитывая высокий риск вывихов, продолжительная пассивная двигательная терапия была противопоказана. В течение пяти дней после второй процедуры пациентка сообщила о минимальной боли и смогла успешно пройти реабилитацию, чтобы улучшить диапазон движений. Отметим, что ее участие в стандартной программе реабилитации было прервано из-за продолжающегося воздействия пандемии COVID-19.Это было неудачно, поскольку адекватная послеоперационная реабилитация может иметь решающее значение для выздоровления. Пациентке был предоставлен фиксированный коленный бандаж для стабилизации ноги в течение первых двух месяцев после установки фиксирующей пластины. Поскольку пандемия COVID-19 находилась под адекватным контролем в регионе, пациент мог следовать плану реабилитации, который включал как пассивный, так и активный прогрессивный диапазон двигательных упражнений, режимы частичной ходьбы с отягощением и меры, направленные на уменьшение боли и припухлость.Пациенту был назначен режим ходьбы с частичным весом (30% для начала, постепенно увеличивающийся до 100% веса тела каждую неделю), начиная с одной недели после операции. На двухмесячном послеоперационном осмотре пациентка могла ходить с полной нагрузкой без посторонней помощи (рис. 7). Через четыре месяца после процедуры пациент сообщил о значительном улучшении боли и диапазона активных движений. Пациентка вернулась к своей повседневной деятельности и не нуждалась в коленном бандаже или опоре ( Видео 2 ).Рентгенологические изображения выявили образование костной мозоли в месте перелома, что указывает на образование новой кости. Мы планировали наблюдать за этим пациентом на более длительной основе, чтобы контролировать боль и отек, а также поддерживать улучшенный диапазон движений и способность выдерживать вес. Однако общее влияние COVID-19 ограничило степень, в которой мы могли наблюдать за этим пациентом после пятимесячного обследования. Тем не менее, пациент планировал продолжить предписанный план реабилитации. Пациентка поступила на 7-месячный послеоперационный осмотр и сообщила о некоторой остаточной боли, которую она эффективно купила с помощью назначенного режима обезболивания.Она сообщила, что она могла ходить почти каждый день и выполнять повседневные дела без затруднений. В определенные дни она отмечала некоторую нестабильность в коленном суставе, которая, вероятно, связана с послеоперационным переломом. Дальнейшие рентгенографические исследования показали надлежащее заживление перелома, а ее физический осмотр подтвердил соответствующее выравнивание колена.
|
Рисунок 6 Послеоперационное ( A ) переднезаднее и ( B ) поражение латерального плато большеберцовой кости диагностировано как косой перелом проксимального отдела большеберцовой кости.( C ) Переднезадняя послеоперационная рентгенограмма запирающей пластины дистального отдела большеберцовой кости, показывающая адекватную фиксацию. ( D ) Боковой послеоперационный рентгеновский снимок блокирующей пластины дистального отдела большеберцовой кости, показывающий адекватную фиксацию. |
|
Рисунок 7 ( A ) Переднезадняя и ( B ) боковая рентгенограммы через пять месяцев после операции, показывающие образование костной мозоли в месте перелома, что указывает на образование новой кости.Показаны изображения правого колена при сгибании ( C ) и разгибании ( D ). Увеличился объем движений, скорректирована гиперэкстензия. |
Хотя пациентка могла передвигаться до процедуры UKA, она полагалась на внешнюю поддержку и испытывала сильную боль из-за остеоартрита и плохого положения колен. Противопоказания к обычному ТКА перевешивали возможные преимущества, которые можно было бы получить в этом случае.UKA показалось более подходящим решением для устранения боли, возникающей в результате контакта кости с костью и вальгусной деформации. Процедура UKA менее инвазивна, поддерживает кинематику колена, сохраняет больше костной ткани и облегчает ревизионную операцию, если это становится необходимым.
Решение о проведении UKA было спорным из-за уникальных сложностей, связанных с этим пациентом. Однако эти терапевтические методы привели к значительному улучшению качества жизни пациента.Этот результат был оценен количественно с помощью шкалы исходов травмы колена и остеоартрита (KOOS), которая включена в дополнительных файлов (, таблица S1 ). Увеличение общей оценки KOOS на 8–10 баллов было четко установлено как клинически значимое улучшение. У нашего пациента показатель KOOS увеличился на 23,2 пункта в ответ на лечение. Этот вывод указывает на то, что пациент ощутил значительную пользу от полного плана лечения. В частности, пациент сообщил об улучшениях в различных областях, включая, помимо прочего, уменьшение боли, снижение жесткости, улучшение подвижности и лучшее качество жизни.
Обсуждение
UKA — это хорошо зарекомендовавший себя метод лечения изолированного ОА. Поскольку UKA менее инвазивен, чем TKA, этот метод предпочитают как хирурги, так и их пациенты. Менее инвазивный подход обычно предпочтителен у пациентов с множественными сопутствующими заболеваниями, поскольку он снижает риск дополнительных осложнений и трудноизлечимой боли. У этого пациента уменьшение боли и предотвращение повреждения тканей были двумя наиболее значимыми факторами, которые привели к выбору UKA вместо TKA. Хотя желаемый результат хирургической процедуры был достигнут (исправление вальгусной деформации и переднего наклона), этот случай иллюстрирует существенные препятствия, связанные с НФ, поскольку перелом произошел после операции.Учитывая растущее распространение состояний, способствующих повреждению суставов, включая остеопороз, псевдоартроз, ожирение и деформации конечностей, проблемы, связанные с готовыми имплантатами, стали очевидными. В частности, готовые имплантаты подходят не всем пациентам из-за различий как в костях, так и в состоянии прилегающих мягких тканей. Недавние сообщения показывают, что 9–14% пациентов с диагнозом «врожденный псевдоартроз» могут в конечном итоге подвергнуться ампутации конечности из-за осложнений их заболевания и неадекватности доступных в настоящее время вариантов лечения. 7,8 Наш случай ясно иллюстрирует сложные аспекты лечения пациентов с этим заболеванием. Это более серьезная проблема для пациентов, перенесших UKA, по сравнению с TKA, поскольку первая процедура включает только минимальное нарушение мыщелковых поверхностей и не включает удаление передней крестообразной связки (ACL) или задней крестообразной связки (PCL). В этом случае ТКА не проводилась из-за сохраняющейся жизнеспособности ПКС, неповрежденного медиального хряща и недоступности имплантатов ТКА, подходящих для этого пациента из-за отсутствия костной ткани.В процессе создания шаблона мы обнаружили, что имплантаты выступают из большеберцовой поверхности и увеличивают риск перелома; это имело место даже для имплантатов с наименьшими доступными размерами стержня. Таким образом, считается, что UKA лучше подходит для этого пациента. Однако даже при этой модифицированной процедуре имплант большого размера способствовал перелому возвышения большеберцовой кости. Постепенная деградация большеберцовой поверхности из-за слишком большого имплантата привела к тому, что окружающая кость стала более восприимчивой к переломам.Перелом плато большеберцовой кости представляет собой возможность фрагментации кости и повреждения мягких тканей.
Мы решили эту проблему с помощью второй процедуры, которая включала использование стопорных пластин. Результаты предыдущих исследований показывают, что системы фиксирующих пластин и винтов способствуют адекватной фиксации перелома и ограничивают возможность изменения положения костных сегментов. 9 У нашего пациента был такой же диапазон движений, как и до появления симптомов остеоартрита в течение 48 часов после операции.Кроме того, деформация большеберцовой кости в результате псевдоартроза вызвала большое беспокойство при разработке программы реабилитации, поскольку упражнения с весовой нагрузкой могут оказывать значительное напряжение сдвига на уже дегенерированную большеберцовую кость. В этом случае, хотя и ACL, и PCL были удлиненными, медиальная коллатеральная связка и латеральная коллатеральная связка функционировали адекватно; как таковая, была адекватная стабильность правого колена. Мы также отмечаем, что нанесение цемента имело первостепенное значение для успеха этой процедуры, потому что идиосинкратические характеристики колена этого пациента не полностью соответствовали предположениям, сделанным разработчиками имплантатов.Случаи, подобные этим, демонстрируют потребность в доступных имплантатах, изготовленных по индивидуальному заказу, которые могут быть сконструированы таким образом, чтобы более точно подходить к суставным поверхностям отдельных пациентов. Как показано здесь, использование имплантатов неподходящих стандартных размеров может увеличить риск послеоперационных осложнений, включая продолжающуюся деградацию окружающей ткани. Идеальным устройством для этого пациента была бы модернизированная версия шарнирного имплантата TKA, который можно было бы прикрепить к большеберцовой кости с помощью боковых фиксирующих пластин, а не стержня.Мы считаем, что индивидуальные имплантаты необходимы и должны быть доступны именно в таких редких случаях. Назначение имплантатов, изготовленных по индивидуальному заказу для конкретного пациента, — предоставить вариант лечения для редких случаев и пациентов, которые не переносят традиционную технологию имплантации. Мы твердо уверены, что доступ к имплантату, изготовленному на заказ, улучшил бы послеоперационный прогноз этого пациента. Интересно рассмотреть тот факт, что эти деформации в сочетании с риском послеоперационных осложнений могут быть одной из основных причин, лежащих в основе использования ампутации в качестве основного варианта лечения для этих пациентов. 8 Хотя ампутация рассматривалась, наша пациентка давно училась приспосабливаться к укороченной конечности; как таковые, мы не хотели выполнять радикальную процедуру, которая привела бы к значительному сдвигу в ее общем балансе.
Гиперэкстензия колена, связанная с увеличенным наклоном передней большеберцовой кости, напоминает деформацию genu recurvatum; Последнее условие обычно лечат с помощью процедуры остеотомии или артропластики с использованием вращающихся шарнирных имплантатов. 10 Хотя нам были доступны вращающиеся шарнирные имплантаты, недостаточность большеберцовой кости, переломы в анамнезе и низкий уровень доступной костной ткани предполагали, что этот тип устройства не подойдет для этого пациента.Деформации коленного сустава необычны и были зарегистрированы менее чем у 1% пациентов, перенесших артропластику коленного сустава. 11 В нашем случае эти результаты привели нас к выбору артропластики наряду с остеотомией в качестве предпочтительного варианта лечения, поскольку размер и положение имплантата могут использоваться для коррекции переднего наклона. Однако дополнительные условия, связанные с НФ, усугубили сложность этого дела. В этом конкретном случае состояние окружающих мягких тканей облегчало вращение и фиксацию дистальной пластинки большеберцовой кости; мы понимаем, что это не всегда так.Следует проявлять особую осторожность, чтобы избежать осложнений, учитывая, что пациенты с НФ могут не переносить лечение многими из более традиционных вариантов лечения. 12 Хирурги и производители имплантатов должны учитывать возможность послеоперационного перелома из-за плохо подогнанных имплантатов при определении наилучшего курса действий для отдельного пациента. Также будет важно сосредоточиться на определении приоритетов конкретных аспектов индивидуального состояния. Например, в некоторых случаях можно отдать приоритет влиянию укорочения конечностей над воздействием, связанным с гиперэкстензией.Напротив, в нашем случае приоритетом было устранение остеоартрита и последствий гиперэкстензии. Поэтому предпочтительным вариантом лечения был минимально инвазивный подход. В совокупности наши результаты подчеркивают тот факт, что ортопедические проявления НФ представляют собой серьезную проблему для хирургов-ортопедов. В этом случае сложности, связанные с множественными осложнениями НФ, потребовали тщательного планирования и принятия особых мер предосторожности. Перед операцией следует разработать и оценить различные варианты лечения для конкретного пациента.Хотя индивидуализированные имплантаты для редких и очень сложных случаев могут улучшить прогноз пациента, мы понимаем, что эти ресурсы являются дорогостоящими и могут быть доступны не во всех больницах. Однако мы твердо убеждены в том, что «золотым стандартом» в этих случаях является лечение, ориентированное на конкретного пациента. Врачи и хирурги должны сотрудничать с пациентом, уделяя особое внимание решению наиболее серьезных проблем, которые можно лечить с помощью имеющихся ресурсов. Хотя мы понимаем, что процедура, которую мы разработали для этого случая, не может быть полностью обобщена из-за характера и сложности этого конкретного пациента, наш опыт показывает, как разработка нетрадиционных методов с использованием традиционных ресурсов может в конечном итоге привести к улучшению качества жизни.В таких сложных случаях, как этот, эффективное общение с пациентом и обсуждения с несколькими врачами имеют первостепенное значение, поскольку эти шаги помогут нам предсказать осложнения и определить стратегию достижения наилучшего результата.
Сокращения
NF, нейрофиброматоз; ОА, остеоартроз; ACL, передняя крестообразная связка; PCL, задняя крестообразная связка; UKA, одностороннее эндопротезирование коленного сустава; ТКА — тотальное эндопротезирование коленного сустава; BKA, двухкамерная артропластика коленного сустава; МРТ, магнитно-резонансная томография; КТ, компьютерная томография; KOOS, Травма колена и оценка исходов остеоартрита.
Информированное согласие
От пациента получено информированное согласие на публикацию.
Благодарности
Авторы хотели бы поблагодарить редакторов медицинских журналов (MJE) за помощь в редактировании нашей рукописи.
Финансирование
Это исследование было одобрено наблюдательным советом больницы Эдогава. Авторы не получили финансовой поддержки для исследования, авторства и / или публикации этой статьи.
Раскрытие информации
Авторы заявляют об отсутствии потенциального конфликта интересов.
Список литературы
1. Le C, Bedocs PM. Нейрофиброматоз. [Обновлено 10 августа 2020 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2021. Доступно по ссылке: https://www.ncbi.nlm.nih.gov/books/NBK459329/. По состоянию на 05 мая 2021 г.
2. О нейрофиброматозе | NHGRI [Интернет]. Genome.gov. 2016 г. Доступно по адресу: https://www.genome.gov/Genetic-Disorders/Neurofibromatosis. По состоянию на 05 мая 2021 г.
3. Хильде Б., Эрик Л., Йохан Л., Арманд Л. Распространенность нейрофиброматоза 1 типа при врожденном псевдоартрозе большеберцовой кости. Eur J Pediatr . 2016; 175 (9): 1193–1198. DOI: 10.1007 / s00431-016-2757-z
4. Альрумаих Х., Ильяс И., Кашиф С. Нейрофиброматоз, вызванный артритом тазобедренного сустава. Необычная подача. Am J Case Rep . 2014; 15: 79–81. DOI: 10.12659 / AJCR.889726
5. Richette P, Claudepierre P, Voisin MC, et al. Гемартроз: необычное осложнение нейрофиброматоза 1 типа. Rheum артрит . 2001. 44 (9): 2134–2137. DOI: 10.1002 / 1529-0131 (200109) 44: 9 <2134 :: AID-ART366> 3.0.CO; 2-0
6. Гэлбрейт Дж. Г., Батлер Дж. С., Харти Дж. А.. Рецидивирующий спонтанный вывих бедра у пациента с нейрофиброматозом 1 типа: история болезни. J Med Case Rep . 2011; 5: 106. DOI: 10.1186 / 1752-1947-5-106
7. Шах Х., Руссе М., Канавезе Ф. Врожденный псевдоартроз большеберцовой кости: лечение и осложнения. Индийский Дж. Ортоп . 2012. 46 (6): 616–626. DOI: 10.4103 / 0019-5413.104184
8. Патель Дж., Уайтинг Дж., Джонс Д. Вторичный остеоартрит коленного сустава, вызванный нейрофиброматозом типа 1, леченный ампутацией выше колена: отчет о клиническом случае. Чехол Rep Orthop . 2013; 2013: 782106. DOI: 10.1155 / 2013/782106
9. Cronier P, Pietu G, Dujardin C, Bigorre N, Ducellier F, Gerard R. Концепция стопорных пластин. ОТСР . 2010; 96 (4): S17 – S36.
10. Чулсомли К., Кулачоте Н., Вонгсак С. и др. Тяжелая деформация рекурсивного колена после лечения первичной заменой вращающегося шарнира: сообщение о 2 случаях. Thai J Orthop Surg . 2017; 41 (3-4): 23–29.
11. Мацуда С. Тотальное эндопротезирование коленного сустава у пациентов с рекурсивным коленом. Orthop Proceed . 2016; 98-В (Дополнение 3): 26.
12. Тангсатапорн С., Шакиб А., Кузык П.Р. и др. Вторичный остеоартрит тазобедренного сустава, вызванный нейрофибромой, лечился с помощью тотального эндопротезирования тазобедренного сустава. Чехол Rep Orthop . 2012; 2012: 173921. DOI: 10.1155 / 2012/173921
Синдром фасеточного сустава: симптомы, причины и лечение.
Фасеточные суставы могут быть поражены артритом, как и другие суставы тела. Синдром фасеточного сустава относится к совокупности симптомов. Эти симптомы вызваны заболеванием позвоночника, похожим на артрит.Другие названия этого состояния — фасеточная артропатия и фасеточный остеоартрит суставов. 2
Основным симптомом боли в фасеточных суставах является сильная боль в спине и шее. 1 Боль вызвана дегенеративными изменениями фасеточных суставов. Другими словами, хрящ в фасеточных суставах разрушается и воспаляется. Повреждение хряща приводит к трению костей в суставе, вызывая такие симптомы, как боль, отек и скованность. 2
Можно ли вылечить фасеточную боль в суставах?
У большинства людей боль в фасеточных суставах вызвана износом, связанным с возрастом.Несмотря на то, что безоперационного лечения фасеточной боли в суставах не существует, 3 большинство людей могут справиться с симптомами без хирургического вмешательства. Упражнения могут быть особенно эффективным способом уменьшить симптомы. Если консервативные методы лечения не помогают избавиться от синдрома фасеточных суставов, может быть рекомендовано хирургическое вмешательство.
Причины боли в фасеточных суставах
Боль в фасеточных суставах возникает, когда хрящ между фасеточными суставами изнашивается и повреждается 2, 4
Распространенные причины износа фасеточных суставов
- Остеоартроз. Это возрастное разрушение хрящей в суставах. Чаще всего встречается в крупных суставах, таких как коленные и тазобедренные, но может поражать любой сустав тела, включая фасеточные суставы позвоночника.>
- Травмы. Падение, спортивная травма или автомобильная авария могут вызвать повреждение одного или нескольких фасеточных суставов и вызвать боль и другие симптомы.
- Род занятий. Работа, связанная с подъемом тяжестей, повторяющимися движениями или неправильной осанкой, может привести к износу хряща фасеточного сустава.
- Возраст, пол и национальность. Боль в фасеточных суставах в поясничной области (пояснице) чаще встречается у пожилых людей (в возрасте от 40 до 70 лет) и у женщин. Афроамериканцы имеют значительно более низкий риск развития фасеточного остеоартрита суставов по сравнению с европейцами.
- Наследственность. Имеются данные о том, что фасеточная артропатия, являющаяся разновидностью артрита, может быть связана с генетикой. Это означает, что люди, у которых есть члены семьи с фасеточной болью в суставах, с большей вероятностью разовьют ее сами.
- Ожирение. Риск развития остеоартроза фасеточных суставов в три раза выше у людей с ИМТ от 25 до 30. Боль в фасеточных суставах в пять раз выше у людей с ИМТ от 30 до 35 (здоровый ИМТ колеблется от 18 до 25 — вы можете рассчитать свой ИМТ здесь).
Как видите, среди всех причин и факторов риска фасеточной боли в суставах легче всего контролировать массу тела. Здоровая диета и регулярная программа тренировок могут помочь предотвратить симптомы фасеточных суставов, связанные с ожирением.В приложении Injurymap есть несколько отличных программ тренировок. Вы можете выполнять упражнения Injurymap дома, чтобы оставаться в форме и поддерживать нормальный вес.
Симптомы синдрома фасеточного сустава
Основным симптомом синдрома фасеточного сустава является боль. Несколько подсказок показывают, исходит ли боль от фасеточных суставов позвоночника.
Боль в фасеточных суставах обычно периодическая (она приходит и уходит с периодическими обострениями). Вспышки непредсказуемы и могут произойти без каких-либо побуждающих событий или очевидной причины.Но фасеточная боль в суставах иногда может быть хронической (продолжающейся).
Боль, как правило, тупая, диффузная (широко распространенная), которая присутствует непосредственно над позвоночником. В пояснице может распространяться на ягодицы, но редко распространяется на переднюю часть ног. В области шеи боль в фасеточных суставах может распространяться на плечи и затылок, но редко распространяется на руки. Но боль может ощущаться в руках и ногах при образовании костных шпор (небольших выступов или наростов), давящих на спинномозговые нервы.
Сидение в одном положении в течение длительного времени (например, во время длительной поездки на машине) может усилить боль в фасеточных суставах. Боль также может усилиться при стоянии и длительном бездействии. Фасеточная боль усиливается при перекручивании или наклоне назад. Смена положения может облегчить боль. 1 Характерной чертой боли в фасеточных суставах является то, что она уменьшается при наклоне вперед. Это связано с тем, что поза со сгибанием позвоночника (наклон вперед) снимает давление с фасеточных суставов.
В зависимости от того, какой фасеточный сустав задействован, вам может быть трудно встать прямо или встать со стула. Ваша осанка может стать сгорбленной, или вам может потребоваться повернуться всем телом, чтобы посмотреть в сторону. 9
Осложнения
Иногда фасеточная артропатия вызывает развитие других состояний. Одним из осложнений артрита фасеточного сустава является образование костной шпоры. Костные шпоры — это небольшие костные образования, которые уменьшают пространство, доступное для нервов в позвоночном канале.Это состояние называется стенозом позвоночного канала (стеноз означает сужение). Костные шпоры раздражают нервы, вызывая такие симптомы, как боль, онемение и слабость в ягодицах и ногах. 5
Артропатия фасеточного сустава часто ассоциируется с другим заболеванием, называемым остеохондрозом. DDD возникает с возрастом, когда позвоночные диски изнашиваются. Они теряют гибкость и амортизирующую способность. Все это может усугубить боли в спине, связанные с артропатией фасеточных суставов.
Диагностика боли в фасеточных суставах
Боль в фасеточных суставах непредсказуема, и ее трудно определить. Но врачи могут точно диагностировать, являются ли фасеточные суставы источником вашей боли. Оценка будет включать сбор анамнеза и физикальное обследование. Это помогает определить тип и место боли. Врач также спросит, от чего боль усиливается или уменьшается. Вас спросят о травмах в анамнезе. Во время обследования врач может манипулировать вашими суставами и попросить вас двигаться в разных направлениях, чтобы увидеть, что усиливает боль. 1
Визуализирующие тесты, такие как рентген, компьютерная томография и МРТ, могут помочь подтвердить диагноз боли в фасеточных суставах, демонстрируя аномальные изменения фасеток.
Блокада фасеточного сустава — это инъекция местного анестетика и стероидных препаратов в подозрительный фасеточный сустав. Иногда это делается для постановки диагноза. Если во время действия препаратов наблюдается облегчение симптомов, это подтверждает, что симптомы исходят из фасеточного сустава. 6
Фибромиалгия — NHS
Фибромиалгия, также называемая синдромом фибромиалгии (FMS), является хроническим заболеванием, вызывающим боль во всем теле.
Симптомы фибромиалгии
Помимо широко распространенной боли, люди с фибромиалгией могут также иметь:
- повышенную чувствительность к боли
- крайнюю усталость (утомляемость)
- жесткость мышц
- трудности со сном
- проблемы с психическими процессами (известные как «фиброзный туман») ), Такие как проблемы с памятью и концентрацией
- головные боли
- синдром раздраженного кишечника (СРК), состояние пищеварения, вызывающее боль в желудке и вздутие живота
Если вы считаете, что у вас фибромиалгия, обратитесь к терапевту.Доступно лечение, чтобы облегчить некоторые из его симптомов, хотя вряд ли они исчезнут полностью.
Как лечить фибромиалгию
Хотя в настоящее время нет лекарства от фибромиалгии, существуют методы лечения, которые помогают облегчить некоторые симптомы и облегчить жизнь с этим заболеванием.
Лечение, как правило, представляет собой комбинацию:
Было обнаружено, что, в частности, упражнения имеют ряд важных преимуществ для людей с фибромиалгией, в том числе помогают уменьшить боль.
Что вызывает фибромиалгию?
Точная причина фибромиалгии неизвестна, но считается, что она связана с аномальным уровнем определенных химических веществ в головном мозге и изменениями в способе, которым центральная нервная система (мозг, спинной мозг и нервы) обрабатывает сообщения о боли, передаваемые по телу.
Также предполагается, что у некоторых людей более высокая вероятность развития фибромиалгии из-за генов, унаследованных от их родителей.
Во многих случаях состояние вызвано физическим или эмоциональным стрессом, например:
- травмой или инфекцией
- роды
- операция
- разрыв отношений
- смерть любимого человека
Пострадавшие
Фибромиалгия может развиться у любого человека, хотя она поражает женщин примерно в 7 раз чаще, чем мужчин.
Заболевание обычно развивается в возрасте от 30 до 50 лет, но может возникать у людей любого возраста, включая детей и пожилых людей.
Не совсем ясно, сколько людей страдает фибромиалгией, хотя исследования показали, что это может быть относительно распространенное заболевание.
По некоторым оценкам, почти 1 из 20 человек может в той или иной степени страдать от фибромиалгии.
Одна из основных причин, по которой неясно, сколько людей поражено, заключается в том, что фибромиалгию сложно диагностировать.
Нет специального теста для этого состояния, и симптомы могут быть похожи на ряд других состояний.
Группы поддержки
Многие люди с фибромиалгией считают, что группы поддержки представляют собой важную сеть, где они могут поговорить с другими, живущими с этим заболеванием.
Fibromyalgia Action UK — благотворительная организация, которая предлагает информацию и поддержку людям с фибромиалгией.
Если у вас есть какие-либо вопросы о фибромиалгии, позвоните в службу поддержки благотворительной организации по телефону 0300 999 3333.
Благотворительная организация также имеет сеть местных групп поддержки, которые могут оказаться вам полезными, и онлайн-сообщество, где вы можете узнать о новостях, событиях и текущие исследования состояния.
Еще одна группа поддержки, которая может вам пригодиться, — это UK Fibromyalgia.
Контент сообщества от HealthUnlocked
Последняя проверка страницы: 20 февраля 2019 г.
Срок следующего рассмотрения: 20 февраля 2022 г.
