Публикации в СМИ
Ювенильный идиопатический артрит (ЮИА, артрит ювенильный ревматоидный, артрит ювенильный хронический) — гетерогенная группа заболеваний, объединённых тенденцией к хроническому прогрессирующему течению. Термин предложен постоянным Комитетом по педиатрической ревматологии ВОЗ (1994) взамен применяемых ранее терминов ювенильный хронический и ювенильный ревматоидный артриты.
Статистические данные. Заболеваемость: 2–19 на 10 000 детского населения в год. Мальчики и девочки болеют одинаково часто. Этиология неизвестна. Патогенез — см. Артрит ревматоидный.
Генетические аспекты. Установлена высокая распространённость Аг HLA-DRВ1*0801 и *1401 у больных полиартритом, HLA-DRВ1*0101 и 0801 у пациентов с олигоартритом. Также доказана связь Аг HLA-B27 с развитием артрита с энтезопатией, а также HLA-DRВ1*0401 с РФ-позитивным полиартритом.
КЛАССИФИКАЦИЯ (Durban, 1997)
Системный вариант — артрит с/или предшествующей лихорадкой по крайней мере в течение 2 нед в сочетании с двумя или более признаками: • мимолётная, не фиксированная эритематозная сыпь • генерализованное увеличение лимфатических узлов • гепато- или спленомегалия • серозиты. Описание • Возраст начала заболевания • Характеристика артрита в течение первых 6 мес болезни •• олигоартрит •• полиартрит •• наличие артрита только после 6 мес системного заболевания • Характеристика артрита по истечении 6 мес заболевания •• олигоартрит •• полиартрит •• отсутствие артрита после 6 мес системного заболевания • Черты системного заболевания после 6 мес • Наличие РФ • Уровень СРБ.
Олигоартрит персистирующий/распространяющийся — артрит, поражающий 1–4 сустава в течение первых 6 мес болезни. Имеются 2 субкатегории • персистирующий олигоартрит (при поражении не более 4 суставов в течение всего периода болезни) • распространяющийся артрит (поражается более 5 суставов после 6 мес болезни).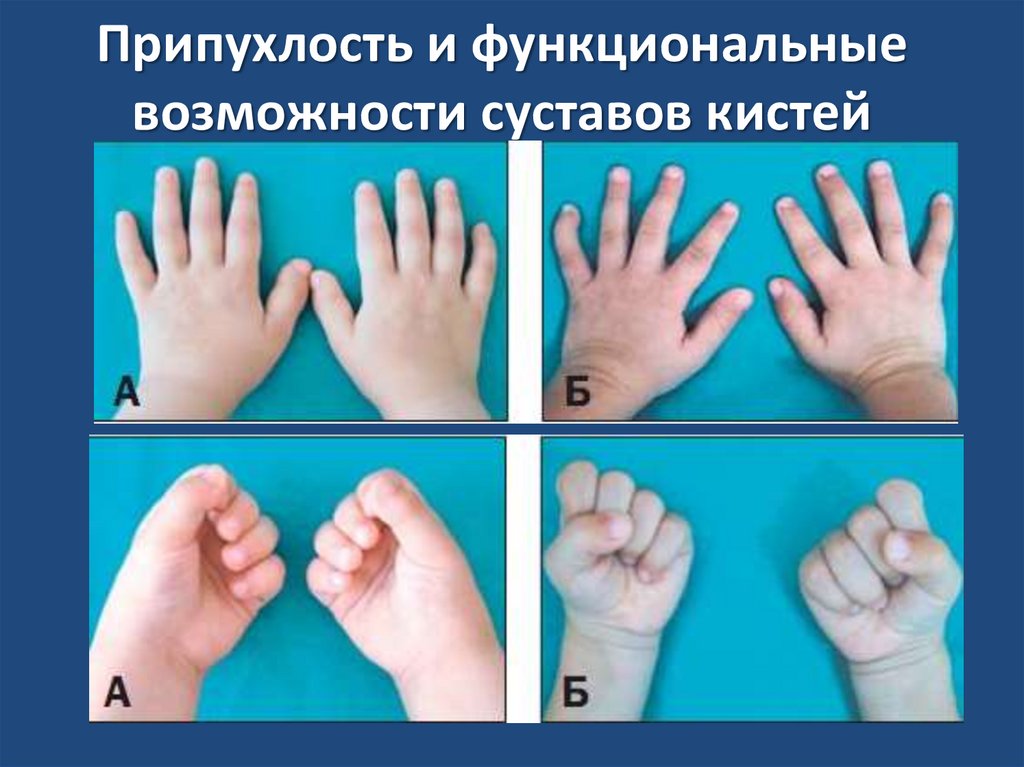 Факторы исключения • Семейный псориаз, подтверждённый дерматологом по крайней мере у лиц первой или второй линии родства • Семейный анамнез, подтверждающий наличие HLA B27-ассоциированных болезней по крайней мере у лиц первой или второй линии родства • Положительный РФ • HLA B27-положительные мальчики с началом болезни после 8 лет • Наличие системного артрита
Факторы исключения • Семейный псориаз, подтверждённый дерматологом по крайней мере у лиц первой или второй линии родства • Семейный анамнез, подтверждающий наличие HLA B27-ассоциированных болезней по крайней мере у лиц первой или второй линии родства • Положительный РФ • HLA B27-положительные мальчики с началом болезни после 8 лет • Наличие системного артрита
Полиартрит РФ-негативный — артрит, поражающий 5 или более суставов в течение первых 6 мес, при отсутствии РФ. Описание • Возраст начала артрита • Симметричность атрита • Наличие АНАТ • Наличие увеита (острого или хронического).
Полиартрит РФ-позитивный — артрит, поражающий 5 или более суставов в течение первых 6 мес, ассоциированный с положительным РФ на основании 2 исследований, выполненных на протяжении 2 мес. Описание • Возраст начала артрита • Симметричность артрита • Наличие АНАТ • Иммуногенетическая характеристика.
Псориатический артрит — артрит и псориаз или артрит и наличие 2 из следующих признаков • дактилит • поражение ногтей (симптом «напёрстка», онихолизис) • семейный псориаз, подтверждённый дерматологом у лиц первой степени родства. Факторы исключения • Положительный РФ • Системное течение артрита Описание • Возраст начала артрита или псориаза • Характеристика артрита в течение 6 мес от начала заболевания и во время последнего визита к врачу •• только большие суставы •• только мелкие суставы •• преобладание суставов конечностей (верхних, нижних) или его отсутствие •• вовлечение позвоночника •• вовлечение сакроилеальных суставов •• вовлечение плечеакромиального сочленения •• вовлечение тазобедренных суставов •• вовлечение грудино-ключичных сочленений •• симметричность артрита • Течение болезни •• олигоартрит •• полиартрит • Наличие АНАТ • Передний увеит (специфический) •• хронический передний увеит •• увеит, характеризующийся болью, покраснением, фоточувствительностью • Данные HLA-типирования.
Энтезиты, связанные с артритом — артрит и энтезиты или артрит и энтезит с двумя из следующих признаков • чувствительность сакроилеальных сочленений и/или воспалительная боль в спине • наличие HLA B27 • семейный анамнез, свидетельствующий о наличии подтверждённых врачами HLA B27-ассоциированных заболеваний у лиц первой или второй линии родства • передний увеит, как правило, ассоциированный с болью, покраснением или светобоязнью • начало артрита у мальчиков после 8 лет. 
Другие артриты, не укладывающиеся ни в одну категорию/укладывающиеся в более чем одну категорию — артриты у детей неизвестной причины, существующие на протяжении 6 нед и более и/или • не отвечающие критериям никакой категории • отвечающие критериям более чем одной из представленных категорий.
Клиническая картина описана в классификационной характеристике каждой из форм.
Лабораторные данные • Нормохромная нормоцитарная анемия • Лейкоцитоз • Увеличение СОЭ и увеличение концентрации СРБ коррелируют с активностью • Концентрация IgM коррелирует с титрами РФ, IgA — с образованием эрозий и активностью • РФ положительный только у 15–20% больных • АНАТ выявляют чаще у девочек с олигоартритом и увеитом.
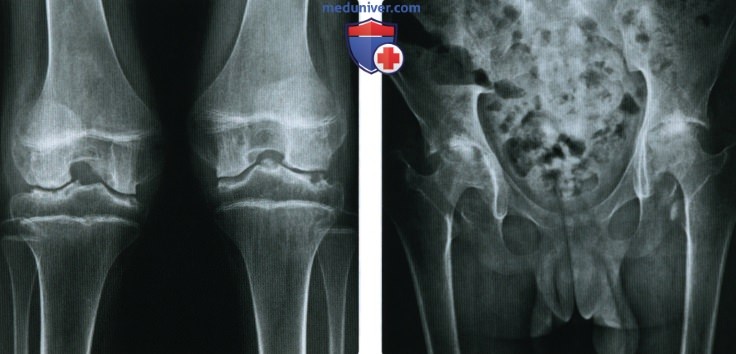
Инструментальные данные • Рентгенологическое исследование •• На ранних стадиях изменения отсутствуют •• Поздние стадии: остеопороз, периостальные разрастания, преждевременное заращение эпифизов, эрозии, сужение суставных щелей, анкилоз.
Диагностическая тактика. Диагноз ЮИА по предложению ВОЗ устанавливают при наличии артрита неустановленной этиологии, присутствующего в течение 6 нед у ребёнка до 16-летнего возраста при исключении других заболеваний (врождённая патология суставов и др.).
ЛЕЧЕНИЕ
Общая тактика зависит от формы заболевания • При системном варианте: НПВС, при неэффективности — преднизолон 2 мг/кг/сут или пульс-терапия метилпреднизолоном 10–30 мг/кг/сут в течении 1–3 дней (особенно при поражении миокарда). При отсутствии эффекта — метотрексат 0,3–0,5 мг/кг/нед. В случае развития синдрома активации макрофагов — циклоспорин и пульс-терапия метилпреднизолоном. Применение солей золота и пеницилламина противопоказано • При полиартикулярной форме вначале НПВС, а при подтверждении диагноза — сульфасалазин 30–40 мг/кг (особенно при энтезите) или метотрексат 0,3 мг/кг/нед. При неэффективности — метотрексат 1 мг/кг в/в, или комбинированная терапия (метотрексат, сульфасалазин и/или гидроксихлорохин).
Режим. Больным следует формировать стереотип движений, противодействующий развитию деформаций (например, для профилактики ульнарной девиации следует открывать кран, набирать телефонный номер и другие манипуляции не правой, а левой рукой).
Лекарственная терапия • НПВС применяют во всех случаях ЮИА •• Ибупрофен детям от 6 мес до 12 лет 40–50 мг/кг/сут (в 3–4 приёма), старше 12 лет дозы аналогичны взрослым (1200–1800 мг/сут) •• Напроксен детям до 2 лет не назначают, старше 2 лет — по 2,5 мг/кг/сут • ГК назначают при отсутствии эффекта от НПВС по 1–2 мг/кг внутрь • Базисные препараты • Иммуносупрессивные препараты •• Метотрексат при распространяющемся олигоартрите по 15–20 мг/м Артрит ревматоидный. ГК вводят в сустав в дозах в 2–3 раза меньших, чем взрослым пациентам • Интенсивная терапия при системном варианте: пульс-терапия ГК 15–20 мг/кг/сут в течение 3 дней.
Артрит ревматоидный. ГК вводят в сустав в дозах в 2–3 раза меньших, чем взрослым пациентам • Интенсивная терапия при системном варианте: пульс-терапия ГК 15–20 мг/кг/сут в течение 3 дней.
Немедикаментозная терапия. Плазмаферез — при системном варианте (эффективность продолжает обсуждаться).
Хирургическое лечение. Синовэктомию применяют редко ввиду широких возможностей активного лекарственного воздействия на синовит. Применяют протезирование тазобедренных и коленных суставов, хирургическое лечение деформаций кистей и стоп.
Осложнения • Амилоидоз • Синдром активации макрофагов иногда развивается как осложнение системной формы; характеризуется лихорадкой, слабостью, сонливостью, гепатоспленомегалией и нередко приводит к смертельным исходам.
Реабилитация. Важную роль играет ЛФК. Санаторно-курортное лечение рекомендуют в период минимальной активности или ремиссии. С целью исправления деформаций применяют ортезы — индивидуальные ортопедические приспособления из термопластика, надеваемые на ночь. Детям часто необходима консультация психолога.
Детям часто необходима консультация психолога.
Течение и прогноз • В большинстве случаев системного артрита средней степени тяжести заболевание проходит спонтанно • При персистирующем олигоартрите прогноз благоприятный, ремиссия наступает через 4–5 лет • При персистирующем олигоартрите прогноз относительно благоприятный • При серопозитивном полиартрите заболевание сопровождается развитием деформаций.
Сокращения • ЮИА — ювенильный идиопатический артрит.
МКБ-10 • M08 Юношеский [ювенильный] артрит
Ювенильный артрит (ЮА), юношеский идиопатический артрит (ЮИА), ювенильный ревматоидный артрит (ЮРА)
Ювенильный артрит (ЮА), юношескийидиопатический артрит (ЮИА), ювенильный
ревматоидный артрит (ЮРА) —
иммуноагрессивное
деструктивновоспалительное
заболевание суставов,
сопровождающееся
экстраартикулярными
проявлениями, приводящее
к инвалидации больных,
развивающееся у детей в
возрасте до 16 лет.

2. Эпидемиология
• На территории Российской Федерациираспространенность ЮИА у детей до 18 лет
достигает 62,3 на 100 тыс. детского
населения, первичная заболеваемость —
16,2 на 100 тыс.
• Чаще болеют девочки.
• Смертность — в пределах 0,5–1 %.
3. Этиология
До настоящего времени не ясна, обсуждаютсяследующие возможные этиологические факторы:
Генетические факторы. Доказана тесная
корреляция между развитием ревматоидного
артрита и антигенами системы
гистосовместимости HLA DR1 DR4, DRW4, DW4,
DW14.
Инфекционные агенты
• вирус Эпштейн-Барра, ретровирусы, вирусы
краснухи, герпеса, парвовирус B19,
цитомегаловирус, микоплазма и др.
• Микобактерии туберкулеза
4. Патогенез ЮА
DC,MF
Тсуп.
Тh2,
Th3,
Th27
макрофаги
аутоантитела
B
РФ
цитокины
Воспаление,
синовит,
деструкция
Плазм.
клетки
ИК
Нейтроф
Лизосом.

ферменты,
медиаторы
воспаления
агрег.
IgG
5. Патогенез ЮА
6. Классификация ювенильного артрита (А.В. Долгополова, А.А. Яковлева, Л.А. Исаева, 1981)
Клиникоанатомическаяхарактеристика
ЮРА
1. Суставная форма (с поражением или
без поражения глаз):
— полиартрит (поражены ≥5 суставов)
— олигоартрит (поражены 2-4 сустава)
— моноартрит
2. Суставно-висцеральная (системная)
форма
— синдром Стилла
— с ограниченными висцеритами
Иммунологическая 1. РФ +
характеристика
2. РФ —
ЮРА
Рентгенологическая I. Эпифизарный остеопороз
стадия
II. Эпифизарный остеопороз,
(Штейнброккер
О.,
разволокнение хряща, сужение
1988)
суставной щели, единичные
эрозии
III.Деструкция хряща и кости,
формирование костнохрящевых эрозий, подвывихи в
суставах
IV.Критерии III стадии с
фиброзным или костным
анкилозов
I класс. Полностью сохранены
Функциональный
профессиональная деятельность (учеба
класс
в школе) и самообслуживание
(одевание, принятие пищи, уход за
собой и т.
 д.).
д.).II класс. Умеренное ограничение
профессиональной деятельности, но
полное сохранение самообслуживания
III класс. Лишение способности
выполнять профессиональную
деятельность и умеренное ограничение
самообслуживания.
IV класс. Утрата возможности
самообслуживания и необходимость
постороннего ухода.
Степень
активности
1. Высокая (III степень)
2. Средняя (II степень)
3. Низкая (I степень)
Ремиссия (0 степень) — критерии ремиссии (АСR):
Продолжительность утренней скованности
минут
Отсутствие болей
Отсутствие слабости
Отсутствие ограничения подвижности суставов или
болей при движении
Отсутствие отека мягких тканей и выпота в сустав
СОЭ
5 из 6 критериев должны присутствовать не менее
2 мес
10. Дагностика
Анамнез жизниФакторы внутриутробного инфицирования:
• наличия урогенитальных инфекций до и во время
беременности у матери (хламидийной, микоплазменной,
цитомегаловирусной, герпетической, вируса Эпштейна-Барр и
др.
 ).
).• данные о течение предыдущих беременностей.
(внутриутробная гибель плода, хроническое невынашивание
беременности, преждевременные роды, первичное или
вторичное бесплодие)
• данные о течении настоящей беременности (вредности, с
которыми мать имела дело во время беременности, гестозы
первой и второй половины, угрозы прерывания на ранних и
поздних сроках, анемия беременных, перенесенные
заболевания во время беременности).
• данные о течение родов (своевременность родов, длительность
безводного промежутка, длительность первого и второго
периодов родов, характер околоплодных вод, своевременность
отделения плаценты и ее качество).
Наличие клинические проявления инфекций:
• конъюнктивит
• омфалит
• баланит, баланопостит
• лейкоцитурия, дизурические явления, цистит
(у девочек)
• частые отиты
• бронхиты, пневмонии, частые острые
респираторные инфекции (ОРИ)
• герпетические высыпания на лице
Наличие аллергических реакций, реакций на
профилактические прививки.

12. Наследственный анамнез
• ревматические болезни (ревматоиднымартритом, острой ревматической лихорадкой,
системной красной волчанкой, дерматомиозитом,
склеродермией и др.),
• болезни, ассоциированными с HLA В27 (болезнь
Рейтера, болезнь Бехтерева, болезнь Крона,
язвенный колит, псориатическая артропатия)
• псориаз
• увеит
13. Анамнез заболевания
Выделение провоцирующих факторов:• травма
• ОРИ
• бактериальная инфекция (урогенитальная,
кишечная инфекция, конъюнктивит,
бронхолегочная инфекция, отит)
• прививка
• инсоляция
• психологическая травма
14. Клинико-лабораторная характеристика степеней активности ЮА
Физикальный осмотр• оценка общего состояния, физического развития
• осмотр, пальпация всех групп суставов, оценить цвет
кожи над суставом, местную температуру, наличие
отека и боли
• проверить объем пассивных и активных движений в
суставах
• оценить походку
• оценить наличие лихорадки
• осмотр кожных покровов (высыпания, ревматоидные
узелки)
• оценить степень поражения мышц
• осмотр других систем (пневмонит, облитерирующий
бронхиолит, острая сердечная недостаточность,
поражение аортального клапана, увеличение л/у,
гепатолиенальный синдром, амилоидоз почек)
15.
 Физикальный осмотр Экссудативные изменения и функциональные
Физикальный осмотр Экссудативные изменения и функциональныевозможности коленных суставах
16. Экссудативные изменения и функциональные возможности коленных суставах
Функциональная активностьлучезапястных суставов
17. Функциональная активность лучезапястных суставов
Припухлость и функциональныевозможности суставов кистей
18. Припухлость и функциональные возможности суставов кистей
Ревматоидные узелки21. Ревматоидные узелки
Поражение глаз приЮА
Склерит (дилатация
поверхностных и глубоких
сосудов склеры, отек
конъюнктивы)
По локализации увеит может
быть:
передним (ирит, передний
циклит, иридоциклит) —
воспаление радужной оболочки и
(или) цилиарного тела;
периферическим с вовлечением
цилиарного тела,
периферических отделов
собственно сосудистой
оболочки;
задним (хориоидит,
хориоретинит) — воспаление
собственно сосудистой
оболочки.
панувеит.
22. Поражение глаз при ЮА
Лабораторная диагностика ЮА• Общий анализ крови
• Коагулограмма (признаки гиперкоагуляции)
• Биохимия крови: общий белок, альбумин, общий
билирубин (прямая, непрямая фракции), креатинин,
мочевина, мочевая кислота, АЛТ, АСТ, ЛДГ, КФК,
электролиты, триглицериды, ферритин.
• Иммунологический и иммуногенетический анализы:
концентрация Ig G, A, M, СРБ, РФ, общего
комплемента, АСЛ-О, АНФ, антител к двуспиральной
ДНК, антител к циклическому цитруллиннированному
пептиду (АЦЦП), антител к цитоплазме
нейтрофилов (ANCA), SLc70 и HLA-B27
• Общий анализ мочи, определение суточной
экскреции белка
23. Лабораторная диагностика ЮА
• Молекулярно-генетическое исследованиедля диф.диагностики с моногенными
аутовоспалительными синдромами.
• Прокальцитониновый тест при фебрильной
лихорадке: для диф.диагностики с сепсисом
• Кожная проба с туберкулином (реакция
Манту, Диаскинтест): проводится для
исключения туберкулеза
• Определение антител к возбудителям
кишечных, микоплазменных и хламидийных
инфекций, токсоплазмозу, боррелиозу.

• Исследование кала на кальпротектин:
проводится пациентам с клиническими
признаками воспалительных заболеваний
кишечника
Инструментальная диагностики
УЗИ брюшной области, забрюшинного пространства, л/у
ЭхоКГ
ЭКГ
Исследование функции внешнего дыхания (при
поражении легких)
УЗИ суставов
Рентгенография пораженных суставов
КТ, МРТ суставов (по показаниям)
ЭГДС с биопсией слизистой оболочки желудка и
двенадцатиперстной кишки и определением H.p.
КТ органов грудной полости
Консультации окулиста с обязательной
биомикроскопией глаза
25. Инструментальная диагностики
Осложнения ЮРА• Амилоидоз
• Синдром активации макрофагов (МАS –
гемофагоцитарный синдром).
• Задержка роста.
• Инфекционные осложнения
(бактериальный сепсис, генерализованная
вирусная инфекция).
• Сердечно-легочная недостаточность.
26. Диагностические критерии ЮА (Восточно-Европейские, 1979)
Синдром активации макрофагов(МАS)
Гектическая лихорадка
Полиорганная недостаточность
Геморрагический синдром
Нарушение сознания
Лимфоаденопатия
Гепатоспленомегания
Тромбоцитопения, лейкопения, снижение СОЭ
Повышение фибриногена, снижение уровня
факторов II, VII, X.

• В миелограмме – макрофаги, фагоцитирующие
гемопоэтические клетки.
27. Осложнения ЮРА
Рентгенография коленных суставовпри РА
28. Синдром активации макрофагов (МАS)
Поражение шейногоотдела
позвоночника при
ЮРА
Отмечаются сращение
дуг позвонков между
С5—С6, сужение и
эрозии других дуг
позвонков, в
результате чего
возникла
патологическая
кривизна.
29. Рентгенография коленных суставов при РА
Эхограммы коленного сустава при ювенильном ревматоидном артритеII-III стадии.
а — кортикальный слой с формированием «псевдоэрозий»;
б — «псевдоутолщение» кортикального слоя;
в — хрящевая ткань в виде «древообразных разрастаний».
30. Поражение шейного отдела позвоночника при ЮРА
31. Эхограммы коленного сустава при ювенильном ревматоидном артрите II-III стадии. а — кортикальный слой с формированием
Лечение ЮАЦели терапии ЮРА
• Подавление воспалительной и иммунологической
активности процесса
• Купирование системных проявлений и суставного
синдрома
• Достижение ремиссии
• Предотвращение или замедление деструкции
суставов, инвалидизации пациентов
• Сохранение функциональной способности суставов
• Повышение качества жизни больных
• Минимизация побочных эффектов терапии
НЕМЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ
1. Режим
• В период обострения ограничивается двигательный режим.
(полная иммобилизация противопоказана, так как способствует
развитию контрактур, остеопороза, анкилоза, а физические
упражнения способствуют сохранению функциональной
активности суставов)
• Полезны: езда на велосипеде, плавание, прогулки.
• Нежелательны: бег, прыжки, активные игры.
• Исключают пребывание на солнце и психоэмоциональные
перегрузки.
2. Лечебная физкультура — важнейший компонент лечения
ЮРА
3. Ортопедическая коррекция
• Применяют статические ортезы типа шин, лонгет, стелек и
динамические ортезы в виде легких съемных аппаратов.
33. Лечение ЮА
МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ1. Симптоммодифицирующая терапия
(противовоспалительная, симптоматическая):
• Нестероидные противовоспалительные препараты
• ГКС: per os, локальная терапия (внутрисуставно),
пульс-терапия.
2.Болезньмодифицирующая терапия
(патогенетическая, базисная)
• Синтетические базисные противовоспалительные
препараты (БПВП) цитотоксического действия:
метотрексат, циклоспорин А, сульфасалазин,
лефлуномид.
• Генно-инженерные биологические препараты
(ГИБП) : инфликсимаб, ритуксимаб.
34. НЕМЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ
НПВПНазначаются всем пациентам на этапе
обследования при наличии болевого синдрома:
• диклофенак натрия (с 6 лет) 2–3 мг/кг/сутки,
• нимесулид (с 12 лет) 3–5 мг/кг/сутки
• мелоксикам (с 15 лет) 7,5–15 мг/сутки.
Не рекомендуется проведение
монотерапии НПВП более 2 мес. у всех
пациентов.
35. МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ
Локальная терапия ГКС (внутрисуставная)Показания:
• Моно- , олигоартрит умеренной или высокой
местной активности
• Преимущественное поражение 1 или 2 суставов при
полиартрите
• При ЮРА в начале базисной терапии при высокой
местной активности 1-2 суставов
• При наличии противопоказаний для базисной
терапии в качестве временного паллиативного метода
• Предотвращение деформация в качестве
компонента программы реабилитации
36. НПВП
Препараты для локальной терапии• ГКС средней продолжительности действия
— Метилпреднизолон (депо-медрол)
— Триамцинолон (кеналог, аристокорт,
аристоспан)
• ГКС пролонгированного действия
— Бетаметазон (дипроспан)
— Дексаметазон (декадрон-ЛА)
Не чаще 1 раза в 4 мес.
37. Локальная терапия ГКС (внутрисуставная)
Пульс-терапия ГКСПоказания:
• Тяжелые системные проявления при ЮА
— миоперикардит
— пневмонит, плевропневмонит
— полисерозит, васкулит
• Осложнения ЮА
— сердечно-легочная недостаточность
— синдром активации макрофагов
• Неэффективность предшествующей терапии
38. Препараты для локальной терапии
Глюкокортикостероиды (ГКС) per osПоказания:
• Неэффективность НПВП, включая
комбинированную, локальной и пульстерапии ГК.
• Некупирующиеся на фоне пульс-терапии ГК
системные проявления ЮРА.
Доза 0,2-0,5 мг/кг/сутки не более 1 месяца до
достижения ремиссии, затем дозу снижают
до поддерживающей (0,1-0,15 мг/кг) с
последующей отменой
39. Пульс-терапия ГКС
ИммунодепрессантыМетотрексат – 10-15 мг/м2/неделю (0,3-0,5
мг/кг) п/к, в/м
• Назначение на ранних стадиях заболевания.
• Применение в течение длительного срока.
• Коррекция терапии в случае
неэффективности при адекватных сроках
лечения.
Профилактика побочных действий
метотрексата — назначение фолиевой
кислоты — 5 мг/неделю.
40. Глюкокортикостероиды (ГКС) per os
Циклоспорин АДостоинства циклоспорина
• Не влияет на функцию макрофагов и не вызывает
инфекционных осложнений.
• Не вызывает цитопенические реакции.
• Приостанавливает развитие деструкции хрящевой
и костной ткани.
• Эффективен при тяжелых системных вариантах
ЮА.
• Индуцирует развитие ремиссии увеита.
• Стимулирует репарацию головок бедренных
костей при их асептическом некрозе.
Доза: 3,5 – 5 мг/кг/сут в 2 приема
41. Иммунодепрессанты
Лефлуномид (Арава)Механизм действия лефлуномида
• действует как иммуномодулятор
• Ингибирует активацию NF-kВ (медиатора
провоспалительных генов).
• Блокирует экспрессию молекул клеточной
адгезии.
• Снижает продукцию свободных радикалов.
• Влияние на ЦОГ
• Доза: 0,6 мг/кг/сутки
42. Циклоспорин А
Комбинированная иммуносупрессивнаятерапия ЮРА
Показания: тяжелые системные варианты
ЮРА, рефрактерные к монотерапии
цитостатическими препаратами.
Варианты комбинированной терапии:
1. Комбинированная пульс-терапия
высокими дозами метотрексата и
метилпреднизолона
2. Комбинированная терапия
лефлуномид + метотрексатом.
43. Лефлуномид (Арава)
Показания к назначениюгенноинженерных биологических
препаратов
• Неэффективность метотрексата,
лефлуномида и комбинированной
цитостатической терапии, которые должны
применяться в адекватных дозах в течение
≥ 3-х месяцев.
• Отсутствие тубинфицирования.
• Отсутствие значимых хронических
инфекций.
44. Комбинированная иммуносупрессивная терапия ЮРА
Биологические агенты1. Ингибиторы ФНО-α
• Адалимумаб (рекомбинантное человеческое Ат) — детям с 4
до 12 лет – в дозе 24 мг/м² поверхности тела, максимальная
доза составляет 40 мг, с 13 лет- 40 мг 1 раз в 2 нед,
• Инфликсимаб (рекомбинантное химерное Ат) – доза 3-10
мг/кг по схеме 0-2-6 недель, затем каждые 8 недель.
• Этанерцепт (растворимый рецептор)- доза 0,4 мг/кг/введение
п/к 2 раза в нед :
2. Ингибиторы ИЛ-6 (рекомендуется при неэффективности
ингибиторов ФНО-а )
• Тоцилизумаб (рекомбинантное человеческое Ат) — доза 8-12
мг/кг в/в 1 раз в 2-4 нед.
3. Ингибиторы активации Т-лимфоцитов
• Абатацепт (блокатор СD80 и CD86) — 10 мг/кг в/в 1 раз в неделю
4. Ингибиторы CD20 (B-лимфоцитов)
• Ритуксимаб (рекомбинантное химерное Ат) – 375 мг/м² 1 раз в
неделю (4 недели)
45. Показания к назначению генноинженерных биологических препаратов
Тсуп.Абатацепт
?
Ритуксимаб
Тh
Т0
макрофаги
Инфликсимаб
Этанерцеп
B
РФ
ФНО-α
ИЛ-6
Плазм.
клетки
ИК
Нейтроф
Тоцилизумаб
аутоантитела
Воспаление
Лизосом.
ферменты,
медиаторы
воспаления
агрег.
IgG
46. Биологические агенты
РеабилитацияМассаж
ЛФК
Механотерапия
Ортопедическое лечение и коррекция
Санаторно-курортное лечение
Диспансерное наблюдение
• Физикальное обследование проводят 1 раз в месяц.
• При лечении иммунодепрессантами 1 раз в 2 недели проводят
клинический и биохимический анализы крови (белок и
фракции, мочевина, креатинин, билирубин, АЛТ, АСТ, ЩФ,
кальций, калий, натрий).
• Анализ иммунологических показателей проводят 1 раз в 3 мес
(IgG, IgМ, IgА, СРБ, РФ, АНФ).
• ЭКГ 1 раз в 3 месяца.
• УЗИ органов брюшной полости, сердца, почек, рентгенография
грудной клетки, пораженных суставов проводят 1 раз в 6 мес,
при обострении — по показаниям.
• Больным, получающим НПВС и ГК — 1 раз в 6 мес проводят
ФГДС с биопсией слизистой (Н.pylori и морфологическое
исследование).
• Консультация окулиста и осмотр щелевой лампой 1 раз в 3
месяцев.
Системный ювенильный идиопатический артрит у детей
1. Осмотр ревматологом. Бывает, родители обижаются: одному ребенку назначают всего три анализа для постановки диагноза, а другого полгода гоняют по исследованиям. Первые считают, что их недообследовали, а вторые — что их зря заставили потратить кучу денег. На самом деле объем диагностики зависит от симптомов, их продолжительности, от количества и места расположения вовлеченных в болезнь суставов. Если ко мне приходит ребенок, у которого симптомы болезни длятся два дня или поражен только один сустав, мне сложно сразу сказать, ЮИА это или нет, и круг диагностики будет широкий. Напротив, если у ребенка поражены несколько суставов или симптомы артрита длятся несколько месяцев — мне и обследования нужны по минимуму, больше для подбора терапии, чем для постановки диагноза.
2. Лабораторные тесты: ревматоидный фактор (РФ), антинуклеарный фактор (АНФ), биохимия крови — носят вспомогательный характер. Это как чаша весов: мы складываем плюсики в чашу весов диагноза — чем больше плюсиков, тем легче поставить ЮИА. До половины детей с ЮИА имеют абсолютно нормальные анализы крови и 95% имеют отрицательный РФ. Врачи не ревматологи уверены: артрит — это воспаление, значит, должны быть изменения в анализах. Приходит такой ребенок к педиатру, ему назначают клинический анализ крови, ну еще ревматоидный фактор и С-реактивный белок могут проверить. Результат — все в норме. Что говорит обычный доктор: «У тебя нет артрита, ищи ортопеда, мануального терапевта и т. п.». Я в этом плане успокаиваю родителей: ЮИА с нормальными анализами прогностически лучше, чем с плохими.
3. Главный маркер ЮИА — это повышение антинуклеарного фактора (АНФ 1:160 и выше), как признак «поломки, сбоя» в иммунной системе. Важно, чтобы анализ крови на АНФ проводился методом иммунофлюоресценции (с определением титра и типа свечения). Не все лаборатории способны делать АНФ, часто его заменяют на АНА (антинуклеарные антитела), который выполняется методом иммуноферментного анализа по другой, более дешевой, технологии. Но это не взаимозаменяемые тесты.
4. МРТ. Однозначное показание к проведению МРТ — это поражение одного сустава (истинный моноартрит): мы исключаем травму, хирургию, ортопедические заболевания, остеомиелит, туберкулез. Но качественный полноценный осмотр у части больных может выявить еще 2–3 воспаленных сустава, которые не заметили родители, и тогда надобность в МРТ резко падает.
5. УЗИ — это метод, который позволяет выявить наличие воспаления в суставе (жидкость, утолщенные синовиальные оболочки), но не даст ответа, какой это вариант артрита. Мы используем этот метод, как скрининговый (ориентировочный), а также для оценки степени выраженности воспаления. Результат сильно зависит от квалификации специалиста, который проводит УЗИ суставов. В идеале это должен быть ревматолог с сертификатом по ультразвуковой диагностике, но таких специалистов по пальцам пересчитать. Также важно знать детские ультразвуковые особенности суставов в норме и при патологии.
6. Костно-мозговая пункция выполняется для исключения заболеваний крови, в первую очередь лейкоза, которые могут напоминать системный артрит. Компьютерная томография — для поиска опухолей в грудной клетке, забрюшинном пространстве: лимфомы, нейробластомы, для исключения туберкулезного или иного поражения легких, поражения костей.
7. Диагностическая пункция сустава — необходима для уточнения характера артрита, например, наличие гноя типично для бактериального воспаления, а крови — для гемартроза, пигментного виллонодулярного синовита. В этих случаях проводится исследование жидкости — посев, микроскопия, исследование на туберкулез. Показанием к диагностической пункции является моноартрит.
(PDF) Treating Systemic Juvenile Idiopathic Arthritis with Tocilizumab: Clinical Case
393
ПЕДИАТРИЧЕСКАЯ ФАРМАКОЛОГИЯ /2016/ ТОМ 13/ № 4
показатели активности болезни), неэффективность тера-
пии глюкокортикостероидами для внутривенного введе-
ния, метотрексатом в дозе 19 мг/м2 в нед, ребенку был
назначен тоцилизумаб, продолжена терапия метотрекса-
том в дозе 15 мг/м2 в нед внутримышечно.
Тоцилизумаб зарегистрирован в Российской Феде ра-
ции, США, Японии. Показаниями для его назначения явля-
ется в том числе ювенильный идиопатический артрит —
системный и полиартикулярный варианты [12–14].
К моменту назначения препарата ребенок достиг возраста
2 лет 5 мес, длительность болезни составляла 6 мес.
Тоцилизумаб вводился внутривенно, капельно, в дозе
12 мг/кг массы тела на введение 1 раз в 2 нед. Уже
после первой инфузии препарата купировалась лихо-
радка, значительно уменьшились утренняя скованность,
болевой синдром; ребенок стал активным, подвижным,
значительно улучшился эмоциональный фон. В клиниче-
ском анализе крови нормализовалось количество лей-
коцитов, тромбоцитов; уменьшилась СОЭ, нормализова-
лась сывороточная концентрация СРБ (см. табл.). Через
4 нед терапии купировались воспалительные измене-
ния в коленных, голеностопных, мелких суставах кистей
и стоп, значительно увеличился объем движений в них,
нормализовался уровень гемоглобина, СОЭ (см. табл.).
Через 6 мес от начала терапии состояние мальчика оста-
валось стабильным, полностью были купированы воспа-
лительные изменения, нормализовался объем движений
в суставах (рис. 2Б, 3Б). Лабораторные маркеры актив-
ности болезни полностью нормализовались, была кон-
статирована стадия неактивной болезни. Ребенок вырос
за первые 6 мес терапии на 8 см. Эффект от проводимой
терапии сохраняется в течение 20 мес. В настоящее вре-
мя увеличен интервал между введениями тоцилизумаба
до 1 раза в 4 нед, без признаков обострения заболева-
ния. За время лечения тоцилизумабом нежелательных
реакций на введение препарата не зарегистрировано.
ОБСУЖДЕНИЕ
Верификация диагноза ювенильного идиопатическо-
го артрита в дебюте заболевания — сложная клиниче-
ская задача. Развитие у ребенка системных проявлений
(лихорадка, сыпь, лимфаденопатия), сопровождающихся
значительным повышением лабораторных показателей
активности болезни (СОЭ, количество лейкоцитов, тром-
боцитов, уровня СРБ), даже при наличии признаков
поражения периферических суставов требует проведе-
ния комплексного обследования с целью исключения
гемобластозов, лимфопролиферативных заболеваний,
солидных опухолей, вирусных и бактериальных инфек-
ций, ревматических болезней, аутовоспалительных син-
дромов [4, 15]. В представленном клиническом случае
наличие у мальчика фебрильной лихорадки в течение
1 мес, не отвечающей на применение нестероидных
про тивовоспалительных и антибактериальных препа-
ратов, обильной пятнисто-папулезной сыпи, усиливаю-
щейся на высоте лихорадки и не сопровождающейся
зудом, являлось основанием для проведения углублен-
ного обследования с целью исключения вышеуказанных
состояний. Более того, применение глюкокортикосте-
роидных гормонов для парентерального и перорально-
го приема до проведения необходимого обследования
значительно отодвинуло сроки постановки правильного
диагноза и назначения адекватной терапии.
При рецидивировании системных проявлений и раз-
витии полиартрита по месту жительства были проведе-
ны необходимые обследования и выставлен диагноз
«Ювенильный идиопатический артрит, системный вариант».
Несмотря на наличие факторов неблагоприятного прогно-
за (ранний возраст дебюта, выраженность системных про-
явлений, значительное изменение лабораторных показа-
телей активности болезни, развитие тяжелого полиартрита
с поражением тазобедренных суставов) [1, 4, 15], мальчи-
ку вновь проводилась пульс-терапия глюкокортикостеро-
идными гормонами, был назначен метотрексат. Лечение
не принесло результатов — сохранялась фебрильная лихо-
радка, прогрессировал полиартрит, ребенок практически
не передвигался самостоятельно, что подтверждает инфор-
мацию о невысокой эффективности метотрексата [4, 5]
и глюкокортикостероидов при системном ЮИА.
В последнее время накопилось достаточно данных,
свидетельствующих об эффективности и безопасности
тоцилизумаба при системном юношеском артрите. Так,
одним из наиболее значимых исследований последних
лет является международное рандомизированное пла-
цебоконтролируемое исследование TENDER с участием
43 центров в 17 странах [12, 14]. В Российской Федера ции
исследования по оценке эффективности и безопасности
тоцилизумаба у пациентов с системным ЮИА проводились
в Научном центре здоровья детей [16], НИИ ревматологии
[17]. Результаты этих исследований оказались сопоста-
вимыми и продемонстрировали высокую эффективность
и безопасность тоцилизумаба. Эффект терапии зависел
от длительности, возраста дебюта и степени активности
болезни. Более медленный ответ на лечение отмечался
у пациентов с серозитами, длительным полиартритом.
Пока зано, что наилучшие результаты были достигнуты у
пациентов, начавших терапию в ранние сроки болезни.
Наличие факторов неблагоприятного прогноза явля-
лось основанием для назначения генно-инженерной био-
логической терапии с использованием гуманизированных
моноклональных антител к рецептору IL 6 тоцилизумаба
при поступлении ребенка в НЦЗД. Проводимая тера-
пия позволила не только добиться ремиссии суставного
синдрома и системных проявлений болезни, прогресси-
рования костно-хрящевой деструкции и инвалидизации
пациента, но и избежать назначения глюкокортикосте-
роидных гормонов, предотвратив тем самым развитие
побочных эффектов такой терапии и вернув ребенка
и его семью к нормальной жизни.
ЗАКЛЮЧЕНИЕ
Своевременная верификация диагноза, назначение
адекватной терапии в ранние сроки формирования бо —
лезни влияют на развитие тяжелых осложнений систем-
ного юношеского артрита, предотвращают прогрессиро-
вание заболевания и, очевидно, меняют прогноз данного
заболевания. Тоцилизумаб является препаратом выбора
для лечения системного юношеского артрита, о высокой
эффективности которого свидетельствует в том числе
и представленное клиническое наблюдение.
ИСТОЧНИК ФИНАНСИРОВАНИЯ
Не указан.
КОНФЛИКТ ИНТЕРЕСОВ
Е. И. Алексеева — получение исследовательских
грантов от фармацевтических компаний Roche, Phizer,
Bristol-Myers Squibb, Novartis.
Т. М. Бзарова — получение исследовательских гран-
тов от фармацевтических компаний Roche, Phizer.
Когда беспокоят суставы — Областная газета OGIRK.RU
Ревматические заболевания стали выявлять чаще
По данным Всемирной организации здравоохранения, каждый сотый человек в мире страдает артритом. В течение 15 лет от постановки диагноза 70% больных теряют трудоспособность, треть – становятся инвалидами.
Диагноз артрит
– Ревматоидный артрит – основное заболевание, которым страдают наши пациенты. В Иркутской области такой диагноз имеют 4 тысячи человек, – говорит Лариса Меньшикова, главный ревматолог региона. – Большинство больных артритом – это люди, которые имеют иммунно-комплексное воспаление в суставах. Это медико-социальная проблема. Заболевшие часто теряют трудоспособность, становятся инвалидами.
Смотрите видеозапись круглого стола «Ревматологические заболевания: причины, лечение, профилактика» на Facebook в нашей группе «Официальные новости Иркутской области».
По статистике, продолжительность жизни у этих пациентов тоже снижается, рано развивается поражение сердечно-сосудистой системы, атеросклероз. Такие больные требуют лечения не только у одного ревматолога, но и у врачей смежных специальностей.
Все возрасты покорны
Ревматические заболевания не щадят ни стариков, ни детей. Как рассказала Татьяна Князева, детский ревматолог клиники Научного центра проблем здоровья семьи и репродукции человека, дети болеют во всех возрастных группах.
– Есть юношеский идиопатический артрит, который характеризуется воспалением суставов. Существуют формы заболевания, которым подвержены маленькие девочки – олигоартрит. Нередко у детей поражаются глаза, если заболевание не лечить, оно может привести к слепоте, – отмечает доктор.
Есть у ревматических болезней и гендерные особенности. Так, ревматоидным артритом чаще всего страдают женщины. Принято считать, что болезнь Бехтерева и подагра – мужские недуги, но теперь их довольно часто диагностируют и у женщин. Течение болезни у пациентов разного пола тоже имеет свои особенности. В целом же женщины чаще подвержены ревматическим болезням из-за гормональных перестроек, которые происходят в подростковом возрасте, во время беременности, родов, абортов, при наступлении климакса.
Почему приходит болезнь?
К болезни ведет ряд факторов. Среди них курение, которое может способствовать ее прогрессированию.
– Важно также следить за здоровьем полости рта. Часто у пациентов встречается пародонтит – это источник инфекции. Микрофлора кишечника также должна быть здоровой. Коронавирус всех научил тщательно мыть руки. Так вот, за полостью рта нужно следить не менее тщательно, как и за тем, что мы едим, – продолжает Лариса Меньшикова.
Ожирение – также фактор риска. Лишний вес дает дополнительную нагрузку на суставы. Многие препараты, которые назначаются при таких заболеваниях, у полных людей не работают.
Наконец, наследственность – еще один мощный фактор риска. Сейчас специалисты наблюдают все больше пациентов, болеющих ревматическими заболеваниями в одной семье.
– Наша цель – рано выявить заболевание и начать лечение, – поясняет главный ревматолог региона. – Такие диагнозы не снимаются до конца, но в наших силах вместе с пациентами добиться длительной ремиссии, когда болезнь годами не дает обострений.
Лариса Меньшикова предостерегает людей с ревматическими заболеваниями от поездок в Таиланд и другие жаркие страны. Перепады температуры, резкая смена климата с большой вероятностью вызовут обострение.
– Неадекватные физические нагрузки тоже представляют опасность для таких больных, – говорит она. – Модные сейчас направления фитнеса, когда человек висит на руках – не для людей с ревматоидным артритом. Внезапное увлечение спортом после 40 лет тоже нежелательно. Суставы уже не выдерживают такую нагрузку. Ходьба, в том числе скандинавская, таким пациентам показана, и то, с соблюдением ряда условий.
Дорогие пациенты
В тяжелых случаях больные с ревматическими заболеваниями поступают в стационар.
– Пациенты попадают в иркутский ревматологический центр, который оказывает специализированную стационарную помощь взрослому населению всего региона. В год у нас пролечивается свыше 1,5 тысячи человек, – рассказывает Ольга Антипова, заведующая отделением Медицинского ревматологического центра, врач ИГКБ № 1. – Наша цель – достичь ремиссии состояния, которая бы позволила пациенту спокойно жить, работать, ни в чем себе не отказывать. Излечить пациента мы не можем. Такова природа болезни.
Замечено, что изначально тяжелое течение болезни приводит к быстрой инвалидизации. Быстрое прогрессирование заболевания отражается и на продолжительности жизни населения. Люди с ревматоидным артритом умирают раньше.
– У пациентов поражается не только опорно-двигательный аппарат, но и почки, легкие, глаза, кожа, есть множество других проявлений, – говорит врач. – Мы обучаем реабилитационным навыкам. Это позволит как можно дольше сохранить хорошую форму, сустав. Ведь лучшая операция та, которая еще не сделана. Мы должны помочь раньше, чем сустав придет в негодность.
В России операции по замене сустава на протез делаются относительно поздно.
– Протезирование не останавливает болезнь, она прогрессирует. Больной щадит протезированную ногу, идет нагрузка на другой сустав, – дополняет Лариса Меньшикова. – Если протез есть в одном суставе, это не значит, что не болят другие. К тому же протез ставится в среднем на 10–12 лет, затем нужно его менять. Европу и Америку уже захлестнула волна повторных операций на суставы. Это чисто коммерция. У нас другой подход. Лечение таких пациентов очень дорогостоящее. Больные получают препараты, которые стоят до 1 млн в год. Есть еще и непрямые затраты – временная нетрудоспособность, ранняя инвалидизация, услуги такси, которыми пользуются больные, поскольку ходить тяжело, массаж, реабилитация.
Реабилитологи, инструкторы ЛФК активно обучают пациентов жить с болезнью и улучшать свое состояние в обычных поликлиниках. Один из видов реабилитации – кинезитерапия или лечение движением.
– К нам приходят пациенты с проблемным опорно-двигательным аппаратом, артрозами и артритами. Половина из них – с патологиями суставов, – говорит Татьяна Балуева, главный врач Центра доктора Бубновского. – Мы не назначаем медикаменты и не отменяем их. Используем многофункциональный тренажер Бубновского, который не дает нагрузку на сустав. Заниматься можно детям с шести лет и глубоко пожилым людям.
Юношеский идиопатический артрит: MedlinePlus Genetics
Ювенильный идиопатический артрит относится к группе состояний, включающих воспаление суставов (артрит), которые впервые появляются в возрасте до 16 лет. Это состояние является аутоиммунным заболеванием, что означает, что иммунная система нарушает работу и атакует органы и ткани тела, в данном случае суставы.
Исследователи описали семь типов ювенильного идиопатического артрита. Типы различаются по признакам и симптомам, количеству пораженных суставов, результатам лабораторных исследований и семейному анамнезу.
Системный ювенильный идиопатический артрит вызывает воспаление в одном или нескольких суставах. Высокая ежедневная лихорадка, которая длится не менее 2 недель, либо предшествует артриту, либо сопровождает его. У людей с системным артритом также может быть кожная сыпь или увеличение лимфатических узлов (лимфаденопатия), печени (гепатомегалия) или селезенки (спленомегалия).
Олигоартикулярный юношеский идиопатический артрит (также известный как олигоартрит) характеризуется возникновением артрита в четырех или меньшем количестве суставов в первые 6 месяцев болезни.Он делится на два подтипа в зависимости от течения болезни. Если через 6 месяцев артрит ограничивается четырьмя или менее суставами, это состояние классифицируется как стойкий олигоартрит. Если через 6 месяцев поражено более четырех суставов, это состояние классифицируется как расширенный олигоартрит. Люди с олигоартритом подвержены повышенному риску развития воспаления глаза (увеита).
Положительный по ревматоидному фактору полиартикулярный ювенильный идиопатический артрит (также известный как полиартрит, положительный по ревматоидному фактору) вызывает воспаление в пяти или более суставах в течение первых 6 месяцев заболевания.У людей с этим заболеванием также есть положительный анализ крови на белки, называемые ревматоидными факторами. Этот тип артрита очень похож на ревматоидный артрит, наблюдаемый у взрослых.
Ревматоидный фактор отрицательный полиартикулярный ювенильный идиопатический артрит (также известный как полиартрит, ревматоидный фактор отрицательный) также характеризуется артритом пяти или более суставов в течение первых 6 месяцев заболевания. Однако у людей с этим типом тест на ревматоидный фактор в крови отрицательный.
Псориатический ювенильный идиопатический артрит включает артрит, который обычно возникает в сочетании с кожным заболеванием, называемым псориазом. Псориаз — это состояние, характеризующееся пятнами красной раздраженной кожи, которые часто покрыты шелушащимися белыми чешуйками. У некоторых пораженных людей псориаз развивается раньше, чем артрит, в то время как у других сначала развивается артрит. Другие признаки псориатического артрита включают аномалии пальцев и ногтей или проблемы с глазами.
Ювенильный идиопатический артрит, связанный с энтезитом, характеризуется болезненностью в месте соприкосновения кости с сухожилием, связкой или другой соединительной тканью.Наиболее часто поражаются бедра, колени и ступни. Эта болезненность, известная как энтезит, сопровождает воспаление суставов при артрите. Артрит, связанный с энтезитом, также может включать воспаление в других частях тела, кроме суставов.
Последний тип ювенильного идиопатического артрита называется недифференцированным артритом. Эта классификация дается больным, которые не подходят ни к одному из вышеперечисленных типов или соответствуют критериям более чем одного типа ювенильного идиопатического артрита.
Основы практики, предпосылки, этиология и патофизиология
Американский колледж ревматологии, Подкомитет по рекомендациям по ревматоидному артриту. Рекомендации по ведению ревматоидного артрита: обновление 2002 г. Революционный артрит . 2002 Февраль 46 (2): 328-46. [Медлайн].
Beukelman T, Patkar NM, Saag KG, Tolleson-Rinehart S, Cron RQ, Dewitt EM, et al. Рекомендации Американского колледжа ревматологов по лечению ювенильного идиопатического артрита: начало и мониторинг безопасности терапевтических агентов для лечения артрита и системных признаков. Центр лечения артрита (Хобокен) . 2011 Апрель 63 (4): 465-82. [Медлайн].
Ламер S, Себаг GH. МРТ и УЗИ у детей с юношеским хроническим артритом. евро J Радиол . 2000 Февраль 33 (2): 85-93. [Медлайн].
Аргиропулу М.И., Маргарити П.Н., Карали А., Астракас Л., Альфандаки С., Коста П. и др. Поражение височно-нижнечелюстного сустава при ювенильном идиопатическом артрите: клинические предикторы признаков магнитно-резонансной томографии. евро Радиол . 2009 марта 19 (3): 693-700. [Медлайн].
Lee EY, Sundel RP, Kim S, Zurakowski D, Kleinman PK. Результаты МРТ юношеского псориатического артрита. Скелетная радиология . 2008 г., 37 (11): 987-96. [Медлайн].
Бартон А., Уортингтон Дж. Генетическая предрасположенность к ревматоидному артриту: новая картина. Революционный артрит . 2009 15 октября. 61 (10): 1441-6. [Медлайн].
Хинкс А., Ке Х, Бартон А., Эйр С., Боуз Дж., Уортингтон Дж. И др.Ассоциация гена IL2RA / CD25 с ювенильным идиопатическим артритом. Революционный артрит . 2009 Январь 60 (1): 251-7. [Медлайн]. [Полный текст].
Янагимачи М., Миямаэ Т., Наруто Т., Хара Т., Кикучи М., Хара Р. и др. Ассоциация HLA-A (*) 02:06 и HLA-DRB1 (*) 04:05 с клиническими подтипами ювенильного идиопатического артрита. Дж Хум Генет . 2011 Март 56 (3): 196-9. [Медлайн].
Омбрелло М.Дж., Реммерс Э.Ф., Тачмазиду И. и др.HLA-DRB1 * 11 и варианты локуса MHC класса II являются сильными факторами риска системного ювенильного идиопатического артрита. Proc Natl Acad Sci U S A . 2015 29 декабря. 112 (52): 15970-5. [Медлайн].
Скола М.П., Имагава Т., Бойвин Г.П., Джаннини Э.Х., Гласс Д.Н., Хирш Р. и др. Экспрессия ангиогенных факторов при ювенильном ревматоидном артрите: корреляция с реваскуляризацией синовиальной оболочки человека, привитой мышам SCID. Революционный артрит . 2001 апр. 44 (4): 794-801.[Медлайн].
Wittkowski H, Frosch M, Wulffraat N, Goldbach-Mansky R, Kallinich T., Kuemmerle-Deschner J, et al. S100A12 — это новый молекулярный маркер, позволяющий дифференцировать системный ювенильный идиопатический артрит от других причин лихорадки неизвестного происхождения. Революционный артрит . 2008 декабрь 58 (12): 3924-31. [Медлайн]. [Полный текст].
Ayaz NA, Ozen S, Bilginer Y, Ergüven M, Taskiran E, Yilmaz E, et al. Мутации MEFV при системном ювенильном идиопатическом артрите. Ревматология (Оксфорд) . 2009 Январь 48 (1): 23-5. [Медлайн].
Харрисон П. Антибиотики у детей увеличивают риск ювенильного артрита. Медицинские новости Medscape. Доступно на https://www.medscape.com/viewarticle/835110. Доступ: 22 ноября 2014 г.
Helmick CG, Felson DT, Lawrence RC, Gabriel S, Hirsch R, Kwoh CK, et al. Оценки распространенности артрита и других ревматических состояний в США. Часть I. Arthritis Rheum .2008 Январь 58 (1): 15-25. [Медлайн]. [Полный текст].
Орфанет. Артрит, связанный с энтезитом. Доступно по адресу https://www.orpha.net/consor/cgi-bin/OC_Exp.php?lng=EN&Expert=85438.
Салливан ДБ, Кэссиди Дж. Т., Петти РЭ. Патогенетические последствия возраста начала ювенильного ревматоидного артрита. Революционный артрит . 1975 май-июнь. 18 (3): 251-5. [Медлайн].
Симард Дж. Ф., Неовиус М., Хагельберг С., Асклинг Дж.Юношеский идиопатический артрит и риск рака: общенациональное когортное исследование. Революционный артрит . 2010 декабрь 62 (12): 3776-82. [Медлайн].
Ostring GT, Singh-Grewal D. Юношеский идиопатический артрит в новом мире биопрепаратов. J Детский педиатр . 2013 Сентябрь 49 (9): E405-12. [Медлайн].
Leegaard A, Lomholt JJ, Thastum M, Herlin T. Снижение болевого порога при ювенильном идиопатическом артрите: поперечное исследование. Дж. Ревматол . 2013 июл. 40 (7): 1212-7. [Медлайн].
Кэссиди Дж., Кивлин Дж., Линдсли С., Ноктон Дж. Офтальмологические обследования у детей с ювенильным ревматоидным артритом. Педиатрия . 2006 май. 117 (5): 1843-5. [Медлайн].
Ловелл DJ. Юношеский идиопатический артрит: клинические особенности. Киппель Дж. Х., Стоун Дж. Х., Кроффорд Л. Дж., Уайт П. Х., ред. Букварь по ревматическим заболеваниям . 13-е изд. Springer Science, Нью-Йорк: 2008.
Герсс Дж., Рот Дж., Хольцингер Д., Руперто Н., Витковски Н. и др. Фагоцит-специфические белки S100 и высокочувствительный С-реактивный белок как биомаркеры для адаптированного к риску лечения для поддержания ремиссии ювенильного идиопатического артрита: сравнительное исследование. Энн Рум Дис . 2012 декабрь 71 (12): 1991-7. [Медлайн].
Джонсон К., Гарднер-Медвин Дж. Детский артрит: классификация и радиология. Клин Радиол . 2002 Янв.57 (1): 47-58. [Медлайн].
МакХью К., Гупта Р., Мюррей К. Визуализация при ювенильном хроническом артрите. Работа с изображениями . 1999. 11: 91-7:
Педерсен Т.К., Кюзелер А., Гелинек Дж., Херлин Т. Проспективное исследование магнитно-резонансной и радиографической визуализации в отношении симптомов и клинических данных височно-нижнечелюстного сустава у детей с ювенильным идиопатическим артритом. Дж. Ревматол . 2008 г., 35 (8): 1668-75. [Медлайн].
Гылыс-Морин ВМ. МРТ воспалительных и инфекционных заболеваний опорно-двигательного аппарата у детей. Магнитно-резонансная томография Clin N Am . 1998 6 августа (3): 537-59. [Медлайн].
Workie DW, Graham TB, Laor T., Rajagopal A, O’Brien KJ, Bommer WA и др. Количественная МРТ-характеристика активности заболевания коленного сустава у детей с ювенильным идиопатическим артритом: продольное пилотное исследование. Педиатр Радиол . 2007 июн. 37 (6): 535-43.[Медлайн].
Нистала К., Бабар Дж., Джонсон К., Кэмпбелл-Стокс П., Фостер К., Райдер С. и др. Переменные клинической оценки и основных результатов являются плохими предикторами артрита тазобедренного сустава, диагностированного с помощью МРТ при ювенильном идиопатическом артрите. Ревматология (Оксфорд) . 2007 апр. 46 (4): 699-702. [Медлайн].
Шанмугавел С., Содхи К.С., Сандху М.С., Сидху Р., Сингх С., Катария С. и др. Роль энергетической допплерографии в оценке терапевтического ответа коленного сустава при ювенильном ревматоидном артрите. Ревматол Инт . 2008 апр. 28 (6): 573-8. [Медлайн].
Tarp S, Amaryo G, Foeldvari I, et al. Эффективность и безопасность биологических агентов при системном ювенильном идиопатическом артрите: систематический обзор и метаанализ рандомизированных исследований. Ревматология (Оксфорд) . 2016 Апрель, 55 (4): 669-79. [Медлайн].
[Рекомендации] Ringold S, Angeles-Han ST, Beukelman T, et al. Руководство Американского колледжа ревматологии / Фонда артрита 2019 года по лечению ювенильного идиопатического артрита: терапевтические подходы к несистемному полиартриту, сакроилеиту и энтезиту. Ревматический артрит . 2019 июн.71 (6): 846-63. [Медлайн]. [Полный текст].
Brooks M. FDA одобрило тоцилизумаб для лечения полиартикулярного ЮИА. Медицинские новости Medscape. Доступно на https://www.medscape.com/viewarticle/803478. Доступ: 14 мая 2013 г.
Klotsche J, Niewerth M, Haas JP, Huppertz HI, Zink A, Horneff G, et al. Долгосрочная безопасность этанерцепта и адалимумаба по сравнению с метотрексатом у пациентов с ювенильным идиопатическим артритом (ЮИА). Энн Рум Дис . 2015 29 апреля. [Medline].
Боггс В. Лекарства от ювенильного идиопатического артрита имеют «приемлемую» переносимость. Информация о здоровье Reuters. Доступно на https://www.medscape.com/viewarticle/844424. 11 мая 2015 г .; Доступ: 11 сентября 2015 г.
Хорнефф Г., Сейгер ММБ, Арикан Д., Калабич Дж., Андерсон Дж. К., Лазар А. и др. Безопасность адалимумаба у педиатрических пациентов с полиартикулярным ювенильным идиопатическим артритом, артритом, связанным с энтезитом, псориазом и болезнью Крона. Дж. Педиатр . 2018 Октябрь 201: 166-175.e3. [Медлайн].
Ксельянц (тофацитиниб) [вкладыш в упаковке]. Нью-Йорк, штат Нью-Йорк: Pfizer Labs. 2020 сентябрь. Доступно в [Полный текст].
Де Бенедетти Ф., Бруннер Х.И., Руперто Н., Кенрайт А., Райт С., Кальво И. и др. Рандомизированное исследование тоцилизумаба при системном ювенильном идиопатическом артрите. N Engl J Med . 2012 декабрь 20, 367 (25): 2385-95. [Медлайн].
Эффективность и безопасность тоцилизумаба у пациентов с системным ювенильным идиопатическим артритом (сЮИА): данные за 12 недель исследования TENDER фазы 3.Резюме представлено 18 июня 2010 г. Доступно на https://www.roche.com/investors/ir_update/inv-update-2010-10-18.htm.
Lowes R. FDA одобряет Иларис для лечения редкого ювенильного артрита. Медицинские новости Medscape . 10 мая 2013 г. [Полный текст].
Ruperto N, Brunner HI, Quartier P, Constantin T, Wulffraat N, Horneff G, et al. Два рандомизированных испытания канакинумаба при системном ювенильном идиопатическом артрите. N Engl J Med .2012 20 декабря. 367 (25): 2396-406. [Медлайн].
Otten MH, Prince FH, Armbrust W. и др. Факторы, связанные с ответом на лечение этанерцептом при ювенильном идиопатическом артрите. ЯМА . 2011 декабрь 7. 306 (21): 2340-7. [Медлайн].
Янечко Л. Детям с ювенильным идиопатическим артритом могут быть полезны приспособленные ортезы для ног. Medscape [сериал онлайн]. Доступно на https://www.medscape.com/viewarticle/823449. Доступ: 14 апреля 2014 г.
Константин Т., Фельдвари I, Антон Дж. И др. Основанные на консенсусе рекомендации по ведению увеита, связанного с ювенильным идиопатическим артритом: инициатива SHARE. Энн Рум Дис . 2018 авг.77 (8): 1107-17. [Медлайн].
Раманан А.В., Дик А.Д., Джонс А.П., Маккей А., Уильямсон П.Р., Компейрот-Лакассань С. и др. Адалимумаб плюс метотрексат для лечения увеита при ювенильном идиопатическом артрите. N Engl J Med . 2017 27 апреля.376 (17): 1637-46. [Медлайн].
Американский колледж ревматологии, секция детской ревматологии. Изложение позиции: руководство по направлению детей и подростков к детским ревматологам. Доступно на https://www.rheumatology.org/sections/pediatric/ped_referral.pdf. Доступ: 11 ноября 1997 г.
Актемра (тоцилизумаб) информация о назначении [листок-вкладыш]. Южный Сан-Франциско, Калифорния: Genentech, Inc. Апрель 2013 г. Доступно на [Полный текст].
Основы ювенильного ревматоидного артрита (ЮРА): РА у детей
Что такое ювенильный ревматоидный артрит?
Ювенильный ревматоидный артрит (ЮРА), часто называемый сегодня врачами ювенильным идиопатическим артритом (ЮИА), представляет собой тип артрита, который вызывает воспаление суставов и скованность в течение более шести недель у ребенка в возрасте 16 лет и младше. От него страдают около 50 000 детей в Соединенных Штатах. Воспаление вызывает покраснение, отек, тепло и болезненность суставов, хотя многие дети с ЮРА не жалуются на боли в суставах.Может быть поражен любой сустав, а воспаление может ограничить подвижность пораженных суставов.
JRA — это аутоиммунное заболевание, что означает, что организм ошибочно идентифицирует некоторые из своих собственных клеток и тканей как чужеродные. Иммунная система, которая обычно помогает бороться с вредными, чужеродными веществами, такими как бактерии или вирусы, начинает атаковать здоровые клетки и ткани. В результате возникает воспаление, сопровождающееся покраснением, жаром, болью и отеком.
Исследователи до сих пор точно не знают, почему иммунная система дает сбой у детей, у которых развивается ЮРА, хотя они подозревают, что это двухэтапный процесс.Во-первых, что-то в генетической структуре ребенка дает им склонность к развитию ЮРА. Затем фактор окружающей среды, например вирус, запускает развитие JRA.
JRA может вызывать лихорадку и анемию, а также поражать сердце, легкие, глаза и нервную систему. Эпизоды артрита могут длиться несколько недель и могут повторяться, хотя симптомы, как правило, менее серьезны во время последующих повторных приступов. Лечение такое же, как и для взрослых, с дополнительным упором на физиотерапию и упражнения для поддержания активности растущего организма.Однако многие сильнодействующие лекарства, используемые для взрослых, обычно не нужны при JRA. Необратимые повреждения от ювенильного ревматоидного артрита в настоящее время встречаются редко, и большинство детей, страдающих этим заболеванием, полностью выздоравливают, не испытывая каких-либо длительных нарушений.
Врачи классифицируют три вида JRA в зависимости от количества пораженных суставов, симптомов и наличия определенных антител (особых белков, вырабатываемых иммунной системой) в крови. Эти классификации помогают описать, как болезнь будет прогрессировать.
Типы ювенильного ревматоидного артрита
- Пауциартикулярный
Пауциартикулярный (лапа-видишь-тик-ты-лар) означает, что поражено четыре или меньше суставов. Это наиболее распространенная форма JRA; около половины всех детей с ЮРА имеют этот тип. Обычно поражаются крупные суставы, например колени. Этот тип ЮРА чаще всего развивается у девочек младше 8 лет. У некоторых детей с пауциартикулярным JRA обнаруживаются аномальные белки в крови, называемые антинуклеарными антителами (АНА).
Болезнь глаз поражает от 20% до 30% детей с малосуставным ЮРА и чаще встречается у детей с аномальными ВНА. Регулярные профилактические осмотры у офтальмолога (врача, специализирующегося на заболеваниях глаз) необходимы для лечения серьезных проблем с глазами, таких как ирит (воспаление радужной оболочки или цветной части глаза) или увеит (воспаление внутренней части глаза или сосудистой оболочки глаза). Многие дети с легочно-суставным заболеванием перерастают артрит в зрелом возрасте, хотя проблемы со зрением могут сохраняться, а симптомы с суставами могут повторяться у некоторых людей. - Полиартикулярный
Около 30% всех детей с ЮРА имеют полиартикулярное заболевание, при котором поражаются пять или более суставов. Чаще всего поражаются мелкие суставы, например, кисти и стопы, но болезнь также может поражать и крупные суставы. Полиартикулярный JRA часто бывает симметричным — он поражает одни и те же суставы с обеих сторон тела. У некоторых детей с полиартикулярным заболеванием в крови содержится особый вид антител, называемый ревматоидным фактором. У этих детей часто бывает более тяжелая форма заболевания, которая, по мнению врачей, схожа с ревматоидным артритом у взрослых. - Системный
Системная форма ЮРА характеризуется лихорадкой и светло-розовой сыпью, а также может поражать внутренние органы, такие как сердце, печень, селезенку и лимфатические узлы. Системная форма, иногда называемая болезнью Стилла, поражает 20% детей с ЮРА. Почти все дети с этим типом JRA отрицательны как на ревматоидный фактор, так и на ANA. У небольшого процента этих детей развивается артрит многих суставов, и у них может быть тяжелый артрит, который продолжается во взрослой жизни.
Основное различие между юношеским и взрослым артритом состоит в том, что некоторые дети с JRA перерастают болезнь, в то время как у взрослых симптомы обычно сохраняются на протяжении всей жизни. По оценкам исследований, к взрослому возрасту симптомы ЮРА исчезают более чем у половины всех пораженных детей. Кроме того, в отличие от ревматоидного артрита у взрослых, JRA может повлиять на развитие костей, а также на рост ребенка.
Еще одно различие между JRA и ревматоидным артритом у взрослых — это процент людей, у которых обнаружен ревматоидный фактор в крови.Примерно от 70% до 80% всех взрослых с ревматоидным артритом имеют ревматоидный фактор, но менее половины всех детей с ревматоидным артритом имеют положительный ревматоидный фактор. Наличие ревматоидного фактора указывает на повышенную вероятность продолжения ЮРА во взрослой жизни.
Ювенильный идиопатический артрит
Реферат
Ювенильный идиопатический артрит является наиболее частым хроническим ревматическим заболеванием неизвестной этиологии в детском возрасте, чаще всего проявляющимся периферическим артритом.Заболевание делится на несколько подгрупп в соответствии с демографическими характеристиками, клиническими особенностями, методами лечения и прогнозом заболевания. Системный ювенильный идиопатический артрит, который является одним из наиболее частых подтипов заболевания, характеризуется периодическим повышением температуры тела и сыпью. Олигоартикулярный ювенильный идиопатический артрит, распространенный среди молодых пациенток, обычно сопровождается антиядерными антителами и передним увеитом. Серопозитивный полиартикулярный юношеский идиопатический артрит, аналог ревматоидного артрита у взрослых, выявляется менее чем у 10% педиатрических пациентов.Серонегативный полиартикулярный юношеский идиопатический артрит, заболевание, более характерное для детского возраста, проявляется при широко распространенном поражении крупных и мелких суставов. Артрит, связанный с энтезитом, представляет собой отдельный подтип заболевания, характеризующийся энтезитом и асимметричным артритом нижних конечностей. Этот подтип заболевания представляет собой детскую форму спондилоартропатий у взрослых с положительностью лейкоцитарного антигена B27 и увеитом, но обычно без поражения осевого скелета. Юношеский псориатический артрит характеризуется псориатической сыпью, сопровождающейся артритом, ямками на ногтях и дактилитом.Осложнения заболевания могут варьироваться от задержки роста и остеопороза, вызванного лечением и активностью заболевания, до опасного для жизни синдрома активации макрофагов с полиорганной недостаточностью. С появлением новых терапевтических средств за последние 15 лет произошло заметное улучшение лечения ювенильного идиопатического артрита и отдаленных результатов без каких-либо последствий. Лечение ювенильных пациентов с идиопатическим артритом требует совместной работы с участием опытного детского ревматолога, офтальмолога, ортопеда, детского психиатра и физиотерапевта.Основными целями лечения являются устранение активного заболевания, нормализация функции суставов, сохранение нормального роста и предотвращение длительного повреждения суставов. Своевременное и агрессивное лечение важно для раннего контроля над заболеванием. Лечение первой линии включает модифицирующие течение заболевания противоревматические препараты (метотрексат, сульфасалазин, лефлуномид) в сочетании с кортикостероидами, применяемые в различных дозировках и путях (перорально, внутривенно, внутрисуставно). Внутрисуставное применение стероидов кажется эффективным методом лечения, особенно при моноартрите.При лечении пациентов, не отвечающих на лечение, следует добавлять биологические агенты. Агенты против фактора некроза опухолей (этанерцепт, инфликсимаб, адалимумаб), агенты против интерлейкина-1 (анакинра, канакинумаб), агенты против интерлейкина-6 (тоцилизумаб) и агенты, регулирующие Т-клетки (абатацепт), оказались безопасными. и эффективен у пациентов детского возраста. В недавних исследованиях сообщалось об устойчивом снижении повреждений суставов с даже полным клиническим улучшением у педиатрических пациентов по сравнению с предыдущими данными.
Ключевые слова: ювенильный идиопатический артрит, биологическая терапия в детском возрасте, детская ревматология, хронический артрит в детском возрасте
Ювенильный идиопатический артрит
Ювенильный идиопатический артрит с неизвестной и часто встречающейся хронической ревматической болезнью (ЮИА) является наиболее распространенным хроническим заболеванием у детей.ЮИА включает несколько различных подгрупп и преимущественно проявляется периферическим артритом. Спектр заболевания состоит из различных клинических состояний. Было показано, что эндогенные и экзогенные антигены с повышенной воспалительной реакцией играют центральную роль в патогенезе заболевания. Хроническое воспаление ограничивает повседневную деятельность и продуктивность пациента. По определению, начало заболевания в возрасте до 16 лет и артрит, сохраняющийся более 6 недель, являются обязательными критериями для диагностики ЮИА (1,2).ЮИА представляет собой новое общее название для нескольких состояний, которые в прошлом рассматривались отдельно. Кроме того, аналогичные термины ранее использовались для одного и того же клинического объекта: ювенильный ревматоидный артрит и ювенильный хронический артрит (JCA) (3). Целью данной рукописи является обзор основных характеристик заболевания и обновление новых терапевтических возможностей для наиболее распространенного хронического ревматического заболевания в детстве.
Классификация
Международная лига ассоциаций ревматологов (ILAR) предложила критерии классификации ЮИА.Последние пересмотренные критерии, которые были обновлены в 2001 году, все еще широко используются. Согласно критериям классификации ILAR, ЮИА делится на семь подтипов: олигоартикулярный ЮИА, серопозитивный полиартикулярный ЮИА, серонегативный полиартикулярный ЮИА, системный ЮИА (сЮИА), энтезит-связанный артрит (ERA), ювенильный псориатический артрит (JPsA) и недифференцированный ЮИА ( ) (4). Основные критерии заболевания включают начало заболевания в возрасте до 16 лет и артрит по крайней мере одного сустава, сохраняющийся более 6 недель, за исключением любой другой возможной причины воспаления суставов.Подтип заболевания следует оценивать в начале заболевания и во время последующего наблюдения. Первоначальная классификация проводится в соответствии с клиническими особенностями первых шести месяцев течения болезни. Появление новых клинических признаков в ходе болезни определяет окончательный подтип болезни (1). Основная цель подклассификации болезней состоит в том, чтобы гомогенизировать группы болезней, определить варианты терапии, выбрать стратегии последующего наблюдения и спрогнозировать прогноз заболевания.
Таблица 1
Международная лига ассоциаций ревматологов классификация подтипов ювенильного идиопатического артрита (4)
Эпидемиология
Эпидемиологические характеристики заболевания важны для установления влияния генетических факторов и факторов окружающей среды на течение болезни. Кроме того, они могут подсказать правильный подход к лечению и улучшить профилактические методы лечения. Распространенность ЮИА варьируется от региона к региону.Несмотря на различные исследования ЮИА, распространенность и заболеваемость остаются неясными из-за отсутствия единых методов классификации и разнообразия частот заболеваний в разных регионах. Согласно литературным данным, заболеваемость составляет 1-22 случая на 100 000 и распространенность заболевания составляет 7-150 случаев на 100 000 человек (5, 6, 7). В исследовании, проведенном в Турции, сообщается, что распространенность хронического артрита в детстве составляет 64 на 100 000 человек (8). Интересно, что исследование, проведенное в Австралии, показало, что показатель распространенности достигает 400 из 100.000 (9).
Этиопатогенез
Этиопатогенез заболевания до сих пор не выяснен. Наиболее приемлемая теория поддерживает влияние иммуногенных механизмов, вторичных по отношению к различным генетическим факторам и факторам окружающей среды. Инфекции, наряду со стрессом и травмой, считаются наиболее ответственными этиологическими факторами (6). Согласно недавним исследованиям, микробиота кишечника становится важным фактором аутоиммунных заболеваний, включая ЮИА (10). Повышенная частота аутоиммунных заболеваний среди пациентов с ЮИА предполагает генетическую основу заболевания (11).Человеческий лейкоцитарный антиген (HLA) B27 и другие типы тканей HLA являются наиболее часто упоминаемыми генетическими факторами (3,12,13,14,15). Считается, что за патогенез ЮИА ответственны различные инфекции: кишечные инфекции, парвовирус B19, краснуха, эпидемический паротит, гепатит B, вирус Эпштейна-Барра, инфекции микоплазмы и хламидиоза (2,16). Возможные триггерные индуцированные Т-лимфоциты и секретируемые цитокины приводят к разрушению суставов. Макрофаги, индуцированные секретируемыми медиаторами, продуцируют провоспалительные цитокины [интерлейкин (IL) 1, IL-6, фактор некроза опухоли (TNF) -α].Таким образом, маркеры острой фазы [С-реактивный белок (СРБ), скорость оседания эритроцитов (СОЭ)] увеличиваются, и острое воспаление суставов происходит с увеличением синовиальной жидкости. Синовиальное воспаление (синовит) характеризуется гипертрофией ворсинок и гиперемией подсиновиальной ткани. Синовиальная гипертрофия и синовит, вторичный по отношению к хроническому воспалению, известны как «панни». Процент Т-лимфоцитов в синовиальной жидкости варьирует среди разных подтипов ЮИА, что, возможно, объясняет разницу в ответе на лечение среди подгрупп ЮИА (6,7,17).
ПОДТИПЫ ЮВЕНИЛЬНОГО ИДИОПАТИЧЕСКОГО АРТРИТА
Системный ЮИА
Этот подтип заболевания, характеризующийся преимущественно системными симптомами, поражает как женщин, так и мужчин с одинаковой частотой и может возникать в любое время в детстве. Наличие артрита и перемежающейся лихорадки в течение как минимум 2 недель плюс одно из следующего определяет заболевание: типичная сыпь, генерализованная лимфаденопатия, гепатоспленомегалия или серозит. Несмотря на то, что его частота различается в зависимости от географического региона, системный ЮИА составляет 10-20% от общего числа ЮИА (6).Температура повышается до 39,5 ° C 1-2 раза в день. Перемежающаяся лихорадка обычно сопровождается типичной сыпью розового цвета лосося, которая обычно возникает на туловище и проксимальных отделах конечностей и исчезает по мере снижения температуры (). Иногда во время болезни может появиться полиартикулярный артрит, включая как большие, так и мелкие суставы (18). В целом системные симптомы лихорадки и сыпи исчезают после появления полиартрита, что затрудняет дифференциацию его от обычного полиартикулярного ЮИА (3).Лихорадка и другие системные симптомы могут сохраняться месяцами, но редко дольше 6 месяцев. Гепатоспленомегалия и лимфаденопатия наблюдаются примерно у одной трети пациентов. Может наблюдаться серозит, включая перикардит и плеврит, с выраженной болью в груди. Боль в животе и миалгия могут появиться во время пика лихорадки (19,20). Могут быть отмечены лейкоцитоз, гипохромная микроцитарная анемия, тромбоцитоз, повышение уровня реактивов в острой фазе и повышенный уровень трансаминаз. Повышение уровня ферритина — актуальная проблема для сЮИА.Аутоантитела, АНА и ревматоидный фактор (РФ) отрицательны (19). Возможные осложнения сЮИА включают остеопению, остеопороз, задержку роста, эрозивный артрит и амилоидоз. Синдром активации макрофагов (МАС), тяжелое, опасное для жизни осложнение сЮИА, встречается в 5-8% случаев. Это связано с серьезной заболеваемостью и смертностью. Присутствуют умеренные / тяжелые признаки диссеминированного внутрисосудистого свертывания (тромбоцитопения, повышенные продукты деградации фибрина, заметно повышенные уровни D-димеров, увеличенное протромбиновое время и частичное тромбопластиновое время).СОЭ резко падает в связи с гипофибриногенемией. Обычно уровни ферментов печени, лактатдегидрогеназы (ЛДГ), триглицеридов и ферритина повышены, иногда с крайней гиперферритинемией, гипоальбуминемией и гипонатриемией (21). Совместная инициатива Европейской лиги борьбы с ревматизмом / Американского колледжа ревматологии / Международной организации исследований детской ревматологии недавно предложила критерии для MAS, осложняющего системный ЮИА: пациенты с лихорадкой с подтвержденным или подозреваемым сЮИА с ферритином> 684 нг / мл и любыми двумя из следующих показателей — количеством тромбоцитов. ≤181×109 / л, аспартатаминотрансфераза> 48 единиц / л, триглицериды> 156 мг / дл, фибриноген ≤360 мг / дл.Хотя демонстрация выраженного гемофагоцитоза при аспирации костного мозга представляет собой ценное открытие, оно не было включено в диагностические критерии MAS, поскольку гемофагоцитоз не может быть задокументирован на ранней стадии MAS (22). Диагноз сЮИА может быть трудным, особенно на ранней стадии заболевания без явного артрита. При дифференциальной диагностике сЮИА следует учитывать множество состояний: инфекции (сепсис, бактериальный эндокардит, бруцеллез, брюшной тиф, лейшманиоз, вирусные инфекции), злокачественные новообразования (лейкемия, лимфома, нейробластома), ревматическая лихорадка, заболевания соединительной ткани, болезнь Кавасаки, болезнь Кастлемана. и аутовоспалительные заболевания (20).Дифференцировать сЮИА в дебюте болезни от болезни Кавасаки может быть непросто, поскольку они имеют много общих клинических и лабораторных особенностей, хотя длительная лихорадка и артрит более специфичны для сЮИА (23).
Типичная сыпь при системном ювенильном идиопатическом артрите.
Олигоартикулярный ювенильный идиопатический артрит
Олигоартикулярный ЮИА является наиболее распространенным подтипом ЮИА в развитых странах и обычно встречается среди пациентов женского пола моложе шести лет (1).Далее он подразделяется на две подгруппы: стойкие (не более четырех пораженных суставов в течение болезни) и расширенные (после начального 6-месячного периода общее количество пораженных суставов превышает четыре) (4). RF отрицательный, но ANA положительный у 70-80% пациентов. Установлено, что риск увеита выше у ANA-положительных пациентов (5,24). Увеит, а не артрит, является основным фактором инвалидности в этой группе пациентов. Олигоартикулярный ЮИА поражает преимущественно суставы нижних конечностей, например коленный и голеностопный.Тазобедренный сустав поражается редко. Вовлечение мелких суставов в этой организации довольно редко (6). Поскольку поражение мелких суставов может быть ранним признаком псориаза, в этой группе следует особенно оценить семейный анамнез (25). Обычно болезнь проявляется моноартритом с отличным прогнозом и без каких-либо функциональных нарушений. Симптомы могут появиться внезапно или незаметно. Утренняя скованность может присутствовать в начале болезни и, если ее не лечить, становится более заметной в дальнейшем течении болезни, и даже может наблюдаться хромота.Пораженный сустав опух и часто теплый, но обычно не очень болезненный или болезненный. У этих детей вообще нет системных признаков (3,26). Лабораторные показатели воспаления могут быть нормальными, хотя в острой фазе заболевания может наблюдаться легкое или умеренное повышение уровней СОЭ и СРБ. Повышенная СОЭ и артрит верхних конечностей чаще встречаются у пациентов с распространенным олигоартикулярным ЮИА. Легкая анемия и лейкоцитоз наблюдались у пациентов с острым артритом (26,27).Заболевание в целом отличается доброкачественным течением. Однако эрозии, вызванные полиартритом и увеитом, являются двумя из возможных серьезных осложнений. Наблюдалась значительная разница в длине конечностей в зависимости от степени повреждения сустава. Задержка роста встречается редко. Хотя ремиссия достигается часто, обострения болезни могут возникнуть много лет спустя; таким образом, регулярное наблюдение в течение как минимум 4-5 лет является обязательным (26).
Полиартикулярный ювенильный идиопатический артрит
Полиартикулярный ЮИА определяется как артрит пяти или более суставов в течение первых 6 месяцев заболевания.По положительности РФ заболевание делится на две подгруппы. Частота заболевания варьируется в разных географических регионах: примерная частота RF-отрицательного полиартикулярного ЮИА составляет 11-30%, а RF-положительного — 2-10% (6,20,28). Обе подгруппы заболеваний чаще встречаются у девочек. РЧ-отрицательный полиартикулярный ЮИА имеет двухфазную тенденцию с пиками начала от 2 до 4 лет и от 6 до 12 лет. RF-положительная подгруппа чаще встречается в более позднем детстве и подростковом возрасте (20).Легкая лихорадка, потеря веса и анемия наблюдаются в обеих подгруппах болезней. Кроме того, может развиться умеренная гепатоспленомегалия и умеренная задержка роста (3). Серонегативный полиартикулярный ЮИА — это субъект, состоящий из трех разных подгрупп. Первый включает олигоартикулярное ЮИА-подобное состояние с поражением более четырех суставов в первые 6 месяцев; Основными характеристиками заболевания являются повышенный риск увеита, развитие асимметричного артрита, раннее начало заболевания, преобладание женщин, положительность ANA и связь с HLA-DRB1 * 0801 (20).Вторая подгруппа заболеваний имитирует RF-отрицательный полиартикулярный ЮИА с ранним началом заболевания, симметричным поражением как мелких, так и крупных суставов, отрицательностью ANA и вариабельностью прогноза заболевания. Третий подтип заболевания показывает наихудший прогноз с плохой реакцией на лечение и частыми последствиями болезни (20). Время от времени заболевание может проявляться олигоартикулярным поражением, переходящим в полиартрит. Артрит мелких суставов верхних конечностей, пястно-фаланговых суставов и запястья обычно симметричен ().Наблюдались артриты мелких суставов нижних конечностей, хотя и реже. Также можно было увидеть вовлечение бедра, шейного отдела позвоночника и плеча. Височно-нижнечелюстной артрит присутствует у большинства пациентов, что приводит к вторичной микротрогнатии (3,6,29). Эти подтипы заболевания связаны с высокой частотой повреждений, особенно с поражением тазобедренного сустава, что связано с высокой заболеваемостью и хирургическими вмешательствами (30). Хотя можно увидеть поражение крупных суставов, более типичным является симметричный артрит мелких суставов.Клиническое течение RF-положительного полиартикулярного ЮИА напоминает РА у взрослых (20). Подкожные узелки, гистологически похожие на узелки, наблюдаемые при РА, также можно было увидеть у РФ-положительных пациентов. Эти узелки спонтанно рассасываются и совпадают с уровнями RF в сыворотке. Положительность РФ и анти-ЦЦП являются наиболее значимыми предикторами значительного повреждения суставов (31). Может быть задокументирована средняя анемия из-за хронического воспаления у пациентов с полиартикулярным ЮИА. Лимфаденопатия и гепатоспленомегалия могут сопровождать другие признаки заболевания в период активного заболевания.В зависимости от активности заболевания задержка роста и развития может осложнить заболевание. Уровень трансаминаз может увеличиваться из-за активности заболевания или, во-вторых, из-за гепатотоксичности терапии. Уровень трансаминаз снижается параллельно с ремиссией заболевания (3).
Распространенное поражение суставов при полиартикулярном ювенильном идопатическом артрите.
Артрит, связанный с энтезитом
ERA была одной из самых противоречивых тем в детской ревматологии за последние 25 лет.У этих пациентов наблюдаются характеристики как ЮИА, так и ювенильных спондилоартропатий. В течение многих лет для одного и того же клинического объекта использовались разные названия, включая олигоартикулярный ЮИА 2 типа, ЮКА с поздним началом, серонегативную энтезопатию и артропатию, артропатию, связанную с HLA B27, или ювенильную спондилоартропатию с ранним началом. Термин ERA определяется по классификации Дурбана (3,4,13). Заболевание обычно встречается у мужчин в возрасте старше шести лет. Основные характеристики пациентов включают RF- и ANA-негативность с признаками энтезопатии и асимметричного артрита нижних конечностей.Положительность HLA B27 отмечается у 65-80% пациентов (13). Энтезопатия представляет собой воспаление мест прикрепления сухожилий к костям. Weiss et al. (32) сообщили об энтезопатии в одном месте у 47% и в трех разных местах у 18% пациентов во время одного и того же клинического обследования. Чаще всего поражается ахиллово сухожилие. Также может быть затронуто прикрепление надколенника сухожилия четырехглавой мышцы, а также пяточное и плюсневое прикрепления подошвенной фасции. Пораженный участок характеризуется болью и чувствительностью.Однако энтезопатию можно наблюдать при различных состояниях, таких как семейная средиземноморская лихорадка, болезнь Бехчета, синдром Осгуда-Шлаттера и фибромиалгия (12,13). Типичным поражением суставов является асимметричный олигоартикулярный артрит нижних конечностей, при котором наиболее часто поражаются колено и голеностопный сустав. Считается, что причиной болезни могут быть различные инфекции или травмы. Наиболее существенным отличием от олигоартикулярного ЮИА является поражение тазобедренных суставов. В дебюте заболевания наблюдалась длительная артралгия нижних конечностей.Эта фаза заболевания не характеризуется поражением осевого скелета. Ответ на нестероидные противовоспалительные препараты отличный с полной или частичной ремиссией. Риск осложнений низкий (12,13). Однако данные из литературы показывают, что неэффективное лечение в детстве приводит к прогрессированию заболевания и развитию анкилозирующего спондилита, наблюдаемого у взрослых. Следовательно, ранняя диагностика и своевременное лечение — одна из самых актуальных тем в детской ревматологии (12).
Ювенильный псориатический артрит
JPsA все еще остается важной темой для обсуждения в детской ревматологии. Согласно критериям ILAR, заболевание определяется артритом вместе с псориатической сыпью или двумя из следующих состояний: дактилит; питтинг ногтей или онихолизис; псориаз у родственника первой степени родства (20). Поскольку поражение суставов обычно происходит за несколько лет до развития кожных проявлений, диагностика может быть сложной задачей. Поражение суставов варьируется от симметричного артрита мелких суставов до асимметричного артрита крупных суставов нижних конечностей и, наконец, может прогрессировать до полиартрита, имитирующего серопозитивный ревматоидный артрит.Поражение дистального межфалангового сустава обычно указывает на псориатический артрит. Как правило, артрит пястно-фаланговых, проксимальных межфаланговых и дистальных межфаланговых суставов одного или нескольких пальцев образует «колбасные» пальцы, известные как дактилит (3,6,33). У некоторых пациентов могут наблюдаться признаки ERA (энтезит, сакроилеит, спондилит и т. Д.).
Обычно псориатические бляшки видны на разгибающих сторонах суставов, волосистой коже, пупке и промежности. Изменения ногтей, включая дистрофию ногтей, подногтевой гиперкератоз и онихолизис, распространены среди пациентов с псориазом, хотя и реже у пациентов без артрита (3,20,33).Наблюдались повышенные маркеры острой фазы, анемия хронического заболевания и тромбоцитоз. АНА обнаруживается в низких или умеренных титрах у значительной части пациентов. Положительность HLA B27 составляет 30% (33).
Ювенильный идиопатический артрит и увеит
Поскольку увеит представляет собой одно из самых тяжелых внесуставных проявлений ЮИА, регулярное обследование у опытного офтальмолога имеет решающее значение. Частота переднего негранулематозного увеита (иридоциклита), связанного с ЮИА, в различных регионах Европы составляет 15–67% (34).Больше внимания следует уделять АНА-положительным пациентам с олигоартикулярным ЮИА с ранним началом заболевания. Поскольку у этих пациентов особенно высок риск увеита, офтальмологическое обследование следует проводить каждые три месяца (6). Наиболее частым типом увеита является хронический передний увеит (68,3%), за которым следуют острое переднее заболевание (16,2%), рецидивирующее переднее заболевание (12%) и панувеит (3,5%). Среди 1081 случая ЮИА процент увеита составил 13,1% (35).Начало увеита у пациентов с олигоартикулярным ЮИА часто протекает незаметно и обычно бессимптомно, хотя у половины детей могут быть некоторые симптомы, связанные с увеитом (боль, покраснение, головная боль, светобоязнь, изменение зрения) (6). Пациенты с полиартикулярным ЮИА не проявляют признаков поражения глаз в начале заболевания, но у 5-10% из них в течение болезни развивается увеит (6). Острый симптоматический увеит наблюдается у 10-20% пациентов с ERA. Для увеита характерны приступы одностороннего или двустороннего острого болезненного фотофобного ирита и гиперемии склеры и конъюнктивы.Пациенты с положительной реакцией на HLA B27 более склонны к развитию острого переднего увеита (6,34). Задержка постановки диагноза и лечения приводит к серьезным осложнениям, включая ленточную кератопатию, катаракту, глаукому или слепоту. Частота вторичной слепоты по отношению к увеиту заметно снизилась благодаря новым достижениям в диагностике и лечении в недавних исследованиях (34,35). Хотя частота положительных результатов на АНА среди пациентов с увеитом в странах Западной Европы достигает 90%, исследования, проведенные в Турции, показали, что этот процент ниже (36).Первоначальный подход к лечению состоит из местных или системных глюкокортикоидов. Чтобы избежать побочных эффектов глюкокортикоидов или, у неотзывчивых пациентов, к терапии следует добавить различные агенты: метотрексат, азатиоприн, микофенолят мофетил и циклоспорин А. У пациентов с резистентным заболеванием используются биологические агенты (инфликсимаб, адалимумаб, тоцилизумаб). . Хирургические вмешательства предназначены только для пациентов с осложнениями заболевания (37).
Диагностика и измерение активности заболевания
Диагноз ЮИА основывается на клинических критериях ().Иногда для установления окончательного диагноза может потребоваться время из-за коварного течения болезни. Поскольку нет лабораторных данных, специфичных для этого заболевания, пациенты могут быть неправильно диагностированы в начале болезни. Лабораторные функции полезны при дифференциальной диагностике и при определении подкласса болезни (3).
Другой важной проблемой при наблюдении за пациентами с ЮИА является измерение активности заболевания. При оценке активности заболевания используются различные меры (например,грамм. визуальная аналоговая шкала для родителей / пациентов, визуальная аналоговая шкала для врача, количество активных суставов, анемия, количество тромбоцитов, СОЭ, шкала Штейнброкера и т. д.), но ни один из них не оказался полностью точным. Было разработано множество различных инструментов для измерения активности заболевания ЮИА: Отчет по функциональной оценке ювенильного артрита, Шкала функциональной оценки ювенильного артрита, Шкала активности болезни ювенильного артрита (JADAS). Кроме того, опросник для оценки здоровья детей (CHAQ) и опросник качества жизни детей были разработаны с целью включения оценок физического, социального и психического функционирования в оценку здоровья.Среди множества доступных инструментов для JIA, CHAQ и JADAS наиболее широко используются в повседневной практике. Американский колледж ревматологии предложил измерения, состоящие из пяти пунктов, которые используются для оценки активности заболевания у пациентов с ЮИА (38,39,40,41,42,43,44).
Таблица 2
Инструменты для измерения активности ювенильного идиопатического артрита, обычно используемые в клиниках детской ревматологии (38-44)
Лечение
Хроническое воспаление суставов заметно ограничивает функциональные возможности и продуктивность пациента в повседневной жизни .Основная причина упомянутых осложнений — неконтролируемое воспаление. Помимо осложнений, связанных с суставами, у нелеченных пациентов могут развиться многие другие осложнения, включая задержку роста, увеит, слепоту и опасные для жизни MAS. Также следует помнить о побочных эффектах лекарств (например, остеопороз, задержка роста на фоне глюкокортикоидов и т. Д.) (6). Таким образом, лечение ЮИА должно быть быстрым и эффективным. Не следует недооценивать важность поддерживающих измерений, таких как адекватное питание, добавки кальция и витамина D (7,45,46).Цель терапии должна быть многомерной: контролировать боль, сохранять диапазон движений / мышечной силы / мышечной функции, вызывать ремиссию заболевания, управлять системными осложнениями и способствовать нормальному физическому и психосоциальному развитию. Продолжительность лечения следует корректировать каждые 3 месяца, пока цель лечения не будет достигнута. Активность заболевания следует оценивать регулярно (каждые 1-6 месяцев). При оценке активности заболевания используются разные инструменты ().При определении целей лечения следует использовать индексы активности заболевания. Кроме того, при оптимизации наилучшего лечения не следует игнорировать комплаентность пациента и его родителей, подтип ЮИА и побочные эффекты, связанные с лечением. Детей и родителей следует подробно проинформировать о процессе и целях (45).
Рандомизированные контролируемые исследования в детской ревматологии за последние 10-15 лет выявили эффективность и безопасность различных препаратов. показаны препараты, обычно используемые при лечении ЮИА.
Таблица 3
Лекарства, используемые для лечения ювенильного идиопатического артрита (1,5,45)
ПРОТИВОРЕВМАТИЧЕСКИЕ ПРЕПАРАТЫ, ИЗМЕНЯЮЩИЕ ЗАБОЛЕВАНИЕ
Метотрексат
Метотрексат является достаточно эффективным и безопасным антагонистом фолиевой кислоты. препарат с длительным действием. Рекомендуемая лечебная доза составляет 10-15 мг / м2 / неделя или 0,5-1 мг / кг / неделя. У большинства пациентов реакция наблюдается в первые 2-3 недели лечения. Иногда для достижения эффекта от лечения может потребоваться некоторое время.Фолиевая кислота или фолиевая кислота в дозе 1 мг / кг / день используются для уменьшения побочных эффектов, включая подавление костного мозга, тошноту, язвы во рту и выпадение волос. Не следует забывать о том, что фолиевая кислота снижает активность метотрексата (6,45).
Сульфасалазин
В различных исследованиях сообщалось об эффективности сульфасалазина у пациентов с ЮИА, особенно при олигоартикулярной и энтезит-связанной формах заболевания. Ответ на лечение обычно достигается через 6-8 недель лечения.Среди возможных побочных эффектов — головная боль, сыпь, желудочно-кишечная токсичность, миелосупрессия, гипогаммаглобулинемия и аллергические реакции. Начальная доза составляет 10-20 мг / кг / день, постепенно увеличиваясь до 50 мг / кг / день в следующие несколько недель (6,49).
Другие DMARD, используемые в JIA
Лефлуномид — ингибитор синтеза пиримидина, используемый в случаях непереносимости метотрексата. Предыдущие исследования показали, что лефлуномид эквивалентен метотрексату при лечении ЮИА (50). Циклоспорин-А — это ингибитор кальциневрина, обычно применяемый у пациентов с системным МАС, ассоциированным с ЮИА.Не влияет на повреждение суставов (47).
Биологическое лечение
Развитие биологической терапии за последние 15 лет привело к заметному улучшению лечения ЮИА. В биологическую эру частота повреждений суставов снизилась, а достигнутая ремиссия болезни увеличилась с увеличением числа пациентов с неактивным заболеванием. Несмотря на многообещающие результаты этих препаратов, блокада важных иммунологических путей требует тщательного мониторинга безопасности. Однако в предыдущих исследованиях сообщалось о безопасности биологических агентов.Эффективность и безопасность биологических агентов, используемых при лечении ЮИА, объясняются в следующем тексте.
Этанерцепт: Этанерцепт представляет собой гибридный белок, который связывается с растворимым TNFα, уменьшая передачу сигналов, опосредованную нижележащим рецептором TNF. Этанерцепт — это биологический агент, обладающий значительной эффективностью при лечении периферического артрита. Доказано, что это наиболее эффективный вариант лечения пациентов с полиартикулярным ЮИА. Доза препарата составляет 0,8 мг / кг / нед. Эффективность этанерцепта становится более заметной после второй или третьей дозы (45,51).Наиболее частым побочным эффектом является местная реакция в месте инъекции. Таким образом, препарат следует вводить в разные части тела. Рецидивирующие инфекции верхних дыхательных путей встречаются реже, тогда как тяжелые инфекции, требующие госпитализации, встречаются крайне редко (52,53).
Инфликсимаб: Инфликсимаб представляет собой химерное моноклональное антитело, которое имеет высокое сродство к TNFα. В отличие от этанерцепта, инфликсимаб связывается как с растворимым, так и с мембраносвязанным TNFα. Его эффективность при терапии ЮИА была показана ранее.Применяемая доза составляет 3-6 мг / кг / 4-8 недель (максимальная доза 200 мг). Спондилоартропатии, воспалительные заболевания кишечника, псориатический артрит и увеит демонстрируют особенно хороший ответ на лечение инфликсимабом (37,45,54). Совместное применение инфликсимаба с метотрексатом заметно увеличивает эффективность препарата. За исключением легких инфекций верхних дыхательных путей, частота тяжелых и оппортунистических инфекций незначительна. По сравнению с другими антагонистами TNF, аллергические реакции при внутривенном введении. настой, по-видимому, более распространен (45,53).
Адалимумаб: Адалимумаб представляет собой полностью гуманизированное моноклональное антитело, которое связывается с TNFα. Обычная доза составляет 24 мг / м 2 /15 дней (максимум 40 мг). Совместное применение адалимумаба с метотрексатом усиливает активность препарата. Было показано, что это эффективный и безопасный препарат в качестве первой или второй линии терапии ЮИА (1,55).
Anakinra: Anakinra — рекомбинантный антагонист человеческого рецептора IL-1. Его вводят подкожно в дозах 2-10 мг / кг / сут (максимум 200 мг).Поскольку IL-1 играет важную роль в патогенезе сЮИА, многоцентровые исследования показали эффективность и безопасность анакинры при лечении сЮИА (56). Иногда боль при инъекции и местные реакции в месте инъекции затрудняют его использование. В целом это хорошо переносимый препарат, при этом тяжелые инфекции наблюдаются редко (45,52).
Канакинумаб: Канакинумаб представляет собой полностью гуманизированное моноклональное антитело, которое специфически связывается с IL-1β. Многоцентровое исследование показало его эффективность у пациентов с системным ЮИА (57).Рекомендуемая доза составляет 4 мг / кг / каждые 4-8 недель для детей до 40 кг и 150 мг каждые 4-8 недель для детей выше 40 кг. Канакинумаб используется при многих аутовоспалительных заболеваниях. Из-за более длительного периода полувыведения и меньшей частоты местных реакций в месте инъекции по сравнению с анакинрой, клиницисты обычно выбирают его в качестве терапии первой линии (45). В предыдущих исследованиях сообщалось о несколько более высокой частоте инфекций у пролеченных пациентов по сравнению с плацебо (52).
Тоцилизумаб: Тоцилизумаб представляет собой рекомбинантное гуманизированное моноклональное антитело, которое связывается с рецептором IL-6.Он обычно используется у пациентов с активным сЮИА старше двух лет, отдельно или в комбинации с метотрексатом. Рекомендуемая дозировка составляет 12 мг / кг / 2-4 недели ниже 12 кг и 8 мг / кг / 2-4 недели выше 12 кг. Тоцилизумаб используется для лечения пациентов с системным ЮИА, не отвечающих на лечение, особенно у пациентов с активным артритом, у которых нет улучшений, и у пациентов с полиартикулярным ЮИА (45,58). Двойные слепые плацебо-контролируемые исследования тоцилизумаба не показали значительного увеличения числа инфекций и случаев туберкулеза или других оппортунистических инфекций.Важно отметить, что некоторые инфекции могут оставаться нераспознанными у пациентов, получающих лечение тоцилизумабом, из-за его способности снижать маркеры острой фазы и подавлять лихорадочные реакции (45,52).
Abatacept: Abatacept — это рекомбинантный гибридный белок, который подавляет стимуляцию Т-клеток, что приводит к снижению активации В-клеток и макрофагов. Препарат применяют в виде ежемесячных инъекций в дозе 10 мг / кг. О его эффективности и безопасности у пациентов с полиартикулярным ЮИА сообщалось в предыдущих исследованиях.Отсутствие реакции на другие агенты против TNF является показанием для применения абатацепта. За исключением легких инфекций, не требующих стационарного лечения, тяжелых оппортунистических инфекций у пациентов, получавших этот препарат, не зарегистрировано (45,52,59).
Ритуксимаб: Ритуксимаб — человеческое моноклональное антитело, которое увеличивает апоптоз B-клеток и снижает уровень зрелых B-клеток, несущих CD20. Поскольку B-клетки представляют собой его главную мишень, показано, что они эффективны при всех состояниях, связанных с B-лимфоцитами.Предлагаемая доза этого препарата составляет 375 мг / м 2 за три или четыре приема. Ритуксимаб применялся у детей с красной волчанкой не по назначению. Данные о назначении ритуксимаба пациентам с ЮИА ограничены. Есть исследование, в котором сообщается о его эффективности при ЮИА (60). Перед лечением ритуксимабом обязательна вакцинация от инкапсулированных бактерий (45,60).
Тофацитиниб / CP-690.550: Тофацитиниб / CP-690.550 — это селективный ингибитор JAK, который действует путем ингибирования JAK 1, JAK 2 и STAT 1.В настоящее время тофацитиниб используется для лечения РА у взрослых. В настоящее время проводится открытое исследование тофацитиниба при лечении ЮИА (45).
Прогноз
Новые биологические терапевтические средства, раннее агрессивное лечение и эффективное внутрисуставное введение стероидов привели к заметному улучшению прогноза ЮИА. Несмотря на этот прогресс, некоторые пациенты все еще имеют активное заболевание с прогрессирующим клиническим течением. Хотя у большинства пациентов с олигоартикулярным ЮИА достигается ремиссия, некоторые из них все еще не разрешаются полностью (5,26).Риск увеита, эрозий суставов с развитием тяжелых последствий и распространением заболевания на полиартикулярное заболевание делает олигоартикулярный ЮИА субъектом, требующим тщательного наблюдения с необходимостью агрессивного раннего лечения в случаях повышенного риска. Семейный анамнез заболевания, раннее поражение голеностопных и тазобедренных суставов и большее количество пораженных суставов в начале заболевания являются индикаторами плохого прогноза у пациентов с ERA (13). Системный ЮИА имеет различные прогнозы, у большинства пациентов наблюдается моноциклическое течение болезни.Однако поражение суставов у пациентов с сЮИА обычно сохраняется. Скорость ремиссии заметно увеличивается, а скорость поражения суставов снижается вместе с биологическим лечением (19). Ответ на биологическое лечение ниже у пациентов с псориатическим артритом по сравнению с другими подтипами ЮИА (61). Процент достигнутого статуса ремиссии среди пациентов с RF-положительным и RF-отрицательным полиартикулярным ЮИА и расширенным олигоартикулярным ЮИА оказался одинаковым у пациентов, получавших биологическое лечение, особенно этанерцепт.Доказано, что биологические агенты эффективны и безопасны для пациентов с ЮИА, несмотря на сообщения об увеличении частоты инфекций, которые иногда требуют госпитализации, и единичные сообщения об аутоиммунных заболеваниях. Есть некоторые свидетельства того, что лечение блокаторами ФНО может увеличить риск злокачественных новообразований у детей. Однако четкой причинно-следственной связи не установлено, поскольку основные заболевания и одновременное применение иммунодепрессантов также несут риск злокачественных новообразований (62). У пациентов с ЮИА чаще наблюдаются частые депрессии, нарушения сна, беспокойство и утомляемость, чем у здоровых людей (42).Следовательно, психосоциальный мониторинг может улучшить успех лечения. Пациенты с ЮИА более предрасположены к сердечно-сосудистым заболеваниям, чем здоровые люди из контрольной группы (63). Регулярное эхокардиографическое обследование улучшает прогноз заболевания.
Ювенильный идиопатический артрит | Мичиган Медицина
Обзор темы
Что такое ювенильный идиопатический артрит?
Ювенильный идиопатический артрит (ЮИА) — детское заболевание, вызывающее воспаление и опухание суставов. Это делает суставы жесткими и болезненными.Термин «ювенильный идиопатический артрит» заменяет американский «ювенильный ревматоидный артрит» и европейский «ювенильный хронический артрит».
Некоторые дети с ЮИА вырастают из него после лечения. Другим потребуется постоянное лечение во взрослом возрасте.
Есть несколько типов ЮИА.
- Олигоартикулярная форма (ранее известная как малосуставная) является наиболее распространенной формой. Часто это самый мягкий тип. У этого типа в первые 6 месяцев болезни поражаются от 1 до 4 суставов.Если 4 или менее суставов продолжают поражаться после первых 6 месяцев, это называется стойким олигоартритом. Если через 6 месяцев поражается больше суставов, это называется расширенным олигоартритом. У вашего ребенка могут быть боли в коленях, лодыжках, пальцах рук, ног, запястьях, локтях или бедрах.
- Полиартикулярная болезнь поражает 5 или более суставов в течение первых 6 месяцев симптомов и имеет тенденцию к ухудшению со временем. Это может быть очень серьезно. Это может быть больше похоже на ревматоидный артрит у взрослых.
- Системные могут быть самыми серьезными.Это вызывает боль во многих суставах. Он также может распространяться на органы.
- Энтезит чаще всего поражает области прикрепления сухожилий и связок к костям (энтез). Также могут быть поражены суставы.
- Псориатическое заболевание обычно сочетает болезненность суставов и воспаление с псориазом кожи или проблемами с ногтями.
Что вызывает ЮИА?
Врачи толком не знают, что вызывает болезнь. Но есть ряд вещей, которые, по их мнению, могут к этому привести.К ним относятся:
- Иммунная система, которая слишком активна и атакует ткани суставов.
- Вирусы или другие инфекции, которые заставляют иммунную систему атаковать ткани суставов.
- Наличие определенных генов, которые повышают вероятность атаки иммунной системы тканей суставов.
Каковы симптомы?
У детей может быть один или несколько симптомов, например:
- Боль в суставах.
- Припухлость суставов.
- Жесткость суставов.
- Проблемы со сном.
- Проблемы при ходьбе.
- Лихорадка.
- Сыпь.
В некоторых случаях эти симптомы могут быть легкими и трудноразличимыми. Маленький ребенок может быть более капризным, чем обычно. Или ребенок может вернуться к ползанию после того, как начал ходить. Суставы вашего ребенка могут ощущаться жесткими по утрам. Или у вашего ребенка могут быть проблемы с ходьбой.
Дети с этим заболеванием также могут получить воспалительные заболевания глаз. Если не лечить, это может привести к постоянным проблемам со зрением или слепоте.Заболевание глаз часто протекает бессимптомно до того, как происходит потеря зрения.
Как диагностируется ЮИА?
Ваш врач задаст вопросы о симптомах и состоянии здоровья вашего ребенка, а также проведет физический осмотр. Вашему ребенку также могут сдать анализы крови и мочи, чтобы выявить признаки заболевания. Если у вашего ребенка есть заболевание, эти тесты могут помочь вашему врачу определить его тип.
Как лечится?
Лечение вашего ребенка будет зависеть от типа и степени тяжести ЮИА.
- Модифицирующие заболевание противоревматические препараты (DMARD) могут использоваться для предотвращения повреждения костей и суставов артритом.
- Нестероидные противовоспалительные препараты (НПВП) уменьшают боль и воспаление.
- Физические упражнения и физиотерапия помогают сохранить гибкость и силу мышц вашего ребенка.
- Трудотерапия помогает вашему ребенку жить максимально независимо.
- Операция по исправлению проблем с суставами проводится в редких случаях.
Даже если ЮИА не является тяжелым, вашему ребенку может потребоваться длительное лечение.Чтобы убедиться, что лечение подходит вашему ребенку, тесно сотрудничайте с медицинской командой. Узнайте как можно больше о болезнях и методах лечения вашего ребенка. Соблюдайте график приема лекарств и физических упражнений вашего ребенка.
Как вы справляетесь с ЮИА?
Позаботьтесь о себе физически, чтобы помочь своему ребенку в более тяжелые периоды болезни. Рассмотрите возможность поиска группы поддержки из семей, живущих с ювенильным идиопатическим артритом. Ваше местное отделение Фонда артрита может предоставить информацию о занятиях и группах поддержки.
Причина
Причина ювенильного идиопатического артрита (ЮИА) до конца не изучена. Большинство экспертов считают, что это вызвано целым рядом факторов, в том числе:
- Иммунная система, которая слишком активна и атакует ткани суставов.
- Вирусы или другие инфекции, которые заставляют иммунную систему атаковать ткани суставов.
- Наличие определенных генов, которые повышают вероятность атаки иммунной системы тканей суставов.
Симптомы
Наиболее частые симптомы всех форм ювенильного идиопатического артрита (ЮИА) включают:
- Боль в суставах и отек.Они могут приходить и уходить, но чаще всего они настойчивы.
- Скованность суставов по утрам.
- Раздражительность, отказ от ходьбы или защита сустава. Вы можете заметить, что ваш ребенок хромает или пытается не использовать какой-либо сустав.
- Часто непредсказуемые изменения симптомов, от периодов без симптомов (ремиссии) до обострений.
Несмотря на то, что боль является распространенным симптомом ЮИА, ваш ребенок может быть не в состоянии описать боль.Или он или она могут привыкнуть к боли. Чтобы узнать, болит ли ваш ребенок, обратите внимание на такие изменения, как скованность движений, растирание сустава или мышцы или избегание движений.
Другие симптомы зависят от типа ЮИА у вашего ребенка.
Системный ЮИА может вызвать скачки температуры и сыпь.
- Температура обычно достигает 103 ° F (39,5 ° C) до 106 ° F (41 ° C) один или два раза в день. Между шипами он нормализуется.
- Сыпь пятнистая, плоская, иногда бледно-красная или розовая.Это может произойти при лихорадке. Это может быть туловище, лицо, ладони, подошвы стоп и подмышки. Сыпь часто приходит и уходит. Может появиться поздно днем или рано утром. Это также может быть вызвано теплыми ваннами или растиранием или царапанием кожи.
Другие состояния с симптомами, сходными с симптомами ЮИА, включают боли роста, чрезмерное употребление, травмы, инфекции костей и некоторые воспалительные заболевания. Многие состояния могут вызывать болезненные и жесткие суставы у детей. Чаще всего случайная боль в суставах у детей связана с травмой или отягчающими факторами, такими как повторяющиеся чрезмерные нагрузки во время занятий спортом.ЮИА — довольно редкая причина этих симптомов.
What Happens
Течение ювенильного идиопатического артрита (ЮИА) непредсказуемо, особенно в течение первых нескольких лет после постановки диагноза ребенку. ЮИА может протекать в легкой форме, вызывая мало проблем. Оно может ухудшиться или исчезнуть без ясной причины. Со временем характер симптомов становится более предсказуемым. У большинства детей бывают хорошие и плохие дни.
Из всех детей с ЮИА 3 или 4 из 10 детей будут иметь длительную инвалидность. сноска 1 Длительная нетрудоспособность может варьироваться от периодической скованности, потребности в обезболивающих и ограничений физической активности до продолжающегося ЮИА и необходимости серьезного хирургического вмешательства, такого как замена сустава. Но для большинства взрослых, перенесших ЮИА в детстве, любые долгосрочные проблемы, как правило, легкие и не влияют на качество их жизни в целом.
Долгосрочная перспектива ребенка зависит от типа ЮИА и имеющихся у него осложнений. Лечение также влияет на долгосрочную перспективу ребенка.Раннее начало лечения может снизить вероятность длительной нетрудоспособности.
Типы JIA
- Олигоартикулярный ЮИА (олигоартрит) : Олигоартикулярный ЮИА (ранее известный как малосуставной) является наиболее распространенной формой ЮИА. Часто это самый мягкий тип. У этого типа в первые 6 месяцев болезни поражаются от 1 до 4 суставов. Если 4 или менее суставов продолжают поражаться после первых 6 месяцев, это называется стойким олигоартритом. Если через 6 месяцев поражается больше суставов, это называется расширенным олигоартритом.У вашего ребенка могут быть боли в коленях, лодыжках, пальцах рук, ног, запястьях, локтях или бедрах. Он или она может продолжать болеть этим заболеванием и во взрослом возрасте. Этот риск выше, если по прошествии первых 6 месяцев поражено больше суставов.
- Полиартикулярный ЮИА (полиартрит) : Полиартикулярный ЮИА поражает 5 или более суставов в первые 6 месяцев появления симптомов. Этот тип ЮИА является более тяжелым, чем большинство случаев олигоартикулярного ЮИА. Это связано с тем, что полиартикулярный ЮИА поражает большее количество суставов и со временем имеет тенденцию к ухудшению.У многих детей будет активное заболевание, которое продолжится и во взрослом возрасте. Есть два типа: с положительным ревматоидным фактором (RF-положительным) и с отрицательным ревматоидным фактором (RF-отрицательным).
- Системный JIA : Системный может быть самым серьезным. Это вызывает боль во многих суставах. Он также может распространяться на органы. Многие из них будут продолжать иметь активную болезнь во взрослом возрасте. В то время как у некоторых детей один курс этого заболевания длится от 2 до 4 лет, у других по-прежнему наблюдаются легкие боли в суставах и обострения других симптомов.У некоторых из них продолжается деструктивный артрит, часто даже в зрелом возрасте, даже после лечения.
- ЮИА, связанный с энтезитом : Связанный с энтезитом чаще всего поражает области прикрепления сухожилий и связок к костям (энтез). Также могут быть поражены суставы. Долгосрочные перспективы этой формы ЮИА менее известны. У некоторых детей развиваются другие состояния, такие как анкилозирующий спондилит у взрослых. Это чаще встречается у мальчиков с артритом тазобедренного сустава.
- Псориатический ЮИА : Псориатический ЮИА — наименее распространенная форма ЮИА.У детей с псориатическим артритом обычно наблюдается болезненность суставов и воспаление в сочетании с псориазом кожи или проблемами с ногтями. Долгосрочные результаты этого типа ЮИА малоизвестны. У некоторых детей по-прежнему наблюдаются кожные и суставные симптомы. Для некоторых способность выполнять повседневные дела может стать ограниченной.
Узнайте больше о симптомах и о том, что происходит при различных типах ЮИА.
Осложнения
Осложнения, связанные с ЮИА, могут включать:
- Воспалительное заболевание глаз, например увеит.У детей и взрослых с этим заболеванием может развиться катаракта, глаукома, дегенерация роговицы (ленточная кератопатия) или потеря зрения.
- Нарушения роста. К ним относятся неравная длина ног, дисбаланс роста челюсти и временная задержка роста груди.
- Повреждение суставов, включая изменения хрящей и других тканей, выстилающих суставы изнутри, и изменения самих костей.
У некоторых детей с полиартритом возникает артрит шеи, из-за которого кости шеи могут срастаться.
Осложнения системного ЮИА включают проблемы с сердцем или легкими, такие как перикардит, плеврит или выпот в перикард. Редкое легочное осложнение — образование рубцовой ткани в легких (фиброз легких).
Что увеличивает ваш риск
В настоящее время не известны четкие факторы риска ювенильного идиопатического артрита (ЮИА). Это может быть семейным.
Когда вам следует позвонить своему врачу?
Немедленно позвоните своему врачу. , если:
- У вашего ребенка внезапный, необъяснимый отек, покраснение и боль в любом суставе или суставах.
- Младенец или ребенок необычно капризны или не хотят ползать или ходить.
- Красные глаза, боль в глазах и нечеткость или потеря зрения возникают у ребенка, которому был поставлен диагноз любой формы ювенильного артрита.
Позвоните своему врачу, если любой из следующих симптомов сохраняется более 2 дней:
- У ребенка необъяснимые ежедневные скачки температуры [103 ° F (39,4 ° C) до 106 ° F (41,1 ° C)] с или без розовая кожная сыпь.
- Младенец или ребенок не хочет ползать или ходить рано утром, но через 1-2 часа состояние улучшается.
- У ребенка, принимающего аспирин или другое нестероидное противовоспалительное средство (НПВП), развивается боль в желудке, которая явно не связана с желудочным гриппом, но, возможно, связана с приемом лекарств. (Симптомы могут включать изжогу, тошноту или отказ от еды.)
- Боль в суставах и кожная сыпь появляются после ангины.
Иногда бывает трудно определить, когда у ребенка боли в суставах. Маленький ребенок может быть необычно капризным или снова ползать после того, как начал ходить.Вы можете заметить проблемы с походкой у идущего ребенка или скованность по утрам.
К кому обратиться
Для первой проверки боли в суставах и других симптомов ювенильного идиопатического артрита (ЮИА) проконсультируйтесь по телефону:
Для дополнительных анализов и лечения заболеваний проконсультируйтесь с ревматологом, специализирующимся на детских ревматических заболеваниях (педиатрических ревматолог).
В состав группы лечения ЮИА также могут входить:
- Хирург-ортопед, специализирующийся на детских ортопедических проблемах (детский ортопед).
- Медсестры.
- Физиотерапевты и терапевты.
- При необходимости — дипломированный диетолог.
- При необходимости социальный работник или психолог.
- Общий стоматолог и ортодонт при необходимости.
- Врач-офтальмолог.
Экзамены и тесты
Результаты медицинского осмотра, включая характер и характер суставных симптомов, являются важными ключами к диагностике ювенильного идиопатического артрита (ЮИА).Лабораторные тесты могут использоваться для подтверждения диагноза и проверки того, что симптомы не вызваны другой проблемой со здоровьем. ЮИА часто диагностируется только после того, как исключены другие возможные причины симптомов, а боль и скованность сохранятся не менее 6 недель.
Текущие осмотры и тесты включают в себя следующее:
При необходимости проводятся следующие тесты:
Ваш врач, вероятно, назначит плановые осмотры, чтобы узнать, как ваш ребенок чувствует себя и насколько хорошо работает лечение.Это будет включать в себя разговор о воспалительном заболевании глаз и обследование на это заболевание, например, обследование глаз с помощью щелевой лампы.
Обзор лечения
Цели лечения ювенильного идиопатического артрита (ЮИА) заключаются в уменьшении боли в суставах у вашего ребенка и предотвращении инвалидности. Физиотерапия и медицина являются основой лечения ЮИА.
Лечение зависит от типа и степени тяжести ЮИА. Даже если ЮИА протекает без осложнений, больному ребенку могут потребоваться годы лечения или обследования.Чтобы убедиться, что уход за вашим ребенком соответствует стадии заболевания, тесно сотрудничайте с медицинской бригадой. Узнайте как можно больше о болезнях и методах лечения вашего ребенка. И соблюдайте график с лекарствами и упражнениями.
Ваш врач создаст лечебную бригаду. Он может включать педиатра, офтальмолога, ревматолога, физиотерапевта и / или эрготерапевта.
Физическая терапия
Лечение может включать:
- Физиотерапию.Регулярные упражнения и упражнения на диапазон движений помогут сохранить диапазон суставов и силу мышц и предотвратить контрактуры.
- Трудотерапия. Эрготерапевт (OT) может помочь вашему ребенку научиться заботиться о себе, играть и посещать школу, не ухудшая симптомы.
- Уравновешивание отдыха и активности. Ежедневно совмещайте дополнительный сон или спокойное время с активностью.
- Вспомогательные устройства. Они могут помочь вашему ребенку держаться, открываться, закрываться, двигаться или делать что-либо более легко.
- План обезболивания. Это может помочь вам и вашему ребенку контролировать боль, вызванную ЮИА.
Чтобы узнать больше, см. Домашнее лечение и другие виды лечения.
Лекарства
Лекарства, вероятно, будут важной частью лечения вашего ребенка.
Чтобы узнать больше, см. Лекарства.
Последующее наблюдение
Лечение зависит от типа и степени тяжести ЮИА. Даже если ЮИА протекает без осложнений, больному ребенку могут потребоваться годы лечения или обследования.Чтобы убедиться, что уход за вашим ребенком соответствует стадии заболевания, тесно сотрудничайте с медицинской бригадой. Узнайте как можно больше о болезнях и методах лечения вашего ребенка. И соблюдайте график с лекарствами и упражнениями.
Воспалительные заболевания глаз могут развиваться у детей с ЮИА. Эта форма глазного заболевания обычно протекает бессимптомно и может привести к необратимому ухудшению зрения или слепоте. Поэтому частью плана лечения вашего ребенка должны быть регулярные осмотры у офтальмолога.
Что думать
Хирургическое вмешательство может использоваться у очень небольшого числа детей с ЮИА, у которых есть тяжелая деформация суставов, потеря подвижности или боль.
У некоторых детей с ЮИА отсутствует аппетит, поэтому недоедание становится проблемой для здоровья. Если у вашего ребенка слабый аппетит, обратитесь за помощью к зарегистрированному диетологу.
Профилактика
Причина ювенильного идиопатического артрита (ЮИА) до конца не изучена, и нет способа предотвратить ее.Но вы можете помочь предотвратить симптомы. См. Домашнее лечение.
Домашнее лечение
Дома вы можете многое сделать, чтобы помочь своему ребенку вести нормальный образ жизни, облегчить его или ее симптомы и предотвратить осложнения.
- Выполняйте упражнения на диапазон движений. Это помогает поддерживать диапазон суставов и силу мышц вашего ребенка. Они также предотвращают контрактуры. Возможно, вам потребуется помочь младенцу или ребенку младшего возраста выполнять упражнения.
- Найдите баланс между отдыхом и активностью.Вашему ребенку может потребоваться дополнительный сон или перерыв, чтобы дать суставам отдых и восстановить силы. Но слишком много отдыха может привести к слабости неиспользуемых мышц.
- Сотрудничайте со школьным персоналом. Вы можете спланировать творческие способы борьбы с ограничениями, вызванными ЮИА. Это поможет вашему ребенку максимально использовать свои способности.
- Придерживайтесь графика приема лекарств. Ребенку постарше может быть легче вспомнить о приеме лекарства, используя таблетку или таблицу для дневного или недельного приема лекарства. Спросите своего врача, можно ли отрегулировать дозировку, чтобы ваш ребенок мог принимать ее в наиболее удобное время и не заставлял его или ее чувствовать себя «иначе».«Чтобы избежать расстройства желудка, вы также можете давать нестероидные противовоспалительные препараты (НПВП) во время еды или небольшого перекуса. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Используйте вспомогательные устройства. Они могут помочь вашему ребенку держаться, открывать, закрывать, перемещать или делать что-либо более легко. К приспособлениям относятся застежки-липучки и увеличенные ручки. Также поможет легкая одежда и игрушки для вашего ребенка.
- Убедитесь, что ваш ребенок регулярно посещает врача. Он или она должны также пройти обследование зрения у офтальмолога.Воспалительное заболевание глаз может развиться как осложнение у детей с ЮИА.
Устранение жесткости
- Прикладывайте тепло к жестким и болезненным суставам на 20 минут, повторяя при необходимости. Можно использовать грелку. Или сделайте горячие компрессы из полотенец, смоченных в теплой воде, или влажных полотенец, прогретых в микроволновой печи в течение 15–30 секунд. Всегда следите за тем, чтобы грелка и грелки не были слишком горячими для кожи вашего ребенка. Держите ткань между бутылкой с горячей водой и кожей ребенка.Не используйте тепло, если суставы вашего ребенка красные и теплые.
- Многие дети с ЮИА имеют меньшую скованность по утрам, если их суставы остаются в тепле на ночь. Чтобы согреть суставы, попробуйте использовать пижаму на ногах, термобелье, спальный мешок, водяную кровать с подогревом или электрическое одеяло.
- Посоветуйте ребенку принять теплую ванну или душ с утра. Это может помочь уменьшить скованность. После этого попросите ребенка осторожно потянуться.
- Давайте утренние лекарства как можно раньше, во время перекуса или завтрака, чтобы предотвратить расстройство желудка.
Помогите себе помочь своему ребенку
Жизнь с ЮИА часто означает изменение и корректировку образа жизни. Это может быть неприятно и сложно для вас, вашего ребенка и вашей семьи. Вот несколько шагов, которые помогут себе:
- Узнайте о болезни. Более подробная информация об этом поможет вам и вашему ребенку меньше бояться, принимать более правильные решения и добиваться лучших результатов.
- Работайте в команде с врачами вашего ребенка и другими медицинскими работниками.Перспективы улучшаются, когда вы и ваш ребенок активно заботитесь о своем здоровье.
- Позаботьтесь о себе физически, чтобы помочь своему ребенку в более тяжелые периоды болезни. Рассмотрите возможность участия в группе поддержки семей, живущих с ЮИА. Ваше местное отделение Фонда артрита может предоставить информацию о занятиях и группах поддержки.
- Помните, что многие дети с ЮИА не имеют хронических заболеваний и инвалидности. Они продолжают вести здоровую взрослую жизнь.
Лекарства
Большинству детей с ювенильным идиопатическим артритом (ЮИА) необходимо принимать лекарства, чтобы уменьшить воспаление и контролировать боль, а также предотвратить дальнейшее повреждение суставов. Когда воспаление и боль под контролем, ребенок с большей готовностью и способностью выполняет упражнения для суставов, чтобы улучшить силу суставов и предотвратить потерю подвижности.
Для лечения ЮИА используется множество различных лекарств. Ни одно лекарство не подойдет каждому ребенку. Ваш врач попытается найти лекарство, которое поможет облегчить симптомы и имеет мало побочных эффектов.Это может занять некоторое время.
Выбор лекарств
Лечение варьируется в зависимости от потребностей каждого ребенка, но часто сначала пробуют определенные лекарства. К этим лекарствам относятся те, которые изменяют течение болезни, и некоторые, помогающие облегчить боль. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
Лекарства для лечения ЮИА
- Болезненно-модифицирующие противоревматические препараты (DMARD), также называемые противоревматическими препаратами замедленного действия (SAARD), включают:
- Метотрексат.
- Сульфасалазин.
- Биологические препараты, такие как адалимумаб, этанерцепт или тоцилизумаб.
- Нестероидные противовоспалительные препараты (НПВП). НПВП уменьшают воспаление и боль, особенно до того, как БПВП вступят в силу. Напроксен является наиболее часто используемым НПВП для лечения ЮИА из-за низкой частоты побочных эффектов по сравнению с его эффективностью. Вместо этого можно использовать ибупрофен. Но в целом менее одной трети детей значительно избавятся от НПВП. сноска 2 Если вы не заметите улучшения через 6 недель, ваш врач может попробовать другой НПВП.
- Кортикостероиды. Инъекции можно применять детям, у которых поражены всего несколько суставов или у которых энтезит. Стероидные препараты внутрь или через капельницу часто используются при широко распространенной боли в суставах или системных проблемах, таких как лихорадка или перикардит. Стероидные лекарства действуют быстрее, чем некоторые другие лекарства, поэтому их также можно использовать до тех пор, пока не начнут действовать другие лекарства. Кортикостероиды иногда используются с противоревматическими препаратами, модифицирующими заболевание (DMARD).
- Противомалярийные средства, такие как гидроксихлорохин.
- Другие методы лечения, такие как цитотоксические (разрушающие клетки) препараты и внутривенный человеческий иммуноглобулин.
Лекарства для лечения воспалительных заболеваний глаз
- Кортикостероидные глазные капли
- БПАРП, такие как адалимумаб.
- Мидриатики, которые представляют собой глазные капли, которые расширяют зрачок и предотвращают прилипание радужки к роговице или линзе.
Если ваш ребенок проходит терапию аспирином
Детям, которые длительное время принимают аспирин, рекомендуется делать прививки от гриппа.Дети, получающие долгосрочную терапию аспирином и заболевшие ветряной оспой или гриппом, подвержены риску развития синдрома Рея. Хотя есть риск, синдром Рея встречается очень редко. Сообщалось об очень небольшом количестве случаев у детей с хроническим артритом, получавших аспирин. Если ваш ребенок заразился ветряной оспой или гриппом, поговорите с врачом о том, чтобы дать ребенку ацетаминофен для снятия боли и снятия температуры до тех пор, пока не пройдет инкубационный период или сама болезнь.
Хирургия
Хирургическое лечение может применяться у очень небольшого числа детей, у которых ювенильный идиопатический артрит (ЮИА) вызвал тяжелую деформацию суставов, потерю подвижности или боль.
Главное, о чем следует подумать перед хирургическим вмешательством в детстве, — это возраст ребенка и то, растут ли его кости. Если это вообще возможно, реконструкцию сустава откладывают до полного роста костей в детстве (примерно в 18 лет).
Выбор операции
Когда требуется операция по исправлению деформации сустава, наиболее распространенные процедуры включают:
- Освобождение мягких тканей от контрактур. Это включает сокращение мышц, прикрепленных к аномально согнутому суставу.
- Полная замена сустава. Важные моменты, которые следует учитывать, включают возраст вашего ребенка, количество суставов, пораженных заболеванием, и влияние на подвижность вашего ребенка.
Другие хирургические процедуры при ЮИА рекомендуются только в отдельных случаях. К ним относятся:
- Остеотомия, которая включает удаление клина кости, чтобы обеспечить более нормальное выравнивание сустава. Может быть рекомендован детям с тяжелыми контрактурами суставов.
- Эпифизиодез.В этой операции часть, где происходит рост, удаляется, чтобы остановить рост.
- Синовэктомия или теносиновэктомия. Они редко используются при ЮИА. Синовэктомия включает удаление выстилки сустава (синовиальной оболочки) и / или покрытия сухожилия (теносиновэктомия) для уменьшения воспаления сустава.
- Артродез. Это редко используется у детей. Он включает слияние двух костей в больном суставе, так что сустав больше не может двигаться.
Другое лечение
Другое лечение ювенильного идиопатического артрита (ЮИА) включает физиотерапию и профессиональную терапию, здоровое питание, обезболивание и некоторые дополнительные методы лечения.
Физиотерапия и трудотерапия
Физическая терапия будет важной частью лечения, если у вашего ребенка тяжелая форма ЮИА. Физиотерапевт может помочь составить программу упражнений для вашего ребенка, которую он может выполнять самостоятельно или с помощью взрослого. Упражнения следует делать каждый день и регулярно проверять физиотерапевт. Терапевт позаботится о том, чтобы упражнения выполнялись правильно. Он или она может решить, следует ли добавить, исключить или изменить какие-либо упражнения.
Трудотерапия помогает ребенку жить максимально самостоятельно.
Любое из следующего может использоваться в физиотерапии или трудотерапии:
- Физическая подготовка. Он может включать аэробные упражнения, упражнения на диапазон движений, а также силовые упражнения и упражнения на растяжку.
- Упражнения на растяжку и укрепление. Они могут помочь ребенку сохранить силу и нормальный диапазон движений.
- Шинирование на ночь. Шинирование поможет сохранить прямыми суставы запястья, кисти, колена и / или голеностопа.Это может предотвратить боль, утреннюю скованность и контрактуры. Рабочие шины могут помочь поддержать сустав и облегчить боль во время письма или других ручных операций.
- Серийная отливка колен, лодыжек, запястий, пальцев и / или локтей. Это временное выпрямление и наложение гипсовой повязки на пораженный сустав. Затем гипс снимается, и ребенок проходит физиотерапию. Затем накладывается новая повязка, при этом сустав немного растягивается.
- Подъемники или вставки для обуви. Это помогает выровнять длину ног у детей, у которых одна нога растет с другой скоростью, чем другая.При некоторых типах воспалений стоп вы можете попробовать использовать стельки для обуви, которые переносят ваш вес на пятку. Это снижает нагрузку на больную среднюю или переднюю часть стопы.
Здоровое питание
Здоровое питание означает употребление разнообразных продуктов, чтобы ваш ребенок получал питательные вещества, необходимые ему для роста и развития. Правильное питание также может помочь в борьбе с последствиями ЮИА. Ваш ребенок может есть все виды пищи, если его недельное потребление сбалансировано и разнообразно.
Посоветуйтесь с врачом вашего ребенка о здоровой пище для детей с ЮИА. Есть несколько полезных веществ. К ним относятся:
- Витамин D и кальций, которые могут помочь контролировать потерю костной массы, которая часто связана с бездействием и лечением кортикостероидами.
- Витамин С, антиоксидант, который может помочь уменьшить воспаление в организме. Он содержится в цитрусовых, помидорах, ягодах, брокколи, капусте и брюссельской капусте.
- Омега-3 жирные кислоты в рыбьем жире, которые, как было показано, мягко уменьшают воспаление у взрослых с ревматоидным артритом.Они могут иметь такой же эффект у детей с ЮИА. Хорошими источниками омега-3 жирных кислот являются холодноводная рыба и льняное масло.
Обезболивание
- План обезболивания может помочь вам и вашему ребенку справиться с болью, вызванной ЮИА.
- Тепло, холод или водная терапия могут уменьшить мышечные спазмы вокруг суставов, которые могут вызвать сильную боль и проблемы с движением.
Дополнительная медицина для лечения боли
- Массаж используется для расслабления, снятия боли и восстановления нормальной подвижности суставов.
- Управляемые изображения могут использоваться для расслабления и снятия боли.
- Иглоукалывание умеренно эффективно для снятия боли у взрослых, страдающих ревматоидным артритом. Это может помочь облегчить боль у детей с ЮИА, но это не доказано.
Список литературы
Цитаты
- Хэшкес П.Дж., Лаксер Р.М. (2005). Лечение ювенильного идеопатического артрита. JAMA , 294 (13): 1671–1684.
- Хэшкес П.Дж., Лаксер Р.М. (2005). Лечение ювенильного идеопатического артрита. JAMA , 294 (13): 1671–1684.
Консультации по другим работам
- Даффи С.М. и др. (2005). Номенклатура и классификация хронического детского артрита. Артрит и ревматизм, 52 (2): 382–385.
- Гольдмунц Э.А., Белый PH (2006). Юношеский идиопатический артрит: обзор для педиатров.Обзор педиатрии, 27 (4): e24 – e32.
- Gomez FE, Kaufer-Horwitz M (2012). Лечебное питание при ревматических заболеваниях. В LK Mahan et al., Eds., Krause’s Food and the Nutrition Care Process, 13-е изд., Стр. 901–922. Сент-Луис: Сондерс.
- Hsu JJ, et al. (2013). Лечение юношеского идиопатического артрита. В GS Firestein et al., Eds., Kelley’s Textbook of Rheumatology, 9th ed., Vol. 2. С. 1752–1770. Филадельфия: Сондерс.
- Petty RE, et al.(2004). Классификация ювенильного идиопатического артрита Международной лигой ассоциаций ревматологов: вторая редакция, Эдмонтон, 2001. Journal of Rheumatology, 31 (2): 390–392.
- Ringold S, et al. (2013). Обновление 2013 г. рекомендаций Американского колледжа ревматологов по лечению ювенильного идиопатического артрита: Рекомендации по медикаментозной терапии детей с системным ювенильным идиопатическим артритом и скрининг на туберкулез среди детей, получающих биологические препараты.Уход за артритом и исследования, 65 (10): 1551–1563. DOI: 10.1002 / art.38092. По состоянию на 5 февраля 2015 г.
- Саймон Л. и др. (2002). Лечение боли у детей и пожилых людей с артритом. В Руководстве по лечению боли при остеоартрите, ревматоидном артрите и ювенильном хроническом артрите, 2-е изд., Гл. 5. С. 119–129. Гленвью, Иллинойс: Американское общество боли.
- Веддерберн Л. Р., Нистала К. (2013). Этиология и патогенез ювенильного идиопатического артрита.В GS Firestein et al., Eds., Kelley’s Textbook of Rheumatology, 9th ed., Vol. 2. С. 1741–1751. Филадельфия: Сондерс.
- Уилсон Д., Карри М. (2011). Ребенок с нарушением функции опорно-двигательного аппарата или суставов. В MJ Hockenberry, D. Wilson, eds., Wong’s Nursing Care of Infants and Children, 9th ed., Pp. 1619–1688. Сент-Луис, Миссури: Мосби Эльзевьер.
Кредиты
Текущий по состоянию на: 5 августа 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Susan C.Ким MD — Педиатрия
E. Грегори Томпсон MD — Внутренняя медицина
Мартин Дж. Габика MD — Семейная медицина
Кэтлин Ромито MD — Семейная медицина
Джон Поуп MD — Педиатрия
Ювенильный идиопатический артрит | Педиатрическое ортопедическое общество Северной Америки (POSNA)
Учебное пособие
Ключевые точки:
- Ювенильный идиопатический артрит (ЮИА) представляет собой гетерогенную группу заболеваний, связанных с детским артритом
- Классификация ЮИА основана на количестве пораженных суставов и системных проявлениях
- Никакие лабораторные исследования не являются диагностическими, но маркеры воспаления обычно повышены
- Системный ювенильный идиопатический артрит (с-ЮИА) характеризуется артритом, лихорадкой, сыпью, лимфаденопатией, гепатоспленомегалией и серозитом <
- Синдром активации макрофагов — наиболее опасное осложнение системного ЮИА со смертностью 20%
Описание:
Ювенильный идиопатический артрит (ЮИА) — это не отдельное заболевание, а термин, используемый для обозначения всех форм хронического артрита неизвестного происхождения, которые начинаются в возрасте до 16 лет и сохраняются более 6 недель.В классификацию Международной лиги ассоциаций ревматологов входят следующие: системный, олигоартрит, полиартрит, псориатический артрит, артрит, связанный с энтезитом, и недифференцированный артрит. (Viswanathan, 2016; Eisenstein, 2014; Prakken, 2011). Олигоартикулярный ЮИА является наиболее распространенной формой, поражает менее 5 суставов и чаще встречается у девочек, чем у мальчиков. Полиартикулярный ЮИА включает 5 и более суставов. Системный ЮИА представляет собой наиболее опасную форму, которая проявляется в виде воспалительного заболевания с лихорадкой, которое может имитировать инфекцию или новообразование (Cimaz, 2016).Эпидемиология:
ЮИА — наиболее частое хроническое ревматологическое заболевание у детей. Ежегодная заболеваемость составляет 2-20 случаев на 100 000 человек с распространенностью 16-50 случаев на 100 000 человек, что означает, что в Соединенных Штатах, по оценкам, в общей сложности страдают 294 000 детей (Prakken, 2011). Распространенность может варьироваться в зависимости от этнической принадлежности и чаще встречается у северных европейцев (Eisenstein, 2014).Клинические результаты:
Диагноз любой формы ЮИА ставится на основании данных анамнеза и обследования.Артрит без другой этиологии должен присутствовать не менее 6 недель у ребенка в возрасте до 16 лет (Eisenstein, 2014).Системный ювенильный идиопатический артрит характеризуется лихорадкой, сыпью, лимфаденопатией, гепатоспленомегалией и серозитом. Эти данные могут быть обнаружены у плохо выглядящего ребенка еще до начала артрита, что может затруднить диагностику системного ЮИА (Hay 2012). Течение системного ЮИА может быть весьма различным: до 40% детей проходят только моноциклический курс, полностью поддающийся лечению.У других может быть полициклическое течение с повторяющимися периодами активного заболевания с последующей ремиссией, и до 50% детей могут иметь хроническое заболевание (Hay, 2012). Особенности неблагоприятного прогноза включают: активные системные симптомы, требующие введения глюкокортикоидов, артрит тазобедренного сустава и рентгенографические доказательства поражения суставов (Prakken, 2011).
Для диагностики системного ЮИА необходимо соблюдать строгий клинический анамнез и критерии обследования, установленные Международной лигой ассоциаций ревматологов.Что наиболее важно, у ребенка должен быть артрит в одном или нескольких суставах с лихорадкой продолжительностью не менее двух недель или предшествующей ей, которая может регистрироваться ежедневно в течение не менее трех дней. У ребенка также должно быть одно (или несколько) из следующего: нефиксированная эритематозная сыпь, генерализованная лимфаденопатия, гепатомегалия или спленомегалия или серозит (часто проявляющийся как перикардит) (Petty, 2004). Чаще всего возникает артрит коленей, лодыжек и запястий, хотя может быть поражен любой сустав. Поражение артритом обычно минимально в начале болезни и со временем усиливается.Жесткость суставов обычно ухудшается во время отдыха и улучшается во время использования. Пики лихорадки будут происходить ежедневно или два раза в день и часто превышают 39˚C. Сыпь характеризуется пятнами «лососевого цвета» размером 2-5 мм. Он мигрирующий и появляется с лихорадкой, которая проходит через несколько часов (Hay, 2012).
Лабораторные исследования
Анемия хронического заболевания, лейкоцитоз и тромбоцитоз могут быть признаками хронического воспаления, но все они могут быть нормальными у детей с ЮИА (Viswanathan, 2016).Скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ) обычно повышены у детей с полиартикулярным и системным заболеванием (Cimaz, 2016), но часто нормальны при олигоартикулярной болезни (Viswanathan, 2016).
Антиядерные антитела (ANA) могут быть положительными у 80% детей с олигоартикулярным артритом и у 30% детей с полиартикулярным артритом (Viswanathan, 2016). Повышенные концентрации ANA также предполагают повышенный риск иридоциклита (Gowdie, 2012).
Повторные положительные тесты на ревматоидный фактор (RF) при полиартикулярном артрите имеют худший прогноз.Положительные антитела к циклическому цитруллинированному пептиду (ЦЦП) реже встречаются у детей, чем у взрослых с ревматоидным артритом (Viswanathan, 2016).
Визуальные исследования:
Существует ряд результатов визуализации, которые можно увидеть, особенно при системном ЮИА. Ранние рентгенологические изменения включают околосуставную остеопению, суставные выпоты и припухлости юкстасиновиальных мягких тканей. При нелеченом и прогрессирующем заболевании поздние рентгенограммы могут показать тяжелый артрит, анкилоз суставов и значительную угловую деформацию.Ультразвуковое исследование полезно при оценке субклинического синовита и может дифференцировать поражение сухожилий от суставного.При всех формах ЮИА признаки хронического воспаления на МРТ включают: эрозии, образование паннуса и рисовые тельца, которые характерны для фибринозного экссудата. Протоколы МРТ с использованием оценки воспаления с контрастированием описаны и могут предоставить прогностическую информацию, связанную с ответом на лечение. По мере того, как протоколы МРТ и УЗИ становятся все более устоявшимися, эти методы могут использоваться для выявления пациентов с повышенным риском неблагоприятных исходов, что позволяет раньше начинать агрессивные протоколы лечения, которые могут изменить течение болезни (Kan, 2013).
Этиология:
Традиционные учения искали связь с аутоантителами или человеческим лейкоцитарным антигеном (HLA) как причинным фактором ЮИА. Недавняя литература продемонстрировала отсутствие этой последовательной связи, что привело к переосмыслению ЮИА как ауто-воспалительного, а не аутоиммунного заболевания (Prakken, 2011). Считается, что патогенез олигоартикулярного ЮИА и полиартикулярного ЮИА связан с генетической предрасположенностью и аномалиями адаптивной иммунной системы лимфоцитов В-клеток и Т-лимфоцитов (Eisenstein, 2014).Системный ЮИА считается нарушением регуляции врожденной иммунной системы, которая включает цитокины и систему комплемента. С клинической точки зрения сложность заключается в выявлении триггеров заболевания до инициирования воспалительного каскада всего тела (Hay, 2012). Этот системный ответ связан с перепроизводством IL-6, и была продемонстрирована корреляция между уровнями IL-6 и активностью заболевания (De Benedetti, 1998; Bruck, 2015).
Лечение:
Согласно Американскому колледжу ревматологии, рекомендации по лечению ЮИА основаны на количестве пораженных суставов и наличии крестцово-подвздошного артрита.Медицинское лечение включает нестероидные (НПВП) лекарства, лекарственные препараты, модифицирующие заболевание (DMARD), такие как метотрексат, кортикостероиды (пероральные или внутрисуставные инъекции), биологические агенты, такие как фактор некроза опухоли (TNF-1). При агрессивном лечении этими новыми препаратами возможна ремиссия и ожидается лучший долгосрочный прогноз и качество жизни (Viswanathan, 2016).Из-за системного характера системного ЮИА протоколы лечения должны быть сосредоточены на всем ребенке, а не только на одном аспекте болезни.Успешная терапия включает сочетание фармакологических и хирургических вмешательств, физиотерапии и эрготерапии, а также психологической поддержки (Prakken, 2011). Изначально для борьбы с заболеванием используются НПВП и глюкокортикоиды. Из-за профиля нежелательных побочных эффектов, связанных с постоянным использованием, текущие протоколы лечения направлены на снижение и / или полное прекращение использования этих лекарств после постановки диагноза (Hay, 2012).
Лекарства против ИЛ-1 (Анакинра, Канакинумаб) и против ИЛ-6 (Тоцилизумаб) оказались очень эффективными при лечении системных проявлений ЮИА.Препараты против TNF неэффективны при лечении системного ЮИА (Hay, 2012). Гормон роста можно вводить для улучшения конечного роста, увеличения костной массы и нормализации состава тела, помогая улучшить мышечную массу (Bechtold, 2014). Хронической болью при всех формах ЮИА можно управлять с помощью комбинации ацетаминофена, НПВП, опиоидных препаратов и научно обоснованных психологических вмешательств, таких как стратегии релаксации и когнитивно-поведенческая терапия (Weiss, 2014).
Хирургическое лечение системного ЮИА направлено на восстановление функции суставов, ограниченной прогрессирующей артропатией, ведущей к конечной стадии артрита, часто в молодом возрасте.Поражение тазобедренного сустава при ЮИА является наиболее значимым прогностическим фактором, влияющим на подвижность и функцию у больных (Abdel, 2014). Учитывая склонность к разрушению костей, неправильному расположению и контрактурам суставов, успешная замена тазобедренного и коленного суставов может быть сложной задачей и требует тщательного планирования, часто требующего использования индивидуальных имплантатов (Helyse, 2014). Предоперационная оценка должна включать оценку базилярной инвагинации и / или нестабильности C1-C2. Кроме того, гипоплазия нижней челюсти может затруднить интубацию (Abdel, 2014).
Осложнения:
Что касается осложнений, связанных с медикаментозным лечением, было показано, что биологические агенты имеют относительно хороший профиль безопасности для детей. Несмотря на содержащиеся в литературе предположения о повышенном риске лимфопролиферативных злокачественных новообразований у детей, получающих биологические препараты, истинная причинно-следственная связь не определена (Hay, 2012). Как обсуждалось ранее, хирургическое лечение заболеваний суставов при системном ЮИА сопряжено со значительными трудностями. Наиболее опасным осложнением системного ЮИА является синдром активации макрофагов, смертность от которого может достигать 20% (Hay, 2012). В результате чрезмерной активации и размножения Т-клеток и макрофагов организм вырабатывает подавляющую противовоспалительную реакцию. Клинические признаки синдрома активации макрофагов включают: стойкую лихорадку, гепатоспленомегалию, дисфункцию печени, изменения психического статуса, лимфаденопатию, цитопению, кровотечение из слизистой оболочки и пурпуру. В тяжелых случаях может развиться почечная и дыхательная недостаточность, гипотензия и шок (Hay, 2012).Лабораторные данные покажут снижение факторов свертывания, зависящих от витамина К, и парадоксальное снижение СОЭ, в то время как уровень СРБ остается повышенным. Для лечения этого опасного для жизни состояния требуется немедленное лечение высокими дозами метилпреднизолона (Hay, 2012).
Из-за негативного влияния хронического воспаления на ось гормона роста / инсулиноподобного фактора роста у 10-20% детей с любой формой ЮИА будет снижен окончательный рост. Это снижение роста также может быть связано с приемом лекарств, в частности, глюкокортикоидов в течение более чем двенадцати месяцев.Наконец, дети с ЮИА, как правило, также имеют пониженную мышечную массу и повышенную жировую массу (Bechtold, 2014).
Артикул:
- Абдель, член парламента, и Фигги, член парламента. Хирургическое лечение пациента с ювенильным идиопатическим артритом с множественным поражением суставов. Orthop Clin N Am. 2014; 45: 435-42.
- Бехтольд, С. и Саймон, Д. Нарушения роста у детей и подростков с ювенильным идиопатическим артритом. Rheumatol Int. 2014; 34: 1483-88.
- Bruck, N., Schnabel, A., Hedrich, CM. Современное понимание патофизиологии системного ювенильного идиопатического артрита (сЮИА) и целенаправленных терапевтических подходов. Клиническая иммунология. 2015; 159: 72-83.
- Cimaz R. Юношеский идиопатический артрит с системным началом. Autoimmun Rev.2016; 15: 931-934.
- Де Бенедетти, Ф., Мартини, А. Является ли системный ювенильный идиопатический артрит заболеванием, опосредованным интерлейкином 6? J Rheumatol. 1998; 25: 203-7.
- Эйзенштейн Э.М., Беркун Ю.Диагностика и классификация ювенильного идиопатического артрита. J Autoimmun. 2014; 48: 31-33.
- Gowdie, PJ. и Це, SML. Ювенильный идиопатический артрит. Pediatr Clin N Am. 2012; 59: 301-27.
- Hay, AD. И Ilowite, NT. Системный ювенильный идиопатический артрит: обзор. Педиатрические анналы. 2012; 41: 1-6.
- Helyse, TJ., Et. al. Тотальное эндопротезирование коленного сустава у больных ювенильным идиопатическим артритом. Clin Orthop Relat Res. 2014; 472 (1): 147-54.
- Кан, JH.Юношеский идиопатический артрит и артропатии, связанные с энтезитом. Pediatr Radiol. 2013; 43: С172-80.
- Petty, RE., Et. al. Классификация ювенильного идиопатического артрита Международной лиги ассоциаций ревматологов: вторая редакция. J Rheumatol. 2004; 31 (2): 390-92.
- Праккен Б., Албани С. и Мартини А. Юношеский идиопатический артрит. Ланцет. 2011; 377: 2138-49.
- Viswanathan V, Murray KJ. Ведение детей с ювенильным идиопатическим артритом.Индийский J Pediatr. 2016; 83 (1): 63-70.
- Weiss, JE., Et. al. Оценка и лечение боли при ювенильном идиопатическом артрите. Педиатрические препараты. 2014; 16: 473-81.
Ведущие участники:
Брайан Э. Кауфман, MDКарен Бовид, MD
Тереза Каппелло, доктор медицины
Ювенильный идиопатический артрит (ЮИА) — Педиатрия
-
Лекарства, замедляющие прогрессирование заболевания (особенно метотрексат, ингибиторы фактора некроза опухоли [TNF] и ингибиторы интерлейкина [IL] -1)
-
Внутрисуставные инъекции
кортикостероидов. -
Иногда нестероидные противовоспалительные препараты (НПВП) для облегчения симптомов
Подобно терапии пациентов с ревматоидным артритом у взрослых, модифицирующие болезнь противоревматические препараты (БПВП), особенно метотрексат, и биологические агенты (например, этанерцепт, анакинра) , канакинумаб, тоцилизумаб, абатацепт) резко изменили терапевтический подход (1 Ссылки на лечение Ювенильный идиопатический артрит — это группа ревматических заболеваний, которые начинаются к 16 годам.Для некоторых форм типичны артрит, лихорадка, сыпь, аденопатия, спленомегалия и иридоциклит. Диагностика … подробнее, 2 Рекомендации по лечению Ювенильный идиопатический артрит — это группа ревматических заболеваний, которые начинаются к 16 годам. Для некоторых форм типичны артрит, лихорадка, сыпь, аденопатия, спленомегалия и иридоциклит. Диагностика … подробнее, 3 Рекомендации по лечению Ювенильный идиопатический артрит — это группа ревматических заболеваний, которые начинаются к 16 годам. Для некоторых форм типичны артрит, лихорадка, сыпь, аденопатия, спленомегалия и иридоциклит.Диагностика … подробнее).
Метотрексат полезен при олигоартикулярной, псориатической и полиартикулярной формах ЮИА. Наблюдение за побочными эффектами проводится как у взрослых. Угнетение костного мозга и токсичность для печени отслеживают с помощью общего анализа крови, аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ) и альбумина. Иногда используется сульфасалазин, особенно при подозрении на спондилоартрит.
Ингибиторы ФНО используются, если метотрексат не эффективен.Чаще всего этанерцепт применяется в дозах 0,8 мг / кг подкожно (до 50 мг) один раз в неделю. Адалимумаб и инфликсимаб — другие ингибиторы ФНО, эффективность которых доказана. Ингибиторы ИЛ-1 анакинра или канакинумаб особенно эффективны при системном ЮИА. Тоцилизумаб, антагонист рецептора IL-6, также показан для лечения системного ЮИА.
За исключением тяжелых системных заболеваний, системных кортикостероидов обычно можно избежать. При необходимости используется минимально возможная доза (например, диапазон перорального преднизона 0.0125 до 0,5 мг / кг 4 раза в день или в той же суточной дозе один или два раза в день). Задержка роста, остеопороз и остеонекроз — основные опасности длительного применения кортикостероидов у детей. Могут быть сделаны внутрисуставные инъекции кортикостероидов. Дозировка для детей корректируется в зависимости от веса. Некоторым детям может потребоваться седация для внутрисуставной инъекции, особенно если инъекция требуется в несколько суставов.
Симптомы ювенильного идиопатического артрита можно уменьшить с помощью НПВП, но они не изменяют длительное заболевание суставов и не предотвращают осложнений.НПВП наиболее полезны при энтезите. Напроксен 5-10 мг / кг перорально 2 раза в день, ибупрофен 5-10 мг / кг перорально 4 раза в день и индометацин 0,5-1,0 мг / кг перорально 3 раза в день являются одними из наиболее эффективных.
Иридоциклит лечится офтальмологическими кортикостероидными каплями и мидриатиками; может потребоваться системная терапия метотрексатом и анти-TNF.
Физическая терапия, упражнения, наложение шин и другие поддерживающие меры могут помочь предотвратить сгибательные контрактуры. Адаптивные приспособления могут улучшить функцию и минимизировать ненужную нагрузку на воспаленные суставы.
-
1. Ringold S, Angeles-Han ST, Beukelman T, et al: Руководство Американского колледжа ревматологии / Фонда артрита 2019 по лечению ювенильного идиопатического артрита: терапевтические подходы к несистемному полиартриту, сакроилеиту и энтезиту.
