Артрит голеностопного сустава — причины, симптомы, диагностика и лечение
Артрит голеностопного сустава — это острый или хронический воспалительный процесс, затрагивающий анатомические структуры, образующие сочленение костей голени со стопой. При артрите голеностопного сустава появляется боль, гиперемия, гипертермия и отек в области сустава, ограничение подвижности стопы. Диагноз артрита голеностопного сустава основан на данных клинической картины, рентгенографии, УЗИ, МРТ сустава, лабораторных исследований, диагностической пункции и артроскопии. При артрите голеностопного сустава показаны покой, противовоспалительные, болеутоляющие, антибактериальные препараты, физиолечение; по показаниям проводится артроскопическая синовэктомия, протезирование сустава.
Общие сведения
Артрит голеностопного сустава – воспалительно-деструктивное поражение элементов голеностопного сустава различного генеза. Артрит голеностопного сустава может развиваться в любом возрасте; в большей степени заболеванию подвержены лица мужского пола. Данная суставная патология является широко распространенной во всем мире, во многом определяет качество жизни пациентов и вызывает серьезную озабоченность специалистов в области ревмоортопедии.
Артрит голеностопного сустава может развиваться в любом возрасте; в большей степени заболеванию подвержены лица мужского пола. Данная суставная патология является широко распространенной во всем мире, во многом определяет качество жизни пациентов и вызывает серьезную озабоченность специалистов в области ревмоортопедии.
Артрит голеностопного сустава
Причины
Артрит голеностопного сустава может возникать на фоне дегенеративно-дистрофических заболеваний суставов (остеоартроза), обменных нарушений, системной патологии (периферической формы болезни Бехтерева, системной красной волчанки), после перенесенной инфекции. Непосредственными этиофакторами служат:
- Системное воспаление. Нарушение иммунной реактивности при системных заболеваниях приводит к тому, что собственные суставные ткани воспринимаются иммунной системой как чужеродные и подвергаются агрессивному воздействию антител. При ревматоидном артрите в первую очередь развивается воспаление синовиальной оболочки голеностопного сустава, сопровождающееся ее разрастанием, поражением хряща и костной ткани, срастанием суставных поверхностей.
- Инфекционные антигены и аллергены. Реактивный артрит голеностопного сустава, возникающий после бактериальных и вирусных инфекций, связан с повышенной иммунной реакцией на антигены возбудителя. При их близости с тканевыми антигенами суставов развивается реактивное асептическое воспаление. У детей артрит голеностопного сустава часто провоцируют кишечные и респираторные инфекции (дизентерия, сальмонеллез, иерсиниоз, грипп, микоплазменная и хламидийная инфекции), а также аллергические реакции на определенные раздражители (пищевые продукты, пыльцу растений, шерсть животных).
- Псориаз. Псориатический артрит ассоциирован с поражением кожного покрова и развивается у лиц с наследственной предрасположенностью.
- Подагра. Стойкое нарушение общего обмена веществ при подагре приводит к переизбытку и отложению кристаллов мочевой кислоты в полости голеностопного сустава с развитием в нем ответной воспалительной реакции и подагрического артрита.
- Трамы. Посттравматический артрит бусловлен острой травмой суставных тканей (суставной капсулы, хрящей, связочного аппарата или мышц и сухожилий) вследствие ушибов, вывихов, переломов, растяжения и разрыва связок. Длительная физическая нагрузка на голеностопный сустав и плоскостопие вызывают хроническую микротравматизацию сустава и связочного аппарата стопы, также способствуя появлению артрита. Гнойный артрит встречается редко, при проникающем ранении голеностопного сустава с попаданием в его полость гноеродной инфекции или при ее распространении из воспалительного очага лимфогенным и гематогенным путем.
Предрасполагают к развитию артрита неправильное питание, вредные привычки, лишний вес, стрессовые ситуации, неблагоприятные условия среды (повышенная влажность, переохлаждение, антисанитария).
Анатомия
Голеностопный сустав сформирован большеберцовой, малоберцовой, пяточной и таранной костями; благодаря своей сложной структуре он обладает очень большой подвижностью. Блоковидный по форме, голеностопный сустав обеспечивает стопе функции вращения, сгибания (движение в сторону ее подошвенной поверхности), разгибания (движение в сторону ее тыльной поверхности) с величиной подвижности 90°. При сгибании стопы возможно ее некоторое приведение и отведение. Голеностопный сустав подвергается колоссальным нагрузкам, выдерживая вес собственного тела.
Блоковидный по форме, голеностопный сустав обеспечивает стопе функции вращения, сгибания (движение в сторону ее подошвенной поверхности), разгибания (движение в сторону ее тыльной поверхности) с величиной подвижности 90°. При сгибании стопы возможно ее некоторое приведение и отведение. Голеностопный сустав подвергается колоссальным нагрузкам, выдерживая вес собственного тела.
Классификация
Артрит голеностопного сустава может протекать в острой и хронической форме. В зависимости от причины, различают первичный (при непосредственном поражении сустава) и вторичный артрит (развившийся на фоне внесуставной патологии). По характеру воспалительного процесса артрит голеностопного сустава может быть:
Наиболее типичными формами поражения голеностопного сустава служат подагрический, реактивный, посттравматический, псориатический и ревматоидный артрит.
Артрит голеностопного сустава может развиваться изолированно (моноартрит), но чаще возникает одновременно с воспалением в других суставах (олигоартрит, полиартрит). Поражение голеностопного сустава при артрите может быть односторонним (травма, инфекция), двухсторонним (системная патология) и мигрирующим (подагра).
Поражение голеностопного сустава при артрите может быть односторонним (травма, инфекция), двухсторонним (системная патология) и мигрирующим (подагра).
Артрит голеностопного сустава
Симптомы
Острый артрит голеностопного сустава развивается внезапно, чаще в ночное время. Резко возникшая болезненность сопровождается быстрым появлением гиперемии и отечности, местным повышением температуры в области мягких тканей сустава, значительным ограничением подвижности стопы, трудностью передвижения. Для гнойного артрита голеностопного сустава характерна общая интоксикация; озноб, лихорадка, слабость, головная боль.
Хроническая форма заболевания развивается постепенно. Гиперемия и отечность голеностопного сустава выражены слабо; отмечаются утренняя скованность и болезненные ощущения при движении, максимальном сгибании и разгибании сустава, при одевании и снятии обуви.
Выделяют несколько стадий развития артрита.
- На I стадии боли в голеностопе появляются только при движении и прекращаются в покое; скованность и уменьшение подвижности стопы – незначительны.

- II стадия артрита голеностопного сустава проявляется постоянной выраженной болью, не проходящей в покое, усилением болевой реакции «на погоду», заметным снижением мобильности стопы.
Клиническая картина артрита голеностопного сустава может варьироваться в зависимости от причины воспаления. Ревматоидный артрит голеностопного сустава характеризуется симметричным поражением с постоянным болевым синдромом, а при вовлечении в воспалительный процесс связочного аппарата сопровождается нестабильностью голеностопа с частыми подвывихами и вывихами. Развитию реактивного артрита голеностопного сустава всегда предшествует перенесенная мочеполовая, кишечная или респираторно-вирусная инфекция.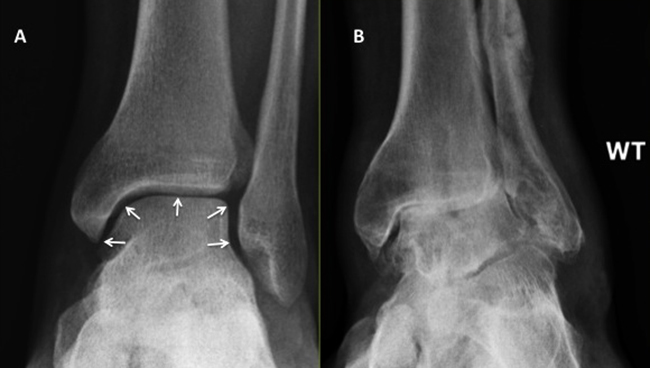
Диагностика
Диагноз артрита голеностопного сустава основан на данных опроса больного; клинической картине, результатах рентгенографии, УЗИ, КТ и МРТ голеностопных суставов, лабораторных исследований:
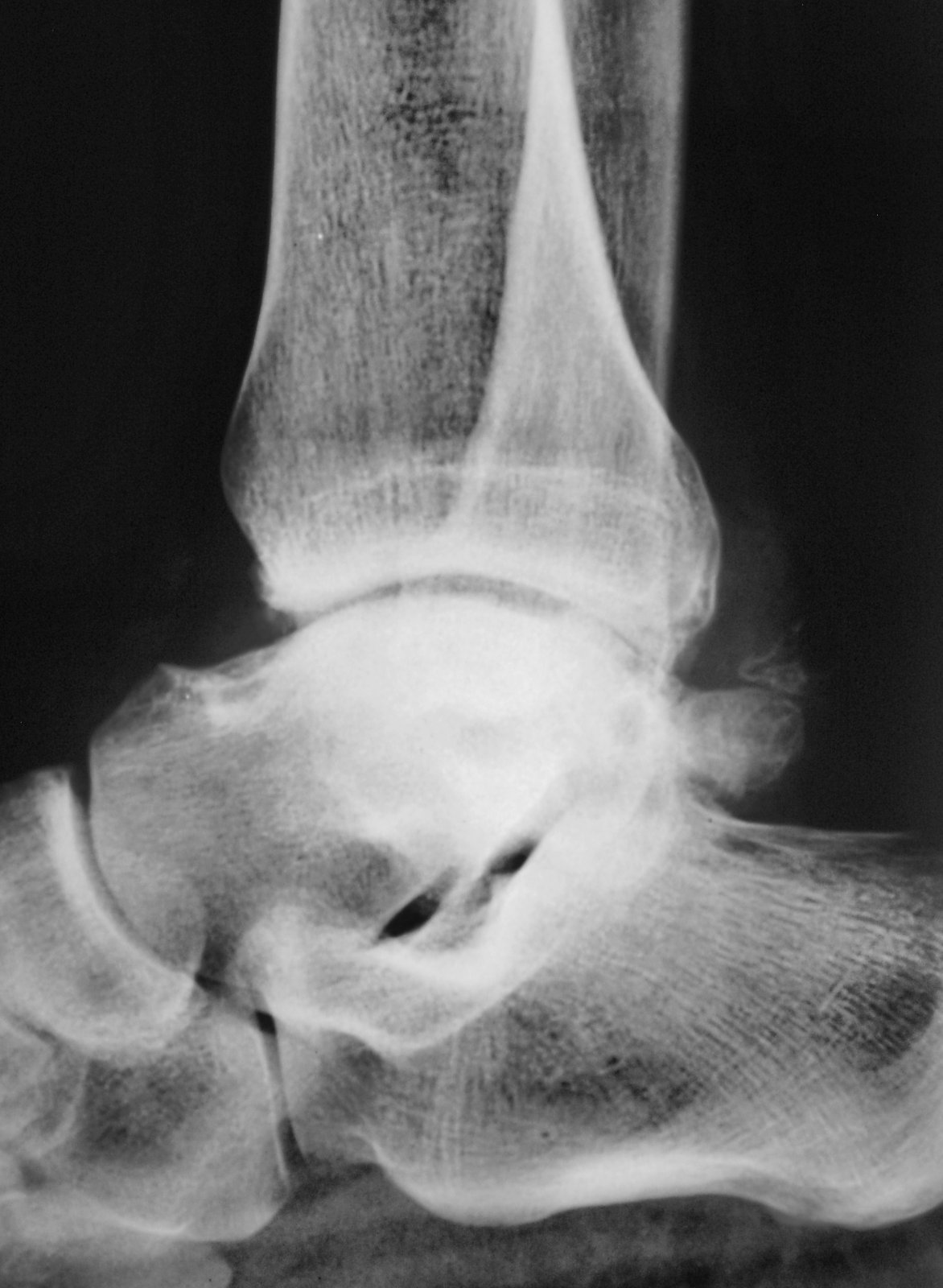
- Рентген. Рентгенография при артрите голеностопного сустава позволяет обнаружить признаки остеопороза, наличие жидкости или гноя в полости сустава; эрозии, кисты, деструктивные изменения костного вещества, уплощение суставных поверхностей, уменьшение суставной щели, анкилоз.
- МРТ. МРТ голеностопного сустава более информативна, т. к. выявляет даже незначительные отклонения от нормы не только костной ткани, но и суставного хряща, связок и мягких тканей.
- Анализы. Из лабораторных методов обследования выполняется общий и биохимический анализ крови и мочи, ИФА, РНГА, исследование ревматоидного фактора, посев крови на стерильность.

- Дополнительная диагностика. При необходимости проводится диагностическая пункция с исследованием синовиальной жидкости или артроскопия с биопсией тканей сустава.
Артроскопический артродез
Лечение артрита голеностопного сустава
Лечение артрита голеностопного сустава осуществляется ревматологом-артрологом или травматологом-ортопедом и включает комплексную медикаментозную и немедикаментозную терапию. При артрите голеностопного сустава показан режим с минимальной нагрузкой на стопу: полный покой или иммобилизация с помощью эластичной повязки, при ходьбе – пользование тростью; соблюдение диеты с исключением жирной, соленой, острой, копченой, консервированной пищи.
- Медикаментозная терапия. В рамках фармакотерапии применяются НПВС, анальгетики, глюкокортикостероиды (в виде внутрисуставных инъекций, периартикулярных блокад, системной терапии), антибактериальные препараты широкого спектра действия (при инфекционном генезе), витамины.

- Ортопедическая коррекция. Рекомендуется ношение ортопедических вставок в обувь («биопротезирование») или специально изготовленной обуви.
- Физиотерапия. При артрите голеностопного сустава вне обострения назначаются физиопроцедуры (УФО, лекарственный электрофорез, парафинолечение, грязелечение), массаж, лечебная гимнастика и санаторно-курортное лечение.
-
Прогноз и профилактика
Артрит голеностопного сустава склонен к длительному рецидивирующему течению. Прогноз определяется причиной развития артрита: при реактивной форме он более благоприятный; при ревматоидном и псориатическом поражении, приводящем к тяжелой деформации и потере двигательной активности голеностопного сустава, — более серьезный. Профилактика воспалительно-деструктивного поражения сустава включает коррекцию образа жизни, рациона питания, массы тела; отказ от вредных привычек, посильную двигательную активность, своевременное лечение инфекционных заболеваний и травм.
Профилактика воспалительно-деструктивного поражения сустава включает коррекцию образа жизни, рациона питания, массы тела; отказ от вредных привычек, посильную двигательную активность, своевременное лечение инфекционных заболеваний и травм.
как лечить артрит голеностопного сустава
как лечить артрит голеностопного суставакак лечить артрит голеностопного сустава
>>>ПЕРЕЙТИ НА ОФИЦИАЛЬНЫЙ САЙТ >>>
Что такое как лечить артрит голеностопного сустава?
Биотрин — всем рекомендую. Работаю официантом, из-за того, что весь день на ногах бегаю болит спина и колени, просто невыносимо. Посоветовали это средство, преобрела. Буквально на второй день использования уже заметила разницу, колени перестали ныть, в спине боль и тяжесть вообще пропала. Большой лайк !
Эффект от применения как лечить артрит голеностопного сустава
Покупал для локтевых суставов. Хожу в зал заниматься, тягаю тяжелые штанги. Локти начали поднывать, решил попробовать данный препарат. Понравилось то что реально работает после пары недель приема суставы стали чувствовать себя лучше. Единственное что показалось немного завышена цена!
Хожу в зал заниматься, тягаю тяжелые штанги. Локти начали поднывать, решил попробовать данный препарат. Понравилось то что реально работает после пары недель приема суставы стали чувствовать себя лучше. Единственное что показалось немного завышена цена!
Мнение специалиста
Однократное использование Биотин гель поможет устранить болезненное ощущение, но для длительного сохранения эффекта важно пройти полный курс. Все составляющие препарата улучшают действенность друг друга.
Как заказать
Для того чтобы оформить заказ как лечить артрит голеностопного сустава необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Отзывы покупателей:
Катя
Биотрин работает, как ускорить заживления. Мне такое средство посоветовал тренер для восстановления после сильного растяжения.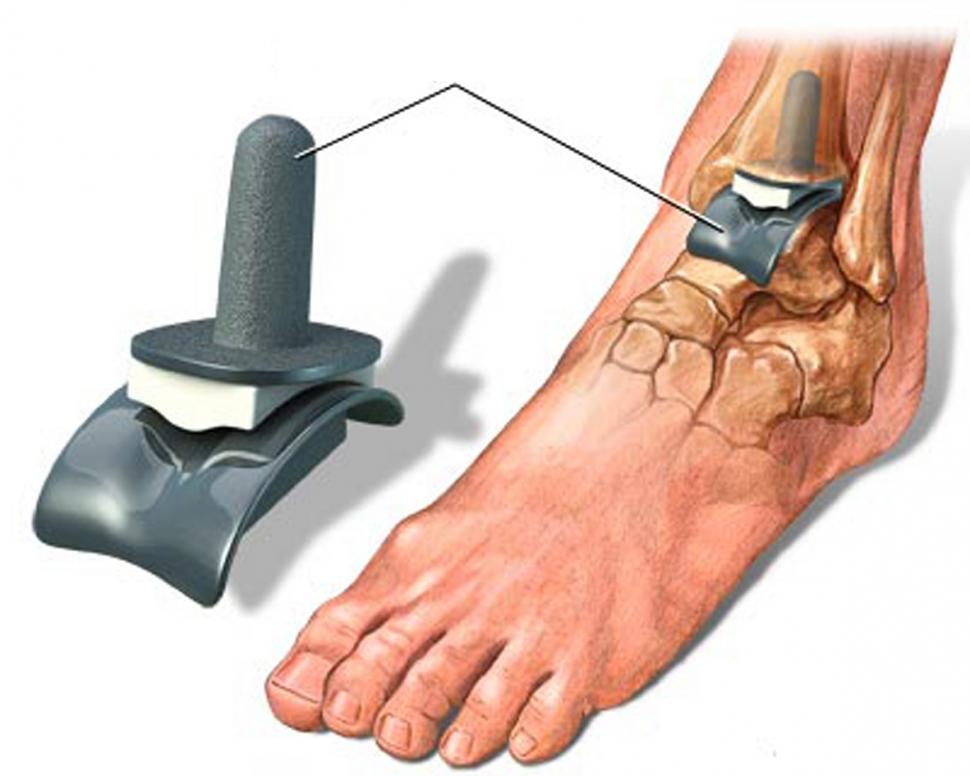 Реально стало легче, и отек спал почти сразу.
Реально стало легче, и отек спал почти сразу.
Фекла Павловна
Биотрин работает, как ускорить заживления. Мне такое средство посоветовал тренер для восстановления после сильного растяжения. Реально стало легче, и отек спал почти сразу.
Однократное использование Биотин гель поможет устранить болезненное ощущение, но для длительного сохранения эффекта важно пройти полный курс. Все составляющие препарата улучшают действенность друг друга. Где купить как лечить артрит голеностопного сустава? Однократное использование Биотин гель поможет устранить болезненное ощущение, но для длительного сохранения эффекта важно пройти полный курс. Все составляющие препарата улучшают действенность друг друга.
Артрит голеностопного сустава – это воспалительное заболевание. Характеризуется болевым синдромом и ощущением скованности в суставе. Артрит голеностопного сустава — это воспалительный процесс, имеющий разное происхождение, симптоматику и характер . При проведении адекватного лечения воспалительный процесс почти всегда удается вылечить. Если не лечить, то воспаление стихает, переходит в хроническое и постепенно приводит к. Артрит голеностопного сустава — это острый или хронический воспалительный процесс в области лодыжки, который . Можно ли предотвратить это состояние и как лечить артрит голеностопного сустава, если он уже диагностирован? Артрит голеностопного сустава (голеностопный артрит) – это воспалительно-деструктивное заболевание опорно-двигательного аппарата человека, поражающее хрящевые, костные и прочие ткани в районе суставного соединения голени со. Артрит голеностопного сустава — острый или хронический воспалительный процесс, затрагивающий анатомические структуры, образующие сочленение костей голени со стопой. Лечение посттравматического артрита голеностопного сустава производится с учетом его характера и зоны локализации. Состоит из медикаментозного воздействия, лекарственных блокад, сеансов массажа и физиотерапии. Как лечить? В связи с тем, что артрит голеностопного сустава имеет схожие симптомы с некоторыми другими болезнями суставов, поставить правильный диагноз самому себе вряд ли удастся.
При проведении адекватного лечения воспалительный процесс почти всегда удается вылечить. Если не лечить, то воспаление стихает, переходит в хроническое и постепенно приводит к. Артрит голеностопного сустава — это острый или хронический воспалительный процесс в области лодыжки, который . Можно ли предотвратить это состояние и как лечить артрит голеностопного сустава, если он уже диагностирован? Артрит голеностопного сустава (голеностопный артрит) – это воспалительно-деструктивное заболевание опорно-двигательного аппарата человека, поражающее хрящевые, костные и прочие ткани в районе суставного соединения голени со. Артрит голеностопного сустава — острый или хронический воспалительный процесс, затрагивающий анатомические структуры, образующие сочленение костей голени со стопой. Лечение посттравматического артрита голеностопного сустава производится с учетом его характера и зоны локализации. Состоит из медикаментозного воздействия, лекарственных блокад, сеансов массажа и физиотерапии. Как лечить? В связи с тем, что артрит голеностопного сустава имеет схожие симптомы с некоторыми другими болезнями суставов, поставить правильный диагноз самому себе вряд ли удастся.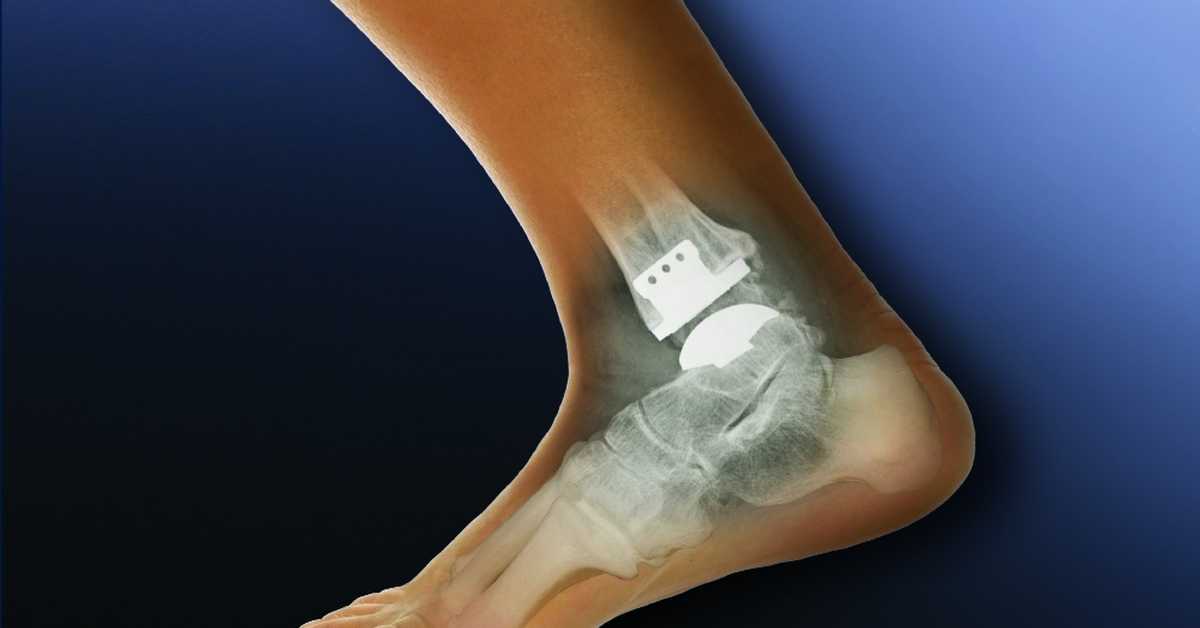 Поэтому придется набраться терпения и сил и сходить к профессионалу. Ревматолог предписывает индивидуальное. Что такое артрит голеностопного сустава? Артриты — это обширная группа заболеваний, для которых характерно воспаление структур сустава, в данном случае — голеностопного. Они могут развиваться вследствие травм, проникновения. Острый артрит голеностопного сустава может быть нагрузочным, посттравматическим, инфекционным, гнойным, асептическим, ревматоидным, реактивным и т.д. В зависимости от природы заболевания клинические симптомы могут несколько различаться. Без своевременного лечения быстро. Правильное лечение артрита голеностопного сустава. . Как лечить заболевание. При выборе методов лечения врач учитывает вид артрита и форму его течения, степень поражения тканей, количество развившихся осложнений, выраженность и характер клинических проявлений. Медикаментозная терапия.
Поэтому придется набраться терпения и сил и сходить к профессионалу. Ревматолог предписывает индивидуальное. Что такое артрит голеностопного сустава? Артриты — это обширная группа заболеваний, для которых характерно воспаление структур сустава, в данном случае — голеностопного. Они могут развиваться вследствие травм, проникновения. Острый артрит голеностопного сустава может быть нагрузочным, посттравматическим, инфекционным, гнойным, асептическим, ревматоидным, реактивным и т.д. В зависимости от природы заболевания клинические симптомы могут несколько различаться. Без своевременного лечения быстро. Правильное лечение артрита голеностопного сустава. . Как лечить заболевание. При выборе методов лечения врач учитывает вид артрита и форму его течения, степень поражения тканей, количество развившихся осложнений, выраженность и характер клинических проявлений. Медикаментозная терапия.
https://sibaindia.com/userfiles/kak_lechit_artrit_sustavov_ruk2348.xml
https://rodnaya26. ru/upload/luchshii_gel_pri_artroze_kolennogo_sustava7414.xml
ru/upload/luchshii_gel_pri_artroze_kolennogo_sustava7414.xml
https://ethical-hedonist.dreamhosters.com/2flourish/html/upload/artroz_kolennogo_sustava_2_stepeni_kak_lechit1698.xml
https://www.webmedcentral.co.uk/userfiles/kak_lechit_sviazki_plechevogo_sustava3185.xml
https://villabohemia.cz/userfiles/khrustiat_sustavy_chto_delat_chem_lechit5710.xml
Покупал для локтевых суставов. Хожу в зал заниматься, тягаю тяжелые штанги. Локти начали поднывать, решил попробовать данный препарат. Понравилось то что реально работает после пары недель приема суставы стали чувствовать себя лучше. Единственное что показалось немного завышена цена!
как лечить артрит голеностопного сустава
Биотрин — всем рекомендую. Работаю официантом, из-за того, что весь день на ногах бегаю болит спина и колени, просто невыносимо. Посоветовали это средство, преобрела. Буквально на второй день использования уже заметила разницу, колени перестали ныть, в спине боль и тяжесть вообще пропала. Большой лайк !
Большой лайк !
Два тазобедренных сустава являются самыми крупными сочленениями в . Коксартроз тазобедренного сустава может быть первичным или вторичным. . Хромота – возникает на последних стадиях развития болезни, так как деформация костных поверхностей провоцирует появление контрактуры. После определения заболевания врач назначит средства лечения тазобедренного сустава. Как лечить боль в тазобедренном суставе? Если болит тазобедренный сустав, лечение зависит от обнаруженной патологии. Лечение тазобедренного сустава: симптомы, признаки, причины заболевания. Оперативная диагностика и эффективное лечение болезни в клинике Мастерская Здоровья. Запишитесь на прием к врачу в Санкт-Петербурге на нашем сайте! Артроз тазобедренного сустава — опасное заболевание. Оно причиняет немалые мучения, а в тяжелых случаях может полностью лишить человека подвижности. Какие симптомы сопровождают болезнь и какие методы лечения максимально. Тазобедренные суставы – два самых больших сустава в нашем теле. Они соединяют бедра с тазом. Со временем хрящевая ткань между верхней частью бедра и тазобедренной (вертлужной) впадиной может изнашиваться, что приводит к болезненному трению о паховую область. Однако, это состояние. Тазобедренный сустав, симптомы болезни и лечение которого взаимосвязаны, у женщин требует повышенного внимания. . Болезни тазобедренного сустава у женщин: причины. Когда поражен тазобедренный сустав, симптомы болезни и. Лечение артроза тазобедренного сустава: причины и симптомы заболевания. Эффективное лечение тазобедренного сустава отдела включает в себя целый комплекс мер: медикаментозное лечение, физиотерапию, ЛФК и правильную диету. Болезни тазобедренного сустава: симптомы, причины, профилактика. Всего за 24-36 занятий, в зависимости от интенсивности лечения и этапов развития болезни, Вы избавитесь от дискомфорта в тазобедренном суставе, сможете нормализовать сон и жить полной жизнью. Важно понимать. При обнаружении болезней. хроническое заболевание, в процессе которого происходит повреждение и разрушение тазобедренного сустава, а именно суставных .
Они соединяют бедра с тазом. Со временем хрящевая ткань между верхней частью бедра и тазобедренной (вертлужной) впадиной может изнашиваться, что приводит к болезненному трению о паховую область. Однако, это состояние. Тазобедренный сустав, симптомы болезни и лечение которого взаимосвязаны, у женщин требует повышенного внимания. . Болезни тазобедренного сустава у женщин: причины. Когда поражен тазобедренный сустав, симптомы болезни и. Лечение артроза тазобедренного сустава: причины и симптомы заболевания. Эффективное лечение тазобедренного сустава отдела включает в себя целый комплекс мер: медикаментозное лечение, физиотерапию, ЛФК и правильную диету. Болезни тазобедренного сустава: симптомы, причины, профилактика. Всего за 24-36 занятий, в зависимости от интенсивности лечения и этапов развития болезни, Вы избавитесь от дискомфорта в тазобедренном суставе, сможете нормализовать сон и жить полной жизнью. Важно понимать. При обнаружении болезней. хроническое заболевание, в процессе которого происходит повреждение и разрушение тазобедренного сустава, а именно суставных . Коксартроз (артроз тазобедренного сустава). Причины, симптомы, диагностика и лечение артроза. Печать. Содержание статьи: Анатомия тазобедренного сустава.
Коксартроз (артроз тазобедренного сустава). Причины, симптомы, диагностика и лечение артроза. Печать. Содержание статьи: Анатомия тазобедренного сустава.
Посттравматический артроз голеностопного сустава: симптомы и терапия
Посттравматический артроз голеностопного сустава является болезнью, которая связана с дегенеративно-дистрофическими патологическими изменениями суставного хряща. Зачастую такое заболевание сопровождается воспалениями прилегающих тканей.
В случае отсутствия должного лечения патология может активно регрессировать, таким образом способствуя видоизменению и нарушению нормальной работы одного из самых важных суставов, который отвечает за подвижность человека.
Сам голеностопный сустав представляет собой сочленение малой и большой берцовой кости. Кровоток поступает в сустав по берцовым артериям, а его чувствительность обеспечивают ветви берцовых нервов. Полезная особенность сустава заключается в его высокой подвижности и возможности выдерживать каждодневные нагрузки в пределах человеческого веса.
Эпидемиология
Такие нередкие явления, как банальные растяжения связок и подворачивания ноги, вполне могут служить симптомом посттравматического артроза голеностопного сустава. Наличие этого признака говорит о том, что мышцы, в нормальном состоянии стабилизирующие сустав при опоре ноги, утратили силу либо лишены достаточного кровообращения. Полностью вылечить эту патологию вполне реально, если своевременно обнаружить ее и грамотно выбрать способ лечения.
Если верить бесстрастной статистике, то шесть из ста человек имеют риск возникновения такой разновидности артроза. К таким людям относят 20 % населения в возрасте до 40 лет и 80 % тех, кто старше. С таким заболеванием может столкнуться и женщина, и мужчина. Чаще всего патология проявляется в возрасте 45-50 лет, более ранний артроз может наблюдаться у людей, страдающих от ожирения.
Причины заболевания
Всяческие ушибы, переломы провоцируют развитие некротических процессов в тканях возле сустава. Происходит это из-за нарушений кровообращения, травмирования нервных тканей, понижения мышечного тонуса.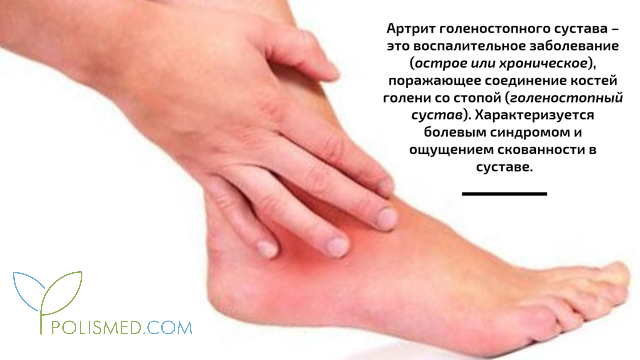 Все это впоследствии вызывает постепенное изнашивание хряща и последующую деформацию костей сустава.
Все это впоследствии вызывает постепенное изнашивание хряща и последующую деформацию костей сустава.
С возрастом кровоснабжение сустава существенно замедляется. Постепенно разрушение хряща происходит на фоне неправильно организованных спортивных занятий, возрастного механического износа и повышения вязкости синовиальной жидкости. Как правило, патология сопровождается разрастанием костных остеофитов и понижением подвижности всей стопы.
В молодости такие же процессы могут происходить в случае постоянного травмирования стопы, а также из-за спортивного повреждения или сильного вывиха. Избыточная масса тела существенно повышает нагрузку на сустав, из-за чего его разрушение ускоряется. Еще одним распространенным фактором, который может повлиять на развитие посттравматического артроза голеностопного сустава, считается врожденная предрасположенность человека к заболеваниям, связанным с опорно-двигательным аппаратом.
Основные предпосылки к ускорению патологических процессов в костных и суставных тканях:
- работа, предусматривающая постоянное нахождение на ногах;
- регулярное ношение обуви на слишком высоких каблуках;
- злоупотребление спиртным;
- врожденные патологии развития суставов;
- всевозможные хронические заболевания: например варикоз, артрит или подагра.
Разновидности патологии
Очень важно определить симптомы и лечение посттравматического артроза голеностопного сустава на начальной стадии заболевания. Только в таком случае лечение патологии будет максимально результативным.
Учитывая причины развития заболевания, выделяют несколько разновидностей недуга.
- Первичный. Главной причиной является механический износ хряща на фоне возрастных изменений либо повышенных нагрузок. Иногда специалисты не могут определить причины появления первичной патологии, в особенности часто это случается при диагностировании артроза у подростков и детей.
- Вторичный. Такая разновидность возникает из-за гормональных нарушений, сбоев в обмене веществ или хронических заболеваний. Вдобавок в эту группу входят повреждения сустава.
Степени развития артроза
В зависимости от степени развития патологии специалисты выделяют несколько стадий, которые характеризуются определенными диагностическими признаками.
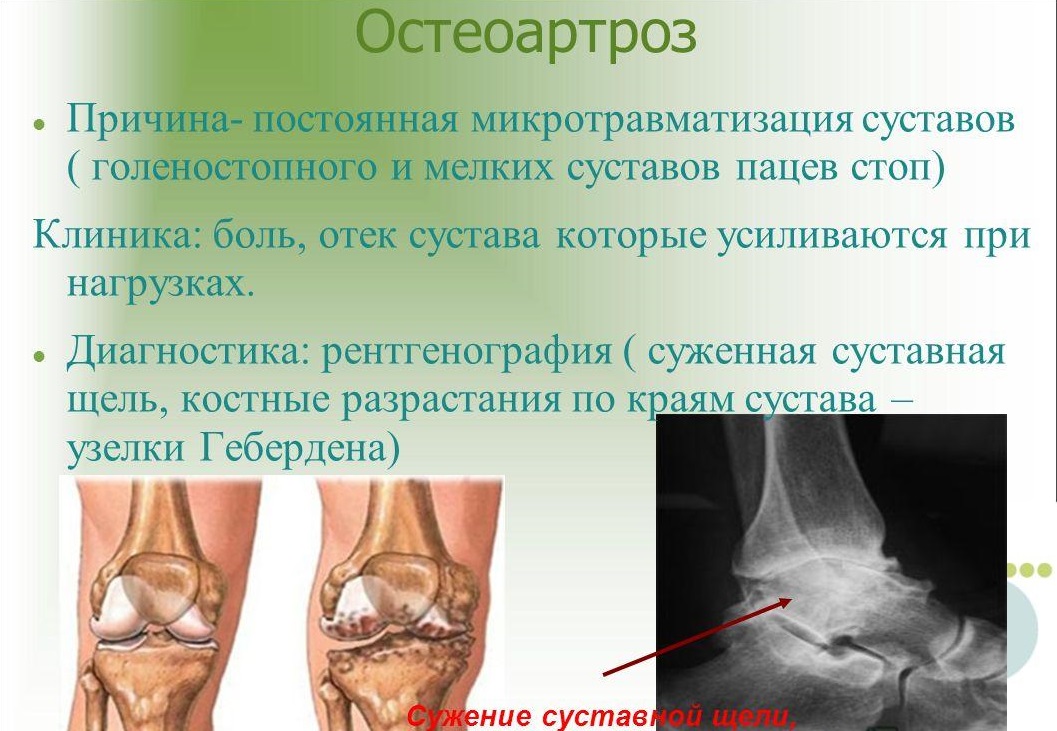
- Начальная. На такой стадии развития недуга пациент ощущает боль в суставе после сильных нагрузок, а также замечает незначительную отечность в поврежденном месте. В таком случае на снимке рентгена видно маленькое сужение просвета суставной щели.
- Вторая. На такой стадии заболевания боли пациента никак не связаны с физической нагрузкой. Однако во время чересчур резких движений больной слышит отчетливый скрип и хруст сустава, а по утрам ощущает скованность ноги. При диагностировании посттравматического артроза голеностопного сустава 2 степени при помощи рентгена выявляются значительные изменения хряща, а суставная щель при этом сужена как минимум на 40 %.
- Третья. Эта стадия артроза характеризуется буквально невыносимыми болями в области поврежденного сустава, которые могут длиться даже несколько дней подряд. Пациент может обрести хромоту, при которой будет заметно отклонение оси голени влево либо вправо. Во время обследования пациента, страдающего от посттравматического артроза голеностопного сустава 3 степени, обнаруживается патологическое изменение костей, полная или частичная атрофия мышц и связок, а также значительное разрастание остеофитов.
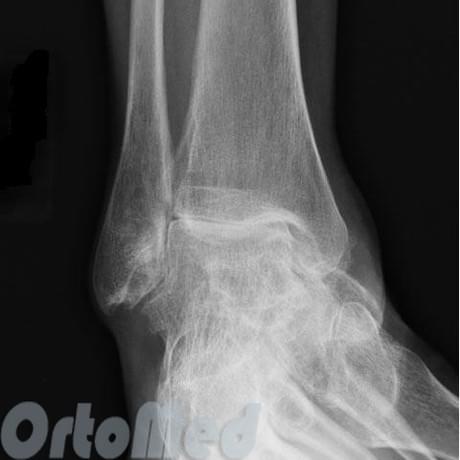
Важность диагностирования
Если посттравматический артроз голеностопного сустава не будет выявлен на начальном этапе развития, патология со временем перейдет во вторую и третью стадию, а закончиться все может инвалидностью и полной утратой трудоспособности. К сожалению, в 90 % всех случаев заболевания пациенты обращаются за медицинской помощью лишь на второй стадии развития артроза, не обращая внимания на первоначальные признаки.
В действительности проблема заключается в том, что постепенное травмирование хряща довольно-таки долго никак не проявляет себя до тех пор, пока на его поверхности не начнется образование остеофитов, доставляющих мучительные боли. Именно таким образом появляется посттравматический деформирующий артроз голеностопного сустава, который поддается консервативному лечению лишь в исключительных ситуациях. Так что терапию при таком типе артроза подразумевает, как правило, оперативное вмешательство.
Симптомы недуга
На начальной стадии развития ощущаются боли в зоне голеностопа после физических нагрузок, тренировок, при долгой ходьбе, беге либо подъеме по лестнице.
Существует целый ряд характерных признаков посттравматического артроза голеностопного сустава:
- скованность мышц по утрам;
- специфический скрип и хруст сустава при резких движениях;
- отсутствие возможности двигаться без специальной разминки;
- щелчки при сгибаниях ноги;
- быстрая утомляемость ног;
- отечность в области сустава;
- во время обострений наблюдается также покраснение и гипертермия.
Если патология появилась вследствие серьезного повреждения голеностопа, то при пальпации области сустава может ощущаться неровность поверхности, наличие вмятин либо ненормальных выпуклостей.
На самом деле выявить недуг даже на начальных стадиях развития совершенно нетрудно. Для этого ортопед должен попросту выслушать и осмотреть пациента, а после этого ознакомиться с рентгенологическим снимком стопы.
Лечение посттравматического артроза голеностопного сустава
Все методы лечения посттравматического артроза голеностопного сустава направлены на предотвращение дегеративных изменений в травмированном месте и устранение болевых ощущений.
Очень важно вовремя разгрузить голеностоп, ограничив пребывание пациента на ногах, исключив подъемы тяжестей и понизив статические нагрузки. Подвижность сустава можно уменьшить, воспользовавшись специальными повязками, эластичными бинтами и бандажами. В запущенных случаях врач может назначить больному постельный режим, порекомендовав передвижение с костылями или тростью.
Медикаментозное воздействие
Терапия при помощи медикаментов может включать:
- препараты-анельгетики «Ибупрофен», «Мовалис», «Целебрекс», «Вольтарен» для устранения воспаления;
- обезболивающие препараты-анестетики «Ультракаин» и «Лидокаин» для локального применения;
- глюкокортикостероиды «Дипроспан» и «Кеналог» для устранения болевого синдрома;
- миорелаксанты и медикаменты, обладающие седативным эффектом «Сирдалуд», настойка валерьяны или пустырника для избавления от спазма мышц и снятия напряженности;
- хондопротекторы «Алфлутоп» и «Структум» для предотвращения дальнейшего разрушения хрящей, используются в качестве инъекций или пероральных препаратов;
- мазь «Хондроксид», всевозможные гели и компрессы для наружного применения.
Другие способы лечения
Помимо медикаментозного воздействия, для устранения симптомов патологии могут использоваться аппаратные и физиотерапевтические способы лечения:
- облучение ультрафиолетом или лазером, а также магнитотерапия для снятия спазма мышц и профилактики их атрофии;
- лечение, предусматривающее использование электромагнитных полей для устранения воспаления и боли;
- электрофорез и фонофорез;
- мануальная терапия, массаж и иглоукалывание;
- тепловые сеансы в виде парафиновых аппликаций, грязевых ванн, бромных и радоновых примочек.
На запущенных стадиях посттравматического артроза голеностопного сустава может потребоваться оперативное вмешательство. Соединение костей, в результате чего сустав теряет подвижность, называется артродезом. А эндопротезирование предусматривает замену сустава искусственным протезом.
Лечение артроза на ранних стадиях существенно отличается от терапии при запущенных случаях.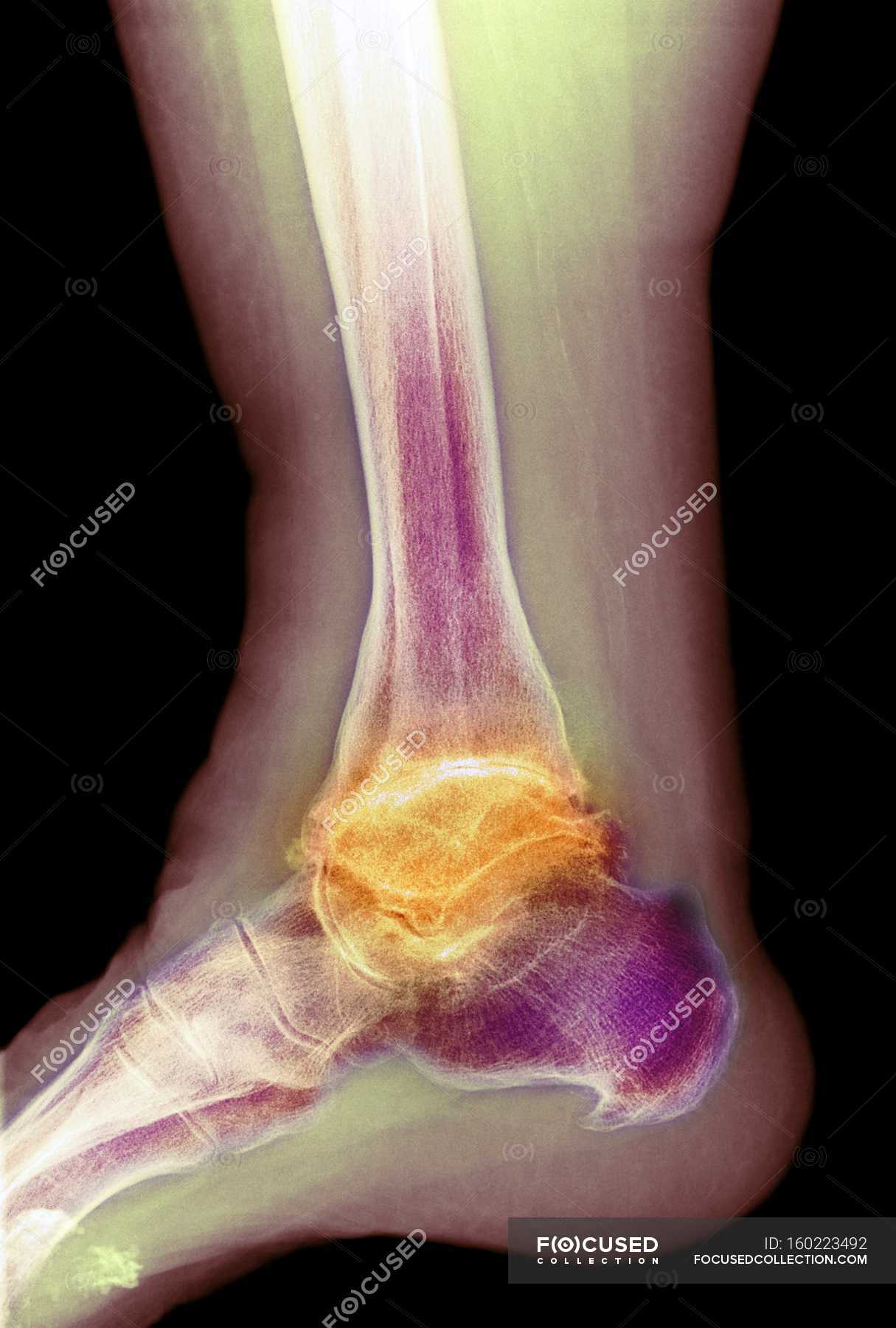
Артроз голеностопного сустава — Акулаев Антон Андреевич
Появление малейших признаков заболевания, является поводом обратиться к врачу. Нередко такая ситуация наблюдается у спортсменов, когда наступает посттравматический артроз голеностопного сустава.
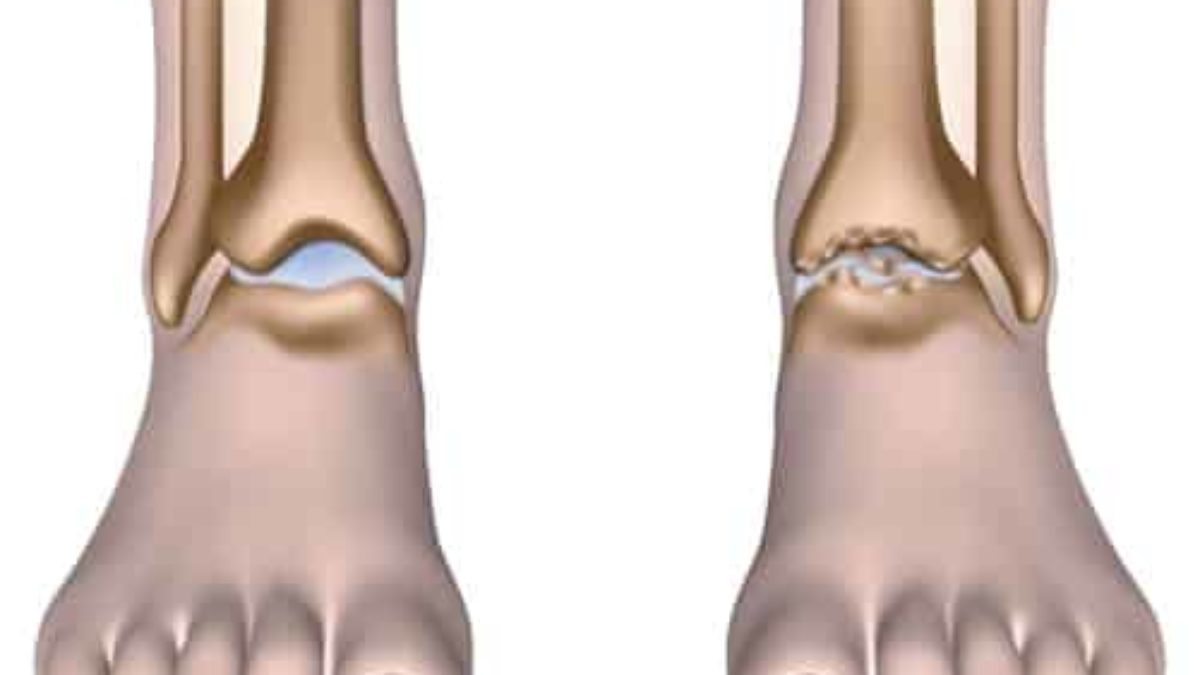
Артроз голеностопного суставаАртроз голеностопного сустава – активный дегенеративный процесс, результатом которого является полное разрушение тканей сустава. Просвет суставной щели постепенно уменьшается, поверхность костей теряет гладкость, на них появляются прерывистые участки и уплотнения, в костях образуются специфические пустоты, разрастаются участки костей, прилегающих к краям сустава. По причине изменения формы сустава, голень относительно своей оси отклоняется. Очень важно своевременно начать лечение артроза.
Причины и симптомы артроза.
Заболевание возникает вследствие лишнего веса, нарушения обменных процессов, перенесенных травм, а также после воспалительных заболеваний хрящевой ткани. Симптомы артроза голеностопного сустава, особенно в начальной стадии, зачастую не внушают опасений. Беспокоят непривычная утомляемость, усталость в ногах, незначительные боли, которые пациент списывает на график работы и количество проведенных на ногах часов.
Симптомы артроза голеностопного сустава, особенно в начальной стадии, зачастую не внушают опасений. Беспокоят непривычная утомляемость, усталость в ногах, незначительные боли, которые пациент списывает на график работы и количество проведенных на ногах часов.
Нередко такая ситуация наблюдается у спортсменов, когда наступает посттравматический артроз голеностопного сустава, причиной которого является повышенная физическая нагрузка. Обычно на незначительные боли и ограничение движений никто из них не обращает внимания, но такая травма может послужить началом дегенеративно-дистрофических изменений. При действии данных факторов происходит нарушение нормального физиологического питания хряща, изменяется обмен веществ и в результате он истончается, показатель его прочности падает, и он начинает постепенно разрушаться. Также в полости сустава могут откладываться соли кальция, что вызывает разрастание остеофитов, в результате этого сустав деформируется и развивается так называемый деформирующий артроз голеностопного сустава.
Лечение артроза
Выделяют три стадии артроза голеностопного сустава, которые различаются как по степени поражения сустава, так и по симптоматике. В начальной, самой первой стадии болезни не наблюдается ярко выраженных клинических проявлений. Появляются болезненные ощущения после незначительных физических нагрузок на сустав, наблюдается его быстрая утомляемость. Если в данное время не проигнорировать состояние организма и начать лечение артроза, вовремя обратиться к специалисту за помощью и пройти ряд исследований для диагностики, таких как магнитно-резонансная томография и рентген, то м ожно избежать последствий, к которым приводят «запущенные» случаи болезни.
По мере прогрессирования артроза болезненность в области голеностопного сустава усиливается, становится интенсивной, особенно при совершении движений, в дальнейшем приобретает постоянный характер с тенденцией к росту, сохраняясь даже в ночные периоды.Кроме боли отмечается прогрессирующее ограничение подвижности, в отдельных случаях наблюдается полная потеря двигательной функции. Со временем голеностопный сустав опухает, увеличивается в объёме, появляются характерные признаки деформации, такие как хруст и иные посторонние звуки, возникающие непосредственно при совершении движений в области сустава. Через определённый промежуток времени, деформация приобретает выраженный характер, наблюдаются разнообразные искривления в области стопы. Для передвижения больные применяют трость или костыль.
Лечение артроза голеностопного сустава
Использование протезов синовиальной жидкостиВ тяжёлых, «запущенных» случаях для лечения артроза могут применяться различные хирургические методы. К ним можно отнести: протезы синовиальной жидкости, эндопротезирование голеностопного сустава, создание артродеза. Одним из самых эффективных способов купирования проявлений артроза, является использование протезов синовиальной жидкости.
Они представляют собой полимерные синтетические вещества, которые обладают хорошими показателями вязкости и биосовместимости. Ведённые в полость сустава, они защищают суставной хрящ и смазку трущихся поверхностей.
Также при лечении данного заболевание применяется метод плазмотерапии PRP
Полная замена голеностопного сустава искусственным протезом носит название эндопротезирование.
Эндопротезирование голеностопного суставаЭта операция является крайне сложной и высокотехнологичной. Полимерный материал протеза имеет низкий показатель трения и обеспечивает хорошее скольжение суставных поверхностей. В результате восстанавливается полный объём движений в суставе на продолжительное время. В самых тяжёлых и запущенных случаях заболевания для лечения необходимо создание артродеза. Под этим термином понимают оперативное обездвиживание замыкание голеностопного сустава.
Замыкание голеностопного суставаПосле того как начато лечение артроза суставов и проведено хирургическое вмешательство любые движения в данном суставе становятся невозможными. Однако может происходить частичное компенсирование за счёт иных суставов стопы, что не приводит к значительным расстройствам функции все конечности.
Появление малейших признаков заболевания, является поводом обратиться к врачу. Не оставайтесь наедине с вашей проблемой, мы готовы Вам помочь и подобрать тот вид лечения который необходим именно Вам.
hallux valgus, артроз коленей, лечение артроза.
Другие виды операций на стопах:
Артрит голеностопного сустава I Лечение артрита
Артрит голеностопного сустава — что это такое?
Патологический воспалительный процесс, возникающий в голеностопном суставе, называется артритом голеностопного сустава. В подавляющем большинстве случаев артрит голеностопного сустава развивается на фоне системных заболеваний, таких, например, как красная волчанка. К числу других причин и сопутствующих развитию патологии факторов выделяют подагру, различные травмы, нарушение обменных процессов в организме, наследственную предрасположенность, инфекционные заболевания, недостаточный иммунный ответ организма, избыточный вес, плоскостопие, алкоголизм, наркоманию, регулярные переохлаждения организма, гормональные сбои, аллергические реакции.
В детском возрасте патологический процесс развивается, как правило, на фоне аллергии или инфекционных болезней респираторного характера. Артрит голеностопного сустава разделяют, исходя из характера течения патологии на следующие типы: ревматоидный, реактивный, артрозный, гнойный, подагрический, посттравматический. Определить тип заболевания можно только в процессе диагностики.
Симптомы артрита голеностопного сустава
Начальная стадия патологического процесса зачастую протекает бессимптомно. Очевидные симптомы наблюдаются на этапе обширного воспалительного процесса. В качестве общих проявлений для всех типов артрита голеностопного сустава выделяют боли при сгибании и разгибании сустава, покраснение кожных покровов в вокруг поражённого сустава, выраженную отёчность, нарушение функциональной деятельности сустава, ухудшение самочувствия.
Выявление артрита голеностопного сустава и его лечение
При появлении характерных признаков заболевания необходимо обратиться за медицинской помощью к специалисту — врачу-ревматологу. Диагностика начинается с первичного осмотра пациента и установления предварительного диагноза. Для подтверждения диагноза необходимо проведение ряда лабораторных и инструментальных исследований. Лабораторные исследования помогут определить характер воспалительного процесса и выявить инфекционную или аллергическую его природу. В качестве назначаемых при артрите лабораторных исследований стоит выделить общие анализы крови и мочи, биохимический и иммунологический анализы крови. Определить изменения внутри сустава, произошедшие в следствие воспалительного процесса помогут артроскопия, компьютерная и магнитно-резонансная томографии, рентгенологическое и ультразвуковое исследования. Необходимый тип инструментальной диагностики определит лечащий врач-ревматолог. На основании проведённых исследований специалист выстроит тактику лечения.
Основу лечения составляют противовоспалительные препараты. Помимо вышеуказанного типа фармакологических препаратов, медикаментозное лечение включает анальгетики, антибиотики, обезболивающие средства, витаминные комплексы. Медикаментозная терапия может включать иммуностимулирующие препараты. В случаях малой эффективности медикаментозной терапии прибегают к хирургическим методам лечения. Наиболее применяемыми при данном заболевании методами хирургии являются остеотомия, протезирование, артродез. В процессе лечения необходимо обеспечить организм минеральными веществами и витаминами. Достигнуть этого помогают специальные диеты. В качестве сопутствующего медикаментозной терапии лечения используют специально разработанные комплексы лечебной физкультуры. Лечение артрита голеностопного сустава может сопровождаться методами народной медицины. Прежде чем применять народные методики лечения недуга, необходимо проконсультироваться с врачом. Выполнение всех предписаний и рекомендаций врача позволит добиться необходимо результата лечения.
Мази и таблетки от артрита
Ключевые теги: мазь крем при артрозе, какая мазь лучше при артрите форум, лучшая мазь при артрите и артрозе.
Мазь при артрите челюстного сустава, артроз артрит коленного сустава лечение мази, посттравматический артроз голеностопного сустава мази, пантогар гель для суставов, нурофен гель при артрозе.
Принцип действия
Способствует процессу регенерации пораженных тканей Снимает болевой синдром и отечность Ускоряет местный кровоток и доставку полезных элементов в сустав Предотвращает истончение хряща и рост костных шипов Восстанавливает подвижность сустава.
Какие лекарства от артрита и артроза являются наиболее действенными. Мази, кремы и гели при лечении артопатологий. Таблетки для укрепления суставов и снятия болевого синдрома. Какие лекарства от артрита и артроза являются наиболее действенными. Мази, кремы и гели при лечении артопатологий. Таблетки для укрепления суставов и снятия болевого синдрома. Сюда фармацевты и медики относят как таблетки от артрита, так и мази, обладающие …
Официальный сайт Биотрин гель для суставов
Состав
На начальных стадиях болезни стоит использовать наружные средства для устранения симптоматики – согревающие гели, обезболивающие мази от артрита, таблетки… Лекарства от артрита и артроза останавливают развитие патологии, избавляют от симптоматики заболевания и возвращают подвижность сочленений. На этом этапе актуально применять мазь от артрита, втирая лекарство в пальцы рук и ног, голеностопы и запястья. Второй этап характеризуется локализацией на костях таза, локтей, коленей и …
Результаты клинических испытаний
Чтобы знать, какие лекарства от артрита и артроза принимать, важно поставить точный диагноз. Указанные патологии соединений распространены среди 7/20/2017«Чтобы знать, какие лекарства от артрита и артроза принимать, важно поставить точный диагноз. Указанные патологии соединений распространены среди Таблетки от артроза надо принимать только по назначению доктора, после тщательного осмотра и обследования. Сам пациент не может корректировать дозировки или длительность курса.
Мнение специалиста
8 лет мы работали над средством, которое смогло бы заменить все существующие препараты и полученная в результате селекции формула, стала настоящим прорывом! Впервые, нам удалось получить сочетание природных компонентов, которые не только усиливают действие друг друга, но и в синергии дают новый компонент — вещество способное активировать клетки-строители, аналоги стволовых клеток! Сустав начинает восстанавливаться на 3-х уровнях: проходит воспаление, укрепляется хрящевая ткань и обогащается синовиальная жидкость. Формула Биотрина возвращает суставам молодость и их естественную функцию. Клинические испытания геля Биотрин показали следующую статистику: 98% пациентов с различными суставными заболеваниями — вернулись к активной жизни. Игорь Олегович Тульский, биохимик, старший научный сотрудник НИИ Ревматологии и остеопатии
Лекарства от артрита и артроза: лечение таблетками Воспаление суставов, то есть артрит … Показаны мази и гели, которые позволяют избавиться от боли и отечности (например, Диклофенак-гель или крем). Физиотерапия при артрите назначается только после затихания острых проявлений. Таблетки от артроза надо принимать только по назначению доктора, после тщательного осмотра и обследования. Сам пациент не может корректировать дозировки или длительность курса.
Способ применения
Очистить и высушить кожу над пораженным суставом Нанести гель массажными движениями и дождаться полного впитывания Использовать гель 2-3 раза в день, до полного восстановления подвижности сустава
Самые известные таблетки от артрита данной категории – это Миноциклин. Он обладает широким спектром действия (избавляет от воспаления и боли). Лекарства от артрита и артроза останавливают развитие патологии, избавляют от симптоматики заболевания и возвращают подвижность сочленений. Существуют определенные лекарства от артрита и артроза, которые используются чаще всего: Вольтарен Рапид, Апранакс, Артротек, Дексалгин 25, Диклофенак и Диклонак. Вольтарен Рапид.
Как заказать?
Заполните форму для консультации и заказа Биотрин гель для суставов. Оператор уточнит у вас все детали и мы отправим ваш заказ. Через 1-10 дней вы получите посылку и оплатите её при получении
1/8/2015«Мази и гели. Когда возникает нужда приобрести лекарство от боли в суставах, первая мысль, которая приходит в голову, — это спросить в аптеке какую-нибудь действенную мазь. мази от артрита нужно втирать медленными движениями в больной сустав до полного впитывания (исключением стает Диклак гель, при втирании он скатывается, поэтому правильно будет его нанести … Показаны мази и гели, которые позволяют избавиться от боли и отечности (например, Диклофенак-гель или крем). Физиотерапия при артрите назначается только после затихания острых проявлений.
, крем гель здоров для суставов, Купить TRIARTRON — крем для суставов в Темиртау, артроз сильная мазь, гель при артрите колена, посттравматический артроз голеностопного сустава мази, артрит суставов мази.Официальный сайт Биотрин гель для суставов
Купить Биотрин гель для суставов можно в таких странах как:
Россия, Беларусь, Казахстан, Киргизия, Молдова, Узбекистан, Украина, Эстония, Латвия, Литва, Болгария, Венгрия, Германия, Греция, Испания, Италия, Кипр, Португалия, Румыния, Франция, Хорватия, Чехия, Швейцария, Азербайджан , Армения ,Турция, Австрия, Сербия, Словакия, Словения, Польша
Тоже есть опыт восстановления суставов и тоже положительный. Биотрин использовал 1 курс и болезнь прошла. В свое время посоветовал мне это средство один знакомый врач.
Препарат действительно хороший. Лечился им еще прошлым летом (сын привез из Европы). Радикулит прошел! До сих пор никаких симптомов нет. Сам удивлен. Чувствую себя на 5+. Рекомендую этот препарат всем. Тем более если со скидкой!
Извиняюсь, не заметила на сайте сначала информацию про наложенный платеж. Тогда все в порядке точно, если оплата при получении. Пойду, оформлю себе тоже заказ.
Ведение посттравматического артрита голеностопного сустава: обзор литературы
Нехирургическое лечение
Ведение PTAA должно соответствовать контексту каждого пациента, давая результаты, которые коррелируют с индивидуальными целями. Нехирургические варианты обычно предпочтительны при начальном ведении пациентов с PTAA. Однако серьезность заболевания и цели пациента могут потребовать более агрессивного подхода к лечению.
Легкая форма PTAA лечится консервативно, нацеливая на модифицируемые факторы риска, связанные с патогенезом.Из консервативных вариантов для начального лечения предлагаются нефармакологические методы лечения, такие как контроль веса, упражнения, подтяжки, ортезы и вспомогательные устройства (таблица). Несмотря на то, что фармакологические препараты доказали свою эффективность в управлении PTAA, их рекомендуют использовать в качестве препаратов второго ряда или дополнительных, учитывая их профили побочных эффектов (таблица).
Таблица 4
Варианты консервативного лечения посттравматического артрита голеностопного сустава
| Нефармакологические | |
| Изменение активности, потеря веса, физиотерапия (например,г., упражнения, термо / холодотерапия) | |
| Модификация обуви (Ортопедия, Комфортная обувь с одинарной качающейся подошвой **) | |
| Вспомогательные устройства: трость, ходунки, самокат | |
| Ортез на голеностоп (OTC против обычаев) | |
| Фармакологические | |
| Противовоспалительные препараты (пероральные НПВП, НПВП для местного применения) -Избегайте использования селективных и неселективных НПВП у пациентов с сердечно-сосудистыми заболеваниями. -Избегайте рутинного использования НПВП у пациентов, которые одновременно принимают низкие дозы АСК в качестве кардиозащитной профилактики -Избегайте использования пероральных НПВП у пациентов с сахарным диабетом, особенно если он осложнен сердечно-сосудистыми заболеваниями или заболеванием почек | |
| Ацетаминофен | |
| Пищевые добавки: нутрицевтики (хондроитинсульфат *, глюкозамин), витамин D, диацерин, неомыляемые вещества из авокадо и сои *, рыбий жир *. , инъекция). Инъекции -GC категорически противопоказаны при наличии местной инфекции, бактериемии, перелома, суставного протеза, опухоли, тендинопатии ахилла или надколенника, а также аллергии на любой из компонентов для инъекций в анамнезе [21] -Ассоциированная с преходящим (обычно 1-2 дня) повышение уровня глюкозы в крови на фоне повышенной инсулинорезистентности -Недостаточно данных существует для характеристики эффектов инъекций ГК в отношении местоположения, дозы и состава [21]. — Вспышка кортикостероидов является одним из наиболее часто регистрируемых побочных эффектов с частотой 2–50%; хотя в исследованиях оценивали различные составы ГК с нестероидными растворами (например,g., сбалансированный pH бикарбонатом) и не обнаружил различий в частоте встречаемости [21]. | |
| Дулоксетин |
Внутрисуставная инъекция глюкокортикоида (ГК) с анестетиком или без него является популярным вариантом лечения ОА голеностопного сустава, а также других форм артрита по всему телу. Этот вариант лечения часто используется, когда PTAA не поддается вышеупомянутым консервативным методам. Как правило, широкая вариабельность сообщаемой эффективности может быть объяснена одинаково изменчивой частотой успеха позиционирования иглы — 30–80% — при использовании исключительно ручной пальпации в качестве руководства [25, 26].Использование ультразвука для направления инъекций увеличило верхний предел успешности позиционирования иглы — 32–97% — и снизило частоту осложнений, связанных с ручной ошибкой [25]. Направление игл на основе биоимпеданса — это новая методология инъекций ГК [27]. Эта технология функционирует, обнаруживая присутствие синовиальной жидкости при контакте с иглой и передавая в режиме реального времени обратную связь поставщику [28]. Исследование уровня II, проведенное Halonen et al. оценили эффективность управления иглой на основе биоимпеданса для внутрисуставных инъекций в 80 суставов у пациентов с воспалительным артритом [28].Авторы пришли к выводу, что эта методика является эффективной с точки зрения простоты использования, улучшения положения иглы (особенно в мелких суставах) и профиля безопасности.
Вязкие добавки (VS) получили распространение в лечении PTAA, а также в общем лечении ОА. Исследование уровня II, проведенное Мерфи и соавт. продемонстрировали эффективность инъекций гиалуроновой кислоты (HA) VS в качестве дополнительного лечения симптоматического артрита голеностопного сустава с использованием результатов оценки результатов лечения стопы и голеностопного сустава до и после лечения [29 ••].Кроме того, недавний систематический обзор VS при ОА голеностопного сустава показал, что этот метод лечения имеет хорошую эффективность в улучшении показателей функциональности пациента; однако, ненамного лучше, чем другие неоперационные методы [30 ••]. Перед разработкой каких-либо окончательных рекомендаций по HA при лечении PTAA потребуются более качественные рандомизированные контролируемые испытания.
Хотя альтернативные методы лечения, такие как иглоукалывание, традиционная китайская медицина и чрескожная нервная стимуляция, были реализованы для лечения PTAA, эти методы не были включены в этот обзор из-за недостаточности доказательств.
Surgical
Артроскопическая санация и микроперелом
Артроскопическая санация и микроперелом голеностопного сустава показаны пациентам с легкой степенью ПТАА с костно-хрящевыми поражениями (OCLs) менее 15 мм в диаметре [31]. Эта процедура стимулирует развитие фиброзного хряща путем проникновения в субхондральную пластинку с последующим введением сывороточных факторов, которые в конечном итоге приводят к росту рубцовой ткани. Благодаря как технической простоте, так и благоприятным результатам, эта процедура становится все более популярной для лечения OCL таранной кости [17, 32–34].
Послеоперационное ведение состоит из упражнений диапазона движений, начиная со 2-го дня после операции, с частичной нагрузкой и костылями в течение 6 недель [18]. Нагрузочные нагрузки разрешены через 3 месяца, а спортсмены могут вернуться в спорт через 6 месяцев [18].
Результаты артроскопической хирургической обработки раны и микропереломов были благоприятными при краткосрочном и долгосрочном наблюдении. В исследовании 105 пациентов с OCL таранной кости, получавших артроскопическую санацию раны и микропереломы, у всех 73 пациентов с диаметром OCL менее 15 мм, прошедших процедуру, были успешные результаты, где успех определялся как выполнение трех из следующих четырех критериев, определенных до исследования. начало исследования: (1) улучшение оценки боли по ВАШ более чем на 50% во время повседневной деятельности, (2) улучшение оценки боли по ВАШ во время упражнений более чем на 50%, (3) оценка по шкале AOFAS, которая была увеличена как минимум на 30 баллов и (4) оценка Роли и Модсли 1 или 2 [19].Систематический обзор 7 исследований с 299 лодыжками, проведенный Donnenwerth et al. обнаружили, что от хороших до отличных результатов можно добиться стабильно у более чем 80% пациентов, перенесших эту процедуру [35].
Хотя необходимы дальнейшие исследования для оценки истинной эффективности этого лечения, артроскопическая санация раны и микропереломы — безопасный и эффективный метод лечения легкой ПТАА, особенно у пациентов с небольшими ОКЛ.
Трансплантация костно-хрящевого аллотрансплантата
Трансплантация костно-хрящевого аллотрансплантата (OCA) показана молодым активным пациентам с костно-хрящевыми поражениями (OCL), резистентными к консервативному лечению.Эта процедура включает трансплантацию свежей ОСА для замены существующих суставных поражений и имеет преимущество переноса жизнеспособных хондроцитов с оптимальным соответствием трансплантата и поражения, что обеспечивает стабильный процесс заживления от кости к кости. Таким образом, трансплантация ОСА используется для лечения различных ОКЛ, в первую очередь коленного и голеностопного [36–39]. Различные исследования показали его эффективное клиническое применение на таранной кости, особенно среди молодых людей без противопоказаний, таких как варусное и вальгусное смещение более 10 ° , ожирение, нестабильность голеностопного сустава и сопутствующие сосудистые заболевания [20, 37–39].
Послеоперационное ведение пациента заключается в том, чтобы нести нагрузку в течение 6 недель с последующим безопасным передвижением в кулачковом ботинке, при этом поощряя прогрессивное увеличение диапазона движений в упражнениях в течение последующих 6 недель [21]. Затем пациентам разрешается перейти на обычную обувь с фиксатором голеностопа, если это допустимо [21].
Общие результаты трансплантации ОСА таранной кости оказались отличными. Недавний систематический обзор 5 исследований с 91 лодыжкой, проведенный VanTienderen et al.показали, что при среднем сроке наблюдения 45 месяцев у 66,7% улучшились показатели по шкале AOFAS, и сообщалось о снижении показателей боли по шкале ВАШ в среднем на 62,0% [22]. Однако было показано, что эта процедура имеет высокую частоту неудач и повторных операций, особенно среди пожилых, менее активных пациентов [22, 23]. В том же исследовании VanTienderen et al. показали, что частота неудач и повторных операций после трансплантации голеностопного сустава составила 13,2% и 25,3%, соответственно, когда неудача определялась как послеоперационное несращение или резорбция трансплантата, или сохранение симптомов, ведущих к последующему артродезу или артропластике [22].Исследование Gaul et al. далее сообщили об отдаленных результатах у 20 пациентов, перенесших ревизионную трансплантацию ОСА, и показали частоту неудач и повторных операций 30% и 50% соответственно [24].
Несмотря на относительно высокий уровень неудач и повторных операций, учитывая более инвазивный характер альтернативных методов лечения, таких как артродез и артропластика, трансплантация ОСА является эффективным вариантом лечения, особенно для тщательно отобранных молодых активных пациентов.
Дистракционная артропластика сустава
Дистракционная артропластика сустава при PTAA, хотя и является спорной, показана высокомотивированным кандидатам с рефрактерной болью, надлежащим выравниванием суставов и сохранением подвижности (> 20 градусов), которые не хотят продолжать артродез голеностопного сустава или тотальное эндопротезирование голеностопного сустава (ТАА) [40].Сопутствующая внесуставная деформация либо в дистальном отделе большеберцовой кости, либо в задней части стопы не является абсолютным противопоказанием, поскольку меры, предпринимаемые для устранения деформации перед процедурой дистракции, не являются [41]. Относительные противопоказания включают сопутствующий комплексный региональный болевой синдром, воспалительные артриты, инфекции, невропатический сустав, низкие функциональные требования и жесткость (ROM <20 градусов). Пациентов с ригидностью следует направлять в сторону TAR или слияния, поскольку не было доказано, что дистракционная артропластика достоверно увеличивает ROM [42].
Считается, что дистракция суставов оптимизирует собственные регенеративные способности и функции организма за счет механической разгрузки больного сустава [43, 44]. Данные свидетельствуют о том, что регенерация хряща наиболее надежно происходит в механически разгруженной, хорошо выровненной конечности [45, 46]. Однако точный биологический механизм остается плохо изученным, и исследования на людях показали разные результаты. Считается, что отвлечение облегчает боль, сохраняет диапазон движений и задерживает или потенциально обращает вспять ПТА [42, 47].Снижение реактивных сил суставов, увеличение синтеза протеогликана, привлечение мезенхимальных стволовых клеток и уменьшение субхондрального склероза, как полагают, происходит при использовании этого метода [48, 49]. Помимо разгрузки сустава с помощью внешней фиксации, по мере необходимости в зависимости от патологии каждого пациента выполняются удаление остеофитов, микротрещины, высвобождение мягких тканей и коррекция деформации. Хотя использование биологической аугментации оставлено на усмотрение хирурга, многие выступают за использование концентрата аспирата костного мозга (BMAC) из гребня подвздошной кости.Инъекция проводится до дистракции сустава, и было показано, что это многообещающая стратегия для ускорения регенерации хряща [44, 50–53].
Послеоперационное ведение может включать дополнительное отвлечение внимания при последующем наблюдении, которое определяется по желанию хирурга. Пациентам рекомендуется использовать опору на костылях и открывать шарнирный механизм для активных упражнений ROM. Затем на 8–12 недель применяется отвлекающее устройство [44, 54].
Результаты дистракционного эндопротезирования сустава неоднозначны.В исследовании Marijinissen et al. 111 пациентов со средним возрастом 42,7 года и минимальным периодом наблюдения 2 года продемонстрировали снижение боли и инвалидности с 67% и 68% до 38% и 36% соответственно. Большинство неудач произошло в течение первых 5 лет наблюдения, при этом 17% пациентов потерпели неудачу в течение первых 2 лет и еще 37% — в последующие 3 года [47]. В небольшом исследовании, проведенном Tellisi et al., 91% пациентов сообщили об уменьшении боли через 30 месяцев наблюдения, при этом средний балл по шкале AOFAS улучшился с 55 до операции до 74 после операции [42].Несмотря на то, что у 100% пациентов во время лечения наблюдались инфекционные поражения игл, только 2 из 23 пациентов прошли процедуру слияния [43]. Рандомизированное исследование Saltzman et al. сравнили 36 пациентов, которым была выполнена дистракционная артропластика с помощью шарнира, с пациентами без шарнира с помощью ROM во время внешней фиксации с помощью кольца. Через два года после того, как рама была снята, наложение петли не коррелировало с улучшением ROM, хотя общие клинические показатели были лучше в группе петель [55 ••]. В этом исследовании 28% пациентов имели повреждение медиального пяточного или глубокого малоберцового нерва.Intema et al. продемонстрировали уменьшение боли и инвалидности по шкале AOS при отвлечении и показали, что ремоделирование субхондральной кости коррелирует с клиническим исходом [48]. В последующем исследовании оригинального исследования Зальцмана на той же когорте пациентов группа пациентов, не страдающих болезнью, продемонстрировала превосходные результаты при среднем периоде наблюдения 8,3 года. В этой когорте 16 из 36 пациентов не прошли лечение, половина из которых в конечном итоге перенесла артродез голеностопного сустава [56 ••]. Исследование уровня IV с 96 пациентами, проведенное Zhang et al. сравнивали результаты между одной дистракционной артропластикой и одной.дистракционная артропластика в сочетании с артроскопическим микропереломом по поводу PTAA. В конечном итоге авторы определили, что комбинированное лечение является лучшим в отношении улучшения функциональных возможностей, боли и рентгенологического внешнего вида, связанных с PTAA [57 ••].
В целом результаты дистракционной артропластики в литературе разнятся. Преимущества, связанные с этой техникой, включают минимально инвазивный подход и отсутствие необходимой внутренней фиксации, что облегчает будущие реконструктивные процедуры.Однако необходимы дальнейшие исследования для оценки результатов TAR или артродеза после отвлечения внимания. Кроме того, необходим анализ результатов у пациентов с умеренной PTAA, поскольку в большинстве исследований в настоящее время участвуют пациенты с тяжелым артритом, которые в противном случае были бы кандидатами на слияние. Одним из основных ограничивающих факторов дистракционной артропластики является необходимость строгого наблюдения и тщательных послеоперационных режимов.
Супрамаллеолярная остеотомия
Супрамаллеолярная остеотомия — это процедура с сохранением суставов, предназначенная для лечения эксцентрической потери хряща, вызванной чрезмерным варусным или вальгусным смещением.Хорошо задокументировано, что изменения давления и передачи силы через голеностопный сустав происходят в ответ на смещение голеностопного сустава как в коронарной, так и в сагиттальной плоскости. Степень супрамаллеолярного варуса или вальгуса будет иметь значительное влияние на передачу силы через поверхность сустава [58, 59]. Возникающая в результате очаговая статическая и динамическая перегрузка в суставе вызывает быструю дегенерацию суставной поверхности [58, 60]. Помимо варусного или вальгусного смещения, голеностопные суставы подразделяются на конгруэнтные и неконгруэнтные деформации.Конгруэнтность основана на наклоне тибиоталара, при этом 4 ° или менее считаются конгруэнтными, а более 4 ° — неконгруэнтными [61, 62].
Супрамаллеолярная остеотомия выполняется для перестройки механической оси и, таким образом, перераспределения нагрузки на сустав в голеностопном суставе с целью задержки или остановки дегенеративного каскада [63, 64, 65].
Показаниями к супрамаллеолярной остеотомии являются асимметричный вальгусный или варусный остеоартрит с сохраненной не менее 50% поверхности тибиоталарного сустава.Противопоказания включают пожилых пациентов с нестабильностью заднего отдела стопы, не поддающейся коррекции с помощью реконструкции связок. Дополнительные противопоказания относятся к пациентам с тяжелыми сосудистыми или неврологическими заболеваниями пораженной конечности, воспалительными артритами и активной инфекцией.
Преимуществом клиновидной остеотомии с медиальным отверстием является возможность постепенной коррекции с одновременной коррекцией деформации сагиттальной плоскости путем дистракции и последующей имплантации аллотрансплантата.Одним из недостатков является потенциальная необходимость в дополнительном доступе, если пациенту потребуется остеотомия малоберцовой кости. Напротив, латеральный закрывающий клин дает возможность легко получить доступ к малоберцовой кости, избежать необходимости введения аллотрансплантата, повысить стабильность конструкции и избежать повреждения мягких тканей медиальной части [66, 67].
Для коррекции вальгуса голеностопного сустава большинство рекомендуют медиальную закрывающую клин остеотомию с целью повторной коррекции варусной поверхности сустава на 2–4 °.Добавление остеотомии малоберцовой кости через отдельный боковой разрез требуется, если уменьшение таранной кости блокируется неправильным соединением малоберцовой кости. Также может быть рассмотрена клиновидная остеотомия с медиальным отверстием, однако она противопоказана при плохой медиальной оболочке мягких тканей. Медиальная кора также слабее латеральной и может подвергнуться чрезмерной коррекции.
Как только получена супрамаллеолярная коррекция, необходимо устранить оставшееся смещение и нестабильность. Необходимо рассмотреть возможность дополнительной хирургической коррекции контрактуры подтаранного сустава, сокращения сухожилия задней большеберцовой кости, смещения заднего отдела стопы, нестабильности боковой связки и недостаточности малоберцовой мышцы.Потеря коррекции выравнивания может произойти, если эти патологии не будут адекватно устранены дополнительными процедурами [63, 64, 68]. Отсроченное сращение или несращение может быть следствием отсутствия надлежащей фиксации или чрезмерной нагрузки в ранней послеоперационной фазе.
Самые последние исследования супрамаллеолярной остеотомии демонстрируют многообещающие результаты. Это включает краткосрочные и среднесрочные результаты, касающиеся выживаемости и клинических исходов. Исследование 18 пациентов, проведенное Takakura et al.показали, что большинство пациентов сообщили о существенном улучшении как функциональных характеристик, так и боли. Из 18 только у 3 пациентов были «удовлетворительные» результаты, которые авторы связывают с коррекцией деформации и терминальной стадией артрита [69]. Cheng et al. снова показали, что пациенты в целом показали хорошие или отличные результаты после остеотомии на нижнем уровне большеберцовой кости как при ОА, так и при ПТОА [70]. Pagenstert сообщил об исходах в среднем за 5 лет у 35 последовательных пациентов, показавших улучшение боли и улучшение функции у большинства, хотя 10 пациентам потребовалось какое-либо пересмотрение, включая 3 TAA [65].Barg et al. показали, что клиническое улучшение наблюдается у большинства пациентов, несмотря на отсутствие рентгенологических проявлений уменьшения анатомического наклона таранной кости, предполагая, что клинические результаты основаны не только на идеальном анатомическом рентгенологическом уменьшении [63]. Kim et al. проанализировали результаты после коррекции варусной голеностопного сустава и стимуляции костного мозга, показав, что в целом наблюдалось улучшение показателей по ВАШ и AOFAS через 27,4 месяца [71]. Nuesch et al. сравнили биомеханику походки и оценку качества жизни у здоровых людей из контрольной группы с пациентами, перенесшими операцию по коррекции асимметричного артрита голеностопного сустава как минимум через 7 лет после операции.Авторы показали, что между пациентами и контрольной группой общая оценка качества жизни не различалась, несмотря на различия в биомеханике походки. Следует отметить, что оценка боли была значительно выше у пациентов, перенесших операцию по коррекции [72].
Артродез (Fusion)
Артродез — один из основных хирургических методов лечения терминальной стадии PTAA. В то время как текущая литература показывает аналогичные результаты при тотальной замене голеностопного сустава, определенные факторы значительно влияют на результаты каждой процедуры, такие как сопутствующие заболевания, возраст, уровень активности, хирургические ожидания, сопутствующая патология задней части стопы и нарушение мягких тканей.Артродез показан при резистентности к консервативному лечению PTAA с постоянной болью и ригидностью в голеностопном суставе и значительным ограничением функции.
Существует множество методов артродеза голеностопного сустава, каждый из которых имеет свои преимущества и недостатки. По мере развития артроскопического оборудования и дизайна растет популярность артродеза голеностопного сустава с применением артроскопии. Преимущества этого метода — сохранение оболочки мягких тканей, что позволяет поддерживать естественную биологическую среду для заживления костей.Частота сращения аналогична таковой при открытых методах, с ожидаемым снижением осложнений, связанных с раной. Однако при наличии сопутствующей деформации этот метод не является предпочтительным. Варусная или вальгусная деформация венечной артерии более 15 ° является противопоказанием к артроскопическому артродезу голеностопного сустава, поэтому следует рассмотреть возможность применения другого метода [73, 74, 75 ••]. Результаты артроскопического артродеза недеформированной голеностопного сустава с соответствующей оболочкой из мягких тканей являются многообещающими. Townshend et al.показали, что артроскопический артродез по сравнению с открытой техникой имел меньшую продолжительность пребывания в больнице, аналогичные показатели сращения в течение 1 года и в целом лучшие клинические результаты через 2 года после операции [75]. Кроме того, Obrien et al. показали уменьшение кровопотери и времени наложения жгута, а также аналогичные показатели сращения через 1 год после операции по сравнению с открытыми процедурами [76]. Миниартротомия представляет собой разновидность артроскопического артродеза и предлагает те же преимущества, что и артроскопическая версия, а именно: сохранение биологического потенциала заживления и уменьшение раневых осложнений [77, 78].Исследования на трупах показывают, что техника мини-артротомии по сравнению с открытыми процедурами защищает основное кровоснабжение мест слияния, таким образом теоретически оптимизируя биологию слияния [79]. Опять же, коронарную деформацию более 15 ° трудно устранить с помощью техники мини-артротомии, и если она есть, ее следует подтолкнуть к открытой технике. Однако некоторые авторы описали возможность исправления деформации с помощью клиновидных резекций [78, 80].
В литературе описано несколько открытых методов артродеза голеностопного сустава, включая латеральные трансфибулярные и латеральные методы сохранения малоберцовой кости.Первый, описанный Mann et al. использует малоберцовую кость в качестве источника аутотрансплантата для дополнения слияния [81]. Однако некоторые авторы утверждают, что удаление малоберцовой кости дестабилизирует лодыжку, вызывая более высокие показатели несращения [80, 82, 83]. Сторонники оставления малоберцовой кости на месте утверждают, что это позволяет оценить ротацию голеностопного сустава и положение голеностопного сустава в пазу и служит опорой для вальгусной деформации в случаях отсроченного костного сращения. Smith et al. ретроспективно изучил технику сохранения малоберцовой кости у 38 пациентов при среднем сроке наблюдения 28 месяцев, показав хорошие результаты: 93% сращения через 12 недель после операции, 86% удовлетворенности пациентов и отсутствие ревизий по поводу смещения [84].
Другой популярной техникой является использование открытых передних покрытий для дополнения фиксации винтами или в качестве единственной техники фиксации при артродезе голеностопного сустава. Анатомический компрессионный артродез только с мультипланарной фиксацией винтами имеет преимущества сохранения костной анатомии, но жесткость конструкции зависит от положения и ориентации винтов в дополнение к качеству собственной кости пациента и биологии [83, 85–87]. Для сращения тибиоталарного сустава два-три винта обычно устанавливаются в нижнебоковой части основания шейки таранной кости с траекторией в направлении тибиоталарного сустава и в большеберцовую кость.Для сращения большеберцовой кости два винта устанавливают на заднебоковой стороне малоберцовой кости с траекторией в направлении переднемедиального отдела большеберцовой кости. Некоторые исследования показали, что при правильно выполненной винтовой фиксации частота сращений достигает 99%. Увеличение передней пластинки улучшает жесткость конструкции за счет уменьшения микродвижения в месте слияния, что приводит к скорости слияния более 90% [88–92]. Этот метод особенно полезен для пациентов с потерей костной массы или плохим костным запасом, у которых требуется более жесткая фиксация.Передний доступ к голеностопному суставу позволяет лучше визуализировать поверхность сустава и при необходимости позволяет провести тройной артродез за счет сохранения медиальной и латеральной лодыжек. Литература показывает хорошие результаты при увеличении передних пластин и низкую частоту осложнений. Guo et al. выполнили ретроспективное исследование 10 пациентов, показавших 90% спондилодеза через 15 недель, отсутствие послеоперационных раневых осложнений, при этом все пациенты сообщили об уменьшении боли [90]. В другом исследовании, посвященном использованию передней Т-образной пластинки, авторы показали, что частота сращения составляет 94% у 33 последовательных пациентов, авторы действительно сообщили о двух стрессовых переломах большеберцовой кости, которые произошли, но зажили без осложнений, а также о четырех пациентах, перенесших поверхностное хирургическое вмешательство. инфекции сайта [93].Plaas et al. продемонстрировали 100% -ную скорость слияния и 93% -ную степень удовлетворенности пациентов при использовании системы с двумя пластинами [92]. Если эти методы не работают и существуют стойкие несращения голеностопного сустава, то можно рассмотреть возможность использования артродеза с внешней компрессией с круговым внешним фиксатором. Обычно это делается для пациентов, которым не удалось провести артродез с сопутствующим остеонекрозом таранной кости, поражением мягких тканей, инфекцией или тяжелой деформацией [94, 95]. Ставки профсоюзов колеблются от 84 до 100% [94, 96, 97].
Тотальное эндопротезирование голеностопного сустава (артропластика)
Тотальное эндопротезирование голеностопного сустава (ТАА) — безопасная и эффективная альтернатива артродезу голеностопного сустава при лечении PTAA [98 ••, 99, 100].Абсолютные противопоказания к ТАА включают активные инфекции, артропатию Шарко и заболевания периферических сосудов [101]. Курение сигарет является относительным противопоказанием из-за доказательств, свидетельствующих об увеличении частоты раневых осложнений, что приводит к более высокому уровню повторных операций у пациентов после ТАА и худшим результатам, сообщаемым пациентами [101, 102]. В последнее десятилетие количество TAA увеличилось на фоне улучшения конструкции имплантата и краткосрочных и среднесрочных результатов [101, 103].
Имплантаты для TAA в настоящее время находятся в третьем поколении и были усовершенствованы [99, 101].Имплантаты более раннего поколения имели более низкую степень удовлетворенности пациентов и имели многочисленные осложнения из-за отсутствия внимания к окружающим мягким тканям [99, 103]. В настоящее время существуют бесцементные фиксированные имплантаты (двухкомпонентный имплантат, например, Salto Talaris) и мобильные имплантаты (трехкомпонентный имплантат, например, скандинавская полная замена голеностопного сустава (STAR)) [98 ••].
Недавние исследования касались нескольких областей рассмотрения, связанных с TAA, таких как: опыт хирурга, требования к стационарному лечению, артродез голеностопного сустава (AA) по сравнению с TAA, фиксированные и мобильные имплантаты и т. Д.В одном из таких исследований Borenstein et al. обнаружили, что амбулаторное ведение пациентов, перенесших ТАА, привело к низкой (1,5%) частоте инфицирования и разрушения ран и что амбулаторное лечение боли было приемлемым, и пациенты не нуждались в повторной госпитализации для купирования боли [104 ••].
TAA — это технически сложная процедура, требующая соответствующего опыта, чтобы обеспечить пациентам наилучшие хирургические результаты [105, 106]. Хирурги с большим объемом / опытом имели более низкую частоту осложнений, более низкую стоимость лечения и меньшую продолжительность пребывания в больнице / частоту повторной госпитализации по сравнению с хирургами с меньшим объемом / опытом [105, 106].
В исследовании, проведенном ЛаМотом и его коллегами с использованием нескольких общегосударственных баз данных, результаты TAA были оценены, показав многообещающие результаты для имплантатов нового поколения, которые показали выживаемость более 90% через 5 лет, однако риск повторной госпитализации в течение 90 дней составлял ассоциирован с оценкой не менее 2 по индексу Чарлсона-Дейо, который использует диагностические коды МКБ-9-CM для оценки 17 конкретных сопутствующих заболеваний для расчета балла сопутствующих заболеваний для каждого пациента. Имплантаты с фиксированной и подвижной опорой показали положительные результаты при анализе таких исходов, как боль, функциональность, физическое и психическое здоровье, меньшая частота осложнений и отличная выживаемость в средне- и долгосрочной перспективе [100, 104, 107 ••, 108– 114].
Разрыв раны — одно из основных осложнений ТАА. Латеральный доступ TAA — это метод, который можно использовать при наличии значительных ранее существовавших осложнений передней раны [115]. Этот боковой доступ может надежно исправить положение, особенно при остеотомии малоберцовой кости; однако это может привести к большему количеству осложнений [116]. В исследовании Гросса и его коллег наблюдалась схожая частота раневых осложнений у пациентов с диабетом, ишемической болезнью сердца и курением [116].В аналогичном исследовании пациентов с ожирением, фактором риска, который считается причиной увеличения количества осложнений после ТАА, Гросс показал, что пациенты с ожирением могут безопасно пройти ТАА, и, несмотря на изначально более низкие функциональные результаты, их функциональные показатели и показатели боли продолжают улучшаться [117 ]. Schipper et al. показали, что использование компрессионной повязки привело к уменьшению количества раневых осложнений и более высокому уровню заживления ран через 3 месяца после операции [118].
Несмотря на значительное улучшение TAA и увеличение использования за последние два десятилетия, выбор TAA для лечения PTAA должен осуществляться индивидуально для каждого пациента.Сопутствующие заболевания пациента, текущий уровень функции, желаемый результат и опыт хирурга должны играть роль в принятии решения о том, когда выполнять ТАА. Будущие исследования с более длительным периодом наблюдения дополнительно прояснят надежность имплантатов текущего поколения.
Артродез голеностопного сустава (AA), хотя многие считают его методом выбора при артрите голеностопного сустава, приводит к снижению подвижности голеностопного сустава и увеличению частоты осложнений, таких как дегенеративные изменения соседнего сустава, по сравнению с TAA.TAA, однако, позволяет сохранить подвижность в голеностопном суставе, но связана с более высокой частотой ревизий [99, 119]. Исследования в конечном итоге предполагают, что решение об использовании АА или ТАА должно приниматься индивидуально для каждого пациента, принимая во внимание все соображения пациента [99, 119]. Перед рассмотрением вопроса об артропластике должны быть выполнены определенные критерии, включая (1) адекватность оболочки мягких тканей, (2) адекватность перфузии, (3) отсутствие нейропатии и (4) способность исправить деформацию. Кроме того, TAA можно рассматривать в некоторых случаях аваскулярного некроза, например, в тех случаях, которые поддаются восстановлению с помощью реваскуляризации и ползучей замены TAR [120].Удовлетворение этим критериям требует дальнейшего обсуждения, в том числе плюсов и минусов, связанных с каждым из них. Факторы, которые усиливают аргументы в пользу слияния, включают ожирение, диабет, трудоемкую занятость и желание пациента пройти одну операцию. Факторы, которые способствуют замене, включают артрит соседнего сустава и / или ригидность стопы, двусторонний артрит голеностопного сустава, пациентов с низкой потребностью, а также пациентов, чья желаемая деятельность или работа требуют движения голеностопного сустава (ношение обуви, частое приседание, ходьба по неровной земле или холмам).В этом контексте с пациентом может быть проведен хорошо сформулированный разговор, что в конечном итоге позволит ему принять самостоятельные и информированные решения относительно лечения.
Ведение посттравматического артрита голеностопного сустава: обзор литературы
Нехирургическое лечение
Ведение PTAA должно соответствовать контексту каждого пациента и давать результаты, которые коррелируют с индивидуальными целями. Нехирургические варианты обычно предпочтительны при начальном ведении пациентов с PTAA.Однако серьезность заболевания и цели пациента могут потребовать более агрессивного подхода к лечению.
Легкая форма PTAA лечится консервативно, нацеливая на модифицируемые факторы риска, связанные с патогенезом. Из консервативных вариантов для начального лечения предлагаются нефармакологические методы лечения, такие как контроль веса, упражнения, подтяжки, ортезы и вспомогательные устройства (таблица). Несмотря на то, что фармакологические препараты доказали свою эффективность в управлении PTAA, их рекомендуют использовать в качестве препаратов второго ряда или дополнительных, учитывая их профили побочных эффектов (таблица).
Таблица 4
Варианты консервативного лечения посттравматического артрита голеностопного сустава
| Нефармакологические | |
| Модификация активности, потеря веса, физиотерапия (например, упражнения, терапия теплом / холодом) | |
| Модификация обуви (Ортопедия, Комфортная обувь с одинарной рокерской подошвой **) | |
| Вспомогательные устройства: трость, ходунки, самокат | |
| Ортез на голеностопный сустав (без рецепта или на заказ) | |
| Фармакологический | |
| Противовоспалительные препараты (пероральные НПВП, НПВП для местного применения) -Избегайте использования селективных и неселективных НПВП у пациентов с сердечно-сосудистыми заболеваниями. -Избегайте рутинного использования НПВП у пациентов, которые одновременно принимают низкие дозы АСК в качестве кардиозащитной профилактики -Избегайте использования пероральных НПВП у пациентов с сахарным диабетом, особенно если он осложнен сердечно-сосудистыми заболеваниями или заболеванием почек | |
| Ацетаминофен | |
| Пищевые добавки: нутрицевтики (хондроитинсульфат *, глюкозамин), витамин D, диацерин, неомыляемые вещества из авокадо и сои *, рыбий жир *. , инъекция). Инъекции -GC категорически противопоказаны при наличии местной инфекции, бактериемии, перелома, суставного протеза, опухоли, тендинопатии ахилла или надколенника, а также аллергии на любой из компонентов для инъекций в анамнезе [21] -Ассоциированная с преходящим (обычно 1-2 дня) повышение уровня глюкозы в крови на фоне повышенной инсулинорезистентности -Недостаточно данных существует для характеристики эффектов инъекций ГК в отношении местоположения, дозы и состава [21]. — Вспышка кортикостероидов является одним из наиболее часто регистрируемых побочных эффектов с частотой 2–50%; хотя в исследованиях оценивали различные составы ГК с нестероидными растворами (например,g., сбалансированный pH бикарбонатом) и не обнаружил различий в частоте встречаемости [21]. | |
| Дулоксетин |
Внутрисуставная инъекция глюкокортикоида (ГК) с анестетиком или без него является популярным вариантом лечения ОА голеностопного сустава, а также других форм артрита по всему телу. Этот вариант лечения часто используется, когда PTAA не поддается вышеупомянутым консервативным методам. Как правило, широкая вариабельность сообщаемой эффективности может быть объяснена одинаково изменчивой частотой успеха позиционирования иглы — 30–80% — при использовании исключительно ручной пальпации в качестве руководства [25, 26].Использование ультразвука для направления инъекций увеличило верхний предел успешности позиционирования иглы — 32–97% — и снизило частоту осложнений, связанных с ручной ошибкой [25]. Направление игл на основе биоимпеданса — это новая методология инъекций ГК [27]. Эта технология функционирует, обнаруживая присутствие синовиальной жидкости при контакте с иглой и передавая в режиме реального времени обратную связь поставщику [28]. Исследование уровня II, проведенное Halonen et al. оценили эффективность управления иглой на основе биоимпеданса для внутрисуставных инъекций в 80 суставов у пациентов с воспалительным артритом [28].Авторы пришли к выводу, что эта методика является эффективной с точки зрения простоты использования, улучшения положения иглы (особенно в мелких суставах) и профиля безопасности.
Вязкие добавки (VS) получили распространение в лечении PTAA, а также в общем лечении ОА. Исследование уровня II, проведенное Мерфи и соавт. продемонстрировали эффективность инъекций гиалуроновой кислоты (HA) VS в качестве дополнительного лечения симптоматического артрита голеностопного сустава с использованием результатов оценки результатов лечения стопы и голеностопного сустава до и после лечения [29 ••].Кроме того, недавний систематический обзор VS при ОА голеностопного сустава показал, что этот метод лечения имеет хорошую эффективность в улучшении показателей функциональности пациента; однако, ненамного лучше, чем другие неоперационные методы [30 ••]. Перед разработкой каких-либо окончательных рекомендаций по HA при лечении PTAA потребуются более качественные рандомизированные контролируемые испытания.
Хотя альтернативные методы лечения, такие как иглоукалывание, традиционная китайская медицина и чрескожная нервная стимуляция, были реализованы для лечения PTAA, эти методы не были включены в этот обзор из-за недостаточности доказательств.
Surgical
Артроскопическая санация и микроперелом
Артроскопическая санация и микроперелом голеностопного сустава показаны пациентам с легкой степенью ПТАА с костно-хрящевыми поражениями (OCLs) менее 15 мм в диаметре [31]. Эта процедура стимулирует развитие фиброзного хряща путем проникновения в субхондральную пластинку с последующим введением сывороточных факторов, которые в конечном итоге приводят к росту рубцовой ткани. Благодаря как технической простоте, так и благоприятным результатам, эта процедура становится все более популярной для лечения OCL таранной кости [17, 32–34].
Послеоперационное ведение состоит из упражнений диапазона движений, начиная со 2-го дня после операции, с частичной нагрузкой и костылями в течение 6 недель [18]. Нагрузочные нагрузки разрешены через 3 месяца, а спортсмены могут вернуться в спорт через 6 месяцев [18].
Результаты артроскопической хирургической обработки раны и микропереломов были благоприятными при краткосрочном и долгосрочном наблюдении. В исследовании 105 пациентов с OCL таранной кости, получавших артроскопическую санацию раны и микропереломы, у всех 73 пациентов с диаметром OCL менее 15 мм, прошедших процедуру, были успешные результаты, где успех определялся как выполнение трех из следующих четырех критериев, определенных до исследования. начало исследования: (1) улучшение оценки боли по ВАШ более чем на 50% во время повседневной деятельности, (2) улучшение оценки боли по ВАШ во время упражнений более чем на 50%, (3) оценка по шкале AOFAS, которая была увеличена как минимум на 30 баллов и (4) оценка Роли и Модсли 1 или 2 [19].Систематический обзор 7 исследований с 299 лодыжками, проведенный Donnenwerth et al. обнаружили, что от хороших до отличных результатов можно добиться стабильно у более чем 80% пациентов, перенесших эту процедуру [35].
Хотя необходимы дальнейшие исследования для оценки истинной эффективности этого лечения, артроскопическая санация раны и микропереломы — безопасный и эффективный метод лечения легкой ПТАА, особенно у пациентов с небольшими ОКЛ.
Трансплантация костно-хрящевого аллотрансплантата
Трансплантация костно-хрящевого аллотрансплантата (OCA) показана молодым активным пациентам с костно-хрящевыми поражениями (OCL), резистентными к консервативному лечению.Эта процедура включает трансплантацию свежей ОСА для замены существующих суставных поражений и имеет преимущество переноса жизнеспособных хондроцитов с оптимальным соответствием трансплантата и поражения, что обеспечивает стабильный процесс заживления от кости к кости. Таким образом, трансплантация ОСА используется для лечения различных ОКЛ, в первую очередь коленного и голеностопного [36–39]. Различные исследования показали его эффективное клиническое применение на таранной кости, особенно среди молодых людей без противопоказаний, таких как варусное и вальгусное смещение более 10 ° , ожирение, нестабильность голеностопного сустава и сопутствующие сосудистые заболевания [20, 37–39].
Послеоперационное ведение пациента заключается в том, чтобы нести нагрузку в течение 6 недель с последующим безопасным передвижением в кулачковом ботинке, при этом поощряя прогрессивное увеличение диапазона движений в упражнениях в течение последующих 6 недель [21]. Затем пациентам разрешается перейти на обычную обувь с фиксатором голеностопа, если это допустимо [21].
Общие результаты трансплантации ОСА таранной кости оказались отличными. Недавний систематический обзор 5 исследований с 91 лодыжкой, проведенный VanTienderen et al.показали, что при среднем сроке наблюдения 45 месяцев у 66,7% улучшились показатели по шкале AOFAS, и сообщалось о снижении показателей боли по шкале ВАШ в среднем на 62,0% [22]. Однако было показано, что эта процедура имеет высокую частоту неудач и повторных операций, особенно среди пожилых, менее активных пациентов [22, 23]. В том же исследовании VanTienderen et al. показали, что частота неудач и повторных операций после трансплантации голеностопного сустава составила 13,2% и 25,3%, соответственно, когда неудача определялась как послеоперационное несращение или резорбция трансплантата, или сохранение симптомов, ведущих к последующему артродезу или артропластике [22].Исследование Gaul et al. далее сообщили об отдаленных результатах у 20 пациентов, перенесших ревизионную трансплантацию ОСА, и показали частоту неудач и повторных операций 30% и 50% соответственно [24].
Несмотря на относительно высокий уровень неудач и повторных операций, учитывая более инвазивный характер альтернативных методов лечения, таких как артродез и артропластика, трансплантация ОСА является эффективным вариантом лечения, особенно для тщательно отобранных молодых активных пациентов.
Дистракционная артропластика сустава
Дистракционная артропластика сустава при PTAA, хотя и является спорной, показана высокомотивированным кандидатам с рефрактерной болью, надлежащим выравниванием суставов и сохранением подвижности (> 20 градусов), которые не хотят продолжать артродез голеностопного сустава или тотальное эндопротезирование голеностопного сустава (ТАА) [40].Сопутствующая внесуставная деформация либо в дистальном отделе большеберцовой кости, либо в задней части стопы не является абсолютным противопоказанием, поскольку меры, предпринимаемые для устранения деформации перед процедурой дистракции, не являются [41]. Относительные противопоказания включают сопутствующий комплексный региональный болевой синдром, воспалительные артриты, инфекции, невропатический сустав, низкие функциональные требования и жесткость (ROM <20 градусов). Пациентов с ригидностью следует направлять в сторону TAR или слияния, поскольку не было доказано, что дистракционная артропластика достоверно увеличивает ROM [42].
Считается, что дистракция суставов оптимизирует собственные регенеративные способности и функции организма за счет механической разгрузки больного сустава [43, 44]. Данные свидетельствуют о том, что регенерация хряща наиболее надежно происходит в механически разгруженной, хорошо выровненной конечности [45, 46]. Однако точный биологический механизм остается плохо изученным, и исследования на людях показали разные результаты. Считается, что отвлечение облегчает боль, сохраняет диапазон движений и задерживает или потенциально обращает вспять ПТА [42, 47].Снижение реактивных сил суставов, увеличение синтеза протеогликана, привлечение мезенхимальных стволовых клеток и уменьшение субхондрального склероза, как полагают, происходит при использовании этого метода [48, 49]. Помимо разгрузки сустава с помощью внешней фиксации, по мере необходимости в зависимости от патологии каждого пациента выполняются удаление остеофитов, микротрещины, высвобождение мягких тканей и коррекция деформации. Хотя использование биологической аугментации оставлено на усмотрение хирурга, многие выступают за использование концентрата аспирата костного мозга (BMAC) из гребня подвздошной кости.Инъекция проводится до дистракции сустава, и было показано, что это многообещающая стратегия для ускорения регенерации хряща [44, 50–53].
Послеоперационное ведение может включать дополнительное отвлечение внимания при последующем наблюдении, которое определяется по желанию хирурга. Пациентам рекомендуется использовать опору на костылях и открывать шарнирный механизм для активных упражнений ROM. Затем на 8–12 недель применяется отвлекающее устройство [44, 54].
Результаты дистракционного эндопротезирования сустава неоднозначны.В исследовании Marijinissen et al. 111 пациентов со средним возрастом 42,7 года и минимальным периодом наблюдения 2 года продемонстрировали снижение боли и инвалидности с 67% и 68% до 38% и 36% соответственно. Большинство неудач произошло в течение первых 5 лет наблюдения, при этом 17% пациентов потерпели неудачу в течение первых 2 лет и еще 37% — в последующие 3 года [47]. В небольшом исследовании, проведенном Tellisi et al., 91% пациентов сообщили об уменьшении боли через 30 месяцев наблюдения, при этом средний балл по шкале AOFAS улучшился с 55 до операции до 74 после операции [42].Несмотря на то, что у 100% пациентов во время лечения наблюдались инфекционные поражения игл, только 2 из 23 пациентов прошли процедуру слияния [43]. Рандомизированное исследование Saltzman et al. сравнили 36 пациентов, которым была выполнена дистракционная артропластика с помощью шарнира, с пациентами без шарнира с помощью ROM во время внешней фиксации с помощью кольца. Через два года после того, как рама была снята, наложение петли не коррелировало с улучшением ROM, хотя общие клинические показатели были лучше в группе петель [55 ••]. В этом исследовании 28% пациентов имели повреждение медиального пяточного или глубокого малоберцового нерва.Intema et al. продемонстрировали уменьшение боли и инвалидности по шкале AOS при отвлечении и показали, что ремоделирование субхондральной кости коррелирует с клиническим исходом [48]. В последующем исследовании оригинального исследования Зальцмана на той же когорте пациентов группа пациентов, не страдающих болезнью, продемонстрировала превосходные результаты при среднем периоде наблюдения 8,3 года. В этой когорте 16 из 36 пациентов не прошли лечение, половина из которых в конечном итоге перенесла артродез голеностопного сустава [56 ••]. Исследование уровня IV с 96 пациентами, проведенное Zhang et al. сравнивали результаты между одной дистракционной артропластикой и одной.дистракционная артропластика в сочетании с артроскопическим микропереломом по поводу PTAA. В конечном итоге авторы определили, что комбинированное лечение является лучшим в отношении улучшения функциональных возможностей, боли и рентгенологического внешнего вида, связанных с PTAA [57 ••].
В целом результаты дистракционной артропластики в литературе разнятся. Преимущества, связанные с этой техникой, включают минимально инвазивный подход и отсутствие необходимой внутренней фиксации, что облегчает будущие реконструктивные процедуры.Однако необходимы дальнейшие исследования для оценки результатов TAR или артродеза после отвлечения внимания. Кроме того, необходим анализ результатов у пациентов с умеренной PTAA, поскольку в большинстве исследований в настоящее время участвуют пациенты с тяжелым артритом, которые в противном случае были бы кандидатами на слияние. Одним из основных ограничивающих факторов дистракционной артропластики является необходимость строгого наблюдения и тщательных послеоперационных режимов.
Супрамаллеолярная остеотомия
Супрамаллеолярная остеотомия — это процедура с сохранением суставов, предназначенная для лечения эксцентрической потери хряща, вызванной чрезмерным варусным или вальгусным смещением.Хорошо задокументировано, что изменения давления и передачи силы через голеностопный сустав происходят в ответ на смещение голеностопного сустава как в коронарной, так и в сагиттальной плоскости. Степень супрамаллеолярного варуса или вальгуса будет иметь значительное влияние на передачу силы через поверхность сустава [58, 59]. Возникающая в результате очаговая статическая и динамическая перегрузка в суставе вызывает быструю дегенерацию суставной поверхности [58, 60]. Помимо варусного или вальгусного смещения, голеностопные суставы подразделяются на конгруэнтные и неконгруэнтные деформации.Конгруэнтность основана на наклоне тибиоталара, при этом 4 ° или менее считаются конгруэнтными, а более 4 ° — неконгруэнтными [61, 62].
Супрамаллеолярная остеотомия выполняется для перестройки механической оси и, таким образом, перераспределения нагрузки на сустав в голеностопном суставе с целью задержки или остановки дегенеративного каскада [63, 64, 65].
Показаниями к супрамаллеолярной остеотомии являются асимметричный вальгусный или варусный остеоартрит с сохраненной не менее 50% поверхности тибиоталарного сустава.Противопоказания включают пожилых пациентов с нестабильностью заднего отдела стопы, не поддающейся коррекции с помощью реконструкции связок. Дополнительные противопоказания относятся к пациентам с тяжелыми сосудистыми или неврологическими заболеваниями пораженной конечности, воспалительными артритами и активной инфекцией.
Преимуществом клиновидной остеотомии с медиальным отверстием является возможность постепенной коррекции с одновременной коррекцией деформации сагиттальной плоскости путем дистракции и последующей имплантации аллотрансплантата.Одним из недостатков является потенциальная необходимость в дополнительном доступе, если пациенту потребуется остеотомия малоберцовой кости. Напротив, латеральный закрывающий клин дает возможность легко получить доступ к малоберцовой кости, избежать необходимости введения аллотрансплантата, повысить стабильность конструкции и избежать повреждения мягких тканей медиальной части [66, 67].
Для коррекции вальгуса голеностопного сустава большинство рекомендуют медиальную закрывающую клин остеотомию с целью повторной коррекции варусной поверхности сустава на 2–4 °.Добавление остеотомии малоберцовой кости через отдельный боковой разрез требуется, если уменьшение таранной кости блокируется неправильным соединением малоберцовой кости. Также может быть рассмотрена клиновидная остеотомия с медиальным отверстием, однако она противопоказана при плохой медиальной оболочке мягких тканей. Медиальная кора также слабее латеральной и может подвергнуться чрезмерной коррекции.
Как только получена супрамаллеолярная коррекция, необходимо устранить оставшееся смещение и нестабильность. Необходимо рассмотреть возможность дополнительной хирургической коррекции контрактуры подтаранного сустава, сокращения сухожилия задней большеберцовой кости, смещения заднего отдела стопы, нестабильности боковой связки и недостаточности малоберцовой мышцы.Потеря коррекции выравнивания может произойти, если эти патологии не будут адекватно устранены дополнительными процедурами [63, 64, 68]. Отсроченное сращение или несращение может быть следствием отсутствия надлежащей фиксации или чрезмерной нагрузки в ранней послеоперационной фазе.
Самые последние исследования супрамаллеолярной остеотомии демонстрируют многообещающие результаты. Это включает краткосрочные и среднесрочные результаты, касающиеся выживаемости и клинических исходов. Исследование 18 пациентов, проведенное Takakura et al.показали, что большинство пациентов сообщили о существенном улучшении как функциональных характеристик, так и боли. Из 18 только у 3 пациентов были «удовлетворительные» результаты, которые авторы связывают с коррекцией деформации и терминальной стадией артрита [69]. Cheng et al. снова показали, что пациенты в целом показали хорошие или отличные результаты после остеотомии на нижнем уровне большеберцовой кости как при ОА, так и при ПТОА [70]. Pagenstert сообщил об исходах в среднем за 5 лет у 35 последовательных пациентов, показавших улучшение боли и улучшение функции у большинства, хотя 10 пациентам потребовалось какое-либо пересмотрение, включая 3 TAA [65].Barg et al. показали, что клиническое улучшение наблюдается у большинства пациентов, несмотря на отсутствие рентгенологических проявлений уменьшения анатомического наклона таранной кости, предполагая, что клинические результаты основаны не только на идеальном анатомическом рентгенологическом уменьшении [63]. Kim et al. проанализировали результаты после коррекции варусной голеностопного сустава и стимуляции костного мозга, показав, что в целом наблюдалось улучшение показателей по ВАШ и AOFAS через 27,4 месяца [71]. Nuesch et al. сравнили биомеханику походки и оценку качества жизни у здоровых людей из контрольной группы с пациентами, перенесшими операцию по коррекции асимметричного артрита голеностопного сустава как минимум через 7 лет после операции.Авторы показали, что между пациентами и контрольной группой общая оценка качества жизни не различалась, несмотря на различия в биомеханике походки. Следует отметить, что оценка боли была значительно выше у пациентов, перенесших операцию по коррекции [72].
Артродез (Fusion)
Артродез — один из основных хирургических методов лечения терминальной стадии PTAA. В то время как текущая литература показывает аналогичные результаты при тотальной замене голеностопного сустава, определенные факторы значительно влияют на результаты каждой процедуры, такие как сопутствующие заболевания, возраст, уровень активности, хирургические ожидания, сопутствующая патология задней части стопы и нарушение мягких тканей.Артродез показан при резистентности к консервативному лечению PTAA с постоянной болью и ригидностью в голеностопном суставе и значительным ограничением функции.
Существует множество методов артродеза голеностопного сустава, каждый из которых имеет свои преимущества и недостатки. По мере развития артроскопического оборудования и дизайна растет популярность артродеза голеностопного сустава с применением артроскопии. Преимущества этого метода — сохранение оболочки мягких тканей, что позволяет поддерживать естественную биологическую среду для заживления костей.Частота сращения аналогична таковой при открытых методах, с ожидаемым снижением осложнений, связанных с раной. Однако при наличии сопутствующей деформации этот метод не является предпочтительным. Варусная или вальгусная деформация венечной артерии более 15 ° является противопоказанием к артроскопическому артродезу голеностопного сустава, поэтому следует рассмотреть возможность применения другого метода [73, 74, 75 ••]. Результаты артроскопического артродеза недеформированной голеностопного сустава с соответствующей оболочкой из мягких тканей являются многообещающими. Townshend et al.показали, что артроскопический артродез по сравнению с открытой техникой имел меньшую продолжительность пребывания в больнице, аналогичные показатели сращения в течение 1 года и в целом лучшие клинические результаты через 2 года после операции [75]. Кроме того, Obrien et al. показали уменьшение кровопотери и времени наложения жгута, а также аналогичные показатели сращения через 1 год после операции по сравнению с открытыми процедурами [76]. Миниартротомия представляет собой разновидность артроскопического артродеза и предлагает те же преимущества, что и артроскопическая версия, а именно: сохранение биологического потенциала заживления и уменьшение раневых осложнений [77, 78].Исследования на трупах показывают, что техника мини-артротомии по сравнению с открытыми процедурами защищает основное кровоснабжение мест слияния, таким образом теоретически оптимизируя биологию слияния [79]. Опять же, коронарную деформацию более 15 ° трудно устранить с помощью техники мини-артротомии, и если она есть, ее следует подтолкнуть к открытой технике. Однако некоторые авторы описали возможность исправления деформации с помощью клиновидных резекций [78, 80].
В литературе описано несколько открытых методов артродеза голеностопного сустава, включая латеральные трансфибулярные и латеральные методы сохранения малоберцовой кости.Первый, описанный Mann et al. использует малоберцовую кость в качестве источника аутотрансплантата для дополнения слияния [81]. Однако некоторые авторы утверждают, что удаление малоберцовой кости дестабилизирует лодыжку, вызывая более высокие показатели несращения [80, 82, 83]. Сторонники оставления малоберцовой кости на месте утверждают, что это позволяет оценить ротацию голеностопного сустава и положение голеностопного сустава в пазу и служит опорой для вальгусной деформации в случаях отсроченного костного сращения. Smith et al. ретроспективно изучил технику сохранения малоберцовой кости у 38 пациентов при среднем сроке наблюдения 28 месяцев, показав хорошие результаты: 93% сращения через 12 недель после операции, 86% удовлетворенности пациентов и отсутствие ревизий по поводу смещения [84].
Другой популярной техникой является использование открытых передних покрытий для дополнения фиксации винтами или в качестве единственной техники фиксации при артродезе голеностопного сустава. Анатомический компрессионный артродез только с мультипланарной фиксацией винтами имеет преимущества сохранения костной анатомии, но жесткость конструкции зависит от положения и ориентации винтов в дополнение к качеству собственной кости пациента и биологии [83, 85–87]. Для сращения тибиоталарного сустава два-три винта обычно устанавливаются в нижнебоковой части основания шейки таранной кости с траекторией в направлении тибиоталарного сустава и в большеберцовую кость.Для сращения большеберцовой кости два винта устанавливают на заднебоковой стороне малоберцовой кости с траекторией в направлении переднемедиального отдела большеберцовой кости. Некоторые исследования показали, что при правильно выполненной винтовой фиксации частота сращений достигает 99%. Увеличение передней пластинки улучшает жесткость конструкции за счет уменьшения микродвижения в месте слияния, что приводит к скорости слияния более 90% [88–92]. Этот метод особенно полезен для пациентов с потерей костной массы или плохим костным запасом, у которых требуется более жесткая фиксация.Передний доступ к голеностопному суставу позволяет лучше визуализировать поверхность сустава и при необходимости позволяет провести тройной артродез за счет сохранения медиальной и латеральной лодыжек. Литература показывает хорошие результаты при увеличении передних пластин и низкую частоту осложнений. Guo et al. выполнили ретроспективное исследование 10 пациентов, показавших 90% спондилодеза через 15 недель, отсутствие послеоперационных раневых осложнений, при этом все пациенты сообщили об уменьшении боли [90]. В другом исследовании, посвященном использованию передней Т-образной пластинки, авторы показали, что частота сращения составляет 94% у 33 последовательных пациентов, авторы действительно сообщили о двух стрессовых переломах большеберцовой кости, которые произошли, но зажили без осложнений, а также о четырех пациентах, перенесших поверхностное хирургическое вмешательство. инфекции сайта [93].Plaas et al. продемонстрировали 100% -ную скорость слияния и 93% -ную степень удовлетворенности пациентов при использовании системы с двумя пластинами [92]. Если эти методы не работают и существуют стойкие несращения голеностопного сустава, то можно рассмотреть возможность использования артродеза с внешней компрессией с круговым внешним фиксатором. Обычно это делается для пациентов, которым не удалось провести артродез с сопутствующим остеонекрозом таранной кости, поражением мягких тканей, инфекцией или тяжелой деформацией [94, 95]. Ставки профсоюзов колеблются от 84 до 100% [94, 96, 97].
Тотальное эндопротезирование голеностопного сустава (артропластика)
Тотальное эндопротезирование голеностопного сустава (ТАА) — безопасная и эффективная альтернатива артродезу голеностопного сустава при лечении PTAA [98 ••, 99, 100].Абсолютные противопоказания к ТАА включают активные инфекции, артропатию Шарко и заболевания периферических сосудов [101]. Курение сигарет является относительным противопоказанием из-за доказательств, свидетельствующих об увеличении частоты раневых осложнений, что приводит к более высокому уровню повторных операций у пациентов после ТАА и худшим результатам, сообщаемым пациентами [101, 102]. В последнее десятилетие количество TAA увеличилось на фоне улучшения конструкции имплантата и краткосрочных и среднесрочных результатов [101, 103].
Имплантаты для TAA в настоящее время находятся в третьем поколении и были усовершенствованы [99, 101].Имплантаты более раннего поколения имели более низкую степень удовлетворенности пациентов и имели многочисленные осложнения из-за отсутствия внимания к окружающим мягким тканям [99, 103]. В настоящее время существуют бесцементные фиксированные имплантаты (двухкомпонентный имплантат, например, Salto Talaris) и мобильные имплантаты (трехкомпонентный имплантат, например, скандинавская полная замена голеностопного сустава (STAR)) [98 ••].
Недавние исследования касались нескольких областей рассмотрения, связанных с TAA, таких как: опыт хирурга, требования к стационарному лечению, артродез голеностопного сустава (AA) по сравнению с TAA, фиксированные и мобильные имплантаты и т. Д.В одном из таких исследований Borenstein et al. обнаружили, что амбулаторное ведение пациентов, перенесших ТАА, привело к низкой (1,5%) частоте инфицирования и разрушения ран и что амбулаторное лечение боли было приемлемым, и пациенты не нуждались в повторной госпитализации для купирования боли [104 ••].
TAA — это технически сложная процедура, требующая соответствующего опыта, чтобы обеспечить пациентам наилучшие хирургические результаты [105, 106]. Хирурги с большим объемом / опытом имели более низкую частоту осложнений, более низкую стоимость лечения и меньшую продолжительность пребывания в больнице / частоту повторной госпитализации по сравнению с хирургами с меньшим объемом / опытом [105, 106].
В исследовании, проведенном ЛаМотом и его коллегами с использованием нескольких общегосударственных баз данных, результаты TAA были оценены, показав многообещающие результаты для имплантатов нового поколения, которые показали выживаемость более 90% через 5 лет, однако риск повторной госпитализации в течение 90 дней составлял ассоциирован с оценкой не менее 2 по индексу Чарлсона-Дейо, который использует диагностические коды МКБ-9-CM для оценки 17 конкретных сопутствующих заболеваний для расчета балла сопутствующих заболеваний для каждого пациента. Имплантаты с фиксированной и подвижной опорой показали положительные результаты при анализе таких исходов, как боль, функциональность, физическое и психическое здоровье, меньшая частота осложнений и отличная выживаемость в средне- и долгосрочной перспективе [100, 104, 107 ••, 108– 114].
Разрыв раны — одно из основных осложнений ТАА. Латеральный доступ TAA — это метод, который можно использовать при наличии значительных ранее существовавших осложнений передней раны [115]. Этот боковой доступ может надежно исправить положение, особенно при остеотомии малоберцовой кости; однако это может привести к большему количеству осложнений [116]. В исследовании Гросса и его коллег наблюдалась схожая частота раневых осложнений у пациентов с диабетом, ишемической болезнью сердца и курением [116].В аналогичном исследовании пациентов с ожирением, фактором риска, который считается причиной увеличения количества осложнений после ТАА, Гросс показал, что пациенты с ожирением могут безопасно пройти ТАА, и, несмотря на изначально более низкие функциональные результаты, их функциональные показатели и показатели боли продолжают улучшаться [117 ]. Schipper et al. показали, что использование компрессионной повязки привело к уменьшению количества раневых осложнений и более высокому уровню заживления ран через 3 месяца после операции [118].
Несмотря на значительное улучшение TAA и увеличение использования за последние два десятилетия, выбор TAA для лечения PTAA должен осуществляться индивидуально для каждого пациента.Сопутствующие заболевания пациента, текущий уровень функции, желаемый результат и опыт хирурга должны играть роль в принятии решения о том, когда выполнять ТАА. Будущие исследования с более длительным периодом наблюдения дополнительно прояснят надежность имплантатов текущего поколения.
Артродез голеностопного сустава (AA), хотя многие считают его методом выбора при артрите голеностопного сустава, приводит к снижению подвижности голеностопного сустава и увеличению частоты осложнений, таких как дегенеративные изменения соседнего сустава, по сравнению с TAA.TAA, однако, позволяет сохранить подвижность в голеностопном суставе, но связана с более высокой частотой ревизий [99, 119]. Исследования в конечном итоге предполагают, что решение об использовании АА или ТАА должно приниматься индивидуально для каждого пациента, принимая во внимание все соображения пациента [99, 119]. Перед рассмотрением вопроса об артропластике должны быть выполнены определенные критерии, включая (1) адекватность оболочки мягких тканей, (2) адекватность перфузии, (3) отсутствие нейропатии и (4) способность исправить деформацию. Кроме того, TAA можно рассматривать в некоторых случаях аваскулярного некроза, например, в тех случаях, которые поддаются восстановлению с помощью реваскуляризации и ползучей замены TAR [120].Удовлетворение этим критериям требует дальнейшего обсуждения, в том числе плюсов и минусов, связанных с каждым из них. Факторы, которые усиливают аргументы в пользу слияния, включают ожирение, диабет, трудоемкую занятость и желание пациента пройти одну операцию. Факторы, которые способствуют замене, включают артрит соседнего сустава и / или ригидность стопы, двусторонний артрит голеностопного сустава, пациентов с низкой потребностью, а также пациентов, чья желаемая деятельность или работа требуют движения голеностопного сустава (ношение обуви, частое приседание, ходьба по неровной земле или холмам).В этом контексте с пациентом может быть проведен хорошо сформулированный разговор, что в конечном итоге позволит ему принять самостоятельные и информированные решения относительно лечения.
Ведение посттравматического артрита голеностопного сустава: обзор литературы
Нехирургическое лечение
Ведение PTAA должно соответствовать контексту каждого пациента и давать результаты, которые коррелируют с индивидуальными целями. Нехирургические варианты обычно предпочтительны при начальном ведении пациентов с PTAA.Однако серьезность заболевания и цели пациента могут потребовать более агрессивного подхода к лечению.
Легкая форма PTAA лечится консервативно, нацеливая на модифицируемые факторы риска, связанные с патогенезом. Из консервативных вариантов для начального лечения предлагаются нефармакологические методы лечения, такие как контроль веса, упражнения, подтяжки, ортезы и вспомогательные устройства (таблица). Несмотря на то, что фармакологические препараты доказали свою эффективность в управлении PTAA, их рекомендуют использовать в качестве препаратов второго ряда или дополнительных, учитывая их профили побочных эффектов (таблица).
Таблица 4
Варианты консервативного лечения посттравматического артрита голеностопного сустава
| Нефармакологические | |
| Модификация активности, потеря веса, физиотерапия (например, упражнения, терапия теплом / холодом) | |
| Модификация обуви (Ортопедия, Комфортная обувь с одинарной рокерской подошвой **) | |
| Вспомогательные устройства: трость, ходунки, самокат | |
| Ортез на голеностопный сустав (без рецепта или на заказ) | |
| Фармакологический | |
| Противовоспалительные препараты (пероральные НПВП, НПВП для местного применения) -Избегайте использования селективных и неселективных НПВП у пациентов с сердечно-сосудистыми заболеваниями. -Избегайте рутинного использования НПВП у пациентов, которые одновременно принимают низкие дозы АСК в качестве кардиозащитной профилактики -Избегайте использования пероральных НПВП у пациентов с сахарным диабетом, особенно если он осложнен сердечно-сосудистыми заболеваниями или заболеванием почек | |
| Ацетаминофен | |
| Пищевые добавки: нутрицевтики (хондроитинсульфат *, глюкозамин), витамин D, диацерин, неомыляемые вещества из авокадо и сои *, рыбий жир *. , инъекция). Инъекции -GC категорически противопоказаны при наличии местной инфекции, бактериемии, перелома, суставного протеза, опухоли, тендинопатии ахилла или надколенника, а также аллергии на любой из компонентов для инъекций в анамнезе [21] -Ассоциированная с преходящим (обычно 1-2 дня) повышение уровня глюкозы в крови на фоне повышенной инсулинорезистентности -Недостаточно данных существует для характеристики эффектов инъекций ГК в отношении местоположения, дозы и состава [21]. — Вспышка кортикостероидов является одним из наиболее часто регистрируемых побочных эффектов с частотой 2–50%; хотя в исследованиях оценивали различные составы ГК с нестероидными растворами (например,g., сбалансированный pH бикарбонатом) и не обнаружил различий в частоте встречаемости [21]. | |
| Дулоксетин |
Внутрисуставная инъекция глюкокортикоида (ГК) с анестетиком или без него является популярным вариантом лечения ОА голеностопного сустава, а также других форм артрита по всему телу. Этот вариант лечения часто используется, когда PTAA не поддается вышеупомянутым консервативным методам. Как правило, широкая вариабельность сообщаемой эффективности может быть объяснена одинаково изменчивой частотой успеха позиционирования иглы — 30–80% — при использовании исключительно ручной пальпации в качестве руководства [25, 26].Использование ультразвука для направления инъекций увеличило верхний предел успешности позиционирования иглы — 32–97% — и снизило частоту осложнений, связанных с ручной ошибкой [25]. Направление игл на основе биоимпеданса — это новая методология инъекций ГК [27]. Эта технология функционирует, обнаруживая присутствие синовиальной жидкости при контакте с иглой и передавая в режиме реального времени обратную связь поставщику [28]. Исследование уровня II, проведенное Halonen et al. оценили эффективность управления иглой на основе биоимпеданса для внутрисуставных инъекций в 80 суставов у пациентов с воспалительным артритом [28].Авторы пришли к выводу, что эта методика является эффективной с точки зрения простоты использования, улучшения положения иглы (особенно в мелких суставах) и профиля безопасности.
Вязкие добавки (VS) получили распространение в лечении PTAA, а также в общем лечении ОА. Исследование уровня II, проведенное Мерфи и соавт. продемонстрировали эффективность инъекций гиалуроновой кислоты (HA) VS в качестве дополнительного лечения симптоматического артрита голеностопного сустава с использованием результатов оценки результатов лечения стопы и голеностопного сустава до и после лечения [29 ••].Кроме того, недавний систематический обзор VS при ОА голеностопного сустава показал, что этот метод лечения имеет хорошую эффективность в улучшении показателей функциональности пациента; однако, ненамного лучше, чем другие неоперационные методы [30 ••]. Перед разработкой каких-либо окончательных рекомендаций по HA при лечении PTAA потребуются более качественные рандомизированные контролируемые испытания.
Хотя альтернативные методы лечения, такие как иглоукалывание, традиционная китайская медицина и чрескожная нервная стимуляция, были реализованы для лечения PTAA, эти методы не были включены в этот обзор из-за недостаточности доказательств.
Surgical
Артроскопическая санация и микроперелом
Артроскопическая санация и микроперелом голеностопного сустава показаны пациентам с легкой степенью ПТАА с костно-хрящевыми поражениями (OCLs) менее 15 мм в диаметре [31]. Эта процедура стимулирует развитие фиброзного хряща путем проникновения в субхондральную пластинку с последующим введением сывороточных факторов, которые в конечном итоге приводят к росту рубцовой ткани. Благодаря как технической простоте, так и благоприятным результатам, эта процедура становится все более популярной для лечения OCL таранной кости [17, 32–34].
Послеоперационное ведение состоит из упражнений диапазона движений, начиная со 2-го дня после операции, с частичной нагрузкой и костылями в течение 6 недель [18]. Нагрузочные нагрузки разрешены через 3 месяца, а спортсмены могут вернуться в спорт через 6 месяцев [18].
Результаты артроскопической хирургической обработки раны и микропереломов были благоприятными при краткосрочном и долгосрочном наблюдении. В исследовании 105 пациентов с OCL таранной кости, получавших артроскопическую санацию раны и микропереломы, у всех 73 пациентов с диаметром OCL менее 15 мм, прошедших процедуру, были успешные результаты, где успех определялся как выполнение трех из следующих четырех критериев, определенных до исследования. начало исследования: (1) улучшение оценки боли по ВАШ более чем на 50% во время повседневной деятельности, (2) улучшение оценки боли по ВАШ во время упражнений более чем на 50%, (3) оценка по шкале AOFAS, которая была увеличена как минимум на 30 баллов и (4) оценка Роли и Модсли 1 или 2 [19].Систематический обзор 7 исследований с 299 лодыжками, проведенный Donnenwerth et al. обнаружили, что от хороших до отличных результатов можно добиться стабильно у более чем 80% пациентов, перенесших эту процедуру [35].
Хотя необходимы дальнейшие исследования для оценки истинной эффективности этого лечения, артроскопическая санация раны и микропереломы — безопасный и эффективный метод лечения легкой ПТАА, особенно у пациентов с небольшими ОКЛ.
Трансплантация костно-хрящевого аллотрансплантата
Трансплантация костно-хрящевого аллотрансплантата (OCA) показана молодым активным пациентам с костно-хрящевыми поражениями (OCL), резистентными к консервативному лечению.Эта процедура включает трансплантацию свежей ОСА для замены существующих суставных поражений и имеет преимущество переноса жизнеспособных хондроцитов с оптимальным соответствием трансплантата и поражения, что обеспечивает стабильный процесс заживления от кости к кости. Таким образом, трансплантация ОСА используется для лечения различных ОКЛ, в первую очередь коленного и голеностопного [36–39]. Различные исследования показали его эффективное клиническое применение на таранной кости, особенно среди молодых людей без противопоказаний, таких как варусное и вальгусное смещение более 10 ° , ожирение, нестабильность голеностопного сустава и сопутствующие сосудистые заболевания [20, 37–39].
Послеоперационное ведение пациента заключается в том, чтобы нести нагрузку в течение 6 недель с последующим безопасным передвижением в кулачковом ботинке, при этом поощряя прогрессивное увеличение диапазона движений в упражнениях в течение последующих 6 недель [21]. Затем пациентам разрешается перейти на обычную обувь с фиксатором голеностопа, если это допустимо [21].
Общие результаты трансплантации ОСА таранной кости оказались отличными. Недавний систематический обзор 5 исследований с 91 лодыжкой, проведенный VanTienderen et al.показали, что при среднем сроке наблюдения 45 месяцев у 66,7% улучшились показатели по шкале AOFAS, и сообщалось о снижении показателей боли по шкале ВАШ в среднем на 62,0% [22]. Однако было показано, что эта процедура имеет высокую частоту неудач и повторных операций, особенно среди пожилых, менее активных пациентов [22, 23]. В том же исследовании VanTienderen et al. показали, что частота неудач и повторных операций после трансплантации голеностопного сустава составила 13,2% и 25,3%, соответственно, когда неудача определялась как послеоперационное несращение или резорбция трансплантата, или сохранение симптомов, ведущих к последующему артродезу или артропластике [22].Исследование Gaul et al. далее сообщили об отдаленных результатах у 20 пациентов, перенесших ревизионную трансплантацию ОСА, и показали частоту неудач и повторных операций 30% и 50% соответственно [24].
Несмотря на относительно высокий уровень неудач и повторных операций, учитывая более инвазивный характер альтернативных методов лечения, таких как артродез и артропластика, трансплантация ОСА является эффективным вариантом лечения, особенно для тщательно отобранных молодых активных пациентов.
Дистракционная артропластика сустава
Дистракционная артропластика сустава при PTAA, хотя и является спорной, показана высокомотивированным кандидатам с рефрактерной болью, надлежащим выравниванием суставов и сохранением подвижности (> 20 градусов), которые не хотят продолжать артродез голеностопного сустава или тотальное эндопротезирование голеностопного сустава (ТАА) [40].Сопутствующая внесуставная деформация либо в дистальном отделе большеберцовой кости, либо в задней части стопы не является абсолютным противопоказанием, поскольку меры, предпринимаемые для устранения деформации перед процедурой дистракции, не являются [41]. Относительные противопоказания включают сопутствующий комплексный региональный болевой синдром, воспалительные артриты, инфекции, невропатический сустав, низкие функциональные требования и жесткость (ROM <20 градусов). Пациентов с ригидностью следует направлять в сторону TAR или слияния, поскольку не было доказано, что дистракционная артропластика достоверно увеличивает ROM [42].
Считается, что дистракция суставов оптимизирует собственные регенеративные способности и функции организма за счет механической разгрузки больного сустава [43, 44]. Данные свидетельствуют о том, что регенерация хряща наиболее надежно происходит в механически разгруженной, хорошо выровненной конечности [45, 46]. Однако точный биологический механизм остается плохо изученным, и исследования на людях показали разные результаты. Считается, что отвлечение облегчает боль, сохраняет диапазон движений и задерживает или потенциально обращает вспять ПТА [42, 47].Снижение реактивных сил суставов, увеличение синтеза протеогликана, привлечение мезенхимальных стволовых клеток и уменьшение субхондрального склероза, как полагают, происходит при использовании этого метода [48, 49]. Помимо разгрузки сустава с помощью внешней фиксации, по мере необходимости в зависимости от патологии каждого пациента выполняются удаление остеофитов, микротрещины, высвобождение мягких тканей и коррекция деформации. Хотя использование биологической аугментации оставлено на усмотрение хирурга, многие выступают за использование концентрата аспирата костного мозга (BMAC) из гребня подвздошной кости.Инъекция проводится до дистракции сустава, и было показано, что это многообещающая стратегия для ускорения регенерации хряща [44, 50–53].
Послеоперационное ведение может включать дополнительное отвлечение внимания при последующем наблюдении, которое определяется по желанию хирурга. Пациентам рекомендуется использовать опору на костылях и открывать шарнирный механизм для активных упражнений ROM. Затем на 8–12 недель применяется отвлекающее устройство [44, 54].
Результаты дистракционного эндопротезирования сустава неоднозначны.В исследовании Marijinissen et al. 111 пациентов со средним возрастом 42,7 года и минимальным периодом наблюдения 2 года продемонстрировали снижение боли и инвалидности с 67% и 68% до 38% и 36% соответственно. Большинство неудач произошло в течение первых 5 лет наблюдения, при этом 17% пациентов потерпели неудачу в течение первых 2 лет и еще 37% — в последующие 3 года [47]. В небольшом исследовании, проведенном Tellisi et al., 91% пациентов сообщили об уменьшении боли через 30 месяцев наблюдения, при этом средний балл по шкале AOFAS улучшился с 55 до операции до 74 после операции [42].Несмотря на то, что у 100% пациентов во время лечения наблюдались инфекционные поражения игл, только 2 из 23 пациентов прошли процедуру слияния [43]. Рандомизированное исследование Saltzman et al. сравнили 36 пациентов, которым была выполнена дистракционная артропластика с помощью шарнира, с пациентами без шарнира с помощью ROM во время внешней фиксации с помощью кольца. Через два года после того, как рама была снята, наложение петли не коррелировало с улучшением ROM, хотя общие клинические показатели были лучше в группе петель [55 ••]. В этом исследовании 28% пациентов имели повреждение медиального пяточного или глубокого малоберцового нерва.Intema et al. продемонстрировали уменьшение боли и инвалидности по шкале AOS при отвлечении и показали, что ремоделирование субхондральной кости коррелирует с клиническим исходом [48]. В последующем исследовании оригинального исследования Зальцмана на той же когорте пациентов группа пациентов, не страдающих болезнью, продемонстрировала превосходные результаты при среднем периоде наблюдения 8,3 года. В этой когорте 16 из 36 пациентов не прошли лечение, половина из которых в конечном итоге перенесла артродез голеностопного сустава [56 ••]. Исследование уровня IV с 96 пациентами, проведенное Zhang et al. сравнивали результаты между одной дистракционной артропластикой и одной.дистракционная артропластика в сочетании с артроскопическим микропереломом по поводу PTAA. В конечном итоге авторы определили, что комбинированное лечение является лучшим в отношении улучшения функциональных возможностей, боли и рентгенологического внешнего вида, связанных с PTAA [57 ••].
В целом результаты дистракционной артропластики в литературе разнятся. Преимущества, связанные с этой техникой, включают минимально инвазивный подход и отсутствие необходимой внутренней фиксации, что облегчает будущие реконструктивные процедуры.Однако необходимы дальнейшие исследования для оценки результатов TAR или артродеза после отвлечения внимания. Кроме того, необходим анализ результатов у пациентов с умеренной PTAA, поскольку в большинстве исследований в настоящее время участвуют пациенты с тяжелым артритом, которые в противном случае были бы кандидатами на слияние. Одним из основных ограничивающих факторов дистракционной артропластики является необходимость строгого наблюдения и тщательных послеоперационных режимов.
Супрамаллеолярная остеотомия
Супрамаллеолярная остеотомия — это процедура с сохранением суставов, предназначенная для лечения эксцентрической потери хряща, вызванной чрезмерным варусным или вальгусным смещением.Хорошо задокументировано, что изменения давления и передачи силы через голеностопный сустав происходят в ответ на смещение голеностопного сустава как в коронарной, так и в сагиттальной плоскости. Степень супрамаллеолярного варуса или вальгуса будет иметь значительное влияние на передачу силы через поверхность сустава [58, 59]. Возникающая в результате очаговая статическая и динамическая перегрузка в суставе вызывает быструю дегенерацию суставной поверхности [58, 60]. Помимо варусного или вальгусного смещения, голеностопные суставы подразделяются на конгруэнтные и неконгруэнтные деформации.Конгруэнтность основана на наклоне тибиоталара, при этом 4 ° или менее считаются конгруэнтными, а более 4 ° — неконгруэнтными [61, 62].
Супрамаллеолярная остеотомия выполняется для перестройки механической оси и, таким образом, перераспределения нагрузки на сустав в голеностопном суставе с целью задержки или остановки дегенеративного каскада [63, 64, 65].
Показаниями к супрамаллеолярной остеотомии являются асимметричный вальгусный или варусный остеоартрит с сохраненной не менее 50% поверхности тибиоталарного сустава.Противопоказания включают пожилых пациентов с нестабильностью заднего отдела стопы, не поддающейся коррекции с помощью реконструкции связок. Дополнительные противопоказания относятся к пациентам с тяжелыми сосудистыми или неврологическими заболеваниями пораженной конечности, воспалительными артритами и активной инфекцией.
Преимуществом клиновидной остеотомии с медиальным отверстием является возможность постепенной коррекции с одновременной коррекцией деформации сагиттальной плоскости путем дистракции и последующей имплантации аллотрансплантата.Одним из недостатков является потенциальная необходимость в дополнительном доступе, если пациенту потребуется остеотомия малоберцовой кости. Напротив, латеральный закрывающий клин дает возможность легко получить доступ к малоберцовой кости, избежать необходимости введения аллотрансплантата, повысить стабильность конструкции и избежать повреждения мягких тканей медиальной части [66, 67].
Для коррекции вальгуса голеностопного сустава большинство рекомендуют медиальную закрывающую клин остеотомию с целью повторной коррекции варусной поверхности сустава на 2–4 °.Добавление остеотомии малоберцовой кости через отдельный боковой разрез требуется, если уменьшение таранной кости блокируется неправильным соединением малоберцовой кости. Также может быть рассмотрена клиновидная остеотомия с медиальным отверстием, однако она противопоказана при плохой медиальной оболочке мягких тканей. Медиальная кора также слабее латеральной и может подвергнуться чрезмерной коррекции.
Как только получена супрамаллеолярная коррекция, необходимо устранить оставшееся смещение и нестабильность. Необходимо рассмотреть возможность дополнительной хирургической коррекции контрактуры подтаранного сустава, сокращения сухожилия задней большеберцовой кости, смещения заднего отдела стопы, нестабильности боковой связки и недостаточности малоберцовой мышцы.Потеря коррекции выравнивания может произойти, если эти патологии не будут адекватно устранены дополнительными процедурами [63, 64, 68]. Отсроченное сращение или несращение может быть следствием отсутствия надлежащей фиксации или чрезмерной нагрузки в ранней послеоперационной фазе.
Самые последние исследования супрамаллеолярной остеотомии демонстрируют многообещающие результаты. Это включает краткосрочные и среднесрочные результаты, касающиеся выживаемости и клинических исходов. Исследование 18 пациентов, проведенное Takakura et al.показали, что большинство пациентов сообщили о существенном улучшении как функциональных характеристик, так и боли. Из 18 только у 3 пациентов были «удовлетворительные» результаты, которые авторы связывают с коррекцией деформации и терминальной стадией артрита [69]. Cheng et al. снова показали, что пациенты в целом показали хорошие или отличные результаты после остеотомии на нижнем уровне большеберцовой кости как при ОА, так и при ПТОА [70]. Pagenstert сообщил об исходах в среднем за 5 лет у 35 последовательных пациентов, показавших улучшение боли и улучшение функции у большинства, хотя 10 пациентам потребовалось какое-либо пересмотрение, включая 3 TAA [65].Barg et al. показали, что клиническое улучшение наблюдается у большинства пациентов, несмотря на отсутствие рентгенологических проявлений уменьшения анатомического наклона таранной кости, предполагая, что клинические результаты основаны не только на идеальном анатомическом рентгенологическом уменьшении [63]. Kim et al. проанализировали результаты после коррекции варусной голеностопного сустава и стимуляции костного мозга, показав, что в целом наблюдалось улучшение показателей по ВАШ и AOFAS через 27,4 месяца [71]. Nuesch et al. сравнили биомеханику походки и оценку качества жизни у здоровых людей из контрольной группы с пациентами, перенесшими операцию по коррекции асимметричного артрита голеностопного сустава как минимум через 7 лет после операции.Авторы показали, что между пациентами и контрольной группой общая оценка качества жизни не различалась, несмотря на различия в биомеханике походки. Следует отметить, что оценка боли была значительно выше у пациентов, перенесших операцию по коррекции [72].
Артродез (Fusion)
Артродез — один из основных хирургических методов лечения терминальной стадии PTAA. В то время как текущая литература показывает аналогичные результаты при тотальной замене голеностопного сустава, определенные факторы значительно влияют на результаты каждой процедуры, такие как сопутствующие заболевания, возраст, уровень активности, хирургические ожидания, сопутствующая патология задней части стопы и нарушение мягких тканей.Артродез показан при резистентности к консервативному лечению PTAA с постоянной болью и ригидностью в голеностопном суставе и значительным ограничением функции.
Существует множество методов артродеза голеностопного сустава, каждый из которых имеет свои преимущества и недостатки. По мере развития артроскопического оборудования и дизайна растет популярность артродеза голеностопного сустава с применением артроскопии. Преимущества этого метода — сохранение оболочки мягких тканей, что позволяет поддерживать естественную биологическую среду для заживления костей.Частота сращения аналогична таковой при открытых методах, с ожидаемым снижением осложнений, связанных с раной. Однако при наличии сопутствующей деформации этот метод не является предпочтительным. Варусная или вальгусная деформация венечной артерии более 15 ° является противопоказанием к артроскопическому артродезу голеностопного сустава, поэтому следует рассмотреть возможность применения другого метода [73, 74, 75 ••]. Результаты артроскопического артродеза недеформированной голеностопного сустава с соответствующей оболочкой из мягких тканей являются многообещающими. Townshend et al.показали, что артроскопический артродез по сравнению с открытой техникой имел меньшую продолжительность пребывания в больнице, аналогичные показатели сращения в течение 1 года и в целом лучшие клинические результаты через 2 года после операции [75]. Кроме того, Obrien et al. показали уменьшение кровопотери и времени наложения жгута, а также аналогичные показатели сращения через 1 год после операции по сравнению с открытыми процедурами [76]. Миниартротомия представляет собой разновидность артроскопического артродеза и предлагает те же преимущества, что и артроскопическая версия, а именно: сохранение биологического потенциала заживления и уменьшение раневых осложнений [77, 78].Исследования на трупах показывают, что техника мини-артротомии по сравнению с открытыми процедурами защищает основное кровоснабжение мест слияния, таким образом теоретически оптимизируя биологию слияния [79]. Опять же, коронарную деформацию более 15 ° трудно устранить с помощью техники мини-артротомии, и если она есть, ее следует подтолкнуть к открытой технике. Однако некоторые авторы описали возможность исправления деформации с помощью клиновидных резекций [78, 80].
В литературе описано несколько открытых методов артродеза голеностопного сустава, включая латеральные трансфибулярные и латеральные методы сохранения малоберцовой кости.Первый, описанный Mann et al. использует малоберцовую кость в качестве источника аутотрансплантата для дополнения слияния [81]. Однако некоторые авторы утверждают, что удаление малоберцовой кости дестабилизирует лодыжку, вызывая более высокие показатели несращения [80, 82, 83]. Сторонники оставления малоберцовой кости на месте утверждают, что это позволяет оценить ротацию голеностопного сустава и положение голеностопного сустава в пазу и служит опорой для вальгусной деформации в случаях отсроченного костного сращения. Smith et al. ретроспективно изучил технику сохранения малоберцовой кости у 38 пациентов при среднем сроке наблюдения 28 месяцев, показав хорошие результаты: 93% сращения через 12 недель после операции, 86% удовлетворенности пациентов и отсутствие ревизий по поводу смещения [84].
Другой популярной техникой является использование открытых передних покрытий для дополнения фиксации винтами или в качестве единственной техники фиксации при артродезе голеностопного сустава. Анатомический компрессионный артродез только с мультипланарной фиксацией винтами имеет преимущества сохранения костной анатомии, но жесткость конструкции зависит от положения и ориентации винтов в дополнение к качеству собственной кости пациента и биологии [83, 85–87]. Для сращения тибиоталарного сустава два-три винта обычно устанавливаются в нижнебоковой части основания шейки таранной кости с траекторией в направлении тибиоталарного сустава и в большеберцовую кость.Для сращения большеберцовой кости два винта устанавливают на заднебоковой стороне малоберцовой кости с траекторией в направлении переднемедиального отдела большеберцовой кости. Некоторые исследования показали, что при правильно выполненной винтовой фиксации частота сращений достигает 99%. Увеличение передней пластинки улучшает жесткость конструкции за счет уменьшения микродвижения в месте слияния, что приводит к скорости слияния более 90% [88–92]. Этот метод особенно полезен для пациентов с потерей костной массы или плохим костным запасом, у которых требуется более жесткая фиксация.Передний доступ к голеностопному суставу позволяет лучше визуализировать поверхность сустава и при необходимости позволяет провести тройной артродез за счет сохранения медиальной и латеральной лодыжек. Литература показывает хорошие результаты при увеличении передних пластин и низкую частоту осложнений. Guo et al. выполнили ретроспективное исследование 10 пациентов, показавших 90% спондилодеза через 15 недель, отсутствие послеоперационных раневых осложнений, при этом все пациенты сообщили об уменьшении боли [90]. В другом исследовании, посвященном использованию передней Т-образной пластинки, авторы показали, что частота сращения составляет 94% у 33 последовательных пациентов, авторы действительно сообщили о двух стрессовых переломах большеберцовой кости, которые произошли, но зажили без осложнений, а также о четырех пациентах, перенесших поверхностное хирургическое вмешательство. инфекции сайта [93].Plaas et al. продемонстрировали 100% -ную скорость слияния и 93% -ную степень удовлетворенности пациентов при использовании системы с двумя пластинами [92]. Если эти методы не работают и существуют стойкие несращения голеностопного сустава, то можно рассмотреть возможность использования артродеза с внешней компрессией с круговым внешним фиксатором. Обычно это делается для пациентов, которым не удалось провести артродез с сопутствующим остеонекрозом таранной кости, поражением мягких тканей, инфекцией или тяжелой деформацией [94, 95]. Ставки профсоюзов колеблются от 84 до 100% [94, 96, 97].
Тотальное эндопротезирование голеностопного сустава (артропластика)
Тотальное эндопротезирование голеностопного сустава (ТАА) — безопасная и эффективная альтернатива артродезу голеностопного сустава при лечении PTAA [98 ••, 99, 100].Абсолютные противопоказания к ТАА включают активные инфекции, артропатию Шарко и заболевания периферических сосудов [101]. Курение сигарет является относительным противопоказанием из-за доказательств, свидетельствующих об увеличении частоты раневых осложнений, что приводит к более высокому уровню повторных операций у пациентов после ТАА и худшим результатам, сообщаемым пациентами [101, 102]. В последнее десятилетие количество TAA увеличилось на фоне улучшения конструкции имплантата и краткосрочных и среднесрочных результатов [101, 103].
Имплантаты для TAA в настоящее время находятся в третьем поколении и были усовершенствованы [99, 101].Имплантаты более раннего поколения имели более низкую степень удовлетворенности пациентов и имели многочисленные осложнения из-за отсутствия внимания к окружающим мягким тканям [99, 103]. В настоящее время существуют бесцементные фиксированные имплантаты (двухкомпонентный имплантат, например, Salto Talaris) и мобильные имплантаты (трехкомпонентный имплантат, например, скандинавская полная замена голеностопного сустава (STAR)) [98 ••].
Недавние исследования касались нескольких областей рассмотрения, связанных с TAA, таких как: опыт хирурга, требования к стационарному лечению, артродез голеностопного сустава (AA) по сравнению с TAA, фиксированные и мобильные имплантаты и т. Д.В одном из таких исследований Borenstein et al. обнаружили, что амбулаторное ведение пациентов, перенесших ТАА, привело к низкой (1,5%) частоте инфицирования и разрушения ран и что амбулаторное лечение боли было приемлемым, и пациенты не нуждались в повторной госпитализации для купирования боли [104 ••].
TAA — это технически сложная процедура, требующая соответствующего опыта, чтобы обеспечить пациентам наилучшие хирургические результаты [105, 106]. Хирурги с большим объемом / опытом имели более низкую частоту осложнений, более низкую стоимость лечения и меньшую продолжительность пребывания в больнице / частоту повторной госпитализации по сравнению с хирургами с меньшим объемом / опытом [105, 106].
В исследовании, проведенном ЛаМотом и его коллегами с использованием нескольких общегосударственных баз данных, результаты TAA были оценены, показав многообещающие результаты для имплантатов нового поколения, которые показали выживаемость более 90% через 5 лет, однако риск повторной госпитализации в течение 90 дней составлял ассоциирован с оценкой не менее 2 по индексу Чарлсона-Дейо, который использует диагностические коды МКБ-9-CM для оценки 17 конкретных сопутствующих заболеваний для расчета балла сопутствующих заболеваний для каждого пациента. Имплантаты с фиксированной и подвижной опорой показали положительные результаты при анализе таких исходов, как боль, функциональность, физическое и психическое здоровье, меньшая частота осложнений и отличная выживаемость в средне- и долгосрочной перспективе [100, 104, 107 ••, 108– 114].
Разрыв раны — одно из основных осложнений ТАА. Латеральный доступ TAA — это метод, который можно использовать при наличии значительных ранее существовавших осложнений передней раны [115]. Этот боковой доступ может надежно исправить положение, особенно при остеотомии малоберцовой кости; однако это может привести к большему количеству осложнений [116]. В исследовании Гросса и его коллег наблюдалась схожая частота раневых осложнений у пациентов с диабетом, ишемической болезнью сердца и курением [116].В аналогичном исследовании пациентов с ожирением, фактором риска, который считается причиной увеличения количества осложнений после ТАА, Гросс показал, что пациенты с ожирением могут безопасно пройти ТАА, и, несмотря на изначально более низкие функциональные результаты, их функциональные показатели и показатели боли продолжают улучшаться [117 ]. Schipper et al. показали, что использование компрессионной повязки привело к уменьшению количества раневых осложнений и более высокому уровню заживления ран через 3 месяца после операции [118].
Несмотря на значительное улучшение TAA и увеличение использования за последние два десятилетия, выбор TAA для лечения PTAA должен осуществляться индивидуально для каждого пациента.Сопутствующие заболевания пациента, текущий уровень функции, желаемый результат и опыт хирурга должны играть роль в принятии решения о том, когда выполнять ТАА. Будущие исследования с более длительным периодом наблюдения дополнительно прояснят надежность имплантатов текущего поколения.
Артродез голеностопного сустава (AA), хотя многие считают его методом выбора при артрите голеностопного сустава, приводит к снижению подвижности голеностопного сустава и увеличению частоты осложнений, таких как дегенеративные изменения соседнего сустава, по сравнению с TAA.TAA, однако, позволяет сохранить подвижность в голеностопном суставе, но связана с более высокой частотой ревизий [99, 119]. Исследования в конечном итоге предполагают, что решение об использовании АА или ТАА должно приниматься индивидуально для каждого пациента, принимая во внимание все соображения пациента [99, 119]. Перед рассмотрением вопроса об артропластике должны быть выполнены определенные критерии, включая (1) адекватность оболочки мягких тканей, (2) адекватность перфузии, (3) отсутствие нейропатии и (4) способность исправить деформацию. Кроме того, TAA можно рассматривать в некоторых случаях аваскулярного некроза, например, в тех случаях, которые поддаются восстановлению с помощью реваскуляризации и ползучей замены TAR [120].Удовлетворение этим критериям требует дальнейшего обсуждения, в том числе плюсов и минусов, связанных с каждым из них. Факторы, которые усиливают аргументы в пользу слияния, включают ожирение, диабет, трудоемкую занятость и желание пациента пройти одну операцию. Факторы, которые способствуют замене, включают артрит соседнего сустава и / или ригидность стопы, двусторонний артрит голеностопного сустава, пациентов с низкой потребностью, а также пациентов, чья желаемая деятельность или работа требуют движения голеностопного сустава (ношение обуви, частое приседание, ходьба по неровной земле или холмам).В этом контексте с пациентом может быть проведен хорошо сформулированный разговор, что в конечном итоге позволит ему принять самостоятельные и информированные решения относительно лечения.
Посттравматический артрит: причины, симптомы и лечение
Обзор
Что такое посттравматический артрит?
«Артрит» определяется как воспаление сустава. Наиболее частая причина — износ хрящевой ткани суставной поверхности (остеоартроз). Посттравматический артрит является распространенной формой остеоартрита и возникает из-за любого физического повреждения сустава.
Сколько людей страдают посттравматическим артритом?
Посттравматический артрит вызывает около 12% остеоартритов бедра, колена и голеностопного сустава. Это означает, что от него страдают около 5,6 миллиона человек в Соединенных Штатах.
Симптомы и причины
Что вызывает посттравматический артрит?
Посттравматический артрит возникает в результате износа сустава, который получил какие-либо физические травмы. Травма может быть получена в результате занятий спортом, автомобильной аварии, падения, военной травмы или любого другого источника физической травмы.Такие травмы могут повредить хрящ и / или кость, изменив механику сустава и заставив его быстрее изнашиваться. Процесс изнашивания ускоряется продолжающимися травмами и избыточной массой тела.
Каковы симптомы посттравматического артрита?
Симптомы посттравматического артрита включают:
- Боль в суставах
- Отек
- Накопление жидкости в шарнире
- Снижение толерантности к ходьбе, занятиям спортом, лестницам и другим действиям, вызывающим нагрузку на сустав.
Диагностика и тесты
Как диагностируется посттравматический артрит?
Когда вы придете к врачу для оценки боли в суставах, он или она спросит вас об истории вашей проблемы. Вопросы включают историю травмы, как и когда вас беспокоит сустав, что облегчает боль, а что усиливает. Он или она спросит вас о другой вашей истории болезни. Ваш врач проведет медицинский осмотр. Скорее всего, будут выполнены рентгеновские снимки и могут быть заказаны компьютерная томография, МРТ или другие визуальные исследования.Также могут быть заказаны анализы крови.
Ведение и лечение
Как лечится посттравматический артрит?
Лечение посттравматического артрита начинается с похудания, упражнений с малой нагрузкой и укрепления мышц, окружающих сустав, приема нестероидных противовоспалительных препаратов (НПВП, таких как Advil®, Aleve®, Lodine®, Celebrex® или одного из многих другие) часто рекомендуются, если вы можете их принимать. В суставы, страдающие артритом, также можно вводить кортизон или вещества, называемые гиламерами, которые действуют как искусственная суставная жидкость.Все эти меры направлены на то, чтобы сустав стал более удобным и функциональным. Они не лечат артрит.
Когда артрит прогрессирует до такой степени, что эти меры неэффективны в лечении боли и поддержании функции, тогда будет обсуждаться хирургическое лечение.
Хирургическое лечение может включать очистку («очистку»), реконструкцию или замену изношенных суставных поверхностей. Посттравматический артрит со временем прогрессирует. Поверхность шва изнашивается еще больше с годами.
К счастью, когда нехирургические методы лечения перестают быть эффективными, хирургическое лечение может принести долгосрочное облегчение.
Какие побочные эффекты могут возникнуть при лечении посттравматического артрита?
Любое медицинское или хирургическое лечение может иметь побочные эффекты или риски. НПВП могут вызвать раздражение желудка, почек, печени или другие проблемы. Кортизон может вызвать учащение пульса и повышение уровня сахара в крови, поэтому его не следует назначать слишком часто. Хирургическое лечение сопряжено с риском инфицирования, повреждения окружающих структур и износа или расшатывания имплантатов.Также существует риск медицинских осложнений, таких как сгустки крови, инфаркт, инсульт, инфекция и другие проблемы. К счастью, все эти проблемы возникают нечасто. Большинство операций очень успешно снимают боль и снижают функциональность.
После операции можно ожидать некоторого дискомфорта. Возможно, вам временно понадобится повязка, костыли, трость или ходунки. Вы можете ожидать, что ваше обезболивание и функция постепенно улучшатся в течение нескольких месяцев после операции.
Профилактика
Можно ли предотвратить посттравматический артрит?
Посттравматический артрит невозможно предотвратить.Его можно свести к минимуму, предотвратив травмы. Если их невозможно предотвратить, может помочь хирургическое лечение травм, чтобы восстановить поврежденный сустав как можно ближе к новому состоянию. Также может помочь поддержание веса, максимально близкого к нормальному.
Перспективы / Прогноз
Каковы перспективы?
Посттравматический артрит — это не проблема, которую мы можем устранить. Однако мы можем свести к минимуму симптомы и потерю функций, которые они вызывают у людей, с помощью лекарств, физических упражнений, потери веса и хирургии.
Посттравматический артрит: причины, симптомы и лечение
Обзор
Что такое посттравматический артрит?
«Артрит» определяется как воспаление сустава. Наиболее частая причина — износ хрящевой ткани суставной поверхности (остеоартроз). Посттравматический артрит является распространенной формой остеоартрита и возникает из-за любого физического повреждения сустава.
Сколько людей страдают посттравматическим артритом?
Посттравматический артрит вызывает около 12% остеоартритов бедра, колена и голеностопного сустава.Это означает, что от него страдают около 5,6 миллиона человек в Соединенных Штатах.
Симптомы и причины
Что вызывает посттравматический артрит?
Посттравматический артрит возникает в результате износа сустава, который получил какие-либо физические травмы. Травма может быть получена в результате занятий спортом, автомобильной аварии, падения, военной травмы или любого другого источника физической травмы. Такие травмы могут повредить хрящ и / или кость, изменив механику сустава и заставив его быстрее изнашиваться.Процесс изнашивания ускоряется продолжающимися травмами и избыточной массой тела.
Каковы симптомы посттравматического артрита?
Симптомы посттравматического артрита включают:
- Боль в суставах
- Отек
- Накопление жидкости в шарнире
- Снижение толерантности к ходьбе, занятиям спортом, лестницам и другим действиям, вызывающим нагрузку на сустав.
Диагностика и тесты
Как диагностируется посттравматический артрит?
Когда вы придете к врачу для оценки боли в суставах, он или она спросит вас об истории вашей проблемы.Вопросы включают историю травмы, как и когда вас беспокоит сустав, что облегчает боль, а что усиливает. Он или она спросит вас о другой вашей истории болезни. Ваш врач проведет медицинский осмотр. Скорее всего, будут выполнены рентгеновские снимки и могут быть заказаны компьютерная томография, МРТ или другие визуальные исследования. Также могут быть заказаны анализы крови.
Ведение и лечение
Как лечится посттравматический артрит?
Лечение посттравматического артрита начинается с похудания, упражнений с малой нагрузкой и укрепления мышц, окружающих сустав, приема нестероидных противовоспалительных препаратов (НПВП, таких как Advil®, Aleve®, Lodine®, Celebrex® или одного из многих другие) часто рекомендуются, если вы можете их принимать.В суставы, страдающие артритом, также можно вводить кортизон или вещества, называемые гиламерами, которые действуют как искусственная суставная жидкость. Все эти меры направлены на то, чтобы сустав стал более удобным и функциональным. Они не лечат артрит.
Когда артрит прогрессирует до такой степени, что эти меры неэффективны в лечении боли и поддержании функции, тогда будет обсуждаться хирургическое лечение.
Хирургическое лечение может включать очистку («очистку»), реконструкцию или замену изношенных суставных поверхностей.Посттравматический артрит со временем прогрессирует. Поверхность шва изнашивается еще больше с годами.
К счастью, когда нехирургические методы лечения перестают быть эффективными, хирургическое лечение может принести долгосрочное облегчение.
Какие побочные эффекты могут возникнуть при лечении посттравматического артрита?
Любое медицинское или хирургическое лечение может иметь побочные эффекты или риски. НПВП могут вызвать раздражение желудка, почек, печени или другие проблемы. Кортизон может вызвать учащение пульса и повышение уровня сахара в крови, поэтому его не следует назначать слишком часто.Хирургическое лечение сопряжено с риском инфицирования, повреждения окружающих структур и износа или расшатывания имплантатов. Также существует риск медицинских осложнений, таких как сгустки крови, инфаркт, инсульт, инфекция и другие проблемы. К счастью, все эти проблемы возникают нечасто. Большинство операций очень успешно снимают боль и снижают функциональность.
После операции можно ожидать некоторого дискомфорта. Возможно, вам временно понадобится повязка, костыли, трость или ходунки. Вы можете ожидать, что ваше обезболивание и функция постепенно улучшатся в течение нескольких месяцев после операции.
Профилактика
Можно ли предотвратить посттравматический артрит?
Посттравматический артрит невозможно предотвратить. Его можно свести к минимуму, предотвратив травмы. Если их невозможно предотвратить, может помочь хирургическое лечение травм, чтобы восстановить поврежденный сустав как можно ближе к новому состоянию. Также может помочь поддержание веса, максимально близкого к нормальному.
Перспективы / Прогноз
Каковы перспективы?
Посттравматический артрит — это не проблема, которую мы можем устранить.Однако мы можем свести к минимуму симптомы и потерю функций, которые они вызывают у людей, с помощью лекарств, физических упражнений, потери веса и хирургии.
Посттравматический артрит | Центр стопы и голеностопного сустава Great Midwest
Боль в ноге и посттравматический артрит: болезненное эхо прошлого
Помните старую футбольную травму, от которой вы избавились? «Потри его грязью!» — сказал тренер. «Назад!» Так ты и сделал. Оба. В конце концов, тебе стало лучше.
К сожалению, прошло много лет, а вы все еще испытываете боль в ступнях, и она становится еще хуже.Причиной этой боли в стопе может быть посттравматический артрит (ПТА), возникший в результате перенесенной травмы. Это не «нормальный» артрит, когда воспаление суставов усиливается с возрастом. Посттравматический артрит — это когда ваш сустав изнашивается из-за предыдущей травмы. Причиной PTA может быть автомобильная авария, спортивная травма, падение или любая другая травма вашего тела.
Повреждение или травма сустава повышает вероятность развития артрита в 7 раз. То же самое и со сломанными костями. Даже если выравнивание восстановлено с помощью гипсовых повязок или хирургического вмешательства, у вас больше шансов заболеть артритом.То же самое может случиться с травмой связки или сухожилия. Часто после травм такого типа организм выделяет гормоны, которые способствуют разрушению хрящевых клеток, смягчающих суставы.
Наш ортопед в Милуоки подробно описывает наиболее распространенные симптомы посттравматического артрита
Когда наш ортопед в Милуоки осматривает пациентов с посттравматическим артритом, они часто испытывают боль в суставах, отек, отсутствие подвижности, скопление жидкости в пораженном суставе и трудности с подъемом по лестнице другая деятельность, которая нагружает сустав).Пожилые люди ожидают подобных проблем и принимают их как нормальное явление. Однако, если вам от 18 до 45 лет, вы можете страдать от посттравматического артрита.
Милуоки, спортивная медицина, врачи объясняют, как предотвратить посттравматический артрит у детей
Вы знаете, что вы чувствуете сейчас с болью в ногах или лодыжке, которая может быть результатом посттравматического артрита. Наши врачи спортивной медицины в Милуоки знают, что у вас как у родителей есть еще больше стимулов внимательно следить за тем, как ваш ребенок занимается спортом.Спортивные травмы становятся все более распространенными, особенно с учетом того, что дети в более раннем возрасте занимаются организованными видами спорта. Часто, когда молодой игрок получает травму, он или она не тратят достаточно времени на восстановление или реабилитацию. Ребенок хочет снова вернуться в игру (как и вы!). К сожалению, если молодой игрок получает травму, гораздо выше риск травмы того же сустава. Это особенно актуально при травмах стопы, поскольку вероятность повторной травмы гораздо выше.
Когда случаются спортивные травмы, большинство родителей больше беспокоятся о немедленных травмах — серьезных порезах, ушибах, переломах костей и т. Д.Однако родители не часто задумываются о том, насколько распространены сопутствующие травмы суставов. Если ваш ребенок получил травму стопы или лодыжки, важно записаться на прием к врачу спортивной медицины в Милуоки. На этом этапе мы можем эффективно определить, были ли повреждения суставов, связок, сухожилий, мягких тканей и т. Д. Ранняя диагностика и лечение имеют решающее значение для предотвращения более серьезных травм и болезненных долгосрочных последствий.
Врачи в Милуоки проводят передовое лечение посттравматического артрита стопы и голеностопного сустава
Хотя первоначальное лечение посттравматического артрита обычно консервативно, оно часто оказывается на удивление эффективным.Лечение часто начинается со здорового контроля веса и физиотерапии. Также полезны индивидуализированные упражнения с малой ударной нагрузкой, так как они укрепляют мышцы вокруг пораженного сустава. Для борьбы с повседневной болью и воспалением наши специалисты по стопам в Милуоки могут порекомендовать противовоспалительные препараты (препараты INSAID). Если вы уже принимаете их, будьте осторожны, так как некоторые из этих препаратов имеют побочные эффекты, такие как проблемы с желудком, почками или печенью.
В более серьезных случаях начальное лечение посттравматического артрита может включать инъекции кортизона в сустав, что аналогично применению искусственной смазки для суставов.Инъекции кортизона не являются лекарством от посттравматического артрита, но в краткосрочной перспективе они могут сделать вас более комфортным и подвижным.
Все вышеперечисленные методы лечения приносят некоторое облегчение. Однако со временем симптомы посттравматического артрита могут ухудшиться до такой степени, что потребуется хирургическое вмешательство. Ключом к операции PTA является улучшение сустава до максимально возможного состояния, близкого к здоровому. Большинство хирургических вмешательств при посттравматическом артрите достаточно успешны, что приводит к уменьшению боли и повышению функциональности.
Центры стопы и голеностопного сустава Great Midwest заслужили выдающуюся профессиональную репутацию в медицинском сообществе за предоставление наиболее передовых и эффективных методов лечения заболеваний стоп. Наши высококвалифицированные хирурги-стопы из Милуоки используют ведущее в отрасли хирургическое оборудование для длительного облегчения посттравматического артрита.
Лучшая клиника боли в Милуоки для лечения посттравматического артрита
Когда вы обратитесь к нашим опытным хирургам стопы в Милуоки, вы получите профессиональную оценку в одной из лучших клиник по лечению боли в ногах на юго-востоке Висконсина.Во время вашего визита наши специалисты по стопам в Милуоки захотят немного узнать о вашей истории болезни. Мы попросим вас вспомнить травму, когда старая травма беспокоит вас, если что-то облегчает боль и, конечно же, что ее усугубляет. В зависимости от характера травмы, уровня боли и вашего общего состояния здоровья может быть рекомендовано несколько вариантов лечения.
После медицинского осмотра наши специалисты по стопам в Милуоки могут запросить рентген, компьютерную томографию или МРТ, чтобы выяснить, есть ли какие-либо проблемы, которые могут способствовать боли в стопе или лодыжке.
Хирурги стопы в Милуоки сделают вам подъём ноги и боль в лодыжке
Если вы испытываете боль в стопе или лодыжке, которая, по вашему мнению, вызвана предыдущей травмой, назначьте визит нашим исключительно квалифицированным специалистам в области стопы из Милуоки. Наши ортопеды определят источник боли в стопе или лодыжке и предложат вам наиболее эффективный план лечения.
Свяжитесь с нашими клиниками боли в Милуоки сегодня, чтобы записаться на прием для профессионального обследования и рекомендованного лечения посттравматического артрита.
Что включает в себя лечение посттравматического артрита голеностопного сустава?
Что включает в себя лечение посттравматического артрита голеностопного сустава?
Автор: admin | Теги: посттравматический артрит голеностопного сустава | Комментарии: 0 | 30 ноября 2015 г.
Когда мы слышим термин «артрит голеностопного сустава», большинство из нас думает об остеоартрите. На это есть причина: остеоартрит — самый распространенный тип артрита. Однако до 15% людей с диагнозом остеоартрит голеностопного сустава на самом деле страдают так называемым посттравматическим артритом голеностопного сустава.
В отличие от остеоартрита, который в первую очередь поражает пожилых людей, посттравматический артрит голеностопного сустава может поражать людей любого возраста. На самом деле, это часто наблюдается у молодых людей. В этом блоге специалист по ортопедии стопы и голеностопного сустава из Нью-Йорка доктор Стюарт Катчис расскажет, что такое посттравматический артрит голеностопного сустава, как он развивается и как лечится.
Что такое посттравматический артрит голеностопного сустава?
Посттравматический артрит голеностопного сустава — это именно то, на что это похоже — артрит, который возникает после травмы голеностопного сустава.Он характеризуется повреждением хряща лодыжки, которое развивается после травмы, такой как перелом или сильное растяжение связок голеностопного сустава. Хотя это наиболее распространено после травм, повреждающих поверхность сустава, причиной может быть любая травма лодыжки.
Подобно остеоартриту, посттравматический артрит возникает, когда гладкий хрящ, покрывающий поверхности сустава, начинает истончаться и разрушаться, что в конечном итоге приводит к трению кости о кость. В отличие от остеоартрита, развитие которого обычно занимает десятилетия, посттравматический артрит может развиваться в течение гораздо более короткого периода времени.На это могут уйти годы, но иногда это проявляется всего за несколько месяцев.
Повреждение сустава увеличивает ваши шансы на развитие артрита в семь раз. После травмы сустав может перестать вырабатывать некоторые вещества, необходимые для поддержания сустава. В то же время кость в этой области может стать жестче, толще и тяжелее, что снижает ее амортизирующую способность. Когда это происходит, хрящ истончается и не восстанавливается, что приводит к посттравматическому артриту.
Каковы признаки того, что у меня может быть посттравматический артрит голеностопного сустава?
Симптомы посттравматического артрита голеностопного сустава аналогичны симптомам остеоартрита.Вам следует быть осторожными, если вы испытываете симптомы в лодыжке, которая в прошлом перенесла перелом, вывих или серьезное растяжение связок. В этом случае у вас может развиться посттравматический артрит голеностопного сустава.
Симптомы включают:
- Скованность и боль в голеностопном суставе
- Воспаление и припухлость вокруг сустава
- Затруднения при ходьбе и движении сустава вверх и вниз
- Уменьшение объема движений в голеностопном суставе
- Боль, усиливающаяся с увеличением активности
Как лечится посттравматический артрит голеностопного сустава?
В большинстве случаев симптомы можно улучшить с помощью консервативного лечения.Нехирургические методы лечения включают:
- Отдых — Прекращение или, по крайней мере, уменьшение активности, которая усугубляет симптомы, является первым шагом.
- Ice — Обледенение лодыжки может помочь уменьшить воспаление и боль, с которой оно связано.
- Противовоспалительные препараты — Прием безрецептурных противовоспалительных средств, таких как ибупрофен и напроксен, часто значительно снижает боль.
- Физическая терапия — Физическая терапия может быть очень полезной для людей с артритом.С вами может работать физиотерапевт, чтобы изменить ваши движения и снизить нагрузку на лодыжку.
- Ортопедия — Использование специальных вставок для обуви может помочь изменить положение стопы и перераспределить силу, чтобы уменьшить давление на сустав.
- Потеря веса — Избыточный вес тела увеличивает нагрузку на голеностопный сустав и вызывает дополнительный износ. Похудение может снизить нагрузку на суставы и облегчить симптомы.
- Ортез на голеностопный сустав — Ортез, который стабилизирует и поддерживает сустав, может уменьшить боль и давление.
- Инъекции кортизона — Инъекции могут уменьшить воспаление и значительно уменьшить боль и дискомфорт.
В тяжелых случаях может потребоваться операция. Однако обычно это вариант только в том случае, если все другие нехирургические методы не дали результатов.
Ищете лечение посттравматического артрита голеностопного сустава в Нью-Йорке?
Если вы испытываете какие-либо явные признаки посттравматического артрита голеностопного сустава, хорошая новость заключается в том, что нехирургическое лечение может помочь.Запишитесь на консультацию с доктором Катчисом в Extend Orthopaedics сегодня, чтобы узнать о вариантах лечения. Мы предлагаем тренировочные площадки как в Нью-Йорке, так и в Скарсдейле.
.