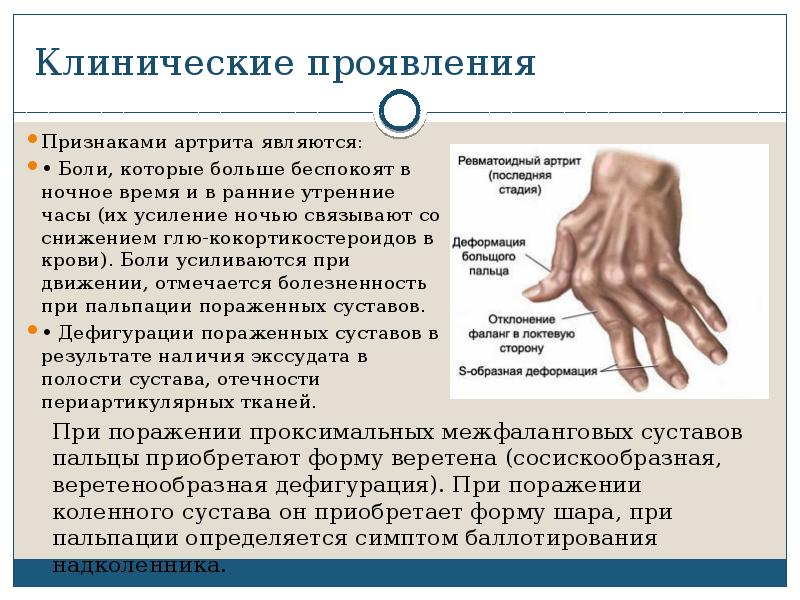
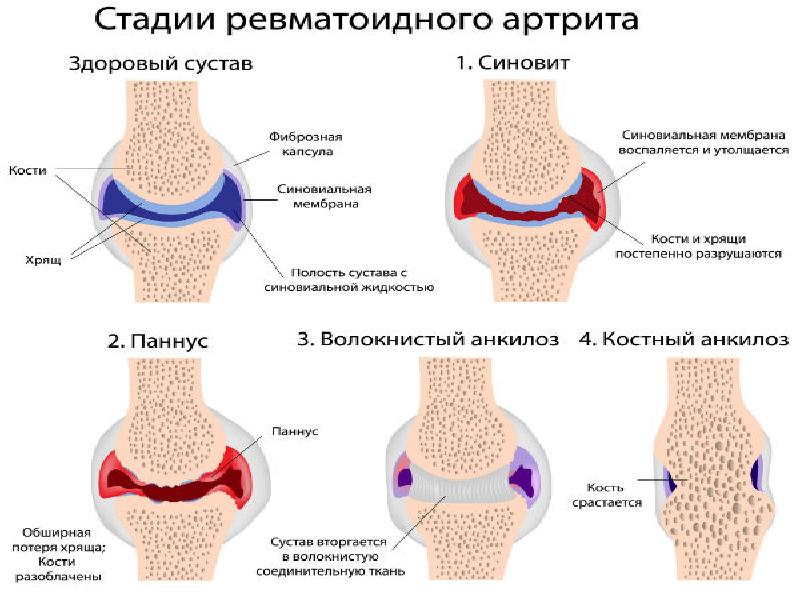
Тяжелый вариант течения ревматоидного артрита | Чичасова Н.В., Имаметдинова Г.Р., Иголкина Е.В., Владимиров С.А.
Ревматоидный артрит (РА) считается одним из самых тяжелых хронических заболеваний человека. Заболевание характеризуется выраженным воспалением с пролиферацией синовиальной оболочки суставов, поражением внутренних органов и систем, многолетним персистированием активности воспаления и постепенным разрушением структур суставов и периартикулярных тканей. До последнего времени в течение первых 5 лет болезни более 40% больных РА становились инвалидами [1]. Кроме того, многими авторами сообщается, что РА снижает продолжительность жизни больных в среднем на 10 лет [2, 3].
Течение РА весьма вариабельно. Это связано со многими причинами. Больной может оказаться резистентным к лечению либо не переносить его. Задержка с назначением терапии базисными противовоспалительными препаратами (БПВП) также ухудшает прогноз при РА. Кроме того, известно, что воспаление в синовиальной оболочке может начать развиваться задолго до появления первых клинических симптомов заболевания.
Морфологическое исследование синовиальной оболочки, полученной у больных в первые месяцы дебюта артрита, показало, что не у всех выявляются признаки острого ревматоидного воспаления, – у части больных уже в первом биоптате наблюдаются отчетливые признаки хронического синовита [5]. Именно у этих больных отмечался далее более торпидный вариант РА с плохим ответом на терапию БПВП. Тяжесть состояния больного РА на каждом этапе зависит от уровня воспалительной активности, что определяет выраженность болей в суставах, скованность, функциональные нарушения. При адекватно проводимой терапии и подавлении активности до развития необратимых анатомических изменений в суставах (деструкция, деформации) функция суставов восстанавливается (рис. 2). А тяжелый вариант течения болезни встречается при неадекватно проводимой или неэффективной терапии, определяется степенью стойкой утраты функциональной способности больного не только к профессиональному труду, но и к самообслуживанию.
В последнее десятилетие в практику здравоохранения внедрены диагностические критерии ранних стадий РА [6] для своевременного направления больного к ревматологу и раннего начала терапии. А появление новых классификационных критериев ACR/EULAR 2010 г. позволило как можно раньше начинать лечение БПВП [7]. Идеальным должно считаться начало терапии БПВП сразу после появления первых симптомов воспаления в синовиальной оболочке: утренней скованности, боли в суставах и припухлости, что и отражено в данных критериях: наличие полиартрита с вовлечением мелких суставов имеет наибольший вес. На практике больной с дебютом РА проходит подчас длинный путь консультаций, диагностических мероприятий до встречи с ревматологом.
Кроме того, начало болезни может быть клинически слабо выражено, и симптомы болезни медленно нарастают, что затрудняет установление диагноза РА. По данным зарубежных авторов [8] и по нашим данным [9], при остром дебюте РА отдаленный исход болезни лучше, чем при постепенном начале заболевания. Вероятно, острое начало болезни заставляет пациента быстрее обращаться за врачебной помощью, а врач в этом случае быстрее определяется с диагнозом и начинает терапию. Наши данные свидетельствуют о лучшем исходе РА, оцененном через 15 лет болезни по степени сохранности функции опорно-двигательного аппарата, выраженности деструкции в суставах, частоте многолетних ремиссий и выживаемости больных, при назначении БПВП в первые 6 мес. от дебюта симптомов артрита [10].
По данным зарубежных авторов [8] и по нашим данным [9], при остром дебюте РА отдаленный исход болезни лучше, чем при постепенном начале заболевания. Вероятно, острое начало болезни заставляет пациента быстрее обращаться за врачебной помощью, а врач в этом случае быстрее определяется с диагнозом и начинает терапию. Наши данные свидетельствуют о лучшем исходе РА, оцененном через 15 лет болезни по степени сохранности функции опорно-двигательного аппарата, выраженности деструкции в суставах, частоте многолетних ремиссий и выживаемости больных, при назначении БПВП в первые 6 мес. от дебюта симптомов артрита [10].
Задержка с назначением БПВП приводит к более плохому ответу на эти препараты, что было показано в контролируемых исследованиях [11]. Препаратом первой линии считается метотрексат, другие БПВП (лефлуномид, сульфасалазин) в начале лечения используют при невозможности назначить метотрексат. Терапия БПВП у многих больных приводит к подавлению активности и прогрессирования РА, особенно при назначении их в первые месяцы болезни.
При неэффективности и/или непереносимости последовательно назначаемых БПВП и развивается тяжелая форма РА. Наиболее значимыми параметрами для определения тяжести РА являются выраженность деструктивных изменений в суставах и степень стойкой утраты функциональной способности суставов вплоть до утраты больным способности к самообслуживанию.
Большое количество рандомизированных клинических исследований (РКИ) было посвящено выявлению наиболее эффективных терапевтических стратегий в лечении больных РА: сравнивались результаты лечения при последовательной монотерапии БПВП, при их комбинации как в дебюте болезни (стратегия «step-down»), так и после присоединения 2-го, 3-го препаратов при неэффективности первого средства (стратегия «step-up»).
Оценка в сравнительном аспекте эффективности монотерапии метотрексатом, сульфасалазином, антималярийными препаратами, циклоспорином А, лефлуномидом и их комбинаций [16–23] не показала однозначного преимущества комбинированной терапии БПВП перед их применением в виде монотерапии. В ряде исследований было показано, что через 6, 12 и 24 мес. клинический эффект был более выражен при использовании комбинации БПВП (либо при «step-up», либо при «step-down» стратегии) [19, 21, 24–28]; по данным других авторов [29, 30] не отмечено достоверных отличий во влиянии на показатели активности монотерапии или комбинации БПВП. При продлении срока исследований (до 5 лет) преимущества во влиянии на активность РА комбинации БПВП перед монотерапией не отмечено [16, 28, 29]. Оценка рентгенологических изменений в суставах через 1–2 года не показала преимуществ комбинированного лечения в исследовании MASCOT [21], а комбинация циклоспорина А и метотрексата в 2-х исследованиях через 6 [31] и 12 [32] мес.
Кроме того, интересные данные были получены при оценке эффективности двойных комбинаций БПВП с тройной комбинацией: сравнивали эффективность метотрексата + сульфасалазин, метотрексата + гидроксихлорохин и комбинации всех 3-х препаратов [13]. По критериям эффективности ACR было получено превосходство тройной комбинации над двойными, но только в группе больных, которые ранее не получали метотрексат. В группе больных, ранее лечившихся метотрексатом, эффект тройной комбинации не превышал эффект совместного применения метотрексата и гидроксихлорохина.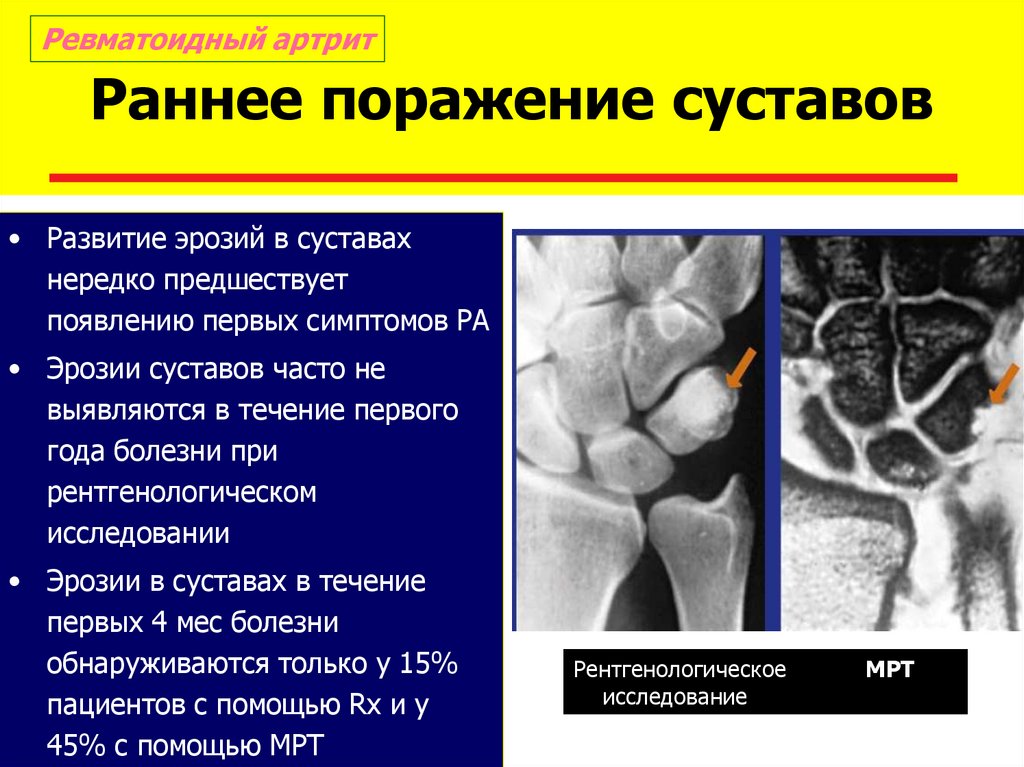
Весьма интересны данные, полученные в результате исследования TICORA [17, 33], которое сравнило результаты 18-месячного лечения 2-х групп больных РА: в 1-й группе лечение проводилось со строгим ежемесячным контролем изменения активности РА по DAS («tight» контроль), и в соответствии с динамикой DAS корригировалась терапия («интенсивная» группа). Во 2-й группе лечение проводилось рутинным способом без такого жесткого контроля. К концу исследования ремиссия была достигнута у 65% больных 1-й группы и только у 16% больных 2-й группы. Увеличение числа эрозий было меньше в 1-й группе. Контролируемое лечение («интенсивная» группа) сопровождалось более частой коррекцией терапевтической тактики (использование комбинации БПВП, эскалация их дозы, использование внутрисуставных введений ГК). Авторы при анализе этих результатов пришли к выводу, что контроль за лечением обеспечивает наилучшие результаты вне зависимости от выбора БПВП.
Такой же вывод сделан J. M. Albers et al. [34] при оценке результатов 4-х различных режимов использования БПВП: жесткий контроль за успешностью лечения обеспечивает сходные результаты терапии различными БПВП. При оценке лечения метотрексатом пациентов с ранним РА (длительность болезни <1 года) в исследовании CAMERA [22, 23] также сделан вывод, что строгий ежемесячный контроль динамики активности болезни («tight» контроль) и своевременная коррекция терапии позволяют добиться достоверно лучшего результата за период 2-летнего наблюдения. Так, в группе интенсивного контроля (n=76) частота ремиссий составила 50%, а при рутинном способе лечения (n=55) – 37% (p=0,03) [23]. Эти данные совпадают с нашим мнением, основанным на результатах более длительного открытого исследования эффективности базисной терапии у 240 больных: улучшение исхода РА (функциональное состояние суставов, рентгенологическая картина) зависит не только от сроков начала лечения, но и от степени обеспечения постоянного контроля за ходом лечения [10].
M. Albers et al. [34] при оценке результатов 4-х различных режимов использования БПВП: жесткий контроль за успешностью лечения обеспечивает сходные результаты терапии различными БПВП. При оценке лечения метотрексатом пациентов с ранним РА (длительность болезни <1 года) в исследовании CAMERA [22, 23] также сделан вывод, что строгий ежемесячный контроль динамики активности болезни («tight» контроль) и своевременная коррекция терапии позволяют добиться достоверно лучшего результата за период 2-летнего наблюдения. Так, в группе интенсивного контроля (n=76) частота ремиссий составила 50%, а при рутинном способе лечения (n=55) – 37% (p=0,03) [23]. Эти данные совпадают с нашим мнением, основанным на результатах более длительного открытого исследования эффективности базисной терапии у 240 больных: улучшение исхода РА (функциональное состояние суставов, рентгенологическая картина) зависит не только от сроков начала лечения, но и от степени обеспечения постоянного контроля за ходом лечения [10].
Но даже при грамотном подходе к терапии больных РА в соответствии с внедренной в нашей стране стратегией лечения «Лечение до достижения цели» классическими БПВП (раннее начало терапии и постоянный контроль за степенью подавления активности и прогрессирования болезни) все же развивается тяжелая форма РА. По нашим данным и данным литературы, у 15–25% больных последовательно назначаемые БПВП не приводят к выраженному эффекту (хороший эффект по критериям EULAR или более чем 50% улучшение по критериям ACR) либо приводят к возникновению побочных реакций и необходимости отмены БПВП. Создание генно-инженерных биологических препаратов (ГИБП) позволило в значительной степени оптимизировать лечение больных РА.
В настоящий момент в Российской Федерации зарегистрированы 5 блокаторов фактора некроза опухоли-α (ФНО-α): инфликсимаб, адалимумаб, цертолизумаб пэгол, голимумаб, этанерцепт, препарат ритуксимаб, связывающий CD20, ингибитор растворимых мембранных рецепторов к интерлейкину-6 – тоцилизумаб и абатацепт. Все эти препараты продемонстрировали высокую эффективность у больных с недостаточным эффектом БПВП, включая метотрексат. Лечение ритуксимабом, как правило, проводится при неэффективности ингибиторов ФНО-α, хотя препарат может использоваться как первый ГИБП при особых показаниях (например, проживание в эндемичном по туберкулезу районе), что также отмечено в последних рекомендациях EULAR (2013) [12]. Остальные ГИБП могут быть первыми представителями этой группы, назначаемыми при отсутствии эффекта от БПВП.
Все эти препараты продемонстрировали высокую эффективность у больных с недостаточным эффектом БПВП, включая метотрексат. Лечение ритуксимабом, как правило, проводится при неэффективности ингибиторов ФНО-α, хотя препарат может использоваться как первый ГИБП при особых показаниях (например, проживание в эндемичном по туберкулезу районе), что также отмечено в последних рекомендациях EULAR (2013) [12]. Остальные ГИБП могут быть первыми представителями этой группы, назначаемыми при отсутствии эффекта от БПВП.
С учетом высокой стоимости лечения ГИБП важным представляется вопрос отбора больных для терапии ГИБП. Как было показано в исследовании BEST [13], при неэффективности 2-х последовательно назначенных классических БПВП дальнейшее использование других БПВП не приводит к развитию эффекта. Поэтому во многих странах Европы и в России одним из критериев отбора больных для назначения ГИБП является неэффективность 2-х БПВП, одним из которых должен быть метотрексат. Как показывает анализ РКИ, начало терапии сразу с комбинации ГИБП и метотрексата не имеет преимуществ перед последовательным усилением терапии при недостаточном эффекте метотрексата [36]. Однако при наличии факторов неблагоприятного прогноза (высокая активность с вовлечением большого количества суставов, высокая концентрация РФ и АЦЦП, прогрессирование деструкции суставов) вопрос о применении ГИБП обсуждается после неэффективности первого БПВП.
Однако при наличии факторов неблагоприятного прогноза (высокая активность с вовлечением большого количества суставов, высокая концентрация РФ и АЦЦП, прогрессирование деструкции суставов) вопрос о применении ГИБП обсуждается после неэффективности первого БПВП.
Классические БПВП способны в дебюте РА оказать выраженное действие и подавить рентгенологическое прогрессирование деструкции у значительного количества пациентов. В нашей практике больным с установленным диагнозом РА сразу назначается метотрексат, при наличии противопоказаний индивидуально обсуждается выбор БПВП. Далее пациент наблюдается ежемесячно до выраженного эффекта с коррекцией терапии, проводимой индивидуализированно. В течение первых 3-х мес. лечения должно быть установлено, имеется ли эффект, какова его выраженность. Такой контроль за степенью подавления активности позволяет своевременно корректировать терапию, если это требуется. При 50% (и более) улучшении далее в течение первого года терапии оценивается, есть ли подавление прогрессирования эрозивного артрита. Недостаточный противовоспалительный эффект или появление новых эрозий в суставах кистей и стоп, развитие деструкции крупных суставов, сохранение внесуставных проявлений должны приводить к изменению терапии: увеличению дозы метотрексата или переходу на его подкожные инъекции, смене БПВП, комбинации БПВП или их комбинации с ГИБП. Увлечение симптоматической терапией, стремление подавить активность заболевания с помощью частых внутрисуставных или в/в введений глюкокортикоидов при отсутствии достаточного и стабильного эффекта БПВП не предупреждают развития тяжелой формы РА. Эти мероприятия могут быть только дополнением к лечению БПВП, но не подменять его.
Недостаточный противовоспалительный эффект или появление новых эрозий в суставах кистей и стоп, развитие деструкции крупных суставов, сохранение внесуставных проявлений должны приводить к изменению терапии: увеличению дозы метотрексата или переходу на его подкожные инъекции, смене БПВП, комбинации БПВП или их комбинации с ГИБП. Увлечение симптоматической терапией, стремление подавить активность заболевания с помощью частых внутрисуставных или в/в введений глюкокортикоидов при отсутствии достаточного и стабильного эффекта БПВП не предупреждают развития тяжелой формы РА. Эти мероприятия могут быть только дополнением к лечению БПВП, но не подменять его.
Таким образом, для предупреждения утраты функции у больных РА, т. е. для предупреждения развития тяжелой формы болезни врач должен обеспечить следующее:
- раннее назначение БПВП всем больным РА;
- провести обучение больного с объяснением целей терапии, необходимости длительного (многомесячного и многолетнего) лечения, мониторинга переносимости препаратов;
- постоянный контроль за степенью подавления активности и прогрессирования болезни с объективной оценкой количественной выраженности суставного синдрома и деструктивных изменений в суставах, за переносимостью терапии;
-
при неэффективности 2-х последовательно назначенных БПВП поставить вопрос о необходимости назначения ГИБП.

Для объективного контроля за активностью РА на каждом этапе лечения врач должен регистрировать число болезненных и припухших суставов, выраженность боли по оценке больным, общее состояние по оценке больным и врачом с использованием визуальной аналоговой шкалы, а также лабораторные параметры (СОЭ и С-реактивный белок). Контроль за успешностью терапии с использованием составного индекса DAS28 позволяет объективизировать контроль изменения активности РА.
Таким образом, внедрение новых классификационных критериев РА, наличие активных БПВП и арсенала ГИБП, безусловно, создает предпосылки для значимого улучшения исходов РА, сохранения качества жизни больных.
Литература
- Руководство по внутренним болезням. Гл. 9 / Р.М. Балабанова. М., 1997. С. 257–294.
-
Goodson N., Symmons D. Rheumatoid arthritis in women: still associated with increased mortality // Ann.
 Rheum. Dis. 2002. Vol. 61. Р. 955–956.
Rheum. Dis. 2002. Vol. 61. Р. 955–956. - Riise T ., Jacobsen B.K., Gran J.T. et al. Total mortality is increased in rheumatoid arthritis. A 17-year prospective study // Clin. Rheum. 2002. Vol. 20. Р. 123–127.
- Nielen M.M., van Schaadenburg D., Reesnik HW. et al. Specific autoantibodies precede the symptoms of rheumatoid arthritis: A study of serial measurement in blood donors // Arthr. Rheum. 2004. Vol. 50. Р. 380–386.
- Шехтер А.Б., Крель А.А., Чичасова Н.В. Клинико-морфологические сопоставления при различных вариантах ревматоидного артрита (по данным пункционных биопсий синовиальной оболочки) // Терапевтический архив. 1985. № 8. С. 90–100.
- Emery P., Breedveld F., Dougados M. et al. Early referral recommendation for newly diagnosed rheumatoid arthritis: evidence based development of a clinical guide // Ann. Rheum. Dis. 2002. Vol. 61. Р. 290–297.
-
Aletaha D., Neogi T., Siulman A.J. еt al. 2010 rheumatoid arthritis classification criteria: an Americam College of Rheumatology/European League Against Rheumatism collaborative initiativw // Ann Rheum Dis.
 2010. Vol. 69. Р. 1580–1588.
2010. Vol. 69. Р. 1580–1588. - Zatarain E., Strand V. Monitoring disease stativity of rheumatoid arthritis in clinical practice: contributions from clinical trials // Nature Clinical Practice Rheumatology. 2006. Vol. 2. N 11. Р. 611–618.
- Чичасова Н.В. Лечение различных вариантов течения ревматоидного артрита // Москоский медицинский журнал. 1997. № 1. С. 21–26.
- Чичасова Н.В., Каневская М.З., Насонов Е.Л. и др. Исходы ревматоидного артрита при разных сроках начала терапии // Научно-практическая ревматология. 2010. № 3.
- Han C., Smolen J.S., Kavanaugh A. et al. Impact of disease duration and physical function on employment in RA and PsA patients // Arthr. Rheum. 2006. Vol. 54. Suppl. P. 54.
-
Smolen J.S., Landewe R., Breedveld F.C. et al. EULAR recommendations for the management of rheumatoid arthritis with synthetic and biological disease-modifying antirheumatic drugs: 2013 update // Ann Rheum Dis. 2013 Oct 25. DOI: 10.
 1136/annrheumdis-2013-204573.
1136/annrheumdis-2013-204573. - O’Dell J.R., Leff R., Paulsen G. et al. Treatment of rheumatoid arthritis with methotrexate and hydroxichloroquine, methotrexate and sulphasalazine, or a combination of the three medications // Arthritis Rheum. 2002. Vol. 46. Р. 1164–1170.
- Saunders S.A., Capell H.A., Stirling A. et al. Triple therapy in early active rheumatoid arthritis. A randomized, single-blind, controlled trial comparing step-up and parallel treatment strategies // Arthritis Rheum. 2008. Vol. 58. Р. 1310–1317.
- De Jong P.H., Hazes J.M., Barrendregt P.J. et al. Randomized comparison of triple DMARD therapy with methotrexate monotherapy // Ann Rheum Dis. 2013. Vol. 72. Р. 72–78.
-
Maillefert J.F., Combe B., Goupille P. еt al. Long-term structural effects of combination therapy in patients with early rheumatoid arthritis: five-year follow up of a prospective double blind controlled study // Ann. Rheum. Dis. 2003. Vol. 62. Р. 764–766.

- Grigor C., Capell H., Stirling A. et al. Effect of treatment strategy of tight control of rheumatoid arthritis (the TIСORA study): a single-blind randomised controlled trial // Lancet. 2004. Vol. 364. Р. 263–269.
- Goecor-Ruiterman Y.P., de Vries-Bouwstra J.K., Allaart C.F. et al. Clinical and radiographic outcomes of four different treatment strategies in patients with early rheumatoid arthritis (the BeST study): a randomised, controlled trial // Arthr. Rheum. 2005. Vol. 52. Р. 3381–3390.
- MottonenT., Hannonen P., Leirisalo-Repo M. et al. Comparison of combination therapy with single drug in early rheumatoid arthritis: a randomised trial. FIN-RACo Group // Lancet. 1999. Vol. 353. Р. 1568–1573.
-
Korpela M., Laansonen L., Hannonen P. еt al. Retardation of joint damage in patients with early rheumatoid arthritis by initial aggressive treatment with disease-modifying antirheumatic drugs: five-year experience from FIN-RACo study // Arthr.
 Rheum. 2004. Vol. 50. Р. 2072–2081.
Rheum. 2004. Vol. 50. Р. 2072–2081. - Capell H., Madhok R., Porter D. et al. Combination therapy with sulphasalazine and methotrexate is more effective than either drug alone in rheumatoid arthritis (RA) patients with a suboptimal response to sulphasalazine: result from the double-blind placebo controlled MASCOT study // Ann. Rheum. Dis. 2007. Vol. 66. Р. 235–241.
- Bijlsma J.W., Weinblatt M.E. Optimal use of the methotrexate: the advantages of tight control // Ann. Rheum. Dis., 2007. Vol. 66. Р. 1409–1410.
- Verstappen S.M.M., Jacobs J.W., van der Veen M.J. et al. Intensive treatment with methotrexate in early rheumatoid arthritis: aiming for remission. Computer Assisted Management in Early Rheumatoid Arthritis (CAMERA, an open-label strategy trial) // Ann. Rheum. Dis. 2007. Vol. 66. Р. 1443–1449.
-
Haagsma C.J., van Riel P.L., de Jong A.J., van de Putte L.B. Combination of sulphasalazine and methotrexate versus methotrexate alone: a randomised open clinical trial in rheumatoid arthrits patients resistant to suylphasalasine therapy // Dr.
 J. Rheum. 1994. Vol. 33. Р. 1049–1055.
J. Rheum. 1994. Vol. 33. Р. 1049–1055. - Dougados M., Combe B., Cantagrel A. еt al. Combination therapy in early rheumatoid arthritis: a randomised, controlled double-blind 52 week clinical trial of sulphasalazine and methotrexate with the single components // Ann. Rheum. Dos. 1999. Vol. 58. Р. 220–225.
- Stein M. et al. Combination treatment of severe rheumatoid arthritis with cyclosporine and methotrexate for forty-eight weeks. An open-label extension study // Arthr. Rheum. 1997. Vol. 40. Р. 1843–1851.
- Kremer J. et al. Concomitant leflunomide therapy in patients with active rheumatoid arthritis despite stable doses of methotrexate. A randomised, double-blind, placebo-controlled trial // Ann. Int. Med. 2003. Vol. 137. Р. 726–733.
-
Kremer J. et al. Combination leflunomide and methotrexate therapy for patients with active rheumatoid arthritis failing methotrexate therapy: open label extension of a randomised, double-blind placebo controlled trial // J.
 Rheum. 2004. Vol. 31. Р. 1521–1531.
Rheum. 2004. Vol. 31. Р. 1521–1531. - Haagsma C.J., van Riel P.L., de Jong A.J., van de Putte L.B. Combination of sulphasalazine and methotrexate versus the single components in early rheumatoid arthritis: a randomsed, controlled, double-blind, 52 week clinical trial // Br. J. Rheum. 1997. Vol. 36. Р. 1082–1088.
- Hider S.L., Silman A.J., Bunn D. еt al. Comparing the long term clinical outcome between methotrexate and sulphasalazine prescribed as the first disease modifying antirheumatic drugs in patients with inflammatory polyarthritis // Ann. Rheum. Dis., published online 15 March 2006.
- Garards A. et al. Cyclosporine A monotherapy versus cyclosporine A and methotrexate combination therapy in patients with early rheumatoid arthritis: a double blind randomised placebo controlled trial // Ann. Rheum. Dis. 2003. Vol. 62. Р. 291–296.
-
Marchesoni A. et al. Radiographic progression in early rheumatoid arthritis: a 12-month randomised controlled study comparing the combination of cyclosporine A and methotrexate with methotrexate alone // Rheum.
 2003. Vol. 42. Р. 1545–1549.
2003. Vol. 42. Р. 1545–1549. - Porter D. Targeting persistent disease activity in early RA: a commentary on the TICORA trial // Int. J. Adv. Rheum. 2005. Vol. 3. Р. 2–6.
- Albers J.M., Paimela L., Kurki P. et al. Treatment strategy, disease activity, and outcome in four cohort of patients with early rheumatoid arthritis // Ann. Rheum. Dis. 2001. Vol.60. Р. 453–458.
- Smolen J.S., Aletaha D., Bijsma J.W. et al. For the T2T Expert Committee. Treating rheumatoid arthritis to target: recommendations of an international force // Ann Rheum Dis. 2010. Vol. 69. Р. 631–637.
- Насонов Е.Л., Каратеев Д.Е., Чичасова Н.В. Рекомендации EULAR по лечению ревматоидного артрита –общая характеристика и дискуссионные вопросы // Научно-практическая ревматология. 2013. № 51 (6). С. 609–622.
.
причины, симптомы, лечение и профилактика
Ревматоидный артрит – это так называемое системное заболевание, которое поражает соединительную ткань организма, что влечет за собой массу негативных последствий.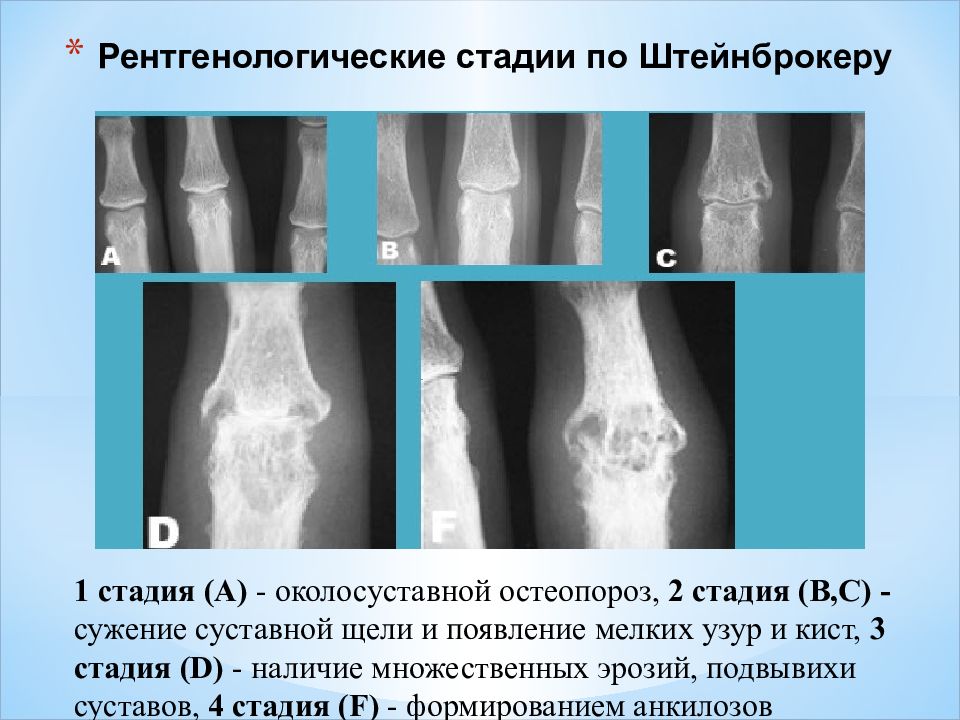 Сильно страдают небольшие суставы, которые разрушаются, меняют свои размеры и форму. Около 1% людей во всем мире страдает этой болезнью.
Сильно страдают небольшие суставы, которые разрушаются, меняют свои размеры и форму. Около 1% людей во всем мире страдает этой болезнью.
Сложность в том, что точных причин болезни пока никто не знает. Есть только комплекс моментов, которые способствуют развитию заболевания, поэтому и избежать его нельзя. Сама же болезнь приводит к утрате трудоспособности человека, сильно снижает качество его жизни.
Выявляют ревматоидный артрит в среднем в 30-35 лет, потом болезнь постепенно развивается и к пожилому возрасту максимально влияет на жизнь человека. Женщины страдают этим недугом в 3 раза чаще, чем мужчины.
Возможные причины проблемы
Медицинское сообщество предполагает, что на развитие болезни влияет сразу много факторов, а не какой-то один. К возможным причинам ревматоидного артрита относят:
- генетическую предрасположенность. Речь о том, что у человека на генетическом уровне заложена склонность к разным нарушениям в развитии иммунитета;
- некоторые возбудители инфекций.
 Тут есть несколько «кандидатов», но до конца исследователи этой проблемы пока не определились;
Тут есть несколько «кандидатов», но до конца исследователи этой проблемы пока не определились; - совокупность спусковых механизмов: переохлаждения, гиперинсоляция, интоксикация, бактериальные инфекции, прием некоторых лекарств. К этой же группе относят нарушения работы щитовидной железы и даже стрессы.
Есть информация о том, что кормление грудью в течение двух лет – это фактор, который уменьшает риск появления заболевания (в среднем в два раза).
Симптомы
К симптомам ревматоидного артрита относят:
- скованность в утреннее время. То есть во время пробуждения и в течение часа после сна человек не может двигаться активно, в привычном для себя режиме – бывает сложно выполнить даже простые действия, например, переложить подушку, одеяло;
- боли в суставах, которые могут повторяться с разной периодичностью. Если суставы прощупывать, то боль усиливается. При развитии болезни проявляется сниженная подвижность суставов.
 Температура кожи в области сгибов может быть выше, чем на остальных участках кожи;
Температура кожи в области сгибов может быть выше, чем на остальных участках кожи; - наличие ревматоидных узелков. Плотные подкожные образования прощупываются в области суставов;
- общее плохое самочувствие. Оно может проявляться снижением аппетита, беспричинной потерей веса, постоянным чувством усталости.
При агрессивном течении заболевания и длительном периоде болезни могут повреждаться другие внутренние органы, что встречается не так часто.
У вас появились симптомы ревматоидного артрита?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Формы артрита
Заболевание в чистом виде предполагает, что поражаются только суставы, без воздействия на другие органы. Если речь о болезни с системными проявлениями, то в этом случае аутоиммунные процессы отражаются на сердце, легких, почках, нервной и других системах. Развитие заболевания связано с отложением в органах белка патологического типа.
Развитие заболевания связано с отложением в органах белка патологического типа.
Может выявить диагностика ревматоидного артрита и другие дополнительные заболевания. Он иногда сочетается с остеоартрозом, ревматизмом.
Есть и так называемый ювенильный вариант болезни – это тяжелая форма заболевания, которой страдают дети и подростки. Она тоже может захватывать только суставы или суставы вместе со внутренними органами.
Разновидности болезни в зависимости от течения
Медленно прогрессирующий ревматоидный артрит предполагает, что болезнь развивается долгие годы, постепенно поражая суставы. Сами сочленения страдают не очень сильно. Здесь помогает лечение и можно сохранить довольно комфортный уровень жизни.
Быстро прогрессирующий тип характеризуется частыми и сильными обострениями, повреждения суставов сильные, лечение помогает слабо. Качество жизни человека ухудшается ощутимо.
Самый простой и легкий тип для пациента – болезнь без заметного прогрессирования. С ней можно прожить до глубокой старости, не особенно страдая от симптомов.
С ней можно прожить до глубокой старости, не особенно страдая от симптомов.
Степени развития
От степени зависит то, насколько проявляется недостаточность опорно-двигательного аппарата. Выделяют 4 ступени с учетом нулевой:
- нулевая. Пациент самостоятельно себя обслуживает, его жизнь практически не меняется;
- первая. За счет проблем с суставами пациенту доступны не все движения. Некоторые виды профессиональной деятельности уже исключены;
- вторая. На этой стадии человек утрачивает профессиональную трудоспособность;
- третья. Самая сложная степень предполагает, что у пациента нет возможности самостоятельно обслуживать себя даже в бытовом плане на сто процентов.
Очевидно, что при комбинации с другими заболеваниями ситуация на каждой стадии значительно осложняется.
Диагностика
Для диагностики ревматоидного артрита используют разные методы:
- лабораторные.
 Они предполагают иммунологические, биохимические исследования и изучение общего анализа крови;
Они предполагают иммунологические, биохимические исследования и изучение общего анализа крови; - инструментальные. Пункция сустава, радиоизотопное исследование, рентген – это распространенные варианты диагностики;
- биопсия. Она тоже относится к инструментальным, но вынесена отдельно, поскольку из всех перечисленных решений применяется наиболее редко.
Начинается диагностика с приема у врача и обследования. Для записи на консультацию необходимо обращаться к ревматологу.
Лечение в Москве
Для тех форм, когда лечение ревматоидного артрита может дать хороший результат, используют целый набор разных медикаментов:
- противовоспалительные нестероидные препараты;
- базисные препараты. Их изготавливают на основе нескольких действующих компонентов;
- гормональные вещества. В данном случае используют глюкокортикоиды в разных видах: таблетки, мази, средства для введения путем инъекций;
- биологические агенты: моноклональные антитела, регуляторы дифференцировки лимфоцитов и т.
 д.
д.
Дополнительно к основному лечению пациентам предлагаются физиотерапевтические процедуры, прохождение лечебной гимнастики (только в момент ремиссии). Обязательно назначается профилактика остеопороза. А еще ревматоидный артрит, если он сильно снижает качество жизни, может предполагать хирургическую коррекцию «сложных» суставов.
Профилактика осложнений
Если симптомы ревматоидного артрита были выявлены на ранней стадии, то своевременное лечение во многих ситуациях позволяет значительно затормозить патологические процессы и избежать осложнений. К эффективному лечению следует добавить и такие профилактические меры:
- ведение здорового образа жизни. Пациентам рекомендована и специальная диета;
- отказ от вредных привычек;
- регулярная физическая активность без чрезмерных нагрузок;
- повышенное внимание к лечению других заболеваний – даже обычных простуд.
Такая профилактика ревматоидного артрита дает хороший шанс на то, что человек сможет прожить жизнь в довольно комфортных условиях.
Вопросы-ответы по теме
Чем артрит отличается от ревматоидного артрита?
Артрит – это собирательное название заболеваний суставов. Под ним подразумевают и характерные симптомы других болезней. Ревматоидный артрит – это конкретный диагноз и опасное заболевание, требующее обязательного лечения.
Можно ли вылечить заболевание навсегда?
Это хроническое заболевание, которое нельзя вылечить навсегда и полностью. Но можно при помощи лечения довольно долго держать его в ремиссии или значительно снизить количество, интенсивность обострений.
Можно ли загорать при ревматоидном артрите?
Поскольку чрезмерная инсоляция является одним из спусковых механизмов при развитии этой болезни, очевидно, что загорать при таком диагнозе недопустимо – осложнения ревматоидного артрита не заставят себя ждать. Важно прислушиваться ко всем рекомендациям врачей, чтобы болезнь проявляла себя минимально.
Лечение ревматоидного артрита – узнать об услуге, записаться на приём. Сеть клиник МЕДСИ в Нижневартовске
Причины возникновения
Ревматоидный артрит является полифакторным заболеванием. Это значит, что развивается он при воздействии сразу нескольких причин.
К основным относят:
- Генетическую предрасположенность. Она касается активности иммунной системы. Специалистами выделены антигены, которые могут стать причиной изменения клеточного и гуморального иммунитета. Отслеживается повышенная вероятность развития патологии у людей, близкие родственники которой также страдают от нее
- Инфекционные агенты. Своими специфическими свойствами они могут вызывать такие изменения иммунитета, в результате которых атакуется собственная соединительная ткань пациента. К основным возбудителям относят: ретровирусы, цитомегаловирусы, микоплазмы и др.
Существуют и факторы, создающие предпосылки к развитию заболевания.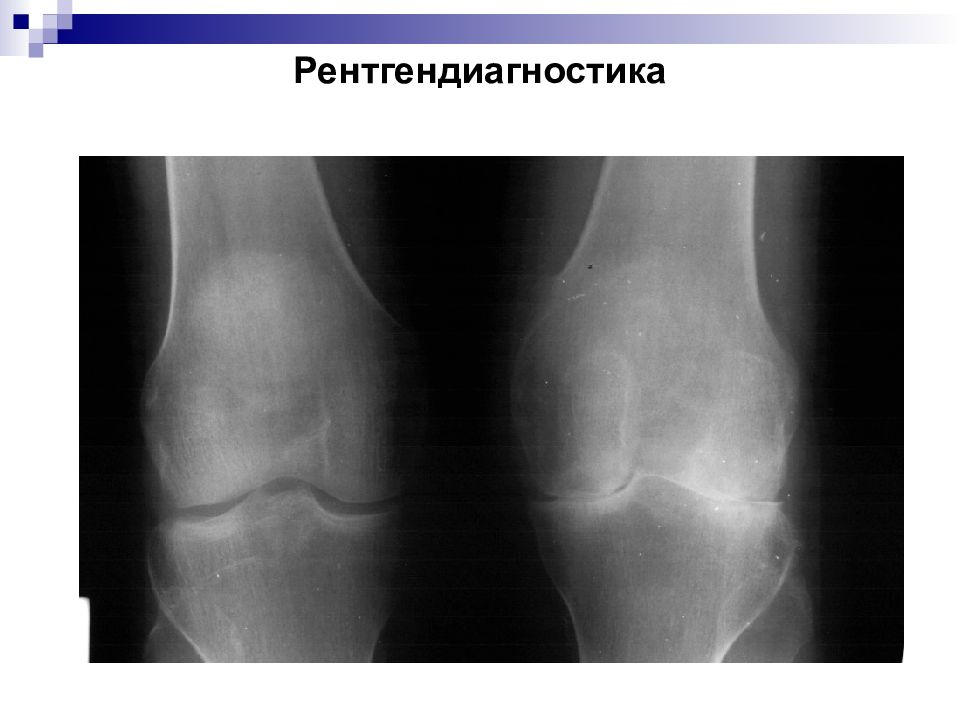
К ним относят:
- Переохлаждения
- Интоксикацию
- Нарушение функции эндокринных желез
- Повышенное воздействие солнечного света
- Бактериальную инфекцию
- Прием ряда лекарственных препаратов
- Эмоциональное перенапряжение
- Стрессы
Виды патологии
Выделяют следующие клинико-анатомические формы заболевания:
- Классический ревматоидный артрит. Данная патология отличается тем, что при ее развитии поражаются исключительно суставы. Другие органы при этом функционируют без нарушений
- Ревматоидный артрит с системными проявлениями. При таком заболевании дополнительно затрагиваются серозные оболочки (плевра, перикард сердца). В результате страдают легкие, нервная система, почки и др.
- Ревматоидный артрит, который сочетается с ревматизмом и деформирующим остеоартрозом. При таком заболевании происходит серьезное повреждение суставов, нередко возникают серьезные осложнения, которые существенно ограничивают подвижность пациента
- Ювенильный ревматоидный артрит.
 Данная патология является воспалительным поражением суставов. Она развивается у детей в возрасте до 16 лет, быстро прогрессирует и сочетается с внесуставными заболеваниями
Данная патология является воспалительным поражением суставов. Она развивается у детей в возрасте до 16 лет, быстро прогрессирует и сочетается с внесуставными заболеваниями
В зависимости от течения патологии выделяют:
- Медленно прогрессирующий артрит. Для него характерно постепенное развитие на протяжении нескольких лет. При этом патология постепенно распространяется на различные суставы, но они не подвергаются серьезным повреждениям
- Быстро прогрессирующий. Такой артрит развивается очень быстро. В негативный процесс вовлекается все большее количество суставов, и все они подвергаются существенным агрессивным воздействиям. Лечение обычно не дает выраженного эффекта
- Артрит без заметного прогрессирования. Такая форма патологии является наиболее благоприятной. Прожить с ней пациент может всю жизнь. При этом больной не будет испытывать существенных ограничений
Выделяют и несколько степеней функциональной недостаточности при ревматоидном артрите:
- Нулевая.
 При такой степени патологии пациент может совершать движения в полном объеме
При такой степени патологии пациент может совершать движения в полном объеме - Первая. При этой степени движения ограничены. Пациент не может выполнять все необходимые действия
- Вторая. При развитии заболевания больной уже не может выполнять трудовые обязанности, так как утрачивает ряд способностей
- Третья. При этой степени развития патологии пациент не может в полной мере обслуживать себя
Диагностика
Перед началом лечения ревматоидного артрита всегда проводится тщательное комплексное обследование. Оно позволяет не только поставить точный диагноз, но и определить степень развития патологии, а также особенности ее течения.
Лабораторные исследования
- Общий анализ крови. Диагностика проводится с целью выявления воспалительных и иных негативных процессов в организме. Врач может определить количество лейкоцитов и других веществ, определяющих общее состояние пациента
- Биохимический анализ крови.
 Данное исследование проводится с целью определения степени воспалительного процесса, а также оценки содержания в организме различных веществ, определяющих обмен веществ и др.
Данное исследование проводится с целью определения степени воспалительного процесса, а также оценки содержания в организме различных веществ, определяющих обмен веществ и др. - Иммунологический анализ крови. Он проводится для определения ревматоидного фактора
Инструментальная диагностика
- Рентгенологическое обследование суставов. При такой диагностике выявляется стадия заболевания и иные его особенности
- Радиоизотопное исследование. Оно проводится с применением специального вещества, которое накапливается в пораженных суставах. Благодаря такой диагностике врач выявляет патологические участки и может в дальнейшем оказывать на них локальное воздействие
- Пункция сустава. Диагностика проводится с целью дальнейшего исследования полученной синовиальной жидкости, уточнения диагноза и определения стадии патологического процесса
Также может выполняться биопсия участка синовиальной оболочки и другие процедуры.
Важно! Обследование назначается врачом — травматологом-ортопедом.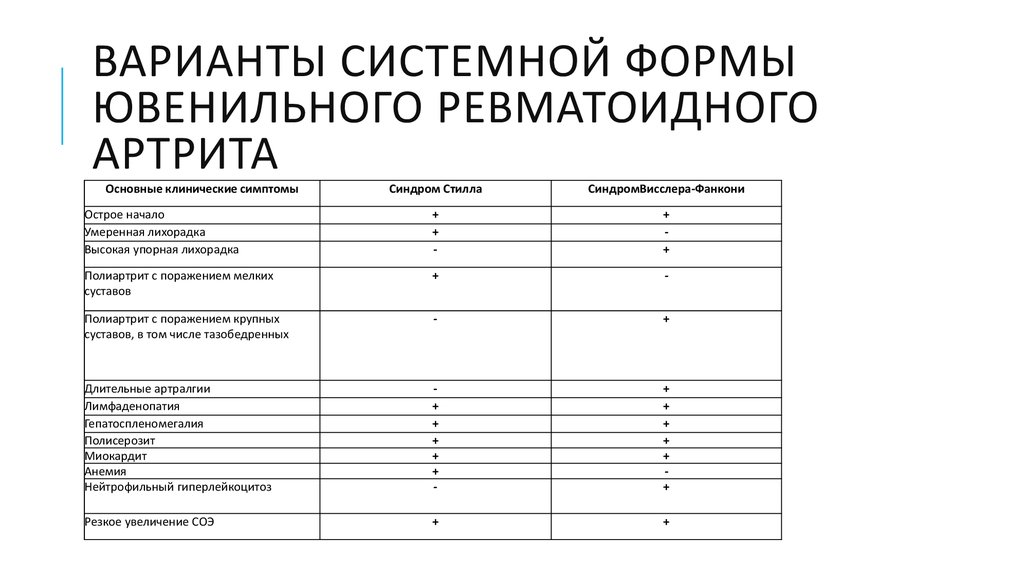 Специалист определяет методы, которые будут максимально информативными в каждом конкретном случае.
Специалист определяет методы, которые будут максимально информативными в каждом конкретном случае.
Способы лечения
Терапия патологии проводится комплексно и подбирается индивидуально. Это связано с тем, что течение заболевания разнится у пациентов. Каждый больной нуждается в определенном лечении ревматоидного артрита с учетом индивидуальных особенностей, стадии патологии и иных факторов.
Консервативная терапия
Пациентам назначают базисные препараты, нестероидные противовоспалительные средства, гормональные вещества и биологические агенты. Они могут как употребляться внутрь, так и быть наружными. Сегодня в продаже можно найти таблетки и капсулы, мази, кремы и гели для терапии.
Также пациентам назначают:
- Физиотерапевтические процедуры
- Лечебную гимнастику в период ремиссии
- Сеансы массажа и др.
Хирургическое лечение
Показаниями к вмешательствам являются:
- Деформации, которые существенно ограничивают функции суставов
- Сильная боль
- Защемление нервов в результате синовита
- Травматизация сухожилий
- Бурситы и другие патологии, не поддающиеся терапии лекарственными препаратами
Сегодня проводятся различные операции, основными из которых являются эндопротезирование суставов, артродез, артропластика, коррекция суставной поверхности, синовэктомия.
Важно! Методика, тактика и техника выполнения вмешательства определяются исключительно врачом. При этом специалист ориентируется на состояние сустава, индивидуальные особенности пациента, наличие у него сопутствующих заболеваний и др.
Преимущества обращения в МЕДСИ
- Опытные врачи. Наши ортопеды-травматологи и другие специалисты располагают всеми необходимыми знаниями и навыками для выявления патологии и их дальнейшего устранения
- Оборудование экспертного класса для рентгенологической диагностики. Оно отличается не только высокой точностью, контрастностью и четкостью снимков, но и минимальной дозой облучения, что позволяет увеличить эффективность и безопасность диагностики. Врач может быстро поставить точный диагноз
- Комфортные условия обследований и лечения. Диагностика и терапия не доставят неприятных ощущений. Пройти их в нашей клинике могут как взрослые, так и дети
- Возможность госпитализации в МЕДСИ в Москве по ОМС.
 При выявлении заболевания пациент может проходить лечение в столице. Там же возможно и проведение необходимых оперативных вмешательств. Наши специалисты используют инновационные технологии и методики, которые позволяют сократить период реабилитации и предотвратить развитие осложнений
При выявлении заболевания пациент может проходить лечение в столице. Там же возможно и проведение необходимых оперативных вмешательств. Наши специалисты используют инновационные технологии и методики, которые позволяют сократить период реабилитации и предотвратить развитие осложнений
Если вы планируете лечение ревматоидного артрита в МЕДСИ в Нижневартовске, позвоните по телефону +7 (3466) 29-88-00 и уточните все особенности предоставления медицинских услуг.
Ревматоидный артрит — симптомы, диагностика и лечение ревматоидного артрита в СПб
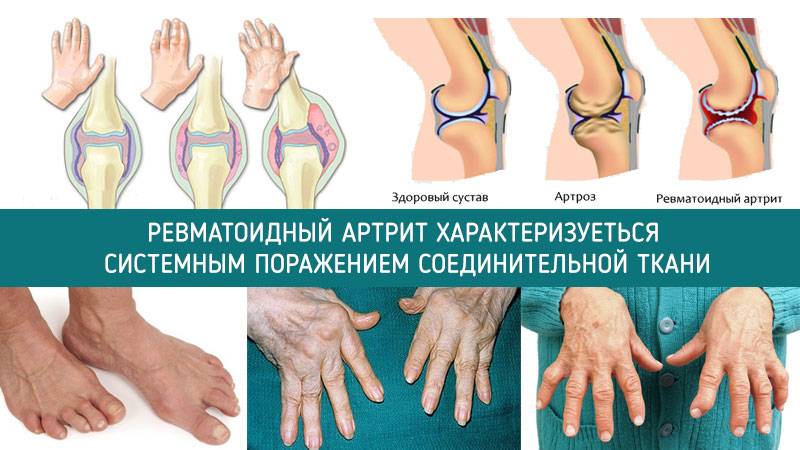
По своей сущности ревматоидный артрит относится к хроническим аутоиммунным системным заболеваниям. Его основной отличительной чертой является синовиит, приводящий к деструкции суставного хряща и, в будущем, к деформации сустава.
От этой формы артрита страдает порядка 0,8% населения. Чаще заболевание встречается у женщин, средний возраст больных составляет 30-50 лет. Необходимо отметить, что к пожилым годам половые различия в распространенности ревматоидного артрита сглаживаются, тогда как распространенность заболевания увеличивается.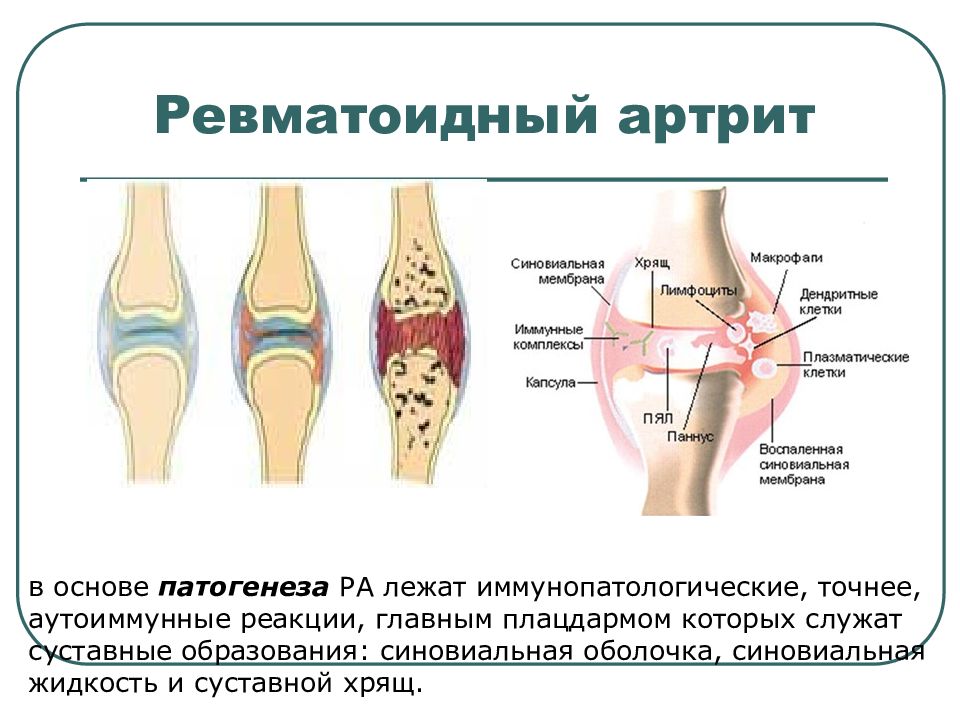
Ученые до сих пор не установили точных причин возникновения ревматоидного артрита, но выявили, что важную роль играет генетическая предрасположенность, а также климат и проживание в условиях городской среды. Предполагается, что этот вид артрита развивается в ответ на инфекции, так же выдвигается гипотеза, что болезнь может развиваться в ответ на вещества, вырабатываемые некоторыми микроорганизмами, например, суперантигены. В любом случае, ревматоидный артрит по своей тяжести выделяется среди других видов воспалительных заболеваний в суставах, так как довольно рано приводит к значительному понижению качества жизни пациентов и существенному ограничению подвижности.
Симптомы ревматоидного артрита
Среди симптомов ревматоидного артрита можно выделить следующие признаки:
- Боль, припухлость и уплотнение в пораженных суставах;
- Скованность (обычно в утренние часы)
- Слабость, утомляемость
- Снижение веса тела
- Повышение температуры тела
Диагностика ревматоидного артрита
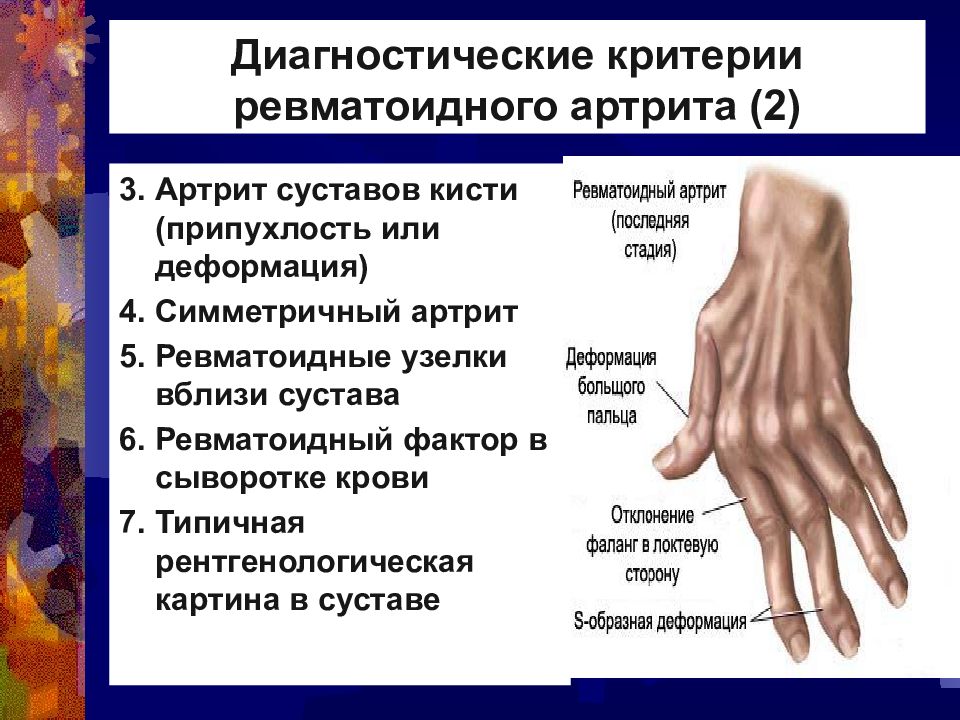
Диагностика ревматоидного артрита опирается на изучение клинической картины заболевания, показания лабораторных и рентгенологических исследований. Если у больного присутствуют любые четыре из нижеперечисленных признаков, необходимо провести дополнительные инструментальные исследования для диагностики:
Если у больного присутствуют любые четыре из нижеперечисленных признаков, необходимо провести дополнительные инструментальные исследования для диагностики:
- Скованность движений в утреннее время суток;
- Наличие артрита в более, чем двух суставах;
- Диагностированный артрит суставов кисти;
- Симметричный артрит;
- Наличие ревматоидных узелков;
- Обнаружение ревматоидного фактора в сыворотке крови;
- Изменения, обнаруженные в результате рентгенологического исследования.
Для правильной диагностике первые четыре признака должны наблюдаться у больного не менее шести недель. Различают серонегативный и серопозитивный ревматоидный артрит, клиническая картина и лечение которых отличаются друг от друга.
Лечение ревматоидного артрита
Главная цель лечения – принести облегчение больному, замедлить развитие болезни и повысить подвижность пораженных суставов. Процесс лечения ревматоидного артрита начинается с изучения симптомов и постановки диагноза.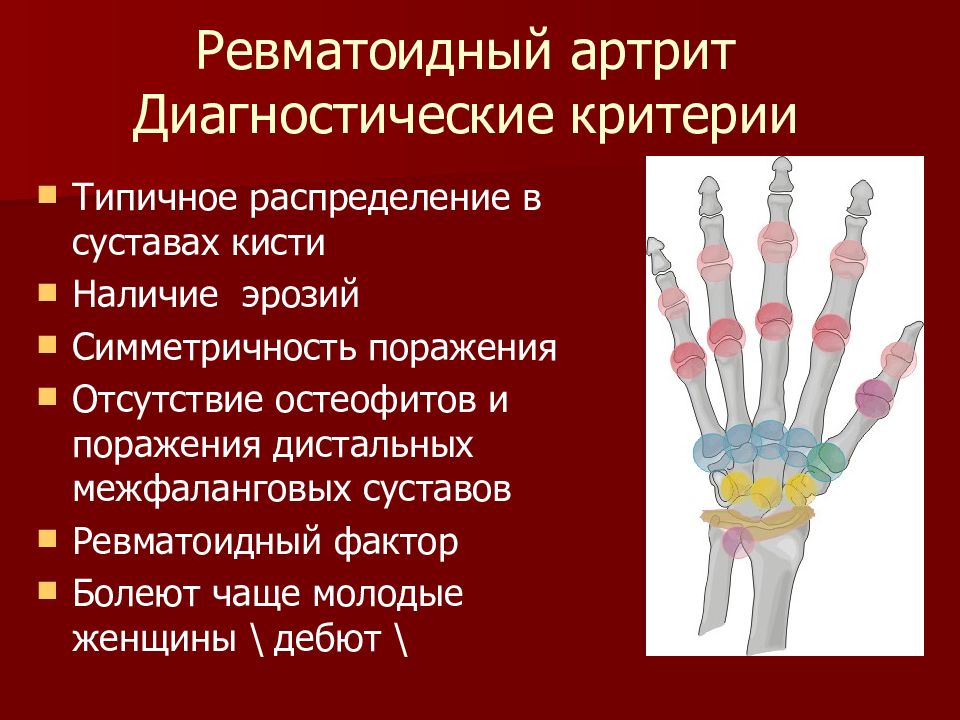 Современная медицина предпочитает комплексный подход к лечению артритов. В зависимости от степени развития заболевания, назначается симптоматическая терапия, призванная снизить болезненные ощущения и противовоспалительная терапия, направленная на замедление развития болезни. К сожалению, эффективное лекарство от артрита еще не найдено. Стоит отметить, что любое фармакологическое средство необходимо принимать по назначению врача по строгой схеме. Это объясняется тем, что препараты, прописываемые при тяжелых формах артрита, имеют много побочных эффектов и противопоказаний, должны соблюдаться особые условия приема. Например, метотрексат при ревматоидном артрите необходимо принимать в сочетании с фолиновой кислотой, производной от фолиевой кислоты. Нарушения в режиме приема могут привести к тяжелым побочным эффектам.
Современная медицина предпочитает комплексный подход к лечению артритов. В зависимости от степени развития заболевания, назначается симптоматическая терапия, призванная снизить болезненные ощущения и противовоспалительная терапия, направленная на замедление развития болезни. К сожалению, эффективное лекарство от артрита еще не найдено. Стоит отметить, что любое фармакологическое средство необходимо принимать по назначению врача по строгой схеме. Это объясняется тем, что препараты, прописываемые при тяжелых формах артрита, имеют много побочных эффектов и противопоказаний, должны соблюдаться особые условия приема. Например, метотрексат при ревматоидном артрите необходимо принимать в сочетании с фолиновой кислотой, производной от фолиевой кислоты. Нарушения в режиме приема могут привести к тяжелым побочным эффектам.
Часто у пациентов возникают различные вопросы по лечению ревматоидного артрита народными средствами, которые обсуждаются на различных форумах. Стоит отметить, что возможно лишь симптоматическое лечение артрита народными средствами – компрессы из капустного листа либо цикория, обработка суставов чистотелом и т. д. могут снизить болевые ощущения, но не несут выздоровления. Поэтому нельзя надеяться на самолечение и народные средства – при первых симптомах ревматоидного артрита необходимо обратиться к специалисту, который назначит адекватное лечение.
д. могут снизить болевые ощущения, но не несут выздоровления. Поэтому нельзя надеяться на самолечение и народные средства – при первых симптомах ревматоидного артрита необходимо обратиться к специалисту, который назначит адекватное лечение.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Ревматоидный артрит предложили считать двумя разными болезнями
Bernd Brägelmann Braegel Mit freundlicher Genehmigung von Dr. Martin Steinhoff / Wikimedia Commons
Нидерландские врачи предложили разделить ревматоидный артрит на две разновидности. Несмотря на схожие симптомы, они, как и в случае с диабетом 1 и 2 типа, возникают по разным причинам и лечить их следует тоже по-разному. К таким выводам исследователи пришли, изучив истории болезни более тысячи пациентов, из которых у двух третей в крови нашли аутоантитела, а у одной трети — нет. Пациенты из второй группы хуже реагировали на стандартное лечение — а значит, их болезнь может развиваться по другим механизмам и должна быть признана отдельным типом ревматоидного артрита. Исследование опубликовано в журнале PLoS Medicine.
Ревматоидный артрит — это хроническое воспаление, которое вызывает сильные боли и деформирует суставы пациентов. На начальных стадиях они воспаляются «сами по себе» (причина до сих пор не ясна), то есть реакция иммунитета не специфична. Потом после долгого воспаления суставная сумка распухает, а иммунные клетки начинают прицельно атаковать и разрушать ткани сустава. Поэтому эта болезнь считается аутоиммунной.
В то же время, не у всех пациентов врачи обнаруживают аутоантитела, то есть антитела, направленные против собственных белков. Примерно треть людей с диагностированным по другим признакам ревматоидным артритом болеет без аутоантител — и обычно их суставы страдают меньше. Ксанте Маттийссен (Xanthe Mantthijssen) и его коллеги из медицинского центра Лейденского университета задались вопросом: стоит ли считать это просто тяжелой и легкой формами болезни или двумя отдельными разновидностями, подобно диабету 1 и 2 типа?
Исследователи собрали данные 1285 пациентов, которые лечились в лейденской Клинике раннего артрита с 1993 по 2016 год. Рекомендованные протоколы лечения, конечно, изменились за 23 года: например, в начале 1990-х годов им прописывали нестероидные противовоспалительные средства, а после 1997 года назначали гидроксихлорохин. Однако в протоколах не было прописано, как поступать с антитело-негативными пациентами, поэтому оба типа болезни лечили по одним и тем же методикам.
Всего в выборке оказалось 823 пациента с ревматоидным артритом 1 типа (с антителами) и 462 — 2 типа (без антител). При этом их соотношение было примерно одинаковым во все временные периоды: пациенты с артритом 2 типа составляли около одной трети. Проанализировав данные об их состоянии, авторы работы заметили, что по крайней мере с 2001 года общее улучшение за время лечения сильнее у пациентов из первой группы (p < 0,005). А у тех, кто наблюдался с 2010 по 2016 год, были к тому же выше баллы по личным опросникам и процент ремиссии.
Исследователи считают, что их результаты свидетельствуют о том, что ревматоидный артрит может существовать в двух формах. Причем вторая, без аутоантител, не просто более легкая форма первой, поскольку, хоть протекает она спокойнее, лекарства оказываются для нее менее эффективны. Вероятнее всего, за две формы болезни отвечают разные механизмы — и именно поэтому, чем более специфичная терапия появляется со временем, тем хуже она действует на пациентов второго типа.
Авторы работы также обратили внимание на то, что о первом типе ревматоидного артрита мы знаем гораздо больше: например, большинство факторов риска, как генетических, так и средовых, изучены именно для пациентов с аутоантителами. Поэтому исследователи призывают не только разделить ревматоидный артрит на две болезни, но и заняться поисками причин — а главное, терапии, которые были бы актуальны именно для второго, более загадочного, типа.
Ранее мы уже писали о том, почему женщины страдают аутоиммунными болезнями чаще, чем мужчины, и рассказывали историю другого артрита, подагры, в материале «Господская болезнь». А о том, как вообще устроены такого рода болезни, читайте в нашем тексте «Это аутоиммунное».
Полина Лосева
Госпитализация при артрите
Ревматоидный артрит — показания к госпитализации
Лечение при заболеваниях суставов длительное, патологический процесс склонен к прогрессированию, поэтому пациент должен находиться под контролем специалистов. Показанием к госпитализации при артрите являются: средняя и высокая степень активности процесса, непрерывно рецидивирующее течение, развитие осложнений. Кроме того, пациенту рекомендовано пребывание в стационаре при необходимости коррекции схемы лечения.
Причины артрита
Причины воспалительного процесса в суставах весьма многообразны. Травмы, инфекции, аллергические реакции, попадание токсинов при укусах приводят к острому воспалению. Заболевание хронической формы развивается на фоне патологии внутренних органов: заболеваний нервной системы, эндокринных, аутоиммунных нарушений, врожденных аномалий в строении опорно-двигательной системы и т.д. Нередко при ревматоидном артрите имеет место наследственная предрасположенность. Кроме того, существует целый ряд неблагоприятных факторов, которые увеличивают вероятность поражения суставов: лишний вес, малоподвижность, гипертензия, заболевания почек, также болезнь чаще поражает людей старше 60 лет, причем большей частью страдают женщины вследствие колебаний гормонального уровня в период менопаузы.
Наши услуги — что мы предлагаем
- Диагностика — необходима для определения зоны поражения и причин развития болезни. Артрит относится к тем патологиям, при которых исход болезни зависит от раннего выявления и начала лечения. Но диагностика на начальном этапе представляет определенные трудности, поскольку симптомы болезни неспецифичны и могут встречаться при многих других недугах. Поэтому так важна своевременная госпитализация при артрите. В распоряжении наших пациентов самые современные и эффективные методы диагностики. Помимо лабораторных исследований, у нас есть возможность проведения томографии и ультразвукового исследования суставов, также возможно проведение артроскопии, позволяющей диагностировать болезнь в самом ее начале.
- Симптоматическое лечение — направлено на уменьшение болезненных проявлений, снятие воспалительного процесса, предупреждение деструктивных изменений в суставах. Назначение препаратов зависит от причины заболевания и имеющихся проявлений, поэтому тактика лечения подбирается пациенту после обследования.
- Реабилитационные мероприятия — являются важным компонентом терапии. Физиотерапевтические процедуры (ультрафиолетовое облучение, магнитолазеротерапия, парафинолечение, фонофорез и т.д.), лечебная гимнастика, массаж — наши пациенты, направленные на госпитализацию при ревматоидном артрите, могут рассчитывать на комплексное лечение. Не менее важно диетическое питание, которое подбирается каждому пациенту индивидуально.
- Хирургическое лечение — может быть рекомендовано пациентам при выраженной деформации суставов. При неэффективности консервативной терапии может быть назначена синовэктомия (удаление воспаленной суставной оболочки), артропластика (создание сустава для предотвращения анкилозирования), эндопротезирование (замена разрушенного сустава на искусственный).
Почему лучше обратиться в нашу клинику
- Индивидуальный подход — у нас каждый пациент может рассчитывать на лечение с учетом особенностей течения болезни и сопутствующих заболеваний. Мы используем только современные и эффективные препараты, а разнообразие лекарственных форм позволяет подбирать наиболее действенный метод воздействия применительно к конкретному пациенту. В стадии обострения больной находится под круглосуточным наблюдением медперсонала, в период ремиссии возможно пребывание пациента на дневном стационаре или под амбулаторным наблюдением.
- Высокое качество лечения — наше преимущество. Терапия назначается после комплексного обследования, которое займет минимум времени. При лечении мы используем самые современные методики, практикуемые в известных европейских клиниках. Помимо консервативной терапии наши пациенты могут рассчитывать на весь комплекс реабилитационных мероприятий, позволяющих вернуться к привычному образу жизни.
- Наши специалисты — опытные врачи высшей категории, также в коллективе есть кандидаты и доктора наук. Благодаря комплексному подходу к лечению и использованию современных методов терапии нам удается добиться отличных результатов в лечении.
- Развитие осложнений в нашей клинике сведено к минимуму, если больной придерживается всех врачебных рекомендаций. Каждый пациент может рассчитывать на помощь врачей разных специализаций: терапевта, ревматолога, аллерголога, эндокринолога, физиотерапевта и т.д. — мы делаем все, чтобы пребывание в клинике была максимально эффективным.
При появлении болей в суставах, даже эпизодических, следует немедленно пройти обследование. Помните, только от своевременно начатого лечения зависит исход заболевания!
Лечение ревматоидного артрита на курорте Усть-Качка
Лечение ревматоидного артрита на курорте Усть-Качка Мы заботимся о наших гостях и принимаем меры по борьбе с распространением вируса COVID-19. Мы заботимся о безопасности наших гостей. ПодробнееВ основном для лечения ревматоидного артрита применяют медикаментозные методы. Используются обезболивающие, противовоспалительные препараты, имуномодуляторы. Необходимо тщательно соблюдать все предписания врача. Ни в коем случае не стоит самостоятельно разрабатывать курс лечения.. Лечение ревматоидного артрита должно проводиться комплексно, именно поэтому больным часто рекомендуют санаторно-курортное лечение.
Пребывание в санаториях подразумевает не только медикаментозное лечение, но и ряд других мер, которые благотворно сказываются на процессе выздоровления. Для местного воздействия на пораженный участок рекомендуется физиотерапия: электрофорез, магнитотерапия, облучение суставов ультрафиолетом. В период ремиссии могут назначаться минеральные ванны, теплолечение, массаж, занятия на тренажёрах, Скандинавская ходьба и лечебная физкультура. При помощи комплекса таких методов лечения достигается положительная динамика в процессе выздоровления.
Почему стоит поехать на курорт, чтобы лечить ревматоидный артрит? В «Усть-Качке» вас встретит высококвалифицированный медицинский персонал. Уникальное достоинство данного курорта в наличии трех видов лечебных вод, воздействие которых будет направлено на помощь в борьбе с заболеванием.
Противопоказания
- Поражения костей и суставов с тяжелыми общими явлениями: гектическая температура, резкое истощение или амилоидоз внутренних органов.
- Артриты с прогрессирующим деформирующим процессом: анкилозами, контрактурами, необратимые изменения суставов, препятствующих самостоятельному передвижению и самообслуживанию.
- Хронические остеомиелиты при наличии крупных секвестров или крупного инородного металлического тела в остеомиелитическом очаге.
- Септические формы ревматоидного артрита.
- Ревматоидный артрит, анкилозирующий спондилоартрит с активностью воспалительного процесса выше II степени, при тяжелых внесуставных поражениях.
Последствия отсутствия лечения
Лечение ревматоидного артрита направленно на предупреждение осложнений, снижение активности заболевания, уменьшение боли в суставах и их скованности. Не исключено, что отсутствие лечения приведет к инвалидности.Ревматоидный артрит – хроническое воспалительное заболевание соединительной ткани, которое поражает, в основном, небольшие суставы (чаще всего суставы костей и стоп). Ревматоидный артрит возникает из-за нарушений в работе иммунной системы, которые могут быть вызваны генетической предрасположенностью, инфекцией, переохлаждением, стрессами, беременностью.
Санаторно-курортные программы
Движение без боли
от 11 до 18 дней
Уменьшение или исчезновение клинических проявлений остеохондроза позвоночника, артроза, артрита, других заболеваний костно-мышечно…
Санаторно-курортное лечение (взрослые)
от 11 до 21 дня
Уменьшение или ликвидация клинических проявлений заболевания, улучшение самочувствия.
Типы ревматоидного артрита — серопозитивный или серонегативный RA
Ревматоидный артрит (РА) — это аутоиммунное заболевание, при котором иммунная система атакует части тела, что приводит к воспалению суставов. Хотя точная причина РА остается загадкой, считается, что инфекция может сбить с толку иммунную систему, заставляя ее атаковать суставы. Ученые считают, что два химических вещества в нашем организме, в частности фактор некроза опухоли (TNF) и интерлейкин-1, запускают иммунную систему при ревматоидном артрите.Такие симптомы, как боль, скованность и припухлость в нескольких суставах рук, запястий, колен, ступней, плеч, могут развиваться постепенно или внезапно. Симптомы РА очень похожи на симптомы ряда других заболеваний, поэтому правильный диагноз даже при клиническом обследовании, рентгеновских снимках и лабораторных исследованиях может оказаться трудным. Без своевременного лечения болезнь может повредить волокнистые соединительные ткани сустава, что в конечном итоге приведет к повреждению костей.
Существуют разные типы ревматоидного артрита, и понимание того, какой у вас тип РА, поможет определиться с курсом лечения.Диагноз типа РА зависит от ваших симптомов и клинических результатов лабораторных исследований и рентгеновских лучей. Типы РА можно дифференцировать по наличию или отсутствию аутоантитела или белка, продуцируемого организмом, когда он начинает атаковать иммунную систему, называемого ревматоидным фактором (РФ). У вас может быть РА без положительного результата РФ, но его наличие помогает определить тип заболевания, присутствующего в организме. Исследования показали, что более 80% людей с ревматоидным артритом имеют положительный результат теста на ревматоидный фактор, который называется положительным (или серопозитивным) ревматоидным артритом.Иногда пациенты с ревматоидным артритом постоянно имеют отрицательный результат теста на ревматоидный фактор, и эта более легкая форма ревматоидного артрита известна как отрицательный (или серонегативный) ревматоидный артрит.
Положительный результат на ревматоидный фактор (серопозитивный) RA
Если в вашей крови положительный результат на присутствие белка, называемого ревматоидным фактором (RF), это указывает на то, что ваше тело может вырабатывать иммунную реакцию на нормальные ткани. RF обычно направляется в сайты, где присутствуют другие антитела.Наличие в организме антициклических цитруллинированных пептидов (анти-ЦЦП) или антител к цитруллинированному белку (АСРА) в организме наряду с физическими симптомами РА у пациента подтверждает диагноз РА. Когда белки в организме меняют свою молекулярную структуру, в организме обнаруживаются анти-ЦЦП. Они обнаруживаются примерно у 60-80% людей с диагнозом РА, и наличие этих антител может быть ранним индикатором начала РА. Антитела могут даже обнаруживаться в анализах крови до появления каких-либо клинических симптомов примерно через 5-10 лет.Антитело RF может присутствовать у пациентов с другими заболеваниями, включая инфекцию, и тест на анти-CCP более специфичен для RA. Вероятность развития РА более чем в четыре раза выше, если у вас есть родственники первой степени родства, у которых положительный результат теста на РФ.
Ревматоидный фактор отрицательный (серонегативный) RA
Люди с отрицательным результатом теста на наличие антител или РФ в крови считаются серонегативными. Но у них все еще может быть РА. Диагноз не может быть основан только на этом тесте, так как будут приняты во внимание клинические симптомы, рентген и другие лабораторные исследования.Хотя в этом нет уверенности, люди с отрицательным результатом теста RF, скорее всего, будут иметь более легкую форму РА, чем те, у кого результат теста положительный.
Существуют и другие различия, которые проявляются у пациентов с серопозитивным и серонегативным RA. Пациенты, у которых тест на серопозитивный или анти-CCP-положительный, имеют общую последовательность аминокислот, также известную как общий эпитоп, кодируемый в генетическом сайте HLA. Этот локус лейкоцитарного антигена человека продуцирует белки для контроля иммунных ответов. В то время как текущие исследования еще не раскрыли, как аминокислотная последовательность способствует RA, но она прикрепляется к частям белков, называемых цитруллинированными пептидами, способствуя выработке антител против CCP.Исследования также связывают курение с развитием РА у пациентов с этим общим аминокислотным эпитопом. Воспаление легких в результате курения вызывает цитруллинирование белка, который продуцирует антитела против CCP у генетически предрасположенных людей с общим эпитопом.
Существуют различия в факторах риска, связанных с серопозитивным и серонегативным заболеванием. Анти-ЦЦП-отрицательный РА не всегда указывает на более легкую форму РА. И хотя для человека с серонегативным РА маловероятно, что он когда-либо станет положительным, это может быть возможным индикатором совершенно другого заболевания, такого как псориатический артрит, подагра или остеоартрит.
Условия перекрытия
Аутоиммунные заболевания имеют много общих симптомов, что делает их диагностику особенно сложной. А у людей, у которых диагностировано одно аутоиммунное заболевание, в конечном итоге может развиться другое. Симптомы таких состояний, как волчанка, фибромиалгия, болезнь Лайма, синдром хронической усталости, невропатия, радикулит, анемия, гипотиреоз и депрессия, имеют частично совпадающие симптомы. РА можно даже спутать с остеоартритом, который даже не является аутоиммунным заболеванием, а вызывается ежедневным износом суставов.
Иллинойский костный и объединенный институт насчитывает более 90 врачей-ортопедов и 20 офисов по всему Чикаго. Мы здесь, чтобы помочь вам двигаться лучше, чтобы вы могли жить лучше.
5 распространенных типов артрита
Знаете ли вы, что существует более 100 типов артрита?
Узнайте о некоторых из наиболее распространенных форм, в том числе о том, что они собой представляют, что происходит и их симптомах.
Остеоартроз
Что это такое? Этим заболеванием страдает больше людей, чем любой другой формой артрита. Это «износ», который происходит при чрезмерной нагрузке на суставы. Обычно это происходит с возрастом, но также может возникнуть из-за травм суставов или ожирения, которое создает дополнительную нагрузку на суставы.
Суставы, несущие нагрузку, такие как колени, бедра, ступни и позвоночник, являются наиболее частыми местами, на которые она влияет. Часто это проявляется постепенно в течение месяцев или лет. От этого болит пораженный сустав.Но вы не чувствуете себя больным или у вас не бывает усталости, которая бывает при некоторых других типах артрита.
Что происходит: Вы теряете амортизатор вашего тела. Хрящ, скользкий материал, покрывающий концы костей, постепенно разрушается.
Один из примеров — то, что может случиться с вашими коленями, когда у вас избыточный вес. Лишние килограммы оказывают большее давление на хрящ, поскольку он зажат между костями. Он повреждается и изнашивается, поэтому для смягчения сустава остается не так много материала.
Поврежденный хрящ делает движения болезненными. Вы можете услышать скрипящий звук, когда шероховатый хрящ на поверхности костей трется друг о друга. У вас могут появиться болезненные шпоры или шишки на концах костей, особенно на пальцах и стопах. Выстилка сустава может воспаляться, но это не обычное явление при остеоартрите.
Симптомы зависят от того, какой сустав или суставы поражены. У вас могут быть:
- Глубокая ноющая боль
- Проблемы с одеванием, расчесыванием волос, захватом вещей, наклоном, приседанием или подъемом по лестнице, в зависимости от того, какие суставы задействованы
- Утренняя скованность, которая обычно продолжается менее 30 минут
- Боль при ходьбе
- Скованность после отдыха
Ваш сустав может быть:
- Теплый на ощупь
- Отек, двигаться труднее
- Невозможно двигаться во всем диапазоне движений
Узнайте, как вы можете помочь управлять ОА дома.
Ревматоидный артрит
Что это такое? РА — аутоиммунное заболевание. Это означает, что иммунная система атакует части тела, особенно суставы. Это приводит к воспалению, которое может вызвать серьезное повреждение суставов, если его не лечить. Примерно у 1 из 5 человек, страдающих ревматоидным артритом, на коже появляются шишки, называемые ревматоидными узелками. Они часто образуются над областями суставов, которые подвергаются давлению, например над суставами, локтями или пятками.
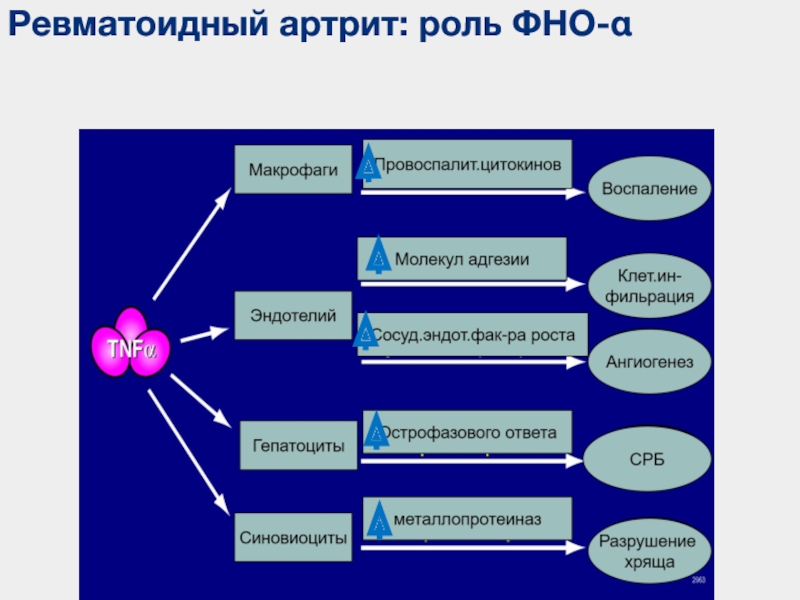
Что происходит: Врачи точно не знают, что вызывает РА.Некоторые эксперты считают, что иммунная система «сбивается с толку» после заражения бактериями или вирусом и начинает атаковать ваши суставы. Эта битва может распространиться на другие части тела.
Ученые считают, что два химических вещества организма, связанных с воспалением, фактор некроза опухоли (TNF) и интерлейкин-1, запускают другие части иммунной системы при ревматоидном артрите. Лекарства, блокирующие TNF, интерлейкин-1 и интерлейкин-6, могут улучшить симптомы и предотвратить повреждение суставов.
Симптомы могут появляться постепенно или внезапно. Часто они протекают тяжелее, чем при остеоартрите.
К наиболее частым относятся:
- Боль, скованность и припухлость в руках, запястьях, локтях, плечах, коленях, лодыжках, ступнях, челюсти и шее. Ревматоидный артрит обычно поражает несколько суставов.
- Более одного опухшего сустава. Обычно это небольшие суставы запястий, рук или ног.
- Симметричный узор .Когда суставы на левой руке воспалились, костяшки на правой руке, вероятно, тоже воспаляются. Через некоторое время вы можете заметить, что ваши суставы становятся теплыми, болезненными или опухшими.
- Утренняя скованность , которая может длиться часами или даже большую часть дня. Вы также можете почувствовать усталость и заметить, что у вас упал аппетит и вы похудели.
Узнайте о лабораторных анализах и анализах крови на РА.
Псориатический артрит
Что это такое? У людей с этим заболеванием воспаление кожи (псориаз) и суставов (артрит).
Псориаз вызывает появление пятнистых, выпуклых, красных и белых участков воспаленной кожи с чешуйками. Обычно он поражает кончики локтей и колен, кожу головы, пупок и кожу вокруг гениталий или ануса.
Только от 10% до 30% людей с псориазом также заболеют псориатическим артритом.
Что происходит: Этот тип артрита обычно начинается в возрасте от 30 до 50 лет, но может начаться уже в детстве. Это одинаково распространено среди мужчин и женщин. Кожное заболевание (псориаз) обычно проявляется первым.
Симптомы: Псориатический артрит может отекать пальцы рук и ног. У людей, у которых он есть, часто бывают ямки или обесцвеченные ногти.
У некоторых людей поражается только один или несколько суставов. Например, у вас может быть только одно колено. Иногда это поражает позвоночник или только пальцы рук и ног.
Узнайте, как врачи диагностируют псориатический артрит.
Подагра
Что это? Скопление кристаллов мочевой кислоты в суставе.В большинстве случаев это большой палец ноги или другая часть стопы.
Что происходит: Часто вы просыпаетесь с внезапной острой болью в большом пальце ноги после ночной выпивки. Но наркотики, стресс или другое заболевание также могут спровоцировать приступ подагры.
Атака продлится от 3 до 10 дней, даже если вы ее не лечите. Могут пройти месяцы или годы, прежде чем у вас появится еще один, но со временем приступы могут стать более частыми. И они могут длиться дольше. Если подагра не лечить слишком долго, она может повлиять на ваши суставы и почки.
Подагра возникает в результате одной из трех причин:
- Ваше тело вырабатывает больше мочевой кислоты.
- Ваши почки не могут перерабатывать мочевую кислоту, вырабатываемую вашим организмом.
- Вы едите слишком много продуктов, повышающих уровень мочевой кислоты.
Симптомы: Они почти всегда возникают быстро. Вы заметите:
- Сильная боль в суставах. Вероятно, она возникает в большом пальце ноги, но также может быть в лодыжках, коленях, локтях, запястьях или пальцах.
- Дискомфорт: даже после того, как острая боль пройдет, ваш сустав будет болеть.
- Воспаление и покраснение: сустав будет красным, опухшим и болезненным.
- Трудно пошевелить: ваш сустав будет жестким.
Узнайте, как предотвратить подагру.
Волчанка
Что это? Волчанка (также называемая СКВ или системная красная волчанка) является аутоиммунным заболеванием. Это может повлиять на ваши суставы и многие органы вашего тела.
Что происходит: Врачи не знают точно, что вызывает волчанку, но что-то нарушает работу вашей иммунной системы.Вместо того, чтобы атаковать вирусы и других захватчиков, он начинает вызывать воспаление и боль по всему телу, от суставов до органов и мозга.
Женщины детородного возраста более подвержены волчанке, чем мужчины. Он поражает афроамериканок чаще, чем белых. Обычно он появляется в возрасте от 15 до 44 лет.
Симптомы:
Summa Health — 5 распространенных типов артрита
Опубликовано 17 июня, 2019 автором Вивек Бхалла, MD
Артрит, обычно связанный с пожилым возрастом, поражает более 50 миллионов американцев, в том числе более 300 000 детей каждый год.Существует более 100 различных форм артрита. В зависимости от типа оно может быть чрезвычайно болезненным и влиять на повседневную деятельность или оставаться относительно незамеченным и с ним легко справиться в течение многих лет.
Проще говоря, артрит — это воспаление одного или нескольких суставов. Большинство людей испытывают общие симптомы, такие как боль в суставах, отек, скованность и / или уменьшение диапазона движений.
Вот 5 наиболее распространенных типов артрита:
- Остеоартрит является наиболее распространенным типом артрита и обычно вызывается чрезмерной нагрузкой на суставы, погодными условиями в результате физической активности, ожирением или травмами — как в прошлом, так и в настоящем.Это состояние обычно поражает несущие нагрузку суставы, такие как колени, бедра, ступни и позвоночник, и обычно возникает постепенно.
- Ревматоидный артрит может быть одним из самых болезненных типов артрита; он поражает суставы, а также другие окружающие ткани, включая органы. Это воспалительное аутоиммунное заболевание по ошибке поражает здоровые клетки, вызывая болезненные отеки в суставах, таких как руки, запястья и колени. Это повреждение ткани может вызвать хроническую длительную боль, потерю равновесия или физические изменения и повлиять на окружающие ткани, такие как легкие, сердце или глаза.
- Фибромиалгия поражает более 3,7 миллиона американцев, но подавляющее большинство составляют женщины в возрасте от 40 до 75 лет. Это заболевание вызывает широко распространенную, иногда хроническую боль, бессонницу и усталость. Люди также могут быть более чувствительны к боли, чем люди без фибромиалгии.
- Подагра — чрезвычайно болезненный тип артрита, вызванный накоплением, переполнением и / или неспособностью обрабатывать мочевую кислоту. Симптомы возникают быстро и остро, обычно начинаются с большого пальца ноги.Эти «приступы» могут длиться от 3 до 10 дней, но могут происходить с интервалом в месяцы или даже годы. Если не лечить, приступы подагры могут стать более серьезными, возникать чаще и вызывать повреждение суставов и почек.
- Волчанка — еще одно аутоиммунное воспалительное артритное состояние. Эта форма артрита может длиться долго, а также запускается, когда иммунная система организма начинает атаковать здоровые нормальные ткани. Это воспаление и отек могут привести к повреждению суставов, почек и даже крови.
Артрит может быть у людей любого возраста, и это основная причина инвалидности в США. Хотя от большинства этих аутоиммунных состояний нет лекарства, правильное обезболивание и изменение здорового образа жизни могут значительно улучшить жизнь с этим заболеванием суставов.
Если вы подозреваете, что у вас артрит, Summa Health Orthopaedic Institute предлагает записаться на прием в тот же день, на следующий день, чтобы помочь вам быстрее выздороветь. Наши специалисты-ортопеды лечат любые заболевания костей, суставов, хрящей, связок, мышц и сухожилий.Специалисты-ортопеды Summa предлагают множество вариантов лечения, в том числе новейшие нехирургические и хирургические подходы. Ортопедический институт Summa Health имеет несколько учреждений по всему северо-востоку Огайо, обслуживая пациентов в таких городах, как Акрон, Барбертон, Гудзон, Юнионтаун, Медина и Уодсворт, в округах Медина, Старк и Саммит. Чтобы начать работу, выберите ближайшее к вам место или позвоните по телефону 330.838.5533, чтобы получить помощь.
Причины, симптомы, диагностика и лечение
Обзор
Что такое ревматоидный артрит?Что такое ревматоидный артрит?
Артрит — это общий термин, обозначающий воспаление (покраснение, тепло, отек и боль) в суставах.Ревматоидный артрит — это тип хронического (продолжающегося) артрита, который возникает в суставах с обеих сторон тела (например, на обеих руках, запястьях и / или коленях), что помогает отличить его от других типов артрита.
Помимо поражения суставов, ревматоидный артрит может иногда поражать другие части тела, включая кожу, глаза, легкие, сердце, кровь, нервы или почки.
Ревматоидный артрит — это аутоиммунное заболевание, означающее, что иммунная система пациента (система борьбы с инфекциями организма) чрезмерно противодействует самой себе.Результат может вызвать некоторые или все симптомы ревматоидного артрита.
Кто страдает ревматоидным артритом?
- Ревматоидный артрит поражает более 1,3 миллиона человек в США.
- У женщин встречается в 2,5 раза чаще, чем у мужчин.
- Обычно встречается у людей в возрасте от 20 до 50 лет; однако у маленьких детей и пожилых людей также может развиться ревматоидный артрит.
Симптомы и причины
Что вызывает ревматоидный артрит?
Точная причина ревматоидного артрита неизвестна.Однако считается, что это вызвано сочетанием следующих факторов:
- Генетика (наследственность)
- Нарушение иммунитета
- Окружающая среда
- Гормоны
Обычно иммунная система защищает организм от болезней. У людей, страдающих ревматоидным артритом, что-то — возможно, инфекции, курение сигарет, физический или эмоциональный стресс среди других причин — запускает иммунную систему, чтобы атаковать суставы (а иногда и другие органы).
Пол, наследственность и гены во многом определяют риск развития ревматоидного артрита у человека. Например, вероятность развития ревматоидного артрита у женщин примерно в три раза выше, чем у мужчин.
Каковы симптомы ревматоидного артрита?
Симптомы ревматоидного артрита включают следующие:
- Боль и припухлость в суставах
- Скованность, особенно по утрам или после длительного сидения
- Усталость (утомляемость и чрезмерная сонливость)
Ревматоидный артрит поражает каждого человека по-разному.У большинства людей симптомы со стороны суставов могут развиваться постепенно в течение нескольких лет. У других людей ревматоидный артрит может развиваться быстро. У некоторых людей может быть ревматоидный артрит в течение ограниченного периода времени, а затем наступает ремиссия (время без симптомов).
Хрящ обычно действует как «амортизатор» между суставами. Неконтролируемое воспаление вызывает разрушение и износ хряща, что приводит к деформации суставов. В конце концов, сама кость разрушается, что может привести к сращению сустава (усилия тела защитить себя от постоянного раздражения).Этому процессу помогают определенные клетки и вещества иммунной системы, которые вырабатываются в суставах, но также циркулируют и вызывают симптомы по всему телу.
Диагностика и тесты
Как диагностируется ревматоидный артрит?
Диагноз ревматоидного артрита ставится на основании комбинации факторов, в том числе:
- Утренняя скованность, которая длится не менее одного часа и сохраняется не менее шести недель;
- Отек трех или более суставов на срок не менее шести недель;
- Отек суставов запястья, рук или пальцев на срок не менее шести недель;
- Припухлость одинаковых суставов с обеих сторон тела;
- Изменения рентгеновских снимков рук, которые являются отличительными признаками ревматоидного артрита;
- Ревматоидные узелки (шишки) кожи
- Анализ крови положительный на ревматоидный фактор * и / или антитела к цитруллинированному пептиду / белку
* Ревматоидный фактор может присутствовать у людей, не страдающих ревматоидным артритом.Другие заболевания также могут вызывать выработку ревматоидного фактора в крови. Тест, называемый антителом к CCP, иногда может помочь определить, вызвано ли антитело к ревматоидному фактору ревматоидным артритом или каким-либо другим заболеванием. Вот почему диагноз ревматоидного артрита основывается на сочетании нескольких факторов, а НЕ только на наличии ревматоидного фактора в крови.
Также важно отметить, что не все эти особенности присутствуют у людей с ранним ревматоидным артритом, и эти проблемы могут присутствовать у некоторых людей с другими ревматическими состояниями.
В некоторых случаях может потребоваться наблюдение за состоянием с течением времени, прежде чем можно будет поставить окончательный диагноз ревматоидного артрита.
Ведение и лечение
Как лечится ревматоидный артрит?
Цели лечения ревматоидного артрита:
- Контролируйте признаки и симптомы пациента.
- Предотвратить повреждение суставов.
- Поддерживать качество жизни пациента и его способность функционировать.
Повреждение сустава обычно происходит в течение первых двух лет после постановки диагноза, поэтому важно диагностировать и лечить ревматоидный артрит в «окне возможностей», чтобы предотвратить долгосрочные последствия.
Лечение ревматоидного артрита включает лекарства, отдых, упражнения, физиотерапию / трудотерапию и хирургическое вмешательство для коррекции повреждения сустава.
Тип лечения будет зависеть от нескольких факторов, включая возраст человека, общее состояние здоровья, историю болезни и тяжесть артрита.
Немедикаментозная терапия
Немедикаментозная терапия — это первый шаг в лечении всех людей, страдающих ревматоидным артритом. Немедикаментозные методы лечения включают следующее:
Остальное
При воспалении суставов высок риск повреждения сустава и близлежащих структур мягких тканей (например, сухожилий и связок).Поэтому следует давать отдых воспаленным суставам. Однако следует максимально поддерживать физическую форму. Поддержание хорошего диапазона движений в суставах и хорошей физической формы в целом важны для борьбы с общими особенностями заболевания.
Упражнение
Боль и скованность часто побуждают людей с ревматоидным артритом терять активность. Однако бездействие может привести к потере подвижности суставов, сокращений и потере мышечной силы. Это, в свою очередь, снижает стабильность суставов и увеличивает утомляемость.
Регулярные упражнения, особенно контролируемые с помощью физиотерапевтов и эрготерапевтов, могут помочь предотвратить и обратить вспять эти эффекты. Полезные тренировки включают: упражнения на диапазон движений для сохранения и восстановления движений суставов; упражнения для увеличения силы, и; упражнения на повышение выносливости (ходьба, плавание, езда на велосипеде).
Физиотерапия и трудотерапия
Физическая и профессиональная терапия может облегчить боль, уменьшить воспаление и помочь сохранить структуру и функцию суставов у пациентов с ревматоидным артритом.
Специальные виды терапии используются для решения конкретных проблем ревматоидного артрита:
- Применение тепла или холода может облегчить боль или скованность.
- Ультразвук может помочь уменьшить воспаление влагалищ вокруг сухожилий (теносиновит).
- Упражнения могут улучшить и сохранить диапазон движений суставов.
- Отдых и наложение шин могут помочь уменьшить боль в суставах и улучшить их функцию.
- Шинирование пальцев и другие вспомогательные приспособления могут предотвратить деформации и улучшить работу рук.
- Техники релаксации могут облегчить вторичный мышечный спазм.
Трудотерапевты также помогают людям с ревматоидным артритом продолжать активно участвовать в работе и развлекательной деятельности, уделяя особое внимание поддержанию хорошей функции рук и кистей рук.
Питание и диетотерапия
Снижение веса может быть рекомендовано людям с избыточным весом и ожирением для уменьшения нагрузки на воспаленные суставы.
Люди с ревматоидным артритом имеют более высокий риск развития ишемической болезни сердца.Повышенный уровень холестерина в крови (фактор риска ишемической болезни сердца) может реагировать на изменения в диете. Диетолог может порекомендовать определенные продукты, которые следует есть или избегать, чтобы достичь желаемого уровня холестерина.
Изменения в диете были исследованы как средства лечения ревматоидного артрита, но не было доказано, что диета излечивает его. Никакие травяные или пищевые добавки, такие как хрящ или коллаген, не могут вылечить ревматоидный артрит. Эти методы лечения могут быть опасными и обычно не рекомендуются.
Лекарства
Существует множество лекарств для уменьшения боли в суставах, отека и воспаления, а также для предотвращения или замедления болезни. Тип лекарств, которые рекомендует ваш врач, будет зависеть от того, насколько серьезен ваш артрит и насколько хорошо вы реагируете на лекарства.
Эти лекарства включают:
- Нестероидные противовоспалительные препараты (НПВП), такие как аспирин, ибупрофен или напроксен
- Кортикостероиды (пероральные и инъекционные формы)
- Ингибитор ЦОГ-2 (целекоксиб [Celebrex®])
- Модифицирующие заболевание противоревматические препараты (DMARD), такие как гидроксихлорохин (Плаквенил), метотрексат (Rheumatrex®, Trexall®), сульфасалазин (Azulfidine®) и лефлуномид (Arava®)
Для улучшения симптомов может потребоваться от четырех до шести недель лечения метотрексатом, от одного до двух месяцев с сульфасалазином и от двух до трех месяцев с гидроксихолорохином.
- Биологические агенты, такие как инфликсимаб (Remicade®), этанерцепт (Enbrel®), адалимумаб (Humira®), цертолизумаб (Cimzia®), голимумаб (Simponi®), тоцилизумаб (Actemra®), ритуксимаб (Ritaceptan®), аббревиатура. (Orencia®), анакинра (Kineret®), тофацитиниб (Xeljanz®)
Биопрепараты обычно действуют быстро, в течение двух недель для некоторых лекарств и в течение четырех-шести недель для других. Биопрепараты можно использовать отдельно или в сочетании с другими DMARD. Обычно они предназначены для пациентов, которые не реагируют должным образом на БПВП, или если прогноз (перспективы) для пациента проблематичен.
Другие меры предосторожности при приеме этих препаратов:
- БПВП и биологические агенты влияют на способность иммунной системы бороться с инфекцией и не должны использоваться людьми с серьезными инфекциями.
- Агенты против TNF, такие как инфликсимаб, этанерцепт, адалимумаб, цертолизумаб и голимумаб, не рекомендуются людям с лимфомой или лечившимся от лимфомы. Люди с ревматоидным артритом, особенно с тяжелым заболеванием, имеют повышенный риск лимфомы независимо от того, какое лечение используется.В некоторых исследованиях агенты против TNF были связаны с дальнейшим увеличением риска лимфомы, но не в других. Для определения этого риска необходимы дополнительные исследования.
- Перед началом терапии анти-TNF необходимо пройти обследование на туберкулез (ТБ). Людей, у которых есть признаки ранней инфекции ТБ, следует лечить от ТБ, поскольку при лечении анти-TNF существует повышенный риск развития активного ТБ.
Некоторые из этих лекарств традиционно используются для лечения других заболеваний, таких как рак, воспалительные заболевания кишечника и малярия.Когда эти препараты используются для лечения ревматоидного артрита, дозы намного ниже, и риск побочных эффектов, как правило, значительно меньше. Однако риск побочных эффектов от лечения необходимо сравнивать с преимуществами на индивидуальной основе.
Когда вам прописывают какое-либо лекарство, важно регулярно встречаться с врачом, чтобы он или она могли следить за любыми побочными эффектами.
Хирургия
Когда повреждение костей в результате артрита стало серьезным или боль не купируется лекарствами, хирургическое вмешательство является вариантом восстановления функции поврежденного сустава.
Профилактика
Курение и алкоголь
Курение — фактор риска ревматоидного артрита. Поскольку отказ от курения может улучшить симптомы ревматоидного артрита, курящим людям следует полностью бросить курить. Помощь в отказе от курения доступна, и ее следует получить в случае необходимости.
Умеренное употребление алкоголя не вредно для людей с ревматоидным артритом, хотя может увеличить риск повреждения печени некоторыми лекарствами, такими как метотрексат. Рекомендации по употреблению алкоголя зависят от лекарств, которые принимает человек, и от других его заболеваний. Обсудите с врачом безопасность употребления алкоголя.
Меры по снижению потери костной массы
Воспалительные состояния, такие как ревматоидный артрит, могут вызывать потерю костной массы, что может привести к остеопорозу.Использование преднизона еще больше увеличивает риск потери костной массы, особенно у женщин в постменопаузе.
Чтобы свести к минимуму потерю костной массы, связанную со стероидной терапией, вы можете сделать следующее:
- По возможности используйте минимально возможную дозу глюкокортикоидов в течение как можно более короткого времени, чтобы минимизировать потерю костной массы.
- Получите достаточное количество кальция и витамина D либо с пищей, либо с помощью пищевых добавок.
- Принимайте лекарства, которые могут уменьшить потерю костной массы, в том числе вызванную глюкокортикоидами.
- Управляйте самим ревматоидным артритом с помощью соответствующих лекарств, прописанных врачом.
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с ревматоидным артритом?
Хотя ревматоидный артрит неизлечим, существует множество эффективных методов уменьшения боли и воспаления и замедления процесса болезни.Ранняя диагностика и эффективное лечение очень важны.
Проводятся обширные исследования для выяснения причины ревматоидного артрита и лучших методов лечения.
Ревматоидный артрит: аутоиммунное воспаление суставов
Есть много типов артритов. Самый распространенный тип — остеоартрит, дегенеративное заболевание, прогрессирующее с возрастом. Ревматоидный артрит (РА) — это тип воспалительного артрита.
Что такое ревматоидный артрит?
Ревматоидный артрит — системное аутоиммунное воспалительное заболевание. В основном это поражает суставы, часто одновременно многие суставы по всему телу. Но «системный» означает, что могут быть затронуты и многие другие части тела.
С медицинской точки зрения ревматоидный артрит (РА) обычно описывается как «системное воспалительное заболевание, при котором заболевание суставов занимает центральное место на фоне конституциональных и внутренних проявлений.”
Иммунная система состоит из защищающих организм клеток и антител. У нормальных людей они помогают бороться с инфекционными агентами. Однако при РА что-то идет не так, и иммунная система, по-видимому, направлена против тканей человека. Вот почему РА называют аутоиммунным заболеванием. У людей с РА иммунная система играет важную роль в развитии воспаления и повреждения суставов, усталости и ощущения, что у них хроническое вирусное заболевание.
Основное внимание в лечении уделяется изменению этих иммунных реакций внутри суставов, чтобы можно было остановить повреждение, контролировать или устранить симптомы, а также восстановить функцию.
Медицинские учебники по РА расскажут о «конституциональных и внутренних проявлениях» болезни. Это означает, что иммунная и воспалительная системы организма активируются и могут влиять на различные ткани по всему телу. Большинство людей, у которых развивается РА, будут ощущать это как усталость.
Артрит, вызванный воспалением, часто приводит к боли и скованности после периодов отдыха или бездействия, особенно по утрам. Отек, покраснение и тепло могут присутствовать в пораженных суставах, но воспаление также может затронуть и другие участки тела, например глаза и внутреннюю оболочку сердца.
Что вызывает ревматоидный артрит?
Ревматоидный артрит возникает из-за проблемы с иммунной системой, которая ошибочно принимает ткань вашего тела, как если бы это был внешний вредный захватчик (например, вирус или бактерия). Иммунная система атакует ваши суставы, вызывая воспаление.
Точная причина проблем иммунной системы, которые приводят к РА, неизвестна, но считается, что они вызваны факторами окружающей среды, такими как инфекции, вызванные вирусами или бактериями, у людей с некоторой генетической (наследственной) предрасположенностью к этой болезни.Однако, хотя некоторые пациенты действительно помнят, что у них впервые появились симптомы РА, у большинства из них было заболевание вирусного типа. Не обнаружено специфического инфекционного агента, который запускает реакцию иммунной системы. (Некоторые антибиотики могут немного улучшить РА, но их преимущества, похоже, связаны с их противовоспалительным действием, а не с их действием по уничтожению бактерий.) Некоторые данные указывают на курение сигарет и воспаление полости рта (гингивит) как на триггеры для раннего развития заболевания. ревматоидный артрит.
Генетические факторы играют важную роль в развитии РА. Генетические факторы означают, что у человека есть гены, которые подвергают его или ее риску РА, и что эти гены «включены» (то есть выражены в клетках). Но именно контакт с агентом окружающей среды у генетически предрасположенного человека, кажется, инициирует самовоспроизводящееся воспаление, характерное для РА. Хотя очевидно, что генетика важна, если у вас РА, это вовсе не означает, что он разовьется у вашего ребенка или внуков.На самом деле риск очень мал.
Каковы симптомы ревматоидного артрита?
Главный симптом РА — воспаление (отек, покраснение, тепло) суставов тела, которое вызывает боль и скованность. Пациенты также часто чувствуют усталость во время обострений РА.
Признаки и симптомы ревматоидного артрита
Основные суставные симптомы связаны с воспалением и включают боль, отек, покраснение, тепло, слабость и ограничение диапазона движений пораженных суставов.Эти суставы чувствительны к давлению и иногда могут казаться красными. Внутри суставов активизировалась иммунная система, и многие клетки в суставах размножаются, производя жидкость и медиаторы боли. Если не лечить, этот процесс может привести к повреждению суставов.
Боли в суставах при РА проявляются определенным образом и затрагивают несколько суставов с обеих сторон тела по так называемой симметричной схеме. То есть, если поражено левое колено, вероятно, будет поражено и правое колено.
Наиболее вероятно поражение суставов:
- мелкие суставы кистей и стоп (пальцев рук и ног)
- колено
- колени
- лодыжек.
Внешние признаки воспаления отражают потенциально опасный процесс заболевания, который может привести к повреждению костей, хрящей и мягких тканей, таких как сухожилия. Если не лечить, это может вызвать деформации и ограничение функций. К счастью, сегодня у нас есть отличные методы лечения, которые могут остановить это воспаление и избежать дальнейшего повреждения.
Когда болезнь очень активна, может наблюдаться потеря веса, потеря мышечной массы и влияние иммунного ответа на другие органы.
Помогут ли изменения в диете моему ревматоидному артриту?
Диета может иметь значение для некоторых пациентов, но большинству пациентов следует придерживаться хорошо сбалансированной диеты, а не избегать определенных продуктов. Ведите дневник, чтобы определить, связаны ли определенные продукты с обострениями болезни, а затем посмотрите, полезно ли исключение их из своего рациона.
Некоторые исследования действительно предполагают, что употребление рыбы два или более раз в неделю может быть связано с меньшим количеством симптомов, связанных с заболеванием, и появляется все больше доказательств того, что достижение и поддержание здорового веса полезно для лечения РА.
Влияет ли стресс на ревматоидный артрит?
Пациенты обычно сообщают, что стресс, физический или эмоциональный, присутствовал или был тяжелым, когда у них начался РА. Это верно и при других аутоиммунных заболеваниях. Поскольку связь между разумом и телом вполне реальна, большинство врачей согласны с тем, что существует связь между стрессом и началом или обострениями болезни.
Поскольку существует четкое взаимодействие между нервной, иммунной и эндокринной системами, влияние стресса на проявления и тяжесть заболевания можно объяснить с физиологической точки зрения. Очевидно, что жизнь полна стрессов. Таким образом, то, как использовать снижение стресса в терапевтическом режиме, зависит от конкретного пациента по согласованию с врачом. Многие пациенты обнаружили пользу от программ осознанности, которые облегчают обучение инструментам для уменьшения воздействия стресса.
Может ли ревматоидный артрит затронуть внутренние органы?
У некоторых пациентов с РА развивается более генерализованное заболевание, при котором внутренние органы могут воспаляться и повреждаться.Это довольно редко, особенно сегодня с нашими новыми методами лечения. У некоторых пациентов, у которых возникает эта проблема, есть небольшие узелки под кожей предплечий. Внутренние проблемы могут включать:
- Воспаление легких
- перикардит, воспаление внутренней оболочки сердца
- Раздражение нерва, называемое невропатией
- Воспаление глаза, называемое склеритом
- сухость в глазах или во рту из-за синдрома Шегрена
Каждую из этих проблем можно лечить с помощью многих новейших лекарств от ревматоидного артрита.
Какие анализы проводятся при ревматоидном артрите?
Диагноз РА основан на клинических признаках и симптомах человека, но он подтверждается лабораторными исследованиями, включая рентгеновские лучи и различные анализы крови, включая, но не исключительно, ревматоидный фактор, анти-КПК.
Если у человека проявляются клинические симптомы и признаки, указывающие на ревматоидный артрит, будут выполнены различные рентгеновские снимки и анализы крови. Определенные анализы крови (например, ревматоидный фактор, анти-КПЦ) могут помочь подтвердить диагноз, но отрицательный результат не обязательно означает, что у человека нет РА.
Примерно у половины людей, страдающих ревматоидным артритом, результаты анализа крови демонстрируют воспаление. Эти тесты называются реагентами острой фазы. Примерами этого являются скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ). Эти тесты выполняются для оценки активности заболевания в сочетании с оценкой симптомов и физических показателей пациента.
Есть ли лекарство от ревматоидного артрита?
Лекарства пока нет, однако теперь мы много знаем о том, что вызывает РА, и как контролировать его и предотвращать повреждение суставов.Это достигается за счет раннего применения противоревматических препаратов, модифицирующих болезнь (DMARD). Они необходимы для быстрого контроля над заболеванием, чтобы избежать эрозий суставов и длительного ограничения функций.
Какие методы лечения ревматоидного артрита?
RA обычно лечится комбинацией лекарств для снятия отека и боли при одновременном регулировании иммунной системы. Совместное хирургическое вмешательство для облегчения боли и инвалидности, включая замену сустава, также может рассматриваться, когда эти нехирургические методы не принесли долговременного эффекта.
При раннем выявлении и вмешательстве можно очень эффективно лечить РА и другие формы воспалительного артрита. Центр воспалительного артрита HSS быстро и эффективно связывает пациентов с ревматологом, который может оценить их боль в суставах и назначить каждому пациенту соответствующий курс лечения. HSS также предлагает специализированные программы поддержки и обучения для людей с РА.
Сегодня мы наделены более глубоким пониманием патогенеза и характеристик РА, а также доступностью безопасных и эффективных лекарств, которые могут изменить естественное течение РА и улучшить функцию.Мы начинаем с предпосылки, что РА в высшей степени контролируемо, и цель наших методов лечения — «отсутствие признаков болезни». Это означает отсутствие признаков покраснения, тепла, отека или нежности и нормальное функционирование. Поскольку мы не принимаем неконтролируемое заболевание при стенокардии, хроническом обструктивном заболевании легких, гипертонии или диабете, мы также не должны принимать его при РА. К счастью, сегодня у нас есть терапевтические инструменты, чтобы это произошло.
Раннее лечение лекарственными средствами, модифицирующими болезнь, является обязательным для предотвращения повреждения и дисфункции суставов (т.е. в течение первых двух-трех месяцев после начала заболевания).Современные методы лечения часто очень эффективны для контроля над заболеванием и достижения ремиссии, контролируемой лекарствами. Прекращение терапии в большинстве случаев связано с обострениями и возвращением проявлений болезни. Таким образом, лечение обычно продолжается в течение всей жизни, но со временем дозы и виды лекарств могут быть уменьшены. Лекарства, физиотерапия и трудотерапия, а также обучение пациентов и их семей должны быть важными компонентами каждого режима.
Когда мне следует обратиться к специалисту по ревматоидному артриту?
Как правило, пациентам с РА будет полезно обратиться к специалисту как можно раньше.Чаще всего специалисты, занимающиеся лечением этого заболевания, проходят обучение по ревматологии. Их знания о лекарствах для лечения этого заболевания могут помочь пациентам принимать обоснованные решения, соответствующие их ценностям и целям. Эти специалисты также могут помочь составить сбалансированный взгляд на преимущества хорошего лечения болезни по сравнению с любыми потенциальными побочными эффектами.
Пациентам с диагнозом РА рекомендуется стать «капитаном» своей многопрофильной команды поставщиков медицинских услуг. В их число входят лечащий врач, ревматолог, физиотерапевт, социальный работник, образовательные программы и другие участники системы здравоохранения, которые обеспечат скоординированную программу лечения, которая будет одновременно безопасной и эффективной.Врач первичной медико-санитарной помощи или терапевт обычно работает в партнерстве с ревматологом. Направление к специалисту-ревматологу чаще всего происходит в следующих ситуациях:
- когда ставится диагноз
- в начале терапии, чтобы предоставить экспертный совет по выбору оптимального режима лечения и физиотерапии
- в течение болезни для определения реакции или изменения схемы лечения
- в контексте возможных побочных эффектов лекарств
- Прогрессирующее заболевание, несмотря на терапию
- одиночный сустав, который приводит к значительным функциональным ограничениям
- Наличие лихорадки, выраженной утомляемости или похудания
- до ортопедической операции
Узнайте больше из содержания ниже или найдите лучшего ревматолога HSS для вашего конкретного состояния ревматоидного артрита и страховки.
Исследование ревматоидного артрита тазобедренного сустава
Исследование ревматоидного артрита коленного сустава
Назад в игру Истории пациентов
Что это такое и как с этим бороться
Существует два основных типа ревматоидного артрита (РА) у взрослых: серопозитивный и серонегативный .Оба имеют одинаковые симптомы — боль в суставах, утреннюю скованность, утомляемость, лихорадку, низкий аппетит — но основное различие заключается в анализе крови.
У большинства людей с диагнозом РА анализы крови выявляют аномально высокие уровни антител, называемых ревматоидным фактором (РФ) и антициклическим цитруллинированным пептидом (анти-ЦЦП), которые сигнализируют о том, что иммунная система находится в состоянии перегрузки и может вместо этого атаковать здоровые ткани. просто чужеземных захватчиков вроде микробов.
Большинство пациентов с ревматоидным артритом являются серопозитивными: от 50 до 70 процентов пациентов с РА имеют антитела против ЦЦП, а от 65 до 80 процентов — антитела к ревматоидному фактору, как показывают исследования.
Однако это означает, что значительное число людей с РА считаются серонегативными, что означает, что в их крови нет ни одного из этих антител.
Имейте в виду, что анализы крови — это лишь часть процесса, который врачи используют для диагностики РА. Узнайте больше о различных тестах для диагностики РА здесь.
Как анализы крови используются для диагностики РА?
ТестыRF и анти-CCP не указывают однозначно на RA, потому что у некоторых здоровых людей без RA положительный тест на эти антитела, в то время как у других людей, у которых действительно есть аутоиммунные проблемы, тест отрицательный, — говорит Амбрин Хасан, доктор медицины, консультант-ревматолог Allina Health в Миннесоте. .
Вот почему врачи также будут учитывать симптомы РА, уровень воспаления и степень отека суставов с помощью рентгеновских лучей и ультразвука.
«Хотя анализы крови на воспалительный артрит могут помочь в диагностике этого состояния, более важны подробный анамнез и медицинский осмотр», — говорит д-р Хасан. «Диагноз [РА] не должен основываться исключительно на анализах крови».
Однако, если у вас есть симптомы, которые соответствуют ревматоидному артриту, и вы действительно получили положительный результат теста на эти антитела, ваш врач будет уверен, что сможет поставить вам диагноз РА.
Как врачи диагностируют серонегативный РА?
Людям, у которых нет положительного результата теста на присутствие RF и анти-CCP, все же можно диагностировать ревматоидный артрит на основании их симптомов, физического осмотра суставов и визуализационных тестов (рентген и ультразвук), которые могут показать закономерности разрушения хрящей и костей.
Интересно, что у некоторых людей, которые изначально тестируют на серонегативный тест, позже появляются эти RF и антитела против CCP. Среди людей с более устоявшимся РА процент серопозитивных пациентов возрастает до 80-85 процентов, говорит Константинос Лупасакис, доктор медицины, ревматолог из больничного центра MedStar Washington.
Но у большинства людей с серонегативным РА никогда не вырабатываются антитела, и они становятся серопозитивными.
Поскольку врачи менее уверены в диагностике РА без положительных анализов крови, им необходимо исключить другие состояния, такие как вирусные инфекции, подагра или спондилоартрит (общий термин для таких состояний, как псориатический артрит и реактивный артрит, не связанный с высоким уровни РФ и анти-КПК), — говорит д-р Лупасакис.
«Мы хотим быть очень осторожными, чтобы ничего не упустить», — говорит д-р.Лупасакис. «Есть заболевания, которые могут маскироваться под ревматоидный артрит, и [ваши симптомы] могут быть чем-то другим».
Это может помочь объяснить, почему исследования показывают, что людям с серонегативным РА часто требуется больше времени для постановки диагноза и начала лечения, чем у людей с серопозитивным РА, согласно исследованию, представленному на ежегодном собрании Американского колледжа ревматологии в 2017 году.
Серонегативный РА — это просто еще один вид артрита?
Но серонегативный тест не указывает автоматически на спондилоартрит, который является отдельным заболеванием, говорит он.«Два типа воспалительного артрита по-разному влияют на суставы», — подтверждает доктор Хасан. В то время как ревматоидный артрит обычно поражает небольшие суставы, такие как руки и ноги, спондилоартрит, скорее всего, начнется в пояснице или плечах.
Неправильный диагноз может помешать пациентам получить лучшее лечение. В то время как спондилоартрит имеет свой собственный одобренный набор методов лечения, серопозитивный и серонегативный RA лечатся одинаково. Оба используют модифицирующие заболевание противоревматические препараты (DMARD), биопрепараты, кортикостероиды и противовоспалительные обезболивающие НПВП, такие как аспирин.
Основное отличие состоит в том, что ритуксимаб, препарат, вводимый в виде инфузии, эффективен только для серопозитивных пациентов, хотя, по словам доктора Лупасакиса, он не входит в число первых препаратов, которые врач все равно назначит.
Серонегативный и серопозитивный РА: есть ли другие различия?
Предыдущие исследования, по-видимому, показали, что у серопозитивных пациентов с РА худший прогноз и более тяжелое прогрессирование заболевания, чем у пациентов с серонегативным РА, согласно MedPage Today. Это создало определенную стигму в отношении серонегативного РА — это «менее тяжелое заболевание» и, возможно, даже требует менее агрессивного лечения.
Однако мышление здесь меняется в зависимости от новых исследований. Например, голландское исследование показало, что пациенты с серонегативным РА имели значительно большую активность заболевания и худшие функциональные возможности, чем серопозитивные пациенты; с другой стороны, у серопозитивных пациентов поражение суставов было больше.
Канадское исследование показало, что показатели активности заболевания РА (например, количество опухших / болезненных суставов или рентгеновские свидетельства повреждения суставов) были выше у серонегативных пациентов, чем у серопозитивных пациентов, когда исследование началось.И серонегативные, и серопозитивные пациенты получали одинаковое лечение. При повторном измерении через два года у серонегативных пациентов с РА наблюдалось значительно большее улучшение по нескольким показателям активности заболевания и меньшая эрозия, чем у пациентов с серопозитивным заболеванием.
Частью проблемы может быть задержка диагностики. Поскольку людям с серонегативным РА требуется больше времени для постановки диагноза и начала приема лекарств, модифицирующих заболевание, им может не хватать решающего окна для предотвращения прогрессирования и достижения ремиссии.
Понимание различий между серопозитивными и серонегативными пациентами, а также нюансов внутри каждой из этих групп является постоянной областью исследований. И серонегативный, и серопозитивный РА, вероятно, имеют разные подтипы, которые еще не выявлены. Индивидуальный подход к лечению и возможность лучше предсказать, какие пациенты будут лучше справляться с какими видами лечения, — горячая тема в области ревматологии.
Итог, согласно MedPage: «Пациенты с РА, классифицированные как серонегативные, действительно могут иметь такой же или более тяжелый уровень активности заболевания, чем серопозитивные пациенты, и, таким образом, могут получить пользу от агрессивных стратегий лечения, которые являются чаще используется для лечения серопозитивных пациентов.”
Когда люди говорят, что серонегативный RA «ненастоящий»
Кейт Митчелл из Бостона слишком хорошо знает, как важно поставить правильный диагноз. Ее ревматолог сначала подумал, что у нее псориатический артрит из-за псориаза в семейном анамнезе. Понимая, что у нее было всего два обострения псориаза, ее врач предположил, что вместо этого у нее может быть серонегативный ревматоидный артрит. Эти лекарства не сработали так, как они надеялись, поэтому он снова назначил ей лекарства для лечения псориатического артрита, но ее симптомы ухудшились, и у нее развился эндометриоз.Она наконец нашла облегчение, когда вернулась к лекарствам от РА.
«Я не провожу всю свою жизнь в постели или на диване», — говорит она. «Я могу выходить из дома для других целей, кроме визита к ревматологу».
У Митчелл был хороший опыт работы со своим ревматологом, но она говорит, что сталкивалась с другими докторами, которые пытались убедить ее серонегативный RA не на самом деле или что у нее другой тип артрита. Она пытается напомнить себе, что знает свое тело, но «в других случаях это расстраивает и деморализует», — говорит она.Митчелл призывает пациентов идти на прием к врачу, чтобы установить диагноз — будь то серонегативный РА или что-то еще.
«Существует так много болезней и форм артрита, для которых не существует определенного теста для их диагностики», — говорит она. «Тот факт, что один врач или один ревматолог говорит, что у вас нет x формы артрита, не означает, что у вас нет других 100 форм».
Продолжайте читать
Типы ревматоидного артрита
Ревматоидный артрит (РА) — это заболевание, вызывающее боль, скованность и припухлость в суставах и вокруг них.Этот тип артрита не вызван износом суставов. Вместо этого это то, что называется аутоиммунным заболеванием.
Обычно ваша иммунная система защищает вас от вредных инфекций и болезней. Но при РА иммунная система работает не так, как должна. Вместо того, чтобы атаковать то, что он определяет как что-то чужеродное для вашего тела, ваша иммунная система атакует ваши собственные суставы. Это вызывает боль и воспаление. Подкладка внутри суставов становится толще и набухает.
RA может повредить ваши кости.Это также может повредить хрящ — ткань, покрывающую концы костей. Ваши суставы могут деформироваться, и у вас могут возникнуть проблемы с передвижением.
Суставы, наиболее часто поражаемые РА, включают:
- Голеностопные суставы
- Локти
- Суставы кистей и стоп
- Колени
- Запястья
Невозможно устранить повреждение сустава, вызванное РА. Лучший способ справиться с этим заболеванием — диагностировать и лечить его на ранней стадии, до того, как произойдет повреждение суставов.
У некоторых людей с РА есть легкие симптомы, которые проявляются только время от времени. У других наблюдаются постоянные и тяжелые симптомы. Врачи подбирают лечение для вашего типа РА.
Врачи используют анализы крови, чтобы определить, какой у вас тип РА. Один тест измеряет уровень в сыворотке крови антитела, называемого ревматоидным фактором (RF). Тем не менее, некоторые люди, у которых нет РА, положительный результат теста на РФ. Таким образом, врачи также используют другой более конкретный анализ крови для диагностики РА.Этот тест ищет белковые антитела, известные как анти-ЦЦП (антициклические цитруллинированные пептиды).
Примерно от 60% до 80% людей с диагнозом РА положительный результат теста на анти-КПК. Вы можете получить положительный результат на эти антитела за 10 лет до того, как у вас разовьются какие-либо симптомы РА. Вероятно, вам поставят диагноз РА, если вы получите положительный результат теста на антитела против CCP и у вас будут симптомы заболевания, например:
У вас может быть этот тип РА, если анализ крови отрицательный, но у вас есть другие признаки или симптомы заболевания.
Серонегативный РА имеет тенденцию быть менее тяжелым и агрессивным, чем серопозитивное заболевание. У людей с этим типом РА обычно меньше повреждений суставов и меньше деформаций. Имейте в виду, что это не всегда так. Невозможно точно предсказать, как РА будет прогрессировать у каждого человека.
Иногда серонегативный РА путают с аналогичными заболеваниями, такими как псориатический артрит, подагра или остеоартрит.
Юношеский ревматоидный артрит (ЮРА)
Это тип РА, поражающий детей.Приблизительно 1 из 1000 детей болеет ЮРА. Это редко встречается у детей младше 6 месяцев, но у детей любого возраста может быть диагностировано заболевание. Воспаление обычно начинается в возрасте до 16 лет.
JRA может поражать один или несколько суставов. Дети могут испытывать определенные предупреждающие признаки, такие как:
Другие общие симптомы JRA включают:
- Неуклюжесть, особенно по утрам
- Увеличенные лимфатические узлы
- Боль в суставах, особенно по утрам или после дневного сна
- Отек колени или другие суставы
Эти симптомы могут появляться и исчезать со временем.
Врачи учитывают несколько других факторов, прежде чем диагностировать JRA, в том числе:
- Результаты анализа крови
- История болезни
- Семейный анамнез РА или подобных заболеваний
- Рентген
JRA может повлиять на рост костей в пораженных суставах. Кости могут расти слишком быстро или слишком медленно. Это может привести к тому, что одна рука или нога окажется длиннее другой.
Нет лекарства от JRA. Как и другие формы РА, с этим заболеванием можно эффективно справиться, если его диагностировать и лечить на ранней стадии.
