Жжение в ногах выше колена с внешней стороны: причины, симптомы и лечение
На чтение 5 мин. Просмотров 3.5k. Опубликовано Обновлено
Жжение в ногах выше колена, так же, как и в бедре – сигнал организма о существующей патологии в определенном месте, не всегда связанной с болезнями опорно-двигательного аппарата. Нередко это последствия воспалительных процессов в нервных или мышечных тканях, нарушение функциональности сосудистой системы, связанное с частичной или полной закупоркой сосудов.
Жжение могут вызвать факторы произвольной этиологии: ношение тесной одежды, неудобной обуви, аллергическая реакция на внешний раздражитель или последствия эмоционального перенапряжения.
Характер проблемы и причины ее возникновения
Жжение в ногах выше колена часто возникает после интенсивной тренировкиЖжение в ноге выше колена – общий симптом заболевания, причину и характер которого предстоит определить, или физиологическая реакция отдельного типа ткани на внешний или внутренний раздражитель.
Жжение, по определению словаря, – чувство жара в теле или на коже, которое появляется при раздражении нервных тканей различными провоцирующими факторами. Это негативное ощущение причиняет человеку беспокойство.
Место дислокации симптома может указывать на воспалительный процесс, механическое трение, сосудистую патологию или нарушение деятельности нервных окончаний.
Причина определяется по нескольким факторам, и для того, чтобы их проанализировать, нужно обладать медицинскими знаниями. Они позволяют сложить воедино локализацию болезненного процесса, знание анатомических особенностей устройства организма, данные лабораторных и аппаратных исследований при проведении диагностики и анамнез конкретного пациента.
Возможные причины жжения в ногах выше колена:
- аллергические реакции, вызванные эндогенными или экзогенными провокаторами;
- хронические или острые кожные заболевания: микотические, инфекционные, воспалительные поражения верхнего дермального слоя, которые находятся в стадии развития;
- дегенеративно-дистрофические поражения опорно-двигательного аппарата, при которых происходит защемление нервных корешков: остеохондроз, межпозвонковая грыжа;
- патологии мышечной ткани часто вызывают жжение в мышце ноги выше колена;
- нарушения деятельности эндокринной системы, которое выражается в системном или хроническом заболевании организма: например, при сахарном диабете это симптом, указывающий на предрасположенность к образованию изъязвлений, со временем прорастающих в трофические язвы;
- сосудистые патологии: стеноз или закупорка артерий, тромбофлебит, облитерирующий эндартериит, атеросклероз, сопровождающийся закупоркой близкорасположенных сосудов.
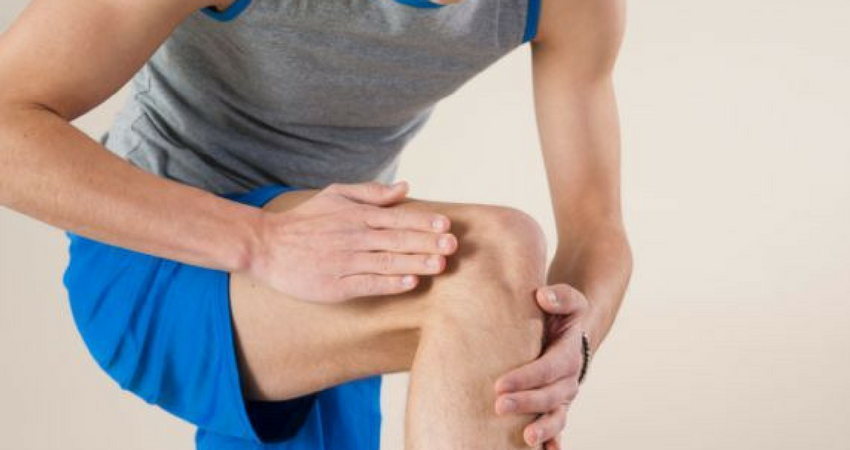
Ощущение жжения в бедре выше колена под кожей может указывать как минимум на три из вышеперечисленных причин: больная мышца, пораженная кожа или закупоренный сосуд. Это не патология коленного сустава, потому что на нее указывают неприятные ощущения ниже колена, в районе голени, но не выше.
Определить точнее помогут результаты анализов и исследований, но вначале исключаются объективные причины физиологического характера:
- длительные физические нагрузки или перенапряжения;
- результат неумеренного пристрастия к спортивным упражнениям;
- механические повреждения кожного покрова, полученные в результате падения или травм;
- раздражение от облегающей синтетической одежды, возникшее из-за постоянного трения о кожу;
- эмоциональное перенапряжение и стресс, ставшие причиной специфической реакции нервной системы.
Если горит нога выше колена, возможно, все дело в инфекции или воспалении. Только обращение к врачу и лечение могут устранить боль и другие симптомы.
Также следует обращать внимание на сопутствующие признаки.
Симптомы, основные и характерные
Варикозное расширение вен — одна из причин жжения в бедреОсновной симптом любой из перечисленных патологий – дислокация. Клиническая картина будет соответствовать диагнозу, если учитывается совокупность признаков. Если они не дают конкретной подсказки, проводится дифференциальная диагностика, позволяющая разграничить заболевания, или исключить все возможные варианты и оставить один достоверный:
- Для варикоза характерна кожа синеватого оттенка, уплотнения, расширенные вены, иногда образующие гроздья и сплетения неэстетичного вида. Общая симптоматика – повышенная утомляемость, отечность, боль и ночные судороги в мышцах. Нарушение кровоснабжения характерно для многих патологий, так же, как и образование трофических язв на поздней стадии развития.
- Облитерирующий эндартериит проявляется побледнением до синевы кожных покровов, болью в конечностях, их повышенной утомляемостью и отечностью.
 Дифференцировать патологический процесс можно по отсутствию биения пульса, ощущению холода, которое проявляется вместе с жжением; некрозу, который наступает после трофических язв.
Дифференцировать патологический процесс можно по отсутствию биения пульса, ощущению холода, которое проявляется вместе с жжением; некрозу, который наступает после трофических язв. - Полинейропатия на начальных стадиях приводит к жжению в конечностях. На более поздних этапах проявляется тремор, изменение походки и обострение всех негативных процессов в организме. Вначале патология сопровождается таким же ощущением холода, как эндартериит, гиперемия или синюшность кожных покровов. Затем все сомнения отпадают, но до поздней стадии лучше не доводить, потому что это может закончиться летальным исходом.
- При сахарном диабете основные признаки сопровождаются жжением в конечностях, слезотечением или ухудшением зрения.
- Для вегето-сосудистой дистонии периодическое ощущение жара проходит вместе с приступом и ничем особенно выдающимся не сопровождается.
- Подагру распознают по боли в суставах, гиперемии околосуставной области и опухании сочленения, которым иногда сопутствует жжение по всей конечности.
 Остальные симптомы – температура, нарушение функциональности пищеварительной системы, и повышенная утомляемость – могут проявиться при любом патологическом процессе. Основной ориентир – боли в плюснефаланговых суставах.
Остальные симптомы – температура, нарушение функциональности пищеварительной системы, и повышенная утомляемость – могут проявиться при любом патологическом процессе. Основной ориентир – боли в плюснефаланговых суставах. - Грибковое поражение определяют по патологическому состоянию кожи, шелушению, пузырькам с жидкостью, источающей неприятный запах, и растрескиванию кожных покровов. Появляются покраснения и зуд, которые вызваны начальным нарушением снабжения верхнего слоя тканей питательными компонентами и кислородом. Это происходит из-за недостаточной циркуляции гуморальных жидкостей, вызванной токсическими продуктами жизнедеятельности микотической инвазии.
Диагностика и лечение
Допплерография — УЗИ кровотока в сосудахЛечением заболевания занимается профильный специалист, который знает, как устранять негативные симптомы и бороться с основным провокатором:
- Инфекционист – при микотической инфекции или бактериальном поражении.
- Флеболог – при сосудистой патологии.

- Ортопед или невролог – при патологии опорно-двигательного аппарата.
У каждого есть свой арсенал диагностических средств и лабораторных исследований, профессиональных знаний и медикаментов. Этого достаточно для назначения врачебного протокола, принятого на определенной стадии диагностированного заболевания.
Продолжительность и эффективность лечебных мероприятий зависит от стадии развития болезни.
Несвоевременное обращение к врачу приводит к тому, что лечение начинается на этапе, когда трудно ликвидировать последствия и необратимые изменения, а в некоторых случаях уже невозможно предотвратить ампутацию или летальный исход.
Жжение в ногах — Неврология — 8.
 11.2014
11.2014 анонимно, Мужчина, 60 лет
Добрый день, уточняю описание проблем отца.
Ему 60 лет. Диабет легкой формы 2 типа.
После установления диагноза прописали глибомет. Через 2-3 недели принятия глибомета начала очень сильно жечь правая нога, сильные пронзающие боли в правой ноге, от бедра к колену.
Перед этим ныла очень слабо левая нога, в течении года. Тогда отец не знал о своем заболевании — диабет.
Иногда жжет правая нога пару месяцев, иногда левая. Или две ноги вместе.
Боль типа жжения, обжигания. Раньше, пару месяцев назад была пронзающая боль или стреляющая.
Жжение это выше колен, от бедра до колена, спереди. В правой ноге жжет икра.
Ниже жжения нет, от икр к стопам. В стопах нет никакой боли.
Ощущает слабость и тяжесть в ногах.
По осмотрах неврологов нет коленных и ахилловых рефлексов.
Еще, похудел на килограмм 15, резко, в течении 2-3х недель. После того как поставили диагноз диабет легкой формы и прописали глибомет.
Ноги полностью превратились в кости. Атрофировались мышцы.
К вопросу приложено фото
К какому врачу обращаться при жжение в ногах
Флебологи Москвы — последние отзывы
Доктор провела плановый осмотр, сделала УЗИ, поговорили про тромбоз и не увидела противопоказания к операции.
Ольга, 23 июля 2021
Врач меня осмотрел и направил на УЗИ. Я вернулся к нему с результатами УЗИ. Врач все посмотрел и дал мне рекомендации. Через три недели, я пойду к нему на повторный прием. Все было качественно и доброжелательно. Я остался доволен качеством приема.
На модерации, 26 июля 2021
Хороший приём, Анатолий Юрьевич как доктор внимательный, понятно всё объясняет.
На модерации, 27 июля 2021
Внимательный специалист. Доктор подробно все расспросила, провела грамотную консультацию. Врач сделала мне УЗИ, дала рекомендации и выписала назначение. Я задала все вопросы, получила новую информацию. Приемом довольна. Порекомендовала бы знакомым. В клинике очень много народа, долго обслуживали меня на кассе.
На модерации, 27 июля 2021
 Объясняет всё чётко, доступно и понятно. Доктор осмотрел, дал направление на УЗИ, по его результатам на август назначили операцию. Качество приёма меня полностью устроило.
Объясняет всё чётко, доступно и понятно. Доктор осмотрел, дал направление на УЗИ, по его результатам на август назначили операцию. Качество приёма меня полностью устроило.
Зульфия, 22 июля 2021
На модерации, 27 июля 2021
Лиля, 23 июля 2021
Маргарита, 22 июля 2021
Проктолог внимательный и профессиональный, назначил мне лечение и дальнейшее обследование. На приеме мы подробно побеседовали с доктором, я задавала много вопросов, получила все необходимые ответы.
На приеме мы подробно побеседовали с доктором, я задавала много вопросов, получила все необходимые ответы.
Анна, 23 июля 2021
Хороший, приятный врач. По диагнозу она мне всё понятно объяснила, разъяснила, дала свои рекомендации, назначила назначение. Доктор, опираясь на примеры из жизни, всё мне подробно и понятно рассказала. Данного специалиста я могу рекомендовать своим близким и знакомым. Качеством приёма я осталась довольна.
Тамара, 23 июля 2021
Показать 10 отзывов из 5554Жжение кожи — от крапивницы до импетиго.
 Ищем причину в Ангио Лайн
Ищем причину в Ангио Лайн
Жжение кожи – возможная реакция организма на механические раздражения, солнечный свет или аллергены. Жжение вкупе с зудом, покраснением, отёками или болезненностью – симптом кожных заболеваний или болезней внутренних органов.
Дерматологические заболевания, вызывающие жжение кожи:
Очаговое облысение
Жжение в области поражения наряду с зудом и болью.
Полиморфный дермальный васкулит
На месте воспалений появляются волдыри, раздражение сопровождается жжением и болью в суставах. По форме протекания напоминает хроническую крапивницу.
Крапивница
При спонтанной форме волдыри вызывают зуд и жжение.
Контактный дерматит
Воспаление кожи под влиянием раздражителей: косметических, бытовых или имеющих аллергенное воздействие.
При простой и аллергической форме жжение – сопутствующий симптом наряду с болезненностью кожи и зудом.
Экзема
Острое или хроническое сыпное воспаление кожи из-за аллергенного воздействия, приводящее к зуду, раздражению кожи и жжению.
Полиморфный фотодерматоз
Зудящие кожные высыпания появляются после пребывания на солнце. Высыпания сопровождаются жжением и раздражением в области шеи, груди, плеч, голеней.
Опоясывающий лишай
Заболевание, поражающее кожу и нервную ткань, возникает под воздействием вируса герпеса. Приводит к болям и гиперчувствительности. Зуд, жжение и покалывание – возможные, но не обязательные симптомы болезни.
На начальных этапах заболевания болезнь трудно диагностировать из-за сходства симптомов с плевритом, инфарктом, аппендицитом и другими болезнями.
Руброфития
Поражение стоп и межпальцевых складок кожи. Сопровождается отёчностью, зудом, жжением и болезненными ощущениями.
Периоральный дерматит
Воспалительные процессы в области кожи рта и подбородка вызывают жжение и зуд. Болезнь распространена у женщин в возрасте от 15 до 45 или подростков в пубертатном периоде.
Псориаз
Псориазные бляшки быстро распространяются, захватывая большие области, вызывая обильное шелушение и отслаивание эпидермиса.
При генерализованной или эритродермической форме протекания жжение – сопутствующий симптом наряду с недомоганием и лихорадкой.
Импетиго
Пузырьковые образования кожи в области губ или гениталий, вызванные бактериями стрептококка, заполняются жидкостью. Болезнь сопровождается зудом и жжением.
Розацеа
При сильном покраснении кожи лица и шеи, вызванном расширением капилляров, ощущается покалывание и жжение. Ощущения усиливаются после стрессов или принятия алкоголя.
Если жжение продолжается несколько дней, осложняясь другими симптомами, –незамедлительно обратитесь к дерматологу.
Впадины на ногах выше колена после родов — Вопрос терапевту
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 69 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гинеколога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.11% вопросов.
Оставайтесь с нами и будьте здоровы!
Болит нога в бедре ближе к паху
Боли между ногой и пахом могут иметь разную причину возникновения. Дискомфорт в этой области возникает генетически, после физических нагрузок, после полученных травм. Болевой синдром в бедре свидетельствует о патологии во внутренних органах и требует особого внимания медицинского специалиста. Неприятные ощущения имеют разный характер, длительность и интенсивность, однако даже при малейшем дискомфорте стоит обратиться в клинику. В учреждении КДС Клиник в кратчайшие сроки специалисты выяснят причину Вашего недомогания и припишут эффективное доступное лечение. Не стоит запускать здоровье до критичного состояния, так как потом вылечить болезнь будет гораздо сложнее.
Боли между ногой и пахом возникают резко, имеют острый кинжальный характер, прекращаются через несколько минут и вскоре снова усиливаются. Неприятные ощущения появляются в верхней области бедра, отдают в пах. Недомогание больного связано с анатомическими или физиологическими изменениями во внутренних органах.
Причины боли в паху
Почему боль в правом паху отдает в ногу? Какое лечение будет эффективным, и к какому специалисту стоит обратиться? На появление болевого синдрома могло повлиять множество факторов. Среди них:
- Травма суставов. Боль в правом паху отдает в ногу после получения травм. Повреждение суставов сопровождается режущей болью, которая усиливается при движении, при поворотах корпуса, сильно отдает в ногу. Чаще всего такие симптомы появляются у спортсменов. После тяжелых физических нагрузок мышцы и суставы травмируются, расшатываются и требуют длительного лечения. Также с этой проблемой связаны люди, работающие физически. Например, строители.
- Повреждение шейки бедра. Болит нога в правом паху при падении. В некоторых случаях травма развивается после резкого и неправильного поворота. Также шейка бедра повреждается в пожилом возрасте. Опорно-двигательный аппарат становится мене эластичным, кости уже не такие крепкие. При климаксе, который появляется у женщин после сорока пяти лет, в организме развивается остеопороз. Развитие болезни вызвано гормональными изменениями.
- Ушибы костей таза. При повреждении костей таза болит нога от паха до колена.
- Растяжение мышц в области бедра. Спортсменам характерно растяжение мышц, поэтому стоит быть особенно внимательным при таких симптомах, чтобы предотвратить развитие болезни.
- Воспалительный процесс в тазобедренном суставе. При воспалительном процессе в тазобедренном суставе появляется боль в паху ноги при ходьбе. У больного наблюдаются и сопутствующие симптомы. Среди них повышение температуры, слабость, покраснение кожи и головокружение.
- Инфекционные болезни. При инфекционных болезнях боль ноги от паха до колена является одним из главных симптомов. Иммунитет значительно ослаблен, у пациента наблюдают авитаминоз, в связи, с чем суставы и кости становятся хрупкими, часто повреждаются под воздействием инфекции в организме. К инфекционным заболеваниям часто относят эндокринопатию, остеомиелит и другие.
- Повреждение крестца. При повреждении крестца боль в ноге в паху справа тревожит больного на протяжении нескольких недель. Нужно как можно скорее обратиться к врачу, сделать снимок и не заниматься самолечением.
- Повреждение первого поясничного позвонкового диска. После падения или авария у больного появляется повреждение первого поясничного позвонкового диска, что приводит к сильным режущим болям. Их устраняют с помощью обезболивающих средств.
- Проблемы с сосудами. В некоторых случаях боли в паху при поднятии ноги беспокоят больного при проблемах с сосудами. Речь идет о тромбозе артерии в области бедра и паха.
- Деформация суставных тканей.
- Артрит и артроз. Неприятная тянущая боль появляется при развитии артрита и артроза. Особенно усиливается болевой синдром при движении, при повороте и приседании. После нескольких часов ходьбы больной ощущает сильную усталость, неприятные ощущения в тазу, которые отдают в пах. Боль проявляется в любое время суток и усиливается при отсутствии лечения и диагностики.
- Бурсит. При бурсите человек страдает от сильной боли, которая усиливается при движении. После долгой активности появляется дискомфорт даже в сидячем и лежачем состоянии.
- Коксартроз. При коксартрозе больного беспокоит сильная боль в области бедра. Проявляется с нарастанием и усиливается при физических нагрузках. В некоторых случаях необходимы обезболивающие препараты для снятия болевого синдрома.
- Жидкость в суставах. После получения травм в суставах образуется жидкость, которая и вызывает болезненные ощущения. В критичных случаях жидкость высасывают для предотвращения развития болезни.
Если боль в тазе, отдающая в пах, не прекращается спустя несколько дней, то обязательно стоит обратиться к врачу. При отсутствии эффективного лечения болезнь будет развиваться и негативно повлияет на соседние органы.
Диагностика боли в ноге ближе к паху
Нельзя игнорировать боль в суставах. Любые неприятные ощущения свидетельствуют о нарушении функциональности организма и о патологии внутренних органов. Обратитесь к КДС Клиник. Опытные специалисты окажут помощь в любое время. Пациента направляют на сдачу анализов, на комплексное обследование организма. При таких симптомах больному стоит сделать рентген суставов, ультразвуковую диагностику. Общие анализы покажут детали внутренних показателей организма. Чтобы получить более точный результат, стоит сделать магниторезонансную томографию. Процедура запрещена беременных, женщинам в лактационный период и детям до шестнадцати лет. Перед проведением обследования проконсультируйтесь с врачом.
Запишитесь к специалисту по номеру 8 (495) 374-03-43. В некоторых случаях больного оставляют в стационаре для контроля над улучшениями показателей. С ценами на все услуги предлагаем ознакомиться на официальном сайте медицинского учреждения.
Федеральный центр сердечно-сосудистой хирургии (г. Хабаровск)
Выздоровление после кардиохирургических операций
Страницы здорового образа жизни
Перед тем, как покинуть клинику после операции, Вам будут даны рекомендации о том, как вести себя в первое время, которое длится от 2 до 6 месяцев. В процессе выздоровления могут быть периоды улучшений и ухудшений, которые ожидаемы и не должны вызывать тревогу пациента. Для тех, у кого операция выполнялась с использованием малоинвазивных технологий этот период значительно меньше.
Вот типичные инструкции:
— облегчение боли
— возвращение к физической активности
— спорт и работа по дому
— диета, сон, эмоциональный фон
— наблюдение после операции
Ухаживайте за швом
Перед выпиской Вам обязательно расскажут, как ухаживать за швом. В большинстве случаев пациент выписывается после снятия швов и (или) скрепок. В некоторых случаях снятия швов не требуется – швы рассасываются самостоятельно через 2 месяца. Возможно появление проходящих со временем ощущений потери чувствительности, зуда и боли в месте операции.
Очень важно следующее
- Держать область шва в чистоте и сухости.
- Использовать только мыло и воду для мытья этой области.
- Не использовать мази, масла, растирки или компрессы пока Вам специально не скажут это делать.
- Есть здоровую пищу, чтобы ускорить выздоровление.
|
Как принимать душ Если Ваш шов заживает и сухой, то Вы можете принимать «быстрый» душ (не дольше 10 минут). Если у Вас имеются неснятые швы на груди — стойте спиной к душу. Если у Вас нет душа — можете принять сидячую ванну без погружения шва под воду. И не мокните в ванной, а мойтесь. Вода должна быть теплая — не горячая и не холодная. Слишком горячая или слишком холодная вода может привести к обмороку.
Как мыть область шва
|
Позвоните врачу, если появились признаки инфекции
- Увеличилось отделяемое из раны
- Края раны разошлись
- Появилась краснота и припухлость в области шва.
- Поднялась температура тела (выше 38 градусов Цельсия)
- Если у Вас диабет и уровень сахара поднялся гораздо выше обычного.
Облегчение боли
Первое время у Вас будет дискомфорт в мышцах груди, в области шва и грудной клетке в целом при активном движении. Зуд, чувство скованности в области шва или нарушение чувствительности — нормальные явления после операции. У Вас не должно быть болей в грудной клетке, похожих на те, что Вы испытывали до операции. Перед выпиской Вам будут рекомендованы обезболивающие и противовоспалительные средства.
Если у Вас была выполнена операция АКШ, то помимо болезненных ощущений в грудной клетке у Вас будут болезненные ощущения в ноге (откуда брали вену для шунтов). Ежедневные прогулки, умеренная активность и время помогут Вам справиться с дискомфортом в ноге.
Обязательно обратитесь к врачу, если у Вас появилась подвижность в грудине или пощелкивание в грудине при движении.
Отечность
Вы вернетесь домой с небольшой отечностью в ногах и стопах, особенно если у Вас «брали» вену для шунтов. Если Вы отметили отечность:
- Во время отдыха старайтесь держать ногу(и) в возвышенном положении. Самый простой способ сделать это — лечь на диван или кровать и положить ноги на несколько подушек. Или лечь на пол и положить ноги на диван. Делайте это три раза в день по часу и отеки заметно уменьшатся. (Важно: просто лежа на спине, вы недостаточно поднимаете ноги).
- Не перекрещивайте ноги, когда сидите
- Ежедневно гуляйте, даже если Ваши ноги опухли
- Пользуйтесь компрессионными чулками или эластичными бинтами
- Необходимо бинтовать оперированную ногу в течение 6 недель со дня операции
- Следует бинтовать ногу до колена. Не нужно бинтовать выше колена, даже если послеоперационный шов продолжается выше него.
- Бинты следует снимать на ночь. Это время можно использовать для их стирки в целях повторного использования.
Обратитесь к врачу, если отечность на ногах резко увеличится и появится болезненность, особенно если это будет сопровождаться одышкой при движении.
Лекарственные препараты
Вам потребуется прием лекарств после операции. Ваш врач скажет, как долго Вам придется принимать препараты — лишь первое время или пожизненно. Убедитесь, что Вы поняли названия препаратов, для чего они и как часто Вам их принимать. Принимайте только те препараты, которые были Вам прописаны. Обсудите с врачом необходимость приема препаратов, которые Вы принимали до операции. Без консультации с врачом НЕ принимайте новых препаратов (пищевых добавок, обезболивающих, препаратов от простуды) и не увеличивайте дозировок старых.
Управление автомобилем
Ваш врач скажет Вам, когда Вы сможете вернуться к управлению автомобилем. Это возможно после того как Ваша грудина начнет срастаться и рефлексы полностью восстановятся. На это обычно уходит до 9 недель после операции. До того момента Вы можете быть пассажиром столько, сколько захотите. Если Вы решили предпринять длительную поездку в первые девять недель после операции, останавливайтесь каждый час и гуляйте по 5-10 минут.
Возвращение к работе
Вам необходимо время для выздоровления. Обычно это занимает 6-9 недель. Ваш врач скажет Вам, когда Вы сможете вернуться к работе. Если возможно применить гибкий график работы, то Вам будет проще вернуться к нормальному трудовому ритму. Если возможно, наращивайте нагрузку постепенно.
Активность
Для первых 6-9 недель:
- Постепенно наращивайте нагрузку. Вы можете выполнять легкую работу по дому, но не стойте на одном месте более 15 минут.
- Важно соблюдать симметричность нагрузок на плечевой пояс – например, опираться всегда обеими руками при вставании с кресла, тем самым исключаются перекашивающие нагрузки на грудину.
- Не поднимайте предметов тяжелее 5 кг (при необходимости эта цифра может быть изменена Вашим врачом). Также, не тяните и не толкайте тяжелые предметы.
- Вы можете легко выполнять упражнения руками выше уровня плеч — доставать что либо, причесывать волосы. Но не держите руки поднятыми длительное время.
- Некоторые пункты могут быть исключены или добавлены новые, но только Вашим врачом. Не забывайте отдыхать при появлении незначительной усталости. Не ходите по лестнице вверх-вниз несколько раз в день, даже если Вам это кажется нетяжелым и, особенно, в первый приезд домой. Гораздо лучше планировать свой день так, чтобы утром спускаться по ступенькам а вечером подниматься.
- Не перенапрягайте себя — распределяйте нагрузку равномерно на весь день. Если Вы устали — отдохните и перенесите невыполненные упражнения на другой раз.
- Гуляйте ежедневно. Ваш врач или инструктор-реабилитолог подробно объяснит Вам, как и сколько правильно гулять, когда Вы вернетесь домой.
- Старайтесь высыпаться. Если чувствуете усталость — идите спать раньше. Не дремлите в течение дня, иначе Вам трудно будет уснуть.
Секс
Многие пациенты и их партнеры переживают по поводу продолжения сексуальной жизни после операции на сердце. Объем энергии, необходимый для совершения полового акта со своим партнером равен объему энергии, затрачиваемой на подъем на один-два пролета по лестнице или прогулку на расстояние около 1 км в быстром темпе. Если Вы не можете позволить себе подобную нагрузку без появления усталости и одышки, пожалуйста, не торопитесь возвращаться к прежней сексуальной жизни, дождитесь выздоровления. Для первых 6-9 недель выбирайте позиции с наименьшей нагрузкой на грудину, руки и грудную клетку.
- Помните, что у сексуальных отношений две стороны — физическая и эмоциональная
- Говорите открыто со своим партнером
- Постепенно набирайте темп в сексуальных отношениях
- Занимайтесь сексом только тогда, когда Вы чувствуете себя отдохнувшим и физически комфортно
- Ставьте перед собой реальные цели — Вам потребуется время, чтобы вернуться к активной сексуальной жизни
- Поддерживайте честность и любовь во взаимоотношениях
И скоро Вы и Ваш партнер вернетесь к удовлетворяющим друг друга эмоциональным и физическим взаимоотношениям. Беспокойство со стороны одного из партнеров может служить препятствием сексуальному удовлетворению. Обсуждайте возникающие проблемы с Вашим врачом.
Спорт
Любая спортивная нагрузка, за исключением ходьбы, может быть разрешена лишь по-сле консультации с кардиологом или семейным врачом. Следует увеличивать физические нагрузки постепенно, переходя от легких упражнений к более сложным.
Рекомендуется ходьба по утрам и вечером, в хорошую погоду, желательно по ровной местности, без значительных подъемов.
Подъем тяжестей
Необходимо избегать подъема тяжестей весом свыше 5 кг. В течение 3-4 месяцев после операции (это необходимо для полного заживления грудинной кости).
Работы по дому
На первом этапе вы сможете заниматься лишь легкими работами по дому, такими, как уборка пылесосом и помощь в приготовлении пищи. Постепенно можно будет увеличить объем домашних работ. Следует избегать выполнения работ, требующих физических усилий.
Лестницы и наклоненные поверхности
Подъем по лестнице требует более значительных усилий, чем ходьба по ровной мест-ности. Следует подниматься и спускаться по лестнице с остановками для отдыха. Подъем по наклонной поверхности требует наибольших усилий. Следует подниматься постепенно с остановками для отдыха.
Прием гостей
В начальный период вашего пребывания дома желательно попросить родственников и знакомых сократить посещения, которые значительно утомляют.
Желательно сократить посещение маленьких детей, которые могут быть носителями различных вирусных инфекций.
Осанка
После операции возможны изменения осанки: плечи наклонены вперед, спина сгорблена из- за слабости и боли.
Следует постоянно стараться выпрямить спину и расправлять плечи.
Поездки за границу
Прежде чем вы будете планировать полет или поездку за границу, стоит консультироваться с лечащим врачом.
Кардиологическая реабилитация
Для многих людей с ИБС, программа кардиологической реабилитации дает прекрасную возможность изучить комплекс необходимых упражнений, узнать больше о болезни сердца и изменить свой образ жизни, чтобы предотвратить дальнейшее развитие болезни.
Ваш семейный врач может дать Вам информацию о подобных программах у Вас по месту жительства (система кардиологических санаториев находится в введении фонда Соцстраха).
Диета
Вы должны есть здоровую пищу, и она поможет Вам быстрее выздороветь. Ваш врач скажет, если Вам нужна особенная диета. Это нормально, если после операции у Вас снижен аппетит. Это лишний повод есть чаще, но меньшими порциями. Ваш аппетит вернется через несколько недель. Если этого не произойдет — обратитесь к врачу.
Сон
Очень важно достаточно отдыхать, чтобы избегать переутомления. К сожалению, у многих пациентов после операции нарушается сон. Нормальный режим сна вернется через несколько недель. Обратитесь к врачу, если недостаток сна отражается на Вашем поведении или нормальный режим сна ни как не восстанавливается.
Эмоции
Это нормально, если после выписки Вы чувствуете себя расстроенным или в депрессии. Эти эмоции могут быть связаны с тем, что Вы не знаете, что ожидать или, что может случиться, или в результате усталости от небольшой нагрузки. Временный упадок настроения — нормальное явление, и постепенно уйдет, когда вы втянитесь в свою обычную жизнь и работу.
Однако иногда депрессивное настроение может тормозить Вас в возвращении к нормальной жизни. Если подавленное настроение только усиливается и сопровождается другими симптомами, которые сопровождают Вас каждый день в течение более чем недели — вам необходимо лечение у специалиста.
|
Чтобы обрести эмоциональное равновесие:
|
Присоединитесь к группе кардиологической реабилитации, съездите в санаторий.
Более серьезные причины для назначения специфического лечения
- У Вас появились суицидальные мысли. Суицид не является решением проблемы, а лишь причиняет боль Вашим родственникам и друзьям. Если у Вас появились мысли о суициде, обратитесь к врачу, или в специальную круглосуточную службу, или отправляйтесь в ближайшую больницу.
- Ваши негативные мысли присутствуют достаточно долгое время.
- У Вас нет никого, кому Вы можете доверять. Если у Вас нет никого, с кем Вы можете поделиться своими мыслями и переживаниями, трудно оценит реальность Ваших опасений.
Без лечения депрессия только усилится. Для «сердечников» депрессия может закончиться развитием инфаркта. Ваш врач может направить Вас к специалисту, чтобы тот определил Вам необходимое лечение.
Умственное здоровье и операции на сердце
Многие пациенты расстраиваются, потому что чувствуют после операции ухудшение памяти, а порой и снижение интеллекта. Эти когнитивные изменения — нормальное явление после операций на сердце. Весь организм, включая мозг, испытывает серьезный стресс во время операции, особенно если операция требует остановки сердца и использования аппарата искусственного кровообращения. Со временем, как правило, нормальная когнитивная функция восстанавливается. Пациенту следует избегать расстраиваться по поводу этого побочного эффекта операции. Вы не должны форсировать себя в решении все более и более трудных для мозга задач, и избегать (первое время) умственного перенапряжения.
Наблюдение после операции
Вся информация об обследованиях, проведенных у нас, операции и послеоперационном течении отправляется Вашему кардиологу/терапевту по месту жительства. Обратиться к нему Вы должны сразу же по приезду домой. Вы должны периодически посещать своего кардиолога/терапевта, даже если Вас ничего не беспокоит, для того, чтобы специалист следил за ходом Вашего выздоровления и, при необходимости, вносил коррективы в получаемую Вами терапию. И наконец, именно он определит для вас время, когда вы сможете приступить к работе и вернуться к вождению автомобиля. Ваш врач сам скажет, как часто Вы должны его посещать. Так же важно регулярное наблюдение у нас в Центре (на базе консультативного отделения). Как правило, это происходит 1 раз в год. Не забудьте предварительно договориться с врачом о визите.
Следите за выполнением всех требований врача в отношении факторов риска прогрессирования вашего заболевания: следите за уровнем холестерина, артериальным давлением, весом и курением. Ваш врач может периодически проводить анализ развития Вашего заболевания, темпов выздоровления. Для этого старайтесь при необходимости (если Вас вызвал врач) появляться в клинике для прохождения обследования.
Если Вам выполнялась операция на клапанах сердца, Вам необходимо предупреждать появление любого вида инфекции, дабы предотвратить развитие инфекционного эндокардита. Это включает прием антибиотиков перед тем, как Вам будет выполнена какая либо инвазивная процедура, стоматологическая процедура или операция. Ваш врач более подробно объяснит Вам, как уменьшить риск развития осложнений.
Заключение
- Каждый пациент возвращается к объему привычной активности в своем индивидуальном темпе. Не следует сравнивать себя с другими пациентами, перенесшими операцию на сердце и соревноваться с ними.
- Если у вас имеются какие – либо проблемы, связанные с перенесенной операцией, не стесняйтесь обращаться к лечащему врачу или кардиологу.
- В минуту усталости оставьте своих гостей и прилягте отдохнуть. Сократите посещение друзей.
- Старайтесь отдыхать в полдень.
- В течение некоторого времени боли в области послеоперационных швов будут мешать вам спать. Послушайте радио или музыку, чтобы отвлечься, или встаньте и пройдитесь немного и, потом, попытайтесь снова заснуть. Пользуйтесь снотворными таблетками только в последнюю очередь.
- Для периода выздоровления характерны частые смены настроения, что проходит с течением времени.
- Рекомендуется ходьба по ровной местности. Выберите себе маршрут для ходьбы. Ходьба должна доставлять удовольствие. Не следует ходить до утомления. Старайтесь отдыхать в пути.
- Рекомендуется носить хлопчатобумажную или трикотажную одежду, не раздражающую послеоперационный рубец.
- Важно сообщить каждому врачу, к которому вы обращаетесь, что вы перенесли операцию на открытом сердце.
Чувство жжения в бедре — симптомы, причины, лечение
Чувство жжения в бедре может возникнуть в результате травмы бедра или воздействия экстремальных температур. Другой возможной причиной жжения в бедре является парестетическая мералгия, заболевание, вызванное сдавлением нерва, идущего к внешней стороне бедра, латеральному кожному нерву бедра. Жжение и онемение бедра или ног также могут быть вызваны рядом хронических состояний, поражающих нервы, таких как рассеянный склероз и волчанка.
Ишиас — это онемение, боль или слабость в ноге, вызванные повреждением седалищного нерва, часто в результате стеноза позвоночника или болезни диска. С другой стороны, ощущение жжения в бедрах может быть вызвано периферической невропатией — заболеванием, при котором нервы, передающие сигналы между телом и головным и спинным мозгом, не функционируют должным образом. Периферическая невропатия может быть вызвана рядом конкретных заболеваний и расстройств, включая диабет и алкоголизм. В некоторых случаях причина периферической невропатии неизвестна.В редких случаях, если ощущение жжения в бедре сопровождается онемением или слабостью рук или ног с одной стороны тела, это может быть признаком инсульта.
Продолжительность и течение жжения в бедрах сильно различаются в зависимости от причины. Симптомы, вызванные травмой, часто возникают внезапно. В других случаях ощущение жжения в бедрах в результате нейропатии развивается медленно, сохраняется или ухудшается с течением времени.
Немедленно обратитесь за медицинской помощью (позвоните 911) , если внезапное ощущение жжения в бедрах сопровождается онемением или слабостью одной стороны тела; изменение уровня сознания или бдительности, например, потеря сознания или отсутствие реакции; или самая сильная головная боль в вашей жизни, так как это могут быть признаки инсульта.Кроме того, если ощущение жжения в бедре возникло в результате сильного ожога, немедленно обратитесь за медицинской помощью (позвоните 911) .
Если жжение в бедре не проходит или вызывает у вас беспокойство, немедленно обратиться за медицинской помощью .
Лечение, диагностика, симптомы и причины
Обзор
Парестетическая мералгия возникает в результате давления на латеральный кожный нерв бедренной кости.Что такое парестетическая мералгия?
Парестетическая мералгия — это заболевание, возникающее в результате сдавливания (давления или сдавливания) бокового кожного нерва бедра (LFCN). Этот большой нерв обеспечивает чувствительность передней и боковой поверхности бедра. Парестетическая мералгия вызывает ощущение боли, жжения, онемения или покалывания в области бедра.
У кого, вероятно, есть парестетическая мералгия?
Парестетическая мералгия может развиться у любого человека. Однако вероятность развития этого состояния выше, если вы:
.- Диабетик
- Воздействие свинцовой краски
- Поврежден ремнем безопасности во время автомобильной аварии
- Избыточный вес или ожирение
- Беременная
- Восстановление после недавней операции
Вероятность развития парестетической мералгии у вас также выше, если вы:
- Носите тесную одежду, пояса или узкие чулки или носите тяжелый служебный пояс (например, пояс для инструментов или пояс для полицейского оружия)
- Имеют ножки двух разной длины
- Живите с такими заболеваниями, как гипотиреоз или алкоголизм
Симптомы и причины
Что вызывает парестетическую мералгию?
Парестетическая мералгия возникает в результате компрессии латерального кожного нерва бедра (LFCN).LFCN — это большой сенсорный нерв. Он проходит от спинного мозга через область таза вниз по внешней стороне бедра. Симптомы парестетической мералгии возникают при сжатии (сжатии) LFCN.
Сжатие LFCN вызывает множество факторов. Они могут включать травмы в области бедра; медицинские условия, такие как ожирение, беременность и диабет; и ношение слишком тесной одежды или ремней в области талии.
Каковы симптомы парестетической мералгии?
Многие люди с парестетической мералгией испытывают следующие симптомы:
- Боль на внешней стороне бедра, которая может распространяться до внешней стороны колена
- Жжение, боль, покалывание, колющие боли или онемение в бедре
- Симптомы только на одной стороне тела
- Ухудшение боли при легком прикосновении к бедру
- Ухудшение боли после ходьбы или длительного стояния
- Иногда боль в паху, которая может распространяться на ягодицы
Диагностика и тесты
Как диагностируется парестетическая мералгия?
Ваш врач диагностирует парестетическую мералгию, изучив ваш медицинский и хирургический анамнез.Он или она задаст вам вопросы о типах ремней и одежды, которые вы носите для работы и отдыха. Ваш врач также спросит вас о возможном воздействии свинца и употреблении алкоголя. Будет проведено тщательное физическое обследование, включая практический тест, называемый тестом на сжатие таза, во время которого врач оказывает давление на ваше бедро, чтобы исключить другие причины ваших симптомов. Также могут быть выполнены другие легкие прикосновения и рефлекторные тесты.
Ваш врач может назначить анализы крови для проверки уровней гормонов щитовидной железы, витамина B, свинца, а также на наличие признаков анемии и диабета.
Может быть назначен рентген вашего таза и бедра, чтобы исключить другие заболевания, например опухоли костей. Другие визуализационные тесты, такие как компьютерная томография или магнитно-резонансная томография (МРТ), также могут быть назначены для проверки других проблем с позвоночником или нервом, таких как грыжа межпозвоночного диска.
Если вы женщина детородного возраста, ваш врач может назначить УЗИ органов малого таза. Этот тест может исключить миому матки, доброкачественные новообразования в матке.
В редких случаях врачи назначают исследование нервной проводимости.Этот тест оценивает, насколько хорошо ваш латеральный кожный нерв бедра посылает электрические импульсы к окружающим мышцам. Чтобы измерить электрические импульсы, ваш врач размещает электроды вдоль LFCN. Эти электроды измеряют, насколько быстро LFCN передает импульсы.
Ведение и лечение
Как лечится парестетическая мералгия?
Симптомы парестетической мералгии облегчаются путем лечения основной причины.Ваше лечение может включать потерю веса, ношение свободной одежды или отказ от некоторых ограничительных предметов, таких как ремни.
Многие люди с парестетической мералгией получают пользу от других вмешательств, например:
- Лечебная физкультура, специальные упражнения и растяжки
- Фонофорез, при котором ультразвуковые волны помогают организму усваивать обезболивающие, применяемые местно.
- Чрескожная электрическая стимуляция нервов (ЧЭНС) для облегчения симптомов за счет использования электрического тока для стимуляции нервов
Ваш врач может порекомендовать лекарства, которые помогут облегчить ваши симптомы, в том числе:
В более тяжелых случаях симптомы могут облегчить инъекции кортикостероидов или инъекционные обезболивающие.
В редких случаях требуется хирургическое вмешательство для устранения компрессии латерального кожного нерва бедра. Операция обычно рекомендуется только людям, которые пробуют другие методы лечения, но все еще испытывают симптомы.
Какие осложнения связаны с парестетической мералгией?
При отсутствии лечения парестетическая мералгия может вызвать усиление боли, онемение или другие ощущения, например жжение. Эти эффекты могут повлиять на вашу способность нормально ходить или двигаться.
Профилактика
Можно ли предотвратить парестетическую мералгию?
Невозможно предотвратить парестетическую мералгию.Вы можете снизить вероятность развития этого состояния:
- Похудение
- Свободная одежда
- Избегать поясов или ремней, включая ремни для инструментов
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с парестетической мералгией?
Большинство людей с парестетической мералгией полностью выздоравливают после лечения.
Жить с
Когда мне следует позвонить своему врачу?
Если у вас есть какие-либо симптомы парестетической мералгии, особенно если они не проходят, обратитесь к врачу для тщательного медицинского осмотра.
Лечение, диагностика, симптомы и причины
Обзор
Парестетическая мералгия возникает в результате давления на латеральный кожный нерв бедренной кости.Что такое парестетическая мералгия?
Парестетическая мералгия — это заболевание, возникающее в результате сдавливания (давления или сдавливания) бокового кожного нерва бедра (LFCN). Этот большой нерв обеспечивает чувствительность передней и боковой поверхности бедра. Парестетическая мералгия вызывает ощущение боли, жжения, онемения или покалывания в области бедра.
У кого, вероятно, есть парестетическая мералгия?
Парестетическая мералгия может развиться у любого человека. Однако вероятность развития этого состояния выше, если вы:
.- Диабетик
- Воздействие свинцовой краски
- Поврежден ремнем безопасности во время автомобильной аварии
- Избыточный вес или ожирение
- Беременная
- Восстановление после недавней операции
Вероятность развития парестетической мералгии у вас также выше, если вы:
- Носите тесную одежду, пояса или узкие чулки или носите тяжелый служебный пояс (например, пояс для инструментов или пояс для полицейского оружия)
- Имеют ножки двух разной длины
- Живите с такими заболеваниями, как гипотиреоз или алкоголизм
Симптомы и причины
Что вызывает парестетическую мералгию?
Парестетическая мералгия возникает в результате компрессии латерального кожного нерва бедра (LFCN).LFCN — это большой сенсорный нерв. Он проходит от спинного мозга через область таза вниз по внешней стороне бедра. Симптомы парестетической мералгии возникают при сжатии (сжатии) LFCN.
Сжатие LFCN вызывает множество факторов. Они могут включать травмы в области бедра; медицинские условия, такие как ожирение, беременность и диабет; и ношение слишком тесной одежды или ремней в области талии.
Каковы симптомы парестетической мералгии?
Многие люди с парестетической мералгией испытывают следующие симптомы:
- Боль на внешней стороне бедра, которая может распространяться до внешней стороны колена
- Жжение, боль, покалывание, колющие боли или онемение в бедре
- Симптомы только на одной стороне тела
- Ухудшение боли при легком прикосновении к бедру
- Ухудшение боли после ходьбы или длительного стояния
- Иногда боль в паху, которая может распространяться на ягодицы
Диагностика и тесты
Как диагностируется парестетическая мералгия?
Ваш врач диагностирует парестетическую мералгию, изучив ваш медицинский и хирургический анамнез.Он или она задаст вам вопросы о типах ремней и одежды, которые вы носите для работы и отдыха. Ваш врач также спросит вас о возможном воздействии свинца и употреблении алкоголя. Будет проведено тщательное физическое обследование, включая практический тест, называемый тестом на сжатие таза, во время которого врач оказывает давление на ваше бедро, чтобы исключить другие причины ваших симптомов. Также могут быть выполнены другие легкие прикосновения и рефлекторные тесты.
Ваш врач может назначить анализы крови для проверки уровней гормонов щитовидной железы, витамина B, свинца, а также на наличие признаков анемии и диабета.
Может быть назначен рентген вашего таза и бедра, чтобы исключить другие заболевания, например опухоли костей. Другие визуализационные тесты, такие как компьютерная томография или магнитно-резонансная томография (МРТ), также могут быть назначены для проверки других проблем с позвоночником или нервом, таких как грыжа межпозвоночного диска.
Если вы женщина детородного возраста, ваш врач может назначить УЗИ органов малого таза. Этот тест может исключить миому матки, доброкачественные новообразования в матке.
В редких случаях врачи назначают исследование нервной проводимости.Этот тест оценивает, насколько хорошо ваш латеральный кожный нерв бедра посылает электрические импульсы к окружающим мышцам. Чтобы измерить электрические импульсы, ваш врач размещает электроды вдоль LFCN. Эти электроды измеряют, насколько быстро LFCN передает импульсы.
Ведение и лечение
Как лечится парестетическая мералгия?
Симптомы парестетической мералгии облегчаются путем лечения основной причины.Ваше лечение может включать потерю веса, ношение свободной одежды или отказ от некоторых ограничительных предметов, таких как ремни.
Многие люди с парестетической мералгией получают пользу от других вмешательств, например:
- Лечебная физкультура, специальные упражнения и растяжки
- Фонофорез, при котором ультразвуковые волны помогают организму усваивать обезболивающие, применяемые местно.
- Чрескожная электрическая стимуляция нервов (ЧЭНС) для облегчения симптомов за счет использования электрического тока для стимуляции нервов
Ваш врач может порекомендовать лекарства, которые помогут облегчить ваши симптомы, в том числе:
В более тяжелых случаях симптомы могут облегчить инъекции кортикостероидов или инъекционные обезболивающие.
В редких случаях требуется хирургическое вмешательство для устранения компрессии латерального кожного нерва бедра. Операция обычно рекомендуется только людям, которые пробуют другие методы лечения, но все еще испытывают симптомы.
Какие осложнения связаны с парестетической мералгией?
При отсутствии лечения парестетическая мералгия может вызвать усиление боли, онемение или другие ощущения, например жжение. Эти эффекты могут повлиять на вашу способность нормально ходить или двигаться.
Профилактика
Можно ли предотвратить парестетическую мералгию?
Невозможно предотвратить парестетическую мералгию.Вы можете снизить вероятность развития этого состояния:
- Похудение
- Свободная одежда
- Избегать поясов или ремней, включая ремни для инструментов
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с парестетической мералгией?
Большинство людей с парестетической мералгией полностью выздоравливают после лечения.
Жить с
Когда мне следует позвонить своему врачу?
Если у вас есть какие-либо симптомы парестетической мералгии, особенно если они не проходят, обратитесь к врачу для тщательного медицинского осмотра.
Лечение, диагностика, симптомы и причины
Обзор
Парестетическая мералгия возникает в результате давления на латеральный кожный нерв бедренной кости.Что такое парестетическая мералгия?
Парестетическая мералгия — это заболевание, возникающее в результате сдавливания (давления или сдавливания) бокового кожного нерва бедра (LFCN). Этот большой нерв обеспечивает чувствительность передней и боковой поверхности бедра. Парестетическая мералгия вызывает ощущение боли, жжения, онемения или покалывания в области бедра.
У кого, вероятно, есть парестетическая мералгия?
Парестетическая мералгия может развиться у любого человека. Однако вероятность развития этого состояния выше, если вы:
.- Диабетик
- Воздействие свинцовой краски
- Поврежден ремнем безопасности во время автомобильной аварии
- Избыточный вес или ожирение
- Беременная
- Восстановление после недавней операции
Вероятность развития парестетической мералгии у вас также выше, если вы:
- Носите тесную одежду, пояса или узкие чулки или носите тяжелый служебный пояс (например, пояс для инструментов или пояс для полицейского оружия)
- Имеют ножки двух разной длины
- Живите с такими заболеваниями, как гипотиреоз или алкоголизм
Симптомы и причины
Что вызывает парестетическую мералгию?
Парестетическая мералгия возникает в результате компрессии латерального кожного нерва бедра (LFCN).LFCN — это большой сенсорный нерв. Он проходит от спинного мозга через область таза вниз по внешней стороне бедра. Симптомы парестетической мералгии возникают при сжатии (сжатии) LFCN.
Сжатие LFCN вызывает множество факторов. Они могут включать травмы в области бедра; медицинские условия, такие как ожирение, беременность и диабет; и ношение слишком тесной одежды или ремней в области талии.
Каковы симптомы парестетической мералгии?
Многие люди с парестетической мералгией испытывают следующие симптомы:
- Боль на внешней стороне бедра, которая может распространяться до внешней стороны колена
- Жжение, боль, покалывание, колющие боли или онемение в бедре
- Симптомы только на одной стороне тела
- Ухудшение боли при легком прикосновении к бедру
- Ухудшение боли после ходьбы или длительного стояния
- Иногда боль в паху, которая может распространяться на ягодицы
Диагностика и тесты
Как диагностируется парестетическая мералгия?
Ваш врач диагностирует парестетическую мералгию, изучив ваш медицинский и хирургический анамнез.Он или она задаст вам вопросы о типах ремней и одежды, которые вы носите для работы и отдыха. Ваш врач также спросит вас о возможном воздействии свинца и употреблении алкоголя. Будет проведено тщательное физическое обследование, включая практический тест, называемый тестом на сжатие таза, во время которого врач оказывает давление на ваше бедро, чтобы исключить другие причины ваших симптомов. Также могут быть выполнены другие легкие прикосновения и рефлекторные тесты.
Ваш врач может назначить анализы крови для проверки уровней гормонов щитовидной железы, витамина B, свинца, а также на наличие признаков анемии и диабета.
Может быть назначен рентген вашего таза и бедра, чтобы исключить другие заболевания, например опухоли костей. Другие визуализационные тесты, такие как компьютерная томография или магнитно-резонансная томография (МРТ), также могут быть назначены для проверки других проблем с позвоночником или нервом, таких как грыжа межпозвоночного диска.
Если вы женщина детородного возраста, ваш врач может назначить УЗИ органов малого таза. Этот тест может исключить миому матки, доброкачественные новообразования в матке.
В редких случаях врачи назначают исследование нервной проводимости.Этот тест оценивает, насколько хорошо ваш латеральный кожный нерв бедра посылает электрические импульсы к окружающим мышцам. Чтобы измерить электрические импульсы, ваш врач размещает электроды вдоль LFCN. Эти электроды измеряют, насколько быстро LFCN передает импульсы.
Ведение и лечение
Как лечится парестетическая мералгия?
Симптомы парестетической мералгии облегчаются путем лечения основной причины.Ваше лечение может включать потерю веса, ношение свободной одежды или отказ от некоторых ограничительных предметов, таких как ремни.
Многие люди с парестетической мералгией получают пользу от других вмешательств, например:
- Лечебная физкультура, специальные упражнения и растяжки
- Фонофорез, при котором ультразвуковые волны помогают организму усваивать обезболивающие, применяемые местно.
- Чрескожная электрическая стимуляция нервов (ЧЭНС) для облегчения симптомов за счет использования электрического тока для стимуляции нервов
Ваш врач может порекомендовать лекарства, которые помогут облегчить ваши симптомы, в том числе:
В более тяжелых случаях симптомы могут облегчить инъекции кортикостероидов или инъекционные обезболивающие.
В редких случаях требуется хирургическое вмешательство для устранения компрессии латерального кожного нерва бедра. Операция обычно рекомендуется только людям, которые пробуют другие методы лечения, но все еще испытывают симптомы.
Какие осложнения связаны с парестетической мералгией?
При отсутствии лечения парестетическая мералгия может вызвать усиление боли, онемение или другие ощущения, например жжение. Эти эффекты могут повлиять на вашу способность нормально ходить или двигаться.
Профилактика
Можно ли предотвратить парестетическую мералгию?
Невозможно предотвратить парестетическую мералгию.Вы можете снизить вероятность развития этого состояния:
- Похудение
- Свободная одежда
- Избегать поясов или ремней, включая ремни для инструментов
Перспективы / Прогноз
Каков прогноз (перспективы) для людей с парестетической мералгией?
Большинство людей с парестетической мералгией полностью выздоравливают после лечения.
Жить с
Когда мне следует позвонить своему врачу?
Если у вас есть какие-либо симптомы парестетической мералгии, особенно если они не проходят, обратитесь к врачу для тщательного медицинского осмотра.
Почему я чувствую тепло в бедре?
Уникальное ощущение тепла в бедре может озадачить.Вы можете ощущать это как ощущение пролитого теплого молока или как горячую, жгучую боль. Тепло может быть локализовано в определенной области или влиять на все бедро.
СохранитьВ зависимости от основной причины тепло или боль в бедре могут возникать в передней, внешней и / или внутренней стороне или задней части бедра.
Ощущение тепла в бедре может вызывать несколько состояний, включая проблемы с нервами, мышцами и суставами. Нервная боль иногда может ощущаться как тепло, которое на более поздних стадиях может перерасти в острую, жгучую боль.Боль в мышцах и суставах может ощущаться как ощущение тепла из-за воспалительного процесса в подлежащих тканях.
Вот несколько примеров:
Радикулопатия
Радикулопатия, вызванная раздражением нервных корешков или сдавлением возле позвоночника, может вызывать различные симптомы со стороны ног, включая ощущение тепла в бедре. Радикулопатия от корешков поясничных нервов L1-L4 может вызывать 1 :
- Боль вдоль внешней стороны бедра, обычно локализованная в области шириной от 5 до 8 см
- Онемение и слабость на внешней и / или внутренней поверхности бедра
Когда корешковая боль от корешков спинномозгового нерва распространяется из нижней части спины в бедро, ногу и / или ступню, это называется ишиасом.Ишиас обычно возникает при поражении одного или нескольких нервных корешков от L4 до S1. 2
Узнайте, что нужно знать о радикулите
Корешковая боль обычно поражает одну ногу за раз и возникает из-за сдавления нервного корешка из-за грыжи поясничного диска, дегенерации структур позвоночника или опухолей.
См. Типы боли в седалищном нерве
объявление
Мералгия парестетическая
Когда нерв сдавливается, защемляется или дегенерирует на своем пути, это называется невропатией.Парестетическая мералгия возникает из-за невропатии латерального кожного нерва бедра, который является поверхностным сенсорным нервом бедра. 3 Несколько типичных характеристик: 4 :
- Боль в боковой и / или передней части одного или обоих бедер
- Жужжание или ощущение вибрации внутри бедра
- Мышечные боли и онемение бедра
См. Описание симптомов невропатии
Боль может усиливаться при длительном стоянии и ходьбе и уменьшаться при сидении. 4
Парестетическая мералгия обычно возникает, когда прямое сдавливание нерва происходит из-за тесной одежды, давления ремней безопасности, прямой травмы или мышечного спазма в бедре. Другие причины включают повреждение нерва из-за сахарного диабета, алкоголизма и отравления свинцом. 4 Сильный абдоминальный жир также может вызывать парестетическую мералгию.
Смотреть: Причины невропатической боли, видео
Другие типы нервной боли бедра включают бедренную и запирательную невропатию.Боль в запирательном нерве может вызывать симптомы во внутренней части бедра, а бедренная нейропатия обычно вызывает распространение симптомов из бедра в колено, ногу и / или ступню. 5
См. Варианты лечения невропатической боли
Синдром большой вертельной боли (ГТБС)
GTPS определяется рядом проблем в тазобедренном суставе и может вызывать такие симптомы, как тепло или боли в области бедра и бедра. GTPS включает 6 :
- Тендинопатия : Хроническая боль в сухожилиях
- Внешний щелчок бедра : мышца или сухожилие скользит по узловатой кости в верхней части бедра (бедренной кости), называемой большим вертелом, вызывая боль и болезненность
См. 3 типа синдрома защелкивания бедра в Sports-Health
- Вертельный бурсит : Воспаление заполненной жидкостью полости сбоку бедра
См. Тазобедренный (вертельный) бурсит при артрите-здоровье
GTPS обычно вызывает хроническую перемежающуюся боль в области бедра, бедра и ягодиц.Боль усиливается при физической активности и в положении лежа на пораженной стороне. 6
Остеоартроз тазобедренного сустава
Износостойкий артрит тазобедренного сустава может вызывать ощущение тепла в передней и боковой части бедра. Дополнительные симптомы включают:
- Боль вдоль и / или спереди бедра, паха и бедра 7 — 8
- Скованность в бедре 8
- Блокировка , щелчок или скрежет от тазобедренного сустава при движении 8
См. Что такое остеоартрит тазобедренного сустава? по артриту-здоровье
Ощущение тепла и другие симптомы обычно усиливаются при активности, после длительного сидения или после пробуждения утром.Иногда боль может доходить до колена. 8
См. Симптомы остеоартрита тазобедренного сустава на сайте Arthritis-Health
При появлении тепла, боли или других симптомов в бедре рекомендуется проконсультироваться с врачом. Если симптомы, такие как лихорадка, тошнота, трудности при ходьбе или стоянии, повторяются, они могут указывать на серьезные основные заболевания, такие как опухоли, инфекция или серьезное повреждение нервов. Врач может точно диагностировать причину ваших симптомов и составить эффективный план лечения.
См. Точная диагностика боли в ногах
Подробнее:
Боль в ногах и онемение: что могут означать эти симптомы?
Причины боли в ногах и стопах
Список литературы
- 1. Манчиканти Л., Сингх В., Босуэлл М.В. Поясничная радикулопатия. В: Управление болью. Эльзевир; 2007: 758-768. DOI: 10.1016 / b978-0-7216-0334-6.50087-х.
- 2. Райт Р., Внутренний корпус SB. Радикулопатия и дегенеративное заболевание позвоночника. В кн .: Секреты неврологии. Эльзевир; 2010: 121–130.DOI: 10.1016 / b978-0-323-05712-7.00007-6.
- 3. Эллис Дж., Шнайдер-младший, Клони М., Винфри Си-Джей. Боковая декомпрессия кожного нерва бедра под предоперационным ультразвуковым картированием. Cureus. 2018; 10 (11): e3652. Опубликовано 28 ноября 2018 г. doi: 10.7759 / cureus.3652.
- 4. Cheatham SW, Kolber MJ, Salamh PA. Парестетическая мералгия: обзор литературы. Int J Sports Phys Ther. 2013. 8 (6): 883–893.
- 5.Martin R, Martin HD, Kivlan BR. ЗАХВАТ НЕРВА В ОБЛАСТИ БЕДРА: ОБЗОР ТЕКУЩИХ КОНЦЕПЦИЙ.Int J Sports Phys Ther. 2017; 12 (7): 1163–1173.
- 6. Рид Д. Управление синдромом боли большого вертела: систематический обзор литературы. J Orthop. 2016; 13 (1): 15–28. Опубликовано 22 января 2016 г. doi: 10.1016 / j.jor.2015.12.006.
- 7. Поульсен Э., Овергаард С., Вестергаард Дж. Т., Кристенсен Х. В., Хартвигсен Дж. Распределение боли у пациентов первичной медико-санитарной помощи с остеоартрозом тазобедренного сустава. Семейная практика. 2016; 33 (6): 601-606. DOI: 10,1093 / fampra / cmw071.
- 8. Леспасио М.Дж., Султан А.А., Пьюцци Н.С. и др.Остеоартрит тазобедренного сустава: учебник. Пермский журн. 2018; 22: 17–084. DOI: 10.7812 / TPP / 17-084.
Причины и лечение боли в передней, внутренней, верхней и внешней частях бедра
Тромбоз глубоких вен
Тромбоз глубоких вен (ТГВ) — это сгусток крови, который образуется в вене глубоко в теле. Чаще всего сгустки глубоких вен возникают в голени или бедре.
Редкость: Нечасто
Основные симптомы: лихорадка, боль в бедре, отек верхней части ноги, боль в икроножной мышце, боль в ягодицах
Срочно: Больница неотложной помощи
Синдром большой вертельной боли
Большой вертельный болевой синдром также называемый вертельным бурситом или GTPS, воспаление бурсы большого вертела.Бурсы — это небольшие «подушки» между сухожилиями, костями и мышцами. Большим вертелом является ..
Пателлофеморальный болевой синдром
Пателлофеморальный болевой синдром (PFPS) также называют коленом бегуна, коленом прыгуна, болью в переднем колене, хондромаляцией надколенника и синдромом пателлофеморального сустава.
Чрезмерное использование во время тренировок для занятий спортом — частая причина, особенно если имеется перекос в коленном суставе или предыдущая травма колена. Это изнашивает хрящ под коленной чашечкой и вызывает боль при тренировке.
Чаще всего встречается у женщин и молодых людей, которые активно занимаются спортом, но может повлиять на кого угодно.
Симптомы включают тупую боль в передней части колена и вокруг коленной чашечки (надколенника) при беге, приседании, подъеме по лестнице или после длительного сидения с согнутыми коленями.
Диагноз ставится при физикальном обследовании и при помощи рентгена, компьютерной томографии и / или МРТ.
Лечение чаще всего предполагает отдых; безрецептурные обезболивающие; легкие упражнения, такие как плавание или езда на велосипеде; физиотерапия для укрепления и стабилизации колена; и ортопедические стельки (стельки для обуви), чтобы исправить неправильный шаг.
Операция необходима только в тяжелых случаях и проводится с помощью артроскопии для удаления любых фрагментов поврежденного хряща.
Редкость: Обычный
Основные симптомы: Боль в колене, боль в одном колене, боль в колене, усиливающаяся при подъеме по лестнице, тупая, ноющая боль в коленях, боль в коленях, усиливающаяся при приседании
Симптомы, которые всегда возникают с синдромом пателлофеморальной боли: Боль в колене
Срочно: Врач первичной медико-санитарной помощи
Проблема с бедренным нервом (парестетическая мералгия)
Парестетическая мералгия — это нервное заболевание, при котором возникает онемение участка кожи над верхней внешней частью бедра , покалывание или болезненные ощущения.Это вызвано сжатием нерва, известного как боковой кожный нерв бедра, когда он проходит под жесткой фиброзной связкой, известной как паховая связка.
Редкость: Редко
Основные симптомы: Боль снаружи бедра, боль в одном бедре, онемение бедра, покалывание в верхней части ноги, онемение бедра
Симптомы, которые никогда не возникают при поражении бедренного нерва (парестетическая мералгия ): новая головная боль, отек бедра, отек бедра, отек одного бедра, отек ноги, слабость обеих ног, слабость в ноге
Срочно: Врач первичной медико-санитарной помощи
Синдром компартмента
Синдром острого компартмента описывает нанесенный ущерб определенные группы мышц рук или ног после травмы.
Все длинные мышцы объединены в секции — «отсеки» — белыми листами прочной, жесткой соединительной ткани, называемой фасциями. Если что-то нарушает кровообращение, и кровоток задерживается внутри отсека, давление повышается, потому что фасция не может растягиваться. Это вызывает серьезное повреждение мышц и других тканей внутри отсека.
Синдром острого компартмента вызывается переломом кости; раздавливание; ожоги из-за шрамов и стянутой кожи; и повязки или повязки, наложенные до того, как травма перестанет опухать.
Симптомы могут быстро усиливаться. Они включают сильную боль и напряжение в мышцах; покалывание или жжение; а иногда онемение и слабость.
Синдром острого компартмента — это неотложная медицинская помощь, которая может привести к потере конечности. Отведите пациента в отделение неотложной помощи или позвоните по телефону 9-1-1.
Диагноз ставится на основании анамнеза пациента и физического осмотра.
Лечение включает госпитализацию для неотложной операции и, в некоторых случаях, пересадку кожи.
Редкость: Редко
Основные симптомы: Онемение руки, онемение кисти, онемение стопы, боль в одной ноге, онемение бедра
Срочность: Приемное отделение больницы
Повторяющееся растяжение четырехглавой мышцы
Повторяющееся Деформация бедра вызвана постоянным повторяющимся использованием.
Редкость: Нечасто
Основные симптомы: Онемение верхней части ноги, слабость бедра, боль в бедре от чрезмерной нагрузки
Симптомы, которые всегда возникают при повторяющейся травме четырехглавой мышцы: Боль в бедре от чрезмерной нагрузки
никогда не возникает при повторяющихся деформациях четырехглавой мышцы: травма верхней части ноги, сильная боль в верхней части ноги
Срочность: Самолечение
Тромбоэмболия легочной артерии
Эмбол — это сгусток крови, который образуется в кровотоке, разрывается и переносится кровью, чтобы оставаться в другом месте кровеносной системы.Если этот сгусток (эмбол) блокирует часть кровотока в легких (легочная система), это состояние называется тромбоэмболией легочной артерии.
Стеноз позвоночного канала
Позвоночник, или позвоночник, защищает спинной мозг и позволяет людям стоять и сгибаться. . Стеноз позвоночного канала вызывает сужение позвоночника. Сужение оказывает давление на нервы и спинной мозг и может вызвать боль.
Редкость: Обычная
Основные симптомы: Боль в пояснице, простреливающая боль в спине, простреливающая боль в пояснице, затрудненная ходьба, боль в бедре
Срочность: Врач первичной медико-санитарной помощи
Инфекция бедренной кости (остеомиелит)
Остеомиелит бедра — это бактериальная или грибковая инфекция бедренной кости, обычно вызываемая золотистым стафилококком (в 40–50% случаев).Трудно диагностировать, так как инфекция может возникнуть из-за разрыва кожи в этой области или в любом другом месте тела, которое распространяется с кровью.
Редкость: Редко
Основные симптомы: умеренная лихорадка, постоянная боль в верхней части ноги, спонтанная боль в бедре, болезненное место операции, теплый красный отек верхней части ноги
Симптомы, которые всегда возникают при инфекции бедренной кости (остеомиелит): Самопроизвольная боль в бедре, постоянная боль в бедре
Срочно: Больница скорой помощи
Meralgia Paresthetica и боль в бедре
Парестетическая мералгия — это состояние, которое может вызывать жгучую боль и онемение передней и внешней поверхности бедра.Это нерв, который проходит чуть выше края таза и спускается вниз по передней поверхности бедра. Этот нерв, называемый латеральным кожным нервом бедра, снабжает мозг информацией об ощущениях спереди и снаружи бедра.
CasarsaGuru / Getty ImagesПричины
Парестетическая мералгия — это состояние, вызванное сдавлением латерального кожного нерва бедра. У этой проблемы может быть несколько различных причин, но она часто наблюдается во время беременности, у людей, которые внезапно набирают вес, у пациентов, которые носят тесную одежду или ремни, и в некоторых других условиях.Взаимодействие с другими людьми
Иногда парестетическая мералгия может быть вызвана различными видами лечения. Например, это состояние иногда наблюдается после операции, когда пациенты находятся в необычном положении в течение длительного периода времени, когда на нерв оказывается прямое внешнее давление. Другая причина хирургического вмешательства — повреждение нерва во время другой хирургической процедуры. Это может произойти, когда костный трансплантат взят из таза, или во время некоторых хирургических процедур, например операции по замене передней части бедра.
Признаки и симптомы
Люди с парестетической мералгией могут жаловаться на некоторые или все следующие симптомы:
- Боль или жжение на внешней стороне бедра
- Онемение внешней поверхности бедра
- Чувствительность к легкому прикосновению к внешней стороне бедра
- Ухудшение симптомов при определенных положениях
- Усиление симптомов при ношении узких, рабочих ремней или одежды с узкой талией
- Недавняя прибавка в весе или беременность
Симптомы могут быть временными (то есть они приходят и уходят) или стойкими.У кого-то они едва заметны, у кого-то очень надоедают. Большинство людей говорят, что, хотя им не нравятся симптомы, они не влияют на их жизнь или деятельность и не вызывают значительной боли. В таких ситуациях лечение обычно остается простым. Однако есть и другие люди, которых очень беспокоят симптомы мералгии, и этим людям может потребоваться более агрессивное лечение.
Лечение
Это зависит от того, какой из этих факторов может способствовать возникновению ваших симптомов.Если причина кроется в тесной одежде, ремнях или рабочих ремнях, то изменение этой одежды должно облегчить ваши симптомы. У беременных пациенток обычно полностью исчезают симптомы после родов. Если предполагается, что недавняя прибавка в весе способствовала возникновению этого состояния, может быть рекомендована программа по снижению веса. Хотя эти шаги часто являются наиболее сложными (ожидание родов или рождения ребенка или похудание), они, как правило, являются наиболее эффективными методами лечения. Большинство людей чувствуют значительное облегчение, когда нерв оказывает меньшее давление на него.
Если простые шаги не избавляют от симптомов парестетической мералгии, может оказаться полезной инъекция кортизона вокруг нерва. Цель инъекции кортизона — уменьшить воспаление, которое может способствовать давлению на нерв. Инъекции кортизона могут быть окончательным лечением (то есть проблема исчезает после укола) или временным лечением. Однако, даже если лечение носит временный характер, оно часто может быть полезным. Если укол кортизона помогает, но симптомы возвращаются, это люди, которым может помочь хирургическое лечение.
Для лечения парестетической мералгии хирургическое вмешательство требуется редко. Только когда все консервативные методы лечения не приносят облегчения, можно рассмотреть возможность хирургической процедуры. Ваш хирург рассечет и определит нерв, ищет места сдавливания и попытается освободить нерв из тех областей, где он может быть защемлен. В качестве альтернативы некоторые хирурги фактически перерезают нерв, чтобы он больше не доставлял проблем.
