Защемление нерва в грудном отделе
Современная жизнь полна стрессов, большинство людей мало двигаются и много времени проводят в положении сидя (за компьютером, в машине). В таких условиях мышцы и связки, которые окружают позвоночник и должны его укреплять, не справляются со своими функциями. Правильное положение позвоночного столба нарушается, происходит защемление нерва в грудном отделе или других областях.
Причины заболевания
На уровне грудной части позвоночника из спинного мозга симметрично с двух сторон выходят нервы, следующие под каждым ребром. Иннервируют они кожу и мышцы соответствующей области, имеют связи с нервами, идущими к внутренним органам.
Остеохондроз – наиболее частая причина защемления нерва в груди. При этом заболевании высота межпозвоночных дисков уменьшается, амортизирующие свойства хряща теряются. Нередко имеются костные деформации, усиливающие давление на нерв. Часто заболевание развивается на фоне сколиоза – искривления позвоночника в сторону.
Сахарный диабет, атеросклероз, артериальная гипертензия, хронические почечные и эндокринные заболевания, возрастные изменения ведут к поражению сосудов и нервов. Это также ухудшает условия работы мышц, связок, дисков, суставов позвоночника.
Провоцируют появление болей длительное пребывание в вынужденной позе, подъём тяжестей, неравномерная нагрузка на спину (ношение тяжёлой сумки в одной руке). Защемление нерва в грудном отделе может быть слева, справа или с обеих сторон.
Клинические проявления
Защемление нерва в грудном отделе позвоночника сопровождается такими симптомами:
- Боль в спине, груди, которая распространяется между рёбрами. Она может отдавать в поясницу, под лопатку, в руку. Бывает в виде приступов, очень сильная, жгучая, колющая или еле заметная, ноющая, но присутствует постоянно. Боль усиливается при движениях, дыхании, кашле, чихании. Иногда человеку сложно поднять руки, наклониться.
- Нарушение чувствительности по ходу нерва. Человек может ощущать онемение, чувство ползания мурашек или, наоборот, гиперестезию, то есть повышенную чувствительность кожи. Любое прикосновение тогда вызывает неприятные ощущения или боль.
- Сильная постоянная боль изматывает человека, приводит к усталости, раздражительности, общему снижению тонуса, иммунитета.
Диагностика
Защемление в груди слева часто маскируется под сердечные болезни. Некоторые принимают острую боль за приступ стенокардии или даже инфаркт, учитывая интенсивность боли. Отличить эти заболевания может врач, проведя обследование, включая ЭКГ, ЭхоКГ, анализы крови. Характерно то, что боль, возникающая при защемлении нерва в грудном отделе позвоночника слева, не снимается сердечными препаратами (валидолом, нитроглицерином).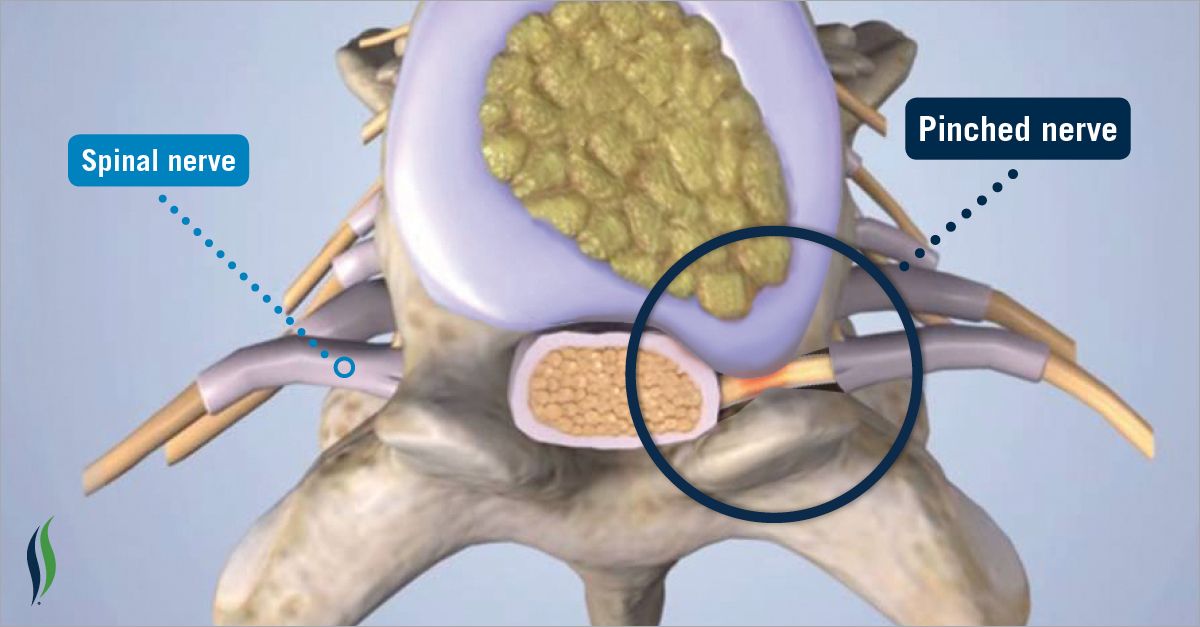
Нередко боль отдаёт в подложечную область, в подреберье, поясницу. Тогда следует исключить заболевания желудка, кишечника, печени, почек.
Остеопат проводит подробный опрос больного, пальпирует точки вдоль позвоночника. При защемлении нерва в грудном отделе позвоночника именно эти зоны (на 1,5 см в сторону от позвоночного столба) характеризуются максимальной болезненностью. Так как здесь нерв выходит под кожу.
Выявить нарушения строения позвоночника помогают рентгенологические методы. Самое точное дополнительное исследование при патологии мягких тканей – МРТ, костей – КТ. Обязательна консультация невролога. Он диагностирует, на каком уровне произошло защемление нерва в грудном отделе, назначает лечение.
Принципы лечения
Обезболивание направлено на уменьшение болевого синдрома, устранение спазма мышц в поражённой области. Если приём НПВС внутрь или в виде инъекций не помогает, проводят блокады. Это введение лекарственных средств в наиболее болезненные точки, которые являются проекциями выхода нервов. Применяют местные анестетики, гормоны, НПВС, миорелаксанты. Мочегонные средства уменьшают отёк сдавленного нерва, устраняют боль. Назначают препараты, улучшающие проводимость нервной ткани.
Это введение лекарственных средств в наиболее болезненные точки, которые являются проекциями выхода нервов. Применяют местные анестетики, гормоны, НПВС, миорелаксанты. Мочегонные средства уменьшают отёк сдавленного нерва, устраняют боль. Назначают препараты, улучшающие проводимость нервной ткани.
Кроме купирования острой боли необходимо воздействовать на причину защемления межрёберного нерва в грудном отделе. Уменьшить деструкцию костей и суставов помогают лекарственные препараты, массажи, мануальная терапия, физиотерапевтические процедуры, рефлексотерапия, лечебная физкультура. Из лекарств назначают:
- сосудистые препараты – улучшают кровоснабжение;
- хондропротекторы – восстанавливают свойства хрящевой прослойки между позвонками;
- препараты кальция, витамин D борются с остеопорозом;
- поливитаминные комплексы с минералами.
Применяют точечный, лимфодренажный и классический виды массажа.
В некоторых случаях могут даже понадобиться хирургические методы лечения. Например, устранить последствия травмы, удалить грыжу значительных размеров, опухоль, выполнить стабилизацию позвоночника.
Каждый человек должен внимательно относиться к своему здоровью, не игнорировать симптомы защемления нерва в грудном отделе, если они появились. Важно сразу обращаться за квалифицированной помощью. Ведь чем раньше выявлена проблема, тем больше шансов добиться полного восстановления функции нервов и всех структур позвоночного столба, избежать в будущем очередного защемления под грудью.
Остеохондроз грудного отдела — цены на лечение, симптомы и диагностика остеохондроза грудного отдела в «СМ-Клиника»
Нужна дополнительная информация?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалистыпроконсультируют Вас.
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
Описание заболевания
Остеохондроз грудного отдела позвоночника – это патологическое состояние костно-хрящевой ткани грудного отдела, при котором происходят необратимые изменения в межпозвоночных дисках. Патология является частой причиной возникновения боли в спине или в грудной клетке (межреберная невралгия), а также причиной защемления нервов.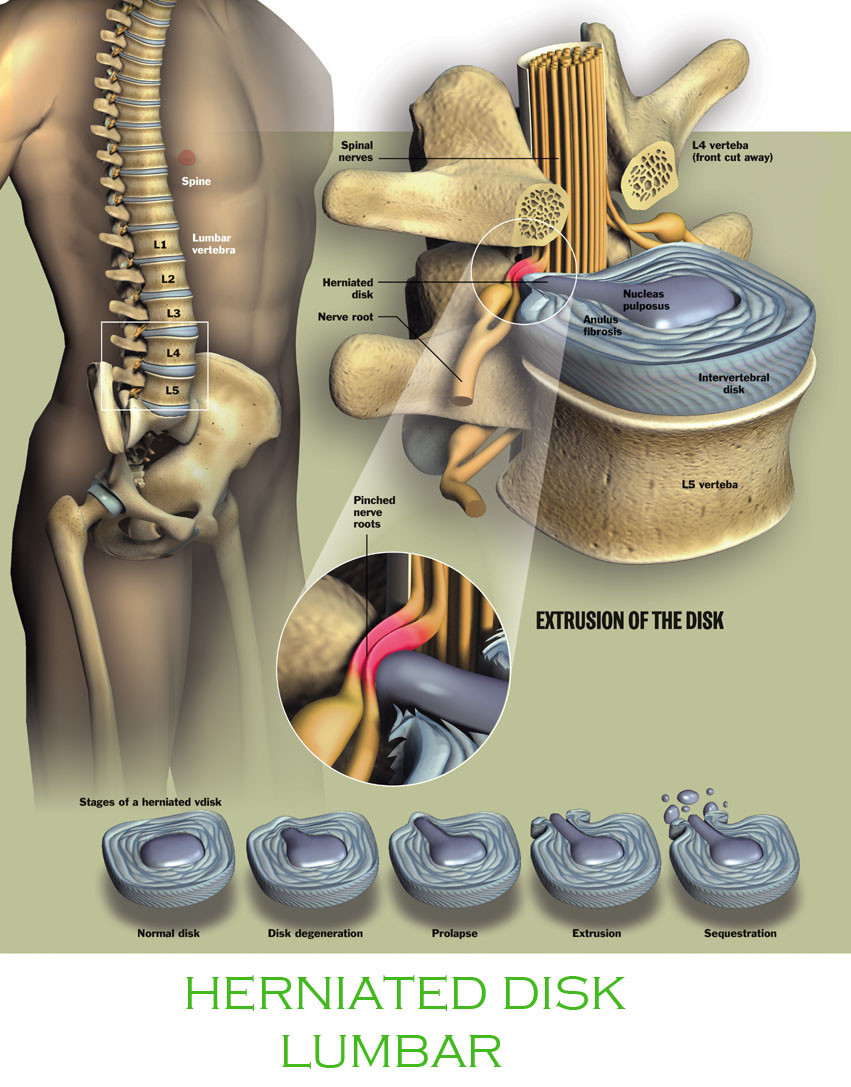 В связи с трудностями диагностирования грудного остеохондроза заболевание часто обнаруживается на запущенных стадиях, когда у человека возникают серьезные нарушения, значительно снижающие качество жизни. Именно поэтому необходимо вовремя проходить профилактические осмотры и обращаться за консультацией к специалисту при появлении первых симптомов болезни.
В связи с трудностями диагностирования грудного остеохондроза заболевание часто обнаруживается на запущенных стадиях, когда у человека возникают серьезные нарушения, значительно снижающие качество жизни. Именно поэтому необходимо вовремя проходить профилактические осмотры и обращаться за консультацией к специалисту при появлении первых симптомов болезни. Отметим, что остеохондроз встречается не только у пожилых людей. С каждым годом болезнь все чаще развивается у подростков и молодежи, ведущих малоподвижный образ жизни и проводящих большое количество времени за компьютером. При отсутствии лечения болезнь не только разрушает межпозвоночные диски, суставы и связки позвоночника, но и оказывает негативное влияние на жизненно важные органы – сердце, спинной мозг, желудок, легкие, печень, кишечник и т.д.
Симптомы
Остеохондроз грудного отдела позвоночника имеет наименее выраженную симптоматику в сравнении с другими формами остеохондроза.Главным проявлением болезни является боль в области грудной клетки, проявляющаяся при нагрузках или при длительном пребывании в одной позе.
Помимо этого при заболевании отмечается изменение температуры верхних и нижних конечностей. У больного могут мерзнуть руки и ноги, сохнуть кожа, возникать онемение.
Другие симптомы остеохондроза грудного отдела:
- болезненные ощущения между лопатками, усиливающиеся при поднятии рук, наклонах корпуса;
- болезненность между ребрами при ходьбе и движении корпуса, усиливающаяся при глубоком вдохе и выдохе;
- чувство скованности и давления в грудном отделе.
Также можно выделить неспецифические симптомы патологии:
- онемение и покалывание участков кожи;
- шелушение кожи конечностей, ломкость ногтей;
- нарушение работы органов ЖКТ.
Остановимся на двух важных проявлениях грудного остеохондроза – дорсаго и дорсалгии.
Под дорсаго понимают резкую острую боль в грудине, обычно возникающую при длительном нахождении в одной позе и усиливающуюся при вращении корпусом. Приступ нередко сопровождается трудностью дыхания.
Приступ нередко сопровождается трудностью дыхания.
Дорсалгией называется неинтенсивная боль в районе поврежденных межпозвоночных дисков. Болезненность начинается постепенно и продолжается в течение 2-3 недель, периодически усиливаясь и стихая. При этом больной может испытывать нехватку воздуха.
Обнаружение любых из указанных симптомов – весомый повод прийти на осмотр к врачу.
Причины
Остеохондроз грудного отдела позвоночника встречается реже, чем другие формы этого заболевания – шейный, поясничный и крестцовый остеохондроз. Причина этого кроется в меньшей подвижности грудного отдела, его защищенности ребрами и развитым мышечным корсетом. В связи с этим данная форма патологии редко возникает вследствие чрезмерных физических нагрузок.Основная причина грудного остеохондроза – спазмы мышц спины. При спазмах мышцы твердеют и начинают плохо пропускать кровь к позвоночнику. Из-за недостаточного питания межпозвоночные диски обезвоживаются и деформируются – происходит выпячивание дисков и уменьшение расстояния между ними.
Также выделяют дополнительные факторы, способствующие развитию остеохондроза:
- малоподвижный образ жизни, сидячая работа;
- травмы грудной клетки;
- гормональные нарушения;
- сколиоз, кифоз и другие нарушения осанки;
- эндокринные заболевания, нарушение обмена веществ;
- аутоиммунные заболевания;
- наследственная предрасположенность.
Диагностика
Остеохондроз является медленно прогрессирующим заболеванием, требующим своевременной диагностики и лечения. Патологию может определить только квалифицированный специалист с опытом работы в неврологии и травматологии.На первом приеме врачи медицинского центра «СМ-Клиника» используют такие диагностические методы, как осмотр и пальпация. Также во время приема врач опрашивает пациента о локализации боли и наличии других симптомов, сопутствующих патологии позвоночника. После постановки предварительного диагноза пациент направляется на дополнительные обследования с целью окончательного подтверждения первоначального предположения.
Исследования, позволяющие диагностировать остеохондроз грудного отдела:
Помимо этого определить причины развития патологии, а также выявить сопутствующие заболевания помогут следующие исследования: УЗИ органов грудной клетки и брюшной полости, ЭКГ сердца, дуплексное сканирование сосудов, лабораторные исследования крови и мочи.
Лечение
Существует два основных варианта лечения грудного остеохондроза – терапевтический и хирургический. Терапия применяется в том случае, если патология была диагностирована на ранних стадиях, и в организме еще не произошли необратимые изменения. Проведение операции необходимо в том случае, если консервативные методы лечения не принесли ожидаемого результата, или если больной обратился в клинику уже на запущенных стадиях.Терапевтическое лечение
Основная задача терапевтического лечения – остановить дегенеративно-дистрофические процессы в межпозвоночных дисках, снять неприятные симптомы и восстановить подвижность грудного отдела позвоночника. Для этого используются следующие методы:
Для этого используются следующие методы:- Медикаментозное лечение. Применение лекарственных препаратов позволяет снять выраженное воспаление и боль, обеспечить нормальный приток крови к позвоночнику, снять спазмы в мышцах спины. Для этого врач может назначить препараты-анальгетики, противовоспалительные средства, миорелаксанты, хондропротекторы и др.
- Физиотерапевтические процедуры. Приемы физиотерапии позволяют уменьшить боль и воспаление, улучшить кровообращение, укрепить мышечный корсет. С этой целью используются: массаж, электрофорез, иглорефлексотерапия, лазеротерапия, магнитотерапия, фонофорез, УВЧ-терапия и др.
- Лечебная гимнастика. Грамотно составленный комплекс физических упражнений позволит пациенту укрепить мышцы, восстановить подвижность позвоночника и предотвратить дальнейшее развитие остеохондроза.
Хирургическое лечение
В зависимости от клинической картины болезни врачи подбирают наиболее оптимальный метод хирургического лечения:В многопрофильном медицинском холдинге «СМ-Клиника» проводится как терапевтическое, так и хирургическое лечение остеохондроза грудного отдела позвоночника.
 В нашей клинике созданы все необходимые условия для комфортного и результативного устранения патологий межпозвоночных дисков вне зависимости от их степени тяжести. Доверьте свое здоровье рукам профессионалов!
В нашей клинике созданы все необходимые условия для комфортного и результативного устранения патологий межпозвоночных дисков вне зависимости от их степени тяжести. Доверьте свое здоровье рукам профессионалов!
Наши преимущества:
Более 30 ведущих травматологов-ортопедов
Все специалисты
в одной клинике
Передовое медицинское оборудование
Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Лечение грудного остеохондроза в Екатеринбурге
Остеохондроз грудного отдела позвоночника это дегенеративно-дистрофические процессы, поражающие межпозвоночные диски. Заболевание характеризуется хроническим течением и развивается чаще после 25 лет.
Лечение грудного остеохондроза направлено на замедление прогрессирования болезни. Применяемые методы терапии зависят от выраженности симптомов и запущенности дегенеративных процессов.
Симптомы остеохондроза
Основной клинический признак грудного остеохондроза – боль в грудном отделе позвоночника. На ранних этапах боль практически отсутствует, возникает после длительного вынужденного положения или поднятия тяжестей.С развитием дегенеративных процессов болезненность приобретает постоянный характер, двигательная активность ограничена. Присоединяются дополнительные симптомы:
- ощущается давление на спину и грудную клетку, затрудняющее вдох и выдох;
- при сдавливании или раздражении нервных корешков развивается межреберная невралгия;
- напряженность мускулатуры спины;
- при стенозе позвоночного канала и сдавлении спинного мозга , могут развиться проводниковые нарушения чувствительности (онемение) с уровня поражения грудного отдела и нижележащей части туловища и нижних конечностей, парез ( слабость) нижних конечностей.
 Нарушение работы тазовых органов (нарушение мочеиспускания и дефекации).
Нарушение работы тазовых органов (нарушение мочеиспускания и дефекации).
Дорсалгия что это?
Термины обозначают боли в грудной части позвоночника. Дорсалгия характеризуется хронической или острой болью в грудной части позвоночника, усиливающейся при движениях.Диагностика: МРТ или КТ грудного отдела позвоночника
Как лечить грудной остеохондроз?
Для лечения грудного остеохондроза применяется консервативная терапия, включающая лекарственные препараты, физиотерапию, лечебную физическую культуру, массаж, мануальную терапию, бальнеотерапию.Основная цель терапии – купирование боли и устранение воспалительных процессов, восстановление функции корешков спинного мозга, улучшение кровообращения, снятие спазма мускулатуры.
Хирургическое вмешательство проводится при грыже межпозвоночного диска с поражением спинного мозга.
Препараты
Медикаментозное лечение грудного остеохондроза:- Нестероидные противовоспалительные средства – устраняют боль, снимают воспаление и отечность мягких тканей.
 Назначаются такие препараты, как диклофенак, нимесулиды, ибупрофен, мелоксикамы, кетололак , лорноксикам, эторикоксид и др. Для местного использования – фастум гель, вольтарен гель, долобене гель и др.
Назначаются такие препараты, как диклофенак, нимесулиды, ибупрофен, мелоксикамы, кетололак , лорноксикам, эторикоксид и др. Для местного использования – фастум гель, вольтарен гель, долобене гель и др. - Миорелаксанты для снижения мышечного тонуса, развивающегося вследствие острых болей (баклофен, тизанидин , топеризон).
- Сосудистые препараты, улучшающие кровообращение в пораженном участке (пентоксифиллин, эуфиллин).
- Мочегонные препараты , снимают отек( Маннит, фурасемид).
- Препараты тиоктовой кислоты (тиоктацид, берлитион , октолипен и др) , для восстановления чувствительности.
- Витамины группы В (препараты включающие комплекс витаминов группы В : В1, В6, В 12) – для нормализации метаболизма.
- Лечебно-медикаментозная блокада для снятия или уменьшения болевого синдрома ( острого, хронического) с анестетиками (новокаин, лидокаин ),с кортикостероидными препаратами (дипроспан, дексаметазон).
- Антихолинестеразные препараты .
Улучшающие проведение нервного импульса, увеличивающие силу мышц . Препараты ипидакрина ( нейромидин. Аксамон).
- Хондопротекторы – в основе лекарств коллаген, хондроитин сульфат, глюкозамин, необходимые для замедления дегенеративных процессов (артра, дона, терафлекс и др).
Физиотерапия
Методы физиотерапии снимают отек, восполение, улучшают кровоток в пораженном участке, уменьшают или купируют болевой синдром.Магнитолазер, магнитотерапия, СМТ с новокаином , УЗ с гидрокортизоном и др.
Бальнеотерапия: Грязевые аппликации ,аппликации озокерита на пораженные участки, радоновые ванны.
ЛФК и массаж
Лечебная физкультура является основным методом терапии остеохондроза. Гимнастика выполняется регулярно по 10-15 минут несколько раз в день. Для усиления эффективности назначается курс массажа. Процедуры способствуют расслаблению мускулатуры, снижению давления на позвонки, улучшению обменных процессов и кровотока.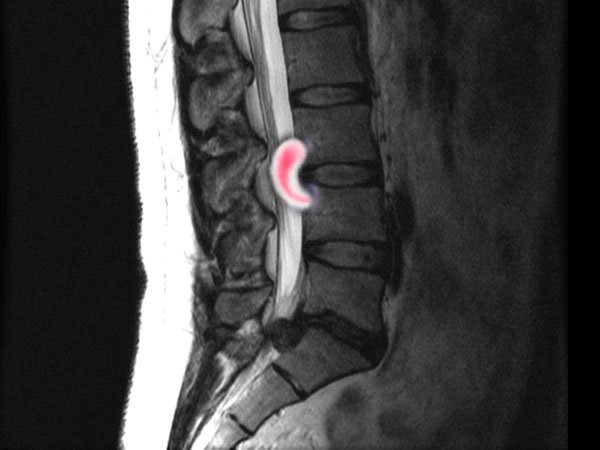 ЛФК может выполняться самостоятельно дома, также в условиях поликлиники ( индивидуальные и групповые занятия). Массаж проводит квалифицированный специалист в условиях поликлиники.
ЛФК может выполняться самостоятельно дома, также в условиях поликлиники ( индивидуальные и групповые занятия). Массаж проводит квалифицированный специалист в условиях поликлиники.
Мануальная терапия
метод проводится с помощью рук врача с использованием различных приемов изометрической релаксации ( расслабления мышц), улучшение кровотока в пораженном участке и восстановления полного объема движений в грудном отделе позвоночника ,и как следствие, снятие болевого синдрома.Эффективные упражнения для лечения грудного остеохондроза:
- и. п. – лежа на спине, руки прижаты к плечам, ноги согнуты в коленях; скручиваясь необходимо пытаться достать правым локтем к левому колену и наоборот;
- и. п. – лежа на животе, руки вытянуты вверх, одновременно поднимать ровные ноги и руки, прогибаясь в спине;
- и. п. – сидя с ровными ногами на полу необходимо нагнуться в перед, дотягиваясь правой ладонью к левой стопе, левой ладонью к правой стопе;
- упражнение «планка» — следует упереться носками и ладонями в пол, напрячь мышцы живота и ягодиц, стараться не провисать в пояснице стоять по 30-60 секунд в день;
- висение на турнике.

Иглорефлексотерапия
Методика заключается в воздействии на биологически активные точки организма тонкими иглами. Процедура снижает проявление болевого синдрома и воспалительных процессов. Иглоукалывание не доставляет боли, могут возникать незначительный дискомфорт.Что делать при обострении?
В период обострения появляется выраженная боль, иррадиирующая по межреберьям. На данном этапе необходимо соблюдать постельный режим, снизить подвижность позвоночника. Устранение симптомов производится анальгетическими средствами, назначенными лечащим врачом.Профилактика остеохондроза
Для предупреждения заболевания и замедления дегенеративных процессов рекомендуется:- корректирование веса;
- занятия велоспортом, бегом, плаванием, йогой и прочими видами спорта;
- ежедневные пешие прогулки;
- прием витаминных комплексов и хондропротекторов;
- снижение нагрузок на спину;
- своевременное лечение заболеваний опорно-двигательного аппарата.
В объединении «Новая больница» вы можете пройти курс лечения в стационаре и амбулаторно. Необходимо записаться на прием врача вертебролога.
Цены на лечение «Новая больница» в Екатеринбурге проводит лечение остеохондроза с применением новой аппаратуры. Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWoridwide
25 лет
успешной работы
> 20
медицинских направлений
1400
ежедневно оказываемых услуг
Наши специалисты
Андрей Андреевич
Морозов
Зав. отделением
Игорь ВалерьевичКолобов
Врач — невролог
Наталья НиколаевнаУланова
Врач — невролог
Леонид ФедоровичКонюхов
Врач — невролог
Елена ВикторовнаБарсукова
Врач — невролог
Юлия МихайловнаМальцева
Врач — невролог
Мария ВладимировнаПравдина
Врач — невролог
Остеохондроз грудного отдела
Почему грудной остеохондроз называют «хамелеоном»?
Грудной отдел позвоночника имеет особенность — к нему присоединяются рёбра. Благодаря этому он менее подвижен, чем шея и поясница. Следовательно, остеохондроз в грудном отделе развивается реже, по принципу: «меньше подвижность — меньше износ». Но реже развивается — это не значит легче протекает. И это действительно так. Ведь, кроме всего прочего, остеохондроз грудного отдела доставляет человеку массу волнений и тревог. Речь идёт о болях в груди. Поскольку болевая зона грудного отдела позвоночника совпадает с зоной сердца, симптомы остеохондроза грудного отдела часто путают со стенокардией или инфарктом миокарда. Недаром про грудной остеохондроз говорят, что это — «хамелеон». Ведь он может притвориться не только болезнью сердца, но и болезнью лёгких, печени, желудка, желчного пузыря или поджелудочной железы. И тут никак нельзя ошибиться и проглядеть инфаркт или другое серьёзное заболевание, например, патологию молочных желёз у женщин. Подобные ошибки дорого стоят, даже если в итоге всё обойдётся. Ведь это может «вогнать» человека в тяжёлый стресс. Вот почему очень важно найти опытного и знающего врача, который во всём разберётся и отличит симптомы остеохондроза грудного отдела от других патологий.
Очень важно найти опытного и знающего врача.
Симптомы остеохондроза грудного отдела принято делить на две категории — корешковые и рефлекторные.
Корешковые симптомы остеохондроза грудного отдела
Возникают из-за воздействия на нервы, выходящие из позвоночника.
Спинномозговые нервы
Из позвоночника выходит множество нервов. Они называются спинномозговые нервы. Каждый такой нерв постепенно разветвляется и следует в определённую область тела с чётко обозначенными границами. Такая область называется зоной сегментарной иннервации. Каждый позвонок, диск, нерв и зона имеют нумерацию, строго соответствующую друг другу. Если нерв подвергнется воздействию, то симптомы проявятся в зоне сегментарной иннервации, соответствующей данному нерву, а не где попало — в произвольном месте.
К корешковым симптомам остеохондроза грудного отдела относятся:
- Снижение или выпадение рефлексов;
- Нарушение чувствительности;
- Мышечная слабость;
- Корешковая боль.
Зоны иннервации грудных сегментов
Остеохондроз D1–D2 — вызывает боль в области плеча, ключицы и подмышки.
Остеохондроз D3–D6 — вызывает боль, опоясывающего характера в верхней части грудной клетки. Имитирует боль в сердце, приступ стенокардии. У женщин — служит причиной боли в молочных железах.
Остеохондроз D7–D8 — вызывает опоясывающую боль на уровне солнечного сплетения. Имитирует боли желудка, печени, желчного пузыря или поджелудочной железы. Снижает верхние брюшные рефлексы.
Остеохондроз D9–D10 — вызывает боль в подреберье и верхней части живота. Иногда имитирует так называемый «острый» живот — резкую боль в животе. Снижает средние брюшные рефлексы.
Остеохондроз D11–D12 — вызывает боль в область паха. Имитирует боли при женских заболеваниях, аппендиците, заболеваниях кишечника. Снижает нижние брюшные рефлексы.
Рефлекторные симптомы остеохондроза грудного отдела
В отличие от корешковых, рефлекторные симптомы не имеют чётких границ. Это могут быть: затруднение дыхания, нехватка воздуха, боль при вдохе-выдохе, озноб и «мурашки» на коже, межреберная невралгия, опоясывающие боли в груди. Нередко отмечается диспепсия — ухудшается аппетит, возникает тошнота, изжога, вздутие живота, нарушение стула. Из-за боли нарушается сон, возникают бессонницы и ощущение, что не выспался. Трудно передвигаться, особенно с утра. Нарушается координация движений — это отражается на походке. Общая слабость, разбитость. Нарушения в половой сфере. Раздражительность. Быстрая утомляемость. Возникают разнообразные боли. Боли давящего характера в области груди. Боль между лопаток. Боли в подреберье. Боли при подъёме рук. Боль при наклонах или попытках выпрямиться. Боль между лопатками. Вообще, болевые ощущения при остеохондрозе грудного отдела принято делить на два типа.
Дорсалгия — умеренно выраженная продолжительная боль в спине и грудной клетке с периодами усиления и затухания.
Дорсаго — острый болевой «прострел» в этой области.
- Симптомы остеохондроза грудного отдела зависят от стадии остеохондроза.
- Симптомы остеохондроза грудного отдела усиливаются при ссутуливании или попытках выпрямиться.
- Симптомы остеохондроза грудного отдела чаще проявляются после 35-45 лет.
- Симптомы остеохондроза у женщин проявляются примерно в 3 раза чаще, чем у мужчин.
Вы, конечно, обратили внимание, что корешковые симптомы определены достаточно чётко, а рефлекторные — весьма размыты и неконкретны. А как известно, всё, что не имеет чётких определений, служит удобным прикрытием профессиональной беспомощности. Это касается, в том числе, рефлекторных симптомов и такого излюбленного врачами понятия, как «возрастные изменения». Наверняка многим из вас знакома ситуация, когда врач объяснял проблему «рефлекторными» или «возрастными» процессами. Большинство людей в такие моменты справедливо считают, что врач просто не может разобраться в том, что происходит и пытается завуалировать свою некомпетентность в тумане этих «волшебных слов».
В своё время была популярной фраза: «У каждой аварии есть имя, фамилия и должность». Вот и у каждой болезни есть свои неповторимые симптомы. И обязанность врача — чётко их знать. И тогда не нужно будет напускать туман и винить во всём остеохондроз грудного отдела. Теперь понимаете, насколько важно найти опытного и знающего доктора. От этого будут зависеть и правильный диагноз, и хорошие результаты лечения.
При выборе клиники главное — попасть к опытному и знающему врачу.
Диагностика грудного остеохондроза — залог правильного лечения
На сегодняшний день существует ряд современных методов аппаратной диагностики остеохондроза. Самые точные из них — МРТ и КТ. Но главным методом по-прежнему остаётся клиническая диагностика — это когда опытный врач сопоставляет данные, минимум, из трёх источников — из жалоб пациента, результатов МРТ и тех симптомов, которые были выявлены им при осмотре. Это позволяет максимально точно поставить диагноз и сформировать эффективную программу индивидуального лечения.
Лечение остеохондроза грудного отдела
Как вы поняли, остеохондроз — это настоящий «клубок» симптомов, распутав который, врач избавит вас от боли и мук. Но вот устранить изменения в позвонках и дисках не представляется возможным. Поэтому слова «лечение остеохондроза» нужно понимать правильно. Если вас интересует устранение боли и других страданий, то да — это вполне возможно. А если вести академическую дискуссию на тему возвращения позвонкам и дискам первозданного вида, «как у новорожденного ребёнка», то нет — прошлого не вернуть. Нужно быть реалистами, и тогда вы не попадётесь на удочку мошенников.
Не попадитесь на удочку мошенников!
Вернуть позвонкам и дискам первозданный вид — невозможно!
Какой метод лечения считается главным?
Мягкая мануальная терапия — это главный вид лечения остеохондроза грудного отдела. Она как антибиотик при воспалении лёгких — без неё не обойтись. Остальные виды — массаж, медикаменты, физио и ЛФК — являются вспомогательными.
Как действует мягкая мануальная терапия?
Питание дисков напрямую связано с мышцами, окружающими позвоночник. К тому же, сами мышцы спины являются одной из составных причин боли при остеохондрозе грудного отдела. Мягкая мануальная терапия представляет собой специальные методы, позволяющие вернуть мышцам их природную физиологию, устранить спазмы, мышечные зажимы и улучшить питание дисков.
Межпозвонковые диски — это единственная часть тела, которая не имеет сосудов и питается благодаря правильной работе мышц.
Кроме того, проводя лечение с помощью рук, врач мануальный терапевт:
- снимет нагрузку с пораженных позвонков и дисков и правильно ее распределит;
- расслабит мышцы и поможет им вернуться к нормальному состоянию;
Благодаря этому:
- избавит пациента от зажимов;
- улучшит питание дисков;
- восстановит двигательные функции организма;
- нормализует кровообращение.
Мануальное воздействие мобилизует внутренние силы организма и запускает механизмы самовосстановления.
Лечение происходит абсолютно безопасно.
Профилактика остеохондроза грудного отдела
Чтобы избежать рецидивов, создавайте себе удобные условия для сна и работы. Следите за своим весом и правильным питанием. Поддерживайте свою физическую активность. Но главное — нужно не пренебрегать своим здоровьем и не экономить на нём. Не пускайте дело на самотёк. После выздоровления старайтесь делать хотя бы по одному поддерживающему сеансу мягкой мануальной терапии один раз в три-шесть месяцев — это снизит факторы риска. Не забывайте, запущенный остеохондроз ведёт к осложнениям — протрузии и грыже диска. Помните: ваше здоровье, в первую очередь, нужно вам!
Запущенный остеохондроз ведёт к осложнениям — протрузии и грыже диска.
Остеохондроз грудного отдела позвоночника. Торакалгия
Причины возникновения торакалгии
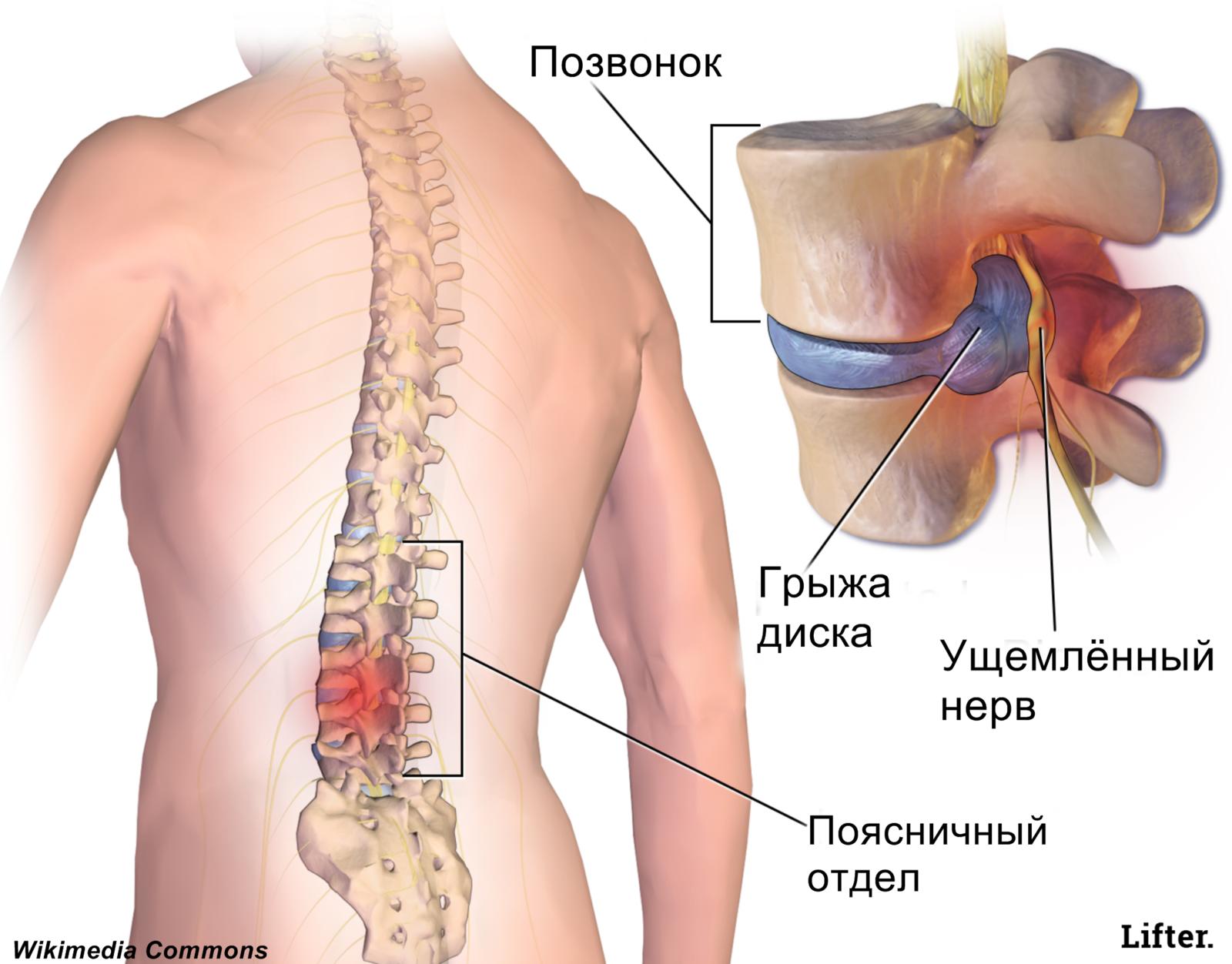
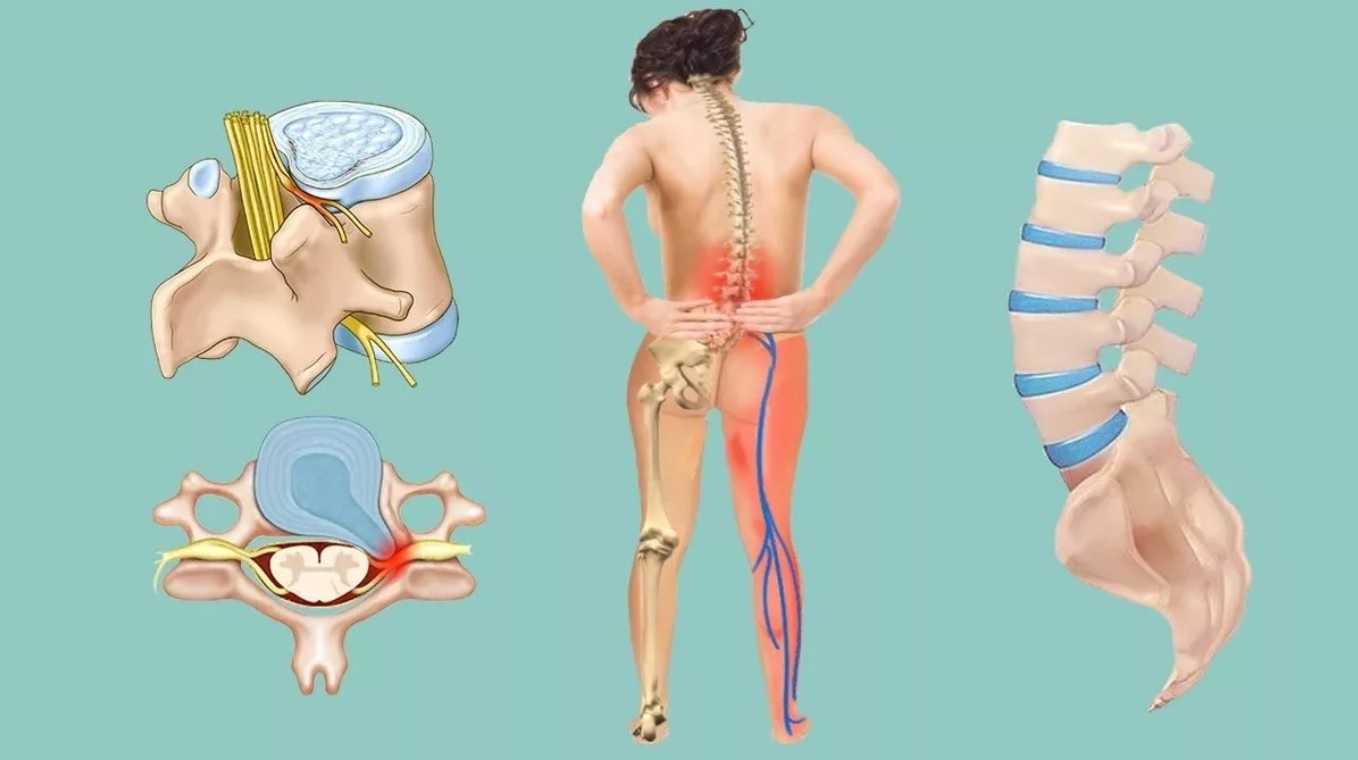
Боли возникают из-за сдавливания межреберного нерва окружающими тканями (связками, мышцами и т. д.), которое может быть вызвано компрессией (сдавливание нерва), травмой (надрыв нерва) или воспалением (отек нерва).
Основные симптомы торакалгии
- Постоянная или приступообразная боль, которая локализуется с правой или левой стороны грудного отдела позвоночника. Боль усиливается при движениях, кашле, глубоком вдохе и распространяется по направлению межреберных промежутков.
- Болевой приступ сопровождается покалыванием, жжением, онемением по ходу нервного ствола или его ветвей. Признаки схожи с симптомами некоторых заболеваний сердца. Отличить приступ торакалгии от сердечного приступа самостоятельно сложно, поэтому при появлении подобных ощущений необходимо сразу же обратиться к врачу.
Клинические варианты торакалгии
- Ноющие тупые боли, ограниченные передней подмышечной и окологрудинной линиями, иногда усиливающиеся во время движения, – торакалгия переднего отдела грудной стенки.
- Продолжительные ноющие беспрерывные боли за грудиной, иногда отдающие в область между лопаток, – торакалгия верхнегрудного отдела.
- Резкие или ноющие боли по средней подмышечной линии, в околососковой зоне, межлопаточной области – лопаточно-реберная.
- Боли на уровне ключиц, распространяющиеся в область левого плеча, предплечья или шеи – торакалгия нижнешейного отдела.
Диагностика и лечение
Огромное значение имеет своевременная диагностика природы недуга, так как часто симптомы похожи на признаки других, более опасных заболеваний. При обследовании пациента с характерными для заболевания болями специалист назначает рентген грудной клетки и ЭКГ. Необходимо исключить патологии других органов и систем грудной клетки и только после этого приступать к лечению позвоночника.
В нашей клинике работают опытные врачи, которые специализируются на диагностике и лечении любых заболеваний позвоночника. Если вас беспокоят боли или другие неприятные ощущения, обращайтесь, мы окажем необходимую помощь и вернем утраченное здоровье.
Грудной остеохондроз лечение в Одессе Симптомы, диагностика и лечение остеохондроза грудного отдела позвоночника
Как, наконец, расправить грудную клетку и вдохнуть жизнь полной грудью?
Единственный, на кого вы всегда можете положиться в полной мере, – это ваш позвоночник.Но если он перестал быть вашей опорой, то надо прислушаться к собственному телу.Вы ощущаете зажимы в спине? Вам досаждают боли под лопатками?Пора позаботиться о своем здоровье и начать лечить остеохондроз.Остеохондроз грудного отдела позвоночника – явление хоть и нечастое, но далеко не безобидное.
Грудной отдел позвоночника малоподвижен по сравнению с шейным, а нагрузка на него не так велика, как на поясничный. Это наш остов, на котором базируется все тело. Срединная часть позвоночной оси травмируется гораздо меньше, чем верхняя и нижняя. Но зато любые дисфункции потом достаточно трудно исправить.
Форма грудины – округлая, поэтому и нагрузка на позвоночные диски распределяется неоднородно. Из-за такой конфигурации на позвоночных дисках могут появиться ненужные уплотнения – остеофиты. Но на тех частях позвонков, где вырастают остеофиты, — нет нервных корешков, поэтому это заболевание часто протекает без остро выраженного болевого синдрома.
Симптомы грудного остеохондроза
Боли при остеохондрозе можно легко спутать с симптоматикой других заболеваний. В связи с этимостеохондроз даже прозвали хамелеоном.Ноющие и приглушенные боли отдаются эхом в грудном отделе спины, конкретно — между лопатками. Они усиливаются при двигательной активности, дают о себе знать во время вдохов-выдохов. В итоге возникают ощущения онемения и «мурашек» в груди. Их отголоски могут распространяться и на сердце, почки и даже на желудок. Часто боль приобретает опоясывающий характер. Центр спины даже способен потерять чувствительность. Возникают сложности при наклонах или поднятии рук.
Для грудного остеохондроза характерны два подвида болей: дорсаго и дорсалгия. Дорсаго – острые кратковременные приступы. А дорсалгия – более слабые, но продолжительные импульсы; сосредоточены в зонах поражения межпозвоночных дисков.Дорсалгия добавляет эффект «скованности» всему телу.
Факт. По информации ВОЗ, патология позвоночника стоит на 5-м месте среди общих причин госпитализации в мире и на 3-м — среди причин хирургического лечения.
Основные причины возникновения остеохондроза грудного отдела
Одна из наиболее распространенных причин возникновения грудного остеохондроза – это сколиоз (боковое искривление позвоночника). Сколиоз диагностируют в возрасте до 15 лет. У людей, которые проводят большую часть времени за рулем или компьютером, мышцы постоянно находятся в напряжении. Объем движений становится крайне ограниченным, и это приводит к нарушениям в опорно-двигательном аппарате.
Также поводом для вспышки очага болезни могут послужить нерациональные нагрузки на тело, длительное пребывание за компьютером, отсутствие спорта в жизни человека, слабое кровообращение как следствие сахарного диабета или атеросклероза. Кровеносные капилляры окружающих тканей играют очень важную роль в доставке питательных веществ к хрящам.
Кто всегда готов прийти вам на выручку?
Лечением грудного остеохондроза в Одессе занимаются специалистыМедицинского дома Odrex.Здесь вам своевременно окажут помощь травматолог и невропатолог: проведут первичный осмотр вашего состояния, учитывая индивидуальные физиологические особенности.
Факт. Позвоночник может выдерживать тяжести до 400 кг. Позвонки при этом не повреждаются, так как межпозвоночные диски обладают свойствами амортизаторов, а тканевая жидкость фиксирует мышцы при длительном напряжении.
Лечение остеохондроза грудного отдела позвоночника – процесс трудоемкий. Он объединяет несколько этапов: медикаментозный курс, физиотерапию и в экстренном случае – операцию. Медицинский дом Odrex принимает пациентов различного возраста с любыми жалобами. Здесь круглосуточно оказывают безотлагательную помощь. Врачи владеют проверенными методиками восстановления опорно-двигательной системы – и классическими, и инновационными. Медперсонал предельно внимателен к своим клиентам. Поэтому Odrex и получил название медицинского дома, а не больницы. В домашней атмосфере пациенты гораздо охотнее идут на поправку:)
Диагностика остеохондроза грудного отдела позвоночника
Основными методами, которые применяют врачи Odrex для диагностики остеохондроза, являются:
- Цифровая рентгенография
- КТ (компьютерная томография).
- МРТ (магнитно-резонансная томография)
Методики лечения остеохондроза
Методика лечения остеохондроза грудного отдела позвоночника включает разнообразие подходов. Во-первых, это — медикаментозный консервативный подход. Он предусматривает назначение больному необходимых лекарств. Ниже приведем наиболее распространенные из них.
- нестероидные противовоспалительные препараты, которыеуменьшают боль, воспаление и лихорадку
- миорелаксанты – снижают тонус скелетной мускулатуры
- гормоны – снимают невралгические боли
- витамины группы В (В6, В12), а также витамины С и А – назначают и в период ремиссии, и во время активного лечения. С целью укрепления сосудистых стенок и защиты от избыточного окисления в организме.
- диуретики (мочегонные препараты): снимают отек зажатых нервных корешков. Врач выписывает в экстренных ситуациях при нарастании симптоматики.
- медикаменты для улучшения метаболизма нервной ткани.
- хондропротекторы (хондроитинсульфат, глюкозамин) — регенерируют поврежденный хрящ позвоночного диска.
Для комплексного лечения медики часто рекомендуют пройти также курс физиотерапии. Процедуры физиотерапии описаны в общем разделе об остеохондрозе.
Факт. Рост человека может изменяться в течение дня в пределах 2-х см. После силовых тренировок межпозвоночные диски способны сжиматься, а в периоды ночного отдыха мышечный корсет расслабляется. И, соответственно, рост увеличивается.
Хорошо показало себя на практике и такое направление лечения, как ЛФК.
ЛФК – серия физических упражнений для вырабатывания подвижности грудинно-реберных сочленений. Способствует организации правильного дыхательного цикла. Специалисты Odrex проведут с пациентом вводное занятие по ЛФК. Оно послужит образцом для последующего самостоятельного выполнения упражнений.
Невропатолог может назначить больному также курс массажей. Массажипомогут снять гипертонус мышц и улучшить состояние хрящей, усилить циркуляцию крови для поступления в околопозвоночные ткани.
Если же лекарственная и физиотерапии не окажут должного эффекта, то следующий шаг — операция. Это неотложная мера, но бояться ее не стоит, так как врачи Odrex ко всему подходят со знанием дела. Итак, при остеохондрозе грудного отдела наиболее распространенным видом операции является, как и для других отделов позвоночника, микродискэктомия.
Микродискэктомия — это операция по удалению грыжи межпозвоночного диска, которую хирург проводит с помощью микроскопа и определенных микроинструментов. Все манипуляции врач осуществляет через небольшой разрез. Хирург выписывает прооперированного из клиники уже на следующий день или через 3 дня. А к физическому труду его допускают по истечении полутора месяцев. Показания к этой операции: слабость в ногах и онемение.
Но грудной отдел также предполагает и другие подвиды операционного вмешательства. В этом случае декомпрессионная хирургия (ликвидация причины болевого синдрома) идет в паре со стабилизирующей (стабилизация позвоночника)
Рассмотрим некоторые направления декомпрессии.
Фораминотомия. Ее применяют в случае, если часть межпозвоночного диска или костного нароста остеофита защемляет нерв, который выходит из позвонка. В процессе фораминотомии нервы освобождают.
Ламинэктомия – делают при стенозе (синдроме сужения позвоночного канала), расширяют канал позвоночника, по которому проходят корешки спинного мозга.
После декомпрессии нейрохирурги обычно выполняют спондилодез — стабилизацию позвоночника. Стабилизация позволит избежать серьезных неврологических повреждений. При спондилодезе специалист вставляет в позвонки оперируемого титановые металлические конструкции.
После операции человек пребывает в стационаре еще около 3-7-ти дней. А восстановительный период продолжается несколько месяцев. Швы полностью заживают через две недели . В этот промежуток времени важно не перенапрягать позвоночник и не подвергать себя стрессовым ситуациям.
Вопрос-ответ:
Какие бывают массажи при грудном остеохондрозе?
Лечебный массаж подразделяется на подвиды: точечный, вакуумный, лимфодренажный. Такие массажи способствуют микроциркуляции, улучшают питание тканей, нормализуют мышечный тонус, снимают отечности, убирают болевой синдром, оказывают в целом благотворное влияние на опорно-двигательную систему в целом.
Но обратите внимание, что массаж должен проводить только опытный специалист, не пользуйтесь услугами любителей.
Зачем нужна паравертебральная блокада?
Это высокоэффективная процедура, которая моментально снимает боль. Инъекция со стероидным и анальгезирующим средствами вводится к точке выхода из позвоночника нервного корешка. Благодаря этому достигается быстрый обезболивающий эффект. Количество повторяемых процедур зависит от качества выполненной манипуляции.
Чем лечить грудной остеопароз грудного отдела
Что такое грудной остеохондроз?
Заболевание остеохондрозом является самым распространенным заболеванием из всех болезней позвоночника. Так как остеохондроз непосредственно являет собой дистрофически-дегенеративное поражение дисков, расположенных между позвонками, то, как следствие, это приводит к необратимому изменению их в структуре, а также в форме самих дисков, составляющих грудной отдел позвоночника.
С увеличением возраста человека указанные изменения в его позвоночнике развиваются всё больше, и к возрасту примерно 40-45 лет остеохондрозом позвоночника болеют почти все. Сам по себе остеохондроз грудного отдела позвоночника развивается гораздо реже, чем, например, поясничного или шейного отделов позвоночника, так как позвонки в нём гораздо менее подвижны, чем в иных позвоночных зонах. Кроме того, область спины в зоне грудной клетки имеет более развитый корсет из мышц, осуществляющий поддержку позвоночника в грудном отделе гораздо лучше, чем в других
Что собой представляет этот грудной остеохондроз?
Грудной остеохондроз непосредственно представляет собой расслоение дисков между позвонками с одновременным уменьшением их толщины и, как следствие, последующим защемлением нервных окончаний, находящихся в межреберной зоне грудной клетки человека.
Однако ещё раз отметим, что ввиду того, что физиологическая фиксация ребрами у человека является довольно жёсткой, отдел позвоночника в области груди меньше всех подвержен заболеванию остеохондрозом. Именно грудной остеохондроз – явление редкое относительно, например, остеохондроза шейного или поясничного.
Обычно при остеохондрозе грудного отдела позвоночника в процесс патологии вовлекаются диски между позвонками грудного отдела, включающего в себя двенадцать грудных позвонков. Но наиболее часто при остеохондрозе грудного отдела патологические изменения происходят с верхнегрудными позвонками. Существует несколько степеней поражения грудным остеохондрозом, и далее мы их рассмотрим поподробнее.
Предрасполагающие факторы развития грудного остеохондроза
Точные причины возникновения остеохондроза грудного отдела современной наукой до конца пока не установлены. На данный момент принято выделять в медицине следующие предрасполагающие факторы, или так называемые факторы риска, из-за которых в позвоночнике возникает остеохондроз грудного отдела:
- наследственная предрасположенность;
- чрезмерная физическая нагрузка в данном отделе позвоночника;
- травмирование позвоночника, как-то, например, падения или ушибы в грудном отделе;
- изменения, возникающие с возрастом, в межпозвоночных дисках, и приводящие к уменьшению гидратации в тканях дисков;
- нарушения кровоснабжения в области грудной клетки.
Причины, способствующие заболеванию грудным остеохондрозом
В основной степени развитию заболевания остеохондрозом вообще способствует гиподинамия, то есть недостаток мышечных нагрузок, приводящий к ослаблению функций мышечного корсета и, как следствие, к повышению нагрузок на межпозвоночные диски и связки.
Дополнительными причинами развития грудного остеохондроза являются:
- переохлаждения организма;
- наличие хронических стрессовых ситуаций;
- перенесённые инфекции;
- тяжёлые условия физического труда;
- возникшие гормональные нарушения в организме;
- нарушение процесса обмена веществ в организме;
- наличие врождённых дефектов позвоночника, а именно его грудного отдела.
В ходе воздействия совокупности указанных факторов, или иногда даже и одного, в дисках между позвонками с течением времени развиваются дистрофически-дегенеративные необратимые процессы:
- пульпозное ядро межпозвоночного диска постепенно начинает терять жидкость, которая выделялась им для обеспечения смазывающей функции, что в конечном счёте значительно снижает амортизационную функцию этого диска;
- фиброзное кольцо самих позвонков ввиду повышения нагрузки на него становится более уязвимым, что в свою очередь ведёт к его постепенному разрушению.
Симптомы и признаки грудного остеохондроза позвоночника
Клинические симптомы грудного остеохондроза полностью зависят от таких факторов:
- возраста больного;
- степени поражения заболеванием;
- стадии остеохондроза грудного отдела позвоночника: ремиссии или обострения.
Основными признаками остеохондроза грудного отдела являются:
- боль в грудной клетке в области позвоночника, так называемое — дорсаго;
- болезненное повреждение нервных окончаний спинного мозга – радикулопатия;
- абдоминальный синдром;
- кардиальный синдром или изменения сердечной мышцы, с характерными болями, сохраняющимися даже под воздействием нитроглицерина;
- пульмональный синдром, в виде застоя в лёгких с признаками гипоксии, то есть удушья.
Повышения температуры тела у больного при грудном остеохондрозе не наблюдается, что также является прямым дифференциально-диагностическим признаком. Дорсалгия в области грудной клетки как один из основных симптомов остеохондроза указывает на возникновение трещин в фиброзном кольце и деформации пульпозного ядра. При проведении пальпаций боли этой области грудной клетки лишь усиливаются, симптомы нарастают.
Кроме того, характерными симптомами грудного остеохондроза при компрессионной миелопатии, то есть деформации нервных окончаний, являются:
- ощущение «мурашек» — парестезии;
- боли по ходу сдавленного нерва – относятся к частым симптомам;
- уменьшение чувствительности температуры и от прикосновений;
- нарушения двигательной функции позвоночника – тоже один из характерных симптомов.
Обнаружив подобные симптомы, необходимо обратиться к специалисту. Особенно опасно появление симптомов в комплексе и их интенсивность. При этом лечить симптомы, не искореняя причин и факторов заболевания нецелесообразно.
Степени заболевания грудным остеохондрозом
Каждая степень заболевания грудным остеохондрозом характеризуется своей патологией, которой присущи лишь свои клинические признаки. Современной медициной выделяются четыре степени остеохондроза грудного отдела (аналогично – поясничного и шейного остеохондроза) и, соответственно, четыре периода его развития. Рассмотрим их подробнее.
Первая степень, для которой характерным является то, что внутри фиброзного кольца возникают трещины, в которые впоследствии проникает пульпозное ядро. Данный период развития заболевания грудным остеохондрозом характеризуется следующими признаками:
- появление болей в позвоночнике, не выходящих за пределы локализации поражения;
- указанные боли могут носить как постоянный характер, так и выражаться прострелами;
- может возникать судорожное сокращение мышц в грудном отделе, сопровождаемое болями в сердечной области.
Вторая степень развития грудного остеохондроза характеризуется патологическим возникновением повышенной межпозвоночной подвижности со следующими клиническими проявлениями:
- появляются подвывихи в грудном отделе позвоночника;
- боли усиливаются во время движения;
- появляется дискомфорт при длительно сохраняющейся позе.
Третья степень характеризуется разрывом фиброзного кольца и выходом пульпозного ядра за его пределы. В этом периоде заболевания остеохондрозом грудного отдела позвоночника начинают появляться межпозвоночные грыжи, клинические признаки которых являются довольно тяжёлыми. А именно – нервно-сосудистые, мышечно-тонические и рефлекторно-дистрофические.
Помимо указанного, для третьей степени остеохондроза грудного отдела характерна смена следующих состояний позвоночника:
- слабая фиксация положений позвоночника;
- ограничение подвижности позвоночного отдела, проявляющееся в виде кифоза или сколиоза.
Четвертая степень – дистрофически-дегенеративный процесс затрагивает уже все структуры, находящиеся в окружении позвоночника. В этот патологический процесс вовлечены жёлтые, межостистые и иные связки, а в структурах, окружающих позвоночный столб, возникает фиброз. В этом периоде заболевания грудным остеохондрозом клинически наблюдается так называемое состояние ремиссии.
Осложнения
При дальнейшем прогрессировании заболевания грудным остеохондрозом, возможно развитие сопутствующих осложнений, как-то:
- воспаление нервных окончаний спинного мозга;
- возникновение межпозвоночных грыж;
- развитие вегетососудистой дистонии;
- развитие грыжи Шморля;
- заболевание спондилоартрозом;
- патологическое разрастание костных наростов — остеофитов;
- существенное уменьшение спинномозгового канала.
Следует отметить, что степень тяжести возникающих осложнений при грудном остеохондрозе полностью зависит от темпа прогресса процесса возникшей болезни и, конечно же, от эффективности методов лечения остеохондроза грудного отдела позвоночника.
Диагностика и её методы
На практике применяется несколько методов для диагностики грудного остеохондроза. Из них самым распространённым является рентгенологическое исследование, результаты которого достаточно информативны. Признаками грудного остеохондроза, выявляемыми при данном исследовании, являются следующие:
- нарушены контуры дисков между позвонками;
- края покровных пластинок приобрели волнообразный характер;
- межпозвоночные диски изменили свою форму;
- появились остеофиты – костные патологические разрастания в позвоночнике;
- увеличились и заострились крючковидные отростки позвонков;
- тела грудных позвонков изменили свою нормальную форму;
- существенно снизилась высота дисков между позвонками;
- образовались грыжи дисков между позвонками.
В некоторых случаях практикуется метод диагностики грудного остеохондроза позвоночника посредством рентгенконтрастного исследования, определяющего следующие признаки этого недуга:
- в случае запущенной патологии контрастное вещество заполняет диск между позвонками полностью;
- с помощью контрастного вещества видны контуры пульпозного ядра, носящие неровный характер;
- при разрушении межпозвоночного диска в значительной степени контрастное вещество проникает за его пределы, вплоть до проникновения в позвоночный канал.
Только правильная диагностика позволяет определить правильное лечение.
Лечение остеохондроза
Проведение лечения грудного остеохондроза возможно одним из следующих способов, применяемых с учётом результатов диагностики грудного остеохондроза, а именно:
- консервативно-традиционное лечение позвоночника;
- лечения грудного остеохондроза с помощью вытяжения;
- оперативно-хирургическое вмешательство.
Лечение грудного остеохондроза, называемое консервативным, является комплексным для лечения любого вида остеохондроза: медикаменты, физиотерапия, лечебная физкультура. Нестероидные противовоспалительные лекарственные препараты направлены на купирование болевых ощущений позвоночника, которыми известен грудной остеохондроз. Следует заметить, что эти медикаментозные препараты очень хорошо устраняют воспалительные процессы, а также возникшую отёчность, способствуя снижению процесса сдавливания нервных корешков. В более сложных случаях заболевания грудным остеохондрозом, лечащий врач может назначить дополнительно ещё ряд лекарств, например, какие-то сильнодействующие обезболивающие и миорелаксанты, которые блокируют появление мышечных спазмов.
Когда боль отступает или её удалось купировать, то есть во время ремиссии, назначается лечение физиотерапией, а также, помимо того, ЛФК и массаж. Все это важные составляющие комплексного лечения. Одним из основных физиотерапевтических средств лечения и профилактики заболевания является импульсная магнитотерапия посредством специальных лечебных аппаратов для клинического и домашнего использования.
Только магнитотерапия особых параметров разрешена к применению в период обострений, существуют лечебные аппараты для борьбы как с острой, так и с хронической болью. Данная система подходит и для лечения пояснично-крестцового и шейного отдела.
Помимо вышеперечисленного, для лечения грудного остеохондроза вполне может успешно применяться и тракционное лечение, то есть лечение грудного остеохондроза посредством специального вытяжения. При этом методе околопозвоночные мышцы, ткани и связки подвергаются вытяжению, что приводит к увеличению межпозвоночного расстояния. Даже и полутора миллиметров уже будет достаточно для уменьшения отёчности, устранения сдавливания, а также снятия напряжения в прилегающих к позвоночнику мышцах. В любом случае главный принцип консервативного лечения – его комплексность. Лечением придется заниматься длительно и регулярно, только так можно надеяться на результаты.
А вот хирургическое вмешательство как вид лечения остеохондроза целесообразно лишь тогда, когда вышеуказанные методы лечения грудного остеохондроза не дают желаемого результата.
Вернуться в раздел
Типы защемленных нервов и многое другое
Защемленный нерв — это форма сжатия, которая применяется к нервам, которые выходят из спинного мозга через отверстие в позвонках, называемое отверстием, и перемещаются в конечности для обеспечения двигательной и сенсорной функции. Тип защемленного нерва зависит от области позвоночника (т. Е. Шейного, грудного и поясничного отделов), где произошло защемление. Шейный и поясничный отделы обеспечивают подвижность и гибкость позвоночника, тогда как грудной отдел поддерживает и защищает органы вместе с ребрами.Дополнительные движения в шейном и поясничном отделах делают их более подверженными защемлению нервов.
Защемленный шейный нерв (шея)
Шейный отдел позвоночника состоит из семи позвонков с межпозвоночными дисками между большинством пар, что обеспечивает гибкость и широкий диапазон движений шеи. Диски в шейном отделе позвоночника могут со временем изнашиваться и увеличиваться в движении, что приводит к грыже межпозвоночного диска или стенозу позвоночника на шее, который ущемляет нерв. Эти изменения в шейном отделе позвоночника могут привести к защемлению нерва, что может вызвать проблемы в руках.
Торакальный защемленный нерв (середина спины)
Есть 12 грудных позвонков, разделенных межпозвоночными дисками. В отличие от поясничного и шейного отделов позвоночника, грудной отдел позвоночника в основном выполняет функции опоры и структуры; Поскольку он минимально участвует в движении, диски в этой области не такие толстые, как в поясничной и шейной областях. Поскольку движение ограничено, грудной отдел позвоночника не является типичным местом возникновения защемления нерва, включая грыжу диска и стеноз позвоночного канала.
защемление поясничного нерва (нижняя часть спины)
В поясничном отделе позвоночника пять позвонков, каждый из которых разделен межпозвоночным диском. Как и шейный отдел, поясничный отдел отличается большей гибкостью и большим диапазоном движений. Он также несет большую часть веса тела, поэтому подвержен защемлению нервов из-за износа, вызванного нагрузкой, старения и повторяющихся движений. Элементы позвоночника, такие как диски и суставы, со временем начинают изнашиваться, что может привести к сдавлению нервов, ответвляющихся к нижним конечностям, в результате грыжи дисков и стеноза позвоночника.
Торакальная радикулопатия — Physiopedia
Торакальная радикулопатия — это сдавление нервного корешка в грудной области позвоночника. Это наименее распространенная локализация радикулопатии. Симптомы часто распространяются по дерматомам и могут вызывать боль и онемение, которые охватывают переднюю часть тела.
- защемление нерва может возникать в различных областях грудного отдела позвоночника
- Симптомы радикулопатии различаются в зависимости от локализации, но часто включают боль, слабость, онемение и покалывание.
- Распространенной причиной радикулопатии является сужение пространства выхода нервных корешков из позвоночника, что может быть результатом стеноза, костных шпор, грыжи диска или других состояний.
- Симптомы радикулопатии часто можно купировать с помощью нехирургических методов лечения, но некоторым пациентам также может помочь малоинвазивная хирургия.
Наиболее важными структурами грудной радикулопатии являются:
- Грудные позвонки (T1-T12)
- Межпозвоночный диск грудных позвонков,
- 12 пар корешков спинномозговых нервов,
- 12 rami — задние ветви иннервируют регионарные мышцы спины, вентральные ветви иннервируют кожу и мышцы груди и брюшной полости. [1]
Эпидемиология / Этиология [редактировать | править источник]
Неизвестно, диагноз торакальной радикулопатии не учитывается.
Торакальная радикулопатия нечасто сообщается и описывается как необычная.
Радикулопатия обычно представляет собой механическое сдавливание корня, чаще всего вызываемое:
- Сахарный диабет — 15% инсулинозависимых и 13% инсулинозависимых страдают диабетической торакальной полирадикулопатией. [2]
- Дегенеративные изменения позвоночника, такие как грыжа диска и спондилез.
Другими возможными причинами механического сдавливания корня являются метастатическая опухоль, травма, сколиоз, вирусная инфекция / воспаление, заболевание соединительной ткани и туберкулез.
Характеристики / Клиническое представление [редактировать | править источник]
- Человек может испытывать боль в груди и туловище, когда сдавление или раздражение нерва происходит в средней части спины.
- Торакальная радикулопатия — это необычное заболевание, которое может быть ошибочно диагностировано как осложнения со стороны опоясывающего лишая, сердца, брюшной полости или желчного пузыря.
Симптомы, связанные с торакальной радикулопатией, включают:
- Жгучая или стреляющая боль в ребре, боку или животе, онемение и покалывание
Симптомы торакальной радикулопатии, независимо от причины, часто не распознаются, так как обычно нет связанного с ней двигательного дефицита.
- Когда этиология — грыжа диска или травма, моторный дефицит или миелопатия могут наблюдаться на поздних стадиях.
- Типичное проявление ленточной боли в грудной клетке или животе может имитировать множество состояний.
- Учитывая множество дифференциальных диагнозов, неудивительно, что торакальная радикулопатия часто не обнаруживается в течение месяцев или лет после появления симптомов [3]
В дополнение к физическому осмотру и оценке симптомов врачи могут диагностировать радикулопатию, используя:
- Радиологическая визуализация с помощью рентгеновских снимков, МРТ и КТ
- Испытание электрическим импульсом, называемое электромиографией или ЭМГ, для проверки функции нервов
- Исключение других причин боли является наиболее важным шагом в диагностической процедуре, поскольку существует множество генераторов грудной боли, и дифференцировать эти дифференциальные диагнозы будет сложно. [1]
Дифференциальный диагноз
- Постгерпетическая невралгия
- Хроническая боль в брюшной стенке
- Злокачественность
- Другие заболевания позвоночника (e.г. опухоли спинного мозга, компрессия межпозвоночными дисками) [4]
- Спинальный: инфекционный, неопластический (первичный, метастатический), дегенеративный (спондилез, стеноз позвоночного канала, фасеточный синдром, болезнь диска / HNP), метаболический (остеопороз, остеомаляция), деформация (кифоз, сколиоз, компрессионный перелом, соматическая дисфункция), нейрогенный радикулопатия, опоясывающий лишай, передневенозная мальформация)
- Экстраспинальный: внутригрудный (сердечно-сосудистый, легочный, средостенный), внутрибрюшный (гепатобилиарный, желудочно-кишечный, забрюшинный), скелетно-мышечный (постторакотомический синдром, ревматическая полимиалгия, миофасциальный болевой синдром, соматическая дисфункция, реберно-хрящевые переломы) периферическая полинейропатия, RSD / CRPS)
Показатели исхода [редактировать | править источник]
VAS
Индекс инвалидности Освестри. [2]
Включает
- Симптомы (уже обсуждалось ранее). [5]
- Из-за неуниверсальной болезненности и сенсорных изменений проводить сенсорное обследование ненадежно.
- Физикальное обследование — не лучший способ оценки торакальной радикулопатии, в отличие от пояснично-крестцовой и шейной радикулопатии пораженные мышцы не могут быть исследованы изолированно.
- Обследование скорее будет использоваться для исключения других диагнозов, чем для определения торакальной радикулопатии. [1]
Таким образом, обследование будет проводиться с использованием дополнительных медицинских стратегий, и поэтому мы можем использовать: ЭМГ, МРТ, КТ, рентгенограммы.
Управление физиотерапией [править | править источник]
Физические методы терапии включают:
- тепло,
- УЗИ
- ДЕСЯТКИ.
- Упражнения на разгибание позвоночника .. [1]
- Отдых. Обучение: избегайте действий, вызывающих боль (сгибание, подъем, скручивание, повороты, наклоны назад и т. Д.).
- В острых случаях прикладывайте лед к грудному отделу позвоночника, чтобы уменьшить боль и связанный с ней мышечный спазм.
- Комплекс упражнений, разработанный специально для устранения причины симптомов, связанных с защемлением нерва, и улучшения подвижности суставов, выравнивания позвоночника, осанки и диапазона движений.
- Восстановление функции суставов (например, манипуляции со спиной или мобилизация [6] )
- Улучшить движение
- Помогите вернуть полную работоспособность.
Клинический итог [редактировать | править источник]
Легкие случаи
- В легких случаях многие пациенты обнаружили, что для уменьшения боли достаточно отдыха, льда и лекарств.Рекомендуется физиотерапия, чтобы разработать серию упражнений на осанку, растяжку и укрепление, чтобы предотвратить повторное возникновение травмы. Возврат к активности должен быть постепенным, чтобы предотвратить возвращение симптомов.
От умеренных до тяжелых случаев
- Если проблема, проконсультируйтесь с вашим лечащим врачом. Ваш врач должен провести тщательную оценку, чтобы определить возможную причину ваших симптомов, вовлеченные структуры, тяжесть состояния и лучший курс лечения. [7]
- ↑ 1,0 1,1 1,2 1,3 Торакальная радикулопатия, Райан К. О’Коннор и др., Клиники физической и медицинской реабилитации Северной Америки, 2002 г. (уровень доказательности 3B)
- ↑ 2,0 2,1 Нехирургическое интервенционное лечение шейных и грудных радикулопатий, Врач боли, Ричард Дерби, Юнг Чен, Санг-Хон Ли, Кван Сик Сео и Бьюнг-Джо Ким, врач по обезболиванию, 2004 г. (уровень доказательности 1А)
- ↑ Choi HE, Shin MH, Jo GY, Kim JY.Грудная радикулопатия по редким причинам. Летопись восстановительной медицины. 2016 июн; 40 (3): 534. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4951374/ (последний доступ 25.4.2020)
- ↑ Клиническая анатомия и лечение боли в грудном отделе позвоночника, L.G.F. Giles, 2000 (таблица 18.1, элементы медицинского осмотра, стр. 288) (уровень доказательности 5)
- ↑ Хирургическое лечение грыжи диска T1-2 с радикулопатией T1: отчет о болезни с обзором литературы, грыжа диска T1-2 / 199, Eun-Seok Son et al., Asian Spine Journal, 2012 (уровень доказательности 3A)
- ↑ Радикулопатия T2: дифференциальный скрининг на корешковую боль в верхних конечностях. Себастьян Д., Теория и практика физиотерапии, 2013 г. (уровень доказательности 3B)
- ↑ Redefine HC Торакальная радикулопатия Доступно по адресу: https://redefinehealthcare.com/thoracic-radiculopathy/ (последнее обращение 25.4.2020)
>
Торакальная радикулопатия — Physiopedia
Торакальная радикулопатия — это сдавление нервного корешка в грудной области позвоночника.Это наименее распространенная локализация радикулопатии. Симптомы часто распространяются по дерматомам и могут вызывать боль и онемение, которые охватывают переднюю часть тела.
- защемление нерва может возникать в различных областях грудного отдела позвоночника
- Симптомы радикулопатии различаются в зависимости от локализации, но часто включают боль, слабость, онемение и покалывание.
- Распространенной причиной радикулопатии является сужение пространства выхода нервных корешков из позвоночника, что может быть результатом стеноза, костных шпор, грыжи диска или других состояний.
- Симптомы радикулопатии часто можно купировать с помощью нехирургических методов лечения, но некоторым пациентам также может помочь малоинвазивная хирургия.
Наиболее важными структурами грудной радикулопатии являются:
- Грудные позвонки (T1-T12)
- Межпозвоночный диск грудных позвонков,
- 12 пар корешков спинномозговых нервов,
- 12 rami — задние ветви иннервируют регионарные мышцы спины, вентральные ветви иннервируют кожу и мышцы груди и брюшной полости. [1]
Эпидемиология / Этиология [редактировать | править источник]
Неизвестно, диагноз торакальной радикулопатии не учитывается.
Торакальная радикулопатия нечасто сообщается и описывается как необычная.
Радикулопатия обычно представляет собой механическое сдавливание корня, чаще всего вызываемое:
- Сахарный диабет — 15% инсулинозависимых и 13% инсулинозависимых страдают диабетической торакальной полирадикулопатией. [2]
- Дегенеративные изменения позвоночника, такие как грыжа диска и спондилез.
Другими возможными причинами механического сдавливания корня являются метастатическая опухоль, травма, сколиоз, вирусная инфекция / воспаление, заболевание соединительной ткани и туберкулез.
Характеристики / Клиническое представление [редактировать | править источник]
- Человек может испытывать боль в груди и туловище, когда сдавление или раздражение нерва происходит в средней части спины.
- Торакальная радикулопатия — это необычное заболевание, которое может быть ошибочно диагностировано как осложнения со стороны опоясывающего лишая, сердца, брюшной полости или желчного пузыря.
Симптомы, связанные с торакальной радикулопатией, включают:
- Жгучая или стреляющая боль в ребре, боку или животе, онемение и покалывание
Симптомы торакальной радикулопатии, независимо от причины, часто не распознаются, так как обычно нет связанного с ней двигательного дефицита.
- Когда этиология — грыжа диска или травма, моторный дефицит или миелопатия могут наблюдаться на поздних стадиях.
- Типичное проявление ленточной боли в грудной клетке или животе может имитировать множество состояний.
- Учитывая множество дифференциальных диагнозов, неудивительно, что торакальная радикулопатия часто не обнаруживается в течение месяцев или лет после появления симптомов [3]
В дополнение к физическому осмотру и оценке симптомов врачи могут диагностировать радикулопатию, используя:
- Радиологическая визуализация с помощью рентгеновских снимков, МРТ и КТ
- Испытание электрическим импульсом, называемое электромиографией или ЭМГ, для проверки функции нервов
- Исключение других причин боли является наиболее важным шагом в диагностической процедуре, поскольку существует множество генераторов грудной боли, и дифференцировать эти дифференциальные диагнозы будет сложно. [1]
Дифференциальный диагноз
- Постгерпетическая невралгия
- Хроническая боль в брюшной стенке
- Злокачественность
- Другие заболевания позвоночника (e.г. опухоли спинного мозга, компрессия межпозвоночными дисками) [4]
- Спинальный: инфекционный, неопластический (первичный, метастатический), дегенеративный (спондилез, стеноз позвоночного канала, фасеточный синдром, болезнь диска / HNP), метаболический (остеопороз, остеомаляция), деформация (кифоз, сколиоз, компрессионный перелом, соматическая дисфункция), нейрогенный радикулопатия, опоясывающий лишай, передневенозная мальформация)
- Экстраспинальный: внутригрудный (сердечно-сосудистый, легочный, средостенный), внутрибрюшный (гепатобилиарный, желудочно-кишечный, забрюшинный), скелетно-мышечный (постторакотомический синдром, ревматическая полимиалгия, миофасциальный болевой синдром, соматическая дисфункция, реберно-хрящевые переломы) периферическая полинейропатия, RSD / CRPS)
Показатели исхода [редактировать | править источник]
VAS
Индекс инвалидности Освестри. [2]
Включает
- Симптомы (уже обсуждалось ранее). [5]
- Из-за неуниверсальной болезненности и сенсорных изменений проводить сенсорное обследование ненадежно.
- Физикальное обследование — не лучший способ оценки торакальной радикулопатии, в отличие от пояснично-крестцовой и шейной радикулопатии пораженные мышцы не могут быть исследованы изолированно.
- Обследование скорее будет использоваться для исключения других диагнозов, чем для определения торакальной радикулопатии. [1]
Таким образом, обследование будет проводиться с использованием дополнительных медицинских стратегий, и поэтому мы можем использовать: ЭМГ, МРТ, КТ, рентгенограммы.
Управление физиотерапией [править | править источник]
Физические методы терапии включают:
- тепло,
- УЗИ
- ДЕСЯТКИ.
- Упражнения на разгибание позвоночника .. [1]
- Отдых. Обучение: избегайте действий, вызывающих боль (сгибание, подъем, скручивание, повороты, наклоны назад и т. Д.).
- В острых случаях прикладывайте лед к грудному отделу позвоночника, чтобы уменьшить боль и связанный с ней мышечный спазм.
- Комплекс упражнений, разработанный специально для устранения причины симптомов, связанных с защемлением нерва, и улучшения подвижности суставов, выравнивания позвоночника, осанки и диапазона движений.
- Восстановление функции суставов (например, манипуляции со спиной или мобилизация [6] )
- Улучшить движение
- Помогите вернуть полную работоспособность.
Клинический итог [редактировать | править источник]
Легкие случаи
- В легких случаях многие пациенты обнаружили, что для уменьшения боли достаточно отдыха, льда и лекарств.Рекомендуется физиотерапия, чтобы разработать серию упражнений на осанку, растяжку и укрепление, чтобы предотвратить повторное возникновение травмы. Возврат к активности должен быть постепенным, чтобы предотвратить возвращение симптомов.
От умеренных до тяжелых случаев
- Если проблема, проконсультируйтесь с вашим лечащим врачом. Ваш врач должен провести тщательную оценку, чтобы определить возможную причину ваших симптомов, вовлеченные структуры, тяжесть состояния и лучший курс лечения. [7]
- ↑ 1,0 1,1 1,2 1,3 Торакальная радикулопатия, Райан К. О’Коннор и др., Клиники физической и медицинской реабилитации Северной Америки, 2002 г. (уровень доказательности 3B)
- ↑ 2,0 2,1 Нехирургическое интервенционное лечение шейных и грудных радикулопатий, Врач боли, Ричард Дерби, Юнг Чен, Санг-Хон Ли, Кван Сик Сео и Бьюнг-Джо Ким, врач по обезболиванию, 2004 г. (уровень доказательности 1А)
- ↑ Choi HE, Shin MH, Jo GY, Kim JY.Грудная радикулопатия по редким причинам. Летопись восстановительной медицины. 2016 июн; 40 (3): 534. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4951374/ (последний доступ 25.4.2020)
- ↑ Клиническая анатомия и лечение боли в грудном отделе позвоночника, L.G.F. Giles, 2000 (таблица 18.1, элементы медицинского осмотра, стр. 288) (уровень доказательности 5)
- ↑ Хирургическое лечение грыжи диска T1-2 с радикулопатией T1: отчет о болезни с обзором литературы, грыжа диска T1-2 / 199, Eun-Seok Son et al., Asian Spine Journal, 2012 (уровень доказательности 3A)
- ↑ Радикулопатия T2: дифференциальный скрининг на корешковую боль в верхних конечностях. Себастьян Д., Теория и практика физиотерапии, 2013 г. (уровень доказательности 3B)
- ↑ Redefine HC Торакальная радикулопатия Доступно по адресу: https://redefinehealthcare.com/thoracic-radiculopathy/ (последнее обращение 25.4.2020)
>
Торакальная радикулопатия — Physiopedia
Торакальная радикулопатия — это сдавление нервного корешка в грудной области позвоночника.Это наименее распространенная локализация радикулопатии. Симптомы часто распространяются по дерматомам и могут вызывать боль и онемение, которые охватывают переднюю часть тела.
- защемление нерва может возникать в различных областях грудного отдела позвоночника
- Симптомы радикулопатии различаются в зависимости от локализации, но часто включают боль, слабость, онемение и покалывание.
- Распространенной причиной радикулопатии является сужение пространства выхода нервных корешков из позвоночника, что может быть результатом стеноза, костных шпор, грыжи диска или других состояний.
- Симптомы радикулопатии часто можно купировать с помощью нехирургических методов лечения, но некоторым пациентам также может помочь малоинвазивная хирургия.
Наиболее важными структурами грудной радикулопатии являются:
- Грудные позвонки (T1-T12)
- Межпозвоночный диск грудных позвонков,
- 12 пар корешков спинномозговых нервов,
- 12 rami — задние ветви иннервируют регионарные мышцы спины, вентральные ветви иннервируют кожу и мышцы груди и брюшной полости. [1]
Эпидемиология / Этиология [редактировать | править источник]
Неизвестно, диагноз торакальной радикулопатии не учитывается.
Торакальная радикулопатия нечасто сообщается и описывается как необычная.
Радикулопатия обычно представляет собой механическое сдавливание корня, чаще всего вызываемое:
- Сахарный диабет — 15% инсулинозависимых и 13% инсулинозависимых страдают диабетической торакальной полирадикулопатией. [2]
- Дегенеративные изменения позвоночника, такие как грыжа диска и спондилез.
Другими возможными причинами механического сдавливания корня являются метастатическая опухоль, травма, сколиоз, вирусная инфекция / воспаление, заболевание соединительной ткани и туберкулез.
Характеристики / Клиническое представление [редактировать | править источник]
- Человек может испытывать боль в груди и туловище, когда сдавление или раздражение нерва происходит в средней части спины.
- Торакальная радикулопатия — это необычное заболевание, которое может быть ошибочно диагностировано как осложнения со стороны опоясывающего лишая, сердца, брюшной полости или желчного пузыря.
Симптомы, связанные с торакальной радикулопатией, включают:
- Жгучая или стреляющая боль в ребре, боку или животе, онемение и покалывание
Симптомы торакальной радикулопатии, независимо от причины, часто не распознаются, так как обычно нет связанного с ней двигательного дефицита.
- Когда этиология — грыжа диска или травма, моторный дефицит или миелопатия могут наблюдаться на поздних стадиях.
- Типичное проявление ленточной боли в грудной клетке или животе может имитировать множество состояний.
- Учитывая множество дифференциальных диагнозов, неудивительно, что торакальная радикулопатия часто не обнаруживается в течение месяцев или лет после появления симптомов [3]
В дополнение к физическому осмотру и оценке симптомов врачи могут диагностировать радикулопатию, используя:
- Радиологическая визуализация с помощью рентгеновских снимков, МРТ и КТ
- Испытание электрическим импульсом, называемое электромиографией или ЭМГ, для проверки функции нервов
- Исключение других причин боли является наиболее важным шагом в диагностической процедуре, поскольку существует множество генераторов грудной боли, и дифференцировать эти дифференциальные диагнозы будет сложно. [1]
Дифференциальный диагноз
- Постгерпетическая невралгия
- Хроническая боль в брюшной стенке
- Злокачественность
- Другие заболевания позвоночника (e.г. опухоли спинного мозга, компрессия межпозвоночными дисками) [4]
- Спинальный: инфекционный, неопластический (первичный, метастатический), дегенеративный (спондилез, стеноз позвоночного канала, фасеточный синдром, болезнь диска / HNP), метаболический (остеопороз, остеомаляция), деформация (кифоз, сколиоз, компрессионный перелом, соматическая дисфункция), нейрогенный радикулопатия, опоясывающий лишай, передневенозная мальформация)
- Экстраспинальный: внутригрудный (сердечно-сосудистый, легочный, средостенный), внутрибрюшный (гепатобилиарный, желудочно-кишечный, забрюшинный), скелетно-мышечный (постторакотомический синдром, ревматическая полимиалгия, миофасциальный болевой синдром, соматическая дисфункция, реберно-хрящевые переломы) периферическая полинейропатия, RSD / CRPS)
Показатели исхода [редактировать | править источник]
VAS
Индекс инвалидности Освестри. [2]
Включает
- Симптомы (уже обсуждалось ранее). [5]
- Из-за неуниверсальной болезненности и сенсорных изменений проводить сенсорное обследование ненадежно.
- Физикальное обследование — не лучший способ оценки торакальной радикулопатии, в отличие от пояснично-крестцовой и шейной радикулопатии пораженные мышцы не могут быть исследованы изолированно.
- Обследование скорее будет использоваться для исключения других диагнозов, чем для определения торакальной радикулопатии. [1]
Таким образом, обследование будет проводиться с использованием дополнительных медицинских стратегий, и поэтому мы можем использовать: ЭМГ, МРТ, КТ, рентгенограммы.
Управление физиотерапией [править | править источник]
Физические методы терапии включают:
- тепло,
- УЗИ
- ДЕСЯТКИ.
- Упражнения на разгибание позвоночника .. [1]
- Отдых. Обучение: избегайте действий, вызывающих боль (сгибание, подъем, скручивание, повороты, наклоны назад и т. Д.).
- В острых случаях прикладывайте лед к грудному отделу позвоночника, чтобы уменьшить боль и связанный с ней мышечный спазм.
- Комплекс упражнений, разработанный специально для устранения причины симптомов, связанных с защемлением нерва, и улучшения подвижности суставов, выравнивания позвоночника, осанки и диапазона движений.
- Восстановление функции суставов (например, манипуляции со спиной или мобилизация [6] )
- Улучшить движение
- Помогите вернуть полную работоспособность.
Клинический итог [редактировать | править источник]
Легкие случаи
- В легких случаях многие пациенты обнаружили, что для уменьшения боли достаточно отдыха, льда и лекарств.Рекомендуется физиотерапия, чтобы разработать серию упражнений на осанку, растяжку и укрепление, чтобы предотвратить повторное возникновение травмы. Возврат к активности должен быть постепенным, чтобы предотвратить возвращение симптомов.
От умеренных до тяжелых случаев
- Если проблема, проконсультируйтесь с вашим лечащим врачом. Ваш врач должен провести тщательную оценку, чтобы определить возможную причину ваших симптомов, вовлеченные структуры, тяжесть состояния и лучший курс лечения. [7]
- ↑ 1,0 1,1 1,2 1,3 Торакальная радикулопатия, Райан К. О’Коннор и др., Клиники физической и медицинской реабилитации Северной Америки, 2002 г. (уровень доказательности 3B)
- ↑ 2,0 2,1 Нехирургическое интервенционное лечение шейных и грудных радикулопатий, Врач боли, Ричард Дерби, Юнг Чен, Санг-Хон Ли, Кван Сик Сео и Бьюнг-Джо Ким, врач по обезболиванию, 2004 г. (уровень доказательности 1А)
- ↑ Choi HE, Shin MH, Jo GY, Kim JY.Грудная радикулопатия по редким причинам. Летопись восстановительной медицины. 2016 июн; 40 (3): 534. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4951374/ (последний доступ 25.4.2020)
- ↑ Клиническая анатомия и лечение боли в грудном отделе позвоночника, L.G.F. Giles, 2000 (таблица 18.1, элементы медицинского осмотра, стр. 288) (уровень доказательности 5)
- ↑ Хирургическое лечение грыжи диска T1-2 с радикулопатией T1: отчет о болезни с обзором литературы, грыжа диска T1-2 / 199, Eun-Seok Son et al., Asian Spine Journal, 2012 (уровень доказательности 3A)
- ↑ Радикулопатия T2: дифференциальный скрининг на корешковую боль в верхних конечностях. Себастьян Д., Теория и практика физиотерапии, 2013 г. (уровень доказательности 3B)
- ↑ Redefine HC Торакальная радикулопатия Доступно по адресу: https://redefinehealthcare.com/thoracic-radiculopathy/ (последнее обращение 25.4.2020)
>
защемление грудного нерва | Двойная физиотерапия Боро
Предпосылки и этиология
Межпозвонковые отверстия и спинномозговые нервы
В позвоночнике есть области, где межпозвоночный диск и фасеточные суставы соединяются с двумя телами грудных позвонков.Там, где это происходит, образуются два канала по обе стороны от позвоночника. Эти каналы называются межпозвоночными отверстиями. Спинномозговые нервы покидают спинной мозг и проходят через отверстия, выходя из позвоночного столба, откуда они выходят к остальной части тела.
Размер или диаметр отверстия позвоночника может варьироваться от человека к человеку. Если что-либо нарушает или вторгается в канал, это может оказать давление на выходящий нерв. Это вызывает симптомы, которые могут включать боль, покалывание, онемение или даже слабость.Наличие ребер по обе стороны от грудных позвонков может повлиять на пространство выходящих нервов. Дегенеративное заболевание диска, дегенеративное заболевание суставов, грыжа диска и костные шпоры или образование остеофитов — это состояния, которые могут сужать межпозвонковое отверстие и сдавливать выходящие нервы. Это может вызвать симптомы в спине, руках, ребрах и, возможно, повлиять на внутренние органы.
Спинномозговые нервы — это электрические провода тела. Они берут начало в спинном мозге и выходят из позвоночного столба через межпозвонковое отверстие.Попав в тело, спинномозговые нервы считаются периферическими. Они обеспечивают как чувствительную (афферентную), так и моторную или мышечную (миотомную) иннервацию тела.
Нервы, выходящие из области грудного отдела позвоночника, обеспечивают чувствительность и контроль моторики спины, туловища, груди, рук и внутренних органов. Повреждение или нарушение проводимости (передачи информации) этих нервов может вызвать неврологические проблемы, такие как боль, слабость, ненормальные ощущения, онемение и мышечный спазм.Эти симптомы могут возникать в туловище, груди, ребрах и руках.
В целом в грудном отделе позвоночника меньше движений. В результате частота защемления грудного нерва намного ниже, чем грудного и шейного отделов позвоночника.
Все, что вторгается, уменьшает или сужает пространство, в котором нервы выходят из отверстия, может привести к образованию так называемого защемления нерва. Общие причины защемления нерва включают:
- Дегенеративное заболевание диска, которое приводит к износу межпозвоночного диска и уменьшению высоты диска, что может привести к потере пространства в межпозвоночном отверстии.
- Грыжа межпозвоночного диска может оказывать давление на нерв в дополнение к воспалению, которое раздражает нерв.
- Дегенеративное заболевание суставов, приводящее к образованию костных шпор на фасеточных суставах, может сужать межпозвоночное пространство, оказывая давление на выходящий нерв.
- Травма или мышечный спазм могут оказывать давление на периферический нерв, вызывая симптомы вдоль его распределения
Симптомы, возникающие в результате защемления нерва, будут располагаться на том же пути, что и нерв.
- Боль, которая может начинаться в нижней части шеи и переходить в заднюю часть плеча, спины и груди.
- Онемение или парестезия (покалывание) могут ощущаться от шеи до заднего плеча, спины и грудной клетки или груди.
- Мышечная слабость может возникнуть на любой мышце, которая иннервируется защемленным нервом. Длительное давление на нерв может вызвать атрофию или истощение этой конкретной мышцы.
- Боль и болезненность на уровне пораженного нерва.
- Мышечный спазм и изменение позы в ответ на травму.
- Потеря подвижности, например, неспособность наклониться назад, смещаться в сторону на пораженную сторону или повернуть туловище; помимо плохой переносимости сидения
- Сидеть в течение длительного времени может быть трудно.
- Боль при чрезмерной активности и облегчение при отдыхе.
Лечение защемленного нерва или травмы зависит от тяжести состояния. При лечении острых проблем со спиной:
- Отдых: избегайте действий, вызывающих боль (сгибание, подъем, скручивание, повороты или наклоны назад).
- Лекарства для уменьшения воспаления (противовоспалительные и обезболивающие).
- Лед в острых случаях: приложите лед к шее или шейному отделу позвоночника, чтобы уменьшить боль и связанный с ней мышечный спазм. Наносите его сразу, а затем с интервалом около 20 минут за раз. Не наносите непосредственно на кожу.
- Комплекс упражнений, разработанный специально для устранения причины симптомов, связанных с защемлением нерва, и улучшения подвижности суставов, выравнивания позвоночника, осанки и диапазона движений.
- Стероидный препарат для уменьшения воспаления при умеренных и тяжелых состояниях.
- Инъекции грудного нерва или эпидуральной анестезии
- Физиотерапия для уменьшения воспаления, восстановления функции суставов, улучшения движений и восстановления полноценной функции.
Мягкая
В легких случаях для уменьшения боли может быть достаточно отдыха, льда и лекарств. Многие пациенты хорошо справятся с этим полком. Рекомендуется физиотерапия, чтобы разработать серию упражнений на осанку, растяжку и укрепление, чтобы предотвратить повторение травмы.Возврат к активности должен быть постепенным, чтобы предотвратить возвращение симптомов.
От умеренной до тяжелой
Если проблема не исчезнет, следующим шагом должна быть консультация с вашим лечащим врачом. Ваш врач проведет тщательную оценку, чтобы определить возможную причину ваших симптомов, вовлеченные структуры, тяжесть состояния и лучший курс лечения.
В дополнение к тщательному обследованию ваш врач может назначить следующие анализы для более точного диагноза:
- Рентген для определения наличия дегенерации суставов, переломов, костных аномалий, артрита, опухолей или инфекции.
- МРТ для определения любых поражений мягких тканей, включая визуализацию дисков, спинного мозга и нервных корешков.
- КТ, которая может дать поперечный разрез структур позвоночника.
Ваш врач может порекомендовать несколько вариантов лекарств по отдельности или в комбинации для уменьшения боли, воспаления и мышечных спазмов, которые могут быть связаны с травмами фасеточных суставов.
- Лекарства, отпускаемые без рецепта, от легкой и умеренной боли.
- Если лекарства, отпускаемые без рецепта, не эффективны, ваш врач может назначить более сильное обезболивающее.
- Противовоспалительные препараты или рецептурные НПВП (нестероидные противовоспалительные препараты) для уменьшения воспаления после острой травмы.
- Миорелаксанты для уменьшения острого мышечного спазма.
- Инъекции, такие как фасеточные инъекции, блокада нервов или эпидуральная анестезия. Они могут включать инъекции кортикостероидов в определенную структуру для уменьшения местного воспаления.
Тяжелое состояние или отсутствие реакции
В случае состояний, не поддающихся консервативному лечению, может быть показано хирургическое вмешательство.Если вы продолжаете испытывать некоторые из следующих симптомов:
- Увеличение лучевой или корешковой боли
- Усиливающаяся боль или раздражение нервов
- Слабость с атрофией мышц
- Вовлечение связанного диска
Если симптомы продолжают ухудшаться, может быть показано хирургическое вмешательство для снятия защемления и удаления дегенеративных изменений, поражающих нерв. Одна из таких процедур называется фораминотомией.
Физиотерапевты — это профессионалы, обученные и обученные проводить вмешательства.Как определено в Руководстве по практике физиотерапевта, вмешательства — это умелое и целенаправленное использование методов и техник физиотерапии для достижения изменений, соответствующих диагнозу, прогнозу и целям пациента или клиента.
Ваш физиотерапевт проведет тщательную оценку, чтобы оценить и определить следующее:
- Обследование позвоночника: пациент проходит серию движений и тестов для определения наиболее вероятной причины заболевания.
- Сила: испытание на сопротивление выполняется для определения наличия связанной слабости или дисбаланса силы.
- Гибкость: напряженные мышцы могут способствовать плохой механике и слабости, создавая дисбаланс и делая человека более восприимчивым к травмам диска и спины.
- Анализ осанки, ADL и техника: обсудите и понаблюдайте за действиями, которые могли вызвать проблему. Исследование динамических и статических поз, которые могли вызвать или способствовать возникновению проблемы со спиной.Обзор ваших текущих занятий дома и на работе, которые могут или не могут быть причиной или продлевать ваше текущее состояние.
Физиотерапия остеохондроза шейного отдела позвоночника с самого начала должна оставаться консервативной, чтобы не допустить ухудшения состояния. Упор будет сделан на отдых, чтобы уменьшить воспаление, нагрузку и стресс на пораженный участок. Как только начальное воспаление будет уменьшено, будет запущена программа растяжения и укрепления, чтобы восстановить гибкость задействованных суставов и мышц, одновременно увеличивая силу и стабильность позвоночника.Дизайн вашей программы будет основан на структуре и причине ваших симптомов. Программа, не адаптированная к вашей проблеме, может усугубить ваши симптомы.
Общие физиотерапевтические вмешательства при лечении защемления нерва включают:
- Мануальная терапевтическая техника (MTT): уход руками, включая массаж мягких тканей, растяжку и мобилизацию суставов физиотерапевтом для улучшения выравнивания, подвижности и диапазона движений грудного отдела позвоночника. Использование методов мобилизации также помогает уменьшить боль.
- Лечебные упражнения (ТЭ), включая упражнения на растяжку и укрепление для восстановления подвижности суставов, диапазона движений и укрепления мышц спины и брюшного пресса для поддержки, стабилизации и уменьшения нагрузки на суставы позвоночника, диски и шею.
- Нервно-мышечное перевоспитание (ЯМР) для улучшения осанки, восстановления стабильности, переобучения пациента правильному сну, сидению и механике тела для защиты травмированного позвоночника.
- Методы, включая использование ультразвука, электростимуляции, льда, холодного лазера, вытяжения и других для уменьшения боли и воспаления структур позвоночника.
- Домашние программы, включая упражнения на укрепление, растяжку и стабилизацию, а также инструкции, которые помогут человеку выполнять повседневные задачи и переходить на следующий функциональный уровень.
Прогноз
Большинство защемленных нервов или проблем с защемлением можно лечить консервативно без хирургического вмешательства и возвращать к нормальному функционированию. Продолжительность лечения может составлять от 4 до 12 недель в зависимости от тяжести симптомов. Пациентам необходимо продолжить серию упражнений на осанку, растяжку, укрепление и стабилизацию.Использование правильной механики, правильной осанки, механики тела и осознание того, что можно и что нельзя делать для здоровой спины, необходимо для хорошего долгосрочного прогноза. Позиция «если у вас есть проблема со спиной, у вас есть проблема со спиной», имеет большое значение для предотвращения дальнейших травм. Важно придерживаться установленной домашней программы для лечения состояния, вызвавшего ловушку.
Как защемленный нерв может повлиять на все ваше тело: Джозеф Килур, округ Колумбия: Мануальный терапевт
Ваши нервы передают ощущения по всему телу — от головы до ног и по всему телу.Когда вы защемляете нерв из-за травмы, чрезмерного использования, неправильной осанки или постепенного ухудшения состояния вашего тела, он кричит, причиняя боль вашему мозгу.
Хотя нерв может быть защемлен в определенном месте и вызывать там симптомы, он также может посылать болевые сигналы в другие части тела. Защемление нервов действительно может произойти где угодно, но чаще всего это происходит в позвоночнике. А боль от защемленных нервов в позвоночнике может распространяться по всему телу.
Шейный отдел позвоночника
Ваш шейный отдел позвоночника расположен в области шеи и служит нескольким целям.Он защищает пучок нервов, который простирается от мозга к шее, верхней и средней части спины. Он также поддерживает вашу голову и все ее движения. Шейный отдел позвоночника также выполняет важную функцию по облегчению притока крови к мозгу.
Защемленный нерв в шейном отделе позвоночника может напрямую влиять на ощущения в шее, голове, плечах, руках, кистях или пальцах. Вы можете испытывать покалывание или покалывание в руках и кистях. Синдром запястного канала и теннисный локоть иногда возникают в результате защемления нерва на шее.
Грудной отдел позвоночника
Грудной отдел позвоночника расположен в средней части спины и в области грудной клетки. Ущемление нерва в этой части позвоночника может вызвать симптомы со стороны лопаток, груди и верхней части живота. Защемление нерва в этой области часто является результатом грыжи межпозвоночного диска, выпуклости диска или стеноза позвоночника.
Вы можете чувствовать боль, которая не обязательно связана с защемлением нерва, например боль в почках или диафрагме или покалывание в области грудной клетки. Вы можете даже принять некоторые из этих чувств за сердечный приступ, пневмонию или приступ паники.Но если эти условия исключены, подумайте о том, что возможной причиной боли является защемление в грудном отделе позвоночника.
Поясничный отдел
Поясничный отдел позвоночника — это самая нижняя часть вашей спины. Возможно, вам знакомо одно из наиболее распространенных состояний защемления нерва, называемое ишиасом, которое вызывает боль в ягодицах, которая распространяется вниз по ноге и даже в ступни и пальцы ног. Но защемление нервов в поясничном отделе позвоночника может вызвать боль и дискомфорт в бедрах и пояснице.
Ишиас вызывает покалывание, онемение, пульсирующую или жгучую боль. Это происходит, когда большой седалищный нерв защемлен диском или грушевидной мышцей ягодиц. Независимо от причины, вы можете почувствовать слабость в ноге и даже столкнуться с трудностями при ходьбе.
Все ваше благополучие
Когда у вас есть боль, даже если она относительно локализована, она влияет как на ваше физическое, так и эмоциональное благополучие. Боль может сделать вас раздражительным и вспыльчивым, а также затруднить повседневную деятельность.
При некоторых видах нервной боли вы можете компенсировать боль в одной области, изменив походку, сократив диапазон движений или полностью пропустив движение. Эти корректировки могут привести к компенсирующему мышечному дисбалансу и травмам, плюс вы можете начать испытывать пагубные последствия малоподвижного образа жизни, включая повышенный риск хронических заболеваний, увеличение веса и плохую выносливость.
Если вы подозреваете защемление нерва или испытываете постоянную боль, которая не проходит, не маскируйте ее безрецептурными лекарствами и нарушением движений.Обратитесь за помощью к нашему опытному мануальному терапевту, доктору Килуру, здесь, в Mass Ave Chiropractic. Регулировка позвоночника, манипуляции с мягкими тканями и физиотерапевтические упражнения могут освободить нервы, чтобы вы чувствовали себя и функционировали должным образом.
Боль в грудном отделе позвоночника — ИНСТИТУТ WOODLANDS PAIN
Похоже, это наиболее часто встречается у детей и подростков, особенно у девочек. Факторы, вызывающие боль в грудной спине, включали использование рюкзака, высоту школьных стульев и трудности с выполнением домашних заданий.
Проблемы с психическим здоровьем, такие как СДВГ и аутизм, казались ассоциированными факторами. Это также оказалось обычным явлением в переходный период между ранним и поздним подростковым возрастом. Взрослые с болями в грудной клетке спины часто испытывают боли в других местах, а также испытывают трудности с выполнением своих повседневных задач.
Есть о чем беспокоиться?
Большинство людей с болью в грудном отделе позвоночника проходят через несколько недель без лечения.
Однако постоянная боль в грудном отделе спины, скорее всего, вызвана серьезной причиной, а не болью в других областях позвоночника.Существует целый список вещей, на которые следует обратить внимание, которые могут указывать на наличие проблемы. Скорее всего, после травмы.
Симптомы боли в грудной клетке
Постоянная боль в грудном отделе позвоночника — обычное дело, кратковременное и незначительное. Однако более вероятно, что у боли в шее или боли в пояснице есть серьезная причина.
Тревожные симптомы боли в спине в грудной клетке
Если у вас болит грудной отдел позвоночника, обратите внимание на следующие функции сигнализации:
- Недавняя серьезная травма, например, автомобильная авария или падение с высоты.
- Легкая травма или просто поднятие тяжестей у людей с «истончением» костей (остеопорозом).
- Возраст младше 20 или старше 50 лет, когда впервые возникает боль.
- История рака, злоупотребления наркотиками, ВИЧ-инфекции, состояния, подавляющего вашу иммунную систему (иммуносупрессия), и использование стероидов в течение длительного времени (около шести месяцев или более), например для лечения астмы или ревматоидного артрита.
- Самочувствие в целом плохое — например, высокая температура (жар), озноб и необъяснимая потеря веса.
- Недавнее заражение микробом (бактериальная инфекция).
- Боль, которая присутствует постоянно, сильная и усиливающаяся.
- Боль, не вызванная растяжением или растяжением (немеханическая).
- Боль, которая не проходит через 2–4 недели лечения.
- Боль, сопровождающаяся сильной скованностью по утрам, возможно, артрит.
- Изменение формы позвоночника, в том числе появление шишек или шишек.
- Колоты и иглы, сильное онемение или слабость ног, которое со временем ухудшается.
- Затруднение при контроле над кишечником или мочой (может указывать на давление на спинной мозг).
Каковы причины боли в грудной клетке спины?
Наиболее частой причиной боли в грудном отделе спины является воспаление мышц или мягких тканей грудного отдела позвоночника. Это воспаление может возникнуть по ряду причин:
- Внезапное растяжение или растяжение (например, при автомобильной аварии или спортивной травме).
- Сидение или стояние в сутулом положении долгое время.
- Использование рюкзака.
- Долго сижу за компом.
- Недостаток мышечной силы (остерегайтесь диванов!).
- Постоянное повторение движения, затрагивающего грудную часть позвоночника (как в спорте или на работе): также называется травмой от перенапряжения.
Менее распространенные причины включают:
- Сужение части позвоночника (стеноз грудного отдела позвоночника или сужение позвоночного канала) — обычно из-за износа.Скольжение межпозвоночных дисков — это часто, но редко вызывает боль. Переломы позвонков (костные компоненты, из которых состоит позвоночник). Истончение костей.
- Спинальная инфекция.
- Артрит суставов позвоночника.
- Анкилозирующий спондилит — воспаление суставов между позвонками.
- Болезнь Шейерманна — воспаление суставов позвоночника, приводящее к искривлению позвоночника.
- Опухоли позвоночника.
- Битумная черепица.
Другие причины боли в этой области могут включать проблемы, затрагивающие легкие или верхнюю часть кишечника (пищевод), желудок, желчный пузырь и поджелудочную железу.
Что необходимо учитывать при оценке боли в грудной клетке:
Однако, поскольку стойкая боль в грудной спине, скорее всего, будет серьезной, если она возникает в грудной области, а не в шее или пояснице, ваш врач, вероятно, порекомендует анализы, если боль не проходит, является сильной или сопровождается какими-либо заболеваниями. из «красных флажков», упомянутых в разделе «Симптомы».
Анализы будут зависеть от условий, которые врач хочет исключить. Скорее всего, это будет включать анализы крови и изображения, такие как МРТ, которые можно сделать в нашем учреждении по доступной цене. Обычный простой рентген не дает много информации, если только у вас нет необычного внешнего вида (сколиоз или кифоз) позвоночника или перелома.
Лечение боли в грудном отделе позвоночника (средней части спины)
- Вам может не понадобиться лечение, так как многие пациенты обходятся без него.
- Если у вас есть основная причина, ее нужно лечить.
- Если боль исходит из сустава позвоночника (фасеточного сустава), этому может помочь инъекция, выполняемая под рентгеновским зрением (рентгеноскопия), которую наши врачи часто проводят.
- Хирургия используется только в крайнем случае.
- Прогноз зависит от основной причины, вашего возраста и вашего общего состояния.
Многие случаи проходят через несколько недель, но следует помнить, что боль в грудном отделе позвоночника может иметь серьезную причину.
.