Что делать, если защемило нерв — полезные советы — Здоровый образ жизни и здоровье
Что делать, если защемило нерв? С таким вопрос сталкивался чуть ли не каждый человек, ведь нерв может защемить в спине, шее, пояснице, ноге. Особых неприятностей доставит защемленный нерв в грудной клетке и седалищный нерв.
Смотрите видео: упражнения против боли в спине и шее
Важно помнить, что защемление нерва —это «диагноз», который мы порой ставим себе, почувствовав острую боль почти в любой части тела. Подтвердить или опровергнуть его сможет врач, к которому следует обратиться как можно скорее, не дожидаясь развития проблемы.
Как возникает защемление нерва
Как возникает защемление? Оно возникает из-за передавливания нерва окружающими его костями, хрящами, мышцами или сухожилиями. В большинстве случаев боль начинает в позвоночнике на шейном и поясничном уровнях. Реже случаются зажатия локтевого и лицевого нервов.
Интересно, что несмотря на распространенность недуга, такого диагноза «защемление нерва» в международной классификации вообще нет, ведь заболевание не является самостоятельным и может быть вызвано различными причинами: травмами опорно-двигательного аппарата, опухолями, наростами, физическими нагрузками и даже малоподвижным образом жизни. Часто защемление — последствия межпозвоночной грыжи, артроза, протрузии диска, артрита, аутоиммунных и заболеваний эндокринной системы. Среди провоцирующих факторов частых защемлений нервов — неправильная осанка, избыточный вес, беременность, наследственность или возраст.
Часто защемление — последствия межпозвоночной грыжи, артроза, протрузии диска, артрита, аутоиммунных и заболеваний эндокринной системы. Среди провоцирующих факторов частых защемлений нервов — неправильная осанка, избыточный вес, беременность, наследственность или возраст.
Симптомы защемления нерва
Основной симптом защемления — очень сильные боли колющего, режущего, стреляющего и жгучего характера. Боли могут «отдавать» под лопатку, в плечо, ягодицы, ноги или руки. Может нарушаться чувствительность тела, возникать онемение, покалывание, жжение. Мышцы могут стать напряженными, твердыми на ощупь и болезненными при прикосновении.
А вот при передавливании седалищного нерва появляются боли внизу спины. Они отдают в нижние конечности, ягодицы и усиливаются в стоячем положении. Если боль «поселилась» в шее, то ее мышцы будут напряжены, даже поворачивать голову станет больно. Возможны головные боли и головокружения, ухудшение зрения и слуха, нарушения памяти из-за такой проблемы со здоровьем. При защемлении нерва в груди возникают боли в области сердца.Защемление лучевого нерва вызывает проблемы с разгибанием и сгибанием руки, кисть может терять чувствительность, а пальцы — неметь.
При защемлении нерва в груди возникают боли в области сердца.Защемление лучевого нерва вызывает проблемы с разгибанием и сгибанием руки, кисть может терять чувствительность, а пальцы — неметь.
Что делать, если защемило нерв
Как мы уже писали, при подозрении на защемление нерва важно немедленно обратиться к врачу. Если боль очень сильная, но пока нет возможности отправиться в больницу, примите обезболивающее, лягте на ровную твердую поверхность и вызовите скорую помощь. Ни в коем случае не занимайтесь самолечением, ведь это может вызвать серьезные осложнения.
Иллюстрация
Лечение защемленного нерва
Устраняют защемление нерва с помощью медикаментозного лечения, мануальной, иглорефлексо- и физиотерапии, массажа. Иногда может понадобиться и операция. В любом случае, лечение должно быть комплексным. Также важно определить причину защемления и устранить ее.
Профилактика защемления нервов
Для профилактики защемления нервов рекомендуется избавиться от лишних килограммов, исправить осанку и после 30 лет раз в год показываться специалистам, например, неврологу. Всегда следите за положением тела и старайтесь держать спину ровной во время работы, езды за рулем и занятий спортом. Избегайте поднятия тяжестей.
Всегда следите за положением тела и старайтесь держать спину ровной во время работы, езды за рулем и занятий спортом. Избегайте поднятия тяжестей.
Напомним, что ранее мы писали о том, как избавиться от боли в спине и шее.
Защемление грудного нерва: диагностика и терапия
Люди, страдающие остеохондрозом, хорошо знают острые болезненные ощущения в области спины. По своей сути защемление нерва в грудном отделе представляет собой зажатие нервного корешка дисками позвоночного типа. В результате возникают неприятные ощущения в области груди. Прежде чем поставить диагноз, нужно изучить симптомы такой патологии.
Особенности симптоматики
Симптомы такого явления обычно бывают ярко выраженными. Пациент начинает ощущать сильные болезненные ощущения в сердечной области. Защемление нерва в грудном отделе характеризуется болью колющего характера. Еще один характерный симптом – трудности при дыхании. При глубоком вдохе боль, как правило, усиливается.
При этом препараты для сердца не оказывают никакого эффекта. Пациент ощущает скованность в области груди, которая препятствует активным движениям. Симптомы этой патологии могут проявляться и в нарушении частоты сокращений сердца. Иногда специалисты принимают защемление нерва в грудном отделе за сердечный приступ. Тем не менее, лечение подобных болей невозможно с помощью сердечных препаратов.
Если нервные клетки передавлены слишком сильно, могут возникнуть такие симптомы, как болезненные ощущения в области желудка. Их можно ошибочно принять за колит или гастрит, однако это неверный диагноз: лечение с помощью спазмолитиков в этом случае не приносит никаких результатов.
Состояние пациента может усугубиться, если боль начинает затрагивать мышцы. Последние начинают сокращаться, что приносит еще большие мучения. Стоит отметить, что защемление нерва позвоночника не всегда может приносить постоянные болезненные ощущения. Боль может возникать периодами, приступы могут начаться даже в ночное время.
Причины
Прежде чем начать лечение, нужно выяснить причины защемления нерва позвоночника. К таким факторам можно отнести следующее:
— пожилой возраст. Со временем происходит износ нервных клеток, а также самого позвоночника;
— вегетососудистая дистония. Это может проявляться в чувствительности к погодным условиям, а также в невралгии позвоночника;
— стрессовые ситуации. Нередко здоровые люди жалуются на болезненные ощущения между ребер после сильного волнения;
— остеохондроз в острой стадии. Это основная причина такого заболевания позвоночника. Вследствие обострения, позвонки начинают сближаться, что приводит к защемлению;
— нервы могут защемляться при неестественных позах или при сильной нагрузке на спину.
Если своевременно не начать лечение, эта проблема будет возникать постоянно. Впоследствии будет трудно устранить боль, а заболевание может привести человека к инвалидности.
Особенности терапии
Точное лечение зависит от причины, которая повлекла за собой защемление позвоночника. Однако существуют и универсальные действия. Прежде всего, нужно попытаться восстановить работоспособность нерва. Делается это с помощью мануальной терапии. Иногда даже один сеанс массажа поможет избавиться от боли.
Однако существуют и универсальные действия. Прежде всего, нужно попытаться восстановить работоспособность нерва. Делается это с помощью мануальной терапии. Иногда даже один сеанс массажа поможет избавиться от боли.
Для того чтобы лечение было эффективным, одного устранения болевых симптомов недостаточно. Если вы страдаете остеохондрозом, регулярно наблюдайтесь у невропатолога, проходите обследование комплексного характера.
Лечение медикаментозного типа включает в себя прием препаратов, которые оказывают на сосуды укрепляющее действие. Могут назначаться и обезболивающие средства, спазмолитики. Спазмолитики расслабляют мышцы, что уменьшает болевые ощущения. Если заболевание перешло в тяжелую стадию, врач может прописать специальный корсет для позвоночника с фиксирующим эффектом.
После того, как боль утихла, пациент должен регулярно выполнять специальные гимнастические упражнения. Это восстанавливает нарушенные функции опорно-двигательного аппарата и предупреждает появление новых спазмов.
Устранение боли приносит только временный эффект. Остеохондроз, если его не лечить, постоянно прогрессирует, а костная система со временем изнашивается. Во время лечения спину необходимо держать в тепле и покое. К помощи мануального терапевта рекомендуется прибегать два раза в год для того чтобы не испытывать болей. Записаться можно на странице https://www.miobalans.ru/pages/4-vrach-kineziolog.
Таким образом, защемление нервов в области груди – это достаточно серьезная патология, однако ее лечение не представляет особых трудностей. Важно лишь вовремя обратиться к специалисту.
Защемление нерва в грудном отделе
Вовлечение других тканей
Давление на двигательные волокна вызывает спазм иннервируемых мышц и миозит, ограничивающих движения и дополнительно усиливающих болезненность от давления. При вовлечении волокон, иннервирующих органы грудной клетки, может возникать нарушение в работе сердца, легких, пищевода. Поэтому человек и принимает невралгию за более тяжкое заболевание.
При вовлечении волокон, иннервирующих органы грудной клетки, может возникать нарушение в работе сердца, легких, пищевода. Поэтому человек и принимает невралгию за более тяжкое заболевание.
От чего меняется характер болевого синдрома
Боль меняется в зависимости от движений, может усиливаться при расслаблении и ночью в покое. Тело человека принимает вынужденное положение, в котором боль минимальна. Постоянства ощущений нет, покажется, что болезнь отступила и можно нормально жить, но поворот торса или глубокий вдох могут вернуть все патологические симптомы.
Как лечится защемление нерва в груди
Первое, что надо предпринять при межреберной невралгии, это снять болевой синдром с помощью нестероидных противовоспалительных средств, анальгетиков и уменьшающих отёчность тканей таблеток. Иногда требуются более серьёзные действия, к примеру, блокады нервных корешков.
Как лечить главную причину
Дальше необходимо высвободить нервный корешок от защемления грыжей межпозвонкового диска или остеохондроза, что потребует усилий и времени.
В клинике «Медицина 24/7» проводится всё перечисленное лечение и делается всё необходимое, чтобы пациент раньше и быстрее восстановился, вёл активную и максимально комфортную жизнь.
МЦ «Країна Здоров’я» — Причина болей в грудной клетке: невралгия или сердце?
До поры до времени перспектива сердечных заболеваний кажется большинству из нас отдаленной и туманной. Но рано или поздно практически каждый сталкивается с крайне неприятным ощущением – внезапной болью в груди. Утешиться мыслью о том, что для инфаркта еще не настал час, вряд ли получится: если человек впечатлительный, он, как правило, испытает чувство паники. А между тем с сердечными болями легко спутать боли невралгического характера.
А между тем с сердечными болями легко спутать боли невралгического характера.
Как отличить один тип боли от другого, почему возникают невралгия и боль в груди и как поддерживать свое здоровье.
Симптомы боли в груди: сходство и различия
Люди, не любящие обращаться к врачам (особенно это касается мужчин), зачастую предпочитают перетерпеть приступ, купируя его обезболивающим препаратом. Но цена ошибки в вопросе боли в груди непомерно высока: если вовремя не обратиться за помощью при инфаркте, исход может оказаться летальным
С другой стороны, многие первым делом и грешат на сердце – ведь в груди располагается именно оно, а межреберная невралгия, в теории, должна ощущаться сбоку, между ребер? На деле локализация болевых ощущений может быть различной, кроме того, боль иногда отдается и в руку, и в спину.
Главным отличием сердечного приступа от невралгии является продолжительность. Приступы межреберной невралгии бывают довольно длительными, до нескольких суток.
Невралгические боли носят острый характер, а стенокардическая боль – тупая, жгущая, с нехваткой воздуха. В старину стенокардию называли «грудной жабой» именно из-за ощущения, что на груди сидит тяжелая и холодная жаба. Боль при стенокардии распространяется на всю область грудной клетки, человек затрудняется указать, где конкретно у него болит. При невралгии же обычно удается точно локализовать основное место боли.
Другой очень характерный для невралгии признак – уменьшение или увеличение интенсивности болей в зависимости от положения тела, вдоха-выдоха. Сердечная же боль не зависит от положения тела, за одним исключением – при инфаркте миокарда во время движения она усиливается.
Таблетка нитроглицерина может купировать приступ сердечных болей, но не остановит развитие инфаркта. Поэтому если боль после приема нитроглицерина продолжается, необходимо немедленно вызвать скорую помощь.
Почему возникают боли в груди?
Закономерный вопрос: если со здоровьем все было в относительном порядке, почему сразу возникают приступы с высокой интенсивностью? На самом деле редко кто регулярно обследуется у кардиолога. Большинство случаев стенокардии – это так называемая стенокардия напряжения, которая возникает после физических или эмоциональных нагрузок. Если же приступ произошел после сна, это стенокардия покоя.
Большинство случаев стенокардии – это так называемая стенокардия напряжения, которая возникает после физических или эмоциональных нагрузок. Если же приступ произошел после сна, это стенокардия покоя.
Собственно, стенокардия – это нарушение кровоснабжения в сердечной мышце человека. Такое постоянное кислородное голодание приводит к развитию ишемической болезни сердца и к инфаркту. Основными факторами риска здесь являются:
— артериальная гипертензия;
— нарушение жирового обмена и атеросклероз;
— нарушение углеводного обмена и повышение уровня сахара в крови;
— врожденный или приобретенный порок сердца.
Межреберная невралгия – это боль, проходящая по стволу и ветвям какого-либо из межреберных нервов (их 11 пар, а 12-я пара – это подреберные нервы). Возникает она из-за сдавливания, раздражения или воспаления нерва. Причин появления невралгии очень много – и проблемы с позвоночником (остеохондроз, смещения и грыжи межпозвоночных дисков), и инфекции (включая грипп), и радикулит, неврит, и травмы, переохлаждения, и избыточный тонус мышц…
К каким врачам обращаться за помощью?
Если вы обратились за неотложной помощью, врачи помогут сориентироваться в этом вопросе, исключив или подтвердив проблемы с сердцем. Если у вас был приступ стенокардии, то без обследования у кардиолога не обойтись. Впрочем, даже если приступ оказался невралгией, кардиолога посетить стоит.
Если у вас был приступ стенокардии, то без обследования у кардиолога не обойтись. Впрочем, даже если приступ оказался невралгией, кардиолога посетить стоит.
С невралгией ситуация несколько сложнее – прежде всего нужно посетить невролога, сделать рентгенограмму или пройти томографию. После того, как причина будет выяснена, врач сможет дать дальнейшие рекомендации по лечению или направить на консультацию к другому специалисту, например остеопату.
Боли в груди: что делать
Сперва – минимизировать любую физическую нагрузку и сесть или лечь. Нередко лечь ровно не получается – в таком случае следует занять полулежачее положение, положив под спину подушки. Нужно обеспечить приток свежего воздуха в помещение, расстегнуть воротник одежды. Если причина боли непонятна, надо сразу принять 1-2 таблетки нитроглицерина. (Помните, что нитроглицерин может резко понизить давление.) Если его не оказалось – хотя бы валидол, валокордин или аналоги. Чтобы успокоиться, стоит дополнительно выпить валериану или корвалол.
Если боль не проходит в течение 10-15 минут, не ждите и вызывайте скорую помощь. Если же боль острая, не изменяющаяся при перемене положения тела, скорую нужно вызвать немедленно.
При приступе невралгии можно принять обезболивающие препараты, укутать грудь теплым шарфом, использовать мази, имеющие разогревающий и болеутоляющий эффект.
В дальнейшем врач может назначить сеансы физиотерапии, новокаиновые блокады нервов, иглоукалывание. Если причиной повторяющихся приступов невралгии является остеохондроз, то желательно обратиться за помощью к мануальному терапевту, посещать лечебный массаж и гимнастику. Во время обострения невралгии нельзя спать на мягкой поверхности, матрас должен быть жестким.
Постарайтесь сохранять спокойствие при приступе боли в груди, но ни в коем случае не пренебрегайте потом обследованием у врачей, если даже вам кажется, что приступ прошел бесследно.
Защемление нерва
/ / /Защемление нерва
Отделения и центры
Методы лечения
Методы диагностики
Заболевания и симптомы
Сегодня утром вы приехали в свой загородный дом.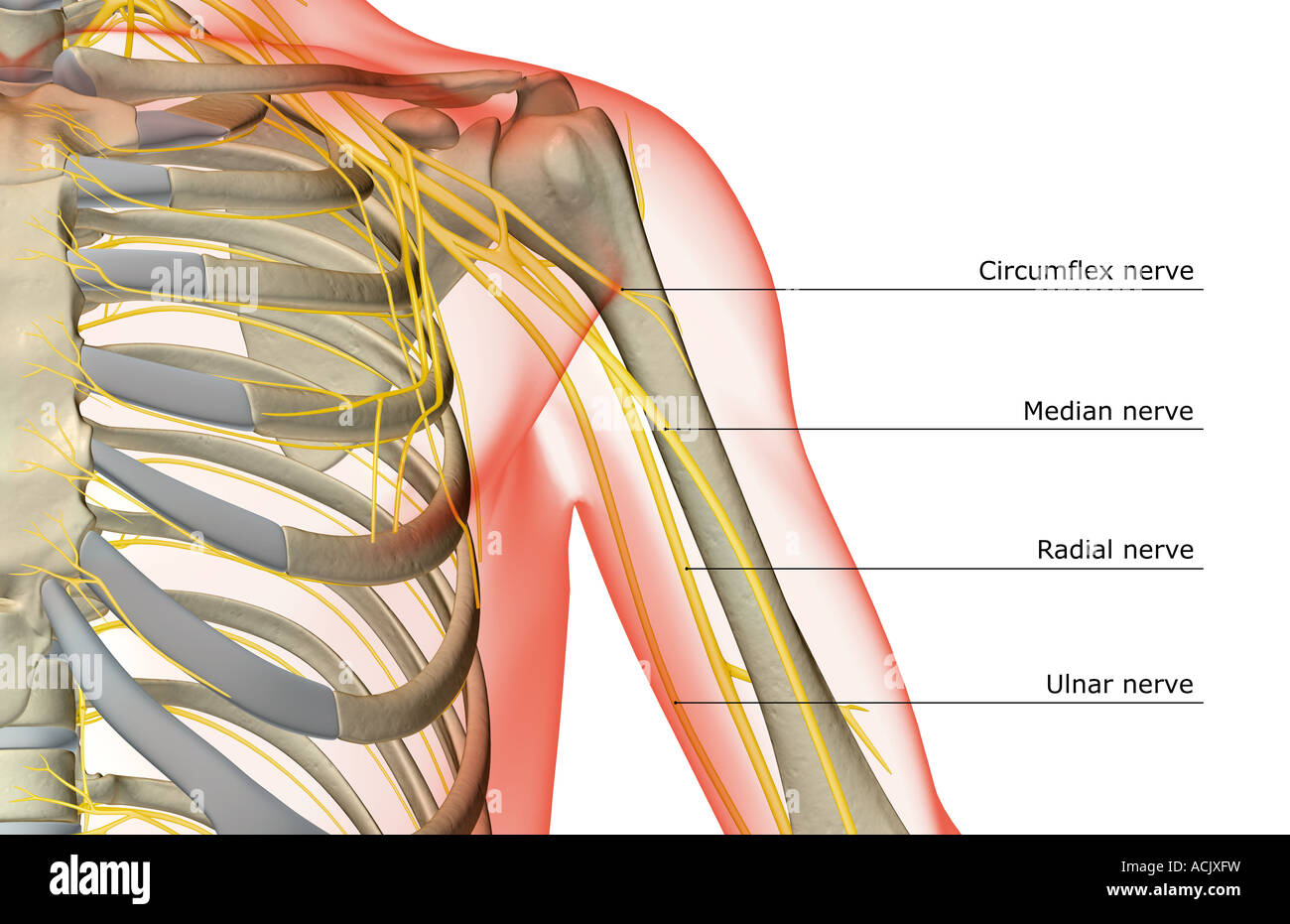 Доставая тяжелую и большую сумку с инструментами из багажника авто, вы внезапно ощутили очень сильную, стреляющую боль в пояснице с правой стороны. Поднять сумку и выпрямится не удалось. Вероятно, ЗАЩЕМИЛО НЕРВ в спине…
Доставая тяжелую и большую сумку с инструментами из багажника авто, вы внезапно ощутили очень сильную, стреляющую боль в пояснице с правой стороны. Поднять сумку и выпрямится не удалось. Вероятно, ЗАЩЕМИЛО НЕРВ в спине…
Защемление нерва (сдавление, компрессия) нередко возникает после интенсивной кратковременной физической нагрузки, выполняемой в «неправильном» положении. Например, подъем объемных, тяжелых предметов с пола с обхватом их и последующим выпрямлением спины. Передвижение холодильника по полу. Или резкий силовой подъем на вытянутой руке полного чайника с водой. Нередко корешок нерва ущемляется при незначительном движении – например, после кашля, чихания.
Как проявляется защемление нерва?
Интенсивная, колющая или стреляющая (как удар током) боль в шее, пояснице или в грудной клетке. Боль может распространятся в руку, в затылок, по ходу ребра в грудную клетку, нередко в область сердца, или в ногу. В зоне компрессии мышцы напряжены, спазмированы, может быть отек мягких тканей. Напряжение мышц приводит к искривлению позвоночника, на стороне боли приподнимается плечо, лопатка, бедро. Такой «перекос» мышц спины называют болевой (алгической) позой. Если не назначить правильное лечение, защемление нерва может сохраняться несколько недель и значительно ухудшить качество жизни пациента.
Напряжение мышц приводит к искривлению позвоночника, на стороне боли приподнимается плечо, лопатка, бедро. Такой «перекос» мышц спины называют болевой (алгической) позой. Если не назначить правильное лечение, защемление нерва может сохраняться несколько недель и значительно ухудшить качество жизни пациента.
Причины защемления нерва:
- Наиболее частой причиной является остеохондроз. При этом корешки спинальных нервов ущемляются в межпозвонковых отверстиях в месте протрузии (выпячивания) межпозвонкового диска. Дополнительной причиной защемления нерва являются костные выросты позвонков (остеофиты).
- Грыжа межпозвонкового диска является осложнением остеохондроза и как правило, приводит к стойкому защемлению нервного корешка. При этом боли распространяются по ходу руки или ноги и сопровождаются снижением рефлексов, нарушением чувствительности кожи, ощущением «покалывания иголочек» или слабостью в пальцах кисти или стопы.
- Постоянная интенсивная физическая нагрузка приводит к сдавлению нерва между мышцами и сухожилиями.
 Это так называемые «туннельные» синдромы. Они встречаются у людей определенных профессий: спортсмены, теннисисты (защемление нерва в области локтя), машинистки и другие «печатающие» люди (компрессия в области запястья).
Это так называемые «туннельные» синдромы. Они встречаются у людей определенных профессий: спортсмены, теннисисты (защемление нерва в области локтя), машинистки и другие «печатающие» люди (компрессия в области запястья).
Что делать, если защемило нерв?
В первую очередь, важно установить правильный диагноз.
Поэтому лучше не заниматься самолечением, а обратится к врачу-неврологу. В клинике «Первая неврология» профессиональный вертеброневролог (специалист по позвоночнику) осмотрит пациента, назначит обследование и комплексное лечение с момента обращения в клинику.
Какие обследования необходимы при защемлении нерва?
Важным диагностическим методом является электромиография (ЭМГ). Именно это исследование объективно оценивает степень компрессии (повреждения) нерва. ЭМГ регистрирует проведение электрического импульса по нервам руки или ноги и дает врачу оценку состояния периферической нервной системы.
Магнитно-резонансная (МРТ) и компьютерная томография (КТ) позволяют оценить состояние позвонков и межпозвонковых дисков, наличие грыж и протрузий, повреждение спинного мозга.
Рентгенография позвоночника
информативна при нарушении осанки — сколиозе, кифозе, а также травмах: переломах и подвывихах позвонков.
Эффективное лечение защемления нерва
Традиционно проводится уменьшение симптомов боли: противовоспалительные обезболивающие препараты (НПВС), миорелаксанты (препараты, расслабляющие мышцы), препараты, улучшающие кровообращение, витамины группы В, а также физиотерапевтическое лечение. Данные методы уменьшают симптомы, но не действуют на причины и механизмы заболевания.
Блокады болевых точек и паравертебральные блокады классический эффективный метод лечения мышечно-суставной боли. Врач прицельно (в болевую «триггерную» зону или по ходу ущемленного нерва) вводит комплекс противоболевых препаратов. Уменьшение боли наступает через несколько минут после инъекции.
Альтернативной современной методикой лечения остеохондроза, сколиоза и грыж межпозвонковых дисков является ударно-волновая терапия. Принцип УВТ – воздействие звуковых волн низкой частоты на напряженные мышцы и связки, суставы, кости. Акустическая волна уменьшает воспаление защемленного нерва, восстанавливает кровообращение и запускает процесс регенерации клеток. Известны случаи восстановление костной структуры после начавшегося некроза костей.
В клинике «Первая неврология» активно используются более 20 видов лечения болевых синдромов в спине и конечностях, а также головной боли. Современные высокотехнологичные методы купируют боль уже после 2-3 сеансов и снижают лекарственную нагрузку (количество и длительность приема противоболевых препаратов).
К таким методам относится, в первую очередь, карбокситерапия. Введение небольших количеств углекислого газа в проекции позвоночника и суставов вызывает приток крови и стимулирует кровообращение в зоне защемления нерва. Карбокситерапия обладает быстрым обезболивающим эффектом, улучшает трофику (питание) межпозвонковых дисков и нервов. Несомненным достоинством метода является отсутствие побочных эффектов.
Мезоинжекторная терапия применяется в клинике «Первая неврология» более 10 лет. Это метод введения лекарственных препаратов в глубокий слой кожи – мезодерму. Локально – в проекции защемленного нерва, врач-невролог вводит миорелаксанты (расслабляющие мышцы) или сосудистые, противовоспалительные препараты. Всасывание и действие лекарственного вещества продолжаются более 2-х недель, поэтому мезотерапия выполняется 1 раз в 14 дней.
Высокотоновая терапия Hi Top – метод выбора в лечении защемления нерва руки или ноги. Воздействуя импульсным током на чувствительные окончания периферического нерва, Hi Top стимулирует нервы, мышцы и спинной мозг.
Дозированное вытяжение позвоночника проводят в клинике «Первая неврология» при помощи специализированного орторпедического комплекса «ОРМЕД-профессионал». Вытяжение устраняет защемление спинального нерва, уменьшает тонус мышц спины, быстро купирует боли в позвоночнике.
Наши специалисты
Записаться на прием в Самаре:
Читайте также
Спортивные травмы
Вопреки распространенному мнению о том, что все спортсмены являются полностью здоровыми людьми, именно эта группа пациентов подвержена колоссальным физическим нагрузкам на различные органы и системы, которые…
Подробнее
Синдром беспокойных ног
Синдром беспокойных ног – проявляется неприятными ощущениями в нижних конечностях преимущественно в вечернее и ночное время, вынуждающими совершать облегчающие движения ногами, что приводит к нарушению…
Подробнее
Слабость и онемение в руке и ноге
Появление общей мышечной слабости и онемения в теле, руке или ноге является очень серьезным синдромом, при появлении которого следует как можно быстрее обратиться за консультацией к неврологу. Связано…
Подробнее
Внутричерепная гипертензия на МРТ
Внутричерепная гипертензия — повышение внутричерепного давления. Обычное внутричерепное давление 15 мм рт ст. Когда давление повышается вдвое, возникает инсульт. При давлении 50 мм рт ст., пациент может…
Подробнее
Атрофия мышц
Слово атрофия в переводе с латинского обозначает потерю или уменьшение в объеме мышечной массы или отдельной мышцы. Чаще всего атрофия мышц возникает из-за ограничения активных движений, например, после…
Подробнее
Последствия травматических повреждений черепа, позвоночника, головного и спинного мозга
Травмы головного мозга или черепно-мозговые травмы представляют собой повреждения головного мозга, сопровождающиеся нарушением его функций. Травмы головного мозга делятся на две большие группы – закрытые…
Подробнее
Причина болей в грудной клетке
09 ноября 2016 г.
Причина болей в грудной клетке: невралгия или сердце? До поры до времени перспектива сердечных заболеваний кажется большинству людей отдаленной и туманной. Но рано или поздно практически каждый взрослый человек сталкивается с крайне неприятными ощущениями: внезапной болью в груди. Утешаться в это время мыслью о том, что для инфаркта еще рано, вряд ли получится: если человек впечатлителен, он, как правило, испытывает панику и страх перед скорой смертью. А между тем с сердечными болями очень часто можно спутать боли невралгического характера. Сегодня мы расскажем о том, как отличить один тип боли от другого, почему возникает невралгия и боль в груди и как нужно поддерживать свое здоровье. Симптомы боли в груди: сходство и отличие Люди, не любящие обращаться к врачам (особенно это касается мужчин), зачастую предпочитают перетерпеть болевой приступ, купируя его обезболивающим препаратом. Но цена ошибки в вопросе болей в груди может быть непомерно высока: если вовремя не обратиться за помощью при инфаркте, человек может умереть. С другой стороны, многие первым делом и грешат на сердце – ведь в груди располагается именно оно, а межреберная невралгия в теории должна и находиться сбоку, между ребер? На деле локализация болей может быть различной, кроме того, боль может ощущаться и в руке, и в спине. Главным отличием сердечного приступа от невралгии является продолжительность: приступы межреберной невралгии могут быть довольно длительными, до нескольких суток. Сердечные же боли короткие – например, приступ стенокардии длится примерно 5-10 минут. Невралгические боли имеют острый характер, а стенокардическая боль – тупая, жгущая, с нехваткой воздуха. В старину стенокардию называли «грудной жабой» именно из-за ощущения, что на груди сидит тяжелая и холодная жаба. Боль при стенокардии распространяется на всю область груди, и человек затрудняется указать, где именно у него болит. При невралгии же обычно удается точно локализовать основное место боли. Еще один очень характерный для невралгии признак – уменьшение или увеличение интенсивности болей в зависимости от положения тела, вдохе и выдохе. Сердечная же боль не зависит от положения тела, за одним исключением – при инфаркте миокарда боль во время движения как раз усиливается. Таблетка нитроглицерина может купировать приступ сердечных болей, но не сможет остановить развитие инфаркта. Поэтому, если боль после приема нитроглицерина продолжается, необходимо немедленно вызвать скорую помощь. Почему возникают боли в груди Закономерный вопрос – если у человека со здоровьем все было в относительном порядке, почему приступы возникают сразу с большой интенсивностью? На самом деле редко кто из людей регулярно обследуется у кардиолога. Большинство случаев стенокардии – это так называемая стенокардия напряжения, которая возникает после физических или эмоциональных нагрузок. Если же приступ возник после сна, то это стенокардия покоя. Собственно, стенокардия – это нарушение кровоснабжения в сердечной мышце человека. Такое постоянное кислородное голодание приводит к развитию ишемической болезни сердца и к инфаркту. Основными факторами риска здесь являются: артериальная гипертензия; нарушение жирового обмена и атеросклероз; нарушение углеводного обмена и повышение уровня сахара в крови; врожденные или приобретенные пороки сердца. Межреберная невралгия – это боль, проходящая по стволу и ветвям какого-либо из межреберных нервов (их 11 пар, а 12 пара – это подреберные нервы). Возникает она из-за сдавливания, раздражения или воспаления нерва. Причин появления невралгии очень много – это проблемы с позвоночником (остеохондроз, смещения и грыжи межпозвоночных дисков), инфекции (включая грипп), радикулит, неврит, травмы, переохлаждения, избыточный тонус мышц и другие. К каким врачам обращаться за помощью Если вы обратились за неотложной помощью, врачи помогут вам сориентироваться в этом вопросе, исключив или подтвердив проблемы с сердцем. Если у вас был приступ стенокардии, то без обследования у кардиолога не обойтись. Впрочем, даже если приступ оказался невралгией, кардиолога посетить стоит. С невралгией дела обстоят несколько сложнее – прежде всего, нужно будет посетить невролога, сделать рентгенограмму или пройти томографию. После того как причина будет выяснена, врач сможет дать рекомендации по лечению или же направить на консультации к другим специалистам – например, к остеопату. Боли в груди: что делать Первым делом нужно прекратить любую физическую нагрузку и сесть или лечь. Нередко лечь ровно не получается – в таком случае нужно принять полулежачее положение, положив под спину подушки. Следует обеспечить приток свежего воздуха в помещение, расстегнуть воротник рубашки или блузки. Если причина боли непонятна, нужно сразу принять 1-2 таблетки нитроглицерина. Если его не оказалось – хотя бы валидол, валокордин или их аналоги. Для того чтобы успокоиться, нужно дополнительно принять валериану или корвалол. Надо учесть, что нитроглицерин может резко понизить давление. Если боль не проходит в течение 10-15 минут, вызывайте скорую помощь. Если же боль острая, не изменяющаяся при перемене положения тела, скорую нужно вызвать немедленно. При приступе невралгии можно принять обезболивающие препараты, укутать грудь теплым шарфом, использовать мази с разогревающим и болеутоляющим эффектом. В дальнейшем врач может назначить сеансы физиотерапии, новокаиновые блокады нервов, иглоукалывание. Если причиной повторяющихся приступов невралгии является остеохондроз, то стоит обратиться за помощью к мануальному терапевту, посещать лечебный массаж и гимнастику. Во время обострения невралгии нельзя спать на мягкой поверхности: матрас должен быть жестким. Постарайтесь сохранять спокойствие при приступе боли в груди, но ни в коем случае не пренебрегайте обследованием у врачей, если даже вам кажется, что приступ прошел бесследно.
Остеохондроз
Что же такое остеохондроз? Какие причины его возникновения? С такими вопросами всё чаще и чаще сталкивается человек в наше время. Остеохондроз — это боли в области спины, в результате которых толщина позвонковых отростков увеличивается. При этом позвоночные связки становятся слабо-эластичными, что приводит к старению тканей хряща. Сначала остеохондроз поражает межпозвоночный диск, а далее другие отделы позвоночника, двигательную функцию организма и нервную систему.
В зависимости от того где возникает боль, можно выделить несколько видов остеохондроза:
- Шейного отдела позвоночника.
- Грудного отдела позвоночника.
- Поясничного отдела позвоночника.
- Крестцового отдела позвоночника.
Стадии развития остеохондроза:
Боли в определенных зонах позвоночника, слабость, недомогание. Уменьшается эластичность позвоночных дисков. Между позвонками происходит защемление нерва. Образование межпозвоночной грыжи. Снижается подвижность позвоночника, появляется резкая боль при малейшем движении. Причина – увеличение костной ткани. В результате можно остаться инвалидом и оставшуюся жизнь проходить в ортопедическом корсете.
В чём же причина остеохондроза и как его распознать?
Основная причина такого заболевания – это могут быть перенесённые травмы позвонков, поднятие тяжёлых предметов, «сидячий» образ жизни, сколиоз, сутулость. К появлению остеохондроза приводит нарушение обмена веществ, недостаток кальция, витаминов и других микроэлементов. Стрессы, наследственность могут также стать причинами заболевания.
Причин возникновения этого недуга очень много. Как правило, остеохондроз появляется у людей старше 30 лет. Но в последнее время страдают молодые парни и девушки, и даже дети школьного возраста. Всем известно, что школьники сейчас больше времени проводят у телевизора, компьютера. И меньше отдают предпочтения прогулкам, стадионам, подвижным играм. В результате – плохая осанка, искривление позвоночника. Боль – это один из основных признаков остеохондроза. Боль в шеи, грудной клетки, в спине. Головокружение, слабость, тошнота, шум в ушах, двоение в глазах, как следствие защемления нерва. Боли в области сердца – остеохондроз грудного отдела. Некоторые могут ощущать онемение мышц рук и ног, боли в суставах. При появлении похожих симптомов необходимо обращаться к специалистам и не откладывать поход к врачу. Лечением остеохондроза занимаются невропатологи и травматологи, хирурги.
Виды диагностики остеохондроза
Своевременное обращение к врачу всегда способствует быстрому выздоровлению и предотвращает появлению хронических заболеваний. Медицинское обследование, связанное с диагнозом остеохондроз, включает в себя:
- Осмотр спины (осанка, расположение лопаток, позвонков, контуры тела)
- Сдача определённых анализов
- Проверка работы кровеносных сосудов головного мозга
- Рентген позвоночника
- Компьютерная диагностика, томография (такой вид диагностики проводится при тяжёлых стадиях болезни)
Методы лечения остеохондроза
Излечиться от этого недуга за один день просто невозможно. Это заболевание требует длительного лечения, огромного терпения пациента. Медицина в наше время не стоит на места и поэтому различных методов лечения очень много. Лекарственные препараты, косметические средства, массаж, лечебная физкультура, мануальная терапия, иглоукалывание. Существует и народные методы лечения: пчелиный яд, лечение пиявками, использование баночного массажа. К сожалению, лечение межпозвоночной грыжи происходит при помощи хирургического вмешательства. Назначение тог или другого метода лечения зависит от степени заболеваемости и от возраста пациента. Несколько способов, которые помогут предотвратить появление остеохондроза
Большинство методов профилактики направлены на снижение нагрузки на позвоночник и укрепление мышц спины.
- Быть максимально подвижным.
- Плаванье, упражнения на турнике, пешие прогулки, производственная гимнастика, велопрогулки, утренняя гимнастика.
- Следить за питанием.
- Употреблять в пищу молочные продукты, фрукты. Отказаться от жирной пищи и кушать поменьше сладкого. Включать в свой рацион орехи, бобы, рыбу, капусту, так как эти продукты богаты на магний и кальций.
- Следить за осанкой.
- Правильно сидеть за столом, использовать стул со спинкой. Во время длительных поездок в машине делать остановки. Для сна использовать ортопедический матрац. Правильно распределять нагрузку на спину при переносе тяжестей (нести сумки в обеих руках или при помощи рюкзака за спиной). Соблюдать диету, чтобы не было избыточного веса.
- Беречь спину от сквозняков и переохлаждений.
Как видите активный образ жизни – это залог здоровья. Будьте здоровы.
защемленных нервов: причины, симптомы и лечение
Обзор
Что такое защемленный нерв?
Защемленный нерв — это сдавленный нерв. Окружающие ткани, которые давят на нервные корешки, могут вызывать боль, онемение и покалывание в разных частях тела. Во многих случаях причиной является грыжа межпозвоночного диска, выскальзывающая между позвонками в спинном мозге и давящая на спинномозговой нерв, идущий вниз по ноге.
Большинство защемленных нервов берет начало в шее (шейная радикулопатия), верхней средней части спины (грудная радикулопатия) или нижней части спины (поясничная радикулопатия).Вы также можете испытывать защемление нервов в руке, локте и запястье (синдром запястного канала запястья).
Защемление нервов может повлиять на несколько частей вашего тела:
- Защемление нерва в шейном отделе позвоночника может вызвать жесткость шеи, а боль и онемение могут повлиять на плечо и руку.
- Защемление поясничного нерва в пояснице может вызвать боль в спине, бедрах, ягодицах и ногах.
- Грудная радикулопатия вызывает боль в области груди. Если у вас сильная боль в груди, не рискуйте и позвоните своему врачу.
Защемление нерва может быть болезненным, но обычно его можно лечить с помощью покоя, безрецептурных лекарств и физиотерапии. Большинство людей полностью восстанавливаются после защемления нерва.
Насколько часто встречается защемление нерва?
Часто защемление нервов; ежегодно около 85 из 100 000 взрослых в Соединенных Штатах страдают защемлением нерва. Люди любого возраста могут испытывать защемление нервов, но у людей в возрасте 50 лет и старше они чаще всего возникают из-за артрита и дегенерации позвоночника и других частей тела.
Где в моем теле защемляются нервы?
Защемление нервов может происходить по всему телу в зависимости от расположения пораженных нервов. Чаще всего вы чувствуете воздействие защемления нерва:
- Шея и плечо (сдавленные шейные нервы).
- Спина и верхняя часть грудной клетки (сдавленные грудные и поясничные нервы).
- Рука и локоть (вызвано давлением на локтевой нерв; например, боль в этом нерве ощущается, когда вы ударяете локоть о «забавную кость»).
- Запястье и кисть (часто вызывается синдромом запястного канала).
Уйдет ли защемленный нерв сам по себе? Сколько времени это занимает?
Да, большинство со временем (обычно от четырех до шести недель). Вы можете улучшить симптомы с помощью покоя и обезболивающих, таких как напроксен, ибупрофен или ацетаминофен. Если домашнее лечение не принесло вам облегчения через несколько дней, позвоните своему врачу, и он даст вам дополнительные рекомендации. Вас могут попросить прийти в офис для оценки и тестов.
Может ли защемление нерва привести к более серьезным проблемам?
Защемление нерва может стать серьезным, вызывая хроническую боль или даже привести к необратимому повреждению нерва. Жидкость и отек могут нанести необратимый вред нервам, поэтому обязательно свяжитесь со своим врачом, если ваши симптомы ухудшатся или не улучшатся через несколько дней.
Симптомы и причины
Что вызывает защемление нерва?
При некоторых заболеваниях ткань или кость может сдавливать нерв и вызывать симптомы.К ним относятся:
- Ревматоидный артрит вызывает воспаление суставов, которое может сдавливать близлежащие нервы.
- Старение приводит к «износу» позвоночника и его дисков. Со временем диски позвоночника могут терять влагу и уплощаться. Позвонки (кости спинного мозга) сближаются, и в ответ на это тело образует костные наросты. Эти разрастания костей или шпоры могут сдавливать нервы.
- Внезапная травма в результате занятий спортом или несчастный случай могут привести к защемлению нерва.Неуклюжие подъемные, тянущие или скручивающие движения могут вызвать грыжу межпозвоночного диска.
- Повторяющиеся движения, например длительный набор текста на клавиатуре, могут вызвать напряжение в запястье и руке. Это может привести к синдрому запястного канала (воспаление сухожилия, сдавливающее срединный нерв руки).
- Ожирение: Избыточный вес может раздувать нервные пути, оказывая давление на нервы.
- Беременность: лишний вес может привести к сдавлению нервов.
- Диабет: Высокий уровень глюкозы (сахара) в крови повреждает нервы.
Каковы симптомы защемления нерва?
- Боль (острая или тупая боль).
- Онемение.
- Мышечная слабость.
- Покалывание (ощущение «иголки»).
- Ощущение, будто ваша рука или нога заснули.
Диагностика и тесты
Как диагностировать защемление нерва?
Вам следует обратиться к врачу по поводу защемления нерва, если он не реагирует на консервативное лечение в домашних условиях.Чтобы найти источник защемления нерва, медработники физически исследуют вашу шею, руки, плечи, запястья и кисти рук. Они будут искать мышечную слабость, проверять изменение рефлексов и спрашивать о различных ощущениях, которые вы испытываете.
Визуальные тесты
При необходимости вас могут попросить пройти одну или несколько из следующих процедур, чтобы отследить источник проблемы:
- Рентген: Рентген может показать сужение и изменение положения спинного мозга, а также переломы.
- Сканирование компьютерной томографии (КТ) : Компьютерная томография показывает трехмерные изображения позвоночника с большей детализацией, чем рентгеновский снимок.
- Магнитно-резонансная томография (МРТ) : МРТ может показать, является ли повреждение мягких тканей причиной компрессии нерва или есть ли повреждение спинного мозга.
- Электромиография (ЭМГ): Электрические импульсы мышц, измеренные с помощью ЭМГ, наряду с исследованиями нервной проводимости, могут помочь определить, нормально ли работает нерв.Это поможет вашему врачу определить, вызваны ли симптомы давлением на корешки спинномозговых нервов или же повреждение нервов вызвано другим заболеванием, например диабетом.
Ведение и лечение
Как лечить защемление нерва?
Медицинское лечение (безоперационное) — это первая линия лечения защемления нервов. Сюда входят:
- Время и отдых: Для многих людей время лечит защемление нерва и не требует лечения.Боль пройдет через несколько дней или недель.
- Лед и тепло: Для временного облегчения приложите лед и тепло, как и к любой опухшей области.
- Безрецептурные болеутоляющие: Ацетаминофен и нестероидные противовоспалительные препараты (НПВП) могут облегчить симптомы. НПВП включают ибупрофен и напроксен.
- Шины и шейные воротники (для запястья, кисти или шеи): Ваш врач может посоветовать вам на короткое время носить мягкую шину или шейный воротник, чтобы ограничить движение во время заживления.
- Кортикостероиды : Ваш врач может прописать сильные противовоспалительные препараты, такие как преднизон, для облегчения боли. Их можно принимать перорально (через рот) или вводить непосредственно в пораженный участок.
- Физиотерапия : Растяжки и легкие упражнения могут помочь ослабить давление на нервы и облегчить незначительную боль. Поговорите со своим врачом или физиотерапевтом о том, какие упражнения лучше всего подходят для того типа защемленного нерва, который вы испытываете.
Хирургия
Хирургия — это последнее средство лечения защемления нерва, когда безоперационное лечение не уменьшило давление на нервы. Примеры операций по устранению компрессии спинномозгового нерва:
- Передняя шейная дискэктомия и спондилодез (ACDF): Хирурги удаляют дисковые или костные шпоры, которые сдавили нервы позвоночника, а затем стабилизируют позвоночник посредством спондилодеза. При сращении позвонки соединяются, образуя в конечном итоге единую твердую кость.
- Замена искусственного диска (ADR): Травмированный диск удаляется из позвоночника и заменяется искусственной частью, как при замене колена или бедра. Это обеспечивает большую гибкость позвоночника.
- Задняя цервикальная ламинофораминотомия: Пластинка представляет собой изогнутую кость тыльной стороны позвоночного канала. Хирург истончает пластинку для лучшего доступа к поврежденному участку и удаляет костные шпоры и любые ткани, сдавливающие нерв.
После этих операций полное восстановление сил и движений может занять несколько месяцев. Большинство людей могут вернуться к офисной работе в течение нескольких дней или недель после операции. В зависимости от операции, возвращение к полноценной деятельности может занять от трех до четырех месяцев. Ваш хирург даст вам общее представление о времени вашего восстановления, и у некоторых людей может потребоваться больше времени.
- Хирургия при синдроме запястного канала: Для снятия компрессии нерва в запястном канале руки существует два хирургических варианта: открытая (один 2-дюймовый разрез) и эндоскопическая (минимально инвазивная, с одним или двумя разрезами по ½ дюйма).И то, и другое делается для того, чтобы перерезать связку вокруг запястного канала, чтобы снять давление со срединного нерва. При открытой операции хирург делает 2-дюймовый разрез на запястье и непосредственно перерезает связку. При эндоскопии хирург делает один или два небольших разреза, а крошечная камера направляет операцию. Это должно облегчить ваши симптомы, и связка снова срастется и освободит пространство для прохождения нерва. Полное выздоровление может занять от 10 до 12 недель, но вскоре после операции вы сможете заниматься ограниченными видами деятельности (например, водить автомобиль).
Профилактика
Как предотвратить защемление нерва? Не все защемление нервов можно предотвратить, но вы можете снизить риск, если:
- Поддерживайте здоровый вес и хорошую осанку.
- Выполняйте упражнения на растяжку, чтобы мышцы оставались сильными и гибкими.
- Не сидите и не лежите в одном положении слишком долго и не скрещивайте ноги в течение длительного времени. Это может привести к сдавлению нерва в ноге.
- Постарайтесь ограничить повторяющиеся движения (например, печатать) и делать перерывы в них.При работе с клавиатурой используйте подставки для запястий.
Перспективы / Прогноз
Каковы перспективы защемления нерва?
Многие люди полностью выздоравливают после защемления нерва при лечении в домашних условиях. Когда требуется медикаментозное или хирургическое лечение, шансы на полное выздоровление превосходны.
Жить с
Когда мне следует обратиться к врачу по поводу защемления нерва?
Если боль и другие симптомы защемления нерва не исчезли через несколько дней, позвоните своему врачу.
защемленных нервов: причины, симптомы и лечение
Обзор
Что такое защемленный нерв?
Защемленный нерв — это сдавленный нерв. Окружающие ткани, которые давят на нервные корешки, могут вызывать боль, онемение и покалывание в разных частях тела. Во многих случаях причиной является грыжа межпозвоночного диска, выскальзывающая между позвонками в спинном мозге и давящая на спинномозговой нерв, идущий вниз по ноге.
Большинство защемленных нервов берет начало в шее (шейная радикулопатия), верхней средней части спины (грудная радикулопатия) или нижней части спины (поясничная радикулопатия).Вы также можете испытывать защемление нервов в руке, локте и запястье (синдром запястного канала запястья).
Защемление нервов может повлиять на несколько частей вашего тела:
- Защемление нерва в шейном отделе позвоночника может вызвать жесткость шеи, а боль и онемение могут повлиять на плечо и руку.
- Защемление поясничного нерва в пояснице может вызвать боль в спине, бедрах, ягодицах и ногах.
- Грудная радикулопатия вызывает боль в области груди. Если у вас сильная боль в груди, не рискуйте и позвоните своему врачу.
Защемление нерва может быть болезненным, но обычно его можно лечить с помощью покоя, безрецептурных лекарств и физиотерапии. Большинство людей полностью восстанавливаются после защемления нерва.
Насколько часто встречается защемление нерва?
Часто защемление нервов; ежегодно около 85 из 100 000 взрослых в Соединенных Штатах страдают защемлением нерва. Люди любого возраста могут испытывать защемление нервов, но у людей в возрасте 50 лет и старше они чаще всего возникают из-за артрита и дегенерации позвоночника и других частей тела.
Где в моем теле защемляются нервы?
Защемление нервов может происходить по всему телу в зависимости от расположения пораженных нервов. Чаще всего вы чувствуете воздействие защемления нерва:
- Шея и плечо (сдавленные шейные нервы).
- Спина и верхняя часть грудной клетки (сдавленные грудные и поясничные нервы).
- Рука и локоть (вызвано давлением на локтевой нерв; например, боль в этом нерве ощущается, когда вы ударяете локоть о «забавную кость»).
- Запястье и кисть (часто вызывается синдромом запястного канала).
Уйдет ли защемленный нерв сам по себе? Сколько времени это занимает?
Да, большинство со временем (обычно от четырех до шести недель). Вы можете улучшить симптомы с помощью покоя и обезболивающих, таких как напроксен, ибупрофен или ацетаминофен. Если домашнее лечение не принесло вам облегчения через несколько дней, позвоните своему врачу, и он даст вам дополнительные рекомендации. Вас могут попросить прийти в офис для оценки и тестов.
Может ли защемление нерва привести к более серьезным проблемам?
Защемление нерва может стать серьезным, вызывая хроническую боль или даже привести к необратимому повреждению нерва. Жидкость и отек могут нанести необратимый вред нервам, поэтому обязательно свяжитесь со своим врачом, если ваши симптомы ухудшатся или не улучшатся через несколько дней.
Симптомы и причины
Что вызывает защемление нерва?
При некоторых заболеваниях ткань или кость может сдавливать нерв и вызывать симптомы.К ним относятся:
- Ревматоидный артрит вызывает воспаление суставов, которое может сдавливать близлежащие нервы.
- Старение приводит к «износу» позвоночника и его дисков. Со временем диски позвоночника могут терять влагу и уплощаться. Позвонки (кости спинного мозга) сближаются, и в ответ на это тело образует костные наросты. Эти разрастания костей или шпоры могут сдавливать нервы.
- Внезапная травма в результате занятий спортом или несчастный случай могут привести к защемлению нерва.Неуклюжие подъемные, тянущие или скручивающие движения могут вызвать грыжу межпозвоночного диска.
- Повторяющиеся движения, например длительный набор текста на клавиатуре, могут вызвать напряжение в запястье и руке. Это может привести к синдрому запястного канала (воспаление сухожилия, сдавливающее срединный нерв руки).
- Ожирение: Избыточный вес может раздувать нервные пути, оказывая давление на нервы.
- Беременность: лишний вес может привести к сдавлению нервов.
- Диабет: Высокий уровень глюкозы (сахара) в крови повреждает нервы.
Каковы симптомы защемления нерва?
- Боль (острая или тупая боль).
- Онемение.
- Мышечная слабость.
- Покалывание (ощущение «иголки»).
- Ощущение, будто ваша рука или нога заснули.
Диагностика и тесты
Как диагностировать защемление нерва?
Вам следует обратиться к врачу по поводу защемления нерва, если он не реагирует на консервативное лечение в домашних условиях.Чтобы найти источник защемления нерва, медработники физически исследуют вашу шею, руки, плечи, запястья и кисти рук. Они будут искать мышечную слабость, проверять изменение рефлексов и спрашивать о различных ощущениях, которые вы испытываете.
Визуальные тесты
При необходимости вас могут попросить пройти одну или несколько из следующих процедур, чтобы отследить источник проблемы:
- Рентген: Рентген может показать сужение и изменение положения спинного мозга, а также переломы.
- Сканирование компьютерной томографии (КТ) : Компьютерная томография показывает трехмерные изображения позвоночника с большей детализацией, чем рентгеновский снимок.
- Магнитно-резонансная томография (МРТ) : МРТ может показать, является ли повреждение мягких тканей причиной компрессии нерва или есть ли повреждение спинного мозга.
- Электромиография (ЭМГ): Электрические импульсы мышц, измеренные с помощью ЭМГ, наряду с исследованиями нервной проводимости, могут помочь определить, нормально ли работает нерв.Это поможет вашему врачу определить, вызваны ли симптомы давлением на корешки спинномозговых нервов или же повреждение нервов вызвано другим заболеванием, например диабетом.
Ведение и лечение
Как лечить защемление нерва?
Медицинское лечение (безоперационное) — это первая линия лечения защемления нервов. Сюда входят:
- Время и отдых: Для многих людей время лечит защемление нерва и не требует лечения.Боль пройдет через несколько дней или недель.
- Лед и тепло: Для временного облегчения приложите лед и тепло, как и к любой опухшей области.
- Безрецептурные болеутоляющие: Ацетаминофен и нестероидные противовоспалительные препараты (НПВП) могут облегчить симптомы. НПВП включают ибупрофен и напроксен.
- Шины и шейные воротники (для запястья, кисти или шеи): Ваш врач может посоветовать вам на короткое время носить мягкую шину или шейный воротник, чтобы ограничить движение во время заживления.
- Кортикостероиды : Ваш врач может прописать сильные противовоспалительные препараты, такие как преднизон, для облегчения боли. Их можно принимать перорально (через рот) или вводить непосредственно в пораженный участок.
- Физиотерапия : Растяжки и легкие упражнения могут помочь ослабить давление на нервы и облегчить незначительную боль. Поговорите со своим врачом или физиотерапевтом о том, какие упражнения лучше всего подходят для того типа защемленного нерва, который вы испытываете.
Хирургия
Хирургия — это последнее средство лечения защемления нерва, когда безоперационное лечение не уменьшило давление на нервы. Примеры операций по устранению компрессии спинномозгового нерва:
- Передняя шейная дискэктомия и спондилодез (ACDF): Хирурги удаляют дисковые или костные шпоры, которые сдавили нервы позвоночника, а затем стабилизируют позвоночник посредством спондилодеза. При сращении позвонки соединяются, образуя в конечном итоге единую твердую кость.
- Замена искусственного диска (ADR): Травмированный диск удаляется из позвоночника и заменяется искусственной частью, как при замене колена или бедра. Это обеспечивает большую гибкость позвоночника.
- Задняя цервикальная ламинофораминотомия: Пластинка представляет собой изогнутую кость тыльной стороны позвоночного канала. Хирург истончает пластинку для лучшего доступа к поврежденному участку и удаляет костные шпоры и любые ткани, сдавливающие нерв.
После этих операций полное восстановление сил и движений может занять несколько месяцев. Большинство людей могут вернуться к офисной работе в течение нескольких дней или недель после операции. В зависимости от операции, возвращение к полноценной деятельности может занять от трех до четырех месяцев. Ваш хирург даст вам общее представление о времени вашего восстановления, и у некоторых людей может потребоваться больше времени.
- Хирургия при синдроме запястного канала: Для снятия компрессии нерва в запястном канале руки существует два хирургических варианта: открытая (один 2-дюймовый разрез) и эндоскопическая (минимально инвазивная, с одним или двумя разрезами по ½ дюйма).И то, и другое делается для того, чтобы перерезать связку вокруг запястного канала, чтобы снять давление со срединного нерва. При открытой операции хирург делает 2-дюймовый разрез на запястье и непосредственно перерезает связку. При эндоскопии хирург делает один или два небольших разреза, а крошечная камера направляет операцию. Это должно облегчить ваши симптомы, и связка снова срастется и освободит пространство для прохождения нерва. Полное выздоровление может занять от 10 до 12 недель, но вскоре после операции вы сможете заниматься ограниченными видами деятельности (например, водить автомобиль).
Профилактика
Как предотвратить защемление нерва? Не все защемление нервов можно предотвратить, но вы можете снизить риск, если:
- Поддерживайте здоровый вес и хорошую осанку.
- Выполняйте упражнения на растяжку, чтобы мышцы оставались сильными и гибкими.
- Не сидите и не лежите в одном положении слишком долго и не скрещивайте ноги в течение длительного времени. Это может привести к сдавлению нерва в ноге.
- Постарайтесь ограничить повторяющиеся движения (например, печатать) и делать перерывы в них.При работе с клавиатурой используйте подставки для запястий.
Перспективы / Прогноз
Каковы перспективы защемления нерва?
Многие люди полностью выздоравливают после защемления нерва при лечении в домашних условиях. Когда требуется медикаментозное или хирургическое лечение, шансы на полное выздоровление превосходны.
Жить с
Когда мне следует обратиться к врачу по поводу защемления нерва?
Если боль и другие симптомы защемления нерва не исчезли через несколько дней, позвоните своему врачу.
защемленных нервов: причины, симптомы и лечение
Обзор
Что такое защемленный нерв?
Защемленный нерв — это сдавленный нерв. Окружающие ткани, которые давят на нервные корешки, могут вызывать боль, онемение и покалывание в разных частях тела. Во многих случаях причиной является грыжа межпозвоночного диска, выскальзывающая между позвонками в спинном мозге и давящая на спинномозговой нерв, идущий вниз по ноге.
Большинство защемленных нервов берет начало в шее (шейная радикулопатия), верхней средней части спины (грудная радикулопатия) или нижней части спины (поясничная радикулопатия).Вы также можете испытывать защемление нервов в руке, локте и запястье (синдром запястного канала запястья).
Защемление нервов может повлиять на несколько частей вашего тела:
- Защемление нерва в шейном отделе позвоночника может вызвать жесткость шеи, а боль и онемение могут повлиять на плечо и руку.
- Защемление поясничного нерва в пояснице может вызвать боль в спине, бедрах, ягодицах и ногах.
- Грудная радикулопатия вызывает боль в области груди. Если у вас сильная боль в груди, не рискуйте и позвоните своему врачу.
Защемление нерва может быть болезненным, но обычно его можно лечить с помощью покоя, безрецептурных лекарств и физиотерапии. Большинство людей полностью восстанавливаются после защемления нерва.
Насколько часто встречается защемление нерва?
Часто защемление нервов; ежегодно около 85 из 100 000 взрослых в Соединенных Штатах страдают защемлением нерва. Люди любого возраста могут испытывать защемление нервов, но у людей в возрасте 50 лет и старше они чаще всего возникают из-за артрита и дегенерации позвоночника и других частей тела.
Где в моем теле защемляются нервы?
Защемление нервов может происходить по всему телу в зависимости от расположения пораженных нервов. Чаще всего вы чувствуете воздействие защемления нерва:
- Шея и плечо (сдавленные шейные нервы).
- Спина и верхняя часть грудной клетки (сдавленные грудные и поясничные нервы).
- Рука и локоть (вызвано давлением на локтевой нерв; например, боль в этом нерве ощущается, когда вы ударяете локоть о «забавную кость»).
- Запястье и кисть (часто вызывается синдромом запястного канала).
Уйдет ли защемленный нерв сам по себе? Сколько времени это занимает?
Да, большинство со временем (обычно от четырех до шести недель). Вы можете улучшить симптомы с помощью покоя и обезболивающих, таких как напроксен, ибупрофен или ацетаминофен. Если домашнее лечение не принесло вам облегчения через несколько дней, позвоните своему врачу, и он даст вам дополнительные рекомендации. Вас могут попросить прийти в офис для оценки и тестов.
Может ли защемление нерва привести к более серьезным проблемам?
Защемление нерва может стать серьезным, вызывая хроническую боль или даже привести к необратимому повреждению нерва. Жидкость и отек могут нанести необратимый вред нервам, поэтому обязательно свяжитесь со своим врачом, если ваши симптомы ухудшатся или не улучшатся через несколько дней.
Симптомы и причины
Что вызывает защемление нерва?
При некоторых заболеваниях ткань или кость может сдавливать нерв и вызывать симптомы.К ним относятся:
- Ревматоидный артрит вызывает воспаление суставов, которое может сдавливать близлежащие нервы.
- Старение приводит к «износу» позвоночника и его дисков. Со временем диски позвоночника могут терять влагу и уплощаться. Позвонки (кости спинного мозга) сближаются, и в ответ на это тело образует костные наросты. Эти разрастания костей или шпоры могут сдавливать нервы.
- Внезапная травма в результате занятий спортом или несчастный случай могут привести к защемлению нерва.Неуклюжие подъемные, тянущие или скручивающие движения могут вызвать грыжу межпозвоночного диска.
- Повторяющиеся движения, например длительный набор текста на клавиатуре, могут вызвать напряжение в запястье и руке. Это может привести к синдрому запястного канала (воспаление сухожилия, сдавливающее срединный нерв руки).
- Ожирение: Избыточный вес может раздувать нервные пути, оказывая давление на нервы.
- Беременность: лишний вес может привести к сдавлению нервов.
- Диабет: Высокий уровень глюкозы (сахара) в крови повреждает нервы.
Каковы симптомы защемления нерва?
- Боль (острая или тупая боль).
- Онемение.
- Мышечная слабость.
- Покалывание (ощущение «иголки»).
- Ощущение, будто ваша рука или нога заснули.
Диагностика и тесты
Как диагностировать защемление нерва?
Вам следует обратиться к врачу по поводу защемления нерва, если он не реагирует на консервативное лечение в домашних условиях.Чтобы найти источник защемления нерва, медработники физически исследуют вашу шею, руки, плечи, запястья и кисти рук. Они будут искать мышечную слабость, проверять изменение рефлексов и спрашивать о различных ощущениях, которые вы испытываете.
Визуальные тесты
При необходимости вас могут попросить пройти одну или несколько из следующих процедур, чтобы отследить источник проблемы:
- Рентген: Рентген может показать сужение и изменение положения спинного мозга, а также переломы.
- Сканирование компьютерной томографии (КТ) : Компьютерная томография показывает трехмерные изображения позвоночника с большей детализацией, чем рентгеновский снимок.
- Магнитно-резонансная томография (МРТ) : МРТ может показать, является ли повреждение мягких тканей причиной компрессии нерва или есть ли повреждение спинного мозга.
- Электромиография (ЭМГ): Электрические импульсы мышц, измеренные с помощью ЭМГ, наряду с исследованиями нервной проводимости, могут помочь определить, нормально ли работает нерв.Это поможет вашему врачу определить, вызваны ли симптомы давлением на корешки спинномозговых нервов или же повреждение нервов вызвано другим заболеванием, например диабетом.
Ведение и лечение
Как лечить защемление нерва?
Медицинское лечение (безоперационное) — это первая линия лечения защемления нервов. Сюда входят:
- Время и отдых: Для многих людей время лечит защемление нерва и не требует лечения.Боль пройдет через несколько дней или недель.
- Лед и тепло: Для временного облегчения приложите лед и тепло, как и к любой опухшей области.
- Безрецептурные болеутоляющие: Ацетаминофен и нестероидные противовоспалительные препараты (НПВП) могут облегчить симптомы. НПВП включают ибупрофен и напроксен.
- Шины и шейные воротники (для запястья, кисти или шеи): Ваш врач может посоветовать вам на короткое время носить мягкую шину или шейный воротник, чтобы ограничить движение во время заживления.
- Кортикостероиды : Ваш врач может прописать сильные противовоспалительные препараты, такие как преднизон, для облегчения боли. Их можно принимать перорально (через рот) или вводить непосредственно в пораженный участок.
- Физиотерапия : Растяжки и легкие упражнения могут помочь ослабить давление на нервы и облегчить незначительную боль. Поговорите со своим врачом или физиотерапевтом о том, какие упражнения лучше всего подходят для того типа защемленного нерва, который вы испытываете.
Хирургия
Хирургия — это последнее средство лечения защемления нерва, когда безоперационное лечение не уменьшило давление на нервы. Примеры операций по устранению компрессии спинномозгового нерва:
- Передняя шейная дискэктомия и спондилодез (ACDF): Хирурги удаляют дисковые или костные шпоры, которые сдавили нервы позвоночника, а затем стабилизируют позвоночник посредством спондилодеза. При сращении позвонки соединяются, образуя в конечном итоге единую твердую кость.
- Замена искусственного диска (ADR): Травмированный диск удаляется из позвоночника и заменяется искусственной частью, как при замене колена или бедра. Это обеспечивает большую гибкость позвоночника.
- Задняя цервикальная ламинофораминотомия: Пластинка представляет собой изогнутую кость тыльной стороны позвоночного канала. Хирург истончает пластинку для лучшего доступа к поврежденному участку и удаляет костные шпоры и любые ткани, сдавливающие нерв.
После этих операций полное восстановление сил и движений может занять несколько месяцев. Большинство людей могут вернуться к офисной работе в течение нескольких дней или недель после операции. В зависимости от операции, возвращение к полноценной деятельности может занять от трех до четырех месяцев. Ваш хирург даст вам общее представление о времени вашего восстановления, и у некоторых людей может потребоваться больше времени.
- Хирургия при синдроме запястного канала: Для снятия компрессии нерва в запястном канале руки существует два хирургических варианта: открытая (один 2-дюймовый разрез) и эндоскопическая (минимально инвазивная, с одним или двумя разрезами по ½ дюйма).И то, и другое делается для того, чтобы перерезать связку вокруг запястного канала, чтобы снять давление со срединного нерва. При открытой операции хирург делает 2-дюймовый разрез на запястье и непосредственно перерезает связку. При эндоскопии хирург делает один или два небольших разреза, а крошечная камера направляет операцию. Это должно облегчить ваши симптомы, и связка снова срастется и освободит пространство для прохождения нерва. Полное выздоровление может занять от 10 до 12 недель, но вскоре после операции вы сможете заниматься ограниченными видами деятельности (например, водить автомобиль).
Профилактика
Как предотвратить защемление нерва? Не все защемление нервов можно предотвратить, но вы можете снизить риск, если:
- Поддерживайте здоровый вес и хорошую осанку.
- Выполняйте упражнения на растяжку, чтобы мышцы оставались сильными и гибкими.
- Не сидите и не лежите в одном положении слишком долго и не скрещивайте ноги в течение длительного времени. Это может привести к сдавлению нерва в ноге.
- Постарайтесь ограничить повторяющиеся движения (например, печатать) и делать перерывы в них.При работе с клавиатурой используйте подставки для запястий.
Перспективы / Прогноз
Каковы перспективы защемления нерва?
Многие люди полностью выздоравливают после защемления нерва при лечении в домашних условиях. Когда требуется медикаментозное или хирургическое лечение, шансы на полное выздоровление превосходны.
Жить с
Когда мне следует обратиться к врачу по поводу защемления нерва?
Если боль и другие симптомы защемления нерва не исчезли через несколько дней, позвоните своему врачу.
защемленный нерв | Ортопедия | Mercy Health
Причины защемления нерва
Существует множество причин радикулопатии шейки матки, в том числе:
- Артрит — шейная радикулопатия может быть вызвана повседневным износом позвоночника с возрастом.
- Стеноз позвоночного канала — стеноз позвоночного канала может вызвать шейную радикулопатию у пациентов старше 60 лет.
- Травма — защемление нерва на шее может также возникнуть после внезапной травмы, в результате которой образовалась грыжа межпозвоночного диска.
- Повторяющаяся работа — повторяющаяся работа, например, работа заводского рабочего, может оказывать дополнительное давление на шейные позвонки и вызывать защемление нервов в шее.
- Занятия спортом или хобби — виды спорта, требующие повторяющихся движений, например плавание или теннис, могут вызвать шейную радикулопатию.
Факторы риска защемления нерва
Пожилой возраст является основным фактором риска образования нерва, в дополнение к занятиям, которые постоянно создают нагрузку на позвоночник в области шеи, например, при занятиях спортом с высокой ударной нагрузкой.
Симптомы защемления нерва
Симптомы защемления нерва включают:
- Боль в руках, шее, груди, верхней части спины и плечах
- Слабость в пальцах и руках
- Онемение рук, пальцев или кистей рук
- Нарушение координации рук или пальцев
Диагностика защемления нерва
Зажатый нерв можно диагностировать при медосмотре у врача. Ваш врач соберет полную историю болезни, оценит ваши симптомы и проведет полный медицинский осмотр.
Во время истории болезни ваш врач определит, есть ли у вас какие-либо заболевания, состояния, недавние действия или несчастные случаи, которые могли вызвать защемление нерва. Ваш врач может также провести тест Сперлинга, который позволяет врачу определить, может ли он, сдавливая шейный отдел позвоночника, воспроизвести симптомы пациента.
Некоторым пациентам может потребоваться более сложное диагностическое тестирование, например:
Магнитно-резонансная томография (МРТ)
МРТ — это наиболее часто используемый тест для диагностики защемления нерва.Этот тест может определить, есть ли у вас грыжа межпозвоночного диска или костная шпора, которая давит на нерв в шее.
Электродиагностическая проверка
Электродиагностический тест, например электромиография, может определить, насколько хорошо нервы функционируют. Электромиография используется только в тяжелых случаях, когда это необходимо.
Лечение защемления нерва
Лечение защемления нерва будет зависеть от тяжести вашего случая и от того, что вызывает ваши симптомы. В большинстве случаев радикулопатию шейки матки можно лечить с помощью лекарств и физиотерапии.Если ваши симптомы не купируются нехирургическим лечением, может потребоваться хирургическое вмешательство.
Нехирургическое лечение
Нехирургические методы лечения защемления нерва включают:
Отдых или модификация активности
Некоторые пациенты могут облегчить свои симптомы с помощью одной лишь модификации активности. По возможности избегайте физических нагрузок и не поднимайте тяжелые предметы, когда впервые почувствуете симптомы. Если ваши симптомы проходят сами по себе, постепенно вернитесь к привычному распорядку.
Физиотерапия
Физиотерапевты Mercy Health могут разработать план физиотерапии, наиболее подходящий для вашего случая. Физическая терапия может включать специальные упражнения или растяжки, которые могут облегчить боль.
Лекарства
Имеются противовоспалительные препараты для облегчения симптомов цервикальной радикулопатии. Сначала можно попробовать безрецептурные препараты, такие как ибупрофен или аспирин, а если они недостаточно сильные, ваш врач может прописать миорелаксанты или НПВП по рецепту.
Инъекции
В некоторых случаях пациентам вводят стероиды непосредственно в шейный отдел позвоночника.
Если нехирургические методы неэффективны или симптомы ухудшаются, для лечения радикулопатии шейки матки может потребоваться операция.
Хирургические процедуры
Хирургические варианты включают:
Передняя шейная дискэктомия и спондилодез
Передняя шейная дискэктомия и спондилодез — наиболее часто выполняемая операция для лечения шейной радикулопатии.Эта операция проводится через небольшой разрез в передней части шеи, при котором удаляется поврежденный или грыжа межпозвоночного диска. Когда диск удаляется, позвоночник снова срастается, но остается место для прохождения спинномозговых нервов.
Замена искусственного диска
Во время этой процедуры поврежденный или грыжа межпозвоночного диска заменяется искусственным. Цель этой операции — сохранить подвижность позвоночника.
Стенокардия шейки матки
Нейрогоспиталист.2015 Янв; 5 (1): 22–27.
Упущенный из виду источник несердечной боли в груди
, DO, 1 , DO, 1 , MD, 1 and, MD 2Уолтер И. Суссман
1 Департамент Медицина, Госпиталь Сент-Винсент, Вустер, Массачусетс, США
Стивен А. Макович
1 Департамент медицины, Госпиталь Сент-Винсент, Вустер, Массачусетс, США
Шабир Хуссейн И. Мерчант
1 Департамент медицины , Госпиталь Сент-Винсент, Вустер, Массачусетс, США
Jayant Phadke
2 Отделение неврологии, Госпиталь Сент-Винсент, Вустер, Массачусетс, США
1 Отделение медицины, Госпиталь Сент-Винсент, Вустер, Массачусетс, США
2 Отделение неврологии, больница Сент-Винсент, Вустер, Массачусетс, США
Автор, ответственный за переписку.Эта статья цитировалась в других статьях в PMC.Abstract
Стенокардия шейки матки широко известна как причина боли в груди, но остается недооцененной. Эта серия демонстрирует разнообразную клиническую картину пациентов со стенокардией шейки матки, задержку постановки диагноза и обширные кардиологические обследования, которые пациенты с этим заболеванием обычно проходят до постановки окончательного диагноза. Распознавание этого состояния у пациентов с острой болью в груди требует высокого уровня подозрительности и осведомленности об общих симптомах и клинических проявлениях стенокардии шейки матки.
Ключевые слова: стенокардия шейки матки, некардиальная боль в груди, шейная боль
Введение
Ежегодно более 7 миллионов пациентов обращаются в отделения неотложной помощи с болью в груди. 1 Большинство этих пациентов поступают в стационар для кардиологического «исключения»; однако только от 15% до 25% пациентов с острой болью в груди действительно страдают острым коронарным синдромом. 2,3 Риск фатальной неправильной диагностики острого коронарного синдрома часто приводит к тому, что некардиологические причины боли в груди игнорируются.Во многих случаях пациенты остаются недиагностированными. 4
Распространенность некардиальной боли в груди оценивается более чем в 50% всех случаев с болью в груди, которые поступают в отделение неотложной помощи. 5 Стенокардия шейки матки является одной из потенциальных причин некардиальной боли в груди и возникает из-за заболеваний шейного отдела позвоночника. Хотя точная частота неизвестна, в 1 серии из 241 пациента с радикулопатией C7, перенесших переднюю шейную дискэктомию, у 16% пациентов была сопутствующая боль в груди или подлопаточная боль. 6 В другой серии из 706 пациентов с патологией шейки матки, требующей хирургического вмешательства, у 1,4% наблюдались симптомы стенокардии шейки матки. 7 Несмотря на то, что диагноз цервикальной стенокардии был впервые описан в 1934 году, он остается недооцененным. 7,8 Здесь мы представляем серию из 6 случаев стенокардии шейки матки и рассматриваем симптоматику и клинический подход к этой необычной патологии шейки матки.
Методы и результаты
Наш институциональный наблюдательный совет одобрил это исследование.Был проведен ретроспективный обзор диаграммы. Все пациенты, поступившие в больницу Сент-Винсент (Вустер, Массачусетс) в период с января 2008 года по декабрь 2011 года. Используя коды Международной классификации болезней , девятая редакция, были идентифицированы пациенты, которые были госпитализированы и диагностированы как с атипичной или некардиальной болью в груди, так и с патологией шейки матки. Для включения пациент также должен был быть осмотрен неврологом при поступлении и пройти магнитно-резонансную томографию (МРТ) шейного отдела позвоночника ().Из 44 первоначально идентифицированных пациентов только 6 пациентов (5 мужчин, 1 женщина; средний возраст 58,3 года, от 39 до 86 лет) имели совпадающие результаты физикального обследования и визуализацию шейки матки.
Блок-схема скрининга и включения пациентов.
Ни у одного из 6 пациентов не было боли в груди, соответствующей определению истинной стенокардии. Чтобы боль соответствовала критериям стенокардии, она должна удовлетворять трем критериям: (1) сжимающий дискомфорт в передней части груди или в шее, плечах или руках; (2) симптомы, вызванные напряжением или эмоциями; и (3) облегчение после отдыха. 9 У двух пациентов была атипичная боль в груди, определяемая как наличие 2 из 3 критериев. У четырех пациентов была диагностирована некардиальная боль в груди по критерию от 0 до 1. Боль в груди была локализована снизу в 2 случаях и в левой передней грудной стенке в 3 случаях. Точное место боли в груди не было задокументировано ни в одном случае. Средняя продолжительность симптомов составила 20,2 месяца (в среднем 5 месяцев). Характеристики боли в груди описаны в.
Таблица 1.
Симптомы и клинические результаты.
| Случай № | Возраст и пол | Характеристики боли в груди | Диагноз | Результаты МРТ (затронутый уровень) | Пораженный корень нерва | |||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Продолжительность 909 900 | Местоположение | 900 Сопутствующие симптомы | Вегетативные симптомы | Факторы облегчения | ||||||||||||||||||||||||
| 1 | 64 M | 4 мес. | LAC | Sharp (10/10) | LUE (u, p, w 909), NP Тошнота, потоотделение | NTG Опиаты | Радикулопатия | CSR / CDD (C5-6) | C6 | |||||||||||||||||||
| 2 | 52 F | 2 дня | 909 30 Unspecified Давление, т. h), NP, HA | Тошнота | NTG | Радикулопатия | CDD (C6-7) | C7 | ||||||||||||||||||||
| 3 | 39 M | 1 7 мес. | SS | Sharp (7/10) | Нет | Тошнота, головокружение, потоотделение | Нет | Радикулопатия | CSR / CDD (C6-7) | C7 | 6 мес | LAC | Давление, жжение | HA | Тошнота, головокружение | Нет | Миелопатия | CSM (стеноз от C3-4 до C6-7 | 309 909 909 909 909 C4-C750 M | 90 мес | SS | Давление, покалывание (10/10) | LUE (p, w), NP, HA | Одышка | Опиаты | Радикулопатия | CSR-6 / CDD ( ) | C6 |
| 6 | 59 M | 4 мес | LAC | Давление (2/10) | LUE (p, w) | Головокружение | Нет | Миелопатия C8-T2) | C8 | |||||||||||||||||||
Все 6 пациентов, включенных в эту серию, были осмотрены неврологом во время госпитализации, и невролог диагностировал стенокардию шейки матки.Причины обращения к неврологу были разными, но все они были связаны с «вторичными» симптомами, которые изначально считались не связанными с первичной жалобой на боль в груди. В 3 случаях консультация проводилась по поводу боли или онемения в левой верхней конечности. Остальные 3 консультации касались симптомов головных болей, головокружения и обморока. У всех пациенток на МРТ была выявлена патология шейки матки (). Шейная спондилотическая радикулопатия или болезнь шейного диска, вызывающая сужение нейрофораминала, наблюдалась у 4 пациентов, а у 2 пациентов была шейная миелопатия на МРТ.
Были выполнены кардиологические исследования различной степени (). Перед самой последней госпитализацией все 6 пациентов ранее прошли кардиологическое стресс-тестирование или ангиограмму. Ни один из пациентов не был осмотрен неврологом во время этих предшествующих госпитализаций. Во время текущей госпитализации всем пациентам сделали электрокардиограмму, рентген грудной клетки и проверили сердечные ферменты, которые не были примечательными. Из 4 пациентов 2 пациента, прошедшие стресс-тестирование, показали потенциальные ишемические изменения и прошли коронарную ангиограмму.Еще одному пациенту была выполнена коронарография без стресс-теста. Все 3 выполненные коронарные ангиограммы были нормальными.
Таблица 2.
Кардиологические находки и предшествующий анамнез.
| Дело № | Возраст и пол | Консультация кардиолога | Стресс-тест | Коронарная ангиограмма | Оценка риска TIMI | Предыдущий стресс-тест | Предыдущий стресс-тест | 909 909 909 909 Факторы сердечного риска 909 | 1 | 64 M | Да | Нет | Нет | 0 | MPI, до 3 месяцев | Нет | HTN, HL, употребление табака |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2 | 52 F Да 909 | Да | 0 | DSE, 21 месяц до | нет | Нет | |||||||||||
| 3 | 39 M | Нет | MPI | Нет | 0 | 909 909 909 909 909 909 909 909 909 909 909 909 Табак||||||||||||
| 4 | 86 M | Да | DSE | Нет | 0 | MPI, 27 месяцев до 909 30 | нет | HTN | |||||||||
| 5 | 50 M | Да | MPI | Да | 1 | 2 предшествующих MPI; 12 и 23 месяцев до | 3 предыдущих ангиографически нормальных катетеризации, 12, 23 и 67 месяцев до | HTN | |||||||||
| 6 | 59 M | Да | Нет | Да | 0 | MPI нет | Нет |
Иллюстративные случаи
50-летний мужчина обратился с жалобой на боль в шее в течение 1 месяца, распространяющуюся вниз по левой руке, с сопутствующим покалыванием и слабостью.Во время его пребывания в отделении неотложной помощи у него появилась боль в груди под грудью, и он почувствовал умеренное облегчение от морфина. Пациент имел обширную историю ангинозных симптомов с сопутствующими корешковыми симптомами левой верхней конечности на протяжении более 5,5 лет. Во время предыдущих госпитализаций у пациента было 3 отрицательных катетеризации сердца и 2 отрицательных стресс-теста.
Во время этой госпитализации кардиологическое обследование включало отрицательное исследование перфузии миокарда и катетеризацию сердца, которая не показала признаков ишемической болезни сердца.По поводу головных болей обратилась к неврологу. При обследовании у пациентки был положительный результат маневра Сперлинга и результаты, указывающие на шейную радикулопатию. Было рекомендовано сделать МРТ шейки матки, и нейрофораминальный стеноз был обнаружен на уровнях C4-5 и C5-6 слева (). Пациенту назначили шейный воротник, и пациентку выписали домой с амбулаторным наблюдением.
Осевое изображение, показывающее левосторонний комплекс остеофит-диск, вторгающийся на нейрофорамен C5-6.
Электродиагностические исследования подтвердили наличие радикулопатии C5 и C6, пациенту была выполнена передняя шейная микродискэктомия межпозвонковых дисков C4-5 и C5-6.Во время операции у пациента было обнаружено значительное сужение левого отверстия C5-6 из-за комплекса остеофит-диск. В послеоперационном периоде симптомы у пациента исчезли.
Обсуждение
Эта серия статей демонстрирует различные клинические проявления пациентов со стенокардией шейки матки. Хотя истинная частота и распространенность этого состояния неизвестны, многие пациенты со стенокардией шейки матки проходят обширное кардиологическое обследование и часто сталкиваются с задержкой в диагностике. 6 Во многих случаях неврологические признаки и симптомы часто упускаются из виду.Без сильного подозрения у пациентов с неадекватно объясненной болью в груди клиницист может ошибочно принять симптомы боли в груди и любые связанные с ними неврологические признаки или симптомы как двойные клинические сущности. Своевременная диагностика этого недооцененного синдрома требует знания общих проявлений и клинических проявлений стенокардии шейки матки.
Большинство случаев стенокардии шейки матки, до 70%, связано с компрессией корешка шейного нерва. 10 Корешковая боль, вероятно, опосредована сдавлением нервных корешков от C4 до C8, которые обеспечивают сенсорную и двигательную иннервацию передней грудной стенки через медиальный и латеральный грудные нервы.Наиболее часто затрагивались уровни C5-C6 (37%), C6-C7 (30%), C4-C5 (27%) и C3-C4 (4%). 10
Сообщалось о нескольких случаях, в которых стенокардия шейки матки была связана с шейной миелопатией, 7 инфаркт спинного мозга, 11,12 опухоли спинного мозга, 13 нестабильность шейки матки, 14 и болезнь межпозвонкового диска . 6 В этих случаях механизм боли спорен. Дегенеративная болезнь диска и патология фасеточных суставов могут передаваться через синутробные нервы, независимо от компрессии корня.Миелопатическая боль и симпатическая боль также были предложены в качестве потенциальных механизмов. 7 Хотя точный механизм неясен, боль может быть опосредована симпатическими афферентными волокнами к сердцу и коронарным артериям, которые берут начало в ганглиях задних корешков от C8 до T9. При шейной миелопатии поражение дорсального рога или нарушение восходящих спиноталамических трактов сердца может вызывать ощущение ангинозной боли. 11,12
Анамнез и физикальное обследование
Стенокардия шейки матки часто проявляется болью в передней части грудной клетки и описывается как острая, болезненная или сокрушающая по качеству.Некоторые пациенты могут даже почувствовать облегчение при приеме нитроглицерина. 15 Симптомы могут присутствовать в состоянии покоя или усиливаться при физической активности. Может присутствовать сопутствующая боль в шее, скованность, головные боли, боль в плече или руке. От 50% до 60% пациентов испытывают вегетативные симптомы (одышка, головокружение, тошнота, потоотделение, бледность, утомляемость, диплопия и головные боли), но механизм не очень хорошо объяснен. 7,10 Тяжесть и хроничность дископатии часто определяют степень дефицита при физикальном обследовании.За исключением случаев явного сдавления нервных корешков, неврологические симптомы часто отсутствуют или не являются очаговыми. 10 Хотя шейная стенокардия может проявляться по-разному, в анамнезе пациента и при физикальном обследовании есть определенные особенности, которые должны усилить подозрение на цервикогенную боль в груди (). Было показано, что маневр Spurling, выполняемый путем поворота шейного отдела позвоночника в сторону симптомов, при этом обеспечивая компрессию вниз через голову пациента, в отчетах о случаях воспроизводит симптомы шейной стенокардии. 10,15 В серии из 257 пациентов с патологией корешков шейного нерва положительный маневр Сперлинга коррелировал с результатами компьютерной томографии с чувствительностью 95% и специфичностью 94%. 17
Таблица 3.
Анамнез и результаты физикального обследования, полезные при диагностике шейной стенокардии. 7,10,15,16
| История |
|
|
| Осмотр |
Диагностика и лечение
После того, как ишемическая болезнь сердца полностью исключена, визуализация шейки матки может быть полезной для определения анатомических аномалий.Обычные рентгенограммы или МРТ могут продемонстрировать дегенеративные изменения шейки матки, включая сужение дискового пространства, образование остеофитов или нейрофораминальное поражение. Магнитно-резонансная томография также может исключить любые миелопатические изменения, переломы, опухоли или инфекции, которые могут потребовать экстренного вмешательства. Электромиография может подтвердить изображение.
Согласованное обследование и рентгенологические данные подтверждают диагноз стенокардии шейки матки. Если есть расхождения между клиническими, рентгенологическими и нейрофизиологическими данными, может потребоваться дополнительное обследование.Дегенеративные изменения часто обнаруживаются в бессимптомной популяции, и функциональные тесты могут быть полезны для подтверждения этиологии стенокардии шейки матки. 18 Диагностическая блокада нерва и / или провокационная дискография остаются лучшими инструментами для постановки функционального диагноза, но дискография сопряжена с риском и обычно предназначена для пациентов, планирующих операцию. 7,19
Консервативное лечение является успешным в большинстве случаев и включает лечение симптомов, направленное на основную патологию. 15 Большинство пациентов со стенокардией шейки матки в результате шейной радикулопатии поддаются консервативному лечению. 10 Хирургическое вмешательство может быть показано, если консервативная терапия не дает результатов или в случаях очевидного неврологического нарушения. В некоторых сериях случаев сообщается, что 90% пациентов испытали долгосрочное облегчение после шейной дискэктомии и спондилодеза. 6,15
У этого исследования есть ограничения, в том числе те, которые присущи ретроспективному обзору карт.Размер выборки был небольшим, и 6 случаев, вероятно, недооценивают общее количество пациентов с шейной стенокардией, обратившихся в наше учреждение. Узкие критерии включения также ограничивали выборку только пациентами с клиническими и рентгенологическими признаками стенокардии шейки матки. Обзор ограничивался историей стационарного лечения, но вполне возможно, что пациенты прошли обследование в амбулаторных условиях.
Тем не менее, эта серия демонстрирует различное состояние пациентов с шейной стенокардией и обширное кардиологическое обследование, которому эти пациенты часто подвергаются.У любого пациента с неадекватно объясненной некардиальной болью в груди должно быть сильное подозрение на шейную стенокардию, особенно при наличии неврологических признаков и симптомов. Мы надеемся, что большее понимание этой необычной формы излучения для патологии шейки матки приведет к ранней диагностике и осознанию того, что эта картина симптомов не связана с двумя клиническими проявлениями, а объединена диагнозом стенокардии шейки матки.
Сноски
Заявление о конфликте интересов: Авторы заявили об отсутствии потенциальных конфликтов интересов в отношении исследования, авторства и / или публикации этой статьи.
Финансирование: Авторы не получили финансовой поддержки для исследования, авторства и / или публикации этой статьи.
Ссылки
2. Поуп Дж. Х., Ауфдерхайд Т. П., Рутазер Р. и др. Пропущенные диагнозы острой ишемии сердца в отделении неотложной помощи. N Engl J Med. 2000; 342 (16): 1163–1170. [PubMed] [Google Scholar] 3. Позен М.В., Д’Агостино РБ, Селкер Х.П., Сытковски П.А., Худ WB., Мл. Прогностический инструмент для улучшения практики госпитализации в коронарные отделения при острой ишемической болезни сердца: проспективное многоцентровое клиническое исследование.N Engl J Med. 1984; 310 (20): 1273–1278. [PubMed] [Google Scholar] 4. Сполдинг Л., Рей Е., Келли К. Причины и исход атипичной боли в груди у пациентов, госпитализированных. JR Soc Med. 2003; 96 (3): 122–125. [Бесплатная статья PMC] [PubMed] [Google Scholar] 5. Мурад Дж., Алвин Дж., Стромберг А., Яарсма Т. Социальные издержки несердечной боли в груди по сравнению с ишемической болезнью сердца: продольное исследование. BMC Health Serv Res. 2013; 13: 403. [Бесплатная статья PMC] [PubMed] [Google Scholar] 6. Озгур Б.М., Маршалл Л.Ф.Атипичное проявление радикулопатии C-7. J Neurosurg. 2003; 99 (2 доп.): 169–171. [PubMed] [Google Scholar] 7. Накадзима Х., Учида К., Кобаяши и др. Стенокардия шейки матки: симптом заболевания шейного отдела позвоночника, которым до сих пор не уделяется должного внимания? Спинной мозг. 2006; 44 (8): 509–513. [PubMed] [Google Scholar] 8. Nachlas IW. Псевдо-стенокардия, возникающая в шейном отделе позвоночника. ДЖАМА. 1934; 103 (5): 323–325. [Google Scholar] 10. Бродский А.Е. Стенокардия шейки матки: коррелятивное исследование с акцентом на использование коронарной артериографии.Позвоночник. 1985; 10 (8): 700–709. [PubMed] [Google Scholar] 11. Nakae Y, Johkura K, Kudo Y, Kuroiwa Y. Инфаркт спинного мозга со стенокардией шейки матки. J Neurol Sci. 2013; 324 (1-2): 195–196. [PubMed] [Google Scholar] 12. Чешир В.П., младший Инфаркт спинного мозга, имитирующий стенокардию. Mayo Clin Proc. 2000; 75 (11): 1197–1199. [PubMed] [Google Scholar] 13. Акияма Х., Тамура К., Такацука К., Кондо М. Опухоль спинного мозга проявляется необычной болью. Позвоночник. 1994; 19 (12): 1410–1412. [PubMed] [Google Scholar] 14. Ито Й, Танака Н., Фудзимото Й, Ясунага Й, Исида О, Очи М.Стенокардия шейки матки, вызванная атлантоаксиальной нестабильностью. J Spinal Disord Tech. 2004; 17 (5): 462–465. [PubMed] [Google Scholar] 16. Констант Дж. Клинический диагноз неангинальной боли в груди: дифференциация стенокардии от неангинальной боли в груди по анамнезу. Clin Cardiol. 1983; 6 (1): 11–16. [PubMed] [Google Scholar] 17. Шабат С., Лейтнер Ю., Дэвид Р., Фольман Ю. Корреляция между тестом Сперлинга и визуализирующими исследованиями в выявлении шейной радикулопатии. J Neuroimaging. 2012; 22 (4): 375–378. [PubMed] [Google Scholar] 18.Стадник Т.В., Ли Р.Р., Коэн Х.Л., Нейринк Э.С., Бюссерет Т.С., Осто М.Дж. Кольцевые разрывы и грыжа диска: преобладание и усиление контраста на МР-изображениях при отсутствии боли в пояснице или ишиаса. Радиология. 1998; 206 (1): 49–55. [PubMed] [Google Scholar] 19. Гайер Р., Онмейсс Д. Поясничная дискография. Изложение позиции из североамериканского позвоночника: диагностический и терапевтический комитет общества. Позвоночник. 1995; 20 (18): 2048–2059. [PubMed] [Google Scholar]защемленных нервов может вызывать боль в спине и шее
Обычно говорят о защемлении нерва, но что такое защемленный нерв? Чтобы ответить на этот вопрос, важно немного разобраться в спинном мозге и типах нервов, которые могут быть защемлены.
Важно немного разбираться в спинном мозге и типах нервов, которые могут быть защемлены. Источник фото: 123RF.com.
От мозга до спинного мозга и за его пределами
Нервы простираются от мозга к рукам и ногам и посылают сигналы мышцам или коже. Нерв, который выходит из позвоночника и переходит в руки или ноги, называется периферическим нервом . Периферические нервы — это пучки миллионов нервных волокон, которые выходят из спинного мозга и разветвляются к другим частям тела, таким как мышцы и кожа.Например, эти нервы заставляют мышцы двигаться и обеспечивают ощущение кожи (ощущение).
Нервы несут сигналы по всему телу
Периферический нерв похож на оптоволоконный кабель с множеством волокон, заключенных во внешнюю оболочку. Вы можете думать о каждом отдельном волокне как о микроскопическом садовом шланге. Зеленая часть шланга представляет собой тонкую мембрану, через которую статический электрический заряд может перемещаться в мозг или из него. Внутренняя часть шланга транспортирует жидкость из тела нервных клеток, что помогает питать и пополнять постоянно меняющиеся компоненты зеленой части или мембраны.
Если нерв защемлен, поток вверх и вниз по внутренней части шланга уменьшается или блокируется, что означает, что поток питательных веществ прекращается. В конце концов, мембрана начинает терять свою здоровую способность передавать крошечные электрические заряды, и нервное волокно может в конечном итоге погибнуть. Когда достаточное количество волокон перестает работать, мышца может перестать сокращаться, и кожа может чувствовать онемение.
Что вызывает защемление нерва?
Нерв может быть защемлен на выходе из позвоночника грыжей межпозвоночного диска или костными шпорами, образовавшимися в результате артрита позвоночника.Еще одно частое место защемления нервов — запястный канал. Это узкое место, через которое все сухожилия сгибателей пальцев и срединный нерв должны проходить к руке. Независимо от места защемления нерва, в области шеи или запястного канала, пациент часто будет ощущать аналогичные симптомы онемения в руке, потому что мозг не знает, как отличить начало, середину или конец нерва. . Он знает только, что не получает сигналов от руки, и поэтому начинается онемение.
Источник фото: SpineUniverse.com.
Симптомы защемления нерва
Ущемленный нерв в пояснице обычно воспринимается как иррадиирующий вниз по ноге. Здесь снова симптомы, которые испытывает человек, похоже, попадают в ногу обычным путем. Это основа отнесенной боли .
Спазм мышц спины обычно сопровождает защемление нервов и может быть довольно болезненным.
Иногда нервы могут защемляться, и единственными симптомами могут быть онемение и слабость в руке или ноге без боли.Другие симптомы включают покалывание, жжение, ощущение электричества и ощущение жара / холода.
Лечение защемления нерва
Если вы только что проснулись с чем-то похожим на защемление нерва или если у вас появилась эта боль в течение дня, у вас есть несколько вариантов ухода за собой.
Боль может исходить от мышечного спазма или напряжения, оказывающего давление на нерв, поэтому вы можете попробовать расслабить мышцы. Попробуйте, например:
- Чередуйте тепло и лед на пораженном участке: переключайтесь между ними каждые 20 минут и не забудьте обернуть тепло и лед в полотенце, прежде чем прикладывать их к коже.
- Принять горячий душ
- Лягте со свернутым полотенцем под шею
- Используйте ручной массажер
- Получить массаж
Хотя вы можете этого не чувствовать, вы можете попробовать просто поддерживать движение тела и суставов, чтобы избавиться от боли при защемлении нерва. Вы можете:
- Выполните растяжку и движения с общим диапазоном движений: Если на вашей шее защемлен нерв, вы можете сделать несколько простых вращений шеи.Когда вы растягиваете пораженный участок, ваше тело будет выделять эндорфины в ответ на движение. Эти эндорфины могут облегчить боль.
- Совершите легкую прогулку: это особенно хорошо, если у вас болит поясница.
- Лягте на кровать / диван и подтяните колени к груди: это особенно хорошо, если у вас болит поясница.
Другой вариант самообслуживания — принимать безрецептурные противовоспалительные препараты , такие как Aleve или Advil.
Если боль не проходит более двух дней, запишитесь на прием к врачу.
После более точной диагностики причины защемления нерва ваш врач сможет разработать план лечения. Этот план может включать:
- лекарства
- физиотерапия
- инъекций кортизона
- хирургия
Очень немногие пациенты в конечном итоге нуждаются в операции по поводу защемления нервов; для большинства из них безоперационное лечение помогает облегчить боль.
Общие сведения о боли в верхней части спины и груди
Боль в верхней части спины и боль в груди, возникающие вместе, могут быть особенно опасными, потому что потенциально могут быть поражены жизненно важные органы, такие как сердце. Понимание симптомов, основного механизма и причин этого типа боли может помочь отличить обычно возникающее состояние от неотложной медицинской помощи.
Анатомия грудного отдела позвоночника и боль в верхней части спины Сохранить Рисунок 1: Верхняя часть спины (грудной отдел) позвоночника.
Читать Анатомия грудного отдела позвоночника и боль в верхней части спины
В этой статье дается обзор общих описаний того, как может ощущаться боль в верхней части спины и груди, различных способов ее развития и важности постановки точного диагноза.
объявление
Что ощущается при боли в верхней части спины и груди
Боль в верхней части спины и груди может начаться постепенно и усиливаться в течение длительного периода времени, а может начаться внезапно без объяснения причин или после травмы.Эта боль обычно ощущается больше с одной стороны позвоночника, но может ощущаться с обеих сторон. Люди с болью в верхней части спины и груди обычно имеют один или несколько из следующих симптомов:
- Тупая боль , которая ощущается в верхней части спины и груди, возможно, только с одной стороны и / или, возможно, распространяется в область плеч
- Жгучая, острая или электрическая боль , которая может усиливаться при движении, возможно, с распространением боли вдоль ребра от верхней части спины к области груди
- Скованность в плече, груди и / или верхней части спины из-за боли или стеснения мышц, которые могут снизить способность выполнять основные задачи, такие как одевание или вождение автомобиля
- Давление или ощущение полноты в груди, а не боль 1
- Усиление боли при дыхании или затруднение полного дыхания
- Триггерные точки в верхней части спины и / или груди, которые ощущаются болезненными, болезненными или стесненными и могут вспыхивать и распространять боль на близлежащие области при прикосновении
- Покалывание или онемение иглами , которое может ощущаться вдоль ребра или на большей площади, возможно, больше в груди или спине
- Боль, которая распространяется на шею и / или руку, , которая может варьироваться от тупой до острой и может сопровождаться покалыванием, онемением и / или слабостью
- Боль в ребрах , которая распространяется вдоль ребра или, возможно, между ребрами
Иногда боль в верхней части спины и груди облегчается отдыхом или отказом от определенных действий, но не всегда.Некоторые люди могут испытывать усиление боли в положении сидя или лежа.
Подробнее о симптомах боли в верхней части спины
В этой статье:
Развитие боли в верхней части спины и груди
Грудь и верхняя часть спины находятся в непосредственной близости друг от друга, у них много общих ребер, которые помогают защитить одни и те же жизненно важные внутренние органы. Некоторые из основных биомеханических факторов, которые могут способствовать боли как в верхней части спины, так и в груди, включают:
- Дисфункция мышц. Воспаление или напряжение мышц в области груди и / или верхней части спины может вызвать мышечное напряжение и / или спазмы. Когда одна мышца становится болезненной или жесткой, другие близлежащие мышцы также могут стать болезненными в ответ, например, если им нужно работать усерднее. Кроме того, сухожилия, связки или соединительные ткани (фасции) мышц могут быть чрезмерно растянутыми или воспаляться и передавать боль в грудную клетку и верхнюю часть спины.
См. Боль в верхней части спины из-за растяжения межреберных мышц
- Сдавление или воспаление нерва. Когда спинномозговой нерв в грудном отделе позвоночника (верхняя часть спины) сдавливается или воспаляется, например, костной шпорой (аномальный рост кости) или грудной грыжей межпозвоночного диска, боль может распространяться по нерву от верхней части спины к груди. Точно так же дегенерация в реберно-позвоночном суставе (где ребро встречается с грудным отделом позвоночника) может защемить межреберный нерв и вызвать боль вдоль ребра.
См. Торакальные спинномозговые нервы
- Проблема с внутренними органами. В сердце или легких могут развиваться различные проблемы или состояния, которые могут посылать боль как в грудь, так и в верхнюю часть спины.
Многие другие факторы могут быть связаны с развитием боли в груди и верхней части спины. Иногда боль в верхней части спины и груди может иметь несколько причин или разные причины.
объявление
Получение диагноза при боли в верхней части спины и груди
Любое внезапное появление необъяснимой боли в груди, которая не проходит, должно быть осмотрено врачом. При оценке боли в верхней части спины и груди врач обычно стремится исключить сердечные причины, прежде чем проверять другие потенциальные причины, такие как травма мышц, ребер или позвоночника.
Квалифицированный медицинский работник может точно диагностировать причину боли в верхней части спины и груди. Как только будет установлен точный диагноз, можно приступить к составлению эффективного плана лечения.
См. Раздел Диагностика боли в верхней части спины
