HKF Zentrum | Knee Surgery | Reconstruction
Передняя крестообразная связка вместе с задней крестообразной связкой является центральным стабилизатором в коленном суставе. Разрыв крестообразной связки происходит в основном из-за спортивных травм. Результатом является нестабильность в коленном суставе с болью и отеком. Если не лечить разрыв это вызывает дальнейшее повреждение мениска и хряща, что приводит к болезненному отеку, раздражительному колену и наконец к остеоартриту. Таким образом, «замена крестообразной связки» или «пластика крестообразной связки», является стандартом в лечении разрывов крестообразной связки, чтобы восстановить функцию колена и защитить мениск и хрящ. Профессор Зибольд является одним из самых известных в мире хирургов по крестообразным связкам. Он провел более 30 научных исследований передней крестообразной связки.1) Различные части передней крестообразной связки
2) Анатомическая подготовка передней крестообразной связки
3) Микроскопическое исследование передней крестообразной связки (боковой разрез, левая вена, зеленоватая окраска).

4) Книга по передней крестообразной связке, изданная Springer Verlag.
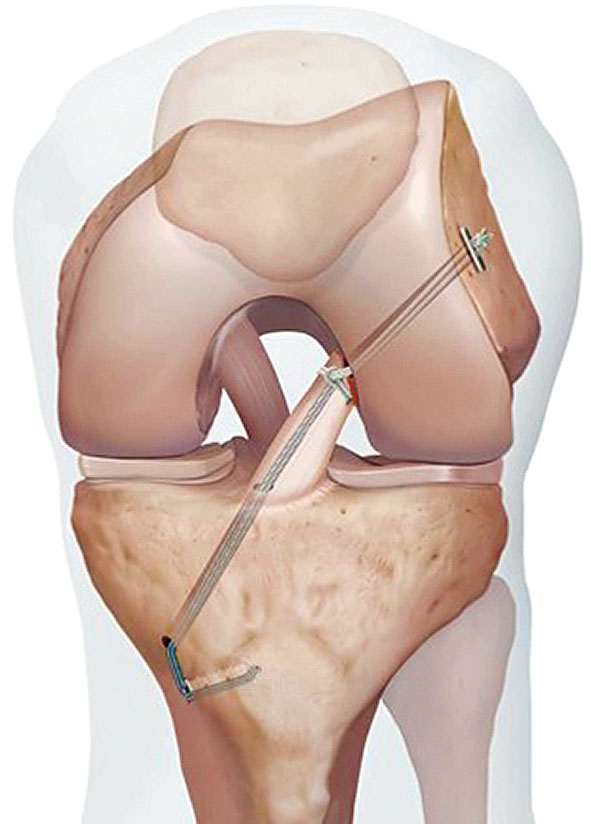
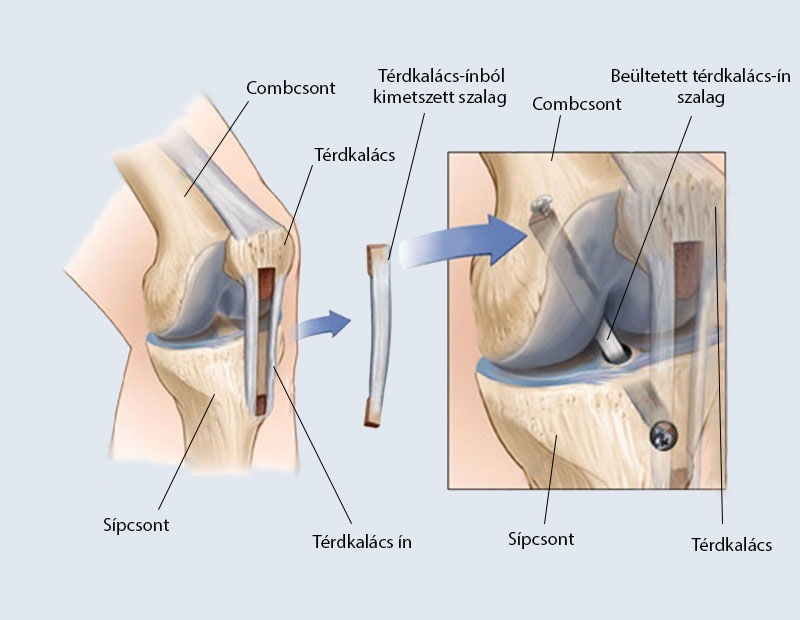
За последние 15 лет профессор Зибольд провел более 3000 реконструкций крестообразных связок у взрослых, подростков и детей. Операция сохраняет как можно большую часть исходной крестообразной связки для улучшения проприоцепции и быстрого заживления. При частичном разрыве передней крестообразной связки выполняется частичная замена передней крестообразной связки. В зависимости от пациента и вида спорта, сухожилие коленосгибательное сухожилия, сухожилие надколенника или сухожилие четырехглавой мышцы используются в качестве трансплантата (Рис. 4).
Анатомическая реконструкция двойного пучка и реконструкция плоской крестообразной связкиНесколько лет назад стало известно что передняя крестообразная связка не круглая, а плоская. Он выглядит как ремешок для часов, его ширина около 12-15 мм, а толщина — всего 3-4 мм. Таким образом, плоская реконструкция крестообразной связки с коленосгибательным сухожилием является очевидным выбором в технике двойного пучка.
 Лишь в 2018 году профессор Зибольд представил новую хирургическую технику, в котором коленосгибательное сухожилия используется в качестве замены плоской крестообразной связки.
Лишь в 2018 году профессор Зибольд представил новую хирургическую технику, в котором коленосгибательное сухожилия используется в качестве замены плоской крестообразной связки. 5) Замена передней плоской крестообразной связки эндогенным коленосгибательным сухожилием в технике двойного пучка, артроскопический аспект.
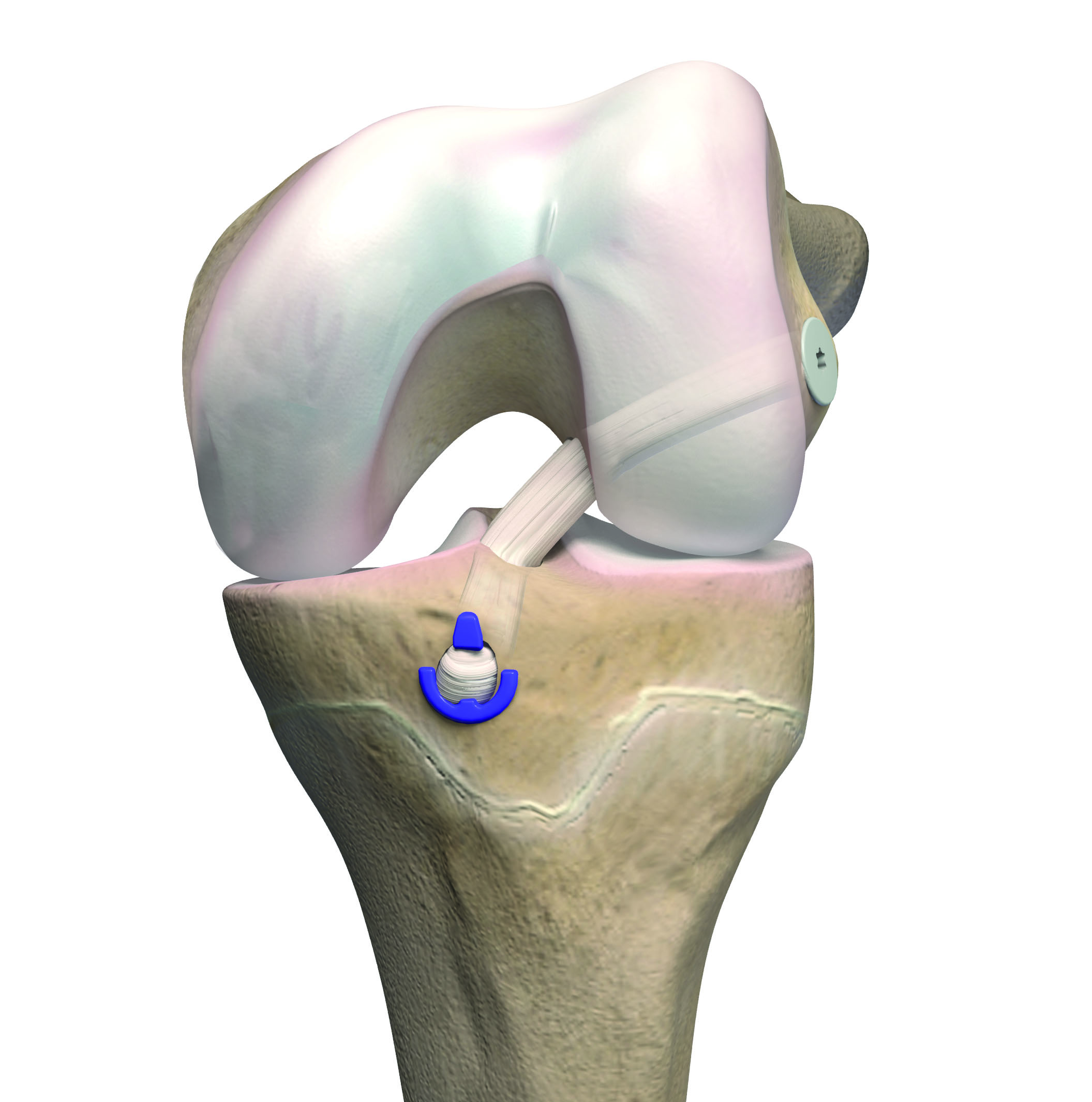
6) Снимок в МРТЧастичный разрыв = частичный разрыв передней крестообразной связкиПри частичном разрыве передней крестообразной связки остаётся стабильность в коленном суставе. С другой стороны, особенно спортивные состязания с нагрузкой на колени, такие как футбол, гандбол с большим количеством поворотов и движений, часто больше не могут выполняться. Следовательно, в случае дискомфорта из-за нестабильности частичная реконструкция передней крестообразной связки путем хирургического вмешательства полезна для укрепления крестообразной связки. Для этого мы используем технику с двумя пучками, при которой сохраняется большинство оставшихся волокон c kрестообразной связки.
 Этот тип хирургии называется «увеличение» и используется нами в течение многих лет, как один из немногих центров в мире в этой технике. Как выглядит лечение?Когда диагноз разрыв диагностируется, следует как можно скорее начать физиотерапию, чтобы восстановить диапазон движений колена и уменьшить отечность и боль. Боль обычно проходит через некоторое время, нестабильность сохраняется. Реконструкция может быть выполнена в любое время после травмы. Однако очень важным требованием является то, что вы можете без особых усилий перемещать колено от разгибания до угла около 90 °.
Этот тип хирургии называется «увеличение» и используется нами в течение многих лет, как один из немногих центров в мире в этой технике. Как выглядит лечение?Когда диагноз разрыв диагностируется, следует как можно скорее начать физиотерапию, чтобы восстановить диапазон движений колена и уменьшить отечность и боль. Боль обычно проходит через некоторое время, нестабильность сохраняется. Реконструкция может быть выполнена в любое время после травмы. Однако очень важным требованием является то, что вы можете без особых усилий перемещать колено от разгибания до угла около 90 °. Вы можете отправить диск с фотографиями МРТ вашего колена и историей того, что случилось в руки профессору Зибольду. Он взглянет на фотографии и сообщит вам о возможном лечении. Оценка стоимости будет отправлена вам. Вы можите записаться на консультацию и профессор Зибольд встретится с вами лично. Операция обычно может быть выполнена во время вашего визита несколько дней спустя. Пребывание в больнице и физиотерапияОбычно пребывание в больнице составляет не менее 2-3 дней до 1 недели после операции.
 Полная выдержка веса будет разрешена через 1-2 недели, свободный диапазон движения с самого начала. Пациент будет мобилизован на костылях, физиотерапия будет выполняться ежедневно. После выписки можно продолжить физиотерапию в нашем амбулаторном отделении. Обратный рейс в вашу страну возможен через 4-5 дней.
Полная выдержка веса будет разрешена через 1-2 недели, свободный диапазон движения с самого начала. Пациент будет мобилизован на костылях, физиотерапия будет выполняться ежедневно. После выписки можно продолжить физиотерапию в нашем амбулаторном отделении. Обратный рейс в вашу страну возможен через 4-5 дней.Реабилитация после пластики ПКС
Разрыв передней крестообразной связки (ПКС) достаточно частое повреждение, возникающее после травм коленного сустава. Как правило, это комбинированное повреждение в сочетании с разрывами менисков или других структур коленного сустава.
В остром периоде или непосредственно после травмы ортопеды-травматологи в большинстве случаев придерживаются консервативной тактики лечения, то есть без оперативного вмешательства на коленном суставе. Пациенту выполняется пункция коленного сустава, эвакуируется кровь и выполняется иммобилизация сустава. Самый простой способ иммобилизации — это тутор на коленный сустав (рис 1) или просто гипсовая лангета. Наиболее прогрессивный способ фиксации сустава непосредственно после разрыва ПКС- это функциональный ортез (рис 2)
Наиболее прогрессивный способ фиксации сустава непосредственно после разрыва ПКС- это функциональный ортез (рис 2)
Ортез позволяет полностью стабилизировать сустав в переднем-заднем направлении и одновременно сохранить движения в нем на весь период лечения. Сначала устанавливается стартовая амплитуда движения в коленном суставе в 20 градусов, в последующем амплитуду движений в коленном суставе в условиях ортеза увеличивают и выходят на полную норму к окончанию лечения (6-8 недель). В «холодном» периоде выполняется МРТ коленного сустава, оценивается степень повреждения структур коленного сустава.
В дальнейшем, когда пациент возвращается к труду, нагрузка на сустав возрастает, оценивается функция коленного сустава. Если его функция не пострадала и стабильность восстановлена, констатируется успешность проведенной консервативной терапии. В случае, когда у пациента возникает нестабильность коленного сустава и эта нестабильность не компенсирована, то есть мешает пациенту выполнять нормальную работу и сохранять привычный ритм жизни, будет предложена операция по пластике поврежденной ПКС.
Вот на этом этапе наши больные погружаются в долгое раздумье — выполнять пластику ПКС или не выполнять. И на этом этапе пациент «зарабатывает» различные осложнения: посттравматический деформирующий артроз коленного сустава, атрофия мышц бедра, возникающие в следствии нестабильности и «щажения» конечности в период активной функции. Именно поэтому на пластику ПКС в хирургические отделения обращаются, как правило, запущенные больные с признаками существенной атрофии мышц бедра и деформирующими артрозами.
Современные способы пластики ПКС позволяют вернуть былую стабильность коленному суставу, но каким бы высокотехнологичным способом не был прооперирован пациент, на пути к полному выздоровлению его ждет долгий путь реабилитации, занимающий в среднем от 6 до 8 месяцев.
Рассмотрим основные этапы реабилитационного лечения:
- Непосредственно после операции наш больной должен получить информацию по восстановительному лечению и ему будет дано домашнее задание.

- Через 3 недели тутор необходимо снять. Мы получаем обратимую постиммобилизационную контрактуру коленного сустава. В борьбу с этим состоянием включается профессиональный реабилитационный центр, назначается физиотерапевтическое лечение для уменьшения отека и форсированное ЛФК. Для стимуляции процессов остеогенеза к месту фиксации связки назначается УВТ 1 раз в неделю № 5-7. Основная цель мероприятий начать восстанавливать функцию коленного сустава, с одной оговоркой: амплитуда движений в коленном суставе должна до 3-х месяцев оставаться в пределах разгибание 180 градусов, сгибание 90 градусов. Пациент может контролировать это самостоятельно, либо использовать любой наколенник с возможностью заблокировать сгибание в коленном суставе до угла 90 градусов (рис 3).

- Мы перешли к самому долгому и напряженному этапу реабилитации после пластики ПКС: наращивание мышечной массы или борьба с атрофией мышц бедра. В обхвате объем бедра на поврежденной стороне может отставать на 20-25% от здоровой конечности. Вот эту разницу нужно полностью компенсировать. Задача затрудняется вынужденным трехмесячным запретом на сгибание сверх 90 градусов. Поэтому специалисты нашего центра продолжат выполнять УВТ согласно намеченному плану со второго периода и подключат электромиостимуляцию отстающих мышц бедра и голени. Параллельно пациент проводит ЛФК, цель которого восстановить мышечный объем. Лучшими видами спорта в этот период являются плаванье в бассейне с ластами или ходьба под водой. Мышцы бедра даже при ограниченной амплитуде движения в коленном суставе испытывают дополнительную нагрузку и объем их со временем увеличивается. На этом этапе от наших пациентов требуется определенная выдержка и терпение.
- Наконец завершающий этап. К нему мы приступаем через 3 месяца после выполненной операции.
 Пациенту разрешается разработать амплитуду движений до полной. Здесь основной специалист, участвующий в программе, инструктор ЛФК. Заметим, что все необходимые упражнения по окончательной разработке движений в суставе проводятся под «прикрытием» физиотерапевтического лечения. Чтобы убрать возможную реакцию сустава на наши манипуляции, не забываем и про восстановление мышечной массы мышц бедра.
Пациенту разрешается разработать амплитуду движений до полной. Здесь основной специалист, участвующий в программе, инструктор ЛФК. Заметим, что все необходимые упражнения по окончательной разработке движений в суставе проводятся под «прикрытием» физиотерапевтического лечения. Чтобы убрать возможную реакцию сустава на наши манипуляции, не забываем и про восстановление мышечной массы мышц бедра.
Вот так, вкратце, я описал программу реабилитации после выполненной пластики ПКС (передней крестообразной связки). Естественно, эта программа описана в общих чертах и может быть дополнена или даже радикально изменена в отдельных клинических случаях. Своевременный и правильный подход к восстановлению после пластики ПКС гарантирует быстрый и надежный результат хирургического лечения.
Хирургические вмешательства по сравнению с консервативными для лечения травм передней крестообразной связки
Актуальность
Разрыв передней крестообразной связки (ПКС) в коленном суставе является распространенной травмой у молодых и активных людей.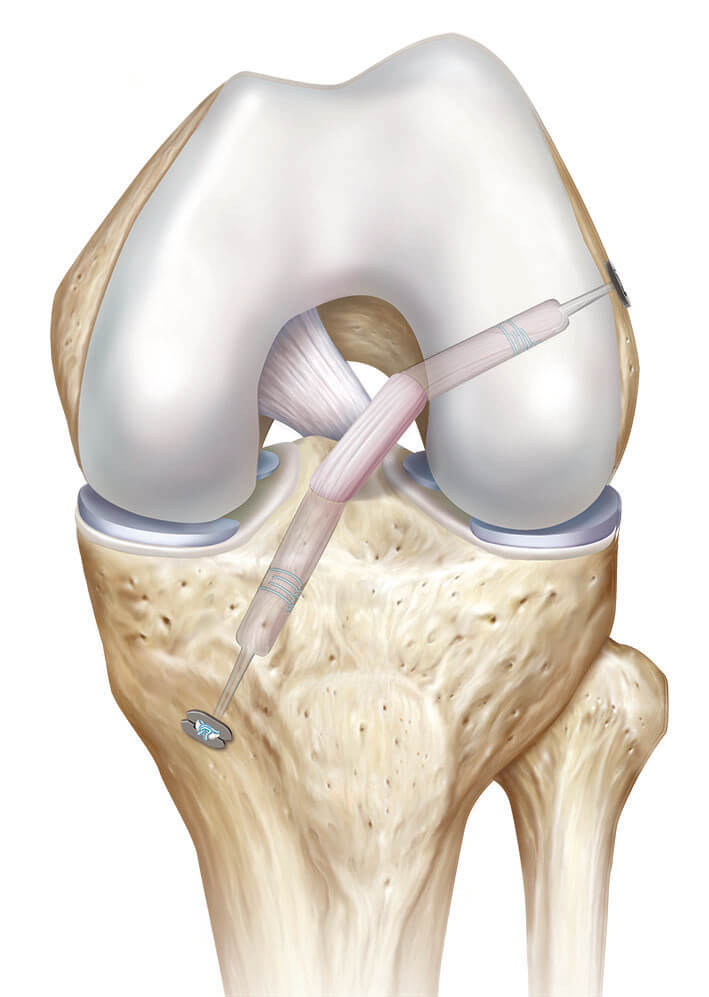 Это часто приводит к нестабильности коленного сустава, что увеличивает риск дальнейшего повреждения коленного сустава, например, менисков колена. Травмы передней крестообразной связки у спортсменов часто лечат хирургическим путем. Операция, как правило, влечет за собой реконструкцию ПКС, которая включает удаление разорванной связки и замену ее сухожильным трансплантатом, который часто берут из другой части колена пациента. Консервативные (нехирургические) вмешательства также используют в лечении таких травм. Их обычно осуществляют в форме прогрессивной программы реабилитации, которая включает упражнения, направленные на повышение силы и равновесия. Нашей целью было оценить эффекты хирургических вмешательств в сравнении с консервативными вмешательствами при лечения травм ПКС.
Это часто приводит к нестабильности коленного сустава, что увеличивает риск дальнейшего повреждения коленного сустава, например, менисков колена. Травмы передней крестообразной связки у спортсменов часто лечат хирургическим путем. Операция, как правило, влечет за собой реконструкцию ПКС, которая включает удаление разорванной связки и замену ее сухожильным трансплантатом, который часто берут из другой части колена пациента. Консервативные (нехирургические) вмешательства также используют в лечении таких травм. Их обычно осуществляют в форме прогрессивной программы реабилитации, которая включает упражнения, направленные на повышение силы и равновесия. Нашей целью было оценить эффекты хирургических вмешательств в сравнении с консервативными вмешательствами при лечения травм ПКС.
Результаты поиска
Мы провели систематический поиск литературы (по 18 января 2016 года) на предмет исследований, в которых сравнивали хирургические и консервативные вмешательства при лечении травм ПКС. При разработке этого обзора нашли одно исследование с участием молодых и активных взрослых людей (121 человек) с травмой ПКС в предшествующие четыре недели. В исследовании сравнивали хирургическое лечение (восстановление ПКС с последующей структурированной реабилитацией) с консервативным лечением (только структурированная реабилитация).
При разработке этого обзора нашли одно исследование с участием молодых и активных взрослых людей (121 человек) с травмой ПКС в предшествующие четыре недели. В исследовании сравнивали хирургическое лечение (восстановление ПКС с последующей структурированной реабилитацией) с консервативным лечением (только структурированная реабилитация).
Основные результаты
Исследование показало отсутствие различий между хирургическим и консервативным лечением по показателям со стороны коленного сустава, которые оценивали пациенты, через два или пять лет после лечения. В исследовании не представили данные по числу участников в каждой группе, у которых были любые серьезные или несерьезные осложнения. Однако, осложнения, связанные с хирургическим вмешательством, включали три случая разрыва трансплантата в группе хирургического лечения, а у нескольких участников из группы консервативного лечения была нестабильность в коленных суставах. У двадцати трех участников из 59 в группе консервативного лечения (39%) в течение двух лет после лечения проводили хирургическое восстановление ПКС или восстановление поврежденного мениска, и у 30 участников (51%) в течение пяти лет была проведена хирургическая операция.
Качество доказательств
Качество доказательства было ограничено наличием данных только из одного исследования. В этом исследовании также был высокий риск смещения, поскольку клиницисты и участники не были «ослеплены» в отношении получаемого лечения. В целом, качество доказательств было низким, что означает нашу неуверенность в результатах исследования и дальнейшие исследования могут предоставить доказательства, которые могли бы изменить наши выводы.
Выводы
Мы обнаружили отсутствие различий между хирургическим и консервативным лечением у молодых и активных взрослых с острой травмой ПКС в отношении исходов, сообщаемых пациентами — функции коленного сустава, через два и пять лет после лечения.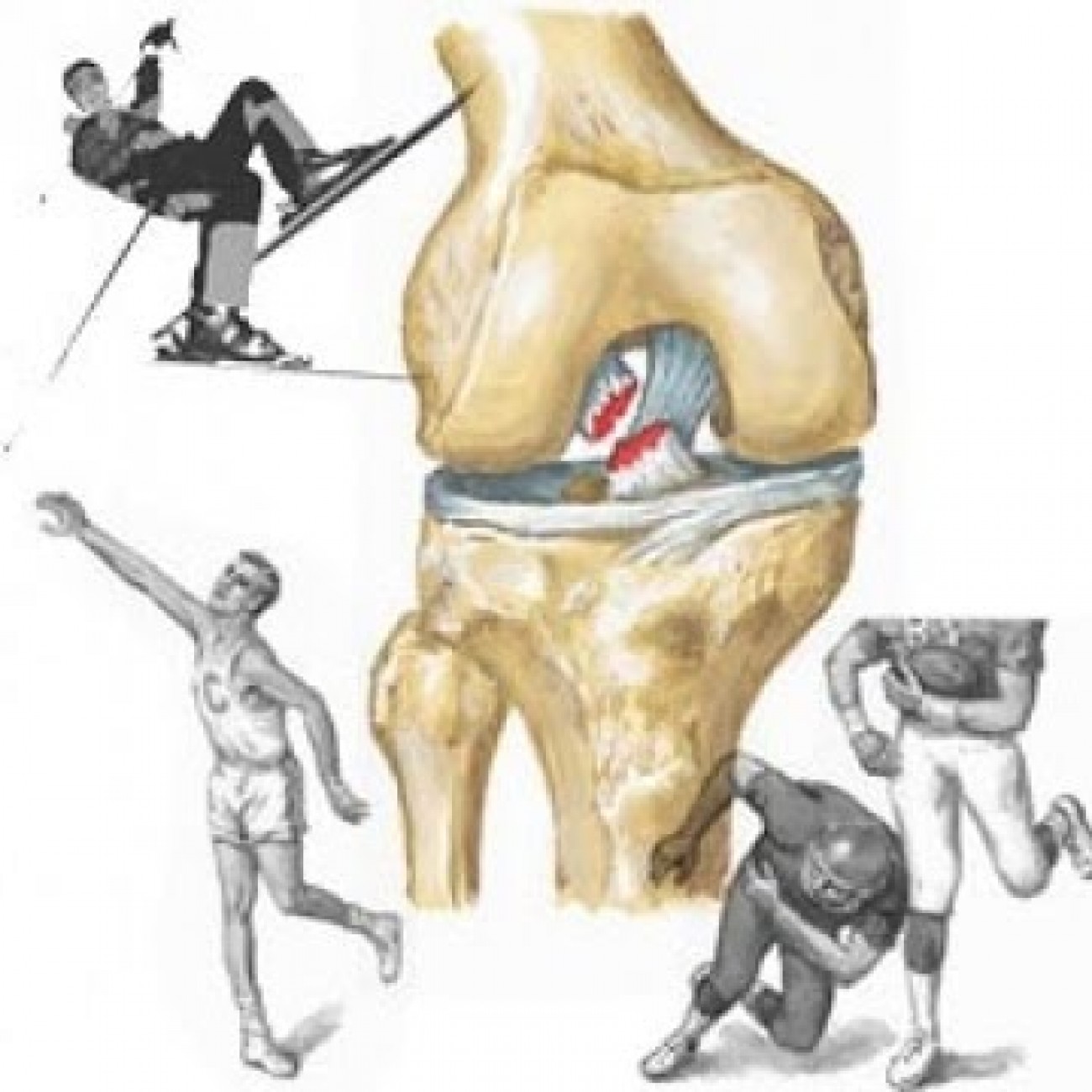 Однако, у многих участников с разрывом ПКС была нестабильность в коленных суставах после структурированной реабилитации и в дальнешем они выбрали хирургическое лечение.
Однако, у многих участников с разрывом ПКС была нестабильность в коленных суставах после структурированной реабилитации и в дальнешем они выбрали хирургическое лечение.
Восстановление передней крестообразной связки в клинике Линько
Восстановление передней крестообразной связки (далее ПКС) — распространенная процедура после разрыва ПКС . Она направлена на снижение нестабильности коленного сустава и, таким образом, предотвращение дальнейшего повреждения мениска и/или хряща.
Травмы передней крестообразной связки чаще получают молодые люди, ведущие активный образ жизни, и профессиональные спортсмены.
После получения травмы многие идут на реконструкцию передней крестообразной связки. Но иногда не возвращаются к профессиональному спорту, страдают от периодических травм и остеоартрита. Результаты исследований показывают, что после восстановления ПКС 81% людей возвращаются к занятиям спортом, 65% возвращаются к своему уровню, как до травмы и 55% возвращаются к соревновательным видам спорта.
Систематические обзоры устанавливают риск повторных повреждений ПКС в 5,8%. Примерно от 20% до 50% пациентов будут иметь признаки остеоартроза в течение 10-20 лет. Факторы, важные для уменьшения осложнений, включают сроки проведения операции, индивидуальные протоколы возвращения в профессиональный спорт и программы профилактики травм. Необходимо дополнительное понимание факторов, которые снижают риск повторного травмирования и улучшают отдаленные результаты после травмы ACL, чтобы уменьшить бремя этих травм для общества
Восстановление ПКС процедураСуществует множество хирургических техник восстановления ПКС :
- реконструкция аутотрансплантата
- аутотрансплантат кость-надколенник-сухожилие-кость
- аутотрансплантат подколенного сухожилия
- четырехниточный аутотрансплантат из сухожилий полусухожильной и / или тонкой мышцы живота
- аутотрансплантат сухожилия четырехглавой мышцы
- реконструкция аллотрансплантата
- реконструкция синтетического трансплантата
- Аутотрансплантат кость-надколенник-сухожилие-кость и четырехниточный аутотрансплантат подколенного сухожилия являются двумя наиболее часто используемыми методами
Старше 35 лет
- Передний подвывих большеберцовой кости отсутствует или минимален
- Нет дополнительной внутрисуставной травмы
- Не очень активен
- Оперативное лечение предпочтительнее, если у пациента:
Моложе 25 лет
- Имеет выраженный передний подвывих большеберцовой кости
- Имеет дополнительное внутрисуставное повреждение
- Очень активен.

- Большинство пациентов попадают между этими двумя наборами критериев, поэтому лечение всегда следует оценивать на индивидуальной основе.
Успешная реконструкция передней крестообразной связки зависит от ряда факторов, в том числе от выбора пациента, хирургической техники, послеоперационной реабилитации и связанной с ней нестабильности связки вторичного ограничения. Ошибки в выборе трансплантата, размещения туннеля, натяжения или метода фиксации также могут привести к отказу трансплантата. Сравнительные исследования в литературе показывают, что результаты одинаковы независимо от выбора трансплантата. Наиболее важным аспектом операции является установка туннеля, и выбор трансплантата является случайным.
Восстановление после операции на ПКС колена может занять до года.
После операции на колене рана зашивается швами или хирургическими зажимами. Если швы рассасываются, они должны исчезнуть примерно через 3 недели.
Если ваши швы не рассасываются, их должен снять врач. Ваш хирург сообщит вам об этом.
Ваш хирург сообщит вам об этом.
Также они расскажут, как ухаживать за раной. Обычно достаточно мыть мягким мылом и теплой водой.
Ваше колено будет перевязано, и вам также могут дать крио / манжету для ношения. Это водонепроницаемая повязка, содержащая ледяную воду, чтобы уменьшить отек. Вам также могут дать обезболивающее.
У вас могут быть болезненные синяки, отек и покраснение в передней части голени и лодыжки, вызванные утечкой жидкости внутри коленного сустава (синовиальная жидкость и кровь) по голени.
Эти симптомы носят временный характер и должны начать улучшаться примерно через неделю.
Как быстро вы сможете вернуться к работе после операции на колене, будет зависеть от вашей работы. Если вы работаете в офисе, вы сможете вернуться к работе через 2–3 недели. Если вы выполняете какую-либо форму ручного труда, может пройти до 3 месяцев, прежде чем вы сможете вернуться к работе, в зависимости от вашей рабочей деятельности.
Хирургия передней крестообразной связки (ACL)
Обзор хирургии
Хирургия травм передней крестообразной связки (ПКС) включает реконструкцию или восстановление ПКС.
- В операции по восстановлению передней крестообразной связки используется трансплантат для замены связки. Наиболее распространенные трансплантаты — это аутотрансплантаты, использующие часть вашего собственного тела, например, сухожилие коленной чашечки (сухожилие надколенника) или одно из сухожилий подколенного сухожилия. Иногда используется сухожилие четырехглавой мышцы выше коленной чашечки.Другой вариант — ткань аллотрансплантата, взятого у умершего донора.
- Восстановительная хирургия обычно применяется только в случае отрывного перелома (отделения связки и части кости от остальной кости). В этом случае костный фрагмент, связанный с ПКС, повторно прикрепляется к кости.
Операция на ПКС обычно выполняется путем небольших надрезов в колене и введения хирургических инструментов через эти надрезы (артроскопическая хирургия). В некоторых случаях это делается путем разрезания большого разреза на колене (открытая операция).
В некоторых случаях это делается путем разрезания большого разреза на колене (открытая операция).
операций на ПКС проводят хирурги-ортопеды.
При реконструкции частичного или полного разрыва ACL лучшее время для операции неизвестно. Операция сразу после травмы связана с увеличением фиброзной ткани, что приводит к потере подвижности (артрофиброзу) после операции. сноска 1 Некоторые эксперты считают, что операцию следует отложить до тех пор, пока опухоль не спадет, у вас не восстановится диапазон движений в колене и вы сможете сильно сжать (согнуть) мышцы передней части бедра (квадрицепсы). сноска 1 Многие специалисты рекомендуют начинать упражнения для увеличения диапазона движений и восстановления сил вскоре после травмы.
У взрослых возраст не является фактором хирургического вмешательства, хотя общее состояние здоровья может иметь значение. Хирургическое вмешательство может быть не лучшим лечением для людей с заболеваниями, повышающими риск хирургического вмешательства. Эти люди могут выбрать нехирургическое лечение и могут попытаться изменить уровень своей активности, чтобы защитить свои колени от дальнейших травм.
Эти люди могут выбрать нехирургическое лечение и могут попытаться изменить уровень своей активности, чтобы защитить свои колени от дальнейших травм.
Артроскопическая хирургия
Многие хирурги-ортопеды используют артроскопические операции, а не открытые операции при травмах ПКС, потому что:
- Легко видеть и работать с коленными структурами.
- Здесь используются меньшие разрезы, чем при открытой хирургии.
- Это можно сделать одновременно с диагностической артроскопией (с помощью артроскопии, чтобы узнать о травме или повреждении колена).
- Она может иметь меньше рисков, чем открытая операция.
Артроскопическая операция проводится под регионарной (например, спинальной) анестезией или под общей анестезией.
Что происходит
Во время артроскопической реконструкции ПКС хирург делает несколько небольших разрезов — обычно два или три — вокруг колена.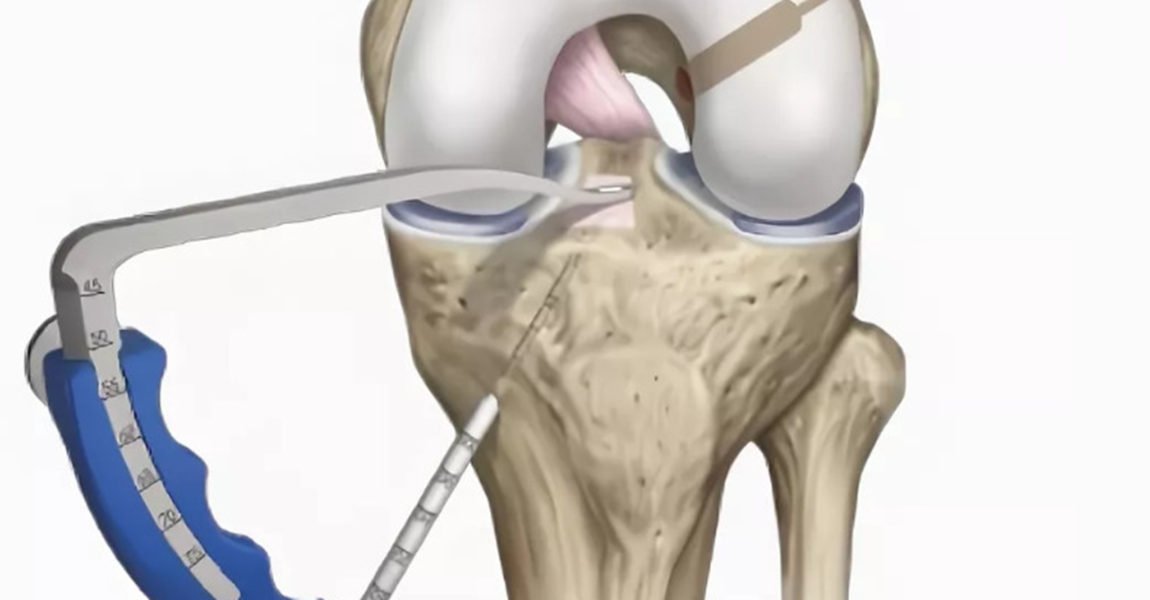 Стерильный физиологический раствор (солевой) закачивают в колено через один разрез, чтобы расширить его и смыть кровь с этой области. Это позволяет врачу более четко видеть структуры колена.
Стерильный физиологический раствор (солевой) закачивают в колено через один разрез, чтобы расширить его и смыть кровь с этой области. Это позволяет врачу более четко видеть структуры колена.
Хирург вставляет артроскоп в один из других разрезов. Камера на конце артроскопа передает изображения изнутри колена на телеэкран в операционной.
Хирургические сверла вставляются через другие небольшие надрезы. Хирург просверливает небольшие отверстия в костях верхней и нижней части ног, где эти кости сближаются в коленном суставе.Отверстия образуют туннели, через которые фиксируется трансплантат.
Если вы используете собственную ткань, хирург сделает еще один разрез в колене и возьмет трансплантат (заменяющую ткань).
Трансплантат протягивается через туннели, просверленные в верхних и нижних костях голени. Хирург закрепляет трансплантат с помощью таких приспособлений, как винты или скобки, и закрывает разрезы швами или лентой. Колено перевязано, и вас отвезут в палату восстановления на 2–3 часа.
Во время операции на ПКС хирург может восстанавливать и другие поврежденные части колена, такие как мениски, другие связки колена, хрящи или сломанные кости.
Чего ожидать
Артроскопическая операция часто проводится в амбулаторных условиях, что означает, что вы не проводите ночь в больнице. Другая операция может потребовать пребывания в больнице на пару дней.
Вы будете чувствовать усталость в течение нескольких дней. Ваше колено будет опухшим, и у вас может возникнуть онемение вокруг пореза (разреза) на колене.На лодыжке и голени могут появиться синяки или опухоль. Вы можете приложить лед к участку, чтобы уменьшить отек. Большая часть этого пройдет через несколько дней, и вскоре вы заметите улучшение состояния своего колена.
Чтобы ухаживать за разрезом, пока он заживает, нужно держать его чистым и сухим и следить за признаками инфекции.
Физическая реабилитация после операции на ПКС может занять от нескольких месяцев до года. Время до того, как вы сможете вернуться к обычным занятиям или спорту, у каждого человека разное.Большинству людей требуется не менее 6 месяцев, чтобы вернуться к физической активности после операции. сноска 2
Время до того, как вы сможете вернуться к обычным занятиям или спорту, у каждого человека разное.Большинству людей требуется не менее 6 месяцев, чтобы вернуться к физической активности после операции. сноска 2
Почему это сделано
Целью операции на передней крестообразной связке является восстановление нормальной или почти нормальной стабильности колена и уровня функции, которая была у вас до травмы колена, ограничение потери функции колена и предотвращение травм или дегенерации других структур колена.
Не все разрывы ПКС требуют хирургического вмешательства. Вы и ваш врач решите, подходит ли вам только реабилитация (реабилитация) или операция плюс реабилитация.
Вы можете выбрать операцию, если вы:
- Полностью разорвал ACL или частичный разрыв, и ваше колено очень нестабильно.
- Вы прошли программу реабилитации, но ваше колено все еще нестабильно.
- Вы очень активны в спорте или выполняете работу, требующую силы и устойчивости колен (например, строительные работы), и вы хотите, чтобы ваше колено было таким же сильным и устойчивым, каким оно было до травмы.
- Готовы пройти долгую и тщательную реабилитационную программу.
- У вас хроническая недостаточность ПКС, когда ваше колено нестабильно и влияет на качество вашей жизни.
- Вы повредили другие части колена, например хрящ или мениск, или другие связки или сухожилия колена.
Вы можете выбрать , а не для операции, если вы:
- Небольшой разрыв передней крестообразной связки (разрыв, который можно зажить после отдыха и реабилитации).
- Вы не очень активны в спорте, и ваша работа не требует стабильного колена.
- Готовы перестать выполнять действия, требующие стабильного колена, или перестать выполнять их с той же интенсивностью. Вы можете заменить другие занятия, для которых не требуется стабильное колено, например езда на велосипеде или плавание.
- Может пройти программу реабилитации, которая стабилизирует ваше колено и укрепит мышцы ног, чтобы снизить вероятность того, что вы снова повредите колено, и готовы жить с небольшой нестабильностью колена.
- Нет мотивации проходить долгую и тщательную программу реабилитации, необходимую после операции.
- У вас проблемы со здоровьем, из-за которых операция слишком рискованна.
Как хорошо это работает
У некоторых людей, перенесших операцию на ПКС, все еще сохраняются боль и нестабильность в коленях, и им может потребоваться еще одна операция (ревизионная реконструкция ПКС). Реконструкция ревизионного ACL обычно не так успешна, как первоначальная реконструкция ACL.
Риски
Реконструкция передней крестообразной связки в целом безопасна. Осложнения, которые могут возникнуть после операции или во время реабилитации (реабилитации) и восстановления, включают:
- Проблемы, связанные с самой операцией.Они встречаются редко, но могут включать:
- Онемение в области хирургического рубца.
- Инфекция в хирургических разрезах.
- Повреждение структур, нервов или кровеносных сосудов вокруг и в колене.
- Сгустки крови в ноге.
- Обычные риски анестезии.
- Проблемы с сухожилием трансплантата (расшатывание, растяжение, повторная травма или рубцовая ткань). Винты, которыми трансплантат крепится к костям ног, могут вызвать проблемы и потребовать удаления.
- Ограниченный диапазон движений, обычно в крайних точках. Например, вы не сможете полностью выпрямить или согнуть ногу до другой ноги. Это нечасто, и иногда может помочь другая операция или манипуляция под наркозом. Rehab пытается восстановить диапазон движений от 0 градусов (прямо) до 130 градусов (наклон или сгибание). Важно иметь возможность выпрямить колено, чтобы вы могли нормально ходить.
- Решетка коленной чашечки (крепитация) при движении по нижнему концу бедренной кости (бедренной кости), которая может развиться у людей, у которых она не была до операции.Это может быть болезненным и ограничивать ваши спортивные результаты. В редких случаях коленная чашечка может быть сломана при извлечении трансплантата во время операции или в результате падения на колено вскоре после операции.
- Боль при стоянии на коленях в том месте, где был взят трансплантат из сухожилия надколенника, или в месте на кости голени (большеберцовой кости), где прикреплен трансплантат сухожилия подколенного сухожилия или надколенника.
- Повторное повреждение трансплантата (как и исходной связки).Повторная операция сложнее и менее успешна, чем первая операция.
Список литературы
Цитаты
- Honkamp NJ, et al. (2010). Травмы передней крестообразной связки у взрослых. В JC DeLee et al., Eds., Ортопедическая спортивная медицина Дели и Дрез: принципы и практика , 3-е изд., Том. 2. С. 1644–1676. Филадельфия: Сондерс Эльзевьер.
- Micheo W и др.(2015). Разрыв передней крестообразной связки. В WR Frontera et al., Eds., Основы физической медицины и реабилитации, , 3-е изд., Стр. 324–330. Филадельфия: Сондерс.
Кредиты
Текущий по состоянию на: 16 ноября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Уильям Х. Блахд-младший.MD, FACEP — неотложная медицина
Адам Хусни — семейная медицина
Э. Грегори Томпсон — внутренняя медицина
Кэтлин Ромито — семейная медицина
Фредди Х. Фу, доктор медицины — ортопедическая хирургия
По состоянию на: 16 ноября 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: Уильям Х. Блахд младший, доктор медицины, FACEP — неотложная медицина и Адам Хусни, доктор медицины — семейная медицина и E.Грегори Томпсон, врач-терапевт, Кэтлин Ромито, доктор медицины, семейная медицина, и Фредди Х. Фу, врач, врач-ортопед
Honkamp NJ, et al. (2010). Травмы передней крестообразной связки у взрослых. В JC DeLee et al., Eds., Ортопедическая спортивная медицина Дели и Дрез: принципы и практика , 3-е изд., Том. 2. С. 1644–1676. Филадельфия: Сондерс Эльзевьер.
Micheo W и др. (2015). Разрыв передней крестообразной связки.В WR Frontera et al., Eds., Основы физической медицины и реабилитации , 3-е изд., Стр. 324-330. Филадельфия: Сондерс.
Реконструкция передней крестообразной связки: принципы лечения
EFORT Open Rev. 2016 Nov; 1 (11): 398–408.
Калифорнийский университет, Дэвис, США
Николаос К. Пашос, Департамент биомедицинской инженерии, Калифорнийский университет, Дэвис, Калифорния 95616, США. Электронная почта: [email protected] Эта статья распространяется на условиях Creative Commons Attribution-NonCommercial 4.0 Международная (CC BY-NC 4.0) лицензия (https://creativecommons.org/licenses/by-nc/4.0/), которая разрешает некоммерческое использование, воспроизведение и распространение работы без дополнительного разрешения при условии указания авторства оригинальной работы .Эту статью цитировали в других статьях в PMC.Abstract
-
Реконструкция передней крестообразной связки (ПКС) — одна из самых распространенных процедур в спортивной медицине. В лечении разрывов ПКС существует несколько противоречивых вопросов, которые вовлекли хирургов и исследователей в дебаты по поводу определения идеального подхода для этих пациентов.
-
В этом учебном обзоре обсуждаются принципы реконструкции ACL в попытке предоставить рекомендации и инициировать подход критического мышления в наиболее распространенных областях разногласий относительно реконструкции ACL.
-
С использованием доказательств высокого уровня из литературы, представленных в рандомизированных контролируемых исследованиях, систематических обзорах и метаанализах, обсуждаются оперативное лечение по сравнению с консервативным лечением , сроки операции и реабилитация.Также представлены преимущества и недостатки наиболее распространенных типов аутотрансплантатов, таких как сухожилие надколенника и подколенные сухожилия, а также аллотрансплантаты.
-
Рассмотрены ключевые аспекты позиционирования трансплантата по анатомическим, гистологическим, биомеханическим и клиническим данным («IDEAL»).
Цитируйте эту статью: Paschos NK, Howell SM. Реконструкция передней крестообразной связки: принципы лечения. EFORT Open Ред. 2016; 398-408. DOI: 10.1302 / 2058-5241.1.160032.
Ключевые слова: передняя крестообразная связка, разрыв ПКС, реконструкция, время, реабилитация, аутотрансплантат, аллотрансплантат, положение туннеля
Введение
Реконструкция передней крестообразной связки (ПКС) является одним из наиболее распространенных ортопедических методов, выполняемых во всем мире. Травмы ПКС происходят все чаще: от примерно 33 случаев на 100 000 в 1994 году до от 40 до 60 случаев на 100 000 в 2014 году. Больше всего страдают люди, участвующие в организованных спортивных мероприятиях. 1-4 По оценкам, только в США ежегодно выполняется около 200 000 реконструкций ПКС, и ожидается, что их число будет расти и дальше в результате более активного участия подростков и молодых людей в спортивных мероприятиях. 1,2,5
Чрезвычайно важно понимать долгосрочные последствия, которые развиваются в результате разрыва ACL. Частота возникновения остеоартрита (ОА) коленного сустава увеличивается примерно до 15–20% после разрыва ПКС, что представляет собой десятикратное увеличение. 6 Предполагается, что более чем у 50% пациентов, перенесших травму ПКС, в следующие 10–20 лет разовьется симптоматический ОА. 7 В сочетании с менискэктомией разрыв ПКС может еще больше увеличить распространенность ОА. 6 В частности, в когортном исследовании со средним периодом наблюдения десять лет, наличие интактных менисков было связано с нормальными рентгенографическими данными примерно у 88% пациентов по сравнению с только у 63% при выполнении менискэктомии.При сравнении только с повреждением мениска было показано, что разрыв ПКС вызывает рентгенологические изменения в более молодом возрасте, чем разрыв мениска, что указывает на его важность. 8
Несмотря на частоту развития остеоартрита после травмы ПКС, один из основных вопросов заключается в том, может ли реконструкция ПКС минимизировать риск прогрессирования остеоартрита. Действительно, зарегистрированная частота остеоартрита после реконструкции ПКС колеблется от 39% до 47% при последующем наблюдении через семь лет, 9-11 и, по-видимому, увеличивается до 74-80% после периода от 13 до 15 лет. годы. 12,13 Интересно, что из всех случаев дегенеративного артрита только 40% были симптоматическими. 12,13 Мужской пол, повышенный ИМТ, время от травмы до реконструкции и предыдущей менискэктомии, а также наличие дегенерации хряща в медиальном отделе во время операции были связаны с будущим развитием рентгенологического ОА коленного сустава. 11
Корреляция между остеоартритическими изменениями и повышенной дряблостью коленного сустава также была предложена в некоторых исследованиях. 13 Таким образом, развитие разрыва коленного ОА после ПКС намного сложнее, чем предполагалось изначально. Реконструкция ПКС, по-видимому, снижает частоту прогрессирования ОА, но не восстанавливает полностью функцию колена по сравнению с неповрежденным коленом. Необходимы дополнительные исследования, чтобы дополнительно выделить начальные явления, возникающие при травме колена, и выяснить, может ли техника реконструкции ACL улучшить прогноз и замедлить или обратить вспять естественное течение дегенерации хряща.
В этом обзоре обсуждаются принципы реконструкции ACL в попытке предоставить руководящие принципы и инициировать подход критического мышления в наиболее общих областях разногласий относительно реконструкции ACL. Используя информацию, собранную из систематических обзоров и метаанализов, в этом учебном обзоре обсуждаются оперативное лечение по сравнению с консервативным лечением , сроки операции и реабилитации, а также принципы выбора трансплантата и идеального расположения трансплантата.
Консервативное
по сравнению с хирургическим лечениемУ молодых людей, которые хотят вернуться к деятельности до травмы, хирургическое лечение разрыва ПКС считается «золотым стандартом» лечения.В прошлом в качестве альтернативы предлагалось неоперативное лечение коленных суставов с недостаточностью ACL, но оно было связано с плохим функциональным результатом. 14-18 В частности, безоперационное лечение привело к плохим и удовлетворительным оценкам функциональных результатов, которые не позволили большинству пациентов вернуться к деятельности до травмы, а также к увеличению частоты вторичных операций на ПКС и менисках. 16-20 В результате более благоприятный исход реконструкции ПКС делает операцию первой линии лечения коленных суставов с недостаточностью ПКС у активных пациентов.
В то время как консервативное лечение коленных суставов с недостаточностью ПКС в последние 10-15 лет перестало быть популярным из-за плохих результатов, 14-20 недавнее рандомизированное контролируемое исследование (РКИ) показало, что некоторых пациентов с определенными характеристиками можно эффективно лечить. в нерабочем состоянии. 21,22 Было высказано предположение, что структурированная программа реабилитации с дополнительной реконструкцией ПКС на более позднем этапе, если это необходимо, может привести к результатам, аналогичным результатам ранней реконструкции ПКС. 21 Это исследование подверглось критике из-за проблемного дизайна и интерпретации данных. 23 В частности, 23 из 59 пациентов (39% в группе дополнительного хирургического вмешательства) перенесли реконструкцию ПКС. 21 Кроме того, увеличился процент пациентов, страдающих нестабильностью и жалобами на мениск (32% и 22% против , 3% и 2% для групп необязательной и ранней реконструкции ПКС, соответственно). 21 Предыдущие отчеты показали более высокий риск симптоматической нестабильности и позднего разрыва мениска при консервативном лечении. 15,17 Таким образом, заболеваемость и связанный с этим риск поздних травм колена, по-видимому, значительно превышает любые потенциальные преимущества консервативного подхода, особенно у молодых активных пациентов, которые хотят вернуться к уровню активности до травмы.
Частота последующих повреждений мениска и хряща у пациентов с дефицитом ПКС выше у пациентов с незрелым скелетом. Связь между разрывами медиального мениска и временем восстановления ПКС была выявлена на ранней стадии у пациентов с незрелым скелетом, что позволяет предположить, что этиологически причиной этих повреждений мениска может быть задержка в лечении. 24 Подобные исследования не только подтвердили указанную выше связь, но также выявили повышенную частоту повреждений хряща в сочетании с разрывами медиального мениска. 25,26 В проспективно собранных данных МРТ было высказано предположение, что приблизительно 20% пациентов с незрелым скелетом и дефицитом ПКС получат новое повреждение мениска в течение следующих четырех лет. 27 Как следствие, решение о том, оперировать ли травму ПКС у детей, должно принимать во внимание высокий риск последующих травм колена и связанных с ними долгосрочных последствий.
Принципы реконструкции ПКС
В методике реконструкции ПКС ведутся споры, в которых участвуют хирурги-ортопеды и исследователи. В частности, разногласия вызывают время восстановления и реабилитации, а также тип используемого трансплантата. 28 Кроме того, аллотрансплантат по сравнению с аутотрансплантатом также был предметом разногласий. Что касается типа вмешательства, описание техники двойной связки создало ожидания для более анатомической техники, но есть споры относительно обоснованности этого утверждения. 29
Сроки ремонта и восстановления
Три основных фактора должны быть учтены и сбалансированы для определения сроков реконструкции ACL. Повышенная частота травм мениска и хряща после отсроченной реконструкции ПКС, риск артрофиброза, связанный с ранней реконструкцией ПКС, и связанная с этим потеря мышечной силы из-за бездействия при отсрочке операции.
Число пациентов, у которых будет разрыв мениска в ранее неповрежденном мениске во время разрыва ПКС, колеблется от 10% до 50%. 30-32 При ретроспективном анализе 205 пациентов среднее время от начальной травмы до разрыва мениска составляло от 11 до 32 месяцев для пациентов с травмой одного или обоих менисков соответственно. 33 При поражении хряща, как обсуждалось выше, риск дегенерации хряща после разрыва ПКС значительно возрастает, при этом в большинстве сообщений предполагается, что 20% поражений хряща возникают во время повреждения ПКС, а еще 20-30% развиваются позже. из-за дефицита ACL. 31,34
Артрофиброз — жесткость сустава, препятствующая восстановлению полного диапазона движений (особенно потеря 5 ° до полного разгибания) — была связана с ранней реконструкцией ПКС. В большом ретроспективном анализе 52% пациентов, прооперированных в течение первой недели после травмы, развили потерю растяжения на 5 или , в то время как только у 17% пациентов, прооперированных с восьмого по 21 день, развился артрофиброз. Ни у одного из пациентов, получавших лечение после третьей недели, не было потери расширения. 35 Послеоперационная реабилитационная программа, включающая полное пассивное разгибание, раннее движение и немедленную нагрузку на вес, была связана с более низким уровнем жесткости суставов в коленных суставах, реконструированных ACL. 35,36 Интересно, что потеря разгибания также наблюдалась при реконструкциях ПКС, выполненных через шесть месяцев после первоначальной травмы. 37 Артрофиброз также был описан примерно у 8% детей и подростков после реконструкции ПКС. 38 В некоторых исследованиях сообщается о чрезвычайно низкой частоте случаев артрофиброза при реабилитации и ставится под сомнение его существование как клиническая сущность. 35,39,40 Хирурги-ортопеды должны знать о возможности артрофиброза, избегать реконструкции в течение первых недель после травмы и внедрять надлежащим образом составленный протокол реабилитации.
Программы предоперационной реабилитации также важны для сохранения мышечной силы в ожидании реконструкции. Было обнаружено, что предоперационный дефицит силы четырехглавой мышцы на 20% является одним из наиболее важных предикторов плохого клинического исхода, связанного со снижением примерно на 15% через два года после операции, когда дефицит имел место. 41 Кроме того, квадрицепс с силой ниже 85% по сравнению с противоположной стороной был связан с более низким баллом в прыжковых тестах и более низким, но не статистически значимым функциональным баллом Международного комитета по документации коленного сустава (IKDC). 42 Действительно, программа реабилитационных упражнений продолжительностью пять недель для пациентов с травмой ПКС значительно улучшила функциональный результат их коленного сустава. 43
Интересно, что выбор времени реконструкции ПКС и аутотрансплантата также может влиять на стратегию реабилитации.Ранняя реконструкция ACL была связана с задержкой восстановления четырехглавой мышцы. В частности, 80% пациентов, получавших отсроченную реконструкцию ПКС (в среднем 40 дней), достигли 65% силы четырехглавой мышцы через два месяца против 53% пациентов, получавших раннюю реконструкцию ПКС (в среднем 11 дней), соответственно. 44 К шести месяцам у 73% пациентов, у которых была отсрочена реконструкция ПКС (среднее время после травмы 40 дней), была выявлена 80% мышечная сила против только 47% у тех, кто реконструировали раньше. 44 Слабость мышц также может быть результатом взятия аутотрансплантата для реконструкции ПКС. Тенденция к дефициту силы мышц-разгибателей и сгибателей была показана при реконструкциях ACL, когда использовались аутотрансплантаты кость-надколенник-сухожилие (BPTB) и подколенное сухожилие (HST), соответственно. 45 Таким образом, тщательно разработанная реабилитация, применяемая как до, так и после операции с целью сохранения силы четырехглавой мышцы и сохранения диапазона движений коленного сустава, представляется стратегически важным шагом на пути к успешному результату после реконструкции ПКС. 46
Тип трансплантата
Два наиболее часто используемых аутотрансплантата для реконструкции ПКС — это сухожилие надколенника (PT) (также известное как трансплантат BPTB) и сухожилие подколенного сухожилия (HT). Общее мнение, как указано в большинстве РКИ и метаанализов, заключается в том, что оба трансплантата показывают отличные результаты без различий между ними в отношении функционального результата и уровня активности. 47 Существуют сильные сторонники каждого типа трансплантата, и в литературе были предложены определенные преимущества и недостатки для каждого трансплантата.
Таблица 1.
Преимущества и недостатки наиболее часто используемых аутотрансплантатов
| Сухожилие надколенника | Подколенные сухожилия | |
|---|---|---|
| Достоинства | • Более высокая прочность • Трансплантат • Более низкая прочность ремоделирование и заживление • Лучшая стабильность колена | • Меньший разрез / лучший косметический вид • Незначительные функциональные нарушения в результате сбора трансплантата • Ранняя регенерация подколенных сухожилий |
| Недостатки | • Более высокая частота боли в передней части колена и боли в коленях частота ОА после реконструкции ПКС • Более высокая частота дефицита разгибания коленного сустава из-за спаек | • Более высокая частота расширения туннеля • Электромеханическая задержка в сгибателях коленного сустава / слабость |
Преимущества трансплантата сухожилия надколенника
Сравнение биомеханических данных ПТ трансплантат и ГТ с нат ve ACL обнаружил, что трансплантат PT имел максимальную нагрузку 2730 Н или 2900 Н (в зависимости от того, была ли протестирована центральная или средняя часть BPTB), а жесткость составляла примерно 57 МПа, что переводится как примерно на 160-170% сильнее. и на 150% жестче, чем родной ACL. 48 Напротив, компоненты HT — сухожилия полусухожильной и тонкой мышцы — имеют максимальную нагрузку 1220 Н и 840 Н, а также жесткость 89 МПа и 112 МПа, что соответствует 70% и 49% естественной ACL для нагрузки, а также 234% и 295% от родного ACL для жесткости. 48 Примечательно, что использование нескольких стоек привело к удвоению максимальной нагрузки и жесткости как для сухожилий полусухожильной, так и для тонкой мышцы бедра, поэтому необходимо учитывать точную технику и соотносить ее с ожидаемым результатом. 49 Таким образом, оба трансплантата, используемые при реконструкции ПКС, превышают биомеханическую прочность и жесткость нативной ПКС, и было доказано, что это безопасный подход в попытке устранить риск разрыва трансплантата. 28
Одним из основных преимуществ трансплантата PT является более низкая частота повторных разрывов по сравнению с трансплантатом подколенного сухожилия. Считается, что PT-трансплантат связан с более низкой частотой неудач, при этом метаанализ показывает, что частота отказов трансплантата составляет 1,9% по сравнению с 4.9% для HT-прививки. 50 Это также было подтверждено метаанализом только исследований уровня I, который показал частоту отказов 7,2% и 15,8% для PT и HT, соответственно. Другой метаанализ сообщил о более низком уровне, но он не показал значимости (2,5% против 3,3%, ОР 0,78, 95% ДИ 0,41–1,50) для PT и HT, соответственно, 28 , в то время как другие анализы не продемонстрировали значимости. между группами относительно частоты отказов. 28,51,52
Это привело к предположению, что фиксация трансплантата также является важным аспектом хирургической неудачи.Предлагается, чтобы в зависимости от используемого трансплантата тип фиксации был соответствующим образом скорректирован. 53-57 В частности, было обнаружено, что интерференционные винты обеспечивают максимальную нагрузку и свойства жесткости для PT-трансплантатов, напоминающие свойства нативной ACL. 56 Это чрезвычайно важно, поскольку предполагается, что PT-трансплантат способствует ремоделированию и заживлению трансплантата из-за наличия костной пробки. В исследовании на животных максимальная нагрузка отказа была выше в трансплантатах PT через три недели по сравнению с трансплантатами сухожилий сгибателей, что позволяет предположить, что трансплантат PT может подвергнуться более ранней связке и реваскуляризации, и что это может позволить более раннее вернуться к активности. 58-60 Биологические стратегии, которые могут улучшить заживление трансплантата, становятся популярными; однако необходимы дополнительные исследования, прежде чем делать какие-либо определенные выводы об их эффективности. 61-63
Наконец, в некоторых отчетах было показано, что трансплантат PT способен более точно восстанавливать стабильность колена. Действительно, в метаанализе процент пациентов, у которых на артрометре KT-1000 разница между сторонами составляла <3 мм, составил 73,8% против 79% для пациентов с подколенным сухожилием (p <0.05). 50 Другой метаанализ 22 исследований с примерно 2000 пациентами показал более низкий риск положительного сдвига оси (RR = 0,7, 95% ДИ, 0,53–0,93; p = 0,01). 52 Анализируя восемь исследований с 550 пациентами, было показано, что ПВ был связан с более высоким шансом вернуться к уровню активности до травмы (OR = 1,48, 95% ДИ, 1,03–2,12; p = 0,03). 52 Та же тенденция была показана в недавнем долгосрочном РКИ с последующим наблюдением через 15 лет, предполагая, что более высокий процент пациентов, реконструированных с помощью PT-трансплантатов, участвовал в занятиях, связанных со спортом (p = 0.05). Этот вывод согласуется с аналогичными отчетами в пользу трансплантата надколенника для тестов Лахмана и смещения оси вращения. 28,51
Недостатки трансплантата сухожилия надколенника
Сухожилие надколенника связано с более высоким процентом боли в передней части колена и боли в коленях. Недавний метаанализ 12 исследований с данными примерно 850 пациентов показал значительно более высокую частоту возникновения боли в передней части колена при PT-трансплантатах (RR = 1,71, 95% ДИ, 1,35-2,16; p <0.01). 52 Боль в коленях также усиливалась у пациентов с ПП (ОР = 2,05, 95% ДИ, 1,51–2,77; p <0,01). 52 В другом метаанализе группа надколенниковых сухожилий страдала от боли в передней части колена у 17,4% () против (11,5%) в группе подколенных сухожилий. 50 Повышенная частота возникновения боли в передней части колена и боли в коленях, как части заболеваемости при взятии трансплантата, является последовательным выводом из нескольких отчетов. 51
Помимо боли во время нахождения на коленях, еще одной проблемой, связанной с трансплантатами PT, была повышенная частота ОА, о которой сообщалось при PT, по сравнению с трансплантатами подколенного сухожилия (45% против у 14% пациентов, соответственно (p = 0.002). 10 Это было подтверждено в метаанализе исследований с периодом наблюдения> пяти лет, в которых трансплантат надколенника был связан с более высокой частотой рентгенологического остеоартрита. 64 В частности, в четырех исследованиях с участием 290 пациентов трансплантат сухожилия надколенника имел более высокую частоту дегенеративного артрита. (ОР = 1,61, 95% ДИ, от 1,08 до 2,4; р = 0,02). 64 Однако более высокая частота хирургических вмешательств на мениске имела место в группе лечения сухожилий надколенника, и не все исследования были рандомизированы. 64 Это открытие не было подтверждено в других долгосрочных отчетах, 28,65,67 , и это может быть связано с повышенной слабостью, обнаруженной в группе PT через семь лет по сравнению с двухлетним наблюдением. 10 Однако необходимы дальнейшие исследования с долгосрочными исследованиями, чтобы выяснить, существует ли эта связь.
Наконец, было обнаружено, что трансплантаты надколенника связаны с более высокой скоростью спаек, которые могут привести к манипуляциям под анестезией. 50 Это осложнение, вероятно, связано со значительным процентом дефицита разгибания, обнаруживаемым у пациентов с трансплантатом сухожилия надколенника. В частности, в подгруппе метаанализа из более чем 1000 пациентов риск возникновения дефицита разгибания у пациентов с сухожилием надколенника> 3 ° был выше (1,71, 95% ДИ от 1,25 до 2,33; p <0,01). Все вышеперечисленные недостатки связаны с высокой степенью заболеваемости, также связанной с реконструкцией трансплантата PT, которая потенциально может привести к снижению производительности и уровня активности у высокопроизводительных спортсменов, леченных трансплантатом PT. 49 Как следствие, предполагается, что более низкая частота повторных разрывов может быть результатом более низкого участия в занятиях спортом в послеоперационном периоде.
Преимущества сухожилия подколенного сухожилия
Основным преимуществом трансплантата из сухожилия подколенного сухожилия является более низкая болезненность донорского участка, связанная с его удалением. Действительно, удаление подколенного сухожилия может быть технически сложной техникой, но при этом делается меньший разрез, что приводит к лучшему косметическому виду раны, что может быть важно для молодых пациенток.Кроме того, он вызывает значительно меньшую боль в передней части колена и меньшую частоту боли в коленях, как описано выше. 28,50,52 Осложнения, связанные с трансплантатом подколенного сухожилия, довольно незначительны (например, электромеханическая задержка сгибателей коленного сустава и слабость), и не доказано, что они вызывают функциональное нарушение. 68,69 Интересно, что в большинстве сообщений говорится о регенерации подколенных сухожилий в течение двух лет после операции, в то время как восстановление сухожилия надколенника может быть более длительным процессом. 68,70-72
Недостатки сухожилия подколенного сухожилия
Расширение туннеля чаще отмечается при использовании трансплантатов подколенного сухожилия. Это противоречило первоначальному мнению о том, что, поскольку трансплантат подколенного сухожилия полностью заполняет просверленные туннели, это будет связано с меньшим расширением туннеля. В частности, было обнаружено, что увеличение туннеля было примерно вдвое по сравнению с трансплантатом сухожилия надколенника (~ 20% против ~ 10% и 25% против 15% увеличение увеличения большеберцового туннеля для переднезадних и боковых проекций, p = 0.003 и p = 0,01 соответственно). Исследование на животных подчеркнуло важность жесткости трансплантата и гипертрофии трансплантата из-за ремоделирования для развития расширения туннеля. 73 Три рандомизированных контролируемых исследования показали более высокий процент расширения бедренного канала у пациентов, получавших трансплантат подколенного сухожилия; 14,47,74 однако только один из них сообщил о значительно более высокой слабости колена в группе подколенного сухожилия. 47 Было показано, что уплотнение аутологичного костного дюбеля в большеберцовый туннель уменьшает площадь поперечного сечения большеберцового канала и предотвращает расширение туннеля примерно у 90% пациентов через один-два года после операции. 75
Аллотрансплантат
по сравнению с аутотрансплантатомВыбор аллотрансплантата для реконструкции ПКС — надколенник, ахиллово сухожилие и сухожилие большеберцовой мышцы. Основными преимуществами аллотрансплантатов являются отсутствие болезненности донорского участка, более короткое время операции и гарантия адекватного количества трансплантата. Напротив, аллотрансплантаты связаны с риском передачи заболевания, потенциальной задержкой включения и иммунным ответом, в то время как повышенная стоимость также может быть проблемой.
Таблица 2.
Преимущества и недостатки аллотрансплантатов
| Аллотрансплантаты | |
|---|---|
| Преимущества | • Отсутствие заболеваемости донорским участком • Более короткое время операции |
Преимущества аллотрансплантатов
Аллотрансплантаты не связаны с болезнью донорского участка, что может быть важным ограничением для аутотрансплантаты, как видно из процента боли в передней части колена, которая затрагивает до 40% пациентов. 47,76 Кроме того, время операции при использовании аллотрансплантата было значительно короче по сравнению с аутотрансплантатом, как показано в метаанализе, сравнивающем аллотрансплантат подколенного сухожилия и аллотрансплантат мягких тканей (59 минут против 77 минут, p = 0,008 соответственно) . Наконец, в некоторых случаях длина и диаметр ткани, используемой в качестве аутотрансплантата, могут быть различными и неадекватными для предполагаемой реконструкции. 77 Эти проблемы решаются с помощью аллотрансплантата. Важность этих факторов может быть недооценена при анализе клинической оценки, но все они должны быть приняты во внимание; заболеваемость донором может отрицательно повлиять на субъективный результат пациента и отношения пациента с врачом, в то время как более короткое хирургическое время обычно выражается в способности хирурга выполнять дополнительную реконструкцию ПКС в день.
Недостатки аллотрансплантатов
Более высокая частота отказов остается главной проблемой для аллотрансплантатов. В проспективном когортном дизайне было продемонстрировано, что реконструкции ПКС с использованием аллотрансплантата имеют до четырех раз более высокую частоту неудач по сравнению с реконструкциями с использованием аутотрансплантата. 78 В метаанализе, включавшем более 5000 пациентов с аллотрансплантатом / аутотрансплантатом сухожилия надколенника, также было показано, что аллотрансплантат приводит к трехкратному увеличению частоты повторных разрывов.В метаанализе, включавшем более 500 пациентов, было показано, что аллотрансплантаты PT имеют более высокий риск повторного разрыва по сравнению с аутотрансплантатами PT (OR = 5,03, p = 0,01). Недавно метаанализ девяти РКИ и десяти систематических обзоров показал более низкую клиническую неэффективность аутотрансплантата (ОР 0,47; p = 0,0007). 79 Два других метаанализа не смогли показать разницу в клинической неудаче и частоте повторных операций между аллотрансплантатами и аутотрансплантатами. 80,81 Интересно, что это различие исчезло, когда были исключены трансплантаты, обработанные облучением или химическими веществами, 82 , предполагая, что облучение трансплантата и химическая обработка являются критическими факторами отказа трансплантата.Действительно, при отдельном анализе необлученный аллотрансплантат BPTB имел такую же частоту отказов трансплантата, что и аутотрансплантат (8,8% и 6,1% соответственно). 83 Несмотря на тенденцию, указывающую на лучшую эффективность аутотрансплантата, дополнительные рандомизированные контролируемые исследования важны для разрешения существующих разногласий между аллотрансплантатами и аутотрансплантатами.
Что касается стабильности колена, литература крайне противоречива. Было показано, что аллотрансплантаты связаны с более высоким процентом нестабильных измерений коленного сустава по сравнению с аутотрансплантатами (14% против 5.3%) соответственно. 84 Метаанализ 38 исследований, в которые были включены данные для более чем 2500 пациентов, показал, что процент пациентов с поперечной разницей <3 мм составлял 75,3% и 60,2% для аутотрансплантата и аллотрансплантата, соответственно. 85 Интересно, что функциональные результаты также были в пользу аутотрансплантата с лучшим тестом Лахмана (ОР 1,18; p = 0,03) и оценкой Тегнера (WMD, 0,36; p = 0,004). 79 Однако другие отчеты не обнаружили разницы; метаанализ аутотрансплантата подколенного сухожилия по сравнению с аллотрансплантатом мягких тканей показал незначительное преимущество аллотрансплантата при слабости артрометра KT <3 мм (RR = 1.1, 95% ДИ от 0,89 до 1,39) и отрицательный по Лахману (ОР = 1,37, 95% ДИ от 0,88 до 2,14) (81). Мета-анализ шести исследований, в которых анализировалось около 650 пациентов, также не выявил различий (RR = 1,19, CI 95% от 0,63 до 2,24; p = 0,59, в пользу аллотрансплантата). 80
Аллотрансплантат ACL также был связан с более высокими затратами и более высоким уровнем инфицирования. Статистически более высокая стоимость была зарегистрирована для PT-аллотрансплантата, при этом общая средняя стоимость за случай составила 4147 долларов США по сравнению с 3154 долларов США для PT аутотрансплантата (p <0.001). 86 Другой отчет, в котором сравнивали аутотрансплантат подколенного сухожилия и аллотрансплантат передней большеберцовой мышцы, также показал более высокую стоимость аллотрансплантата примерно на 1000 долларов США (5195 долларов США против долларов США 4072, p <0,001). 87 Однако некоторые сообщения предполагают, что стоимость пребывания в больнице может увеличиться в результате более высокой вероятности госпитализации в ночное время из-за заболеваемости донорским участком аутотрансплантата и увеличения времени хирургического вмешательства. 87 При анализе экономической эффективности аллотрансплантаты оказались менее рентабельным вариантом. 88 При оценке стоимости следует учитывать риск инфекции, который, как сообщается, выше в аллотрансплантатах. 89 Однако это открытие не было подтверждено в аналогичных отчетах, что свидетельствует об отсутствии повышенного риска инфицирования тканью аллотрансплантата. 88,90
Характеристики идеального положения
Доказано, что правильное расположение трансплантата ACL имеет первостепенное значение для долговечности трансплантата. Неправильное положение трансплантата ACL, например, при переднем расположении большеберцового туннеля, было связано с импинджментом крыши. 91 Падение кровли реконструированного трансплантата ПКС было признано важным фактором, приводящим к его несостоятельности. 91-94 Кроме того, степень импинджмента была связана с повышенным риском несостоятельности трансплантата ПКС при двухлетнем наблюдении (100% при тяжелом импинджменте против 29% при умеренном импинджменте). 91 Таким образом, разумно предложить сделать все возможное, чтобы избежать неправильного положения трансплантата ACL.
Идентификация важности правильного размещения трансплантата ПКС привела к обширному изучению анатомических характеристик нативной ПКС в течение последних десятилетий в попытке имитировать эти анатомические особенности во время реконструкции ПКС.Костные прикрепления передней крестообразной связки большеберцовой и бедренной костей были широко изучены, и, несмотря на то, что они традиционно имеют овальную и серповидную форму соответственно, были высказаны предположения о возможных вариациях их формы. 95,96 Анатомические характеристики аттачментов в сочетании со стремлением избегать соударений привели к интересным оперативным концепциям, таким как тщательное размещение трансплантата ACL в отпечатках большеберцовой и бедренной кости, то есть полное восстановление отпечатка стопы. 97
Следуя той же концепции анатомической реконструкции ПКС на основе костных прикреплений, было предложено использование трансплантата с двумя пучками для репликации переднемедиальных и заднебоковых пучков, как описано в исходной ПКС. 98,99 Однако эта методика не подтвердила клинически биомеханические данные, которые предполагали лучшую стабильность вращения колена. 100 Кроме того, натяжение пучка PL при разгибании колена может быть настолько высоким, что может вызвать преждевременный разрыв или ослабление трансплантата. 101 В настоящее время двухпучковая реконструкция выполняется редко. 5,102-104
Помимо изучения насадок, возрос интерес к анатомическим характеристикам и форме средней части ПКС. В частности, было признано, что ACL имеет меньшую площадь поперечного сечения в средней части по сравнению с его прикреплениями. 105 Кроме того, было описано, что ACL имеет ленточноподобную форму по всей своей длине и около места прикрепления к большеберцовой кости расширяется, как труба, для прикрепления к большеберцовой кости. 106 Важно осознавать хирургические последствия этих наблюдений, особенно если вы понимаете, что задняя крестообразная связка занимает большую часть площади надреза, оставляя только 5-миллиметровую прорезь для трансплантата ACL. 106 Следовательно, более сложный процесс важен для позиционирования трансплантата ACL в попытке включить вышеупомянутые анатомические, гистологические, изометрические и биомеханические особенности при принятии решений во время реконструкции ACL.
Недавно были описаны полезные инструкции-руководства с использованием аббревиатуры IDEAL, чтобы обобщить важные особенности положения бедренного туннеля ACL: I- изометрический , D — прямой , E- эксцентрический , A- анатомический , и L- модель низкого напряжения / сгибания , которая возникает в полном цикле движения колена.
Во время сгибания и разгибания колена не все волокна ПКС находятся под напряжением в течение полного цикла сгибания / разгибания. 107,108 Это связано с изменениями длины, наблюдаемыми во время сгибания, что приводит к расслаблению (удлинению) пучка AM и сжатию (укорочению) пучка PL при сгибании колена. 108,109 . Связка AM считается центром вращения ACL, что предполагает более изометрическое поведение этой связки. 109 Изометрические исследования показали, что положение на отпечатке бедренной кости, которое потенциально может гарантировать изометрию, находится эксцентрически , в самой передней и верхней (проксимальной) части отпечатка, на стыке переднемедиального и промежуточного пучков (). 108,110,111 Это положение было продемонстрировано, которое может гарантировать воспроизведение нормального поведения при растяжении-сгибании нативной ACL. 5
Топография отпечатка бедренной кости, обеспечивающая изометрическое, эксцентричное и прямое размещение трансплантата в месте с низким натяжением. 5
Коллагеновые волокна в области прикрепления бедренной кости относятся к двум разным категориям: прямые волокна , которые прикрепляются непосредственно к передней части костного прикрепления ПКС вдоль латерального межмыщелкового гребня, а также непрямые волокна менее плотные волокна не имеют традиционной четырехслойной структуры связочно-костного прикрепления и расположены в задней части отпечатка ПКС. 96 Из-за своих гистологических характеристик непрямые волокна считаются более слабым механическим звеном, чем прямые, и поэтому предлагается разместить бедренный канал в области введения прямого волокна (). 5,96 Следовательно, область, которая 1) удовлетворяет указанным выше критериям изометрии, 2) расположена в пределах отпечатка, чтобы избежать столкновения, 3) восстанавливает структуру ACL с низким сгибанием и разгибанием и 4) расположена в области прямого волокна. введение должно быть нацелено на положение бедренного туннеля ().
Правильное или ИДЕАЛЬНОЕ местоположение бедренного канала (см. Черный кружок) показано наложенным на топографический контур пяти характеристик, которые должны соблюдаться при выборе места расположения бедренного канала.
Как обсуждалось выше, предотвращение столкновения имеет решающее значение для выживания трансплантата. Трансплантат, расположенный за пределами анатомических краев следов стопы, имеет больший риск столкновения и, следовательно, в конечном итоге выйдет из строя. Существуют два различных типа соударения: соударение крыши и соударение задней крестообразной связки (ЗКС), которые возникают по-разному и должны лечиться по-разному.При столкновении с кровлей очень важно убедиться, что вход в большеберцовый туннель находится сразу за межмыщелковой крышей, а колено находится в положении максимального пассивного гиперэкстензии. Удар крыши — это клиническая проблема, проявляющаяся в расширении с двумя последствиями, а именно с потерей растяжения и / или повышенной рыхлостью. Падение ПКС происходит при сгибании коленного сустава, когда трансплантат ПКС лежит поверх трансплантата ПКС. Чтобы решить эту проблему, хирург должен обеспечить наличие достаточного треугольного пространства между латеральным краем трансплантата и медиальной границей ПКС.Если достаточно места, то феномен соударения PCL не может иметь место после 110 ° при сгибании колена. Размещение трансплантата в пределах родных отпечатков ACL рекомендуется для обеспечения правильного позиционирования трансплантата с минимальным риском удара как крыши, так и PCL. Было показано, что расположение бедренного туннеля под углом 60 ° в коронарной плоскости может снизить натяжение трансплантата за счет минимизации риска столкновения трансплантата ПКС с ПКС во время терминального сгибания. 112 В результате трансплантат должен находиться на равном расстоянии между краем PCL и нижним краем вырезки мыщелка бедренной кости, чтобы это состояние могло существовать ().
Наконец, важной характеристикой, которая связана с высокой выживаемостью трансплантата ACL, является предотвращение высокой нагрузки, испытываемой трансплантатом в результате сгибания-разгибания колена. Было показано, что трансплантат, расположенный сзади, испытывает высокие нагрузки при растяжении. 101 Кроме того, размещение трансплантата ниже края мыщелка бедренной кости может вызвать сильное напряжение при разгибании. Это объясняет более высокую частоту ревизий, которая была показана в данных реестра при использовании портальной техники AM, по сравнению с транстибиальной техникой. 113 Напротив, позиционирование трансплантата спереди привело к рисунку силы, напоминающему модели нативной ACL как при переднем перемещении, так и при приложении внутреннего крутящего момента. 101 Таким образом, позиционирование с низким натяжением означает, что трансплантат следует размещать в зоне с низким натяжением, чтобы трансплантат не подвергался воздействию сил, которые могут превышать его силу и вызывать его разрушение ().
Резюме
Разрыв передней крестообразной связки является пагубным событием для каждого пациента, и правильное лечение важно для обеспечения возврата к деятельности до травмы, а также для предотвращения долгосрочных осложнений из-за травмы колена.Несмотря на наличие нескольких противоречий в реконструкции ACL, систематические исследования смогли дать ответы на важные вопросы. Хирургическое лечение разрыва ПКС, по-видимому, является ответом для пациентов, которые хотят восстановить свой уровень активности до травмы. Сроки реконструкции и реабилитации чрезвычайно важны для успешного исхода. У каждого типа трансплантата есть свои преимущества и недостатки; поэтому важен тщательный подбор трансплантата для каждого пациента. Наконец, хирургическая техника должна соответствовать основным принципам биомеханики и анатомии ПКС, обеспечивая идеальное расположение трансплантата и успешный клинический результат.
Сноски
Конфликт интересов: С. Хауэлл сообщает о личных гонорарах от Zimmer Biomet, не связанных с этой работой.
Отчет о финансировании
Никаких льгот в какой-либо форме не было получено и не будет получено от коммерческой стороны, прямо или косвенно связанной с предметом данной статьи.
Ссылки
1. Гриффин Л. Я., Агель Дж., Альбом М. Дж. И др. Бесконтактные травмы передней крестообразной связки: факторы риска и стратегии профилактики.J Am Acad Orthop Surg 2000; 8: 141-150. [PubMed] [Google Scholar] 2. Молл Н.А., Чалмерс П.Н., Морик М. и др. Частота и тенденции реконструкции передней крестообразной связки в США. Am J Sports Med 2014; 42: 2363-2370. [PubMed] [Google Scholar] 3. Парккари Дж., Пасанен К., Маттила В.М., Каннус П., Римпеля А. Риск травмы крестообразной связки колена у подростков и молодых людей: популяционное когортное исследование с участием 46 500 человек с последующим наблюдением в течение 9 лет. Br J Sports Med 2008; 42: 422-426.[PubMed] [Google Scholar] 4. Prodromos CC, Хан Й., Роговски Дж., Джойс Б., Ши К. Метаанализ частоты разрывов передней крестообразной связки в зависимости от пола, вида спорта и режима уменьшения травм колена. Артроскопия 2007; 23: 1320-5 e6. [PubMed] [Google Scholar] 5. Перл А.Д., Макаллистер Д., Хауэлл С.М. Обоснование стратегической установки трансплантата при реконструкции передней крестообразной связки: I.D.E.A.L. положение бедренного туннеля. Am J Orthop (Бель Мид, штат Нью-Джерси) 2015; 44: 253-258. [PubMed] [Google Scholar] 6.Гиллквист Дж, Месснер К. Реконструкция передней крестообразной связки и отдаленные случаи гонартроза. Sports Med 1999; 27: 143-156. [PubMed] [Google Scholar] 7. Ломандер Л.С., Энглунд П.М., Даль Л.Л., Роос Э.М. Отдаленное последствие повреждений передней крестообразной связки и мениска: остеоартроз. Am J Sports Med 2007; 35: 1756-1769. [PubMed] [Google Scholar] 8. Роос Х., Адалберт Т., Дальберг Л., Ломандер Л.С. Артроз колена после травмы передней крестообразной связки или мениска: влияние времени и возраста.Остеоартроз Хрящ 1995; 3: 261-267. [PubMed] [Google Scholar] 9. Ярвеля Т., Пааккала Т., Каннус П., Ярвинен М. Заболеваемость пателлофеморальным остеоартритом и связанными с ним данными через 7 лет после реконструкции передней крестообразной связки аутотрансплантатом кость-надколенник-сухожилие-кость. Am J Sports Med 2001; 29: 18-24. [PubMed] [Google Scholar] 10. Роу Дж., Пинчевски Л.А., Рассел В.Дж. и др. 7-летнее наблюдение за трансплантатами сухожилий надколенника и сухожилий подколенного сухожилия для артроскопической реконструкции передней крестообразной связки: различия и сходства.Am J Sports Med. 2005; 33: 1337-1345. [PubMed] [Google Scholar] 11. Ли Р. Т., Лоренц С., Сюй И и др. Предикторы рентгенологического остеоартроза коленного сустава после реконструкции передней крестообразной связки. Am J Sports Med. 2011; 39: 2595-2603. [PubMed] [Google Scholar] 12. Oiestad BE, Holm I, Aune AK, et al. Функция коленного сустава и распространенность остеоартроза коленного сустава после реконструкции передней крестообразной связки: проспективное исследование с периодом наблюдения от 10 до 15 лет. Am J Sports Med 2010; 38: 2201-2210. [PubMed] [Google Scholar] 13.Лосось Л.Дж., Рассел В.Дж., Рефшауг К. и др. Отдаленный результат эндоскопической реконструкции передней крестообразной связки аутотрансплантатом из сухожилия надколенника: обзор не менее 13 лет. Am J Sports Med 2006; 34: 721-732. [PubMed] [Google Scholar] 14. Аглиетти П., Хирон Ф., Баззи Р., Биддау Ф., Сассо Ф. Реконструкция передней крестообразной связки: кость-сухожилие-кость надколенника в сравнении с трансплантатами двойного полусухожильного и тонкого сухожилий. Проспективное рандомизированное клиническое исследование. J Bone Joint Surg [Am] 2004; 86-А: 2143-2155.[PubMed] [Google Scholar] 15. Фитиан Д.К., Пакстон Э.В., Стоун М.Л. и др. Проспективное исследование алгоритма лечения травмы передней крестообразной связки колена. Am J Sports Med 2005; 33: 335-346. [PubMed] [Google Scholar] 16. Хокинс Р.Дж., Мизамор Г.В., Мерритт Т.Р. Наблюдение за острым неоперированным изолированным разрывом передней крестообразной связки. Am J Sports Med 1986; 14: 205-210. [PubMed] [Google Scholar] 17. Каннус П., Ярвинен М. Консервативно лечится разрыв передней крестообразной связки.Долгосрочные результаты. J Bone Joint Surg [Am] 1987; 69-А: 1007-1012. [PubMed] [Google Scholar] 18. Мизута Х., Кубота К., Сираиси М. и др. Консервативное лечение полного разрыва передней крестообразной связки у пациентов с незрелым скелетом. J Bone Joint Surg [Br] 1995; 77-B: 890-894. [PubMed] [Google Scholar] 19. Кастелейн П.П., Гендельберг Ф. Безоперационное ведение травм передней крестообразной связки в общей популяции. J Bone Joint Surg [Br] 1996; 78-В: 446-451. [PubMed] [Google Scholar] 20.Кесслер М.А., Беренд Х., Хенц С. и др. Функция, остеоартрит и активность после разрыва ПКС: результаты 11-летнего наблюдения консервативного и реконструктивного лечения. Коленная хирургия Sports Traumatol Arthrosc 2008; 16: 442-448. [PubMed] [Google Scholar] 21. Фробелл РБ, Роос Э.М., Роос ХП, Ранстам Дж., Ломандер Л.С. Рандомизированное исследование лечения острого разрыва передней крестообразной связки. N Engl J Med 2010; 363: 331-342. [PubMed] [Google Scholar] 22. Линко Э., Харилайнен А., Мальмиваара А., Сейцало С. Хирургические и консервативные вмешательства при разрывах передней крестообразной связки у взрослых.Кокрановская база данных Syst Rev 2005 г .;: CD001356. [PubMed] [Google Scholar] 23. Ричмонд Дж. К., Любовиц Дж. Х., Пёлинг Г. Г.. Своевременное оперативное вмешательство снижает риск хронического остеоартроза после разрыва передней крестообразной связки колена. Артроскопия 2011; 27: 149-152. [PubMed] [Google Scholar] 24. Миллетт П.Дж., Уиллис А.А., Уоррен РФ. Сопутствующие травмы при разрывах передней крестообразной связки у детей и подростков: увеличивает ли промедление с лечением риск разрыва мениска? Артроскопия 2002; 18: 955-959. [PubMed] [Google Scholar] 25.Dumont GD, Hogue GD, Padalecki JR, Okoro N, Wilson PL. Повреждения мениска и хряща, связанные с разрывами передней крестообразной связки у детей: взаимосвязь времени лечения и факторов, специфичных для пациента. Am J Sports Med 2012; 40: 2128-2133. [PubMed] [Google Scholar] 26. Лоуренс Дж. Т., Аргавал Н., Гэнли Т. Дж. Дегенерация коленного сустава у пациентов с незрелым скелетом и диагнозом «разрыв передней крестообразной связки»: есть ли вред при промедлении с лечением? Am J Sports Med 2011; 39: 2582-2587. [PubMed] [Google Scholar] 27.Мокснес Х., Энгебретсен Л, Ризберг М.А. Распространенность и частота новых повреждений мениска и хряща после неоперативного алгоритма лечения разрывов ПКС у детей с незрелым скелетом: проспективное МРТ-исследование. Am J Sports Med 2013; 41: 1771-1779. [PubMed] [Google Scholar] 28. Мохтади Н.Г., Чан Д.С., Дайнти К.Н., Уилан Д.Б. Сухожилие надколенника в сравнении с аутотрансплантатом сухожилия подколенного сухожилия при разрыве передней крестообразной связки у взрослых. Кокрановская база данных Syst Rev 2011;: CD005960. [Бесплатная статья PMC] [PubMed] [Google Scholar] 29.Tiamklang T, Sumanont S, Foocharoen T, Laopaiboon M. Реконструкция с двойным пучком в сравнении с реконструкцией с одним пучком при разрыве передней крестообразной связки у взрослых. Кокрановская база данных Syst Rev 2012; 11: CD008413. [Бесплатная статья PMC] [PubMed] [Google Scholar] 30. Карлссон Дж., Картус Дж., Магнуссон Л. и др. Сравнение подострой и отсроченной реконструкции передней крестообразной связки у соревнующегося спортсмена. Коленная хирургия Sports Traumatol Arthrosc 1999; 7: 146-151. [PubMed] [Google Scholar] 31. Indelicato PA, Bittar ES. Перспектива поражений, связанных с недостаточностью ACL коленного сустава.Обзор 100 дел. Clin Orthop Relat Res 1985; 198: 77-80. [PubMed] [Google Scholar] 32. де Рок, штат Нью-Джерси, Ланг-Стивенсон А. Разрыв мениска в ожидании реконструкции передней крестообразной связки. Травма, повреждение 2003; 34: 343-345. [PubMed] [Google Scholar] 33. Тайтон Э., Верма Р., Хиггинс Б., Госал Х. Корреляция времени с разрывами мениска при недостаточности передней крестообразной связки: стратификация риска задержки хирургического вмешательства. Коленная хирургия Sports Traumatol Arthrosc 2009; 17: 30-34. [PubMed] [Google Scholar] 34. Фитиан, округ Колумбия, Пакстон Л.В., Гольц Д.Х.Судьба колена с травмой передней крестообразной связки. Ортоп Клин Норт Ам 2002; 33: 621-636, ст. [PubMed] [Google Scholar] 35. Шелборн К.Д., Уилкенс Дж. Х., Моллабаши А., ДеКарло М. Артрофиброз при острой реконструкции передней крестообразной связки. Эффект сроков реконструкции и реабилитации. Am J Sports Med 1991; 19: 332-336. [PubMed] [Google Scholar] 36. Нойес Ф.Р., Берриос-Торрес С., Барбер-Вестин С.Д., Хекманн Т.П. Профилактика постоянного артрофиброза после реконструкции передней крестообразной связки отдельно или в сочетании с сопутствующими процедурами: проспективное исследование на 443 коленях.Коленная хирургия Sports Traumatol Arthrosc 2000; 8: 196-206. [PubMed] [Google Scholar] 37. Василевски С.А., Ковалл Д.Д., Коэн С. Влияние сроков операции на восстановление и сопутствующие травмы после реконструкции передней крестообразной связки. Am J Sports Med 1993; 21: 338-342. [PubMed] [Google Scholar] 38. Nwachukwu BU, McFeely ED, Nasreddine A, et al. Артрофиброз после реконструкции передней крестообразной связки у детей и подростков. J Педиатр Ортоп 2011; 31: 811-817. [PubMed] [Google Scholar] 39. Денди диджей, диджей Эдвардс.Проблемы с восстановлением полного разгибания колена после реконструкции передней крестообразной связки: существует ли артрофиброз? Коленная хирургия Sports Traumatol Arthrosc 1994; 2: 76-79. [PubMed] [Google Scholar] 40. Marcacci M, Zaffagnini S, Iacono F, Neri MP, Petitto A. Сравнение ранней и поздней реконструкции при разрыве передней крестообразной связки. результаты после пяти лет наблюдения. Am J Sports Med 1995; 23: 690-693. [PubMed] [Google Scholar] 41. Eitzen I, Holm I, Risberg MA. Сила четырехглавой мышцы до операции является важным показателем функции колена через два года после реконструкции передней крестообразной связки.Br J Sports Med 2009; 43: 371-376. [PubMed] [Google Scholar] 42. Шмитт Л.С., Патерно М.В., Хьюетт Т.Э. Влияние асимметрии силы четырехглавой мышцы бедра на функциональные показатели при возвращении в спорт после реконструкции передней крестообразной связки. J Orthop Sports Phys Ther 2012; 42: 750-759. [Бесплатная статья PMC] [PubMed] [Google Scholar] 43. Eitzen I, Moksnes H, Snyder-Mackler L, Risberg MA. Прогрессивная 5-недельная программа лечебной физкультуры приводит к значительному улучшению функции колена сразу после повреждения передней крестообразной связки.J Orthop Sports Phys Ther 2010; 40: 705-721. [Бесплатная статья PMC] [PubMed] [Google Scholar] 44. Шелбурн К.Д., Фоулк Д.А. Сроки операции при остром разрыве передней крестообразной связки при восстановлении силы четырехглавой мышцы после реконструкции с использованием аутогенного трансплантата сухожилия надколенника. Am J Sports Med 1995; 23: 686-689. [PubMed] [Google Scholar] 45. Xergia SA, McClelland JA, Kvist J, Vasiliadis HS, Georgoulis AD. Влияние выбора трансплантата на изокинетическую силу мышц через 4-24 месяца после реконструкции передней крестообразной связки.Коленная хирургия Sports Traumatol Arthrosc 2011; 19: 768-780. [PubMed] [Google Scholar] 46. Гриндем Х., Гранан Л.П., Рисберг М.А. и др. Как комбинированная программа предоперационной и послеоперационной реабилитации влияет на результат реконструкции ПКС через 2 года после операции? Сравнение пациентов в когорте ACL Делавэр-Осло и Норвежском национальном регистре коленных связок. Br J Sports Med 2015; 49: 385-389. [Бесплатная статья PMC] [PubMed] [Google Scholar] 47. Feller JA, Webster KE. Рандомизированное сравнение реконструкции передней крестообразной связки сухожилия надколенника и сухожилия подколенного сухожилия.Am J Sports Med 2003; 31: 564-573. [PubMed] [Google Scholar] 48. Нойес FR, Батлер DL, Grood ES, Zernicke RF, Hefzy MS. Биомеханический анализ трансплантатов связок человека, используемых при ремонте и реконструкции коленных связок. J Bone Joint Surg [Am] 1984; 66: 344-352. [PubMed] [Google Scholar] 49. Хамнер Д.Л., Браун С.Х., младший, Штайнер М.Э., Хеккер А.Т., Хейс В.К. Трансплантаты сухожилия подколенного сухожилия для реконструкции передней крестообразной связки: биомеханическая оценка использования нескольких нитей и методов натяжения.J Bone Joint Surg [Am] 1999; 81: 549-557. [PubMed] [Google Scholar] 50. Фридман КБ, Д’Амато М.Дж., Недефф Д.Д., Каз А., Бах Б.Р., мл. Артроскопическая реконструкция передней крестообразной связки: метаанализ, сравнивающий аутотрансплантаты сухожилия надколенника и сухожилия подколенного сухожилия. Am J Sports Med 2003; 31: 2-11. [PubMed] [Google Scholar] 51. Ли С., Чен И, Линь З, Цуй В., Чжао Дж., Су В. Систематический обзор рандомизированных контролируемых клинических испытаний, сравнивающих аутотрансплантаты подколенного сухожилия и костно-надколенниковые костно-сухожильные аутотрансплантаты для реконструкции передней крестообразной связки.Хирургия травмы Arch Orthop 2012; 132: 1287-1297. [PubMed] [Google Scholar] 52. Се Х, Лю Х, Чен З, Юй, Пэн С., Ли К. Мета-анализ аутотрансплантата кость-надколенник-сухожилие-кость в сравнении с четырехниточным аутотрансплантатом сухожилия подколенного сухожилия для реконструкции передней крестообразной связки. Колено 2015; 22: 100-110. [PubMed] [Google Scholar] 53. Шпиндлер К.П., Кун Дж. Э., Фридман К. Б. и др. Выбор аутотрансплантата для реконструкции передней крестообразной связки: кость-сухожилие-кость против подколенного сухожилия: действительно ли это имеет значение? Систематический обзор. Am J Sports Med 2004; 32: 1986–1995.[PubMed] [Google Scholar] 54. Смит СК, Хауэлл С.М., Халл М.Л. Передняя слабость, соскальзывание и восстановление функции в первый год после реконструкции передней крестообразной связки аллотрансплантатом большеберцовой мышцы. Am J Sports Med 2011; 39: 78-88. [PubMed] [Google Scholar] 55. Игар П., Халл М.Л., Хауэлл С.М. Как жесткость метода фиксации и начальное натяжение влияют на переднее смещение нагрузки на колено и натяжение трансплантатов передней крестообразной связки: исследование на трупных коленях с использованием двухпетлевого трансплантата подколенного сухожилия.J Orthop Res 2004; 22: 613-624. [PubMed] [Google Scholar] 56. Штайнер М.Э., Хеккер А.Т., Браун СН, младший, Хейз В. Фиксация трансплантата передней крестообразной связки. Сравнение трансплантатов сухожилия подколенного сухожилия и надколенника. Am J Sports Med 1994; 22: 240-246. [PubMed] [Google Scholar] 57. Prodromos CC, Fu FH, Howell SM, Johnson DH, Lawhorn K. Споры в области реконструкции мягких тканей передней крестообразной связки: трансплантаты, пучки, туннели, фиксация и сбор. J Am Acad Orthop Surg 2008; 16: 376-384. [PubMed] [Google Scholar] 58.Томита Ф., Ясуда К., Миками С. и др. Сравнение внутрикостного заживления трансплантата из двух сухожилий-сгибателей и костно-надколенникового сухожильно-костного трансплантата при реконструкции передней крестообразной связки. Артроскопия 2001; 17: 461-476. [PubMed] [Google Scholar] 60. Марумо К., Сайто М., Ямагиши Т., Фуджи К. Процесс «лигаментизации» при реконструкции передней крестообразной связки человека с аутогенными сухожилиями надколенника и подколенного сухожилия: биохимическое исследование. Am J Sports Med 2005; 33: 1166-1173. [PubMed] [Google Scholar] 61.Санчес М., Анитуа Е., Азофра Дж., Прадо Р., Мурузабал Ф., Андия И. Лигаментизация сухожильных трансплантатов, обработанных эндогенным препаратом, богатым факторами роста: общая морфология и гистология. Артроскопия 2010; 26: 470-480. [PubMed] [Google Scholar] 62. Штайнер М.Э., Мюррей М.М., Родео С.А. Стратегии улучшения заживления передней крестообразной связки и размещения трансплантата. Am J Sports Med 2008; 36: 176-189. [PubMed] [Google Scholar] 63. Менетри Дж., Дутон В.Б., Ломонье Т., Фритчи Д. «Биологическая неудача» трансплантата передней крестообразной связки.Коленная хирургия Sports Traumatol Arthrosc 2008; 16: 224-231. [PubMed] [Google Scholar] 64. Се Х, Сяо З, Ли Кью и др. Повышенная частота остеоартроза коленного сустава после реконструкции ПКС с использованием аутотрансплантатов кость-надколенник-сухожилие-кость по сравнению с аутотрансплантатами подколенного сухожилия: метаанализ 1443 пациентов как минимум за 5 лет. Eur J Orthop Surg Traumatol 2015; 25: 149-159. [PubMed] [Google Scholar] 65. Альден М., Картус Дж., Эйерхед Л., Карлссон Дж., Сернерт Н. Измерения дряблости коленного сустава после реконструкции передней крестообразной связки с использованием аутотрансплантатов кость-надколенник-сухожилие или сухожилия подколенного сухожилия, с особым упором на сравнение во времени.Коленная хирургия Sports Traumatol Arthrosc 2009; 17: 1117-1124. [PubMed] [Google Scholar] 66. Барениус Б., Понзер С., Шалаби А. и др. Повышенный риск остеоартрита после реконструкции передней крестообразной связки: 14-летнее наблюдение рандомизированного контролируемого исследования. Am J Sports Med 2014; 42: 1049-1057. [PubMed] [Google Scholar] 67. Вебстер К.Э., Феллер Дж. А., Хартнетт Н., Ли В. Б., Ричмонд А. К.. Сравнение реконструкции передней крестообразной связки сухожилия надколенника и сухожилия подколенного сухожилия: 15-летнее наблюдение рандомизированного контролируемого исследования.Am J Sports Med 2016; 44: 83-90. [PubMed] [Google Scholar] 68. Картус Дж., Мовин Т., Карлссон Дж. Заболеваемость донорской стороной и проблемы переднего колена после реконструкции передней крестообразной связки с использованием аутотрансплантатов. Артроскопия. 2001; 17: 971-980. [PubMed] [Google Scholar] 69. Ристанис С., Цепис Э., Джотис Д. и др. Электромеханическая задержка мышц сгибателей коленного сустава нарушается после удаления сухожилий подколенного сухожилия для реконструкции передней крестообразной связки. Am J Sports Med 2009; 37: 2179-2186. [PubMed] [Google Scholar] 70.Ферретти А., Контедука Ф., Морелли Ф., Маси В. Регенерация сухожилия полусухожильной мышцы после его использования при реконструкции передней крестообразной связки: гистологическое исследование трех случаев. Am J Sports Med 2002; 30: 204-207. [PubMed] [Google Scholar] 71. Никсон Р.Г., Сегалл Г.К., Сакс С.Л., Каин Т.Э., Таллос Х.С. Восстановление донорского участка сухожилия надколенника после взятия трансплантата. Clin Orthop Relat Res 1995; 317: 162-171. [PubMed] [Google Scholar] 72. Берникер Дж. П., Хаддад Дж. Л., Линтнер Д. М., Дилиберти ТК, Боселл Дж. Р. Дефект сухожилия надколенника в течение первого года после реконструкции передней крестообразной связки: внешний вид на серийной магнитно-резонансной томографии.Артроскопия 1998; 14: 804-809. [PubMed] [Google Scholar] 73. Неддерманн А., Уиллболд Э., Витте Ф. и др. Расширение туннеля после реконструкции передней крестообразной связки: экспериментальное исследование на овцах. Am J Sports Med 2009; 37: 1609-1617. [PubMed] [Google Scholar] 74. Самуэльссон К., Андерссон Д., Карлссон Дж. Лечение повреждений передней крестообразной связки с особым вниманием к типу трансплантата и хирургической технике: оценка рандомизированных контролируемых исследований. Артроскопия 2009; 25: 1139-1174. [PubMed] [Google Scholar] 75.Мацумото А., Хауэлл С.М., Лю-Барба Д. Изменения во времени площади поперечного сечения большеберцового канала после уплотнения костного штифта аутотрансплантата рядом с трансплантатом подколенного сухожилия. Артроскопия 2006; 22: 855-860. [PubMed] [Google Scholar] 76. Репке М., Беккер Р., Урбах Д., Небелунг В. [Сухожилие полусухожильной мышцы против связки надколенника. Результаты проспективного рандомизированного исследования после реконструкции передней крестообразной связки. Unfallchirurg. 2001; 104: 312-316. (На немецком языке) [PubMed] [Google Scholar] 77. Гоял С., Матиас Н., Панди В., Ачарья К.Полезны ли дооперационные антропометрические параметры в прогнозировании длины и толщины четырехкратного трансплантата подколенного сухожилия для реконструкции ПКС у взрослых? Проспективное исследование и обзор литературы. Инт Ортоп 2016; 40: 173-181. [PubMed] [Google Scholar] 78. Kaeding CC, Aros B, Pedroza A и др. Аллотрансплантат по сравнению с реконструкцией передней крестообразной связки аутотрансплантатом: предикторы неудачи из проспективной продольной когорты MOON. Спортивное Здоровье 2011; 3: 73-81. [Бесплатная статья PMC] [PubMed] [Google Scholar] 79.Цзэн Ц., Гао С.Г., Ли Х, Ян Т., Ло В., Ли И.С. и др. Аутотрансплантат против аллотрансплантата при реконструкции передней крестообразной связки: метаанализ рандомизированных контролируемых исследований и систематический обзор перекрывающихся систематических обзоров. Артроскопия 2016; 32: 153-63.e18. [PubMed] [Google Scholar] 80. Ху Дж, Цюй Дж, Сюй Д, Чжоу Дж, Лу Х. Аллотрансплантат против аутотрансплантата для реконструкции передней крестообразной связки: современный метаанализ проспективных исследований. Инт Ортоп 2013; 37: 311-320. [Бесплатная статья PMC] [PubMed] [Google Scholar] 81.Цветанович Г.Л., Маскареньяс Р., Саккоманно М.Ф. и др. Аутотрансплантат подколенного сухожилия в сравнении с аллотрансплантатом мягких тканей при реконструкции передней крестообразной связки: систематический обзор и метаанализ рандомизированных контролируемых исследований. Артроскопия 2014; 30: 1616-1624. [PubMed] [Google Scholar] 82. Крич А.Дж., Джексон Д.Д., Хоскин Т.Л., Дам Д.Л. Мета-анализ аутотрансплантата из сухожилия надколенника и аллотрансплантата из сухожилия надколенника при реконструкции передней крестообразной связки. Артроскопия 2008; 24: 292-298. [PubMed] [Google Scholar] 83.Мохаммади Ф., Салавати М., Ахбари Б. и др. Сравнение функциональных показателей результатов после реконструкции ACL у конкурентоспособных футболистов: рандомизированное испытание. J Bone Joint Surg [Am] 2013; 95: 1271-1277. [PubMed] [Google Scholar] 84. Продромос К., Джойс Б., Ши К. Метаанализ стабильности аутотрансплантатов по сравнению с аллотрансплантатами после реконструкции передней крестообразной связки. Коленная хирургия Sports Traumatol Arthrosc 2007; 15: 851-856. [PubMed] [Google Scholar] 85. Краутлер MJ, Бравман JT, Маккарти EC. Костно-надколенник-сухожилие-костный аутотрансплантат в сравнении с аллотрансплантатом в результатах реконструкции передней крестообразной связки: метаанализ 5182 пациентов.Am J Sports Med 2013; 41: 2439-2448. [PubMed] [Google Scholar] 86. Баррера Оро Ф., Сикка Р.С., Вольтерс Б. и др. Аутотрансплантат и аллотрансплантат: сравнение экономических затрат на реконструкцию передней крестообразной связки. Артроскопия 2011; 27: 1219-1225. [PubMed] [Google Scholar] 87. Купер М.Т., Каединг К. Сравнение затрат на реконструкцию передних крестообразных связок из мягких тканей с аутотрансплантатом и аллотрансплантатом. Артроскопия 2010; 26: 1478-1482. [PubMed] [Google Scholar] 88. Genuario JW, Faucett SC, Boublik M, Schlegel TF.Анализ экономической эффективности, сравнивающий 3 типа трансплантата передней крестообразной связки: аутотрансплантат кость-надколенник-сухожилие-кость, аутотрансплантат подколенного сухожилия и аллотрансплантат. Am J Sports Med 2012; 40: 307-314. [PubMed] [Google Scholar] 89. Кроуфорд С., Кайнер М., Джерниган Д. и др. Исследование послеоперационных инфекций, связанных с аллотрансплантатом, у пациентов, перенесших имплантацию костно-мышечного аллотрансплантата. Clin Infect Dis 2005; 41: 195-200. [PubMed] [Google Scholar] 90. Кац Л.М., Батталья ТК, Патино П. и др. Ретроспективное сравнение частоты бактериальной инфекции после реконструкции передней крестообразной связки аутотрансплантатом и аллотрансплантатом.Артроскопия 2008; 24: 1330-1335. [PubMed] [Google Scholar] 91. Хауэлл С.М., Тейлор М.А. Невозможность реконструкции передней крестообразной связки из-за ущемления межмыщелковой крыши. J Bone Joint Surg [Am] 1993; 75: 1044-1055. [PubMed] [Google Scholar] 92. Хауэлл С.М. Принципы размещения большеберцового туннеля и предотвращения падения крыши при реконструкции разорванной передней крестообразной связки. Коленная хирургия Sports Traumatol Arthrosc 1998; 6 (приложение 1): S49-S55. [PubMed] [Google Scholar] 93. Хауэлл С.М., Кларк Дж.А.Размещение большеберцового туннеля при реконструкциях передней крестообразной связки и импинджмент трансплантата. Clin Orthop Relat Res 1992; 283: 187-195. [PubMed] [Google Scholar] 94. Эмис А.А., Якоб Р.П. Позиционирование, натяжение и скручивание трансплантата передней крестообразной связки. Коленная хирургия Sports Traumatol Arthrosc 1998; 6 (приложение 1): S2-S12. [PubMed] [Google Scholar] 95. Гюнтер Д., Ираррасаваль С., Нисизава Ю. и др. Вариация формы места прикрепления передней крестообразной связки к большеберцовой кости: требуется классификация.Коленная хирургия Sports Traumatol Arthrosc 2015 [Epub перед печатью] PMID: 26658565. [PubMed] [Google Scholar] 96. Sasaki N, Ishibashi Y, Tsuda E, et al. Бедренное прикрепление передней крестообразной связки: расхождение между макроскопическими и гистологическими наблюдениями. Артроскопия 2012; 28: 1135-1146. [PubMed] [Google Scholar] 97. Зибольд Р. Концепция полного восстановления отпечатка пальца с рекомендациями по реконструкции ACL с одним и двумя пучками. Коленная хирургия Sports Traumatol Arthrosc 2011; 19: 699-706.[PubMed] [Google Scholar] 98. Коломбе П., Робинсон Дж., Кристель П. и др. Морфология прикрепления передней крестообразной связки для анатомической реконструкции: вскрытие трупа и рентгенологическое исследование. Артроскопия 2006; 22: 984-992. [PubMed] [Google Scholar] 99. Fu FH, Иордания SS. Латеральный межмыщелковый гребень — ключ к анатомической реконструкции передней крестообразной связки. J Bone Joint Surg [Am] 2007; 89: 2103-2104. [PubMed] [Google Scholar] 100. Яги М., Вонг Е.К., Канамори А. и др. Биомеханический анализ анатомической реконструкции передней крестообразной связки.Am J Sports Med 2002; 30: 660-666. [PubMed] [Google Scholar] 101. Маркольф К.Л., Парк С., Джексон С.Р., Макаллистер ДР. Передне-задняя и вращательная стабильность реконструкций передней крестообразной связки с одним и двумя пучками. J Bone Joint Surg [Am] 2009; 91: 107-118. [PubMed] [Google Scholar] 102. Ярвеля Т. Реконструкция передней крестообразной связки с двойным пучком и одинарным пучком: проспективное рандомизированное клиническое исследование. Коленная хирургия Sports Traumatol Arthrosc 2007; 15: 500-507. [PubMed] [Google Scholar] 103.Мередик РБ, Вэнс К.Дж., Эпплби Д., Любовиц Дж. Х. Результат реконструкции передней крестообразной связки с использованием одинарной и двойной связки: метаанализ. Am J Sports Med 2008; 36: 1414-1421. [PubMed] [Google Scholar] 104. Мунета Т., Кога Х, Мочизуки Т. и др. Проспективное рандомизированное исследование реконструкции передней крестообразной связки 4-х ниточного сухожилия полусухожильной мышцы, сравнивающее методы одинарной и двойной связки. Артроскопия 2007; 23: 618-628. [PubMed] [Google Scholar] 105. Ириучишима Т., Йорифудзи Х., Айзава С. и др.Оценка площади поперечного сечения среднего вещества ПКС для выбора реконструированного аутотрансплантата. Коленная хирургия Sports Traumatol Arthrosc 2014; 22: 207-213. [PubMed] [Google Scholar] 106. Triantafyllidi E, Paschos NK, Goussia A, et al. Форма и толщина передней крестообразной связки по ее длине по отношению к задней крестообразной связке: трупное исследование. Артроскопия 2013; 29: 1963-1973. [PubMed] [Google Scholar] 107. Пашос Н.К., Гарцоникас Д., Баркула Н.М. и др. Трупное исследование паттернов разрушения передней крестообразной связки при одноосном растяжении вдоль связки.Артроскопия 2010; 26: 957-967. [PubMed] [Google Scholar] 108. Эмис А.А., Докинз Г.П. Функциональная анатомия передней крестообразной связки. Действия волоконных пучков, связанные с заменой связок и травмами. J Bone Joint Surg [Br] 1991; 73-B: 260-267. [PubMed] [Google Scholar] 109. Соннери-Котте Б., Шамбат П. Артроскопическая идентификация заднебокового пучка передней крестообразной связки: положение четверки. Артроскопия 2007; 23: 1128e1-3. [PubMed] [Google Scholar] 110. Hefzy MS, Grood ES, Noyes FR.Факторы, влияющие на область большинства изометрических прикреплений бедра. Часть II: передняя крестообразная связка. Am J Sports Med 1989; 17: 208-216. [PubMed] [Google Scholar] 111. Сидлз Дж. А., Ларсон Р., Гарбини Дж. Л., Дауни Д. Д., Матсен Ф. А., III Отношения длины связок в подвижном колене. J Orthop Res 1988; 6: 593-610. [PubMed] [Google Scholar] 112. Симмонс Р., Хауэлл С.М., Халл М.Л. Влияние угла бедренного и большеберцового каналов в коронковой плоскости и постепенное иссечение задней крестообразной связки на натяжение трансплантата передней крестообразной связки: исследование in vitro.J Bone Joint Surg [Am] 2003; 85-А: 1018-1029. [PubMed] [Google Scholar] 113. Рар-Вагнер Л., Thillemann TM, Pedersen AB, Lind MC. Повышенный риск ревизии после переднемедиального вмешательства по сравнению с транстибиальным сверлением бедренного канала во время первичной реконструкции передней крестообразной связки: результаты Датского регистра реконструкции коленной связки. Артроскопия 2013; 29: 98-105. [PubMed] [Google Scholar]Реконструкция передней крестообразной связки: систематический обзор и метаанализ результатов аутотрансплантата сухожилия четырехглавой мышцы в сравнении с аутотрансплантатом костно-надколенникового сухожилия и сухожилия подколенного сухожилия
Фон: Комплексные исследования аутотрансплантата из сухожилия четырехглавой мышцы (QT) для реконструкции передней крестообразной связки (ACL) отсутствуют.Оптимальный выбор трансплантата между костью-надколенником, сухожилием-костью (BPTB), сухожилием подколенного сухожилия (HT) и QT все еще остается спорным.
Гипотеза: Текущая литература поддерживает использование QT в качестве сильного аутотрансплантата с хорошими результатами при использовании при реконструкции ACL.
Дизайн исследования: Мета-анализ; Уровень доказательности, 2.
Методы: Был проведен систематический поиск литературы в базах данных PubMed, MEDLINE, Cochrane и Ovid для выявления опубликованных статей о клинических исследованиях, имеющих отношение к реконструкции ACL с аутотрансплантатом QT, и исследованиях, сравнивающих аутотрансплантат QT с аутотрансплантатом BPTB и HT. Результаты подходящих исследований были проанализированы с точки зрения инструментальных измерений дряблости, теста Лахмана, теста поворотного сдвига, оценки Лисхольма, объективных и субъективных оценок Международного комитета по документации коленного сустава (IKDC), боли в донорской области и несостоятельности трансплантата.
Полученные результаты: Двадцать семь клинических исследований с участием 2856 пациентов с реконструкцией ПКС соответствовали критериям включения. Сравнение 581 QT и 514 аутотрансплантатов BPTB не показало значимых различий с точки зрения инструментальной средней поперечной разницы ( P = 0,45), теста Лахмана ( P = 0,76), степени 0 ( P = 0,23), уровень 0 или 1 при поворотном переключении ( P =.85), средний балл Лисхольма ( P = 0,1), средний субъективный балл IKDC ( P = 0,36) или несостоятельность трансплантата ( P = 0,50). Однако результаты в пользу QT были обнаружены с точки зрения меньшей боли в донорской области (соотношение рисков для групп QT и BPTB, 0,25; 95% ДИ, 0,18-0,36; P <0,00001). Сравнение 181 QT и 176 HT аутотрансплантатов не показало значимых различий с точки зрения инструментальной средней поперечной разницы ( P = 0,75), теста Лахмана ( P =.41), оценка 0 ( P = 0,53), оценка Лисхольма менее 84 ( P = 0,53), средняя субъективная оценка IKDC ( P = 0,13), боль в донорской области ( P = 0,40) или отказ трансплантата ( P = 0,46). Однако результаты в пользу QT были обнаружены с точки зрения среднего балла Лисхольма (средняя разница между группами QT и HT, 3,81; 95% ДИ, 0,45-7,17; P = 0,03).
Заключение: Аутотрансплантат QT имел сопоставимые клинические и функциональные результаты и выживаемость трансплантата по сравнению с аутотрансплантатами BPTB и HT.Однако аутотрансплантат QT показал значительно меньшую боль в месте сбора урожая по сравнению с аутотрансплантатом BPTB и лучшие оценки функциональных результатов по сравнению с аутотрансплантатом HT.
Ключевые слова: передняя крестообразная связка; кость – сухожилие – кость надколенника; сухожилие подколенного сухожилия; сухожилие четырехглавой мышцы.
Реконструкция передней крестообразной связки | Артроскопическая хирургия Mequon
Передняя крестообразная связка — одна из основных стабилизирующих связок колена.Это прочная веревочная конструкция, расположенная в центре колена, идущая от бедренной кости к большеберцовой кости. Когда эта связка, к сожалению, разрывается, она не заживает и часто вызывает чувство нестабильности в колене.
Реконструкция ACL — это часто выполняемая хирургическая процедура, и благодаря последним достижениям в артроскопической хирургии теперь она может выполняться с минимальным разрезом и низким уровнем осложнений.
Сухожилие подколенного сухожилия Реконструкция ACL
Метод реконструкции передней крестообразной связки (ACL) подколенного сухожилия — это хирургическая процедура, при которой заменяют поврежденную ACL сухожилием подколенного сухожилия.Передняя крестообразная связка — одна из четырех основных связок колена, которая соединяет бедренную кость (бедренную кость) с большеберцовой костью (голени) и помогает стабилизировать коленный сустав. Передняя крестообразная связка предотвращает чрезмерное движение вперед кости голени (большеберцовой кости) по отношению к бедренной кости (бедренной кости), а также ограничивает вращательные движения колена.
Разрыв этой связки может вызвать ощущение, будто колени не позволяют вам двигаться или даже удерживать вас.Реконструкция передней крестообразной связки — это операция по восстановлению разорванной связки колена с помощью тканевого трансплантата.
Причины
Травма передней крестообразной связки чаще всего возникает во время занятий спортом, связанных с перекручиванием или чрезмерным разгибанием колена. ACL можно повредить несколькими способами:
- Внезапное изменение направления
- Замедление на бегу
- Неправильное приземление из прыжка
- Прямой удар в колено сбоку, например, во время захвата футбольным мячом
Симптомы
При травме ПКС вы можете услышать громкий хлопок и почувствовать сгибание колена.В течение нескольких часов после травмы ПКС колено может опухнуть из-за кровотечения из сосудов в разорванной связке. Вы можете заметить, что колено нестабильно или кажется, что оно поддается, особенно при попытке изменить направление движения на колене.
Диагностика
Травму ПКС можно диагностировать с помощью тщательного физического обследования колена и таких диагностических тестов, как рентген, МРТ и артроскопия. Для исключения переломов может потребоваться рентген.Кроме того, ваш врач часто выполняет тест Лахмана, чтобы убедиться, что ПКС не повреждена. Во время теста Лахмана колени с разорванной передней крестообразной связкой могут показывать повышенное движение большеберцовой кости вперед и мягкую или мягкую конечную точку по сравнению со здоровым коленом.
Pivot shift test — еще один тест для оценки разрыва ACL. Во время этого теста, если ПКС разорвана, большеберцовая кость будет двигаться вперед, когда колено полностью выпрямлено, а когда колено сгибается более чем на 30 °, большеберцовая кость смещается обратно в правильное место по отношению к бедренной кости.
Процедура
Цель операции по восстановлению передней крестообразной связки — подтянуть колено и восстановить его стабильность.
Метод реконструкции подколенного сухожилия передней крестообразной связки — это хирургическая процедура по замене разорванной передней крестообразной связки частью сухожилия подколенного сухожилия, взятой из ноги пациента. Подколенное сухожилие — это мышца, расположенная на тыльной стороне бедра. Процедура проводится под общим наркозом. Ваш хирург сделает два небольших разреза длиной около 1/4 дюйма вокруг вашего колена.Через один разрез вводится артроскоп, трубка с небольшой видеокамерой на конце, чтобы увидеть внутреннюю часть коленного сустава. Наряду с артроскопом в сустав закачивается стерильный раствор для его расширения, позволяя хирургу иметь четкий обзор и пространство для работы внутри сустава. Колено согнуто под прямым углом, сухожилия подколенного сухожилия ощущаются. Делается небольшой разрез над местом прикрепления сухожилия подколенного сухожилия к большеберцовой кости, два сухожилия отделяются от мышцы и готовится трансплантат.Разорванный ACL будет удален, и путь для нового ACL будет подготовлен. Артроскоп снова вводят в коленный сустав через один из небольших разрезов. Маленькие отверстия просверливаются в костях верхней и нижней части ног, где эти кости соединяются в коленном суставе. Форма отверстия проходит в вашей кости, чтобы принять новый трансплантат. Затем трансплантат протягивается через просверленные отверстия в большеберцовой и бедренной корешках. Затем новое сухожилие фиксируется в кости винтами, чтобы удерживать его на месте, пока связка врастает в кость.Затем разрезы закрывают швами и накладывают повязку.
Риски и осложнения
Возможные риски и осложнения, связанные с реконструкцией ПКС методом подколенного сухожилия, включают:
- Онемение
- Инфекция
- Сгустки крови (тромбоз глубоких вен)
- Повреждение нервов и кровеносных сосудов
- Отказ трансплантата
- Расшатывание трансплантата
- Диапазон движений уменьшился
- Крепитация (ощущение потрескивания или царапины в коленной чашечке)
- Боль в колене
- Повторная травма трансплантата
Послеоперационный уход
После операции сразу же начинается реабилитация.Физиотерапевт научит вас выполнять определенные упражнения, чтобы укрепить ногу и восстановить подвижность колен. Избегайте занятий спортом в течение 5-6 месяцев, чтобы новый трансплантат вошел в коленный сустав.
Реконструкция передней крестообразной связки — очень распространенная и успешная процедура. Обычно он показан пациентам, желающим вернуться к активному образу жизни, особенно тем, кто хочет заниматься спортом, включающим бег и скручивание. Повреждение передней крестообразной связки — распространенное повреждение связки колена.Если вы повредили ACL, может потребоваться операция для восстановления полноценной функции вашего колена.
Реконструкция ACL Сухожилие надколенника
Реконструкция сухожилия надколенника передней крестообразной связки (ACL) — это хирургическая процедура, при которой заменяют поврежденную ACL сухожилием надколенника. Передняя крестообразная связка — одна из четырех основных связок колена, которая соединяет бедренную кость (бедренную кость) с большеберцовой костью (большеберцовой костью) и помогает стабилизировать коленный сустав.Передняя крестообразная связка предотвращает чрезмерное смещение вперед голени (голени) по отношению к бедренной кости (бедренной кости), а также ограничивает вращательные движения колена.
Разрыв этой связки может вызвать ощущение, будто колени не позволяют вам двигаться или даже удерживать вас. Реконструкция передней крестообразной связки — это операция по восстановлению разорванной связки колена с помощью тканевого трансплантата.
Причины
Травма передней крестообразной связки чаще всего возникает во время занятий спортом, связанных с перекручиванием или чрезмерным разгибанием колена.ACL можно повредить несколькими способами:
- Внезапное изменение направления
- Замедление на бегу
- Неправильное приземление из прыжка
- Прямой удар в колено сбоку, например, во время захвата футбольным мячом
Симптомы
При травме ПКС вы можете услышать громкий хлопок и почувствовать сгибание колена.В течение нескольких часов после травмы ПКС колено может опухнуть из-за кровотечения из сосудов в разорванной связке. Вы можете заметить, что колено нестабильно или кажется, что оно поддается, особенно при попытке изменить направление движения на колене.
Диагностика
Травму ПКС можно диагностировать с помощью тщательного физического обследования колена и таких диагностических тестов, как рентген, МРТ и артроскопия. Для исключения переломов может потребоваться рентген.
Кроме того, ваш врач часто выполняет тест Лахмана, чтобы проверить целостность ACL. Во время теста Лахмана колени с разорванной передней крестообразной связкой могут показывать повышенное движение большеберцовой кости вперед и мягкую или мягкую конечную точку по сравнению со здоровым коленом.
Pivot shift test — еще один тест для оценки разрыва ACL. Во время теста смещения поворота, если ПКС разорвана, большеберцовая кость будет двигаться вперед, когда колено полностью выпрямлено, а когда колено сгибается более чем на 30 °, большеберцовая кость смещается обратно в правильное место по отношению к бедренной кости.
Процедура
Цель операции по восстановлению передней крестообразной связки — подтянуть колено и восстановить его стабильность.
Реконструкция передней крестообразной связки сухожилия надколенника — это хирургическая процедура по замене разорванной передней крестообразной связки частью сухожилия надколенника, взятой из ноги пациента. Новая ACL берется из сухожилия надколенника, которое соединяет нижнюю часть коленной чашечки (надколенник) с верхней частью большеберцовой кости (большеберцовой кости).Процедура проводится под общим наркозом. Ваш хирург сделает два небольших разреза примерно на дюйма вокруг вашего колена. Через один разрез вводится артроскоп, трубка с небольшой видеокамерой на конце, чтобы увидеть внутреннюю часть коленного сустава. Вместе с артроскопом в колено закачивают стерильный раствор, чтобы расширить его, обеспечивая хирургу четкую видимость внутренней части сустава. Разорванный ACL будет удален, и путь для нового ACL будет подготовлен. Ваш хирург делает надрез над сухожилием надколенника и удаляет среднюю треть надколенника вместе с небольшими костными пробками, прикрепленными к каждому концу.Оставшиеся участки сухожилия надколенника по обе стороны от трансплантата зашивают после его удаления. Затем разрез закрывается. Артроскоп снова вводят в коленный сустав через один из небольших разрезов. Маленькие отверстия просверливаются в костях верхней и нижней части ног, где эти кости соединяются в коленном суставе. Форма отверстия проходит в вашей кости, чтобы принять новый трансплантат. Затем трансплантат протягивается через просверленные отверстия в большеберцовой и бедренной корешках. Затем новое сухожилие фиксируется в кости винтами, чтобы удерживать его на месте, пока связка врастает в кость.Затем разрезы закрывают швами и накладывают повязку.
Риски и осложнения
Возможные риски и осложнения, связанные с реконструкцией ПКС методом сухожилия надколенника, включают:
- Онемение
- Инфекция
- Сгустки крови (тромбоз глубоких вен)
- Повреждение нервов и кровеносных сосудов
- Отказ трансплантата
- Расшатывание трансплантата
- Диапазон движений уменьшился
- Крепитация (ощущение потрескивания или царапины в коленной чашечке)
- Боль в колене
- Повторная травма трансплантата
Послеоперационный уход
После операции сразу же начинается реабилитация.Физиотерапевт научит вас специальным упражнениям, которые укрепят ногу и восстановят подвижность колен. Избегайте занятий спортом в течение 5-6 месяцев, чтобы новый трансплантат вошел в коленный сустав.
Реконструкция передней крестообразной связки — очень распространенная и успешная процедура. Обычно он показан пациентам, которые хотят вернуться к активному образу жизни, особенно тем, кто хочет заниматься спортом, включая бег и скручивание. Повреждение передней крестообразной связки — распространенное повреждение связки колена.Если вы повредили переднюю крестообразную связку, может потребоваться операция для восстановления полноценной функции колена.
« Предупреждение: Это видео содержит кадры реальной операции, которые могут беспокоить некоторых зрителей.»
Реконструкция ПКС с использованием сухожилия надколенника, Патрик Йост, доктор медицины
Реконструкция ПКСс использованием аллотрансплантата сухожилия надколенника или аутотрансплантата Атланта
Реконструкция сухожилия надколенника передней крестообразной связки (ACL) — это хирургическая процедура, при которой заменяют поврежденную ACL сухожилием надколенника.Передняя крестообразная связка — одна из четырех основных связок колена, которая соединяет бедренную кость (бедренную кость) с большеберцовой костью (большеберцовой костью) и помогает стабилизировать коленный сустав. Передняя крестообразная связка предотвращает чрезмерное смещение вперед голени (голени) по отношению к бедренной кости (бедренной кости), а также ограничивает вращательные движения колена.
Разрыв этой связки может вызвать ощущение, будто колени не позволяют вам двигаться или даже удерживать вас. Реконструкция передней крестообразной связки — это операция по восстановлению разорванной связки колена с помощью тканевого трансплантата.
Причины
Травма передней крестообразной связки чаще всего возникает во время занятий спортом, связанных с перекручиванием или чрезмерным разгибанием колена. ACL можно повредить несколькими способами:
- Внезапное изменение направления
- Замедление на бегу
- Неправильное приземление из прыжка
- Прямой удар в колено сбоку, например, во время захвата футбольным мячом
Симптомы
При травме ПКС вы можете услышать громкий хлопок и почувствовать сгибание колена.В течение нескольких часов после травмы ПКС колено может опухнуть из-за кровотечения из сосудов в разорванной связке. Вы можете заметить, что колено нестабильно или кажется, что оно поддается, особенно при попытке изменить направление движения на колене.
Диагностика
Травму ПКС можно диагностировать с помощью тщательного физического обследования колена и таких диагностических тестов, как рентген, МРТ и артроскопия. Для исключения переломов может потребоваться рентген.
Кроме того, ваш врач часто выполняет тест Лахмана, чтобы проверить целостность ACL.Во время теста Лахмана колени с разорванной передней крестообразной связкой могут показывать повышенное движение большеберцовой кости вперед и мягкую или мягкую конечную точку по сравнению со здоровым коленом.
Pivot shift test — еще один тест для оценки разрыва ACL. Во время теста смещения поворота, если ПКС разорвана, большеберцовая кость будет двигаться вперед, когда колено полностью выпрямлено, а когда колено сгибается более чем на 30 °, большеберцовая кость смещается обратно в правильное место по отношению к бедренной кости.
Процедура
Цель операции по восстановлению передней крестообразной связки — подтянуть колено и восстановить его стабильность.
Реконструкция передней крестообразной связки сухожилия надколенника — это хирургическая процедура по замене разорванной передней крестообразной связки частью сухожилия надколенника, взятой из ноги пациента. Новая ACL берется из сухожилия надколенника, которое соединяет нижнюю часть коленной чашечки (надколенник) с верхней частью большеберцовой кости (большеберцовой кости). Процедура проводится под общим наркозом. Ваш хирург сделает два небольших разреза примерно на дюйма вокруг вашего колена. Через один разрез вводится артроскоп, трубка с небольшой видеокамерой на конце, чтобы увидеть внутреннюю часть коленного сустава.Вместе с артроскопом в колено закачивают стерильный раствор, чтобы расширить его, обеспечивая хирургу четкую видимость внутренней части сустава. Разорванный ACL будет удален, и путь для нового ACL будет подготовлен. Ваш хирург делает надрез над сухожилием надколенника и удаляет среднюю треть надколенника вместе с небольшими костными пробками, прикрепленными к каждому концу. Оставшиеся участки сухожилия надколенника по обе стороны от трансплантата зашивают после его удаления.Затем разрез закрывается. Артроскоп снова вводят в коленный сустав через один из небольших разрезов. Маленькие отверстия просверливаются в костях верхней и нижней части ног, где эти кости соединяются в коленном суставе. Отверстия образуют туннели в вашей кости, чтобы принять новый трансплантат. Затем трансплантат протягивается через просверленные отверстия в большеберцовой и бедренной корешках. Затем новое сухожилие фиксируется в кости винтами, чтобы удерживать его на месте, пока связка врастает в кость. Затем разрезы закрывают швами и накладывают повязку.
Риски и осложнения
Возможные риски и осложнения, связанные с реконструкцией ПКС методом сухожилия надколенника, включают:
- Онемение
- Инфекция
- Сгустки крови (тромбоз глубоких вен)
- Повреждение нервов и кровеносных сосудов
- Отказ трансплантата
- Расшатывание трансплантата
- Диапазон движений уменьшился
- Крепитация (ощущение потрескивания или царапины в коленной чашечке)
- Боль в колене
- Повторная травма трансплантата
Послеоперационный уход
После операции сразу же начинается реабилитация.Физиотерапевт научит вас специальным упражнениям, которые укрепят ногу и восстановят подвижность колен. Избегайте занятий спортом в течение 5-6 месяцев, чтобы новый трансплантат вошел в коленный сустав.
Реконструкция передней крестообразной связки — очень распространенная и успешная процедура. Обычно он показан пациентам, которые хотят вернуться к активному образу жизни, особенно тем, кто хочет заниматься спортом, включая бег и скручивание. Повреждение передней крестообразной связки — распространенное повреждение связки колена.Если вы повредили переднюю крестообразную связку, может потребоваться операция для восстановления полноценной функции колена.
Хирургическая реконструкция ACL | Храм здоровья
Операция по реконструкции ACL заменяет разорванную переднюю крестообразную связку (ACL), одну из 4 основных связок колена. Хирургия может вернуть спортсменам и воинам выходного дня полноценное функционирование.
травмы ПКС — одна из самых распространенных травм колена у спортсменов. Лица, подверженные наибольшему риску травмы крестообразной связки, — это те, кто занимается спортом, который требует внезапной остановки и старта, смены направления или приземления с высоты, включая футбол, баскетбол, футбол или гимнастику.
Во время процедуры
При реконструкции ПКС хирург удаляет поврежденную связку и заменяет ее сухожилием. Сухожилие может быть от другой части вашего тела (аутотрансплантат) или от умершего донора (аллотрансплантат).
Изображение передней крестообразной связки колена
Что произойдет после
После процедуры ваша медицинская бригада будет тесно сотрудничать с вами, чтобы помочь укрепить колено и восстановить его функции. После операции вы будете использовать бандаж, который держит ногу прямо, и использовать костыли, чтобы облегчить ходьбу.
Физиотерапевт проведет вас через протокол вашего хирурга, чтобы помочь вам безопасно вернуться к своим прежним занятиям.
Вернуться к любимым занятиям
Наша многопрофильная команда специалистов сотрудничает специально для лечения травм передней крестообразной связки. Мы тесно сотрудничаем с разными специалистами, включая хирургов-ортопедов, врачей спортивной медицины, физиотерапевтов и специалистов по реабилитации, чтобы помочь вам вернуться к любимым занятиям. Наше понимание сложных проблем, связанных с травмами ПКС, в сочетании с доступом к последним достижениям в области лечения, помогает нашим пациентам получать наилучшую медицинскую помощь.
Благодаря наличию нескольких удобных мест по всей Филадельфии, мы упрощаем получение медицинской помощи при травмах ACL рядом с вами. Каждое из наших мест предлагает доступ к:
- Непревзойденный опыт , а также постоянное стремление быть на переднем крае технологий лечения и хирургии ПКС
- Высококвалифицированные врачи , понимающие стремление и желание спортсменов вернуться в спорт
- Обратиться к специалисту по спортивной медицине в течение 24 часов после травмы или направления
- Последние достижения в лечении и реабилитации травм передней крестообразной связки
Положительный опыт пациентов
Мадлен участвовала в марафоне, но затем упала в ресторане и сильно повредила колено.Она записалась на прием в нашу программу спортивной медицины. Анализы показали, что у нее был разрыв передней крестообразной связки и два разрыва мениска. Врач заверил ее, что она снова побежит.
В день операции Мадлен все было распланировано, и она чувствовала себя очень комфортно. Операция прошла успешно, и теперь она с нетерпением ждет возможности снова участвовать в марафонах.
Реконструкция передней крестообразной связки — Форт Майерс Хирург-ортопед: доктор Джон Каган
Колено имеет 4 основные стабилизирующие связки.Медиальная коллатеральная связка (с внутренней стороны) обеспечивает стабильность из стороны в сторону. Боковая боковая связка (снаружи) обеспечивает стабильность из стороны в сторону. Передняя крестообразная связка в центре колена обеспечивает стабильность, не позволяя большеберцовой кости скользить вперед по бедренной кости. Задняя крестообразная связка обеспечивает стабильность, не позволяя большеберцовой кости скользить назад по бедренной кости.
Как командный врач профессиональных команд и школьных команд, мы часто видим серьезные травмы связок колена.Одна из наиболее распространенных травм — разрыв передней крестообразной связки. Эта травма часто является результатом перерастяжения колена или травмы, вызванной замедлением. Передняя крестообразная связка не может быть восстановлена напрямую, вместо этого ее необходимо реконструировать.
Артроскопическая хирургия помогает обеспечить более анатомический тип реконструкции этой связки. Варианты реконструкции донорских трансплантатов — это трансплантат трупа, собственное сухожилие подколенного сухожилия человека или сухожилие костного сухожилия надколенника.Процедура начинается с осмотра под наркозом, за которым следует диагностическая артроскопия. Во время диагностической части артроскопии травмы мениска и / или суставного хряща можно лечить с помощью ремонта или резекции мениска с возможным переносом суставного хряща из зоны, не несущей вес, в зону повреждения, несущую вес.
Если передняя крестообразная связка разорвана, то в зависимости от возраста пациента и уровня активности, который должен быть достигнут, выбор донорских трансплантатов связки будет включать либо аутотрансплантаты от пациента, либо аллотрансплантаты от трупа.
Положение туннелей можно улучшить с помощью таких инструментов, как фрезерный нож, который позволяет просверлить штифт с внешней стороны колена внутрь до заданного значения. Затем он станет оставшимся инструментом, перевернув лезвие, чтобы сформировать сверло для создания туннеля.
Усиленная интерференционная фиксация трансплантата может быть установлена винтами из биорассасывающегося материала, включая костный заменитель. Винты со временем превращаются в кость.
Травмы связок колена следует обследовать как можно скорее.Анамнез, физический осмотр и рентген — это начало обследования, которое также может включать МРТ для дальнейшей оценки повреждения. Успешная реконструкция ACL позволит вам функционировать более нормально.
