Паронихия: причины, виды, лечение, профилактика
Что такое паронихия
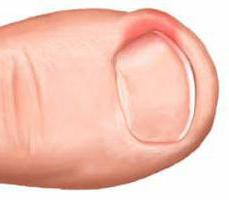
Паронихия – это кожная болезнь, при которой воспаляется валик около ногтя. Выделяют несколько ее разновидностей. От точности постановки диагноза зависит стратегия лечения и прогнозы. Такая патология может развиваться на пальцах рук или ног. Самолечение или неправильное лечение может привести к развитию осложнений, изменению структуры ногтевой пластины.
Общая информация
Паронихия может носить острую или хроническую форму. У людей, работа которых предполагает контакт кожи рук с химическими веществами, бытовыми средствами, это заболевание рассматривают как профпатологию. Болезнь достаточно распространена – ей подвержены люди разного возраста и пола. Считается, что каждый человек минимум один-два раза в течение жизни болел подобными воспалительными процессами.
Болезнь может протекать в острое или хронической форме, последняя встречается достаточно редко. При неправильном лечении или отсутствии терапии паронихия может перерастать в абсцесс, в месте воспаления появляется гной. Иногда эту болезнь также называют околоногтевым панарицием. Она может поражать ногтевые валики или ткани, которые окружают зону роста ногтя.
Чаще всего заболевание поражает первый, второй и третий пальцы рук. Четвертый и пятый пальцы рук, пальцы ног подвержены воспалениям реже. В большинстве случаев болезнь диагностируют у женщин: на пять пациенток приходится лишь один мужчина с таким диагнозом.
Причины появления воспаления
На руки и ноги приходится достаточно высокая нагрузка, у этих участков тела повышен риск травматизма. Однако рядом с ногтевым ложем кожа остается тонкой, поэтому ее можно легко травмировать. В результате травм и повреждений может развиться воспалительный процесс. Специалисты называют паронихий пальца полиэтиологической болезнью. У нее много форм, однако чаще всего к воспалению приводит проникновение инфекций в мягкие ткани. Это может быть стрептококк, стафилококк, грибковые микроорганизмы.
Часто болезнь возникает в результате травмы, контакта с химическими веществами, механического воздействия на стопы или кисти, высоких температур. У детей болезнь провоцирует привычка обгрызать ногти, загрубевшую кожу вокруг них.
Факторы, которые повышают риск появления воспаления:
- частый контакт кистей с холодной водой;
- появление заусенцев;
- неправильно сделанный обрезной маникюр, травмы при маникюре;
- неправильный уход за кожей рук – пересушивание кожи ногтевых валиков приводит к появлению на них трещин;
- плохая работа иммунной системы;
- отсутствие личной гигиены;
- тесная или некачественная обувь;
- обмен обуви с другими людьми – это может спровоцировать появление грибка на стопе и ногтях;
- нарушение кровоснабжения стоп – часто такая проблема возникает у людей с тромбозом, тромбофлебитом;
- переохлаждение;
- хронические стрессы, неправильное питание, авитаминоз;
- эндокринные болезни – например, сахарный диабет повышает риск воспаления мягких тканей пальцев ног;
Острая паронихия ногтя развивается достаточно быстро. Если на коже есть микротравмы, повреждения, через них может попасть инфекция. Воспалительный процесс преимущественно локализуется со стороны ладони, однако больше проявляется с тыльной стороны пальцев. Расположенные ниже ткани тоже могут быть поражены, и в этом случае инфекция распространяется глубоко, может достигнуть кисти.
- Иногда причиной такого воспаления является не проникновение инфекции, а наличие других болезней:
- псориаза;
- экземы;
- отдельных форм сифилиса;
- гиперкератоза;
- лепры;
- туберкулеза кожи.
В таких случаях болезнь становится хронической. Если такая патология обусловлена профессиональной деятельностью, паронихия также развивается без проникновения в организм болезнетворных микробов. В таких случаях воспаление провоцирует воздействие химических веществ и других соединений на ткани пальца.
Виды и классификация
Если у пациента диагностирован паронихий, код МКБ-10 будет указан следующий: L03.0. В силу большого количества видов и форм этой болезни уточняющую цифру не указывают.
Дерматологи выделяют такие формы паронихия пальца:
- Простая – это отдельная болезнь или начальная стадия остальных форм. При ней на пальцах появляется покраснение, валики отекают, становятся немного болезненными. Если физические или температурные воздействия исчезают, иммунная система справляется с инфекцией, в течение недели симптомы пропадают, наступает выздоровление. При простой форме нет необходимости обращаться к врачу, возможно лечение домашними методами.
- Гнойное воспаление или пиококковая форма проявляется, если в ткани попадают гноеродные микроорганизмы. Чаще всего это стрептококки, стафилококки. Это достаточно распространенное заболевание, которое характеризуется пульсирующей болью, отечностью поврежденного участка. Через два-три дня развивается абсцесс, появляется гной, который скапливается в мягких тканях. После вскрытия гнойника воспалительный процесс затухает, начинается выздоровления. Изредка эта форма болезни может распространиться на ткани кисти. Еще реже возбудитель переносится по организму, что приводит к абсцессам внутренних органов.
- Кандидамикотическая – такая форма вызвана грибковыми микроорганизмами. Они относятся к роду кандида. Обычно воспаление не слишком ярко выражено, гной отсутствует или выделяется в небольшом количестве. Это хроническая паронихия, которая поражает пальцы рук. Иногда ее называют болезнью кондитеров. Развивается под воздействием нескольких факторов: механического давления на фаланги ногтей, частого контакта с грибковыми микроорганизмами. Обычно при такой форме над ногтевыми валиками пораженных пальцев исчезает эпонихий. Это тонкий кожный слой, который защищает зону роста ногтя от повреждений. Если грибковые микроорганизмы поражают не только мягкие ткани, но и ногтевую пластину, она расслаивается, меняет цвет и толщину, становится толстой, но хрупкой.
- Роговая – это редкая форма, которая характерна для пациентов, больных сифилисом. При роговой паронихии ногтевой валик утолщается, на нем появляются папулы.
- Язвенная – может быть вызвана воздействием бытовой химии, кислотами, едкими веществами. Также причиной появления этой болезни нередко является патогенная микрофлора, которая проникает в мягкие ткани. На околоногтевом валике появляются болезненные язвы. Опасность этой формы в том, что через язвы возможно вторичное заражение, поэтому болезнь может перейти в пиококковую патологию.
- При псориазе, экземе такой воспалительный процесс возникает нечасто, но он вполне возможен. При экземе ногтевой валик воспаляется не слишком сильно, на поверхности кожи могут появляться везикулы. После их разрушения эпидермис шелушится, образуются небольшие струпья. При псориазе из-под валика может выделяться серозная жидкость с примесью гноя или без него. Ткани валика воспаленные, шелушатся. Болезнь охватывает всю пальцевую фалангу.
Некоторые специалисты выделяют хроническую паронихию в отдельную форму. Она характеризуется длительным течением болезни, воспалительным процессом мягких тканей. Гной не образуется. В ряде случаев после выздоровления ногтевая пластина полностью обновляется.
Симптомы
Острая паронихия пальца
- Боли в области ногтевой фаланги пораженного пальце. Боль может быть тянущая, пульсирующая, постоянная или волнообразная. Иногда болезненные ощущения настолько интенсивные, что пациент не может спать, ему тяжело сосредоточиться.
- Валик, в котором развивается патологический процесс, отекает. Степень отечности варьируется в зависимости от формы болезни. Сначала она неярко выражена, отек локализуется преимущественно вокруг ногтя. Со временем может распространяться по всей фаланге.
- Паронихия на руках может нарушать привычный ритм жизни пациента: пальцы перестают нормально функционировать, плохо сгибаются из-за отека. Если развивается паронихий пальца стопы, пациенту может быть сложно обуваться, особенно в закрытую обувь – она давит на поврежденный валик, усиливая болезненные ощущения.
- Поврежденный участок краснеет, лоснится. Кожа может стать бордовой, лиловой, темно-фиолетовой. При гнойной форме валик становится зеленовато-желтым. Это связано со скоплением гнойных масс под кожей.
- Если паронихия поражает несколько пальцев, у пациента может подняться температура до субфебрильных значений. Часто у ослабленных пациентов, у детей наблюдаются признаки общей интоксикации организма: головные боли, лихорадка, суставные боли, упадок сил, сонливость, потеря аппетита, тошнота.
Как диагностируют паронихию
Диагностикой и дальнейшим лечением этого инфекционного заболевания занимаются хирурги и травматологи. Консультация дерматолога необходима, если у пациента псориаз или экзема. Больным сахарным диабетом может потребоваться консультация эндокринолога. Если у пациента с тромбозом или тромбофлебитом появилась паронихия на ноге, после снятия воспаления рекомендована консультация сосудистого хирурга. Иногда к диагностике и лечению привлекают инфекциониста – если причиной болезни является патогенная микрофлора, миколога – для кандидамикотической формы.
Начинается диагностика с осмотра пальцев пациента. Обычно уже при визуальном осмотре заметно покраснение и отек мягких тканей. При пальпации можно установить локализацию боли. Легко диагностируется гнойная паронихия – фото такой болезни в медицинских учебниках показывают ярко выраженный отек околоногтевого валика, а также характерный желтоватый оттенок кожи.
Для уточнения диагноза специалист собирает анамнез, определяет, какие факторы могли спровоцировать развитие болезни. Проводятся лабораторные и клинические исследования, может потребоваться дерматологический осмотр – если есть подозрение на псориаз, экзему. Если у пациента подозревают сифилис, требуются серологические исследования для подтверждения или опровержения диагноза.
Скрупулезный сбор анамнеза поможет установить причину заболевания или отнести его к профессиональным патологиям. Если воспаление спровоцировано не условиями работы, а проникновением в ткани патогенной микрофлоры, необходимо провести микробиологические исследования. Они позволят определить тип возбудителя болезни, а также подобрать наиболее эффективную антибактериальную терапию. Обычно проводят посев на питательную среду, микроскопию.
Определить наличие воспалительного процесса в целом помогут общий анализ крови и мочи.
Лечение
Если на пальце образовалась паронихия, лечение начальных форм заболевания проводят консервативно. С покраснением и небольшим отеком можно справиться в домашних условиях, однако при появлении гноя, острой или пульсирующей боли лучше сразу же обратиться к специалисту.
Обязательно держите руки сухими. Если вы занимаетесь домашней работой, надевайте резиновые перчатки. Это требование актуально и для здоровой кожи, однако при лечении паронихии играет особенно важную роль.
Методы лечения и препараты врач подбирает в зависимости от состояния больного, а также возбудителя болезни.
- Если причиной воспаления стал контакт с бытовой химией или агрессивными веществами, обязательно стоит прекратить или хотя бы ограничить взаимодействие с такими средствами. Также поможет применение защитных перчаток, которые станут барьером между веществами и кожей рук. В случае, когда паронихия возникает на ногах в результате воздействия тесной обуви, необходимо сменить пару – хотя бы до выздоровления носить просторную обувь.
- Если воспаления вызвано проникновением патогенной микрофлоры в ткани валика, необходимо использовать антибактериальные препараты. Можно делать повязки с ихтиоловой мазью – она дает хорошие результаты уже после нескольких дней применения.
- При гнойной паронихии обычно показано хирургическое вмешательство. После этого проводится лечение антибиотиками, которые убивают патогенную микрофлору, предотвращают повторное заражение. Если на месте воспаления развился инфекционный абсцесс, заниматься самолечением запрещено. Это может привести к появлению и развитию осложнений.
- Когда паронихия вызвана грибковыми микроорганизмами, хороший результат дает местное применение клотримазола и других антигрибковых средств. Может быть назначен прием флуконазола, антимикотических препаратов внутрь.
- Псориатическая паронихия или воспаление, которое развивается на фоне сифилиса или экземы, требует специфической терапии. Помимо общих лечебных мер пациентам назначают физиотерапевтические процедуры – облучение ультрафиолетом, а также местное применение кортикостероидов – чаще всего в форме мазей. Ультрафиолетовое излучение угнетает жизнедеятельность патогенных бактерий. Приводит к их гибели.
Зачастую такое заболевание излечивается полностью. Если воспалительные процессы носят хронический характер или вызваны сопутствующими болезнями, профессиональными особенностями, возможно изменение структуры ногтевой пластины, а в тяжелых случаях – даже потеря ногтей. Однако при условии своевременного начала терапии, правильного подхода к лечению паронихия не представляет угрозы для жизни пациента, полностью излечима в достаточно сжатые сроки.
Помимо местной терапии пациенту рекомендуется принимать поливитаминные комплексы, придерживаться сбалансированной диеты. Это поможет укрепить защитные силы организма, предотвратит развитие повторной инфекции.
Гнойная форма воспаления лечится оперативно. Для этого воспаленный валик обрабатывают антисептиками, затем вводят местные обезболивающие препараты. Когда они подействуют, гнойник вскрывают. Полость промывают асептиками, антибактериальными растворами. Обычно устанавливают дренаж, чтобы ускорить отведение гноя. На раневую поверхность накладывают марлевую повязку, которую меняют по мере необходимости. Ее выполняют с антибактериальными средствами, антисептиками.
Если воспалительный процесс задел ногтевую пластину, может потребоваться удаление ее частично или полностью. При глубоко воспалении также требуется удаление отмерших тканей.
При оперативном лечении паронихии пациенту обязательно назначают антибиотики тетрациклинового, цефалоспоринового, пенициллинового ряда, фторхинолон, сульфаниламиды, макролиды. После вскрытия гнойника и снятия врачом дренажа можно делать повязки с мазями, которые стимулируют заживление, обладают антисептическим действием. Это левомеколь, метилурацил. Неплохой результат дают повязки со спиртовым раствором хлорофиллипта.
Если поражения тканей глубокое, у пациента есть признаки интоксикации организма, состояние слабое, постоянно ухудшается, может быть показана госпитализация. Однако на практике такие случаи встречаются редко, обычно достаточно амбулаторного лечения.
Методы домашнего лечения
В домашних условиях можно лечить простую форму воспаления при отсутствии сопутствующих патологий. Категорически запрещено лечить народными средствами паронихию у детей!
При гнойной форме заболевания нельзя самостоятельно вскрывать гнойники, это может привести к распространению инфекции. Воспалительный процесс может затронуть глубокие ткани, перейти на кисть или стопу, поразить связки и мышцы, другие пальцы.
Не стоит лечить самостоятельно воспаление, спровоцированное грибком, – это не принесет необходимого результата.
Если паронихия простая, на начальной стадии, облегчить состояние пациента помогут ванночки или компрессы:
- для таких процедур можно использовать лекарственные травы, которые обладают антисептическим, успокаивающим раздражения действием, – календулу, ромашку;
- можно применять эфирное масло или листья эвкалипта;
- хороший результат дают ванночки из гипертонического раствора морской соли;
- можно делать ванночки с марганцовкой, содой, антибактериальным мылом.
Длительность ванночек – около четверти часа. Проводить их надо до четырех раз в день. Растворы или настои следует подогреть до комнатной температуры, опустить в жидкость стопу или кисть. Неплохой результат дают компрессы: чистый марлевый отрез пропитывают настоем или раствором, прикладывают к поврежденному валику, фиксируют бинтом. Держат компресс до получаса. Длительность такого домашнего лечения составляет до пяти дней. Если через сутки после начала процедур пациент не чувствует облегчения, отек не становится менее выраженным, необходимо обратиться к специалисту.
Дополнительно в домашних условиях можно обрабатывать поврежденный валик хлоргексидином – это вещество убивает патогенную микрофлору, предотвращает развитие воспалительных процессов. Также можно обрабатывать поврежденные участки фукорцином.
Профилактические меры
Защитить себя от развития такого воспаления можно при соблюдении простых правил. Очень важно приучать к ним детей с раннего возраста.
- Если есть привычка обкусывать ногти или огрубевшую кожу валиков, от нее обязательно следует отказаться. Так можно повредить кожу, что повышает возможность инфицирования.
- Еще одно важное правило профилактики – это защита кожи от агрессивного воздействия химических веществ. Необходимо использовать перчатки при выполнении домашней работы, при контакте с бытовой химией.
- Стоит отказаться от частой ручной стирки – это может привести к раздражению кожи, стать причиной воспаления.
- При повреждениях кожного покрова обязательно проводят обработку раны антисептиками. Это хлоргексидин, перекись водорода, раствор йода. Затем повреждение необходимо заклеить пластырем или наложить повязку. Если рана глубокая, следует обязательно обратиться к врачу.
- Необходимо следить за гигиеной рук и ног. После мытья их нужно вытирать насухо – влажная кожа сильнее подвержена травмам. Кроме того, влажная среда создает благоприятные условия для развития грибка.
- При повышенной потливости ног необходимо пользоваться тальком, специальными средствами, которые снижают потоотделение. Назначить их может подолог.
- Нельзя носить мокрую обувь, влажные носки. Это может привести к развитию грибка и воспалениям. По этой же причине нельзя надевать чужую обувь.
- Очень важно выполнять маникюр и педикюр сугубо стерильными инструментами, проводить их дезинфекцию перед каждой процедурой. Отказ от обрезного маникюра или педикюра снижает риск появления паронихии.
- Необходимо правильно срезать ногти – пластина, особенно на ногах, должна быть практически прямой, с чуть закругленными краями. Если есть склонность к врастанию ногтя, следует обратиться к подологу.
- Важное условие сохранения здоровья – сбалансированный рацион, периодический прием поливитаминных препаратов. Это укрепляет иммунную систему, помогает ей бороться с инфекциями, которые попадают в организм.
- Если у человека диагностированы хронические заболевания, необходимо своевременно проходить курсы лечения. Особенно важно это для больных сахарным диабетом, пациентов с нарушениями кровообращения.
Возможные осложнения
Зачастую паронихия имеет благоприятные прогнозы, но в редких случаях при отсутствии правильной терапии возможно развитие осложнений.
- Прежде всего заболевание может перейти в хроническую форму. В этом случае потребуется гораздо больше времени для полного избавления пациента от такой болезни.
- Еще один неблагоприятный вариант – это поражение глубоких тканей пальца, кисти или стопы. Такое осложнение требует обязательного медицинского вмешательства вплоть до госпитализации.
- Если терапия подобрана неправильно, иммунитет пациента ослаблен, на месте паронихии возможно образование флегмоны. Это обширное и глубокое воспаление, которое требует оперативного вмешательства, может привести к госпитализации.
- Иногда воспаление ногтевого валика приводит к распространению инфекции и даже заражению крови – сепсису. Это заболевание опасно, оно может привести к серьезному ухудшению самочувствия и даже к летальному исходу.
- Иногда, особенно у детей, воспаления валиков на руках или ногах приводит к увеличению лимфатических узлов. Они отекают, становятся болезненными при пальпации. Обычно такие лимфадениты не требуют специфического лечения, проходят самопроизвольно после устранения очага инфекции.
- Самостоятельное вскрытие гнойников, несоблюдение врачебных рекомендаций может привести к тому, что на пальцах образуются вторичные очаги инфекции.
dermatit.su
причины, симптомы, диагностика и лечение
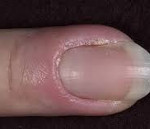
Паронихия – дерматологическое заболевание с воспалением околоногтевого валика, обусловленным травмой, воздействием химических веществ или высокой температуры с последующим занесением инфекции. Симптомами этого состояния являются покраснение, отек и болезненность в области валика, возможно с развитием нагноения и абсцесса. При длительно протекающих хронических воспалительных процессах возможно изменение формы и структуры ногтя. Диагностика паронихия обычно не вызывает затруднений и производится на основании результатов осмотра специалистом, в некоторых случаях используются дополнительные методы исследования для уточнения причины развития патологии. Лечение паронихия осуществляется традиционными противовоспалительными, антибактериальными и другими средствами в зависимости от этиологии заболевания.
Общие сведения
Паронихия или воспаление околоногтевого валика (околоногтевой панариций) – воспалительное поражение (обычно острое, реже встречаются хронические формы) тканей кожи, окружающих ростовую зону ногтей. Это очень распространенное заболевание, практически каждый человек как минимум раз в жизни переносил какую-либо форму такого воспаления. У лиц, которые в силу профессиональных обязанностей контактируют с промышленной или бытовой химией и некоторыми другими средствами, паронихия может рассматриваться как профессиональная патология. Нередко воспаление приобретает гнойный характер с формированием абсцесса ногтевого валика, при этом может произойти потеря ногтя или переход инфекционного процесса на глубоко расположенные ткани с развитием тендинита и даже гнойным расплавлением фаланги. Своевременное лечение паронихии имеет большое значение для предотвращения осложнений этого воспалительного заболевания.
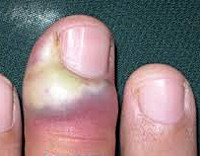
Паронихия
Причины паронихии
Современные дерматологи относят паронихию к полиэтиологическим заболеваниям с множеством форм и разновидностей клинического течения. Наиболее распространенная форма этого состояния обусловлена проникновением в ткани околоногтевого валика инфекционных агентов: золотистого стафилококка, стрептококка, грибков и ряда других. Предрасполагающими факторами для инфицирования и последующего развития паронихии являются травмы, частые механические воздействия, высокие температуры и контакт с некоторыми химическими веществами. После попадания инфекционного агента в ткани он начинает размножаться, запуская иммунные механизмы противодействия, которые проявляются в виде простого или гнойного воспаления.
Так развивается воспалительный процесс практически в 90% случаев острого паронихия. При этом очаг воспаления околоногтевого валика большей частью располагается со стороны ладонной поверхности пальца, но из-за особенностей анатомического строения этой анатомической структуры и сложной лимфоциркуляции в данной области основные проявления локализуются на тыльной стороне. Поражение подлежащих тканей может стать причиной широкого распространения инфекционного процесса на глубоко расположенные ткани пальца и даже кисти.
Развитие воспаления или абсцесса способно вызвать не только инфицирование – подобные проявления иногда сопровождают другие дерматологические заболевания. В частности, выделяют паронихию, обусловленную экземой, псориазом и некоторыми формами сифилиса. Как правило, в этих случаях воспаление носит не острый, а хронический характер, ему сопутствуют выраженные изменения структуры и формы ногтя. Причины развития паронихии при экземе или псориазе досконально не изучены, как, собственно, и этиология этих состояний в целом. Еще одной формой воспаления ногтевого валика без инфицирования являются профессиональные типы паронихии, возникающие при работе на производствах, контакте с бытовой химией и другими веществами. Воспалительные проявления в подобных случаях обусловлены прямым повреждающим воздействием некоторых соединений на ткани околоногтевого валика.
Классификация и симптомы паронихии
Существует множество клинических форм паронихии. Причина их различий заключается в полиэтиологичности заболевания, отражающейся на течении патологии. Кроме того, различия в значительной степени определяют тактику лечения паронихии, принципы терапии могут значительно различаться в зависимости от этиологии воспаления ногтевого валика. Современная клиническая классификация паронихии, применяемая в дерматологии, включает в себя следующие разновидности патологии:
- Простая паронихия – может выступать как самостоятельное заболевание или быть первым проявлением других форм данного состояния. Причиной этого типа воспаления становится инфицирование, воздействие температурных или физических факторов. Простая паронихия характеризуется покраснением, отеком и умеренной болезненностью в области ногтевого валика. Как правило, при отсутствии прогрессирования выраженность симптомов постепенно снижается, через 5-10 дней наступает выздоровление.
- Пиококковая или гнойная паронихия – форма заболевания, обусловленная инфицированием тканей гноеродной микрофлорой, чаще всего – стафилококками и стрептококками. Встречается достаточно часто. Симптомами данного состояния являются резкий отек и боли (нередко – пульсирующего характера). После 2-3 дней покраснения начинает формироваться абсцесс ногтевого валика, из-за скопления гноя валик приобретает желтоватый оттенок. В последующем гнойник самопроизвольно прорывается или вскрывается хирургом, проявления пиококковой паронихии ослабевают и постепенно исчезают. При отсутствии лечения возможно распространение гнойного воспаления на другие ткани пальца и кисти. В редких случаях наблюдается метастатический перенос возбудителя с развитием абсцессов во внутренних органах.
- Кандидамикотическая паронихия (болезнь кондитеров) – разновидность данной патологии, обусловленная инфицированием тканей грибками рода кандида. Практически всегда развивается при наличии совокупности предрасполагающих факторов: частого контакта с возбудителем, механического раздражения ногтевых фаланг, пониженного уровня иммунитета. Характеризуется умеренным воспалением, иногда наблюдается незначительное нагноение. Течение заболевания длительное. Типичным проявлением кандидамикотической паронихии является исчезновение эпонихия – тонкого слоя кожи над ногтевым валиком. Со временем грибок может поражать и собственно ноготь, это проявляется утолщением, расслоением, изменением цвета и формы ногтевой пластинки.
- Язвенная паронихия – особенностью этого типа заболевания является развитие изъязвлений на ногтевом валике. В качестве этиологического фактора могут выступать как патогенные бактерии, так и различные химические воздействия (контакт с едкими соединениями, компонентами бытовой химии). Язвы довольно болезненны и часто становятся входными воротами для вторичной инфекции, которая приводит к развитию гнойной паронихии.
- Роговая паронихия – редкий тип заболевания, характеризующийся развитием гиперкератоза папулезных элементов на поверхности ногтевого валика. Чаще всего свидетельствует о сифилитическом поражении тканей.
- Паронихия при экземе или псориазе – возникает достаточно редко, имеет свои характерные особенности. При развитии экземы ногтевой валик умеренно воспален, на его поверхности могут появляться везикулярные элементы, после их разрушения образуются корочки, наблюдается шелушение кожи. Паронихия, обусловленная псориазом, охватывает всю ногтевую фалангу пальца, сопровождается шелушением. Ногтевой валик воспален, из-под его поверхности иногда выделяется серозная или серозно-гнойная жидкость.
Диагностика паронихии
Определить наличие воспаления ногтевого валика достаточно легко при осмотре пальцев больного. Практически всегда обнаруживаются отек и покраснение, при пальпации выявляется болезненность. Пиококковая форма заболевания характеризуется резко отекшим валиком, который может приобретать желтый оттенок из-за скопления гноя. Более точно установить форму паронихии помогают дополнительные методы диагностики. Для постановки диагноза производят сбор анамнеза, назначают микробиологические исследования, в некоторых случаях используют общий дерматологический осмотр (для выявления экземы или псориаза) и серологические анализы (для определения сифилиса).
При расспросе и выяснении анамнеза больного паронихией можно обнаружить профессиональные формы этого заболевания – патология часто поражает пекарей, сотрудников прачечных и работников химических предприятий. Выявление в анамнезе пациента сопутствующих патологий (экземы, псориаза, сифилиса) указывает на их роль в развитии паронихии, особенно при характерной клинической картине соответствующего заболевания. При наличии гнойных или серозных выделений производят микробиологическое исследование (микроскопию, посев на селективные питательные среды) для более точной идентификации возбудителя.
Лечение и прогноз паронихии
Лечение паронихии во многом определяется причинами, спровоцировавшими это заболевание. При патологии, обусловленной инфицированием ногтевого валика, применяют местные антисептические средства и ихтиоловую мазь. При гнойном характере воспаления и развитии абсцесса осуществляют хирургическое вскрытие и дренирование, назначают антибиотикотерапию. При признаках кандидамикотической паронихии используют местные формы противогрибковых препаратов (например, клотримазол). Если воспаление ногтевого валика вызвано воздействием какого-то химического соединения, больному рекомендуют ограничить контакт с агрессивным веществом или носить защитные перчатки. При паронихии вследствие экземы, псориаза или сифилиса помимо общей терапии основного заболевания применяют кортикостероидные мази и ультрафиолетовое облучение пораженных участков.
В подавляющем большинстве случаев прогноз паронихии благоприятный – при правильно проведенных терапевтических мероприятиях заболевание полностью излечивается и не угрожает жизни и здоровью больного. При хронических формах, обусловленных профессиональными факторами или другими патологиями, возможны эстетические проблемы из-за изменения формы и структуры или даже потери ногтей. Для профилактики этого состояния необходимо придерживаться правил личной гигиены, использовать антисептики при травмах кожи пальцев, применять перчатки и другие средства защиты при работе с агрессивными соединениями.
www.krasotaimedicina.ru
Воспаление околоногтевого валика

Воспаление, развивающееся в области валика, окружающего ногтевую пластину, называется паронихией. У данного патологического процесса существует и второе название — околоногтевой панариций. Как правило, это заболевание связано с инфекционной флорой. При своевременно начатом лечении оно имеет благоприятный прогноз и заканчивается полным выздоровлением. В противном же случае существует большая опасность распространения воспалительной реакции на более глубоко лежащие ткани, например, на сухожилия. При самом неблагоприятном раскладе такая патология становится причиной гнойного расплавления пальцевой фаланги.
Распространенность паронихии среди населения очень высока. По данным статистики, более девяноста процентов людей хотя бы один раз в жизни сталкивались с таким воспалением. Однако у большинства из них оно имело достаточно легкое течение. Стоит заметить, что какой-либо зависимости от пола или возраста не прослеживается. Чаще всего этот патологический процесс имеет острое течение. Однако иногда он может переходить и в хроническую форму.
И хотя ранее мы сказали о том, что воспаление околоногтевого валика в подавляющем большинстве случаев связано с инфекционной флорой, иногда оно может развиваться и под воздействием других факторов. Если рассматривать инфекционный вариант данного заболевания, то можно сказать о том, что чаще всего он обусловлен золотистым стафилококком, стрептококком или различными грибами. К предрасполагающим факторам для его развития относятся: различные травмирующие воздействия на околоногтевой валик и частые контакты с химическими веществами. В некоторых случаях даже сниженный уровень иммунной защиты играет свою роль в возникновении этой болезни.
Неинфекционная форма паронихии чаще всего обусловлена имеющимися дерматологическими заболеваниями. Воспаление околоногтевого валика может развиваться на фоне экземы и псориаза. Иногда ему сопутствуют некоторые формы сифилиса. В отдельную группу вынесена профессиональная разновидность данного патологического процесса. Она имеет место в том случае, если человек по роду своей деятельности систематически контактирует с факторами, которые оказывают раздражающее воздействие на кожу рук. В качестве примера можно привести высокие температуры или химические средства. Как правило, любая неинфекционная воспалительная реакция в области околоногтевого валика имеет хроническое течение.
В классификацию паронихии включены несколько ее вариантов, выделяющиеся на основании причины развития и сопутствующих клинических проявлений. К ним относятся: простой, гнойный, кандидамикотический, язвенный, роговой и вторичный варианты. В основе развития простого варианта лежит воздействие на околоногтевой валик инфекционной флоры в совокупности с физическими факторами. При этом патологический процесс имеет серозный характер и протекает достаточно легко. В основе гнойного воспаления лежит проникновение в толщу кожи гноеродной микрофлоры. Клиническая картина выражена интенсивно и сопровождается образованием гнойника. Кандидамикотический вариант устанавливается в том случае, если заболевание вызвано грибами рода Candida.
Язвенный вариант имеет полиэтиологичную природу. Его особенностью являются единичные или множественные изъязвления на поверхности околоногтевого валика. Роговой вариант этой болезни встречается не часто. Как правило, ему сопутствует имеющаяся сифилитическая инфекция. Он характеризуется выраженным гиперкератозом. О вторичном варианте говорят в том случае, если поражение околоногтевого валика обусловлено экземой или псориазом. При этом клиническая картина выражена достаточно умерено.
medaboutme.ru
Воспаление околоногтевого валика на руке лечение. Что делать если нарывает палец? Причины и лечение
Паронихия – дерматологическая болезнь, протекающая на фоне воспаления околоногтевого валика. К причинам относят механическое воздействие, влияние химических компонентов либо высоких температур с последующим присоединением вторичной инфекции.
Если протекающий процесс острый, то на пальце пациента выявляется гиперемия, выраженная отечность. Присутствует болевой синдром в области валика. При отсутствии своевременного лечения происходит нагноение, абсцесс. Если воспалительный процесс носит хронический характер, то изменяется форма ногтевой пластины, ее структура.
Диагностические мероприятия не вызывают трудностей. Паронихия определяется посредством визуального осмотра. В некоторых случаях требуется дополнительная диагностика, когда присоединилась грибковая или бактериальная инфекция, поскольку надо установить вид возбудителя для назначения терапии.
По какой причине происходит воспаление околоногтевого валика на ногах или руках, классификация болезнь и симптоматика, оперативное и консервативное лечение паронихии – рассмотрим подробно.
О чем в этой статье?
Почему появляется паронихия?
Кожа кистей рук и стоп намного крепче, чем покров на других участках тела. Это обусловлено тем, что руки и ноги «соприкасаются с внешним миром», подвержены негативному воздействию. И это можно сказать о ладонной и подошвенной поверхности кистей и ступней, но не о кожице рядом с ногтем. Она мягкая, ее легко травмировать.
Паронихия пальца на руке возникает по ряду причин. К наиболее распространенной этиологии относят травмирование ногтевых валиков. Например, попадание занозы. Еще причины – воздействие химических веществ. Не обязательно агрессивных вариантов, паронихия может быть следствием влияния стирального порошка или средства для мытья посуды.
Паронихию может спровоцировать грибковая инфекция, несоблюдение элементарных правил гигиены. Паронихия на ноги может возникнуть из-за ношения тесной и узкой обуви.
У некоторых пациентов воспаление является профессиональной болезнью. В группу риска попадают:
- Хирурги (обрабатывают кожный покров перед операцией антисептиками, которые достаточно агрессивны).
- Сапожники (регулярный контакт с клеем).
- Сотрудники химических лабораторий.
- Люди, которые часто стирают руками в горячей воде.
Паронихия – это воспаление, которое является следствием неправильной обработки околоногтевого валика при педикюре/маникюре. В 99% случаев воспаление протекает наряду с вторичной инфекцией. К наиболее распространенным возбудителям относят грибков, гноеродных бактерий, стрептококков и стафилококков. Если болеет младенец, то патогенез часто базируется на бактериальной инфекции.
В своем развитии паронихия проходит несколько стадий. Это инфильтрация (воспаление, которое характеризуется повышением плотности тканей), скопление гноя, выход его на поверхность, очищение от гнойных масс (очень редко происходит само по себе) и заполнение полости новыми тканями.
Классификация и клинические проявления воспаления
В дерматологической практике выделяется много разновидностей паронихии. Поэтому если у взрослого или ребенка воспалился пальчик, тянуть нельзя. Отсутствие лечение может привести к тому, что ноготь полностью отойдет от ложа, при этом возможны осложнения как сепсис, нарушение функциональности конечности и т.д.
Причины классификации базируются на полиэтиологичности болезни, которая отображается на течении заболевания. Помимо этого, отличия в существенной степени определяют тактику медикаментозной терапии.
Принципы лечения различаются в зависимости от патогенеза. Современная классификация, используемая в дерматологической практике, выглядит так:
- Простой тип. Может быть самостоятельной болезнью либо проявлением других разновидностей паронихии. Причина: воздействие высоких температур, физических факторов. Больной жалуется на гиперемию, отек, воспаление, умеренный болевой синдром. Может пройти сама в течение 10 суток.
- Гнойный (пиковый) вид – тип патологии, который характеризуется активностью гноеродных микробов. Диагностируется часто. Симптомы: резкая отечность, выраженный болевой синдром. Боль носит пульсирующую природы. Спустя 2-3 после гиперемии проявляется нагноение, валик становится желтого цвета. В последующем гной может самостоятельно вытечь наружу или осуществляется вскрытие хирургом.
- Кандидамикотическая Paronychia (болезнь кондитеров). Возбудителем является грибок рода Кандида. Развитие обусловлено совокупностью провоцирующих факторов – механическое воздействие, контакт с грибком, снижение иммунного статуса. Воспаление умеренное, иногда появляется абсцесс. Течение патологии продолжительное. При отсутствии лечения грибок поражает ноготь. Онихомикоз проявляется пожелтением пластины, ее утолщением, изменением формы.
- Язвенный вид – на ногтевом валике формируются небольшие язвочки. Патогенез базируется на бактериальной инфекции, химическом воздействии. Язвы причиняют сильную боль, предстают воротами для инфицирования микробами и грибками, что ведет к развитию гнойной разновидности паронихии.
- Роговой вид встречается редко. Протекает наряду с развитием гиперкератоза на поверхности околоногтевого валика. Косвенно свидетельствует о сифилисе.
Паронихия может возникнуть при псориазе либо экземе. Это возникает редко, но форма имеет клинические особенности. Проявляется умеренное воспаление, на поверхности формируются везикулы, которые разрушаются, после образуются корочки, шелушится кожа.
Диагностические мероприятия
Паронихия может поразить любой палец – мизинец, большой и др. Определить заболевание легко, достаточно визуального осмотра медицинским специалистом. У всех пациентов воспаление проявляется гиперемией и отечностью, при пальпации выявляется острая боль.
Визуально определить возбудителя болезни нельзя. Поэтому проводится микробиологическое исследование. Иногда проверка осуществляется методом Грама. Он подразумевает окрашивание микробов анилиновыми красителями, которое фиксируют йодным раствором. После установления вида возбудителя назначают лечение.
Медикаментозное лечение паронихии
Лечение во многом зависит от этиологии и формы патологического процесса, наличия и отсутствия инфекционного агента, грибковой инфекции. В терапии используют средства для внутреннего применения (таблетки), антисептические растворы, противовоспалительные лекарства, мази и кремы.
Антибиотики
Если диагностика показала, что причиной выступают бактерии, то без проведения антибактериальной терапии не обойтись.
Длительность курса варьируется от 7 до 14 суток.
Обычно используются антибиотические препараты с широким спектром антибактериальной активности.
Для лечения паронихии назначают антибиотики, представленные в таблице:
| Название препарата | Активное вещество | Способ применения | Противопоказания |
|---|---|---|---|
| Эритромицин | Эритромицин | Взрослому человеку назначают 200-400 мг каждые шесть часов. При необходимости увеличивают до 4000 мг в сутки. Детям 40 мг на один кг веса. | Значительное снижение слуха, гиперчувствительность, беременность, аритмия, лактация. Осторожно при патологиях почек. |
| Цефалексин | Цефалексин | Средняя доза для взрослого человека 250-500 мг каждые шесть часов. Таблетки пьют за полчаса до пр |
steme.ru
Воспаление ногтевого валика лечение


Околоногтевой панариций – неприятное заболевание, проявляющееся воспалительным процессом тканей пальцев вокруг ногтя. Появляется оно при травмировании кожи и ногтей и попадании инфекции в ранки. На начальных стадиях болезнь можно вывести самостоятельно, однако лучше обратиться к врачу во избежание развития осложнений и возникновения рецидивов.
Что такое околоногтевой панариций
Панариций представляет собой острый воспалительный процесс, который сопровождается образованием гнойника в месте воспаления. Околоногтевой панариций получает развитие, если повреждается кожа пальца вокруг ногтей руках или ногах — это могут быть ссадины, заусенцы, занесение инфекции при выполнении маникюра.
Помимо околоногтевого существуют схожие виды панариция:


- Подногтевой – воспалительный процесс образуется под ногтевой пластиной, в этом месте скапливается гной.
- Паронихия – воспаление охватывает ногтевой валик. Данный вид отличается от околоногтевого панариция тем, что развивается именно на валиках, а не вокруг ногтя.
Причины и симптомы панариция
Околоногтевой панариций возникает в результате травмирования кожи пальца, при условии попадания после травмы инфекции. Это происходит при неаккуратном выполнении маникюра непродезинфицированными инструментами, в результате попадания инфекции в местах царапин, заноз, заусенцев. Увеличивают вероятность возникновения воспалительного процесса сахарный диабет, слабая иммунная защита организма, а также несоблюдение гигиенических правил.
Симптомы панариция


Покраснение кожи вокруг ногтя — симптом панариция
- Интенсивный болевой синдром. Боль резкая и сильная, определяется «стреляющим» характером, также может быть ноющей.
- Отечность пораженных участков кожи и ногтя.
- Покраснение кожного покрова.
- Головные боли.
- Озноб.
- Общая слабость.
- Повышение температуры.
- Воспаление лимфоузлов.
При обнаружении первых нарывов и сопутствующих симптомов следует обратиться к врачу. Без своевременного лечения симптомы усугубляются, могут получить развитие лимфаденит, флегмона, заражение крови.
Лечение панариция и возможные осложнения
Лечение
Лечение околоногтевого панариция на начальных стадиях болезни можно производить дома, но после обязательной консультации лечащего врача. В большинстве случаев с воспалительным процессом справляется терапия консервативным способом с использованием различных медикаментов.


Хирургическое вмешательство при лечении панариция
Какие препараты назначают в целях медикаментозной терапии:
- Антибактериальные средства – уничтожают патогенные бактерии, которые дали начало инфекции и воспалению, снимают болевой синдром и улучшают общее самочувствие.
- Ихтиоловая мазь 10% — она глубоко проникает в ткани, оказывая эффективное противовоспалительное воздействие, а также уничтожает микроорганизмы. Наносят в виде аппликаций, меняют через каждые 8-10 часов.
- Нестероидные противовоспалительные средства – подавляют воспаление, уменьшают болевые ощущения, снимают отек.
- Солевой раствор — в солевом растворе делают ванночки, растворяя 1 столовую ложку соли в 200 мл кипятка. Процедуру проводят на протяжении получаса два – три раза в день. Средство смягчает воспалительный процесс, убивает микробов, улучшает общее самочувствие.
Для лечения околоногтевого и других видов панариция ни в коем случае нельзя использовать мазь Вишневского. Она нарушает отток гноя из ранки, что чревато последующими осложнениями и рецидивами заболевания.
Осложнения околоногтевого панариция
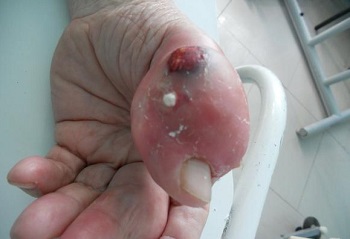

- Пандактилит – воспалительный процесс, который захватывает все ткани пальца.
- Флегмона кости – острое гнойное воспаление, переходит на кость при затяжном панариции, в особенности подногтевом.
- Сепсис – заражение крови.
- Лимфаденит – воспалительный процесс лимфатических узлов.
- Тромбофлебит – воспалительных процесс вен и образование в них тромбов.
Запущенные стадии патологии, когда в ранках образуется гной, можно вылечить только путем хирургического вмешательства.
Не пытайтесь самостоятельно производить вскрытие нарыва! Сделать это может только врач-хирург в условиях стационара.
Кожный покров и ноготь вскрывают непосредственно над местом скопления гнойного экссудата, ногтевое ложе выскабливают, гной полностью удаляют. После произведения операции пораженное место смазывают антибактериальной мазью или антисептическим средством, для этого применяют Бетадиновую мазь, Гентамициновую мазь, а также Левомеколь.
Каким образом проходит данная операция, смотрите в видеоролике:
Особенности лечения панариция у детей


Околоногтевой панариций у ребенка
У детей лечение панариция проводят амбулаторно, при условии легкого течения заболевания. Основные назначения врача — тепловые физиопроцедуры, магнитотерапия. Болевой синдром устраняют противовоспалительными медикаментами (Ибупрофен, Парацетамол), при помощи антисептических средств обрабатывают кожу и ноготь (Йодинол, Бриллиантовая зелень). Антибиотики назначают при необходимости.
Если состояние ребенка ухудшается, ему показана госпитализация. В этом случае гнойник вскрывают, удаляют экссудат, ранку обрабатывают антисептиком. Антибактериальные средства выписывают в обязательном порядке.
Лечение народными средствами
Лечение околоногтевого панариция народными средствами можно применять только на ранних стадиях заболевания, но даже в этом случае обязательна предварительная консультация с врачом.
Компрессы


Компресс из запеченного лука — один из методов лечения панариция
- Компрессы из листьев алоэ. Листья алоэ очищают от кожуры, а мякоть прикладывают к пораженному участку на пальце. Компресс закрепляют при помощи марли, время действия лекарственного средства – 5-6 часов. Компресс уменьшает воспаление.
- Компрессы с луком. Очищенный овощ запекают в духовке. Когда он станет мягким, его разрезают на половинки и прикладывают к месту воспаления. Накладывают повязку на 4-5 часов. Лук ускоряет созревание гнойника, провоцирует выход экссудата наружу.
- Парафинрастапливают на пару, затем окунают в него палец. Когда пленка из парафина на пальце остынет, ее снимают. Далее пораженный участок кожи и ногтя обрабатывают йодом. Такой компресс нельзя делать, если в ранке есть гной.
Мази домашнего приготовления
- С дегтем и медом. В равных частях берут деготь и мед, столько же сливочного масла, сосновой живицы и мякоти алоэ. Ингредиенты топят на водяной бане и смешивают до однородности. Мазь остужают, а затем наносят на марлю, делают повязку на несколько часов.
- С календулой на сливочном масле. Сухие цветки растения измельчают, смешивают со сливочным маслом в пропорции 1 к 5. Смесь накладывают на марлю и прикладывают в виде повязки на всю ночь.
Советы по лечению панариция в домашних условиях представлены в этом видео:
Меры профилактики
Во избежание возникновения панариция необходимо предотвращать возникновение ранок и трещин, для этого нужно выполнять все садовые, ремонтные работы в перчатках.
Не менее важно правильно делать маникюр, все инструменты обязательно должны обрабатываться спиртом, также дезинфектором смазывают кутикулу. Соблюдение правил гигиены также позволит избежать появления воспалительного процесса.
Воспалительный процесс на тканях около ногтей должен немедленно подлежать адекватному лечению. Панариций легко вылечить, если заболевание не было запущено.
Воспаление ногтевого валика на руке
Ногтевым валиком – именуют складку, что размещается вокруг ногтя. Он исполняет защитную функцию, закрывая палец от внедрения инфекции. Края его называются кутикулой – это омертвевшие клетки эпидермиса. Когда развивается воспалительный процесс около ногтя – это болезненно и неприятно. Для того чтобы лечение помогло, его должен назначать врач. Подобное характерное поражение именуется панариций. Происходит воспаление не самого валика, а кутикулы, на ней появляются заусеницы, их следует аккуратно обрезать при осуществлении ухода за ногтями, но если этого не сделать, то возникает воспаление.


Причины развития панариция


Развивается панариций из-за патогенных микроорганизмов – стафилококков, стрептококков и некоторых других. Они попадают через «открытые ворота» – раны, и начинают свое болезнетворное воздействие. Панариций может выявляться в подногтевом, суставном, костном и околоногтевом виде. Последний, называют паронихией.
Пропустить патогенны под кожу могут открытые раны, которые образуются при:
- Микротравмах околоногтевого пространства в результате уколов, царапин.
- Занозы.
- Неаккуратно проведенный маникюр или такой, для которого используются не продезинфицированные инструменты.
При наличии диабета повышается риск развития гнойного воспаления и его развития. Этому же способствуют авитаминоз, иммунодефицит. Организм становится уязвим для любых видов патогенов, а не только стафилококков.
Характерная симптоматика гнойной паронихии:
- Боль при нажатии.
- Краснота участка кожи возле ногтя.
- Гнойные выделения.
Данное состояние очень опасное и требует незамедлительного лечения, ведь оно может уходить вглубь, тем самым поражая суставы, сухожилья, кости, кровь. При возникновении подногтевой формы, с данной симптоматикой может понадобиться удаление ногтевой пластины.
Что делать?
При незначительном воспалении можно осуществлять лечение в домашних условиях. Для этого хорошо себя зарекомендовали такие методы:
- Полоскание в слабом растворе марганцовки. При этом вода должна быть слегка розовой, иначе можно повредить кожные покровы вокруг ногтей.
- Ванночки с фурацилином.
Обе эти методики требуют тщательности выполнения и соблюдения техники, только в этом случае они помогут и не навредят. После принятия ванночек/полоскания, пораженные участки нужно смочить содовым раствором, которым предварительно пропитать марлю. Для раствора нужно взять 100 мл теплой воды и развести в ней 1 ст. л соды. Тампоном увлажнить поврежденный участок и примотать бинтом.
При этих процедурах нельзя выдавливать гной и разрезать или другим образом вскрывать пузырь – это может привести к еще более серьезному поражению, которое нужно будет лечить в стационаре. Одно из самых сложных последствий – это костный остеомиелит, он приводит к ампутации пальца.
В том случае, если нарыв разорвался самостоятельно, нужно незамедлительно отправиться к врачу, чтобы это не привело к указанным выше последствиям. В данном случае лечение проводится хирургическим методом, при котором гнойный мешок разрезают, а рану обеззараживают антисептиком, накладывают повязку. Ее следует менять несколько раз.
Помощь в домашних условиях


Для того чтобы облегчить состояние находясь дома, можно предпринять еще ряд мер, среди них самые действенные:
- Ванночки с борным спиртом. Они эффективны только на первых стадиях развития панариция.
- Для того чтобы обеспечить отток гноя следует применять лук. Его нужно подготовить таким образом: луковицу, очищенную от шелухи отварить в молоке. После остывания разрезать на 2 части и приложить к нарыву, укрепить бинтом, чтобы исключить ее смещение. Поменять луковицу через 4 часа.
- Картофель в сыром виде потереть на терке и наложить повязку. Кашицу нужно разложить по марле равномерным слоем и примотать к пораженному участку. Оставить на 3 часа. Потом снять и ногти промыть водой.
- Сделать компресс с луком (который предварительно запечен в духовке), муки и меда. Все это тщательно перемешать до однородной консистенции. Приложить на 5 часов. Этот компресс поможет более быстрому вызреванию пузыря и оттоку гноя.
- Подогреть касторовое масло, смочить в нем марлевый тампон и приложить к пальцу с нарывом, примотать бинтом. Оставить в таком виде на 2 часа, по истечению которых повязку поменять.
- Компресс с водкой. Вату/марлю следует смочить в водке. Приложить к воспаленному участку и примотать бинтом. Держать 12 часов, по мере высыхания увлажнять водкой. Такой компресс можно накладывать 3 дня. Для этой повязки не нужно использовать целлофан или пергамент, чтобы сделать его непроницаемым. Согревание в этом случае ни к чему.
- Парафин. Его можно использовать только для лечения не гнойного процесса. Парафин следует расплавить на пару. После этого аккуратно окунуть палец в него на 1 секунду и вынуть. Повторить 3 раза. В результате на пальце появиться толстый слой парафина. Когда он полностью застынет, его следует снять и помазать пораженный участок йодом или спиртом.
С народными средствами нужно действовать аккуратно и использовать их только на начальных стадиях. Если стало заметно, что воспаление распространяется, ухудшается общее состояние – следует незамедлительно обращаться к врачу.
Медикаментозное лечение
Если последовало обращение в больницу, то методика лечения следующая:
- Первые пару дней применяется консервативное лечение, с использованием антисептиков, полуспиртовых повязок, иногда может последовать использование антибиотиков. Согревающие компрессы не применяются.
- Если подобной терапии улучшения нет, то возникнет нагноение, а это абсолютное показание к операции.


Все манипуляции проводятся под присмотром медицинского персонала.
Вывод. Защититься от нарывов можно, но только исключив поражение ногтевого валика, никогда нельзя обрывать или обгрызать заусеницы. Если необходимо проделывать потенциально опасные действия, которые могут привести к поражениям – следует надевать резиновые перчатки. При посещении салонов красоты для проведения маникюра нужно требовать тщательной стерилизации инструментов.


Ногтевой валик – кожная складка, находящаяся вокруг ногтя, которая способна защищать от вредоносных бактерий и инфекционных микроорганизмов. При проявлении воспалительного процесса на ногтевом валике, следует сразу же обратиться к врачу, который назначит эффективное и быстродействующее лечение. Воспаление ногтевого валика в медицинской терминологии называют панариций.
На данном участке околоногтевого места, зачастую появляются заусеницы, от которых избавляются специальным инструментом во время проведения маникюрной процедуры.
Воспалительный процесс проявляется благодаря проникновению микроорганизмов рода стафилококовых, стрептококовых и других бактерий.
Панариций можно разделить на подногтевой, суставный, околоногтевой. Если произошло поражение кожи около ногтевой пластины, то болезнь называется паронихия. 

При поражении организма сахарным диабетом, при авитаминозе, ослабленном иммунитете организма, шанс заболевания воспалительными гнойными процессами увеличивается. Помимо вышеперечисленных видов заболевания, имеется риск заражения грибком типа Кандида.
При таких симптомах, как болезненное ощущение при надавливании на валик, выделение небольшого количества гноя, покраснения кожи вокруг ногтя, развивается гнойная паронихия. При любых из симптомов, следует немедленно обратиться к врачу, иначе это может грозить печальными последствиями. Одним из осложнений можно назвать подногтевой панариций, который искореняется только частичным или полным удалением ногтя с ложа.
Что делать если появилось воспаление?
При незначительных проявлениях воспаления, можно заняться полосканием или принятием горячих 
 ванночек с применением фурацилина, марганцовки, соды с солью. Процедуры помогут избавиться от первоначальных проявлений заболевания.
ванночек с применением фурацилина, марганцовки, соды с солью. Процедуры помогут избавиться от первоначальных проявлений заболевания.
После данных процедур, можно сделать раствор для компрессов: на 250 мл воды (не сильно горячей) положить две столовые ложки соды. Все это хорошо перемешать, сделать тампон из марли, окунуть в раствор и нанести на болезненные участки. Затем аккуратно и не сильно туго завязать компресс бинтом.
Ни в коем случае не заниматься самолечением и не выдавливать имеющиеся гнойники, сдирать воспалившуюся кожу. Через свои руки вы можете занести бактерии, грязь, инфекцию. Последствием данных процедур может быть частичная или полная ампутация пальца.
Если во время процедур, не происходит улучшений, гной не выходит сам, воспалительные процессы не уменьшаются, обратитесь к врачу. В таком случае потребуется вскрытие раны с помощью специализированного инструмента
Затем происходит удаление гноя, дезинфекция пораженного участка, наложение повязки. После проведения операции, следует менять повязку каждые 8 часов.
Если врач определил наличие грибкового поражения кожи или ногтя, следует применить противогрибковые препараты, которые смогут помочь. Но лечение должен назначить только врач.
Народные средства при лечении воспаления
Помимо вышеуказанных методов лечения, существуют еще и народные способы:
- При первичном воспалении валика, следует применять горячие ванночки с добавлением борного спирта, марганцовки, соды с солью, фурацилина.
- При запущенной стадии заболевания и проявления гнойного выделения, следует сделать следующее: отварить одну луковицу в молоке, поделить на две части, одну из которых приложить к воспаленному месту, все это замотать аккуратно и не туго бинтом. Меняется бинт каждые пять часов.
- При воспалительных процессах хорошо помогает картофель мелко натертый. Также накладывается на воспаленный участок ногтя или валика вокруг ногтя, заматывается бинтом. Менять повязку следует каждые четыре часа.
- Можно сделать кашицу из муки, меда, лука (предварительно немного подрумяненного в духовке). Данную смесь положить тонким слоем на кусок бинта, сложить вдвое и наложить на пораженное место. Особенно хорошо помогает эта кашица при гнойных выделениях. Меняется повязка каждые шесть часов.
- Касторовое масло всегда славилось своими способностями. Его нужно немного нагреть на огне, окунуть в емкость с маслом тампон из бинта, и приложить аккуратно на пораженное место. Замотать бинтом сверху и не трогать три часа. Повязку можно менять 2-3 раза в сутки.
Всеми вышеперечисленными методами народной медицины желательно пользоваться только в незапущенных или на самых ранних стадиях развития болезни. Если вы замечаете, что болезнь прогрессирует быстро, то следует незамедлительно обратиться к врачу, пройти диагностику, анализы, если это потребуется.
При поражении кожи нужно незамедлительно провести дезинфекцию, что поможет предотвратить попадание болезнетворных бактерий и микроорганизмов.
varikocele.com
Воспаление околоногтевого валика на ноге лечение
Содержание страницы
Ногтевой валик служит своеобразным щитом, не позволяющий инфекции проникнуть в зону роста ногтя. Разного рода травмы пальца — царапины, занозы, заусеницы, счёс верхнего слоя кожи способны спровоцировать воспаление. При несвоевременной обработке (дезинфекции) раны гнойный воспалительный процесс разрастается под ноготь, мягкие ткани и вокруг полученной травмы.
Воспаление ногтевого валика на ноге носит медицинское название заболевания – паранаций, гнойное воспаление на пальцах ног, рук. Основными факторами заражения становятся: стафило-, стрепто-, энтерококки. Паронихия – проникновение вредных микроорганизмов, вызывающих, воспаление в околоногтевой мягкой ткани пальца.
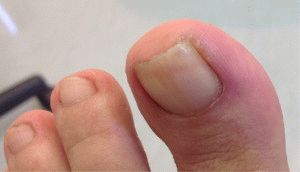
Воспаление ногтевого валика чаще образуется в результате микротравм: укола, различного рода царапин, удара, ушиба пальца на ноге, непрофессионального педикюра. Плохо обрезанные (оторванные) заусеницы послужат образованию воспаления, требующего лечения.
Лечение воспаления ногтевого валика на ноге
При своевременном обращении в медицинское учреждение получится избежать тяжёлых последствий развития воспаления ногтевого валика. Даже небольшой нарыв и воспаление станут причиной нарушения работы лимфатической системы организма, способны нарушить работу кровотока: вредоносные микробы попадают в лимфу и кровь, вызывая заражение.
Человек не застрахован от повреждения пальца ноги, образования гнойного воспаления, но повреждение и заражение часто происходит у детей. Кожа на детских ножках нежнее, тоньше, получить царапину, загноение на ноге малышу гораздо легче. При получении раны ногу ребёнка необходимо срочно обработать (почистить, занозу — удалить), продезинфицировать. Полная обработка поможет избежать образования воспалительного процесса на ноге.
Если возникает бактериальное воспаление, при надавливании на поражённое место появляются творожистые выделения. Лечение назначается противобактериальными средствами. Самостоятельно лечить при бактериальном нагноении не рекомендуется.
Хирургическое вмешательство
При запущенном заражении ноги палец сильно опухает (раздувается), становится красным, гладким и лоснящимся (блестящим). При глубоком проникновении гноя в ткани поражаются сухожилия ноги, приводя к потере возможности сгибать палец на ноге. Лечить при воспалительной стадии требуется после осмотра у хирурга.
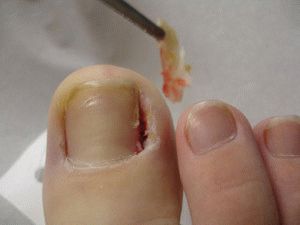
В тяжёлых, запущенных случаях воспаления и нагноения нарушается работа суставов и сухожилий, приводя к поражению пальца ноги и стопы целиком, провоцируя ограничение в движении ступни. Лечение назначается врачом после обследования.
При ухудшении состояния, увеличении воспалительного процесса и образовании абсцесса требуется обратиться в поликлинику для осмотра больного пальца ноги. Врач назначит лечение антибактериальными препаратами, противогрибковыми мазями. Применяются компрессы с мазями, хорошо вытягивающими гной. Подобные мази лучше применять после согревающих ванночек на ночь. Небольшое количество мази накладывается на палец, сверху положить салфетку, компресс зафиксировать с помощью бинта.
При полном поражении ногтевого валика, потере ногтя, появлении абсцесса, если ванночки и мази не дали необходимого результата, рекомендовано лечение хирургическим способом. Врач, продезинфицировав и обезболив поражённое место, сделает надрез в очаге нагноения. После проводится полное удаление (сливание) гноя. После процедуры на палец накладывается повязка с антибактериальным, противовоспалительным средством.
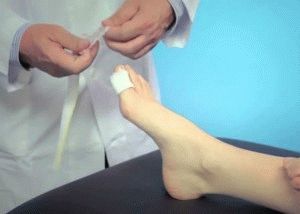
Лечение хирургическим способом назначается, когда консервативные методы лечения не принесли положительного результата. Вскрытие гнойных нарывов запрещено производить самостоятельно. Операция проводится хирургом в случае необходимости. Лечить острое воспаление ногтевого валика требуется после консультации доктора.
Лечение в домашних условиях
При лёгкой степени воспаления пальца ноги врач назначает лечение в домашних условиях, используя ванночки, компрессы, таблетки, мази, лосьоны. Лечиться дома можно при условии, что палец ноги имеет лёгкое покраснение и небольшой отёк, при полном отсутствии гноя.
Если при повреждении ногтевого валика гной не образуется, применяют ванночки с солью и пищевой содой. На литр воды (горячей, не обжигающей) добавляют две ложки морской соли. Допустимо использовать поваренную соль и соду. Размешивать воду, пока соль не растворится, опустить повреждённую ногу на 10–15 минут. Выполнять процедуру 3-4 раза в день.
Между ванночками допустимо использовать спиртовые примочки на больной, поражённый участок. Бинт, марлю, салфетку хорошо пропитать спиртом либо водкой, укрутить таким компрессом палец на ноге.
При небольшом заражении подобное лечение поможет избавиться от боли, покраснения и опухоли за сутки, при отсутствии гноя.
Парафинотерапия поможет снять лёгкое воспаление пальца ноги. Небольшой кусочек парафина растопить в кастрюльке, тарелке на водяной бане. Воспалённый палец рекомендуется опускать в тёплый растопленный парафин. Перед опусканием пальца предыдущий слой парафина должен застыть. После проведения указанной процедуры на ноге должен получиться толстый слой (своего рода напальчник). После полного застывания парафин снимают, а палец обрабатывают спиртом (водкой) либо йодом.
Народные средства при поражении ногтевого валика
Лечение народными средствами поможет ускорить процесс заживления и восстановления повреждённого участка ноги. Прежде чем лечить народными средствами палец, требуется поставить в известность врача, избегая возможного осложнения в лечении.
-
Запечённая целиком луковица — известный народный рецепт при образовании нарыва. Её необходимо разрезать и приложить часть к поражённому месту, зафиксировав луковицу бинтом. Держать компресс на ноге показано три, четыре часа. После луковицу необходимо заменить на новую.

Лечение народными средствами даст эффект при регулярном применении, желательно на первоначальной стадии воспаления ногтевого валика. При ухудшении состояния кожного покрова пальца ноги, при усилении отёка и вздутия, появлении покраснения, возможно, повышении температуры самолечение необходимо остановить и обратиться в медицинское учреждение к хирургу, который назначит лечение медикаментами.
Профилактика
Главное правило, помогающее избежать травм и образования гноя — правильный уход и чистота ног.
Педикюр проводится продезинфицированными инструментами. Желательно пользоваться личным инструментом. При порезе во время педикюра повреждённое место обрабатывается специальными обеззараживающими средствами, предотвращая попадание микробов и образование воспаления.
Обрезать ногти желательно после ванны, наросты станут мягче, облегчая уход, помогая избежать травмирования ногтя. При неправильном уходе за ногтями может появиться вросший ноготь, в результате образуется нагноение, требующее консервативного лечения.
При посещении указанных мест — лес, походы в горы, занятия спортом, где вероятны травмы (царапины, счёсы, уколы), требуется надевать закрытую, удобную обувь, предвосхищая образование воспалительных процессов.
При обнаружении занозы её необходимо удалить, повреждённое место обработать перекисью, водкой, йодом, зелёнкой. Если занозу не удаётся извлечь самостоятельно, лучше обратиться в клинику.
Воспаление ногтевого валика на руке
Ногтевым валиком – именуют складку, что размещается вокруг ногтя. Он исполняет защитную функцию, закрывая палец от внедрения инфекции. Края его называются кутикулой – это омертвевшие клетки эпидермиса. Когда развивается воспалительный процесс около ногтя – это болезненно и неприятно. Для того чтобы лечение помогло, его должен назначать врач. Подобное характерное поражение именуется панариций. Происходит воспаление не самого валика, а кутикулы, на ней появляются заусеницы, их следует аккуратно обрезать при осуществлении ухода за ногтями, но если этого не сделать, то возникает воспаление.
Причины развития панариция
Развивается панариций из-за патогенных микроорганизмов – стафилококков, стрептококков и некоторых других. Они попадают через «открытые ворота» – раны, и начинают свое болезнетворное воздействие. Панариций может выявляться в подногтевом, суставном, костном и околоногтевом виде. Последний, называют паронихией.
Пропустить патогенны под кожу могут открытые раны, которые образуются при:
- Микротравмах околоногтевого пространства в результате уколов, царапин.
- Занозы.
- Неаккуратно проведенный маникюр или такой, для которого используются не продезинфицированные инструменты.
При наличии диабета повышается риск развития гнойного воспаления и его развития. Этому же способствуют авитаминоз, иммунодефицит. Организм становится уязвим для любых видов патогенов, а не только стафилококков.
Характерная симптоматика гнойной паронихии:
- Боль при нажатии.
- Краснота участка кожи возле ногтя.
- Гнойные выделения.
Данное состояние очень опасное и требует незамедлительного лечения, ведь оно может уходить вглубь, тем самым поражая суставы, сухожилья, кости, кровь. При возникновении подногтевой формы, с данной симптоматикой может понадобиться удаление ногтевой пластины.
Что делать?
При незначительном воспалении можно осуществлять лечение в домашних условиях. Для этого хорошо себя зарекомендовали такие методы:
- Полоскание в слабом растворе марганцовки. При этом вода должна быть слегка розовой, иначе можно повредить кожные покровы вокруг ногтей.
- Ванночки с фурацилином.
Обе эти методики требуют тщательности выполнения и соблюдения техники, только в этом случае они помогут и не навредят. После принятия ванночек/полоскания, пораженные участки нужно смочить содовым раствором, которым предварительно пропитать марлю. Для раствора нужно взять 100 мл теплой воды и развести в ней 1 ст. л соды. Тампоном увлажнить поврежденный участок и примотать бинтом.
При этих процедурах нельзя выдавливать гной и разрезать или другим образом вскрывать пузырь – это может привести к еще более серьезному поражению, которое нужно будет лечить в стационаре. Одно из самых сложных последствий – это костный остеомиелит, он приводит к ампутации пальца.
В том случае, если нарыв разорвался самостоятельно, нужно незамедлительно отправиться к врачу, чтобы это не привело к указанным выше последствиям. В данном случае лечение проводится хирургическим методом, при котором гнойный мешок разрезают, а рану обеззараживают антисептиком, накладывают повязку. Ее следует менять несколько раз.
Помощь в домашних условиях
Для того чтобы облегчить состояние находясь дома, можно предпринять еще ряд мер, среди них самые действенные:
- Ванночки с борным спиртом. Они эффективны только на первых стадиях развития панариция.
- Для того чтобы обеспечить отток гноя следует применять лук. Его нужно подготовить таким образом: луковицу, очищенную от шелухи отварить в молоке. После остывания разрезать на 2 части и приложить к нарыву, укрепить бинтом, чтобы исключить ее смещение. Поменять луковицу через 4 часа.
- Картофель в сыром виде потереть на терке и наложить повязку. Кашицу нужно разложить по марле равномерным слоем и примотать к пораженному участку. Оставить на 3 часа. Потом снять и ногти промыть водой.
- Сделать компресс с луком (который предварительно запечен в духовке), муки и меда. Все это тщательно перемешать до однородной консистенции. Приложить на 5 часов. Этот компресс поможет более быстрому вызреванию пузыря и оттоку гноя.
- Подогреть касторовое масло, смочить в нем марлевый тампон и приложить к пальцу с нарывом, примотать бинтом. Оставить в таком виде на 2 часа, по истечению которых повязку поменять.
- Компресс с водкой. Вату/марлю следует смочить в водке. Приложить к воспаленному участку и примотать бинтом. Держать 12 часов, по мере высыхания увлажнять водкой. Такой компресс можно накладывать 3 дня. Для этой повязки не нужно использовать целлофан или пергамент, чтобы сделать его непроницаемым. Согревание в этом случае ни к чему.
- Парафин. Его можно использовать только для лечения не гнойного процесса. Парафин следует расплавить на пару. После этого аккуратно окунуть палец в него на 1 секунду и вынуть. Повторить 3 раза. В результате на пальце появиться толстый слой парафина. Когда он полностью застынет, его следует снять и помазать пораженный участок йодом или спиртом.
С народными средствами нужно действовать аккуратно и использовать их только на начальных стадиях. Если стало заметно, что воспаление распространяется, ухудшается общее состояние – следует незамедлительно обращаться к врачу.
Медикаментозное лечение
Если последовало обращение в больницу, то методика лечения следующая:
- Первые пару дней применяется консервативное лечение, с использованием антисептиков, полуспиртовых повязок, иногда может последовать использование антибиотиков. Согревающие компрессы не применяются.
- Если подобной терапии улучшения нет, то возникнет нагноение, а это абсолютное показание к операции.
Все манипуляции проводятся под присмотром медицинского персонала.
Вывод. Защититься от нарывов можно, но только исключив поражение ногтевого валика, никогда нельзя обрывать или обгрызать заусеницы. Если необходимо проделывать потенциально опасные действия, которые могут привести к поражениям – следует надевать резиновые перчатки. При посещении салонов красоты для проведения маникюра нужно требовать тщательной стерилизации инструментов.
Паронихия это – воспаление ногтевого валика пальца. В основном причиной появления данного заболевания является маникюр, который был выполнен нестерильными инструментами. Реже причиной появления паронихии может послужить царапина или укол. Стоит отметить, что представительницы прекрасной половины человечества страдают от данного дефекта в пять раз чаще, чем сильный пол.
Описание заболевания
Стоит отметить, что данное заболевание может развиваться в виде осложнения при следующих диагнозах:
Но чаще всего недуг проявляется у тех людей, которые не соблюдают личную гигиену либо же носят тесную обувь. Стоит отметить, что такое заболевание может проявляться вследствие вросшего ногтя.
Паронихия – это заболевание, которым женщины страдают намного чаще мужчин. Поскольку их ногтевые валики получают большое количество травм во время маникюра и педикюра. Да и узкую обувь представительницы прекрасной половины человечества носят чаще.
Виды паронихии
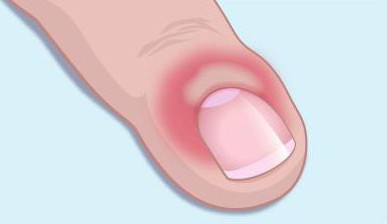
На данный момент выделено несколько видов паронихии, а именно:
- сухая паронихия;
- турниоль;
- эрозивная и язвенная паронихия;
- хроническая паронихия.
Сухая паронихия – это такая форма заболевания, при которой гной отсутствует. Вместо этого у человека присутствует сильное шелушение и ороговение ногтевого валика. Такой вид недуга чаще всего появляется вследствие травмы, при псориазе и экземе.
Турниоль – данная форма заболевания сопровождается сильным нагноением. При этом сильно болит палец. Такой вид свидетельствует о наступлении инфекционной паронихии, вызванной грибком типа Кандида или же стрептококковой инфекцией.
При эрозивной и язвенной форме на кожном покрове вокруг ногтевой пластины могут проявиться небольшие пузырьки и язвочки. Именно такая форма заболевания приобретает патологический процесс, который переходит на ноготь. Как правило, она развивается у тех людей, которые имеют сифилис. Страдает чаще всего большой палец на руке.
Хроническая паронихия. В данном случае у человека отсутствует кутикула, а сама ногтевая пластина сильно утолщена либо же имеет деформированную форму. Данный вид недуга в основном развивается при постоянном контакте с водой. Таким образом, создается самая благоприятная среда для роста и размножения бактерий и грибков.
Первые признаки проявления паронихии
Первый признак, свидетельствующий о том, что у человека развивается паронихия, – это когда околоногтевой панариций воспаляется и начинает болеть. Далее болевые ощущения будут только усиливаться. Затем происходит изменение цвета кожного покрова. И если обращение за помощью было несвоевременным, то у человека происходит деформация ногтевой пластины. Более того, при данном дефекте в области поражения будет наблюдаться местная температура.
При первом симптоме человек должен обратиться за помощью к специалисту, который сможет точно определить тип заболевания. Важно понимать, что данный недуг нельзя игнорировать, поскольку такая халатность может привести к более серьезным осложнениям. Ведь это воспалительный процесс околоногтевого валика, и такой недуг может поражать одновременно несколько пальцев человека, хотя чаще воспаляется именно большой палец на руке.
Диагностика заболевания

Диагноз «паронихия» может выявить и поставить только хирург. Как правило, каких-либо специальных обследований проводить не требуется. В основном достаточно визуального осмотра пораженного места. Околоногтевой панариций сильно воспален, присутствует отек пальца.
Но в некоторых случаях специалист может назначить сдачу анализов, таких как:
- общий анализ крови;
- анализ крови на сахар;
- анализ на реакцию Вассермана;
- биопсию.
Вышеперечисленные исследования назначают в том случае, если у специалиста есть подозрение на наличие грибковой инфекции или на сахарный диабет, сифилис.
Лечение паронихии
Прежде всего, лечение такого дефекта зависит от причины его появления. Если данный недуг был спровоцирован грибковой инфекцией, то курс лечебной терапии будет включать в себя таблетки и противогрибковые мази наружного применения.
Если у человека была выявлена инфекционная паронихия, то лечение проводится с помощью спиртовых компрессов. Стоит отметить, что такой способ возможен только в том случае, когда процедуры начаты в первые сутки проявления симптомов. При этом если данный недуг развился вследствие какого-либо заболевания, то сначала избавляются от провокатора, который вызвал нарыв на пальце руки.
Если данный недуг возник вследствие травмы или высоких температур, то больному следует ограничить контакты с провокаторами, прежде чем приступить к лечению. Затем специалист назначит лекарственные средства, которые улучшат микроциркуляцию крови и нормализуют обмен веществ.
Если болит палец, нужно как можно скорее посетить врача.
При несвоевременном обращении за помощью данный недуг может поразить весь ногтевой валик и клетчатку, расположенную под ним. В таком случае оперативного вмешательства не избежать. Как правило, в ходе данной манипуляции вскрывают угол ногтевой пластины и удаляют скопившийся гной и все омертвелые ткани. Стоит отметить, что при проведении данной манипуляции есть риск повреждения ногтевого ложе и валика, и если это произойдет, ногтевая пластина будет расти деформированной.
Антибиотики

В некоторых случаях, когда воспаление развилось сильно, специалист может назначить антибиотики. Их могут вводить как внутримышечно, так и внутривенно. Как правило, после их приема улучшение состояния больного наблюдается уже на вторые сутки.
Неплохо справляются с данной проблемой содовые ванночки. Для этого потребуется в стакане теплой воды растворить столовую ложку соды. Если человек планирует таким образом избавиться от данного дефекта, то ему следует помнить, что ванночки эффективны для применения только в первые сутки.
Возможные осложнения
Паронихия только на первый взгляд кажется несерьезным заболеванием. Именно в этом и заключается коварство этого недуга. Если человек принимает решение лечить это воспаление в домашних условиях, то выполнять такую манипуляцию следует крайне осторожно, поскольку могут развиться следующие осложнения:
- острое гнойное воспаление пальца, которое может привести к его ампутации;
- флегмона кисти;
- заражение крови, которое может привести к ампутации руки, а в некоторых случаях и к летальному исходу.
Это только на первый взгляд паронихия относительно несерьезное заболевание. Поэтому перед тем, как заняться самолечением, следует получить консультацию у специалиста. Не стоит рисковать собственным здоровьем, только хирург сможет определить степень развития недуга и порекомендовать адекватное лечение.
Профилактика заболевания
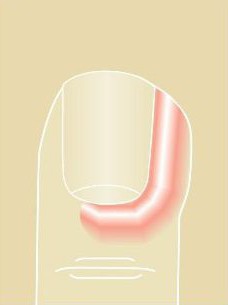
Предупредить данное заболевание достаточно просто. Если женщина делает маникюр и педикюр, то инструменты для данной процедуры должны быть продезинфицированы, в том числе и руки. Но если околоногтевой валик уже поврежден, то его следует заклеить бактерицидным пластырем до той поры, пока пораженное место полностью не восстановится.
Стоит отметить, что при любом повреждении кожи на пальцах следует незамедлительно проводить обработку травмированного места. Для этих целей подойдет перекись водорода, спирт или антисептик.
Многие специалисты рекомендуют выполнять несколько простых процедур, которые помогут избежать паронихии:
- следить за ногтями и не грызть их;
- при мытье посуды и полов надевать резиновые перчатки;
- после земляных и столярных работ тщательно мыть руки.
Это правило касается и разделки мяса и рыбы.

Это поможет успешно избежать появления данного дефекта на пальцах рук.
Заключение
Паронихия пальца на руке – заболевание достаточно неприятное и болезненное, но самое главное, если не обратиться своевременно за помощью, можно получить ряд осложнений. При появлении данного недуга не стоит откладывать визит к специалисту: если вовремя обратиться за помощью, можно избавиться от дефекта в домашних условиях без дополнительных лекарственных средств. Берегите себя и собственное здоровье, и пусть такой недуг, как паронихия, вас не побеспокоит.
gribkovnet.ru
Паронихия (околоногтевой панариций) — симптомы и лечение воспаления околоногтевого валика
Паронихия (околоногтевой панариций) — это воспаление тканей околоногтевого валика, сопровождающееся отеком ногтевой фаланги и болезненностью, а также нагноением и пульсирующими болями в случае возникновения осложнений.
Оставьте заявку и в течение нескольких минут мы подберем вам проверенного врача и поможем записаться к нему на прием. Или подберите врача самостоятельно, нажав на кнопку «Найти врача».
Найти врачаПричины возникновения
Основными причинами возникновения паронихия являются:
- травмирование околоногтевых валиков;
- воздействие на них вредных химических веществ и/или высоких температур;
- иногда является результатом профессиональной деятельности.
Паронихия инфекционного характера в большинстве случаев является следствием кандидамикоза:
- Паронихия кандидамикотическая (паронихия микотическая) – это воспаление кутикулы ногтя, вызванное паразитическим грибком рода Candida albicans. Воспаление характеризуется слабо выраженным нагноением околоногтевого валика и исчезновением кутикулы.
- Паронихия пиококковая (нагноительная) – это гнойное воспаление ногтевой фаланги пальца, вызванное гноеродными кокками. Заболевание характеризуется резкой болезненностью и сильным воспалением околоногтевого валика с появлением нагноения.
- Паронихия язвенная – течение болезни характеризуется изъязвлением ногтевого валика.
Воспаление околоногтевого валика развивается на фоне различных повреждений кожи, таких как микроскопические порезы, заусеницы и мелкие трещины. Несмотря на то, что отек более выражен на тыльной поверхности пальца, воспалительный процесс в большинстве случаев локализуется на ладонной поверхности.
В силу анатомических и физиологических особенностей, отечная жидкость распространяется по лимфатической системе вглубь тканей, что в конечном счете может привести к полному поражению околоногтевого валика и окружающей клетчатки. В результате этого отек распространяется на значительную площадь пальца.
У детей возбудителем паронихии чаще всего является бактерия стафилококк. Гораздо реже – стрептококк.
Симптомы
Общими симптомами заболевания являются:
- покраснение и отечность;
- боль, от слабой до пульсирующей;
- повышение температуры тела;
- нагноение.
Степень проявления симптомов зависит от тяжести течения заболевания и наличия осложнений.
Диагностика
Обычно диагностика паронихия не вызывает затруднений в силу очевидности симптомов. Течение болезни характеризуется значительным отеком ногтевой фаланг пальца и болезненностью. В случае осложнения гнойным процессом, боль носит пульсирующий характер.
Для определения точки наибольшей болезненности (зоны поражения), часто используется пуговчатый зонд. Это бывает необходимо в случае сильной отечности, которая мешает диагностике. Для этого осторожно дотрагиваются зондом до различных участков пораженной фаланги пальца, тем самым определяя точки наибольшей болезненности.
Уровень гиперемии (переполнения кровью) напрямую зависит от зоны локализации воспаления. Чем более поверхностно расположен воспалительный процесс, тем более выражена гиперемия.
Лечение
Тактика лечение паронихия напрямую зависит от стадии воспалительного процесса. Базовое лечение подразумевает компрессы, УВЧ-терапию и антибиотико-новокаиновую блокаду. В случае осложнений паронихия гнойным процессом применяют оперативное лечение, которое предполагает вскрытие нагноения с последующим дренированием и применением антибиотиков.
В зависимости от тяжести течения болезни и наличия осложнений, лечение осуществляет врач хирург или дерматолог. В особенно тяжелых случаях может потребоваться хирургическое вмешательство, вплоть до ампутации части пальца.
При диагнозе паронихия медлить с лечением нельзя. Своевременное обращение к врачу позволит избежать осложнений и обширного поражения тканей.
Профилактика
Профилактика паронихия подразумевает:
- предупреждение возникновения микротравм на коже;
- защита пальцев рук и ног;
- дезинфекция инструментов перед проведением маникюра и педикюра;
- ограничение вредного воздействия химических веществ и/или высоких температур.
Во избежание развития воспалительного процесса, сразу после повреждения пальцев следует смазать рану раствором йода и наложить стерильную марлевую повязку, после чего обратиться к специалисту. Паронихия начинается с незначительных ран и повреждений кожи, поэтому при первых признаках развития воспаления следует обратиться к врачу.
Liqmed напоминает: чем раньше вы обратитесь за помощью к специалисту, тем больше шансов сохранить здоровье и снизить риск развития осложнений.
Найти врачаliqmed.ru
