Тромбофлебит (тромбоз) поверхностных вен
Тромбофлебит поверхностных вен (тромбоз поверхностных вен) – заболевание, подразумевающее одновременно и воспаление и тромбирование пораженной вены. Говоря о «тромбофлебите», мы ведем речь только о поверхностных венах. Подобное поражение глубоких (магистральных) вен называется тромбозом глубоких вен.
Острый тромбофлебит на голени
Чаще всего тромбофлебит поверхностных вен развивается у пациентов с варикозным расширением поверхностных вен нижних конечностей. Поражаются, соответственно, вены ног. Так же возможно развитие тромбофлебита поверхностной вены любой другой локализации – к примеру – руки. Нередко тромбофлебиты возникают на фоне многочисленных инъекций в поверхностные вены, в особенности – у людей, пристрастных к инъекционным наркотическим средствам. Возможно возникновение поверхностного тромбофлебита в результате травмы конечности.
Развитие тромбофлебита в варикозных венах
Симптомы острого тромбофлебита
Клинически тромбофлебит проявляется болью, покраснением кожи, отёчностью по ходу поражённой вены.
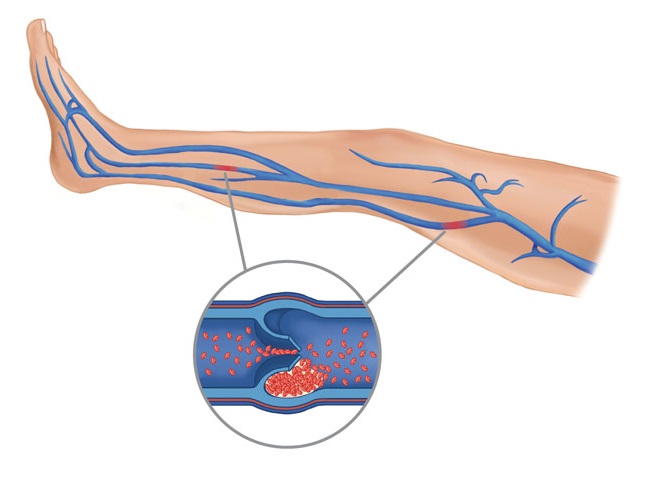
Самый частый симптом тромбофлебита – болезненное покраснение по ходу варикозных узлов
Своевременное обращение за медицинской помощью к хирургу-флебологу позволяет не только правильно поставить диагноз поверхностного тромбофлебита, но и назначить адекватное лечение, приводящее к быстрому выздоровлению. К счастью, тромбофлебит поверхностных вен, в отличие от тромбоза глубоких вен, обычно протекает доброкачественно и достаточно быстро, не приводя к развитию посттромботической болезни. Тромбофлебит может пройти самостоятельно. Однако, в ряде случаев, возможно распространение воспалительного процесса и тромбообразования с поверхностных на глубокие вены. В этом случае возможно развитие грозных осложнений тромбоэмболического характера.
Самые частые симптомы острого тромбофлебита
Определить, как правильно лечить пациента с поверхностным тромбофлебитом, и в каких условиях это делать (дома или в стационаре), может только хирург-флеболог или опытный общий хирург.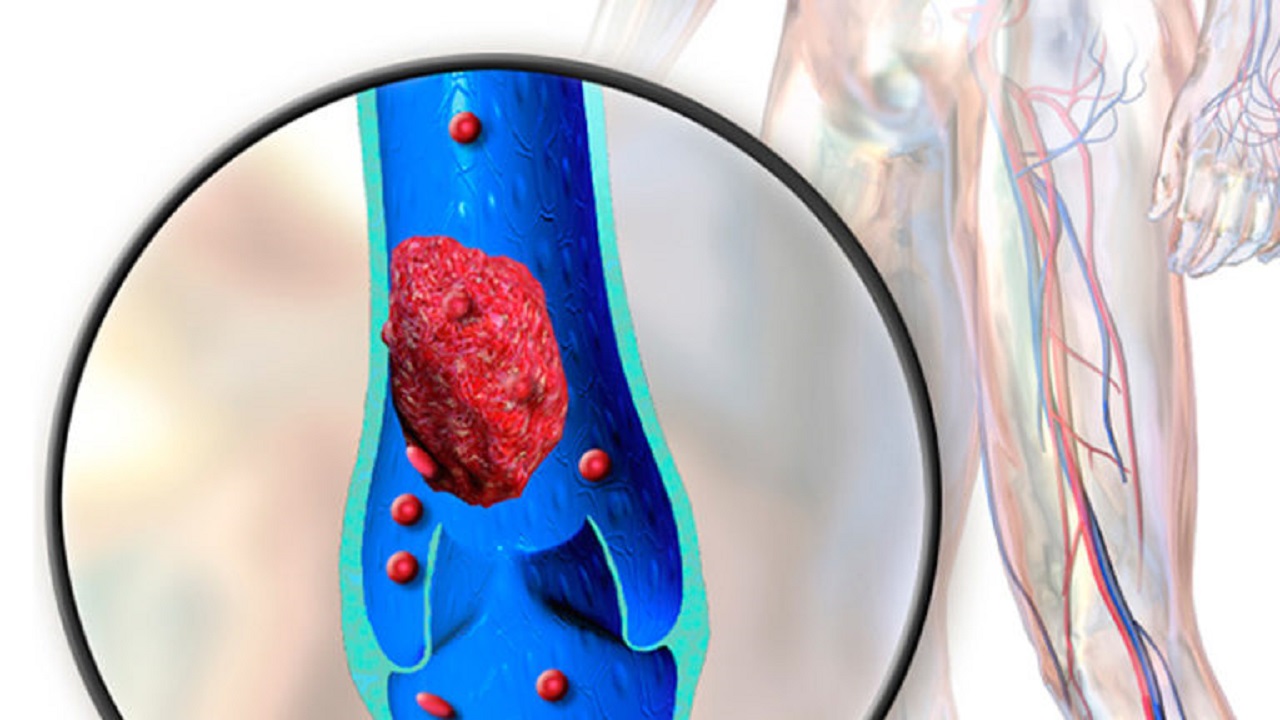 В свете современных взглядов, часть тромбофлебитов можно лечить амбулаторно, но — в случае соблюдения пациентом всех рекомендаций флеболога. В обязательном порядке должно быть выполнено ультразвуковое ангиосканирование (УЗИ вен). Лучше, если УЗИ вен будет делать сам флеболог.
В свете современных взглядов, часть тромбофлебитов можно лечить амбулаторно, но — в случае соблюдения пациентом всех рекомендаций флеболога. В обязательном порядке должно быть выполнено ультразвуковое ангиосканирование (УЗИ вен). Лучше, если УЗИ вен будет делать сам флеболог.
На УЗИ выявлен подвижный тромб в просвете варикозной вены
В ряде случаев, таких как восходящий тромбофлебит на бедре с флотацией тромба, показана экстренная госпитализация в хирургическое отделение, а иногда – и хирургическое вмешательство, препятствующее распространению тромба на глубокие вены.
Консервативное лечение тромбофлебита поверхностных вен включает:
- обязательную эластическую компрессию. Предпочтительно использовать готовый трикотаж (чулки), а не эластичные бинты.
- антикоагулянтная терапия (препараты, разжижающие кровь и препятствующие распространению процесса) – строго по показаниям;
- нестероидные противовоспалительные средства – снижают боль и купируют воспалительный процесс;
- местное лечение (гели и мази, содержащие нестероидные противовоспалительные средства и гепарин).
Следует помнить, что при тромбофлебите поверхностных вен не следует лежать, как это было рекомендовано раньше! Постельный режим противопоказан!
Правильное лечение тромбофлебита, приводящее к быстрому излечению и восстановлению трудоспособности, может быть назначено только специалистом. Не занимайтесь самолечением!
Лечение тромбофлебита современными методами в Москве
Обратившись за помощью к хирургу-флебологу Федорову Дмитрию Анатольевичу в Инновационный Флебологический Центр в Москве, Вы пройдете современное обследование и лечение тромбофлебита. Мы располагаем всем необходимым оборудованием и опытом как для диагностики, так и для инновационного лечения тромбофлебита поверхностных вен. Ультразвуковая диагностика и назначение лечения проводятся в день обращения. В дальнейшем, хирург-флеболог наблюдает и консультирует Вас до полного выздоровления.
Тромбофлебит конечностей | Симптомы, Лечение
Что такое тромбофлебит подкожных вен?
Тромбофлебит подкожных вен нижних конечностей или поверхностный тромбофлебит – это заболевание, при котором в просвете подкожных вен появляются тромбы. Поскольку вены расположены близко к коже, это явление сопровождается воспалением – покраснением кожи, болью, местным отеком.
Поскольку вены расположены близко к коже, это явление сопровождается воспалением – покраснением кожи, болью, местным отеком.
По сути, тромбофлебит подкожной вены – это «двойное» заболевание. Потому что, во-первых, воспаляются сами венозные стенки. А во-вторых, в вене образовывается кровяной сгусток – тромб.
Поверхностный тромбофлебит в подавляющем количестве случаев проявляется как острое заболевание. Чаще тромбируются варикозно-трансформированные притоки большой (и/или малой) подкожной вены, а также перфорантных вен.
Важно! При отсутствии лечения тромбоз распространяется и на самую большую (малую) подкожную вену, и далее на глубокие вены.
Причины тромбофлебита поверхностных вен
Причиной любого тромбоза является сочетание трех факторов:
- изменение конфигурации вены (к примеру, варикозная трансформация) и, как следствие, «завихрения» крови в просвете сосуда;
- «сгущение» крови – склонность (наследственная или приобретенная) к тромбозам;
- повреждение стенки вены (инъекция, травма и т.
 д.).
д.).
Основной и самой частой причиной возникновения поверхностного тромбофлебита считается варикозная болезнь. Также наиболее распространенными факторами риска являются:
- генетическая предрасположенность;
- беременность и роды;
- ожирение, гиподинамия;
- эндокринные и онкологические заболевания.
Поверхностный тромбофлебит: симптомы и проявления
На начальных стадиях поверхностный тромбофлебит нижних конечностей может быть не очень заметным в проявлениях. Легкое покраснение кожи, жжение, несущественный отек – на все это многие пациенты просто не обращают внимания. Но клиническая картина меняется очень быстро, и признаки тромбофлебита поверхностных вен становятся ощутимыми и очень дискомфортными:
- появление «узелков» и уплотнений в вене;
- отек;
- острая боль;
- местное повышение температуры;
- изменение цвета кожи в области воспаленной вены.
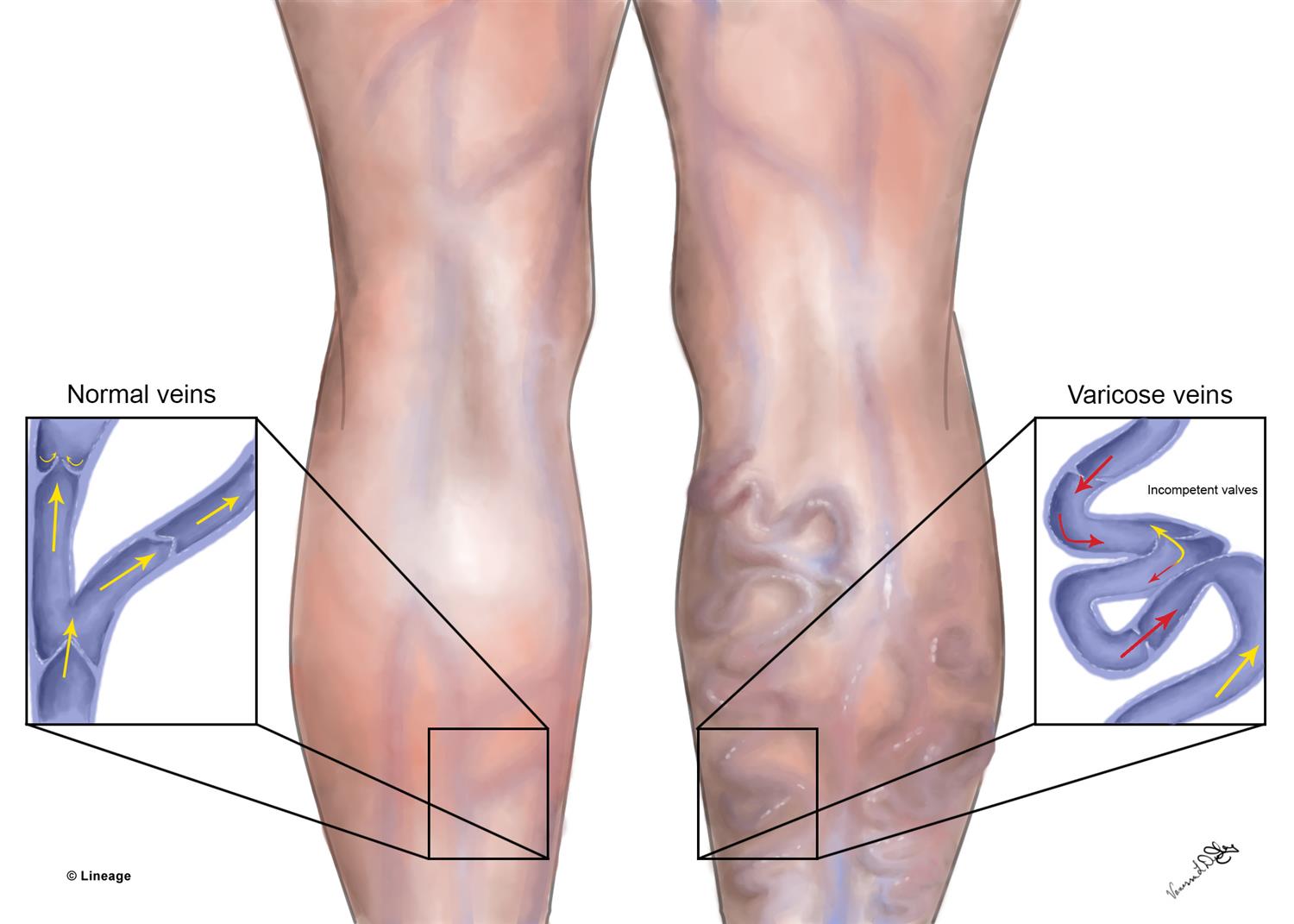
Лечение поверхностного тромбофлебита
Для лечения тромбофлебита поверхностных вен используются разные методики и их сочетания.
- компрессионная терапия – ношение компрессионных чулок, специальное эластичное бинтование;
- прием нестероидных противовоспалительных и обезболивающих препаратов;
- местно, в зоне воспаления – холод;
- по показаниям – прием препаратов, «разжижающих» кровь.
Экстренное хирургическое лечение острого тромбофлебита подкожных вен назначается, как правило, в случаях, когда тромбоз поражает не притоки, а непосредственно большую или малую подкожные вены. Так, при восходящем тромбофлебите большой или малой подкожной вены тромбируется непосредственно ствол магистральной подкожной вены. При распространении тромбоза большой подкожной вены на бедро тромбофлебит считается восходящим. Для малой подкожной вены – это средняя и верхняя треть голени.
В этом случае (при технической возможности) применяется либо эндовенозная лазерная облитерация, либо кроссэктомия – перевязка большой (малой) подкожной вены вместе с ее притоками.
Если восходящий тромбофлебит уже привел к проникновению тромба в глубокие вены – это чревато возникновением легочной эмболии – отрывом тромба и закупоркой легочной артерии. Такая ситуация возникает в случае распространения тромбоза из подкожных вен в глубокие («мышечные») вены.
В этой ситуации (при технической возможности) выполняется удаление тромба из глубоких вен и кроссэктомия – перевязка подкожной вены у устья.
Лечение тромбоза и тромбофлебита нижних конечностей
Вены болят даже когда вы не двигаетесь.
Становятся более чувствительными.
С этих симптомов часто начинается тромбофлебит — воспаление и тромбоз вен, провоцирующие серьёзные осложнения, вплоть до летального исхода.
Заболевание поражает сосуды как на поверхности, так и в глубине ног.
Признаки тромбофлебита поверхностных вен:
- Покраснение и припухлость кожи вокруг воспалённых сосудов
- Боль на участке с поражёнными венами
На коже видны красные твердые сосуды, к которым неприятно прикасаться.
При глубоком тромбозе ещё хуже.
Вены не видны, но вся нога опухает и постоянно болит.
Главная опасность для жизни — венозные тромбоэмболические осложнения (ВТО). Простой процесс — часть тромба в ногах отрывается и попадает в кровоток. Осколок плывёт к сердцу и проходит по венам через многие важные органы. Например, через лёгкие. Тромб застревает в одной из артерий. Иногда кровообращение останавливается и это убивает пациента.
Особенно высок риск осложнений при тромбофлебите глубоких вен — тромбы сразу попадают в крупные сосуды и легко разносятся по кровеносной системе.
Лечить болезнь нужно сразу. А ещё лучше — предотвратить проблему, но для этого важно знать почему она возникает.
Причины тромбофлебита
Тромбофлебит развивается из-за сгустка крови в сосудах. Основные причины формирования тромба:
Основные причины формирования тромба:
- Повреждение вен
Сосуды обычно травмируются во время операции или при несчастных случаях. Например, врач вводит в ногу лекарство, а игла раздражает венозные стенки. Или пациент поранил руку, а с ней и вены. Разрушенная стенка сосудов воспаляется и около неё начинает скапливаться кровь, которая вскоре превращается в полноценный тромб. Кровоток нарушается.
- Наследственное расстройство свёртываемости крови
Из-за усиленной свёртываемости крови у некоторых людей тромбы в венах формируются особенно часто. Сгустки крови перекрывают кровоток. Сосуды постепенно растягиваются. Их стенки повреждаются и воспаляются — в результате человек заболевает тромбофлебитом.
- Долгая неподвижность из-за постельного режима или ранения
Даже когда вы просто сидите или лежите без движения кровообращение в венах ухудшается. Им нужна помощь мышц, чтобы перекачивать кровь к сердцу вопреки силе тяжести, иначе она будет стекать вниз и накапливаться в сосудах. Постельный режим опасен для вен. Сосуды на долгое время остаются без поддержки и в них формируется множество тромбов.
Им нужна помощь мышц, чтобы перекачивать кровь к сердцу вопреки силе тяжести, иначе она будет стекать вниз и накапливаться в сосудах. Постельный режим опасен для вен. Сосуды на долгое время остаются без поддержки и в них формируется множество тромбов.
Не всех причин тромбофлебита можно избежать. С генетической предрасположенностью нельзя бороться и людям с этой проблемой остаётся только не забывать проверять вены.
Неподвижность — другое дело.
Если вам пришлось прописаться в больнице или постоянно лежать в постели, то проконсультируйтесь с флебологом о защите от сгустков крови.
Риск тромбофлебита увеличивает:
- Курение
- Варикоз
- Беременность и послеродовой период
- Введение катетера в сосуды для лечения некоторых болезней
- Противозачаточные таблетки или лекарства с гормонами
- Ожирение
- Рак
- Возраст старше 60 лет
- Случаи тромбофлебита в прошлом
Вы связаны хотя бы с одним фактором риска?
Если да, то регулярно проходите обследование у флеболога, желательно ультразвуковое дуплексное сканирование — это самая точная диагностика сосудов.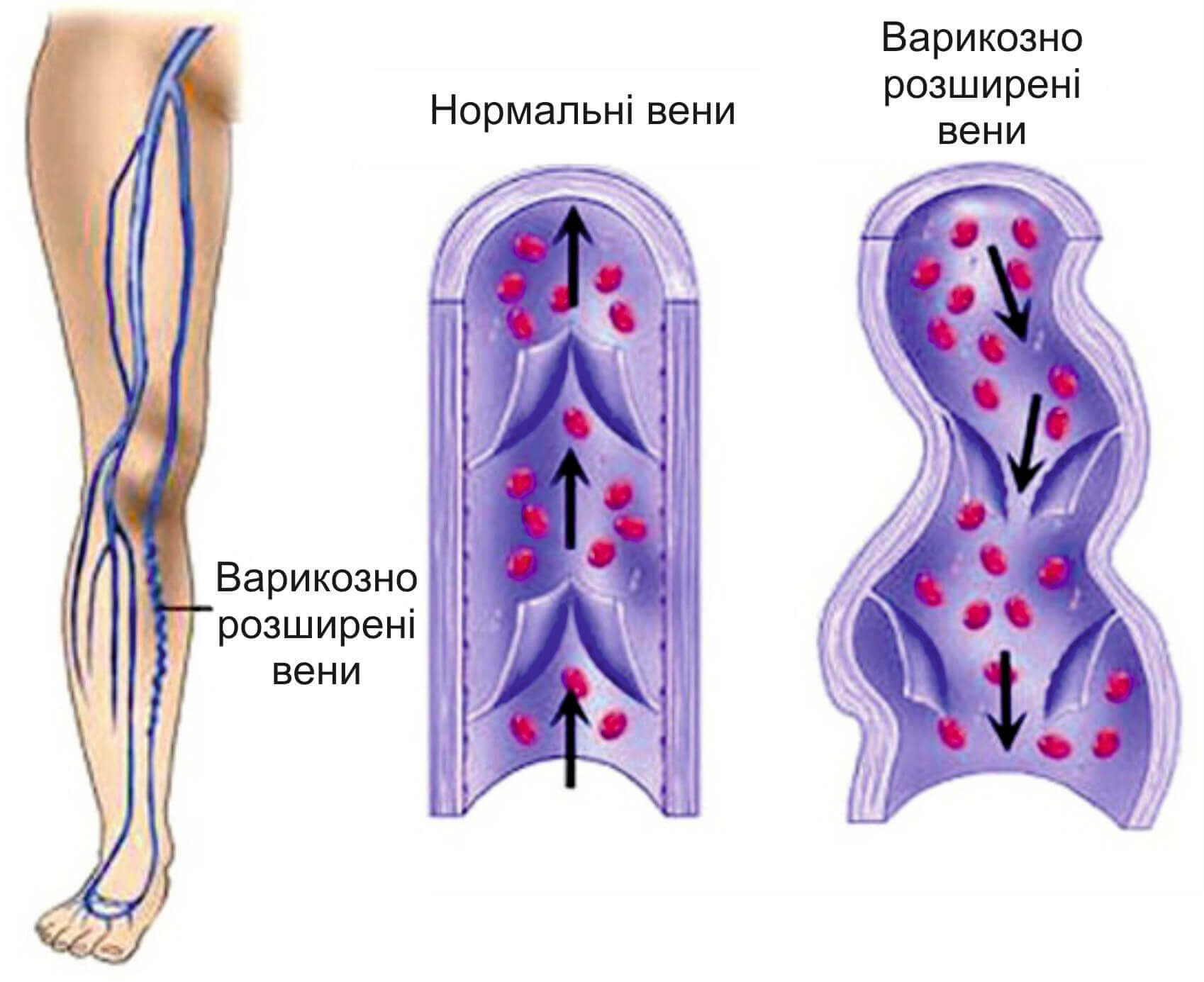
Виды тромбофлебитов
Врачи выделяют виды заболевания по разным критериям: скорость развития, наличие инфекции, местоположение.
Особенно важно, где появляется сгусток крови.
В подкожных венах или в глубоких.
В зависимости от этого флеболог выбирает метод лечения и предотвращает возможные осложнения.
Рассмотрим основные виды болезни отдельно.
Тромбофлебит поверхностных вен
Воспаление возникает в сосудах под поверхностью кожи. Обычно болезнь поражает вены ног, но в редких случаях она укореняется на руках или шее.
Женщинам не везёт.
Они страдают от тромбофлебита чаще мужчин из-за многочисленных факторов риска, связанных с беременностью и гормонами. Да и варикозное расширение нередко их беспокоит.
Но не всё так страшно.
В большинстве случаев тромбофлебит поверхностных вен нижних конечностей возникает и исчезает очень быстро. Без осложнений.
Впрочем, не всем пациентам улыбается удача.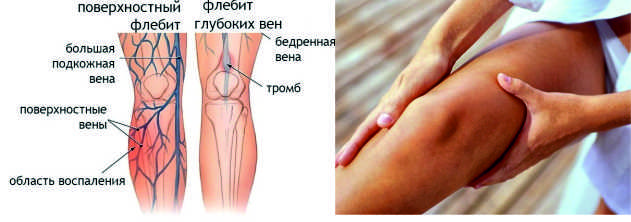
Осложнения у тромбофлебитов поверхностных вен всё же есть, пусть и всего два:
- Целлюлит — кожная бактериальная инфекция. Лечится антибиотиками.
- Тромбоз глубоких вен — тромбы формируются в сосудах внутри мышц ног. Это состояние часто вызывает лёгочную эмболию, которая может привести к смерти.
Почти все люди с тромбофлебитом подкожных вен благополучно выздоравливают за 1-2 недели. Иногда дольше. Затвердевшие сосуды вылечить сложнее. Они медленно восстанавливаются, если возникла инфекция или у пациента тромбоз глубоких вен.
Тромбофлебит глубоких вен
Внутри ног между мышцами проходят крупные сосуды. Иногда в них скапливаются сгустки крови, которые затвердевают и ухудшают кровообращение.
Обычно тромбы вырастают в ногах.
Крайне редко — в других частях тела.
Симптомы тромбофлебита глубоких вен нижних конечностей проявляются только в половине случаев. Их отсутствие не гарантирует, что вы не больны.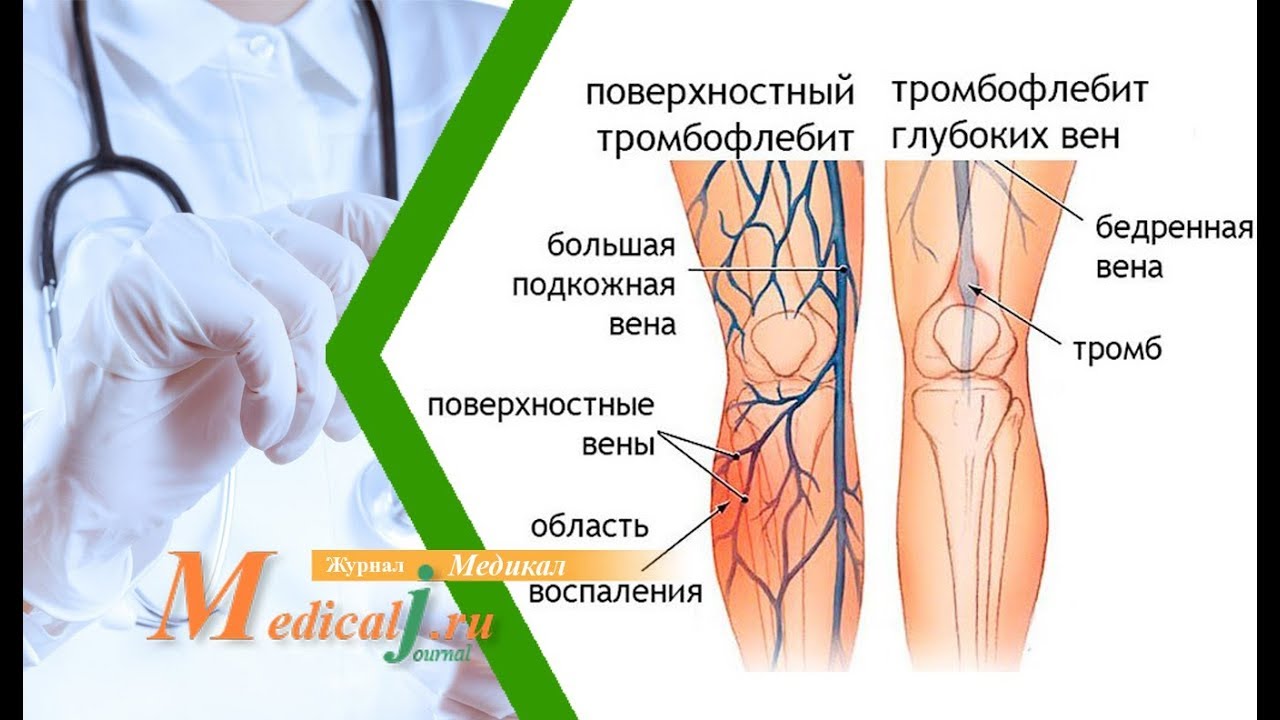 Поэтому важно регулярно проходить осмотр у флеболога и делать ультразвуковое сканирование сосудов.
Поэтому важно регулярно проходить осмотр у флеболога и делать ультразвуковое сканирование сосудов.
Признаки тромбофлебита глубоких вен:
- Припухлости на ногах, обычно с одной стороны
- Сильная беспричинная боль в ногах
- Кожа на одних участках теплее, чем на других
- Кожа над повреждённой веной покраснела, побледнела или посинела
Тромбы формируются и в руках, но крайне редко.
Восходящий тромбофлебит
Так называется разновидность заболевания, которая движется к паховой области, поражая всё новые и новые сосуды.
Под ударом глубокие вены.
Восходящий тромбофлебит опасен тем, что часто вызывает эмболию лёгких.
Основные симптомы:
- Чувство слабости
- Боль в ногах
- Повышение температуры
- Покраснение кожи вокруг повреждённых сосудов
- Отёки ноги
Любой из признаков болезни — повод для обращения к флебологу.
Но ещё опаснее острый восходящий тромбофлебит. И не без причины —воспаление очень быстро переходит с поверхностных сосудов на глубокие. С лечением тянуть нельзя. Иначе кровоток пациента скоро заполнят осколки тромбов, которые ищут новое место жительства, а жизненно важные органы точно не обрадуются такому соседству.
Тромбофлебит при беременности
Проблемы с сосудами при беременности нельзя в полной мере назвать разновидностью тромбофлебита. Просто во время вынашивания ребёнка и некоторое время после его рождения повышен риск воспаления и тромбоза вен.
Боль.
Основной симптом болезни у беременных. Также возникает покраснение и припухлость кожи рядом с больными сосудами.
Хотя тромбофлебит атакует беременных чаще, чем других людей, его случаи редки — 1-2 на 1000 беременностей. Риск мал.
Но если вам не повезло, то проконсультируйтесь с флебологом насчёт лечения тромбофлебита при беременности. Он выпишет противовоспалительные или даже кроверазжижающие препараты.
Первые признаки тромбофлебита
Да, мы уже рассказали о симптомах заболевания, но для лечения необходимо как можно раньше обратиться к врачу. Поэтому повторим их.
Главные признаки тромбофлебита нижних конечностей:
- Боль
- Повышение температуры на отдельном участке кожи
- Припухлость
- Покраснение
- Чувствительность кожи
Лёгкие симптомы. Не доставляют сильного дискомфорта и о них легко забыть. Но каждый день, когда вы позволяете болезни развиваться, приближает смертельно опасные осложнения.
Пожалуйста, не откладывайте визит к флебологу, если у вас появятся симптомы тромбофлебита — так вы легко избавитесь от заболевания без хирургического вмешательства и длительного лечения.
Диагностика тромбофлебита
Врачи начинает диагностику с осмотра ног. Иногда внешних признаков достаточно, чтобы выявить заболевание.
Иногда.
К сожалению, болезнь выявляют по характерным симптомам. Но многих пациентов с тромбофлебитом глубоких вен она протекает бессимптомно. Как быть?
Но многих пациентов с тромбофлебитом глубоких вен она протекает бессимптомно. Как быть?
Для подтверждения или исключения заболевания в диагностике тромбофлебита нижних конечностей используется два метода:
- Анализ крови на уровень D димера
Когда в крови формируются тромбы, организм вырабатывает специальное вещество — D димер, которое расщепляет сгустки крови. Анализ не точен. Он указывает на тромбы, но они образуются не только при тромбофлебите. Зато отрицательный результат исключает все остальные заболевания, а положительный указывает на необходимость другого исследования.
- Ультразвуковое сканирование
Флеболог использует специальное устройство для проверки сосудов с помощью высокочастотных звуковых волн. Они проходят через вены и отражаются назад, а на экране появляется подробное изображение. Видны все повреждения сосудов. Ещё врач измеряет скорость кровотока и определяет, насколько сильно тромбы мешают движению крови. Потом он расшифровывает результаты исследования и ставит диагноз.
Потом он расшифровывает результаты исследования и ставит диагноз.
Проверка вен на тромбофлебит — безопасная и безболезненная процедура. К ней легко подготовиться. Просто не курите за 2 часа до диагностики, поскольку никотин сужает сосуды и снижает точность исследования.
Методы лечения тромбофлебита
Врач выбирает метод борьбы с болезнью в зависимости от её местоположения и степени тяжести. Хирургическое лечение тромбофлебита нужно редко — только, когда поражена большая часть вены.
Обычно не всё так плохо.
Флеболог диагностирует болезнь и назначает лечение тромбофлебита без операции. Пациент принимает специальные препараты, регулярно ходит на обследование и благополучно выздоравливает.
Основные методы против тромбофлебита:
- Кроверазжижающие препараты
Останавливают рост тромбов. Сгусток крови не увеличивается, и потому его осколки не попадают в кровоток, не разносятся по другим органам.
- Лекарства против тромбов
Эти препараты постепенно растворяют сгустки крови.
- Компрессионный трикотаж
Специальное бельё, которое давит на ноги, а значит и на сосуды. Ноги не опухают, а вероятность осложнений уменьшается.
Если пациенту противопоказаны кроверазжижающие препараты, то врачи вставляют в вену фильтрующее приспособление. Против тромбов. Фильтр пропускает обычную кровь, но останавливает твёрдые сгустки — до выздоровления. Потом его вынимают.
- Удаление вены
Не все сосуды можно спасти — некоторые поражены болезнью настолько сильно, что постоянно болят. Их убирают разными методами. В одних случаях флебололи выполняют лечение тромбофлебита лазером, в других — склеротерапию. Врач решает, какой метод более эффективен для конкретного пациента.
Тромбофлебит поверхностных и глубоких сосудов флебологи обычно устраняют разными способами.
Лечение тромбофлебита глубоких вен
Почти всегда врачи выписывают препараты для разрушения тромбов.
Это необходимо.
Сгустки крови в глубоких венах часто вызывает лёгочную эмболию. Поэтому их нужно быстро растворить и лучше всего использовать именно такие лекарства.
Иногда вместе с приёмом препаратов в сосуды устанавливают фильтр. Чтобы оттянуть время. Фильтр задерживает тромбы, пока лекарство полностью их не уничтожит. Зачем его вытаскивают.
Для закрепления результата пациент всё время носит компрессионный трикотаж.
Лечение тромбофлебита поверхностных вен
Мы упоминали — этот вид болезни не очень опасен и обычно исчезает за пару недель. Но есть и риск. Тромбофлебит поверхностных вен нередко переходит на глубокие сосуды.
Для борьбы с заболеванием флебологи прописывают нестероидные противовоспалительные препараты и компрессионный трикотаж.
Профилактика тромбофлебита
К сожалению, не все причины болезни можно предотвратить. Лишь отдельные. Вот несколько простых советов, которые помогут избежать формирования тромбов и улучшат кровообращение:
- Чаще прогуливайтесь
Если долгое время сидите или лежите без движения, каждый час нужно вставать и немного ходить. Во время долгих поездок на машине регулярно останавливайтесь у обочины и бродите рядом с автомобилем.
- Двигайте ногами
Когда сидите перед компьютером или за столом ежечасно разминайте ноги — приподнимайтесь на носки и медленно опускайте пятку вниз. Повторите 10 раз.
- Носите свободную одежду
Она не обтягивает тело и не затрудняет кровообращение.
- Пейте больше жидкости
Обезвоживание увеличивает густоту крови, а чем больше неалкогольных напитков вы пьёте, тем реже образуются тромбы.
Ничего сложного. Следуйте этим советам — вы снизите риск тромбофлебита и поможете венам перекачивать кровь к сердцу.
Врачи «Института Вен» диагностируют тромбофлебит за 30 минут или быстрее
Зачем обращаться именно в эту клинику?
Конечно, вы можете обследовать вены у любого флеболога. Рядом с домом. Или в той поликлинике, куда вы ходите по ОМС. Или даже в крупном медицинском центре, о котором вам рассказали знакомые. Вариантов много.
Мы просто расскажем о нашей клинике, а дальше судите сами — идти к нам или нет.
Успешная диагностика тромбофлебита зависит от разных факторов. От опыта врачей. От оборудования.
В «Институте Вен» ультразвуковое сканирование вен проводится на цифровых системах Toshiba APLIO. Устройство показывает все части сосудов — венозные стенки, клапаны и любые повреждения. Потом врач расшифровывает результаты.
Наши флебологи лечат болезни сосудов свыше 20 лет. За это время они успешно прооперировали более 4000 человек, а консервативным лечением вернули к здоровой жизни ещё больше пациентов.
Мы гордимся этим.
У нас работают опытнейшие флебологи Киева и Харькова.
Причем они занимаются не только лечебной, но и научно-исследовательской работой. Хороший пример — Рустем Османов и Оксана Рябинская, которые пишут научные статьи и даже патентуют изобретения в сфере флебологии. Откуда только силы берутся! Число их публикаций уже перевалило за 70 и они не собираются на этом останавливаться.
Наши врачи постоянно участвуют в международных конференциях. Александр Толстов выступает на съездах сосудистых хирургов и ангиологов. Оксана Рябинская — на флебологических форумах. Вот такой у них отдых. А после него они снова возвращаются к бесконечной борьбе за здоровье сосудов.
Приходите в «Институт Вен» для быстрой диагностики и малотравматичного лечения тромбофлебита и других заболеваний.
Врач-хирург высшей категории, флеболог
Опыт работы: 21 год
Врач-хирург высшей категории, флеболог
Опыт работы: 20 лет
Флеболог высшей категории
Опыт работы: 34 года
Дерматолог высш. кат., директор
Опыт работы: 20 лет
Врач-хирург первой категории
Опыт работы: 15 лет
Врач-хирург, флеболог
Опыт работы: 17 лет
Врач-хирург, флеболог
Опыт работы: 5 лет
Врач-хирург первой категории
Опыт работы: 12 лет
Сосудистый хирург, флеболог
Опыт работы: 10 лет
Сосудистый хирург, главный врач
Опыт работы: 11 лет
Сосудистый хирург, флеболог
Опыт работы: 8 лет
Сосудистый хирург, флеболог
Опыт работы: 5 лет
Эмболоопасность острого восходящего тромбофлебита поверхностных вен нижних конечностей Текст научной статьи по специальности «Клиническая медицина»
© Коллектив авторов., 2011 УДК 616.24+616.36-004:616.12-017.1
ЭМБОЛООПАСНОСТЬ ОСТРОГО ВОСХОДЯЩЕГО ТРОМБОФЛЕБИТА ПОВЕРХНОСТНЫХ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ
Р.Е. Калинин1, М.В. Нарижный1, И.А. Сучков2
‘Рязанский государственный медицинский университет имени академика И.П. Павлова 2Рязанский областной клинический кардиологический диспансер, г.Рязань
В данной статье представлены результаты обследования и лечения более 500 больных с острым восходящем тромбофлебитом. Выявлено, что тромбофлебит на фоне выраженной варикозной деформации вен (CEAP C3-C6) имел место у 30% пациентов, ещё у 35% пациентов имелась незначительная деформация подкожных вен с несостоятельностью клапанного аппарата подтвержденной при УЗДС. Во время операции обнаружено, что верхний конец тромба локализовался в области соустья у 90 больных (17,8%) и продолжался в бедренную вену у 35 больных (6,9%). То есть 24,7% больных имели реальную опасность тромбоэмболии легочной артерии.
Ключевые слова: восходящий тромбофлебит, поверхностные вены нижних
конечностей, варикозная деформация вен, венозные тромбозы.
Проблема венозных тромбоэмболических осложнений на сегодняшний день встречается не только в общехирургических специальностях, но и в других отраслях медицины, поэтому является мультидисциплинарной проблемой [1,3]. Профилактике и лечению венозного тромбоэмболизма уделяется огромное значение. Острый тромбофлебит поверхностных вен нижних конечностей — одна из составляющих данной проблемы [4]. Тромбофлебит поверхностных вен нижних конечностей опасен не только переходом на глубокую венозную систему, но и случаи тромбоэмболии при восходящем характере процесса далеко не редкость [5,6].
Цель исследования: оценить эмболоопасность острого восходящего тромбофлебита поверхностных вен нижних конечностей.
Клиническая картина данного заболевания весьма типична (рис.1) и достаточно редко встречаются малосимптомные формы.
Рис. 1. Острый восходящий тромбофлебит в верхней трети V.s.m.
Однако сложность в диагностике заключается в том, что клиническая граница тромбоза в подкожных венах зачастую не соответствует истинным размерам тромба. Последние могут быть на 10 и более см больше определенных осмотром. Согласно данным Константиновой Г. Д. [2], скорость роста тромба может достигать 35 см в сутки, что обязывает применять в отношении данной категории пациентов активную хирургическую тактику.
Материалы и методы В период с 2005 по 2010 г. в Рязанском областном центре сосудистой хирургии оперировано 504 пациента с ОВТ поверхностных вен. Все больные оперированы по срочным показаниям в сроки не более 6 часов после поступления.а P.S. Снин 19-11-1960 F 906-7031
08-0В-20С6 —
Рт’мгнгн снкою охэремэнку
ЕЕг.ПІРегои Уи.и.
Т-гип: 20:31:17
Рис. 2. Ретроградная илиокавография. Тромб в верхней трети V.s.m.
Результаты и их обсуждение
Во время операции обнаружено, что верхний конец тромба локализовался в области соустья у 90 больных (17,8%) и продолжался в бедренную вену у 35 больных (6,9%). То есть 24,7% больных имели реальную опасность тромбоэмболии легочной артерии.
Таблица 1
Локализаци я тромба Средняя треть бедра Верхняя треть бедра Сафено- бедренное соустье Общая бедренная вена Нижняя треть бедра Голень система У.8.р.
Число случаев 163 157 90 35 44 15
Больные с острым восходящем тромбофлебитом подкожных вен нижних конечностей поступали в следующие сроки от начала заболевания: до 7 суток -313 пациентов, после 7 суток
— 191 пациентов.
Все больные с ОВТ были прооперированы в срочном порядке, были выполнены следующие операции:
• Резекция большой подкожной вены — 364.
• Резекция большой подкожной вены, тромбэктомия из сафено-бедренного соустья (СБС)
— 125.
• Резекция малой подкожной вены — 15.
Необходимо отметить, что прогрессирование тромбофлебита у больных с варикозной болезнью происходило медленнее, но риск эмболии при этом не менялся. Результаты УЗДС полностью совпадали с клиническими данными. Поэтому считаем, что решение о необходимости операции может быть принято только на основе клинических данных.
Однако необходимо отменить, что у 15% пациентов с тромбофлебитом подкожных вен нижних конечностей при ангиосканировании были выявлены тромбозы суральных и/или берцовых вен. Поэтому считаем целесообразным назначение низкомолекулярных гепаринов до подтверждения тромбоза глубоких вен при УЗДС.
Основной метод лечения, направленный на профилактику тромбоэмболии легочной артерии — срочная резекция большой или малой подкожной вены у места впадения в глубокие вены с тромбэктомией при необходимости. Абсолютными показаниями к операции мы считаем: 1) тромбофлебит поверхностных вен бедра; 2) ОВТ выше уровня щели коленного сустава; 3) тромбофлебит малой подкожной вены.
Тромбофлебит вен голени лечится консервативно, однако необходимо динамическое наблюдение и при распространении процесса на бедро — оперативное лечение.
Операция проводится по стандартной методике. Под местной анестезией проводится резекция большой подкожной вены у сафенобедренного соустья, при необходимости выполняется тромбэктомия из соустья. Возможно также оперативное устранение тромбов из нижележащих отделов венозного русла — выполнение флебоцентеза.
Острый восходящий тромбофлебит сравнительно редко осложнился ТЭЛА (1,68%), однако, несмотря на малый риск, осложнение настолько тяжело и лечение дорогостояще, что простая — с минимальной стоимостью (отношение «цена-качество») операция — резекция большой подкожной вены, безусловно, оправдана. В послеоперационном периоде имели место два случая эмболии лёгочной артерии. В одном из этих случаях тромботический процесс распространился на глубокие вены, что делает необходимым проведение профилактической гепаринотерапии и противовоспалительного лечения у данной категории больных, так как стенка глубоких вен уже может быть вовлечена в воспалительный процесс, что может вести к образованию тромба в бедренной и подвздошной венах, даже при полном удалении флотирующего тромба из СБС. Во втором случае причиной эмболии послужил тромбоз глубоких вен другой нижней конечности, что свидетельствует о необходимости обследования состояния глубоких вен нижних конечностей у данной категории пациентов.
Нами не обнаружена связь между сроками начала заболевания и уровнем тромба в подкожной вене. У 63,9% из 191 пациентов поступивших через 7 и более суток от начала заболевания тромб локализовался в нижней или средней трети бедра. Однако, у 78,79% больных с ОВТ госпитализированных в срок менее 7 суток, тромб локализовался в верхней трети бедра или же сафено-бедренном соустье. Мы не получили данных о постоянном продолжающемся «росте» тромба в подкожных венах. Таким образом можно думать, что острый восходящий тромбофлебит является первично восходящим. Достигая определённого уровня в первые несколько суток своего развития в дальнейшем в большинстве случаев он останавливается в росте.
Выводы
1. ОВТ поверхностных вен является ургентным заболеванием,
требующим динамического наблюдения и при необходимости оперативного лечения, только своевременная диагностика и срочное оперативное лечение позволяют снизить количество эмболий лёгочной артерии.
2. Риск эмболии легочной артерии при ОВТ составляет 24,7%.
3. Основной метод лечения, направленный на профилактику тромбоэмболии легочной артерии — срочная резекция У.8.М. или У.8.Р. с тромбэктомией из глубоких вен при необходимости.
4. У 15% пациентов с ОВТ при УЗДС выявляется тромбоз суральных и/или берцовых вен, поэтому до проведения УЗДС целесообразно назначение низкомолекулярных
гепаринов.
ЛИТЕРАТУРА
1. Кириенко А.И., Матюшенко А.А., Андрияшкин В.В. «Острый тромбофлебит» ; Москва ; «Литтерра»; 2006 г.
2. Константинова Г. Д. Флебология. — М.: Медицина, 2001. — 239с.
3. Покровский А.В. Клиническая ангиология / А.В. Покровский. — М.: Медицина, 2004. —
1700 с.
4. Савельев В.С. Флебология. — М.: Медицина, 2001 — 659с.
5. Савельев В.С., Яблоков Е.Г., Кириенко А.И. Тромбоэмболия лёгочной артерии. М.: Медицина, 1979 — 263с.
6. Clagett G.P. Prevention of postoperative venous thromboembolism: an update // Am. J. Surg.
— 1994. -р168.
RISK OF PULMONARY EMBOLISM ASSOCIATED WITH SUPERFICIAL VEIN THROMBOPHLEBITIS
R.E. Kalinin, M.V. Narizhniy, I.A. Suchkov
This article represents the evaluation of risk of pulmonary embolism associated with superficial vein thrombophlebitis based on observations in more than 500 patients.We found that acute thrombophlebitis was associated with varicose veins stage C3 to C6 of the CEAP classification in 30% cases and varicose veins with insignificant valve insufficiency verified by duplex ultrasound scan in 35% patients. During the surgical operations we found thrombosis extending to the saphenofemoral junction in 90 patients (17.8%) while in 35 patients the thrombi were found in femoral vein. Thus 24.7% of patients were at high risk of pulmonary thromboembolism.
Key words: ascending thrombophlebitis, superficial veins of the lower limbs, varicose veins strain, venous thrombosis.
Калинин Роман Евгеньевич — д.м.н., доцент, проф. каф. ангиологии, сосудистой и оперативной хирургии ГОУ ВПО РязГМУ Минздравсоцразвития России, г. Рязань E-mail: [email protected]
Нарижный Михаил Вячеславович — врач сердечно-сосудистый хирург МУЗ ГКБ №1 г. Орехово-Зуево, Московская область; соискатель каф. ангиологии, сосудистой и оперативной хирургии ГОУ ВПО РязГМУМинздравсоцразвития России, г. Рязань
Сучков Игорь Александрович — к.м.н. врач отделения сосудистой хирургии Рязанского областного клинического кардиологического диспансера, г.Рязань
Чем опасны тромбы вен нижних конечностей и когда стоит начать лечить
Последствия образования тромба
Благополучный исход событий предусматривает, что тромб рассасывается самостоятельно, а варикозное расширенных вен остается. При этом оставшуюся варикозно расширенную вену можно безболезненно удалить и все будет хорошо.
Если же тромб ныряет в глубокую вену, то происходит не только тромбофлебит поверхностных вен, но и тромбоз глубоких вен, который несет за собой ряд негативных последствий:
- После того, как тромб рассасывается, в глубоких венах может развиться так называемая посттравматическая болезнь, которая сопровождается отеком, распиранием конечностей, сильной болью.
- Если тромб остается в глубоких венах, то возникает тромбоэмболия легочной артерии. При этом тромб попадает в легочную артерию. Это серьезное заболевание, которое может привести к летальному исходу.
Если наблюдается тромбофлебит поверхностных вен острой формы, можно заметить жесткое красное, уплотнение под кожей самой кожей, оно чувствительное к прикосновениям. Когда затронута глубокая вена, нога может болеть и опухнуть. Чем дольше вы не будете обращаться к флебологу, тем хуже последствия образования тромба.
Окклюзивный и неокклюзивный тромбоз
Также может развиваться окклюзивный и неокклюзивный тромбоз. Первый возникает, когда просвет вены полностью заполнен тромботическими массами. Выражается такая патология в побледнении кожных покровов, отсутствии пульсации, болях. Соответственно неокклюзивный – когда просвет заполнен не полностью.
Нужно серьезно относиться к ситуации, не заниматься самолечением. Выбор ничего не делать при наличии тромба — это фатальный путь, который ни один врач не посоветует. Ответственное отношение к собственному здоровью и здоровый образ жизни – залог профилактики любого заболевания. Профессиональная команда наших специалистов сможет найти правильный индивидуальный подход к каждому пациенту и назначить необходимое лечение.
Тромбофлебит вен нижних конечностей. Лечение, причины, симптомы тромбофлебита
Содержание:
- Тромбофлебит вен нижних конечностей. Причины и симптомы острого тромбофлебита
- Тромбофлебит – что это такое?
- Тромбофлебит – причины возникновения тромбоза
- Тромбофлебит диагностика
- Тромбофлебит осложнения
- Тромбофлебит – дифференциальная диагностика
- Тромбофлебит лечение
Тромбофлебит вен нижних конечностей. Причины и симптомы тромбофлебита
Чего так боятся пациенты с варикозно расширенными венами, приходящие на прием к доктору флебологу? Конечно же, появления тромбов. Всем известно, что не так страшна сама варикозная болезнь, сколько ее осложнения. Одним из самых распространенных осложнений является тромбофлебит (тромбоз) поверхностных вен нижних конечностей. Среди специалистов флебологов его еще принято называть острый варикотромбофлебит или восходящий тромбофлебит, подчеркивая тем самым сущность процесса, возникающего в просвете варикозных узлов поверхностных вен нижних конечностей.
Тромбофлебит – что это такое?
Если говорить простым языком: тромбофлебит – это словосочетание двух различных процессов, одновременно развивающихся в вене: тромбоза– возникновения в просвете варикозной вены тромботических масс, которые могут частично или полностью перекрывать просвет вены, тем самым нарушая отток крови по ней и флебита – воспалительного процесса в самой стенке вены, что может проявляться у пациентов клиническими симптомами (болезненность, покраснение, отечность).
Тромбофлебит (тромбоз) поверхностных вен
Что же раньше возникает: тромбоз или флебит? Даже современные европейские исследования не в силах ответить на этот вопрос. И если воспаление стенки может привести к образованию тромба, то так же и сам тромб может способствовать развитию воспалительного процесса в стенке вены.
Тромбофлебит нижних конечностей — лечение, диагностика и профилактика, вот главные вопросы, которые необходимо решать современному флебологу в Москве, Московской области или любом другом регионе России быстро и эффективно. Проблема острого тромбофлебита сохраняет свою актуальность, как для хирурга в государственной больнице, так и флеболога в частном городском медицинском центре.
Очень часто острый тромбофлебит нижних конечностей развивается молниеносно, то есть, от момента появления первых клинических симптомов до образования в просвете тромба, проходит всего несколько дней.
Тромбоз, который развился всего за 5 часов
Иногда симптомы тромбофлебита нивелированы, а согласно последним европейским данным: скорость распространения тромба вверх по вене может составлять до 10 – 15 см в сутки. Наблюдения специалистов в нашем флебологическом центре подтверждает эти данные. И если вовремя не обратиться к хирургу-флебологу и не выполнить при восходящем остром тромбофлебите операцию, то переход тромба в глубокую венозную систему или его отрыв могут привести к грозным последствиям и даже смертельному исходу. При неблагоприятном развитии событий и несвоевременном обращении за медицинской помощью вам не смогут помочь даже лучшие специалисты в Москве и Московской области. Бессильны будут даже современные инновационные технологии.
Так выглядит острый восходящий тромбофлебит
Тромбофлебит – причины возникновения тромбоза
Давайте попробуем вместе разобраться в причинах возникновения острого тромбофлебита поверхностных вен.
Согласно триаде Вирхова, что согласуется с современными данными, ведущими причинами тромбообразования являются:
- Изменение скорости линейного кровотока.
- Нарушение целостности сосудистой стенки.
- Нарушение свертывающей системы крови.
В каких случаях происходит изменение скорости линейного кровотока? Конечно же, при наличии у пациента варикозной болезни нижних конечностей. В варикозно расширенных венах кровь практически не двигается – она стоит на месте или течет в обратном направлении, создавая при этом турбулентные завихрения в варикозных узлах. Очень часто пациенты наблюдают, что лежа варикозные узлы спадаются, а при вставании опять надуваются.
Вот при таком варикозе чаще всего возникает тромбофлебит.Тромбофлебит и варикозная болезнь
То есть в горизонтальном положении кровь самостоятельно оттекает из пораженных вен, а в вертикальном стремится вновь заполнить их. При долгом стоянии или сидении (на работе, в самолете, в автобусе) кровь застаивается в пораженных венах и как следствие в них могут образовываться тромбы. Также, очень часто, тромбы образуются у длительно лежащих больных (после перенесенных онкологических и нейрохирургических операций, инфарктов, инсультов).
Нарушение целостности сосудистой стенки возникает, как правило, вследствие травм или любых хирургических вмешательствах на нижних конечностях. Люди даже не замечают, как могут удариться на работе, в транспорте или во время спортивных мероприятий. Чаще других подвержены тромбофлебиту спортсмены, особенно в контактных видах спорта, где существует большое количество ударов по ногам. При варикозном расширении вен любой ушиб или просто небольшой удар могут привести к повреждению венозной стенки, и далее к развитию острого тромбофлебита ног.
Послеоперационного тромбоза и тромбофлебита очень боятся травматологи и ортопеды, оперирующие на суставах нижних конечностей. Огромный процент тромбозов после установки искусственного тазобедренного сустава наблюдался ранее в ортопедических клиниках. В настоящее время появились действенные методы профилактики тромбофлебитов (хороший госпитальный противоэмболический трикотаж и современные кроворазжижающие препараты, которые вводятся сразу после операции). Однако перед любой операцией на суставах нижних конечностей в Москве каждый пациент обязан проконсультироваться у флеболога на предмет риска развития у него тромбоза и получить квалифицированную консультацию о методах профилактики во время реабилитационного периода.
Тромбофлебит на голени
Другими, достаточно редкими, но встречавшимися в практике Московского центра флебологии случаями развития флебита, являлись укусы насекомых в область варикозно расширенных вен и варикозных узлов.
Последней и очень трудно диагностируемой причиной возникновения тромбофлебитов является изменение вязкости крови, то есть ее сгущение. Такие состояния называются тромбофилиями и лечатся они в специализированных государственных гематологических центрах в Москве.
Тромбофлебит диагностика
Так же, согласно современной европейской статистике, риск развития острого тромбофлебита резко возрастает у лиц старше 40 лет, при резком прогрессировании варикозной болезни, при ожирении, при малоподвижном образе жизни и при длительных статических нагрузках. Поэтому настоятельно рекомендуется после сорока лет и при наличии вышеперечисленных факторов риска, проходить профилактический осмотр у хорошего флеболога современным ультразвуковым дуплексным сканированием не реже 1 раза в год. В Москве и Московской области такое медицинское обследование стало частью обязательного скрининга перед любой плановой ортопедической операцией.
Обязательная ультразвуковая диагностика при тромбофлебите
Почему при первых признаках острого тромбофлебита лучше немедленно обратиться к хорошему специалисту-флебологу, а не к хирургу государственной поликлиники. Во-первых, хирург в Вашей поликлинике может неправильно поставить диагноз, ведь кроме осмотра в его арсенале нет других методов диагностики. В лучшем случае он направит пациента на машине скорой помощи в сосудистое отделение ближайшей к Вашему дому больницы, в худшем, назначит какую-нибудь мазь и отпустит домой. К чему это может привести: распространение и переход тромба на глубокую венозную систему – это состояние называется тромбозом глубоких вен и впоследствии может перейти в посттромбофлебитическую болезнь (об остром тромбозе и ПТФБ можно прочитать в разделе осложнения варикозной болезни).
На этом видео Вы можете увидеть, как тромб ползет из поверхностной вены в глубокую. На ультразвукое четко видно распространение тромботических масс по вене. Ни в коем случае нельзя до такой степени запускать прогрессирование заболевания.
Тромбофлебит осложнения
Другим опасным осложнением острого тромбофлебита является отрыв тромба или небольших тромботических масс с попаданием их в общий кровоток. Такое состояние называется тромбоэмболией легочной артерии (ТЭЛА). И если при попадании небольших тромбов в мелкие ветви легочной артерии пациента еще можно спасти, то при отрыве крупного тромба смерть наступает мгновенно. В такой ситуации могут быть бессильны самые современные технологии и лучшие специалисты Москвы.
Норма Тромб Отрыв тромба
Ведущими клиническими проявлениями острого тромбофлебита являются – покраснение, повышение температуры кожи в месте покраснения и боли по ходу тромбированной вены или варикозного узла. Однако поставить диагноз только при визуальном осмотре врач не в силах. Для более точной диагностики требуется хорошее ультразвуковое дуплексное сканированное, на основании которого будет четко определена локализация тромботических масс. А уже в зависимости от этого – тактика дальнейшего лечения.
Тромбофлебит – дифференциальная диагностика
Дифференциальную диагностику острого тромбофлебита необходимо проводить с такими заболеваниями как:
- острый лимфангиит
- рожистое воспаление
- узловатая эритема
- аллергический дерматит.
Тромбофлебит лечение
Мною накоплен огромный опыт лечения пациентов с острым тромбофлебитом на самых разных стадиях развития этого грозного осложнения.
Тромбофлебит лечение лазером
Даже в самых запущенных случаях я стараюсь применять инновационные методики при лечении развившегося тромбофлебита. Современные миниинвазивные процедуры радиочастотной облитерации (РЧО) и эндовенозной лазерной коагуляции (ЭВЛК) с самой лучшей стороны зарекомендовали себя при лечении тромбофлебита на протяжении последних лет.
Видео о том, как мы удаляем тромбы из поверхностных вен на ногах без разрезов в нашем центре.
Именно эти методики мы успешно применяем в Московском городском флебологическом центре при развитии тромбофлебита. Сегодня мир современной флебологии стремительно меняется, появляются новые технологии, инновации сменяют друг друга.
Лечение тромбофлебита у доктора Семенова А.Ю.
Мы применяем при лечении тромбофлебита лучшие медицинские методики на сегодняшний день. Успешно оказана помощь сотням пациентов с тромбофлебитом из Москвы, Московской области, других регионов России.
19.5. Острый тромбофлебит поверхностных вен
Под острым тромбофлебитом понимают воспаление стенки вены, связанное с присутствием инфекционного очага вблизи вены, сопровождающееся образованием тромба в ее просвете. Термином флеботромбоз обозначают тромбоз глубоких вен без признаков воспаления стенки вены. Такое состояние длится недолго, так как в ответ на присутствие тромба стенка вены быстро отвечает воспалительной реакцией.
Этиология и патогенез. Среди причин, способствующих развитию острого тромбофлебита, имеют значение инфекционные заболевания, травма, оперативные вмешательства, злокачественные новообразования (паранеопластиче-ский синдром), аллергические заболевания. Тромбофлебит часто развивается на фоне варикозного расширения вен нижних конечностей. Свежие данные дуплексного ультразвукового исследования показали, что в 20% случаев и более тромбофлебит поверхностных вен сочетается с тромбозом глубоких вен.
Острый тромбофлебит поверхностных вен верхних конечностей встречается относительно редко и обычно является следствием внутривенных инъекций, катетеризации, длительных инфузий лекарственных средств, поверхностных гнойных очагов, травмы, мелких трещин в межпальцевых промежутках стопы. В патогенезе тромбообразования имеют значение нарушения структуры венозной стенки, замедление кровотока и повышение свертываемости крови (триада Вирхова).
Клиническая картина и диагностика. Основные симптомы тромбофлебита поверхностных вен — боль, краснота, болезненное шнуровидное уплотнение по ходу тромбированной вены, незначительная отечность тканей в зоне воспаления. Общее состояние больных, как правило, удовлетворительное, температура тела чаще субфебрильная. Лишь в редких случаях наступает гнойное расплавление тромба, целлюлит.
При прогрессирующем течении заболевания тромбофлебит может распространяться по большой подкожной вене до паховой складки (восходящий тромбофлебит). В подобных случаях в подвздошной вене может образоваться подвижный (плавающий, флотирующий) тромб, создающий реальную угрозу отрыва части его и эмболии легочной артерии. Аналогичное осложнение может возникнуть при тромбофлебите малой подкожной вены в случае распространения тромба на подколенную вену через устье малой подкожной вены или по коммуникантным (прободающим) венам.
Исключительно тяжело протекает септический гнойный тромбофлебит, который может осложниться флегмоной конечности, сепсисом, метастатическими абсцессами в легких, почках, головном мозге.
Обычно диагностировать тромбофлебит поверхностных вен нетрудно. Для уточнения проксимальной границы тромба и состояния глубоких вен целесообразно провести дуплексное сканирование (рис. 19.11). Это позволит определить истинную границу тромба, так как она может не совпадать с границей, определяемой пальпаторно. Тромбированный участок вены становится ригидным, просвет его неоднороден, кровоток не регистрируется. Тромбофлебит следует дифференцировать от лимфангиита.
Лечение. Консервативное лечение возможно в амбулаторных условиях в случаях, когда проксимальная граница тромба не выходит за пределы голени. В комплекс лекарственной терапии включают препараты, улучшающие реологические свойства крови, оказывающие ингибиторное влияние на адгезивно-агрегационную функцию тромбоцитов (ацетилсалициловая кислота, трентал, курантил, троксевазин), препараты, обладающие неспецифическим противовоспалительным действием (реопирин, бутадион, ибупрофен, ортофен) и препараты, дающие гипосенсибилизирующий эффект (тавегил, димедрол, супрастин). По показаниям назначают антибиотики. Целесообразно местно применять гепариновую мазь и мази, содержащие неспецифические нестероидные противовоспалительные препараты (индо-метацин, бутадион, ортофен и др.). На ноги необходимо наложить эластичные бинты. Больным можно рекомендовать дозированную ходьбу.
В тяжелых случаях в условиях стационара указанное лечение дополняют назначением антикоагулянтов (гепарин), антибиотиков (при наличии инфекции). По мере стихания острых воспалительных явлений применяют физиотерапевтические процедуры: коротковолновую диатермию, электрофорез трипсина (химопсина), йодида калия, гепарина и др.
Хирургическое лечение показано при заметном распространении тромбофлебита на большую подкожную вену до границы нижней и средней трети бедра (восходящий тромбофлебит). Для предупреждения тромбоза бедренной вены показана срочная перевязка большой подкожной вены по Троянову—Тренделенбургу. Если позволяет состояние больного, при давности тромбоза менее 5 — 7 дней и незначительных воспалительных изменениях кожи целесообразно удалить тромбированную вену.
Поверхностный тромбофлебит — StatPearls — Книжная полка NCBI
Непрерывное обучение
Поверхностный тромбофлебит, все чаще известный как поверхностный венозный тромбоз, больше не считается доброкачественным заболеванием. Это часто связано с сопутствующим тромбозом глубоких вен или тромбоэмболией легочной артерии, возможно, из-за более серьезной причины. Таким образом, существует ограниченный консенсус относительно лечения, что делает необходимым дальнейшее изучение этой темы. В этом упражнении рассматривается оценка и лечение тромбоза поверхностных вен и подчеркивается роль медицинской бригады в оценке и лечении пациентов с этим заболеванием.
Цели:
-
Определить этиологию поверхностного тромбофлебита.
-
Определите важные элементы в оценке пациентов с поверхностным тромбофлебитом, которые предрасполагают пациентов к сопутствующему тромбозу глубоких вен и тромбоэмболии легочной артерии.
-
Опишите доступные варианты лечения поверхностного тромбофлебита.
-
Опишите стратегии межпрофессиональной группы для улучшения координации ухода и коммуникации для продвижения диагностики поверхностного тромбофлебита и сопутствующего тромбоза глубоких вен и тромбоэмболии легочной артерии и более серьезных причин и тем самым улучшения результатов.
Введение
Поверхностный тромбофлебит — это воспалительное заболевание поверхностных вен с сопутствующим венозным тромбозом. [1] [2] Обычно поражаются нижние конечности, особенно большая подкожная вена (от 60% до 80%) или малая / короткая подкожная вена (от 10% до 20%). Однако это может происходить на других участках (от 10% до 20%) и может происходить двусторонне (от 5% до 10%). [3] [4] Традиционно этот относительно распространенный процесс считался безболезненным и самоограничивающимся.Совсем недавно поверхностный тромбофлебит, также называемый тромбозом поверхностных вен (СВТ), был связан с другими венозными тромбоэмболическими заболеваниями, в первую очередь с тромбозом глубоких вен (ТГВ) и тромбоэмболией легочной артерии (ТЭЛА). Следовательно, это не просто клинический диагноз с поддерживающей терапией. [1] [2] [3] [4] [5] У пораженных пациентов повышен риск рецидива венозных тромбоэмболических осложнений. [4] Здесь термины «поверхностный тромбофлебит» и «тромбоз поверхностных вен» будут использоваться как взаимозаменяемые.
Этиология
Состояние гиперкоагуляции, длительная иммобилизация или травма стенки сосуда могут увеличить риск СВТ. Поверхностный тромбофлебит составляет 5,4% от скорректированного популяции риска начального ТГВ или ТЭЛА. СВТ является основным симптомом некоторых наследственных тромбофилий. Согласно нескольким исследованиям, это встречается у 11–15% пациентов с дефицитом протеина C или S и примерно у 40% пациентов с лейденской мутацией фактора V. [5] Однако другое исследование показало, что эти результаты не были статистически значимыми.[6]
Во время беременности риск СВТ аналогичен риску ТГВ, чаще всего в послеродовом периоде. Пожилой возраст, экзогенные эстрогены, аутоиммунные или инфекционные заболевания, ожирение, недавняя травма или операция, активное злокачественное новообразование, венозная тромбоэмболия в анамнезе, а также дыхательная или сердечная недостаточность также увеличивают риск СВТ. [2] [3] [4] [6 ] Предыдущие события увеличивают риск последующих. Как было отмечено, в 75–88% случаев варикозное расширение вен считается наиболее важным клинически идентифицируемым предрасполагающим фактором для СВТ.[2] [3] [4] [5] [6]
Эпидемиология
Истинная частота поверхностного тромбофлебита неясна. Во Франции одно исследование на уровне общины показало, что частота СВТ составляет 0,64%, в то время как другое исследование на уровне общины показало, что заболеваемость вдвое меньше, чем при ТГВ, и аналогична ТЭЛА. [3] [6] Другие исследования показывают, что его распространенность в общей популяции в два-шесть раз выше, чем частота ТГВ и ТЭЛА. [2] [4] [6] СВТ обычно наблюдается в амбулаторных условиях; обычно женщины, составлявшие от 50% до 70% больных в одном исследовании; Средний возраст 60 лет; индекс массы тела более 25 кг / м2; и при варикозном расширении вен.[2] [3] [6]
Для людей, у которых в анамнезе есть СВТ, пожизненный риск ТГВ или ПЭ увеличивается в четыре-шесть раз. В то время как трехмесячная смертность составляет около 5% у пациентов с ТГВ или ТЭЛА, она составляет менее 1% для пациентов с СВТ. Одной из предполагаемых причин более низкой смертности у пациентов с СВТ является более молодой возраст пациентов с меньшим количеством сопутствующих заболеваний. [3] Миграция тромба к глубоким венам в области сафенофеморального соединения, подкожно-подколенного перехода или из перфорирующей вены во время состояния гиперкоагуляции может вызвать ассоциацию между СВТ и ТГВ или ТЭЛА.[3] [6]
Патофизиология
Поверхностный тромбофлебит начинается с микроскопического тромбоза. При венозной турбулентности или застое, повреждениях стенки сосудов, аномальной свертываемости или повреждениях стенки сосуда микротромбы могут распространяться и впоследствии образовывать макроскопические тромбы. Повреждение эндотелия сосудов надежно приводит к образованию тромба, вызывая воспалительную реакцию, которая приводит к немедленной адгезии тромбоцитов. Агрегация тромбоцитов опосредуется тромбином и тромбоксаном А2.
История и физика
Пациенты с поверхностным тромбофлебитом обычно имеют покрасневшую, теплую, воспаленную, болезненную область, перекрывающую след поверхностной вены. Часто пальпируется пуповина. Может возникнуть окружающий отек или связанный с ним зуд. Значительный отек конечности чаще связан с ТГВ, и его следует относить к СВТ только после исключения ТГВ. [1] [2] [3] [6] [7] Пациенты могут иметь в анамнезе предшествующую травму, которая может включать внутривенную канюляцию или инфузию раздражителей, например недавнюю склеротерапию варикозного расширения вен.[2] [8]
Тщательный сбор анамнеза имеет решающее значение для определения факторов риска венозной тромбоэмболии. Первоначальное проявление у пациентов старше 40 лет без других факторов риска должно побудить к рассмотрению основного злокачественного новообразования. [2] [6] Пациенты с мигрирующим тромбофлебитом, хорошо документированным паранеопластическим феноменом, также должны быть дополнительно обследованы на предмет злокачественных новообразований. [2] [6] [9] Мигрирующий тромбофлебит обычно связан с злокачественными новообразованиями поджелудочной железы или других внутренних органов и часто называется синдромом Труссо.Это может быть жалоба в 5–15% случаев рака поджелудочной железы, особенно тела и хвоста. [6] [9] [10]
Оценка
Традиционно клиническим диагнозом был поверхностный тромбофлебит. Тем не менее, при повышенном осознании ассоциации с сопутствующим ТГВ или ТЭЛА рекомендуется компрессионное ультразвуковое исследование. [2] [5] [6] Физикальное обследование не позволяет адекватно определить степень заболевания; было показано, что он недооценивает его почти в 77% случаев. Компрессионное ультразвуковое исследование может выявить сопутствующий ТГВ, оценить степень тромба и подтвердить диагноз.[2] [6] Проспективное обсервационное исследование поверхностного тромбофлебита (POST) рассматривало дуплексный венозный скрининг пораженной нижней конечности и показало, что 23,5% пациентов имели одновременный ТГВ. Более половины этих DVT не были смежными с SVT; У 17% было отмечено поражение контралатеральной нижней конечности, в то время как только 1% имели изолированный ТГВ в контралатеральной конечности. Эти данные подтверждают регулярное использование ультразвука для оценки СВТ. Исследование POST также стремилось установить результаты ультразвукового исследования, которые увеличили вероятность ассоциированного ТГВ.Было обнаружено, что риск существенно увеличивался, если была вовлечена перфорирующая вена, с отношением шансов 8,1, или если СВТ присутствовала менее чем в 3 см от сафенофеморального соединения, что имело отношение шансов 3,3 [6].
Тестирование D-димера имеет ограниченную полезность при обнаружении SVT. Он неодинаково повышен при СВТ и не может использоваться, чтобы отличить изолированную СВТ от ТГВ. [2]
Эксперты спорят о том, должны ли пациенты с обширным поверхностным тромбофлебитом без очевидной провоцирующей причины проходить обследование на тромбофилию, учитывая, что гиперкоагуляция связана с СВТ.Однако на сегодняшний день не было проведено убедительных исследований, определяющих причинно-следственную связь между гиперкоагуляцией и СВТ. [2]
Как упоминалось ранее, мигрирующий тромбофлебит требует обследования на висцеральное новообразование. Пациенты старше 40 лет с первым эпизодом тромбофлебита также должны быть обследованы на предмет основного новообразования. [6] [9] Поверхностный тромбофлебит поверхностных вен груди называют болезнью Мондора. В серии случаев от 1992 г. был отмечен 12,7% -ный риск ассоциированного рака груди, но это было ограниченное исследование, поэтому утверждается, что заболеваемость могла быть завышенной.Таким образом, у пациентов с этим представлением можно рассмотреть возможность проведения маммографии. [6]
Чтобы помочь установить предварительную вероятность наличия ТГВ у пациентов с СВТ, группа исследования окклюзии внутренней сонной артерии (ICARO) выделила следующие пять переменных:
-
Активное злокачественное новообразование (1,5 балла)
-
Лимб отек (1,5 балла)
-
Возраст пятидесяти лет и старше (1 балл)
-
Знак, похожий на веревку (-1 балл)
- Неспровоцированный СВТ (-1 балл) [11]
Исследование ICARO Группа предложила эту систему баллов, чтобы помочь при оценке таких пациентов на сосуществование ТГВ:
-
Низкая вероятность (менее нуля баллов): 1.Вероятность 1%
-
Промежуточная вероятность (оценка от 0 до 1): вероятность 12,0%
- Высокая вероятность (оценка 1,5 или более баллов): вероятность 32,3% [11]
Однако более недавнее исследование, использующее это система подсчета очков не подтверждает ее достоверность. [12]
Лечение / ведение
Несмотря на количество проведенных исследований, все еще ведутся споры о подходящем лечении поверхностного тромбофлебита.
Было предложено множество стратегий для контроля симптомов и уменьшения распространения тромбоза и риска ТЭЛА при поверхностном тромбофлебите низкого риска.[2] Тромбозы низкого риска — это тромбозы, не связанные с наличием или предрасположенностью к другим тромбоэмболическим заболеваниям. В этих случаях все согласны с тем, что нестероидные противовоспалительные средства, тепло и антикоагулянты являются разумными. [7]
К группе повышенного риска относятся пациенты с СВТ нижней конечности длиной не менее 5 см; СВТ проксимальнее колена, особенно в пределах 10 см от сафенофеморального соединения; наличие тяжелых симптомов; большее вовлечение подкожной вены; перенесенная СВТ / венозная тромбоэмболия; активное злокачественное новообразование; или недавняя операция.[6] Согласно Кокрановскому обзору, опубликованному в 2018 г., эти пациенты должны получать фондапаринукс в дозе 2,5 мг / день подкожно в течение 45 дней. [1]
В этом Кокрановском обзоре также оценивались местные и хирургические методы лечения, но было отмечено, что данные об этих методах лечения и их влиянии на венозную тромбоэмболию слишком ограничены, поэтому в настоящее время рекомендуются дальнейшие исследования [1]. В исследовании SURPRISE было обнаружено, что ривароксабан 10 мг в день в течение 45 дней не уступает фондапаринуксу в предотвращении венозных тромбоэмболических осложнений с сопоставимым профилем безопасности.Тем не менее, Кокрановский обзор рекомендовал дальнейшие исследования его использования и других прямых пероральных ингибиторов фактора X или тромбина. [1] [13] Кроме того, было рекомендовано дальнейшее изучение использования нестероидных противовоспалительных средств и низкомолекулярных гепаринов. [1]
У тех пациентов, у которых в результате инфузии развился поверхностный тромбофлебит, для лечения оценивали несколько агентов. Согласно Кокрановскому обзору по этой теме 2015 года, нет единой рекомендации относительно безопасности, необходимой дозы или продолжительности терапии для местного лечения, нестероидных противовоспалительных средств или системных антикоагулянтов.[8]
Практика в Соединенном Королевстве предлагает использовать компрессионные чулки с дополнительными методами лечения или без них, но в настоящее время нет рекомендаций за или против их использования в Соединенных Штатах Америки. [2] [6]
Антибиотики полезны только при явной инфекции. [2]
При синдроме Труссо главным приоритетом является устранение основного злокачественного новообразования. Однако, поскольку это обычно проблема, рекомендуется лечение гепарином, учитывая, что развитию тромба способствуют несколько путей.Используются низкомолекулярные гепарины, но некоторые из них менее эффективны, чем гепарин; поэтому рекомендуются дальнейшие исследования. Фондапаринукс также был оценен, но оказался менее эффективным, чем гепарин, и полезность этого агента также требует дальнейшего изучения. [9] В описании клинического случая по этой теме рекомендовалось начальное лечение гепарином с последующим приемом пероральных антикоагулянтов, но не указывалось конкретное средство или режим дозирования. [10]
Болезнь Мондора, обсуждаемая отдельно, обычно проходит самостоятельно и проходит доброкачественно и проходит через четыре-восемь недель.Однако, если это связано с васкулитом, злокачественным новообразованием или состоянием гиперкоагуляции, лечение направлено на устранение основной причины [14].
Дифференциальная диагностика
При обследовании пациента важно не допускать дифференциации поверхностного тромбофлебита. Другие соображения включают целлюлит, другие венозные тромбоэмболические заболевания, гематому, лимфангит, лимфедему, васкулит, тендинит или спортивные травмы, а также венозную недостаточность. [15] [16] [17] [18] [19]
Прогноз
Прогноз для поверхностного тромбофлебита зависит от основной причины.При СВТ с низким риском она обычно благоприятна, но существует определенный риск рецидива заболевания. У пациентов с более высоким риском СВТ общий прогноз также положительный при соответствующем лечении. Для тех, у кого СВТ из-за лежащей в основе злокачественной опухоли, прогноз связан с причинным процессом.
Осложнения
ТГВ и ТЭЛА являются серьезными осложнениями поверхностного тромбофлебита. Множественные исследования обнаружили сопутствующий ТГВ с СВТ у 6–36% пациентов. Эти же исследования клинически подозревали сопутствующую ПЭ у 2–13%, а регулярное сканирование легких показало, что частота бессимптомной ПЭ приближается к 33%.[3] В других ретроспективных исследованиях, проведенных как в первичных, так и в вторичных / третичных центрах, отмечалось, что сопутствующие ТГВ или симптоматическая ТЭЛА составляют от 25 до 30%. Приблизительно от 5 до 7% этих пациентов имели симптоматическую ТЭЛА. [3] [4] Однако частота сопутствующей ПЭ увеличилась до 17% при использовании более строгого процесса скрининга бессимптомных пациентов [4]. Пациентов с тромбом на расстоянии до 3 см от сафенофеморального соединения следует лечить от ТГВ, учитывая, что ТГВ прогрессирует от 14 до 70%. [4] [5]
Консультации
Консультации сосудистого хирурга можно получить у пациентов с поверхностным тромбофлебитом, которым требуется антикоагулянтная терапия, но есть противопоказания к ней.Это также может быть вариантом для пациентов с рецидивирующей СВТ на фоне хронической венозной недостаточности. [2] [3] [6]
Консультация гематолога / онколога также может быть рассмотрена пациентам с предшествующими тромбофилиями или злокачественными новообразованиями. [2]
Сдерживание и обучение пациентов
Пациентов следует информировать о вероятности и значении распространения и рецидива заболевания на основе их факторов риска. Они должны быть проинформированы о необходимости дальнейшего обследования при наличии мигрирующего тромбофлебита или если они старше 40 лет на момент их первичного обращения и не имеют других факторов риска венозной тромбоэмболии.
Жемчуг и другие проблемы
Пациентам с поверхностным тромбофлебитом необходимо пройти компрессионное ультразвуковое исследование пораженной и контралатеральной конечностей для выявления сопутствующей венозной тромбоэмболии.
Антикоагулянтную терапию фондапаринуксом 2,5 мг / день следует рассматривать у пациентов с поверхностным тромбофлебитом нижних конечностей длиной не менее 5 см; СВТ проксимальнее колена, особенно в пределах 10 см от сафенофеморального соединения; наличие тяжелых симптомов; большее вовлечение подкожной вены; перенесенная СВТ / венозная тромбоэмболия; активное злокачественное новообразование; или недавняя операция.
Эксперты обычно не рекомендуют проводить исследования на тромбофилию и лежащие в основе злокачественные новообразования.
У пациентов с мигрирующим тромбофлебитом необходимо провести дальнейшие исследования на предмет висцеральных злокачественных новообразований.
Улучшение результатов медицинской бригады
Учитывая частоту сопутствующей венозной тромбоэмболии и возможность ее распространения, члены медицинской бригады должны признать, что поверхностный тромбофлебит больше не считается доброкачественным заболеванием.[1] [2] [3] [4] [5] Таким образом, если лица, не оказывающие услуги, наблюдают такие симптомы, проблема может быть доведена до сведения поставщиков. Медицинские работники должны иметь низкий порог УЗИ как пораженной, так и контралатеральной конечностей для оценки сопутствующей венозной тромбоэмболии. [2] [5] [6] [Уровень 1] Тогда поставщики должны относиться соответственно. [1] [2] [5] [6] [13] [Уровень 2] Пациентам также может потребоваться дополнительное обследование на тромбофилии в соответствии с существующими рекомендациями. [2] [5] [Уровень 1]
Также важно, чтобы межпрофессиональная медицинская бригада, состоящая из клиницистов, медсестер, практикующих среднего звена и фармацевтов, осознавала, что мигрирующий тромбофлебит требует групповой оценки, поскольку он может быть редким проявлением висцерального злокачественного новообразования. а для достижения наилучших результатов — скоординированные усилия команды по лечению пациента.[6] [9] [Уровень 5]
Дополнительное образование / Вопросы для повторения
Ссылки
- 1.
- Ди Нисио М., Уичерс И.М., Мидделдорп С. Лечение поверхностного тромбофлебита ноги. Кокрановская база данных Syst Rev.2018, 25 февраля; 2: CD004982. [Бесплатная статья PMC: PMC6953389] [PubMed: 29478266]
- 2.
- Nasr H, Scriven JM. Поверхностный тромбофлебит (тромбоз поверхностных вен). BMJ. 2015 22 июня; 350: h3039. [PubMed: 26099257]
- 3.
- Décousus H, Bertoletti L, Frappé P.Спонтанный острый тромбоз поверхностных вен ног: действительно ли нужно лечить? J Thromb Haemost. 2015 июн; 13 Приложение 1: S230-7. [PubMed: 26149029]
- 4.
- Ди Минно М.Н., Амброзино П., Амброзини Ф., Тремоли Э., Ди Минно Г., Дентали Ф. Распространенность тромбоза глубоких вен и тромбоэмболии легочной артерии у пациентов с тромбозом поверхностных вен: систематический обзор и метаанализ. J Thromb Haemost. 2016 Май; 14 (5): 964-72. [PubMed: 26845754]
- 5.
- Тейт С., Баглин Т., Уотсон Х., Лаффан М., Макрис М., Перри Д., Килинг Д., Британский комитет стандартов в гематологии. Рекомендации по исследованию и лечению венозного тромбоза в необычных локализациях. Br J Haematol. 2012 Октябрь; 159 (1): 28-38. [PubMed: 22881455]
- 6.
- Скотт Г., Махди А.Дж., Алихан Р. Тромбоз поверхностных вен: современный подход к лечению. Br J Haematol. 2015 Март; 168 (5): 639-45. [PubMed: 25521017]
- 7.
- Maddox RP, Seupaul RA. Какое наиболее эффективное лечение поверхностного тромбофлебита? Ann Emerg Med.2016 Май; 67 (5): 671-2. [PubMed: 26707361]
- 8.
- Ди Нисио М., Пайнеманн Ф., Поррека Е., Рутес А.В. Лечение поверхностного инфузионного тромбофлебита верхней конечности. Кокрановская база данных Syst Rev.2015, 20 ноября; (11): CD011015. [Бесплатная статья PMC: PMC6885032] [PubMed: 26588711]
- 9.
- Синдром Варки А. Труссо: множественные определения и множественные механизмы. Кровь. 2007 15 сентября; 110 (6): 1723-9. [Бесплатная статья PMC: PMC1976377] [PubMed: 17496204]
- 10.
- Диакону С., Матееску Д., Бэлэчану А., Марку М., Цзяну В., Станикэ А. Рак поджелудочной железы с паранеопластическим тромбофлебитом — клинический случай. J Med Life. 2010 январь-март; 3 (1): 96-9. [Бесплатная статья PMC: PMC3019029] [PubMed: 20302205]
- 11.
- Pomero F, Di Minno MN, Tamburini Premunian E, Malato A, Pasca S, Barillari G, Fenoglio L, Siragusa S, Di Minno G, Ageno W , Dentali F. Клиническая оценка для исключения сопутствующего тромбоза глубоких вен у пациентов с тромбозом поверхностных вен: исследование ICARO.Thromb Res. 2015 ноя; 136 (5): 938-42. [PubMed: 26421909]
- 12.
- Frappé P, Brosse Q, Seffert B, Décousus H, Bertoletti L., Исследовательская группа STEPH. Исключение тромбоза глубоких вен у пациентов с тромбозом поверхностных вен: внешняя проверка шкалы ICARO. J Тромб Тромболизис. 2019 Янв; 47 (1): 96-101. [PubMed: 30317413]
- 13.
- Werth S, Bauersachs R, Gerlach H, Rabe E, Schellong S, Beyer-Westendorf J. Тромбоз поверхностных вен, леченный в течение 45 дней ривароксабаном по сравнению с фондапаринуксом: обоснование и дизайн SURPRISE .J Тромб Тромболизис. 2016 Август; 42 (2): 197-204. [PubMed: 26973347]
- 14.
- Амано М., Болезнь Симидзу Т. Мондора: Обзор литературы. Intern Med. 2018 15 сентября; 57 (18): 2607-2612. [Бесплатная статья PMC: PMC61] [PubMed: 29780120]
- 15.
- Useche JN, de Castro AM, Galvis GE, Mantilla RA, Ariza A. Использование УЗИ для оценки пациентов с симптомами тромбоза глубоких вен нижние конечности. Рентгенография. Октябрь 2008; 28 (6): 1785-97. [PubMed: 18936036]
- 16.
- Холл Л.Д., Далтон С.Р., Филман Е.П., Дохсе Л., Элстон Д.М. Повторное изучение признаков, позволяющих отличить узелковый полиартериит от поверхностного тромбофлебита. Am J Dermatopathol. 2013 июн; 35 (4): 463-71. [PubMed: 23392132]
- 17.
- Barnes RW, Wu KK, Hoak JC. Дифференциация поверхностного тромбофлебита от лимфангита с помощью ультразвуковой допплерографии. Surg Gynecol Obstet. 1976 июл; 143 (1): 23-5. [PubMed: 936045]
- 18.
- Таут Б.М., Мельник Х., Подхайский Х. [Альтернативные сонографические диагнозы у пациентов с клиническим подозрением на тромбоз глубоких вен].Мед Клин (Мюнхен). 2010 сентябрь; 105 (9): 619-26. [PubMed: 20878299]
- 19.
- Тиан Ф., Мазурек К.Р., Малинак Р.Н., Дин С.М., Каффенбергер Б.Х. Псевдоцеллюлит не обязательно должен быть доброкачественным: три случая поверхностного мигрирующего тромбофлебита с «отрицательным» венозным дуплексным ультразвуковым исследованием. J Clin Aesthet Dermatol. 2017 декабрь; 10 (12): 49-51. [Бесплатная статья PMC: PMC5774904] [PubMed: 29399267]
Поверхностный тромбофлебит — обзор
Поверхностный тромбофлебит
Поверхностный тромбофлебит (ST) — болезненное состояние, которое, к счастью, редко приводит к серьезным эмболическим осложнениям.При отсутствии злокачественных новообразований тромбофлебит голени почти всегда связан с варикозным расширением вен. 4,241–243 Пациенты с варикозным расширением вен ST моложе и имеют меньшую частоту сопутствующего ТГВ (9,75% против 43,75%). 242 Состояние возникает в результате развития сгустка в варикозной вене, вызванного одним или несколькими из следующих факторов: травма варикозного расширения, застой кровотока или закупорка кровотока. Пятьдесят процентов случаев могут возникать спонтанно. 241 244 Оценка 51 пациента с венозным тромбозом и варикозным расширением вен показала, что 8% — с основным злокачественным новообразованием, 7% — с антифосфолипидным синдромом и в общей сложности 26% — с другими системными заболеваниями. 245 Поэтому рекомендуется поиск первопричины.
Большая подкожная система — обычное место восходящего ST. Клинически отмечается болезненная, болезненная, горячая эритематозная припухлость по ходу вены с различной степенью периваскулярного отека.Боль, связанная с ST, часто бывает сильной, вероятно, в результате воспаления плотной сети соматических нервных волокон в соответствующей подкожной клетчатке. 4
Заболеваемость ST, независимо от наличия варикозного расширения вен, увеличивается с возрастом и малоподвижностью, а также при постельном режиме в результате хирургического вмешательства, родов или сердечных заболеваний. 246,247 У пациентов, у которых частота варикозного расширения вен не указана, ST, по оценкам, встречается у 0.7% женщин в четвертом десятилетии жизни, увеличившись до 2,6% женщин в седьмом десятилетии. 62 У мужчин заболеваемость ST в четвертом десятилетии составила 0,4%, а в седьмом десятилетии увеличилась до 1,7%. 62 Фактическое число пациентов с ST в США в 1973 г. оценивалось в 123 000 ежегодно. Частота ST значительно выше, если это связано с наличием варикозного расширения вен. 4 В обзоре работы одного врача с более чем 20 000 пациентов в течение всей жизни отмечается частота ST у 20% пациентов с выраженными крупными варикозными заболеваниями. 6 Согласно более ранним исследованиям, частота тромбофлебита у пациентов с варикозным расширением вен составляет 50% в течение жизни. 248 По оценкам Fegan 90 , ST встречается примерно у 4% пациентов с варикозным расширением вен.
Хотя это состояние обычно рассматривается как доброкачественное осложнение варикозного расширения вен, развитие ТГВ, венозной гипертензии и тромбоэмболии легочной артерии может наблюдаться у значительного процента пациентов. 241,244,249–253 Обзор 340 случаев ST в университетской больнице выявил 10% случаев легочной эмболии с пятью смертельными исходами, 244 , и этот риск был подтвержден другими. 254 Развитие легочной эмболии также может быть связано в некоторых случаях с сосуществующим ТГВ. 4,255,256 Одно исследование 44 последовательных пациентов с ST выявило сосуществующий ТГВ у 23%. Все эти случаи были скрытыми с клинической точки зрения, и локализация сегмента ST не позволяла предсказать ТГВ. 243 Таким образом, всем пациентам с ST рекомендуется неинвазивное исследование глубоких вен.
Легочная эмболия и ТГВ, по определению, не должны были осложнять ST, если тромб не прогрессировал в глубокую венозную систему, но было замечено, что ТГВ может возникать в других венозных сетях.Это может произойти либо из-за прогрессирования в перфорирующую вену, либо из-за восходящего вовлечения общей бедренной вены в сафенофеморальном соединении (рис. 2. 23) или просто из-за наличия состояния гиперкоагуляции. 257 Когда происходит любое из этих событий, в результате разрушения клапана развивается поверхностная или глубокая венозная гипертензия. 247 Сообщается, что распространение тромботического процесса в глубокую систему происходит в 6% от 258 до 32% 249 всех случаев ST.В 11-летней ретроспективной серии у 17% из 133 пациентов было отмечено распространение тромба в глубокую систему. 259 Рекомендуется хирургическое исследование сафенофеморального соединения с последующей перевязкой, тромбэктомией и частичным удалением вен, особенно если клинические признаки тромбофлебита достигают середины бедра. Мы рекомендуем полную антикоагуляцию. Хирургическое удаление тромбированных сегментов вены и связанного с ними варикозного расширения укорачивает период выздоровления и снижает риск рецидивов. 258,260,261 К сожалению, эта последняя форма лечения обычно приводит к обширным рубцам. Наконец, поскольку ТГВ может частично проявляться появлением ST, пациентов следует тщательно обследовать.
Хирургическое лечение ST было доминирующим, когда ST затронул БПВ и поднялся в сторону сафенофеморального соединения. Считается, что частота ТГВ в три раза выше, чем у здоровых людей, и в прошлом, при восходящем тромбофлебите БПВ, была рекомендована операция под местной анестезией для лигирования и разделения вены. 262 Однако постепенно антикоагулянты стали преобладать в клинической практике. Преимущество, конечно же, в том, что ST лечится одновременно антикоагулянтом, компрессией и отдыхом. Рекомендуются нестероидные противовоспалительные препараты, но они могут иметь потенциально серьезные побочные эффекты. Поскольку ST связан с более высоким риском ТГВ, и поскольку ST GSV при восходящем к соединению приводит к прогрессированию сгустка в бедренную вену, необходимо рассмотреть возможность использования низкомолекулярных гепаринов — профилактически в течение 2 недель, когда сгусток не угрожает глубокой системе, но терапевтически, как и при ТГВ, когда он угрожает. 263 Внешнее эластичное сжатие рекомендуется большинством специалистов по этому вопросу. 257
Поверхностный тромбофлебит: история болезни, патофизиология, этиология
Автор
Ханджан Х. Нагаршет, доктор медицины, магистр делового администрирования Доцент кафедры хирургии сосудистой хирургии, Медицинская система Университета Мэриленда
Ханжан Нагаршет, доктор медицины, магистр делового администрирования является членом следующих медицинских обществ: Академический хирургический конгресс, Американский колледж Хирурги, Американский венозный форум, Ассоциация травматологии и военной хирургии, Восточная ассоциация хирургии травм, Восточное сосудистое общество, Ноксвиллская медицинская академия, Общество клинической сосудистой хирургии, Общество сосудистой хирургии, Общество американских желудочно-кишечных и эндоскопических хирургов, Общество of Critical Care Medicine, Юго-восточный хирургический конгресс, Медицинская ассоциация Теннесси, Сосудистое общество Нью-Джерси
Раскрытие информации: нечего раскрывать.
Соавтор (ы)
Адам Дж. Рош, доктор медицины Ассистент-профессор, программный директор резидентуры неотложной медицины, Департамент неотложной медицины, Детройтская приемная больница, Медицинский факультет Государственного университета Уэйна
Адам Дж. Рош, доктор медицины, является членом следующих медицинских обществ: Американского Академия неотложной медицины, Американский колледж врачей неотложной помощи, Общество академической неотложной медицины
Раскрытие: нечего раскрывать.
Главный редактор
Винсент Лопес Роу, доктор медицины Профессор хирургии, программный директор, резидентура и стипендия интегрированной сосудистой хирургии, отделение хирургии, отделение сосудистой хирургии и эндоваскулярной терапии, Медицинская школа Кека Университета Южной Калифорнии
Винсент Лопес Роу, Доктор медицины является членом следующих медицинских обществ: Американского колледжа хирургов, Американской хирургической ассоциации, Хирургической ассоциации тихоокеанского побережья, Общества клинической сосудистой хирургии, Общества сосудистой хирургии, Западного сосудистого общества
Раскрытие информации: не раскрывать.
Благодарности
Дэвид Ф.М. Браун, доктор медицины Доцент, Отделение неотложной медицины, Гарвардская медицинская школа; Заместитель председателя, отделение неотложной медицины, Массачусетская больница общего профиля
Дэвид Ф. М. Браун, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Райан Досс, MD Врач-резидент, Отделение неотложной медицины, Детройтский медицинский центр, Медицинский факультет Государственного университета Уэйна
Райан Досс, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской медицинской ассоциации, Ассоциации резидентов скорой медицинской помощи, Мичиганского колледжа врачей неотложной помощи и Медицинского общества штата Мичиган
.Раскрытие: Ничего не раскрывать.
Крейг Фейд, доктор медицины, FACEP, FAAEM, FACPh, Профессор неотложной медицины, Медицинский факультет Джорджтаунского университета; Генеральный директор, Microsoft Enterprise Health Solutions Group
Крейг Фейд, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американского колледжа флебологии, Американского колледжа врачей, Американской медицинской ассоциации, Американской ассоциации медицинской информатики, Американского венозного форума, Медицинское общество округа Колумбия, Общество академической неотложной медицинской помощи и Общество подводной и гипербарической медицины
Раскрытие: Ничего не раскрывать.
Джонатан А. Хендлер, доктор медицинских наук, HSG Главный архитектор развертывания, Microsoft Corporation, адъюнкт-профессор, факультет неотложной медицины, Северо-Западный университет, Школа Медина имени Файнберга
Джонатан А. Хэндлер, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американского колледжа врачей скорой помощи, Американской ассоциации медицинской информатики, Phi Beta Kappa и Общества академической неотложной медицины
.Раскрытие: Ничего не раскрывать.
Джеффри Лоуренс Кауфман, доктор медицины Доцент, кафедра хирургии, отделение сосудистой хирургии, медицинский факультет Университета Тафтса
Джеффри Лоуренс Кауфман, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж хирургов, Американское общество искусственных внутренних органов, Ассоциация академической хирургии, Ассоциация хирургического образования, Медицинское общество Массачусетса, Phi Beta Kappa и Общество сосудистой хирургии
Раскрытие: Ничего не раскрывать.
Сэмюэл М. Кейм, доктор медицины Доцент кафедры неотложной медицины, Медицинский колледж Университета Аризоны
Сэмюэл М. Кейм, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американской медицинской ассоциации, Американской ассоциации общественного здравоохранения и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Роберт Дж. Клевер-младший, MD Врач-резидент, Отделение неотложной медицины, Детройтская приемная больница, Медицинский факультет Государственного университета Уэйна
Роберт Дж. Клевер-младший, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Ассоциации резидентов скорой медицинской помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Эдди С. Ланг, MDCM, CCFP (EM), CSPQ Адъюнкт-профессор, старший научный сотрудник отдела неотложной медицины, кафедра семейной медицины, медицинский факультет Университета Калгари; Доцент кафедры семейной медицины медицинского факультета Университета Макгилла, Канада
Эдди С. Ланг, MDCM, CCFP (EM), CSPQ является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи, Канадской ассоциации врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие информации: не раскрывать
Уильям А. Марстон, доктор медицины , доцент кафедры хирургии, отделение сосудистой хирургии, Медицинский факультет Университета Северной Каролины
Уильям А.Марстон, доктор медицины, является членом следующих медицинских обществ: Американского колледжа хирургов, Американского венозного форума, Медицинского общества Северной Каролины, Общества периферической сосудистой хирургии и Южной ассоциации сосудистой хирургии
.Раскрытие: Ничего не раскрывать.
Nelson S. Menezes, MD, FRCS (Edin), FACS Доцент хирургии, Медицинский колледж Weill Cornell; Заведующий отделением сосудистой хирургии отделения хирургии Бруклинского госпитального центра
Nelson S Menezes, MD, FRCS (Edin), FACS является членом следующих медицинских обществ: Американского колледжа хирургов, Международного общества эндоваскулярных специалистов, Медицинского общества штата Нью-Йорк и Общества сосудистой хирургии
Раскрытие: Ничего не раскрывать.
Трэвис Дж. Файфер, доктор медицины Заведующий отделением сосудистой хирургии, профессор отделения хирургии и радиологии, Центр медицинских наук Университета штата Луизиана в Шривпорте
Трэвис Дж. Файфер, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американского колледжа хирургов, Американской медицинской ассоциации, Ассоциации академической хирургии, Общества академической медицины неотложной помощи, Общества сосудистой хирургии и Общества критиков. Медицина ухода
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
(PDF) Поверхностный тромбофлебит нижних конечностей у пациентов с варикозным расширением вен
400 Н. Унно и др .: Тромбофлебит с варикозным расширением вен
пациента с варикозным расширением вен в данной серии. У
пациентов без варикозного расширения вен STP считается признаком основных системных заболеваний, таких как опухоль,
коллагеновая болезнь, болезнь Бургера или миелопролиферативная болезнь.
9–11
Однако в нашей серии более 40%
пациентов с СТП, ассоциированными с варикозным расширением вен, также имели
системных заболевания, среди которых у четырех были злокачественные опухоли
смерти. Примечательно, что у двух из этих четырех пациентов
был диагностирован рак желудка или рак простаты
в результате системного обследования после обследования на соответствие STP
в нашей клинике. Следовательно, важно знать
о возможности основных системных расстройств при лечении
STP у пациентов с варикозным расширением вен или без него.
Также важно знать о одновременном ТГВ.
Несколько исследований сообщили о связи между
DVT и STP. Однако частота ТГВ в
этих отчетах широко варьируется, от 5,6% до 44%,
1–6
Причина этого остается неясной, хотя мы предполагаем
, что вариации в методах, используемых для обнаружения DVT, такой как
, как венография, импедансная плетизмография или дуплексное сканирование
, может объяснить разницу.Наличие
или отсутствие варикозного расширения вен может повлиять на ассоциацию
ТГВ с STP. Варикозное расширение вен считается фактором риска
в развитии ТГВ,
12
, хотя
может быть тенденцией к увеличению частоты одновременного
DVT у пациентов с STP без варикозного расширения
вен.
13
В этом исследовании 11,8% пациентов с STP
были идентифицированы как имеющие ТГВ при дуплексном сканировании, этот процент
ниже, чем в предыдущих отчетах
по возникновению ТГВ у пациентов с STP без вариабельности. —
косых жил.
2,14
Хотя это несоответствие может быть связано с различиями в методах, используемых для обнаружения ТГВ,
мы также предположили, что наличие варикозного расширения вен
может не увеличивать риск одновременного ТГВ, связанного
с STP. Используя сканирование перфузии легких, мы идентифицировали PE
у четырех из наших шести пациентов с DVT, но поскольку мы провели сканирование перфузии только для пациентов с подтвержденным
DVT, мы не смогли подтвердить частоту PE среди
все пациенты с СТП.Более того, диагноз PE
может быть подтвержден путем проведения дополнительной ангиографии пульмональной артерии и компьютерной томографии
. Интересно, что ни у одного пациента с STP
в притоках подкожной вены не было ТГВ.
Следовательно, ТГВ или тромб в большой или
малой подкожной вене могут быть показанием для скрининга перфузии легких
на ПЭ.
В последнее время диагностика как STP, так и DVT
стала проще, особенно с использованием дуплексного сканирования —
ning.Поскольку мы обнаружили тромбы в варикозном расширении вен интраоперативно у трех пациентов в этом исследовании, мы проанализировали
изменений коагулофибринолитических или воспалительных маркеров
, чтобы определить, были ли эти маркеры полезны для
предоперационной диагностики STP у пациентов с варикозное расширение
вен. Мы обнаружили, что коагулофибринолитические маркеры
FDP-DD, PIC и TAT были повышены у пациентов
как с STP, так и с DVT. Измерение FDP-
DD в настоящее время широко известно для скрининга DVT с высокой чувствительностью
, и полезно исследовать наличие DVT среди пациентов с варикозным расширением путем измерения
FDP-DD.Хотя мы не можем полностью исключить возможность
, что повышение этих маркеров отражало
основного системного заболевания у 40% пациентов с STP
с такими заболеваниями, не было значительного различия в
уровнях маркеров между STP пациенты с
и без системных заболеваний. Следовательно, повышение уровня
маркеров считалось вызванным возникновением
STP и / или DVT. Эти маркеры были на
выше у пациентов с STP, чем у пациентов с вари-
СТП и ДВТ.Было высказано предположение, что повышение уровня
коагулофибринолитических маркеров у пациентов с STP плюс
ТГВ было связано с увеличением массы тромба, поскольку считается, что
этих маркеров коррелирует с количеством тромба
у пациентов с ТГВ; однако,
механизм сопутствующего ТГВ с STP не известен. В этом исследовании ТГВ не был выявлен ни у каких
пациентов с STP в притоках подкожной вены, но в
каждом случае DVT у пациента с STP в
основных стволах подкожных вен.Таким образом, сочетание ТГВ с STP, вероятно, связано с географическим расположением тромба в глубокие
вены, а не с состояниями гиперкоагуляции. Что касается
маркеров воспаления, CRP, но не количества лейкоцитов,
также может быть полезным для обнаружения тромбов в варикозном расширении вен
, потому что уровни CRP были увеличены у наших пациентов с STP. Предыдущие исследования также сообщили о повышении уровня СРБ на
у пациентов с ТГВ, и мы предлагаем
, что измерение уровня СРБ, а также FDP-DD у
пациентов с варикозным расширением вен может помочь диагностировать
сопутствующих STP и ТГВ.
15,16
Для подтверждения этих результатов необходимы дальнейшие исследования с участием
большего числа пациентов и более подробный анализ
периодических изменений этих маркеров после начала действия
.
Мы пролечили 45 из 51 пациента с STP, сопутствующим
с варикозным расширением вен, путем удаления пораженных вен,
, после чего не было серьезных послеоперационных
осложнений. Во многих больницах STP лечат symp-
Таблица 3.Проведенное лечение
Хирургическое 39
Стриппинг ⫹ варикэктомия 39
Медицинский 6
(Причина)
ТГВ 2
Послеродовой период 1
Отказ пациента от операции 1
Дренирование нижней конечности
Вены нижней конечности отводят дезоксигенированную кровь и возвращают ее в сердце. Их можно разделить на две группы — глубокие и поверхностные :
.- Глубокие вены расположены под глубокой фасцией нижней конечности, сопровождающей крупные артерии.
- Поверхностные вены находятся в подкожной клетчатке. В конечном итоге они стекают в глубокие вены.
В этой статье мы рассмотрим анатомию и клинические корреляции основных вен нижней конечности.
Глубокие вены нижней конечности
Дренажная система глубоких вен нижней конечности расположена под глубокой фасцией нижней конечности. Как правило, глубокие вены сопровождают главные артерии нижних конечностей и носят их название.Часто артерия и вена расположены внутри одной и той же сосудистой оболочки , так что артериальная пульсация способствует венозному возврату.
Стопа и нога
Основная венозная структура стопы — это дорсальная венозная дуга , которая в основном оттекает в поверхностные вены. Некоторые вены от дуги проникают глубоко в ногу, образуя переднюю большеберцовую вену .
На подошвенной поверхности стопы возникают медиальная и латеральная подошвенные вены.Эти вены объединяются, образуя задней большеберцовой и малоберцовой вены. Задняя большеберцовая вена сопровождает заднюю большеберцовую артерию и входит в ногу кзади от медиальной лодыжки .
На задней поверхности колена передняя большеберцовая, задняя большеберцовая и малоберцовая вены объединяются, образуя подколенную вену . Подколенная вена входит в бедро через приводящий канал .
Бедро
После того, как подколенная вена вошла в бедро, она известна как бедренная вена .Располагается кпереди, сопутствует бедренной артерии.
Глубокая вена бедра (глубокая вена бедра) — еще одна основная венозная структура бедра. Через перфорирующие вены он отводит кровь от мышц бедра. Затем он попадает в дистальный отдел бедренной вены.
Бедренная вена выходит из бедра, проходя под паховой связкой, в этом месте она известна как внешняя подвздошная вена .
Ягодичная область
Ягодичная область дренируется нижними и верхними ягодичными венами.Они выходят во внутреннюю подвздошную вену .
Рис. 1. Обзор глубоких вен нижней конечности. [/ caption][старт-клиника]
Клиническая значимость: тромбоз глубоких вен
Тромбоз глубоких вен (ТГВ) — это образование сгустка крови в глубоких венах нижних конечностей, вызывающее закупорку сосуда. Локально это вызывает боль, отек и болезненность пораженной конечности.
Основное осложнение ТГВ — тромбоэмболия легочной артерии. Тромб может сместиться и попасть в малый круг кровообращения. Окклюзия легких препятствует возвращению крови к сердцу, что приводит к механическому удару .
Пациенты с высоким риском развития ТГВ проходят профилактическое лечение для предотвращения тромбоза.
[окончание клинической]
Поверхностные вены нижней конечности
Поверхностные вены нижней конечности проходят в подкожную клетчатку .Есть две основные поверхностные вены — большая подкожная вена и малая подкожная вена.
Большая подкожная вена
Большая подкожная вена образована дорсальной венозной дугой стопы и дорсальной веной большого пальца стопы. Он поднимается вверх по медиальной стороне ноги, проходя спереди к медиальной лодыжке на лодыжке и сзади к медиальному мыщелку колена.
По мере того, как вена движется вверх по ноге, она принимает притоки от других мелких поверхностных вен.Большая подкожная вена заканчивается дренажом в бедренную вену, расположенную непосредственно ниже паховой связки .
Хирургическим путем можно извлечь большую подкожную вену и использовать ее в качестве сосуда для шунтирования коронарной артерии.
Малая подкожная вена
Маленькая подкожная вена образована дорсальной венозной дугой стопы и дорсальной веной мизинца пальца ноги. Он движется вверх по задней стороне голени, проходя кзади к боковой лодыжке , вдоль латеральной границы пяточного сухожилия.Он перемещается между двумя головками икроножной мышцы и впадает в подколенную вену в подколенной ямке.
Рис. 1.1 — Две основные поверхностные вены нижней конечности. [/ caption][старт-клиника]
Клиническая значимость: варикозное расширение вен
В нижних конечностях венозная кровь течет от кожи к поверхностным венам, которые стекают в глубокие вены.
Рис. 1.2 — Варикозное расширение вен на правой ноге.[/подпись]В венах имеется клапанов, препятствующих обратному току крови. Если эти клапаны выходят из строя, кровь может течь обратно в поверхностные вены. Это приводит к увеличению внутрипросветного давления, которое вены не могут выдержать, в результате чего они становятся расширенными на и извилистыми на . Это состояние известно как варикозное расширение вен.
Существуют различные изменения мягких тканей, которые могут возникнуть при хроническом варикозном расширении вен . Из-за несостоятельности клапанов повышается давление в венозной системе.Это повреждает клетки, заставляя кровь вытекать в кожу. Дальнейшие осложнения могут вызвать коричневую пигментацию и изъязвление окружающей ткани .
Варикозное расширение вен можно лечить:
-
- Перевязка, удаление и отрыв вены — выполнение разреза в паховой области (или подколенной ямке) и определение ответственной вены перед ее перевязкой и удалением.
- Пенная склеротерапия — инъекция склерозирующего (раздражающего) агента непосредственно в варикозные вены, вызывая воспалительную реакцию, которая закрывает вену.
- Термическая абляция — нагрев вены изнутри (с помощью радиочастотных или лазерных катетеров), вызывающий необратимое повреждение вены, которая закрывает ее. Т
[окончание клинической]
| Агилар и дель Вильяр (2007) 56 | Рецидив DVT | Амбулаторно, отделение неотложной помощи | Пациенты с «маловероятным DVT»: D-димер | Если D-димер положительный → проксимальная компрессия | |
| Если D-димер отрицательный → 3-месячное наблюдение | |||||
| Пациенты с «вероятной ТГВ»: проксимальная компрессия US | Если результаты УЗИ → серийное УЗИ (повторить УЗИ проксимального сжатия через 1 неделю) | ||||
| Если УЗИ отрицательные → ТГВ исключено | |||||
| Андерсон и др. (1999) 14 | Подозрение на первый эпизод ТГВ | Амбулаторно, отделение неотложной помощи | Проксимальная компрессия УЗИ, серийный номер США * | Венография или серийный УЗИ, 3-месячное наблюдение вверх | |
| Серийная стратегия УЗИ заключалась в УЗИ компрессии для пациентов с умеренной ПТП, если норма, то повторная УЗИ компрессии через 1 неделю, если норма, то последующее наблюдение через 3 месяца. | |||||
| Aronen et al (1994) 15 | Подозрение на ТГВ, неуточненное при первом эпизоде или рецидиве | Стационарное | Проксимальное сжатие US | Венография | |
| Bendayan и Bocalon4 (1991) Подозрение на ТГВ, неуточненное при первом эпизоде или рецидиве | Амбулаторное лечение | На всю ногу США | Венография | ||
| Бернарди и др. (1998) 34 | Подозрение на ТГВ, неуточненное при первом эпизоде или рецидивирующем | Последовательный US *3-месячное наблюдение | |||
| Последовательная УЗИ-стратегия заключалась в компрессионном УЗИ для всех пациентов, если нормальный, то тест на D-димер, если ненормальный, то повторить компрессионное УЗИ через 1 неделю, если нормально, то через 3-мес. -up | |||||
| Birdwell et al (1998) 35 | Подозрение на первый эпизод ТГВ | Амбулаторное лечение | Последовательный US * | 3-месячное наблюдение | |
| Последовательная УЗИ стратегия заключалась в компрессионном УЗИ для всех пациентов, если нормальное, то повторное компрессионное УЗИ через 5-7 дней, если нормальное, то 3-месячное наблюдение | |||||
| Birdwell et al (2000) 16 | Подозрение на первый эпизод ТГВ | Амбулаторное лечение | Проксимальная компрессия US | Последовательное УЗИ после нормального проксимального сдавления УЗИ, венография после аномального УЗИ, последующее наблюдение через 3 месяца | |
| Bradley et al. al (1993) 27 | Подозрение на ТГВ, неуточненное при первом эпизоде или рецидиве | NR | Вся нога US | Венография | |
| Canan et al (2012) 38 | Подозрение на первый эпизод Стационар, госпитализирован в отделение неотложной или сердечно-сосудистой хирургии | D-димер (STA Liatest, 0.5 мкг / мл) | Проксимальная компрессия US | ||
| Cornuz et al (2002) 39 | Подозрение на ТГВ, неуточненное при первом эпизоде или рецидиве | Амбулаторно, сосудистая лаборатория | D-димер (ELISA, 500 мкг) / мл) с оценкой Уэллса | Вся нога US | |
| Cogo et al (1993) 17 | Подозрение на ТГВ, неуточненное при первом эпизоде или рецидиве | Амбулаторное отделение — тромбоз | Проксимальная компрессия | США||
| D’Angelo et al (1996) 40 | Подозрение на первый эпизод или рецидив ТГВ | NR, служба коагуляции | D-димер (0.50 мкг / мл) | Проксимальная компрессия США / серийный номер США | |
| de Valois et al (1990) 28 | Подозрение на ТГВ, неуточненное при первом эпизоде или рецидиве | NR | Вся нога US | Контраст венография | |
| Diamond et al (2005) 41 | Подозрение на ТГВ, неуточненное при первом эпизоде или рецидиве | Амбулаторное отделение, отделение неотложной помощи | D-димер (тинаквант, 0,5 мкг / мл) | ||
| Friera et al (2002) 18 | Подозрение на ТГВ, неуточненное, если первый эпизод или рецидив | Отделение неотложной помощи, стационарное и амбулаторное | Проксимальная компрессия УЗИ, серийный номер США * | Последовательный УЗИ (повторное проксимальное сжатие УЗИ) ) или последующее наблюдение через 3 месяца | |
| Серийная стратегия УЗИ заключалась в компрессионном УЗИ для всех пациентов, если в норме, то оценка клинической вероятности, если промежуточное слабый или высокий, затем повторить компрессию УЗИ через 7 дней, если норма, то исключите ТГВ.Трехмесячное наблюдение проводилось только для пациентов, которые отказались от повторного обследования. US | |||||
| Grosser et al (1990) 52 | Подозрение на ТГВ, неуточненное, если первый эпизод или рецидивирующий | Стационарный | Целая нога US | Венография | |
| Grosser et al (1991) 53 | Подозрение на ТГВ, неуточненное при первом эпизоде или рецидиве | NR | На всей ноге US | Венография | |
Gudmundsen et al 19 (1990) | Подозрение на ТГВ, неуточненное, если первый эпизод или рецидив | NR | Проксимальная компрессия US | Венография | | |
| Habscheid et al (1990) 29 | Подозрение на ТГВ, неуточненное, если первый эпизод 9087 9088 NR 9087 или рецидив 9088 Вся нога US | Венография | |||
| Haenssle et al (2013) 42 | Suspec ted ТГВ, неуточненный, если первый эпизод или рецидив | Стационарный | D-димер (тинаквант) | УЗИ всей ноги или флебография | |
| Hansson et al (1994) 43 | Подозрение на ТГВ, если не указано рецидивирующий | Стационарный, госпитализирован в отделение неотложной помощи | D-димер (ELISA) | Флебография | |
| Ilkhanipour et al (2004) 54 | Подозрение на ТГВ, неуточненное при первом эпизоде или рецидиве | Амбулаторное лечениеАнализ D-димера (ELISA bioMerieux ≥500 мкг / л) | Проксимальная компрессия УЗИ (для пациентов с низким и средним уровнем ПТП), серийное УЗИ (для пациентов с высоким уровнем ПТП) | ||
| Jennersjö et al (2005) 44 | Подозрение на ТГВ, неуточненное, если первый эпизод или рецидив | Амбулаторно, отделение неотложной помощи | D-димер (Tinaquant, 0.5 мг / л FEU) | Целая нога US | |
| Kalodiki et al (1993) 30 | Подозрение на ТГВ, неуточненное при первом эпизоде или рецидиве | NR | Целая нога US | ||
| Knecht and Heinrich (1997) 45 | Подозрение на ТГВ, неуточненное при первом эпизоде или рецидиве | NR | D-димер (тинаквант, 500 мг / л) | Duplex US, восходящая венография | |
| Подозрение на первый эпизод ТГВ | Стационарный | D-димер (VIDAS, 500 нг / мл) | Проксимальная компрессия US | ||
Lensing et al (1989) 20 9024 | Подозрение на ТГВ, неуточненное при первом эпизоде или рецидиве | Амбулаторно | Проксимальная компрессия US | Венография | | |
| Люксембург и др. (2012) 47 902 48 | Первый эпизод или повторное подозрение на ТГВ | NR | D-димер (VIDAS, 500 нг / мл) | УЗИ на всей ноге, флебография (при неадекватном УЗИ), трехмесячное наблюдение при отрицательном УЗИ нога с симптомами | |
| Mantoni et al (2008) 55 | Первый эпизод ТГВ | Амбулаторно, направлен в больницу | D-димер (STA Liatest, ≥0.5 мг / л) | УЗИ на всей ноге (высокий уровень PTP и положительный D-димер), последующее наблюдение через 6 месяцев (низкий или средний уровень PTP и отрицательный D-димер) | |
| Miller et al (1996) 31 | Подозрение на ТГВ, неуточненное при первом эпизоде или рецидив | NR | На всю ногу US | Венография | |
| Монтефуско-фон Клейст и др. (1993) 32 | Подозрение на ТГВ при первом эпизоде рецидивирующий | NR | На всей ноге US | Венография с восходящим контрастом | |
| Nata et al (2013) 48 | Первый эпизод или рецидив с подозрением на ТГВ | Стационарное и амбулаторное лечение на поздних сроках | анализ иммуноагглютинации, 0.5 мкг / мл) | Проксимальная компрессия УЗИ и КТ | |
| Oudega et al (2005) 49 | Подозрение на первый эпизод или рецидив ТГВ | Амбулаторно, первичная помощь | D-димер (VIDAS 500 нг / мл ) | Серийный номер US | |
| Pedersen et al (1991) 21 | Подозрение на ТГВ, неуточненное, если первый эпизод или рецидив | Стационар | Проксимальная компрессия US | Контрастная венография | |
| Подозрение на ТГВ, неуточненное, если первый эпизод, или рецидивирующий | NR | Проксимальное сжатие US | Восходящая венография | ||
| Schutgens et al (2005) 50 первый | первый эпизод, если неустановленный рецидивирующий | Амбулаторный | Серийный номер США *, D-димер (Tinaquant, 0.5 мг / л) + вероятность до теста | Проксимальное УЗИ, последующее наблюдение через 3 месяца | |
| Стратегия серийного УЗИ заключалась в использовании D-димера для всех пациентов, если нормальное, то однократное компрессионное УЗИ, а если аномальное, то серийное УЗИ, как описано в Birdwell et al, 1998. Если результаты УЗИ нормальные, то последующее наблюдение через 3 месяца. | |||||
| Theodorou et al (2003) 33 | Первый эпизод или повторное подозрение на ТГВ | NR | На всей ноге US | Венография с контрастированием | |
| van Ramshorst et al (1991) | Подозрение на первый эпизод ТГВ | NR | Проксимальная компрессия US | Венография | |
| Уэллс и др. (1995) 25 | Подозрение на первый эпизод ТГВ | Амбулаторное лечение | Амбулаторное сжатие | USПроксимальная компрессия | месячное наблюдение (при отрицательных результатах) |
| Wells et al (1995) 26 | Подозрение на первый эпизод ТГВ | Амбулаторное лечение | Проксимальная компрессия US | Венография, трехмесячное наблюдение | |
| Wells et al (2003) 24 | Первый эпизод или повторное подозрение на ТГВ | Амбулаторно, тромбоз отделение и отделение неотложной помощи | Проксимальная компрессия US | Последующее наблюдение через 3 месяца | |
| Williams et al (2005) 36 | Подозрение на первый эпизод DVT | Амбулаторное лечение | Последовательный US *, D-димер | Проксимальная компрессия УЗИ или серийное УЗИ, последующее наблюдение через 6 недель (при отрицательных результатах)||
| Серийная УЗИ стратегия заключалась в УЗИ компрессии и D-димера для пациентов с умеренным / высоким риском, если УЗИ нормальное, то повторить УЗИ через 1 нед. для пациентов с умеренным или высоким риском, у которых также имеется аномальный D-димер и тензометрическая плетизмография |
Вены нижней конечности: анатомия
Вены нижней конечности: хотите узнать об этом подробнее?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». — Читать далее. Ким Бенгочеа, Университет Реджиса, Денвер
Автор:
Шарлотта О’Лири Бакалавр, МБЧБ
•
Рецензент:
Димитриос Митилинайос MD, PhD
Последняя редакция: 31 мая 2021 г.
Время чтения: 12 минут.
Нижняя конечность состоит из двух основных типов вен:
- Поверхностные вены
- Глубокие вены
поверхностных вен расположены в подкожной клетчатке, в то время как глубоких вен находятся глубоко в глубокой фасции.Глубокие вены сопровождают основные артерии и их ветви и обычно парные.
Они расположены внутри сосудистой оболочки с соответствующей артерией, которая помогает сжимать и перемещать кровь по венам. Оба типа вен содержат венозных клапанов , чтобы предотвратить отток крови дистально, но их больше в глубоких венах. Они также содержат притоков, других жил, впадающих в них.
| Поверхностные вены |
Большая подкожная вена (длинная подкожная вена) Малая подкожная вена (короткая подкожная вена) |
| Глубокие вены |
Вены стопы — подошвенные вены — дорсальные вены Вены голени — передние большеберцовые вены — задние большеберцовые вены — малоберцовые вены Вены колена — подколенная вена Вены бедра — бедренная вена и ее притоки |
| Клинические отношения | Варикозное расширение вен, венозная тромбоэмболия, шунтирование |
В этой статье будут подробно рассмотрены анатомия и притоки вен нижней конечности , а также все связанные клинические заметки.
Поверхностные вены нижней конечности
Есть две основные поверхностные вены нижней конечности, обозначаемые как:
.- Длинная подкожная вена
- Короткая подкожная вена
Длинная подкожная вена
Длинная подкожная вена также называется большой подкожной веной и является самой длинной веной в организме человека.Это продолжение медиальной краевой вены стопы и заканчивается в бедренной вене , дистальнее паховой связки.
Он поднимается поверхностно к медиальной лодыжке, прежде чем пересечь переднезаднюю дистальную треть большеберцовой кости. Он проходит за медиальными мыщелками большеберцовой кости и бедра, а затем поднимается вверх по медиальной стороне бедра и проходит через подкожное отверстие , отверстие , отверстие в широкой фасции бедра. Открывается в бедренную вену 2.5 — 3,5 см ниже лонного бугорка. Длинная подкожная вена сопровождается ветвями медиального кожного нерва бедра по всему бедру. Он содержит 10-20 венозных клапанов , которых больше в ноге.
| Источник | Медиальная краевая вена стопы |
| Притоки |
Заднемедиальная вена бедра Кожная вена передней бедренной кости Поверхностная эпигастральная вена Поверхностная огибающая подвздошная вена Поверхностная наружная половая вена Глубокая наружная половая вена |
| Слив к | Бедренная вена |
Длинная подкожная вена имеет множество соединений с короткой подкожной веной и глубокими венами нижней конечности через перфорирующих вен .Сразу же дистальнее колена длинная подкожная вена соединяется и принимает кровь из небольшой подкожной вены, передней и задней большеберцовых вен. Основные притоки длинной подкожной вены сливаются с ней в районе бедра , рядом с местом соединения с бедренной веной. Таких притоков шесть :
- Заднемедиальная вена бедра (добавочная вена бедра) — дренирует поверхностную часть заднемедиальной области бедра
- Передняя кожная вена бедра — продолжение передней вены в дистальном отделе бедра; он пересекает бедренный треугольник и открывается в длинную подкожную вену
- Поверхностная надчревная вена — дренирует нижнюю брюшную стенку и открывается в длинную подкожную вену, проходя через подкожное отверстие
- Поверхностная огибающая подвздошная вена — также дренирует нижнюю брюшную стенку и открывается в длинную подкожную вену, проходя через подкожное отверстие
- Поверхностная наружная половая вена — дренирует часть мошонки или половых губ, а также открывается в длинную подкожную вену в подкожном отверстии
- Глубокая наружная половая вена — также присоединяется к длинной подкожной вене у отверстия подкожной вены
Карточки были бы идеальным способом пересмотреть все эти жилы. Узнай, как ты можешь сделать свой собственный!
Короткая подкожная вена
Короткая подкожная вена, также называемая малой подкожной веной , является продолжением боковой маргинальной вены. Он проходит латеральнее пяточного сухожилия и поднимается вверх между поверхностной и глубокой фасциями в дистальной трети голени. По средней линии голени он проникает в глубокую фасцию, а затем поднимается к поверхности икроножной мышцы.
На стыке промежуточной и проксимальной третей голени короткая подкожная вена выходит над глубокой фасцией и проходит между головками икроножной мышцы. Он заканчивается в подколенной вене в подколенной ямке, на 3-7,5 см выше коленного сустава.
| Источник | Боковая маргинальная вена стопы |
| Притоки |
Глубокие вены тыльной стороны стопы Кожные вены голени |
| Слив к | Подколенная вена |
Короткая подкожная вена имеет 7-13 клапанов и расположена рядом с икроножным нервом в ноге.На тыльной стороне стопы глубокие вены впадают в короткую подкожную вену, а внутри ноги она принимает множество кожных притоков. Он имеет множество ответвлений, которые сообщаются с длинной подкожной веной.
Если вы хотите визуализировать вены и понять их еще лучше, воспользуйтесь видео, иллюстрациями и викторинами, включенными в следующее исследование unist:
Глубокие вены нижней конечности
Глубокие вены нижней конечности можно разделить на четыре основные группы в зависимости от их расположения:
- Вены стопы
- Вены голени
- Вена колена
- Вены бедра
Вены стопы
Стопа состоит из двух основных типов глубоких вен:
- Подошвенные вены , дренирующие подошвенную поверхность или нижнюю часть стопы
- Дорсальные вены , дренирующие дорсальную или верхнюю поверхность стопы
Венозные сплетения в подошвенных областях пальцев стопы соединяются, образуя подошвенные пальцевые вены.Эти вены соединяются со своими дорсальными аналогами, дорсальными пальцевыми венами, образуя четыре подошвенные плюсневые вены. Эти вены проходят проксимально в межплюсневых промежутках и затем продолжают формировать глубокую подошвенную венозную дугу . От этой дуги отходят медиальные и боковые подошвенные вены.
A Дорсальная венозная дуга также присутствует и образована дорсальными плюсневыми венами, которые также образованы дорсальной и подошвенной пальцевыми венами.
Вены голени
передних большеберцовых вен образованы comitantes, или сопутствующими венами, артерии dorsalis pedis.
Задние большеберцовые вены образованы медиальной и латеральной подошвенными венами и сопровождают заднюю большеберцовую артерию. Вены от икроножных мышц впадают в задние большеберцовые вены. Они также получают соединения от поверхностных вен и малоберцовых вен.
Малоберцовые вены также образованы медиальной и латеральной подошвенными венами и проходят вместе с малоберцовой артерией. Они получают притоки из поверхностных вен и вен, истощающих камбаловидную мышцу.
Вена колена
Подколенная вена расположена внутри подколенной ямки и проникает в большую приводящую мышцу, где она становится бедренной веной. Дистальнее он располагается медиальнее подколенной артерии. Между двумя головками икроножной мышцы он расположен поверхностно по отношению к ней, а проксимально — заднебоковой по отношению к ней.
Подколенная вена обычно имеет 4 или 5 створок и много притоков. В нее впадают все три основные вены ноги, а также короткая подкожная вена и две мышечные вены от каждой головки икроножной мышцы.
Вены бедра
Бедренная вена является продолжением подколенной вены и сопровождает бедренную артерию. Он начинается у открытия большой приводящей мышцы и заканчивается позади паховой связки как внешняя подвздошная вена.
Его отношение к бедренной артерии непостоянно. В дистальном приводящем канале он расположен кзади от артерии, а в проксимальном канале и на вершине бедренного треугольника — кзади от артерии.В основании бедренного треугольника он находится медиальнее бедренной артерии. Он находится в среднем отделении бедренного футляра и обычно имеет четыре или пять клапанов.
| Источник | Подколенная вена |
| Притоки |
Медиальная огибающая вена Боковая огибающая вена Длинная подкожная вена Вена Profunda femoris |
| Слив к | Наружная подвздошная вена |
Притоки бедренной вены включают:
- медиальная огибающая вена
- боковая огибающая вена
- длинная подкожная вена
- profunda femoris вена, дренирующая на 4–12 см дистальнее паховой связки.
Вена profunda femoris , также называемая глубокой веной бедра , расположена над глубокой артерией бедра. Вены, сопровождающие перфорирующие ветви глубокой артерии бедра, дренируют мышцы бедра и впадают в глубокую вену бедра. Медиальная и боковая огибающие вены иногда являются притоками глубокой вены бедра.
Клинические записи
Варикозное расширение вен
Варикозное расширение вен часто встречается в длинной подкожной вене и ее притоках и возникает из-за венозной недостаточности .Это происходит, когда клапаны становятся некомпетентными, что приводит к ретроградному току крови в венах. Это приводит к расширению и извилистости вен. Симптомы включают:
- нежность
- нетерпимость к физическим упражнениям
- отек
- кожный зуд
Лечение включает инъекцию склерозирующего агента, разрушающего эндотелиальную стенку вены. После лечения и для предотвращения дальнейшего варикозного расширения вен рекомендуются компрессионные чулки.
Венозная тромбоэмболия
Венозная тромбоэмболия (ВТЭ) — это заболевание свертывания крови, которое может проявляться как тромбоз глубоких вен (ТГВ) (ТГВ) или тромбоэмболия легочной артерии (ТЭЛА) . Три фактора, известные как триада Вирхова, , важны в развитии венозного тромбоза. Их:
- Венозный застой
- Активация свертывания крови
- Повреждение вен
ТГВ распространены в глубоких венах нижних конечностей, и симптомы включают отек, болезненность и эритему (покраснение).Диагностика ТГВ включает использование шкалы Wells Score , которая предсказывает вероятность ТГВ. Баллы присваиваются за такие симптомы, как недавняя операция, болезненность и отек, а также оценка, превышающая или равная 3, предполагает высокую вероятность ТГВ. Лечение включает антикоагулянтную терапию фармакотерапевтическими средствами, такими как гепарин, варфарин и ингибиторы фактора Ха. Компрессионные чулки используются в качестве профилактической стратегии.
Тромбоэмболия легочной артерии (ТЭЛА) — очень серьезное осложнение ТГВ в нижней конечности, которое может привести к смерти, если закупорена главная легочная артерия.Это происходит, когда тромб в глубокой вене эмболирует и перемещается в легкие через нижнюю полую вену и правое предсердие. Классические симптомы включают боль в груди и одышку. Однако ПЭ может проявляться атипично с такими симптомами, как судороги, обморок (обморок), кровохарканье (кашель с кровью) и лихорадка. Очень важно лечение антикоагулянтами, оно также может включать тромболитическую терапию такими агентами, как альтеплаза.
Шунтирование
Длинную подкожную вену обычно берут для обхода закупоренной коронарной артерии.Операция шунтирования называется шунтированием коронарной артерии , а после взятия вены обозначается как трансплантат . Он широко используется, поскольку он легко доступен, и его удаление не представляет проблем из-за других коллатеральных кровообращений в нижней конечности. Перед тем, как вену использовать в качестве обходного, она меняет направление, чтобы клапаны не перекрывали кровоток в трансплантате.
Вены нижней конечности: хотите узнать об этом подробнее?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». — Читать далее. Ким Бенгочеа, Университет Реджиса, Денвер
Показать ссылкиАртикул:
- А. Одзаки, Дж. Р. Бартоломью: Венозный тромболизм (тромбоз глубоких вен и тромбоэмболия легочной артерии). Cleveland Clinic (дата обращения: 08.09.2015)
- D.R. Уэллетт: легочная эмболия. Medscape (дата обращения: 08.09.2015)
- К.Л. Мур, А. Ф. Далли, A.M.R. Agur: Clinically Oriented Anatomy, 5th Edition, Lippincott Williams & Wilkins (2006), стр. 580-3.
- К. Патель: Тромбоз глубоких вен. Medscape (дата обращения: 08.09.2015)
- S. Standring: Анатомия Грея — анатомические основы клинической практики, 40-е издание, Elsevier Health Sciences UK (2008), стр. 2503, 2565, 2598, 2657.
