Васкулит – что это за болезнь? Симптомы, причины и лечение, запись на прием к специалисту клиники МЕДСИ
Оглавление
Васкулит – патология, поражающая крупные, средние и мелкие сосуды и характеризующаяся воспалением стенок артерий, вен, венол, артериал и мелких капилляров. Заболевание является не только неприятным для пациента, но и опасным. Точный диагноз может поставить лишь опытный ревматолог. Он же справится и с задачей непростого лечения васкулита.
Причины патологии
Точные причины заболевания неизвестны. Нередко патология возникает даже у абсолютно здорового человека.
Обычно васкулиты возникают на фоне:
- Аутоиммунных нарушений
- Острых и хронических инфекций
- Ожогов
- Аллергических реакций
- Злокачественных новообразований
К предрасполагающим факторам относят:
- Генетическую предрасположенность
- Повреждения кожи
- Сниженный иммунитет
- Перегрев
- Длительные и частые переохлаждения
- Отравления
- Воздействие токсических веществ
- Патологии щитовидной железы
Васкулит может возникнуть и как осложнение реактивного артрита или красной волчанки.
Классификация
В зависимости от причин возникновения васкулиты делятся на:
- Первичные. Такая патология является следствием воспаления стенок сосудов, возникает самостоятельно и никак не связана с другими заболеваниями
- Вторичные. Эти патологические состояния являются реакцией сосудов на другие заболевания, протекающие в организме
В зависимости от локализации выделяют:
- Васкулиты крупных сосудов (артериит Такаясу, гигантоклеточный артериит). Такие патологии поражают стенки аорты и ее ответвления
- Васкулиты средних сосудов (болезнь Кавасаки и узелковый периартериит). Такие патологии зачастую являются следствием вируса гепатита и индивидуальной непереносимости различных медикаментозных препаратов. Они опасны тем, что могут провоцировать развитие опасных заболеваний: тромбозов, инфаркта миокарда и др.
- Васкулиты мелких сосудов (гранулематоз, микроскопический полиангиит и др.

В некоторых случаях одновременно поражаются как мелкие и средние, так и крупные сосуды.
Симптомы васкулита
Основными признаками и симптомами васкулита, являющимися поводом для обращения к врачу и начала лечения, являются:
- Снижение аппетита и спровоцированная этим потеря веса
- Появление высыпаний на теле
- Снижение общей температуры тела
- Боли в суставах
- Бледность кожи
- Частые синуситы (насморк)
- Слабость и быстрая утомляемость
- Общее недомогание
- Тошнота и рвота
- Нарушения чувствительности
Симптомы васкулита у детей, после обнаружения которых следует обратиться к специалисту для лечения, являются таким же. Причем малыши страдают патологией чаще, чем взрослые. Наиболее подвержены недугу дети в возрасте от 4 до 12 лет. Как правило, развивается болезнь Кавасаки и другие системные васкулиты. У несовершеннолетних больных патология поражает мелкие сосуды эпидермиса, суставы, органы желудочно-кишечного тракта и почки.
Причем малыши страдают патологией чаще, чем взрослые. Наиболее подвержены недугу дети в возрасте от 4 до 12 лет. Как правило, развивается болезнь Кавасаки и другие системные васкулиты. У несовершеннолетних больных патология поражает мелкие сосуды эпидермиса, суставы, органы желудочно-кишечного тракта и почки.
Важно! Если своевременно не обратиться к врачу, не пройти диагностику и не начать лечение васкулита, заболевание перейдет в хроническую форму. Периодически пациент будет страдать от рецидивов патологического состояния.
Диагностика
Перед началом лечения всегда проводится диагностика васкулита. Она позволяет определить особенности течения заболевания и выявить его причину.
Диагностика включает:
- Осмотр. В некоторых случаях внешние признаки патологии отсутствуют, так как болезнь перешла в стадию ремиссии
- Исследование крови на цитоплазматические антитела, характерные для определенных заболеваний
- Исследование крови на ревматоидный фактор.
 Такая диагностика позволяет исключить ревматическую патологию
Такая диагностика позволяет исключить ревматическую патологию - Исследование крови на криоглобулины. Такое обследование позволяет отличить воспаление сосудов от других заболеваний
- Анализ мочи. Существуют объективные показатели наличия васкулита (превышение С-реактивного белка и наличие элементов крови)
- Висцеральную ангиографию. Данная методика направлена на исследование кровотока и проводится с введением контрастного вещества и при помощи рентгеновской установки
- Ультразвуковую доплерографию. Такое исследование направлено на оценку интенсивности кровотока и обнаружение участков с его нарушениями
- КТ и МРТ. Такая диагностика позволяет оценить состояние внутренних органов
- Аортографию. Такое исследование является рентгенологическим и направлено на изучение аорты
Лечение васкулита
Консервативная терапия
Лечение васкулита направлено на:
- Устранение агрессивных реакций со стороны иммунной системы, которые и провоцируют заболевание
- Предотвращение рецидивов
- Продление ремиссии
- Предупреждение возникновения осложнений
В комплексной терапии применяются средства для:
- Подавления выработки антител
- Очищения крови
- Снятия воспалительного процесса и устранения инфекции
Немедикаментозная терапия
Такое лечение включает:
- Гемокоррекцию.
 Она направлена на очистку крови пациента с использованием специальных сорбентов. Отбор крови выполняется венозным катетером. После этого кровь пропускается через специальный аппарат и очищается. Затем она возвращается в кровяное русло
Она направлена на очистку крови пациента с использованием специальных сорбентов. Отбор крови выполняется венозным катетером. После этого кровь пропускается через специальный аппарат и очищается. Затем она возвращается в кровяное русло - Иммуносорбцию. Такая процедура направлена на пропускание крови пациента через специальный аппарат, заполненный веществом, связывающим антитела иммунной системы, провоцирующие повреждение сосудов
- Плазмафарез. Заключается в отборе, очистке крови с помощью центрифуги и возвращении ее в кровяное русло
Оперативные вмешательства
Такое лечение васкулита проводится при наличии признаков тромбоза глубоких вен. Назначается оно только по строгим показаниям. Методики отбираются специалистами.
Профилактика
Васкулит на ногах и других частях тела часто не имеет не только ярко выраженных симптомов, но и причин, поэтому затрудняется не только его лечение, но и профилактика.
Тем не менее рационально:
- Постоянно укреплять иммунитет, принимая специальные препараты, назначенные врачом
- Проводить закаливающие мероприятия
- Придерживаться правильного питания
- Вести активный образ жизни
В целях профилактики вторичной формы патологии следует:
- Исключить длительные стрессы
- Регулярно санировать очаги хронической инфекции
- Строго придерживаться режима отдыха и работы
- Не допускать длительного воздействия на организм холода и тепла, аллергенов, агрессивных химических веществ
Диета при васкулите
Основой питания при патологии является исключение аллергенов (цитрусовых, яиц, усилителей вкуса, меда, грибов, промышленных консервантов и др.).
Пациентам следует:
- Отказаться от жареных и жирных блюд
- Ввести в рацион большое количество свежих фруктов и овощей
- Обязательно употреблять кисломолочные продукты и крупы
Точную диету составит ваш лечащий врач.
Преимущества лечения васкулита в МЕДСИ
- Возможности для быстрой постановки диагноза (в том числе в день обращения). Мы проводим все виды обследований в одном месте и в кратчайшие сроки
- Лучшие мировые инновационные технологии на самом современном оборудовании США, Японии, Германии и России и использование генно-инженерных биологических препаратов и гормональных средств
- Опыт врачей. Процедуры проводятся под наблюдением специалистов, имеющих большой клинический опыт – от 15 до 30 лет, прошедших обучение в Европе и США. Некоторые методы иммуносорбции впервые в мире разработаны и применены Председателем Научного Совета ГК МЕДСИ, Лауреатом Премий Правительства РФ, директором бизнес-единицы «Белорусская» и Центра экстракорпоральных методов лечения, профессором Коноваловым Геннадием Александровичем
- Индивидуальный подход.
 План лечения пациента разрабатывается с учетом его особенностей, текущего состояния и заболевания
План лечения пациента разрабатывается с учетом его особенностей, текущего состояния и заболевания
Если вы хотите записаться на прием к врачу и пройти лечение васкулита, позвоните нам по номеру +7 (495) 7-800-500.
Аллергический васкулит кожи: симптомы, диагностика, лечение аллергического васкулита кожи
Аллергический васкулит – воспалительное заболевание стенок сосудов, которое возникает в результате аллергической реакции. Аллергические васкулиты могут иметь массу разновидностей, одни из которых повреждают отдельные органы, а другие распространяются на целые их системы. При аллергическом васкулите кожи воспалительный процесс поражает сосуды, которые находятся в подкожной клетчатке (как правило, не вовлекая в процесс сосуды внутренних органов).
Подвержены ему как взрослые, так и дети независимо от возраста.
Причины возникновения аллергического васкулита кожи.
- Аллергия на лекарственные средства или пищевые продукты
- Инфекции или вирусы в организме
- Длительное нахождение на солнце
- Генетическая предрасположенность
- Переохлаждение и др.

Симптомы заболевания.
Аллергические васкулиты кожи (в зависимости от глубины поражающего процесса) подразделяют на:
- Поверхностные
- Глубокие
Симптомы аллергического васкулита кожи:
- Пурпура – сосудистые пятна на участках с кровоизлиянием
- Язвы
- Сосудистые пятна
- Папулы – розовые узелковые уплотнения кожи
- Пузыри с диаметром более 5 мм
- Подкожные узлы
- Хроническая крапивница
- Сыпь
Все вышеперечисленные симптомы, как правило, сопровождаются общим недомоганием, снижением аппетита, зудом и жжением кожных покровов, лихорадкой и повышением температуры.
Опасность данного заболевания для человека.
При аллергическом васкулите стенки сосудов ослабевают и становятся тоньше, что может привести к полной блокировке кровообращения и более тяжелым последствиям для больного.
Диагностика аллергического васкулита.
После детального осмотра пациента и изучения его анамнеза врач назначает необходимые обследования:
- анализы мочи и крови, биохимический анализ сыворотки крови;
- анализ сыворотки крови на иммуноглобулин;
- кардиограмма сердца;
- биопсия пораженного участка кожи;
- рентген внутренних органов;
- определение общего состояния иммунитета и др.
Специалисты.
Список специалистов, к которым необходимо обратиться для диагностики и лечения аллергического васкулита:
Дополнительно врач может направить пациента на консультацию к узким специалистам: дерматологу, сосудистому хирургу, венерологу, ревматологу и др.
Для диагностики, лечения и профилактики данного заболевания приглашаем Вас в клинику ЦКБ РАН, где Вы сможете пройти все необходимые обследования.
Лечение.

Лечить аллергический васкулит необходимо комплексно.
- Необходимо выявить аллерген и исключить его воздействие на организм (прекратить прием лекарственного средства, какого-то продукта и т.д.)
- Принимать антигистаминные средства.
- При остром протекании болезни нужно соблюдать постельный режим.
- Обильное питье и соблюдение строгой диеты, включающей необходимое количество овощей, белковых продуктов и фруктов, за исключением тех, которые могут вызывать аллергию (орехи, красная рыба, шоколад, цитрусовые, мед и др).
- При выявлении хронической инфекции назначаются антибактериальные препараты.
- Для укрепления стенок сосудов назначают сосудистые протекторы.
- Для лечения аллергического васкулита кожи возможно применение лекарственных наружных средств (кремы и мази по назначению врача).
Профилактика аллергического васкулита включает в себя
- закаливание организма
- исключение контактов с аллергическими веществами
- соблюдение диеты
- не допускать перегрева или переохлаждения организма.

Запись на прием.
Записаться на прием к нужным специалистам и пройти обследование в Москве предлагает медицинский центр ЦКБ РАН
Стоимость услуг
Капиллярит. Диагностика и лечение. | Тамбовская областная клиническая больница имени В.Д. Бабенко
Капиллярит — острое или хроническое воспаление стенок мелких кровеносных сосудов, неизвестной этиологии, характеризующееся полиморфностью клинических проявлений, выраженность которых и прогноз, зависят от распространённости процесса по органам и системам, степени поражения сосудов и окружающих тканей.
Независимо от разнообразия клинических проявлений морфогенез большинства капилляритов схож и связан с нарушением иммунного гомеостаза. Суть процесса заключается в появлении в кровяном русле комплексов антиген-антитело, фиксации их на внутренней поверхности сосудов. Повреждение эндотелиоцитов привлекает в очаг нейтрофилы и запускает реакцию внутрисосудистого свёртывания крови.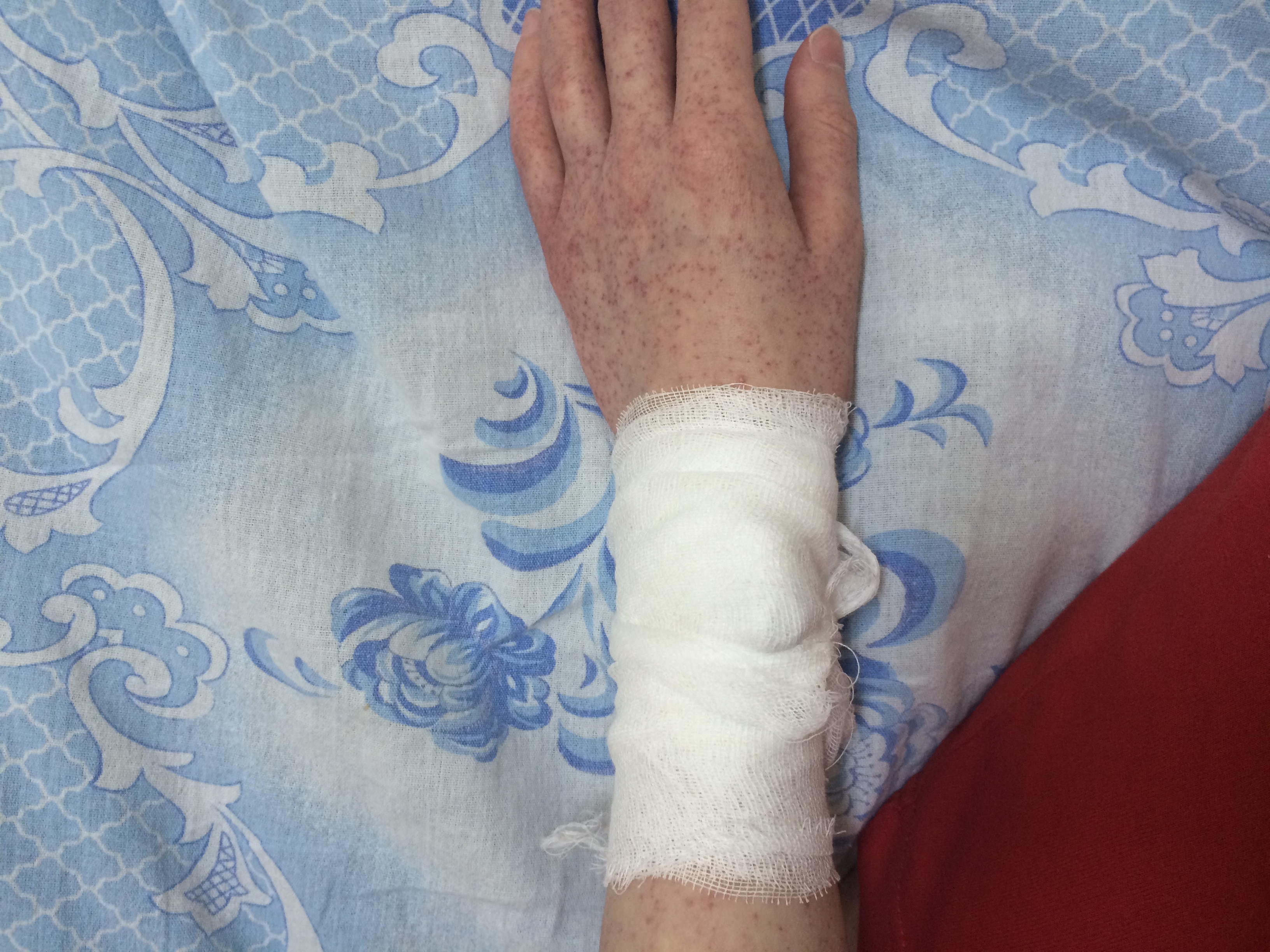 Фибрин, компоненты плазмы, форменные элементы, проникая в глубокие структуры стенки капилляра, вызывают её отёк, повышенную проницаемость, а затем деструкцию, некроз.
Фибрин, компоненты плазмы, форменные элементы, проникая в глубокие структуры стенки капилляра, вызывают её отёк, повышенную проницаемость, а затем деструкцию, некроз.
Симптомы капилярита
Клинические проявления капиллярита связаны с регионом поражения сосудов. В патологический процесс могут быть вовлечены различные органы и системы, это определяет формы заболевания: кожную, кожно-суставную, кожно-почечную, кожно-абдоминальную, смешанную.
|
Вид капиллярита |
Симптоматика |
| Кожный |
Кожной форме свойственны симметричные высыпания на кожных покровах преимущественно нижних конечностей, в виде пятен, пузырьков, гнойников. Высыпания могут сопровождаться зудом, изъязвлениями кожи, некрозом. |
| Кожно-абдоминальный |
Характеризуется острыми высыпаниями на кожных покровах и болевыми ощущениями в конечностях, сопровождающимися болями в животе, тошнотой, рвотой, расстройством стула, затруднение мочеиспускания, появлением крови в кале и моче. |
| Кожно-суставной |
Помимо кожных проявлений возникают боли в суставах, нарушения походки из-за болевых ощущений, отёчность поражённых конечностей. При воспалительных процессах в области суставов повышается температура тела. |
| Смешанный |
При смешанном типе капиллярита поражаются кожные покровы и внутренние органы. Если нарушения затронули ЛОР-органы, появляется сухой кашель, заложенность носа, геморрагические выделения. При локализации процесса в лёгких-одышка, кровохарканье, В случае патологических процессов в сердце и сосудистой системе, возникают нарушения сердечного ритма, повышается артериальное давление. При вовлечении в процесс почек-гематурия, нарушение их функции. |
Диагностика
Диагноз выставляется, основываясь на жалобах, тщательно собранном анамнезе, данных объективного осмотра, лабораторных и инструментальных обследованиях:
- клиническое исследование крови — выявляет повышение СОЭ, числа лейкоцитов, сдвиг формулы влево, анемию, снижение количества тромбоцитов
- коагулограмма — угнетение фибринолиза, ускорение агрегации тромбоцитов, наличие димеров, повышение уровня фибриногена;
- присутствие СРБ;
- биохимический анализ крови — выявление диспротеинемии, лабораторных маркёров нарушения функции внутренних органов;
- определение количества, соотношения иммунноглобулинов M, E, G, циркулирующих иммунных комплексов, антинейтрофильных антител, антител к нативной ДНК, антифосфолипидных антител.

- общий и суточный анализ мочи — для обнаружения эритроцитов, белка, цилиндров.
При необходимости назначается рентгенография лёгких, МРТ, дополнительные гистологические, серологические, инструментальные обследования. Дифференциальный диагноз проводится с кожными, инфекционными, соматическими болезнями со сходными симптомами.
Лечение
Кожные формы капилляритов лечат врачи- дерматологи после исключения системности процесса. Терапия системных капилляритов комплексная, в каждом конкретном случае подбирается индивидуально лечащим врачом.
- Для подавления воспаления используют глюкокортикоиды, цитостатики, нестероидные противовоспалительные средства.
- Посредством назначения антикоагулянтов, антиагрегантов проводится коррекция гемостаза.
- Назначаются гемосорбция, иммунноглобулины, плазмаферез для освобождения крови от антигена.
- Симптоматические средства различны в зависимости от формы заболевания.
В консультативно — диагностической поликлинике ГБУЗ «ТОКБ им. В.Д.Бабенко», диагностика и дифференциальная диагностика капилляритов осуществляется врачом-ревматологом по направлению врачей-дерматологов и терапевтов первичного звена. Всего за последние 3 года для исключения проявлений системного процесса было направлено 82 пациента, у 3 пациентов выявлен системный васкулит, в 5 случаях — кожные проявления Системной красной волчанки (в том числе-ранее диагностированной), в 1 случае — «смешанного» заболевания соединительной ткани, во всех остальных случаях (89,1%), процесс носил характер изолированного поражения кожи.
В.Д.Бабенко», диагностика и дифференциальная диагностика капилляритов осуществляется врачом-ревматологом по направлению врачей-дерматологов и терапевтов первичного звена. Всего за последние 3 года для исключения проявлений системного процесса было направлено 82 пациента, у 3 пациентов выявлен системный васкулит, в 5 случаях — кожные проявления Системной красной волчанки (в том числе-ранее диагностированной), в 1 случае — «смешанного» заболевания соединительной ткани, во всех остальных случаях (89,1%), процесс носил характер изолированного поражения кожи.
Профилактика
Специфической профилактики капиллярита не существует. Для предупреждения появления заболевания необходимо поддерживать на должном уровне иммунитет, проводить процедуры закаливания.
24 октября 2019 года
Краткий справочник по ревматизму — Venäjän kielinen reuma-aapinen
Краткий справочник по ревматизму
на русском языке
перевод сведений о ревматических заболеваниях сделан со страницы:
Suomen Reumaliitto Ry
https://www. reumaliitto.fi/reuma-aapinen/reumataudit/
reumaliitto.fi/reuma-aapinen/reumataudit/
1. ФИБРОМИАЛГИЯ, 2. ПАДАГРА, 3. ДЕТСКИЙ РЕВМАТИЗМ, 4. ЛАЙМБОРЕЛЛИОЗ, 5. СИСТЕМНОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАН, 6. ПСОРИАЗ СУСТАВОВ, 7. СУСТАВНОЙ РЕВМАТИЗМ, 8. СУСТАВНОЙ РЕВМАТИЗМ II, 9. ГИПЕРПОДВИЖНОСТЬ СУСТАВОВ, 10. ОСТЕОПОРОЗ, 11. РЕВМАТИЧЕСКАЯ ПОЛИМИАЛГИЯ,12. ПОЛИМИОЗИТ, 13. РЕАКТИВНЫЙ АРТРИТ И СИНДРОМ РЕЙТЕРА , 14. РЕВМАТИЗМ ПОЗВОНОЧНИКА И БОЛЕЗНЬ БЕХТЕРЕВА 15. НАСЛЕДСТВЕННОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАНИ 16. СИНДРОМ ШЕГРИНА 17. СЕРОНЕГАТИВНЫЙ СПОНДИЛОАРТРИТ 18. СИСТЕМНЫЙ LUPUS ERYTEMATOSUS (SLE) 19. СИСТЕМНЫЙ СКЛЕРОЗ (СИСТЕМНАЯ СКЛЕРОДЕРМИЯ) 20. ВАСКУЛИТ
1. ФИБРОМИАЛГИЯ (МЫШЕЧНЫЙ РЕВМАТИЗМ)
Фибро – значит соединительная ткань, а миалгия – боль в мышцах. Фибромиалгия вызывает боль в мышцах, соединительных и внесуставных мягких тканях. Помимо болей в опорно-двигательном аппарате, пациенты страдают различными нарушениями сна: поверхностный сон, частые пробуждения по ночам, чувство разбитости и физического истощения по утрам. К тому же у них наблюдаются различные типы психических и неврологических симптомов, которые могут быть очень разнообразными.
К тому же у них наблюдаются различные типы психических и неврологических симптомов, которые могут быть очень разнообразными.
Чаще заболеванием страдают женщины среднего и пожилого возраста. Согласно оценкам фибромиалгией заболевает от 2 до 5% населения, у детей и молодежи заболевание встречается редко.
Причины
Причины возникновения фибромиалгии до сих пор не совсем ясны. На возникновение симптомов влияют многие факторы, вследствие которых болезнь развивается в виде различных изменений со стороны центральной нервной системы (ЦНС). У многих пациентов симптомы проявляются вместе с инфекцией, травмой или в других ситуациях, сопровождающихся болью. Иногда местные боли переходят в общую болевую чувствительность. Некоторые пациенты страдают от гиперподвижности суставов, у других к симптомам присоединяются социальные или психические проблемы. Часто у больных фибромиалгией встречаются другие сопутствующие болезни.
Одной из причин возникновения фибромиалгии является долговременный стресс, вызывающий плохое настроение и чувство угнетения. Причиной стресса может быть многократно повторяющийся и продолжительный внешний раздражитель: работа, чувство неудовлетворённости, спешка, движение, шум, человеческие отношения, денежные проблемы или безработица. У больных фибромиалгией подтверждены такие же гормональные изменения, как у людей, страдающих от долговременного стресса. Ещё неизвестно, является ли причиной возникновения фибромиалгии стресс или депрессия и беспокойство, скорее результат, чем причина фибромиалгии.
Причиной стресса может быть многократно повторяющийся и продолжительный внешний раздражитель: работа, чувство неудовлетворённости, спешка, движение, шум, человеческие отношения, денежные проблемы или безработица. У больных фибромиалгией подтверждены такие же гормональные изменения, как у людей, страдающих от долговременного стресса. Ещё неизвестно, является ли причиной возникновения фибромиалгии стресс или депрессия и беспокойство, скорее результат, чем причина фибромиалгии.
Другая причина болезни – недостаток сна или его плохое качество. Во время глубокого сна гипофиз вырабатывает гормон роста, который имеет анаболическое действие (укрепляющее ткани). Если происходит нехватка глубокого сна, гормон роста не выделяется. У больных подтверждено уменьшение выделения гормона роста. В то же время, похожие на фибромиалгию симптомы были выявлены в лабораторных условиях, когда у исследуемых людей был просто нарушен нормальный сон.
Стресс, нарушения сна и другие причины, влияющие на нарушения выделения гормонов, могут влиять на ЦНС таким образом, что боли усиливаются. Больные часто испытывают личностное и социальное давление, проявляющееся в виде физических симптомов, часто в виде боли.
Больные часто испытывают личностное и социальное давление, проявляющееся в виде физических симптомов, часто в виде боли.
Симптомы
Важнейшим симптомом фибромиалгии являются продолжительные боли в разных частях тела, на характер которых влияют различные внешние раздражители. Пациенты описывают боли: щиплющая, жгучая, режущая, ноющая, глубинная, изнуряющая, монотонная. Боль усиливают холод, влага, сквозняки и психические стрессы. В сауне боли уменьшаются, но после сауны вновь усиливаются.
Для больных фибромиалгией также характерны: усталость, утомляемость, слабость, отеки и чувство одеревенения. В добавление к болям опорно-двигательного аппарата, могут возникать головные боли, боли в животе, боли при месячных и при мочеиспускании. Многие пациенты чувствуют опухание суставов, хотя врач не диагностирует это. Больные быстро устают при нагрузке. И почти все пациенты жалуются на не дающий отдыха сон.
Диагностика
Диагностика фибромиалгии основана на жалобах пациента и врачебных клинических исследованиях. Для подтверждения заболевания берут во внимание большую группу других заболеваний, которые также вызывают болевые симптомы. Другие болезни не исключают возможности заболевания фибромиалгией.
Для подтверждения заболевания берут во внимание большую группу других заболеваний, которые также вызывают болевые симптомы. Другие болезни не исключают возможности заболевания фибромиалгией.
В беседе с пациентом врач обращает особое внимание как на характер болей в разных ситуациях, так и на качество сна. При врачебном обследовании отмечают болевую реакцию в известных чувствительных точках на теле. Некоторые участки тела очень болезненны. При фибромиалгии нет изменений в анализах крови.
При необходимости проводят дополнительные исследования для исключения других болезней, вызывающих утомляемость и боли, такие как анемия, нарушения функции щитовидной железы, мышечные боли или симптомы, вызванные климаксом. Гиперподвижность суставов также требует обследования.
Часто у больных фибромиалгией имеются сопутствующие болезни, которыми могут быть, например, воспаление кишечника, мочевого пузыря, эндометриоз, головные боли, признаки утомляемости и депрессия. Особенно у пожилых людей фибромиалгия может проявляться одновременно с заболеванием коронарных сосудов, диабетом, повреждением суставов и суставным ревматизмом. Это называется секундарной фибромиалгией.
Это называется секундарной фибромиалгией.
Лечение
У фибромиалгии нет единого, всем подходящего и приносящего результаты лечения, т.к. причины болезни различны. Очень важно собственное мнение пациента о результатах лечения.
Планирование, осуществление и наблюдение за результатами лечения – основная предпосылка тесной и доверительной совместной работы пациента и врача. Важно прекратить дальнейшие ненужные дополнительные исследования, которые в худшем случае приводят к напрасным хирургическим вмешательствам. Лечить пациента с фибромиалгией лучше всего способен врач поликлиники, который хорошо знает его проблемы.
Получение знаний о фибромиалгии – основа лечения. По возможности на ранней стадии пациенту следует пройти курс реабилитации, предназначенный для пациентов с фибромиалгией. Обычно удаётся совмещать его с трудовой деятельностью. Хорошие результаты даёт групповое обучение. На курсах помогают уменьшить утомляемость, сопутствующую заболеванию, поддерживают самолечение и тренинг. Избегание стресса и повышение настроения с помощью тёплых ванн, массажа и других способов физиотерапии, а также обсуждение в группах и психологическая поддержка, являются единой лечебной линией. Некоторым подходит закаливание организма (купание в проруби, холодные камеры) и постепенное увеличение физической нагрузки.
Избегание стресса и повышение настроения с помощью тёплых ванн, массажа и других способов физиотерапии, а также обсуждение в группах и психологическая поддержка, являются единой лечебной линией. Некоторым подходит закаливание организма (купание в проруби, холодные камеры) и постепенное увеличение физической нагрузки.
Физкультуру следует вводить осторожно. Подходящие виды спорта: ходьба, ходьба с палками, аква–аэробика, велосипед, танцы и лыжи. Физическая нагрузка направлена на включение организмом собственных защитных механизмов, облегчающих боль.
Специального лекарства для лечения фибромиалгии ещё нет. В качестве медикаментозного лечения можно попробовать лекарства, улучшающие качество сна и настроения, например, амитриптилин. Лечение следует начинать небольшими дозами для уменьшения побочных эффектов. Польза такого лечения наблюдается лишь спустя несколько недель. От обычных обезболивающих средств эффекта немного, иногда помогает парацетамол. Польза медикаментозного лечения должна превышать его побочные эффекты. Для снятия болей нервного происхождения некоторым пациентам подходят лекарства, влияющие на ЦНС. Если к фибромиалгии присоединяется длительная бессонница, депрессия или другие психические симптомы, больному необходима психиатрическая помощь.
Для снятия болей нервного происхождения некоторым пациентам подходят лекарства, влияющие на ЦНС. Если к фибромиалгии присоединяется длительная бессонница, депрессия или другие психические симптомы, больному необходима психиатрическая помощь.
Прогноз
Прогноз благоприятный, хотя улучшающего лечения нет. Симптомы фибромиалгии сохраняются годами и десятилетиями, но повреждения органов или тканей организма не происходит и заболевание вполне совместимо с жизнью. Многие выходят на пенсию раньше срока по другим причинам. В настоящее время чиновники, решающие пенсионные вопросы, не считают фибромиалгию причиной потери трудоспособности и выхода на пенсию.
2. ПАДАГРА (греч. podos – нога, греч. agra – захват, дословно «нога в капкане»)
Падагрой заболевают чаще мужчины среднего возраста. В Финляндии падагрой болеет примерно 30000 человек. Появление заболевания может быть обусловлено изменением жизненных привычек и увеличением потребления алкоголя, небольших доз аспирина и диуретиков.
Падагра – заболевание, обусловленное нарушениями пуринового обмена, приводящего к повышению уровня мочевой кислоты (уратов) в крови и отложению их в тканях, в суставных хрящах, эпифизах костей, околосуставных тканях, почках и других органах. Увеличение показателей мочевой кислоты (гиперурекемия) может вызывать почечную недостаточность.
На фоне падагры могут возникать нарушения деятельности энзимов, передающиеся по наследству. Причиной болезни могут быть нарушения питания, переедание, употребление алкоголя, особенно пива, ожирение, сахарный диабет, высокие показатели жиров крови и артериальная гипертония. Падагра также может развиваться как побочное заболевание при приёме диуретиков и аспирина. Иногда падагра проявляется вместе с почечной недостаточностью или заболеваниями крови.
Симптомы
Первым симптомом падагры является острое воспаление в суставе большого пальца ноги. Позже воспаляются другие суставы – колени, шейный отдел позвоночника и суставы пальцев рук. Падагра вызывает постоянные суставные изменения и кристаллизацию мочевой кислоты в мягких тканях (тофусы), к ним могут присоединяться заболевания почек. В настоящее время падагра очень редко приводит к инвалидности.
В настоящее время падагра очень редко приводит к инвалидности.
Симптомы проявляются чаще при нагрузке на воспаленный сустав или при приёме алкоголя и пуриносодержащей пищи. Сустав становится горячим, красным и очень болезненным. Картина болезни не всегда типичная. В течение недели воспаление проходит само по себе, но при лечении – быстрее.
Диагностика
При диагностике падагры врач выявляет типичные симптомы и изменения питания пациента. Диагноз подтверждается на основе исследования суставной жидкости, в которой под микроскопом видны кристаллы уратов. У больных падагрой показатели мочевой кислоты обычно высокие. С другой стороны, они могут быть высокими и у здоровых людей. Низкие показатели также не исключают возможности заболевания падагрой. При исследованиях важно проверить работу почек, чтобы исключить нарушение их деятельности.
Лечение
В качестве лечения острого приступа падагры используют холод, обезболивающие и противовоспалительные лекарства, покой. Интенсивное лечение при остром приступе падагры – внутрисуставное введение кортизона.
Важнейшим элементом лечения является сбалансированность приёма лекарств, образа жизни и особенно питания пациента. При планировании лечения также необходима консультация врача–диетолога. При необходимости правильным питанием можно поддержать умеренное похудание.
Диету следует соблюдать уже после первого приступа падагры. Диета запрещает продукты питания, из-за которых образуется мочевая кислота и с её помощью можно значительно снизить приём основных лекарств.
Но иногда одной диеты недостаточно для лечения. Тогда после третьего приступа падагры начинают медикаментозное лечение, которое снижает синтез мочевой кислоты в крови. В таких случаях эффективен аллопуринол. Лечение аллопуринолом можно начинать только после подтверждения диагноза падагры. Его побочным эффектом могут быть нарушения работы печени и изменения картины крови, поэтому лечение проводится под контролем анализов крови. Если в течение года на фоне лечения не было приступов, можно прекращать приём препарата.
Прогноз
При грамотном лечении прогноз при падагре хороший, но если по каким-то причинам нельзя использовать аллопуринол могут возникнуть проблемы. Причиной неудачи лечения также может быть несоблюдение диеты.
Диета
Больным падагрой необходимо иметь список различных продуктов питания, содержащих пурин. Его можно найти в аптеках и в интернете. Ниже кратко о важнейших продуктах питания.
Полностью запрещены продукты, содержащие довольно много пурина:
рыба
мясо
горох, бобы, соя, грибы, спаржа
Другие вредные вещества:
все алкогольные напитки (препятствуют выведению мочевой кислоты), особенно пиво
аспириносодержащие жаропонижающие лекарства
Разрешённые продукты питания, содержащие небольшое количество пурина:
зерновые
молочные продукты
яйца, жиры, сахар
фрукты, почти все овощи, картофель
кофе, чай, какао, приправы
икра осетровых рыб
3. ДЕТСКИЙ РЕВМАТИЗМ
Детским ревматизмом называют воспаление суставов, возникающее по неизвестным причинам у детей до 16-летнего возраста, и которое длиться больше шести недель. Определение болезни условное, т.к. причины её возникновения неизвестны, такие же симптомы болезни могут возникать и после 16 лет. Заболевшие в детстве позднее сохраняют первоначальный диагноз.
Определение болезни условное, т.к. причины её возникновения неизвестны, такие же симптомы болезни могут возникать и после 16 лет. Заболевшие в детстве позднее сохраняют первоначальный диагноз.
Детский ревматизм в настоящее время делится на семь подтипов. Для всех видов используют название детский ревматизм или ювенальный идиопатический артрит. Ежегодно в Финляндии заболевает 100-150 детей, половина из которых – до 5 лет.
Причины
Причины возникновения неизвестны. Возможно, их несколько, а наследственные факторы увеличивают риск заболевания какой-либо формой ревматизма. Детский ревматизм напрямую не передаётся по наследству, и не ведёт себя так, как инфекционное заболевание. К детскому ревматизму относят детские болезни (олигоартрит) или формы, похожие на заболевания взрослых (суставной ревматизм, суставной псориаз, ревматизм позвоночника).
Симптомы
Обычно первым симптомом детского ревматизма является утренняя негибкость суставов, которую сразу замечают родители. Негибкость может проявляться либо во всех, либо только в больных суставах. Из-за болей дети хромают или оберегают суставы. Также у них могут быть проблемы со сном. Однако маленькие дети не всегда могут описать боль словами. Часто боль проявляется скверным настроением и обереганием больного сустава. Иногда колено или другой сустав так сильно опухает, что это легко заметить. Жар и слабое кожное воспаление на теле являются начальными опознавательными симптомами детского ревматизма.
Негибкость может проявляться либо во всех, либо только в больных суставах. Из-за болей дети хромают или оберегают суставы. Также у них могут быть проблемы со сном. Однако маленькие дети не всегда могут описать боль словами. Часто боль проявляется скверным настроением и обереганием больного сустава. Иногда колено или другой сустав так сильно опухает, что это легко заметить. Жар и слабое кожное воспаление на теле являются начальными опознавательными симптомами детского ревматизма.
Течение болезни
Сложность детского ревматизма в его переменчивости. Болезнь затягивается и разъедает хрящи суставов, кости и суставные связки. Вследствие этого суставы опухают, и их работа ограничена. В настоящее время полное окостенение суставов не встречается. Воспаление глаз могут протекать незаметно, вплоть до полной потери зрения.
У больных детским ревматизмом могут проявляться также задержки развития. Рост может замедлиться вследствие тяжёлого протекания болезни или лечения кортизоном в больших дозах. В опухшем суставе начинается избыточный рост костей, например, в нижней челюсти, ногах, голеностопах, запястьях и пальцах. Особенно в коленях это может проявляться несимметричной длиной конечности или её неправильным положением. При отсутствии лечения детский ревматизм может вызвать воспаления сердца и заболевания почек, угрожающие жизни.
В опухшем суставе начинается избыточный рост костей, например, в нижней челюсти, ногах, голеностопах, запястьях и пальцах. Особенно в коленях это может проявляться несимметричной длиной конечности или её неправильным положением. При отсутствии лечения детский ревматизм может вызвать воспаления сердца и заболевания почек, угрожающие жизни.
Диагностика
Основной признак детского ревматизма – опухание одного или нескольких суставов, длящееся свыше шести недель. Ребёнок чувствует себя уставшим, плачет, у него может быть кожная сыпь и температура. Показатели воспаления в крови и CRP могут повышаться. При постановке диагноза также исследуют ревматический фактор и наличие антител в крови. Если анализ крови на антитела положительный, то с большой вероятностью речь идёт уже о детском ревматизме или системном заболевании соединительной ткани. Так как наследственность является важным фактором, необходимо выяснить у родителей, были ли в роду заболевания суставов или псориаз.
Лечение
Детский ревматизм диагностируется и наблюдается в университетских больницах и ревматологической больнице в г. Хейнола врачом–специалистом. Лечение и реабилитация больных проводятся в детском отделении ревматологической больницы.
Хейнола врачом–специалистом. Лечение и реабилитация больных проводятся в детском отделении ревматологической больницы.
Цель лечения – уменьшение симптомов и нормализация показателей воспаления в крови (СОЭ, CRP), которые достигаются путём подбора индивидуального медикаментозного лечения и лечебной физкультурой в повседневной жизни. В сложных случаях требуется более серьезное лечение.
Обычно в лечении детского ревматизма используют комплексный подход. Благодаря применению сильных лекарственных средств, результаты наступают быстрее, и время лечения можно сократить.
Детский ревматизм лечат теми же лекарствами, что и взрослый. При длительном лечении используют метотрексат – лекарственное вещество, влияющее на рост клеток. В настоящее время детский ревматизм можно лечить биологическими ТНФ — альфа-лекарствами. Поддерживающая терапия – препараты кортизона.
Лечение детского ревматизма направлено на обеспечение нормального роста ребёнка. Правильному положению конечностей можно помочь наложением лангет и шин.
Прогноз
Современные методы лечения значительно улучшают прогноз детского ревматизма. Пожизненная инвалидность и преждевременная смертность редки. Амилоидоз (нарушение белкового обмена организма) больше не встречается. Большая часть больных способна с помощью лечения вести нормальную трудовую жизнь.
Классификация детского ревматизма
Обычный детский ревматизм
Ø жар, кожное воспаление, воспаление лимфатических узлов, симптомы внутренних болезней
Олигоартрит (воспаление редких суставов)
Ø от 1 до 4-х больных суставов
Серонегативный полиартрит
Ø в крови нет ревматического фактора, больных суставов 5 или больше
Суставной ревматизм взрослого типа
Ø «серопозитивный полиартрит»
Ø в крови присутствует ревматический фактор, больных суставов 5 или больше
Суставный псориаз
Ø кожный псориаз и воспаление суставов
Ø выражены псориатические изменения ногтей без кожных симптомов, сосискообразное воспаление пальцев рук и ног, псориаз у ближайших родственников
Ревматизм позвоночника
Ø «к энтеситу присоединяющийся артрит»
Ø воспаление суставов и энтесит (поражение связочного аппарата). Если из этих симптомов представлен только один, то должно быть также ещё два из нижеследующих признаков: боли в области крестца и поясницы, позитивный антиген HLA-B27, ревматизм позвоночника у кого-нибудь из близких родственников, воспаление глаз, мальчик старше 8 лет.
Если из этих симптомов представлен только один, то должно быть также ещё два из нижеследующих признаков: боли в области крестца и поясницы, позитивный антиген HLA-B27, ревматизм позвоночника у кого-нибудь из близких родственников, воспаление глаз, мальчик старше 8 лет.
Другие формы заболевания
Ø детский ревматизм, который не входит в другие групп
4. ЛАЙМБОРЕЛЛИОЗ (болезнь Лайма или клещево́й боррелио́з)
Болезнь Лайма – инфекционное заболевание, передающаяся через укус клеща. Возбудитель Borrelia burgdorferi бактерия, входящая в класс спирохет. У болезни Лайма нет никакой связи с детским ревматизмом или ревматическими болезнями.
В Финляндии природные очаги болезни Лайма находятся главным образом на островах и на побережьях, хотя клещи также живут по всей стране, включая Лапландию. Но далеко не все клещи являются переносчиками Borrelia-бактерии. В среднем, укус только одного клеща из 50-100 случаев вызывает болезнь. Ежегодно в Финляндии заболевает от укусов клещей примерно 3000 человек, а 10-20% из них – болезнью Лайма. Заболевание может проявляться быстро проходящим кожным воспалением.
Профилактика
Болезнь Лайма можно предотвратить, если избегать укусов клещей. Клещи селятся во влажных местах, в которых часто играют дети, поэтому их кожу надо осматривать по вечерам. Это касается и взрослых, живущих в природных очагах. Клещи удаляются из кожи, например, клещевым пинцетом, приобретённым в аптеке. Лучший способ удаления – захватить клеща по возможности близко к коже и аккуратно, круговыми движениями тащить наружу.
Симптомы
Большая часть укусов клещей бессимптомна. Если человека укусил клещ, его необходимо быстро удалить из кожи, т.к. он может быть переносчиком Borrelia-бактерии. В этом случае вокруг укуса через несколько дней появляется покраснение кожи, которое распространяется по кругу от места укуса (кольцевидная эритема). Попавшие в организм бактерии могут вызвать заболевание, похожее на простуду, к которому присоединяются жар, усталость и боли в мышцах. Эта начальная стадия болезни Лайма, для лечения которой используют антибиотики.
Течение заболевания
При отсутствии лечения заболевание может проявиться в разных частях тела спустя месяцы или даже годы после заражения. Это могут быть симптомы поражения опорно-двигательного аппарата (мышечные боли и тугоподвижность), отёк одного или нескольких суставов, в тяжёлых случаях – симптомы поражения ЦНС: лицевой паралич и паралич различных нервов, менингит, неврологические болевые симптомы. Длительные мышечные боли напоминают сложную фибромиалгию. При заболевании, вызванном Borrelia-бактерией, можно наблюдать хроническое воспаление кожи, глаз и сердечной мышцы.
Диагностика
Начальная фаза болезни Лайма подтверждается воспалением кожи вокруг места укуса клеща, которое не проявляется на более поздних стадиях. Единственным симптомом может быть, например, опухание коленных суставов. На этой стадии врач пытается исключить другие болезни и подтвердить бореллиоз с помощью анализов крови. Изучение результатов лабораторных исследований иногда требует экспертизы в инфекционном отделении районной больницы. В диагностике очень помогают сведения о предыдущих укусах клещей, например, месячной давности.
Лечение
Простой укус клеща не требует никакого лечения. Если вокруг укуса распространяется воспаление, следует немедленно обратиться к врачу. После явного укуса для лечения бореллиозного кожного воспаления назначается приём антибиотиков в течение двух недель. Инфекция поддается лечению хорошо и поздние симптомы не появляются. Если начальная фаза остается без лечения, и пациент заболевает настоящей болезнью Лайма, тогда требуется длительное и изнурительное лечение антибиотиками, которое чаще всего осуществляется в больничных условиях.
Прогноз
Как правило, от болезни Лайма пациенты излечиваются. При этом заболевании воспаление суставов доброкачественное и не приводит к их разрушению, но боли могут длиться долго. У маленьких детей болезнь протекает тяжелее. Годами длящиеся симптомы воспаления ЦНС встречаются редко. Они могут напоминать симптомы фибромиалгии.
5. СИСТЕМНОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАНИ
У больных системным заболеванием соединительной ткани наблюдаются симптомы многих ревматических заболеваний. Они могут напоминать системный склероз, аутоиммунное заболевание или полимиозит и воспаления суставов. Многие заболевания могут начинаться с симптомов, похожих на системное заболевание соединительной ткани, которые позднее необходимо уточнить. Большинство пациентов – женщины старше 40 лет.
Причины
Причины неизвестны, но на возникновение болезни влияет наследственность.
Симптомы
Обычно болезнь начинается с общих симптомов, таких как усталость, жар, боли в мышцах и суставах. Почти у всех пациентов выражен симптом Рейно (побледнение пальцев рук). Руки могут отекать так, что пальцы приобретают форму сосисок. Кожа рук уплотняется и позднее атрофируется. У пациента могут быть кожные воспаления и отёки в суставах, похожие на суставной ревматизм.
Течение болезни
Болезнь обычно или исчезает или переходит в какое-нибудь явно выраженное заболевание – суставной ревматизм, системный склероз, иммунное заболевание или полимиозит. Заболевание вызывает изменения во внутренних органах, таких как лёгкие, сердце и почки.
Диагностика
Диагностика проводится на основании анамнеза пациента и анализов крови.
Лечение
Лечение назначается индивидуально согласно симптомам пациента. В качестве лечения используются препараты кортизона и противоревматические препараты метотрексат, гидроксиклорокин. Если у пациента наблюдается побледнение пальцев, рекомендуются сосудосуживающие препараты, например, нифедепин, но лучше всего руки держать в тепле.
Прогноз
Симптомы проявления болезни могут длиться годами. Прогноз зависит от направления развития болезни. Если заболевание не затрагивает внутренние органы, прогноз благоприятный.
6. ПСОРИАЗ СУСТАВОВ (псориатический артрит)
Псориаз (чешуйчатый лишай) – хронический дерматоз, характеризующийся шелушащимися высыпаниями на коже. Псориазом болеет примерно 2% финского населения. Из них лишь у 10% наблюдается воспаление суставов. У половины, страдающих сложной формой кожного псориаза, имеется также псориаз суставов. Встречается как у женщин, так и у мужчин. Иногда картина заболевания схожа с псориазом суставов и диагностируется у пациентов, у которых нет кожного воспаления. Болезнь передаётся по наследству.
Причины
Причины возникновения псориаза неизвестны, и не исследовано, почему у больных кожными заболеваниями часто проявляются суставные симптомы. При псориазе нарушается регуляция иммунологических защитных сил организма, и появляются кожные воспаления, например, после инфекции, при повреждениях кожи или после ожогов.
Псориаз – наследственное заболевание. Если оба родителя больны псориазом, риск развития заболевания у ребёнка около 50%. Если только один – риск развития заболевания снижается до 20%. Псориаз суставов встречается намного реже.
Симптомы
Выделяют 4 различных формы псориаза суставов. Наиболее часто встречаемая форма – воспаление нескольких суставов с симптомами заострения первых фаланг пальцев конечностей, которые могут проявляться и самостоятельно. Другая форма заболевания проявляется реже, как правило, это воспаление большого сустава. Это может быть только воспаление одного колена без других суставных симптомов. Заболевание, напоминающее ревматизм позвоночника, встречается редко.
При суставном псориазе опухают пятка или ахилессово сухожилие, иногда палец руки или ноги опухает в виде сосиски (дактилит, сосискообразный палец). Симптомы заострения фаланговых суставов пальцев проявляются совместно с псориатическим изменением ногтей.
Течение болезни
У больного псориазом заболевание суставов развивается с течением времени. Часто кожный псориаз подтверждается лишь в том случае, если человек обращается к врачу из-за суставных симптомов или изменения ногтей. Обычно суставные симптомы проявляются в 30-50 лет, хотя кожное воспаление в данном случае уже длилось много лет. Суставной псориаз бывает и у детей, но довольно редко.
Диагностика
Псориаз суставов можно заподозрить, если у пациента обнаружены кожный псориаз и воспаление одного или нескольких суставов. Кожное воспаление может быть довольно обширным или ограничиваться только ногтями. Иногда проявляется на коже головы в виде шелушащихся пятен.
При псориазе суставов в анализах крови нет повышенных показателей воспаления (СОЭ, CRP) и ревматического фактора, как при суставном ревматизме.
На рентгене в суставах отмечены такие же эрозивные изменения, как и при суставном ревматизме. У больных заостренные фаланги суставов пальцев разъедаются. Мутилирующий, обезображивающий артрит, обусловленный разрушением костной ткани фаланг пальцев, встречается довольно редко.
Лечение
Своевременное лечение кожных проявлений заболевания и солнечный свет облегчают также и суставные симптомы. В качестве начального лечения подходит укрепление физического состояния суставов и мышц. Для получения дополнительной помощи можно обратиться в отделение реабилитации больницы.
Для облегчения болевых симптомов применяют парацетамол или противовоспалительные и болеутоляющие препараты. Если воспаление суставов затягивается или на рентгене выявлены изменения суставов, в качестве лечения используются те же лекарства, что и при начальном лечении суставного ревматизма. Метотрексат эффективен при кожных воспалениях, и для лечения суставного псориаза он подходит лучше, чем для лечения суставного ревматизма. Подобное лекарство нового поколения – лефлуномид. При лёгком суставном псориазе, для устранения суставных симптомов, следует сначала попробовать сульфасалицилаты. Циклоспорин подходит для лечения, как сложных кожных воспалений, так и для лечения воспаления суставов. Инъекции кортизона используют для лечения опухших суставов. При мутилирующем, обезображивающем артрите делают операции артропластику или эндопротезирование.
Сложный суставной и кожный псориаз также можно лечить биологическими ревматическими лекарствами. В настоящее время в Финляндии используют ингибиторы (блокаторы) ФНО α: инфликсимаб, адалимумаб, этанерсепт. Они быстро снимают воспаление. Адалимумаб и этанерсепт пациент может колоть себе сам. Инфликсимаб вводится пациенту внутривенно–капельно в стационаре.
Прогноз
В среднем, псориаз суставов более лёгкое заболевание, чем ревматизм суставов. Долговременный прогноз чаще всего очень хороший. Лечение сложных, вызывающих изменения в суставах заболеваний, следует проводить как можно быстрее. Лечебная терапия в начальной стадии заболевания более эффективна. Без лечения псориаз суставов может привести к инвалидности, разрушению суставов или тугоподвижности позвоночника.
7. СУСТАВНОЙ РЕВМАТИЗМ
Суставной ревматизм (ревматоидный артрит, arthritis rheumatoides) – обычное воспалительное заболевание суставов. Ежегодно им заболевает 1700 финнов, обычно женщины 60-70 лет, реже молодые мужчины. В Финляндии больных суставным ревматизмом насчитывается примерно 35000 человек.
Причины
Причины возникновения суставного ревматизма неизвестны, но он входит в, так называемые, аутоиммунные заболевания, при которых иммунологическая защита организма направлена против своих же тканей. Суставной ревматизм не является наследственной болезнью, а восприимчивость к ней передаётся по наследству слабо. Курение, послеродовый период, всевозможные инфекции, психические факторы и травмы суставов способствуют возникновению суставного ревматизма. Явных связей между питанием и возникновением болезни не замечено, но при лечении следует обращать внимание на здоровое питание.
Сначала изменения в организме могут начинаться не в суставах, а в других местах. При воспалении суставная оболочка уплотняется, в ней вырастают новые кровеносные сосуды, в тканях циркулируют воспалительные клетки. Активные воспалительные клетки выделяют в окружающую среду иммунные комплексы (интерлейкины, простагландины, Tnf-alpha), которые вызывают в организме воспаление: усталость, жар, повышенные показатели крови и CRP.
Воспалённая ткань растёт и расширяется по поверхности суставных хрящей и костей. Она постепенно разъедает здоровые хрящи, кости и суставные связки. В связи с этим структура сустава разрушается, и его работа нарушается.
Симптомы
Суставной ревматизм начинается с небольшой боли в суставе, которая проявляется по утрам в виде болезненности и негибкости пальцев рук или подушечек ног. Видимый симптом – отёк сустава, возникает при увеличении количества суставной жидкости и утолщении суставной оболочки. При сильном воспалении сустав краснеет и становится горячим. Отёк начинается чаще всего в пальцах рук и запястьях. Суставной ревматизм обычно симметричное заболевание суставов пальцев ног и рук, но оно может распространяться на все суставы конечностей, а также на челюстные суставы и шейный отдел позвоночника. Не проявляется обычно в первых фалангах пальцев и пояснице. В начальной стадии болезнь вызывает ухудшение общего состояния, чувство недомогания, усталость и негибкость суставов по утрам.
Течение болезни
Если сопротивляемость организма побеждает болезнь, симптомы суставного ревматизма исчезают совсем или не проявляются длительное время. Чаще всего суставной ревматизм – это десятилетиями длящееся заболевание. Разъедание хрящей начинается уже через несколько месяцев с начала заболевания. С годами эрозии расширяются и захватывают большее количество суставов.
Сильнее всего пациенты страдают при повреждении крупных суставов конечностей (тазобедренного, колена, плечевого сустава) и шейного отдела позвоночника. Движение суставов затрудняется, но пациенты гораздо больше страдают от болей. Боль проявляется повышенной чувствительностью суставов, однако, в начальной стадии она не очень значительная.
При продолжительном суставном ревматизме симптомы проявляются также в других органах. Длительное воспаление высушивает ткани: кожа становится тоньше, мышцы отмирают, кости ломаются, и гемоглобин крови снижается. Сухость слизистых оболочек глаз, рта и половых органов происходит от синдрома Шенгрена. От трения в локтях, пальцах рук и ног могут вырастать ревматические шишки. Побледнение пальцев или симптом Рейно является сигналом заболевания сосудов. В лёгких развивается плеврит, ревматические узлы и иногда происходят серьёзные лёгочные изменения. Амилоидоз (нарушение белкового обмена) возникает, как следствие длительного активного воспаления, но поражение почек, вызываемое им, в настоящее время встречается редко.
Диагностика
В начале заболевания суставной ревматизм сложно диагностировать. При подозрении на суставной ревматизм, пациент направляется к врачу – специалисту. Симптомами заболевания являются явные отёки суставов, особенно пальцев и запястьев, чувствительность подушечек стопы, в крови повышенные показатели воспаления (СОЭ, CRP) и ревматический фактор. Суставной ревматизм оценивается по семи критериям. При наличии четырёх критериев из семи, пациенту ставится диагноз суставной ревматизм, и активное лечение следует начинать как можно раньше.
Симптомы иммунологических нарушений подтверждает находящийся в крови ревматический фактор, а иногда и антитела. Ревматический фактор выявлен не у всех больных суставным ревматизмом. Он также может быть найден у больных другими заболеваниями или у совершенно здоровых людей. Следовательно, диагноз суставного ревматизма радикально не зависит от наличия ревматического фактора.
Классификация суставного ревматизма:
утренняя негибкость суставов, по меньшей мере, в течение часа
опухание, по меньшей мере, трёх суставов
отёк сустава руки
симметричный отёк сустава
ревматические шишки
ревматический фактор в крови
видимые на рентгене повреждения в суставах
Лечение
Лечение суставного ревматизма должно быть многосторонним. Больным хроническими заболеваниями важно больше знать о болезни и возможностях её лечения.
Течение суставного ревматизма не позволяет влиять на него иными средствами, кроме как лекарствами. Иногда для предотвращения инвалидности требуется операции и физиотерапия. Эффективное медикаментозное лечение особенно значимо на начальной стадии, и когда разрушение суставов прогрессирует.
На начальной стадии в лечение входят, прежде всего, препараты, замедляющее течение болезни. В комплексном лечении суставного ревматизма используют метотрексат, сульфасалицилат, гидроксиклорокин, препараты золота, лефлуномид и циклоспорин, можно попробовать биологические лекарства. Несмотря на побочные эффекты, приносимая ими польза намного больше, чем вред. Лечение, начатое на ранней стадии, даёт большей эффект.
Большинству пациентов требуется болеутоляющие препараты (парацетамол, противовоспалительные лекарства). Они не тормозят развитие болезни, но хорошее обезболивание улучшает качество жизни. Препараты кортизона используют в качестве поддерживающей терапии для уменьшения болей, а также для поддержания работы суставов. Инъекции кортизона непосредственно в сустав временно снимают отёк и значительно улучшают подвижность. У лечащего врача должны быть наготове необходимые пациенту шприцы с кортизоном.
Операционным лечением можно убрать из сустава или из сухожилия воспалённые ткани, не восприимчивые к лекарствам, а также исправить уже повреждённый сустав. Часто с помощью искусственного сустава можно предотвратить развитие инвалидности.
Физиотерапией лечат боли и сохраняют двигательную активность суставов с помощью специальных упражнений. В активной фазе нужно поддерживать подвижность суставов и физическое состояние мышц.
Специальный врач обучает щадящим двигательным навыкам. Различными шинами пробуют уменьшить боли в суставах и предотвратить их неправильное положение.
Реабилитация поддерживает трудовую и двигательную активность. На курсах реабилитации, сразу после выявления болезни, пациенты получают информацию о заболевании и его влиянии на повседневную жизнь. Следует уделить достаточно внимания профессиональной реабилитации работоспособного населения и молодёжи. KELA организует реабилитацию в особо тяжёлых случаях.
Прогноз
На начальной стадии суставного ревматизма делать прогноз довольно сложно. Поэтому даже к слабовыраженным симптомам суставного ревматизма нужно относиться серьёзно. В настоящее время большая часть больных живёт нормальной жизнью, заводит семью и сохраняет работоспособность. Хотя улучшающее лечение есть, суставной ревматизм прогрессирует десятилетиями и разрушает суставы, но угрозы полной потери двигательной активности нет.
8. СУСТАВНОЙ РЕВМАТИЗМ II
Артроз или остеоартрит распространённое заболевание суставов. Оно связано с увеличением среднего возраста населения. Почти у каждого пенсионера обнаружен остеоартрит, но только части из них он наносит значительный вред здоровью. Из-за неспособности пожилых людей самостоятельно передвигаться, общество несёт значительные расходы. Для сохранения двигательной способности пожилых людей, в Финляндии ежегодно делаются тысячи операций по замене тазобедренных и коленных суставов.
Чаще артроз проявляется в межпальцевых суставах стопы, первом плюснефаланговом суставе кисти, в суставах позвоночника, но наибольший вред здоровью приносит артроз тазобедренных и коленных суставов.
Причины
Возникновению артроза больших суставов способствуют пожилой возраст, тяжёлая работа, спорт с нагрузкой на суставы, ожирение, травмы и воспаления суставов, наследственность. Большая проблема – увеличение веса, которая вызывает и всегда осложняет большую часть коленных артрозов. Артроз пальцев стопы и кисти является, по большей части, наследственным заболеванием.
Симптомы
На начальной стадии артроза важнейшим симптомом является боль, которая усиливается при начале движения после отдыха (стартовая боль). Первичная боль возникает при спуске по лестнице вниз, в дальнейшем к ней присоединяется и боль при подъёме вверх. При развитии болезни уменьшается амплитуда движения сустава. Колени разворачиваются в стороны, и появляется кривоногость. В пальцах, на месте суставов, разрастаются костные шишки. Неровные хрящевые поверхности суставов хрустят при движении.
Артроз ухудшается постепенно, с течением лет. Проблемы зависят от поражённого сустава. Артроз позвоночника приводит к образованию костных шпор и сдавливанию выходящих из спинного мозга нервов, вследствие чего спинная боль переходит в ноги (ишиас). Артроз тазобедренных и коленных суставов осложняет движения и может вызывать сильные боли.
Течение болезни
В начале возникновения артроза гладкий хрящ, покрывающий поверхность сустава, начинает разлагаться. На это организм реагирует разрастанием костной ткани хряща. Суставы становятся твёрдыми и соприкасаются друг с другом, объём их движения уменьшается. Обычно сустав принимает вынужденное положение. Постепенно внутренняя поверхность, покрывающая суставную оболочку повреждённого сустава, раздражается и воспаляется. В суставе появляется жидкость, и он может покраснеть. Сустав воспаляется, и артроз прогрессирует.
Диагностика
Врач ставит диагноз артроза на основании симптомов и рентгена. Тем не менее, множественный артроз может ошибочно лечиться, как подагра или суставной ревматизм. Анализ крови не диагностирует артроза.
Лечение
Артроз нельзя вылечить. В качестве обезболивания применяют, в первую очередь, парацетамол и при необходимости противовоспалительные лекарства. Некоторым помогает глюкозамин. Противоревматические гелиевые мази, содержащие противовоспалительные лекарства, помогают при артрозе пальцев рук. В раздражённые и отёчные суставы врач может вводить препараты кортизона. Артроз коленей можно лечить инъекциями гиалуроната. Сложные и болезненные артрозы тазобедренных и коленных суставов лечат оперативным путём.
Следует предотвращать слишком большую нагрузку на больные суставы. Палочка или роллатор и стулья на высоких ножках облегчают повседневную жизнь. Также следует прекратить перенос тяжестей.
Контроль веса – важная часть лечения, т.к. лишний вес, в первую очередь, нагружает суставы. Работоспособность суставов поддерживается движением, а состояние мышц – регулярной лечебной физкультурой. Для выпрямления тазобедренных и коленных суставов нужно упражняться. Для выпрямления коленей можно упражняться сидя на стуле. Если чувствуется боль, выпрямительные движения можно делать лёжа на спине, подушка под коленями. Холодный компресс в острой фазе успокаивает воспалённые и болезненные суставы. В спокойной фазе заболевания согревание суставов приносит чувство облегчения. При лечении артроза пальцев рук регулярные упражнения сохраняют их подвижность.
Прогноз
Большая часть пациентов хорошо справляется со своей болезнью. Мучительнее протекают болезни, начинающиеся в молодом возрасте и в нескольких суставах одновременно. Артроз вызывает ухудшение нормальной жизни. Увеличение избыточного веса населения – причина возникновения артроза в будущем. Операцией по замене суставов можно избежать возникновения инвалидности у пациента.
9. ГИПЕРПОДВИЖНОСТЬ СУСТАВОВ
Гиперподвижность суставов – это совокупность симптомов, при которых у суставов аномально широкая амплитуда движения. Гиперподвижность суставов особенно выражена у детей и молодых женщин. У пожилых людей встречается редко. Для некоторых профессий (музыкант, акробат) выгодна широкая амплитуда движения суставов, но она может причинять вред суставам.
Причины
Ослабление или натяжение суставных связок у людей различны. Вероятно, в строении связующего белка, коллагена, соединительной ткани есть отличия. Часто гиперподвижность суставов – наследственная. Её трудно отличить от синдрома Элерса-Данлоса (гиперэластичность кожи).
Симптомы
Гиперподвижность суставов не обязательно вызывает вредные последствия. Частым симптомом является боль, которая локализуется в суставах (тазобедренный, колено, плечо, запястье) или спине. Обычные болевые состояния легко трактуют, как фибромиалгию, одной из причин которой может быть гиперподвижность какого-либо сустава. В сложных формах заболевания суставы могут легко выворачиваться. К совокупности симптомов могут присоединиться также грыжа, варикозное расширение вен, нарушение венозного кровообращения, опущение матки и проблемы мочеиспускания. Гиперподвижность может привести к артрозу.
Диагностика
Гиперподвижность суставов определяется по шкале Бейгтона. Если у человека имеются пять критериев из одиннадцати, суставы считаются гиперподвижными.
Шкала Бейгтона
пассивное тыльное сгибание мизинца руки более 90° (левая и правая рука)
пассивное приведение большого пальца руки к сгибательной поверхности предплечья (левая и правая рука)
переразгибание локтевых суставов более 10° (левая и правая рука)
переразгибание коленей более 10°(левая и правая нога)
наклон вперед, не сгибая коленей, с касанием пола ладонями
Лечение
Пациент должен знать о происхождении симптомов. Полного лечения нет, но симптомы можно облегчить с помощью лечебной физкультуры для суставов и мышц. Следует прекратить виды деятельности, увеличивающие риски и приводящие к широкой амплитуде движения суставов и вывихам. Обычные обезболивающие препараты уменьшают боли. Гиперподвижность суставов следует учитывать при выборе профессии.
Прогноз
С возрастом амплитуда движения суставов уменьшается. Это улучшает долговременный прогноз.
10. ОСТЕОПОРОЗ
Остеопороз — прогрессирующее уменьшение плотности костей, приводящее к снижению их прочности и увеличению вероятности перелома. После 30 лет плотность костей начинает медленно уменьшаться. У пожилых людей увеличивается риск переломов костей в результате падения. В Финляндии более 400000 людей страдают остеопорозом, из них большая часть женщины старше 50 лет.
Причины
Возрастное уменьшение плотности костей является нормальным физиологическим процессом. Но резкое уменьшение плотности костной ткани приводит к заболеванию остеопорозом.Чаще остеопороз встречается у женщин, чем у мужчин. Риск заболевания у женщин увеличивается в климактерический период, когда уменьшается выработка женских половых гормонов (эстрагенов), регулирующих обмен веществ в костной ткани и предотвращающих остеопороз. Короткий период половой зрелости (позднее начало и раннее окончание месячных ) тоже является причиной остеопороза.
Худощавое телосложение, недостаток физкультуры, витамина D (солнечный свет) и/или кальция, курение, излишнее потребление соли, заболевания кишечника, ревматизм, диабет, заболевания почек, а также некоторые лекарства (кортизон, противоэпилептические препараты) увеличивают риск развития остеопороза. Избыточный вес хоть и является опасным заболеванием, но в какой-то мере защищает от остеопороза. Предрасположенность к остеопорозу является наследственной.
Симптомы
Остеопороз протекает бессимптомно. Проблемы возникают при переломах костей, самые распространённые из которых–переломы позвонков. В этом случае рост уменьшается и осанка изменяется. Сложными считаются переломы шейки бедра. За последние 15 лет в Финляндии количество переломов верхней части шейки бедра удвоилось. Хотя переломы, вызванные остеопорозом, лечатся оперативным методом, качество жизни пожилых людей ослабевает.
Диагностика
Опытный врач сможет быстро поставить диагноз пожилому человеку, измерив его рост. Если с годами рост уменьшился более чем на 5 сантиметров, и осанка стала сутулой, диагоз поставлен правильно.
Плотность костей можно измерить. Измерение делается на основании анализа костей спины и верхней части бедренной кости.
В больницах и в частных клиниках есть приборы для обследования остеопороза. На основании международных критериев, у женщин диагоз констатируется при плотности костей ниже 2,5 ед. стандартного отклонения (standard deviation), чем в молодом возрасте. У мужчин граница – 3 ед. стандартного отклонения.
По обычному рентгеновскому снимку костей можно оценить начальную стадию остеопороза. На рентгеновском снимке хорошо виден перелом костей позвоночника. Плотность измеряют ультразвуковым исследованием пяточных костей, но таким способом невозможно установить точное место перелома.
Профилактика
Появление остеопороза можно предупредить. Молодые девушки должны повышать плотность костной ткани и наращивать костную массу, которая с возрастом защищала бы от возможных переломов.
Предотврати остеопороз:
Ÿ Постоянно двигайся
Ÿ Худей осторожно и избегай резкого падения веса
Ÿ Чаще бывай на свежем воздухе, таким образом получишь витамин D
Ÿ В рацион должны входить молоко, сыр, лесные грибы и рыба
Ÿ Не кури
Ÿ Потребляй ограниченное количество соли
Ÿ Заваривай чай, в состав которого входит флорид, укрепляющий кости
Ÿ Женщинам после 40 лет рекомендуется делать обследование на наличие эстрогенов
Ÿ В тёмное время года людям после 50 лет рекомендуется принимать витамин D и кальций
Ÿ В пожилом возрасте особенно опасны падения, поэтому рекомендуется носить специальную защищающую кости одежду.
Лечение
Остеопороз трудно лечится, потому что костная ткань медленно обновляется. Лечение кортизоном назначается людям, у которых были переломы и плотность костных тканей постоянно уменьшается.
Лечение предусматривает достаточное получение витамина D и кальция. Ежедневная норма кальция 800 мг, она содержится, например, в трёх стаканах молока или кефира. Сыр и другие молочные продукты тоже являются хорошими источниками кальция.
Витамин D человек получает, находясь под солнцем, а также из продуктов питания, например, рыба и грибы богаты витамином D. Людям старше 70 лет рекомендуется принимать витамин D по15 микрограмм в день (600 единиц). Такое количество трудно получить из продуктов питания, поэтому пожилым людям его назначают в виде пищевых добавок.
Лечение остеопороза лекарственным методом постоянно развивается. Лечение продолжительное и достаточно дорогое. Важной лекарственной группой являются бифосфонаты (алендронат, этидронат, резидронат и ибандроновая кислота). В настоящее время дозировка лекарственных препаратов расчитана так, что их нужно принимать не чаще, чем раз в неделю или месяц. Лекарственные препараты есть в форме спрея для носа. Также женщины могут принимать препараты с содержанием гормона эстрогена или лекарственные препараты действующие таким же образом (ралоксифен). В трудных случиях используются стронтиум и терипаратид.
11. РЕВМАТИЧЕСКАЯ ПОЛИМИАЛГИЯ
Полимеалгия – достаточно распространённое заболевание, которое вызывает мышечные боли. «Поли»- означает много, «миалгия» — мышечные боли.
Причины
Причины болезни не выяснены, но спровоцировать заболевание может вирусная инфекция. Чаще всего полимиалгией болеют женщины после 50 лет.
Симптомы
Симптомы болезни проявляются достаточно медленно. Появляются боли и онемение (окостенелость) в мышцах шеи, плеч, поясницы и бёдер. Мышцы становятся чувствительными и болезненными при движении и от прикосновения. Отёчность суставов наблюдается редко. Из-за появления мышечных и суставных болей затрудняется утренний подъём. Также у пациента может быть усталость и повышенная температура. В анализе крови повышены показатели воспаления, поэтому ранее здоровый и бодрый человек чувствует себя серьёзно больным.
Часто к мышечной форме ревматизма присоединяется воспаление артерий. Воспаление височной артерии вызывает боль в висках или в щеках, например, при разжёвывании пищи. Воспалённую артерию иногда можно увидеть в области виска, она напряжена и увеличена. Пульс в артерии может отсутствовать. Важно вовремя обнаружить воспаление височной артерии (темпоральный артерит), потому что ответвление височной артерии идёт в основания глаз. Непроходимость височной артерии может привести к потере зрения.
Диагностика
Врач ставит диагноз на основании симптомов заболевания, возраста пациента, болей, общего состояния и анализа крови. Пожилым людям назначают и другие виды обследования. При подозрении на воспаление височной артерии, пациента направляют в Центральную больницу на обследование.
Лечение
Для лечения полимиалгии назначают препараты кортизона. Лечение длится минимум год и доза кортизона постепенно снижается на основании наблюдений за течением болезни, симптомами, формулой крови. Также для лечения используются и другие препараты, например, метотрексат. Воспаление височной артерии лечится в больнице.
Прогноз
Прогноз полимиалгии хороший. При правильном подходе к лечению, через несколько лет почти ко всем заболевшим здоровье возвращается.
12. ПОЛИМИОЗИТ
Полимиозит – это достаточно редкое воспалительное заболевание мышц, которое проявляется как вместе с ревматизмом, так и самостоятельным заболеванием соединительной ткани. Также к заболеванию относятся кожный и инклюзивный миозиты.
В Финляндии ежегодно заболевает около 20 человек. Чаще болеют взрослые люди, но кожная форма миозита встречается и у детей.
Причины
Причины возникновения миозита неизвестны, но очевидно, речь идёт о нарушении функции аутоимунной системы, как и при других cистемных заболеваниях соединительных тканей. Воспаление мышц может проявляться легкой формой суставного ревматизма, заболеванием Шегрина или симптомами SLE. Кожная форма миозита может возникать на фоне рака.
Симптомы
Важным симптомом полимиозита является слабость мышц. Обычно симптомы проявляются медленно, и сначала боли появляются в бедренных, тазобедренных и плечевых мышцах. Появляются трудности при вставании и при поднятии рук вверх. Так же у пациентов появляются трудности при глотании пищи. При кожной форме миозита появляются симптомы на коже рук и лица. Инклюзивный миозит проявляется медленнее, чем другие формы миозита. У детей после воспаления кальций откладывается в рубцевую ткань. Воспаление вызывает усталость, снижение веса и лихорадку.
Диагностика
Диагноз миозита ставят на основании анализа крови. Также делается биопсия. При необходимости делается электроневромиография (ENMG) и магнитно-резонансная томография. Пожилые люди, при необходимости проходят дополнительное обследование.
Лечение
Лечение начинается в больнице достаточно большими дозами кортизона. Если лечения кортизоном не достаточно, то назначается метотрексат. В трудных случаях назначаются новые биологические ревматические препараты.
Лечение длится годами, поэтому важно поддерживать тонус мышц в форме.
Профилактика
Раньше миозит был опасным заболеванием, но сейчас от него можно полностью излечится.
13. РЕАКТИВНЫЙ АРТРИТ И СИНДРОМ РЕЙТЕРА
Инфекционные заболевания кишечника, мочевыводящих путей или венерические инфекции могут быть причиной воспаления суставов. В дальнейшем это приводит к реактивному воспалению суставов (артрит), то есть иммунологической реакции организма на инфекцию. При синдроме Рейтера у пациентов могут быть воспаления на слизистой глаз, кожи или рта, половых органах или мочевыводящих путей.
Причины
Оболочка сустава реагирует воспалением на бактерии-инфекции. Организм вырабатывает антитела (иммунная реакция) против самого себя. Реактивное воспаление суставов начинается, например, с хламидии, сальмонеллы или обычным расстройством кишечника. Велик риск заболевания кишечными инфекциями в больших туристических центрах жарких странан.
У заболевания есть наследственная предрасположенность. У большой части пациентов обнаружен HLA-B27-антиген. Реактивный артрит в основном проявляется у молодых людей.
Симптомы
Симптомы реактивного артрита начинаются через неделю после кишечной или венерической инфекции и проявляются болями и отёками суставов. Первоначальная инфекция, как правило, уже проходит. Заболевание проявляется воспалением нескольких суставов. Обычно нижние конечности поражаются чаще, чем верхние. А также крестец и подвздошная кость становятся болезненными.
Реактивный артрит и синдром Рейтера вызывают шелушащиеся кожные покраснения на стопах, пальцах ног и на слизистой половых органов (баланит). Также у больных могут быть покраснения слизистой глаз или воспаление мочеточников. Повышенная температура и усталость являются обычными симптомами заболевания. Анализ крови свидетельствует о наличии инфекции в организме.
Диагностика
Диагносцировать реактивный артрит достаточно просто, если у пациента недавно была венерическая или кишечная инфекция. Иногда симптомов инфекции мало или нет вообще. Тогда причины инфекции выясняются посевом или анализом крови на антитела. Иногда возникает необходимость исключить другие заболевания, как, например, начинающийся суставной ревматизм.
Также делается ЭКГ , потому что есть риск воспаления сердца.
Лечение
Инфекция, вызвавшая воспаление суставов, лечится антибиотиками. Также назначается лечение хламидии. Назначаются противовоспалительные, обезболивающие и иногда кортизоносодержащие лекарственные препараты в виде инъекций в поражённый сустав или в виде таблеток. Отёкшие суставы нельзя перенагружать, но поддерживающая физкультура не противопоказана.
Также можно использовать лечение холодом, например, пакет со льдом, которое облегчает воспаление и боль.
Если в течение нескольких месяцев воспаление суставов не проходит, то назначаются ревматические препараты, один из них сульфасалацин.
Повторное воспаление можно избежать безопасными сексуальными контактами, соблюдением гигиены и правильным питанием.
Профилактика
Обычно реактивный артрит лечится за несколько месяцев, но суставные боли могут продолжаться длительное время. После венерической инфекции заболевание лечится труднее, чем после кишечной инфекции. У лиц, имеющих в наследственности антиген HLA- B 27, риск повторного заболевания повышен.
У некоторых больных реактивный артрит переходит в хроническую форму ревматизма спондилатропатию (болезнь Бехтерева), например, при ревматизме позвоночника.
14. РЕВМАТИЗМ ПОЗВОНОЧНИКА И БОЛЕЗНЬ БЕХТЕРЕВА
Ревматизм позвоночника – это длительное воспалительное заболевание позвоночника, иногда проявляющееся и в суставах конечностей. К тому же может вызывать воспаления в местах крепления сухожилий и в глазах. Иногда воспаление может быть в сердце или на стенках аорты. Ревматизм позвоночника относится к спондилатропатии.
Ревматизм позвоночника встречается одинаково часто как у мужчин, так и у женщин, но у мужчин заболевание протекает в более серьёзной форме. В большей части пациентами больницы являются мужчины. Почти все женщины, заболевшие ревматизмом позвоночника, не знают о своей болезни. Наследственность является фактором риска. В Финляндии около 10000 пациентов, страдающих ревматизмом позвоночника, нуждаются в лечении. Но по статистике больные ревматизмом позвоночника могут составлять один процент от общего населения.
Причины
Причины возникновения заболевания неизвестны, но одним из факторов является инфекционные заболевания. Ревматизм позвоночника может появиться после перенесёного реактивного артрита. У 95% заболевших ревматизмом позвоночника обнаружен наследственный антиген HLA-B27.
Симптомы
Молодой человек, который начинает просыпаться по ночам от болей в поясничной области, является типичным пациентом. Боль может отдавать в заднюю часть бедра. По утрам спина не гнётся, но небольшая зарядка облегчает боль. У половины пациентов также воспаляются суставы рук и ног, опухают колени, голени и бёдра. Иногда заболевание начинается с отёков суставов рук и ног, реже с воспаления глаз. Достаточно часто заболевание сопровождается болью грудной клетки.
Симптомы ревматизма позвоночника могут быть кратковременными. Иногда заболевание проявляется через какое-то время снова. Появляются боли в позвоночнике при наклоне вперёд. Между позвонками растут костные мосты. Меняется осанка, и уменьшается гибкость позвоночника. Также поражаются суставы рук и ног. Особенно страдают суставы бёдер, колен и плеч.
На следующей стадии заболевания у некоторых пациенов появляется воспаление глаз – ирити. Один или два из ста больных ревматизмом позвоночника в дальнейшем заболевают воспалением сердца.
Диагностика
В связи с тем, что боли в спине являются обычным явлением, диагноз ревматизм позвоночника очень легко пропустить. На начальной стадии заболевания гибкость позвоночника сохраняется в хорошой форме, но со временем спина немеет, и гибкость позвоночника ухудшается. Иногда диагноз ревматизма позвоночника можно поставить только через пять или даже десять лет после проявления первых симптомов заболевания.
Заболевание подтверждается рентгеновским снимком крестцового отдела позвоночника, на котором видны воспалительные изменения. На ранних стадиях можно сделать магнитный снимок. Позже между позвонками видны костные мосты (синдесмофиты). В анализе крови отмечаются высокие показатели воспаления и низкий гемоглобин. В некоторых случиях анализ крови может быть нормальным. В крови нет ревматического фактора. Назначается исследование на наличие антигена HLA-B27.
Лечение
Важным в лечении ревматизма спины является занятие физкультурой. Ревматизм поражает позвоночник, и формируется осанка с наклоном вперёд. Ежедневными занятиями спортом можно поддерживать хорошую осанку и гибкость позвоночника. Хотя бы раз в день нужно выпрямлять спину. Это можно сделать, подойдя стене, прижав к ней пятки, ягодицы и плечи. Грудную клетку можно поддерживать в хорошем состоянии, делая глубокие вдохи и выдохи. Желательно направить пациента на занятия физкультурой и объяснить, что нужно делать для поддержания тела в хорошой форме. Занятия с профессиональным инструктором особенно важно для молодых пациентов.
При лёгких формах заболевания назначаются болеутоляющие и противовоспалительные лекарства. Сульфасалацин назначают для предотвращения развития заболевания в позвоночнике. Также назначаются и другие лекарственные препараты. Например, новые биологические антиревматические препараты, которые являются эффективными в лечении ревматизма. Если ревматизм поражает суставы бёдер и колен, то пациентам делают операции по протезированию суставов.
Боль и покраснение глаз может быть признаком воспаления, для этого рекомендуется консультация окулиста.
Профилактика
Хорошее лечение – это профилактика. Ревматизм позвоночника не лечится, но его можно предотвратить. Острый период заболевания редко проявляется у людей старше 40 лет. У большинства людей сохраняется рабочая способность, и только небольшая часть заболевших получает инвалидность.
15. НАСЛЕДСТВЕННОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАНИ
Соединительная ткань связывает все ткани в организме, она состоит из клеток, волокон, воды и межклеточного вещества. Волокна соединительной ткани – это белок или протеины, строение которых передаётся по наследству от отца и матери. Если в генах родителей была ошибка, то и в новом, рождённом гене тоже будет ошибка, что и приведёт к появлению заболевания.
Коллаген – это протеин организма. Это крепкие волокна, которые выдерживают растяжения. Сухожилия, связки и мышечные оболочки образуются из коллагена, также коллаген есть и в других тканях. Существует много видов коллагена. Коллаген I есть в костной ткани, коллаген II – в хрящевой ткани.
Эластин – это волокна, которые тянутся, как резина. Эластиновые волокна обвивают фибриллины так, как колготки в сеточку обвивают женскую ногу. Во всех протеиновых волокнах могут проявиться наследственные заболевания, вызванные ошибкой в генах.
Синдром Элерса-Данлоса (EDS)
В Финляндии около 1000 пациентов больны EDS- синдромом.
Причины
Причиной заболевания является наследственность. Если родители ребёнка больны синдромом Элерса-Данлоса, то вероятность болезни ребёнка возрастает на 50%. Но возможно, что поражённый ген одного из родителей так и не приведёт к заболеванию. Если гены поражены у обоих родителей, то возможность заболевания ребёнка составляет один к четырём. Синдром Элерса–Данлоса – это группа наследственных заболеваний соединительных тканей, которая поражает кожу, суставы и кровеносные сосуды, вызывая их повышенную растяжимость. При этом синдроме в строении коллагенов присутствуют нарушения.
Симптомы
Симптомы заболевания разнообразны: легко повреждаемая эластичная кожа, гиперподвижные суставы, варикозное расширение вен, грыжи, разрывы стенок кровеносных сосудов, воспаление дёсен и выпадение зубов. Симптомы зависят от типа заболевания.
В восстановительном центре Апила организованы курсы для EDS-пациентов, где людям с данным заболеванием помогают справиться со своими трудностями и проблемами: боли, гибкость суставов, проблемы с зубами, мышечная слабость, синяки и кровотечения, медленное заживление ран и образование рубцов, проблемы кишечника, вывихи, усталость и отёчность. У женщин – предотвращение выкидышей.
Виды EDS-синдрома
В настоящее время EDS-синдром делится на разные формы заболевания.
Сверхповышенная подвижность – гипермобильность (раньше тип III)
Основным симптомом гипермобильного типа является повышенная подвижность в крупных и мелких суставах, иногда вывихи и боли. Кожа тянущаяся и бархатистая. Заболевание может проявляется у родственников.
Классическая форма EDS (раньше формы I и II)
При классической форме заболевания у пациентов кожа мягкая и бархатистая, выраженная растяжимость кожи, склонность к повреждению при незначительной травме, а также к образованию кровоподтеков или гематом, рубцов, подкожных псевдоопухолей, повышенная подвижность в крупных и мелких суставах, частое варикозное расширение вен. У пациентов также встречаются паховые и диафрагмальные грыжи, синяки, мышечная слабость, геморои и воспаления дёсен. Заболевание является наследственным.
Сосудистая форма (раньше форма IV)
У пациентов эта форма заболевания проявляется гиперподвижностью суставов. Сосуды легко повреждаются, потому что стенки сосудов слабые, что является васкулитом , то есть воспалением стенок сосудов.
Кожа у этих людей тонкая, прозрачная с просвечивающими сосудами. Легко появляются синяки.
Кифосколиоз EDS( раньше тип VI)
Кифосколиоз является редким заболеванием, но в настоящее время поражённый ген тщательно исследуют. Этим заболеванием страдают около 60 человек на Земле. У них сильно выраженная мышечная слабость, которая приводит к неправильной осанке позвоночника – сколиозу. В некоторых случаях может быть повышенная ранимость глаз и утончение роговицы.
Артрохалазия тип EDS (раньше типы VII A и VII В)
В редкой форме артрохалазии типа EDS проявляются сильные изменения в соединительных тканях, которые ослабляют суставы, делают кожу легко повреждаемой, приводят к воспалениям суставов, ломкости костей и ортопедическим проблемам. На Земле болеют около 30 человек.
Дерматоспараксис EDS (раньше тип VII C)
Выраженная ранимость кожи и её повышенная эластичность. Создаётся впечатление, что кожи много. Распространено образование рубцов и грыж. Беременных женщины подвержены риску преждевременных родов из-за слабой оболочки плода.
Лечение
Изменить ген и устранить причину заболевания невозможно. Лечение направлено на уменьшение симптомов и предотвращение их ухудшения.
Важно определить причину заболевания и сообщить пациенту полную информацию о болезни. Зная о характере болезни, больной сам планирует свою жизнь так, чтобы болезнь не влияла на неё. Выбирая профессию, молодые люди должны принимать своё заболевание во внимание.
При болях в суставах можно принимать парацетамол и противовоспалительные препараты. При больших поражениях суставов делаются операции по имплонтации суставов.
Перед операцией EDS-пациентам нужно рассказать хирургу о своей болезни, чтобы избежать осложнений при заживлении ран.
В повседневной жизни EDS-пациентам могут помочь разные средства. Избегая опасных ситуаций, можно сохранить суставы целыми. На суставы можно надевать поддерживающие эластичные повязки. Мышцы нужно укреплять. Кожу надо увлажнять кремами. Рекомендуется ношение поддерживающих колготок и гольф для профилактики варикозного расширения вен. Постоянные посещения зубного врача помогут избежать проблем с зубами.
Пациенты сами знают, как важно получать информацию о характере заболевания. Спокойная жизнь, отдых и расслабление, а также поддержка близких помогают преодолеть жизненные трудности. Нужно избегать резких движений, использовать тугие повязки для суставов, систематически принимать лекарства, правильно питаться, попробовать Рэйки–лечение, йогу, зонатерапию и лимфомассаж. Стараться делать всё, что можешь и умеешь.
Другие повреждения строения коллагена
Синдром Стиклера является достаточно распространённым заболеванием, которое вызывается нарушением строения коллагена типа II. Заболевание часто проявляется в лёгкой форме. Синдром Стиклера — комплекс наследственных аномалий глаз и суставов. Первые симптомы появляются в детстве: врожденная выраженная близорукость, нередко слепота, в ослепшем глазу развиваются катаракта, вторичная глаукома, хронический увеит, кератопатия, сморщивание глазного яблока. Суставы становятся гиперподвижными, болезненными и предрасположены к переломам. В отдельных случаях отмечается нарушения в строении лица: маленький подбородок, расщепление челюстей.
Дисплазия соединительной ткани (MED) вызывана нарушением строения коллагена типа IX. Эти нарушения строений суставных хрящей ведут к задержке развития роста и разрушению суставов.
Остеогенезис имперфекта является заболеванием костей, вызванным мутацией коллагена типа I, которое может вызвать смерть зародыша ещё в матке. В лёгкой форме заболевания кости слабые и легко ломаются. Помимо этого могут быть проблемы в соединительной оболочке глаз, проблемы со слухом и глухота.
Другие генетические проблемы волокон протеина
Синдром Вильямса — синдром, возникающий как следствие хромосомной патологии эластина. Эластин и коллаген образуют волокнистый белок, с помощью которого стенки сосудов, лёгкие и другие органы способны растягиваться. Этим заболеванием болеет один ребёнок из 20000. У них появляются проблемы в сердечно-сосудистой системе. Аорта и лёгочная артерия суживаюся уже в детском возрасте, позже появляются проблемы с кровяным давлением. Дети рождаются маленького размера, появляются проблемы кормления, колики. Также появляются изменения строения зубов (большие промежутки между зубами), слабые мышцы, гиперподвижность суставов. У взрослых суставы менее подвижны.
Синдром Марфана вызывается изменением фибриллина типа I. Фибриллин – это волокнистый белок.
В соединительной ткани он образует защитную сетку вокруг эластина. Помимо характерных изменений в органах опорно-двигательного аппарата (удлинённые кости скелета, гиперподвижность суставов), наблюдается патология в органах зрения и сердечно-сосудистой системе.
16. СИНДРОМ ШЕГРИНА
Синдром Шегрина является системным аутоиммунным заболеванием, характеризующимся сухостью слизистой глаз, рта и половых органов, вызванной поражением слёзных, слюнных и половых желез. Чаще всего болеют женщины. Синдромом Шегрина заболевают люди старше 50 лет. О заболевании нет достоверных сведений, но по оценкам специалистов 3-4% взрослых людей страдают синдромом Шегрина.
Причины
Основой механизмов развития болезни считаются аутоиммунные нарушения, при которых имунная система противостоит своим же тканям. Синдром может развиваться самостоятельно (primaarinen) или вместе с другими ревматическими аутоимунными заболеваниями, в частности, суставным ревматизмом (sekundaarinen). Одной из причин заболевания считается изменение половых гормонов, потому что большей частью заболевших являются женщины.
Симптомы
При синдроме Шегрина появляется сухость слизистых оболочек. Первыми признаками заболевания является раздражение и сухость в глазах. Появляется сухость во рту и трудности проглатывания пищи, возникает необходимость запивания еды. Садится голос. Из-за уменьшения слюноотделения, на зубах образуется кариес и воспаляются дёсны. Может возникнуть воспаление слюнных желёз. Сухость кожи вызывает зуд. Появляется сухость в носу и сухой кашель. У женщин появляется сухость слизистых половых органов. Нарушения работы желёз желудка и кишечника вызывает нарушения всасывания железа и витамина B12.
При синдроме Шегрина появляется усталость, боли в суставах напоминают фибромиалгию, появляются раздражения на коже и лихорадка. Возможны заболевания почек, отёк лимфатических желёз и нарушения со стороны нервной системы.
При синдроме Шегрина возрастает риск заболевания раком лимфатических желёз (лимфома). При сильном отёке лимфатических и слюнных желёз возникает необходимость в их обследовании.
Диагностика
Синдром Шегрина определяется по типичной для этого заболевания сухости слизистых оболочек. Слёзоотделение измеряется тестом Ширмера, при котором рассматривается скорость намокания впитывающей бумажки за нижним веком. Выделение слюнной жидкости измеряется сбором слюны. Микроскопическое исследование губ указывает на наличие воспалительного процесса. Показатели воспаления в крови повышены. Почти у всех пациентов в крови присутствует ревматический фактор синдрома Шегрина и антитела.
У пожилых людей сухость слизистых оболочек является возрастным показателем и не является симптомом болезни Шегрина.
Лечение
Если во вторичный синдром Шегрина входит ревматизм суставов или другое заболевание ревматизма, то оно лечится обычным способом. Нарушение работы желёз при синдроме Шегрина неизлечимо, но увлажнением можно облегчить сухость слизистых оболочек.
Увлажняющие капли для глаз и защитные очки предотвращают сухость глаз. Воздух в помещении не должен быть очень сухим. Увлажняющие капли закапывают регулярно через равные промежутки времени. Употребление жевательной резинки с ксилитолом, а также лекарственные препараты как пилокарпин и бромгексидин, увеличивают выделение слюны. Нужно следить за состоянием зубов. Грибковые инфекции рта и половых органов необходимо лечить противогрибковыми лекарствами. Женские половые органы обрабатываются специальными увлажняющими средствами.
Первичный синдром Шегрина лечится малыми дозами кортизона. В трудных случаях назначают метотрексат и другие новые ревматические лекарства.
Профилактика
Синдром Шегрина не лечится. Лечение замедляет развитие болезни, но с заболеванием нужно научиться жить. Инвалидность, вызванная болезнью, появляется редко. На профилактику больше влияет характер протекания первичного заболевания или ревматизма, чем сухость слизистых оболочек.
17. СЕРОНЕГАТИВНЫЙ СПОНДИЛОАРТРИТ
Спондилоартрит определяет группу заболеваний, точный диагноз не всегда можно определить. Речь идёт о серонегативном ревматизме позвоночника, при спондилоартрите в крови отсутствует ревматический фактор, но существует тенденция вызывать воспаления в суставах позвоночника.
К спондилоартритам относят:
ревматизм позвоночника (Spondylarthritis ancylopoetica, болезнь Бехтерева)
реактивное воспаление суставов и болезнь Рейтера
язвенное воспаление толстого кишечника и болезнь Кронина
часть детского ревматизма
суставной псориаз и воспаление позвонков
Все эти заболевания могут вызывать воспаления в суставах конечностей и позвоночника. Особенностью этих заболеваний является воспаление промежуточного сустава между крестцовой и подвздошной костью (сакроилит). При обследовании у больных обнаруживается наследственный антиген HLA-B27. Обычно эти заболевания развиваются в молодом возрасте, появляются воспаления глаз (ирит), сердца и стенок аорты. Одновременно все симптомы проявляются редко. В начале заболевания воспаления суставов приносят проблемы и боли, но в дальнейшем они могут исчезнуть даже без лечения.
Спондилоартрит проявляется как и другие ревматические заболевания. Возможно причиной является перенесённая кишечная или венерическая инфекция, как и при реактивном воспалении суставов. Большое значение имеет наследственный фактор.
Финны живут в холодном климате и наличие у них антигена HLA-B27 достаточно распространено. У 15% финнов присутствует антиген HLA-B27, тогда как у жителей центральной Европы всего у 8%, у японцев 1% и у индейцев Южной-Америки ещё меньше. У людей, в организме которых обнаружен антиген HLA-B27, риск заболеть спондилоартритом в сто раз выше, чем у других.
Спондилоартрит является длительным заболеванием, но он редко приводит к инвалидности. В лёгких формах заболевания пациент обходится небольшими дозами лекарственных препаратов. В трудных случаях назначаются биологические ревматические препараты.
18. СИСТЕМНЫЙ LUPUS ERYTEMATOSUS (SLE)
Системный lupus erytematosus (SLE) – это системное аутоимунное заболевание соединительной ткани. Организм вырабатывает антитела, которые вместо того чтобы защищать, наоборот нападают на соединительные ткани организма. Признаки заболевания проявляются в различных частях организма. В Финляндии насчитывается около 2000 заболевших SLE, 90% из которых женщины. Половина из них в возрасте до 30 лет. У пожилых людей заболевание протекает в лёгкой форме.
Причины
Причины заболевания неизвестны. У женщин в зрелом половом возрасте на заболевание влияют половые гормоны. Наследственность тоже влияет на заболевание. Некоторые лекарства (гидралазин, прокаинамид), химикаты и ультрафиолет увеличивают риск заболевания SLE.
Симптомы
Общими симптомами SLE- заболевания являются усталость, потеря веса и повышенная температура. На открытых частях тела появляются кожные высыпания, вызванные воздействием солнечных лучей. На лице вокруг носа появляется красная сыпь в форме бабочки. Боли и воспаление суставов, выпадение волос, язвы во рту, заболевания почек, воспаление оболочек лёгких и сердца, а также неврологические заболевания. Боли или ревматические воспаления в суставах проявляются почти у всех пациентов, кожные высыпания – у достаточно большой части заболевших, а заболевания почек – почти у половины. Суставы не разрушаются, но могут деформироваться. Симптомы заболевания у разных людей проявляются по- разному. Чаще заболевание протекает в лёгкой форме и не влияет на образ жизни заболевшего. Выявить форму заболевания достаточно сложно.
Диагностика
Диагноз заболевания ставится на основании симптомов и лабораторных исследований. Существует 11 критериев заболевания. Если в заболевании проявились 4 или более критериев, то диагноз системный lupus erytematosus поставлен верно. Подсчёт критериев имеет больше теоретическое значение. В анализе крови повышаются показатели воспаления, но как и при других заболеваниях ревматизма ЦРБ не повышен. Почти у всех пациентов в крови присутствуют антитела. По количеству и качеству антител можно оценить стадию болезни и результат лечения. Лейкоциты и тромбоциты могут быть понижены. Возможна анемия.
Лечение
При лёгких формах SLE- заболевания лечение не требуется. Заболевший сам заботится о себе, избегая солнечных лучей и пользуясь защитными кремами. Достаточно обойтись слабыми лекарственными препаратами, например, малыми дозами кортизона и гидроксиклорокина. В трудных случаях пациенту назначаются большие дозы кортизона.
Беременность может вызвать проблемы. О наблюдении и лечении SLE- заболевания во время беременности рекомендуется консультация врача–ревматолога. Инфекции также могут вызвать осложнения. Причину повышения температуры нужно обязательно выяснить, чтобы знать, чем она вызвана – инфекцией или обострением SLE-заболевания. Лечение направлено на поражённый орган. Почти всегда напоминает лечение остеопороза.
Профилактика
Профилактика системного lupus erytematosus постоянно развивается. Болезнь опасна для людей с серьёзными заболеваниями почек, лёгких или центральной-нервной системы. С возрастом болезнь затихает. SLE- заболевание, вызванное лекарственными препаратами, проходит при их отмене.
SLE- критерии:
1. Красная сыпь в форме бабочки на носу и щеках
2. Шелушащиеся покраснения на коже
3. Покраснения кожи под воздействием солнечных лучей
4. Язвы во рту
5. Воспаление суставов
6. Воспаление оболочек лёгких и сердца
7. Заболевания почек
8. Неврологическте симптомы (судороги или психозы)
9. Изменения крови (анемия, уменьшения лейкоцитов или тромбоцитов)
10. Иммунные изменения крови (DNA, ошибочно позитивный кардиолипини-тест)
11. Антитела
19. СИСТЕМНЫЙ СКЛЕРОЗ (СИСТЕМНАЯ СКЛЕРОДЕРМИЯ)
Системный склероз это ревматическое заболевание соединительных тканей. Одна из форм заболевания – склеродермия (склеро — твёрдый, дерма — кожа). При этом заболевании грубеет кожа. Также соединительная ткань внутренних органов рубцуется, но этот признак встречается редко. В Финляндии ежегодно заболевает 20-50 человек, из них большая часть женщины. Дети болеют редко.
Причины
Причины заболевания системным склерозом неизвестны, но заболевание могут вызывать многие химикаты. Например, в 1981 году в Испании прошла волна этого заболевания, вызванная некачественным растительным маслом. Некачественный триптофан, продаваемый как натуральный продукт, вызвал вторую эпидемию в конце того же десятилетия. Также угольная и кварцевая пыль, винилхлорид, триклоритилен и другие химикаты могут вызывать заболевание. Одной из подозреваемых причин являются силиконовые имплонтанты. У большинства больных причины заболевания неизвестны.
Симптомы
Заболевание начинается с нарушения кровообращения пальцев рук и ног. Появляется симптом Рейно, когда сосуды сокращаются так сильно, что пальцы становятся белыми при прохладной температуре окружающей среды. На пальцах рук появляются кожные изменения. Кожа пальцев набухает и уплотняется. Кожные морщины и складки пропадают. С годами кожа становится тонкой и натянутой, иногда в коже откладывается кальций. Симптомы могут распространяться и по всему телу, кожа уплотняется и деформируется. Мышцы лица становятся неподвижными, рот сокращается. Видны расширенные подкожные сосуды.
Склеродермия может поражать не только кожу, но и внутренние органы. При поражении пищевода появляются проблемы при глотании. При поражении лёгких, почек и кишечника появляются серьёзные проблемы со здоровьем. К этим заболеваниям относятся и такие необычные формы заболевания, как эозинофильный фаскит. Когда воспаление проходит, кожа рубцуется и напоминает апельсиновую кожуру.
Распространённой формой системного склероза является CREST (от calcinosis – закальцевание кожи), симптом Рейно, эсофагус (рубцевание пищевода), склеродактилия и телеагниэктазия, то есть расширение подкожных сосудов.
Диагностика
Диагноз ставится на основании картины заболевания. В крови пациента обнаруживаюся показатели ревматизма и антитела. При CREST обнаруживаются антитела, свойственные этому заболеванию.
Лечение
Лечение системного склероза трудное, потому что нет достаточно действенного лекарства. Пациенту надо защищать кожу от холода. Необходимо бросить курить. Назначаются сосудорасширяющие препараты (нифедипин). Для предотвращения сухости кожи используют увлажняющие крема. Для сохранения подвижности пальцев необходимо делать гимнастику для рук.
Ревматические лекарственные препараты тестируются, но их действие остаётся незначительным. Широко используются пенисилламин и циклоспорин. При лечении внутренних органов назначаются симптоматические лекарственные препараты.
Профилактика
Важным значением в профилактике системного склероза является ограничение заболевания на кожной стадии, когда другие органы ещё не поражены. Со временем кожа смягчается и заболевание переходит в лёгкую форму. Но поражение лёгких и почек остаётся серьёзным заболеванием.
20. ВАСКУЛИТ
Васкулит это воспаление стенок сосудов. Последствия васкулита зависят от количества поражённых сосудов и мест воспалений. В трудных случаях васкулит вызвает затруднения кровообращения. Это приводит к кровотечениям или омертвению тканей.
Васкулит классифицируется на основании размера поражённых сосудов. Васкулит поражает височную артерию, кожный васкулит малые кровеносные сосуды. При темпоральном артериите в стенке височной артерии под микроскопом видны большие и многоядерные клетки, из-за которых заболевание получило второе название – гигантоклеточный артериит.
Часто васкулиты проявляются редкими заболеваниями, как нодозный полиартериит. А также пурпура Шенлейна-Геноха, синдром Чарга-Штраусс, болезнь Кавасаки, гранулематоз Вегенера и артериит Такаяси.
Причины
Причинами заболевания могут быть инфекции, повреждения тканей, инородные вещества, которые вызывают иммунные реакции в организме. Механизм появления васкулита не определён. Наследственность тоже имеет значение. Васкулит может быть как самостоятельным заболеванием, так и относиться к группе ревматизмов, таких как суставной ревматизм или SLE-заболевание.
Симптомы
Васкулиту свойственны повышение температуры тела и потеря веса. Из-за заболеваний сосудов появляются кожные высыпания различного типа. Типичными симптомами заболевания являются мышечные и суставные боли, нарушения работы переферической нервной системы, носовые кровотечения, кашель с кровью, кровь в моче и боли в животе.
Особенности
У половины пациентов с диагнозом васкулит и темпоральный артериит проявляются симптомы полимиалгии. Симптомами артериита являются головные боли в височной области и боль в скулах при жевании. При заболевании возможен риск закупорки глазной артерии и потеря зрения, поэтому лечение необходимо начать как можно быстрее. В основном заболевают пожилые люди.
Болезнь Такаяси поражает аорту и исходящие из неё кровеносные сосуды. Основным симптомом заболевания является нарушение кровообращения. Поставить диагноз трудно. В основном заболевают молодые женщины.
Нодозный полиартериит является редким заболеванием, при котором на стенках артерий образуются воспалительные бляшки. Проявляется у молодых людей. Встречаются серьёзные изменения внутренних органов, диагноз выясняется в процессе операции.
Начальными симптомами гранулематоза Вегенера являются нарушения в верхних дыхательных путях, воспаление пазух носа, заложенность носа и носовые кровотечения. Также могут быть воспаления среднего уха и глухота, ослабление зрения. К сложным формам относятся поражения почек и лёгких. Некоторые формы заболевания протекают достаточно лёгко. В крови присутствуют ANCA-антитела.
При вторичном васкулите в сочетании с другими аутоимунными заболеваниями, симптомы начинаются с поражения мелких кожных сосудов. На коже голеней или рук образуются раны и некрозы.
Диагностика
Постановка диагноза осуществляется на основании симптомов заболевания и биопсии кожи. Рентген кровеносных сосудов (ангиография) выявляет васкулит. Также постановка диагноза опирается на лабораторные исследования. ЦРБ повышено.
Лечение
Лечение направлено на устранение причины возникновения васкулита. Сначала снимается воспаление кровеносных сосудов лекарственными препаратами. После его прекращения основное заболевание лечится эффективнее. Назначается кортизон. Часто вместе с ним применяют цитостатические средства. В критических ситуациях назначают большие дозы кортизона. Хорошие результаты дают биологические лекарственные препараты.
Профилактика
Прогноз васкулита улучшается с развитием методов лечения. У большой части пациентов симптомы улучшаются. Хотя иногда болезнь может перейти в тяжёлую форму. Обширные поражения внутренних органов дают плохой прогноз заболевания и срочную госпитализацию.
© 2016 Lappeenrannan reumayhdistys ry.
Васкулит: причины, виды, симптомы, диагностика и лечение в Москве
Формы, разновидности, и симптомы
Симптоматика заболевания зависит от формы васкулита и разновидности. Ранние симптомы схожи с проявление большинства инфекционных и воспалительных заболеваний: повышение температуры, слабость, головная боль, быстрая утомляемость, болевые ощущения в мышцах.
С развитием процесса проявляются симптомы первичной и вторичной формы болезни. Первичная форма – это самостоятельное заболевание, которое заключается в воспалении сосуда иммунного происхождения, аутоиммунный васкулит. Вторичная форма – следствие и симптом какого-либо системного заболевания, а также последствие инфекций, заражения гельминтами, воздействия токсинов, химических препаратов, радиации. Среди системных заболеваний, симптомами которого может стать васкулит – сахарный диабет, красная волчанка, саркоидоз.
Кожный
Кожный васкулит поражает сосуды дермы малого или среднего диаметра, но не затрагивает сосуды внутренних органов. Диагностируется с помощью биопсии, поскольку васкулиты кожи по внешней симптоматике схожи с некоторыми заболевании:
- капиллярные излияния кожи – пурпура;
- повреждения капилляров кожи – петехии;
- крапивница, узелки;
- сетчатое леведо вследствие застоя крови в капиллярах.
Васкулиты кожи могут развиваться на фоне системных заболеваний, и тогда симптоматика дополняется повышением температуры, болями в суставах.
Аллергический
Проявляется следующими симптомами:
- узелки, геморрагические, эритематозные пятна и высыпания;
- инфаркт кожи – образование черной корки в области высыпаний;
- кровоизлияния под ногти пальцев ног;
- боль в суставах и мышцах;
- жгучая, сдавливающая боль или зуд в местах высыпаний;
Аллергический васкулит чаще всего проявляется сыпью на бедрах, голенях, стопах, а при генерализованной форме добавляются высыпания на предплечьях и туловище.
К группе аллергических васкулитов относятся индуративная эритема Базена, острая и хроническая узловатая эритема, болезнь Бехчета, височный ангиит, которые имеют специфические симптомы.
При острой узловатой эритеме характерны крупные размеры узлов и изменение цвета кожи под ними от красного до зеленоватого.
Болезнь Бехчета поражает в основном слизистую глаз, рта и кожи с образованием эрозий и язв.
При височном, или сенильном ангиите пожилые женщины страдают от сильных и продолжительных болей в районе висков.
Системный
Возникает при нарушении иммунных механизмов при различных системных заболеваниях, для которых характерно поражение соединительной ткани (ревматизм, гранулематоз, красная волчанка и др.)
При гранулематозе Вегенера заболевание проявляется следующими симптомами:
- разрушительными изменениями стенок сосудов дыхательных путей и почек;
- изъязвленными гранулемами на слизистой носа, рта, бронхов;
- гломерулонефритом;
- тяжелыми осложнениями на внутренние органы, кожу, нервную систему, органы зрения.
При ревматизме распространяется на весь организм и проявляется в зависимости от стадии развития заболевания. Кроме кожных покровов поражаются сосуды внутренних органов, мозга с опасностью внутренних кровотечений.
Криоглобулинемический
Одна из разновидностей системной разновидности заболевания – криоглобулинемический васкулит, при котором в клетках крови появляются белки криоглобулины, откладывающиеся на стенках сосудов и разрушающие их.
Болезнь имеет прогрессирующую форму протекания, а ее характерный симптом (кроме общих для всех видов болезни) – поражение периферических нервов и нарушение чувствительности. При отсутствии адекватного лечения криоглобулинемический васкулит может стать причиной потери речи и двигательного паралича.
Уртикарный васкулит
Уртикарный васкулит, или ангиит – одна из разновидностей аллергической формы заболевания, которая характеризуется хроническим воспалением поверхностных сосудов кожного покрова.
На начальном этапе развития часто диагностируют как хроническую крапивницу. Для заболевания характерны следующие симптомы:
- волнообразное течение;
- появление на коже геморрагических пятен, узелков, волдырей;
- ощущения жжения на пораженных участках;
- боль головная, в суставах, пояснице, мышцах, животе;
- повышенная температура;
- гломерулонефрит.
Диагностируется методом иммунофлюоресценции и гистологического исследования пораженных участков дермы.
Васкулит у детей
Васкулит у детей – довольно редкое явление, но все разновидности имеют характерные особенности протекания, свойственные только в детском возрасте.
Синдром Кавасаки
Системная форма заболевания у детей до 7-ми лет с поражением сосудов сердца, лимфатических узлов, слизистой дыхательных путей. Для клинической картины характерно стремительное, острое начало с температурой от 38 до 41 градуса и следующие симптомы (в порядке постепенного появления):
- изнуряющая лихорадка;
- поражение кожи скарлатиноподобной сыпью с эритематозными бляшками;
- поражение слизистой дыхательных путей, носа, глаз;
- утолщение и покраснение кожи на подошвах и ладонях;
- увеличение лимфатических узлов шеи;
- малиновый цвет языка;
- шелушение кожи вокруг ногтей, на фалангах пальцев конечностей;
- поражение сердечнососудистой системы в острой фазе, аневризма.
Синдром Кавасаки излечивается при своевременной диагностике, последствия устраняются через 5-8 лет.
Геморрагический васкулит
В то время как геморрагический васкулит у взрослых может быть вызван патологиями при беременности, диабетической нефропатии, циррозе печени, злокачественных новообразованиях, причиной этой формы заболевания у детей чаще всего являются инфекции верхних дыхательных путей, корь, паратифы, лекарственная или пищевая аллергии.
Геморрагический васкулит у детей подразделяется на следующие формы: кожную, кожно-суставную, абдоминальную, почечную и кожно-почечную. Для каждой из них присущи специфические симптомы:
- кожная форма – выраженные отеки на фоне холодовой крапивницы, пурпура, высыпания с локализацией на стопах, голенях постепенным распространением к бедрам, боль в суставах;
- абдоминальная форма: тяжелое протекание с выраженной болью в животе, локализующейся около пупка;
- почечная форма – наличие в моче белков, глобулинов.
Геморрагический васкулит опасен осложнениями, рецидивами и склонностью к генерализации – распространению на сосуды внутренних органов.
Диагностика и лечение в НИАРМЕДИК
Диагностика в сети клиник НИАРМЕДИК проводится в собственной клинико-диагностической лаборатории с использованием современных, информационных и эффективных методик, с использованием диагностических тестов, позволяющих исключить неправильное толкование внешних симптомов.
В лаборатории проводят:
- гистопатологическое исследование;
- иммунологическое исследование;
- аллергологическое тестирование;
- ПЦР-тест;
- исследование иммунограммы;
- многократные анализы мочи и крови;
- регулярное исследование сердечнососудистой и дыхательной систем.
При диагностике васкулита лечение назначается в зависимости от формы и разновидности. Лекарственная терапия включает назначение:
- глюкокортикостероидов при тяжелых патологических состояниях;
- медпрепаратов для лечения основного заболевания при вторичных формах;
- лечение очагов инфекции;
- нестероидных противовоспалительных препаратов;
- медпрепаратов для восстановления прочности и эластичности стенок сосудов;
- антиоксидантов;
- обезболивающих;
- кортикостероиды при диагнозе геморрагический васкулит.
В лечебные мероприятия входят физиотерапевтические процедуры и диетическая терапия.
При первых появлениях симптомов заболевания обращайтесь в ближайшую к вам клинику сети НИАРМЕДИК или звоните в наш контакт-центр по телефону, указанному на сайте. Записаться на прием в дерматологу можно также через сервисы обратной связи.
Как восстанавливаться после COVID-19 | Статьи клиники Медсервис
COVID-19 — новое заболевание, человечество столкнулось с ним всего несколько месяцев назад. Вирус мутирует и крепнет, болезнь «набирает обороты», заболевают родственники, коллеги, друзья. У некоторых болезнь протекает легко, почти без симптомов. А кто-то болеет длительно и тяжело. Но в любом случае возникает вопрос как вернуться к привычному образу жизни, физическим нагрузкам.
Слабость, рассеянное внимание, апатия или даже паника – это далеко не полный перечень того, что с чем приходится иметь дело. Иногда осложнения, которые оставляет после себя вирус, могут привести и к более серьезным последствиям.
К концу октября 2020 года, по официальным данным, в Удмуртии переболело более 8000 человек. Для многих из тех, кто официально получил статус «COVID-отрицательный», борьба с новой инфекцией еще не закончена. Люди не чувствуют себя здоровыми. Разберемся почему это происходит и как вернуть себе былое качество жизни.
Почему после коронавируса долго держится слабость и появляется одышка
Наша жизнь, хотим мы этого или нет, разделилась на «до» и «после». Симптомы коронавируса сегодня известны всем, так же, как и способы обследования и лечения. Об этом много говорят и пишут. Каждый знает, что надо пережить две-три недели, и вирус исчезает из анализов, а значит должно прийти долгожданное выздоровление.
Но многие пациенты так и «застревают» на том же уровне самочувствия, которое у него было во время болезни. Болят все мышцы, сохраняется усталость, голова не соображает, особенно тяжело даются физические нагрузки, даже незначительные. Вышел человек на работу с больничного, а вечером приходит домой, без сил падает и даже прием пищи становится проблемой. Или, оказывается, что привычное мытьё посуды превратилось в физическую нагрузку. Казалось бы, лечение длилось почти месяц, должно быть все в порядке, но самочувствие плохое, даже очень.
С такими жалобами всё чаще сталкиваются на приёме доктора клиники Медсервис, Ижевск. И сейчас врачи точно знают, с чем это связано. Люди, перенесшие COVID-19, неизбежно сталкиваются с ухудшением работы легких после перенесенной пневмонии. Это влечет за собой нарушение кислородного обмена в тканях организма, от чего страдают внутренние органы и структуры, в частности, сердце и костно-мышечный аппарат, эндокринная и нервная системы.
В результате:
- усиливается слабость во всем теле, пациент быстро чувствует переутомление;
- даже умеренная физическая нагрузка вызывает затруднения
- снижается работоспособность;
- появляется одышка;
- трудно дышать полной грудью.
Угроза для сердечно-сосудистой системе
Мы все уже поняли, что коронавирус — болезнь серьезная, которая наносит вред не только органам дыхания. Серьёзно поражается и сердечно-сосудистая система. Одно из самых грозных и распространенных осложнений COVID-19 — васкулит, воспаление мелких сосудов.
Это заболевание особенно опасно тем, что может развиться не сразу, а спустя некоторое время после начала заболевания. Вирус поражает, внутреннюю оболочку сосудов — эндотелий. Сопровождается такое воспаление повышением вязкости крови и закупоркой мелких сосудов, образовавшимися сгустками или тромбами. А сосуды пронизываю всё тело, а значит, появиться такое воспаление может в любом органе, и там появятся нарушения.
Страдать могут мозг, кишечник, почки. Одно из самых уязвимых мест – миокард или сердечная мышца. Сердце требует для нормальной работы хорошего кровоснабжения и питания. Появившееся воспаление, миокардит, вызывает:
- слабость, снижение работоспособности, повышенную утомляемость;
- частое сердцебиение, нарушение ритма сердца;
- боли в грудной клетке.
Если вас беспокоит ваше состояние после перенесённой вирусной инфекции, и оно осложняет привычную жизнь, обратитесь к врачу. Важно знать, чем раньше Вы начнёте реабилитацию, тем меньше последствий на организм окажет вирус.
Диагностика и реабилитация после коронавируса
Доктора клиники Медсервис, Ижевск, имеют достаточную квалификацию и опыт, чтобы помочь восстановить нарушенные функции организма. Нужно обратиться за помощью к терапевту, кардиологу или неврологу. Поверьте, это только на первый взгляд усталость и плохое самочувствие исключительно личные ощущения. Они могут быть признаками серьезных осложнений, возникающих после перенесенных вирусных заболеваний.
После коронавирусной пневмонии, как и после любой другой, необходим рентгеновский контроль через один, три и 12 месяцев после окончания лечения. В нашей клинике работает современный рентгеновский компьютерный томограф, позволяющий выявить даже самые маленькие изменения в легких и бронхах.
При одышке, сохраняющемся кашле, удушье и других подобных жалобах, необходим контроль за функцией внешнего дыхания. Для диагностики респираторных (дыхательных) нарушений и контроля за функцией внешнего дыхания наших пациентов мы пользуемся современным спирографом. Аппарат позволяет проводить все необходимые исследования и пробы. На основании обследования доктор составит для вас индивидуальную программу реабилитации (восстановления).
Клиника Медсервис располагает современным, высокотехнологичным оборудованием, которое поможет врачам выяснить причину вашего недомогания и назначить необходимый курс восстановления (реабилитации). Для пациентов, перенесших коронавирусные инфекцию нашими врачами разработаны реабилитационные программы, учитывающие современный опыт в области лечения коронавирусной инфекции.
Справки и запись на прием осуществляются по телефонам 550-300 и 350-300.
Вопросы Вы можете задать, перейдя в раздел Вопрос-ответ.
ПРОБЛЕМИ КЛІНІКО-ДІАГНОСТИЧНОЇ ВЕРИФІКАЦІЇ ПРИ СИСТЕМНИХ І НЕСИСТЕМНИХ ВАСКУЛІТАХ
Резюме. Ураження периферичних нервів може виникати при системних васкулітах середніх і/чи дрібних судин або несистемного васкуліту, обмеженого периферичною нервовою системою. Зазвичай васкулітні нейропатії мають тенденцію до переважної локалізації патології нервів в нижніх кінцівках і викликають дистальні симптоми й ознаки, які включають біль, слабкість і порушення чутливості в місці іннервації з подальшим поступовим залученням додаткових нервів протягом тижнів або місяців. Діагностична оцінка повинна бути сфокусована на ознаках та симптомах, які вказують на основне захворювання — системний васкуліт, однак, якщо нейропатія маніфестує проявом васкуліту за відсутності інших його діагностичних ознак, існує необхідність у проведенні біопсії нерва. Швидке розпізнавання цих клінічних і патологічних особливостей важливе для ефективнішого лікування пацієнтів з васкулітами периферичних нервів. В оглядовій статті наведено критерії діагностики васкулітної нейропатії, а також перелік діагностичних і лабораторних заходів, необхідних для диференційного діагнозу. Існуюча гетерогенність етіопатогенезу, клінічних проявів васкулітних нейропатій потребує тісної співпраці між лікарями загальної практики, неврологами, ревматологами для своєчасної діагностики зазначеної нозології та вибору адекватної тактики лікування.
Резюме. Поражение периферических нервов может возникать при системных васкулитах средних и/или мелких сосудов или несистемного васкулита, ограниченного периферической нервной системы. Как правило, васкулитные нейропатии имеют тенденцию к преимущественной локализации патологии в нервах нижних конечностей и вызывают дистальные симптомы и признаки, которые включают боль, слабость и нарушения чувствительности в месте иннервации с последующим постепенным вовлечением дополнительных нервов в течение недель или месяцев. Диагностическая оценка должна быть сфокусирована на признаках и симптомах, указывающих на основное заболевание — системный васкулит, однако, если нейропатия является манифестирующим проявлением васкулита при отсутствии других его диагностических признаков, существует необходимость в проведении биопсии нерва. Быстрое распознавание этих клинических и патологических особенностей важно для более эффективного лечения пациентов с васкулитами периферических нервов. В обзорной статье приведены критерии диагностики васкулитной нейропатии, а также перечень диагностических и лабораторных мероприятий, необходимых для дифференциального диагноза. Существующая гетерогенность этиопатогенеза, клинических проявлений васкулитных нейропатий требует тесного сотрудничества между врачами общей практики, неврологами, ревматологами для своевременной диагностики указанной нозологии и выбора адекватной тактики лечения.
Васкулиты представляют собой клинически разнообразную группу заболеваний с гистопатологическими признаками воспаления и поражения кровеносных сосудов, приводящими к ишемическому повреждению тканей [4, 25, 34]. Васкулитная нейропатия развивается вследствие поражения периферических нервов. Она может быть признаком системного заболевания, которое также вовлекает кожу, легкие, почки и другие органы, и бывает ограничена только периферическими нервами. В последнем случае заболевание называется несистемной васкулитной нейропатией (НСВН), или изолированным васкулитом периферической нервной системы (ПНС) [10, 26].
В табл. 1 представлена классификация васкулитов, ассоциированных с периферической нейропатией, в соответствии с рекомендациями II Международной консенсусной конференции (Чапел-Хилл, 2012), модифицированная рабочей группой сообщества по периферическим нервам (Peripheral Nerve Society) [15, 17, 34]. Классификация основывается на учете калибра пораженных сосудов [40], вовлеченности в патологический процесс органов, а также в некоторых случаях — профиля антител.
Системные васкулиты подразделяются на две группы нозологий: 1) первичные васкулиты, не имеющие явных причин, и вызываемые вирусами, различными лекарственными препаратами, заболеваниями соединительной ткани, саркоидозом, злокачественными новообразованиями; 2) вторичные васкулиты, сопровождающиеся воспалением сосудистой стенки [46]. При васкулитах ключевую роль играют повышенная экспрессия молекул адгезии с сопутствующей активацией лейкоцитов и эндотелиальных клеток, депонирование циркулирующих иммунных комплексов в стенку сосудов, выработка антител к эндотелиальным клеткам, базальным мембранам капилляров, а также накопление вторичных продуктов гликолиза при НСВН у больных сахарным диабетом [2, 8, 40].
При системных васкулитных нейропатиях патологические изменения регистрируют в эпи- и периневральных сосудах диаметром 75–200 μm. У больных с нейропатическими нарушениями, развивающимися в случае возникновения несистемных васкулитов, в том числе при диабетической радикулоплексопатии, повреждению подвергаются сосуды микроциркуляторного русла диаметром менее 100 мкм. Депозиты из иммунных комплексов выявляют в стенке сосудов при любых видах васкулитов.
Таблица 1. Классификация васкулитов, ассоциированных с периферической нейропатией
| Первичные системные васкулиты |
Васкулиты с преимущественным поражением сосудов мелкого калибра
|
Васкулиты с преимущественным поражением сосудов среднего калибра
|
Васкулиты с преимущественным поражением сосудов крупного калибра
|
Васкулиты с поражением сосудов различного калибра
|
| Васкулиты, связанные с системными заболеваниями |
Системные заболевания соединительной ткани
|
| Васкулиты с установленной этиологией |
|
| Васкулиты с поражением одного органа — ПНС |
|
*Обычно АНЦА (антинейтрофильные цитоплазматические антитела) ассоциированные васкулиты;
**ВГС — вирусный гепатит С.
Таким образом, в патогенезе развития васкулитной нейропатии обсуждается два основных механизма [46]:
- Отложение иммунных комплексов в сосудистой стенке, способствующее активации моноцитов с высвобождением провоспалительных цитокинов, в том числе тех, которые стимулируют миграцию нейтрофилов в участок повреждения.
- Клеточно-опосредованный иммунитет, который имеет место в том случае, когда эндотелиальные клетки выполняют функцию антигенпрезентирующих клеток по отношению к циркулирующим цитотоксическим Т-клеткам. Это взаимодействие приводит к образованию провоспалительных цитокинов и клеточных адгезионных молекул, которые способствуют фиксации лимфоцитов и разрушают эндотелиальные клетки.
Следует отметить, что реализация одного механизма не препятствует другому. Например, смешанная криоглобулинемия, ассоциированная с инфекцией ВГС, представляет собой заболевание, при котором основной причиной васкулита являются иммунные комплексы, однако при ней также отмечается значительное повышение экспрессии матричной РНК различных Т-клеточных воспалительных медиаторов: интерферона-γ, фактора некроза опухоли-α, а также хемокинов: например макрофагального воспалительного белка-1α.
Васкулитная нейропатия является важным и частым симптомом системных васкулитов. Она возникает преимущественно при первичных васкулитах, включающих УПА и АНЦА-ассоциированные васкулиты. Лидером по частоте поражений ПНС является УПА: у 65–85% пациентов с данным васкулитом регистрируют васкулитную нейропатию [10]. Среди АНЦА-ассоциированных васкулитов периферическая нейропатия является широко распространенным и характерным клиническим проявлением. При эозинофильном ГПА системную васкулитную нейропатию выявляют у 60–80% пациентов, при микроскопическом полиангиите — у 40–50% и при ГПА — у 20–25% [12, 15, 16, 19, 32, 33].
Поражение ПНС может быть первой системой органов, вовлеченной в патологический процесс и манифестным клиническим проявлением, дающим первые диагностически значимые признаки при данных заболеваниях [28, 32, 41].
Васкулитная нейропатия также может быть диагностирована при криоглобулинемическом васкулите, ассоциированном с хроническим ВГС (до 60% пациентов) [28]. Напротив, несмотря на преимущественное поражение мелких сосудов при IgA-васкулите (пурпура Шенлейна — Геноха) и гиперсенситивном васкулите, поражение ПНС для этих заболеваний мало характерно, как и для болезни Бехчета [11, 28]. Среди васкулитов с поражением крупных сосудов вовлечение ПНС отмечается редко (гигантоклеточный артериит) или не происходит вообще (артериит Такаясу) [18]. Кроме системных васкулитов, васкулитная нейропатия может быть проявлением системных аутоиммунных заболеваний, таких как РА, СКВ, первичный синдром Шегрена и ССД [2, 28]. Среди системных заболеваний соединительной ткани поражение ПНС наиболее часто отмечается при БШ (до 45%) [3].
ПНС может быть первой системой органов, вовлеченных в патологический процесс при системных васкулитах, особенно в случаях УПА, эозинофильного ГПА и микроскопическим полиангиитом с развитием типичных вариантов васкулитной нейропатии.
Классическими проявлениями васкулитной нейропатии являются острая/подострая боль, часто пациенты описывают ее как «пульсирующую и ноющую», слабость, парестезии, потеря чувствительности в месте иннервации определенного нерва (мононеврит) с последующим постепенным вовлечением дополнительных нервов в течение недель или месяцев (мультифокальная нейропатия или множественный мононеврит) [28, 40].
При васкулитной нейропатии типичная локализация симптомов преобладает в нижних конечностях, обусловливая дистальные симптомы. Наиболее часто поражаемым периферическим нервом является глубокий малоберцовый нерв, приводящий к симптому «свисающей стопы» [25]. При вовлечении верхних конечностей чаще поражается локтевой нерв, чем лучевой и срединный; возможно появления симптома «свисающей кисти», обусловленной собственно ишемией лучевого нерва. Среди всех вариантов васкулитной нейропатии множественный мононеврит обладает наибольшей специфичностью для диагностики данного состояния. По мере прогрессирования вовлекается большее число нервов, и множественный мононеврит может прогрессировать в симметричную или сливающуюся полинейропатию.
Асимметрия является отличительной чертой мультифокальной нейропатии при поражении ПНС, обусловленной системными васкулитами. Однако иногда быстрое прогрессирование мультифокальной нейропатии или почти одновременное поражение нескольких нервов может привести к генерализованной сенсомоторной нейропатии, что требует тщательного неврологического исследования пациента для выявления характерной асимметрии [26, 32].
Прогрессирование процесса и вовлечения смежных дистальных нервов одной конечности может имитировать плексопатию или полирадикулопатию [18]. К редким клиническим проявлениям поражения ПНС при васкулитной нейропатии относят сенсорные нейропатии (гипестезия/гипалгезия в виде «перчаток» и «носков») и чисто моторные формы нейропатии [18]. В случаях системного васкулита поражение ПНС почти всегда происходит в контексте предшествующих конституциональных симптомов: потеря массы тела, усталость, недомогание, субфебрильная/фебрильная лихорадка в течение недель или месяцев [28]. При НСВН конституциональные симптомы, как правило, отсутствуют, заболевание медленно прогрессирует, что нередко осложняет диагностический процесс [15, 16].
Течение нейропатий при васкулитах характеризуется клинической неоднородностью и может быть как прогрессирующим хроническим, так и рецидивирующим с длительными периодами ремиссии [15]. Очень важно дифференцировать НСВН от поражения нервных волокон у больных системными васкулитами, поскольку в последних случаях отсутствие адекватного лечения может быть фатальным.
Сопутствующая васкулитным нейропатиям клиническая симптоматика включает миалгии, артралгии, потерю массы тела, респираторные нарушения, гематурию, абдоминальную боль, сыпь, ночную потливость, в редких случаях указанные клинические проявления протекают абортивно.
Оценка состояния пациента с возможным васкулитом ПНС начинается с тщательного сбора анамнеза, физического обследования и проведения диагностических мероприятий, фокусируясь на признаках и симптомах, указывающих на возможный системный васкулит. Наличия признаков васкулита в других тканях (например признаки артериита на висцеральной ангиографии в случаях УПА) часто достаточно для установления диагноза васкулитной нейропатии [32].
Электродиагностическое исследование при васкулитной нейропатии характеризуется аксональным поражением, асимметрично вовлекающим множественные отдельные нервные волокна. Также возможно более проксимальное вовлечение на уровне спинномозговых корешков или шейных и поясничных нервных сплетений. При васкулитной нейропатии обычно отмечают следующие электродиагностические признаки:
- исследование нервной проводимости — низкоамплитудные потенциалы действия чувствительных нервов, низкоамплитудный компонент потенциалов действия мышц, нормальные или немного сниженные показатели скорости проводимости по нервам;
- электромиографическое исследование — в пораженных мышцах могут определяться диффузные признаки денервации с фибрилляциями и положительными остроконечными волнами.
При сложностях в диагностике возможной причины, лежащей в основе нейропатии, следует провести различные лабораторные анализы, включающие плановое тестирование у всех пациентов с нейропатией пока неизвестной причины, и при подозрении воспалительной или васкулитной нейропатии — более подробное лабораторное исследование (табл. 2) [10].
В случае если нейропатия является дебютным проявлением васкулита и нет четких диагностических критериев для установления достоверного диагноза системного васкулита, необходимо проведение биопсии нерва с последующим патогистологическим исследованием [26]. Электродиагностическое исследование может помочь в определении, какой именно нерв необходимо исследовать при биопсии, кроме того, этот метод исследования существенно помогает выявить мультифокальную нейропатию. Если диагноз остается неясным, обычной практикой является биопсия икроножных или поверхностного малоберцового нервов для верификации васкулитной нейропатии [52]. Диагностическая значимость биопсии нервов существенно возрастает при наличии электромиографических признаков поражения нервных волокон [50]. Некоторыми исследователями рекомендуется проведение одновременной биопсии мышечной и нервной ткани [52] (например поверхностного малоберцового нерва и ипсилатеральной короткой малоберцовой мышцы) как валидный метод диагностики васкулитных нейропатий.
Таблица 2. Лабораторная диагностика при предполагаемой васкулитной нейропатии
| Базовый скрининг нейропатии | Подозрение на васкулит |
|---|---|
| Общий анализ крови | Антинуклеарные антитела (ANA) |
| Скорость оседания эритроцитов | АНЦА |
| С-реактивный протеин | Антитела к экстрагируемому ядерному антигену (ENA-скрининг) |
| Глюкоза натощак, гликированный гемоглобин | Ревматоидный фактор |
| Электролиты | Антитела к циклическому цитруллированному пептиду (анти-ССР) |
| Показатели функции печени и почек | Криоглобулины |
| Креатинфосфокиназа и ее фракции | HIV-серология |
| Иммунофиксация белков в сыворотке крови | Анализ мочи (микроальбуминурия) |
| Серология ВГС и вирусного гепатита В | Анализ цереброспинальной жидкости |
| Определение функции щитовидной железы | Ангиотензинконвертирующий фермент |
| Растворимый рецептор интерлейкина-2 | |
| Антинейрональные антитела | |
| Комплемент сыворотки крови С3, С4 |
Гистологические находки пораженных сосудов при биопсии нерва описывают типичные для васкулита изменения, включая трансмуральное воспаление с инфильтрацией мононуклеарными клетками и нейтрофилами; лейкоцитоклазию; очаговый фибриноидный некроз; разрушение внутренней эластической пластинки артерий и более крупных артериол; периваскулярные геморрагии; люминальную окклюзию и реканализацию [15, 28]. Основными патогистологическими признаками васкулитной нейропатии являются повреждение и инфильтрация интрамуральных стенок vasa nervorum [15].
Васкулит при биопсии нервной ткани часто бывает сегментарным, с сегментами, вовлеченными в патологический процесс длиной до 50 мм, кроме того, в образце биопсии может быть выявлена только небольшая доля пораженных сосудов [37]. При УПА, АНЦА-васкулитах и ВГС-ассоциированном криоглобулинемическом васкулите в основном поражаются крупные артериолы (диаметром 75–300 мкм) в эпиневрии и периневрии [25, 28, 40]. При НСВН чаще поражаются эндоневральные мелкие сосуды, но также может быть вовлечение эпиневральных и периневральных артериол [17]. При всех формах васкулитной нейропатии истинный инфаркт нервов не является характерной находкой при биопсии. Однако, как правило, имеются гистологические свидетельства ишемической нейропатии в виде дегенерации аксонов, которая преимущественно находится в центральных областях пучков, распределенная асимметрично между пучками [25, 28, 37].
Фактическая чувствительность биопсии нервной ткани колеблется в пределах от 45 до 70%. Следовательно, отсутствие признаков васкулита при биопсии нерва не должно быть основанием для исключения васкулитной нейропатии. Одновременное патогистологическое исследование тканей икроножной мышцы (с биопсией суральных нервов) или короткой малоберцовой мышцы (с биопсией поверхностного малоберцового нерва) может повысить чувствительность биопсии на 15% [26]. Сообщество по периферическим нервам опубликовало диагностические критерии определенной, вероятной или возможной васкулитной нейропатии [15, 29], которые представлены в табл. 3.
Таблица 3. Диагностические критерии васкулитной нейропатии
| Определенная васкулитная нейропатия |
| Биопсия периферического нерва соответствует гистопатологическим критериям определенного васкулита + клинические и лабораторные данные, ассоциированные с определенной васкулитной нейропатией* |
| Вероятная васкулитная нейропатия |
| Клинические признаки, характерные для вероятной васкулитной нейропатии**, + гистопатологические признаки вероятного васкулита; или диагноз системного васкулита, подтвержденный биопсией (биопсия кожи или мышц соответствует критериям гистопатологически определенного системного васкулита) без клинических признаков |
| Возможная васкулитная нейропатия |
| Биопсия периферического нерва или мышцы не выполнена или не соответствует критериям для определенного или вероятного васкулита; клинические особенности свидетельствуют о васкулитной нейропатии*, но биопсию выполнить затруднительно |
*Электродиагностические признаки мультифокальной или асимметричной нейропатии, клинически определенная мультифокальная или асимметричная нейропатии, быстро прогрессирующая нейропатия, боль, повышенная скорость оседания эритроцитов, повышенные уровни С-реактивного белка, ревматоидного фактора, миелопероксидазы-pАНС, β-2-микроглобулина и фактора роста эндотелия сосудов (VEGF).
**Электродиагностика, или объективное исследование, или клинические проявления, типичные для васкулитной нейропатии мультифокальной или асимметричной, с вовлечением сенсорных или сенсорно-двигательных нервов, с преобладающим вовлечением нижних конечностей, характерные болевые приступы.
УПА
УПА — системный некротический артериит, при котором в патологический процесс вовлекаются мышечные артерии среднего калибра; артериолы, капилляры и венулы в большинстве случаев не поражаются [30]. УПА — это иммунокомплексный васкулит, который в ⅓ случаев ассоциирован с вирусом гепатита В [27, 30]. Отметим, что другие хронические инфекции, такие как парвовирус B19, вирусный гепатит C, ВИЧ или стрептококк, также могут участвовать в патогенетических механизмах развития УПА.
Наблюдаемое снижение заболеваемости УПА в настоящее время может быть связано с широко распространенной вакцинацией против гепатита B. В отличие от васкулитов, ассоциированных с АНЦА, для УПА нет типичных аутоантител. Клинические симптомы включают потерю массы тела, сетчатое ливедо, боль в яичках, миалгию, поражение почек и аневризмы висцеральных артерий [5, 20]. За исключением легких, в патологический процесс при УПА может вовлекаться практически любой висцеральный орган, но степень поражения органов варьирует в широких пределах.
Поражение периферических нервов при УПА — это наиболее частое клиническое проявление васкулита, что привело к включению нейропатии в критерии диагностики. Васкулитная нейропатия при УПА наиболее часто проявляется в виде мононеврита или мультифокальной нейропатии (множественный мононеврит). Поражение ПНС (множественный асимметричный неврит с преобладанием моторных нарушений) возникает у большинства пациентов (75–80%). Быстрое вовлечение множественных нервов может привести к появлению генерализованной нейропатии. Реже УПА вызывает дистальные сенсорные полинейропатии, полирадикулопатии, плексопатии или чисто моторные нейропатии [32]. Очень часто поражение ПНС при УПА вызывает сильную боль (иногда требующую применения наркотических анальгетиков), различные двигательные нарушения и трофические поражения мышц и кожи. Наиболее типично вовлечение в процесс n. radialis, n. medianus, n. ulnaris, n. peroneus profundus, n. peroneus superficialis и n. tibialis.
Важнейшее клиническое значение имеет асимметричный характер поражения, что позволяет отличить множественный неврит, обусловленный системным васкулитом, от симметричной периферической нейропатии по типу «носков» и «перчаток», часто развивающейся у больных сахарным диабетом или алкоголизмом.
Гистологические особенности включают инфильтрацию стенок сосудов полиморфноядерными нейтрофилами, преимущественно в местах разветвления сосудов. При активном процессе часто наблюдается фибриноидный некроз.
На рис.1 представлена типичная патогистологическая картина биопсии нерва при УПА.
Рис. 1. УПА. Биопсия поверхностного малоберцового нерва. Трансмуральная инфильтрация воспалительными клетками с почти полной облитерацией просвета сосуда. Парафиновый срез, окрашенный гематоксилином и эозином. Фотография заимствована из [13]
У более чем 90% пациентов с УПА имеются лабораторные свидетельства системного воспаления в виде повышения скорости оседания эритроцитов, С-реактивного белка в сыворотке крови или количества тромбоцитов. Уровни сывороточного комплемента могут быть как нормальными, так и низкими. У пациентов с УПА, ассоциированным с гепатитом B, всегда определяют уровни поверхностного антигена гепатита B в сыворотке крови [32]. При поражении органов брюшной полости обычная ангиография может выявлять мешковидные или веретенообразные микроаневризмы и стеноз в сосудах среднего размера почечных, печеночных и брыжеечных артерий, которые в надлежащем клиническом осмотре являются важным диагностическим критерием УПА [20].
АНЦА-ассоциированные васкулиты
АНЦА-ассоциированные васкулиты в основном поражают артерии малого калибра: артериолы, капилляры и венулы в ряде тканей-мишеней [38]. Предшествующие или сопутствующие системные симптомы — лихорадка, ночная потливость, повышенная усталость, потеря массы тела — являются общими для всех васкулитов [5]. Каждый из этих васкулитов имеют ряд специфических симптомов.
Так, для пациентов с эозинофильным ГПА характерно наличие длительного анамнеза астмы и прием антагонистов лейкотриеновых рецепторов. После многих лет продромального периода (астмы, ринита) у большинства больных развивается перемежающаяся фаза эозинофилии и эозинофильных мигрирующих инфильтратов (в основном легочных), затем — васкулитные симптомы с кожными, желудочно-кишечными проявлениями, синуситом, артралгией и нейропатией [38]. ГПА представляет собой гранулематозное поражение верхних и/или нижних дыхательных путей (локализованное), часто связанное с быстро прогрессирующим гломерулонефритом и последующим развитием системной васкулитной болезни. Первыми клиническими проявлениями ГПА могут быть такие поражения верхних дыхательных путей, как длительный анамнез хронического воспаления придаточных пазух носа (синуситов) [12]. Склерит, серозный средний отит и полости в легочной паренхиме — также характерные диагностические признаки ГПА. Микроскопический полиангиит является некротизирующим васкулитом, поражающим, главным образом, капилляры легких и почек. Клинически у пациентов наблюдается быстропрогрессирующий гломерулонефрит, поражение легких и кожная пурпура.
Периферическая нейропатия является характерной и частой клинической особенностью АНЦА-ассоциированных васкулитов; васкулитная нейропатия является наиболее распространенным клиническим проявлением эозинофильного ГПА [1]. Неврологические осложнения васкулита в виде поражения ПНС отмечают в 60–85% случаев эозинофильного ГПА. Основные проявления: остро или подостро развивающиеся, прогрессирующие мононейропатии, множественные мононейропатии и полинейропатия (как правило, асимметричная).
О поражении ПНС сообщалось у 30–55% пациентов с ГПА. Наиболее частое проявление — периферическая нейропатия, возникающая у 16% пациентов с ГПА. Васкулитная нейропатия часто сопровождается мононевритом с поражением черепных нервов. Нейропатии черепных нервов выявляли у 11,7% пациентов с ГПА, чаще всего поражался глазной нерв. Другими часто поражаемыми черепными нервами являются отводящий и лицевой нервы. Гранулематозные поражения могут также вызвать одиночный или множественный черепной паралич. У пациентов с микроскопическим полиангиитом наиболее частым клиническим проявлением поражения ПНС является множественный мононеврит [48]. Данные патогистологического исследования нерва при АНЦА-ассоциированных васкулитах показаны на рис. 2.
Рис. 2. Эозинофильный ГПА. Биопсия нерва с трансмуральной инфильтрацией стенки сосуда эозинофилами, с полной облитерацией просвета. Парафиновый срез, окрашенный гематоксилином и эозином. Фотография заимствована из [13]
Вторичные системные васкулитыВторичные системные васкулиты — это гетерогенная группа заболеваний, включающая васкулиты, связанные с инфекционными заболеваниями, заболеваниями соединительной ткани или злокачественными новообразованиями, а также вызванные лекарственными средствами. Наиболее частые причины развития периферической нейропатии рассмотрены ниже.
Криоглобулинемический васкулит, ассоциированный с вирусом гепатита С
Хотя у большинства пациентов с гепатитом С развивается криоглобулинемия, только у 15% из них наблюдаются клинические признаки системного васкулита. Криоглобулинемический васкулит, ассоциированный с хронической HCV-инфекцией, представляет собой иммунокомплексный воспалительный артериит сосудов малого и среднего калибра [45]. Клиническая картина отражает воспаление мелких артерий, артериол и капиллярного русла с преимущественным поражением кожи, vasa nervorum и почек. Отмечается частое вовлечение ПНС при ВГС-ассоциированном криоглобулинемическом васкулите (до 70%), основными клиническими проявлениями, которого являются множественный мононеврит или симметричная сенсомоторная нейропатия [9]. Клинически ее выявляют у 5–45% пациентов, а при использовании электромиографического исследования и определения скорости проведения возбуждения по нерву — у 70–80% больных. Как правило, наблюдается симметричность поражения, что является важным дифференциальным симптомом. Более редкие проявления поражения ПНС — смешанная полинейропатия или мультифокальная нейропатия с сенсорно-моторным дефицитом, сходным с таковым при УПА и АНЦА-ассоциированном васкулите [49].
Заболевания соединительной ткани
СКВ
Неврологическое поражение при СКВ представлено церебральным васкулитом, поперечным миелитом и периферической нейропатией. Последняя может быть выявлена у 20% пациентов с СКВ и представлена классическим дистально-симметричным или множественным мононевритом [14]. Нейрофизиологические исследования демонстрируют аксонный тип нейропатии в 70–80% случаев и демиелинизирующий — у 20% [22]. У ⅓ пациентов отмечают вовлечение в патологический процесс вегетативной нервной системы [44].
ССД
Полинейропатию при ССД диагностируют чаще, чем предполагалось первоначально. Около 30% пациентов имеют клинические признаки нейропатии, в основном характерны сенсорные симптомы и дисфункция малых волокон [15]. Примечательно, что нарушение моторики кишечника у этих пациентов вызвано именно вегетативной нейропатией желудочно-кишечного тракта [21]. Дистальная симметричная, преимущественно сенсорная, полинейропатия осложняет 5–67% случаев. Также могут развиваться мононейропатии черепных нервов, чаще всего тройничного, что приводит к онемению и дизестезии на лице [7]. Множественные мононейропатии были описаны у небольшой доли (1–2%) пациентов с CREST-синдромом. При проведении электрофизиологических и гистологических исследований при ССД определяется, прежде всего, аксональная сенсорная, а не моторная полинейропатия [43].
Синдром (болезнь) Шегрена
Вовлечение периферических нервов при БШ отмечается у 25–32% пациентов. Превалирующий тип нейропатий при БШ — сенсорные и сенсорно-моторные формы [3]. Нейропатические симптомы предшествуют клиническим проявлениям БШ в 40% случаев. Описаны больные с нейропатиями и минимально выраженными непрогрессирующими проявлениями БШ без экстрагландулярной манифестации (при явных патоморфологических признаках БШ в малых слюнных железах) [31]. Результаты некоторых исследований свидетельствуют, что БШ манифестирует одновременно с периферическими нейропатиями, в других работах авторы сообщают о поздних проявлениях поражения ПНС [42]. Существуют различные формы периферических нейропатий, ассоциированных с БШ, включая сенсорную атаксическую нейропатию, болевую сенсорную нейропатию без сенситивной атаксии, нейропатию тройничного нерва, множественные мононейропатии, множественные черепные нейропатии, радикулонейропатии и вегетативную нейропатию с ангидрозом [23].
При БШ в нервных волокнах пациента с васкулитной нейропатией выявляют картину хронического воспалительного повреждения vasa nervorum: инфильтрация мононуклеарными клетками, фибриноидный некроз стенки сосуда, деструкция множества нервных волокон. Наличие такого разнообразного набора нейропатических нарушений указывает на мультифакториальную эпиопатогенетическую природу поражения ПНС, вызванную БШ. Более того, различная терапевтическая эффективность кортикостероидной терапии, иммуноглобулинов и иммунодепрессантов определяется разным патогенезом повреждения ПНС [36]. Данные патогистологического исследования нерва представлены на рис. 3.
Рис. 3. Синдром Шегрена (БШ). Биопсия икроножного нерва демонстрирует умеренное уменьшение миелиновых нервных волокон и свидетельствует о дегенерации аксонов. Окраска толуидином. Фотография заимствована из [15]
Сенсорные нейропатии являются преобладающим типом поражения нервных волокон при БШ. Возможны повреждения различных нервных волокон, в результате чего возникают различные клинические фенотипы нейропатий: повреждения тонких и толстых нервных окончаний приводят к сенсорной полинейропатии, поражения дорзальных ганглиев заднего корешка — к сенситивной атаксии, вовлечение немиелинизированных тонких волокон — к болевым формам нейропатий [42].
Пациенты с аксональной сенсорно-моторной полинейропатией могут сначала жаловаться на дистальные парестезии, отмечают чувствительные нарушения, подобные таковым при сенсорной нейропатии. Сенсорные симптомы, однако, сопровождаются постепенно нарастающей негрубой мышечной слабостью в дистальных отделах конечностей (в сгибателях и/или разгибателях стоп). Системные проявления БШ у этой категории больных более частые и тяжелые по сравнению с пациентами с сенсорной полинейропатией, а также часто наблюдается комбинация с пальпируемой пурпурой, васкулитом, криоглобулинемией, высоким риском развития лимфомы [47]. Исследования проводимости нервов обычно указывают на аксональную полинейропатию, затрагивающую двигательные и сенсорные волокна. Биопсию нервов проводить нецелесообразно, если только не подозревается наличие васкулита.
РА
Некротизирующий артериит является серьезным, но в настоящее время очень редким осложнением длительного эрозивного серопозитивного РА [24]. Артериит имеет общие клинические и гистологические особенности с УПА и может поражать vasa nervorum, приводя к мононевриту, мультифокальной нейропатии, сенсомоторной нейропатии и другим проявлениям ишемической нейропатии [51]. Кроме того, нейропатии могут быть обусловлены сдавлением нервов ревматоидными узелками, отеком синовиальной оболочки и/или апоневроза или костными экзостозами или васкулитом. У некоторых пациентов с РА развивается синдром запястного канала или другие легкие формы периферической нейропатии [6, 39]. Практически все пациенты с полинейропатией имеют положительный ревматоидный фактор и 50% имеют положительный тест на АНЦА с перинуклеарным типом иммунофлуоресцентного свечения [35]. Этот некротизирующий артериит не следует путать с распространенной и более доброкачественной формой ревматоидного васкулита, которая проявляется в виде инфарктов ногтевого ложа и кончиков пальцев и не затрагивает ПНС или другие системы органов. Данные патогистологического исследования нерва при РА показаны на рис. 4.
Рис. 4. РА. Биопсия слизистой оболочки нерва выявляет периваскулярное воспаление эпиневрального сосуда и рассеянные периневральные и эндоневральные расширенные капилляры с утолщенными стенками. Парафиновый срез, окрашенный гематоксилином и эозином. Фотография заимствована из [13]
НСВН
НСВН — это изолированный васкулит ПНС с изолированным поражением vasa nervorum, клинически проявляющийся как органспецифический васкулит, ограниченный ПНС [16, 17]. На его долю приходится примерно 25% всех васкулитных нейропатий, что сопоставимо с совместным вкладом микроскопического полиангиита и УПА [18]. Средний возраст манифестации НСВН составляет 60 лет, для данного заболевания характерен половой диморфизм — преобладают женщины [16]. Конституциональные симптомы обычно отсутствуют. Иногда у пациентов с НСВН (30%) отмечают потерю массы тела, усталость, миалгии, артралгии, у менее чем 15% пациентов с НСВН выявляют субфебрильную лихорадку [50]. Клинические проявления поражения ПНС при НСВН сходны с таковыми при системных васкулитах, но имеют менее выраженную симптоматику, медленно прогрессирующее течение, более длительный интервал между первым проявлением симптомов и полной клинической манифестацией — обычно ≥6 мес [18]. Наиболее распространенным симптомом являются боль в конечностях и нарушения походки [50]. У большинства пациентов диагностируют мультифокальную нейропатию или асимметричную полинейропатию, у 25% — дистальную симметричную полинейропатию и у 15% — сенсорную нейропатию [50]. НСВН следует подозревать, если аксональная нейропатия асимметрична, прогрессирует и сопровождается болью, а также связана с инвалидизирующим парезом. При нейрофизиологическом исследовании можно выявить аксональную моторную или сенсомоторную нейропатию. Данные лабораторных исследований диагностически незначимы; скорость оседания эритроцитов и уровень С-реактивного белка в сыворотке крови обычно в пределах нормы, аутоиммунные маркеры системных васкулитов и системных заболеваний соединительной ткани также негативные. Для установления диагноза НСВН необходимо провести биопсию нерва. Основным гистопатологическим критерием является интрамуральная инфильтрация с повреждением сосудистой стенки (рис. 5). По данным биопсии можно выявить определенную или вероятную васкулитную нейропатию, согласно установленным критериям, а также исключить альтернативные причины отсутствием клинических, визуальных, лабораторных или патогистологических признаков системного васкулита, аутоиммунного состояния или специфических инфекций, ассоциированных с васкулитом.
Рис. 5. Иммуногистохимия васкулитного поражения периферических нервов. Эпиневральный сосуд с обширной инфильтрацией лимфоцитами и субтотальным стенозом. Фотография заимствована из [10]
Таким образом, поражение периферических нервов может возникать в контексте системного васкулита средних и/или мелких сосудов наряду с вовлечением многих органов или несистемного васкулита, ограниченного ПНС. Как правило, васкулитные нейропатии имеют тенденцию к преимущественной локализации патологии в нервах нижних конечностей и вызывают дистальные симптомы и признаки, которые включают боль, слабость и нарушения чувствительности в месте иннервации с последующим постепенным вовлечением дополнительных нервов в течение недель или месяцев. Диагностическая оценка должна быть сфокусирована на признаках и симптомах, указывающих на основное заболевание — системный васкулит, однако, если нейропатия является манифестирующим проявлением васкулита при отсутствии других его диагностических признаков, существует необходимость в проведении биопсии нерва. Быстрое распознавание этих клинических и патологических особенностей важно для более эффективного лечения пациентов с васкулитами периферических нервов.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ- 1. Исайкин А.И., Черненко О.А, Пожидаев К.А. и др. (2017) Поражение периферической и центральной нервной системы при синдроме Черджа – Стросс (эозинофильном гранулематозе с полиангиитом). Невролог. журн., 5: 267–274.
- 2. Саковец Т.Г. (2016) Клинико-диагностическая характеристика полинейропатий при васкулитах. Практич. медицина, т. 2, 4(96): 96–99.
- 3. Саковец Т.Г. (2017) Клинические особенности поражения нервной системы у пациентов с болезнью Шегрена. Практич. медицина, 8(109): 122–125.
- 4. Шостак Н.А., Клименко А.А. (2015) Системные васкулиты: новое в классификации, диагностике и лечении. Клиницист, 2: 8–12.
- 5. Яременко О.Б., Петелицька Л.Б. (2016) Довготривала виживаність хворих із первинними системними некротизивними васкулітами. Серце і судини, 3: 77–83.
- 6. Agarwal V., Singh R., Chauhan S. et al. (2008) A clinical, electrophysiological, and pathological study of neuropathy in rheumatoid arthritis. Clin. Rheumatol., 27: 841–844.
- 7. Allanore Y., Zuber M., Kahan A. (2002) Brachial plexopathy associated with systemic sclerosis. Clin. Rheumatol., 21: 401–402.
- 8. Bekircan-Kurt C.E., Uсeyler N., Sommer C. (2014) Cutaneous activation of rage in nonsystemic vasculitic and diabetic neuropathy. Muscle Nerve., 50(3): 377–383.
- 9. Biasiotta A., Casato M., La Cesa S. et al. (2014) Clinical, neurophysiological, and skin biopsy findings in peripheral neuropathy associated with hepatitis C virus- related cryoglobulinemia. J. Neurol., 261: 725–731.
- 10. Blaes F. (2015) Diagnosis and therapeutic options for peripheral vasculitic neuropathy. Ther. Adv. Musculoskelet Dis., 7(2): 45–55.
- 11. Bouiller K., Audia S., Devilliers H. et al. (2016) Etiologies and prognostic factors of leukocytoclastic vasculitis with skin involvement: a retrospective study in 112 patients. Medicine (Baltimore), 95(28): e4238.
- 12. Cattaneo L., Chierici E., Pavone L. et al. (2007) Peripheral neuropathy in Wegener’s granulomatosis, Churg– Strauss syndrome and microscopic polyangiitis. J. Neurol. Neurosurg. Psychiatry, 78(10): 1119–1123.
- 13. Cojocaru I.M., Cojocaru M., Silosi I., Vrabie C.D. (2014) Peripheral Nervous System Manifestations in Systemic Autoimmune Diseases. Maedica (Buchar), 9(3): 289–294.
- 14. Collins M., Periquet M. (2008) Isolated Vasculitis of the Peripheral Nervous System. Clin. Exp. Rheumatol., 26: 118–130.
- 15. Collins M.P., Dyck P.J., Gronseth G.S. et al. (2010) Peripheral Nerve Society Guideline on the classification, diagnosis, investigation, and immunosuppressive therapy of non-systemic vasculitic neuropathy: executive summary. Peripher. Nerv. Syst., 15(3): 176.
- 16. Collins M.P., Hadden R.D. (2017) The nonsystemic vasculitic neuropathies. Nat. Rev. Neurol.,13: 302–316.
- 17. Collins M.P., Periquet-Collins I. (2009) Nonsystemic vasculitic neuropathy: update on diagnosis, classification, pathogenesis, and treatment. Front. Neurol. Neurosci., 26: 26–66.
- 18. Collins M.P. (2012) The vasculitic neuropathies: an update. Curr. Opin. Neurol., 25(5): 573–585.
- 19. Cottin V., Bel E., Bottero P. et al. (2017) Revisiting the systemic vasculitis in eosinophilic granulomatosis with polyangiitis (Churg – Strauss): a study of 157 patients by the Groupe d’Etudes et de Recherche sur les Maladies Orphelines Pulmonaires and the European Respiratory Society Taskforce on eosinophilic granulomatosis with polyangiitis (Churg–Strauss). Autoimmun. Rev., 16(1): 1–9.
- 20. De Virgilio A., Greco A., Magliulo G. et al. (2016) Polyarteritis nodosa: A contemporary overview. Autoimmun. Rev.,15(6): 564–570.
- 21. Di Ciaula A., Covelli M., Berardino M. et al. (2008) Gastrointestinal symptoms and motility disorders in patients with systemic scleroderma. BMC Gastroenterol., 8: 7.
- 22. Florica B., Aghdassi E., Su J. et al. (2011)Peripheral neuropathy in patients with systemic lupus erythematosus. Semin. Arthritis Rheum., 41: 203–211.
- 23. Fox R.I. (2005) Sjogren’s syndrome. Lancet, 366: 321–324.
- 24. Genta M.S., Genta R.M., Gabay C. (2006) Systemic rheumatoid vasculitis: a review. Semin. Arthritis Rheum., 36: 88–98.
- 25. Gorson K.C. (2007) Vasculitic neuropathies: an update. Neurologist.,13(1): 12–19.
- 26. Graf J., Imboden J. (2019) Vasculitis and peripheral neuropathy. Curr. Opin. Rheumatol., 31: 40–45.
- 27. Greco A., De Virgilio A., Rizzo M.I. et al. (2015) Microscopic polyangiitis: Advances in diagnostic and therapeutic approaches. Autoimmun. Rev.,14(9): 837–844.
- 28. Gwathmey K.G., Burns T.M., Collins M.P., Dyck P.J. (2014) Vasculitic neuropathies. Lancet Neurol., 13(1): 67–82.
- 29. Hadden R.D., Collins M.P., Živković S.A. et al. (2017) Vasculitic peripheral neuropathy: case definition and guidelines for collection, analysis, and presentation of immunisation safety data. Vaccine., 35(1): 1567–1578.
- 30. Hernandez-Rodriguez J., Alba M., Prieto-Gonzalez S., Cid M. (2014) Diagnosis and classification of polyarteritis nodosa. J. Autoimmun., 48–49: 84–89.
- 31. Hughes R.A., Donofrio P., Bril V. et al. (2008) Intravenous immuneglobulin (10% caprylate-chromatography purified) for the treatment of сhronic inflammatory demyelinating polyradiculoneuropathy (ICE study): a randomized placebo-controlled trial. Lancet Neurol., 7: 136–144.
- 32. Imboden J.B. (2017) Involvement of the peripheral nervous system in polyarteritis nodosa and antineutrophil cytoplasmic antibodies-associated vasculitis. Rheum. Dis. Clin. North Am., 43(4): 633–639.
- 33. Iudici M., Pagnoux C., Quartier P. et al. (2018) French Vasculitis Study Group. Childhood- versus adult-onset ANCA-associated vasculitides: a nested, matched case–control study from the French Vasculitis Study Group Registry. Autoimmun. Rev., 17(2): 108–114.
- 34. Jennette J.C., Falk R.J., Bacon P.A. et al. (2013) 2012 revised International Chapel Hill Consensus Conference Nomenclature of Vasculitides. Arthritis Rheum., 65(1): 1–11.
- 35. Locht H., Skogh T., Wiik A. (2000) Characterisation of autoantibodies to neutrophil granule constituents among patients with reactive arthritis, rheumatoid arthritis, and ulcerative colitis. Ann. Rheum. Dis., 59: 898–903.
- 36. Mori K., Iijima M., Koike H. et al. (2003) Sjogren’s syndrome associated painful sensory neuropathy without sensory ataxia. J. Neurol. Neurosurg. Psychiatry, 74: 1320–1322.
- 37. Morozumi S., Koike H., Tomita M. et al. (2011) Spatial distribution of nerve fiber pathology and vasculitis in microscopic polyangiitis-associated neuropathy. J. Neuropathol. Exp. Neurol., 70(3): 340–348.
- 38. Mouthon L., Dunogue B., Guillevin L. (2014) Diagnosis and classification of eosinophilic granulomatosis with polyangiitis (formerly named Churg–Strauss syndrome). J. Autoimmun., 48–49: 99–103.
- 39. Muramatsu K., Tanaka H., Taguchi T. (2008) Peripheral neuropathies of the forearm and hand in rheumatoid arthritis: diagnosis and options for treatment Rheumatol. Int., 28: 951–957.
- 40. Naddaf E., Dyck P.J. (2015) Vasculitic neuropathies. Curr. Treat. Options Neurol., 17(10): 374.
- 41. Pagnoux C., Seror R., Henegar C. et al., French Vasculitis Study Group (2010) Clinical features and outcomes in 348 patients with polyarteritis nodosa: a systematic retrospective study of patients diagnosed between 1963 and 2005 and entered into the French Vasculitis Study Group Database. Arthritis Rheum., 62(2): 616–626.
- 42. Pavlakis P.P., Alexopoulos H., Kosmidis M.L. et al. (2012) Peripheral neuropathies in Sjögren’s syndrome: A critical update on clinical features and pathogenetic mechanisms. J. Autoimmun., 39: 27–33.
- 43. Poncelet A.N., Connolly M.K. (2003) Peripheral neuropathy in scleroderma. Muscle Nerve., 28: 330–335.
- 44. Rafai M., Fadel H., Boulaajaj F. et al. (2007) Peripheral neuropathy in systemic lupus erythematosus with epineural vasculitis and antiphospholipid antibodies. Rev. Neurol., 163: 103–106.
- 45. Ramos-Casals M., Stone J.H., Cid M.C., Bosch X. (2012) The cryoglobulinaemias. Lancet, 379: 348–360.
- 46. Sampaio L., Silva L.G., Terroso G. et al. (2011) Vasculitic neuropathy. Acta Reumatol. Port., 36(2): 102–109.
- 47. Sene D., Jallouli M., Lefaucheur J.P. et al. (2011) Peripheral neuropathies associated with primary Sjogren syndrome: immunologic profiles of nonataxic sensory neuropathy and sensorimotor neuropathy. Medicine., 90: 133–138.
- 48. Suppiah R., Hadden R.D.M., Batra R. et al. (2011) European Vasculitis Study Group. Peripheral neuropathy in ANCA-associated vasculitis: outcomes from the European Vasculitis Study Group trials. Rheumatology, 50: 2214–2222.
- 49. Trejo O., Ramos-Casals M., Garcіa-Carrasco M. et al. (2001) Cryoglobulinemia: study of etiologic factors and clinical and immunologic features in 443 patients from a single center. Medicine (Baltimore), 80: 252–262.
- 50. Uceyler N., Geng A., Reiners K. et al. (2015) Nonsystemic vasculitic neuropathy:single-center follow-up of 60 patients. J. Neurol., 262: 2092–2100.
- 51. Voskuyl A.E., Hazes J.M., Zwinderman A.H. et al. (2003) Diagnostic strategy for the assessment of rheumatoid vasculitis. Ann. Rheum. Dis., 62: 407–413.
- 52. Vrancken A.F., Gathier C.S., Cats E.A. et al. (2011) The additional yield of combined nerve/muscle biopsy in vasculitic neuropathy. Eur. J. Neurol., 18(1): 49–58.
Адрес для переписки:
Головач Ирина Юрьевна
03142, Киев, ул. Заболотного, 21
Клиническая больница «Феофания» ГУД
Центр ревматологии
Е-mail: [email protected]
Васкулит — Диагностика и лечение
Диагноз
Ваш врач, скорее всего, начнет с изучения вашей истории болезни и проведения медицинского осмотра. Он или она может попросить вас пройти один или несколько диагностических тестов и процедур, чтобы либо исключить другие состояния, которые имитируют васкулит, либо диагностировать васкулит. Тесты и процедуры могут включать:
- Анализы крови. Эти тесты ищут признаки воспаления, такие как высокий уровень С-реактивного белка.Полный анализ крови может определить, достаточно ли у вас эритроцитов. Анализы крови, которые ищут определенные антитела, такие как тест на цитоплазматические антитела против нейтрофилов (ANCA), могут помочь диагностировать васкулит.
- Визуальные тесты. Неинвазивные методы визуализации могут помочь определить, какие кровеносные сосуды и органы поражены. Они также могут помочь врачу контролировать, реагируете ли вы на лечение. Визуализирующие обследования при васкулите включают рентген, ультразвук, компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) и позитронно-эмиссионную томографию (ПЭТ).
- Рентген сосудов (ангиография). Во время этой процедуры гибкий катетер, напоминающий тонкую соломку, вводится в большую артерию или вену. Затем в катетер вводится специальный краситель и делается рентген, когда краситель заполняет артерию или вену. Очертания ваших кровеносных сосудов видны на полученных рентгеновских снимках.
- Биопсия. Это хирургическая процедура, при которой ваш врач удаляет небольшой образец ткани из пораженного участка вашего тела.Затем ваш врач исследует эту ткань на наличие признаков васкулита.
Дополнительная информация
Показать дополнительную информациюЛечение
Лечение направлено на борьбу с воспалением и лечение любых основных состояний, которые могут вызывать васкулит.
Лекарства
Кортикостероидные препараты, такие как преднизон, являются наиболее распространенным типом лекарств, назначаемых для контроля воспаления, связанного с васкулитом.
Побочные эффекты кортикостероидов могут быть серьезными, особенно если вы принимаете их в течение длительного времени. Возможные побочные эффекты включают увеличение веса, диабет и ослабление костей. Если для длительной терапии необходим кортикостероид, вы, скорее всего, получите самую низкую возможную дозу.
Могут быть назначены другие лекарства с кортикостероидами для контроля воспаления, чтобы можно было быстрее уменьшить дозу кортикостероидов. Используемое лекарство зависит от типа имеющегося васкулита.Эти лекарства могут включать метотрексат (Trexall), азатиоприн (Imuran, Azasan), микофенолат (CellCept), циклофосфамид, тоцилизумаб (Actemra) или ритуксимаб (Rituxan).
Конкретные лекарства, которые вам понадобятся, зависят от типа и тяжести вашего васкулита, пораженных органов и любых других медицинских проблем, которые у вас есть.
Хирургия
Иногда васкулит вызывает аневризму — выпуклость или вздутие в стенке кровеносного сосуда.Этой выпуклости может потребоваться операция, чтобы снизить риск ее разрыва. Заблокированные артерии также могут потребовать хирургического лечения для восстановления кровотока в пораженной области.
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Помощь и поддержка
Одна из самых серьезных проблем в жизни с васкулитом может заключаться в том, чтобы справиться с побочными эффектами лекарств.Следующие предложения могут помочь:
- Разберитесь в своем состоянии. Узнайте все, что можно, о васкулите и его лечении. Знайте о возможных побочных эффектах принимаемых вами лекарств и сообщайте врачу о любых изменениях в вашем здоровье.
- Следуйте своему плану лечения. Ваш план лечения может включать регулярные посещения врача, дополнительные анализы и проверку артериального давления.
- Выбирайте здоровую диету. Правильное питание может помочь предотвратить потенциальные проблемы, которые могут возникнуть в результате приема лекарств, такие как истончение костей, высокое кровяное давление и диабет.Выберите диету, в которой упор делается на свежие фрукты и овощи, цельнозерновые продукты, нежирные молочные продукты, а также нежирное мясо и рыбу. Если вы принимаете кортикостероидные препараты, спросите своего врача, нужно ли вам принимать добавки с витамином D или кальцием.
- Сделайте плановую вакцинацию. Своевременное информирование о вакцинации, например, от гриппа и пневмонии, может помочь предотвратить проблемы, которые могут возникнуть в результате приема лекарств, например инфекцию. Поговорите со своим врачом о вакцинации.
- Занимайтесь спортом большую часть дней недели. Регулярные аэробные упражнения, такие как ходьба, могут помочь предотвратить потерю костной массы, высокое кровяное давление и диабет, которые могут быть связаны с приемом кортикостероидов. Это также приносит пользу вашему сердцу и легким. Кроме того, многие люди считают, что упражнения улучшают их настроение и общее самочувствие. Если вы не привыкли к упражнениям, начинайте медленно и постепенно наращивайте. Ваш врач может помочь вам спланировать программу упражнений, которая подходит именно вам.
- Поддерживайте сильную систему поддержки. Семья и друзья могут помочь вам справиться с этим заболеванием. Если вы считаете, что было бы полезно поговорить с другими людьми, живущими с васкулитом, попросите члена вашей медицинской бригады связаться с группой поддержки.
Подготовка к приему
Запишитесь на прием к лечащему врачу, если у вас есть признаки или симптомы, которые вас беспокоят. Если ваш врач подозревает, что у вас васкулит, он может направить вас к специалисту по суставным и аутоиммунным заболеваниям (ревматологу), имеющему опыт оказания помощи людям с этим заболеванием.Вам также может быть полезен междисциплинарный подход. К каким специалистам вы обратитесь, зависит от типа и тяжести вашего состояния.
В число специалистов, занимающихся лечением васкулита, входят:
- Врачи суставов и аутоиммунных заболеваний (ревматологи)
- Врачи головного мозга и нервной системы (неврологи)
- Глазные врачи (офтальмологи)
- Кардиологи (кардиологи)
- Кардиологи (нефрологи)
- Легочные врачи (пульмонологи)
- Кожные врачи (дерматологи)
- Врачи мочеполовой системы (урологи)
Что вы можете сделать
Поскольку встречи могут быть короткими и часто есть что обсудить, хорошо подготовиться.Попробуйте:
- Помните о любых ограничениях до записи на прием. Во время записи на прием спросите, нужно ли вам что-нибудь сделать заранее, например, ограничить свой рацион.
- Отправить предыдущую тестовую информацию. Если вас направили в более крупный медицинский центр, попросите своего домашнего врача прислать вам предыдущие результаты визуализации и биопсии до приема.
- Перечислите все симптомы, которые вы испытываете, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Перечислите ключевую личную медицинскую информацию, включая другие недавние проблемы со здоровьем или серьезные стрессы, которые у вас были, а также любые лекарства, витамины и добавки, которые вы принимаете.
- Подумайте о том, чтобы взять с собой на прием члена семьи или друга. Кто-то из ваших сопровождающих может помочь вам запомнить, что говорит врач.
- Перечислите вопросы , которые вы хотите задать своему врачу.
В отношении васкулита можно задать несколько основных вопросов:
- Какой у меня тип васкулита?
- Что вызывает у меня васкулит?
- Нужно ли мне больше тестов?
- У меня васкулит острый или хронический?
- Пройдет ли мой васкулит сам по себе?
- Серьезен ли мой васкулит?
- Была ли какая-либо часть моего тела серьезно повреждена васкулитом?
- Можно ли вылечить мой васкулит?
- Какие у меня варианты лечения?
- Каковы преимущества и риски каждого лечения?
- Какое лечение, по вашему мнению, лучше всего подходит для меня?
- Как долго продлится лечение?
- У меня другое заболевание.Как мне вместе лучше всего справиться с этими условиями?
- Стоит ли обратиться к специалисту?
- Есть ли у вас какие-нибудь брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
Чего ожидать от врача
Ваш врач может спросить:
- Когда у вас впервые появились симптомы?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что может ухудшить ваши симптомы?
Ноябрь24, 2020
Болезнь Бехчета — Симптомы и причины
Обзор
Болезнь Бехчета (beh-CHETS), также называемая синдромом Бехчета, является редким заболеванием, которое вызывает воспаление кровеносных сосудов по всему телу.
Заболевание может проявляться множеством признаков и симптомов, которые сначала могут показаться не связанными друг с другом. Они могут включать язвы во рту, воспаление глаз, кожные высыпания и поражения, а также язвы на гениталиях.
Лечение включает в себя лекарства, уменьшающие признаки и симптомы болезни Бехчета и предотвращающие серьезные осложнения, такие как слепота.
Продукты и услуги
Показать больше продуктов от Mayo ClinicСимптомы
Симптомы болезни Бехчета варьируются от человека к человеку, могут появляться и исчезать или со временем становятся менее серьезными. Признаки и симптомы зависят от того, какие части вашего тела поражены.
Болезнь Бехчета обычно поражает:
- Устье. Болезненные язвы во рту, похожие на язвы, являются наиболее частым признаком болезни Бехчета.Они начинаются с выпуклых круглых повреждений во рту, которые быстро переходят в болезненные язвы. Язвы обычно заживают в течение одной-трех недель, хотя они повторяются.
- Скин. У некоторых людей на теле появляются акнеобразные язвы. У других на коже появляются красные, приподнятые и болезненные узелки, особенно на голенях.
- Гениталии. Красные открытые язвы могут образовываться на мошонке или вульве. Язвы обычно болезненны и могут оставлять рубцы.
- Глаза. Воспаление глаза (увеит) вызывает покраснение, боль и помутнение зрения, обычно в обоих глазах. У людей с болезнью Бехчета заболевание может приходить и уходить.
- Соединения. Опухание суставов и боль часто поражают колени у людей с болезнью Бехчета. Также могут быть затронуты лодыжки, локти или запястья. Признаки и симптомы могут длиться от одной до трех недель и исчезнуть сами по себе.
- Сосуды кровеносные. Воспаление вен и артерий может вызвать покраснение, боль и отек рук или ног при образовании тромба.Воспаление крупных артерий может привести к осложнениям, таким как аневризмы и сужение или закупорка сосуда.
- Пищеварительная система. На пищеварительную систему могут влиять различные признаки и симптомы, включая боль в животе, диарею и кровотечение.
- Мозг. Воспаление мозга и нервной системы может вызвать головную боль, жар, дезориентацию, нарушение равновесия или инсульт.
Когда обращаться к врачу
Запишитесь на прием к врачу, если вы заметили необычные признаки и симптомы, которые могут указывать на болезнь Бехчета.Если вам поставили диагноз этого состояния, обратитесь к врачу, если вы заметили новые признаки и симптомы.
Причины
Болезнь Бехчета может быть аутоиммунным заболеванием, что означает, что иммунная система организма по ошибке атакует некоторые из его собственных здоровых клеток. Вполне вероятно, что генетические факторы и факторы окружающей среды играют роль.
Признаки и симптомы болезни Бехчета считаются следствием воспаления кровеносных сосудов (васкулита).Состояние может поражать артерии и вены любого размера, повреждая их по всему телу.
Было обнаружено, что с этим заболеванием связано несколько генов. Некоторые исследователи полагают, что вирус или бактерия могут вызвать болезнь Бехчета у людей, у которых есть определенные гены, которые делают их восприимчивыми к болезни Бехчета.
Факторы риска
Факторы, которые могут увеличить ваш риск Бехчета, включают:
- Возраст. Болезнь Бехчета обычно поражает мужчин и женщин в возрасте от 20 до 30 лет, хотя у детей и пожилых людей также может развиться заболевание.
- Где вы живете. Люди из стран Ближнего Востока и Восточной Азии, включая Турцию, Иран, Японию и Китай, более склонны к развитию болезни Бехчета.
- Пол. В то время как болезнь Бехчета встречается как у мужчин, так и у женщин, болезнь обычно протекает тяжелее у мужчин.
- Гены. Наличие определенных генов связано с более высоким риском развития болезни Бехчета.
Осложнения
Осложнения болезни Бехчета зависят от ваших признаков и симптомов.Например, невылеченный увеит может привести к ухудшению зрения или слепоте. Людям с глазными признаками и симптомами болезни Бехчета необходимо регулярно посещать окулиста (офтальмолога), поскольку лечение может помочь предотвратить это осложнение.
Симптомы васкулита: Центр васкулита Джонса Хопкинса
Симптомы васкулита зависят от конкретных кровеносных сосудов, вовлеченных в воспалительный процесс.
Различные типы васкулита поражают кровеносные сосуды в характерных местах по всему телу. Например, гигантоклеточный артериит обычно поражает кровеносные сосуды среднего и большого размера, кровоснабжающие голову и шею, но редко затрагивает кровеносные сосуды почек. Напротив, гранулематоз Вегенера (GPA) часто поражает почки, очень часто легкие и почти всегда верхние дыхательные пути, но редко кровеносные сосуды головного мозга.
Как показано на изображении, болезнь Бюргера поражает пальцы рук и ног.Гангрена может возникнуть в результате полного отсутствия кровотока.
Различные типы васкулитов имеют характерные ( локализованных ) паттернов поражения кровеносных сосудов. Однако васкулит — это системное заболевание . Таким образом, больных васкулитом чувствуют себя больными . У них часто бывает жар, потеря веса, утомляемость, учащенный пульс, а также разлитые боли, которые трудно определить. Было сказано, что васкулит — это «болезненное заболевание», потому что он часто ассоциируется с болью того или иного типа: болью от инфаркта нерва, болью от недостатка крови в желудочно-кишечном тракте, болью от кожных язв.Однако в некоторых случаях определение источника и первопричины боли является чрезвычайно сложной задачей. В дополнение к этим диффузным, плохо локализованным «конституциональным симптомам» васкулит может поражать практически все системы органов в организме.
Какие системы органов могут быть поражены?
Важно отметить, что не все системы органов будут затронуты у каждого пациента. Характер поражения органов (и симптомы) уникальны для каждого человека, как и тип васкулита (категория).
Кожа
Разнообразные высыпания, самая классическая из которых — «пальпируемая пурпура» — пурпурно-красные пятна, обычно встречающиеся на ногах. Эти пятна обычно ощущаются кончиками пальцев экзаменатора, отсюда и дескриптор «осязаемый».
Это классический пример пальпируемой пурпуры. Эти поражения возникают в результате попадания крови в кожу через воспаленные поврежденные кровеносные сосуды. Они, как правило, встречаются в «посевах».
Повторяющиеся приступы пурпуры могут привести к появлению гиперпигментированных участков кожи.
Соединения
Симптомы варьируются от полностью выраженного артрита до болей в суставах без явного отека (артралгии).
Это пример пурпуры Геноха-Шенлейна: кожный васкулит, проявляющийся пальпируемой пурпурой и артритом (обратите внимание на припухлость правой лодыжки). Диагноз был подтвержден биопсией кожи с положительной иммунофлуоресценцией на отложение IgA в стенках кровеносных сосудов.
Легкие
Кашель (особенно кашель с кровью), одышка, появление пневмонии на рентгеновском снимке грудной клетки пациента, «инфильтраты» легких и развитие полостей в легких.
На этом изображении компьютерной томографии легких 73-летней женщины с жалобами на конституциональные симптомы, одышку и кровянистую мокроту. У пациента также был гломерулонефрит, положительный P – ANCA и антитела к миелопероксидазе. Поставлен диагноз: микроскопический полиангиит.
Одиннадцать дней спустя, когда симптомы ухудшились, рентген грудной клетки подтвердил прогрессирование легочного кровотечения. Рентген показывает пушистые инфильтраты в обоих легких, представляющие кровотечение из поврежденных капилляров.
Почки
Эритроциты (обычно невидимые невооруженным глазом), скопления эритроцитов (известные как «слепки», также невидимые невооруженным глазом) и потеря белка с мочой. Может привести к почечной недостаточности и необходимости диализа.
На рисунке справа изображен единственный клубочек (фильтрующая единица почек; каждая почка имеет примерно 1 миллион клубочков). Этот клубок активно вовлечен в воспалительный процесс, что особенно заметно в нижней части рисунка.
Боль в животе, кровавый понос, прободение кишечника.
Анемия (низкий гематокрит или количество эритроцитов) и / или слегка повышенное на количество лейкоцитов на .
Пазухи, нос и уши
Хроническая заложенность носовых пазух и «инфекции», которые сохраняются дольше, чем следовало бы; потеря слуха; воспаление носовой перегородки, иногда приводящее к перфорации или коллапсу переносицы, как показано на рисунке ниже.
Глаза
Может поражать кровеносные сосуды – в глазах, вызывая внезапную потерю зрения, или мелкие кровеносные сосуды в пределах глаз, что приводит к проблемам сетчатки, истончению склеры (белой части глаза), воспалению внутри разные камеры глаза и конъюнктивит («конъюнктивит»). На изображении ниже показан пример васкулита сетчатки у пациента с системной красной волчанкой (волчанкой). Белые области представляют собой области инфаркта сетчатки, вызванного васкулитом.
Мозг
Головные боли, инсульты, изменения психического состояния, нарушение координации. Ниже, магнитно-резонансное (МРТ) исследование головного мозга при васкулите центральной нервной системы демонстрирует внутримозговое кровоизлияние (яркая область).
Нерв
Стреляющие боли в руках и ногах, онемение и асимметричная слабость (т. Е. Слабость, которая затрагивает одну сторону тела больше, чем другую).
Вся информация, содержащаяся на веб-сайте Центра васкулита Джонса Хопкинса, предназначена только для образовательных целей.Посетителям рекомендуется обращаться к другим источникам и подтверждать информацию, содержащуюся на этом сайте. Потребители никогда не должны игнорировать медицинский совет или откладывать его обращение из-за того, что они могли прочитать на этом веб-сайте.
Симптомы, причины, типы, диагностика и лечение
Что такое васкулит?
Васкулит — это общий термин для обозначения нескольких состояний, вызывающих воспаление кровеносных сосудов. Его также называют ангиитом или артериитом. Это может сделать ваши кровеносные сосуды слабыми, растянутыми, больше или уже.Они могут полностью закрыться.
Васкулит может поражать людей в любом возрасте. Некоторые формы поражают кровеносные сосуды, которые идут к конкретным органам, например к коже, глазам или мозгу, или снабжают их кровью. Другие виды могут включать одновременно многие системы органов. Некоторые из этих общих форм могут быть легкими и не требуют лечения. Другие могут быть тяжелыми.
Причины васкулита
Врачи не знают, что вызывает многие случаи васкулита. Это может быть связано с аллергической реакцией на лекарство. Вы также можете получить его после инфекции, которая вызывает необычный ответ в вашей иммунной системе, повреждая кровеносные сосуды.
Васкулит также может быть связан с заболеваниями иммунной системы, которые у вас наблюдаются в течение нескольких месяцев или лет, например, ревматоидным артритом, волчанкой или синдромом Шегрена.
Осложнения васкулита
Васкулит может быть серьезным. Когда ваш кровеносный сосуд становится слабым, он может растянуться и вздуться (это называется аневризмой). Он также может разорваться, вызвав кровотечение. Это может быть опасно для жизни, но бывает очень редко.
Когда ваш кровеносный сосуд воспаляется и сужается, он может частично или полностью блокировать кровоток в этой области вашего тела.Если у вас недостаточно других кровеносных сосудов для снабжения этой области, ткань погибнет. Это может произойти в любой части вашего тела.
Симптомы васкулита
Васкулит может иметь общие симптомы, такие как лихорадка, потеря аппетита, потеря веса и усталость.
Это также может вызвать определенные проблемы, в зависимости от задействованной части тела. Если это ваша кожа, у вас может быть сыпь. Если ваши нервы не получают достаточно крови, у вас может быть онемение и слабость.
Васкулит в головном мозге может вызвать инсульт.У вас может случиться сердечный приступ, если он затронет ваше сердце. Воспаление кровеносных сосудов почек может привести к почечной недостаточности.
Продолжение
Если вы заметили что-нибудь необычное, немедленно обратитесь к врачу.
Типы васкулита
Врачи делят васкулиты на типы в зависимости от размера вовлеченных кровеносных сосудов:
- Большой. Сюда входят такие состояния, как ревматическая полимиалгия, артериит Такаясу и височный артериит.
- Средний. Примерами являются болезнь Бюргера, кожный васкулит, болезнь Кавасаки и узелковый полиартериит.
- Малый. Сюда входят синдром Бехчета, синдром Черджа-Стросса, кожный васкулит, пурпура Геноха-Шонлейна, микроскопический полиангиит, гранулематоз с полиангиитом, васкулит игрока в гольф и криоглобулинемия.
Диагностика васкулита
Ваш врач спросит о вашей истории болезни и проведет медицинский осмотр.Вам понадобятся тесты, чтобы выявить воспаление или исключить другие заболевания. Это могут быть:
- Анализы крови. Признаками васкулита могут быть определенные типы клеток крови или антител.
- Анализы мочи. Проверяют на повреждение почек.
- Визуальные тесты . Рентген, МРТ, КТ, ПЭТ и УЗИ показывают воспаление в ваших кровеносных сосудах и органах. Вам также может быть сделана ангиограмма, на которой врач вводит краситель в ваш кровоток.Он обнаруживается на рентгеновских снимках, чтобы лучше видеть ваши кровеносные сосуды.
- Сердечные пробы. Эхокардиограмма проверяет, насколько хорошо работает ваше сердце.
- Биопсия. Ваш врач берет образец ткани из вашего кровеносного сосуда или органа. Специалист может проверить его на наличие признаков воспаления или повреждений.
Лечение васкулита
Лечение зависит от того, что вызывает васкулит и какие органы поражены. Васкулит может пройти сам по себе, если он возник в результате аллергической реакции.Но если поражены важные органы, такие как легкие, мозг или почки, вам нужно немедленно лечить.
Продолжение
Ваш врач, вероятно, пропишет вам кортикостероидные препараты, также известные как стероиды, для борьбы с воспалением. Возможно, вам придется принимать их надолго. Врач будет внимательно следить за вами на предмет побочных эффектов, таких как высокое кровяное давление, высокий уровень сахара в крови и проблемы с костями.
Другие лекарства могут помочь замедлить вашу иммунную систему с более легкими побочными эффектами, чем стероиды.К ним относятся метотрексат (Ревматрекс, Трексалл).
Препарат тоцилизумаб (Актемра) блокирует воспалительный белок в организме. Возможно, вы сможете использовать меньшую дозу стероидов, если будете принимать их одновременно.
Прогноз васкулита
Ваш прогноз будет зависеть от нескольких факторов, в том числе от типа вашего васкулита и того, как быстро вам был поставлен диагноз. При правильном лечении многие люди проживут долгую и продуктивную жизнь.
Как только ваш васкулит будет взят под контроль, ваш врач постепенно прекратит прием лекарств.Цель состоит в том, чтобы вы достигли ремиссии — когда в вашем теле нет никаких признаков заболевания — или вылечились. Вам потребуются регулярные осмотры, чтобы следить за долгосрочными побочными эффектами лечения, обострениями васкулита и осложнениями. Знайте симптомы, чтобы сразу же предупредить врача.
NORD (Национальная организация по редким заболеваниям)
Следующие заболевания связаны с васкулитом:
Узелковый полиартериит — редкое мультисистемное заболевание, характеризующееся широко распространенным воспалением, ослаблением и дегенерацией артерий малых и средних размеров.Могут быть поражены кровеносные сосуды в любом органе или системе органов, включая артерии, кровоснабжающие почки, сердце, кишечник, нервную систему и / или скелетные мышцы. Повреждение пораженных артерий может привести к аномальному повышению артериального давления (гипертония), «вздутию» (аневризме) артериальной стенки, образованию тромбов (тромбозу), нарушению кровоснабжения определенных тканей и / или повреждению и потере тканей. (некроз) в определенных пораженных участках. Во многих случаях пациенты испытывают потерю веса, жар, общее плохое самочувствие (недомогание), усталость, слабость, головную боль, боли в мышцах (миалгии) и / или боли в животе.Хотя точная причина узелкового полиартериита неизвестна, многие исследователи подозревают, что это заболевание вызвано нарушениями иммунной системы организма. (Для получения дополнительной информации об этом заболевании выберите «узелковый полиартериит» в качестве поискового запроса в базе данных редких заболеваний.)
Гиперчувствительный васкулит включает в себя широкую группу васкулитных синдромов, поражающих верхние и нижние дыхательные пути и почки. Обычно они вызваны аллергической реакцией на неизвестный антиген.
Гранулематоз Вегенера — это редкое заболевание коллагеновых сосудов, которое обычно начинается с локализованного воспаления слизистой оболочки верхних и нижних дыхательных путей и обычно прогрессирует в генерализованное воспаление кровеносных сосудов (васкулит) и почек (гломерулонефрит).Другие симптомы могут включать изъязвления слизистых оболочек носа при вторичной бактериальной инфекции, инфекцию среднего уха (средний отит) с потерей слуха, кашель, отхаркивание крови (кровохарканье) и воспаление тонкой мембраны, выстилающей легкие, и внутренняя часть грудной полости (плеврит). Точная причина гранулематоза Вегенера неизвестна. (Для получения дополнительной информации об этом заболевании выберите «гранулематоз Вегенера» в качестве поискового запроса в базе данных редких заболеваний.)
Лимфоматоидный гранулематоз — редкое прогрессирующее сосудистое заболевание, характеризующееся инфильтрацией и поражением вен и артерий. Эти поражения могут поражать различные части тела, особенно легкие. Это может быть доброкачественное или злокачественное заболевание. (Для получения дополнительной информации об этом заболевании выберите «Лимфоматоидный гранулематоз» в качестве поискового запроса в базе данных редких заболеваний.)
Болезнь Бюргера, также известная как облитерирующий тромбангиит, является редким заболеванием, которое в большинстве случаев поражает молодых или средних лет. пожилые курильщики сигарет мужского пола.Он характеризуется сужением или закупоркой (закупоркой) вен и артерий конечностей, что приводит к снижению притока крови к этим областям (заболевание периферических сосудов). Чаще поражаются ноги, чем руки. В большинстве случаев первым признаком является сильная боль в нижней части рук и ног в состоянии покоя. Кроме того, у пораженных людей могут быть язвы на конечностях, онемение и покалывание, а также отсутствие нормального кровотока к пальцам рук и / или ног при воздействии низких температур (феномен Рейно) и / или воспаление и образование тромбов некоторых видов. вены (тромбофлебит).Точная причина болезни Бюргера неизвестна; однако наиболее пострадавшие люди — курильщики. (Для получения дополнительной информации об этом заболевании выберите «болезнь Бюргера» в качестве поискового запроса в базе данных редких заболеваний.)
Синдром Черга-Штрауса — редкое заболевание, которое поражает несколько систем органов и характеризуется образованием и накоплением аномально большого количество определенных лейкоцитов (эозинофилов), воспаление кровеносных сосудов (ангиит или васкулит) и воспалительные узловые поражения (гранулематоз).Другие симптомы синдрома Чарджа-Стросса включают лихорадку, общее чувство слабости и усталости (недомогание), потерю аппетита (анорексию) и потерю веса. Часто этому предшествует астма или аллергия. Точные причины синдрома Черга-Стросса не известны. (Для получения дополнительной информации об этом заболевании выберите «Churg Strauss» в качестве поискового запроса в базе данных редких заболеваний.)
Пурпура Геноха-Шонлейна — редкое воспалительное заболевание мелких кровеносных сосудов (капилляров), которое обычно проходит самостоятельно. болезнь.Это наиболее распространенная форма сосудистого воспаления у детей (васкулит), приводящая к воспалительным изменениям мелких кровеносных сосудов. Симптомы пурпуры Геноха-Шенлейна обычно начинаются внезапно и могут включать головную боль, лихорадку, потерю аппетита, схваткообразную боль в животе и боль в суставах. На коже обычно появляются красные или пурпурные пятна (петехиальная пурпура). Воспалительные изменения, связанные с этим заболеванием, также могут развиваться в суставах, почках, пищеварительной системе и, в редких случаях, в головном и спинном мозге (центральной нервной системе).Точная причина пурпуры Шенлейна-Геноха до конца не изучена, хотя исследования показывают, что это может быть аутоиммунное заболевание или, в некоторых случаях, крайняя аллергическая реакция на определенные вредные вещества (например, продукты питания или лекарства). (Для получения дополнительной информации об этом заболевании выберите «Henoch Schonlein Purpura» в качестве поискового запроса в базе данных редких заболеваний.)
Синдром Бехчета — редкое хроническое рецидивирующее воспалительное заболевание, характеризующееся воспалением глаз и язвами рта и гениталий.Причина неизвестна. Симптомы включают участки аномальных изменений кожи (язвы или поражения) рта и половых органов, которые имеют тенденцию к спонтанному повторению. Также могут быть затронуты другие системы организма, включая суставы, кровеносные сосуды, центральную нервную систему и / или пищеварительный тракт. (Для получения дополнительной информации об этом заболевании выберите «Behcet» в качестве поискового запроса в базе данных редких заболеваний.)
Синдром Кавасаки, также известный как синдром кожно-слизистых лимфатических узлов, представляет собой воспалительное заболевание детского возраста, характеризующееся лихорадкой, кожной сыпью, опухолью. лимфатические узлы (лимфаденопатия), воспаление артерий (полиартериит) и воспаление кровеносных сосудов (васкулит).Воспалительные изменения вызывают деструктивные поражения кровеносных сосудов и могут привести к осложнениям, затрагивающим печень, желчный пузырь и особенно сердце. Синдром Кавасаки — основная причина приобретенных пороков сердца у детей. Точная причина синдрома Кавасаки неясна, хотя она может быть связана с двумя ранее неизвестными штаммами бактерий стафилококка и стрептококка. (Для получения дополнительной информации об этом заболевании выберите «Kawasaki» в качестве поискового запроса в базе данных редких заболеваний.)
Гипокомплементемический уртикарный васкулит — редкое заболевание, характеризующееся повторяющимися эпизодами васкулита и (крапивницы), связанных с лихорадкой, артритом и брюшной полости. боль.Другие симптомы включают отек (ангионевротический отек), воспаление глаз и / или воспаление и дегенерацию скоплений капилляров (почечных клубочков), которые фильтруют кровь, проходящую через почки (гломерулонефрит). В некоторых случаях может развиться хроническая обструктивная болезнь легких. Точная причина гипокомплементемического уртикарного васкулита неизвестна.
Первичный ангиит центральной нервной системы (ЦНС), также известный как (изолированный) васкулит центральной нервной системы, является чрезвычайно редким заболеванием, характеризующимся васкулитом ЦНС, который возникает в качестве основного состояния (т.е., не вторично по отношению к другому расстройству). Физические данные и симптомы, связанные с этим заболеванием, зависят от конкретных пораженных кровеносных сосудов центральной нервной системы.
Существуют и другие заболевания, которые могут характеризоваться воспалением определенных кровеносных сосудов (васкулит). Эти расстройства включают гигантоклеточный артериит, ревматическую полимиалгию, волчанку, эссенциальную смешанную криоглобулинемию, кожно-некротический васкулит, синдром Когана типа I, артериит Такаясу и ревматоидный артрит.(Для получения дополнительной информации об этих заболеваниях выберите точное название заболевания в качестве поискового запроса в базе данных редких заболеваний.)
Васкулит и волчанка | Lupus Foundation of America
Васкулит — это воспаление кровеносных сосудов. Воспаление — это состояние, при котором ткань повреждается клетками крови, попадающими в ткани. При воспалительных заболеваниях эти клетки в основном являются лейкоцитами. Лейкоциты циркулируют и служат нашей главной защитой от инфекции.Обычно лейкоциты уничтожают бактерии и вирусы. Однако они также могут повредить нормальную ткань, если проникнут в нее.
Васкулит может поражать:
- очень мелких кровеносных сосудов (капилляров),
- кровеносных сосудов среднего размера (артериол или венул)
- крупных кровеносных сосудов (артерий или вен).
Как васкулит повреждает организм?
С воспаленным кровеносным сосудом может произойти несколько вещей:
- Если это небольшой сосуд, он может разорваться и вызвать крошечные участки кровотечения в ткани.Эти области будут выглядеть на коже в виде маленьких красных или пурпурных точек.
- Если воспален более крупный сосуд, он может опухнуть и образовать узелок, который можно почувствовать, если кровеносный сосуд находится близко к поверхности кожи.
- Внутренняя часть сосудистой трубки может сузиться, что приведет к уменьшению кровотока.
- Внутренняя часть сосудистой трубки может полностью закрываться, обычно из-за тромба, который образуется в месте воспаления.
- Если кровоток уменьшается или прекращается, ткани, которые получают кровь из этого сосуда, начинают отмирать.Например, у человека с васкулитом средней артерии руки может развиться холодный палец, который болит при каждом использовании. Если не лечить, это может прогрессировать до гангрены.
Что вызывает васкулит?
Васкулит может быть вызван:
- Инфекция стенок кровеносных сосудов. Это редко. Когда это происходит, бактерии, вирусы или грибки поражают кровеносный сосуд. Лейкоциты перемещаются, чтобы уничтожить инфекционных агентов и повредить кровеносный сосуд в процессе.Это серьезное заболевание, требующее немедленного лечения антибиотиками.
- Антитела, которые реагируют против клеток в стенках сосудов. В некоторых случаях васкулита антитела против цитоплазмы нейтрофилов (антитела против нейтрофилов цитоплазмы или ANCA) являются вероятной причиной воспаления и повреждения.
- Иммунная или «аллергическая» реакция в стенках сосудов. Эта причина васкулита встречается чаще. Вещества, вызывающие аллергические реакции, называются антигенами (сокращенно от «антигенетический», что означает «против генетического материала»).Антигены заставляют организм вырабатывать белки, называемые антителами, которые прикрепляются (связываются) с антигеном с целью избавления от него. Антигены и антитела, которые связываются вместе, называются иммунными комплексами.
Два основных способа, которыми иммунные комплексы разрушают антигены:
- путем привлечения лейкоцитов для переваривания антигена
- путем активации других веществ организма, чтобы помочь разрушить антигены
К сожалению, некоторые иммунные комплексы не служат своим цель уничтожения антигенов.Вместо этого они слишком долго остаются в организме, циркулируют в крови и откладываются в тканях. Обычно они накапливаются в стенках кровеносных сосудов, вызывая воспаление.
Вероятно, что некоторые белые кровяные тельца (цитотоксические клетки), убивающие инфекционные агенты, могут также случайно повредить кровеносные сосуды и вызвать васкулит. ANCA, вероятно, реагирует на лейкоциты в стенках сосудов и увеличивает повреждение сосудов.
Как васкулит вызывается волчанкой?
Антигены, вызывающие иммунные комплексы при волчанке, часто неизвестны.В некоторых случаях комплексы содержат ДНК и анти-ДНК антигены или Ro (также называемые SS-A) и анти-Ro антигены.
Какие заболевания связаны с васкулитом?
Васкулит может возникать при многих заболеваниях. Васкулит также может возникнуть сам по себе без какой-либо очевидной ассоциированной инфекции или другого заболевания.
Вот некоторые из заболеваний, которые могут вызывать васкулит:
- волчанка
- ревматоидный артрит
- ревматическая полимиалгия
- склеродермия
- гранулематоз с полиангиитом
- гранулематоз с полиангиитом (преимущественно в почках)
- криоглобулинемия
- узловатая эритема
- опухоль
- лейкемия
- лимфома
Каковы симптомы васкулита?
Васкулит может вызывать множество различных симптомов в зависимости от пораженных тканей и степени их повреждения.
Некоторые люди не заболевают, но замечают пятна на коже. Другие могут быть очень больны с системными симптомами и серьезными повреждениями органов.
Симптомы в этом списке сгруппированы по участкам тканей, в которых возникает васкулит.
Системные симптомы могут возникать при многих заболеваниях и не являются специфическими для васкулита:
- лихорадка
- общее плохое самочувствие (недомогание)
- боль в мышцах и суставах
- плохой аппетит
- потеря веса
- усталость
васкулит — NHS
Васкулит означает воспаление кровеносных сосудов.
Воспаление — это естественная реакция вашей иммунной системы на травму или инфекцию. Это вызывает отек и помогает организму бороться с микробами.
Но при васкулите иммунная система по какой-то причине атакует здоровые кровеносные сосуды, заставляя их опухать и сужаться.
Это может быть вызвано инфекцией или лекарством, хотя часто причина неизвестна.
Васкулит может варьироваться от незначительной проблемы, которая затрагивает только кожу, до более серьезного заболевания, вызывающего проблемы с такими органами, как сердце или почки.
Есть много типов васкулита. Остальная часть этой страницы обсуждает ряд потенциальных причин.
Информация:Консультации по коронавирусу
Получите консультацию по коронавирусу и васкулиту от Vasculitis UK
Эозинофильный гранулематоз с полиангиитом (синдром Чарджа-Стросса)
Эозинофильный гранулематоз с полиангиитом, также называемый синдромом Чарджа-Стросса, представляет собой тип васкулита, который в основном поражает взрослых в возрасте от 30 до 45 лет.
Это может вызвать:
Он также может поражать нервы, вызывая слабость, иглы и онемение, а иногда и повреждение почек или сердечной мышцы.
Обычно лечат стероидными препаратами.
На веб-сайте Vasculitis UK можно найти дополнительную информацию об эозинофильном гранулематозе с полиангиитом.
Гигантоклеточный артериит (височный артериит)
Гигантоклеточный артериит — это тип васкулита, который часто поражает артерии головы и шеи.
Чаще всего встречается у взрослых старше 50 лет.
Иногда его называют височным артериитом, потому что часто поражаются артерии вокруг висков.
Это может вызвать:
Также часто встречается вместе с ревматической полимиалгией.
Основное лечение — стероидные препараты.
Узнайте больше о гигантоклеточном артериите
Гранулематоз с полиангиитом (гранулематоз Вегенера)
Гранулематоз с полиангиитом, также называемый гранулематозом Вегенера, представляет собой тип васкулита, который в основном поражает кровеносные сосуды носа, носовых пазух, ушей, легких и почек.
В основном поражает людей среднего и пожилого возраста.
Это может вызвать:
Это серьезное заболевание, которое может привести к летальному исходу, если его не лечить, поскольку оно может привести к органной недостаточности.
Обычно лечат стероидными препаратами или другими лекарствами, снижающими активность иммунной системы.
Узнайте больше о гранулематозе с полиангиитом
Пурпура Геноха-Шенлейна
Пурпура Геноха-Шенлейна — редкий тип васкулита, который обычно возникает у детей и может поражать кожу, почки или кишечник.
Считается, что его срабатывает реакция организма на инфекцию.
Это может вызвать:
Обычно это не серьезно и имеет тенденцию к выздоровлению без лечения.
Узнайте больше о пурпуре Шенлейн-Геноха
Болезнь Кавасаки
Болезнь Кавасаки — это заболевание, которое в основном поражает детей в возрасте до 5 лет.
Характерными симптомами являются высокая температура, которая сохраняется в течение 5 дней и более, при этом: шея
Внутривенный иммуноглобулин (ВВИГ), раствор антител и аспирин являются двумя основными лекарствами, используемыми для лечения болезни Кавасаки.
Аспирин обычно не рекомендуется детям младше 16 лет, поэтому не давайте аспирин своему ребенку, если его врач не посоветовал.
Узнайте больше о болезни Кавасаки
Микроскопический полиангиит
Микроскопический полиангиит — это редкий и потенциально серьезный долгосрочный тип васкулита, который чаще всего развивается у людей среднего возраста.
Может поражать любой орган, но особенно поражает легкие, почки и нервы.
Может вызывать:
Обычно лечат стероидными препаратами или другими лекарствами, снижающими активность иммунной системы.
На веб-сайте Vasculitis UK можно найти дополнительную информацию о микроскопическом полиангиите.
Узелковый полиартериит
Узелковый полиартериит — это редкий тип васкулита, который особенно поражает артерии, кровоснабжающие кишечник, почки и нервы.
Имеет тенденцию развиваться в детстве или у людей среднего возраста.
Иногда это может быть вызвано инфекцией, например гепатитом B, но точная причина неизвестна.
Это может вызвать:
Это может быть очень серьезным, если не лечить. Основное лечение — стероидные препараты, а иногда и другие лекарства, снижающие активность иммунной системы.
На веб-сайте Vasculitis UK можно найти дополнительную информацию об узелковом полиартериите.
Ревматическая полимиалгия
Ревматическая полимиалгия — это тип васкулита, который тесно связан с гигантоклеточным артериитом.
Это чаще встречается у взрослых старше 50 лет и чаще встречается у женщин, чем у мужчин.
Это может вызвать:
- боль и скованность в плечах, шее и бедрах, которые часто усиливаются после пробуждения
- высокая температура
- крайняя усталость
- потеря аппетита и потеря веса
- депрессия
Основное лечение — стероидные препараты, которые обычно используются в более низких дозах, чем при гигантоклеточном артериите.
Узнайте больше о ревматической полимиалгии
Артериит Такаясу
Артериит Такаясу — это разновидность васкулита, поражающая в основном молодых женщин.Это очень редко в Великобритании.
Поражает главную артерию, идущую от сердца, а также главные артерии, отходящие от нее.
Это может вызвать:
Лечение обычно проводится стероидными препаратами.
На веб-сайте Vasculitis UK можно найти дополнительную информацию об артериите Такаясу.
Другие типы васкулита
Болезнь Бехчета
Болезнь Бехчета обычно вызывает язвы во рту и гениталиях и чаще встречается у людей из Греции, Турции, Ближнего Востока, Китая и Японии.
Болезнь Бюргера
Болезнь Бюргера поражает кровеносные сосуды ног и рук, что приводит к снижению притока крови к рукам и ступням. Это тесно связано с курением.
Синдром Когана
Синдром Когана — это воспаление кровеносных сосудов внутреннего уха и глаз.
Криоглобулин-ассоциированный васкулит
Криоглобулин-ассоциированный васкулит связан с белками крови, называемыми криоглобулинами, и может возникнуть после инфекции гепатита С.
Вызывает сыпь на нижних конечностях, боли в суставах, повреждение нервов, боли в животе (животе) и проблемы с почками.
Гиперчувствительный васкулит
Гиперчувствительный васкулит обычно вызывается реакцией на лекарство, например нестероидные противовоспалительные препараты (НПВП) или определенные антибиотики, и приводит к временной сыпи.
Первичный ангиит центральной нервной системы
Первичный ангиит центральной нервной системы — это воспаление кровеносных сосудов головного мозга.
Ревматоидный васкулит
Ревматоидный васкулит — это васкулит, связанный с ревматоидным артритом.
Последняя проверка страницы: 13 июня 2019 г.
Срок следующей проверки: 13 июня 2022 г.

