Пример №21. Пациент, 34 года.
Одним из методов малоинвазивного оперативного вмешательства при асептическом некрозе ГБК является туннелизация с декомпрессией головки бедренной кости.
Данное оперативное вмешательство может применяться на ранних стадиях АНГБК (I-II стадия), относится к малоинвазивным методикам, дает быстрое купирование болевого синдрома. Вместе с тем, течение патологического процесса асептического некроза требует пристального динамического наблюдения и рентгенологического контроля для диагностики прогрессирующих изменений структуры ГБК и своевременного начала патогенетически обоснованного лечения.
Ниже рассмотрен клинический пример пациента, который после проведённой ему туннелизации, обратился в Специализированный центр по лечению асептического некроза.
Пациент, 34 г..
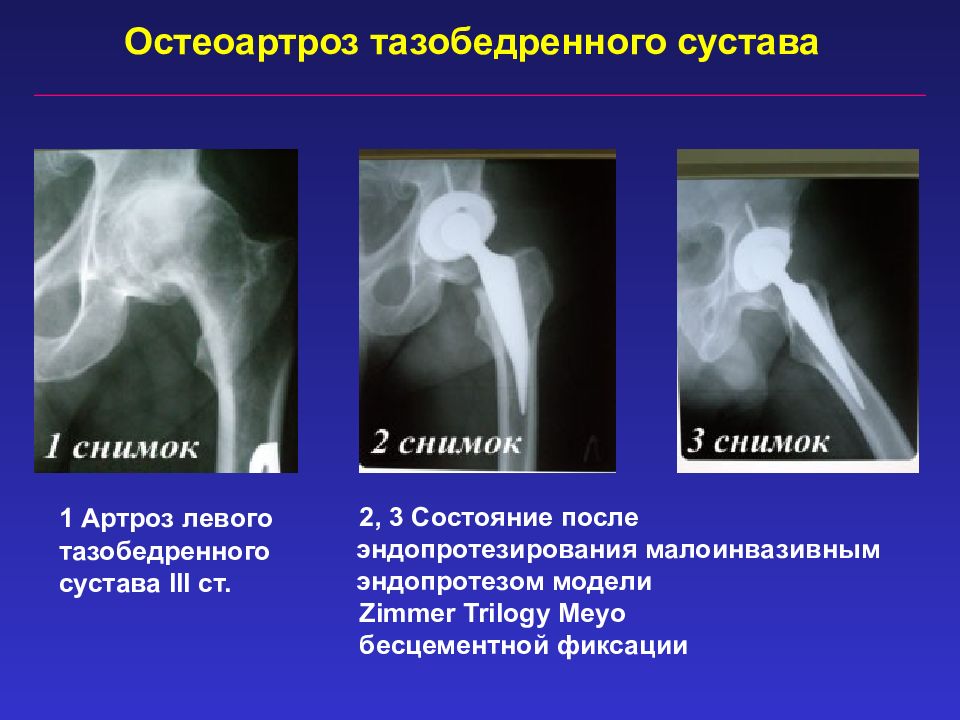
В 2013 г. установлен диагноз двусторонний асептический некроз ГБК I-II стадии (рис. 1).
Рис. 1 (04. 09. 2014 г.)
В анамнезе длительные физические нагрузки, активно занимался спортом.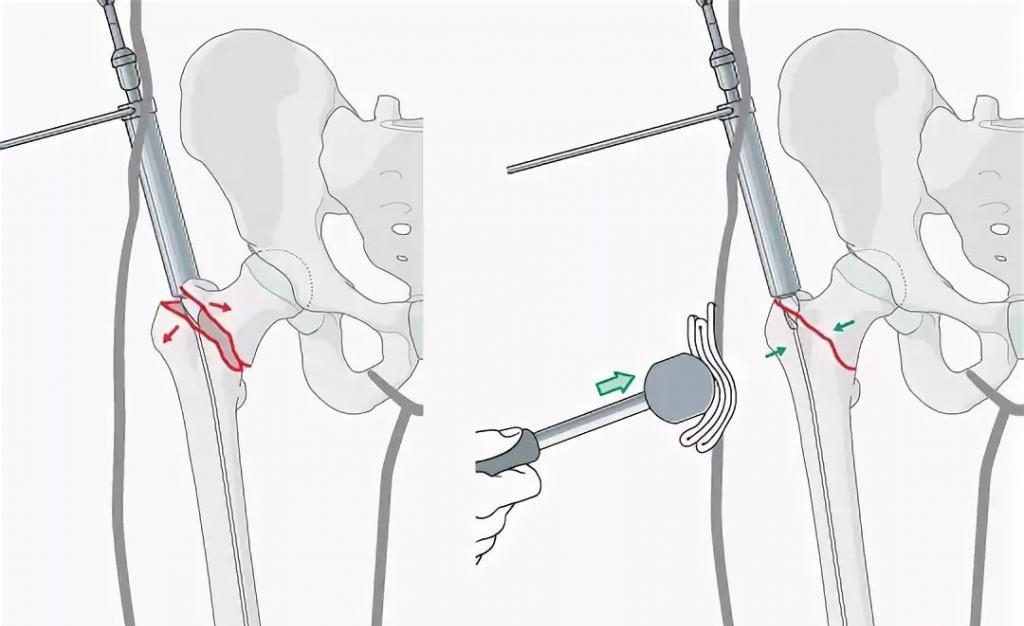 В сентябре 2014 г. было выполнено оперативное вмешательство в объеме билатерельной туннелизации с декомпрессией головки и шейки бедренной кости. Выписан в удовлетворительном состоянии, болевой синдром не беспокоил. В течение месяца соблюдал ортопедический режим (ходьба при помощи костылей).
В сентябре 2014 г. было выполнено оперативное вмешательство в объеме билатерельной туннелизации с декомпрессией головки и шейки бедренной кости. Выписан в удовлетворительном состоянии, болевой синдром не беспокоил. В течение месяца соблюдал ортопедический режим (ходьба при помощи костылей).
Рис. 2 (13. 11. 14 г.)
Далее пациент принимал хондропротекторы, ортопедический режим не соблюдал. Летом 2015 г. боли возобновились, присоединилась хромота.
Обратился в Специализированный центр по лечению асептического некроза с жалобами на боли в ягодичных областях (больше слева) при длительной ходьбе, положении сидя, усиливающиеся при ухудшении метеоусловий, эпизодическую хромоту.
При обследовании выявлено (Рис.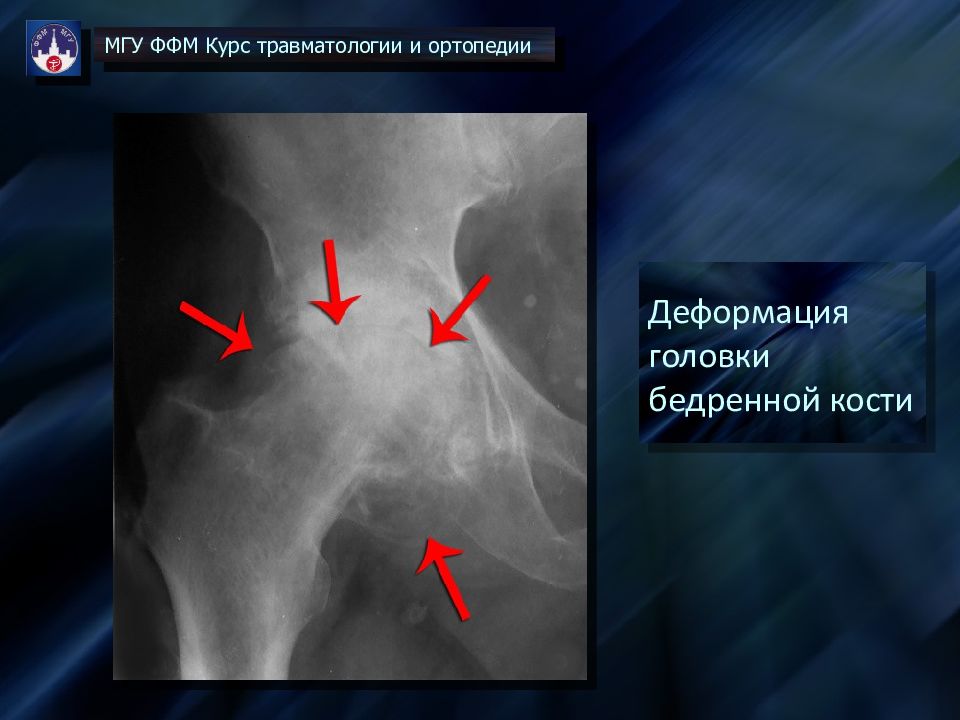
Слева: суставная щель деформирована, сужена до 2-4 мм. Головка деформирована, снижена по высоте, структура неоднородна за счет наличия участков уплотнения и разрежения костной ткани. Шейка выражено укорочена, деформирована.
Рис. 3 (28. 07. 15 г.)
При сравнении рентгенограмм ТБС в послеоперационном периоде и по истечению 8 месяцев (Рис. 2 и 3) можно отметить увеличение дефектов в структуре костной ткани головок и шеек бедренных костей, расширение послеоперационного канала.
 В обязательном порядке предписывался ортопедический режим с использованием костылей.
В обязательном порядке предписывался ортопедический режим с использованием костылей.По результатам первого курса лечения снизился болевой синдром, боли в области ТБС слабые, не влияющие на обычную активность, хромоту не отмечает, по данным денситометрии — улучшение качества костной ткани.
Ультразвуковая денситометрия Sunlight MiniOmni
|
Distal radius T-score |
Distal radius Z-score: |
Proximal phalanx III T-score: |
Proximal phalanx III Z-score: |
|
|
28.07.15 |
-1,2 |
-1,1 |
-0,1 |
-0,1 |
|
02.11.15 |
0,0 |
0,1 |
0,1 |
0,1 |
На рентгенограммах от 02.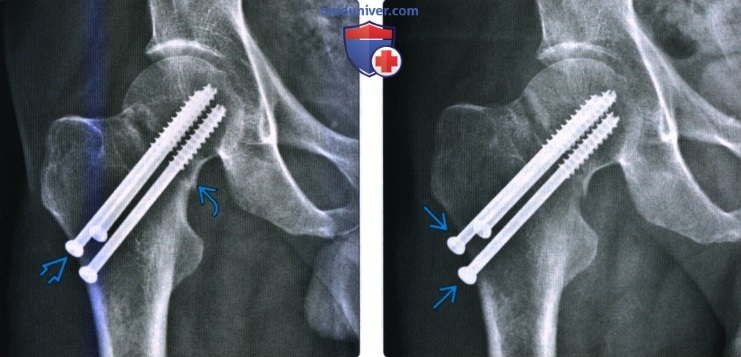
Рис. 4 (02. 11. 15 г.) После 1 курса лечения (3 месяца)
Данный случай демонстрирует, что оперативное вмешательство в объеме туннелизации и декомпрессии головки бедренной кости с пластикой дефекта биорезорбируемым материалом при лечении начальных стадий асептического некроза головки бедренной кости дает быстрый положительный результат в виде снижения болевого синдрома,требует динамического наблюдения и, при необходимости, последующего терапевтического воздействия с целью восстановления костной структуры ГБК. Дальнейшее лечение безоперационным методом позволяет улучшить структуру ГБК, уменьшить очаги деструкции, что позволяет добиться сохранения функции ТБС не прибегая к тотальному эндопротезированию.
Хирургическое лечение асептического некроза головки бедренной кости у детей Текст научной статьи по специальности «Клиническая медицина»
Журнал клинической и экспериментальной ортопедии им. Г.А. Илизарова № 4, 2015 г.
© Группа авторов, 2015.
УДК 616.718.41-021.4-002.4-089.8-053.2 DOI 10.18019/1028-4427-2015-4-17-20
Хирургическое лечение асептического некроза головки бедренной кости
у детей
НИИ травматологии и ортопедии МЗ РУз, г. Ташкент, Узбекистан
Surgical treatment of the femoral head aseptic necrosis in children
A. M. Dzhuraev, Kh.R. Rakhmatullaev, R.Kh. Tilavov, K.N. Valieva, G.Sh. Umarova
M. Dzhuraev, Kh.R. Rakhmatullaev, R.Kh. Tilavov, K.N. Valieva, G.Sh. Umarova
Scientific Research Institute of Traumatology and Orthopaedics of the Ministry of Health of the Republic of Uzbekistan, Tashkent, Uzbekistan
Актуальность. Асептический некроз головки бедренной кости — тяжелое дегенеративно-дистрофическое заболевание. У взрослых больных 3040 % артрозов тазобедренных суставов являются следствием недолеченных в детском возрасте таких заболеваний как врожденный вывих бедра и болезнь Пертеса. Цель. Улучшение исходов оперативного лечения асептического некроза головки бедренной кости у детей. Материалы и методы. Исследование проведено на основании данных 28 детей и подростков с асептическим некрозом головки бедренной кости, пролеченных оперативно в отделении детской ортопедии НИИТО МЗ РУз с 2013 по 2014 г. Всем больным выполнена операция — туннелизация и костная пластика на питающей мышечной ножке.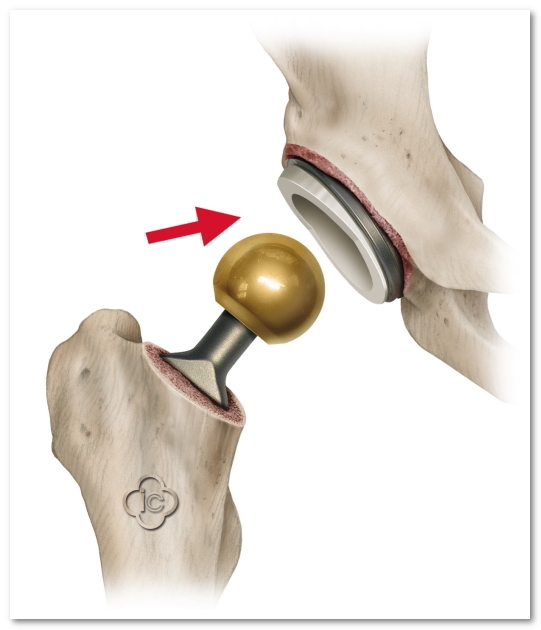
Ключевые слова: дети, асептический некроз головки бедра, болезнь Пертеса, рентгенография, диагностика, хирургическое лечение.
Relevance. Aseptic necrosis of the femoral head is a serious degenerative-and-dystrophic disease. 30-40% of the hip arthroses in adult patients appear to be a consequence of the diseases not completely treated in childhood such as congenital dislocation of the hip and Perthes disease. Purpose. To improve the outcomes of surgical treatment of the femoral head aseptic necrosis in children. Materials and Methods. We performed the study based on the data from 28 children and adolescents with the femoral head aseptic necrosis who were treated in the Department of Pediatric Orthopaedics of SRITO of the Ministry of Health of the Republic of Uzbekistan within the period from 2013 to 2014. All the patients underwent surgical tunneling and muscle-pedicle osteoplasty. Results. A year after the surgery X-rays revealed the significant increase in the head height, homogeneity of the head structure, fragmentation disappearance. Clinically limping was absent, the Trendelenburg symptom was negative at both sides. Conclusion. Microcirculation restoration in the hip zone achieved by tunnelization, as well as muscle-pedicle osteoplasty provide the possibility of early recovery of limb weight-bearing function. Keywords: children, aseptic necrosis of the femoral head, Perthes disease, X-ray, diagnosis, surgical treatment.
АКТУАЛЬНОСТЬ
Асептический некроз головки бедренной кости -тяжелое дегенеративно-дистрофическое заболевание, связанное с нарушением кровообращения и обменных процессов. Асептический некроз характеризуется деструкцией костного вещества головки в наиболее нагружаемых ее отделах. К причинам, обусловливающим развитие асептического некроза головки бедренной кости, можно отнести сосудистые расстройства, трав-магические повреждения, воспалительные процессы, обменно-гормональные нарушения, наследственную предрасположенность, дисплазии, нейротрофические нарушения [1, 4, 7, 10].

Асептический некроз головки бедренной кости представляет серьезную проблему современной клинической медицины и является причиной высокой инвалидизации детей [1, 2, 5]. У взрослых больных 30-40 % артрозов тазобедренных суставов являются следствием недолеченных в детском возрасте таких
заболеваний как врожденный вывих бедра и болезнь Пертеса [1, 3, 4]. Клинико-рентгенологическое течение заболевания отличается разнообразием и вариабельностью исходов. В одних случаях итог болезни может быть вполне благоприятным, с сохранением сферичности головки и достаточно правильных соотношений в суставе с оптимистичным прогнозом на будущее, в других — сопровождается грубейшими нарушениями структуры, а затем и формы головки бедренной кости. В последующем происходит вторичная деформация вертлужной впадины, возникают крайне неблагоприятные условия биомеханической функции сустава с развитием ранних рентгенологических и клинических проявлений коксартроза [8, 9, 10].
Прогноз и исход асептического некроза головки бедренной кости зависят, в первую очередь, от своевременной ранней диагностики и лечения. Ранняя диагностика требует специальных методов исследования, так как традиционная рентгенография позволяет установить диагноз только во II и III стадии заболевания [6, 8]. Разнообразие подходов к диагностике и лечению асептического некроза свидетельствует о том, что это проблема до конца не решена и поэтому остается актуальной.
Ш Джураев А.М., Рахматуллаев Х.Р., Тилавов Р.Х., Валиева К.Н., Умарова Г.Ш. Хирургическое лечение асептического некроза головки бедренной кости у детей // Гений ортопедии. 2015. № 34. С. 17-20.
Патология суставов
17
Гений Ортопедии № 4, 2015 г.
Специфика лечения данного заболевания такова, что она требует соблюдения ребенком в течение нескольких лет постельного режима, а это мешает его полноценному физическому развитию и общению с ровесниками. При этом патогенетически обоснованное консервативное лечение нередко оказывается малоэффективными. В последние годы наблюдается четкая тенденция применения хирургических методов лечения данной патологии. Однако неадекватная хирургическая тактика часто дает большой процент неудовлетворительных исходов.
При этом патогенетически обоснованное консервативное лечение нередко оказывается малоэффективными. В последние годы наблюдается четкая тенденция применения хирургических методов лечения данной патологии. Однако неадекватная хирургическая тактика часто дает большой процент неудовлетворительных исходов.
Хирургический метод широко и активно применя-
ется в комплексном лечении заболеваний тазобедренного сустава у детей и в ряде случаев имеет решающее значение. На сегодняшний день имеется большое количество исследований, посвященных вопросам хирургического лечения асептического некроза головки бедренной кости у детей, многие вопросы остаются весьма спорными или малоизученными. Прежде всего, к ним относится вопрос выбора оптимального хирургического способа в каждом конкретном случае.
Цель исследования — улучшение исходов оперативного лечения асептического некроза головки бедренной кости у детей.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование проведено на основании данных 28 детей и подростков с асептическим некрозом головки бедренной кости, пролеченных оперативно в отделении детской ортопедии НИИТО МЗ РУз с 2013 по 2014 г. Мальчиков было 21 (75 %) , девочек — 7 (25 %), что в соотношении составило 3:1. По возрасту пациенты распределены следующим образом: от 3 до 6 лет -11 детей (39,3 %), от 7 до 11 лет — 10 детей (35,7 %) и 7 пациентов (25 %) — от 12 до 15 лет.
Перед операцией проводилось обследование, включающее анализ субъективных признаков патологии, клинический осмотр, инструментальные исследования (рентгенологические, ультрасонографические и допплерографические). Всем больным выполнена операция — туннелизация и костная пластика на питающей мышечной ножке.
Всем больным проводился ортопедический осмотр и обзорная рентгенография таза в переднезадней проекции, в положении Лауэнштейна, а также рентгенография тазобедренного сустава в аксиальной проекции. При изучении рентгенограмм обращали внимание на высоту суставной щели, на форму и структуру проксимального отдела бедренной кости, а также на её взаимоотношение с вертлужной впадиной. Ультрасонография проводилась линейным датчиком с частотой сигнала 5-10 мГц, на аппарате MYLUB Esaote (Италия). При ультрасонографическом исследовании звуковой сигнал направлялся из 4-х доступов — полипозиционно. Допплерографическое исследование проводилось на аппарате Philips IU 22 совместного производства Голландии и Германии, линейным датчиком с частотой 3 мГц в В — М — 3D — 4D режимах. При допплерографическом обследовании использовалась преимущественно звуковая головка на 10 мГц. Звуковой сигнал направлялся спереди, по продольной оси шейки бедра, иногда также сбоку. При допплерографии изучались такие параметры как пиковая скорость кровотока и резистивность огибающих артерий бедра, с помощью энергетического допплеровского картирования оценивалась патология сосудов в области тазобедренного сустава.
При изучении рентгенограмм обращали внимание на высоту суставной щели, на форму и структуру проксимального отдела бедренной кости, а также на её взаимоотношение с вертлужной впадиной. Ультрасонография проводилась линейным датчиком с частотой сигнала 5-10 мГц, на аппарате MYLUB Esaote (Италия). При ультрасонографическом исследовании звуковой сигнал направлялся из 4-х доступов — полипозиционно. Допплерографическое исследование проводилось на аппарате Philips IU 22 совместного производства Голландии и Германии, линейным датчиком с частотой 3 мГц в В — М — 3D — 4D режимах. При допплерографическом обследовании использовалась преимущественно звуковая головка на 10 мГц. Звуковой сигнал направлялся спереди, по продольной оси шейки бедра, иногда также сбоку. При допплерографии изучались такие параметры как пиковая скорость кровотока и резистивность огибающих артерий бедра, с помощью энергетического допплеровского картирования оценивалась патология сосудов в области тазобедренного сустава.
Целью хирургической коррекции деформации головки бедренной кости является создание правильных взаимоотношений элементов тазобедренного сустава, нарушенных в результате длительного дистрофического процесса. Кроме того, при восстановлении формы и структуры головки появляется необходимость снятия компрессирующих факторов. Показания к операции
Кроме того, при восстановлении формы и структуры головки появляется необходимость снятия компрессирующих факторов. Показания к операции
определяли на основе сопоставления данных рентгенографии, ультрасонографии и допплерографии.
Нами разработан способ оперативного лечения асептического некроза головки бедренной кости — тун-нелизация и костная пластика на питающей мышечной ножке. У 28 больных выполнена данная операция. Абсолютное большинство из них до поступления в нашу клинику лечились консервативными методами с отсутствием значимого эффекта. Ход операции: под общим обезболиванием производится Z-образный разрез длиной 10-15 см через передне-верхнюю ость подвздошной кости, в области шейки бедра и большого вертела, послойно рассекаются мягкие ткани и обнажается большой вертел. Производится туннелизация от основания большого вертела по направлению к шейке и головке бедренной кости и создается паз между большим вертелом и шейкой бедренной кости. После этого, в области прикрепления портняжной мышцы к передне-верхней ости подвздошной кости производится клиновидная остеотомия и создается костно-мышечный трансплантат на питающей ножке, который вставляется в паз и фиксируется в области большого вертела бедренной кости. После завершения операции больному накладывается кокситная гипсовая повязка сроком на 1 месяц.
После этого, в области прикрепления портняжной мышцы к передне-верхней ости подвздошной кости производится клиновидная остеотомия и создается костно-мышечный трансплантат на питающей ножке, который вставляется в паз и фиксируется в области большого вертела бедренной кости. После завершения операции больному накладывается кокситная гипсовая повязка сроком на 1 месяц.
Параллельно с этим больные получали медикаментозное лечение и курсы физиотерапевтических процедур. Результаты лечения оценивали через год после операции по данным клинических, рентгенологических и функциональных методов. Оценивали общее состояние, наличие болевого синдрома и хромоту, также на симптом Тренделенбурга. При рентгенографии оценивали увеличение объема и высоты головки бедренной кости, ширину суставной щели тазобедренного сустава.
Для оценки функционального состояния тазобедренного сустава использовали метод, разработанный W. H. Harris. Результаты функционального исследования тазобедренного сустава у 17 (60,7 %) пациентов через год после операции расценены как отличные, хороший результат имели 8 (28,5 %) пациентов, удовлетворительный — 2 (7,1 %), неудовлетворительный -1 (3,5 %) пациент.
H. Harris. Результаты функционального исследования тазобедренного сустава у 17 (60,7 %) пациентов через год после операции расценены как отличные, хороший результат имели 8 (28,5 %) пациентов, удовлетворительный — 2 (7,1 %), неудовлетворительный -1 (3,5 %) пациент.
В качестве примера приводим следующие клинические наблюдения.
Пример 1. Больной А., 6 лет (рис. 1). Поступил в отделение детской ортопедии 25.03.2013 г. с диагнозом: асептический некроз головки левой бедренной кости.
18
Патология суставов
Журнал клинической и экспериментальной ортопедии им. Г.А. Илизарова № 4, 2015 г.
Предъявлял жалобы на укорочение левой нижней конечности, хромоту при ходьбе. При клиническом осмотре выявлена следующая картина: ходит, прихрамывая на левую ногу, левая нижняя конечность укорочена на 1,5 см, отведение бедра в левом тазобедренном суставе 45°, симптом Тренделенбурга при стоянии на левой нижней конечности положительный.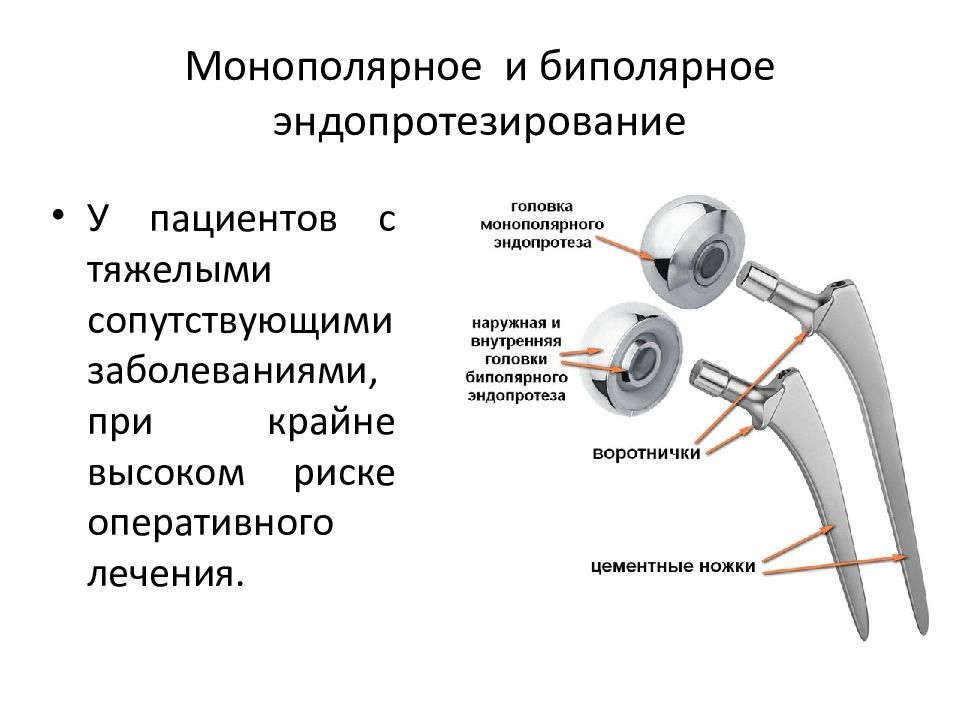 При рентгенологическом обследовании выявлена картина, характерная для II-III стадии заболевания. Произведена операция — туннелизация и костная пластика на питающей мышечной ножке. После операции наложена кок-ситная гипсовая повязка сроком на 1 месяц, больной дополнительно получал комплексное медикаментозное и физиотерапевтическое лечение. Через 1 год результат операции оценен как хороший: болей нет, хромота еле заметная, укорочение незначительное (менее 1 см). Результатом операции родители ребёнка довольны.
При рентгенологическом обследовании выявлена картина, характерная для II-III стадии заболевания. Произведена операция — туннелизация и костная пластика на питающей мышечной ножке. После операции наложена кок-ситная гипсовая повязка сроком на 1 месяц, больной дополнительно получал комплексное медикаментозное и физиотерапевтическое лечение. Через 1 год результат операции оценен как хороший: болей нет, хромота еле заметная, укорочение незначительное (менее 1 см). Результатом операции родители ребёнка довольны.
Пример 2. Больной Р., 6 лет (рис. 2). Диагноз: асептический некроз головки левой бедренной кости II-III стадии.
Поступил на лечение в отделение детской ортопедии клиники НИИТО МЗ РУз 30.01.2013 г. с жалобами на укорочение левой нижней конечности, хромоту при ходьбе. При клиническом осмотре выявлена следующая картина: ходит, прихрамывая на левую ногу, левая нижняя конечность укорочена на 1 см, отведение бедра в левом тазобедренном суставе 40°, симптом Тренде-ленбурга при стоянии на левой нижней конечности положительный. При рентгенологическом обследовании выявлена картина, характерная для II-III стадии заболевания. 08.02.2013 г. произведена операция — тунне-лизация и костная пластика на питающей мышечной ножке. Через 1,5 года результат операции оценен как отличный.
При рентгенологическом обследовании выявлена картина, характерная для II-III стадии заболевания. 08.02.2013 г. произведена операция — тунне-лизация и костная пластика на питающей мышечной ножке. Через 1,5 года результат операции оценен как отличный.
Рис. 1. Больной А., 6 лет. Диагноз: асептический некроз головки левой бедренной кости II ст. Рентгенограммы тазобедренных суставов в прямой прекции до операции (а), после операции (б) и через 12 месяцев после лечения (в)
Рис. 2. Больной Р., 6 лет. Диагноз: асептический некроз головки левой бедренной кости II ст. Рентгенограммы тазобедренных суставов в прямой прекции после операции (а) и через 12 месяцев после лечения (б)
ВЫВОДЫ
1. Восстановление микроциркуляции в области тазобедренного сустава, достигнутое путем туннели-зации, и костная пластика на питающей мышечной ножке обусловливают возможность раннего восстановления функции опоры конечности.
2. При контрольных рентгенографических исследованиях в послеоперационном периоде прогрессирования асептического некроза головки бедренной кости не отмечено. Продолжительность периода фрагментации сократилась, репаративные процессы протекали более активно.
ЛИТЕРАТУРА
1. Ахтямов И.Ф., Соколовский О.А. Хирургическое лечение дисплазии тазобедренного сустава. Казань, 2008. С. 124-132.
2. Белецкий А.В., Герасименко М.А. Реконструктивно-восстановительные операции на бедренном компоненте при болезни Пертеса и асептическом некрозе головки бедра // Актуальные вопросы детской травматологии и ортопедии : материалы науч.-практ. конф. детских ортопедов-трав-матологов России. СПб., 2000. С. 178-181.
3. Гончарова Л.Д. Болезнь Легг-Кальве-Пертеса (этиология, патогенез, лечение) : дис. … д-ра мед. наук. Донецк, 2001. С. 15-31.
4. Зубарев А.В. Диагностический ультразвук: костно-мышечная система. М.: Стром, 2002. 132 с.
Патология суставов
19
Гений Ортопедии № 4, 2015 г.
5. Корольков А.И. Болезнь Легг-Кальве-Пертеса // Ортопедия, травматология и протезирование. 2008. № 2. С. 111-120.
6. Крючок В.Г Ранняя диагностика и комплексное лечение болезни Пертеса : дисс… канд. мед. наук. М., 1999. 202 с.
7. Малахов О.А., Крупаткин А.И., Иванов А.В. Алгоритм ранней диагностики болезни Легг-Кальве-Пертеса с использованием компьютерной томографии // Педиатрия. 2001. № 6. С. 42-46.
8. Селиверстов П.В. Лучевая диагностика болезни Легг-Кальве-Пертеса : автореф. канд. мед. наук. Обнинск, 2000. 22 с.
9. Хисаметдинова ГР Возможности ультрасонографии с допплерографией в диагностике болезни Пертеса : дис. канд. мед. наук. М., 2008. С. 56-120.
10. Юмагузин УУ Диагностика и лечение детей с болезнью Пертеса : дис. … канд. мед. наук. Уфа, 2009. С. 8-15.
REFERENCES
1. Akhtiamov I.F., Sokolovskii O.A. Khirurgicheskoe lechenie displazii tazobedrennogo sustava [Surgical treatment of the hip dysplasia]. Kazan’, 2008. S. 124-132.
2. Beletskii A.V., Gerasimenko M.A. Rekonstruktivno-vosstanovitel’nye operatsii na bedrennom komponente pri bolezni Pertesa i asepticheskom nekroze golovki bedra [Reconstructive-and-restorative surgeries of the femoral component for Perthes’ disease and aseptic necrosis of the femoral head] // Aktual’nye voprosy detskoi travmatologii i ortopedii : materialy nauch.-prakt. konf. detskikh ortopedov-travmatologov Rossii [Pressing Problems of Pediatric Traumatology and Orthopaedics: Materials of Scientific-practical Conference of Russian pediatric orthopedists-traumatologists]. SPb., 2000. S. 178-181.
3. Goncharova L.D. Bolezn’ Legg-Kal’ve-Pertesa (etiologiia, patogenez, lechenie) [Legg-Calve-Perthes disease (etiology, pathogenesis, treatment)] : [dis. … d-ra med. nauk]. Donetsk, 2001. S. 15-31.
4. Zubarev A.V. Diagnosticheskii ul’trazvuk: kostno-myshechnaia sistema [Diagnostic ultrasound: the skeletomuscular system]. M.: Strom, 2002. 132 s.
5. Korol’kov A.I. Bolezn’ Legg-Kal’ve-Pertesa [Legg-Calve-Perthes disease] // Ortop. Travmatol. Protez. 2008. N 2. S. 111-120.
6. Kriuchok V.G. Ranniaia diagnostika i kompleksnoe lechenie bolezni Pertesa [Early diagnosis and complex treatment of Legg-Calve-Perthes disease] : [diss. kand. med. nauk]. M., 1999. 202 s.
7. Malakhov O.A., Krupatkin A.I., Ivanov A.V. Algoritm rannei diagnostiki bolezni Legg-Kal’ve-Pertesa s ispol’zovaniem komp’iuternoi tomografii [The algorithm of early diagnosing Legg-Calve-Perthes disease using computed tomography] // Pediatriia. 2001. N 6. S. 42-46.
8. Seliverstov P.V. Luchevaia diagnostika bolezni Legg-Kal’ve-Pertesa [Radiation diagnosis of Legg-Calve-Perthes disease] : [avtoref. kand. med. nauk]. Obninsk, 2000. 22 s.
9. Khisametdinova G.R. Vozmozhnosti ul’trasonografii s dopplerografiei v diagnostike bolezni Pertesa [The potential of ultrasonography with Dopplerography in diagnosing Legg-Calve-Perthes disease] : dis. kand. med. nauk]. M., 2008. S. 56-120.
10. Iumaguzin U.U. Diagnostika i lechenie detei s bolezn’iu Pertesa [Diagnosis and treatment of children with Legg-Calve-Perthes disease] : [dis. … kand. med. nauk]. Ufa, 2009. S. 8-15.
Рукопись поступила 11.06.2015.
Сведения об авторах:
1. Джураев Ахрорбек Махмудович — Научно-исследовательский институт травматологии и ортопедии Республики Узбекистан, руководитель клиники детской ортопедии, д. м. н. профессор.
2. Валиева Камола Нуруллаевна — Научно-исследовательский институт травматологии и ортопедии Республики Узбекистан, м. н. с. рентгенодиагностического отделения; e-mail: [email protected]
3. Рахматуллаев Хайрулла Рахматуллаевич — Научно-исследовательский институт травматологии и ортопедии Республики Узбекистан, ст. н. с. клиники детской ортопедии, к. м. н.
4. Тилавов Рахим Хамитович — Научно-исследовательский институт травматологии и ортопедии Республики Узбекистан, ст. н. с. клиники детской ортопедии, к. м. н.
5. Умарова Гулрух Шавкатовна — Научно-исследовательский институт травматологии и ортопедии Республики Узбекистан, м. н. с. рентгенодиагностического отделения.
Information about the authors:
1. Dzhuraev Akhrorbek Makhmudovich — Scientific Research Institute of Traumatology and Orthopaedics of the Ministry of Health of the Republic of Uzbekistan, Head of the Department of Pediatric Orthopaedics, Doctor of Medical Sciences, Professor.
2. Valieva Kamola Nurullaevna — Scientific Research Institute of Traumatology and Orthopaedics of the Ministry of Health of the Republic of Uzbekistan, Tashkent, Uzbekistan, Roentgen Diagnostic Department, a junior researcher; e-mail: [email protected]
3. Rakhmatullaev Khairulla Rakhmatullaevich — Scientific Research Institute of Traumatology and Orthopaedics of the Ministry of Health of the Republic of Uzbekistan, the Department of Pediatric Orthopaedics, a senior researcher, Candidate of Medical Sciences.
4. Tilavov Rakhim Khamitovich — Scientific Research Institute of Traumatology and Orthopaedics of the Ministry of Health of the Republic of Uzbekistan, the Department of Pediatric Orthopaedics, a senior researcher, Candidate of Medical Sciences.
5. Umarova Gulrukh Shavkatovna — Scientific Research Institute of Traumatology and Orthopaedics of the Ministry of Health of the Republic of Uzbekistan, Roentgen Diagnostic Department, a junior researcher.
20
Патология суставов
Публикации в СМИ
Болезнь Легга–Кальве–Пертеса (остеохондропатия головки бедренной кости) — идиопатический асептический некроз головки бедренной кости. Преобладающий возраст — 4–14 лет. Преобладающий пол. Мальчики болеют в 3–4 раза чаще, чем девочки.
Генетические аспекты. Входит в группу остеохондропатий. На основе популяционных исследований предполагают многофакторное наследование с риском для потомства от 2,5 до 3%. Возможно, предрасположенность к тромбозу может способствовать развитию болезни. Может быть осложнением химиотерапии новообразований, наследственных и ненаследственных заболеваний (например, некоторых форм гемолитических анемий).
Патоморфология. Выделяют 5 стадий: • I — Асептический некроз • II — Вторичный компрессионный перелом • III — Фрагментация, рассасывание участков некротизированного губчатого вещества • IV — Репарация • V — Стадия вторичных изменений.
Клиническая картина • Процесс чаще бывает односторонним, реже — двусторонним • Начальные стадии протекают бессимптомно • Первые симптомы — незначительная болезненность в тазобедренном суставе и хромота; иногда заболевание начинается с болей в области коленного сустава • Позднее появляются усталость при ходьбе, боли в суставе, хромота, атрофия ягодичных мышц, ограничение ротационных движений и отведения в тазобедренном суставе, укорочение конечности.
Диагностика • Рентгенологическое исследование. В зависимости от стадии заболевания головка бедренной кости может иметь уменьшенные размеры, сплющенную форму и остеопорозную, фрагментированную или склерозированную структуру. На поздних сроках головка принимает грибовидную форму. Шейка укорачивается, уменьшается шеечно-диафизарный угол. Суставная щель расширена • Радиоизотопное сканирование с 99mTc выявляет участки нарушения кровообращения • МРТ выявляет некроз на ранних стадиях.
Лечение • Полная разгрузка конечности — манжетное вытягивание, ходьба на костылях • Физиотерапия (электрофорез с хлоридом кальция, кокарбоксилазой, аминофиллин на область тазобедренного сустава, озокерит и грязи), массаж и ЛФК • Хирургическое лечение показано при II–III стадии заболевания и направлено на улучшение кровоснабжения проксимального отдела бедра и устранение биомеханических нарушений в тазобедренном суставе, возникших вследствие деформации головки. Производят туннелизацию шейки бедра, введение в канал костного трансплантата, подвертельную остеотомию с центрацией головки бедра • Общая продолжительность лечения — 3–4 года. Рекомендуют лечение в специализированных санаториях.
МКБ-10 • M91.1 Юношеский остеохондроз головки бедренной кости [Легга–Кальве–Пертеса]
Аваскулярный некроз. Описание заболевания, методы лечения
Аваскулярный некроз (остеонекроз или костный инфаркт) — это омертвение костной ткани из-за блокировки кровоснабжения. Кроветворные клетки наиболее чувствительны к низкому содержанию кислорода и первыми отмирают после уменьшения кровотока (как правило, в течение 12 часов). Это запускает процесс отмирания костного мозга и впоследствии разрушения всей кости.
Чаще всего встречается аваскулярный некроз головки бедра. В основном, тазобедренный сустав страдает из-за сочетания ненадежного кровоснабжения и высокой нагрузки в этой области в положении стоя.
Симптомы и причины аваскулярного некроза головки бедренной кости
На начальном этапе заболевания симптомы не проявляются. Постепенно может развиться боль в суставах, ограничивающая способность двигаться. При осложнении есть риск разрушения кости или близлежащей поверхности сустава.
Основными факторами риска являются переломы костей, смещение тазобедренного сустава, алкоголизм и использование высоких доз стероидов. Иногда аваскулярный некроз может развиться как побочный эффект лучевой терапии, химиотерапии или трансплантации органов. Остеонекроз также связан с такими заболеваниями, как рак, волчанка, серповидно-клеточная анемия, ВИЧ-инфекции, болезнь Гоше и кессонная болезнь.
Обследование при аваскулярном некрозе головки бедренной кости
На ранних стадиях аваскулярного некроза кости предпочтительными диагностическими методами являются костная сцинтиграфия и МРТ. Рентген на этом этапе заболевания часто не показывает никаких аномалий. На более поздних стадиях снимок выглядит менее прозрачным, чем обычно.
Лечение аваскулярного некроза головки бедренной кости
Для лечения аваскулярного некроза головки бедренной кости используются различные методы. Наиболее распространенным подходом является полная замена тазобедренного сустава.
Эндопротезирование при аваскулярном некрозе головки бедренной кости – это эффективный метод для пожилых людей. При установке протеза молодым пациентам со временем может потребоваться повторная операция по причине окончания его срока годности.
Другие методы лечения включают в себя бисфосфонаты. Это лекарства, которые уменьшают скорость разрушения кости. Иногда проводят декомпрессию (туннелизацию) сердцевины пострадавшей тазобедренной кости. Внутреннее давление кости снимается путем сверления в ней отверстия и имплантации живой костный ткани и электрического устройства для стимуляции нового роста сосудов.
Также при аваскулярном некрозе может быть установлен микрососудистый свободный трансплантат из малоберцовой кости. В рамках этой процедуры часть малоберцовой кости вместе с ее кровоснабжением удаляется и трансплантируется в головку бедра. После операции обычно назначается физиотерапия.
Прогрессирование болезни можно остановить путем пересадки незрелых кроветворных клеток из костного мозга в пораженный участок кости во время декомпрессии. Но эта процедура проводится пока только в рамках клинических испытаний.
4893
| Код услуги | Наименование | Единица измерения | Стоимость |
| Эндопротезирование коленного сустава тотальное | |||
| A16.04.021.006 | Эндопротезирование коленного сустава тотальное (операция)* | 1 услуга | 123 975 |
| Койко-день | 1 койко-день | 3 180 | |
| Ориентировочная
стоимость имплантов | 70 000 — 270 000 | ||
| Эндопротезирование тазобедренного сустава тотальное | |||
| A16.04.021.004 | Эндопротезирование тазобедренного сустава тотальное (операция)* | 1 услуга | 98 120 |
| Койко-день | 1 койко-день | 2 930 | |
| Ориентировочная
стоимость имплантов | 70 000 — 220 000 | ||
| Артроскопическая менискэктомия коленного сустава | |||
| A16.04.024.001 | Артроскопическая менискэктомия коленного сустава (операция)* | 1 услуга | 37 710 |
| Койко-день | 1 койко-день | 2 830 | |
| Лечебно — диагностическая артроскопия коленного сустава, удаление внутрисуставных тел, частичная синовэктомия | |||
| Лечебно — диагностическая артроскопия коленного сустава, удаление внутрисуставных тел, частичная синовэктомия (операция)* | 1 услуга | 58 560 | |
| Койко-день | 1 койко-день | 2 830 | |
| Лечебно-диагностическая артроскопия голеностопного сустава. Пластика связочного аппарата | |||
| Лечебно-диагностическая
артроскопия голеностопного сустава. Пластика связочного аппарата. (операция*) | 1 услуга | 59 100 | |
| Койко-день | 1 койко-день | 3 035 | |
| Ориентировочная
стоимость имплантов | 40 000 — 120 000 | ||
| Иссечение костного тела коленного сустава | |||
| Иссечение костного тела коленного сустава (операция)* | 1 услуга | 38 630 | |
| Койко-день | 1 койко-день | 2 840 | |
| Ориентировочная
стоимость имплантов | 15 000 — 30 000 | ||
| Артроскопическая санация сустава | |||
| А16.04.047 | Артроскопическая санация сустава (операция)* | 1 услуга | 37 700 |
| Койко-день | 1 койко-день | 2 830 | |
| Артроскопическая пластика передней крестообразной связки коленного сустава | |||
| A16.04.015.002 | Артроскопическая пластика передней крестообразной связки коленного сустава (операция)* | 1 услуга | 78 175 |
| Койко-день | 1 койко-день | 2 775 | |
| Ориентировочная
стоимость имплантов | 40 000 — 100 000 | ||
| Реконструктивно-пластическая операция при деформации кисти | |||
| Реконструктивно-пластическая операция при деформации кисти* | 1 услуга | 74 925 | |
| Койко-день | 1 койко-день | 2 455 | |
| Ориентировочная
стоимость имплантов | 500 — 15 000 | ||
| Операции на переднем отделе стопы | |||
| Операции
на переднем отделе стопы* | 1 услуга | 75 865 | |
| Койко-день | 1 койко-день | 3 100 | |
| Ориентировочная
стоимость имплантов | 10 000 — 90 000 | ||
| Артродез позвоночника | |||
| A16.04.010 | Артродез позвоночника (операция)* | 1 услуга | 112 500 |
| Койко-день | 1 койко-день | 2 580 | |
| Ориентировочная
стоимость имплантов | 40 000 — 400 000 | ||
| Вертебропластика под лучевым контролем | |||
| A16.30.050 | Вертебропластика под лучевым контролем (операция)* | 1 услуга | 81 785 |
| Койко-день | 1 койко-день | 2 840 | |
| Ориентировочная
стоимость имплантов | 50 000 — 60 000 | ||
| Реваскуляризирующая
остеоперфорация (Туннелизация по Беку) | |||
| A16.03.036 | Реваскуляризирующая остеоперфорация (Туннелизация по Беку) (операция)* | 1 услуга | 39 940 |
| Койко-день | 1 койко-день | 2 835 | |
| Артроскопическая субакроминальная декомпрессия, шов вращающей манжеты плеча, плечевого сустава | |||
| A16.04.017.005 | Артроскопическая субакроминальная декомпрессия, шов вращающей манжеты плеча, плечевого сустава (операция)* | 1 услуга | 95 780 |
| Койко-день | 1 койко-день | 2 580 | |
| Ориентировочная
стоимость имплантов | 70 000 — 130 000 | ||
| Высокочастотная денервация фасеточных суставов | |||
| A22.04.006 | Высокочастотная денервация фасеточных суставов (операция)* | 1 услуга | 35 865 |
| Койко-день | 1 койко-день | 2 420 | |
| Артродез стопы и голеностопного сустава | |||
| A16.04.012 | Артродез стопы и голеностопного сустава (операция)* | 1 услуга | 84 270 |
| Койко-день | 1 койко-день | 2 840 | |
| Ориентировочная
стоимость имплантов | 40 000 — 150 000 | ||
| Миниинвазивная
операция Бристоу-Латарже | |||
| Миниинвазивная операция Бристоу-Латарже* | 1 услуга | 92 060 | |
| Койко-день | 1 койко-день | 2 605 | |
| Ориентировочная
стоимость имплантов | 60 000 — 80 000 | ||
| Артроскопическое иссечение участка асептического некроза таранной кости | |||
| A16.03.058.001 | Артроскопическое иссечение участка асептического некроза таранной кости (операция)* | 1 услуга | 39 940 |
| Койко-день | 1 койко-день | 2 835 | |
| Артроскопическая
пластика коленного сустава. Хондропластика | |||
| Артроскопическая
пластика коленного сустава. Хондропластика. (операция)* | 1 услуга | 181 825 | |
| Койко-день | 1 койко-день | 2 775 | |
| Ориентировочная
стоимость имплантов | 40 000 — 100 000 | ||
| Ревизия послеоперационной раны под наркозом | |||
| A16.01.004.002 | Ревизия послеоперационной раны под наркозом (операция)* | 1 услуга | 36 775 |
| Эндопротезирование сустава (реэндопротезирование) (коленный сустав) | |||
| A16.04.021.001 (1) | Эндопротезирование сустава (реэндопротезирование) (коленный сустав) (операция)* | 1 услуга | 203 790 |
| Койко-день | 1 койко-день | 6 260 | |
| Ориентировочная
стоимость имплантов | 130 000 — 500 000 | ||
| Эндопротезирование сустава (реэндопротезирование) (тазобедренный сустав) | |||
| A16.04.021.001 (2) | Эндопротезирование сустава (реэндопротезирование) (тазобедренный сустав) (операция)* | 1 услуга | 203 790 |
| Койко-день | 1 койко-день | 6 260 | |
| Ориентировочная
стоимость имплантов | 100 000 — 420 000 | ||
| Эндопротезирование сустава (реэндопротезирование) (Двухэтапное лечение перипротезной инфекции (I этап)) | |||
| A16.04.021.001 (3) | Эндопротезирование
сустава (реэндопротезирование) (Двухэтапное лечение перипротезной инфекции (I этап)) (операция)* | 1 услуга | 199 790 |
| Койко-день | 1 койко-день | 6 260 | |
| Ориентировочная
стоимость имплантов | 60 000 — 100 000 | ||
| Эндопротезирование сустава (реэндопротезирование) (Двухэтапное лечение перипротезной инфекции (II этап)) | |||
| A16.04.021.001 (4) | Эндопротезирование
сустава (реэндопротезирование) (Двухэтапное лечение перипротезной инфекции (II этап)) (операция)* | 1 услуга | 183 560 |
| Койко-день | 1 койко-день | 5 310 | |
| Ориентировочная
стоимость имплантов | 110 000 — 320 000 | ||
| Эндопротезирование плечевого сустава | |||
| A16.04.021.005 | Эндопротезирование плечевого сустава (операция)* | 1 услуга | 97 625 |
| Койко-день | 1 койко-день | 2 820 | |
| Ориентировочная
стоимость имплантов | 130 000 — 220 000 | ||
| Костная пластика кисты | |||
| Костная пластика кисты (операция)* | 1 услуга | 99 500 | |
| Койко-день | 1 койко-день | 2 750 | |
| Ориентировочная
стоимость имплантов | 120 000 — 180 000 | ||
| Эндопротезирование голеностопного сустава | |||
| A16.04.021.008 | Эндопротезирование голеностопного сустава (операция)* | 1 услуга | 105 500 |
| Койко-день | 1 койко-день | 2 870 | |
| Ориентировочная
стоимость имплантов | 190 000 — 210 000 | ||
| А16.03.022.002 | Соединение кости титановой пластиной | ||
| Соединение кости титановой пластиной (операция)* | 1 услуга | 95 650 | |
| Койко-день | 1 койко-день | 3 250 | |
| Краевая резекция таранной кости, замещение дефекта костно-пластическим материалом | |||
| Краевая
резекция таранной кости, замещение дефекта костно-пластическим материалом
(операция)* | 1 услуга | 106 680 | |
| Койко-день | 1 койко-день | 3 500 | |
| Низведение, фиксация лопатки | |||
| Низведение, фиксация лопатки (операция)* | 1 услуга | 99 130 | |
| Койко-день | 1 койко-день | 3 360 | |
| Реконструкция нейрогенных деформаций стоп | |||
| Реконструкция нейрогенных деформаций стоп (операция)* | 1 услуга | 82 950 | |
| Койко-день | 1 койко-день | 3 175 | |
| Ориентировочная
стоимость имплантов | 1 000 — 10 000 | ||
| Реконструкция
миелодиспластических деформаций стоп | |||
| Реконструкция миелодиспластических деформаций стоп (операция)* | 1 услуга | 79 200 | |
| Койко-день | 1 койко-день | 2 870 | |
| Реконструктивно-пластическое вмешательство – корригирующая остеотомия, резекция большеберцовой кости | |||
| Реконструктивно-пластическое вмешательство – корригирующая остеотомия, резекция большеберцовой кости (операция)* | 1 услуга | 70 050 | |
| Койко-день | 1 койко-день | 3 115 | |
| Удаление экзостоза (образования) кости | |||
| Удаление экзостоза (образования) кости (операция)* | 1 услуга | 19 700 | |
| Койко-день | 1 койко-день | 2 715 | |
| Удаление металлоконструкций | |||
| Удаление металлоконструкций (операция)* | 1 услуга | 19 840 | |
| Койко-день | 1 койко-день | 2 670 | |
| Корригирующая межвертельная остеотомия бедренной кости | |||
| Корригирующая межвертельная остеотомия бедренной кости (операция)* | 1 услуга | 71 700 | |
| Койко-день | 1 койко-день | 3 335 | |
| Ориентировочная
стоимость имплантов | 5 000 — 20 000 | ||
| Корригирующая межвертельная остеотомия бедра, остеотомия таза | |||
| Корригирующая межвертельная остеотомия бедра, остеотомия таза (операция)* | 1 услуга | 79 690 | |
| Койко-день | 1 койко-день | 2 955 | |
| Ориентировочная
стоимость имплантов | 20 000 — 50 000 | ||
| Посттравматическая варусная деформация локтевого сустава | |||
| Посттравматическая варусная деформация локтевого сустава (операция)* | 1 услуга | 65 490 | |
| Койко-день | 1 койко-день | 2 800 | |
| Рассечение кольцевидной связки первого пальца кисти | |||
| Рассечение кольцевидной связки первого пальца кисти (операция)* | 1 услуга | 17 070 | |
| Койко-день | 1 койко-день | 2 375 | |
| Сухожильно-мышечная пластика с устранением контрактур нижних конечностей и медикаментозной антиспастической терапией | |||
| Сухожильно-мышечная
пластика с устранением контрактур нижних конечностей и медикаментозной
антиспастической терапией (операция)* | 1 услуга | 96 990 | |
| Койко-день | 1 койко-день | 2 920 | |
| Ориентировочная
стоимость имплантов | 1 000 — 10 000 | ||
| Разделение
сращения пальцев кисти | |||
| Разделение сращения пальцев кисти (операция)* | 1 услуга | 17 820 | |
| Койко-день | 1 койко-день | 2 480 | |
| Корригирующая остеотомия бедра, костная пластика дефекта | |||
| Корригирующая
остеотомия бедра, костная пластика дефекта (операция)* | 1 услуга | 60 660 | |
| Койко-день | 1 койко-день | 2 710 | |
| Ориентировочная
стоимость имплантов | 15 000 — 30 000 | ||
| Реконструктивно-пластическое вмешательство – многоуровневая сухожильно-мышечная пластика | |||
| Реконструктивно-пластическое вмешательство – многоуровневая сухожильно-мышечная пластика (операция)* | 1 услуга | 71 700 | |
| Койко-день | 1 койко-день | 3 335 | |
| Ориентировочная
стоимость имплантов | 1 000 — 10 000 | ||
| Корригирующая надмыщелковая разгибательная остеотомия бедер, сухожильно-мыщечная пластика | |||
| Корригирующая надмыщелковая разгибательная остеотомия бедер, сухожильно-мыщечная пластика (операция)* | 1 услуга | 93 090 | |
| Койко-день | 1 койко-день | 2 055 | |
| Ориентировочная
стоимость имплантов | 70 000 — 90 000 | ||
| Корригирующая остеотомия, удлиняющая аутопластика, центрация кисти, остеосинтез спицами | |||
| Корригирующая остеотомия, удлиняющая аутопластика, центрация кисти, остеосинтез спицами (операция)* | 1 услуга | 57 980 | |
| Койко-день | 1 койко-день | 3 005 | |
| Ориентировочная
стоимость имплантов | 1 000 — 10 000 | ||
| Открытое вправление вывиха бедра, остеотомия таза по Солтеру | |||
| Открытое
вправление вывиха бедра, остеотомия таза по Солтеру (операция)* | 1 услуга | 73 610 | |
| Койко-день | 1 койко-день | 3 215 | |
| Ориентировочная
стоимость имплантов | 2 000 — 20 000 | ||
| Вправление вывиха голени, сухожильно-мышечная пластика, медикаментозная антиспастическая терапия | |||
| Вправление вывиха голени, сухожильно-мышечная пластика, медикаментозная антиспастическая терапия (операция)* | 1 услуга | 138 750 | |
| Койко-день | 1 койко-день | 2 960 | |
| Ориентировочная
стоимость имплантов | 45 000 — 60 000 | ||
| Корригирующая остеотомия первой плюсневой кости | |||
| Корригирующая остеотомия первой плюсневой кости (операция)* | 1 услуга | 68 190 | |
| Койко-день | 1 койко-день | 2 500 | |
| Ориентировочная
стоимость имплантов | 30 000 — 50 000 | ||
| Временный эпифизеодез ростковых зон нижней конечности | |||
| Временный эпифизеодез ростковых зон нижней конечности (операция)* | 1 услуга | 61 540 | |
| Койко-день | 1 койко-день | 2 800 | |
| Тройная остеотомия таза, корригирующая межвертельная укорачивающая деторсионно-варизирующая остеотомия бедренной кости | |||
| Тройная остеотомия таза, корригирующая межвертельная укорачивающая деторсионно-варизирующая остеотомия бедренной кости (операция)* | 1 услуга | 127 360 | |
| Койко-день | 1 койко-день | 3 430 | |
| Ориентировочная
стоимость имплантов | 10 000 — 20 000 | ||
| Корригирующая межвертельная деторсионно-варизирующая остеотомия бедренных костей, остеосинтез пластинами | |||
| Корригирующая межвертельная деторсионно-варизирующая остеотомия бедренных костей, остеосинтез пластинами (операция)* | 1 услуга | 91 680 | |
| Койко-день | 1 койко-день | 3 400 | |
| Ориентировочная
стоимость имплантов | 25 000 — 50 000 | ||
| Корригирующая остеотомия костей предплечья | |||
| Корригирующая остеотомия костей предплечья (операция)* | 1 услуга | 66 460 | |
| Койко-день | 1 койко-день | 2 770 | |
| Ориентировочная
стоимость имплантов | 1 000 — 10 000 | ||
| Внесуставной подтаранный артроэрез, сухожильно-мышечная пластика, устранение деформации стопы | |||
| Внесуставной подтаранный артроэрез, сухожильно-мышечная пластика, устранение деформации стопы (операция)* | 1 услуга | 60 890 | |
| Койко-день | 1 койко-день | 2 960 | |
| Хирургическая коррекция варо-приведенной деформации стопы | |||
| Хирургическая коррекция варо-приведенной деформации стопы (операция)* | 1 услуга | 59 780 | |
| Койко-день | 1 койко-день | 3 050 | |
| Ориентировочная
стоимость имплантов | 35 000 — 50 000 | ||
| Операция при врожденной косолапости | |||
| Операция при врожденной косолапости (операция)* | 1 услуга | 68 530 | |
| Койко-день | 1 койко-день | 3 300 | |
| Ориентировочная
стоимость имплантов | 1 000 — 10 000 | ||
| Корригирующая остеотомия большеберцовой кости с резекцией ложного сустава, интрамедуллярный остеосинтез телескопическим растущим стержнем. Комбинированная пластика | |||
| Корригирующая остеотомия большеберцовой кости с резекцией ложного сустава, интрамедуллярный остеосинтез телескопическим растущим стержнем. Комбинированная пластика (операция)* | 1 услуга | 57 090 | |
| Койко-день | 1 койко-день | 3 120 | |
| Переливание крови при оперативном вмешательстве (без учета стоимости компонентов донорской крови)** | 1 услуга | 3 240 | |
| Переливание крови при оперативном вмешательстве (без учета стоимости компонентов донорской крови, с использованием устройства для переливания крови и компонентов крови из контейнеров с лейкофильтром)** | 1 услуга | 5 500 | |
| Переливание крови при оперативном вмешательстве (без учёта стоимости компонентов донорской крови, с использованием набора для интраоперационной реинфузии)** | 1 услуга | 33 630 | |
| Нахождение родителя в палате с ребёнком-пациентом | 1 койко-день | 820 | |
| Койко-день (без стоимости медикаментов и расходных медицинских материалов) | 1 койко-день | 1 910 | |
| Услуги по предоставлению донорского костного аллотрансплантата / аллокости (криоконсервированный аллотрансплантат) | 1 услуга | 23 350 | |
| Услуги по предоставлению донорского костного аллотрансплантата / аллокости (термодезинфецированный аллотрансплантат) | 1 услуга | 56 100 |
|
Артроскопические операции при артрозе и других заболеваниях хрящевой ткани
Повреждение в коленном суставе может возникнуть вследствие травмы или перегрузки и стать причиной заболевания хрящевой ткани. Выделяют 4 состояния болезни:
Таким образом, повреждение хрящевой ткани коленных и тазобедренных суставов может возникать, например, из-за застаревшей трещины хряща или разрыва мениска после сильного ушиба или падения. Малейшее ущемление мениска может привести к повреждениям хрящевой ткани: от поверхностных воспалений до полного стирания. Метод лечения, а также прогноз в отношении дальнейшего функционального состояния сустава, напрямую зависят от степени повреждения и изношенности хряща. Распухшая и огрубевшая хрящевая ткань убирается и частично разглаживается при помощи специальной артроскопической фрезы с функцией «всасывания». После операции пациент должен передвигаться на «костылях» в течение 1-4 недель (в зависимости от тяжести заболевания), чтобы освободить больную ногу от нагрузок и напряжения. В случае, когда хрящевая ткань стёрта полностью, необходимо освободить здоровую кость от омертвевшего верхнего слоя, чтобы дать возможность нарастать новым клеткам хряща. Удаление верхнего слоя иногда до «костного сока» – это единственный способ возобновить нормальное функционирование костно-хрящевой ткани. Новые («запасные») клетки самостоятельно нарастут из глубины кости в течение 3-6 месяцев. Чтобы этот новый слой хрящевой ткани стал более толстым и мог выдерживать нагрузки, пациенту в течение примерно 6 недель после операции необходимо полностью снять напряжение с больной ноги и передвигаться на костылях. В нашей клинике предлагаются специальные костыли – усовершенствованные и максимально приближенные к потребностям пациента. |
Наращивание хрящевой ткани (техника микропереломов Стридмана, абразия (кюретаж), насверливание через субхондральную кость (туннелизация) по методу Прайди
В случае повреждения хряща вплоть до кости («лысая кость»), необходимо нарастить новые («запасные») хрящевые клетки. Это достигается посредством снятия омертвевшего слоя вплоть до костного мозга, чтобы полностью очистить участок от поражённой ткани. Некоторые клетки являются поливалентными, т.е. могут превращаться в тот или иной вид клеток в зависимости от окружающей среды. Таким образом, необходимо тщательно проработать мертвый и поражённый слой, чтобы не дать возможность патологии развиться заново. При благоприятном исходе, поливалентные клетки становятся клетками хрящевой ткани, и новый хрящевой слой постепенно замещает удалённый.
По всем интересующим Вас вопросам свяжитесь с нашими специалистами |
Протезирование при асептическом некрозе головки бедренной кости
Асептический некроз головки бедренной кости — хроническая патология, возникающая из-за недостаточного снабжения кости питательными веществами. При нарушенном кровообращении кровь перестает поступать к головке бедренной кости, из-за чего она постепенно отмирает и разрушается. Второе название заболевания — аваскулярный некроз головки бедренной кости.
Головка бедренной кости находится там, где бедро присоединяется к тазу. Именно в этом месте располагается бедренный сустав, так что разрушение головки приводит к суставной патологии. Также возможен асептический некроз мыщелка бедренной кости — разрушение кости с противоположной стороны, у колена.
Есть три основных причины АНГБК (асептического некроза головки бедренной кости):
- травмирование;
- проблемы с кровоснабжением из-за закупки сосудов;
- «усталость» кости, которая возникает с возрастом.
Три причины действуют в комплексе — к некрозу приводит как один фактор, так и их сочетание.
Симптомы асептического некроза
На первой стадии головка бедренной кости еще сохраняет свою внешнюю анатомическую форму, но внутри нее полностью отмирают мягкие ткани. Пациент страдает от сильных болей, обычно после спорта, бега или даже длительной ходьбы. Иногда бывают обострения и облегчения. Боль как правило резкая и очень сильная, не дает сидеть и ходить. Сначала болит тазобедренный сустав, потом боль переходит на соседние области, в том числе в поясницу или колено, что затрудняет диагностику.
Далее асептический некроз кости переходит во вторую стадию — происходит перелом и сминание костных балок. Пациент чувствует боль даже сидя или лежа, после ходьбы она усиливается. Мышцы бедер атрофируются из-за неравномерной нагрузки. Двигать ногой по кругу становится трудно и больно.
Третья стадия — рассасывание костных обломков и омертвение головки бедра. Шейка бедра становится короче, из-за чего укорачивается одна нога — это особенно заметно, когда пациент лежит на кровати, вытянув ноги. Боль по-прежнему сильная, нога совсем не двигается, пациент не может ходить без трости, с трудом надевает носки.
На четвертой стадии структура головки бедра полностью изменяется. Если проблема была в колене, происходит полное отмирание мыщелков. Подвижность ноги резко ограничивается, боль преследует пациента постоянно. Иногда человек вообще не может ходить.
Развитие болезни происходит, если пациент не обратился к врачу и вовремя не начал адекватное лечение.
Медикаментозное лечение
На начальных стадиях асептический некроз сустава можно вылечить только лекарствами, без оперативного вмешательства. Первым делом назначают сосудистые средства — они стимулируют кровообращение, предотвращают тромбообразование. В итоге бедро получает нужное питание и восстанавливается практически самостоятельно.
Хороший эффект дают регуляторы кальциевого обмена и препараты кальция — они не позволяют кальцию вымываться из костей и способствуют восстановлению кости после разрушения. Чтобы улучшить всасывание кальция рекомендуется прием витамина D. Снять боль и воспаление, а также улучшить всасывание кальция помогают хондропротекторы.
Устранить неприятные симптомы помогают нестероидные противовоспалительные средства и препараты, расслабляющие мышцы — миорелаксанты.
Лечение асептического некроза хирургическими методами
Если медикаментозная терапия оказалась неэффективной, назначается хирургическое лечение. На первой-второй стадии проводится такая операция при асептическом некрозе, как туннелизация — сверление в кости отверстий. Это помогает уменьшить внутрикостное давление и удалить отмершие участки.
На разрушенную головку можно пересадить отрезок малоберцовой кости. Также помогает разгрузка бедренной кости путем ее сдвига в более оптимальное положение и артропластика — моделирование новой суставной поверхности.
Если асептический некроз тазобедренного сустава диагностирован у пожилого пациента с хрупкими костями, проводится артродез — полное сращивание сустава. Эта операция полностью обездвиживает ногу пациента — ходить он сможет только с тростью, сильно прихрамывая. Зато артродез избавляет от боли в случаях, когда другие методы не помогают.
Когда необходимо эндопротезирование
Эндопротезирование при асептическом некрозе необходимо на третьей-четвертой стадии, когда суставная поверхность полностью разрушена и другие медикаментозные и хирургические методы уже не помогают. К эндопротезированию прибегают, если без операции некроз головки тазобедренного сустава приведет к инвалидности.
Эндопротезирование — это полная замена сустава на титановый протез, совместимый с тканями организма. Позволяет восстановить подвижность, снять боль и отеки, вернуть пациента к нормальной полноценной жизни.
Если ткани очень хрупкие, что обычно бывает у пожилых пациентов, эндопротезирование будет невозможно — ткани просто не смогут выдержать установку протеза. В таком случае обычно показано другое хирургическое вмешательство, например, артродез (обездвиживание сустава).
Особенности протезирования при асептическом некрозе
При АНГБК показано полное удаление пораженной головки бедра и вертлужной впадины — области на тазовой кости, к которой крепится сустав. После удаления эти суставные элементы заменяются искусственной титановой чашкой и ножкой с шаровидной головкой. Внутри протеза также находится специальный вкладыш из полиэтилена, который уменьшает трение и выполняет амортизирующие функции, то есть заменяет собой суставный хрящ.
Чтобы у пациента не развился тромбоз, после операции на ноги накладывают давящие повязки из широких эластичных бинтов. Носить повязки придется минимум месяц, иногда и дольше — точный срок назначит врач. Снизить риск тромбов в сосудах также помогают препараты, разжижающие кровь.
После реабилитации некроз бедра полностью проходит, пациент перестает чувствовать боль и возвращается к полноценной жизни, но уже с искусственным суставом.
Запястный канал бедра или Meralgia Paresthetica
Meralgia Paresthetica — это совокупность симптомов, вызванных компрессионной нейропатией (защемлением нерва) бокового бедренного нерва (LFN) . LFN возникает из второго и третьего уровней поясничного отдела позвоночника (L2, L3). Когда LFN перемещается от позвоночника к области бедра, нерв может быть защемлен в переднем тазовом туннеле.Этот туннель образован костью передней верхней подвздошной ости, плотными волокнами паховой связки и покрывающей их мускулатурой. Давление на этот нерв вызывает чувство жжения, боли и онемения в передней и боковой части бедра, распространяясь от передней и боковой поверхности бедра, паха и ягодичной области до колена. У некоторых может быть даже очень глубокий пах и боль в яичках или губах.
Нередко серьезность симптомов сильно ослабляет, особенно если проблема не решена. Важно понимать, что это очень излечимая проблема. Это как запястный канал бедра. Ранние или старые учения, которые предполагают, что делать нечего, все еще пронизывают медицинское сообщество в отношении этой проблемы.
Эта компрессионная нейропатия (состояние защемления нерва) может быть вызвано несколькими различными механизмами. Анатомические исследования показали, что по крайней мере 5% населения имеют аномальный нервный туннель . Этот анатомический вариант очень уязвим для сдавливания, но любой нерв может быть сдавлен или поврежден.Перелом костей таза в анамнезе, тупая травма нерва и туннеля или рядом с ним, может вызвать прямую травму нерва или травму окружающих тканей, что также приводит к компрессии нерва.
Даже простая операция в области бедра, паха или живота может привести к изменениям в тканях, окружающих нерв, и вызвать сдавление. Наиболее распространенными являются предшествующие операции на бедре, хирургия грыжи, забор костного трансплантата, кесарево сечение.
Некоторая профессиональная деятельность (т.е. сотрудники полиции, пожарные, строительные рабочие и т. д.) требуют ношения тяжелых и нагруженных ремней на талии. Это подвергает нерв избыточному и повторяющемуся давлению, особенно если анатомические аномалии нервных путей уже существуют. Различные виды спорта, такие как карате / кикбоксинг, футбол, футбол, регби и другие, могут привести к травмам, которые приводят к этой проблеме. Привычки тела, такие как абдоминальное ожирение или беременность, также могут способствовать повторяющемуся стрессу и растяжению нерва.
Также важно признать влияние диабета на эту клиническую проблему.У больных сахарным диабетом из-за нарушения метаболизма глюкозы может развиться отек нерва, а также сужение самого туннеля. Это изменяет обычно идеальное соотношение между нервом и его туннелем, делая его слишком узким для более раздутого нерва, что приводит к нейропатии латерального кожного нерва бедра. Таким образом, пациенты с диабетом подвергаются гораздо более высокому риску возникновения симптомов Meralgia Paresthetica, чем население в целом.
Если у вас выявлены симптомы, соответствующие парестетической мералгии или сдавлению бокового бедренного нерва (ЛБН), следует обратиться к нескольким диагностическим точкам.В некоторых случаях следует исключить патологию нижнего или поясничного отдела позвоночника с помощью МРТ. Это исследование может также включать исследование таза, чтобы исключить любую опухоль или опухоль, вызывающую сдавливание нерва по ходу его прохождения. Для подтверждения диагноза обычно используются диагностические инъекции под ультразвуковым контролем. В некоторых случаях добавление стероида к этой инъекции может обеспечить облегчение симптомов в течение некоторого переменного периода времени. Если нет патологии позвоночника или таза и тяжесть симптомов не слишком серьезна, консервативное лечение является очень подходящим начальным лечением.Сюда могут входить: лекарства-модуляторы нервов (например, нейронтин, амитриптилин и т. Д.), Составные кремы для местного применения, изменения образа жизни, потеря веса и физиотерапия. Если консервативные методы лечения были опробованы и не помогли через 3 месяца, следует рассмотреть возможность хирургической декомпрессии. Дополнительные методы лечения, такие как радиочастотная абляция (РЧА), склерозирование или стимуляторы спинного мозга, не решают проблему и не должны использоваться для решения этой клинической проблемы.
Хирургическая декомпрессия нерва успешна в 80-85% случаев.В остаточной популяции, у которой декомпрессия не удалась, 80% этих пациентов ответят на возврат и резекцию (нейрэктомию) нерва.
Успех операции зависит от того, как долго нерв был сдавлен, тяжести компрессии, степени повреждения нерва из-за травмы и возможного наличия основных медицинских проблем или проблем с позвоночником.
Операция проводится в амбулаторных условиях. Хирургический разрез обычно очень маленький, однако габитус тела может диктовать размер разреза.Послеоперационное течение остается неизменным, но зависит от объема необходимой декомпрессии. Как правило, люди могут вернуться к легкой работе через 2–3 недели и к неограниченной / неограниченной деятельности через 6 недель.
Тазобедренный сустав — суставы — движения
Тазобедренный сустав представляет собой синовиальный сустав с шариковой впадиной, образованный сочленением между вертлужной впадиной таза и головкой бедренной кости.
Он образует соединение между нижней конечностью и тазовым поясом и, таким образом, разработан для обеспечения устойчивости и несущей веса. — а не для большого диапазона движений.
В этой статье мы рассмотрим анатомию тазобедренного сустава — его суставные поверхности, связки и сосудисто-нервное кровоснабжение.
Структуры тазобедренного сустава
Поверхности сочленения
Тазобедренный сустав состоит из сочленения между головкой бедренной кости и вертлужной впадиной таза.
Вертлужная впадина представляет собой чашеобразное углубление, расположенное на нижнебоковой стороне таза. Его полость углублена наличием фиброзно-хрящевого воротника — вертлужной губы . Головка бедра имеет полусферическую форму и полностью входит во впадину вертлужной впадины.
И вертлужная впадина, и головка бедра покрыты суставным хрящом , который толще в местах опоры.
Капсула тазобедренного сустава прикрепляется к краю вертлужной впадины проксимально.Дистально он прикрепляется к межвертельной линии спереди и шейке бедра сзади.
Рис. 1. Сочленяющиеся поверхности тазобедренного сустава — вертлужная впадина таза и головка бедра. [/ caption]Связки
Связки тазобедренного сустава повышают устойчивость. Их можно разделить на две группы — внутрикапсульные и экстракапсулярные:
Внутрикапсулярный
Единственная внутрикапсулярная связка — это связка головки бедренной кости .Это относительно небольшая структура, которая проходит от вертлужной впадины до ямки бедра.
Он охватывает ветвь запирательной артерии (артерия, ведущая к головке бедренной кости), второстепенный источник артериального кровоснабжения тазобедренного сустава.
Экстракапсулярный
Есть три основные экстракапсулярные связки, продолжающиеся с внешней поверхностью капсулы тазобедренного сустава:
- Подвздошно-бедренная связка — возникает из передней нижней подвздошной ости и затем раздваивается перед тем, как попасть в межвертельную линию бедра.
- Имеет Y-образную форму и предотвращает перерастяжение тазобедренного сустава. Это самая сильная из трех связок.
- Pubofemoral — простирается между верхними ветвями лобка и межвертельной линией бедренной кости, укрепляя капсулу спереди и снизу.
- Имеет треугольную форму и предотвращает чрезмерное отведение и растяжение.
- Ишиофеморальный — простирается между телом седалищной кости и большим вертелом бедренной кости, укрепляя капсулу сзади.
- Он имеет спиральную ориентацию, предотвращает перерастяжение и удерживает головку бедренной кости в вертлужной впадине.
Нейроваскулярное снабжение
Артериальное кровоснабжение тазобедренного сустава в основном осуществляется через медиальную и латеральную огибающие бедренные артерии — ветви глубокой бедренной артерии (глубокая бедренная артерия). Они анастомозируют у основания шейки бедра, образуя кольцо, из которого отходят более мелкие артерии, снабжающие сам тазобедренный сустав.
Медиальная огибающая бедренная артерия отвечает за большую часть артериального снабжения (латеральная огибающая бедренная артерия должна проходить через толстую подвздошно-бедренную связку). Повреждение медиальной огибающей бедренной артерии может привести к аваскулярному некрозу головки бедренной кости.
Артерия к головке бедренной кости и верхняя / нижняя ягодичные артерии обеспечивают некоторое дополнительное кровоснабжение.
Тазобедренный сустав иннервируется в основном седалищным , бедренным и запирательным нервами .Эти же нервы иннервируют колено, что объясняет, почему боль может передаваться в колено от бедра и наоборот.
Рис. 2. Медиальная и латеральная огибающая бедренные артерии являются основным источником крови к тазобедренному суставу. [/ caption]Стабилизирующие факторы
Основная функция тазобедренного сустава — опора . Существует ряд факторов, повышающих стабильность сустава.
Первая структура — вертлужная впадина .Он глубокий и охватывает почти всю головку бедренной кости. Это снижает вероятность выскальзывания головки из вертлужной впадины (вывиха).
Вокруг вертлужной впадины имеется фиброзно-хрящевое кольцо в форме подковы, увеличивающее ее глубину, известное как вертлужная губа . Увеличение глубины обеспечивает большую суставную поверхность, дополнительно улучшая стабильность сустава.
Подвздошно-бедренная, пубофеморальная и седалищно-бедренная связки очень прочные и вместе с утолщенной суставной капсулой обеспечивают большую степень устойчивости.Эти связки имеют уникальную спиральную ориентацию ; это заставляет их сжиматься при растяжении сустава.
Кроме того, мышцы и связки в тазобедренном суставе работают взаимно:
- Передняя часть , где связки наиболее сильны, медиальные сгибатели (расположенные спереди) меньше и слабее.
- Сзади , где связки наиболее слабые, медиальных ротаторов больше и они сильнее — они эффективно «втягивают» головку бедренной кости в вертлужную впадину.
Движения и мышцы
Движения, которые могут выполняться в тазобедренном суставе, перечислены ниже вместе с основными мышцами, отвечающими за каждое действие:
- Сгибание — подвздошно-поясничная, прямая мышца бедра, портняжная мышца, грудная мышца
- Разгибание — большая ягодичная мышца; полуембранозная, полусухожильная и двуглавая мышца бедра (подколенные сухожилия)
- Отведение — средней ягодичной, малой, грушевидной и напрягающей широкой фасции
- Аддукция — длинная, короткая и большая приводящие мышцы, пектинус и тонкая мышца
- Боковое вращение — двуглавая мышца бедра, большая ягодичная мышца, грушевидная мышца с помощью запирающих мышц, гемил и квадратной мышцы бедра.
- Медиальная ротация — передние волокна средней и малой ягодичных мышц, растяжение широкой фасции
Степень сгибания бедра зависит от того, согнуто ли колено — это расслабляет подколенных мышц и увеличивает диапазон сгибания.
Разгибание в тазобедренном суставе ограничено суставной капсулой и подвздошно-бедренной связкой . Эти конструкции натягиваются во время растяжения, чтобы ограничить дальнейшее движение.
[старт-клиника]
Клиническая значимость: вывих тазобедренного сустава
Врожденный вывих
Врожденный вывих бедра происходит в результате дисплазии развития бедра (DDH).Это происходит, когда вертлужная впадина неглубокая в результате неспособности правильно развиваться в утробе матери
Общие клинические признаки включают:
- Ограниченное отведение в тазобедренном суставе
- Несоответствие длины конечности — пораженная конечность короче
- Асимметричные складки кожи ягодиц или бедра
Для лечения DDH обычно используется шлейка Pavlik . Это удерживает головку бедренной кости в вертлужной ямке и способствует нормальному развитию тазобедренного сустава.Хирургическое вмешательство показано в случаях, которые не поддаются лечению ремнями безопасности.
Приобретенный вывих
Приобретенные вывихи тазобедренного сустава относительно редки из-за прочности и стабильности сустава. Обычно они возникают в результате травмы , но могут возникать как осложнение после тотальной замены тазобедренного сустава или гемиартропластики.
Существует два основных типа приобретенного вывиха бедра; задний и передний:
- Задний вывих (90%) — головка бедренной кости сдавливается кзади и разрывает нижнюю и заднюю части суставной капсулы, где она наиболее слабая.
- Пораженная конечность укорачивается и вращается кнутри.
- Седалищный нерв проходит кзади от тазобедренного сустава и подвержен риску травмы (встречается в 10-20% случаев). Это часто связано с переломами передней головки бедренной кости и задней стенки
- Передний вывих (редко) — возникает вследствие травматического разгибания, отведения и бокового вращения. Головка бедренной кости смещена кпереди и (обычно) ниже по отношению к вертлужной впадине.
[окончание клинической]
Симптомы, методы лечения, причины и многое другое
Бедро — это сустав, в котором бедренная кость встречается с тазом. Это называется шарнирно-шарнирным соединением, потому что шарообразная верхняя часть бедренной кости входит в чашеобразную область вашего таза, как бейсбольный мяч в перчатке.
Обычно шарик плавно скользит внутри гнезда, но проблема с шариком или ободом гнезда может помешать плавному движению.Травма в результате повторяющегося сгибания бедра повреждает хрящ суставной впадины, что приводит к соударению бедра или вертлужной впадине бедра (FAI). Считается, что это основная причина раннего остеоартрита тазобедренного сустава, особенно у лиц моложе 40 лет.
Симптомы импинджмента тазобедренного сустава
У вас может быть соударение тазобедренного сустава в течение многих лет и не знать об этом, потому что оно часто не вызывает болезненных ощущений на ранней стадии. этапы.
Когда соударение бедра вызывает симптомы, это можно назвать синдромом соударения бедра.Основными симптомами являются «боль» в паху, особенно при ходьбе или сгибании бедра, а также уменьшение диапазона движений в бедре.
Сначала вы можете почувствовать боль только тогда, когда приблизите бедро к его пределам. Однако по мере прогрессирования состояния вы можете чувствовать боль при выполнении более тонких действий, таких как долгое сидение или ходьба в гору. Боль, возникающая ночью или при ходьбе по ровной поверхности, свидетельствует о том, что хрящ, покрывающий мяч и лунку, начал разрушаться и изнашиваться — состояние, известное как остеоартрит.
Причины соударения бедра
Есть две основные причины соударения бедра:
Деформация мяча в верхней части бедра (так называемый кулачковый удар). Если голова имеет неправильную форму, ненормальная часть головы может застрять в гнезде при сгибании бедра. Это может произойти во время езды на велосипеде или завязывания обуви.
Деформация лунки (удар клещами). Если передний край лунки (так называемая вертлужная впадина) выступает слишком далеко, область бедренной кости (бедренная кость) чуть ниже шара, называемая шейкой бедренной кости, может удариться о край впадины при нормальном тазобедренном суставе. сгибательное движение.
Продолжение
В некоторых случаях проблема возникает как с шаром, так и с головкой. Другие проблемы, которые могут вызвать соударение тазобедренного сустава, включают в себя такие состояния, как:
- Болезнь Легга-Кальве-Пертеса, болезнь, при которой шаровидная часть тазобедренного сустава не получает достаточно крови, что приводит к отмиранию кости.
- Соскальзывание эпифиза верхней части бедренной кости, отделение шарика от бедренной кости на верхнем растущем конце (пластине роста) кости у подростков. Это чаще встречается у детей, страдающих ожирением.
- Coxa vara, необычное заболевание, при котором бедренная кость и мяч у детей не растут с одинаковой скоростью. Это несоответствие приводит к деформации тазобедренного сустава.
Тесты и диагностика соударения тазобедренного сустава
Если у вас есть симптомы соударения бедра, ваш врач может диагностировать проблему на основе вашего описания ваших симптомов, физического осмотра и результатов визуализационных тестов. Эти тесты могут включать в себя одно или несколько из следующего:
- Рентгеновский снимок, тест, позволяющий получить изображения внутренних структур на пленке.Рентген может показать неровности формы шара или вершины бедренной кости или избыток кости вокруг края лунки.
- Магнитно-резонансная томография (МРТ), процедура, в которой используются большие магниты, радиоволны и компьютер для получения подробных изображений тканей внутри тела. МРТ может показать истирание или разрывы хряща, в том числе хряща, проходящего по краю лунки (верхней губы).
- Компьютерная томография — метод, сочетающий в себе специальное рентгеновское оборудование и сложные компьютеры для получения нескольких изображений или изображений внутренней части тела.Эти изображения можно просмотреть на компьютере, распечатать или перенести на компакт-диск. КТ или МРТ могут помочь врачу решить, нужна ли вам операция.
Лечение импинджмента тазобедренного сустава
Лечение соударения бедра должно начинаться с:
- Отдых пораженного бедра
- Измените свои действия, чтобы не двигать сустав так, чтобы это причиняло боль
- Выполнение упражнений в соответствии с рекомендациями врача или физиотерапевта для укрепления мышц, поддерживающих бедро
- Физиотерапевты, специализирующиеся на бедре или восстановлении после травм, могут многое сделать, чтобы укрепить мышцы вокруг бедра и снять воспаление.
- Прием противовоспалительных и обезболивающих
Продолжение
Если эти методы лечения не снимают боль, ваш врач может порекомендовать операцию по импинджменту бедра.
Тип необходимой операции будет зависеть от проблемы, вызвавшей поражение бедра, и от степени повреждения хряща.
Часто операция по поводу ущемления бедра может быть выполнена артроскопически. Этот метод заключается в том, что вместо большого разреза вводят световой прицел и тонкие инструменты через небольшие надрезы на бедре.Артроскопия обычно проводится в амбулаторных условиях. Это означает, что вы можете пойти домой в тот же день.
Чем раньше вам сделают операцию, тем выше ваши шансы на полное выздоровление. Но даже если хрящ был поврежден, операция может уменьшить боль и улучшить диапазон движений.
Продолжение
Однако при серьезном повреждении хряща замена тазобедренного сустава может быть единственным лечением, которое облегчит боль и улучшит функцию.
Тем не менее, существуют многообещающие экспериментальные методы лечения, в том числе метод, при котором часть вашей собственной крови вводится в суставы для стимуляции роста хряща.
Почему болит бедро? 8 Причины боли и проблем в бедре: варианты лечения
Тазобедренный сустав может выдерживать повторяющиеся движения и значительный износ. Этот шарнирный шарнир — самый большой в теле — соединяется таким образом, что обеспечивает плавное движение.
Всякий раз, когда вы используете бедро (например, во время пробежки), хрящевая подушка помогает предотвратить трение, когда бедренная кость движется в своем гнезде.
Несмотря на свою прочность, тазобедренный сустав не является прочным.С возрастом и использованием хрящ может изнашиваться или повредиться. Мышцы и сухожилия бедра могут переутомиться. Кости бедра могут сломаться при падении или другой травме. Любое из этих состояний может привести к боли в бедре.
Если у вас болят бедра, вот краткое изложение того, что может вызывать ваш дискомфорт, и как получить обезболивающее.
Причины боли в бедре
Вот некоторые из состояний, которые обычно вызывают боль в бедре:
Артрит. Остеоартрит и ревматоидный артрит — одни из наиболее частых причин боли в бедре, особенно у пожилых людей.Артрит приводит к воспалению тазобедренного сустава и разрушению хряща, который смягчает ваши бедренные кости. Боль постепенно усиливается. Люди с артритом также чувствуют скованность и ограничивают подвижность бедра. Узнайте больше об остеоартрозе тазобедренного сустава.
Продолжение
Переломы бедра. С возрастом кости могут стать слабыми и ломкими. Ослабленные кости чаще ломаются при падении. Узнайте больше о симптомах перелома бедра.
Бурсит. Бурсы — это мешочки с жидкостью, находящиеся между такими тканями, как кости, мышцы и сухожилия. Они уменьшают трение этих тканей друг о друга. Воспаление бурсы может вызвать боль. Воспаление сумки обычно возникает из-за повторяющихся действий, которые переутомляют или раздражают тазобедренный сустав. Узнайте больше о бурсите бедра.
Тендинит. Сухожилия — это толстые ткани, прикрепляющие кости к мышцам. Тендинит — это воспаление или раздражение сухожилий.Обычно это вызвано повторяющимся стрессом от чрезмерного использования. Узнайте больше о симптомах тендинита.
Растяжение мышц или сухожилий. Повторяющиеся действия могут вызвать нагрузку на мышцы, сухожилия и связки, поддерживающие бедра. Когда они воспаляются из-за чрезмерного использования, они могут вызвать боль и помешать нормальной работе бедра. Узнайте о лучших растяжках для напряженных мышц бедра.
Продолжение
Разрыв верхней губы бедра. Это разрыв хрящевого кольца (называемого верхней губой), который следует за внешним краем впадины тазобедренного сустава.Помимо амортизации тазобедренного сустава, верхняя губа действует как резиновое уплотнение или прокладка, помогая надежно удерживать мяч в верхней части бедренной кости в тазобедренном суставе. Спортсмены и люди, выполняющие повторяющиеся скручивающие движения, подвержены более высокому риску развития этой проблемы. Узнайте больше о разрывах бедра на губах.
Раки. Опухоли, начинающиеся в кости или распространяющиеся на кости, могут вызывать боль в бедрах, а также в других костях тела. Узнайте больше о опухолях костей.
Аваскулярный некроз (также называемый остеонекрозом). Это состояние возникает, когда приток крови к бедренной кости замедляется и костная ткань умирает. Хотя это может повлиять на другие кости, аваскулярный некроз чаще всего возникает в бедре. Это может быть вызвано, среди прочего, переломом или вывихом бедра, а также длительным приемом высоких доз стероидов (таких как преднизон).
Симптомы боли в бедре
В зависимости от состояния, вызывающего боль в бедре, вы можете почувствовать дискомфорт в:
- Бедро
- Внутри тазобедренного сустава
- Пах
- Снаружи тазобедренного сустава
- Ягодицы
Иногда боль в других частях тела, например в спине или паху (из-за грыжи), может отдаваться в бедро.
Вы можете заметить, что ваша боль усиливается при физической активности, особенно если она вызвана артритом. Вместе с болью у вас, возможно, уменьшился диапазон движений. У некоторых людей хромота возникает из-за постоянной боли в бедре.
Обезболивающее в бедре
Если боль в бедре вызвана растяжением мышц или сухожилий, остеоартритом или тендинитом, вы обычно можете облегчить ее с помощью безрецептурных обезболивающих, таких как ацетаминофен, или нестероидных противовоспалительных препаратов, таких как как ибупрофен или напроксен.
Лечение ревматоидного артрита также включает рецептурные противовоспалительные препараты, такие как кортикостероиды, модифицирующие болезнь противоревматические препараты (DMARD), такие как метотрексат и сульфасалазин, и биопрепараты, которые нацелены на иммунную систему.
Еще один способ облегчить боль в бедре — прикладывать лед к пораженному участку около 15 минут несколько раз в день. Постарайтесь как можно больше дать отдых пораженному суставу, пока не почувствуете себя лучше. Вы также можете попробовать обогреть это место. Теплая ванна или душ помогут подготовить мышцы к упражнениям на растяжку, которые уменьшат боль.
Продолжение
Если у вас артрит, упражнения на тазобедренный сустав с помощью упражнений с малой нагрузкой, растяжки и силовых тренировок могут уменьшить боль и улучшить подвижность суставов. Например, плавание — хорошее безударное упражнение при артрите. Физиотерапия также может помочь увеличить диапазон движений.
Когда остеоартрит становится настолько серьезным, что боль становится интенсивной или тазобедренный сустав деформируется, может потребоваться полная замена тазобедренного сустава (артропластика). Людям с переломом бедра иногда требуется операция, чтобы исправить перелом или заменить бедро.
Позвоните своему врачу, если боль не проходит или вы заметили отек, покраснение или тепло вокруг сустава. Также позвоните, если у вас болит бедро ночью или когда вы отдыхаете.
Немедленно обратитесь за медицинской помощью, если:
- Боль в бедре возникла внезапно.
- Падение или другая травма спровоцировали боль в бедре.
- Ваш сустав выглядит деформированным или кровоточит.
- Вы услышали хлопок в суставе, когда повредили его.
- Боль сильная.
- Вы не можете опереться на бедро.
- Вы не можете двигать ногой или бедром.
Фемороацетабулярный удар (FAI) | Калифорнийский университет в Сан-Диего, здоровье
Удар кулачка FAI
Лечение FAI зависит от ваших симптомов, состояния суставов и образа жизни.
Наши врачи спортивной медицины помогут вам составить план лечения. Как правило, сначала вы попробуете физиотерапию и модифицированную активность. Если это не решит ваши проблемы, вы можете обсудить варианты лечения с хирургом.У нас есть хирурги, имеющие опыт артроскопии тазобедренного сустава и лечения спортивных травм бедра. Наш опыт может помочь улучшить ваши шансы полностью вернуться в спорт.
Что такое FAI?
Бедро представляет собой шарнирное (бедренное) и суставное (вертлужное) суставы, позволяющее двигаться почти во всех направлениях. При ударе бедра, или FAI, мяч и впадина бедра не подходят друг к другу правильно, что приводит к ненормальной механике и возможному повреждению сустава. Длительное отсутствие лечения FAI — очень частая причина остеоартрита тазобедренного сустава.
Существует два типа FAI:
- Удар кулачка, который возникает, когда шарнир тазобедренного сустава не идеально круглый.
- Удар клещами, который возникает, когда гнездо тазобедренного сустава выступает вперед и сталкивается (прижимается) к мячу. .
В обоих случаях конечным результатом являются разрывы губ, повреждение хряща и боль в бедре. Исследование Mayo Clinic недавно показало, что костные аномалии присутствуют у более чем 85 процентов пациентов с разрывами губ.Это показывает тесную связь между слезами на губах и FAI.
Каковы симптомы FAI?
Люди с FAI или ударом бедра обычно испытывают глубокую боль в паху и ограниченное вращение бедра. Боль обычно возникает из-за активности. Это также может произойти при сгибании бедра, например, при длительном сидении. Поскольку изменения костей, которые происходят в FAI, часто приводят к разрывам губ, симптомы FAI и разрывов губ очень похожи.
Как диагностируется FAI?
Головка бедра изменена для нормального движения бедра.
FAI обычно диагностируется после подробного осмотра вашим врачом спортивной медицины. Для оценки костной структуры бедра также необходимы специальные рентгеновские снимки. Специализированная МРТ используется для диагностики разрывов губ, которые часто возникают у людей с FAI. У некоторых пациентов инъекция в бедро может быть рассмотрена для подтверждения диагноза FAI и разрыва губы, а также для лечения симптомов.
Как лечится ФАИ хирургическим путем?
Хирургия обычно включает изменение формы головки тазобедренной кости.Это помогает создать нормальную поверхность сустава, улучшая симптомы и улучшая гибкость. Слезы верхней губы также часто лечат артроскопией тазобедренного сустава.
Объяснение боли в бедре — включая структуру и анатомию бедра и таза.
Седалищный нерв иногда может быть сдавлен, раздражен или защемлен, когда он проходит через мягкие ткани ягодиц. Традиционно, седалищную боль (невралгию), возникающую из-за проблем в ягодицах, называют «синдромом грушевидной мышцы» (см. Рисунок 5.7, чтобы увидеть грушевидную мышцу и седалищный нерв).
Это было основано на обнаружении того, что примерно у 20% населения седалищный нерв полностью или частично проходит через грушевидную мышцу. Сдавление нерва в пределах грушевидной мышцы считалось проблемой во всех случаях связанных с нервом болей в ягодицах и ногах, которые не могли быть связаны с проблемой в спине.
Сейчас считается, что это имеет место только в относительно небольшом числе случаев и что это состояние было переоценено. Настолько, что некоторые считают, что его вообще не существует.
Термин «синдром глубоких ягодичных мышц» был недавно предложен как альтернативный термин синдрому грушевидной мышцы. Это относится к любому раздражению седалищного нерва в глубоком ягодичном пространстве под большой ягодичной мышцей.
В этом пространстве седалищный нерв может быть сдавлен или раздражен на уровне грушевидной мышцы, так как он проходит через глубокие внешние вращающие мышцы или фиброзными связями в любом месте на своем пути через ягодицу. Нерв также может раздражаться, когда он выходит из таза, опускаясь к бедру.
Здесь он проходит через туннель (седалищный туннель) между внешней стороной седалищной кости (седалищный бугорок) и верхней бедренной костью (бедренная кость) (рис. 5.7).
В этом туннеле он может быть зажат между костями или раздражен нездоровыми сухожилиями подколенного сухожилия (тендинопатия).
Невралгия ягодичного нерва
Из ягодичных нервов риск компрессии выше и ниже. ягодица.
Обычно они проходят через фиброзные туннели, пересекая верхний край таза. Здесь мелкие нервы могут сдавливаться или раздражаться.
Обычно это связано с довольно локализованной областью боли в верхней части ягодицы, в области ее кожного кровоснабжения (рис. 5.8).
Ветви нижнего ягодичного нерва проходят через нижнюю ягодицу, прямо над сидячей костью (седалищный бугор). Они могут быть сдавлены и раздражены при резком падении на дно или длительном сидении на твердой поверхности, особенно если у вас нет большой массы ягодичных мышц, чтобы смягчить кость.
Опять же, сопутствующие симптомы обычно довольно локализованы в области кожных покровов (рис. 5.8). Иногда также может быть поражен ближайший задний кожный нерв бедра. Затем симптомы могут распространяться на заднюю поверхность бедра (см. Рисунок 5.8, где представлена область этого нервного питания).
Остеонекроз тазобедренного сустава | Заболевания суставов, связок и мышц
Остеонекроз тазобедренного сустава
Анатомия
Бедро — шарнирно-шарнирное соединение. Гнездо образовано вертлужной впадиной, которая является частью кости большого таза.Шар образован головкой бедренной кости, которая является верхним концом бедренной кости или бедренной кости. Поверхности шара и лунки покрыты суставным хрящом, гладкой тканью, которая смягчает концы костей и позволяет им легко двигаться. Тазобедренный сустав окружен синовиальной мембраной, тонкой тканью, которая производит небольшое количество жидкости для смазки хряща и устранения почти любого трения во время движения бедра. Шарик и впадина соединены тканевыми лентами, называемыми связками (тазобедренная капсула), которые обеспечивают стабильность сустава.
Описание
Остеонекроз бедра — болезненное состояние, развивающееся при нарушении кровоснабжения головки бедренной кости. Без адекватного питания кость в головке бедренной кости умирает и постепенно разрушается. Это приводит к разрушению суставного хряща, покрывающего тазобедренные кости, что приводит к выведению из строя артрита и разрушению тазобедренного сустава.
Хотя остеонекроз (также называемый аваскулярным некрозом или асептическим некрозом) может возникать в любой кости, чаще всего он поражает бедро.Ежегодно более 20 000 человек поступают в больницы для лечения остеонекроза бедра, и во многих случаях болезнь поражает оба бедра.
Факторы риска
Остеонекроз поражает людей всех возрастов; однако чаще всего это происходит в возрасте от 40 до 65 лет, и у мужчин оно развивается чаще, чем у женщин. Хотя причина нарушения кровоснабжения головки бедренной кости не всегда известна, существует несколько факторов риска, которые могут увеличить вероятность развития этого заболевания.
- Травма — Вывихи бедра, переломы бедра и другие травмы могут вызвать повреждение кровеносных сосудов и нарушить кровообращение в головке бедренной кости.
- Алкоголизм
- Кортикостероидные препараты — Стероиды обычно используются для лечения различных заболеваний, таких как астма, ревматоидный артрит и системная красная волчанка. Исследования показали, что существует связь между длительным приемом стероидов и развитием остеонекроза, однако причина этого не установлена.
- Другие медицинские состояния —Остеонекроз связан с другими заболеваниями, включая болезнь Кессона (болезнь дайвера или «изгибов»), серповидноклеточную анемию, миелопролиферативные заболевания, болезнь Гоше, системную красную волчанку, болезнь Крона, артериальную эмболию, тромбоз и васкулит. .
Симптомы
Остеонекроз развивается поэтапно. Первым симптомом обычно является боль в бедре, которая может привести к тупой или пульсирующей боли в области паха или ягодиц.По мере прогрессирования болезни становится все труднее стоять и прикладывать вес к пораженному бедру, а движение тазобедренного сустава становится болезненным. Время, необходимое для прохождения болезни через эти стадии, варьируется от нескольких месяцев до более года, однако некоторые исследования показывают, что лучшие результаты связаны с ранней диагностикой и лечением.
Диагноз
Обсудив с вами ваши симптомы и историю болезни, хирург-ортопед осмотрит ваше бедро, чтобы определить, какие именно движения вызывают у вас боль.Для подтверждения диагноза врачу могут потребоваться некоторые визуализирующие обследования.
- Рентгеновские лучи — Создавая изображения плотных структур, таких как кость, можно использовать рентгеновские лучи, чтобы помочь вашему врачу определить, разрушилась ли кость в головке бедренной кости, и если да, то в какой степени.
- Сканирование с помощью магнитно-резонансной томографии (МРТ) или ультразвуковое исследование — Ранние изменения в кости, которые могут не отображаться на рентгеновском снимке, можно обнаружить с помощью МРТ. МРТ может показать ранний остеонекроз, который еще не вызвал симптомов (например, развивается ли остеонекроз в противоположном тазобедренном суставе), а также может использоваться для оценки того, какая часть кости была затронута болезнью.
Нехирургическое лечение
Хотя нехирургическое лечение, такое как лекарства или костыли, может помочь облегчить боль и замедлить прогрессирование заболевания, наиболее успешными вариантами лечения являются хирургические методы. Пациенты с остеонекрозом, который диагностируется на самых ранних стадиях заболевания (до коллапса головки бедренной кости), являются хорошими кандидатами на хирургические процедуры по сохранению бедра.
Хирургия
-
Декомпрессия сердечника strong> — В головке бедра просверливается одно большое отверстие или несколько отверстий меньшего размера для снятия давления в кости и создания каналов для новых кровеносных сосудов, питающих пораженные участки бедра.Когда остеонекроз бедра диагностируется на ранней стадии, эта процедура часто помогает предотвратить коллапс головки бедренной кости и развитие артрита. Декомпрессия сердечника часто сочетается с костной пластикой, чтобы помочь восстановить здоровую кость и поддержать хрящ в тазобедренном суставе.
Сегодня доступны многие варианты костных трансплантатов, включая аутотрансплантаты, аллотрансплантаты и фаскуляризованные трансплантаты малоберцовой кости.
Аутотрансплантат: это стандартный метод костного трансплантата. Во время аутотрансплантата здоровая костная ткань удаляется или собирается из одной области и трансплантируется (трансплантируется) в другую часть тела.
Аллотрансплантат: многие хирурги используют кость, полученную от донора или трупа, как правило, через костный банк. Как и другие органы, кость можно пожертвовать после смерти. Сегодня доступно несколько синтетических костных трансплантатов.
Васкуляризованный трансплантат малоберцовой кости: это сложная процедура, при которой из небольшой кости ноги (малоберцовой кости) берется сегмент кости вместе с кровоснабжением (артерия и вена). Трансплантат трансплантируют в отверстие, созданное в шейке и головке бедренной кости, и повторно прикрепляют артерию и вену для ускорения заживления в области остеонекроза.
- Полная замена тазобедренного сустава — Во время полной замены тазобедренного сустава искусственные имплантаты используются для замены поврежденного хряща и кости. Как правило, это наиболее успешный метод лечения пациентов с остеонекрозом, который перерос в коллапс головки бедренной кости, и он эффективен для облегчения боли и восстановления функции у 90-95% пациентов. Тотальное эндопротезирование тазобедренного сустава многими считается одной из самых успешных операций во всей медицине.
- Риски и осложнения — Любая операция сопряжена с определенными рисками, которые варьируются от человека к человеку.Осложнения обычно незначительны, поддаются лечению и вряд ли повлияют на окончательный результат. Ваш хирург-ортопед поговорит с вами до операции, чтобы объяснить любые потенциальные риски и осложнения, которые могут быть связаны с вашей процедурой.
Выходы
Центральная декомпрессия предотвращает прогрессирование остеонекроза в тяжелый артрит и необходимость замены тазобедренного сустава в 25-85% случаев, в зависимости от стадии и размера остеонекроза во время операции. Во многих из этих случаев кость заживает и восстанавливает кровоснабжение.В течение нескольких месяцев, необходимых для заживления кости, потребуются ходунки или костыли, чтобы предотвратить нагрузку на поврежденную кость. После успешных процедур основной декомпрессии пациенты обычно возобновляют ходьбу без посторонней помощи примерно через 3 месяца и полностью обезболивают.
Декомпрессия сердечника достигает наилучших результатов, когда остеонекроз диагностируется на ранней стадии, до того, как кость разрушится. Когда остеонекроз диагностируется после разрушения кости, лучшим вариантом является полная замена тазобедренного сустава, которая снимает боль и восстанавливает функцию у 90-95% пациентов.
.