Что такое тромбоз – венозный и артериальный тромбозы
За жизнедеятельность нашего организма отвечают множество биологических систем. Одна из них – гемостаз. Его задача – сохранять кровь в жидком состоянии, останавливать кровотечения в случае повреждения стенок сосудов, а также растворять тромбы. Тромбообразование — один из механизмов гемостаза. Образование тромба – это защитная реакция организма, когда нужно остановить кровотечение. При повреждении образуется кровяной сгусток (тромб), который, как заплатка, закрывает поврежденный участок, т.е. защищает организм от кровопотери. На языке медиков этот процесс называется тромбоз. [1]
С одной стороны, тромбоз защищает организм от больших кровопотерь. С другой, может спровоцировать тяжелые заболевания, связанные с нарушением кровотока. Это инсульт, инфаркт миокарда, ишемические повреждения органов брюшной полости и забрюшинного пространства, гангрены конечностей. [2]
До середины 19 века тромбоз был загадкой для врачей, они пытались понять, что же это такое.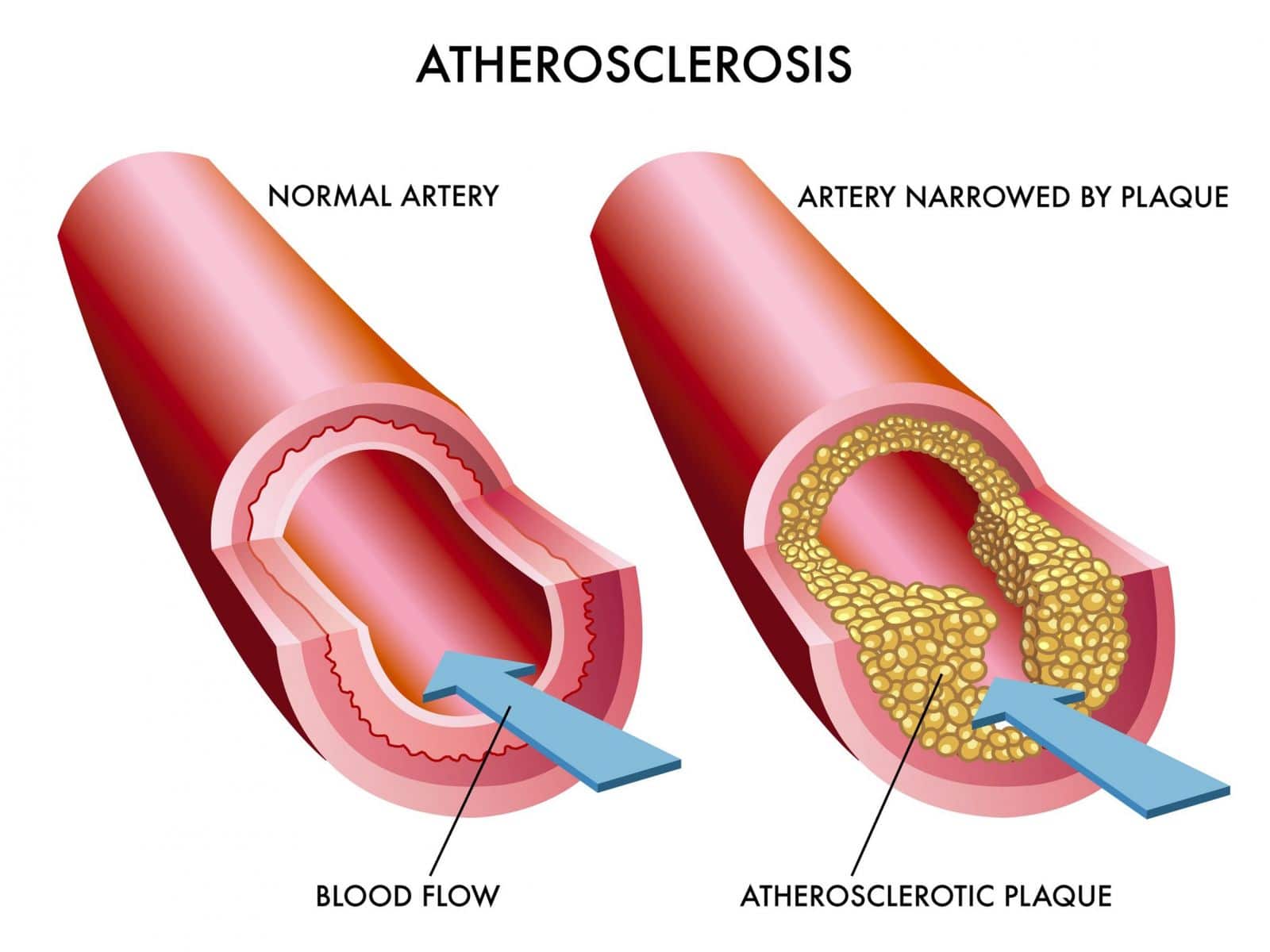
Рудольф Вирхов сформулировал три основных причины возникновения тромбоза. Первая – ухудшение состояния стенок сосудов. Это могут быть последствия травмы или хирургического вмешательства. Вирхов заметил, что тромбы чаще всего образуются там, где повреждена внутренняя структура сосудов. Вторая причина – замедление кровотока. Тромбы скапливаются там, где меняется скорость потока крови. Изменение вязкости крови также провоцирует тромбоз. В «густой» крови тромбы образуются чаще, чем в «жидкой». [3]
Тромбоз бывает двух форм – венозный и артериальный. Названия подсказывают, где именно образуются тромбы: в первом случае в венах, во втором — в артериях.
Венозный тромбоз относят к острым заболеваниям, причин для его возникновения много, основные –
это нарушение структуры венозной стенки во время операции, травмы, лучевой и химиотерапии, замедление скорости
кровотока, повышенная свертываемость крови.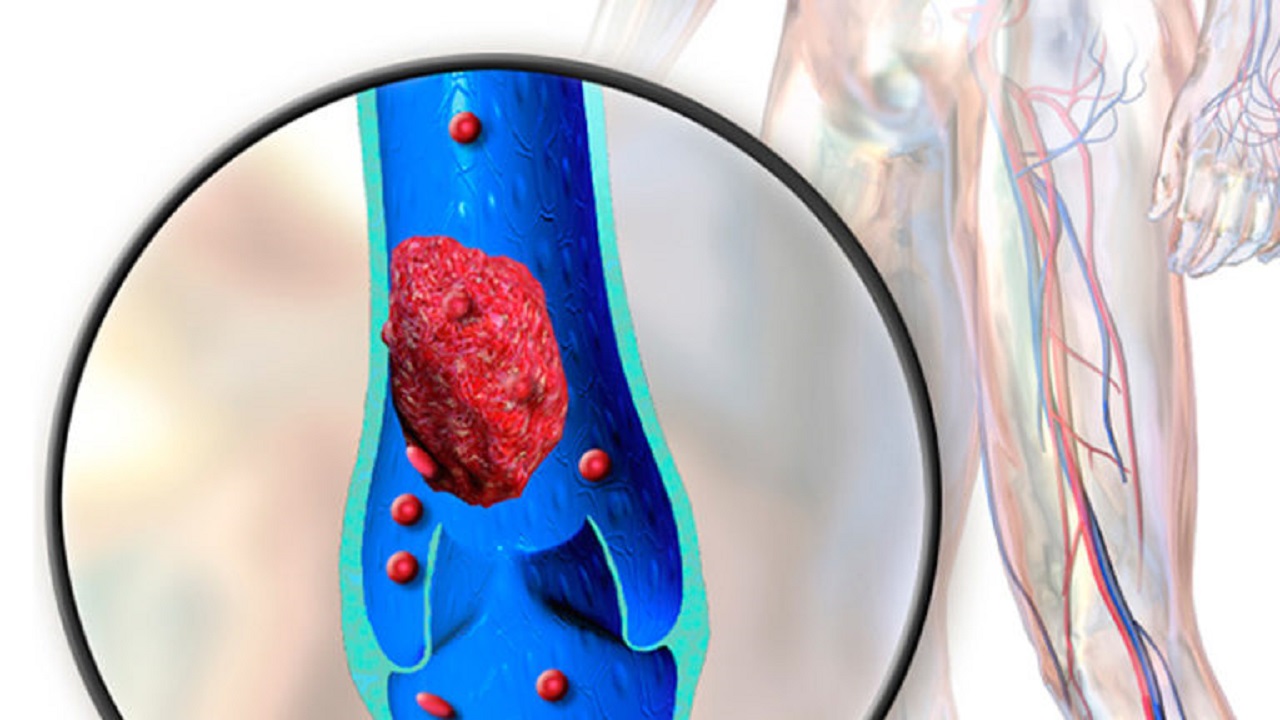 [4]
[4]
Тромбоэмболия Легочной Артерии (ТЭЛА) – тяжелое, смертельно опасное заболевание, при котором происходит полное или частичное закрытие просвета легочной артерии тромбом. Как правило, ТЭЛА является осложнением тромбоза глубоких вен ног. [4]
Вы можете ознакомиться со списком и картой лечебно-профилактических учреждений, где возможно проконсультироваться с профильными специалистами.
Источники:
- Струкова С.М. Основы физиологии гемостаза (2-ое изд. переработанное и дополненное) — Москва: Изд.МГУ, 2013.- 186 с.
- Шиффман Ф. Дж. Патофизиология крови. Пер. с англ.- М.-СПб.: «Издательство БИНОМ» ¬ «Невский Диалект»,
2000.-448 с., ил.
- Нефедов В.П. и соавт. Практическая медицина 2011; 1(49):58-61
- Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений (ВТЭО). Флебология, 2015: 4(2): 3-52
SARU.ENO.19.02.0227a
Нажмите на цифры для просмотра видео
4 Тромбоэмболия Легочной Артерии
Тромбоэмболия Легочной Артерии (ТЭЛА) – тяжелое, смертельно опасное заболевание, при котором происходит полное или частичное закрытие просвета легочной артерии тромбом. Как правило, ТЭЛА является осложнением тромбоза глубоких вен ног.
Назад1Сердечно-сосудистая система
Cердечно-сосудистая система — одна из важнейших систем организма,
обеспечивающих его жизнедеятельность. Сердечно-сосудистая система обеспечивает циркуляцию крови в организме
человека. Кровь с кислородом, гормонами и веществами по осудам разносится по организму.По пути она делится
этим богатством со всеми органами и тканями. Затем забирает все, что осталось от обмена веществ для дальнейшей
утилизации.
3 Тромбоз глубоких вен
Тромбоз глубоких вен возникает, когда тромб образуется в глубоких венах нижних конечностей.
Назад2 Тромбоз поверхностных вен
Тромбоз поверхностных вен обычно поражает поверхностные вены на ногах, иногда в паху.
НазадУспешное рентгенхирургическое лечение острого ишемического инсульта с необычной (для этого лечения) локализацией тромба в сосудах головного мозга -Наши новости
Успешное рентгенхирургическое лечение острого ишемического инсульта с необычной (для этого лечения) локализацией тромба в сосудах головного мозгаИнсульт без сомнений является одним из наиболее угрожающих жизни и серьезно инвалидизирующих острых сосудистых заболеваний. В Городской клинической больнице №15 имени О.М.Филатова уже не первый год для лечения острого ишемического инсульта используется малотравматичная рентгенэндоваскулярная хирургия. Суть операции сводится к тому, что через небольшой прокол в артерии бедра врач, используя специальный катетер (длинную тонкую трубку), достигает артерий головного мозга. Далее, применяя особый инструмент-ловушку («стент-ретривер»), он извлекает тромб из просвета артерии. Итогом успешной процедуры оказывается восстановление тока крови по ранее закупоренной артерии, существенное уменьшение повреждения мозга, возвращение работы органов, за которые отвечает данный поврежденный участок мозга. Чаще всего это восстановление речи, исчезновение или уменьшение паралича руки и/или ноги.
В Городской клинической больнице №15 имени О.М.Филатова уже не первый год для лечения острого ишемического инсульта используется малотравматичная рентгенэндоваскулярная хирургия. Суть операции сводится к тому, что через небольшой прокол в артерии бедра врач, используя специальный катетер (длинную тонкую трубку), достигает артерий головного мозга. Далее, применяя особый инструмент-ловушку («стент-ретривер»), он извлекает тромб из просвета артерии. Итогом успешной процедуры оказывается восстановление тока крови по ранее закупоренной артерии, существенное уменьшение повреждения мозга, возвращение работы органов, за которые отвечает данный поврежденный участок мозга. Чаще всего это восстановление речи, исчезновение или уменьшение паралича руки и/или ноги.
Больная в возрасте 61 года доставлена бригадой «03» из дома где была найдена лежащей на полу, не вступающей в контакт из-за нарушения сознания и с признаками паралича правых руки и ноги. Т.к. вызов «03» был совершен самой больной, удалось вычислить примерное время начала инсульта (около часа до поступления), а тяжесть и скорость развития его заставили врача бригады «03» подозревать кровоизлияние в мозг (геморрагический инсульт).
При поступлении состояние больной расценено как тяжелое. Отмечены выраженное угнетение сознания с нарушением дыхания (в первые минуты налажена искусственная вентиляция легких), сглаженность правой носогубной складки. Выраженный парез (неполный паралич) правой руки, полный паралич правой ноги. Больная после подключения к аппарату искусственной вентиляции легких направлена на экстренную мультиспиральную компьютерную томографию головного мозга. Результаты последней, полученной через 20 минут после поступления, не подтвердили подозрения бригады «03» на геморрагический инсульт, но и не обозначили признаков острой ишемии мозга (имелись признаки ранее перенесенного инсульта в виде небольшой полости (кисты) в левой лобной доле). Учитывая явную клиническую картину подозреваемого инсульта и его малый срок, была выполнена экстренная компьютерная томография сосудов головного мозга.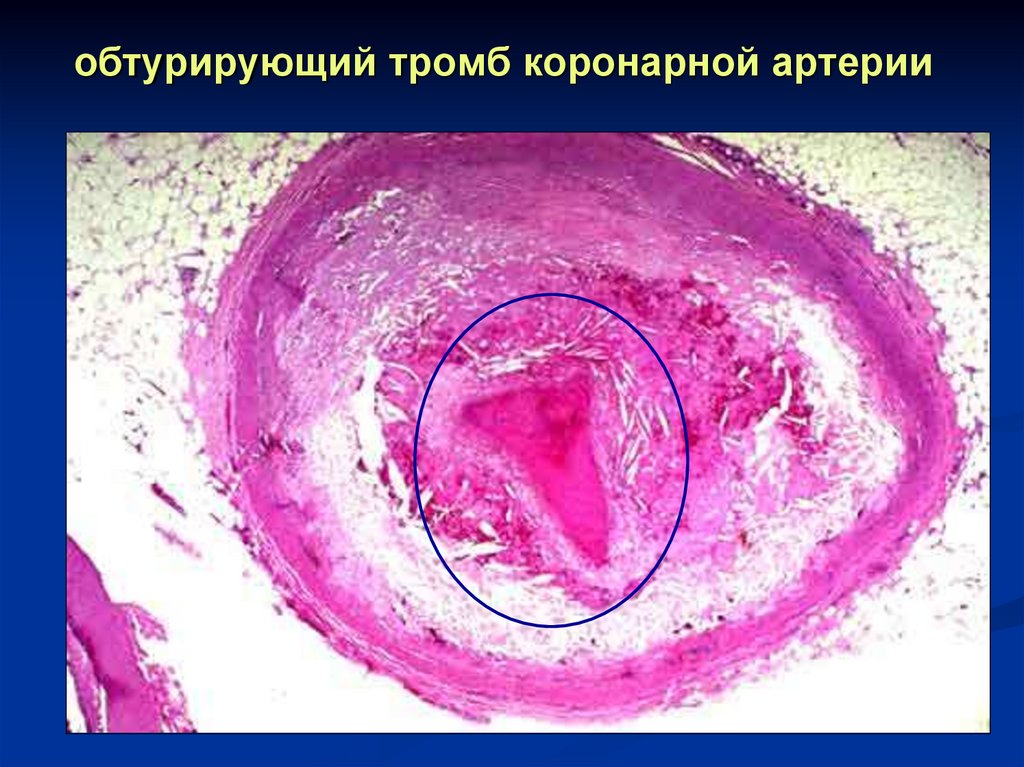
Через час после поступления больной стало ясно, что у больной нет тока крови по основной артерии и по задней мозговой артерии (фото 1, «закупоренная» артерия обозначена стрелкой). В условиях рентгеновского кабинета было начато в/в введение лекарства-тромболитика (вещества, призванного растворить предполагаемые тромбы) и принято решение об экстренной регнтгенэндоваскулярной операции, которая была начата через 2 часа 20 минут после поступления больной и длилась 1 час 15 минут. В две попытки удалось извлечь тромб из артерии, после чего убедиться в полном восстановлении кровотока по ней (фото 2, обведены «восстановившиеся» артерии). Фактически на операционном столе у больной появилось сознание, сразу по возращении в реанимационное отделение – восстановилось дыхание, близкое к нормальному. Через 12 часов после поступления у больной полностью восстановилось сознание, нет отмеченных ранее асимметрии лица и параличей, начаты реабилитационные мероприятия. На третьи после поступления сутки больная переведена в палату.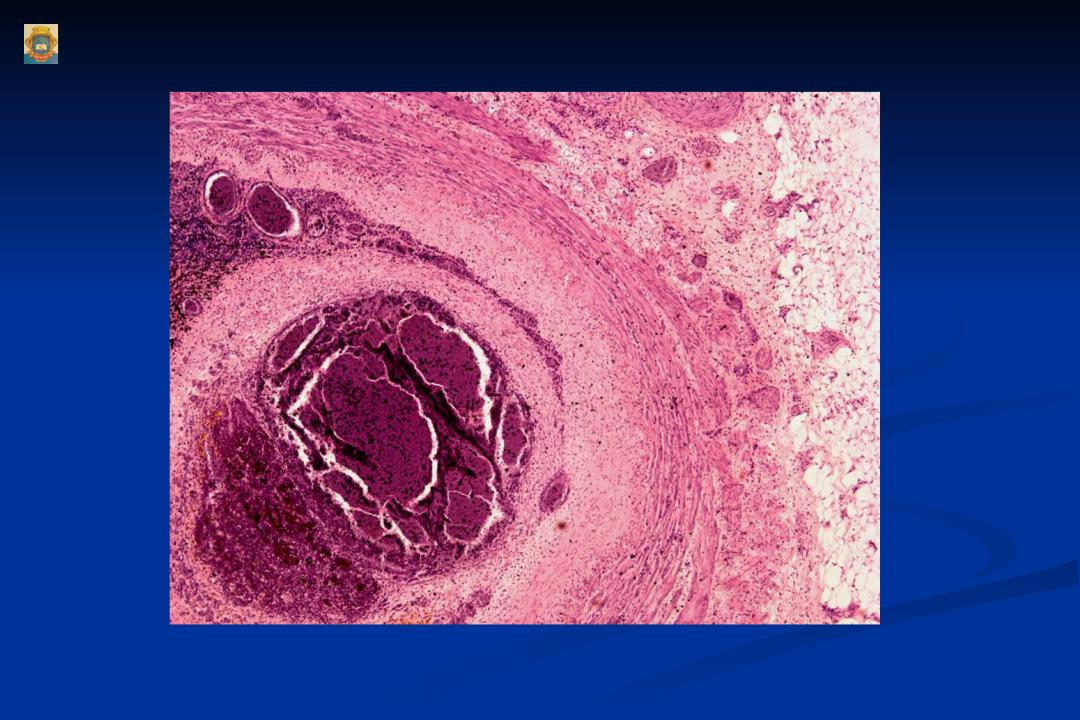
Важной особенностью данного случая является расположение удаленного тромба в основной артерии мозга, требующей доступа через позвоночную артерию. Рентегенэндоваскулярными хирургами хорошо изучена и уже широко используется удаление тромбов из «бассейна» средней мозговой артерии, а эффективность и безопасность удаления тромбов из «бассейна» более труднодоступной основной артерии только изучается, а в нашей больнице выполнено впервые.
За период с 24 по 29 июля в нашей клинике проведены 4 тромбоэкстракции.
«Из сосуда извлекли тромб — и человек заговорил». Как врачи спасают пациентов от инсультов и инфарктов
В рентгеноперационную привезли пациента с тяжелым инсультом, который не мог говорить, но как только из сосуда головного мозга врач извлек тромб — человек начал разговаривать прямо на операционном столе, двигать рукой и ногой. Чудо? Для медиков рентгеноперационного отделения эндоваскулярной хирургии больницы скорой помощи в Минске — это пусть и почти ювелирная, но ежедневная работа. Круглосуточно семь дней в неделю они спасают пациентов с инсультами и инфарктами.
Чудо? Для медиков рентгеноперационного отделения эндоваскулярной хирургии больницы скорой помощи в Минске — это пусть и почти ювелирная, но ежедневная работа. Круглосуточно семь дней в неделю они спасают пациентов с инсультами и инфарктами.
Как в больнице с помощью рентгена проверяют сосуды
Сейчас примерно 11 часов дня, и мы с фотографом заходим в одну из рентгеноперационных городской клинической больницы скорой помощи. Нам заранее выдали бахилы, халаты и шапочки, но это не все, что нужно, чтобы мы могли здесь находиться. На каждом — специальный защитный от рентгеновского излучения костюм, который весит как минимум килограммов десять. Именно в таких оперируют врачи и работает медперсонал.
Операции на сосудах головного мозга или сердца здесь проводят под рентгеновским излучением через прокол в лучевой или бедренной артерии. Они очень щадящие для пациента, но врачи без специальной экипировки в операционную не войдут, более того — у каждого при себе дозиметр, все работают по очереди, как предписывают правила.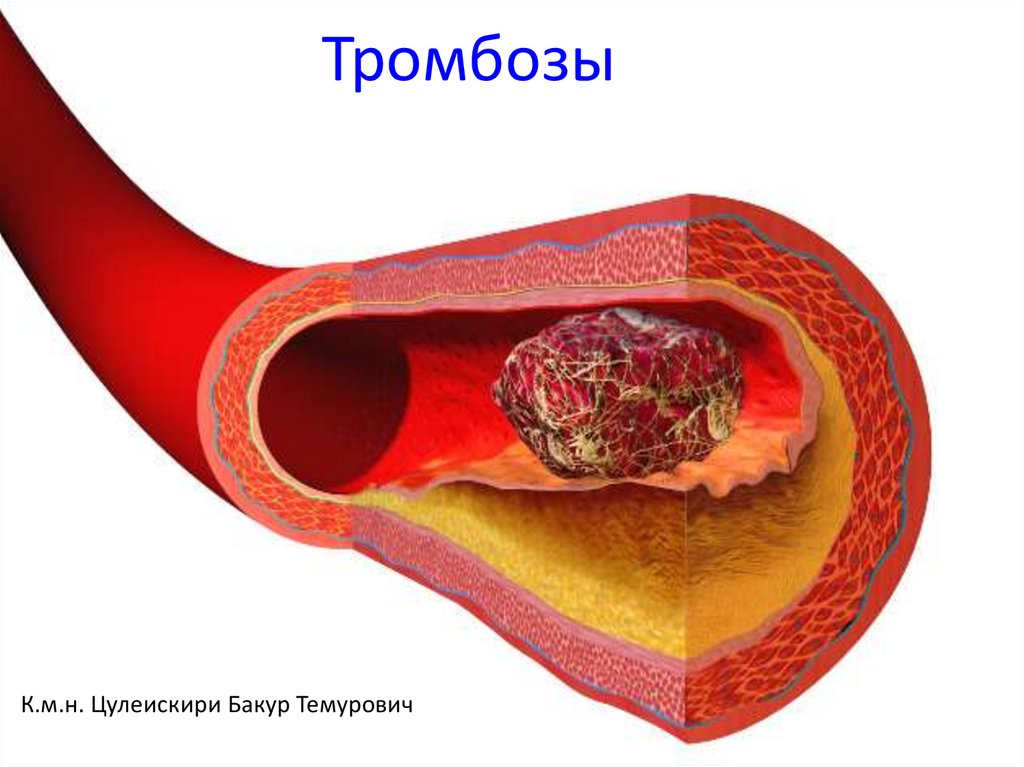 Пациента от облучения тоже защищают специальной диафрагмой, чтобы луч попадал только туда, где это необходимо.
Пациента от облучения тоже защищают специальной диафрагмой, чтобы луч попадал только туда, где это необходимо.
Нас сопровождает заведующий рентгеноперационным отделением эндоваскулярной хирургии, ангиографическим кабинетом больницы скорой медицинской помощи Александр Бейманов. Он уже 20 лет работает в экстренной медицине. Одним из первых начал лечить инфаркты сердца с помощью стентирования в 2002 году, а спустя 13 лет возникла необходимость развития нового направления — эндоваскулярного лечения ишемических инсультов.
Александр Эдуардович учился в Италии у ведущих специалистов мира, в Беларуси его наставником был известный кардиохирург и профессор Юрий Островский. Окончив мединститут в Гродно, Александр Бейманов работал хирургом в больнице скорой помощи в Гомеле, и после интернатуры на распределении ему предложили заняться кардиохирургией: в то время в Гомеле планировали создать кардиохирургический центр.
— Я еще в мединституте ходил мимо книжки Владимира Бураковского по сердечно-сосудистой хирургии и говорил: «Вот везет же кому-то, кто-то занимается этим!» — вспоминает он.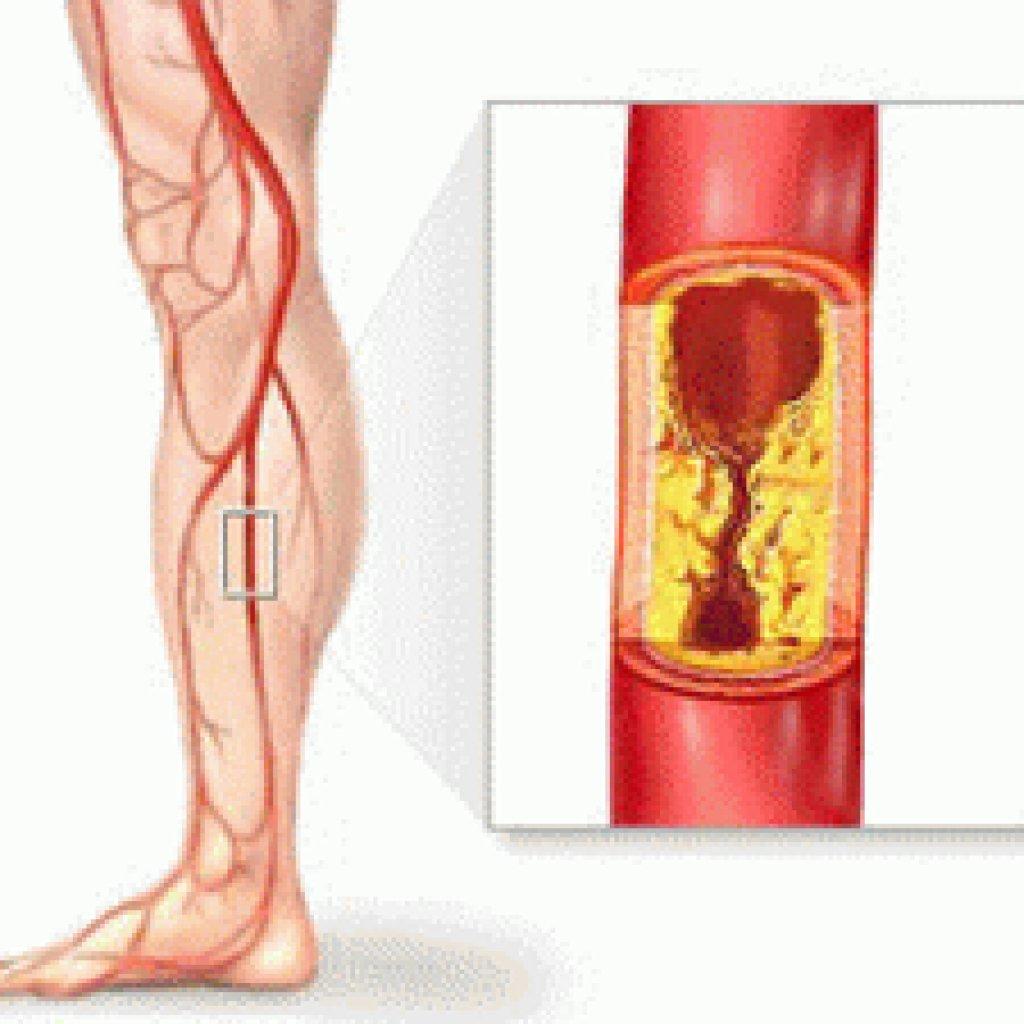
На несколько лет Александр Эдуардович поехал в клиническую ординатуру в Минск и работал в сегодняшнем РНПЦ «Кардиология», а затем стал одним из студентов международной школы сердца в Италии, работал и стажировался в отделении интервенционной кардиологии в клинике физиологии в Пизе. Как и мечтал, из окна операционной была видна Пизанская башня.
— Это была замечательная школа, там я встретил всех ведущих специалистов мира! — вспоминает он. — Их приглашали для чтения лекций и показательных операций.
И даже после такой практики, несмотря на знание и английского, и итальянского, у него не было сомнений — возвращаться домой или нет. Кажется, что это и есть тот самый доктор-романтик, который живет по принципу «кто, если не мы». Он хотел вернуться и развивать в стране интервенционную кардиологию, уже тогда понимая, что в лечении инсультов — за ней будущее. В операционной сейчас лежит женщина 46 лет, ей проводят важное исследование — коронарографию. С помощью этого метода можно выявить ишемическую болезнь сердца, понять, где и как сужаются коронарные артерии, и спасти человеку жизнь.
Исследование проводят тоже через прокол, в данном случае лучевой артерии на руке. Через специальные катетеры вводят контрастное вещество, которое заполняет просвет артерии. На артерию направлены лучи рентгена, а ее рельеф виден на экране ангиографа. Так медики могут сделать вывод о состоянии пациентки. К счастью, с ней все в порядке — крупные коронарные артерии чистые, изменения в очень мелких сосудах. Она будет лечиться медикаментозно, операция не нужна.
В операционной работают четыре медика, еще два находятся за ее пределами и следят за состоянием женщины по мониторам. После процедуры человек еще сутки-двое остается в больнице, затем можно идти домой.
На коронарографию в больницу направляют из поликлиник. Например, она нужна при ишемической болезни сердца, когда человек принимает таблетки, но они не помогают. Некоторые боятся этой процедуры, но лучше нее ничего пока не придумали. Если ее не сделать, то рано или поздно может случиться инфаркт. Процедуру проводят под местной анестезией, коронарография для пациента безболезненная и занимает всего 20−40 минут.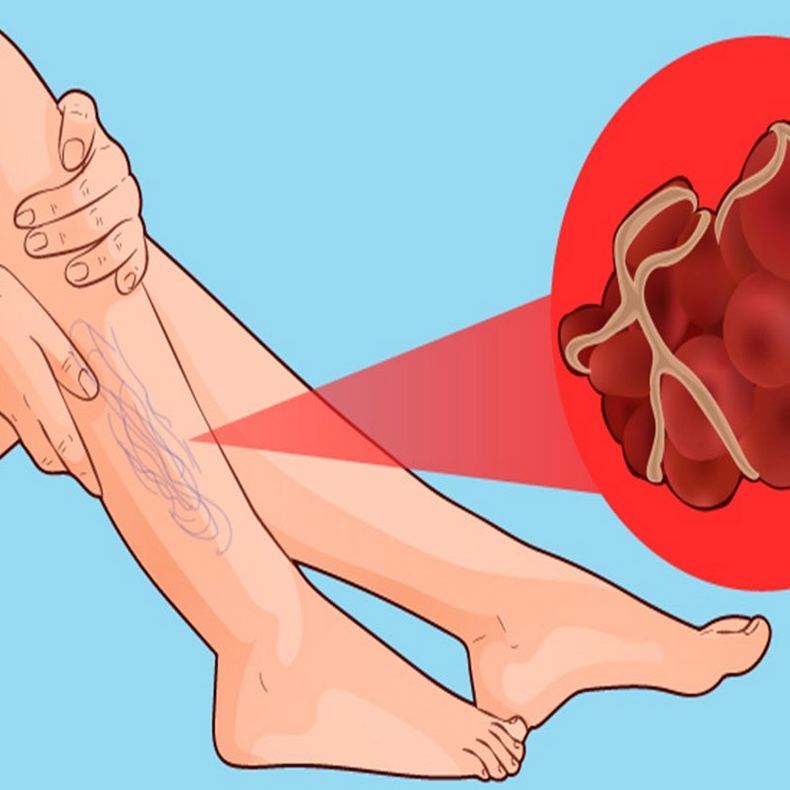
За женщиной в очереди на коронарографию мужчина 72 лет. Практически до этого возраста он вел активную жизнь, во время бега внезапно почувствовал боль в сердце, перешел на ходьбу, а боль не ушла. Медики констатируют: у пациента с коронарными артериями — беда, очень серьезное поражение на уровне ствола левой коронарной артерии, и здесь не избежать операции.
В целом через ангиографический кабинет в больнице в год проходят 1700 пациентов, примерно 700−800 из них переносят операции на сердце и сосудах головного мозга. В 90% случаев это пациенты с острым коронарным синдромом.
Чем быстрее удалишь тромб во время инсульта, тем лучше
Уникальность этого отделения больницы скорой медицинской помощи в том, что здесь лечат инсульты и инфаркты с помощью интервенционных технологий. Два осложнения — одно из которых является основной причиной смертности, второе — занимает первое место по инвалидизации. Врачи здесь убирают тромбы с помощью катетера через прокол в бедренной или лучевой артерии.
Александр Эдуардович показывает фотографию тромба: визуально это сгусток крови, но именно он может оказаться для пациента смертельным — если оторвался и попал в головной мозг.
Признаки инсульта: нарушение движения конечностей с одной стороны, нарушение речи, изменение мимики лица. Как только вы заметили такие проявления, срочно нужно вызвать скорую. Случается, что вдруг у человека перестала двигаться рука или нога, но других признаков нет, в течение суток организм может отстроиться, но если ничего не предпринять и не обратиться к врачу, то в 15% случаев в ближайшие три месяца произойдет инсульт.
В БСМП работа организована так, что пациентов с нарушением мозгового кровообращения отправляют на компьютерную томографию, а затем доставляют в операционную, минуя приемное отделение. Все это нужно, чтобы быстрее помочь человеку, ведь на счету каждая минута. За год через клинику проходит более двух тысяч пациентов с ишемическими инсультами.
При инсультах чаще делают компьютерную томографию, чем магнитно-резонансную, потому что, по словам Александра Бейманова, это и быстрее, и в открытом КТ-аппарате человек не так нервничает и меньше двигается, а качество картинки по итогу будет лучше.
— Бывает, что привезли человека, и мы не знаем, когда начался инсульт. Тогда делаем не просто компьютерную томографию, а компьютерную томографию с перфузией, когда можно изучить кровоток и увидеть, какая зона уже омертвела.
Если у пациента нет противопоказаний, то в течение первых 4,5 часа от начала инсульта можно ввести препараты, растворяющие тромб, но, к сожалению, они не всегда эффективны. Поэтому в больнице скорой медицинской помощи пациенту не только начинают вводить эти лекарства, но и сразу делают операцию внутри сосудов, чтобы восстановить кровоток. Почему именно такие интервенционные операции? Они гораздо эффективнее, и их можно провести у пациентов спустя шесть-восемь часов от начала инсульта, а в последнее время — и до 24 часов. Но при этом должны быть строгие показания. К сожалению, в некоторых случаях, когда сильно поврежден мозг, методика может быть опасной. По материалам зарубежных специалистов, ее можно использовать в 10−12% от всех случаев ишемических инсультов, и это сложная командная работа рентгенхирургов, неврологов, анестезиологов, радиологов, иногда нужна помощь и нейрохирургов.Чем быстрее убрать тромб и восстановить кровоток, тем больше шансов, что у человека не будет неврологических последствий и организм сможет отстроиться. А это значит, что после инсульта он будет сам себя обслуживать, сможет ходить. Если упустить время, то часть мозга умрет, и инсульт будут лечить таблетками, а тогда шансы на нормальную жизнь намного меньше.
В последнее время среди пациентов отделения много молодых женщин, которых привозят с надрывом позвоночной артерии. Девушка занимается йогой, неудачный поворот головы — и она на операционном столе. Были случаи, когда привозили пациенток, которые резко повернули голову во время парковки машины, после массажа или мануальной терапии.
Самой возрастной пациентке с инфарктом — 101 год. И ее оперировали
— У нас 2 января была пациентка 1938 года рождения с инфарктом. В левой коронарной артерии практически отсутствовал кровоток, и кроме этого у нее еще было поражение правой коронарной артерии. Что делать? Надо рисковать! Мы шли на операцию отчаяния, чтобы хоть какой-то кровоток восстановить. И сегодня я звонил по поводу этой пациентки, она лежит в кардиологическом отделении и готовится к реабилитации. Мы избежали летального исхода, — рассказывает Александр Бейманов.
В БСМП людей от острого инфаркта миокарда спасают семь дней в неделю 24 часа в сутки. По европейской статистике, если лечить пациента от инфаркта таблетками без тромболитиков, которые растворяют тромбы, то летальность около 15%. С тромболитиками — около 7−8%. Если применять интервенционные технологии, то летальность в пределах 4−5%.
Операцию могут сделать человеку независимо от возраста. Самой возрастной пациентке с инфарктом был 101 год.
— Мы поставили ей два стента, восстановили кровоток, — говорит Александр Эдуардович. — Сейчас средний возраст наших пациентов — 69−72 года.
Инфаркт у каждого протекает по-разному, но основные признаки — боль за грудиной, которая отдает в межлопаточное пространство, левую руку, нижнюю челюсть.
— Хотя мы встречаем пациентов, у которых инфаркт проявляется тошнотой, рвотой и изжогой, люди вызывают скорую, врачи делают кардиограмму, а там инфаркт. Классическая картина — боль за грудиной. Нужно обращать внимание на все боли за грудиной, которые возникают при незначительной физической нагрузке, эмоциональном расстройстве, тревоге.
В идеале на операционном столе человек при инфаркте должен оказаться через 90−120 минут после первого контакта с медиками. Это золотое время, когда можно сохранить миокард. По многим европейским и американским протоколам, время, когда можно оперировать при инфаркте, расширено до 12−24 часов с начала болезни, но здесь все еще зависит от того, это крупноочаговый инфаркт или мелкоочаговый. Через 12 часов часть миокарда восстановят, но что-то умрет, хотя и рубец может быть небольшим, а у пациента в дальнейшем не будет сердечной недостаточности.
— Почему мы боимся брать пациента на операционный стол, если прошло больше чем 12 часов после инфаркта? Мы боимся разрыва миокарда. Мы восстановим кровоток, а миокард уже изменен, и на этом измененном может быть разрыв. Но если состояние пациента угрожает его жизни, есть сложные нарушения сердечного ритма, не держится давление, идет отек легкого — мы везем его в рентгеноперационную.
Александр Бейманов отмечает, что врачи анализируют свою базу пациентов и видят, что пациенты с инфарктами и инсультами после того, как скорая приняла решение о госпитализации, доезжают до БСМП в среднем за 15 минут. Во время дороги они уже звонят в клинику и передают, что везут такого пациента, чтобы там готовили операционную. На то, чтобы подготовиться бригаде, сделать пациенту кардиограмму, забрать анализы, нужно еще примерно минут 20. Это время в идеальном случае, когда у пациента четкие симптомы инфаркта миокарда. Но бывает, что у него много сопутствующих заболеваний, тогда нужно разбираться более прицельно.
— Вот прямо сейчас в клинику привезли пациентку, она в реанимации, и мы решаем вопрос, что делать дальше. У нее нетипичные симптомы: есть изменения со стороны головного мозга, внутренних органов, есть застойная пневмония, и в этом случае изменения на кардиограмме не считаются определяющими. В ближайшее время ей сделают снимок, возьмут анализы — и мы решим, берем ее в рентгеноперационную или нет.
Сейчас на базе БСМП щадящим операциям при инсультах и инфарктах обучают медиков из других регионов, иностранцев. Александр Бейманов не скрывает, что уже идут переговоры, чтобы у них создать учебный центр, в том числе и для иностранных врачей. Это привлечет дополнительные деньги: ведь за обучение медика его клиника платит. С другой стороны, повысится рейтинг больницы и ее специалистов.
— Если мы станем таким учебным центром, то и сами сможем больше учиться, будет еще больше мотивации, чтобы нас направлять на стажировки. И это не только очень интересно, но и крайне необходимо, так как все постоянно совершенствуется, появляются новые доказательные данные протоколов лечения, более эффективные устройства, новые препараты, методики.
Сайт news.tut.by
Не доводите вены до тромба
О причинах возникновения тромбозов, о том, как предотвратить их развитие, как они лечатся и как не упустить момент для экстренного обращения за медицинской помощью, рассказывает главный сосудистый хирург Приморского края, доктор медицинских наук, профессор Виктор Раповка.
Кровь, вытекающая из поврежденного сосуда, обладает уникальной способностью сворачиваться. Но иногда она начинает сворачиваться прямо в сосудах, и тогда в их просветах образуются тромбы. Оторвавшийся тромб с потоком крови попадает в сосуды, снабжающие кровью легкие, и закупоривает их. Развивается тяжелое состояние – тромбоэмболия легочной артерии, последствия которой часто фатальны.
Кто в группе риска?
Тромбы в венах ног возникают по разным причинам. Но в 90% случаев тромбоэмболии легочной артерии (ТЭЛА) ее причиной является варикозная болезнь. Она повышает риск тромбоза глубоких вен и поэтому ее надо лечить.
Расширенные сосуды на ногах – не обязательно признак заболевания, это может быть просто косметический дефект. Но, чтобы убедиться в том, что ничего страшного у вас нет, обращаться нужно не в салон красоты, а к сосудистому хирургу или флебологу. При необходимости будет назначено ультразвуковое исследование, позволяющее определить проходимость глубоких и поверхностных вен, а также обнаружить тромбы в пораженных венах и степень их опасности.
Если тромбы в глубоких венах появились, они могут дать о себе знать, а могут и не выдавать своего присутствия. В первом случае появляются выраженные болевые ощущения по ходу вены, нога отекает – и человек вынужден обратиться к врачу. Хуже, когда тромбоз протекает без симптомов.
Сегодня тромбоэмболические осложнения выходят на одно из первых мест по количеству летальных исходов. При вскрытии у половины умерших от различных заболеваний обнаруживаются изменения в легочной ткани, вызванные тромбоэмболическими осложнениями, протекавшими бессимптомно. То есть люди, которые перенесли венозный тромбоз, даже не догадывались о наличии у них этого заболевания.
Помимо страдающих варикозным расширением вен, в группе риска те, кто мало двигается. Сидячая или стоячая работа, длительные авиаперелеты и поездки в автомобиле – все эти ситуации неизбежно влекут за собой замедление кровообращения. Кровь в глубоких венах застаивается. Из-за этого кровяные тельца склеиваются, образуется сгусток, который и называют тромбом.
Высок риск развития тромбоза и тромбоэмболии легочной артерии и при обширных оперативных вмешательствах (протезирование тазобедренного и коленного суставов, операции на малом тазу, онкологические операции и т.д.), когда больной вынужден соблюдать постельный режим. А также в случае иммобилизации (обездвиживания) нижних конечностей при переломах или после операции.
По статистике, при замене тазобедренного сустава в 60% случаев развивается тромбоз глубоких вен даже при здоровых неизмененных венах. Поэтому рекомендуется как можно раньше поднимать больного с койки (на вторые-третьи сутки). Чем раньше человек начнет ходить, тем меньше риск развития у него тромбоза глубоких вен. Также в качестве мер профилактики применяют госпитальный трикотаж (эластичные чулки) либо бинтование конечностей и проводят антикоагулянтную терапию. Прием антикоагулянтов показан и при переломах, когда нога в гипсе.
Тромб тромбу рознь
Основная опасность тромбоза состоит в том, что он развивается внезапно и очень быстро прогрессирует – буквально за несколько часов. Поэтому важно, как можно скорее обратиться за врачебной помощью и экстренно сделать ультразвуковое исследование.
Если тромб в венах ног обнаружен, врач определяет, что это за тромб. Если тромб плотно фиксирован к стенке вены, больному назначаются лекарства по разжижению крови и компрессионный трикотаж.
Если у тромба есть флотация – свободно плавающий в кровотоке фрагмент, предстоит более серьезное лечение. Именно флотирующие тромбы наиболее опасны — не прикрепленный к венозной стенке участок кровяного сгустка в любой момент может оторваться и с током крови доплыть до легочной артерии. В этом случае для профилактики тромбоэмболии легочной артерии может потребоваться установка в вену специального устройства – кава-фильтра, который улавливает тромб и не дает ему продвинуться вверх по венозному руслу и попасть в легочную артерию.
Ловушка для тромба
Кава-фильтры бывают разных модификации, например в виде зонтика. В сложенном виде такой «зонтик» через крохотный разрез или прокол вены в области шеи с помощью катетера проводится в нижнюю полую вену (где-то посередине туловища) и там раскрывается, фиксируясь своими «спицами» на стенках сосуда.
Операция относится к малоинвазивным методикам и проводится под местной анестезией. Такие операции делаются в отделении сосудистой хирургии Приморской краевой клинической больницы №1. Операции делаются по полису обязательного медицинского страхования и для пациентов бесплатны.
Но установка фильтра – это лишь вспомогательная мера. Она препятствует развитию осложнений, но не решает главной проблемы – тромб-то продолжает находиться в вене. Чтобы этот сгусток крови растворить назначается антикоагулянтная терапия. За это время снимается воспаление вен, ликвидируем явления тромбоза и угрозу тромбоэмболического осложнения. А через 2-3 недели, когда процесс утихнет, устройство надо будет извлечь из сосуда.
Не упустить момент
В большинстве случаев кава-фильтр оказывается эффективным и позволяет избавиться от тромба без риска эмболии. Но восстановление кровотока происходит лишь в том случае, если больной поступает в стационар в течение 2-3 дней после начала развития тромбоза. Но, к сожалению, обычно больные поступают позже. Пока человек размышляет: идти или не идти ему к врачу, тромб растет, поднимается вместе с кровотоком вверх, и уже просто удалить (растворить) его не получится. То есть тромб остается. И даже если снять воспаление сосудов, все равно происходит их деформация и развивается посттромботический синдром, характеризующийся отечностью нижней конечности, изменением ее цвета, трофическими язвами.
На фоне варикозного расширения вен нижних конечностей может возникнуть такое осложнение, как тромбоз подкожной вены. Проявляется он в виде сильного покраснения и появления плотного болезненного тяжа. Это значит, что надо срочно идти к врачу. Если воспалена вена голени ниже коленного сустава, такое состояние можно лечить амбулаторно. В качестве лечения назначается антикоагулянтная терапия, эластичное бинтование конечности или компрессионный трикотаж. Но если это уплотнение распространяется вдоль вены выше колена и доходит середины бедра — это показание к срочной госпитализации. Здесь могут провести тромболизис – при помощи катетера в сосуд вводятся специальные препараты, растворяющие тромб. А при тяжелой форме тромбоза может понадобиться и тромбэктомия — хирургическое удаление тромботических масс в крупных венах нижних конечностей.
Профилактика для здоровых
Как уже было сказано, большую роль в развитии тромбоза играет застой крови в глубоких венах, вызванный обездвиженностью нижних конечностей. Но одно дело, когда подолгу лежать в постели вынужден человек, перенесший тяжелое заболевание или получивший травму ног: если при этом повреждены сосуды, возникает воспаление и вероятность образования тромба серьезно увеличивается. И совсем иное, когда человек сам предпочитает подолгу лежать или сидеть, тем самым добровольно подвергая себя опасности.
Тем, кто целыми днями сидит в офисе или совершает авиаперелет на длительные расстояния, необходимо периодически делать упражнения для ног, чтобы не допускать застоя венозной крови. Тем же, у кого есть склонность к варикозному расширению вен на время полета обязательно нужно надевать эластичный трикотаж – чулки или гольфы. Кроме того, я рекомендую абсолютно всем за 2 часа до полета принять 1-2 таблетки препарата группы флеботоников даже при неизмененных венах.
Удаление тромба в ноге, сердце в Днепре, цены — клиника им. Н.И. Пирогова
Удаление тромбов (тромбэктомия) – это хирургическая операция по устранению кровяных сгустков в сосудах. Если в вене или артерии образуется тромб, это закупоривает сосуд и критически нарушает кровообращение, что может привести к летальным последствиям. В клинике Пирогова применяются современные методики эндоваскулярной хирургии. Благодаря инновационным технологиям сгустки устраняются с минимальными рисками для здоровья пациента.
Технологии удаления тромбов
На сегодняшний день существует два метода удаления тромба из артерии или вены: традиционный и эндоваскулярный. Классическая технология подразумевает извлечение тромбозного образования вместе с частью сосуда. Более современная эндоваскулярная методика не требует иссечения сосудов. Способ проведения операции определяется сугубо индивидуально, обычно к традиционной технологии прибегают при тяжелых стадиях тромбоза.
Операция по удалению тромба (цены нашей клиники указаны на сайте) эндоваскулярным способом – более щадящий вариант. Для удаления тромба лазером или скальпелем хирург делает прокол в нужном участке ткани. Затем с помощью микроинструмента (катетера со специальным баллончиком) тромб захватывается и выводится наружу. Хирург наблюдает за всем процессом «изнутри» с помощью рентгеновского аппарата. После удаления сгустка разрез ушивается. После заживления ран не остается видимых шрамов, что делает эндоваскулярный метод особо популярным.
Наиболее часто хирурги проводят удаление тромба на ноге (цена указана на сайте) и операции по удалению тромба в сердце. Лечение после процедуры, длительность и сложность операция по удалению тромба зависят от места локации сгустка.
От места образования сгустка также зависит длительность реабилитации. Например, после удачного эндоваскулярного удаления тромба в ноге (цена данной услуги указана на сайте) пациент может вернуться к прежнему образу жизни уже через несколько дней. Для восстановления организма и недопущения осложнений требуется лишь прием назначенных препаратов. В то же время после удаления тромбов на глубоких венах врач назначает компрессионное лечение. При любом типе вмешательства эндоваскулярная технология предполагает более легкий постоперационный период, нежели при классическом методе.
Показания к операции:
- закупорка крупного сосуда;
- большой сгусток, который перекрывает кровоток на длинном участке сосуда;
- флотирующий тромб.
Противопоказания к операции:
- истощение организма;
- расстройства психического характера;
- последний триместр беременности;
- сепсис;
- онкозаболевания;
- гангрена;
- посттромбофлебитический синдром,
- тромбоз в результате облучения.
Удаление тромбов в клинике Пирогова
Хирурги медицинского центра Пирогова имеют богатый опыт в удалении тромбов. Мы используем эндоваскулярные технологии, чтобы добиться максимального эффекта при минимальном уроне для организма пациента. Обратившись к нам, вы можете быть уверены в результате.
Почему стоит обратиться именно в нашу клинику:
- комфортные палаты;
- профессиональные хирурги;
- оборудованные по последнему слову медицины операционные;
- европейские методики лечения.
Чтобы узнать все нюансы удаления тромба, цены услуг и другие детали, позвоните в нашу горячую линию: (056) 785-99-55, (050) 480-20-50, (067) 639-25-05. Если вас интересует, сколько стоит операция по удалению тромба именно в вашем случае, запишитесь на консультацию к хирургу.
Сделайте шаг навстречу своему здоровью – обратитесь к хирургам клиники Пирогова прямо сейчас!
Причины развития и особенности проявления тромбоэмболии легких. Как проходит лечение
Причины, симптомы и лечение тромбоэмболии легочной артерии
Тромбоэмболия – патологическое состояние, которое развивается как следствие закупорки просвета сосуда оторвавшимся сгустком крови (тромбом). Если такое произошло в легких, то кровь просто перестает поступать в отдельную часть легочной артерии, что в дальнейшем приводит к гибели этого участка. Лечение тромбоэмболии легочной артерии заключается в применении современных методик, но до выбора конкретной тактики пациенту предстоит пройти диагностический этап.
Причины и симптомы легочной тромбоэмболии
Единственной причиной развития рассматриваемого состояния является присутствие сгустка крови (тромба) в конкретной артерии. А спровоцировать образование сгустка могут следующие факторы:
- высокая и быстрая свертываемость крови;
- ограниченная подвижность – например, у людей, которые проходит длительную реабилитацию после травм или хирургических вмешательств;
- наследственные заболевания, для которых характерным является повышенная свертываемость крови;
- сепсис.
Причины тромбоэмболии сосудов могут крыться и в совсем простых вещах – например, в бесконтрольном употреблении лекарственных препаратов (всеми любимое самолечение), неправильном рационе, высоком уровне холестерина в крови, малоподвижном образе жизни. Нередко рассматриваемое патологическое состояние может быть спровоцировано уже имеющимся онкологическим заболеванием либо курсом химиотерапии.
Признаки рассматриваемого состояния характеризуются как выраженные и точно соответствуют симптомам сердечной/легочной недостаточности. Они редко проявляются все одновременно, но даже присутствие одного из них – повод экстренного обращения за квалифицированной медицинской помощью. Симптомы легочной тромбоэмболии:
- дыхание становится неглубоким и учащенным, прогрессирует одышка;
- при кашле и глубоком вдохе поступают жалобы на острую боль в области анатомического расположения сердца;
- пациент испытывает сильную слабость, у него может быть головокружение, нередко происходит потеря сознания;
- сердцебиение быстро учащается и развивается устойчивая тахикардия;
- шейные вены набухают и активно пульсируют.
По мере прогрессирования рассматриваемого заболевания у пациента появляется сухой кашель, затем он быстро становится влажным и при отхождении мокроты отмечается присутствие в ней крови. Может повышаться температура тела, но это необязательный симптом.
Обратите внимание: если закупорка тромбами коснулась только просвета мелких легочных артерий, то все вышеуказанные симптомы будут неинтенсивными.
Как диагностируют легочную тромбоэмболию
Прежде чем начать лечение, врач обязательно проведет полноценное обследование пациента с характерными жалобами. Если состояние больного не требует оказания неотложной медицинской помощи, то диагностика тромбоэмболии легочной артерии подразумевает проведение:
- ультразвукового сканирования легких;
- рентгенографии грудной клетки;
- электрокардиограммы;
- забора крови для лабораторного исследования;
- ангиопульмонографии.
Если же состояние больного тяжелое, то ему показана неотложная помощь при тромбоэмболии легочной артерии, которая заключается в снижении интенсивности симптомов, облегчении дыхания и нормализации/стабилизации работы сердца. Подобные мероприятия проводятся либо в карете «Скорая помощь», либо в реанимационном отделении лечебного учреждения.
Лечение тромбоэмболии артерии легких
Смерть от легочной тромбоэмболии может наступить в случае стремительно развивающегося патологического состояния, когда квалифицированную медицинскую помощь оказать больному просто не успевают. Если же пациент находится в критическом, но стабильном состоянии, то шансы на успешное лечение у него достаточно высоки. К общим принципам проведения лечения относятся следующие меры:
- Активная оксигенотерапия. В некоторых случаях больным предписано круглосуточно находиться на аппарате искусственной вентиляции легких, через который время от времени и поступает кислород.
- Прием лекарственных препаратов из группы антикоагулянтов. Если тромбы мелкие и закупорка артерий еще не является опасной, то подобного лечения вполне достаточно – свертываемость крови стабилизируется, мелкие тромбы самостоятельно рассасываются, новые не образуются.
- Терапия тромболитическими препаратами – показана только в случае тяжелого течения тромбоэмболии легочной артерии.
Нередко состояние пациента бывает настолько критическим, что одними терапевтическими методами ему помочь не удастся. В таком случае врачи назначают хирургическое вмешательство – эмболэктомия, которая подразумевает оперативное удаление сгустка крови (тромба). Прогноз после операции при тромбоэмболии не всегда благоприятный – хирургическое вмешательство достаточно сложное и сопровождается высоким риском развития осложнений, поэтому к такому лечению прибегают крайне редко.
Особое значение имеет профилактика тромбоэмболии легких, заключающаяся в лечении заболеваний, которые могут привести к образованию тромбов.
Подробно о том, где находится клиника тромбоэмболии легочной артерии, какие врачи ведут прием именно по этому вопросу и какое лечение получит больной в случае подтверждения диагноза, можно узнать на страницах нашего сайта Добробут.ком.
Связанные услуги:
Консультация флеболога
Венозные тромбоэмболические осложнения
Тромбоэмболия легочной артерии — Симптомы, диагностика и лечение
Тромбоэмболия легочной артерии (ТЭЛА) – это потенциально угрожающее жизни состояние, которое, как правило, развивается в результате окклюзии легочных артерий сместившимся тромбом. При отсутствии активного лечения может развиться недостаточность правого желудочка и остановка сердца.
Пациенты, у которых возникает ТЭЛА, обычно имеют тромбоэмболические факторы риска, такие как рак, травма, обширное хирургическое вмешательство, госпитализация, иммобилизация, беременность или использование пероральных контрацептивов. ТЭЛА также может быть неспровоцированной (идиопатической), случаясь при отсутствии каких-либо идентифицируемых внешних факторов риска.
К симптомам относятся боль в груди (особенно при глубоком дыхании), одышка, чувство страха. Реже отмечают кровохарканье и обморок; последний стойко ассоциируется с большим тромбом.
ТЭЛА окончательно подтверждается визуализационным методом исследования, чаще всего КТ-ангиографией легких (КТАЛ) Для оптимизации количества пациентов, проходящих визуализационное исследование, следует использовать диагностические алгоритмы, которые включают оценивание вероятности наличия ТЭЛА.
Большинство пациентов с ЛЭ успешно поддаются лечению антикоагулянтной терапией. Пациентов с низким риском можно вести амбулаторно.
Гемодинамически нестабильным пациентам (пациентам с ЛА и высоким риском смертности) требуется срочная первичная реперфузия в сочетании с антикоагулянтами и поддерживающей терапией.
Всем пациентам с ЛА требуется не менее 3-х месяцев антикоагулянтной терапии. Отдельным пациентам для вторичной профилактики показано продолжение антикоагулянтной терапии.
Тромбоэмболия легочной артерии (ТЭЛА) является последствием образования тромба в глубоких венах, чаще в нижних конечностей. Образование тромба в венозной системе происходит в результате застоя крови в венах, травмы и повышения свертываемости крови. Эти факторы в своей совокупности называют триадой Вирхова.[1]Cervantes J, Rojas G. Virchow’s legacy: deep vein thrombosis and pulmonary embolism. World J Surg. 2005;29 Suppl 1:S30-4. https://www.ncbi.nlm.nih.gov/pubmed/15818472?tool=bestpractice.com Приблизительно 51% тромбов глубоких вен попадают в легочную сосудистую систему, что приводит к ТЭЛА.[2]Huisman MV, Büller HR, ten Cate JW, et al. Unexpected high prevalence of silent pulmonary embolism in patients with deep venous thrombosis. Chest. 1989 Mar;95(3):498-502. https://www.ncbi.nlm.nih.gov/pubmed/2920574?tool=bestpractice.com Венозная тромбоэмболия (ВТЭ) – термин, которому отдают предпочтение для обозначения как тромбоза глубоких вен (ТГВ), так и ТЭЛА.
Артериальный тромбоз — болезни и состояния
В зависимости от того, где находится сгусток в вашем теле, сгусток крови в артерии (артериальный тромбоз) может вызвать:
- стенокардия
- инфаркт
- ход
- Заболевания периферических сосудов
Узнайте о каждом из них ниже.
Сердечный приступ
Сердечный приступ может случиться, когда сгусток крови полностью блокирует артерию, перекачивающую кровь в сердечную мышцу.
Вы можете испытать:
- сильная центральная боль в груди или легкий дискомфорт в груди
- одышка
- липкий, потный и серый цвет лица
- головокружение
- тошнота и рвота
Если вы подозреваете, что у вас или у кого-то из ваших знакомых сердечный приступ, немедленно наберите 999.Важно не ждать и относиться к этим симптомам как к неотложной.
Узнайте больше о симптомах сердечного приступа
Ход
Артериальный тромбоз может вызвать инсульт, если сгусток крови блокирует артерию, которая снабжает кровью мозг.
Симптомы инсульта могут появиться внезапно и могут включать:
- онемение или слабость с одной стороны, от слабости в руке до полного паралича всего тела
- слабость в лице, из-за которой у вас может течь слюна
- головокружение
- трудности в разговоре и понимании того, что говорят другие
- проблемы с балансом и координацией
- затруднение глотания
Если вы подозреваете, что у вас или у кого-то другой инсульт, немедленно наберите 999.Важно не ждать и относиться к этим симптомам как к неотложной.
симптомы инсульта
Заболевания периферических сосудов
Если у вас сужение артерии в одной или обеих ногах (заболевание периферических сосудов), вы можете:
- быть более восприимчивым к образованию тромба
- болят при выполнении упражнений, обычно в нижней половине ног
- имеют боль, которая может поражать обе ноги, но развивается в одной ноге раньше другой
- бледная, холодная кожа и онемение одной из ног
Заболевания периферических сосудов также могут вызывать другие проблемы, такие как импотенция (эректильная дисфункция).
Если у вас есть какие-либо из этих симптомов, важно поговорить с вашим терапевтом.
Если одна из ваших ног сильно отличается по цвету от другой и у вас есть другие симптомы, вы должны рассматривать это как неотложную помощь и звонить по номеру 999.
Узнайте о своем риске чрезмерного свертывания крови
Многие факторы могут привести к чрезмерному свертыванию крови, что приведет к ограничению или блокированию кровотока. Сгустки крови могут попасть в артерии или вены мозга, сердца, почек, легких и конечностей, что, в свою очередь, может вызвать сердечный приступ, инсульт, повреждение органов тела или даже смерть.
Приобретенные факторы риска
Генетические факторы риска
Генетический или унаследованный источник чрезмерного свертывания крови встречается реже и обычно возникает из-за генетических дефектов. Эти дефекты часто возникают в белках, необходимых для свертывания крови, а также могут возникать с веществами, задерживающими или растворяющими сгустки крови.
У вас больше шансов иметь генетическую причину чрезмерного свертывания крови, если у вас есть:
- Члены семьи, у которых были опасные тромбы
- В личном анамнезе повторные сгустки крови в возрасте до 40 лет
- В личном анамнезе невынашивания беременности по необъяснимой причине
Прочие факторы риска — заболевания и состояния
Многие заболевания и состояния могут вызывать чрезмерное свертывание крови или гиперкоагуляцию.Определенные заболевания и состояния чаще вызывают образование тромбов в определенных областях тела.
Состояния, которые могут вызвать чрезмерное свертывание крови в сердце и головном мозге:
- Атеросклероз — это заболевание, при котором внутри артерий накапливается восковое вещество, называемое бляшками. Со временем налет может разорваться. Тромбоциты слипаются, образуя сгустки на месте повреждения.
- Васкулит — это заболевание, при котором кровеносные сосуды тела воспаляются.Тромбоциты могут прилипать к участкам поврежденных кровеносных сосудов и образовывать сгустки.
- Диабет увеличивает риск образования бляшек в артериях, которые могут вызвать опасные тромбы. Почти 80 процентов людей, страдающих диабетом, в конечном итоге умрут от тромбов.
- Сердечная недостаточность — это состояние, при котором сердце повреждено или ослаблено. Когда сердце не может перекачивать достаточно крови для удовлетворения потребностей организма, кровоток замедляется, что может привести к образованию сгустков.
- Фибрилляция предсердий , наиболее распространенный тип аритмии или нерегулярного сердцебиения. Фибрилляция предсердий может вызвать скопление крови в верхних камерах сердца и вызвать образование сгустков.
- Избыточный вес и ожирение относятся к массе тела, превышающей ту, которая считается здоровой. Эти условия могут привести к атеросклерозу, что увеличивает риск образования тромбов.
- Метаболический синдром — это название группы факторов риска, которые увеличивают вероятность сердечных заболеваний и других проблем со здоровьем, включая повышенный риск образования тромбов.
Состояния, которые могут вызвать чрезмерное свертывание крови в конечностях
- Тромбоз глубоких вен (ТГВ): Тромбы могут образовываться в венах глубоко в конечностях. Это состояние называется тромбозом глубоких вен или ТГВ. ТГВ обычно поражает глубокие вены ног. Сгусток крови в глубокой вене может оторваться и пройти по кровотоку. Если сгусток попадает в легкие и блокирует кровоток, такое состояние называется тромбоэмболией легочной артерии.
- Заболевание периферических артерий (ЗПА): Сужение периферических артерий, чаще всего в артериях таза и ног.ЗПА похожа на ишемическую болезнь сердца (ИБС) и болезнь сонной артерии. Все три состояния вызваны сужением и закупоркой артерий в различных критических областях тела. Затвердевшие артерии (или атеросклероз) в области коронарной артерии ограничивают кровоснабжение сердечной мышцы (см. Иллюстрацию коронарных артерий). Заболевание сонной артерии относится к атеросклерозу артерий, кровоснабжающих мозг.
- Атеросклероз: Заболевание, при котором бляшка накапливается в стенке артерии.ЗПА обычно вызывается атеросклерозом периферических артерий (или внешних областей вдали от сердца). Зубной налет состоит из отложений жиров, холестерина и других веществ. Бляшечные образования могут вырасти достаточно большими, чтобы значительно уменьшить кровоток через артерию. Когда бляшка становится хрупкой или воспаляется, она может разорваться, вызывая образование тромба. Сгусток может либо еще больше сузить артерию, либо полностью заблокировать ее.
Лекарства
Лекарства могут нарушить нормальный процесс свертывания крови в организме.Лекарства, содержащие женский гормон эстроген, связаны с повышенным риском образования тромбов. Примеры лекарств, которые могут содержать эстроген, включают противозачаточные таблетки и гормональную терапию.
Прочие факторы
Многие другие факторы могут привести к чрезмерному свертыванию крови:
- Курение повышает риск нежелательных тромбов и повышает вероятность слипания тромбоцитов. Курение также повреждает слизистую оболочку кровеносных сосудов, что может привести к образованию тромбов.
- Повышенный уровень гомоцистеина , связанный с высоким риском сосудистых заболеваний. Повышенный уровень этого вещества может повредить внутреннюю оболочку артерий.
- Беременность . У женщин более вероятно образование тромбов во время беременности из-за увеличения количества тромбоцитов и факторов свертывания крови. Матка также может сдавливать вены, замедляя кровоток, что может привести к образованию тромбов.
- Постельный режим длительного действия . Несколько дней или недель в постели после операции или болезни могут увеличить риск чрезмерного свертывания крови.
- Использование противозачаточных таблеток или заместительной гормональной терапии . Они могут замедлить кровоток и вызвать тромбообразование.
- Рак . Некоторые виды рака увеличивают количество белков, свертывающих кровь.
- ВИЧ и лечение ВИЧ . Риск образования тромбов наиболее высок у пациентов с ВИЧ, инфицированных, принимающих определенные лекарства, госпитализированных или старше 45 лет.
- Обезвоживание , состояние, при котором вашему организму не хватает жидкости.Это состояние вызывает сужение кровеносных сосудов и уплотнение крови, повышая риск образования тромбов.
- Трансплантаты органов и имплантированные устройства , например центральные венозные катетеры и диализные шунты. Хирургия или процедуры, проводимые на кровеносных сосудах, могут повредить стенки сосудов. Это может вызвать образование тромбов. Кроме того, катетеры и шунты имеют искусственную поверхность, которая может вызвать свертывание крови.
Что такое тромб?
Узнайте разницу между тромбами в венах и артериями.Узнайте, почему одни лекарства используются для лечения сгустков в артериях, а другие — от сгустков в венах.
Существуют различия между сгустками, возникающими в артериях, и сгустками, которые образуются в венах.
Различия между артериальными и венозными сгустками
| Артерии — это кровеносные сосуды, по которым кровь течет из сердца на периферию: в мозг, внутренние органы, ноги и руки. Сгусток в артерии приводит к инсульту, ТИА (мини-инсульту), сердечному приступу или периферическому артериальному сгустку и гангрене (болезненные, холодные и бледные пальцы или целая конечность, которые позже становятся черными). |
|
| Вены — это кровеносные сосуды, по которым кровь доставляется обратно к сердцу .
Сгусток в глубоких венах ног, рук, живота или вокруг мозга называется тромбозом глубоких вен (также сокращенно ТГВ) . Если кусок сгустка от ТГВ ноги или руки отламывается, он может попасть в легкие, вызывая тромбоэмболию легочной артерии (ТЭЛА) . |
Из чего состоят тромбы?
| Сгустки крови состоят из маленьких частиц, называемых тромбоцитами, и сети белковых нитей, называемых фибрином. Сгустки в артериях имеют другой состав, чем сгустки в венах.
Сгустки в артериях в основном состоят из тромбоцитов (рис. 3). Сгустки в венах в основном состоят из фибрина. (рисунок 4) |
Лекарства
| Тромбоциты становятся гладкими, и аспирин, Плавикс®, Аггренокс®, Ибупрофен и целый ряд так называемых НПВП (нестероидные противовоспалительные препараты) предотвращают их слипание с образованием сгустка.Поскольку тромбоциты в основном вызывают образование тромбов в артериях, аспирин и эти препараты хороши для предотвращения образования тромбов в артериях.
Поскольку тромбоциты не играют большой роли в формировании тромбов в венах, аспирин не очень полезен (если вообще) для предотвращения образования тромбов в венах, таких как ТГВ и ПЭ. Гепарин и варфарин (Coumadin®) хорошо предотвращают образование фибрина. Следовательно, они являются очень эффективными лекарствами для предотвращения образования тромбов в венах. Поскольку фибрин также играет некоторую роль в образовании сгустков в артериях, гепарин и варфарин также являются полезными лекарствами для предотвращения образования тромбов в артериях.Однако они вызывают больше кровотечений, чем аспирин, и поэтому не являются препаратом первого выбора для предотвращения образования тромбов в артериях. |
Графический дизайн выше Джеффа Харрисона, Stephan Moll®
СЛЕДУЮЩАЯ ТЕМА: Каковы симптомы тромба?
Легочная эмболия (сгусток крови в легком) Причины и факторы риска
Ваша кровь идет из сердца в легкие через легочную артерию.В легких кровь снабжается кислородом, а затем возвращается к сердцу, которое перекачивает богатую кислородом кровь по всему телу.
Когда тромб попадает в одну из артерий, идущих от сердца к легким, это называется тромбоэмболией легочной артерии (ТЭЛА). Сгусток блокирует нормальный кровоток.
Эта закупорка может вызвать серьезные проблемы, такие как повреждение легких и низкий уровень кислорода в крови. Недостаток кислорода может нанести вред и другим органам вашего тела.Если сгусток большой или артерия забита множеством более мелких сгустков, тромбоэмболия легочной артерии может быть смертельной.
Легочная эмболия обычно попадает в легкие через глубокую вену ног. Врачи называют это тромбозом глубоких вен (ТГВ). Эти сгустки образуются, когда кровь не может свободно течь по ногам, потому что ваше тело еще долгое время, например, во время длительного перелета или езды. Это также может произойти, если вы находитесь в постельном режиме после операции или болезни.
Что еще может повысить мои шансы на получение PE?
Факторы риска такие же, как и для ТГВ.Врачи называют их триадой Вирхова. Это:
- Длительное время не двигается или с изменениями нормального кровотока. Это часто случается, если вы долгое время лежали в больнице или находились на постельном режиме. Это также могло произойти во время длительного перелета или поездки на автомобиле.
- Кровь с большей вероятностью свертывания. Врачи называют это гиперкоагуляцией. Это может быть вызвано лекарствами, такими как противозачаточные таблетки. Курение, рак, недавняя операция или беременность также могут подвергнуть вас риску.
- Повреждение стенки кровеносного сосуда. К этому может привести травма голени.
В редких случаях легочная артерия может быть заблокирована чем-то другим, кроме сгустка, например, воздушным пузырем или частью опухоли. Если вы сломаете большую кость, жир из костного мозга может иногда проходить через кровь и вызывать закупорку.
Как предотвратить легочную эмболию?
Лучший способ предотвратить ПЭ — это попытаться предотвратить образование тромбов глубоко в ваших венах. Это может быть непросто, если вы соблюдали постельный режим после операции или болезни, или если вы только что совершили длительный перелет.
Если вы находитесь в группе риска, вот несколько вещей, которые могут помочь снизить ваши шансы на образование этих опасных тромбов:
Разжижители крови
Врачи называют эти антикоагулянты. Они не дают вашей крови образовывать сгустки. Ваш врач может выписать их вам, пока вы находитесь в больнице для операции. Они также могут посоветовать вам продолжать принимать их в течение некоторого времени после того, как вы пойдете домой.
Врач также может порекомендовать препараты для разжижения крови, если вы попали в больницу после инсульта или сердечного приступа, или если у вас есть осложнения, вызванные раком.
Компрессионные чулки
Это длинные носки, которые сжимают ноги. Дополнительное давление помогает крови двигаться по венам и мышцам ног. Ваш врач может порекомендовать вам носить их некоторое время после операции.
Exercise
Вставайте с постели и ходите, когда вы переживаете долгое пребывание в больнице или болезнь, из-за которой вы слишком долго лежали в постели. Это будет держать кровь в ваших ногах, чтобы у нее не было шансов скапливаться.
Растяжка во время поездок
Если вы летите в дальний полет, старайтесь ходить каждые несколько часов. Если вы не можете встать, согните лодыжки, потянув к себе пальцы ног.
Вот еще одно упражнение, которое вы можете сделать сидя:
- Одной рукой подтяните ногу к груди.
- Возьмитесь другой рукой за нижнюю часть этой ноги.
- Удерживайте эту позу 15 секунд, а затем попробуйте ее другой ногой.
- Делайте это до 10 раз в час.
Если вы едете на большое расстояние, останавливайтесь каждый час и разминайте ноги.
Кроме того, не забывайте пить больше жидкости, чтобы избежать обезвоживания.
Изменение образа жизни
Другие шаги, которые вы можете предпринять, включают:
В опасных для жизни случаях тромбоэмболии легочной артерии ваш врач может принять решение прописать вам препараты, называемые тромболитиками, для разрушения сгустка. Возможно, его даже придется удалить или разорвать хирургическим путем, хотя это бывает редко.
Сгустки крови и тромбозы | Инова
Сгустки крови
Свертывание крови — это нормальный процесс, который происходит в организме для предотвращения кровотечения.В организме образуются сгустки крови, а затем они разрушаются. При определенных обстоятельствах организм может быть не в состоянии разрушить сгусток, что может привести к серьезному состоянию здоровья.
Аномальное свертывание крови в венах связано с сочетанием нескольких проблем, таких как «вялый» кровоток по венам, нарушение факторов образования сгустков или повреждение стенки кровеносного сосуда.
Сгустки крови могут образовываться в артериях или венах. Сгустки, образующиеся в венах, называются венозными сгустками.Вены ног можно разделить на поверхностные (близкие к поверхности кожи) или глубокие (расположенные рядом с костью и окруженные мышцами). Скопление или застой крови в ногах и последующее свертывание могут привести к варикозному расширению вен. Сгустки в ногах могут отрываться и перемещаться в легкие, вызывая легочные сгустки (или тромбоэмболию легочной артерии ), что может привести к респираторной недостаточности, боли и, в крайних случаях, к смерти.
Тромбоз
Тромбоз возникает, когда сгусток крови блокирует артерии от переноса насыщенной кислородом крови от сердца (артериальный тромбоз) или вены от переноса обедненной кислородом крови обратно к сердцу (венозный тромбоз).
Венозный тромбоз может закупорить вены или повредить их односторонние клапаны, позволяя крови скапливаться, что вызывает хроническую боль, отек, обесцвечивание кожи и язвы на коже.
Артериальный тромбоз может быть результатом артериосклероза, который включает затвердение артерий, где жировые отложения или отложения кальция вызывают утолщение артериальных стенок. Это может привести к нестабильности бляшки и риску разрыва с последующим тромбом.
Когда артериальный тромбоз коронарных артерий (артерий, ответвляющихся от аорты для обеспечения кровью сердечной мышцы), может привести к сердечным приступам.Когда в мозговом кровообращении возникает артериальный тромбоз, это может привести к инсультам или недостатку кислорода в других органах.
Сгустков крови
Фарм США . 2020; 45 (2): 13-14.
Сгустки крови — естественная часть процесса заживления. Когда травма повреждает кровеносный сосуд настолько, что вызывает кровотечение, в вашей крови образуются сгустки, замедляющие кровоток и предотвращающие потерю крови. Как только ваша травма заживает, организм естественным образом разрушает тромб, который больше не нужен.Иногда из-за основного заболевания сгустки крови образуются, когда они не нужны или не разрушаются должным образом. Когда эти аномальные сгустки крови образуются внутри ваших вен и артерий, это называется тромбом . Тромб, блокирующий кровоток, является чрезвычайной ситуацией и может привести к значительному повреждению тканей или даже смерти.
Есть два разных типа сгустков крови — тромб и эмбол. Образуется тромб, который остается на месте. Он может стать достаточно большим, чтобы перекрыть кровоток по сосуду.Без кровоснабжения ткань повреждается. В конце концов ткань погибнет, если не восстановить кровоснабжение. Тромб, образующийся в кровеносных сосудах сердца, может вызвать сердечный приступ. Когда в кровеносных сосудах головного мозга образуется тромб, это может вызвать инсульт.
Эмбол — это тромб или кусок сгустка крови, который отделяется и проходит через кровоток и может застрять в меньшем сосуде, расположенном ниже по линии. Примером может служить тромб, образующийся в глубоких венах ног или рук, который отрывается и попадает в легкие, что называется тромбоэмболией легочной артерии.Тромб может также развиться в предсердиях, в камере сердца, у людей с фибрилляцией предсердий. Сгусток может выйти из сердца (эмбол), попасть в мозг и вызвать инсульт.
Своевременная диагностика важна
Восстановление кровотока должно происходить как можно быстрее, поэтому человека, перенесшего сердечный приступ или инсульт, срочно отправляют в больницу для оказания неотложной помощи.
Диагноз тромба ставится на основании информации из истории болезни пациента и физических симптомов.Ультразвуковое изображение покажет области, где кровоток заблокирован по кровеносным сосудам. Электрокардиограмма (ЭКГ) и лабораторные исследования могут помочь подтвердить диагноз сердечного приступа. И компьютерная томография (КТ), и магнитно-резонансная томография (МРТ) используют инъекционный краситель, чтобы показать кровоток по артериям. В случае инсульта сканирование с помощью красителя помогает визуализировать, вызвано ли заболевание кровотечением, опухолью или сгустком крови. При сердечном приступе это сканирование помогает выявить области, в которых кровоток к коронарной артерии замедлен или остановлен.
Лечение опасных для жизни сгустков
Лекарства используются для лечения сгустка и предотвращения образования сгустков у людей с повышенным риском. В экстренных ситуациях, когда образовался сгусток, блокирующий крупный кровеносный сосуд, основная цель — открыть кровеносный сосуд и восстановить кровоток. Лекарства, называемые тромболитиками или разрушителями тромбов, назначаются в опасных для жизни ситуациях для растворения сгустка (тромболизис). Препараты, разрушающие сгустки крови, можно вводить двумя способами: через капельницу или через катетер (тонкую трубку) непосредственно в место образования сгустка.Из-за их способности эффективно разрушать тромбы, основным фактором риска при использовании тромболитических препаратов является кровотечение.
Лекарства для предотвращения образования тромбов в будущем
После растворения сгустков используются антикоагулянты (разжижители крови) для предотвращения образования новых сгустков. Если ваш врач прописал ежедневно аспирин, антиагреганты, антикоагулянты или другие препараты для предотвращения образования тромбов, сердечного приступа, инсульта или тромбоза глубоких вен, обязательно принимайте их регулярно в соответствии с указаниями.Поговорите со своим врачом, если вы испытываете какие-либо побочные эффекты, такие как аномальное кровотечение и синяки.
Ваш фармацевт может ответить на любые ваши вопросы об этих и всех ваших лекарствах.
Чтобы прокомментировать эту статью, свяжитесь с [email protected]
сгустков крови | Aurora Health Care
Мы понимаем, что может быть неприятно узнать, что у вас тромб или нарушение свертываемости крови.Команда по уходу в Aurora готова поддержать вас на каждом этапе тестирования и лечения.
Мы сделаем все возможное, чтобы назначить встречу в тот же день, чтобы сэкономить ваше время. Участвуя в исследованиях и клинических испытаниях, мы всегда можем предложить вам новейшие и наиболее эффективные варианты лечения.
Что такое тромбы?
Свертывание крови — это естественный процесс, который помогает организму остановить кровотечение после пореза или травмы. Как только вы начинаете заживать, ваше тело автоматически разрушается и растворяет сгустки крови, которые представляют собой сгустки крови.
Однако не все тромбы играют важную роль. Если ваше тело слишком легко образует сгустки или не позволяет им растворяться должным образом, сгустки могут угрожать вашей жизни. Они могут блокировать или ограничивать кровоток в венах и артериях, что может серьезно повредить ткани и органы.
Если у вас есть симптомы тромба, важно немедленно обратиться за лечением. В зависимости от того, где они расположены, сгустки могут превращаться в эмболию, например в тромбоэмболию легочной артерии. Эмболии — это сгустки, которые отрываются и проходят через вену или артерию, блокируя кровоток и, возможно, повреждая мозг, сердце, легкие или конечности.
Симптомы тромба
Немедленно позвоните в службу 911 , если у вас или кого-то из ваших знакомых есть какие-либо из этих симптомов:
- Необъяснимое внезапное повышение артериального давления
- Боль в ноге, отек, покраснение и тепло, которые могут быть признаками тромбоза глубоких вен, часто вызванного тромбом в ноге
- Проблемы с речью или пониманием речи, сильная головная боль, паралич или головокружение, которые могут быть признаками сгустка крови в сонной артерии вашего мозга, который может вызвать инсульт.
- Одышка или боль в груди, руке, плече или челюсти, которые являются возможными признаками тромба, вызывающего сердечный приступ или тромбоэмболию легочной артерии
Причины образования тромба
Есть много причин, по которым может развиться тромб, включая определенные факторы риска.Вы можете:
- Имеют генетическое заболевание, связанное с образованием тромбов
- Страдаете диабетом или метаболическим синдромом, состояниями, которые могут способствовать образованию тромбов
- Будь полным или курильщик
- Беременная
- Долгое время бездействовали из-за путешествия, болезни или операции
Тестирование и диагностика тромбов
Если у вас есть симптомы свертывания крови или факторы риска, связанные с нарушением свертывания крови, ваш врач спросит вас о вашей личной и семейной истории болезни.Они также могут заказать некоторые тесты, например:
- Анализ крови: Мы можем порекомендовать лабораторные анализы или направить вас к гематологу, врачу, специализирующемуся на заболеваниях крови.
- КТ, МРТ или другие методы визуализации: В некоторых случаях нам могут потребоваться изображения ваших вен, брюшной полости, груди, головного мозга или другого места, где мог образоваться сгусток.
- Эхокардиограмма: этот метод визуализации использует звуковые волны для создания изображений органов и кровеносных сосудов вашего тела.
Узнайте больше о наших исследованиях и диагностике сердца и сосудов.
Лечение тромбов
Ваш врач подробно обсудит с вами варианты лечения для вашей конкретной ситуации. Варианты могут быть разными и зависят от того, насколько серьезным стал тромб или нарушение свертывания крови. Ваш врач может порекомендовать:
- Лекарство: Если сгусток не вызывает критической ситуации, мы можем лечить его антикоагулянтами или антикоагулянтами. Мы будем внимательно следить за вашей кровью, чтобы убедиться, что лекарство не вызывает дополнительного кровотечения.В наших специальных антикоагулянтных клиниках мы предоставляем анализы крови, инструкции по дозировке и обучение — все, чтобы свести к минимуму любые проблемы с разжижителями крови и принести вам душевное спокойствие.
- Неотложное лечение тромба: Если тромб вызывает инсульт, сердечный приступ, тромбоэмболию легочной артерии или другое серьезное заболевание, вам потребуется немедленное и неотложное лечение, такое как:
- Катетер-направленный тромболизис: В этой процедуре катетеризации сердца используется тонкая трубка, называемая катетером, для направления лекарства в сгусток крови для его растворения.
- Замена фильтра полой вены: Ваш хирург вставляет металлический фильтр в брюшную вену, чтобы предотвратить перемещение сгустков крови в легкие или сердце.
- Изменения образа жизни: Если у вас есть сопутствующие заболевания, повышающие риск образования тромбов, ваш врач может порекомендовать внести некоторые изменения в образ жизни, такие как отказ от курения, более регулярные физические упражнения и здоровое питание.
Есть ли у вас риск сердечных заболеваний?
Знание факторов риска сердечных заболеваний — основной причины смерти в США.
