Как предотвратить тромбоз после операции.
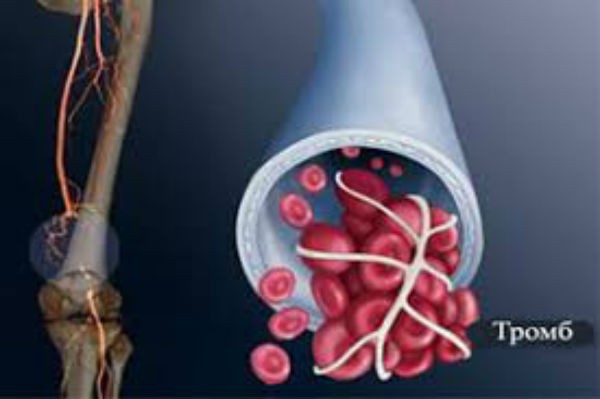
Предотвращение тромбоза после операции
Есть несколько нюансов, которые вы должны соблюсти, чтобы предотвратить тромбоз после операции. Самое главное, что вы можете сделать, это обсудить вашу историю болезни с вашим врачом. Если вы имеете историю сгустков крови или в настоящее время принимаете лекарства, то вы должны сообщить об этом вашему доктору.
Некоторые нарушения крови могут привести к проблемам со свертываемостью и вызвать проблемы после операции. Прием аспирина помогает бороться со сгустками крови, поэтому начинать режим приема аспирина может быть полезно.
Ваш врач может назначить варфарин (Кумадин) или гепарин, которые являются общими растворителями разжижающие кровь. Растворители крови, или антикоагулянты, используются для того чтобы бороться с чрезмерной свертываемостью крови.
Перед операцией, ваш доктор примет все необходимые меры предосторожности для предотвращения сгустков крови. После операции, медперсонал должен будет следить за тем, чтобы ваши руки или ноги были расположены выше вашего тела, это улучшает кровообращение.
Если у вас высокий риск образования тромбов, ваш врач может наблюдать и контролировать вас с помощью последовательного дуплексного ультразвукового сканирования. Растворяющих сгустки препараты тромболитики могут быть использованы, если у вас высокий риск тромбоэмболии легочной артерии (ТЭЛА) или тромбоза глубоких вен (ТГВ). Эти лекарства вводят в ваш кровоток.
Изменения образа жизни до операции также могут предотвратить трамбоз после операции. Они могут включать в себя отказ от курения или принятие программы упражнений.
Перемещение снижает ваш шанс развития сгустка крови. Ваш врач может также рекомендовать компрессионные чулки. Они могут помочь предотвратить отек ног и образования тромбоза после операции.
ВЫ МОЖЕТЕ ЗАДАТЬ ВОПРОС ВРАЧУ БЕСПЛАТНО ПО ЭТОЙ ФОРМЕ
Симптомы сгустка крови после операции
Всегда есть риски, связанные с любым видом хирургии. DVT и PE являются потенциальными осложнениями, на которые вы должны обратить пристальное внимание.
По данным Американского общества гематологии, 900 000 человек в США разрабатывают ДВТ каждый год, и до 100 000 человек в год умирают от этой болезни.
Многие люди не понимают симптомы и факторы риска, связанные с тромбами. Общие симптомы сгустков крови включают
Если вы думаете что у вас тромбоз, то немедленно свяжитесь с вашим доктором для принятия мер. В случае, если у вас предстоит операция, ваш врач может пройти через все факторы риска, а также рекомендовать лучший способ для вас, чтобы подготовиться к ней.
Риск хирургического вмешательства факторы
Ваш риск развития тромбов увеличивается после операции. Одним из типов риска является состояние, которое называется тромбоз глубоких вен (ТГВ). ДВТ ссылается на образование сгустков крови в глубоких венах в вашем теле.
Возможно, что сгустки отделятся от ТГВ и проберутся к сердцу, легким или мозгу, предотвращая адекватный приток крови к этим органам.
Основная причина, по которой вы находитесь в повышенном риске развития тромбоза после операции, заключается в отсутствии активности во время и после операции. Мышечное движение необходимо, чтобы непрерывно накачивать кровь к сердцу.
Спрей Stopsedin избавит Вас от неё за 28 дней, восстановив естественную выработку меланина!
Эта неактивность вызывает кровь для сбора в нижней части вашего тела, как правило, ног и области тазобедренного сустава. Это может привести к тромбу. Если ваша кровь не проходит свободно то вы имеете более высокий риск тромбоза.
В дополнение к бездействию, хирургия также увеличивает ваш риск для тромбоза побочными веществами, которые могут быть выпущенным в ваш кровоток, включая твердые частицы ткани, коллаген, и сало.
Когда ваша кровь вступает в контакт с инородной материей, она реагирует на утолщение. Этот контакт может побудить кровь свернуться. Дополнительно, в ответ на удаление или движение мягких тканей во время хирургии, ваше тело может выпустить естественную защитную реакцию, вещества, которые усиливают свертываться крови.
infonewsru.ru
Тромбофлебит после операции: факторы, симптомы, лечение
Тромбофлебит, развивающийся после операции, характеризуется малым числом симптомов, их неспецифичностью, недостоверностью.
Иногда первым признаком тромбоза служит стремительно развивающаяся тромбоэмболия легочной артерии с летальным исходом.
Если тромбоз нижних конечностей после операции вовремя не определен, не назначено лечение, это приведёт к развитию повторного образования тромбов.
Пациентам хирургического профиля назначаются мероприятия, предупреждающие тромбоз.
Предрасполагающие факторы
Существуют клинические и патогенетические факторы, которые служат группой риска по развитию тромбообразования в послеоперационном периоде. К ним относятся:
- Возраст пациента старше 40 лет.
- Паралич скелетной мускулатуры, продолжительная иммобилизация в связи с травмой, повлекшие длительную обездвиженность.
- Онкологические заболевания.


Онкологическая болезнь
- Массивные операции, особенно на органах брюшной полости, малого таза.
- Повышенный вес тела
- Варикозная болезнь нижних конечностей, малого таза.
- Патология сердечно-сосудистой системы с застоем крови в большом круге.
- Переломы нижних конечностей, таза.
- Заболевания почек, сопровождающиеся нефротическим синдромом.
- Повышенная свертываемость, в том числе на фоне приема гормональных препаратов.
Группы риска
По степени риска развития тромбоза пациентов подразделяют на три большие группы.
Высокий риск: наличие множественных факторов, пожилой возраст, особенно после перелома, инсульта. При отсутствии профилактических мер летальность в этой группе достигает 1%, развитие тромбоза глубоких вен голени отмечается в 40 % случаев.
Группа среднего риска: больные старше 40 лет, с нормальной массой тела, перенесшие обширные операции без длительного обездвиживания, сопутствующего паралича нижних конечностей, злокачественных новообразований, варикозной болезни, не принимающие эстрогенные препараты.
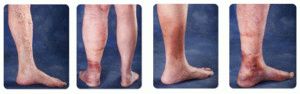

Тромбоз глубоких вен нижней конечности
При отсутствии адекватной профилактики у таких пациентов развивается тромбоз глубоких вен нижней конечности в 10 — 20% случаев. Частота летальных исходов – 0,4%.
Низкий риск осложнений отмечается у пациентов с сохраненными двигательными функциями, нормальной массой тела, не получающих лечения гормональными препаратами, которым проводились небольшие операции без осложнений. Тромбоз глубоких вен голени составляет 2%, риск появления тромбоэмболии с летальным исходом — до 0,002%.
Предрасположенность к появлению тромбоза обусловлена нарушениями свертывающих факторов крови. Повышается устойчивость к активированному белку С, снижается количество антитромбиновых фракций, нарушается активация плазмина. Способствует тромбообразованию появление в крови специфических антител при системных коллагенозах, тромбоцитопатиях.
Клинические проявления
На начальных стадиях тромбофлебит нижних конечностей после операции проявляется острой болью по ходу вен, небольшой отечностью на ноге. Сопутствующими симптомами являются слабость, общее недомогание. Возможен резкий подъём температуры тела, озноб. При осмотре видны красные линии в проекции поражённой вены. Кожа нижней конечности сине-багровая, отечная.
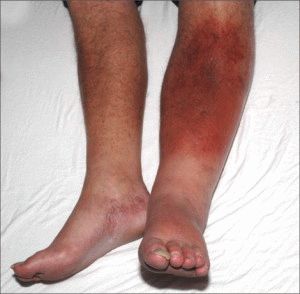

Симптомы тромбофлебита
При поражении глубоких вен через 2-3 суток на ноге, из-за развития коллатерального кровотока, появляется сосудистая сетка. Больной стремится удержать ногу в приподнятом положении, так чувствуется облегчение. Глубокий вдох, кашель вызывают усиление боли.
Когда развивается восходящий тромбоз, тромб смещается по бедренной вене, появляется отек бедра, боль в ноге по ходу сосуда.
При развитии тромбоэмболии легочной артерии развивается клиническая картина острой сердечной, сосудистой недостаточности. Снижается артериальное давление, резко учащается пульс, нарушается сердечный ритм. Больные жалуются на острую боль в грудной клетке, чувство нехватки воздуха.
Восходящий тромбоз глубоких сосудов вызывает острую сосудистую недостаточность, приводящую к развитию инсультов, появлению параличей, парезов, острых психотических расстройств.
Характерной клиникой тромбоза сосудов брыжейки служит выраженная острая боль в области живота. Болевой синдром сочетается с тошнотой, рвотой, жидким стулом. Появляется примесь крови в стуле.
Лечение
Консервативная терапия послеоперационного тромбофлебита:
- Пациенту назначается постельный режим в острой фазе болезни. Пораженная нижняя конечность фиксируется в приподнятом положении на специальной шине. Проводится эластичное бинтование конечностей, наложение компрессов с противовоспалительными и рассасывающими мазями.


Постельный режим
- Для купирования воспаления и болевых ощущений назначаются нестероидные противовоспалительные препараты.
- Назначаются антикоагулянты, тромболитики. Часто назначается гепарин, фибринолизин.
- Для снятия боли, спазма гладкой мускулатуры сосудов применяются спазмолитические препараты (но-шпа, папаверин), сосудорасширяющие средства (эуфиллин, никотиновая кислота, их производные)
- Для уменьшения отека применяют антигистаминные препараты, диуретики.
- В подострой стадии заболевания применяют препараты, направленные на улучшение состояние стенок сосудов – эскузан, гливенол.
- При выраженном воспалительном процессе и неэффективности прочих средств применяют глюкокортикоидные препараты.
- При присоединении вторичной инфекции, развитии гнойных осложнений вводят антибиотики широкого спектра действия.
- В остром периоде назначают инфузии препаратов, улучшающие реологические показатели крови.
- В подостром периоде, фазе восстановления используют витамины, физиотерапевтическое лечение, грязевые процедуры.
Лечение осложнений, как ТЭЛА, тромбоз мезентериальных сосудов проводят в условиях реанимации и интенсивной терапии.
При закупорке магистральных сосудов проводится оперативное лечение. Цель – восстановление проходимости просвета сосудов.
После операции необходимо эластичное бинтование поражённой конечности.
Предупреждение развития тромбозов
Профилактика появления после операции тромбофлебита проводится с использованием невысоких дозировок гепарина.
Схема введения больному гепарина следующая: за 2 часа до операции пациенту вводят под кожу 5000 ЕД гепарина. Продолжают инъекции каждые 12 часов после завершения операции до перевода пациента на амбулаторный режим или полной выписки. Назначение гепарина в небольших дозах снижает частоту осложнений после оперативных вмешательств в три раза. Риск развития тромбоэмболии легочной артерии с летальным исходом снижается на 50% при профилактике малыми дозами гепарина.
Менее эффективно в профилактике тромбоза глубоких сосудов нижних конечностей применение декстрана – полисахарида с высокой молекулярной массой. Для профилактики ТЭЛА это средство эффективно. Но декстран не получил применения в профилактике послеоперационных осложнений из-за высокой стоимости, нередких побочных эффектов в виде анафилаксии. Применение декстрана противопоказано в ряде послеоперативных вмешательств.
Назначение с профилактической целью препаратов на основе салициловой кислоты неэффективно.
Механическая профилактика
Немедикаментозным способом профилактики является назначение периодической компрессии. Метод удобен тем, что не повышает риск развития кровотечений.
Разработаны специальные пневматические компрессионные приспособления для дозированной компрессии. Обеспечивают сдавливание извне, уменьшают застойные явления в нижних конечностях, стимулируют естественный фибринолиз. Прерывистая компрессия показана пациентам хирургического профиля, входящего в группу риска по развитию тромбоза вен нижних конечностей. Эффективность применения малых доз гепарина и дозированной компрессии приблизительно равная.
Для снижения риска развития тромбоза глубоких вен нижних конечностей применяется компрессионное белье — чулки, гольфы, колготы.
otnogi.ru
Тромбоз после операции
Тромбоз – опасное и серьезное заболевание, которое встречается у каждого 3 человека нашей страны в возрасте после 40-45 лет.
Флебология
До недавнего времени диагностикой и лечением заболеваний кровеносной системы занимались врачи общей практики, хирурги и кардиологи. Такое направление медицины, как флебология считалось малозначимым и непрактичным. Однако ритм и привычный образ нашей жизни привел к тому, что врачи-флебологи стали незаменимыми специалистами, которые занимаются лечением таких серьезных заболеваний как:
• варикозное расширение вен,• тромбоз,
• тромбофлебит,
• венозная недостаточность,
• трофические язвы.
Ежегодно флебологи внедряют новые, современные методы диагностики и лечения, а также уточняют перечень причин, провоцирующих заболевание. Учеными из Оксфордского университета доказано, что риск возникновения тромбоза значительно возрастает после проведение хирургических вмешательств на суставах, сосудах и органах малого таза.
Причины тромбоза после операции
Образование тромбов – защитная реакция нашего организма, целью которой является предотвращение кровотечений вследствие поражения стенок кровеносных сосудов. В ходе оперативного вмешательства происходит повреждение не только кожного покрова и мышечной ткани, но и кровеносной системы – от маленьких капилляров до вен, заживление которых происходит за счет образования мелких тромбов в области поражения, которые предотвращают кровотечение.
Тромбоз после операции может также возникнуть вследствие проведения инъекционных мероприятий при подготовке больного к операции, а также непосредственно во время оперативного вмешательства. Введение в вену пациента иглы катетера, шприца или капельницы приводит к надрыву стенки вены и в сочетании с вязкой кровью пациента приводит к воспалительному процессу и образованию сгустков крови. В группу риска входят пациенты, страдающие:
• сахарным диабетом,• лишним весом,
• сердечно-сосудистыми заболеваниями.
Проведение оперативного вмешательства у таких пациентов значительно увеличивает риск развития осложнений, в том числе и тромбоза. Повторное образование тромбов после операций по лечению и удалению варикозного расширения вен, тромбофлебита и тромбоза может спровоцировать нарушение пациентом послеоперационного периода. После операций на кровеносных сосудах рекомендуется хождение на протяжении 2-3 часов, недопустимо длительное нахождение пациента в одном положении. Благодаря умеренной физической нагрузке достигается улучшение кровотока после операции.
Виды и проявление тромбоза
После проведенного оперативного вмешательства увеличивается риск развития тромбоза глубоких и поверхностных вен. Чаще всего тромбоз после операции отмечается на нижних конечностях, однако может проявиться и в других областях тела человека – в области шеи и руках. Тромбы могут быть белого и красного цвета, различного размера и формы. Белые тромбы чаще всего образуются в артериях, красные – в венах. Состоит тромб из белков, тромбоцитов и большого количества эритроцитов.
Опасность тромбоза заключается в его бессимптомном протекании на ранних стадиях развития. Характерными симптомами тромбоза после операции является изменение оттенка кожного покрова, ощущение жара, воспаление и отечность. При поражении стенок вены во время медицинских манипуляций в области поражение отмечается посинение кожного покрова и образование гематомы. Поражение глубоких вен конечностей сопровождается резкой болью, чувством тяжести и распирания.
Профилактика тромбоза после операции
Предупредить развитие заболевания после оперативного вмешательства довольно просто. Профилактика тромбоза является обязательным пунктом послеоперационного восстановления пациента и заключается в:
• контроле густоты крови,• применении компрессионных повязок,
• методов физиотерапевтического воздействия.
Соблюдение длительного постельного режима после операции приводит к застою крови, что негативно сказывается на качестве кровотока. Пациентам, перенесшим оперативное вмешательство, рекомендуется:
• обильное питье,• применение антикоагулянтов,
• противовоспалительных и противосвертывающих лекарственных препаратов.
Подбор профилактических мер – задача лечащего врача, который при выборе лекарственных и физиотерапевтических методов профилактики основывается на индивидуальных данных каждого пациента. Специалисты нашей клиники помогут правильно подготовить пациента к предстоящему оперативному вмешательству и послеоперационному периоду.
phlebology-md.ru
Послеоперационные тромбозы глубоких вен нижних конечностей. Диагностическое значение ультразвукового сканирования | Кириенко А.И., Цициашвили М.Ш., Агафонов В.Ф.
РГМУ, клинические больницы № 1 им. Н.И. Пирогова и № 57, Москва
Острые тромбозы системы нижней полой вены – опасное заболевание, угрожающее развитием тромбоэмболии легочной артерии (ТЭЛА), летальность при которой достигает 30% [1]. Среди этиологических факторов возникновения этого тяжелого осложнения важное место занимают послеоперационные венозные тромбозы, предотвращение которых устраняет не только опасность ТЭЛА, но и хроническую венозную недостаточность в отдаленном периоде. Как часто тромбоз осложняет течение послеоперационного периода? Насколько реальна эта опасность? От ответа на эти вопросы зависит отношение хирургов к проблеме послеоперационных венозных тромбоэмболических осложнений и их активность в проведении необходимых профилактических мероприятий.
Сведения о частоте послеоперационных тромбозов весьма противоречивы [3, 4]. Если основываться только на клинических данных, то она представляется незначительной. Вместе с тем для тромбоза глубоких вен нижних конечностей, возникающего после различных хирургических вмешательств, характерно бессимптомное течение. Иногда первым и единственным проявлением такого тромбоза может быть смертельная ТЭЛА. Данное обстоятельство объясняет чрезвычайно высокий процент недиагностируемой при жизни массивной эмболии (до 50% и более).
При использовании теста с меченым фибриногеном после операции венозный тромбоз в группах высокого риска обнаруживают в 66% случаев после онкологических операций и до 90% после ортопедических вмешательств [2]. Большая часть послеоперационных тромбозов локализуется в глубоких венах голени. Наиболее информативен при такой локализации тромбоза тест с меченым I
Проведение рентгеноконтрастного исследования в ближайшем послеоперационном периоде у пациентов без какой–либо клинической симптоматики не оправдано из–за инвазивного его характера и возможных осложнений. Клинически значимые венозные тромбозы в настоящее время могут успешно выявляться с помощью ультразвукового дуплексного ангиосканирования [2]. Возможность раннего обнаружения эмболоопасных венозных тромбозов с использованием неинвазивного ультразвукового метода побудила нас провести данное исследование с тем, чтобы оценить их частоту в ближайшем послеоперационном периоде.
Цель исследования: изучение частоты возникновения бессимптомных клинически значимых острых тромбозов в системе нижней полой вены у больных с умеренной и высокой степенями риска тромбообразования, перенесших оперативные вмешательства на органах брюшной полости и малого таза.
Материалы и методы. На базе хирургических стационаров ГКБ № 1 им. Н.И. Пирогова и ГКБ № 57 г. Москвы обследованы 45 больных, перенесших плановые (21) и экстренные (24) операции на органах брюшной полости и малого таза. Средний возраст их составил 54 года (от 23 до 74 лет).
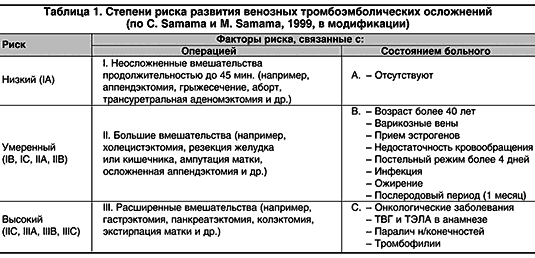
Критериями отбора пациентов для исследования считали умеренную и высокую степень риска развития венозных тромбоэмболических осложнений по схеме, рекомендованной совещанием российских экспертов (табл. 1).
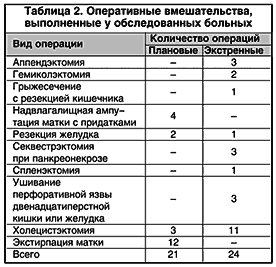
Характер и объем выполненных оперативных вмешательств у данного контингента представлены в таблице 2.
Обследованные пациенты получали неспецифические меры профилактики венозного тромбоза (эластическая компрессия нижних конечностей, адекватная гидратация, ранняя активизация). Профилактическое введение гепарина данному контингенту больных не проводилось.
Результаты. Проведенные исследования позволили выявить 5 (11,1%) случаев возникновения острого тромбоза глубоких вен нижних конечностей у больных, перенесших холецистэктомию (4) и резекцию тонкого кишечника при ущемленной грыже (1). Из них 3 – тромбоз вен голени, 1 – подколенной и 1 – поверхностной бедренной вен. Только у одного из оперированных пациентов были жалобы на боли в пораженной конечности. Все эти больные находились в преклонном возрасте (от 65 до 70 лет), имели сопутствующую патологию (ишемическую болезнь сердца, гипертоническую болезнь и язвенную болезнь желудка и 12–перстной кишки). Трое из них были отнесены к группе умеренного риска, двое – высокого. По экстренным показаниям были оперированы 4 больных, 1 – в плановом порядке. Все оперативные вмешательства выполнялись под эндотрахеальным наркозом. Средняя продолжительность операции составила 125 мин.
Наши данные показали, что у 11% оперированных больных с умеренным и высоким риском развития послеоперационных тромбоэмболических осложнений возникают клинически значимые тромбозы глубоких вен нижних конечностей, причем протекают они в большинстве случаев бессимптомно.
Таким образом, на сегодняшний день ультразвуковое ангиосканирование является наиболее приемлемым по точности и достоверности методом диагностики острых венозных тромбозов, в большинстве случаев успешно конкурирующим с другими методами выявления венозных поражений. Простота, неинвазивность и возможность многократного применения, даже в тяжелом состоянии пациента, создают реальные условия для широкого использования этого метода с целью выявления острых флеботромбозов при обследовании послеоперационных больных.
Результаты нашего исследования свидетельствуют, что для своевременного выявления бессимптомных острых венозных тромбозов в системе нижней полой вены динамическое дуплексное сканирование в раннем послеоперационном периоде принципиально показано всем больным с умеренной и высокой степенями риска венозных тромбоэмболических осложнений.
С другой стороны, факт обнаружения у каждого десятого такого пациента, находящегося в общехирургическом стационаре, достаточно распространенных тромбозов в системе нижней полой вены указывает на реально существующую опасность. Предпринимаемые у них неспецифические меры профилактики оказываются неэффективными. Полученные данные со всей очевидностью свидетельствуют о необходимости использования в таких ситуациях антикоагулянтных средств. Наш опыт показывает целесообразность назначения низкомолекулярного гепарина. Профилактическое применение эноксапарина позволяет снизить частоту послеоперационного венозного тромбоза в 4 раза по сравнению с группой без антикоагулянтной профилактики и в 2 раза по сравнению с больными, получавшими нефракционированный гепарин.
Литература:
1. Савельев В.С. Послеоперационные венозные тромбоэмболические осложнения: фатальная неизбежность или контролируемая опасность? Хирургия 1999, № 6, с. 60–63.
2. Савельев В.С. Флебология. Руководство для врачей. М., «Медицина», 2001, 660 стр.
3. Baker W.F.Jr, Burn P.R., Blunt D.M., et al. The radiological investigation of suspected lower limb deep vein thrombosis. Clin Radiol, 1997 Aug, 52:8, 625–8.
4. Barnes R.W., Wu K.K., Hoak J.C. Fallability of the clinical diagnosis of venous thrombosis. JAMA 1975;234:605.
5. Franc C., Kakkar V.V., Clarke M.B. The detection of venous thrombosis in the legs using I–125 labeled fibrinogen. – «Brit. J. Surg.», 1968, v. 55, N 10, p. 742–747.
Порекомендуйте статью вашим коллегам
www.rmj.ru
Послеоперационный тромбоз — основные причины развития

Такая патология, как послеоперационный тромбоз, возникает достаточно часто. Основную опасность в данном случае представляет не столько нарушение регионарной динамики крови, сколько высокая вероятность возникновения тромбоэмболии легочной артерии, чреватой летальным исходом.
В большинстве случаев послеоперационный тромбоз возникает в нижних конечностях. Данная патология проявляется болью, повышением температуры, сильным потоотделением и общим ухудшением самочувствия. При отсутствии лечения из-за нарушения питания нижележащих тканей может начаться гангрена. Сегодня проблема профилактики послеоперационного тромбоза и своевременного лечения возникшей патологии остается очень важной.
Послеоперационный тромбоз – факторы, увеличивающие вероятность развития
 К основным факторам, увеличивающим риск того, что появится послеоперационный тромбоз, относят:
К основным факторам, увеличивающим риск того, что появится послеоперационный тромбоз, относят:
- хирургические операции, особенно если они продолжаются долгое время и направлены на удаление злокачественных опухолей;
- преклонный возраст пациента;
- варикозное расширение вен;
- атеросклероз;
- избыточная масса тела;
- прием некоторых лекарственных препаратов;
- беременность;
- малоподвижный образ жизни;
- травмы.
Вообще тромбозы делятся на две группы – посттравматические и спонтанные. Последние возникают как самостоятельное явление в венах нижних конечностей. Развитию посттравматических тромбозов (куда можно отнести и тромбозы послеоперационные) способствуют:
- нарушения в работе венозных клапанов;
- локальные проблемы с циркуляцией крови;
- гиперкоагуляция и нарушения свойств крови;
- истончение венозных стенок.
В подавляющем большинстве случаев развитие тромбоэмболии легочной артерии связано с появлением тромбоза в нижней полой вене, что обусловлено анатомическим строением вен нижних конечностей. Дело в том, что емкость этих сосудов очень большая, что приводит к депонированию крови после травматического шока, а также к появлению застоев, что еще больше усугубляет процесс тромбообразования.
Дополнительные факторы развития послеоперационного тромбоза
 На развитие тромбозов также влияет область проведения оперативного вмешательства. Чаще всего заболевание появляется после эндопротезирования тазобедренного или коленного суставов, поскольку вены находятся в непосредственной близости от операционного поля. Также проблемы могут возникнуть после хирургии на почках, мочевом пузыре, матке и печени.
На развитие тромбозов также влияет область проведения оперативного вмешательства. Чаще всего заболевание появляется после эндопротезирования тазобедренного или коленного суставов, поскольку вены находятся в непосредственной близости от операционного поля. Также проблемы могут возникнуть после хирургии на почках, мочевом пузыре, матке и печени.
Вторым дополнительным фактором, повышающим вероятность развития патологии, является применение анестезии. Дело в том, что общий наркоз расслабляет некоторые типы мышц, что влияет на кровоток нижних конечностей, поскольку кровеносные сосуды, расположенные там, поддерживаются работой мышц.
Во время длительной операции кровь, находящаяся в сосудах, может свернуться, особенно если у человека от природы высокая свертываемость. А здесь читайте о пользе витамина Е.
Лечение послеоперационного тромбоза заключается в иммобилизации конечности, приеме препаратов, снижающих свертываемость крови, а также в использовании специальных мазей и повязок.
В запущенных случаях необходимо хирургическое вмешательство.
Источник – сайт медицинского центра “Рамат-Авив” (Тель-Авив, Израиль)
www.budem-zdorovymy.ru
Тромбоз после операции — Медицина
Тромбоз после операции может протекать без видимых клинических проявлений с относительно высокой частотой у стационарных пациентов.
Для тромбоза после операции и тромбоэмболии характерно небольшое число специфических симптомов, а клиническая диагностика указанных заболеваний часто малочувствительна и недостоверна. Первым проявлением заболевания может стать летальная ТЭЛА. Нераспознанный и нелеченый тромбоз после операции может приводить к осложнениям в виде посттромбофлебитического синдрома и предрасполагает к повторным эпизодам тромбоза. В связи с серьезностью жизнеугрожающих и ослабляющих организм осложнений ТГВ и ТЭЛА хирургическим пациентам настойчиво рекомендуют проводить профилактику тромбоза после операции. Эффективное применение профилактических методов зависит от представлений о специфических клинических факторах риска у конкретных пациентов.
Клинические факторы риска тромбоза после операции
- Возраст больше 40 лет
- Продолжительная иммобилизация/паралич
- ТГВ в анамнезе
- Рак
- Большая операция (на органах таза, брюшной полости)
- Ожирение
- Варикозное расширение вен
- Застойная сердечная недостаточность
- Инфаркт
- Инсульт
- Перлом костей таза, бедра, нижней конечности
- Воспалительные заболевания кишки
- Нефротический синдром
- Прием эстрогенов
- Состояние гиперкоагуляции
Пациентов можно разделить на группы с низким, умеренным, высоким риском тромбоза и ТЭЛА. Низкий риск развития тромбоза после операции у пациентов без наличия в анамнезе паралича, ожирения, приема эстрогенов при условии выполнения им неосложненных небольших вмешательств. Для этой группы характерен риск тромбоза вен голени около 2%, риск тромбоза проксимальных глубоких вен 0,4% и риск летальной тромбоэмболии в отсутствие профилактики 0,002%. Умеренный риск характерен для пациентов старше 40 лет, которым выполняют большие операции, но без продолжительной иммобилизации, сопутствующего паралича, злокачественных образований, ожирения, варикозного расширения вен или приема эстрогенов. В отсутствие профилактики для пациентов данной группы характерен риск тромбоза глубоких вен голени 10-20%, риск проксимальных тромбозов 2-4% и риск летальной тромбоэмболии 0,1-0,4%.
Группа высокого риска: пациенты с многими факторами риска, что приводит к усилению эффекта каждого фактора риска. Наиболее подвержены летальной тромбоэмболии пожилые пациенты с ограничением подвижности после ортопедических операций. Риск тромбоза вен голени в этой группе без профилактики составляет 20-40%, риск проксимального тромбоза 4-8%, а риск летальной тромбоэмболии 0,4-1,0%. Нарушения свертывающей системы повышают риск ТГВ у стационарных пациентов, подвергающихся хирургическим вмешательствам. Предрасположенность пациентов к развитию ТГВ, ТЭЛА создают такие нарушения свертывающей системы, как устойчивость к активированному белку С, дефицит антитромбина III, белков C/S, нарушение активации плазмина и плазминогена, наличие антифосфолипидных антител и волчаночных антикоагулянтов, гепарининдуцированная тромбоцитопения, гипергомоцистеинемия, миелопролиферативные заболевания, дисфибриногенемия и синдром повышенной вязкости крови.
Контроль риска тромбоза после операции
Среди антитромботических препаратов для профилактики ТГВ, при оценке по поглощению меченного фибриногена, наиболее эффективно применение низких доз гепарина и гепаринов низкой массы. Первым препаратом, подтвердившим свою эффективность для профилактики проксимального ТГВ, ТЭЛА в крупном рандомизированном исследовании, стали малые дозы гепарина. Профилактику ТГВ с помощью малых доз гепарина проводят по следующей схеме: гепарин натрия назначают подкожно (5000 ЕД) за 2 ч до операции, продолжают вводить каждые 12 ч после операции пока пациент не будет переведен на амбулаторное лечение или выписан. Применение небольших доз гепарина снижает частоту тромбоза после операции, диагностированного по поглощению фибриногена и подтвержденного флебографически, с 25 до 8%. Совокупность полученных при метаанализе данных показывает, что применение небольших доз гепарина снижает частоту более серьезных исходов проксимального тромбоза после операции, таких как клинически диагностированная ТЭЛА, и летальная ТЭЛА, диагностированная при вскрытии. Данные исследования показывают 50% снижение летальной ТЭЛА при применении малых доз гепарина.
Преимущества и недостатки низкомолекулярных гепаринов в общехирургических стационарах проявились как при многочисленных крупных исследованиях, так и при мета-анализе. Низкомолекулярные гепарины и малые дозы гепарина одинаково эффективны для профилактики ТГВ у общехирургических пациентов. Применение низкомолекулярных гепаринов в дозе более 3500 ЕД в день связано более интенсивным кровотечением. Меньшие дозы низкомолекулярных гепаринов и малые дозы гепарина у пациентов группы умеренного риска равнозначны в отношении профилактики ТГВ и по возникновению геморрагических осложнений. Более высокие дозы низкомолекулярных гепаринов могут быть эффективнее гепарина в группе высокого риска. Преимущества низкомолекулярных гепаринов — назначение раз в день и меньшая тенденция к гепарин-индуцированной тромбоцитопении. Пациентам перед общехирургическими операциями обычно назначают низкомолекулярные гепарины за 2 ч до операции. Если у группы высокого риска приходится применять высокие дозы (>3400 ЕД), препарат назначают за 10 ч до операции, чтобы избежать повышенной кровоточивости при операции. У ортопедических пациентов препарат обычно назначают через сутки после операции из-за опасности кровотечения. Профилактика низкомолекулярными гепаринами не требует контроля свертывающей системы или корректировки дозы. Последние исследования обращают внимание на такие осложнения, когда на фоне профилактики низкомолекулярными гепаринами, в результате регионарной анестезии (спинномозговой или эпидуральной) у пациентов развивается спинномозговая или эпидуральная гематома. Большая часть таких осложнений отмечена у пациентов, которым регионарную анестезию выполняли при проведении ортопедических операций на ногах.
Предложены следующие рекомендации для ведения пациентов, получающих профилактические низкомолекулярные гепарины.
- Следует избегать регионарной анестезии у больных, имеющих в анамнезе патологические кровотечения или принимающих препараты, влияющие на свертывающую систему (например, ацетилсалициловая кислота или нестероидные противовоспалительные препараты, ингибиторы тромбоцитов или другие антикоагулянты).
- Не следует вводить иглу ранее 10-12 ч от введения первой дозы низкомолекулярных гепаринов.
- Однократное введение анестетика при спинномозговой анестезии предпочтительнее продолжительной эпидуральной анестезии в плане профилактики тромбоза после операции.
- При выполнении пролонгированной анестезии эпидуральный катетер следует оставить фиксированным на ночь и удалить на следующий день.
Применение периодической пневматической компрессии — механический метод профилактики тромбоза после операции, поскольку его применение не повышает риска геморрагических осложнений. Подобные приспособления обеспечивают ритмичное внешнее сдавление, тем самым уменьшая застой в нижних конечностях и стимулируя эндогенные фибринолитические механизмы. В современных литературных источниках указывают, что пневматическая компрессия подавляет первичные стартовые механизмы коагуляции крови за счет повышения ингибитора тканевого фактора. Прерывистая пневматическая компрессия эффективна для профилактики ТГВ у большинства общехирургических пациентов, у группы высокого риска со злокачественными заболеваниями. При сравнении в различных исследованиях прерывистой пневматической компрессии и малых доз гепарина установлена равная эффективность обоих методов в профилактике тромбоза после операции.
Чулки с градуированной компрессией снижают риск ТГВ, однако нет убедительных данных, подтверждающих уменьшение частоты проксимальных тромбозов и ТЭЛА. Декстран — полисахарид молекулярной массой 40 000 или 70 000 дальтон — менее эффективен для профилактики тромбоза, однако снижает риск ТЭЛА. Применение декстрана не получило широкой популярности из-за его относительно высокой стоимости, необходимости внутривенного введения и редких анафилактических реакций. Более того, декстран противопоказан при почечной недостаточности, ограниченном сердечном резерве. Применение для профилактики ТГВ, ТЭЛА ацетилсалициловой кислоты оказалось неэффективным.
Возникли вопросы или что-то непонятно? Спросите у редактора статьи — здесь.Применение варфарина в фиксированной дозе (1 мг в день) или в дозе, подобранной по удлинению протромбинового времени, оказалось умеренно эффективным для профилактики тромбоза после операции. Метод обременителен в использовании, требует мониторинга и может увеличивать предрасположенность пациентов к геморрагическим осложнениям. Поскольку легкодоступна альтернативная терапия, то причин для применения варфарина у большей части общехирургических пациентов крайне мало. Поскольку крайне высок риск связанных с операцией тромботических осложнений при тотальном эндопротезировании суставов, большинство ортопедов Северной Америки применяют терапию пероральными антикоагулянтами в подобранных дозах. При применении варфарина у группы больных с высоким риском доля тромбоэмболических осложнений составила 3,6% по сравнению с 3,7% на фоне низкомолекулярных гепаринов. Доля «госпитальной» тромбоэмболии у пациентов, получавших низкомолекулярные гепарины, составила 0,7%, а у получавших варфарин — 1,1%. Статистически достоверных различий между частотой геморрагических осложнений и летальной тромбоэмболии у этих пациентов выявлено не было. Выбор между подобранной дозой варфарина или низкомолекулярными гепаринами против тромбоза после операции должен быть индивидуально обоснован для каждого пациента, исходя из риска послеоперационных тромботических осложнений, риска кровотечения и удобства применения.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
surgeryzone.net
Важно! От чего образуются тромбы в сосудах: 3 основные причины
Образование тромбов – защитная реакция организма, направленная на остановку кровотечения. Всем известно, что при мелких порезах, кровь останавливается достаточно быстро, и происходит это благодаря закрытию поврежденных капилляров мелкими тромбами. При нарушении процесса тромбообразования может возникнуть угроза жизни. Например, смерть царевича Алексея, у которого была гемофилия.
В его организме не образовывались тромбы, поэтому роковой для него оказалась небольшая рана. Но и обратная ситуация, при которой возрастает образование тромбов, может стать фатальной.
К изменениям сосудистой стенки чаще всего приводит атеросклероз. При неправильном питании избыточный холестерин образует бляшки в артериях. Под действием различных факторов в этих жировых наростах откладывается кальций. То есть мягкие и эластичные сосуды превращаются в хрупкие и изъязвленные. Так как основной функцией тромбов является закрытие ран, то они очень любят образовываться в этих поврежденных местах.
При некоторых заболеваниях (онкологических, аутоиммунных), генетических дефектах свертывающей системы, а также обезвоживании, наблюдается повышение вязкости крови. Внутрисосудистая жидкость становится более тягучей, от чего образуются тромбы.
Замедленный ток крови по венам в результате малоподвижного образа жизни, а также турбулентный ток крови (на разветвлениях сосудов при повышенном артериальном давлении), могут способствовать тромбообразованию.
Следует помнить, что побочным эффектом некоторых лекарственных препаратов, например, оральных контрацептивов, может быть тромбофиллия. Поэтому самостоятельное назначение лекарств может стать именно тем, от чего образуются тромбы.
Тромб. Симптомы
Симптомы тромба будут различные, в зависимости от типа сосуда, в котором он образовался.
Артериальный тромбоз приводит к развитию:
- инфаркта миокарда,
- инсульта,
- гангрены конечности,
- некрозу кишки.
Характерными проявлениями тромбоза артерий в зависимости от пораженного органа являются:
- боль в области сердца при инфаркте,
- неврологические нарушения при инсульте,
- боль, онемение, похолодание и изменение окраски конечности, а также
- кишечная непроходимость и боль в животе.
Заболевания при венозном тромбозе также различаются в зависимости от локализации:
- тромбофлебит нижних конечностей,
- тромбоз воротной вены печени,
- тромбоз яремной вены и венозного синуса головного мозга.
Симптомами венозного тромбоза являются:
- Отек, боль, покраснения пораженного участка ноги;
- Боль в животе, проявления панкреатита, цирроза печени;
- Боль в области шеи, нарушение зрения.
Тромбозы вен опасны еще и тем, что в них быстро размножаются микроорганизмы, что приводит к воспалению сначала окружающих тканей, а затем и всего организма (сепсис).
Поэтому, при тромбе симптомы могут быть различными, но всегда очень серьезными.
Почему отрывается тромб и чем это опасно
Перемещение тромба внутри сердечно-сосудистой системы возможно с током крови.
Для этого необходимо два основных условия.
1. Тромб должен быть не обтурирующим, т.е. свободно размещаться внутри сосуда. Обычно такие тромбы образуются в венах ног и полости сердца.
2. Скорость крови должна быть достаточной для отрыва тромба.
Опасность мигрирующих тромбов заключается в том, что они могут перемещаться на значительные расстояния, фрагментироваться и приводить к закупорке большого количества сосудов.
Наиболее распространенным примером отрыва тромба является тромбоэмболия легочной артерии из вен нижних конечностей. Казалось бы, не самое серьезное заболевание (варикозное расширение и тромбофлебит) может привести к внезапной смерти.
Никто не может сказать, почему отрывается тромб именно в тот момент, когда меньше всего этого ожидаешь. Например, пациент после операции уже идет на поправку и готовится к выписке. Он встает и начинает собирать вещи, но внезапно начинает задыхаться и теряет сознания. Обычно так и развивается тромбоэмболия легочной артерии. В связи с этим, крайне необходимы своевременная профилактика и эффективное лечение тромбов.
Профилактика тромбов
В основе профилактики тромбов лежат принципы:
- Здоровое питание;
- Подвижный образ жизни;
- Поддержание нормальной вязкости крови.
Принцип здорового питания направлен в основном на снижение уровняхолестерина в крови. Для этого необходимо ограничить прием жиров животного происхождения, и увеличить в рационе количество фруктов и овощей, а также рыбы и зелени. Эти нехитрые правила профилактики тромбов позволят сохранить сосуды эластичными на долгие годы. Кроме того, есть продукты питания, которые снижают свертываемость крови. К ним относятся вишня, зеленый чай, свекла.
Не только для профилактики образования тромбов, но и для поддержания организма в тонусе, необходимо каждый день хотя бы 30 минут посвящать физическим упражнениям. Какого рода будет эта нагрузка, каждый сам выбирает. Но куда полезнее прогулки на свежем воздухе, чем занятия в душном тренажерном зале.
Также необходимо помнить, что риск образования тромбов в венах ног резко повышается при длительном пребывании в вынужденном положении (например, в самолете) и при постельном режиме (например, после операции). Для профилактики тромбов в этих случаях необходимо по возможности чаще вставать и прохаживаться. У пациентов в послеоперационном периоде оправданно применение эластичного бинтования ног.
Для поддержания нормальной вязкости крови врачом может быть рекомендован прием Аспирина или Варфарина. Они влияют на разные звенья образования тромба и имеют свои строгие показания и противопоказание. Прием этих препаратов без назначения доктора может быть опасным.
Лечение тромбов
Лечение тромбов в первую очередь зависит от того, где он расположен.
При артериальных тромбозах необходимо как можно скорейшее восстановление кровотока в пораженном сосуде. Если катастрофа случилась в мозге, то у врача длялечения тромбов не более 2-3 часов, если в сердце не более 6 часов. Самыми стойкими к нарушению питания оказались ткани конечностей и кишки. Существует два основных способа устранения тромба.
1. Хирургический метод, который включает в себя
- шунтирование,
- стентирование и
- механическое удаление тромба.
При шунтировании хирург выполняет наложение дополнительного пути кровоснабжения в обход пораженного сосуда. Эта открытая операция и производится она под наркозом. Более современный способ устранения неполадок – этостентирование. Этот метод заключается в постановке стента (полый цилиндр похожий на пружинку) в область сужения сосуда. Производится он через прокол в артерии и обезболивания не требует. Перед стентированием иногда удаляют тромб путем отсасывания специальным шприцом.
2. Терапевтический метод
Заключается в растворении тромба с помощью специальных лекарств (тромболитиков), вводимых внутривенно.
Несколько другая тактика лечения при венозных тромбозах. Здесь все определяется тем, насколько высока опасность его отрыва от стенки сосуда.
При флотирующих тромбах (свободно перемещающихся в просвете сосуда) выполняют перевязку вены или устанавливают специальную ловушку для тромбов – кава-фильтр. Для стабилизации тромба можно использовать гепарин или его аналоги (фраксипарин, клексан).
При полном закрытии просвета вены можно применять лекарства, которые будут разрушать тромб и в некоторых случаях приведут к восстановлению кровотока по поврежденному сосуду. К ним относятся гепарин и варфарин. В редких случаях длялечения тромба используют хирургическое его удаление из вены.
econet.ru
