Трещина в кости голени: симптомы и лечение, фото
На чтение 5 мин. Просмотров 150 Опубликовано Обновлено
Трещина в кости голени – это, конечно, не перелом голеностопного сустава, но тоже серьезная травма. Трещина – это незавершенный перелом, и если вовремя не оказать пострадавшему помощь, вероятнее всего, перелом произойдет. Такую травму несложно распознать, трещина вызывает острую боль, нетипичную для банальных ушибов. Рассмотрим более подробно, какие бывают трещины голени, какие для них характерны симптомы и лечение.
Виды и симптомы
Перелом голеностопного суставаТрескается кость потому, что не выдерживает нагрузки. При увеличении воздействия происходит уже перелом кости. Но если кость просто треснула, она продолжает функционировать, несмотря на повреждение, что практически невозможно при переломе.
Рентгеновский снимок при трещине не будет показывать надлом.
Трещины кости голени травматологи разделяют на множественные и единичные. Диагноз зависит от того, сколько повреждений на кости образовалось: один или несколько. Разделяют и типы надлома по признакам: косой, спиральный и линейный.
Симптомы трещины кости голени:
- Острая боль в ноге, которая не похожа на боль от банального ушиба. Появляется сразу после травмирования, а если на ногу опереться или же просто попытаться ею пошевелить, будет только усиливаться. Если ногу оставить в покое, боль уйдет. Будет ощущаться только пульсация и, возможно, едва ощутимое покалывание. При переломе кости боль не утихает, поэтому отличить эти виды травмы друг от друга можно без труда.
- Мало того, что травмированный участок ноги сильно болит, он еще и отекает. Уже спустя пару минут после раскола голень будет стремительно увеличиваться в объемах. Спадет отечность только спустя 24 часа.
- Гематома внушительных размеров. Это не синяк, полученный после ушиба.
 Гематома в случае надлома кости – это массовый разрыв именно тех сосудов, которые питают надкостницу. А так как она треснула, то и сосудистая сеточка разорвалась.
Гематома в случае надлома кости – это массовый разрыв именно тех сосудов, которые питают надкостницу. А так как она треснула, то и сосудистая сеточка разорвалась.
Диагностика трещины кости голени
Рентгеновское исследование трещины в костиНе стоит надеяться и ждать, что кость сама по себе срастется. Да и боль будет ощущаться такая, что терпеть ее сил не хватит даже под воздействием самых сильных обезболивающих.
Поврежденный участок ноги должен осмотреть специалист. Этот осмотр медики называют пальпаторным. Но перед тем как ощупывать и осматривать поврежденную конечность, врач соберет анамнез, проще говоря – опросит пациента, узнает все детали происшествия.
Все детали важны, в дальнейшем они помогут определиться со схемой лечения.
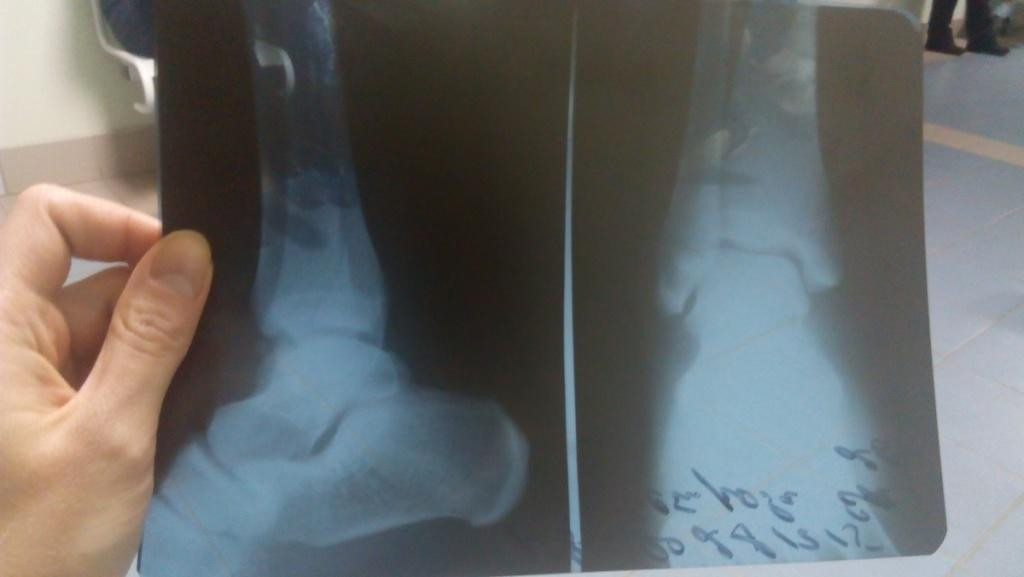
 На фото рентгеновский снимок, на котором видна трещина кости голени.
На фото рентгеновский снимок, на котором видна трещина кости голени.Бывают и такие случаи, когда снимок не дает полной картины.
К примеру, если повреждено голеностопное суставное сочленение, необходима компьютерная томография.
В сложных случаях назначается МРТ. Благодаря этому обследованию врач может увидеть самые глубокие надломы, которые не видны на стандартном рентгеновском снимке по классическим признакам.
Лечение трещины кости голени
Холодный компресс для снятия воспаленияЕще до обращения к профессионалам пострадавшему важно оказать своевременную первую помощь. Это облегчит его страдания и поможет избежать осложнений, ведь щель может увеличиться, а любой костный надлом с легкостью перерасти в полноценный перелом.
Что можно сделать:
- На поврежденный участок ноги следует положить холодный компресс.
- Пострадавшего ни в коем случае нельзя передвигать, переносить самостоятельно. Ноге нужно обеспечить полный покой!
- Травмированную конечность важно полностью обездвижить, так как трещина может перейти в перелом, тогда последствия будут гораздо серьезнее, а лечение и процесс восстановления – длительнее.
 Можно наложить шину на ногу до приезда скорой помощи. Или же, наложив шину, уже своим ходом доставить пострадавшего к врачам, так как конечность будет обездвижена.
Можно наложить шину на ногу до приезда скорой помощи. Или же, наложив шину, уже своим ходом доставить пострадавшего к врачам, так как конечность будет обездвижена.
После рентгена на пострадавшую конечность, как правило, накладывают гипс. Сколько его придется носить решает врач, это зависит от серьезности травмы. Если трещина невелика, можно обойтись тугой повязкой из эластичного бинта.
Если же пострадавшего мучают боли, врач назначит анестетики. Также для быстрого заживления медики советуют придерживаться определенного меню, чтобы ускорить регенерацию хрящевой ткани и срастание самой трещины надкостницы.
В меню обязательно стоит включить рыбу и блюда, которые содержат желатин, продукты, богатые кальцием.
Не стоит забывать, что сам по себе кальций очень плохо усваивается. Его лучше употреблять вместе с витамином D. Он вырабатывается при нахождении на солнце, но зимой, когда кожа скрыта от ультрафиолета слоями одежды, его придется приобрести в аптеке.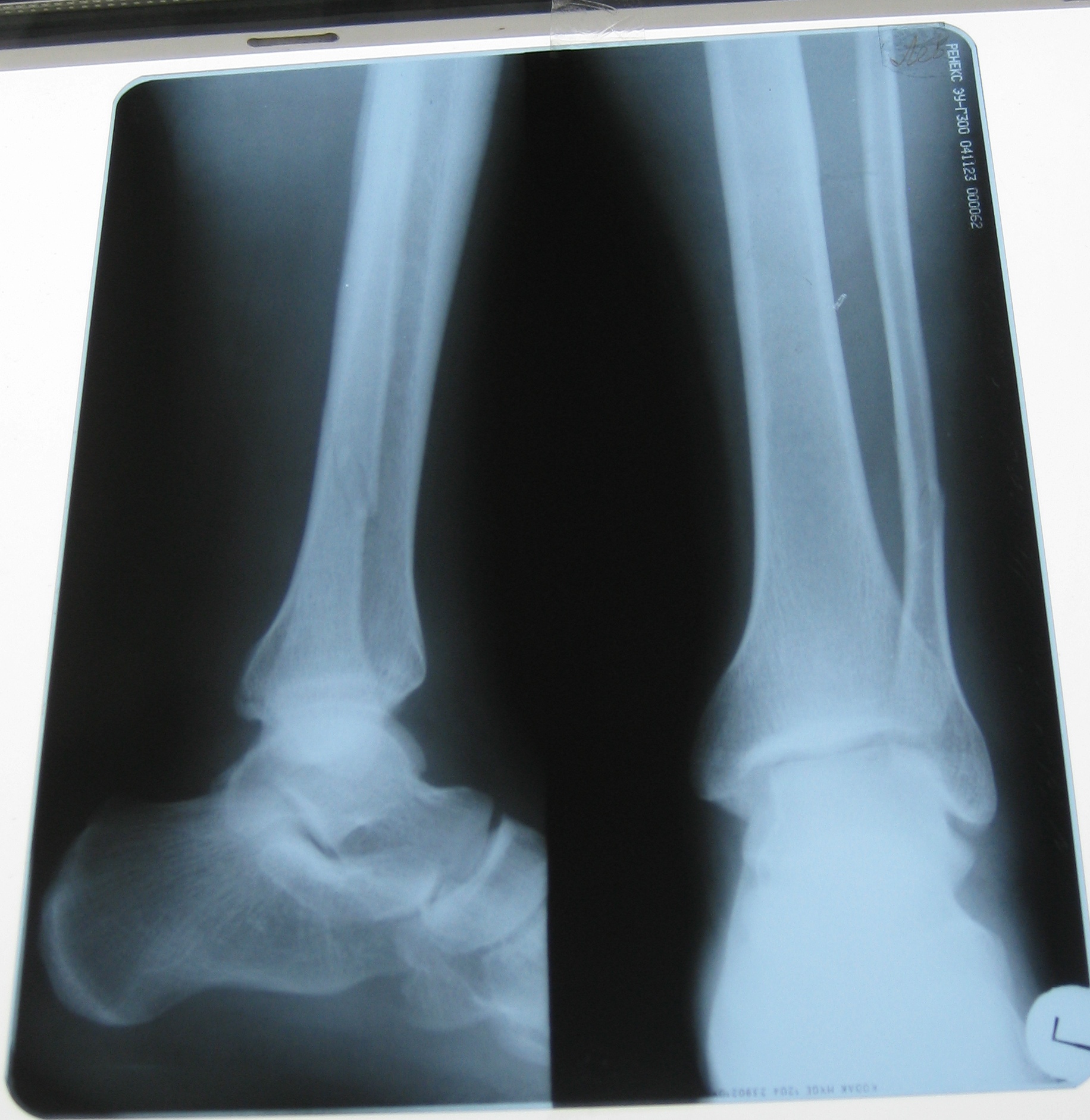
Сроки реабилитации
ЛФК при переломе голеностопаТрещины заживают значительно быстрее, чем переломы, но пару месяцев постельного режима обеспечить все же придется. Полный курс лечения и реабилитации составляет от четырех месяцев до полугода, тогда как при переломе реабилитация длится почти год.
Точный срок реабилитации зависит от характера травмы, возраста и состояния здоровья пострадавшего.
Только на рост нового хряща уходит до четырех недель. И это при условии, что пациент будет соблюдать должный рацион.
Случается, что при несвоевременном обращении к врачам или по другим причинам в голеностопе происходит деформация. Это приводит к разного рода осложнениям, к примеру, проявляется артроз, постоянные нестерпимые боли. Поврежденная конечность может вовсе потерять свои функции. Это возможно и в случае, если травму не долечили. При таких тяжелых осложнениях без операции не обойтись.
После того как необходимый курс лечения пройден, врач назначает повторный рентген.
А после следует курс реабилитации, который включает физические лечебные упражнения и массаж.
Если все делать так, как рекомендует лечащий врач, поврежденная голень быстро заживет и пациент скоро вернется к обычной активной жизни.
Трещина в голени: Симптомы травмы. Диагностика. Прогнозы
Трещина в кости голеностопа, существенно отличается от перелома, но при этом не стоит забывать о том, что она является его разновидностью. Проще говоря, незавершенным вариантом, который может превратиться в перелом, если своевременно не оказать помощь пострадавшему. Зачастую трещины костных тканей встречаются именно в костях плоского типа, в этом случае травма относят к средней степени тяжести, так как нет костных отломков и из смещения, как зачастую бывает при травматизме трубчатых костей.
Симптомы
Симптомы трещины в голениТрещины в костях голени чаще всего провоцируют прямые механические повреждения, представленные падением или сильным ударом. Трещина образовывается, так как плотность костной ткани уступает силе нагрузки, которая была на нее оказана. При этом опорный функционал кости не меняется. Трещина от перелома отличается тем, что на рентгене не будет отмечаться обломков кости, и ее опорные функции полностью сохранятся.
Травматологи делят эту травму несколько типов, которые зависят от того, сколько трещин на кости образовалось. Повреждения могут быть множественными и единичными. Также если учесть осевую костную линию нижних конечностей, то травма может быть спиральной, линейной или косой.
К симптоматике, которая соответствует костным трещинам можно отнести:
Сильную боль в том месте, где образовалась костная трещина. Зачастую этот симптом появляется сразу же после повреждения костных тканей. Болевые ощущения усиливаются при любых попыткой подвигать конечностью или стать на нее.
Также поврежденный участок нижней конечности начинает быстро отекать. Развитие отечности носит стремительный характер, и опухлость появляется в течение нескольких минут после травмирования. Отечность начнет спадать только по истечении суток.
Помимо отечности, на травмированной голени появится гематома, размер которой чаще всего будет обширным. В большинстве случаев она появляется в результате механического разрыва сосудистой сетки, осуществляющей питание повреждённой надкостницы.
В результате сильной алгии и опухлости, травмированная нога не может полноценно двигаться.
Необходимо помнить о том, что костные трещины могут оказаться весьма серьезными, даже несмотря на то, что нет никаких выраженных клинических проявлений. Именно по этой причине, если вы подозреваете у себя костную трещину голени, необходимо немедленно обращаться к травматологу.
Диагностика
При обращении к травматологу или ортопеду, специалист сначала собирает анамнез, а затем проводит пальпаторный осмотр травмированной голени. После чего для того чтобы убедиться в том, что трещина все же есть, пациента отправляют на рентген.
Получив снимок, врач оценивает тип трещины и повреждение окружающих тканей. Помимо этого при помощи рентгена удается определить обширность травмы, задеты ли прилежащие ткани, есть ли костные обломки, и имеется ли разрыв сосудов, приведших к гематоме. При помощи своевременного диагностирования можно не только подобрать правильное лечение, но и свести курс реабилитации к минимуму.
При помощи своевременного диагностирования можно не только подобрать правильное лечение, но и свести курс реабилитации к минимуму.
При повреждении голеностопного суставного сочленения рентген не всегда может дать необходимую информацию, поэтому зачастую травматолог направляет пострадавшего на компьютерную или магниторезонансную томографию. При помощи такой диагностики доктор сможет определить, насколько глубоко и в каком месте поврежден сустав.
Лечение
Чтобы трещина не стала переломом и не вызвала осложнений, пострадавшему необходимо оказать первую помощь. После того как больной получил повреждение, необходимо обеспечить травмированной голени полный покой и приложить прохладный компресс к предполагаемой трещине. Нога должна быть обездвижена и все нагрузки на нее исключены. Лучше всего если больной будет соблюдать постельный режим. На какой срок должна быть ограничена подвижность конечности, сможет определить только врач. Все будет зависеть от того насколько серьезный характер носит трещина и в каком участке голени она возникла.
После того как больной сделает рентгеновский снимок, ему будет назначена иммобилизация травмированной ноги. С этой целью травматолог наложит гипс, носить который он будет столько, сколько потребует серьезность и характер травмы.
В случае если травматолог диагностировал неглубокую трещину, вместо гипса может быть назначено ношение ортеза или бинтование конечности эластичным бинтом. Ортез выполняется из легкой пластмассы и эластичной синтетики, что делает его удобным и комфортным, а его ношение способствует скорейшему выздоровлению и уменьшению реабилитационного срока.
Если пациента беспокоит боль, ему назначаются обезболивающие средства. А также специальная диета, способствующая быстрому нарастанию хрящевой ткани и срастанию трещины.
Если сравнивать трещину с переломами, то заживает она значительно быстрее, а радикальные терапевтические меры не требуются. Время, которое необходимо для сращивания трещины будет зависеть от состояния здоровья и возрастной категории больного. Чем он старше, тем хуже будет заживать травма и тем больше времени займет лечения и реабилитация. Средний курс лечения подобной травмы займет от одного до двух месяцев. Полный курс вместе с реабилитацией займет от четырёх месяцев до полугода.
Чем он старше, тем хуже будет заживать травма и тем больше времени займет лечения и реабилитация. Средний курс лечения подобной травмы займет от одного до двух месяцев. Полный курс вместе с реабилитацией займет от четырёх месяцев до полугода.
Уже после нескольких дней терапии, на месте повреждения начинают нарастать хрящевые ткани. Чтобы ускорить этот процесс, в свой рацион необходимо добавить продукты, которые увеличивают выработку коллагена, являющего составляющим элементом хрящевой ткани. По этой причине во время лечения нужно употреблять больше рыбы и блюд, в которых содержится желатин.
На образование хряща уходит от двух до трех недель. После этого свое меню нужно пересмотреть, добавив в него продукты с большим содержанием кальция. Но не стоит забывать о том, что сам по себе кальций усваивается плохо, поэтому помимо продуктов с его содержанием обязательно принимать витаминный комплекс, в котором будет содержаться витамин D. При нормальных условиях он вырабатывается под влиянием солнечных лучей. Но осенью и зимой из-за теплой одежды, которую мы носим, солнце не попадает на кожные покровы, а значит, витамин практически не вырабатывается самостоятельно. По этой причине этот витамин нужно употреблять дополнительно.
Но осенью и зимой из-за теплой одежды, которую мы носим, солнце не попадает на кожные покровы, а значит, витамин практически не вырабатывается самостоятельно. По этой причине этот витамин нужно употреблять дополнительно.
Кальций содержится в кисломолочных продуктах и в некоторых сортах рыбы. Также он есть в яичном желтке, капусте, орехах и спарже. Морепродукты богаты не только кальцием, но и фосфором, который также помогает восстанавливать костную ткань. Поэтому если у вас диагностировали костную трещину в голени, обязательно включите в свое меню рыбу.
Прогноз
Если своевременно обратиться за помощью к специалисту, то прогнозы даются благоприятные. Соблюдая предписания врача и принимая необходимые лекарственные препараты, осложнений чаще всего не возникает. Если должная терапия будет отсутствовать, то трещина может расшириться, что приедет к полноценному перелому, смещению костных обломков, неправильному срастанию или деформационным процессам в голени с нарушением физических функций нижней конечности. Также гематома, образовавшаяся на месте травмы, может быть инфицирована, а это, в свою очередь, может спровоцировать флегмонозный процесс или даже гангрену.
Также гематома, образовавшаяся на месте травмы, может быть инфицирована, а это, в свою очередь, может спровоцировать флегмонозный процесс или даже гангрену.
Не стоит надеяться, что трещина срастется самостоятельно. Необходимо срочно обращаться к специалисту, чтобы пройти обследование, поставить правильный диагноз и получить соответствующее лечение.
Реабилитация
Последствий при такой травме практически не возникает, а если они и случаются, то этому виной несвоевременное обращение к врачу или неправильное лечение. К осложнениям можно отнести деформационные процессы в голеностопе, приводящие к нарушению его функций и развитию неподвижности свода стопы, хроническим болям и артрозу суставных сочленений, который возникает в результате не долеченной травмы.
Если трещина долго не срастается или привела к перелому со смещениями обломков кости, то это приводит к угловой деформации. Чтобы исправить эту проблему необходимо оперативное вмешательство.
После срастания трещины травматолог проводит повторный рентген поврежденной конечности и разрешает пациенты снимать гипс и начинать наступать на ногу.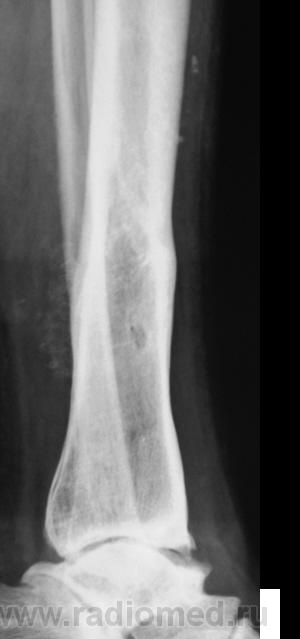 Зачастую срастание занимает от одного до двух месяцев. Также ортопедом будут назначены лечебные упражнения, массаж и физиотерапия.
Зачастую срастание занимает от одного до двух месяцев. Также ортопедом будут назначены лечебные упражнения, массаж и физиотерапия.
Чтобы лечение и реабилитация заняли меньше времени, а трещина срослась, не вызвав осложнений, обращайтесь к врачу сразу после травмы и не забывайте об оказании первой помощи, тогда никаких последствий не возникнет. Будьте здоровы.
Поделиться:
Повреждения зон роста — лечение, симптомы, причины, диагностика
Зона роста также называемая эпифизарной пластиной или физисом — это участок растущей ткани в конце длинных трубчатых костей у детей и подростков.Каждая длинная кость имеет по крайней мере две пластины роста: по одному на каждом конце. Рост пластины определяет будущую длину и форму зрелой костной ткани. После завершения роста в конце пубертатного возраста рост пластин завершается и эта зона замещается твердой костной тканью.
Повреждения пластинок возникают у детей и подростков. Пластины является самой слабой областью растущего скелета, они слабее даже, чем соседние связки и сухожилия, которые соединяют кости с другими костями и мышцами. У ребенка в период роста при серьезных травмах суставов, наиболее вероятно,будет повреждение пластин роста, чем связок, отвечающих за стабильность сустава. Травмы, которые могут вызвать растяжение связок у взрослых, могут вызвать повреждение пластин роста у детей.
У ребенка в период роста при серьезных травмах суставов, наиболее вероятно,будет повреждение пластин роста, чем связок, отвечающих за стабильность сустава. Травмы, которые могут вызвать растяжение связок у взрослых, могут вызвать повреждение пластин роста у детей.
Повреждения пластин роста происходят при переломах. Они составляют 15 процентов всех детских переломов. Они встречаются в два раза чаще у мальчиков чем, у девочек, и наиболее часто встречаются у 14 — 16-летних мальчиков и 11 — 13-летних девочек. У девочек в более старшей возрастной группе реже встречаются переломы так, как опорно-двигательный аппарат у девочек созревает раньше, чем у мальчиков. В результате у девочек раньше завершается формирование костной ткани и пластинки роста сменяются плотной костной тканью. Примерно половина всех травм пластинок роста происходят в нижней части предплечья ( лучевой кости) или в локте. Эти травмы также часто встречаются в нижней части ноги (голени и малоберцовой кости). Они могут также возникать в верхней части ноги (бедре) или в лодыжке и стопе.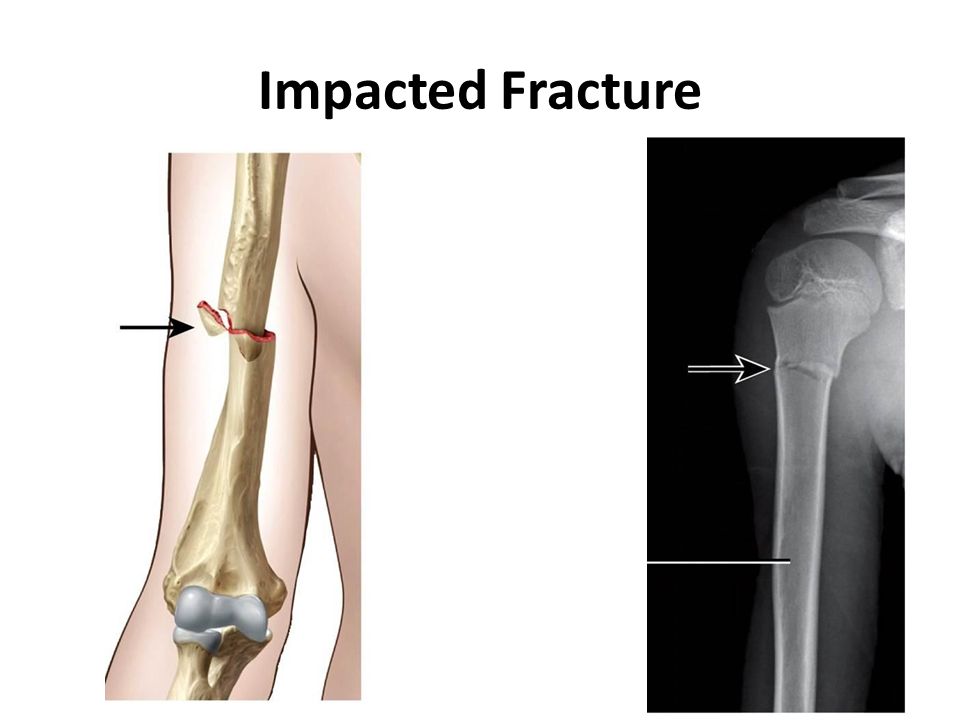
Причины
Хотя травмы пластинок роста, как правило, связаны с острой травмой ( падение или удар по конечности),повреждение может быть вызвано и хронической травмой, возникающей в результате избыточных частых нагрузок. Например, такие повреждения пластин роста могут возникнуть у спортсменов: гимнастов, легкоатлетов, игроков в бейсбол.
На основании определенных исследований травматизма у детей были получены данные, что повреждения пластин роста возникают в результате падений на детской площадке или со стульев. На такие виды спорта такие, как футбол, легкая атлетика и гимнастика, приходится одна треть всех травм. На другие виды физической активности такие, как езда на велосипеде, катание на санях, катание на лыжах и катание на роликовой доске, приходится одна пятая всех переломов пластин роста. Травмы при езде на автомобиле, мотоцикле, и связанных с ними транспортных происшествиях составляют лишь небольшой процент переломов пластин роста.
Eсли у ребенка после острой травмы или чрезмерной нагрузки возникает боль, которая не исчезает или проходит изменение физической активности или есть локальная болезненность,то в таком случае обязательно необходима консультация врача. Ребенок, ни в коем случае,не должен двигаться через боль. Дети, которые занимаются спортом, часто испытывают некоторый дискомфорт, так как им приходится выполнять новые движения. В некоторых случаях появление определенных неприятных ощущений вполне предсказуемо, но,тем не менее,любая жалоба ребенка заслуживает внимания так,как некоторые травмы при отсутствии адекватного лечения могут приводить к необратимым изменениям и нарушить надлежащий рост костей поврежденной конечности.
Ребенок, ни в коем случае,не должен двигаться через боль. Дети, которые занимаются спортом, часто испытывают некоторый дискомфорт, так как им приходится выполнять новые движения. В некоторых случаях появление определенных неприятных ощущений вполне предсказуемо, но,тем не менее,любая жалоба ребенка заслуживает внимания так,как некоторые травмы при отсутствии адекватного лечения могут приводить к необратимым изменениям и нарушить надлежащий рост костей поврежденной конечности.
Хотя в большинстве случаев травмы пластин роста связаны с травмами во время игры или занятий спортом,тем не менее, возможны и другие причины повреждения зон роста (например, при инфекции костей ),которые могут изменить нормальный рост и развитие костной ткани.
Другие возможные причины травмы пластинок роста
Жестокое обращение с детьми может стать причиной травм костей, особенно у маленьких детей, у которых рост костных тканей только начинается.
Воздействие холода (например, обморожение) может также повредить пластинки роста у детей и в результате чего могут быть короткие пальцы в старшем возрасте или ранее развитие дегенеративного артрита.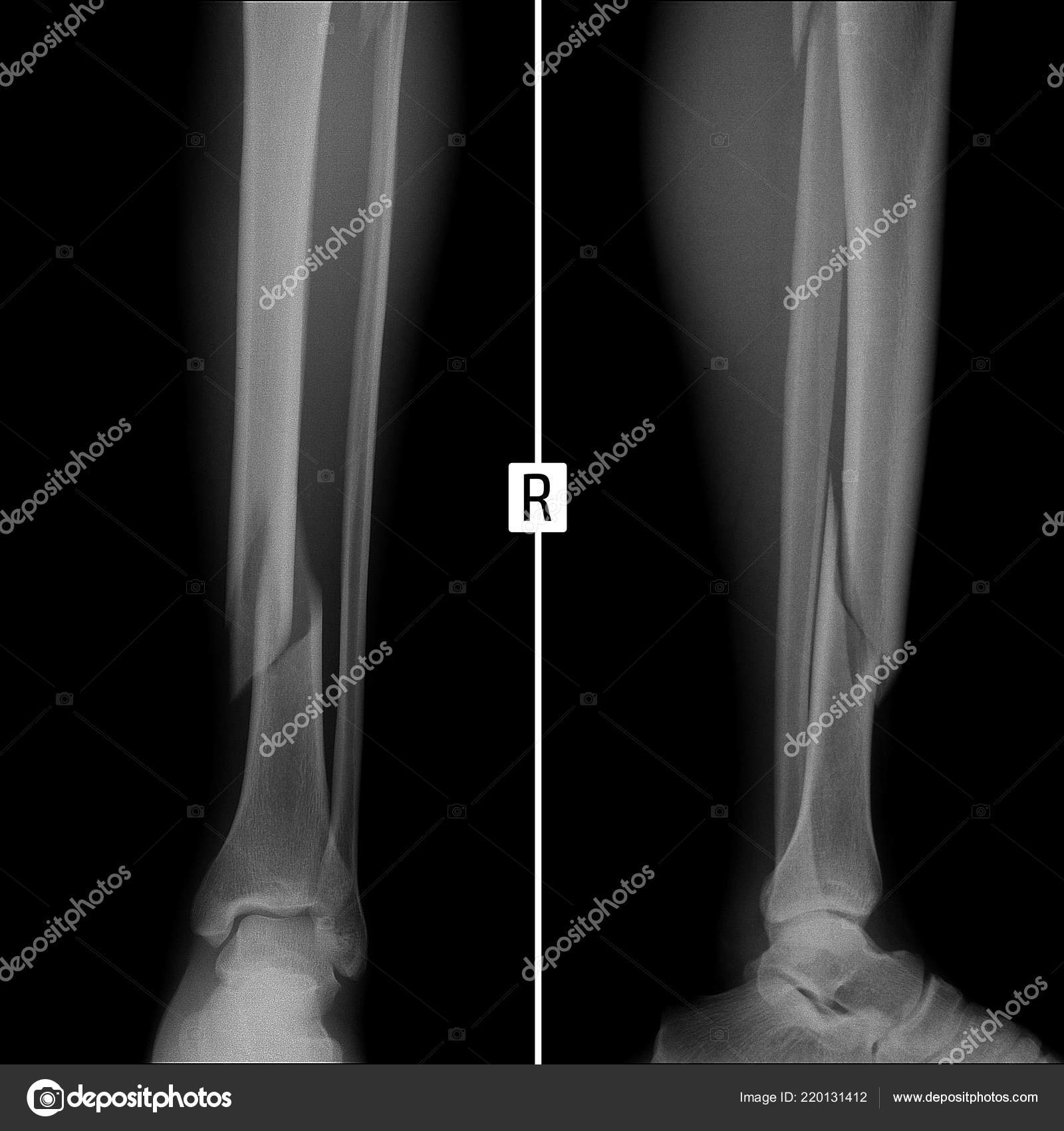
Радиационное излучение, которое используется для лечения некоторых видов рака у детей, может привести к повреждению роста пластины. Более того, недавние исследования показали,что и химиотерапия, используемая для лечения онкологических заболеваний у детей, может негативно повлиять на рост костей. Аналогичное действие оказывает и длительное применение стероидов для при лечении ревматоидного артрита.
Наличие у детей определенных неврологических нарушений, которые приводят к сенсорному дефициту или мышечному дисбалансу, повышает риск переломов пластинок роста, особенно в области лодыжки и колена.
Подобные типы травм часто наблюдаются у детей, которые родились с нечувствительностью к боли.
Область зон роста является местом приложения многих наследственных заболеваний, которые влияют на опорно-двигательный аппарат. Наука постепенно изучает гены и мутации генов, участвующих в формировании скелета, роста и развития костной ткани. Со временем эти исследования помогут лечить различные отклонения в нормальном функционировании пластин роста.
Симптомы
- Невозможность продолжать игру из-за болей после острой травмы.
- Снижение способности играть в течение длительного времени из-за постоянной боли после перенесенной травмы.
- Визуально заметная деформация руки или ноги ребенка.
- Сильная боль и невозможность движений после травмы.
Диагностика
После выяснения обстоятельств травмы врач назначает рентгенографию для определения типа перелома и выработки плана лечения. Поскольку зоны роста не имеют такой плотности, как кости, то рентгенография их не визуализирует и они определяются как промежутки ( зазоры) между метафизом и эпифизом длинной трубчатой кости.В связи с плохой визуализацией на рентгенографии зон роста рекомендуется проводить рентгенографию парной конечности для сравнения изображений.
МРТ (магнитно-резонансная томография) позволяет достаточно четко визуализировать изменения в тканях и, поэтому, может быть назначена для диагностики повреждений пластин роста. В некоторых случаях, возможно использование другие диагностических методов, таких как компьютерная томография (КТ) или УЗИ исследование.
В некоторых случаях, возможно использование другие диагностических методов, таких как компьютерная томография (КТ) или УЗИ исследование.
Классификация переломов пластин роста (Солтер и Харрис)
Переломы пластин роста делятся на 5 типов:
- Тип I
Эпифиз полностью отделен от конца кости или метафиза, через глубокий слой пластинки роста. Пластина роста остается прикрепленной к эпифизу. Врачу необходимо провести репозицию при наличии смещения. При этом типе перелома необходима иммобилизация с помощью гипса для полноценной консолидации. Как правило, вероятность полноценного восстановления кости при этом типе перелома очень высокая. - Тип II
Это наиболее распространенный тип перелома пластины роста. Эпифиз, вместе с пластиной роста отделяется от метафиза. Как и при типе I,при переломах типа II обычно необходимо проводить репозицию и жесткую фиксацию гипсом. - Тип III
Этот тип перелома происходит в редких случаях, как правило, в нижней части голени, в большеберцовой кости. Это происходит, когда перелом проходит полностью через эпифиз и отделяет часть эпифиза и пластинку роста от метафиза. При таких переломах нередко требуется хирургическое восстановление суставной поверхности. Прогноз при таких переломах хороший,если нет нарушения кровоснабжения отделенной части эпифиза и нет выраженных смещений отломков.
Это происходит, когда перелом проходит полностью через эпифиз и отделяет часть эпифиза и пластинку роста от метафиза. При таких переломах нередко требуется хирургическое восстановление суставной поверхности. Прогноз при таких переломах хороший,если нет нарушения кровоснабжения отделенной части эпифиза и нет выраженных смещений отломков. - Тип IV
Этот перелом проходит через эпифиз, через всю пластинку роста и в метафиз.При этом типе перелома необходима хирургическая реконструкция геометрии костей и выравнивание пластинки роста. Если реконструкция не будет проведена качественно, то прогноз при таком тип перелома может быть не очень хорошим. Эта травма встречается,чаще всего,в конце плечевой кости рядом с локтем. - Тип V
Это редкий тип травмы,когда происходит дробление конца кости и пластина роста сжимается. Чаще всего,такой тип перелома встречается в колене или лодыжке.Прогноз неблагоприятный, так как преждевременное окостенение зоны роста почти неизбежно.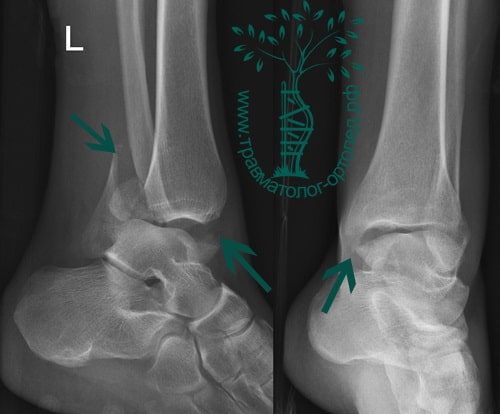
Новая классификация, называемая классификация Петерсона различает также перелом типа VI, при котором часть эпифиза, пластина роста, и метафиз отсутствуют. Это обычно происходит при открытых ранах или переломах (травмы при применение сельскохозяйственной техники,снегоходов, газонокосилки или при огнестрельных ранениях). При VI типе перелома обязательно требуется хирургическое вмешательство, и большинстве случаев бывают необходимы поздние реконструктивные или корректирующие операции. Рост костей почти всегда нарушен.
Лечение
Как правило, лечением травм (за исключением незначительных) занимается врач-травматолог. В некоторых случаях требуется детский ортопед-травматолог так,как травмы у детей нередко имеют свои особенности.
Лечение при переломах зависит от типа перелома.Лечение, которое должно быть начато как можно раньше после травмы и, как правило, представляет собой следующие действия:
- Иммобилизация. На поврежденную конечность накладывается гипс или шина и ограничивают любую деятельность ребенка,которая может оказать давление на травмированную область.
- Репозиция. При наличии смещения отломков необходима ручная репозиция или нередко хирургическая репозиция с фиксацией отломков. Фиксация необходима для нормальной консолидации костной ткани.После проведения репозиции накладывается гипсовая повязка с захватом зоны роста и сустава. Иммобилизация в гипсе необходима в течение от нескольких недель до нескольких месяцев до тех пор, пока не произойдет нормальная консолидация костной ткани.Необходимость в оперативном восстановлении целостности костных структур определяется размерами смещения, наличием опасности повреждения близлежащих сосудов и нервов и возрастом ребенка.
- ЛФК назначается только после завершения регенерации костной ткани. Долгосрочные наблюдения врача необходимы для оценки адекватного роста костной ткани так, как происходит травма зон роста. Поэтому, рекомендуется проведение рентгенографии конечностей с интервалами 3-6 месяцев, в течение 2 лет после перелома зон роста. Некоторые переломы требуют динамического наблюдения до завершения роста ребенка.
Прогноз
Почти в 85 процентов случаев переломов пластинок роста происходит полное заживление без каких-либо последствий.
Нарушение формирования костной ткани при травме пластинки роста возникают в следующих случаях:
- Тяжесть травмы. Если травма вызывает нарушение притока крови к эпифизу,то происходит нарушение роста костной ткани.Также при при смещении, разрушении или компрессии пластинки роста возможно замедление роста костной ткани.Наличие открытой травмы может повлечь за собой риск инфицирования и инфекция может разрушить пластину роста.
- Возраст ребенка. В младшем возрасте повреждение пластин роста может приводить к более серьезным нарушениям в развитии костной ткани так, как необходим большой прирост костей. И поэтому,при переломах в раннем детском возрасте требуется длительное наблюдение врача. В то же время более молодая костная ткань обладает большей регенераторной способностью.
- Локализация переломов зон роста.Например,зоны роста в колене более ответственны за экстенсивный рост костей, чем другие.
- Тип роста перелома пластин — Тип IV и V являются наиболее серьезными.
Лечение зависит от вышеперечисленных факторов, а также опирается на прогноз.
Наиболее частым осложнением перелома пластины роста является преждевременная остановка роста костей. Пораженная кость растет медленнее, чем это было бы без травмы, и в результате конечность может быть короче, чем неповрежденная конечность. Если же повреждена только часть пластинки роста, рост кости может быть в одну сторону и происходит искривление конечности. Травмы зоны роста в колене подвержены наибольшему риску осложнений. Так как нередко травма зоны роста в колене сопровождается повреждением нервов и сосудов, то поэтому травмы зон роста в колене чаще сопровождаются нарушением роста костей и искривлениями конечности.
В настоящее время в ведущих исследовательских клиниках проводятся исследования, изучающие возможности стимуляции регенерации тканей с использованием результатов генной инженерии, что позволит в будущем избежать остановки роста и деформации конечностей после перенесенных травм зон роста.
Хирургические методы фиксации при лечении переломов плато большеберцовой кости (переломы верхнего конца кости голени) у взрослых
В чем суть медицинской проблемы?
Переломы плато большеберцовой кости – это повреждения верхнего конца большеберцовой кости (кости голени), формирующего нижнюю поверхность коленного сустава. Эти переломы часто сопровождаются значительным повреждением кожи и мышц и могут приводить к образованию пустот или дефектов в кости.
Какие методы лечения доступны?
Часто хирургическое лечение сложных переломов заключается в открытом восстановлении и внутренней фиксации (ORIF), что подразумевает обеспечение непосредственной видимости перелома и последующее закрепление костных фрагментов с помощью пластин и винтов. Другим методом является наружная фиксация, при которой проволоки и штифты размещаются в кости вокруг места перелома для закрепления фрагментов до их сращения. Вместе с наружной фиксацией возможно использование небольших пластин или винтов для удержания некоторых фрагментов перелома на месте; это называется гибридной фиксацией.
Для коррекции возможных костных дефектов в качестве наполнителя могут применяться как трансплантаты, взятые от самих пациентов, так и заменители кости.
Какие доказательства доступны?
В сентябре 2014 года мы нашли 6 небольших исследований (с участием 429 взрослых), посвященных различным методам фиксации и костным наполнителям. Все 6 исследований были небольшими, со значительным риском смещения. Мы оценили качество большинства доступных доказательств как очень низкое, это означает, что мы очень не уверены в этих результатах.
В 3 исследованиях оценивали различные методы фиксации. В 1 исследовании было обнаружено, что гибридная фиксация с большей вероятностью, чем стандартная ORIF, приводит к улучшению качества жизни и функции нижней конечности; уменьшению числа осложнений, требующих хирургического вмешательства, и возвращению людей к уровню активности до травмы Однако, нельзя было исключить возможность лучшего результата со стороны ORIF. В другом исследовании минимально инвазивную технику, с применением одной пластины, сравнивали с традиционной открытой техникой, при которой используются две пластины. В этом исследовании между 2 группами были обнаружены только очень небольшие различия относительно функции колена, осложнений или повторных операций. В третьем исследовании артроскопические операции (с примением маленькой камеры для визуализации сустава) и внутреннюю фиксацию сравнивали с ORIF. В нем сообщали о лучших функциональном исходе и подвижности колена в группе артроскопии. Повторных операций не было.
В 3 исследованиях различные заменители кости сравнивали с трансплантатами кости в лечении костных дефектов, однако в этих исследованиях сообщали только о некоторых исходах. В 1 исследовании в 2 группах были получены схожие результаты по числу участников с хорошей способностью к ходьбе, подъему по лестницам, приседаниям и прыжкам, при оценке через 1 год после лечения. Во всех 3 исследованиях в обеих группах было схожее число специфических осложнений. В 1 исследовании было обнаружено, что все участники группы трансплантата кости страдали от более продолжительной боли в месте взятия трансплантата кости. В 2 исследованиях сообщали о схожих результатах относительно объема движений в 2 группах, тогда как в третьем исследовании в группе заменителя кости были обнаружены лучшие результаты, при оценке через 1 год после лечения.
Выводы
В настоящее время недостаточно доказательств для однозначного определения лучших хирургических методов фиксации и способов лечения костных дефектов при переломах плато большеберцовой кости у взрослых. Для принятия информированных решений в клинике по-прежнему необходимы хорошо проведенные клинические испытания.
Лечение переломов у собак
Лечение переломов у собак в клиниках «Высота»: доверьте заботу о питомце профессионалам!
Под переломом в ветеринарии понимают нарушение целостности кости полного или частичного типа. Лечение переломов у собак проводится с учетом типа повреждения, причины, которая его вызвала, особенностей породы и индивидуальных характеристик организма животного.
Открытые и закрытые переломы требуют разного подхода. При выборе метода терапии важно ориентироваться на массу факторов. Специалисты клиники «Высота» имеют большой опыт в работе с переломами разной степени тяжести, используют в практике проверенные методы и препараты, которые сделают процесс выздоровления быстрым и комфортным.
Причины и виды переломов у собак
К переломам у собак чаще всего приводят механические факторы. Кости повреждаются после ушибов, падений, ударов, воздействия острых и тяжелых предметов. Иногда переломы провоцируются опухолевыми, дистрофическими, воспалительными расстройствами, в период беременности, при серьезных нарушениях обменных процессов организма.
Основные виды переломов
Трещина в кости — самый безопасный вариант, когда кость разламывается не полностью, а окружающие ткани не повреждаются. Визуально редко заметен, проявляется на рентгене, симптоматика выражается через прихрамывание, болевые ощущения в области трещины. При несвоевременном лечении может перерасти в закрытый или открытый перелом.
Закрытые переломы со смещением и без смещения. Если перелом закрытый без смещения, то окончания костей остаются в своем естественном положении. У питомца наблюдается сильная боль, может образоваться отек. Если имеется смещение, то окончания костей травмируют окружающую мышечную и сосудистую ткань.
Болевые ощущения, соответственно, проявляются сильнее. Визуально заметен отек, припухлость. Закрытые переломы опасны своими последствиями. Они могут привести к внутреннему кровоизлиянию, параличу конечностей, повреждению внутренних органов.
Открытый перелом. При открытом переломе повреждаются мышцы и кожный покров. Кость может оставаться незаметной, но рана видна в любом случае. Положительным моментом такого повреждения является то, что не заметить его практически невозможно. В клинику хозяин собаку везет без задержек.
Если переломы происходят из-за хронических заболеваний, патологических процессор организма, от старости, то в терапии необходимо не просто вылечить перелом, но и грамотно подобрать средства по ликвидации причины, которая его вызвала.
Что делать, если у собаки перелом?
- При наличии кровотечения, его нужно остановить. Рана закрывается повязкой.
- Участок тела с переломом нужно обездвижить.
- Для перевозки и переноски использовать только жесткие поверхности.
- При попадании в клинику делается рентген, после чего определяется процедура лечения.
Как собакам лечат переломы?
В несложных случаях для лечения бывает достаточно повязок, шин и обеспечения питомцу полного покоя. Гипсовые повязки в ветеринарии практически не используются из-за их низкой эффективности.
Если кости нужно соединять, проводится остеосинтез. Операция проводится с применением специальных аппаратов, пластин, спиц, фиксаторов, полимеров. Процедура позволяет обеспечить максимально комфортные условия для срастания кости.
Успешность лечения зависит от многих факторов, от степени повреждения костей, от сроков начала лечения питомца в клинике. Если необходимо лечение переломов у собак, звоните в клинику «Высота» по номеру +7(495) 320-32-01.
Ушиб голени — Медичний центр «Ліко-Мед»
Дата публикации 3 октября 2018
Что такое?
Ушиб голени происходит в результате прямого удара по передней части голени. Чаще всего это является следствием падения, ударов о мебель, спортивных травм. Из-за ушиба мышцы и соединительная ткань разрушаются. Разрыв кровеносных сосудов приводит к появлению синеватых пятен на коже, но сама кожа при этом не повреждается. В большинстве случаев, ушиб голени – небольшая быстропроходящая травма. Значительно реже при ранении, нанесенном ушибом, серьезно повреждаются нервы и кровеносные сосуды.
Чего ожидать?
В течение нескольких дней цвет кожи сменяется с голубовато-черного на желтый или зеленый, также постепенно проходят отек и боль. Полностью симптомы исчезают к концу второй недели. Прежде, чем вернуться к занятиям спортом или другим физическим нагрузкам, следует проконсультироваться с врачом.
Распространенность
Ушибы являются второй из наиболее распространенных типов спортивных травм.
Лечение
В большинстве случаев, лечение ушиба голени не требуется. Врач может рекомендовать легкие упражнения на растяжку. При наличии выраженных симптомов могут потребоваться дополнительные исследования для исключения иных травм.
Что можно предпринять самому?
Для облегчения боли, симптомов воспаления и ускорения заживления, в течение первых 24 — 48 часов после травмы можно использовать следующие методы:
- обеспечение покоя пострадавшей конечности и снижение физической активности;
- прикладывание льда на 20 минут, с повторением процедуры несколько раз в день;
- обеспечение голени приподнятого положения.
При необходимости можно принять безрецептурный нестероидный противовоспалительный препарат (ибупрофен, напроксен натрия) вместе с едой.
Чем усугубляется?
Массаж травмированной области, энергичное растяжение, продолжение упражнений или занятий спортом усугубляют проявления травмы.
Когда обращаться к врачу?
При развитии сильной боли, отека или онемения, невозможности переноса веса на поврежденную конечность нужен врачебный осмотр. Также проконсультироваться со специалистом следует в ситуации, когда припухлость и болезненность не проходят, ухудшается состояние при растяжении, образуются кровоподтеки без видимой причины.
В редких случаях возможны осложнения ушиба, требующие обращения в скорую. Признаки такой патологии:
- более интенсивная, чем можно было бы ожидать, боль;
- мышечное напряжение или растяжение усиливают боль;
- появление чувства жжения, покалывания или онемения;
- ощущение тугости или наполненности мышц;
- ухудшение симптомов при ношении повязки.
О чем спросить врача?
- Как определить серьезность ушиба голени?
- Можно ли ускорить выздоровление после ушиба?
- Как предотвратить ушибы голени в будущем?
Постановка диагноза
Врач может диагностировать ушиб голень с помощью медицинского обследования.
Факторы риска
- Контактные виды спорта.
- Физически активная работа.
- Частые падения.
МСКТ костей голени
Поиск
Заказать звонок
|
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы. |
Запись онлайн |
Описание
- Переломы, трещины кости, ушибы мягких тканей, ложный сустав
- Остеомиелит, туберкулез и другие заболевания, влияющие на структуру костной ткани
- Планирование операций на костной ткани и прилегающих к ней мягких тканях
- Инородные тела в организме, особенно расположенные близко от указанной кости
- доброкачественные и злокачественные новообразования
- Контроль эффективности лечения
3300 руб
МСКТ костей голени
Имеются противопоказания. Необходима консультация специалиста
Перелом большеберцовой кости | Бостонский медицинский центр
Большеберцовая кость, или большеберцовая кость, является наиболее часто переломанной длинной костью в организме. Перелом диафиза большеберцовой кости происходит по длине кости ниже колена и выше лодыжки.
Обычно для того, чтобы вызвать такой перелом ноги, требуется большая сила. Например, столкновения автомобилей — частая причина переломов диафиза большеберцовой кости. При многих переломах большеберцовой кости ломается и меньшая кость голени (малоберцовая кость).
Голень состоит из двух костей: большеберцовой и малоберцовой.Большеберцовая кость — большая из двух костей. Он поддерживает большую часть вашего веса и является важной частью как коленного, так и голеностопного суставов.
Какие бывают типы переломов большеберцовой кости?
Переломы большеберцовой кости сильно различаются в зависимости от силы, вызвавшей перелом. Части кости могут быть выровнены правильно (стабильный перелом) или не выровнены (перелом со смещением). Кожа вокруг перелома может быть неповрежденной (закрытый перелом) или кость может проколоть кожу (открытый перелом).При многих переломах большеберцовой кости ломается и малоберцовая кость.
Врачи описывают друг другу переломы, используя системы классификации. Переломы большеберцовой кости классифицируются в зависимости от:
- Расположение перелома (диафиз большеберцовой кости делится на трети: дистальную, среднюю и проксимальную)
- Характер перелома (например, кость может сломаться в разных направлениях, например, поперек, вдоль или посередине)
- Разорваны ли кожа и мышца над костью в результате травмы (открытый перелом)
К наиболее распространенным типам переломов диафиза большеберцовой кости относятся:
Поперечный перелом: При этом типе перелома перелом представляет собой прямую горизонтальную линию, проходящую по диафизу большеберцовой кости.
Косой перелом: Этот тип перелома имеет наклонную линию поперек стержня
Спиральный излом: Линия излома окружает стержень, как полосы на леденце. Этот тип перелома вызван скручивающей силой.
Оскольчатый перелом: При этом типе перелома кость распадается на три или более частей.
Открытый перелом: Если кость ломается так, что фрагменты кости торчат через кожу или рана проникает вниз до сломанной кости, перелом называется открытым или сложным переломом.Открытые переломы часто связаны с гораздо большим повреждением окружающих мышц, сухожилий и связок. У них более высокий риск осложнений, особенно инфекций, и на выздоровление у них требуется больше времени.
Что вызывает переломы большеберцовой кости?
Переломы диафиза большеберцовой кости часто возникают в результате столкновения с высокой энергией, например, аварии автомобиля или мотоцикла. В подобных случаях кость может расколоться на несколько частей (оскольчатый перелом).
Спортивные травмы, такие как падение во время катания на лыжах или столкновение с другим игроком во время футбола, представляют собой травмы с низкой энергией, которые могут вызвать переломы диафиза большеберцовой кости.Эти переломы обычно вызываются скручивающей силой и приводят к наклонному или спиральному перелому.
Каковы симптомы перелома берцовой кости?
Перелом диафиза большеберцовой кости обычно вызывает немедленную сильную боль. Другие симптомы могут включать:
- Неспособность ходить или держать ногу
- Деформация или нестабильность ноги
- Кость «нависает» над кожей в месте перелома или кость выступает через разрыв кожи
- Периодическая потеря чувствительности стопы
Как диагностируется перелом берцовой кости?
Важно, чтобы ваш провайдер знал особенности того, как вы повредили ногу.Например, если вы попали в автомобильную аварию, вашему врачу будет полезно узнать, с какой скоростью вы двигаетесь, были ли вы водителем или пассажиром, пристегнуты ли вы ремнем безопасности и сработали ли подушки безопасности. Эта информация поможет вашему врачу определить, как вы получили травму и могли ли вы получить травму в другом месте.
Вашему врачу также важно знать, есть ли у вас какие-либо другие заболевания, например высокое кровяное давление, диабет, астма или аллергия. Ваш врач также спросит вас, употребляете ли вы табачные изделия или принимаете ли какие-либо лекарства.
После обсуждения вашей травмы и истории болезни ваш врач проведет тщательное обследование. Он или она оценит ваше общее состояние, а затем сосредоточится на вашей ноге. Ваш провайдер будет искать:
- Явная деформация голени / голени (необычный угол, скручивание или укорочение ноги)
- Разрывы кожи
- Синяки
- Набухание
- Костные кусочки, которые могут давить на кожу
- Нестабильность (некоторые пациенты могут сохранять некоторую стабильность, если малоберцовая кость не сломана или перелом неполный)
После визуального осмотра врач ощупает вашу большеберцовую кость, ногу и ступню в поисках аномалий.Если вы бодрствуете и бодрствуете, врач проверит ваши ощущения и движения в ноге и ступне.
Визуальные тесты
Визуализирующие обследования предоставят вашему врачу дополнительную информацию о вашей травме.
Рентгеновские снимки. Самый распространенный способ оценки перелома — это рентген, который дает четкое изображение костей. Рентген может показать, сломана ли большеберцовая кость или нет. Они также могут показать тип перелома и его расположение в большеберцовой кости. Рентген также полезен для выявления поражения коленных или голеностопных суставов и наличия перелома малоберцовой кости.
Компьютерная томография (КТ). Если вашему врачу по-прежнему нужна дополнительная информация после просмотра ваших рентгеновских снимков, он или она может назначить компьютерную томографию. Компьютерная томография показывает поперечное сечение вашей конечности. Он может предоставить вашему врачу ценную информацию о серьезности перелома. Например, иногда линии перелома могут быть очень тонкими и плохо различимыми на рентгеновском снимке. Компьютерная томография поможет вашему врачу более четко увидеть линии.
Как лечится перелом большеберцовой кости?
При планировании лечения ваш врач учтет несколько вещей, в том числе:
- Общее состояние вашего здоровья
- Причина вашей травмы
- Степень тяжести травмы
- Степень поражения мягких тканей
Нехирургическое лечение
Нехирургическое лечение может быть рекомендовано пациентам, у которых:
- Не подходят для операции из-за общих проблем со здоровьем
- Менее активны, поэтому лучше переносят небольшие углы наклона или разницу в длине ног
- Имеют закрытые переломы с минимальным перемещением концов трещин
Первичное лечение.Большинство травм в течение первых нескольких недель вызывают отек. Ваш врач может сначала наложить шину, чтобы обеспечить комфорт и поддержку. В отличие от полной гипсовой повязки, шину можно затянуть или ослабить для безопасного возникновения отека. Как только опухоль спадет, врач рассмотрит ряд вариантов лечения.
Отливка и раскосы. Ваш врач может иммобилизовать перелом в гипсе для первоначального заживления. Через несколько недель гипс можно заменить на функциональную скобу из пластика и застежки.Ортез обеспечит защиту и поддержку до полного заживления. Ортез можно снимать в гигиенических целях и для физиотерапии.
Хирургическое лечение
Операция может быть рекомендована при некоторых типах переломов, в том числе:
- Открытые переломы с ранами, требующими наблюдения
- Переломы, не заживающие консервативным лечением
- Переломы с множеством костных фрагментов и большим смещением
Интрамедуллярный штифт. В настоящее время большинство хирургов используют для лечения переломов большеберцовой кости интрамедуллярное крепление гвоздями. Во время этой процедуры в канал большеберцовой кости вводится специально разработанный металлический стержень. Стержень проходит через трещину, чтобы удерживать ее на месте.
Интрамедуллярный стержень прикручивается к кости с обоих концов. Это удерживает ноготь и кость в правильном положении во время заживления. Интрамедуллярные стержни обычно изготавливают из титана. Они бывают разной длины и диаметра, чтобы соответствовать большинству большеберцовых костей.
Интрамедуллярный гвоздь не идеален при переломах у детей и подростков, поскольку необходимо соблюдать осторожность, чтобы не пересекать пластинки роста кости.
Пластины и винты. Во время этой операции костные фрагменты сначала перемещаются (уменьшаются) до их нормального положения. Они скрепляются винтами и металлическими пластинами, прикрепленными к внешней поверхности кости. Пластины и винты часто используются, когда интрамедуллярное крепление невозможно, например, при переломах коленных или голеностопных суставов.
Наружная фиксация. При этом типе операции металлические штифты или винты вставляются в кость выше и ниже места перелома. Штифты и винты прикреплены к планке снаружи обшивки. Это устройство представляет собой стабилизирующую опору, которая удерживает кости в правильном положении, чтобы они могли зажить.
Сколько времени потребуется, чтобы оправиться от перелома большеберцовой кости?
Большинство переломов диафиза большеберцовой кости полностью заживают от 4 до 6 месяцев. Некоторым требуется еще больше времени, особенно если перелом был открыт или разбит на несколько частей, или если пациенты употребляют табачные изделия.
Многие врачи поощряют движение ног в начале периода восстановления. Чтобы избежать проблем, очень важно следовать инструкциям врача по переносу веса на травмированную ногу.
В некоторых случаях медицинские работники разрешают пациентам максимально нагружать ногу сразу после операции. Однако, возможно, вы не сможете перенести полный вес на ногу, пока перелом не начнет заживать. Обязательно внимательно следуйте инструкциям своего поставщика. Когда вы начнете ходить, вам, вероятно, потребуется использовать костыли или ходунки для поддержки.
Физиотерапия
Поскольку вы, вероятно, потеряете мышечную силу в травмированной области, упражнения во время процесса заживления очень важны. Лечебная физкультура поможет восстановить нормальную силу мышц, подвижность суставов и гибкость. Это также может помочь вам справиться с болью после операции.
Скорее всего, физиотерапевт начнет обучать вас определенным упражнениям, пока вы еще находитесь в больнице. Терапевт также поможет вам научиться пользоваться костылями или ходунками.
Какие осложнения может вызвать перелом большеберцовой кости?
Переломы диафиза большеберцовой кости могут вызвать дальнейшие травмы и осложнения, в том числе следующие:
- Концы сломанных костей часто острые и могут порезать или разорвать окружающие мышцы, нервы или кровеносные сосуды.
- Может развиться синдром острого компартмента. Это болезненное состояние, которое возникает, когда давление в мышцах достигает опасного уровня. Это давление может уменьшить кровоток, что не позволяет питанию и кислороду достигать нервных и мышечных клеток.Если давление не будет быстро снято, это может привести к необратимой инвалидности. Это неотложная хирургическая помощь. Во время процедуры хирург делает надрезы на коже и мышцах, чтобы снять давление.
- Открытые переломы подвергают кость воздействию внешней среды. Даже при хорошей хирургической очистке кости и мышцы кость может инфицироваться. Костную инфекцию трудно лечить, и часто требуется несколько операций и длительное лечение антибиотиками.
Осложнения хирургии
Помимо рисков хирургического вмешательства в целом, таких как потеря крови и проблемы, связанные с анестезией, хирургические осложнения могут включать:
- Инфекция
- Травма нервов и сосудов
- Сгустки крови (могут возникнуть и без хирургического вмешательства)
- Смещение или невозможность правильно расположить сломанные фрагменты
- Отсроченное сращение или несращение (когда перелом заживает медленнее, чем обычно, или совсем не срастается)
- Угловой (с лечением внешней фиксацией)
Причины, симптомы, тесты и лечение
Обзор
Кости стопы.Что такое стрессовая реакция или стресс-перелом?
Стресс-реакцию можно сравнить с глубоким ушибом кости, возникающим в результате травмы или чрезмерного использования. При постановке диагноза стрессовые травмы можно классифицировать по спектру: ранние (стрессовая реакция) или поздние (стрессовый перелом). Стрессовая реакция, которую не лечить, перерастет в стрессовый перелом. При стрессовом переломе небольшая трещина возникает в результате повторяющихся травм, которые обычно возникают в результате чрезмерного использования. Травмы, связанные с перенапряжением, составляют почти 50% всех спортивных травм.
Где возникают стрессовые переломы?
Стресс-переломы могут возникать везде, где наблюдается чрезмерное использование, но чаще всего они встречаются в нижних конечностях в результате ударов и нагрузок. Наиболее распространенной костью является большеберцовая или большеберцовая кость (от 20% до 75% всех стрессовых переломов — часто беговые травмы). Стресс-переломы также могут возникать в стопе. Стопа состоит из нескольких мелких костей. Кости, идущие к пальцам ног, называются плюсневыми костями. На каждой стопе по пять плюсневых костей.Чаще всего стрессовый перелом случается на второй и третьей плюсневых костях. Стресс-переломы также можно увидеть в пятке (пяточная кость), бедре (проксимальный отдел бедра) и даже в пояснице.
Симптомы и причины
Что вызывает стрессовый перелом?
Факторы риска трещин под напряжением можно разделить на две основные категории: внешние и внутренние.
Внешние факторы происходят вне тела. Их также можно назвать факторами окружающей среды (природы). Эти факторы могут включать:
- Выполнение неправильной тренировки или спортивной техники.
- Слишком быстрое выполнение программы тренировок или объема активности или изменение уровня активности без постепенного периода обкатки.
- Смена поверхности, на которой вы тренируетесь, например, переход с мягкой поверхности (например, беговой дорожки) на улицу по гравию или бетону.
- Бег по трассе или дороге с уклоном.
- Использование плохого снаряжения или неподходящей обуви (слишком изношенная, слишком хрупкая или слишком жесткая обувь).
- Выполнение повторяющихся действий в определенных видах спорта с высокой ударной нагрузкой, например:
- Бег на длинные дистанции (большеберцовая кость, бедро).
- Баскетбол.
- Теннис.
- Легкая атлетика.
- Гимнастика (стрессовые переломы запястья от нагрузки на руки / запястья, поясница).
- Танец (ступни, поясница).
- Плохая диета с недостаточным количеством калорий для занятий спортом.
- Низкий уровень витамина D.
- Имеет раннюю спортивную специализацию. Молодежь, которая занимается одним видом спорта круглый год без перерыва, подвержена риску стрессовых переломов.
Внутренние факторы — это вещи, которые связаны со спортсменом или пациентом и не подвержены влиянию внешних сил. Эти факторы могут включать:
- Возраст : у спортсменов старшего возраста могут быть проблемы с плотностью костей, такие как остеопороз. Уже ослабленная кость разовьется реакция на стресс и / или сломается раньше, чем здоровая кость.
- Вес : Похоже, что оба конца диапазона подвержены риску стрессовых травм. Кто-то с низким ИМТ или с недостаточным весом может иметь ослабленные кости, а кто-то с высоким ИМТ, выполняющий повторяющиеся нагрузки с собственным весом, также будет подвержен риску травм.
- Анатомия : Проблемы со стопой могут влиять на то, как ступня ударяется о землю. Эти проблемы со стопами могут включать бурситы, волдыри, тендинит, а также низкие или высокие своды стопы. Мышечная слабость, дисбаланс или недостаток гибкости также могут быть факторами.
- Пол : Женщины могут подвергаться риску, если у них нерегулярный менструальный цикл или нет менструаций.
- Состояние здоровья : Остеопороз или другие заболевания, которые ослабляют прочность и плотность (толщину) костей. Слабые или мягкие кости могут быть не в состоянии справиться с изменениями активности.
Каковы симптомы стрессового перелома?
Симптомы стрессового перелома могут включать:
- Боль, припухлость или ноющая боль в месте перелома.
- Нежность или «точечная боль» при прикосновении к кости.
- Боль, которая начинается после начала деятельности, а затем проходит после отдыха.
- Боль, которая присутствует на протяжении всего занятия и не проходит после его завершения.
- Боль, возникающая в состоянии покоя, при нормальной деятельности или при повседневной ходьбе.
- Боль, усиливающаяся при прыжках на одной ноге или невозможности перенести вес / подпрыгнуть на пораженную ногу / ступню.
Если стрессовый перелом не лечить на ранней стадии (стрессовая реакция), боль может стать сильной.Также существует риск смещения перелома (сломанная кость выходит из нормального положения). Некоторые стрессовые переломы (бедра) считаются стрессовыми переломами «высокого риска», потому что они могут иметь неблагоприятный исход (например, необходимость хирургического вмешательства), если их не выявить на ранней стадии.
Диагностика и тесты
Как диагностируется стрессовый перелом?
Вашему врачу может потребоваться провести несколько анализов, чтобы узнать, есть ли у вас стрессовый перелом и насколько серьезен перелом.Эти тесты могут включать:
- Физический осмотр : Во время вашего первого визита ваш врач проведет медицинский осмотр и обсудит ваши факторы риска развития стрессового перелома. При обсуждении факторов риска вас спросят о:
- вашей истории болезни.
- Ваша работа.
- Ваша деятельность.
- Любые лекарства, которые вы можете принимать.
- Рентген : Ваш врач может назначить рентген для поиска перелома.Однако стресс-перелом бывает трудно увидеть на рентгеновском снимке, потому что кость часто выглядит нормальной, а небольшие трещины не видны на изображении. Рентгеновские лучи фактически пропускают около стрессовых переломов. Рентген может не помочь диагностировать стрессовый перелом, если он не начал заживать. Когда кость начинает заживать, образуется мозоль или шишка, которую можно увидеть на рентгеновских снимках. Имея высокий индекс подозрения на стрессовый перелом, ваш врач может порекомендовать вам визуализирующий тест, который более чувствителен, чем рентген, и улавливает стрессовую реакцию еще до того, как это может стать стрессовым переломом.Эти тесты могут включать:
- Магнитно-резонансная томография (МРТ).
- Сканирование костей.
- Сканирование костей : Сканирование костей может использоваться, чтобы увидеть стрессовые переломы, которые нельзя увидеть на рентгеновском снимке. Во время сканирования костей в кровоток вводится индикатор (радиоактивное вещество). Индикатор собирается в кости и оседает в тех областях, где кость восстанавливается. Область, пораженная стрессовым переломом, будет темнее на снимке кости, чем неповрежденная область.
- Магнитно-резонансная томография (МРТ) : Если вашему врачу нужны очень подробные изображения травмы, можно использовать МРТ. Магнитно-резонансная томография (МРТ) — это тест, в котором используется большой магнит, радиоволны и компьютер для получения очень четких изображений человеческого тела. МРТ предпочтительнее во многих случаях, потому что:
- Нет радиационного облучения.
- Это занимает меньше времени, чем другие методы визуализации.
- Лучше диагностирует различные типы проблем с костями и / или мягкими тканями.
Ведение и лечение
Нужно ли мне лечить стрессовый перелом?
Да, нужно лечить стрессовый перелом. Если вы думаете, что у вас стрессовый перелом, первое, что нужно сделать, — это отдохнуть. Прекратите любые действия, которые могут способствовать травме.Запишитесь на прием и обратитесь к врачу. Важно следовать инструкциям по лечению, которые он дает вам, чтобы предотвратить дальнейшие травмы.
Если стрессовый перелом не лечить, перелом может ухудшиться. Он может неправильно зажить, привести к артриту или даже потребовать хирургического вмешательства. Однозначно не игнорируйте боль. Игнорирование боли может привести к серьезным проблемам в будущем, поэтому важно обратиться к врачу, когда вы начнете чувствовать боль.
Если у вас есть основное заболевание, такое как диабет или невропатия, очень важно обратиться к врачу, если вы испытываете боль в ногах, лодыжках или ступнях.
Как лечится стресс-перелом?
Стресс-переломы лечат несколькими способами. Ваш врач обсудит ваши варианты в зависимости от местоположения и тяжести вашего перелома. Кроме того, ваш врач будет стремиться лечить любые факторы риска будущих травм.
Лечебные процедуры, которые может порекомендовать ваш врач, могут включать:
- Прекращение деятельности, вызывающей боль. Стресс-переломы возникают из-за повторяющихся нагрузок и чрезмерного использования, поэтому важно избегать действий, которые привели к перелому.
- Наложение пакета со льдом (10 минут) или массажа льдом (растирание кубиком льда от трех до пяти минут) на поврежденную область.
- Отдыхает от двух до восьми недель.
- После обсуждения с врачом может быть разрешена кросс-тренировка с выполнением безударных упражнений (например, использование бассейна или велосипеда). В конце концов, как только вы сможете выполнять малоэффективные упражнения в течение длительного времени без боли, вы можете начать выполнять упражнения с высокой отдачей. Часто физиотерапия может быть очень полезной, чтобы вернуться к занятиям и внести коррективы, чтобы избежать повторных травм.
- Изменение положения при отеке ноги, щиколотки или стопы. Вы можете уменьшить отек, приподняв ногу — поднимая ступню выше уровня сердца — лежа на спине.
- Прием нестероидных противовоспалительных препаратов для облегчения боли и отека.
- Использование защитной обуви для снижения нагрузки на ступню или ногу. Это может быть обувь с жесткой подошвой, сандалии с деревянной подошвой или обувь после операции с жесткой подошвой.
- Использование костылей для удержания веса на ступне или ноге, пока кость не заживет.
Нужна ли мне гипсовая повязка, если у меня стрессовый перелом?
Вашему врачу может потребоваться наложить гипс или ботинок с переломом на вашу ногу, чтобы кости оставались в фиксированном положении. Использование гипса или ботинка поможет снять напряжение с ноги и ускорит заживление.
Вам когда-нибудь требовалась операция по поводу стрессового перелома?
Некоторым стрессовым переломам для правильного заживления требуется операция. Это называется внутренней фиксацией. В зависимости от места перелома хирург может использовать штифты, винты или металлические пластины.
Как мне изменить свою деятельность при восстановлении после стрессового перелома?
Когда вы восстанавливаетесь после стрессового перелома, важно следовать указаниям врача. Игнорирование плана восстановления и слишком быстрое возвращение к полноценной деятельности может привести к более серьезным травмам в будущем. Когда вы снова начинаете тренироваться, нужно помнить две вещи:
- Не торопитесь.
- Предложите занятия, которые уменьшают нагрузку на травму.
На ранней стадии выздоровления врач может порекомендовать вам изменить свой график так, чтобы вы отдыхали один день, делали что-то на следующий день, а затем отдыхали на следующий день. Пример этого расписания:
- Отдых один день.
- Сделайте что-нибудь на следующий день.
- Отдых на следующий день.
Чередование дней активности и отдыха позволит вашему телу вернуться в физическую форму. Вам следует постепенно увеличивать частоту и интенсивность тренировок.Если деятельность, вызвавшая стрессовый перелом, будет начата слишком быстро, у вас может развиться более крупный перелом, который будет труднее зажить. Если вы повторно повредите кость, это может привести к долгосрочным проблемам, а стрессовый перелом может никогда не зажить должным образом.
Профилактика
Как можно предотвратить поломку под напряжением?
Эти шаги могут помочь предотвратить стресс-перелом:
- Как только вы почувствуете боль, прекратите тренировку.Возвращайтесь к упражнениям только в том случае, если у вас нет боли.
- Обратитесь к врачу как можно скорее, если у вас есть постоянная область, вызывающая беспокойство или дискомфорт.
- Используйте правильный спортивный инвентарь.
- Носите подходящую обувь для бега. Кроссовки следует менять каждые 300 миль.
- Добавьте новые физические нагрузки (например, переключите бег на плавание).
- Начинайте новый вид спорта медленно, постепенно увеличивая время, скорость и расстояние.
- При возобновлении занятия спортом или занятия уменьшите интенсивность на 50%.Следуйте правилу 10% — не более 10% в неделю.
- Обязательно правильно согрейтесь и остыните перед занятиями.
- Занимайтесь силовыми тренировками, чтобы предотвратить раннюю мышечную усталость и предотвратить потерю плотности костей, связанную со старением.
- Соблюдайте здоровую диету, богатую продуктами с кальцием и витамином D, которые укрепят ваши кости. Спортивный диетолог может быть полезен, если вы очень активны и у вас в анамнезе были стрессовые переломы.
- Если вы решите повысить уровень активности, попросите врача порекомендовать, сколько и когда добавлять.
- Оптимизируйте здоровье костей. Если у вас в анамнезе есть остеопения или остеопороз, обсудите со своим врачом, как с медицинской точки зрения управлять этими состояниями. Для активного человека лучше всего лечить до травмы. Стрессовый перелом со слабой костью лечить труднее.
- Если боль или отек вернутся, прекратите занятия и отдохните несколько дней.Если боль не исчезнет, обратитесь к врачу.
- Посоветуйтесь со своим врачом перед тем, как начинать программу упражнений или перед тем, как приступить к работе, предполагающей более высокий уровень физической активности, чем вы привыкли.
- Соблюдайте все правила, которые дает вам врач.
Перспективы / Прогноз
Сколько времени нужно, чтобы оправиться от стрессового перелома?
Пока вы чувствуете боль, кость в этой области остается хрупкой и может снова сломаться в том же месте.Для заживления стрессового перелома требуется примерно шесть-восемь недель, поэтому важно прекратить действия, вызвавшие стрессовый перелом. Всегда спрашивайте своего врача, прежде чем полностью вернуться к упражнениям, чтобы убедиться, что эта область зажила и вы готовы к работе.
Что такое перелом голени?
Перелом голени — это перелом большеберцовой кости, большой кости в передней части голени. Удар с высокой энергией, такой как автомобильная авария, может сломать большеберцовую кость в нескольких местах (оскольчатый перелом), а также вызвать сопутствующие травмы, такие как перелом фистулы (кость в задней части голени).С другой стороны, удар с низкой энергией, такой как падение или спортивное столкновение, может вызвать скручивающую силу, которая может привести к косому или спиральному перелому большеберцовой кости.
Признаки перелома голени
Некоторые общие симптомы перелома голени включают:
- Боль, отек и / или синяк в голени
- Неспособность ходить или удерживать вес на ноге
- Нестабильность ноги
- Кость, выступающая из разрыва кожи
- Кость, «затыкающая» кожу
- Онемение стопы
Варианты лечения перелома голени
Поскольку перелом голени может вызвать отек ноги, который сохраняется в течение нескольких недель, лечение может начинаться с наложения фиксирующей шины, а не гипсовой повязки.В отличие от твердой гипсовой повязки, шину можно затягивать и ослаблять по мере необходимости, чтобы комфортно компенсировать отек, но при этом обеспечивать необходимую поддержку травмированной ноге.
Как только опухоль спадет, можно наложить гипсовую повязку для дальнейшего ускорения заживления. Через несколько недель гипс можно заменить на функциональную скобу из пластика и застежек. Ортез, который можно снять для физиотерапии и купания, можно использовать до полного заживления. Поскольку при обездвиживании ноги может произойти потеря мышечной силы и гибкости, физиотерапия обычно является важной частью лечения.
В некоторых случаях для лечения перелома голени может быть рекомендовано хирургическое вмешательство. В частности, если перелом открытый, смещенный, нестабильный или не заживает должным образом после консервативного лечения, может быть рассмотрено хирургическое вмешательство.
В Advanced Orthopaedics & Sports Medicine of Houston, TX, наша цель — помочь нашим пациентам быстро и безопасно выздороветь, используя наиболее консервативный подход, который будет эффективным. Таким образом, мы помогаем многим пациентам избежать ненужного хирургического вмешательства. Кроме того, когда необходимо хирургическое вмешательство, мы по возможности используем минимально инвазивные методы.Таким образом, мы можем снизить риск хирургических осложнений и ускорить выздоровление.
Если вы хотите узнать больше о лечении переломов голени в Advanced Orthopaedics & Sports Medicine, свяжитесь с нами, чтобы записаться на прием в любую из наших ортопедических клиник, расположенных в Хьюстоне, штат Техас.
шин на голени против стрессовых переломов: в чем разница?
Что такое шины на голени?
Шина на голени или синдром напряжения медиальной большеберцовой кости — это воспаление мышц, сухожилий и костной ткани вокруг большеберцовой кости или большеберцовой кости.Боль обычно распространяется по внутреннему краю большеберцовой кости и обычно развивается после физической активности. Они часто связаны с бегом, но любая активная спортивная деятельность может привести к появлению шин на голени, например, начало фитнес-программы.
При шине на голени вы можете испытывать прострелы и ноющую боль в передней части голени во время бега, но боль проходит, когда вы снижаете интенсивность, прекращаете бег или после того, как бег закончен. Если провести пальцами по большеберцовой кости, как правило, будет болеть вся область.Когда у вас расколота голени, вы не чувствуете боли при выполнении других действий, таких как ходьба, растяжка или подъем по лестнице.
Лечение
Шина на голени обычно возникает в результате чрезмерного использования или переутомления из-за повторяющихся действий. Также они могут развиться после резких изменений физической активности. Это могут быть изменения частоты, например увеличение количества дней, которые вы тренируетесь каждую неделю. Изменения продолжительности и интенсивности, например, бег на большие дистанции или холмы, также могут вызвать появление шин на голени.
Лечение включает несколько недель отдыха от деятельности, вызвавшей боль. Во время восстановления можно заменить менее тяжелые виды активности, такие как плавание или велотренажер. Другие методы лечения включают нестероидные противовоспалительные препараты, уменьшающие боль и отек, лед, упражнения на растяжку и укрепление мышц голени.
Если у вас плоскостопие, может быть полезно добавить опоры для свода стопы к кроссовкам; если у вас высокий свод стопы, попробуйте добавить стельки с мягкой подкладкой.Постарайтесь не переусердствовать с упражнениями, чтобы предотвратить повторное появление шин на голенях.
Перед тем, как вернуться к упражнениям, вы должны избавиться от боли в течение как минимум 2 недель. Имейте в виду, что, когда вы вернетесь к упражнениям, они должны быть с более низким уровнем интенсивности. Вы не должны тренироваться так часто, как раньше, или в течение того же периода времени. Обязательно разогрейте и тщательно растянитесь перед тренировкой.
Увеличивайте тренировку медленно. Если вы начинаете чувствовать такую же боль, немедленно прекратите тренировку.Используйте холодный компресс и отдохните день или два. Снова вернитесь к тренировке с более низким уровнем интенсивности. Увеличивайте тренировку еще медленнее, чем раньше.
Что такое стресс-перелом?
Стресс-перелом — это очень маленькая трещина или группа трещин, которые образуются в самой кости. Наиболее частым местом стрессового перелома является нижняя часть большеберцовой кости.
При стрессовых переломах боль обычно возникает в одном или нескольких конкретных или сфокусированных точках вдоль кости голени.Боль при стрессовом переломе также является глубокой пульсирующей болью по сравнению с болью от голени, которая обычно описывается как тупая и тупая боль. Удар, когда ваша ступня касается земли, является болезненным, и боль обычно возникает при регулярных действиях, таких как подъем по лестнице, ходьба или сидение.
Лечение
Как и шины на голени, стрессовые переломы также обычно возникают в результате чрезмерного использования, и отдых является важным лечением. Сделайте перерыв в деятельности, которая вызвала боль, и займитесь безболезненной деятельностью в течение шести-восьми недель, чтобы дать время на заживление стрессового перелома.
Назначить встречу
Нам важно ваше благополучие. Нажмите кнопку ниже или позвоните нам, чтобы записаться на прием к одному из наших ортопедов. Если ваша травма или состояние возникли недавно, вы можете пойти прямо в одно из наших отделений неотложной ортопедической помощи в Роли, где вам окажут немедленную помощь. Для реабилитации и физиотерапии направление к одному из наших физиотерапевтов не требуется.
Сломанная кость голени: чего ожидать
Большеберцовая кость — это большая большеберцовая кость, расположенная между коленом и лодыжкой.Эта часть тела называется в медицине ногой. Вместе со стопой и бедром нога образует нижнюю конечность. (На самом деле нога — это только сегмент между коленом и лодыжкой, хотя многие люди называют нижнюю конечность ногой.)
Эндрю Брукс / Getty ImagesЕсть две кости ноги, большеберцовая и малоберцовая. Большеберцовая кость — это большая кость, которую люди часто называют большой берцовой костью. Большую часть веса тела поддерживает большеберцовая кость. Малоберцовая кость — это кость меньшего размера, расположенная на внешней стороне ноги и не поддерживающая большой вес тела.Тем не менее, он выполняет важные функции в коленном и голеностопном суставах и является прикреплением мышц и связок.
Переломы диафиза большеберцовой кости могут возникнуть после падений, автомобильных аварий, спортивных травм и других видов деятельности.
Ствол большеберцовой кости — это центральная часть кости, а не расширяющиеся концы кости, расположенные чуть ниже колена или выше лодыжки. Медицинское название диафиза большеберцовой кости — диафиз кости. Ствол большеберцовой кости представляет собой полую трубку, хотя и имеет слегка треугольную форму, при этом большеберцовый гребень является выступающим выступом в передней части голени.Переломы также могут возникать в верхней части большеберцовой кости (переломы проксимального отдела большеберцовой кости) или в нижней части большеберцовой кости (переломы дистального отдела большеберцовой кости).
Внутри полого центра большеберцовой кости находится канал костного мозга. Наружная часть кости толстая и жесткая; это называется корой кости и обеспечивает прочность большеберцовой кости. Когда происходит перелом большеберцовой кости, кость разрушается, и стабильность ноги нарушается. Переломы большеберцовой кости обычно являются болезненными травмами и обычно требуют неотложной медицинской помощи.
Знаки
Переломы большеберцовой кости обычно являются очевидными травмами, но иногда бывает труднее идентифицировать более тонкие переломы без смещения. Обычные признаки перелома большеберцовой кости включают:
- Сильная боль в конечности
- Деформация голени
- Болезненность непосредственно на кости
- Невозможность поставить вес на ногу
Когда есть опасения по поводу возможного перелома диафиза большеберцовой кости, будет сделан рентгеновский снимок, чтобы определить, повреждена ли кость.Чаще всего для постановки диагноза достаточно рентгенологического исследования. Однако в таких случаях, как стрессовые переломы большеберцовой кости, все еще может оставаться вопрос о серьезности травмы, и при подозрении на перелом и нормальных рентгеновских снимках может быть выполнено МРТ или сканирование костей.
Большинство переломов большеберцовой кости можно лечить как срочное лечение или стабилизацию с последующим отсроченным окончательным лечением. Однако бывают ситуации, когда перелом большеберцовой кости требует неотложной помощи.Одна из этих причин — открытый перелом, при котором кость большеберцовой кости пробила кожу. Из-за возможности инфицирования, когда кость проникает через кожу, эти переломы обычно срочно лечат хирургическим путем.
Лечение
Перелом диафиза большеберцовой кости можно лечить несколькими методами, в зависимости от типа перелома и положения кости. Традиционно большинство переломов большеберцовой кости лечили с помощью гипсовой повязки или брекетов. Однако в последнее время тенденция сместилась к более инвазивным методам лечения с хирургической стабилизацией сломанной кости из-за улучшения хирургических методов и имплантатов.
Наиболее распространенные методы лечения перелома диафиза большеберцовой кости включают:
- Гипс: Гипсовая повязка подходит для переломов диафиза большеберцовой кости, которые не сильно смещены и хорошо выровнены. Пациентам необходимо носить гипсовую повязку выше колена и ниже лодыжки (гипсовая повязка на длинную ногу). Преимущество гипсовой повязки заключается в том, что эти переломы хорошо заживают, а гипсовая повязка позволяет избежать потенциальных рисков хирургического вмешательства, таких как инфекция. Пациенты с гипсовыми повязками должны находиться под тщательным наблюдением, чтобы гарантировать адекватное заживление большеберцовой кости и сохранение выравнивания костей.Обычно проводят частые рентгеновские снимки, чтобы гарантировать, что заживление идет, как и предполагалось.
- Интрамедуллярный стержень (IM): Интрамедуллярный стержень — это процедура, при которой металлический стержень помещается в центр большеберцовой кости, чтобы удерживать выравнивание кости. Штанга большеберцовой кости — это хирургическая процедура, которая длится около полутора часов и обычно проводится под общим наркозом. Пациентам делают разрез над коленным суставом и небольшие разрезы ниже колена и выше щиколотки.Кроме того, при некоторых переломах может потребоваться разрез рядом с переломом для выравнивания костей. Стержни IM фиксируются внутри кости винтами как над, так и под переломом. Металлические винты и стержень можно удалить, если они вызывают проблемы, но также их можно оставить на месте на всю жизнь. Тибиальный стержень обеспечивает отличную фиксацию и выравнивание костей. Наиболее частым риском хирургического вмешательства является боль в колене, а одним из наиболее серьезных осложнений после операции может быть инфекция. Заражение стержня может потребовать удаления стержня, чтобы вылечить инфекцию.
- Пластины и винты: Пластины и винты также могут использоваться при некоторых типах переломов, особенно при переломах ближе к коленному или голеностопному суставу (например, при переломах большеберцового плато и большеберцового плафона). Многие хирурги выбирают IM стержень для диафиза большеберцовой кости переломы, если перелом не расположен слишком близко к суставу, чтобы обеспечить точную фиксацию из-за структуры перелома. В этих переломах, расположенных близко к суставной поверхности, пластина и винты могут быть идеальным методом фиксации.
- Внешний фиксатор: Внешний фиксатор также может быть полезен при некоторых типах переломов.Внешние фиксаторы, как правило, используются при более тяжелых переломах, особенно открытых переломах с сопутствующими разрывами и повреждением мягких тканей. В этих случаях установка стержней или пластин IM может быть невозможна из-за повреждения мягких тканей. При значительном повреждении мягких тканей внешний фиксатор может обеспечить отличную иммобилизацию, позволяя контролировать и лечить окружающие мягкие ткани.
Восстановление после травмы
Время заживления после перелома диафиза большеберцовой кости может сильно зависеть от типа перелома, тяжести травмы и выбранного метода лечения.В целом, переломы диафиза большеберцовой кости заживают в течение 3 месяцев, и нередко переломы проходят от 4 до 6 месяцев, прежде чем вернуться к полноценной физической активности. Слушание этого может быть стрессовым, но помните, что в зависимости от вашей уникальной ситуации вы возможно, раньше сможем сделать больше.
Количество веса, которое разрешено переносить на конечность после операции, также сильно варьируется. В некоторых ситуациях со стабильными переломами, удерживаемыми металлическими имплантатами, может быть разрешена немедленная нагрузка.В других ситуациях, когда существует большее беспокойство по поводу сохранения выравнивания или стабильности перелома, нагрузка после операции может быть ограничена до тех пор, пока не произойдет дальнейшее заживление.
Несращение
Одна особая проблема с переломами большеберцовой кости называется несращением, состоянием, при котором кость не заживает. Несращение встречается не у всех — они чаще возникают после более серьезных травм и открытых переломов или у людей с заболеваниями, которые могут ухудшить заживление костей.Одной из наиболее частых причин несращения является употребление табака, когда употребление никотина приводит к замедленному заживлению сломанной кости, поэтому важно избегать курения и других форм потребления табака. Поговорите с врачом, чтобы определить, как лучше всего действовать в этой ситуации.
Осложнения лечения
Хотя большинство переломов большеберцовой кости заживают без осложнений, существуют риски как хирургического, так и нехирургического лечения этих травм.Риски, связанные с хирургическим вмешательством, включают инфекцию, проблемы с заживлением ран, несращение перелома и смещение конечности. Нехирургическое лечение также может привести к осложнениям, включая несращение перелома и смещение. Также могут возникнуть медицинские риски, связанные с хирургическим вмешательством или иммобилизацией.
Слово Verywell
Большеберцовая кость, также называемая большеберцовой костью, представляет собой большую кость нижней конечности. Обычно травмы большеберцовой кости вызваны значительными травмами с высокой энергией.Эти типы переломов часто требуют хирургического лечения, хотя есть ситуации, которые также можно решить с помощью нехирургического лечения. Осложнения лечения могут возникнуть как при хирургическом, так и при консервативном лечении, и все переломы большеберцовой кости должен лечить специалист, специализирующийся на лечении переломов.
травм при беге: раскол голени или стрессовый перелом?
Хотя и то, и другое поражает голень, но у шин голени и стрессовых переломов очень разные последствия.Поскольку это может увести их в сторону на несколько недель, бегуны, как правило, трясутся при простом упоминании стрессового перелома. С другой стороны, шины на голени, как правило, доставляют больше неудобств, которые могут снизить производительность. Если вы недавно испытали боль в голени, узнайте, как определить причину травмы.
Что такое стресс-перелом?
Стрессовые переломы — это, по сути, крошечные трещины в кости, вызванные чрезмерным использованием или повторяющейся силой. Обычно стрессовый перелом является результатом бега на длинные дистанции или многократных прыжков, а также может возникнуть в результате обычной повседневной деятельности, если кость ослабла из-за остеопороза.В то время как любой может получить стрессовый перелом, бегуны подвергаются более высокому риску, особенно если они начинают новый режим упражнений.
Что такое шина на голени?
Медицинский термин «синдром медиального напряжения большеберцовой кости», «шина на голень» относится к боли или дискомфорту вдоль большеберцовой кости (сияющей кости). Хотя может казаться, что поражена кость, на самом деле источником боли является воспаление сухожилий, мышц и тканей вокруг кости. Также часто бывает у бегунов, когда спортсмены меняют или усиливают тренировочный режим, часто возникают шины на голени.
Как я могу отличить?
К сожалению, не всегда легко определить источник боли в голени без консультации врача. В некоторых случаях боль может быть вызвана простыми шинами на голени; в других случаях это может быть вызвано стрессовым переломом, синдромом хронического напряжения или растяжением мышц / тендинитом.
При шинах голени болезненность или болезненность обычно достигают нескольких дюймов в длину. Поначалу боль может прекратиться, когда вы перестанете бегать.Однако со временем боль может стать хронической, поскольку травма перерастет в стрессовый перелом.
Что мне делать?
Если вы впервые начали испытывать незначительную боль в голени, сделайте перерыв в беге. Обработайте пораженный участок льдом и выполните упражнения на растяжку и укрепление квадрациклов. Возможно, вы сможете облегчить боль, сменив обувь или добавив опору для свода стопы. Однако если травма прогрессирует, вам следует обратиться к врачу. Хотя некоторые стрессовые переломы слишком малы, чтобы их можно было обнаружить на рентгеновском снимке, врач обычно может поставить точный диагноз на основе ваших симптомов.
К сожалению, если у вас стрессовый перелом, вам потребуется отдых от травмы в течение четырех-шести недель. Вы можете предотвратить травмы голени, если будете получать достаточно кальция в своем рационе. Вы также должны изменять свой режим бега, особенно если у вас в анамнезе травмы голени.
Перелом у малыша
Перелом малыша — это частый перелом большеберцовой кости (большой кости голени) у детей, обычно младше 6 лет.Чаще всего встречается у детей в первые годы ходьбы — от 9 месяцев до 3 лет. Перелом у малыша — это спиральный перелом большеберцовой кости без повреждения малоберцовой кости (меньшая кость в голени) (Фото 1) . Это называется стабильным переломом.
При стабильном переломе отломанные концы кости выровнены и едва не на своем месте. Его не нужно перестраивать. Также существует небольшая вероятность того, что перелом сместится или сместится во время лечения и заживления.
Распространенные причины травм
Причина травмы сначала может быть неочевидна.Распространенные причины переломов у детей раннего возраста:
- Выкручивание ноги при ходьбе или беге
- Скольжение с горки и защемление ступни, что приводит к скручиванию. Это чаще встречается, если ребенок сидит на коленях у ребенка старшего возраста или взрослого, спускаясь с горки.
Симптомы перелома у малышей
- Боль или отек голени, отек лодыжки или стопы.
- Ваш ребенок отказывается нести вес на ноге.
- Ваш ребенок хромает, все время или только иногда.
- Обычно синяков нет.
Диагностика
- Практикующий спросит, как произошла травма, и проведет осмотр, чтобы оценить боль, отек и кровообращение.
- Если голень не подвергалась рентгенографии, можно сделать рентген, чтобы определить, есть ли перелом.
- Даже если на рентгеновском снимке нет явного перелома, ребенка можно лечить от перелома в раннем возрасте.Сначала может быть трудно увидеть перелом. Это называется перелом с подозрением на перелом у малыша .
Лечение
- Детям с диагностированным или подозреваемым переломом в раннем возрасте необходимо иммобилизовать травмированную ногу. Иногда его накладывают на шину для длинной ноги, потому что гипс не доступен. В других случаях практикующий может подумать, что ребенку необходимо дополнительное обследование, прежде чем его поместят в гипс на длинные ноги.
- После того, как ребенку наложили гипс на длинную ногу, гипс обычно остается на нем до тех пор, пока ребенку не исполнится 3–4 недели с момента получения травмы.Продолжительность гипсовой повязки также зависит от возраста ребенка.
- Попав в гипс, большинство детей в конечном итоге начинают пытаться ходить. Это нормально, но не стоит поощрять.
- Обычно нет необходимости снова посещать практикующего ортопеда до тех пор, пока не наступит время для снятия гипсовой повязки.
- После снятия гипса не всегда требуется делать новый рентген. Вы должны позволить своему ребенку начать нести вес, если он может.
- После снятия гипса ребенок может хромать в течение 3–4 недель.Сперва хромота у ребенка может казаться скованной, как будто он идет в повязке. Ребенок также может выглядеть так, как будто он ходит с вывернутыми пальцами ног. Это нормально. Хромота или другая ходьба со временем улучшатся и обычно не требуют физиотерапии.
Уход за шиной или гипсом
После наложения повязки или шины на ребенка они должны оставаться чистыми и сухими. Не вставляйте ничего в шину или гипс. Проверьте пальцы ног, чтобы убедиться, что они не натирают и не покрываются волдырями.Для получения дополнительной информации см. Helping Hand HH-II-2, Cast and Splint Care .
Когда звонить поставщику услуг
Если что-либо из этого произойдет после того, как вы выпадете из больницы, отделения неотложной помощи или ортопедического отделения, верните ребенка в то место, где он лечился, или позвоните поставщику ортопедической помощи ребенку.
- У вашего ребенка онемение или покалывание в пальцах ног.
- Пальцы ног вашего ребенка синевато-пурпурного цвета, или пальцы ног кажутся холодными, и это не улучшается, когда ступня поднимается выше уровня сердца.
- Пальцы ног больше не розовеют в течение трех секунд после нажатия на ногти. См. Раздел Helping Hand HH-II-60, циркуляционные чеки .
- Возникла небольшая припухлость с дискомфортом.
- Ваш ребенок слишком болит, чтобы пошевелить пальцами ног.
- Температура у вашего ребенка во рту выше 101 градуса по Фаренгейту.
Перелом у малыша (PDF)
HH-I-463 © 2020, Национальная детская больница .