Плюсневая кость: фото, переломы, терапия, реабилитация
Плюсневая кость, фото которой приведено в статье, находится между пальцами и предплюсной. Она соединяет сразу несколько костных тканей, каждая из них имеет головку, тело и основание. В статье рассмотрим анатомию, травмы, их лечение и реабилитацию.
Строение
Как уже было сказано выше, описываемая кость состоит сразу из нескольких. Первая из них является самой короткой, а вторая имеет более длинные размеры. У каждой кости есть суставные поверхности. Последние соединяются при помощи специальных плесневых тканей. Тело имеет 3 грани. Они объединены между собой.
На первой кости есть две площадки. Они необходимы для того, чтобы укрепить твердые ткани сесамовидных типов. Головка сдавлена с нескольких сторон. На пятой кости есть бугристость, которая нужна для крепления сухожилий. Там, где соединяется плюсна с предплюсной, имеются специальные своды. Второй находится возле головок. Первый свод расположился около предплюсневых костей.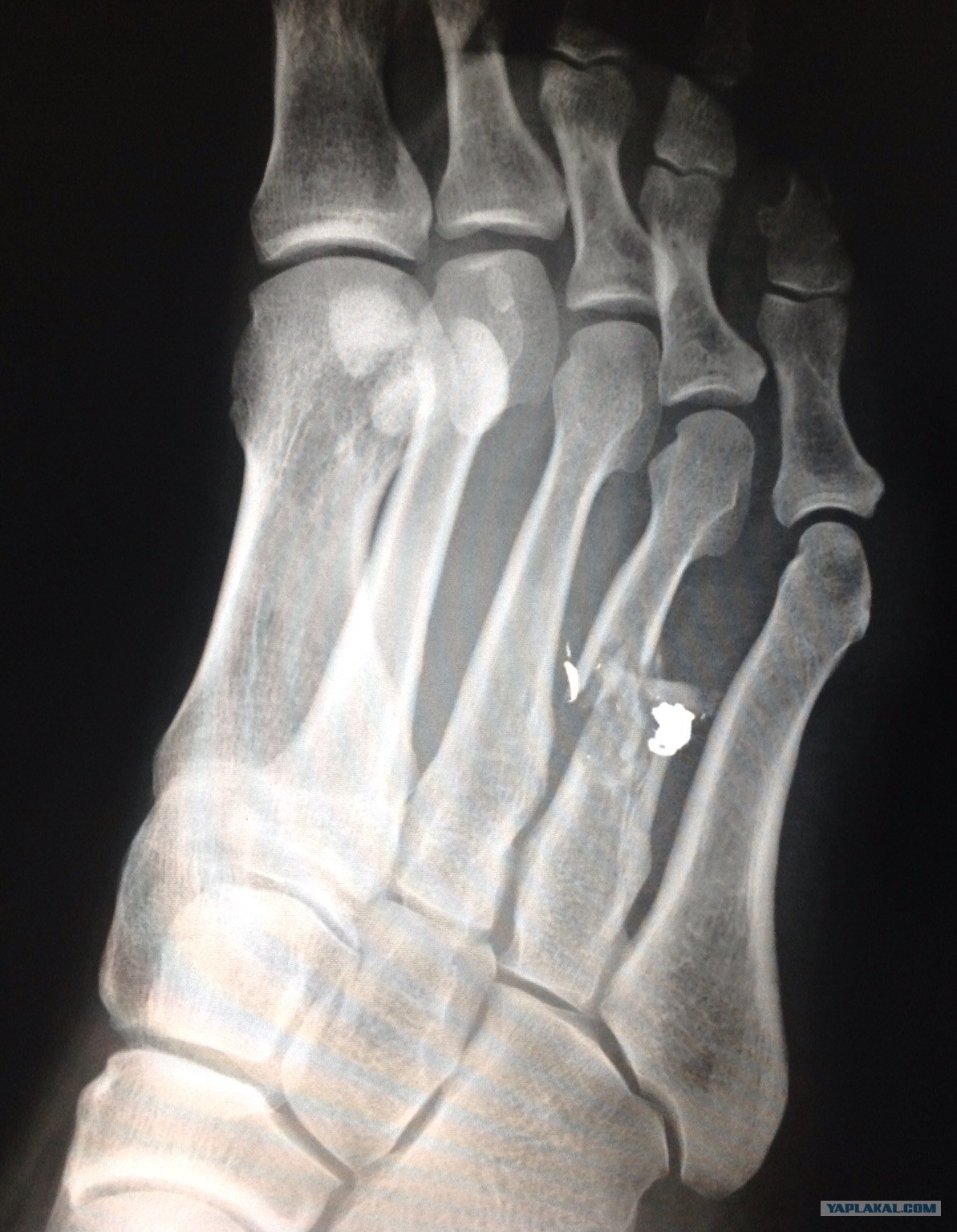 Каждая из этих составляющих выполняет особенные функции, в частности, амортизационные. При помощи сводов ткани не повреждаются, а также к ним поступает нормальное количество крови.
Каждая из этих составляющих выполняет особенные функции, в частности, амортизационные. При помощи сводов ткани не повреждаются, а также к ним поступает нормальное количество крови.
Боль в большом пальце
Кость может болеть из-за каблука, неправильной обуви, проблем со связочным аппаратом, патологии развития стопы. Происходит это из-за того, что между двумя пальцами возникает большой угол. Данное явление считается патологией. Из-за подобного развивается деформация, которая способна быстро прогрессировать. В том случае, если плюсневая кость болит и есть определенный дискомфорт (воспаление, отечность, покраснение и так далее), то нужно обязательно начать лечение.
Стадии заболевания
На данный момент такая проблема развивается в четыре стадии. Первая характеризуется наличием угла отклонения до 20 градусов. У человека может возникать легкий дискомфорт, который он практически не замечает.
Если болезнь перешла на вторую стадию, то после длительной ходьбы будут появляться неприятные ощущения. При ней угол отклонения составляет от 20 до 30 градусов. Это приносит дискомфорт.
При ней угол отклонения составляет от 20 до 30 градусов. Это приносит дискомфорт.
Третья стадия характеризуется патологией с углом от 30 до 50 градусов. У человека возникают не только болевые ощущения, но и также проблемы с подбором обуви.
Последняя стадия – четвертая. Она характеризуется отклонением до 50 градусов. У человека начинают деформироваться другие пальцы, а боль не прекращается.
Методика лечения легкой стадии
Для того чтобы понять, какие имеются проблемы с плюсневой костью, необходимо сделать рентген. Следует обязательно сходить на прием к ортопеду. Он сможет назначить верную терапию.
Если у человека развивается первая степень, то есть болезнь находится на стадии появления, то можно использовать консервативное лечение. При этом нет необходимости в оперативном вмешательстве. Больному назначают гимнастику, физиотерапию и некоторые другие методы лечения.
Терапия при тяжелой стадии
Если речь идет уже о запущенной стадии, то, вероятнее всего, придется делать операцию.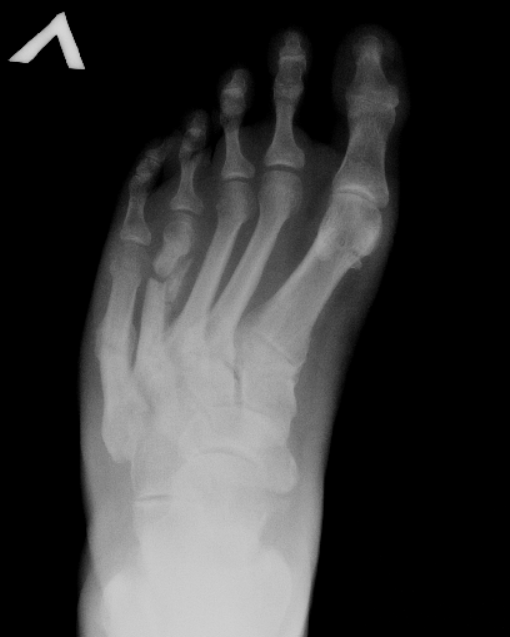 Во время реабилитации врач рекомендует на ночь фиксировать плюсневую кость при помощи бандажа. Благодаря нему описываемый сустав остается в одном положении. В дневное время его следует снимать и использовать специальную накладку. Она при ходьбе будет нейтрализовать неприятные ощущения и снижать давление.
Во время реабилитации врач рекомендует на ночь фиксировать плюсневую кость при помощи бандажа. Благодаря нему описываемый сустав остается в одном положении. В дневное время его следует снимать и использовать специальную накладку. Она при ходьбе будет нейтрализовать неприятные ощущения и снижать давление.
Если после движений нога очень сильно устает, то можно использовать ортопедические стельки. Они не только снимут боль при трещине плюсневой кости, но и правильно распределяют нагрузку на стопу, суставы и позвоночник.
Травмы
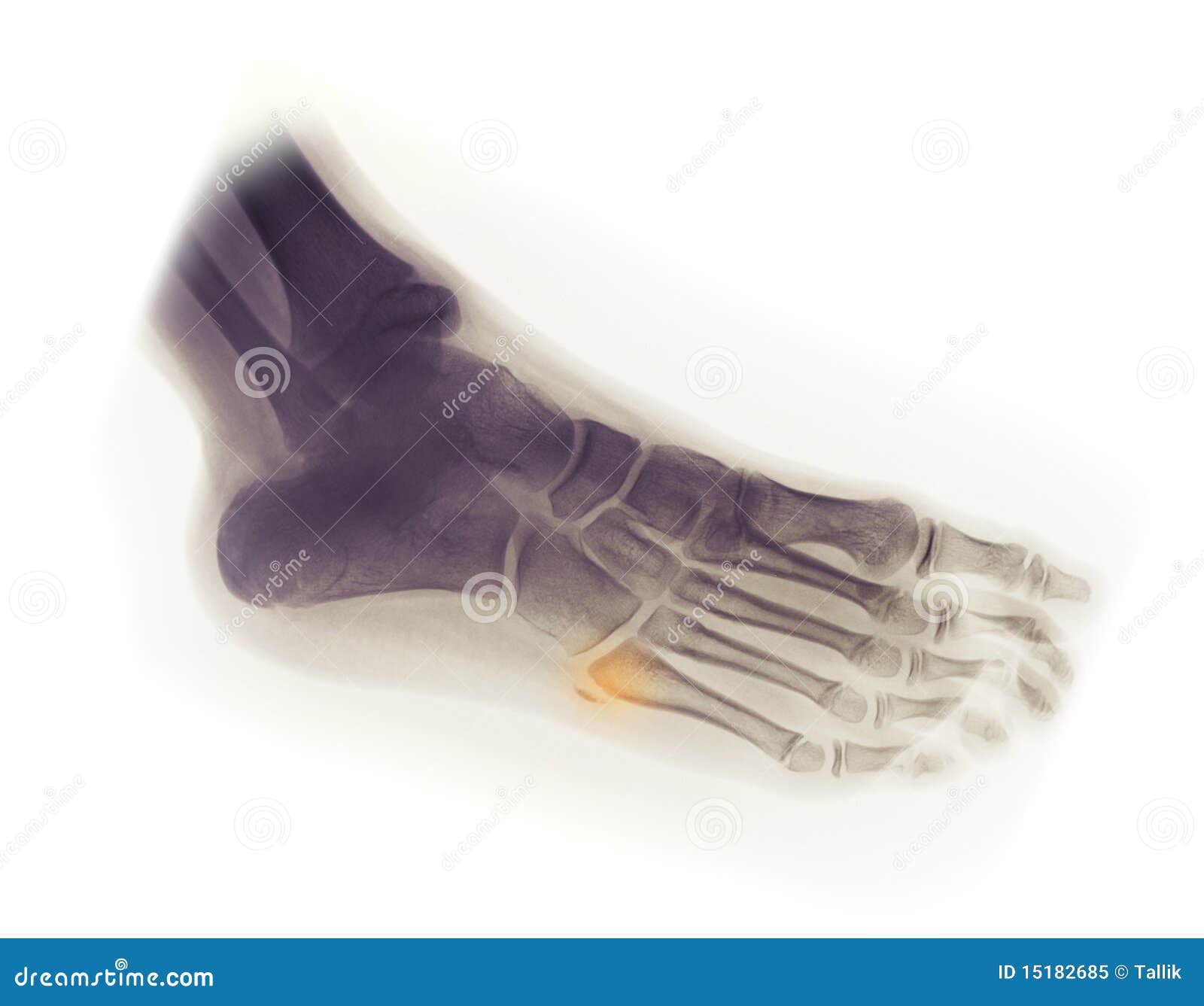
При различных травмах у человека может развиваться перелом основания плюсневой кости. Такое происходит при нагрузках, которые она не способна выдержать, а еще при остеопорозе. В качестве симптоматики следует отметить появление гематом, хромоты, хруста, отечности, боли, а также проблемы с походкой. Для того чтобы диагностировать перелом, необходимо провести не только внешний осмотр поврежденного участка, но еще сделать рентген и МРТ.
При оказании человеку первой помощи следует ограничить все нагрузки на организм. Только так можно предотвратить развитие трещин или же перелома. После этого нужно приложить холодный компресс, который позволит уменьшить отечность и боль. Для того чтобы не допустить обморожения, лед нужно держать не дольше 20 минут. Желательно проводить такие процедуры регулярно в первые два дня. После их истечения такой метод будет неэффективным.
Только так можно предотвратить развитие трещин или же перелома. После этого нужно приложить холодный компресс, который позволит уменьшить отечность и боль. Для того чтобы не допустить обморожения, лед нужно держать не дольше 20 минут. Желательно проводить такие процедуры регулярно в первые два дня. После их истечения такой метод будет неэффективным.
Для того чтобы снизить уровень отечности, можно использовать бинтование. Туго затягивать ногу нельзя. Далее ее нужно приподнять. Рекомендуется применять подушку либо же какую-либо одежду. Следует отметить то, что при переломе плюсневой кости стопы, необходимо обязательно отказаться от теплых компрессов, нельзя растирать ногу алкоголем, а также делать массаж. Иначе это приведет к тому, что стопа отечет еще больше.
При назначении лечения врач будет учитывать степень тяжести заболевания. Если речь идет о легкой, то на стопу накладывают гипс. Если же у пациента более серьезное травмирование, то ему придется ходить с костылями либо с опорой на пяточный отдел.
При наличии обычной трещины врач прописывает специальные стельки, которые позволят снизить нагрузку на стопу. Операцию проводят только в том случае, если есть показания в виде значительных смещения отломков.
Реабилитация при переломе или трещине
Важным вопросом является реабилитация при переломе плюсневой кости стопы. Сколько же она длится? Это зависит от того, какая степень травмы у больного, а также, как быстро срастается кость. Носить гипсовую повязку придется не менее пяти недель. Однако с использованием костылей торопиться не стоит. Это связано с тем, что из-за них могут возникнуть осложнения.
Чтобы правильно срослась стопа, необходимо делать специальные лечебные упражнения и ванночки. Последние используются при помощи добавления морской соли. Важно применять ортопедические стельки, которые препятствуют не только снижение нагрузки, но и также развитию плоскостопия. Подобные подкладки в обувь нужно носить как минимум полгода, пока травма полностью не зарастет. Первые шаги после подобной патологии буду довольно болезненными. Поэтому лучше всего отказаться от резких движений. Травма заживает, как правило, быстро: не более 4 недель. То, сколько понадобится времени в конкретном случае, сможет сказать только лечащий врач.
Первые шаги после подобной патологии буду довольно болезненными. Поэтому лучше всего отказаться от резких движений. Травма заживает, как правило, быстро: не более 4 недель. То, сколько понадобится времени в конкретном случае, сможет сказать только лечащий врач.
Меры профилактики
Совершенно неважно, где находится человек, дома, на улице или на работе, ему в любом случае нужно избегать смещения плюсневой кости, а также других травм.
Для поддержания своего здоровья следует обязательно правильно питаться. Чтобы кости были в нормальном состоянии, рекомендуется употреблять те продукты, в которых много кальция. Обязательно в организме должно быть достаточное количество витамина D. При физических нагрузках, а еще при повышенной температуре тела, кальций вымывается. Перед тем как начать заниматься спортом, необходимо в обязательном порядке делать разминку. Благодаря этому на стопу не будет оказываться большое давление. Следует отказаться от курения и алкоголя. Вредные привычки влияют не только на кости, но также на легкие и почки.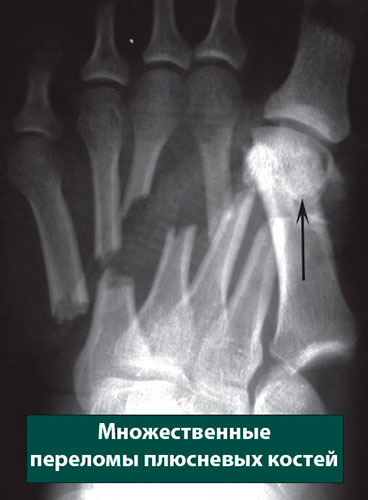
Обязательно нужно следить за своим релаксом. Следует соблюдать баланс между работой и отдыхом. Чтобы плюсневая кость не страдала, нужно поддерживать свой вес в норме. Для этого следует отказаться от копченой, соленой, жирной пищи, а также от тех блюд, в которых есть углеводы. Чтобы без ущерба для себя поднять тяжелый предмет, необходимо сначала присесть.
Полы в доме должны быть безопасными и нескользкими. Ведь на них можно поскользнуться и получить серьезную травму. Нередко именно таким образом многие больные получают закрытый перелом плюсневых костей. Для предостережения данных ситуаций можно использовать специальные коврики либо же установить антискользящую плитку. Также отличным решением будет ковер или дорожки. Провода нужно убрать из свободного доступа. В зимнее время следует аккуратно ходить по улице.
Самое главное при возникновении каких-либо травм – вовремя обратиться к врачу. Иногда даже серьезное заболевание никак не проявляется и не показывает себя.
Смещение головки
Плюснефаланговый сустав имеет наружный и внутренний слой.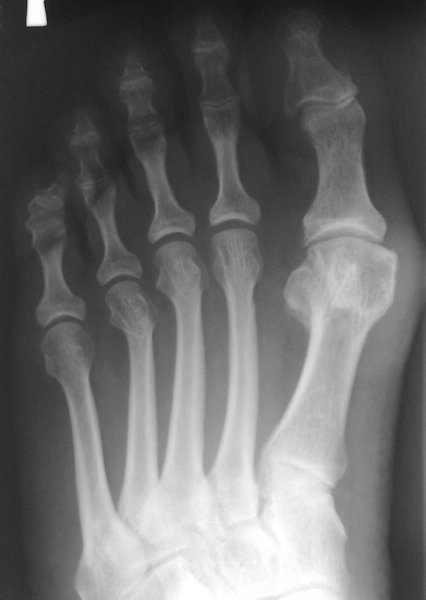 Если смещается головка у данной кости, то у больного появляется и повреждается совершенно вся ткань. При этом могут параллельно развиваться довольно тяжелые заболевания.
Если смещается головка у данной кости, то у больного появляется и повреждается совершенно вся ткань. При этом могут параллельно развиваться довольно тяжелые заболевания.
Головка при воспалении увеличивается, начинает обрастать специальной тканью. Если у человека появилась такая проблема, то скорее всего у него возникает еще и боль при движении. В зависимости от того, насколько тяжелое заболевание, врач будет подбирать лечение.
Если речь идет о начальной степени, то скорее всего, специалист порекомендует использовать супинаторы-стельки. Если болезнь находится на более запущенной стадии, то ее лечат только при помощи хирургического вмешательства. Как правило, проблема заключается в нарушении первой плюсневой кости. Она отходит от необходимого места. Во время операции ее помещают обратно в правильное положение.
Следует отметить то, что проблема со сместившейся головкой кости довольно серьезная. Такое заболевание запускать не стоит.
Если вовремя обратиться к врачу, то, скорее всего, получится полностью избавиться от проблемы.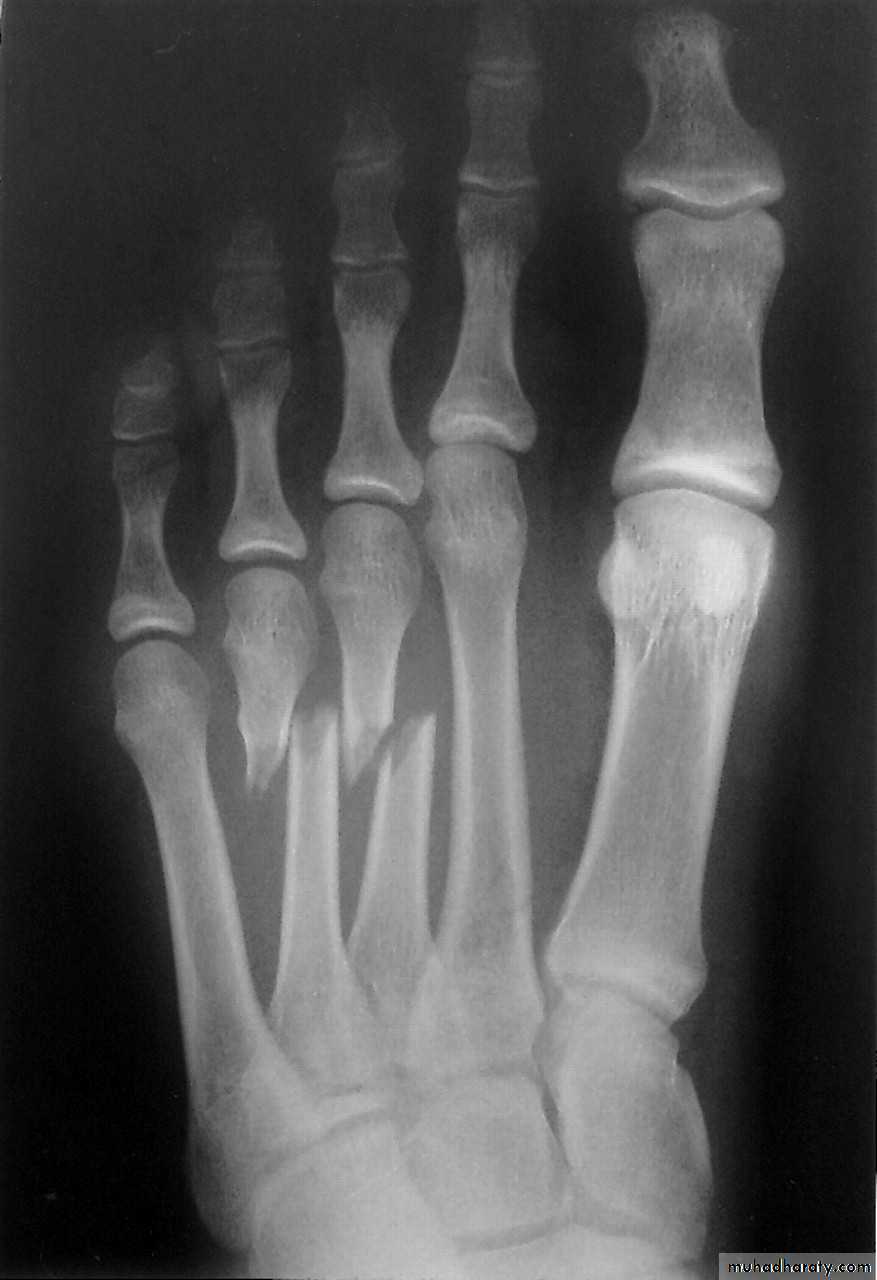 На начальной стадии специалист пропишет использовать более удобную обувь. Также нередко назначают посещение массажа. При запущенной болезни нужно сразу же обращаться к хирургу.
На начальной стадии специалист пропишет использовать более удобную обувь. Также нередко назначают посещение массажа. При запущенной болезни нужно сразу же обращаться к хирургу.
Период реабилитации
Выше уже было описано то, как именно проходит реабилитация при трещине плюсневой кости, а также при переломах. То, насколько долго продлится такой период, полностью зависит от метода лечения и степени самого заболевания. На процесс реабилитации влияет возраст и здоровье человека.
Если у пациента есть какие-либо хронические заболевания тяжелого типа, то полностью победить патологию будет довольно сложно. Времени на это уйдет очень много.
После того как врач снимет гипс, необходимо сразу же начать разрабатывать функциональность стопы. Следует массировать ступни, а затем натерать их специальными мазями, которые снимут отеки. Еще определенное время желательно ходить с костылями, так как они помогут снизить давление на стопу. Даже если у человека имеется сильная боль, ему нужно в обязательном порядке выполнять физическую гимнастику. Комплекс упражнений подбирается только врачом-реабилитологом. При желании можно пойти на плавание.
Комплекс упражнений подбирается только врачом-реабилитологом. При желании можно пойти на плавание.
В домашних условиях следует обязательно делать ванночки, в которые нужно добавить травы или соль.
Последний нюанс – необходимо верно питаться, а также подбирать правильную обувь. Неплохо было бы использовать стельки ортопедического типа. Если человек вовремя обратился к врачу, не медлил с лечением и полностью соблюдал прописанное, то выздороветь больной сможет уже за месяц (максимум). Заниматься спортом можно только после того, как врач позволит снять гипс. Если пациент запустит заболевание, то это может привести к инвалидности.
Лечение народными средствами
Одновременно с той терапией, которую прописал врач-ортопед, можно использовать народные методы. Они в совокупности дадут эффективный результат. С их помощью можно снять боль и дискомфорт.
Отлично проявляют себя ванночки. Необходимо взять поваренную соль, которая позволит снять жар, убрать болевые ощущения.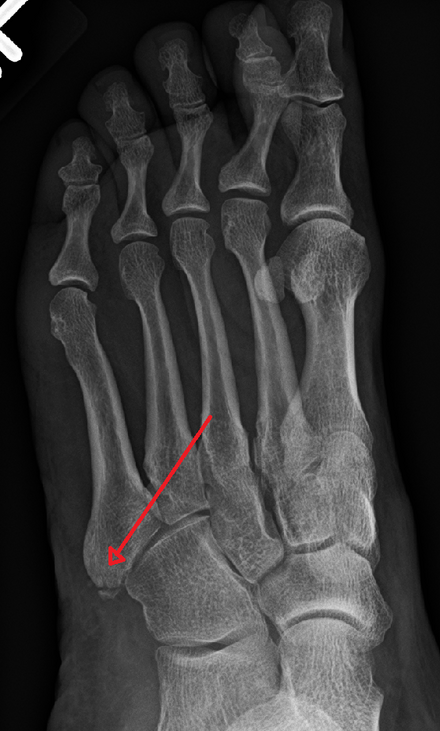 Она также продезинфицирует и обеззаразит рану, если она имеется. Данный вариант является наиболее эффективным, если речь идет о лечении травмы в домашних условиях. Вода в ванночке должна быть на уровне температуры тела, то есть не более 36 градусов. Желательно использовать ту соль, которая крупная. Подобные процедуры необходимо проводить не более недели. После этого следует сделать перерыв. Для того чтобы полностью избавиться от болевых ощущений, придется повторять такую профилактику до четырех курсов. Если речь идет о более-менее легкой стадии, то такие ванночки будут максимально полезными.
Она также продезинфицирует и обеззаразит рану, если она имеется. Данный вариант является наиболее эффективным, если речь идет о лечении травмы в домашних условиях. Вода в ванночке должна быть на уровне температуры тела, то есть не более 36 градусов. Желательно использовать ту соль, которая крупная. Подобные процедуры необходимо проводить не более недели. После этого следует сделать перерыв. Для того чтобы полностью избавиться от болевых ощущений, придется повторять такую профилактику до четырех курсов. Если речь идет о более-менее легкой стадии, то такие ванночки будут максимально полезными.
Лед и соль
Хорошим вариантом считается сочетание соли и льда. Благодаря такому методу можно рассосать шишки на ногах. Применять подобный метод необходимо не более 10 раз в неделю. Следует взять крупную соль и расколотый лед, приложить их к больному месту и оставить на несколько минут. Если речь идет о зимнем периоде, то можно вместо льда использовать снег. Такой метод позволит быстро добиться положительного результата. Следует помнить, что соль и лед вызывают сильное жжение. Однако стоит потерпеть. Как только дискомфорт начнет усиливаться, нужно примочку убрать и покрыть марлей. Снять ее можно утром после пробуждения.
Следует помнить, что соль и лед вызывают сильное жжение. Однако стоит потерпеть. Как только дискомфорт начнет усиливаться, нужно примочку убрать и покрыть марлей. Снять ее можно утром после пробуждения.
Лечение йодом
Йод — отличный вариант. Его многие используют во время реабилитации. Плюсневая кость будет восстанавливаться медленно, однако результат будет более устойчивый. Обязательно перед процедурой нужно вымыть ноги в теплой воде. Далее следует вытереть их насухо. После этого больное место необходимо смазать специальным маслом. Далее нужно нарисовать йодистую сетку. Масло нужно для того, чтобы она не сожгла кожу. Такие процедуры следует проводить перед сном. Косточки на ногах перестанут расти уже через 2 недели.
Неймар получил рецидив травмы плюсневой кости в матче со «Страсбуром»
https://rsport.ria.ru/20190124/1549821450.html
Неймар получил рецидив травмы плюсневой кости в матче со «Страсбуром»
Неймар получил рецидив травмы плюсневой кости в матче со «Страсбуром» — РИА Новости Спорт, 24. 01.2019
01.2019
Неймар получил рецидив травмы плюсневой кости в матче со «Страсбуром»
Бразильский футболист «Пари Сен-Жермен» Неймар вновь получил травму плюсневой кости правой стопы в матче 1/16 финала Кубка Франции со «Страсбуром», сообщается… РИА Новости Спорт, 24.01.2019
2019-01-24T11:18
2019-01-24T11:18
2019-01-24T11:18
футбол
неймар
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/rsport/114620/23/1146202317_0:0:4427:2491_1920x0_80_0_0_d7178a1b627cd940fc0c1c6cf5a34dd3.jpg
МОСКВА, 24 янв — РИА Новости. Бразильский футболист «Пари Сен-Жермен» Неймар вновь получил травму плюсневой кости правой стопы в матче 1/16 финала Кубка Франции со «Страсбуром», сообщается на официальном сайте парижского клуба.Встреча «ПСЖ» — «Страсбур» прошла в среду на «Парк де Пренс» в Париже и завершилась со счетом 2:0 в пользу хозяев. Неймар получил повреждение во втором тайме матча и был заменен на 62-й минуте. Первичный медосмотр выявил у бразильца болезненный рецидив травмы пятой плюсневой кости правой ноги. Нападающий уже получал трещину пятой плюсневой кости в феврале 2018 года, из-за чего пропустил большую часть второй половины прошлого сезона. Как отмечается, лечение и сроки восстановления будут зависеть от того, как повреждение будет себя вести в ближайшие несколько дней.12 февраля «Пари Сен-Жермен» сыграет с «Манчестер Юнайтед» в первом матче 1/8 финала Лиги чемпионов. Сможет ли Неймар принять участие в этой встрече, на данный момент не сообщается.По сообщениям французских СМИ, одноклубник Неймара Марко Верратти выбыл из строя примерно на три недели из-за растяжения лодыжки, полученного в субботнем матче чемпионата Франции против «Генгама» (победа «ПСЖ» – 9:0).
https://rsport.ria.ru/20181225/1548700118.html
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2019
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://rsport.ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/rsport/114620/23/1146202317_420:0:4355:2951_1920x0_80_0_0_baf2cd8abf1805f998c7b7d6918dfcba.jpgРИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости Спорт
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
неймар
МОСКВА, 24 янв — РИА Новости. Бразильский футболист «Пари Сен-Жермен» Неймар вновь получил травму плюсневой кости правой стопы в матче 1/16 финала Кубка Франции со «Страсбуром», сообщается на официальном сайте парижского клуба.
Встреча «ПСЖ» — «Страсбур» прошла в среду на «Парк де Пренс» в Париже и завершилась со счетом 2:0 в пользу хозяев. Неймар получил повреждение во втором тайме матча и был заменен на 62-й минуте.
25 декабря 2018, 19:55ФутболНеймар рассчитывает на возвращение в «Барселону»Первичный медосмотр выявил у бразильца болезненный рецидив травмы пятой плюсневой кости правой ноги. Нападающий уже получал трещину пятой плюсневой кости в феврале 2018 года, из-за чего пропустил большую часть второй половины прошлого сезона. Как отмечается, лечение и сроки восстановления будут зависеть от того, как повреждение будет себя вести в ближайшие несколько дней.
12 февраля «Пари Сен-Жермен» сыграет с «Манчестер Юнайтед» в первом матче 1/8 финала Лиги чемпионов. Сможет ли Неймар принять участие в этой встрече, на данный момент не сообщается.
По сообщениям французских СМИ, одноклубник Неймара Марко Верратти выбыл из строя примерно на три недели из-за растяжения лодыжки, полученного в субботнем матче чемпионата Франции против «Генгама» (победа «ПСЖ» – 9:0).
Что такое перелом 5th metatarsal avulsion плюсневой кости стопы ноги для пациента
Многие пациенты надеются, что небольшой перелом, например, как у меня кости 5th metatarsal avulsion, ноги, несильно скажется на их планах. Напрасно. По крайней мере все туристические планы нужно отложить.Вот такой сапожок, слав тебе Господи, что непарный, придется носить от 4 до 8 недель.
Дальше покажу с фотографиями рентгена, в чем проблема и что можно делать с переломом плюсневых костей, а что нет.
Ходить с костылями можно, главное — ни в коем случае не наступая на всю стопу, а совсем легонько для равновесия опираясь на пятку и часто останавливаясь, даже когда идешь по квартире.
Поэтому даже дойти до аэропорта проблематично.
Но лететь в самолете вообще невозможно: надо все время лежать, потому что если даже сидишь на стуле, то через некоторое время нога начинает дико болеть. Так что, даже бизнес класс вряд ли поможет.
Нога и вообще ноет просто так, ни с того, ни с сего.

Обойтись без болеутоляющих очень сложно.
А вот прыгать на костылях не рекомендуется: очень часто больные с непривычки падают и еще и руки ломают.
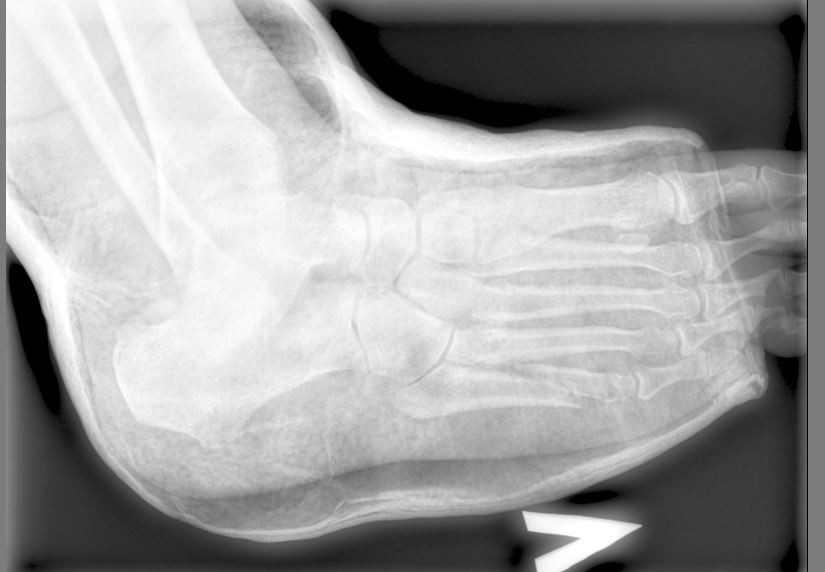
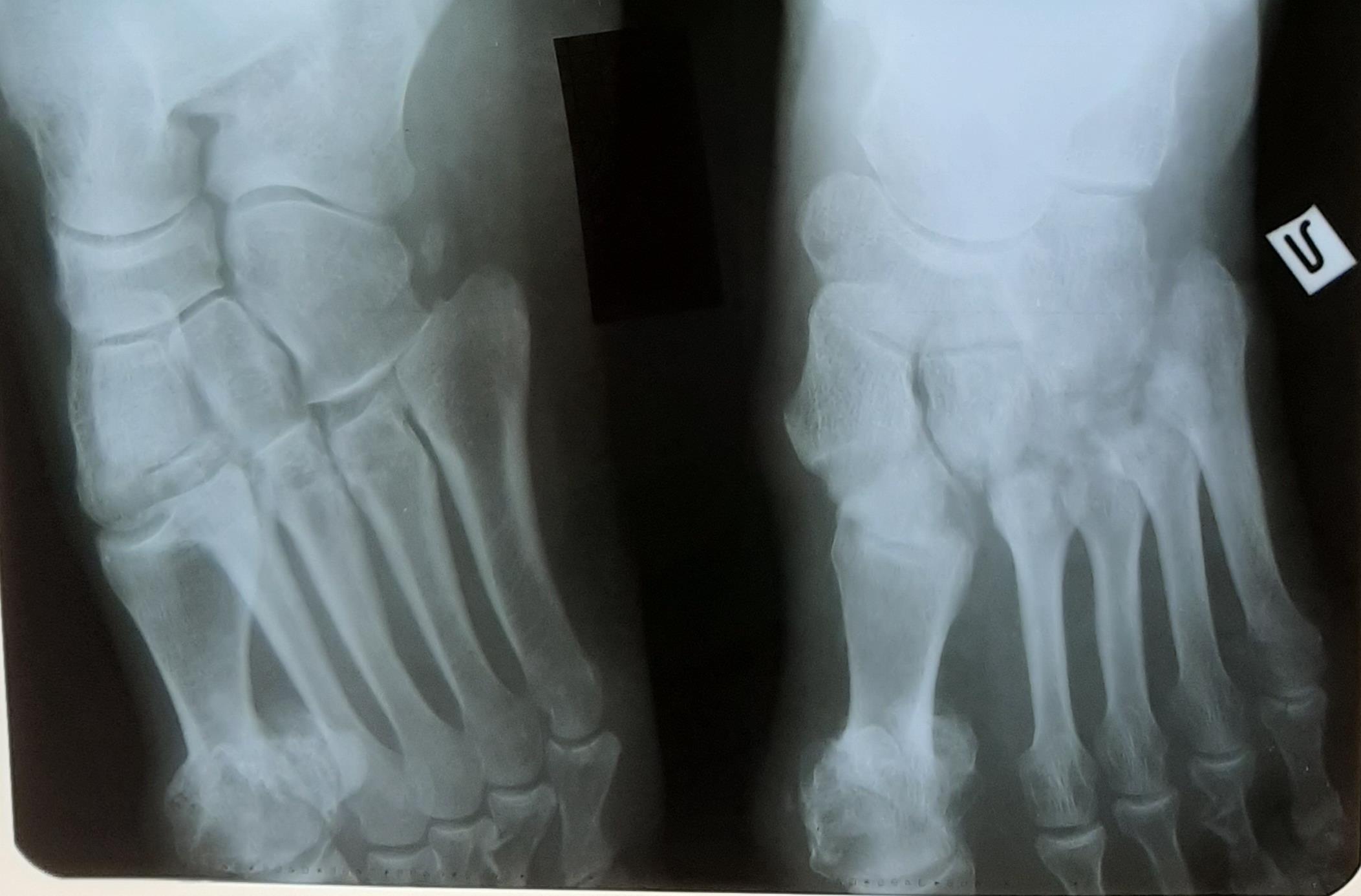
В момент обращения к врачу сразу после перелома 092514 5th metatarsal avulsion выглядит так.
Через неделю 100314 видно, что плюсневая кость немного срастается, что радует чисто морально, потому что гипс оставляют носить еще 4 недели.
Хорошо хоть, что сапожок можно снимать и мыть ноги, и вообще сидя принимать душ. Так что больному надо озаботиться приобретением пластмассовой табуретки для душевой кабины.
Нужно принимать кальций с витамином Д. Есть побольше творога и студня.
Никакие красивые и полезные бандажи и заменители гипса в случае перелома 5th metatarsal avulsion ноги носить нельзя, как мне сказали финские врачи, потому что они для других переломов. Для данного никаких бандажей нет.
Описал этот перелом 5th metatarsal avulsion в 1902 году хирург ортопед Роберт Джонс в работе «Annals of Surgery»(Анналы хирургии).
Очень часто он встречается у танцоров и спортсменов либо при падении с высоты, либо от постоянной перегрузки, либо когда на кость внезапно оказывается большое давление. Часто подозревают вывих.
Примерно 45-75% из всех переломов плюсневых костей приходится на 5-ю. Риску подвержены люди от 20 до 40 лет, преимущественно мужчины, занимающиеся спортом. Какая-то я уникальная, что ли?
Перелом может перейти в хроническое заболевание. В таком случае пациенту рекомендуется провести в гипсе больше времени, до двадцати недель.
По ряду причин такие переломы часто не восстанавливаются. После перелома в этой области часто плохое кровоснабжение, что затрудняет лечение.
А в других источниках пишут более оптимистично, что большинство типов переломов 5 плюсневой кости имеют благоприятный прогноз и могут успешно излечиваться консервативным методом.
Ну, что делать? Будем бороться за здоровье! Все равно ничего другого не остается.
А тут рассказываю, как ухитрилась сломать ногу дома, за две недели до поездки по горам Чили.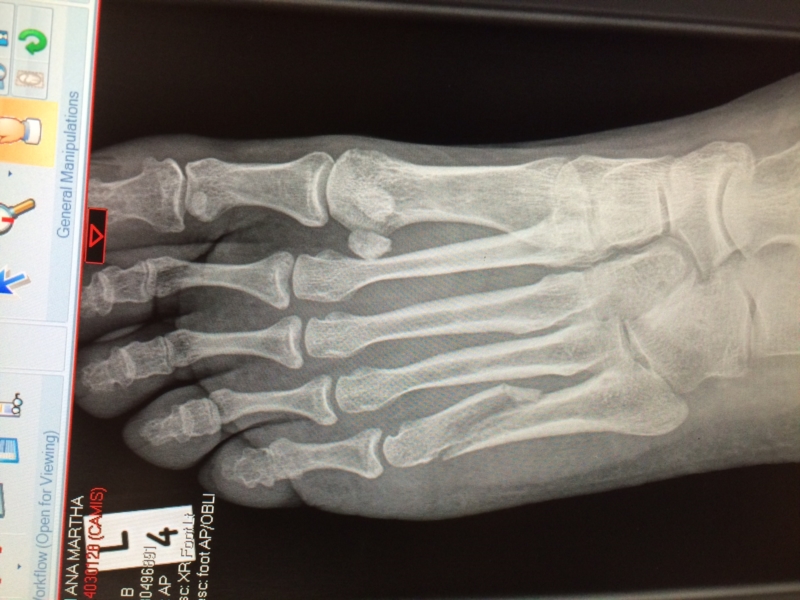
Рассказала про свой перелом, потому что, мало ли, кому пригодится, и чтобы люди лишний раз не надеялись на невозможное, а сразу подстраивались под случившееся, меняя планы. Не повезло, бывает, что поделаешь.
Мне только интересно: вот если бы я была богатая, то можно было бы вылечить быстрее?
И еще — так, с помощью съемного гипса, лечат только в Финляндии или везде? Может, есть какие-то более прогрессивные методы лечения?
И еще — у молодых этот перелом 5th metatarsal avulsion плюсневой кости ноги заживает быстрее?
И вообще интересна любая информация по теме, раз так попала.
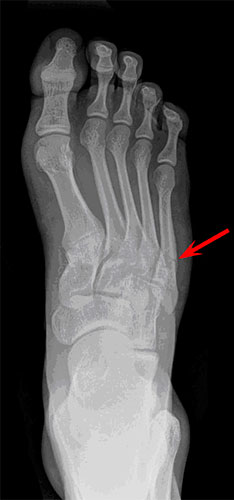
Есть ли перелом или трещина 5й плюсневой кости? — Вопрос рентгенологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят.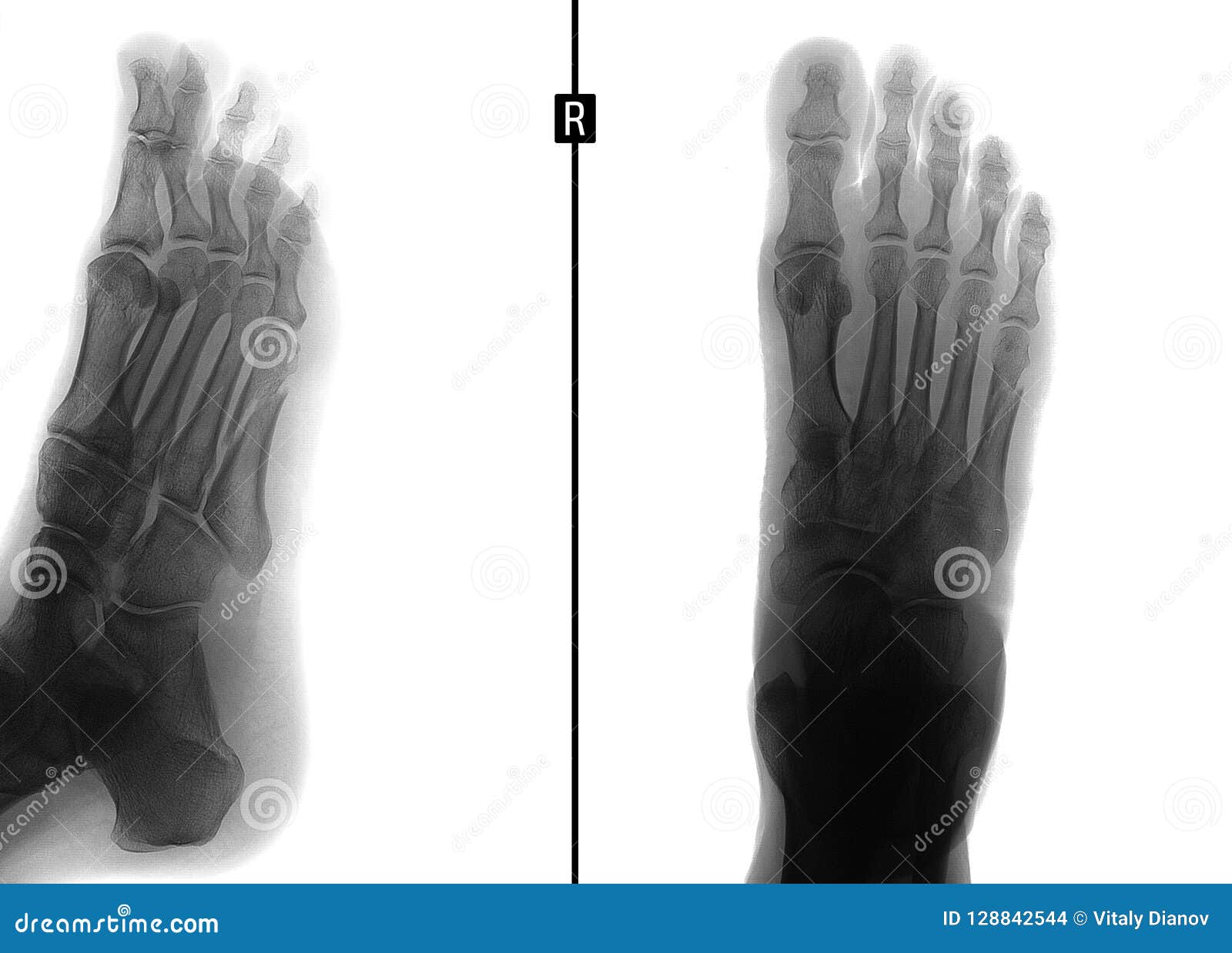 Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.
Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 71 направлению: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.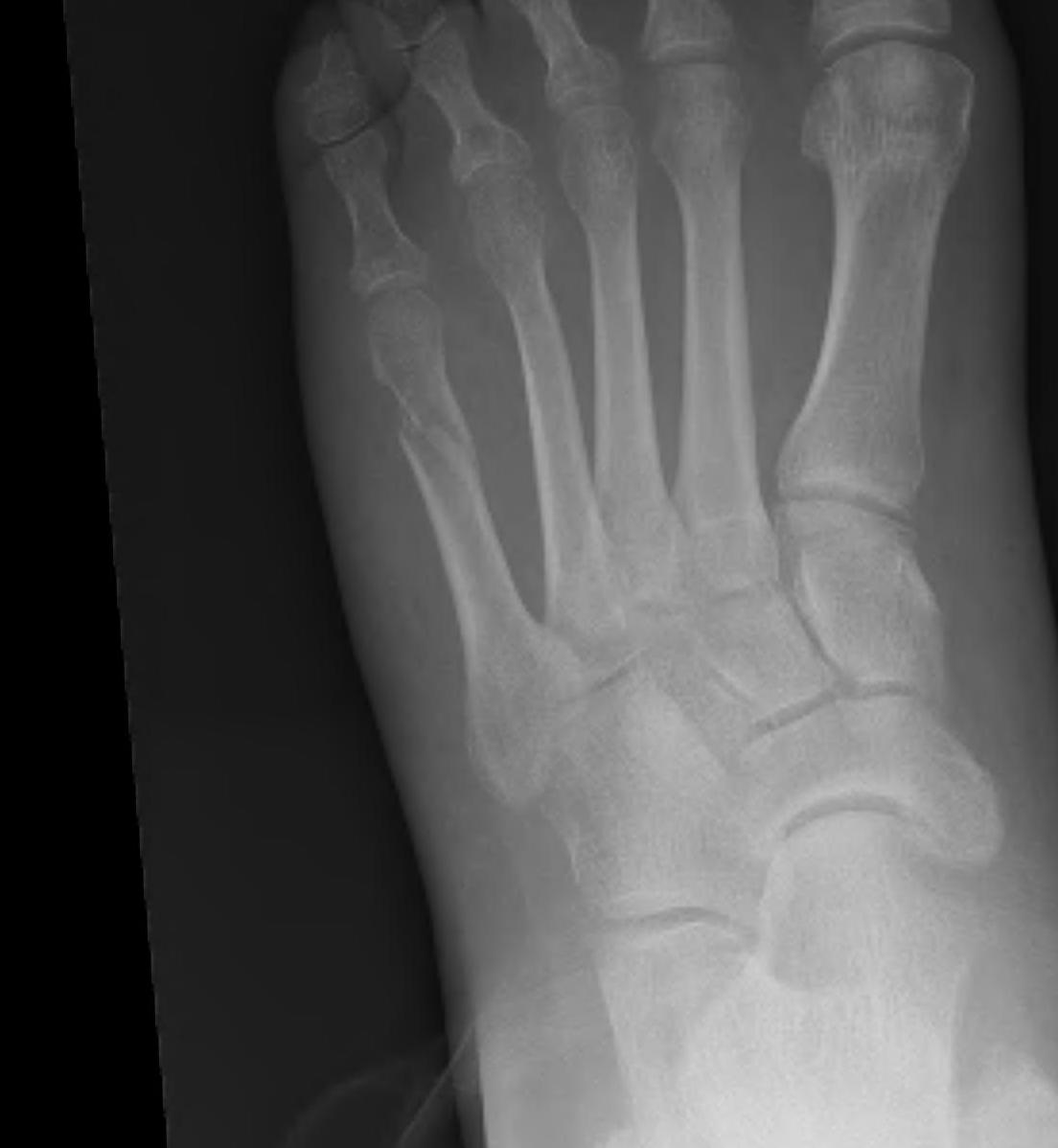
Мы отвечаем на 97.4% вопросов.
Оставайтесь с нами и будьте здоровы!
трещина плюсневой кости — 6 рекомендаций на Babyblog.ru
Ноги болят? Как каблуки, «балетки» и «вьетнамки» уродуют ногиДобавлено: 03/06/2012
«Покажите, какую обувь вы носите, и я скажу, какие проблемы с ногами и спиной вас ждут», — примерно так говорят врачи-ортопеды при виде женской обуви. Чем рискуют женщины, которые носят туфли на каблуке и «балетки»? И почему «вьетнамки» опаснее «шпилек» и «платформы»?
Текст: Шелена Ярухина, Алевтина ИвановаДля нашего здоровья обувь играет примерно ту же роль, что шины для безопасной езды на автомобиле. Как на спущенных шинах далеко не уедешь, так, к примеру, и на высокой «шпильке» далеко не уйдешь – либо ногу подвернешь, либо просто упадешь от усталости. Почему это происходит? Мы надеваем обувь на стопу, а основная функция стопы – амортизировать вес тела при передвижении по различным поверхностям. Благодаря своему устройству, при движении стопа гасит излишние нагрузки и силы, а если в силу каких-то причин – ее деформации и т.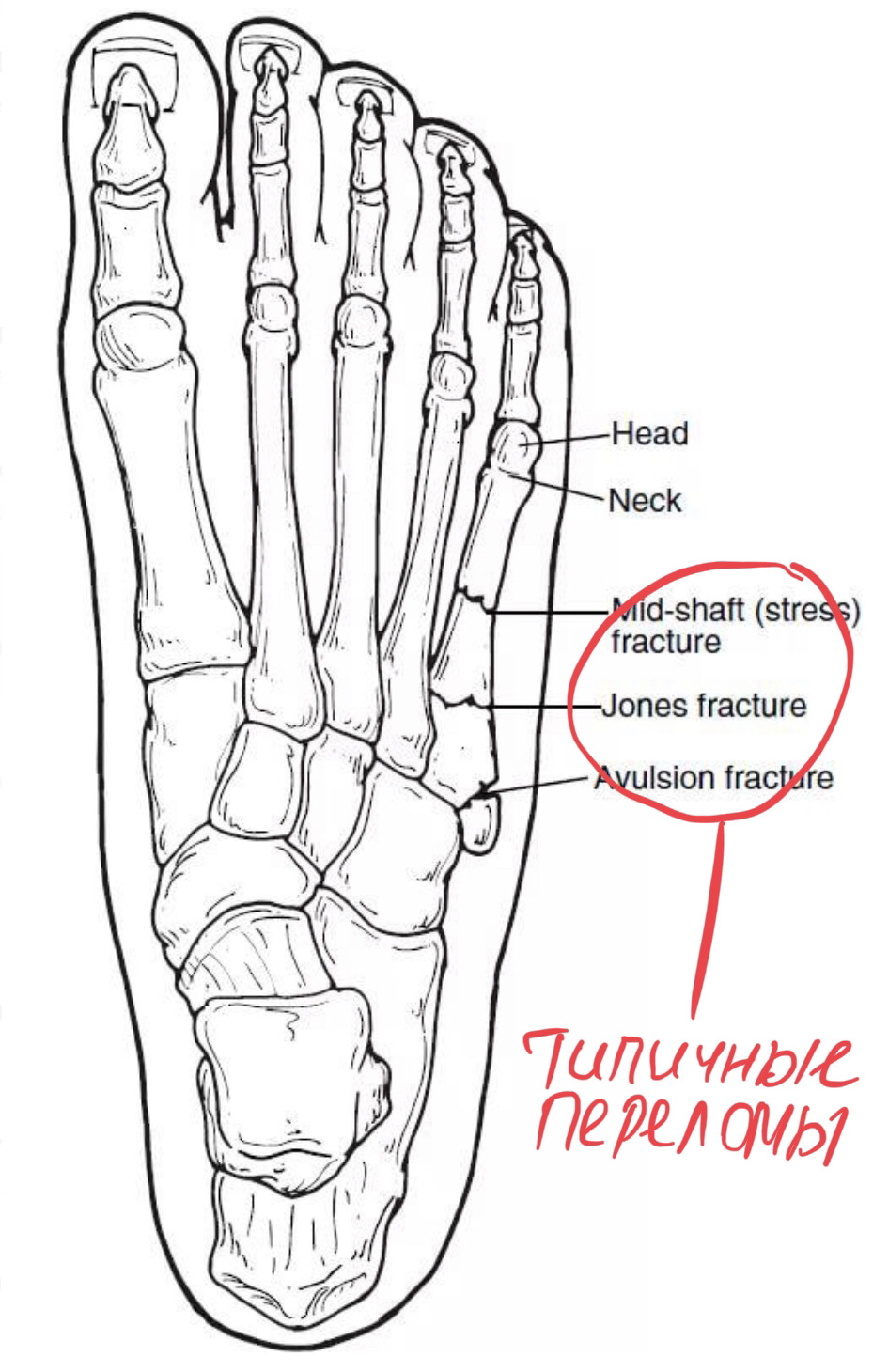





 ru
ru
 Однако независимо от стиля, обувь должна быть сделана из мягкого материала. По словам Галины Страховой, для людей с сильными деформациями и искривлениями пальцев разработаны специальные модели ортопедической обуви, отличающиеся большей полнотой, мягкостью и растяжимостью переднего отдела.7. Внимание, опасность: неправильный размер Как показывают исследования, 90% женщин носят обувь неподходящего размера. Последствия этого ужасны – мозоли, волдыри, натоптыши, которые, прямо скажем, не украшают ноги. Но внешний вид еще полбеды, ношение обуви на размер меньше приводит к развитию таких палогогических состояний как плоскостопие, защемление нервов, артриты и т.д. Не только взрослые, но дети часто носят обувь неправильной полноты и размера. В результате, деформация стопы может возникнуть уже в очень юном возрасте.Измерьте вашу ногу! Прежде чем идти в магазин покупать обувь, стоит измерить длину ноги. Лучше это сделать в конце дня, в положении стоя. Поставить ногу на картонку, обвести карандашом контур ступни и вырезать.
Однако независимо от стиля, обувь должна быть сделана из мягкого материала. По словам Галины Страховой, для людей с сильными деформациями и искривлениями пальцев разработаны специальные модели ортопедической обуви, отличающиеся большей полнотой, мягкостью и растяжимостью переднего отдела.7. Внимание, опасность: неправильный размер Как показывают исследования, 90% женщин носят обувь неподходящего размера. Последствия этого ужасны – мозоли, волдыри, натоптыши, которые, прямо скажем, не украшают ноги. Но внешний вид еще полбеды, ношение обуви на размер меньше приводит к развитию таких палогогических состояний как плоскостопие, защемление нервов, артриты и т.д. Не только взрослые, но дети часто носят обувь неправильной полноты и размера. В результате, деформация стопы может возникнуть уже в очень юном возрасте.Измерьте вашу ногу! Прежде чем идти в магазин покупать обувь, стоит измерить длину ноги. Лучше это сделать в конце дня, в положении стоя. Поставить ногу на картонку, обвести карандашом контур ступни и вырезать. «Если картонка свободно входит в обувь, значит, это ваш размер. – рассказывает Галина Страхова. — Если края ее сминаются, значит, обувь вам узка». Людям, больным сахарным диабетом, имеющим плоскостопие, проблемы с суставами или нестандартную ногу, например, с молоткообразными пальцами или высоким подъемом, стоит проконсультироваться с врачом-ортопедом. Он поможет подобрать подходящую обувь и, тем самым сохранить здоровье стопы.
«Если картонка свободно входит в обувь, значит, это ваш размер. – рассказывает Галина Страхова. — Если края ее сминаются, значит, обувь вам узка». Людям, больным сахарным диабетом, имеющим плоскостопие, проблемы с суставами или нестандартную ногу, например, с молоткообразными пальцами или высоким подъемом, стоит проконсультироваться с врачом-ортопедом. Он поможет подобрать подходящую обувь и, тем самым сохранить здоровье стопы. 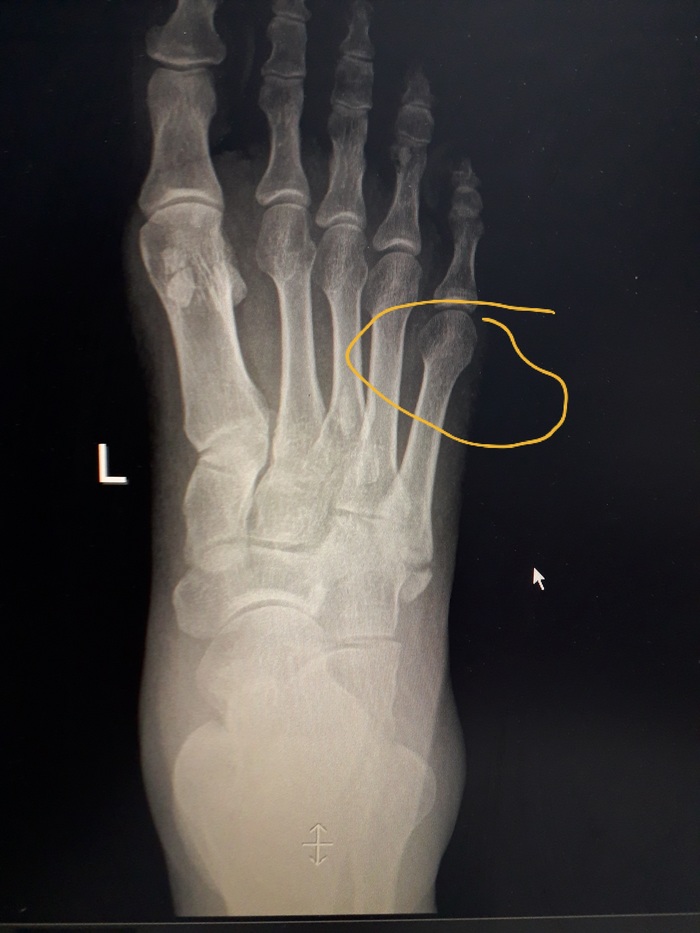
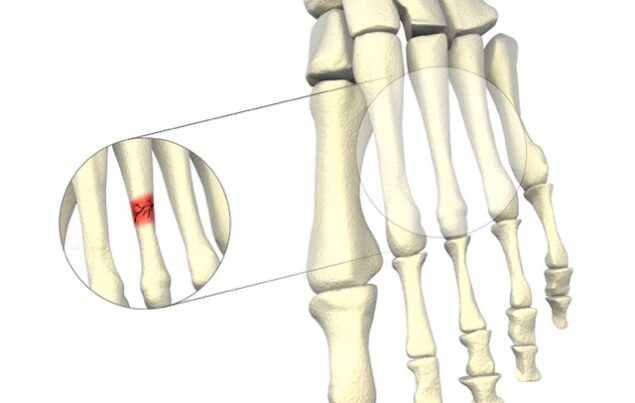
 Выделяют два вида перелома: вследствие травмы и чрезмерной нагрузки. Кроме этого, существует классификация по месту перелома или трещины.
Выделяют два вида перелома: вследствие травмы и чрезмерной нагрузки. Кроме этого, существует классификация по месту перелома или трещины.
 Боль локализуется в зоне наружного края стопы, усиливается при касании, движениях ступни или во время наступания на ногу. Важный признак при переломе – это отечность. Появляется не сразу, но нарастает спустя полчаса и более. Болезненность и отечность со временем усиливаются, человек не может наступить на больную ногу.
Боль локализуется в зоне наружного края стопы, усиливается при касании, движениях ступни или во время наступания на ногу. Важный признак при переломе – это отечность. Появляется не сразу, но нарастает спустя полчаса и более. Болезненность и отечность со временем усиливаются, человек не может наступить на больную ногу.
 Консервативная методика заключается в наложении гипсовой повязки. Без гипса можно проводить лечение трещины и простого перелома, но если присутствуют осложнения (открытая рана, смещение, отрыв осколков), то нужно иммобилизовать кость, чтобы дать ей возможность срастись.
Консервативная методика заключается в наложении гипсовой повязки. Без гипса можно проводить лечение трещины и простого перелома, но если присутствуют осложнения (открытая рана, смещение, отрыв осколков), то нужно иммобилизовать кость, чтобы дать ей возможность срастись.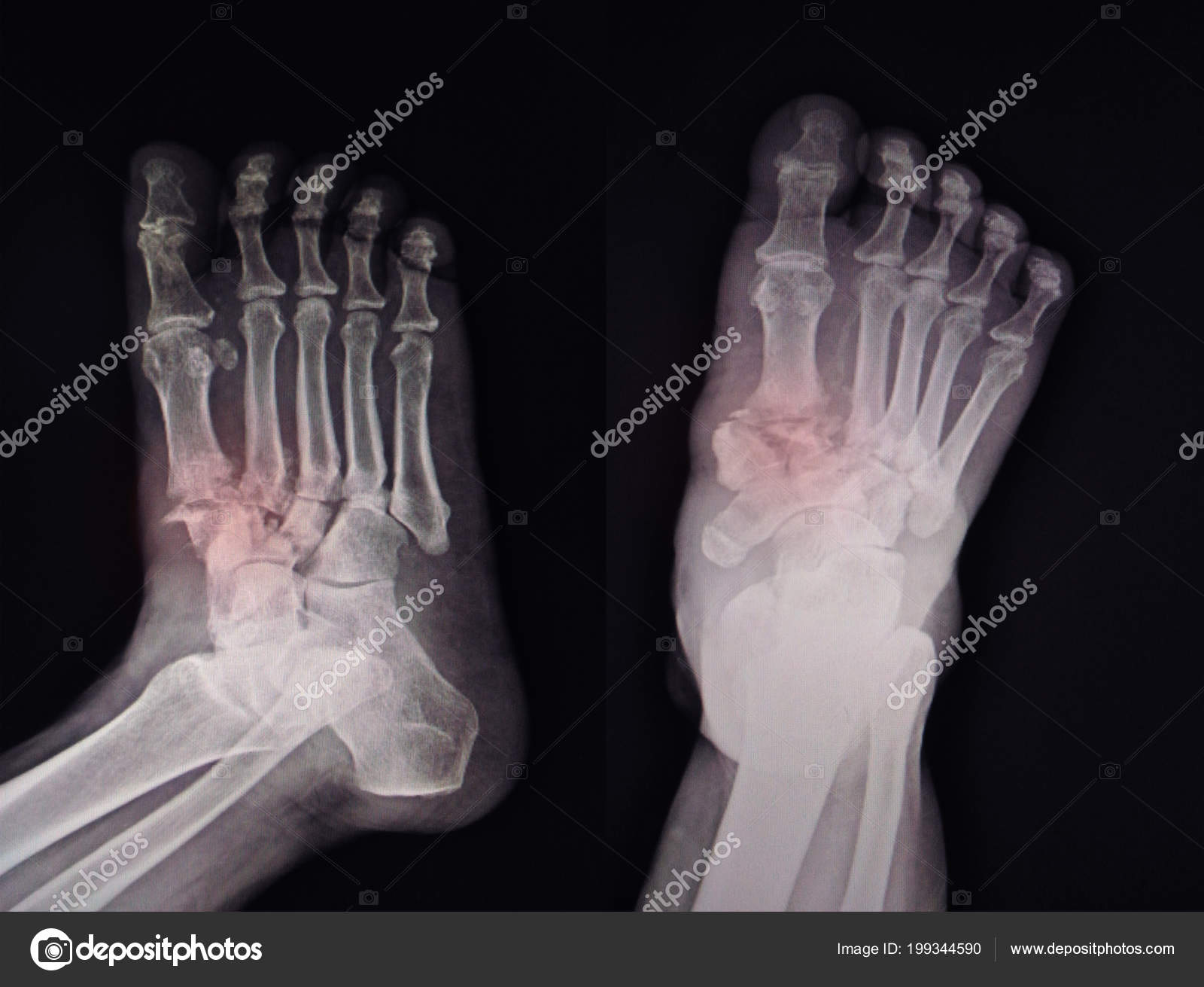 Когда накладывается гипс или проводится операция, наступать на ногу нельзя в период лечения, поэтому пациенту рекомендуется ношение костылей. Естественно, это отражается на двигательной активности ноги в будущем.
Когда накладывается гипс или проводится операция, наступать на ногу нельзя в период лечения, поэтому пациенту рекомендуется ношение костылей. Естественно, это отражается на двигательной активности ноги в будущем.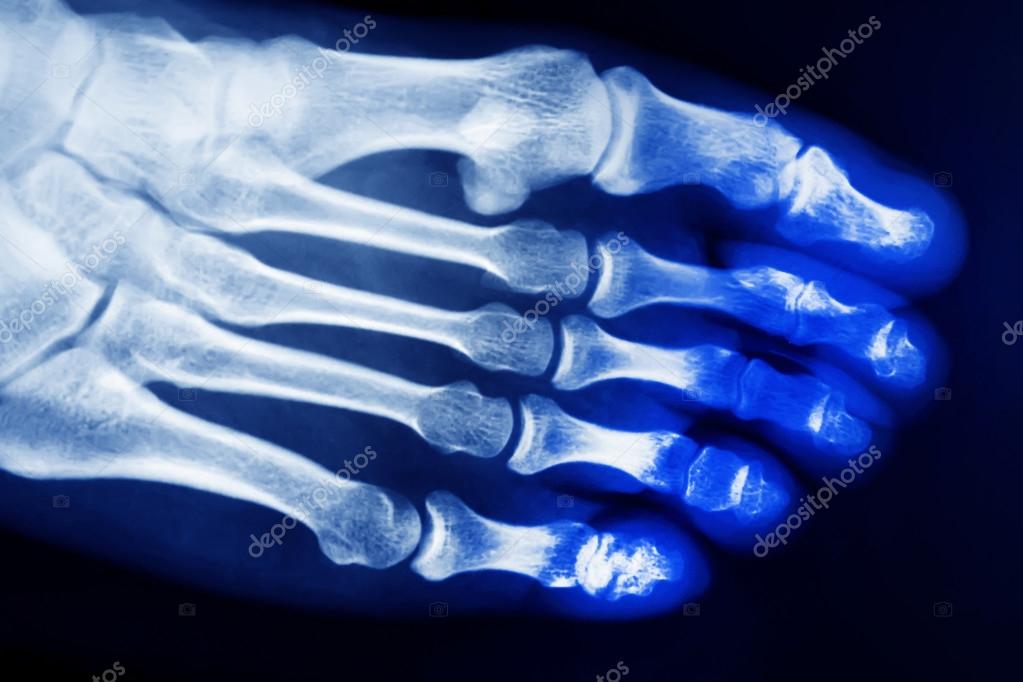 Только так удастся не только вылечить перелом, но и вернуть подвижность стопе.
Только так удастся не только вылечить перелом, но и вернуть подвижность стопе.
.jpg)
 Стельки стоит использовать до года, миннимум 6 месяцев, пока кость окончательно окрепнет.
Стельки стоит использовать до года, миннимум 6 месяцев, пока кость окончательно окрепнет. 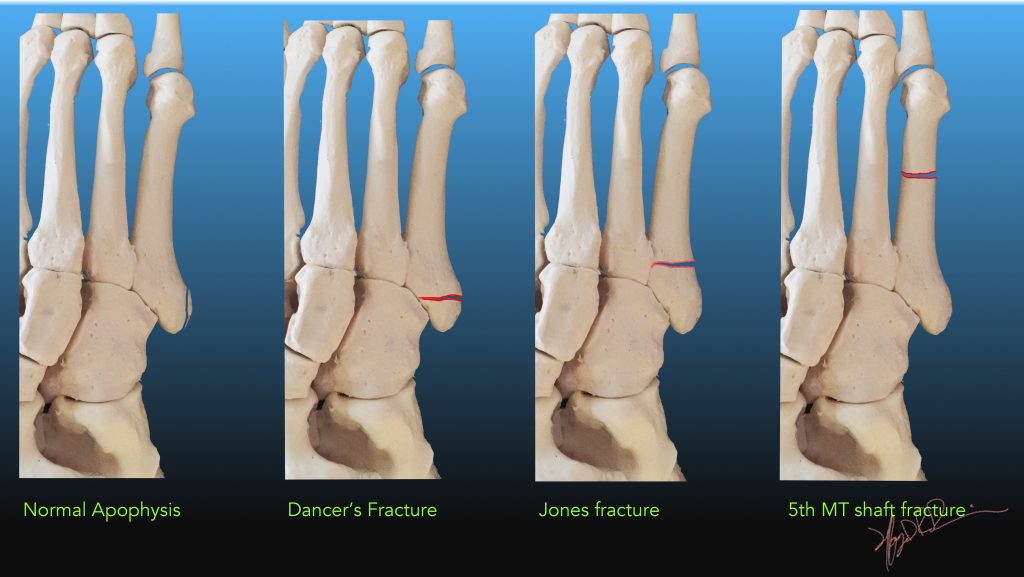 Поэтому после несчастного случая рекомендуется консультация и осмотр врача.
Поэтому после несчастного случая рекомендуется консультация и осмотр врача. У детей и взрослых наблюдаются следующие симптомы:
У детей и взрослых наблюдаются следующие симптомы:

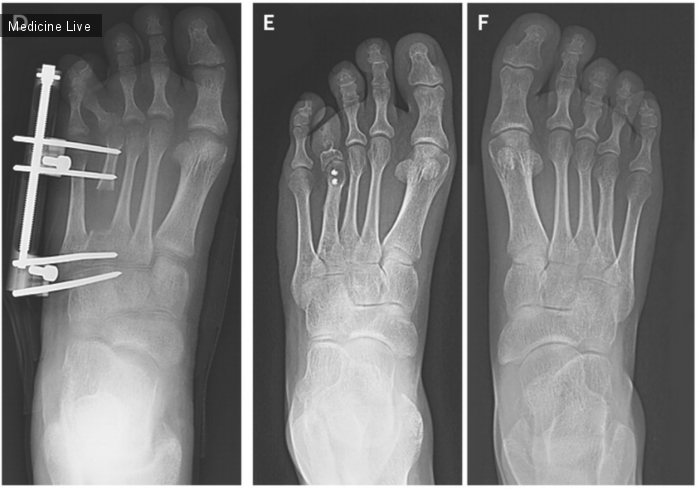

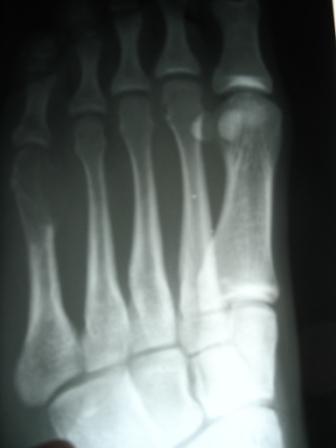 Их неправильное срастание может привести к деформации ступни и хромоте.
Их неправильное срастание может привести к деформации ступни и хромоте.