фото с описанием и названиями, где находятся лодыжки, как называются кости, скелет нижних конечностей
Нижняя конечность, с точки зрения анатомии, редко интересует людей, имеющих небольшие знания в этой области. Обычный человек чаще всего представляет ногу единым массивом мягких тканей, который окружает какие-то крупные кости. Единственным доступным для понимания участком остаётся колено – но и его изучение обычно ограничивается внешними ориентирами. Большинством людей из всех структур этого сочленения называется только коленная чашечка.
Поэтому необходимо подробнее остановиться на вопросе анатомии нижней конечности – точнее, её участка, включающего в себя бедро и голень. Важно не только определить их точные границы, но и также разобраться во внутреннем строении. Этот участок ноги только внешне непримечателен – внутри него содержатся самые крупные в организме анатомические образования.
И все они находятся на бедре, которое является важнейшей опорной структурой организма. В этот список входят, как элементы скелета, так и мягкие ткани – бедренная кость, седалищный нерв, большая подкожная вена. Но эти образования не являются изолированными – на бедре и голени они представляют собой единое целое, различаясь только размерами. Поэтому крупные отделы нижней конечности нужно рассматривать как цельную структуру, лишь функционально разделённую коленным суставом.
В этот список входят, как элементы скелета, так и мягкие ткани – бедренная кость, седалищный нерв, большая подкожная вена. Но эти образования не являются изолированными – на бедре и голени они представляют собой единое целое, различаясь только размерами. Поэтому крупные отделы нижней конечности нужно рассматривать как цельную структуру, лишь функционально разделённую коленным суставом.
Костные структуры
При изучении строения ноги человека по фото с описанием видно, что ее основой является скелетная часть. Выделяют ряд крупных костей (бедренная, большеберцовая, малоберцовая) и небольшие костные образования — надколенник, таранная, бедренная, ладьевидная, кубовидная кость и фаланги пальцев.
Бедренная кость — основная костная структура бедра, соединенная с одной стороны с тазом, а с другой с костями голени. На своих концах она имеет головку и блоковидные образования, соответственно. Голень образована двумя костями: большеберцовой и малоберцовой. Они идут параллельно друг другу и образуют в нижней части ноги голеностопный сустав.
Костные образования стопы разнообразны. Их принято разделять на 2 группы: плюсну и предплюсну. Предплюсна включает в себя: таранную, пяточную, ладьевидную, кубовидную и три клиновидных костей. Плюсна представлена 5 трубчатыми костными структурами. Помимо плюсны и предплюсны имеются фаланги пальцев.
Люди часто спрашивают, как называется кость на ноге над ступней? Эти вопросы связаны с тем, что при повреждении голеностопа боль локализуется именно в ее области. Кость называется таранной и имеет форму усеченной пирамиды.
Все костные структуры ноги образуют единое целое, обеспечивающее возможность движений и перемещения человека. При их переломах нарушается двигательный стереотип человека, что требует длительной реабилитации после выздоровления.
Как формируется скелет ноги
В процессе развития каждого человека с костями нижних конечностей происходит ряд метаморфоз. В период внутриутробного развития образуются только диафизы. Вначале формируется хрящевой макет каждого диафиза, который к моменту рождения окостеневает. Уже после рождения формируются хрящевые эпифизы костей. Они становятся костными в течение… первого десятилетия жизни! Весь период роста человека между диафизом и эпифизами сохраняются хрящевые прослойки. Они позволяют костям расти в длину. И только годам к 25 эпифизы окончательно срастаются с диафизами.
Уже после рождения формируются хрящевые эпифизы костей. Они становятся костными в течение… первого десятилетия жизни! Весь период роста человека между диафизом и эпифизами сохраняются хрящевые прослойки. Они позволяют костям расти в длину. И только годам к 25 эпифизы окончательно срастаются с диафизами.
Нетрудно заметить, как схожа анатомия верхней и нижней конечности человека. Плечо с одиночной плечевой костью, локтевая и лучевая кости предплечья, множественные губчатые косточки запястья, пять пястных косточек, фаланги пальцев – у каждого по три, кроме большого. Как видите, «все сходится».
Лучевая и локтевая косточки окончательно окостеневают также к 20–25 годам. Разница между костями верхней и нижней конечности состоит в размерах и пропорции. Лучевая косточка меньше и тоньше малоберцовой. Фаланги пальцев кисти длиннее, чем у стопы. Это и понятно: ноге человека ни к чему длинные гибкие пальцы. Лучевая косточка соединяется с локтевой мембраной – точно такой же, как между костями голени… этот список можно продолжить. Сходство в строении руки и ноги очевидно.
Сходство в строении руки и ноги очевидно.
Суставные сочленения и связочный аппарат
При взгляде на схему из чего состоит нога человека, видны три крупных сустава: тазобедренный, коленный и голеностопный. Тазобедренный сустав соединяет нижнюю конечность и туловище. Он образован бедренной костью и тазом. Имеет большую амплитуду движения, что позволяет людям свободно перемещаться, бегать и совершать другие движения.
Прочность суставному сочленению придает связочный аппарат, включающий в себя 5 связок: подвздошно-бедренную, лобково-бедренную, седалищно-бедренную, круглую и круговую зоны.
Бедренная, малоберцовая и большеберцовая кости формируют коленный сустав. Колено — блоковидное сочленение, обеспечивающее сгибание и разгибание голени. Перед тремя костями располагается надколенник, фиксирующий прямую мышцу бедра.
Суставные поверхности колена покрыты гиалиновым хрящом, который обеспечивает легкость движений и препятствует повреждению костных структур. В связи с высокой двигательной нагрузкой, сустав укреплен связками: передней и задней крестообразными, внутренней и наружной боковой. Они ограничивают амплитуду движения и предупреждают смещение суставных поверхностей относительно друг друга.
В связи с высокой двигательной нагрузкой, сустав укреплен связками: передней и задней крестообразными, внутренней и наружной боковой. Они ограничивают амплитуду движения и предупреждают смещение суставных поверхностей относительно друг друга.
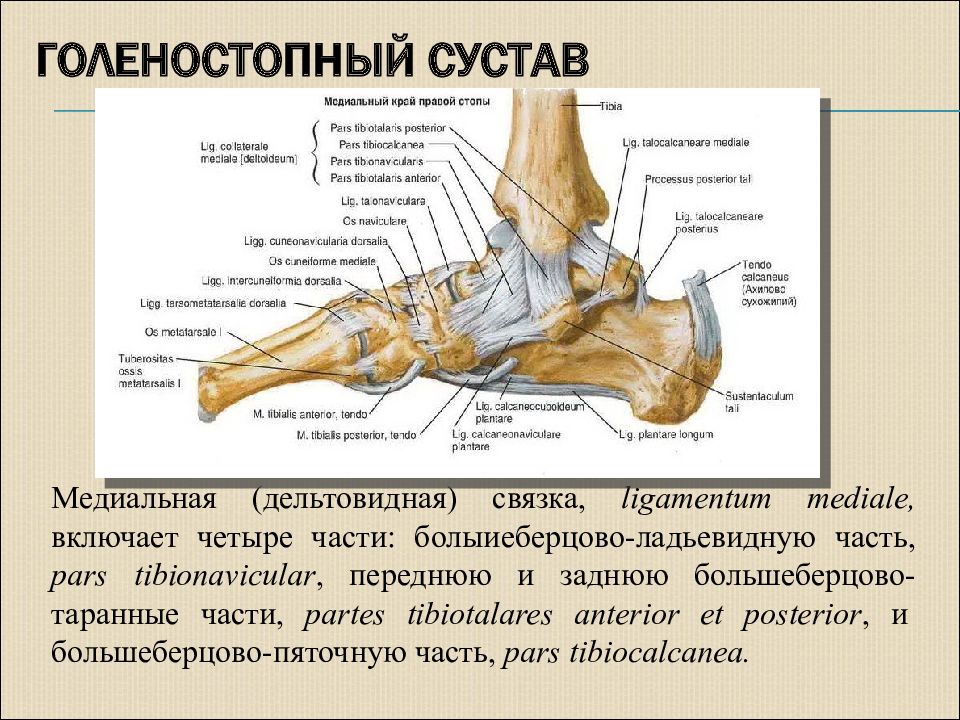
Структуры скелета нижних конечностей, образующих голеностопный сустав, включают в себя медиальную и латеральную лодыжки, а также верхнюю и боковую поверхность таранной кости. Сустав также имеет блоковидную форму, обеспечивая сгибание и разгибание стопы.
Внимание! Голеностоп обеспечивает широкий диапазон движений стопы. Помимо сгибания и разгибания, возможно ее отведение, приведение, а также вращение. Это повышает риск травматизации голеностопного сустава, особенно при занятиях спортом.
Все кости стопы соединены друг с другом небольшими суставными сочленениями. В них наблюдается небольшая подвижность, необходимая для ходьбы и других движений.
Нарушения в эластичности связок и тонусе мышц приводит к плоскостопию. Это распространенное заболевание, встречающееся в детском и взрослом возрасте. Его лечение всегда включает в себя укрепление анатомических структур стопы.
Это распространенное заболевание, встречающееся в детском и взрослом возрасте. Его лечение всегда включает в себя укрепление анатомических структур стопы.
Коленный сустав
Это довольно крупное и сложное сочленение нельзя обойти стороной – оно одновременно является границей и связующим элементом между голенью и бедром. Поэтому следует рассмотреть все структуры, входящие в его состав:
- Основных костных элементов в коленном суставе имеется только два – это мыщелки бедра и суставная поверхность большеберцовой кости. Они несут на себе основную нагрузку в покое и при движениях.
- Но существует и дополнительная кость – надколенник (из-за внешних очертаний называется коленная чашечка), который играет важную динамическую роль в суставе.
- Внутри полости соединения имеются мениски – две полулунные хрящевые пластинки, обеспечивающие плотное соприкосновение суставных поверхностей костей. Также они обеспечивают хороший амортизационный эффект.
- Завершают всю конструкцию связки – они окружают колено со всех сторон, и даже присутствуют внутри полости сустава.
 Их разнообразное положение и направление обеспечивают соединению одновременно хорошую прочность и подвижность.
Их разнообразное положение и направление обеспечивают соединению одновременно хорошую прочность и подвижность.
Точки прикрепления мускулов голени и бедра находятся на участках выше или ниже коленного сочленения. Несмотря на то что они нередко перекрывают действие друг друга, негативного эффекта от этого не происходит. Наоборот, таким строением обеспечивается стабилизация работы всех мышц на ноге между собой.
Мышечные группы
Изучение анатомии и мышечного строения тела человека показывает, что на мышцы ноги приходится до 40-45% массы всех мышечных групп. Одна из основных — ягодичная. К ней относится 3 мышцы:
- малая ягодичная, обеспечивающая отведение нижней конечности в сторону;
- средняя ягодичная, позволяющая сгибать и разгибать ногу. Кроме того, она позволяет человеку стоять при наклоне телом вперед;
- большая ягодичная — распрямляет ногу и обеспечивает стабильное положение туловища.
Вторая по величине мышечная группа располагается на бедре. На передней поверхности имеется квадрицепс, состоящий из 4 отдельных мышечных структур. Его основная роль — разгибание коленного сустава.
На передней поверхности имеется квадрицепс, состоящий из 4 отдельных мышечных структур. Его основная роль — разгибание коленного сустава.
Помимо него, по передней поверхности располагаются тонкая, портняжная, гребенчатая и приводящая мышцы. Они обеспечивают приведение ноги к срединной линии туловища.
В задней верхней части ноги и в зоне низа в области бедра расположено несколько мышц: двуглавая, полусухожильная и полуперепончатая. Указанные образования обеспечивают сгибание колена, а также стабилизируют положение нижней конечности во время ходьбы.
Осторожно! При беге и других резких движениях наиболее часто повреждаются мышцы задней поверхности бедра. Возможно их растяжение или разрыв. Эти состояния требуют длительного лечения и реабилитации.
Основные мышечные группы на голени располагаются сзади. Камбаловидная и икроножная мышца обеспечивает сгибание коленного сустава. Они имеют раздельные точки прикрепления в задней части бедра, но в области голеностопа формируют одно общее ахиллово сухожилие.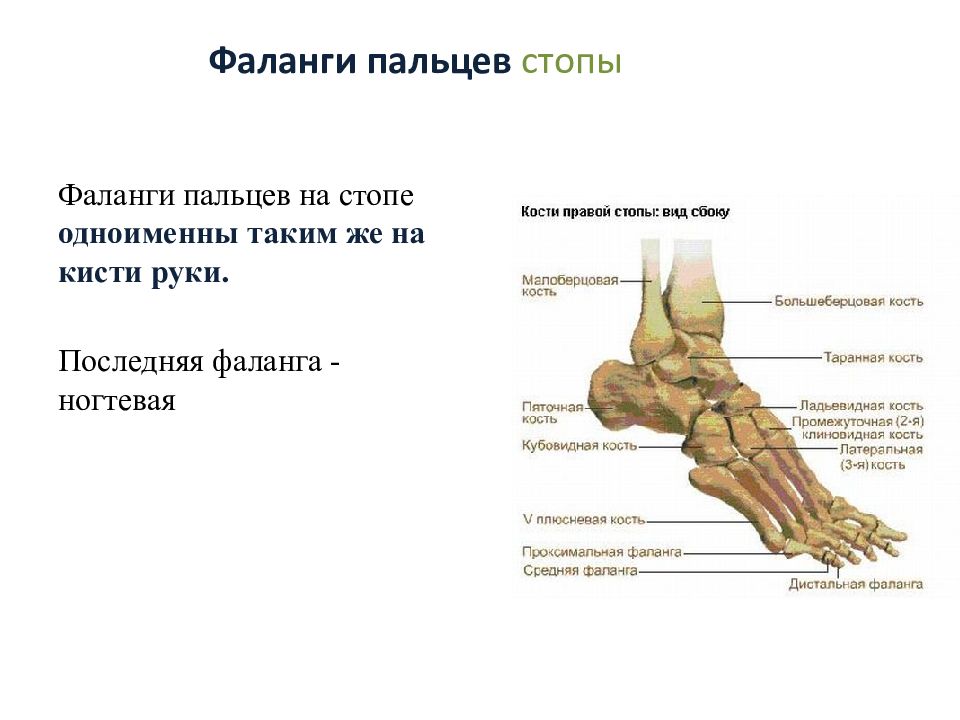
По передней части голени расположена передняя большеберцовая мышца. Ее роль — разгибание стопы, необходимое для ходьбы.
Мышечные группы на стопе располагаются по подошвенной и тыльной стороне. Они необходимы для сгибания и разгибания голеностопа, а также суставов пальцев. Мышцы имеют небольшие размеры, но обладают большой силой при сокращении. Большой палец на ступне, в отличии от кисти, не имеет отдельных мышечных образований.
Диагностика заболеваний
Голеностопный сустав может быть поврежден или иметь дефект. Чтобы выявить проблему, назначают диагностическую процедуру. Она может состоять из:
- УЗИ. Данный способ диагностики применяется редко, из-за небольшого размера голеностопного сустава. Но, позволяет обнаружить инородное тело, отек, вследствие скопления крови в суставной сумке и просмотреть связки.
. Малоинвазивный способ, проводящий диагностику при помощи введения в капсулу видеокамеры.
Артроскопия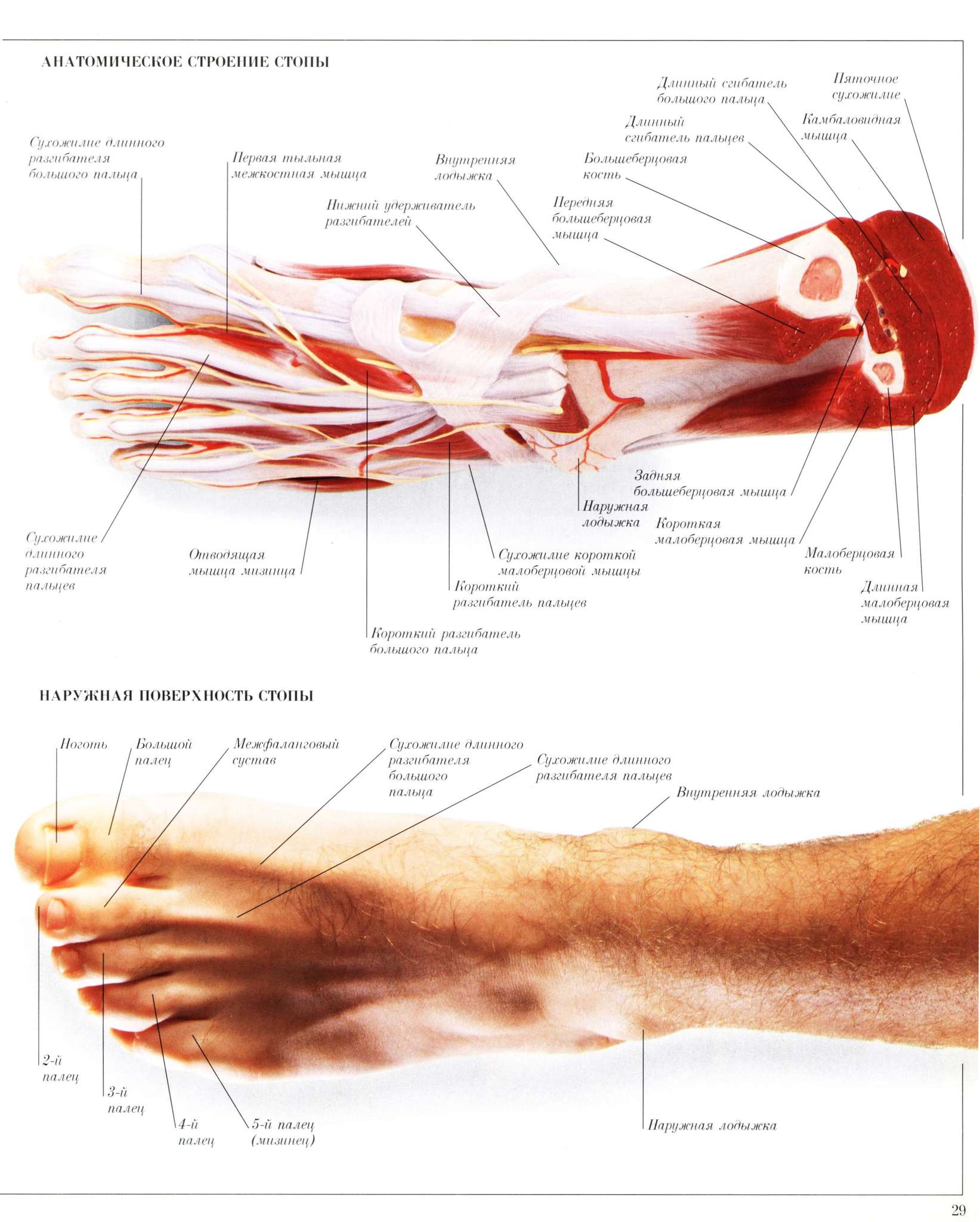
- Рентген. Самый экономичный способ. Допускается выполнение снимков в разных проекциях. Способен определить опухоль, перелом, вывих и другие процессы.
- МРТ. Лучший вид диагностики для состояния ахиллова сухожилия, связок, хрящей. Дорого, но очень эффективно.
- Компьютерная томография. Поможет оценить состояние сустава. Считается наиболее верным исследованием при артрозе, новообразованиях и переломах.
Нервные и сосудистые образования
Изучение анатомического состава и устройства отделов нижней конечности включает в себя получение знания о кровоснабжении. Кровоток в ноге не отличается от других частей тела. Также имеются артериальные, венозные и лимфатические сосуды, каждые из которых выполняют свою функцию.
Артериальное русло представлено ветвями бедренной артерии, которая отходит от наружного подвздошного сосуда. По направлению к наружной лодыжке и стопе, она делится на ветви небольшого диаметра. На нижней конечности выделяют бедренную, подколенную, переднюю и заднюю большеберцовую артерию, а также артериальные дуги на стопе. Последние располагаются на тыльной и подошвенной стороне.
На нижней конечности выделяют бедренную, подколенную, переднюю и заднюю большеберцовую артерию, а также артериальные дуги на стопе. Последние располагаются на тыльной и подошвенной стороне.
Венозные сосуды собирают кровь от периферических тканей и переносят ее вверх по ноге в нижнюю полую вену. Сосудистое русло с венозной кровью представлено двумя сетями — наружной и поверхностной. Именно в венах ног наиболее часто наблюдаются варикозные изменения, приводящие к одноименному заболеванию.
Лимфатические сосуды необходимы для удаления избытка межтканевой жидкости. Она образуется в результате обмена питательных веществ между артериями, клетками и венами. При нарушениях работы лимфатической системы формируются отеки, сдавливающие сосуды и мягкие ткани.
Иннервация ноги обеспечивается вегетативными, двигательными и чувствительными волокнами. Моторные нервы необходимы для совершения произвольных, т.е. управляемых сознанием движений, а также для рефлекторной деятельности.
Чувствительные волокна обеспечивают кожную чувствительность, а также чувство проприоцепции. Это ощущения расположения отдельных частей тела без зрительного контроля над ними. Вегетативная нервная система обеспечивает нормальный тонус сосудистых образований и питание мягких тканей. Нарушения ее работы приводят к трофическим расстройствам, вплоть до формирования язв.
Состав кости
Скелет любого человека состоит более чем из 200 костей. Их образуют костные ткани, которые представлены большим количеством минеральных и органических соединений. Минеральные вещества придают костям твердость и прочность, а органические отвечают за гибкость и эластичность. На долю неорганических соединений в составе костей скелета приходится около 70 %. С возрастом эта цифра возрастает, что приводит к увеличению хрупкости костей и снижению их прочности. По этой причине в более зрелом возрасте на срастание костей понадобится больше времени.
Функции
Нога — сложная структура, развившаяся у человека в результате длительной эволюции.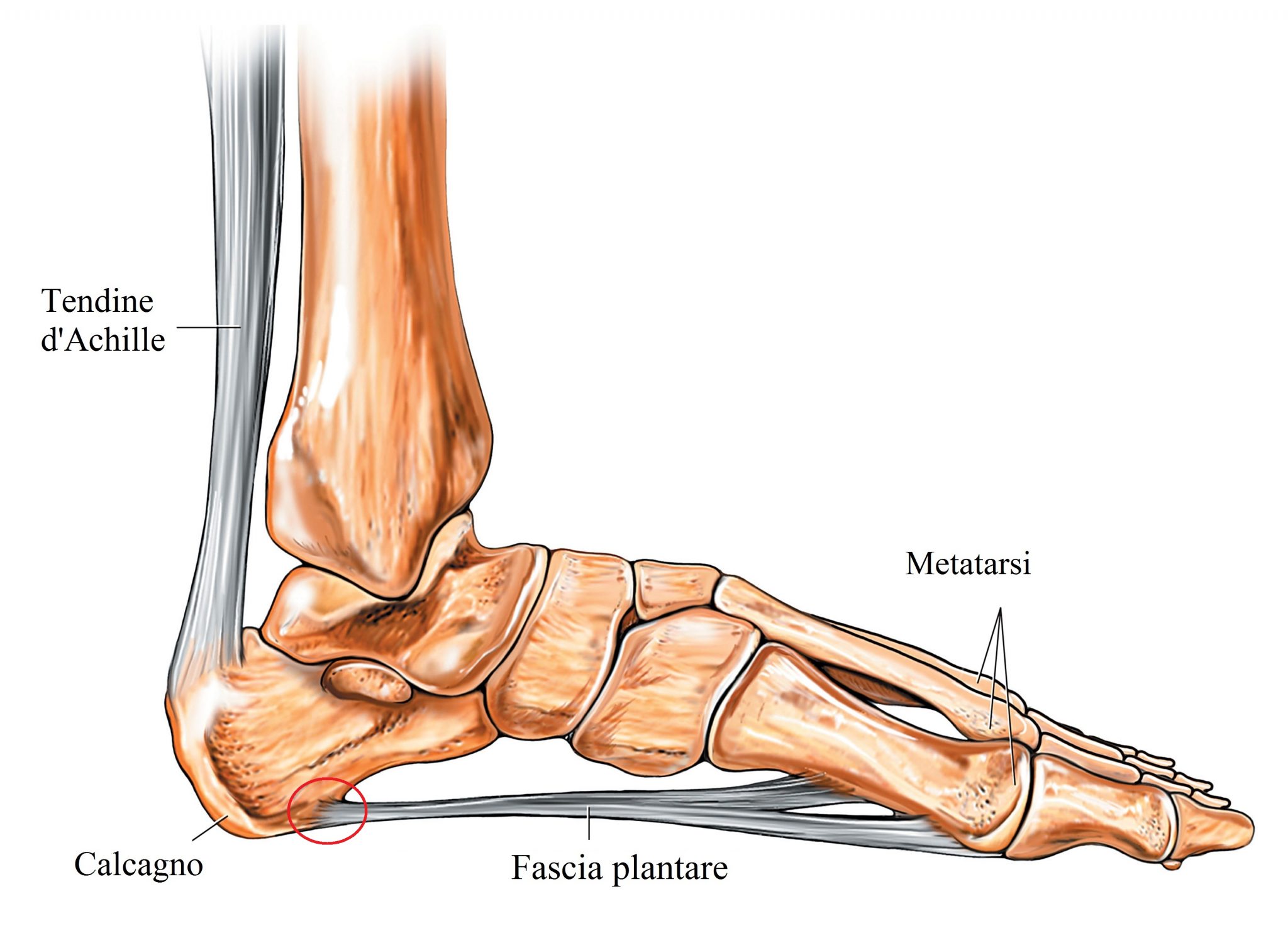 Нижняя конечность необходима для поддержания вертикального положения тела, а также его перемещения в пространстве. Все ее структуры обеспечивают возможность ходьбы, бега и прыжков.
Нижняя конечность необходима для поддержания вертикального положения тела, а также его перемещения в пространстве. Все ее структуры обеспечивают возможность ходьбы, бега и прыжков.
Бедренная, малоберцовая кость и другие костные образования формируют «жесткую» основу для движений, а мышцы делают их возможными. Мышечные волокна способны сокращаться, что обеспечивает перемещение костей относительно друг друга.
Любые движения всегда связаны с механической нагрузкой на опорно-двигательный аппарат. Связочный сустав и суставы позволяют снизить ее.
Строение кости
Любая кость организма человека состоит из костных пластинок, перекладин и балок. Различие лишь в том, насколько компактно эти элементы расположены. На разрезе трубчатой кости видно, что снаружи костное вещество плотное, а внутри более рыхлое. В губчатом веществе перекладины расположены так, что образуют между собой ячейки. Если костные элементы плотно расположены друг к другу в виде концентрических кругов, то внутри образуются полости, в которых расположены сосуды и нервы. Компактное вещество локализуется снаружи и делает кость прочной, в то время как губчатое, благодаря своей структуре, уменьшает массу кости. Соотношение их может быть различным и зависит от выполняемой функции, формы и расположения в организме.
Компактное вещество локализуется снаружи и делает кость прочной, в то время как губчатое, благодаря своей структуре, уменьшает массу кости. Соотношение их может быть различным и зависит от выполняемой функции, формы и расположения в организме.
Мышцы
Слабо развитая мускулатура верхней стороны стопы осуществляет только разгибание пальцев, подошвенная – амортизационные функции.
Состояние мышц отражается на функциях конечности: избыточное напряжение или слабая развитость неизбежно повлияют на суставы. Справедливо и обратное утверждение: заболевания скелета скажутся на мускулатуре. Чрезмерная расслабленность мышц стопы и голени грозит плоскостопием.
Ягодицы
Ягодичные мышцы
Сухожилия
Большая их часть являются продолжением мышц, служат для их прикрепления к надкостнице. Еще одна функция – упрочение суставной капсулы и обеспечение подвижности конечностей. Помимо этого, выполняют несколько специфических задач – поддержание свода, правильное распределение и компенсация веса, приходящегося на ноги.
Важную значение играет самая крупная связка организма – ахиллово сухожилие. Она крепится к пяточной кости и выполняет роль аккумулятора механической энергии при ходьбе. За этот счет на 20–30% снижаются энергетические затраты на перемещение.
Повреждение такого сухожилия – очень тяжелая травма, самостоятельно она практически не восстанавливается, поэтому почти все повреждения лечатся только хирургическим путем.
Свод стопы
Осуществляет несколько функций: амортизацию при прыжках и беге; опорную – удерживают вес тела при нахождении человека в вертикальном положении.
Анатомия строения свода стопы состоит из поперечной и продольной части и имеет дугообразное устройство, благодаря этому человек при ходьбе опирается на плюсну и пятку. При проблемах со связками и мышцами стопа принимает более уплощенную форму, вследствие чего может страдать позвоночник и близрасположенные суставы, которые берут на себя часть функций по выдерживанию нагрузки и прямохождению.
Иннервация
Нервы осуществляют контроль за мышцами голени и посылают импульсы к ним. Анатомия нервной системы нижних конечностей устроена задним и поверхностным малоберцовым, а также большеберцовым и икроножным нервами. При чрезмерном сдавливании иннервируемого участка происходит его онемение и ощущение покалывания с нарушением выполняемых функций.
Анатомия костей стопы имеет сложную структуру и богата мелкими капиллярами, что необходимо для осуществления движений ступней. Благодаря ее анатомическим особенностям человек может передвигаться в стороны, бегать, прыгать и приспосабливаться к разным поверхностям во время ходьбы. Ступня выдерживает колоссальную нагрузку, вследствие этого ее необходимо беречь. При риске получить травму ноги обязательно укреплять крупные мышцы средствами защиты
Лечение
Единой терапевтической схемы для всех причин болевого синдрома в стопах не существует: некоторые ситуации требуют немедленной госпитализации или обращения в травмопункт, а с рядом проблем можно справиться амбулаторно (на дому). Главной врачебной рекомендацией является обеспечение покоя пострадавшему участку, максимальное снижение нагрузки на него и уменьшение двигательной активности. Остальные моменты решаются согласно конкретной проблеме:
- В случае остеопороза важно укрепить костную ткань, для чего в рацион питания вводятся источники фосфора и кальция (не исключен дополнительный прием минеральных комплексов), витамина Д. Дополнительно могут назначаться кальцитонин (замедляет резорбцию – разрушение костей), соматотропин (активатор костеобразования).
- При травмировании (перелом, вывих, растяжение) обязательна иммобилизация сочленения эластичным бинтом – преимущественно ее выполняют на голеностоп. При переломе после по необходимости хирург возвращает кости на место, а после применяется наложение гипсовой ленты.
- При наличии гематом, отеков (растяжения, ушибы) местно используют нестероидные противовоспалительные препараты (Диклофенак, Найз, Кетонал), прикладывают охлаждающие компрессы.
- Вывихнутый сустав на место вправляет травматолог или хирург (под анестезией), после пациентам преклонного возраста назначают функциональное лечение: ЛФК, массаж.

- При сильном воспалении с денегеративно-дистрофическими процессами (свойственно артриту, артрозу, остеопорозу) врач назначает анальгетики местно инъекционно, нестероидные противовоспалительные препараты наружно и внутрь, миорелаксанты.
- При артрозе на последней стадии, когда движение становится заблокировано, единственным выходом является установка эндопротеза, поскольку денегеративные нарушения необратимы.
Отдельной разновидностью терапевтического воздействия являются физиопроцедуры: ударно-волновая терапия, электрофорез, УФО-терапия, аппликации парафином. Данные методики назначаются на ранних стадиях артроза, при лигаментозе, лигаментите, бурсите, могут применяться по отношению к травматическим поражениям, но, в любой ситуации, это только дополнение к основной схеме лечения.
Связки стопы
Самой важной из всех считается подошвенная связка продольная (или длинная). Связка отходит от пяточной кости и доходит до начала плюсневых костей.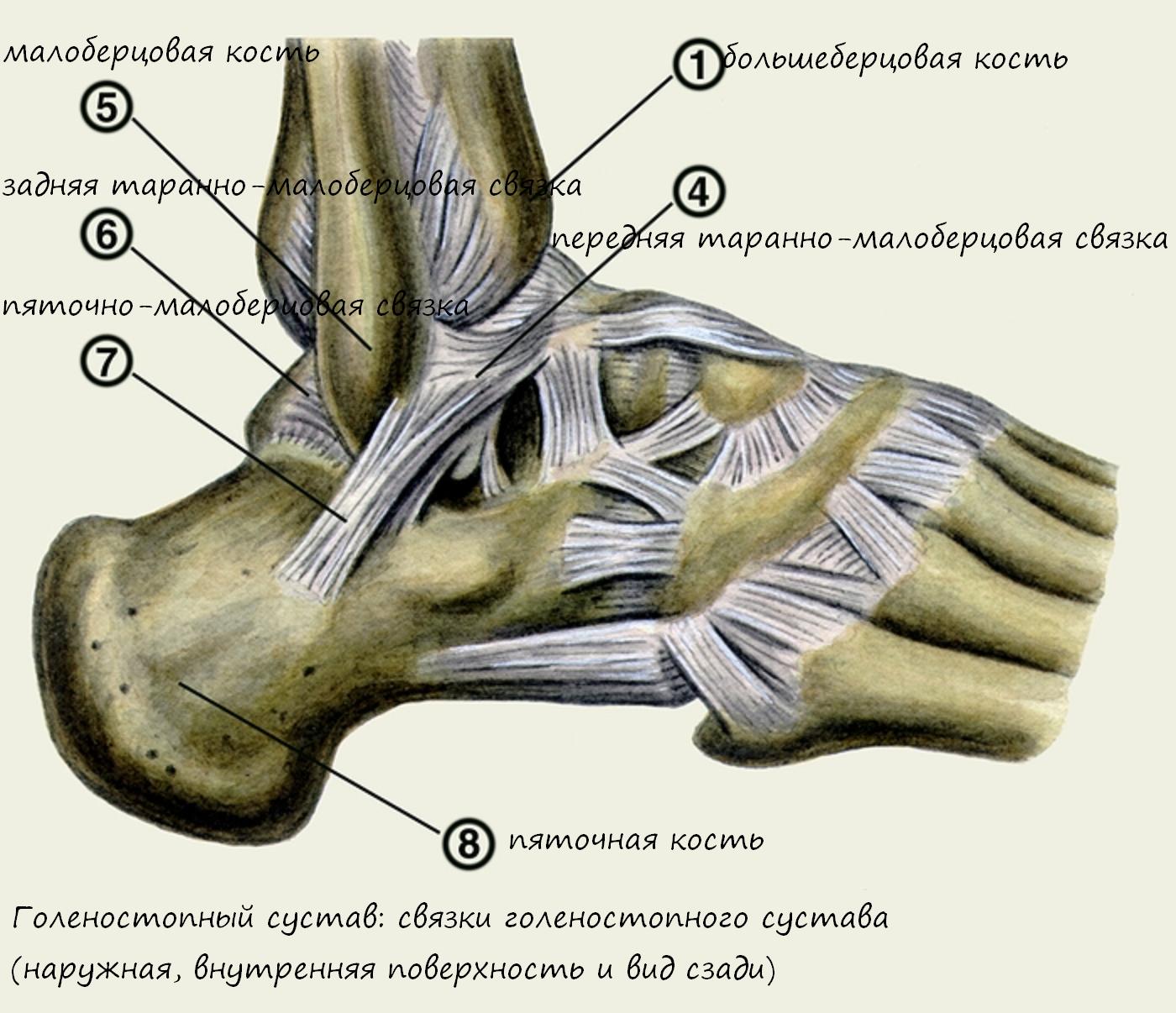 Она имеет множество ответвлений, которые выполняют функцию укрепления и фиксации продольного и поперечного сводов, а также поддерживает их в нормальном состоянии в течение всей жизни. А ведь, как известно, нарушение сводов ступней могут свидетельствовать о плоскостопии, лечение которого порой занимает не один год, особенно если это касается взрослого человека.
Она имеет множество ответвлений, которые выполняют функцию укрепления и фиксации продольного и поперечного сводов, а также поддерживает их в нормальном состоянии в течение всей жизни. А ведь, как известно, нарушение сводов ступней могут свидетельствовать о плоскостопии, лечение которого порой занимает не один год, особенно если это касается взрослого человека.
Остальные, более мелкие связки также фиксируют и укрепляют кости и суставы стопы, что помогает человеку держать равновесие тела и выдерживать динамические и статические нагрузки во время длительной ходьбы или бега.
Нервы нижних конечностей
Система нервов позволяет мозгу принимать информацию с разных частей тела и приводить в движение мышцы, выполнять их сокращение или наоборот расширение. Это осуществляет все функции в организме и если повреждается нервная система, страдает весь организм полностью, даже если травма имеет локальную симптоматику.
В иннервации нижних конечностей существует два нервных сплетения:
Бедренный нерв — один из крупнейших в области нижних конечностей, что делает его наиболее важным.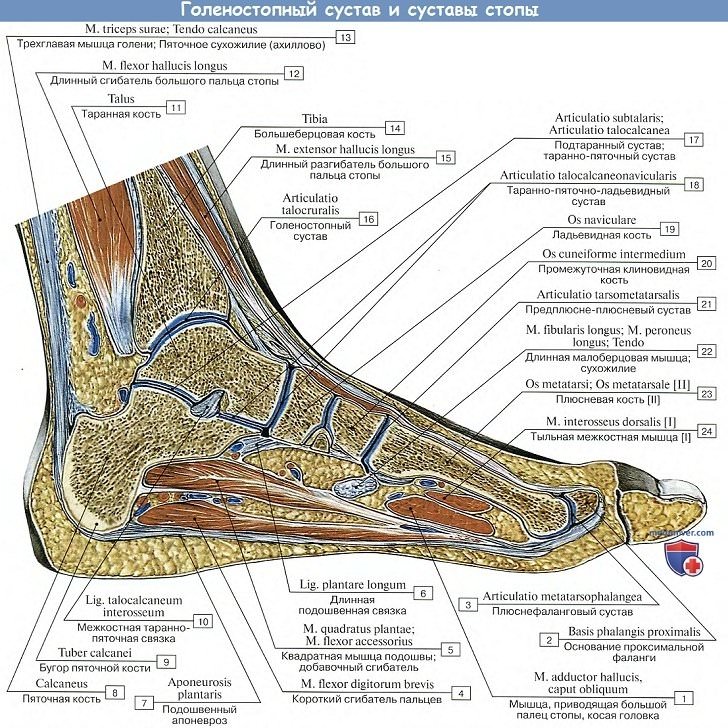 Благодаря этой системе осуществляется управление ногами, непосредственное движение и другие опорно-двигательные акты.
Благодаря этой системе осуществляется управление ногами, непосредственное движение и другие опорно-двигательные акты.
Если происходит паралич бедренного нерва, то вся система, находящаяся ниже, остаётся без соединения с ЦНС (центром нервной системы), то есть наступает момент, когда управлять ногами становится невозможно.
Отсюда возникает важность сохранять нервные сплетения в целости и сохранности, не допускать их повреждения и сохранять постоянную температуру, избегая перепадов, в данной области нижних конечностей.
Заболевания мягких тканей в области стопы
Мышцы, сухожилия и их оболочки, связки, фасции, апоневрозы, а также капсулы играют важную роль в обеспечении стабильности суставов. Патологию околосуставных мягких тканей можно рассматривать как состояния, ассоциированные с артритами, и как самостоятельную патологию. При описании мягкотканной патологии обычно используют следующие понятия:
- тендинит – воспаление ткани сухожилия;
- теносиновит/тендовагинит – воспаление ткани сухожилия и сухожильного влагалища;
- энтезит/энтезопатия – воспаление ткани сухожилия в месте прикрепления его к кости;
- бурсит – воспаление синовиальных сумок, тонкостенных полостей, выстланных синовиальной оболочкой, которые облегчают движение сухожилий и мышц над костными выступами.
Патология голеностопного сустава и стопы, а также поражение околосуставных мягких тканей этой области являются частой причиной обращения к врачу, составляя, по данным отечественной и зарубежной литературы, от 6 до 21% всей патологии опорно–двигательного аппарата.
Причинами патологии мягких тканей в области голеностопного сустава и стопы могут быть как внешние, так и внутренние факторы. К внешним относят перегрузку (изменение стереотипа физической нагрузки), травмы (однократные или повторные микротравмы), локальное введение в толщу сухожилия глюкокортикостероидов (ГКС), способных вызвать дегенерацию сухожильной ткани, к внутренним – врожденные аномалии структур сустава, приводящие к нарушению биомеханики, дисбаланс мышц, окружающих сустав, гиподинамию (иммобилизация), нарушение кровоснабжения отдельных зон сухожилий, возрастную инволюцию опорно–двигательного аппарата. Нередко имеет место сочетание нескольких факторов.
Болевой синдром при поражении мягких тканей области голеностопного сустава и стопы обычно имеет четкую локализацию.
Основными причинами болей в пяточной области являются:
- тендинит ахиллова сухожилия;
- энтезит ахиллова сухожилия;
- ахиллов или позадипяточный бурсит;
- подпяточный бурсит;
- подошвенный фасциит, пяточная шпора.
Ахиллово сухожилие – это продолжение трехглавой мышцы голени, которая образуется из икроножной и камбаловидной мышц. Это довольно мощное сухожилие прикрепляется к пяточной кости. Между самим сухожилием и костью, а также между сухожилием и кожей имеются синовиальные сумки.
Наиболее частыми причинами хронических болей в области ахиллова сухожилия являются тендинит, частичный разрыв или бурсит ахиллова сухожилия. Как правило, эти заболевания проявляются следующими симптомами:
- несильные, ноющие боли в области сухожилия после бега или физических нагрузок, которые постепенно усиливаются;
- чувство слабости в ноге;
- эпизоды разлитой или локализованной боли в области сухожилия сразу же или спустя несколько часов после бега;
- отечность мягких тканей в области сухожилия;
- ощущение жесткости («забитости») мышцы, которое проходит по мере того, как сухожилие «разогревается» во время тренировки.
Тендинит ахиллова сухожилия
Тендинит ахиллова сухожилия (ахиллодения) часто встречается при серонегативных спондилоартритах, у больных с синдромом гипермобильности суставов, при выраженном плоскостопии. При ахиллодении возникает отечность и боли при нагрузке в области сухожилия или в месте прикрепления сухожилия к пяточной кости.
Основные клинические симптомы, характерные для тендинита ахиллова сухожилия:
- боль в пятке, иногда по задней поверхности голени;
- сгибание стопы усиливает боль;
- область наибольшей болезненности находится на 2–3 см выше места соединения сухожилия с пяточной костью;
- сухожилие может быть отечно и утолщено.
Позадипяточный бурсит
Позадипяточный бурсит клинически схож с тендинитом ахиллова сухожилия, однако боль чаще приобретает мучительный характер и значительно усиливается при ходьбе и длительном стоянии, часто появляются припухлость или отек выше места прикрепления сухожилия к пяточной кости. Дифференцировать состояния помогает ультразвуковое исследование этой области.
Энтезопатия ахиллова сухожилия
Наиболее частой причиной развития энтезита ахиллова сухожилия являются серонегативные спондилоартриты.
Часто причинами энтезитов являются травма энтезисов или перегрузки сухожилий. Энтезиты проявляются болью при движении, в котором участвует соответствующая мышца. Более отчетливо боль возникает при напряжении заинтересованной мышцы. Определяются отечность окружающих тканей и болезненность в области вовлеченного энтезиса. Исходом энтезопатии является, как правило, оссификация энтезиса с развитием энтезофитов.
Подошвенный фасциит
Подошвенный фасциит, самая частая причина болей в области пятки, – это воспаление места прикрепления короткого сгибателя пальцев к бугристости пяточной кости. Перенапряжение этих структур вследствие плоскостопия, дегенеративных заболеваний опорно–двигательного аппарата, серонегативного спондилоартрита приводит к возникновению реактивной воспалительной продукции костной ткани или формированию пяточной шпоры вторично из–за растяжения этих структур.
Основным симптомом подошвенного фасциита является боль по всей подошвенной поверхности стопы при ходьбе. Обычно эта боль появляется при первых шагах после того, как больной встает с постели утром, или после длительного сидения.
У вас болят стопы? Приходите, мы Вам поможем!
Записаться к ревматологу на прием и лечебную блокаду в Самаре, можно позвонив по телефону на странице контакты.
Скачать
Урок 6. Типы стоп
Мало кто задумывается о том, что стопы делятся на несколько типов. Каждый из вас смотрит на свои стопы и думает: «стопы как стопы, пять пальцев, стандартный размер ноги, со своими незначительными особенностями». Но это далеко не так.
Сегодня мы хотим рассказать вам о типах стоп. На эту тему написано не мало научных трудов. Ранее мы говорили вам о том, что область медицины, занимающаяся изучением строения стопы человека и методов лечения заболеваний стопы человека, называется подиатрия.
Китайская медицина еще в древности сопоставила внешние особенности стопы с внутренними заболеваниями человеческого организма. Так же существует множество поверий, связанных с описанием характера человека, в зависимости от типа стопы.
На стопе 5 пальцев. Первый палец стопы – большой палец стопы, пятый палец стопы — мизинец, остальные пальчики называют обычно по номерам. Счет ведется от большого пальца к мизинцу.
По длине пальцев различают 3 типа:
1.Египетский тип стопы – египетская стопа. В порядке убывания следуют первый, второй, третий, четвёртый пальцы стопы и мизинец. Владельцам египетской стопы приписывают такие черты, как мягкость и эмоциональность, романтичность и доверчивость.
2.Римский тип, или прямоугольный тип – римская стопа. Все пальцы примерно одинаковой длины. Большой палец практически равен второму, далее по убыванию, но без сильных различий: третий, четвёртый, мизинец. Натурам с римским типом стопы приписывают прямодушие, простоту характера. Людям с римской стопой присущи «упертость» и усидчивость, именно эти черты помогают им добиваться успеха.
3.Греческий тип стопы – греческая стопа. Второй по счету палец длиннее большого и третьего пальца стопы. За ними в порядке убывания следуют четвёртый и мизинец. Владельцам греческого типа стопы приписывают своевольность и амбициозность, самостоятельность и целеустремленность. Существует придание, что тот в семье (жена или муж) глава, у кого «второй палец длиннее первого».
Необходимо отметить, что определенное соотношение длины первых двух пальцев влияет на определенные возможные деформации стопы. Так, греческая стопа наиболее склонна к поперечному плоскостопию, также из-за второго длинного пальца, при ходьбе увеличивается нагрузка на II плюсневую кость, а такая костная аномалия ведет к уплотнению между третьим пальцем стопы и четвертым, или уплотнению между вторым и третьим пальцем стопы, что вследствие приводит к невроме Мортона. Египетская стопа склонна к развитию продольного плоскостопия, которое в свою очередь является основной причиной появления «косточки» на большом пальце стопы (hallux-valgus), а так же приводит к остеопорозу плюснефалангового сустава. Большинство (70-80%) населения мира имеют египетскую стопу, она является «нормой» с точки зрения остеологии и не причиняет никаких проблем.
Теперь вы знаете о том, что стопы делятся на 3 основных типа. Что каждый тип склонен ко определенным заболеваниям стоп. Взгляните на свои пальчики и определите свой тип стопы. Вы можете использовать эти знания для предотвращения возможных заболеваний стоп и при подборе обуви, для создания комфорта и сохранения здоровья ваших ног!
Здоровья Вам и Вашим близким!
Может ли форма стопы рассказать о вашем происхождении
Интерес человека к генетике и происхождению с давних пор стимулирует развитие науки и появление различных теорий. Одна из них заключается в том, что по форме стопы можно понять, к какой из древних популяций принадлежали ваши предки. Атлас решил разобраться, так ли это.
Содержание:
1. Какие виды стоп существуют
2. Греческая стопа — эталон для скульпторов
3. Римская стопа — мера длины
4. Кельтская стопа — смесь культур
5. Египетская стопа — искусственные пальцы
7. Как узнать о происхождении?
Какие виды стоп существуют
Согласно теории выделяют пять основных типов, которые различаются по длине пальцев и линии, которую они образуют.
| Тип стопы | Описание |
|---|---|
| Греческая | Второй палец выдается вперед относительно всех остальных, в том числе большого. |
| Римская | Первые три пальца имеют одинаковую длину, в то время как два обычно короче. |
| Кельтская | Большой палец короткий, второй длиннее остальных, другие уменьшаются в размере по убыванию к мизинцу. |
| Германская | Крупный большой палец и остальные одинакового размера. |
| Египетская | Пальцы уменьшаются равномерно (лесенкой) от большого пальца к мизинцу. |
Предполагается, что у людей с греческой стопой предками были греки, с египетской — египтяне и так далее. Теория появилась в 19 веке, когда в моду вошла идея о принадлежности к «германской» или «египетской» популяциям, которые ассоциировались с этнической однородностью.
Греческая стопа — эталон для скульпторов
Если вы видели античные статуи, то могли обратить внимание на их ноги. У большинства из них второй палец длиннее остальных. Это идеальная форма в представлении древних греков. Ее использовали в архитектуре и искусстве.
В медицине длинный второй палец называется «Палец Мортона». Он может вызывать болезненные ощущения при ходьбе, так как влияет на распределение веса тела и давления на стопу. Исследование 2004 года показало, что такая анатомическая особенность присуща профессиональным спортсменам, и может положительно влиять на спортивные результаты. Возможно, поэтому греческую стопу также называют «горящая стопа».
Ученые сходятся во мнении, что форма стопы — признак, который передается по наследству. У мужчин вероятность унаследовать его выше, чем у женщин.
Греческая стопа присуща не только грекам — в мире около 30% людей имеет такой тип ноги. Например, для народности Айны, проживающей в Японии, это характерная черта .
Римская стопа — мера длины
Римляне оставили свои следы по всей Европе и Северной Африке во времена завоеваний. Они изобрели «фут» — меру длины, которой и сегодня пользуются в Великобритании.
Римскую стопу можно узнать по трем пальцам одинаковой длины, начиная с первого. Считается, что эта черта характерна для четверти населения планеты. Она нередко встречается в римском искусстве, хотя у многих статуй можно заметить и греческую стопу. Римляне часто копировали произведения греческих скульпторов.
Людям с такой формой стопы сложнее искать удобную обувь. Особенно проблемы вызывают туфли с узким носом, на шпильке и высоком каблуке: при их ношении подушечка стопы оказывается под давлением.
Кости стопы составляют 25% всех костей человеческого тела. В каждой стопе 26 костей и 33 сустава.
Кельтская стопа — смесь культур
Кельты ассоциируются с Западной Европой, особенно, Британией, но их точное происхождение не определено. Форма их стопы и пальцев тоже говорит о смеси разных культур.
Кельтская форма стопы — сочетание формы германских и греческих пальцев. У этого типа второй палец длиннее остальных, а первый и третий практически одной длины. Генетическое исследование пролило свет на причины такого сочетания.
Римляне оставили свои следы по всей Европе и Северной Африке во времена завоеваний. Они изобрели «фут» — меру длины, которой и сегодня пользуются в Великобритании.
Исследование образцов ДНК более 6 тысяч европейцев подтверждает эту теорию. Согласно результатам, европейские популяции мигрировали на территорию современного Соединенного Королевства на протяжении последних 10 тысяч лет.
Форма кельтской стопы может быть следствием смешения нескольких народов.
Египетская стопа — искусственные пальцы
Египетская стопа выглядит аккуратно: пальцы уменьшаются равномерно. Если провести воображаемую линию от кончика первого пальца до мизинца, получится прямая линия под углом в 45 градусов.
На одной из древнеегипетских мумий обнаружили искусственные пальцы. Исследователи из университета Манчестера нашли два протеза, один из папье-маше, а другой — из древесины и кожи.
Ученые решили поставить эксперимент и сделали свой вариант протеза пальцев. Результаты показали, что они могли помогать людям, которые потеряли большой палец, ходить в сандалиях, типичных для древнеегипетских времен.
На протяжении долгого времени считалось, что у людей с египетской стопой риск вросших ногтей выше, чем у других. Японская Медицинская школа Ниппона провела сравнительное исследование египетской, греческой и кельтской стоп и обнаружила, что у людей с египетскими пальцами эта проблема, напротив, встречается реже.
В Японии у 70–80% населения египетский тип стопы, поэтому обувь там изготавливается с учетом этого признака. Некоторые производители обуви иногда обращают внимание покупателей на то, что их изделия рассчитаны на египетскую ногу.
Связь стоп и происхождения
Теперь вы знаете о пяти самых распространенных типах стопы, а также об их медицинских и ортопедических особенностях и некоторых мифах. Хотелось бы верить, что форма ноги может хранить секреты о том, где обитали ваши далекие предки, но научного обоснования этому до сих пор нет.
Несмотря на то, что по статистике у современного населения Греции действительно преобладает греческая стопа, она есть и у аборигенов Австралии, которые вряд ли являются потомками древних греков. Удлиненный палец может быть просто эволюционным приспособлением, которое помогает при беге.
В древние времена некоторые формы стопы были эталоном красоты. Это прослеживается в искусстве древних греков, египтян и римлян, которое было особенно популярно в 19 веке, и могло оказать влияние на развитие теории.
У Венеры Милосской и Статуи Свободы греческий тип стопы.
Как узнать о своем происхождении
Генетический тест Атлас позволит пролить свет на истоки вашего происхождения и расскажет:
- Как мигрировали ваши предки на протяжении 100 000 лет.
- К какой гаплогруппе вы принадлежите
- С каким известным человеком у вас общий предок.
- Сколько неандертальских генов в вашей ДНК.
- Какой у вас популяционный состав.
Кроме этого результаты включают информацию о рисках развития многофакторных заболеваний и статусе носительства наследственных, о спортивных травмах, особенностях метаболизма, и индивидуальных чертах, например, склонности к бессоннице.
Чтобы узнать больше о том, откуда ваши предки, закажите Генетический тест Атлас на нашем сайте.
- Aigbogun, E, O et al. Morton’s Toe: Prevalence and Inheritance Pattern among Nigerians, 2019
- Callaway, E. UK Mapped Out By Genetic Ancestry, 2015
- NHS. Ingrown Toenail, 2018
- Ogawa, R and Hyakusoku, H. Does Egyptian Foot Present an Increased Risk of Ingrown Toenail, 2006.
- Pilikian, H, I. Why We Should Remember the Armenians, 2014
- Science Daily. Egyptian Toe Tests Show They’re Likely to Be the World’s Oldest Prosthetics, 2012
- Vounotrypidis, P and Noutsou, P. The Greek Foot: Is It a Myth or Reality? An Epidemiological Study in Greece and Connections to Past and Modern Global History, 2015
- Kulthanan T et al., A study of footprints in athletes and non-athletic people, 2005
- MIT Technology Review, 2019
Анатомия и физиология позвоночника
Анатомия и физиология позвоночникаПозвоночник человека — это очень непростой механизм, правильная работа которого влияет на функционирование всех остальных механизмов организма.
Позвоночник (от лат. «columna vertebralis», синоним — позвоночный столб) состоит из 32 — 33 позвонков (7 шейных, 12 грудных, 5 поясничных, 5 крестцовых, соединенных в крестец, и 3 — 4 копчиковых), между которыми расположены 23 межпозвоночных диска.
Связочно-мышечный аппарат, межпозвоночные диски, суставы соединяют позвонки между собой. Они позволяют удерживать его в вертикальном положении и обеспечивают необходимую свободу движения. При ходьбе, беге и прыжках эластичные свойства межпозвоночных дисков, значительно смягчают толчки и сотрясения, передаваемые на позвоночник, спинной и головной мозг.
Физиологические изгибы тела создают позвоночнику дополнительную упругость и помогают смягчать нагрузку на позвоночный столб.
Позвоночник является главной опорной структурой нашего тела. Без позвоночника человек не мог бы ходить и даже стоять. Другой важной функцией позвоночника является защита спинного мозга. Большая частота заболеваний позвоночника у современного человека обусловлена, главным образом, его «прямохождением», а также высоким уровнем травматизма.
Отделы позвоночника: В позвоночнике различают шейный, грудной, поясничный отделы, крестец и копчик. В процессе роста и развития позвоночника формируется шейный и поясничный лордозы, грудной и крестцово – копчиковый кифозы, превращающие позвоночник в «пружинящую систему», противостоящую вертикальным нагрузкам. В медицинской терминологии, для краткости, для обозначения шейных позвонков используется латинская буква «С» — С1 — С7, для обозначения грудных позвонков – «Th» — Th2 — Th22, поясничные позвонки обозначаются буквой «L» — L1 — L5.
Шейный отдел. Это самый верхний отдел позвоночного столба. Он отличается особой подвижностью, что обеспечивает такое разнообразие и свободу движения головы. Два верхних шейных позвонка с красивыми названиями атлант и аксис, имеют анатомическое строение, отличное от строения всех остальных позвонков. Благодаря наличию этих позвонков, человек может совершать повороты и наклоны головы.
Грудной отдел. К этому отделу прикрепляются 12 пар рёбер. Грудной отдел позвоночника участвует в формировании задней стенки грудной клетки, которая является вместилищем жизненно важных органов. В связи с этим грудной отдел позвоночника малоподвижен.
Поясничный отдел. Этот отдел состоит из самых массивных позвонков, так как на них лежит самая большая нагрузка. У некоторых людей встречается шестой поясничный позвонок. Это явление врачи называют люмбализацией. Но в большинстве случаев такая аномалия не имеет клинического значения. 8-10 позвонков срастаются, образуя крестец и копчик.
Позвонок состоит из тела, дуги, двух ножек, остистого, двух поперечных и четырёх суставных отростков. Между дугой, телом и ножками позвонков находятся позвонковые отверстия, из которых формируется позвоночный канал. Между телами двух смежных позвонков располагается межпозвонковый диск, состоящий из фиброзного кольца и пульпозного ядра и выполняющий 3 функции: амортизация, удержание смежных позвонков, обеспечение подвижности тел позвонков. Вокруг ядра располагается многослойное фиброзное кольцо, которое удерживает ядро в центре и препятствует сдвиганию позвонков в сторону относительно друг друга. Фиброзное кольцо имеет множество слоев и волокон, перекрещивающихся в трех плоскостях. В нормальном состоянии фиброзное кольцо образовано очень прочными волокнами. Однако в результате дегенеративного заболевания дисков (остеохондроза) происходит замещение волокон фиброзного кольца на рубцовую ткань. Волокна рубцовой ткани не обладают такой прочностью и эластичностью как волокна фиброзного кольца. Это ведет к ослаблению межпозвоночного диска и при повышении внутридискового давления может приводить к разрыву фиброзного кольца. Значительное повышение давления внутри межпозвоночных дисков может привести к разрыву фиброзного кольца и выходу части пульпозного ядра за пределы диска. Так формируется грыжа диска, которая может приводить к сдавлаванию нервных структур, что вызывает, в свою очередь появление болевого синдрома и неврологических нарушений. |
Связочный аппарат представлен передней и задней продольными, над – и межостистыми связками, жёлтыми, межпоперечными связками и капсулой межпозвонковых суставов. Два позвонка с межпозвоночным диском и связочным аппаратом представляют позвоночный сегмент. При разрушении межпозвоночных дисков и суставов связки стремятся компенсировать повышенную патологическую подвижность позвонков (нестабильность), в результате чего происходит гипертрофия связок.Этот процесс ведет к уменьшению просвета позвоночного канала, в этом случае даже маленькие грыжи или костные наросты (остеофиты) могут сдавливать спинной мозг и корешки. Такое состояние получило название стеноза позвоночного канала. Для расширения позвоночного канала производится операция декомпрессии нервных структур. |
В позвоночном канале расположен спинной мозг и корешки «конского хвоста». Спинной мозг начинается от головного мозга и заканчивается на уровне промежутка между первым и вторым поясничными позвонками коническим заострением. Далее от спинного мозга в канале проходят спинномозговые нервные корешки, которые формируют так называемый «конский хвост». От спинного мозга отходит 31 пара нервных корешков. Из позвоночного канала нервные корешки выходят через межпозвоночные (фораминарные) отверстия, которые образуются ножками и суставными отростками соседних позвонков. У человека, так же как и у других позвоночных, сохраняется сегментарная иннервация тела. Это значит, что каждый сегмент спинного мозга иннервирует определенную область организма. Например, сегменты шейного отдела спинного мозга иннервируют шею и руки, грудного отдела — грудь и живот, поясничного и крестцового — ноги, промежность и органы малого таза (мочевой пузырь, прямую кишку). |
По периферическим нервам нервные импульсы поступают от спинного мозга ко всем органам нашего тела для регуляции их функции. Информация от органов и тканей поступает в центральную нервную систему по чувствительным нервным волокнам. Большинство нервов нашего организма имеют в своем составе чувствительные, двигательные и вегетативные волокна. Врач, определяя в какой области тела, появились расстройства чувствительности или двигательной функции, может предположить, на каком уровне произошло повреждение спинного мозга. |
Развитие ребенка по неделям | Областной перинатальный центр
Будущим мамам всегда любопытно, как идет развитие плода во время, когда его ждут с таким нетерпением. Поговорим и посмотрим на фото и картинки, как же растет и развивается плод по неделям.
Что же делает пузожитель целых 9 месяцев в животике у мамы? Что чувствует, видит и слышит?
Беременность: развитие плода по неделям
Начнем рассказ о развитии плода по неделям с самого начала — от момента оплодотворения. Плод возрастом до 8ми недель называют эмбрионом, это происходит до формирования всех систем органов.
Развитие эмбриона: 1-я неделя
Яйцеклетка оплодотворяется и начинает активно дробиться. Яйцеклетка направляется к матке, по пути освобождаясь от оболочки.
На 6—8й дни осуществляется имплантация яйца — внедрение в матку. Яйцо оседает на поверхность слизистой оболочки матки и используя хориальные ворсинки прикрепляется к слизистой матки.
Развитие эмбриона: 2–3 недели
Картинка развития эмбриона на 3-ей неделе.
Эмбрион активно развивается, начиная обосабливаться от оболочек. На данном этапе формируются зачатки мышечной, костной и нервной систем. Поэтому этот период беременности считают важным.
Развитие эмбриона: 4–7 недели
Развитие плода по неделям в картинках: неделя 4
Развитие плода по неделям фото: неделя 4
Фото эмбриона до 6й недели беременности.
У эмбриона формируется сердце, головка, ручки, ножки и хвост 🙂 . Определяется жаберная щель. Длина эмбриона на пятой неделе доходит до 6 мм.
Развитие плода по неделям фото: неделя 5
На 7й неделе определяются зачатки глаз, живот и грудь, а на ручках проявляются пальцы. У малыша уже появился орган чувств — вестибулярный аппарат. Длина эмбриона — до 12 мм.
Развитие плода: 8я неделя
Развитие плода по неделям фото: неделя 7-8
У плода определяется лицо, можно различить ротик, носик, ушные раковины. Головка у зародыша крупная и ее длина соотносится с длиной туловища; тельце плода сформировано. Уже существуют все значимые, но пока еще не полностью сформированные, элементы тела малыша. Нервная система, мышцы, скелет продолжают совершенствоваться.
Развитие плода на фото уже чувствительные ручки и ножки: неделя 8
У плода появилась кожная чувствительность в области ротика (подготовка к сосательному рефлексу), а позже в области личика и ладошек.
На данном сроке беременности уже заметны половые органы. Жаберные щели отмирают. Плод достигает 20 мм в длину.
Развитие плода: 9–10 недели
Развитие плода по неделям фото: неделя 9
Пальчики на руках и ногах уже с ноготками. Плод начинает шевелиться в животе у беременной, но мать пока не чувствует этого. Специальным стетоскопом можно услышать сердцебиение малыша. Мышцы продолжают развиваться.
Развитие плода по неделям фото: неделя 10
Вся поверхность тела плода чувствительна и малыш с удовольствием развивает тактильные ощущения, трогая свое собственное тельце, стенки плодного пузыря и пуповину. За этим очень любопытно наблюдать на УЗИ. Кстати малыш сперва отстраняется от датчика УЗИ (еще бы, ведь он холодный и непривычный!), а потом прикладывает ладошки и пяточки пытаясь потрогать датчик.
Удивительно, когда мама прикладывает руку к животу, малыш пытается освоить мир и старается прикоснуться своей ручкой «с обратной стороны».
Развитие плода: 11–14 недели
Развитие плода на фото ножки: неделя 11
У малыша сформированы руки, ноги и веки, а половые органы становятся различимы(вы можете узнать пол ребенка). Плод начинает глотать, и уж если ему что-то не по-вкусу, например, если в околоплодные воды (мама что-то съела) попало что-то горькое, то малыш станет морщиться и высовывать язык, делая меньше глотательных движений.
Кожица плода выглядит прозрачной.
Развитие плода: неделя 12
Фото плода 12 недель на 3d УЗИ
Развитие плода по неделям фото: неделя 14
Почки отвечают за производство мочи. Внутри костей образуется кровь. А на голове начинают расти волосики. Двигается уже более скоординировано.
Развитие плода: 15–18 недели
Развитие плода по неделям фото: неделя 15
Кожа розовеет, ушки и другие части тела, в том числе и лицо уже видны. Представьте, ребенок уже может открывать ротик и моргать, а также делать хватательные движения. Плод начинает активно толкаться в мамином животике. Пол плода возможно определить на УЗИ.
Развитие плода: 19–23 недели
Развитие плода по неделям фото: неделя 19
Малыш сосет пальчик, становится более энергичным. В кишечнике плода образуется псевдо-кал — меконий, начинают работать почки. В данный период головной мозг развивается очень активно.
Развитие плода по неделям фото: неделя 20
Слуховые косточки костенеют и теперь способны проводить звуки, малыш слышит маму — биение сердца, дыхание, голос. Плод интенсивно прибавляет в весе, формируются жировые отложения. Вес плода достигает 650 г, а длина — 300 мм.
Легкие на данном этапе развития плода развиты настолько, что малыш в искусственных условиях палаты интенсивной терапии может выжить.
Развитие плода: 24–27 недели
Легкие продолжают развиваться. Теперь малыш уже засыпает и просыпается. На коже появляются пушковые волосики, кожа становится морщинистой и покрыта смазкой. Хрящи ушек и носика еще мягкие.
Развитие плода по неделям фото: неделя 27
Губы и ротик становятся чувствительней. Глазки развиваются, приоткрываются и могут воспринимать свет и жмурится от прямых солнечных лучей. У девочек большие половые губы пока не прикрывают малые, а у мальчиков яички пока не опустились в мошонку. Вес плода достигает 900–1200 г, а длина — 350 мм.
9 из 10 детей рожденных на данном сроке выживают.
Развитие плода: 28–32 недели
Теперь легкие приспособлены к тому, чтобы дышать обычным воздухом. Дыхание ритмичное и температура тела контролируются ЦНС. Малыш может плакать и отвечает на внешние звуки.
Ребенок открывает глазки бодрствуя и закрывает во время сна.
Кожа становится толще, более гладкой и розоватой. Начиная от данного срока плод будет активно прибавлять в весе и быстро расти. Почти все малыши преждевременно родившиеся на данном сроке жизнеспособны. Вес плода достигает 2500 г, а длина — 450 мм.
Развитие плода: 33–37 недели
Развитие плода по неделям фото: неделя 36
Плод реагирует на источник света. Прирастает тонус мышц и малыш может поворачивать и поднимать голову. На которой, волосики становятся шелковистыми. У ребенка развивается хватательный рефлекс. Легкие полностью развиты.
Развитие плода: 38–42 недели
Плод довольно развит, подготовлен к рождению и считается зрелым. У малыша отточены более 70-ти разных рефлекторных движений. За счет подкожной жировой клетчатки кожа малыша бледно-розовая. Головка покрыта волосиками до 3 см.
Развитие плода по неделям фото: неделя 40
Малыш отлично усвоил движения мамы, знает когда она спокойна, взволнована, расстроена и реагирует на это своими движениями. Плод за внутриутробный период привыкает к перемещениям в пространстве, поэтому малыши так любят когда их носят на руках или катают в коляске. Для младенца это совершенно естественное состояние, поэтому он успокоится и заснет, когда его покачают.
Ногти выступают за кончики пальчиков, хрящики ушек и носика упругие. У мальчиков яички опустились в мошонку, а у девочек большие половые губы прикрывают малые. Вес плода достигает 3200-3600 г, а длина — 480-520 мм.
После появления на свет малыш тоскует по прикосновениям к своему тельцу, ведь первое время он не может сам себя ощупывать — ручки и ножки не так уверенно слушаются ребенка как это было в околоплодных водах. Поэтому, чтобы ваш малыш не чувствовал себя одиноко, его желательно носить на руках, прижимать к себе поглаживая его тельце.
И еще, младенец очень хорошо помнит ритм и звук вашего сердца. Поэтому утешить малыша можно так — возьмите его на руки, положите на левую сторону и ваше чудо утихомириться, перестанет плакать и заснет. А для вас, наконец, наступит время блаженства 🙂 .
Фотографии из книги «Вскрытие покажет: Записки увлеченного судмедэксперта»
«Вскрытие покажет: Записки увлеченного судмедэксперта»
Секционный зал
Хирургические инструменты
Фото 1. Татуировка «Привет работникам морга!»
Фото 2. Гнилостная венозная сеть
Фото 3. Гнилостная венозная сеть
Фото 4. Отслоение эпидермиса
Фото 5. Мумификация
Фото 6. Мумификация
Фото 7. Неожиданный «жилец»
Фото 8. Неожиданный «жилец»
Фото 9. Открытая черепно-мозговая травма
Фото 10. Разрыв селезенки
Фото 11. Перелом шестого шейного позвонка
Фото 12. Результат прыжка с 5-го этажа: разрывы печени
Фото 13. Результат прыжка с 5-го этажа: кровоизлияния под мягкую мозговую оболочку и ушиб головного мозга
Фото 14. Результат прыжка с 5-го этажа: разрывы легких
Фото 15. Бытовой конфликт: раны на голове от ударов молотком
Фото 16. Бытовой конфликт: переломы костей черепа
Фото 17. Причина смерти – черепно-мозговая травма от падения ветки тополя
Фото 18. Причина смерти – черепно-мозговая травма от падения ветки тополя
Фото 19. Ранения груди из травматического пистолета «Оса»: входная рана на груди
Фото 20. Ранения груди из травматического пистолета «Оса»: ранение сердца
Фото 21. Ранения груди из травматического пистолета «Оса»: пуля
Фото 22. Травма головы в результате выстрела из травматического пистолета
Фото 23. Ранение сердца, причиненное выстрелом из дробового ружья в грудь
Фото 24. При ранении теменно-затылочной области головы пуля может оказаться в преддверии рта
Фото 25. При ранении теменно-затылочной области головы пуля может оказаться в преддверии рта
Фото 26. Выстрел из двуствольного охотничьего ружья с вертикальным расположением стволов
Фото 27. Последствия взрывов на «Парке культуре»: фрагмент рубленой арматуры
Фото 28. Последствия взрывов на «Парке культуре»: повреждение костей таза и матки
Фото 29. Последствия взрывов на «Парке культуре»: костный дефект в ране в левой височной области
Фото 30. Последствия взрывов на «Парке культуре»: деформированный корпус от наручных часов, который обнаружили в ткани мозга
Фото 31. Аутоэротическое повешение посредством собачьего ошейника
Фото 32. При удавлении руками образуются различные кровоизлияния, например, на белочной оболочке глаз
Фото 33. Мацерация кожи на руках
Фото 34. Глубокие разрывы слизистой нижнего отдела пищевода
Фото 35. Неочищенная семечка, застрявшая в трахее
Фото 36. Фрагменты пищи, которые закрывают вход в гортань
Фото 37. Фрагменты пищи, которые закрывают вход в гортань
Фото 38. Признак электротравмы
Фото 39. У зацеперов нередки грубые повреждения или отделение конечностей, иногда с полным обугливанием тела
Фото 40. При контакте кожи с источником тока возникают электрометки
Фото 41. При контакте кожи с источником тока возникают электрометки
Фото 42. Электрометка на руке, державшей удилище
Фото 43. Электрометка на одной из туфлей погибшего
Фото 44. Следы выхода тока
Фото 45. Самоубийца, избравший электричество в качестве способа ухода из жизни
Фото 46. Отравление этиловым спиртом
Фото 47. Отравление этиловым спиртом
Фото 48. Воронкообразный рубец, на наркоманском сленге — «колодец», с толстыми стенками, дном которой является бедренная вена
Фото 49. Слоновость ног у наркомана
Фото 50. Иногда при инфаркте миокарда кровь выливается в перикард, сдавливая сердце, что и приводит к смерти
Фото 51. При внутреннем исследовании инфаркт миокарда на разных стадиях своего развития: кровоизлияния, которые пропитывают мышцу сердца
Фото 52. При внутреннем исследовании инфаркт миокарда на разных стадиях своего развития: участки грязно-серого цвета в толще миокарда
Фото 53. Артерии, пораженные атеросклерозом
Фото 54. Аневризма — патологическое выпячивание стенок сосудов, которые при определенных условиях могут разрываться
Фото 55. Тромбы не могут преодолеть легочные артерии и закупоривают их, лишая человека возможности дышать
Фото 56. Тромбы не могут преодолеть легочные артерии и закупоривают их, лишая человека возможности дышать
Фото 57. Результаты самолечения рака молочной железы
Фото 58. Результаты самолечения рака молочной железы
Фото 59. Периферическая форма рака легкого развивается из легочной ткани
Фото 60. Рак легкого метастазирует во многие органы, в том числе в печень
Фото 61. Метастазы в головном мозге
Фото 62. Рак желудка
Фото 63. Рак шейки матки
Фото 64. Рак кожи
Фото 65. Результат самолечения при раковом заболевании
Фото 66. Саркома Капоши поражает кожу и внутренние органы и выглядит как участки уплотнения коричневого и черного цвета, в запущенных случаях — с распадом ткани опухоли
Фото 67. Бычий цепень
Фото 68. Бычий цепень иногда достигает в длину до 10 метров (этого червя даже не удалось извлечь целиком и измерить)
Фото 69. Эхинококкоз печени
Фото 70. Эхинококкоз сердца
Кости, сухожилия, связки и многое другое
© 2014 WebMD, LLC. Все права защищены.
Ступни — это гибкие структуры костей, суставов, мышц и мягких тканей, которые позволяют нам стоять в вертикальном положении и выполнять такие действия, как ходьба, бег и прыжки. Стопы разделены на три части:
- Передняя часть стопы содержит пять пальцев (фаланги) и пять более длинных костей (плюсневые кости).
- Средняя часть стопы представляет собой пирамидальную совокупность костей, образующих свод стопы.К ним относятся три клиновидные кости, кубовидная кость и ладьевидная кость.
- Задняя часть стопы образует пятку и лодыжку. Таранная кость поддерживает кости ног (большеберцовая и малоберцовая кость), образуя лодыжку. Пяточная кость — самая большая кость стопы.
Мышцы, сухожилия и связки проходят по поверхности стопы, позволяя выполнять сложные движения, необходимые для движения и равновесия. Ахиллово сухожилие соединяет пятку с икроножной мышцей и имеет важное значение при беге, прыжках и стоянии на пальцах ног.
Состояние стопы
- Подошвенный фасциит: Воспаление связки подошвенной фасции вдоль нижней части стопы. Симптомы — боль в пятке и своде стопы, усиливающаяся по утрам.
- Артроз стопы: возраст и износ вызывают износ хрящей стопы. Боль, отек и деформация стопы являются симптомами остеоартрита.
- Подагра: воспалительное состояние, при котором кристаллы периодически откладываются в суставах, вызывая сильную боль и отек.Большой палец стопы часто поражается подагрой.
- Стопа атлета: грибковая инфекция стоп, вызывающая сухость, шелушение, покраснение и раздражение кожи. Ежедневное мытье и поддержание сухости ног может предотвратить появление стопы спортсмена.
- Ревматоидный артрит: аутоиммунная форма артрита, вызывающая воспаление и повреждение суставов. Суставы стоп, лодыжек и пальцев ног могут быть поражены ревматоидным артритом.
- Бурсит большого пальца стопы (вальгусная деформация большого пальца стопы): костный выступ рядом с основанием большого пальца ноги, из-за которого большой палец ноги может поворачиваться внутрь.Бурситы могут возникнуть у кого угодно, но часто возникают из-за наследственности или неподходящей обуви.
- Травма ахиллова сухожилия: Боль в задней части пятки может указывать на проблему с ахилловым сухожилием. Травма может быть внезапной или ежедневной ноющей болью (тендинит).
- Инфекция диабетической стопы: Люди с диабетом уязвимы к инфекциям стопы, которые могут быть более серьезными, чем кажется. Людям, страдающим диабетом, следует ежедневно проверять свои ступни на предмет любых травм или признаков развивающейся инфекции, таких как покраснение, тепло, отек и боль.
- Опухшие ступни (отек): Небольшая опухоль на ступнях может быть нормальным явлением после длительного стояния на ногах и часто встречается у людей с варикозным расширением вен. Отеки ног также могут быть признаком проблем с сердцем, почками или печенью.
- Мозоли: скопление жесткой кожи в области частого трения или давления на ступни. Мозоли обычно образуются на подушечках стоп или пяток и могут вызывать дискомфорт или болезненность.
- Натоптыши: Подобно мозолям, натоптыши состоят из чрезмерного скопления жесткой кожи в областях чрезмерного давления на стопы.Мозоли обычно имеют форму конуса с острием и могут вызывать болезненные ощущения.
- Пяточная шпора: аномальный рост кости в пятке, который может вызывать сильную боль при ходьбе или стоянии. Пяточная шпора более высока у людей с подошвенным фасциитом, плоскостопием или высоким сводом стопы.
- Вросший ноготь на ноге: одна или обе стороны ногтя могут врастать в кожу. Вросшие ногти на ногах могут вызывать болезненные ощущения или приводить к инфекциям.
- Упавшие стопы (плоскостопие): своды стоп уплощаются во время стояния или ходьбы, что может вызвать проблемы с другими стопами.При необходимости плоскостопие можно исправить обувными стельками (стельками).
- Грибковая инфекция ногтей (онихомикоз): Грибок вызывает обесцвечивание или расслаивание ногтей на руках или ногах. Инфекции ногтей бывает трудно лечить.
- Молоток пальца: сустав в середине пальца ноги может стать неспособным выпрямиться, из-за чего палец будет направлен вниз. Раздражение и другие проблемы со стопами могут развиться без специальной обуви, в которой можно разместить колотушку.
- Метатарзалгия: боль и воспаление в подушечке стопы.Обычные причины — физическая активность или неподходящая обувь.
- Пальцы с когтями: ненормальное сокращение суставов пальцев ног, вызывающее появление когтей. Когтистые пальцы могут быть болезненными и обычно требуют смены обуви.
- Перелом: плюсневые кости — это наиболее часто переломы стопы в результате травм или многократного использования. Боль, отек, покраснение и синяки могут быть признаками перелома.
- Подошвенная бородавка: вирусная инфекция подошвы стопы, которая может образовывать мозоль с темным пятном в центре.Подошвенные бородавки могут быть болезненными и трудно поддающимися лечению.
- Неврома Мортона: образование, состоящее из нервной ткани, часто между третьим и четвертым пальцами стопы. Неврома может вызывать боль, онемение и жжение, и ее состояние часто улучшается при смене обуви.
Рисунки, модели и общие состояния стопы
Стопа имеет сложную анатомическую структуру с множеством частей, каждая из которых выполняет определенные функции. Из-за такой сложной структуры существует множество условий, которые могут повлиять на стопы.
Структура стопы сложна, потому что она должна обеспечивать силу, стабильность и равновесие, поддерживая диапазон движений, а также выдерживая и распределяя вес тела.
В этой статье будут описаны некоторые основные анатомические особенности стопы. Также будут рассмотрены некоторые распространенные состояния, влияющие на стопу, и возможные варианты их лечения.
В стопе находятся:
- 26 костей
- 33 сустава
- более 100 мышц, сухожилий и связок
Кости стопы
Кости стопы составляют почти 25% все кости в теле, и они помогают ноге выдерживать вес.
Эксперты часто классифицируют кости стопы на три группы, хотя могут делать это по-разному. Как правило, это три группы:
- лапок
- плюсневых костей
- фаланг
лапок
предплюсны — это группа из семи костей, расположенных вблизи лодыжки.
Проксимальные кости предплюсны — это таранная кость и пяточная кость, которая является самой большой костью стопы.
Таранная кость находится на вершине стопы и образует сустав с большеберцовой и малоберцовой костью голени.
Пяточная кость находится под таранной костью и образует пяточную кость.
Есть также одна промежуточная предплюсна (ладьевидная кость) и четыре дистальных предплюсны (кубовидная, латеральная, промежуточная и медиальная клиновидные кости).
Плюсневые кости
Плюсневые кости идут дальше, двигаясь дистально от лодыжки к пальцам ног.
Плюсны лежат в ряд. Специалисты насчитывают их от 1 до 5, от большого пальца ноги до внешнего края стопы.
Фаланги
Наконец, есть 14 фаланг, или костей пальцев ног, каждой ступни.Их два на большом пальце ноги и по три на каждом другом пальце.
Суставы стопы
Суставы — это подвижные соединения между костями тела.
Везде, где встречаются кости, есть сустав. Например, у большого пальца ноги два сустава, а у другого — три.
Слой хряща покрывает поверхности костей в суставах, так что они могут плавно перемещаться друг над другом. Капсула, заполненная смазочной жидкостью, покрывает костные поверхности суставов.
Мышцы стопы
29 мышц стопы позволяют двигаться, поддерживая нормальную походку, форму и осанку.
Есть 19 внутренних мышц, которые находятся в стопе и действуют полностью внутри нее. Это в основном для управления мелкой моторикой, например, движением пальцев ног.
10 внешних мышц стопы пересекают голеностопный сустав и соединяются с ногой.
Сухожилия и связки стопы
Связки прикрепляют кости к другим костям в суставах, а в стопе их более 30.Сухожилия прикрепляют мышцы к кости, поэтому они важны для управления движением. Оба представляют собой жесткие волокнистые отрезки соединительной ткани.
Основным сухожилием стопы является ахиллово сухожилие, которое является самым большим сухожилием в организме. Он проходит от мышц голени к пяточной кости и играет роль во многих движениях, таких как бег, ходьба и подъем по лестнице, помогая оторвать пятку от земли.
Самая длинная связка стопы — подошвенная фасция, которая проходит под стопой, соединяя пятку с пальцами, образуя свод.Это помогает сохранять равновесие и силу.
Поскольку ступня представляет собой сложную конструкцию, существует множество различных условий, которые могут повлиять на нее. В следующих разделах будут рассмотрены некоторые из наиболее распространенных.
Подошвенный фасциит
Подошвенный фасциит вызывает боль в пятке или задней части дуги. Это очень распространенное явление, от которого страдают около 2 миллионов человек в Соединенных Штатах.
Подошвенный фасциит — хроническое заболевание. Эксперты считают, что причиной этого является воспаление подошвенной фасции, хотя в настоящее время есть некоторые доказательства дегенерации вовлеченной ткани.
Существует несколько вариантов лечения этого состояния, в том числе:
Пяточная шпора
Пяточная шпора — это разновидность костной шпоры. Костные шпоры — это костные образования, которые образуются по краям костей.
Они могут возникать в разных частях тела, включая пятки, где они вызывают боль при стоянии или движении на подошве стопы.
Варианты лечения включают:
- отдых
- физиотерапию
- прием НПВП
- инъекцию кортикостероидов
- операцию плюсна встречается с первой из фаланг.Они чаще встречаются у женщин.
Бурситы сначала маленькие, но обычно увеличиваются в размерах, вызывая воспаление и другие проблемы, которые могут затруднять ходьбу.
Ношение тесной узкой обуви может вызвать бурсит, а также такие состояния, как ревматоидный артрит. Человек также может унаследовать определенные типы бурситов.
Варианты лечения включают:
- ношение обуви с большим пространством для пальцев ног
- использование подушечек для смягчения косточки большого пальца, хотя они должны быть подходящего размера
- с использованием вкладышей для обуви, распорок для пальцев и ночных шин для пальцев ног
- прием НПВП
- обледенение пальца ноги
- во время операции
Травмы ахиллова сухожилия
Большое ахиллово сухожилие может воспаляться, вызывая боль и отек.Обычно это происходит в результате повторяющихся нагрузок, а не разового происшествия.
Врачи называют это состояние тендинитом, и оно может прогрессировать до тендоноза, при котором структура сухожилия начинает разрушаться и появляются крошечные разрывы.
Варианты лечения включают:
- ношение гипса или ботинка для уменьшения силы, проходящей через сухожилие
- прием НПВП
- физиотерапия
- прикладывание льда
- использование вкладышей для обуви для коррекции походки, что может быть способствующим фактором
- с использованием ночных шин
- во время операции
Напротив, ахиллово сухожилие может полностью или частично разорваться, например, в результате прыжка или падения.
Травмы ахиллова сухожилия с большей вероятностью потребуют хирургического вмешательства для восстановления разрыва и предотвращения повторного разрыва.
Стопа — сложная конструкция, состоящая из множества частей. Следовательно, на него может повлиять множество различных условий.
Многие из этих состояний можно решить с помощью простых стратегий самопомощи. Однако иногда медицинские работники могут порекомендовать хирургическое вмешательство или использование ортопедических устройств.
Анатомия стопы | Структурная схема стопы
Анатомия стопы
Стопа содержит множество движущихся частей — 26 костей, 33 сустава и более 100 связок.
Стопа разделена на три части — переднюю, среднюю и заднюю.
Передняя часть стопы
Состоит из пяти длинных плюсневых костей и пяти более коротких костей, образующих пальцы (фаланги).
Средняя часть стопы
Она имеет приблизительно пирамидальную форму и состоит из трех клинописных костей, ладьевидной кости и кубовидной кости. Они образуют свод стопы. На самом деле они представляют собой настоящее чудо инженерной мысли, образующие одновременно гибкую и прочную конструкцию.
Задняя часть стопы
Состоит из таранной кости и пяточной кости. Таранная кость соединяется с большеберцовой и малоберцовой костью, образуя голеностопный сустав, а пяточная кость — это кость, образующая пятку. Пяточная кость — самая большая кость стопы.
Мышцы, сухожилия и связки
Мышцы расположены в основном на подошве стопы и делятся на центральную (медиальную) группу и группу с обеих сторон (боковую). Мышцы в верхней части стопы разветвляются, чтобы питать отдельные пальцы ног.
Сухожилия — это толстые ленты, соединяющие мышцы с костями. Когда мышцы напрягаются (сокращаются), они тянут за сухожилия, которые, в свою очередь, перемещают кости. Возможно, наиболее важным сухожилием является ахиллово сухожилие, которое позволяет икроножным мышцам двигать голеностопный сустав.
Связки представляют собой фиброзные ленты (представьте себе очень прочные резиновые ленты), которые связывают кости вместе, чтобы придать стопе форму, гибкость и прочность. В стопе много связок. Некоторые сливаются вместе, образуя сложные сети вокруг областей, которые нуждаются в дополнительной поддержке, таких как подошва стопы, верхняя часть стопы и голеностопный сустав.
Анатомия стопы
- Пяточная кость (пяточная кость)
- Таранная кость (голеностопная кость)
- Поперечный сустав предплюсны
- Ладьевидная кость
- Боковая клиновидная кость
- Промежуточная клиновидная кость
- Срединная клиновидная кость
- Клиноподобная кость 9109
- Проксимальные фаланги
- Дистальные фаланги
- Тарзометатарзальный сустав
- Кубовид
Уход за ногами
Мы, вероятно, тратим больше времени на обслуживание наших машин, чем на наши ноги.Удивительно, как мало мы им уделяем внимания, учитывая, какие это сложные машины и чего мы ожидаем от них. Однако, когда что-то идет не так, они вскоре начинают жаловаться! Никогда не следует игнорировать боль в ногах, особенно если она возникает ежедневно и становится постоянной.
Есть несколько простых вещей, которые вы можете сделать, чтобы позаботиться о своих ногах.
Мойте ноги ежедневно
Простые меры гигиены помогут снизить риск заражения. Однако не замачивайте их часами, так как это повлияет на естественные масла, вырабатываемые кожей.
Тщательно вытрите ноги
Не вытирайте быстро небольшим полотенцем. Действительно встаньте между пальцами ног и дайте им хорошо высохнуть. Влажные поверхности тела являются идеальной средой для размножения грибковых инфекций, таких как микоз.
Увлажняйте и подпиливайтеРегулярно используйте увлажняющий крем, если у вас сухая кожа, но не кладите его между пальцами ног, так как эту область лучше держать сухой. Удалите твердую кожу и мозоли с помощью пемзы или пилки для ног, но будьте осторожны. Энергичное растирание приведет к тому, что кожа станет более твердой, и возникнет опасность повреждения кожи, что может сделать область подверженной инфекции.
Регулярно стригите ногти на ногахОсторожно стригите ногти на ногах, прямо поперек и никогда не опускайте по краям. Обрезание ногтей по углам может привести к случайной травме кожи, а также увеличить риск врастания ногтей на ногах.
Купите обувь днем Это может показаться странным, но с течением времени ваши ступни становятся немного больше. Если вы покупаете обувь утром, она может оказаться слишком тесной, поэтому лучше делать покупки днем.
Советы по обувиЕсть движение, чтобы работодатели не настаивали на том, чтобы женщины носили высокие каблуки на работе, но это требование все еще существует на некоторых должностях. Если вам нужно носить высокие каблуки, подумайте о поездках на работу и с работы в более удобной обуви и носите высокие каблуки только тогда, когда это необходимо. Ограничьте количество времени, которое вы носите на высоких каблуках, туфлях с острыми носками и любой другой обуви, которая вызывает у вас дискомфорт. Вьетнамки давят на своды стопы и пятки, поэтому лучше избегать их длительного ношения.Если вы сбалансируете моду и комфорт, ваши ноги будут вам за это благодарны.
Рекомендации для людей старше 60 летПо мере того, как вы становитесь старше, ваша кожа истончается, и вы становитесь более предрасположенными к заболеваниям стоп. Обязательно регулярно проверяйте свои ступни на предмет инфекций, порезов, мозолей и натоптышей. Не игнорируйте постоянную боль в ногах, которая является сигналом о наличии проблемы. Колледж подиатрии рекомендует проводить ТОЗ ног каждые шесть месяцев для людей старше 60 лет.
Кости стопы: анатомия, состояния и др.
Стопа человека состоит из 26 костей.Эти кости делятся на три группы: кости предплюсны, плюсневые кости и фаланги.
Изображение предоставлено: Стивен Келли, 2019Кости предплюсны
Кости предплюсны — это группа из семи костей, которые составляют заднюю часть стопы.
Кости предплюсны включают:
- Таранная кость или кость лодыжки : Таранная кость — это кость в верхней части стопы. Он соединяется с большеберцовой и малоберцовой костями голени.
- Пяточная кость или пяточная кость : Пяточная кость является самой большой из костей предплюсны.Он расположен ниже таранной кости и играет важную роль в поддержании веса тела.
- Тарсалы : Эти пять костей образуют свод средней части стопы. Это медиальная, промежуточная и латеральная клинописи, кубовидная и ладьевидная кости.
Плюсневые кости
Плюсневые кости представляют собой группу из пяти трубчатых костей в середине стопы. Они соединяются с костями предплюсны и фалангами.
Плюсневые кости располагаются в ряд, и врачи нумеруют их от одного до пяти.Первый сидит ближе всего к своду стопы, а номер пять — у внешнего края стопы.
Фаланги
Фаланги — это кости пальцев ног. Со второго по пятый пальцы ног содержат по три фаланги.
Врачи называют их проксимальной, средней и дистальной фалангами от задней части стопы до передней.
Большой палец стопы или большого пальца стопы содержит только две фаланги, проксимальную и дистальную.
Плюсневые фаланговые суставы — это суставы между плюсневыми костей и проксимальной фалангой каждого пальца стопы.Эти суставы образуют подушечку стопы.
Первый плюсневой фаланговый сустав находится на одной линии с большим пальцем ноги. Это обычная область для болей в ногах и других проблем.
Общие состояния, поражающие кости стопы, включают:
Артрит большого пальца стопы
Артрит может поражать множество различных костей стопы, но чаще всего вызывает проблемы с суставами у основания большого пальца ноги.
Этот тип артрита известен как артрит большого пальца ноги. Врачи могут называть это заболеванием «ограничение большого пальца стопы» или «твердое тело большого пальца».
Артрит большого пальца ноги возникает, когда хрящ в суставе большого пальца ноги начинает изнашиваться. Это может произойти в результате многолетнего повторяющегося движения сустава вверх.
Определенные виды деятельности, такие как продолжительный бег и ходьба, могут повысить риск развития артрита в этой области.
Симптомы артрита большого пальца стопы включают:
Бурсит большого пальца стопы
Бурсит большого пальца стопы представляет собой выступающую шишку на внутренней стороне стопы, около основания большого пальца.
Бурсит большого пальца стопы развивается, когда кость у основания пальца — первая плюсневая кость — начинает отделяться от кости у основания второго пальца стопы — второй плюсневой кости.
Когда первая плюсневая кость смещается наружу, большой палец ноги смещается к другим пальцам. Эти процессы приводят к тому, что косточка большого пальца становится более заметной.
Человек с бурситом может испытывать боль и дискомфорт в месте бурсита или под подушечкой стопы. Эти симптомы могут усиливаться при ходьбе или стоянии.
Люди, у которых развиваются бурситы, как правило, компенсируют это за счет переноса большего веса на второй палец ноги, что может вызвать образование мозолей.
Подагра
Подагра — это разновидность воспалительного артрита.Хотя он может поразить практически любой сустав в теле, чаще всего он поражает сустав у основания большого пальца ноги.
Подагра обычно возникает из-за высокой концентрации мочевой кислоты в крови.
Мочевая кислота — это химическое вещество, которое обычно растворяется в крови и покидает организм с мочой. У людей с подагрой избыток мочевой кислоты начинает накапливаться и образовывать кристаллы в суставах.
Отложения кристаллов мочевой кислоты могут вызвать сильную воспалительную реакцию, которая вызывает боль и отек в пораженной области.
Молоток стопы
Молоток — это заболевание, которое обычно поражает не большой палец, а другие пальцы. Вместо того, чтобы указывать прямо вперед, эти пальцы ног направлены вниз, образуя форму когтя.
В большинстве случаев заболевание развивается с возрастом. Обычно это результат мышечного дисбаланса, когда длинные мышцы голени превосходят более мелкие мышцы стопы. Этот дисбаланс заставляет пальцы ног сгибаться внутрь.
Молоток на пальце ноги может вызвать следующие симптомы:
- боль и мозоли на кончиках пальцев стопы из-за трения об обувь
- боль в кончиках пальцев ног из-за вдавливания пальцев ног в подошву обуви
- плюсневая боль или боль в суставах у основания пальцев ног
- ощущение, будто ходите по мрамору
Пяточная шпора и подошвенный фасциит
Пяточная шпора — это костный нарост, который развивается на пяточной кости или пяточной кости.Хотя они могут вызывать некоторый дискомфорт, они редко бывают болезненными.
Однако пяточные шпоры часто развиваются в результате состояния, называемого подошвенным фасциитом, которое может вызывать боль.
Подошвенный фасциит — это воспаление и утолщение подошвенной фасции, которая является связкой, поддерживающей свод стопы.
Следующие факторы могут увеличить риск развития подошвенного фасциита:
- напряженные мышцы голени, которые снижают способность стопы сгибаться вверх
- очень высокий свод стопы
- повторяющиеся удары некоторыми видами спорта
- ожирение
Подошвенный фасциит может вызывать боль в пятке или подошве стопы при стоянии или ходьбе.
Люди, у которых пяточная шпора развивается без подошвенного фасциита, вряд ли испытают болезненные симптомы.
Пяточная шпора поражает до одного из 10 человек. Из них только половина испытает боль.
Сесамоидит
Сесамоидит — это воспаление одной или обеих сесамовидных костей у основания большого пальца ноги. Состояние может вызвать сильную боль в этой области.
Избыточный и повторяющийся вес на большом пальце ноги является основной причиной сесамоидита. Факторы, повышающие риск развития сесамоидита, включают внезапное повышение уровня активности или смену обуви.
Люди с сесамоидитом могут испытывать следующие симптомы:
- острая и часто сильная боль у основания большого пальца ноги
- боль и дискомфорт при ходьбе босиком или по твердым поверхностям
- хромая ходьба
Стрессовый перелом
Стресс-переломы случаются, когда участок кости подвергается чрезмерной и повторяющейся нагрузке.
Определенные повторяющиеся действия, такие как ходьба и бег, могут вызвать микроскопические трещины или микротрещины в кости.Обычно эти микротрещины восстанавливаются в организме.
Однако иногда организм не может поддерживать скорость восстановления, необходимую для того, чтобы справляться с нагрузкой на стопу. Когда это происходит, микротрещины могут перерасти в стрессовый перелом.
Определенные состояния, такие как недостаток гормона щитовидной железы или дефицит кальция или витамина D, также могут подорвать способность организма заживлять микротрещины.
Стресс-переломы обычно поражают следующие кости:
- основание пятой плюсневой кости
- сесамовидная кость большого пальца стопы
- ладьевидная кость
Основным симптомом стрессового перелома является ноющая боль в пораженной области ступня.
Анатомия, физиология и общие состояния стопы
Ваши ступни созданы для ходьбы — бега, прыжков, балансировки, лазания и многого другого. Поэтому неудивительно, что человеческая ступня сложна. Вы не поверите, но ваш шестой размер (или девятка, или двенадцать) содержит 28 костей — почти четверть всех костей во всем вашем теле — плюс 30 суставов и более сотни мышц, связок и сухожилий.
Все эти конструкции работают вместе, как отлаженные механизмы, выполняя две важные функции: несение веса и движение.Эти функции требуют высокой степени стабильности. Кроме того, ступня должна быть гибкой, чтобы она могла адаптироваться к неровным поверхностям. Это одна из причин, по которой на каждой ступне так много костей и суставов.
Вот краткий обзор структур стопы и того, как они работают вместе, а также некоторые общие подиатрические проблемы, которые иногда возникают в результате нормального износа, чрезмерного использования или травм стопы.
Конструкция стопы
Стопу можно разделить на три части: переднюю, среднюю и заднюю.В каждой секции есть кости, суставы, мышцы, сухожилия и связки.
Кости
Кости стопы можно разделить на три категории в зависимости от того, где они расположены.
Передняя часть стопы
Это самая передняя часть стопы, включая пальцы ног или фаланги. Всего имеется 14 костей пальцев стопы (по две на большой палец и по три на каждую из четырех других) плюс пять плюсневых костей.
Первая плюсневая кость является самой короткой и толстой и играет важную роль во время движения (движения вперед).Он также обеспечивает прикрепление к нескольким сухожилиям. Вторая, третья и четвертая плюсневые кости являются наиболее стабильными из плюсневых костей. Они хорошо защищены и имеют лишь незначительные прикрепления сухожилий.
Помимо фаланг и плюсневых костей, передняя часть стопы содержит две маленькие сесамовидные кости овальной формы прямо под головкой первой плюсневой кости на подошвенной поверхности или нижней стороне стопы, которая удерживается на месте сухожилиями и связками. Передняя часть стопы соединяется со средней частью стопы в пяти предплюсневых суставах.
Середина стопы
Эта часть стопы состоит из пяти костей неправильной формы, называемых предплюсневыми костями. Клинические названия этих костей — ладьевидная, кубовидная, медиальная, промежуточная и латеральная клинописи. Вместе они образуют свод стопы. Свод стопы играет ключевую роль в устойчивости и устойчивости. Взаимодействие с другими людьми
Задняя лапа
В этом отделе стопы всего две большие кости: таранная и пяточная.Самая большая из них, пяточная кость, образует пятку стопы. Таранная кость опирается на пяточную кость и образует шарнирный сустав голеностопного сустава.
Соединения
Сустав образуется на стыке двух или более костей. У каждого большого пальца ноги есть два сустава: плюснефаланговый сустав и межфаланговый сустав. Остальные четыре пальца на каждой стопе имеют по три сустава: плюснефаланговый сустав у основания пальца, проксимальный межфаланговый сустав в середине пальца и дистальный фаланговый сустав — сустав, ближайший к кончику пальца.
Мышцы
Мышцы, которые контролируют движения стопы, берут начало в голени и прикреплены к костям стопы с помощью сухожилий. Это основные мышцы, облегчающие движение стопы:
- Большеберцовая мышца задний (поддерживает свод стопы)
- Tibialis anterior (позволяет ступне двигаться вверх)
- Peroneus longus and brevis (контролирует движение снаружи голеностопного сустава)
- Разгибатели (поднимите пальцы ног, чтобы можно было сделать шаг)
- Сгибатели (стабилизируют пальцы ног и сгибают их под)
Сухожилия и связки
Самым заметным сухожилием стопы является ахиллово сухожилие, которое проходит от икроножной мышцы к пятке.Это самая сильная и крупная сухожильная структура в теле. Ахиллово сухожилие позволяет бегать, прыгать, подниматься по лестнице и стоять на носках.
Другие важные сухожилия стопы включают заднюю большеберцовую мышцу (сухожилие задней большеберцовой мышцы), которая прикрепляет икроножную мышцу к костям на внутренней стороне стопы и поддерживает свод стопы, и переднюю большеберцовую мышцу (сухожилие передней большеберцовой кости), которая проходит от внешней большеберцовой кости до первой плюсневой кости и поверхности средней клиновидной предплюсны, что позволяет выполнять тыльное сгибание — перемещение пальцев стопы к голени.
Это основные связки стопы:
- Подошвенная фасция — Самая длинная связка стопы, подошвенная фасция проходит вдоль подошвы стопы от пятки до пальцев, образуя свод стопы, обеспечивая силу для ходьбы и помогая сохранять равновесие.
- Подошвенная пяточно-ладьевидная связка — Это связка подошвы стопы, которая соединяет пяточную и ладьевидную кости и поддерживает головку таранной кости.
- Пяточно-кубовидная связка — Это связка, которая соединяет пяточную кость и кости предплюсны и помогает подошвенной фасции поддерживать свод стопы.
Распространенные проблемы со стопами
Учитывая, сколько движущихся частей имеет человеческая ступня и сколько тысяч миль проходит эта удивительная часть тела за всю жизнь — по данным Американской ассоциации ортопедов, средний человек проезжает 75000 миль к 50 годам — это не так. удивительно, что структуры внутри него могут быть повреждены или чрезмерно использованы.
Иллюстрация Александры Гордон, VerywellИ, как любая часть тела, состоящая из костей, мышц и соединительной ткани, ступни подвержены определенным условиям, которые могут повлиять на любую другую конечность, конечность или позвоночник, в том числе:
- Растяжения, растяжения и тяги, затрагивающие мышцы или связки
- Тендинит (когда сухожилие чрезмерно растягивается или разрывается)
- Переломы и переломы костей
- Остеоартрит (который особенно часто встречается в стопах, особенно в суставах, соединяющих пальцы ног со средней частью стопы)
- Ревматоидный артрит
На ноги также могут влиять не относящиеся к ним заболевания, например:
- Диабет
- Подагра (при которой в суставе образуются кристаллы мочевой кислоты)
- Инфекции, такие как микоз стопы и онихомикоз (грибковая инфекция ногтей)
И, конечно же, есть проблемы, характерные только для самой стопы:
Пяточные шпоры
Как самая большая кость стопы, пяточная кость особенно подвержена травмам из-за неправильной биомеханики — например, ходьбы неоптимальными способами.Распространенным является развитие костных образований на нижней стороне пяточной кости, называемых пяточными шпорами, которые вызывают сильную боль при стоянии или ходьбе. Дисфункции стопы, такие как пяточная шпора, наиболее часто встречаются у людей с подошвенным фасциитом (воспаление фасции на подошве стопы; см. Ниже), плоскостопием или высокими сводами стопы.
Подошвенный фасциит
Это состояние возникает из-за микротрещин в толстой фиброзной ткани на нижней стороне стопы, простирающейся от пятки до ягодиц, вызванной чрезмерным растяжением.Симптомы включают боль в пятке и своде стопы, которая часто усиливается по утрам. Подошвенный фасциит представляет особую опасность для бегунов на длинные дистанции и бегунов.
Бурсит большого пальца стопы
Косточка — это костный выступ чуть ниже пальца на внутреннем крае стопы или на стороне мизинца. (Последнее иногда называют буньонеткой.) Бурситы образуются, когда кости стопы смещены, часто из-за давления, вызванного ношением обуви, которая не подходит по размеру или которая плотно сжимает пальцы ног в течение длительного периода времени.Большой палец ноги может наклоняться настолько внутрь, что фактически пересекает соседний второй палец или над ним, вызывая вторичное смещение, называемое молотком. Обычно на верхней части второго пальца стопы образуется болезненная мозоль.
Падшие арки
Это деформация, которую иногда называют pes planus, или плоскостопие, представляет собой деформацию, при которой дуга нижней части стопы выпрямляется, часто настолько полностью, что вся подошва стопы соприкасается с полом. Результатом может быть боль в области средней части стопы, отек лодыжки и свода стопы и даже боль в бедре, колене или пояснице.Падение сводов стопы может быть врожденным (это означает, что человек рождается с этим заболеванием), но чаще всего плоская стопа развивается в результате возраста или травмы. От 20% до 30% людей в той или иной степени страдают плоскостопием.
Носок молотка
В этом состоянии сустав в середине пальца ноги становится постоянно изогнутым до такой степени, что он направлен вниз. Он развивается из-за дисбаланса мышц, сухожилий или связок, удерживающих прямые кости пальца ноги. Как и в случае с бурситом и молотковым пальцем ноги, молоток часто формируется в результате ношения неподходящей обуви, хотя это также может быть вызвано травмой или некоторыми заболеваниями.
Метатарзалгия
Это медицинское название боли под подушечкой стопы. Это часто вызвано повышенным давлением на эту область из-за определенных типов обуви или таких состояний, как артрит, сдавление нервов (так называемая неврома; см. Ниже), переломы или разрывы связок.
Пальцы с когтями
Это деформация, при которой пальцы ног сгибаются вниз от средних суставов или даже загибаются под стопой. Мозоли или натоптыши — участки утолщенной воспаленной кожи — часто образуются на поверхности пораженных пальцев ног.Иногда мозоль может оказывать давление на нервы стопы, вызывая боль.
Неврома Мортона
Это распространенная проблема, при которой сдавление нерва на подушечке стопы вызывает жжение, покалывание и боль в районе третьего и четвертого пальцев стопы. Часто виноваты высокие каблуки.
Диагностика проблем
Чтобы диагностировать распространенные проблемы, связанные с анатомическими структурами стопы, врач — обычно специалист-ортопед — осматривает внешнюю часть стопы, чтобы найти такие симптомы, как отек в определенных областях и деформации в форме стопы и другие. внешние признаки.
Однако для постановки конкретного диагноза обычно необходимо заглянуть внутрь стопы с помощью какого-либо визуализирующего теста. Стандартный рентгеновский снимок может подтвердить перелом кости или повреждение артритом. Однако, если требуется больше деталей, врач-ортопед, вероятно, захочет провести магнитно-резонансную томографию (МРТ) — метод, в котором используется мощный магнит и компьютер — или сканирование компьютерной томографии (КТ), которое создает изображения путем объединения нескольких X -лучей.
Лечение
Как и в случае с любым другим заболеванием, лечение проблемы со стопой будет зависеть от того, что это такое.Очевидно, что инфекция, вызванная бактериями или грибком, потребует, например, антибиотиков или противогрибковых препаратов. Боль в ногах от любой причины часто можно облегчить с помощью безрецептурных лекарств, таких как Тайленол (парацетамол), Адвил, Мотрин (ибупрофен), Алев (напроксен) или, в случае сильного дискомфорта, рецептурные обезболивающие.
При проблемах со стопой, вызванных анатомическими деформациями, такими как выпадение свода стопы, часто помогают ортопедические вставки, которые надеваются внутри обуви для амортизации и создания оптимальной поддержки стопы.Стандартные версии их доступны в аптеках и других магазинах, продающих товары для здоровья, но часто врач заказывает ортопедические стельки на заказ.
В некоторых случаях может помочь физиотерапия для улучшения силы и гибкости стоп и лодыжек. Иногда переломы и другие травмы требуют хирургического вмешательства, которое в конечном итоге может привести к тому, что ступни останутся в хорошем состоянии и будут готовы проехать больше миль.
футов | Описание, рисунки, кости и факты
Нога , множественное число футов , в анатомии конечная часть ноги наземного позвоночного, на которой стоит существо.У большинства двуногих и многих четвероногих животных ступня состоит из всех структур ниже голеностопного сустава: пятки, свода, пальцев и содержит кости, такие как предплюсны, плюсны и фаланги; у млекопитающих, которые ходят на пальцах ног, и у копытных он включает концевые части одного или нескольких пальцев.
Британская викторина
Человеческое тело
Возможно, вы знаете, что человеческий мозг состоит из двух половин, но какая часть человеческого тела состоит из крови? Проверьте обе половины своего разума в этой викторине по анатомии человека.
Основная функция стопы наземных позвоночных — передвижение. У млекопитающих существует три типа позы стопы: (1) стопоходящая, при которой поверхность всей стопы касается земли во время передвижения (например, человек, бабуин и медведь), (2) пальцевидная поза, при которой только фаланги (пальцы ног) и пальцы) касаются земли, в то время как лодыжка и запястье приподняты (например, собака и кошка), и (3) копыто, при котором только копыто (кончик одного или двух пальцев) касается земли — специализация бега животные (e.г., лошадь и олень).
У приматов ступня, как и рука, имеет плоские ногти, защищающие кончики пальцев, а нижняя поверхность отмечена складками и узорами в виде гребней трения. У большинства приматов ступня приспособлена для хватания (т. Е. Цепкая), при этом первый палец расположен под углом по отношению к другим. Стопу можно использовать для манипуляций в дополнение к ее использованию при лазании, прыжках или ходьбе.
Человеческая ступня непостижима и приспособлена к форме двуногости, отличающейся развитием шага — длинного шага, во время которого одна нога находится за вертикальной осью позвоночника, что позволяет преодолевать большие расстояния с минимальными затратами. расход энергии.Большой палец ноги сходится с остальными и удерживается прочными связками. Его фаланги и плюсневые кости большие и прочные. Вместе предплюсневые и плюсневые кости стопы образуют продольную дугу, которая поглощает удары при ходьбе; поперечная дуга, проходящая через плюсневые кости, также помогает распределить вес. Пяточная кость поддерживает продольный свод стопы.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчасСчитается, что в эволюционном развитии двуногости бег предшествовал шагу. Australopithecus africanus , который жил примерно два-три миллиона лет назад, имел полностью современную ступню и, вероятно, передвигался.
Термин стопа также применяется к органам передвижения у беспозвоночных, например, к мышечному ползущему или роющему органу моллюска и конечности членистоногого.
Кости, связки, мышцы, сухожилия, дуги и кожа
Стопа — это часть анатомии позвоночных, которая служит для поддержки веса животного и обеспечения передвижения на суше.У человека стопа — одна из самых сложных структур тела. Он состоит из более чем 100 движущихся частей — костей, мышц, сухожилий и связок, предназначенных для того, чтобы ступня могла уравновешивать вес тела всего на двух ногах и поддерживать такие разнообразные действия, как бег, прыжки, лазание и ходьба.
Человеческие ступни из-за своей сложности могут быть особенно подвержены травмам. Могут возникнуть растяжения, растяжения, тендинит, разрывы связок, сломанные кости, выпавшие дуги, бурситы, натоптыши и подошвенные бородавки.Здесь мы подробнее поговорим об анатомии стопы человека и многих ее движущихся частях.
Сложность человеческой ступни может быть связана с тем фактом, что она произошла от рукоподобных хватательных ступней, подобных тем, которые мы видим сегодня у обезьян. Наши древние предки жили на деревьях и должны были уметь крепко держаться за ветки всеми четырьмя конечностями. Это заставило их развить необычайно сложные руки и ноги, которые были способны хватать, вращать и хватать с ловкостью, которую инженеры все еще пытаются воспроизвести в таких областях, как робототехника сегодня.
Ученые не уверены, почему наши предки в конечном итоге развили способность ходить прямо, в результате чего «пальцы» наших ног слились и образовали плоскую поверхность для ходьбы. Возможно, это произошло потому, что наши предки начали жить на безлесных лугах, где стоять высоко, чтобы видеть из-за травы, было важнее, чем лазать. Это могло также быть связано с тем, что, когда мы начали использовать инструменты, способность ходить на двух ногах, используя руки для переноски предметов, стала важной.
Ноги встречаются и у других видов; особенно млекопитающие, птицы, рептилии и земноводные.У беспозвоночных, таких как моллюски и насекомые, могут быть «ступни», которые они используют для ходьбы или передвижения, но это не сложные костные структуры, подобные тем, которые встречаются у позвоночных.
Здесь мы обсудим анатомию стопы человека и некоторые вещи, которые могут пойти не так, что приведет к травмам или расстройствам.
Эти описания предназначены только для информационных целей. При подозрении на травму стопы всегда следует обращаться к врачу, так как быстрое и правильное лечение может ускорить и облегчить выздоровление! Особенно важно обратиться к врачу, если подозрение на травму стопы связано с онемением, кровотечением или невозможностью пошевелить стопой, поскольку это может быть признаком серьезных осложнений.
Правильная диагностика и лечение требует обученного специалиста; неправильная диагностика и лечение могут привести к более длительным проблемам!
Стопа состоит из 26 костей, 33 суставов и более 100 сухожилий, мышц и связок. Это может показаться излишним для плоской конструкции, которая поддерживает ваш вес, но вы можете не осознавать, сколько работы выполняет ваша нога!
Стопа отвечает за балансировку веса тела на двух ногах — подвиг, который современные робототехники все еще пытаются повторить.Для этого требуются сильные, тонкие мышцы, которые могут удерживать стопу устойчиво, даже когда мы перемещаем вес тела в разных положениях и под разными углами.
Множество костей работают вместе, чтобы позволить это тонкое, деликатное движение за счет легкого смещения внутри стопы. Они также позволяют нам выполнять сложные действия, такие как стоять, лазать и «хвататься» за землю ногами на движущихся или неровных поверхностях.
Здесь мы обсудим наиболее важные части анатомии стопы, а также некоторые травмы и нарушения, которые могут возникнуть при повреждении этих частей.
Следует отметить, что здесь мы сделаем общие утверждения о том, как врачи могут лечить различные травмы и расстройства стопы. Это не заменяет врачебный совет.
Обратитесь к врачу при подозрении на травму или заболевание стопы, так как своевременная диагностика и лечение могут ускорить и облегчить выздоровление, а неправильное лечение может привести к долгосрочным повреждениям.
В стопе 26 костей. К ним относятся:
- Фаланги пальцев ног
- Плюсневые кости, проходящие через плоскую часть стопы
- Клиновидные кости, ладьевидная мышца и кубовидная кость — все они служат для создания твердой, но в некоторой степени гибкой основы.
- Пяточная кость — кость пятки
- Таранная кость, являющаяся костью лодыжки
- Таранная кость соединяется с большеберцовой костью, которая является основной костью голени
Хотя вы можете не замечать эти кости в действии каждый день, вы быстро заметите, если с одной из них что-то не так.Эти кости позволяют вашим ногам выполнять тонкие движения, которые позволяют вам сохранять равновесие при ходьбе, беге, прыжках, лазании, танцах и занятиях спортом!
Травма кости стопы часто приводит к острой или пульсирующей боли, особенно когда вы двигаетесь таким образом, что ваш вес или близлежащая мышца оказывают давление на кость.
Наиболее частыми переломами стопы являются переломы пальцев стопы, которые могут возникнуть после удара пальцем по твердой или острой поверхности при ходьбе, беге, плавании или занятиях спортом.
Сломанные кости стопы обычно требуют отдыха, льда, сжатия и подъема, чтобы уменьшить опухоль. Полезно запомнить аббревиатуру «РИС» для обозначения «Отдых», «Лед», «Сжатие» и «Подъем». Эта комбинация домашних процедур является хорошим средством первой линии при многих травмах ног и стоп.
Поддерживающие бинты или защитные повязки могут использоваться для уменьшения боли и сохранения правильного положения костей. Иногда могут быть прописаны костыли или другие средства, позволяющие полностью снизить вес стопы.В редких случаях, когда кость разламывается на две или более частей, и эти части смещаются, может потребоваться хирургическое вмешательство, чтобы вернуть части в положение, чтобы они могли зажить.
Также может быть предложена физиотерапия, чтобы помочь восстановить здоровую работу мышц после травмы.
Другая возможная проблема с костями стопы — это бурситы или костные шпоры.
Костные шпоры возникают, когда происходит дополнительный рост кости, обычно около конца или сустава кости. Это может быть вызвано хроническим раздражением сустава, например трением о другую кость или сустав.Наиболее распространенные типы костных шпор на стопах встречаются на большом пальце ноги, и их называют «бурситами».
Бурситы и костные шпоры могут вызывать сильную боль. Внутри они могут тереться о другие кости, мышцы и нервы под кожей. Внешне они могут изменить форму стопы, что приведет к боли и дискомфорту от ношения обычной обуви.
Легкие бурситы можно лечить, надев более удобную обувь или стельки для обуви, принимая безрецептурные противовоспалительные препараты, применяя отдых, лед, компрессию и возвышение, а также наложив ленту или наложив шину на пораженный участок.Все эти меры могут уменьшить отек и предотвратить боль от бурсита большого пальца стопы.
Если эти действия не уменьшают боль, может потребоваться операция по удалению части ткани большого пальца стопы.
Риск образования бурсита увеличивается, если вы носите тесную узкую обувь, которая может заставить кости тереться друг о друга. Риск также увеличивается, если у вас артрит или травмы стопы в анамнезе.
Связки — это связки из очень прочной и гибкой ткани, которые выполняют важную работу по соединению костей.Связки очень прочные, и их трудно повредить, но травмы связок могут быть серьезными, когда они возникают. Это связано с тем, что связки не получают большого кровотока, как кости и мышцы, поэтому они медленно восстанавливаются.
В стопе много костей, так что можно догадаться, что связок много. На самом деле связок так много, что нам нужны три разные диаграммы, чтобы показать их вам!
На этой схеме показана подошва стопы. Вы можете увидеть пальцы ног вверху и пятку внизу, в то время как свод и подошва стопы состоят из толстой сети связок, скрепляющих кости:
На этой диаграмме показан «медиальный аспект» стопы.Этот термин происходит от терминов «средний», что означает «центр» или «посередине», и «аспект», что означает «лицо». Другими словами, это «лицо», которое ступня показывает центру тела. Это сторона стопы, обращенная внутрь.
На этом рисунке пятка показана справа, а пальцы ног выходят за пределы экрана слева.
Здесь вы можете видеть, что лодыжка также представляет собой толстую сеть связок, в которой большеберцовая кость соединяется с костями лодыжки и основанием стопы.Вы также можете увидеть связки, в которых плюсневые кости и фаланги соединены друг с другом.
Наконец, на этой диаграмме показан «боковой аспект» стопы, где «боковой» означает «в сторону». Итак, это вид ступни сбоку от тела; вид на часть стопы, обращенную наружу.
В левой части изображения, над пяткой, вы можете увидеть тонкую кость ноги, называемую малоберцовой костью. Малоберцовая кость меньше большеберцовой кости и проходит рядом с ней.Наличие двух отдельных костей вместо одной, соединяющей ступню с ногой, дает ступне и ноге дополнительный баланс и маневренность.
Вы также можете увидеть толстую сеть связок на верхней части стопы, где кости ядра стопы соединяются на верхней стороне.
Теперь вы можете понять, почему середина вашей стопы кажется твердой, даже если она состоит из множества костей. Множество костей плотно связаны между собой прочными гибкими связками, которые позволяют центру стопы слегка смещаться, оставаясь твердой и устойчивой.
Хотя связки крепкие, они могут быть повреждены, особенно в такой области, как лодыжка, где весь вес вашего тела опирается на один сустав.
Растяжение связок происходит, когда часть тела выкручивается или выкручивается, что приводит к повреждению связки. Такое повреждение может вызвать отек и сильную боль. Поскольку связки не получают достаточного питательного кровотока от тела, для заживления растяжений может потребоваться много времени, а длительное повреждение может возникнуть в результате продолжающейся нагрузки на растяжение связок.
Подобно сломанным костям, растяжения часто лечат покоем, льдом, сжатием и возвышением; и поддерживающая повязка или гипсовая повязка, чтобы снять напряжение с растянутой области. Иногда могут быть прописаны костыли или другие средства, позволяющие полностью снизить вес стопы.
Физиотерапия может быть особенно полезной в случае растяжения связок, когда она может гарантировать, что поврежденная связка постепенно укрепляется и должным образом поддерживается окружающими мышцами.
Разрыв связки возникает, когда стопу выкручивают или перекручивают так сильно, что связка фактически рвется.Это состояние может быть серьезным, поскольку полностью разорванные связки могут не зажить самостоятельно, как кость или мышца.
Порванные связки иногда можно лечить так же, как растяжения, но может потребоваться хирургическое вмешательство, если разрыв серьезный или если имеется длительное нарушение функции стопы. С помощью операции врачи могут соединить два конца поврежденной связки вместе или заменить поврежденную связку здоровой из другой части тела.
Подобно тому, как на подошве ступни много костей и связок, существует также много мышц.Их можно разделить на четыре основные группы:
- Центральные мышцы подошвы стопы
- Боковые мышцы подошвы стопы
- Медиальные мышцы подошвы стопы
- Мышцы тыла (верха) стопы
Вы можете узнать больше о каждой отдельной группе мышц стопы, используя эту таблицу:
Если мышцы перенапрягаются или перенапрягаются, они могут разорваться или растянуться.Напряжение обычно проявляется в виде боли, особенно при движении или давлении.
Легкие напряжения часто проходят через несколько дней или недель, если мышца находится в состоянии покоя и не подвергается дальнейшей нагрузке. Однако более серьезные мышечные разрывы могут занять несколько месяцев.
При подозрении на сильное растяжение рекомендуется обратиться к врачу, поскольку сильное растяжение мышц может привести к серьезным осложнениям.
Самая тяжелая форма чрезмерного использования мышц — рабдомиолиз — возникает, когда мышцы подвергаются такому стрессу, что их клетки разрываются и выделяют токсичные химические вещества.Это может быть смертельным, если не лечить.
Покой, лед, компрессия и возвышение для уменьшения отека рекомендуются для лечения легкой и средней деформации. При особенно сильном растяжении могут быть рекомендованы поддерживающие бинты или повязки, костыли или скобы.
Также может быть предложена физиотерапия, чтобы помочь восстановить здоровую работу мышц после травмы.
Сухожилия — это толстые полосы ткани, соединяющие мышцы с костями. Соединяя жесткие кости с мощными мышцами, сухожилия позволяют нам двигаться.Движение происходит, когда наши мышцы натягивают наши кости, перемещая их.
На следующей диаграмме показаны сухожилия боковой стороны стопы, то есть стороны, обращенной наружу, от вашего тела:
Здесь вы можете увидеть сухожилия, которые простираются вниз от верхней части стопы к пальцам ног, позволяя при необходимости загибать пальцы ног вверх.
Вы также можете увидеть, какое, возможно, самое важное сухожилие стопы — пяточное или ахиллово сухожилие, которое позволяет мышцам голени управлять движением стопы.
Ахиллово сухожилие получило свое название от мифического греческого героя Ахилла, который был неуязвим — за исключением лодыжки. Из-за травмы лодыжки — возможно, ахиллова сухожилия — он не мог стоять и бороться.
На этом изображении медиальной части стопы показаны сухожилия, идущие вдоль нижней части стопы. Именно эти сухожилия позволяют вам сгибать пальцы ног и захватывать поверхности ног, позволяя мышцам на нижней части стопы напрягаться.
Травмы могут произойти с любым сухожилием стопы, что может вызвать боль или нарушение равновесия. Травмы ахиллова сухожилия — одно из наиболее распространенных возможных повреждений, поскольку тело опирается на ахиллово сухожилие, которое поддерживает его вес.
Легкие травмы сухожилий можно лечить с помощью покоя, льда, компрессии, возвышения и безрецептурных противовоспалительных препаратов. Врачи могут порекомендовать длительные периоды отдыха и прописать поддерживающую повязку или гипсовую повязку при серьезных повреждениях сухожилий.
Тяжелые травмы ахиллова сухожилия, которые могут возникнуть во время занятий спортом, могут потребовать хирургического вмешательства.
Помимо острых травм, таких как растяжения и разрывы, сухожилия могут раздражаться из-за хронического стресса.
Тендинит возникает, когда сухожилие — сенсорный шнур ткани, который прикрепляет мышцу к кости — со временем раздражается. Это может произойти из-за чрезмерного или неправильного использования, если человек двигается таким образом, что вызывает нагрузку на сухожилия.
Тендинит часто проявляется медленно, проявляясь острой болью при выполнении человеком определенного движения.Людям с тендинитом стопы может быть больно переносить тяжесть на стопу, несмотря на отсутствие явной травмы, такой как травма или напряжение.
Тендинит можно лечить с помощью риса и безрецептурных противовоспалительных препаратов. Лечебная физкультура также может быть чрезвычайно полезной, поскольку она позволяет мягко тренировать и растягивать сухожилия, а также исправлять любые двигательные привычки, которые могли вызвать раздражение.
Обычно сухожилия в стопе притягивают кости стопы друг к другу, в результате чего образуются отчетливые дуги между пяткой и пальцами, а также между внутренним и внешним пальцами.Эта арка важна для обеспечения того, чтобы вес правильно распределялся между самыми сильными мышцами ноги и ступни, и чтобы мы могли перемещать вес по мере необходимости, чтобы сохранять равновесие или быстро двигаться.
Падение сводов стопы или «плоскостопие» может возникнуть, когда сухожилия стопы не стягивают кости стопы вместе с нормальной силой. Это приводит к тому, что ступня становится «плоской», что может привести к боли, проблемам с равновесием и усталости в ноге или ступне.
Плоскостопие может возникнуть в результате травмы, или у некоторых людей сухожилия просто не срастаются должным образом.В редких случаях плоскостопие могут вызывать другие проблемы со здоровьем, такие как артрит или проблемы с нервами, идущими к ступням.
Плоскостопие может быстро устать и болеть. Боль в спине и ногах также может быть результатом того, что мышцы спины и ног могут чрезмерно компенсировать нормальную балансирующую функцию дуги.
Лечение плоскостопия может зависеть от причины. Если вы считаете, что у вас плоскостопие, обратитесь к врачу, чтобы узнать, какое лечение вам лучше всего!
Кожа и ногти на ногах
Важны не только внутренние части стопы! Кожа на ступнях защищает наши мышцы, кости, сухожилия и связки от травм.Это также предотвращает заражение.
Ногти на ногах защищают кончики наших пальцев ног, которые, как мы все знаем, иногда могут быть уязвимы для ударов, наступления или падения на них предметов.
Однако есть вещи, которые могут пойти не так, как надо, и привести к проблемам.
Подошвенные бородавки — Подошвенные бородавки — это наросты, которые появляются на подошве стопы и могут вызывать болезненные ощущения. Они вызваны штаммом вируса папилломы человека, который поражает кожу ног и вызывает необычный рост кожи и кровеносных сосудов.
Штамм вируса папилломы человека, вызывающий подошвенные и другие бородавки, очень распространен в окружающей среде. Неизвестно, почему у некоторых людей появляются бородавки, а у других — нет. Избегание совместного использования обуви и носков с людьми, у которых есть подошвенные бородавки, может помочь защитить от них, но у многих людей возникают подошвенные бородавки, о которых не известно ни о каких случаях передачи от человека к человеку.
Если подошвенные бородавки остаются небольшими, они могут не вызывать боли и лечение не требуется. Однако, если они станут болезненными, их, возможно, придется удалить.Для этого существует несколько вариантов, включая безрецептурные аппликации и процедуры по замораживанию ткани бородавки, которые может выполнить врач.
Натоптыши и мозоли — это твердые участки кожи, которые образуются в результате частого трения о кожу. На теле образуются натоптыши и мозоли, чтобы «укрепить» кожу перед повторяющимися нагрузками.
У людей, которые работают руками, например у плотников, садовников и музыкантов, часто появляются мозоли на руках в местах, где они часто трутся о свои инструменты.У людей, которые часто ходят пешком или чьи ноги трутся о обувь изнутри, могут образовываться натоптыши и мозоли на ступнях.
Людям с заболеваниями, вызывающими хрупкую кожу или нарушение притока крови к ступням, например диабетом, следует поговорить со своим врачом, как только появятся натоптыши или мозоли. Это может быть признаком основной проблемы, и лечение, подходящее для здоровых людей, может причинить вред людям с этими состояниями.
Людям, у которых нет таких заболеваний, безрецептурные процедуры по удалению мозолей и отшелушиванию могут помочь уменьшить дискомфорт, вызываемый натоптами и мозолями.Смена обуви или привычек при ходьбе также может помешать их формированию в будущем.
Когда-то ногти на ногах человека выполняли ту же функцию, что и ногти на руках или когтях животных. Однако ступня претерпела некоторые важные изменения в истории эволюции. Ногти на ногах не всегда поспевали.
Вросший ноготь на ноге возникает, когда ноготь на пальце ноги неправильно изгибается, в результате чего он проникает в плоть пальца. Это болезненное состояние, которое может стать серьезным в случае травмы или инфицирования.
Вросшие ногти на ногах иногда можно лечить дома путем частой стрижки. Но в серьезных случаях может потребоваться медицинская помощь, чтобы избежать опасных инфекций.
Немедленно обратитесь к врачу, если вросший ноготь на ноге вызывает сильную боль или если палец ноги с вросшим ногтем становится красным и опухшим.
Викторина
1. Почему важно обратиться к врачу при подозрении на травму стопы?
A. Поскольку разные типы травм, такие как переломы, растяжения и растяжения, могут иметь похожие симптомы, но требуют разного лечения
B. Поскольку быстрое лечение может способствовать более медленному и более легкому процессу заживления, чем при игнорировании травмы или неправильном лечении вначале
C. Потому что врачи могут прописать полезные приспособления, такие как поддерживающие бинты, повязки и костыли, которые уменьшают боль и помогают заживлению
D. Все вышеперечисленное
Ответ на вопрос № 1
D правильный. Все вышеперечисленное является поводом обратиться к врачу при травме стопы.
2.Что из перечисленного НЕ является костью в стопе?
A. Пяточная кость
B. Кубовидная кость
C. Пястные кости
D. Фаланги
Ответ на вопрос № 2
C правильный. MetaCARPals похожи на metaTARSals, которые находятся в стопе. Но пястные кости находятся в руках, а не в ногах. Вы можете помнить это, потому что «запястный» относится к той же анатомии, что и «синдром запястного канала», то есть заболевание кистей и запястий.
3. Что из перечисленного не связано со здоровьем стопы?
A. Сломанный палец ноги
B. Травма ахиллова сухожилия
C. Растяжение лодыжки
D. Синдром запястного канала
Ответ на вопрос № 3
D правильный. Синдром запястного канала возникает на запястьях и руках, а не на ступнях или лодыжках.
Список литературы
.- Hoffman, M. (нет данных).Изображение ног. Получено 5 июля 2017 г. с веб-сайта https://www.webmd.com/pain-management/picture-of-the-feet#1 .
- Грей, Х. (2012). Анатомия человеческого тела. Лондон, Англия: Баунти.
- Травмы стопы | Заболевания стопы | MedlinePlus. (нет данных). Получено 5 июля 2017 г. с https://medlineplus.gov/footinjuriesanddisorders.html .
- Топографическая анатомия нижней конечности, часть II: колено, голень, голеностопный сустав и стопа. [Видео файл]. (нет данных).
- Мышцы стопы.(нет данных). Получено 5 июля 2017 г. с https://www.kenhub.com/en/videos/muscles-foot .
- Мозоли и мозоли — Обзор темы. (нет данных). Получено 5 июля 2017 г. с веб-сайта https://www.webmd.com/skin-problems-and-treatments/tc/calluses-and-corns-topic-overview#1 .
