Анатомия голеностопного сустава | Структурное подразделение ГКБ им. В.М. Буянова ДЗМ (ГКБ12)
Анатомия голеностопного сустава
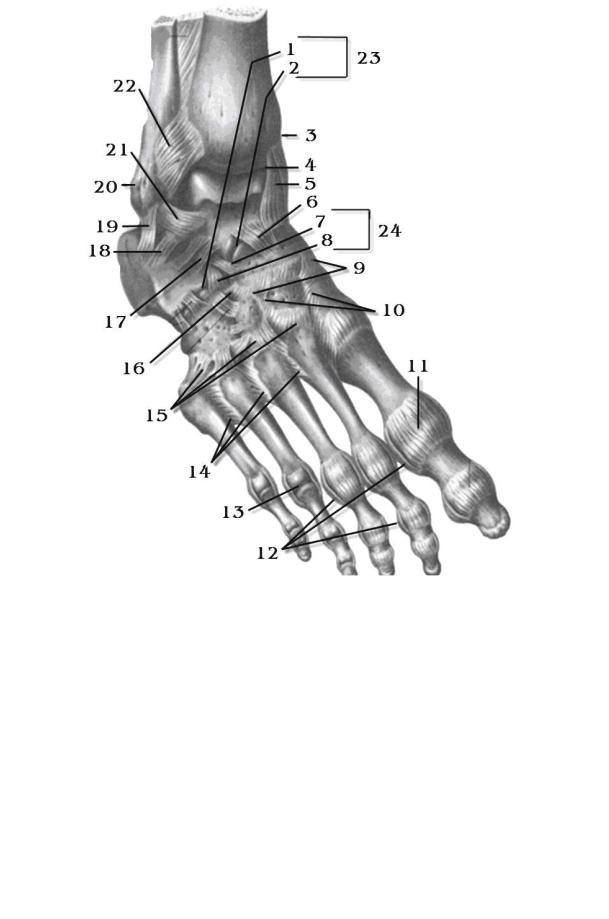
Голеностопный сустав образован соединением трех костей. Таранная кость помещается в так называемой вилке, которую образуют малоберцовая и большеберцовая кости сверху. Под таранной костью находится пяточноая кость, вместе они образуют подтаранный сустав. Связки представляют плотные тяжи, которые соединяют кости вместе. Боковой комплекс связок снаружи голеностопного сустава представлен тремя связками: передняя таранно-малоберцовая связка, пятачно-малоберцовая связка, задняя таранно-малоберцовая связка.(РИС)
Разрыв связок голеностопного сустава или инверсионная травма голеностопного сустава включает чаще всего повреждение передней таранно-малоберцовой и пятачно-малоберцовой связок. Передняя таранно-малоберцовая связка удерживает голеностопный сустав и таранную кость от смещения кпереди, обеспечивает как переднезаднюю, так и боковую стабильность голеностопного сустава, ограничивает сгибание и инверсию стопы и препятствует внутренней ротации таранной кости.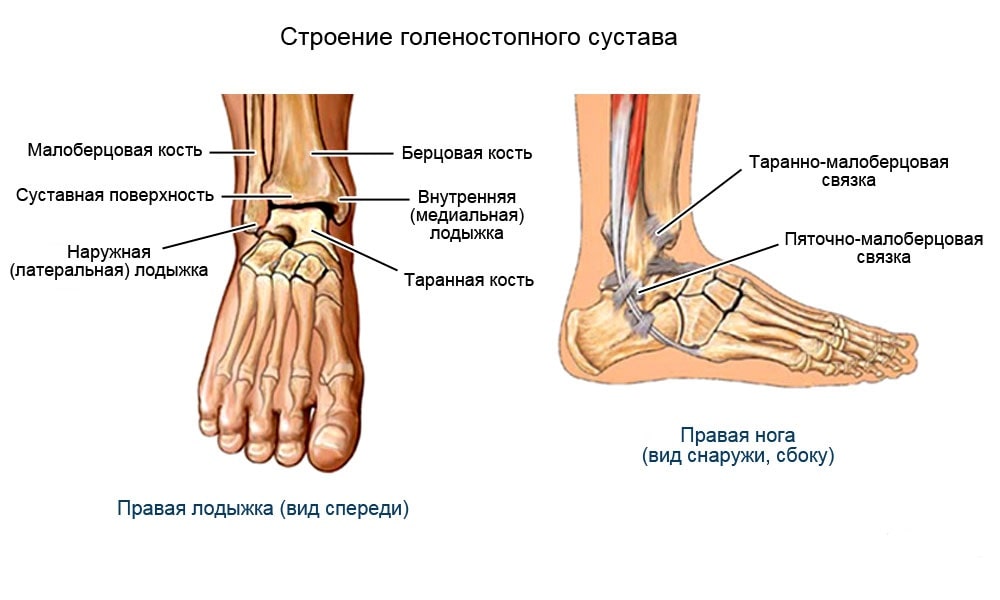
На внутренней стороне ввиде треугольной формы расположена дельтовидная связка. Дельтовидная связка играет большую роль в стабилизации голеностопного сустава. Она сдерживает чрезмерные эверсионные движения, сгибание, пронацию и наружную ротацию, а также препятствует вальгусному (наружному) наклону таранной кости.(РИС)
Артроскопия голеностопного сустава.
Артроскопия голеностопного сустава – это хирургическая процедура, при которой производится как диагностика, так и лечебная манипуляция при возникновении повреждений структур голеностопного сустава.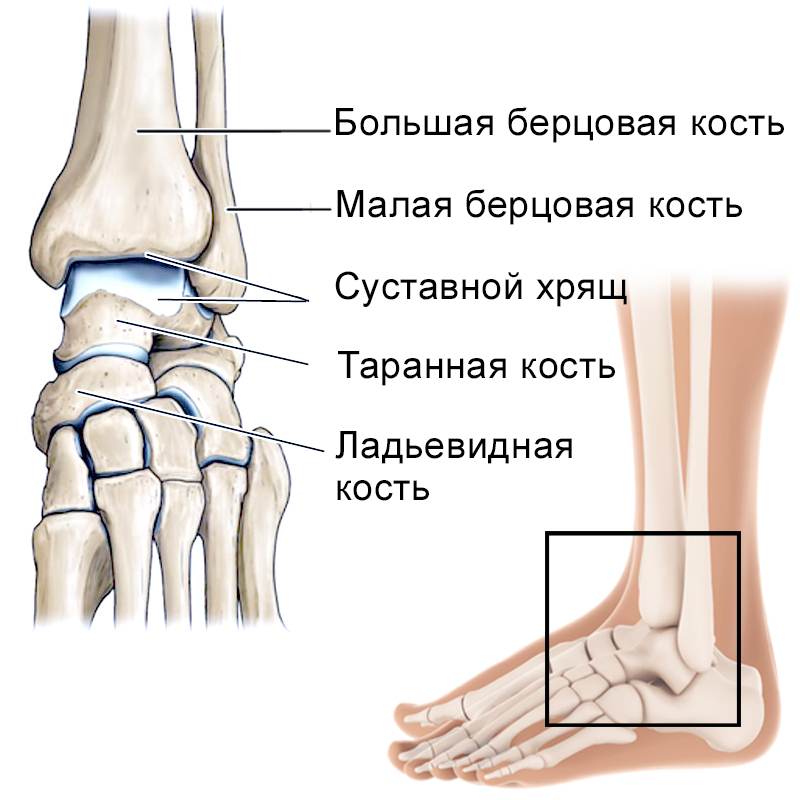
Приемущества артроскопии голеностопного сустава:
Артроскопия голеностопного сустава позволяет пациентам начать реабилитацию и вернуться к деятельности высокого уровня активности, таких как спорт или тяжелый физический труд, быстрее, чем при открытых операциях, а так же обуславливает уменьшение косметических послеоперационных дефектов.
Показанием к артроскопическии голеностопного сустава является:
- Синовит(воспаление слизистой оболочки голостопного сустава),
- острая и хроническая травма голностопного сустава,
- повреждение связок голеностопного сустава,
- нестабильность голеностопного сустава,
- хондромные тела в голеностопном суставе
- остеохондральные дефекты
- спортивные травмы
Санационна артроскопия голеностопного сустава
Иногда у пациентов развиваются симптомы, которые не могут быть исследованы другими диагностическими методами.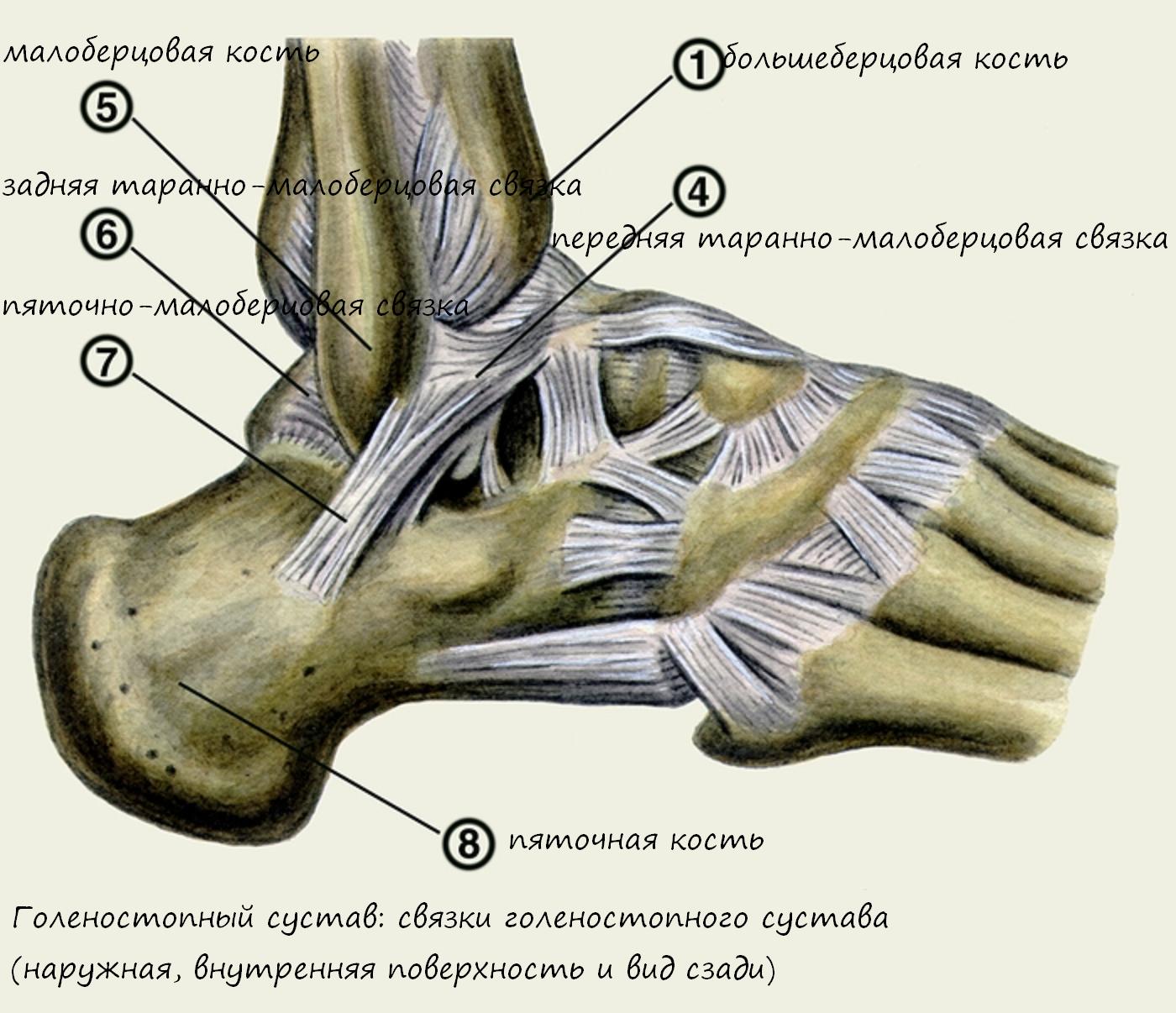 Артроскопия дает возможность детально исследовать состояние голеностопного сустава и выявить причину существующей симптоматики.
Артроскопия дает возможность детально исследовать состояние голеностопного сустава и выявить причину существующей симптоматики.
Результаты артроскопии голеностопного сустава: у 70 до 90% пациентов, перенесших артроскопию голеностопного сустава с наиболее распространенными проблемами в суставе были достигнуты хорошие или отличные результаты.
Пребывание в стационаре после артроскопии голеностопного сустава составляет от 3 до 7 суток в зависимости от характера повреждения голеностопного сустава.
Восстановление.
Восстановление зависит от типа операции. Реабилитация включает специальные разработанные физиотерапевтические процедуры и специально составленный комплекс занятий лечебной физкультурой , которые помогут контролировать боль и отек после операции, также улучшить диапазон и силу движения в голеностопном суставе.
Голеностопный сустав. Анатомия и патология: кости и связки стопы
Мышцы – это анатомические образования, обладающие способностью сокращаться, обеспечивая при этом движения в суставах, выполнение той или иной работы и поддержание положения тела в пространстве.
Мышцы, отвечающие за работу стопы и голеностопного сустава, можно разделить на внешние, т.е. те, что расположены на задней или передней поверхности голени, и собственные, расположенные на тыльной (верхней) или подошвенной (нижней) поверхности стопы.
Исключением является икроножная мышца, начинающаяся на задней поверхности нижней трети бедра тотчас выше коленного сустава и прикрепляющаяся к пяточной кости.
Мышцы и сухожилия голени
Икроножная мышца
Эта мощная мышца голени состоит из двух головок, медиальной и латеральной, которые начинаются на задней поверхности дистального конца бедра и прикрепляются с помощью ахиллова сухожилия к пяточной кости.
Икроножная мышца участвует в беге, прыжках и при всех типах активности, связанных с высокоинтенсивной нагрузкой на нижние конечности.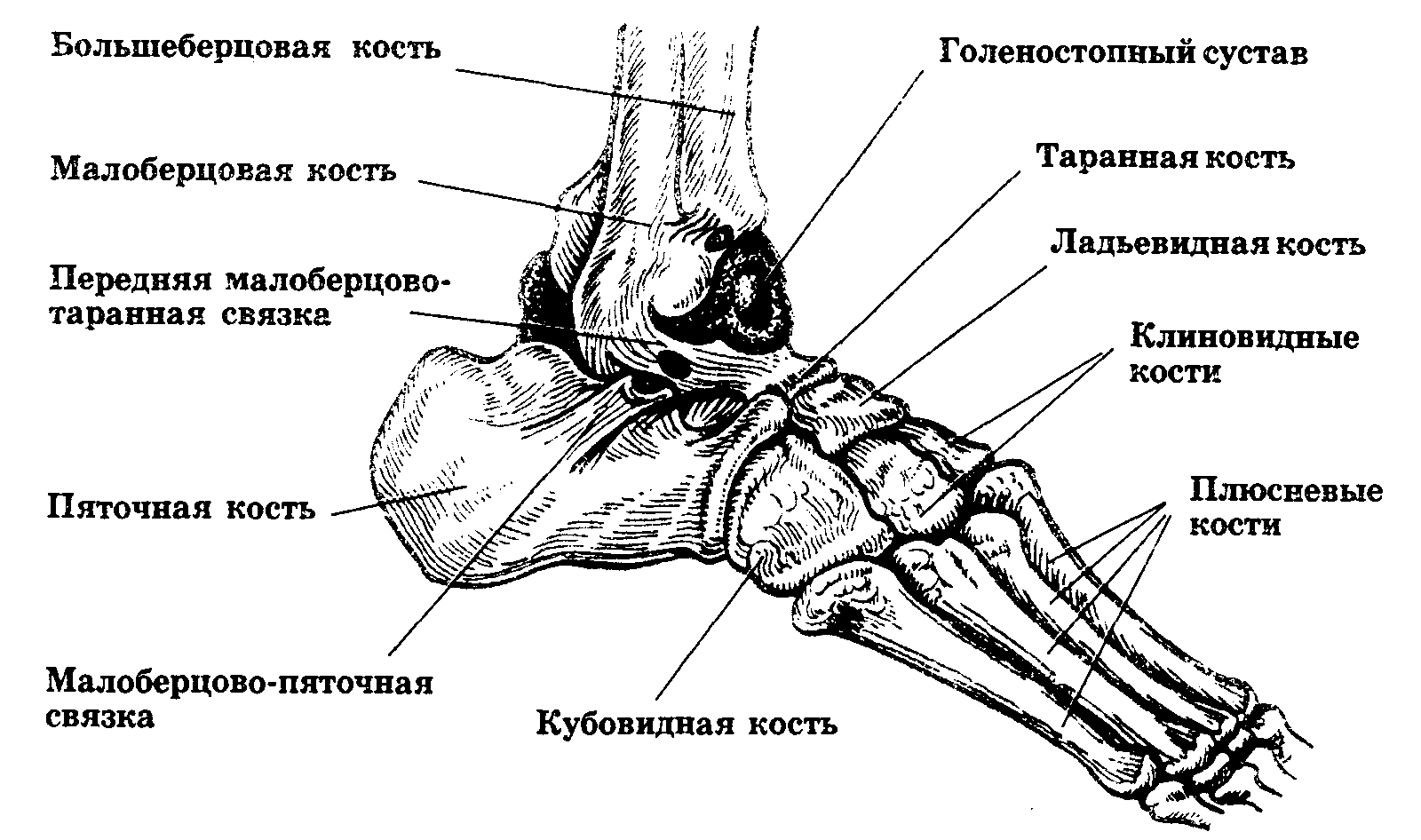
Вместе с камбаловидной мышцей она образует мышцу голени, носящую название трехглавой мышцы голени. Функцией икроножной мышцы является сгибание стопы и голеностопного сустава вниз (подошвенное сгибание).
Насильственное тыльное сгибание стопы может стать причиной повреждения этой мышцы.
Камбаловидная мышца
Эта мышца начинается от большеберцовой кости ниже уровня коленного сустава и располагается под икроножной мышцей. Дистально ее сухожилие объединяется с сухожилием икроножной мышцы с образованием ахиллова сухожилия. Как и у икроножной мышцы, основная функция этой мышцы – подошвенное сгибание стопы.
Икроножная мышц участвует в ходьбе, танцах, поддержании вертикального положения тела, когда мы стоим. Также одной из важных ее функций является обеспечение тока крови по венам от нижней конечности к сердцу.
Подошвенная мышца
Это небольшая мышца, начинающаяся вдоль латеральной головки икроножной мышцы.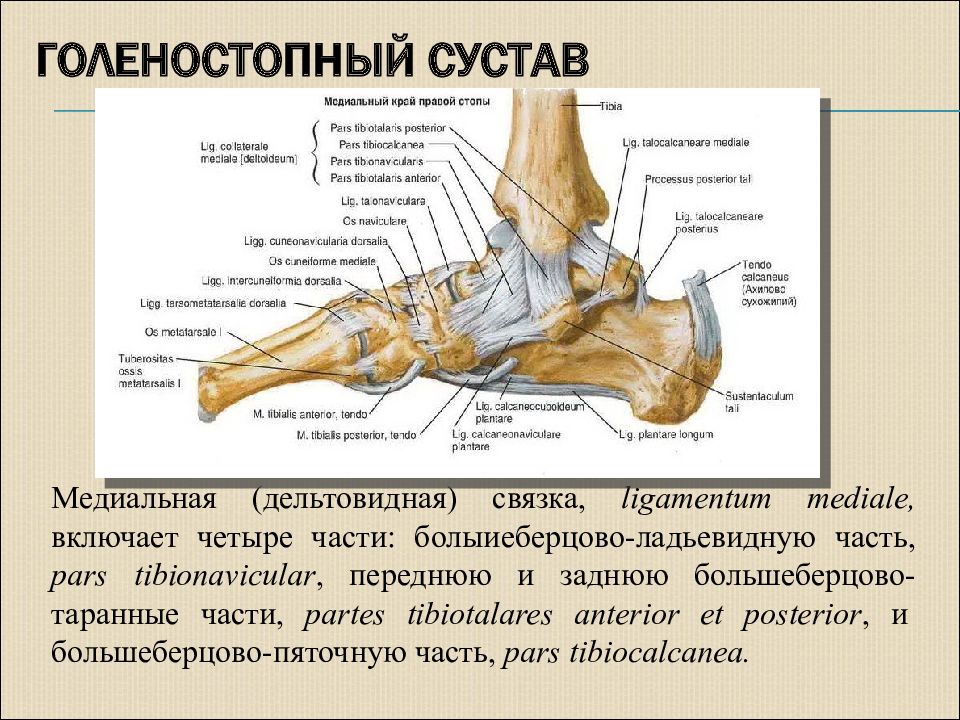 Сухожилие этой мышцы – самое длинное сухожилие человеческого тела. Она является слабым, но все же подошвенным сгибателем стопы. Повреждение этой мышцы может возникать при занятиях спортом.
Сухожилие этой мышцы – самое длинное сухожилие человеческого тела. Она является слабым, но все же подошвенным сгибателем стопы. Повреждение этой мышцы может возникать при занятиях спортом.
Ахиллово сухожилие
Ахиллово сухожилие образуется на уровне середины голени икроножной и камбаловидной мышцами и прикрепляется к пяточной кости. Это наиболее мощное и прочное сухожилие человеческого тела.
Оно подвергается наиболее значительным по сравнению со всеми остальными сухожилиями нагрузкам. При беге и прыжках сухожилие подвергается нагрузкам, в 8 раз превышающим вес тела, при ходьбе – в 4 раза.
Посредством ахиллова сухожилия икроножная и камбаловидная мышцы осуществляют подошвенное сгибание стопы и голеностопного сустава.
Сухожилие состоит из трех частей:
- Мышечно-сухожильная часть (проксимальная часть сухожилия, на уровне которой мышечные волокна превращаются в сухожильные)
- Неинсерционная часть (тело) ахиллова сухожилия
- Инсерционная часть ахиллова сухожилия
Кровоснабжение ахиллова сухожилия по сравнению с другими анатомическими образованием достаточно скудное.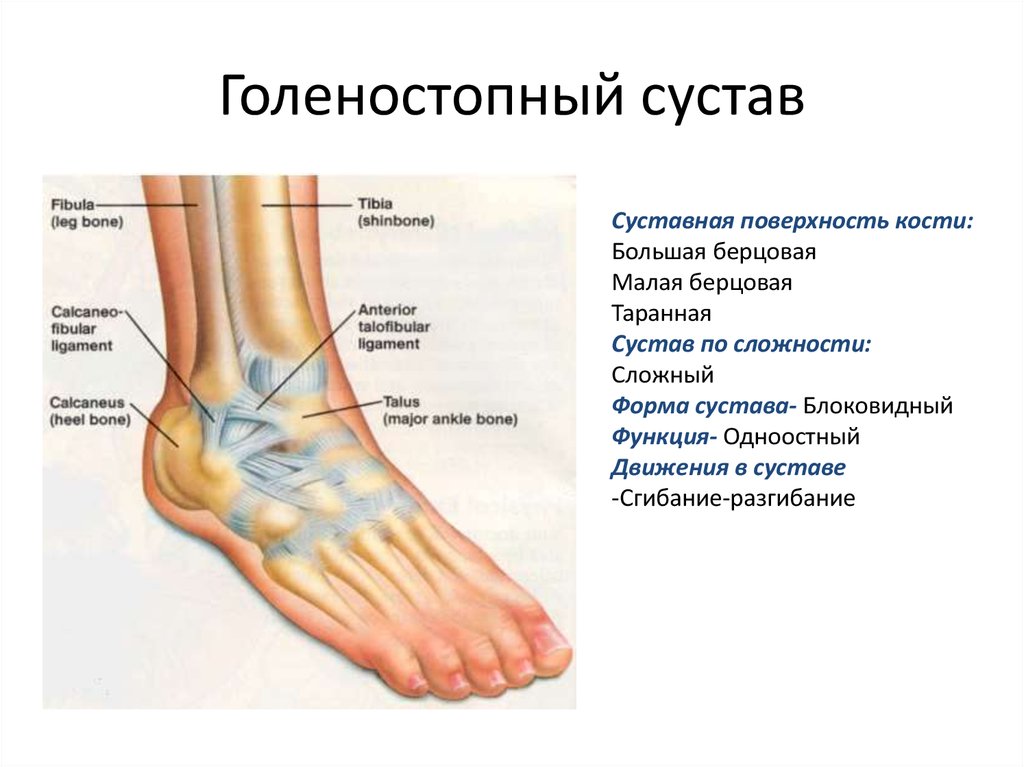
Спереди от ахиллова сухожилия расположено жировое тело Кагера, выполняющее важную функцию защиты ахиллова сухожилия.
МР-анатомия ахиллова сухожилия
- Мышечно-сухожильная часть
- Жировое тело Кагера
- Неинсерционная часть ахиллова сухожилия
- Инсерционная часть ахиллова сухожилия
Внешние мышцы и сухожилия стопы
Задняя большеберцовая мышца
Задняя большеберцовая мышца начинается от задней поверхности большеберцовой и малоберцовой костей (под икроножной мышцей в заднем мышечном футляре голени). Сухожилие этой мышцы на своем пути к стопе огибает сзади внутреннюю лодыжку.
Сухожилие этой мышцы на своем пути к стопе огибает сзади внутреннюю лодыжку.
Главная точка прикрепления мышцы – бугристость ладьевидной кости и медиальная клиновидная кость. Также от сухожилия отходят пучки, прикрепляющиеся к основаниям 2-й, 3-й и 4-й плюсневых костей, промежуточной и латеральной клиновидным костям и кубовидной кости.
Мышца и ее сухожилие играют важную роль в формировании и поддержании внутреннего свода стопы.
Сокращение задней большеберцовой мышцы осуществляет инверсию (вращение внутрь) стопы и подошвенное сгибание стопы и голеностопного сустава.
Дисфункция задней большеберцовой мышцы, в т.ч. разрыв ее сухожилия, может становится причиной приобретенного плоскостопия.
Передняя большеберцовая мышца
Передняя большеберцовая мышца начинается от верхних двух третей наружной поверхности большеберцовой кости. Сухожилие ее прикрепляется к медиальной клиновидной и 1-ой плюсневой кости стопы.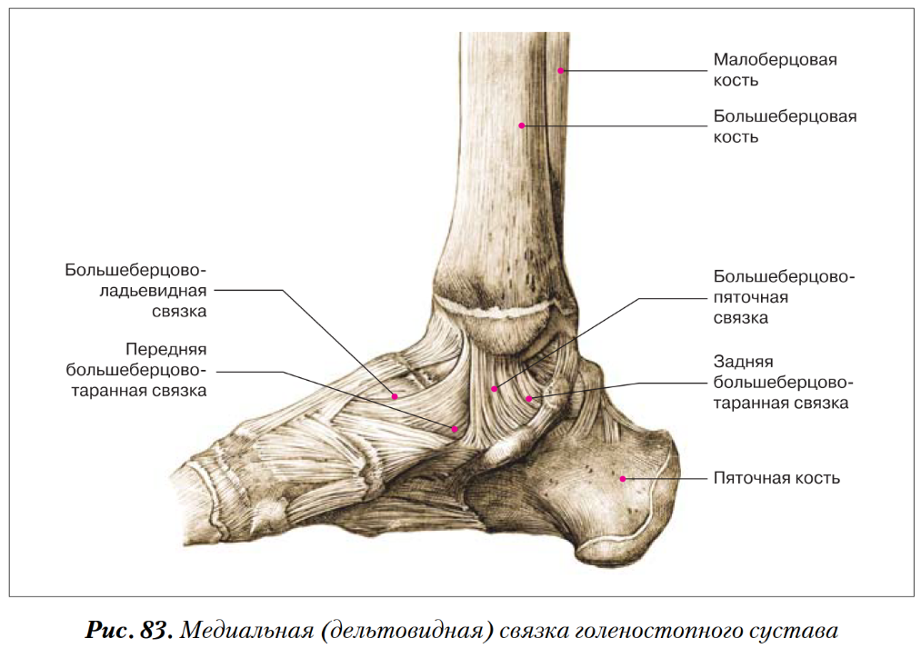
Мышца осуществляет тыльное сгибание и инверсию стопы.
Повреждение общего малоберцового нерва, иннервирующего мышцу, или сухожилия этой мышцы приводит к свисанию стопы.
Короткая малоберцовая мышца
Короткая малоберцовая мышца начинается от нижних двух третей наружной поверхности малоберцовой кости. Сухожилие ее проходит позади наружной лодыжки, идет вдоль наружной поверхности пяточной кости, располагаясь выше сухожилия длинной малоберцовой мышцы, и прикрепляется в бугристости основания 5-й плюсневой кости.
Мышца осуществляет эверсию (вращение наружу) стопы и обеспечивает динамическую стабилизацию наружного отдела стопы и голеностопного сустава. Травма стопы, сопровождающаяся ее инверсией, может приводить к повреждению сухожилия этой мышцы.
А – сухожилие короткой малоберцовой мышцы, В – сухожилие длинной малоберцовой мышцы
Длинная малоберцовая мышца
Длинная малоберцовая мышца начинается от малоберцовой кости выше короткой малоберцовой мышцы.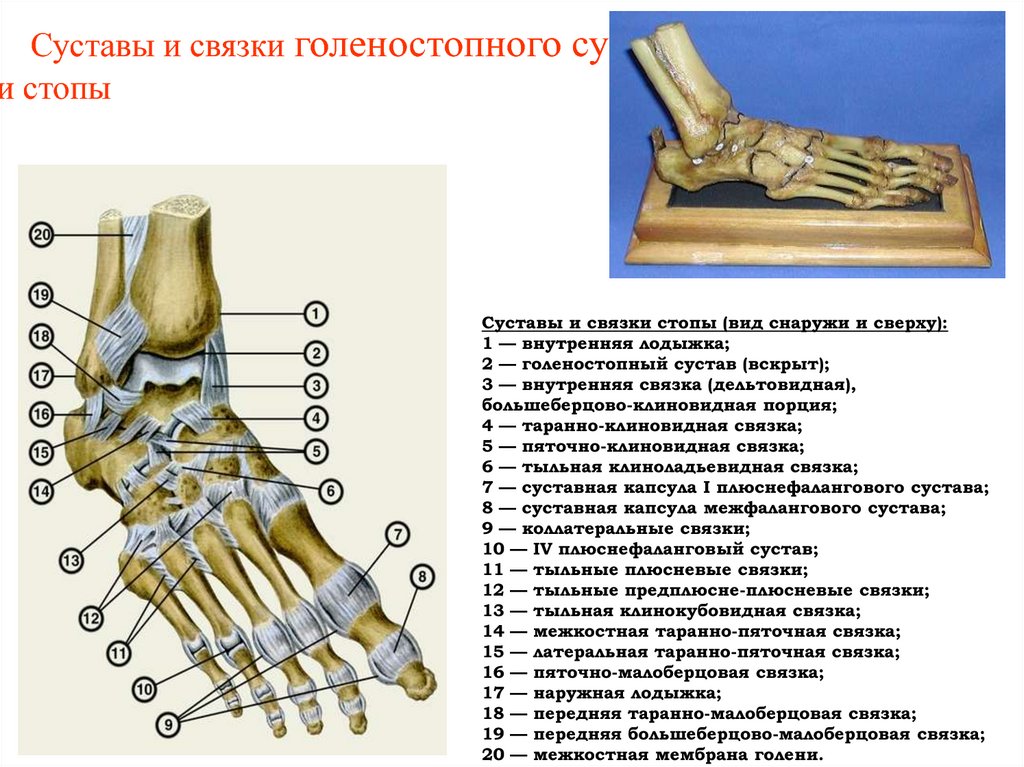 Сухожилие ее также проходит позади наружной лодыжки, продолжается на стопу и прикрепляется к медиальной клиновидной и 1-ой плюсневой кости.
Сухожилие ее также проходит позади наружной лодыжки, продолжается на стопу и прикрепляется к медиальной клиновидной и 1-ой плюсневой кости.
Основной функцией мышцы является подошвенное сгибание 1-го луча стопы. Также она осуществляет подошвенной сгибание и эверсию стопы. Мышца участвует в поддержании поперечного свода стопы и обеспечивает латеральную динамическую стабильность голеностопного сустава.
Длинный сгибатель 1-го пальца (FHL)
Мышца начинается на задней поверхности голени (задний мышечный футляр) и прикрепляется к нижней (подошвенной) поверхности дистальной фаланги 1-го пальца.
Мышца осуществляет сгибание (подошвенное сгибание) и инверсию стопы. Также она сгибает 1-ый палец.
Длинный разгибатель 1-го пальца (EHL)
Эта мышца расположена между передней большеберцовой мышцей и длинным разгибателем пальцев в переднем мышечном футляре голени. Прикрепляется она к основанию дистальной фаланги 1-го пальца.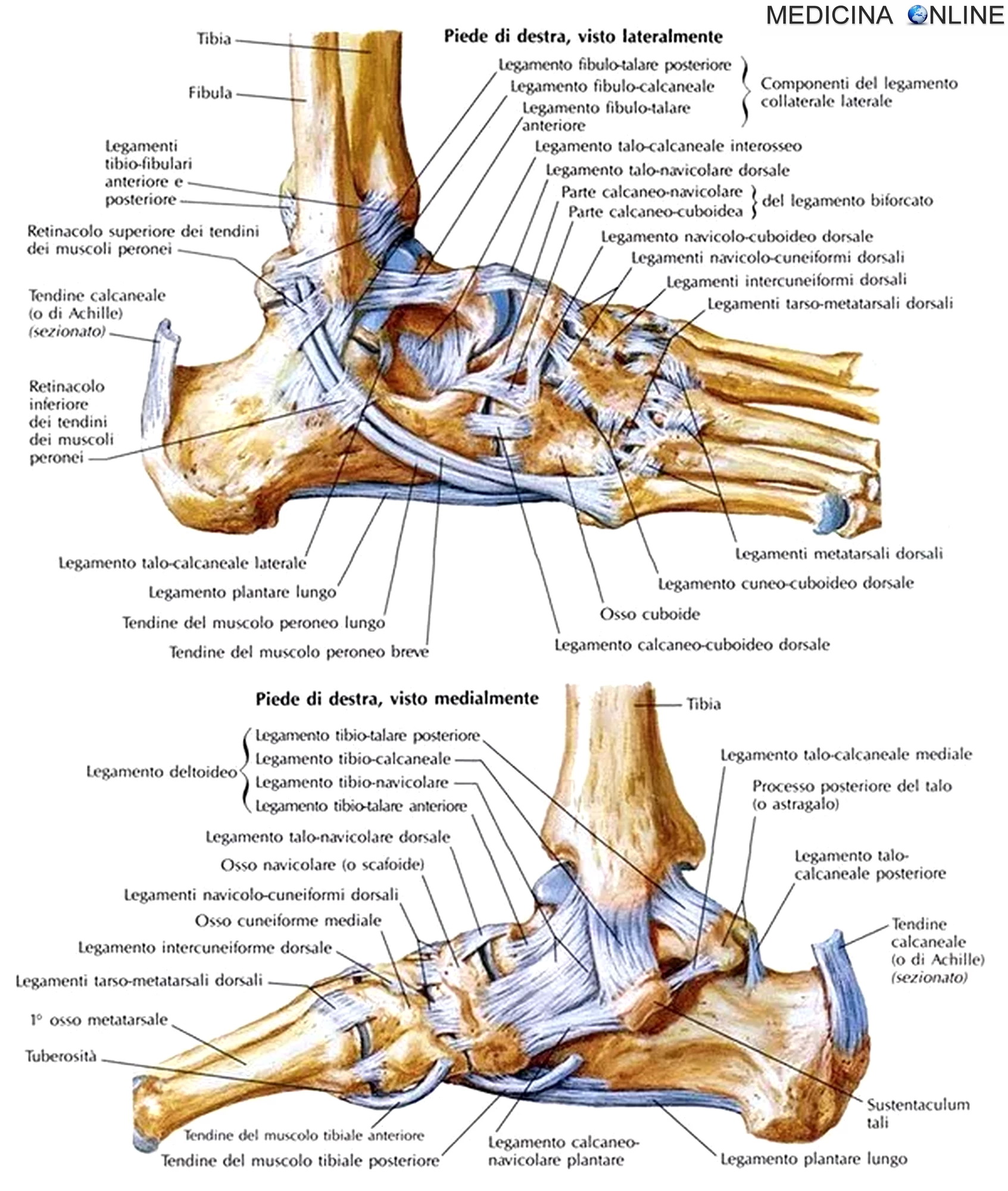 Длинный разгибатель 1-го пальца разгибает (выпрямляет и поднимает) первый палец, осуществляет тыльное сгибание стопы и участвует в эверсии и инверсии стопы.
Длинный разгибатель 1-го пальца разгибает (выпрямляет и поднимает) первый палец, осуществляет тыльное сгибание стопы и участвует в эверсии и инверсии стопы.
Длинный сгибатель пальцев (FDL)
Это одна из трех мышц, начинающихся на задней поверхности голени (задний мышечный футляр), двумя другими являются длинный сгибатель 1-го пальца и задняя большеберцовая мышца. Длинный сгибатель пальцев прикрепляется к нижней (подошвенной) поверхности дистальных фаланг малых пальцев стопы.
Мышца осуществляет сгибание малых пальцев стопы.
Длинный разгибатель пальцев (EDL)
Мышца начинается широким основанием на передней поверхности большеберцовой и малоберцовой костей и межкостной мембране. На стопе она разделяется на 4 сухожилия, прикрепляющиеся к 4 малым пальцам. Каждое сухожилие на уровне ПФС разделяется на 3 пучка, центральный пучок прикрепляется к основанию средней фаланги, два латеральных пучка объединяются и прикрепляются к дистальной фаланге.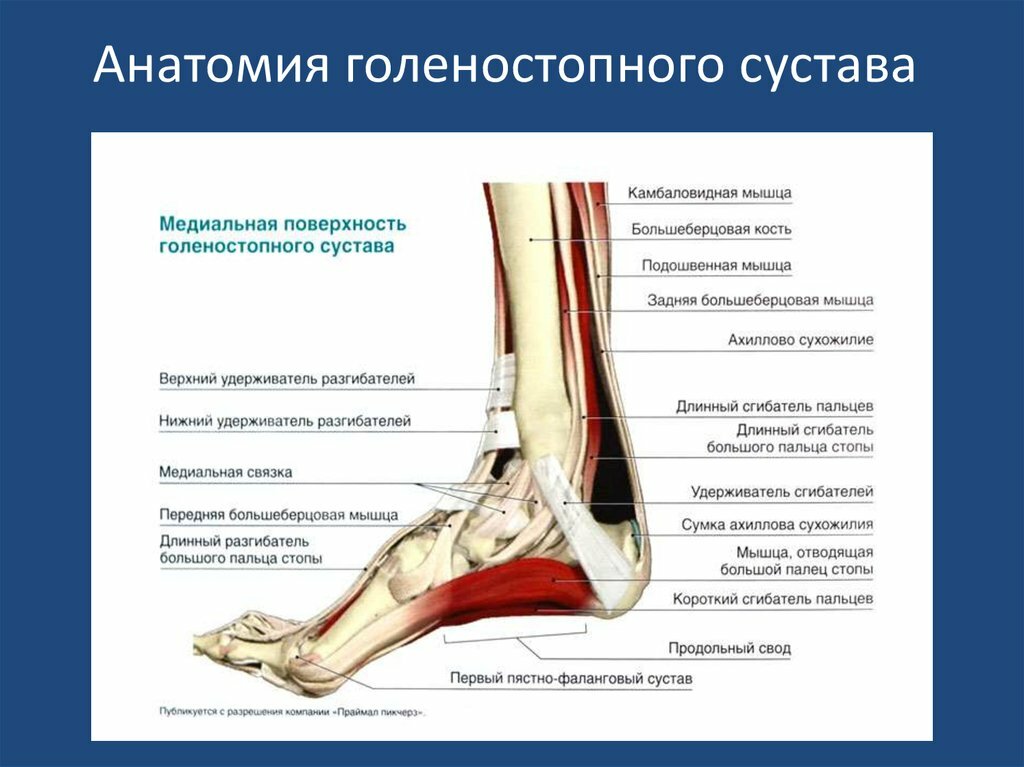
Основной функцией длинного разгибателя пальцев является разгибание пальцев. Однако она также участвует в тыльном сгибании стопы и голеностопного сустава.
Собственные мышцы и сухожилия стопы
Короткий сгибатель пальцев (FDB)
Мышца начинается от внутреннего (медиального) отростка пяточной кости и центрального отдела подошвенной фасции. Прикрепляется она ко всем 4-м малым пальцам стопы. На уровне ПФС каждое сухожилие мышцы разделается на 2 пучка, каждый из которых огибает сухожилие длинного сгибателя пальца и прикрепляется к средним фалангам 2-5 пальцев.
Мышца осуществляет сгибание (подошвенное сгибание) средних фаланг пальцев в ПМФС. При продолжении сокращения мышцы происходит сгибание проксимальных фаланг в ПФС.
Червеобразные мышцы
Это 4 небольшие мышцы, начинающиеся от 4 сухожилий сгибателей на стопе. Сухожилие каждой червеобразной мышцы прикрепляется к сухожильному растяжению длинных разгибателей на тыльной поверхности проксимальных фаланг пальцев. Сокращение червеобразных мышц приводит к разгибанию пальцев в ПМФС и ДМФС. Поскольку сухожилия располагаются ниже точки вращения ПФС, они также осуществляют сгибание в этих суставах.
Сокращение червеобразных мышц приводит к разгибанию пальцев в ПМФС и ДМФС. Поскольку сухожилия располагаются ниже точки вращения ПФС, они также осуществляют сгибание в этих суставах.
Межкостные мышцы
Межкостные мышцы стопы разделяются на тыльные и подошвенные.
4 тыльные межкостные мышцы начинаются от проксимальных половин боковых поверхностей плюсневых костей. Их сухожилия прикрепляются к основаниям проксимальных фаланг 2, 3 и 4 пальцев и к апоневрозу сухожилий длинного разгибателя пальцев (не к сухожильному растяжению разгибателей).
Тыльные межкостные мышцы осуществляют разведение (отведение) и вместе с подошвенными межкостными мышцами участвуют в сгибании пальцев в ПФС.
3 подошвенные межкостные мышцы начинаются от 3-5 плюсневых костей, они осуществляют смыкание (приведение) пальцев.
Вместе тыльные и подошвенные межкостные мышцы стабилизируют малые пальцы стопы. Также они участвуют в поддержании переднего свода стопы и в небольшой степени – в поддержании медиального и латерального продольных ее сводов.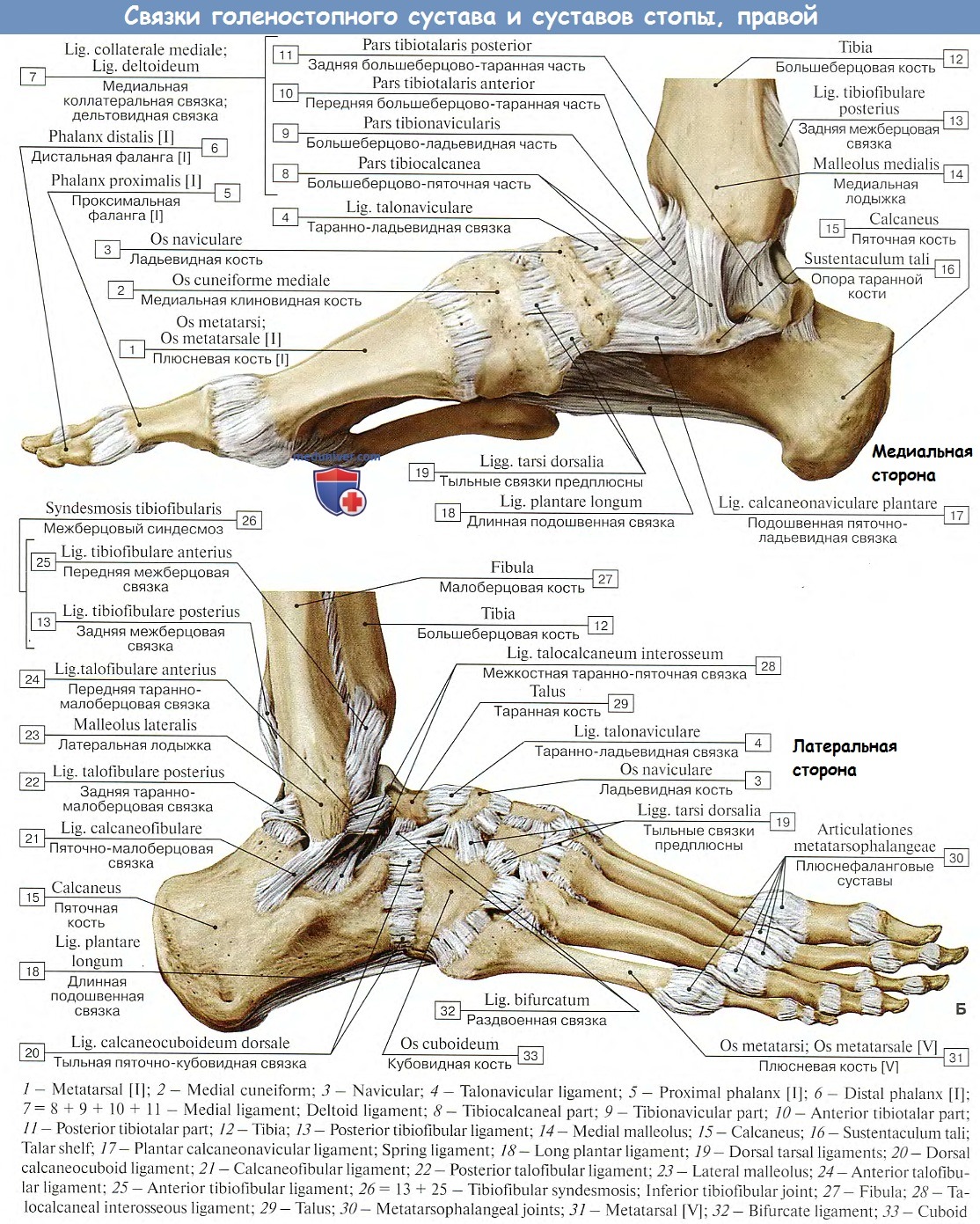
Голеностопный сустав | Позвоночник.org
Голеностоп — это один из наиболее уязвимых суставов в человеческом организме. Его повреждение часто приводит к полному обездвиживанию человека. Он обеспечивает соединение стопы с голенью. Для нормальной ходьбы необходимо, чтобы он был здоров и в полном объеме выполнял свои функции.
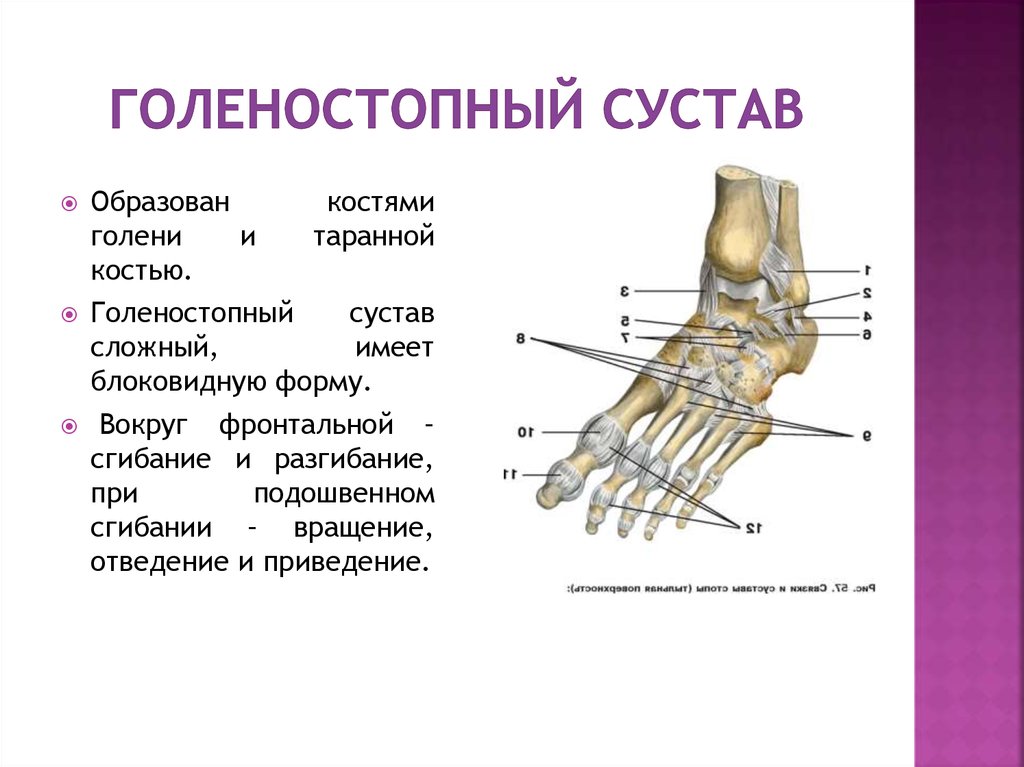
Голеностопный сустав обеспечивает любые движения стопой. Анатомия голеностопного сустава достаточно сложная. Он состоит из нескольких костей, которые связаны хрящевыми образованиями и мышечными связками.
Анатомические особенности
Распределение давления веса тела человека по поверхности ступни обеспечивается именного голеностопом, на который приходится нагрузка всего веса человека. Верхняя анатомические граница голеностопа проходит по условной линии на 7-8 см над медиальной лодыжкой (видимым выступом изнутри). Границей между стопой и суставом служит линия между латеральной и медиальной лодыжками. Латеральная лодыжка находится с обратной стороны от медиальной.
Границей между стопой и суставом служит линия между латеральной и медиальной лодыжками. Латеральная лодыжка находится с обратной стороны от медиальной.
Сустав разделен на внутренний, наружный, передний и задний отделы. Тыльная сторона стопы — это передний отдел. В области ахиллова сухожилия находится задний отдел. В области медиальной и латеральной лодыжек — внутрений и наружный отделы, соответственно.
Кости сустава
Голеностопный сустав соединяет малоберцовую и большеберцовую кости с надпяточной костью, таранной или костью стопы. Отросток кости стопы входит в гнездо между нижними концами малоберцовой и большеберцовой костей. Вокруг этого соединения и образуется голеностопный сустав. В этой основе выделяют несколько элементов:
- внутренняя лодыжка — это нижний (дистальный) край большеберцовой кости;
- наружная лодыжка — край малоберцовой кости;
-
дистальная поверхность большеберцовой кости.
Наружная лодыжка сзади имеет углубление, в котором зафиксированы сухожилия, подходящие к мышцам малоберцовых мышц — длинной и короткой. Фасции (оболочки из соединительной ткани) вместе с боковыми суставными связками крепятся к наружной стороне наружной лодыжки. Фасции образованы из защитных футляров, которые покрывают сухожилия, сосуды, нервные волокна.
У голеностопного сустава имеется так называемая щель, которая образована на его внутренней поверхности верхней стороной таранной кости и гиалиновым хрящом.
Внешний вид
голеностопа
Строение голеностопного сустава несложно представить. Поверхность нижнего края большеберцовой кости внешне напоминает дугу. Внутренняя сторона этой дуги имеет отросток. Снизу на большеберцовой кости есть отростки спереди и сзади. Их называют передней и задней лодыжками. Малоберцовая вырезка на большеберцовой находится с внешней стороны.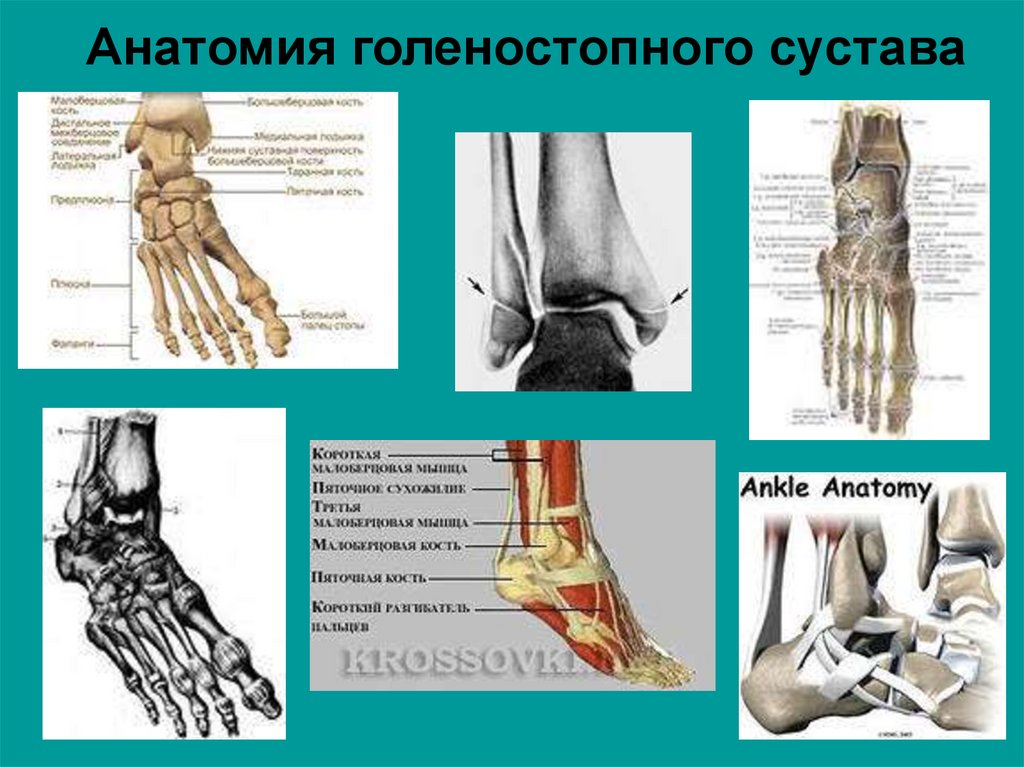 По бокам от этой вырезки есть бугорки. Наружная лодыжка частично расположена в малоберцовой вырезке. Она и малоберцовая вырезка вместе создают межберцовый синдезмоз. Для полноценного функционирования сустава очень важно его здоровое состояние.
По бокам от этой вырезки есть бугорки. Наружная лодыжка частично расположена в малоберцовой вырезке. Она и малоберцовая вырезка вместе создают межберцовый синдезмоз. Для полноценного функционирования сустава очень важно его здоровое состояние.
Передняя часть меньше задней. Поверхность сустава разделена на внутреннюю и наружную костным гребнем.Передний и задний бугорки суставной поверхности образуют внутреннюю лодыжку. Они отделены друг от друга ямкой. Передний бугорок имеет большие размеры, чем задний. Дельтовидная связка и фасции крепятся к лодыжке с внутренней части без суставных поверхностей. Противоположная поверхность (с наружной стороны) укрыта хрящом.
Суставные мышцы
Сзади и снаружи от голеностопного сустава проходят мышцы, обеспечивающие сгибание стопы.
К ним относятся:
В переднем отделе голеностопа расположены мышцы, обеспечивающие разгибание:
Короткая длинная и третья малоберцовые кости — это мышцы, обеспечивающие движение голеностопа в наружном направлении (пронаторы).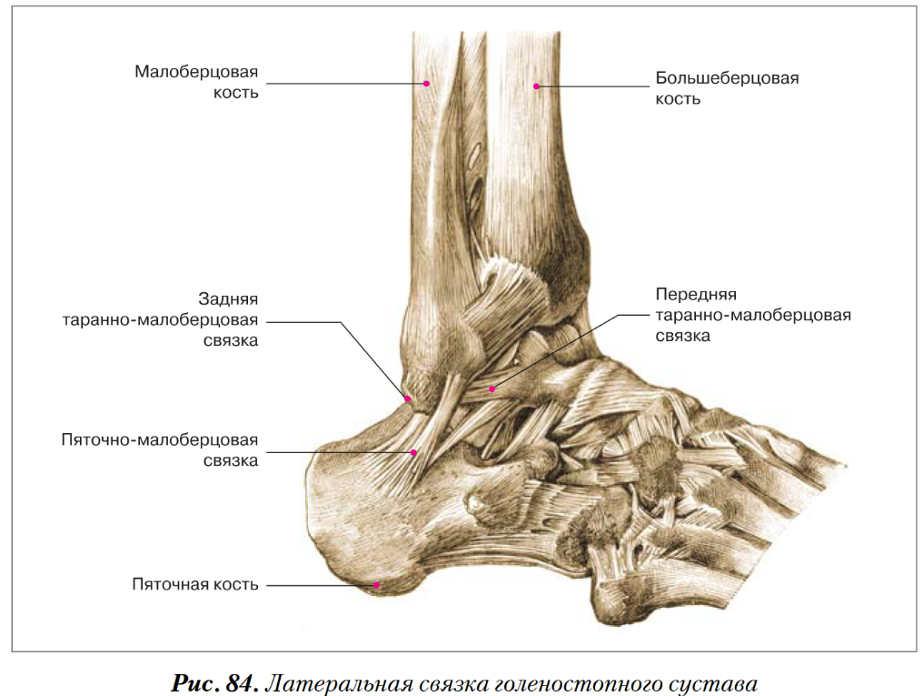 Движение внутрь обеспечивают супинаторы — длинный разгибатель большого пальца и передняя большеберцовая мышца.
Движение внутрь обеспечивают супинаторы — длинный разгибатель большого пальца и передняя большеберцовая мышца.
Связки голеностопа
Нормальное функционирование и движение в суставе обеспечивается при помощи связок, которые также придерживают костные элементы сустава на их местах. Наиболее мощная связка голеностопа — дельтовидная. Она обеспечивает соединение таранной, пяточной и ладьевидной костей (стопы) с внутренней лодыжкой.
Мощным образованием является связочный аппарат межберцового синдесмоза. Берцовые кости удерживаются вместе, благодаря межкостной связке, которая является продолжением межкостной мембраны. Межкостная связка переходит в заднюю нижнюю, которая удерживает сустав от слишком сильного поворота внутрь. От слишком сильного поворота в наружном направлении удерживает передняя нижняя межберцовая связка. Она располагается между малоберцовой вырезкой, которая находится на поверхности большеберцовой кости и наружной лодыжкой. Дополнительно от чрезмерного вращения стопы наружу удерживает поперечная связка, расположенная под межберцовой.
Дополнительно от чрезмерного вращения стопы наружу удерживает поперечная связка, расположенная под межберцовой.
Кровеносные сосуды
Питание тканей обеспечивается малоберцовой, передней и задней большеберцовыми артериями. В области суставной капсулы, лодыжек и связок от этих артерий расходится сосудистая сеть, так как артерии разветвляются.
Отток венозной крови происходит по наружной и внутренней сетям, которые сходятся в передние и задние большеберцовые вены, малую и большую подкожные вены. Венозные сосуды соединены в единую сеть анастомозами.
Функции
голеностопаГоленостоп может выполнять движения вокруг своей оси и по оси, проходящей через точку перед наружной лодыжкой. Собственная ось проходит через центр внутренней. По этим осям движение возможно по амплитуде в 60-90 градусов.
Источник:https://moyaspina. ru/info/golenostopnyy-sustav-zabolevaniya
ru/info/golenostopnyy-sustav-zabolevaniya
Похожие страницы
Стопа и голеностопный сустав — анатомия, физиология, болезни
Это блоковидный сустав, образованный дистальными концами большеберцовой и малоберцовой костей и проксимальной частью тела таранной кости. Движения голеностопного сустава практически сводятся к подошвенному сгибанию и тыльному разгибанию.
Анатомические особенности голеностопного суставаСуставная капсула спереди и сзади голеностопного сустава ослаблена, а с боков укреплена прочными связками. Спереди по средней линии капсула простирается от большеберцовой кости до точки, отстоящей на 1 см от шейки таранной кости. Суставная капсула выстлана синовиальной оболочкой. Синовиальная полость голеностопного сустава не сообщается с другими сочленениями и сумками в области стопы.
Голеностоп окружен сильным связочным аппаратом.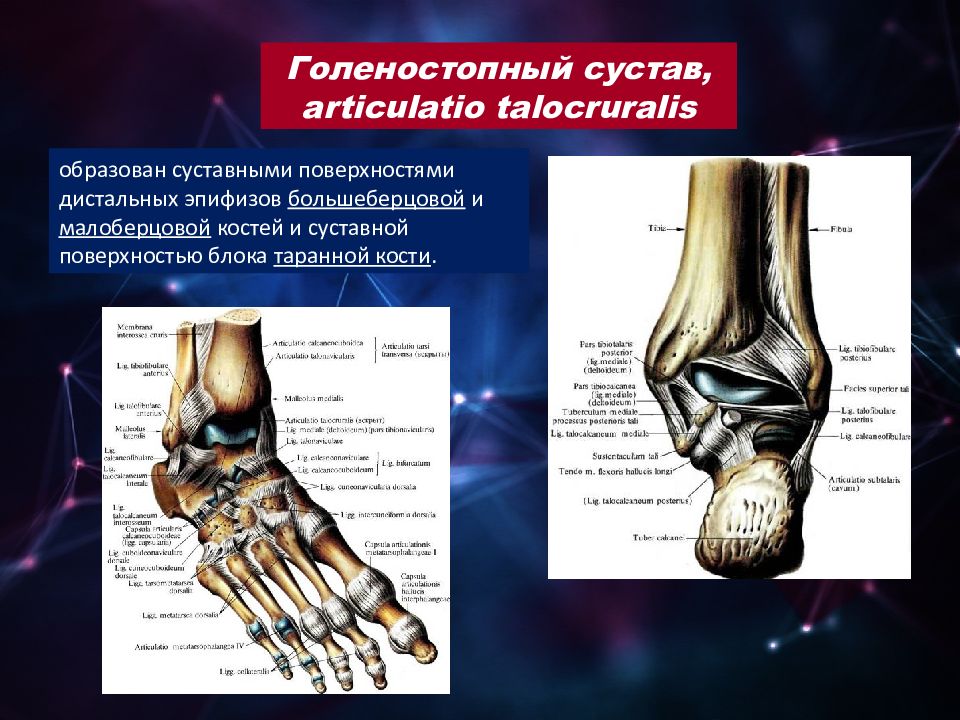 Различают медиальную (дельтовидную) связку на медиальной стороне голеностопного сустава и латеральные связки:
Различают медиальную (дельтовидную) связку на медиальной стороне голеностопного сустава и латеральные связки:
- передняя и задняя малоберцово-таранные;
- малоберцово-пяточная.
Все сухожилия лежат сверху суставной капсулы и включены в синовиальные влагалища длиной около 8 см.
Сухожилия разгибателей (передняя большеберцовая мышца, длинный разгибатель пальцев, длинный разгибатель I пальца) и их синовиальные влагалища лежат на передней поверхности голеностопного сустава. Сухожилия и сухожильные влагалища задней большеберцовой мышцы, длинного сгибателя пальцев и длинного сгибателя I пальца огибают сустав с медиальной стороны, позади и ниже медиальной лодыжки.
Сухожилие длинного разгибателя I пальца расположено больше кзади. Общее сухожилие икроножной и камбаловидной мышц (ахиллово) лежит ближе к поверхности, чем сухожилие длинного сгибателя I пальца, и прикрепляется к задней поверхности пяточной кости, где оно подвержено травмам, воспалительным процессам и раздражениям от ближайших костных шпор.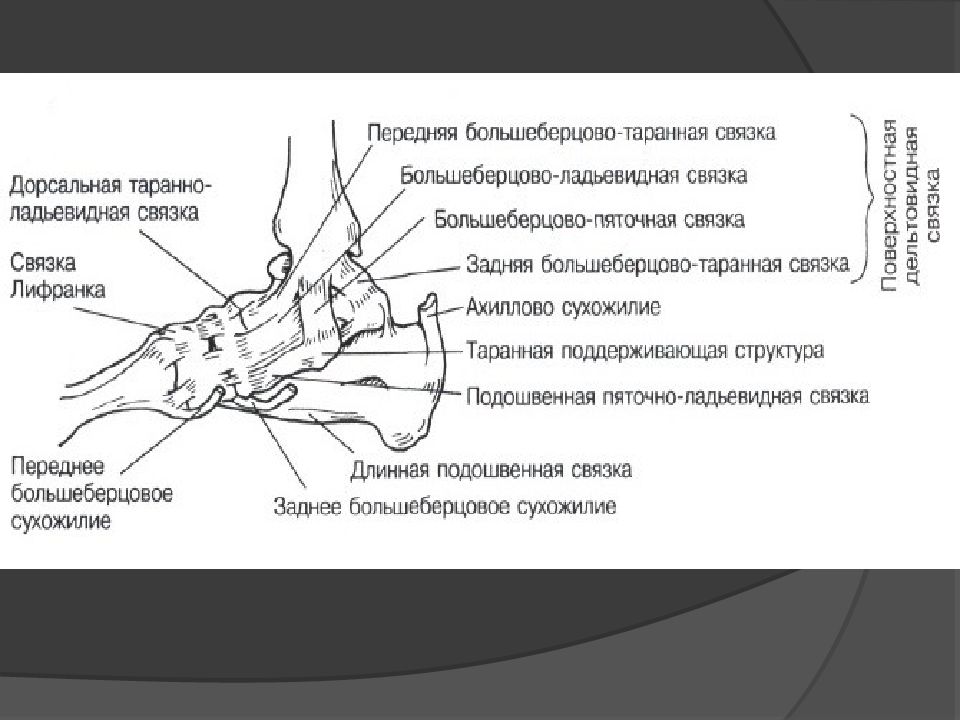
Ахиллово сухожилие отделено от глубоких тканей прослойкой жировой ткани. На наружной поверхности голеностопного сустава, позади и ниже латеральной лодыжки, расположено общее сухожильное влагалище длинной и короткой малоберцовых мышц. Сухожилия в области голеностопного сустава окружены пучками утолщенных фасциальных волокон.
Предплюсневые суставы являются опорными участками стопы. С подошвенной стороны свод стопы поддерживается необычайно крепкими предплюсневыми связками, подошвенным апоневрозом, короткими мышцами стопы и длинными сухожилиями, пересекающими голеностоп и переходящими в подошву.
Подтаранный суставВ клиническом смысле представляет собой функциональное единое целое, включающее не только задний таранно-пяточный сустав, но и таранно-пяточную нить таранно-пяточно-ладьевидного сочленения и таранно-пяточномежкостную связку, лежащую между этими суставами. Суставная капсула и синовиальная оболочка тесно прилегают к костям, образующим этот сустав, и почти не дают суставной полости расширяться.
Подошвенный апоневроз является прочным волокнистым образованием, простирающимся сравнительно узкой полоской кпереди от пяточной кости. В среднем отделе стопы он делится на пять пучков, расходящихся к пальцам.
Плюснефаланговые и межфаланговые суставыАнатомическое строение плюснефаланговых и межфаланговых суставов стопы имеет сходство со строением соответствующих суставов кисти. Каждый них окружен суставной капсулой, выстланной синовиальной оболочкой. Сухожилия разгибателя укрепляют капсулу сустава с тыльной стороны, боковые связки укрепляют ее с боков, а подошвенные — с подошвенной стороны. Амплитуда сгибания небольшая, что обусловлено более плотной суставной капсулой.
Синовиальные сумки/strong>Наиболее крупные синовиальные сумки стопы расположены над I и V плюснефаланговыми суставами и вокруг пятки. Синовиальные сумки могут размещаться под кожей в области ахиллова сухожилия/между ним и задней поверхностью пяточной кости, между кожей и подошвенной поверхностью пяточной кости возле места прикрепления подошвенной фасции.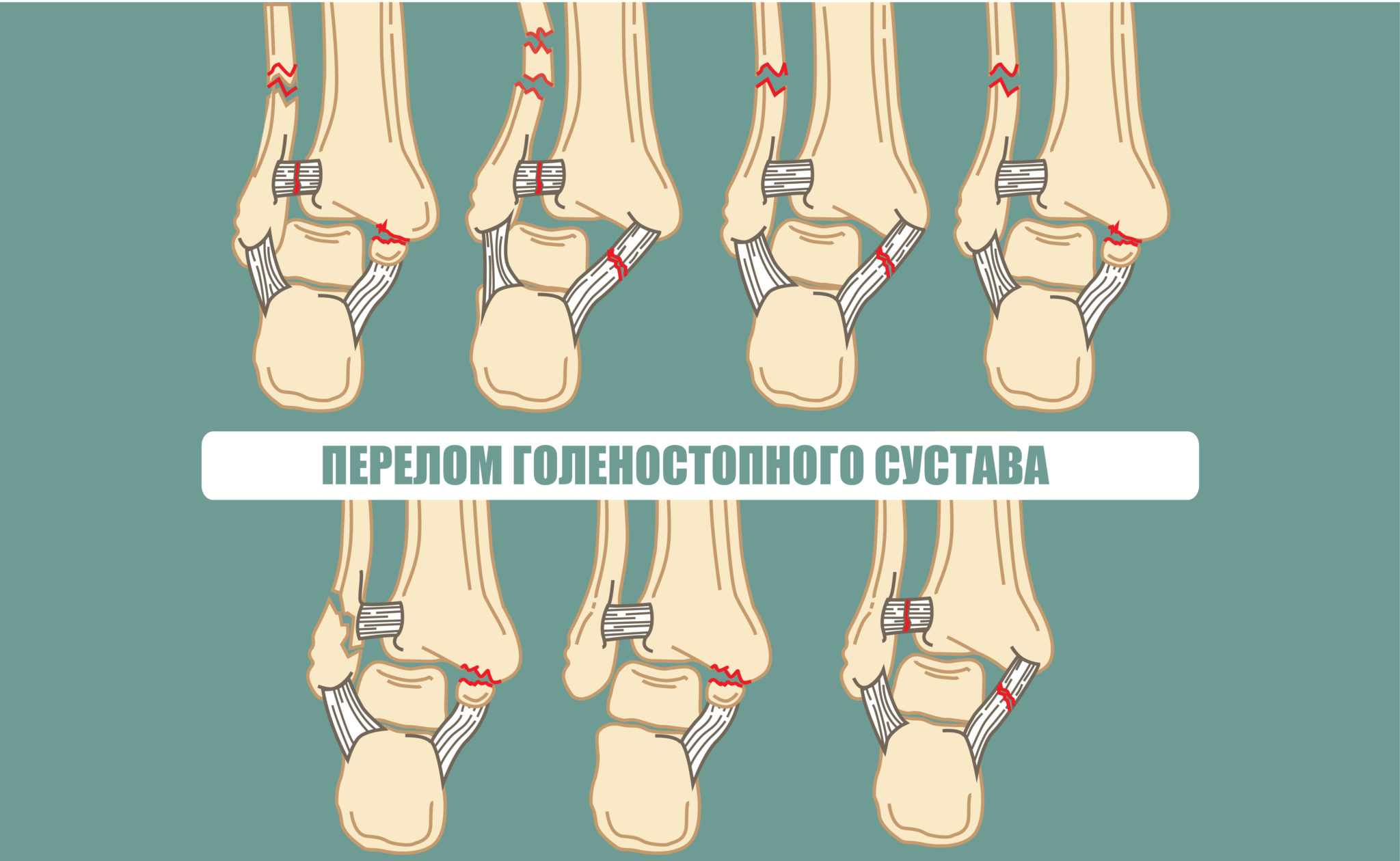 Подкожные сумки обычно образуются в местах, несущих повышенную нагрузку или подвергающихся трению.
Подкожные сумки обычно образуются в местах, несущих повышенную нагрузку или подвергающихся трению.
К основным заболеваниям голеностопного сустава или связанных с ним сухожильных влагалищ относятся:
- ревматоидный и псориатический артриты;
- болезнь Бехтерева или Рейтера.
- гнойное поражение стопы, особенно у больных сахарным диабетом;
- переломы;
- остеохондрит головок плюсневых костей, включая остеохондропатию головки II плюсневой кости;
- ишемические поражения на фоне облитерирующего эндартериита, атеросклероза и других сосудистых заболеваний.
При этом для ревматоидного артрита и болезни Бехтерева более характерно одновременное вовлечение в процесс обоих суставов.
Среди других причин появления боли в области голеностопного сустава можно назвать реактивные артриты, включая ревматический, деформирующий остеоартроз, артриты при неспецифическом язвенном колите и болезни Крона. При наличии нескольких островоспалившихся, резко болезненных суставов с гиперемией и гипертермией кожи над ними можно предполагать подагрический артрит.
Особая осторожность требуется в тех случаях, когда припухлость возникает только в области одного голеностопного сустава. Это может указывать на наличие инфекционного бактериального (гнойного, гонококкового, туберкулезного) артрита, при котором инъекционная терапия противопоказана.
Нередко причиной боли и даже припухлости в области голеностопного сустава является воспаление сухожильного влагалища задней большеберцовой или малоберцовых мышц.
СтопыСуставы переднего отдела стопы, пораженные ревматоидным артритом и другими заболеваниями, являются основными причинами боли и потери трудоспособности. Кроме того, есть целый ряд других причин, вызывающих болезненные ощущения в стопе. К ним относятся:
Причинами боли в области стопы также могут быть расстройства чувствительности вследствие нейропатии, перерастающие в болезненные и неприятные ощущения, которые больные связывают с суставным поражением.
При ревматоидном артрите почти всегда поражаются плюснефаланговые суставы, что является одним из основных признаков болезни. Поражение приводит к припуханию и расширению переднего отдела стопы. Вследствие отека мягких околосуставных тканей пальцы стопы отстоят друг от друга. При пальпации, а особенно при боковом сжатии, выявляется ярко выраженная болезненность.
На поздних стадиях ревматоидного артрита развиваются подвывихи плюснефаланговых суставов, формируется деформация стопы. Боль связана со сдавлением под тяжестью тела структур, не приспособленных выносить ее. После того как артрит вызвал поражение плюснефаланговых суставов, через некоторое время (обычно не ранее чем через 2 года) капсула сустава ослабляется, происходит подвывих проксимальной фаланги и смещение ее в сторону тыла стопы.
Поражение приводит к припуханию и расширению переднего отдела стопы. Вследствие отека мягких околосуставных тканей пальцы стопы отстоят друг от друга. При пальпации, а особенно при боковом сжатии, выявляется ярко выраженная болезненность.
На поздних стадиях ревматоидного артрита развиваются подвывихи плюснефаланговых суставов, формируется деформация стопы. Боль связана со сдавлением под тяжестью тела структур, не приспособленных выносить ее. После того как артрит вызвал поражение плюснефаланговых суставов, через некоторое время (обычно не ранее чем через 2 года) капсула сустава ослабляется, происходит подвывих проксимальной фаланги и смещение ее в сторону тыла стопы.
Лежащие под суставом подушки, состоящие из фиброзной и жировой ткани. смещаются вперед, и суставы становятся не защищенными. Вследствие давления кожа утолщается и развивается типичная мозоль («натоптыш»). Повреждения могут усугубляться развитием эрозий головок плюсневых костей и отклонением пальцев в латеральную сторону.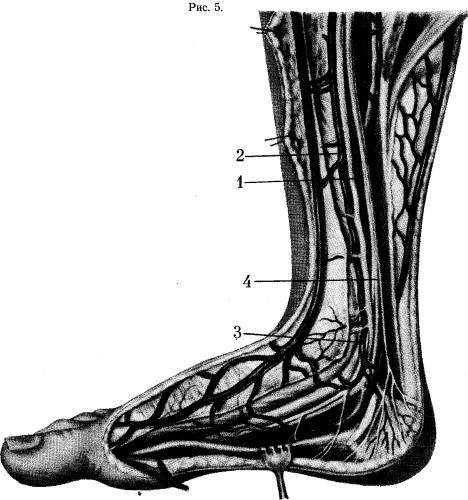
Наиболее часто поражаются II и III плюснефаланговые суставные сочленения. Первый плюснефаланговый сустав является классическим местом локализации подагрического артрита. Данная патология редко нуждается в местном введении глюкокортикостероидов, так как пероральный прием нестероидных препаратов весьма эффективен. Но сустав может вовлекаться в воспалительный процесс при ревматоидном или псориатическом артрите, болезни Рейтера. Может он деформироваться и при полиостеоартрозе. Иногда сумка на медиальной стороне сустава воспаляется из-за давления на нее неправильно подобранной обуви.
ПяткиБоль в районе пяточной кости — талалгия — симптом, часто встречающийся при целом ряде суставных заболеваний. Иногда при серонегативном спондилоартрите и деформирующем остеоартрозе талалгия длительное время может быть единственным проявлением болезни. Основными причинами боли в области пятки, поддающейся инъекционной терапии, являются воспаление синовиальных сумок ахиллова сухожилия (ахиллобурсит) и болезненные пяточные шпоры.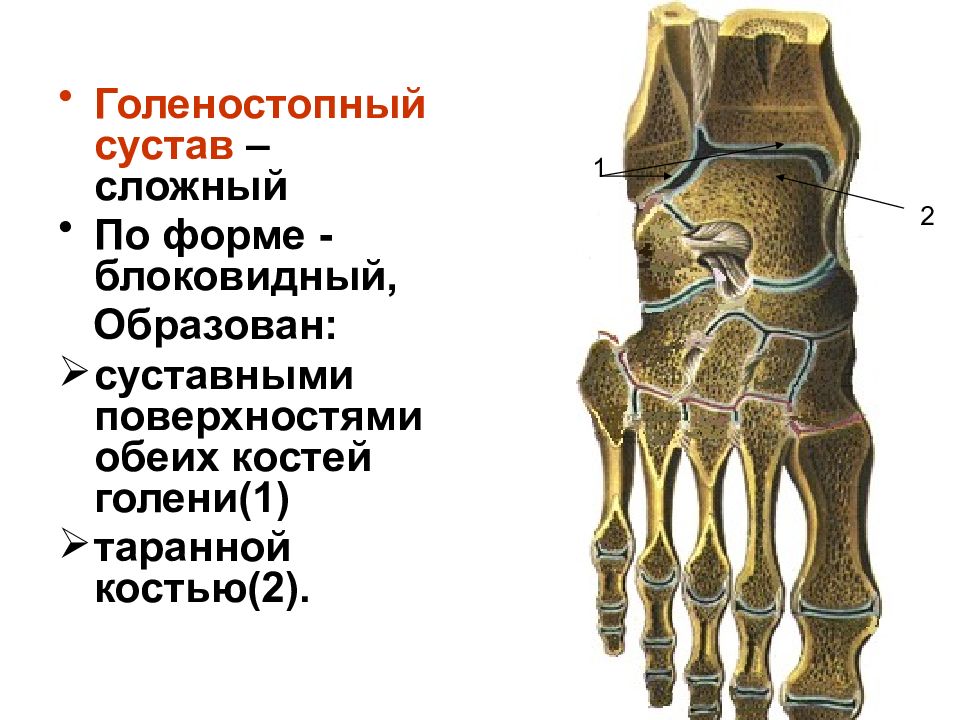
Ахиллобурсит встречается при серонегативных формах полиартритов, включая псориатический артрит, болезнь Рейтера или Бехтерева, энтеропатические артропатии, а также при тяжелых формах ревматоидного артрита. Ахиллобурсит обычно сопровождается выраженным отеком, который придает пятке ощущение деревянной плотности при ее пальпации.
Пяточная (подошвенная) шпора в классическом варианте представляет собой хроническое болезненное воспаление места прикрепления длинной подошвенной связки к средней части пяточной кости (чуть выше точки опоры, несущей массу тела). Обычным ее морфологическим субстратом, выявляемым при рентгенологическом исследовании, является костное разрастание в указанной области, обращенное острой вершиной кпереди. Но не всегда даже шпора больших размеров может являться причиной талалгии.
Болезненные поражения обычно связаны с ранней стадией образования шпоры, а рентгенологическое исследование при этом может только показать неясные очертания надкостницы и начальные рентгенологические признаки формирования шпоры. Данное изменение, как правило, вторично. Ему обычно предшествуют микротравматизация с надрывом или разрывом отдельных волокон подошвенной связки, ахиллова сухожилия (ахиллодинии при остеоартрозе, бруцеллезном артрите), ахиллобурсит, ахиллотендинит (при серонегативных спондилоартритах), периостит (при псориатическом артрите, болезни Рейтера). Довольно редко болезненные пяточные шпоры встречаются при ревматоидном артрите.
Данное изменение, как правило, вторично. Ему обычно предшествуют микротравматизация с надрывом или разрывом отдельных волокон подошвенной связки, ахиллова сухожилия (ахиллодинии при остеоартрозе, бруцеллезном артрите), ахиллобурсит, ахиллотендинит (при серонегативных спондилоартритах), периостит (при псориатическом артрите, болезни Рейтера). Довольно редко болезненные пяточные шпоры встречаются при ревматоидном артрите.
Среди других причин болезненного состояния пятки, при которых локальная инъекционная терапия не применяется, наиболее частой является воспаление в сухожилии. При ахиллотендините происходит повреждение всего ахиллова сухожилия и места его прикрепления, где оно переходит в фиброзный периост, покрывающий заднюю часть пяточной кости. Вследствие диффузности поражения он не поддается местному лечению глюкокортикостероидами. К тому же существует опасность разрыва спустя некоторое время после инъекции ПГКС.
В ряде случаев (при серонегативных спондилоартритах и гонококковом артрите) встречаются энтезопатии в местах прикрепления ахиллова сухожилия. При этом органические изменения не выявляются даже при морфологическом исследовании.
При этом органические изменения не выявляются даже при морфологическом исследовании.
Непосредственно под пяткой могут локализоваться ревматоидные узелки. Они редко причиняют болевые ощущения, легко могут быть пропальпированы у больного, находящегося в положении лежа на спине. Если они большие и болезненные, то проявляется хорошая реакция на инъекцию глюкокортикостероидов. Располагающиеся непосредственно на ахилловом сухожилии ревматоидные узелки (тофусы) способны вызывать боль, если травмируются обувью при ходьбе. Иногда выявляется безболезненная диффузная или ограниченная припухлость ахиллова сухожилия, обусловленная ассоциированным с гиперхолестеринемией ксантоматозом.
Разрыв ахиллова сухожилия возникает спонтанно и проявляется внезапным параличом сгибания голеностопного сустава. Боль ощущается по задней поверхности пятки в ахилловом сухожилии. При пальпации обнаруживается наличие дефекта на сухожилии за счет ретракции мышц голени.
Также может наблюдаться частичный разрыв, возникающий вследствие инъекций ПГКС в сухожильную ткань при проведении местной инъекционной терапии.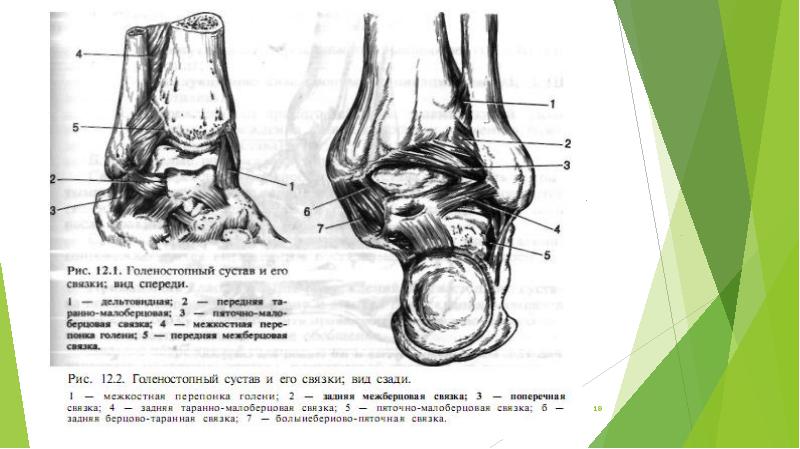 Экзостозы развиваются по задней поверхности кости пятки, обычно ниже места сухожильного прикрепления. Они появляются вследствие давления обуви и легко обнаруживаются при пальпации или на рентгене.
Экзостозы развиваются по задней поверхности кости пятки, обычно ниже места сухожильного прикрепления. Они появляются вследствие давления обуви и легко обнаруживаются при пальпации или на рентгене.
Возможны также костные повреждения пяточной кости вследствие метастазирования опухолей, болезни Педжета, переломов. Эти патологические состояния диагностируются при рентгенологическом исследовании.
Анатомия и биомеханика голеностопного сустава
1. Анатомия и Биомеханика голеностопного сустава
Голеностопный сустав(art.Talocruralis)Образуется суставными поверхностями нижнихконцов обеих берцовых костей, которые охватывают
блок таранной кости наподобие вилки, причем к
faсies articularis superior блока причленяется нижняя
суставная поверхность большеберцовой кости, а к
боковым поверхностям блока — суставные
поверхности лодыжек.
Суставная сумка прикрепляется вдоль хрящевого
края суставных поверхностей, спереди захватывает
часть шейки таранной кости.

Вспомогательные связки расположены по бокам
сустава и идут от лодыжек к соседним костям
предплюсны.
3. Строение верхнего отдела голеностопного сустава.
5. Строение нижнего отдела голеностопного сустава.
7. Связочный аппарат голеностопного сустава.
9. Группа связок соединяющие кости голени между собой.
Межкостная перепонка голениЗадняя межберцовая связка
Передняя межберцовая связка
Функция: Удержание костей голени в
анатомическом положении в виде
“вилки”.
Дистальный межберцовый синдесмоз
11. Медиальная группа связок голеностопного сустава.
Большеберцово-ладьевидная связка.Большеберцово-пяточная связка.
Передняя большеберцово-таранная
связка.
Задняя большеберцово-таранная
связка.
Функция:
13. Латеральная группа связок голеностопного сустава.
Передняя таранно-малоберцоваясвязка.
Задняя таранно-малоберцовая
связка.
Пяточно-малоберцовая связка.
Функция:
15. Мышечный аппарат голеностопного сустава.
Подошвенное сгибание стопы:1) M. triceps surae.
2) M. flexor digitorum longus.
3) M. tibialis posterior.
4) M. flexor hallucis longus.
5) M. peronei longus .
6) M. peronei brevis .
Тыльное сгибание стопы:
1) M. tibialis anterior.
2) M. extensor digitorum longus.
3) M. extensor hallucis longus.
4) M. peroneus tertius.
Пронация стопы (поворот внутрь) и
отведение:
1) M. peroneus longus.
2) M. peroneus brevis.
3) M. peroneus tertius.
Супинация стопы (поворот кнаружи) и
приведение:
1) M. tibialis anterior.
2) M. tibialis posterior.
3) M. extensor hallucis longus.
4) Oтчасти m. triceps surae.
23. Артериальное питание голеностопного сустава.
Веточками malleolare laterale etmediale, образованными
лодыжковами артериями.
1) А.tibialis anterior
2) A.tibialis posterior.
3) A.fibularis.

25. Венозный отток от голеностопного сустава.
Происходит в глубокие вены голени:1) vv. tibiaies anteriores
2) vv. tibiales posteriores
3) v. peronea.
27. Отток лимфы
Осуществляется по глубокимлимфатическим сосудам к:
1) Nodi lymphatici poplitei.
28. Иннервация
Капсула сустава иннервируется из:1) n. Tibialis.
2) n. peroneus profundus.
29. Бедренный и латеральный кожный нерв.
30. Седалищный и задний кожный нерв.
31. Большеберцовый нерв.
32. Общий малоберцовый нерв.
33. Биомеханика голеностопного сустава.
Голеностопный сустав-этоблоковидный сустав и по этому он
обладает только одной степенью
свободы.
По существу голеностопный сустав
является самым важным из суставов
заднего отдела стопы. Фарабеф
называл его “Королем” суставов
стопы.
36. Три основные оси голеностопного сустава.
1. Поперечная ось XX: проходит через обелодыжки и соответствует оси самого
голеностопного сустава.
Почти целиком лежит во фронтальной
плоскости.
По отношению к оси XX осуществляются
движения происходящие в сагиттальной
плоскости:
а) Сгибание-20*
б) Разгибание-50*
2. Продольная ось голени Y : расположена
вертикально.
Вокруг нее осуществляются движения в
поперечной плоскости:
а) Отведения
б) Приведения
Эти движения возможны только при
условии осевой ротации в согнутом коленном
суставе.
Продольная ось стопы Z : Проходит
горизонтально и лежит в сагиттальной
плоскости.
Вокруг нее осуществляются движения
стопы, которые позволяют подошве
поворачиваться кнаружи или кнутри.
а) Пронация-40*
б) Супинация-55*
41. Рентгенограмма голеностопного сустава.
42. Важно знать при оценке рентгенограммы !
43. Клинические проявления при повреждениях периферических нервов нижней конечности.
Повреждения седалищного нерва :1. Высокие повреждения нерва приводят к нарушению функции
сгибания голени в коленном суставе вследствие паралича
двуглавой, полусухожильной и полуперепончатой мышцы.

2.Нередко травма нерва сопровождается жестокой каузалгией.
В симптомокомплекс входят также: Паралич стопы и пальцев,
утрата рефлекса пяточного сухожилия (ахиллов рефлекс),
выпадение чувствительности по задней поверхности бедра,
всей голени, за исключением ее медиальной поверхности и
стоп, т. е. симптомы повреждения ветвей седалищного нерва больше-берцового и малоберцового нервов.
3. Нередки сегментарные поражения ствола, проявляющиеся
соответствующей клинической картиной с преимущественным
выпадением функций, ведающих одной из его ветвей.
Тесты двигательных расстройств: Совокупность тестов для
малоберцового и большеберцового нервов.
Повреждения малоберцового нерва :
Нерв смешанный.
1. Повреждение малоберцового нерва приводит к параличу
разгибателей стопы и пальцев, а также малоберцовых мышц,
обеспечивающих поворот стопы кнаружи.
2.Чувствительные нарушения распространяются по наружной
поверхности голени и тыльной поверхности стопы.
3.Вследствие паралича соответствующих групп мышц стопа свисает,
повернута кнутри, пальцы согнуты. Характерна походка больного при
травме нерва — «петушиная», или перонеальная: больной высоко
поднимает ногу и опускает затем ее на носок, на устойчивый наружный
край стопы, и только тогда опирается на подошву. Ахиллов рефлекс,
обеспечивающийся большеберцовым нервом, сохраняется, боли и
трофические расстройства обычно не выражены.
Тесты двигательных расстройств:
Снижению амплитуды движений в голеностопном суставе (затруднение
разгибания стопы и пальцев, отведение стопы, подъем ее наружного
края),невозможность становиться и ходить на пятках.
Нерв смешанный.
1.Иннервирует сгибатели стопы (камбаловидную и икроножную мышцы),
сгибатели пальцев стопы, а также заднюю большеберцовую мышцу,
осуществляющую поворот стопы кнутри.
2.Задняя поверхность голени, подошвенная поверхность, наружный край
стопы и тыльная поверхность дистальных фаланг пальцев
обеспечиваются чувствительной иннервацией.
3.При повреждении нерва выпадает ахиллов рефлекс. Являясь в
функциональном отношении антагонистом малоберцового нерва,
вызывает типичную нейрогенную деформацию: стопа в положении
разгибания, выраженная атрофия задней группы мышц голени и
подошвы, запавшие межплюсневые промежутки, углубленный свод,
согнутое положение пальцев и выступающая пятка. Во время ходьбы
пострадавший опирается в основном на пятку, что выраженно затрудняет
походку, не меньше чем при повреждении малоберцового нерва.
4.При поражении большеберцового нерва, как и при поражении
срединного, нередко наблюдается каузалгический синдром, а также
значительны вазомоторно-трофические расстройства.
Тесты двигательных расстройств: невозможность сгибания стопы и
пальцев и поворот стопы кнутри, невозможность ходьбы на носках изза неустойчивости стопы.
Голеностопный сустав, строение, форма, движения в них, кровоснабжение и иннервация
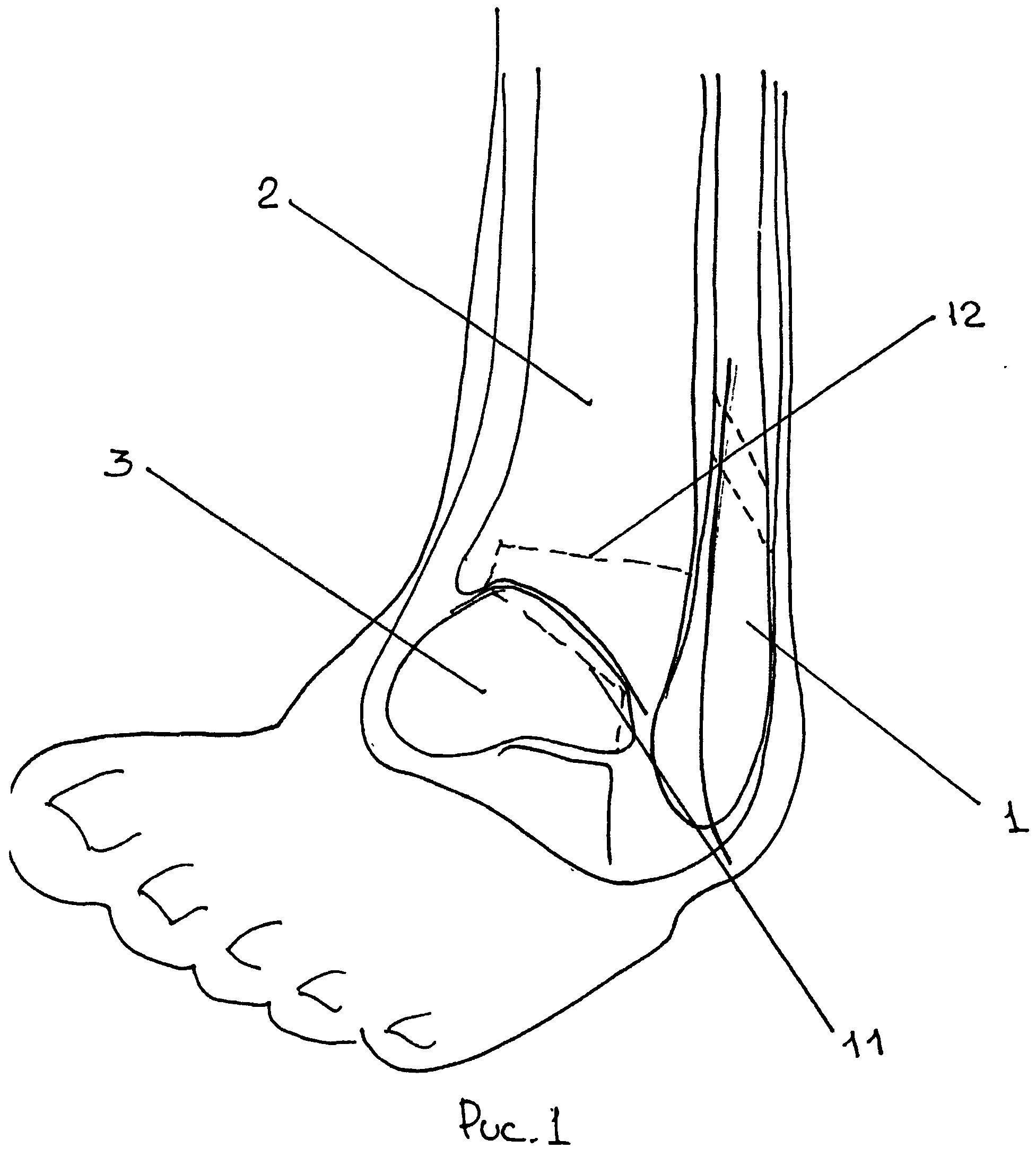
Голеностопный сустав (art. talocrurаlis) сложный по строению, блоковидный по форме, образован суставной поверхностью большеберцовой кости и суставными поверхностями блока таранной кости, а также суставными поверхностями медиальной и латеральной лодыжек . При этом большеберцовая и малоберцовая кости охватывают блок таранной кости наподобие вилки. Суставная капсула сзади и с боков прикрепляется по краям сочленяющихся суставных поверхностей, а спереди на 0,5 см отступя от них. Связки располагаются на боковых поверхностях сустава. С латеральной стороны сустава находятся передняя и задняя таранно-малоберцовые и пяточно-малоберцовая связки. Все связки начинаются на латеральной лодыжке и веерообразно расходятся. Передняя таранно-малоберцовая связка (lig. talofibulаre anterius) направляется к шейке таранной кости, задняя таранно-малоберцовая (lig. talofibulаre posterius) — к заднему отростку таранной кости. Пяточно-малоберцовая связка (lig. calcaneofibulаre) идет вниз и заканчивается на наружной поверхности пяточной кости. На медиальной поверхности голеностопного сустава расположена медиальная (дельтовидная) связка (lig. mediale, seudeltoideum). Она начинается на медиальной лодыжке, в ней различают четыре части, прикрепляющиеся к ладьевидной, таранной и пяточной костям: большеберцово-ладьевидную часть (pars tibionaviculаre), большеберцово-пяточную (pars tibiocalcаnea), переднюю и заднюю большеберцово-таранные части (pаrtes tibiotalаres anterior et posterior).
В голеностопном суставе возможны сгибание (движение стопы вниз) и разгибание общим объемом до 70°. Сгибание-разгибание осуществляются относительно фронтальной оси. При сгибании возможны небольшие колебательные движения в стороны.
Сочленения костей предплюсны представлены подтаранным, таранно-пяточно-ладьевидным, поперечным суставом предплюсны, пяточно-кубовидным, клиноладьевидным и предплюсне- плюсневыми суставами, укрепленными туго натянутыми тыльными и подошвенными связками
Кровоотток: — источник кровоснабжения, rete malleolare mediae (rr. malleolares mediales art. tibialis posterioris, r. malleolaris anterior medialis art. tibialis anterioris — средняя передняя ветвь передней больше-берцовойартерии) rete malleolare laterale (r. malleolaris anterior lateralis art. tibialis anteriores, rr. malleolares laterals art. fibularis;
— венозный отток: vv. tibiales anteriores, posteriores.
Иннервация: artic. talocruralis — n. tibialis, n. fibularis profundus;
Подтаранный сустав (art. subtalаris) образован соединением задней таранной суставной поверхности (пяточной кости) и задней пяточной суставной поверхности (таранной кости). Суставные поверхности по форме соответствуют друг другу. Возможны движения относительно сагиттальной оси.
Таранно-пяточно-ладьевидный сустав (art. talocalcaneonaviculаris) образован суставной поверхностью головки таранной кости, сочленяющейся с ладьевидной костью спереди и пяточной костью — внизу. Суставная капсула укрепляется по краям суставных поверхностей. Сустав укрепляют несколько связок. Межкостная таранно-пяточная связка (lig. talocalcаneum interosseum) очень прочная, находится в пазухе предплюсны, соединяя поверхности борозд таранной и пяточной костей . Подошвенная пяточно-ладьевидная связка (lig. calcaneonaviculаre plantare) соединяет нижнемедиальную сторону опоры таранной кости и нижнюю поверхность ладьевидной кости. Таранно-ладьевидная связка (lig. talonaviculаre) соединяет тыльную поверхность шейки таранной кости и ладьевидную кость.
Движения в этом суставе происходят совместно с подтаран- ным суставом вокруг сагиттальной оси. Таранная кость при выполнении приведения и отведения остается неподвижной. Вместе с поворачивающимися ладьевидной и пяточной костями перемещается вся стопа. При приведении стопы ее медиальный край приподнимается, а тыл стопы поворачивается в латеральную сторону. При отведении стопы латеральный край ее приподнимается, а тыльная ее поверхность поворачивается медиально. Общий объем движений в этом суставе относительно сагиттальной оси не превышает 55°.
Пяточно-кубовидный сустав (art. calcaneocuboidea) образован суставными поверхностями пяточной и кубовидной костей, обращенными друг к другу. Сустав седловидный по форме. Его суставные поверхности конгруэнтны, а движения ограничены. Суставная капсула укреплена преимущественно длинной подошвенной связкой (lig. plantare longum). Эта связка начинается на нижней поверхности пяточной кости, веерообразно расходится кпереди и прикрепляется к основаниям II-V плюсневых костей (рис. 125). Рядом расположена прочная и короткая подошвенная пяточно-кубовидная связка (lig. calcaneocuboideum plantare).
Пяточно-кубовидный и таранно-ладьевидный (часть таранно-пяточно-ладьевидного сустава) суставы рассматривают как поперечный сустав предплюсны (art. tarsi transversa), или шопа- ров сустав. Помимо связок, укрепляющих каждый из этих двух суставов, шопаров сустав имеет общую раздвоенную связку (lig. bifurcаtum), состоящую из двух частей. Раздвоенная связка начинается на верхнелатеральном крае пяточной кости. Первая часть этой связки — пяточно-ладьевидная связка (lig. calcaneonaviculаre) прикрепляется к заднелатеральному краю ладьевидной кости, вторая часть — пяточно-кубовидная связка (lig. calcaneocuboidea) — к тылу кубовидной кости. При рассечении раздвоенной связки целостность стопы нарушается. Поэтому эту связку называют «ключом» шопарова сустава.
Клиноладьевидный сустав (art. cuneonavicularis) образован плоскими суставными поверхностями ладьевидной кости и трех клиновидных костей. Суставная капсула прикрепляется по краям суставных поверхностей. Сустав укреплен многочисленными связками: тыльными и подошвенными клиновидными, межкостными межклиновидными, тыльными и подошвенными межклиновидными. Движения в суставе ограничены.
Предплюсне-плюсневые суставы (artt. tarsometatаrseae, лисфранков сустав) образованы плоскими по форме суставными поверхностями кубовидной и клиновидной костей, сочленяющимися с костями плюсны. Выделяют три самостоятельных, изолированных друг от друга сустава: соединение медиальной клиновидной и I плюсневой костей, сочленение II и III плюсневых костей с промежуточной и латеральной клиновидной, а также
кубовидной кости с IV и V плюсневыми костями. Суставные капсулы натянуты, прикрепляются по краям сочленяющихся поверхностей. Суставные полости не сообщаются между собой. Капсулы укреплены тыльными и подошвенными предплюсне-плюсневыми связками (ligg. tarsometatarsаlia dorsаlia et plantаria). Важное значение имеют внутрисуставные межкостные клиноплюсневые связки (ligg. cuneometatаrsea interossea). Медиальную межкостную клиноплюсневую связку, соединяющую медиальную клиновидную кость и основание II плюсневой кости, называют «ключом лисфранкова сустава». Движения в предплюснеплюсневых суставах ограничены.
Межплюсневые суставы (artt. intermetatаrseae) образованы обращенными друг к другу основаниями плюсневых костей. Суставные капсулы укреплены поперечно расположенными тыльными и подошвенными плюсневыми связками (ligg. metatarsаlia dorsаlia et plantаria). Между обращенными друг к другу суставными поверхностями в суставных полостях имеются межкостные плюсневые связки (ligg. metatarsаlia interossea). Движения в межплюсневых суставах ограничены.
Плюснефаланговые суставы (artt. metatarsophalаngeae) образованы головками плюсневых костей и основаниями проксимальных фаланг. Суставные поверхности фаланг имеют почти шаровидную форму, суставные ямки костей предплюсны — форму овала. Капсула у каждого такого сустава тонкая, укреплена по бокам коллатеральными связками (ligg. collaterаlia), снизу — подошвенными связками (ligg. plantаria). Головки плюсневых костей соединены глубокой поперечной плюсневой связкой (lig. metatarsаle profundum transversum), срастающейся с капсулами всех плюснефаланговых суставов. В плюснефаланговых суставах возможны сгибание и разгибание относительно фронтальной оси (общим объемом до 90°). Вокруг сагиттальной оси возможны отведение и приведение в небольших пределах.
Межфаланговые суставы (artt. interphalаngeae), блоковидные по форме, образованы основанием и головкой соседних фаланг пальцев стопы. Суставные капсулы свободные, прикрепляются по краям суставных хрящей. Каждая капсула укреплена подошвенной и коллатеральными связками (ligg. collaterаlia et ligg. plantаria). В межфаланговых суставах выполняются сгибание и разгибание вокруг фронтальной оси. Общий объем этих движений не более 90°.
Голеностопный сустав: анатомия и строение связок
Голеностопный сустав ежедневно претерпевает огромные нагрузки, он переносит весь вес человека, поэтому он считается самым уязвимым суставом. При травмах и поражениях любых элементов голеностопа человек не может нормально передвигаться, ведь его беспокоят постоянные боли в ногах.
Очень важно внимательно относиться к своим ощущениям и при любых изменениях в стопах обращаться к врачу. Это поможет быстро выявить патологию и начать ее лечить на самой ранней стадии, тогда не возникнет никаких осложнений и боли больше не будут беспокоить пациента.
Строение
Анатомия голеностопа очень сложна, в этой области происходит соединение костей, мышц и связок, благодаря чему человек может нормально передвигаться, не теряя равновесия. Каркас из мышц выдерживает большие нагрузки и оберегает опорно-двигательный аппарат от травм, а кровеносные сосуды, располагающиеся вокруг сустава, обеспечивают питание самого сочленения.
Столь сложная анатомия голеностопа провоцирует повреждения, на него постоянно воздействуют тяжелые нагрузки и он может легко травмироваться. Очень важно понимать как устроен голеностоп, чтобы избежать возможных травм, воспалений и осложнений, связанных с ним. Так как человек с больными стопами не может нормально жить и работать.
Костный каркас
Строение голеностопаСустав голеностопный находится на стыке большеберцовой и малоберцовой костей и таранной кости. Эти кости образуют полость в которой размещается сам сустав, они берут на себя основную нагрузку во время движения, так как весь вес приходится именно на область голеностопа.
Углубление, образованное большеберцовыми и таранной костями разделяют на 3 части: наружная лодыжка, внутренняя и дистальная поверхность большеберцовой кости. На наружной лодыжке крепятся сухожилия и фасция, а также геолиновый хрящ. Все кости стопы и голеностопа связаны между собой суставами, мышцами и сухожилиями, которые позволяют стопе быть достаточно гибкой и обеспечивать хорошую амортизацию при хождении.
Мышцы
Мышцы голеностопаДвижение голеностопа обеспечивают 8 мышечных пучков, которые позволяют сгибать и разгибать ногу, а также осуществлять вращение стопой во все стороны. Благодаря такой гибкости человек может нормально передвигаться и не терять равновесие, при этом ноги не подворачиваются, мышцы обеспечивают безопасность.
Если мышцы стопы сокращаются не достаточно хорошо и при этом нарушается их гибкость, человек не может нормально передвигаться по неровным поверхностям, ноги легко подворачиваются и он получается различные травмы, в том числе и голеностопного сустава.
Мышцы голеностопа подразделяют на четыре основные группы:
- Сгибающие мышцы: трехглавая, подошвенная, задняя большеберцовая, сгибатели большого пальца и других пальцев;
- Разгибающие мышцы: передняя большеберцовая и разгибатели большого и других пальцев;
- Пронаторы, отвечающие за вращение: длинная и короткая малоберцовая мышцы;
- Супинаторы: разгибатель большого пальца, передняя малоберцовая мышца.
Связки
Связки голеностопаСвязки голеностопного сустава помогают удерживаться костям между собой, они ограничивают движения в суставе, не позволяя конструкции смещаться. Специфическая анатомия привела к тому, что связки голеностопа делятся на 3 группы и каждая из них отвечает за свою зону:
- межкостная связка соединяет берцовые кости между собой;
- дельтовидная связка, пяточно-малоберцовая и таранно-малоберцовая не позволяют костям сустава распадаться;
- передняя и задняя нижняя большеберцовая связка, а также задняя, не позволяют суставу вращаться сверх физиологических пределов.
Ахиллово сухожилие
Ахиллово сухожилие является самым крупным и прочным в организме человека, и не зря, ведь оно выполняет очень тяжелую работу — позволяет человеку ходить. Выдерживает такое сухожилие нагрузку до 350 кг, если пытаться его разорвать, но при этом оно остается достаточно уязвимым, так как оно совершенно лишено гибкости.
Пяточное сухожилие выполняет следующие функции:
- Благодаря ахилловому сухожилию человек может ходить прямо;
- Оно играет роль амортизатора при движении;
- Благодаря сухожилию возможно нормальное движение стопы;
- Такое строение голеностопа позволяет человеку бегать и прыгать.
Травмы и деформации пяточного сухожилия могут возникать если человек носит неправильно подобранную обувь. Или при таких патологиях, как плоскостопие и деформация стопы. При переохлаждении и при механических травмах, также способствуют разрыву сухожилия туфли на высоких каблуках.
Сосуды и нервы
Важную роль в работе голеностопа играет кровеносная система, которая обеспечивает нормальное питание тканей. К голеностопному суставу идут три крупных артерии, которые всегда обеспечивают достаточное кровоснабжение ног, но в таком случае любые травмы или воспалительные заболевания могут травмировать сосуды сильно нарушая питание тканей стоп.
Кроме того, в голеностопе проходят и нервы, которые обеспечивают нормальную чувствительность и работу мышц голени и стопы. При нарушении работы нервных окончаний возникает слабость мышц, может пропадать чувствительность и неметь конечности.
Причины боли
Болевые ощущения в области голеностопного сустава чаще всего являются причиной серьезных нарушений, который нужно обязательно лечить. Боли могут появляться после травмы, при вывихах, растяжениях и переломах, или быть симптомами патологии хрящевой ткани или суставной полости.
Выявить точную причину и поставить диагноз может врач, он осмотрит пациента и назначит необходимые исследования, такие как рентгенография и УЗИ. Если есть необходимость, будут назначены анализы крови, гистологический анализ суставной жидкости и другие необходимые исследования.
Заболевания, при которых возникают боли в голеностопном суставе:
Все эти болезни сопровождаются нарушением двигательной активности сустава и воспалительным процессом в нем. Боли могут быть нарастающие и проходить через какое-то время, при подагре возникают своеобразный подагрический приступ, который характеризуется сильной болью и отеком.
Причиной болей может быть и киста, или другая доброкачественная или злокачественная опухоль. Во всех случаях возникает новообразование, которое можно прощупать, оно может болеть при надавливании и доставлять неудобства при движении. При наличии какой-либо боли, особенно сопровождающейся отеком, нужно как можно скорее обратиться к врачу.
Если заболевания запустить, возможно такое осложнение как полная потеря двигательной активности сустава, в этом случае он зарастает костной тканью. Соответственно человек становится недееспособным, он не может нормально двигаться, при том воспаление может переходить и на другие ткани и суставы, вызывая все больше осложнений.
Лечение
Лечение голеностопа зависит от заболевания. При травмах и воспалении суставов всегда показана разгрузка конечности, чтобы ускорить заживление больного места и снизить риск дальнейшего разрушения тканей. Для снятия боли и воспаления обычно назначают нестероидные противовоспалительные препараты, а иногда кортикостероиды.
В период восстановления пациенту чаще всего назначают лечебную физкультуру, различные физиопроцедуры, например, электрофорез, магнитотерапия, лазеротерапия, грязелечение и другие методы. Для снятия боли возможно использование рецептов народной медицины, но только после разрешения врача.
В некоторых случаях, когда причиной болезни стали аутоиммунные нарушения или накопления солей и кристаллов в суставе, как, например, при подагре, требуется специфическое и длительное лечение. Врачи назначают специальные препараты, направленные на устранение главной причины болезни.
При опухолях и кистах, а также сильных разрушениях суставов, связок или костей, назначают хирургическую операцию, при которой восстанавливают поврежденные ткани и убирают фиброзные образования. Хирургическое вмешательство показано обычно при запущенных случаях, чаще всего от любых заболеваний можно избавиться консервативно, если не запускать болезнь.
Профилактика
Профилактика любых болевых ощущений в области голеностопа заключает в бережном к нему отношении. Ведь чаще всего патологии возникают у людей, которые ведут малоактивный образ жизни, или наоборот слишком сильно нагружают голеностопный сустав.
Избежать проблем с ногами можно соблюдая следующие рекомендации:
- Питаться правильно, не допуская появления лишнего веса. Нужно понимать, что стопы все время терпят очень сильную нагрузку, а когда эта нагрузка увеличивается на десятки килограмм, вероятность развития проблем увеличивается в геометрической прогрессии.
- Не допускать авитаминоза, для этого нужно сделать свое питание сбалансированным и полезным.
- Не допускать нарушения кровообращения, регулярно делать гимнастику для всего тела. Чтобы суставы и мышцы были всегда в здоровом и рабочем состоянии, не достаточно ходить от остановки до остановки, или того хуже, от машины до машины, и сидеть весь день в офисе. Гиподинамия ведет к застойным процессам в организме, нарушается кровообращение во всех тканях, мышцы голеностопа атрофируются и не могут справлять со своей работой.
- Отказаться от алкоголя, курения и употребления наркотических средств. Все эти вещества даже по отдельности очень негативно влияют на кровеносную систему и внутренние органы, как следствие нарушается кровообращение в тканях и могут возникать проблемы с суставами.
- При тяжелой работе нужно обязательно находить время для отдыха ног в течение дня, по вечерам делать расслабляющие ванночки и массаж ступней. Такие меры помогут мышцам расслабиться и отдохнуть, восстановится кровообращение, и риск заболеваний снизится.
Важную роль в профилактике любых заболеваний голеностопа играют ежегодные медицинские осмотры, которые часто помогают выявить патологию на ранних стадиях. Следует регулярно наблюдаться у терапевта, если в семье существуют патологии суставов или соединительной ткани, возникали какие-либо опухоли. А при любых травмах нужно обязательно посетить врача и нормально пролечиться.
Поделиться:
Анатомия голеностопного сустава | Фонд артрита
Хотя голеностопный сустав обычно называют одним суставом, на самом деле голеностопный сустав состоит из двух суставов:
Истинный голеностопный сустав , состоящий из трех костей:
- большеберцовая кость , большая и прочная из двух костей голени, которая образует внутреннюю часть голеностопного сустава
- малоберцовая кость , меньшая кость голени, которая образует внешнюю часть голеностопного сустава
- таранная кость , небольшая кость между большеберцовой и малоберцовой костью и пяточной костью или пяточной костью.
Подтаранный сустав , состоящий из двух костей:
Концы костей покрыты суставным хрящом. Пространство в суставе выстлано тонкой мембраной, называемой синовиальной оболочкой, которая смягчает сустав и выделяет смазочную жидкость, называемую синовиальной жидкостью.
Несколько прочных полос соединительной ткани, называемых связками, скрепляют кости лодыжек. В их число входят:
- передняя большеберцовая связка , соединяющая большеберцовую кость с малоберцовой.
- боковые коллатеральные связки , которые соединяют малоберцовую кость с пяточной костью и обеспечивают стабильность внешней стороне лодыжек.
- дельтовидных связок , которые прикрепляют большеберцовую кость к таранной и пяточной костям и обеспечивают стабильность внутренней поверхности лодыжек.
Несколько сухожилий проходят через лодыжку, прикрепляя мышцы голени к костям стопы и голеностопного сустава. Основные сухожилия включают следующее:
- Ахиллово сухожилие , которое прикрепляет икроножную мышцу и пяточную кость.
- flexor hallicus longus , который проходит по внутренней стороне лодыжки и прикрепляется к большому пальцу ноги.
- flexor digitorum , который проходит по внутренней стороне лодыжки и прикрепляется к другим пальцам ноги.
- малоберцовые сухожилия , набор из трех сухожилий, которые проходят по внешней стороне голеностопного сустава и прикрепляются к 5-й плюсневой кости (стержень мизинца) и подошве стопы.
- сухожилие задней большеберцовой мышцы , которое прикрепляется к середине стопы и помогает поддерживать свод стопы.
- сухожилие передней большеберцовой мышцы , которое проходит по передней части голени и прикрепляется к костям средней части стопы. Эти сухожилия тянут стопу к телу и помогают контролировать их движение.
Стопа и голеностоп — SportsMed
Ступни являются основой нашего тела и играют важную роль в счастливом и здоровом образе жизни. Стопа представляет собой сложную структуру, состоящую из 26 костей, 33 суставов и более 100 мышц, сухожилий и связок. Его уникальный дизайн позволяет ноге ежедневно выдерживать сотни тонн силы.В среднем взрослый человек делает от 4000 до 6000 шагов в день. Этого достаточно, чтобы обойти Землю четыре раза в течение жизни. Если учесть вес и нагрузку, которые мы испытываем на ногах каждый день, легко увидеть, как примерно 80% людей в какой-то момент своей жизни столкнутся с проблемой, связанной со стопами.
АНАТОМИЯ
Каждая ступня состоит из 26 костей, 33 суставов и более 100 мышц, сухожилий и связок, которые работают вместе, обеспечивая поддержку, равновесие и подвижность.Стопу можно разделить на три категории: передняя часть стопы (плюсневые кости и фаланги), средняя часть стопы (кубовидная, ладьевидная и три клинописи) и задняя стопа (таранная и пяточная кости). Вот посмотрите на основные строения стопы.
КОСТИ
Примерно 25% костей нашего тела находятся в ногах. Эти кости можно разделить на три части:
- Кости предплюсны: набор из семи костей неправильной формы средней части стопы, образующих свод стопы. Костей предплюсны относятся пяточная, таранная, кубовидная, ладьевидная кости, а также медиальная, средняя и латеральная клинопись.
- Пяточная кость: пяточная кость и самая большая кость стопы.
- Таранная кость: также называемая лодыжкой, расположена над пяточной костью (пяточной костью) и составляет нижнюю часть голеностопного сустава, соединяя большеберцовую и малоберцовую кости со стопой.
- Кубовид: кость кубической формы, которая соединяет стопу с лодыжкой и помогает обеспечить устойчивость стопы.
- Ладьевидная кость: кость в форме лодки, которая помогает соединять таранную кость (лодыжку) с клинописными костями.
- 3 Клиноподобные кости: включает медиальную, промежуточную и латеральную клиновидные кости, расположенные между ладьевидной костью и первыми тремя плюсневыми костями.
- Плюсны: пять длинных костей переднего отдела стопы, которые соединяют кости предплюсны с костями пальцев (фаланг). Плюсны обозначаются номерами от одного до пяти, начиная с большого пальца ноги.
- Фаланги: 14 костей, из которых состоят пальцы ног. Каждый палец состоит из трех фаланг, которые состоят из проксимального основания, среднего стержня и дистальной головки. Однако у большого пальца стопы (большого пальца стопы) всего две фаланги: дистальная и проксимальная.
- Сесамовидные кости: две маленькие гороховидные кости, встроенные в сухожилие под большим пальцем ноги и обеспечивающие гладкую поверхность для скольжения сухожилий.
СОЕДИНЕНИЯ
Суставы стопы образуются там, где встречаются две или более этих костей. Слой хряща покрывает суставные поверхности, где две кости встречаются, образуя сустав. Это позволяет костям плавно скользить друг относительно друга при движении. Основные суставы стопы включают:
- Голеностопный сустав или голеностопный сустав образуется между большеберцовой и малоберцовой костей (кости голени) и таранной костью стопы.Он действует как шарнирный сустав и позволяет выполнять тыльное сгибание (движение вверх) и подошвенное сгибание (движение вниз).
- Подтаранный сустав: также известен как подвижный сустав, этот сустав образуется между таранной костью и пяточной костью.
- Поперечный сустав предплюсны: комбинация таранно-пяточно-ладьевидного сустава и пяточно-кубовидного сустава.
- Таранно-пяточно-ладьевидный сустав: образуется между таранной, пяточной и ладьевидной костями.
- Пяточно-кубовидный сустав: образуется между передней частью пяточной кости и задней поверхностью кубовидной кости.
- Кунео-ладьевидный сустав: образуется между ладьевидной костью и тремя клиновидными костями.
- Кубоидео-ладьевидный сустав: образуется между кубовидной и ладьевидной костями.
- Заплюнно-плюсневые суставы: образуются между костями предплюсны и основаниями плюсневых костей.
- Межплюсневые суставы: включают основания плюсневых костей.
- Межфаланговые суставы: Эти суставы соединяют фаланги. Это синовиальные суставы, укрепленные боковыми и подошвенными связками, они позволяют сгибать и разгибать пальцы ног.
- Плюсно-фаланговый сустав (MCP): сустав у основания пальца.
- Проксимальный межфаланговый сустав (PIP): сустав в середине пальца ноги.
- Дистальный фаланговый сустав (DP): сустав, ближайший к кончику пальца ноги.
МЫШЦ
Двадцать мышц придают стопе форму, опору и способность двигаться. Основные мышцы стопы:
- Задние голени поддерживают свод стопы.
- Передняя большеберцовая мышца позволяет ступне двигаться вверх.
- Большеберцовые кости малоберцовой кости контролируют движения на внешней стороне голеностопного сустава.
- Разгибатели поднимают пальцы ног, давая возможность сделать шаг.
- Сгибатели стабилизируют пальцы ног.
ТЕНДОНЫ И СВЯЗИ
Сухожилия прикрепляют мышцы к костям, а связки прикрепляют кости к другим костям. Сухожилия и связки работают вместе, обеспечивая движение, стабилизируя суставы и поддерживая анатомические структуры наших стоп. К основным сухожилиям стопы относятся:
- Ахиллово сухожилие: прикрепляет икроножную мышцу к пяточной кости.Ахиллово сухожилие позволяет бегать, прыгать, подниматься по лестнице и стоять на носках.
- Сухожилие задней большеберцовой кости: прикрепляет одну из меньших мышц голени к нижней стороне стопы. Это сухожилие помогает поддерживать свод стопы и позволяет нам повернуть стопу внутрь.
- Сухожилие передней большеберцовой кости: позволяет поднять ступню.
- Боковая лодыжка: два сухожилия, которые проходят за выступом лодыжки и помогают нам вывернуть ступню.
Основные связки стопы
- Подошвенная фасция: самая длинная связка стопы.Связка, которая проходит вдоль подошвы стопы от пятки до пальцев ног, образует арку. Растягиваясь и сокращаясь, подошвенная фасция помогает нам сохранять равновесие и дает ноге силу для ходьбы.
- Подошвенная пяточно-ладьевидная связка — связка подошвы стопы, которая соединяет пяточную и ладьевидную кости и поддерживает головку таранной кости.
- Пяточно-кубовидная связка — связка, которая соединяет пяточную и предплюсневую кости и помогает подошвенной фасции поддерживать свод стопы.
СОСТОЯНИЕ И ТРАВМЫ КОЛОДКИ И КОЛОДКИ
Анатомия голеностопного сустава
Связки — это мягкие ткани, которые прикрепляют кости к костям. Связки очень похожи на сухожилия . Разница в том, что сухожилия прикрепляют мышцы к костям. Обе эти структуры состоят из небольших волокон материала, называемого коллагеном. Волокна коллагена связаны вместе, образуя веревочную структуру. Связки и сухожилия бывают разных размеров и, как и веревка, состоят из множества более мелких волокон.Толщина связки или сухожилия определяет ее прочность.
Коллаген
Связки с обеих сторон голеностопного сустава помогают скреплять кости. Три связки образуют комплекс боковых связок на стороне голеностопного сустава, наиболее удаленной от другой голеностопного сустава. ( Боковой означает дальше от центра тела.) К ним относятся передняя таранно-малоберцовая связка (ATFL), пяточно-малоберцовая связка (CFL) и задняя таранно-малоберцовая связка (PTFL) .Толстая связка, называемая дельтовидной связкой , поддерживает медиальную лодыжку (сторона, ближайшая к другой лодыжке).
Три основные связки
Связки также поддерживают нижний конец ноги, где они образуют шарнир для голеностопного сустава. Эта серия связок поддерживает голеностопный сустав , синдесмоз , часть голеностопного сустава, где нижний конец малоберцовой кости встречается с большеберцовой костью. Эту область поддерживают три основные связки. Связка, пересекающая переднюю часть голеностопного сустава и соединяющая большеберцовую кость с малоберцовой костью, называется передней нижней тибиофибулярной связкой (AITFL). Задние малоберцовые связки прикрепляются через заднюю часть большеберцовой и малоберцовой костей. Эти связки включают заднюю нижнюю тибиофибулярную связку (PITFL) и поперечную связку . Межкостная связка лежит между большеберцовой и малоберцовой костью. ( Межкостная, означает между костями.) Межкостная связка — это длинный лист соединительной ткани, который соединяет большую и малоберцовую кости по всей длине от колена до лодыжки.
Связки, окружающие голеностопный сустав, образуют часть суставной капсулы.Суставная капсула — это водонепроницаемая сумка, которая образуется вокруг всех суставов. Он состоит из связок вокруг сустава и мягких тканей между связками, которые заполняют промежутки и образуют мешок.
Суставная капсула
Голеностопный сустав также поддерживается близлежащими сухожилиями. Большое арчиллово сухожилие — самое важное сухожилие для ходьбы, бега и прыжков. Он прикрепляет икроножные мышцы к пяточной кости (пяточной кости) и позволяет нам подниматься на носки. Сухожилие задней большеберцовой кости прикрепляет одну из более мелких мышц голени к нижней стороне стопы.Это сухожилие помогает поддерживать свод стопы и позволяет нам поворачивать стопу внутрь.
Ахиллово сухожилие
Сухожилие задней большеберцовой кости
Сухожилие передней большеберцовой кости позволяет поднять ступню. Два сухожилия проходят за наружным выступом лодыжки (латеральной лодыжкой). Эти два сухожилия, называемые малоберцовыми, помогают выворачивать стопу вниз и наружу.
Функциональная анатомия, патомеханика и патофизиология боковой нестабильности голеностопного сустава
Резюме
Цель: Описать функциональную анатомию комплекса голеностопного сустава в части латеральной нестабильности голеностопного сустава и описать патомеханику острой патологии. боковые растяжения связок голеностопного сустава и хроническая нестабильность голеностопного сустава.
Источники данных: Я искал в MEDLINE (1985–2001) и CINAHL (1982–2001), используя ключевые слова растяжение связок голеностопного сустава, и нестабильность голеностопного сустава.
Синтез данных: Боковое растяжение связок голеностопного сустава — одна из самых распространенных травм, полученных во время занятий спортом. Голеностопный сустав функционирует как комплекс с участием голеностопных, подтаранных и нижних большеберцовых суставов. Каждый из этих суставов необходимо учитывать при патомеханике и патофизиологии бокового растяжения связок голеностопного сустава и хронической нестабильности голеностопного сустава.Боковое растяжение связок голеностопного сустава обычно возникает, когда задняя часть стопы подвергается чрезмерной супинации на повернутой наружу голени. Рецидивирующее растяжение связок голеностопного сустава очень распространено; Фактически, наиболее распространенной предрасположенностью к растяжению связок является перенесенное ранее растяжение связок голеностопного сустава. Хроническая нестабильность голеностопного сустава может быть вызвана механической нестабильностью, функциональной нестабильностью или, что наиболее вероятно, комбинацией этих двух явлений. Механическая нестабильность может быть вызвана определенными недостатками, такими как патологическая слабость, артрокинематические изменения, синовиальное раздражение или дегенеративные изменения.Функциональная нестабильность вызвана недостаточностью проприоцепции и нервно-мышечного контроля.
Выводы / рекомендации: Боковое растяжение связок голеностопного сустава часто не лечится надлежащим образом, что приводит к частым рецидивам растяжения связок голеностопного сустава. Понимание сложной анатомии и механики голеностопного сустава, а также патомеханики и патофизиологии, связанных с острой и хронической нестабильностью голеностопного сустава, является неотъемлемой частью процесса эффективной оценки и лечения травм голеностопного сустава.
Ключевые слова: растяжение связок голеностопного сустава, голеностопный сустав, подтаранный сустав, механическая нестабильность, функциональная нестабильность
Травмы боковых связок голеностопного комплекса являются одними из самых распространенных травм, которые получают спортсмены. 1 Считается, что от бокового растяжения связок голеностопного сустава мужчины и женщины страдают примерно одинаково; однако в одном недавнем отчете 2 говорится, что у женщин-баскетболистов межшкольного и межвузовского образования риск растяжения связок голеностопного сустава I степени на 25% выше, чем у их коллег-мужчин.По оценкам, в США ежедневно происходит более 23 000 растяжений связок голеностопного сустава, что соответствует одному растяжению на 10 000 человек в день. 3 Наиболее частой предрасположенностью к боковому растяжению связок голеностопного сустава является наличие в анамнезе по крайней мере одного предыдущего растяжения связок голеностопного сустава. 4 — 8 Сообщается, что в таких видах спорта, как баскетбол, частота рецидивов превышает 70%. 4 , 9 Повторяющиеся растяжения связок также связаны с повышенным риском остеоартрита и дегенерации суставов в голеностопном суставе. 10 , 11
Остаточные симптомы после бокового растяжения связок голеностопного сустава поражают от 55% до 72% пациентов в возрасте от 6 недель до 18 месяцев. 12 , 13 Частота осложнений и широта давних симптомов после растяжения связок голеностопного сустава привели к предположению диагноза «синдром растяжения голеностопного сустава» 14 и к заключению, «что такого нет. как простое растяжение связок голеностопного сустава «. 15 Также было подсчитано, что 55% людей, страдающих растяжением связок голеностопного сустава, не обращаются за лечением травм к медицинскому работнику. 4 , 8 Таким образом, спортсмены часто недооценивают тяжесть растяжения связок голеностопного сустава, а современные стратегии лечения бокового растяжения связок голеностопного сустава могут оказаться неэффективными для предотвращения повторных травм или остаточных симптомов.
Боковое растяжение связок голеностопного сустава также называют инверсионным растяжением голеностопного сустава или иногда супинационным растяжением голеностопного сустава. Сообщается, что у лиц, страдающих многочисленными повторяющимися растяжения связок голеностопного сустава, имеется функциональная нестабильность, 16 — 18 хроническая нестабильность, 19 и остаточная нестабильность. 20 Множество терминов, используемых для описания феномена повторяющихся растяжений связок голеностопного сустава, привело к путанице в терминологии. Для целей этой статьи будут применяться следующие определения: боковая нестабильность голеностопного сустава относится к существованию нестабильности голеностопного сустава из-за повреждения боковых связок, вызванного чрезмерной супинацией или инверсией заднего отдела стопы. Этот термин не определяет, является ли нестабильность острой или хронической. Хроническая нестабильность голеностопного сустава (CAI) обозначает возникновение повторяющихся приступов боковой нестабильности голеностопного сустава, приводящих к многочисленным растяжения связок голеностопного сустава.
Традиционно CAI объясняют двумя потенциальными причинами: механической нестабильностью и функциональной нестабильностью. Tropp et al., , 21, , обсуждали понятие механической нестабильности как причины CAI из-за патологической слабости после травмы связок голеностопного сустава. Freeman et al. 16 , 17 впервые описали функциональную нестабильность в 1965 году, когда они приписали CAI проприоцептивному дефициту после повреждения связки. Более недавнее определение функциональной нестабильности — это возникновение рецидивирующей нестабильности голеностопного сустава и ощущение нестабильности сустава из-за влияния проприоцептивного и нервно-мышечного дефицита. 22 Хотя дихотомия функциональной и механической нестабильности помогает объяснить 2 общие потенциальные причины CAI, она не адекватно отражает полный спектр патологических состояний, ведущих к CAI. Специфические недостатки взаимодействуют, создавая либо механическую нестабильность, либо функциональную нестабильность. Функциональная нестабильность может быть вызвана определенными недостатками проприоцепции, нервно-мышечного контроля, контроля позы или силы. Механическая нестабильность может быть вызвана факторами, которые изменяют механику одного или нескольких суставов голеностопного комплекса.Возможные механические недостатки включают патологическую слабость, нарушение артрокинематики, синовиальное воспаление и ущемление, а также дегенеративные изменения. Хроническая нестабильность голеностопного сустава может быть вызвана механической нестабильностью, функциональной нестабильностью или сочетанием этих факторов. 21 , 23
Цели данной обзорной статьи — описать функциональную анатомию голеностопного комплекса в связи с латеральной нестабильностью голеностопного сустава, а также обсудить патомеханику и патофизиологию острого бокового растяжения связок голеностопного сустава и CAI.
ФУНКЦИОНАЛЬНАЯ АНАТОМИЯ
Голеностопный комплекс состоит из 3 суставов: голеностопного сустава, подтаранного сустава и дистального тибиофибулярного синдесмоза. Эти 3 сустава работают согласованно, обеспечивая скоординированное движение задней части стопы. Движение заднего отдела стопы часто определяется как происходящее в основных плоскостях следующим образом: движение в сагиттальной плоскости (подошвенное сгибание-тыльное сгибание), движение во фронтальной плоскости (инверсия-выворот) и движение в поперечной плоскости (внутреннее вращение-внешнее вращение). 24 Движение заднего отдела стопы, однако, не происходит изолированно в отдельных плоскостях; скорее, скоординированное движение трех суставов позволяет задней части стопы двигаться как единое целое вокруг оси вращения, наклонной к длинной оси голени. Движение заднего отдела стопы не происходит строго в кардинальных плоскостях, потому что голеностопный и подтаранный суставы имеют наклонные оси вращения. Совместное движение задней части стопы лучше всего описать как пронацию и супинацию. В открытой кинетической цепочке пронация состоит из тыльного сгибания, эверсии и внешнего вращения, тогда как супинация состоит из подошвенного сгибания, инверсии и внутреннего вращения. 25 В замкнутой кинетической цепочке пронация состоит из подошвенного сгибания, эверсии и внешнего вращения, тогда как супинация состоит из тыльного сгибания, инверсии и внутреннего вращения. 25
Три основных фактора, влияющих на стабильность голеностопных суставов: (1) конгруэнтность суставных поверхностей при нагрузке на суставы, (2) статические связочные ограничения и (3) мышечно-сухожильные единицы, которые позволяют динамическая стабилизация суставов. Функциональный аспект каждого из них, связанный с латеральной нестабильностью голеностопного сустава, будет обсуждаться позже.
Анатомия голеностопного сустава
Голеностопный, или тибиоталарный, сустав образован сочленением купола таранной кости, медиальной лодыжки, большеберцовой кости и латеральной лодыжки. Форма голеностопного сустава позволяет передавать крутящий момент от голени (внутреннее и внешнее вращение) к стопе (пронация и супинация) во время нагрузки. Этот сустав иногда называют «врезным» суставом и, по отдельности, можно рассматривать как шарнирный сустав, который позволяет движениям подошвенного сгибания и тыльного сгибания.Ось вращения голеностопного сустава проходит через медиальную и латеральную лодыжки. Он находится немного впереди фронтальной плоскости, поскольку проходит через большеберцовую кость, но немного позади фронтальной плоскости, поскольку проходит через малоберцовую кость. Изолированное движение голеностопного сустава происходит в основном в сагиттальной плоскости, но небольшие движения в поперечной и фронтальной плоскостях также происходят вокруг наклонной оси вращения. 26
В исследовании in vivo нагруженных голеностопных суставов в замкнутой кинетической цепи физиологическое подошвенное сгибание (фактическое движение) на 30 ° из нейтрального положения составлено из движения в сагиттальной плоскости 28 ° (подошвенное сгибание), поперечного сгибания на 1 °. — движение в плоскости (внутреннее вращение) и движение во фронтальной плоскости на 4 ° (инверсия). 26 Для сравнения, 30 ° физиологического тыльного сгибания (фактическое движение) в замкнутой кинетической цепи состояло из движения в сагиттальной плоскости 23 ° (тыльное сгибание), движения в поперечной плоскости 9 ° (внешнее вращение) и движения во фронтальной плоскости 2 °. (выворот). 26 Тыльное сгибание с замкнутой кинетической цепью происходит, когда большеберцовая кость перемещается вперед по неподвижной таранной кости во время нагрузки. Концепция трехплоскостного движения голеностопного сустава важна для понимания стабильности голеностопного сустава (рисунок).
Голеностопная ось вращения.
Когда комплекс голеностопного сустава полностью нагружен, суставные поверхности являются основными стабилизаторами против чрезмерного вращения и перемещения таранной кости 27 ; однако вклад связок в стабильность голеностопного сустава имеет решающее значение. Голеностопный сустав получает связочную поддержку от суставной капсулы и нескольких связок, включая переднюю таранно-малоберцовую связку (ATFL), заднюю таранно-малоберцовую связку (PTFL), пяточно-малоберцовую связку (CFL) и дельтовидную связку.ATFL, PTFL и CFL поддерживают латеральную сторону голеностопного сустава, а дельтовидная связка обеспечивает медиальную поддержку.
ATFL лежит на дорсолатеральной стороне стопы и проходит от латеральной лодыжки кпереди и медиально к таранной кости под углом примерно 45 ° от фронтальной плоскости. 28 ATFL в среднем имеет ширину 7,2 мм и длину 24,8 мм. 28 Кинематические исследования in vitro показали, что ATFL предотвращает переднее смещение таранной кости из паза и чрезмерную инверсию и внутреннее вращение таранной кости на большеберцовой кости. 27 , 29 — 32 Напряжение в ATFL увеличивается по мере того, как голеностопный сустав переходит от тыльного сгибания к подошвенному сгибанию. 29 ATFL демонстрирует более низкие значения максимальной нагрузки и энергии разрушения при растягивающем напряжении по сравнению с PTFL, CFL, передней нижней тибиофибулярной связкой и дельтовидной связкой. 33 Это может объяснить, почему ATFL наиболее часто повреждается из боковых связок. 34
CFL проходит от латеральной лодыжки кзади и ниже к латеральной стороне пяточной кости под средним углом 133 ° от длинной оси малоберцовой кости. 28 CFL ограничивает чрезмерную супинацию голеностопных и подтаранных суставов. Эксперименты in vitro продемонстрировали, что CFL ограничивает чрезмерную инверсию и внутреннее вращение задней части стопы и наиболее туго натягивается, когда голеностопный сустав сгибается назад. 27 , 32 , 35 КЛЛ — вторая по частоте травма латеральных голеностопных связок. 19
PTFL проходит от латеральной лодыжки кзади к заднебоковой стороне таранной кости.PTFL имеет широкие вставки как на таранной кости, так и на малоберцовой кости 28 и обеспечивает ограничение как инверсии, так и внутреннего вращения нагруженного голеностопного сустава. 27 Это наименее часто растяжение боковых связок голеностопного сустава. пронация и супинация).Подтаранный сустав позволяет выполнять пронацию и супинацию и представляет собой сложную структуру с двумя отдельными полостями для суставов. Задний подтаранный сустав образуется между нижней задней фасеткой таранной кости и верхней задней фасеткой пяточной кости. 25 Передний подтаранный сустав, или таранно-пяточно-ладьевидный сустав, образован головкой таранной кости, передне-верхними фасетками, задней опорой пяточной кости и вогнутой проксимальной поверхностью ладьевидной кости предплюсны.Это сочленение похоже на шарнирно-гнездное соединение, при этом головка таранной кости представляет собой шар, а передняя пяточная и проксимальная ладьевидная поверхности образуют гнездо вместе с пружинной связкой. 36 Viladot et al. 37 сообщили о больших индивидуальных вариациях в архитектуре переднего подтаранного сустава.
Передний и задний подтаранный суставы имеют отдельные связочные суставные капсулы и отделены друг от друга sinus tarsi и canalis tarsi. 37 Передний сустав лежит дальше медиальнее и имеет более высокий центр вращения, чем задний сустав, но два сустава имеют общую ось вращения. 36 , 37 Это несоответствие приводит к наклонной оси вращения подтаранного сустава, которая в среднем составляет 42 ° вверх и 23 ° медиальный угол от перпендикулярных осей стопы (рисунок). 38 Были выявлены большие различия в положении оси вращения у разных людей. 38
Подтаранная ось вращения позволяет выполнять трехплоскостные движения пронации и супинации. Этот рисунок иллюстрирует эти движения в открытой кинетической цепочке.
Связочная опора подтаранного сустава обширна и недостаточно изучена. В литературе существуют заметные расхождения в терминологии для отдельных связок и функций, которые эти связки выполняют. 37 , 39 По существу, боковые связки можно разделить на 3 группы: (1) глубокие связки, (2) периферические связки и (3) ретинакулы (рисунок). 37 , 40
Внутренние подтаранные связки: (1) межкостная связка, (2) шейная связка и (3) глубокие волокна удерживателя разгибателя. Перепечатано с разрешения Hertel J, Denegar CR, Monroe MM, Stokes WL. Нестабильность голеностопного и подтаранного суставов после бокового растяжения связок голеностопного сустава. Медико-спортивные упражнения. , 1999; 31: 1501–1508; Липпинкотт Уильямс и Уилкинс. 41
Глубокие связки состоят из шейных и межкостных связок.Вместе эти связки стабилизируют подтаранный сустав и образуют барьер между передней и задней капсулами сустава. Эти связки, которые пересекаются наискось через canalis tarsi, были описаны как «крестообразные связки подтаранного сустава». 37 Шейная связка лежит кпереди и латеральнее межкостной связки и проходит от шейного бугорка пяточной кости кпереди и медиально к шейке таранной кости. Шейная связка лежит внутри пазухи предплюсны и обеспечивает поддержку как передних, так и задних суставов. 42 Это самая прочная из подтаранных связок, и во время кинематических экспериментов in vitro было показано, что она сопротивляется супинации. 30 , 37 , 39
Межкостная связка лежит сзади и проходит медиальнее шейной связки. Межкостная связка берет начало на пяточной кости прямо перед задней капсулой подтаранного сустава и проходит выше и медиальнее ее прикрепления к шейке таранной кости.Из-за диагональной ориентации и косого расположения волокон в суставе части межкостной связки натянуты на протяжении пронации и супинации. 30 , 37 , 39 Эту связку иногда называют связкой предплюсневого канала. 30
Волокна ретинакулы нижнего разгибателя (IER) также были предложены для обеспечения поддержки латеральной части подтаранного сустава. 40 Внутри пазухи предплюсны были идентифицированы три корня IER: латеральный, промежуточный и медиальный.Было показано, что только боковой корень IER существенно влияет на стабильность подтаранного сустава 37 ; однако было высказано предположение, что причиной синдрома синусовой лапки является повреждение любого из корней. 43
Периферические связки подтаранного сустава включают CFL и боковые таранно-пяточные (LTCL) и фибулотально-пяточные (FTCL) связки. CFL является неотъемлемой частью предотвращения чрезмерной инверсии и внутреннего вращения пяточной кости по отношению к таранной кости. 30 , 31 , 34 , 35 Хотя CFL обычно не соединяет пяточную кость с таранной костью, сообщалось о различных прикреплениях передней части CFL к таранной кости. 40
Боковые связки голеностопного сустава
LTCL проходит параллельно и кпереди от CFL, но пересекает только задний подтаранный сустав (рисунок). Хотя LTCL меньше и слабее, чем CFL, он помогает предотвратить чрезмерную супинацию подтаранного сустава. 28 , 30 , 37 Сообщалось о различных формах LTCL, и иногда его волокна являются непрерывными с волокнами CFL. 28 , 40 FTCL, или связка Рувьера, проходит от задней поверхности боковой лодыжки к заднебоковой поверхности таранной кости, а затем к заднебоковой пяточной кости.Он расположен отчетливо кзади от CFL и помогает противостоять чрезмерной супинации. 37
Боковые связки голеностопного сустава: (1) передняя таранно-малоберцовая связка, (2) пяточно-малоберцовая связка, (3) задняя таранно-малоберцовая связка, (4) шейная связка и (5) латеральная таранно-пяточная связка. Перепечатано с разрешения Hertel J, Denegar CR, Monroe MM, Stokes WL. Нестабильность голеностопного и подтаранного суставов после бокового растяжения связок голеностопного сустава. Медико-спортивные упражнения. , 1999; 31: 1501–1508; Липпинкотт Уильямс и Уилкинс. 41
Бифуркационная связка также заслуживает упоминания как статическая опора для латерального комплекса голеностопного сустава. Он состоит из 2 ветвей: (1) дорсальной пяточно-кубовидной и (2) дорсальной пяточно-ладьевидной кости. Эта связка сопротивляется супинации средней части стопы и часто травмируется в сочетании с механизмами гиперсупинации, связанными с боковым растяжением связок голеностопного сустава. 34
Анатомия дистального тибиофибулярного сустава
Третий сустав голеностопного комплекса — это дистальное сочленение между большеберцовой и малоберцовой костью.Этот сустав представляет собой синдесмоз, который позволяет ограниченное движение между двумя костями; однако вспомогательное скольжение в этом суставе имеет решающее значение для нормальной механики всего комплекса голеностопного сустава. 44 Сустав стабилизирован толстой межкостной перепонкой и передними и задними нижними тибиофибулярными связками. Структурная целостность сидесмоза необходима для создания устойчивой крыши для прорези голеностопного сустава. Передняя нижняя большеберцовая связка часто травмируется в сочетании с травмами выворота, и это повреждение приводит к так называемому растяжению связок голеностопного сустава, а не к более распространенному боковому растяжению голеностопного сустава. 45
Мышцы и сухожилия
При сокращении мышечно-сухожильные единицы создают жесткость, что приводит к динамической защите суставов. Мышцы, пересекающие комплекс голеностопного сустава, часто описываются на основе их концентрических действий; однако, рассматривая их роль в обеспечении динамической устойчивости суставов, может быть полезно подумать об эксцентрических функциях. Длинная малоберцовая и короткая мышцы являются неотъемлемой частью контроля супинации заднего отдела стопы и защиты от бокового растяжения связок голеностопного сустава. 46
Помимо малоберцовых мышц, мышцы переднего отдела голени (передняя большеберцовая, длинный разгибатель пальцев, короткий разгибатель пальцев и третичная малоберцовая мышца) также могут способствовать динамической стабильности латерального комплекса голеностопного сустава. эксцентрическое сокращение во время принудительной супинации задней части стопы. В частности, эти мышцы могут замедлять подошвенно-сгибательный компонент супинации и, таким образом, предотвращать повреждение боковых связок. 47
Иннервация
Моторное и сенсорное питание голеностопного комплекса происходит от поясничного и крестцового сплетений.Моторное питание мышц происходит от большеберцового, глубоких малоберцовых и поверхностных малоберцовых нервов. Сенсорный источник поступает от этих трех смешанных нервов и двух чувствительных нервов: икроножного и подкожного нервов. Было показано, что боковые связки и суставная капсула голеностопных и подтаранных суставов интенсивно иннервируются механорецепторами, которые способствуют проприоцепции. 37 , 48 , 49 Описано большое значение веретен мышц, особенно в малоберцовых мышцах, для проприоцепции голеностопного комплекса. 50
ПАТОМЕХАНИКА ОСТРОГО Бокового растяжения связок голеностопного сустава
Боковое растяжение связок голеностопного сустава чаще всего возникает из-за чрезмерной супинации заднего отдела стопы вокруг вращающейся наружу голени вскоре после первоначального контакта стопы во время ходьбы или приземления при прыжке. 5 , 7 Чрезмерная инверсия и внутреннее вращение задней части стопы в сочетании с внешним вращением голени приводит к растяжению боковых связок голеностопного сустава.Если напряжение в любой из связок превышает предел прочности тканей, происходит повреждение связок. Повышенное подошвенное сгибание при первоначальном контакте, по-видимому, увеличивает вероятность получения бокового растяжения связок голеностопного сустава. 51
ATFL — это первая связка, которая повреждается во время бокового растяжения связок голеностопного сустава, за которым чаще всего следует CFL. 52 , 53 Исследования трупных срезов продемонстрировали, что после разрыва ATFL величина движения в поперечной плоскости (внутреннее вращение) задней части стопы значительно увеличивается, таким образом дополнительно нагружая оставшиеся неповрежденные связки. 39 Это явление было описано как «ротационная нестабильность» голеностопного сустава, и его часто упускают из виду при рассмотрении дряблости растянутой лодыжки. 54 Одновременное повреждение капсулы голеностопного сустава и связок, стабилизирующих подтаранный сустав, также часто встречается при боковом растяжении связок голеностопного сустава. Martin et al. 55 продемонстрировали значительно большее напряжение шейной связки после полного разрыва CFL. Сообщается, что частота травм подтаранного сустава достигает 80% среди пациентов, страдающих острым боковым растяжением связок голеностопного сустава. 56 Травма PTFL типична только при тяжелом растяжении связок голеностопного сустава и часто сопровождается переломами или вывихами, либо и тем, и другим. 57
Патомеханическая модель, описанная Фуллером 58 , предполагает, что причиной бокового растяжения связок голеностопного сустава является повышенный супинационный момент в подтаранном суставе. Повышенный супинационный момент вызван положением и величиной вертикально проецируемой силы реакции земли при начальном контакте стопы. Фуллер предположил, что стопа с центром давления (COP) медиальнее оси подтаранного сустава имеет больший супинационный момент от вертикальной силы реакции опоры, чем стопа с более латеральным соотношением между COP и осью сустава. 58 Этот увеличенный супинационный момент может, таким образом, вызвать чрезмерную инверсию и внутреннее вращение задней части стопы в замкнутой кинетической цепи и потенциально привести к повреждению боковых связок. Ожидается, что у людей с жесткой супинированной стопой будет более отклоненная в сторону подтаранная ось вращения и неправильное положение пяточной варуса (перевернутая задняя часть стопы), что может предрасполагать людей с жесткой супинированной стопой к боковому растяжению связок голеностопного сустава.
Inman 38 описал большие различия в выравнивании оси подтаранного сустава у разных людей, и возможно, что люди с более смещенной в сторону осью подтаранного сустава могут быть предрасположены к рецидивам растяжения связок голеностопного сустава.Стопа с отклоненной в сторону осью подтаранного сустава будет иметь большую площадь на медиальной стороне оси сустава. Таким образом, во время первоначального контакта стопы больше вероятность того, что COP будет медиальнее оси подтаранного сустава, а сила реакции опоры вызовет супинационный момент в подтаранном суставе. Кроме того, чем дальше медиальнее COP по отношению к оси подтаранного сустава, тем длиннее плечо супинационного момента. Если величина этого момента супинации превышает величину компенсаторного момента пронации (создаваемого малоберцовыми мышцами и боковыми связками), происходит чрезмерная инверсия и внутреннее вращение заднего отдела стопы, что, вероятно, вызывает повреждение боковых связок. 58
Некоторые задаются вопросом, способны ли малоберцовые мышцы реагировать достаточно быстро, чтобы защитить боковые связки от травм, когда голеностопный сустав начинает быстрое заворачивание. 59 , 60 Эштон-Миллер и др. 46 подсчитали, что продолжительность инверсионного движения при приземлении может составлять всего 40 миллисекунд. Конрадсен и др. 60 сообщили, что динамическая защитная реакция со стороны малоберцовых мышц может произойти не менее 126 миллисекунд после внезапного, неожиданного инверсионного возмущения лодыжки.Это включает 54 миллисекунды для времени реакции начальной электромиографической активности после начала инверсионного возмущения и 72 миллисекунды электромеханической задержки, необходимой для создания силы в мышце после начала электромиографической активности. 60 Это значение предполагает отсутствие подготовительной электромиографической активности в малоберцовых мышцах перед первым контактом пятки с землей. Фактически, малоберцовые мышцы активны до первого контакта со стопой во время спуска с лестницы 61 и приземления после прыжка. 62 Это подготовительное действие, наряду с аналогичной активностью в других группах мышц, пересекающих лодыжку, может вызвать жесткость в сухожилиях перед первым контактом стопы с землей. 47 , 63 Если малоберцовые мышцы должны защищать от неожиданного выворачивания заднего отдела стопы, необходима подготовительная активация мышц перед контактом стопы с землей. 47 , 60
Относительно немного исследований в литературе описывают предрасположенность к первичному растяжению связок голеностопного сустава.Структурная предрасположенность включала увеличенную большеберцовую варум 64 и непатологический наклон таранной кости, 64 , тогда как функциональная предрасположенность включала плохое выполнение постурального контроля, 65 , 66 нарушение проприоцепции, 67 и более высокую инверсию и инверсию-к-инверсию. соотношения силы подошвенного сгибания и тыльного сгибания. 68 Совершенно очевидно, что необходимы дальнейшие исследования программ профилактики, основанных на этих предрасполагающих факторах.
После острой травмы лодыжка обычно опухает, становится болезненной и болезненной при движении и полной нагрузке.В зависимости от тяжести травмы функция обычно возвращается в течение от нескольких дней до нескольких месяцев. Что остается неуловимым для клиницистов и исследователей, так это то, почему большинство людей, страдающих первоначальным растяжением связок голеностопного сустава, склонны к повторным растяжениям.
ПАТОМЕХАНИКА ХРОНИЧЕСКОЙ НЕУСТОЙЧИВОСТИ
Считается, что механизм повторной травмы голеностопного сустава не отличается от механизма первоначального острого растяжения связок голеностопного сустава; однако считается, что неблагоприятные изменения, возникающие после первичной травмы, предрасполагают людей к повторным растяжениям. 54 Традиционно постулируются две теории причины CAI: механическая нестабильность и функциональная нестабильность. Однако эти два термина неадекватно описывают весь спектр аномальных состояний, связанных с CAI. Путем дальнейшего уточнения потенциальных недостатков, ведущих к каждому типу нестабильности, мы можем лучше описать полный набор потенциальных причин CAI. Механическая нестабильность и функциональная нестабильность, вероятно, не являются взаимоисключающими сущностями, но, скорее, образуют континуум патологических вкладов в CAI (рисунок).
Парадигма механических и функциональных недостатков, которые способствуют хронической нестабильности голеностопного сустава.
Механическая нестабильность
Механическая нестабильность голеностопного комплекса возникает в результате анатомических изменений после первоначального растяжения связок голеностопного сустава, которые приводят к недостаточности, которая предрасполагает голеностопный сустав к дальнейшим эпизодам нестабильности. Эти изменения включают патологическую слабость, нарушение артрокинематики, синовиальные изменения и развитие дегенеративного заболевания суставов, которые могут возникать в комбинации или изолированно.
Патологическая слабость. Повреждение связок часто приводит к патологической слабости поврежденных суставов, что приводит к их механической нестабильности. Степень патологической слабости голеностопного сустава зависит от степени повреждения боковых связок. Патологическая слабость может привести к нестабильности сустава, когда лодыжка находится в уязвимом положении во время функциональной активности, что приводит к последующему повреждению структур сустава. Патологическая слабость может быть оценена клинически с помощью физического осмотра, рентгенографии под напряжением, 69 , 70 или инструментальной артрометрии. 71 , 72 После бокового растяжения связок голеностопного сустава патологическая слабость чаще всего возникает в голеностопных и подтаранных суставах. 69
Нестабильность голеностопного сустава вызывается в первую очередь повреждением ATFL и CFL. 73 Травму ATFL часто оценивают путем определения величины смещения таранной кости кпереди из тибиофибулярной пазы с помощью теста с передним выдвижным ящиком. Целостность ATFL также можно оценить, перевернув таранную кость с голеностопным суставом в согнутом подошве и определив величину имеющегося наклона таранной кости.Целостность пяточно-малоберцовой связки лучше всего оценивать, определяя величину наклона таранной кости, имеющуюся при выворачивании заднего отдела стопы с голеностопным суставом в тыльно согнутом положении. Величина инверсионного наклона таранной кости, оцененная с помощью стресс-рентгенографии, резко возрастает при комбинированном поражении ATFL и CFL. 32 В то время как патологическая слабость часто присутствует у пациентов с CAI, 11% здоровых людей также имеют асимметричную слабость в голеностопном суставе, что оценивается с помощью тестов с передним выдвижным ящиком и наклоном таранной кости. 74
Механическая нестабильность голеностопного сустава традиционно объясняется в одинарных плоскостях, хотя при этом игнорируется нормальное трехплоскостное движение, допустимое в этом суставе. Чрезмерный передний выдвижной ящик указывает на слабость в поперечной плоскости, в то время как увеличенный наклон таранной кости указывает на слабость во фронтальной плоскости. Эти упрощения не учитывают тот факт, что голеностопный сустав обычно движется вокруг трехплоскостной оси, и игнорируют проблему ротационной нестабильности голеностопного сустава.В частности, при отсутствии неповрежденной ATFL таранная кость способна чрезмерно супинировать с большим компонентом внутреннего вращения по отношению к большеберцовой кости. 75 При всесторонней оценке нестабильного голеностопного сустава следует сосредоточить внимание на одноплоскостных и трехплоскостных моделях нестабильности.
Повреждение CFL также вызывает патологическую слабость подтаранных и голеностопных суставов. При артрографии многие повреждения КЛЛ сопровождаются повреждением капсулы подтаранного сустава, шейной связки и других боковых связок. 56 , 76 Разрыв LTCL также был связан с хронической нестабильностью латерального подтаранного сустава. 42 Стресс-рентгенография использовалась для количественной оценки величины подтаранного наклона 77 , 78 и переднего смещения пяточной кости от таранной кости, 79 , хотя достоверность наиболее распространенного метода, используемого для этих оценок, измененное представление Broden было оспорено. 80 Hertel et al. 41 описали тест медиального подтаранного скольжения, который оценивает степень медиального перемещения пяточной кости на таранную кость в поперечной плоскости (рисунок).Результаты теста медиального подтаранного скольжения выгодно сравнивали с результатами стресс-рентгенографии. 41
Тест медиального подтаранного скольжения выполняется путем перемещения пяточной кости медиально в поперечной плоскости. Перепечатано с разрешения Hertel J, Denegar CR, Monroe MM, Stokes WL. Нестабильность голеностопного и подтаранного суставов после бокового растяжения связок голеностопного сустава. Медико-спортивные упражнения. , 1999; 31: 1501–1508; Липпинкотт Уильямс и Уилкинс. 41
Артрокинематические поражения. Другой потенциальной недостаточностью, способствующей механической нестабильности голеностопного сустава, является нарушение артрокинематики в любом из 3 суставов голеностопного комплекса. Одно артрокинематическое ограничение, связанное с повторяющимися растяжениями связок голеностопного сустава, включает позиционный дефект в нижнем тибиофибулярном суставе. Mulligan 44 предположил, что пациенты с CAI могут иметь смещение дистального отдела малоберцовой кости кпереди и снизу. Если латеральная лодыжка действительно застряла в этом смещенном положении, ATFL может быть более слабым в своем положении покоя.Таким образом, когда задняя часть стопы начинает супинировать, таранная кость может совершать больший диапазон движений, прежде чем ATFL станет натянутым. Этот позиционный дефект малоберцовой кости может привести к эпизодам периодической нестабильности, приводящей к повторяющимся растяжениям связок голеностопного сустава. Результаты 2 тематических исследований 81 , 82 и одного пилотного исследования 83 представляют предварительные доказательства ограничения заднего скольжения малоберцовой кости после бокового растяжения связок голеностопного сустава, предполагая, что латеральная лодыжка может быть подвывихом при смещении вперед.
Гипомобильность или ограниченный диапазон движений также можно рассматривать как механическую недостаточность. Ограниченный диапазон движений при тыльном сгибании считается предрасположенностью к боковому растяжению связок голеностопного сустава. 84 Если голеностопный сустав не может полностью тыльно сгибать, сустав не достигнет своего закрытого положения во время стойки и, следовательно, сможет легче инвертировать и внутренне вращаться. Ограниченное тыльное сгибание в замкнутой кинетической цепи также обычно компенсируется повышенной подтаранной пронацией.Некоторые данные демонстрируют ограничения тыльного сгибания у спортсменов с повторяющимся растяжением связок голеностопного сустава. 85 , 86 Грин и др. 87 недавно продемонстрировали, что измененная артрокинематика может ограничивать тыльное сгибание после острого растяжения связок голеностопного сустава. Пациенты с острым растяжением связок голеностопного сустава, которым проводилась задняя мобилизация таранной кости на большеберцовой кости, восстановили диапазон движений тыльного сгибания быстрее, чем пациенты, не получавшие лечение с помощью мобилизации суставов. Denegar et al. 88 обнаружили ограниченное скольжение задней таранной кости у спортсменов через 12 недель после острого растяжения связок голеностопного сустава.Интересно, что у этих спортсменов не было значительного уменьшения диапазона движений тыльного сгибания, как оценивалось с помощью стандартных клинических измерений. Это говорит о том, что тыльное сгибание может вернуться к нормальному диапазону при отсутствии нормальных артрокинематических изменений из-за значительного растяжения трехглавой мышцы бедра. Необходимы дальнейшие исследования для выяснения клинических последствий изменения артрокинематики после растяжения связок голеностопного сустава.
Синовиальные и дегенеративные изменения. Механическая нестабильность голеностопного комплекса также может возникать из-за недостаточности, вызванной синовиальной гипертрофией и импинджментом, или развитием дегенеративных поражений суставов.Выявлено синовиальное воспаление в голеностопных и задних подтаранных суставных капсулах. Пациенты с синовиальным воспалением часто сообщают о частых эпизодах боли и повторяющейся нестабильности голеностопного сустава, которые возникают из-за соударения гипертрофированной синовиальной ткани между соответствующими костями голеностопного комплекса. DiGiovanni et al., , 89, идентифицировали синдром переднебокового соударения голеностопного сустава у 67% и голеностопный синовит у 49% пациентов, которым потребовалось хирургическое вмешательство по поводу боковой нестабильности.Синдром синуса предплюсны или синовит боковой поверхности заднего подтаранного сустава часто возникает как следствие повторяющихся приступов нестабильности голеностопного сустава. 43 , 90
Повторяющиеся приступы нестабильности голеностопного сустава также были связаны с дегенеративными изменениями в комплексе голеностопного сустава. 10 Люди, перенесшие операцию по восстановлению связок лодыжки, имели в 3,37 раза больше шансов иметь остеофиты или дряблые тела, чем пациенты с бессимптомными лодыжками. 74 Точно так же Гросс и Марти 11 продемонстрировали больше остеофитов и субхондрального склероза у волейболистов с историей повторяющихся растяжений лодыжек по сравнению с группой здоровых людей из контрольной группы. Больший варусный угол наклона большеберцовой кости также был выявлен у пациентов с CAI по сравнению с теми, кто страдал от первоначального острого растяжения связок. 91 Неясно, является ли это изменением в развитии в ответ на многочисленные приступы нестабильности голеностопного сустава или структурной предрасположенностью к рецидивирующим растяжениям голеностопного сустава.
Функциональная нестабильность
Травма боковых связок голеностопного сустава приводит к неблагоприятным изменениям нервно-мышечной системы, которая обеспечивает динамическую поддержку голеностопного сустава. Freeman et al. 16 , 17 впервые описали концепцию функциональной нестабильности в 1965 году. Они приписали нарушение баланса у людей с боковым растяжением лодыжки повреждением суставных механорецепторов в боковых связках голеностопного сустава, что привело к проприоцептивному дефициту.Вклад нарушения проприоцепции, хотя и важен, не полностью объясняет, почему травма связок голеностопного сустава предрасполагает спортсменов к функциональной нестабильности голеностопного сустава. Патоэтиологическая модель не является полной без включения нарушения нервно-мышечного контроля, что приводит к неадекватности динамического защитного механизма, защищающего от гиперсупинации заднего отдела стопы. 92 Рисунок иллюстрирует связи между проприоцепцией и нервно-мышечным контролем стабильности суставов. За последние два десятилетия функциональная недостаточность среди людей с острым растяжением голеностопного сустава или CAI была продемонстрирована путем количественной оценки дефицита проприоцепции голеностопного сустава, кожной чувствительности, скорости нервной проводимости, времени нервно-мышечной реакции, постурального контроля и силы.
Парадигма проприоцепции и нервно-мышечного контроля. ЦНС указывает на центральную нервную систему.
Нарушение проприоцепции и ощущения. Проприоцепция голеностопного сустава нарушается у людей, склонных к повторяющимся растяжениям лодыжек, по показателям кинестезии 93 — 95 и активной репликации углов суставов. 96 — 98 В то время как Gross 99 не обнаружил существенных различий в активном и пассивном воспроизведении углов суставов у субъектов с односторонним CAI, большинство исследований, оценивающих проприоцепцию у субъектов с CAI, демонстрируют нарушения.Недавние данные свидетельствуют о том, что изменение активности веретена в малоберцовых мышцах может быть более важным, чем изменение активности суставных механорецепторов при проявлении проприоцептивного дефицита в голеностопном суставе. 50 Клиническая значимость проприоцептивной недостаточности в настоящее время полностью не понята, и вопрос о том, улучшается ли проприоцепция с помощью реабилитационных упражнений, еще не было окончательно продемонстрировано. 100
Нарушение кожной чувствительности 101 — 104 и замедление скорости нервной проводимости 102 , 105 были зарегистрированы как индикаторы общего паралича малоберцового нерва после острого бокового растяжения связок нерва Существуют доказательства того, что такие нарушения присутствуют у пациентов с ХАИ.Необходимы дальнейшие исследования в этой области.
Нарушенные паттерны нервно-мышечной активности. Нарушение нейромышечной активности было продемонстрировано у людей с историей повторяющихся растяжений боковых связок голеностопного сустава. 104 , 106 — 111 Это чаще всего проявлялось при оценке времени рефлексивной реакции малоберцовых мышц на инверсию или супинацию. Противоречивые результаты в литературе могут быть вызваны методологическими различиями между исследователями. 59 , 112 — 116 Если перонеальный ответ нарушен у людей с CAI, это может быть связано с нарушением проприоцепции, замедлением скорости нервной проводимости или центральными нарушениями в стратегиях нейромышечного задействования. Доказательства последнего были представлены Bullock-Saxton et al, 111 , которые обнаружили двусторонний дефицит рекрутирования средней ягодичной мышцы у субъектов с тяжелым односторонним растяжением связок голеностопного сустава в анамнезе. Это открытие предполагает, что нервно-мышечные нарушения не только присутствуют в структурах, которые пересекают пораженную лодыжку, но также существуют вдоль других нервно-мышечных путей в обеих конечностях, что указывает на центральную нервную адаптацию к состояниям периферических суставов.
Нарушение постурального контроля. Нарушение контроля осанки во время позы на одной ноге часто демонстрировалось у людей после острого растяжения связок голеностопного сустава 16 — 17 , 104 , 117 — 126 и у тех, у кого повторяющиеся растяжения связок голеностопного сустава в анамнезе. 21 , 93 , 127 — 132 Неинструментальная оценка модифицированного теста Ромберга проводилась, когда испытуемые стояли на одной ноге максимально неподвижно в течение периода, обычно от 10 до 30 секунд.Это задание выполняется, стоя на пораженной конечности, а затем на не задействованной конечности, сначала с открытыми, а затем с закрытыми глазами. И субъект, и экзаменующий делают субъективное суждение о том, какая конечность ощущается или, по-видимому, вызывает большую постуральную нестабильность. Субъективная оценка постурального контроля неизменно выявляла функциональную недостаточность у пациентов с хронически нестабильными лодыжками. 16 , 17 , 93 , 129 , 132
Инструментальная оценка контроля осанки также использовалась для различения функционально стабильных и нестабильных лодыжек.Пьезоэлектрические силовые пластины позволяют оценить КПД при стоянии на одной ноге. Два очень распространенных зависимых показателя контроля позы включают общую длину пути COP и скорость отклонений COP в течение всего испытания стоя на одной ноге. Меньшая длина смещения КС и более низкая скорость экскурсий КС связаны с лучшим контролем позы. Сообщалось о десятках зависимых мер контроля позы, связанных с нарушением баланса и нестабильностью голеностопного сустава.Несмотря на различные методы, при использовании инструментальной оценки постоянно наблюдались нарушения постурального контроля между стабильными и нестабильными лодыжками, хотя существуют противоречивые результаты. 65 , 133 — 136
Дефицит постурального контроля, вероятно, вызван сочетанием нарушенной проприоцепции и нервно-мышечного контроля. При балансировке в стойке на одной ноге ступня пронизывает и супинирует, пытаясь удержать центр тяжести тела над основанием опоры.Это называется «голеностопной стратегией» контроля осанки. Было показано, что люди с CAI больше используют «стратегию бедра» для сохранения односторонней позиции, чем здоровые люди. 137 Стратегия бедра менее эффективна, чем стратегия голеностопного сустава, в поддержании односторонней стойки. Это изменение в стратегии постурального контроля, вероятно, связано с изменениями в центральном нервном контроле, которые происходят при дисфункции голеностопного сустава. Дополнительные доказательства центральных изменений нервно-мышечного контроля были представлены Friden et al, 117 , которые обнаружили двустороннее нарушение постурального контроля у пациентов с острым растяжением связок голеностопного сустава.
Интересно, что поперечные различия в контроле позы часто возвращаются к незначительным уровням в течение недель и месяцев после первоначальной травмы, независимо от того, соблюдаются ли структурированные программы реабилитации или нет. 118 , 126 , 138 Холм и др. 126 сообщили, что через 4 месяца после острого растяжения связок голеностопного сустава как испытуемые, так и те, кто не выполнял комплексную программу реабилитации с упором на упражнения на равновесие и координацию, показали отсутствие значительных нарушений постурального контроля.Тем не менее, пациенты, которые не прошли реабилитацию, имели более чем в два раза больше шансов получить повторные растяжения связок, чем те, кто реабилитировал свои лодыжки. Таким образом, хотя количественная оценка постурального контроля может не во всех случаях позволить предсказать тех, кто подвержен риску повторного растяжения связок, повторное обучение постуральному контролю после растяжения связок голеностопного сустава тем не менее является преимуществом.
Дефицит силы. Сообщалось о дефиците силы среди людей с CAI. 20 , 139 — 142 Сообщалось об уменьшении прочности как для эверсии 20, , , , 139 , 141 , и 140293 142, и 142 , 142 , хотя сообщения об отсутствии дефицита силы также существуют. 95 , 132 , 134 , 143 Предполагая, что дефицит силы действительно существует у некоторых пациентов с CAI, причина таких нарушений неясна. Это слабость из-за повреждения мышц или атрофии? Или дефицит может быть вызван нарушением нейромышечной активности при наличии аномалии голеностопного сустава и, следовательно, вызывать функциональную недостаточность в механизме динамической защиты? Необходимы дальнейшие исследования, чтобы выяснить роль дефицита силы в CAI.
Взаимосвязь между функциональной недостаточностью
Отдельные симптомы функциональной нестабильности голеностопного сустава не возникают изолированно, а, вероятно, являются компонентами сложной патоэтиологической парадигмы. Травма сустава приводит к проприоцептивному снижению, что также приводит к нарушению нервно-мышечного контроля. Эти изменения ограничивают динамическую систему защиты голеностопного сустава и предрасполагают голеностопный сустав к повторяющимся эпизодам нестабильности. Измененная активность мышечного веретена, опосредованная системой γ-мотонейронов, может быть краеугольным камнем этих взаимосвязанных симптомов. 50 На рисунке показана петля обратной связи между соматосенсорной системой, центральной нервной системой и системами α- и γ-мотонейронов. Ключом к лечению функциональной недостаточности может быть восстановление нормальной активности γ-мотонейронов.
Взаимосвязь между механической и функциональной недостаточностью
Взаимодействие между механической недостаточностью и функциональной недостаточностью, а также отношения между конкретными недостатками четко не выяснены.Необходимы исследования, чтобы изучить взаимосвязь между механической и функциональной недостаточностью и влияние общих стратегий лечения на оба типа недостаточности. Хотя эта новая модель функциональной и механической недостаточности помогает объяснить спектр причин, связанных с CAI, необходимы дальнейшие разработки для улучшения клинических результатов спортсменов, страдающих латеральной нестабильностью голеностопного сустава.
Примером метода оценки, который оценивает множественные недостатки, являются тесты баланса Star Excursion.Эти тесты представляют собой серию динамических задач по контролю осанки, которые требуют стабилизации одной нижней конечности и функционального охвата контралатеральной нижней конечностью в разных направлениях. Для оптимального выполнения этих задач необходимо наличие адекватного контроля позы, силы и диапазона движений. Олмстед и др. 144 продемонстрировали ухудшение результатов в тестах на равновесие Star Excursion в группе спортсменов с CAI. Необходимы дальнейшие исследования, чтобы определить, какие конкретные механические и функциональные недостатки связаны с такими нарушениями в этих тестах динамического равновесия.Разработка большего количества инструментов оценки позволит одновременно оценивать множественные недостатки во время функциональной деятельности.
Профилактика хронической нестабильности
При естественном прогрессировании острого растяжения связок голеностопного сустава субъекты сообщают о постепенном улучшении, поскольку первые симптомы боли, отека и потери функции исчезают в течение нескольких недель после травмы. 136 Перед клиницистами стоит загадка, как убедить пациентов с улучшающимся растяжением связок голеностопного сустава, что им необходимо продолжить реабилитацию в течение нескольких недель или месяцев после исчезновения их первоначальных симптомов.Комплексные программы реабилитации, в которых особое внимание уделяется проприоцептивному, нервно-мышечному контролю и тренировке равновесия, значительно снижают риск повторного растяжения связок голеностопного сустава. 126 , 145 , 146 Хотя тейп и фиксация голеностопного сустава также эффективны для предотвращения повторяющихся растяжений голеностопного сустава, 145 , 147 , 147 Только тейпирование или фиксация голеностопного сустава так же эффективно, как завершение комплексной программы реабилитации в сочетании с тейпированием или фиксацией.Профилактические меры по снижению частоты повторных растяжений должны быть направлены на устранение патологической слабости, артрокинематических изменений и других механических недостатков, связанных с механической нестабильностью, а также проприоцептивным и нервно-мышечным дефицитом, наблюдаемым при функциональной нестабильности.
Голеностопный сустав: анатомия, кости, связки и движения
Автор:
Гордана Сендик
•
Рецензент:
Франческа Сальвадор, магистр наук
Последняя редакция: 31 мая 2021 г.
Время чтения: 10 минут.
Голеностопный сустав, также известный как голеностопный сустав , представляет собой синовиальный сустав, соединяющий кости голени, малоберцовой и большеберцовой кости с таранной костью стопы.Это сложный шарнир, состоящий из двух сочленений.
Его часто описывают как шип и врезной сустав , поскольку большеберцовая и малоберцовая кость действуют как паз и образуют выемку, в которую входит тело таранной кости, действуя как шип.
Основное действие голеностопного сустава заключается в обеспечении тыльного и подошвенного сгибания стопы, а также некоторой степени пронации и супинации с подтаранными и срединными суставами предплюсны. Сустав также действует как амортизатор, когда пятка ударяется о землю на первых этапах ходьбы.
| Тип | Синовиальный шарнирный сустав; одноосный |
| Суставные поверхности | Тибиотарзальный сустав: дистальный конец большеберцовой кости, медиальная лодыжка большеберцовой кости, латеральная лодыжка малоберцовой кости, тело таранной кости |
| Связки | Передняя таранно-малоберцовая, задняя таранно-малоберцовая, пяточно-фибулярная, дельтовидная (большеберцовая, тибионавикулярная, тибиоталарная части), малоберцовые коллатеральные связки |
| Иннервация | Глубокие малоберцовые (малоберцовые), большеберцовые и икроножные нервы |
| Кровоснабжение | Передняя большеберцовая, задняя большеберцовая и малоберцовая артерии |
| Обращения | Тыльное сгибание, подошвенное сгибание |
В этой статье обсуждаются анатомия и функция голеностопного сустава.
Суставные поверхности
Голеностопный сустав представляет собой комплекс суставов между дистальными концами большеберцовой кости и ее медиальной лодыжкой, латеральной лодыжкой малоберцовой кости и блокированной поверхностью таранной кости. Все суставные поверхности голеностопного сустава покрыты гиалиновым хрящом.
В голеностопном суставе три сустава:
- Дистальный конец большеберцовой кости сочленяется с блоком таранной кости , округлой верхней суставной поверхностью в форме шкива.Блок таранной кости выпуклый в парасагиттальной плоскости и слегка вогнутый в поперечной плоскости. Дистальный конец большеберцовой кости имеет реципрокную форму, так что он соответствует поверхности таранной кости.
- Медиальная лодыжка , костный выступ дистального конца большеберцовой кости, сочленяется с медиальной поверхностью таранной кости.
- Боковая лодыжка , увеличение дистального конца малоберцовой кости, сочленяется с латеральной стороной таранной кости.Латеральная лодыжка малоберцовой кости расположена дистальнее и кзади, чем медиальная лодыжка большеберцовой кости.
Лодыжки большеберцовой и малоберцовой кости вместе с нижней поперечной большеберцовой связкой образуют прямоугольную впадину (паз), в которую входит блок таранной кости. Вот почему голеностопный сустав иногда называют врезным шарниром .
Освойте анатомию голеностопного сустава с помощью наших видеоуроков, тестов, схем с надписями и статей:
Суставная капсула
Проксимально капсула голеностопного сустава прикрепляется к краям суставных поверхностей медиальной лодыжки большеберцовой кости и латеральной лодыжки малоберцовой кости.Дистально капсула прикрепляется к краям блоковой поверхности таранной кости. Суставная капсула относительно слабая и тонкая , но усилена медиально и латерально за счет сильных коллатеральных связок, которые обсуждаются ниже. Внутренняя поверхность капсулы выстлана синовиальной мембраной, которая входит в дистальный тибиофибулярный сустав до межкостной большеберцовой связки .
Связки
Из-за того, что он несет большую нагрузку, голеностопный сустав должен быть стабилизирован, но в той степени, в которой ему все еще разрешена полная подвижность.Связки, которые стабилизируют голеностопный сустав, — это медиальная и латеральная коллатеральные связки.
Боковая коллатеральная связка
Боковая коллатеральная связка — это прочная составная связка, укрепляющая латеральную часть голеностопного сустава. Он состоит из трех отдельных групп:
- Передняя таранно-малоберцовая связка : слабая плоская перевязь, которая начинается на боковой лодыжке малоберцовой кости и простирается переднемедиально к латеральной стороне шейки таранной кости.
- Задняя таранно-малоберцовая связка : сильная перевязь, идущая медиально и кзади от дистальной части латеральной лодыжечной ямки малоберцовой кости до латерального бугорка таранной кости. Он также связан с медиальной лодыжкой посредством большеберцовых волокон.
- Пяточно-малоберцовая связка : длинная связка, которая начинается от вершины латеральной лодыжки малоберцовой кости и продолжается сзади снизу, прикрепляясь к бугорку на латеральной стороне пяточной кости.
Медиальная коллатеральная связка (дельтовидная связка)
Медиальная коллатеральная связка — это прочная треугольная полоса, которая укрепляет медиальную часть голеностопного сустава. Эта связка важна для стабилизации голеностопного сустава при вывороте и предотвращения вывихов сустава (чрезмерного выворота). Медиальная коллатеральная связка имеет проксимальное прикрепление на вершине и границах медиальной лодыжки. Отсюда связка расширяется и прикрепляется к таранной, пяточной и ладьевидной костям.Медиальная коллатеральная связка может быть весьма разнообразной и содержать от 3 до 6 частей, от поверхностных до глубоких. Тем не менее, связка обычно состоит из трех непрерывных частей в зависимости от дистальных точек прикрепления:
- Тибионно-ладьевидная связка : состоит из поверхностных волокон медиальной коллатеральной связки, которые спускаются от медиальной лодыжки и прикрепляются дистально к бугорку ладьевидной кости. В месте прикрепления связка сливается с медиальным краем подошвенно-пяточно-ладьевидной связки.
- Большеберцовая пяточная связка : составляет промежуточную часть медиальной коллатеральной связки, которая проходит почти вертикально вниз от медиальной лодыжки и прикрепляется к промежуточной опоре.
-
Tibiotalar связка : включает глубокую часть медиальной коллатеральной связки. Он состоит из передней и задней части. Обе они берут начало на вершине медиальной лодыжки, после чего передняя тибиоталарная связка опускается, чтобы прикрепиться к медиальному бугорку таранной кости, а задняя тибиоталарная связка прикрепляется к несуставной задней части медиальной поверхности таранной кости.
Изучите анатомию голеностопного сустава быстрее с помощью наших бесплатных тестов и учебных пособий !
Иннервация
Нервное питание голеностопного сустава происходит от корешков L4-S2 по ветвям глубокого малоберцового (малоберцового) нерва, а также от большеберцового и икроножного нервов .
Кровоснабжение
Голеностопный сустав получает артериальное кровоснабжение от передней и задней большеберцовой и малоберцовой артерий .Эти артерии образуют анастомоз вокруг лодыжек, от которого отходят передняя медиальная и латеральная ветви лодыжки, снабжающие голеностопный сустав. Венозная кровь отводится по соответствующим венам.
движения
Являясь шарнирным суставом, голеностопный сустав допускает только подошвенное сгибание (сгибание) и тыльное сгибание (разгибание), которые происходят на поперечной (медиально-латеральной) оси, проходящей через таранную кость в сагиттальной плоскости. Степень движения в голеностопном суставе составляет примерно 30-50 ° подошвенного сгибания и примерно 20 ° тыльного сгибания .
Подошвенное сгибание ограничено мышцами переднего отдела голени, в основном передняя большеберцовая мышца; передняя часть медиальной коллатеральной связки, передняя таранно-малоберцовая связка и передняя часть суставной капсулы. Тыльное сгибание ограничено мышцами заднего отдела голени, в основном икроножными и камбаловидными мышцами; задняя часть медиальной коллатеральной связки, пяточно-малоберцовая связка и задняя часть суставной капсулы.
Подошвенное сгибание и тыльное сгибание в голеностопном суставе редко выполняются отдельно, а скорее в сочетании с движениями в подтаранном и среднетарзальном суставах. Это означает, что подошвенное сгибание чаще всего сопровождается приведением и инверсией , допускающей супинацией стопы, в то время как за тыльным сгибанием следует отведение и выворот , позволяющее пронацию стопы.
В вертикальном положении голеностопный сустав представляет собой угол 90 ° между ступней и ногой.Это нейтральное положение голеностопного сустава при подошвенном сгибании 0–10 °. Поскольку вес тела действует через вертикальную линию, проходящую кпереди от сустава, сзади от сустава требуется сильная мышечная опора для поддержания устойчивости и наклона вперед или коллапса во время стояния. Эта поддержка в основном обеспечивается камбаловидной и икроножной мышцами. Плотное положение голеностопного сустава — это максимальное тыльное сгибание, положение, в котором стабильность голеностопного сустава максимальна.
Мышцы, действующие на голеностопный сустав
| Подошвенное сгибание | Gastrocnemius, камбаловидная мышца, длинный сгибатель пальцев, длинный сгибатель большого пальца, длинная малоберцовая мышца, задняя большеберцовая мышца |
| Тыльное сгибание | Передняя большеберцовая мышца, длинный разгибатель пальцев, длинный разгибатель большого пальца, третичная малоберцовая мышца |
| Инверсия | Передняя большеберцовая мышца, задняя большеберцовая мышца |
| Eversion | Fibularis longus, fibularis tertius, fibularis brevis |
Основными мышцами, выполняющими подошвенное сгибание, являются икроножные и камбаловидные мышцы.Другими значительными подошвенными сгибателями являются длинный сгибатель пальцев, длинный сгибатель большого пальца, длинная малоберцовая мышца и задняя большеберцовая мышца. Общим знаменателем этих мышц является тот факт, что все они входят в стопу кзади от медиальной и латеральной лодыжек.
Тыльное сгибание стопы в голеностопном суставе производят передняя большеберцовая мышца, длинный разгибатель пальцев, длинный разгибатель большого пальца стопы и третичная малоберцовая мышца, которые пересекают голеностопный сустав спереди.
Переворот голеностопного сустава производится главным тыльным сгибателем стопы, передней большеберцовой мышцей, а также задней большеберцовой мышцей, которая действует как подошвенный сгибатель.Эверсия стопы вызывается третичным тыльным сгибателем малоберцовой мышцы, длинным и малоберцовым сгибателями подошвенной мышцы.
Подтвердите свои знания с помощью нашей викторины по голеностопному суставу:
Анатомия стопы и лодыжки | Хирургия стопы Луисвилл
Стопа и лодыжка в человеческом теле работают вместе, обеспечивая равновесие, стабильность, движение и толчок.
Эта сложная анатомическая структура состоит из:
• 26 костей
• 33 стыка
• Мышцы
• Сухожилия
• Связки
• Кровеносные сосуды, нервы и мягкие ткани
Чтобы понять условия, влияющие на стопу и лодыжку, важно понимать нормальную анатомию стопы и лодыжки.
Лодыжка
Лодыжка состоит из трех костей, прикрепленных мышцами, сухожилиями и связками, которые соединяют ступню с ногой.
В голени находятся две кости, называемые большеберцовой костью (берцовой костью) и малоберцовой костью. Эти кости соединяются (соединяются) с таранной костью или голеностопной костью в тибио-таларном суставе (голеностопном суставе), позволяя стопе двигаться вверх и вниз.
- Большеберцовая кость (большеберцовая кость)
- Фибула
- Талус
- Боковая лодыжка
- Медиальная лодыжка
Костные выступы, которые мы видим и чувствуем на щиколотке:
- Боковая лодыжка: это наружная кость лодыжки, образованная дистальным концом малоберцовой кости.
- Медиальная лодыжка: это внутренняя лодыжка, образованная дистальным концом большеберцовой кости.
Задняя лапа
Стопу можно разделить на три анатомических части, которые называются задняя, средняя и передняя. Задняя стопа состоит из таранной кости или лодыжки и пяточной кости или пяточной кости. Пяточная кость — самая большая кость стопы, а таранная кость — самая высокая кость стопы. Пяточная кость соединяется с таранной костью в подтаранном суставе, позволяя стопе вращаться в голеностопном суставе.
Задняя ступня соединяет середину ступни с лодыжкой в поперечном суставе предплюсны.
Средняя ступня
Средняя ступня содержит пять костей предплюсны: ладьевидную кость, кубовидную кость и 3 клинописные кости. Он соединяет переднюю и заднюю части стопы с помощью мышц и связок. Основная связка — связка подошвенной фасции. Средняя ступня отвечает за формирование сводов стопы и действует как амортизатор при ходьбе или беге.
Средняя ступня соединяется с передним отделом стопы в пяти плюсневых суставах плюсны.
- ладьевидная кость
- Кубоид
- Клинопись
Передняя часть стопы
Передняя часть стопы состоит из костей пальцев стопы, называемых фалангами, и плюсневых костей, длинных костей стопы. Фаланги соединяются с плюсневыми костями на подушечке стопы с помощью суставов, называемых фаланговыми плюсневыми суставами. На каждом пальце ноги есть 3 фаланговые кости и 2 сустава, а на большом пальце ноги находятся две фаланговые кости, два сустава и две крошечные круглые сесамовидные кости, которые позволяют пальцу ноги двигаться вверх и вниз.Сесамовидные кости — это кости, которые развиваются внутри сухожилия над костным выступом.
Первая плюсневая кость, соединенная с большим пальцем стопы, является самой короткой и толстой из плюсневых костей и является местом прикрепления нескольких сухожилий. Эта кость важна из-за ее роли в движении и нагрузке.
Анатомия мягких тканей
Наши стопы и лодыжки удерживаются на месте и поддерживаются различными мягкими тканями.
- Хрящ: Блестящий и гладкий хрящ обеспечивает плавное движение там, где две кости соприкасаются друг с другом.
- Сухожилия: Сухожилия — это мягкая ткань, которая соединяет мышцы с костями и обеспечивает поддержку. Ахиллово сухожилие, также называемое пяточным канатиком, является самым большим и сильным сухожилием в организме. Расположенный на тыльной стороне голени, он охватывает пяточную или пяточную кость. При воспалении он вызывает очень болезненное состояние, называемое тендинитом ахиллова сухожилия, и может сделать ходьбу практически невозможной из-за боли.
- Связки: Связки представляют собой прочную веревку, подобную ткани, которая соединяет кости с другими костями и помогает удерживать сухожилия на месте, обеспечивая стабильность суставов.Подошвенная фасция — самая длинная связка стопы, берущая свое начало от пяточной кости, пяточной кости и продолжающаяся вдоль нижней поверхности стопы до переднего отдела стопы. Он отвечает за свод стопы и обеспечивает амортизацию. Подошвенный фасциит, частая причина боли в пятке у взрослых, может возникать, когда в подошвенной фасции возникают повторяющиеся микроразрывы в результате чрезмерного использования. Растяжение связок голеностопного сустава, наиболее часто регистрируемое повреждение области стопы и голеностопного сустава, связано с растяжением связок и обычно происходит с таранно-малоберцовой связкой и пяточно-малоберцовой связкой.
- Мышцы: Мышцы представляют собой фиброзную ткань, способную сокращаться, вызывая движение тела. В стопе 20 мышц, которые классифицируются как внутренние и внешние. Собственные мышцы — это те, которые расположены в стопе и отвечают за движение пальцев ног. Внешние мышцы расположены снаружи стопы в голени. Икроножная или икроножная мышца является самой большой из них и способствует движению стопы. Растяжения мышц обычно возникают из-за чрезмерного использования мышцы, в которой мышца растягивается без должного разогрева.
- Бурсы: Бурсы — это небольшие мешочки, заполненные жидкостью, которые уменьшают трение между сухожилиями и костью или кожей. Бурсы содержат особые клетки, называемые синовиальными клетками, которые выделяют смазывающую жидкость. Когда эта жидкость заражается, может развиться обычное болезненное состояние, известное как бурсит.
Биомеханика стопы и голеностопного сустава
Биомеханика — это термин для описания движения тела. Сам по себе голеностопный сустав допускает два движения:
- Подошвенное сгибание: стопа направлена вниз.Это движение обычно сопровождается переворачиванием стопы.
- Тыльное сгибание: подъем стопы вверх. Это движение обычно сопровождается выворотом стопы.
Стопа (кроме пальцев) также допускает два движения:
- Инверсия: поворот подошвы стопы внутрь.
- Eversion: Выворот стопы наружу
Пальцы ног допускают четыре различных движения:
- Подошвенное сгибание: сгибание пальцев стопы к подошве стопы
- Тыльное сгибание: сгибание пальцев стопы к верхушке стопы
- Похищение: Разведение пальцев ног.Это движение обычно сопровождает подошвенное тыльное сгибание.
- Приведение: Соединение пальцев ног вместе. Это движение обычно сопровождает подошвенное сгибание.
Ссылки по теме
Голеностопный сустав — обзор
ОБСЛЕДОВАНИЕ ВЫБОРОЧНЫМ НАПРЯЖЕНИЕМ (ОБЪЕКТИВНОЕ ОБСЛЕДОВАНИЕ)
Голеностопный сустав
- ▪
-
Пассивное тыльное сгибание (рис. 12.11)
- ▪
-
Пассивное подошвенное сгибание (Рис. 12.12)
Подтаранный сустав
- ▪
-
Пассивный варус пяточной кости для супинации (Рис. 12.13) 03
03 914 valgus пяточной кости для пронации (рис. 12.13)
Средне-предплюсневые суставы
- ▪
-
Пассивное тыльное и подошвенное сгибание (рис. 12.14 и 12.15)
- ▪
- 9000 (Рис. 12.16 и 12.17)
- ▪
-
Пассивный выворот и инверсия (Рис. 12.18 и 12.19)
Тесты валовых связок
- ▪
-
Пассивная инверсия боковой коллатеральной связки ▪ 4
4Пассивный выворот медиальной (дельтовидной) связки (рис. 12.21)
Сократительные структуры
- ▪
-
Резистированное тыльное сгибание (рис. 12.22)
- ▪ 5
-
- ▪ 5
-
- 12.23)
- ▪
-
Сопротивление инверсии (рис. 12.24)
- ▪
-
Сопротивление выворота (рис. 12.25)
Тесты дополнительной связки
- ▪ 5 914 Тест таранной кости66 связка (рис. 12.26)
- ▪
-
Тест на таларский наклон пяточно-малоберцовой связки и целостность паза (рис. 12.27)
- ▪
-
Тест на дорсальную пяточно-кубовидную связку (рис.12.28)
Пальцы
- ▪
-
Пассивное и резистивное тестирование пальцев стопы обычно не проводится, но включается при необходимости
Пальпация
- ▪
-
, После постановки диагноза дефектная структура пальпируется на точное место поражения
- ▪
-
Сильнее ограничивает подошвенное сгибание, чем тыльное сгибание.
Объективное обследование проводится в ненагруженном состоянии, когда пациент находится в удобном положении лежа на спине. Сначала исследуют суставы, оценивая диапазон движений, боль и конечные ощущения. Пассивное тыльное сгибание обычно имеет жесткое ощущение конца, и для достижения конечного диапазона оно должно выполняться с согнутым коленом, чтобы снять напряжение с комплекса икроножных мышц, который охватывает как коленные, так и голеностопные суставы. Пассивное подошвенное сгибание обычно дает ощущение твердого эластичного конца из-за напряжения в тканях на тыльной стороне стопы.Следует отметить наличие капсульного рисунка.
Капсулярная форма подтаранного сустава- ▪
-
Возрастающее ограничение супинации.
- ▪
-
Возможная фиксация сустава при пронации.
Хотя отдельные пассивные движения могут производиться в голеностопном суставе, сложно производить изолированные пассивные движения в подтаранном и срединно-предплюсневом суставах. Чтобы оценить небольшой диапазон движений подтаранного сустава, возьмитесь за пяточную кость обеими руками.Согните колено, чтобы расслабить икроножный комплекс, и переведите голеностопный сустав в плотное положение. Затем варусное и вальгусное напряжение прикладывается к пяточной кости через пятки обеих рук с использованием веса тела. Количество пассивных движений, доступных в подтаранном суставе, ограничено несколькими степенями супинации и пронации, и нормальное ощущение конца затруднено для обоих.
Капсулярный узор средне-предплюсневых суставов- ▪
-
Ограничение аддукции и инверсии.
- ▪
-
Передняя часть стопы фиксируется при отведении и вывороте.
Чтобы оценить движения, возникающие в срединно-предплюсневых суставах, потяните вниз пяточную кость, чтобы ввести голеностопный сустав в тыльное сгибание. Поместите пальцы и большой палец по обе стороны от первой плюсневой кости вокруг узкой боковой части стопы и проведите средне-предплюсневым суставом в диапазоне пассивных движений: подошвенное и тыльное сгибание, отведение и приведение, инверсию и выворот.Эти движения минимальны, и их трудно производить изолированно.
Капсулярный паттерн первого плюснефалангового сустава- ▪
-
Существенное ограничение разгибания.
- ▪
-
Некоторое ограничение сгибания.
Оценка пассивных движений пальцев стопы не является частью стандартного осмотра голеностопного сустава, но движения могут применяться по мере необходимости для оценки наличия капсульного рисунка.
Капсульный паттерн других плюснефаланговых суставов (может отличаться)- ▪
-
Больше ограничение сгибания, чем разгибания.
- ▪
-
Стыки фиксируются в удлинителе.
Основные связки проверяются двумя грубыми комбинированными движениями: пассивной инверсией для боковой коллатеральной связки и пассивным выворотом для медиальной коллатеральной связки. При необходимости связки можно оценить индивидуально, а дополнительные тесты могут быть применены при нестабильности суставов (см. Ниже).
Сократительные структуры оценивают с помощью тестов сопротивления на боль и силу. Суставы помещаются в среднее положение и прикладывается максимальное сопротивление.Тесты на тыльное сгибание с сопротивлением, в основном на переднюю большеберцовую мышцу, и на резистентное подошвенное сгибание, на икроножную мышцу и ахиллово сухожилие. Тестирование группы икроножных мышц в положении лежа может не вызывать симптомов, и может потребоваться повторение теста в стойке, преодолевая сопротивление веса тела. Тесты на инверсию с сопротивлением, в основном заднюю большеберцовую мышцу, и тесты на выворот малоберцовой мышцы с сопротивлением.
Капсулярный узор межфаланговых суставов- ▪
-
Суставы фиксируются в сгибании.
При необходимости проводят тесты на добавочную связку и нестабильность.Общий тест на пассивную инверсию связок в основном проверяет переднюю таранно-малоберцовую связку, которая пересекает голеностопный сустав и натянута в подошвенном сгибании. Это наиболее частая травма связок голеностопного сустава. Далее он оценивается с помощью теста для выдвижных ящиков , который оценивает его целостность (Marder 1994). Согните ногу, чтобы ступня опиралась на кушетку. Встаньте так, чтобы видеть движение малоберцовой кости на боковой стороне лодыжки. Положите одну руку на таранную кость, чтобы зафиксировать ее, а вторую — чуть выше голеностопного сустава.Надавите назад на малоберцовую и большеберцовую кости, сравнивая степень смещения малоберцовой кости назад с другой стороной. Повышенное смещение малоберцовой кости кзади является положительным признаком и указывает на слабость или разрыв передней таранно-малоберцовой связки. Не существует стандартизированной шкалы для оценки аномального смещения в тесте с передним выдвижным ящиком, при этом в некоторых текстах предлагается система оценки от 1 до 3 при чрезмерном движении относительно контралатеральной лодыжки. При разрыве передней таранно-малоберцовой связки на латеральной стороне лодыжки может наблюдаться «признак присасывания» или ямочка (Lee & Maleski 2002).
В исследовании трупов Beumer et al (2003) не смогли продемонстрировать значительное смещение во время различных клинических испытаний, включая тест с передним выдвижным ящиком, что позволяет предположить, что синдесмотическое повреждение вряд ли будет обнаружено с помощью таких тестов. Однако средний возраст 17 образцов трупов составлял 78,4 года, что могло повлиять на подвижность голеностопного сустава, и в исследовании этот вопрос не рассматривался. Они пришли к выводу, что боль, а не увеличенное смещение следует рассматривать как показатель результатов этих тестов, но признают, что, как увеличенное смещение связано с болью, не было продемонстрировано.Fujii et al (2000) аналогичным образом использовали пожилые трупы для оценки точности тестов на переднее выдвижное ящичек и наклон таранной кости, и хотя оба теста продемонстрировали разумное смещение задней части стопы, ни один из них не был достаточно точным для диагностики конкретного поражения связок. Был сделан вывод, что эти стандартные стресс-тесты нечувствительны из-за значительной разницы между движением образцов трупа, соглашением исследователя и положением голеностопного сустава для тестов. Насколько нам известно, эти тесты связок не оценивались in vivo.
Пяточно-малоберцовая связка пересекает голеностопный и подтаранный суставы. Повреждение этой связки не часто происходит изолированно, но обычно связано с передней таранно-малоберцовой связкой. Пяточно-малоберцовая связка выдерживает варусные нагрузки на пяточную кость при тыльном сгибании. Комбинированный разрыв этих связок приводит к увеличению наклона таранной кости на (Boruta et al 1990, Wilkerson 1992, Marder 1994). Выпрямляя колено, пассивно сгибайте голеностопный сустав (это позволяет ему не доходить до плотно сложенного положения) и прикладывать сильное варусное напряжение к пяточной кости; сравните диапазон движения с другой стороной.Этот тест также может быть оценен на 1-3 по отношению к противоположной лодыжке, и снова могут наблюдаться ямочки (Lee & Maleski, 2002).
Разрушение нижнего тибиофибулярного сустава может быть следствием травмы, вызванной принудительным тыльным сгибанием, которое может вызвать расширение (диастаз) паза голеностопного сустава (Marder 1994).
