Спондилолиз – заболевание позвоночника | Блог ММЦ Клиника №1 Люблино, Москва
30.01.2021
Спондилолиз позвоночника – дефект дуги позвонка, когда дуга не срастается в области между суставами или в области ножки из-за задержки развития заднего отдела позвоночника. В 99% случаев спондилолиз встречается в поясничном отделе и в 85% случаев поражает 5-ый позвонок, в 10% случаев – 4-ый позвонок. Встречается и одновременное поражение.
Это обратимое заболевание, которое при диагностике на ранней стадии может обойтись без хирургического лечения. Спондилолиз позвоночника может протекать бессимптомно, и, как правило, его легкие формы случайно обнаруживаются при комплексном обследовании.
Классификация и причины спондилолиза
Спондилолиз классифицируют по причине возникновения и по месту расположения. По причине возникновения спондилолиз делят на врожденный, приобретенный и смешанный.
Врожденный спондилолиз возникает во время внутриутробного развития.
Приобретенный спондилолиз возникает на фоне чрезмерных физических нагрузок, если кость не получает или недополучает необходимые питательные вещества или если происходит сдвиг или дисплазия позвонков.
Смешанный спондилолиз – сочетание врожденного дефекта и избыточных физических нагрузок.
По месту расположения спондилолиз делят на типичный, атипичный и ретросоматический. При типичном спондилолизе дуга не срастается в области щели между суставами. При атипичном спондилолизе дуга не срастается между основанием и суставной щелью. При ретросоматическом спондилолизе дуга не срастается в области корня (сразу за телом позвонка).
Приобретенный и смешанный спондилолиз возникает из-за большого давления на позвоночник при сгибании и разгибании корпуса. При этом необязательно наличие груза. Межсуставная дуга позвонка переламывается, не выдержав нагрузки. Такие переломы хорошо срастаются при правильно назначенном и своевременном лечении.
Симптомы
Спондилолиз – распространенное заболевание, которому подвержены около 7% жителей Земли. До 20 лет мужчины и женщины одинаково часто болеют, после 20 лет – мужчины заболевают в два раза чаще. Существует наследственная предрасположенность: дети больных спондилолизом заболевают с большей вероятностью.
Спондилолиз позвоночника с одинаковой частотой встречается как у физически активных, так малоактивных людей, однако некоторые виды спорта увеличивают вероятность заболеть: гребля, американский футбол, борьба, тяжелая атлетика, гимнастика и прыжки в воду.
Спондилолиз может протекать без симптомов. Признаки заболевания проявляются со временем: скованность и периодические продолжительные умеренные боли в пояснице. Боли часто возникают, если человек продолжительное время сидит в неудобной позе, долго ходит или резко встает.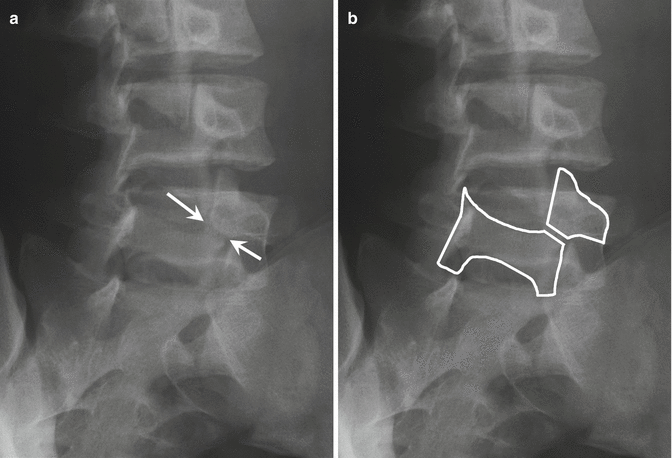 Иногда эти симптомы возникают в положении лежа на спине. Еще один симптом – снижение боли при наклоне вперед и усиление при разгибании. В редких случаях пациенты чувствуют острую боль, которая ограничивает подвижность, и боль в ягодицах и задней поверхности бедра.
Иногда эти симптомы возникают в положении лежа на спине. Еще один симптом – снижение боли при наклоне вперед и усиление при разгибании. В редких случаях пациенты чувствуют острую боль, которая ограничивает подвижность, и боль в ягодицах и задней поверхности бедра.
Диагностика
Чтобы поставить диагноз, врач проводит осмотр, пальпирует позвоночник и проверяет ограничение разгибания в поясничном отделе. Просит пациента встать на одну ногу и прогнуться назад – при спондилолизе боль в месте поражения усиливается. Затем врач назначает уточняющие методы диагностики:
- рентгенографию (рентген) позвоночника в боковой, прямой и двух косых (левой и правой) проекциях. Дефект дуги позвонка выявляется в 85% случаев;
- компьютерную томографию (КТ) позвоночника – точнее рассматривают дефект дуги на горизонтальных срезах;
- сцинтиграфию и однофотонную эмиссионную томографию – наиболее точное изучение места дефекта или перелома;
- магнитно-резонансную томографию (МРТ).

Лечение
На ранней стадии заболевания пациентам назначают физиотерапию для укрепления мышц живота и спины, массаж, плавание и ношение жесткого или гибкого ортопедического (антилордотического или лордотического) корсета. Нагрузка на позвоночник снижается.
Подбор лечения зависит от тяжести симптомов, типа дефекта дуги (односторонний или двусторонний) и возраста пациента. Как правило, активное лечение продолжается 6-8 недель. Затем пациенту назначают реабилитацию для повышения гибкости позвоночника.
На поздних стадиях заболевания при угрозе спондилолистеза и при отсутствии признаков сращения дуги и сохранении болей в течение полугода консервативного лечения назначают операцию: остеосинтез.
Бессимптомный спондилолиз необходимо диагностировать и наблюдаться у врача, чтобы предотвратить развитие болезни. Симптомный спондилолиз крайне важно выявить на ранней стадии, чтобы избежать операции.
Фото:ru.freepik.com
Спондилолиз — 24Radiology.
 ru
ru
Спондило́лиз — несращение дуги позвонка (чаще 5-го поясничного ) в межсуставной области или в области ножки дуги, возникающее вследствие задержки развития заднего отдела позвоночника.
Спондилолиз присутствует у ~5% населения и чаще выявляется у подростков, которые ведут спортивный образ жизни. Мужчины данной патологией страдают чаще, чем женщины.
Патология
Обусловлен дефектом дужки позвонка вследствие усталостного перелома, возникшего из-за повышенных нагрузок и многократного чрезмерного разгибания поясничного отдела позвоночника. Часто выявляется у спортсменов (гимнастов, гребцов, игроков в регби и т. д.), но может диагностироваться и у людей, ведущих малоактивный образ жизни. Выявляется у пациентов всех возрастов, при этом у детей, как правило, наблюдается легкая степень, у взрослых – не выше средней.
Постепенно и медленно возникающий спондилолиз в результате усталостного (стрессорного) повреждения межсуставной части дуги (IIА).

Подтип B — удлиненная дуга.
Спондилолиз, постепенно формирующегося в удлиненной межсуставной части дуги (IIВ).
Подтип C — острый перелом.
Спондилолиз, как остро возникающий дефект межсуставной части дуги (IIС).
Клиника
Основной симптом спондилолиза — периодические умеренные боли в поясничном отделе при длительном сидении в вынужденной позе, при резком вставании, длительной ходьбе и др.
Локализация
- В ~90% случаев спондилолиз на уровне L5 и в ~10% на уровне L4
- процесс может быть как односторонним, так двусторонним
Ассоциация
- у 65% пациентов спондилолиз прогрессирует в спондилолистез и проявляется рентгенологически в ~25% случаях, а у большинства больных эти проявления визуализируются в возрасте до 16 лет.
- незаращение дужки позвонка.
- ниже представлена диаграмма, которая иллюстрирует две формы подвывиха позвонков, возникающие попутно с спондилолизом: вентральный подвывих тела нижележащего позвонка и изолированный подвывих дорсальных элементов позвонка.

Диагностика
Рентгенография
МРТ/КТ
- симптом широкого канала может присутствовать на сагиттальных изображениях по срединной линии, когда есть спондилолистез
- отклонение остистых отростков
- склероз контралатеральной ножки
Дифференциальная диагностика
- остеоид остеома
- остеомиелит
Источник:
- 1. Jinkins JR, Matthes JC, Sener RN et-al. Spondylolysis, spondylolisthesis, and associated nerve root entrapment in the lumbosacral spine: MR evaluation. AJR Am J Roentgenol. 1992;159 (4): 799-803. AJR Am J Roentgenol (abstract) — Pubmed citation
- 2. Syrmou E, Tsitsopoulos PP, Marinopoulos D et-al. Spondylolysis: a review and reappraisal. Hippokratia. 2010;14 (1): 17-21. Free text at pubmed — Pubmed citation
- 3. Ulmer JL, Mathews VP, Elster AD et-al. Lumbar spondylolysis without spondylolisthesis: recognition of isolated posterior element subluxation on sagittal MR.
 AJNR Am J Neuroradiol. 1995;16 (7): 1393-8. Pubmed citation
AJNR Am J Neuroradiol. 1995;16 (7): 1393-8. Pubmed citation - 4. Standaert C. British Journal of Sports Medicine.34 (6): . doi:10.1136/bjsm.34.6.415
- Radiopaedia.org
Хирургическое лечение спондилолистеза (08.04.2020) • Neuro.ks.ua.
Мы оказываем помощь пациентам с нейрохирургической патологией головного и спинного мозга, осложненными повреждениями и заболеваниями черепа и позвоночника, периферической нервной системы с 1959 года.
Понятие нестабильности позвоночника
Под нестабильностью позвоночника понимают патологическое состояние, характеризующееся:
- возникновением и прогрессированием нефизиологичных смещений и деформаций в патологически измененных позвонках
- и / или позвоночных сегментах в пределах позвоночного столба, что приводит к невозможности удержания формы и функций позвоночника при нормальных физиологических нагрузках.
Эти патологические смещения и деформации могут быть причиной вертеброгенных повреждений спинного мозга и его корешков, вызвать критические нарушения гемодинамики в спинном мозге, проявляется возникновением и нарастанием неврологического дефицита.
В подавляющем большинстве случаев нестабильность позвоночника проявляется болевым синдромом различной степени выраженности, а также нарушением формы и функции позвоночника (статические расстройства, ограничение движений).
Спондилолистез и спондилолиз
Спондилолистез – это смещение (чаще, переднее) тела одного позвонка относительно другого.
Распространенность среди взрослых мужчин составляет около 5-6%, а женщин 2-3%. Спондилолистез чаще всего встречается в поясничном отделе позвоночника, очень редко в шейном и почти никогда в грудном отдел.
Патологический процесс наиболее часто локализуется на уровне L5-S1 (82% случаев), далее по частоте поражения идут уровне L4-L5 (11,3%), L3-L4 (0,5%) и L2-L3 (<0,5%).
Спондилолиз – перелом корня дужки (обычно L5) позвонка в области у межпозвонкового сустава.
Этиопатогенетическая классификация спондилолистеза
Различают следующие виды спондилолистеза
- Спондилолистез перешейка (истмическом), спондилолиз, перелом корня дужки, проявляющееся в виде дефекта в области фасеточных сустава, (в pars interarticularis) дужки позвонка, имеет вид “шеи шотландской овчарки”, на спондилограммах пояснично-крестцового отдела в косой проекции.
 Может быть в 5-20% случаев при рентгенографическом обследовании. Бывает врожденным, приобретенным и смешанным.
Может быть в 5-20% случаев при рентгенографическом обследовании. Бывает врожденным, приобретенным и смешанным. - Диспластический: врожденный. Верхняя часть крестца или скобка L5 позвонка позволяют позвонку сместиться. Есть дефекта в pars interarticularis дужки позвонка, фасеточных сустав не нарушен. Может прогрессировать в некоторых случаях.
- Дегенеративный: в результате длительной мижсегментарнои нестабильности. Нет нарушений в области фасеточных сустава. В большинстве случаев не вызывает клинических симптомов.
- Травматический: в результате переломов тел позвонков или в участках pars interarticularis.
- Патологический: генерализованные или локальные костные заболевания позвоночника.
Выделяют следующие степени спондилолистеза (по клинико-рентгенологической классификации Майердинга):
- I степень – смещение позвонка на ¼ поверхности тела смежного позвонка,
- II степень – на ½ поверхности тела смежного позвонка,
- III степень – на ¾ поверхности тела смежного позвонка,
- IV степень – на всю поверхность тела позвонка соответственно.

В зависимости от направления смещения позвонка, который потерпел соскальзывания, различают:
- Антеспондилолистез (пердней, настоящий),
- Ретроспондилолистез (задний, ложный),
- Латеролистез.
В зависимости от портикання порцесу соскальзывания с неврологическими проявлениями различают:
- Спондилолистез протекает бессимптомно
- Спондилолистез является симптоматическим.
Симптомы
Клиническими признаками спондилолистеза могут быть:
- миелопатия,
- радикулопатия и нейрогенная хромота,
- атрофия мышц,
- снижение или выпадение рефлексов,
- нарушение чувствительности в зависимости от уровня поражения позвоночника, которые связаны с компрессией или натяжением спинного мозкута / или его сегментарных корешков различными частями смещенных тел позвонков.
Грыжа диска на уровне листез наблюдается редко. Чаще она встречается на вышележащих уровне. Если листез вызывает радикулярный боль, то обычно страдает корешок, выходящий ниже корня дужки позвонка, что является смещенным кпереди.
Клиническая картина поражения спинного мозга и / или его корешков зависит от локализации ушкодженння, его степени, темпа развития компрессии спинного мозга, возрастных и индивидуальных особенностей больного и может быть весьма разнообразной.
Диагностика
Обследование больного должно включать:
- Общесоматический обзор с определением основных витальных функций (дыхание, пульс, АД),
- Неврологический осмотр,
- R-o графия пораженного отдела позвоночника в 2 проекциях (при подозрении на переломы суставных видросткив- ½ и ¾ проекции с обеих сторон).
С целью исключения нестабильности выполняют функциональные спондилограми- в положениях максимального сгибания и максимального разгибания позвоночника. При подозрении на латеролистез выполняют спондилограмы в переднезадней проекции с наклонами в стороны.
Нестабильность в хребетно-двигательном сегменте диагностируют, если при рентгенометрии функциональных спондилограм оказывается смещение позвонка кпереди или кзади более чем на 4 мм. Смещение позвонка кпереди или кзади на величину от 2 до 4 мм является признаком патологической подвижности.
Смещение позвонка кпереди или кзади на величину от 2 до 4 мм является признаком патологической подвижности.
- Люмбальная пункция, восходящая или нисходящая миелография (при отсутствии КТ, МРТ). Сейчас практически не применяется.
- КТ пораженного отдела позвоночника (основной метод диагностики повреждения позвоночника), МРТ пораженного отдела позвоночника (основной метод диагностики повреждения спинного мозга и его корешков).
Лечение
Лечение больных с нестабильностью позвоночника дегенеративно дистрофического генеза (спондилолистезом, Спондилолиз) с неврологическими проявлениями необходимо проводить в специализированных нейрохирургических отделениях. Лечебная тактика варьирует в зависимости от степени спондилолистеза.
Бессимптомное стабильный спондилолистез 1-2 степени обычно требует лечения, больные должны соблюдать определенный режим физической активности и находиться под наблюдением специалиста.
При наличии симптоматики (прежде всего это боль в пояснице) целесообразно консервативное лечение, которое предусматривает коррекцию двигательного режима, применение обезболивающих, нестероидных противовоспалительных, нейротропных препаратов, средств для снижения мязевого тонуса, физиотерапевтических методик, блокад.
Если консервативное лечение в течение 1 месяца неэффективно, следует решать вопрос о целесообразности оперативного лечения.
При наличии стабильного спондилолистеза 3-4 степени, что проявляется болевым синдромом и определенным неврологическим дефицитом, консервативное лечение обычно малоэффективно, больные нуждаются планового оперативного вмешательства декомпрессионной-стабилизирующего характера.
Нестабильный спондилолистез, как правило, сопровождается прогрессированием неврологической симптоматики, поэтому требует безотлагательного оперативного лечения.
Спондилолиз у взрослых обычно является стабильным и имеет бессимптомное или малосимптомно течение, поэтому целесообразно консервативное лечение, показаниями для операции является лишь стойкий болевой синдром.
Условия, в которых должна оказываться медицинская помощь: больных с нестабильностью позвоночника и спондилолистезом нужно направлять на обследование и лечение в нейрохирургическое отделение.
Показания к оперативному вмешательству
- При наличии синдрома конского хвоста – невидкладне хирургическое вмешательство;
- Прогрессирования неврологического дефициту – неотложное хирургическое вмешательство;
- Стабильная радикулопатия, миелопатия или нейрогенная кульгависть – плановое оперативное лечение;
- Отсутствие выраженного неврологического дефицита (стойкий болевой синдром) – консервативное лечение в течение 1-6 месяцев, в условиях неэффективности или малоефективности- плановая операция.

- Парез корешка L5 – безотлагательное оперативное лечение.
Методы хирургического лечения
Все больные с нестабильностью позвоночника требуют лечебной стабилизации с помощью корсетов, шин, стяжек, хирургического вмешательства в зависимости от стадии развития заболевания и неврологического дефицита.
Все случаи спондилолистеза с прогрессирующей неврологической симптоматикой требуют оперативного лечения, первым этапом которого является декомпрессия дурального мешка и корешков спинного мозга и устранения натяжения корешков, вторым этапом нужно проводить редресация смещенных позвонков (по возможности) с исправлением патологического смещения, третьим этапом проводится стабилизация смещенных позвонков.
Оптимальным методом стабилизации поясничного спондилолистеза является установление кейджей в межтеловой промежуток при 1-2 степени спондилолистеза и комбинация установления кейджей с транспедикулярного системой фиксации позвоночника при 3-4 степени спондилолистеза.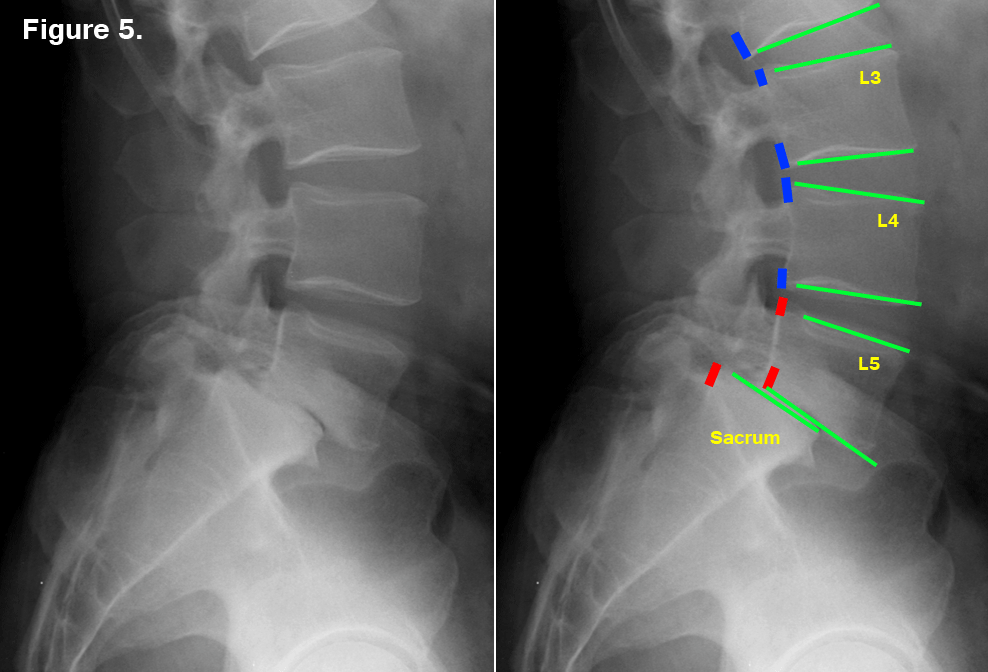
Лечения спондилолистеза
Вообще, для лечения спондилолистеза применяют следующие виды хирургических вмешательств:
- микродискэктомия,
- спондилодез,
- транспедикулярного фиксация,
- PLIF,
- TLIF,
- в том числе, с применением методов малоинвазивной спинальной хирургии (в частности, чрескожный спондилодез).
При различных заболеваниях позвоночника проявляющиеся в виде нестабильности, стеноза, требуют проведения современных нейрохирургических, сложных, декомпрессивно-реконструктивных операций, методика которых врачи нейрохирургического отделения Хокли позаимствовали на учениях в странах Европы и Америки.
Транспедикулярная стабилизация позвоночника
при этом оперативном вмешательстве в тела позвонков через корень скобок с помощью специального инструментария проводятся винты, которые вместе с титановыми балками при полной установке системы устраняют патологическую деформацию позвонков. Вся операция выполняется под контролем рентгеновского аппарата.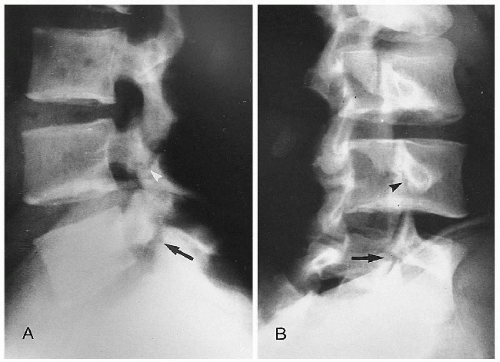 Такой контроль позволяет минимизировать риск и уменьшить продолжительность операции. Специально разработанные малоинвазивные системы позволяют хирургам устанавливать винты и стержни, которые создают опорный «каркас» для пораженных отделов позвоночника, через несколько маленьких (до 1.5 см) кожных разрезов. Безусловными преимуществами данной методики является ее малотравматичнисть, косметичнисть, уменьшение кровопотери при операции и сокращение ее продолжительности. При этом пациента, как правило, поднимают на ноги уже на следующий день после операции.
Такой контроль позволяет минимизировать риск и уменьшить продолжительность операции. Специально разработанные малоинвазивные системы позволяют хирургам устанавливать винты и стержни, которые создают опорный «каркас» для пораженных отделов позвоночника, через несколько маленьких (до 1.5 см) кожных разрезов. Безусловными преимуществами данной методики является ее малотравматичнисть, косметичнисть, уменьшение кровопотери при операции и сокращение ее продолжительности. При этом пациента, как правило, поднимают на ноги уже на следующий день после операции.
Методика PLIF
задний межтеловой спондилодез поясничного отдела позвоночника (posterior lumbar interbody fusion) – данная методика представляет собой тип оперативного вмешательства, когда в положении на животе проводится небольшой разрез на спине на уровне заболевания, скелетируют позвонки путем отсоединения от них мышц , затем выполняется декомпрессия спинного мозга путем удаления части желтой связки и патологических субстратов оказывающих комперсию на спинной мозг. Вторым этапом удаляют часть диска с грыжей, расширяют межпозвоночный пространство, и подготавливаются к установлению аутотрансплантант (АУТОКОСТЬЮ) или специальных протезов (кейджей), которые заполняют аутокостью. Устанавливают трансплантат, после чего с помощью выше описанной транспедикулярная системы фиксации стабилизируют поражен сегмент позвоночника. Последним этапом операции является закрытие мягких тканей в виде наложением послойных швов.
Вторым этапом удаляют часть диска с грыжей, расширяют межпозвоночный пространство, и подготавливаются к установлению аутотрансплантант (АУТОКОСТЬЮ) или специальных протезов (кейджей), которые заполняют аутокостью. Устанавливают трансплантат, после чего с помощью выше описанной транспедикулярная системы фиксации стабилизируют поражен сегмент позвоночника. Последним этапом операции является закрытие мягких тканей в виде наложением послойных швов.
Методика TLIF
Трансфораминальний межтеловой спондилодез поясничного отдела позвоночника (transforaminal lumbar interbody fusion) – данная методика похожа на методику PLIF, но отличием данного оперативного вмешательства является резекция фасеточных сустава, с заходом в корешковый канал с декомпрессией нервного корешка, резекцией диска, установлением Кейджа и в конце установлением транспедикулярная системы фиксации и дистракции.
Методика OLIF
передне-боковой межтеловой спондилодез (obligue lateral interbody fusion) и методика XLIF- крайне-боковой межтеловой спондилодез (extreme lateral interbody fusion) – данная методика обеспечивает доступ к боковой поверхности позвонка и межпозвонкового диска с формированием забрюшинного и транспсоас- коридора, позволяет:
- реконструировать высоту межпозвонкового диска (имплантация большего межпозвонкового протеза)
- выполнения протезирование нескольких поясничных уровней сразу (значительно уменьшает время операции по сравнению с другими)
- при отсутствии корешковой симптоматики достаточно одноэтапной косвенной декомпрессии.
- время операции (один уровень 40-45 мин)
Методика ALIF
передней межтеловой спондилодез поясничного отдела (anterior lumbar interbody fusion) – данный вид оперативного лечения применяют в случае необходимости доступа к вентральной поверхности поясничного отдела позвоночника. Суть данной методики заключается в проведении небольшого разреза на животе, с проникновением в брюшную полость. Без повреждения забрюшинного мешке, хирург осторожно отводит рукой по внутренней поверхности брюшной полости, с определением важнейших анатомических ориентиров, брюшной аорты и нижней полой вены, которые осторожно отводят, определяют патологический очаг. Дальнейшая тактика заключается в частичном удалении диска, установкой межпозвонкового протеза (Кейджа), установкой передней пластины. После этого, пациенту который находится в наркозе, изменяют положение тела, переворачивают его на 180 градусов, то есть на живот, с целью стабилизации с помощью транспедикулярная системы стабилизируют уровень впечатление.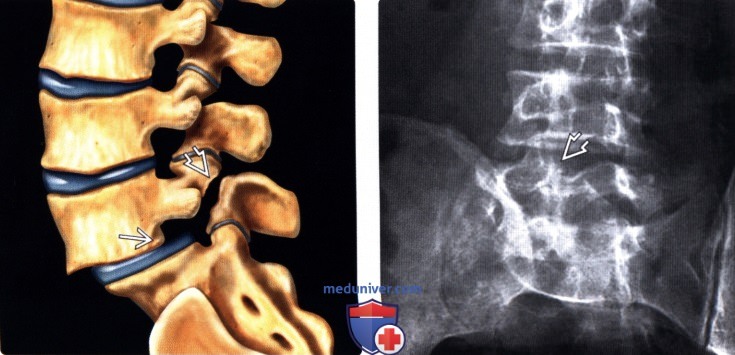
задний малоинвазивный спондилодез, метод хирургического вмешательства который выполняется с помощью системы тубулярных расширителей Mettrix диаметрами 12-16-20-26 мм, то есть общая длина инвазии с каждой стороны примерно 2,5 см . Метод выполняется лишь в нескольких клиниках Украины, в том числе ХОКБ.
Преимущества в сравнении с открытыми методами
- меньше кровопотеря,
- меньше косметический дефект,
- ранняя активизация – возможность возвращения к активной социальной жизни через 2 недели,
- ранняя выписка (первый день- госпитализация дообследование, второй день- операция, третий день- активизация, четвертый- выписка)
Противопоказанием к операции крайне тяжелое состояние пациента, декомпенсированные соматические заболевания, критические нарушения гемокоагуляции и тому подобное.
Критериями эффективности и ожидаемыми результатами лечения является улучшение состояния больного, регресс неврологической симптоматики, стабильность пораженного отдела позвоночника по данным контрольных обследований: функциональной рентгенографии и КТ. Средний срок лечения до 15 суток. После стабилизации состояния показано перевода больного в отделение реабилитации или неврологии..
Средний срок лечения до 15 суток. После стабилизации состояния показано перевода больного в отделение реабилитации или неврологии..
Роль взаимодействия смежных специалистов
Следует зазаначиты что достаточно существенная роль в своевременной диагностике и активном выявлении спондилолистезов с неврологическими проявлениями принадлежит врачам невропатологам и ортопед-травматолог, к которым в первую очередь обращаются больные с болевыми вертеброгенными синдромами и нарушениями стато-локомоторных функций.
Именно активное взаимодействие смежных специалистов должна обеспечивать своевременное направление профильных больных в специализированное нейрохирургическое отделение КНС Херсонской областной клинической больницы ХОР, где квалифицированные специалисты с помощью современного оборудования (мощный операционный микроскоп, электронно-оптический преобразователь, микрохирургический инструментарий и т.д.) имеют возможность выполнять операции различного уровня сложности.
Это является залогом предоставления больным с Спондилолистез высококачественной помощи на уровне мировых стандартов.
Приложение 1
Перечень анализов для госпитализации в нейрохирургическое отделение:
- Общий анализ крови + тромбоциты,
- Общий анализ мочи,
- Ионограма, печеночные пробы,
- Остаточный азот, креатинин,
- Анализ крови на содержание сахара,
- РМП,
- коагулограмма,
- КФГ,
- ЭКГ,
- Консультация кардиолога,
- Онкоогляд гинеколога (для женщин).
Врач нейрохирург Смищук Виталий Александрович
Контактный телефон + 38099-925-53-48
, опубликованную ранее на нашем сайте.
причины, симптомы, диагностика, лечение, профилактика
Представляет собой дефект задних отделов позвоночника, обусловленный незаращением дуг позвонков в межсуставных отделах.
ПричиныСпондилолиз может возникать по самым разным причинам. Иногда заболевание является врожденным и обусловлено неслиянием ядер окостенения, из которых в будущем развиваются половины дуги позвонка. Предполагается, что формирование спондилолиза может быть вызвано первичным горизонтальным расположением крестца с дальнейшим наклоном дуги и тела V поясничного позвонка.
Предполагается, что формирование спондилолиза может быть вызвано первичным горизонтальным расположением крестца с дальнейшим наклоном дуги и тела V поясничного позвонка.
Некоторые специалисты настаивают на том, что спондилолиз – это не заболевание, а всего лишь вариант развития позвоночника. Помимо этого, были зафиксированы случаи семейного спондилолиза.
Развитие приобретенной формы заболевания связывают с повышенными физическими нагрузками на позвоночник, обусловленными поднятием тяжестей, которые превышают упругость костной ткани дуг позвоночника, в результате чего возникает усталостный перелом.
Иногда наблюдается развитие спондилолиза на фоне сразу нескольких факторов. В этом случае заболевание развивается на фоне имеющейся дисплазией дуги позвонка и повышенных физических нагрузок. Главная причина костной перестройки – это микротравмы, возникающие вдоль оси позвоночного столба.
СимптомыВ большинстве случаев не наблюдается развития яркой клинической симптоматики до момента возникновения смещения позвонков, в связи с этим выявление спондилолиза происходит случайно при обследовании позвоночника, связанном с другими заболеваниями. Для заболевания характерно развитие периодических болей в позвоночном столбе, появляющихся после физических нагрузок. Также больные могут жаловаться на возникновение чувства скованности движений на пораженном участке спины. Типичным проявлением спондилолиза считается уменьшение интенсивности болевых ощущений при наклонах вперед и нарастание болей при разгибании. При пальпации позвоночника у таких больных может выявляться незначительная болезненность остистых отростков в зоне возникновения патологических процессов. Помимо этого, может визуально определяться увеличение поясничного лордоза.
ДиагностикаПри подозрении на это заболев пациенту помимо физикального осмотра и общего анализа мочи и крови, для подтверждения диагноза может потребоваться назначение рентгенографического исследования в разных проекциях. Однако выявить посредством рентгеновских снимков спондилолиз удается не всегда, что обусловлено с несовпадением направления расщелины и пучка рентгеновских лучей. В связи с этим более информативными методами диагностики являются компьютерная или магниторезонансная томография, так как они позволяют визуализировать дефект на горизонтальных срезах. Наиболее чувствительными методами исследования при данной патологии являются однофотонная эмиссионная томография и сцинтиграфия, во время которых происходит накопление изотопов в дефектном участке.
ЛечениеКонсервативное лечение заболевания направлено на укрепление естественного мышечного корсета посредством лечебной физкультуры и массажа, а также применении гибких или жестких лордотических или антилордотических корсетов. Также таким больным назначается ограничение подвижности в пораженной области длительностью от 6 до 8 недель, после чего назначают специальный комплекс упражнений. При недостаточной эффективности консервативных методов или тяжелом течении заболевания проводят хирургическую коррекцию дефекта.
ПрофилактикаНа данный момент не разработано эффективных методов профилактики спондилолиза. Однако, чтобы исключить вероятность развития недуга необходимо избегать осевых нагрузок на позвоночник, а также своевременно лечить любые заболевания позвоночника.
Спондилолистез поясничного отдела — лечение в клинике
В 1782 году впервые обратили внимание на спондилолистез и только в 1853 дали определение этого заболевания. Но бурный расцвет исследований спондилолистеза пришелся на 60-ые годы. Именно в этот период активно стали оперировать пациентов с этим заболеванием. А с 70-80 годов эту проблему пытаются решить уже другим (менее жестоким) путем — консервативным. Надо заметить, что сушествуют четкие расовые и половые различия по частоте спондилолистезов.Так у европейцев спондилолистез встречается у 8% населения, у северных нароовэто заболевание выявляется у 50 % населения, а у жителей Африки и Америки еще меньше, только в 3 %. И так, смещение тела вышележащегого позвонка с нижележащегого в горизонтальной плоскости, называют спондилолистезом. Это смещение может быть: передним, задним и боковым. Соответственно этому названы и виды спондилолистезов:
- антеролистез сдвиг кпереди,
- ретролистез сдвиг кзади,
- латеролистезбоковое смещение.
И все же чаще встречается именно переднее смещение позвонков, так как в основе него лежит механическое смещение. Сдвиговые нагрузки на этот отдел есть всегда и считаются нормой.
В вертикальном положении на пояснично-крестцовый отдел позвоночника приходится около 25% общей нагрузки. Противостоять этим нагрузкам помогают межпозвонковые диски, дугоотросчатые суставы, межсуставные части дуг, связочный аппарат и функциональное напряжение мышц. Величина сдвиговой нагрузки на L5 напрямую зависит от величины наклона таза. Чем больше наклон таза кпереди, тем более вертикально расположен S1 позвонок и тем больше сдвиговые нагрузки на L5 позвонок. На долю позвоночно-двигательных сегментовL4-L5 uL5-S1 приходится более 95 % случаев спондилолистезов.
Причины, вызывающие спондилолистез
- врожденные аномалии развития;
- дегенеративно-дистрофические изменения в диске;
- вывихи и травмы позвонков;
- осложнение воспалительных и онкологических заболеваний;
- последствия операций на позвоночнике.
Если мы говорим о спондилолистезе, то обязательно необходимо упомянуть о таком явлении, как спондилолиз (рассасасывание позвонка), обозначает дефект межсуставной части дуги позвонка и скорее это рентгенологический симптом, и не отображение анатомическую сущность патологии. Наличие этого костного дефекта обусловлено порочным развитием позвонка-дисплазией. Это рентгенологический симптом, а не анатомический дефект.
Основным методом исследования спондилолистеза является рентгенография, на которой можно уточнить его степень. Спондилолистез классифицируется так: первая степень — смещение позвонка на 1/4 поверхности тела; вторая — на 1/2; третья — на 3/4; четвертая — на всю поверхность тела позвонка; дальше — птоз, т. е. выпадение или полный вывих соответствующего позвонка.
Спиральная компьютерная томография (СКТ) и магнитно-резонансная томография (МРТ) являются дополнительными методами исследования, особенно они необходимы для пациентов, у которых в клинической картине есть неврологический дефицит.
Симптомы спондилолистеза
В зависимости от тяжести процесса клинические проявления спондилолистеза могут значительно варьироваться. Заболевание протекает длительно: незначительные боли в пояснично-крестцовой области появляются сначала после любых физических нагрузок, могут отдаваться в ноги, проявляться слабостью в ногах, болью в тазобедренных суставах, бедрах, голенях, стопах, в крестцово-подвздошных сочленениях. Снижается объем как пассивных, так и активных движений. Изменяется походка, больные ходят осторожно, потому что любое сотрясение приносит или усиливает боль. Выделяют десять основных, характерных для спондилолистеза симптомов:
- Самопроизвольно появляющиеся боли в поясничной и пояснично-крестцовой области, усиливаются при сидении, хождении, движениях позвоночника, особенно при наклонах. Остистые отростки поясничных позвонков при пальпации болезненны.
- Симптом порога — выстояние остистого отростка вследствие смещения 4 или 5 поясничного позвонка с последующим образованием углубления сразу под 5 поясничным позвонком, сообразованием кифоза в вышележащих отделах.
- В результате напряжения мышц происходит увеличение поясничного лордоза.
- Крестец расположен горизонтально.
- Вследствие оседания туловища и его углубления в таз, происходит укорочение всего туловища.
- Грудная клетка выпячивается кпереди, а позже происходит и выпячивание живота.
- В поясничной области образуются характерные складки, переходящие затем и на переднюю брюшную стенку.
- Движения в поясничной области значительно ограничиваются, особенно, наклон кпереди.
- Симптом «походка канатоходца».
- Раздражение нервных корешков, иногда переходит в раздражение всего седалищного нерва. Неврологическая симптоматика всегда зависит от величины смещения тела позвонка и степени сдавления спинальных элементов. Оно проявляется атрофией мышц, в снижении или выпадении рефлексов, в различных парестезиях. Клинические проявления неврологического дефицита встречаются гораздо чаще у взрослых людей, чем у детей, и связаны они с прогрессированием остеохондроза, спондилоартроза, развитием нестабильности в пораженном сегменте. При дегенеративном спондилолистезе1 или 2 степени, неврологические нарушения редкие. А диспластическийспондилолистез встречается только у детей, он быстро прогрессирует до 3 и 4 степени и нередко сопровождается выраженной неврологической симптоматикой.
ЗАПОМНИТЕ! Все пациенты с данной патологией должны постоянно наблюдаться у врача и один раз в год делать рентген-контроль.
Лечение спондилолистеза
Спондилолистез 1 степени с периодическим болевым синдромом и отсутствии нерологического дефицита лечить необходимо только консервативно:
- Специальная лечебная гимнастика
- Корсетирование
- Аутогравитационная терапия
- Различные виды массажа
- Занятия в бассейне
- Соблюдение ортопедического режима
Показанием для оперативного лечения являются: нестабильные формы спондилолистеза, частые обострения, выраженная неврологическая симптоматикка и неэффективность консервативного лечения.
Пациентам, страдающим спондилолистезом, рекомендуется избегать осевых нагрузок на позвоночник, им необходима коррекция осанки. Они должны соблюдать здоровый образ жизни, развивать мышцы поясницы и брюшного пресса. Все эти мероприятия станут залогом равновесия позвоночно-тазового баланса.
Записаться на прием к главврачу вертеброневрологу нашей клиники вы можете по телефонам 8 (903)722-62-21, 8 (499) 610-02-10 или оставив заявку на нашем сайте.
Три причины записаться к главврачу вертеброневрологу
1. Это быстро
3. Отложить = забросить
Лечение пациентов со спондилолизом методом костной аутопластики и остеосинтеза дужки позвонка Текст научной статьи по специальности «Клиническая медицина»
ХИРУРГИЯ ПОЗВОНОЧНИКА I 1/2011 (с. 16-19) © КА. НАДУЛИЧ и др., 2011
лечение пациентов со спондилолизом методом костной аутопластики и остеосинтеза дужки позвонка
К.А. Надулич, А.В. Теремшонок, Е.Б. Нагорный
Российская военно-медицинская академия им. С.М. Кирова, Санкт-Петербург
Представлены результаты хирургического лечения методом костной аутопластики и остеосинтеза дужки позвонка молодых физически активных пациентов со спондилолизом, сопровождающимся болевым вертеброгенным синдромом.
Ключевые слова: спондилолиз, хирургическое лечение.
treatment of patients with spondylolisis by bone autoplasty and osteosynthesis of vertebral body arch
K.A. Nadulich, A.V. Teremshonok, E.B. Nagorny
The paper presents results of surgical treatment of physically active young patients with spondylolisis accompanied by spinal pain syndrome using the method of bone autografting and osteosynthesis of vertebral body arch.
Key Words: spondylolisis, surgical treatment.
Hir. Pozvonoc. 2011;(1):16—19.
По данным отечественной и зарубежной литературы [1, 3], частота спонди-лолиза составляет 2,8—9,6 %. В возрасте до 20 лет заболевание встречается у мужчин и женщин в соотношении 1:1. После 20 лет количество страдающих спондилолизом мужчин увеличивается в два раза. Дефект обычно носит двусторонний характер, локализуется на уровне L5 позвонка в 85 % случаев, на уровне L4 — примерно в 10. По этиологии выделяют врожденный спондилолиз (порок развития, дисплазия дужки позвонка) и приобретенный, в том числе перегрузочный спон-дилолиз по типу формирования зоны Лоозера, при функциональных перегрузках исходно нормального позвоночника. Как правило, заболевание протекает бессимптомно и нередко является рентгенологической находкой. Однако в ряде случаев спонди-лолиз сопровождается болевым вер-теброгенным синдромом различной
степени интенсивности, который приводит к значительному снижению физической активности пациентов. Спондилолиз является самой частой причиной развития спондилолисте-за, который возникает на фоне прогрессирования дегенеративно-дистрофических изменений нижележащего межпозвонкового диска.
Консервативное лечение больных с болевым вертеброгенным синдромом на фоне спондилолиза требует щадящего режима в течение 1 года и более. В этот период полностью исключаются физические нагрузки, больной вынужден использовать жесткий поясничный корсет. Молодые пациенты часто не соблюдают предписанных ограничений. По этой причине, по данным С.П. Миронова с соавт. [1], восстановление костной структуры в области межсуставной части дужки при консервативной терапии наблюдали лишь у 7 больных из 117, нахо-
дившихся на лечении. Таким образом, выявление спондилолиза, протекающего со стойким болевым синдромом, резистентным к консервативному лечению, у молодых пациентов является неблагоприятным прогностическим признаком для спортивной карьеры и ряда профессий, предусматривающих высокую физическую активность.
Одна из первых хирургических техник, направленных на восстановление дефекта межсуставной части дужки, описана в 1968 г. Кітига [4]. Операция заключалась в костной аутопластике зоны спондилолиза без инструментальной фиксации. В послеоперационном периоде пациенты соблюдали в течение двух месяцев постельный режим, затем до полугода использовали жесткий корсет. В 1970 г. Виск [2] предложил после пластики спондило-лизного дефекта выполнять фиксацию дужки двумя винтами, проведенными
КА. Надулич, канд.мед. наук, начальник отделения патологии позвоночника; АВ. Теремшонок, канд. мед. наук, доцент кафедры военной травматологии и ортопедии; Е.Б. Нагорный, преподаватель той же кафедры.
16
через ее межсуставную часть. К существенным недостаткам данной методики относят непрочную фиксацию, особенно при небольшом размере дужки позвонка, а также уменьшение зоны для укладки аутотрансплантатов за счет проведения винтов непосредственно через дефект. В 70-е гг. XX в. Nicol, Scott [5] предложили для стабилизации дужки позвонка использовать проволоку, связывающую между собой поперечный и остистый отростки. Данный вид фиксации сложно отнести к абсолютно стабильным, поэтому в послеоперационном периоде требуется внешняя иммобилизация позвоночника в течение трех месяцев. Проведение проволоки под поперечным отростком в ряде случаев сопровождается значительным кровотечением, повреждением нервного корешка.
В настоящее время наиболее перспективной системой для фиксации дужки позвонка при операциях по поводу спондилолиза является конструкция, состоящая из транспеди-кулярного винта и ламинарного крюка, предложенная в 1991 г. Taddonio [6], с использованием инструментария CD (рис. 1). Частота хороших и отличных исходов при данном типе операции составляет 79—100 %. Залогом успешного лечения, помимо скрупулезного выполнения всех этапов операции, является тщательный отбор больных по следующим критериям: начальные стадии дегенеративных изменений нижележащего межпозвонкового диска, спондилолистез, не превышающий I ст., возраст не более 21 года [3].
С 2008 г. в клинике при хирургическом лечении спондилолиза с болевым синдромом у спортсменов и военнослужащих молодого возраста применяем фиксацию дефекта дужки с использованием стандартных транс-педикулярных винтов и ламинарных крюков.
Клинический пример 1. Пациент О., 19 лет, профессиональный спортсмен, футболист. В ноябре 2008 г. поступил в клинику по поводу двустороннего спондилолиза L5 позвонка со стойким болевым вертеброгенным синдромом. Манифестацию болевого синдрома
в поясничной области отметил в сентябре 2008 г. после падения на спину во время футбольного матча. В связи с резким ограничением физической активности спортивным врачом команды направлен на рентгенографию поясничного отдела позвоночника: травматических изменений не выявлено. В течение двух месяцев получил несколько курсов консервативного лечения. Попытки приступить к тренировкам приводили к резкому усилению болевого вертеброгенного синдрома, а при поступлении в клинику боль в спине возникала уже через 30 мин нахождения в вертикальном положении. По данным КТ выявлен спондилолиз L5 позвонка; на МРТ -начальные явления дегенеративных изменений сегмента L5—S1; на функциональных рентгенограммах пояснично-крестцового отдела позвоночника выявлена избыточная сегментарная подвижность на уровне L5—Sx (рис. 2). Больной настаивал на хирургическом лечении для продолжения спортивной карьеры.
Нейроортопедический статус при поступлении: ходит самостоятельно. Линия отвеса, опущенного от мочки уха, проходит кпереди от больших вертелов бедренных костей на 1,0 см; линия отвеса, опущенного от остистого отростка С7 позвонка, проходит над межъягодичной складкой. Пара-вертебральные мышцы значительно напряжены на уровне поясничного отдела позвоночника. Слабо выраженный симптом ступени на уровне L5 остистого отростка при наклоне вперед. Пальпация паравертебраль-ных точек болезненна на уровне L5 с двух сторон. Движения в грудном и поясничном отделах позвоночника незначительно ограничены, преимущественно за счет разгибания. Слабо положительные тесты на нестабильность пояснично-крестцового отдела позвоночника. Неврологических нарушений не выявлено.
В связи с длительно сохраняющимся болевым вертеброгенным синдромом, не купируемым консервативным лечением, в декабре 2008 г. пациенту выполнены пластика спондилолизного
17
дефекта костными аутотрансплантатами с двух сторон, остеосинтез дужки L5 позвонка транспедикулярно-ламинар-ной системой «Moss — Miami». В ходе операции склерозированные торцы спондилолизного дефекта обработаны фрезами до кровяной росы. Для костной пластики использованы губчатые аутотрансплантаты из задних отделов крыла подвздошной кости.
Послеоперационное течение без осложнений. На контрольных рентгенограммах и КТ (рис. 3) после операции определяется состояние после пластики спондилолизного дефекта костными аутотрансплантатами с двух сторон, фиксации L5 позвонка транс-педикулярно-ламинарной системой по поводу двустороннего спондило-лиза L5 позвонка.
В течение месяца больной использовал поясничный корсет, физическая нагрузка была исключена, занимался ЛФК, плаванием. Затем приступил к пробежкам, а через 3 мес. к тренировкам по индивидуальной программе. Через 4 мес., по данным КТ (рис. 4), отмечена перестройка костных трансплантатов в зоне спондилолизно-
Рис. 1
Инструментальная фиксации дужки позвонка с использованием стандартного спинального инструментария (транспедикулярного винта и ламинарного крюка)
Рис. 2
КТ, МРТ и функциональные спондилограммы пациента О., 19 лет, до операции
Рис. 3
Спондилограммы и КТ пациента О., 19 лет, после операции
Рис. 4
КТ пациента О., 19 лет, через 4 мес. после операции
го дефекта. Через 5 мес. возобновил спортивные выступления на профессиональном уровне.
Клинический пример 2. Пациент Г., 19 лет, военнослужащий, поступил в клинику по поводу двустороннего спондилолиза, спондило-
листеза L5 позвонка I ст., стойкого болевого вертеброгенного и корешкового синдрома. Боль в поясничном отделе позвоночника после физической нагрузки отмечает с 2007 г., связывает ее появление с длительными (около 10 лет) занятиями акробатикой и спортивными танцами. За медицинской помощью не обращался. В декабре 2009 г. при подъеме тяжести почувствовал резкую боль в поясничной области с иррадиацией в правую нижнюю конечность по задней поверхности. В течение двух месяцев лечился в неврологическом стационаре, без эффекта. Больной настаивал на продолжении карьеры военнослужащего. На КТ и МРТ пояснично-крестцового отдела позвоночника выявлены начальные дегенеративнодистрофические изменения пояснично-крестцового отдела позвоночника, спондилолизный спондилолистез L5 позвонка I ст., правосторонний поясничный сколиоз II ст. без рота-
ции позвонков; на функциональных рентгенограммах пояснично-крестцового отдела позвоночника (наклон вперед/назад) отмечается увеличение протяженности спондилолизного дефекта на 2 мм (рис. 5).
Нейроортопедический статус при поступлении: ходит самостоятельно, не хромает, использует полужест-кий корсет. Паравертебральные мышцы напряжены на уровне поясничного отдела позвоночника, определяется симптом ступени на уровне остистого отростка L5 позвонка. Пальпация паравертебральных точек на уровне L5—S1 болезненная. Движения в поясничном отделе позвоночника ограничены из-за боли, преимущественно за счет разгибания и сгибания. Коленные рефлексы живые, D = S; ахилловы рефлексы D < S. Тест поднятой выпрямленной ноги положительный справа с 30°. Чувствительные нарушения в виде гиперестезии по латеральной поверхности правой голени,
18
Рис. 5
КТ, МРТ и функциональные спондилограммы пациента Г., 19 лет, до операции
Рис. 6
Спондилограммы и КТ пациента Г., 19 лет, через 4 мес. после операции
по задней поверхности правого бедра. Сила мышц сохранена. Слабо положительные тесты на нестабильность пояснично-крестцового отдела позвоночника. Функцию тазовых органов контролирует.
В феврале 2010 г. выполнены пластика спондилолизного дефекта костными аутотрансплантатами с двух сторон, остеосинтез дужки L5 позвонка транспедикулярно-ламинарной системой CDH.
Литература
1. Миронов С.П., Бурмакова Г.М., Цыкунов М.Б.
Пояснично-крестцовый болевой синдром у спортсменов и артистов балета. М., 2006.
Mironov S.P., Burmakova G.M., Tsykunov M.B. Poyas-nichno-kresttsovyy bolevoy sindrom u sportsmenov i artistov baleta. M., 2006.
2. Buck J.E. Direct repair of the defect in spondylolisthesis. Preliminary report // J. Bone Joint Surg. Br. 1970. Vol. 52. P. 432-437.
3. Debusscher F., Troussel S. Direct repair of defects in lumbar spondylolysis with a new pedicle screw
Послеоперационное течение без осложнений. Болевой вертеброген-ный синдром купирован. Неврологическая симптоматика полностью регрессировала. На контрольных рентгенограммах пояснично-крестцового отдела позвоночника определяется состояние после фиксации L5 позвонка транспе-дикулярно-ламинарной системой; данные КТ через 4 мес. свидетельствуют о перестройке костных трансплантатов, заращении дефекта межсуставной
hook fixation: clinical, functional and Ct-assessed study // Eur. Spine J. 2007. Vol. 16. P. 1650-1658.
4. Kimura M. My method of filling the lesion with spongy bone in spondylolysis and spondylolisthesis // Orthop. Surg. 1968. Vol. 19. P. 285-295. Japanese.
5. Nicol R.O., Scott J.H. Lytic spondylolysis: repair by wiring // Spine. 1986. Vol. 11. P. 1027-1030.
6. Taddonio R.F. Isthmic spondylolisthesis // In: The textbook of spinal surgery / Ed. by K.H. Bridwell, R.F. DeWald. Philadelphia, 1991. P. 565-584.
части дужки (рис. 6). Больной признан годным к военной службе с незначительными ограничениями.
По данной методике в клинике прооперировано 6 пациентов. Во всех случаях отмечена перестройка костных аутотрансплантатов с заращением дефекта межсуставной части дужки. Прогрессирующего спондилолисте-за не отмечено. Все пациенты вернулись к прежнему уровню физической активности.
Адрес для переписки:
Теремшонок Андрей Васильевич 194044, Санкт-Петербург, ул. Боткинская, 13, [email protected]
Статья поступила в редакцию 13.08.2010
19
Изолированный и многоуровневый спондилолиз (обзор литературы) | Скрябин
1. Gezer N.S., Balci A., Kalemci O., Köremezli N., Başara Akın I., Ur K. Vertebral body bone mineral density in patients with lumbar spondylolysis: a guantitative cT study. Diagn Interv Radiol. 2017;23(5):385-389. DoI: 10.5152/dir.2017.16463.
2. Scharifi G., Jahanbakhshi A. Daneshpajouh B., Rahimzadeh A. Bilateral Three-lewell lumbar Spondylolisis Repaired by Hook-Screw Technigue. Global Spine J. 2012;21(1):51-56. DoI: 10.1055/s-0032-1307255.
3. Скрябин Е.Г. Спондилолиз и спондилолизный спондилолистез нижних поясничных позвонков у детей и подростков. Гений ортопедии. 2017;23(1):71-73. DoI: 10.18019/1028-4427-2017-23-1-71-73.
4. Kim H.J., Crawford C.H., Ledonio C., Bess S., Larson A.N., Gates M. et al. Current evidence regarding the diagnostic methods for pediatric lumbar spondylolysthesis: a report from the scoliosis research society evidence based medicine committee. Spine Deform. 2018;6(2):185-188. DoI: 10.1016/j.jspd.2017.08.010.
5. Bourassa-Moreau E., Labell H., Parent S., Hresko M.T., Sucato D., Lenke L.G. et al. Expectation for postoperative improvement in health-related quality of life in young patients with lumbosacral spondylolysthesis: a prospective cohort study. Spine (Phila Pa 1976).2019;44(3):181-186. DOI: 10.1097/BRS.0000000000002788.
6. Deckey D.G., Kalish L.A., Hedeguist D., Emans J., Proctor M., Glotzbecker M. et al. Surgical Treatment of Developmental Spondylolysthesis: contemporary Series With a Two-Surgeon Team. Spine Deform. 2019;7(2):275-285. DOI: 10.1016/j.jspd.2018.08.004.
7. Warner W.C., Mendonça R.G.M. Adolescent spondylolysis: management and return to play. Instr Course Lect. 2017;66:409-413.
8. Garry J.P., Mcshane J. Lumbar spondylolisis in adolescent athletes. J Fam Pract. 1998;47(2):145-149.
9. Yurube T., Kakutani K., Okamoto K., Manabe M., Maeno K., Yoshikawa M. et al. Lumbar spondylolysis: areport of four cases from two generations of a family. J Orthop Surg (Hong Kong). 2017;25(2):2309499017713917. DOI: 10.1177/2309499017713917.
10. Скрябин Е.Г., Колунин Е.Т. Профилактика травм и обострений заболеваний позвоночного столба в процессе спортивной подготовки. Теория и практика физической культуры. 2018;(7):33-35.
11. Нейгебауэр Ф.Л. К науке о так называемом соскальзывании позвонков. В кн.: Труды II съезда русских врачей. М., 1887. С. 6-8.
12. Митбрейт И.М. Спондилолистез. М.: Медицина, 1978. 272 с.
13. Продан А.И., Грунтовский А.Г., Куценко В.А., Колесниченко В.А. Диспластический спондилолистез: обзор современных концепций лечения. Хирургия позвоночника. 2004;(4):23-33.
14. Wren T.A.L., Ponrartana S., Aggabao P.C. Increased lumbar lordosis and smaller vertebral crosssectional area are associated with spondylolysis. Spine (Phila Pa 1976). 2018;43(12):833-838. DOI:10.1097/BRS.0000000000002480.
15. Nielsen E., Andras L.M., Skaggs D.L. Diagnosis spondylolysis and spondylolysthesis is delayed six months after seeing nonorthopedic providers. Spine Deform. 2018;6(3):263-266. DOI: 10.1016/j.jspd.2017.10.008.
16. Yamamoto N., Miki T., Nasu Y., Nishiyama A., Dan’Ura T., Matsui Y., Ozaki T. Congenital double-level cervical spondylolysis: a case report and review of the literature. Eur Spine J. 2017;26 (Suppl 1):181-185. DOI: 10.1007/s00586-017-5005-y.
17. Kushare I.V., Colo D., Kadhim M., Dormans J.P. Bilateral c6 spondylolysis with spondylolisthesis in 3 adolescent siblings. J Pediatr Orthop. 2014;34(7):e40-43. DOI: 10.1097/BPo.0000000000000175.
18. Sairyo K., Sakai T., Yasui N., Kiapour A., Biyani A., Ebraheim N., Goel V.K. Newly occurred l4 spondylolysis in the lumbar spine with pre-existence l5 spondylolysis among sports players: case reports and biomechanical analysis. Arch Orthop Trauma Surg.2009;129(10):1433-1439. DOI: 10.1007/s00402-008-0795-3.
19. Lawrence K.J., Elser T., Stromberg R. Lumbar spondylolysis in the adolescent athlete. Phys Ther Sport. 2016;20:56-60. DOI: 10.1016/j.ptsp.2016.04.003.
20. Kessous E., Borsinger T., Rahman A., D’Hemecourt P.A. Contrlateral spondylolysis and fracture of the lumbar pedicle in a young athlete. Spine (Phila Pa 1976). 2017;42(18):Е1087-Е1091. DOI: 10.1097/BRS.0000000000002086.
21. Kolcun J.P.G., Cheing L.O., Madhavan K., Wang M.Y. Mininal-invasive versus conventional repair of spondylolysis in athletes: a review of outcomes and return to play. Asian Spine J. 2017; 11(5): 832-842. DOI: 10.4184/asj.2017.11.5.832.
22. Selhorst M., Fischer A., Macdonald J. Prevalence of spondylolysis in symptomatic adolescent athletes: an assessment of sport risk in nonelite. Clin J Sport Med. 2017;14. DOI: 10.1097/jSM.0000000000000546. [epub ahead of print].
23. Schmidt T., Heini P., Benneker L. Arare case of non-traumatic, multi-level, bilateral pedicle fractures of the lumbar spine in a 60-year-old patient. Eur Spine J. 2017;26(Suppl 1):197-201. DOI: 10.1007/s00586-017-5029-3.
24. Bartochowski Ł., Jurasz W., Kruczyński J. Aminimal soft tissue damage approach of spondylolisis repair in athletes: preliminary report. Eur J Orthop Surg Traumatol. 2017;27(7):1011-1017. DOI: 10.1007/s00590-017-1974-0.
25. Grodahl L.H., Fawcett L., Nazareth M., Smith R., Spencer S., Heneghan N., Rushton A. Diagnostic utility of patient history and physical examination data to detect spondylolysis and spondylolisthesis in athletes with low back pain: a systematic review. Man Ther. 2016:24:7-17. DOI: 10.1016/j.math.2016.03.011.
26. Hanke L.F., Tuakli-Wosornu Y.A., Harrison J. The relationship between sacral slope and symptomatic spondylolisis in a cohort of high school athletes: a retrospective analysis. PM R. 2018;10(5):501-506. DOI: 10.1016/j.pmrj.2017.09.012.
27. Devalan J.A., Stence N.V., Mirsky D.M., Gralla J., Fadell M.F. Confidence in assessment of lumbar Spondylolysis using Three-Dimensional Volumetric T2-Weigfted MRI compared With limited field of View, Decreased-Dose cT. Sports Health. 2016;8(4):364-371. DOI: 10.1177/1941738116653587.
28. Hersh D.S., Kim Y.H., Razi A. Multi-Level spondylolysis. Bull NYU Hosp Jt Dis. 2011;69(4):339-343.
29. D’angello Del Campo M.D., Suby J.A., Garcíalaborde P., Guichón R.A. Spondylolysis in the past: a case study of hunter-gatherers from Southern Patagonia. Int J Paleopathol. 2017;19:1-17. DOI: 10. 1016/j.ijpp.2017.07.001.
30. Lemoine T., Fournier J., Odent T., Sembély-Taveau C., Merenda P., Sirinelli D., Morel B. The prevalence of lumbar spondylolysis in young children: a retrospective analysis using cT. Eur Spine J. 2018;27(5):1067-1072. DOI: 10.1007/s00586-017-5339-5.
31. Nitta A., Sakai T., Coda Y., Takata Y., Higashino K., Sakamaki T., Sairyo K. Prevalence of symptomatic lumbar spondylolysis in pediatric patients. Orthopedics. 2016;39(3): e434-437. DOI: 10.3928/01477447-20160404-07.
32. Kalichman L., Guermazi A., Li L., Hunter D.J., Suri P. Faset orientation and Tropism: associations with Spondylolisis.J Spinal Disord Tech.2010;23(2):101-105. DOI: 10.1097/BSD.0b013e31819afb80.
33. Kalichman L., Kim D.H., Li L., Guermazi A., Berkin V., Hunter D.J. Spondylolisis and spondylolisthesis: prevalence and association with low back pain in the adult communitybased population. Spine (Phila Pa 1976). 2009;34(2):199-205. DOI: 10.1097/BRS.0b013e31818edcfd.
34. Gregg C.D., Dean S., Schneiders A.G. Variables associated with active spondylolisis. Phys Ther Sport. 2009;10(4):121-124. DOI: 10.1016/j.ptsp.2009.08.001.
35. Скрябин Е.Г., Шарыпова А.А. Взаимосвязь заболеваний позвоночника и стоп у детей. Медицинская наука и образование Урала. 2016;17(2):45-48.
36. Lee G.W., Lee S.M., Suh B.G. Direct repair surgery with screw fixation for young patients with lumbar spondylolysis: patient-reported outcomes and fusion rate in a prospective interventional study. Spine (Phila Pa 1976). 2015;40(4):e240-241. DOI:10.1097/BRS.0000000000000714.
37. Panteliadis P., Nagra N.S., Edwards K.L., Behrbalk E., Boszczyk B. Athletic Population with Spondylolysis: Review of outcomes following Surgical Repair or conservative. Clobal Spine J. 2016;6(6):615-625. DOI: 10.1055/s-0036-1586743.
38. Надулич К.А., Теремшонок А.В., Нагорный Е.В. Лечение пациентов со спондилолистезом методом костной аутопластики и остеосинтеза дужки позвонка. Хирургия позвоночника. 2011;(1):16-19. DOI: 10.14531/ss2011.1.16-19.
39. Saraste H. Symptoms in relation to the level of spondylolysis. Int Orthop. 1986;10(3):183-185. DOI: 10.1007/bf00266206.
40. Alton T.B., Patel A.M., Lee M.J., Chapman J.R. Pediatric cervical spondylolysis and american football. Spine J. 2014;14(6):1-5. DOI: 0.1016/j.spinee.2013.09.037.
41. Paik N.C. Bilateral cervical spondylolysis of c7. Spine J. 2010;10(11):e10-13. DOI: 10.1016/j.spinee.2010.08.024.
42. Ahn P.G., Yoon D.H., Shin H.C., Kim K.N., Lee D.Y., Yang M.S., Ha Y. Cervical spondylolysis: three cases and review current literature. Spine (Phila Pa 1976). 2010;35(3):e80-83. DOI: 10.1097/BRS.0b013e3181b95dea.
43. Губин А.В., Ульрих Э.В. Синдромальный подход к ведению детей с пороками развития шейного отдела позвоночника. Хирургия позвоночника. 2010;(3):14-19. DOI: 10.14531/ss2010.3.14-19.
44. Farah K., Pech-Gourg G., Graillon T., Scavarda D., Fuentes S. Anew minimally invasive technigue for primary unstable c2 spondylolysis in an 8-year-old child: a case report and review of the literature. World Neurosurg. 2018;115:79-84. DOI: 10.1016/j.wneu.2018.04.013.
45. Kim W.J., Song Y.D., Choy W.S. Multilevel thoracolumbar spondylolisis with spondylolisthesis at l4 on l5. Clin Orthop Surg. 2015;7(3):410-413. DOI: 10.4055/cios.2015.7.3.410.
46. Tezuka F., Sairyo K., Sakai T., Dezawa A. Etiology of adult-onset stress fracture in the lumbar spine. Clin Spine Surg. 2017;30(3):e233-e238. DOI: 10.1097/BSD.0000000000000162.
47. Виссарионов С.В., Мурашко В.В., Белянчиков С.М., Кокушин Д.Н., Солохина И.Ю., Гусева И.А. и др. Хирургическое лечение спондилолистеза l5 позвонка у детей. Возможности заднего доступа. Ортопедия, травматология и восстановительная хирургия детского возраста. 2014;2(3):24-33. DOI: 10.17816/PToRS2324-33.
48. Randall R.M., Silverstein M., Goodwin R. Review of pediatric spondylolysis and spondylolysthesis. Sports Med Arthrosc Rev. 2016;24(4):184-187. DOI: 10.1097/jSa.0000000000000127.
49. Lyras D.N., Tilkeridis K., Stravrakis T. Progression of spondylolisis to istmic spondylolisthesis in an adult without accompanying disc degeneration: a case report. Acta Orthop Belg. 2008;74(1):141-144.
50. Mccunniff P.T., Yoo H., Yu C., Bajwa N.S., Toy J.O., Ahn U.M., Ahn N. Spondylolysis and end plate arthrosis at l5-S1: a cadaveric study. Orthopedics. 2017;40(1):e59-e64. DOI: 10.3928/01477447-20160915-03.
51. Mora de Sambricio A., Garrido-Stratenwerth E. Spondylolysis and spondylolisthesis in children and adolescents. Rev Esp Cir Ortop Traumatol. 2014;58(6):395-406. DOI: 10.1016/j.recot.2014.05.009. (In Spanish).
52. Ravichandran G. Multiple lumbar spondylolisis. Spine (Phila Pa 1976). 1980;5(6):552-557.
53. Urrutia J., Zamora T., Cuellar J. Does the prevalence of spondylolysis and spina bifida occulta observed in pediatric patients remain stable in adulys? Clin Spine Surg. 2017;30(8):e1117-e1121. DOI: 10.1097/BSD.0000000000000209.
54. Libson E., Bloom R.A., Shapiro Y. Scoliosis in young men with spondylolisis or spondylolisthesis. a comparative study in symptomatic and asymptomatic subjects. Spine (Phila Pa 1976). 1984;9(5):445-447.
55. Михайловский М.В., Садовой М.А., Белозеров В.В. Сколиоз и спондилолистез: обзор литературы. Хирургия позвоночника. 2017;14(3):23-31. DOI: 10.14532/ss2017.3.23-31.
56. Mohammed N., Patra D.P., Narayan V., Savardekar A.R., Dossani R.H., Bollqm P. et al. A comparasion of the technigues of direct pars interarticularis repairs for spondylolisis and low-grade spondylolisthesis:a meta-analysis. Neurusurg Focus. 2018;44(1):e10. DOI: 10.3171/2017.11.focuS17581.
57. Виссарионов С.В., Мурашко В.В., Дроздецкий А.П., Крутелев Н.А., Белянчиков С.М. Современный подход к лечению спондилолистеза у детей. Хирургия позвоночника. 2009;(3):56-63.
58. Kirby D.J., Dietz H.C., Sponseller P.D. Spondylolysthesis is common early and severe in loyes-dietz syndrome. J Pediatr Orthop. 2018;38(8):e455-e461. DOI: 10.1097/BPo.0000000000001203.
59. Булатов А.В., Климов В.С., Евсюков А.В. Хирургическое лечение спондилолистезов низкой степени градации: современное состояние проблемы. Хирургия позвоночника. 2016;13(3):68-77. DOI: 10.14531/ss2016.3.68-77.
60. Niggemann P., Kuchta J., Hadizadech D., Pieper C.C., Schild H.H. Classification of spondylolytic clefts in patients with spondylolysis or isthmic spondylolisthesis using positional MRI. Acta Radiol. 2017;58(2):183-189. DOI: 10.1177/0284185116638566.
61. Goda Y., Sakai T., Harada T., Takao S., Takata Y., Higashino K. et al. Degenerative changes of the faset joints in adults with lumbar spondylolysis. Clin Spine Surg. 2017;30(6):e738-e742. DOI: 10.1097/BSD.0000000000000217.
62. Dhouib A., Tabard-Fougere A., Hanguinet S., Dayer R. Diagnostic accuracy of MR imaging for direct visualization of lumbar pars defect in children and young adults: a systematic review and meta-analysis. Eur Spine J. 2018;27(5):1058-1066. DOI:10.1007/s00586-017-5305-2.
63. Kim M.W., Lee K.Y., Lee S. Factors associated with the symptoms of young adults with l5 spondylolysis. Asian Spine J. 2018;12(3):476-483. DOI: 10.4184/asj.2018.12.3.476.
64. Raudenbush B.L., Chambers R.C., Silverstein M.P., Goodwin R.C. Indirect pars repair for pediatric isthmic spondylolysis: a case series. J Spine Surger. 2017;3(3): 387-391. DOI: 10.21037/jss.2017.08.08.
65. Dunn A.S., Baylis S., Ryanc D. Chiropractic management of mechanical low back pain secondary to multi-level lumbar spondylolisis with spondylolisthesis in a united States Marine corps veteran: a case report. J Chiropr Med. 2009;8(3):125-130. DOI: 10.1016/j.jcm.2009.04.003.
66. Колчанов К.В. ЭМГ-признаки проявления корешкового синдрома у больных со спондилолистезом l4-l5 позвонков. Здоровье и образование в XXI веке. 2007;10:364.
67. Tofte J.N., Carllee T.L., Holte A.J., Sitton S.E., Weinstein S.L. Spondylolysis: a systematic review. Spine (Phila Pa 1976). 2017;42(10):777-782. DOI: 10.1097/BRS.0000000000001912.
68. Grantham S.A., Imbriglia J.E. Double-level spondylolisis and transitional vertebra. case report. J Bone Joint Surg Am. 1975;57(5):713-714.
69. Al-Sebai M.W., Al-Khawashki H. Spondyloptosis and multi-level spondylolisis. Eur Spine J. 1999;8(1):75-77. DOI: 10.1007/s005860050130.
70. Chang J.H., Lee C.H., Wu S.S., Lin L.C. Management of multiple level spondylolisis of the lumbar spine in young males: a report of six cases. J Formos Med Assoc. 2001;100(7):497-502.
71. Мазуренко А.Н. Спондилодез поясничного отдела позвоночника при дегенеративных поражениях и деформациях. Медицинские новости. 2011;(7):20-26.
72. Sakai T., Tezuka F., Yamashita K., Takata Y., Higashino K., Nagamachi A., Sairyo K. Conservative treatment for bony healing in pediatric lumbar spondylolysis. Spine (Phila Pa 1976). 2017;42(12):e716-e720. DOI: 10.1097/BRS.0000000000001931.
73. Wong L.C. Rehabilitation of a patient with a rare multi-level istmic spondyloliethesis: a case report. J Can Chiropr Assoc. 2004;48(2):142-151.
74. Arai T., Sairyo K., Shibuya I., Kato K., Dezawa A. Multilevel direct repair surgery for three-level lumbar spondylolisis. Case Rep Orthop. 2013;2013:472968. DOI: 10.1155/2013/472968.
75. Eingorn D., Pizzutillo P.D. Pars interarticularis fusion on multitalle levels of lumbar Multiple lower lumbar spondylolisis. Spine (Phila Pa 1976). 1985;10(3):250-252.
76. Mohi Eldin M. Minimal access direct spondylolisis repair using a pedicle screw – rod system: a case series. J Med Case Rep. 2012;6:396. DOI: 10.1186/1752-1947-6-396.
77. Mo J., Zhang W., Zhong D., Xu H., Wang L., Yu J., Luo Z. Is preventative long-segment surgery for multi-livel spondylolisis necessary? PLoS One. 2016;11(2):e0149707. DOI: 10.1371/journal.pone.0149707.
78. Voisin M.R., Witiw C.D., Deorajh R., Guha D., Oremakinde A., Wang S., Yang V. Multilevel spondylolysis repair using the «smiley face» technigue with 3-dimensional intraoperative spinal navigation. World Neurosurg. 2018;109:e609-e614. DOI: 10.1016/j.wneu.2017.10.046.
79. Privett J.T., Middlemiss J.H. Multiple lower lumbar spondylolisis. Br J Radiol. 1975;48(574):866-869. DOI: 10.1259/0007-1285-48-574-866.
80. Park K.H., Ha J.W., Kim H.S., Moon S.H., Lee H.M., Kim H.J., Kim J.Y. Multiple levels of lumbar spondylolisis – a case report. Asian Spine J. 2009;3(1):35-38. DOI: 10.4184/asj.2009.3.1.35.
81. Zhang C., Ye C., Lai Yu., Liu H., Ne T., Zhang H. et al. Two-lewel lumbar spondylolysis and spondylolysthesis: a retrospective study.J Orthop Surg Res. 2018;13(1):55. DOI: 10.1186/s13018-018-0723-3.
82. Saraste H. Spondylolysis and pregnancy: risk analisis. Acta Obstet Gynecol Scand. 1986;65(7):727-729.
83. Brynhildsen J., Hansson P., Persson M., Hammar M. Monitoring patients with lower back pain during pregnancy.Obstet Gynecol. 1998;91(2):182-186.
84. Heidary P., Farahbakhsh F., Rostami M., Noormahammadpour P., Kordi R. The role of ultrasound in diagnosing the cases of pain low back: review of literature. Asian J Sports Med. 2015;6(1):e23803. DOI: 10.5812/asjsm.23803.
85. Скрябин Е.Г., Решетникова Ю.С., Юхвид Е.В. Спондилолистез у беременных женщин: особенности клиники, диагностики, лечения. Дальневосточный медицинский журнал. 2009;(2):51-53.
86. Дуров М.Ф., Скрябин Е.Г. Клиническая картина заболеваний позвоночника у беременных женщин, оперированных ранее по поводу вертеброгенной патологии. Хирургия позвоночника. 2007;(1):64-68.
Спондилолиз и спондилолистез | Цинциннати, Огайо, Mayfield Brain & Spine
Обзор
Спондилолиз и спондилолистез — это состояния, поражающие фасеточные суставы, при которых позвонки выравниваются друг над другом. Спондилолиз — это слабость или стрессовый перелом в области фасеточного сустава. Эта слабость может привести к смещению костей вперед из нормального положения, что называется спондилолистезом, и перегибом спинномозговых нервов. Варианты лечения включают физиотерапию для укрепления мышц.Для поддержки позвоночника можно использовать спинной бандаж. В некоторых случаях хирургическое вмешательство может перестроить и срастить кости.
Анатомия фасеточных суставов
Ваш позвоночник состоит из 24 подвижных костей, называемых позвонками, которые обеспечивают основную опору для вашего тела, позволяя вам сгибаться и скручиваться. Каждый из позвонков отделен и покрыт гелеобразным диском, который защищает их от трения друг о друга. Позвонки соединены и удерживаются друг с другом связками и суставами, называемыми фасеточными суставами (см. Анатомия позвоночника).
Верхний фасеточный сустав и нижний фасеточный сустав соединены узкой перемычкой из кости, называемой pars interrticularis (рис. 1). Нижняя грань одного позвонка идеально вписывается в верхнюю грань находящегося под ним — перекрываясь, как опоясывающий лишай, — начиная с позвонка у основания черепа и заканчивая копчиком.
Что такое спондилолиз и спондилолистез?
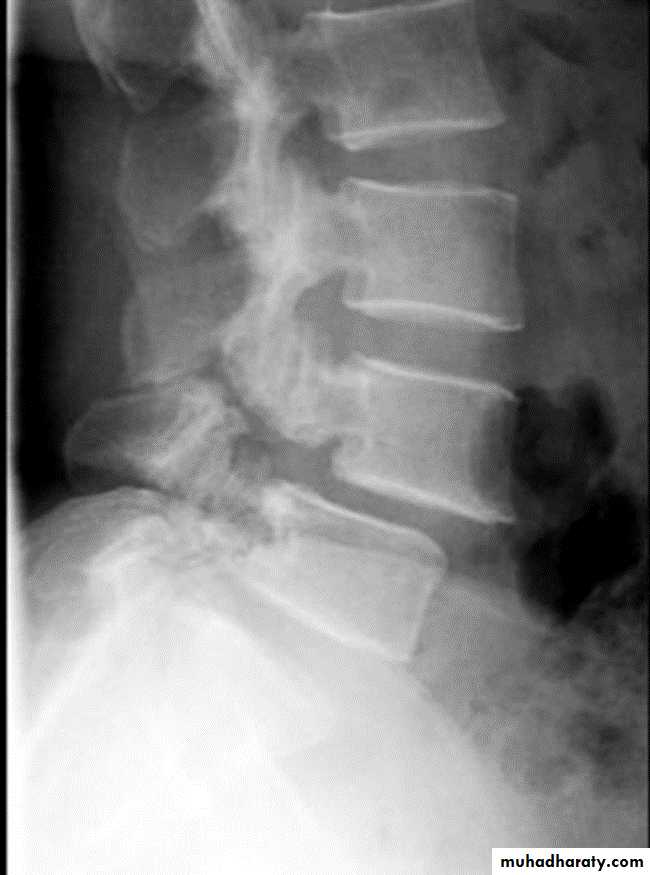
Спондилолиз (spon-dee-low-lye-sis) и спондилолистез (spon-dee-low-lis-the-sis) — отдельные, но связанные состояния. Спондилолиз обычно идет на первом месте, но не всегда. Термин происходит от слова «спондило», что означает «позвоночник», и «лизис», что означает «разделять». Спондилолиз — это разрыв или разрыв узкой перемычки между верхней и нижней фасетками, называемой межсуставной частью.Это может произойти с одной стороны (одностороннее) или с обеих сторон (двустороннее) и на любом уровне позвоночника, но чаще всего на четвертом или пятом поясничном позвонке (рис. 2). Если присутствует спондилолиз, у вас есть вероятность развития спондилолистеза.
Рис. 2. Спондилолиз — это разрушение или перелом межсуставной части. Спондилолистез — это смещение позвоночной кости вперед. Термин «листез» означает скольжение вперед (рис. 3). Это происходит, когда ослабленная межсуставная мышца отделяется и позволяет позвонку сместиться вперед, вызывая защемление нервов и боль.Спондилолистез обычно возникает между четвертым и пятым поясничными позвонками или у последнего поясничного позвонка и крестца. Здесь ваш позвоночник изгибается и приобретает наиболее выраженную S-образную форму и где нагрузка наиболее высока.
Проскальзывание измеряется по шкале от 1 балла (25%) до 4 балла (100%).Чем больше изгибается поясница (раскачка или лордоз), тем круче уклон.
Какие симптомы?
Легкие случаи спондилолиза и спондилолистеза обычно вызывают минимальную боль. На самом деле, условия часто возникают случайно, когда человеку делают рентген спины по не связанной с этим причине.
Когда спондилолиз и спондилолистез действительно вызывают боль, вы можете испытывать боль в пояснице, скованность и мышечные спазмы. У вас также может быть ишиас (боль, распространяющаяся вниз по одной или обеим ногам) или онемение, хотя это нечасто.Боль в ногах обычно усиливается, когда вы стоите или ходите.
Сила боли зависит от того, насколько быстро у вас соскальзывают позвонки. Если у вас очень незаметные симптомы, вы можете почувствовать только напряжение в подколенных сухожилиях или обнаружить, что больше не можете прикасаться к пальцам ног, но не чувствуете нервной боли.
Каковы причины?
Спондилолистез чаще всего вызывается спондилолизом. Причина спондилолиза не так четко определена. Большинство полагает, что это происходит из-за генетической слабости межсуставной части.И спондилолиз, и спондилолистез могут присутствовать при рождении или возникать в результате травмы. Причинами также являются повторяющиеся стрессовые переломы, вызванные перерастяжением спины (как в гимнастике и футболе), и травматические переломы. Самая частая причина у взрослых — дегенеративный артрит.
Кто пострадал?
Спондилолистез более высок у тех, кто занимается спортом, особенно у гимнастов и футболистов. Заболевание чаще всего поражает людей старше 40 лет.Около 5% американцев имеют этот структурный недостаток и не знают об этом. То, что он появляется на рентгеновском снимке, не означает, что у вас будет боль.
Как ставится диагноз?
Если вы впервые почувствуете боль, обратитесь к семейному врачу. Они составят полную историю болезни, чтобы понять ваши симптомы, любые предшествующие травмы или состояния, а также определить, не вызывают ли боли какие-либо привычки в образе жизни. Затем проводится физический осмотр, чтобы определить источник боли и проверить мышечную слабость или онемение.
Рентгеновские снимки позволяют осмотреть костные позвонки в позвоночнике и сообщить врачу, если какие-либо из них расположены слишком близко друг к другу, есть ли у вас артритические изменения, костные шпоры, переломы или какое-либо смещение позвонков (рис. 4).
Рис. 4. Рентген показывает спондилолистез на уровне L4-L5 позвонков. Степень скольжения меняется, когда позвоночник вытянут (слева) или согнут (справа).Магнитно-резонансная томография (МРТ). — это неинвазивный тест, который использует магнитное поле и радиочастотные волны для детального обзора мягких тканей позвоночника.Это может или не может быть выполнено с красителем (контрастным веществом), введенным в ваш кровоток. МРТ может сказать вашему врачу, где поврежден ваш позвоночник и есть ли компрессия нерва. Он также может обнаруживать чрезмерный рост костей, опухоли спинного мозга или абсцессы.
Компьютерная томография (КТ). — это безопасный, неинвазивный тест, в котором используется рентгеновский луч и компьютер для получения двухмерных изображений позвоночника. Это может или не может быть выполнено с красителем (контрастным веществом), введенным в ваш кровоток.
Однофотонная эмиссионная компьютерная томография (ОФЭКТ). — это тест для анализа кровотока в определенной области тела. В вену вводят небольшое количество радиоактивного индикатора. Когда индикатор циркулирует в крови, он поглощается тканями, а затем выделяет энергию. Энергия регистрируется компьютерным томографом и может обнаруживать стрессовые переломы, спондилолиз, инфекции и опухоли по разнице в том, как радиоактивное вещество поглощается нормальной здоровой тканью по сравнению сбольная ткань.
Какие методы лечения доступны?
Во-первых, следует прекратить занятия спортом, чтобы перелом зажил. Консервативное нехирургическое лечение является первым шагом и может включать прием лекарств, отдых, физиотерапию, домашние упражнения, гидротерапию, фиксацию и обезболивание. Периодические рентгеновские снимки позволят врачу наблюдать за степенью проскальзывания. Операция может потребоваться, если соскальзывание продолжается или если консервативное лечение не уменьшает боль.
Нехирургическое лечение
Уход за собой и подтяжки : Правильная осанка (см. Осанка и механика тела) и поддержание правильного положения позвоночника — самые важные вещи, которые вы можете сделать для своей спины. Нижняя часть спины (поясничный изгиб) принимает на себя большую часть вашего веса, поэтому правильное выравнивание этой секции может предотвратить дальнейшее соскальзывание и повреждение спинных нервов и дисков. Возможно, вам придется скорректировать свои повседневные привычки стоять, сидеть и спать.Вам также может потребоваться научиться правильно поднимать и сгибаться (см. Самостоятельный уход при боли в спине).
Возможно, вам понадобится носить бандаж для спины в течение короткого периода времени, пока вы укрепляете мышцы живота и поясницы. Ортез может уменьшить мышечный спазм и боль, а также помочь обездвижить позвоночник и ускорить процесс заживления. Ваш врач может направить вас к ортопеду, который специализируется на изготовлении брекетов на заказ.
Физиотерапия : Цель физиотерапии — помочь вам как можно скорее вернуться к полной активности.Упражнения очень полезны при боли и могут помочь вам быстрее вылечиться. Физиотерапевты могут проинструктировать вас о правильных техниках подъема и ходьбы, и они будут работать с вами, чтобы укрепить мышцы живота и поясницы (см. Растяжка и укрепление спины). Они также посоветуют вам увеличить гибкость позвоночника и ног.
Лекарства : Ваш врач может назначить болеутоляющие, нестероидные противовоспалительные препараты (НПВП) и стероиды.Иногда при мышечных спазмах назначают миорелаксанты.
Нестероидные противовоспалительные препараты (НПВП) , такие как аспирин, напроксен (Aleve, Naprosyn) и ибупрофен (Motrin, Nuprin, Advil), используются для уменьшения воспаления и облегчения боли.
Анальгетики, , такие как парацетамол (тайленол), могут облегчить боль, но не обладают противовоспалительным действием НПВП. Длительный прием анальгетиков и НПВП может вызвать язву желудка, а также проблемы с почками и печенью.
Стероиды могут использоваться для уменьшения отека и воспаления нервов. Их принимают перорально (в виде дозированной упаковки Medrol) в постепенно снижающейся дозировке в течение 5-дневного периода. Их преимущество заключается в том, что они обезболивают в течение 24 часов.
Инъекции стероидов: Эта минимально инвазивная процедура выполняется под контролем рентгена и включает инъекцию кортикостероидов и обезболивающего средства в позвоночник. Лекарство доставляется прямо в болезненную область, чтобы уменьшить отек и воспаление нервов.Для достижения полного эффекта можно делать повторные инъекции. Продолжительность обезболивания варьируется от недель до лет. Инъекции делают в сочетании с программой физиотерапии и / или домашних упражнений, чтобы укрепить мышцы спины и предотвратить будущие приступы боли.
Эпидуральные инъекции стероидов: Инъекция кортикостероидов и обезболивающего вводится в эпидуральное пространство спинномозгового канала или корневых каналов нервов для уменьшения отека нервов.
Инъекции фасеток: Инъекция кортикостероидов и обезболивающего вводится непосредственно в болезненный фасеточный сустав.
Ризотомия фасетки: Если инъекции в фасеточный сустав уменьшают боль, может быть проведена процедура абляции, чтобы «сжечь» мелкие нервы вокруг фасеточного сустава, чтобы заглушить болевые сигналы.
Холистическая терапия: Некоторые пациенты считают, что иглоукалывание, акупрессура, йога, изменение режима питания / диеты и биологическая обратная связь помогают справиться с болью, а также улучшить общее состояние здоровья.
Хирургические процедуры
Если соскальзывание продолжается или если ваша боль не поддается консервативной терапии, может потребоваться операция для восстановления костей. Спондилодез может устранить как нестабильность позвоночника, так и компрессию нервных корешков. Сначала хирург выполняет ламинэктомию, чтобы расслабить нервы. Затем в межпозвоночное пространство вставляется костный трансплантат, чтобы «компенсировать» угол смещенного позвонка. Педикулярные винты вставляются в кости над и под накладкой.Затем хирург усиливает винт, чтобы выровнять кости, и фиксирует их стержнем (рис. 5). В течение следующих 3-6 месяцев новая кость вырастет поперек трансплантата, постоянно соединяя два куска кости (рис. 6). Спондилодез успешен в 90% случаев, потому что он останавливает нестабильные движения и предотвращает дальнейшее сужение позвоночного канала.
Рис. 5. Спондилодез использует клиновидный костный трансплантат, чтобы «закрепить» верхний позвонок, в то время как винты используются для выравнивания костей друг над другом.Рис. 6. Рентгеновский снимок через 3 месяца показывает, что костный трансплантат соединяет два позвонка в один цельный кусок кости.Клинические испытания
Клинические испытания — это научные исследования, в которых новые методы лечения — лекарства, средства диагностики, процедуры и другие методы лечения — тестируются на людях, чтобы убедиться, что они безопасны и эффективны. Постоянно проводятся исследования по повышению уровня медицинского обслуживания. Информацию о текущих клинических испытаниях, включая право на участие, протокол и места проведения, можно найти в Интернете.Исследования могут спонсироваться Национальными институтами здравоохранения (см. Clinicaltrials.gov), а также частными промышленными и фармацевтическими компаниями (см. Centerwatch.com).
Источники и ссылки
Если у вас есть дополнительные вопросы, свяжитесь с Mayfield Brain & Spine по телефону 800-325-7787 или 513-221-1100.
Ссылки
Spine-health.com
Spineuniverse.com
Orthoinfo.aaos.org
Глоссарий
дегенеративный артрит: стирание хряща, смягчающего суставы рук, ног и позвоночника.Костные шпоры могут развиваться там, где суставы трутся друг о друга, что приводит к ограничению движений.
фасеточных суставов: суставов, расположенных сверху и снизу каждого позвонка, которые соединяют позвонки друг с другом и обеспечивают движение назад.
гиперэкстензия: разгибание сустава или конечности сверх нормы.
лордоз: увеличенная кривизна обычно изогнутого поясничного отдела позвоночника, которая имеет тенденцию делать ягодицы более выпуклыми.
pars interrticularis: узкая полоска кости между верхней и нижней фасетками позвонка.
спондилолистез : когда один позвонок скользит вперед по другому.
спондилолиз : нестабильность позвоночника, при которой возникает слабость между телом позвонка и ножкой.
обновлено: 9.2018
проверено: Роберт Бохински, доктор медицинских наук, клиника Мэйфилд, Цинциннати, Огайо
Медицинские информационные материалы, сертифицированные Mayfield, написаны и разработаны клиникой Mayfield Clinic.Эта информация не предназначена для замены медицинских рекомендаций вашего поставщика медицинских услуг.
Спондилолиз: симптомы, лечение и причины
Обзор
Что такое спондилолиз?
Спондилолиз — это болезненное заболевание позвоночника. Это проблема со связью между позвонками — костями, из которых состоит позвоночник. Спондилолиз может привести к небольшим стрессовым переломам или трещинам, часто после повторных травм во время занятий спортом.
Спондилолиз также известен как «дефект частичного отдела позвоночника», поскольку он поражает крошечную спинную кость, называемую межсуставной частью.
Спондилолиз — это то же самое, что спондилолистез?
Спондилолиз и спондилолистез связаны, но не одинаковы.
- Спондилолистез — это когда один позвонок соскальзывает с места по нижнему позвонку.
- Спондилолиз — частая причина спондилолистеза, потому что трещина в позвонке может вызвать скольжение кости.
Насколько распространен спондилолиз?
Спондилолиз поражает от 3 до 7% американцев. Это часто встречается у детей и подростков, особенно у тех, кто занимается такими видами спорта, как гимнастика или футбол. Чрезмерное растяжение или чрезмерное растяжение позвоночника, но не перегиб (изгиб внутрь) может привести к появлению небольших трещин в позвонках.
Симптомы и причины
Что вызывает спондилолиз?
Если у вас спондилолиз, у вас обычно слабость в части позвонка, называемой межсуставной частью.Этот тонкий кусок кости соединяет фасеточные суставы, которые соединяют позвонки прямо сверху и снизу, образуя рабочий блок, обеспечивающий движение позвоночника. Трещины часто называют частичными переломами.
Хотя мы точно не знаем, почему возникает эта слабость, ваши гены могут сыграть роль. Вы можете родиться с тонкими позвонками, что повышает риск переломов части грудной клетки. Повторяющиеся травмы нижней части спины — например, многократные травмы во время занятий спортом или другими видами деятельности — также могут ослабить межсуставную мышцу.
Каковы симптомы спондилолиза?
Возможен спондилолиз без каких-либо симптомов. Если вы все же испытываете симптомы, чаще всего встречается боль в пояснице. Боль часто:
- Распространяется по пояснице.
- Похоже на растяжение мышц.
- Ухудшился с расширением
Симптомы часто появляются во время всплеска подросткового возраста. Типичный возраст диагнозов — от 15 до 16 лет (моложе у женщин).
Диагностика и тесты
Как диагностируется спондилолиз?
Ваш лечащий врач спросит вас о ваших симптомах и истории болезни.Возможно, вам также понадобятся тесты на визуализацию.
Какие визуальные тесты мне могут понадобиться?
Рентген нижней части спины может показать, есть ли переломы позвонков. Вам также может потребоваться компьютерная томография или МРТ, чтобы обнаружить небольшие переломы или исключить другие состояния позвоночника, которые могут вызвать боль в спине, например грыжу (выпуклость) межпозвоночного диска или защемление нерва.
Ведение и лечение
Как лечится спондилолиз?
Медицинские работники обычно используют нехирургические методы лечения спондилолиза.Ваш уход может включать лекарства, изменяющие активность, и физиотерапию. В редких случаях необходимо хирургическое вмешательство.
Какие нехирургические методы лечения доступны при спондилолизе?
Цели лечения — уменьшить боль, дать возможность залечить перелом и помочь вам вернуться к повседневной деятельности. Возможно, вам придется соблюдать режим лечения от нескольких недель до нескольких месяцев, чтобы почувствовать полное облегчение.
Лечебные процедуры включают:
- Отдых: Сделайте перерыв в занятиях спортом и других напряженных занятиях.
- Лекарства: Нестероидные противовоспалительные препараты (НПВП), отпускаемые без рецепта, такие как ибупрофен (Motrin®), могут помочь уменьшить боль и воспаление. При необходимости ваш лечащий врач может назначить более сильные лекарства.
- Инъекции стероидов: Ваш лечащий врач вводит стероидные препараты непосредственно в пораженный участок, чтобы облегчить боль.
- Физиотерапия: Физиотерапевт поможет вам разучить упражнения для укрепления мышц и повышения гибкости, чтобы вы могли двигаться без боли.
- Фиксация: Иногда медицинские работники рекомендуют спинной бандаж для стабилизации позвоночника по мере заживления перелома парной части.
Нужна ли операция по поводу спондилолиза?
Операции по поводу спондилолиза — редкость. В большинстве случаев люди чувствуют себя лучше после нехирургического лечения.
Некоторым людям требуется операция по стабилизации позвоночника. Операция по восстановлению pars фиксирует перелом pars без необходимости выполнять спондилодез (когда хирурги соединяют два позвонка вместе, чтобы сформировать одну кость).
При частичном восстановлении хирурги удаляют рубцовую ткань из области перелома. Они стабилизируют стороны перелома, часто используя кусок кости из другой части тела. Скорее всего, вам потребуется реабилитация после операции, чтобы вернуть себе нормальное функционирование.
Профилактика
Можно ли предотвратить спондилолиз?
Нет, но вы можете принять меры, чтобы снизить риск переломов. Если вы повредили спину или страдаете от боли в пояснице, которая мешает вам жить, обратитесь к своему врачу.Чем раньше вы начнете лечение, тем лучше будет результат. Вы также можете выполнять упражнения для укрепления мышц брюшного пресса (живота) и спины, что поможет поддерживать нижнюю часть спины.
Если у вас спондилолиз, выберите такие занятия, как плавание и езда на велосипеде, чтобы снизить риск переломов. Эти упражнения более мягко воздействуют на нижнюю часть спины.
Перспективы / Прогноз
Чего мне ожидать, если у меня спондилолиз?
Если у вас спондилолиз, вам могут помочь такие виды лечения, как отдых, лекарства и упражнения.Они работают лучше всего, если вы обратитесь за медицинской помощью на раннем этапе. Эти процедуры не могут исправить перелом, но они могут помочь вам вернуться к повседневной деятельности без боли.
Есть ли осложнения при спондилолизе?
Без лечения спондилолиз может привести к спондилолистезу. В этом состоянии из-за перелома один из позвонков соскальзывает с места. Если позвонок давит на нерв, у вас может возникнуть сильная боль. В некоторых случаях людям требуется операция, чтобы облегчить симптомы спондилолистеза и вернуться к полноценному функционированию.
Боль в спине, связанная со спондилолизом, также может привести к снижению подвижности. Если вы будете меньше двигаться и заниматься спортом, вы можете начать набирать вес. Вы также можете потерять мышечную массу и гибкость. Лечение и поиск новых занятий могут помочь.
Когда я смогу вернуться к занятиям и спорту?
Ваш лечащий врач будет следить за ходом вашего лечения. Когда вы начнете меньше болеть и будете более гибкими, вы сможете вернуться к своим обычным занятиям. Обычно людям требуется от нескольких недель до нескольких месяцев лечения, чтобы избавиться от боли.
Жить с
Когда мне следует обратиться к врачу по поводу боли в спине?
Лечение лучше всего, если оно начато раньше. Как можно скорее обратитесь к своему врачу, если вы повредили поясницу или у вас возникла боль в спине, которая мешает вашей повседневной жизни.
Что я могу сделать, чтобы он не вернулся или не стало хуже?
Укрепляющие упражнения помогут нарастить крепкие мышцы спины и живота (ядро). Хорошая сила корпуса может снизить риск травм спины.Вам также следует регулярно посещать врача для последующего наблюдения.
Записка из клиники Кливленда
Спондилолиз может вызвать боль в спине, которая нарушает вашу повседневную деятельность. В большинстве случаев покой, прием лекарств и лечебная физкультура снимают боль без хирургического вмешательства. При правильном уходе и лечении вы сможете вернуться к активной жизни.
Спондилолиз: симптомы, лечение и причины
Обзор
Что такое спондилолиз?
Спондилолиз — это болезненное заболевание позвоночника.Это проблема со связью между позвонками — костями, из которых состоит позвоночник. Спондилолиз может привести к небольшим стрессовым переломам или трещинам, часто после повторных травм во время занятий спортом.
Спондилолиз также известен как «дефект частичного отдела позвоночника», поскольку он поражает крошечную спинную кость, называемую межсуставной частью.
Спондилолиз — это то же самое, что спондилолистез?
Спондилолиз и спондилолистез связаны, но не одинаковы.
- Спондилолистез — это когда один позвонок соскальзывает с места по нижнему позвонку.
- Спондилолиз — частая причина спондилолистеза, потому что трещина в позвонке может вызвать скольжение кости.
Насколько распространен спондилолиз?
Спондилолиз поражает от 3 до 7% американцев. Это часто встречается у детей и подростков, особенно у тех, кто занимается такими видами спорта, как гимнастика или футбол. Чрезмерное растяжение или чрезмерное растяжение позвоночника, но не перегиб (изгиб внутрь) может привести к появлению небольших трещин в позвонках.
Симптомы и причины
Что вызывает спондилолиз?
Если у вас спондилолиз, у вас обычно слабость в части позвонка, называемой межсуставной частью.Этот тонкий кусок кости соединяет фасеточные суставы, которые соединяют позвонки прямо сверху и снизу, образуя рабочий блок, обеспечивающий движение позвоночника. Трещины часто называют частичными переломами.
Хотя мы точно не знаем, почему возникает эта слабость, ваши гены могут сыграть роль. Вы можете родиться с тонкими позвонками, что повышает риск переломов части грудной клетки. Повторяющиеся травмы нижней части спины — например, многократные травмы во время занятий спортом или другими видами деятельности — также могут ослабить межсуставную мышцу.
Каковы симптомы спондилолиза?
Возможен спондилолиз без каких-либо симптомов. Если вы все же испытываете симптомы, чаще всего встречается боль в пояснице. Боль часто:
- Распространяется по пояснице.
- Похоже на растяжение мышц.
- Ухудшился с расширением
Симптомы часто появляются во время всплеска подросткового возраста. Типичный возраст диагнозов — от 15 до 16 лет (моложе у женщин).
Диагностика и тесты
Как диагностируется спондилолиз?
Ваш лечащий врач спросит вас о ваших симптомах и истории болезни.Возможно, вам также понадобятся тесты на визуализацию.
Какие визуальные тесты мне могут понадобиться?
Рентген нижней части спины может показать, есть ли переломы позвонков. Вам также может потребоваться компьютерная томография или МРТ, чтобы обнаружить небольшие переломы или исключить другие состояния позвоночника, которые могут вызвать боль в спине, например грыжу (выпуклость) межпозвоночного диска или защемление нерва.
Ведение и лечение
Как лечится спондилолиз?
Медицинские работники обычно используют нехирургические методы лечения спондилолиза.Ваш уход может включать лекарства, изменяющие активность, и физиотерапию. В редких случаях необходимо хирургическое вмешательство.
Какие нехирургические методы лечения доступны при спондилолизе?
Цели лечения — уменьшить боль, дать возможность залечить перелом и помочь вам вернуться к повседневной деятельности. Возможно, вам придется соблюдать режим лечения от нескольких недель до нескольких месяцев, чтобы почувствовать полное облегчение.
Лечебные процедуры включают:
- Отдых: Сделайте перерыв в занятиях спортом и других напряженных занятиях.
- Лекарства: Нестероидные противовоспалительные препараты (НПВП), отпускаемые без рецепта, такие как ибупрофен (Motrin®), могут помочь уменьшить боль и воспаление. При необходимости ваш лечащий врач может назначить более сильные лекарства.
- Инъекции стероидов: Ваш лечащий врач вводит стероидные препараты непосредственно в пораженный участок, чтобы облегчить боль.
- Физиотерапия: Физиотерапевт поможет вам разучить упражнения для укрепления мышц и повышения гибкости, чтобы вы могли двигаться без боли.
- Фиксация: Иногда медицинские работники рекомендуют спинной бандаж для стабилизации позвоночника по мере заживления перелома парной части.
Нужна ли операция по поводу спондилолиза?
Операции по поводу спондилолиза — редкость. В большинстве случаев люди чувствуют себя лучше после нехирургического лечения.
Некоторым людям требуется операция по стабилизации позвоночника. Операция по восстановлению pars фиксирует перелом pars без необходимости выполнять спондилодез (когда хирурги соединяют два позвонка вместе, чтобы сформировать одну кость).
При частичном восстановлении хирурги удаляют рубцовую ткань из области перелома. Они стабилизируют стороны перелома, часто используя кусок кости из другой части тела. Скорее всего, вам потребуется реабилитация после операции, чтобы вернуть себе нормальное функционирование.
Профилактика
Можно ли предотвратить спондилолиз?
Нет, но вы можете принять меры, чтобы снизить риск переломов. Если вы повредили спину или страдаете от боли в пояснице, которая мешает вам жить, обратитесь к своему врачу.Чем раньше вы начнете лечение, тем лучше будет результат. Вы также можете выполнять упражнения для укрепления мышц брюшного пресса (живота) и спины, что поможет поддерживать нижнюю часть спины.
Если у вас спондилолиз, выберите такие занятия, как плавание и езда на велосипеде, чтобы снизить риск переломов. Эти упражнения более мягко воздействуют на нижнюю часть спины.
Перспективы / Прогноз
Чего мне ожидать, если у меня спондилолиз?
Если у вас спондилолиз, вам могут помочь такие виды лечения, как отдых, лекарства и упражнения.Они работают лучше всего, если вы обратитесь за медицинской помощью на раннем этапе. Эти процедуры не могут исправить перелом, но они могут помочь вам вернуться к повседневной деятельности без боли.
Есть ли осложнения при спондилолизе?
Без лечения спондилолиз может привести к спондилолистезу. В этом состоянии из-за перелома один из позвонков соскальзывает с места. Если позвонок давит на нерв, у вас может возникнуть сильная боль. В некоторых случаях людям требуется операция, чтобы облегчить симптомы спондилолистеза и вернуться к полноценному функционированию.
Боль в спине, связанная со спондилолизом, также может привести к снижению подвижности. Если вы будете меньше двигаться и заниматься спортом, вы можете начать набирать вес. Вы также можете потерять мышечную массу и гибкость. Лечение и поиск новых занятий могут помочь.
Когда я смогу вернуться к занятиям и спорту?
Ваш лечащий врач будет следить за ходом вашего лечения. Когда вы начнете меньше болеть и будете более гибкими, вы сможете вернуться к своим обычным занятиям. Обычно людям требуется от нескольких недель до нескольких месяцев лечения, чтобы избавиться от боли.
Жить с
Когда мне следует обратиться к врачу по поводу боли в спине?
Лечение лучше всего, если оно начато раньше. Как можно скорее обратитесь к своему врачу, если вы повредили поясницу или у вас возникла боль в спине, которая мешает вашей повседневной жизни.
Что я могу сделать, чтобы он не вернулся или не стало хуже?
Укрепляющие упражнения помогут нарастить крепкие мышцы спины и живота (ядро). Хорошая сила корпуса может снизить риск травм спины.Вам также следует регулярно посещать врача для последующего наблюдения.
Записка из клиники Кливленда
Спондилолиз может вызвать боль в спине, которая нарушает вашу повседневную деятельность. В большинстве случаев покой, прием лекарств и лечебная физкультура снимают боль без хирургического вмешательства. При правильном уходе и лечении вы сможете вернуться к активной жизни.
Спондилолиз: симптомы, лечение и причины
Обзор
Что такое спондилолиз?
Спондилолиз — это болезненное заболевание позвоночника.Это проблема со связью между позвонками — костями, из которых состоит позвоночник. Спондилолиз может привести к небольшим стрессовым переломам или трещинам, часто после повторных травм во время занятий спортом.
Спондилолиз также известен как «дефект частичного отдела позвоночника», поскольку он поражает крошечную спинную кость, называемую межсуставной частью.
Спондилолиз — это то же самое, что спондилолистез?
Спондилолиз и спондилолистез связаны, но не одинаковы.
- Спондилолистез — это когда один позвонок соскальзывает с места по нижнему позвонку.
- Спондилолиз — частая причина спондилолистеза, потому что трещина в позвонке может вызвать скольжение кости.
Насколько распространен спондилолиз?
Спондилолиз поражает от 3 до 7% американцев. Это часто встречается у детей и подростков, особенно у тех, кто занимается такими видами спорта, как гимнастика или футбол. Чрезмерное растяжение или чрезмерное растяжение позвоночника, но не перегиб (изгиб внутрь) может привести к появлению небольших трещин в позвонках.
Симптомы и причины
Что вызывает спондилолиз?
Если у вас спондилолиз, у вас обычно слабость в части позвонка, называемой межсуставной частью.Этот тонкий кусок кости соединяет фасеточные суставы, которые соединяют позвонки прямо сверху и снизу, образуя рабочий блок, обеспечивающий движение позвоночника. Трещины часто называют частичными переломами.
Хотя мы точно не знаем, почему возникает эта слабость, ваши гены могут сыграть роль. Вы можете родиться с тонкими позвонками, что повышает риск переломов части грудной клетки. Повторяющиеся травмы нижней части спины — например, многократные травмы во время занятий спортом или другими видами деятельности — также могут ослабить межсуставную мышцу.
Каковы симптомы спондилолиза?
Возможен спондилолиз без каких-либо симптомов. Если вы все же испытываете симптомы, чаще всего встречается боль в пояснице. Боль часто:
- Распространяется по пояснице.
- Похоже на растяжение мышц.
- Ухудшился с расширением
Симптомы часто появляются во время всплеска подросткового возраста. Типичный возраст диагнозов — от 15 до 16 лет (моложе у женщин).
Диагностика и тесты
Как диагностируется спондилолиз?
Ваш лечащий врач спросит вас о ваших симптомах и истории болезни.Возможно, вам также понадобятся тесты на визуализацию.
Какие визуальные тесты мне могут понадобиться?
Рентген нижней части спины может показать, есть ли переломы позвонков. Вам также может потребоваться компьютерная томография или МРТ, чтобы обнаружить небольшие переломы или исключить другие состояния позвоночника, которые могут вызвать боль в спине, например грыжу (выпуклость) межпозвоночного диска или защемление нерва.
Ведение и лечение
Как лечится спондилолиз?
Медицинские работники обычно используют нехирургические методы лечения спондилолиза.Ваш уход может включать лекарства, изменяющие активность, и физиотерапию. В редких случаях необходимо хирургическое вмешательство.
Какие нехирургические методы лечения доступны при спондилолизе?
Цели лечения — уменьшить боль, дать возможность залечить перелом и помочь вам вернуться к повседневной деятельности. Возможно, вам придется соблюдать режим лечения от нескольких недель до нескольких месяцев, чтобы почувствовать полное облегчение.
Лечебные процедуры включают:
- Отдых: Сделайте перерыв в занятиях спортом и других напряженных занятиях.
- Лекарства: Нестероидные противовоспалительные препараты (НПВП), отпускаемые без рецепта, такие как ибупрофен (Motrin®), могут помочь уменьшить боль и воспаление. При необходимости ваш лечащий врач может назначить более сильные лекарства.
- Инъекции стероидов: Ваш лечащий врач вводит стероидные препараты непосредственно в пораженный участок, чтобы облегчить боль.
- Физиотерапия: Физиотерапевт поможет вам разучить упражнения для укрепления мышц и повышения гибкости, чтобы вы могли двигаться без боли.
- Фиксация: Иногда медицинские работники рекомендуют спинной бандаж для стабилизации позвоночника по мере заживления перелома парной части.
Нужна ли операция по поводу спондилолиза?
Операции по поводу спондилолиза — редкость. В большинстве случаев люди чувствуют себя лучше после нехирургического лечения.
Некоторым людям требуется операция по стабилизации позвоночника. Операция по восстановлению pars фиксирует перелом pars без необходимости выполнять спондилодез (когда хирурги соединяют два позвонка вместе, чтобы сформировать одну кость).
При частичном восстановлении хирурги удаляют рубцовую ткань из области перелома. Они стабилизируют стороны перелома, часто используя кусок кости из другой части тела. Скорее всего, вам потребуется реабилитация после операции, чтобы вернуть себе нормальное функционирование.
Профилактика
Можно ли предотвратить спондилолиз?
Нет, но вы можете принять меры, чтобы снизить риск переломов. Если вы повредили спину или страдаете от боли в пояснице, которая мешает вам жить, обратитесь к своему врачу.Чем раньше вы начнете лечение, тем лучше будет результат. Вы также можете выполнять упражнения для укрепления мышц брюшного пресса (живота) и спины, что поможет поддерживать нижнюю часть спины.
Если у вас спондилолиз, выберите такие занятия, как плавание и езда на велосипеде, чтобы снизить риск переломов. Эти упражнения более мягко воздействуют на нижнюю часть спины.
Перспективы / Прогноз
Чего мне ожидать, если у меня спондилолиз?
Если у вас спондилолиз, вам могут помочь такие виды лечения, как отдых, лекарства и упражнения.Они работают лучше всего, если вы обратитесь за медицинской помощью на раннем этапе. Эти процедуры не могут исправить перелом, но они могут помочь вам вернуться к повседневной деятельности без боли.
Есть ли осложнения при спондилолизе?
Без лечения спондилолиз может привести к спондилолистезу. В этом состоянии из-за перелома один из позвонков соскальзывает с места. Если позвонок давит на нерв, у вас может возникнуть сильная боль. В некоторых случаях людям требуется операция, чтобы облегчить симптомы спондилолистеза и вернуться к полноценному функционированию.
Боль в спине, связанная со спондилолизом, также может привести к снижению подвижности. Если вы будете меньше двигаться и заниматься спортом, вы можете начать набирать вес. Вы также можете потерять мышечную массу и гибкость. Лечение и поиск новых занятий могут помочь.
Когда я смогу вернуться к занятиям и спорту?
Ваш лечащий врач будет следить за ходом вашего лечения. Когда вы начнете меньше болеть и будете более гибкими, вы сможете вернуться к своим обычным занятиям. Обычно людям требуется от нескольких недель до нескольких месяцев лечения, чтобы избавиться от боли.
Жить с
Когда мне следует обратиться к врачу по поводу боли в спине?
Лечение лучше всего, если оно начато раньше. Как можно скорее обратитесь к своему врачу, если вы повредили поясницу или у вас возникла боль в спине, которая мешает вашей повседневной жизни.
Что я могу сделать, чтобы он не вернулся или не стало хуже?
Укрепляющие упражнения помогут нарастить крепкие мышцы спины и живота (ядро). Хорошая сила корпуса может снизить риск травм спины.Вам также следует регулярно посещать врача для последующего наблюдения.
Записка из клиники Кливленда
Спондилолиз может вызвать боль в спине, которая нарушает вашу повседневную деятельность. В большинстве случаев покой, прием лекарств и лечебная физкультура снимают боль без хирургического вмешательства. При правильном уходе и лечении вы сможете вернуться к активной жизни.
Спондилолиз | Johns Hopkins Medicine
Что такое спондилолиз?
Спондилолиз.Дефект Парса. Стресс-перелом. Эти три термина используются взаимозаменяемо и относятся к одному и тому же состоянию. Спондилолиз — это стрессовый перелом межсуставной части поясничных позвонков. Межсуставная часть представляет собой тонкий костный сегмент, соединяющий два позвонка. Это наиболее вероятная область воздействия повторяющегося стресса. Это состояние довольно распространено и встречается у каждого 20-го человека.
Каковы симптомы спондилолиза?
Спондилолиз не всегда имеет симптомы.Когда это происходит, обычно единственным симптомом является боль в спине. Боль часто усиливается при физической активности и спорте и становится более заметной при наклоне назад. Как правило, боль не мешает повседневной деятельности. Если проблема не исчезнет, рекомендуется обратиться к врачу.
Каковы факторы риска спондилолиза?
Быть человеком и ходить в вертикальном положении — основной фактор риска спондилолиза. Естественное искривление нижней части спины внутрь создает нагрузку на межсуставную мышцу.Некоторые виды спорта, которые предполагают чрезмерное или повторяющееся изгибание назад, могут увеличить риск спондилолиза. Примеры включают гимнастику, футбол и футбол. У молодых спортсменов иногда может развиться спондилолиз в результате чрезмерной нагрузки и перерастяжения поясницы. Генетика также может быть фактором риска для некоторых людей .;
Диагностика спондилолиза
Если у вас продолжительная локализованная боль в пояснице, это может быть связано со спондилолизом. Иногда достаточно рентгеновского снимка, чтобы устранить стрессовый перелом.Однако, если боль сохраняется, несмотря на отдых и физиотерапию, может потребоваться дополнительная визуализация. Вашему врачу может потребоваться назначить МРТ, компьютерную томографию или сканирование костей с помощью ядерной медицины с ОФЭКТ поясничного отдела позвоночника для окончательного диагноза.
Лечение спондилолиза
Лечение спондилолиза направлено на уменьшение боли и возвращение к повседневной деятельности. Это состояние обычно не подвергает вас риску травмы спинного мозга или повреждения нервов.
В зависимости от степени боли варианты лечения включают:
- Отдых / перерыв в занятиях спортом
- Нестероидные противовоспалительные средства
- Физиотерапия для укрепления мышц и общего состояния
- Ортез поясничный
Хирургическое лечение перелома требуется редко, поскольку в большинстве случаев ожидается, что со временем боль пройдет.
Хирургия спондилолиза
Хирургия иногда может быть вариантом для подростков с поясничным спондилолизом. Перелом можно исправить с помощью прочного титанового винта. Эта операция выполняется путем надрезания на 2-3 дюйма посередине нижней части спины. Винт устанавливается так, чтобы скрепить две стороны перелома вместе, обеспечивая некоторое сжатие по всей площади. Затем можно использовать костный трансплантат (кусок кости из другого места на теле) для дальнейшей поддержки восстановления.
Операция длится три часа, затем два или три дня в больнице для восстановления. Большинству подростков потребуется две-четыре недели вне школы для восстановления дома. В течение трех месяцев после операции запрещены занятия спортом и интенсивные упражнения. Эта операция очень успешно устраняет боли в спине, связанные со спондилолизом. Большинство людей могут без боли вернуться к своему прежнему уровню занятий спортом и физическим упражнениям.
Ваш врач может также порекомендовать хирургическую процедуру, например, спондилодез, если обнаружит, что спондилолиз привел к смещению вашего позвонка вперед.Это смещение называется спондилолистезом, это другое, но родственное заболевание.
Симптомы, диагностика и лечение спондилолистеза
Спондилолистез — латинский термин, означающий смещение тела позвонка (позвоночник).
«Спондило» = позвонки
«листез» = смещение
Спондилолистез в поясничном отделе позвоночника чаще всего вызывается дегенеративным заболеванием позвоночника (дегенеративный спондилолистез) или дефектом в одной области позвонка (истмический спондилолистез).
КАКОВЫ ВИДЫ СПОНДИЛОЛИСТЕЗА?
Спондилолистез можно разделить на пять групп (Newman (1976)):
- Группа 1: диспластический
- Группа 2: истмичность
- Группа 3: травматическая
- Группа 4: дегенеративная
- Группа 5: патологическая
КАКОЙ ТИП НАИБОЛЕЕ РАСПРОСТРАНЕН?
Дегенеративный спондилолистез очень распространен и возникает в результате дегенерации или износа межпозвонковых дисков и связок.Остеоартроз фасеточных суставов также может играть важную роль в развитии нестабильности и проскальзывания. Дегенеративный спондилолистез обычно возникает у людей старше 60 лет.
При дегенеративном спондилолистезе обычно происходит то, что продолжающаяся дегенерация ослабляет фасеточные суставы и диск, и (обычно) тело L4 позвонка соскальзывает вперед по телу L5 позвонка. В нормальных условиях сегмент L4-L5 в поясничном отделе позвоночника наиболее подвижен.Поэтому, когда происходит этот процесс, он, скорее всего, соскользнет. Следующими наиболее частыми уровнями, на которые влияет дегенеративный спондилолистез, являются L3-L4 и L5-S1.
Истмический спондилолистез чаще всего возникает в L5-S1 и чаще встречается у молодых людей, чем дегенеративный спондилолистез. Причина — дефект важной мостовидной кости (межсуставной части) L5.
КАК РАЗРАБОТАН СПОНДИЛОЛИСТЕЗ?
Спондилолистез классифицируется в зависимости от степени соскальзывания.Это известно как классификация Майердинга:
.- Степень 1: <25% скольжения
- Класс 2: Скольжение 25-50%
- Класс 3 Скольжение 50-75%
- Класс 4: скольжение 75-100%
Когда один позвонок полностью соскальзывает с нижнего (соскальзывание> 100%), это называется спондилоптозом (см. Рисунок).
СИМПТОМЫ
Спондилолистез обычно не имеет симптомов. Фактически, это обычно рассматривается на рентгеновских снимках и компьютерной томографии как «случайное» открытие.Однако это может вызвать серьезные симптомы и инвалидность.
Боль в спине — наиболее частый симптом спондилолистеза. Эта боль обычно усиливается при таких действиях, как наклоны и подъем, и часто облегчается в положении лежа.
По мере того, как позвоночник пытается стабилизировать нестабильный сегмент, фасеточные суставы увеличиваются и оказывают давление на нервный корешок, вызывая стеноз поясничного отдела позвоночника и стеноз боковой впадины.
Когда одна кость скользит вперед по другой, также может происходить сужение межпозвонкового отверстия (фораминальный стеноз).Поэтому сильное сдавливание нерва может сопровождаться болью, онемением и слабостью в ногах. Иногда потеря контроля над мочевым пузырем и / или кишечником может произойти из-за давления на нервы, идущие к этим важным структурам.
ДИАГНОСТИКА
Визуализирующие исследования, включая МРТ и КТ, могут показать смещение, а также сужение (стеноз) или сдавление нервов в позвоночном канале.
КТ и МРТ обычно выполняются, когда пациент лежит ровно, однако иногда промах может быть очевиден только при стоянии или наклоне вперед.Вот почему ваш нейрохирург или спинальный хирург иногда будет делать рентгеновские снимки сгибания, разгибания и стоя, а иногда и миелограмму КТ.
ЛЕЧЕНИЕ
Лечение спондилолистеза аналогично лечению других причин механической и давящей боли в спине. Обычно это неоперативное лечение, и операция необходима лишь небольшому проценту пациентов.
ИЗМЕНЕННАЯ ДЕЯТЕЛЬНОСТЬ
Ваш специалист может посоветовать вам изменить некоторые из ваших обычных физических нагрузок, это поможет облегчить симптомы механической боли в спине.Иногда для облегчения боли в спине назначают специальные скобки. Кратковременный постельный режим иногда может помочь при очень болезненных эпизодах.
ФИЗИЧЕСКАЯ РЕАБИЛИТАЦИЯ
Комплексная программа физической реабилитации может помочь снять боль и воспаление, а также улучшить подвижность и силу. Комбинация физиотерапии, гидротерапии и клинического пилатеса обычно хорошо работает и часто рекомендуется.
Цели этих физиотерапевтических процедур — помочь вам:
- Управление своим состоянием и контроль симптомов
- коррекция осанки и движений тела для уменьшения напряжения спины
- повышение гибкости и прочности корпуса
Некоторым пациентам также помогает хиропрактика, остеопатия, лечебный массаж и иглоукалывание.
ОТЗЫВ ПСИХОЛОГА
Обзор клинического психолога может быть полезен при разработке стратегии управления болью. Также важно устранить любые связанные с ними чувства депрессии или беспокойства, поскольку эти состояния могут усилить ваше переживание боли.
ЛЕКАРСТВА
Лекарства часто играют важную роль в купировании боли и ослаблении мышечных спазмов. Это также может помочь вам вернуться к нормальному режиму сна. Следует внимательно следить за длительным приемом лекарств, поскольку известны такие проблемы, как толерантность и зависимость (наркомания).
ХИРУРГИЯ
Хирургическое вмешательство необходимо только в том случае, если другие нехирургические методы лечения не позволяют удержать вашу боль на управляемом уровне. При хирургическом лечении спондилолистеза необходимо учитывать как механические (нестабильность), так и компрессионные (нервное давление) проблемы.
Нервное давление обычно связано с хирургической декомпрессией, также известной как декомпрессивная ламинэктомия. Чтобы справиться с проблемами сжатия, сняв давление с нервов, вашему хирургу может потребоваться удалить часть или все одно или оба фасеточных сустава, а также части пластинки.
Поскольку фасеточные суставы обычно обеспечивают стабильность поясничного отдела позвоночника, позвоночник может стать расшатанным и нестабильным, особенно после того, как некоторое его проскальзывание уже произошло. Поэтому обычно рекомендуется слияние.
Точно так же слияние необходимо для адекватного решения механических проблем нестабильности при спондилолистезе.
Шесть типов хирургии слияния обычно рекомендуются для лечения спондилолистеза, в зависимости от индивидуальных факторов пациента:
- Трансфораминальный поясничный межтеловой спондилодез (TLIF)
- Задний поясничный межтеловой спондилодез (PLIF)
- Инструментальный заднебоковой спондилодез (фиксация транспедикулярными винтами и заднебоковой костный трансплантат)
- Передний поясничный межтеловой спондилодез (выполняется через брюшную полость, а не сзади)
- Экстракавитационный боковой межтеловой спондилодез (XLIF)
- Косой боковой межтеловой спондилодез (OLIF)
Что такое спондилолиз / дефект Парса? Причины, симптомы, диагностика
- Дом
- Уход за пациентами
- Услуги
- Ортопедическая хирургия для детей и подростков
- Обзор
- Обзор образования пациентов с позвоночником в педиатрии
- Спондилолиз / дефект Парса
Дефект парса или спондилолиз — это стрессовый перелом костей нижнего отдела позвоночника.Эти переломы обычно возникают из-за чрезмерного использования. Они могут быть на одной или обеих сторонах позвонков. Это частая причина боли в пояснице у детей и подростков. Самая частая причина боли в пояснице — мышечная, вторичная по отношению к чрезмерному употреблению или ухудшению состояния.
Что вызывает дефект парса / спондилолиз?
Дефекты Pars вызваны чрезмерным использованием поясницы, в основном из-за занятий спортом, которые включают повторяющиеся движения, похожие на изгибы спины.Примеры включают в себя: гимнастику, футбол, дайвинг и т. Д. Иногда дети рождаются с очень тонкой паровой зоной, что подвергает их повышенному риску получения этой травмы.
Каковы симптомы дефекта парса / спондилолиза?
Вначале у детей могут отсутствовать какие-либо симптомы. У подростков основным симптомом является боль в пояснице, которая усиливается при физической активности и улучшается, если избегать занятий спортом / деятельностью, вызывающей повторяющиеся изгибы спины. Симптомы могут прогрессировать и мешать нормальной повседневной деятельности.
Как диагностируется?
Диагноз ставится на основании физического осмотра, рентгена и иногда сканирования костей. В некоторых случаях компьютерная томография необходима для дальнейшей оценки и планирования.
Дополнительная информация
