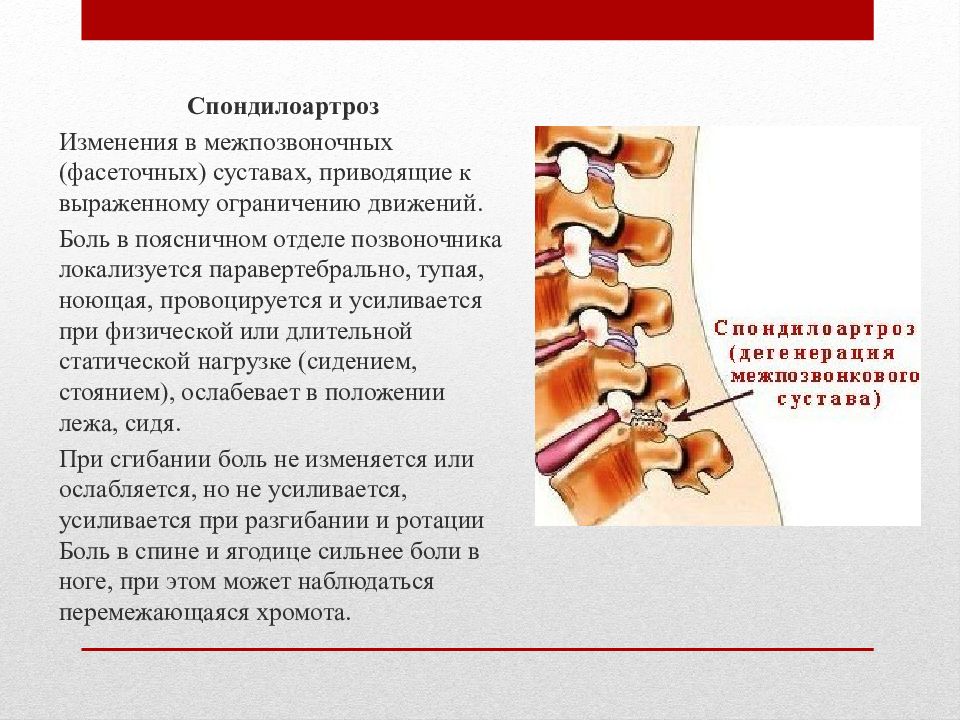
Спондилоартроз — Заболевания — Медкомпас
Спондилоартроз представляет собой дистрофически-дегенеративное заболевание позвоночных суставов (артроз межпозвоночных суставов).
В основе заболевания лежит поражение всех составных элементов суставов позвоночника. Структура суставного хряща нарушается, разрушаются субхондральные отделы позвонков, уплотняются капсулы, связки сустава и короткие мышцы, окружающие сустав.
Вследствие этого суставная щель суживается, межпозвонковый диск проседает, суставные края уплотняются, на краях суставных поверхностей образуются костные разрастания, суставные отростки удлиняются и деформируются. Позвоночник стает нестабильным или гипермобильным.
Заболевание часто встречается у людей пожилого возраста, хотя в последнее время страдают и молодые люди.
Симптомы болезни
Спондилоартроз проявляется постоянными ноющими болями в спине, которые усиливаются при движении и физической нагрузке. Боль имеет четкую локализацию, то есть болит тот отдел, где развился спондилоартроз. Боль не иррадиирует и не сопровождается онемением конечностей.
Боль не иррадиирует и не сопровождается онемением конечностей.
Больной ощущает дискомфорт и ограничение движения в пораженном отделе. Глубокие мышцы позвоночника находятся в гипертонусе, что является причиной утренней скованности, на которую жалуются пациенты.
Причины болезни
В раннем возрасте заболевание может развиваться при врожденных аномалиях развития позвоночника, таких как: сакрализация, люмбализация, ассиметрично расположенные дугоотросчатые суставы, не заращение дужек позвоночника. Кроме того, спондилоартрит может быть следствием:
- Травм
- Хронических микротравм
- Постоянной статической и динамической нагрузки в нефизиологической позе
- Нарушения осанки
- Искривления позвоночника
- Плоскостопии
- Длительных физических нагрузок
- Остеохондроза.
Факторами риска является малоподвижный образ жизни, ожирение, нарушение обмана веществ.
Диагностика
Диагностика спондилоартроза включает в себя:
- Осмотр и консультацию травматолога, ортопеда или вертебролога.
 Врач узнает, когда появились симптомы заболевания, наличие врожденных или хронических патологий опорно-двигательного аппарата, а также факторов риска, локализацию и силу боли, жалобы
Врач узнает, когда появились симптомы заболевания, наличие врожденных или хронических патологий опорно-двигательного аппарата, а также факторов риска, локализацию и силу боли, жалобы - Рентгенологическое исследование в прямой и боковых проекциях. Исследование позволяет выявить изменения в фасеточных суставах, наличие дегенеративных изменений, остеофитов, состояние остистых и поперечных отростков, высоту суставной щели.
- Для более детального обследования назначают компьютерную или магнитно-резонансную томографию. Преимущества этих исследований в том, что они, помимо всего вышеперечисленного, позволяют определить степень сужения позвоночного канала.
- Радиоизотопное сканирование позволяет выявить воспалительный процесс в фасеточных суставах.
- Допплерографию сосудов вертебробазилярного бассейна. Это исследование показано при поражении спондилоартритом шейного отдела позвоночника.
Осложнения
При отсутствии лечения возможно прогрессирование заболевания, которое приводит к осложнениям. Наиболее частыми из них являются ограничение подвижности позвоночника, сдавление нервных стволов и артерий.
Наиболее частыми из них являются ограничение подвижности позвоночника, сдавление нервных стволов и артерий.
Лечение болезни
Лечение спондилоартроза направлено на устранение болей в спине, а так же на причины, вызвавшие заболевание.
Наиболее распространенными и эффективными методами лечения являются:
- Медикаментозное лечение (анальгетики, НПВС (таблетки и мази), хондропротекторы, миорелаксанты, гормоны)
- Лечебный массаж
- Лечебная гимнастика и физкультура
- Физиопроцедуры (СМТ, УВЧ)
- Иглорефлексотерапия
- Вытяжение позвоночника
- Лечебные блокады.
При неэффективности консервативной терапии проводят хирургическое лечение, которое заключается в малоинвазивной деструкции болевых окончаний или установке межостистого спейсера.
Деформирующий спондилез — лечение, симптомы, причины, диагностика
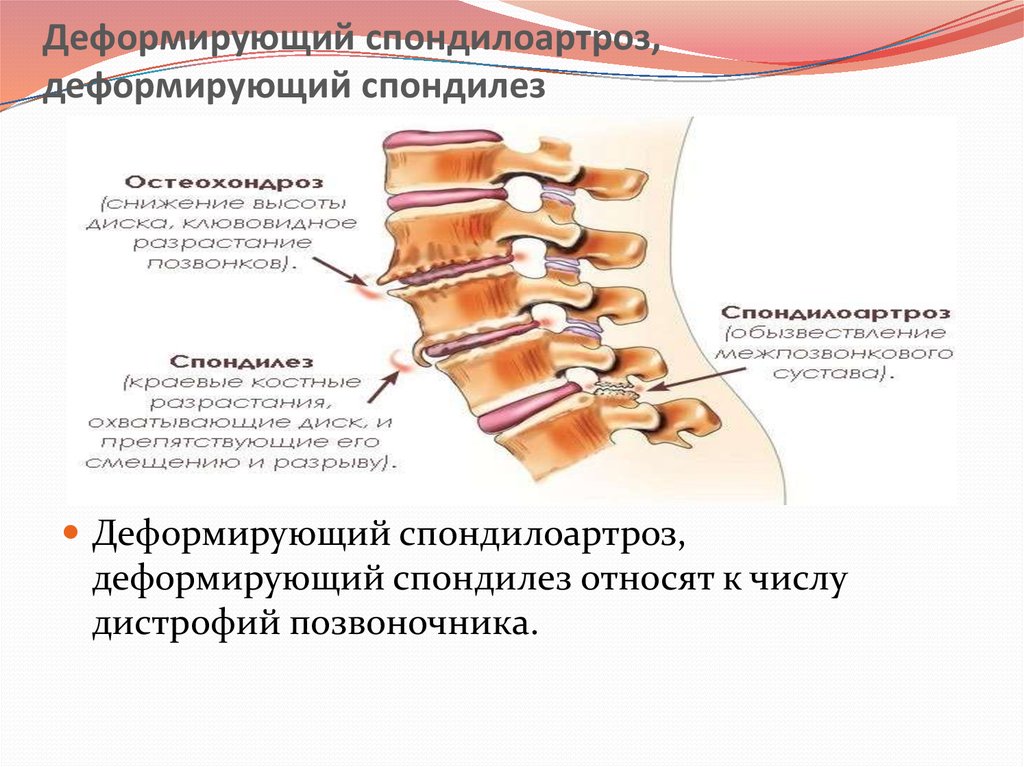
Термин деформирующий спондилез имеет латинские корни (spondyl означает позвоночник, а osis — нарушения) и термин отражает наличие проблем в позвоночнике. В настоящее время этим термином обозначают дегенеративные изменения в суставах позвоночника (остеоартроз или остеоартрит) и также, как и остеохондроз, спондилез является инволюционным процессом в позвоночнике. По мере старения организма происходит изнашивание структур позвоночника, особенно суставов, связок,межпозвонковых дисков.
В настоящее время этим термином обозначают дегенеративные изменения в суставах позвоночника (остеоартроз или остеоартрит) и также, как и остеохондроз, спондилез является инволюционным процессом в позвоночнике. По мере старения организма происходит изнашивание структур позвоночника, особенно суставов, связок,межпозвонковых дисков.
Тем не менее, старение организма процесс сугубо индивидуальный. Подобно тому, как некоторые люди начинают седеть раньше, также и развитие спондилеза у кого – то проявляется раньше. В самом деле, некоторые люди могут не испытывать вообще болевых проявлений. Все зависит от того, как часть позвоночника подверглась дегенерации, и как эти изменения оказывают влияние на спинной мозг или спинномозговые корешки.
Деформирующий спондилез может развиваться во всех отделах позвоночника (в шейном грудном и поясничном) и, в зависимости от локализации дегенеративных изменений при спондилезе, будет соответствующая симптоматика. Спондилез (деформирующий спондилез) нередко называют остеоартритом или остеоартрозом позвоночника.
Деформирующий спондилез является дегенеративным процессом, который идет параллельно с остеохондрозом и происходят дегенеративные изменения в следующих структурах позвоночника.
Межпозвонковые диски. С возрастом у людей происходят определенные биохимические изменения, влияющие на ткани всего организма. Происходят изменения также в структуре межпозвоночных дисков (в фиброзном кольце, в студенистом ядре). Фиброзное кольцо состоит из 60 или более концентрических полос коллагенового волокна. Пульпозное ядро представляет собой является желеобразное вещество внутри межпозвоночного диска, окруженное фиброзным кольцом. Ядро состоит из воды,коллагеновых волокон и протеогликанов. Дегенеративные инволюционные изменения могут ослабить эти структуры, в результате чего фиброзное кольцо изнашивается или рвется. Содержание воды в ядре с возрастом уменьшается, что оказывает влияние на амортизационные свойства межпозвонкового диска. Результатом структурных изменений при дегенерации диска может быть уменьшение высоты межпозвонкового диска и увеличение риска грыжи диска.
Фасеточные суставы (или зигапофизеальные суставы). Каждое тело позвонка имеет четыре фасеточных сустава, которые работают как шарниры. Это позволяет позвоночнику сгибаться, разгибаться и поворачиваться. Как и другие суставы, фасеточные суставы покрыты хрящевой тканью. Хрящевая ткань представляет собой особый вид соединительной ткани, которая обеспечена смазкой и хорошей скользящей поверхностью. При дегенеративных изменениях в фасеточных суставах происходит исчезновение хрящевой ткани и формирование остеофитов. Эти изменения могут привести к гипертрофии суставов (остеоартриту, остеоартрозу).
Кости и связки. Остеофиты могут образовываться вблизи конца пластин позвонков, что может приводить к нарушению кровоснабжения позвонка. Кроме того, концевые пластины могут уплотняться из-за склеротических явлений; утолщению или уплотнению костей под торцевыми пластинами. Связки представляют собой полосы фиброзной ткани, связывающих позвонки и они защищают позвоночник от избыточных движений, например гиперэкстензии.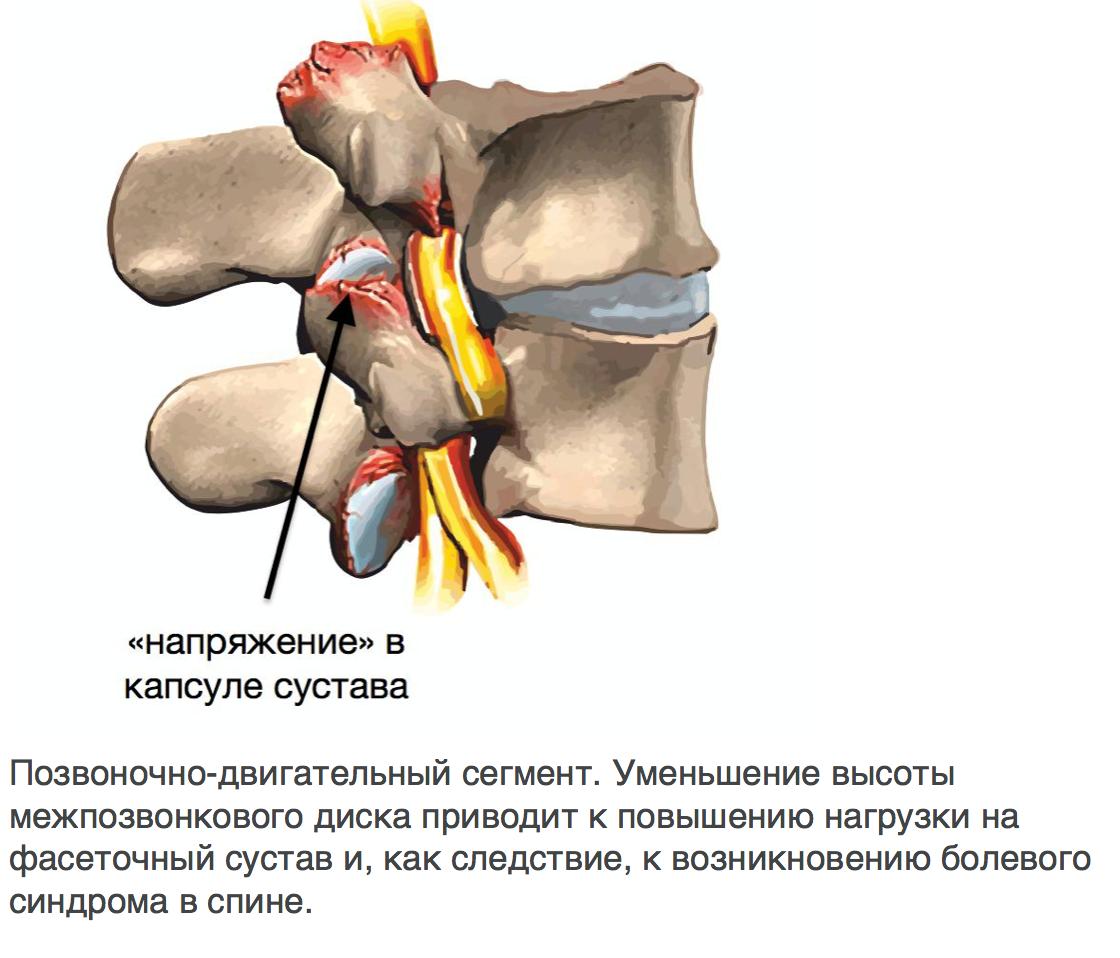 Дегенеративные изменения приводят к тому, что связки теряют свою прочность.Изменения, например, желтой связки могут привести к уплотнению и утолщению связки, что в свою очередь может привести к воздействию на твердые мозговые оболочки.
Дегенеративные изменения приводят к тому, что связки теряют свою прочность.Изменения, например, желтой связки могут привести к уплотнению и утолщению связки, что в свою очередь может привести к воздействию на твердые мозговые оболочки.
Симптомы при спондилезе различных отделов
При локализации спондилеза в грудном отделе позвоночника боль, обусловленная дегенеративными изменениями (спондилезом), часто появляется при сгибании туловища вперед и гиперэкстензии.
Спондилез поясничного отдела позвоночника часто встречается у людей старше 40 лет. Наиболее частыми жалобами бывают боль в пояснице и утренняя скованность. Изменения, как правило, имеют место в нескольких двигательных сегментах. На поясничный отдел позвоночника приходится воздействие большей часть веса тела. Поэтому, когда дегенеративные изменения нарушают структурную целостность, симптомы, включая боль, могут сопровождать любую физическую деятельность. Движение стимулирует болевые волокна в фиброзном кольце и суставах. Сидение в течение длительного периода времени может привести к болям и другим симптомам из-за давления на поясничные позвонки. Повторяющиеся движения, такие как поднятие тяжестей и наклон туловища могут увеличить болевые проявления.
Симптомы спондилеза могут варьировать от легких до тяжелых и приобрести хронический характер или даже привести к инвалидизации. Они могут включать:
- Шейный отдел
- Боль, которая появляется и исчезает
- Боль, которая распространяется в плечи, руки, кисти, пальцы
- Утренняя скованность в шее или плече или ограничение диапазона движений после пробуждения
- Болезненность в шее или плече или онемение
- Слабость или покалывание в шее, плечах, руках, кисти, пальцах
- Головная боль в затылочной области
- Нарушение равновесия
- Трудности с глотанием
- Грудной отдел позвоночника
- Боль в верхней и средней части спины
- Боль появляется при сгибании и выпрямлении туловища
- Утренняя скованность в спине после пробуждения
- Поясничный отдел позвоночника
- Боль, которая появляется и исчезает
- Утренняя скованность в пояснице после вставания с кровати
- Боль, которая уменьшается при отдыхе или после тренировки
- Болезненность в пояснице или онемение
- Ишиалгия (от умеренной до интенсивной боли в ногах)
- Слабость, онемение или покалывание в нижней части спины, ногах или стопах
- Нарушение ходьбы
- Нарушение функции кишечника или мочевого пузыря (это симптомы возникают достаточно редко, но возможны при компрессии конского хвоста).
Причины деформирующего спондилеза
Старение организма является основной причиной спондилеза. Тело подвергается ежедневным нагрузкам в течение многих лет и в течение времени происходят изменения различных структур позвоночника. До появления симптоматики, такой как боли и скованность, происходит дегенерация структур позвоночника. Спондилез представляет собой каскадный процесс : одни анатомические изменения приводят к другим, что приводит к изменениям в структуре позвоночника. Эти изменения в совокупности и вызывают спондилез и соответствующую симптоматику.
Как правило, в первую очередь дегенеративные изменения начинаются в межпозвонковых дисках. По этой причине, у пациентов со спондилезом часто также имеется остеохондроз. Последствия этих дегенеративных изменений в позвоночнике тесно связаны между собой.
Изменения начинаются в дисках, но, в конечном счете, процесс старения оказывает влияние и на другие составные части двигательных сегментов позвоночника. С течением времени, коллаген, из которого состоит фиброзное кольцо, начинает изменяться. Кроме того, уменьшается содержание воды в диске. Эти изменения уменьшают амортизационные функции диска и возможность абсорбции векторов нагрузки. При дегенерации диск становится тоньше и плотнее, что приводит уже к изменениям в суставах, которые берут часть нагрузки диска на себя, обеспечивая стабилизацию позвоночника. При истончении диска хрящи суставов начинают быстрее изнашиваться, увеличивается мобильность позвоночника, и возникают условия для раздражения нервных корешков, располагающихся рядом. Эта гипермобильность, в свою очередь, вызывает компенсационную реакцию организма в виде избыточного разрастания костной ткани в области суставов (остеофитов). Остеофиты при достаточном увеличении могут оказывать компрессионное воздействие на корешки спинного мозга и вызывать соответствующую клиническую картину. Остеофиты также могут вызвать стеноз спинномозгового канала. Как правило, причиной стеноза спинномозгового канала является не остеохондроз, а спондилез.
С течением времени, коллаген, из которого состоит фиброзное кольцо, начинает изменяться. Кроме того, уменьшается содержание воды в диске. Эти изменения уменьшают амортизационные функции диска и возможность абсорбции векторов нагрузки. При дегенерации диск становится тоньше и плотнее, что приводит уже к изменениям в суставах, которые берут часть нагрузки диска на себя, обеспечивая стабилизацию позвоночника. При истончении диска хрящи суставов начинают быстрее изнашиваться, увеличивается мобильность позвоночника, и возникают условия для раздражения нервных корешков, располагающихся рядом. Эта гипермобильность, в свою очередь, вызывает компенсационную реакцию организма в виде избыточного разрастания костной ткани в области суставов (остеофитов). Остеофиты при достаточном увеличении могут оказывать компрессионное воздействие на корешки спинного мозга и вызывать соответствующую клиническую картину. Остеофиты также могут вызвать стеноз спинномозгового канала. Как правило, причиной стеноза спинномозгового канала является не остеохондроз, а спондилез.
В развитии спондилеза в определенной степени играет роль генетическая детерминированность. Также определенное влияние оказывают вредные привычки, например, такие как курение.
Диагностика
Не всегда легко определить, что именно спондилез является причиной болевого синдрома в спине потому, что спондилез может развиваться постепенно, как результат старения организма, а также болевой синдром может быть обусловлен другим дегенеративным состоянием, таким как остеохондроз. Прежде всего, врача-невролога интересуют ответы на следующие вопросы:
- Начало болевых проявлений
- Вид деятельности, предшествовавший появлению болей
- Какие мероприятия проводились для снятия боли
- Наличие иррадиации болей
- Факторы, усиливающие боль или уменьшающие боль
Врач невролог также проведет физикальный осмотр и изучит неврологический статус пациента (осанка, объем движений в позвоночнике, наличие мышечного спазма).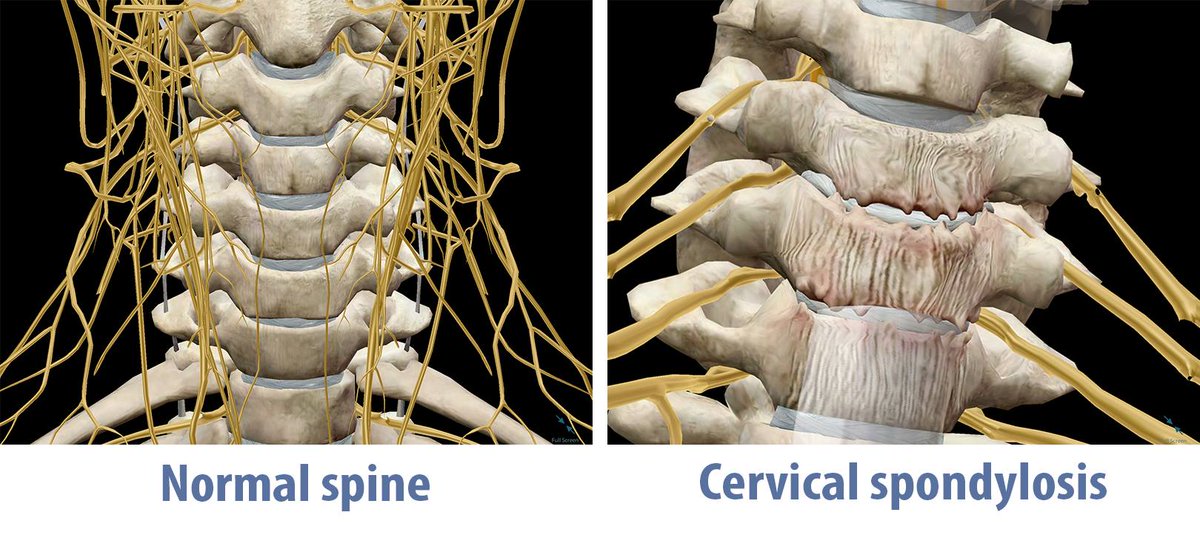 Кроме того врачу-неврологу необходимо осмотреть также суставы (тазобедренные суставы, крестцово-подвздошные суставы), так как суставы могут быть также источником болей в спине. Во время неврологического обследования врач- невролог проверит сухожильные рефлексы, мышечную силу, наличие нарушений чувствительности.
Кроме того врачу-неврологу необходимо осмотреть также суставы (тазобедренные суставы, крестцово-подвздошные суставы), так как суставы могут быть также источником болей в спине. Во время неврологического обследования врач- невролог проверит сухожильные рефлексы, мышечную силу, наличие нарушений чувствительности.
Для верификации диагноза необходимы также инструментальные методы, такие как рентгенография, МРТ или КТ, которые позволяют визуализировать изменения в позвоночнике. Рентгенография хорошо отражает изменения в костных тканях и позволяет визуализировать наличие костных разрастаний (остеофитов). Но для более точного диагноза предпочтительнее такие методы, как КТ или МРТ, которые визуализируют также мягкие ткани (связки, диски, нервы). В некоторых случаях возможно применение сцинтиграфии, особенно если необходимо дифференцировать онкологические процессы или инфекционные (воспалительные) очаги.
При наличии повреждения нервных волокон врач может назначить ЭНМГ, которое позволяет определить степень нарушения проводимости по нервному волокну и определить как степень повреждения, так и уровень повреждения. На основании совокупности клинических данных и результатов инструментальных методов обследование врач-невролог может поставить клинический диагноз спондилеза и определить необходимую тактику лечения.
На основании совокупности клинических данных и результатов инструментальных методов обследование врач-невролог может поставить клинический диагноз спондилеза и определить необходимую тактику лечения.
Лечение
В большинстве случаев течение спондилеза достаточно медленное и не требует практически никакого лечения. При активном течении спондилеза требуется лечение, которое может быть как консервативным, так и в некоторых случаях оперативным. Наиболее часто при спондилезе требуется консервативное лечение. Для лечения спондилеза применяются различные методы лечения.
Иглорефлексотерапия. Этот метод лечения позволяет уменьшить боли в спине и шее. Иглы, которые вводятся в определенные точки, могут также стимулироваться как механически, так и с помощью электрических импульсов. Кроме того, иглоукалывание увеличивает выработку собственных обезболивающих (эндорфинов).
Постельный режим. В тяжелых случаях при выраженном болевом синдроме может потребоваться постельный режим в течение не более 1-3 дней. Длительный постельный режим увеличивает риск развития таких осложнений, как тромбоз глубоких вен и гипотрофия мышц спины.
Длительный постельный режим увеличивает риск развития таких осложнений, как тромбоз глубоких вен и гипотрофия мышц спины.
Тракционная терапия. В большинстве случаев, вытяжение позвоночника требуется редко или используется для облегчения симптомов, связанных со спондилезом.
Мануальная терапия. Манипуляции мануального терапевта с использованием различных техник позволяют увеличить мобильность двигательных сегментов, снять мышечные блоки.
Медикаментозное лечение. Препараты для лечения спондилеза в основном используются для снятия болевых проявлений. Это такие препараты, как НПВС.Кроме того, могут быть использованы миорелаксанты, если есть признаки мышечного спазма. Для релаксации спазма мышц могут также быть использованы транквилизаторы, которые позволяют также улучшить сон. Опиоды применяются при лечении болевого синдрома только эпизодически, при сильных болевых проявлениях. Любое медикаментозное лечение должно проводиться только по назначению лечащего врача, так как почти все препараты обладают рядом побочных действий и имеют определенные противопоказания.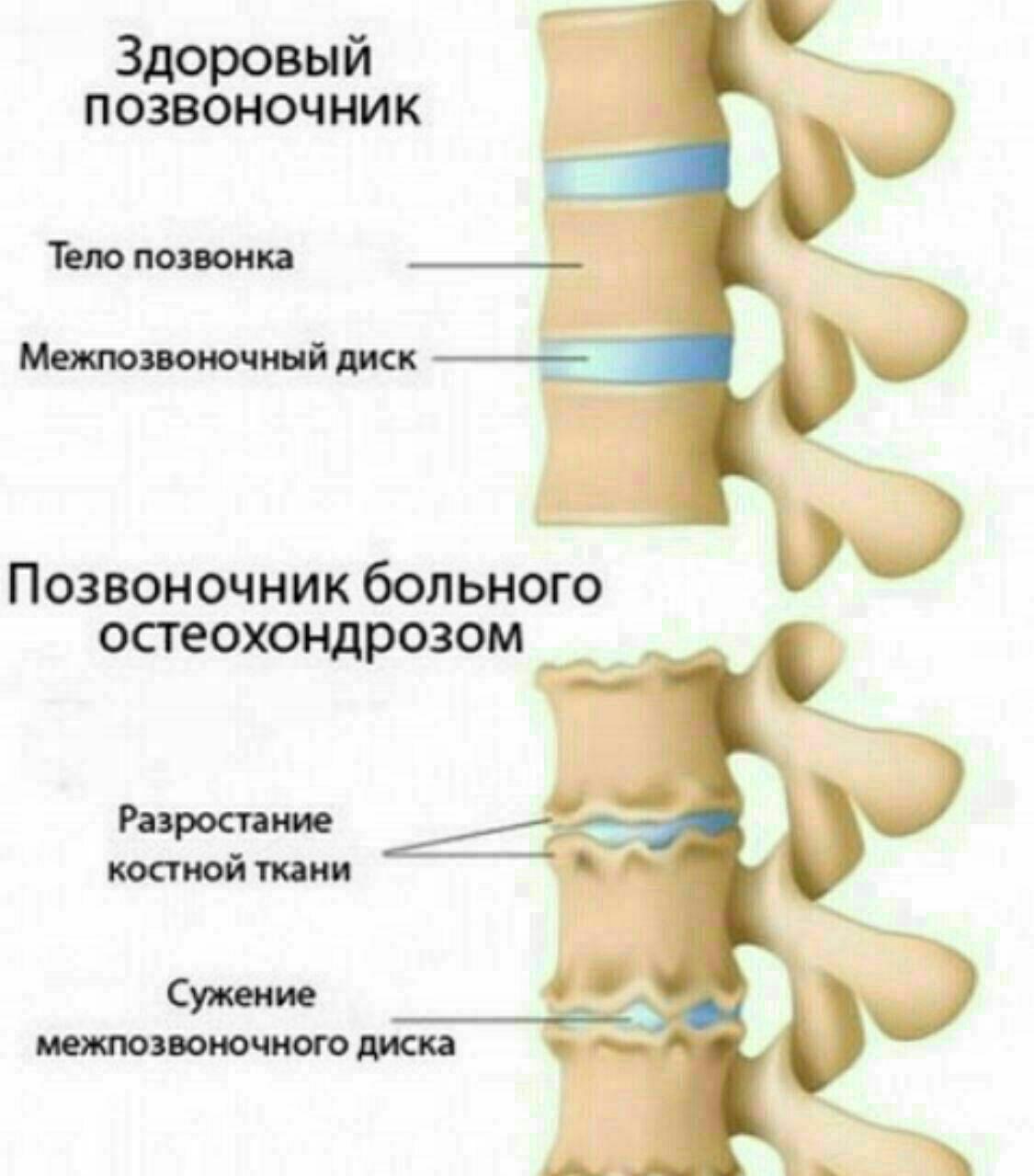
Эпидуральная инъекции стероидов иногда применяются при болевых синдромах и позволяют снять болевые проявления, особенно когда есть отек и воспаление в области спинномозговых корешков. Как правило, стероид вводится в сочетании с местным анестетиком. Действие таких инъекций обычно ограничивается 2-3 днями, но это позволяет снять патологический процесс и подключить другие методы лечения.
Инъекции в фасеточные суставы также применяются при лечении спондилеза и улучшают подвижность фасеточных суставов, уменьшают болевые проявления, обусловленные артрозом фасеточных суставов.
ЛФК. Этот метод лечения является одним из наиболее эффективных методов лечения спондилеза. Дозированные физические нагрузки позволяют восстановить нормальный мышечный корсет, уменьшить болевые проявления, увеличить стабильность позвоночника, улучшить состояние связочного аппарата и приостановить прогрессирование дегенеративных процессов в позвоночнике. Как правило, ЛФК назначается после купирования острого болевого синдрома.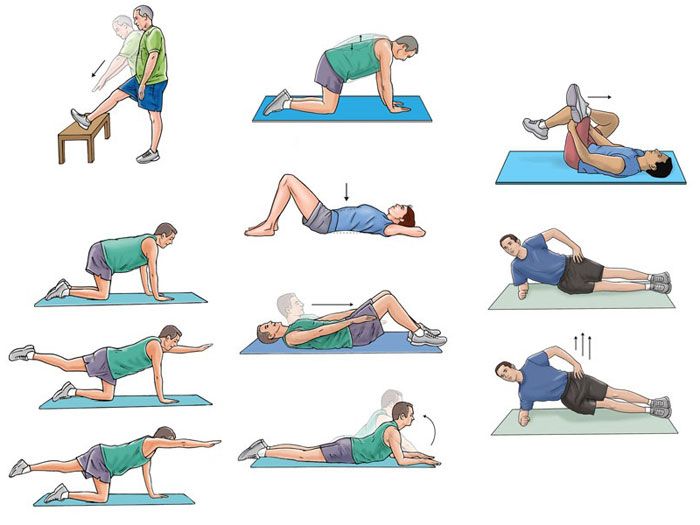
Физиотерапия. Современные методы физиотерапии (например, ХИЛТ – терапия, УВТ терапия, электростимуляция, криотерапия) позволяют не только уменьшить болевые проявления, но и воздействовать в определенной степени на развитие дегенеративных процессов в позвоночнике.
Корсетирование. Применение корсетов при спондилезе возможно на непродолжительный промежуток времени, так как длительное использование корсета может привести к атрофии мышц спины.
Изменение образа жизни. Снижение веса и поддержание здорового образа жизни со сбалансированным питанием, регулярными физическим нагрузками, отказом от курения могут помочь при лечении спондилеза в любом возрасте.
Хирургические методы лечения
Лишь в небольшом проценте случаев при спондилезе требуется оперативное лечение. Хирургические методы лечения в основном необходимы при наличии стойкой, резистентной к консервативному лечению неврологической симптоматики (слабость в конечностях, нарушения функции мочевого пузыря, кишечники или другие проявления компрессионного воздействия на спинной мозг и корешки). Оперативное лечение заключается в декомпрессии нервных структур (например, удаление остеофитов оказывающих компрессионное воздействие на нервные структуры). В зависимости от объема операции, возможно проведение спондилодеза для стабилизации позвонков. В настоящее широко применяются малоинвазивные методы хирургического лечения, что позволяет быстрее восстановить функцию позвоночника и нормализовать качество жизни.
Оперативное лечение заключается в декомпрессии нервных структур (например, удаление остеофитов оказывающих компрессионное воздействие на нервные структуры). В зависимости от объема операции, возможно проведение спондилодеза для стабилизации позвонков. В настоящее широко применяются малоинвазивные методы хирургического лечения, что позволяет быстрее восстановить функцию позвоночника и нормализовать качество жизни.
Спондилоартроз грудного отдела позвоночника, симптомы и лечение спондилоартроз грудного отдела позвоночника в клинике ЦЭЛТ.
Спондилоартроз грудного отдела позвоночника называют дорсартрозом. Эта патология представляет собой одну из форм остеоартроза, который характеризуется дегенеративно-дистрофическими изменениями структур фасеточного сустава, а именно:
- связок;
- хряща;
- околосуставных мышц;
- капсулы;
- кости.
Спондилоартроз грудного отдела — мало распространённая патология, поражающая дугоотростчатые суставы. Диагностика заболевания затруднена по причине того, доступ к ним закрыт рёбрами. Бытует мнение о том, что пациентов, страдающих данным заболеванием, намного больше, но само заболевание развивается слишком медленно для того, чтобы проявить себя в полной мере.
Диагностика заболевания затруднена по причине того, доступ к ним закрыт рёбрами. Бытует мнение о том, что пациентов, страдающих данным заболеванием, намного больше, но само заболевание развивается слишком медленно для того, чтобы проявить себя в полной мере.
Этиология
Спондилоартроз грудного отдела позвоночника возникает вследствие следующих причин:
Клинические проявления
Симптомы спондилоартроза грудного отдела позвоночника, в первую очередь, представлены болевыми ощущениями, которые локализуются в грудном отделе позвоночника. Сначала они появляются после нагрузок и проходят впоследствии, но по мере развития заболевания становятся постоянными. Остальные клинические проявления патологии включают в себя следующее:
- ощущение дискомфорта и появление болей ноющего характера при повышенном уровне влажности;
- атрофия спинных мышц;
- появление хруста при совершении резких движений;
- ощущение скованности по утрам.

Диагностика
Перед тем, как приступить к лечению спондилоартроза грудного отдела позвоночника, специалисты многопрофильной клиники ЦЭЛТ проводят комплексную диагностику, которая позволяет не только правильно поставить диагноз, но и определить все нюансы протекания заболевания, а также выявить причину его возникновения. Помимо осмотра у нашего специалиста и сбора анамнеза, проводятся инструментальные исследования:
- рентгенография;
- КТ;
- МРТ;
- радиоизотопное сканирование;
- ангиография;
- диагностическая блокада.
Лечение
Тактика лечения спондилоартроза грудного отдела позвоночника подбирается медиками ЦЭЛТ индивидуально. В подавляющем большинстве случаев применяются консервативные методики, которые предусматривают следующее:
- применение медикаментов: нестероидных противовоспалительных препаратов, хондропротекторов, миорелаксантов, витаминов группы B;
- физиотерапию: профессиональный массаж, лечебную гимнастику, магнитотерапию, электрофорез.

К оперативному вмешательству наши специалисты прибегают только в крайних случаях при наличии следующих показаний:
- спинальный стеноз;
- нарушение функции органов таза на фоне компрессии спинного мозга;
- парезы или паралич вследствие травмы спинного мозга;
- отсутствие желаемых результатов консервативного лечения;
- нестабильность позвоночника.
Операция направлена на устранение больного сустава и формирование неподвижного блока. Несмотря на неподвижность прооперированного участка, имеется существенный плюс, который заключается в устранении болевого синдрома.
При показаниях производят удаление остеофитов. При наличии стеноза спинномозгового канала, оперативное вмешательство позволяет восстановить его проходимость.
Избежать операции можно, если вовремя обратиться к специалистам ЦЭЛТ на профессиональной медицинской помощью!
причины и симптомы, диагностика, лечение и профилактика
Причины и симптомы остеохондроза шейного отдела позвоночника
Позвонки шейного отдела испытывают повышенную нагрузку, связанную с подвижностью шеи и головы. Анатомия этого сегмента способствует риску смещения позвонков при резких или нетипичных движениях головы, а слабый мышечный корсет не защищает позвоночник от повреждений. Причины остеохондроза шейного отдела позвоночника окончательно не изучены, а течение в большинстве случаев бессимптомно. Это приводит к тому, что большинство пациентов обращаются за врачебной помощью довольно поздно. К развитию остеохондроза приводят:
Анатомия этого сегмента способствует риску смещения позвонков при резких или нетипичных движениях головы, а слабый мышечный корсет не защищает позвоночник от повреждений. Причины остеохондроза шейного отдела позвоночника окончательно не изучены, а течение в большинстве случаев бессимптомно. Это приводит к тому, что большинство пациентов обращаются за врачебной помощью довольно поздно. К развитию остеохондроза приводят:
- нарушенная осанка, нестабильность структур позвоночника;
- травмы, дисплазия соединительной ткани;
- генетическая предрасположенность;
- сидячая работа или нахождение в вынужденной позе длительное время, отсутствие достаточной физической активности;
- несбалансированное питание, недостаток витаминов и микроэлементов в рационе.
Дегенеративные изменения связок и хрящей становятся причиной сдавления артерий и нервных стволов, вызывая расстройства мозгового кровообращения и болевой синдром. Характерные симптомы этого состояния легко распознать.
- Болезненные ощущения в области затылка, шеи, плечей. При наклонах или поворотах головы можно услышать характерный хрустящий звук. Тянущие боли могут отдавать в грудной отдел, ощущается жжение между лопатками.
- Ощущение упадка сил, бессонница, хроническая усталость и частые головные боли. При шейном остеохондрозе головная боль сосредоточена в затылочной области и отдает в боковые части шеи.
- При наклоне головы может возникать чувство онемения рук, пальцев.
- Боли в груди, тошнота, головокружение.
Методы диагностики и лечения остеохондроза шейного отдела позвоночника
Диагноз ставится врачом-ортопедом или неврологом на основании осмотра, данных рентгенографии или компьютерной томографии позвоночника. При подозрении на межпозвоночные грыжи потребуется МРТ, а для оценки функциональных нарушений кровообращения – реоэнцефалография и изучение глазного дна.
Консервативная терапия включает симптоматические мероприятия (снятие боли, противовоспалительная терапия, спазмолитики), а также восстановление естественной хрящевой ткани при помощи хондропротекторов. Эффективны также точечный массаж, физиотерапия, лечебная гимнастика.
Эффективны также точечный массаж, физиотерапия, лечебная гимнастика.
Профилактика остеохондроза шейного отдела позвоночника
Регулярная физическая активность и выполнение упражнений для укрепления мышечного корсета спины эффективно поддерживают нормальное состояние структур позвоночника. Ежедневная гимнастика и контроль положения шеи и спины в течение рабочего дня помогают нормализовать кровообращение, снять избыточную нагрузку на отдельные сегменты позвоночника.
Также необходимо следить за разнообразием рациона и не допускать появления избыточного веса. Активизировать обменные процессы и устранить мышечные спазмы помогает курс массажа, который нужно повторять с периодичностью 2–3 раза ежегодно.
%d1%81%d0%bf%d0%be%d0%bd%d0%b4%d0%b8%d0%bb%d0%be%d1%85%d0%be%d0%bd%d0%b4%d1%80%d0%be%d0%b7 — с русского на все языки
Все языкиАбхазскийАдыгейскийАфрикаансАйнский языкАканАлтайскийАрагонскийАрабскийАстурийскийАймараАзербайджанскийБашкирскийБагобоБелорусскийБолгарскийТибетскийБурятскийКаталанскийЧеченскийШорскийЧерокиШайенскогоКриЧешскийКрымскотатарскийЦерковнославянский (Старославянский)ЧувашскийВаллийскийДатскийНемецкийДолганскийГреческийАнглийскийЭсперантоИспанскийЭстонскийБаскскийЭвенкийскийПерсидскийФинскийФарерскийФранцузскийИрландскийГэльскийГуараниКлингонскийЭльзасскийИвритХиндиХорватскийВерхнелужицкийГаитянскийВенгерскийАрмянскийИндонезийскийИнупиакИнгушскийИсландскийИтальянскийЯпонскийГрузинскийКарачаевскийЧеркесскийКазахскийКхмерскийКорейскийКумыкскийКурдскийКомиКиргизскийЛатинскийЛюксембургскийСефардскийЛингалаЛитовскийЛатышскийМаньчжурскийМикенскийМокшанскийМаориМарийскийМакедонскийКомиМонгольскийМалайскийМайяЭрзянскийНидерландскийНорвежскийНауатльОрокскийНогайскийОсетинскийОсманскийПенджабскийПалиПольскийПапьяментоДревнерусский языкПортугальскийКечуаКвеньяРумынский, МолдавскийАрумынскийРусскийСанскритСеверносаамскийЯкутскийСловацкийСловенскийАлбанскийСербскийШведскийСуахилиШумерскийСилезскийТофаларскийТаджикскийТайскийТуркменскийТагальскийТурецкийТатарскийТувинскийТвиУдмурдскийУйгурскийУкраинскийУрдуУрумскийУзбекскийВьетнамскийВепсскийВарайскийЮпийскийИдишЙорубаКитайский
Все языкиАнглийскийНемецкийНорвежскийКитайскийИвритФранцузскийУкраинскийИтальянскийПортугальскийВенгерскийТурецкийПольскийДатскийЛатинскийИспанскийСловенскийГреческийЛатышскийФинскийПерсидскийНидерландскийШведскийЯпонскийЭстонскийТаджикскийАрабскийКазахскийТатарскийЧеченскийКарачаевскийСловацкийБелорусскийЧешскийАрмянскийАзербайджанскийУзбекскийШорскийРусскийЭсперантоКрымскотатарскийСуахилиЛитовскийТайскийОсетинскийАдыгейскийЯкутскийАйнский языкЦерковнославянский (Старославянский)ИсландскийИндонезийскийАварскийМонгольскийИдишИнгушскийЭрзянскийКорейскийИжорскийМарийскийМокшанскийУдмурдскийВодскийВепсскийАлтайскийЧувашскийКумыкскийТуркменскийУйгурскийУрумскийЭвенкийскийБашкирскийБаскский
| |||||
| ✎ Создать тему | Личное сообщение | Имя | Дата | |||
| 276 | Erbscheinsverfahren | 1 2 все | vot-vot | 28.05.2021 | 12:00 | |
| 3 | 59 | довідка про відсутність заборонених вкладень | Tetiana111 | 30.05.2021 | 11:17 |
| 26 | 1034 | Перевод про картины иск. | wertyu | 29.08.2010 | 21:51 |
| 17 | 118 | jemandem einen Spruch drücken | hotclover | 28. 05.2021 05.2021 |
15:52 |
| 11 | 125 | полуOFF: Berlin: Bullshit-Bingo zum Üben | Mme Kalashnikoff | 27.05.2021 | 21:44 |
| 4 | 81 | MSLT | Anjaanja | 27.05.2021 | 12:39 |
| 18 | 219 | Anfahrmanagement автобус | Mueller | 25.05.2021 | 14:09 |
| 15 | 170 | Negativtestat, Eventuelle gerichtliche Entscheidungen sind vorbehalten | Anjaanja | 24. 05.2021 05.2021 |
16:47 |
| 4 | 70 | Stehwand автобус | Mueller | 24.05.2021 | 16:17 |
| 4 | 82 | stattgehabte Infektion | Freude777 | 24.05.2021 | 19:09 |
| 5 | 95 | lettländischer Personalausweis | primaveraaa | 23.05.2021 | 20:45 |
| 5 | 95 | VW Amarok | primaveraaa | 23. 05.2021 05.2021 |
20:14 |
| 7 | 97 | Seitenwandabzug автобус | Mueller | 21.05.2021 | 15:51 |
| 4 | 92 | Veranlagungszeitraum | Olga Vasiliadi | 19.05.2021 | 10:00 |
| 14 | 130 | Spurhalteleuchte автобус | Mueller | 21.05.2021 | 19:55 |
| 9 | 163 | бакалавр искусства | vot-vot | 20. 05.2021 05.2021 |
13:50 |
| 3 | 57 | водительское удостоверение категории B | Anjaanja | 22.05.2021 | 11:11 |
| 15 | 136 | Maßkonzept автобус | Mueller | 19.05.2021 | 21:47 |
| 3 | 63 | дизайнер интерьера и оборудования, преподаватель | vot-vot | 20.05.2021 | 11:59 |
| 4 | 112 | чеченская свадьба состоялась | nadin16 | 20. 05.2021 05.2021 |
10:13 |
| 2 | 56 | интерьер и не только | vot-vot | 20.05.2021 | 0:07 |
| 2 | 50 | Portfolioausrichtung | Mueller | 19.05.2021 | 22:15 |
| 3 | 59 | производственный менеджмент | vot-vot | 19.05.2021 | 12:25 |
| 2 | 40 | инвестиционное проектирование производства | vot-vot | 19. 05.2021 05.2021 |
12:20 |
| 3 | 69 | Общеобразовательное учреждение «Ырайым» «Школа Надежда» | vot-vot | 19.05.2021 | 8:25 |
| 3 | 87 | Azizieh, Sh2 | primaveraaa | 15.05.2021 | 17:32 |
| 3 | 90 | Перевод для суда | Anjaanja | 18.05.2021 | 17:14 |
| 2 | 45 | ВА, AKЛ | buryat95 | 18. 05.2021 05.2021 |
18:45 |
| 1 | 43 | Stabsstelle | Freude777 | 18.05.2021 | 20:28 |
| 7 | 111 | Dieses kann… | adelaida | 17.05.2021 | 14:54 |
В… — Xaricdə müalicə , tibbi praktika və dil kursları
В клинике “im Leben” (Германия) проводится Органоклеточная терапия/Терапия свежими клетками/
действие этих препаратов имеет цель активизировать органы или всю систему органов. Во всех информационных сферах было доказано, что при этой терапии происходит улучшение эмоционального состояния и настроения. Клинические наблюдения показали поднятие энергетического уровня и оживления во всём организме. Функциональные блокады и слабые места органов были растворены и был дан толчок для улучшения их состояния. При этом было обнаружено увеличение синтеза производительности органов и органотипичных энзимов. В органотерапии можно наблюдать отчётливые процессы ремонта и регенерации (восстановления) органов. В клиническом наблюдении, в рамках целевой органотерапии можно снова удивляться улучшению структуры и функций органов (например: печени, почек, лёгких, поджелудочной железы) и системы органов (например:защитная система, лимфотическая система). Новейшие исследования показывают, что клеточная терапия, а также ткани собственных стволовых клеток реактивируют новую продукцию органотипичных молодых клеток.
Функциональные блокады и слабые места органов были растворены и был дан толчок для улучшения их состояния. При этом было обнаружено увеличение синтеза производительности органов и органотипичных энзимов. В органотерапии можно наблюдать отчётливые процессы ремонта и регенерации (восстановления) органов. В клиническом наблюдении, в рамках целевой органотерапии можно снова удивляться улучшению структуры и функций органов (например: печени, почек, лёгких, поджелудочной железы) и системы органов (например:защитная система, лимфотическая система). Новейшие исследования показывают, что клеточная терапия, а также ткани собственных стволовых клеток реактивируют новую продукцию органотипичных молодых клеток.
Экстракт органов
Главная область применения
• Тимус (TH-X)
Органоэкстракт грудной железы телёнк — Защитная система слабых частей организма различных видов, предупреждение и лечение рака, хронические воспаления, ревматизм, замедленное выздоровление после болезни.
• Селезёнка
Органоэкстракт селезёнки — Защитная система слабых частей организма различных видов, предупреждение и лечение рака, хронические воспаления, ревматизм, замедленное выздоровление после болезни.
• Мезенхима
Органоэкстракт пуповины — Защитная система слабых частей организма различных видов, хронические воспаления, слабость костного мозга, ревматизм, износ суставов, биологическое лечение рака.
• Плацента
Органоэкстракт детского места — Климакс, заболевания сосудов, сердечные заболевания, гормональные расстройства, повышенное давление, против старения.
• Сердце
Органоэкстракт сердца — Различные заболевания сердца и кровообращения, предупреждение инфаркта, лечение больных после инфаркта, лечение стресса, ожирение сердца, ангина.
• Почки
Органоэкстракт почек — Различные хронические заболевания почек (воспаления, камни почек и т.д.), хронические боли в спине, недостаток энергии, усталость.
• Лёгкие
Органоэкстракт лёгких — Хронические бронхиально-лёгочные заболевания различных видов (особенно; бронхиты, слабость после воспаления лёгких, астма).
• Печень
Органоэкстракт печени — Хронические заболевания и помехи в пищеварении, склонность к метеоризму, слабость после воспалений печени (гепатит), цирроз печени, заболевания желчного пузыря и желчных протоков, нарушение кислотно-щелочного равновесия.
• Поджелудочная железа
Органоэкстракт поджелудочной железы — Хронические заболевания пищеварения, сахарный диабет (особенно вторая степень диабета), слабости и хронические заболевания поджелудочной железы.
• Желудок и кишечник
Экстракт очищенного желудка и стенок кишечника — Хронические заболевания и помехи в пищеварении всех видов, Colitis, Mb.Crohn, заболевания кишечника, рецидивный микоз, астма, хронические воспаления всех видов.
• Хрящ и костный позвоночник
Общий экстракт из гиалина, хрящей, суставов или позвоночника (без костного мозга) — Износ и заболевания суставов и позвоночника ( артроз, спондилёз, спондилохондроз), хронические воспаления костей и хрящей различных видов.
• Яичник
Органоэкстракт из яичников — Гормональные нарушения у женщин, нарушения менструального цикла, боли при менструации, бесплодие, желание иметь детей, климакс, отсутствие полового влечения, Anti-Aging, проблемы старения.
• Яичко
Органоэкстракт из яичка — Гормональные нарушения у мужчин, бесплодие, желание иметь детей, «Midlife Crisis», отсутствие полового влечения, импотенция, слабая потенция.
• Головной и спинной мозг
Органоэкстракт из головного мозга и из тканей спинного мозг — Рассеянный / множественный склероз, боковой амиотрофический склероз, дрожательный паралич (Parkinson), болезнь Альцгеймера (вид пресенильного слабоумия), менингит и энцефалит, стресс-синдром.
Письмо в редакцию | Спинной мозг
Александр Э., Дэвис, К. Х., Филд, К. Х. 1958 Гиперэкстензионные травмы шейного отдела позвоночника. Архив неврологии и психиатрии 79 : 146–150.
Артикул Google Scholar
Арнольд Дж. 1955 Клинические проявления спондилохондроза (спондилеза) шейного отдела позвоночника. Анналы хирургии 141 : 872–889.
Артикул Google Scholar
Браакман Р., Пеннинг Л. 1971 Травмы шейного отдела позвоночника.Амстердам. Excerpta Medica.
Brain W R, Northfield D, Wilkinson M 1952 Неврологические проявления шейного спондилеза. Мозг 75 : 187–225.
CAS Статья Google Scholar
Burke D C 1971 Гиперэкстензионные травмы позвоночника. Журнал костной и суставной хирургии 53B : 3–12.
Артикул Google Scholar
Хинк В. К., Хопкинс С. Е., Савара Б. С. 1962 Сагиттальный диаметр цервикального спинномозгового канала у детей. Радиология 79 : 79.
Артикул Google Scholar
Макмиллан Б.С., Сильвер Дж. Р. Травмы растяжения шейного отдела позвоночника, приводящие к тетраплегии. Травма в прессе .
Паллис К., Джонс А. М., Спиллейн Дж. Д. 1954 Шейный спондилез: частота и последствия. Мозг 77 : 274–289.
CAS Статья Google Scholar
Payne E E, Spillane J D 1957 Шейный отдел позвоночника. Анатомо-патологическое исследование 70 образцов (с использованием специальной техники) с особым упором на проблему шейного спондилеза. Мозг 80 : 571–596.
Анатомо-патологическое исследование 70 образцов (с использованием специальной техники) с особым упором на проблему шейного спондилеза. Мозг 80 : 571–596.
CAS Статья Google Scholar
Ротман Р. Дж., Симеоне Ф. А. 1982 Спайн. Филадельфия. W B Saunders Co.
Silver J R, Gibbon N ok 1968 Прогноз при тетраплегии. Британский медицинский журнал 4 : 4.
Артикул Google Scholar
Symon L, Lavender, P 1967 Хирургическое лечение шейной спондилотической миелопатии. Неврология 17 : 117–127.
CAS Статья Google Scholar
Вольф Б. С., Хилхани М., Малис Л. 1956 Сагиттальный диаметр костно-шейного отдела позвоночного канала и его значение при шейном спондилезе. Журнал Mt.Синайская больница 23 : 283–292.
CAS Google Scholar
Межпозвонковый остеохондроз | Orthopädie MediaPark
Bei der Neuraltherapie handelt es sich um eine Behandlungsmethode, welche sich die vernetzten Eigenschaften des Vegetativen Nervensystems zu nutzten macht. Durch Einspritzen eines Lokalanästhetikums in kleinen Mengen an bestimmte Stellen des Körpers wird die Selbstregulierung (Autoregulierung) angeregt, so dass eine Selbstheilung des Körpers einsetzen kann.Als Betäubungsmittel wird vor allem Procain (1% -ый Procainhydrochloridlösung) verwendet, es kommen aber auch andere Substanzen zum Einsatz. Die Wirkung kann sowohl lokal, als auch über das Nervensystem an ganz anderen Stellen des Körpers erfolgen. Sie hat zum Ziel, gestörte Regelkreise und Körperfunktionen wieder ins Gleichgewicht zugotien (Rulesstherapie) und kann unter anderem auch bei Rückenschmerzen angewendet werden.
Die Neuraltherapie umfasst verschiedene Therapieformen:
Bei der Therapie schmerzhafter Gewebspunkte werden diese meist im Bereich des Achsenskeletts und im Bereich von Gelenkstrukturen liegenden Punktiger Mittastl.Die Segmenttherapie basiert auf der Theorie, dass die inneren Organe über Nerven mit bestimmten Hautsegmenten (Headschen Zonen) в Verbindung stehen. Ist ein Bereich besonders empfindlich, kann das ein Hinweis auf eine Erkrankung des entsprechenden Organs sein. Zur Behandlung wird ein Lokalanästhetikum in Form von Hautquaddeln oder an Ganglien im Bereich der entsprechenden Headschen Zonen der inneren Organe injiziert.
Bei der Störfeldtherapie wird davon ausgegangen, dass chronische, meist nicht schmerzhafte Entzündungszustände als Störfelder Fernstörungen im Körper erzeugen können.Der Organismus wird somit geschwächt und es können Reizzustände in entfernt liegenden Körperteilen ausgelöst werden. 80% der Störfelder befinden sich im Kopf: als besonders anfällig gelten die Mandeln, Nasennebenhöhlen, die Zahn-Kiefer-Region, sowie Schilddrüse und Narben. Bei dieser Methode der Neuraltherapie erfolgen die Injektionen in den Bereich der Störfelder. Verschwinden die Beschwerden nach der Injektion in die entsprechende Region ist die Quelle des Störfeldes gefunden. Die Neuraltherapie kann somit diagnostisch und therapeutisch eingesetzt werden.
Bei chronischen Krankheiten haben sich unter anderem Injektionen an Nervenkreuzungspunkte (Ganglien) bewährt. Bei langwierigen Schmerzzuständen können zudem Procain-Basen-Infusionen eine Löschung des Schmerzgedächtnisses und eine Reduktion der Übersäuerung erreichen.
Die Blutegeltherapie zählt zu den ältesten Therapien der Medizingeschichte und hat bis in unsere Zeit überdauert. Die Behandlung mit Blutegeln entspricht hierbei einem kleinem Aderlass, mit ca. 10 мл Blutverlust durch Saugen des Tieres und ca.20-40 мл для длительного использования. Während der Therapie geben die Blutegel verschiedene Wirkstoffe an den Körper ab. Diese wirken durchblutungsfördernd, entzündungshemmend, abschwellend und örtlich schmerzlindernd. Zudem werden körpereigene Entschlackungsmechanismen aktiviert. Die Blutegeltherapie zeigt sehr gute Wirkung bei hartnäckigen und therapieresistenten Verspannungen und Myogelosen (Verhärtungen) im Bewegungsapparat. Myogelosen sind häufig die Ursache chronischer Rückenschmerzen.Bei der Blutegeltherapie werden zunächst diese schmerzhaften Verhärtungen in der Rücken-Muskulatur genau lokalisiert. Auf diese Stellen werden dann Blutegel angesetzt. Die Blutegel saugen sich voll und fallen nach einiger Zeit (20-60 минут) von alleine ab. Die Biss-Stellen der Blutegel werden im Anschluss mit einem dicken Saug-Verband abgedeckt. Da die Blutegel nicht nur Blut saugen, sondern auch ihr Speichel- Sekret mit einer Vielzahl hochwirksamer natürlicher «Medikamente» unter die Haut abgeben, können diese Wirkstoffe tief in das Gewebe eindrekleungen und in das.So können bei chronischen Rückenschmerzen, die mit Myogelosen einhergehen, durch die Therapie mit Blutegeln schon am Folgetag sehr gute Behandlungserfolge erzielt werden.
Beim Kinesiotaping handelt es sich um eine Therapiemethode zur Behandlung von schmerzhaften Erkrankungen des Muskel-, Sehnen- und Skelettapparates. Sie erfolgt durch das Aufbringen von elastischen Klebebändern auf Baumwollbasis direkt auf die Haut über dem gestörten Bereich. Dort verbleiben die Klebestreifen einige Tage und können bis hin zu mehreren Wochen regelmäßig aufgeklebt werden.Um den gewünschten Effekt zu erzielen, wird das Tape exakt pasnd zum Verlauf der zu unterstützenden Muskeln, Sehnen oder Bandstrukturen geklebt. Die Tapes erhalten die volle Beweglichkeit der Strukturen, stimulieren die Hautrezeptoren und verbessern die Durchblutung. Durch das Tape wird die Haut während der Bewegung sanft massiert und geliftet. Dadurch werden der Lymph- und Blutfluss angeregt. Entzündungen können schneller abklingen und durch nachlassenden Druck werden auch die Schmerzen gelindert.Schmerzen im verspannten Nacken- oder Rückenbereich können so einfach «weggeklebt» werden, ohne eine Muskelrückbildung zuiskieren.
Akupunktur ist ein Bestandteil der Traditionellen Chinesischen Medizin und stellt eine ganzheitliche Heilmethode dar. Zu Grunde liegen ihr die Akupunkturpunkte, die auf den sogenannten Meridianbahnen gelegenen sind. Diese verlaufen, ähnlich wie das Nerven- und Gefäßsystem, über den ganzen Körper. Über diese Punkte kann auf das energetische Körpersystemregierend Einfluss genommen werdenund Störungen im Meridianfluss des Körpers können behoben werden.Grundsätzlich gilt, dass die Akupunktur heilen kann, был gestört ist, aber nicht „reparieren“ kann, был bereits zerstört ist. Bei einer Arthrose mit Knorpelschädigungen z.B., kann sie nicht den Verlust des Knorpels rückgängig machen. Sie kann aber die damit einhergehenden Schmerzen an Bändern, Muskeln und im Bereich der Gelenkkapsel deutlich verringern.Akupunktur wirkt
- schmerzlindernd
- beruhigend унд psychisch ausgleichend
- regulierend Ауф дас вегето Nervensystem
- immunstimulierend
- muskelentspannend
- abschwellend
- durchblutungsfördernd
Die Dauer унд дер beginnende Erfolg етег Behandlung richten Сечь danach, Wie Lange сделайте Erkrankung bereits besteht.Bei akuten Erkrankungen genügen meistens wenige Akupunktursitzungen. Bei lange bestehenden Beschwerden muss entsprechend länger behandelt werden.
Die orthomolekulare Medizin ist eine Methode zur Prophylaxe und Behandlung von Krankheiten durch die Verwendung von Vitaminen und Mineralstoffen. Hierbei wird davon ausgegangen, dass ein biochemisches Ungleichgewicht im Körper zu Krankheiten führen kann, da durch akute oder chronische Erkrankungen ein erhöhter Bedarf an Mikronährstoffen besteht.Diesem Ungleichgewicht kann nach entsprechender Laborwertbestimmung gezielt durch die Einnahme von Nahrungsergänzungsmitteln entgegen gewirkt werden. Bei chronischen Schmerzen kann z.B. mit Hilfe der orthomolekulare Medizin eine Verbesserung der Symptome erzielt werden:- Omega-3-Fettsäuren besitzen entzündungshemmende und schmerzstillende Eigenschaften.
- Vitamin E und Selen sind besonders wirksam bei chronischen Muskelschmerzen und Muskelsteife.
- Витамин B1, который действует как Reizleitung und Reizübertragung von Nervenimpulsen und kann Schmerzen lindern, insbesondere bei chronischen Kopf- und Knochenschmerzen, sowie bei Nervenschmerzen.
- Витамин B6 и триптофан verstärken im Körper die Ausschüttung eines Botenstoffes, der die Schmerzempfindung dämpft.
- Витамин B12 лучше всего подходит для Bildung der Markscheiden von Nervenzellen und besitzt bedeutende schmerzlindernde Eigenschaften.
- Витамин C паразиты Schmerzen bei Knochenkrankheiten, Rückenschmerzen und Zahnleiden.
- Vitamin D ist nicht nur ein Vitamin, sondern auch ein Hormon und nahezu an allen Körperfunktionen beteiligt: von Knochengesundheit, über Muskelschwäche, bis zu Herz-Kreislauf-Erkrankungen, Diabetes, Debian.
- Магний besitzt eine muskelentspannende Wirkung.
- Phenylalanin regt die körpereigene Schmerzlinderung an.
- Coenzym Q 10 wird von jeder Zelle unseres Körpers benötigt, um die Energieversorgung sicherzustellen, aktiviert das Immunsystem, stärkt das Herz, die Nerven und steigert die Fettverbrennungungsheder, die Nerven und steigert die Fettverbrennungung, ,
Mitochondrale Schaden können vererbt (genetische Mitochondropathie) Одер Durch Vielzahl negativer сделайте Umwelt- / Einflussfaktoren erworben Werden (psychischer унд physischer стресс, Freie Radikale / Nitrostress, Fehlernährung, Darmerkrankungen, Мангель lebenswichtigen Mikronährstoffen, chronische Entzündungen, Medikamente u.v.m.). Bereits geschädigte Mitochondrien sind invarabel und verbrauchen vermehrt Mikronährstoffe.Diese sollten nach Laborwertbestimmung mittels hochdosierten orthomolekularen Therapiemaßnahmen behandelt werden. Darüber hinaus stellt der prophylaktische Schutz der Mitochondrien eine therapeutisch wichtige Grundlage zur Gesunderhaltung dar.
Die orthomolekulare Therapie kann Allerdings nicht Allein Die Gestörte Mitochondrienfunktion beheben, wenn die tieferen Ursachen der Erkrankung weiter fortbestehen:
- Psychische Belastungsfaktoren,
- , ул.
- Medikamente (u.а. Schmerzmittel, Säureblocker, Antibiotika, Zytostatika, Lipidsenker, Statine, ß-Blocker)
- Giftstoffe (Никотин, Алкогол, Дроген, Амальгама, Аммониак и т. Д.)
- Fehlernähurng (vorwiegend 911ehurngs
- 0002 Eine gute und gesunde Ernährung ist eine wichtige Voraussetzung, um geistig und körperlich fit zu sein. Der Körper erhält so die notwendigen Nährstoffe die er benötigt. Für Patienten mit Rückenschmerzen und gleichzeitigem Übergewicht können wir ganz Individualuelle Ernährungspläne erstellen.Diese konkrete Ernährungsumstellung erfolgt dabei ganz Individual auf Ihre Lebenssituation abgestimmt. Grade bei Rückenschmerzen lässt sich durch eine Gewichtsreduktion oft langfristig eine Verbesserung der Beschwerden erzielen.
Die Herzratenvariabilität (HRV) misst die Schwankungen der Herzfrequenz. Dabei sind die Abstände zwischen den einzelnen Herzschlägen besonders wichtig. Hieraus lassen sich Rückschlüsse auf den Funktionszustand des Vegetativen Nervensystems — der Sympathikus als Gaspedal und der Parasympathikus als Bremspedal ziehen.Unter körperlicher oder mentalischer Anspannung kommt es zu einem Anstieg der Herzfrequenz, die bei Entspannung wieder zurückgeht. Je anpassungsfähiger sich das Herz dabei auf Belastungen zeigt, desto größer ist die Variabilität. Bei chronischer Streßbelastung ist die HRV dagegen deutlich reduziert. Sie kann daher als Frühindikator für die Individual biologische Stressresistenz gelten. Eine orientierende HRV-Messung erfolgt im Sitzen und dauert etwa 10 Minuten. Danach erfolgt sofort die Auswertung.Bei Bedarf kann dann in einer 24-Stunden-Stressmessung mit einem portablen Gerät die Herz-Rhythmik über das EKG-Signal aufgezeichnet und daraus anschließend die Fähigkeit des Herzens «Gas» zu geben oder zufzischmsener uder zufzischmsender. Durch die 24h-Stressanalyse wird genau dargestellt, wann und wie die Individual Leistungsfähigkeit voll zum Tragen kommt, был очень важен и мотивирован. Ebenso wird die Qualität des Nachtschlafes mit seiner Regenerationsfähigkeit bestimmt, um darüber die Erholungskapazität zu optimieren.
Bei Bedarf kann die HRV auch zum Biofeedback-Training eingesetzt werden. Als Biofeedback wird eine wissenschaftliche Methode bezeichnet, bei der durch einen Lernprozess die willentliche Kontrolle über ansonsten unbewusst ablaufende Körperfunktionen ermöglicht wird. Während der Biofeedback-Therapie erlernt der Patient anfangs bestimmte Körpervorgänge wahrzunehmen. Dann erlernt er diese in die gewünschte Richtung zu beeinflussen, und diese Fähigkeit auch jederzeit selbstregulativ im Alltag aktiv zur Erhaltung und Wiederherstellung der eigenen Gesundheit und zur Linderung von Beschwerden einzu.Bei dem HRV-Biofeedback-Training wird besonderes Gewicht auf die Koppelung von Herz und Atmung gelegt, um so die Synchronization von Herzrhythmus und Atemfrequenz zur Aktivierung des Parasympathikus mit seiner регенеративная Komponente beeinönnen zu.
Артропластика поясничного диска: показания, биомеханика, виды и рентгенологические критерии; Lumbale Bandscheibenendoprothesen: Indikationen, Biomechanik, Typen und radiologische Kriterien (Журнальная статья)
@misc {etde_20805869,
title = {Артропластика поясничного диска: показания, биомеханика, типы и радиологические критерии; Lumbale Bandscheibenendoprothesen: Indikationen, Biomechanik, Typen und radiologische Kriterien}
author = {Баур-Мельник, А., Райзер, М. Ф., и Биркенмайер, С.}
abstractNote = {Полная замена поясничного диска (TDR) была разработана для лечения болезненного дегенеративного поясничного двигательного сегмента, избегая при этом недостатков операции слияния, таких как нестабильность соседнего сегмента.Ранние клинические результаты TDR показали значительное уменьшение боли в пояснице и значительное улучшение показателей инвалидности. По сравнению со слиянием, результаты TDR имеют тенденцию быть лучше при краткосрочном наблюдении, а начальная реабилитация проходит быстрее. Радиологическое обследование является неотъемлемой частью предоперационного обследования. Обычные рентгеновские снимки поясничного отдела позвоночника следует дополнить видами сгибания-разгибания, чтобы оценить остаточную сегментарную подвижность. Компьютерная томография используется для исключения остеоартроза скуловых суставов, болезни Бааструпа (целование позвоночника) и других источников боли в пояснице.Магнитно-резонансная томография полезна для исключения значительных выступов диска; он позволяет выявить обезвоживание диска и отек костного мозга в случае активированного спондилохондроза. При подозрении на остеопороз следует провести остеоденситометрию поясничного отдела позвоночника. Послеоперационная простая рентгенограмма должна включать передне-заднюю и боковую проекции, а также виды сгибания-разгибания в более позднем послеоперационном периоде. Измерения должны определять высоту дискового пространства в боковой проекции, сегментарный и общий поясничный лордоз, а также сегментарную подвижность в проекциях сгибания и разгибания.Идеальное положение TDR — это точно центральное положение на виде сверху и близко к дорсальной границе замыкательных пластинок позвонка на виде сбоку. Неправильное положение может вызвать сегментарный гиперлордоз и несбалансированную нагрузку на замыкательные пластинки с риском оседания и миграции имплантата. (исходный текст) [немецкий] Die lumbale Bandscheibenendoprothese (LBEP) wurde entwickelt, um ein schmerzhaftes lumbales Bewegungssegment unter Vermeidung der Nachteile einer Fusionsoperation zu behandeln. Erste klinische Ergebnisse der LBEP zeigen eine signifikante Reduktion der Rueckenschmerzen und eine signifikante Verbesserung в баллах по инвалидности.Die radiologische Diagnostik ist wichtiger Bestandteil der praeoperativen Abklaerung. Es sollten Nativaufnahmen der LWS mit Funktionsaufnahmen zur Beurteilung der noch erhaltenen Segmentbeweglichkeit und eine CT zum Nachweis bzw. Ausschluss von Spondylarthrosen, eines Morbus Baastrup und anderer moeglicher Schmerzursachen angefertigt werden, ausserdem ein MRT zum Nachweis des Wasserverlustes der Bandscheibe, Ausschluss Groesserer Prolabierungen oder zur Aktivtellung. Послеоперационная рентгенологическая диагностика Nativaufnahmen в 2 Ebenen und im spaeteren Verlauf Funktionsaufnahmen beinhalten.Eine ideal eingesetzte LBEP sollte im a.p. Bild mittig zentriert und in der Seitaufnahme dorsal nahe der Wirbelkoerperhinterkante abschliessen. Bei Fehllage drohen segmentale Hyperlordose und ungleiche Belastung mit der Gefahr der Einsinterung und der Migration. (ориг.)}
doi = {10.1007 / S00117-006-1356-9}
journal = {Der Radiologe}
выпуск = {9}
объем = {46}
place = {Германия}
год = {2006}
month = {сен}
}Consensos ortopedia — Ortopedia — 31
H, Cheng L, Hou Y, Liu Y, Лю Б., Мундра Дж. Дж., Не Л.Многоуровневая артропластика межпозвоночного диска (CDA) по сравнению с одноуровневый CDA для лечения заболеваний шейного отдела диска: метаанализ. Eur Spine J. 2015 Янв; 24 (1): 101-12. 22. Чжао Х., Дуань Л.Дж., Гао Ю.С., Ян Ю.Д., Tang XS, Zhao DY, Xiong Y, Hu ZG, Li CH, Yu X. Что такое лучший хирургический стратегия двухуровневого шейного спондилеза с заменой переднего шейного диска или передняя шейная декомпрессия и спондилодез?: метаанализ 11 исследования. Медицина (Балтимор) .2018март; 97 (13): e0005. 23. Чжун З.М., Чжу С.Ю., Чжуан Дж. С., Ву К., Чен Дж. Т..Повторная операция после Артропластика шейного отдела позвоночника по сравнению с передней шейной дискэктомией и слиянием: Мета-анализ. Clin Orthop Relat Res. 2016 Май; 474 (5): 1307-16. 24. Zhu RS, Kan SL, Cao ZG, Jiang ZH, Zhang XL, Hu W. Вторичная хирургия после артропластики шейного отдела позвоночника по сравнению с артропластикой шейного отдела шейки матки Болезнь диска: метаанализ с пробным последовательным анализом. Ортопедический операция. 2018; 10 (3): 181-191. CONSENSOS BRASILEIROS DE ORTOPEDIA E TRAUMATOLOGIA 63 Дополнительные ссылки • Сассо Р. Дж., Смакер Дж. Д., Хакер Р. Дж. И др.Клинические результаты BRYAN шейного артропластика диска: проспективное, рандомизированное, контролируемое, многоцентровое исследование с 24-месячное наблюдение. J Spinal Disord Tech 2007; 20: 481–91. • Мумманени П.В., Буркус Дж. К., Хайд Р. В. и др. Клинико-рентгенологический анализ шейного диска Артропластика по сравнению со слиянием аллотрансплантата: рандомизированное контролируемое клиническое исследование. пробный. J Neurosurg Spine 2007; 6: 198–209. • Набхан А., Стеудель В.И., Набхан A, et al. Сегментарная кинематика и дегенерация смежных уровней после диска замена против слияния: РКИ с трехлетним наблюдением.J Long Term Eff Med Имплантаты 2007 г .; 17: 229–236. • Штейнмец М.П., Патель Р., Трайнелис В. и др. Шейный Артропластика диска по сравнению со спондилодезом в популяции компенсаций работникам. Нейрохирургия 2008; 63: 741–7. • Анаквенце О.А., Ауэрбах Д.Д., Милби А.Х. и др. Сагиттальное выравнивание шейного отдела после артропластики шейного отдела позвоночника и передней шейки матки дискэктомия и слияние: результаты проспективного рандомизированного контролируемого исследования. Spine (Phila Pa 1976) 2009; 34: 2001–7. • Ван И, Цай Б, Чжан XS и др. [Клинические результаты одноуровневой артропластики шейного диска по Брайану: проспективный контролируемый изучение].Чжунхуа Вай Кэ За Чжи 2008; 46: 328–32. • Риина Дж., Патель А., Дитц Дж. В., и другие. Сравнение одноуровневого цервикального спондилодеза и цервикального имплантата металл-металл устройство для замены дисков. Am J Orthop 2008; 37: E71 – E77. • Heller J, Sasso RC, Пападопулос С.М. и др. Сравнение артропластики шейного диска BRYAN с передняя шейная декомпрессия и спондилодез: клинико-рентгенологические результаты рандомизированное контролируемое клиническое исследование. Spine 2009; 34: 101–107. • Буркус JK, Haid RW, Traynelis VC и др.Отдаленные клинические и рентгенологические результаты замены шейного диска диском Prestige: результаты проспективного рандомизированное контролируемое клиническое исследование. J Neurosurg Spine 2010; 13: 308–18. • Деламартер РБ, Мюррей Д., Янссен М.Э. и др. Результаты через 24 месяца после проспективное, рандомизированное, многоцентровое испытание по освобождению от ProDisc-C в сравнении с передней цервикальной дискэктомией и спондилодезом с 4-летним периодом наблюдения и постоянный доступ к пациентам. SAS J 2010; 4: 122–8. • McAfee PC, Cappuccino А, Каннингем Б.В. и др.Более низкая частота дисфагии при шейном артропластике по сравнению с ACDF в проспективном рандомизированном клиническом исследовании. J Спинальное расстройство Tech 2010; 23: 1–8. • Гарридо Б.Дж., Таха Т.А., Сассо РК. Клинические результаты Брайана Артропластика межпозвоночного диска шейки матки проспективное, рандомизированное, контролируемое исследование в одном месте с 48-месячным периодом наблюдения. J Spinal Disord Tech 2010; 23: 367–371. • Sasso RC, Андерсон П.А., Рью К.Д. и др. Результаты эндопротезирования шейки матки по сравнению с передняя дискэктомия и спондилодез: четырехлетние клинические исходы в проспективном, рандомизированное контролируемое исследование.J Bone Joint Surg Am 2011; 93: 1684–1692. • Корик Д., Нанли П.Д., Гайер Р.Д. и др. Проспективный, рандомизированный, многоцентровый исследование шейного эндопротезирования: 269 пациентов с искусственным диском KineflexC исследование исключения исследуемого устройства с минимальным периодом наблюдения 2 года: клиническое статья. J Neurosurg Spine 2011; 15: 348–358. • Чжан Х, Чжан Х, Чен С. и др. Рандомизированное контролируемое многоцентровое клиническое исследование по сравнению шейного диска BRYAN артропластика с передней декомпрессией и спондилодезом шейки матки в Китае.Spine 2012; 37: 433–438. • Филлипс Ф.М., Ли Дж. Й., Гейслер Ф. Х. и др. Перспективный, рандомизированный, контролируемое клиническое исследование, сравнивающее эндопротезирование межпозвоночного диска шейного отдела позвоночника с передняя шейная дискэктомия и спондилодез. Результаты за 2 года, полученные от US FDA IDE клиническое испытание. Spine 2013; 38: E907 – E918. • Зиглер Дж. Э., Деламартер Р., Мюррей Д. и др. ProDisc-C и передняя шейная дискэктомия и спондилодез как хирургическое лечение одноуровневый шейный симптоматический остеохондроз: результаты пятилетнего исследования исследование администрации пищевых продуктов и медикаментов.Spine 2013; 38: 203–209. • Розанкович М, Марасанов С.М., Вукич М. Замена шейного диска с помощью Discover и Fusion при одноуровневой болезни шейного отдела позвоночника: проспективный одноцентровый рандомизированный испытание с минимальным сроком наблюдения два года. J Spinal Disord Tech 2014 8 сентября [Epub впереди печати]. БАЗА Кокрейн Библиотека Pubmed Embase BVS РЕЗУЛЬТАТЫ 21 год 148 94 4 ЭСТРАТЕГИЯ №1 «Дегенерация межпозвоночного диска» [Сетка] ИЛИ (Дегенерация *, межпозвоночный диск) ИЛИ (Диск Дегенерация *, межпозвоночная) ИЛИ (Дегенерация межпозвоночного диска *) ИЛИ (Дегенерация *, Межпозвоночный диск) ИЛИ (дегенерация диска *, межпозвоночный) ИЛИ (межпозвоночный диск Дегенерация *) ИЛИ (Дегенерация диска *) ИЛИ (Дегенерация *, Диск) ИЛИ (Деградация диска) ИЛИ (деградация *, диск) ИЛИ (деградация диска) ИЛИ (дегенерация диска) ИЛИ (дегенерация *, Диск) ИЛИ (Дегенерация диска) ИЛИ (Деградация диска) ИЛИ (Деградация *, Диск) ИЛИ (Диск Деградации) ИЛИ (дегенеративный межпозвоночный диск *) ИЛИ (диск *, дегенеративный межпозвоночный диск) ИЛИ (межпозвоночный диск *, дегенеративный) ИЛИ (дегенеративный межпозвоночный диск *) ИЛИ (диск *, Дегенеративный межпозвоночный) ИЛИ (Межпозвоночный диск *, дегенеративный) ИЛИ «Межпозвоночный Диск »[Сетка] ИЛИ« Смещение межпозвоночного диска »[Сетка] № 2« Артропластика »[Сетка] ИЛИ Артропластика ИЛИ (Расширение костного туннеля *) ИЛИ (Увеличение, костный туннель) ИЛИ (Тоннель Увеличение, кость) ИЛИ (Расширение костного туннеля *) ИЛИ (Расширение туннеля, кость) ИЛИ (Расширение, Костный туннель) № 3 «Артродез» [Сетка] ИЛИ Артродезы № 4 № 1 И № 2 И № 3 №1 «Травмы передней крестообразной связки» [Сетка] ИЛИ (Травма ПКС *) ИЛИ (Травмы, ПКС) ИЛИ (Травма, ACL) ИЛИ (Травма передней крестообразной связки) ИЛИ (Разрыв передней крестообразной связки *) ИЛИ (ACL Разрыв *) ИЛИ (Разрыв *, ПКС) № 2 «Реконструкция передней крестообразной связки» [Сетка] ИЛИ «Передняя Крестообразная связка / хирургия »[Сетка] №3« Тенодез »[Сетка] ИЛИ Переднебоковые тенодезы №4 связки № 5 № 1 И № 2 И № 3 И № 4 №1 «дегенерация межпозвоночного диска» / exp OR (хондроз, межпозвонковый) OR (дегенерация, межпозвоночный диск) ИЛИ дископатия ИЛИ (дегенерация диска) ИЛИ дископатия ИЛИ (межпозвоночная хондроз) ИЛИ (дегенерация межпозвоночного диска) ИЛИ (межпозвоночный диск, дегенерация) ИЛИ спондилохондроз ИЛИ спондилодисцит ИЛИ (дегенерация позвоночного диска) № 2 «артропластика» / exp ИЛИ Аллоартропластика ИЛИ артропластика ИЛИ (реконструкция сустава) # 3 «артродез» / exp ИЛИ Артродезия ИЛИ (слияние суставного отростка) ИЛИ (слияние сустава) № 4 № 1 И № 2 И № 3 № 1 MH: «Лесой-ду-лигаменто-крузадо передний» ИЛИ (Lesões do Ligamento Cruzado Anterior) ИЛИ (Lesiones del Ligamento Cruzado Anterior) ИЛИ (Травмы передней крестообразной связки) ИЛИ (Ruptura do Ligamento Cruzado Anterior) ИЛИ (Rupturas do Ligamento Cruzado Anterior) ИЛИ (Ruptura do LCA) ИЛИ (Rupturas do LCA) ИЛИ (Laceração do LCA) ИЛИ (Laceração do Ligamento Cruzado Anterior) OR (Lacerações do LCA) OR (Lacerações do Ligamento Cruzado Anterior) ИЛИ (Lesão do Ligamento Cruzado Anterior) ИЛИ (Lesões do LCA) ИЛИ MH: C26.558,554,213 $ № 2 MH: «Реконструкция передней крестообразной связки»
% PDF-1.4 % 218 0 объект > эндобдж xref 218 106 0000000016 00000 н. 0000003187 00000 н. 0000003413 00000 н. 0000003542 00000 н. 0000003578 00000 н. 0000004268 00000 н. 0000004483 00000 н. 0000004637 00000 н. 0000004781 00000 н. 0000004933 00000 н. 0000005077 00000 н. 0000005231 00000 п. 0000005392 00000 н. 0000005547 00000 н. 0000005725 00000 н. 0000005878 00000 н. 0000006061 00000 н. 0000006215 00000 н. 0000006252 00000 н. 0000006668 00000 н. 0000006973 00000 н. 0000007016 00000 н. 0000008265 00000 н. 0000008682 00000 н. 0000008733 00000 н. 0000009181 00000 п. 0000009801 00000 п. 0000010221 00000 п. 0000010592 00000 п. 0000011123 00000 п. 0000011360 00000 п. 0000011656 00000 п. 0000014433 00000 п. 0000014771 00000 п. 0000014985 00000 п. 0000017672 00000 п. 0000018087 00000 п. 0000018780 00000 п. 0000019299 00000 н. 0000019529 00000 п. 0000019572 00000 п. 0000022302 00000 п. 0000025014 00000 п. 0000027414 00000 п. 0000027804 00000 п. 0000027849 00000 н. 0000028419 00000 п. 0000034613 00000 п. 0000035655 00000 п. 0000035923 00000 п. 0000038681 00000 п. 0000041017 00000 п. 0000050058 00000 п. 0000050439 00000 п. 0000055044 00000 п. 0000055073 00000 п. 0000119525 00000 н. 0000123738 00000 п. 0000124130 00000 н. 0000127064 00000 н. 0000227576 00000 н. 0000228172 00000 н. 0000234054 00000 н. 0000248193 00000 н. 0000248246 00000 н. 0000248301 00000 н. 0000248347 00000 н. 0000248407 00000 н. 0000248953 00000 н. 0000249089 00000 н. 0000265075 00000 н. 0000265114 00000 п. 0000265637 00000 п. 0000265744 00000 н. 0000269438 00000 н. 0000269477 00000 н. 0000270015 00000 н. 0000270138 00000 п. 0000273537 00000 н. 0000273609 00000 н. 0000273770 00000 н. 0000273908 00000 н. 0000274073 00000 н. 0000274262 00000 н. 0000274455 00000 н. 0000274620 00000 н. 0000274789 00000 н. 0000274952 00000 н. 0000275109 00000 н. 0000275264 00000 н. 0000275417 00000 н. 0000275589 00000 н. 0000275741 00000 н. 0000275903 00000 н. 0000276075 00000 н. 0000276209 00000 н. 0000276367 00000 н. 0000276518 00000 н. 0000276687 00000 н. 0000276860 00000 н. 0000277027 00000 н. 0000277167 00000 н. 0000277309 00000 н. 0000277462 00000 н. 0000277609 00000 н. 0000002416 00000 н. трейлер ] / Назад 797147 >> startxref 0 %% EOF 323 0 объект > поток h ތ R] Ha = ߷ M: TBMlv1e19 y! ? I, I «fQTXdfB6SҋdEP 理 I] ty / y @
Взаимосвязь между стенозом канала развития и хирургическими результатами передней декомпрессии и спондилодеза у пациентов с шейной спондилотической миелопатией.
Zhang et al.BMC Musculoskeletal Disorders (2015) 16: 267 DOI 10.1186 / s12891-015-0728-6
Заболевания опорно-двигательного аппарата
НАУЧНАЯ СТАТЬЯ Открытый доступ
Связь между стенозом канала развития и хирургическими результатами передней декомпрессии и спондилодеза у пациентов с шейной спондилотической миелопатией
Цзин Тао Чжан11, Линь Фэн Ван1, Юэ Цзюй Лю2 +, Цзюнь Минь Цао1, Цзе Ли1, Шуай Ван1 и Юн Шэнь1 *
Аннотация
Предпосылки: Передняя шейная декомпрессия и спондилодез (ACDF) долгое время были предпочтительным методом лечения шейной спондилотической миелопатии (CSM).Однако мало исследований было посвящено хирургическим результатам CSM у пациентов со стенозом канала развития (DCS). Целью этого исследования было изучить ДКБ как сопутствующую патологию у пациентов с КСМП и корреляцию между хирургическими результатами и ДКБ.
Методы. С января 1995 г. по декабрь 2005 г. в этом ретроспективном исследовании приняли участие 122 пациента, получавших ACDF по поводу CSM. Коэффициент Павлова был использован для оценки размера цервикального канала позвоночника со значением <0,82, по крайней мере, на одном уровне, указывающем на ДКБ.Пациенты были разделены на две группы: пациенты с DCS до операции (группа DCS, n = 50 [41,0%]) и пациенты без DCS (группа без DCS, n = 72). Клинические данные и рентгенологические параметры сравнивали между группами.
Результаты: Не было значительных различий в оценках Японской Ортопедической Ассоциации до операции и через 2 года между группами. Обе группы достигли удовлетворительных показателей слияния (DCS, 92,0%; без DCS, 93,0%). Дегенерация смежного сегмента (ДМПП) обнаружена у 66.0% пациентов в группе DCS и у 43,0% пациентов в группе без DCS (p = 0,01). Однако достоверной разницы в частоте возникновения ДМПП, требующих хирургического вмешательства, между группами не было (p = 0,20).
Обсуждение: ДКБ — частая сопутствующая патология у пациентов с КСМ. Результаты этого исследования добавили знания о корреляции между ДКБ и ДМПП после операции переднего спондилодеза.
Выводы: ДКБ не повлияла на неврологическое улучшение в послеоперационном периоде при краткосрочном наблюдении.Хотя DCS увеличивал частоту ДМПП после переднего спондилодеза, он не предсказывал, что ДМПП потребует хирургического вмешательства. Следовательно, пациенты с ДКБ должны проходить тщательное наблюдение.
Ключевые слова: Передняя декомпрессия и спондилодез, шейный отдел позвоночника, стеноз развития, миелопатия
Фон
Шейная спондилотическая миелопатия (CSM) — распространенное заболевание у пожилых людей. Его этиология многофакторна и включает дегенеративные изменения и / или нестабильность шейного отдела позвоночника.Пациенты CSM имеют высокую частоту стеноза канала развития (DCS), и только DCS может предрасполагать пациентов CSM к миелопатии. Передний
* Для переписки: [email protected] + Equalcontributors
Отделение хирургии позвоночника, Третья больница Медицинского университета Хэбэя, № 139 Ziqiang Road, Шицзячжуан, Хэбэй 050051, Китайская Народная Республика. Полный список сведений об авторах приведен в конце статьи
Декомпрессия и спондилодез шейки матки (ACDF) может декомпрессировать спинной мозг спереди и сохранить стабильность позвоночника.Однако в нескольких исследованиях изучалась частота ДКБ и хирургические исходы КСМ у пациентов с ДКБ [1-3]. Целью настоящего исследования было изучить заболеваемость DCS среди пациентов CSM, перенесших ACDF в нашей больнице. Кроме того, мы сравнили хирургические результаты ACDF у пациентов с CSM с и без DCS, чтобы определить, влияет ли DCS шейного отдела позвоночника как статический фактор шейного отдела позвоночника на хирургические результаты.
O © 2015 Zhang et al.Открытый доступ Эта статья распространяется в соответствии с условиями Центральной международной лицензии Creative Commons Attribution 4.0 BlORflCCl (https://creativecommons.org/licenses/by/4.0/), которая разрешает неограниченное использование, распространение и
воспроизведение на любом носителе при условии, что вы должным образом укажете автора (авторов) и источник, предоставите ссылку на лицензию Creative Commons и укажете, были ли внесены изменения. Отказ от лицензии Creative Commons Public Domain Dedication (https: // creativecommons.org / publicdomain / zero / 1.0 /) применяется к данным, предоставленным в этой статье, если не указано иное.
Методы
Пациенты
С января 1995 года по декабрь 2005 года 186 пациентов с CSM (за исключением миелопатии, вызванной окостенением шейки матки задней продольной связки, травмой, опухолью или инфекцией) прошли ACDF в нашей больнице. Оперативные показания для пациентов с CSM были следующими: (1) До трех уровней компрессии переднего отдела спинного мозга: ACDF; (2) более трех уровней компрессии переднего отдела спинного мозга: ламинопластика; и (3) передняя и задняя компрессия спинного мозга: ламинопластика с ACDF или без нее.Если компрессия спинного мозга не ограничивалась уровнем дискового пространства, а распространялась на весь позвонок, для декомпрессии была показана цервикальная корпэктомия. По этим показаниям мы выполняли АКДФ даже в случае предоперационной ДКБ. Кроме того, мы исключили пациентов, у которых в анамнезе была задняя декомпрессия или период наблюдения которых составлял менее 5 лет. Таким образом, 122 пациента (76 мужчин, 46 женщин; средний возраст 61,1 года [диапазон от 46 до 77 лет]) были ретроспективно включены в это исследование. Средняя продолжительность миелопатических симптомов до операции составила 35 лет.9 месяцев, а средний период наблюдения составил 9,5 лет (диапазон от 5 до 16 лет).
Исследование было одобрено институциональным наблюдательным советом Третьей больницы Медицинского университета Хэбэй в Китае, и согласие пациента было отклонено из-за ретроспективного характера этого исследования. Информация о пациентах была анонимной и повторно идентифицирована перед анализом.
Хирургическая техника
После того, как пациент был помещен под общую анестезию и лежал на спине со слегка вытянутой шеей, шейный отдел позвоночника был открыт через стандартный правосторонний передний доступ.После выполнения полной дискэктомии и остеофитэктомии хрящ замыкательной пластинки симметрично удаляли высокоскоростной дрелью и кюреткой до появления кровотечения. Если компрессия спинного мозга не ограничивалась уровнем дискового пространства, а распространялась на весь позвонок, выполнялась субтотальная спондилэктомия. Во всех случаях была получена адекватная декомпрессия шейного отдела спинного мозга и отхождения нервных корешков. После подтверждения хорошей пульсации текального мешка, соответствующему трикортикальному аутотрансплантату или корково-раковому аллотрансплантату придал форму лордоза и вставили в межпозвонковое пространство.Ранее мы выполняли передний спондилодез без покрытия. В дополнение к этой процедуре мы впоследствии использовали покрытие после установки костного трансплантата. В последние годы в межпозвонковое пространство вставляли кейдж из титановой сетки или кейдж из полиэфирэфиркетона (PEEK), заполненный губчатым костным трансплантатом, после чего выполняли переднюю пластину. После операции на шейный ортез наложили филадельфийский ортез на 4 недели, и пациентке было рекомендовано носить мягкий шейный воротник еще 2 недели.
Радиологическое обследование
Рентгеновский луч был сфокусирован на C5, и все рентгенограммы были сделаны на расстоянии фокусировки пленки 1,5 м. Переднезадний (AP) диаметр цервикального канала измеряли на боковых рентгенограммах между средней частью задней кортикальной поверхности тела позвонка и самой внутренней кортикальной поверхностью соответствующей пластинки на каждом уровне позвонка в нейтральном положении. Сагиттальный диаметр тела позвонка измеряли в средней точке между передней и задней поверхностями.Коэффициент Павлова, на который не влияет ошибка увеличения, был рассчитан как сагиттальный диаметр цервикального канала, деленный на сагиттальный диаметр тела позвонка (рис. 1). Значение <0,82 на одном уровне по крайней мере указывает на DCS [4], и на этом основании 122 пациента в этом исследовании были разделены на две группы: группу DCS и группу без DCS. Угол Кобба, который измеряли между пересекающимися линиями, проведенными перпендикулярно дну тела C2 позвонка и линией тела C7 или C6 на боковых рентгенограммах, использовали для оценки шейного лордоза.Углы Кобба> 10 °, 0-10 ° и <0 ° были признаны лордотическими, прямыми и кифотическими,
Рис. 1 Определение коэффициента Павлова. Переднезадний диаметр цервикального канала а измеряется от средней части задней кортикальной поверхности тела позвонка до самой внутренней кортикальной поверхности соответствующей пластинки. Переднезадний диаметр тела позвонка b измеряется в средней точке между передней и задней поверхностями.Коэффициент Павлова определяется по формуле a / b. Нормальное соотношение составляет примерно 1,00
.соответственно. Костный спондилодез определялся через 6 месяцев после операции и определялся на простых рентгенограммах как отсутствие просвета вокруг трансплантата и наличие соединительной кости, включающей костный трансплантат. Каждому пациенту была проведена магнитно-резонансная томография (МРТ) шейного отдела позвоночника. Среднесагиттальные Т2-взвешенные изображения оценивал опытный хирург-ортопед (автор J.L.), который не знал о клиническом состоянии пациентов. Дегенерацию смежного сегмента (ДМПП) определяли с использованием модифицированных критериев Хилибранда [5], которые были разделены на четыре стадии в соответствии с простой рентгенографией и МРТ. Соседние сегменты оценивались как не имеющие заболевания (степень I), легкое заболевание (степень II), умеренное заболевание (степень III) или тяжелое заболевание (степень IV). Стадии II, III и IV считались показательными для РАС.
Клиническая оценка
Клинические исходы были оценены с использованием системы оценки Японской ортопедической ассоциации (JOA) до операции и через 2 года после операции.Используя оценку JOA, скорость выздоровления рассчитывалась по следующей формуле: (оценка JOA после операции — оценка JOA до операции) / (17 — оценка JOA до операции) x 100% [6].
Статистический анализ
Различия между группами DCS и не-DCS оценивали с помощью анализа хи-квадрат и t-критерия Стьюдента. Значение p <0,05 считалось статистически значимым.
Результаты
Клинические исходы
Согласно нашей классификации, группа DCS и группа без DCS включали 50 и 72 пациента соответственно.Не было значительных различий между группами по возрасту, полу и продолжительности симптомов пациентов (таблица 1).
Таблица 1 Демографические и дооперационные данные у пациентов с CSM
Группа DCS Значение p без группы DCS
Возраст, лет 61,3 ± 5,6 61,0 ± 7,1 0,74
Пол (Мужской: Женский) 35: 15 41: 31 0,14
Продолжительность симптомов (мес) 38,4 ± 20,7 34,2 ± 23,6 0,31
FU (лет) 9.8 ± 2,8 9,1 ± 2,6 0,23
Лордотический угол (°) 8,0 ± 9,9 9,5 ± 15,0 0,54
Минимальный диаметр AP цервикального канала (мм) 12,0 ± 0,7 14,8 ± 1,1 <0,01
Оперированные дисковые пространства (кол-во пациентов)
1 уровень 15 30 0,40
2 уровня 22 28
3 уровня 13 14
Девяносто восемь пациентов были прооперированы с помощью процедуры Смит-Робинсона [7], а 24 — субтотальная спондилэктомия.Всего было удалено и слито 226 дисковых поражений или спондилотических остеофитов. Сорок пять пациентов подверглись одноуровневому слиянию, 50 — двухуровневому слиянию и 27 — трехуровневому слиянию. Не наблюдалось значительных различий между группой DCS и группой без DCS в слитых уровнях (p = 0,40).
В таблице 2 сравниваются дооперационные баллы JOA для групп DCS и без DCS. В таблице 3 показаны баллы по JOA и скорость выздоровления при 2-летнем наблюдении для обеих групп. Достоверных различий в баллах JOA до операции и 2-летнего наблюдения между группами не было (p = 0.11 и p = 0,13).
Результаты рентгенологического исследования
Минимальный диаметр AP цервикального канала составлял 12,0 ± 0,7 мм в группе DCS и 14,8 ± 1,1 мм в группе без DCS (p <0,01). Лордотические углы существенно не различались между группами ни до операции (p = 0,54), ни при окончательном наблюдении (p = 0,58) (таблицы 1 и 4).
ASD был обнаружен у значительно большей части пациентов в группе DCS, чем в группе без DCS (66.0% против 43,0%, p = 0,01; Рис. 2 и 3). Четырнадцати пациентам потребовалась дополнительная операция после первоначального ACDF из-за симптомов, соответствующих РАС. У всех 14 пациентов после операции наблюдалось неврологическое улучшение, но при последующем наблюдении у них наблюдалась рецидивирующая миелопатия и / или радикулопатия, вызванная патологией соседнего сегмента. Однако РАС, требующее хирургического вмешательства (ASD-S), развилось у 16,0% пациентов (8/50) в группе DCS и у 8,3% пациентов (6/72) в группе без DCS, без существенной разницы между группами ( р = 0.20). При второй операции передний спондилодез выполнен 4 пациентам, 8 — задним. Два пациента отказались от повторной операции из-за преклонного возраста. Средний период от первоначального ACDF до возникновения ASD-S составлял 8,9 лет (диапазон от 3 до 15 лет) (Таблица 4).
Таблица 2 Предоперационные баллы JOA у пациентов с CSM
Группа DCS Значение p без группы DCS
Функция двигателя
UE 2.0 ± 0,7 2,1 ± 0,8 0,28
ЛЭ 1,3 ± 0,4 1,4 ± 0,6 0,14
Сенсорная функция
УЭ 0,6 ± 0,2 0,6 ± 0,1 0,51
УЭ 1,0 ± 0,5 1,1 ± 0,4 0,10
Ствол 1,2 ± 0,7 1,3 ± 0,6 0,33
Функция мочевого пузыря 1,3 ± 0,3 1,4 ± 0,3 0,11
Всего 7,4 ± 1,5 7,9 ± 2,0 0,11
FU указывает на последующее наблюдение AP указывает переднезадний
UE указывает на верхнюю конечность, LE указывает на нижнюю конечность
Таблица 3 Показатели JOA и скорость выздоровления через 2 года наблюдения у пациентов с CSM
Группа DCS Значение p без группы DCS
Функция двигателя
UE 3.2 ± 0,3
УЭ 2,3 ± 1,0
Сенсорная функция
УЭ 0,9 ± 0,5
УЭ 1,3 ± 0,6
Багажник 1,8 ± 0,2
Функция мочевого пузыря 2,5 ± 0,6
Итого 12,0 ± 1,7
Степень извлечения (%) 49,9 ± 10,8
UE указывает на верхнюю конечность, LE указывает на нижнюю конечность
Обсуждение
Процесс старения вызывает дегенеративные изменения шейного отдела позвоночника.Остеофиты и суженные межпозвонковые диски — распространенные дегенеративные изменения шейного отдела позвоночника у пожилых людей. Миелопатия шейки матки — серьезная форма шейного спондилеза у лиц старше 55 лет [8]. Хотя точная патофизиология шейной миелопатии остается неясной, широко распространено мнение, что это заболевание включает сжимающие силы на шейный отдел позвоночника, вероятно, вызванные множеством факторов. Как статический механический фактор, стеноз позвоночного канала, связанный с развитием, подвергает пациента повышенному риску развития компрессии шейного отдела спинного мозга и миелопатии.Многие авторы определили, что нормальный диаметр AP шейного отдела позвоночника составляет примерно 17-18 мм от C3 до C7 [9-11]. Однако пациенты со сагиттальным диаметром <13 мм подвержены повышенному риску развития признаков и симптомов шейной миелопатии [12]. Чтобы избежать переменных увеличения, Павлов описал отношение канала к телу как надежный детерминант стеноза шейного отдела позвоночника. Значение> 1 считается нормальным; значение <0,82 указывает на DCS [4].
В этом исследовании диаметры позвоночного канала и тела позвонка были измерены с помощью простых рентгенограмм, поскольку заднюю продольную связку нельзя было отличить от тела позвонка на МРТ.Хотя размер позвоночного канала является важным предрасполагающим фактором для
Таблица 4 Послеоперационные данные при окончательном наблюдении у пациентов с CSM
Группа DCS Значение p без группы DCS
Лордотический угол (°) 13,6 ± 10,6 15,0 ± 12,8 0,58
Скорость плавления (%) 92,0 93,0 0,54
ДМР 33/50 (66,0%) 31/72 (43,0%) 0,01
ASD-S 8/50 (16,0%) 6/72 (8,3%) 0,20
^ Скорость сращения через 6 месяцев после операции
ДМПП указывает на дегенерацию соседнего сегмента
ASD-S указывает на дегенерацию соседнего сегмента, требующую хирургического вмешательства
Рис.2 ДКБ от C4 до C7 с рецидивирующей миелорадикулопатией через 6 лет после передней декомпрессии и слияния шейки матки C4-C6 (ACDF). Предоперационная рентгенограмма показывает DCS на уровнях C4-C7. b Предоперационная МРТ этой 49-летней женщины показывает сильную компрессию спинного мозга на уровнях C4-C6. c Рентгенограмма после начальной операции показывает ACDF на C4-C6. d Рентгенограмма через 6 лет после первоначальной операции показывает слияние костей C4 и C6 и развитие дегенерации смежных сегментов (ASD) на C6-7. e МРТ через 6 лет наблюдения показывает развитие ДМПП и сдавления спинного мозга на С6-7.f Рентгенограмма после второй операции показывает ACDF на C6-C7. ACDF, передняя шейная декомпрессия и спондилодез; ДМПП, дегенерация соседнего сегмента; DCS, стеноз канала развития, МРТ, магнитно-резонансная томография
миелопатия, ДКБ не всегда коррелирует с неврологическим дефицитом [13]. Hayashi et al. [13] сообщили, что 10% пациентов старше 60 лет с критическим статическим стенозом канала размером <13 мм не имели неврологических нарушений. Эти результаты предполагают, что развитие миелопатии шейки матки может зависеть от других факторов в дополнение к сужению позвоночного канала.
С механической точки зрения миелопатия напрямую связана с патологическими процессами, такими как спондилотическое вторжение в цервикальный позвоночный канал. Тем не менее, считается, что суженный спинномозговой канал как второй этиологический фактор оставляет недостаточно места для размещения среднего количества спондилотических поражений. В нашем исследовании ДКБ был распознан у 41,0% всех включенных в исследование пациентов. Хотя DCS является очень важным фактором, влияющим на развитие миелопатии шейки матки, он не повлиял на клинические результаты в текущем исследовании, и не было различий в до- и послеоперационных оценках JOA или в скорости выздоровления между DCS и не-DCS. группы.
Пациенты с шейной миелопатией с узким каналом развития могут иметь либо ДКБ без существенных признаков спондилеза, либо ДКБ с явными признаками спондилеза, вызывающего давление на шейный отдел спинного мозга.
3,3 ± 0,5 0,26
2,5 ± 0,8 0,42
1,0 ± 0,6 0,25
1,4 ± 0,6 0,27 1,8 ± 0,7 0,37
2,6 ± 0,4 0,71 12,6 ± 1,9 0,13 53,0 ± 13.0 0,18
Рис. 3. Пациент без ДКБ с рецидивирующими миелопатическими симптомами через 8 лет после переднего слияния C5 и C6. Предоперационная рентгенограмма показывает отсутствие ДКБ на любом уровне. b Предоперационная МРТ этой 55-летней женщины показывает серьезные компрессии спинного мозга на уровне C5-C6, а также высокую интенсивность сигнала в спинном мозге. c Рентгенограмма после начальной операции показывает ACDF на C5-C6. d Рентгенограмма через 8 лет после первоначальной операции показывает сращение костей C5 и C6 и развитие ASD на C4-C5.e МРТ при 8-летнем наблюдении показывает развитие ДМПП и компрессии спинного мозга на С4-С5. f Рентгенограмма после второй операции показывает ACDF на C4-5. ACDF, передняя шейная декомпрессия и спондилодез; ДМПП, дегенерация соседнего сегмента; DCS, стеноз канала развития, МРТ, магнитно-резонансная томография
Epstein et al. [14] посчитали, что в первой ситуации следует выполнять декомпрессивную ламинэктомию. Однако, согласно Kadoya et al. [15], несколько случаев миелопатии вызваны самим сужением позвоночного канала; вместо этого они объясняются прежде всего спондилотическими изменениями с возрастом.Таким образом, Kadoya et al. [15] подчеркнули, что в последнем случае следует выполнить ACDF и, следовательно, ламинэктомия не потребуется. Некоторые авторы утверждают, что увеличение позвоночного канала при передней декомпрессии ограничивается хирургически восстановленными сегментами [16–18], а послеоперационное ухудшение миелопатии из-за развития нестабильности и / или костных шпор на соседних уровнях может быть более вероятным. в суженном позвоночном канале [16, 18]. Баба и др. [19] наблюдали, что у 25% пациентов, перенесших передний спондилодез, впоследствии развился новый стеноз позвоночного канала над сросшимися сегментами в среднем более 8 раз.5 лет наблюдения. Bohlman et al. [20] проанализировали 122 пациента после ACDF со средним периодом наблюдения 6 лет и отметили, что у 9% всех пациентов развился ASD-S. Morishita et al. [21] обнаружили, что врожденно узкий канал по-разному влияет на кинематику шейки матки. Другими словами, субъекты с врожденным узким цервикальным каналом могут подвергаться механическому воздействию большого размера
нагрузка на шейный отдел позвоночника. Их результаты показали, что диаметр цервикального канала позвоночника <13 мм может быть фактором риска развития остеохондроза по данным МРТ-исследований.Eubanks et al. [22] обнаружили, что, хотя врожденный стеноз увеличивает частоту радиографических РАС, он, по-видимому, не предсказывает симптоматические РАС. В настоящем исследовании частота ASD после ACDF была значительно выше в группе DCS, но частота ASD-S не различалась между группами.
Достижение оптимального выравнивания — основная цель хирургии шейного отдела позвоночника. Как правило, кифоз может быть противопоказанием для декомпрессии при ламинопластике у пациентов с CSM, поскольку случаев кифоза может быть недостаточно для заднего смещения спинного мозга.Тем не менее, ACDF может обеспечить хорошее расслабление и отвлечение, поэтому может быть достигнуто и сохранено улучшение выравнивания шейки матки. Наши радиологические результаты подтверждают предыдущие результаты [23, 24], которые показывают значительное улучшение шейного лордоза.
Хорошо известно, что отказ слияния остается основным ограничением многоуровневого ACDF. В нашем исследовании у 4 пациентов в группе DCS и у 5 в группе без DCS наблюдалось отсутствие спондилодеза через 6 месяцев после операции. Этот вывод согласуется с предыдущими отчетами.В 2002 году Barnes et al. [25] сообщили об удовлетворительных результатах только у 65% пациентов, перенесших многоуровневую ACDF, при общей скорости слияния только 90%.
Выводы
Таким образом, мы оценили клиническую значимость DCS у пациентов с CSM, получавших ACDF. ДКБ наблюдалась у 41,0% наших пациентов с КСМ. DCS может сильно повлиять на CSM, но не повлиял на неврологическое улучшение в послеоперационном периоде при краткосрочном наблюдении. Хотя DCS увеличивал частоту ASD после переднего спондилодеза, он не предсказывал ASD-S.Следовательно, пациенты с ДКБ должны проходить тщательное наблюдение.
Сокращения
ACDF: Передняя декомпрессия и спондилодез шейки матки; CSM: шейная спондилотическая миелопатия; ДКБ: стеноз канальцев развития; ДМПП: дегенерация соседнего сегмента; ASD-S: дегенерация прилежащего сегмента, требующая хирургического вмешательства; AP: переднезадний; МРТ: магнитно-резонансная томография; JOA: Японская ортопедическая ассоциация; FU: продолжение; УЭ: верхняя конечность; УЭ: Нижняя конечность.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.Вклад авторов
JZ и LW составили рукопись и участвовали в разработке концепции и дизайна. JZ, YL и JC провели исследование, выполнили последующее наблюдение, осуществили сбор данных и интерпретировали данные под наблюдением YS. JL и SW помогли проанализировать данные и отредактировали рукопись. Ю.С. участвовал в разработке концепции и дизайна, подготовил рукопись. Все авторы прочитали и одобрили окончательный вариант рукописи.
Информация об авторах
Не применимо
Наличие данных и материалов
Не применимо
Благодарности
Мы благодарим Dr.Лингу Де Конгу за помощь в статистическом анализе.
Сведения об авторе
1 Отделение хирургии позвоночника, Третья больница Медицинского университета Хэбэй,
No. 139 Ziqiang Road, Shijiazhuang, Hebei 050051, Китайская Народная Республика.
2 Центр ортопедической травмы, Третья больница Медицинского университета Хэбэй,
Шицзячжуан, Хэбэй, Китайская Народная Республика.
Получено: 1 июня 2015 г. Принято: 18 сентября 2015 г. Опубликовано онлайн: 28 сентября 2015 г.
Список литературы
1. Шигемацу Х., Уэда Й., Коидзуми М., Такешима Т., Танака Й., Сато Н. и др. Влияет ли стеноз канала развития на хирургические результаты двусторонней ламинопластики при шейной спондилотической миелопатии? J Neurosurg Spine. 2008; 9: 358-62.
2. Кадоя С., Лизука Х., Накамура Т. Долгосрочные результаты хирургического лечения шейной спондилотической радикулопатии и миелопатии.Neurol Med Chir (Токио). 2003; 43: 228-40.
3. Shoda E, Sumi M, Kataoka O, Mukai H, Kurosaka M. Стеноз развивающегося и динамического канала как радиологические факторы, влияющие на хирургические результаты переднего спондилодеза шейки матки при миелопатии. Позвоночник. 1999; 24: 1421-4.
4. Павлов Х., Торг Я.С., Роби Б., Яре С. Стеноз шейного отдела позвоночника: определение с помощью метода соотношения тел позвонков. Радиология. 1987; 164: 771-5.
5. Хилибранд А.С., Карлсон Г.Д., Палумбо М.А., Джонс П.К., Болман Х.Х.Радикулопатия и миелопатия сегментов, прилегающих к месту предыдущего переднего шейного артродеза. J Bone Joint Surg Am. 1999; 81: 519-28.
6. Хирабаяси К., Миякава Дж., Сатоми К., Маруяма Т., Вакано К. Операционные результаты и послеоперационное прогрессирование окостенения у пациентов с окостенением задней продольной связки. Позвоночник. 1981; 6: 354-64.
7. Робинсон Р.А., Смит Г.В.. Удаление переднебокового шейного диска и межтеловой спондилодез при синдроме шейного диска.Bull Johns Hopkins Hosp. 1955; 96: 223-4.
8. Фелингс М.Г., Скаф Г. Обзор патофизиологии шейной спондилотической миелопатии с пониманием потенциальных новых механизмов, связанных с травматическим повреждением спинного мозга. Позвоночник. 1998; 23: 2730-7.
9. Пеннинг Л. Некоторые аспекты обзорной рентгенографии шейного отдела позвоночника при хронической миелопатии. Неврология. 1962, -12: 513-9.
10. Муроне И. Важность сагиттального диаметра шейного отдела позвоночника в отношении спондилеза и миелопатии.J Bone Joint Surg Br. 1974; 56: 30-6.
11. Дичиро Дж., Фишер Р.Л. Контрастная рентгенография спинного мозга. Arch Neurol. 1964; 11: 125-43.
12. Арнольд-младший JG. Клинические проявления спондилохондроза (спондилеза) шейного отдела позвоночника. Ann Surg. 1955; 141: 872-89.
13. Хаяси Х., Окада К., Хамада М., Тада К., Уэно Р. Этиологические факторы миелопатии. Рентгенологическая оценка возрастных изменений шейного отдела позвоночника.Clin Orthop Relat Res. 1987; 214: 200-9.
14. Эпштейн Дж., Каррас Р., Хайман Р. А., Коста С. Цервикальная миелопатия, вызванная стенозом позвоночного канала в связи с развитием. J Neurosurg. 1979; 51: 362-7.
15. Кадоя С., Накамура Т., Квак Р., Хиросе Г. Передняя остеофитэктомия при шейной спондилотической миелопатии при узком канале развития. J Neurosurg. 1985; 63: 845-50.
16. Окада К., Ширасаки Н., Хаяси Х, Ока С., Хосоя Т. Лечение шейной спондилотической миелопатии расширением позвоночного канала кпереди с последующим артродезом.J Bone Joint Surg Am. 1991; 73: 352-64.
17. Сондерс Р.Л., Бернини П.М., Ширреффс-младший Т.Г., Ривз А.Г. Центральная корпэктомия при шейной спондилотической миелопатии: последовательная серия с долгосрочным наблюдением. J Neurosurg. 1991; 74: 163-70.
18. Йоненобу К., Окада К., Фудзи Т., Фудзивара К., Ямасита К., Оно К. Причины неврологического ухудшения после хирургического лечения миелопатии шейки матки. Позвоночник. 1986; 11: 818-23.
19.Баба Х., Фурусава Н., Имура С., Кавахара Н., Цучия Х., Томита К. Поздние рентгенографические данные после переднего спондилодеза шейки матки при спондилотической миелорадикулопатии. Позвоночник. 1993; 18: 2167-73.
20. Болман Х. Х., Эмери С. Е., Гудфеллоу Д. Б., Джонс П. К.. Передняя цервикальная дискэктомия и артродез по Робинсону при шейной радикулопатии. Долгосрочное наблюдение
из ста двадцати двух пациентов. J Bone Joint Surg Am. 1993; 75: 1298-307.
21.Моришита Ю., Наито М., Хаймансон Х., Миядзаки М., Ву Дж., Ван Дж. К.. Взаимосвязь диаметра канала шейного отдела позвоночника и патологических изменений шейного отдела позвоночника. Eur Spine J. 2009; 18: 877-83.
22. Юбэнкс Дж. Д., Белдинг Дж., Шназер Е., Роуэн А., Моффит Дж., Уивер Дж. И др. Врожденный стеноз и заболевание прилежащего сегмента шейного отдела позвоночника. Ортопедия. 2013; 36: e1251 -1255.
23. Edwards 2nd CC, Heller JG, Murakami H. Корпэктомия в сравнении с ламинопластикой при многоуровневой шейной миелопатии: независимый когортный анализ.Позвоночник. 2002; 27: 1168-75.
24. Каваками М., Тамаки Т., Ивасаки Х., Йошида М., Андо М., Ямада Х. Сравнительное исследование хирургических подходов при шейной компрессионной миелопатии. Clin Orthop Relat Res. 2000; 381: 129-36.
25. Барнс Б., Хайд Р.В., Родтс Г.Е., Субах Б.Р., Кайзер М. Ранние результаты с использованием системы передних шейных пластин Atlantis. Нейрохирург Фокус. 2002; 12: E13.
Отправьте следующую рукопись в BioMed Central и воспользуйтесь всеми преимуществами:
• Удобная онлайн-подача
• Тщательная экспертная оценка
• Отсутствие ограниченного пространства или платы за цветные рисунки
• Немедленная публикация о приемке
• Включение в PubMed, CAS, Scopus и Google Scholar
• Исследование, свободно распространяемое
Отправьте рукопись по адресу r.Erurdi
.
