Переразгибание плюснефалангового сустава большого пальца ноги
Дата публикации 3 октября 2018
Что такое?
Переразгибание плюснефалангового сустава большого пальца ноги (в англоязычной литературе используется более короткий, но не имеющий аналогов на русском, термин «Turf Toe») представляет собой травму, обусловленную болезненным растяжением в области большого пальца ноги. Наиболее подвержены подобному повреждению спортсмены, выступающие на поверхностях с твердым покрытием (бетонном или деревянном, а также искусственном газоне), особенно игроки в американский футбол. У танцоров, футболистов, баскетболистов такая травма также не редкость. При постоянном травмировании, отсутствии полного заживления проблема приобретает хронический характер.
Чего ожидать?
При беге большой палец ноги помогает оттолкнуться от поверхности для осуществления следующего шага. При сгибании этого пальца слишком сильно происходит перенапряжение связок и развивается Turf Toe травма.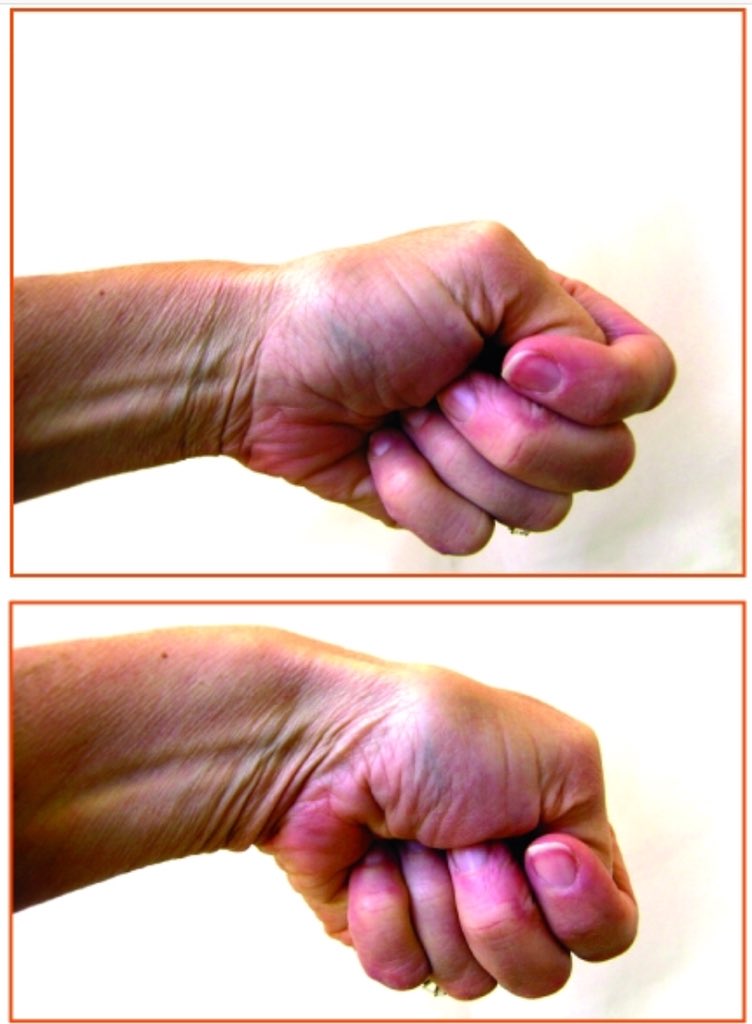 Такое возможно, например, при резком движении, броске вперед во время игры в футбол. Адекватная терапия помогает вернуться к занятиям спортом после повреждения примерно через одну — две недели, но полное восстановление может потребовать и большего срока: от полугода до года.
Такое возможно, например, при резком движении, броске вперед во время игры в футбол. Адекватная терапия помогает вернуться к занятиям спортом после повреждения примерно через одну — две недели, но полное восстановление может потребовать и большего срока: от полугода до года.
Распространенность
В год в США регистрируется 1 эпизод заболевания на 10000 населения.
Лечение
Лечение растяжения плюснефалангового сустава большого пальца ноги включает:
- обеспечение отдыха поврежденной конечности, прикладывание льда, тугую повязку, приподнятое положение ноги во время сидения или лежания;
- противовоспалительные средства;
- бинтование;
- физиотерапию;
- ортопедическую обувь;
- использование креплений, гипсовой повязки, костылей;
- операцию в тяжелых ситуациях или при развитии осложнений.
Что можно предпринять самому?
Как правило, лечение патологии может осуществляться в домашних условиях с обеспечением отдыха поврежденной конечности на протяжении 1 — 2 недель. На ногу следует наложить повязку, и держать ее приподнятой в сидячем или лежачем положении. Также нельзя бегать и необходимо ограничить пешие прогулки. Для снижения боли и отека применяются пакеты со льдом и НПВП безрецептурного отпуска (ибупрофен, кетопрофен). Важно использовать обувь, хорошо поддерживающую свод стопы.
На ногу следует наложить повязку, и держать ее приподнятой в сидячем или лежачем положении. Также нельзя бегать и необходимо ограничить пешие прогулки. Для снижения боли и отека применяются пакеты со льдом и НПВП безрецептурного отпуска (ибупрофен, кетопрофен). Важно использовать обувь, хорошо поддерживающую свод стопы.
Чем усугубляется?
Проявления травмы усугубляются при наличии избыточного веса, ношении тесной обуви без хорошего супинатора, артрите, частых длительных пешеходных прогулках или стоячем положении до заживления связок.
Когда обращаться к врачу?
При возникновении сильных болей в ноге следует обратиться к врачу. Переломы и иные острые состояния нуждаются в лечении.
О чем спросить врача?
- В каком случае обследование может потребоваться?
- Сколько времени на восстановление понадобится?
- Когда можно будет нормально двигаться?
- Когда можно будет вернуться к занятиям спортом?
- Возможно ли постоянное присутствие симптомов?
Постановка диагноза
При постановке диагноза врач осматривает, опрашивает пациента на предмет происхождения травмы.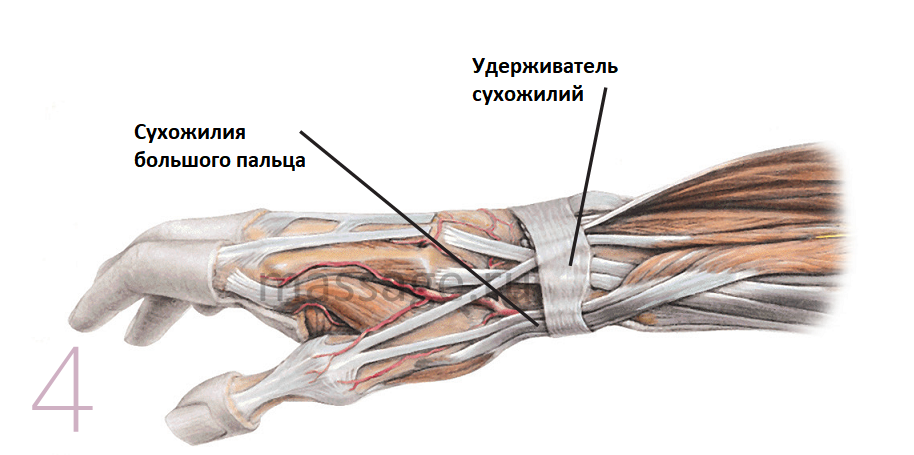 Также потребуется проведение рентгеновского обследования или других методов диагностической визуализации (КТ, МРТ).
Также потребуется проведение рентгеновского обследования или других методов диагностической визуализации (КТ, МРТ).
Факторы риска
- Занятия спортом, связанным с бегом по твердым поверхностям и отталкиванием от них (футболом, американским футболом, баскетболом, регби, танцами).
- Ношение слишком мягкой обуви.
- Избыточный вес и др.
Травма кольцевой связки при лазании — симптомы, причины и профилактика
This article has been translated automatically. It might contain mistakes or wrong information. If you have any doubts, please read the original version in German. Este artículo es el resultado de una traducción automática. Puede contener errores e informaciones falsas. En caso de dudas, por favor consulte la versión original en Alemán.
Кольцевые полосы (Ligamenti anularia) являются сильно нагруженными пассивными структурами, особенно когда мы поднимаем пальцы при лазании. Соответственно, альпинисты часто травмируют кольца. В сегодняшнем посте Клаус Изеле объясняет, каковы симптомы и причины и как можно предотвратить травмы.
Вклад Клауса Изеле — физиотерапевта, остеопата и тренера по скалолазанию — при поддержке Black Diamond
Лигументальные анулярии (кольцевые ленты) — это тяжелые, пассивные структуры, особенно когда мы поднимаем пальцы при лазании. Пальцы согнуты, используя две большие мышцы, сократительные части которых начинаются примерно до локтя. Затем сила передается на суставы пальцев через длинные сухожилия. Мой многолетний опыт работы физиотерапевтом показывает мне, что только около трети случаев жалоб, связанных с скалолазанием, действительно затрагивают кольца.
После разрыва кольцевой ленты сухожилие (зеленое) больше не близко к кости. (Рисунок Даниэль Циммерманн)Когда происходит повреждение кольца?
Вот пример:
Вы вешаете пальцы на маленькую штангу с полностью поднятой правой рукой. В то время как вы хотите подтянуть себя правой ногой и правой рукой, маленький удар внезапно разразится. Это приводит к эксцентрической перегрузке уже полностью нагруженной кольцевой ленты и, следовательно, к разрыву кольцевой ленты.
В то время как вы хотите подтянуть себя правой ногой и правой рукой, маленький удар внезапно разразится. Это приводит к эксцентрической перегрузке уже полностью нагруженной кольцевой ленты и, следовательно, к разрыву кольцевой ленты.
Второй наиболее распространенный риск концентрическая перегрузка
Острый разрыв
- Боль в пораженном участке
- Отек в пораженной зоне
- звук
Когда разрывается кольцевая полоса, часто появляется громкий «щелчок», в основном слышимый «звук хлопка» или звук, как будто что-то ломается. Иногда появляется хрустящий, скрипучий звук. В таком случае это часто затрагивает другие структуры, и это могут быть частичные разрывы.
Потеря одной или нескольких лигаментных анулярий приводит к «явлению тетивы».
Это явление можно определить по пальпации, выполненной опытным физиотерапевтом. Также можно измерить расстояние между сухожилием и костью с помощью ультразвука или штангенциркулем в сравнении слева и справа.
Типичная тетива на среднем пальце из-за одной из полос кольца А2 и А3. (Рисунок: semanticscholar.org) Признак травмы связкиПредыстория, которую я слышал в своей практике несколько раз: «Это был последний шанс, я был так близок к тому, чтобы забить свой проект, и поэтому я отменил два выходных дня, чтобы отдать все в самый последний день отпуска». Как альпинист Я понимаю это полностью, но как остеопат я должен сказать, что это наибольший риск. Особенно в сочетании с групповой динамикой, мы быстро пропускаем первые признаки, которые уже появились несколько раз, такие как:
- Легкая боль в пальце после восхождения / боулдеринга
- Области прикрепления мышечных групп рук немного болят
- Координационная усталость (такой вещи нет, я всегда могу сразу сделать этот простой прыжок из прогревающегося валуна)
- Более продолжительный отек пальцев после установки, чем обычно
Большинство пациентов с жалобами пальцев могут логически объяснить, почему это произошло.
Примеры:
- Это была вторая интенсивная сессия дня
- Я на самом деле простудился
- Я закончил с моим устройством, когда мой друг все еще водил меня
- У меня на ринге была слеза, и мне долго не разрешали лазать от доктора, но теперь я могу и вдруг сделала слишком много
Будь умным и знай, когда этого достаточно. Групповая динамика отлично подходит для тренировок, но может быть и опасной. Кроме того, индивидуально настроенная программа разминки имеет важное значение, как и хорошая разминка после спортивной сессии.
- Разминка: найдите свою личную программу разминки. Какой ты тип? Вам нужно особенно много времени, чтобы разогреться? Тогда не торопитесь! Вы устали через 50 минут, ваша концентрация и координация снижаются? Затем выберите другой временной интервал.
- Разогрев: постепенно уменьшайте нагрузку, которую вы накопили во время тренировок. После этого я рекомендую немного потянуться и немного съесть что-нибудь после тренировки.
 Используйте окно гликогена для этого. Йогуртовый напиток и банан как «закуска после скалолазания» здесь особенно хороши. Жидкость быстро всасывается, сахар, немного жира и протеины с минералами помогают расслабить мышцы (пластификаторы, АТФ) и быстро заполнить запасы гликогена.
Используйте окно гликогена для этого. Йогуртовый напиток и банан как «закуска после скалолазания» здесь особенно хороши. Жидкость быстро всасывается, сахар, немного жира и протеины с минералами помогают расслабить мышцы (пластификаторы, АТФ) и быстро заполнить запасы гликогена. - Избегайте полностью раскрытого положения пальцев: лично я не рекомендую этого делать. В зависимости от области, в которой мы поднимаемся, не всегда возможно избежать настройки, поэтому хорошо, если к этому привыкнут наши пальцы. Но подумайте о том, хотите ли вы «вытолкнуть» все бары в конце тренировки в утомленном состоянии = I и упомянутые выше знаки для разрыва кольцевого ремешка имеют решающее значение.
- Не лезьте, когда устали: да, конечно, их все так легко написать, терапевты и физиотерапевты. Тогда как нам стать лучше? А что все-таки устало? Вот краткое отступление: «Опытные люди делают сложные вещи лёгкими», — сказал один из моих профессоров. Часто кажется, что альпинист Кубка мира внезапно падает без каких-либо явных признаков усталости, а затем достигает дна и говорит о том, как он закончил.

- Стоп в случае боли
- Остерегайтесь быстрого прогресса в сложности. Сухожилия и связки развиваются медленнее, чем мышцы. Да, это правда, мышцы могут нарастить очень быстро, пассивные структуры, такие как сухожилия и связки, занимают гораздо больше времени! Но я хочу поправиться … и быстрее. Координация, изучение моделей движения, игровой болдеринг, как, например, у нас Удо Нейман явиться — это очень важная тренировка.
 И кольцевые ленты не достигают своих пределов. Специальная силовая тренировка должна быть смоделирована технической тренировкой. Скалолазам, которые раньше наращивали силу в тренажерном зале, часто не хватает гибкости и осознанности своего тела на стене. В восьмидесятые годы некоторые скалолазы экспериментировали самостоятельно, пытаясь лучше лазить, наращивая мышцы (гипертрофия). Результат был очевиден: всем стало хуже, потому что они потеряли подвижность и набрали массу. Что ж, не верьте ни одному исследованию, которое вы не подделали. Если вы наблюдаете за развитием спортсменов на чемпионате мира в эти дни, например, большой бицепс — это уже козырная карта, как национальный тренер. Урс Стокер утверждал.
И кольцевые ленты не достигают своих пределов. Специальная силовая тренировка должна быть смоделирована технической тренировкой. Скалолазам, которые раньше наращивали силу в тренажерном зале, часто не хватает гибкости и осознанности своего тела на стене. В восьмидесятые годы некоторые скалолазы экспериментировали самостоятельно, пытаясь лучше лазить, наращивая мышцы (гипертрофия). Результат был очевиден: всем стало хуже, потому что они потеряли подвижность и набрали массу. Что ж, не верьте ни одному исследованию, которое вы не подделали. Если вы наблюдаете за развитием спортсменов на чемпионате мира в эти дни, например, большой бицепс — это уже козырная карта, как национальный тренер. Урс Стокер утверждал.
Так согреваются такие профессионалы, как Адам Ондра, Джаня Гарнбрет и Акио Ногучи
О серии статей
В серии статей с Клаусом Изеле регулярно рассматриваются темы здоровья, связанные с скалолазанием. Серия тем представлена Черное алмазное оборудование.
Серия тем представлена Черное алмазное оборудование.
О Клаусе Изеле
Клаус Иселе, магистр наук, альпинист, физиотерапевт, остеопат, сертифицированный государством тренер по спортивному скалолазанию и уже десять лет сопровождает сборную Австрии по скалолазанию. Он также ухаживал в течение двух лет Адам Ондра, которого, среди прочего, он поддерживал в лазании на первом 9c. Клаус руководит практикой излечимый с четырьмя ветвями и следует четкому подходу: многое можно вылечить, просто нужно знать, как.
Подробнее об обучении
Это может вас заинтересовать
+++
Кредиты: эскиз Даниэль Циммерманн
Повреждение сухожилий пальцев
Особое место среди травм кисти принадлежит повреждениям сухожилий. Потеря сухожилия на пальце равноценна потере самого пальца. Если же функцию всех пальцев принять за 100%, то утрата первого пальца уменьшает функцию кисти на 40%, второго — на 20%, третьего — на 20%, четвертого — на 12% и пятого — на 8%.
Повреждения сухожилий классифицируют по нескольким критериям:
1. по отношению к кожным покровам — открытые и закрытые;
2. по степени повреждения сухожилия — полные и частичные;
3. по количеству повреждений сухожилий у одного пациента и наличие повреждений других анатомических образований — изолированные, множественные и сочетанные;
4. по сроку повреждения — свежее (до 3-х суток), несвежее (от 3 до 20 дней) и застарелое (свыше 3-х недель).
Закрытые повреждения сухожилий разделяют на: травматические и спонтанные, которые возникают в результате дегенеративно-дистрофических изменений сухожилия. Открытые разделяют на повреждения с дефектом покровных ткани и без дефекта.
Травма сухожилий наблюдается на разных уровнях — от мышц до дистальных фаланг. Диагноз повреждения сухожилия ставится на основании нарушения активной функции пальца. При повреждении сухожилий сгибателей диастаз между фрагментами сухожилия может достигать 6-7 см.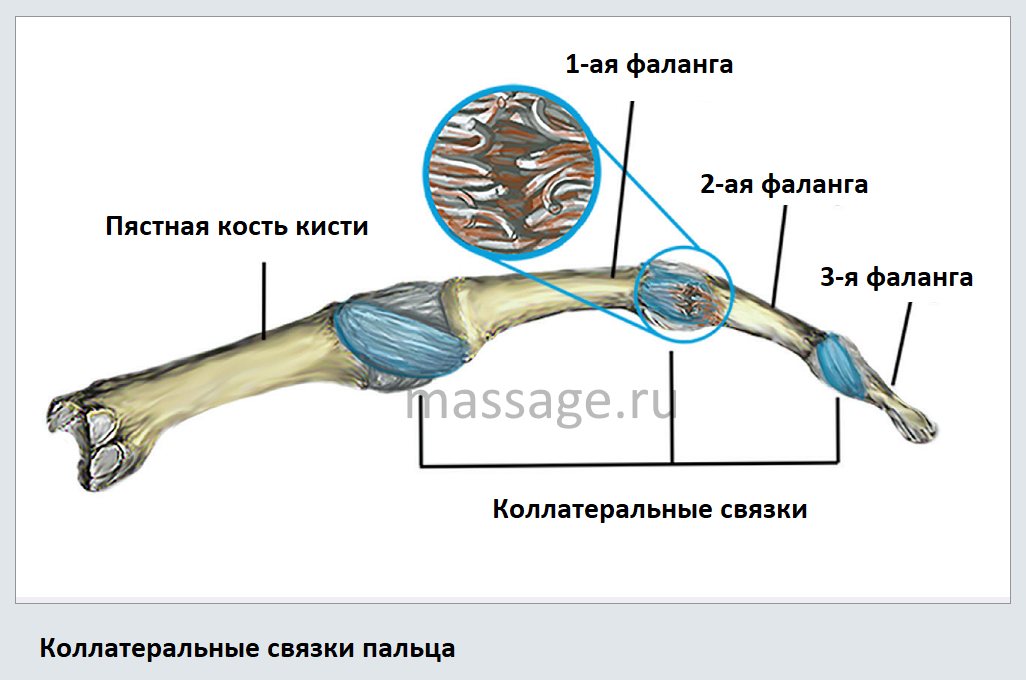 Отсутствие сгибания ногтевой фаланги указывает на повреждение сухожилия глубокого сгибателя. При повреждении глубокого и поверхностного сгибателей невозможно согнуть ногтевую и среднюю фаланги, в то время как активное сгибание в пястно-фаланговом суставе сохраняется за счет функции червеобразных и межкостных мышц. При повреждении только поверхностного сгибатели функция пальца сохраняется за счет глубокого сгибателя.
Отсутствие сгибания ногтевой фаланги указывает на повреждение сухожилия глубокого сгибателя. При повреждении глубокого и поверхностного сгибателей невозможно согнуть ногтевую и среднюю фаланги, в то время как активное сгибание в пястно-фаланговом суставе сохраняется за счет функции червеобразных и межкостных мышц. При повреждении только поверхностного сгибатели функция пальца сохраняется за счет глубокого сгибателя.
Лечение повреждений сухожилий сгибателей пальцев кисти всегда оперативное. Чем раньше с момента травмы обратился пострадавший, тем лучше результат операции.
В литературе имеется описание более 120 способов и методик сухожильного шва и пластического восстановления сухожилия. По схожим признакам всех их можно объединить в несколько групп:
1. поверхностные швы — с нитями и узлами, расположенными на поверхности сухожилий;
2. внутриствольные погружные швы — с нитями и узлами, погруженными внутрь сухожильного ствола и между его концами;
3. внедряющиеся швы — «опутывающие», «переплетающиеся», «в расщеп»;
внедряющиеся швы — «опутывающие», «переплетающиеся», «в расщеп»;
4. разгрузочные швы или швы на расстоянии;
5. удаляемые блокируемые швы;
6. швы, применяемые на уровне дистальной фаланги для прикрепления сухожилия к кости
Выбор метода сухожильного шва зависит от уровня повреждения. Наиболее трудно получить положительный результат при шве сухожилий сгибателей пальцев в средней зоне кисти.
В пределах сухожильных влагалищ на пальцах и кисти производится сшивание только сухожилий глубоких сгибателей, а на предплечье необходимо восстановить сухожилия глубоких и поверхностных сгибателей.
Если упущено время для наложения шва, или же он не дал ожидаемых результатов, прибегают к пластике сухожилий. Необходимым условием пластики сухожилий сгибателей пальцев кисти является полный объем пассивных движений в суставах пальцев.
В послеоперационном периоде после шва и пластики сухожилий необходима иммобилизация пальцев кисти и предплечья в течение трех недель.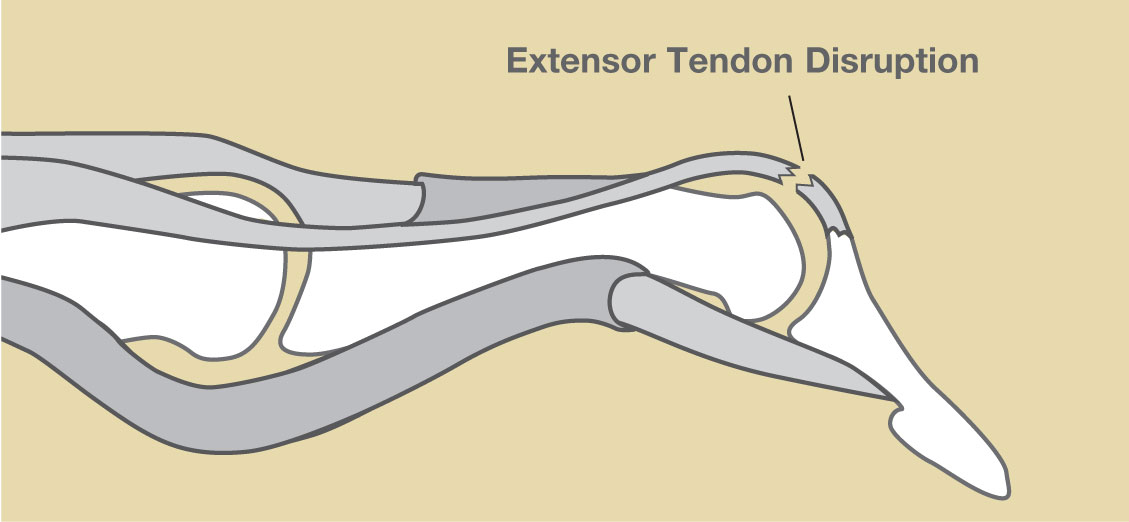 Кожные швы снимают на 12 сутки, а удаляемые швы сухожилий – на 21-е.
Кожные швы снимают на 12 сутки, а удаляемые швы сухожилий – на 21-е.
При повреждении сухожилий в месте крепления, в клиники использутся малоинвазивный метод хирургического лечения при помощи специальных «якорей» для фиксации, что значительно уменьшает время операции, делает шов более надежным, сокращает сроки гипсовой иммобилизации и позволяет раньше приступить к активным движениям, чем при методиках лечения, применявшихся раньше.
Строение разгибательного сухожильного аппарата имеет свои особенности, что в определенной степени изменяет и подходы в лечении повреждении сухожилий разгибателей. Сухожилие разгибателя пальца, берущее свое начало от соответствующей мышцы, распространяется по предплечью и кисти до уровня пястно-фалангового сустава, где переходит в разгибательный сухожильный апоневроз. Это тонкое сухожильное растяжение в виде ковра охватывает тыльную и боковые поверхности пальца и состоит из 3-х лент: центральной и двух боковых. Центральная порция располагается на тыле пальца и прикрепляется к основанию средней фаланги. Она разгибает палец в проксимальном межфаланговом суставе. Боковые порции, проходя по боковым поверхностям, прикрепляются к основанию ногтевой фаланги и отвечают за экстензию дистального межфалангового сустава. В боковые ленты апоневроза на уровне основных фаланг вплетаются сухожилия собственных мышц кисти (межкостных и червеобразных). Таким образом, собственные мышцы кисти одновременно являются сгибателями пястно-фалангового и разгибателями дистального межфалангового суставов. Если нарушение целостности сухожилия сгибателя в независимости от зоны проявляется однотипно: отсутствием активного сгибания и пассивным разогнутым положением, то повреждение разгибательного аппарата в каждой зоне проявляется характерной деформацией.
Она разгибает палец в проксимальном межфаланговом суставе. Боковые порции, проходя по боковым поверхностям, прикрепляются к основанию ногтевой фаланги и отвечают за экстензию дистального межфалангового сустава. В боковые ленты апоневроза на уровне основных фаланг вплетаются сухожилия собственных мышц кисти (межкостных и червеобразных). Таким образом, собственные мышцы кисти одновременно являются сгибателями пястно-фалангового и разгибателями дистального межфалангового суставов. Если нарушение целостности сухожилия сгибателя в независимости от зоны проявляется однотипно: отсутствием активного сгибания и пассивным разогнутым положением, то повреждение разгибательного аппарата в каждой зоне проявляется характерной деформацией.
— В 1 зоне на уровне дистального межфалангового сустава на фоне повреждения боковых лент тыльного апоневроза формируется деформация “палец- молоточек”, отсутствует активное разгибание ногтевой фаланги.
— Во 2 зоне повреждается центральная порция апоневроза, что проявляется отсутствием активного разгибания средней фаланги и переразгибанием с ограничением функции ногтевой фаланги. Постепенно формируются контрактуры суставов: сгибательная — проксимального межфалангового и разгибательная — дистального межфалангового (двойная контрактура).
Постепенно формируются контрактуры суставов: сгибательная — проксимального межфалангового и разгибательная — дистального межфалангового (двойная контрактура).
— Повреждение в 3 и 4 зонах проявляется сгибательным положением пальца и полным отсутствием его активной разгибательной функции.
Одной из особенностей строения тыльного апоневроза является то, что после повреждения концы его не расходятся на большое расстояние. Это позволяет в ряде случаев применить консервативный фиксационный метод лечения. Если лечение начато сразу же после повреждения, определенным положением пальца в гипсовой повязке можно сблизить концы апоневроза и добиться его сращения. Для повреждений в 1 зоне используется положение “писчее перо”, когда палец фиксируется в сгибании в пястно-фаланговом, проксимальном межфаланговом суставах и умеренном переразгибании в дистальном межфаланговом суставах на срок 4-5 недель. Во 2 зоне гипсовая повязка должна удерживать палец в положении разгибания во всех суставах в течение 5 недель. Консервативная методика сопряжена с определенной долей риска, так как мы все-таки не можем видеть степень соприкосновения поврежденных концов сухожильного растяжения. Рубцовое удлинение может привести к несостоятельности апоневроза и неудовлетворительным результатам лечения. Поэтому оперативному вмешательству при закрытых повреждениях тыльного апоневроза в настоящее время отдается предпочтение.
Консервативная методика сопряжена с определенной долей риска, так как мы все-таки не можем видеть степень соприкосновения поврежденных концов сухожильного растяжения. Рубцовое удлинение может привести к несостоятельности апоневроза и неудовлетворительным результатам лечения. Поэтому оперативному вмешательству при закрытых повреждениях тыльного апоневроза в настоящее время отдается предпочтение.
При повреждениях сухожилий разгибателей в 3 и 4 зонах выполняется шов с последующей иммобилизацией гипсовой шиной в положении разгибания кисти и пальцев на 5-6 недель.
В случаях дефектов сухожилий, которые часто сочетаются с отсутствием кожных покровов и дефектами костей, хирургическое лечение разделяется на этапы. В начале выполняется восстановление кожи, кости и в конце — сухожильная пластика. Чаще всего для пластики посттравматических дефектов сгибателей и разгибателей используется сухожилие длинной ладонной мышцы (m. palmaris longus).
При отрыве сужожилия сгибателя или разгибателя от места крепления в клинике применяется современная методика фиксации сухожилий к месту крепления при помощи якорных фиксаторов. Методика заключается в установке в основание ногтевой фаланги специального якоря с исходящими от него нитями. После установки якоря выполняется шов сухожилия и последнее «подтягивается» к якорю, нити завязываются над ним. Данная методика является малоинвазивной, выполняется через небольшой разрез, позволяет надежно фиксировать сухожилие к месту крепления, сокращает время гипсовой иммобилизации, позволяет раньше (через 3 недели после операции, а при обычном шве необходимо 5 недель иммобилизации) начать движения в пальцах кисти.
Методика заключается в установке в основание ногтевой фаланги специального якоря с исходящими от него нитями. После установки якоря выполняется шов сухожилия и последнее «подтягивается» к якорю, нити завязываются над ним. Данная методика является малоинвазивной, выполняется через небольшой разрез, позволяет надежно фиксировать сухожилие к месту крепления, сокращает время гипсовой иммобилизации, позволяет раньше (через 3 недели после операции, а при обычном шве необходимо 5 недель иммобилизации) начать движения в пальцах кисти.
Разрыв сухожилия пальца
Сухожилия представляют собой шнуровые волокна, соединяющие мышцы с костями. Сухожилия сгибателей и разгибателей помогают контролировать движения пальцев. Разрыв (разрыв) одного или нескольких из этих сухожилий может вызвать боль, отек, синяк и кровотечение. В зависимости от типа травмированного сухожилия и степени травмы вы не сможете согнуть или выпрямить пораженный палец.
Рентген часто используется для выявления повреждений костей. На пораженный палец можно наложить шину или гипс, чтобы удерживать его в нужном положении.Если травма серьезная, может потребоваться операция для повторного прикрепления разорванных концов сухожилия. В этом случае для хирургической оценки и лечения может быть рекомендован ручной хирург.
На пораженный палец можно наложить шину или гипс, чтобы удерживать его в нужном положении.Если травма серьезная, может потребоваться операция для повторного прикрепления разорванных концов сухожилия. В этом случае для хирургической оценки и лечения может быть рекомендован ручной хирург.
Также могут быть рекомендованы упражнения для рук или физиотерапия. Это может помочь уменьшить жесткость или потерю подвижности пальца после заживления сухожилия.
Уход на дому
При уходе за собой дома соблюдайте следующие правила:
-
Накладывайте холодный компресс на травмированный участок 3–4 раза в день на 15–20 минут за раз.Чтобы сделать пакет со льдом, положите кубики льда в полиэтиленовый пакет, закрывающийся сверху. Оберните пакет чистым тонким полотенцем или тканью. Никогда не кладите лед или пакет со льдом прямо на кожу. Холодный компресс можно надеть прямо на гипс или шину. По мере таяния льда следите за тем, чтобы гипсовая повязка или шина не намокали.
 Используйте холодный компресс, пока боль и отек не исчезнут.
Используйте холодный компресс, пока боль и отек не исчезнут. -
Чтобы облегчить боль и отек, держите руку выше уровня сердца. Сидя или лежа, положите руку на подушку, лежащую на груди, или на подушку рядом с вами.
-
Ухаживайте за шиной или гипсовой повязкой в соответствии с инструкциями. Если у вас есть шина, носите ее в соответствии с указаниями. Если вы не воспользуетесь им правильно, ваш палец не заживет должным образом.
-
Во время купания держите шину или забрасывайте ее хорошо из воды. Защитите его большим пластиковым пакетом с резиновой лентой на верхнем конце. Если шина или гипс из стекловолокна намокнут, их можно высушить феном.
-
Выполняйте упражнения для пальцев и рук в соответствии с инструкциями.
Последующее наблюдение
Наблюдайте за вашим лечащим врачом или в соответствии с рекомендациями.После травмы сухожилия сгибателя часто рекомендуется физиотерапия (ФТ). Спросите своего врача о PT.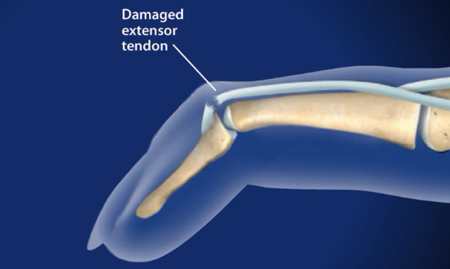
Когда обращаться за медицинской помощью
Немедленно позвоните своему врачу, если произойдет одно из этих событий:
-
Лихорадка 100,4 ° F (38 ° C) или выше, или по указанию врача
-
Озноб
-
Усиление боли или отека
-
Палец или рука становятся холодными, синими, онемевшими или покалывающими
Симптомы, диагностика, лечение и чего ожидать
Ладная пластинка — это толстая связка, соединяющая две кости пальца.С каждой стороны сустава есть и другие связки (коллатеральные связки). Когда палец слишком сильно согнут назад, одна или несколько боковых связок также могут быть порваны. Если коллатеральные связки разорваны, возможно усиление поперечных движений сустава.
Поскольку ладонная пластинка растягивается и разрывается, она также может оторвать небольшой кусок кости. Это может привести к перелому (разрыву). Это также называется отрывным переломом .
Симптомы
Когда происходит травма ладонной пластины, обычно это:
- Моментальная боль в суставе
- Потеря подвижности сустава
- Вздутие
- Ушиб
В тяжелых случаях сустав может быть вывихнут.
Диагностика
Рентгеновские снимки пальца делают, чтобы увидеть, есть ли перелом, и исключить другие травмы ( Фото 1 ).
Лечение
Ваш ребенок может использовать шину в течение короткого времени, прежде чем перейти на «приятельскую тейп». Обычно это длится не более 1 недели и дает отдых пальцам.
«Бадди-тейп» — наиболее распространенное лечение отрывных переломов ладонной пластинки. Когда травмированный палец прикреплен к другому «хорошему» пальцу, здоровый палец действует как шина.Это гарантирует, что травмированный палец не будет перемещаться из стороны в сторону или чрезмерно вытянут. Это также помогает безопасно перемещать сустав, чтобы предотвратить его скованность.
После того, как врач диагностирует повреждение ладонной пластинки, дальнейшие визиты обычно не требуются. Диапазон движений и легкие упражнения можно начинать в течение нескольких дней после посещения врача. Двигательные упражнения продолжаются до тех пор, пока не будет достигнуто полное движение, что происходит почти всегда.
Если боковые связки также растянуты или разорваны, они обычно покрываются рубцами и заживают.В суставе может появиться выпуклость или припухлость, которые сохранятся очень долго. Это может никогда не исчезнуть полностью. Однако это редко предотвращает полный диапазон движений после заживления.
Ожидайте уменьшения боли каждый день. В течение 3-4 недель боли быть не должно. Если через 3-4 недели боль и скованность все еще сохраняется или у вас есть какие-либо опасения, вам следует вернуться в клинику для повторного обследования.
Что делать дома и чего ожидать
Ожидайте, что боль будет в течение 3-4 недель. Вы можете подумать о том, чтобы дать своему ребенку противовоспалительное лекарство, такое как ибупрофен (Motrin® или Advil®). На некоторое время может наблюдаться некоторая потеря движения, а отек может продолжаться в течение нескольких недель. Со временем это станет лучше, и по мере того, как ваш ребенок будет выполнять различные двигательные упражнения.
Вы можете подумать о том, чтобы дать своему ребенку противовоспалительное лекарство, такое как ибупрофен (Motrin® или Advil®). На некоторое время может наблюдаться некоторая потеря движения, а отек может продолжаться в течение нескольких недель. Со временем это станет лучше, и по мере того, как ваш ребенок будет выполнять различные двигательные упражнения.
Вашему ребенку может потребоваться ограничить занятия спортом на 1-2 недели. Это будет зависеть от серьезности травмы и рекомендаций лечащего врача вашего ребенка.
Травмы ладонной пластины (PDF)
HH-I-410 4/16 Copyright 2016, Национальная детская больница
Ремонт сухожилия руки — NHS
Если какое-либо из сухожилий руки повреждено, может потребоваться операция, чтобы восстановить их и помочь восстановить движение пораженных пальцев или большого пальца.
Что такое сухожилия?
Сухожилия — это жесткие тканевые связки, соединяющие мышцы с костями.
Когда группа мышц сокращается (напрягается), прикрепленные сухожилия натягивают определенные кости, позволяя вам выполнять широкий диапазон движений.
В руке есть 2 группы сухожилий:
- сухожилий разгибателей — которые проходят от предплечья через тыльную сторону кисти к пальцам и большим пальцам, позволяя выпрямить пальцы и большой палец
- сухожилия сгибателей — которые проходят от предплечья через запястье и через ладонь, позволяя сгибать пальцы.
Хирургия часто используется для восстановления повреждений обеих этих групп сухожилий.
Когда требуется ремонт сухожилия руки
Восстановление сухожилия кисти необходимо, когда 1 или несколько сухожилий в руке разорваны (сломаны или расколоты) или порезаны, что приводит к потере нормальных движений руки.
Если у вас повреждены сухожилия разгибателей, вы не сможете выпрямить один или несколько пальцев. Если ваши сгибатели повреждены, вы не сможете согнуть один или несколько пальцев.
Повреждение сухожилий также может вызвать боль и отек (воспаление) руки.
Иногда повреждение сухожилий разгибателей можно лечить без хирургического вмешательства с помощью жесткой опоры, называемой шиной, которую надевают на руку.
Общие причины травм сухожилий включают:
- порезы — порезы на спине или ладони могут привести к травме сухожилий
- спортивные травмы — сухожилия разгибателей и сгибателей могут быть повреждены при занятиях такими видами спорта, как регби, и шкивы, удерживающие сухожилия сгибателей, могут разорваться, если вы будете интенсивно захватывать руки, например, в скалолазании. у другого человека в зубах
- раздавливание — защемление пальца дверью или раздавливание руки в автомобильной аварии может привести к разрыву или разрыву сухожилия
- ревматоидный артрит — ревматоидный артрит может вызвать воспаление сухожилий, которое, если тяжелая, может привести к их разрыву
Операция по восстановлению сухожилий
При восстановлении сухожилия хирург делает разрез (надрез) на вашем запястье, руке или пальце, чтобы он мог найти концы разделенного сухожилия и сшить их вместе.
Сухожилия разгибателя легче достать, поэтому восстановить их относительно несложно.
Подробнее о ремонте сухожилий руки.
Восстановление после операции
Оба типа хирургии сухожилий требуют длительного периода восстановления (реабилитации), потому что восстановленные сухожилия будут слабыми, пока концы не срастутся.
В зависимости от места травмы восстановленное сухожилие может занять до 3 месяцев, чтобы восстановить прежнюю прочность.
Реабилитация включает защиту сухожилий от чрезмерной нагрузки с помощью ручной шины. Обычно вам потребуется носить повязку на руку в течение нескольких недель после операции.
Вам также необходимо регулярно выполнять упражнения для рук во время восстановления, чтобы восстановленные сухожилия не прилипали к близлежащим тканям, что может помешать вам полностью двигать рукой.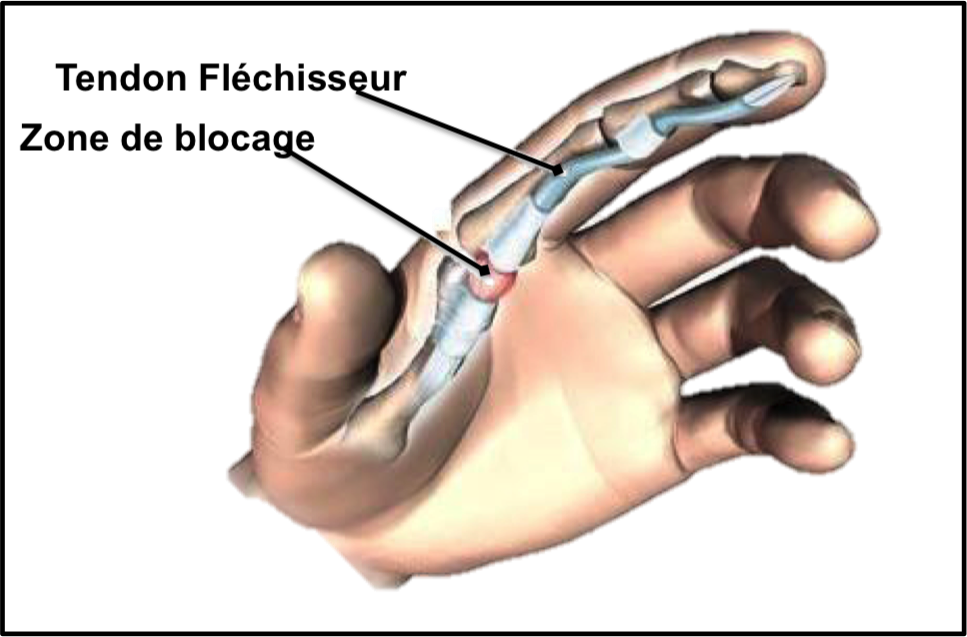
Когда вы сможете вернуться к работе, будет зависеть от вашей работы. Легкие занятия часто можно возобновить через 6-8 недель, а тяжелые занятия и спорт — через 10-12 недель.
Подробнее о восстановлении после ремонта сухожилия кисти.
Результаты
После восстановления сухожилия разгибателя у вас должен остаться рабочий палец или большой палец, но вы не сможете восстановить полную подвижность.
Результат часто лучше, если травма представляет собой чистый разрез сухожилия, а не травму, которая связана с раздавливанием или повреждением костей и суставов.
Травмы сухожилий сгибателей обычно более серьезны, потому что они часто подвергаются большей нагрузке, чем сухожилия разгибателей.
После восстановления сухожилия сгибателя некоторые пальцы часто не восстанавливают полную подвижность. Но восстановление сухожилия все равно даст лучший результат, чем отсутствие операции.
Но восстановление сухожилия все равно даст лучший результат, чем отсутствие операции.
Иногда после операции могут развиться осложнения, такие как инфекция, разрыв или прилипание восстановленного сухожилия к близлежащим тканям. В этих обстоятельствах может потребоваться дальнейшее лечение.
Последняя проверка страницы: 6 сентября 2021 г.
Срок следующей проверки: 6 сентября 2024 г.
Джемовидные травмы пальца
Sports Health.2016 сен; 8 (5): 469–478.
Диагностика и лечение травм межфаланговых суставов в различных видах спорта и уровня подготовки
, MD, MS, * † , MD, ‡ и, MD ‡Katherine H. †
Медицинский колледж Университета Толедо, Толедо, ОгайоМартин Ски
‡ Отделение ортопедической хирургии, Университет Толедо, Толедо, Огайо
Маргарет Джейн
‡ Отделение ортопедической хирургии Университет Толедо, Толедо, Огайо
† Медицинский колледж, Университет Толедо, Толедо, Огайо
‡ Отделение ортопедической хирургии, Университет Толедо, Толедо, Огайо
* Кэтрин Х. Каррутерс, доктор медицины, магистр медицины, Медицинский колледж, Университет Толедо, 3000 Арлингтон-авеню, Толедо, Огайо, 43614 (электронная почта: [email protected]).
Каррутерс, доктор медицины, магистр медицины, Медицинский колледж, Университет Толедо, 3000 Арлингтон-авеню, Толедо, Огайо, 43614 (электронная почта: [email protected]). Abstract
Контекст:
Джемовые травмы пальца часто встречаются в общей ортопедической и спортивной медицине. В частности, суставы пальцев очень восприимчивы к травматическим повреждениям, но при отсутствии серьезной деформации цифровая травма часто преуменьшается в надежде на более быстрое возвращение к игре.
Получение доказательств:
Статьи, опубликованные с 1966 по 2015 год, были проанализированы для отражения исторических и текущих взглядов на представление, диагностику и лечение травм, вызванных застреванием мышц у спортсменов.
Дизайн исследования:
Клинический обзор.
Уровень доказательности:
Уровень 5.
Результаты:
Хотя травмы от защемления часто группируются вместе, они представляют собой множество травм, которые сложно различить. Тщательное знание анатомии сустава пальцев и механизма травмы имеет решающее значение для проведения соответствующего обследования, постановки точного диагноза и определения плана лечения для каждого пациента.
Тщательное знание анатомии сустава пальцев и механизма травмы имеет решающее значение для проведения соответствующего обследования, постановки точного диагноза и определения плана лечения для каждого пациента.
Заключение:
Каждый член спортивной бригады должен быть осведомлен о спектре пальцевых травм, включая основные признаки, присутствующие при осмотре, которые могут указывать на необходимость более формального обследования. Кроме того, предотвращение травм с помощью обучения спортсменов имеет первостепенное значение для спортивного ухода.
Ключевые слова: травма, травма пальца, вывих, дистальный межфаланговый сустав, проксимальный межфаланговый сустав
Верхняя конечность является частым местом травм, вызванных занятиями спортом, и часто не получает должной оценки или лечения в острых условиях. 9,12,33 Пальцы очень восприимчивы к травмам типа заклинивания, но спортсмены часто недооценивают или игнорируют цифровую травму в надежде, что любая боль или деформация исчезнут без формального вмешательства. 7 Однако часто, откладывая лечение, игрок неосознанно замедляет или ставит под угрозу его или ее способность восстановить полноценное функционирование. 11,42,44 Атлетическим тренерам и врачам спортивной медицины поручено побуждать спортсменов обращаться за медицинской помощью при травмах пальцев рук и знать особенности диагностики и лечения этих распространенных травм.
7 Однако часто, откладывая лечение, игрок неосознанно замедляет или ставит под угрозу его или ее способность восстановить полноценное функционирование. 11,42,44 Атлетическим тренерам и врачам спортивной медицины поручено побуждать спортсменов обращаться за медицинской помощью при травмах пальцев рук и знать особенности диагностики и лечения этих распространенных травм.
Этот обзор призван выделить наиболее часто встречающиеся спортивные травмы как дистальных межфаланговых (DIP), так и проксимальных межфаланговых (PIP) суставов, варианты лечения, связанные с каждым типом травм, а также доказательства, подтверждающие любые методы будущей профилактики травм.
Обзор и анатомия суставов PIP и DIP
Сустав PIP — это наиболее частая локализация пальцевых травм в спорте. 5,43 Шарнирное движение сустава PIP позволяет сгибать и разгибать примерно от 0 ° до 110 °, и поддержание этого сустава имеет решающее значение для работы руки. 41,55 Потеря сгибания в суставе PIP может снизить силу сжатия и захвата и может ухудшить спортивные результаты, а также повседневную активность.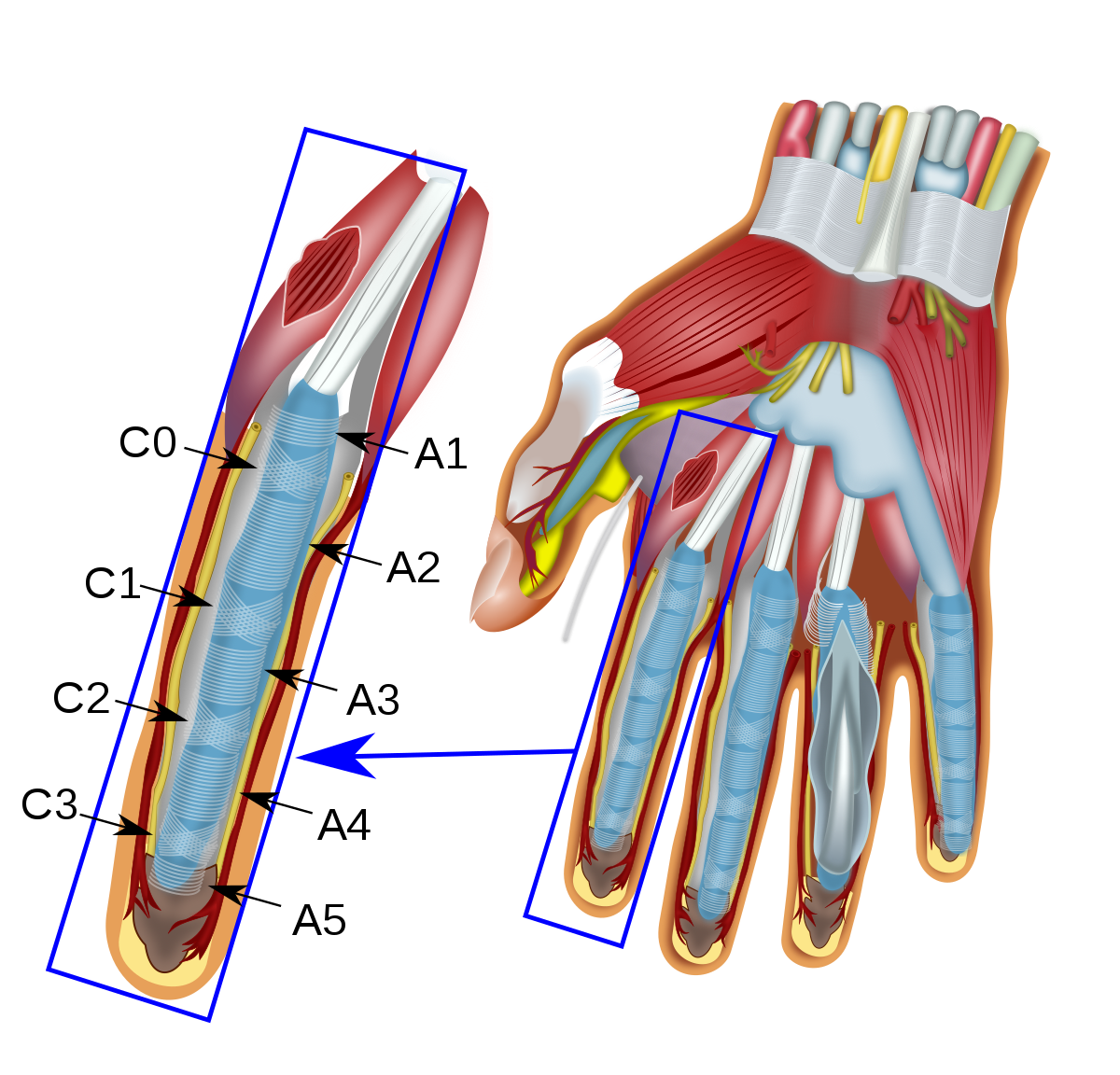 Соединение DIP работает аналогично соединению PIP; однако сустав DIP имеет меньшее движение, в диапазоне от 0 ° до 80 ° сгибания. Еще предстоит доказать, является ли эта добавленная стабильность причиной меньшей частоты спортивных травм этого сустава. 6,37 иллюстрирует базовую анатомию суставов PIP и DIP и окружающих их структур.
Соединение DIP работает аналогично соединению PIP; однако сустав DIP имеет меньшее движение, в диапазоне от 0 ° до 80 ° сгибания. Еще предстоит доказать, является ли эта добавленная стабильность причиной меньшей частоты спортивных травм этого сустава. 6,37 иллюстрирует базовую анатомию суставов PIP и DIP и окружающих их структур.
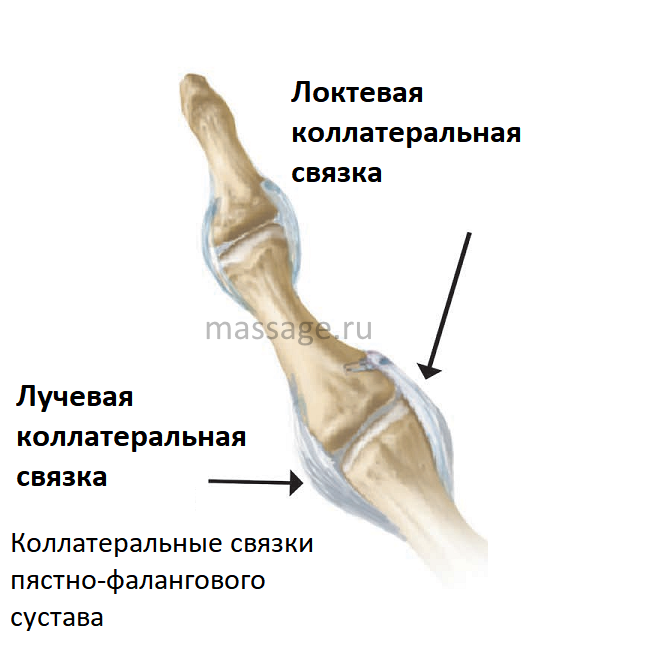
(а) вид сзади и (б) сбоку основных анатомических структур, составляющих палец. Проксимальный межфаланговый сустав (PIP) состоит из проксимальной и средней фаланг, лучевой и локтевой коллатеральных связок, обеспечивающих латеральную и медиальную стабильность сустава для предотвращения вывиха, и ладонной пластинки для обеспечения стабильности в переднем и заднем направлениях для предотвращения гиперэкстензии. Каждая боковая связка состоит из собственной и дополнительной связки, которая противодействует действиям друг друга.Правильная коллатеральная связка (PCL) является наиболее важной стабилизирующей структурой PIP-сустава при сгибании, а ладонная часть PCL и проксимальная часть дополнительной коллатеральной связки (ACL) стабилизируют PIP-сустав при разгибании. Центральное скольжение укрепляет сустав на дорсальной стороне и помогает противостоять ладонному подвывиху и вывиху. Сустав DIP состоит из средней и дистальной фаланг, но функционирует аналогично суставу PIP. Радиальная и локтевая коллатеральные связки и ладонная пластинка остаются, но дорсальная поддержка обеспечивается боковыми связками и терминальным введением разгибательного механизма.
Центральное скольжение укрепляет сустав на дорсальной стороне и помогает противостоять ладонному подвывиху и вывиху. Сустав DIP состоит из средней и дистальной фаланг, но функционирует аналогично суставу PIP. Радиальная и локтевая коллатеральные связки и ладонная пластинка остаются, но дорсальная поддержка обеспечивается боковыми связками и терминальным введением разгибательного механизма.
Осмотр и осмотр зажатого пальца
Вывих часто легко диагностируется по грубой деформации, в то время как другие травмы менее заметны и могут быть пропущены, особенно в контексте сильного отека. Палец, который находится в согнутом положении, может означать перелом, повреждение шкива или повреждение разгибательного механизма. В редких случаях травмированные пальцы удерживаются в вытянутом положении, что может сигнализировать о травмах сухожилий сгибателей или дорсальных вывихах.После осмотра пальца следует осторожно пальпировать сустав по линии сустава, чтобы определить точку максимальной болезненности, чтобы оценить возможные фрагменты перелома или вывихи. 16 Наличие несколько подвижной массы или припухлости вдоль сустава может указывать на разрыв сухожилий или связок.
16 Наличие несколько подвижной массы или припухлости вдоль сустава может указывать на разрыв сухожилий или связок.
Затем следует оценить стабильность сустава, чтобы определить тяжесть травмы. В большинстве случаев, если сустав клинически стабилен и во время травмы сохраняется некоторый диапазон движений, спортсмену может быть разрешено возобновить игру с напарником до завершения соревнований, когда можно будет провести более тщательную тренировку.Нестабильные травмы должны быть защищены до некоторой степени гипсом или жесткой шиной, чтобы предотвратить дальнейшие травмы, прежде чем возвращение в игру будет считаться приемлемым.
Радиологическое обследование необходимо как можно раньше для выявления вывиха или перелома. 3 стандартных рентгенологических изображения пальца (переднезаднее, латеральное и косое) обычно получают у всех пациентов. 18 Магнитно-резонансная томография (МРТ) или УЗИ необходимы лишь изредка для оценки повреждения связок. 40
Травмы сустава PIP
Травмы коллатеральной связки
Механизм
описывает деформирующие силы, которые приводят к изолированному повреждению коллатеральной связки в суставе PIP. В исследовании McCue et al. 28 сообщается, что повреждение коллатеральной связки чаще всего встречается у футболистов, а радиальная коллатеральная связка (RCL) правого указательного пальца является наиболее частым местом возникновения. Однако комбинированное повреждение обеих коллатеральных связок сустава PIP встречается чаще, чем изолированные повреждения лучевой или локтевой коллатеральных связок.
В исследовании McCue et al. 28 сообщается, что повреждение коллатеральной связки чаще всего встречается у футболистов, а радиальная коллатеральная связка (RCL) правого указательного пальца является наиболее частым местом возникновения. Однако комбинированное повреждение обеих коллатеральных связок сустава PIP встречается чаще, чем изолированные повреждения лучевой или локтевой коллатеральных связок.
Травма коллатеральных связок проксимального межфалангового сустава (PIP) является результатом радиально или локально направленной силы, приложенной к дистальному отделу пальца, вызывающей быстрое искривление пальцев в суставе PIP и последующий разрыв стабилизирующих связок на противоположной стороне пальца.
Физикальное обследование
Пациенты с повреждением коллатеральных связок проявляют очаговую боль и болезненность на лучевой или локтевой стороне сустава, а также значительный отек и экхимоз пальца.Разрыв коллатеральной связки можно оценить клинически на основании наличия латеральной нестабильности при нагрузке на сустав PIP. Правильная коллатеральная связка оценивается путем сгибания пальца на 30 ° и приложения изолированной радиальной или локтевой нагрузки. Подобный маневр при полном разгибании сустава изолирует добавочную коллатеральную связку. Открытие суставной щели за пределами 10 ° медиального или латерального угла указывает на повреждение связки. 43
Правильная коллатеральная связка оценивается путем сгибания пальца на 30 ° и приложения изолированной радиальной или локтевой нагрузки. Подобный маневр при полном разгибании сустава изолирует добавочную коллатеральную связку. Открытие суставной щели за пределами 10 ° медиального или латерального угла указывает на повреждение связки. 43
Лечение
При условии, что сустав остается клинически стабильным, повреждения коллатеральных связок поддаются консервативному лечению с использованием жесткой защитной шины, которую носят постоянно в течение 3 недель. 28 Большинство спортсменов могут продолжать занятия спортом во время лечения разрывов боковых связок, хотя износ перчаток и сила захвата могут быть снижены. В очень редких случаях вставленные мягкие ткани в суставное пространство препятствуют движению суставов и требуют удаления с первичным восстановлением связок. В этих случаях игроки могут ожидать более продолжительное время восстановления и часто жесткость сустава, что может потребовать послеоперационной терапии рук.
Результат
Функциональные результаты травмы связок зависят от тяжести травмы.В том случае, если лечение не проводится в остром состоянии, долгосрочные результаты могут включать боль в суставах, деформацию, периодическую нестабильность и, в редких случаях, дегенеративные изменения. Отложенное первичное восстановление коллатеральных связок иногда проводится с относительным успехом, однако такое восстановление часто приводит к уменьшению диапазона движений в пораженном суставе и не тестировалось на спортсменах с высокой нагрузкой. 32
Травмы ладонной пластины
Механизм
Гиперэкстензия сустава PIP обычно угрожает целостности ладонной пластины и может привести к растяжениям, разрывам или отрывам ладонной пластины.Эти виды травм обычно наблюдаются у спортсменов, занимающихся обращением с мячом, и могут проявляться как изолированная травма или в сочетании с другой костной или связочной патологией. 6,51 Раннее исследование Degroot and Mass 7 продемонстрировало высокую частоту изолированных травм ладонной пластины у игроков в софтбол. В этом отчете 38% травм привели к отрыву ладонной пластинки от ее прикрепления к средней фаланге.
В этом отчете 38% травм привели к отрыву ладонной пластинки от ее прикрепления к средней фаланге.
Физикальное обследование
Чтобы оценить возможные повреждения ладонной пластинки, мягко надавливают на дорсальную часть пальца.В случае повреждения это покажет слабость в трансляции volar без фиксированной конечной точки в расширении PIP. 36 Гиперэкстензию сустава следует сравнивать с таким же пальцем на противоположной руке, чтобы исключить непатологическую причину общей слабости суставов.
Imaging
Результаты, полученные на рентгеновских снимках с обычной пленкой, представлены в.
Вид сбоку проксимального межфалангового сустава (PIP) используется при диагностике отрывов ладонной пластинки. Часто травма демонстрируется наличием небольшого оторванного фрагмента основания средней фаланги, который смещен ладонно (стрелка).
Результат
Изолированные отрывы ладонной пластинки, которые не связаны с нестабильностью сустава, поддаются ранней мобилизации сустава PIP с прогрессивными упражнениями на диапазон движений, начинающимися через 1 неделю после травмы. 43 Этого режима обычно достаточно для предотвращения долгосрочных осложнений, особенно сгибательных контрактур, ведущих к псевдобутоньерным деформациям, которые могут возникнуть, если сустав не растягивается должным образом. Хирургическое вмешательство обычно рассматривается только тогда, когда разрыв ладонной пластинки приводит к отрыву костного фрагмента, составляющего более 40% суставной поверхности, что делает сустав нестабильным.В этих случаях может быть показано открытое вправление и первичное прикрепление ладонной пластинки. 28 Чаще всего контактным спортсменам требуется защита от гиперэкстензионного стресса в течение первых 6 недель заживления. Всем остальным спортсменам разрешено вернуться к неограниченной деятельности, и они рискуют получить ятрогенный вред из-за длительной иммобилизации.
Травмы центрального скольжения и бутоньерки
Механизм
Травма центрального скольжения чаще всего встречается у баскетболистов, при этом типичным механизмом травмы является быстрое принудительное сгибание сустава PIP.Клинически очевидное повреждение центрального смещения может варьироваться от разрыва сухожилия до дорсальных отрывных переломов средней фаланги с ладонным вывихом сустава PIP. 38
Физикальное обследование
Травмы центрального скольжения могут не сразу проявиться при беглом осмотре после травмы, поэтому критически важно собрать полный анамнез пациента. Обычно спортсмен помнит, как «зажал» палец о мяч или соперника, но не всегда может отличить травму типа сгибания или гиперэкстензии. 27 Тест Элсона может быть полезен при выявлении возможных повреждений центральной нервной системы (). 21,26,28
Схема теста Элсона, используемого для выявления повреждения центральной прорези. (a) Пациент кладет руку на край поверхности, пальцы согнуты в проксимальном межфаланговом суставе (PIP) и свободно свешиваются. Экзаменатор оказывает сильное, постоянное давление на рассматриваемый палец на уровне средней фаланги. Затем пациент пытается вытянуть палец в суставе PIP, преодолевая силу, приложенную исследователем.(b) Если пациент может разгибать сустав PIP, в то время как дистальный межфаланговый сустав (DIP) остается податливым, можно сделать вывод, что центральное скольжение не повреждено. (c) Если есть травма центрального скольжения, пациент сможет растянуть сустав PIP только за счет использования боковых лент, что приведет к жесткости DIP-сустава и сопутствующему растяжению или даже гиперэкстензии через DIP-сустав.
Imaging
Простые пленки используются для определения того, произошло ли отрывное повреждение или вывих.При отсутствии этих результатов МРТ может иногда использоваться для характеристики патологии мягких тканей. 43
Лечение
Нехирургическое лечение является успешным для большинства спортсменов с центральным скользящим разрывом. Как правило, консервативное лечение включает в себя 6-недельное шинирование жесткого разгибания сустава PIP с использованием шины типа «раскладушка», обеспечивающую полный диапазон движений в DIP-суставе, с последующим 3-недельным шинированием мягкого рукава только в ночное время.Хотя предпочтительно иметь примерно 3 недели непрерывного жесткого наложения шин перед возвращением к игровому процессу, некоторым элитным спортсменам может быть разрешено немедленно вернуться к тренировкам, если будут приняты надлежащие меры предосторожности. Эти меры предосторожности включают тепловую терапию перед игрой, мягкое шинирование во время игры и нанесение льда после игры с возвращением к жесткой шине. 23,54 Хирургическое вмешательство рассматривается только при больших отрывных травмах, которые трудно исправить при осмотре, и в случаях, когда безоперационное лечение не помогло. 50
Результат
Конечная цель лечения центральной травмы, вызванной скольжением, — предотвратить развитие деформации бутоньерки. Если не лечить, сгибание PIP и гиперэкстензия DIP может привести к травме через 2–3 недели. 52 После установления деформации бутоньерки следует попытаться исправить ее с помощью серийного цифрового литья. 52 Несмотря на то, что этот метод был умеренно успешным, хирургическая коррекция может потребоваться, если травма является длительной или если грубая деформация серьезна. 28
Вывихи
Механизм
Существует 3 основных типа вывихов, которые могут возникать в суставе PIP, которые классифицируются в зависимости от направления смещения средней фаланги: дорсальные вывихи, боковые вывихи и ладонные вывихи. Вывихи тыла обычно связаны с травмами, вызванными гиперэкстензией, и поэтому могут быть замечены в сочетании с повреждением ладонной пластинки. Боковые вывихи вызываются латерально направленными силами и приводят к повреждению коллатеральных связок.Наконец, чистые ладонные вывихи являются наиболее редким типом вывихов PIP, наблюдаемых у спортсменов, и часто коррелируют с повреждением центральной скольжения. 13,43
Физический осмотр
Вывих приводит к аномальному углу наклона сустава PIP, который легко определить при визуальном осмотре.
Лечение
Вывихи тыла лучше всего поддаются репозиции в острых условиях, тогда как вывихи ладоней могут быть осложнены ущемлением мягких тканей, что может потребовать оперативного лечения.Простое вытяжение, применяемое к пораженному пальцу, часто может вернуть смещенные фаланги в правильное положение, особенно если это делается до появления значительного отека. Однако очевидное уменьшение не устраняет необходимости в оценке после игры и установке шины для предотвращения повторного вывиха в острой ситуации. 1,13,43
Волярные вывихи могут быть дополнительно осложнены вращательным смещением с сопутствующим повреждением коллатеральной связки, которое является результатом одновременного воздействия на сустав боковых и дорсальных сил. 2,15 Обычно средняя фаланга вращается вдоль неповрежденной коллатеральной связки, в результате чего латеральный мыщелок оказывается зажатым между латеральной связкой и коллатералями. В конечном итоге это приводит к растяжению коллатералей, которые могли быть зажаты, вызывая разрыв коллатеральных связок. Важно знать маневр вправления при ладонных вращательных вывихах сустава PIP (). Однако иногда попытки закрытой репозиции оказываются безуспешными, и необходимо выполнить оперативную открытую репозицию и фиксацию спицами Киршнера (K-wire). 10
Редукционный маневр, необходимый для исправления ладонно-ротационной дислокации. За руку пациента держат запястье в слегка разогнутом состоянии, а палец в сгибании как в пястно-фаланговых (MCP), так и в проксимальных межфаланговых (PIP) суставах. Затем врач применяет постоянную тягу к дистальной части пальца с последующим постепенным вращением через сустав PIP, что приводит к уменьшению вывиха.
Хотя рентгенограммы обычно не нужны для диагностики простых вывихов суставов PIP, визуализация может быть полезной для определения успеха попытки закрытой репозиции и выявления переломов-вывихов.Всегда следует получать как минимум 2 ортогональных изображения, но именно боковой вид наиболее полезен при оценке конгруэнтности суставных поверхностей.
Результат
Цели лечения — поддержание конгруэнтного сустава в долгосрочной перспективе и содействие ранней мобилизации для предотвращения скованности суставов и боли. Для травм, которые остаются стабильными после репозиции, разумным вариантом является запись на пленку, и может быть разрешено досрочное возвращение в игру. Однако для спортсменов, занимающихся контактными видами спорта, предпочтительным вариантом является временное ношение мягкой скользящей шины в сочетании с тейпом.В случае серьезной нестабильности после редукции у спортсмена, занимающегося контактными видами спорта, следует наложить жесткую шину. Эту форму защитной фиксации нельзя оставлять на срок более 3 недель, так как длительное ношение часто приводит к скованности суставов. 40
Перелом-вывих
Вывихи PIP, возникающие при высоком уровне силы, могут привести к сопутствующему перелому средней фаланги. Переломы-вывихи PIP — это сложные травмы, которые требуют признания спортивными тренерами и ортопедами общей практики, но могут потребовать обследования ручным хирургом для соответствующего хирургического вмешательства. 8,22,53
Травмы DIP-сустава
Травмы коллатеральных связок
Травмы коллатеральных связок DIP-сустава — редкое явление даже у активного спортсмена. Такая низкая частота может быть связана с относительной стабильностью соединения DIP по сравнению с соединением PIP. Стабильность DIP-сустава в первую очередь обеспечивается обширными прилегающими мягкими тканями. Кроме того, дистальная фаланга короче, чем средняя и дистальная фаланги вместе взятые, обеспечивает более короткое плечо рычага и, следовательно, меньший крутящий момент для причинения травмы.Наконец, повреждение коллатеральной связки DIP-сустава может быть сложнее диагностировать, чем более очевидные проксимальные повреждения, что приводит к меньшему количеству зарегистрированных случаев и еще меньшему количеству вариантов лечения. 56
Молоток пальцев и связанные деформации лебединой шеи
Механизм
Травмы пальцев молотка часто встречаются в бейсболе, софтболе и баскетболе, но могут возникать практически в любом виде спорта (). Травмы молоточком чаще всего возникают на 3-м пальце локтевого сустава, хотя причина этого остается неясной. 21 Несмотря на частоту травм от молотка, эти травмы часто недооценивают и не лечат.
Травмы пальца киянки возникают после принудительного сгибания дистального межфалангового сустава (ДИП) при активном разгибании сустава. «Молоточковый» вид пальца является результатом отрыва конечного сухожилия разгибателя и, как следствие, потери целостности разгибающего механизма, что приводит к потере активного разгибания DIP и (а) классической согнутой позе в суставе DIP из-за беспрепятственное натяжение сухожилия глубокого сгибателя пальцев (FDP).(B) Вид сбоку простой рентгеновский снимок деформации «лебединая шея», демонстрируемый сгибанием DIP и гиперэкстензией проксимального межфалангового сустава (PIP), вторичным по отношению к хронической травме молоточка.
Физикальное обследование
Травмы молоточков с потерей активного разгибания DIP, а также согнутой позой в том же суставе из-за беспрепятственного натяжения сухожилия глубокого сгибателя пальцев (FDP) и отека спины в средней фаланге, где сухожилие разгибателя сидит втянутым. Повреждения мягких тканей молотком могут быть безболезненными, когда они возникают, но боль или болезненность в DIP-суставе должны усилить подозрение на отрывной перелом. 27
Визуализация
Боковые рентгенограммы имеют решающее значение для дифференциации мягких тканей и костных молотков от изолированных вывихов DIP, а также могут быть полезны для определения наличия ладонного подвывиха. 6
Лечение
Изолированные повреждения мягких тканей молотком и повреждения молотком с небольшими костными отрывами поддаются шинированию в неотложных случаях. 49 Переломы, связанные с ладонным подвывихом DIP-сустава или переломы, затрагивающие более 40% суставной поверхности дистальной фаланги, связаны с предсказуемой нестабильностью и требуют хирургической фиксации для оптимального результата. 7
При закрытых стабильных травмах жесткая шина используется на срок от 6 до 12 недель, обычно до тех пор, пока не исчезнет задержка разгибания. Обычно спортсменов отучивают от постоянного наложения шины через 8 недель с осторожным возвращением к игровому процессу в защитной шине еще на 4 недели. 30 Клинические результаты консервативного лечения коррелируют с соблюдением режима ношения шины. 39 Важно указать пациенту, что использование шины должно быть постоянным.
Целью хирургического вмешательства является уменьшение DIP-сустава. Было описано несколько вариантов хирургического вмешательства. Независимо от техники восстановления сухожилия, большинство хирургических вмешательств усилено K-образной проволокой для стабилизации и защиты сустава в течение 6-8 недель. Было предложено несколько протоколов реабилитации, но в настоящее время существуют ограниченные данные, позволяющие предположить, что один протокол превосходит другой. 27
Результат
Долговременные осложнения травм молотком включают жесткость межфаланговых (IP) суставов, потерю репозиции и развитие гиперэкстензии сустава PIP, что приводит к образованию деформации шеи лебедя (). 20 Многочисленные исследования показали, что после неоперационного лечения неосложненных травм молотком часто наблюдается небольшое отставание разгибателей. Однако, пока пациент полностью сгибается, редко наблюдается потеря силы захвата, и некоторая степень отставания в разгибателях обычно приемлема для повседневной деятельности и большинства спортивных занятий. 21
Коррекция деформации «лебединая шея» исключительно трудна и не может улучшить функции пациента. 4
Пальцы Джерси
Механизм
Травмы пальцев Джерси довольно распространены, особенно у спортсменов. 11,19 Механизм травмы описан в. Спортивные занятия, которые чаще всего связаны с пальцами из джерси, связаны с частым физическим контактом между игроками, например, футбол, регби или футбол. 3 Безымянный палец является наиболее частым местом травм, на него приходится почти 75% травм. Это может быть связано с относительной длиной безымянного пальца во время движений кулаком или захватом. 14
Название «палец на футболке» происходит от общей причины травмы, когда палец игрока застревает в футболке соперника и с силой разгибается во время сгибания с сопротивлением.(a) Это приводит к разрыву сухожилия глубокого сгибателя пальцев (FDP) и, иногда, к отрыву в точке прикрепления FDP на дистальной фаланге. (b) В результате активное сгибание дистального межфалангового сустава (DIP) больше невозможно.
Физикальное обследование
При осмотре трикотажные пальцы идентифицируются по неспособности активно сгибать DIP-сустав () и указывают на болезненность и / или припухлость в ладонной части пальца, где втянутое, оторванное сухожилие FDP можно пальпировать внутри или проксимальнее влагалища сухожилия.
Лечение
Отрыв FDP может быть изолированным сухожильным повреждением или костным отрывом, поэтому рентгенограммы необходимы для характеристики травмы и для планирования хирургического вмешательства. При необходимости для определения степени ретракции проксимального сухожилия может быть полезно дополнить физикальное обследование ультразвуком и МРТ. 38
Практически во всех случаях травмы пальца у спортсменов лечат хирургическим путем, и большинство хирургов рекомендуют как можно скорее провести хирургическое восстановление, чтобы гарантировать возможность первичного восстановления. 14 Если сухожилие втянулось до такой степени, что его нельзя растянуть обратно в исходную точку прикрепления, следует рассмотреть возможность пересадки сухожилия.
Результат
Послеоперационная реабилитация после восстановления сухожилия сгибателя — сложная тема, но почти все хирурги руки используют какой-либо протокол раннего движения, чтобы минимизировать вероятность спаек сухожилий сгибателя и повысить прочность восстановления. Спортсмены, у которых есть пальцы на майке, должны ожидать полного возвращения в спорт в течение 4 месяцев.В отдельных случаях, когда спортсмены не сильно зависят от полного хвата в своем виде спорта, им может быть разрешено вернуться в игру раньше с использованием защитной шины. 35
Разрывы шкивов
Механизм
Хотя разрывы цифровой системы шкивов являются относительно редкими травмами, они довольно часто встречаются у спортсменов, которые используют «обжимной» захват, например у скалолазов и бейсбольных питчеров. 31 «Обжатое» положение создает большие нагрузки на шкивы, что делает их более подверженными разрыву. 48 Наиболее частые места разрыва шкива находятся на шкивах A2 и A4 в среднем и безымянном пальцах из-за комбинации биомеханических факторов, которые вступают в игру, когда сила прикладывается к положению руки «сжимающего» захвата. 23 Множественные последовательные разрывы шкивов обсуждаются в.
Разрывы шкивов могут быть полными или частичными и могут происходить в 1 или нескольких местах в любой одной цифре. Травма нескольких последовательных структур шкива может привести к деформации тетивы при сгибании в покое, что очевидно при физическом осмотре.FDS, flexor digitorum superficialis.
Физикальное обследование
При остром разрыве шкива спортсмены обычно описывают хлопающий звук в момент травмы, который возникает при приложении нагрузки к согнутому пальцу. Как правило, у спортсменов наблюдается легкая или умеренная боль и отек сухожилия в влагалище. Часто возникают задержки при сгибании и разгибании из-за набухания или растяжения сухожилий. 24,57
Визуализация
Для подтверждения разрыва системы шкивов можно использовать МРТ или УЗИ.Следует изучить изображения, чтобы определить увеличенное расстояние между фалангами и влагалищем сухожилия, что может указывать на разрыв шкива. Иногда для демонстрации натяжения тетивы выполняется последовательная визуализация в согнутом и вытянутом положении. 47
Лечение
Большинство изолированных разрывов шкивов можно лечить нехирургическим путем. Реконструкция шкива рассматривается, когда несколько последовательных шкивов разрываются, чтобы предотвратить сгибательные контрактуры и потерю терминального сгибания. 46 Неоперативное лечение включает отдых, наложение шин шкивом и пероральные противовоспалительные препараты. Инъекции стероидов обычно не рекомендуются, поскольку они могут замедлить заживление.
Результат
Примерно через 1 неделю отдыха можно постепенно возвращаться к занятиям спортом наряду с активными и пассивными упражнениями на скольжение сухожилий для предотвращения скованности. По возвращении в спорт часто используют защитную ленту. Полное возвращение к спорту обычно невозможно до 2–3 месяцев после травмы, и некоторые выступают за защитную цифровую тейп на срок до 6 месяцев. 35 Некоторые спортсмены, особенно скалолазы, могут продолжать снимать пленку на неопределенный срок, так как это придает ощущение безопасности и силы пальцу. Однако исследования не показали, что это полезно для предотвращения повторного повреждения системы шкивов. 45
Резюме
Джемовые травмы — чрезвычайно частое явление почти во всех областях и уровнях легкой атлетики. Однако спортсмены часто пытаются свести к минимуму боль и уродство, чтобы предотвратить потерю тренировочного или игрового времени в любимом виде спорта. 9,25 Термин «травма от защемления» охватывает широкий спектр очень специфических повреждений костей и мягких тканей, некоторые из которых имеют относительно доброкачественные планы лечения и исходы, а другие приводят к серьезным долгосрочным последствиям даже при соответствующем лечении. Тренер или врач команды часто обязаны определить, произошло ли серьезное повреждение пальца, и когда направить спортсмена к хирургу для окончательного лечения. Поэтому крайне важно, чтобы каждый член спортивной команды знал о спектре травм, а также о некоторых основных признаках, присутствующих при обследовании, которые могут указывать на необходимость более формального обследования, поскольку пропущенный диагноз в конечном итоге может привести к длительному отсутствие занятий спортом или, что еще хуже, долговременный функциональный результат. 34
Предотвращение травм с помощью обучения спортсменов имеет первостепенное значение для спортивного ухода. В дополнение к тщательному анамнезу и физическому обследованию часто требуется рентгенографическая оценка. 17,29 Тщательное знание анатомии суставов пальцев и механизма травм всегда будет важной частью проведения соответствующего обследования, установления точного диагноза и определения проверенного плана лечения для каждого спортсмена.
Сноски
Авторы сообщают об отсутствии потенциальных конфликтов интересов при разработке и публикации этой статьи.
Список литературы
1. Бах А.В. Травмы суставов пальцев у активных пациентов: рекомендации по лечению в острой и поздней фазе. Phys Sportsmed. 1999; 27: 89-104. [PubMed] [Google Scholar] 2. Биндра Р.Р., Фостер Б.Дж. Лечение вывихов проксимальных межфаланговых суставов у спортсменов. Hand Clin. 2009; 25: 423-435. [PubMed] [Google Scholar] 3. Блазина М.Е., переулок С. Разрыв прикрепления сухожилия глубокого сгибателя пальцев кисти у студентов-спортсменов. J Am Coll Health Assoc. 1966; 14: 248-249. [PubMed] [Google Scholar] 4.Чаухан А., Джейкобс Б., Андога А., Барац М.Э. Травмы разгибателей сухожилий у спортсменов. Sports Med Arthrosc. 2014; 22: 45-55. [PubMed] [Google Scholar] 5. Чен Дж, Тан Дж, Чжан Экс. Изменение длины собственно проксимального межфалангового сустава и дополнительных коллатеральных связок in vivo при сгибании. J Hand Surg Am. 2015; 40: 1130-1137. [PubMed] [Google Scholar] 6. Доусон WJ. Спектр спортивных травм межфаланговых суставов. Hand Clin. 1994; 10: 315-326. [PubMed] [Google Scholar] 7. Degroot H, Mass DP.Схемы травм руки у игроков в софтбол, использующих мяч диаметром 16 дюймов. Am J Sports Med. 1988; 16: 260-265. [PubMed] [Google Scholar] 8. Дейч М.А., Кифхабер Т.Р., Комисар Б.Р., Стерн П.Дж. Вывих тыльного перелома проксимального межфалангового сустава: хирургические осложнения и отдаленные результаты. J Hand Surg Am. 1999; 24: 914-923. [PubMed] [Google Scholar] 9. Добинс Дж. Х., Сим Ф. Х., Линшайд Р. Л.. Синдромы спортивного напряжения кисти и запястья. Am J Sports Med. 1978; 6: 236-254. [PubMed] [Google Scholar] 10. Ellsasser JC, Stein AH.Ведение травм руки в профессиональной футбольной команде. Обзор 15-летнего опыта работы в одной команде. Am J Sports Med. 1979; 7: 178-182. [PubMed] [Google Scholar] 11. Фрейлих AM. Оценка и лечение травм пальцев и шкивов на майке у спортсменов. Clin Sports Med. 2015; 34: 151-166. [PubMed] [Google Scholar] 12. Гастон Р.Г., Лёффлер Б.Дж. Спортивные травмы кисти и запястья. Clin Sports Med. 2015; 34: 1-10. [PubMed] [Google Scholar] 13. Geissler WB, Burkett JL. Спортивные травмы связок кисти и запястья.Sports Med Arthrosc. 2014; 22: 39-44. [PubMed] [Google Scholar] 14. Гудсон А., Морган М., Раджешваран Г., Ли Дж., Кацарма Э. Текущее управление пальцем майки у игроков в регби: серия случаев и обзор литературы. Hand Surg. 2010; 15: 103-107. [PubMed] [Google Scholar] 15. Грин Д., Хотчкисс Р., Педерсон В. Оперативная хирургия кисти Грина. 4-е изд. Филадельфия, Пенсильвания: Черчилль Ливингстон; 1999. [Google Scholar] 16. Ханкин FM, Пил СМ. Связанные со спортом переломы и вывихи кисти. Hand Clin. 1990; 6: 429-453.[PubMed] [Google Scholar] 17. Исани А. Профилактика и лечение спортивных травм связок кисти. Sports Med. 1990; 9: 48-61. [PubMed] [Google Scholar] 18. Кенни RJ, Хаммерт WC. Физический осмотр руки. J Hand Surg Am. 2014; 39: 2324-2334. [PubMed] [Google Scholar] 19. Ледди Дж. П., Пакер Дж. У. Отрыв глубокого прикрепления сухожилия у спортсменов. J Hand Surg Am. 1977; 2: 66-69. [PubMed] [Google Scholar] 20. Лейнберри К. Травмы пальца молотка. J Hand Surg Am. 2009; 34: 1715-1717. [PubMed] [Google Scholar] 21.Lin JD, Strauch RJ. Закрытые повреждения разгибательного механизма мягких тканей (молоточка, бутоньерка, сагиттальная лента). J Hand Surg Am. 2014; 39: 1005-1011. [PubMed] [Google Scholar] 22. Лондон PS. Растяжения и переломы межфаланговых суставов. Рука. 1971; 3: 155-158. [PubMed] [Google Scholar] 23. Лурье GM, Марино JT. Бутоньерка и разрыв шкива у высококлассных спортсменов. Hand Clin. 2012; 28: 437-445. [PubMed] [Google Scholar] 24. Лурье GM, Hamby Z, Raasch WG, Chandler JB, Porter JL. Травмы шкива кольцевого сгибателя у профессиональных бейсбольных питчеров: серия случаев.Am J Sports Med. 2011; 39: 421-424. [PubMed] [Google Scholar] 25. Торговый центр NA, Карлайл Дж. С., Матава М. Дж., Пауэлл Дж. У., Гольдфарб, Калифорния. Травмы верхних конечностей в Национальной футбольной лиге: часть I: травмы кисти и пальцев рук. Am J Sports Med. 2008; 36: 1938-1944. [PubMed] [Google Scholar] 26. Марино Дж. Т., Лурье GM. Бутоньерка и разрыв шкива у высококлассных спортсменов. Hand Clin. 2012; 28: 437-445. [PubMed] [Google Scholar] 27. Мацон Ж.Л., Бозентка DJ. Травмы разгибательных сухожилий. J Hand Surg Am. 2010; 35: 854-861. [PubMed] [Google Scholar] 28.МакКью, Хоннер Р., Джонсон М.С., Гик Дж. Х. Атлетические травмы проксимального межфалангового сустава, требующие хирургического лечения. J Bone Joint Surg Am. 1970; 52: 937-956. [PubMed] [Google Scholar] 29. МакКью, Мейстер К. Распространенные спортивные травмы кисти. Обзор этиологии, ведения и профилактики. Sports Med. 1993; 15: 281-289. [PubMed] [Google Scholar] 30. Макмертри Дж. Т., Айзекс Дж. Травмы разгибательных сухожилий. Clin Sports Med. 2015; 34: 167-180. [PubMed] [Google Scholar] 31. Мерритт А.Л., Хуанг Джи. Травмы рук при скалолазании.J Hand Surg Am. 2011; 36: 1859-1861. [PubMed] [Google Scholar] 32. Мияке Дж., Масатоми Т., Мурасе Т., Такахи К., Моритомо Х., Ёсикава Х. Корректирующая остеотомия и восстановление связок при длительном разрыве лучевой коллатеральной связки проксимального межфалангового сустава: серия клинических случаев. J Hand Surg Am. 2012; 37: 440-445. [PubMed] [Google Scholar] 33. Морган WJ, Slowman LS. Острые травмы кисти и запястья у спортсменов: оценка и лечение. J Am Acad Orthop Surg. 2001; 9: 389-400. [PubMed] [Google Scholar] 34. Mosher JF.Современные концепции диагностики и лечения травм кисти и запястья в спорте. Медико-спортивные упражнения. 1985; 17: 48-55. [PubMed] [Google Scholar] 35. Neumann JA, Leversedge FJ. Травмы сухожилий сгибателей у спортсменов. Sports Med Arthrosc. 2014; 22: 56-65. [PubMed] [Google Scholar] 36. Пашос Н.К., Абухемуд К., Ганцос А., Митсионис Г.И., Георгулис А.Д. Ведение гиперэкстензионных травм проксимального межфалангового сустава: рандомизированное контролируемое исследование. J Hand Surg Am. 2014; 39: 449-454. [PubMed] [Google Scholar] 37.Патель Д., Дин С., Бейкер Р.Дж. Рука в спорте: обновленная информация о клинической анатомии и физикальном обследовании. Prim Care. 2005; 32: 71-89. [PubMed] [Google Scholar] 38. Петерсон Дж. Дж., Бэнкрофт Л. В.. Травмы пальцев и большого пальца у спортсмена. Clin Sports Med. 2006; 25: 527-542. [PubMed] [Google Scholar] 39. Пайк Дж., Мулпури К., Мецгер М., Нг Дж., Уэллс Н., Гетц Т. Слепое проспективное рандомизированное клиническое исследование, сравнивающее ладонное, дорсальное и нестандартное термопластическое шинирование при лечении острого молоточкового пальца.J Hand Surg Am. 2010; 35: 580-588. [PubMed] [Google Scholar] 40. Prucz RB, Friedrich JB. Травмы пальцевого сустава. Clin Sports Med. 2015; 34: 99-116. [PubMed] [Google Scholar] 41. Rettig AC. Эпидемиология травм кисти и запястья в спорте. Clin Sports Med. 1998; 17: 401-406. [PubMed] [Google Scholar] 42. Rettig AC. Спортивные травмы запястья и кисти: часть II: травмы запястья и травмы кисти при перенапряжении. Am J Sports Med. 2004; 32: 262-273. [PubMed] [Google Scholar] 43. Роснер Дж. Л., Златкин МБ, Клиффорд П., Уэллетт Е. А., Awh MH.Визуализация спортивных травм запястья и кисти. Semin Musculoskelet Radiol. 2004; 8: 57-79. [PubMed] [Google Scholar] 44. Scalcione LR, Pathria MN, Chung CB. Рука спортсмена: травма связок и сухожилий. Semin Musculoskelet Radiol. 2012; 16: 338-349. [PubMed] [Google Scholar] 45. Шофль I, Эйнваг Ф., Стрекер В., Хенниг Ф., Шофль В. Влияние тейпирования при разрывах связок сухожилий сгибателей пальцев у скалолазов. J Appl Biomech. 2007; 23: 52-62. [PubMed] [Google Scholar] 46. Schöffl V, Küpper T, Hartmann J, Schöffl I.Хирургическое лечение множественных повреждений шкива — оценка нового комбинированного ремонта шкива. J Hand Surg Am. 2012; 37: 224-230. [PubMed] [Google Scholar] 47. Schöffl VR, Jüngert J. Закрытые травмы шкива сгибателей при не лазании. J Hand Surg Am. 2006; 31: 806-810. [PubMed] [Google Scholar] 48. Schöffl VR, Schöffl I. Травмы системы шкива сгибателя пальцев у скалолазов: современные концепции. J Hand Surg Am. 2006; 31: 647-654. [PubMed] [Google Scholar] 50. Смит DW. Бутоньерка и разрыв шкива в элитном баскетболе.Hand Clin. 2012; 28: 449-450. [PubMed] [Google Scholar] 51. Сундарам Н., Босли Дж., Стейси Г.С. Обычная рентгенографическая оценка спортивных травм руки. Radiol Clin North Am. 2013; 51: 239-255. [PubMed] [Google Scholar] 52. К P, Watson JT. Деформация бутоньерка. J Hand Surg Am. 2011; 36: 139-142. [PubMed] [Google Scholar] 53. Варис Э., Аланен В. Чрескожное, интрамедуллярное вправление и фиксация блока разгибания при дорсальных проксимальных межфаланговых переломах-вывихах. J Hand Surg Am.2010; 35: 2046-2052. [PubMed] [Google Scholar] 54. Weiland AJ. Бутоньерка и разрыв шкива у элитных бейсболистов. Hand Clin. 2012; 28: 447. [PubMed] [Google Scholar] 55. Уильямс CS. Футбольный комментарий: Перелом PIP. Hand Clin. 2012; 28: 423-424. [PubMed] [Google Scholar] 56. Ясуда М., Масада К., Такеучи Э. Изолированный разрыв лучевой коллатеральной связки DIP-сустава мизинца, восстановленный с помощью костного шовного фиксатора: история болезни. Hand Surg. 2004; 9: 121-124. [PubMed] [Google Scholar] 57. Zafonte B, Rendulic D, Szabo RM.Система шкива сгибателя: анатомия, травмы и лечение. J Hand Surg Am. 2014; 39: 2525-2532. [PubMed] [Google Scholar]травм суставов пальцев
Что такое травмы суставов пальцев?
Четыре пальца руки состоят из трех костей, называемых фалангами (у большого пальца их две), связок (прочная соединительная ткань, прикрепляющая кость к кости) и сухожилий (шнуровидная ткань, прикрепляющая кость к мышце). Межфаланговые суставы (IP-суставы) похожи на шарниры, которые сгибают и выпрямляют пальцы, когда их тянут мышцы предплечья.Суставы IP окружены ладонными пластинами, которые обеспечивают стабильность сустава со стороны ладони и боковых связок с каждой стороны, обеспечивая стабильность из стороны в сторону. Эти связки часто травмируются.
Травмы суставов пальцев — относительно обычное явление из-за частого использования в повседневной деятельности. Если не лечить, любое повреждение костей, связок или сухожилий, окружающих эти суставы, может привести к деформации и / или иметь долгосрочные последствия для ловкости и функции рук.Некоторые распространенные травмы суставов IP включают растяжения, деформации, вывихи, переломы, разрывы и травмы раздавливания.
Что вызывает травмы суставов пальцев?
Двумя основными причинами травм суставов пальцев являются чрезмерное использование и травмы. Травмы, связанные с чрезмерным использованием или повторяющимися движениями, вызывают воспалительный каскад из-за постепенного износа поддерживающих структур в суставах, что может привести к повреждению костей, сухожилий или связок. Большой палец мамы, триггерный палец, тендиноз пальцев и деформации могут возникнуть в результате чрезмерного использования.
Травматическое повреждение сустава пальца может случиться с каждым; однако спортсмены особенно восприимчивы. Травма может привести к широкому спектру заболеваний, начиная от растяжения связок (травма растяжения связок) и заканчивая вывихами и переломами. Большой палец егеря, палец бутоньерки и палец молотка — примеры травм пальцев, которые могут возникнуть в результате травмы.
Каковы симптомы травм суставов пальцев?
Точные симптомы будут зависеть от полученной травмы.Вероятна любая комбинация боли, скованности, отека, покалывания, онемения и / или эритемы (покраснения) пораженного пальца. Неспособность разогнуть или согнуть палец свидетельствует о повреждении мягких тканей. В некоторых случаях палец приобретает новую необычную деформацию.
Как диагностируются травмы пальцевого сустава?
Правильный диагноз начинается с тщательного сбора анамнеза, анализа симптомов и физического обследования. Врач задаст вопросы и оценит руку на предмет боли, диапазона движений и деформаций.Рентген используется для определения наличия перелома, в то время как МРТ (магнитно-резонансная томография) используется для визуализации мягких тканей. После выявления характера и степени повреждения врач сформулирует план лечения для восстановления функциональности руки.
Как лечить травмы суставов пальцев?
Безоперационное
Во многих случаях консервативное лечение — это все, что необходимо для лечения травм суставов пальцев. Отдых пальца имеет решающее значение для облегчения заживления. На начальном этапе лечения можно использовать лед, компрессию и приподнятие конечности, чтобы свести к минимуму отек.Палец может быть иммобилизован в шине, чтобы обеспечить правильное выравнивание и предотвратить использование во время заживления раны. Скованность и снижение подвижности пальца могут возникать быстро, поэтому важно, чтобы упражнения с разнообразными движениями и физиотерапия начинались на ранней стадии лечения.
Хирургический
При тяжелых травмах пальцевого сустава может быть показана операция. Повреждение связок, разрывы сухожилий и некоторые переломы могут потребовать хирургического вмешательства. Хирург обсудит ваши варианты, чтобы определить, какая процедура вам подходит.Время восстановления зависит от степени травмы и проведенной операции. Во всех случаях требуется ручная терапия для оптимизации функции кисти и пальцев.
Зачем обращаться к доктору Найту по поводу травм суставов пальцев?
Доктор Найт — сертифицированный хирург-ортопед и специалист по уходу за руками, имеющий более чем 25-летний опыт хирургического и безоперационного лечения травм суставов пальцев. Он использует самое современное оборудование и средства для обеспечения наилучшего результата.
Доктор Найт рад служить жителям Далласа. Он один из лучших ручных врачей в Далласе , и если кто-то может помочь, то он сможет. Приходите в наш офис в Далласе или центр кистей и рук Саутлейк , когда вам будет удобно.
Часто задаваемые вопросы:
В чем разница между вывихнутым и сломанным пальцем?
Растяжения являются одними из самых распространенных травм рук и верхних конечностей, особенно пальцев, из-за того, что эти части тела являются наиболее важными манипуляторами человеческого тела.Руки являются неотъемлемой частью почти каждой деятельности, которой человек занимается во время повседневной деятельности, поэтому неудивительно, что они так склонны к травмам. В результате очень часто возникают растяжения, поскольку связки, соединяющие кости верхней конечности, подвержены повреждению. Сломанный палец — это именно то, на что похоже, когда сломана сама кость. Разрывы в нежных суставах пальца часто также включают поражение сухожилий, поэтому в некотором смысле они представляют собой нечто среднее между растяжением и переломом, но поражение костей типично для перелома.
А как насчет заклинивания или поломки?
Заклинивание часто может казаться переломом, но, как и растяжение связок (типом которого оно является), оно проявляется в поражении сухожилий, а не костей, и поэтому не оказывает такого травмирующего воздействия на палец и суставы. в нем. В перерыве будет сильная опухоль, синяк и часто открытое кровотечение, если сломанная кость проткнет кожу, или город разломится из-за жестокости перелома. При замятии также может наблюдаться припухлость, но характер травмы отличается, и повреждения суставов будут заметно отличаться от повреждений при переломе.
Сколько времени нужно, чтобы зажить вывихнутый палец?
Растяжение связок пальцев бывает разных форм, в зависимости от пораженных сухожилий и тяжести самих травм. В тех случаях, когда сухожилия суставов пальцев полностью разорваны, время восстановления будет больше не только потому, что сухожилию необходимо заново срастаться, но также потому, что операция также требует своего собственного времени восстановления. На заживление умеренных растяжений может уйти от трех до шести недель, в то время как самые простые растяжения могут зажить всего за 36-48 часов.Ремонт, связанный с хирургическим вмешательством, естественно, займет больше времени, от шести до 14 недель, прежде чем будет полностью восстановлен пораженный палец.
Анимированные видео
Записаться на прием или задать вопрос
Заявление об ограничении ответственности
HandAndWristInstitute.com не предоставляет медицинских консультаций. Информация, представленная здесь, предназначена только для информационных целей. Прочтите заявление об отказе от ответственности
Д-р Джон Найт
Д-р Найт — известный хирург кисти, запястья и верхних конечностей с более чем 25-летним опытом.Доктор Найт является сертифицированным хирургом-ортопедом и имеет стипендию. Доктор Найт появлялся на каналах CNN, The Doctors TV, Good Morning America, The Wall Street Journal, The Washington Post, Forbes, The Huffington Post, Entrepreneur, Oxygen network и других.
Кончики пальцев — сухожилия и связки
Мизинцы проникают повсюду, и травмы — обычное дело. Механизм травмы, как правило, зависит от возраста: дети младше пяти лет притягиваются к дверным петлям, а люди старше пяти лет с большей вероятностью нанесут какой-либо ущерб во время занятий спортом с более высокими ударными нагрузками.Ниже приведены несколько распространенных травм сухожилий и боковых связок пальцев, с которыми вы можете столкнуться при ПЭД.
Перед обследованием убедитесь в адекватном обезболивании, иногда требуется введение местного анестетика… не забывайте также о пузырьках!
Поскольку травмы сухожилий / связок не могут происходить изолированно, оценка должна включать осмотр, пальпацию (взгляд, осязание, движение!), Оценку сосудистых структур и тестирование моторных и сенсорных функций.
Дети обычно демонстрируют доминирование рук в возрасте от 2 до 4 лет; Если ребенок достаточно взрослый, обязательно отметьте доминирование рук в медицинских записях или записях по уходу.
У детей старшего возраста / подростков задокументируйте подробности участия в спорте / хобби / профессиональных целей, поскольку они могут быть приняты во внимание ручными хирургами при рассмотрении вариантов лечения.
Часть 1: Травмы сухожилия сгибателя
Анатомия
На каждом пальце два сухожилия сгибателя и одно на большом пальце.
Поверхностный сгибатель пальцев кисти ( FDS ) и глубокий сгибатель пальцев ( FDP ) являются сухожилиями сгибателей пальцев, а длинный сгибатель большого пальца ( FPL ) является единственным сгибателем большого пальца.
Сухожилия сгибателей проходят дистально от предплечья через запястный канал и названы в честь мышц предплечья, от которых они возникают.
Глубокий сгибатель пальцев (глубокое мышление i.е. deep) возникают из более глубокого слоя мышц-сгибателей. Сухожилие длинного сгибателя большого пальца большого пальца также возникает из более глубокого мышечного слоя. Поверхностный сгибатель пальцев (думаем, что поверхностный) является продолжением более поверхностного слоя.
- FDP вставляется в основание дистальной фаланги и сгибает DIP-сустав (наконечник: FD P находится на p пальце).
- Сухожилие FDS делится на две планки, которые оборачиваются вокруг FDP и вставляются по бокам средней фаланги. FDS сгибает соединение PIP.
Система шкивов
Сухожилия сгибателей заключены в синовиальную оболочку, которая смазывает их и минимизирует трение.
Он состоит из сегментов поперечных волокон, образующих кольцевых шкивов (кольцеобразный означает кольцевидный; подумайте о кольцевидных поражениях кольцевой экземы) и косых волокон, составляющих крестообразных шкивов (крестообразные означает перекрещенные, как крестообразные связки колени).
Имеются три крестообразных шкива (C1-3) и пять кольцевых шкивов (A1-5). Эти шкивы удерживают сухожилия сгибателей близко к кости и предотвращают растягивание сухожилия.
Система шкивовОценка
Закрытые травмы сухожилия сгибателя обычно вызваны принудительным разгибанием пальца при активном сгибании. У ребенка может наблюдаться уменьшение сгибания пальца или боль при сгибании пальца, а также может быть локальный отек или открытые раны.
Жилы FDS и FDP следует испытывать индивидуально; Недостаточно просто наблюдать, как ребенок сжимает кулак, так как травмы сухожилий можно легко не заметить или не заметить.
Чтобы проверить функцию FDS , вытяните все соседние пальцы и затем отпустите палец, который вы хотите оценить. Попросите ребенка согнуть свободный палец в суставе PIP.
Чтобы осмотреть FDP , возьмитесь за среднюю фалангу в разгибании и попросите ребенка согнуть DIP-сустав.
Тестирование FDP Тестирование FDSЖемчуг экспертизы
Функцию сухожилия трудно оценить у очень маленького или несговорчивого ребенка. В этих обстоятельствах наблюдение за цифровым каскадом и тенодезом запястья может быть полезным инструментом физического обследования для оценки целостности сухожилий кисти и пальцев.
Цифровой каскад
Когда рука ребенка находится в положении покоя, пальцы должны иметь естественный каскад постепенного увеличения сгибания от указательного пальца до мизинца.
Цифровой каскадТенодез запястья
Сжатие мышц предплечья при наблюдении за пальцами также может использоваться для оценки целостности сухожилия сгибателя. Если сухожилия сгибателей не повреждены, пальцы ребенка должны сгибаться при сжатии мышц предплечья.
Тенодез запястьяA: При разгибании запястья пальцы сгибаются. При неповрежденных сухожилиях сгибателей и расслабленном или отвлеченном пациенте пассивное разгибание запястья приводит к сгибанию пальцев.Если сухожилия сгибателей повреждены, то травмированные пальцы остаются в вытянутом положении, когда запястье разгибается.
B: Сгибание запястья разгибает пальцы . Точно так же при неповрежденных сухожилиях разгибателей пассивное сгибание запястья приводит к разгибанию пальцев. Если сухожилия разгибателя повреждены, травмированный палец (пальцы) будет находиться в согнутом положении, когда сгибается запястье.
Исследование раны
Важно помнить, что сухожилия двигаются; если заглянуть в рану и увидеть неповрежденное сухожилие, это не исключает травмы сухожилия.Если рана зажата, когда палец согнут, а палец осмотрен, когда он разогнут, уровень повреждения сухожилия не будет соответствовать уровню разрыва кожи. Поэтому важно спросить родителей или старшего ребенка / подростка о положении пальца во время травмы и дать травмированному пальцу пассивный диапазон движений при осмотре раны. Если вы сомневаетесь или не можете исключить травму сухожилия, направьте пациента в местную бригаду хирургии кисти.
Классификация
Места повреждения сухожилия сгибателя разделены на пять зон.
* Термин «No Man’s Land» был придуман ручным хирургом г-ном Стерлингом Баннеллом в 1918 году, потому что в то время считалось, что ни один мужчина (или женщина) не должен пытаться восстановить в этой зоне из-за сложности анатомии и риска. неблагоприятных исходов. Хотя это убеждение больше не является общепринятой практикой, оно подчеркивает сложности хирургического восстановления в этой зоне.
Палец Джерси (Травма 1-й зоны)
Юнона, пятнадцатилетняя девочка, поступает в отделение неотложной помощи с травмой безымянного пальца левой руки. Сегодня она играла в регби, и во время захвата ее рука застряла в футболке другого игрока. При осмотре вы отмечаете отек, синяк и болезненность ладонной основы (на ладонной стороне) ее дистальной фаланги на ее левом безымянном пальце. Когда вы кладете ее левую руку на стол ладонью вверх и держите среднюю фалангу безымянного пальца в разгибании, она не может согнуть свою дистальную фалангу в DIP-суставе.Также она не может согнуть DIP-сустав при попытке сжать кулак. Вы правильно определили, что у нее повреждено сухожилие FDP, и поставили диагноз: Jersey Finger. Вы отправляете Юнону на рентген для диагностики перелома.
Механизм
Поражение сухожилия FDP известно как Джерси-палец. Эта травма вызвана принудительным разгибанием DIP-сустава во время активного сгибания. Обычно это происходит, когда спортсмен цепляется пальцем за футболку другого игрока, обычно во время занятий спортом, например, регби или американского футбола.Для тех, кто предпочитает больше одиночных занятий, это также может быть вызвано чрезмерно жесткой хваткой у скалолазов.
Презентация
Пациент с пальцем Джерси может иметь боль и отек ладонной (ладонной) части DIP-сустава, при этом палец будет вытянут в покое. Обычно поражается безымянный палец. Целостность FDP следует оценивать, как указано выше. Травмированный FDP будет двигаться очень ограниченно или совсем не двигаться. Для исключения отрывного перелома ладонного основания дистальной фаланги необходимо выполнить рентгенограмму.
Рентген показывает отрывной перелом у основания дистальной фаланги мизинца в Jersey Finger. Случай любезно предоставлен доктором Яном Биклом, Radiopaedia.org. Из дела rID: 26251 Палец Джерси — нарушение введения FDPЛечение
Раннее направление к ручному хирургу для оценки и соответствующего лечения имеет первостепенное значение.
Оператор: В большинстве этих случаев требуется хирургическое вмешательство для повторного прикрепления сухожилия, чтобы предотвратить втягивание сухожилия и оптимизировать функцию.Прогноз для пациентов с трикотажным пальцем ухудшается, если лечение откладывается и имеется серьезное втягивание сухожилия.
Неоперативно: Частичный разрыв можно лечить консервативно (шинирование, НПВП, физиотерапия). Тем не менее, с точки зрения PED, эти травмы следует рассматривать как хирургические, пока специалист по кистям рук не примет иное решение.
Вы не обнаружите перелом на рентгеновском снимке Юноны и направите ее в бригаду пластической хирургии для быстрого осмотра, поскольку возможно, ей может потребоваться операция по восстановлению сухожилия FDP.
… Краткий обзор Trigger thumb
Триггерный большой палец, хотя и встречается редко, может быть причиной обращения в PED, как правило, когда ребенку 2 года. Педиатрический триггер на большом пальце возникает из-за несоответствия размеров длинного сгибателя большого пальца (FPL) и первого кольцевого шкива (A1), что нарушает нормальное скольжение сухожилия. Детям трудно разгибать межпозвонковый сустав большого пальца, ощущается или слышен щелчок или щелчок. У некоторых пациентов даже есть фиксированная деформация сгибания IP-сустава.Характерно, что пальпируемое образование ощущается на уровне складки сустава MCP на ладонной (ладонной) поверхности большого пальца, представляющее узел в FPL, а также утолщение влагалища сухожилия сгибателя. Обычно его называют «Узел Нотта» .
Его этиология плохо изучена. Исторически сложилось так, что большой палец на спусковом крючке считался врожденным, однако это спорно, и существует аргумент, что большой палец на спусковом крючке является приобретенным заболеванием. Диагноз обычно ставится на основании клинического обследования.Рентген или альтернативная визуализация показаны редко, хотя родители иногда пытаются приписать симптомы недавней травме. Обычно это отвлекающий маневр!
Детский триггерный большой палец можно лечить хирургическим или консервативным путем с наложением шины и режимом физиотерапии — иногда он может разрешиться спонтанно, хотя спонтанное разрешение педиатрического триггерного пальца может быть менее вероятным после 2 лет. Хирургическое освобождение первого кольцевого шкива может быть предложено в качестве варианта лечения для восстановления движения сустава большого пальца IP, если имеется фиксированная деформация сгибания в возрасте старше 12 месяцев или если консервативное лечение не помогает.
Часть 2: Травмы сухожилий разгибателей
Анатомия
Дистальнее сустава MCP сухожилие общего разгибателя делится на три смещения: центральную и две боковых. Центральные скользящие вставки в основании средней фаланги и две боковые полосы проходят вдоль радиального и локтевого краев средней фаланги, чтобы сходиться в дистальной трети средней фаланги, образуя конечное сухожилие разгибателя, которое вставляется в основании дистальная фаланга.Центральное смещение расширяет среднюю фалангу на уровне сустава PIP, а сухожилие конечного разгибателя расширяет сустав DIP. Extensor Pollicis Longus (EPL) разгибает большой палец в IP-суставе.
Анатомия сухожилия разгибателяОценка
Сухожилия разгибателей оцениваются путем надавливания на тыльную сторону пальца, когда пациент пытается активно разгибать.
Тестирование сухожилий разгибателейЧтобы протестировать Extensor Pollicis Longus ( EPL ), попросите пациента положить руку на стол и поднять большой палец, преодолевая сопротивление.
Тестирование EPLКлассификация
Разгибательный механизм можно разделить на 9 анатомических зон. Зоны с нечетными номерами расположены над суставами, а зоны с четными номерами — над костями. Повреждения сухожилий можно классифицировать в соответствии с этими анатомическими зонами.
Зоны сухожилий разгибателейМаленький самородок: Простой способ вспомнить зоны разгибателей — это запомнить нечетные числа ( I , III и V ) в суставах ( DIPJ , PIPJ и MCPJ ).
Травмы в зоне 1 (сустав DIP) и зоне III (сустав PIP) вызывают некоторые уникальные паттерны травм, которые мы рассмотрим ниже.
Большой палец имеет уникальную систему классификации, поскольку у него на одну фалангу меньше.
Молотковый палец: травма зоны I (бейсбольный палец)
Изабель — 8-летняя девочка, которая играла со своей сестрой-близнецом Софи в их спальне, в то время как их мама и папа были заняты работой из дома в другой комнате.Софи случайно закрыла дверь спальни, зажав палец Изабель на петлях двери. В ED вы видите, что правый, доминирующий указательный палец Изабель ушиблен и опух в области DIP-сустава, а на тыльной стороне DIP-сустава имеется поверхностная ссадина. Точка максимальной нежности Изабель касается DIP-сустава. Вы изо всех сил пытаетесь оценить функцию пальцев, но Изабель плачет и говорит, что у нее слишком больно, чтобы пошевелить пальцами. Но вы заметили, что указательный палец кажется согнутым в DIP-суставе, и вы подозреваете, что это повреждение молотком.Вы вводите Изабель обезболивающее и направляете ее на рентген.
Механизм
Молоток — это частичное или полное отрыв сухожилия конечного разгибателя от его прикрепления к дистальной фаланге, обычно возникающее в результате внезапного сгибания расширенного сустава DIP. Это также может быть вторичным по отношению к механизму дробления.
Презентация
Молоток может быть открытой или закрытой травмой с переломом или без него. Пациенты имеют деформацию сгибания дистальной фаланги и неспособность разгибать палец в DIP-суставе.DIP-сустав может быть опухшим и синяком.
Палец молоткаУ детей эта травма обычно возникает из-за отрывного перелома дистального эпифиза фаланги, точки прикрепления сухожилия конечного разгибателя.
Классификация
Пальцы молотка можно описать с помощью классификационной схемы (с I по IV ), разработанной Дойлом (1993).
Классификация пальца молоткаЛечение
Важное значение имеет раннее направление к хирургу-хирургу для оценки и совета относительно соответствующего лечения.
В нерабочем состоянии: Закрытые острые травмы с переломами или без них можно лечить с помощью 6-8-недельного шинирования разгибания DIP-сустава с последующим мягким активным сгибанием ROM.
Кокрановский обзор 2004 года обнаружил недостаточно доказательств в поддержку использования какой-либо конкретной шины при лечении повреждений молотком; все достигают аналогичных результатов. Однако соблюдение пациентом режима лечения жизненно важно для успешного исхода.
Оперативная:
Открытые травмы лечатся хирургическим путем.
Закрытые травмы могут рассматриваться для хирургического лечения, если имеется подвывих сустава или отрывной перелом более 30-50% суставной поверхности.
Осложнения: деформация лебединой шеи
Правильное лечение острой травмы молотком имеет решающее значение, поскольку плохо управляемая или нелеченная хроническая травма конечного сухожилия разгибателя может привести к деформации «лебединой шеи».
Деформация «лебединая шея» вызвана длительным сгибанием DIP с дорсальным подвывихом боковых связок и гиперэкстензией сустава PIP.
Через некоторое время Изабель и ее мама вернутся в отделение неотложной помощи с рентгеновского снимка. К счастью, обезболивание, похоже, оказало некоторый эффект, и Изабель расслабилась. Вы просматриваете рентгеновский снимок и не определяете перелом. При осмотре вы подтверждаете, что есть деформация сгибания в DIP-суставе, и отмечаете, что Изабель не может активно разгибать DIP-сустав. Подозревая травму молотком, вы накладываете удлинительную шину и направляете Изабель к пластмассе. Они предпочитают лечить травму консервативно с помощью удлинительной шины на DIP-суставе в течение 6 недель.Они дают маме и Изабель подробные советы по поводу соблюдения режима наложения шин и назначают ей встречу для последующего наблюдения в амбулаторных условиях.
Травмы центрального скольжения: травма III зоны
Майкл — 15-летний талантливый баскетболист. Три дня назад он играл в баскетбольном финале школьной лиги, когда почувствовал внезапную острую боль в среднем пальце левой руки после неудачной попытки поймать мяч. Он играл до конца игры, но на следующий день посетил отделение легких травм, так как его палец опух и болезненно ощущался в суставе PIP.После обычного рентгена у него было диагностировано повреждение мягких тканей, и его выписали домой с перевязанными ему пальцами. Однако его боль не уменьшилась, и он все еще не может полностью вытянуть палец в суставе PIP, поэтому его отец приводит его в ваше отделение неотложной помощи. У него есть цифровая копия рентгеновского снимка, которую вы можете просмотреть.
Механизм
Травмы центрального скольжения — это травмы сухожилий-разгибателей средней фаланги, чаще всего возникающие в результате принудительного сгибания разогнутого сустава PIP, механизм обычно встречается у баскетболистов.Другие травмы, которые могут сопровождать нарушение центрального скольжения, включают ладонные (ладонные) вывихи сустава PIP, дорсальные отрывные переломы основания средней фаланги и разрывы дорсальной поверхности сустава PIP.
Презентация
Сустав PIP может быть опухшим и покрытым синяками. Область максимальной болезненности обычно находится над дорсальной стороной сустава PIP.
Закрытые травмы центрального скольжения могут быть легко пропущены или ошибочно диагностированы как растяжение связок или травма мягких тканей, поскольку на рентгеновских снимках нет раны, а иногда и отклонений от нормы.
Физикальное обследование может быть трудным — у некоторых пациентов нет потери активного разгибания в суставе PIP, поскольку разгибание все еще обеспечивается боковыми связками сухожилия разгибателя, несмотря на нарушение центрального скольжения. Даже когда наблюдается потеря растяжения, это можно не заметить или списать на боль. (Не забудьте обеспечить адекватную анальгезию перед обследованием!)
Этих ловушек можно избежать, поддерживая высокий индекс подозрения на травму центральной скользящей травмы и проведя тщательное обследование, включая тест Эльсона , чтобы установить целостность центральной скользящей травмы, особенно у пациента с болезненным, опухшим суставом PIP. без грубой деформации.Иногда для правильной оценки ПЗУ требуются кольцевые блоки.
Тест Элсона
- Попросите пациента согнуть пораженный сустав PIP на 90 ° над краем стола и попросите его растянуть среднюю фалангу, преодолевая сопротивление.
- Если центральное скольжение не повреждено (отрицательный тест), разгибание сильное, и DIP остается гибким, потому что сила растяжения теперь полностью направлена на поддержание разгибания PIP, и боковые полосы не могут действовать дистально в этом положении.
- При наличии разрыва центрального скольжения (положительный результат теста) будет слабое расширение PIP, а DIP будет ненормально расширяться и становиться жестким.
Также можно использовать модифицированную версию теста Элсона. Вот как выполняется модифицированный тест Эльсона :
- Попросите пациента приложить травмированный и неповрежденный сустав контралатерального пальца к суставу сгибанием на 90 градусов, при этом средние фаланги прижаты друг к другу.Затем пациента просят разогнуть оба DIP-сустава.
- Отрицательный результат (нормальный) — DIP-соединения симметрично согнуты.
- Положительный результат (повреждение центрального скольжения) — Травмированный DIP-сустав расширяется больше (см. Диаграмму ниже).
Это видео от Брайана Лина прекрасно демонстрирует оба теста.
Эти тесты могут быть ограничены болью и способностью пациента сотрудничать. Если есть подозрение на закрытое центральное повреждение соскальзывания, то сустав PIP должен быть наложен на удлинение и наблюдаться в специализированной клинике.
Лечение
Важное значение имеет раннее направление к хирургу-хирургу для оценки и совета относительно соответствующего лечения.
В нерабочем состоянии:
- Закрытые травмы
- Расширяющее шинирование сустава PIP на срок до 6 недель для восстановления центрального скольжения
Оператор: Оперативное лечение зарезервировано на
- Открытые травмы
- Отрывные переломы средней фаланги со смещением
- Нестабильность ПИП
- Безоперационное лечение
Осложнения: деформация Бутоньера
Неспособность распознать и лечить центральную травму, вызванную скольжением в ED, в дальнейшем может привести к проблемной деформации Бутоньера.
Деформация Бутоньера характеризуется сгибанием сустава PIP и гиперэкстензией сустава DIP. Он развивается вторично по отношению к потере силы разгибания на суставе PIP с ладонным подвывихом боковых связок и последующим гиперэкстензией DIP-сустава.
Разгибательный механизм над пальцем. А) Целый центральный механизм скольжения и боковой полосы. Б) Нарушенное центральное скольжение, приводящее к деформации Бутоньера.При осмотре вы заметили припухлость и синяк на суставе PIP.Майкл говорит вам, что при пальпации он максимально чувствителен к дорсальной поверхности его PIP-сустава. Он может частично вытянуть палец в суставе PIP, но с помощью теста Элсона вы заметите слабое разгибание PIP и аномально растянутый и жесткий сустав DIP. Вы диагностируете центральную травму и объясняете диагноз Майклу и его отцу, прежде чем направить Майкла в бригаду пластической хирургии для оценки. Пластмассы обрабатывают Майкла удлинительной шиной в течение 6 недель, чтобы обеспечить восстановление центрального скольжения.
Часть 3: Травмы боковой связки
Анатомия
Коллатеральные связки стабилизируют фаланги латерально в суставах DIP , PIP и MCP .
Механизм
Принудительное локтевое или радиальное отклонение любого из суставов IP может привести к частичному или полному разрыву коллатеральных связок.
Презентация
Травмы коллатеральных связок пальцев проявляются болезненностью при пальпации над пораженной связкой, припухлостью и иногда синяками.
Оценка
Целостность коллатеральной связки оценивается путем приложения вальгусной и варусной нагрузки к пораженному суставу при полном разгибании и сгибании 30 градусов. Сравните слабость травмированного пальца с здоровым пальцем. Повышенная вялость или отсутствие конечной точки указывают на травму.
Необходимо выполнить рентген, чтобы исключить отрывной перелом в месте прикрепления связки.
Лечение
Если сустав стабилен и крупных фрагментов перелома не обнаружено, травму можно лечить с помощью напаренной повязки.
Treatment Pearl: повязка для приятелей
Если поражен безымянный палец, его следует прикрепить к мизинцу, так как мизинец растягивается естественным образом и при обнажении легко травмируется.
Травма коллатеральной локтевой связки большого пальца (большого пальца руки лыжника / егеря)
Тесс была очень взволнована, когда вышла на свежий хрустящий снег, вся в снаряжении и рвении к выходу. Однако она не рассчитывала, что это будет настолько скользко, и упала более или менее сразу, удерживая лыжные палки.У нее сильно болел большой палец, и он выглядел немного опухшим.
Похоже, у Тесс большой палец лыжника — травма локтевой коллатеральной связки большого пальца.
Коллатеральная травма локтевой костиМеханизм
Эта травма обычно вызвана принудительным отведением или разгибанием сустава MCP, как правило, падением на вытянутую руку с чем-то в ладони, падением на отведенный большой палец или в результате удара мячом или предметом в локтевой аспект большого пальца во время спортивный.Эта сила растягивает или разрывает коллатеральную связку локтевой кости, что приводит к полному или частичному разрыву и может быть связано с отрывным переломом.
Презентация
Боль, припухлость и синяки обычно отмечаются над локтевым аспектом (со стороны указательного пальца) сустава MCP большого пальца. Пациент также будет болезненным при пальпации в этой области. Иногда на месте болезненности можно почувствовать образование или уплотнение, что может указывать на поражение Стенера * .При тяжелых повреждениях коллатеральной связки локтевой кости проксимальная фаланга может стать подвывихом с радиальным отклонением головки пястной кости.
* Стенер-поражение
- Обычно локтевая коллатеральная связка лежит глубоко от сухожилия большой приводящей мышцы.
- Стернеровское поражение может образоваться, когда разорванный UCL перемещается поверхностно на длинную приводящую мышцу большого пальца.
- Наличие стенозирующего поражения является показанием для хирургического лечения этой травмы.
Оценка
Оценка повреждения коллатеральной связки локтевого сустава включает вальгусную нагрузку (радиальное отклонение) сустава в нейтральном положении и сгибание на 30 градусов в суставе MCP большого пальца. Сравните травму пациента с неповрежденным большим пальцем, чтобы понять, что для этого ребенка нормально. Удерживая основание большого пальца, надавите на кончик большого пальца из стороны в сторону. Повышенная вялость или отсутствие конечной точки указывают на травму. Лучше всего будет поставить кольцевой блок, чтобы предотвратить охрану из-за боли и повысить точность исследования.
Функционально важно проверить способность (не) хватать большим и указательным пальцами. Стабильный механизм защемления зависит от целостности лучевой коллатеральной связки указательного пальца и UCL большого пальца.
Необходимо выполнить рентген, чтобы исключить отрывной перелом. Если имеется отрывной перелом, он будет виден в локтевом углу основания проксимальной фаланги. Ультразвук или МРТ могут использоваться для выявления разрыва UCL или диагностики наличия поражения стенокардой.
Отрывной перелом локтевого угла проксимальной фаланги большого пальца. Предоставлено Orthobullets.comЛечение
В нерабочем состоянии: Частичный разрыв UCL можно лечить консервативно. Консервативное лечение включает иммобилизацию сустава MCP в гипсовой повязке для большого пальца или термопластической шине для большого пальца.
Оперативный: Полный разрыв UCL или наличие Stener Lesion являются показаниями к хирургическому вмешательству. Ранняя иммобилизация острием большого пальца также предотвратит дальнейшее повреждение и сделает его более комфортным для ребенка в ожидании хирургического осмотра.
Большой палец Тесс очень болезненный и очень болезненный. Вы вставляете кольцевую блокировку, и при вальгусном стрессе вы можете сказать, что есть повышенная дряблость по сравнению с другой стороной. На рентгеновском снимке перелома нет. Вы направляете Тесс к своим коллегам по пластике, которые после УЗИ диагностируют частичный разрыв ее локтевой коллатеральной связки. Ее большой палец неподвижен в колосоме большого пальца. Через 6 месяцев она снова на склонах!
Избранные источники
Аллан, К.Х. (2005). Сухожилия сгибателей: анатомия и хирургические доступы. Клиники для рук , 21 (2), 151-157.
Армстронг, М. Б., & Адеогун, О. (2009). Травмы сухожилий в руке у детей. Журнал черепно-лицевой хирургии , 20 (4), 1005-1010.
Эйвери, Д. М., Инкеллис, Э. Р., и Карлсон, М. Г. (2017). Травмы коллатеральной связки большого пальца у спортсмена. Текущие обзоры по опорно-двигательной медицине , 10 (1), 28-37.
Дорани, Б. (2020). Травмы мягких тканей кисти. Получено с https://www.rcemlearning.co.uk/reference/soft-tissue-injuries-of-the-hand/#1583314733632-1b04992c-edab
.Элсон Р. А. (1986). Разрыв центральной накладки разгибателя пальца. Тест для ранней диагностики. Журнал костной и суставной хирургии. Британский том , 68 (2), 229-231.
Форвард К. Э., Яздани А. и Лим Р. (2017). Молоток у малыша: редкая, но легко упускаемая травма. Скорая педиатрическая помощь , 33 (10), e103-e104.
Гулы, Х.Р. (1991). Пропущенные травмы сухожилий. Архив неотложной медицинской помощи, (8), 87-91.
Хэндолл, Х. Х. и Вагела, М. В. (2004). Вмешательства по лечению травм пальца молотком. Кокрановская база данных систематических обзоров , (3).
Хэтч, Д. (2019). Травмы сухожилий разгибателей. Получено с https://www.orthobullets.com/hand/6028/extensor-tendon-injuries
.Калаинов, Д.М., Хёпфнер, П. Э., Хартиган, Б. Дж., Кэрролл IV, К., и Генуарио, Дж. (2005). Консервативное лечение закрытых переломов пальца молоточка. Журнал хирургии кисти , 30 (3), 580-586.
Леггит Дж. И Меко К. Дж. (2006). Острые травмы пальцев: часть I. Сухожилия и связки. Американский семейный врач , 73 (5), 810-816.
Ло, И. и Ричардс, Р.С. (1995). Комбинированные травмы центрального скольжения и ладонной пластины в суставе PIP. Журнал хирургии кисти, 20B (3), 390-391.
Мацон, Дж. Л., и Бозентка, Д. Дж. (2010). Травмы разгибательных сухожилий. Журнал хирургии кисти , 35 (5), 854-861.
Ньюджент, Н., & О’Шонесси, М. (2011). Закрытые травмы центрального скольжения — пропущенный диагноз ?, Irish Medical Journal , 104 (8): 248-250.
Перрон А. Д., Брэди В. Дж., Китс Т. Э. и Херш Р. Э. (2001). Ортопедические подводные камни в отделении неотложной помощи: закрытые травмы сухожилий кисти. Американский журнал экстренной медицины , 19 (1), 76-80.
Риттинг А. В., Болдуин П. К. и Роднер К. М. (2010). Травма локтевой коллатеральной связки пястно-фалангового сустава большого пальца. Клинический журнал спортивной медицины , 20 (2), 106-112.
Шах, А. С., и Бэ, Д. С. (2012). Управление педиатрическим большим пальцем на спусковом крючке и указательным пальцем. JAAOS-Журнал Американской академии хирургов-ортопедов , 20 (4), 206-213.
Шет, У. (2019). Молоток Палец. Получено с https://www.orthobullets.com/hand/6014/mallet-finger
.Салливан, М. А., Коган, К. Дж., И Адкинсон, Дж. М. (2016). Детские травмы кисти. Пластический хирургический уход , 36 (3), 114-120.
Thurston, M. and Dawes, L. et. al. Большой палец егеря. Получено с https://radiopaedia.org/articles/gamekeeper-thumb
.Wahba, G., & Cheung, K. (2018). Детские травмы рук: практический подход для врачей первичного звена. Канадский семейный врач , 64 (11), 803-810.
Юн, А. П., и Чунг, К. С. (2019). Ведение пациентов с острыми повреждениями сухожилий-разгибателей. Клиники пластической хирургии , 46 (3), 383-391.
Распространенные травмы пальцев: от простых вывихов
Каждый палец способствует ловкости вашей руки и способности реагировать на мяч или другой физический контакт во время спортивных игр. Слишком часто о травмах пальцев не сообщается, или между травмой и лечением проходит значительный промежуток времени.
Быстрого реагирования на сброс вывихнутого пальца недостаточно. Соответствующая медицинская помощь может помочь предотвратить долгосрочное снижение подвижности или скованности.
Палец молотка
Молотковый палец — это неспособность любого пальца отвести самый дальний от руки сустав (так называемый дистальный сустав). Это происходит из-за растяжения сухожилия, лежащего на верхней части пальца. Мяч может удариться о вытянутый кончик пальца, что приведет к сгибанию дистального сустава. Кончик пальца и дистальный сустав будут болезненными.К травме следует приложить лед, и врач-ортопед или специалист по спортивной медицине должен провести медицинское обследование.
Палец трикотажный
Джерси палец — это неспособность активно сгибать дистальный сустав любого пальца. Травма может быть связана либо с растяжением, либо с отрывом (переломом) сухожилия на ладонной стороне нижней части пальца. Название травмы происходит от действия, которое обычно ее вызывает: когда спортсмен хватается за майку другого спортсмена. Это действие заставляет палец разгибаться, поскольку спортсмен пытается согнуть его и удержать своего противника.К травме следует приложить лед, и врач-ортопед или специалист по спортивной медицине должен провести медицинское обследование.
Растяжение связок пястно-фаланговых суставов
Растяжение связок пястно-фаланговых суставов (МПФ) — это повреждение связок, окружающих костяк пальца, ближайшего к кисти или суставу МПК. Повреждение обычно происходит в коллатеральных связках по обе стороны от суставов. Напряжение связок и суставов вызывает растяжение связок. Это болезненно и может включать вывих. Тяжесть трудно определить с помощью стресс-тестов, которые обычно используются при повреждениях боковых связок.Рекомендуется медицинское обследование для определения степени тяжести и соответствующего лечения, которое может включать физиотерапию.
Деформация бутоньерки
Деформация бутоньерки проявляется как расширение первого сустава, ближайшего к основанию пальца, сгибание второго сустава, а затем разгибание дистального сустава (самый дальний от основания руки). Палец напоминает океанскую волну суставами вверх. и вниз. Эта травма вызвана разрывом сухожилия центрального разгибателя, которое может соскользнуть с любой стороны пальца вместо того, чтобы лежать на пальце, как должно.Спортсмены обычно называют причиной травмы продольную силу, например, удар мячом. Боль возникает в среднем суставе, деформация видна. В хронических случаях деформации потребуется время, чтобы развиться, и она может не сразу проявиться. При острой травме следует как можно скорее приложить лед с медицинской оценкой. Для более хронических случаев лечение будет отличаться.
Большой палец егеря
Большой палец егеря — это растяжение связки локтевого сустава (UCL) большого пальца.UCL расположен в паутине между большим и указательным пальцами. Травма может быть острым растяжением или повторяющимся напряжением связки. Его название происходит от растяжения этой связки, которое страдают лесники при выполнении обязанности сломать шеи мелким животным во время охоты. Травма обычно вызвана чрезмерным растяжением перемычки между большим и указательным пальцами (гиперотведение) или гиперэкстензией. Основная жалоба обычно — боль над связкой и неспособность с силой схватить или ущипнуть более мелкие предметы.Это травма, обычно встречающаяся у лыжников, футболистов и баскетболистов. Лечение зависит от степени тяжести. Более легкая травма может потребовать наложения шины на срок от четырех до шести недель, в то время как полный разрыв сухожилия обычно требует хирургического вмешательства.
Делитесь комментариями или вопросами по этой информации. Электронная почта [email protected]
О команде
Бригада по уходу за костями и суставами
Наша команда хочет помочь вам оставаться активными.Мы поможем вам справиться с болью и скованностью, а также предотвратить чрезмерное использование, травмы и спортивные травмы костей, суставов и мышц. Мы также поделимся последней информацией о лечении, включая полную замену и реконструкцию суставов.
