Длительное заживление раны — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Длительное заживление раны: причины, диагностика и способы леченияОпределение
Регенерация (восстановление) кожи и тканей – важный и сложный физиологический процесс. Он зависит от площади и глубины повреждения, сопутствующих заболеваний и многих других факторов.
Длительно незаживающие раны привносят существенный дискомфорт в повседневную жизнь, поскольку им сопутствуют боль, отек, истечение из раны прозрачной жидкости, крови или гноя, неприятный запах из раны, чувство распирания в поврежденной области./GettyImages-157586048-570fd4243df78c3fa229941d.jpg)
Разновидности незаживающих ран
В зависимости от причины возникновения все длительно незаживающие раны можно разделить на травматические (появившиеся в результате механической травмы, ожога и т.д.) и трофические (появившиеся в результате нарушения кровообращения в пораженной области).
Возможные причины длительного заживления ран
Длительное заживление ран является симптомом многих патологических состояний, характеризующихся нарушением нормальных физиологических процессов регенерации тканей.
Факторы, влияющие на заживление ран:
- Возраст оказывает прямое влияние на процесс восстановление тканей. У детей раны заживают гораздо быстрее, чем у пожилых людей. Это связано с более активным обменом веществ в организме ребенка по сравнению с взрослыми.
- Масса тела влияет на обменные процессы в организме. Жировая ткань не нуждается в интенсивном кровообращении, поэтому увеличение ее количества в несколько раз относительно нормы (ожирение) ведет к замедлению регенерации тканей и частым осложнениям течения раневого процесса.
 При крайне низкой массе тела наблюдается замедление обмена веществ в организме за счет уменьшения количества энергии, следовательно, все раны заживают медленнее.
При крайне низкой массе тела наблюдается замедление обмена веществ в организме за счет уменьшения количества энергии, следовательно, все раны заживают медленнее. - Адекватное кровообращение в области повреждения обеспечивает ткани достаточным количеством питательных веществ и кислорода для восстановления. Недостаточный приток артериальной крови и нарушенный отток венозной крови существенно замедляют течение раневого процесса и способствуют развитию различных осложнений. Длительное сдавливание тканей при нахождении в вынужденном положении (например, у лежачих больных) приводит к развитию пролежней, которые также характеризуются продолжительным заживлением.
- Инфицирование раны нарушает процесс регенерации за счет активного размножения микроорганизмов, их воздействия на ткани и постоянной активации выраженного воспалительного процесса. Образуется большое количество гнойного экссудата, формируются участки некроза и нарастает общая интоксикация.
- От состояния иммунитета зависит адекватность воспалительной реакции и способность организма противостоять присоединению вторичной инфекции.
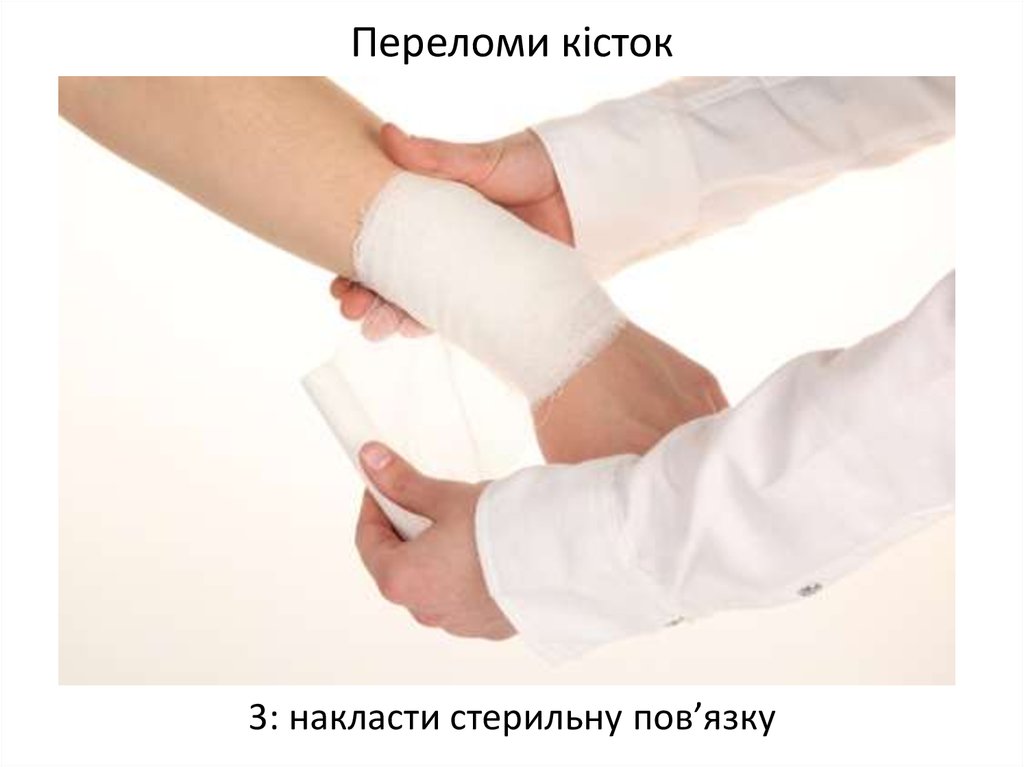
- Сопутствующие заболевания, такие как сахарный диабет, тяжелые инфекции, нарушения в системе кроветворения, сердечная и дыхательная недостаточность, замедляют регенерацию за счет нарушения образования и доставки необходимых веществ в область раны, а также выведения токсичных продуктов обмена из организма.
- Применение некоторых лекарственных средств и видов лечения может оказывать существенное влияние на нормальное течение процесса заживления раны. Так, бесконтрольное применение обезболивающих (нестероидных противовоспалительных препаратов) может привести к замедлению регенерации из-за подавления воспалительных процессов, которые в норме происходят в любой ране. Применение лучевой и химиотерапии также может стать причиной замедленного заживления ран, так как погибают не только опухолевые клетки, но и клетки, отвечающие за регенерацию тканей. При этом сама злокачественная опухоль забирает большое количество питательных веществ на свой рост, что негативно сказывается на всех процессах в организме.
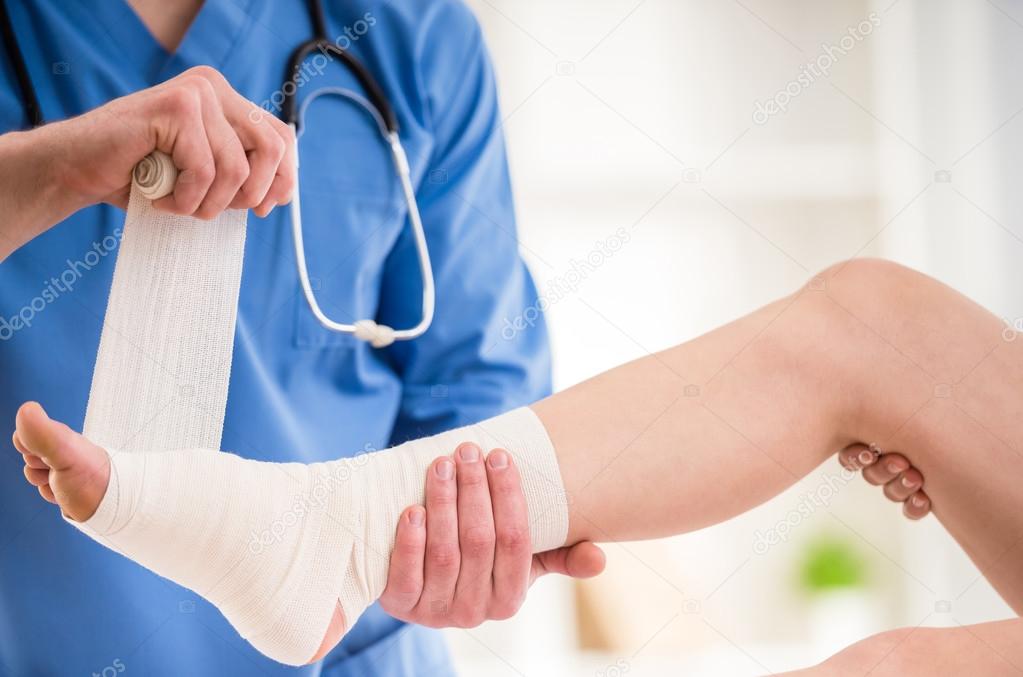
- Хроническая венозная недостаточность (также проявляющаяся варикозным расширением вен) — одна из самых распространенных причин длительно незаживающих ран на ногах. Нарушается венозный отток от нижних конечностей и доставка питательных веществ к тканям, нарастает гипоксия (снижение притока кислорода к тканям). Впоследствии возникают обменные нарушения в тканях и формируются длительно незаживающие трофические язвы.
Людям, страдающим хронической венозной недостаточностью, требуется постоянный тщательный уход за кожей, а при возникновении трофической язвы — профилактика увеличения раневой поверхности и ее инфицирования.
- Атеросклероз артерий приводит к закрытию просвета сосудов и снижению притока кислорода к тканям. При атеросклерозе нарушаются процессы обмена белков и жиров в организме, происходит повреждение сосудистой стенки с накоплением в ее слоях клеток, наполненных белково-холестериновыми комплексами.

- Сахарный диабет – эндокринное заболевание, характеризующееся нарушением баланса доставки глюкозы и ее использования в организме. При высоком уровне глюкозы крови происходит повреждение сосудистой стенки и сбой работы многих систем.
При сахарном диабете долго заживают любые раны, даже самые маленькие.
Опаснее всего раны, расположенные в области стопы. Такие раны часто появляются в результате случайных мелких травм. Хронические или незаживающие раны при сахарном диабете характеризуются нарушением нарастания эпителия (верхнего слоя кожи) и длительным воспалением.
- Хроническая сердечная недостаточность возникает при разных заболеваниях сердца, может развиваться незаметно в течение многих лет.
 Постепенно ухудшается работа сердца, появляются отеки и потребность в увеличении концентрации кислорода в крови, затем – одышка, учащенное сердцебиение.
Постепенно ухудшается работа сердца, появляются отеки и потребность в увеличении концентрации кислорода в крови, затем – одышка, учащенное сердцебиение.
Происходит замедление кровотока и снижение притока кислорода и питательных веществ к тканям.
Отеки также замедляют процесс регенерации тканей. - Анемия – это уменьшение количества красных кровяных клеток (эритроцитов) и гемоглобина в крови. Заболевание характеризуется кислородным «голоданием» тканей.
- Онкологические заболевания – еще одна причина длительного заживления раны. Опухоль растет и забирает на себя часть циркулирующей крови со всеми питательными элементами и кислородом. Также при опухолях часто присутствует интоксикационный синдром, влияющий на все процессы в организме, в том числе и на процесс регенерации тканей. В настоящее время при лечении онкологических заболеваний широко используют химио- и лучевую терапию. У обоих методов в качестве побочного эффекта отмечаются длительно незаживающие раны.

- Хронические заболевания легких сопровождаются нарушением газообмена в них. В результате этого патологического процесса ухудшается насыщение кислородом гемоглобина, уменьшается транспорт кислорода к тканям, что замедляет заживление ран.
- Из-за иммунных проблем очень плохо заживают раны у больных ВИЧ.
Долгое заживление ран вынуждает пациента обратиться за медицинской помощью. В первую очередь, требуется консультация хирурга. При наличии хронических заболеваний может понадобиться консультация врача-терапевта, эндокринолога, гематолога, пульмонолога, кардиолога, онколога.
Диагностика и обследования при длительном заживлении ран
В большинстве случаев врач назначит необходимый комплекс лабораторно-инструментальных методов исследования.
- Клинический анализ крови: общий анализ с подсчетом тромбоцитов, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Что делать при длительном заживлении ран
- Обратиться к специалисту — самостоятельное лечение может привести к необратимым последствиям, вплоть до потери конечности или развития сепсиса.
- Обеспечить полноценную диету с достаточным количеством основных питательных веществ и микроэлементов, учитывая наличие сопутствующих заболеваний, например сахарного диабета.
- Ограничить прием алкоголя и курение. Обе вредные привычки вызывают спазм сосудов, нарушая кровообращение в области раны.
- При отсутствии противопоказаний выполнять умеренные физические нагрузки для нормализации кровообращения.
Самостоятельные попытки лечения долго незаживающих ран во многих случаях безуспешны и способны ухудшить прогноз заболевания.
 Врач после осмотра проведет хирургическую обработку раны, даст рекомендации по выполнению перевязок. По назначению врача можно использовать специальные заживляющие повязки, применять антибактериальные и регенерирующие мази. В ряде случаев назначают курс лечения плазмой крови, обогащенной тромбоцитами (из тромбоцитов высвобождаются факторы роста, способствующие заживлению раны). В сложных случаях хирург может порекомендовать аутодермопластику – операцию по пересадке собственного кожного лоскута в область раны.
Врач после осмотра проведет хирургическую обработку раны, даст рекомендации по выполнению перевязок. По назначению врача можно использовать специальные заживляющие повязки, применять антибактериальные и регенерирующие мази. В ряде случаев назначают курс лечения плазмой крови, обогащенной тромбоцитами (из тромбоцитов высвобождаются факторы роста, способствующие заживлению раны). В сложных случаях хирург может порекомендовать аутодермопластику – операцию по пересадке собственного кожного лоскута в область раны.Источники:
- Петров С.В. Общая хирургия: учебник. 4-е изд., перераб. и доп. – М. ГЭОТАР-Медиа, 2014. 832 с.
- Просянникова Н.В., Липова Н.Е., Покровский К.А., Тарасенко Г.Н. Современные методы лечения длительно незаживающих ран кожи. Российский журнал кожных и венерических болезней. № 6, 2012. С. 47–51.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом
Высшее медицинское образование, опыт работы — 19 лет
Возможности местного лечения диабетических поражений стоп | Гурьева И.В.
Центр «Диабетическая стопа», РМАПО Федеральный научно-практический центр медико-социальной экспертизы и реабилитации, Москва
Десятилетний опыт развития системы мультидисциплинарной помощи больным с синдромом диабетической стопы в России убедительно показал, что важнейшими ее составляющими являются обеспечение разгрузки стоп, контроль метаболизма, инфекции, ишемии, а также местное лечение диабетических язв. Углубление знаний о патофизиологических механизмах нарушенного заживления ран при сахарном диабете вызвало появление целого арсенала новых средств местного лечения (в том числе различных раневых покрытий и лечебных повязок) и способствовало становлению нового направления в медицине – подиатрической помощи.
Углубление знаний о патофизиологических механизмах нарушенного заживления ран при сахарном диабете вызвало появление целого арсенала новых средств местного лечения (в том числе различных раневых покрытий и лечебных повязок) и способствовало становлению нового направления в медицине – подиатрической помощи.
Диабетические язвы стоп характеризуются хроническим течением в связи с рядом проблем, нарушающих процесс заживления. Во–первых, вызванная автономной нейропатией микроциркуляторная дисфункция сопровождается перераспределением кровотока с преобладанием артериовенозного сброса и обеднением нутритивного капиллярного звена кожи. Внутрикапиллярная гипертензия вызывает развитие тканевого отека, увеличение межкапиллярного расстояния и развитие гипоксии тканей. Сенсорная нейропатия способствует нарушению всех защитных сенсорных реакций, в том числе и снижению степени ухода за раной со стороны самого больного. Во–вторых, нарушенное заживление ран при диабете связано с комплексом нарушений местных воспалительных и иммунных реакций: снижением образования тромбоцитами ростовых факторов, развитием изменений внеклеточного матрикса, снижением функции капилляров и нейтрофильных лейкоцитов.:max_bytes(150000):strip_icc()/athletic-invasive-knee-surgery--repairing-ligaments-172784796-5bdb562546e0fb0051ea64f7.jpg) Значительное влияние на скорость заживления оказывает местная оксигенация кожи – результат влияния ишемии и инфекции, основных прогностических факторов исхода лечения. Дополнительным фактором, оказывающим принципиальное влияние на скорость заживления и частоту рецидивов, является механический стресс в условиях снижения чувствительности и перераспределения давления на стопе. Таким образом, заживление диабетических поражений стоп происходит в крайне «неблагоприятных» условиях, и поэтому ведение диабетических ран на стопе должно максимально приближать условия заживления к физиологическим.
Значительное влияние на скорость заживления оказывает местная оксигенация кожи – результат влияния ишемии и инфекции, основных прогностических факторов исхода лечения. Дополнительным фактором, оказывающим принципиальное влияние на скорость заживления и частоту рецидивов, является механический стресс в условиях снижения чувствительности и перераспределения давления на стопе. Таким образом, заживление диабетических поражений стоп происходит в крайне «неблагоприятных» условиях, и поэтому ведение диабетических ран на стопе должно максимально приближать условия заживления к физиологическим.
В 1962 году Winter опубликовал статью с наблюдениями, свидетельствующими о 50% ускорении эпителизации острых язв, не проникающих на всю глубину кожи, в эксперименте на животных и связал его с сохранением влажной среды в ране. В 1970 годах теория влажного заживления ран была поддержана рядом экспериментов, в том числе и на человеке. Данный факт связывают с созданием оптимальной физиологической среды, способствующей ускорению образования фибробластов и миграции эпителия. Кроме принципа влажного заживления, ведение диабетических язв должно соответствовать следующим условиям – термическая изоляция, отсутствие избыточного накопления экссудата, щадящие механические обработки, осторожное применение антисептических средств с возможным токсическим эффектом.
Кроме принципа влажного заживления, ведение диабетических язв должно соответствовать следующим условиям – термическая изоляция, отсутствие избыточного накопления экссудата, щадящие механические обработки, осторожное применение антисептических средств с возможным токсическим эффектом.
Стратегия местного лечения не определяет исход язвенного дефекта, но может влиять на длительность заживления. Основными этапами местного лечения диабетической язвы являются обработка язвы после оценки ее характера, промывание жидкими растворами (антисептиком и/или физиологическим раствором), наложение собственно повязки с лечебным средством или раневого покрытия. На разных фазах течения раневого дефекта применяются различные подходы и средства местного лечения.
Очищение раны
Очищение раны механическим путем при помощи скальпеля согласно экспертному мнению является золотым стандартом подиатрического лечения. Выбор между механическим и энзиматическим методом очищения является эмпирическим. Однако эксперты считают, что при наличии гиперкератоза лучшим является очищение скальпелем. Фактически очищение при помощи скальпеля считается основным при наличии инфекции. Важнейшим условием для его успешного применения является отсутствие тяжелой ишемии и наличие адекватного количества жизнеспособных тканей, чтобы проводить очищение без воздействия на кости. Присутствие ишемии требует особой осторожности при проведении механической обработки раны, которая осуществляется поэтапно на участках некротизированных тканей.
Однако эксперты считают, что при наличии гиперкератоза лучшим является очищение скальпелем. Фактически очищение при помощи скальпеля считается основным при наличии инфекции. Важнейшим условием для его успешного применения является отсутствие тяжелой ишемии и наличие адекватного количества жизнеспособных тканей, чтобы проводить очищение без воздействия на кости. Присутствие ишемии требует особой осторожности при проведении механической обработки раны, которая осуществляется поэтапно на участках некротизированных тканей.
Возобновился интерес к методу очищения с использованием личинок (Larval therapy), применяемому американскими хирургами–ортопедами со времен Первой мировой войны. Специально выращенные личинки зеленых мух при помещении в рану оказывают как физический комплекс воздействий, так и выделяют широкий спектр мощных протеаз. Девитализированные ткани, переведенные в полужидкую форму, поглощаются личинками. Данный способ лечения принимается не всеми подиатрами из этических соображений.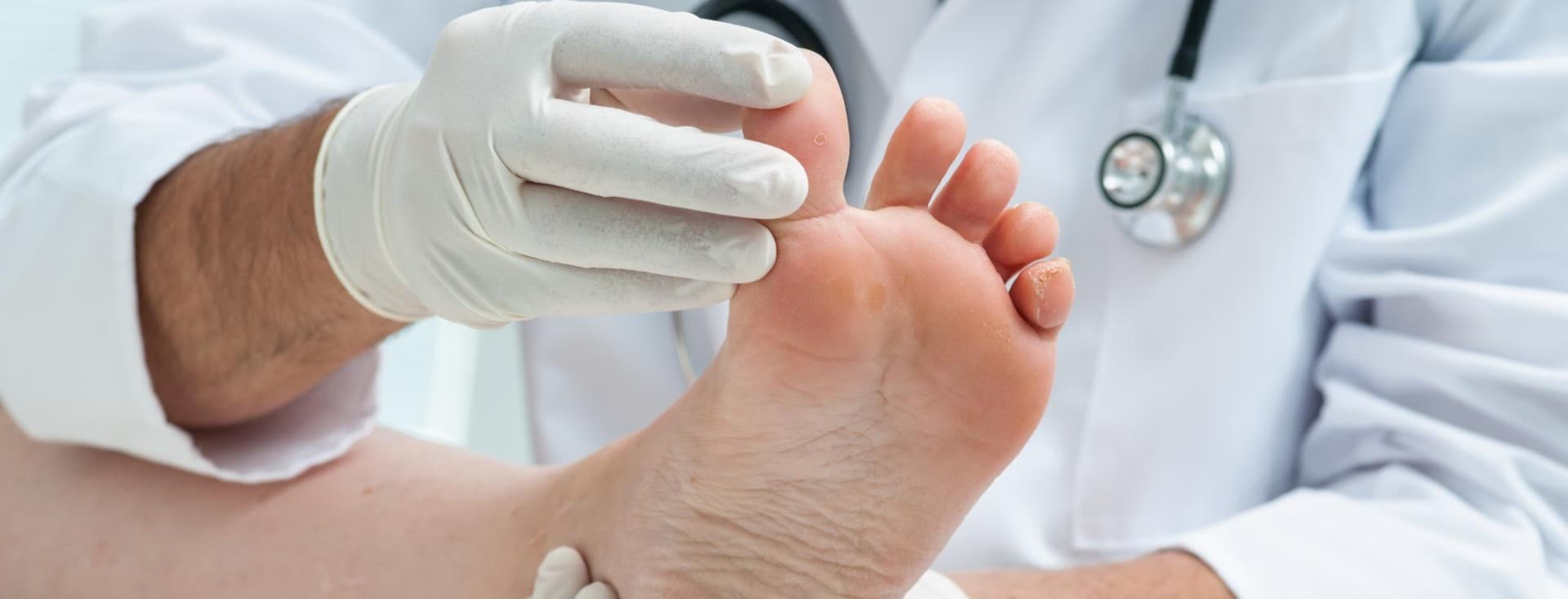 В настоящее время терапия личинками считается последним этапом возможного очищения раны, когда хирургические методы неприемлемы; в случаях нейроишемических язвенных дефектов. Возможно более раннее использование метода иногда позволяет предотвратить распространение небольших изолированных островков инфекции на угрожаемые ткани и сохранить конечность.
В настоящее время терапия личинками считается последним этапом возможного очищения раны, когда хирургические методы неприемлемы; в случаях нейроишемических язвенных дефектов. Возможно более раннее использование метода иногда позволяет предотвратить распространение небольших изолированных островков инфекции на угрожаемые ткани и сохранить конечность.
Промывание (туалет) раны
Целью промывания язвы является удаление инородных частиц, поверхностных нежизнеспособных наслоений и остатков предыдущих раневых покрытий. Показано, что промывание не приводит к снижению количества бактерий, но вызывает их перераспределение.
Наиболее типичными видами растворов, применяемых для промывания диабетических язв, являются жидкие антисептические растворы. Антисептики должны контактировать с бактериями около 20 минут для оказания антимикробного эффекта. Однако исследования показали, что они способны вызывать токсический эффект.
Перекись водорода 3% оказывает разрушающий эффект на анаэробные бактерии и способствует быстрому удалению гноя и инородных частиц.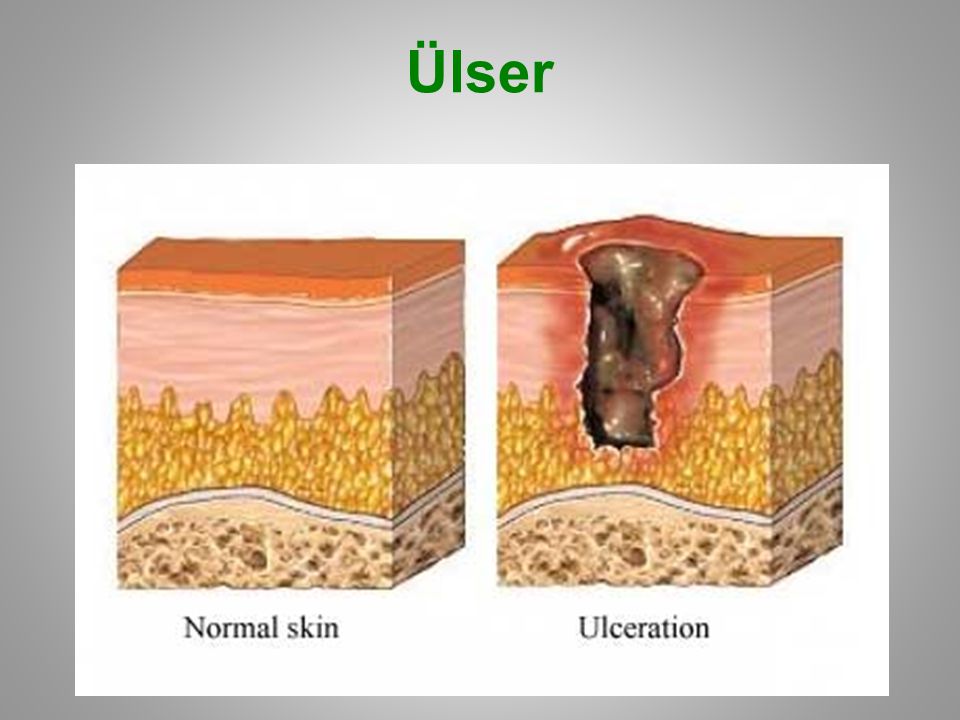 Отмечен цитотоксический эффект перекиси водорода на грануляционную ткань, фибробласты и углубление раны. Рекомендуется разведение раствора перекиси водорода в 2 раза для ее частого использования или ирригация физиологическим раствором после ее применения.
Отмечен цитотоксический эффект перекиси водорода на грануляционную ткань, фибробласты и углубление раны. Рекомендуется разведение раствора перекиси водорода в 2 раза для ее частого использования или ирригация физиологическим раствором после ее применения.
Растворы йода. Водный раствор йода используется для промывания ран обычно в виде йод–повидона 10%, содержащего 1% доступного йода. Используется для дезинфекции кожи и очищения инфицированных ран. Некоторые исследования показали наличие цитотоксического эффекта йод–повидона на фибробласты при применении в разведении ниже, чем 0,001% и замедление эпителизации, а также влияние на микроциркуляцию. Продемонстрировано сравнение результатов ирригации повидон–йодом и изотоническим солевым раствором неинфицированных ран. В результате лечения инфицировались 28% ран, все были обработаны йод–повидоном. Таким образом, использование водных растворов йода должно быть ограничено коротким курсом лечения диабетических инфицированных ран, когда не показана системная антибактериальная терапия.
Хлоргексидин используется в виде 0,05% водного раствора; эффективен против грамположительных и грамотрицательных аэробных микробов. Низко токсичен к живым клеткам. Может поддерживать антимикробный эффект при импрегнации в повязку. Активность хлоргексидина быстро снижается в присутствии органического материала (гной или кровь), поэтому промывание инфицированных ран и смена повязки рекомендуется 2–3 раза в день.
Мирамистин 0,01% раствор обладает выраженным антимикробным действием в отношении грамположительных бактерий, не токсичен. При использовании мирамистина мы не отмечали местных аллергических реакций.
Возможно использование мирамистина как для промывания глубоких полостей, так и в виде повязок с частой сменой (до 2–4 раз в сутки).
Калия перманганат является слабо дезодорирующим антисептиком и может быть применен для обработки экссудирующих экзематозных поражений кожи. Концентрацию раствора трудно стандартизировать, крепкий раствор может оказать прижигающее действие и способствовать углублению раны. Аналогичный эффект оказывает бриллиантовый зеленый. Показано, что в концентрации 0,5% раствор бриллиантового зеленого значительно отдаляет начало грануляционной фазы заживления.
Аналогичный эффект оказывает бриллиантовый зеленый. Показано, что в концентрации 0,5% раствор бриллиантового зеленого значительно отдаляет начало грануляционной фазы заживления.
Солевой раствор 0,9% раствор является абсолютно безопасным очищающим агентом и используется как средство выбора для промывания большинства видов ран. Оптимальным является сочетание использования физиологического раствора с современными раневыми покрытиями.
Выбор повязки (раневого покрытия)
После оценки состояния раны и стадии раневого процесса (гемостаз, воспаление, грануляция, эпителизация) производится выбор соответствующего способа обработки, очищения и наложения повязки. Для достижения успешного результата лечения принципиально важным является выбор повязки или раневого покрытия.
Современные раневые покрытия должны в той или иной степени соответствовать требованиям к идеальной повязке. Эти требования следующие:
- Удалять избыток экссудата и токсические компоненты
- Поддерживать высокую влажность
- Обеспечивать газообмен
- Поддерживать температурный режим
- Предотвращать от вторичного инфицирования
- Не содержать частиц и контаминантов
- Обеспечивать удаление без травмы
- Разумеется, желательно соответствие стоимости и эффективности повязки.
Исследованиями подтверждены важность сохранения влажной среды в ране, позволяющей эпителиальным клеткам перемещаться по ее поверхности, создавая островки эпителизации. Показано, что влажная среда способствует естественному аутолизу некротизированных тканей, предотвращает высыхание нервных окончаний и тем самым способствует снижению боли. Хотя поверхность раны должна оставаться влажной, избыток экссудата способен вызвать мацерацию кожи, поэтому баланс между скоростью экссудации раной и абсорбции повязкой должен быть оптимальным.
Влияние кислорода существенно на всех стадиях заживления раны, поэтому накопление гноя и дебриса, ухудшающих газообмен, отрицательно влияет на скорость заживления. Оптимальным для заживления является поддержание постоянной естественной температуры в ране 37°С, обеспечивающей нормальный митотический процесс в клетках, поэтому смену повязки целесообразно проводить быстро, не используя холодные растворы для промывания раны.
Промокание повязки делает ее проницаемой для бактерий. Покрытие, характеризующееся высокой адгезивностью к ране, например, марля при смене повязки травмирует грануляции и образующиеся капиллярные петли, что удлиняет время заживления раны и может вызвать возобновление воспаления.
После открытия преимуществ влажного заживления ран появилось большое число новых материалов, которые классифицируются следующим образом:
- Пленки
- Губки
- Гидрогели
- Гидроколлоиды
- Альгинаты
- Покрытия с лекарственными наполнителями.
Полупроницаемые пленки представляют первые типы раневых покрытий, обеспечивающих влажное заживление. Имеют адгезивное покрытие при отсутствии абсорбирующей способности. Обычно используются для заживления участков после взятия донорского трансплантата кожи и при поверхностных ожогах. Использование этого вида материалов при диабетических язвах ограничено поверхностными неинфицированными повреждениями кожи плоской формы. Пленки удобны тем, что не требуют частой смены и относительно недороги. В качестве недостатков отмечена реакция на адгезивное покрытие при использовании в течение длительного времени.
Губки изготавливаются из пенистых материалов и характеризуются различной абсорбционной способностью. Применяются обычно для покрытия ран в стадиях грануляции и эпителизации с умеренной или незначительной экссудацией. Обычно выпускаются в виде пластин, которые можно разрезать в зависимости от размера и расположения раны, но могут применяться и в виде заполнителя полостей. Исследований, позволяющих оценить преимущества данного вида материала при лечении диабетических язв, недостаточно. Рекомендуется использование в качестве защитного покрытия язвенного дефекта, однако следует учитывать возможность сдавления стопы при использовании повязки в ботинке при ходьбе.
Гидрогели представляют смесь полимеров с водой, составляющей до 90% веса повязки. Основными свойствами гидрогелей являются очищение раны путем гидратации раны и стимуляции аутолиза некротизированных тканей. Это свойство дает возможность использовать аморфные гидрогели для лечения сухих, некротических или покрытых фибрином ран. Очищение раны является существенным моментом, обеспечивающим успешное начало фазы грануляции; таким образом, гидрогели способствуют ускорению времени заживления и предотвращают образование рубца. Клинический опыт многих специалистов показывает, что подобные материалы полезны для очистки раны от фибрина.
В то же время некоторые аморфные гели способны абсорбировать жидкость, и их можно использовать не только при сухих некрозах, но и при поражениях, сопровождающихся слабой и умеренной экссудацией. При использовании аморфных гидрогелей требуется вторая повязка.
Гидроколлоидные раневые покрытия пользуются особой популярностью и имеют некоторые потенциальные преимущества при лечении диабетических язв. Представляют собой покрытие, состоящее из целлюлозы, желатина и пектинов на полиуретановой пленке. При абсорбции экссудата происходит изменение цвета повязки, что облегчает ее смену. Однако для этих материалов, используемых со сменой 2–3 раза в неделю, требуется частый мониторинг состояния раны. Это имеет отношение особенно к мацерации кожи и возможности развития инфекции. Потенциальные преимущества этого вида повязок следующие: относительная легкость при использовании в обуви, не требуется ежедневной смены повязки, кроме того, имеется значительный потенциал в отношении стоимости/эффективности.
Алгинаты. Алгинатные раневые покрытия производятся из бурых морских водорослей, содержащих соли алгинатовой кислоты, а также гиалуроновую кислоту. Основным свойством алгинатных покрытий является свойство абсорбировать большое количество экссудата, в 15–20 раз превышающего вес сухого вещества. Основным показанием к применению является использование при ранах с умеренной и сильной экссудацией. Алгинаты обладают также гемостатическими свойствами. Если рана продуцирует достаточное количество экссудата, то перед нанесением покрытия не требуется ирригации солевым раствором. Возможно заполнение алгинатами полостей неправильной формы, что делает этот вид повязок приемлемым при лечении диабетических поражений стоп. Следует соблюдать предосторожность при применении алгинатных покрытий, так как при снижении экссудации покрытие может неравномерно подвергаться биодеградации, оставляя в ране сухие участки, способствующие травме и блокирующие дренаж. Рекомендуется тщательный мониторинг, обильное промывание раны после удаления повязки и осторожное использование повязок при инфицированных ранах. Использование данного вида раневых покрытий позволяет снизить длительность заживления язв, уменьшить количество перевязок и является экономически эффективным.
Повязки с лекарственными средствами. Местное использование антисептиков, как и антибиотиков, является спорным у больных сахарным диабетом с хроническими язвами. Аргументом против их использования является предположение об их токсическом воздействии не только на микробов, но и на жизнеспособные ткани. Однако многие специалисты, в том числе и в нашей стране, активно применяют различные антисептики для местного лечения. Тем не менее антисептики обычно применяются в комплексе с системной антибактериальной терапией, механическим очищением и воздействием на другие факторы, потенциально ускоряющие заживление. С точки зрения международных экспертов и с позиций доказательной медицины убедительные данные о влиянии местной антимикробной терапии на результат лечения отсутствуют. Анализ большинства работ затруднен небольшим объемом исследований, неадекватным определением общей характеристики и типа язвы, коротким периодом исследования, отсутствием рандомизации.
В нашей стране в хирургическую практику ведения больных сахарным диабетом с инфицированными ранами стопы внедрены различные отечественные препараты для местного лечения в соответствии с фазой раневого процесса. При развитии гнойного процесса с высокой экссудацией и отеком тканей применяются мази на полиэтиленоксидной основе, а также иодофоры. Данные виды мазей оказывают высокий антимикробный эффект, требуют смены повязки и наблюдения за раной ежедневно; при уменьшении степени экссудации могут оказывать пересушивающий и цитотоксический эффект.
С целью энзиматического очищения раны, кроме мази «Ируксол», содержащей коллагеназу, в хирургической практике применяются некоторые другие мази, например, «Диоксикаин–П», содержащий протеазу С, способствующую комплексному протеинолитическому эффекту.
Для стимуляции репаративного процесса, помимо названных выше гидроколлоидных и гидрогелевых повязок, применяются коллагеновые губки с добавлением метилурацила, сангвитрина и прочих лекарственных антисептических и ранозаживляющих средств.
Перевязочные средства «Комфил–системс», представляющие широкий спектр раневых покрытий, применялись нами в комплексном лечении 16 больных сахарным диабетом с диабетическими язвами стоп. Проводилось лечение больных с нейропатической и нейроишемической формой язв стоп 1,2 и 4 стадий в соответствии с классификацией Вагнер. Терапия системными антибиотиками и антикоагулянтами назначалась по показаниям. Применение покрытий не вызывало повреждения здоровой кожи, отличалось удобством для больного вследствие эластичности повязок, особенно при локализации раны в области пятки.
Ранозаживляющая паста использовалась у больных с глубокими язвенными дефектами нейропатического характера. Паста активно очищала рану от некротических масс, способствовала быстрому заполнению язвенного дефекта грануляциями и переходу к использованию гидроколлоидных перевязочных средств. Пурилон–Гель использован при акральных некрозах у больных с ишемией стопы, а также при глубоких нейропатических язвенных дефектах, выполненных гнойно–некротическими массами. Гидрогель применялся 1 раз в 1–2 суток. При использовании Пурилона отмечалось размягчение акральных некрозов, что позволяло проводить поэтапное безболезненное механическое удаление. Отмечено ускорение очищения глубоких ран без местных аллергических реакций.
Выбор средств местного лечения
В связи с большим выбором средств местного лечения на принятие решения может оказывать влияние целый ряд факторов. Выбор повязки может определяться глубиной язвы и объемом поражения, существенно осложняет ведение раны наличие поражения костей. Стратегически важным для выбора повязки является фаза раневого процесса и степень экссудации.
Выбор повязки определяется прежде всего ее функцией (табл. 1). Назначение повязки при диабетических поражениях стоп должно быть произведено после оценки нейропатического или нейроишемического характера язвы. Нейроишемические язвенные дефекты обычно не продуцируют большое количество экссудата, поэтому повязки с высокой адсорбционной способностью могут пересушивать рану и способствовать ее углублению. При наличии инфекции степень экссудации обычно высока, особенно при нейропатических поражениях. Неправильный выбор повязки может вызвать мацерацию кожи и нарушение состояния раны с потенциально серьезными последствиями. Повязка не должна быть громоздкой, так как она не войдет в обувь, либо необходимо снабдить больного специальной лечебной обувью. Кроме того, выбор средства местного лечения будет зависеть от социального положения больного, степени ухода и возможности самообслуживания.
Проведенные экономические расчеты показывают, что наряду со значительными преимуществами по использованию, а также удобству для больных, данные новые средства лечения оказываются экономически эффективными, так как позволяют снизить частоту перевязок, уменьшить количество визитов больного и сократить в ряде случаев сроки заживления язвенного дефекта.
.
Поражение кожи при сахарном диабете
Сахарный диабет — это хроническое заболевание, оказывающее негативное влияние на весь организм человека. Зачастую жизнь людей, живущих с диабетом, осложняется не только необходимостью постоянного контроля уровня сахара (глюкозы) в крови, поражениями глаз, почек, сердечно-сосудистой системы, но и различными нарушениями со стороны кожи
Кожа больных диабетом подвергается своеобразным изменениям общего характера. При тяжелом течении болезни она становится грубой на ощупь, тургор ее снижается, развивается значительное шелушение, особенно волосистой части головы. Волосы теряют свой блеск. На подошвах и ладонях возникают мозоли, трещины. Нередко развивается выраженное желтоватое окрашивание кожных покровов. Ногти деформируются и утолщаются.
Некоторые дерматологические проявления могут выступать в качестве «сигнальных признаков» еще не установленного диагноза «сахарный диабет». Как правило, о заболевании свидетельствуют кожный зуд, сухость слизистых и кожи, рецидивирующие кожные инфекции (кандидоз, пиодермии), диффузное выпадение волос.
Этиология кожных поражений при диабете безусловно связана с нарушениями углеводного обмена. Для предотвращения развития осложнений пациентам необходимо постоянно контролировать уровень сахара в крови. Чем ближе этот показатель к «недиабетическому», тем меньше вероятность появления и развития осложнений.
Сухость кожи при сахарном диабете
При повышенном уровне сахара (глюкозы) в крови организм больного диабетом выделяет избыточное количество мочи и теряет жидкость. Это значит, что обезвоживается и кожный покров: кожа становится сухой и шелушащейся. Нарушается работа сальных и потовых желез. Возникает неприятный зуд, образуются трещины, повышается риск развития кожных инфекций.
Соблюдение правил гигиены кожи позволяет предотвратить кожные поражения. Но больной коже не подходят обычные косметические средства, например, туалетное мыло: оно понижает кислотность кожи, уменьшая ее сопротивляемость к микробам. Поэтому умываться, мыть руки и ноги надо рН-нейтральным мылом. А лицо вообще лучше очищать водными лосьонами или косметическим молочком.
Большое внимание следует уделять коже кистей и стоп. Поддержание чистоты кожных покровов, использование специальных увлажняющих и смягчающих косметических средств является необходимой ежедневной процедурой для больных диабетом. Наиболее эффективными являются косметические средства, содержащие мочевину.
Гиперкератоз при сахарном диабете
Гиперкератоз (избыточное образование мозолей) является одной из основных причин образования диабетических язв. При ношении тесной обуви постоянное давление на определенное место может вызвать образование мозоли. Обычно они возникают на подошве (натоптыши), на верхней поверхности пальца, иногда — на боковой стороне и в межпальцевом промежутке. Образовавшаяся мозоль давит на кожу, вызывая кровоизлияние под ней, которое впоследствии может привести к образованию трофической язвы. Сухость кожи зоны пяток приводит к ее ороговению, появлению трещин, которые доставляют много неудобств при ходьбе и также могут инфицироваться.
Пациенты с сахарным диабетом должны носить удобную, лучше всего специальную ортопедическую обувь, чтобы избежать деформации стоп, образования мозолей и потертостей. Уже сформировавшуюся мозоль ни в коем случае нельзя срезать или распаривать ногу в горячей воде. Запрещено использовать мозольную жидкость и пластыри. Средством выбора в таких случаях являются специальные смягчающие и увлажняющие кремы, содержащие большое количество (около 10%) мочевины. Применять их лучше всего 2-3 раза в день: наносить на чистую кожу, желательно после обработки пемзой, и следить за тем, чтобы крем не попал в область между пальцами.
Трофические язвы при сахарном диабете
Диабетические язвы появляются, когда инфицированные ранки не были пролечены правильным образом. При образовавшихся трофических язвах больные сахарным диабетом проходят лечение в кабинете «Диабетической стопы». Общие принципы лечения заключаются в использовании современных перевязочных материалов (альгинаты, повязки из полиуретановой пены, гидрогели и т.п.), регулярной обработке раны не содержащими спирта антибактериальными средствами и грамотном применении антибиотиков.
Инфицирование порезов и мелких поражений кожи при сахарном диабете
У больных сахарным диабетом зачастую возникает инфицирование кожи в местах инъекций инсулина и забора крови на анализ. Мелкие порезы кожи при подстригании ногтей также могут стать входными воротами инфекции. Из-за нарушения нервной проводимости (диабетическая нейропатия) у больных диабетом снижена болевая чувствительность, и даже серьезные повреждения кожи могут остаться незамеченными, что приведет в конечном итоге к инфицированию. Поэтому больные сахарным диабетом уделяют значительное внимание состоянию кожи, проходят специальное обучение по программе «Диабетическая стопа».
Для обработки мелких ранок ни в коем случае нельзя рекомендовать использовать спиртосодержащие растворы (йод, бриллиантовый зеленый) или раствор перманганата калия. Лучше всего обработать перекисью водорода, фурацилином, хлоргексидином или нанести специальные косметические средства, содержащие антибактериальные компоненты. При появлении признаков воспаления (его признаками являются покраснение, отек, болезненность) больному следует немедленно показаться врачу.
Грибковое поражение ногтей и кожи (микоз) при сахарном диабете
Источником грибковой инфекции является попадание на кожу возбудителей микозов. Ослабление иммунной защиты у больных диабетом приводит к тому, что грибок начинает активно размножаться. Поражения грибковыми инфекциями у больных с сахарным диабетом встречаются в 2 с лишним раза чаще, чем у здоровых людей.
Микоз ногтевой пластины (онихомикоз) проявляется изменением цвета ногтя, ее утолщением или расслоением. Утолщенный ноготь создает дополнительное давление на палец в обуви, в результате может образоваться диабетическая язва. Для уменьшения толщины ногтя пациенты с диабетом регулярно проводят механическую обработку пластины: шлифовку пилкой или пемзой.
Зуд, раздражение в складках кожи или в межпальцевом пространстве свидетельствуют о наличии грибкового поражения кожи. Для профилактики возникновения микозов кожи можно рекомендовать пациентам ежедневное применение косметических кремов, содержащих фунгицидные и антибактериальные комплексы. Грибковые инфекции прекрасно лечатся современными препаратами, как пероральными, так и для местного применения при условии, что они не повышают влажность между пальцами.
Для больных диабетом характерны повышенная потливость, нарушения терморегуляции, особенно в складках кожи, в результате чего возникают опрелости. Для предотвращения развития грибковой инфекции места с опрелостями рекомендуется обрабатывать тальком или профилактическими кремами, содержащими окись цинка.
Синдром диабетической стопы
Общеизвестно, что при диабете риск поражения стоп значительно выше, чем у других людей. Синдром диабетической стопы (СДС) — комплекс гнойно-деструктивных поражений нижних конечностей при диабете — является одним из серьезных осложнений сахарного диабета, часто приводящим к ампутации ноги. Достаточно красноречиво об этом свидетельствует хотя бы тот факт, что риск развития гангрены стоп у больных с диабетом выше в 10-15 раз.
При поражении периферических нервных окончаний кожа ног перестанет ощущать боль, изменения температуры, прикосновения. Это грозит высоким риском травмы. Больной может наступить на острый предмет, получить ожог, натереть ногу — и не почувствовать этого. Нарушения капиллярного кровотока (микроангиопатия) резко снижают способность раны заживать.
К проявлениям СДС относятся: трофические язвы; хронические, долго незаживающие гнойные раны; флегмоны стопы; остеомиелит костей стопы; гангрены одного или нескольких пальцев, всей стопы или ее части. Лечение диабетической стопы очень сложное и затратное, зачастую больные приходят к врачу уже на такой стадии развития осложнения, что спасти жизнь может только ампутация. Поэтому очень важно, чтобы пациенты знали, что раннее обращение к врачу, профилактика кожных поражений и осуществление ухода за ногами является необходимыми мероприятиями для предотвращения инвалидизации.
Забота о ногах при диабете значительно отличается от обычной гигиены у людей без сахарного диабета. Главным моментом лечения диабетической стопы является коррекция уровня сахара в крови, поэтому лечение проводит, как правило, хирург вместе с эндкринологом. Без коррекции углеводного обмена добиться хороших результатов в лечении инфекционных заболеваний кожи практически невозможно.
Для пациентов разработаны специальные правила по уходу за ногами, в поликлиниках работают кабинеты или отделения «Диабетической стопы».
Сегодня больные сахарным диабетом могут найти в аптеках все необходимое для специального ухода за кожей. Достаточный выбор дорогих импортных и эффективных, но доступных российских средств поможет сделать тщательный уход за кожей при сахарном диабете хорошей привычкой, улучшить качество жизни больных и избежать развития ряда серьезных осложнений
Синдром диабетической стопы: местное лечение ран
У 35% всех больных сахарным диабетом в той или иной степени выраженности наблюдается синдром диабетической стопы (СДС). Это патологическое состояние, вызываемое поражением периферических нервов, сосудов и, как следствие, мягких тканей, а затем и костей стопы. Проявляется острыми и хроническими язвами, поражением костей и суставов, на более поздних стадиях – гнойно-некротическими процессами. В запущенных случаях развивается гангрена, что приводит к ампутации стопы.
СДС требует комплексной терапии, тактика лечения в данном случае будет такова:
- Компенсация углеводного обмена.
- Системная антибиотикотерапия при нейропатически-инфицированной форме заболевания.
- При ишемической форме заболевания – ангиотерапия с систематической оценкой состояния кровотока.
- Полная разгрузка стопы.
- Ношение специальной ортопедической обуви.
- Подбор специализированных атравматических перевязочных материалов.
- Местная обработка ран с обязательным удалением участков гиперкератоза.
Соблюдение данных принципов позволяет достичь хороших результатов в консервативной терапии синдрома диабетической стопы, а конкретно – в лечении ран, в том числе и хронических, разной этиологии.
Местное лечение ран, а, как правило, при сахарном диабете раны быстро переходят в хроническую форму, заключается в следующем:
- Постоянное очищение раневой поверхности.
- Контроль количества и качества экссудата.
- Поддержание нормального баланса микрофлоры.
Аутолитическое очищение раны. В той или иной степени аутолиз происходит в любой ране. Это очень избирательный процесс с участием макрофагов и эндогенных протеолитических (катализирующих гидролиз пептидных связей в белках) ферментов, которые вызывают размягчение некротизированных структур и самопроизвольное отделение их от здоровых тканей. Влажные повязки Hydrosorb и Hydrocoll (гидрогели и гидроколлоиды) способны насыщать фагоцитарными клетками раневую среду, а также создавать необходимые условия для размягчения струпа и перехода в фазу грануляции раны. Если аутолитическое очищение не произошло в первые 72 часа, следует избрать другой способ очищения раны.
Ферментативное очищение. В данном случае аутолиз происходит под воздействием эндогенных ферментов: коллагеназы, эластазы, кислой гидролазы, мие-лопероксидазы, а также ферментов лизосом.
Хирургическая обработка раны. Является наиболее эффективным и быстрым способом удаления некротизированных тканей. Иссечение краев раны позволяет удалить старые и стареющие клетки, а также уменьшить бактериальное обсеменение здоровых тканей. Хирургическое вмешательство дает возможность преобразовать хроническую рану в острую в пределах зоны поражения. Как правило, хирургическая обработка показана для обширных ран с глубоким инфицированием либо при сепсисе. Хирургическая обработка необходима и при лечении нейропатических диабетических язв с гиперкератозными краями.
Механическая обработка ран. Наиболее распространенный метод обработки. Очень хорошие результаты дает использование современных увлажняющих повязок TenderWet, которые не только интенсивно увлажняют рану, но и способствуют физическому удалению из раны детрита (омертвевших тканей).
Выбор повязки в зависимости от вида раны
- Губки (PemaFoam) – оптимальные повязки для мокнущих ран. Они обеспечивают термоизоляцию и поддерживают влажную среду, при этом являются воздухопроницаемыми и обладают высокой поглощающей способностью. Губки не фрагментируются, их легко моделировать по форме раны.
- Альгинаты кальция. Они образуют гель при контакте с раневой поверхностью, поддерживают влажную среду, способствуют аутолитическому очищению и поэтому оптимальны для инфицированных ран и ран с обильным экссудатом. В данном случае альгинатная повязка, способствуя аутолизу раны, препятствует образованию струпа и ускоряет наступление пролиферативной стадии, то есть эпителизации раны. Пример хорошей альгинатной повязки – Sorbalgon. Контакт этой повязки с раневой поверхностью инициирует ионный обмен, результатом которого становится преобразование нерастворимого альгината кальция в растворимый, который затем легко удаляется из раны.
- Гидрогели (Hydrosorb). Такие повязки оптимальны для сухих ран, покрытых струпом. Они состоят из нерастворимых полимеров, создающих высокую концентрацию воды (до 90%) – гидроколлоидов, солевых растворов пропиленгликоля и пр. Такие повязки следует менять, в зависимости от состояния раны, каждые 24-72 часа.
- Гидроколлоиды (Hydrocoll). Такие повязки герметично закрывают раневую поверхность, прекращая доступ к ней воздуха. Анаэробная (безвоздушная) среда в данном случае будет препятствовать избыточному разрастанию грануляций. Гидроколлоиды содержат полисахариды и белки, которые могут при длительном применении стать причиной возникновения контактного аллергического дерматита, поэтому при ишемических ранах их применение строго противопоказано. Такие повязки предназначены для аутолитического очищения ран со средним и умеренным отделением экссудата.
- Пленочные повязки (Hydrofilm) – оптимальны в фазе грануляции и эпителизации раны, когда количество экссудата в ней становится незначительным. Такие повязки в большинстве своем непроницаемы для воды и бактерий, но пропускают кислород и водные испарения. Их можно оставлять на ране в течение длительного периода.
Поражение ног при сахарном диабете
Поражение ног при сахарном диабете
Поражение нижних конечностей при сахарном диабете (СД) можно условно разделить на несколько групп, однако, как правило, они встречаются в комбинации.
1. Периферическая нейропатия. Нейропатия проявляется болью, ощущением ползания мурашек, судорогами, ощущением «жжения» в стопах, которые усиливаются в вечернее и ночное время.
При этом же, нервные волокна, отвечающие за температурную, болевую, тактильную и вибрационную чувствительность теряют свою чувствительность, что может приводить к трагическим последствиям, если не организовать надлежащий уход за ногами. Это значит, что вы можете не почувствовать травму: например, вы можете не заметить инородный предмет в ботинке или ожог при согревании ног около батареи или в ножной ванночке до тех пор, пока уже не образуется рана.
2. Деформация пальцев и свода стопы.Поражение нервных волокон может привести к деформации пальцев и свода стопы, что, в свою очередь, также может закончиться язвенными дефектами стоп. Как правило, деформации являются последствием ношения неправильно подобранной обуви, что так же может приводить к повышенному мозолеобразованию, развитию гиперкератоза (болезнь кожи, связанная с повышенной скоростью деления клеток рогового слоя и нарушением процесса их слущивания).
Если у вас есть какие-либо изменения: косточки», плоскостопие, деформация пальцев — спросите своего врача, где можно заказать или приобрести ортопедическую обувь. Ношение индивидуальной ортопедической обуви — обязательная профилактика возникновения язв стопы.
3. Снижение кровотока в артериях нижних конечностей (атеросклероз артерий нижних конечностей).
Основными причинами развития атеросклероза при сахарном диабете являются:
- плохой контроль уровня сахара в крови;
- высокое артериальное давление;
- повышение или снижение уровня холестерина;
- курение.
Главным симптомом атеросклеротического поражения артерий нижних конечностей является возникновение болей при ходьбе — так называемая перемежающаяся хромота.
Если вас беспокоят подобные симптомы, обязательно обратитесь к своему лечащему врачу для выяснения причин.
Чтобы приостановить прогрессирование атеросклеротического процесса, необходимо незамедлительно бросить курить, контролировать свое давление и принимать назначенные врачом препараты регулярно, для поддержания нормального уровня АД.
В некоторых случаях могут быть эффективны препараты, улучшающие периферический кровоток. Нередко, при плохом кровообращении ваши ноги могут мерзнуть.
Помните, что нельзя согревать ноги на батарее, у открытого огня, парить в горячей воде – это может привести к образованию ожогов и язвенных дефектов, поскольку у вас также может быть нейропатия, т.е. вы не будете чувствовать высокую температуру. Лучший способ согреть ноги – носить теплые носки.
Синдромом диабетической стопы (СДС) называют сочетание данных осложнений сахарного диабета на ноги, которые представляют непосредственную угрозу или развитие язвенно-некротических процессов и гангрены стопы.
Чтобы предотвратить развитие СДС необходимо соблюдать несколько правил:
- адекватный контроль за уровнем сахара в крови;
- контроль уровня АД и прием гипотензивных препаратов.
- уход за стопами.
Про последний пункт поговорим подробнее. Образовавшиеся язвенные дефекты и раны у пациентов с СД лечатся длительно и не всегда успешно, что связано с особенностями течения СД. Поэтому профилактика таких состояний является крайне важной.
Что нужно делать?
- Ежедневно самостоятельно или с участием членов семьи осматривайте стопы, состояние кожи, включая промежутки между пальцами.
- Немедленно сообщите лечащему врачу о наличии потертостей, порезов, трещин, царапин, ран и других повреждений кожи.
- Ежедневно мойте ноги теплой водой (температура ниже 37 С, проверяйте воду рукой, а не ногой), просушивайте стопы аккуратно, мягким полотенцем, промакивающими движениями, не забывая о межпальцевых промежутках.
- При наличии ороговевшей кожи обработайте эти участки пемзой или специальной пилкой для кожи (не металлической). Не пользуйтесь для этих целей лезвием или ножницами. А лучше обратиться к специалисту — подологу, который специализируются на обработке стоп у пациентов с СД.
- Не используйте химические препараты или пластыри для удаления мозолей и ороговевшей кожи.
- При сухой коже стоп после мытья смажьте их кремом, содержащим мочевину, кроме межпальцевых промежутков.
- Осторожно обрабатывайте ногти, не закругляя уголки, используя пилочку (не металлическую).
- Для согревания ног пользуйтесь теплыми носками, а не грелкой или горячей водой, которые могут вызвать ожог из-за снижения чувствительности.
- Носите бесшовные (или со швами наружу) носки/колготы из хлопчатобумажной или другой натуральной ткани, меняйте их ежедневно.
- Не ходите босиком дома и на улице, не надевайте обувь на босую ногу.
- Проконсультируйтесь с ортопедом, нужно ли вам носить профилактическую или сложную ортопедическую обувь.
- Ежедневно осматривайте обувь: нет ли в ней инородного предмета, не завернулась ли стелька, так как это может привести к потертости кожи стоп.
- При повреждении кожи (трещина, царапина, порез) не используйте спиртосодержащие и красящие растворы. Используйте для обработки бесцветные водные антисептические растворы — Хлоргексидин, Диоксидин.
Берегите свои ноги и будьте здоровы!
Список литературы:
- «Алгоритмы специализированной медицинской помощи больным сахарным диабетом» Под редакцией И.И. Дедова, М.В. Шестаковой, А.Ю. Майорова 2019.
- «Диабетическая стопа. Руководство для врачей». Удовиченко О.В., Грекова Н.М. М.: Практическая медицина, 2010. — 272 с.
Вероятность развития инсульта, плохое заживление ран и еще 11 важных фактов о сахарном диабете
Справка
Сахарный диабет — это группа метаболических заболеваний, общим для которых является повышение уровня глюкозы в крови. Обычно выделяют два основных типа: сахарный диабет 1 типа (ранее называемый инсулинзависимый) и сахарный диабет 2 типа (условно называемым инсулиннезависимым).
По механизму развития и по способу терапии два данных типа очень сильно отличаются.
При первом типе сахарного диабета не вырабатывается инсулин — гормон поджелудочной железы, который способствует усвоению глюкозы. При нехватке инсулина глюкоза не может попасть в ткани, и ее уровень повышается в крови. Единственный способ лечения – введение инсулина. Если этого не делать, очень быстро развиваются осложнения, либо может наступить гипергликемическая кома.
Сахарный диабет 2 типа — заболевание, при котором своего инсулина в крови много, но он не может адекватно сработать из-за развития инсулинорезистентности — невосприимчивости к нему. И в данном случае лечение чаще направлено на улучшение чувствительности тканей к своему инсулину, либо на снижение уровня глюкозы в крови другими способами (например, выведение ее избытка почками).
При втором типе сахарного диабета также применяют инсулин в лечении (поэтому и ушли от старого названия — инсулиннезависимого диабета). Однако чаще инсулин добавляют на более поздних стадиях, либо при ситуациях, когда запрещены таблетированные препараты (на время операций, во время беременности). При сахарном диабете 2 типа развиваются те же осложнения, что и при первом типе, однако острые осложнения (такие как кома) более редки.
1. Правда ли, что если постоянно мучает жажда и сохнет во рту — это первый симптом диабета? Как отличить диабетическую жажду. И почему вообще возникает эта жажда
Сухость во рту, жажда, учащенное мочеиспускание обычно являются первыми симптомами, позволяющими заподозрить у себя сахарный диабет. Однако у пожилых людей этих признаков может и не быть, ввиду снижения чувствительности центра жажды. Стоит также обращать внимание на общую слабость, утомляемость, похудение, зуд кожных покровов (также в области половых органов, об этом обычно стесняются говорить), и особенно если длительное время не заживают даже самые незначительные ранки.
Жажда при сахарном диабете носит вторичный характер. В норме глюкоза не должна выделяться с мочей, почки ее задерживают и «сохраняют» в организме. Но при сахарном диабете ее концентрация в крови настолько велика, что усиливается выведение глюкозы с почками. А глюкоза, являясь крупной молекулой, в свою очередь «тянет» за собой воду. Получается что человек за сутки может потерять до 4-5 литров воды, что, конечно, приводит к выраженной жажде.
2. Правда ли, что если есть много сладкого, может развиться диабет 2 типа?
Существует миф, что диабет возникает из-за того, что «переели сладкого». Однако это совершенно не верно. Диабет 1 типа — заболевание, которое проявляется при очень выраженном повреждении клеток, вырабатывающих инсулин. Повреждение происходит чаще вследствие аутоимунного повреждения или генетических дефектов, и, количество съеденных конфет тут совершенно ни при чем. Сахарный диабет 2 типа — всегда имеет наследственную предрасположенность. Но даже если у вас в семье не было известно случаев сахарного диабета, есть вероятность того, что они просто были не диагностированы.
При длительном потреблении сладкого, повышении веса, низкой физической активности и наследственной предрасположенности – всех этих факторах вкупе — развивается инсулинорезистентность, что, как следствие, приводит к сахарному диабету 2 типа.
Опыт лечения длительно незаживающих ран у больных синдромом диабетической стопы
Жолдошбеков, Е. Ж. Опыт лечения длительно незаживающих ран у больных синдромом диабетической стопы / Е. Ж. Жолдошбеков, Т. И. Чаканов. — Текст : непосредственный // Молодой ученый. — 2016. — № 23 (127). — С. 140-142. — URL: https://moluch.ru/archive/127/35197/ (дата обращения: 20.07.2021).
Часто нижние конечности больного сахарным диабетом осложняются длительно незаживающими ранами, причинами которых могут стать мозоли, царапины, ожоги. Последние в свою очередь могут стать причиной тяжелых гнойно-некротических осложнений. Местное использование озонированного раствора благотворно влияет на процесс очищения, регенерации и репарации длительно незаживающих ран нижних конечностей у больных сахарным диабетом.
Ключевые слова: сахарный диабет, рана, гной, некроз, озон
В области хирургии остаются актуальными проблемы лечения длительно незаживающих ран, так как в мире еще не создан идеальный препарат или перевязочный материал, который бы способствовал скорейшему заживлению раны. Еще в 2000 году в Мельбурне на первом Всемирном конгрессе по заживлению ран были представлены результаты опытов в изучении репарации различных тканей и способов влияния на этот процесс, создания оптимальных средств лечения и предотвращения повторного возникновения хронических ран. Отмечено, что раневой процесс у больных сахарным диабетом имеет свои особенности — это низкая скорость эпителизации, склонность к генерализации инфекционного процесса, отрицательное влияние сопутствующих заболеваний и т. д.
Известно, что мозоли, язвы, мелкие царапины у больных сахарным диабетом могут служить причиной тяжелых гнойных осложнений и приблизительно у 3 % больных СД (сахарный диабет) становятся непосредственной причиной высоких ампутаций нижних конечностей, а длительность госпитализации больных с гнойно-некротическими поражениями стоп на фоне диабета составляет в среднем 86–91 день и на 47 % превышает таковую при других осложнениях диабета и часто протекает как сепсис. (1,2,3).
Материал иметоды исследования: Под нашим наблюдением находились 84 больных с длительно незаживающими ранами и синдромом диабетической стопы. Средний возраст поступивших составил 53,6 лет. Мужчины и женщины встречались с одинаковой частотой (52,3 % и 47,7 %). У всех был СД 2 типа средней и тяжелой степенью тяжести.
Для контроля эффективности лечения проводили цитологическое исследование отпечатков раны, измерение средней площади и макроскопические изменения в ране. Это средние сроки очищения раны, отхождение гиперемии, появление грануляции и эпителизации.
Результаты иобсуждения. С момента поступления больных проводилась сахароснижающая, метаболическая, вазоактивная и антибактериальная терапия.
Сахароснижающая терапия осуществлялась с целью достижения нормогликемии. Чаще всего больных переводили на простой инсулин, а по достижении стойкой компенсации на инсулин пролонгированного действия.
Особое внимание уделяли местному лечению. Проводили внимательный осмотр стопы в условиях перевязочного кабинета. Обращали внимание на диаметр раны, глубину, область локализации, дно раны, наличие и распространенность гнойной инфекции, некротических тканей. Раны в основном локализовались на местах мозолей, где стопа испытывала наибольшее давление. Вокруг раны обрабатывали спиртом, а саму рану с использованием антисептических растворов. Чаще всего использовали 3 % раствор перекиси водорода, диоксидин. Обычно вокруг язв образовывается плотная мозолистая ткань, которая не давала развитию грануляции. Проводили внимательное иссечение некротических и мозолистых тканей не повреждая здоровую ткань.
В литературе сообщается об эффективности различных концентраций озона. При изучении физико-химических свойств этих концентраций, очевидно, что озон на физиологическом растворе содержится лишь в течение 3–4 часов далее он разрушается, а при концентрации 8 мг/л он сохраняется максимум 10–12 часов при соответствующем хранении. Из этого следует, что этими растворами можно обрабатывать только рану. Учитывая эти свойства, мы использовали озонированное масло в лечении гнойных ран. Озонированное масло разработано институтом физики НАН КР (патент № 119305).
В первую фазу гнойного процесса применяли концентрацию озона 4,0 мг/л, а для стимуляции репаративных процессов 2,0 мг/л. Накладывали повязки с озонированным маслом, которые менялись один раз в сутки. Лишь у 8 (4,3 %) больных — каждые 12 часов из-за обильных гнойных выделений.
Для сравнения эффективности обследовано 36 аналогичных пациентов, которым проводилась перевязка с мазью левомиколь.
Таблица 1
Показатели цитограммы у больных с диабетическими язвами
|
№ |
Вид цитограммы |
Показатели в сутках |
|||
|
При поступлении |
6–7 сутки |
12 сутки |
|||
|
1 |
Некротический тип |
55 43,0 |
29 22,6 |
11 8,6 |
|
|
2 |
Дегенеративно-воспалительный тип |
39 |
22 |
10 |
|
|
30,5 |
17,2 |
7,8 |
|||
|
3 |
Воспалительный тип |
26 |
31 |
9 |
|
|
20,3 |
24,2 |
7,0 |
|||
|
4 |
Воспалительно-регенераторный тип |
8 6,2 |
32 25,0 |
42 32,8 |
|
|
5 |
Регенераторный тип |
— |
14 11,0 |
56 43,8 |
|
|
Всего |
128 |
128 |
128 |
||
|
100,0 |
100,0 |
100,0 |
|||
При поступлении некротический тип был у 55 (43,0 %) больных, регенераторный не было ни у одного. Вялотекущий т. е. дегенеративно-воспалительный типу 39 (30,5 %), а на 12 сутки некротический у 11(8,6 %), регенераторный у 56 (43,8 %) пациентов.
У больных СД течение раневого процесса отличается вялым течением. Раневой экссудат большей частью состояло из значительного числа дегенеративных нейтрофилов небольшого числа бластных клеток. В период очищения в ране появились небольшое количество других клеточных элементов.
Таблица 2
Изменение средней площади язвы вдинамике
|
№ |
Сроки исследования |
Стат. показатели |
Показатели средней плошали ран |
|
1. |
1 сутки |
М± m |
154,4± 9,5 |
|
2. |
10 сутки |
М± m Р |
131,3 ± 11,3 |
|
3. |
20 сутки |
М ± m Р Р |
64,5 ±10,62 |
Средняя площадь раны составило 154,4± 9,5 и сокращалась в среднем на 1,4 % за первые 10 дней (131.3 ± 11,3), а в последующие дни на 2,9 % (64,5 ± 10,62).
Заживление язв в большем случае зависело от формы поражения стопы т. е. заинтересованность системы микроциркуляции или ограничивается с поражением иннервации. Нейропатические язвы хорошо заживали при разгрузке стопы и наблюдалась хороший эффект от проводимого лечения, что нельзя сказать о ишемической или нейроишемической язве.
Улучшение состояния раны было заметно уже с первых суток. Исчезновение отека, гиперемии и отделяемого из раны было замечено уже на 5–6 сутки. Раны полностью очистились на 11 сутки, а начало эпителизации отмечались на 14 сутки. Среднее пребывание на койке составило 18,7 к/д. В контрольной группе данные показатели заметно отставали в среднем на 3–5 суток.
Таблица 3
Показатели макроскопических изменений раны вдинамике
|
№ |
Характеристика ран |
Динамика (в сутках) показателей |
|
|
осн. гр. |
контр. гр. |
||
|
1. |
Спадение отека |
5,4+2,6 |
7,6+1,1 |
|
2. |
Уменьшение гиперемии |
6,1+1,9 |
9,4+0,8 |
|
3. |
Уменьшение отделяемого |
6,4+2,3 |
10,1+2,1 |
|
4. |
Полное очищение ран |
11,3+1,4 |
14,6+2,7 |
|
5. |
Появление грануляции |
12,1+2,2 |
15,8+0,7 |
|
6. |
Начало эпителизации |
14,4+1,5 |
18,3+1,4 |
Выводы. Таким образом, Использование озонированных растворов благоприятно воздействует на течение раневого процесса. Ни в одном случае не было прогрессирование гнойного процесса. Среднее пребывание на койке сократилась на 8 к/д.
Литература:
- Бромбин А. И., Пацинина С. Н. Сепсис как причина летальности больных с синдромом диабетической стопы // Акт. пробл. совр. эндокринологии / Матер. IV Всерос. конгр. эндокр. — С-Петер. — 2001. — С.35.
- Ляпис М. А., Герасимчук П. А. Обоснование стандартов комплексного лечения синдрома стопы диабетика // Стандарты диагностики и лечения в гнойной хирургии. — 2001. — С. 140–147.
- Reiber G. E., Boyko E. J., Smith D. G. Lower extremity foot ulcer and amputations in diabetes. In: Harris M. I., Cowie C., Stem M. P. eds. Diabetes in America.2.2002; 95–1468.
Основные термины (генерируются автоматически): сахарный диабет, рана, больной, озонированное масло, некротический тип, раневой процесс, сутки.
Диабет и заживление ран: причины, осложнения и профилактика
Если у человека диабет, заживление ран может занять больше времени, что может увеличить риск развития инфекций и других осложнений.
Человек, который хорошо справляется со своим диабетом, может улучшить скорость заживления ран и снизить вероятность развития тяжелой инфекции.
По данным Центров по контролю за заболеваниями (CDC), около 30,3 миллиона человек в США страдают диабетом, и у многих из этих людей возникают осложнения, вызванные инфицированными ранами.
В этой статье мы рассмотрим влияние диабета на заживление ран и способы снижения риска осложнений.
Поделиться на PinterestУ людей с диабетом раны заживают медленнее и подвержены инфекциям.Незначительные раны, порезы и ожоги — несчастная, но неизбежная часть жизни. Однако у людей с диабетом эти травмы могут привести к серьезным проблемам со здоровьем.
У многих людей с диабетом появляются раны, которые медленно заживают, плохо заживают или никогда не заживают.Иногда может развиться инфекция.
Инфекция может распространиться на ткани и кости около раны или более отдаленные участки тела. В некоторых случаях и без неотложной помощи инфекция может быть опасной для жизни или даже быть смертельной.
Даже если в ране не развивается инфекция, медленное заживление может отрицательно повлиять на общее состояние здоровья и качество жизни человека. Порезы или травмы стоп или ног могут затруднить ходьбу или сделать упражнения болезненными.
Очень важно, чтобы люди, страдающие диабетом, контролировали уровень сахара в крови, чтобы снизить риск медленно заживающих ран и осложнений, включая язвы стопы.
По некоторым данным, язвы стопы развиваются примерно у 1 из 4 человек с диабетом. Язвы стопы — это болезненные язвы, которые в конечном итоге могут привести к ампутации стопы.
Согласно статье в American Journal of Managed Care ( AMJC ), в Соединенных Штатах ежедневно проводится около 230 ампутаций в результате диабета.
Исследование 2013 года обнаружило четкую корреляцию между уровнем глюкозы в крови и заживлением ран.
Исследование показало, что люди, перенесшие операцию по поводу ран хронического диабета, с большей вероятностью полностью зажили, если они хорошо контролировали уровень глюкозы в крови во время операции.
Диабет вызывает нарушение выработки организмом или чувствительности к инсулину, гормону, который позволяет клеткам брать и использовать глюкозу из кровотока для получения энергии. Это нарушение выработки инсулина затрудняет регулирование уровня глюкозы в крови для организма.
Когда уровень глюкозы в крови остается постоянно высоким, это ухудшает функцию белых кровяных телец. Лейкоциты играют центральную роль в иммунной системе. Когда белые кровяные тельца не могут правильно функционировать, организм менее способен бороться с бактериями и закрывать раны.
У людей с неконтролируемым диабетом может развиться нарушение кровообращения. По мере замедления кровообращения кровь движется медленнее, что затрудняет доставку питательных веществ к ранам. В результате травмы заживают медленно или вообще не заживают.
Диабет также может вызывать невропатию (повреждение нервов), которая также может влиять на заживление ран. Неконтролируемый уровень глюкозы в крови может повредить нервы, вызывая онемение в этой области. Это может означать, что люди с диабетом, получившие травму ног, могут не знать о травме.
Если человек не знает о травме, он может не получить лечения, что может привести к ухудшению состояния раны. Сочетание медленного заживления и снижения чувствительности в этой области значительно увеличивает риск заражения.
Люди с диабетом 1 или 2 типа имеют повышенный риск развития бактериальной инфекции в ране.
Факторы, которые могут увеличить этот риск, включают:
- нарушение потоотделения
- сухая и потрескавшаяся кожа
- инфекции ногтей на ногах
- аномалии стопы, такие как стопа Шарко
Другие способы, которыми диабет может повлиять на заживление ран, включают:
- снижение производство гормонов роста и заживления
- снижение производства и восстановления новых кровеносных сосудов
- ослабленный кожный барьер
- снижение выработки коллагена
Люди, плохо заживающие раны из-за воздействия диабета на нервы и кровеносные сосуды, также могут испытывать другие осложнения. К ним относятся болезни сердца, почек и проблемы с глазами.
Если необработанная рана инфицирована, инфекция может локально распространиться на мышцы и кости. Врачи называют это остеомиелитом.
Если инфекция развивается в ране и не лечится, она может перейти в стадию гангрены. Гангрена — частая причина ампутаций у людей, теряющих конечности в результате диабета.
Иногда у людей с неконтролируемыми инфекциями развивается сепсис, который возникает, когда инфекция распространяется в кровоток. Сепсис может быть опасным для жизни.
Люди с диабетом могут использовать определенные стратегии, чтобы сократить время, необходимое для заживления раны. К ним относятся контроль уровня глюкозы в крови, тщательный уход за ногами и лечение ран по мере их возникновения.
Уход за ногами при диабете
Соответствующий уход за ногами включает:
- Ежедневное мытье ног
- похлопывание по коже перед нанесением увлажняющего крема
- избегание ходьбы босиком
- осторожная стрижка ногтей на ногах
- в удобной обуви
- осмотр ступней и осмотр ног обувь ежедневно
- , чтобы врач проверял ступни при каждом посещении
Обработка ран
Очень важно, чтобы люди с диабетом внимательно следили за своими ранами.Хотя раны могут заживать медленно, это ненормально, если они остаются открытыми в течение нескольких недель, распространяются, сочатся или становятся чрезвычайно болезненными.
Хотя инфекция может развиться не в каждой язве или ране, первым шагом к ее предотвращению является очистка раны и наложение чистой повязки. Повторяйте это ежедневно.
Людям с диабетом может быть хорошей идеей носить обувь и носки при ходьбе, особенно если образовалась рана. Хождение босиком увеличивает риск заражения.
Людям, страдающим диабетом любого типа, следует обратиться за лечением, если на их стопе образовалась рана, которая не заживает. Человеку часто необходимо принимать антибиотики для борьбы с любыми инфекциями, и может потребоваться госпитализация, если рана серьезная.
Контроль уровня глюкозы
Люди, которые контролируют уровень глюкозы в крови, реже получают тяжелые незаживающие раны.
Людям с диабетом 1 типа необходимо пожизненно принимать инсулин, чтобы контролировать уровень сахара в крови.У людей с диабетом 2 типа есть больше вариантов — помимо приема инсулина и других лекарств, внесение некоторых изменений в образ жизни, таких как здоровая диета, регулярные упражнения и контроль веса, могут значительно улучшить уровень сахара в крови.
Эти изменения в образе жизни могут даже позволить человеку справиться с диабетом без лекарств.
Людям с диабетом 1 и 2 типа может помочь диета с ограничением углеводов. Поговорите с врачом, который составит индивидуальный план питания, включающий определенное количество углеводов, которые человек должен есть каждый день.
Если у человека диабет, незаживающая рана может быстро стать опасной для жизни. Положительный прогноз для медленно заживающих ран зависит от своевременного лечения и эффективного контроля уровня глюкозы.
Людям с диабетом следует немедленно обратиться к врачу, если у них появятся серьезные или болезненные раны, которые не заживают через несколько дней, или если кажется, что появилась инфекция.
Может помочь сочетание агрессивного лечения антибиотиками, очистки ран, хирургического удаления мертвых тканей и более эффективного контроля уровня глюкозы.Если рана не поддается лечению, может потребоваться ампутация.
Людям следует принимать профилактические меры до того, как разовьются раны, чтобы снизить риск осложнений заживления ран.
Диабет и заживление ран: причины, осложнения и профилактика
Если у человека диабет, заживление ран может занять больше времени, что может увеличить риск развития инфекций и других осложнений.
Человек, который хорошо справляется со своим диабетом, может улучшить скорость заживления ран и снизить вероятность развития тяжелой инфекции.
По данным Центров по контролю за заболеваниями (CDC), около 30,3 миллиона человек в США страдают диабетом, и у многих из этих людей возникают осложнения, вызванные инфицированными ранами.
В этой статье мы рассмотрим влияние диабета на заживление ран и способы снижения риска осложнений.
Поделиться на PinterestУ людей с диабетом раны заживают медленнее и подвержены инфекциям.Незначительные раны, порезы и ожоги — несчастная, но неизбежная часть жизни.Однако у людей с диабетом эти травмы могут привести к серьезным проблемам со здоровьем.
У многих людей с диабетом появляются раны, которые медленно заживают, плохо заживают или никогда не заживают. Иногда может развиться инфекция.
Инфекция может распространиться на ткани и кости около раны или более отдаленные участки тела. В некоторых случаях и без неотложной помощи инфекция может быть опасной для жизни или даже быть смертельной.
Даже если в ране не развивается инфекция, медленное заживление может отрицательно повлиять на общее состояние здоровья и качество жизни человека.Порезы или травмы стоп или ног могут затруднить ходьбу или сделать упражнения болезненными.
Очень важно, чтобы люди, страдающие диабетом, контролировали уровень сахара в крови, чтобы снизить риск медленно заживающих ран и осложнений, включая язвы стопы.
По некоторым данным, язвы стопы развиваются примерно у 1 из 4 человек с диабетом. Язвы стопы — это болезненные язвы, которые в конечном итоге могут привести к ампутации стопы.
Согласно статье в American Journal of Managed Care ( AMJC ), в Соединенных Штатах ежедневно проводится около 230 ампутаций в результате диабета.
Исследование 2013 года обнаружило четкую корреляцию между уровнем глюкозы в крови и заживлением ран.
Исследование показало, что люди, перенесшие операцию по поводу ран хронического диабета, с большей вероятностью полностью зажили, если они хорошо контролировали уровень глюкозы в крови во время операции.
Диабет вызывает нарушение выработки организмом или чувствительности к инсулину, гормону, который позволяет клеткам брать и использовать глюкозу из кровотока для получения энергии. Это нарушение выработки инсулина затрудняет регулирование уровня глюкозы в крови для организма.
Когда уровень глюкозы в крови остается постоянно высоким, это ухудшает функцию белых кровяных телец. Лейкоциты играют центральную роль в иммунной системе. Когда белые кровяные тельца не могут правильно функционировать, организм менее способен бороться с бактериями и закрывать раны.
У людей с неконтролируемым диабетом может развиться нарушение кровообращения. По мере замедления кровообращения кровь движется медленнее, что затрудняет доставку питательных веществ к ранам. В результате травмы заживают медленно или вообще не заживают.
Диабет также может вызывать невропатию (повреждение нервов), которая также может влиять на заживление ран. Неконтролируемый уровень глюкозы в крови может повредить нервы, вызывая онемение в этой области. Это может означать, что люди с диабетом, получившие травму ног, могут не знать о травме.
Если человек не знает о травме, он может не получить лечения, что может привести к ухудшению состояния раны. Сочетание медленного заживления и снижения чувствительности в этой области значительно увеличивает риск заражения.
Люди с диабетом 1 или 2 типа имеют повышенный риск развития бактериальной инфекции в ране.
Факторы, которые могут увеличить этот риск, включают:
- нарушение потоотделения
- сухая и потрескавшаяся кожа
- инфекции ногтей на ногах
- аномалии стопы, такие как стопа Шарко
Другие способы, которыми диабет может повлиять на заживление ран, включают:
- снижение производство гормонов роста и заживления
- снижение производства и восстановления новых кровеносных сосудов
- ослабленный кожный барьер
- снижение выработки коллагена
Люди, плохо заживающие раны из-за воздействия диабета на нервы и кровеносные сосуды, также могут испытывать другие осложнения. К ним относятся болезни сердца, почек и проблемы с глазами.
Если необработанная рана инфицирована, инфекция может локально распространиться на мышцы и кости. Врачи называют это остеомиелитом.
Если инфекция развивается в ране и не лечится, она может перейти в стадию гангрены. Гангрена — частая причина ампутаций у людей, теряющих конечности в результате диабета.
Иногда у людей с неконтролируемыми инфекциями развивается сепсис, который возникает, когда инфекция распространяется в кровоток. Сепсис может быть опасным для жизни.
Люди с диабетом могут использовать определенные стратегии, чтобы сократить время, необходимое для заживления раны. К ним относятся контроль уровня глюкозы в крови, тщательный уход за ногами и лечение ран по мере их возникновения.
Уход за ногами при диабете
Соответствующий уход за ногами включает:
- Ежедневное мытье ног
- похлопывание по коже перед нанесением увлажняющего крема
- избегание ходьбы босиком
- осторожная стрижка ногтей на ногах
- в удобной обуви
- осмотр ступней и осмотр ног обувь ежедневно
- , чтобы врач проверял ступни при каждом посещении
Обработка ран
Очень важно, чтобы люди с диабетом внимательно следили за своими ранами.Хотя раны могут заживать медленно, это ненормально, если они остаются открытыми в течение нескольких недель, распространяются, сочатся или становятся чрезвычайно болезненными.
Хотя инфекция может развиться не в каждой язве или ране, первым шагом к ее предотвращению является очистка раны и наложение чистой повязки. Повторяйте это ежедневно.
Людям с диабетом может быть хорошей идеей носить обувь и носки при ходьбе, особенно если образовалась рана. Хождение босиком увеличивает риск заражения.
Людям, страдающим диабетом любого типа, следует обратиться за лечением, если на их стопе образовалась рана, которая не заживает. Человеку часто необходимо принимать антибиотики для борьбы с любыми инфекциями, и может потребоваться госпитализация, если рана серьезная.
Контроль уровня глюкозы
Люди, которые контролируют уровень глюкозы в крови, реже получают тяжелые незаживающие раны.
Людям с диабетом 1 типа необходимо пожизненно принимать инсулин, чтобы контролировать уровень сахара в крови.У людей с диабетом 2 типа есть больше вариантов — помимо приема инсулина и других лекарств, внесение некоторых изменений в образ жизни, таких как здоровая диета, регулярные упражнения и контроль веса, могут значительно улучшить уровень сахара в крови.
Эти изменения в образе жизни могут даже позволить человеку справиться с диабетом без лекарств.
Людям с диабетом 1 и 2 типа может помочь диета с ограничением углеводов. Поговорите с врачом, который составит индивидуальный план питания, включающий определенное количество углеводов, которые человек должен есть каждый день.
Если у человека диабет, незаживающая рана может быстро стать опасной для жизни. Положительный прогноз для медленно заживающих ран зависит от своевременного лечения и эффективного контроля уровня глюкозы.
Людям с диабетом следует немедленно обратиться к врачу, если у них появятся серьезные или болезненные раны, которые не заживают через несколько дней, или если кажется, что появилась инфекция.
Может помочь сочетание агрессивного лечения антибиотиками, очистки ран, хирургического удаления мертвых тканей и более эффективного контроля уровня глюкозы.Если рана не поддается лечению, может потребоваться ампутация.
Людям следует принимать профилактические меры до того, как разовьются раны, чтобы снизить риск осложнений заживления ран.
Диабет и заживление ран: причины, осложнения и профилактика
Если у человека диабет, заживление ран может занять больше времени, что может увеличить риск развития инфекций и других осложнений.
Человек, который хорошо справляется со своим диабетом, может улучшить скорость заживления ран и снизить вероятность развития тяжелой инфекции.
По данным Центров по контролю за заболеваниями (CDC), около 30,3 миллиона человек в США страдают диабетом, и у многих из этих людей возникают осложнения, вызванные инфицированными ранами.
В этой статье мы рассмотрим влияние диабета на заживление ран и способы снижения риска осложнений.
Поделиться на PinterestУ людей с диабетом раны заживают медленнее и подвержены инфекциям.Незначительные раны, порезы и ожоги — несчастная, но неизбежная часть жизни.Однако у людей с диабетом эти травмы могут привести к серьезным проблемам со здоровьем.
У многих людей с диабетом появляются раны, которые медленно заживают, плохо заживают или никогда не заживают. Иногда может развиться инфекция.
Инфекция может распространиться на ткани и кости около раны или более отдаленные участки тела. В некоторых случаях и без неотложной помощи инфекция может быть опасной для жизни или даже быть смертельной.
Даже если в ране не развивается инфекция, медленное заживление может отрицательно повлиять на общее состояние здоровья и качество жизни человека.Порезы или травмы стоп или ног могут затруднить ходьбу или сделать упражнения болезненными.
Очень важно, чтобы люди, страдающие диабетом, контролировали уровень сахара в крови, чтобы снизить риск медленно заживающих ран и осложнений, включая язвы стопы.
По некоторым данным, язвы стопы развиваются примерно у 1 из 4 человек с диабетом. Язвы стопы — это болезненные язвы, которые в конечном итоге могут привести к ампутации стопы.
Согласно статье в American Journal of Managed Care ( AMJC ), в Соединенных Штатах ежедневно проводится около 230 ампутаций в результате диабета.
Исследование 2013 года обнаружило четкую корреляцию между уровнем глюкозы в крови и заживлением ран.
Исследование показало, что люди, перенесшие операцию по поводу ран хронического диабета, с большей вероятностью полностью зажили, если они хорошо контролировали уровень глюкозы в крови во время операции.
Диабет вызывает нарушение выработки организмом или чувствительности к инсулину, гормону, который позволяет клеткам брать и использовать глюкозу из кровотока для получения энергии. Это нарушение выработки инсулина затрудняет регулирование уровня глюкозы в крови для организма.
Когда уровень глюкозы в крови остается постоянно высоким, это ухудшает функцию белых кровяных телец. Лейкоциты играют центральную роль в иммунной системе. Когда белые кровяные тельца не могут правильно функционировать, организм менее способен бороться с бактериями и закрывать раны.
У людей с неконтролируемым диабетом может развиться нарушение кровообращения. По мере замедления кровообращения кровь движется медленнее, что затрудняет доставку питательных веществ к ранам. В результате травмы заживают медленно или вообще не заживают.
Диабет также может вызывать невропатию (повреждение нервов), которая также может влиять на заживление ран. Неконтролируемый уровень глюкозы в крови может повредить нервы, вызывая онемение в этой области. Это может означать, что люди с диабетом, получившие травму ног, могут не знать о травме.
Если человек не знает о травме, он может не получить лечения, что может привести к ухудшению состояния раны. Сочетание медленного заживления и снижения чувствительности в этой области значительно увеличивает риск заражения.
Люди с диабетом 1 или 2 типа имеют повышенный риск развития бактериальной инфекции в ране.
Факторы, которые могут увеличить этот риск, включают:
- нарушение потоотделения
- сухая и потрескавшаяся кожа
- инфекции ногтей на ногах
- аномалии стопы, такие как стопа Шарко
Другие способы, которыми диабет может повлиять на заживление ран, включают:
- снижение производство гормонов роста и заживления
- снижение производства и восстановления новых кровеносных сосудов
- ослабленный кожный барьер
- снижение выработки коллагена
Люди, плохо заживающие раны из-за воздействия диабета на нервы и кровеносные сосуды, также могут испытывать другие осложнения. К ним относятся болезни сердца, почек и проблемы с глазами.
Если необработанная рана инфицирована, инфекция может локально распространиться на мышцы и кости. Врачи называют это остеомиелитом.
Если инфекция развивается в ране и не лечится, она может перейти в стадию гангрены. Гангрена — частая причина ампутаций у людей, теряющих конечности в результате диабета.
Иногда у людей с неконтролируемыми инфекциями развивается сепсис, который возникает, когда инфекция распространяется в кровоток. Сепсис может быть опасным для жизни.
Люди с диабетом могут использовать определенные стратегии, чтобы сократить время, необходимое для заживления раны. К ним относятся контроль уровня глюкозы в крови, тщательный уход за ногами и лечение ран по мере их возникновения.
Уход за ногами при диабете
Соответствующий уход за ногами включает:
- Ежедневное мытье ног
- похлопывание по коже перед нанесением увлажняющего крема
- избегание ходьбы босиком
- осторожная стрижка ногтей на ногах
- в удобной обуви
- осмотр ступней и осмотр ног обувь ежедневно
- , чтобы врач проверял ступни при каждом посещении
Обработка ран
Очень важно, чтобы люди с диабетом внимательно следили за своими ранами.Хотя раны могут заживать медленно, это ненормально, если они остаются открытыми в течение нескольких недель, распространяются, сочатся или становятся чрезвычайно болезненными.
Хотя инфекция может развиться не в каждой язве или ране, первым шагом к ее предотвращению является очистка раны и наложение чистой повязки. Повторяйте это ежедневно.
Людям с диабетом может быть хорошей идеей носить обувь и носки при ходьбе, особенно если образовалась рана. Хождение босиком увеличивает риск заражения.
Людям, страдающим диабетом любого типа, следует обратиться за лечением, если на их стопе образовалась рана, которая не заживает. Человеку часто необходимо принимать антибиотики для борьбы с любыми инфекциями, и может потребоваться госпитализация, если рана серьезная.
Контроль уровня глюкозы
Люди, которые контролируют уровень глюкозы в крови, реже получают тяжелые незаживающие раны.
Людям с диабетом 1 типа необходимо пожизненно принимать инсулин, чтобы контролировать уровень сахара в крови.У людей с диабетом 2 типа есть больше вариантов — помимо приема инсулина и других лекарств, внесение некоторых изменений в образ жизни, таких как здоровая диета, регулярные упражнения и контроль веса, могут значительно улучшить уровень сахара в крови.
Эти изменения в образе жизни могут даже позволить человеку справиться с диабетом без лекарств.
Людям с диабетом 1 и 2 типа может помочь диета с ограничением углеводов. Поговорите с врачом, который составит индивидуальный план питания, включающий определенное количество углеводов, которые человек должен есть каждый день.
Если у человека диабет, незаживающая рана может быстро стать опасной для жизни. Положительный прогноз для медленно заживающих ран зависит от своевременного лечения и эффективного контроля уровня глюкозы.
Людям с диабетом следует немедленно обратиться к врачу, если у них появятся серьезные или болезненные раны, которые не заживают через несколько дней, или если кажется, что появилась инфекция.
Может помочь сочетание агрессивного лечения антибиотиками, очистки ран, хирургического удаления мертвых тканей и более эффективного контроля уровня глюкозы.Если рана не поддается лечению, может потребоваться ампутация.
Людям следует принимать профилактические меры до того, как разовьются раны, чтобы снизить риск осложнений заживления ран.
Диабет и заживление ран: причины, осложнения и профилактика
Если у человека диабет, заживление ран может занять больше времени, что может увеличить риск развития инфекций и других осложнений.
Человек, который хорошо справляется со своим диабетом, может улучшить скорость заживления ран и снизить вероятность развития тяжелой инфекции.
По данным Центров по контролю за заболеваниями (CDC), около 30,3 миллиона человек в США страдают диабетом, и у многих из этих людей возникают осложнения, вызванные инфицированными ранами.
В этой статье мы рассмотрим влияние диабета на заживление ран и способы снижения риска осложнений.
Поделиться на PinterestУ людей с диабетом раны заживают медленнее и подвержены инфекциям.Незначительные раны, порезы и ожоги — несчастная, но неизбежная часть жизни.Однако у людей с диабетом эти травмы могут привести к серьезным проблемам со здоровьем.
У многих людей с диабетом появляются раны, которые медленно заживают, плохо заживают или никогда не заживают. Иногда может развиться инфекция.
Инфекция может распространиться на ткани и кости около раны или более отдаленные участки тела. В некоторых случаях и без неотложной помощи инфекция может быть опасной для жизни или даже быть смертельной.
Даже если в ране не развивается инфекция, медленное заживление может отрицательно повлиять на общее состояние здоровья и качество жизни человека.Порезы или травмы стоп или ног могут затруднить ходьбу или сделать упражнения болезненными.
Очень важно, чтобы люди, страдающие диабетом, контролировали уровень сахара в крови, чтобы снизить риск медленно заживающих ран и осложнений, включая язвы стопы.
По некоторым данным, язвы стопы развиваются примерно у 1 из 4 человек с диабетом. Язвы стопы — это болезненные язвы, которые в конечном итоге могут привести к ампутации стопы.
Согласно статье в American Journal of Managed Care ( AMJC ), в Соединенных Штатах ежедневно проводится около 230 ампутаций в результате диабета.
Исследование 2013 года обнаружило четкую корреляцию между уровнем глюкозы в крови и заживлением ран.
Исследование показало, что люди, перенесшие операцию по поводу ран хронического диабета, с большей вероятностью полностью зажили, если они хорошо контролировали уровень глюкозы в крови во время операции.
Диабет вызывает нарушение выработки организмом или чувствительности к инсулину, гормону, который позволяет клеткам брать и использовать глюкозу из кровотока для получения энергии. Это нарушение выработки инсулина затрудняет регулирование уровня глюкозы в крови для организма.
Когда уровень глюкозы в крови остается постоянно высоким, это ухудшает функцию белых кровяных телец. Лейкоциты играют центральную роль в иммунной системе. Когда белые кровяные тельца не могут правильно функционировать, организм менее способен бороться с бактериями и закрывать раны.
У людей с неконтролируемым диабетом может развиться нарушение кровообращения. По мере замедления кровообращения кровь движется медленнее, что затрудняет доставку питательных веществ к ранам. В результате травмы заживают медленно или вообще не заживают.
Диабет также может вызывать невропатию (повреждение нервов), которая также может влиять на заживление ран. Неконтролируемый уровень глюкозы в крови может повредить нервы, вызывая онемение в этой области. Это может означать, что люди с диабетом, получившие травму ног, могут не знать о травме.
Если человек не знает о травме, он может не получить лечения, что может привести к ухудшению состояния раны. Сочетание медленного заживления и снижения чувствительности в этой области значительно увеличивает риск заражения.
Люди с диабетом 1 или 2 типа имеют повышенный риск развития бактериальной инфекции в ране.
Факторы, которые могут увеличить этот риск, включают:
- нарушение потоотделения
- сухая и потрескавшаяся кожа
- инфекции ногтей на ногах
- аномалии стопы, такие как стопа Шарко
Другие способы, которыми диабет может повлиять на заживление ран, включают:
- снижение производство гормонов роста и заживления
- снижение производства и восстановления новых кровеносных сосудов
- ослабленный кожный барьер
- снижение выработки коллагена
Люди, плохо заживающие раны из-за воздействия диабета на нервы и кровеносные сосуды, также могут испытывать другие осложнения. К ним относятся болезни сердца, почек и проблемы с глазами.
Если необработанная рана инфицирована, инфекция может локально распространиться на мышцы и кости. Врачи называют это остеомиелитом.
Если инфекция развивается в ране и не лечится, она может перейти в стадию гангрены. Гангрена — частая причина ампутаций у людей, теряющих конечности в результате диабета.
Иногда у людей с неконтролируемыми инфекциями развивается сепсис, который возникает, когда инфекция распространяется в кровоток. Сепсис может быть опасным для жизни.
Люди с диабетом могут использовать определенные стратегии, чтобы сократить время, необходимое для заживления раны. К ним относятся контроль уровня глюкозы в крови, тщательный уход за ногами и лечение ран по мере их возникновения.
Уход за ногами при диабете
Соответствующий уход за ногами включает:
- Ежедневное мытье ног
- похлопывание по коже перед нанесением увлажняющего крема
- избегание ходьбы босиком
- осторожная стрижка ногтей на ногах
- в удобной обуви
- осмотр ступней и осмотр ног обувь ежедневно
- , чтобы врач проверял ступни при каждом посещении
Обработка ран
Очень важно, чтобы люди с диабетом внимательно следили за своими ранами.Хотя раны могут заживать медленно, это ненормально, если они остаются открытыми в течение нескольких недель, распространяются, сочатся или становятся чрезвычайно болезненными.
Хотя инфекция может развиться не в каждой язве или ране, первым шагом к ее предотвращению является очистка раны и наложение чистой повязки. Повторяйте это ежедневно.
Людям с диабетом может быть хорошей идеей носить обувь и носки при ходьбе, особенно если образовалась рана. Хождение босиком увеличивает риск заражения.
Людям, страдающим диабетом любого типа, следует обратиться за лечением, если на их стопе образовалась рана, которая не заживает. Человеку часто необходимо принимать антибиотики для борьбы с любыми инфекциями, и может потребоваться госпитализация, если рана серьезная.
Контроль уровня глюкозы
Люди, которые контролируют уровень глюкозы в крови, реже получают тяжелые незаживающие раны.
Людям с диабетом 1 типа необходимо пожизненно принимать инсулин, чтобы контролировать уровень сахара в крови.У людей с диабетом 2 типа есть больше вариантов — помимо приема инсулина и других лекарств, внесение некоторых изменений в образ жизни, таких как здоровая диета, регулярные упражнения и контроль веса, могут значительно улучшить уровень сахара в крови.
Эти изменения в образе жизни могут даже позволить человеку справиться с диабетом без лекарств.
Людям с диабетом 1 и 2 типа может помочь диета с ограничением углеводов. Поговорите с врачом, который составит индивидуальный план питания, включающий определенное количество углеводов, которые человек должен есть каждый день.
Если у человека диабет, незаживающая рана может быстро стать опасной для жизни. Положительный прогноз для медленно заживающих ран зависит от своевременного лечения и эффективного контроля уровня глюкозы.
Людям с диабетом следует немедленно обратиться к врачу, если у них появятся серьезные или болезненные раны, которые не заживают через несколько дней, или если кажется, что появилась инфекция.
Может помочь сочетание агрессивного лечения антибиотиками, очистки ран, хирургического удаления мертвых тканей и более эффективного контроля уровня глюкозы.Если рана не поддается лечению, может потребоваться ампутация.
Людям следует принимать профилактические меры до того, как разовьются раны, чтобы снизить риск осложнений заживления ран.
Диабет и заживление ран: причины, осложнения и профилактика
Если у человека диабет, заживление ран может занять больше времени, что может увеличить риск развития инфекций и других осложнений.
Человек, который хорошо справляется со своим диабетом, может улучшить скорость заживления ран и снизить вероятность развития тяжелой инфекции.
По данным Центров по контролю за заболеваниями (CDC), около 30,3 миллиона человек в США страдают диабетом, и у многих из этих людей возникают осложнения, вызванные инфицированными ранами.
В этой статье мы рассмотрим влияние диабета на заживление ран и способы снижения риска осложнений.
Поделиться на PinterestУ людей с диабетом раны заживают медленнее и подвержены инфекциям.Незначительные раны, порезы и ожоги — несчастная, но неизбежная часть жизни.Однако у людей с диабетом эти травмы могут привести к серьезным проблемам со здоровьем.
У многих людей с диабетом появляются раны, которые медленно заживают, плохо заживают или никогда не заживают. Иногда может развиться инфекция.
Инфекция может распространиться на ткани и кости около раны или более отдаленные участки тела. В некоторых случаях и без неотложной помощи инфекция может быть опасной для жизни или даже быть смертельной.
Даже если в ране не развивается инфекция, медленное заживление может отрицательно повлиять на общее состояние здоровья и качество жизни человека.Порезы или травмы стоп или ног могут затруднить ходьбу или сделать упражнения болезненными.
Очень важно, чтобы люди, страдающие диабетом, контролировали уровень сахара в крови, чтобы снизить риск медленно заживающих ран и осложнений, включая язвы стопы.
По некоторым данным, язвы стопы развиваются примерно у 1 из 4 человек с диабетом. Язвы стопы — это болезненные язвы, которые в конечном итоге могут привести к ампутации стопы.
Согласно статье в American Journal of Managed Care ( AMJC ), в Соединенных Штатах ежедневно проводится около 230 ампутаций в результате диабета.
Исследование 2013 года обнаружило четкую корреляцию между уровнем глюкозы в крови и заживлением ран.
Исследование показало, что люди, перенесшие операцию по поводу ран хронического диабета, с большей вероятностью полностью зажили, если они хорошо контролировали уровень глюкозы в крови во время операции.
Диабет вызывает нарушение выработки организмом или чувствительности к инсулину, гормону, который позволяет клеткам брать и использовать глюкозу из кровотока для получения энергии. Это нарушение выработки инсулина затрудняет регулирование уровня глюкозы в крови для организма.
Когда уровень глюкозы в крови остается постоянно высоким, это ухудшает функцию белых кровяных телец. Лейкоциты играют центральную роль в иммунной системе. Когда белые кровяные тельца не могут правильно функционировать, организм менее способен бороться с бактериями и закрывать раны.
У людей с неконтролируемым диабетом может развиться нарушение кровообращения. По мере замедления кровообращения кровь движется медленнее, что затрудняет доставку питательных веществ к ранам. В результате травмы заживают медленно или вообще не заживают.
Диабет также может вызывать невропатию (повреждение нервов), которая также может влиять на заживление ран. Неконтролируемый уровень глюкозы в крови может повредить нервы, вызывая онемение в этой области. Это может означать, что люди с диабетом, получившие травму ног, могут не знать о травме.
Если человек не знает о травме, он может не получить лечения, что может привести к ухудшению состояния раны. Сочетание медленного заживления и снижения чувствительности в этой области значительно увеличивает риск заражения.
Люди с диабетом 1 или 2 типа имеют повышенный риск развития бактериальной инфекции в ране.
Факторы, которые могут увеличить этот риск, включают:
- нарушение потоотделения
- сухая и потрескавшаяся кожа
- инфекции ногтей на ногах
- аномалии стопы, такие как стопа Шарко
Другие способы, которыми диабет может повлиять на заживление ран, включают:
- снижение производство гормонов роста и заживления
- снижение производства и восстановления новых кровеносных сосудов
- ослабленный кожный барьер
- снижение выработки коллагена
Люди, плохо заживающие раны из-за воздействия диабета на нервы и кровеносные сосуды, также могут испытывать другие осложнения. К ним относятся болезни сердца, почек и проблемы с глазами.
Если необработанная рана инфицирована, инфекция может локально распространиться на мышцы и кости. Врачи называют это остеомиелитом.
Если инфекция развивается в ране и не лечится, она может перейти в стадию гангрены. Гангрена — частая причина ампутаций у людей, теряющих конечности в результате диабета.
Иногда у людей с неконтролируемыми инфекциями развивается сепсис, который возникает, когда инфекция распространяется в кровоток. Сепсис может быть опасным для жизни.
Люди с диабетом могут использовать определенные стратегии, чтобы сократить время, необходимое для заживления раны. К ним относятся контроль уровня глюкозы в крови, тщательный уход за ногами и лечение ран по мере их возникновения.
Уход за ногами при диабете
Соответствующий уход за ногами включает:
- Ежедневное мытье ног
- похлопывание по коже перед нанесением увлажняющего крема
- избегание ходьбы босиком
- осторожная стрижка ногтей на ногах
- в удобной обуви
- осмотр ступней и осмотр ног обувь ежедневно
- , чтобы врач проверял ступни при каждом посещении
Обработка ран
Очень важно, чтобы люди с диабетом внимательно следили за своими ранами.Хотя раны могут заживать медленно, это ненормально, если они остаются открытыми в течение нескольких недель, распространяются, сочатся или становятся чрезвычайно болезненными.
Хотя инфекция может развиться не в каждой язве или ране, первым шагом к ее предотвращению является очистка раны и наложение чистой повязки. Повторяйте это ежедневно.
Людям с диабетом может быть хорошей идеей носить обувь и носки при ходьбе, особенно если образовалась рана. Хождение босиком увеличивает риск заражения.
Людям, страдающим диабетом любого типа, следует обратиться за лечением, если на их стопе образовалась рана, которая не заживает. Человеку часто необходимо принимать антибиотики для борьбы с любыми инфекциями, и может потребоваться госпитализация, если рана серьезная.
Контроль уровня глюкозы
Люди, которые контролируют уровень глюкозы в крови, реже получают тяжелые незаживающие раны.
Людям с диабетом 1 типа необходимо пожизненно принимать инсулин, чтобы контролировать уровень сахара в крови.У людей с диабетом 2 типа есть больше вариантов — помимо приема инсулина и других лекарств, внесение некоторых изменений в образ жизни, таких как здоровая диета, регулярные упражнения и контроль веса, могут значительно улучшить уровень сахара в крови.
Эти изменения в образе жизни могут даже позволить человеку справиться с диабетом без лекарств.
Людям с диабетом 1 и 2 типа может помочь диета с ограничением углеводов. Поговорите с врачом, который составит индивидуальный план питания, включающий определенное количество углеводов, которые человек должен есть каждый день.
Если у человека диабет, незаживающая рана может быстро стать опасной для жизни. Положительный прогноз для медленно заживающих ран зависит от своевременного лечения и эффективного контроля уровня глюкозы.
Людям с диабетом следует немедленно обратиться к врачу, если у них появятся серьезные или болезненные раны, которые не заживают через несколько дней, или если кажется, что появилась инфекция.
Может помочь сочетание агрессивного лечения антибиотиками, очистки ран, хирургического удаления мертвых тканей и более эффективного контроля уровня глюкозы.Если рана не поддается лечению, может потребоваться ампутация.
Людям следует принимать профилактические меры до того, как разовьются раны, чтобы снизить риск осложнений заживления ран.
Слабый иммунный ответ ухудшает заживление диабетических ран
Краткий обзор
- Исследователи обнаружили, что язвы диабетической стопы не задействуют иммунные клетки, необходимые для нормального заживления ран.
- Команда также определила факторы, которые способствуют этому нарушенному иммунному ответу, указывая на потенциальные цели для будущих терапий.
Диабет возникает, когда уровень глюкозы в крови, также называемый сахаром в крови, слишком высок. Со временем избыток сахара в крови может вызвать проблемы со здоровьем, такие как сердечные заболевания, повреждение нервов, проблемы с глазами и заболевания почек.
Диабет также снижает способность кожи к самовосстановлению. Даже небольшие порезы на стопах могут перерасти в язвы диабетической стопы — хронические незаживающие раны, уязвимые для инфекции. Язвы диабетической стопы являются основной причиной ампутаций нижних конечностей, инвалидности и смерти у людей с диабетом.
Возможности лечения пациентов с диабетическими язвами стопы ограничены. Лучшее понимание того, как идет процесс заживления этих ран, может помочь исследователям разработать более эффективные методы лечения и диагностические инструменты.
Команда под руководством доктора Марии Морассо из Национального института артрита, опорно-двигательного аппарата и кожных заболеваний (NIAMS) и доктора Марьяны Томич-Канич из Университета Майами внимательно изучила воспалительную реакцию при язвах диабетической стопы. Воспаление вызывается реакцией иммунной системы на травму или инфекцию.Это необходимая часть процесса заживления, но при неправильном контроле может предотвратить заживление ран.
Исследователи взяли образцы тканей края язв диабетической стопы у 13 человек. Они использовали несколько методов, чтобы сравнить их с образцами из нормально заживающих небольших ран во рту и на коже людей без диабета. Раны во рту представляли собой образцы тканей, которые, как известно, заживают очень быстро с небольшими рубцами или без них. Результаты исследования были опубликованы 16 сентября 2020 года в журнале Nature Communications .
Анализ ран через несколько дней после травмы показал, что некоторые паттерны активности генов были сходными для здоровых ран ротовой полости и кожи, а также ран диабетической стопы. Однако многие процессы, связанные с воспалением и заживлением язв диабетической стопы, подавлялись.
Команда обнаружила, что несколько генов, которые способствуют восстановлению тканей, были очень активны в здоровых ранах рта и кожи, но подавлялись в ранах диабетической стопы. Два из этих генов, FOXM1 и STAT3 , участвуют в рекрутировании иммунных клеток, необходимых для здорового воспаления и заживления ран.
Активность иммунных клеток в язвах диабетической стопы отличалась от таковой в здоровых ранах рта и кожи. Рекрутинг нейтрофилов и макрофагов к месту повреждения, который необходим для заживления ран, был подавлен в язвах диабетической стопы. Другие иммунные клетки, которые отражают остановленный процесс заживления, с большей вероятностью обнаруживаются в язвах стопы.
Затем команда непосредственно проверила роль белка FOXM1 в заживлении ран на моделях мышей с диабетом. Они нанесли соединение, блокирующее FOXM1, на кожные раны.У мышей, которым вводили соединение, наблюдалось значительно замедленное заживление ран, как у людей с язвами диабетической стопы. Соединение также значительно уменьшило количество нейтрофилов и макрофагов в диабетических ранах.
«Хотя язвы диабетической стопы — сложное заболевание, которое, вероятно, может иметь множество факторов, потеря FOXM1, по-видимому, играет роль в замедленном заживлении», — говорит Морассо. «Регулирование его функции при хронических незаживающих ранах может быть потенциальной терапевтической стратегией для возобновления застопорившегося процесса заживления.”
— Шарон Рейнольдс
Финансирование: Национальный институт артрита, скелетно-мышечных и кожных заболеваний (NIAMS), Национальный институт диабета, болезней органов пищеварения и почек (NIDDK), Национальный институт медицинских исследований (NINR) и офис Клинические исследования; Университет Майами.
Уход за диабетическими ранами | Здоровье стопы | Пациенты
Что такое язва диабетической стопы?
Язва диабетической стопы — это открытая язва или рана, которая возникает примерно у 15 процентов пациентов с диабетом и обычно располагается на подошве стопы.Из тех, у кого развивается язва стопы, 6 процентов будут госпитализированы из-за инфекции или другого осложнения, связанного с язвой.
Диабет является основной причиной нетравматических ампутаций нижних конечностей в Соединенных Штатах, и примерно 14-24 процентам пациентов с диабетом, у которых развивается язва стопы, потребуется ампутация. Язвы стопы предшествуют 85% ампутаций, связанных с диабетом. Однако исследования показали, что развитие язвы стопы можно предотвратить.
Причины
Язва стопы может развиться у любого человека, страдающего диабетом.У коренных американцев, афроамериканцев, выходцев из Латинской Америки и пожилых людей чаще развиваются язвы. Люди, принимающие инсулин, подвержены более высокому риску развития язвы стопы, как и пациенты с диабетом, связанным с заболеваниями почек, глаз и сердца. Избыточный вес, употребление алкоголя и табака также играют роль в развитии язв стопы.
Язвы образуются из-за комбинации факторов, таких как отсутствие чувствительности в стопе, плохое кровообращение, деформация стопы, раздражение (например, трение или давление) и травма, а также длительность диабета.У пациентов с диабетом в течение многих лет может развиться невропатия, снижение или полное отсутствие способности чувствовать боль в ногах из-за повреждения нервов, вызванного повышенным уровнем глюкозы в крови с течением времени. Повреждение нерва часто может происходить без боли, и человек может даже не осознавать проблему. Ваш ортопед может проверить стопы на невропатию с помощью простого безболезненного инструмента, который называется мононитью.
Заболевание сосудов может осложнить язву стопы, снижая способность организма к заживлению и увеличивая риск инфекции.Повышение уровня глюкозы в крови может снизить способность организма бороться с потенциальной инфекцией, а также замедлить заживление.
Симптомы
Поскольку многие люди, у которых развиваются язвы стоп, теряют способность чувствовать боль, боль не является обычным симптомом. Часто первое, что вы можете заметить, — это дренаж на носках. Покраснение и отек также могут быть связаны с изъязвлением, и, если оно значительно прогрессировало, может присутствовать запах.
Когда обращаться к ортопеду
При обнаружении язвы немедленно обратитесь за ортопедической медицинской помощью.Язвы стопы у пациентов с диабетом следует лечить, чтобы снизить риск инфицирования и ампутации, улучшить функцию и качество жизни, а также сократить расходы на здравоохранение.
Диагностика и лечение
Основная цель лечения язв стопы — как можно скорее добиться заживления. Чем быстрее заживет, тем меньше вероятность заражения.
При правильном лечении язвы диабетической стопы существует несколько ключевых факторов:
- Профилактика заражения
- Снятие давления с зоны, так называемая «разгрузка»
- Удаление омертвевшей кожи и тканей, называемое «санация раны»
- Наложение лекарств или повязок на язву
- Контроль уровня глюкозы в крови и другие проблемы со здоровьем
Не все язвы инфицированы; однако, если ваш ортопед диагностирует инфекцию, потребуется программа лечения антибиотиками, уход за раной и, возможно, госпитализация.
Чтобы предотвратить инфицирование язвы, важно:
- держать уровень глюкозы в крови под жестким контролем;
- держать язву чистой и перевязанной;
- ежедневно очищать рану, используя повязку или повязку; и
- Не ходить босиком.
Для оптимального заживления язвы, особенно в нижней части стопы, необходимо «разгружать». Вас могут попросить надеть специальную обувь или бандаж, специальные литые детали или использовать инвалидную коляску или костыли.Эти устройства уменьшат давление и раздражение в области язвы и помогут ускорить процесс заживления.
Наука о лечении ран значительно продвинулась за последние десять лет. Известно, что старая мысль «позволить воздуху проникнуть внутрь» вредна для исцеления. Мы знаем, что раны и язвы заживают быстрее и с меньшим риском заражения, если их держать закрытыми и влажными. Использование полноценного бетадина, перекиси водорода, гидромассажных ванн и замачивания не рекомендуется, так как это может привести к дальнейшим осложнениям.
Надлежащее лечение ран включает использование повязок и местных лекарств. Продукты варьируются от физиологического раствора до факторов роста, повязок для язв и заменителей кожи, которые, как было доказано, очень эффективны при заживлении язв стопы.
Для заживления раны необходимо обеспечить адекватное кровообращение в области изъязвления. Ваш ортопед может определить уровень кровообращения с помощью неинвазивных тестов.
Тщательный контроль уровня глюкозы в крови имеет первостепенное значение при лечении язвы диабетической стопы.Тесное сотрудничество с врачом или эндокринологом для контроля уровня глюкозы в крови улучшит заживление и снизит риск осложнений.
Хирургические варианты : Большинство неинфекционных язв стопы лечатся без хирургического вмешательства; однако, если этот метод лечения не дает результатов, может потребоваться хирургическое вмешательство. Примеры хирургической помощи для снятия давления на пораженный участок включают бритье или иссечение костей, а также исправление различных деформаций, таких как пальцы ног, бурсит или костные неровности.”
Время заживления зависит от множества факторов, таких как размер и расположение раны, давление на рану при ходьбе или стоянии, отек, кровообращение, уровень глюкозы в крови, уход за раной и то, что наносится на рану. Исцеление может произойти в течение нескольких недель или может потребоваться несколько месяцев.
Профилактика
Лучший способ лечить язву диабетической стопы — в первую очередь предотвратить ее развитие. Рекомендуемые рекомендации включают регулярное посещение ортопеда.Ваш ортопед может определить, подвержены ли вы высокому риску развития язвы стопы, и реализовать стратегии профилактики.
Вы подвергаетесь высокому риску, если у вас есть или вы делаете следующее:
- Невропатия
- Плохое кровообращение
- Деформация стопы (например, бурсит, молоткообразный палец)
- Носить неподходящую обувь
- Неконтролируемый уровень сахара в крови
- Язвы стопы в анамнезе
Снижение дополнительных факторов риска, таких как курение, употребление алкоголя, высокий холестерин и повышенный уровень глюкозы в крови, имеет важное значение для профилактики и лечения язвы диабетической стопы.Ношение подходящей обуви и носков значительно снизит риски. Ваш ортопед может посоветовать вам выбрать подходящую обувь.
Умение проверять ноги имеет решающее значение, чтобы вы могли как можно раньше обнаружить потенциальную проблему. Ежедневно проверяйте свои ступни — особенно подошву и между пальцами — на предмет порезов, синяков, трещин, волдырей, покраснения, язв и любых признаков аномалии. Каждый раз, когда вы посещаете врача, снимайте обувь и носки, чтобы можно было обследовать ноги.Обо всех обнаруженных проблемах следует как можно скорее сообщать своему ортопеду; какими бы простыми они ни казались вам.
Ключом к успешному заживлению ран является регулярная ортопедическая медицинская помощь для обеспечения следующего «золотого стандарта» лечения:
- Снижение сахара в крови
- Соответствующая обработка ран
- Лечение любой инфекции
- Снижение трения и давления
- Восстановление адекватного кровотока
Дополнительную информацию можно получить в Американской диабетической ассоциации.
