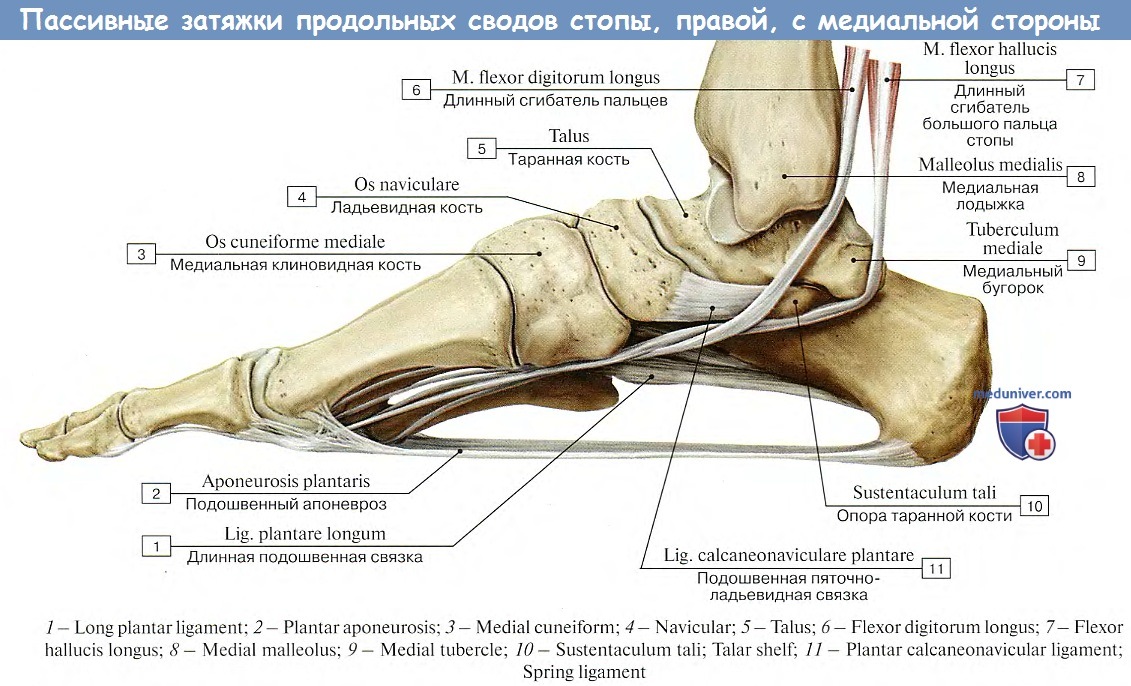
Анатомия стопы
Анатомия стопы
Стопа человека состоит из 26 костей, связанных между собой большим количеством связок. Кости стопы составляют одну четвертую часть всех костей скелета, всего их насчитывается 206.
Различают три отдела стопы:
-предплюсну,
-плюсну,
-фаланги.
Предплюсна включает в себя 7 костей: таранную, пяточную, ладьевидную, латеральную клиновидную, промежуточную клиновидную, медиальную клиновидную и кубовидную.
Предплюсна сочленяется с большеберцовой и малоберцовой костями в голеностопном суставе. Самая большая кость предплюсны — пяточная — образует пятку и служит местом фиксации пяточного (ахиллова) сухожилия, завершающего мышцы задней части голени.
Плюсна состоит из 5 трубчатых костей. Они соединены с предплюсной при помощи малоподвижных суставов и связочного аппарата.
Плюсневые кости в свою очередь соединены с фалангами, которых насчитывается 14 на каждой стопе (по 3 на каждом пальце, за исключением большого пальца.
(Литература: Сапин М.Р., Никитюк Д.Б. Атлас анатомии человека, Издательство АПП «Джангар», Москва 2002)
Еще немного теминологии:
КОСТИ
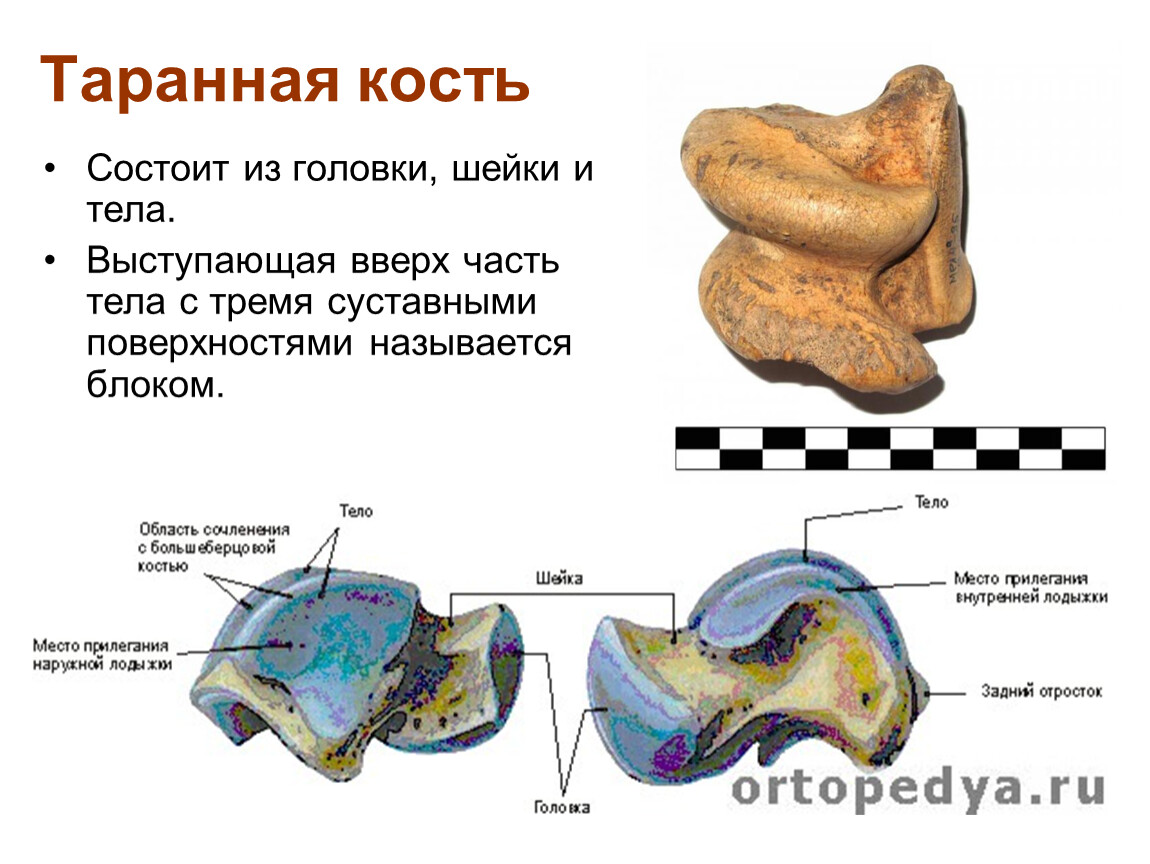
Astragalus, надпяточная кость — см. Talus.
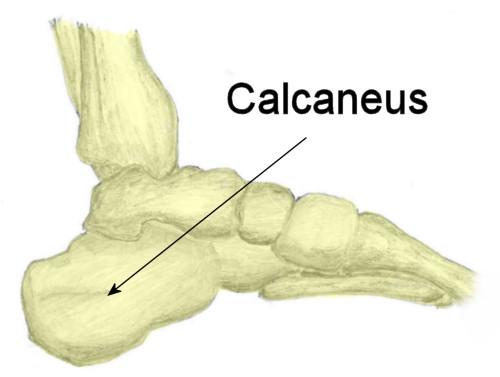
Calcaneus (PNA, BNA, JNA), пяточная кость — кость стопы, расположенная в проксимальном отделе предплюсны; сочленяется с таранной, кубовидной и ладьевидной костями.
Calcaneus secundarius, вторая пяточная кость — добавочная кость предплюсны, образующаяся между пяточной, ладьевидной и кубовидной костями.
Cuboides os (JNA), кубовидная кость — см. Cuboideum os.
Cuboideum os (PNA, BNA; cuboides os, JNA), кубовидная кость -латеральная кость дистального ряда предплюсны, расположенная между пяточной костью и основаниями IV и V плюсневых костей.
Cuboideum secundarium os, вторая кубовидная кость – добавочная кость предплюсны, расположенная на подошвенной поверхности между кубовидной, пяточной и ладьевидной костями.

Cuneiforme laterale os (PNA; cuneiforme tertium os, BNA, JNA), латеральная клиновидная кость — кость дистального ряда предплюсны, расположенная между кубовидной и промежуточной клиновидной костями.
Cuneiforme primum os (BNA, JNA), первая клиновидная кость — см. Cuneiforme mediale os.
Cuneiforme mediale os (PNA; cuneiforme primum os, BNA, JNA), медиальная клиновидная кость — кость дистального ряда предплюсны, расположенная медиальнее других костей и сочленяющаяся с основанием I плюсневой кости.
Cuneiforme secundum os (BNA, JNA), вторая клиновидная кость — см. Cuneiforme intermedium os.
Fibula (PNA, BNA, JNA), малоберцовая кость — длинная трубчатая кость, расположенная с латеральной стороны голени.
анатомия и биомеханика стопы — DrLuigi
Часто считается, что основная функция стопы человека — удерживать тело в вертикальном положениии.

С эволюционной точки зрения, стопа развивается как динамический механизм и, следовательно, не приспособлена исключительно для стояния в одном положении, так как это вызывает усталость и боль.
Биологически, предназначена для передвижения, а не для сидения и стоянияния.
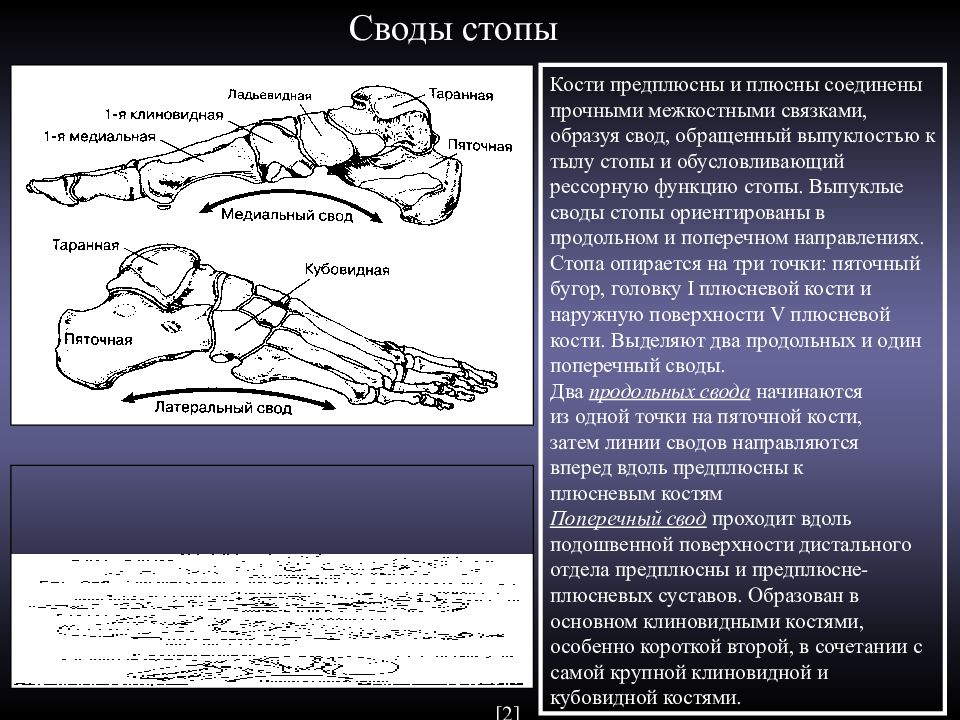
Стопа представляет собой функциональный свод, который служит опорой при стоянии и передвижении.
Анатомически, по костной структуре, стопа делится на три отдела. Кости предплюсны (лат. тarsus) состоят из пяточной кости (лат. calcaneus ), таранной кости (лат. talus), ладьевидной кости (лат. os naviculare), кубовидной кости ( лат. os cuboideum) и три клиновидные кости (лат. ossa cuneiforme). Далее следуют пять костей плюсны (лат. metatarsum), и 14 костей фаланги (лат. phalanx ). Все три отдела соединены связками и мышцами, и эта структура облегчает перемещение всех анатомических структур в стопе.
Во время ходьбы, вес тела переносится от пяточной кости к первой и пятой плюсневой кости (опорные точки стопы).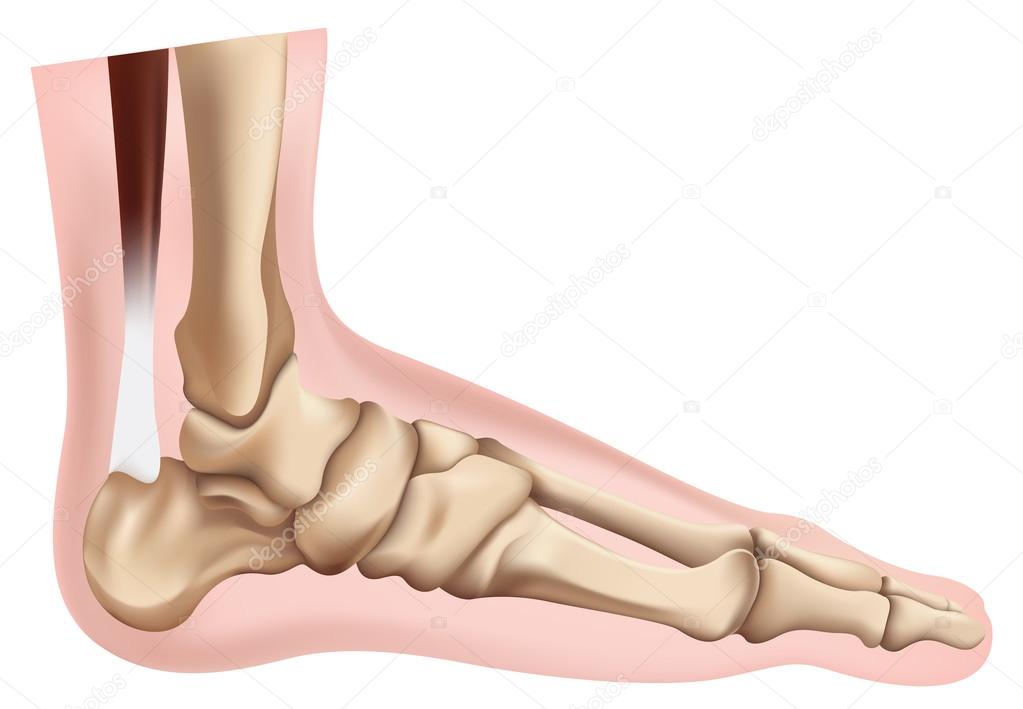
В формировании сводов стопы участвует множество связок и сухожилий , в том числе: lig. calcaneonaviculare, lig. plantare longum и plantarna aponeuroza. В формировании сводов участвуют также все мышцы голени (за исключением m. triceps surae ) и мышцы стопы. Мышцы являются единственными активными(главными) держателями сводов , в то время как кости, связки и лигаменты – пассивные держатели сводов
Патология пяточной кости. Пяточная шпора
Так в просторечье именуют заболевание, которое профессиональные медики называют «плантарный или волярный фасциит».
Определение указывает, что нарушение жизненно важных функций связано с подошвенной поверхностью стопы, а термин «фасциит» обозначает воспаление трехмерных образований тканей, охватывающих как нервы, сухожилия, так и мышцы с прилегающим к ним костными поверхностями.
Заболевание, выражающееся в болевом синдроме при нагрузке, дифференцируют путем обследований от возможных трещин или переломов пяточной кости, а также разрывов соединительной ткани в мышечном аппарате стопы.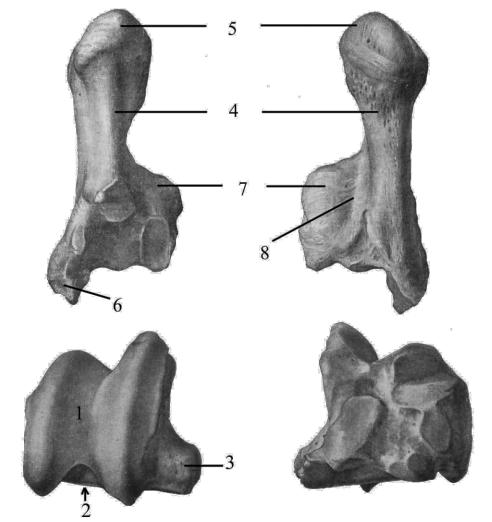
Чтобы поставить правильный диагноз, тщательно пальпируют плотную составляющую подошвенной мембраны. Она в своей основе — мышечное образование, находящееся между головками плюсневых костей и бугром пяточной кости. Его назначение – формирование продольного свода стопы, что позволяет достигать амортизации тела при движении.
Это при травматических ситуациях, перегрузках, нарушениях обменных процессов приводит к разрастанию костного нароста на поверхности пяточного бугра, вызывая боль. Его то и называют «пяточной шпорой», которая на рентгенограмме выглядит остроконечным шипом в данной области.
Причины
Как правило, такое искажение природной анатомии вызвано деградирующими изменениями всего организма в целом.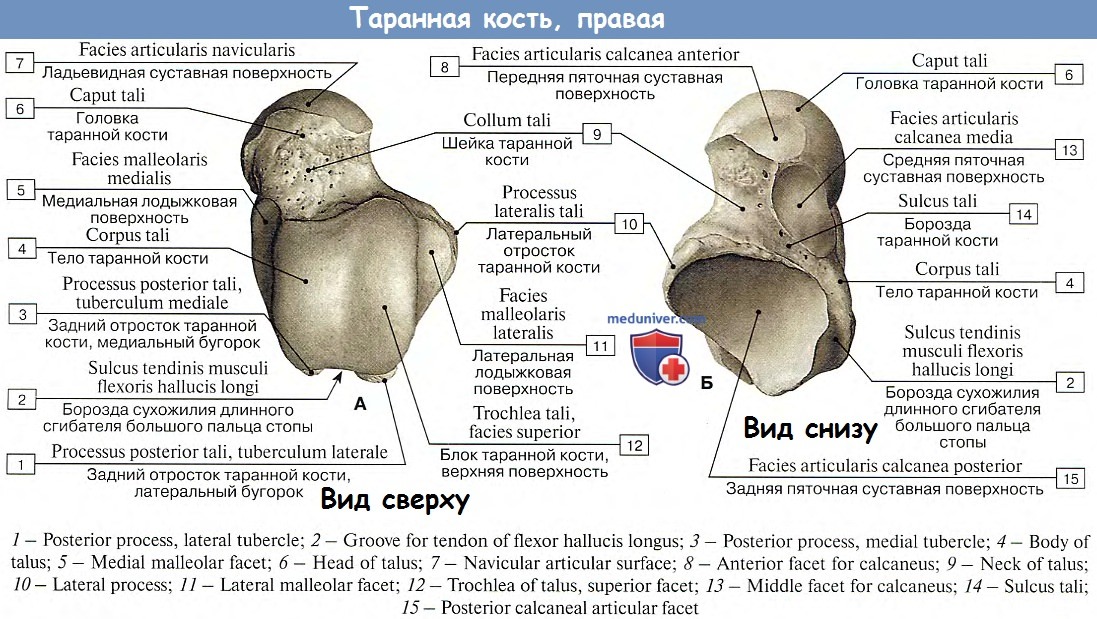 В силу дисфункции внутреннего гомеостаза чаще всего «плантарный фасциит» наблюдается у лиц старшего возраста.
В силу дисфункции внутреннего гомеостаза чаще всего «плантарный фасциит» наблюдается у лиц старшего возраста.
У молодых и средневозрастных людей он может быть следствием физической перегрузки, вызванной, например, высокоэффективными спортивными тренировками, соревнованиями, или характером работы при длительном стоянии или переноске больших грузов.
Способствует проявлению симптомов заболевания также ношение неудобной, узкой, на высоком каблуке обуви, травматическое повреждение связочного аппарата при падении, вывихе или сильном ушибе, излишний вес. У лиц с неповрежденным иммунитетом, как правило, сам организм способен включать компенсаторные механизмы, заживляя микротравмы.
Если имеются возрастные и дегенеративные изменения в метаболических процессах, наблюдается реакция разрастания как бы пяточной мозоли на вершине головки кости, что приводит к мучительному болевому синдрому за счет усиления раздражения нервных пучков.
Симптомы
Основным проявлением «плантарного фасциита» является боль, возникающая при нагрузке как на всю стопу, так и на пяточную ее часть. При этом наиболее сильно она проявляется в момент пробуждения и начала движения, когда кровоток еще не набрал обычной скорости, на что реагируют нервные окончания.
По мере расхаживания боль может несколько уменьшиться, но при промедлении с лечением не утихает и становится нестерпимой, нарушая привычный режим жизни. В запущенных случаях походка становится замедленной, неуверенной и неустойчивой, что чревато дополнительными травмами.
Опытный специалист после проведения рентгенологического обследования, биохимического анализа крови, исключив перелом плюсневых и пяточной костей, массивный разрыв связок, признаки, например, ревматоидного артрита или артроза, поставит правильный диагноз и назначит лечение, помогающее решить проблему.
Лечение
Среди консервативных методик большинство себя отлично зарекомендовало, позволяя без оперативного вмешательства, при последовательном и системном применении, добиваться положительного эффекта.
МЕТОД УДАРНО-ВОЛНОВОЙ ТЕРАПИИ
Уже более 50 лет в европейских странах используется аппаратура, действующая с помощью токов высокой частоты.
Электрический импульс, выпускаемый генератором, преобразуется в звуковую волну, вызывая резонансные колебания в жидкостях и тканях. При направленном воздействии это вызывает сдвиг в привычном гомеостазе и возврат к первичному состоянию костно-мышечных структур.
Организм как бы «забывает» деформирующие изменения и возвращается к первоначальному строению стопы. Болезнетворный шип постепенно размягчается и рассасывается.
Преимущества методики говорят сами за себя:
- лечение безболезненно;
- не требуется госпитализация, процедуры проводятся амбулаторно;
- исключается оперативное вмешательство;
- достигается необратимость процесса, человек возвращает трудоспособность.
Высокочастотные импульсы аппаратуры при определенном режиме подачи приводят к влиянию на кровоток в капиллярных руслах, что стимулирует восстановление тканей и снижение воспалительного процесса вплоть до его устранения. Удается достичь заметного эффекта при системном применении 10 – 15 сеансов.
Удается достичь заметного эффекта при системном применении 10 – 15 сеансов.
Лазерная терапия
Приобретает все большую популярность, как суперсовременная методика. Принцип ее действия аналогичен воздействию токами. Лечебный эффект также достигается за счет улучшения кровоснабжения костно-мышечного и суставного аппарата стопы, помогая снять воспаление в мягких тканях.
Магнитотерапия
Хотя механизм действия магнитного излучения достаточно глубоко не изучен, лечебный эффект его применения является доказанным. Лечение проводится сеансами курсом от 10 до 15 процедур. Они безболезненны и проводятся амбулаторно.
Медикаментозный электрофорез
Методика заключается в введении лекарственных противовоспалительных и обезболивающих препаратов к тканям, окружающим болезненный нарост. Выглядит это так: к стопе прикладываются две металлические пластины, обернутые мягкой тканью с пропиткой лекарственным раствором.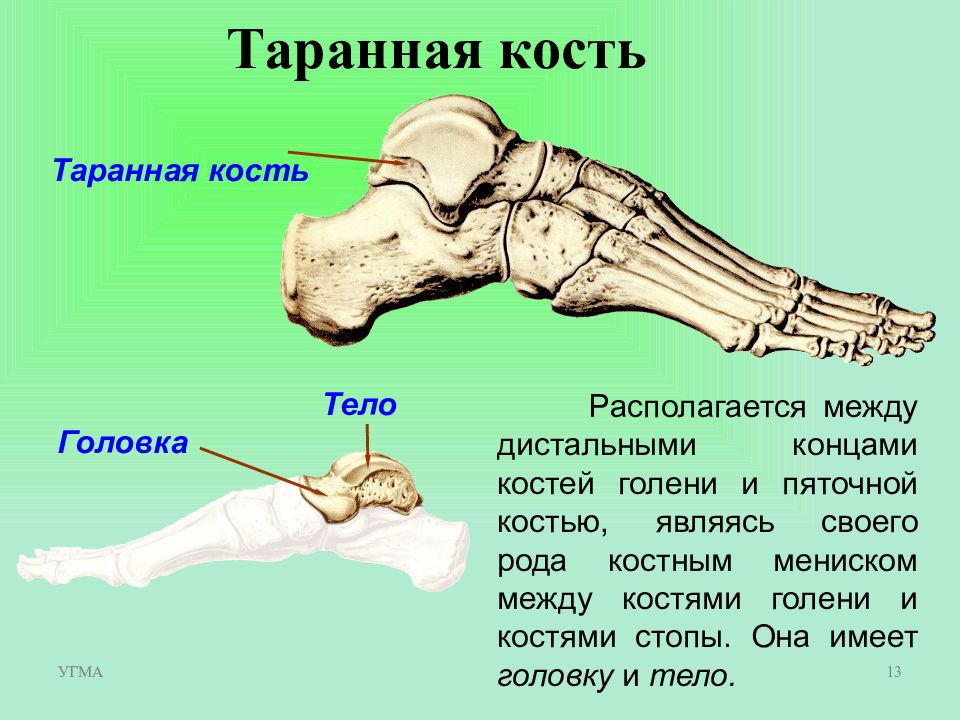
Пропускаемый ток помогает лечебному препарату проникнуть к желаемому месту воздействия, купируя костное образование. В результате нарост теряет плотность, размягчается и постепенно растворяется. Перечень применяемых препаратов достаточно обширен: от новокаина, гидрокортизона до содержащих соли калия и магния.
Медикаментозный фонофорез
Принципиальное отличие данного метода от предыдущих – доставка лекарственного препарата к желаемому места воздействия с помощью ультразвука.
Применение стероидных препаратов
Данная методика является новым словом в лечении «плантарного фасциита». Она стала возможной благодаря синтезу и успешному опробованию препаратов, влияющих на внутриклеточный синтез тканей. Приобрела большую популярность благодаря сокращенному этапу лечения.
Требуется всего одна инъекция специального препарата, чтобы сбить воспалительную цепочку и восстановить естественный процесс функционирования связок. Используется специалистами, прошедшими узкопрофильную подготовку. В отдельных, более запущенных случаях, требуется повторная инъекция через месячный интервал.
Используется специалистами, прошедшими узкопрофильную подготовку. В отдельных, более запущенных случаях, требуется повторная инъекция через месячный интервал.
Методы хирургического воздействия
Применяются в случаях низкой эффективности терапевтических методик в силу особенностей строения стопы и наблюдающихся изменений связочного аппарата.
Могут включать в себя:
- иссечение наросших шипов на вершине пяточной кости;
- удаление фрагмента подошвенного сегмента с вросшим костным новообразованием;
- коррекцию пучка нервных волокон связочного аппарата.
Оперативное вмешательство в современных условиях преимущественно осуществляется с участием эндоскопической техники через небольшой разрез, что обеспечивает щадящий этап восстановления.
БОЛЕЗНЬ СЕВЕРА
Такое наименование получил синдром разрыва соединительной ткани между округлым выступающим участком пяточной кости и основным ее телом. Данное поражение чаще всего фиксируется на этапе не закончившегося окостенения и уплотнения ткани пяточной кости в период детско-подросткового возраста – с 8 до 15 лет.
Данное поражение чаще всего фиксируется на этапе не закончившегося окостенения и уплотнения ткани пяточной кости в период детско-подросткового возраста – с 8 до 15 лет.
Вместе с тем в данной возрастной группе или даже в более старшей такая деформация может возникнуть при травматическом перенапряжении мышечно-суставного аппарата стопы или даже голени, откуда импульс попадает на уязвимый участок, стимулируя его разрыв.
Он выражается в полном или частичном отрыве хрящевой ткани от костно-суставной сумки, что потребует терапевтической или хирургической коррекции. Диагноз ставится вне рентгенологического обследования, поскольку хрящи не просматриваются в рентгенограмме.
Лечебный эффект достигается покоем, правильным бинтованием, лекарственными препаратами. Благодаря сохранности иммунитета в детско-юношеском возрасте вероятен эффект самоизлечения при снятии травмирующих ситуаций.
—
2. 2.2.1. Соединение костей стопы
2.2.1. Соединение костей стопы
К соединениям костей стопы относятся заплюсневый сустав и суставы фаланг пальцев.
Заплюсневый (скакательный) сустав
Заплюсневый (скакательный) сустав (art. tarsi) (рис. 14, 15) образован костями голени, тремя рядами костей заплюсны и плюсневыми костями и состоит из четырех суставов: 1) голенотаранного (art. talocruralis); 2) межплюсневого проксимального (art. intertarsea proximalis); 3) межплюсневого дистального (art. intertarsea distalis); 4) заплюсно-плюсневого (art. tarso-metatarsea).
Движение происходит главным образом в виде сгибания и разгибания в одном или двух проксимальных суставах.
Капсула сустава образует четыре синовиальные полости. Голенотаранная полость сообщается с проксимальной межплюсневой полостью. Фиброзный слой капсулы общий.
Боковые латеральные и медиальные связки делятся на длинные и короткие. Заплюсневые боковые латеральная и медиальная длинные связки (ligg. collaterale tarsi longum laterale et mediale) идут от латеральной и медиальной лодыжки к III, IV и V плюсневым костям. Заплюсневые боковые латеральная и медиальная короткие связки (ligg. collaterale tarsi breve laterale et mediale) начинаются на латеральной и медиальной лодыжках и закрепляются на таранной и пяточной костях.
collaterale tarsi longum laterale et mediale) идут от латеральной и медиальной лодыжки к III, IV и V плюсневым костям. Заплюсневые боковые латеральная и медиальная короткие связки (ligg. collaterale tarsi breve laterale et mediale) начинаются на латеральной и медиальной лодыжках и закрепляются на таранной и пяточной костях.
Заплюсневая плантарная связка (lig. tarsi plantare) начинается на пяточной кости, опускается на плюсневые кости, попутно прикрепляясь к заплюсневым центральной, III и IV костям.
Заплюсневая дорсальная связка (lig. tarsi dorsale) начинается от таранной кости и заканчивается на центральной и III заплюсневой костях и III плюсневой кости.
Заплюсневые межкостные связки (ligg. tarsi interosseae) соединяют друг с другом кости в каждом ряду.
Заплюсневые межрядовые связки соединяют кости дистального ряда с плюсневыми костями.
Плюснофаланговые и межфаланговые суставы (art. metatarsophalangea et art. interphalangea pedis) имеют одинаковое строение с аналогичными суставами на грудных конечностях.
|
|
|
Рис. 14. Скакательный сустав крупного рогатого скота – латеральная поверхность: 1 – тело большеберцовой кости; 2 – таранная кость; 3 – пяточная кость; 4 – центральная и IV заплюсневая кость; 5 – II и III заплюсневые кости; 6 – III и IV плюсневые кости; 7 – каудальная связка берцовых костей; 8 – латеральная связка; 9 – межкостная связка; 10 – длинная латеральная связка; 11 – боковая короткая связка; 12 – пяточно-плюсневая латеральная связка; 13 – связка таранной и центральной заплюсневой кости; 14 – заплюсно-плюсневая связка; 15 – межкостная мышца; 16 – лодыжковая кость |
|
|
|
Рис. 15. Скакательный сустав крупного рогатого скота – медиальная поверхность: 1 – тело большеберцовой кости; 2 – таранная кость; 3 – центральная и IV заплюсневая кость; 4 – II и III заплюсневые кости; 5 – пяточная кость; 6 – III и IV плюсневые кости; 7 – сухожилие длинного сгибателя пальцев; 8 – сухожилие задней большеберцовой мышцы и длинного сгибателя I пальца; 9, 10, 11 – боковые медиальные связки; 9 – большеберцово-таранная часть; 10 – большеберцово-пяточная часть; 11 – большеберцово-плюсневая часть; 12 – дорсальная косая заплюсневая связка; 13 – плантарная длинная связка; 14 – сухожилие глубокого сгибателя пальцев; 15 – межкостная мышца |
© Новосибирский государственный аграрный университет, 2013
Подписпна в печать 05. 02.2013 г. (УДК 636:611.71, ББК 45.260, В 39)
02.2013 г. (УДК 636:611.71, ББК 45.260, В 39)
Корональные разделы на стопы и голеностопного сустава (КТ)
Корональные реконструкции: scout view.
1, Малоберцовая кость. 2, берцовая кость.
1, Малоберцовая кость. 2, берцовая кость.
1, Малоберцовая кость. 2, берцовая кость. 3, пяточная кость .
1, Малоберцовая кость. 2, берцовая кость. 3, пяточная кость .
1, Малоберцовая кость. 2, берцовая кость. 3, таранная кость. 4, пяточная кость .
1, Малоберцовая кость. 2, берцовая кость. 3, таранная кость. 4, пяточная кость .
1, Малоберцовая кость. 2, берцовая кость. 3, таранная кость. 4, пяточная кость .
1, Малоберцовая кость.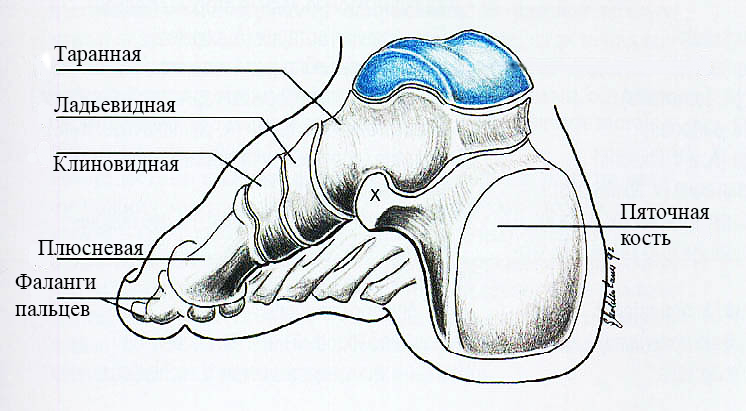 2, Большая берцовая кость (медиальная лодыжка). 3, таранная кость. 4, пяточная кость .
2, Большая берцовая кость (медиальная лодыжка). 3, таранная кость. 4, пяточная кость .
1, Малоберцовая кость. 2, таранная кость. 3, Большая берцовая кость (медиальная лодыжка). 4, пяточная кость .
1, таранная кость. 2, пяточная кость .
1, таранная кость. 2, пяточная кость .
1, таранная кость. 2, пяточная кость .
1, пяточная кость . 2, таранная кость.
1, пяточная кость . 2, таранная кость. 3, ладьевидная кость . 4, кубовидная кость.
1, кубовидная кость 2, ладьевидная кость .
1, кубовидная кость 2, ладьевидная кость .
1, кубовидная кость. 2, латеральная клиновидная кость.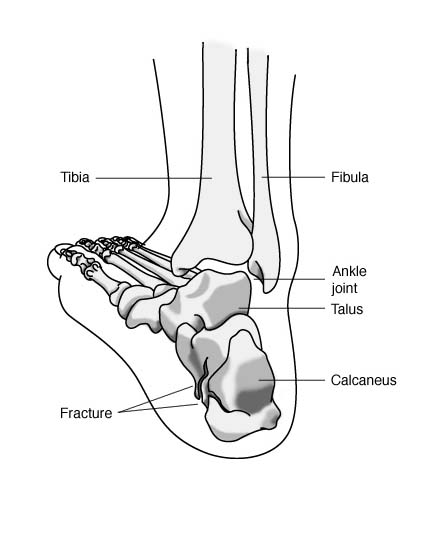 3, ладьевидная кость . 4, медиальная клиновидная кость.
3, ладьевидная кость . 4, медиальная клиновидная кость.
1, пятой плюсневой кости. 2, кубовидная кость. 3, латеральная клиновидная кость. 4, промежуточная клиновидная кость. 5, медиальная клиновидная кость.
1, пятой плюсневой кости. 2, кубовидная кость. 3, латеральная клиновидная кость. 4, промежуточная клиновидная кость. 5, медиальная клиновидная кость.
1, пятой плюсневой кости. 2, 4 плюсневые кости . 3, латеральная клиновидная кость. 4, промежуточная клиновидная кость. 5, медиальная клиновидная кость. 6, Второй плюсневой. 7, Третий плюсневой.
1, пятой плюсневой кости. 2, 4 плюсневые кости . 3, Третий плюсневой. 4, Второй плюсневой. 5, медиальная клиновидная кость. 6, Первый плюсневой.
1, пятой плюсневой кости. 2, 4 плюсневые кости . 3, Третий плюсневой. 4, Второй плюсневой. 5, Первый плюсневой.
3, Третий плюсневой. 4, Второй плюсневой. 5, Первый плюсневой.
1, пятой плюсневой кости. 2, 4 плюсневые кости . 3, Третий плюсневой. 4, Второй плюсневой. 5, Первый плюсневой.
дистальная часть — ChM sp. z o.o.
предназначен для стабильного остеосинтеза костей предплюсны и дистального отдела большеберцовой кости, для лечения дегенеративных и деформирующих изменений предплюсневых суставов.
ПОКАЗАНИЯ:
- большеберцово-пяточный артродез;
- сочетанный артродез голеностопного и таранно-пяточного суставов;
- ишемический некроз голеностопного и таранно-пяточного суставов;
- ревматоидный артрит;
- тяжелая вторичная деформация нелеченной врожденной косолапой стопы, нервно-мышечные зоболевания;
- серьезная деформация стопы/таранного сустава, артрические изменения таранного сустава с сопутствующей жесткостью таранно-пяточного сустава;
- воспаление костей суставов;
- нестабильность и наличие дефектов скелета после резекции опухоли;
- переломы в дистальном отделе большеберцовой кости без сращения,
- переломы большеберцовой и/или таранной кости когда реконструкция невозможна;
- тяжелые многооскольчатые переломы с повреждением таранно-пяточного сустава;
- переломы, вывихи таранного сустава с тяжелыми артрическими изменениями и потерей функции;
- отсутствие сращения над лодыжкой с неподвижностью таранно-пяточного сустава;
- неправильное сращение таранного сустава;
- после неудачной полной замены таранного сустава с интрузией таранно-пяточного сустава.

Пластина большеберцовая дистальная L предназначена для лечения оскольчатых эпифизарных переломов дистального отдела большеберцовой кости.
Анатомически оптимизированный профиль пластины увеличает спектр её применения соответствуя анатомическим особенностям большеберцовой кости и содействует анатомическому восстанлвлению перелома.
Конструкция пластины минимизирует раздражение мягких тканей, увеличает ее прочность в метаэпифизарной части и обеспечивает лучшее распределение нагрузки.
Распределение отверстий в эпифизарной части пластины обеспечивает стабильную поддержку сустовной поверхности. Овальное отверстие для позиционирования пластины, расположенное в ее диафизарной части, разрешает проводить компрессию в обеих направлениях.
Каждое блокированное отверстие приспособлено ко всем типам винтов: неблокирующим, блокирующим и блокирующим с переменным углом VA – для индивидального подхода к операционной ситуации.
Головки блокирующих винтов не выступают над поверхность пластины, что значительно снижает раздражение мягких тканей.
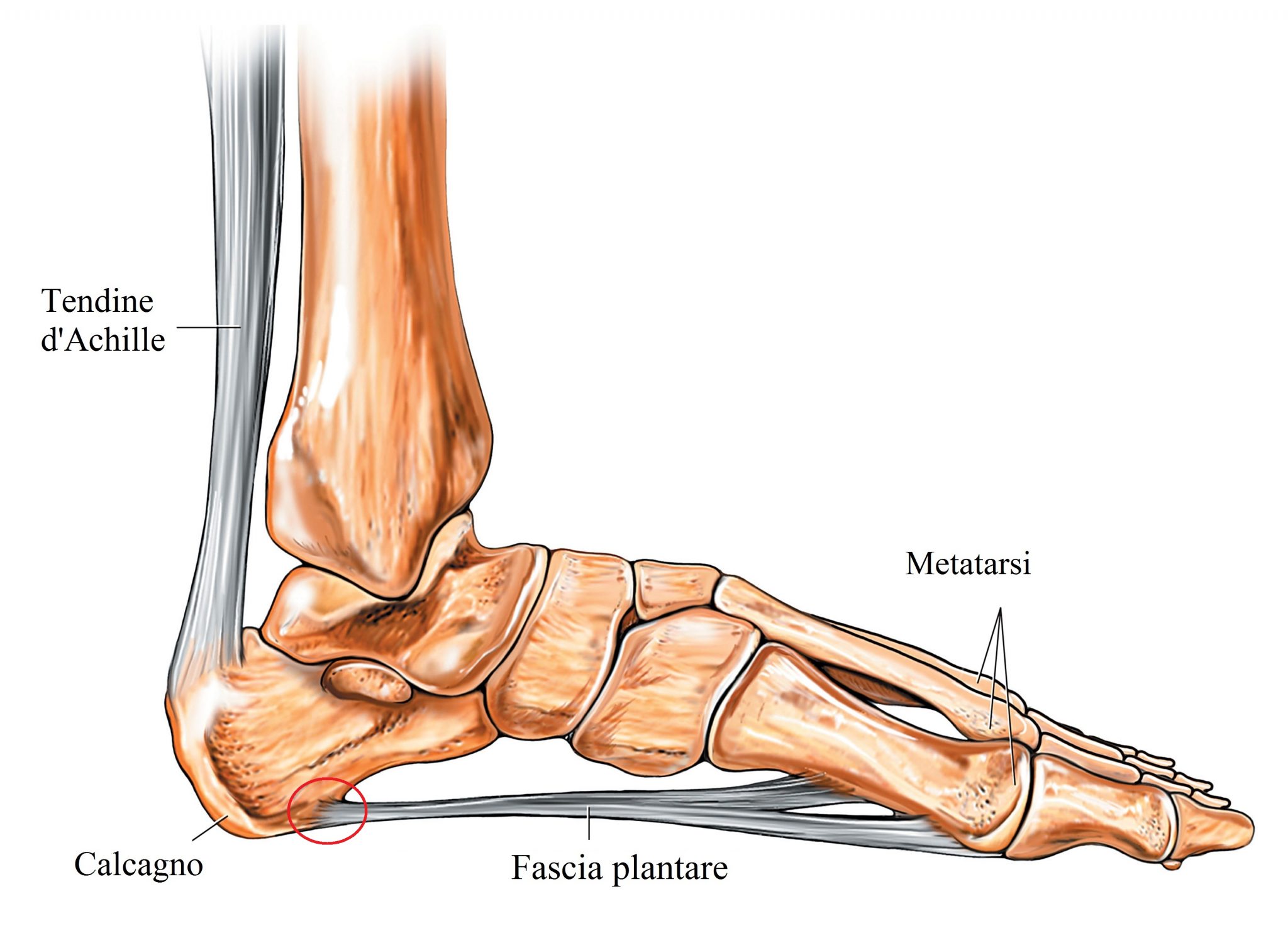
Ахиллово сухожилие — анатомия и функция
Анатомия и функция ахиллова сухожилия
Ахиллово сухожилие является самым толстым и мощным сухожилием в теле человека. Оно начинается в месте слияния головок трехглавой мышцы голени (состоит из двух головок икроножной мышцы и камбаловидной мышцы) и прикрепляется к бугру пяточной кости.
Функция ахиллова сухожилия
Основная функция ахиллова сухожилия — передача усилия от трехглавой мышцы голени к пятке и стопе. С его помощью осуществляется подошвенное сгибание, т.е. передний отдел стопы опускается вниз. Без этого движения невозможны полноценная ходьба и бег. Ахиллово сухожилие также участвует в супинации стопы (вращение внутрь).
С его помощью осуществляется подошвенное сгибание, т.е. передний отдел стопы опускается вниз. Без этого движения невозможны полноценная ходьба и бег. Ахиллово сухожилие также участвует в супинации стопы (вращение внутрь).
Ахиллово сухожилие испытывает колоссальные нагрузки, особенно при прыжках и беге. Например, при беге на ахиллово сухожилие действует сила, равная восьмикратному весу Вашего тела.1
Ахиллово сухожилие — это печально известное слабое место, особенно у бегунов, ведь очень многие из них на себе испытали ахиллодинию — боли в области ахиллова сухожилия.
Интересный факт: источником названия сухожилия считают древнегреческий миф об Ахиллесе (Ахилле). По преданию, его тело было неуязвимо за исключением одного места – пятки. По легенде, во время Троянской войны Ахиллес погиб от стрелы, выпущенной в его пятку. Ахиллесова пята стала синонимом уязвимого места и дала название ахиллову сухожилию человека.
Источник
1 Klein, C. : Orthopädie für Patienten [Orthopaedics for Patients]. Publisher: Michels-Klein, Remagen 2014.
: Orthopädie für Patienten [Orthopaedics for Patients]. Publisher: Michels-Klein, Remagen 2014.
Calcaneus: анатомия и патология | Kenhub
Кальканеус: хотите узнать об этом больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». — Читать далее. Ким Бенгочеа, Университет Реджиса, Денвер
Автор:
Эд Мэдли
•
Рецензент:
Димитриос Митилинайос MD, PhD
Последняя редакция: 31 мая 2021 г.
Время чтения: 7 минут.
Пяточная кость, также известная как пяточная кость, находится на тыльной стороне стопы возле лодыжки, чуть ниже таранной, большеберцовой и малоберцовой костей голени. Пяточная кость — самая большая кость стопы. Он выступает кзади от большеберцовой и малоберцовой костей и действует как короткий рычаг для икроножных мышц (икроножной и камбаловидной), которые прикрепляются к его задней поверхности через ахиллово сухожилие. Он также играет важную роль в поддержании веса и устойчивости.
Пяточная кость — самая большая кость стопы. Он выступает кзади от большеберцовой и малоберцовой костей и действует как короткий рычаг для икроножных мышц (икроножной и камбаловидной), которые прикрепляются к его задней поверхности через ахиллово сухожилие. Он также играет важную роль в поддержании веса и устойчивости.
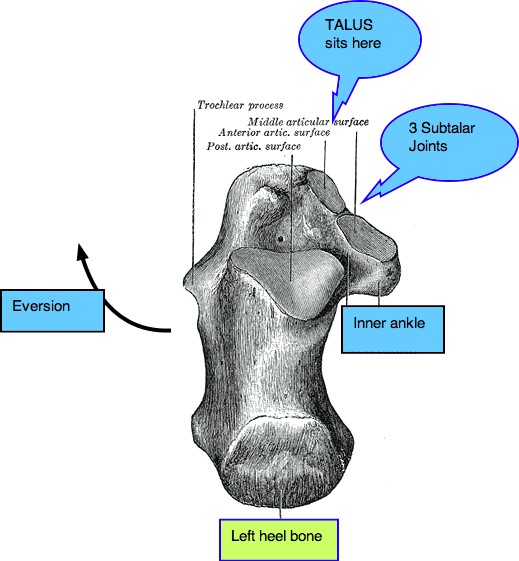
Костяные ориентиры
Задний вид
Пяточная кость — это кость неправильной формы кубовидной формы, верхняя поверхность которой может быть разделена на три части: заднюю, среднюю и переднюю.Задний аспект имеет грубую и вогнуто-выпуклую форму. Эта выпуклость поддерживает волокнисто-жировую ткань (жировая подушечка Кагера) между пяточным сухожилием и голеностопным суставом.
Пяточная мышца (вид снизу)Средняя сторона
Средняя часть имеет заднюю фасетку таранной кости , которая имеет овальную и выпуклую форму, в то время как передняя часть является частично суставной. Грубое углубление — sulcus calcanei или пяточная борозда — сужается в бороздку на медиальной стороне, соединяющую пазуху предплюсны с таранной костью.
Грубое углубление — sulcus calcanei или пяточная борозда — сужается в бороздку на медиальной стороне, соединяющую пазуху предплюсны с таранной костью.
Передняя сторона
Передняя часть пяточной кости имеет множество изгибов для размещения таранной кости и множества различных костей предплюсны, ведущих к плюсневым костям и фалангам. Задняя часть бедренной кости не такая сложная, с бугристостью и медиальным отростком.
Хотите узнать о других костях стопы? Не ищите ничего, кроме наших викторин и мероприятий по маркировке!
Шарнирное соединение
Пяточная кость обеспечивает точки прикрепления отводящих мышц большого пальца стопы и минимальных отводящих пальцев.На тыльной стороне пятки ахиллово сухожилие входит в шероховатую область, расположенную на верхней стороне. Это сухожилие, как и другие связки и мышцы, необходимо для стояния и ходьбы. Таким образом, сломанная или сломанная пяточная кость затруднит стоять и ходить.
Имеется два сочленения (с тремя фасетками) с таранной костью и одно седлообразное сочленение с кубовидом. Sustentaculum tali — это горизонтальная полка, отходящая от переднемедиальной части пяточной кости.Верхняя поверхность вогнутая и сочленяется со средней пяточной поверхностью таранной кости . На нижней поверхности имеется бороздка для сухожилия длинного сгибателя большого пальца стопы.
Sustentaculum tali (вид со стороны)Sustentaculum tali имеет наибольший вес на единицу площади, а также имеет множество структур мягких тканей вокруг себя. Боковая стенка пяточной кости тонкая и имеет прикрепления для пяточно-малоберцовой связки и костное отражение малоберцовых сухожилий.С медиальной стороны кость толще и находится в непосредственной близости от сгибателей пальцев стопы и сосудисто-нервных структур.
Крепления мышц и связок
Поскольку пяточная кость является самой большой из костей стопы, она обеспечивает большую площадь поверхности для сложного прикрепления многих мышц и связок.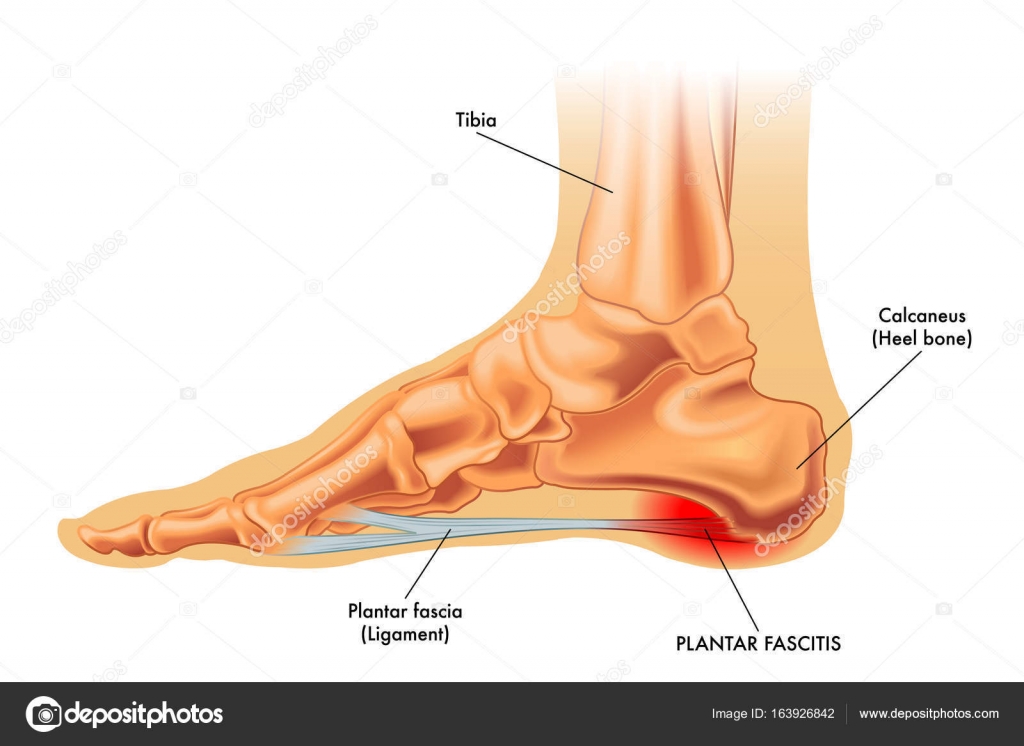 пяточная борозда обеспечивает насадки для:
пяточная борозда обеспечивает насадки для:
- межкостный,
- таранно-пяточный,
- шейных связок и
- медиальный корень удерживания нижнего разгибателя
Также имеется несуставная область на пяточной кости, дистальнее задней фасетки таранной кости, которая обеспечивает поверхность прикрепления для:
На медиальном отростке , бугорка пяточной кости имеется заметный медиальный край, который обеспечивает прикрепление поверхностной части удерживающего элемента сгибателя и дистально подошвенного апоневроза.Здесь также прикрепляются некоторые мышцы, в том числе абдуктор большого пальца и короткий сгибатель пальцев. Минимальный отводящий палец прикрепляется в основном к латеральному отростку , , однако проходит медиально на медиальный отросток.
Медиальный отросток бугристости пяточной кости (вид со стороны) Между этими отростками имеется шероховатая область, которая распространяется до переднего бугорка дистально.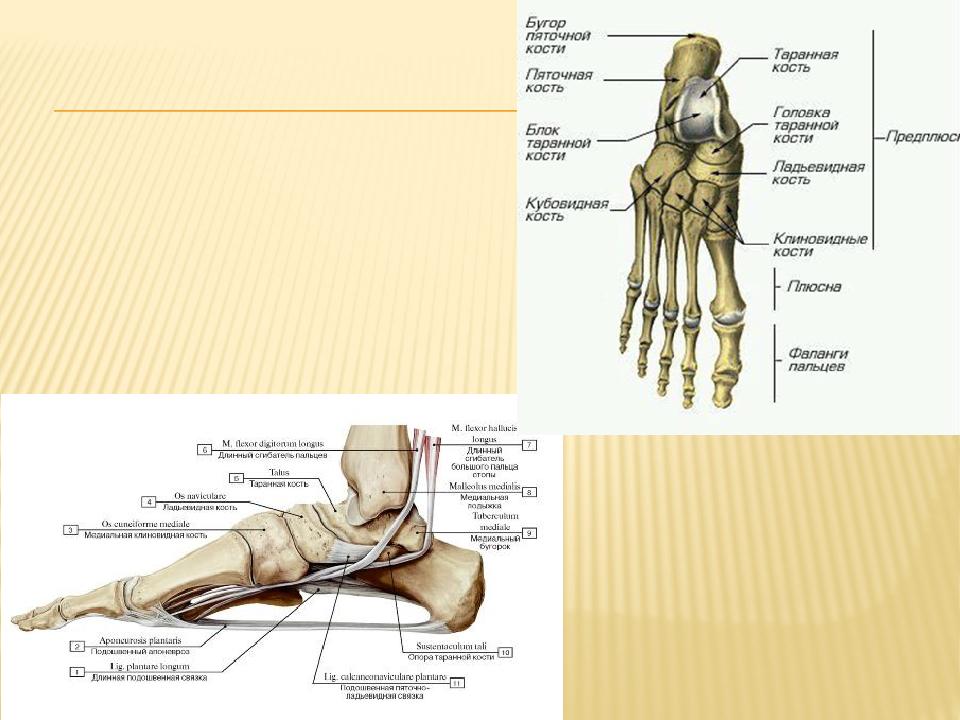 Он обеспечивает поверхность прикрепления для длинной подошвенной связки . Рядом с этим находится прикрепление головки вспомогательной мышцы-сгибателя.Короткая подошвенная связка прикрепляется к бугорку и области дистальнее от него.
Он обеспечивает поверхность прикрепления для длинной подошвенной связки . Рядом с этим находится прикрепление головки вспомогательной мышцы-сгибателя.Короткая подошвенная связка прикрепляется к бугорку и области дистальнее от него.
Plantaris прикрепляется к задней поверхности около пяточного сухожилия. Сухожилия малоберцовой кости пересекаются на боковой поверхности, а пяточно-малоберцовая связка прикрепляется проксимальнее блока малоберцовой кости. Многие структуры также прикрепляются вокруг стержня sustentaculum tali . Его подошвенная поверхность прорезана сухожилием длинного сгибателя большого пальца стопы, что обеспечивает прикрепление к глубокой части удерживателя сгибателя .
Сгибатель стопы (вид сзади) Подошвенная пяточно-ладьевидная связка , прикрепляется к медиальному краю поддерживающей мышцы tali. Близко к нему находятся прикрепления сухожилия задней большеберцовой мышцы, поверхностных волокон дельтовидной связки и медиальной таранно-пяточной связки. На краю Sustentaculum tali находятся места прикрепления сухожилия длинного сгибателя пальцев, а большая медиальная головка дополнительного сгибателя прикрепляется дистальнее канавки для длинного сгибателя большого пальца.
На краю Sustentaculum tali находятся места прикрепления сухожилия длинного сгибателя пальцев, а большая медиальная головка дополнительного сгибателя прикрепляется дистальнее канавки для длинного сгибателя большого пальца.
Роль с осыпью и кубовидом
Пяточная кость сочленяется с двумя костями: таранной костью и кубовидной . Таранная кость имеет три суставные поверхности. Самым большим является слегка выпуклая овальная поверхность для тела таранной кости . Перед ней находится медиальная поверхность сустава , таранной кости на дорсальной стороне задней части задней стенки. Антеролатерально от этой поверхности находится небольшая передняя фасетка таранной кости, которая иногда может сливаться с медиальной фасеткой.Последние две грани неглубоко вогнуты. Дистальный конец образует наклонно направленную овальную суставную поверхность, которая является выпуклой в поперечной плоскости и вогнутой в вертикальной плоскости. Эта поверхность сочленяется с кубовидной костью.
Эта поверхность сочленяется с кубовидной костью.
Клинические точки
Переломы
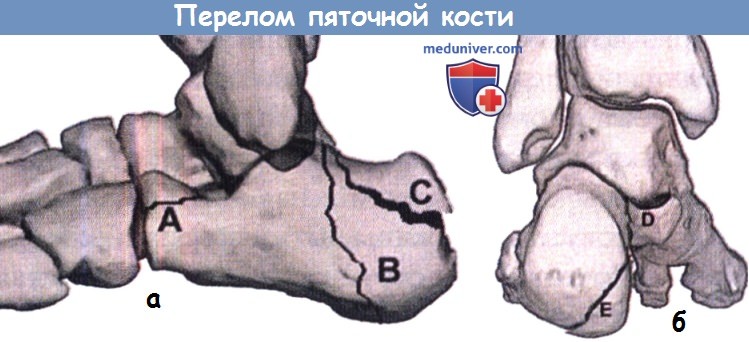
Пяточная кость — это наиболее часто перелом предплюсневой кости, на которую приходится около 2% всех переломов тела и 60% всех переломов предплюсны.Переломы пяточной кости можно условно разделить на два типа: 25-30% случаев составляют внесуставных переломов , которые могут быть либо отрывом пяточного бугорка, либо внесуставными переломами Ловера («Казанова») и внутрисуставных переломов. , которые составляют 70-75% случаев и также известны как внутрисуставные переломы Любовника. Интересно отметить, что при двусторонних переломах пяточной кости следует также обследовать позвоночник, потому что травмы, вызванные такими событиями, как прыжок из окна второго этажа, могут вызвать проблемы в дальнейшем в позвоночнике.
Подошвенный фасциит
Подошвенный фасциит, состояние, которое косвенно влияет на пяточную кость, представляет собой боль, вызванную дегенеративным раздражением в месте прикрепления подошвенной фасции . Подошвенная фасция прикрепляется к медиальному отростку пяточной бугра. Это наиболее частая причина боли в пятке, и типичное проявление — резкая боль, локализованная в передней части пяточной кости.
Подошвенная фасция прикрепляется к медиальному отростку пяточной бугра. Это наиболее частая причина боли в пятке, и типичное проявление — резкая боль, локализованная в передней части пяточной кости.
Кальканеус: хотите узнать об этом больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». — Читать далее. Ким Бенгочеа, Университет Реджиса, Денвер
Произошла ошибка при настройке вашего пользовательского файла cookie
Этот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно.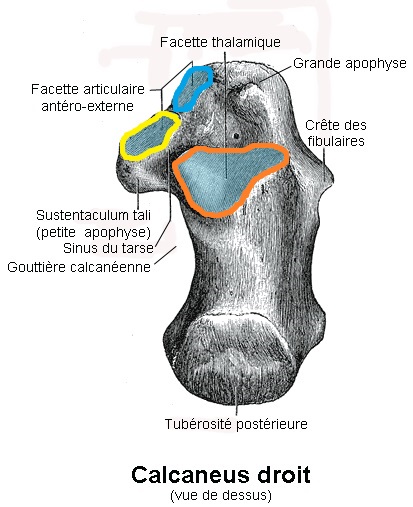 Ниже приведены наиболее частые причины:
Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.
Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файле cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт
не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Calcaneus: анатомия, функции и лечение
Пяточная кость — это кость, которая образует пятку стопы. Это одна из предплюсневых костей, составляющих часть стопы и лодыжки. Пяточная кость является самой большой костью стопы и служит основой для всех других предплюсневых и плюсневых костей.
Пяточная кость ударяется о землю при каждом шаге при беге или ходьбе. Стресс-переломы пяточной кости и воспаление связки подошвенной фасции, прикрепленной к пяточной кости, являются двумя наиболее частыми причинами боли в стопе.
Анатомия
Пяточная кость — одна из семи костей предплюсны, составляющих стопу. Пяточная кость — это короткая кость, тип кости, означающий, что ее длина равна ширине. Все предплюсны считаются короткими костями.
Пяточная кость — самая большая из всех предплюсневых костей и самая большая кость стопы.
Пяточная кость в основном состоит из губчатой кости (губчатой кости). Плотность губчатой кости в пяточной кости напрямую зависит от ее прочности.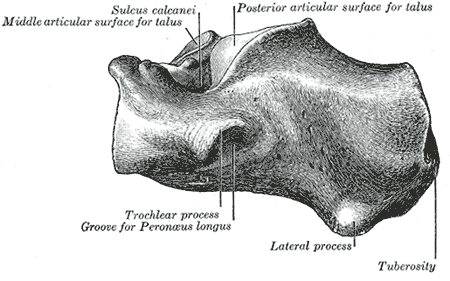 У бегунов и людей с более высокой массой тела в пяточной кости развивается большая плотность из-за давления, оказываемого на нее при ходьбе и беге.
У бегунов и людей с более высокой массой тела в пяточной кости развивается большая плотность из-за давления, оказываемого на нее при ходьбе и беге.
Строение
Пяточная кость — сложная кость с множеством различных поверхностей, прикреплений и точек прикрепления.
Задняя (задняя) часть — пяточка. Точка прикрепления ахиллова сухожилия находится на верхней стороне (вершине) задней части пяточной кости. Есть две сумки (наполненные жидкостью мешочки, которые действуют как подушки) спереди (внутренняя) и позади (внешняя) точки прикрепления ахиллова сухожилия. Средняя поверхность задней части пяточной кости является точкой прикрепления пяточного сухожилия.
Самая верхняя часть пяточной кости соединяется с таранной костью над ней, называемой таранной костью.Таранная кость сочленяется с пяточной костью на трех поверхностях: передней таранной суставной поверхности, средней таранной суставной поверхности и, самое большое, задней таранной суставной поверхности.
Вся передняя (передняя) поверхность пяточной кости сочленяется с кубовидной костью, другой костью предплюсны. Есть несколько дополнительных отростков (выпуклостей), расположенных вокруг пяточной кости, которые действуют как каналы и точки прикрепления для других сухожилий, а также помогают поддерживать равновесие.
В детстве у луковичной поверхности задней пяточной кости имеется апофиз (пластинка роста). Этот апофиз затвердевает или сливается примерно к 15 годам. У некоторых женщин он не затвердевает до 18 лет. У некоторых мужчин он не заканчивает окостенение (затвердевание в твердую кость) до 22 лет.
Расположение
Пяточная кость находится в задней части стопы, где расположена пятка. Это расположение позволяет пяточной кости действовать как точка опоры для сгибания и разгибания стопы.Сгибание — это то, что происходит, когда вы отрываете пальцы ног от пола, когда собираетесь постучать ногой. Удлинение — это то, что происходит, когда вы нажимаете на педаль газа.
Анатомические вариации
Есть несколько анатомических вариаций пяточной кости, которые можно увидеть на медицинских изображениях. Некоторые из них могут быть связаны с определенными заболеваниями, в то время как другие могут не вызывать никаких жалоб и отмечаются только потому, что они часто выявляются радиологами.
- Псевд перелом апофиза — это частично окостеневшая пластинка апофиза, которая на рентгеновском снимке выглядит так, как будто это перелом.Это нормальный вариант пяточной кости, не требующий лечения.
- Врожденная коалиция предплюсны — это соединение между предплюсневыми костями, обычно пяточной и таранной костью, которое препятствует правильному сочленению предплюсневых костей. Коалиция может быть результатом окостенения (сращения костей), фиброзной ткани или нароста хряща.
- Псевдокисты пяточной кости или псевдоопухоли пяточной кости — очень распространенные нормальные варианты изображений пяточной кости, вызванные вариациями плотности кости.
 Псевдокисты пяточной кости обычно присутствуют только у молодых пациентов и с возрастом исчезают.
Псевдокисты пяточной кости обычно присутствуют только у молодых пациентов и с возрастом исчезают. - В губчатой кости пяточной кости может образоваться питательное отверстие (отверстие для кровеносных сосудов). Это нормальный вариант, который встречается не очень часто, но совершенно безобидный.
Функция
Пяточная кость обеспечивает одну точку твердой трехгранной поверхности стопы. Он также обеспечивает опору для разгибания и сгибания стопы.
Ахиллово сухожилие — самое сильное сухожилие в организме. Это общее сухожилие икроножной мышцы. Подумайте о том, насколько коротка пяточная кость как рычаг, но сколько силы требуется этому короткому рычагу, чтобы поднять вес всего тела. Тело может сделать это, используя только одно из двух ахилловых сухожилий.
Сопутствующие условия
Очевидно, причиной боли будет прямая травма пяточной кости. Тем не менее, существует несколько нетравматических или повторяющихся стрессовых травм, которые могут вызвать боль в костях с сильным ударом, таких как пяточная кость.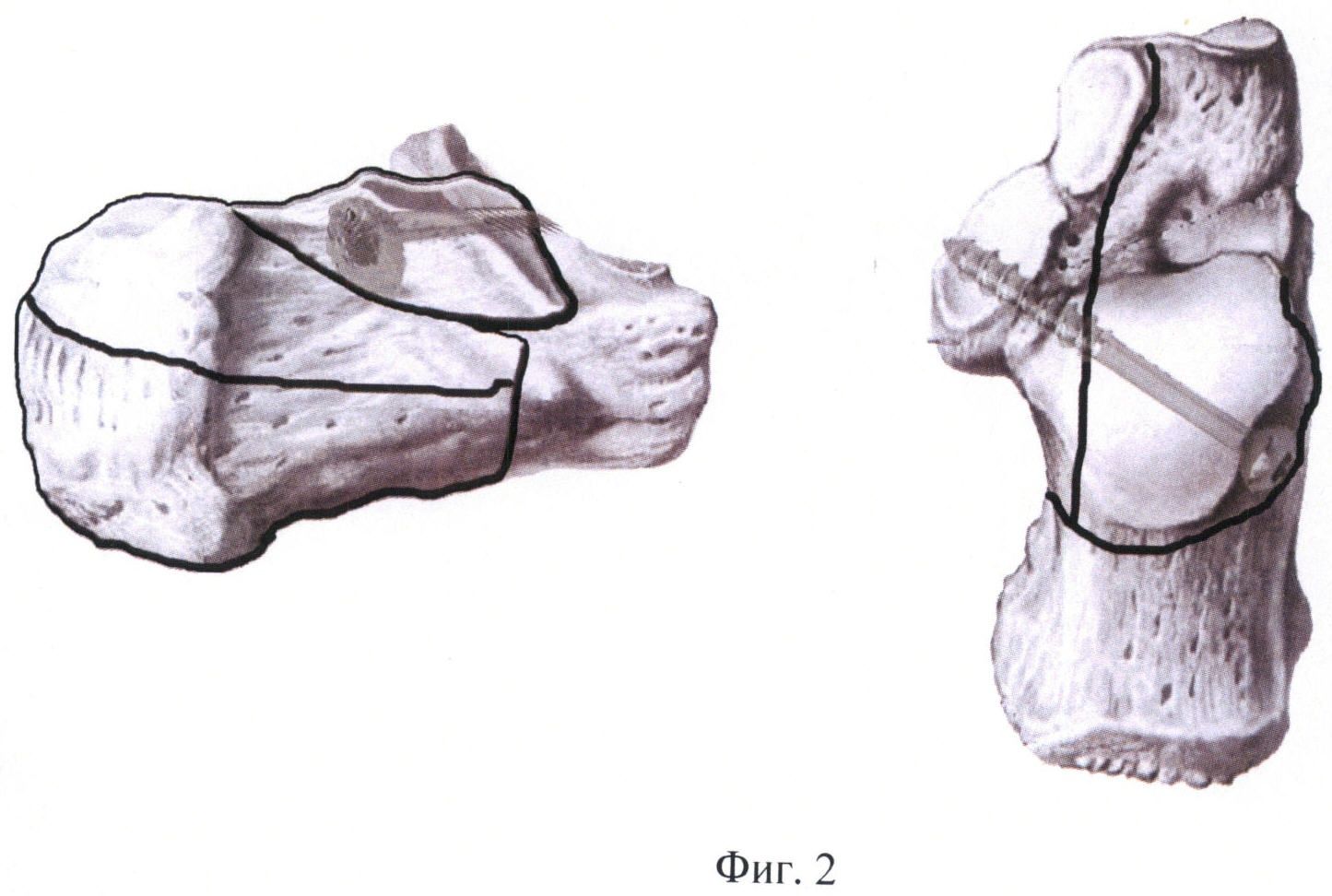
Боль в пятке — частый симптом, связанный с пяточной костью. Боль в пятке может быть вызвана несколькими причинами.
Апофизит пяточной кости
Пяточный апофизит — наиболее частая причина боли в пятке у детей. Это воспаление пяточного апофиза, которое, вероятно, вызвано повторяющимися ударами при беге или прыжках.
Бурсит
Бурса — это заполненный жидкостью мешок, который действует как перегородка между потенциально болезненными участками и тканями, которые могут их раздражать.Бурсит, который может вызывать боль в пятке или стопе, представляет собой воспаление сумки, которая обычно встречается вокруг точек прикрепления сухожилий или между сочлененными костями предплюсны, такими как таранная кость и пяточная кость (таранно-пяточный сустав).
Подошвенный фасциит
Подошвенный фасциит — наиболее частая причина боли в пятке и стопе у взрослых. Сухожилие подошвенной фасции помогает сохранять форму нижней части (подошвенной поверхности) стопы. Этот распространенный тендинит часто возникает у бегунов, и его трудно вылечить.
Этот распространенный тендинит часто возникает у бегунов, и его трудно вылечить.
Трещины под напряжением
Повторяющиеся удары по пятке могут привести к развитию стрессовых переломов пяточной кости. Часто это мелкие трещины, вызывающие боль в стопе. В редких случаях стрессовый перелом бывает очень большого размера, но для его заживления требуется время, поскольку он находится в области пятки.
Отрывные переломы
Когда сухожилие отрывается от точки прикрепления, это называется отрывным переломом. Обычно сухожилие не отделяется от кости, но кость, к которой оно прикреплено, может оторваться, отсюда и термин.
На пяточной кости есть две основные точки прикрепления сухожилий: ахиллово сухожилие и сухожилие подошвенной фасции. Разрывы ахиллова сухожилия — обычное явление, а отрывные — нет. Простые разрывы ахиллова сухожилия вызывают боль в лодыжке или икре сильнее, чем в пятке.
Реабилитация
Лечение травмы пяточной кости зависит от типа и тяжести травмы.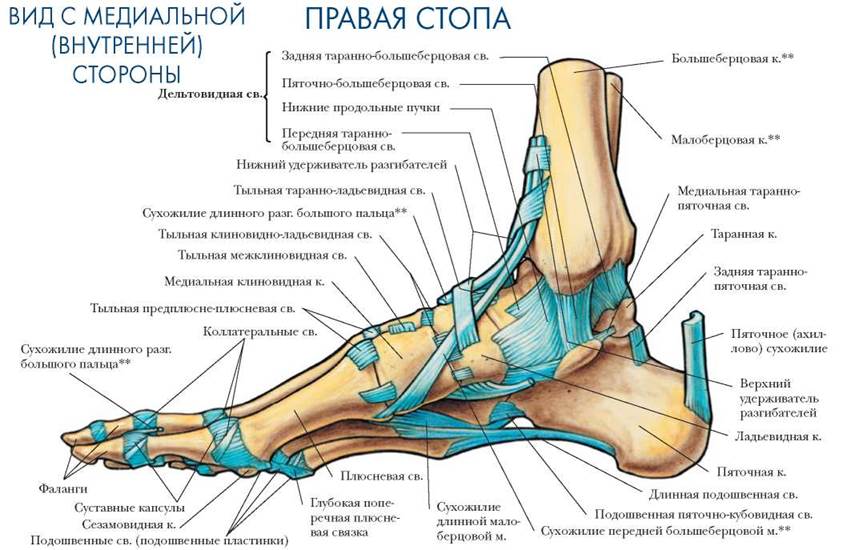 Как правило, ваш врач может сначала попытаться использовать консервативное нехирургическое лечение. Если это не сработает, для исправления травмы может потребоваться операция.
Как правило, ваш врач может сначала попытаться использовать консервативное нехирургическое лечение. Если это не сработает, для исправления травмы может потребоваться операция.
Реабилитация зависит от тяжести травмы и выбора лечения.
Лечение подошвенного фасциита
Физиотерапия с использованием растяжки, массажа и упражнений является наиболее распространенным методом лечения подошвенного фасциита. При правильном руководстве по технике многие пациенты могут лечить подошвенный фасциит в домашних условиях.
В зависимости от поставщика медицинских услуг вам может быть рекомендовано использовать метод RICE (покой, лед, сжатие и подъем) для лечения или вам может быть рекомендовано использовать метод METH (движение, подъем, тяга и тепло).Между этими двумя методами нет явного победителя.
Если подошвенный фасциит тяжелый, ваш врач может назначить бандаж и шину, чтобы помочь заживлению подошвенной фасции. В некоторых случаях вы будете носить бандаж только ночью во время сна, чтобы помочь растянуть подошвенную фасцию.
Лечение переломов пяточной кости
Если кость не сместилась из-за перелома, а это означает, что все части находятся в нужных местах, нехирургическое лечение может быть целесообразным.Это наиболее распространенный вид лечения пациентов со стрессовыми переломами пяточной кости. Этот вид консервативного лечения использует шины или скобы и требует, чтобы пациент не давил на пятку, пока она заживает.
В случае тяжелой травмы и полных переломов со смещением часто требуется хирургическое вмешательство. После того, как операция будет сделана, пациенту все равно придется не давить на пятку. Обычно пациент использует скобы или шины, чтобы удерживать пятку в правильном положении и предотвращать движение.
Calcaneus — Physiopedia
Пяточная кость — одна из 7 суставных костей, составляющих предплюсну. Пяточная кость расположена в задней части стопы вместе с таранной костью и является самой большой костью стопы.
- Его обычно называют пяткой.
- Многочисленные связки и мышцы прикрепляются к пяточной кости и помогают выполнять ее роль в биомеханике двуногого человека [1]
- Он сочленяется с таранной костью вверху и кубовидным суставом спереди и разделяет суставное пространство с таранно-ладьевидным суставом, соответственно называемым таранно-пяточно-ладьевидным суставом.
- Пяточная кость переносит большую часть веса тела с нижней конечности на землю. [2]
Пяточная кость — это кость неправильной формы, имеющая форму коробки, расположенная ниже таранной кости. Его длинная ось ориентирована по средней линии стопы, однако отклоняется латеральнее средней линии кпереди. Он выступает кзади, образуя основу пятки.
Задняя часть пяточной кости круглая, с тремя фасетками (верхней, средней и нижней):
- Верхняя фасетка отделена от пяточного сухожилия ретрокалканической сумкой.
- Средняя фасетка обеспечивает место прикрепления пяточного сухожилия (ахиллова сухожилия).
- Нижняя фасетка изгибается кпереди и продолжается бугристостью пяточной кости на подошвенной поверхности.
Подошвенная поверхность пяточного бугорка выступает вперед на подошвенную поверхность в виде медиального (большего) и латерального (меньшего) отростка, и в его самой передней проекции находится пяточный бугорок, к которому прикрепляется короткая подошвенная связка.
На латеральной стороне пяточной кости находится малоберцовый бугорок, кпереди от середины поверхности, где сухожилия малоберцовой и длинной мышц проходят вверху и внизу соответственно.
Переднемедиально от верхнего края медиальной поверхности выступает Sustentaculum tali, которая поддерживает более заднюю часть головки таранной кости.
В нижней части находится борозда, в которой располагается сухожилие длинного сгибателя большого пальца стопы.
Выше находится средняя суставная фасетка таранной кости для соответствующей средней фасетки головки таранной кости как часть подтаранного сустава.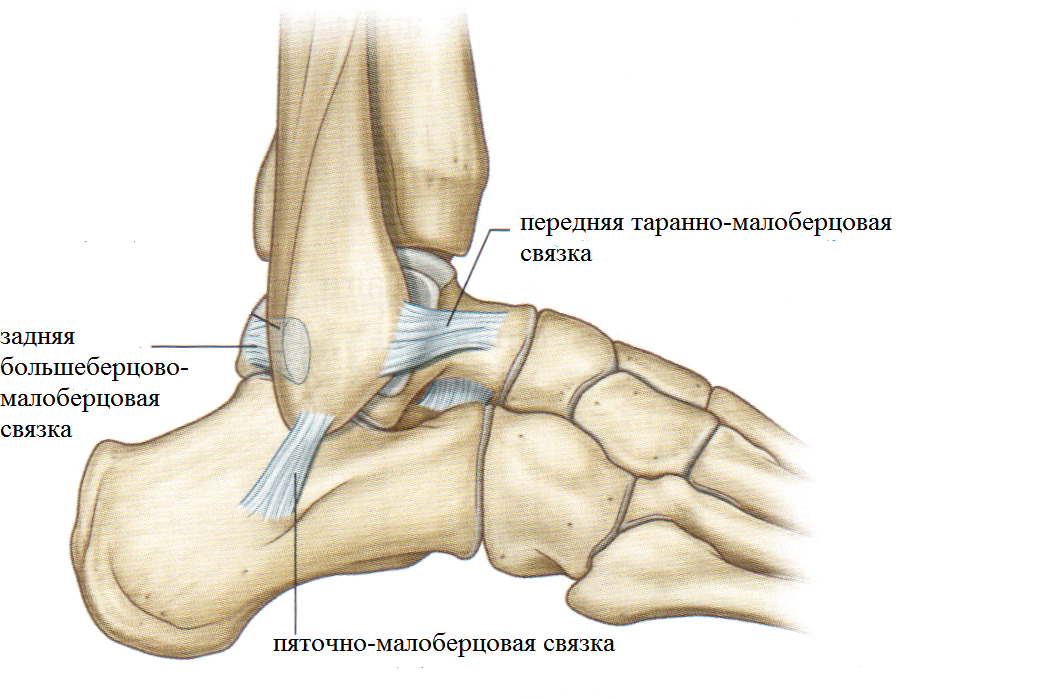
Передняя и задняя фасетки таранно-пяточного сустава находятся на верхней поверхности пяточной кости.Передняя фасетка маленькая, а задняя большая. Между этими двумя фасетками проходит довольно глубокая борозда, пяточная борозда, которая вместе с противоположной бороздой таранной кости образует пазуху предплюсны.
На передней поверхности имеется выпуклая суставная грань кубовидной кости [2] .
- Вверху пяточная кость сочленяется с таранной костью в таранно-пяточном суставе (подтаранный сустав), контактируя на передней, средней и задней фасетках.
- Передняя часть таранно-пяточного сустава и таранно-ладьевидный сустав вместе известны как таранно-пяточно-ладьевидный сустав и могут иметь общую суставную щель.
- Спереди пяточная кость сочленяется с кубовидной (пяточно-кубовидным суставом) костями. [2]
Вложения [редактировать | править источник]
Мускулистый [править | редактировать источник]
- Triceps surae, т.
 Е. Икроножная и камбаловидная мышца (прикрепление: средняя фасетка задней поверхности пяточной кости через пяточную кость / ахиллово сухожилие
Е. Икроножная и камбаловидная мышца (прикрепление: средняя фасетка задней поверхности пяточной кости через пяточную кость / ахиллово сухожилие - Отводящий палец большого пальца стопы (происхождение: медиальный отросток пяточного бугра)
- Flexor digitorum brevis (происхождение: медиальный отросток бугристости пяточной кости и подошвенный апоневроз)
- Quadratus plantae (происхождение: подошвенная поверхность пяточной кости)
- Abductor digiti minimi (происхождение: медиальный и латеральный отростки пяточного бугорка)
- Короткий разгибатель пальцев (происхождение: дорсолатеральная поверхность)
- Extensor hallucis brevis (происхождение: дорсальная поверхность, пазуха предплюсны)
Связки [править | редактировать источник]
- Боковой: боковая коллатеральная / пяточно-малоберцовая связка голеностопного сустава
- Нижние: короткая подошвенная связка (у пяточного бугорка), длинная подошвенная связка (перед пяточным бугром), подошвенный апоневроз (медиальный отросток пяточного бугорка проксимальнее короткого сгибателя пальцев)
- Superior: Связки пазух предплюсны, в том числе:
- Шейная связка
- Таранно-пяточная межкостная связка,
- Боковые, промежуточные и медиальные корешки удерживателя нижних разгибателей
- Раздвоенная связка
- Передняя часть: подошвенная пяточно-ладьевидная связка (передний край поддерживающего выступа пяточной кости) [2]
- Медиальная сторона пяточной кости снабжается перфорирующими ветвями от задней большеберцовой артерии.
- Боковая сторона пяточной кости кровоснабжается боковой пяточной артерией (может быть ветвью задней большеберцовой артерии или малоберцовой артерии).
- Внутри кости есть водораздел, где медиальная и латеральная внутрикостные артерии анастомозируют по средней линии. [3]
- Перелом пяточной кости
- Псевдоопухоль пяточной кости
- Talocalcaneal коалиция
- Пяточно-ладьевидная коалиция
- Пяточная шпора [2]
- Подошвенный фасциит (очень распространенное состояние, которое включает невоспалительное структурное разрушение соединительной ткани, составляющей подошвенный апоневроз или фасцию стопы).Часто встречается вместе с пяточной шпорой. [1]
- Деформация Хаглунда — это костный экзостоз, который простирается от задней верхней пяточной кости, где прикрепляется ахиллес. Этиология заболевания неизвестна, но предполагаются причины: тендинит ахиллова сухожилия, высокие сводчатые стопы, неподходящая обувь и другие наследственные факторы.
 [1]
[1]
Анатомия пяточной кости и насадки | Кость и позвоночник
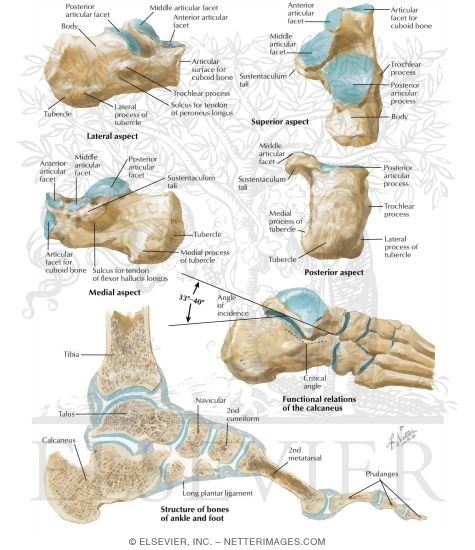
Пяточная кость — это кость заднего отдела стопы и самая большая кость предплюсны.Пяточная кость образует выступ пятки.
Структура пяточной кости
Пяточная кость имеет примерно кубовидную форму. Он направлен вперед, вверх и в стороны.
Имеет шесть поверхностей.
Передняя поверхность
Передняя поверхность — это наименьшая поверхность кости. Он покрыт вогнуто-выпуклой наклонной суставной поверхностью к пяточно-кубовидному суставу и имеет примерно треугольную форму. Она вогнута в наклонной нижнебоковой плоскости и выпукла в плоскости, перпендикулярной ей.
Задняя поверхность
Задняя поверхность пяточной кости выпуклая, куполообразная, снизу более широкая и имеет 3 отдельные области — верхнюю, среднюю и нижнюю.
Верхняя часть гладкая, наклонена кпереди и поддерживает бурсу, лежащую между ней и ахилловым сухожилием.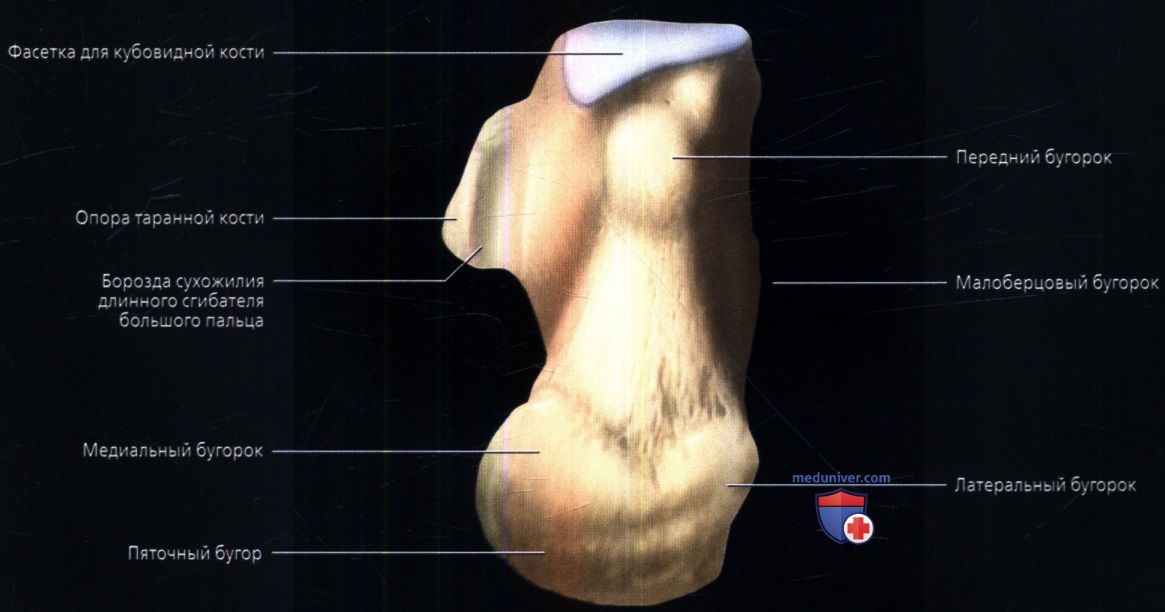
Средняя часть обеспечивает прикрепление к ахиллову сухожилию
Нижняя часть покрыта фибро-жировой тканью подошвенной пятки
Superior Surface
Верхняя пяточная поверхность пяточной кости состоит из двух частей: суставной и несуставной.
Несуставная часть имеет переменную длину и проходит назад, образуя пятку. Это около одной трети всей верхней поверхности.
Он выпуклый из стороны в сторону, вогнутый в переднезадней оси и поддерживает жировую подушку, расположенную кпереди от ахиллова сухожилия.
Кпереди от этой несуставной части находится сустав, имеющий овальную грань, обращенную вверх, и наклоненную кпереди. Суставная часть верхней поверхности выпуклая в переднезадней оси и сочленяется с задней пяточной фасеткой на нижней поверхности таранной кости.
Борозда пяточной кости — глубокая бороздка кпереди от задней фасетки и направленная назад-медиально. Она совпадает с аналогичной нижней бороздой на нижней поверхности таранной кости, и обе эти борозды образуют канал в задней части стопы, называемый синусом предплюсны.
Переднемедиально от пяточной борозды — это суставная область, удлиненная и вогнутая по своей длинной оси и направленная переднебоковой стороной. Поперечная выемка делит это на более крупную среднюю фасетку сзади и переднюю фасетку.
Средняя фасетка лежит на выступающем медиально отростке пяточной кости, называемом Sustentaculum tali.Он соединяется со средней пяточной фасеткой на нижней поверхности таранной кости.
Передняя фасетка лежит на переднем отростке пяточной кости и сочленяется с передней пяточной фасеткой на таранной кости.
Верхняя шероховатая поверхность, передняя и латеральная по отношению к фасеткам, является шероховатой для прикрепления связок и для начала короткого разгибателя пальцев.
Подошвенная поверхность
Нижняя или подошвенная поверхность шире сзади и выпуклая из стороны в сторону.
Имеет выступ сзади, называемый бугристостью пяточной кости. Бугристость пяточной кости имеет центральное продольное углубление, разделяющее его на более мелкий латеральный и более широкий медиальный отросток.
Латеральный отросток дает начало части минимального отводящего пальца, тогда как медиальный отросток, который дает прикрепление к отводящему пальцу большого пальца, спереди к короткому сгибателю пальцев и подошвенному апоневрозу.
Боковая поверхность
Боковая поверхность шероховатая и почти плоская, более широкая кзади и суженная кпереди.Спереди присутствует небольшое возвышение, называемое малоберцовым бугорком или блокадой.
Это выступ, разделяющий две бороздки. Верхняя бороздка предназначена для сухожилия малоберцовой мышцы, а нижняя — для сухожилия длинной малоберцовой мышцы.
Av небольшой бугорок посередине боковой поверхности дает прикрепление, к которому прикрепляется пяточно-малоберцовая связка.
Медиальная поверхность
Медиальная поверхность вогнута сверху вниз. Вогнутость усиливается наличием медиально ориентированного выступа в виде выступа кости, называемого sustentaculum tali, который выступает медиально от его переднезаднего края.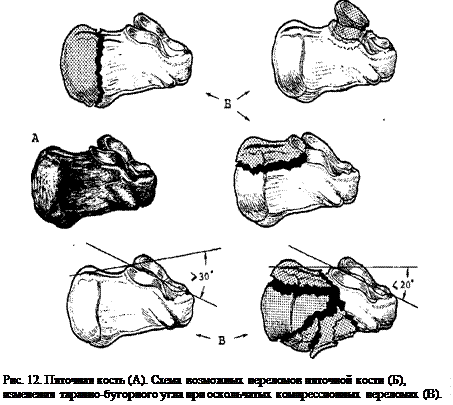 Sustentaculum tali имеет суставную поверхность для средней пяточной фасетки и имеет бороздку внизу для размещения сухожилия большого сгибателя большого пальца. Ее нижняя поверхность имеет бороздку, а медиальный край имеет форму шероховатой полосы, выпуклой спереди назад.
Sustentaculum tali имеет суставную поверхность для средней пяточной фасетки и имеет бороздку внизу для размещения сухожилия большого сгибателя большого пальца. Ее нижняя поверхность имеет бороздку, а медиальный край имеет форму шероховатой полосы, выпуклой спереди назад.
Прикрепления и соотношения пяточной кости
Прикрепления на задней поверхности
Средняя шероховатая область на задней поверхности принимает прикрепление сухожильно-пяточной кости и подошвы. Верхняя часть покрыта бурсой.Нижняя часть покрыта плотной фибро-жировой тканью и поддерживает вес тела в положении стоя.
Прикрепления на дорсальной или верхней поверхности
Латеральная часть несуставной области на передней части дорсальной поверхности обеспечивает;
- Начало короткого разгибателя пальцев
- Прикрепление к ножке нижнего удерживателя разгибателя
- Прикрепление к ножке раздвоенной связки
Sulcus calcanei обеспечивает прикрепление к межкостной таранно-пяточной связке медиально и к латеральной шейно-пяточной связке.
Прикрепления на подошвенной поверхности
Прикрепления на подошвенной поверхности следующие;
Медиальный бугорок
- Медиально
- Источник отводящего большого пальца
- Прикрепление к удерживанию сгибателя
- спереди
- Flexor digitorum brevis
- Прикрепление к подошвенному апоневрозу
- Начало до минимального отводящего пальца, начало простирается до передней части бугорка.
- Передний бугорок
- Вместе с шероховатым участком спереди — короткая подошвенная связка.
- Шероховатая полоска между тремя бугорками — длинная подошвенная связка.
- Канавка на нижней поверхности поддерживающей мышцы стопы занята сухожилием длинного сгибателя большого пальца стопы.
- Медиальный край Sustentaculum tali
- Пружинная связка
- Сдвиг от задней большеберцовой мышцы посередине
- Поверхностные волокна дельтовидной связки по длине
- Медиальная таранно-пяточная связка сзади.
- Ниже канавки для длинного сгибателя большого пальца медиальная поверхность дает начало мясистым волокнам медиальной головки дополнительного сгибателя пальцев.
- Один первичный и один вторичный центр.
- Первичный очаг — В течение 3 -го -го месяца внутриутробной жизни.
- Вторичный очаг 6-8 лет с образованием чешуевидного эпифиза на задней поверхности
- Срастается с остальной частью кости к 14-16 годам.
- Передняя поверхность небольшая, с вогнутой выпуклой суставной фасеткой для кубовидной кости.
- Задняя поверхность большая и шероховатая.
- Дорсальный или верхний с большой выпуклой суставной поверхностью посередине.

- Подошвенная поверхность большая, треугольной формы.
- Боковая поверхность плоская.
- Медиальная поверхность вогнутая сверху вниз.
- Gastrocnemius, soleus и plantaris являются мышцами заднего отдела ноги и помогают при ходьбе, беге и прыжках.Их особые функции включают подошвенное сгибание стопы, сгибание колена и удержание ноги на лодыжке во время стояния.
- Пяточная кость часто травмируется, особенно при падении с высоты. Большинство переломов пяточной кости лечат безоперационными методами, но при переломах со смещением требуется хирургическое вмешательство.
- Пяточная область окружена минимальным количеством мягких тканей, поэтому хирургические разрезы необходимо тщательно планировать из-за проблем с заживлением ран в этой области.

- пяточный бугорок,
- пяточная борозда,
- sustentaculum tali,
- пазуха предплюсны (сформированная вместе с таранной костью).
- межкостных связок,
- таранно-пяточных связок,
- шейных связок и
- медиального корня удерживателя нижних разгибателей.
- верхние суставные поверхности (передняя, средняя, задняя),
- передняя суставная поверхность.
- •
-
Когда пациент лежит на животе, лодыжки свешиваются над краем стола для осмотра в симметричном положении.
- •
-
Тест Хоффа положителен, если врач, используя движение и пальпацию, обнаруживает, что ахиллово сухожилие пациента на травмированной стороне менее туго натянуто, чем на противоположной стороне.
- •
-
Тыльное сгибание стопы в расслабленном положении также может быть увеличено на пораженной стороне (рис.

Прикрепления на боковой поверхности
Бугорок малоберцовой кости — выскальзывание из нижнего удерживателя малоберцовой кости.
Пяточно-малоберцовая связка прикрепляется примерно на 1 см позади блока малоберцовой кости.
Аттачмены на медиальной поверхности
Оссификация
Пяточная мышца, вид сбоку
Кровоснабжение пяточной кости
Кровоснабжение пяточной кости осуществляется через пяточные ветви, которые отходят от глубокого перфоратора малоберцовой и задней большеберцовых артерий.
Кредит: AOКлиническое значение пяточной кости
Определение, анатомия, части, 3D-анатомия
пяточная кость (лат. calcaneus, , что означает «пяточка») — это большая кость, образующая пяточку.Это самая большая кость стопы. Пяточная кость сочленяется с кубовидной костью и таранной костью в пределах лапки .
Пяточная кость действует как короткий рычаг для икроножных мышц, которые входят в ее заднюю поверхность через ахиллово сухожилие. Он также обеспечивает прикрепление к другим мышцам и связкам и участвует в переносе веса и устойчивости.
На поверхности пяточной кости есть несколько важных анатомических ориентиров, в том числе:
Бугристость пяточной кости — задняя утолщенная часть пяточной кости, половина кости, ближайшая к пятке. Эта бугристость служит местом происхождения abductor hallucis и abductor digiti minimi .
Эта бугристость служит местом происхождения abductor hallucis и abductor digiti minimi .
Пяточная борозда — бороздка между верхними суставными поверхностями пяточной кости. С соответствующей бороздкой на таранной кости (sulcus tali) она образует пазуху предплюсны . Пяточная борозда обеспечивает прикрепление следующих структур:
Пазуха предплюсны открывается медиально, выше промежуточной опоры пяточной кости, в виде воронкообразного канала предплюсны. Он содержит кровеносные сосуды, нервы, жир и связки.
sustentaculum tali (или таранная полка) — это горизонтальная полка, которая поднимается к переднемедиальной части пяточной кости. Он обеспечивает прикрепление к подошвенной пяточно-пяточной связке , большеберцово-пяточной связке и медиальной таранно-пяточной связке .
Пяточная кость имеет четыре суставные поверхности, которые включают:
На пяточной кости три верхних суставных поверхности (передняя, средняя, задняя). Это поверхности для сочленения с таранной костью.
передняя суставная поверхность пяточной кости — это поверхность, которая сочленяется с кубовидной костью.
На верхней стороне пяточной кости в задней части пятки находится шероховатая область, куда входит ахиллово сухожилие . Это сухожилие, как и другие связки и мышцы, позволяет стоять и ходить. Следовательно, если пяточная кость сломана, это вызовет трудности при стоянии и ходьбе.
Calcaneus — обзор | Темы ScienceDirect
Комментарий
Задняя часть стопы редко бывает переломана, если исключены переломы растяжения связок.Обычный перелом пяточной кости происходит в результате прямого сдавливания, например, при падении с высоты или в результате удара стопой о твердую поверхность. Примерно 2% всех переломов у взрослых — это переломы пяточной кости (рис. 12-59).
Примерно 2% всех переломов у взрослых — это переломы пяточной кости (рис. 12-59).
Пяточная кость является самой большой предплюсневой костью стопы и играет важную роль при ходьбе и беге. Автомобильные аварии и падения с высоты были связаны с переломами пяточной кости. Эти травмы, хотя и не опасны для жизни, могут привести к необратимой инвалидности.В этом исследовании использовалась база данных Crash Injury Research and Engineering Network (CIREN) для описания переломов пяточной кости и сопутствующих травм скелета нижних конечностей у пассажиров, участвующих в дорожно-транспортных происшествиях (Benson et al, 2007).
Ненормальное резкое движение может вызвать отрыв или прорыв таранной кости. Кроме того, подъемная ступня может быть сломана сильным выворотом стопы. Восстановление контура пяточной кости и особенно целостности таранно-пяточного сустава чрезвычайно важно.Приведение или отведение стопы может вызвать отрывной или отрывной перелом верхней части пяточной кости в области пяточно-кубовидного сустава.
Перелом пяточной кости обычно возникает в результате падения на пятку. Часто это связано с компрессионным переломом поясничного отдела позвоночника. Os calcis обычно раздавливается, а фрагменты смещаются в разной степени (рис. 12-60). Пятка часто бывает настолько болезненной, что изначально травму позвоночника можно не заметить.
Переломы костного мозга представляют собой болезненные повреждения, характеризующиеся сильным отеком.Отек может быть настолько сильным, что может возникнуть образование волдырей и даже некроз кожи.
Перелом пяточной кости — наиболее частое повреждение костей предплюсны. Перелом тела пяточной кости является наиболее распространенным переломом пяточной кости и часто распространяется на подтаранный сустав, при этом задняя часть тела смещается вверх. Этот тип перелома вызван прямой вертикальной силой на пяточную кость, которая обычно возникает после падения с высоты. Всегда следует тщательно обследовать позвоночник, поскольку компрессионный перелом позвоночника в дорсопоясничной области часто сопровождается переломами пяточной кости.
Другие типы переломов пяточной кости, такие как отрывной перелом прикрепления ахиллова сухожилия и перелом задней опоры или переднего отростка, встречаются реже.
Передняя и боковая диагностическая визуализация стопы необходимы для оценки поражения подтаранного сустава. Перелом задней подвески tali виден только на аксиальных проекциях.
НА ВИДЕО
(Из досье Тимоти Мика, округ Колумбия, DACBR) Мужчина-подросток, упавший с балкона второго этажа, приземлился на ноги.Как следствие, сильная боль в пятке с потерей веса. На латеральном плоском снимке голеностопного сустава видна депрессия в средней части пяточной кости. Угол, образованный пересечением линий, проведенных между задним и средним бугорками и средним и передним бугорками пяточной кости (угол Болера), должен быть не менее 28 градусов. В данном случае он почти равен нулю. В теле пяточной кости также присутствуют смешанные участки просветления и склероза, что является еще одним свидетельством ретинированного перелома.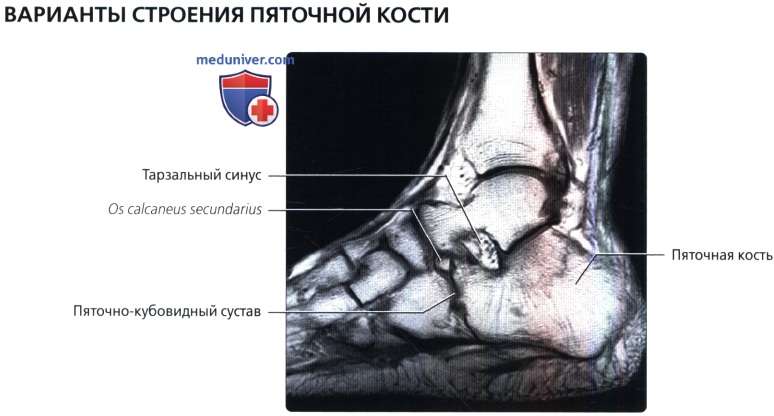 Этот тип ретинированного перелома пяточной кости требует тщательного обследования, чтобы исключить связанный компрессионный перелом тела позвонка или разрывной перелом грудопоясничного перехода. Клиническая направленность на более болезненный и изнурительный перелом пяточной кости может привести к недостаточному вниманию к боли в грудопоясничном переходе, что потребует визуализации позвоночника для дальнейшей оценки. Обратите внимание на нерегулярный склеротический вид апофиза пяточного бугорка, который рассматривается как возрастная нормальная находка.
Этот тип ретинированного перелома пяточной кости требует тщательного обследования, чтобы исключить связанный компрессионный перелом тела позвонка или разрывной перелом грудопоясничного перехода. Клиническая направленность на более болезненный и изнурительный перелом пяточной кости может привести к недостаточному вниманию к боли в грудопоясничном переходе, что потребует визуализации позвоночника для дальнейшей оценки. Обратите внимание на нерегулярный склеротический вид апофиза пяточного бугорка, который рассматривается как возрастная нормальная находка.
ПРОЦЕДУРА
