Покраснение пальцев ног причины — Сахарный диабет
С отеком пальцев ног в той или иной степени сталкивался каждый человек. Часто его вызывает неудобная обувь, но бывают и другие причины появления этого неприятного симптома. Некоторые из них являются очень опасными, поэтому при обнаружении не проходящей припухлости стопы и ее подвижных частей необходимо обратиться к врачу. Сегодня мы расскажем о том, почему ткань пальцев начинает отекать и как бороться с данным состоянием.
Почему отекают и болят пальцы — бытовые причины
Не всегда присутствие отека пальца на ноге – признак какого-либо серьёзного заболевания. Часто люди сами виноваты в том, что в ткани начинает скапливаться лишняя жидкость. К бытовым причинам проявления этого неприятного симптома относят:
- различные травмы голени и ног;
- физическое перенапряжение, вызванное активной тренировкой;
- врастание ногтя в палец;
- образование мозолей;
- ношение неудобной обуви;
- гнойное инфекционное поражение тканей пальцев.
Часто отёки появляются из-за ношения неудобной обуви и травм голеностопа. На втором месте по распространенности стоят вросшие ногти и мозоли. С гнойными воспалительными заболеваниями пальцев люди сталкиваются нечасто.
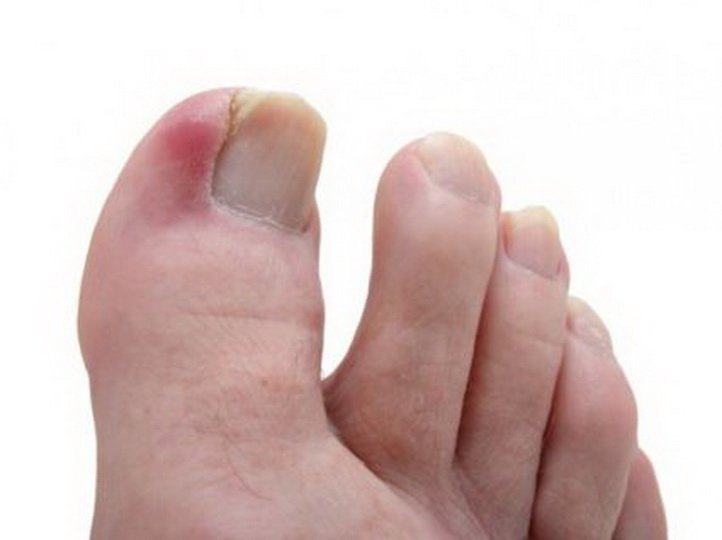
Вросший ноготь
Отек на большом пальце ноги может возникнуть из-за врастания ногтя. Вопреки распространенному мнению это явление нельзя отнести к анатомическим особенностям человека. Врастать ноготь начинает из-за ношения неправильно подобранной обуви, в результате механического воздействия или из-за грибковых инфекций. Причину этой патологии способен определить только врач. Недуг сопровождается следующими симптомами:
- гиперемия пальца и ногтя;
- чувство распирания изнутри;
- пульсирующая боль;
- перемещение припухлости на кость пальца.
Лечить эту боле
meramamerikankultur.com
Покраснение пальцев ног лечение — медикаменты, рецепты народной медицины, схема, что это такое
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
В конце рабочего дня обычно ощущается усталость в ногах. Но кроме тяжести некоторые пациенты могут чувствовать, что у них горят ноги, такой симптом довольно часто свидетельствует о развитии заболевания.
Причины
Причин для возникновения болей и жжения в ногах довольно много, они могут быть вполне безобидными, но в большинстве случаев требуют лечения.
Одной из причин может быть аллергия на материалы, которые часто прикасаются к ногам или на кремы для ног. Болезненные ощущения часто возникают из-за проблем, связанных с сосудами. Любые кожные заболевания, связанные с инфекциями, вызывают дискомфорт, жжение и даже неприятный запах в пораженной области. Если заболеваниям подвергаются суставы, то помимо ощущения, что горят колени, возникает очень сильная боль, которая на поздних стадиях заболевания практически не покидает пациента.
Причиной может стать плоскостопие, сахарный диабет, проблемы с периферической нервной системой. Если проблематика заключается в обмене веществ, то такое заболевание, как подагра может спровоцировать боли и жжение, пораженные суставы со временем значительно теряют способность движения. Нехватка витаминов группы В нередко становится причиной разнообразных проблем, связанных с периферической нервной системой, что также может привести к тому, что горят ноги.
Иногда жжение появляется не из-за заболеваний, а из-за других факторов. Например, во время беременности разные процессы в женском организме происходят несколько иначе, что приводит к появлению неприятных ощущений. Во время длительной работы, особенно если человек целый день стоял на ногах или много ходит наряду с усталостью возникает жжение. Как бы это странно ни звучало, но спровоцировать жжение подошв ног могут даже постоянные стрессовые ситуации.
Заболевания
Стоит рассмотреть болезни, которые довольно часто становятся причиной как жжения, так и болей в ногах, поражают кожные покровы, кости, мышцы и суставы.
Аллергия
Выбирая себе обувь, не все покупатели задумываются о её качестве, особенно если она выглядит вполне нормально и стоит недорого. Но бывает часто, что цена снижается из-за некачественного материала. Причем проблемы могут возникать не только из-за плохого качества обуви, но и также по причине некачественных стелек. Человек начинает зам
zaobninsk.ru
Красные пальцы на ногах лечение
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Болезни ног

Причины холодных ног
Если пальцы на ногах всегда холодные, то одной из причин может являться слабый кровоток, что иногда связано с курением, высоким кровяным давлением или заболеваниями сердца. Другие возможные причины холодных конечностей: повреждение нервов при неконтролируемом диабете, недостаточность гормонов щитовидной железы и анемия. Обычно врач пробует найти причину. Если окажется, что со здоровьем все в порядке, то просто смиритесь с такой особенностью Вашего организма.

Боль в ногах
Когда ноги болят в конце дня, 8 из 10 женщин обвиняют в этом обувь. Но боль, не связанная с высокими каблуками, может появиться и из-за стрессового перелома, небольшой трещины в кости. Одна из возможных причин – это чрезмерно интенсивная физическая нагрузка (баскетбол, футбол и другие виды спорта). Кроме того, остеопороз повышает риск стрессового перелома.

Красные, белые, синие пальцы на ногах
При болезни Рейно пальцы белеют, затем синеют, краснеют и приобретают естественный цвет. Причиной является резкое сужение артерий, называемое вазоспазмом. Стресс или изменения температуры могут вызвать спазм сосудов, который обычно не приводит к другим проблемам со здоровьем. Болезнь Рейно обычно связана с ревматоидным артритом, болезнью Шегрена или заболеваниями щитовидной железы.

Почему люди волочат ноги?
В ряде случаев первоначальным признаком проблемы может стать изменение походки: более широкий шаг или волочение ног. Это связано с потерей чувствительности в ногах в результате поражения периферических нервов. Примерно в 30 % случаев причиной этого становится сахарный диабет. Остальные 70 % приходятся на различные инфекции, гиповитаминоз, алкоголизм и заболевания нервной системы. Очень часто установить причину поражения невозможно.

Боль в пятке
Наиболее распространенной причиной боли в пятках является подошвенный фасциит, воспаление в месте, где связка прикрепляется к пяточной кости. Самая острая боль обычно бывает с утра, когда человек просыпается и в первый раз опирается на стопы. Артрит, чрезмерные физические нагрузки, плохо подобранная обувь, тендинит (воспаление сухожилий) также могут вызвать боль в пятке. Менее распространенные причины включают в себя костные мозоли, инфекции костей, опухоли или переломы. «Fasciitis» участника Lucien Monfils — собственная работа. Под лицензией CC BY-SA 3.0.

Пальцы – барабанные палочки
При этом заболевании утолщаются концевые фаланги пальцев конечностей, рук и ног. Форма ногтя меняется: становится более круглой и изогнутой, похожей на выпуклую линзу. Основной причиной таких деформаций являются заболевания легких, а также проблемы с сердцем, пищеварительной системой, печенью и ряд инфекций. В некоторых случаях особая форма пальцев передается по наследству и не соотносится с какими-либо заболеваниями.

Это, как правило, временное явление, вызванное длительным стоянием или полетом, особенно у беременных женщин. Однако постоянно опухшие ноги могу быть признаком серьезного заболевания. Причиной одутловатости может стать нарушение кровообращения, проблемы с лимфатической системой или тромб, а также заболевание почек и щитовидной железы. Если у Вас часто отекают ноги, то обратитесь к врачу.

Жжение в ногах
Такой симптом характерен для диабетиков и связан с повреждением периферических нервов. Жжение может быть вызвано дефицитом витамина B, грибком стопы, хроническими заболеваниями почек, нарушением кровообращения (заболевание периферических артерий) или гипотиреозом.

Незаживающие раны
Незаживающие раны являются основным сигналом диабета. Это заболевание может нарушить чувствительность ног, кровообращение и процесс заживления ран, поэтому даже обычный волдырь может стать серьезной проблемой. Усугубляет ситуацию еще и то, что язвы легко инфицируются. Больные сахарным диабетом должны мыть, тщательно высушивать ноги и проверять их на наличие каких-либо повреждений каждый день. Медленное заживление язв бывает вызвано и плохой циркуляцией крови из-за заболевания периферических артерий.

Боль в большом пальце ноги

Боль в малых пальцах стопы
При жжении или стреляющей боли в передней части стопы, которая отдает в пальцы, можно заподозрить неврому Мортона. Заболевание характеризуется утолщением ткани вокруг нерва, обычно между 3 и 4 пальцами. Оно становится результатом травмы или чрезмерного давления на пальцы – еще один повод отказаться от ношения обуви на высоком каблуке. Отметим, что неврома Мортона в 4 раза чаще встречается у женщин, чем у мужчин.

Зуд, чешуйчатая кожа могут быть проявлением эпидермофитии стоп, общей грибковой инфекции. Аллергическая реакция на какие-либо химические вещества или косметические средства по уходу за кожей – так называемый контактный дерматит – еще одна причина неприятных ощущений, покраснения и сухости некоторых участков кожи. Если наряду с зудом присутствует утолщение и шелушение кожи, то врач может заподозрить псориаз, гиперреактивность иммунной системы. Лечебные кремы могут помочь уменьшить данные симптомы.

Молоткообразные пальцы
Молоткообразная деформация пальцев стопы может появиться из-за ношения тесной обуви или повреждающих нервы заболеваний: диабет, алкоголизм и др. Что происходит с пальцами? Их основание приподнимается, посередине пальцы сгибаются и поэтому напоминают молоточек. При такой проблеме рекомендуют выполнение специальных упражнений и ношение правильно подобранной обуви. В некоторых случаях приходится прибегать к хирургическим методам лечения.

Спазм мышц стопы
Внезапная острая боль в стопе является ярким признаком мышечного спазма или судороги, которые могут продолжаться несколько минут. Перенапряжение мышц – их распространенная причина. К другим причинам относятся нарушение кровообращения, обезвоживание, отсутствие баланса калия, магния, кальция или витамина D в организме. Определенную роль могут играть изменяющиеся уровни гормонов при беременности или проблемах с щитовидной железой. Если у Вас частые болезненные судороги, то есть повод обратиться к врачу. Укрепляющие упражнения могут помочь в борьбе с мышечной усталостью.

Темные пятна на ногах
Принято считать, что рак кожи связан с воздействием на нее солнечного света. Тем не менее меланома, наиболее опасная форма рака кожи, способна развиться на участках тела, скрытых от солнца. Она может образоваться под ногтевой пластиной и выглядеть как темное пятно.

Желтые ногти на пальцах ног
Ваши ногти способны многое сказать о здоровье человека в целом. Грибковая инфекция часто приводит к утолщенным желтым ногтям на ногах. Такие ногти также могут быть признаком какого-либо заболевания, в том числе лимфедемы (отеки, вызванные нарушением функционирования лимфатической системы), проблем с легкими, псориаза или ревматоидного артрита.

Ложкообразные ногти на ногах
Иногда травмы ногтя, нехватка железа или частое использование органических растворителей могут привести к такой вогнутой форме ногтя.

Белые ногти
Травма ногтя или болезнь какого-либо органа может привести к возникновению белых пятен на ногтях. Если весь ноготь или его часть отделяется от ногтевого ложа, то этот участок может приобрести белый цвет. Причиной бывает травма, инфекция или псориаз. Если ногти повреждены и большинство из них белые, то иногда это может быть признаком более серьезного заболевания, включая болезнь печени, застойной сердечной недостаточности или заболевания почек. Проконсультируйтесь с врачом при обнаружении подобной проблемы.

Бороздки на ногтях
Бороздки или ямки, выглядящие как проколы, являются результатом нарушения роста ногтя. Такая деформация ногтей свойственна половине больных с псориазом.
Источник: https://walkwithadoc.ru/presentations/legs_disease/
Покраснение на ноге при сахарном диабете ниже колен
Осложнения сахарного диабета нередко проявляются сосудистыми и неврологическими нарушениями, которые затрагивают нижние конечности. Поэтому всем больным диабетом рекомендуется ежедневно осматривать ступни и голени, чтобы не пропустить начальные проявления диабетической нейропатии.
Любые симптомы в виде покраснения, нарушения чувствительности или мелкие травмы могут быть сигналом о развитии такого тяжелого заболевания, как диабетическая стопа.
Она по данным статистики возникает у 15% диабетиков после 5-6 лет болезни.
При плохой компенсации диабета к полинейропатии присоединяется гнойная инфекция, а также может развиться гангрена, вызывающая необходимость ампутации.
В мире 70% проведенных ампутаций связаны с диабетической нейропатией.
Причины нейропатии при диабете
 Повреждения сосудов ног при сахарном диабете связаны с избытком глюкозы в крови, которая не может попасть в клетки из-за инсулиновой недостаточности. Ток крови по сосудам снижается, проведение нервных импульсов тормозится. В условиях слабой иннервации и пониженного питания страдает чувствительность тканей, замедляется заживление ран.
Повреждения сосудов ног при сахарном диабете связаны с избытком глюкозы в крови, которая не может попасть в клетки из-за инсулиновой недостаточности. Ток крови по сосудам снижается, проведение нервных импульсов тормозится. В условиях слабой иннервации и пониженного питания страдает чувствительность тканей, замедляется заживление ран.
Мелкие кожные повреждения в виде трещин, порезов или ссадин превращаются в открытые язвенные дефекты, а под слоем ороговевшего эпителия образуются скрытые язвы. Все это может не замечаться больными, так как не доставляет дискомфорта при низкой чувствительности. Чаще всего язвы образуются в местах повышенной нагрузки, возникающей при ходьбе.
Такие повреждения могут усиливаться при ношении тесной обуви, повышенной сухости кожи и утолщении рогового слоя, при травмировании во время педикюра или хождения босиком.
Закупорка кровеносного сосуда связана с отложением холестерина и кальция, формирующих атеросклеротическую бляшку. Такие изменения при сахарном диабете имеют несколько клинических особенностей:
- Поражение возникает в нижних частях нижних конечностей – в стопе и голени.
- Страдают обе ноги и в нескольких участках.
- Начало в более раннем возрасте, чем у больных без диабета.
- Сопровождается отмиранием тканей
- Язвы могут возникнуть без травм и механических воздействий.
Признаки поражения ног при сахарном диабете
 Кожные покровы у больных сахарным диабетом отличаются сухостью и истонченностью, они часто травмируются, особенно в области пальцев. Пусковым механизмом развития неврологических и сосудистых поражений могут быть грибковые инфекции, проведение грубого педикюра или хирургическое удаление вросшего ногтя.
Кожные покровы у больных сахарным диабетом отличаются сухостью и истонченностью, они часто травмируются, особенно в области пальцев. Пусковым механизмом развития неврологических и сосудистых поражений могут быть грибковые инфекции, проведение грубого педикюра или хирургическое удаление вросшего ногтя.
Так как формирование диабетической стопы имеет очень тяжелые последствия в виде ампутации ноги или смерти от сепсиса, который развился вследствие гнойного осложнения, то выявление первых признаков диабетического поражения ног может спаси больному жизнь.
Самым первым признаком является понижение вибрационной чувствительности, затем температурной, болевая и тактильная нарушаются позже. Настораживающим симптомом может быть отечность на ноге ниже икры, в области стоп. Если ноги становятся горячими или холодными, то это значит, что нарушено кровообращение или присоединилась инфекция.
Причиной обратиться к хирургу или подиатру могут быть такие изменения:
- Утомляемость при ходьбе повышена.
- Возникает боль в голенях разной интенсивности при ходьбе или ночью.
- В стопах появились покалывания, жжение, повысилась зябкость.
- Цвет кожи на ногах красный или синюшный.
- Снизился волосяной покров на ногах.
- Ногти стали утолщенными, деформированными, пожелтели.
- Под ногтевой пластинкой возник кровоподтек.
- Палец внезапно покраснел или стал отечным.
Больные также могут отмечать, что ранки или мозоли вместо недели заживают в течение месяца или двух. После затягивания ран остается темный след.
На стопах могут возникнуть язвы, иногда довольно глубокие.
Виды диабетической стопы
 В зависимости от преобладания нарушений иннервации или снабжения кровью выделяют три формы синдрома диабетической стопы. При недостатке проводимости в нервных клетках развивается нейропатическая форма. Для нее характерным признаком является легкое определение пульсации артерий. На ногах появляются выраженные и стойкие отеки.
В зависимости от преобладания нарушений иннервации или снабжения кровью выделяют три формы синдрома диабетической стопы. При недостатке проводимости в нервных клетках развивается нейропатическая форма. Для нее характерным признаком является легкое определение пульсации артерий. На ногах появляются выраженные и стойкие отеки.
Стопы при такой форме теплые, цвет кожи обычный или слегка бледный, язва расположена (как на фото) в зоне повышенной нагрузки – в области плюсневых костей. Болевой синдром слабо выражен. Рана влажная, края утолщенные. Чаще поражает молодых людей с сахарным диабетом 1 типа, предрасполагающим фактором может быть злоупотребление алкоголем.
Покраснение ноги при сахарном диабете на фото может быть признаком ишемической формы полинейропатии, при которой нарушения кровоснабжения определяют симптоматику диабетической стопы.
При таком варианте ноги холодные, пульс определить сложно, стопы могут приобретать синюшный оттенок.
Расположена язва в местах самого плохого кровоснабжения – пятки, внешний край стопы, большой палец. Кожа вокруг раны тонкая. При этом больных беспокоит боль в состоянии покоя, усиливающаяся ночью, при ходьбе они часто вынуждены останавливаться из-за сильной боли.
Смешанная форма чаще всего диагностируется у больных диабетом, в ней комбинируются симптомы ишемии и неврологические нарушения. Факторами риска развития диабетической стопы являются:
- Длительность диабета более 10 лет.
- Декомпенсированный или лабильный сахарный диабет.
- Курение.
- Больные, перенесшие инфаркт или инсульт.
- Злоупотребление алкоголем.
- При склонности к образованию тромбов.
- Выраженное ожирение.
- Варикозная болезнь.
Постановка диагноза и лечение нейропатии при диабете
 Для диагностики степени поражения больным проводят полное обследование: анализы крови на содержание глюкозы и биохимический анализ, определение функции почек, рентгенологические и ангиографические исследования. Невропатолог проводит проверку сохранности рефлексов и чувствительности к боли, прикосновениям, вибрации и температуре.
Для диагностики степени поражения больным проводят полное обследование: анализы крови на содержание глюкозы и биохимический анализ, определение функции почек, рентгенологические и ангиографические исследования. Невропатолог проводит проверку сохранности рефлексов и чувствительности к боли, прикосновениям, вибрации и температуре.
Для определения кровотока проводится допплерометрия, измеряется давление в сосудах ног. При наличии язвы берется посев на микрофлору и чувствительность к антибактериальным препаратам.
Лечение диабетической стопы начинается с приведения уровня глюкозы в крови к целевым показателям. Если больной получал таблетки для снижения сахара, то его полностью переводят на инсулин или комбинируют введение пролонгированного инсулина и антидиабетических препаратов в таблетках.
Снятие болевого синдрома при диабетической полинейропатии проводится такими препаратами:
- Противосудорожные (Финлепсин, Габалепт).
- Обезболивающие (Дексалгин, Нимесулид).
- Антидепрессанты (Венлафаксин, Клофранил).
- Крем с лидокаином.
Лечение препаратами тиоктовой кислоты (Тиогамма, Берлитион), а также инъекциями витаминов группы В (Мильгамма, Нейробион) помогает восстановить чувствительность тканей и ускорить заживление язвенного дефекта. Для улучшения кровообращения применяются препараты Дипиридамол, Актовегин, Пентоксифиллин.
Кроме этого, проводится обработка язв, разгрузка пораженной конечности. При язвах на голени нужно стараться чаще находиться в горизонтальном положении. Используются также специальные ортопедические приспособления для снятия нагрузки на стопу. В борьбе с данным заболеванием физиотерапия при сахарном диабете в комплексном лечении дает положительные результаты.
При присоединении инфекции назначается лечение антибиотиками на длительный срок до заживления язвы.
Также проводится интенсивная терапия для лечения сопутствующих болезней, затрудняющих восстановление больных: анемии, поражений почек, печени.
Профилактика полинейропатии
Для больного сахарным диабетом осмотр ног при ежедневных гигиенических процедурах является важным методом профилактики осложнений нейропатии. Все ранки или порезы нужно обработать Мирамистином или Хлоргексидином, водным раствором фурацилина. Нельзя использовать спиртсодержащие растворы.
Для лечения язв используются гель Солкосерил, Актовегин, Ируксол. При проведении педикюра нельзя пользоваться лезвиями, лучше использовать аппаратные методики. Ноги нужно смазывать детским кремом для предотвращения сухости или специальными мазями для диабетиков: Бальзамед, Альпресан.
При надевании обуви ее нужно осмотреть на целостность стелек, отсутствие камешков, жестких складок или рубцов, которые могут травмировать кожу стопы. Обувь должна быть подобрана точно по размеру и высоте подъема. При этом нельзя использовать узкие носки, сжимающие пальцы. Для домашнего ношения выбираются тапки с закрытой пяткой и носком.
Также рекомендуются такие меры профилактики развития диабетической стопы:
- Полный отказ от курения и алкоголя.
- Нельзя допускать переохлаждения ног.
- При проведении ножных ванночек их температура должна быть около 36 градусов.
- При плохом зрении нельзя самостоятельно обрезать ногти.
- Не рекомендуется ходить босиком даже в домашних условиях.
- Не использовать грелки, батареи и калориферы для согревания ног.
Главным методом профилактики всех осложнений сахарного диабета является контроль за уровнем сахара в крови. Для этого нужно ежедневно использовать прибор для измерения глюкозы в крови а также раз в три месяца определять уровень гликированного гемоглобина и посещать эндокринолога для коррекции лечения. Не реже раза в год рекомендуется консультация педиатра и невропатолога.
В видео в этой статье подробно рассказано о диабетической нейропатии.
Источник: https://diabetik.guru/complications/pokrasnenie-nogi-pri-saharnom-diabete-foto.html
Покраснение пальцев — профилактика и лечение
Покраснение пальцев (особенно вокруг ногтей) — обычное явление для тех, кто живёт за городом и много работает на земле. Такое покраснение бывает и у детей, которые много бегают на улице на даче, копаются в песке, и т.п. Однако покраснение — это ненормально, и руки следует лечить, чтобы не возникло более глубоких проблем. Большие проблемы — это уже нарывы на пальцах (название — панариций), и болезненные ощущения. Если руки запустить — то можно дойти и до таких неприятностей.
Итак, панариций – это гнойное воспаление кожи и более глубоких тканей пальцев на руках или ногах.
Причинами покраснения пальцев рук и дальнейшего развития панариция являются: ссадины, порезы на пальцах, плохо сделанный маникюр и педикюр, вросший ноготь, и даже укусы насекомых (особенно если есть привычка расчёсывать). Всё это способствует проникновению микробов в глубь кожи. Особенно внимательно нужно следить за детьми летом — ссадины и порезы встречаются часто, сразу нужно принимать меры, чтобы не возникало дальнейших проблем.
Симптомы панариция: дёргающая боль в пальце (она может быть очень сильная), покраснение и припухлость кожи пальца (часто вокруг ногтя), и даже повышение температуры тела. Нарушение сгибания и разгибания в пальце — также один из симптомов.
Дойти можно и до осложнений, требующих операции. Но обычно, если внимательно следить за руками, с проблемой можно справиться гораздо раньше.
Если уже случилось повышение температуры, скопление гноя под кожей, появились сильные боли в пальце, необходимо немедленно обратиться к врачу. Может потребоваться хирургическое вмешательство.
Домашнее же лечение, как правило, консервативное. В первую очередь это ванночки с лекарствами, антибактериальные мази.
В некоторых случаях панариций развивается без каких либо предшествующих травм кожи пальцев.
- Панариций часто встречается у детей, что объясняется их склонностью сосать пальцы или грызть ногти. Эту привычку у ребёнка нужно обязательно убрать.
Панариций может поражать как пальцы рук, так и пальцы ног, развивается в несколько стадий, они отличаются глубиной проникновения инфекции.
Когда воспаление поверхностное, оно затрагивает лишь кожу, в таком случае видно покраснение и припухлость кожи, может быть зуд или болезненность. Если инфекция пошла дальше, вглубь, на жировую клетчатку, боль становится невыносимой, дёргающей. При отсутствии лечения воспаление может распространиться и дальше, на более глубокие ткани — мышцы, сухожилия и кости пальца. Это проявляется сильнейшей болью, отёком, нарушением подвижности пальца и повышением температуры.
Возможные осложнения
Медлить с лечением нельзя; если замечено покраснение пальцев — сразу принимайте меры. Промедление может привести к тяжелым осложнениям.
- Воспаление сухожилий пальца, может привести к омертвению сухожилия, нарушению подвижности пальца.
- Распространение гнойного воспаления внутрь на жировую клетчатку кисти, проявляется повышением температуры, сильнейшими болями в руке, которые усиливаются при попытке пошевелить пальцами. Лечение хирургическое.
- Сепсис (заражение крови) — тяжёлая общая реакция организма на инфекцию, без адекватного лечения может привести к смерти.
Лечение нарывов, покраснений пальцев
Домашнее лечение (консервативное) возможно только на начальных этапах заболевания.
- Проводим ежедневные ванночки с раствором перманганата калия (марганцовки). Можно сделать раствор соль+марганцовка. Добавляем марганцовку в тёплую, но не горячую воду, цвет раствора должен быть слабо-розовый. Больной палец опускаем в раствор на 5-7 минут.
- После ванночки — промокнуть палец стерильной салфеткой, наложить на кожу в области воспаления стерильную марлевую салфетку или бинт, на который предварительно нанести тонкий слой диоксидиновой мази или левомеколя (антимикробная мазь). Также используется и мазь Вишневского. Могут помочь антигнойные спреи (в том числе используют и спреи от ангины, рассчитанные на избавление от гноя).
Если симптомы, несмотря на такое лечение, усиливаются, срочно обращайтесь к врачу-хирургу.
Хирургическое лечение. Производят разрез кожи пальца, удаляют омертвевшие ткани, вводят местные антибактериальные средства. При подногтевом панариции, ноготь, как правило, удаляют. После операции — ежедневные перевязки в течение около недели, введение местных антибактериальных и ранозаживляющих средств.
Панариций является гнойным заболеванием, поэтому в лечении зачастую используются антибиотики.
Если причина проблемы — грибок ногтей, применяются противогрибковые лекарства.
Профилактика
Профилактика проблем — обработка поврежденной кожи (ссадины, порезы) антисептическими средствами: спирт, йод, зелёнка, антимикробные мази, и т.д. Все ранки и порезы (особенно у детей) лучше всего держать под пластырем, предварительно обработав их.
Обязательно удаляйте занозы — их нельзя оставлять, они тоже могут быть причиной заражения. Если заноз много (от колючего кустарника, например — такое случается с детьми), разводим крепкий раствор соды в тёплой воде, опускаем в него ладони рук — после такой ванны руки очищаются, мелкие занозы часто выпадают сами.
Все работы в огороде проводите обязательно в перчатках. Если руки стали очень сухими, кожа трескается — смазывайте кремами или растительными маслами.
Заусенцы аккуратно срезаем щипцами для ногтей, не отрываем ни в коем случае.
Ручная стирка за городом — также лучше всего одеть перчатки. То же самое — при мытье полов.
пальцы ног красные. Как лечить?.
Смотря из-за чего, желательно к дерматологу сходить, проконсультироваться.
палец на ноге воспалилось
вопалилась мочка возле пальчика который нах возле мизинца правда правдабыла заусеница я все аккуратно обрезала и сделаа марлю с хлоргексидином
Источник: https://www.edka.ru/healthy-lifestyle/Redness-fingers-prevention-and-treatment
samlechis.ru
что делать, если опух и покраснел большой палец без причины, как лечить
Периодически все люди испытывают болезненные ощущения и тяжесть в ногах, но всегда списывают это на усталость. Однако боль часто возникает вследствие патологических процессов, требующих немедленного медицинского вмешательства.
Вероятные причины
Существует большое количество факторов, способных привести к возникновению болевых ощущений в ногах.
Физиологические
Причины, почему болит и опух палец на ноге, могут быть спровоцированы факторами непатологической этиологии. На них люди часто не обращают внимания, что приводит к неблагоприятным последствиям. Виновниками развития боли и отечности могут стать:
- Ношение неудобной обуви, которая стесняет нижние конечности, натирает кожные покровы, плохо пропускает воздух.
- Неаккуратный педикюр. Вследствие этого ногтевая пластина способна врасти в мягкие ткани. Удаление вросшего ногтя можно произвести и дома. Но если появились болевые ощущения, опухоль на большом пальце ноги, краснеют покровы стопы, то стоит посетить доктора.
- Продолжительные физические нагрузки или длительное пребывание на ногах ввиду профессиональной деятельности. Для снятия перенапряжения нужно в конце рабочего дня делать массаж и принимать ножные ванночки.
На указанные факторы следует обращать внимание, чтобы предотвращать повреждение тканей и появление сопутствующих симптомов.
Артроз
Заболевание представляет собой разрушение хрящевой ткани, что приводит к деформации пальцев. Нарушается двигательная способность сустава, появляется выраженная боль, отекают мягкие ткани.


Артрит
Под данной патологией понимают воспалительный процесс в суставах. Заболевание влечет за собой болезненные ощущения, отечность мягких тканей, кожа становится красной. Оно возникает вследствие проникновения инфекции, переизбытка солей, сбоя в процессе обмена веществ.
Панариций
Патологический процесс затрагивает только пальцы нижних конечностей. Образуется заболевание вследствие проникновения патогенных микроорганизмов в ткани. В результате этого больной замечает, что опух и покраснел палец на ноге, возникли гнойники.
При развитии патологии есть высокий риск того, что инфицирование распространится дальше. Для предотвращения этого требуется срочная медицинская помощь.
Травмы стопы и голеностопа
Виновником ситуации, когда опух большой палец на ноге и сильно болит, может быть повреждение: вывих, растяжение, разрыв связок.
Остеопороз
Заболевание характеризуется сильным утончением и хрупкостью костной ткани. В результате этого развивается припухлость пальца, часто возникают переломы даже при легком ушибе. Патология развивается вследствие дефицита фосфора и кальция в организме, поражает как взрослого человека, так и ребенка.
Бурсит
Данное заболевание представляет собой воспалительный процесс суставной сумки пальцев. Развитие процесса происходит из-за избыточного количества солей, тяжелых расстройств иммунитета. В месте воспаления накапливается содержимое, которое вызывает повышение температуры тела, болевые ощущения.


Остеомиелит
Причиной, почему опухают пальцы на ногах, появляется краснота кожи, может быть инфекционное воспаление костной ткани. Костный мозг также страдает, что приводит к его набуханию, болезненности.
Плосковальгусная деформация
Причиной отека пальцев ног может стать подагра. Выявить ее достаточно просто, так как на большом пальце ноги формируется твердое уплотнение, называемое косточкой. При патологии происходит смещение костей, чему сопутствует отек, болезненность, проблемы с двигательной активностью. Возникает болезнь вследствие нарушения метаболизма веществ в организме.
Неврома Мортона
При такой патологии происходит защемление нервных корешков. Явление сопровождается утолщением мышц, расположенных рядом с нервом. Заболевание вызывает отечность тканей, ощущение жжения, возникновение судорог и покалывания в пальцах. В большинстве случае дефект образуется в месте между средним и безымянным пальцами.
Сахарный диабет
Отек нижних конечностей часто развивается у людей, страдающих диабетической болезнью. За состоянием ног требуется внимательно следить во избежание нарушения кровотока и дальнейшей ампутации.
Мозоли
Неприятные ощущения возникают и при формировании мозолистых образований. Они чаще всего появляются между большим и вторым пальцами. Причиной развития наростов становится то, что обувь натерла кожу.


Основные симптомы
Болевой синдром пальца ног может иметь разный характер: ноющий, острый, тупой, приступообразный. Также разнится и интенсивность болезненного ощущения. Это зависит от того, что стало причиной симптома. Игнорировать боль нельзя, так как она свидетельствует о развитии патологических процессов.
Если причина боли не физиологическая, то синдром сопровождается различными клиническими признаками. Какие именно будут проявляться симптомы, зависит от возникшей патологии. Дополнительными проявлениями могут быть:
- Повышение температуры тела.
- Ощущение жжения.
- Зуд, из-за которого кожа сильно чешется.
- Припухлость.
- Покраснение кожи.
- Деформация формы пальца.
- Появление гнойничков.
- Ограничение двигательной активности ноги.
При наличии боли вместе с сопутствующими признаками следует как можно быстрее показаться доктору.
К какому врачу обращаться?
Если без причины опухли и болят пальцы на ногах, следует обратиться к терапевту. Он осмотрит стопу, изучит симптомы. В зависимости от подозрений направит на консультацию к врачу узкого профиля. Если есть признаки сахарного диабета – требуется осмотр эндокринолога.
При артритах, артрозах и прочих патологий костей и фаланг понадобится консультация хирурга, ортопеда. В случае травм следует обращаться к травматологу.

Диагностика
Для выяснения причины боли и припухлости мизинца или иного пальца на ноге требуется проведение комплексного обследования. Перечень диагностических мероприятий устанавливает врач. В него могут войти:
- Рентгенография.
- Компьютерная или магнитно-резонансная томография.
- УЗИ.
- Лабораторное исследование крови и мочи.
- Определение наличия мочевой кислоты в крови.
- Радиоизотопное сканирование.
С помощью всестороннего обследования удается поставить точный диагноз и назначить правильную схему оздоровительных мероприятий.
Методы лечения
Терапия полностью зависит от того, что стало причиной развития болезненности. Каждая патология должна лечиться по-своему. При воспалительных процессах назначают противовоспалительные нестероидные препараты, при разрушении хрящевой ткани применяют хондропротекторы для остановки деформации. Чтобы снять выраженную боль, требуется прием обезболивающих средств.
Помимо медицинских лекарств вылечат патологии и сеансы физиотерапии. Это может быть магнитотерапия, УВЧ, электрофорез. Они помогают снимать отек и болезненность. В отдельных случаях не обходится без хирургического вмешательства.


При подагре помимо основного лечения требуется соблюдать строгую диету, предусматривающую отказ от соли. Для избавления от боли и воспаления советуют использовать методы нетрадиционной медицины. Лечить можно с помощью ножных ванночек с отварами целебных трав или иными компонентами.
Профилактика
Для предотвращения боли и отека пальцев ног рекомендуется подбирать удобную обувь, которая соответствует размеру, свободно пропускает воздух, не натирает кожу и не сдавливает стопы. Качество материала должно быть высоким, поэтому лучше отдать предпочтение натуральным тканям.
Не следует сильно нагружать ноги, долго находиться в положении стоя. В конце дня рекомендуется проводить ножные ванночки для снятия усталость и напряжения. Также с этой целью врачи советуют сделать массаж, выполнить упражнения.
Во избежание проблем с эндокринной системой нужно следить за состоянием гормонального фона, правильно питаться, вести активный образ жизни. Не стоит забывать и про соблюдение личной гигиены ног и правил проведения педикюра.
noginashi.ru
