Поперечное плоскостопие симптомы и лечение: Плоскостопие — виды плоскостопия, поперечное плоскостопие признаки
Виды плоскостопия
Существует следующая классификация плоскостопия по признакам:
По характеру деформации плоскостопие бывает 3-х видов:
• Продольное плоскостопие;
• Поперечное плоскостопие;
• Комбинированное.
Продольное плоскостопие — это уплощение продольного свода стоп, а поперечное плоскостопие — это распластанность передних отделов стоп. Часто встречается и то и другое плоскостопия вместе.
Поперечное плоскостопие в сочетании с другими деформациями составляет 55,2 %, продольное плоскостопие в сочетании с другими деформациями стоп — 29,3 %, отклонение I пальца кнаружи в сочетании с другими деформациями — 13,2 %, молоткообразные пальцы — 9,9 %.
В случае прогрессирования продольного плоскостопия увеличивается длина стоп в основном вследствие опускания продольного свода, а при развитии поперечного плоскостопия длина стоп уменьшается за счет веерообразного расхождения плюсневых костей, отклонения I пальца кнаружи и молоткообразной деформации среднего пальца.
Продольное плоскостопие
Продольное плоскостопие можно увидеть в 20% от всех случаев плоскостопия. Причины статического продольного плоскостопия является слабость мышц стопы и голени, связочного аппарата костей. При этом снижается внутренний продольный свод стопы. Пяточная кость поворачивается вутрь, сухожилие пяточной кости смещается кнаружи. Сухожилия малоберцовых мышц натягиваются, передняя большеберцовая мышца наоборот растягивается. Внешний вид стопы изменяется. Стопа становится удлиненной. Средняя ее часть расширена. Продольный свод опущен, вся стопа повернута кнутри. На внутреннем крае стопы через кожу видны очертания ладьевидной кости. Такое состояние стопы отражается на походке, которая становится неуклюжей, с сильно разведенными в стороны носками.
Возникает продольное плоскостопие при функциональной перегрузке или переутомлении передней и задней большеберцовых мышц.
Продольный свод стопы теряет амортизационные свойства, а под действием длинной и короткой малоберцовых мышц стопа постепенно поворачивается внутрь.
Короткие сгибатели пальцев, подошвенный апоневроз и связочный аппарат стопы не в состоянии поддерживать продольный свод. Ладьевидная кость оседает и, в результате этого, происходит уплощение продольного свода стопы.
Плоскостопие находится в прямой зависимости от массы тела: чем больше масса и, следовательно, нагрузка на стопы, тем более выражено продольное плоскостопие.
Данная патология имеет место в основном у женщин.
Продольное плоскостопие встречается чаще всего в возрасте 16-25 лет.
Продольное плоскостопие представляет собой снижение высоты свода стопы.
В далеко зашедших случаях деформации подсводная часть стопы касается опоры. Зачастую такое состояние связано с вальгусным положением пятки.
Продольное плоскостопие встречается чаще всего в возрасте 16-25 лет, поперечное — в 35-50 лет. развитие плоскостопия связано с массой тела. По мере увеличения массы тела и увеличения нагрузка на стопу происходит увеличение опускания свода стопы.
Основные признаки продольного плоскостопия:
1. Чувство усталости в ногах после физических нагрузок при плоскостопии 1 степени;
2. Изменение формы стопы;
3. Боль по подошвенной поверхности стопы при пальпации;
4. Нарушение походки;
5. Отек стопы к концу рабочего дня;
6. Распространение боли на область лодыжек и голеней при плоскостопии II степени. Постоянное чувство дискомфорта. Нарушение походки;
7. Резко выраженная деформация стопы при плоскостопии III степени;
8. Боль в стопах, голенях, коленных суставах, отек голеней. Частая боль в поясничном отделе позвоночника, особенно после физических нагрузок, головная боль при плоскостопии III степени;
10. Невозможность пользоваться стандартной обувью.
Выделяют следующие стадии течения продольного плоскостопия:
• продромальная стадия;
• стадия перемежающегося плоскостопия;
• стадия развития плоской стопы;
• стадия плосковальгусной стопы.
В продромальной стадии (стадия предболезни) у пациента появляется усталость, боль в стопе после длительной статической нагрузки на нее. Боль обычно возникает в мышцах голени, в верхней части свода стопы. В поддержку свода стопы включаются мышцы голени, которые становятся болезненными от постоянного перенапряжения. В этой стадии заболевания пациенту рекомендуется правильная походка, без разведения носков при ходьбе. Тем, кто по роду своей работы должен долго стоять надо ставить стопы параллельно и время от времени давать разгрузку мышцам свода. Для этого стопы ставят на их наружные поверхности и некоторое время стоят таким образом.
Хороший эффект оказывает ходьба босиком по неровной поверхности, песку. Необходимо назначение лечебной физкультуры, со специальными упражнениями для тренировки мышц голени и стопы, поддерживающих свод. Рекомендуется массаж, физиотерапевтические процедуры, ежедневные ванны для стоп и голеней. Все эти мероприятия помогают улучшить кровообращение, лимфатический отток, и улучшить питание мышц, связок и костей стопы.
Следующая стадия – стадия перемежающегося плоскостопия. В этой стадии боли в стопах и голенях усиливаются к концу дня, но часто они появляются и после длительной ходьбы, особенно ходьбы на каблуках, после длительного стояния. Мышцы становятся напряженными, может возникнуть их временная контрактура (укорочение, уплотнение мышцы). Продольный свод стопы к концу дня становится более плоским, но по утрам после сна нормальная форма стопы восстанавливается. Степень выраженности плоскостопия определяют при помощи специальных методик: плантография, подометрия, рентгеновские снимки. В стадию перемежающегося плоскостопия обнаруживают небольшое снижение свода. В этой стадии проводят те же мероприятия, рекомендуют по возможности изменить условия трудовой деятельности.
Если свод стопы уже не в состоянии восстановиться после длительного отдыха, начинается следующая стадия –стадия развития плоской стопы. У пациента боли и усталость в стопах развиваются уже после небольшой статической нагрузки. Постепенно боли становятся практически постоянными. Стопа удлиняется, передняя ее часть расширяется, свод становится более низким. В этой стадии возможно изменение походки, которая становится неуклюжей. В этой стадии в зависимости от высоты свода выделяют три степени заболевания;
• При второй степени высота свода от 25 до 17 мм. В этой стадии в связи с повышенной нагрузкой и ухудшением условий кровоснабжения и питания развивается остеоартроз в суставах стопы;
• Снижение высоты свода ниже 17 мм означает третью стадию развития плоской стопы.
Изменения формы стопы приводят к тому, что вес тела не распределяется как в норме, по всей стопе, а приходится в основном на таранную кость и передний отдел пяточной кости. Стопа поворачивается внутрь, ее передний отдел распластывается. Первый палец стопы отклоняется наружу. Боль при этом уменьшается, но это не означает, улучшения. Лечение в этой стадии заболевания кроме вышеизложенного включает в себя ношение стелек супинаторов, ортопедической обуви. При отсутствии эффекта и прогрессировании заболевания рекомендуется хирургическое лечение.
Если пациент не лечится, у него развивается следующая стадия – плосковальгусная стопа. В этой стадии боль в стопе появляется уже при небольшой нагрузке. Свод стопы уплощен, а сама стопа резко повернута подошвой кнутри (вальгусная деформация стопы). В этой стадии возможности консервативной терапии ограничены, назначается оперативное лечение. Выполняются сложные пластические операции по различным методикам: пересадка сухожилия длинной малоберцовой мышцы на внутренний край стопы, резекция таранно-пяточного сустава и др. Вид оперативного вмешательства зависит от степени, вида плоскостопия и от квалификации хирурга-травматолога.
Поперечное плоскостопие
Поперечное плоскостопие в сочетании с другими деформациями встречается в 55,23% случаев, продольное плоскостопие в сочетании с другими деформациями стоп в 29,3% случаев.
Основные признаки поперечного плоскостопия:
1. Расширение переднего отдела стопы;
2. Вальгусная деформация 1 пальца и молоткообразная деформация 2 и 3 пальцев, подвывих в плюснефаланговых суставах;
3. Боль в стопе;
4. Омозолелость кожи под головками плюсневых костей;
5. Натяжение сухожилий мышц разгибателей пальцев.
При поперечном плоскостопии уплощается поперечный свод стопы, ее передний отдел опирается на головки всех пяти плюсневых костей, а не на I и V, как это бывает в норме, длина стоп уменьшается за счет веерообразного расхождения плюсневых костей, отклонения I пальца кнаружи и молоткообразной деформации среднего пальца. При продольном плоскостопии уплощен продольный свод и стопа соприкасается с полом почти всей площадью подошвы, длина стоп увеличивается.
Поперечное плоскостопие встречается довольно часто, примерно у 80% от всех случаев плоскостопия. Женщины болеют в 20 раз чаще мужчин. Поперечный свод стопы сделан из кости плюсны и их головки. Плюсневые кости держатся между собой при помощи арки. В то время как опора стопы ложится на 1-ую и 5-ую головки плюсневых костей. Помогают держаться поперечному своду мышцы стопы, межкостная фасция, но особенно важен тут подошвенный апоневроз – сухожильное растяжение стопы. Именно поэтому, в развитии поперечного плоскостопия главную роль играет недостаточность функции связочного аппарата. Развитие поперечного плоскостопия происходит из-за большого веса, ходьбы на каблуках, в тесной обуви, в обуви с узкими носами, в обуви не по размеру и из-за долгих статических нагрузок.
При поперечном плоскостопии передний отдел стопы увеличивается в ширину и как будто распластывается. Опора при этом происходит на все головки плюсневых костей, а не на первую и пятую, как обычно. Усиливается нагрузка на ранее не нагруженные вторые и четвёртые головки плюсневых костей, и уменьшается основная нагрузка на головку первой плюсневой кости.
Меняется и направление работы мышц, которые крепятся к первому пальцу стопы. Это способствует отклонению первого пальца стопы внутрь. Головка первой плюсневой кости при этом выступает, а первый палец находит на второй под разным углом.
В суставе между первой головкой плюсневой кости и главной фалангой первого пальца начинается остеоартроз. Движения в данном суставе уменьшается, появляются болевые ощущения. Остальные пальцы стопы так же модифицируются. В суставах между головками плюсневых костей и основными фалангами пальцев образуются подвывихи, и пальцы получают вид молоткообразных.
Головки плюсневых костей под повышенным давлением опускаются книзу, и давят на слой подкожной жировой клетчатки – подушечку – стопы. Под действием давления количество этой клетчатки уменьшается, снижается и ее амортизирующая роль. На коже стоп под головками плюсневых костей образуются уплотнения, натоптыши, которые часто бывают болезненными и тоже ограничивают функцию ходьбы.
Поперечное плоскостопие характеризуется распластанностью переднего отдела стоп за счет расхождения плюсневых костей, в результате появляются боли и омозолелость на подошвенной поверхности под головками средних плюсневых костей, костно-хрящевые разрастания по медиальному краю головки I плюсневой кости, отклонение I пальца стопы наружу (hallux valgus) и молоткообразная деформация других ее пальцев.
В механизме поперечного плоскостопия ведущая роль отводится слабости подошвенного апоневроза, наряду с теми же причинами, что и при продольном плоскостопии.
Клиническая картина поперечного плоскостопия очень типична: широкий передний отдел стоп, выступающая внутрь, увеличенная за счет костно-хрящевых разрастаний головка первой плюсневой кости /часто ее называют «косточкой» или «подагрой»/, отклонение большого пальца кнаружи /Халлюкс вальгус/, болезненные натоптыши со стороны подошвы, молоткообразная деформация второго, а иногда и третьего пальцев, мозоли на пальцах.
Чем больше деформация, тем больше больные жалуются на боли, трудности в подборе и использовании обуви, быструю утомляемость.
Поперечное плоскостопие, как правило, сочетается с искривлением первого пальца стопы к наружи.
Поперечное плоскостопие встречается чаще всего в возрасте 35-50 лет.
По степени искривления первого пальца стопы различают три степени поперечного плоскостопия:
• Первая степень или слабовыраженное поперечное плоскостопие. Угол деформации первого пальца стопы при этом менее 20 градусов;
• Вторая степень или умеренно выраженное поперечное плоскостопие. Угол деформации первого пальца стопы от 20 до 35 градусов;
• Третья степень или резко выраженное поперечное плоскостопие. Угол деформации первого пальца стопы более 35 градусов.
Пациенты с поперечным плоскостопием жалуются прежде всего на деформацию первого пальца стопы, которая портит внешний вид и мешает подбирать обувь. Реже возникают боли в стопе, подошве, болезненные натоптыши на подошве, воспаление элементов первого плюснефалангового сустава, грубые разрастания кожи в области выступающей головки первой пястной кости.
Лечение поперечного плоскостопия и деформации первого пальца стопы.
Только при первой степени развития болезни можно достигнуть каких-либо результатов консервативным путем. Рекомендуется снизить вес, уменьшить статическую нагрузку, отказаться от каблуков. Назначается массаж, физиотерапевтическое лечение, обязательно лечебная физкультура. Пациент должен носить стельки со специальными ортопедическими валиками.
При плоскостопии 2 и 3 степени консервативное лечение бесперспективно. Назначается оперативное лечение. Существует более 300 различных оперативных методик лечения Hallux valgus. Но все операции не устраняют основную причину – слабость мышечно-связочного аппарата.
Операции могут быть выполнены на мягких тканях. В этом случае производится пересадка сухожилий мышц, пластика капсулы суставов. Операция на костях представляет собой резекцию участков костей. Чаще выполняются комбинированные оперативные вмешательства. После оперативного вмешательства пациент должен постоянно носить обувь со специальными стельками (стелька с валиком Зейтца) или супинатор.
Комбинированное плоскостопие
Если имеется уплощение продольного и поперечного свода говорят о комбинированном плоскостопии. Его называют еще продольно-поперечным. Комбинированное плоскостопие – третье по частоте статическое заболевание стоп у женщин. Как правило, пациенты с комбинированной деформацией предъявляют меньше жалоб. В связи с увеличением площади опоры стопа относительно стабильна, но возможности консервативного лечения в этом случае крайне ограничены.
По этиологии (причины, из-за которых происходит уплощение стопы) различают пять видов плоской стопы:
— врожденная;
— рахитическая;
— паралитическая;
— травматическая;
— статическая.
Самым распространенным является статическое плоскостопие. Большинство авторов считают, что оно возникает вследствие мышечно-связочной недостаточности. К развитию плоскостопия ведут чрезмерная ходьба или длительное стояние в соединении с ношением тяжестей.
Врожденное плоскостопие встречается редко, в основном это продольное плоскостопие с пронацией стопы — так называемая плосковальгусная стопа. Врождённое плоскостопие возникает при врождённой неполноценности мышечно-связочного и костного аппарата стопы.
Врожденное плоскостопие встречается достаточно редко, не более 2% от всех случаев.
Причиной врожденного плоскостопия являются пороки развития структурных элементов стопы во внутриутробном периоде. Лечение этой деформации консервативное. С первых дней жизни накладывают этапные гипсовые повязки, проводят редрессации, назначают ортопедическую обувь, лечебную гимнастику и массаж.
Врожденное плоскостопие нельзя путать с «узенькой пяткой» аристократической дамы, свойственной статическому плоскостопию. Причина врожденного плоскостопия совсем другая: у ребёнка до того, как он начал хорошо ходить, то есть лет до 3-4, стопа ещё не окрепшая, она плоская, как дощечка. Сложно оценить, насколько работоспособны её своды. Поэтому за ребёнком необходимо регулярно следить и, если ситуация не меняется, то необходимо приобрести для него корригирующие стельки.
Приобретенное плоскостопие подразделяют на:
• паралитическое;
• рахитическое;
• травматическое;
• статическое.
Паралитическое плоскостопие (паралитическая плоская стопа) возникает после перенесенного полиомиелита или какой – либо другой нейроинфекции. Паралитическая плоская стопа — результат паралича подошвенных мышц стопы и мышц, начинающихся на голени (последствие Полиомиелита) или в результате повреждения большеберцового нерва. Причиной развития плоскостопия в этом случае является паралич мышц как стопы, так и большеберцовых мышц и голени. Степень выраженности плоскостопия зависит от выраженности паралича. Паралитическое плоскостопие является следствием вялого пареза или паралича мышц, поддерживающих свод стопы — одной или обеих (передней и задней) большеберцовых мышц. Лечение включает назначение ортопедической обуви, физио- и бальнеопроцедуры, массаж. У детей при нефиксированной деформации возможна операция пересадки сухожилия длинной малоберцовой мышцы на внутренний край стопы. Для стабилизации пятки выполняют подтаранный артродез, в тяжелых случаях — клиновидную резекцию стопы, трехсуставной артродез.
Рахитическое плоскостопие развивается, оно не является врожденным и получается в процессе неправильного развития скелета, вызванного нехваткой витамина D в организме и как следствие плохим усвоением кальция.
Появляется оно чаще всего после перенесенного рахита. Рахит нарушает нормальное формирование костей стопы. Кости становятся менее прочными и под воздействием нагрузки, при ослаблении мышц и связок, стопа деформируется и образуется плоскостопие. Рахитическое плоскостопие обусловлено нагрузкой тела на ослабленные кости стопы. Рахитическое плоскостопие развивается в результате ослабления мышечно-связочного аппарата и остеомаляции под влиянием нагрузки. Лечение консервативное — витамины, лечебная гимнастика, массаж, ортопедические стельки, ортопедическая обувь.
Травматическое плоскостопие возникает в результате травмы, после переломов костей стопы (пяточной, костей предплюсны и плюсны), а также после переломов лодыжек. Посттравматическое плоскостопие развивается в результате неправильного сращения переломов лодыжек, костей предплюсны и плюсны, повреждения связочного аппарата стопы. Лечение зависит от выраженности деформации. При небольшой степени уплощения сводов стопы назначают ортопедические стельки, ортопедическую обувь, ЛФК и физиотерапию. При безуспешности консервативных мероприятий показана операция, характер которой также зависит от степени и типа деформации.
Статическое плоскостопие встречается чаще всего. Часто статическое плоскостопие появляется из-за длительных нагрузок, которые были получены в ходе профессиональной деятельностью человека. Более 80% от всех случаев плоскостопия объясняется слабостью мышц и связок стопы и голени. К факторам способствующим развитию статического плоскостопия относят повышенную массу тела, наследственные факторы (слабость связочного аппарата, нарушение тонуса и силы мышц), ношение обуви на высоком каблуке, неудобной или тесной обуви, статическую перегрузку стоп. Боли становятся более заметными к вечеру, а проходят после отдыха, временами у лодыжки можно заметить отечность.
Наиболее часто встречается статическое плоскостопие, как продольное и поперечное, так и их комбинации. Приблизительно до 7-летнего возраста у детей происходит естественное формирование продольного свода стопы, поэтому пониженный свод специального лечения не требует, но нуждается в постоянном наблюдении для выявления неблагоприятной динамики его развития. К ранним симптомам продольного плоскостопия относится повышенная утомляемость ног, периодические боли в области продольного свода стопы, в голенях, которые возникают при ходьбе и в конце дня. Под действием нагрузки (в положении стоя) продольный свод стопы опускается. С увеличением степени плоскостопия боли усиливаются, становятся постоянными, походка теряет эластичность. При выраженном плоскостопии продольный свод стопы не определяется, она постепенно принимает вальгусное положение, движения в ее суставах ограничиваются.
Статическое плоскостопие (встречающееся наиболее часто 82,1%) возникает вследствие слабости мышц голени и стопы, связочного аппарата и костей. Причины развития статического плоскостопия могут быть различны — увеличение массы тела, работа в стоячем положении, уменьшение силы мышц при физиологическом старении, отсутствие тренировки у лиц сидячих профессий и т. д. К внутренним причинам, способствующим развитию деформаций стоп, относится также наследственное предрасположение, к внешним причинам — перегрузка стоп, связанная с профессией (женщина с нормальным строением стопы, 7-8 часов проводящая за прилавком или в ткацком цехе, может со временем приобрести это заболевание), ведением домашнего хозяйства, ношение нерациональной обуви (узкой, неудобной).
При ходьбе на «шпильках» происходит перераспределение нагрузки: с пятки она перемещается на область поперечного свода, который ее не выдерживает, деформируется, отчего и возникает поперечное плоскостопие. Основные симптомы продольного плоскостопия — боль в стопе, изменение ее очертаний.
Статическое плоскостопие чаще всего возникает из-за слабости капсулярно-связочного и мышечного аппаратов и из-за большого давления на них. Уменьшение сводов понемногу нарастает и вызывает утомляемость ног после долгой нагрузки, болям в икроножных мышцах. Походка ребенка начинает быть тяжелой, он не опаздывает в быстроте за своими одногодками. Ухудшение рессорной функции сказывается на состоянии всего скелета, особенно позвоночника, увеличиваются уже имеющиеся нарушения.
Обязательным условием лечения должно быть тренировка мышц голеней и стоп, тренировка капсулярно-связочного аппарата, нормализация кровоснабжения. С этой целью используются разнообразные тренажеры, массажеры, лечебная физкультура, в частности с применением методики биологической обратной связи, контрастные ванны, аппликаторы Кузнецова или рифленые стельки, физиотерапевтические процедуры. В сложных ситуациях возможно хирургическое лечение плоскостопия.
Особое внимание состоянию своих стоп должны уделять люди, страдающие сахарным диабетом. «Диабетическая стопа» – одно из возможных осложнений этого заболевания, его возникновение связано с поражением сосудов и нервов нижней конечности при длительном повышенном содержании сахара крови. Даже незначительная травма стопы у диабетиков может привести к тяжёлым последствиям, вплоть до гангрены.
www.baby.ru
виды, степени, симптомы, лечение плоскостопия
Плоскостопие — изменение формы стопы, которая характеризуется опущением её продольного и поперечного сводов.
Содержание:
Различают первоначальное поперечное и продольное плоскостопие, возможно сочетание обеих форм.Поперечное плоскостопие в сочетании с другими деформациями составляет 55%, продольное плоскостопие в сочетании с другими деформациями стоп — 29%.
Симптомы плоскостопия
Основными причинами плоскостопия являются:
- Неестественная походка и осанка.
- Боли в стопах, коленях, бедрах, спине.
- Тяжелая походка.
- Косолапие при ходьбе.
- Легче согнуться, чем присесть на корточки; присев, тяжело удержать равновесие.
- Деформированные стопы (искривленные, плоская стопа,непропорциональной длины пальцы ног, «косточка» на большом пальце, или подагра (hallux valgus), безобразно широкая стопа), деформация коленных суставов, непропорциональное развитие мышц ног.
- Вросшие ногти.
Причины возникновения плоскостопия
Причины плоскостопия зависят от его этиологии. Деформация стопы может быть врожденной и приобретенной (травматической, паралитической, рахитической и статической).
Врожденное плоскостопие. По причине того, что у детей от 5 до 6 лет присутствуют все признаки плоской стопы, обнаружить врожденное плоскостопие ранее этого возраста бывает очень сложно. Данная патология бывает врожденной приблизительно в 3 % случаев. Она может возникнуть из-за наследственной субтильности и недостаточности соединительной ткани.
Травматическое плоскостопие. Травмы и переломы лодыжек, голеностопного сустава, пяточной и предплюсневых костей, повреждения мягких тканей, укрепляющих своды стоп, являются причинами травматического плоскостопия.
Паралитическое плоскостопие. Перенесенный полиомиелит может стать причиной развития паралитического плоскостопия (паралитической плоской стопы). Вследствие этого наступает паралич большеберцовых мышц и мышц стопы.
Рахитическое плоскостопие. Рахит – заболевание, нарушающее нормальное формирование костей человека, в том числе и костей стопы. Хрупкие, непрочные кости стопы и ослабленные мышцы и связки не выдерживают нагрузок тела, вследствие чего происходит деформация стопы и образование плоскостопия.
Статическое плоскостопие. Данный вид плоскостопия является очень распространенным, на него приходится 82 % всех случаев патологии. Причинами статического плоскостопия становится слабость мышц стопы и голени, ослабление костей и связочного аппарата. Таким образом, некоторые факторы (стоячая работа, лишний вес, отсутствие необходимых физических нагрузок) могут привести к деформации стопы. Неблагоприятно влияет на форму стопы также ношение неудобной или плохо изготовленной обуви, а также обуви на высоких каблуках или с узким носком.
Степени плоскостопия и его диагностика
Диагноз «плоскостопие» выставляется на основании рентгенографии стоп в 2 проекциях с нагрузкой (стоя). Предварительный диагноз «плоскостопие» может быть выставлен ортопедом на основании физического осмотра. Определяются правильность расположения анатомических ориентиров стопы и голеностопного сустава, объем движений и углы отклонения стопы, реакция сводов и мышц на нагрузку, особенности походки, особенности износа обуви.
В целях медицинской экспертизы плоскостопия решающее значение имеют рентгеновские снимки обеих стоп в прямой и боковой проекции, выполненные под нагрузкой (пациент стоит).
Для экспертизы степени выраженности поперечного плоскостопия производится анализ полученных рентгенограмм.
На рентгеновских снимках в прямой проекции для определения степени поперечного плоскостопия проводятся три прямые линии, соответствующие продольным осям I—II плюсневых костей и основной фаланге первого пальца. Ими формируется:
при I степени деформации угол между I—II плюсневыми костями составляет 10 — 12 градусов, а угол отклонения первого пальца — 15 — 20 градусов;
при II степени эти углы соответственно увеличиваются до 15 и 30 градусов;
при III степени — до 20 и 40 градусов;
при IV степени — превышают 20 и 40 градусов.
Для определения степени выраженности продольного плоскостопия выполняется рентгенография стоп в боковой проекции. На снимке проводятся три линии образующие треугольник тупым углом направленным вверх.
Первая линия — проводится горизонтально, через точку на подошвенной поверхности бугра пяточной кости, и точку на головке 1 плюсневой кости ;
Вторая линия — проводится от точки касания 1-ой линии с пяточным бугром к нижней точке суставной щели ладьевидно-клиновидного сустава;
Третья линия — проводится от точки касания 1-ой линии с головкой 1 плюсневой кости той же точке что и вторая линия.
В норме угол продольного свода стопы равен 125—130°, высота свода >35 мм.
Различают 3 степени продольного плоскостопия:
1 степень: угол свода равен 131—140°, высота свода 35 — 25 мм, деформации костей стопы нет.
2 степень: угол свода равен 141—155°, высота свода 24 — 17 мм, могут быть признаки деформирующего артроза таранно-ладьевидного сустава.
3 степень: угол свода равен >155°, высота
Слабовыраженное плоскостопие (первая стадия) характеризируется чувством усталости в ногах, появляющимся после физических нагрузок. Также может наблюдаться снижение пластичности походки, отечность ног. Если надавить на стопу, человек почувствует боль.
Комбинированное плоскостопие (вторая стадия) проявляется в уплощении стопы: своды исчезают, стопа становится явно плоской. Усиливаются и учащаются боли в стопах. Часто они могут распространяться вплоть до коленных суставов. Ходьба значительно затруднена.
Резко выраженное плоскостопие (третья стадия) становится частой причиной обращения больного человека к доктору. Отмечается сильная боль в стопах и голенях, отечность ног, головная боль и боль в пояснице. На данной стадии заболевания человек не может заниматься спортом, его трудоспособность заметно снижена и даже спокойные медленные пешие прогулки проходят с трудом. Для передвижения человеку необходимо заменить обычную обувь на ортопедическую.
Ноги при различных степенях плоскостопия от нулевой до третьей:
Плоскостопие у беременных
Беременность вызывает различные изменения в организме. Многие из женщин предъявляют одни и те же жалобы. Боль в ногах, как правило, не принимается во внимание. В силу естественного прибавления в весе во время беременности центр тяжести тела смещается вперёд. Это вызывает перераспределение нагрузки на конечности и возрастание давления в коленных суставах и стопах.
У беременных может возникнуть избыточная пронация стопы. Эти изменения могут вызывать боли в пятках, своде стопы или в плюсне. У многих женщин бывают судороги в мышцах ног и варикозное расширение вен нижних конечностей. Поэтому всем беременным надо иметь необходимую информацию о своем здоровье, чтобы следить за ним и девятимесячный период беременности прошел для как можно более комфортно.
Избыточная пронация, которая сопутствует плоскостопию, возникает потому, что свод стопы уплощается под действием увеличивающегося, за счет растущего плода, веса женщины. Это может вызвать перегрузку и воспаление подошвенной фасции, которая идет от пятки к пальцам стопы. Избыточная пронация может привести к тому, что ходьба становится болезненной вследствие увеличения нагрузки на икроножные мышцы и позвоночник. Избыточная пронация очень типична для людей со слабыми, плоскими ступнями и избыточным весом.
Беременным женщинам можно дать следующие рекомендации:
- как можно чаще поднимайте ноги;
- если вам приходится долго оставаться в сидячем положении, поставьте под ноги маленькую скамейку;
- носите носки без швов, не стесняющие кровоток, если Вы долгое время ведете машину, регулярно делайте перерывы, чтобы размять ноги;
- регулярно делайте физические упражнения для улучшения общего самочувствия; лучший вид упражнений — это ходьба.
- массаж — процедура известная с древних времен. Он снимает мышечную усталось, улучшает обмен веществ и кровообращение.
Лечение плоскостопия
Естественное укрепление организма способствует укреплению стопы. Ребенку очень полезно плавать и главное, чтобы ребенок производил гребок ногами. Полезно ходить босиком — по не горячему песку или не острой гальке, ходить по бревну. Физическая нагрузка в любом случае развивает мышцы ног и укрепляет свод стопы.
Ходьба по неровным поверхностям. Упражнения выполняются босиком, каждое по 8-12 раз.
- Ходьба босиком по песку (для песка можно приспособить ящик размером полметра на метр) или коврику из поролона (или с большим ворсом), согнув пальцы и опираясь на наружный край стопы;
- Ходьба по скошенной поверхности с опорой на наружный край стопы;
- Ходьба по бревну боком.
Гимнастика. Гимнастика должна стать повседневным и привычным занятием для больного плоскостопием. Делать ее лучше не раз, а 2-3 раза в день.
Самомассаж стоп
Основные приемы самомассажа таковы:
- голень надо поглаживать, растирать ладонями, разминать, поколачивать концами пальцев. Массируйте голень от голеностопного сустава к коленному, преимущественно внутреннюю поверхность голени;
- стопу следует поглаживать и растирать тыльной поверхностью согнутых пальцев. Подошвенную поверхность стопы надо массировать от пальцев к пятке;
- для самомассажа полезно использовать специальные резиновые коврики и массажные валики.
После вечернего массажа, как раньше говорили по радио, «переходим к водным процедурам». И для детей и для взрослых полезно перед сном сделать ванну для ног.
Возьмите два тазика: с горячей (как только терпит нога) и с холодной водой. Сначала распарьте стопы в горячей ванночке, затем поместите их в холодную. Так попеременно — 2-3 раза. Кожа станет красной, в ногах появится приятное чувство. В воду можно добавить немного морской соли, или питьевой соды, или настоев трав — ромашки лекарственной, шалфея, дубовой коры, цветов бессмертника, мяты перечной.
Народные рецепты для здоровья ног
Ванна из отвара дубовой коры. 100 граммов дубовой коры смешать с 0,5 литра воды, кипятить в течение получаса. Потом отвар процедить и добавить в ванну. Ванна из листьев и цветов шалфея 100 граммов шалфея настоять около часа в 2 литрах кипятка и приготовить ванну с этим отваром.
Настойка из цветов бессмертника. Бессмертник растет на сухих лесных опушках, около проселочных дорог. Собирают его соцветия с июля по октябрь, до полного отцветания, обрезают вместе с двухсантиметровой ножкой. Потом бессмертник высушивают, пока цветки после сжатия в руках перестанут слипаться. Настаивают на спирте в течение нескольким дней.
Применяют наружно при суставных болях, радикулите, при плоскостопии.
Настой из мяты перечной. 100 граммов сухой мяты залить крутым кипятком. чтобы покрыл ее полностью. Настаивать 30 минут. Потом 15-20 минут подержать ноги в теплой ванне, приготовленной с этим настоем.
Настой из мяты и липового цвета. Из 100 граммов смеси мяты и липового цвета, взятых в равных пропорциях, приготовить настой, как сказано в предыдущем рецепте. Такая ванна хорошо снимает усталость ног.
Когда стопа распарится, снова помассируйте ее, «вылепливая» своды стоп и как бы собирая стопу «в кулачок». После такой процедуры и дети, и взрослые хорошо спят: сказывается успокаивающее влияние ванн через рефлексогенные зоны подошвы. Эта процедура не только снимает усталость, стресс, она и важна для гигиены ног.
massagist.top
Виды плоскостопия у взрослых и методы их определения
Плоскостопие – это изменение формы ступни, опущение продольного и поперечного сводов. Врачи утверждают, что все виды плоскостопия относятся к патологическим состояниям, вследствие которых появляется усталость ног и боль в ногах.

Механизм появления плоскостопия
На появление такого заболевания могут повлиять некоторые факторы:
- ношение неподходящей обуви;
- лишний вес;
- повреждения ступни;
- болезнь может передаться по наследству;
- неактивный образ жизни.
Большинство специалистов уверены, что распространенной причиной является неразвитость связок мышц. С целью формирования стопы высококвалифицированные специалисты рекомендуют проводить регулярную тренировку. Если мышцы не получают оптимальную нагрузку, начинают слабеть и появляется риск заболевания.
Если человек болен, во время ходьбы стопы поворачиваются внутрь. Нарушения проявляются в детстве. Болезнь исправима, осложнения можно предотвращать в первые годы жизни.
Виды плоской стопы
О заболевании плоскостопие (код МКБ 10 M21.4) рассказывают Комаровский и В. Кенис. Их рекомендации позволяют заметить первоначальное проявление патологии.
Типы плоскостопия определяются в зависимости от уплощения свода стопы: по длине или ширине.
Заболевание разделяют на врожденное и приобретенное. Отдельно различают врожденный, взрослый, мобильный, нефиксированный, паралитический, старческий, физиологический, травматический, васкулярный (сосудистый) вид плоскостопии. Патология может быть устранена, если будет проведена своевременная терапия.
Врожденные
Врожденное детское плоскостопие возникает за счет нарушения внутриутробного развития плода. Если близкий родственник ребенка болен врожденной деформацией стопы, то риск заболевания младенца увеличивается.
Заболевание передается по наследству.
Наблюдать за болезнью у ребенка трудно. В детском возрасте лечение наиболее эффективно, организм ребенка легче исправить.
Приобретенные
Приобретенное плоскостопие может возникнуть по разнообразным причинам.
Специалисты его разделяют на разновидности:
- Рахит костей. Причиной появления является развитие рахита, нагрузка которого не позволяет формироваться костям.
- После получения травмы. На появление этой разновидности может оказать влияние травма связок, мышц, сухожилий. Стадия может способствовать изменению походки и появлению боли в области ступни.
- Статический тип. Разновидность самая распространенная среди пациентов, обратившихся к специалистам.
- Паралитическая разновидность — обусловлена параличом мышц нижних конечностей.
Формы плоскостопия
Плоскостопие разделяют на формы: поперечную, продольную. Обозначение дают в зависимости от изменения свода стопы. Учитывается фактор расширения стопы в ширину и длину. Выделяют и комбинированную форму заболевания.

Поперечное
Болезнь в основном появляется у людей среднего возраста. Пациентами чаще оказываются женщины.
Разделяют плоскостопие такой формы на несколько степеней, которые зависят от выраженности угла между первым пальцем, первой плюсневой костью.
Причиной обращения пациентов с поперечной формой является косметологическое исправление дефекта стопы. Обращаются с болями во время ходьбы, с появлением натоптышей на подошве стопы, грубых кожных наростов в области стопы, которые предоставляют некомфортное передвижение.
Продольное
Среди всех зарегистрированных пациентов с заболеванием всего 18% имеют такую форму болезни. Чаще всего за помощью обращаются молодые пациенты, средний возраст которых 20 лет.
При развитии затрагиваются кости, мышцы, связки и голени стопы. Во время деформации кости перемещаются, пятка поворачивается внутрь. Мышцы уменьшаются за счет натяжения сухожилий. В процессе передвижения стопа разворачивается, походка пациента становится неуклюжей.
Если не обратиться к специалисту, то в дальнейшем при малейшей нагрузке будут возникать боли.

Сочетание обеих форм
Вальгус комбинированной формы включает особенности болезни продольного типа, поперечного. У человека формируется плоская стопа, которая практически не обладает свойством амортизации. В итоге перестает нормально формироваться осанка, проявляются патологические явления.
Данная форма заболевания может быть приобретенной и врожденной, но передается по наследству или нет, еще не известно.
Его разделяют на разновидности:
- После травмы.
- Статическое.
- Паралитическое.
Как определить форму
Если вы обнаружили изменение походки и подобный признак у ребенка, необходимо пройти распространенное исследование, которое называется плантограммой. Плантограммное исследование заключается в определение формы стопы по отпечатку ноги. Такая методика считается наиболее распространенной, эффективной.
Чтобы качество лечения было лучшим, не обязательно потребуется хирургия. Ортопед должен осмотреть пациента, это может быть дошкольник или подросток. Лечебный процесс на ранних — отдельная спецгруппа, которая поможет предотвратить развитие болезни, специальная стелька, которая помогает фиксировать ногу.
С целью профилактики болезни, назначают процедуры:
- передвижение по коврикам с камнями, пуговицами;
- активная жизнь, пешие прогулки, бег;
- контроль осанки во время ходьбы, отдыха;
- отказ от донашивания чужой обуви.
Профилактика в младшем возрасте позволяет предупредить паралич, продольный артроз, все проявления можно устранить до того момента, когда мальчика призовут в армию. В сложных случаях, когда косточка уже деформирована, исправить это невозможно, человеку присваивают группу инвалидности. Профилактические мероприятия не зависят от возраста, но излечить плоскостопие у взрослого пациента практически невозможно. Если выполнять указанные процедуры, можно замедлить развитие болезни и укрепить состояние организма. Вылечить деформацию реально у детей до 14 лет, у них не до конца сформировалась стопа.
Возможные осложнения
Плоскостопие считается серьезным заболеванием. Плоскостопием затрагиваются: мышца ноги, колено, голень, лодыжка, вестибулярный аппарат, если не исправлять такое появление, то в результате наступит ухудшение, симптоматика усугубится, картинка приобретет не лучший вид. Если процесс развития оставить без внимания и не проводить профилактику, то со временем больной станет ощущать усталость и тяжесть походки.
Если у ребенка не провести лечение деформации, у него начнутся проблемы с позвоночником, суставами: сколиоз, который вызовет искривление позвоночника. Деформация может повлиять на сердечно-сосудистую систему, легкие и привести к изменению формы грудной клетки.
При тяжелой фазе развития понадобится хирургическое вмешательство. Чтобы избежать осложнений, при обнаружении болезни необходимо сразу обращается к врачу и выполнять все полученные рекомендации.
Статья проверена редакцией2stupni.ru
Общая характеристика плоскостопия
Можно, конечно, относится к человеку, как к венцу творения. И, наверное, это правильно. Но абсолютно ясно, что человек несовершенен. Один из очень распространенных его недостатков — плоскостопие. Впрочем, нет. Плоскостопие не недостаток, а болезнь. Хотя бы потому, что бороться с ним очень непросто.
Плоскостопие легко заполучить и очень трудно вылечить. Не случайно с ним не берут в большой спорт и в армию. Неправильные стопы могут быть причиной остеохондроза, сколиоза и других неприятностей с позвоночником. А это, в свою очередь, часто приводит к еще более серьезным проблемам.
Плоскостопие – деформация стопы: уплощение продольного и/или поперечного сводов, сочетающаяся с пронацией и отведением. У детей до 4 лет свод стопы еще не сформирован, и уплощение является физиологическим.
Преобладающий пол – женский.
Преобладающий возраст – продольное плоскостопие – 16-25 лет, поперечное плоскостопие – 35-50 лет.
Классификации
По этиологии
1. Паралитическое – плоскостопие при параличе мышц, поддерживающих свод стопы.
2. Рахитическое – плоскостопие у детей при рахите.
3. Статическое – плоскостопие, возникающее при хронической перегрузке стоп, например при ожирении.
4. Травматическое – плоскостопие, возникающее после переломов лодыжек, пяточной кости, предплюсневых костей.
По виду
Поперечное плоскостопие – уплощение поперечного свода стопы.
Продольное плоскостопие – уплощение продольного свода стопы.
Патоморфология
Продольное плоскостопие – увеличивается длина стопы, продольный свод уплощается (ладьевидная кость расположена ближе к полу, иногда выступает в медиальную сторону), стопа находится в состоянии пронации.
Поперечное плоскостопие – происходит распластывание переднего отдела стопы, веерообразное расхождение плюсневых костей, на подошвенной поверхности стопы появляются болезненные омозолелости, I палец стопы оттесняется кнаружи, III палец стопы молокообразно деформируется.
Клиническая картина
Быстрая утомляемость при ходьбе.
Боли в стопах и голенях, усиливающиеся к концу дня.
Пастозность стопы, отечность в области латеральной лодыжки.
При статистическом плоскостопии появляются болевые участки.
1. В подошве: центр свода и внутренний край пятки.
2. В тыле стопы: центральная часть, между ладьевидной и таранной костями.
3. Под внутренней и наружной лодыжками.
4. Между головками предплюсневых костей.
5. В мышцах голени (перегрузка).
6. В коленном и тазобедренном суставах (изменение биомеханики).
7. В бедре (перенапряжение широкой фасции).
8. В области поясницы (компенсаторное усиление лордоза).
Диагностика
Плантография – получение отпечатков с подошвенной поверхности стопы.
Подометрия (метод Фридлянда) – определение процентного отношения высоты стопы к её длине. Индекс нормальной стопы – 31-29, 29-27 – плоскостопие, ниже 25 – тяжелое плоскостопие.
Рентгенография стопы в двух проекциях в положении стоя.
Лечение
Консервативное лечение: в начальных стадиях статистического плоскостопия для снятия болей рекомендуют тепловое лечение (ножные ванны), ограничение нагрузки, рациональную обувь, массаж, ЛФК. Рекомендуют ходьбу босиком по неровной поверхности и песку, ходьбу на цыпочках, прыжки, подвижные игры. При выраженном плоскостопии рекомендуют стельки-супинаторы с моделированием свода, ортопедическую обувь.
Оперативное лечение показано при тяжелых формах плоскостопия, постоянных сильных болях: пересадка сухожилия длинной малоберцовой мышцы на внутренний край стопы, при костных изменениях – клиновидная или серповидная резекция таранно-пяточного сустава, выбивание клина из ладьевидной кости. После операции накладывают гипсовую повязку на 4-5 недель.
Синоним. Стопа плоская.
По определению Большой Советской Энциклопедии, плоскостопие
— деформация стопы, характеризующаяся уплощением продольного, реже поперечного свода в результате слабости связочно-мышечного аппарата. В зависимости от пораженного свода различают продольное и поперечное П.; возможно и сочетание этих форм друг с другом и с другими деформациями стопы. Стопа при П. касается пола всей площадью подошвы. Приобретённое П. (врождённое наблюдается крайне редко) по причинам развития делят на статическое, травматическое и паралитическое. Паралитическое П. (при полиомиелите) встречается редко. Чаще наблюдаемое травматическое П. развивается после перелома лодыжек или костей стопы. Статическое П. — самый частый вид его; причина — различные перегрузки стоп, особенно в период роста организма. В зрелом возрасте П. нередко развивается при длительном ношении тяжестей, продолжительном пребывании на ногах (например, у хирургов, парикмахеров и др.), при увеличении массы тела. При переломах костей нижней конечности статическое П. нередко развивается на стороне, противоположной перелому. В ряде случаев П. протекает бессимптомно, в других — возникает утомляемость ног при ходьбе и боли в мышцах голеней. Профилактика П. — занятия физкультурой, рациональный подбор обуви. Лечение — применение специального комплекса упражнений для мышц стоп и голеней, массаж, ношение лечебных стелек — супинаторов.
С плоскими стопами можно родиться. (По самым скромным подсчетам, плоскостопие встречается у 15-20% детей). В этом случае нужно начать бороться с ним как можно раньше, практически с младенчества. Обычно врачи-ортопеды назначают малышам специальный массаж, который можно делать дома. Повзрослевшие дети должны самостоятельно делать различные полезные упражнения, например, катать стопами палку или ходить дома по сухому гороху.
Наши стопы много чего не любят. Например, высокие каблуки. Или весовые перегрузки. Поэтому проблемы со стопами нередко возникают у людей с избыточным весом или у женщин во время беременности. Или когда человеку приходится подолгу и без отдыха стоять. Иногда плоскостопие появляется, если связки стопы слабы от рождения. Постепенно эти связки слабеют все больше, перстают справляться с нагрузкой, и в результате деформируются своды стоп.
Плоскостопие может быть и последствием детского рахита, полиомиелита и других нейроинфекций, вызывающих вялый паралич мышц голени и стопы. (Такое плоскостопие называют «паралитическим»).
А теперь более подробно.
studfile.net
Плоскостопие — Медицинская энциклопедия
I
Плоскостопие (pes planus; синоним плоская стопа)
деформация стопы, характеризующаяся уплощением ее сводов. Уплощение продольного свода стопы приводит к развитию продольного П., а распластанность переднего ее отдела — к поперечному. Часто П. сочетается с другими деформациями.
Различают врожденное и приобретенное П. Врожденное П. (рис. 1) встречается редко, в основном это продольное П. с пронацией стопы — так называемая плосковальгусная стопа.
Причиной врожденного П. являются пороки развития структурных элементов стопы во внутриутробном периоде. Лечение этой деформации консервативное. С первых дней жизни накладывают этапные гипсовые повязки, проводят редрессации, назначают ортопедическую обувь, лечебную гимнастику и массаж.
Приобретенное П. наблюдается при нарушении кальций-фосфорного обмена (например, рахите), парезах и параличах мышц нижних конечностей (например, после перенесенного полиомиелита), после повреждений (например, неправильно сросшегося перелома костей голени), а также в результате наследственной предрасположенности, перегрузки нижних конечностей и других неблагоприятных влияний (статическое П.). Рахитическое П. развивается в результате ослабления мышечно-связочного аппарата и остеомаляции под влиянием нагрузки. Лечение консервативное — витамины, лечебная гимнастика, массаж, ортопедические стельки, ортопедическая обувь. Паралитическое П. является следствием вялого пареза или паралича мышц, поддерживающих свод стопы — одной или обеих (передней и задней) большеберцовых мышц. Наиболее часто этот тип П. встречается после перенесенного полиомиелита, реже в результате повреждения большеберцового нерва. Лечение включает назначение ортопедической обуви, физио- и бальнеопроцедуры, массаж. У детей при нефиксированной деформации возможна операция пересадки сухожилия длинной малоберцовой мышцы на внутренний край стопы. Для стабилизации пятки выполняют подтаранный артродез, в тяжелых случаях — клиновидную резекцию стопы, трехсуставной артродез. Посттравматическое П. развивается в результате неправильного сращения переломов лодыжек, костей предплюсны и плюсны, повреждения связочного аппарата стопы. Лечение зависит от выраженности деформации. При небольшой степени уплощения сводов стопы назначают ортопедические стельки, ортопедическую обувь, ЛФК и физиотерапию. При безуспешности консервативных мероприятий показана операция, характер которой также зависит от степени и типа деформации.
Наиболее часто встречается статическое П., как продольное и поперечное, так и их комбинации. Приблизительно до 7-летнего возраста у детей происходит естественное формирование продольного свода стопы, поэтому пониженный свод специального лечения не требует, но нуждается в постоянном наблюдении для выявления неблагоприятной динамики его развития. К ранним симптомам продольного П. относится повышенная утомляемость ног, периодические боли в области продольного свода стопы, в голенях, которые возникают при ходьбе и в конце дня. Под действием нагрузки (в положении стоя) продольный свод стопы опускается. С увеличением степени П. боли усиливаются, становятся постоянными, походка теряет эластичность. При выраженном П. продольный свод стопы не определяется, она постепенно принимает вальгусное положение (рис. 2), движения в ее суставах ограничиваются.
Поперечное плоскостопие характеризуется распластанностью переднего отдела стоп за счет расхождения плюсневых костей, в результате появляются боли и омозолелость на подошвенной поверхности под головками средних плюсневых костей, костно-хрящевые разрастания по медиальному краю головки I плюсневой кости, отклонение I пальца стопы наружу (hallux valgus) и молоткообразная деформация других ее пальцев.
Диагноз ставят на основании осмотра, данных рентгенографии с рентгенометрией, плантографии, подометрии или подографии (Подография).
При продольном плоскостопии I степени или слабовыраженном П. больных беспокоят усталость в нижних конечностях и боли в стопах при нагрузках. Опускание продольного свода происходит главным образом при нагрузке. Стопа внешне не деформирована, походка может терять упругость. Затруднений в подборе обуви нет. На плантограмме закрашенная часть распространяется на 1/3 подсводного пространства. На профильной рентгенограмме стоп, произведенной стоя, угол наклона пяточной кости составляет 11—15°, а таранный угол увеличивается до 100°.
При II степени продольного П. (умеренно выраженное П.) боли интенсивнее и носят более постоянный характер, их отмечают не только в стопах, но и в голенях. Понижение продольного свода определяют уже и без нагрузки, но стоя оно более выражено. Походка теряет упругость и плавность. Подбор обуви несколько затруднен. На плантограмме закрашенная часть распространяется на 2/3 подсводного пространства. На профильной рентгенограмме стоп угол наклона пяточной кости уменьшается до 6—10°, таранный угол увеличивается до 110°.
При III степени П. (резко выраженное продольное П.) имеются жалобы на постоянные боли в стопах, голенях, а также в пояснице, значительно усиливающиеся после нагрузки. Клинически продольный свод стопы не определяется. Пятка округлой формы, контуры ахиллова (пяточного) сухожилия сглажены. Ходьба затруднена. Постепенно нарастает тугоподвижность в суставах стоп и голеностопных суставах. Возможно появление отека стоп и области голеностопных суставов. Подбор обуви затруднен, а иногда и невозможен. На плантограмме закрашенная часть распространяется на все подсводное пространство. На профильной рентгенограмме угол наклона пяточной кости от 5 до 0°. Таранный угол доходит до 125°.
Деформация стоп при любой степени продольного П. может быть не фиксированной, если возможна пассивная коррекция, и фиксированной, если она невозможна. Кроме того, продольное П. может сочетаться с вальгусным отклонением заднего отдела или всей стопы, с приведением или отведением переднего ее отдела, а очень редко даже с варусным отклонением заднего отдела или всей стопы. Опускание продольного свода может происходить не только за счет средней части так называемого подсводного пространства, но и за счет главным образом переднего, заднего или обоих отделов стопы. Продольное П. может сочетаться с любой степенью поперечного плоскостопия.
При I степени поперечного П. (слабо выраженное П.) отмечают повышенную утомляемость нижних конечностей после длительной ходьбы или стояния. Возможны периодические боли в переднем отделе стопы. Распластывается передний отдел стоп за счет отклонения I плюсневой кости медиально или V плюсневой кости латерально или веерообразного расхождения всех плюсневых костей. Кожа под головками II, III, IV плюсневых костей грубеет. Отмечают некоторое увеличение медиального края головки I плюсневой кости, огрубение и частое воспаление кожи в этой области. На тыльной поверхности переднего отдела стопы контурируются сухожилия разгибателей пальцев. На плантограмме и рентгенограмме стоп, произведенной в фасной проекции, определяется отклонение I пальца кнаружи до 29°.
При II степени поперечного П. (умеренно выраженное П.) при нагрузке появляется боль под головками средних плюсневых костей, чувство жжения, а также боли в области головки I плюсневой кости по медиальному ее краю, в положении стоя, особенно в обуви. Поперечная распластанность становится значительной либо за счет веерообразного расхождения всех плюсневых костей, либо отклонения медиально I плюсневой кости или латерально V плюсневой кости. Встречаются также варианты поперечного П., при котором нормально расположены плюсневые кости, а головки средних плюсневых костей опущены в подошвенную сторону. В этом случае под головками II, III, IV плюсневых костей определяют омозолелость кожи. Головка I плюсневой кости увеличена за счет костно-хрящевых разрастаний по медиальному ее краю, отмечается омозолелость кожи, возможно воспаление подкожных синовиальных сумок (см. Бурсит). Сухожилия разгибателей пальцев на тыле стопы натянуты. Часто развивается молоткообразная деформация II, III, IV пальцев с омозолелостью кожи на межфаланговых суставах, деформация пассивно устраняется. На плантограмме и рентгенограмме определяют отклонение I пальца кнаружи до 39°
При III степени поперечного П. (резко выраженное П.) при нагрузке отмечают сильные и постоянные боли под головками плюсневых костей, боли в области деформированных головок первых и возможно пятых плюсневых костей в положении стоя. Резко выражена распластанность переднего отдела стоп. Под головками средних плюсневых костей формируются значительные натоптыши. Головка I плюсневой кости деформируется и выступает медиально, I палец значительно отклонен кнаружи, иногда он находится в положении вывиха (в плюснефаланговом суставе). Часто рецидивируют бурситы в области головок первых плюсневых костей. Сухожилия разгибателей пальцев как и при II степени П., сильно натянуты, II, Ill, IV пальцы молоткообразно деформированы, но деформация уже пассивно не устраняется. Формируются вывихи пальцев. Обычно также наблюдаются болезненные мозоли и бурситы на межфаланговых суставах. На рентгенограмме и плантограмме первые пальцы отклонены кнаружи более чем на 40°.
Поперечное плоскостопие любой степени, также как и продольное П., может быть нефиксированным, если при сжатии плюсневых костей в поперечном направлении они легко сближаются, и фиксированным или жестким, если это невозможно.
Следует помнить, что встречается поперечное и продольное плоскостопие со значительным нарушением формы стопы, которое не сопровождается жалобами на боли и нарушение функции стоп.
Лечение плоскостопия, в основном, консервативное. Оно направлено на устранение болевого синдрома, укрепление мышечно-связочного аппарата, улучшение трофики тканей и восстановление функции стоп — лечебная гимнастика, массаж, ножные ванны, физиотерапия, ортопедические стельки, ортопедическая обувь (см. Обувь), корригирующие ортезы (резиновые манжеты с валиком со стороны подошвы, защитники для головки I плюсневой кости. П-образные прокладки из поролона при молоткообразных пальцах). Если консервативное лечение не эффективно и деформация прогрессирует, то показана операция. При продольном плоскостопии к оперативному вмешательству прибегают редко, в основном при резко выраженной плосковальгусной стопе. Выполняют операцию Пертеса (рис. 3), клиновидную резекцию стопы, трехсуставной артродез, серповидную резекцию по Куслику и др. При поперечном плоскостопии выполняют различные реконструктивные операции на переднем отделе стоп, устраняющие не только следствие (hallux valgus), но и основную причину (медиальное отклонение I плюсневой кости) этой многокомпонентной деформации.
С целью правильного формирования сводов стоп в детском возрасте необходимо выполнять специальные упражнения, направленные на укрепление мышц и суставно-связочного аппарата стоп, рекомендуют ходьбу босиком по неровной почве, по песку для естественной тренировки мышц голени, активно поддерживающих свод стопы (так называемый рефлекс щажения).
При начальных степенях плоскостопия необходимо подбирать рациональную обувь, уменьшать нагрузку на стопы при стоянии и ходьбе, применять массаж и лечебную гимнастику. Кроме того, назначают супинаторы и индивидуально изготовляемую ортопедическую обувь.
Лечебную физкультуру назначают при всех формах П., как одно из средств комплексной терапии, направленной на исправление деформации стоп и закрепление результатов коррекции. Под исправлением деформации стопы понимают уменьшение степени уплощения сводов и пронации пятки. Подбирая для решения этих задач специальные средства ЛФК следует учитывать особенности работы мышц нижних конечностей. Упражнения в начале лечебного курса выполняют из исходных положений сидя и лежа, в которых масса тела не действует на свод стоп. Специальные упражнения чередуют с общеразвивающими для всех мышечных групп. Необходимо добиться восстановления баланса мышц, удерживающих продольный свод стопы в правильном положении, улучшения координации движений.
В основном периоде лечебного курса ведущей задачей является достижение активной коррекции сводов стопы и закрепление ее. Для этого используют упражнения с постепенно увеличивающейся нагрузкой, с сопротивлением, нагрузкой на стопы и с предметами — захват пальцами камешков, шариков, карандашей, мяча, перекладывание их, катание подошвами ног палки, роликов, счет и т.п. Кроме того, используют упражнения в специальных видах ходьбы — на носках, на пятках, на наружной поверхности стоп, с параллельной установкой стоп и др. Для усиления корригирующего эффекта упражнений могут применяться ребристые доски, скошенные поверхности и т.п. (рис. 4).
Все специальные упражнения следует проводить в сочетании с упражнениями, направленными на формирование правильной осанки (Осанка), общеразвивающими упражнениями в соответствии с возрастными особенностями. Благоприятные результаты лечения проявляются в уменьшении или полном исчезновении неприятных ощущений и болей при длительном стоянии и ходьбе, в нормализации походки и установки стоп. Повышению эффективности лечения способствует сочетание применения физических упражнений с массажем и самомассажем нижних конечностей (рис. 5). Коррекция поперечного свода стоп средствами ЛФК невозможна, так как на него мышцы стопы и голени прямого действия не оказывают.
При паралитическом плоскостопии ЛФК направлена на укрепление паретичных мышц, а при оперативном его лечении, например при сухожильно-мышечной пластике, на тренировку новой функции пересаженной мышцы.
Профилактику плоскостопия необходимо начинать с первых лет жизни ребенка. Она должна быть направлена на предупреждение развития П. или на предупреждение его прогрессирования: профилактические динамические осмотры детей, общеукрепляющий режим, рациональная обувь, лечебная физкультура.
См также Стопа.
Библиогр.: Корж А.А. и др. Справочник по травматологии и ортопедии, с. 173. Киев, 1980; Лечебная физическая культура, под ред. В.А. Епифанова, М., 1986: Многотомное руководство по ортопедии и травматологии, под ред. Н.П. Новаченко, т. 2, с. 702, М., 1968; Многотомное руководство по хирургии, под ред. Б.В. Петровского, т. 12, с 531, М., 1960; Современные методы лечения контрактур и деформаций суставов, под ред. М.В. Волкова и М.Д. Михельмана, с. 69, М., 1975; Справочник по детской лечебной физкультуре, под ред. М.И. Фонарева, с. 320, Л., 1983; Юмашев Г.С. Травматология и ортопедия, с. 535, 537, М., 1983.
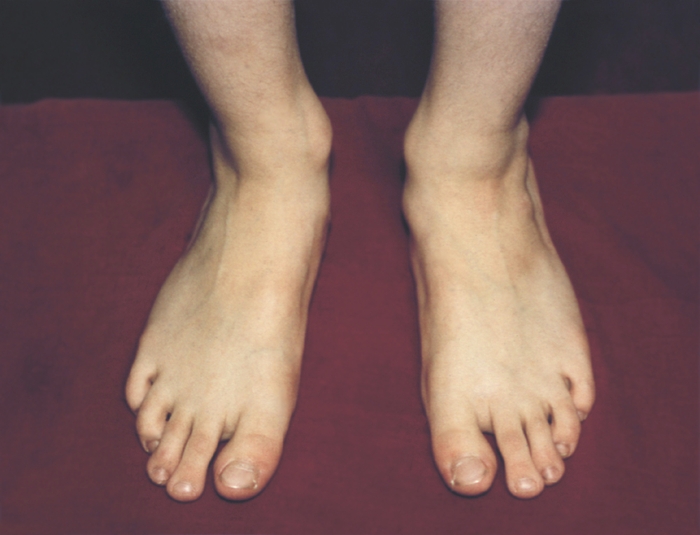
Рис. 1а). Врожденное плоскостопие (вид спереди).
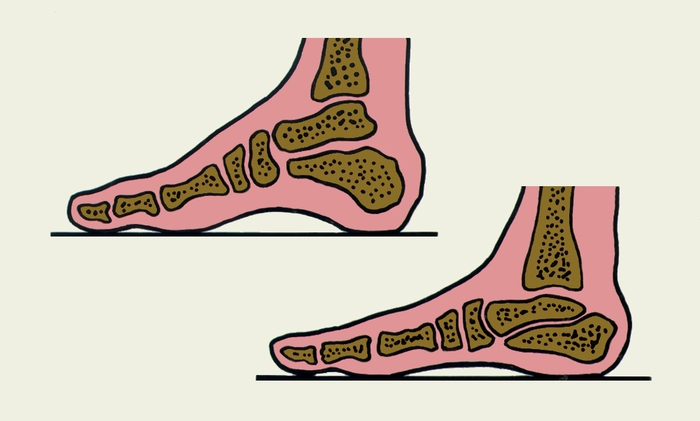
Рис. 2. Взаиморасположение костей стопы в норме (вверху) и при продольном плоскостопии (внизу).
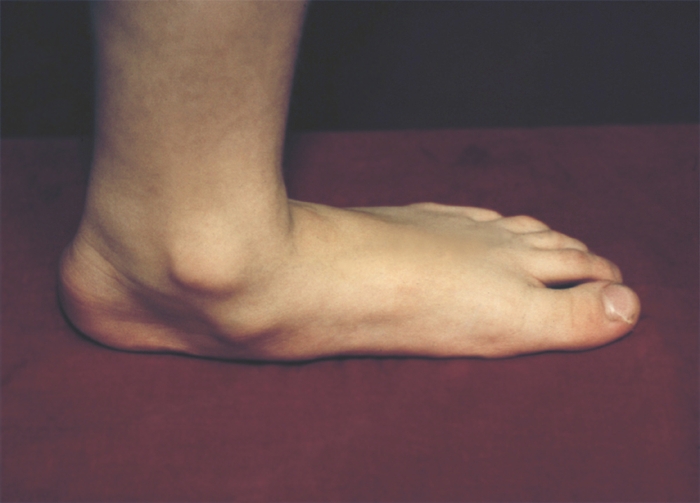
Рис. 1в). Врожденное плоскостопие (с внутренней стороны).

Рис. 4г). Физические упражнения для укрепления мышц, поддерживающих продольный свод стопы: ходьба по имитированной гальке из вспененного полиэтилена.
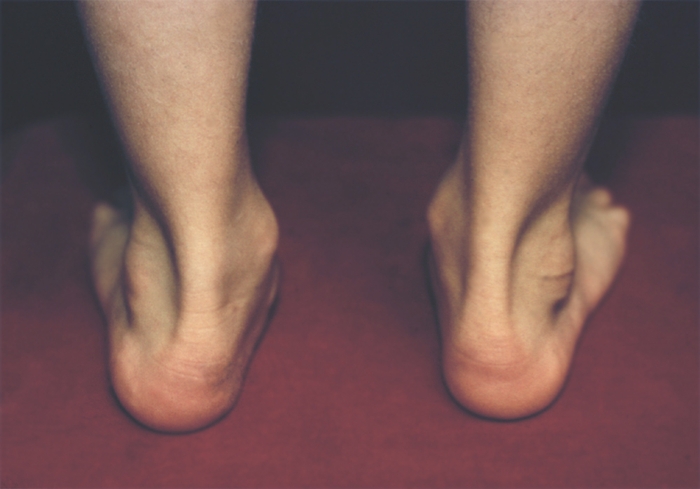
Рис. 1б). Врожденное плоскостопие (вид сзади).

Рис. 5а). Самомассаж стоп при плоскостопии с использованием массажного резинового коврика.

Рис. 4а). Физические упражнения для укрепления мышц, поддерживающих продольный свод стопы: захватывание мяча.

Рис. 5б). Самомассаж стоп при плоскостопии с использованием массажного валика.

Рис. 4б). Физические упражнения для укрепления мышц, поддерживающих продольный свод стопы: катание роликов выгнутых счет подошвенной поверхностью стоп.
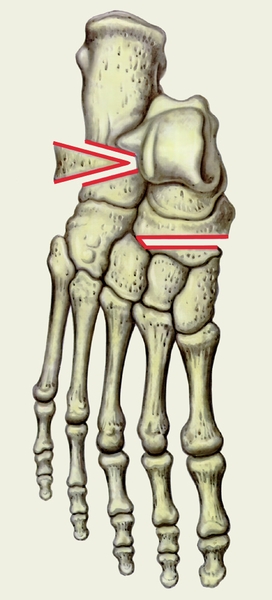
Рис. 3б). Схема основных этапов операции Пертеса при статическом продольном плоскостопии: иссеченный костный клин введен в место остеотомии.

Рис. 4д). Физические упражнения для укрепления мышц, поддерживающих продольный свод стопы: ходьба по скошенной ребристой поверхности.
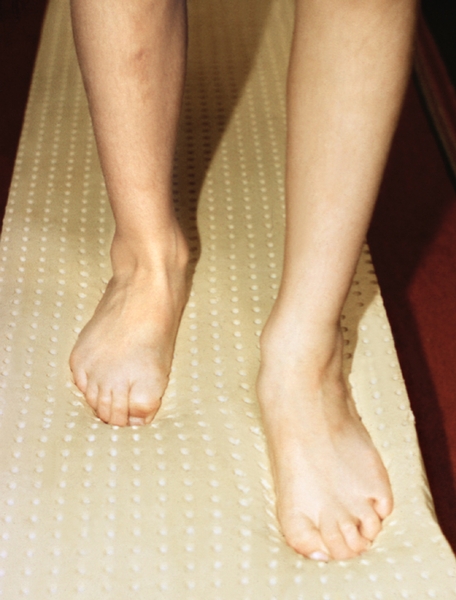
Рис. 4в). Физические упражнения для укрепления мышц, поддерживающих продольный свод стопы: ходьба босиком по толстому мату.
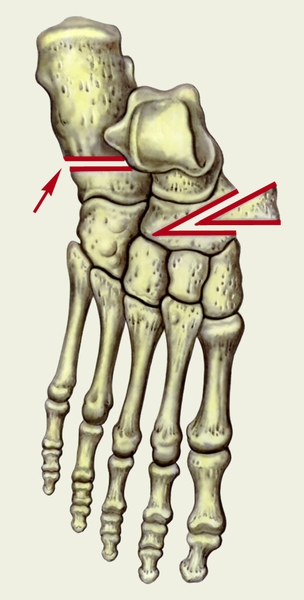
Рис. 3а). Схема основных этапов операции Пертеса при статическом продольном плоскостопии: проведена остеотомия костей плюсны (указано стрелкой) и иссечен костный клин.
II
Плоскостопие (pes planus; син. стопа плоская)
деформация стопы, характеризующаяся стойким уменьшением высоты ее сводов вплоть до их полного исчезновения.
Плоскостопие паралитическое (р. planus paralyticus) — П., обусловленное параличом мышц, поддерживающих своды стопы.
Плоскостопие поперечное (р. transversoplanus) — П., при котором уменьшена высота поперечного свода стопы.
Плоскостопие продольное — П., при котором уменьшена высота продольного свода стопы.
Плоскостопие профессиональное (pes planus professionalis) — П., обусловленное длительным непрерывным стоянием при выполнении профессиональной работы.
Плоскостопие рахитическое (р. planus rachiticus) — П. у детей при рахите, характеризующееся уплощением стопы при стоянии и быстрым восстановлением сводов после снятия нагрузки.
Плоскостопие рефлекторно-спастическое (р. planus contractus dolorosus) — стагическое П., сопровождающееся болезненным рефлекторным спазмом мышц стопы при ее перегрузке.
Плоскостопие статическое (р. planus staticus) — П., обусловленное хронической перегрузкой стоп, например у лиц с избыточным весом.
Плоскостопие травматическое (р. planus traumaticus) — П., обусловленное переломом наружной лодыжки, других костей стопы или повреждением ее мышц.
Источник: Медицинская энциклопедия на Gufo.me
Значения в других словарях
- плоскостопие — сущ., кол-во синонимов: 2 болезнь 995 плоскоступие 1 Словарь синонимов русского языка
- плоскостопие — орф. плоскостопие, -я Орфографический словарь Лопатина
- плоскостопие — -я, ср. Физический недостаток ноги, выражающийся в образовании плоской стопы. Страдать плоскостопием. Малый академический словарь
- плоскостопие — Плоскостопие — деформация стопы: уплощение продольного и/или поперечного сводов, сочетающаяся с пронацией и отведением. У детей до 4 лет свод стопы ещё не сформирован, и уплощение является физиологическим. Преобладающий пол -женский. Медицинский словарь
- плоскостопие — Плоск/о/сто́п/и/е [й/э]. Морфемно-орфографический словарь
- ПЛОСКОСТОПИЕ — мед. Плоскостопие — деформация стопы: уплощение продольного и/или поперечного сводов, сочетающаяся с пронацией и отведением. У детей до 4 лет свод стопы ещё не сформирован, и уплощение является физиологическим. Преобладающий пол -женский. Справочник по болезням
- плоскостопие — ПЛОСКОСТОПИЕ -я; ср. Физический недостаток, при котором стопа опирается не на две точки (подушечки пальцев и пятку), а на всю площадь, что вызывает быструю утомляемость и боль при длительной ходьбе. Не взять в армию из-за плоскостопия. Специальные ботинки для плоскостопия. Страдать от плоскостопия. Толковый словарь Кузнецова
- Плоскостопие — Деформация стопы (См. Стопа), характеризующаяся уплощением продольного, реже поперечного свода в результате слабости связочно-мышечного аппарата. В зависимости от пораженного свода различают продольное и поперечное… Большая советская энциклопедия
- плоскостопие — плоскостопие ср. Болезнь ноги, состоящая в образовании плоской стопы. Толковый словарь Ефремовой
- ПЛОСКОСТОПИЕ — ПЛОСКОСТОПИЕ — опущение (уплощение) сводов стопы. Вызывает быструю утомляемость и боль при длительной ходьбе и стоянии. Лечение: массаж, специальная гимнастика, ношение особых вкладок в обувь (супинаторов) или ортопедической обуви, в тяжелых случаях — операция. Большой энциклопедический словарь
- плоскостопие — Плоскостопие, плоскостопия, плоскостопия, плоскостопий, плоскостопию, плоскостопиям, плоскостопие, плоскостопия, плоскостопием, плоскостопиями, плоскостопии, плоскостопиях Грамматический словарь Зализняка
- плоскостопие — ПЛОСКОСТ’ОПИЕ, плоскостопия, мн. нет, ср. (мед.). Болезнь ноги, состоящая в образовании плоской стопы (см. плоский в 1 ·знач. ). Плоскостопие — профессиональная болезнь людей, работающих стоя. Толковый словарь Ушакова
- плоскостопие — ПЛОСКОСТОПИЕ, я, ср. Физический недостаток ноги плоская, без выгиба форма стопы. Толковый словарь Ожегова

gufo.me
5 видов плоскостопия у детей и взрослых — симптомы и признаки
Среди различных проблем с опорно-двигательным аппаратом лидирующее место занимает плоскостопие. Заболевание характеризуется опущением продольного или поперечного свода стопы, нарушением походки, болями во время ходьба. В зависимости от причин возникновения различают анатомический (врожденный) и функциональный (приобретенный) тип патологии. Классификация помогает врачам составить рекомендации по профилактике и подобрать качественное лечение.
Врожденное плоскостопие
Это искривление стопы, с которым человек родился. Врожденный вид плоскостопия чаще диагностируется у детей 2-5 лет, когда костные элементы не окрепли, а ребенок начал самостоятельно ходить. Реже возникают случаи деформации стопы, которые выявляются с первых дней жизни. Характерные признаки видов:
- Стопа-качалка – выступающая пятка и провисший свод, относится к категории плосковальгусных (смешанных) деформаций стоп.
- Состояние вертикального тарана – смещение в тыльную сторону ладьевидной кости и отклонение таранной части ступни в сторону подошвы.
Сложные виды плоскостопия у детей на начальных стадиях лечатся путем миостимуляции мышц голени, длительного ношения гипсовых повязок. В запущенных случаях лечение хирургическое. При своевременном выявлении проблемы деформацию удается полностью исправить.
Вероятность уплощения ступни у детей возрастает, если ближайшие родственники или родители страдают аналогичным заболеванием. Помимо генетической предрасположенности выделяют внутриутробные причины:
- инфекционные заболевания матери во время беременности;
- сильный токсикоз;
- гипоксия плода;
- неправильное предлежание плода;
- травмы, полученные во время беременности или родов.

Плоскостопие травматического генеза
Вид деформации стопы, возникший в результате перелома лодыжки, пяточной или предплюсневой кости. Иногда травматическое плоскостопие возникает, как осложнение после тяжелых травм других частей опорно-двигательного аппарата, приведших к изменению походки из-за болевых ощущений.
Данный вид встречается у взрослых. Для лечения назначают специальную гимнастику, ношение ортопедических стелек и обуви, физиопроцедуры – тепловые ванны, грязевые обертывания. При соблюдении рекомендаций врача удается купировать часть симптомов. Полностью вылечить деформацию можно только хирургическим путем.
Статьи по темеПаралитическая уплощенная стопа
Деформация возникает, как следствие перенесенного полиомиелита, пареза конечностей, паралича мышц стопы или икроножных мышц голени, детского церебрального паралича (ДЦП). Паралитический вид встречается у детей и взрослых, бывает одно- или двухсторонним (захватывает одну или две ноги). При нем происходят такие изменения:
- удлиняются и расширяются ступни в средней части;
- опускается продольный свод;
- уплотняются сухожилия пальцев, малоберцовых мышц;
- ослабевают мышцы;
- разбалтываются суставы;
- наблюдается цианоз кожных покровов.
При лечении детей возрастом до 12 лет вместе с консервативными методами делают пересадку связки сухожилий на внутренний край стопы. У взрослых и детей старше 12 лет пересадку сочетают с внесуставным артродезом (обездвиживанием). При своевременных мерах дальнейшие последствия плоскостопия развиваются медленно.
Рахитическое плоскостопие
Приобретенный вид деформации ног. Образуется при неправильном развитии скелета, дефиците витамина D, недостаточном усвоении кальция. Заболевание диагностируется у детей 5-6 лет, реже у взрослых. Характерные симптомы патологии:
- регулярные боли, ощущение тяжести в ногах;
- искривление походки;
- нарушение эластичности мышц, связок, сухожилий;
- изменение строения продольного, поперечного или обоих сводов ступни.
При рахитическом виде плоскостопия проводится остеотомия (операция по выравниванию дефектов костной ткани). После хирургического лечения на стопы накладывают гипс сроком на 1-2 месяца. Для профилактики детям и взрослым рекомендуют чаще находиться на солнце и назначают:
- препараты кальция;
- поливитаминные комплексы;
- рыбий жир.
Статическое уплощение стопы
Статические виды плоскостопия у взрослых возникают из-за несостоятельности связок, атрофии мышц, из-за увеличения нагрузки на свод ног. Статическому уплощению стопы подвержены:
- люди, чья работа связана с длительным стоянием на ногах – стюардесса, хирург, администратор;
- пациенты с ожирением;
- люди с малоподвижным образом жизни;
- женщины, предпочитающие узкую обувь или туфли на высоком каблуке;
- беременные.
Основные признаки – боли при надавливании на ноги, отечность, удлинение стопы. Лечение патологии зависит от стадии:
- На первой и второй стадии пациенту назначают противовоспалительные препараты, витамины, гимнастические упражнения. Рекомендуют носить ортопедическую обувь и стельки. Прогноз благоприятный – в 80% случаев деформацию можно полностью купировать.
- Тяжелая форма лечится хирургически. Цель операции – устранить сдавливание сосудов, нервов и связок, патологических наростов на костях. Прогноз лечения менее благоприятный – симптомы сглаживаются, но в дальнейшем плоскостопие может прогрессировать.

Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
vrachmedik.ru
