Разработан новый способ лечения перелома надколенника
Исследователи из Самарского государственного медицинского университета разработали и запатентовали новый способ хирургического лечения пациентов с переломами надколенника. Он основан на использовании трех спиц и проволоки.
До 7% всех переломов составляют переломы надколенника, при этом в половине случаев лечение остается неудовлетворительным. Поэтому разработка новых методов помощи людям с переломами надколенника остается важным направлением в медицине. Один из таких новых способов предложили сотрудники кафедры травматологии, ортопедии и экстремальной хирургии СамГМУ.
Суть нового метода заключается в стабилизации отломков надколенника с помощью спиц и проволоки. От других способов он отличается пространственным расположением фиксирующих элементов и возможностью компрессии (сжатия) отломков, которая не затронет разгибательный аппарат коленного сустава. Врачи фиксируют поврежденное место двумя спицами параллельно линии, по которой проходит основная механическая нагрузка, причем они не выходят из кортикального слоя верхнего отломка.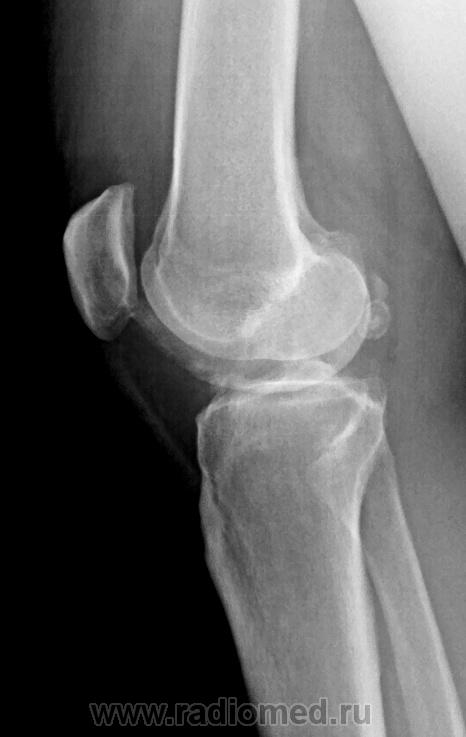 Такое их расположение обеспечивает ротационную стабильность отломков, то есть не позволяет им свободно двигаться. Третья спица проходит через этот же вертикальный отломок перпендикулярно двум предыдущим. Она служит опорной площадкой для стягивающей проволочной петли. А так как перпендикулярная спица при этом не затрагивает сухожилие четырехглавой мышцы бедра, то значительно снижается травматичность операции. Это позволяет избежать боли в послеоперационной области во время восстановительного периода.
Такое их расположение обеспечивает ротационную стабильность отломков, то есть не позволяет им свободно двигаться. Третья спица проходит через этот же вертикальный отломок перпендикулярно двум предыдущим. Она служит опорной площадкой для стягивающей проволочной петли. А так как перпендикулярная спица при этом не затрагивает сухожилие четырехглавой мышцы бедра, то значительно снижается травматичность операции. Это позволяет избежать боли в послеоперационной области во время восстановительного периода.
«Мы хотели разработать такой способ, чтобы он был простым и им мог пользоваться любой травматолог-ортопед независимо от уровня оснащения больницы и опыта. Главный его смысл в том, чтобы человек ушел из больницы без гипсовой повязки и начал раннюю разработку коленного сустава, чтобы не образовывались спайки, которые в дальнейшем будут ограничивать его движение, а также минимизировать гипотрофию четырехглавой мышцы бедра. Благодаря этому методу после устранения выраженного болевого синдрома пациент начинает движения в коленном суставе уже на вторые-третьи сутки», — рассказал один из авторов разработки Юрий Ким.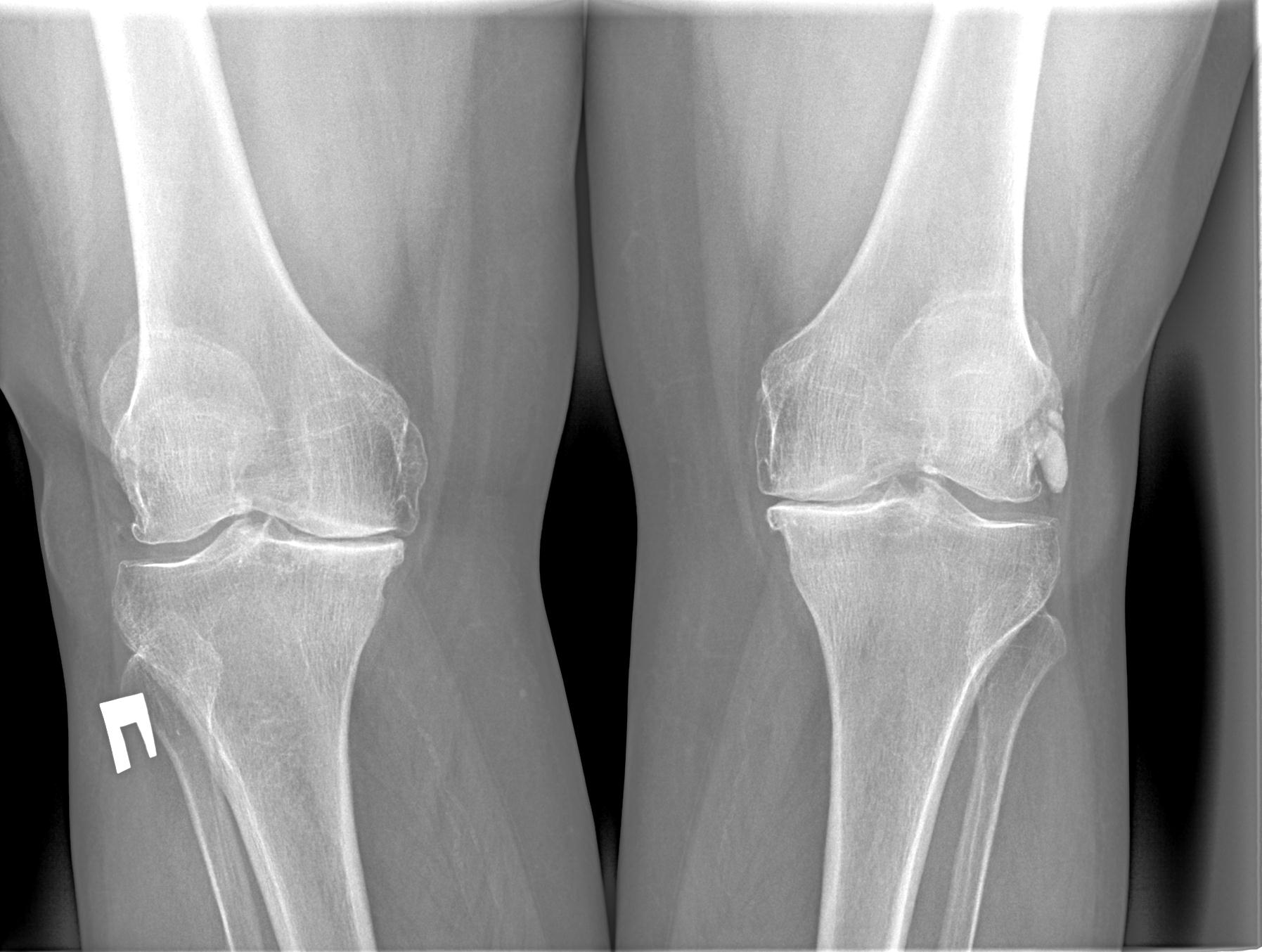 Новый метод уже хорошо зарекомендовал себя в эксперименте и клинической практике. Сейчас ученые наблюдают за отдаленными клиническими результатами лечения пациентов.
Новый метод уже хорошо зарекомендовал себя в эксперименте и клинической практике. Сейчас ученые наблюдают за отдаленными клиническими результатами лечения пациентов.
Cроки реабилитации после перелома колена: когда наступает полное выздоровление?
Коленный сустав является одним из наиболее хрупких подвижных соединительных участков в костной системе организма человека. Не удивительно, ведь именно он непосредственно участвует в ежедневных совершениях ряда действий. Люди ходят, бегают, катаются на велосипедах, — все это предполагает сгибание и разгибание колена.
К тому же, коленный сустав является самым крупным в организме, и включает три части: бедренную, большеберцовую и малоберцовую. Нижние кости коленного сустава соединяет мениск, а связки и сухожилия колена связывают бедренную кость с нижними частями костного участка. Амортизацию при ходьбе и других телодвижениях обеспечивают суставные хрящи, устилающие костную поверхность с внутренней стороны сустава.
Причины переломов
По статистике, на переломы ног приходится 70% случаев переломов коленного сустава. В основном, такие травмы происходят при падениях, и объясняются тем, что падающий человек, подсознательно группируясь, приземляется на согнутую ногу.
Осколочные переломы колена, зачастую, присущи спортсменам. Травмы получают в результате сильных ударов, приходящихся на разогнутую конечность. К «спортивным» переломам также относят травмы, возникающие после чрезмерного разгибания натренированной мышцы, что способно вызвать отрыв нижней части надколенника. Зачастую, такой характер переломов свойственен спортсменам-легкоатлетам, прыгающим в длину или высоту.
Переломы колена могут быть открытыми и закрытыми. В случае открытых переломов, травмируется не только кость, но также мышцы и кожный покров.
Диагностирование
Открытые переломы можно диагностировать невооруженным глазом. Они сопровождаются кровотечением, а также, возможным выпиранием осколков костной ткани на поверхности поврежденного участка организма.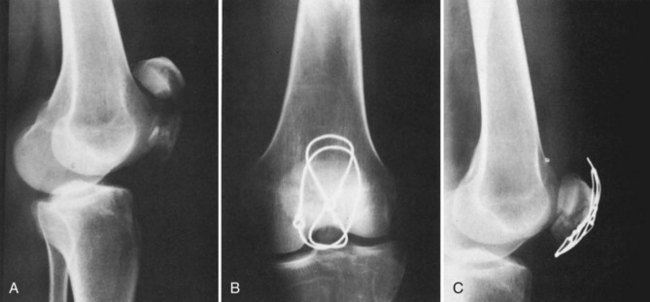
- Внушительного размера опухоли, образовавшиеся вокруг колена, или непосредственно на нем;
- Деформация коленной чашечки, которую можно заметить невооруженным глазом;
- Кровоподтеки и гематомы на участке травмированного колена.
Помимо прочего, попытки двигать ногой могут вызывать у пациента резкую боль.
Лечение
В зависимости от того, какой перелом был диагностирован в конкретном случае, врачом-травматологом назначается соответствующее лечение:
- Оперативное вмешательство с последующим заключением травмированной конечности в гипс. Применяется при диагностировании открытых осколочных переломов. В этом случае, операция необходима для того, чтобы вернуть на место осколки раздробленной костной ткани.
- В случае закрытых переломов, назначается консервативное лечение, которое предполагает гипсование на период от 4 до 6 недель.
Реабилитация
Сроки реабилитации после перелома колена могут варьироваться, в зависимости от тяжести травмы и соблюдения всех врачебных рекомендаций. Так, в молодом возрасте, кости колена срастаются довольно быстро, в то время как пожилые люди справляются с травмой тяжело.
В любом случае, реабилитация после коленного перелома должна начинаться еще во время пребывания ноги в гипсе. Так, выделяют несколько этапов реабилитации, в рамках которых пациенты должны выполнять указания лечащего врача. Восстановление после перелома предполагает:
- Медикаментозное лечение;
- Выполнение физических упражнений;
- Массажи;
- Физиотерапию.
Лечение медикаментами
Чтобы избежать развития возможных патологий и воспалительных процессов в организме пациентов, специалисты назначают прием медикаментов. Лекарственные препараты необходимо принимать только по рецепту врача, в указанных дозах.
Лекарственные препараты необходимо принимать только по рецепту врача, в указанных дозах.
Помимо прочего, медикаментозное лечение способно устранить боли, возникающие в поврежденной конечности при выполнении прописанной в рамках реабилитации гимнастики. В основном, врачи назначают пациентам следующие лекарственные препараты:
- Анальгетики;
- Лекарственные средства против отеков;
- Тонусоснижающие препараты;
- Витамины;
- Медикаменты для рассасывания спаек в тканях.
Упражнения для восстановления
Срок реабилитации после перелома колена напрямую зависит от активной разработки травмированного участка при помощи выполнения несложных упражнений:- Поврежденный сустав необходимо разрабатывать постепенными сгибаниями и разгибаниями. Делать это можно как вручную, так и при помощи шин и специальных аппаратов;
- Стопой поврежденной ноги следует описывать круг, упражнение проделывают 4-5 раз к ряду;
- Пальцами травмированной ноги необходимо двигать.
 Задачу можно усложнить, пытаясь захватить ими мелкие предметы;
Задачу можно усложнить, пытаясь захватить ими мелкие предметы; - Подъем и плавное опускание ноги из положения «лежа» станет еще одной ступенью на пути к полному выздоровлению.
Хотите получить такое же лечение, спросите нас, как?
Вконтакте
Одноклассники
Google+
Также к прочтению:
Переломы дистальной (нижней) части бедренной кости – переломы мыщелков бедренной кости и надмыщелковые переломы
Дистальным отделом бедренной кости называют ее нижнюю часть, которая принимает участие в образовании коленного сустава. В этом месте бедренная кость состоят из двухмыщелков: наружного (латерального) и внутреннего (медиального). Чуть выше мыщелки переходят в метафиз бедренной кости. Снизу коленный сустав образован большеберцовой костью, а спереди — надколенником (коленной чашечкой).
Если посмотреть на мыщелки сбоку, то они имеют закругленную форму, похожую на запятую.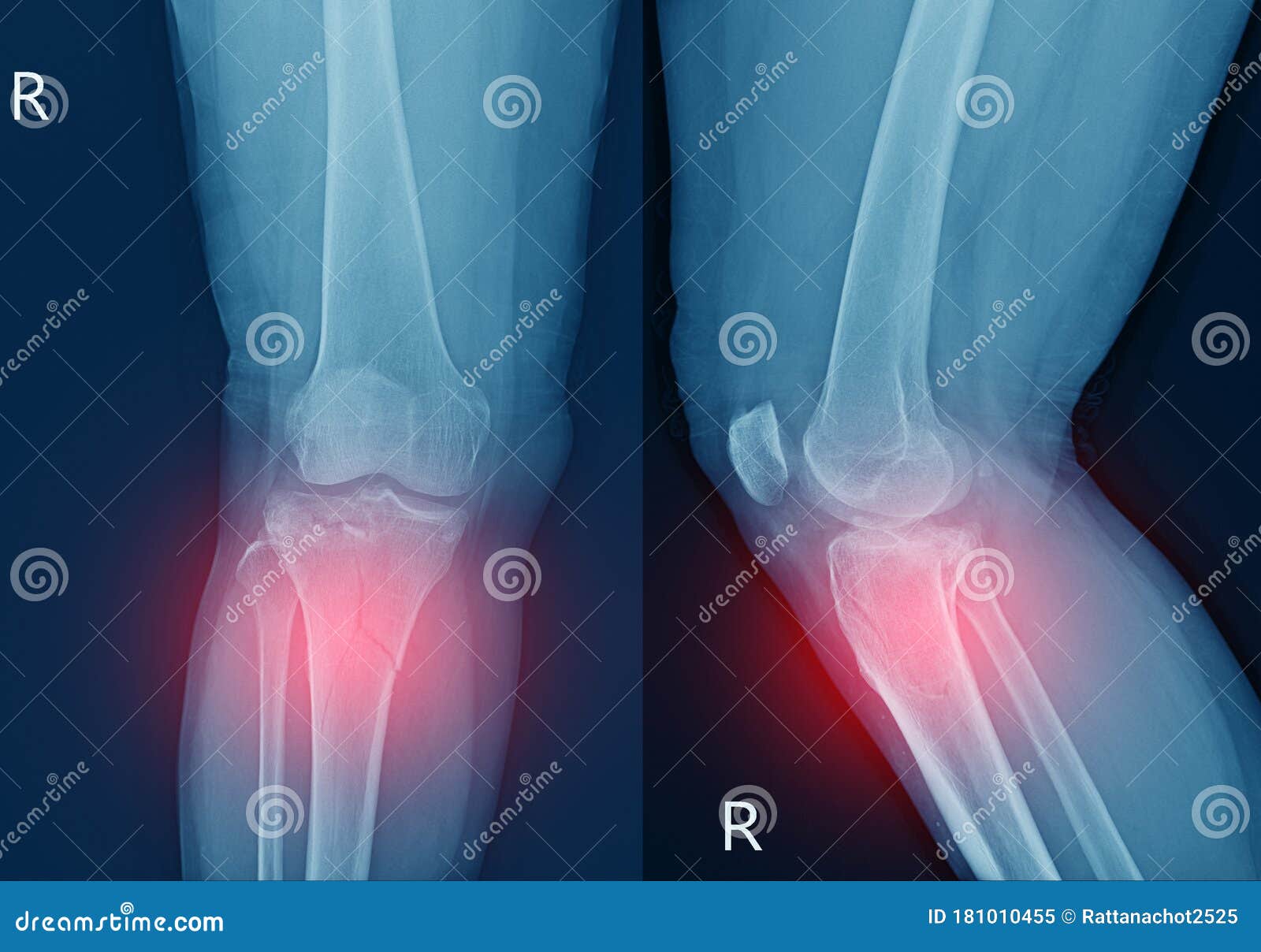 Это нужно для того, чтобы обеспечить скольжение бедренной кости по большеберцовой при сгибании и разгибании. Мыщелки бедренной кости покрыты гладким хрящом (суставная поверхность).
Это нужно для того, чтобы обеспечить скольжение бедренной кости по большеберцовой при сгибании и разгибании. Мыщелки бедренной кости покрыты гладким хрящом (суставная поверхность).
Мыщелки бедренной кости имеют губчатую структуру — т.е. кость на разрезе похожа на губку. Выше бедренная кость имеет кортикальную структуру, т.е. похожа на трубку с толстыми стенками. Мы не случайно обратили ваше внимание на этот факт, поскольку губчатая структура мыщелков бедренной кости обуславливает возможность сминания кости при переломе, что приводит к возникновению т.н. вдавленных или импрессионных переломов.
Перелом мыщелков бедра может возникнуть при прямой травме (удар по коленному суставу сбоку, спереди, удар коленом о приборную панель автомобиля при аварии, падение на колено) или при непрямой травме (падение с высоты, и т.д.).
По силе травмы можно выделить низкоэнергетические переломы (например, при падении) и высокоэнергетические (например, при ударе бампером автомобиля в область коленного сустава).
У молодых людей переломы чаще бывают высокоэнергетическими, например падение со значительной высоты, спортивные травмы и дорожно-транспортные происшествия. У пожилых людей кости более слабые (что обусловлено остеопорозом) и соответственно переломы чаще носят низкоэнергетический характер (падение с высоты собственного роста, поскальзывание).
В принципе при таких же механизмах травмы могут повредиться и другие важные структуры коленного сустава, среди которых можно упомянуть разрывы передней крестообразной связки, разрывы задней крестообразной связки, разрывы наружной боковой связки, разрывы внутренней боковой связки,разрывы менисков коленного сустава. Если же говорить о переломах, то существуют еще и переломы мыщелков большеберцовой кости и переломы надколенника.
Какие бывают переломы мыщелков бедренной кости?
Если линия перелома затрагивает суставную поверхность бедренной кости, то такой перелом называют внутрисуставным, а если линия перелома не «заходит» в коленный сустав — то внесуставным. Имеются несколько вариантов классического хода линии перелома, которые вы можете видеть на рисунках.
Имеются несколько вариантов классического хода линии перелома, которые вы можете видеть на рисунках.
Внесуставные переломы дистального (нижнего) отдела бедренной кости. Иногда такие переломиы еще называют надмыщелковыми переломами бедренной кости, или переломами дистального метаэпифиза бедренной кости. Ни в одном из представленных трех случаев линия перелома на затрагивает суставную поверхность мыщелков бедренной кости, поэтому их и называют внесуставными
Внутрисуставныые одномыщелковые переломы. При таком варианте имеется перелом только одного из мыщелков (наружного или внутреннего). Слева — перелом наружного мыщелка, в центре — перелом внутреннего мыщелка, справа — перелом заднего края наружного мыщелка (перелом Гоффа (англ. Hoffa))
Внутрисуставные чрезмыщелковые переломы: перелом и внутреннего, и наружного мыщелков. Слева — Y-образный перелом, в центре — перелом затрагивает и мыщелок и метаэпифиз (надмыщелковую зону). Справа — тяжелое раздробление обоих мыщелков
При травмах могут повредиться не только кости, но и мягкие ткани (кожа, мышцы, связки, сосуды, нервы). Если при переломе будет повареждена кожа, то такой перелом будет считаться открытым. Повреждение сосудов, в частности подколенной артерии, при переломе мыщелков бедренной кости очень опасно, поскольку может привести к катастрофическому обескровливанию голени и, в конечном итоге, даже к ампутации. Поэтому при переломах важно как можно быстрее обратиться к врачу.
Если при переломе будет повареждена кожа, то такой перелом будет считаться открытым. Повреждение сосудов, в частности подколенной артерии, при переломе мыщелков бедренной кости очень опасно, поскольку может привести к катастрофическому обескровливанию голени и, в конечном итоге, даже к ампутации. Поэтому при переломах важно как можно быстрее обратиться к врачу.
В большинстве случаев переломов мыщелков бедренной кости требуется операция – остеосинтез, в ходе которой выполняют репозицию (устраняют смещение отломков) и скрепляют сломанную кость винтами или пластиной и винтами. В некоторых случаях используется блокируемый штифт — внутрикостный стержень с винтами. При внутрисуставных переломах очень важно максимально точно, до миллиметра, восстановить суставную поверхность, устранив смещение отломков. Это позволит снизить риск развития такого осложнения, как посттравматический артроз коленного сустава.
Посттравматический остеоартроз может возникнуть и после внесуставных переломов дистального отдела бедренной кости, если была нарушена биомеханическая ось. Это происходит потому что при нарушенной оси конечности нагрузка в коленном суставе будет распределяться неправильно и это, в свою очередь, приведет к посттравматическому остеоартрозу.
Это происходит потому что при нарушенной оси конечности нагрузка в коленном суставе будет распределяться неправильно и это, в свою очередь, приведет к посттравматическому остеоартрозу.
Тем не менее, внутрисуставные переломы мыщелков бедренной кости — всегда очень тяжелая травма, которая очень часто приводит к посттравматическому остеоартрозу. В свою очередь артроз может проявляться не только болью, но и ограниченной амплитудой движений и нестабильностью коленного сустава.
Симптомы
Заподозрить перелом дистального отдела бедренной кости можно по следующим признакам:
Боль. При переломе боль присутствует практически всегда и она значительно усиливается при попытке опереться на ногу.
Отек. При внутрисуставном переломе возникает кровоизлияние в сустав (гемартроз), что приводит к чувству распирания, а движения за счет этого могут быть резко ограниченными.
Деформация. При переломах дистального отдела бедренной кости значительной деформации, как правило, нет, но если вы увидите значительное искривление, то это повод срочного, безотлагательного обращения за медицинской помощью, так как при этом могут сдавливаться сосуды и нервы.
Бледная, холодная стопа. Этот тревожный симптом возникает редко, но он требует незамедлительной медицинской помощи, поскольку в таком случае есть риск нарушения кровообращения.
Нарушение чувствительности голени или стопы. Онемение или чувство мурашек, иголок может быть обусловлено как повреждением нервов при переломе, так и в результате отека, который при переломе возникает практически всегда.
Вскоре после перелома на коже колена, голени часто можно увидеть синяк, который возникает в результате пропитывания тканей кровью. Этот синяк часто называют гематомой, однако на самом деле это не всегда верно. Затем за несколько дней или даже недель этот синяк постепенно опускается вниз и часто доходит до стопы. Это нормальный процесс и его не нужно пугаться. Насторожить должно чрезвычайно быстрое нарастание такого синяка, усиление отека, нарушение чувствительности, о чем мы уже писали выше.
Диагноз
Диагноз перелома дистального отдела бедренной кости выставляется по результатам осмотра и рентгенологических методов исследования. Во время осмотра врач расспросит вас об обстоятельствах травмы. Постарайтесь максимально подробно, но при этом лаконично рассказать о том, что случилось.
Во время осмотра врач расспросит вас об обстоятельствах травмы. Постарайтесь максимально подробно, но при этом лаконично рассказать о том, что случилось.
Не забудьте сообщить об описанных выше симптомах, если они имеются (чувство онемения и т.д.).
Характер перелома можно определить по рентгенограммам, которые выполняют в двух проекциях — прямой и боковой. Иногда могут потребоваться дополнительные проекции — косые и др. Необходимость дополнительных рентгенограмм определяет врач — они могут понадобиться в том случае, если по стандартным рентгенограммам уточнить характер перелома затруднительно.
Рентгенограмма надмыщелкового перелома
Рентгенограмма надмыщелковгого перелома с одним осколком
Внутрисуставной Y-образный чрезмыщелковый перелом в результате ДТП. В данном случае еще есть перелом большеберцовой кости (отмечен стрелкой)
Тяделый многооскочатый перелом в результате ДТП (из коллекции AO Foundation)
Однако в ряде случаев по рентгенограммам определить точный характер перелома невозможно и тогда выполняется компьютерная томография — КТ (или мультиспиральная компьютерная томография — МСКТ).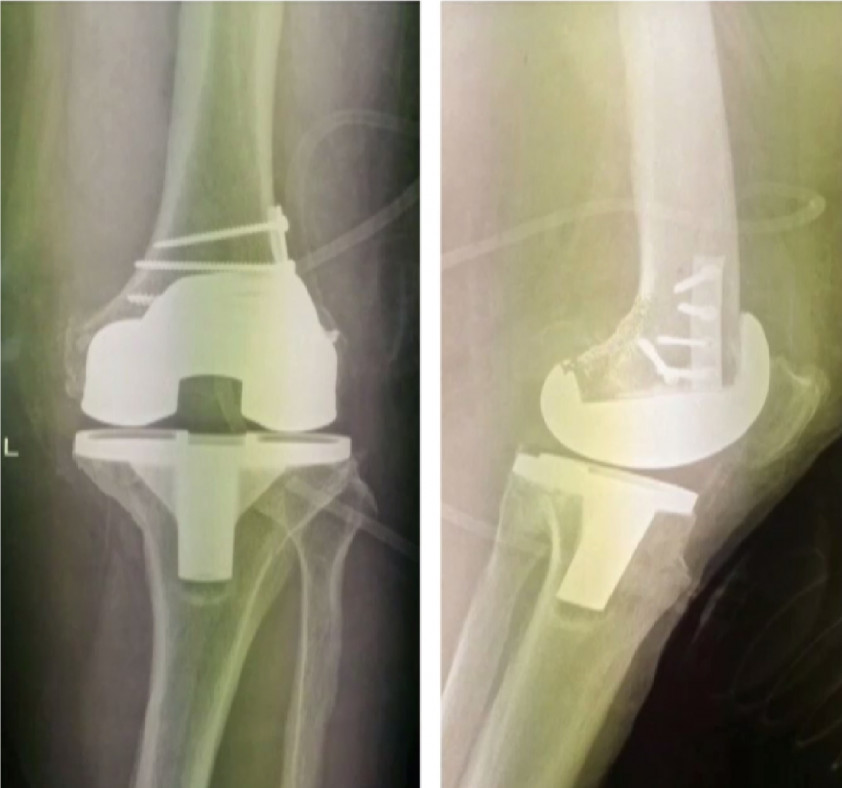 Выполнять КТ до обычных рентгенограмм не всегда целесообразно.
Выполнять КТ до обычных рентгенограмм не всегда целесообразно.
Компьютерная томограмма, показывающая линию перелома между мыщелками бедренной кости. В данном случае перелом на традиционных рентгенограммах был вообще не виден и диагноз удалось поставить только после выполнения компьютерной томограммы (КТ)
Компьютерная томограмма, показывающая костный отломок в области внутреннего мыщелка бедренной кости. На самом деле это не перелом, а болезнь Кёнига
Магнитно-резонансная томография имеет меньшую информативность по сравнению с компьютерной томографией при диагностике характера перелома. Однако именно к этому исследованию часто прибегают, когда традиционные рентгенограммы при травме коленного сустава не показали перелом, и врач начинает искать повреждение связок, месников и других мягкотканных структур. Здесь мы считаем нужным упомянуть о переломе задней части мыщелка бедренной кости — так называемом переломе Гоффа. На традиционных рентгенограммах он часто не заметен, но на МРТ его хорошо видно.
Рентгенограмма перелома Гоффа (англ. Hoffa). Перелом задней части мыщелка часто не заметен обычных рентгенограммах — его может увидеть только специалист да и то, только в том случае, если он «будет знать, что нужно искать»
Магнитно-резонансная томограмма (МРТ), четко показывающая перелом Гоффа
Лечение
Существуют два принципиальных способа лечения переломов — консервативный (без операции) и оперативный. Выбор способа лечения делается с учетом характера перелома, смещения костных отломков, образа жизни пациента, и сопутствующих заболеваний. Естественно, молодые пациенты с большими функциональными запросами, т.е. ведущие более активный образ жизни, будут заинтересованы в максимально хорошем результате, который невозможен без восстановления правильной биомеханической оси, точного восстановления суставной поверхности. У таких пациентов предпочтительно оперативное лечение. У пациентов с небольшими функциональными запросами, т.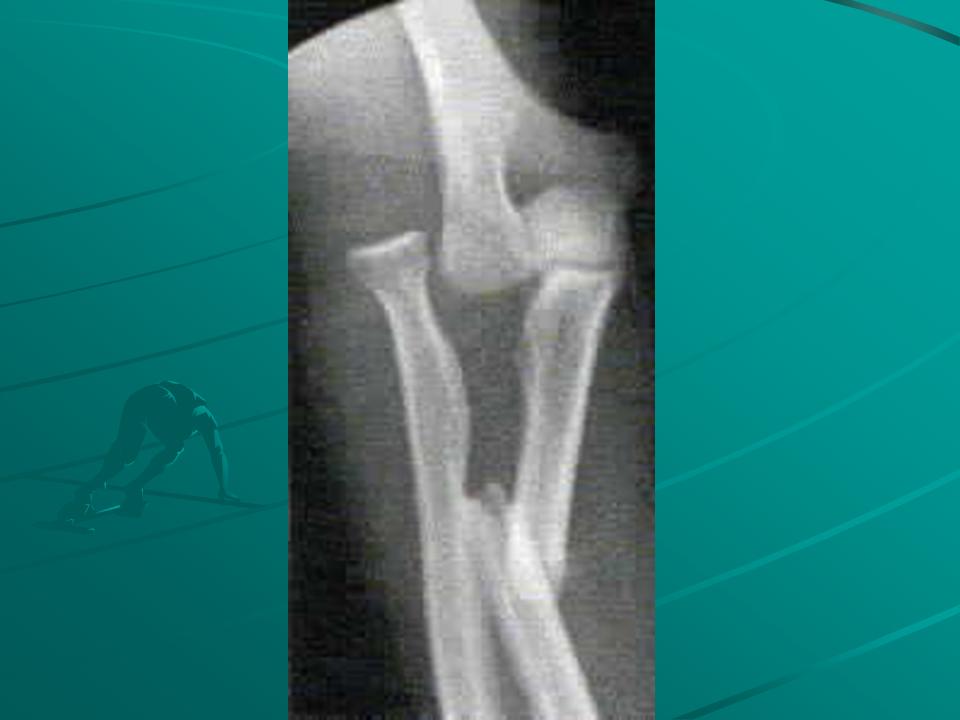 е. ведущими сравнительно малоподвижный образ жизни требования к восстановлению суставной поверхности менее критичные, но и здесь во многих случаях требуется операция, поскольку без нее во многих случаях нагрузка на ногу впоследствии будет очень затруднена.
е. ведущими сравнительно малоподвижный образ жизни требования к восстановлению суставной поверхности менее критичные, но и здесь во многих случаях требуется операция, поскольку без нее во многих случаях нагрузка на ногу впоследствии будет очень затруднена.
Консервативное лечение подразумевает иммобилизацию коленного сустава, т.е. его обездвиживание. С этой целью применяются гипсовые лонгеты или круговые гипсовые повязки. Гипс может быть заменен на полимерный материал (пластиковый гипс), который легче и удобнее для пациента. Однако стоит помнить о том что «пластиковый гипс» всего лишь удобнее и не оказывает положительного влияния на сращение перелома. Кроме того иммобилизация может быть выполнена ортезом или брейсом, который может как полностью запрещять движения в суставе, так и допускать их с ограниченной амплитудой. Выбор способа должен осуществляться совместно с врачом. В процессе лечения назначаются контрольные рентгенограммы по которым врач оценивает процесс срастания, и смещения костных отломков. Периодичность контрольных рентгенограмм определяет врач.
При переломах дистального отдела бедренной кости кости движения в коленном суставе нужно начинать максимально рано для того, чтобы исключить появление контрактуры (тугоподвижности), спаек ит.д. Однако слишком рано начинать движения нельзя, необходимо выждать срок для образования первичной костной мозоли, которая будет предотвращать смещение при движениях. При консервативном лечение это требует нескольких недель, или даже месяцев, что губительно сказывается на коленном суставе. Поэтому при переломах проксимального отдела большеберцовой кости чаще целесообразно прибегнуть к операции.
Кроме того, при консервативном, т.е. безоперационном лечении часто не удается в достаточной мере обездвижить отломки, что приводит к более высокой вероятности несращения перелома — ведь срастись могут только неподвижные друг относительно друга отломки. Несращение перелома, которое иногда называют ложным суставом, следает нагрузку на ногу невозможным и все равно потребуется операция, только она буден намного более сложной и травматичной.
Оперативное лечение. Как мы уже отмечали, основными преимуществами операции являются возможность более точной репозиции т.е устранение смещения отломков, восстановление биомехзанической оси и возможность раннего начала движений в коленном суставе за счет того, что костные отломки будут скреплены винтами, или пластинами и винтами (остеосинтез). В ходе операции важно максимально точно восстановить суставную поверхность для этого может потребоваться артротомия, т.е. вскрытие коленного сустава, однако иногда можно обойтись и гораздо менее травматичным способом контроля репозиции — артроскопией. При артроскопии в полость сустава через маленький разрез длиной 1 см, вводят маленькую видеокамеру.
Характер переломов дистального отдела бедренной кости приводит к тому, что полностью устранить смещение отломков часто невозможно технически (да это порой и не нужно, так как это потребует очень травматичного доступа с «обдиранием» костных отломков, нарушением их кровоснабжения), поэтому хирург зачастую отдает предпочтение восстановлению биомеханической оси.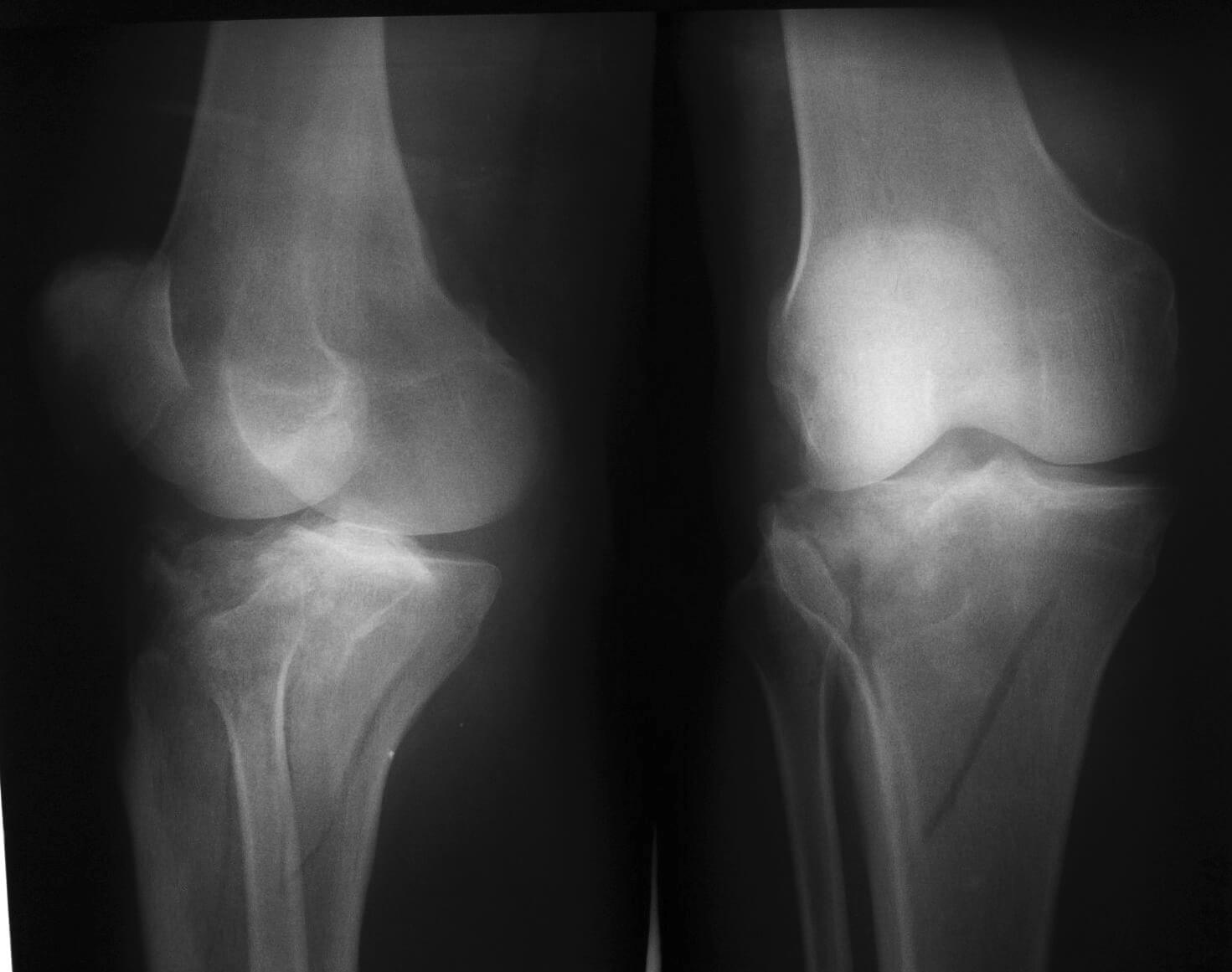
Выбор способа остеосинтеза (винты, пластина и винты, штифт) определяется протяженностью линии перелома и характером ее хода, техническим оснащением операционной. Остеосинтез винтами может быть выполнен через небольшие разрезы длиной 1-2 см. но при переломах мыщелков бедренной кости он применяется редко, поскольку в таком варианте редко удается получить стабильный остеосинтез.
Остеосинтез пластиной и винтами требует более длинного разреза. Современные пластины и винты позволяют выполнять остеосинтез малоинвазивно, через несколько маленьких разрезов. В ходе операции обязателен рентгенологический контроль, который позволяет оценить точность сопоставления отломков. Принципиально выделяют пластины с без динамического винта, с динамическим мыщелковым винтом, клинковые пластины.
Остеосинтез перелома дистального отдела бедренной кости пластиной PERI-LOC фирмы Smith&Nephew
Рентгенограмма результатов остеосинтеза перелома дистального отдела бедренной кости пластиной и винтами.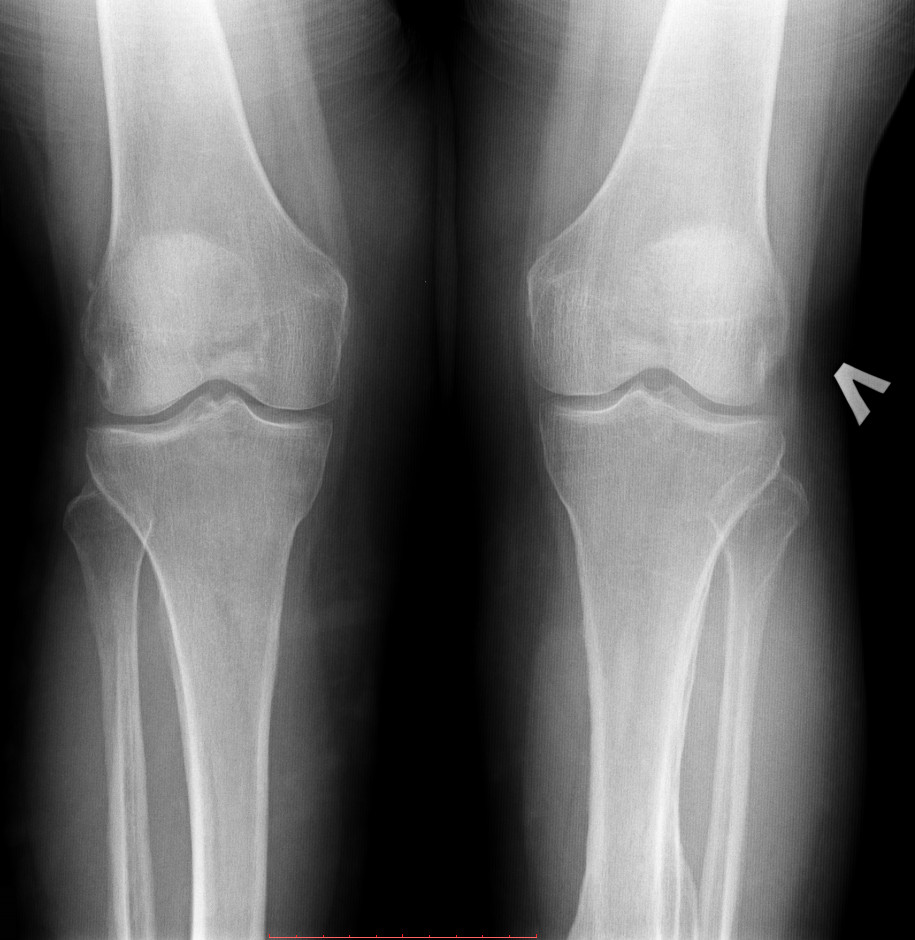 Перелом сросся.
Перелом сросся.
Остеосинтез перелома дистального отдела бедренной кости пластиной и винтами типа DCS (динамический мыщелковый винт). Динамический винт (на схеме он самый толстый) стягивает между собой мыщелки бедренной кости при их переломе
Внешний вид клинковой пластины и рентгенограммы надмыщелкового перелома бедренной кости, фиксированного клинковой пластиной и винтами
Ретроградный внутрикостный (интрамедуллярный) штифт, который может использоваться для остеосинтеза переломов дистальной части бедренной кости. Показан штифт Expert RFN фирмы Synthes
Рентгенограммы надмыщелкового перелома бедренной кости (слева), фиксированные штифтом Expert RFN фирмы Synthes
Губчатый характер мыщелков бедренной кости определяет склонность к вдавленным переломам. Например, трубчатая метадиафизарная часть бедренной кости может раздавливать более мягкую нгубчатую часть мыщелков бедренной кости. В таких случаях иногда может потребоваться пластика образовавшегося дефекта кости с помощью костной стружки или другого костнопластического материала.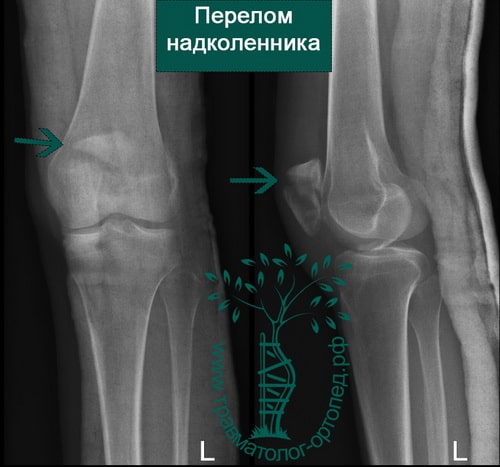
В тех случаях, когда в результате травмы значительно повреждены покровные ткани (кожа, подкожножировая клетчатка) остеосинтез пластинами и винтами, штифтом может быть опасным ввиду высокой вероятности инфекционных осложнений («нагноения»). Кроме того, остеосинтез может быть опасным и для пациентов в тяжелом состоянии (шок). В таких случаях для временной фиксации отломков до стабилизации состояния пациента используется остеосинтез аппаратами внешней фиксации типа Илизарова и др. Позже, когда состояние пациента нормализуется или покровные ткани придут в нормальное состояние (заживут фликтены, раны и др.) целесообразно перейти от остеосинтеза аппаратом внешней фиксации к остеосинтезу пластиной и винтами, если в этом сохранится необходимость.
Принцип остеосинтеза надмыщелковых переломов бедренной кости аппаратом внешней фиксации
Осложнения
Как мы уже отмечали, переломы дистального (нижнего) отдела бедренной кости – тяжелая травма, после которой может возникнуть посттравматический остеоартроз коленного сустава. Чем более точно будет выполнена репозиция, тем меньше вероятность развития этого осложнения, однако остеоартроз может развиться даже после максимально точной репозиции. Основным недостатком консервативного лечения является как раз невозможность точного восстановления суставной поверхности и восстановления биомеханической оси. Искривленная биомеаническая ось будет приводить к неправильному распределению нагрузки в коленном суставе, что неминуемо приведет к его постепенному разрушению.
Еще одним осложнением консервативного лечения, о котором мы уже упоминали, является высокий риск несращения перелома (возникновения ложного сустава), особенно при надмыщелковых переломах.
Поскольку консервативное лечение требует длительного обездвиживания коленного сустава, то в результате такого лечения часто развиваются тяжелые контрактуры (т.е. стойкие ограничения амплитуды движений или тугоподвижность), которые порой просто невозможно вылечить.
В свою очередь оперативное лечение также не лишено осложнений, которые можно разделить на общие и местные. К общим осложнениям относятся: периоперационные сердечно-сосудистые осложнения, тромбоэмболические осложнения и др. К счастью современный уровень развития анестезиологии позволяет свести частоту этих осложнений к минимуму. К местным осложнениям относятся можно отнести инфекционные осложнения, т.е. нагноения в области операции, которые могут быть поверхностными и глубокими. Поверхностные инфекции как правило не представляют особых проблем, а глубокие инфекции могут потребовать удаления фиксатора (пластины, штифта). К счастью частота глубоких инфекционных осложнений невелика и составляет доли процента. Для профилактики этого осложнения назначаются антибиотики, которые начинают вводить за 30-60 мин. до операции и заканчивают через 1-3 суток после операции, при условии, что отсутствуют проблемы при заживлении послеоперационной раны.
Несращение перелома, особенно надмыщелкового, может возникнуть и после оперативного лечения, но вероятность этого осложнения меньше, чем при консервативном лечении. Этому осложнению может способствовать политравма (множественные переломы), неадекватно травматично выполненная операция, инфекционные осложнения.
Тромбоэмболические осложнения, к которым относят тромбозы вен голени и тромбоэмболии легочной артерии, могут возникнуть как при оперативном так и при консервативном лечении. Для профилактики этого осложнения могут назначаться антикоагулянты (специальные препараты предотвращающие образование тромбов: Фраксипарин, Клексан, Варфарин, Прадакса, Ксарелто).
Вопросы, которые стоит обсудить с врачом
Какие у меня индивидуальные риски при хирургическом и консервативном лечении? Какой метод лечения в моем случае позволит рассчитывать на максимальный успех?
Как эта травма скажется на функции сустава в последующем?
Могут ли какие-нибудь мои индивидуальные факторы повлиять на исход лечения (сопутствующие заболевания, такие как сахарный диабет и др., вредные привычки, курение)?
Если все же разовьется посттравматический остеоартроз, как можно будет его лечить в моем случае?
Насколько полноценно смогу обслуживать сам себя после операции?
Когда я смогу наступать или приступать на ногу при консервативном и оперативном лечении в моем случае?
Когда я смогу вернуться на работу, если моя работа связана с … ?
Нужно ли будет принимать препараты для профилактики тромбоэмболических осложнений? Какие, как и как долго?
Когда нужно проводить контрольные осмотры?
Реабилитация
После операции во многих случаях требуется иммобилизация гипсовыми лонгетами или ортезами, но иногда можно обойтись и без них, если стабильность остеосинтеза не вызывает сомнений у оперировавшего хирурга. Срок иммобилизации (обездвиживания) определяется врачом, но после операции за счет скрепления костных отломков металлическим конструкциями движения можно начать раньше. В послеоперационном периоде также как и при консервативном лечении периодически выполняют контрольные рентгенограммы. Видеоинструкции по реабилитационным упражнениям после травм коленного сустава можно посмотреть в соответствующем разделе нашего сайта.
Перелом коленной чашечки (надколенника): признаки, лечение и реабилитация
Надколенник — это кость в коленном суставе, которую в народе называют коленной чашечкой. Перелом надколенника чаще всего происходит вследствие прямой травмы этой кости и составляет 1-1,5% от общего числа переломов. Чаще происходит в активном возрасте (20-50 лет), у мужчин встречается вдвое чаще, чем у женщин.
При переломе коленной чашечки очень важно своевременно оказать медицинскую помощь и пройти полноценный курс реабилитации, иначе из-за неправильного сращения костей произойдет деформация сустава, что нарушит работу опорно-двигательного аппарата и повлечет все сопутствующие изменения в организме (нарушение осанки, сдавливание внутренних органов и т.д.), не говоря о снижении качества жизни.
Фото 1. Повреждение колена значительно ухудшает качество жизни. Источник: Flickr (Rais Data).Анатомия и функция коленной чашечки
Наколенник является одной из сесамовидных костей, т.е. он находится внутри сустава и выполняет функцию блока, обеспечивая большую эффективность мышечной тяги.
В верхней части к надколеннику крепится сухожилие четырехглавой мышцы, которая представляет собой слияние мышц передней части бедра.
От нижней части отходит связка, которая соединяет надколенник с большой берцовой костью (основная кость голени).
В расслабленном состоянии коленная чашечка не плотно прилегает к суставу и немного плавает по его поверхности.
При сгибании колена сухожилие и связка натягиваются и надколенник попадает в специальную борозду между мыщелками бедренной кости. Таким образом многократно увеличивается натяжение сухожилия четырехглавой мышцы, что позволяет ей переносить бóльшие нагрузки.
Чтобы обеспечивать мягкое скольжение, внутренняя часть надколенника покрыта очень толстым слоем хряща (примерно 5 мм), ведь коленный сустав должен обеспечивать широкий диапазон движения и при этом выдерживать вес всего тела.
Причины и механизм перелома надколенника
Надколенник — это небольшая округлая косточка, поэтому сломать его сложнее, чем более длинные кости. Тем не менее, перелом колена может произойти в двух случаях:
- Падение или удар по согнутому колену, когда связки и сухожилия растягивают надколенник. Он становится наиболее хрупким и уязвимым и может расколоться.
- Чрезмерное натяжение сухожилий при костной слабости. В таком случае происходит разрыв наколенника.
Также в крайне редких случаях перелом возможен при размозжение колена вследствие крайне сильного давления (попадание конечности под пресс, придавливание бетонными изделиями и т.д.)
Обратите внимание! В международной классификации болезней (МКБ-10) перелом надколенника входит в категорию “Перелом костей голени, включая голеностопный сустав” и имеет код S82.0.
Виды переломов надколенника
Несмотря на то, что надколенник имеет небольшие размеры, существует много вариаций перелома. Это зависит от интенсивности воздействия на коленную чашечку, локализацию травмы, а также индивидуальное качество костей. Выделяют следующие виды переломов:
- горизонтальные (поперечные),
- вертикальные (продольные),
- многооскольчатые;
- с отрывом края;
- остеохондральные;
- без смещения;
- со смещением;
- закрытые;
- открытые.
Самый часто встречающийся вид перелома надколенника — горизонтальный, со смещением либо без. Если удар был очень интенсивным, то возможен многооскольчатый вариант. Вертикальный перелом образуется, если травма пришлась по краю надколенника, а не в центр коленного сустава. Если же причиной травмы стало чрезмерное натяжение сухожилий, обычно происходит отрыв нижнего края надколенника. Остеохондральный вариант встречается при сопутствующих заболеваниях костей и суставов.
Обратите внимание! В большинстве случаев травма колена носит закрытый характер, но при открытом переломе возникает серьезная угроза травмирования связочного аппарата и попадания инфекции в рану.
Признаки перелома коленной чашечки
Симптомы перелома надколенника весьма характерные и ярко выраженные. Они могут несколько отличаться в зависимости от сложности повреждение, но всегда имеют общие черты.
- Боль. Как и при любой травме, вследствие перелома коленной чашечки пострадавший ощущает сильную боль в месте повреждения. Болевые ощущения усиливаются при попытке согнуть колено, поднять ногу в бедре или перенести вес на больную ногу.
- Ограничение подвижности. Помимо того, что попытка сгибания коленного сустава сопровождается сильным болевым синдромом, двигательная функция вследствие перелома также нарушается. Из-за нарушения костно-связочного аппарата четырехглавой мышцы больной не может совершенно (или может, но с огромными усилиями) разогнуть ногу в колене.
- Отек. Вследствие травмы, в коленный сустав и прилегающую область начинают активно поступать лимфа и кровь из поврежденных сосудов, поэтому вокруг колена образуется отечность, иногда весьма внушительных размеров.
- Гемартроз. Данный термин означает кровоизлияние в сустав. При любом переломе происходит разрыв прилегающих кровеносных сосудов, но так как надколенник находится внутри сустава, то и кровь изливается в него. Постепенно кровью пропитываются все окружающие ткани и на поверхность кожи проступает синяк (не путать с гематомой). По мере заживления этот синяк может “стекать” вниз по ноге и в некоторых случаях может добраться до щиколотки.
- Деформация. При переломе надколенника со смещением, визуально заметно деформация коленного сустава. Части кости разъезжаются в разные стороны, кожа западает в образовавшиеся щели и сквозь кожу становится отчетливо видно осколки. Также при пальпации можно прощупать края осколков и их количество.
- Рана. При открытом переломе происходит разрыв мягких тканей и сильнейшее кровотечение. При этом нужно различать собственно открытый перелом, когда мягкие ткани разрывает сломанная кость, и просто глубокую рану, которая просто обнажает кость.
Это важно! Все симптомы не всегда встречаются одновременно, но если был случай травмы, после которого вы ощущаете боль и ограничения в подвижности сустава, необходимо незамедлительно обратиться к травматологу.
Первая помощь при подозрении на перелом колена
При травме колена единственное правильное решение — незамедлительно обратиться за помощью к специалистам. Даже если перелом представляет собой трещину кости, при неправильном и неконтролируемом ее сращивании может произойти деформация сустава, разрастание остеофитов, нарушение работы связочного аппарата, развитие артрита и так далее.
При подозрении на перелом надколенника необходимо сразу же обездвижить человека, желательно положить на ровную поверхность. Травмированную ногу, по возможности, нужно выпрямить. Место повреждения обложить льдом, завернутым в ткань, чтобы не вызвать обморожение мягких тканей.
Транспортировка пострадавшего несколько затруднена, так как ногу желательно держать выпрямленной. Если есть возможность обеспечить подходящие условия перевозки, можно самостоятельно доставить больного в травмпункт. Если таких условий нет, лучше дождаться карету скорой помощи, чтобы неаккуратной транспортировкой не ухудшить состояние пострадавшего.
Фото 2. Для транспортировки колено нужно не просто забинтовать, а примотать к твердой поверхности. Источник: Flickr (zidni mat).Диагностика перелома надколенника
Основной способ диагностики любых переломов — это рентгенография.
При подозрении на перелом надколенника рентгенография проводиться в 2-х проекциях. Метод позволяет дифференцировать перелом от вывиха коленной чашечки, разрыва связок и сухожилий, артритов и аномалий развития коленного сустава.
В отдельных случаях сложных случаях может потребоваться МРТ колена.
Для диагностики гемартроза проводится пункция коленного сустава.
Лечение перелома колена
Лечение перелома коленной чашечки зависит степени повреждения и может реализовываться в двух направлениях: консервативном терапевтическом и с помощью хирургического вмешательства. Переломы могут быть стабильными (трещина в кости) и нестабильными, когда осколки кости уже разошлись либо склонны к смещению. Второй вариант — это прямое показание к операции.
Но независимо от методики лечения перелома, больному обязательно назначаются медикаментозное лечение: препараты на основе хондроитина, препараты кальция и витамин D3, нестероидные противовоспалительные препараты, обезболивающие.
Консервативное лечение
Методика применяется при переломах без смещения либо если расхождение между осколками достигает менее 0,5 мм.
В таком случае сращивание костей произойдет самостоятельно и необходимо всего лишь зафиксировать части надколенника в правильном положении и обеспечить необходимую иммобилизацию.
Для этого на травмированную конечность накладывают гипс или жесткий ортез сроком на 3-6 недель, в течение которых проводят регулярный рентген-контроль.
Хирургическое вмешательство
При переломе надколенника со смещением однозначно показана восстановительная операция. Самый распространенный метод сведения и фиксации осколков — операция Берже-Шультце, в ходе которой части надколенника фиксируют между собой с помощью винтов и металлических петель.
Если откололся небольшой кусочек кости, его могут просто извлечь из сустава. При отрыве небольшой части нижнего края надколенника (где крепится связка большеберцовой кости), этот осколок также могут удалить, а связку подшить целой кости. Лечение перелома со смещением может длиться от 6 до 12 недель.
Обратите внимание! Важно проследить, чтобы внутренняя поверхность надколенника оставалась гладкой, так как любые шероховатости будут повреждать коленный сустав и со временем приведут к артрозу, деформации и нарушению двигательной функции.
Реабилитация после перелома надколенника
После того как произошло сращивание частей кости и гипс снят, необходимо приступать к разработке коленного сустава. Реабилитационный период может занимать от 1 месяца до полугода. Выполнение всех предписаний лечащего врача и ответственное отношение к своему образу жизни — это залог скорого и успешного восстановления после перелома колена.
ЛФК
Основным осложнением перелома надколенника является атрофия четырехглавой мышцы и слабость связочного аппарата.
Разрабатывать конечность нужно постепенно, но методично.
Начинать лучше с пассивных упражнений: заводить здоровую ногу под больную и делать ею различные движения (сгибание-разгибание, вращение, движение вправо-влево).
Со временем можно нагружать травмированную ногу: приседания, ходьба на беговой дорожке, велотренажер. Когда надколенник и коленный сустав достаточно окрепнут, можно будет выполнять прыжки на одной ноге.
Обратите внимание! Важно понимать, что после травмы больного будут сопровождать боли в колене. Это может длится в течение нескольких месяцев, но в отдельных случаях болевой синдром остается на всю жизнь.
Массаж
Помимо курса ЛФК реабилитация после перелома коленной чашечки включает в себя методы физиотерапии: УВЧ, магнитотерапия, электрофорез, лечение ультразвуком и так далее. Также показан восстанавливающий массаж.
Кости и хрящи не имеют собственного питания и получают полезные вещества только из прилегающих тканей. Массаж усиливает прилив крови к месту воздействия (в данном случае — к колену) и обеспечивает более полное и качественное питание сустава, а значит, и более быстрое восстановление.
Диета
На период восстановления, а также в качестве профилактики переломов, больным показана диета, насыщенная белками, кальцием и витамином Д. Эти элементы находятся в рыбе и морепродуктах, в молочной продукции, в орехах и бобовых. В период лечения не стоит употреблять кофе и газированные напитки, так как они способствуют выведению кальция из организма.
Профилактика
Профилактические мероприятия, которые способны уберечь от травм касаются прежде всего соблюдения правил техники безопасности, использование средств индивидуальной защиты при занятиями спортом: например, наколенников.
Правильное питание и умеренные физические нагрузки способствуют укреплению костной ткани.
Оперативное лечение переломов костей в Ортоцентре г. Санкт-Петербург
Оперативное лечение переломов костей – чрезвычайно актуальная задача. Ежедневно травмы получают 800 из 10000 тыс. человек. Травма всегда происходит неожиданно и не только приносит физические страдания, но и нарушает привычный образ жизни человека, иногда на длительное время лишая дееспособности.
Задачи травматологов – Ваше скорейшее выздоровление
Как уже было сказано выше, у людей очень часто случаются переломы костей. Лечение переломов – задача травматологии, приоритетной целью которой является скорейшее и безболезненное восстановление пациента. Благодаря современным технологиям травматология сегодня вышла на новый уровень. В современных клиниках при лечении переломов в прошлое ушли массивные гипсовые повязки, обширные разрезы при операциях, длительное обездвиживание на время сращения перелома, приводящие к затяжному и порой неполноценному восстановлению.
В своей работе мы, специалисты Ортоцентра, придерживаемся самых современных принципов оперативного лечения переломов (остеосинтеза), разработанных Швейцарской ассоциацией травматологов (Association osteosynthesis), наиболее передовой в мире организацией в области разработки методик лечения переломов костей. Соблюдение этих принципов позволяет нашим пациентам в максимально короткие сроки вернуться к полноценной жизни.
Например, тяжелый оскольчатый перелом костей голени в нижней трети, очень тяжелая для лечения травма, при традиционном подходе, требующая обширного хирургического доступа для установки пластины с образованием большого послеоперационного рубца, и длительного (3-5 месяцев) исключения нагрузки на ногу. Несложно представить, какие сложности для пациента влечет традиционное лечение.
Однако, при использовании современного подхода для оперативного лечения таких переломов с применяются конструкции последнего поколения, в данном случае блокируемый интрамедуллярный стержень, который позволяет наступать на ногу на 2-й день после операции с нагрузкой 30-50%, а через 1,5 мес. с полной нагрузкой.
Операция проведена через разрезы-проколы по 1 см., что обеспечило минимальный болевой синдром после операции, возможность ранней восстановлении функции конечности, раннее заживление и прекрасный косметический результат.
Еще один подобный пример. Операция выполнена по поводу тяжелого открытого оскольчатого перелома, при традиционном лечении которого послеоперационный рубец был бы не менее 20 см. После операции проведенной у нас, малоинвазивной установки конструкции и пластическом закрытии дефекта после открытого перелома у молодой девушки достигнут прекрасный косметический результат и восстановления функции конечности.
Оновные принципы оперативного лечения переломов
- щадящая репозиция (сопоставление) костных отломков;
- стабильная фиксация костных отломков;
- сохранение кровоснабжения костных отломков для скорейшего их сращения;
- ранняя мобилизация (восстановление движений) травмированной конечности и пациента в целом после операции.
При соблюдении этих принципов операция выполняется через небольшие разрезы для имплантации металлоконструкции (стержня или пластины).
Современный подход к лечению переломов
Репозиция (сопоставление) отломков производится закрыто без разреза в области перелома с применением современного электронно-оптического преобразователя в операционной. При этом нет цели, как было в прошлые годы, любыми средствами устранить малейшее смещение всех отломков. Этот старый подход оперативного лечения переломов, когда делали большой разрез, выделяли все отломки, отделяя их от питающих тканей, и педантично ставили их на место, кроме красивой рентгенограммы после операции ничего хорошего не дает. Отделенные от питающих тканей костные фрагменты срастаются чрезвычайно долго (6-8 месяцев), а иногда вообще не срастаются, что требует повторной операции.
По современным принципам выполнения остеосинтеза необходимо устранить смещение костных фрагментов по длине, ширине, ротационное смещение, смещение по углом, т.е. восстановить нормальную ось конечности, далее закрыто (без разреза, отделения от питающих тканей, без прецизионного сопоставления) приблизить к области перелома крупные костные фрагменты. Таким образом, костные фрагменты дополнительно не травмируются, что обеспечивает сохранение их кровоснабжения и раннее образование костной мозоли (сращение перелома), в срок в 2-3 раза меньший, чем при старых способах операций.
Далее происходит ремоделирование (перестройка) костной мозоли. В нее вовлекаются приближенные к месту перелома костные фрагменты, и костная мозоль превращается в нормальную, анатомически правильную, кость, при этом внешний вид оперированной конечностистановится неотличим от здоровой.
Небольшой разрез помимо эстетического эффекта (швы практически не видны) дает значительно меньший болевой синдром после операции и быстрое заживление тканей.
Еще один пример.
Импланты – уникальное решение в лечении переломов
Стабильность фиксации костных фрагментов в правильном положении достигается имплантацией современных конструкций ведущих мировых производителей. Стабильная фиксация и малая травматичность операции позволяют пациенту практически сразу после операции выполнять движения поврежденной конечностью, разрабатывать суставы, что улучшает кровообращение в области операции и ускоряет сращение. Пациент в ближайшее время может начать реабилитацию, вернуться к нормальной жизни, работе, водить автомобиль, носить нормальную одежду.
Клинический пример. Пациент оперирован по поводу перелома костей голени интрамедуллярным стержнем с блокирующими винтами. Металлоконструкция надежно фиксирует зону перелома.
Не смотря на основательность металлоконструкции, которая может нести весь вес тела еще до сращения перелома, она установлена через разрезу-проколы до 1.0 см. Шрамы практически не видны, травмированная конечность с тяжелым переломом неотличима от здоровой (см. фотографии)
Пациент может полностью наступать на ногу еще до сращения кости.
Специалисты «ОртоЦентра» владеют всеми видами малоинвазивного остеосинтеза костей сегментов конечностей. Лечение осуществляется в кратчайшие сроки, в условиях соответствующих уровню ведущих российских и зарубежных ортопедических центров.
ЗАКРЫТЫЕ ПЕРЕЛОМЫ НАДКОЛЕННИКА
ЗАКРЫТЫЕ ПЕРЕЛОМЫ НАДКОЛЕННИКАЗАКРЫТЫЕ ПЕРЕЛОМЫ НАДКОЛЕННИКА
Переломы надколенника чаще всего происходят в результате прямой травмы, например при ушибе его или падении на согнутое колено.
Реже переломы надколенника возникают в результате непрямой травмы. Перелом надколенника может произойти, например, при стремительном и резком выпрямлении с целью удержаться на ногах в момент скольжения ног вперед и падения тела назад. В этих случаях перелом происходит под воздействием двойного механизма: 1) вследствие сильного сокращения четырехглавой мышцы возникает «отрывной» перелом надколенника; 2) одновременно с этим происходит перелом коленной чашки, фиксированной к передней поверхности мыщелков бедра, вследствие «перегиба» под углом, открытым кзади.
Чаще всего встречаются поперечные переломы надколенника, реже — сегментарные, оскольчатые, звездчатые, вертикальные и другие виды.
Практически целесообразно различать переломы коленной чашки без расхождения и с расхождением отломков. При переломах коленной чашки линия перелома почти всегда проникает в коленный сустав, за исключением перелома в нижнем ее полюсе. Расхождение отломков всегда указывает на разрывы боковых связок коленной чашки. Вследствие сокращения четырехглавой мышцы верхний отломок коленной чашки оттягивается кверху, иногда до 4—6 см и больше. При целости связок разгибательного аппарата расхождение отломков невозможно.
Симптомы и распознавание. Нога находится в выпрямленном в коленном суставе положении. Активные движения в нем и поднятие выпрямленной конечности при переломе надколенника с расхождением отломков невозможны. При переломах надколенника без расхождения отломков, т. е. когда боковые связки целы, больной может ходить, наступая на выпрямленную конечность с большим трудом, испытывая при этом боль; в равной степени возможно активное, хотя и ограниченное, разгибание голени и боковое перемещение конечности. Пассивные движения в коленном суставе, особенно сгибание, резко болезненны.
Всегда наблюдается больший или меньший гемартроз коленного сустава, распространяющийся в верхний заворот. Объем коленного сустава увеличен по сравнению со здоровой конечностью. Ощупывание надколенника болезненно. При переломе с расхождением отломков верхний отломок оттянут и расположен на несколько сантиметров выше нижнего. Между отломками имеется диастаз и прощупывается щель, в которую можно проникнуть пальцем.
Иногда в области расхождения отломков видно поперечное углубление. Захватив двумя пальцами одной руки верхний отломок и двумя пальцами другой руки нижний отломок, легко определить их боковую смещаемость. Диагноз уточняется по рентгеновскому снимку. Перелом особенно хорошо виден на боковой рентгенограмме. Перелом надколенника следует дифференцировать с врожденной дольчатой коленной чашкой (patella partita).
Лечение переломов надколенника
Лечение переломов надколенника без расхождения отломков. Переломы надколенника без расхождения отломков и с расхождением их в пределах 2—3 мм лечат консервативно. В последнем случае происходит разрыв апоневротического листка на передней поверхности коленной чашки, а не боковых связок. При небольшом расхождении отломков наступает соединительнотканное сращение, что в дальнейшем не сказывается отрицательно на функции коленного сустава.
Сразу же после поступления больного производят прокол коленного сустава и отсасывают кровь. Для этого кожу в области колена смазывают йодом. С наружной поверхности, на уровне верхнего заворота сустава, в кожу, подкожную клетчатку и сумку сустава вводят с помощью тонкой иглы 3—5 мл 0,5% раствора новокаина. Прокол сустава производят толстой иглой. Во время отсасывания крови в сустав вводят 20—40 мл 0,25% раствора новокаина. Кровь, перемешавшуюся с раствором новокаина, отсасывают. К концу отсасывания в сустав вводят 20 мл 2% раствора новокаина. Иглу удаляют, а место прокола смазывают йодом. После этого накладывают гипсовый тутор. Для этого требуется одна лонгета (в 6 слоев) шириной 15 см и длиной 70 см, а также 3 гипсовых бинта шириной 15 см и длиной 5 м. Больного укладывают так, чтобы туловище его до тазобедренного сустава находилось на столе, а ноги, начиная от ягодичной складки, выходили за край стола; стопу поддерживает помощник, сидящий на низкой скамейке. Таким образом коленному суставу сразу придают положение небольшого (3—5°) сгибания. Здоровая нога согнута в коленном и голеностопном суставах под прямым углом и опирается на табурет. Для того чтобы край гипсовой повязки не врезался в надлодыжечную область голени, ее смазывают клеолом и забинтовывают бинтом шириной 8—10 см, наложенным циркулярно несколькими турами. Заднюю лонгету накладывают на 2 см ниже ягодичной складки до середины забинтованной части надлодыжечной области. Лонгету укрепляют тремя круговыми гипсовыми бинтами. Повязку в области коленного сустава хорошо моделируют. Края гипсовой повязки сверху и снизу ровно обрезают. На влажную гипсовую повязку наносят схему перелома, необходимые даты и фамилию врача.
Гипсовый тутор может быть наложен также одними бинтами, без лонгеты; тогда он получается тоньше и изящнее. Больной с переломом надколенника без расхождений отломков со 2—3-го дня после наложения гипсового тутора начинает производить активные движения в голеностопном и тазобедренном суставах, поднимать ногу, напрягать мышцы и т.д.; на 7—8-й день разрешается ходить без костылей и палки с полной нагрузкой на ногу. Гипсовую повязку снимают через 3—4 недели после травмы. Больному назначают активные движения в коленном суставе, массаж, парафинотерапию или световые ванны. Трудоспособность восстанавливается через 5—6 недель.
Если имеется небольшое ступенеобразное смещение отломков в переднезаднем направлении, то после отсасывания крови надколенник прижимают ладонью, а затем 2—3 раза передвигают его вверх и вниз. Таким образом, переднезаднее смещение коленной чашки устраняется. Чтобы создать в таких случаях постоянное небольшое эластическое давление, мы пользуемся следующим приемом: к коже, покрывающей надколенник, приклеивают резиновую губку или кусок пористой эластической резины овальной формы (6х5 см), толщиной 1-2 см. После этого накладывают гипсовый тутор, который хорошо моделируют. До затвердевания гипсовой повязки производят мягкие ритмичные надавливания на область коленной чашки. Слегка сжатая губка придавливает коленную чашку и предупреждает смещение отломков в переднезаднем направлении. Дальнейшее лечение такое же, как описано выше.
Оперативное лечениеие переломов коленной чашки с расхождением отломков. При переломах коленной чашки с расхождением отломков применяют оперативное лечение. Оперировать лучше сразу или через 1-2 дня после травмы. Во избежание инфицирования сустава операцию производят только при отсутствии ссадин в области колена или после их заживления. Если операцию делают не сразу после травмы, то для уменьшения болей при большом гемартрозе из коленного сустава отсасывают кровь, вводят в полость его 20 мл 2% раствора новокаина и больному временно накладывают заднюю гипсовую лонгету или гипсовую гильзу.
Рис. 169. Сшивание надколенника а — круговой шов при переломе надколенника и сшивание боковых связок надколенника; б — сшивание надколенника при помощи П-образного шва, проведенного через оба фрагмента; в — восстановление сухожилия надколенника после удаления нижнего фрагмента надколенника по А. В. Каплану; под бугристостью большеберцовой кости просверлен канал, через который проводится лавсановая лента или толстая нитка.
Сшивание коленной чашки (рис. 169, а). Сшивание надколенника показано при поперечных, оскольчатых, вертикальных и прочих переломах с двумя или несколькими крупными осколками.
Основная цель операции — восстановить связочный аппарат. Оперируют под местной, общей или спинномозговой анестезией. Делают лоскутный разрез с основанием кверху. Линия разреза идет от внутреннего мыщелка бедра вниз и кнаружи под коленную чашку, далее вверх и наружу до наружного мыщелка. Кожу с подкожной клетчаткой отсепаровывают вверх; при этом обнажается разорванная фасция и место перелома коленной чашки. Здесь обычно имеются кровоизлияние и сгустки крови. Края разорванной в поперечном направлении сумки иссекают и дополнительно расширяют в обе стороны так, чтобы были видны разорванные связки. Острыми крючками раздвигают оба отломка. Из сустава удаляют марлевыми салфетками кровь и сгустки. Острой ложкой удаляют сгустки с поверхности перелома. Мелкие свободные и слегка связанные костные осколки в области расхождения крупных отломков удаляют. Отломки сближают с помощью крючков так, чтобы они плотно и точно прилегали друг к другу. Это положение фиксируется циркулярно проведенной вокруг коленной чашки через сухожилие прямой мышцы и собственной связки надколенника шелковой ниткой или П-образным проволочным швом, проведенным через оба отломка (рис. 169, б). Крепкими шелковыми швами сшивают разорванные боковые связки и тонкими узловыми швами — связку над коленной чашкой. Связки и сумку следует сшивать так, чтобы швы не проникали в сустав. На кожу накладывают узловые швы и повязку. Колено иммобилизируют задней лонгетой. Через 8 дней снимают швы и накладывают на 3—5 недель гипсовый тутор. Через 2 недели после операции больной начинает ходить с полной нагрузкой на ногу, заниматься лечебной физкультурой, поднимать выпрямленную ногу, напрягать мышцы и т. д. После снятия гипсовой повязки назначают лечебную гимнастику, массаж, механотерапию, физиотерапевтические процедуры, грязелечение и т. д. Восстановление функции идет медленнее, чем при переломах без расхождения отломков. Трудоспособность возвращается через 2—3 месяца.
Частичное удаление сломанной коленной чашки по А. В. Каплану. Если нижний фрагмент небольшой или раздроблен, а также в застарелых случаях, лучше его удалить. Этим предупреждаются боли и развитие артроза. Оставшуюся часть надколенника подравнивают и сшивают с собственной связкой. Для этого через поперечно просверленный канал в оставшемся верхнем фрагменте надколенника или лучше над ним и по бокам, через сухожилие четырехглавой мышцы проводят (по типу матрацного шва) узкую лавсановую ленту. Затем просверливают капал под бугристостью большеберцовой кости. Свободные концы ленты прошивают через собственную связку надколенника в продольном направлении. Один конец ленты проводят через просверленный канал под бугристостью и связывают его с другим концом (рис. 169, в). После операции на 4 недели накладывают гипсовую повязку. Затем больной начинает производить движения в коленном суставе. Через 6 недель разрешают ходить с полной нагрузкой на ногу. Функция коленного сустава хорошо восстанавливается.
Полное удаление коленной чашки и восстановление сухожилия четырехглавой мышцы. Раздробленные и многооскольчатые звездчатые переломы коленной чашки со смещением, особенно у больных среднего и пожилого возраста, вызывают в дальнейшем остеоартроз передней части коленного сустава, боли и ограничение движений. В этих случаях показано удаление раздробленной коленной чашки. После восстановления сухожилия четырехглавой мышцы движения в коленном суставе вполне удовлетворительные и безболезненные. Отрицательная сторона этой операции состоит в том, что передняя поверхность мыщелков бедра остается незащищенной и может подвергаться травматизации.
Для удаления раздробленной коленной чашки делают парапателлярный медиальный разрез (рис. 170). Кожу отсепаровывают в наружную сторону. Сухожилие четырехглавой мышцы и собственную связку надколенника рассекают продольно по середине и вылущивают все отломки. После этого осматривают сустав и удаляют все костные отломки. Наружный край сухожилия накладывают на внутренний и края сшивают узловыми швами. Рану зашивают. Гипсовый тутор накладывают на 4 недели.
Рис. 170. Пателлэктомия по Войду: три этапа операции.
Функция коленного сустава обычно восстанавливается через 8—10 недель.
Удаление коленной чашки показано при сращении ее с передней поверхностью мыщелков бедра, а также при остеоартрозах в надколенно-бедренной части коленного сустава; благодаря этому устраняются боли и ограничение сгибания голени.
Ошибки при лечении переломов надколенника
При лечении переломов коленной чашки без смещений наиболее часто допускаются следующие ошибки: не отсасывают из сустава излившуюся кровь, не накладывают гипсового тутора.
Переломы коленной чашки с расхождением отломков подлежат оперативному лечению. Является ошибкой при операции не сшить разорванные боковые связки или сшивать их так, чтобы швы проникали в полость сустава. Наличие ссадин и инфицированной раны в области сустава служит противопоказанием к операции. У людей пожилого возраста с раздробленными переломами коленной чашки будет ошибкой сшивать, а не удалять надколенники. После частичного и полного удаления коленной чашки восстановление сухожильного и сумочного аппарата обязательно.
Рентгеновские снимки и клинические фотографии травм коленного сустава
травм колена возникают в результате травмы или падения. Колено является основным суставом, несущим вес, и травмы колена требуют надлежащего лечения и лечения. Ниже приведены несколько рентгеновских снимков травм колена и других состояний колена.
Изображение 1 — Рентген коленного сустава с переломом надколенника
На изображении показан коленный сустав, вид сбоку. Рентген показывает перелом надколенника.Надколенник — это кость, которая находится на передней поверхности колена. Его еще называют коленной чашечкой.
Перелом надколенника обычно связан с разрывом четырехглавой мышцы, что приводит к невозможности разгибания колена.
Переломы надколенника — довольно распространенная травма, часто требующая хирургической фиксации.
Пациент на данном изображении получил травму после того, как споткнулся о банановую кожуру. Пациент прооперирован с использованием троса с натяжной тесьмой и теперь передвигается на костылях.
Изображение 2 — Рентген соединенного перелома дистального отдела бедренной кости с мыщелковой пластиной на месте
Перелом показывает хорошее соединение
Переломы дистального отдела бедренной кости также называют межмыщелковыми переломами и надмыщелковыми переломами. Бывшие — это внутрисуставные травмы, которые часто нуждаются в хирургической стабилизации.
Это рентгеновский снимок пациента, который лечился хирургическим путем по поводу межмыщелковых переломов с использованием мыщелковой пластинки в качестве имплантата.
Перелом очень хорошо сросся, суставная конгруэнтность очень хорошо сохраняется.
Изображение 3 — Надмыщелковый перелом бедренной кости — переднезадний рентгеновский снимок
Этот перелом получил 47-летний водитель велосипеда в дорожно-транспортном происшествии.
Интересно, что пациент отказался от операции и лечился тракцией.
Изображение 4 — Рентгеновский снимок коленного сустава, показывающий перелом стержня бедренной кости с ипсилатеральным медиальным мыщелком большеберцовой кости
Число сопутствующих переломов большеберцовой и бедренной костей увеличивается из-за учащения автомобильных травм.Следующие ниже изображения представляют собой рентгеновские снимки молодого человека, который получил травму бедренной и большеберцовой костей, когда его велосипед ударился авто-рикшей, и он был опрокинут.
Следующий рентгеновский снимок бедренной кости. Наряду с фрагментом бабочки виден перелом средней трети — нижней трети.
Вот рентген его колена и ноги, на котором виден перелом медиального мыщелка большеберцовой кости.
Пациенту было выполнено лечение блокирующим гвоздем для бедренной кости и мыщелком большеберцовой кости.
Изображение 4 — Перелом Хоффы, зафиксированный канюлированными канюлированными канюлированными винтами и винтами Герберта
Перелом Хоффа — перелом мыщелка бедренной кости в коронарной плоскости [плоскость, разделяющая тело на переднюю и заднюю половины]
Ниже приведен рентгеновский снимок 41-летнего мужчины, который получил перелом Хоффы в результате автомобильной травмы и был прооперирован по этому же поводу.
Следующие рентгеновские снимки сделаны после 4 недель операции.
Сначала переднезадний вид.
Перелом Хоффа зафиксирован губчатыми винтами и винтами ГербертаВот вид сбоку.
Боковой вид оперированного перелома.Канюлированные губчатые винты и винты Герберта использовались для фиксации перелома.
Изображение 5 — Боковой рентгеновский снимок оперированного перелома надколенника, зафиксированный винтами и проводкой натяжной ленты
Послеоперационные рентгеновские снимки перелома надколенника показаны здесь
Перелом надколенника обработали винтами и TBW. Винты использовали вместе с TBW из-за измельчения.
Изображение 6 — Оскольчатый перелом надколенника — рентгеновские снимки переднего и бокового колена
Мужчина 26 лет упал с мотоцикла и повредил колено. На рентгенограмме обнаружен оскольчатый перелом надколенника.
Оскольчатый перелом надколенникаПерелом лечили с помощью проводки с натяжной лентой с использованием винтов и k-образных спиц.
Изображение 7 — Двусторонний рентгеновский снимок коленного сустава, показывающий травму дистального отдела бедренной кости у ребенка
На следующем рентгеновском снимке показано двустороннее повреждение дистального отдела бедренной кости у девятилетнего ребенка, которое произошло в результате падения с высоты.
Двусторонняя физическая травма дистального отдела бедренной кости у ребенкаРебенку была проведена закрытая репозиция и фиксация К-спицами обеих травм.
Изображение 8 — Рентгеновский снимок коленного сустава сбоку, показывающий перелом со смещением надколенника
Следующий рентгеновский снимок — 37-летняя женщина с переломом надколенника после падения.
Рентгеновский снимок перелома коленной чашечки со смещением — вид сбокуФрагменты перелома широко смещены и требуют проводки с натяжной лентой.
Изображение 8 — вид сбоку колена, показывающий сломанную кольцевую проволоку из нержавеющей стали в объединенном переломе надколенника
Вид сбоку объединенного перелома надколенника, показывающий обрыв серкляжной проволоки из окрашенной стали.
Боковой вид колена, показывающий сломанную проволоку кольцевого кольца из нержавеющей стали в объединенном переломе надколенникаСеркляж был сделан два года назад по поводу перелома надколенника, который хорошо сросся на этом рентгеновском снимке.
Имплант был удален.
Изображение 9 — Оскольчатый перелом дистального отдела третьей бедренной кости, зафиксированный пластиной дистального отдела бедренной кости
Женщина шестидесяти пяти лет поступила с травмой в анамнезе три месяца назад, прооперирована в отдаленном месте. Она рассказала о переломе бедренной кости, который был исправлен.
Последний рентгеновский снимок показал оскольчатый перелом дистального отдела бедренной кости, зафиксированный дистальной бедренной пластиной.
Оскольчатый перелом дистального отдела третьего бедра, зафиксированный дистальной бедренной пластинойПерелом все еще не сросся.
Изображение 10 — Рентгеновский снимок перелома дистального отдела бедренной кости
На рентгенограмме пациента 24 лет, пострадавшего в результате автомобильной травмы. Рентген показывает дистальный перелом бедренной кости в межмыщелковой и надмыщелковой области.
Перелом дистального отдела бедренной кости
Нервно-сосудистого дефицита не было.Пациенту наложили шину и посоветовали зафиксировать перелом, но пациент предпочел не оперироваться.
Изображение 11 — Рентгенограмма косого перелома бедренной кости в надмыщелковой области
Следующий рентгеновский снимок женщины 42 лет с переломом надмыщелковой области бедренной кости. У пациента был остаточный паралич конечности после полиомиелита, а до травмы у него также была деформация сгибания около 60 градусов.
Надмыщелковый перелом бедренной костиПациентке предложили открытое вправление и внутреннюю фиксацию перелома, но она решила не оперироваться.При такой же деформации сгибания конечность шинирована с задней пластиной.
Изображение 12 — Рентген колена с дряблыми телами в колене с остеоартритом
Свободные тела в колене могут быть обнаружены при остеоартрите и представляют собой свободный [не прикрепленный к какой-либо ткани] кусок кости или хряща или любой другой инородный объект.
Сделанный рентгеновский снимок принадлежит 56-летней женщине, которая жаловалась на боли в коленях, усиливающиеся при ходьбе. Видны дряблые тела.
Дряблые тела в коленном суставеЕй посоветовали артроскопическое удаление дряблого тела.
Изображение 13 — Рентгеновский снимок оскольчатого перелома надколенника
Рентгеновский снимок на снимке принадлежит 23-летнему мужчине, который упал с мотоцикла. Рентгеновский снимок представляет собой вид сбоку колена и показывает оскольчатый перелом надколенника.
Пациент был прооперирован с использованием натяжной ленточной проводки и выздоровел без осложнений.
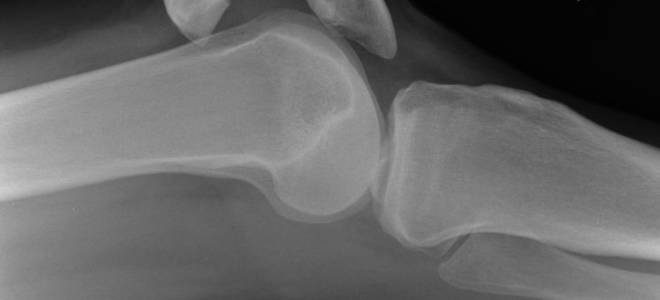
Изображение 14 — Рентгеновский снимок поперечного перелома без смещения надколенника
Перелом надколенника — очень распространенная травма.Рентген показывает поперечный перелом без смещения надколенника у мужчины 44 лет. Перелом надколенника обычно не виден в переднезаднем обзоре. Трещину лечили в цилиндрической отливке.
Переломы надколенника без смещения обычно поддаются консервативному лечению.
Вид сверху и сбоку на перелом без смещения надколенникаИзображение 15 — Рентгеновский снимок двустороннего медиального отдела остеоартроза коленного сустава
Остеоартрит обычно начинается в медиальном отделе колена, а затем прогрессирует во все отделы.
ОА двустороннее коленоРентген, сделанный женщиной 49 лет, выявил двустороннее поражение медиального отдела.
Больной находится на консервативном лечении.
Изображение 16 — Перелом медиального мыщелка правого бедра
Рентген мыщелков бедренной кости — частые повреждения. Боковые повреждения мыщелков встречаются чаще, чем медиальные. Если переломы медиального мыщелка не смещены, их можно лечить безоперационными методами. Смещенные переломы требуют открытой репозиции и внутренней фиксации.
Следующий рентгеновский снимок сделан 39-летним мужчиной, получившим травму в результате падения с велосипеда.
Трещина отмечена стрелками на обоих изображениях.
Перелом лечили гипсовой повязкой выше колена.
Изображение 17 — Дистальный бедренный Physeal Slip у 13-летнего мальчика, уменьшенный и зафиксированный с помощью спиц. Дистальный бедренный Physeal Slip — уменьшенный и фиксированный с помощью K-спиц
Пациент выздоровел без осложнений.
На этих рентгеновских снимках показаны различные виды травм колена
Изображение 18- Передний и боковой вид отрывного перелома большеберцового позвоночника
Рентгеновский снимок мужчины 21 года, пострадавшего в автомобильной аварии с отрывным переломом большеберцовой кости
Перелом большеберцового отдела позвоночникаПациенту проведено консервативное лечение
Изображение 19 — Рентген нелеченой травмы плавающего колена после трех месяцев травмы
Плавающая травма колена — это термин, используемый при травме бедренной, а также большеберцовой стороны колена.Следующий рентгеновский снимок сделан 24-летнего мужчины, у которого была плавающая травма правого колена, и он не получал никакого лечения.
Рентген был сделан примерно через три месяца после травмы.
Рентгеновский снимок плавающей травмы колена после трех месяцев травмыИзображение 20 — Рентгеновский снимок перелома большеберцового позвоночника
Следующие рентгеновские снимки — это вид спереди и сбоку коленного сустава, показывающий перелом большеберцового отдела позвоночника.
AP вид
Перелом большеберцовой кости, вид AP, вид сбоку
Перелом большеберцовой ости сбокуПациенту была наложена гипсовая повязка выше колена.
Обратите внимание на несращенные сильно оскольчатые переломы бедренной и большеберцовой костей. Есть попытка объединиться, но ее недостаточно.
Изображение 21 — Рентгеновский снимок перелома надколенника у взрослого
Рентгеновский снимок колена с переломом надколенника у взрослого мужчины, получившего травму в автомобильной аварии.
Рентгеновский снимок перелома надколенника сбокуИзображение 22 — Рентгеновский снимок перелома Хоффа
Перелом Хоффа — это перелом мыщелка бедренной кости в коронарной плоскости [плоскости, которая разделяет тело на переднюю и заднюю половины].На этом снимке 33-летний мужчина, получивший травму колена в результате несчастного случая.
Рентгенография вид сбоку, пораженный мыщелок был латеральным мыщелком бедренной кости.
Предоперационная рентгенограмма перелома ХоффаПерелом прооперирован методом открытой репозиции и внутренней фиксации с использованием 2 канюлированных губчатых винтов для фиксации перелома.
Вот вид Карма после фиксации
Перелом, зафиксированный канюлированными несъемными винтамиЭтот вид перелома требует открытой репозиции и внутренней фиксации в виде проводки с натяжной лентой.
Изображение 23 — оскольчатый перелом надколенника
Плотник пятидесяти трех лет упал с лестницы и повредил колено. Рентген показал смещенный перелом надколенника, как видно на рентгеновском снимке ниже.
Оскольчатый перелом кости надколенникаПациенту посоветовали выполнить процедуру наложения натяжной ленты, но он решил не лечиться.
Изображение 7 — Оперированный перелом надколенника с ипсилатеральным переломом верхней большеберцовой кости
Рентгенограммы оперированного перелома надколенника и проксимального отдела большеберцовой кости на ипсилатеральной стороне у мужчины 43 лет после 8 недель операции.Перелом надколенника лечили натяжной проволокой, а перелом проксимального отдела большеберцовой кости лечили опорой и канюлированными губчатыми винтами.
Оперированный перелом надколенника и верхней большеберцовой костиОба перелома к этому времени срослись, и у пациента было только окончательное ограничение движения колена.
Изображение 8 — Посттравматическое Genu Valgum
Мужчина 65 лет обратился с деформацией колена. В анамнезе была травма колена, после которой была деформация колена.
У больного коленная чашечка правой стороны.
Вот клиническая фотография genu valgum
.
Вот рентген того же пациента, показывающий деформацию колена.
Сохранить
Связанные
Маришка Харгитей показывает сломанное колено и другие травмы на фото
По словам капитана Оливии Бенсон, позвоните в автобус!
«Автобус» в терминологии «Закон и порядок: СВУ» — это, конечно же, скорая помощь — и Маришка Харгитей, актриса, которая играет Бенсона, похоже, наверняка ей пригодится.
57-летняя Харгитей опубликовала в среду в Instagram фотографию себя, на которой она была в нескольких скобах для ног, когда выходила из больницы специальной хирургии в Нью-Йорке.
На фото Харгитей носит светлые шорты и длинную куртку с защитной маской, закрывающей лицо. Длинный черный бандаж покрывает ее правое колено и верхнюю часть бедра, а левая ступня находится в неуклюжем бандаже для лодыжки.
Харгитей объяснила в подписи, что недавно получила множественные травмы, в том числе перелом колена и разрыв связки.
«#ThatFeelingWhen вы идете к врачу, делаете МРТ и обнаруживаете, что у вас сломано колено, трещина на лодыжке и разрыв связки. Всегда полезно обратиться к врачу. Немедленно, «Она написала, добавив:» Отличные новости в том, что мне не нужна операция «.
Актер, получивший премию «Эмми», добавил несколько забавных хэштегов, в том числе #BustingPerpsWithBustedKnees #BraceYourself и #NotTheBeesKnees.
Связанные
Хотя Харгитей не вдавалась в подробности о том, как она получила травмы, она указала, что они произошли, когда она была на работе.Когда друг в комментариях к сообщению назвал Харгитая «солдатом», Харгитей ответил: «Ты можешь в это поверить ??? Пока я работал!»
Позже она обновила подпись к сообщению, чтобы сказать, что не получила травм на работе.
Голливудские друзья Харгитей также пожелали ей скорейшего выздоровления.
«Ой !! Почувствуй себя лучше !!» написала поп-звезда Деми Ловато.
Харгитей поблагодарил певца молящимися руками и сердечным смайликом.
«МЕД !!!!!! Нееееет !!!!!!» написала бывшая звезда «Уилла и Грейс» Дебра Мессинг.
«Сумасшедший, правда?» Харгитей ответил.
Фотография Харгитей, запечатлевшая ее тяжелые времена на работе, сделана менее чем через месяц после того, как она отметила окончание съемок 22-го сезона сериала «SVU» вместе с бывшим партнером по фильму Кристофером Мелони, известным как детектив Эллиот Стэблер.
60-летняя Мелони, покинувшая «СВУ» в 2011 году, теперь играет главную роль в новом спин-оффе «Закона и порядка» «Организованная преступность». Два актера появились вместе в апрельском эпизоде шоу, в котором Стейблер признался в любви к Бенсону.
Эпизод оставил фанатов в недоумении, расцветет ли роман между бывшими партнерами — и Харгитей дразнил их по этому поводу еще больше в социальных сетях.
На фото в Instagram, которое она опубликовала в конце апреля, актер попросил фанатов угадать, с кем она снималась в последней сцене сезона «СВУ». Затем она сделала вторую фотографию, на которой она и Мелони болтались в гараже.
«Вот и все. #SVU # 22 #OC», — подписала она снимок.
Джина Вивинетто — писатель СЕГОДНЯ.com. Она живет в Эшвилле, Северная Каролина, где проводит свободное время, гуляя, читая и обнимаясь со своим бокс-сетом «Друзья». Она и ее жена Молли — гордые мамы двух ранее бездомных кошек, Софи и Пьера, и собаки-спасателя по имени Грейси.
Эшли Джадд поделилась обновлением и фотографиями восстановления после «перелома» ноги
Эшли Джадд выздоравливает уже два с половиной месяца после тяжелой травмы ноги и тяжелой неотложной медицинской помощи за границей. Джадд опубликовала в Instagram сообщение о прогрессе, которого она достигла с февраля, когда актер и активист сломали ногу в четырех местах, споткнувшись о упавшее дерево во время поездки в конголезские джунгли.«Я возвращаюсь в норму», — пишет Джадд в подписи вместе с серией снимков, документирующих ее длительный процесс восстановления.
Джадд поделилась фотографиями и видео, на которых она выполняет упражнения по физической реабилитации, изо всех сил пытаясь согнуть колено, что показывает степень травмы ее правой ноги. На ее ноге также есть два больших шрама, идущих от внешнего колена до голени и голени. «Принимая во внимание тот вид травм, который есть у меня (и многих других), мы говорим о степенях. На видео 109 градусов были возмутительным сном, а попытка достичь этого была агонией », — объясняет она.«Я делал 60 таких скольжений на пятке в день. Я рыдал сквозь них. Я сделал это благодаря любящим увещаниям и одобрению моих многочисленных друзей ».
Джадд поделилась несколькими признаками того, что ее выздоровление сейчас идет очень хорошо. Например, недавно она достигла значительного прогресса в подвижности колен и планирует вскоре снова ходить. «Вчера я без особых усилий достиг отметки в 130 градусов. Я почти могу дотянуться до колен, как вы видите на одной фотографии. Мои ступни могут стоять почти параллельно. Колено продвигается, четыре перелома заживают.«Она продолжила:« Приходи, июнь, я пойду с бандажом и тростью ».
Но травма нерва, которую получил Джадд, потребует больше времени, чтобы зажить — для этого может потребоваться «по крайней мере год», — сказала она в сообщении. По данным Johns Hopkins Medicine, она повредила малоберцовый нерв, который обеспечивает чувствительность передней и боковой части ноги, а также верхней части стопы. Он также контролирует мышцы ног, которые помогают поднять лодыжку и пальцы ног. Повреждение этого нерва может вызвать такие симптомы, как онемение, покалывание, боль и слабость.«Я сильно концентрируюсь на том, чтобы двигать моей очень неподвижной ногой», — написала Джадд, добавив, что она ценит «медицинские массажи своей сестры, которые напоминают моему мозгу, что у меня есть правая ступня».
Несмотря на то, через что она прошла, Джадд сохраняет невероятно оптимистичный настрой. Она поделилась парой вдохновляющих цитат и фотографий из своей поездки в Конго и периода выздоровления, а также путешествий, которые она с нетерпением ждет, когда выздоровеет достаточно, чтобы путешествовать. «Смотри, Патагония, потому что, когда этот нерв заживет, ты увидишь меня», — написала она, отметив путеводитель по Патагонии на одной фотографии.
Перелом плато большеберцовой кости | Ассоциация ортопедических травм (OTA)
Доступ к видео по физиотерапии →
Базовая анатомия
Плато большеберцовой кости — это плоская верхняя часть большеберцовой кости, которая проходит от колена до лодыжки. Нижний конец бедренной кости (бедра) и верхний конец большеберцовой кости образуют коленный сустав. Плато большеберцовой кости — это относительно плоская поверхность кости, покрытая хрящом. Это очень гладкая поверхность с низким коэффициентом трения, которая позволяет коленному суставу сгибаться и выпрямляться.Между большой берцовой и бедренной костью расположены два мениска, или амортизаторы, сделанные из хряща. Обычно они получают травмы при занятиях спортом.
Позади вашего колена проходит большой кровеносный сосуд. Основные нервы, питающие вашу ногу и ступню, также находятся в задней части колена, а два из них охватывают внешнюю сторону колена.
Рисунок 1: Модель скелета, показывающая коленный сустав.Рисунок 2: Рентген колена.
Механизм и эпидемиология
Перелом плато большеберцовой кости — это травма, при которой вы ломаете кость и повреждаете хрящ, покрывающий верхний конец большеберцовой кости (нижнюю часть колена).Разлом может варьироваться от одиночной трещины в кости до разлома на множество осколков. Этот перелом обычно случается после падения или автомобильной аварии. Подобные высокоэнергетические травмы приводят к тому, что ваша бедренная кость (бедренная кость) врезается в большеберцовую кость, как молоток, ударяющий по наковальне.
Рисунок 3: Пример пациента с переломом плато большеберцовой кости. Красные стрелки указывают на сломанные участки кости.Рисунок 4: Фотография, показывающая опухоль и синяк после перелома большеберцового плато.Колено справа сильно опухло после перелома кости после падения.
Первичное лечение
После того, как вы сломаете большеберцовое плато, оно будет очень болезненным, и вы, скорее всего, не сможете ходить по нему. Скорее всего, вам нужно будет обратиться в отделение неотложной помощи из-за боли. В отделении неотложной помощи вам сделают рентген, а также компьютерную томографию. В зависимости от того, насколько серьезен перерыв, вы можете пойти домой или попасть в больницу. Часто вам будут вставлять корсет или шину.В любом случае вы не сможете ни ходить, ни весить ногу.
Иногда разрыв настолько серьезен, что вам нужно отвести в операционную, чтобы наложили внешний фиксатор. Внешний фиксатор — это устройство, состоящее из штифтов, которые вставляются в бедренную кость (бедренную кость) и большеберцовую кость (кость ноги), и стержней, соединяющих штифты вместе. Это временный способ удержать ногу и кости в лучшем положении (выровнять их) и позволяет отеку уменьшиться до тех пор, пока кость не будет безопасно зафиксировать пластинами и винтами.
Вас также могут поместить в больницу, чтобы убедиться, что у вас не слишком много отеков после перерыва. Слишком сильный отек ноги может вызвать серьезные проблемы, подвергая ногу, нервы и мышцы риску необратимой травмы.
Общее лечение
В зависимости от того, где находится разрыв и насколько хорошо он расположен, переломы плато большеберцовой кости можно лечить с хирургическим вмешательством или без него. Ваш хирург обсудит это с вами и предложит варианты лечения. Если ваш перелом можно вылечить без хирургического вмешательства, вас могут удерживать в бандаже или шине в течение определенного периода времени.Как правило, вам не разрешают нагружать ногу от 6 до 12 недель. Как только вы начнете набирать вес на ногу, для начала это будет совсем немного, а затем вы можете постепенно увеличивать вес с течением времени.
Если ваша кость сломана во многих местах или выстроена неправильно, вам может потребоваться операция. Ваш хирург осмотрит вашу кожу и опухоль, чтобы решить, когда он или она думают, что вы готовы к операции. Это может занять от нескольких дней до нескольких недель. Как только операция станет безопасной, хирург сделает разрезы на ноге, чтобы выровнять кости.В зависимости от того, как ваши кости сломаны, эти порезы могут быть на передней части колена, сбоку от колена или на обеих сторонах. Надрез на тыльной стороне колена возникает редко. Пластины, винты и булавки могут использоваться, чтобы удерживать кости на месте. Иногда для восстановления перелома используется дополнительная кость от вас самих или от трупа. Также можно использовать заменитель кости. Это решение примет ваш хирург.
Рисунок 5: Рентгеновские снимки колена после операции по перелому плато большеберцовой кости с пластиной и винтами.Левое изображение — вид спереди, а правое — вид сбоку. Белый мутный материал (фосфат кальция) был введен в кость для поддержки перелома.Рисунок 6: Рентгеновские снимки пациента, у которого очень сильно нарушены оба большеберцовых плато. Перед окончательной операцией потребовалось несколько недель наложения внешних фиксаторов.
Послеоперационный уход
Вы не сможете выдерживать нагрузку на ногу в течение нескольких недель после перелома кости. Это означает, что нельзя ходить по сломанной ноге или отталкиваться от нее.Это сделано для того, чтобы кости не двигались во время заживления. В зависимости от травмы это продлится от 6 до 12 недель. Возможно, вам понадобится костыли, ходунки и / или инвалидное кресло. Для поддержки ноги можно использовать иммобилайзер колена или шарнирный коленный бандаж. Вам будет предложено работать над плавными движениями колена, лодыжки и бедра. Это необходимо для предотвращения скованности, а также для заживления хряща. Ваш хирург сообщит вам, насколько вы должны сгибать колено. Вам могут назначить физиотерапию, чтобы помочь с движением и силой.Важно проконсультироваться с хирургом, чтобы убедиться, что ваши кости хорошо заживают и ваше движение хорошее.
Долгосрочные
Переломы плато большеберцовой кости повреждают хрящ на поверхности сустава. При травме коленного сустава может развиться артрит. Симптомы включают боль при использовании, скованность, отек и неспособность переносить упражнения, лестницу или бег. У некоторых пациентов артрит настолько серьезен, что им делают замену коленного сустава, чтобы облегчить боль и улучшить их функции.
Скованность и некоторая слабость очень распространены.В этом может помочь физиотерапия. Возможно, вы постоянно хромаете и вам нужно использовать трость или вспомогательное устройство. В редких случаях более серьезные осложнения могут потребовать дополнительных операций, пребывания в больнице или приема лекарств. Эти осложнения включают отек, инфекцию, сгустки крови и болезненные ощущения.
Рисунок 7: Рентгеновские снимки посттравматического артрита после перелома большеберцового плато.Дополнительная информация
—
Erik Lund, MD
Отредактировано Комитетом по обучению пациентов OTA
Все рентгеновские снимки и фотографии взяты из личной коллекции доктораЛунд и Кристофер Доумс, Мэриленд
Лечение оскольчатых переломов надколенника с использованием модифицированной проводки серкляжа | Journal of Orthopaedic Surgery and Research
Хирургическое лечение оскольчатого перелома надколенника с вовлечением суставной поверхности часто бывает сложным и трудным, в основном из-за слабой кости надколенника и большего количества мелких фрагментов. При лечении круговой фиксации серкляжной проволоки возникает много проблем: из-за отсутствия фиксированной надежности при реабилитационных упражнениях возникают некоторые проблемы, такие как ослабление и разрыв стальной проволоки, приводящие к повторному смещению кости, нарушение внутренней фиксации. и дополнительное повреждение суставной поверхности [2].Фиксация проводкой серкляжа используется как дополнение к другим мерам фиксации [16, 18]. Однако Мацуо и др. [20] зафиксировали одновременно пять случаев перелома надколенника с мягкими тканями вокруг кости. В одном случае было дистальное несращение, но это не повлияло на функцию разгибания колена. Возможно, что при лечении оскольчатых переломов техника окружения мягких тканей вокруг кости превосходила традиционную технику натяжения. Фиксация натяжной лентой с использованием принципов АО является современным стандартом лечения и наиболее широко применяемым методом фиксации при простых поперечных переломах со смещением без значительного измельчения [21].Сам по себе этот метод трудно лечить оскольчатый перелом надколенника. При сложной структуре перелома надколенника фиксация натяжной лентой с добавлением межфрагментных винтов или серкляжной проволоки может дать удовлетворительные результаты. Hambright et al. [22] описали усовершенствование традиционной конструкции натяжной ленты, в которой использовались дополнительные проволоки и несколько натяжных лент для сбора и фиксации оскольчатых структур переломов, клинические исходы которых у 27 пациентов были удовлетворительными. Дополнительные проволоки и несколько натяжных лент могут серьезно повредить мягкие ткани вокруг перелома, и могут возникнуть некоторые осложнения, в том числе миграция проволоки, сломанные K-образные проволоки, боль из-за петель из нержавеющей стали и выступающих деталей оборудования.Для лечения оскольчатого перелома надколенника мы применили модифицированную фиксацию проводников из серкляжа. Мы также называем эту технику «проволочной сеткой». Окружающая стальная проволока периодически сшивается, а окружающая связка перемещается косвенно. Напряжение вокруг надколенника трансформируется в давление между фрагментами компрессионного перелома. Третья стальная проволока перед коленной чашечкой может устранить напряжение, вызванное сгибанием колена, обеспечить сильный и стабильный эффект фиксации и позволить пациентам выполнять ранние функциональные упражнения для коленного сустава.Избежание жесткости суставов может быть вариантом лечения оскольчатых переломов надколенника. В нашем когортном исследовании 84,2% (32/38) пациентов с отличными результатами и 15,8% (6/38) пациентов с хорошими результатами достигли удовлетворительных результатов, которые также применимы к пожилым людям с остеопорозом. В нашем исследовании пациенты получали функциональные упражнения сразу после операции, а функциональные упражнения с СРМ начинались в первый день после операции, что может быть одной из важных причин удовлетворительных результатов после операции.
Lue et al. [17] использовали нерассасывающийся серкляж шовного материала в сочетании с никель-титановым концентратором надколенника для лечения оскольчатых переломов; 75,8% пациентов имеют отличные результаты и 24,2% — хорошие результаты. Эти авторы предположили, что при оскольчатых переломах надколенника латерально смещенные фрагменты не могут стабильно фиксироваться никель-титановым концентратором надколенника из-за тракции пателлофеморальных конструкций во время сгибания колена. Wurm et al. [9] лечили перелом надколенника с помощью угловой стабильной пластинки надколенника и имели общую частоту осложнений 6%.Ни один из пациентов не сообщил о каких-либо недостатках в возможностях расширения. Сгибание в среднем составляло 127 °. Matejcić et al. [23] оценили пластину-корзину при лечении оскольчатых переломов дистального полюса надколенника и показали хорошие результаты. Мы предлагаем новую стратегию фиксации модифицированной серкляжной проводки. Для фиксации надколенника используются всего три стальных проволоки, которые просты в эксплуатации, имеют низкую стоимость и меньше разрушают кровоснабжение в переломе. Обеспечивает стабильную фиксацию. Наше исследование показывает, что по сравнению с другими методами, эта новая методика позволила добиться аналогичных клинических результатов и имела низкую частоту осложнений, связанных с внутренней фиксацией.
Надколенник состоит из большого количества губчатых костей, и перелом быстро заживает. Время заживления оскольчатого перелома надколенника можно предсказать, если его можно будет стабильно зафиксировать. В этом исследовании время от операции до заживления перелома составило 2,92 ± 0,25 месяца, что было аналогично среднему результату заживления 2,81 месяца оскольчатого перелома надколенника, сообщенному другими учеными [17]. Факторы пациента напрямую влияют на прогноз перелома надколенника после операции.Риск несращения и инфекции у пациентов с нарушениями мозгового кровообращения в анамнезе увеличивается более чем в шесть раз, а у пациентов с диабетом частота повторных операций увеличивается в восемь раз [24]. Наше исследование предполагает, что следует внимательно рассматривать пациентов с нарушениями мозгового кровообращения или сахарным диабетом в анамнезе.
В ходе клинического лечения авторы считают, что в процессе непрерывного шва стальной проволоки гибкость стальной проволоки уменьшается, а усталость увеличивается, что приводит к снижению ударной вязкости стальной проволоки [25].Поэтому мы использовали несколько стальных проволок (в основном три) для наложения швов и кольца, которые могли не только уменьшить изменение вязкости самой стальной проволоки, но также были просты в эксплуатации и могли противостоять ползучести стальной проволоки при определенном натяжении. Ни ослабления, ни обрыва стальной проволоки не было. Конечно, есть и недостатки: требуется затяжка замка с обеих сторон. Wu et al. [26] применили натяжную ленту и получили измеренный угол сгибания коленного сустава после операции 138,9 ° (110–140).Chang et al. [27] применяли проводку натяжной ленты через канюлированные винты и имели угол сгибания в коленном суставе 123 ° (100–140). У наших пациентов, получавших лечение с помощью модифицированной проводки серкляжа, угол сгибания коленного сустава составлял 130 ° (110–140), что позволяет предположить, что с помощью этой новой техники был достигнут диапазон движений, аналогичный описанным.
Недавнее исследование показало, что серкляж титанового кабеля следует использовать для лечения оскольчатых переломов надколенника со смещением [8, 28]. В этой технике фрагменты перелома фиксировались спицами K, а серкляж из титанового кабеля в сочетании с фиксацией спицами K использовался для сохранения репозиции кости и имел хорошие клинические результаты.Хуанг и др. [8] сообщили, что только у одного пациента через 4 недели после операции произошло расшатывание титанового кабеля. Кроме того, был отмечен главный недостаток этой техники: если бы не было фиксации K-wire, легко могло бы произойти смещение титанового кабеля. К-проволока также незаменима при лечении оскольчатого перелома надколенника. Роль К-образной проволоки превращает сложные оскольчатые трещины в простые трещины. Из-за плохой стабильности свободных фрагментов, особенно оскольчатого перелома поверхности суставного хряща, фрагменты легко смещаются, и их трудно добиться немедленной и надежной фиксации с помощью простого редукции полотенцесушителя.Сила агрегации и втягивания проволочного кольца часто может привести к поломке. Торцевое скольжение приводит к нарушению внутренней фиксации, смещению фрагментов перелома и риску потери плоскостности надколенника бедренного сустава. Для некоторых измельченных костей мы применяем модифицированную проводку серкляжа в сочетании с фиксацией К-образной проволокой. При репозиции перелома стандартом является анатомическая репозиция суставной поверхности. После репозиции сначала фиксируется К-образная проволока, а затем стальная проволока, что делает фиксацию более надежной.Количество К-образного провода зависит от степени фрагментации.
При лечении оскольчатого перелома надколенника с использованием модифицированной проводки серкляжа автор предлагает обратить внимание на следующее: (1) Выбор хирургического разреза: продольный или поперечный? Мы выбрали поперечный разрез из-за удобного введения проволочной иглы и фиксирующей пряжки. (2) Равномерно затяните стальную проволоку, чтобы избежать чрезмерного затягивания или ослабления. В процессе наложения швов мы обращали внимание на то, чтобы не усугубить смещение блока перелома и не допустить проникновения проволоки вокруг надколенника в блок.Мы использовали проволоку, чтобы обвести раздавленные куски. (3) Флюороскопию на рентгеновском аппарате с С-образной дугой следует выполнять много раз во время операции, чтобы гарантировать удовлетворительное репозиционирование. (4) Во время операции мы должны уделять внимание защите и восстановлению связок поверхности надколенника, чтобы избежать образования свободных костных фрагментов, использовать мягкие ткани для косвенной репозиции раздробленных костных фрагментов и избежать дальнейшего отслаивания раздробленных костных фрагментов; в то же время он может лучше защитить надкостницу надколенника и способствовать заживлению перелома.(4) Чтобы избежать раздражения кончика стальной проволоки окружающих мягких тканей, конец стальной проволоки следует обрезать и разгладить после фиксации и погрузить в боковую мягкую ткань надколенника, чтобы избежать дискомфорта, вызванного раздражение мягких тканей.
Ограничениями нашего исследования являются небольшой размер выборки, отсутствие контрольной группы и результаты могут быть смещены. Для подтверждения этих результатов в будущем необходимо провести дополнительные проспективные и биомеханические исследования.
Распространенный перелом колена у спортивных мальчиков-подростков
Во время того, что выглядело как обычная игра на футбольном поле, Райан Клайнос подпрыгнул и рухнул на землю от мучительной боли, от которой до слез довелось первокурснику ростом 6 футов 1 дюйм и 175 фунтов.
Его отец, Марк Клайнос, не мог поверить своим глазам. На поле, делая фотографии, он подошел к своему сыну, готовый подтолкнуть его с помощью предостережения «стряхни его». Но 14-летний Райан Клайнос не мог избавиться от этого. Что-то было не так.
«Не было ни столкновения, ни контакта с другим игроком, — говорит Марк Клайнос. «Он просто пробил головой, а по пути вверх сразу схватился за колено. Спортивный тренер пытался понять, в чем дело. Каждый раз, когда он касался его, Райан выл от боли.”
Агония Райана Клайноса была вызвана переломом, который называется отрывом бугорка большеберцовой кости. Этот тип перелома встречается почти исключительно у детей его возраста, говорит доктор Грегори Каронис, хирург-ортопед в Медицинском центре Advocate Condell в Либертивилле, штат Иллинойс.
«Эти переломы происходят во время переходной фазы перед закрытием пластинки роста», — говорит доктор Каронис, который выполнил свою последующую операцию. «Обычно это изолированные травмы, связанные с отталкиванием или приземлением во время прыжка.”
В случае с Райаном Клайносом, его внезапный прыжок, сопровождавшийся мощным сокращением мышц, оторвал кусок кости в его правом колене.
Иногда эти переломы можно исправить, если пациент находится под наркозом без хирургического разреза. В случае с Райаном Клайносом мягкая ткань помешала ему не нуждаться в операции. Доктор Каронис сделал небольшой минимально инвазивный разрез, чтобы освободить и стабилизировать перелом с помощью трех винтов. Никакой гипсовой повязки не потребовалось.
В день, когда ему сделали операцию в Медицинском центре Конделла, он пошел домой с бандажом и костылями.В течение трех недель он передвигался по средней школе Либертивилля на инвалидной коляске. Хотя он пропустил оставшуюся часть футбольного сезона на первом курсе, он быстро вернулся в состояние до травмы. Вскоре он участвовал в зимних тренировках по бейсболу и играл в клубный футбол.
Ничто не могло предотвратить перелом, но доктор Каронис говорит, что в целом травмы в молодежных видах спорта растут.
«Дети тренируются и занимаются спортом с большей интенсивностью», — говорит он.
Американская академия хирургов-ортопедов предлагает следующие стратегии предотвращения спортивных травм среди молодежи:
- Быть в хорошей физической форме
- Знать и соблюдать правила спорта
- Надеть соответствующую передачу
- Уметь правильно пользоваться спортивным снаряжением
- Всегда разминайтесь перед игрой
- Оставайтесь гидратированными
- Не играйте, если вы очень устали или испытываете боль
Sports Expo для жителей Чикаго
Для тех, кто живет в районе Чикаго, спортивная безопасность является одним из ключевых приоритетов февраля.Выставка 6 Sports Expo, организованная Ортопедическим центром и центром позвоночника при медицинском центре Advocate Condell. Мероприятие проходит с 9 утра до полудня в Lincolnshire Marriott Resort. Это бесплатное мероприятие для детей среднего и старшего школьного возраста и их родителей.
Каронис и четыре других врача Медицинского центра Конделл будут на выставке, чтобы поговорить о спортивной безопасности и провести информационные занятия по различным темам, включая прыжковые травмы, травмы от бросков, устойчивость и силовые тренировки, а также сотрясения мозга.Кроме того, для детей будут доступны бесплатные сеансы физиотерапевтических видов спорта.
На выставке у детей и их родителей будет возможность встретиться с тренерами и представителями команд, занимающихся различными видами спорта со всего округа Лейк. Родители могут задавать вопросы и проводить параллельные командные сравнения. Будут розыгрыши и розыгрыши.
Марк Клайнос говорит, что родители должны воспользоваться возможностью поговорить с тренерами и врачами и послушать их.
«Чем больше информации у родителей, тем лучше», — говорит он. «Если ваши дети собираются заниматься спортом, задавайте вопросы. Убедитесь, что знаете как можно больше ».
Чтобы зарегистрироваться на бесплатную выставку Sports Expo или узнать больше, перейдите по адресу https://healthadvisor.advocatehealth.com/Classes или позвоните по телефону 1-800-323-8622. Используйте код 5G59.
Перелом надколенника (коленной чашечки) | Бостонский медицинский центр
Надколенник прикрывает и защищает колено
Перелом надколенника — это перелом надколенника или коленной чашечки, маленькой кости, которая находится в передней части колена.Поскольку надколенник действует как щит для вашего коленного сустава, он с большей вероятностью сломается, если вы упадете прямо на колено или ударитесь им о приборную панель в автомобильной аварии. Перелом надколенника — серьезная травма, из-за которой может быть трудно или даже невозможно выпрямить колено или ходить.
Некоторые простые переломы надколенника можно лечить с помощью гипса или шины, пока кость не заживет. Однако при большинстве переломов надколенника части кости сдвигаются с места, когда происходит травма. При этих более сложных переломах требуется операция по восстановлению коленной чашечки.
Какова анатомия надколенника?
Надколенник — это небольшая кость, расположенная перед коленным суставом — там, где встречаются бедренная кость (бедренная кость) и большеберцовая кость (большеберцовая кость). Он защищает колено и соединяет мышцы передней части бедра с большеберцовой костью.
Концы бедренной кости и нижняя сторона надколенника покрыты гладкой субстанцией, называемой суставным хрящом . Этот хрящ помогает костям легко скользить друг по другу, когда вы двигаете коленом.
Что вызывает перелом надколенника?
Переломы надколенника чаще всего вызываются:
- Падение прямо на колено
- Получение резкого удара по колену, например, при лобовом столкновении автомобиля, если ваша коленная чашечка ударилась о приборную панель
Надколенник также может быть сломан косвенно. Например, внезапное сокращение четырехглавой мышцы колена может раздвинуть надколенник.
Каковы симптомы перелома надколенника?
Наиболее частыми симптомами перелома надколенника являются боль и припухлость в передней части колена.Другие симптомы могут включать:
- Ушиб
- Неспособность выпрямить колено или удерживать его в вытянутом состоянии при подъеме прямой ноги
- Невозможность ходить
Какие бывают типы переломов надколенника?
Иллюстрация и рентген показывают вертикальный стабильный перелом надколенника.
При этом типе перелома куски кости могут оставаться в контакте друг с другом или разделяться всего на миллиметр или два.При стабильном переломе кости обычно остаются на месте во время заживления.
Иллюстрация и рентгеновский снимок показывают вид спереди (слева) и сбоку (справа) двухкомпонентного перелома через надколенник (поперечный перелом) с небольшим смещением между сломанными частями кости.
