Переломы костей, причины, симптомы и лечение
Переломы костей происходят ежегодно у миллионов людей по всему миру. Существует много видов болезненных заболеваний, обычно вызванных спортивными травмами, автомобильными авариями или падениями. Переломы заживают различными способами, однако они могут вызвать слабость костей и такие проблемы, как остеопороз, некоторые виды рака или несовершенный остеогенез. В этой статье мы полностью объяснили симптомы и способы предотвращения переломов. Оставайся с нами.
Переломы костей и их виды
Большинство человеческих костей удивительно прочны и, как правило, могут выдерживать относительно сильные удары или силы. Однако если эта сила слишком сильна или есть проблема с костью, она может вызвать перелом.
У детей тонкие и гибкие кости, и когда их кости ломаются, они деформируются, если не срастаются должным образом. У людей среднего возраста кости будут менее устойчивы к ударам и давлению, поэтому они с большей вероятностью сломаются.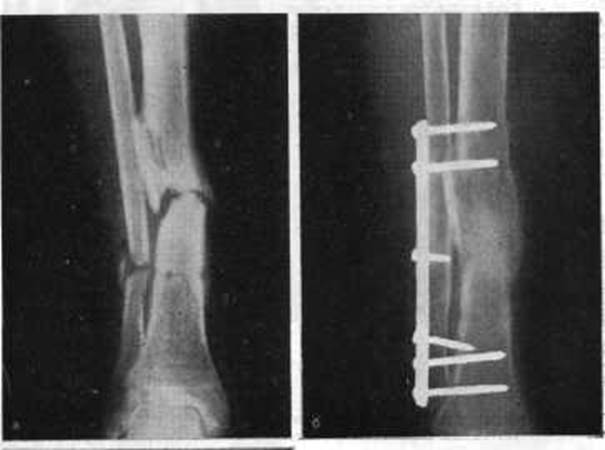
Виды переломов костей
Переломы могут возникать в любой кости по-разному. Типы переломов включают в себя:
Закрытые переломы:
Это тип перелома, который не повреждает окружающую костную ткань и не разрывает кожу.
Открытый перелом
Если перелом вызывает разрыв окружающих тканей и кожи, он называется открытым переломом.
Полные переломы
Перелом проходит полностью через кость и разделяет ее на две части.
Смещение костей
Там, где ломается кость, образуется щель. Часто эта травма требует хирургического вмешательства, чтобы восстановить ее.
Отрывной перелом
В этом случае он убивает мышцу или связку кости и вызывает ее разрыв.
Распространенный перелом позвоночника
Кость разбита на множество кусков.
Компрессионный перелом
Этот тип перелома обычно возникает в губчатой кости позвоночника. Например, передняя часть позвонков в позвоночнике может разрушиться из-за остеопороза.
Перелом вывих
В этом случае сустав вывихнут и одна из костей сустава сломана.
Перелом зеленой палочки
Этот тип перелома чаще встречается у детей с мягкими костями. Обычно одна сторона кости сломана, а другая согнута.
Перелом линии роста волос
Этот тип перелома очень незначителен.
Воздействие перелома
Это происходит, когда одна кость ломается и давит на другую.
Внутрисуставной перелом
Переломы возникают на поверхности сустава.
Продольный перелом
Переломы вдоль кости.
Косой перелом
Переломы происходят косо по длинной оси кости.
Патологический перелом
Это тип перелома, при котором у человека очень слабые и хрупкие кости из-за болезни.
Спиральный перелом
Перелом происходит там, где хотя бы часть кости искривлена.
Стрессовый перелом
Это чаще встречается среди спортсменов.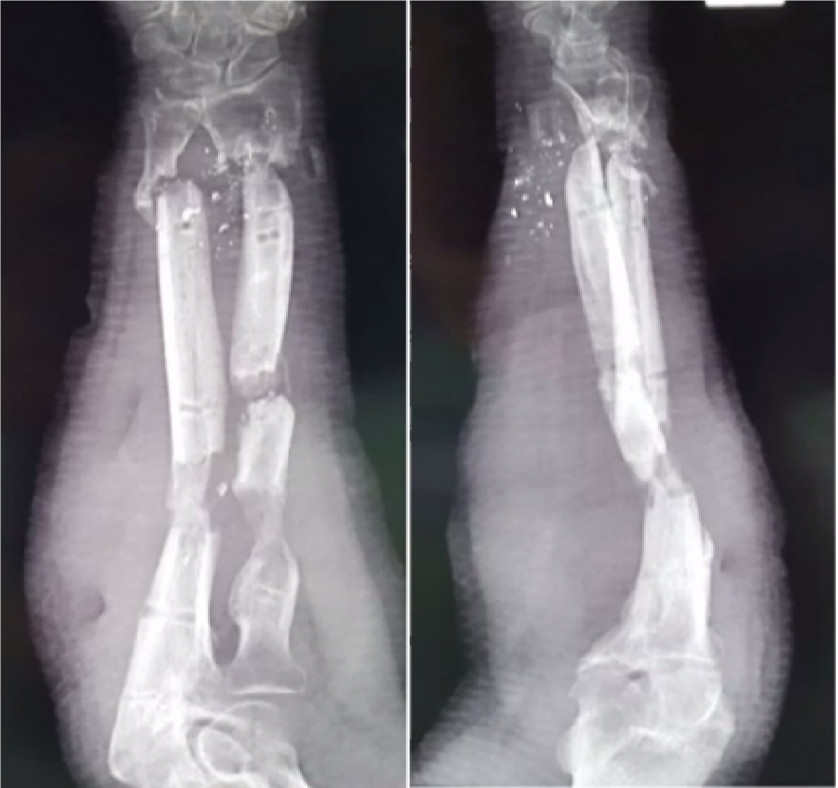 Кость ломается от многократных ударов и давлений.
Кость ломается от многократных ударов и давлений.
Перелом тора
Кость деформируется, но не трескается. Этот перелом чаще встречается у детей.
Поперечный перелом
Это своего рода прямой перелом прямо изнутри кости.
Симптомы переломов костей
Симптомы перелома кости сильно варьируются в зависимости от области и ее тяжести. Но наиболее распространенными из них являются:
- боль
- Инфляция
- Синяки
- Обесцвечивание кожи вокруг пораженного участка
- Необычный изгиб
- Пациент не может сдвинуть пораженный участок
- Пациент может чувствовать ссадины на месте поврежденной кости или сустава
- В случае открытого перелома может возникнуть кровотечение
- Когда большая кость, такая как таз или бедренная кость, ломается, больной может выглядеть бледным и неудобным, может чувствовать головокружение, слабость и тошноту.
Каковы наиболее важные причины переломов?
Большинство переломов вызвано неудачным падением или автомобильной аварией.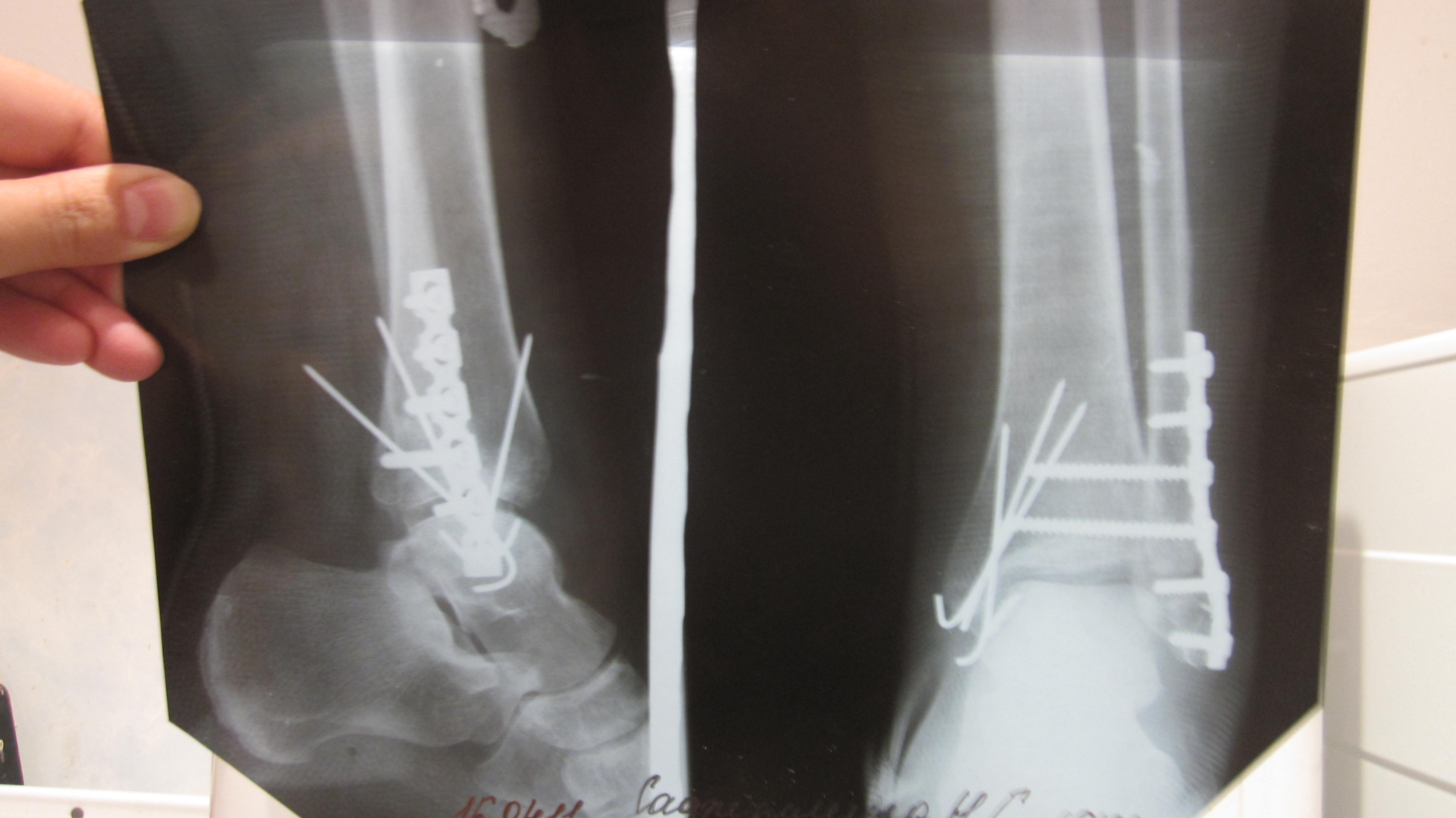 Здоровые кости очень крепки. Но с возрастом такие факторы, как слабость, остеопороз и повышенный риск падения, увеличивают риск переломов.
Здоровые кости очень крепки. Но с возрастом такие факторы, как слабость, остеопороз и повышенный риск падения, увеличивают риск переломов.
Дети, которые, как правило, делают больше физической активности, чем взрослые, также склонны к переломам.
Люди с основными заболеваниями, такими как остеопороз, инфекция или опухоль, также имеют более высокий риск переломов костей.
Стрессовые переломы, вызванные частыми и стрессовыми стрессами, которые обычно наблюдаются среди спортивных профессионалов, являются еще одной основной причиной переломов.
Как диагностировать перелом кости
Чтобы диагностировать перелом кости, врачи проводят несколько клинических обследований и используют методы визуализации для изучения типа перелома.
Визуализация с помощью рентгеновского снимка представляет собой двумерную визуализацию, обычно первым вариантом является использование переломов костей.
Когда рентгеновские лучи не могут обнаружить перелом, используется сканирование кости, которое обычно выполняется в два этапа и занимает много времени.
Компьютерная томография-это метод, который использует компьютеры и рентгеновские лучи для получения точных изображений срезов кости для выявления костных проблем.
МРТ использует сильные магнитные поля для получения высокоточных изображений. МРТ часто используется для диагностики стрессовых переломов.
Лечение переломов костей
Восстановление костной ткани-это естественный процесс, который в большинстве случаев происходит спонтанно. Однако медикаментозное лечение переломов обычно проводится для того, чтобы обеспечить наилучшую возможную функцию пораженного участка после заживления. Лечение пытается обеспечить наилучшие условия для восстановления (неподвижность костей).
Чтобы начать процесс заживления, сначала нужно поставить на место концы сломанных костей. Иногда для этого требуется хирургическое вмешательство.
Как только кость окажется в нужном месте, она должна некоторое время оставаться неподвижной. Для этого используются различные методы.
Для этого используются различные методы.
Гипсовые слепки или пластиковые шины удерживают кости на месте, пока они не заживут. Более мелкие кости, такие как пальцы рук и ног, не заштукатурены и обычно удерживаются на месте только специальными шинами.
Иногда необходимо использовать шкивы и гири, чтобы растянуть мышцы и сухожилия вокруг сломанной кости, чтобы выровнять и исцелить кости.
В тех случаях, когда требуется хирургическое вмешательство, для лечения используются стальные пластины и каркасы, а также металлические винты, внутренние металлические стержни, расположенные ниже длинных костей. Иногда для детей используют гибкие провода и наружные крепления из металла или углерода. Фиксаторы имеют стальные штифты, которые вставляются непосредственно в кость через кожу и являются своего рода каркасом снаружи тела.
Может возникнуть вопрос, как введение этих стальных штифтов не повредит кость, но перелом повредит ее? Эта разница на самом деле похожа на разницу между хирургическим ножевым разрезом и ножевым разрезом. Это правда, что ни один из этих материалов не является хорошим, но использование штифтов для полностью контролируемой кости сделано, и риски намного перевешивают преимущества. На самом деле без этих булавок заживление костей будет невозможно. Кроме того, прокалывание кости не нарушает целостности ткани.
Это правда, что ни один из этих материалов не является хорошим, но использование штифтов для полностью контролируемой кости сделано, и риски намного перевешивают преимущества. На самом деле без этих булавок заживление костей будет невозможно. Кроме того, прокалывание кости не нарушает целостности ткани.
Сколько времени требуется, чтобы залечить перелом?
Обычно необходимо, чтобы область перелома оставалась неподвижной в течение двух — восьми недель. Этот период времени зависит от того, какая кость сломана и есть ли осложнения, такие как проблемы с кровотоком или инфекция. Возраст пациента, его подвижность и отказ от курения в период лечения влияют на скорость лечения.
Врачи всегда рекомендуют физиотерапию после того, как кости заживут, чтобы мышцы в пораженной области могли вернуться в норму. Если вы сделаете физиотерапию между тремя и пятью неделями после того, как кость заживет, мышцы вернутся к нормальной силе.
Есть ли осложнение перелома кости?
Как и многие травмы, переломы костей могут привести к осложнениям. Они могут включать в себя следующее:
Они могут включать в себя следующее:
- Сгустки крови: Иногда они вызваны переломом сгустков крови, которые высвобождаются в кровеносных сосудах и перемещаются по всему телу, иногда попадая в жизненно важные части тела и вызывая смерть.
- Осложнения использования гипса включают кожные раны и тугоподвижность суставов
- Компартмент — синдром, который приводит к кровотечению или отеку мышц вокруг перелома
- Гемартроз также может вызвать кровотечение в суставе и вызвать его отек.
Как предотвратить переломы костей?
Вы можете предотвратить многие переломы, предотвращая падения, поддерживая форму тела и получая правильные витамины и минералы.
Человеческий организм нуждается в достаточном количестве кальция, чтобы иметь здоровые кости. Молоко, сыр, йогурт и темные листовые овощи являются хорошими источниками кальция. Витамин D также помогает усваивать кальций. Воздействие солнечного света, а также употребление яиц и жирной рыбы — хорошие способы получить витамин D.
Упражнения, которые переносят вес тела на кости, также сделают ваши кости сильнее и толще. Ходьба, бег, танцы и тому подобное.
Выполнение упражнений на равновесие дома, использование ходунков и костылей для пожилых людей, устранение препятствий, таких как провода и ковры из-под ног дома, правильное освещение, правильная обувь и периодические тесты зрения также снижают риск падения.
Заключительные замечания
Даже если кости крепкие, они все равно могут сломаться. Переломы костей болезненны и долго не заживают. Вам нужно набраться терпения, чтобы вернуться в свое нормальное состояние. Достаточно быть осторожным, чтобы не заразиться этим заболеванием и обязательно обратиться к врачу для контроля остеопороза
Перелом лапы у собаки, что делать? Как лечить?
Прежде всего, выяснить, что это за перелом. И потребуется ли оперативная (хирургическая) или консервативная (безоперационная) помощь.
Перелом может механическим (воздействием механического фактора). Наиболее частые случаи: кошка упала с высоты, собака попала под машину и др.
И патологическим (структурные изменения и слабость костной ткани). Наиболее часто такой тип переломов происходит при опухолях в костях, детском рахите, старческом остеопорозе, длительном воспалении в костях (остеомиелит) и др.
Методологические приемы лечения переломов костей у собак и кошек во многом сходны. В тексте мы будем описывать лечебные схемы преимущественно для собак, но все они подходят и к кошкам, и другим видам животных.
Кажется, что грациозность, гибкость, пластичность собак делает их неуязвимыми в повседневной жизни, когда они бегают и прыгают, занимаются с хозяевами тренировками. Чтобы собака повредила лапы, позвоночник, ушибла голову не обязательно сбивать ее машиной. Животное может банально поскользнуться и неудачно приземлиться, развернуться, столкнуться с препятствием и получить травму.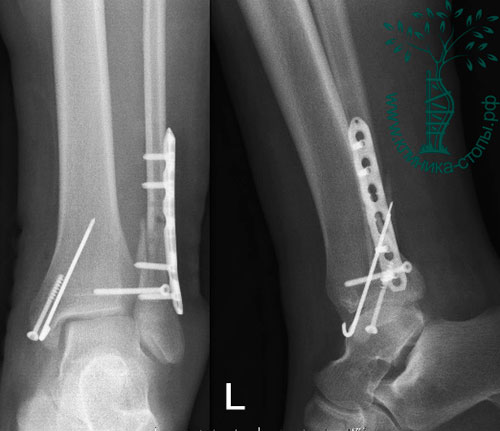
Причины травмы
Перелом лапы у собаки возникает по многочисленным причинам:
хрупкость костей у животных, выведенных искусственным путем. Породистые собаки ценятся гораздо выше, чем обычные животные, однако они теряют в здоровье. Поэтому не обязательно, чтобы собаку сбила машина, она просто может неудачно спрыгнуть с дивана, и вы уже задаете себе вопрос: у собаки перелом лапы, что делать?
чаще всего животных сбивает автотранспорт;
собаки падают с высоты;
драка с соперниками;
избили люди;
патологии.
Признаки перелома
Самый явный признак – животное ведет себя странно. Наступить на лапу оно не может, подвывает от боли, при закрытом переломе сразу же образуется отечность. Не заметить открытый перелом невозможно. Животное не может выпрямить лапу, дотронуться до больного места больно. Еще хуже оскольчатый перелом, когда вы услышите, как хрустят кости.
Основные признаки перелома лапы у собак:
трещины – внимательно осмотрите лапу, животное испытывает боль, но немного даже активное. Важно не перепутать с ушибом, поскольку в последнем случае есть отечность. А трещина касается только кости, поэтому отеков нет, мягкие ткани целы;
Важно не перепутать с ушибом, поскольку в последнем случае есть отечность. А трещина касается только кости, поэтому отеков нет, мягкие ткани целы;
обломки костей входят друг в друга, животное хромает, мягкие ткани в нормальном состоянии, отечность отсутствует, но поломанная конечность короче здоровых лап;
кости не смещены, но болезненное место покраснело, легкий отек. При закрытом переломе собака не может стать на лапу, ей больно, поведение – агрессивное;
кости смещены относительно друг друга. Животное скулит, лижет поврежденное место. Здесь есть гематомы, мягкие ткани сильно повреждены;
при открытом переломе кости торчат наружу. Зачастую повреждаются и сосуды, поэтому есть кровотечение. Главное не пугаться и вовремя доставить собаку в ветлечебницу.
Первая помощь
Помощь нужна только если открытый перелом лапы у собаки. Могут быть повреждены острыми обломками костей кровеносные сосуды. Важно остановить кровотечение и отвезти собаку к врачу. Останавливают кровь так – платком, веревкой, всем, что есть под рукой, перевязывают лапу выше раны и туго перебинтовывают. Рану ни в коме случае трогать нельзя. Бинтуют место выше раны. Если есть жгут, лучше использовать его для остановки крови. Но под него обязательно подкладывают салфетку, ткань, платок, чтобы не повредить кожный покров. Желательно зафиксировать поврежденную конечность, чтобы максимально ограничить подвижность. Это – не вправление костей. Чем меньше собака будет давать нагрузку на больную лапу, тем меньше вреда себе причинит. Лапу привязывают к деревянной доске, фанере, чтобы собака была неподвижной. Если вы не можете самостоятельно с этим справиться – нет под рукой нужных материалов, боитесь, что навредите собаке, лучше ничего не трогайте. Просто остановите кровь и немедленно везите пса к хирургу.
Рану ни в коме случае трогать нельзя. Бинтуют место выше раны. Если есть жгут, лучше использовать его для остановки крови. Но под него обязательно подкладывают салфетку, ткань, платок, чтобы не повредить кожный покров. Желательно зафиксировать поврежденную конечность, чтобы максимально ограничить подвижность. Это – не вправление костей. Чем меньше собака будет давать нагрузку на больную лапу, тем меньше вреда себе причинит. Лапу привязывают к деревянной доске, фанере, чтобы собака была неподвижной. Если вы не можете самостоятельно с этим справиться – нет под рукой нужных материалов, боитесь, что навредите собаке, лучше ничего не трогайте. Просто остановите кровь и немедленно везите пса к хирургу.
Лечение переломов лап
Обследование начинается с введения обезболивающих средств. Врач осматривает пациента и назначает необходимые исследования. Как правило, это рентген, УЗИ. Возможно, повреждена не только конечность, ведь при попадании в ДТП, у собаки могут быть повреждены внутренние органы, черепно-мозговая травма и т. д.
д.
Практически при всех видах переломов лапы у собаки требуется операция. Наложить только гипс – этого недостаточно. Природное самосохранение позволяет животным из многих опасных ситуаций выходить победителями. Поэтому если собака попадает в ветлечебницу, значит, дело плохо. Обычно всегда открытый перелом. А в этом случае – собирают кости, сшивают ткани. Гипс не удержит животное от попыток от него избавиться. Собака все равно будет стараться больше ходить, поэтому может навредить себе. Лучше всего кости срастаются, когда четко зафиксированы все обломки, когда они правильно собраны. Добиться всего этого только гипсом невозможно, нужна операция.
Разновидности операции
Самые распространенные виды операции:
— ИНТРАМЕДУЛЛЯРНЫЙ ОСТЕОСИНТЕЗ. Внутрикостная стабилизация обломков длинными металлическими стержнями: штифтами, спицами, гвоздями и т.д. Достаточно широко применяется в ветеринарной практике. Это объясняется относительной легкостью операций: специального оборудования не требуется, сами материалы- имплантаты вполне доступные и дешевые. НО! Данный метод имеет много ограничений. Во-первых: стабилизация обломков кости не всегда удовлетворительная; во-вторых: черезкостное проведение металла малоанатомично; в-третьих: животное не сразу пользуется конечностью. Поэтому методы интрамедуллярного остеосинтеза используются нами, в общей массе, не более чем в 30 % случаях.
НО! Данный метод имеет много ограничений. Во-первых: стабилизация обломков кости не всегда удовлетворительная; во-вторых: черезкостное проведение металла малоанатомично; в-третьих: животное не сразу пользуется конечностью. Поэтому методы интрамедуллярного остеосинтеза используются нами, в общей массе, не более чем в 30 % случаях.
— НАКОСТНЫЙ ОСТЕОСИНТЕЗ. Плотная и анатомическая фиксация фрагментов перелома с помощью наложения металлических пластин. При оскольчатых переломах — часто незаменимый метод. И главное его преимущество — ранняя функциональная нагрузка. Животное начинает ходить на переломанной лапе сразу же после операции. А это одна из составляющих успеха. Метод применяется часто, примерно в 50 % случаях.
— ВНЕОЧАГОВЫЙ ОСТЕОСИНТЕЗ. Аппараты внешней фиксации. Основной их «плюс» — возможность закрытой коррекции перелома во время сращения. Но есть и «минусы»- это более трудоемкий послеоперационный период для владельцев животного и постоянная возможность развития инфекции.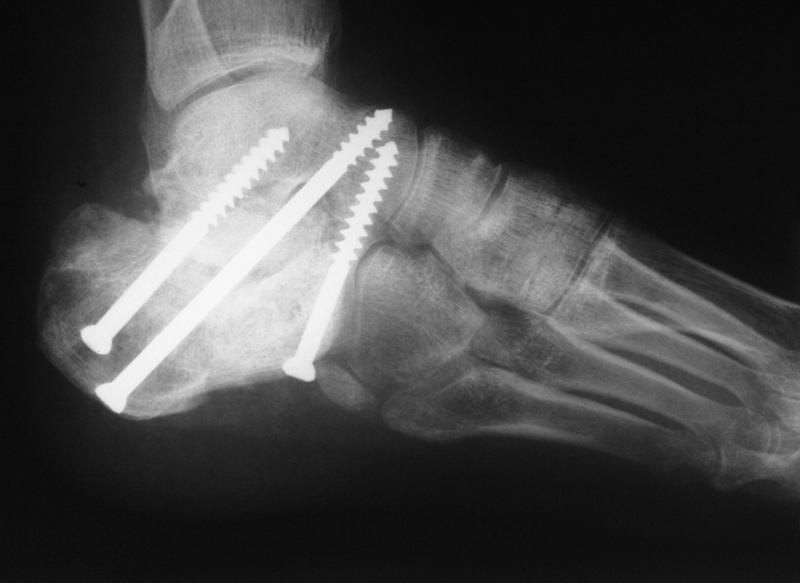 Метод применяется нами не более чем в 20 % от общего объема случаев.
Метод применяется нами не более чем в 20 % от общего объема случаев.
Консервативная помощь. Безоперационное лечение переломов. Методы представлены, в основном, вариантами наложений поддерживающих и иммобилизирующих повязок (гипс). К слову, минеральный гипс в настоящее время практически полностью вытеснился синтетическими полимерами-термопластиками. Консервативное лечение успешно при очень простых, закрытых переломах кисти, предплечья, стопы. В целом, у животных гипс (пластик) при переломах используется относительно редко. Из общей массы наложение гипсовых лангет эффективно при переломах по типу «зеленой ветки». Это когда кость скорее согнулась, чем сломалась.
В каждой методике существует несколько приемов. Так что вариантов лечения переломов костей множество. Для наглядности этот раздел будет полностью состоять из фотографий, рентгеновских снимков и пояснений к ним.
Накостный остеосинтез.Фиксация фрагментов костей и их обломков с помощью пластин — прямых, фигурных, с ограниченным контактом, с угловой стабилизацией, усиленных и т. д. Пластинами нам приходится собирать переломы очень часто. Это хороший метод. Пусть пластина и менее прочна, чем штифт или гвоздь, но более анатомична, что в конечном итоге сказывается на качестве сращения.
д. Пластинами нам приходится собирать переломы очень часто. Это хороший метод. Пусть пластина и менее прочна, чем штифт или гвоздь, но более анатомична, что в конечном итоге сказывается на качестве сращения.
Диафизарный косой оскольчатый перелом костей голени. Дратхаар. 10 лет. Автотравма. Наложена титановая пластина с ограниченным контактом. Дополнение серкляжами. На фото — пациент через 4 дня после операции. Пользуется конечностью. (Ранняя функциональная нагрузка — одно из слагаемых успешного сращения костей).
Пластина должна быть достаточно прочной, чтобы брать всю нагрузку с конечности на себя. Неправильно подобранная по прочности пластина может сломаться. Расчет длины и толщины пластины делается в каждом случае применения накостного остеосинтеза. Немаловажно так же определять динамическую прочность самой кости, чтобы винты, вкручиваемые в кость, хорошо в ней удерживались.
Собачки миниатюрных пород (йорки, тои, чи-хуа-хуа и др. ) имеют в периферическом скелете слабое место — нижняя треть предплечья. Очень часто перелом на передних лапах у них происходит именно в этом месте. Причем для получения перелома порой требуются совсем незначительные нагрузки. Нередко к перелому передней лапы приводит простой прыжок с дивана или с рук.
) имеют в периферическом скелете слабое место — нижняя треть предплечья. Очень часто перелом на передних лапах у них происходит именно в этом месте. Причем для получения перелома порой требуются совсем незначительные нагрузки. Нередко к перелому передней лапы приводит простой прыжок с дивана или с рук.
На снимках: перелом костей предплечья, поставлена пластина. Не успела лапа зажить, как произошел аналогичный перелом на другой лапе. Теперь пластины стоят на обеих конечностях и, возможно, ввиду хрупкости костей, будут оставлены на длительный срок ношения или пожизненно. Дискомфорта эти пластины не доставляют и имеют малый вес. Животное спокойно может жить и двигаться вместе с ними. Но, только при условии, что они прижились и не отторгаются организмом. Отторжение инородного материала редко, но бывает.
Вот тот же самый перелом нижней трети костей предплечья, только у крупной собаки. Произошел в результате автотравмы. У людей часто такие переломы возникают при падении с роликовых коньков или с велосипеда, медики иногда в шутку называют их «весенними».
Тут установлена достаточно мощная пластина, ведь она должна брать на себя не только осевые, но и боковые нагрузки. Такие пластины снимаются через 1,5 — 2 мес.
Накостный остеосинтез при переломе костей голени у енота. Перелом произошел в результате падения зверя с 8-го этажа. На первом, дооперационном снимке видны еще и повреждения костей таза. На перелом голени наложена достаточно прочная пластина, ведь зверь сильный, дикий и не станет беречь конечность до момента сращения. В таких случаях требуется заведомо повышенная прочность конструкции.
А почему же тогда всем не ставить укрепленные варианты? Дело в том, что чем толще и прочнее пластина, тем больше она весит. То есть имеет повышенный объем и массу, что тоже негативно может сказаться на качестве сращения. Все методики имеют свои пределы.
При оскольчатых переломах накладываются компрессионные пластины. Винты в таких пластинах устанавливаются под углов к кости. Этим достигается плотное сжатие фрагментов кости. Этот метод носит название «компрессионно-дистракционный». Цель его устранить малейшую нестабильность между осколками. Неподвижность костей в зоне их сращения — главное условие успеха при сложных переломах.
Этот метод носит название «компрессионно-дистракционный». Цель его устранить малейшую нестабильность между осколками. Неподвижность костей в зоне их сращения — главное условие успеха при сложных переломах.
Конечно же пластины, особенно расположенные подкожно, иногда могут доставлять некоторые беспокойства их хозяину. На фото: пластина наложенная при переломе стопы начала через 2 месяцев «прорезаться» через кожу. Через шерсть видны винты (обозначены стрелками). Произошло это в результате интенсивного разлизывания кошкой места перелома.
Это не сильно страшно, но требует снятия пластины. По социальным показаниям (беспокоит). Все кости срослись хорошо.
Интрамедуллярный остеосинтез, внутрикостная стабилизация, ИМОС. Применяется реже, чем накостный синтез. Метод зачастую более прочен, чем сборка переломов пластинами, но при этом он менее анатомичен. Тем не менее, есть случаи когда без ИМОС не обойтись.
Интрамедуллярный остеосинтез косого безоскольчатого эпифизарного перелома бедра у 2-х мес. котенка (место перелома обозначено стрелкой). Стабилизация гвоздем Богданова. Применена закрытая методика. То есть проведение гвоздя осуществлено без разрезов на коже и доступов к месту перелома.
котенка (место перелома обозначено стрелкой). Стабилизация гвоздем Богданова. Применена закрытая методика. То есть проведение гвоздя осуществлено без разрезов на коже и доступов к месту перелома.
В данном случае это методика выбора, так как пациент еще очень молодой и кости у него тонкие и слабые. Никакие винты и спицы такие кости не выдержат.
Комбинированный метод.
Наложение пластины на многооскольчатый перелом голени у кошки + интрамедуллярный остеосинтез.
Пластина в этом случае выполняет роль фиксации осколков, а основную нагрузку берет на себя стержень внутри кости.
Переломы голени — одни из самых трудных в периферическом скелете. Требуется очень точная и прочная репозиция, во избежании нестабильности и ротации. Фрагменты поврежденной кости с помощью пластины как бы «вжимаются» друг в друга и фиксируются.
При таких техниках можно и нужно начинать ходить сразу после операции.
Интрамедуллярный остеосинтез лучевой кости. Послеоперационный рентгенографический вид. Высокая степень контакта и прочности. Но такие методики применяются нами не так часто. Дело в том, что спица в таком положении несколько травмирует луче-запястный сустав. Поэтому должна сниматься как можно скорее. Йоркширский терьер. 1 год. Падение с рук.
Послеоперационный рентгенографический вид. Высокая степень контакта и прочности. Но такие методики применяются нами не так часто. Дело в том, что спица в таком положении несколько травмирует луче-запястный сустав. Поэтому должна сниматься как можно скорее. Йоркширский терьер. 1 год. Падение с рук.
В необходимых случаях на период сращения на конечности накладываются полимерные лангеты. Они усиливают стабильность перелома от нагрузок.
Обоюдосторонний интрамедуллярный синтез бедренных костей. Высотная травма. кошка упала с 10-го этажа. В результате — множественные переломы конечностей и травмы мягких тканей. На рентгене в мягких тканях бедра видны темные очаги. Это полости, возникшие в результате обширных разрывов тканей — мышц, сухожилий, сосудов и др.
При поступлении пациента в клинику у него диагностировались выраженные гемодинамические нарушения конечностей. Делать широкие разрезы в коже и мышцах для доступа к переломам и установки пластин, в этой ситуации было опасно. Но, так же нельзя и оставлять переломанные кости в нестабилизированном состоянии. Поэтому выбор методики в этом случае пал на ИМОС.
Но, так же нельзя и оставлять переломанные кости в нестабилизированном состоянии. Поэтому выбор методики в этом случае пал на ИМОС.
Дистальный эпифизарный перелом бедра обоюдосторонний. Такие переломы случаются, в основном, у молодых животных до года. У них еще не закрыты костные зоны роста — это такие участки за счет которых кость растет и удлиняется. В зонах роста много незрелых костных клеток, за счет чего зона роста представляет собой очаговое структурное размягчение, то есть состоит как бы из полу-хряща. В этих местах кость наиболее уязвима у смещению и перелому.
На первом фото дооперационная картина. Бедренные кости представляют собой «обрубки» (обозначены стрелками), дальше должен был бы быть коленный сустав, но он обломан. Прикрепить небольшой и пока еще мягкий сустав в кости с помощью пластин, в этом случае не представляется возможным. И тут опять на помощь приходит ИМОС. Синтез произведен с помощью стальных спиц. Прогноз благоприятный. За счет не закрытых зон роста сращение происходит очень быстро и прочно.
В необходимых случаях, например при многооскольчатых переломах, на кость накладываются проволочныне серкляжи. На фото они видны в виде колечек. Но в целом, при возможности, надо избегать их наложения. Дело в том, что их очень трудно снять. Они могут буквально «вростать» в кость нарушая ее трофику и прочность.
Перелом трех пальцев на задней лапе кошки. Падение с 11 этажа. Несмотря на устрашающий вид, данный тип переломов не представляет опасности. Благодаря низкой функциональной нагрузке на стопу, у животных, выздоровление предстоит полное. Достаточно закрытого соединения фрагментов и наложения внешней лангеты или гипса. Никаких признаков дискомфорта и хромоты в прогнозах.
Перелом голени у шиншиллы. Несмотря на техническую возможность соединения костей с помощью ИМОС, тут существует одна проблема. А именно: высокая опасность асептического некроза костной ткани при открытых хирургических методиках. Иными словами, кость, даже при хорошем соединении фрагментов может не срастаться и даже растворяться из-за гемодинамических нарушений.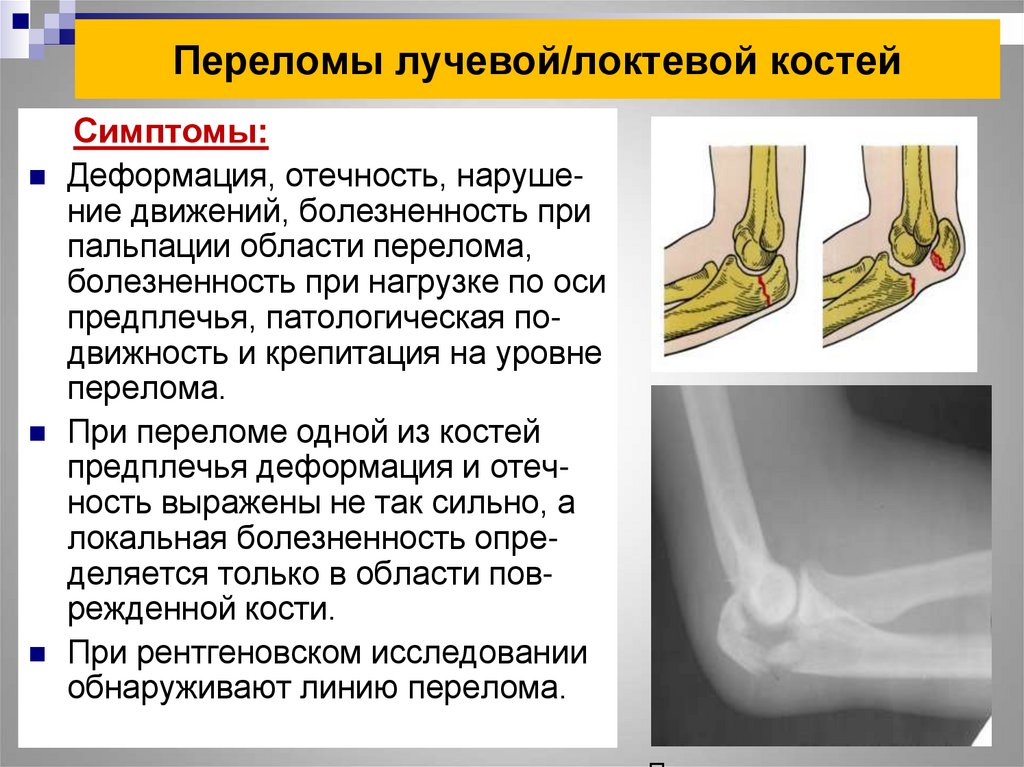
Сосуды в конечностях у малых животных, таких как шиншиллы, мыши, крысы, белки и др., так же очень малы и тонки, и легко повреждаются в момент перелома. Но даже если кровоснабжение конечности после перелома и осталось на удовлетворительном уровне, то оно может окончательно нарушится после хирургического доступа к кости. Разрез мягких тканей для доступа к месту перелома приводит к травмированию сосудов и капилляров, что, в итоге может приводить к недостатку кровоснабжения конечности. Дефицит кровоснабжения может вызвать неудовлетворительное сращение перелома, растворение костей и даже, в тяжелых случаях, к отмиранию конечности. Опасность дефицита кровоснабжения тем выше, чем ниже от туловища место перелома. То есть на голени опасность дефицита выше, чем на бедре.
Если ИМОС при таких переломах единственный вариант, то его проводят закрытым способом. То есть без оперативного доступа, введением спицы через кожу под рентненоконтролем.
Патологический перелом пяточной кости в результате остеопороза. Пяточная кость в таком состоянии представляет собой рыхлую костную полу-разрушившуюся структуру, восстанавливать которую бесполезно. Единственный выход в такой ситуации — транспозиция ахиллова сухожилия, для сохранения функциональности конечности.
Пяточная кость в таком состоянии представляет собой рыхлую костную полу-разрушившуюся структуру, восстанавливать которую бесполезно. Единственный выход в такой ситуации — транспозиция ахиллова сухожилия, для сохранения функциональности конечности.
При обрыве или транспозиции ахиллова сухожилия требуется длительная иммобилизация скакательного сустава. Один из вариантов создания неподвижности сустава представлен на фото. Временная неподвижность сустава требуется для успешного сращения сухожилия, на это требуется не менее 6-и недель.
Есть ситуации когда приходится намеренно распиливать кости и соединять их по-новому, для придания им новых конфигураций. Такими методиками, например, происходит устранение вальгусных деформаций конечностей или изменение плато большеберцовой кости (на фото).
Такие операции проводятся при разрыве передней крестообразной связки коленного сустава. Цель их — изменить наклон сустава таким образом, чтобы разгрузить связочный аппарат. Для этого из большеберцовой кости выпиливается клин и кости снова соединяются с оптимальным расположением суставных поверхностей. Перед операцией тщательно проводится промер всех деталей сустава для определения угла и расстояния на которые нужно сместить плато болшеберцовой кости.
Для этого из большеберцовой кости выпиливается клин и кости снова соединяются с оптимальным расположением суставных поверхностей. Перед операцией тщательно проводится промер всех деталей сустава для определения угла и расстояния на которые нужно сместить плато болшеберцовой кости.
Бывают ситуации, когда кости самостоятельно срастаются после сложнейших, казалось бы, переломах. Вот пример: поступила однажды к нам на прием бездомная собачка (на фото), активная, хромоты нет. Жалобы — не зарастающий свищ на задней поверхности бедра. Такое бывает при наличии инородного предмета в толще тканей, пули например. Сделали рентген. По снимку — инородным предметом оказался достаточно большой осколок бедренной кости! Он оказался «лишним» при сращении перелома. Удивительно, что достаточно сложный перелом бедра в 2-х местах сросся самостоятельно, криво, но достаточно качественно. Даже длина кости не пострадала! Нам осталось только извлечь лишний фрагмент кости и все (на фото ниже).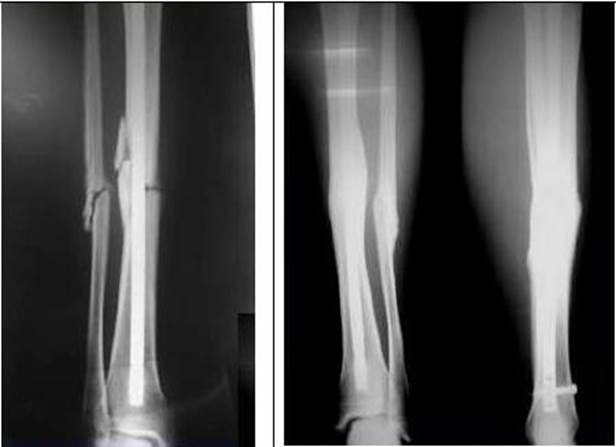
Внеочаговый остеосинтез.
Аппараты внешней фиксации. Метод так же представлен большим разнообразием методик.
Аппарат Илизарова, аппарат КУД-САИ и прочие стержневые средства наружной компрессионно-дистракционной фиксации.
Основное их достоинство — возможность компрессии или растяжения фрагментов кости в разные периоды сращения. Что позволяет устранять деформации и проводить скелетное вытяжение при дефектах длины кости. Но при всех достоинствах эти устройства могут быть достаточно громоздкими, что ограничивает их применение в ветеринарной практике у малых животных.
Гораздо чаще внеочаговый синтез у малых животных осуществляется с помощью спиц фиксируемых снаружи самоотверждаемой пластмассой (на фото рентгенографический вид). Этот способ иммобилизации без возможности коррекции — это минус. Но вся конструкция получается очень легкая — это плюс. Еще к полюсам можно отнести возможность длительного ношения конструкции и возможность ее снятия без наркоза.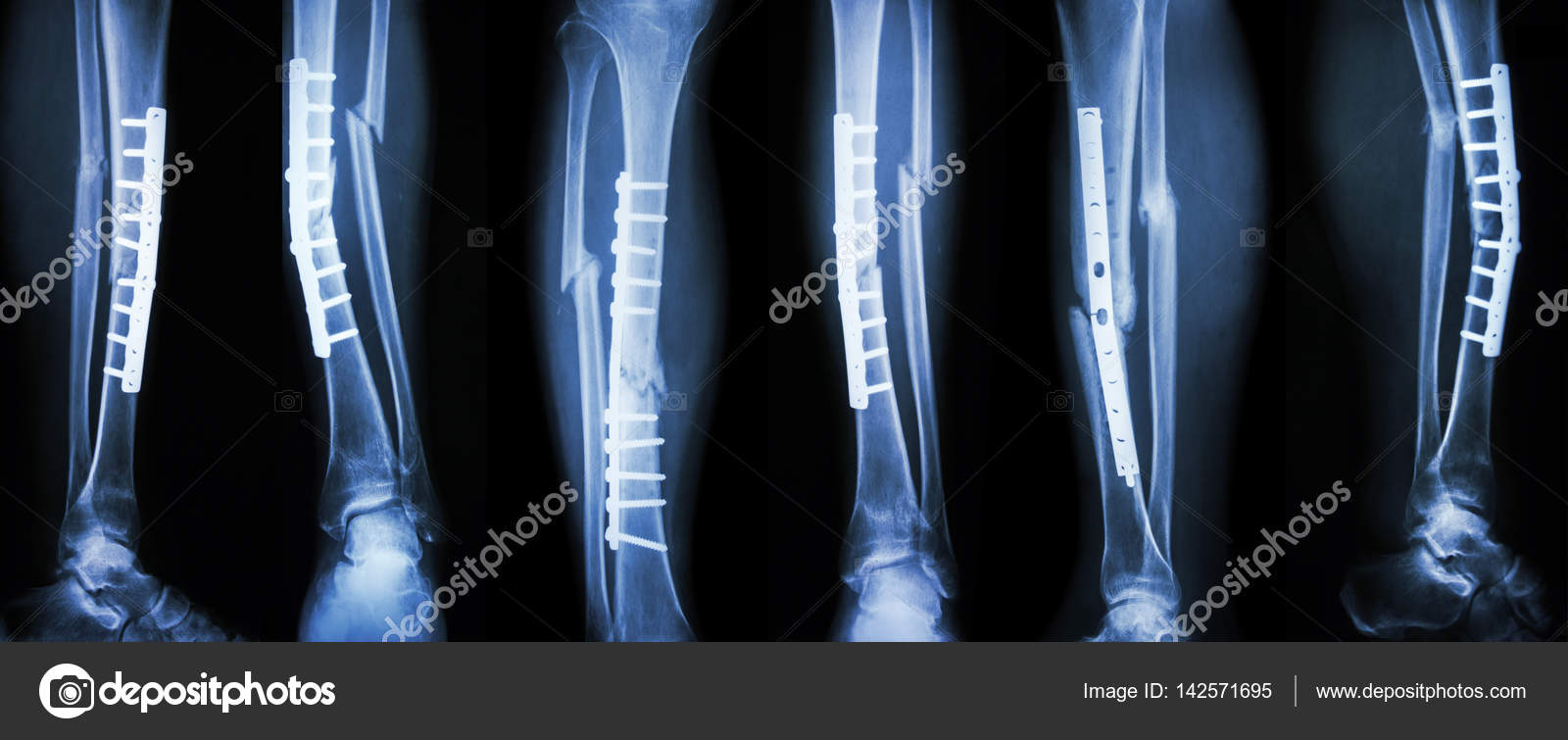
Снаружи внеочаговый синтез на пластмассе выглядит как палочки, параллельно лапе, но не касающиеся ее кожи.
Внеочаговый синтез при переломе челюсти.
Бывает что при многоочаговых переломах нижней челюсти, такой способ ее сборки — единственный вариант решения проблемы. Несмотря на кажущуюся громоздкость внешнего «бампера», он переноситься животными хорошо. Принимать пищу с такой конструкцией разрешается сразу же после операции.
Бывают ситуации, когда единственный выход — удаление. Такое случается при гнойно-септических или гемодинамических поражениях, сопровождающимися глубоким разрушением тканей. Или при технической невозможности восстановления. Или при онкопоражениях костной ткани. Или как последствие травматической ампутации.
На фото: котенок у которого пришлось удалить переднюю конечность сразу по нескольким причинам. Он, бывший житель подвала, угодил лапой в крысоловку. В результате рубящей травмы часть лапы ему почти оторвало.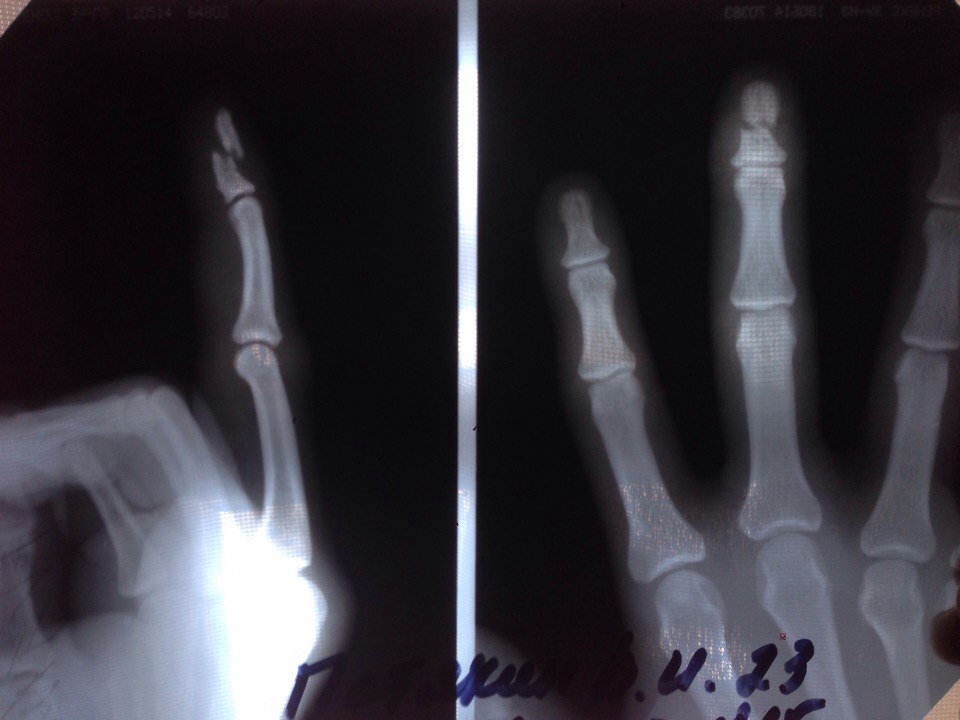 Дальше — хуже. Началась гангрена. Чтобы освободиться из плена, котенок отгрыз себе уже нечувствительную лапу, но гнойно-септические поражения стали подниматься выше по оставшейся части конечности. Все могло бы закончиться сепсисом и гибелью. Но добрые люди подобрали этого котенка и принесли его в клинику. На момент приема лапа уже почти вся полностью разрушилась. Пришлось выполнять высокую ампутацию конечности. Понятно, что в этой ситуации это был единственный выход. На втором фото — пациент после операции. Сейчас у него есть дом и любящие хозяева.
Дальше — хуже. Началась гангрена. Чтобы освободиться из плена, котенок отгрыз себе уже нечувствительную лапу, но гнойно-септические поражения стали подниматься выше по оставшейся части конечности. Все могло бы закончиться сепсисом и гибелью. Но добрые люди подобрали этого котенка и принесли его в клинику. На момент приема лапа уже почти вся полностью разрушилась. Пришлось выполнять высокую ампутацию конечности. Понятно, что в этой ситуации это был единственный выход. На втором фото — пациент после операции. Сейчас у него есть дом и любящие хозяева.
Несмотря на радикальность методик, ампутации и экзартикуляции, имеют много вариантов исполнения. И требуют строгих правил их исполнения. Не правильно проведенная операция и в этой ситуации может нанести только вред.
Конечно рассказать обо всех методиках и приемах лечения скелетной травмы на страницах сайта не представляется возможным, поэтому перейдем к отдельным случаям.
Генерализованный остеохондроз. Позвонки неподвижно срослись остеофитами. Неврологические расстройства. Боксер 14 лет. Такие заболевания — тоже работа хирурга-травматолога.
Позвонки неподвижно срослись остеофитами. Неврологические расстройства. Боксер 14 лет. Такие заболевания — тоже работа хирурга-травматолога.
Застарелое (около года) пулевое ранение в переднюю лапу у кота. По месту травмы долгое время имелось септическое воспаление. На снимке — инородный предмет в тканях лапы и начинающаяся костная опухоль. Учитывая возможную злокачественность процесса проведена срочная операция — извлечение предмета и резекция фрагмента кости с онкопоражением. Конечность и ее функции сохранены.
Обоюдосторонний внутрисуставной перелом скакательных суставов. Наружное укрепление термопластиком. Иммобилизация сустава на 30 дней.
Термин «внутрисуставной перелом» часто применяется не верно. Вот на рентгеновском снимке вывих луче-запястного сустава, хотя выглядит похожим на перелом. Данный тип вывихов может успешно вправляться без операции. Но, конечно, не во всех случаях. Иногда требуется и полноценная операция по стабилизации сустава.
Вот полноценный перелом лучевой кости на уровне локтевого сустава + межмыщелковый перелом плечевой кости. Это можно отнести к внутисуставным переломам.
Вывих плечевого сустава с разрушением суставной впадины лопатки.
Внутрисуставной перелом локтя.
Остеосаркома дистального эпифиза плечевой кости. Несмотря на рентгеноконтрастный вид и кажущуюся плотность, это новообразование разрушает кость, что в итоге приводит к патологическому перелому.
Реабилитация собаки с переломом лапы
Буквально через сутки после операции собака будет уже дома. Риск развития послеоперационных осложнений минимален. Когда у собаки перелом лапы, ей нужен покой, на весь срок сращения. Малоподвижность в этом случае чревата ожирением, поэтому у животного сбалансированная диета. Хозяин дает псу препараты от боли, обрабатывает швы, балует витаминами и другими полезными добавками, которые пропишет ветеринар. Ведь нужно, чтобы кость срасталась хорошо и быстро. Через неделю собака будет уже ходить, опираясь на лапу. Полное выздоровление происходит через 3-5 недель. Важно, чтобы в этот период животное не переутомлялось, а физическая активность была под контролем.
Доктор ветеринарной медицины М. Шеляков
Внутрисуставной прелом коленного сустава
Перелом кости – это нарушение целостности кости под одномоментным воздействием внешней силы, которая превышает запас прочности кости.
Переломы бывают закрытые и открытые.
Закрытый перелом – это перелом с неповрежденной целостностью кожных покровов.
Открытый перелом сопровождается повреждением кожи и мягких тканей и сообщается с внешней средой.
По характеру образовавшихся отломков переломы могут быть краевые, поперечные, продольные, косые, винтообразные, оскольчатые.
По расположению отломков переломы бывают: без смещения, если костные отломки находятся на своем обычном месте и со смещением.
Существует два метода лечения переломов: консервативный и оперативный.
Методы консервативного лечения переломов известны человечеству с древности и практически не изменились с античных времён. Их можно условно разделить на три группы: иммобилизационные (фиксационные) — использование гипсовых повязок (или полимерных аналогов), использование скелетного вытяжения и функциональный метод лечения — без иммобилизации или с минимальной иммобилизацией повреждённого сегмента, применяются относительно редко
Недостатком консервативного метода лечения является длительная иммобилизация конечности, что часто приводит к тугоподвижности смежных суставов.
Зачастую переломы костей не могут быть адекватно восстановлены консервативными методами лечения.
Отделение травматологии и ортопедии НМХЦ им. Н.И.Пирогова специализируется на выполнении высокотехнологических хирургических вмешательствах на конечностях с использованием современных малоинвазивных технологий.
Новым, приоритетным направлением в современной медицине и в нашей клинике в том числе является создание многопрофильного стационара, что позволяет оптимизировать качество оказываемой помощи, выполнять лечение в полном объеме, используя все имеющиеся на сегодняшний день методы лечения и диагностики. При необходимости привлекать специалистов из других областей медицины и одномоментно выполнять сложные симультанные операции при одновременном повреждении анатомических образований, относящихся к разным системам организма.
В настоящее время в отделении проводятся все виды травматологических и ортопедических операций. Это операции остеосинтеза с применением пластин с угловой стабильностью, остеосинтез трубчатых костей блокируемыми штифтами.
Все виды операций при переломах называются остеосинтезом и делятся на 3 группы:
1. Интрамедулярный остеосинтез, когда металлический стержень вводится в костно-мозговой канал.
2. Экстрамедулярный остеосинтез, когда отломки соединяются вне костно-мозгового канала, с помощью пластин, шурупов, проволоки и др.
3. Внеочаговый остеосинтез, с использованием аппаратов наружной фиксации.
Пластины с угловой стабильностью – это фиксаторы последнего поколения. Они отличаются от пластин предыдущего поколения тем, что на головке винта имеется резьба, которая обеспечивает фиксацию винта в пластине и создает жесткий аппарат.
Штифты с блокированием также позволяют раннюю нагрузку на оперированную конечность. Фиксация отломков настолько жесткая, что пациенты могут давать нагрузку на поврежденную конечность.
Эти методы остеосинтеза обеспечивают жесткую и надежную фиксацию отломков, что позволяет раннюю реабилитацию и улучшить функциональный результат лечения. Благодаря тому, что в послеоперационном периоде поврежденная конечность не нуждается в гипсовой иммобилизации и к тому моменту как перелом срастается в смежных суставах имеется полный объем движений.
Как вспомогательные методы лечения, проводятся лечебная гимнастика, массаж, физиотерапевтическое лечение. Сроки восстановления при переломах во многом определяются сложностью и локализацией перелома. Они варьируются от нескольких недель до нескольких месяцев.
Одним из самых тяжелых повреждений в области коленного сустава является переломы в области суставных (покрытых хрящом) поверхностей. В результате повреждения происходит образование неровностей и ступенек на поверхности хряща, которые можно устранить только хирургическим путем.
Практически все внутрисуставные переломы даже с незначительным смещением необходимо оперировать, чтобы предотвратить разрушение сустава в результате развития посттравматического артроза. Наиболее частым повреждением костей в области коленного сустава являются переломы в области коленной чашечки (надколенника), а также переломы мыщелков большеберцовой кости.
При переломах коленной чашечки наиболее частым является ее поперечный перелом, который может быть вызван в результате прямого удара, либо чрезмерного сокращения четырехглавой мышцы. Через небольшой разрез производят выделение отломков, которые соединяются между собой спицами и проволокой (серкляж). Конечность обездвиживают в гипсе либо в ортезе на 5-6 недель.
При переломах мыщелков большеберцовой кости происходит их продавливание вниз в результате чрезмерной осевой нагрузки на ногу. Чаще всего происходит смятие кости и для того, чтобы восстановить нормальную форму суставных поверхностей необходимо применение костного трансплантата. Фиксация отломков осуществляется при помощи специальных пластинок и винтов, которые удерживают отломки и трансплантат в правильном положении. Конечность обездвиживают в ортезе на 6-8 недель. Нагружать конечность полностью можно через 2-3 месяца после операции.
Лечение внутрисуставных переломов до сих пор остается нерешенной проблемой в ортопедии, так как даже при идеальном сопоставлении отломков развитие посттравматического артоза полностью избежать не удается.
диагностика проблемы, сколько заживает и как правильно лечить
Перелом пяточной кости (calcis) классифицируют как нераспространенную травму в травмотологии и хирургии. Диагностируют повреждения такого характера преимущественно у спортсменов и людей, ведущих активный образ жизни. Повреждение не является распространенным, но оно является крайне опасным.
Сколько заживает перелом пятки однозначно сказать крайне трудно. Продолжительность процесса срастания во многом зависит от типа травм.
Основные причины повреждения
Причины получения травмы.
Среди основных причин выделяют:
- падение с высоты с приземлением на пятки;
- удар в ходе дорожно-транспортной аварии;
- прямой удар в пяточную кость;
- травмы на рабочем месте;
- продолжительные нагрузки на пяточную область на фоне хрупкости костной ткани.
Внимание! Травма является нераспространенной ввиду того что данная кость является одной из самых прочных.
Классификация
Стоит заметить, что пяточный перелом может быть открытого и закрытого типа, тем не менее, открытый перелом не имеет сходства с типичными нарушениями целостности тканей, сопровождающимися выпячиванием кости.
Часто при открытой травме на поверхности кожи заметна лишь небольшая трещина кожного покрова. Непосредственно тип повреждения кости может иметь оскольчатый или краевый характер. Часто именно оскольчатое повреждение происходит со смещением отломков.
Краевое повреждение может быть любого типа:
| Тип повреждения | Описание | Характеризующая картинка (на фото рентген) |
| Со смещением | В ходе травмы происходит смещение осколков кости. Отломки могут смещаться, повреждая кожный покров в месте перелома. Такой тип повреждения классифицируют как тяжелый. В ходе такого воздействия может произойти зажим нервного окончания, в результате чего процесс заживления и восстановления существенно удлиняется. | Смещение устраняется в ходе операции. |
| Без смещения | Такой перелом классифицируют как неосложненный. Процесс восстановления отнимает меньшее количество времени. Прилегающие ткани не травмируются в ходе повреждения. | Перелом с допустимым смещением отломков: операция не требуется. |
Стоит отметить, что в 80% случае диагностируют внесустовной перелом, суставные переломы выявляются достаточно редко не более 20% случаев от общей массы.
Какие симптомы могут проявляться при такой травме
Пациент может ощущать следующие симптомы после получения травмы:
- ощущение боли;
- невозможность опоры на травмированную ногу;
- болезненность места повреждения при пальпации;
- отечность конечности;
- измененный внешний вид пятки;
- образование гематомы.
Если перелом осложнен смещением обломков, симптомы могут проявляться с большей степенью интенсивности.
Внимание! Специалисты нередко сталкиваются с определенными сложностями в процессе диагностики. Связано это с тем, что такое повреждение часто сопровождается другими, не менее тяжелыми травмами.
Вальгусная деформация стопы как возможное осложнение.
Если лечение перелома начато несвоевременно возможно развитие следующих осложнений:
- остеопороз;
- проявление интенсивных болей на фоне нагрузок на поврежденную конечность;
- плоскостопие;
- деформирующий остеопороз подтаранного сустава;
- вальгусная деформация стопы.
Перечисленные осложнения являются крайне тяжелыми, потому лучше уделить внимание своевременной диагностике и лечению проблемы. Сколько срастается перелом – точный ответ на этот вопрос дать достаточно сложно, многое зависит от индивидуальных особенностей организма пациента.
Как диагностируют перелом?
При подозрении на любой перелом лучшим методом диагностики является рентгенография. При подозрении на перелом пятки исследование проводят в двух проекциях: прямая и боковая.
Рентгенография – оптимальный метод диагностики.
Внимание! Если пациент пребывает в тяжелом состоянии, обязательно проводят обследование позвоночного столба и других органов.
Методы лечения
Продолжительность ношения гипса определяется специалистом индивидуально.
При переломах легкой и средней степени тяжести лечение проводят консервативным путем. Методика состоит в наложении гипсовой повязки.
Она может использоваться при оскольчатом переломе без смещения или при краевом переломе со смещением или без. В других случаях используются хирургические методы.
Консервативный метод
При краевом переломе гипсовая повязка укладывается в виде сапожка. Для получения естественного вида пятки перед накладыванием повязки производится репозиция кости.
Для получения лучших результатов в ходе терапии применяют специальные супинаторы, которые укладывают в промежутке между пяткой и гипсом. Подобное условие обеспечивает скорейшее и правильное сращивание осколков.
Методы восстановления целостности кости.
Внимание! продолжительность пребывания конечности в гипсовой повязке составляет 4-6 недель. После снятия лонгета проводят контрольную рентгенографию.
Хирургическая методика
Хирургическая методика может применяться при переломах тяжелой стадии. В основном метод применяется при необходимости устранения множественных осколков и коррекции выраженного смещения.
Хирургический метод лечения.
Внимание! В настоящее время подобное лечение производят по проверенной методике использования компрессионно-дистракционного аппарата Илизарова.
Такое устройство представляется в виде множественных полусфер и спиц. Спицы применяются для прокалывания костных обломков и обеспечения плотной фиксации. Они крепятся к полусферам, располагающимся вокруг ноги пациента. Такое устройство позволяет выровнять отломки, и создать необходимую структуру для обеспечения физиологического вытяжения.
При частичном смещении осколков производят скелетное вытяжение. Для применения метода в calcis пациента вводят спицу, а на другой конец подвешивают грузы. Пациент должен пребывать в лежачем положении, нога подвешивается вверх. Грузики проделывают необходимое вытяжение в течение 5 недель.
После устранения таких конструкций на ногу пациента накладывается гипс на срок около 3 месяцев. После снятия лонгета проводят контрольную рентгенографию. Если в ходе обследования обнаружены некоторые деформации, пациенту рекомендуют ношение ортеза. Цена такого устройства может быть высока, но полное восстановление без ортезирования в некоторых случаях невозможно.
Внимание! Для того что бы ортез выполнял необходимую функцию его необходимо готовить по специальному заказу. Типовые конструкции, реализующиеся через отделы медицинской техники, не позволяют получить эффективных результатов.
Период реабилитации
В самом начале терапии пациенту рекомендуют особую диету, обогащенную кальцием. Подобное питание подразумевает потребление молочных продуктов: кефир, творог, сыр, молоко в больших количествах. Такие продукты должны отвечать всем стандартам качества и быть натуральными.
Наступать на поврежденную конечность строго запрещено.
Важно! Наступать на поврежденную пятку запрещено. На начальном этапе восстановления пациенту разрешают наступать на носочную часть стопы. Только врач сможет определить момент достаточного восстановления.
При неосложненном переломе полное восстановление функций конечности происходит через 6 месяцев. При сложном переломе процесс лечения может существенно продлиться на срок более 1 года. Основная задача пациента точно соблюдать все рекомендации врача.
Продолжительность срока восстановления после травмы пятки зависит от многих факторов: тип травмы, возраст пациента, физиологические особенности организма, насколько соблюдается рекомендуемая врачом инструкция.
Источник: https://Travm.info/aspekty/simptomatika/skolko-zazhivaet-perelom-pyatki-935
Перелом пяточной кости сколько заживает и как лечат
Такая травма, как перелом пяточной кости встречается редко в основном ему подвергаются молодые люди, спортсмены и люди с заболеваниями суставов, такими как остеопороз или артроз.
Из-за невозможности наступать на всю стопу у человека нарушается подвижность, следовательно, он на определенный период времени теряет работоспособность. Встречаются несколько разновидностей травм, к которым относят перелом пяточной кости со смещением, без смещения, открытая или закрытая травма.
Также пациента всегда волнует вопрос, когда случился перелом пяточной кости сколько заживает и как лечат его.
Пяточная кость считается крепким структурным элементом, так как на нее по жизни приходится большая нагрузка, поэтому не так просто будет ее сломать. Как уже было сказано, больше страдают молодые люди и это связано с их активностью. Чтобы получить переломы пяточных костей, нужно упасть с высоты на ноги, причем это самая распространенная причина травмы.
Как известно, пожилые люди менее подвижны и подвергаются таким травмам редко, у них перелом может случиться при сопутствующих патологиях опорно-двигательного аппарата.
Лечение перелома пяточной кости всегда длительное, большую роль играет реабилитация после перелома пяточной кости, так как за время иммобилизации возникает атрофия мышц и человеку буквально приходится заново учиться наступать на ногу.
Классификация
Классификация переломов кости пятки зависит от причины ее вызвавшей, объема поражений и подразделяется на несколько видов.
В первую очередь встречается перелом пяточной кости без смещения и со смещением, от этого зависит вариант лечения и клиническая картина заболевания.
Когда возникает смещение, осколок кости может повреждать сосуды, нервы, мягкие ткани, отчего пациенту могут угрожать такие осложнения, как кровотечение, невралгия.
В зависимости от анатомических повреждений, разделяют травмирование в латеральном отростке, медиальном отростке, повреждение тела и бугра.
В патологический процесс при этом могут вовлекаться связки, мышцы, сухожилия – может возникать растяжения, разрывы, что также влияет на проявление синдрома болезненности.
Нередко, при падении с высоты, регистрируется многооскольчатый перелом, когда для лечения применяется открытая репозиция, чтобы вернуть пациенту подвижность ноги.
Опасным считается компрессионный перелом пяточной кости, возникающий при падении с высоты на ноги, когда пятка сдавливается, при этом травмируется таранная кость, может повреждаться голеностопный сустав.
Часто такая травма сопровождается смещением и для лечения может потребоваться операция. Из осложнений такой травмы, можно выделить угрозу травмирования позвоночника, плюсневых костей, так как в момент падения передается сильная вибрация в корпус тела.
Сломать можно как пятку одной ноги, так и обеих, что также влияет на вариант лечения и будущий период реабилитации.
Причины и симптомы
Как и многие другие переломы, травмирование пяточной кости связано с тремя основными причинами:
- падение с высоты на ноги – распространенная причина;
- сдавливание ноги при аварии, защемлении тяжелым предметом или его падение на область пятки;
- возрастное травмирование из-за остеопороза и вследствие наследственных заболеваний костно-суставного аппарата.
Чаще всего повреждение пятки происходит из-за прыжка с высоты, и чем выше высота, тем опаснее последствия. Именно перелом обеих пяточных костей со смещением возникает при падении с высоты и считается опасным состоянием, лечение которого занимает не один месяц. Поражаются таким травмам часто спортсмены, новобранцы в армии.
На втором месте по статистике стоят дорожно-транспортные происшествия, так как при лобовом столкновении у машины деформируется кузов и оказывается чрезмерное давление на ноги. Нередко повреждение пятки случается на производстве, когда происходит падение тяжелого предмета на ноги, защемление стопы и ее сдавливание.
Симптомы перелома пяточной кости зависят от силы воздействия травмирующим фактором, наличия смещения, осколков и наличия повреждения кожного покрова человека.
Так, при открытом переломе образуется рана, которая кровоточит и если не оказать вовремя помощь, то человеку может угрожать заражение.
Если регистрируется осколочный перелом, то возникает сильнейшая боль из-за повреждения нервных окончаний.
Основной признак травмы – это боль, ее характер зависит от степени повреждений. Кроме боли, у пациента появляется отек мягких тканей, который постепенно нарастает. При закрытом переломе может развиться гематома.
Движения стопой ограничены из-за сильной боли. Если у пациента возникает травмирование без смещения кости или краевой перелом, то может отсутствовать отечность или гематома, симптомы боли будут проявляться не так сильно.
В любом случае пациент не сможет наступать на пятку из-за усиления боли.
Диагностика и лечение
Лечить перелом нужно после проведения диагностики, чтобы установить объем повреждений. Для этого врач проводит осмотр и назначает рентген-диагностику. Если имеется возможность, то для точной диагностики можно провести компьютерную томографию, ведь от диагноза и лечения зависит будущая работоспособность человека.
Для лечения переломов всегда применяется метод иммобилизации, то есть обездвиживание участка стопы и голеностопа, для возможности сращения кости. Иммобилизация применяется как при консервативном варианте лечения, так и после проведения операции. С целью иммобилизации при консервативном лечении применяют гипсование.
При простом переломе, без наличия смещения, осколков проводится гипсование начиная от пальцев и заканчивая коленным суставом или частью голеностопа. Перед наложением гипса врач моделирует свод стопы, чтобы не получить осложнений после снятия гипса. Кстати, основными осложнениями после переломов пятки являются такие патологии, как вальгусная деформация, развитие плоскостопия.
При переломах пяточной кости первые несколько дней назначают постельный режим и лишь по их истечении пациент может передвигаться, опираясь на костыль. Наступать на поврежденную ногу нельзя.
Срок иммобилизации напрямую зависит от объема травмирования, но редко гипс снимают до 1,5 месяцев, средний срок иммобилизации – это два, два с половиной месяца.
Некоторые медицинские центры вместо гипсовых повязок применяют полимерный материал для иммобилизации ноги.
Осложненные переломы со смещением, наличием осколков лечат оперативным путем. Назначается процедура остеосинтеза, при которой происходит фиксация отломков кости, для чего вставляется пластина. Также может применяться костная репозиция отломков.
Реабилитация
После снятия гипсовой повязки начинается этап реабилитации после перелома. Пациенту нужно научиться наступать на пострадавшую пятку, при этом он может ощущать дискомфорт и чувства боли.
Популярным методом реабилитации считается применение ортезов. Разгрузочный ортез при переломе пяточной кости позволяет уменьшить нагрузку, отечность в ноге.
Ортез считается профилактическим методом против развития атрофии мышечного аппарата также становится легче наступать на поврежденную ногу.
Помогает восстановиться ЛФК. Физкультура первое время должна быть щадящей, потому что она может приносить легкую боль. Положительный эффект дает лечебный массаж, который можно начинать делать еще в период иммобилизации, массируя верхнюю часть ноги, пальцы, такая методика предотвращает атрофию мышц. Для реабилитации нередко применяются пиявки, процедуры физиотерапии.
Гимнастика должна проводиться не меньше 2-3 месяцев, чтобы избежать формирования плоскостопия, артрозов, деформации пальцев.
Основные приемы ЛФК – это сгибания и разгибания ноги в коленях, стимуляция такими же движениями пальцев стопы. Начинать эти приемы можно еще в период, когда нога загипсована.
Когда снимается гипс, хорошо помогают упражнения на массажном коврике, с помощью массажных шариков, которые нужно раскатывать по твердой поверхности.
Стоит помнить, что результат лечения зависит не только от врача и метода гипсования, но и от этапа реабилитации, когда восстанавливается подвижность ноги. В будущем физический труд должен сочетаться с отдыхом, чтобы не переутомлять пострадавшую ногу.
Профилактика переломов пяток основана на соблюдении техники безопасности. Не нужно прыгать с высоты, нужно стараться аккуратно водить машину и соблюдать технику безопасности на производстве.
Если все же случилась травма, то главная цель до приезда скорой помощи – это создать покой ноге, чтобы избежать таких осложнений, как смещение отломков, дальнейших разлом кости.
Уменьшить проявление боли можно с помощью приложения холода, при сильной боли дают анальгетики.
Источник: https://ladysmed.ru/platypodia/cyllosis/foot/prichiny-simptomy-i-varianty-lecheniya-pereloma-pyatochnoj-kosti.html
Сколько времени заживает перелом пяточной кости
Хотя пяточную кость сложно поломать, но и такое тоже случается. Травма серьезная и требует длительного лечения. Перелом диагностируют, если человек упал с высоты и удар пришелся на ногу. Еще один вариант – неосторожные занятия спортом. Сколько заживает перелом пяточной кости и как скоро больным удается восстановиться, рассказывают травматологи.
Как можно избавиться от пяточной шпоры навсегда
Симптомы перелома пяточной кости
На то, что пострадала пяточная кость, указывает сильнейшая боль, которая не уменьшается даже со временем. Боль может иррадировать в другие участки нижней конечности, если пострадавший пытается двигать голеностопом, вращать ногой, а тем более ступать на нее. Это происходит за счет попутного повреждения губчатой ткани, провоцирующей кровотечение внутрикостных артерий.
Воспаление также сопровождается отеком, уплощением свода и расширением пяточной области. Перелом показывает только рентгенография. Врач также может подозревать сопутствующую травму лодыжки, таранной кости. Если больной приземлился с высоты на пятку и болит не только стопа, но и позвоночник, назначают пройти МРТ и сдать рентгенографию позвоночного столба.
Что будет, если не лечить пяточный перелом
осложнениями:
- Стопа деформируется. Палец смотрит в сторону, в основании формируется шишка.
- Остеопороз кости.
- Плоскостопие.
- Остеоартроз, провоцирующий деформацию подтаранного сустава. Внешне это выглядит как объединение между собой таранной кости и еще одной, проходящей по пятке.
Современные методы леченияВрач, диагностировавший перелом пяточной кости, может предложить больному для восстановления поврежденной ткани разные методики. Эффективную методику определяют в индивидуальном порядке. Лечение может состоять из таких манипуляций:
- Репозиция – проводится при смещении костей. Пациенту колют Новокаин, и далее ручным путем, вооружившись деревянным клином, врач вправляет отломки на свое место. Этот вариант терапии используют все реже, ведь он достаточно грубый.
- Ношение гипсовой повязки. Гипс размещают непосредственно на пятке, захватывая для лучшей фиксации всю стопу и лодыжку. Несмотря на кажущуюся безобидность данной методики лечения, гипс не снимают на протяжении 2-3 месяцев. Отсутствие подвижности голеностопа чревато атрофией. Поэтому как восстановится двигательная активность конечности, во многом зависит от пациента после снятия гипса. Ему предстоит выполнять физические упражнения, направленные на разработку суставов и тренировку мышц.
- Фиксация пострадавшей конечности при помощи эластичного бинта проводится, если нет смещения отломков. Ступить на ногу первый раз после травмы разрешается только через 5 недель полного покоя. В период снижения физической нагрузки на конечность пациент использует костыль.
- Вытяжение скелета в течение пары месяцев. После этого ногу обрабатывают гипсовой повязкой еще на 3 месяца. Это самая успешная методика заживления пяточной кости.
- Остеосинтез – современная технология, позволяющая добиться правильного размещения кости. Человека подсоединяют к аппарату Волкова-Оганесяна или Калнберза.
Для скорейшего восстановления костной системы травматологи рекомендуют больному употреблять продукты с большим содержанием кальция и магния, коллагеновых волокон. Также положительный результат в лечении перелома пятки дают поливитаминные комплексы.
Как быстрее восстановить ногу после пяточного перелома
Перелом пяточной кости лечится долго, сколько заживает кость, зависит от правильной терапии и усилий пациента в восстановительный период.
Если после снятия гипса больной надеется на то, что пойдет сразу, это мнение ошибочное. Ему предстоит в течение нескольких месяцев заниматься разработкой суставов и приводить в тонус мышцы.
Резко увеличивать нагрузку на ослабленную конечность нельзя.
Правильный и постепенный подход, регулярное выполнение физических упражнений позволят пациенту уже через пару недель после снятия гипсовой повязки уменьшить отечность в стопе и расширить мышечную ткань.
В среднем заживление пятки составляет от 3-х до 4-х месяцев. Если хочется ускорить этот процесс, показана физиотерапия и лечебный массаж. Доверять стопу можно только опытному массажисту с медицинским образованием и большим опытом работы. Если после массажа дискомфорт в нижней части ноги тревожит сильнее, откажитесь от последующих сеансов.
Некоторые начинают делать упражнения слишком рьяно и тем самым провоцируют осложнения. Подход к заживляющим упражнениям должен быть разумным. Первые результаты иногда появляются только через месяц, хотя это редкие случаи. 3 месяца кропотливой работы над собой – и нога вновь обретет силу, вы сможете ступать на пятку и давать прежнюю нагрузку на стопу.
Источник: https://StopyNog.ru/raznoe/skolko-vremeni-zazhivaet-perelom-pyatochnoj-kosti
Перелом пятки со смещением и без: лечение, реабилитация и нужна ли операция
Ноги человека чаще остальных частей тела подвержены различным травмам. Перелом пятки, хотя и встречается достаточно редко, но является очень сложным с точки зрения лечения и восстановления. Это повреждение характеризуется утратой целостности пяточной кости. Обычно реабилитация после таких травм проходит в стационарных условиях. До полного заживления может пройти несколько месяцев.
Причины возникновения
Переломы пяточной кости возникают в результате сильного на нее воздействия. Хотя стопа человека хорошо закреплена связками и мышцами, внешние травмирующие факторы приводят к повреждениям. Чаще всего к перелому кости пятки приводит:
- прыжок или падение с достаточно большой высоты — во время приземления, на ноги, в целом, и пятки, в частности, приходится огромная нагрузка. Кости не способны ее перенести и в результате этого происходит перелом;
- сильный механический удар – может спровоцировать перелом пятки со смещением или без него;
- травмы в результате дорожно-транспортных происшествий, авиакатастроф и других природных и техногенных бедствий;
- чрезмерные физические нагрузки на ноги, например, у профессиональных спортсменов, танцоров балета;
- сопутствующие растяжения или разрывы связок, которые при отсутствии своевременной госпитализации могут усугубиться переломом.
В целом, перелом пяточной кости является последствием неаккуратного поведения человека. Чтобы обезопасить себя от подобных травм следует соблюдать все меры осторожности.
Основные симптомы
- острая боль – возникает сразу после перелома пятки и усиливается при пальпации. Иногда от сильных болевых ощущений человек может даже терять сознание;
- невозможность самостоятельного передвижения. При попытке наступить на ногу боль значительно усиливается;
- образование гематомы в пораженной области. Внутренний кровоподтек возникает в результате закрытого перелома пяточной кости, когда осколки кости травмируют мягкую ткань;
- отечность в области ступни, голеностопного сустава;
- кровотечение – появляется при открытых переломах, когда оскольчатые части кости повреждают целостность кожи;
- деформация пятки ее увеличение или уплощение.
Если своевременно не диагностировать и не начать лечение перелома пяточной кости, могут возникнуть осложнения в виде остеопороза, плоскостопия. Кроме этого, опасным для жизни является риск повреждения крупных артерий, вен и нервов. В запущенных случаях не удается вернуть ноге ее прежнюю подвижность.
Разновидности переломов
В первую очередь, переломы пяток разделяют в зависимости от повреждения целостности мягких тканей. При закрытых наблюдается лишь внешняя припухлость, наличие гематомы.
Это может затруднять диагностику. Более того, согласно статистике, пострадавшие с закрытыми переломами значительно позже обращаются за помощью.
Это сильно усугубляет симптомы и лечение, в таком случае, проводить сложнее.
Все закрытые переломы подразделяют в зависимости от плоскости повреждения на такие виды:
- краевой перелом пяточной кости со смещением;
- изолированный перелом пяточной кости без смещения;
- компрессионный перелом пяточной кости с изменением угла;
- компрессионный перелом пятки без смещения.
Для открытого перелома характерно наличие рваных ран, кровотечения. Может визуализироваться сдвиг кости, ее многочисленные раздробленные осколки. Эта разновидность перелома опасна дальнейшим инфицированием организма, большой кровопотерей. В таком случае нужно как можно быстрее обратиться за квалифицированной помощью к специалистам.
Разновидность перелома пятки напрямую влияет на методику дальнейшего лечения, поэтому ее определение является необходимым.
Диагностика
Наиболее важным методом в диагностике любых переломов является рентгенография. Она проводится в 4 проекциях:
- Боковая.
- Переднезадняя.
- Проекция по Харрис.
- Проекция по Броден.
Каждая из них важна и необходима для точной визуализации перелома, определения угла на который сместилась кость.
Кроме рентгенографии может понадобиться КТ. Его обычно используют для планирования хирургической операции. Этот метод помогает оценить тип перелома, обнаружить расположение осколочных частей кости, сопутствующих трещин.
Также могут использовать МРТ для диагностики перелома пятки. Этот метод применяют, если не удалось получить развернутую и исчерпывающую информацию с помощью рентгенографии. Также он эффективен при необходимости диагностики травмированных сосудов и нервов в области перелома.
Лечение перелома пятки
В зависимости от разновидности перелома пяточной кости лечение может отличаться. Сейчас в медицинской практике используют 2 основных метода: консервативный и оперативный. Первый из них применяют при условии отсутствия смещения кости, повреждения мягких тканей.
Консервативный метод в первую очередь предполагает необходимость иммобилизации поврежденной конечности. На нее накладывают гипсовую лонгету большого размера (от кончиков пальцев и до колена). Это необходимо, чтобы хорошо зафиксировать заживающую пяточную кость.
Срок ношения лонгеты может варьироваться от 3 до 8 недель в зависимости от степени повреждения и индивидуальных особенностей организма. Молодым людям значительно быстрее снимают гипс, чем пожилым.
Это объясняется тем, что скорость заживления костной ткани у них несколько выше.
Во время ношения гипса пострадавший может самостоятельно передвигаться с помощью костылей. Но не стоит забывать, что при этом на здоровую левую или правую ногу возлагается большая нагрузка. Чтобы избежать осложнений и дополнительных проблем следует первые несколько недель соблюдать постельный режим.
Оперативное лечение подразумевает под собой проведение хирургического вмешательства. Оно необходимо при открытых переломах. Врачи в ходе операции стараются возобновить структурную целостность мягких тканей, избежать инфицирования организма через открытые раны.
Иногда они могут использовать специальные металлические конструкции, например, аппарат Илизарова, чтобы удерживать кость во время срастания в правильном положении.
Такая работа требует от врача огромного мастерства, поэтому не все способны провести операцию безупречно.
Восстановление после перелома
Среди традиционных реабилитационных методик следует отметить:
- ЛФК – представляет собой комплекс простых упражнений, которые предназначены для восстановления прежней подвижности сустава в суставной сумке. Лечебной гимнастикой следует заниматься ежедневно, минимум по 15-20 минут;
- массаж – улучшает кровообращение, приводит мышцы в тонус. Его проводят курсами по 10 сеансов с перерывом в 2-3 недели. Самомассаж можно применять даже сразу после травмы. В этот период следует разрабатывать мышцы бедер, чтобы снизить отечность нижних частей конечностей;
- физиотерапия – весьма эффективно помогает вернуть ноге утраченную подвижность. Обычно назначат такие методы, как электро, фонофорез, прогревание и воздействие лазером;
- ванночки – имеют расслабляющие, успокаивающие свойства. Их используют для снятия напряжения, утоления боли. Врачи рекомендуют применять для приготовления ванночек лекарственные травы (ромашка, лаванда), соль, соду, эфирные масла;
- восстанавливающая диета – включает продукты питания с высоким содержание кальция и животного белка, например, мясо, рыба, орехи, кунжут, творог, твердый сыр;
- удобная ортопедическая обувь – облегчает ходьбу, формирует правильную постановку стопы. Более того, она способствует равномерному распределению нагрузки по всей ноге.
Перелом пяточной кости – это тяжелая травма, которую достаточно сложно лечить. При ее обнаружении следует вызвать службу неотложной помощи или обратиться к врачу-травматологу. Если быстро начать лечение, существует больше шансов на скорейшее выздоровление.
Источник: https://NogoStop.ru/stopa/pyatka/perelom-pyatki.html
Перелом пятки, причины патологии, симптомы и методы лечения
Такой тип повреждений, как перелом пятки возникает довольно редко. При этом патология сопровождается интенсивными болями и значительной ограниченностью движения. А поскольку повреждение требует еще и весьма длительного лечения, важно при первых признаках патологии обратиться за медицинской помощью.
Анатомия пятки
Пяточная кость, по своим размерам, является самой большой среди всех, расположенных в стопе человека. Во время движения, она выполняет роль своеобразного трамплина, пружиня при этом.
Пяточная кость располагается под таранной костью стопы и передней малоберцово-таранной и малоберцово-пяточной связкой. Сзади кости имеется бугор больших размеров, от которого идут латеральный и медиальный отростки. Латеральный отросток имеет соединения с подошвенными длинными связками. Медиальный отросток соединяется с сухожилиями, обеспечивающими движения пальцев ног.
Причины перелома
Основной причиной повреждения пяточной кости является неудачное приземление на ноги при прыжках или падении с большой высоты. Травмы такого типа при дорожно-транспортных происшествиях (ДТП) встречаются крайне редко.
Перелом пятки чаще всего бывает у военных при интенсивных отработках навыков марша
Риск перелома пяточной кости существует также при постоянных повышенных нагрузках на эту область стопы. Чаще всего такие травмы бывают у военных при интенсивных отработках навыков марша с высоким забросом ноги, и у профессиональных спортсменов. Также перелом пятки можно получить при неправильном приземлении после прыжка с парашютом, на полностью выпрямленные ноги.
Механизм травмы
Наиболее частным механизмом возникновения повреждений является падение с высоты на пятки при полностью выпрямленных ногах. В такой позиции происходит давление всей тяжести тела на изогнутую пяточную кость, в результате чего она разламывается.
Падение на пятки на прямых ногах составляет около 83% от всех случаев перелома пяточной кости. Остальные 17%, это результат прямого удара по пяткам посторонним предметом, а также травмы вследствие интенсивного сдавливания области.
Классификация переломов пяточной кости
Травмы этой части стопы классифицируются по степени тяжести возникших повреждений. Они бывают:
- Легкой степени. Патология может заключаться в образовании небольших трещин и сколов костной ткани. При этом такой перелом пятки происходит без смещения поврежденных участков;
- Средней тяжести. Пяточный сустав при травме остается неповрежденным, однако наблюдаются сдвиги фрагментов костных тканей;
- Тяжелыми повреждениями. Суставы костных тканей повреждаются. Одновременно с этим происходит смещение отдельных осколков и возникновение трещин в близлежащих костных структурах.
В большинстве случаев пострадавшие с легкой степенью повреждения не обращаются за медицинской помощью, и даже не подозревают о наличии перелома, принимая его за разрыв связок или ушиб.
Клинические проявления
Признаки появления перелома костных тканей пятки являются очень яркими и включают в себя такие симптомы:
- Моментальное возникновение сильной и резкой боли в области пятки, при которой полностью нарушается функция ходьбы. Боль охватывает всю стопу и иногда отдает в область голени. При попытках опереться на пострадавшую ногу боль усиливается и пострадавший может потерять равновесие. Однако при этом не нарушается работа голеностопного сустава;
- При попытках ощупать поврежденную область у пострадавшего возникает усиление боли;
- Область пятки, и в большинстве случаев вся ступня, практически мгновенно начинают опухать. Отечность может распространяться и на ахиллово сухожилие;
- Независимо от тяжести травмы, патология сопровождается появлением гематомы.
Возникновение сильной и резкой боли в области пятки – один из первых симптомов при переломе пятки
В том случае, когда повреждение пятки возникает со смещением, искривление становится заметно визуально. Патологию можно легко разглядеть при сравнении обоих стоп.
Диагностика
Диагностика повреждений проводится в несколько этапов:
- Осмотр поврежденной конечности врачом, пальпация пострадавшей пятки и сбор жалоб;
- Проведение рентгенологического обследования в ходе которого делаются снимки поврежденной стопы в 3 проекциях. В некоторых случаях, для постановки точного диагноза делается снимок и здоровой ноги, по которому выполняется сравнение высоты, длины и угла наклона пятки.
Иногда для постановки диагноза и назначения правильного лечения, врачу требуется более детальная информация о состоянии поврежденной пяточной кости и окружающих ее суставов. В таких случаях больному назначается прохождение компьютерной томографии (КТ).
Лечение
Лечение перелома пятки может осуществляться такими способами:
- Консервативная терапия;
- Оперативное вмешательство.
Выбор метода терапии напрямую зависит от сложности полученных повреждений.
Консервативное
Консервативное лечение при переломе пяточной кости заключается в частичной либо полной иммобилизации переломанной конечности при помощи гипса или ортеза. Терапия без применения хирургического вмешательства возможна в таких случаях:
- Повреждение легкой и средней степени тяжести без смещения фрагментов костных тканей;
- Травмы пяточной кости со смещением, при которых не наблюдается появление осколков.
Терапия проводится в такой последовательности:
- Больному проводится местное обезболивание. Для этого используется Новокаин или Ледокаин.
- Если патология сопровождается сдвигами кости, то после обезболивания врачом вручную проводится вправление суставов и костей.
- На ногу накладывается гипсовая повязка. Высота повязки должна быть такой, чтобы гипс закрывал не только область повреждения, но и голеностоп.
- После наложения гипсовой повязки в течение первых дней пациенту разрешается использовать обезболивающие интенсивного воздействия, Кетанов, Ибупрофен и Анальгин.
В течение первых 2 месяцев с момента возникновения травмы, пострадавшему запрещено каким-либо образом нагружать поврежденную ногу. Передвижение больного в это время происходит на костылях.
Сколько заживает перелом и полностью срастается поврежденная кость, зависит от сложности травмы и индивидуальных особенностей организма пациента. Обычно этот процесс занимает не менее 3 месяцев.
Оперативное
Лечение перелома пятки хирургическим путем производится в тех случаях, когда помимо смещения наблюдается и образование осколков костной ткани. Операция в таком случае проводится под общим наркозом. Во время процедуры врач извлекает все осколки и выставляет кость в нужное естественное положение.
Для обеспечения целостности стопы и правильного сращивания поврежденных костей, выполняется протезирование области с помощью специальных металлических накладок. С такими протезами пострадавший ходит около 1,5-2 месяцев. После этого они удаляются, и больному на 2 месяца накладывается гипс.
В первые недели после операции пострадавшему предписан строжайший постельный режим.
Осложнения
При позднем или неправильном начале лечения, после перелома пятки может развиться ряд осложнений:
- Развитие остеопороза;
- Плоскостопие;
- Появление хромоты и искривление стопы;
- Артроз подтаранного сустава;
- Вальгусная деформация стопы, при которой ступня искривляется в сторону х-образным образом.
При неправильно лечении перелома пятки возможны осложнения, в том числе и плоскостопие
Также при неправильном лечении или отсутствии должного внимания к восстановительным процедурам, существует риск возникновения неизлечимого нарушения опорной функции поврежденной ступни.
Реабилитация
После перелома пятки обязательно проводится реабилитация. Она необходима, поскольку за длительный период, в течение которого стопа была обездвижена, мышечные ткани значительно ослабли.
В период реабилитации восстановление проводится с помощью таких процедур:
- Физиотерапия. Включает в себя посещение сеансов электрофореза, могнитотерапии, кварцевания (УФО). ударно-волновая терапия;
- Лечебный массаж;
- Занятия в кабинете лечебной физкультуры (ЛФК). Выполняются специальные упражнения для разминки стоп. Также больному показаны щадящие нагрузки на велотренажере.
Эти мероприятия позволяют ускорить процесс восстановления упругости мышечной ткани, а также предупредить развития застойных явлений. Длительность реабилитации после перелома пятки зависит от сложности патологии и особенностей организма больного. Минимальный срок восстановления после такой травмы составляет 2-3 месяца.
Во время восстановительного периода больному важно правильно питаться. В ежедневном рационе должны присутствовать молочные, а также содержащие желатин и кальций продукты. Пища должна быть богата витаминами Е, С и D.
Также в большинстве случаев, в течение 5-6 месяцев после перелома пятки, пациенту показано ношение ортопедической обуви.
Профилактика
Профилактика возникновения повреждений такого типа включает в себя соблюдение общих правил безопасности:
- Перед интенсивными занятиями спорта проводить тщательную разминку;
- Не совершать прыжков с большой высоты;
- Во время совершения любых прыжков, приземляться на близко поставленные друг к другу и слегка согнутые в коленях ноги;
- Заниматься бегом и интенсивными нагрузками только в подходящей обуви. Обувь с тонкой подошвой не подходит для занятий спортом;
- Не бегать и не прыгать на твердые поверхности. Асфальт также не подходит для занятий беговыми видами спорта.
Занятия спортом после перелома пятки должны быть щадящими. В течение первых 8-12 месяцев после заживления кости исключен интенсивный и длительный бег, а также подъем тяжестей.
Источник: https://nettravm.ru/perelom-pyatki-01/
Сколько заживает перелом ноги со смещением
Травма, подразумевающая разрыв костной ткани, требует длительного восстановления. Сколько срастается разрыв после перелома, зависит от многих факторов: локализации повреждения, возраста пациента, сопутствующих осложнений – ушибов, вывихов, подвывихов. Существует возможность форсировать регенерацию костной ткани. Для этого проводят физиопроцедуры, принимают витамины, прибегают к массажу.
Скорость заживления также зависит от состояния костно-мышечной системы. Остеопороз не позволяет тканям срастаться. На восстановление целостности твердых структур уходит большее время, причем ЛФК и чрезмерные нагрузки могут привести к обратному результату.
Сколько времени срастается перелом
Сложно однозначно ответить, сколько срастаются поврежденные кости при переломе. Мелкие косточки срастаются быстрее крупных. Так, перелом таза требует длительной реабилитации, особенно в пожилом возрасте. А переломанные элементы конечностей, например, мизинцы на ноге или руке срастаются в разы быстрее. Процесс сращения травмы у ребенка может занять всего несколько дней – сколько точно, скажет врач. Однако это не исключает ношения иммобилизующей повязки на руку или стопу. В ряде случаев для обездвиживания используются бандажи и ортезы.
Время срастания кости увеличивается после повторного перелома. Также долго срастаются кости в случае хирургического лечения. При переломе тазовой кости или шейки плечевой часто требуется оперативное вмешательство. Травмы, полученные в пожилом возрасте, нередко срастаются с нарушениями.
Каждый перелом имеет особенности, что сказывается на сроках восстановления целостности костных структур. При этом этапы регенерации костной ткани при всех повреждениях одинаковы:
- уплотнение соединительнотканных структур и образование сгустков – в первые 10 дней отломки подвижны и могут сместиться при воздействии,
- формирование мягкой мозоли – занимает 7-10 дней, при правильной фиксации дальнейшее время срастания костей при переломе может быть меньше,
- образование костной мозоли – начинается с 14-21 дня и может достигать 3 месяцев. Особенно тяжело срастаются ткани при компрессионном переломе позвоночника, разрыве большой берцовой кости, переломе бедра,
- консолидация зрелой тканью на завершающей стадии срастания – уплотнение рассасывается, костные структуры принимают правильную анатомическую форму. Закрытый перелом ноги без осложнений срастется за 1-2 месяца, а для восстановления перелома большой берцовой кости со смещением потребуется около 90 дней. При наличии осложняющих факторов период реабилитации может достигать 2 лет.
Только травматолог может сказать, через сколько предположительно срастется перелом. Так, при переломе руки срок восстановления занимает 4-5 недель. Открытый перелом лучевой кости требует большего времени на заживление – до 65 дней. Перелом руки труднее срастается при повреждении ведущей руки, что связано с определенными сложностями при ее иммобилизации.
Перелом пястной кости
За сколько недель срастется ткань после перелома лодыжки, зависит от того, есть ли смещение ступни. Гипс накладывают в среднем на 4 недели, а после проводят контрольный рентген. При этом при травмах щиколотки (голеностопа) дают больничный лист сроком на 40 дней. Перелом голени со смещением потребует более длительного лечения.
Лечение трещины занимает меньшее время. При переломе ключицы многое зависит от качества иммобилизации. При благоприятных условиях срок заживления занимает 3-7 недель. Чтобы сросся перелом ребра, уходит 1,5 месяца.
Очень тяжелыми считаются травмы шейки плеча и бедра. Их заживление осложняется недостатком количества кальция в организме, что характерно для пожилых людей. Через сколько времени срастается такой перелом? Период нетрудоспособности составляет 90-100 дней при закрытом повреждении и до 210 дней при открытом. При переломе лонной кости требуется до 4 месяцев.
Перелом фаланги пальца на руке, травмы ладони, закрытый перелом кисти руки, перелом пястной кости и подобные повреждения не считаются сложными. Они не требуют длительного периода восстановления. Чуть труднее срастаются повреждения стопы: плюсневой кости, множественные переломы пальцев на ноге. Из-за нагрузки на нижние конечности сращение происходит дольше. Заживление перелома большой берцовой кости требует 2-3 месяца, при травме малоберцовой малой кости необходимо 1-2 месяца на восстановление.
Травмы лица срастаются быстрее. Перелом носа без смещения лечится за 3-6 недель, неосложненный перелом нижней челюсти заживает за 4 недели. Чтобы срослись структуры после перелома челюсти со смещением, требуется до 60 дней.
Правильное срастание – залог отсутствия осложнений. Из-за ошибок при оказании первой помощи время реабилитации увеличивается, а также растет риск появления контрактур. В случае консолидированного перелома локтевого отростка может потребоваться повторная репозиция фрагментов локтя. Тогда время реабилитации увеличивается. Самостоятельно сросшиеся ткани не нуждаются в дополнительном лечении при удачном заживлении, такое встречается при переломе копчика и прочих нарушениях, исключающих деформацию костных структур.
Как срастаются кости при переломе
Процесс сращивания напрямую зависит от образа жизни больного. Какое питание получает пациент, как распределяет нагрузки – все это имеет значение. Как срастаются кости после перелома со смещением? Если отломки сопоставлены правильно, то фрагменты сращиваются в обычном порядке: сначала происходит зарастание соединительной тканью, потом – окостенение поврежденного участка.
Как срастаются ткани после перелома у детей? Мягкие косточки не разламываются полностью, что облегчает процесс заживления. Срастание костей после перелома занимает на треть меньше времени, нежели у взрослого. В некоторых случаях травмы проходят самостоятельно.
Зная, как срастается кость после перелома, можно помочь твердым структурам быстрее восстановиться. Доступная помощь заключается в коррекции рациона и обездвиживании места перелома – от того, как срастется кость, будет зависеть функциональность травмированного органа.
Мумие при переломах
Факторы, влияющие на скорость сращения
Если травма включает растяжения и ожоги, то процесс репарации усложняется, и сколько срастаются кости после перелома, трудно ответить. Можно исключить осложнения, если вовремя оказать медицинскую помощь.
Срок восстановления костной ткани зависит от интенсивности обменных процессов. Среди значимых факторов:
- возраст пострадавшего,
- образ жизни,
- сопутствующие заболевания либо инфекции,
- половая принадлежность.
У женщин перелом кости может заживать дольше, особенно опасны травмы во время менопаузы и лактации. У лиц пожилого возраста сращение всегда идет медленнее. Перелом со смещением у зрелых пациентов чаще оборачивается осложнениями. Необходимо некоторое время после снятия гипса беречь травмированный орган во избежание повторного травматизма, который даже опаснее первоначального повреждения.
Как ускорить срастание кости
Для улучшения минерализации необходимо включить в рацион продукты с кальцием, витамином D и другими микроэлементами. Заживление пойдет быстрее, если употреблять кисломолочные продукты, сыр, творог, свиные ушки, холодец и т. д. Ускорить срастание костей помогут яичный желток, орехи, отвар шиповника. Сразу после травмы нужно принимать препараты с хондроитином и глюкозамином. Для обезболивания и снятия воспаления подходят НПВС. Здесь подробно описано какие препараты рекомендовано принимать.
Ускорить процесс срастания костей после перелома помогут физиопроцедуры: УВЧ, УФО, магнитотерапия. Как ускорить сращение в домашних условиях? С этой целью принимают витамин С, который способствует ускоренному клеточному метаболизму и повышает иммунитет. Для заживления при сложных травмах используются анаболические стероиды, которые не столько стимулируют ускорение срастания, сколько исключают опасные последствия травмы.
Реабилитация
Для срастания костей при переломах используют тепловые процедуры, которые улучшают кровоток и противодействуют осложнениям. Проводить аппаратную физиотерапию можно при наложенном гипсе через 2-3 дня после репозиции отломков. После периода иммобилизации приступают к ЛФК. Важно не форсировать восстановление и давать нагрузку постепенно. Если обычно бедренная кость заживает за 5 месяцев, а внутрисуставные травмы восстанавливаются за 4 месяца, то при правильной реабилитации удастся сократить этот срок на 1,5-2 недели.
Народные средства
Для ликвидации последствий травмы рекомендованы следующие средства народной медицины:
- принимать ежедневно по 1 ч. л. измельченной яичной скорлупы, гашенной лимонным соком,
- смешать мумие с розовым маслом, использовать не только внутренне, но и наружно после удаления гипсовой повязки,
- натереть корень окопника, смешать пополам с медом, выпивать трижды в день.
Знание ответа на вопрос о том, каким образом и сколько срастается перелом, может стать необходимой помощью в лечении. Время заживления может разниться в зависимости от степени повреждения. Существуют три степени тяжести:
- Легкие переломы. Период заживления около 20-30 дней. В эту группу относят травмы пальцев, кисти и ребер.
- Переломы средней тяжести. Заживление происходит в срок от 1 до 3 месяцев.
- Тяжелые переломы в большинстве случаев требуют оперативного лечения, а период полного заживления может достигать 1 года.
По типу увечий различают открытые и закрытые переломы.
Стадии регенерации костной ткани
В медицинской практике выделяют следующие стадии регенерации:
- Стадия катаболизма тканевых структур и инфильтрации клеток. После повреждения ткань начинает отмирать, появляются гематомы, а клетки распадаются на элементы.
- Стадия дифференцировки клеток. Для этого этапа характерно первичное срастание костей. При хорошем кровоснабжении сращение проходит по типу первичного остеогенеза. Длительность процесса занимает 10-15 суток.
- Стадия формирования первичного остеона. На поврежденном участке начинает образовываться костная мозоль. Происходит первичное срастание. Ткань пробивается капиллярами, а ее белковая основа начинает затвердевать. Прорастает хаотичная сеть костных трабекул, которые, соединяясь, образуют первичный остеон.
- Стадия спонгиозации мозоли. Для этого этапа характерно появление пластичного костного покрова, появляется корковое вещество, восстанавливается поврежденная структура. В зависимости от тяжести повреждения эта стадия может длиться как несколько месяцев, так и до 3 лет.
Обязательным условием качественного сращения разломов костной ткани является протекание всех стадий заживления без осложнений и нарушений.
Скорость заживления переломов
Процесс срастания костей сложен и занимает продолжительное время. При закрытом переломе в одном месте конечности скорость заживления высока и составляет от 9 до 14 дней. Множественное повреждение заживает в среднем около 1 месяца. Самым опасным и долгим для восстановления считается открытый перелом, период заживления в таких случаях превышает 2 месяца. При смещении костей относительно друг друга еще больше увеличивается длительность процесса регенерации.
Причинами низкой скорости заживления могут стать неправильное лечение, избыточная нагрузка на сломанную конечность или недостаточный уровень кальция в организме.
Скорость заживления переломов у детей
Лечение перелома у ребенка протекает на 30% быстрее, чем у взрослых. Обусловлено это высоким содержанием белка и оссеина в детском скелете. При этом надкостница толще и имеет хорошее кровоснабжение. У детей постоянно увеличивается скелет, и наличие зон роста еще больше ускоряет срастание костей. У детей от 6 до 12 лет при повреждении костной ткани наблюдается коррекция ее отломков без хирургического вмешательства, поэтому в большинстве случаях врачи обходятся лишь наложением гипса.
Как и у взрослых, для заживления травмы важен возраст ребенка и то, как близко с суставом находится перелом.
Чем меньше возраст, тем больше вероятность коррекции костных отломков организмом. Чем ближе повреждение к зоне роста, тем быстрее оно заживет. Но травмы со смещением заживают медленнее.
Самые частые переломы у детей:
- Полные. Кость в таких случаях разъединяется на несколько частей.
- Компрессионные переломы происходят по причине сильного сдавливания вдоль оси трубчатой кости. Заживление происходит за 15-25 дней.
- Перелом по типу «зеленой ветви». Происходит изгиб конечности, при этом образуются трещины и отломки. Возникает при чрезмерном давлении с силой, недостаточной для полного разрушения.
- Пластический изгиб. Появляется в коленных и локтевых суставах. Наблюдается частичное разрушение костной ткани без рубцов и трещин.
Средние сроки сращения переломов у взрослых
| сколько срастается перелом |
У взрослых процесс срастания костей длится дольше. Происходит это за счет того, что с возрастом надкостница становится тоньше, а кальций выводится из организма токсинами и вредными веществами. Заживление переломов верхних конечностей происходит медленно, но они представляют меньшую опасность для человека, чем повреждения нижних конечностей. Заживают они в следующие сроки:
- фаланги пальцев — 22 дня;
- кости запястья — 29 дней;
- лучевая кость — 29-36 дней;
- локтевая кость — 61-76 дней;
- кости предплечья — 70-85 дней;
- плечевая кость — 42-59 дней.
Сроки заживления переломов нижних конечностей:
- пяточная кость — 35-42 дня;
- плюсневая кость — 21-42 дня;
- лодыжка — 45-60 дней;
- надколенник — 30 дней;
- бедренная кость — 60-120 дней;
- кости таза — 30 дней.
У взрослых только на 15-23 день после повреждения появляются первичные очаги костной мозоли, они хорошо просматриваются на рентгене. Совместно с этим или на 2-3 дня раньше притупляются кончики отломков костей, а контуры их в области мозоли смазываются и тускнеют. На 2 месяц концы становятся гладкими и мозоль приобретает четкие очертания. В течение года она уплотняется и постепенно выравнивается по поверхности кости. Сама трещина исчезает лишь на 6-8 месяц после травмы.
Как долго будет продолжаться заживление, затрудняется ответить даже опытный врач-ортопед, ведь это индивидуальные показатели, зависящие от большого количества условий.
Факторы, влияющие на скорость сращения костей
Заживление сломанной кости зависит от ряда факторов, которые либо ускоряют его, либо препятствуют ему. Сам процесс регенерации индивидуален для каждого пациента.
Оказание первой помощи имеет решающее значение для скорости заживления. При открытом переломе важно не допустить попадания в рану инфекции, т.к. воспаление и нагноение замедлят процесс регенерации.
Заживление происходит быстрее при переломе мелких костей.
На скорость восстановления влияет возраст пострадавшего, область и место поражения костного покрова, а также прочие условия.
Сращение протекает медленнее, если у человека присутствуют заболевания костной ткани (остеопороз, остеодистрофия). Также попадание мышечных волокон в пространство между отломками кости замедляет восстановление кости.
Кость начинает лучше срастаться при наличии следующих факторов:
- соблюдение указаний врача;
- ношение гипса на протяжении всего назначенного периода;
- снижение нагрузки на травмированную конечность.
Помощь, доступная для сращения костных отломков
Помогает сращению костных обломков употребление в пищу фруктов и овощей, продуктов, богатых кальцием. Ими могут быть творог, рыба, сыр и кунжут.
Употребление яичной скорлупы делает сращение более быстрым благодаря наличию в ней кальция. Следует окунуть скорлупу в кипяток, измельчить в порошок и принимать 2 раза в день по 1 ч. л.
Мумие также обеспечит организм всеми необходимыми минеральными веществами. Его нужно принимать 3 раза в день по половине чайной ложки, разбавив теплой водой. Помогает сращению пихтовое масло. Необходимо смешать 3-4 капли с мякишем хлеба и съесть его.
При медленном заживлении назначаются лекарства, ускоряющие процесс восстановления. В этом помогут препараты, способствующие образованию хрящевой ткани, — Терафлекс, Хондроитин, комбинации хондроитина с глюкозамином. Прием назначает только лечащий врач.
При формировании костной мозоли до окончания восстановления костей следует принимать препараты кальция, фосфора и витамина D. Обязательным условием приема таких препаратов является назначение врача, который делает назначение исходя из стадии перелома.
Чтобы предотвратить развития остеомиелита, пациентам с открытыми переломами прописывают иммуномодуляторы — натрия нуклеинат, Левамизол и Тималин.
Для регулирования фагоцитоза и клеточного иммунитета назначают липополисахариды — Пирогенал, Продигиозан.
Пожилым людям назначают кальцитонины (Кальцитрин, Кальсинар), а в редких ситуациях — биофосфонаты и экстракты фтора. В ситуациях, когда сращение отломков собственными силами организма невозможно, применяют анаболические стероиды.
Незаменимым народным рецептом принято считать настойку шиповника. Для ее приготовления следует 1 ст. л. измельченных плодов шиповника залить кипятком и дать настояться 6 часов. Отвар обязательно нужно процедить и принимать по 1 ст. л. 5-6 раз в день. Шиповник ускоряет восстановительные процессы, регенерацию костей и повышает иммунитет.
Перелом ноги – это нарушение целостности тканей в костях нижних конечностей, которое произошло в результате сильного удара, падения или столкновения. Перелом ноги является распространенной проблемой многих, и в большинстве случаев поддается простому лечению – накладывают гипс от 4 недель до 3 месяцев с проведением реабилитации после иммобилизации. Но, встречаются и сложные случаи переломов со смещениями, которые требуют более тщательного лечения и длительной реабилитации для восстановления подвижности.
Симптомы перелома ноги
Степень выраженности симптомов перелома ноги будет зависеть от сложности течения травмы, а также от характера повреждения. Но, чаще всего среди симптомов повреждения отмечают следующие стандартные проявления:
- Сильная боль в травмированной конечности;
- Головокружение, тошнота, иногда потеря создания;
- Отсутствие подвижности в области перелома;
- Появление отека и гематомы;
- При открытом переломе наблюдается кость, которая и спровоцировала прорывание мягких тканей;
- Во время смещения костей, при пальпации ощущаются отломки;
- Отсутствие возможности согнуть ноги, если перелом произошел в колене.
Признаки перелома ноги отличаются степенью выраженности и продолжительностью, и у каждого потерпевшего протекают по-своему. Единственным одинаковым проявлением во время любого перелома является сильная боль, которая в некоторых случаях требует использование обезболивающих средств.
Классификация переломов
Существует такое понятие, как виды переломов ноги, которые характеризуется теми или иными показателями. Разберем самые доступные варианты классификации, по которым определяют вид и степень перелома.
- По месту локализации:
- Перелом стопы;
- Повреждение голени;
- Перелом колена;
- Перелом бедренной кости.
- По типу перелома;
- Открытый;
- Закрытый.
- При наличии осколков:
- Вколоченная травма;
- Отрывная травма;
- Оскольчатая травма;
- Компрессионная травма.
Чаще всего переломы классифицируют именно по виду: открытые и закрытые. Разберемся с такой классификацией более подробно.
Открытые переломы
Открытый перелом ноги – это повреждение кости, деформация которой привела к разрыву целостности кожи. В результате такого перелома наблюдается рана, которая сопровождается появлением не только болевых ощущений, но еще и крови. В таком случае первой помощи уделяется большое внимание, стараясь в максимально быстрые сроки обработать рану, избегая любой вероятности возникновения инфицирования.
Открытые раны характеризуются более выраженными симптомами боли, нежели открытые, и требуют длительного лечения. Лечение начинают из обезболивания и репозиции отломков, после чего зашивают разрезы и фиксируют конечность с помощью специальных ортопедических конструкций. Затем следует долгий путь реабилитации.
Закрытые переломы
Закрытый перлом ноги возникает чаще всего, он характеризуется нарушением целостности кости, без нарушения ткани. Такие переломы возникают при падении, столкновении во время контактных игр спорта, защемления в момент ДТП. Основными симптомами сломанной ноги при закрытом переломе является боль, отек, кровоподтеки, а также сломанные кости, которые требуют вправления.
Если закрытый перелом не характеризуется осложнениями, стандартный курс лечения не занимает много времени. Сколько заживает перелом ноги и сколько ходить в гипсе при переломе ноги – этот вопрос интересует всех потерпевших. В среднем время ношения гипса составляет 4 недели, в некоторых случаях длительность может немного увеличиваться.
Первая помощь при переломе ноги
Во время получения любой травмы, первое, что сопровождает человека – это боль, страх и паника. Что делать если сломал ногу? Необходимо знать правила первой помощи, которые позволят распознать повреждение, а также снизить сильные болевые ощущения, которые обязательно будут присутствовать.
Что делать, если сломал ногу? Первым делом необходимо вызвать скорую помощь и соблюдать следующие действия:
- Если присутствует кровотечение, необходимо наложить жгут выше области поражения, не более чем на 2 часа;
- Если болевые ощущения сильные и больной не может вытерпеть их течение, необходимо дать ему обезболивающее средство, которое хоть на время купирует боль;
- Если скорая помощь длительное время не приезжает, и нет возможности самостоятельно обратиться к врачу, нужно создать иммобилизацию для конечности с помощью подручных средств, ими могут быть доски, ветки, кусок ткани.
Самостоятельно провести все нужные мероприятия для сращения кости не получится, именно поэтому можно говорить только о временной помощи потерпевшему. Она направлена на быстрое купирование боли, устранение симптомов паники и страха. Только по приезду скорой помощи потерпевший получит должный уход, сможет ощутить снижение болевых ощущений и узнает характер перелома после проведения снимка конечности.
Лечение перелома ноги
Процесс лечения перелома ноги начинается только после того, как будет сделан снимок перелома и определены характер и течение проблемы. От того, насколько серьезной окажется травма, зависит дальнейшее лечение и длительность реабилитационных мероприятий.
Если травма сопровождается смещениями, врач сразу вправляет кость и накладывает фиксирующий гипс для правильного сращения. В запущенных случаях, когда происходит раздробление кости, требуется хирургическое вмешательство, которое включает использование металлических конструкций для поддержания кости и правильного ее сращения. В таком случае длительность лечения затягивается на индивидуальный промежуток времени.
Многих также интересует вопрос, как определить перелом ноги? Ориентироваться нужно только на сильные болевые ощущения и отсутствие подвижности в травмированном участке. Но, если перелом происходит без смещения, поставить точный диагноз сможет только специалист, проведя рентгенологический снимок.
Медикаментозная терапия при переломе ноги у ребенка или у взрослого включается только на момент вправления кости или использования металлических конструкций. После наложения гипса врачи не назначают прием лекарственных средств. Единственное, что допускается для приема, это препараты кальция, которые будут способствовать быстрому сращению костей.
Метод терапии при переломе костей требует проведения следующих действий:
- Обезболивания;
- Закрытой репозиции кости;
- Проведение остеосинтеза с небольшими разрезами;
- Наложение гипса.
Это основные методы лечения, которые проводятся для скорейшего сращения кости и восстановления нарушенных функций.
Сколько времени носить гипс?
После получения травмы ноги, многие больные сразу интересуются вопросом, сколько срастается перелом ноги, и на какую продолжительность накладывается гипс. Ситуации во всех случаях разные, продолжительность ношения гипса зависит от места повреждения, степени тяжести, а также сопутствующих нюансов.
Разберем приблизительные сроки ношения гипса при тех или иных переломах:
- В результате перелома голени без смещения гипс накладывается на 3 месяца. Если перелом характеризуется еще и смещением, ношение гипса продлевается еще на 1 месяц;
- При переломе лодыжки без смещения гипс носится 3-7 недель. Если травма характеризуется смещением, в таком состоянии она требует ношения гипса до 3 месяцев;
- В случае перелома стопы, гипс накладывают на 1,5 месяца, а если присутствует смещение – до 12 недель;
- Перелом фаланг пальцев на ноге – самая легкая из всех трав нижних конечностей, достаточно двух недель, чтобы срослись все деформированные кости.
Сколько бы не носился гипс при том или ином переломе, процесс длительного обездвижения приводит к тем или иным деформациям конечностей, а также нарушениям их функций. Чтобы восстановить их, потребуется курс реабилитации, который подразумевает использование лечебной гимнастики, направленной на восстановление подвижности.
Реабилитация
Если болит нога после перелома и снятия гипса, она нуждается в постепенной разработке утраченных функций и возвращении подвижности в суставе. Для этого врач назначает определенную программу реабилитации, которая может включать в себя следующие процедуры:
- Физиотерапия;
- Лечебная физкультура;
- Массаж;
- Дыхательные упражнения на восстановление.
Чаще всего врач назначает именно комплекс лечебной физкультуры, который способствует улучшению функциональной подвижности в поврежденном участке. Все упражнения направлены на воздействие не только травмированной, но и здоровой ноги. Они выполняются в медленном темпе с минимальной амплитудой, которая с течением времени постепенно увеличивается.
За счет регулярного использования лечебной физкультуры на фазе восстановления после травмы, происходит препятствие для атрофии и ригидности мышц, травмированная конечность получает достаточно регулярной нагрузки, чтобы за минимальные сроки вернуть прежнюю подвижность.
Массаж также широко используется для восстановления после опорно-двигательных травм, но, в отличие от лечебной физкультуры, он оказывает пассивное воздействие. За счет правильного механического воздействия на пораженный участок происходит расслабление или тонизация ЦНС, устраняются болевые ощущения, разрабатываются мышцы, которые из-за длительного бездействия могли немного атрофироваться.
Чтобы быстрее добиться восстановления, необходимо совмещать лечебную физкультуру и массаж, которые в комплексе будут способствовать улучшению подвижности и циркуляции крови в поврежденном участке. Продолжительность реабилитации определяется индивидуально, все зависит от локализации, характера и степени травмы.
Перелом голени. Операция по репозиции и наложению пластины.
Что случилось: молодой парень, регбист, 15 лет, получил травму (ему на ногу упал другой такой же), в результате имеем перелом обеих берцовых костей.
Сразу предупрежу, следующие фотографии будут гораздо более кровавыми, чем фотографии всех предыдущих операций. Поэтому если вы по каким-то причинам недостаточно смотрели НТВ и по-прежнему не переносите вид крови, лучше не идите под кат, чтобы не говорить мне потом: «Фу, как ты мог!». И да, еще в посте 84 фотографии.
Итак, поехали.
| До: | После: |
Данный вид фиксации перелома является одним из самых травматичных (сами увидите скоро), поэтому в последние годы применяется редко, но в данном случае вариант подбирался из 3-4 возможных и долго обсуждался.
При этом были приняты во внимание следующие факторы:
— мальчик — почти профессиональный спортсмен, ему нужно быстро вернуться к тренировкам.
— он физически развит соматически здоров (здесь заумные врачи используют слово «соматически», чтобы подчеркнуть, что здорово именно тело, а не весь организм, т.е., например, если вы псих-маньяк, но не кашляете, то так-то вы, конечно, больной, но соматически вы здоровы. Это чисто на случай, если кто не знает значения слова «соматически»).
— у него сложное семейное положение, поэтому ухода за ним особого не ожидается, и необходимо быстро поставить пациента на ноги.
— рубец после операции особого косметического ущерба не нанесет — шрамы украшают мужчину, плюс вряд ли мальчик будет переживать на тему некрасивого шрама на голени.
— малообеспеченная семья — дорогие фиксаторы не по карману, поэтому выбирали из того, что доступно по страховке.
В отличие от взрослой, в детской хирургии на малую берцовую вторую пластину не накладывают.
Пациента подготовили к операции, хирурги помылись (оперировать будут два хирурга и ассистент). Антон Викторович бреет ногу.
1.
Вообще, в операционной обычно не бреют, т.к. волосы — в операционной это грязь, и делаться это должно еще в палате накануне (часть предоперационной подготовки). Но так как брить конечность «наживую» при ребенке неприятно и больно, Антон предпочитает делать это уже под наркозом, чтобы не мучать человека.
Нога готова.
2.
Наносим автозагар дезинфицируем ногу. Ассистент держит ногу за спицу, проходящую через пяточную кость. Спица нужна для наложения скелетного вытяжения (чтобы удерживать кости в нужном положении). Спица имеет трехгранную заточку и при поступлении ею под местной анастезией просверливают кость. Сама операция состоялась через 4 дня после поступления, за это время спал отек, больной окреп после травмы и легче сможет перенести наркоз, а врачи смогли сделать кучу необходимых анализов. Перелом за такой короткий срок срастаться не начал.
Обратите внимание, как неестественно изогнута нога в месте перелома:
3.
4.
Врач пальпирует (прощупывает) место перелома.
5.
Место для разреза определили, можно браться за скальпель.
6.
Вначале работают двое: Антон и ассистент. Антон режет, ассистент промакивает тампоном разрез и помогает электроножом.
7.
8.
9.
Электронож — это не паяльник, он не нагревается. При включении на конец электрода подается ток определенной силы, а под больным — другой (пассивный) электрод в виде широкой пластины с проводом (чтобы ток, поданный на нож, шел через больного). Аппарат может менять силу тока и амплитуду, чтобы работать в разных режимах (резки, коагуляции, прижигания).
Чтобы добраться до костей, необходимо разрезать кожу, подкожную клетчатку, апоневроз (тонкий «мешочек», в котором лежат мышцы), затем надкостницу. В надкостнице проходят сосуды, питающие кость.
10.
Вот и добрались до кости, видим перелом.
11.
Примеряем пластину.
12.
В данном случае используется пластина на 8 шурупах немецкой фирмы. Для ребенка все лечение было бесплатным. Пластина была подобрана самая мощная — мальчик большой, здоровый (реально, у него нога почти размером с мою), и она должна нести вес его тела. К тому же, учитывая род его занятий и особенности характера, он, скорее всего, будет нарушать режим, то есть наступать на ногу без костылей раньше положенного. А где большая пластина, там, к сожалению, большой разрез. Приходится увеличить.
13.
14.
Однозубым крючком раздвигаются две половинки кости, чтобы вычистить сгустки крови и обрывки тканей между ними. Они мешают точной репозиции и дальнейшему сращиванию.
15.
16.
Разрез расширяется с обеих сторон.
17.
18.
19.
20.
21.
Теперь пластина полностью помещается внутри.
22.
К этому моменту пришел еще один хирург. Ассистент оттягивает ногу, держась за спицу.
23.
Антон получает возможность спозиционировать кости в правильное положение и приложить пластину. Если ось большеберцовой кости будет правильная, то и у малоберцовой кости все будет хорошо, поэтому работают только с большой.
24.
Пластину надо немного изогнуть, чтобы она повторяла форму кости. Для этого используется такой инструмент:
25.
26.
Прикладываем пластину снова, становится понятно, что немного переборщили.
27.
Гнем пластину в другую сторону немного.
28.
Рану обильно обрабатывают перекисью водорода: вросто кладут смоченный в ней тампон. Перекись сразу дает много пены. Перекись водорода обладает антисептическим и кровоостанавливающим действием. И, кроме того, хорошо отмывает кровь с кожи. При длительных кровавых операциях полезно промокнуть рану перекисью — и микробы дохнут, и кровь останавливается. Так что если доктор видит, что отовсюду понемногу кровит, он кладет в рану салфетку с перекисью.
Выглядит забавно.
29.
30.
Прикладываем пластину снова, на этот раз подошла, как влитая.
31.
Второй хирург прижимает пластину к кости и фиксирует инструмент в нужном положении.
32.
33.
Теперь можно отпустить спицу и не оттягивать кость, ее держит фиксатор. Можно начинать сверлить кость.
Выбираем сверло нужного диаметра, чтобы соответствовал диаметру болтов.
34.
Поехали. С противоположной стороны от того места, куда входит сверло, второй хирург ставит лопатку Буяльского. В данном случае она нужна, чтобы не дать сверлу повредить ткани, когда оно пройдет кость. Кстати, интересно, что сверлит один врач, а на педаль нажимает другой.
35.
Когда отверстие готово, другим сверлом вручную нарезают резьбу.
36.
А затем отверткой ввинчивают болт. В общем, идея такая же, как при ремонте какой-нибудь мебели.
37.
38.
Повторяем те же действия для остальных болтов.
39.
40.
41.
42.
43.
Кровоточащие сосудики по ходу дела пригижают электроножом.
44.
Здесь хорошо видно, как сверло прошло кость и уперлось в лопатку Буяльского. При сверлении приходится давить на дрель, поэтому, когда кость пройдена, сверло может резко уйти вглубь и пробить мышцы и кожу. Здесь и нужная лопатка, чтобы сверло ударило в нее. При сверлении черепа, кстати, лопатку-то не подставишь, поэтому там используется специальное очень дорогое сверло хитрой конструкции со встроенным ограничителем. Если все таки доведется снимать трепанацию, покажу.
45.
К этому моменту место операции выглядит уже довольно зловеще:
46.
Еще один болт:
47.
48.
Дело сделано, можно и тампоном промакнуть.
49.
50.
Кстати, концы болтов, торчащие с другой стороны кости, ничем не закрывают. Они тупые и, как меня заверили, не повреждают мягкие ткани и вообще не причиняют дискомфорта, разве что чешутся иногда.
51.
Пригласили рентгенолога сделать снимок. Всех выгнали из операционной. Вообще в операционной стоит электронно оптический преобразователь рентгеновских лучей (ЭОП), который позволяет в реальном времени просветить что угодно и тут же на мониторе увидеть результат (в первом отчете я демонстрировал фотографию костей своей руки, сделанную с монитора этого ЭОП — как в фильме «Вспомнить все», когда Шварцнеггер проходил через подобный аппарат и у него обнаружили оружие). Но у ЭОПа довольно узкое поле зрения, а на кассете рентгенаппарата умещается вся голень. Врачам было принципиально посмотреть всю кость на протяжении. Кроме того, если бы изначально решили контролировать операцию ЭОПом, пришлось бы оперировать в свинцовых фартуках, надетых под халаты, а это, по себе знаю, не очень приятно — фартук довольно тяжелый.
Через несколько минут уже принесли снимки. На них видно, что репозиция прошла успешно.
52.
53.
Все, можно приступать к зашиванию. Вначале сшивают надкостницу:
54.
55.
56.
Прокладывают дренаж (чтобы кровища не скапливалась в полости, а выходила наружу). Для этого делают небольшой разрез в стороне:
57.
Щипцами подлезают к нему изнутри и втягивают трубочку внутрь:
58.
59.
Трубочку с отверстиями по всей длине укладывают вдоль раны:
60.
Продолжаем сшивать надкостницу, а затем — мышцы с апоневрозом.
61.
Ассистент сводит мягкие ткани, чтобы можно было затянуть шов:
62.
63.
64.
65.
После сшивается подкожная клетчатка.
66.
67.
68.
69.
70.
71.
72.
Далее — кожа.
73.
74.
75.
76.
77.
78.
79.
Более эстетичный шов значительно увеличил бы время операции, и, соответственно, время наркоза. В данном случае
Антон счел это нецелесообразным. Рубец не будет обезображивающим.
Вынимают спицу:
80.
81.
Результат:
82.
Данный вид металлоостеосинтеза (скрепления костей металлическими штуками) относится к стабильным, это значит, что больного можно ставить на ноги с костылями уже на следующий день после операции. Но в данном случае Антон решил, что пусть лучше ребенок полежит 5-6 дней, и нога подзаживет немного. И при гладком послеоперационном периоде через 7-10 можно выписываться и ехать домой.
Через 6 месяцев пластину снимают.
P.S. Напомню, что я — не хирург и никакого отношения к врачам не имею, я просто приглашенный фотограф. Поэтому задавать в комментариях вопросы о данной или подобных операциях бесполезно — я не смогу ответить, а хирург, делавший операцию, сюда почти не заглядывает.
Закрытие дефектов мягких тканей при тяжелых открытых переломах костей голени Текст научной статьи по специальности «Клиническая медицина»
Статья поступила в редакцию 28.09.2011 г.
ЗАКРЫТИЕ ДЕФЕКТОВ МЯГКИХ ТКАНЕЙ ПРИ ТЯЖЕЛЫХ ОТКРЫТЫХ ПЕРЕЛОМАХ КОСТЕЙ ГОЛЕНИ
CLOSING OF SOFT TISSUE DEFECTS AFTER SEVERE OPEN TIBIA FRACTURES
Шибаев Е.Ю. Иванов П.А. Кисель Д.А. Неведров А.В.
НИИ Скорой Помощи им. Н.В. Склифосовского.
г. Москва, Россия
Введение. Лечение пострадавших с тяжелыми открытыми переломами костей голени, осложненными дефектами мягких тканей, долгое и трудное, и до сих пор сохраняется большой процент ранних и поздних осложнений и неудовлетворительных исходов, особенно у пациентов с политравмой, с тяжелыми сопутствующими повреждениями. В литературе предложено много методов закрытия дефектов мягких тканей у этой категории пострадавших, однако отсутствует алгоритм выбора определенного метода для конкретного пациента.
Материалы и методы. На основании данных анатомического исследования нами разработан алгоритм выбора метода закрытия дефектов мягких тканей при тяжелых открытых переломах костей голени. Ключевыми характеристиками дефекта мягких тканей являются глубина, площадь и локализация. На основании этих характеристик мы проводили выбор между свободным расщепленным кожным лоскутом, местными мышечными и кожно-фасциальными лоскутами, свободными реваскуляризированными лоскутами. Данный алгоритм мы применили у 52 пациентов с тяжелыми открытыми переломами костей голени, осложненными дефектами мягких тканей. По времени, прошедшему с момента травмы до операции по закрытию дефекта мягких тканей, пациенты разделены на группу раннего закрытия (16 пациентов), промежуточную группу (17 пациентов) и группу позднего закрытия (19 пациентов).
Результаты. У 46 пострадавших (88,5 %) отмечено неосложненное заживление раны после закрытия дефекта мягких тканей лоскутом. Глубокое нагноение области перелома отмечено у 1 пациента (1,9 %), тотальный некроз пересаженного лоскута отмечен у 1 пострадавшего (1,9 %), частичный некроз отмечен у 3-х пациентов (5,7 %). Частота развития таких осложнений, как хронический остеомиелит и некроз обширных участков большеберцовой кости, зависела от времени закрытия дефекта мягких тканей. Наименьшая частота этих осложнений отмечена в группе раннего закрытия, наибольшая — в группе позднего закрытия. Выводы. В соответствии с предложенным алгоритмом, раннее закрытие дефектов мягких тканей при тяжелых открытых переломах костей голени позволяет минимизировать риск осложнений и улучшить результаты лечения.
Ключевые слова: открытые переломы костей голени; дефекты мягких тканей; местные мышечные и кожно-фасциальные лоскуты; свободные лоскуты; алгоритм лечения.
Shibaev E.Y. Ivanov P.A. Kisel D.A. Nevedrov A.V.
Sklifosovsky Research Institute of Emergency Medicine, Moscow, Russia
Background. Treatment of patients with severe open tibia fractures complicated with soft tissue defects is long and difficult. Complications and unfavorable outcomes of treatment are still common after such injures, especially in polytrauma with severe associated injuries. The multiple methods of soft tissue defect closing are described in literature, but there is no algorithm of method selection for particular patient.
Materials and methods. Based on the data of anatomical study, we developed the algorithm of selection of method for soft tissue defect closing after tibia fractures. The key features of soft tissue defect are deepness, square and localization. Using these features we made decisions between split thickness skin grafts, local muscular and skin flaps, and free flaps. We applied this algorithm in 52 patients with severe open tibial fractures complicated with soft tissue defects. In relation to time after injury to surgical closing of soft tissue defect we distributed the patients into the early closing group (n = 16), the intermediate group (n = 17) and the late closing group (n = 17).
Results. 46 patients (88,5 %) had non-complicated wound healing after the soft tissue defect closing. One patient had the deep infection in the fracture site (1,9 %), 1 — total necrosis of transferred flap (1,9 %), partial necrosis of the flap — 3 (5,7 %). The frequency of development of such complications as osteomyelitis and extended necrosis of tibia depended on the time of soft tissue defect closing. The lowest complication frequency was in the early closing group, the highest one — in the late closing group. Conclusion. The offered algorithm of early closing of soft tissue defects after open tibial fractures permitted to minimize complication rate and improve results of treatment. The provided algorithm of soft tissue defect closing helps to choose particular method for particular patient.
Kew words: open tibial fractures; soft tissue defects; local muscle and skin flaps; free flaps; algorithm of treatment.
Тяжелые открытые переломы костей голени встречаются с частотой 10-20 на 10000 населения в год [1, 2]. По сравнению с общей частотой переломов костей конеч-
ностей, это относительно немного, но в лечении этих пациентов много трудностей. Как правило, эти повреждения являются результатом высокоэнергетической травмы, что
обуславливает большую частоту тяжелых сопутствующих повреждений и наличие у пациентов тяжелой политравмы. В 50 % случаев тяжелое повреждение кости сочетается
с тяжелым повреждением мягких тканей, образованием дефекта мягких тканей [2]. Это объясняется несколькими причинами. Во-первых, анатомическими особенностями сегмента, так как по передне-медиальной поверхности большеберцовая кость укрыта только надкостницей и тонким слоем подкожно-жировой клетчатки и кожи, которые легко повреждаются при травме. Во-вторых, плохим кровоснабжением голени, по сравнению с другими сегментами, что является причиной большой частоты некрозов кожных лоскутов в этой области. В-третьих, при наездах на пешеходов и ДТП с участием мотоциклистов, именно голень, которая находится на уровне бампера машины, становится местом первичного приложения травмирующей силы, и этот сегмент получает наибольшие повреждения. Согласно Gustilo И.В., результат лечения больного с открытым переломом напрямую зависит от тяжести повреждения мягких тканей [3, 4].
Группа больных, у которых открытый перелом сочетается с дефектом мягких тканей, является одним из самых тяжелых, отмечается высокая частота гнойных осложнений, несращений, ампутаций. В последние десятилетия предложено большое количество методов раннего замещения дефектов мягких тканей в зоне перелома, и результаты лечения больных в этой группе значительно улучшились. Имеется много работ по применению различных местных и свободных рева-скуляризированных лоскутов [5-7].
Однако отсутствуют работы, описывающие выбор различных методов закрытия в зависимости от локализации, величины и глубины дефекта мягких тканей, что особенно актуально для пациентов с политравмой, которым необходимо выбрать самые простые и эффективные методы закрытия дефектов мягких тканей с минимальной частотой осложнений.
МАТЕРИАЛЫ И МЕТОДЫ ЛЕЧЕНИЯ
В 2000-2010 годах сотрудниками отделений неотложной пластической и реконструктивной хирургии и отделения сочетанной и мно-
жественной травмы НИИСП им. Н.В. Склифосовского пролечены 52 пациента с тяжелыми открытыми переломами костей голени, осложненными дефектами мягких тканей. Среди этих пациентов у большинства отмечались открытые переломы 3в типа по классификации Gu-stilo- Anderson (36 пострадавших), у 15 пострадавших были переломы 3а типа. Всем пациентам при поступлении было выполнено ПХО раны, стабилизация перелома стержневым аппаратом наружной фиксации.
У 22 пострадавших имелся первичный дефект мягких тканей в области перелома, у 30 пострадавших дефект мягких тканей развился вторично, в результате некроза кожных лоскутов раны, открытого в отсроченном периоде. Для лечения этих пострадавших нами был разработан алгоритм выбора метода закрытия дефекта мягких тканей при переломе костей голени в зависимости от глубины, площади и локализации дефекта. Для обоснования выбора местного или свободного реваску-ляризированного лоскута для закрытия дефекта мягких тканей нами было проведено анатомическое исследование на 20 трупах мужчин и женщин. Были исследованы возможности основных, по данным литературы, местных мышечных и кожно-фасциальных лоскутов с осевым кровоснабжением для голени, транспозиция которых не нарушает магистральный кровоток. Это мышечные лоскуты из медиальной и латеральной головок икроножных мышц, лоскут из медиальной головки камбаловидной мышцы, икроножный кожно-фасциальный островковый лоскут, свободные реваскуляризированные лоскуты. Фотографии, полученные при анатомическом исследовании, приведены в клинических примерах лучшего понимания хирургической техники и анатомических ориентиров при заборе лоскутов.
На основании исследования было выявлено, что лоскуты из медиальной и латеральной головок икроножных мышц могут укрыть большеберцовую кость в среднем на протяжении 8 см дистально от коленного сустава; лоскут из медиальной головки камбаловидной
мышцы — на расстоянии от 6 до 20 см от коленного сустава и ширина этого лоскута около 8 см, в дистальной части этот лоскут имеет малую толщину; икроножный кожно-фасциальный лоскут может укрыть большеберцовую кость на расстоянии проксимально на 20 см от голеностопного сустава, при этом длина его около 8 см. Для удобства применения этих данных на практике мы условно разделили проекцию большеберцовой кости, от щели коленного сустава до щели голеностопного сустава, на 5 уровней. Ширина уровня около 7 см, что соответствует ширине кисти на уровне головок пястных костей. Уровни откладываются на голени. Для каждого уровня имеется определенный лоскут, который может его укрыть. Для дефектов мягких тканей, которые невозможно закрыть с помощью местных мышечных и кожно-фас-циальных лоскутов, мы применяли свободные реваскуляризированные мышечные и кожно-мышечные лоскуты (рис. 1).
Ключевыми признаками для выбора метода закрытия дефекта мягких тканей являются: глубина дефекта, площадь дефекта и локализация. По глубине мы разделяли дефекты мягких тканей на поверхностные, при сохранении целостности надкостницы, глубокие, когда в ране находятся отломки, лишенные надкостницы, и пострезекционные дефекты после удаления участков большеберцовой кости. По площади мы различали дефекты, протяженность которых не более 1-го уровня голени, и дефекты протяженностью более 1-го уровня. По локализации мы различали дефекты 5-ти различных уровней голени (рис. 2).
Для закрытия глубоких и пострезекционных дефектов мягких тканей на первом уровне мы использовали лоскуты из медиальной и латеральной головок икроножных мышц (рис. 3, 4).
Клиническое наблюдение 1
Пациент С, 54 лет, сбит поездом (рис. 5). Диагноз: «Сочетанная травма, ЧМТ, ушиб головного мозга, отрыв левой нижней конечности на уровне н/3 бедра, открытый
|
22
ПОЛИТРАВМА
Рисунок 1
Распределение уровней голени, протяженность 1-го уровня соответствует ширине кисти на уровне головок пястных костей
Рисунок 2
Различные по глубине дефекты мягких тканей
Примечание: а — поверхностный дефект; б — глубокий дефект мягких тканей; в — пострезекционный дефект мягких тканей; 1 — кожа и подкожная жировая клетчатка; 2 — надкостница; 3 — костная ткань.
Рисунок 3
Анатомические ориентиры при выделении лоскута из медиальной головки икроножной мышцы
Примечание: а — линия разреза; б — выполнен разрез кожи, вскрыта фасция голени, выделен промежуток между икроножной и камбаловидной мышцами; в — медиальная головка камбаловидной мышцы отсечена от места прикрепления к ахиллову сухожилию; г — вид лоскута с удаленной дистальной частью сухожильного апоневроза; 1 — икроножная мышца; 2 — камбаловидная мышца; 3 — медиальный кожный нерв голени; 4 — сухожильный апоневроз икроножной мышцы.
Рисунок 4
Анатомические ориентиры при выделении лоскута из латеральной головки икроножной мышцы
Примечание: а — линия разреза; б — анатомические ориентиры при выделении лоскута; в — выделенный лоскут из латеральной головки икроножной мышцы; 1 — головка малоберцовой кости; 2 — икроножная мышца; 3 — камбаловидная мышца; 4 — малоберцовый нерв; 5 — медиальный кожный нерв голени; 6 — сосудистая ножка лоскута.
перелом проксимальных метаэпи-физов обеих костей правой голени (3В по Гастилло-Андерсену)». В области перелома имелся глубокий дефект мягких тканей в пределах 1-го уровня. Выполнена ампутация на уровне ср/3 левого бедра, выполнено ПХО раны, фиксация перелома обеих костей правой голени стержневым аппаратом наружной фиксации.
В связи с наличием глубокого дефекта мягких тканей, на 1-м уровне голени с обнажением, лишенной надкостницы большеберцовой кости на протяжении 6 см (дефект в пределах 1-го уровня), решено выполнить закрытие дефекта мягких тканей лоскутами из латеральной и медиальной головок икроножной мышцы. Выполнена фасциотомия с медиальной стороны раны, выделен межмышечный промежуток между камбаловидной и икроножной мышцами (рис. 3: 1, 2). Перевязаны перфорантные сосуды, идущие к медиальной головке икроножной мышцы. Идентифицирован медиальной кожный нерв голени (рис. 3: 3), являющийся анатомическим ориентиром промежутка между головками икроножной мышцы. Тупо и остро выделена медиальная головка икроножной мышцы, отсечена от ахиллова сухожилия. Остро удален апоневроз (рис. 3: 4) по передней поверхности лоскута. Медиальная головка икроножной мышцы ротирована в область дефекта мягких тканей, подшита к коже, подкожной жировой клетчатке, надкостнице большеберцовой кости. Выполнена фасциотомия с латеральной стороны. Идентифицирован и выделен малоберцовый нерв (рис. 4: 4). Выделен промежуток между икроножной и камбаловидной мышцами (рис. 4: 2, 3). Выделена латеральная головка икроножной мышцы, удален апоневроз по передней поверхности мышцы. Латеральная головка икроножной мышцы ротирована в область дефекта, подшита к коже, к медиальной головке икроножной мышцы, к надкостнице большеберцовой кости. Аутодермо-пластика расщепленными кожными лоскутами на 14-е сутки после травмы. Частично первичное, частично вторичное заживление раны открытого перелома.
Для закрытия глубоких дефектов 2-го и 3-го уровней и пострезекционных дефектов 2-го уровня мы использовали лоскут из медиальной половины камбаловидной мышцы.
Клиническое наблюдение 2
Пациент Г, 34 лет, пострадал в результате ДТП, сбит автомобилем (рис. 6). Диагноз: «Открытый перелом обеих костей правой голени (3В по Гастилло-Андерсену)». В
ПОЛИТРАВМА
Рисунок 5
Клиническое наблюдение 1
m
¡1 Ж* V Ьи
г ‘
Примечание: 1 — вид конечности при поступлении больного; 2 — правая голень после ПХО раны, фиксации в стержневом аппарате, закрытия дефекта мягких тканей лоскутами из медиальной и латеральной головок икроножных мышц; 3 — конечность через 1,5 месяца после травмы; 4 — рентгенограмма правой голени в аппарате наружной фиксации.
Рисунок 6
Клиническое наблюдение 2
Г
В|
Примечание: 1 — вид правой голени при поступлении больного;
2 — выполнены ПХО раны, стабилизация перелома в аппарате наружной фиксации, пластика дефекта мягких тканей лоскутом из медиальной головки камбаловидной мышцы;
3 — вид конечности через 1 месяц после травмы;
4 — рентгенограмма при поступлении;
5 — рентгенограмма после остеосинтеза перелома блокируемым фиксатором.
области перелома имелся глубокий дефект мягких тканей в пределах 3-го уровня. Выполнены ПХО раны, стабилизация перелома в аппарате наружной фиксации. В связи с наличием глубокого дефекта в пределах 3-го уровня голени пациенту решено выполнить пластику дефекта лоскутом из медиальной головки камбаловидной мышцы. От края дефекта, отступя 2 см от заднемедиального края большебер-цовой кости вверх и вниз, выполнены продольные разрезы кожи по 5 см. Выполнена фасциотомия. В нижней части раны идентифицирован и выделен промежуток между камбаловидной мышцей и глубокой группой мышц голени (рис. 7: 2, 4). Идентифицирован покрытый фасцией задний большеберцовый сосудисто-нервный пучок (рис. 7: 5) Легированы отходящие от заднего большеберцового сосудисто-нервного пучка перфорантные сосуды (рис. 7: 6). В верхней части разреза идентифицирован и выделен промежуток между камбаловидной мышцей и икроножной мышцей (рис. 7: 1, 2). Медиальная половина камбаловидной мышцы остро отделена от ахиллова сухожилия (рис. 7: 3).
Анатомическим ориентиром границы между медиальной и латеральной половиной камбаловидной мышцы является соединительнотканная перегородка (рис. 7: 7). Лоскут остро отделен от перегородки, отсечен дистально от ахиллова сухожилия, взят на держалку. С помощью электроножа разделены проксимально медиальная и латеральная половины камбаловидной мышцы для обеспечения необходимой ротации лоскута. Лоскут ротирован в область дефекта, подшит к коже. Выполнено ушивание и дренирование донорской области. Поверхность лоскута закрыта расщепленным кожным трансплантатом в отсроченном порядке. Первичное заживление раны. На 15 сутки больному произведена замена стержневого аппарата наружной фиксации на внутренний фиксатор-штифт. Для глубоких дефектов мягких тканей в пределах 4-го или 5-го уровней голени мы использовали икроножный кожно-фасциаль-ный лоскут на осевом кровотоке.
Рисунок 7
Анатомические ориентиры при выделении лоскута из медиальной половины камбаловидной мышцы
■А -■»
Примечание: а — линия разреза; б — выполнен разрез кожи, вскрыта фасция голени; в — выделены пространства между икроножной и камбаловидной мышцами, между глубокой группой мышц голени и камбаловидной мышцей; г — выделен лоскут из медиальной головки камбаловидной мышцы; 1 — икроножная мышца; 2 — камбаловидная мышца; 3 — ахиллово сухожилие; 4 — глубокая группа мышц голени; 5 — задний большеберцовый сосудисто-нервный пучок; 6 — перфорантные сосуды; 7 — соединительнотканная перегородка между головками камбаловидной мышцы.
ПОЛИТРАВМА
Клиническое наблюдение 3
Пациент У, 45 лет, пострадал в результате падения с высоты 2-го этажа (рис. 8). Диагноз: «Открытый оскольчатый перелом обеих костей правой голени (ЗА тип по Гастилло-Андерсену)». Выполнены ПХО раны, стабилизация перелома в аппарате Илизарова. Лечение больного осложнилось развитием некроза кожных лоскутов. Выполнена некрэктомия, открытая репозиция перелома. В результате образовался глубокий дефект мягких тканей в пределах 5-го уровня голени. Пациенту выполнено закрытие дефекта икроножным кожно-фасциальным лоскутом. Больной уложен в положение на животе. С помощью доплероскопии определено положение перфорантов малоберцовой артерии, дистальный перфорант находится по латеральному краю ахиллова сухожилия на расстоянии от 7 до 5 см проксимально от верхушки наружной лодыжки. На 7 см проксимальнее верхушки наружной лодыжки по средней линии голени на задней поверхности размечена точка ротации лоскута (рис. 9: 1). Вырезан шаблон по очертаниям дефекта, от точки ротации до дефекта измерена длина ножки. От точки ротации
лоскута по средней линии голени размечена длина ножки по ходу малой подкожной вены (рис. 9: 2). Размечены очертания лоскута. Выполнен разрез в проекции ножки лоскута, идентифицирована малая подкожная вена (рис. 9: 3). Разрез продолжен по ходу вены до границы размеченного лоскута, положение лоскута скорректировано. Выполнен разрез по ходу верхней границы лоскута. Идентифицирована, лигирована и пересечена малая подкожная вена голени (рис. 9: 3). Идентифицирован и пересечен медиальный кожный нерв голени (рис. 9: 4), проксимальный конец которого утоплен в икроножной мышце с целью предотвращения образования болезненной невромы.
Дистальный конец взят на держалку для удобства дальнейшего выделения лоскута. Также лиги-рована и пересечена суральная артерия. Выполнены окаймляющие разрезы по границам лоскута, выделен кожно-фациальный лоскут так, чтобы малая подкожная вена, медиальный кожный нерв голени и суральная артерия были в него включены. Выделена ножка лоскута, включающая малую подкожную вену, медиальный кожный нерв голени с артериальной сетью
суральной артерии в полоске фасции и подкожно-жировой клетчатки шириной 3 см. Ножка выделена до точки ротации. Выполнен разрез кожи от точки ротации до края дефекта, мобилизованы края раны. Лоскут уложен в область дефекта, подшит к коже. В разрез уложена ножка лоскута. Выполнена ауто-дермопластика донорской области и области ножки. Первичное заживление раны после закрытия лоскутом.
Для пострезекционных дефектов в пределах 3-го 4-го или 5-го уровня и глубоких и пострезекционных дефектов протяженностью более 1-го уровня альтернатив пересадке свободного реваскуляри-зированного лоскута практически нет. Преимущественно мы использовали свободный реваскуляризи-рованный лоскут из широчайшей мышцы спины по причине постоянства анатомии сосудистой ножки, большой длины сосудистой ножки, большой вариабельности компоновок лоскута, позволяющих закрыть практически любой дефект мягких тканей.
Клиническое наблюдение 4
Пациент Я, 30 лет, пострадал в результате ДТП, сбит автомобилем
Рисунок 8
Клиническое наблюдение 3
Примечание: 1 — дефект мягких тканей после некрэктомии, открытой репозиции перелома; 2 — вид конечности после пластики дефекта мягких тканей икроножным кожно-фасциальным лоскутом с осевым кровоснабжением; 3 — рентгенограмма правой конечности после наложения аппарата Илизарова, открытой репозиции перелома.
(рис. 10). Диагноз: «Открытый оскольчатый перелом обеих костей правой голени (3А по Гастилло-Ан-дерсену)». Находился на лечении в другом медицинском учреждении, где выполнены ПХО раны, стабилизация перелома в аппарате Или-зарова. Проводилось консервативное лечение раны, однако заживления добиться не удалось. Лечение больного осложнилось инфицированием и некрозом большебер-цовой кости на протяжении 6 см. После хирургической обработки раны, резекции некротизирован-ных участков большеберцовой кости образовался пострезекционный дефект мягких тканей в пределах 3-го уровня голени.
Больному выполнена пластика дефекта свободным реваскуляризи-рованным кожно-мышечным лоскутом из широчайшей мышцы спины. Больной уложен в положение на левый бок. Выполнен разрез кожи по переднему краю широчайшей мышцы спины (рис. 11: 3). Размечена кожная подушка треугольной формы, соразмерная дефекту. В области переднего края лоскута выделена торакодорзальная артерия (рис. 11: 4). Артерия выделена до нейро-сосудистых ворот лоскута. Лигированы ветви торакодор-зальной артерии. Выделен кожно-мышечный лоскут. Пересечение и лигирование сосудистой ножки лоскута у места отхождения от подмышечной артерии.
Ушивание донорской раны. Лоскут перемещен в область дефекта мягких тканей правой голени, подшит к коже. Анастомоз артерии лоскута с задней большеберцовой артерией конец в бок, комитант-ной вены лоскута с комитантной веной задней большеберцовой артерии конец в конец. Пуск кровотока, лоскут порозовел, капиллярная реакция отчетливая. Ушивание ран. Послеоперационный период без осложнений. Первичное заживление раны, замещение дефекта большеберцовой кости методом дистракционного остеогенеза по Илизарову.
Среди 52 пациентов с тяжелыми открытыми переломами костей голени, осложненными дефектами мягких тканей, 2 пациента (3,8 %) были с поверхностными дефектами
Рисунок 9
Анатомические ориентиры при выделении икроножного островкового кожно-фасциального лоскута
Примечание: а — разметка лоскута; б — первый разрез, идентифицирована малая подкожная вена; в — выделение малой подкожной вены и медиального кожного нерва голени у верхнего полюса лоскута; г — малая подкожная вена лигирована, пересечен медиальный кожный нерв голени, выделена полоска фасции, содержащая эти структуры; д — вид выделенного лоскута; 1 — точка ротации; 2 — длина ножки; 3 — малая подкожная вена; 4 — медиальный кожный нерв голени. 28
ПОЛИТРАВМА
Рисунок 10
Клиническое наблюдение 4
Примечание: 1 — дефект мягких тканей после резекции некротизированного участка большеберцовой кости, обработки раны правой голени; 2 — рентгенограмма правой голени; 3 — вид конечности после пластики дефекта мягких тканей свободным реваскуляризированным лоскутом из широчайшей мышцы спины; 4 — правая голень через 5 месяцев после операции.
Рисунок 11
Анатомические ориентиры при выделении лоскута из широчайшей мышцы спины
Примечание: а — линия разреза; б — выделен передний край широчайшей мышцы спины; в — выделена торакодорзальная артерия с комитантными венами, обнажены нейро-сосудистые ворота мышцы; г — выделен лоскут из широчайшей мышцы спины; 1 — плечо; 2 — угол лопатки; 3 — передний край широчайшей мышцы спины; 4 — торакодорзальная артерия с комитантными венами; 5 — зубчатая ветвь торакодорзальной артерии.
и 42 пациента (80,7 %) — с глубокими дефектами мягких тканей. Дефекты мягких тканей после резекции некротизированных участков большеберцовой кости отмечены у 8 пациентов (15,4 %). По величине у 35 пациентов (67,3 %) были дефекты мягких тканей в пределах одного уровня, у 17 пациентов (32,7 %) — более одного уровня.
16-ти пациентам операции по восстановлению мягкотканого покрова зоны перелома выполнены в первые часы после поступления больного (группа раннего закрытия),
17-ти пациентам — в сроки от 2 до 30 суток после поступления больного (промежуточная группа), у 19 пациентов — позже 30-х суток (группа позднего закрытия).
РЕЗУЛЬТАТЫ
У 46 пациентов (88,5 %) отмечено неосложненное заживление раны после закрытия дефекта мягких тканей лоскутом. Глубокое нагноение области перелома отмечено у 1 пациента (1,9 %) после транспозиции лоскута. Из осложнений, в 1 случае (1,9 %) отмечен тотальный некроз икроножного кожно-фасциального лоскута, в 2 случаях (3,8 %) — частичный некроз этого лоскута. В 1 случае (1,9 %) отме-
чен частичный некроз дистального отдела лоскута из медиальной головки камбаловидной мышцы. В 2-х случаях (3,8 %) отмечены нагноения в области забора лоскута из камбаловидной мышцы.
При анализе результатов лечения пациентов с тяжелыми отрытыми переломами мы отметили, что, чем раньше выполнена операция по закрытию дефекта мягких тканей, тем меньше вероятность развития хронического остеомиелита. В группе раннего закрытия хронический остеомиелит развился только у 2-х пациентов из 12 (16,6 %), в промежуточной группе — у 7 пациентов из 17 (41,2 %), в группе позднего закрытия — у 12 пациентов из 17 (70,8 %).
Быстрое восстановление мягких тканей позволяло применить больным внутренние фиксаторы перелома, что значительно улучшило функциональные результаты лечения. В группе раннего закрытия они применены у 11 больных (91,6 %), в промежуточной группе — у 8 больных (47 %), в группе позднего закрытия — только у 4-х пациентов (23,5 %).
Некроз и инфицирование обширных участков костной ткани не отмечены в группе раннего закрытия
дефектов мягких тканей, в промежуточной группе эти осложнения развились у 3 пациентов (17,6 %), в группе позднего закрытия — у 12 пациентов (70,6 %).
ОБСУЖДЕНИЕ
Быстрое восстановление мяг-котканого покрова у пациентов с тяжелыми открытыми переломами костей голени позволяет предотвратить инфицирование и гибель костной ткани в условиях открытой раны. Также транспозиция мышечного лоскута создает хорошо васкуляризированное окружение, ускоряющее консолидацию перелома. Для восстановления мягкотканного покрова зоны перелома на голени имеются большие возможности местных мышечных и кожно-фасциальных лоскутов. Используя эти лоскуты на голени, можно закрыть большинство дефектов, особенно в ранние сроки. Время закрытия дефекта мягких тканей играет очень большую роль в лечении больных с тяжелыми открытыми переломами костей голени, осложненными дефектами мягких тканей. При отсроченном восстановлении мягких тканей в открытой ране гибнут обширные участки костной ткани, что требу-
Таблица
Алгоритм выбора метода закрытия дефекта мягких тканей при открытом переломе костей голени
Глубина дефекта Величина дефекта Локализация (уровень) Применяемый лоскут
Поверхностный В пределах 1-го уровня I Свободный расщепленный кожный лоскут
II
III
IV
V
Более 1-го уровня
Глубокий В пределах 1-го уровня I Лоскуты из медиальной и латеральной головок икроножных мышц
II Лоскут из медиальной половины камбаловидной мышцы
III
IV Икроножный кожно-фасциальный лоскут
V
Более 1-го уровня Свободные реваскуляризированные кожно-мышечные лоскуты
Пострезекционный В пределах 1-го уровня I
II Лоскут из медиальной половины камбаловидной мышцы
III Свободные реваскуляризированные кожно-мышечные лоскуты
IV
V
Более 1-го уровня Свободные реваскуляризированные кожно-мышечные лоскуты
ет их резекции. При этом увеличивается объем дефекта мягких тканей за счет мертвого пространства после резекции кости, для закрытия которого требуется сложная и продолжительная пересадка свободного реваскуляризированного лоскута. Также при резекции образуется дефект большеберцовой кости, замещение которого сильно удлиняет сроки консолидации перелома. Описанные в статье методики транспозиции местных и свободных реваскуляризирован-ных лоскутов позволяют закрыть практически любой по величине, глубине и локализации дефект
Литература:
мягких тканей при тяжелом открытом переломе костей голени.
ВЫВОДЫ:
Основными лоскутами для закрытия дефектов мягких тканей при переломах костей голени являются местные лоскуты из медиальной и латеральной головок икроножной мышцы, лоскут из медиальной головки камбаловидной мышцы, икроножный кожно-фасциальный лоскут. В некоторых сложных случаях показано применение свободных реваскуляризированных лоскутов. Выбор оптимального лоскута зависит от величины, локализации
и глубины дефекта мягких тканей. Закрытие небольших по величине дефектов мягких тканей в пределах одного из пяти уровней голени возможно с помощью местных лоскутов. Для обширных дефектов мягких тканей протяженностью более одного уровня показано применение свободных реваскуляризи-рованых лоскутов. Оптимальным является раннее (в первые сутки после травмы) закрытие дефекта мягких тканей при тяжелом открытом переломе костей голени, так как это уменьшает вероятность инфицирования и гибели костной ткани и улучшает результаты лечения.
1. Court-Brown, C.M. The epidemiology of tibial fractures /C.M. Court-Brown, J. McBirnie //J. Bone Joint Surg. (Br). — 1995. — V. 77, N 3.
— P. 417-421.
2. Clough, T.M. Audit of open tibial diaphyseal fracture management at a district accident centre /T.M. Clough, R. Bale //Ann. R. Coll. Surg. Engl. — 2000. — V. 82, N 6. — P. 436-440.
3. Gustilo, R.B. Prevention of infection in the treatment of one thousand and twenty five open fractures of long bones /R.B. Gustilo, J.T. Anderson //J. Bone Joint Surg. (Am). — 1976. — V. 58, N 4. — P. 453-458.
4. Gustilo, R.B. Classification of type III (severe)open fractures relative to treatment and results /R.B. Gustilo, R.P. Gruninger, T. Davis //Orthopaedics. — 1987. — V. 10, N 12. — P. 1781-1788.
5. Godina, M. Early microsurgical reconstruction of complex trauma of the extremities /M. Godina //Plast. Reconstr. Surg. — 1985. — V. 78, N 12. — P. 285-292.
6. Tropet, Y. One-stage emergency treatment of open tibial shaft fractures with bone loss. Specifics and indications /Y. Tropet, P. Gar-buio, H.P. Coral //Ann. Chir. Plast. Esthet. — 2000. — V. 45, N 3. — P. 323-335.
7. Якоми, В.В. Раннее пластическое закрытие обширных гнойных ран васкуляризированными кожными лоскутами в условиях управляемой абактериальной среды: авторефераты диссертаций … канд. мед. наук /В.В. Якоми. — М., 1990.
— 28.с.
Сведения об авторах: Information about authors:
Шибаев Е.Ю., к.м.н., руководитель отделения неотложной пла- Shibaev E.Y., candidate of medical sciences, head of department
стической и реконструктивной хирургии, НИИ СП им. Н.В. Склифо- of emergency plastic and reconstructive surgery, Sklifosovsky Research
совского, г. Москва, Россия. Institute of Emergency Medicine, Moscow, Russia.
Иванов П.А., д.м.н., руководитель отделения множественной Ivanov P.A., PhD, head of department of multiple and concomitant
и сочетанной травмы, НИИ СП им. Н.В. Склифосовского, г. Москва, injury, Sklifosovsky Research Institute of Emergency Medicine, Moscow,
Россия. Russia.
Кисель Д.А., научный сотрудник, отделение неотложной пласти- Kisel D.A., researcher, department of emergency plastic and recon-
ческой и реконструктивной хирургии, НИИ СП им Н.В. Склифосовско- structive surgery, Sklifosovsky Research Institute of Emergency Medicine,
го, г. Москва, Россия. Moscow, Russia.
Неведров А.В., научный сотрудник, лаборатория транспланта- Nevedrov A.V., researcher, laboratory of cell transplantation and
ции клеток и иммунотипирования, НИИ СП им Н.В. Склифосовского, immunotyping, Sklifosovsky Research Institute of Emergency Medicine,
г. Москва, Россия. Moscow, Russia.
Адрес для переписки: Address for correspondence:
Неведров А.В., Большая Сухаревская пл., д. 3, г. Москва, 29090, Nevedrov A.V., Bolshaya Sukharevskaya sq., 3, Moscow, 29090, Rus-
Россия. sia.
НИИ СП им. Н.В. Склифосовского. Sklifosovsky Research Institute of Emergency Medicine.
Тел: 8 (495) 620-10-61; +7-916-271-2219 Tel: 8 (495) 620-10-61; +7-916-271-2219
E-mail: [email protected] E-mail: [email protected]
m
Как ускорить заживление переломов костей?
Большинство из нас сломало или сломает кость где-нибудь вдоль линии. Все мы знаем, что сломанная кость может удерживать вас и замедлять. Нет ничего более разочаровывающего, чем длительный процесс исцеления, когда мы стремимся вернуться к своим повседневным делам и любимым занятиям. Обеспечение безопасного и правильного заживления костей — задача номер один для вашего ортопеда. Однако есть несколько шагов, которые можно предпринять, чтобы безопасно ускорить заживление сломанной кости, и высококачественная программа физиотерапии, соответствующая травмам, занимает первое место в списке.
Как заживает сломанная кость?
По данным Американского колледжа хирургов стопы и голеностопного сустава, все сломанные кости проходят один и тот же трехэтапный процесс заживления:
- Воспаление начинается сразу после перелома, когда свертывание крови в месте перелома обеспечивает структурную стабильность для образования новой кости.
- Образование кости начинается в месте перелома с материала, называемого мягкой костной мозолью, состоящего из мягких тканей и хряща.
- Заключительная фаза, известная как ремоделирование кости, может длиться несколько месяцев, поскольку новая кость формируется и принимает свою прежнюю форму.
Как долго длится заживление костей?
По данным Американской академии хирургов-ортопедов, сроки зависят от возраста пациента, а также типа и местоположения перелома. Заживление может составлять от 6 недель или даже меньше при некоторых переломах предплечья и запястья до 6 месяцев при более серьезных переломах ног.
Кости детей обычно заживают быстрее, чем кости взрослых.
Как ускорить заживление перелома кости?
Существует ряд факторов, которые следует учитывать при поиске ускорения заживления сломанной кости:
- Иммобилизация: предотвращение движения костных фрагментов является важным фактором быстрого и безопасного заживления.Для иммобилизации кости часто используется гипсовая повязка, и в некоторых случаях ваш хирург может полагаться на другие варианты, включая винты, пластины или проволоку, чтобы удерживать кость на месте. Какую бы стратегию ни избрал ваш хирург, во время процесса заживления важно следовать указаниям врача, ограничивая движения и активность в соответствии с указаниями.
- Питание: Согласно исследованию 2017 года, опубликованному в Journal of Osteoporosis, дефицит определенных питательных веществ может повлиять на время, необходимое для заживления сломанной кости. Витамины и минералы, включая кальций и витамин D, необходимы для здоровья костей.Рацион, богатый этими питательными веществами, включая молочные продукты, зеленые овощи, жир печени трески, некоторые жирные сорта рыбы и яйца, может помочь улучшить здоровье костей и ускорить заживление.
- Избегайте курения и алкоголя: Курение и чрезмерное употребление алкоголя могут отрицательно сказаться на здоровье костей. Согласно тому же исследованию 2017 года, в случае перелома кости настоятельно рекомендуется бросить курить, а ограничение алкоголя также может помочь в заживлении.
- Лекарства: Расскажите своему ортопеду о рецептурных и безрецептурных лекарствах, которые вы принимаете, поскольку некоторые лекарства могут замедлить восстановление костей.
- Физиотерапия: Программа высококачественной физиотерапии является важным элементом ускорения процесса заживления и может начаться на ранней стадии.
Как физиотерапия способствует более быстрому заживлению?
Циркуляция необходима для восстановления костей, поэтому поддержание кровотока во время упражнений способствует заживлению костей. Это одна из причин, по которой физиотерапия так важна для безопасного и быстрого выздоровления. Ваш ортопед и физиотерапевт вместе разработают программу, которая поможет вам вылечить и восстановить силу и диапазон движений.
Ваша программа физиотерапии может начинаться с легких упражнений на диапазон движений, пока ваша кость все еще находится в гипсе. Это предохраняет руку или ногу от жесткости и помогает мышцам оставаться сильными, а также улучшает кровообращение. При травмах кисти и запястья так называемые упражнения на скольжение сухожилий, включающие движение большого пальца и пальцев, могут помочь сохранить эти сухожилия сильными и эластичными.
Физиотерапия также может помочь вам научиться безопасно двигаться, пока ваша кость неподвижна. Это способствует более быстрому заживлению и помогает избежать повторных травм.При переломах кисти или руки это может означать адаптацию движений в гипсе или повязке. При переломах ног ваш терапевт может помочь вам безопасно использовать костыли или трость, чтобы не перегружать заживающую кость.
В некоторых случаях ваш врач может порекомендовать электрическую стимуляцию, чтобы ускорить заживление костей, особенно в случае трудно заживаемого перелома. Исследования показывают, что эти устройства для неинвазивной электростимуляции могут стимулировать клеточные процессы, которые приводят к регенерации костей и помогают быстрее восстановить более сильные кости.Ваш физиотерапевт и ортопед могут сказать вам, подходит ли вам электростимуляция.
Лечение переломов костей в сельской ортопедии
В Countryside Orthopaedics лечение сломанных костей и эффективное выздоровление — одна из наших специализаций. Мы предлагаем превосходный уход от хирургии до послеоперационного ухода и терапии от наших первоклассных врачей, сертифицированных ассистентов врача и технологов-ортопедов, а также наш персонал комплексной физиотерапии и терапии рук.Наша цель — помочь вам восстановить силы и функции, быстро и безопасно восстановиться после перерыва, чтобы вы могли вернуться к занятиям любимым делом.
Сложных переломов | Orthopaedics Associates
28 июня 2019 г.
Переломы костей обычно классифицируются как простые или сложные. Простые (или закрытые) переломы — это когда нет разрыва кожи и, следовательно, нет обнажения кости за пределами тела. Сложные (или открытые) переломы — это когда кость либо прокалывает кожу, либо иным образом видна за пределами тела.
Наиболее частыми причинами сложных переломов являются падения, несчастные случаи, чрезмерное использование и остеопороз.
Все переломы — это серьезные травмы, особенно сложные, которые могут вызвать инфицирование. А если не лечить, переломы могут привести к необратимому повреждению близлежащих нервов и мышц. Если у вас сложный перелом, немедленно обратитесь за медицинской помощью и не пытайтесь самостоятельно лечить.
Признаки, диагностика и лечение сложных переломов
Если вы подозреваете, что получили сложный перелом, немедленно обратитесь за помощью.И в ожидании прибытия помощи избегайте лишних движений. Помните, что у вас открытая рана, и вы уязвимы для инфекции. Не пытайтесь выровнять сломанную кость. Подождите, пока это сделает за вас медицинский работник, иначе вы можете загрязнить рану и повредить пораженные ткани.
Признаки и симптомы
Сложный перелом либо проколол кожу, либо обнажил кость, что означает, что он чрезвычайно болезнен. Даже не пытаясь пошевелить травмированной частью тела, вы почувствуете постоянную боль при сложном переломе.Кроме того, возможно, вы не сможете переместить пораженный участок.
Диагностика
Диагностика сложного перелома включает медицинский осмотр врача, который, вероятно, также назначит визуализационные исследования, чтобы подтвердить степень перелома кости и наличие каких-либо других повреждений в этой области. Как правило, ваш врач скорой помощи назначает рентген и, возможно, МРТ или компьютерную томографию в случае сложного перелома.
Лечение
Лечение переломов костей обычно включает в себя репозицию перелома, то есть смещение сломанной кости.Это помогает кости в самом заживлении. Ваш врач может использовать хирургические винты, гвозди, металлические пластины и даже внешние фиксаторы (которые остаются вне тела), чтобы способствовать оптимальному заживлению сломанной кости.
После процедуры репозиции перелома вы, скорее всего, будете носить гипс, шину или скобу, которые будут иммобилизовать эту область на некоторое время после операции. Продолжительность иммобилизации зависит от тяжести травмы и от того, какая кость поражена. Но обычно это занимает от 2 до 8 недель.Возможно, вам также придется использовать вспомогательные устройства, например костыли, в зависимости от местоположения сломанной кости.
Одним из важнейших аспектов послеоперационного лечения переломов является физиотерапия, которая может помочь восстановить вашу силу, диапазон движений и функциональное движение после завершения периода иммобилизации.
Хирург-ортопед-травматолог в Кливленде, штат Огайо
Наши хирурги из компании Orthopaedic Associates обладают специальными навыками и опытом для диагностики и лечения широкого спектра травм опорно-двигательного аппарата, включая сложные переломы.
Специалисты по костям и суставам компании Orthopaedic Associates предоставляют нашим пациентам индивидуальный и внимательный уход. Мы заботимся о вас как можно лучше. Благодаря нашим многочисленным местоположениям вам будет удобнее приехать к нам, потому что мы знаем, что чрезвычайные ситуации не могут ждать!
Мы обслуживаем весь район Кливленда (как мы делаем это уже более 40 лет) и располагаем объектами в Вестлейке и Эйвоне, штат Огайо. Позвоните нам по телефону (440) 892-1440 , чтобы записаться на прием сегодня.
Перелом пилона | FootCareMD
Что такое перелом пилона?
Большеберцовая кость и малоберцовая кость — это кости голени. Переломы пилона — это травмы, которые возникают в нижнем конце большеберцовой кости и затрагивают несущую поверхность голеностопного сустава. Также может быть сломана малоберцовая кость. Эти травмы были первыми были описаны более 100 лет назад и остаются одной из самых сложных проблем для лечения хирургов-ортопедов.
Слово «пилон» происходит от французского и означает пестик.Пест — это орудие, используемое для дробления или истирания предметов. Это раздавливание описывает то, что происходит с большеберцовой и малоберцовой костями в голеностопном суставе из-за высокоэнергетического воздействия травмы.
Симптомы
Переломы пилона — очень болезненные и изнурительные травмы. Симптомы включают боль и неспособность держать ногу. Часто они приводят к явной деформации голеностопного сустава. Отек возникает быстро и может сопровождаться синяком.
Причины
Переломы пилона возникают, когда таранная кость (голеностопная кость) входит в ногу с такой силой, что кости ноги ломаются в голеностопном суставе.Распространенные причины переломов пилона — падение с высоты и автомобильные аварии.
Диагноз
Ваш хирург-ортопед стопы и голеностопного сустава изучит вашу историю болезни и проведет физический осмотр осмотр ноги и щиколотки. Результаты этого обследования помогут хирургу определить, как лучше лечить перелом пилона. Ваш хирург будет внимательно следить за другими травмами, которые могут присутствовать.
Кроме того, ваш хирург сделает рентгеновский снимок вашей ноги и лодыжки, чтобы увидеть, насколько сильно сломаны большеберцовая и малоберцовая кость.Кости могут быть сломаны в нескольких местах. Хирург также может сделать компьютерную томографию вашей лодыжки, чтобы увидеть все сломанные области большеберцовой кости.
и малоберцовая кость.
Лечение
Некоторые переломы пилона не нуждаются в хирургическом лечении. Обычно это низкоэнергетические повреждения большеберцовой и малоберцовой костей голеностопного сустава. Кости сломаны, но просто смещены, и эти травмы, как правило, менее серьезны. Эти низкоэнергетические переломы пилона можно лечить с помощью гипсовой повязки.
Большинство переломов пилона имеют множественные переломы. Часто наблюдаются большие расстояния между сломанными фрагментами и нестабильность большеберцовой и малоберцовой костей в голеностопном суставе. Эти сломанные кости часто нуждаются в хирургическом вмешательстве.
Целью хирургии перелома пилона является восстановление выравнивания и стабильности, а также заживление большеберцовой и малоберцовой кости в голеностопном суставе. После того, как переломы зажили, цель состоит в том, чтобы восстановить подвижность и силу вашей лодыжки.
Специальная техника
Операция при переломе пилона обычно выполняется в два этапа для защиты кожи и мягких тканей.Хирурги-ортопеды обычно не делают разрезы на участках поврежденной кожи, потому что это может привести к проблемам с заживлением ран. Хирургам часто приходится ждать до тех пор, пока мягкие ткани пациента не улучшатся, прежде чем можно будет делать разрезы. Заметным исключением может быть открытый перелом, когда кость проникла через кожу во время первоначального перелома кости.
Первая стадия
Во многих случаях первым этапом лечения переломов пилона является хирургическое наложение внешнего фиксатора на ногу пациента.Этот фиксатор представляет собой раму, устанавливаемую снаружи ноги, которая удерживает ногу и лодыжку в правильном положении.
Это позволяет как пациенту, так и хирургу регулярно осматривать мягкие ткани голени и голеностопа без частой смены шины. Перелом малоберцовой кости можно лечить одновременно с установкой внешнего фиксатора. Эта часть процедуры известна
как открытая репозиция и внутренняя фиксация малоберцовой кости (ORIF).
После первой операции может пройти несколько недель, прежде чем мягкие ткани пациента улучшатся и нога будет готова ко второму этапу хирургического лечения.Эта задержка может расстраивать пациента, но может потребоваться свести к минимуму риск проблема заживления ран. Ожидание не влияет на общий результат. В некоторых случаях внешний фиксатор используется в качестве окончательного лечения и остается на месте от многих недель до месяцев. Пациентов часто просят поднять ногу, чтобы быстро уменьшить отек для подготовки ко второму этапу.
Второй этап
Второй этап хирургического лечения — удаление внешнего фиксатора и фиксация перелома большеберцовой кости пластинами и винтами.Малоберцовая кость также может получить ORIF, если она не была зафиксирована на первом этапе.
При хирургическом наложении внешнего фиксатора на ногу пациента стальные штифты помещаются в большеберцовую кость намного выше перелома, а также в пяточную (пяточную) и стопную (плюсневые) кости намного ниже перелома. Штифты вводятся через небольшие надрезы. которые минимизируют повреждение мягких тканей. Они прикрепляются к металлическим пруткам снаружи кожи. Внешний фиксатор помогает удерживать ногу и лодыжку в правильном положении, в то время как мягкие ткани пациента улучшаются.
Малоберцовая кость может быть зафиксирована одновременно, если кожа не повреждена. ORIF сломанной малоберцовой кости включает открытый разрез над костью. Сломанные фрагменты собирают вместе и удерживают на месте металлической пластиной и винтами. Особое внимание уделяется восстановить длину малоберцовой кости. Затем разрез послойно сшивают. Глубокие ткани над костью закрываются швами, а кожа закрывается швами или скобами.
Следующий шаг — ORIF большеберцовой кости.Этот шаг может быть отложен на несколько дней или даже недель после первой операции. Разрезы обычно находятся на передней или внутренней стороне щиколотки. Другие разрезы могут быть сделаны в зависимости от травмы. В сломанные фрагменты собираются вместе и удерживаются на месте металлическими пластинами и винтами. Особое внимание уделяется восстановлению формы и устойчивости голеностопного сустава. Малоберцовая кость может быть зафиксирована с помощью ORIF, если она ранее не лечилась. Надрезы затем сшиваются. Внешний фиксатор обычно удаляется, и на ногу накладывается шина.Это включает в себя плиты гипса, которые накладываются на заднюю и боковые части ноги, лодыжки и ступни. Особое внимание уделяется амортизации ноги соответствующим обивка.
Восстановление
Часто для заживления переломов большеберцовой и малоберцовой костей требуется 3–6 месяцев. Пока кости полностью не заживут, ногу и лодыжку пациента нельзя подвергать стрессу или чрезмерной работе. Повышение активности слишком рано до заживления большеберцовой и малоберцовой костей может поставить под угрозу восстановление и, в конечном итоге, заживление кости.
Хирург также должен запланировать регулярные визиты для наблюдения за заживлением перелома и, соответственно, для повышения активности пациента. У многих хирургов есть специальный график, по которому пациенты могут посещать их в офисе для послеоперационного наблюдения до тех пор, пока не будет проведен пилон. перелом полностью зажил.
Первое послеоперационное посещение пациента обычно происходит примерно через две недели после операции. Шина снимается и осматривается нога пациента. Швы / скобки удаляются, если разрезы заживают хорошо.При более сильном отеке ноги хирург может подождать дольше перед снятием швов / скоб. Для подтверждения того, что переломы большеберцовой и малоберцовой костей остались на месте, делают рентгеновские снимки голени и голеностопного сустава. Затем ногу помещают в гипс или съемный ботинок.
Пациенты обычно ежемесячно наблюдались у своего хирурга. Во время каждого из этих регулярных посещений хирург проверяет мягкие ткани ноги пациента, кости и голеностопный сустав. Мягкие ткани проверяются на наличие отеков и проблем с ранами, а кости проверяются на рентгеновских снимках на предмет прогрессирования заживления.Голеностопный сустав проверяется на подвижность, прочность и устойчивость.
Пациентам не разрешается выдерживать вес на прооперированной ноге до происходит полное заживление большеберцовой и малоберцовой костей. Пациентам не разрешается держать вес на ноге в послеоперационной шине. Пациентам не разрешается держать какой-либо груз на прооперированной ноге до тех пор, пока не будет доказано заживление кости. Этот период без нагрузки приходится на ногу в гипсе или ботинке.Обычно для того, чтобы увидеть начальное заживление кости на рентгеновских снимках, требуется 6–12 недель.
Пока большеберцовая и малоберцовая кости пациента заживают при каждом последующем посещении, можно постепенно увеличивать нагрузочную способность в защитном ботинке. В конечном итоге пациенты могут снять обувь и постепенно возобновить занятия в обычной обуви.
Время до полного заживления кости при переломе пилона обычно наступает через 3–6 месяцев после операции, но для полного восстановления после травмы пациентам часто требуется 12 месяцев или более.Это серьезные травмы лодыжки. Большинство пациентов не возвращаются к прежним функция, которую они имели до травмы. У пациентов часто возникают остаточные боли, отек, скованность и слабость даже после заживления большеберцовой и малоберцовой костей. Некоторым пациентам может потребоваться физиотерапия, чтобы помочь в их выздоровлении.
Риски и осложнения
Ранние потенциальные осложнения — это проблемы, которые могут возникнуть в течение первых нескольких недель после операции. Многие из них связаны с раной, будь то проблемы с заживлением или инфекция.Некоторые из них — поверхностные проблемы или инфекции, которые можно улучшить. с уходом за ранами и пероральными антибиотиками. Могут возникнуть более глубокие раневые проблемы или инфекции, которые являются более серьезными. Эти проблемы часто требуют дальнейшего хирургического вмешательства или более сильных антибиотиков для устранения инфекции.
Другие возможные осложнения могут возникнуть в течение нескольких месяцев после операции. Многие из них связаны с трудностями с заживлением костей в местах перелома. У некоторых пациентов наблюдается «отсроченное сращение», при котором кости в конечном итоге заживают, но на это уходит больше времени, чем шесть месяцев на это.Многие отсроченные союзы можно улучшить, обездвиживая ногу и ограничивая полную активность на более длительный период времени, необходимый для заживления. Некоторые хирурги могут рекомендовать пациенту использовать костный стимулятор. Это съемное устройство который надевается на ногу пациента и использует ультразвук или электрические импульсы для стимуляции заживления костей.
Другая потенциальная проблема — несращение. Это когда кости полностью не заживают. Некоторые несращения развиваются, когда кровоснабжение костей было нарушено из-за травмы.Другие несращения возникают, если между сломанными частями слишком много движения. кости. Некоторые из них можно рассматривать так же, как отложенные союзы. Другим несращениям может потребоваться операция. Операция по лечению несращения зависит от ситуации человека. Это может включать такие процедуры, как добавление здоровой кости из других части тела или химические вещества, способствующие заживлению костей.
Долгосрочные осложнения могут возникнуть через много лет после заживления перелома пилона пациента. Наиболее часто встречается артрит голеностопного сустава .Восстановление выравнивания большеберцовой и малоберцовой костей и голеностопного сустава снижает вероятность развития артрита голеностопного сустава у пациентов. Однако хрящ на большеберцовой кости, который помогает амортизировать голеностопный сустав, может быть необратимо поврежден во время первоначальной травмы. Артрит может вызвать боль, отек, скованность и слабость в ноге и лодыжке.
Часто задаваемые вопросы
Если моя лодыжка подвержена риску развития артрита из-за самого перелома пилона, зачем мне делать операцию?
Это правда, что ваша лодыжка подвержена риску развития артрита после перелома пилона, но есть вероятность
Артрит голеностопного сустава обычно реже при хирургическом лечении по сравнению с нехирургическим лечением.Хирургия дает преимущество в том, что отломанные куски большеберцовой и малоберцовой костей снова соединяются. Шансы на развитие артрита снижаются, если форма
сустав восстанавливается, чем если бы сустав заживал в ненормальной форме без хирургического вмешательства.
Нужно ли когда-либо удалять имплантаты, зафиксировавшие перелом пилона?
Существует очень мало причин для удаления каких-либо внутренних пластин или винтов с большеберцовой и малоберцовой костей. Одна из причин — болезненные ощущения после перелома.
исцелен.Это предполагает операцию на ноге, чтобы их вытащить. Другой причиной удаления имплантата может быть заражение. Это может произойти во время заживления перелома или после того, как он уже зажил. Лечение инфекции может быть очень
сложный и зависит от вашей конкретной ситуации.
Могу ли я что-нибудь сделать для улучшения заживления костей?
Что помогает вашей большеберцовой и малоберцовой костям лучше всего зажить после операции по перелому пилона, так это послеоперационные инструкции вашего хирурга.Слишком быстрое продвижение активности
операция может поставить под угрозу имплантаты, фиксирующие кости и, в конечном итоге, заживление кости. После операции хирург должен ограничить пациента определенными способами, чтобы кости зажили должным образом.
Есть несколько способов улучшить шансы на правильное заживление голеностопного сустава и костей. Диета с низким содержанием белка может привести к замедлению заживления костей и ран. Увеличение потребления кальция и витамина D может помочь в заживлении костей.Принимая рекомендованную суточную дозу обоих препаратов (от 1000 до 1200 мг кальция и от 600 до 800 МЕ витамин D) может помочь вашему организму выздороветь. До 2000 мг кальция в день может помочь заживлению сломанных костей.
Употребление алкогольных напитков должно быть ограничено до двух порций в день. Следует полностью прекратить курение сигарет и сигар, они могут нанести вред костям и заживлению ран .
Оригинальная статья Джамала Ахмада, MD
Последний раз проверял Glenn Shi, MD, 2018
Сложный перелом | Открытый перелом
Что такое сложный перелом?
Сложный перелом (также известный как «открытый перелом») — это перелом кости, который сопровождается разрывами кожи, в результате чего сломанные концы кости вступают в контакт с внешней средой.Обычно это вызвано переломом кости, пронизывающим кожу во время сильной травмы, и чаще всего поражает голень, но может произойти в любой части конечностей.
Тяжесть сложного перелома зависит от множества факторов, таких как степень повреждения кости и окружающих мягких тканей (мышцы, сухожилия, связки и т. Д.), Степень загрязнения раны почвой, жиром, песком и т. Д. .., и есть ли какое-либо нарушение основных кровеносных сосудов в этой части тела.
Чем опасен сложный перелом?
Сложные переломы являются неотложными ситуациями из-за высокого риска инфицирования, повреждения тканей и осложнений при заживлении. Все высокоэнергетические переломы, включая сложные переломы, подвержены риску другого серьезного сопутствующего состояния, называемого синдромом компартмента.
Инфекция
Открытые высокоэнергетические переломы инфицируются гораздо чаще, чем аналогичные закрытые переломы. Помимо опасений по поводу инфекции, сложные переломы подвержены высокому риску из-за несвоевременного заживления или необходимости дополнительной хирургической операции для ускорения заживления.
Компартмент-синдром
Синдром компартмента — это неотложная медицинская помощь, при которой поврежденная мышечная ткань раздувается до такой степени, что опухоль повреждает саму мышцу, а также другие прилегающие ткани — чаще всего нервы. Набухшая мышца зажата внутри тканевого отсека, называемого фасцией, который не может растягиваться, чтобы уменьшить давление. При повышении давления все ткани внутри отсека повреждаются. Если синдром компартмента не лечить, ткани могут подвергнуться некрозу (смерти) и вызвать необратимую потерю функции задействованных мышц и нервов.Лечение компартмент-синдрома — это экстренная операция, называемая фасциотомией, которая снимает повышенное давление в пораженном мышечном компартменте.
Может ли сложный перелом быть опасным для жизни?
Сложный перелом изолированно может быть опасным для жизни только в редких случаях, например, если сломанная кость повреждает крупный кровеносный сосуд и своевременная медицинская помощь недоступна. Смертность, связанная с переломами, обычно связана с травмами других важных органов, таких как мозг, легкие и печень.Если не лечить должным образом, открытые переломы могут привести к нелетальным долгосрочным осложнениям, таким как инфекция костей и проблемы с правильным заживлением костей.
Скорая помощь
Пациентов с открытыми переломами по возможности следует доставить на машине скорой помощи в ближайший травматологический центр, чтобы начать соответствующее лечение. Рана должна быть осмотрена и перевязана, и пациент должен как можно скорее получить антибиотики, чтобы минимизировать риск заражения.Точно так же перелом следует оценить с помощью рентгена и зафиксировать.
Ортопедическая травматологическая служба HSS регулярно занимается лечением пациентов с открытыми переломами. Наши пациенты проходят обследование с головы до ног, так как часто возникают сопутствующие травмы других частей тела. Хирурги-ортопеды-травматологи работают в тесном сотрудничестве с хирургами-травматологами, нейрохирургами, пластическими хирургами и анестезиологами, по мере необходимости, для оказания травмированным пациентам наилучшего ухода и снижения риска осложнений.
Как лечат сложные переломы?
После оказания всей вышеописанной неотложной помощи пациенты с сложными переломами доставляются в операционную для более тщательной очистки и промывания раны, а также для удаления поврежденных тканей, которые могут загрязнить рану.
Если нет других неотложных процедур, которые необходимо выполнить, например фасциотомия при компартмент-синдроме, после этого ухода за острой раной будет проведена хирургическая коррекция костей.Перелом временно или окончательно стабилизируется в исходных условиях операционной. Обычно это включает в себя открытую репозицию (выполнение разреза для доступа к кости или костей и их выравнивание вручную) с последующей внутренней или внешней фиксацией.
Переднезадний (спереди назад) и боковой (вид сбоку) рентгеновские снимки выровненных бедренных и большеберцовых костей через год после операции.
Под фиксацией понимается использование стержней, проволок, штифтов, винтов и / или пластин, которые удерживают кость в правильном положении во время заживления.В зависимости от тяжести раны могут потребоваться дополнительные процедуры по лечению раны (дополнительная очистка и / или кожные или мышечные трансплантаты для покрытия раны).
Что делать, если у человека сложный перелом?
Сначала вызовите скорую помощь, чтобы безопасно доставить пациента в ближайшую больницу. В ожидании прибытия помощи держите пациента в как можно более неподвижном состоянии. Излишнее движение увеличивает боль и повреждение тканей.
Не пытайтесь выровнять пораженную конечность (руку, ногу, палец и т. Д.).) если кость сломана без присутствия обученного медицинского персонала, у которого есть необходимые принадлежности для шинирования. Неправильное обращение может привести к загрязнению раны и дальнейшему повреждению.
Постарайтесь, чтобы пораженная конечность была как можно более чистой. Если возможно, наложите на рану влажную стерильную марлю. По крайней мере, следует защитить рану от контакта с землей или нечистыми поверхностями.
Как предотвратить сложный перелом?
Хотя не всех несчастных случаев или спортивных травм можно избежать, всегда важно соблюдать меры предосторожности и носить защитное снаряжение во время высокоэнергетических занятий спортом (таких как езда на велосипеде, скейтбординг, катание на лыжах или сноуборде).В дополнение к типичному шлему, чтобы избежать травм головы, фигуристы и скейтбордисты должны носить защиту, такую как накладки на локти, колени и запястья, а участники мотоспорта (мотоцикл, снегоход) должны носить кожу или другую подходящую защитную подкладку.
Назад в игру Истории пациентов
сломанных костей (для родителей) — Nemours Kidshealth
Что такое сломанная кость?
Сломанная кость, также называемая переломом, — это перелом части или всей кости.
Как случаются переломы костей?
Большинство переломов костей у детей случается при падении. Несчастный случай или занятия спортом также могут привести к переломам костей.
Какие виды переломов костей?
Типы переломов костей включают:
Каковы признаки и симптомы перелома кости?
Признаки перелома зависят от типа перелома и пораженной кости. Всегда больно сломать кость. Также могут быть отеки и синяки.Травмированный участок может быть трудно перемещать и использовать.
Иногда наблюдается деформация — это означает, что часть тела выглядит искривленной или отличается от того, что было до травмы.
Как диагностируют переломы костей?
Врачи назначают рентген, если считают, что сломана кость. Рентген обычно может показать, есть ли разрыв, где он находится и тип разрыва.
Как лечат переломы костей?
Врачи лечат большинство переломов с помощью гипса, шины или корсета.Это удерживает сломанную кость от движения, пока она заживает. Даже сломанные кости, которые не совпадают (называемые смещенными), часто со временем заживают.
Иногда смещенные кости возвращаются на место до наложения гипса, шины или корсета. Это делается с помощью процедуры, называемой уменьшением . Это также называется «закреплением кости».
Есть два типа скидок:
- Закрытая редукция. Это делается в отделении неотложной помощи или операционной после того, как ребенок получит лекарство для облегчения боли.Хирург возвращает кости в правильное положение. Разрез (надрез) не требуется.
- Открытая редукция. Операция проводится по поводу более сложной травмы. Это происходит в операционной под общим наркозом. Хирург делает разрез и перемещает кости в нужное положение. Хирургические пластины, винты или проволока могут удерживать кости на месте.
Как заживают кости?
В первые дни после перелома в организме образуется тромб (или
гематома) вокруг сломанной кости.Это защищает кость и доставляет клетки, необходимые для заживления.Затем вокруг сломанной кости образуется область заживающей ткани. Это называется . мозоль . Он соединяет сломанные кости вместе. Сначала он мягкий, затем становится все твердее и сильнее в течение следующих недель.
Новая кость образуется через несколько недель или месяцев после перерыва, но полное заживление может занять больше времени.
Как я могу помочь своему ребенку?
По мере того, как ваш ребенок восстанавливается после перелома, убедитесь, что он или она:
- придерживается здоровой диеты, содержащей много кальция и витамина D
- хорошо ухаживает за гипсовой повязкой или шиной
- следует указаниям врача по отдыху и / или выполнению любых упражнений
- посещает все контрольные приемы
Взгляд вперед
Сломанные кости — обычное дело в детстве.При правильном лечении сломанная кость обычно хорошо заживает. Помогите своему ребенку следовать рекомендациям врача. Через несколько месяцев ваш ребенок вернется к тому, чем он занимался до травмы.
ТРАВМА ПОЛА ДЖОРДЖА: Weiss Orthopaedics: Ортопедические хирурги
ПРЕДУПРЕЖДЕНИЕ : Этот пост содержит ОЧЕНЬ ГРАФИЧЕСКИЕ ИЗОБРАЖЕНИЯ , имейте в виду
Перелом большеберцовой кости Пола Джорджа показывает нам очень редкую, но тяжелую баскетбольную травму.
В то время как я уверен, что мало кто действительно смотрел в прямом эфире игру внутрикомандной схватки USA Basketball, многие из вас, несомненно, уже видели ужасающую видеозапись, на которой нападающий Indiana Pacers Пол Джордж втыкает ногу в основание стойки щита, в результате чего его большеберцовая кость или кость голени сломаться и согнуться под углом 90 градусов.
У Пола открытый (также называемый сложным) перелом большеберцовой и малоберцовой костей, и ему была сделана срочная операция, чтобы исправить это.Открытый перелом означает, что кости проникли в кожу и подверглись воздействию наружного воздуха. Это увеличивает риск заражения по сравнению с закрытым переломом. Его операция включала очищение ран на ногах, а затем его хирург вставил титановый стержень в большеберцовую кость. Большеберцовая кость — очень прочная кость, но сильна только внешняя часть кости; внутренняя часть наших костей, где находится костный мозг, на самом деле довольно мягкая. Поэтому его хирург сделал разрез чуть ниже колена, сделал небольшое отверстие в кости наверху большеберцовой кости и вставил стержень размером с ваш мизинец на всю длину большеберцовой кости.Чтобы еще больше стабилизировать перелом, он, вероятно, также вставил дополнительные винты выше и ниже перелома, прямо через кость и стержень.
(примечание: это не настоящие рентгеновские снимки Пола Джорджа)
Хотя это относительно редкая травма, многие из вас также помнят почти идентичную травму звезды баскетбола Louisville Cardinal Кевина Уэра в апреле прошлого года во время регионального финала NCAA March Madness Midwest Regional.
Ужасность изображений наводит на мысль, что это, должно быть, травмы, завершающие карьеру.К счастью, обычно это не так. Без других осложнений эти переломы могут полностью зажить через четыре-шесть месяцев. Конечно, реабилитация с восстановлением диапазона движений и силы занимает гораздо больше времени. Хотя Пол Джордж наверняка пропустит баскетбольный сезон 2014–2015 годов, надеюсь, мы сможем вернуться к очень высокому уровню игры.
На самом деле, многие считают, что перелом большеберцовой кости потенциально менее разрушителен для карьеры спортсмена, чем травма связки, например разрыв передней крестообразной связки (ACL) или задней крестообразной связки (PCL).Травмы мягких тканей заживают гораздо дольше, чем переломы, и часто не обеспечивают полного восстановления из-за постоянной нестабильности колена. Несмотря на такие выдающиеся личности, как Адриан Петерсон, спортсмену обычно требуется два года, чтобы оправиться от серьезной травмы связок, если она вообще восстановилась.
Итак, хотя перелом большеберцовой кости Джо Тайсмана завершил его карьеру еще в 1985 году, современные технологии и методы лечения этих серьезных травм предлагают спортсменам гораздо больше шансов на выздоровление и возвращение в спорт
Ортопедия при переломах стопы и лодыжки, WakeMed Health & Hospitals, Raleigh & Wake County, NC
Стопа и лодыжка состоят из 30 костей! Это множество мелких костей, которые изнашиваются, когда мы ходим, карабкаемся и бегаем по много часов каждый день.Неудивительно, что почти у всех случается стрессовый перелом или какой-то перелом стопы, лодыжки или пальцев ног. С возрастом кости также могут ослабевать, что делает их еще более уязвимыми.
Голеностопный сустав
Голеностопный сустав состоит из трех костей — большеберцовой кости (голени), малоберцовой кости (небольшой кости в нижней части голени) и таранной кости (небольшой кости, которая находится между пяточной костью и большеберцовой и малоберцовой костью). Большеберцовая и малоберцовая кости разделены на области:
Большеберцовая кость — медиальная лодыжка находится внутри большеберцовой кости; задняя лодыжка находится на задней части большеберцовой кости
Малоберцовая кость — латеральная лодыжка находится на конце кости
Когда вы сломаете лодыжку, ваш врач назначит ваш перелом в зависимости от области травмы.Вы также можете сломать весь сустав в месте соединения трех костей или сустав между большеберцовой и малоберцовой костью.
Пациенты с переломом лодыжки обычно сразу же испытывают отек, синяк и не могут перенести вес на ступню / лодыжку. Поломки случаются в результате падения, автомобильной аварии, спотыкания или выкручивания голеностопного сустава.
Как лечить сломанную лодыжку?
Лечение перелома зависит от тяжести, местоположения, стабильности сустава и наличия связок.Если перелом можно стабилизировать и рентген не указывает на серьезную деформацию или раздробленный фрагмент кости, плавающий внутри сустава, хирург-ортопед может порекомендовать наложение шины или гипсовой повязки на голеностопный сустав на несколько недель. Рентген будет сделан через несколько недель, чтобы убедиться, что кость заживает на месте.
Если лодыжка нестабильна, кость не на своем месте и не может быть перестроена, или если поражено несколько костей (наряду с травмой связки), ваш хирург, скорее всего, порекомендует хирургическое вмешательство.В этих случаях ремонт зависит от травмы. Во время операции любые сломанные кости будут выровнены, фрагменты сустава удалены, а поврежденные связки восстановлены. В большинстве случаев хирург будет использовать булавки, винты или стержни, чтобы удерживать кость на месте во время ее заживления.
Восстановление после перелома лодыжки
Восстановление после перелома лодыжки часто занимает много времени и требует терпения. По крайней мере, на заживление костей уходит шесть недель, а при поражении связок — месяцы для полного выздоровления.Пациенты, у которых есть простой перерыв без операции, смогут вернуться к нормальной деятельности примерно через три-четыре месяца. Пациенты, перенесшие хирургическое вмешательство, выздоравливают дольше.
Ваш хирург-ортопед почти во всех случаях пропишет физиотерапию. Важно, чтобы вы научились использовать лодыжку и сохранять ее подвижной. Укрепление мышц, окружающих лодыжку, предотвратит будущие проблемы и обеспечит поддержку голеностопному суставу. Если вам наложили шину или гипс, ваш хирург может порекомендовать вам носить бандаж для дополнительной поддержки при занятиях спортом.
После любого перерыва последующие рентгеновские снимки и приемы к хирургу-ортопеду имеют решающее значение для долгосрочного успеха. Если перелом не заживает должным образом, у вас может развиться так называемое нарушение сращения, когда кость сместилась и не заживает. Это приводит к неравномерному заживлению и может привести к артриту сустава.
Стопа и пальцы ног
Стопа и пальцы ног могут страдать от простых стрессовых переломов до более серьезных переломов в передней части стопы и пятки.Лечение зависит от тяжести и локализации перелома.
Переломы передней части стопы
Самым распространенным переломом верхней части стопы является стрессовый перелом. Часто хирурги-ортопеды лечат спортсменов, в частности танцоров, бегунов и гимнастов, от этих трещин на стопе, поскольку они связаны с сильными и частыми ударами, но у любого человека может быть стрессовый перелом. Все, что нужно, — это упасть вам на ногу банкой с супом или ошибиться при спуске по лестнице. Пожилые люди, страдающие остеопенией или остеопорозом, подвержены большему риску этих типов переломов.По этой причине у женщин чаще возникают стрессовые переломы.
Наиболее частыми участками стрессовых переломов являются вторая и третья кости (плюсневые кости) стопы. У вас также могут быть стрессовые переломы пятки, малоберцовой кости или ладьевидной кости (кость в средней части стопы).
Каковы симптомы и лечение стрессового перелома?
Большинство пациентов сообщают, что симптомы появляются постепенно и обостряются, когда они встают на ноги. Общие симптомы включают:
- Боль при ходьбе, стоянии или беге, усиливающаяся в течение дня, но уменьшающаяся после отдыха
- Припухлость или болезненность в верхней части стопы или лодыжки, а иногда и синяки
Первый шаг в лечении стрессового перелома — прекратить делать то, что вызывает боль.Хотя сначала у вас может быть простой стрессовый перелом, повторное давление и удары по стопе могут привести к полному перелому костей. Ваш хирург-ортопед может осмотреть и провести тесты для подтверждения диагноза. Большинство стрессовых переломов лечат консервативно и не требуют хирургического вмешательства.
В течение шести-восьми недель ваш хирург порекомендует вам дать ноге отдохнуть, приложить пакеты со льдом, чтобы уменьшить отек, принять нестероидные противовоспалительные препараты и надеть защитную обувь.Одно из наиболее частых мест перелома — пятая плюсневая кость — на внешней стороне стопы. Заживление этой области занимает больше времени, поэтому хирург может забросить ногу, чтобы обеспечить полное заживление. В это время вы будете на костылях. Через пару месяцев вам может быть разрешено возобновить некоторые упражнения, но вы можете принять участие в занятиях с меньшим воздействием, например плаванием или катанием на велосипеде.
В редких случаях для восстановления стрессового перелома требуется хирургическое вмешательство. Это включает в себя введение булавки, винта или пластины, чтобы удерживать мелкие кости стопы или кости на месте, чтобы обеспечить заживление.
Сломаны пальцы ног
В большинстве случаев сломанные пальцы ног являются результатом травмы или травмы, например, падения предмета на ногу. Симптомы включают боль, отек, синяки, онемение и затруднения при ходьбе. Если вы уроните острый предмет на палец ноги, вы можете повредить кожу, вызвать кровотечение и открытую рану. Очень важно лечить палец ноги, потому что любая травма сустава, которая не заживает должным образом, может привести к развитию артрита или деформации.
Ваш хирург-ортопед может определить степень разрыва, осмотрев и сделав рентгеновский снимок вашей стопы.Большинство пальцев ног заживают за шесть-восемь недель. В течение этого времени ваш врач порекомендует вам приподнять ступню, заморозить место и как можно больше держаться подальше от ступни. Иногда врач делает так называемое тейпирование, когда травмированный палец ноги прикрепляют к прилегающему пальцу для дополнительной поддержки во время заживления. Если на рентгеновских снимках видно соединение или более полный разрыв пальца ноги, возможно, вам придется сделать операцию по восстановлению размещения.
Переломы пятки
Когда вы попали в лобовое столкновение или упали с высоты, вы можете сломать пяточную кость.Это очень болезненный и изнурительный перерыв, который требует длительного восстановления. Почти всем пациентам требуется операция, чтобы убедиться, что кость зажила должным образом.
Какие бывают типы переломов пятки и как их лечить? Переломы пятки классифицируются в зависимости от тяжести травмы, которая напрямую связана с силой перелома. К видам переломов относится устойчивый перелом, не включающий смещения пятки. Смещенные переломы означают, что не только пятка сломана, но и не выровнена.При открытых переломах разрыв происходит через кожу. Закрытые переломы не повреждают кожу, но пятка сильно травмирована. Оскольчатые переломы включают три или более перелома пятки, в результате чего стопа становится нестабильной.
Все эти переломы вызывают боль, синяки, отеки и невозможность перенести тяжесть на стопу. Для устранения разрыва — с целью восстановления нормального положения пяточной кости — требуется операция. Если ваша пятка не была смещена, ваш хирург может наложить гипс и дать ей зажить в течение шести-восьми недель.По истечении этого времени вам сделают дополнительный рентгеновский снимок, чтобы убедиться в правильном положении пятки. Если во время перелома ваша пятка сдвинута с места, рекомендуется операция. Если перелом не открыт, ваш хирург-ортопед может посоветовать подождать, пока часть опухоли не исчезнет. Немедленная операция рекомендуется при всех открытых переломах и в случаях, когда ахиллово сухожилие отслоилось от кости.
Два типа хирургии перелома пятки
Хирурги-ортопеды в штате WakeMed проводят две восстановительные процедуры:
- Открытая репозиция / внутренняя фиксация — Потерянные костные фрагменты удаляются из области, а пятка возвращается в исходное положение с помощью пластин и винтов.
- Чрескожная фиксация винтами — Эта минимально инвазивная процедура выполняется через серию небольших разрезов, когда большие части пятки возвращаются на место и вставляются винты, чтобы удерживать их вместе.
Восстановление после операции включает отдых, прием обезболивающих для снятия дискомфорта, воздержание от ног в течение нескольких месяцев, а также физиотерапию и упражнения для улучшения диапазона движений. Как только вы освободитесь, чтобы перенести вес на ногу, вам может потребоваться сначала использовать трость или специальный ботинок.
