ПЕРИОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ АОРТОКОРОНАРНОГО ШУНТИРОВАНИЯ В ЗАВИСИМОСТИ ОТ ДЛИТЕЛЬНОСТИ ПЕРИОДА ОТ НАЧАЛА ОСТРОГО ИНФАРКТА МИОКАРДА | Опубликовать статью ВАК, elibrary (НЭБ)
Дембеле А.1, Пастухова Н.К. 2
1Аспирант, 2Доктор медицинских наук, Санкт-Петербургский государственный педиатрический медицинский университет, Россия.
ПЕРИОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ АОРТОКОРОНАРНОГО ШУНТИРОВАНИЯ В ЗАВИСИМОСТИ ОТ ДЛИТЕЛЬНОСТИ ПЕРИОДА ОТ НАЧАЛА ОСТРОГО ИНФАРКТА МИОКАРДА
Аннотация
В статье рассматриваются – периоперационные осложнения аортокоронарного шунтирования (АКШ), выполненного в разные периоды от начала инфаркта миокарда.
Ключевые слова: Аортокоронарное шунтирование (АКШ), осложнения.
Dembele A.1, Pastukhova N. C .2
1Postgraduate student, 2Doctor of Medical Sciences, Saint-Petersburg State Pediatric-Medical University.
STUDYING OF PERIOPERATIVE COMPLICATIONS OF CORONARY ARTERY BYPASS GRAFTING (CABG) DEPENDING ON THE LENGTH OF TIME BETWEEN THE ONSET OF AN ACUTE MIOCARDIAL INFARCTION (AMI) AND THE SURGICAL INTERVENTION
Abstract
This article analyses the perioperative complications of coronary artery bypass grafting (CABG), depending on the length of time between the onset of an acute myocardial infarction and the surgical intervention.
Keywords: Coronary artery bypass grafting (CABG), Complications.
Введение
В настоящее время аортокоронарное коронарное шунтирование (АКШ) остается самым распространенным видом кардиохирургического вмешательства во всем мире. АКШ может выполняться в различные сроки от начала инфаркта миокарда. К сожалению, частота осложнений, возникающих в периоперационном периоде, не уменьшается. Факторами риска являются пожилой возраст, инсульт в анамнезе, сахарный диабет, гипертоническая болезнь и женский пол и др.
Послеоперационная фибрилляция предсердий является самым распространённым осложнением после АКШ. Она наблюдается у 20% – 50% пациентов и четырехкратно увеличивает риск развития инсульта и трехкратно риск наступления кардиогенной смерти. Не исключена вероятность развития острого нарушения мозгового кровообращения от 1,4% до 3,8% [5]. Изолированная фибрилляция предсердий обычно прекращается спонтанно в течение 6 недели после операции [4].
Системная воспалительная реакция может быть не значительной, но может прогрессировать до полиорганной дисфункции. Факторами ее развития чаще всего являются контакт крови с экстракорпоральным кругом кровообращения, эндотоксемия, ишемия и реперфузионное повреждение после снятия аортального кросс-зажима. Случаи острой почечной недостаточности (ОПН) после АКШ встречаются в 2- 3%, из них около 1% пациентов нуждаются в диализе. Причинами ОПН являются: уже имеющаяся почечная патология, низкий сердечный выброс при хронической сердечной недостаточности (ХСН) или шоке, сахарный диабет (СД), пожилой возраст, чернокожая раса, женский пол [3].
Для уменьшения частоты периоперационных осложнений необходимо тщательно планировать не только тактику оперативного вмешательства, но и обеспечить эффективную предоперационную подготовку и лечебные мероприятия в раннем послеоперационном периоде.
Цель исследования. Изучить осложнения периоперационного периода и их частоту при выполнении АКШ в разные сроки от момента развития острого инфаркта миокарда.
Материалы и методы исследования
Изучено 63 пациента. Их них 41 мужчин, 22 женщин, в возрасте 61,3±1,62 лет.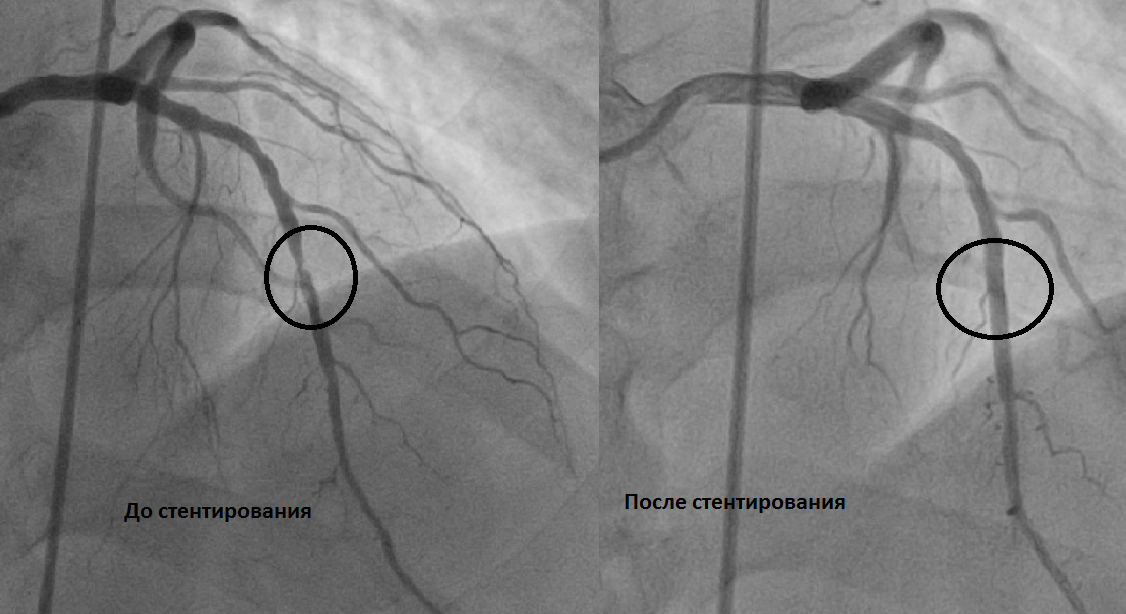 В зависимости от длительности периода от дня дебюта ОИМ пациенты разделены на три группы (рис.1).
В зависимости от длительности периода от дня дебюта ОИМ пациенты разделены на три группы (рис.1).
- 1 группа: АКШ проведено в первые 10 дней от момента развития ОИМ – 20 пациентов.
- 2 группа: АКШ проведено от 10-ого до 30-го дня от начала ОИМ − 20 пациентов.
- 3 группа: АКШ проведено в интервале от одного до пяти месяцев от начала ОИМ – 23 пациента.
Рис.1 Структура исследования
Причинами выполнения АКШ в эти сроки явились:
- Признаки критического стеноза или окклюзии магистральных коронарных артерий на коронарографии.
- Диффузное поражение сосудов коронарного русла.
- Кальциноз коронарных артерии, в сочетании с сердечной недостаточностью.
- Ранняя постинфарктная стенокардия.
- Нестабильная стенокардия.
Чем раньше возникали эти проблемы, тем ранее выполнялось АКШ.
У 48 (76%) больных АКШ осуществлялось с помощь аппарата искусственного кровообращения (АИК), у 15 (24%)–без АИК (рис. 2).
2).
Рис.2 Применение АИК
В 1 группе АИК у 19 пациентов (95%), без АИК – 1 пациент (5%), во 2 группе АИК у 11 пациентов (55%), без АИК – 9 пациентов (45%), в 3 группе АИК у 18 пациентов (78%), без АИК – 5 пациентов (22%).
Результаты и обсуждение
Мы определили длительность АИК и пережатия аорты и сравнили эти параметры в группах (таб.1).
Таблица 1 – Длительность АИК и пережатия аорты по группам
В 1 группе длительность АКШ, как и длительность пережатия аорты были наименьшими по сравнению с другими группами. В 3 группе искусственное кровообращение продолжалось дольше всех – 99,35 мин, как и пережатие аорты 71,2 мин.
У пациентов всех групп на 2-е сутки послеоперационного периода отмечено нарастание количества лейкоцитов, которое по группам достоверно не отличалось, однако у пациентов первой группы количество лейкоцитов увеличилось на 29%, у второй группы на 46%, а у третьей на 40% (таб. 2).
Таблица 2 – Сравнение уровня лейкоцитов в послеоперационном периоде по группам
Увеличение лейкоцитов вероятнее всего связано с кардиотомным синдромом.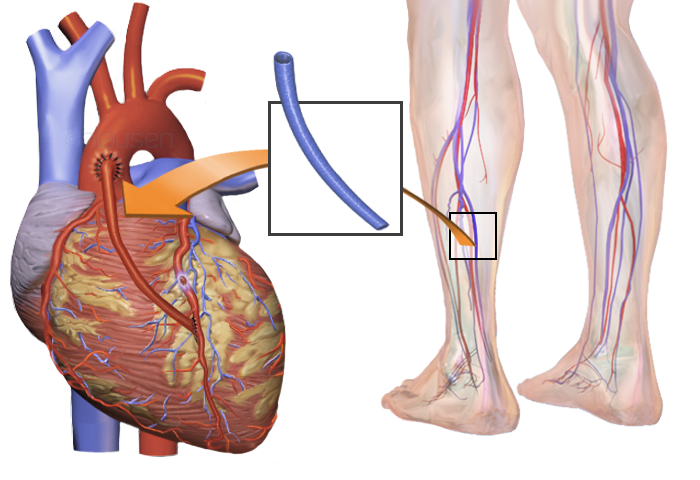
Зарегистрированы следующие периоперационные осложнения, кроме того, наблюдалось сочетание нескольких осложнений (таб.3).
Таблица 3 – Распределение осложнений при АКШ по группам
Таким образом, пароксизмальная фибрилляция предсердий после АКШ наблюдалась у 5(25%)пациентов в 1 группе и у 4(20%) пациентов во 2 группе. В 3 группе у 3(13%) пациентов.
Рис.3. Послеоперационная фибрилляция предсердий
- Отрыв хорд митрального клапана и смерть выявлены в группах 1 и 3.
- Острая сердечно-сосудистая недостаточность, ТЭЛА, ОНМК, а также интраоперационная фибрилляция желудочков – только в группе 1.
- Послеоперационный делирий и аневризма ЛЖ – только в группе 3.
- Острая левожелудочковая недостаточность с развитием отёка лёгких во всех 3 группах.
- ОНМК в нашем исследовании зарегистрировано у 1 пациента первой группы. Оно же и стала непосредственной причиной смерти.
- Послеоперационный делирий наблюдался в 3 группе у 1 из 23 пациентов.
- Инфицирование стернальной раны с несостоятельностью швов зарегистрировано во 2 группе у пациентки страдающей сахарным диабетом 2 типа, на фоне ожирения 1 степени (ИМТ=31.16 кг/м
- Хроническая сердечная недостаточность, посткардиотомный синдром, лёгочная гипертензия, острая левожелудочковая недостаточность выявлены во всех трёх группах, с разными степенями встречаемости.
Выводы:
- В 1 группе пациентов АКШ чаще всего (95%), проводилось с АИК, однако ее длительность, а также длительность пережатия аорты наименьшее. Несмотря на это в этой группе наиболее часто встречаются жизне – угрожающие периоперационные осложнения: ТЭЛА, ОНМК, острая сердечно-сосудистая недостаточность, чаще возникает фибрилляция желудочков, интроперационный ОИМ.
- . Во 2 группе количество пациентов с АИК наименьшее 56%, а 44% операций проводится без АИК. В этой группе зарегистрированы отёк лёгких и инфицирование стернальной раны и, хотя летальных исходов не отмечалось, тем не менее, все пациенты страдали в дальнейшем хронической сердечной недостаточностью.
- В 3 группе чаще всего возникают когнитивные нарушения и делириозный синдром, по видимому за счет длительного периода искусственного кровообращения, но меньше количество случаев пароксизмальной фибрилляции предсердий и легочной гипертензии.
- Риск развития послеоперационных инфекций увеличивается на фоне ХОБЛ, сахарного диабета, ожирения и при длительном применении АИК.
Литература
- Alam M., Siddiqui S., Lee V. et al., “Isolated coronary artery bypass grafting in obese individuals: a propensity matched analysis of outcomes,” Circulation Journal, vol.
 75, no. 6, pp. 1378–1385, 2011.
75, no. 6, pp. 1378–1385, 2011. - Ho P. M., Arciniegas D. B., Grigsby J. et al., “Predictors of cognitive decline following coronary artery bypass graft surgery,” Annals of Thoracic Surgery, vol. 77, no. 2, pp. 597–603, 2004.
- Mangano C. M., Diamondstone L. S., Ramsay J.G., “Renal dysfunction after myocardial revascularization: risk factors, adverse outcomes, and hospital resource utilization,” Annals of Internal Medicine, vol. 128, no. 3, pp. 194–203, 1998.
- Mariscalco G., Klersy C., Zanobini M. et al., “Atrial fibrillation after isolated coronary surgery affects late survival,” Circulation, vol. 118, no. 16, pp. 1612–1618, 2008.
- Roach G. W., Kanchuger M., Mangano C. M. et al., “Multicenter study of perioperative ischemia research group and the ischemia research and education foundation investigators. Adverse cerebral outcomes after coronary bypass surgery,” The New England Journal of Medicine, vol. 335, pp. 1857–1863, 1996.
Федеральный центр сердечно-сосудистой хирургии (г.
 Хабаровск)
Хабаровск)
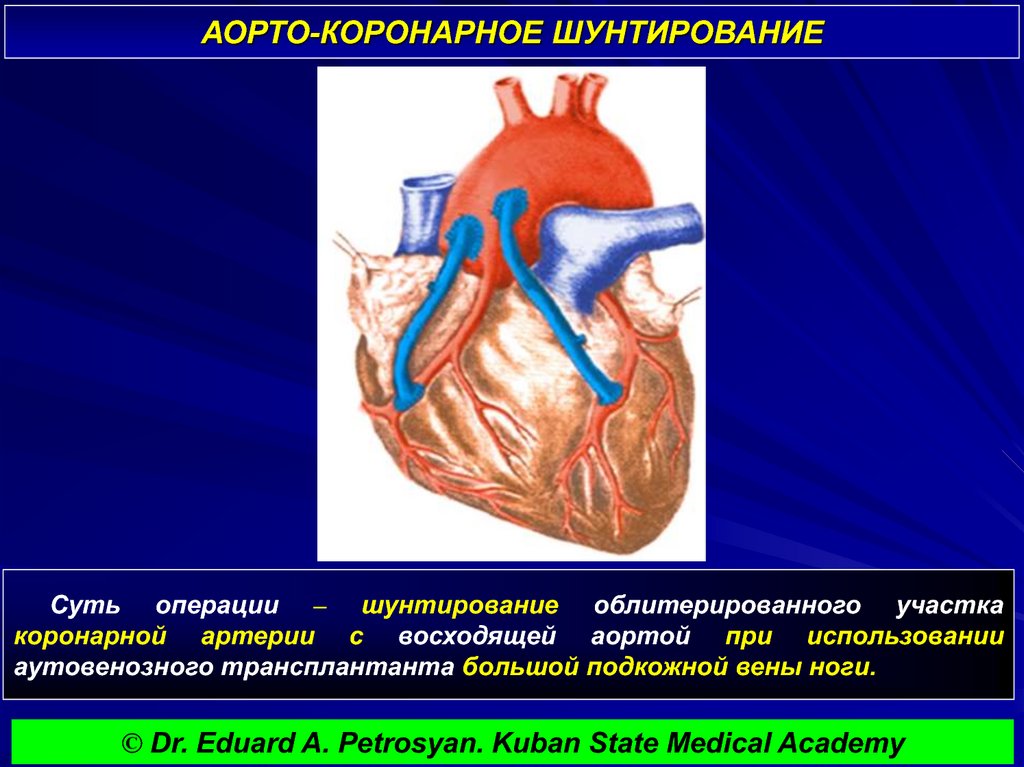
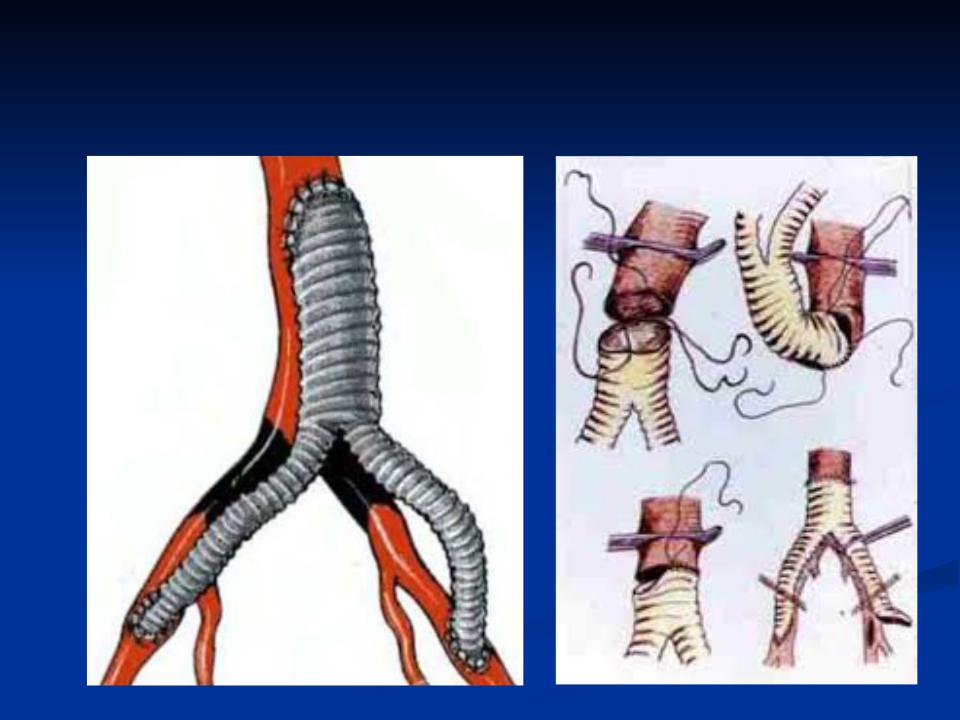
Операция аортокоронарного шунтирования (АКШ)
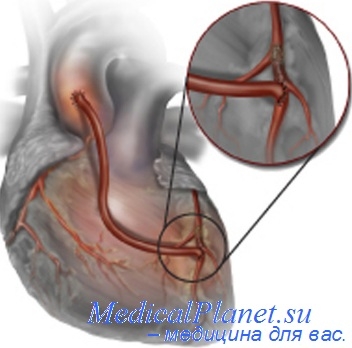
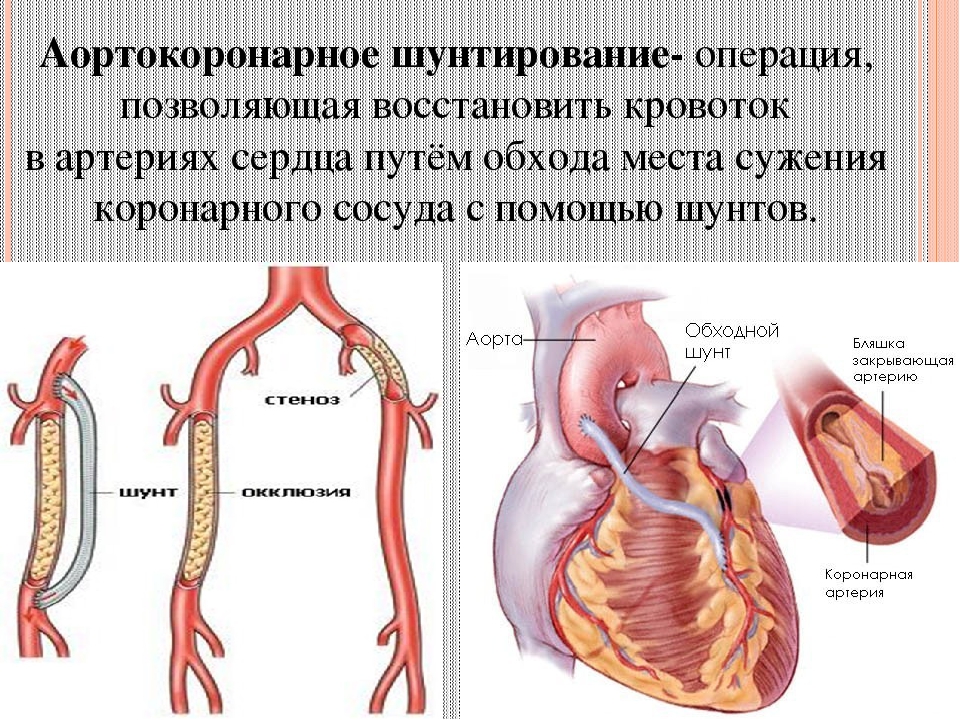
Аортокоронарное шунтирование (АКШ) – это операция, суть которой заключается в создании анастомозов (обходных путей), минуя пораженные атеросклерозом коронарные артерии сердца.
В настоящее время в мире проведено сотни тысяч операций аортокоронарного шунтирования, и во многих клиниках они стали обыденными.
АКШ – операция, направленная на уменьшение симптомов ишемической болезни сердца. Метод шунтирования (англ. shunt – обход) заключается в том, что с помощью участка здоровой вены создается обходной путь для кровотока. Данный метод лечения заболевания сосудов применяется не только в сердечной хирургии, но и в хирургии сосудов других областей.
Пионером техники шунтирования считается аргентинец Рене Фавалоро, который впервые применил данный метод в конце 1960-х. Первая плановая операция АКШ была выполнена в США в Университете Дюка еще в 1962 году доктором Сабистом.
Существует много разногласий когда нужно предпочесть аортокоронарное шунтирование стентированию, однако есть неоспоримые моменты, когда польза от АКШ выше, чем от стентирования:
1. Стенокардия высокого функционального класса – т.е. такая, которая не дает пациенту выполнять даже бытовые нагрузки (ходьба, туалет, прием пищи) в случае наличия противопоказаний к стентированию.
2. Поражение трех и более коронарных артерий сердца (определяется при коронарографии).
3. Наличие аневризмы сердца на фоне атеросклероза коронарных артерий.
В норме внутренняя стенка сосудов гладкая и ровная. Однако в процессе развития атеросклероза на стенках сосудов образуются атеросклеротические бляшки. Они сужают просвет сосудов и нарушают кровоток в органах и тканях. Со временем просвет сосуда полностью закрывается и кровоток прекращается. Это ведет в свою очередь к некрозу.
Факторы, повышающие риск осложнений во время операции шунтирования:
1. Высокое кровяное давление
Высокое кровяное давление
2. Ожирение
3. Хронические обструктивные заболевания легких, например эмфизема
4. Почечная недостаточность
5. Сахарный диабет
6.Нарушение функции щитовидной железы
7. Курение
Перед проведением операции аортокоронарного шунтирования, как и перед всеми кардиохирургическими вмешательствами, проводится полный комплекс обследования пациента, включая такие специальные методы исследования, как электрокардиография, коронарография и УЗИ сердца.
Операция проводится только под общей анестезией. Подготовка к операции включает в себя те же мероприятия, что и для остальных кардиохирургических операций.
Основные этапы операции аортокоронарного шунтирования:
- Пациент доставляется в операционную и укладывается на операционный стол
- Анестезиолог вводит внутривенно пациенту анестетик, после чего пациент засыпает
- В трахею пациенту вводится специальная эндотрахеальная трубка, через которую больной на протяжении всей операции дышит при помощи аппарата искусственной вентиляции легких
- По срединной линии в области грудной клетки делается вертикальный разрез
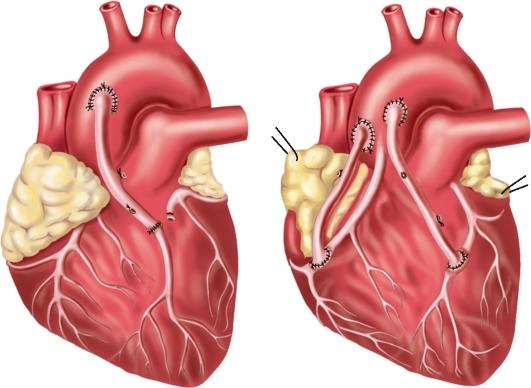
- В качестве шунта готовится участок вены либо артерии из указанных мест.
 Для создания обходных шунтов используют вены голеней пациента, а также внутреннюю грудную артерию,
Для создания обходных шунтов используют вены голеней пациента, а также внутреннюю грудную артерию,
без этих сосудов человек вполне может обходиться. Почему для шунтирования берутся вены ноги? Дело в том, что вены ног обычно бывают относительно «чистыми», не пораженными атеросклерозом. Кроме того, эти вены длиннее и крупнее чем иные доступные для взятия вены организма.
- Хирург останавливает сердце пациента. С этого момента кровообращение в организме пациента осуществляется с помощью аппарата искусственного кровообращения. Следует заметить, что в некоторых случаях операция проводится на работающем сердце
- Шунт подшивается одним концом к аорте, а другим к коронарной артерии после места сужения
- Восстанавливается работа сердца
- Разрез грудной клетки ушивается
- Длится операция аортокоронарного шунтирования в среднем около 3 – 4 часов. После операции пациент переводится в реанимационное отделение, где находится до момента восстановления сознания – в среднем одни сутки.
 После чего его переводят в обычную палату кардиохирургического отделения.
После чего его переводят в обычную палату кардиохирургического отделения.
- После операции шунтирования артерий больной проводит в стационаре от 3 до 10 суток.
- Швы с раны снимаются через 7 суток.
- Число и длина разрезов на ногах у разных пациентов могут быть разными, в зависимости от того, какое количество венозных шунтов планировалось выполнить Вам. У кого-то разрезы, будут только на одной ноге, у кого-то на обеих, у кого-то возможен разрез на руке. Вначале Вам будут промывать швы антисептическими растворами, и делать перевязки. Где-то на 8 — 9 сутки, при благополучном заживлении, швы будут сняты, а так же будет удален страховочный электрод. Вы можете иметь тенденцию к отеку голеностопных суставов или же ощущать жжение в том месте, откуда были взяты участки вен. Это жжение будет чувствоваться, когда Вы будете стоять или в ночное время. Постепенно с восстановлением кровообращения в местах забора вен данные симптомы исчезнут.
В некоторых случаях операция аортокоронарного шунтирования может проводится, как уже указано выше, на работающем сердце, без применения аппарата искусственного кровообращения.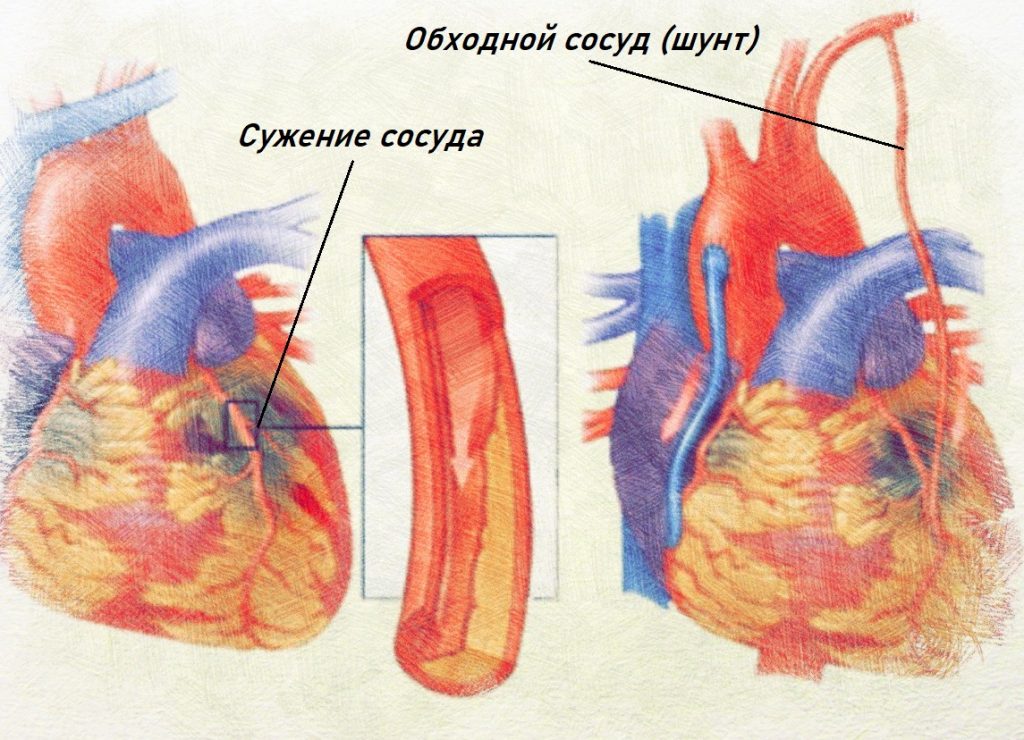 Преимуществами такого метода являются:
Преимуществами такого метода являются:
- отсутствие травматических повреждений клеток крови
- меньшая длительность операции
- быстрая послеоперационная реабилитация
- отсутствие осложнений, связанных с применением искусственного кровообращения
В настоящее время АКШ в равной степени выполняются как на работающем сердце, так и в условиях искусственного кровообращения. При проведении операции аортокоронарного шунтирования на работающем сердце риск операционных осложнений гораздо ниже по сравнению с операцией на неработающем сердце, однако она и более сложная. Также существует мнение, что если АКШ проводится на работающем сердце, то от этого страдает качество выполненных обходных путей. То есть по отдаленным результатам операция на работающем сердце может дать худшие результаты по сравнению с операцией на неработающем сердце.
Возможные осложнения аортокоронарного шунтирования:
- Инфекция в области разреза
- Тромбоз глубоких вен
- Несращение либо неполное сращение грудины
- Осложнения анестезии, например, злокачественная гипертермия
- Инфаркт миокарда вследствие пониженного давления, раннего закрытия просвета шунта либо его повреждения
- Острая почечная недостаточность вследствие пониженного давления
- Инсульт
- Сужение шунта, особенно это касается шунта на основе вены
- Образование келоидного рубца
- Хроническая боль в области разреза
- Послеоперационные осложнения, в виде запора, потери памяти и др.
Если операция АКШ заканчивается благоприятно, а это подавляющее большинство случаев, то пациента ожидает сложный этап реабилитации. Однако, все неудобства в этот период через несколько месяцев сходят на нет, а польза от аортокоронарного шунтирования в виде исчезновения стенокардии становиться очевидна.
Через 2-3 месяца после АКШ рекомендуется проведение нагрузочного теста ВЭМ или Тредмил-теста. Эти тесты помогают определить состояние наложенных шунтов и кровообращения в сердце.
Операция АКШ не является панацеей и не гарантирует остановки атеросклероза и роста новых бляшек в других артериях. Даже после аортокоронарного шунтирования все принципы лечения ишемической болезни сердца остаются неизменны.
АКШ проводиться лишь с одной целью – избавить больного от стенокардии и уменьшить частоту его госпитализации в связи с обострением процесса. По всем остальным критериям, таким, например, как риск повторного инфаркта и летальный исход в течение 5 лет – показатели сопоставимы как при аортокоронарном шунтировании, так и при стентировании или консервативном лечении.
Для АКШ не существует возрастных ограничений, имеет значение только наличие сопутствующей патологии, ограничивающей проведение полостной операции. Кроме того, если операция аортокоронарного шунтирования была уже проведена ранее, то риск осложнений в случае выполнения повторного АКШ гораздо выше, и таких пациентов редко берут на повторную операцию.
Российские кардиохирурги устраняют причины послеоперационных осложнений
Сердце — орган «хрупкий», но не потому, что его можно разбить, как пишут в дамских романах. Хрупка его согласованная деятельность, поддерживаемая сложным ансамблем молекул и ионов, вызывающих волны возбуждения и заставляющих его сокращаться. Кардиохирурги знают, что их вмешательство для этого ансамбля — тот еще «Deus ex machina». В чем загвоздка и как российские ученые из Научного центра сердечно-сосудистой хирургии им. А.Н. Бакулева решают эту проблему, разбирался отдел науки «Газеты.Ru».
Тромбоциты на страже
В нашей стране каждая вторая смерть вызвана сердечно-сосудистыми заболеваниями или так или иначе связана с ними. Несмотря на активное развитие фармакологии и кардиохирургии, стопроцентной гарантии успешного проведения операции на сердце дать не может никто.
Происходит это во многом потому, что во время подключения организма к аппарату искусственного кровообращения непривычные к таким условиям клетки крови поддаются панике и пытаются все сами «починить»: залатать бреши в сосудах, остановить «вражеское вторжение» чужеродных материалов.
Запускается каскад реакций, похожий на падение костяшек домино, в результате чего растворенный в плазме крови белок фибриноген превращается в нерастворимый фибрин, в гелевом каркасе которого застревают специальные клетки крови — тромбоциты, используемые как мешки с песком при возведении дамбы, куда позднее попадают и другие клетки крови, укрепляя конструкцию.
Плотина построена, кровь не проходит, и в случае с нанесением раны это целесообразно. Без такой системы каждый человек бы мог умереть от потери крови даже от царапины, как при гемофилии, когда система свертывания крови нарушена. Поэтому и живут клетки в вечной боевой готовности. Но с точки зрения этой системы оперативное вмешательство, например введение стентов (цилиндрических конструкций, чаще всего из сетчатого металла, помогающих расширить просвет слишком сузившегося сосуда или органа), — самое настоящее вторжение завоевателей, и защитники целостности сосудов, тромбоциты, бросаются на баррикады.
Без такой системы каждый человек бы мог умереть от потери крови даже от царапины, как при гемофилии, когда система свертывания крови нарушена. Поэтому и живут клетки в вечной боевой готовности. Но с точки зрения этой системы оперативное вмешательство, например введение стентов (цилиндрических конструкций, чаще всего из сетчатого металла, помогающих расширить просвет слишком сузившегося сосуда или органа), — самое настоящее вторжение завоевателей, и защитники целостности сосудов, тромбоциты, бросаются на баррикады.
Читайте также
Но в этом случае барьер на пути кровотока не предотвращает потоп, а скорее перекрывает водоснабжение целому городу — органу.
Тромб может оторваться, с током крови переместиться в легочную артерию, закупорка которой, называемая зловещим термином «легочная тромбоэмболия», может стать причиной мгновенной смерти.
Задачка не из легких
Вторая причина осложнений при операции на сердце — и не менее важная — гипоксия (нехватка кислорода), приводящая к накоплению молочной кислоты, что нарушает кислотно-щелочной баланс организма. В результате в крови накапливается излишний адреналин, что тормозит работу дыхательных ферментов (белков, запускающих извлечение энергии с помощью кислородного обмена), нарушается обмен ионов натрия и кальция (а ведь именно он — причина передачи в организме электрических импульсов, как в сердце, так и в нервной системе).
К тому же нужно учитывать, что если человеку делают операцию на сердце, то у него изначально имелись какие-то нарушения, в том числе, вполне возможно, гормональные. А гормоны как раз и дирижируют клеточно-молекулярными ансамблями. Если дирижеры и до вмешательства справлялись с трудом, то после стресса, который испытывает организм во время операции, вернуть каскады химических реакций и в конечном итоге работу органов в норму — задача не из легких (по крайней мере, не с одними легкими связанная).
Конечно, это не значит, что, если у вас диагностировали сердечно-сосудистое заболевание, проще сразу звонить в похоронное бюро, надеясь на скидки за предварительный заказ, а потом сидеть сложа руки, потому что любая операция все равно подразумевает риск. Но что тогда делать — если не пациентам, то хирургам?
Аспирин и глюкоза
Ответ на этот вопрос ищут в том числе ученые из Научного центра сердечно-сосудистой хирургии им. А.Н. Бакулева. Цель исследования, начатого в 2015 году на средства гранта РНФ, — «изучение основных биохимических процессов и особенностей гормональной регуляции у больных при операциях на сердце, а также создание алгоритма ведения пациентов и выявление предикторов осложнений в периоперационном периоде».
Как сообщают авторы исследования, доктора медицинских наук Елена Голухова (ведущий автор) и Ольга Бокерия, среди ожидаемых результатов — не только снижение риска развития осложнений и повышение процента удачных операций, но и финансовая выгода в связи с более ранней выпиской пациентов и уменьшением затрат на лечение осложнений.
Читайте также
По данным начатого исследования уже опубликованы статьи в рецензируемых научных журналах. Некоторые из них — в англоязычных: Cardiology, Indian Heart Journal и др. Удалось установить предпочтительную продолжительность двойной антитромбоцитарной терапии. Ацетилсалициловая кислота и клопидогрель мешают тромбоцитам «строить дамбы», но, как выяснилось, длительное использование этих препаратов повышает риск развития раковых заболеваний.
Согласно статье, чтобы этого не случилось, применять этот метод лечения нужно не более двух лет.
Еще одним промежуточным результатом стала методика непрерывной оценки содержания глюкозы (важного участника обмена веществ) в крови при подключении аппарата искусственного кровообращения.
«Метод оценки уровня глюкозы с помощью системы непрерывного мониторирования выполним и представляет достоверные результаты при проведении кардиохирургических вмешательств. Измерения данными системами глюкозы идентичны измерениям глюкометра при исследовании капиллярной крови и лабораторным методам при исследовании сыворотки венозной крови, — рассказывает Ольга Бокерия.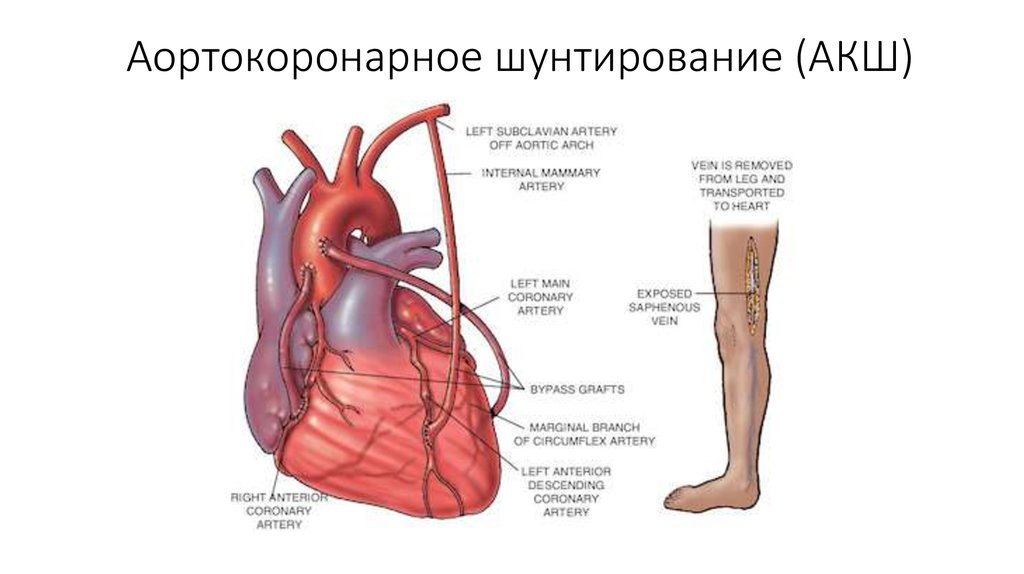 — Предварительные результаты свидетельствуют о том, что более стабильные показатели гликемии выявляются у пациентов, подвергшихся АКШ на работающем сердце, в сравнении с группами пациентов, оперированных в условиях ИК. Это дает возможность использовать операции на работающем сердце как более предпочтительные у пациентов с исходными нарушениями углеводного обмена».
— Предварительные результаты свидетельствуют о том, что более стабильные показатели гликемии выявляются у пациентов, подвергшихся АКШ на работающем сердце, в сравнении с группами пациентов, оперированных в условиях ИК. Это дает возможность использовать операции на работающем сердце как более предпочтительные у пациентов с исходными нарушениями углеводного обмена».
Статины помогают «унять сердечную дрожь»
В статье в Indian Heart Journal говорится об эффективности приема статинов для предотвращения фибрилляции предсердий (нерегулярная и несогласованная электрическая активность, сбивающая сердечный ритм). Она возникает после аортокоронарного шунтирования, которое производится, чтобы создать обходной путь для кровотока, когда коронарный (или венечный) сосуд, доставляющий питание к сердечной мышце, сужается.
Читайте также
В исследовании поучаствовало 206 пациентов в возрасте от 49 до 65 лет, поделенных на две группы. Первая группа (82 человека) начала принимать статины сразу после операции, а второй (124 человека) эти препараты назначили еще до операции. В результате среди пациентов, начавших прием статинов еще перед аортокоронарным шунтированием, риск фибрилляции предсердий снизился почти на 20% по сравнению с первой группой.
Первая группа (82 человека) начала принимать статины сразу после операции, а второй (124 человека) эти препараты назначили еще до операции. В результате среди пациентов, начавших прием статинов еще перед аортокоронарным шунтированием, риск фибрилляции предсердий снизился почти на 20% по сравнению с первой группой.
Авторы подчеркивают, что именно грант РНФ является главным источником финансирования выполнения данных исследований. «За его счет было приобретено необходимое оборудование, расходные материалы, и, что немаловажно, оплачивается работа врачей-исследователей, которые задействованы в данном проекте», — сообщает Ольга Бокерия.
В дальнейшем исследователи планируют продолжать изучение изменения уровня гормонов и других веществ, связанных с осложнениями после операций на сердце на средства гранта, которые также частично пошли на проведение всероссийской научно-практической школы для молодых ученых, посвященной сердечно-сосудистым заболеваниям и сопутствующим патологиям.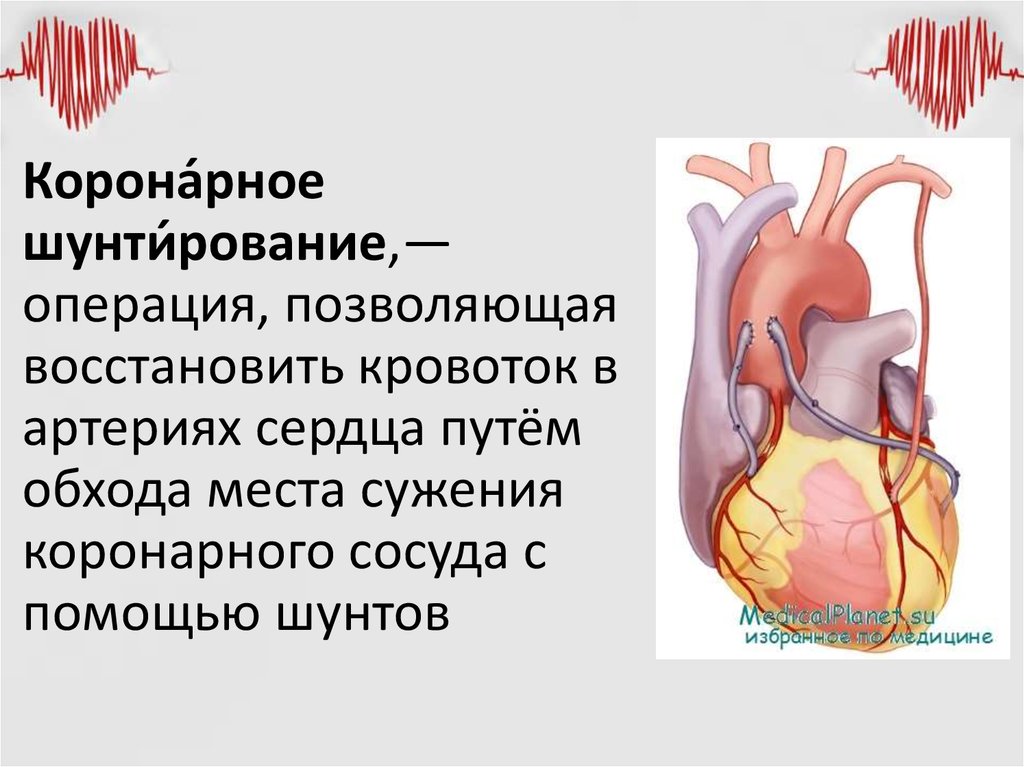
Кроме представителей российской науки в школе также приняли участие 24 молодых ученых из-за рубежа и лекторы из Израиля, Австрии, Германии и Польши.
Текст подготовлен в сотрудничестве с проектом «Индикатор» (Indicator.Ru).
Шунтирование сердца | методы, риски, клиники
Что такое шунтирование?
Шунтирование - операция на сердце, при которой суженные или закрытые коронарные сосуды обходят путем введения здоровых кровеносных сосудов. Шунтирование является одной из наиболее распространенных процедур при лечении сердечно-сосудистых заболеваний. Она выполняется на поздних стадиях заболеваний, таких как облитерирующее заболевание периферических сосудов, ишемическая болезнь сердца , или при постинфарктном состоянии.
Когда необходимо шунтирование?
Операция шунтирования необходима, если одна или несколько коронарных артерий сильно сжаты или закрыты, и есть значительное нарушение кровообращения сердца. Часто данная проблема заходит настолько далеко, что медикаментозное лечение или баллонная дилатация сужения сосудов становятся неэффективными. В таких случаях суженные участки могут быть устранены с помощью операции шунтирования. В результате может быть улучшена продолжительность и качество жизни кардиологического больного.
Часто данная проблема заходит настолько далеко, что медикаментозное лечение или баллонная дилатация сужения сосудов становятся неэффективными. В таких случаях суженные участки могут быть устранены с помощью операции шунтирования. В результате может быть улучшена продолжительность и качество жизни кардиологического больного.
У 90% оперированных пациентов наблюдается значительное облегчение или исчезновение жалоб на стенокардию. Однако, если пациенту предлагают операцию шунтирования, необходимо также взвесить все шансы на успех лечения. Поскольку это стрессовая процедура, преимущества и риски должны быть тщательно оценены кардиологом и кардиохирургом. Риски, которые могут выступать против операции шунтирования, включают степень повреждения сердца, состояние сосудов и другие сопутствующие заболевания. Возраст пациента не так важен, как его общее состояние.
Как проходит операция?
Стандартная операция шунтирования проводится под общей анестезией с использованием аппарата искусственного кровообращения. Сосудистый шунт берут либо из грудной артерии (из-за ее близости), либо артерии руки или вены ноги.
Сосудистый шунт берут либо из грудной артерии (из-за ее близости), либо артерии руки или вены ноги.
Сначала хирург открывает грудную клетку, в то же время для пересадки подготавливается грудная артерия или соответствующий сосуд руки или ноги. Подключается аппарат искусственного кровообращения (АИК), а сердце останавливается. Сосуды для шунтирования и коронарные артерии сшиваются вместе. В зависимости от количества сужений возможна установка нескольких шунтов. Далее врач снимает АИК и закрывает грудную клетку.
Минимально инвазивная операция шунтирования
В последние годы были разработаны два хирургических метода, которые позволяют проводить шунтирование сердца без использования аппарата искусственного кровообращения. При этом шунтирование выполняется на работающем сердце пациента. Процедуры имеют следующее название:
- Метод MIDCAB (минимальное инвазивное прямое шунтирование коронарных артерий)
- Метод OPCAB (аортокоронарное шунтирование на работающем сердце)
При технике MIDCAB область грудины не вскрывают, но доступ к сердцу достигается посредством разреза между ребрами с левой стороны грудной клетки.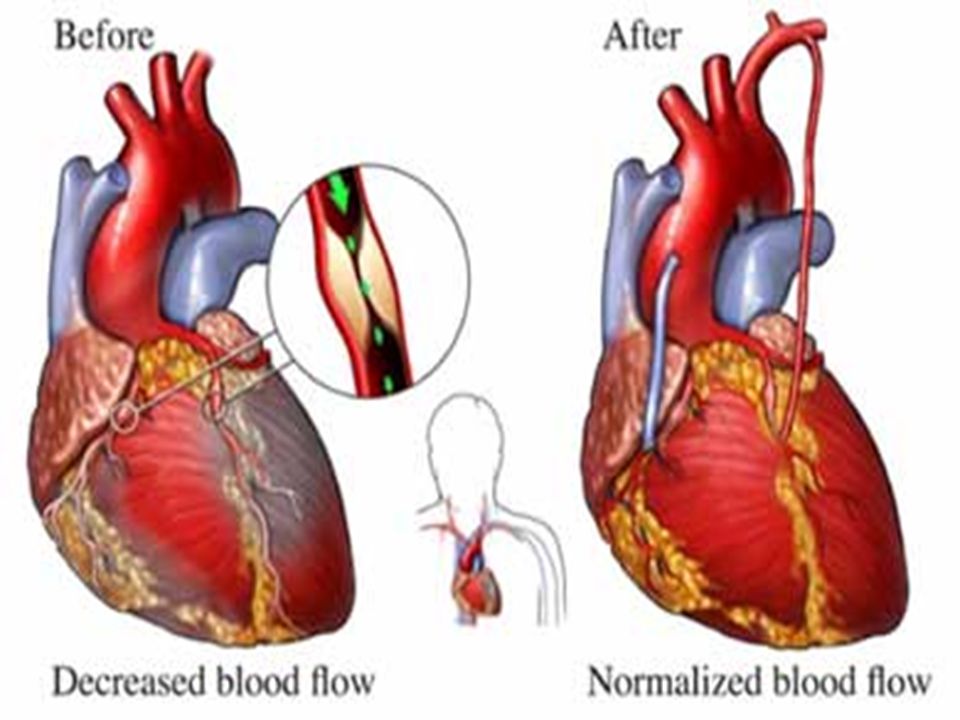 Однако при этой минимально инвазивной операции шунтирования могут быть достигнуты только коронарные сосуды передней стенки сердца.
Однако при этой минимально инвазивной операции шунтирования могут быть достигнуты только коронарные сосуды передней стенки сердца.
При технике OPCAB доступ к сердцу происходит через разрез грудины, но без использования аппарата искусственного кровообращения. Как правило, при данном методе могут быть достигнуты коронарные артерии задней стенки сердца. Однако во время операции насосная мощность сердца может быть нарушена, если оно выведено из своего положения, что требует использования АИК.
В конечном счете, только медицинская команда может решить, какая хирургическая процедура для пациента обещает лучший хирургический результат. Поскольку обе процедуры требуют исключительных способностей хирургической команды, такие операции предлагают только кардиологические больницы с опытными кардиохирургами и анестезиологами. Кроме того, в таких случаях проводят тщательный отбор пациентов. Благополучие пациента и наилучший возможный хирургический результат имеют первостепенное значение при выборе метода шунтирования.
Как долго проходит операция шунтирования и длится пребывание пациента в больнице?
Операция коронарного шунтирования обычно занимает три часа. Продолжительность операции зависит от количества шунтов, которые должны быть установлены, и наличия осложнений. После операции пациент проводит от 2 до 3 дней в отделении интенсивной терапии. За это время риск слишком низкого сердечного ритма сведен к минимуму с помощью кардиостимулятора. При отсутствии каких-либо осложнений пациента переводят в общую палату, где он находится под наблюдением сроком до трех недель. Как правило, рекомендуется постгоспитальная реабилитация в специальной клинике.
Какие осложнения могут возникнуть?
Коронарное шунтирование - это безопасная процедура, которую проверяли и применяли в течение десятилетий. Но, как и при любой операции, могут возникать осложнения. Это:
- Последующее кровотечение
- Внезапная сосудистая окклюзия с инфарктом миокарда
- Послеоперационный делирий : нарушения мозгового кровообращения
- Нарушение заживления ран
- Перикардиальный выпот
- Плевральный выпот
- Инфекции
- Боли
Каковы прогнозы после операции шунтирования?
Шунтирование является одной из наиболее распространенных хирургических процедур на сердце и может быть выполнено даже у пациентов пожилого возраста. Тем не менее, не следует недооценивать сложность операции и хирургические риски. Установка шунта является для пациента труднопереносимой операцией, после которой больной ослаблен в течение нескольких недель.
Тем не менее, не следует недооценивать сложность операции и хирургические риски. Установка шунта является для пациента труднопереносимой операцией, после которой больной ослаблен в течение нескольких недель.
Кроме того, боль и дискомфорт, такие как сдавливание или онемение, являются нормальным явлением в течение 6 месяцев после процедуры. Чтобы ускорить процесс реабилитации, уже через несколько часов после операции проводят лечебную гимнастику.
Для благополучного течения операции важно заранее определить, ослаблено ли сердце предыдущими инфарктами. В 2-5% случаев сердечный приступ может случиться во время операции. В такой ситуации, однако, исход чаще благоприятный, поскольку во время операции пациенту с инфарктом можно оказать моментальную помощь.
Для успешного восстановления после операции решающее значение имеет здоровый образ жизни. Физические упражнения, здоровое питание и отсутствие факторов риска, таких как никотин и алкоголь – это верные шаги на пути к долгосрочному восстановлению.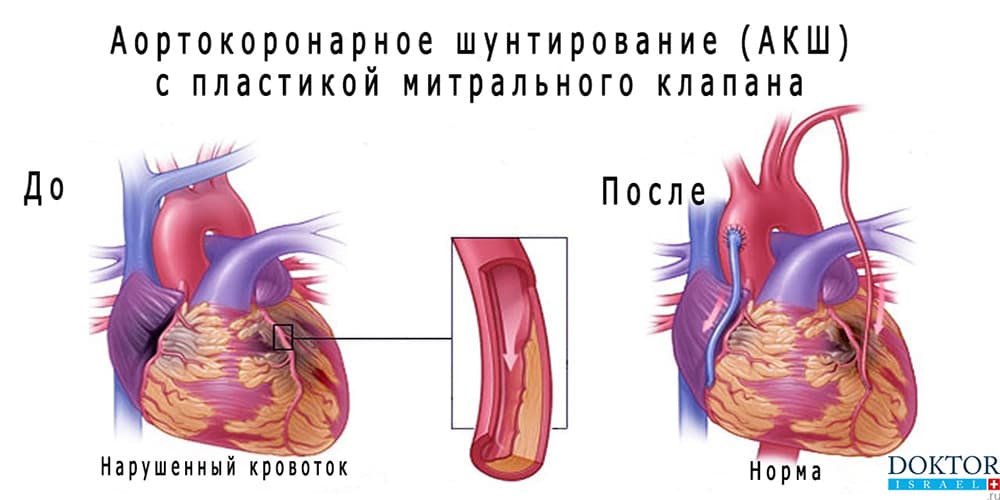
Какие врачи и клиники являются специалистами по шунтированию в Германии и Швейцарии?
Естественно, что человек, которому требуется проведение шунтирования, желает получить лучшую медицинскую помощь. Таким образом, пациент задается вопросом, где можно найти лучшую клинику для проведения шунтирования или лучшую кардиологическую клинику в Германии, Австрии и ли Швейцарии ?
Поскольку на данный вопрос трудно ответить объективно, а настоящий врач никогда не будет утверждать, что он является лучшим, можно полагаться только на опыт специалиста. Чем больше операций по шунтированию выполнил врач, тем больше опыта он имеет по своей специальности.
Таковыми являются специалисты в области шунтирования с многолетним хирургическим опытом. Главным образом минимально инвазивные операции предлагаются только специализированными кардиологическими центрами.
Компания PRIMO МЕДИКО поможем найти специалиста или клинику для проведения шунтирования в Германии или Швейцарии. Все врачи и клиники были приняты в базу данных PRIMO MEDICO на основании их опыта и репутации. Они ждут ваших запросов относительно дополнительного заключения или даты операции.
Все врачи и клиники были приняты в базу данных PRIMO MEDICO на основании их опыта и репутации. Они ждут ваших запросов относительно дополнительного заключения или даты операции.
Источники:
Герольд Герд: Внутренняя медицина. Кёльн, самиздат 2012
Араште K.; Бэнклер, Х.-В. ; Бибер, C .; и др:. Внутренняя медицина. Штутгарт, изд. Георг Тиме KG 2009.
Правила жизни пациентов после операции на открытом сердце (операции коронарного шунтирования)
У пациентов, которые перенесли операцию аорто-коронарного или маммаро-коронарного шунтирования, то есть операцию на открытом сердце, всегда много вопросов. Постараемся ответить на самые часто задаваемые.
Можно ли пить после шунтирования?
Алкоголь после шунтирования не противопоказан. Вопрос в его количестве. Алкоголь в умеренной дозе является даже профилактикой атеросклероза. Под умеренной дозой понимается один бокал (200 мл) вина в день для мужчины. Эквивалентом является 50 грамм крепких напитков. При этом нужно отметить, что именно в красном вине есть полифенолы, которые благотворно влияют на липидный обмен. Что касается женщин, то рекомендуемые дозы в два раза меньше, чему у мужчин. Доказано, что «непьющим» мужчинам и женщинам не стоит рекомендовать начинать употреблять алкоголь. К слову, в гранатовом соке также много полифенолов и его благотворное действие в плане профилактики атеросклероза тоже доказано.
При этом нужно отметить, что именно в красном вине есть полифенолы, которые благотворно влияют на липидный обмен. Что касается женщин, то рекомендуемые дозы в два раза меньше, чему у мужчин. Доказано, что «непьющим» мужчинам и женщинам не стоит рекомендовать начинать употреблять алкоголь. К слову, в гранатовом соке также много полифенолов и его благотворное действие в плане профилактики атеросклероза тоже доказано.
Сколько живут после шунтирования?
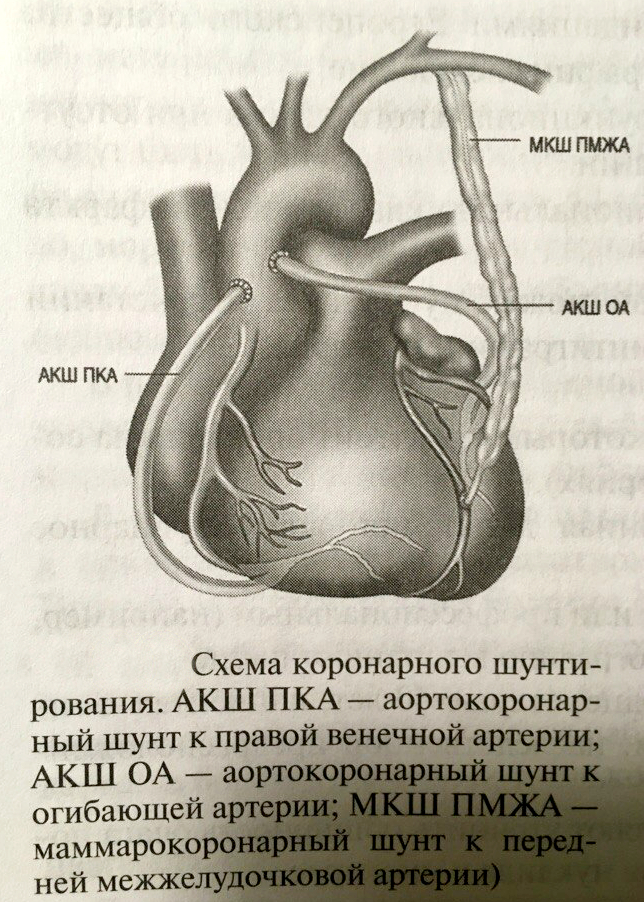
После шунтирования жить можно достаточно долго. Например, не так давно у нас на коронарографии был пациент, с маммаро-коронарным шунтом 25 летней давности. По какому-то счастливому стечению обстоятельств во внутренней грудной артерии (a.mammaria) не формируются атеросклеротические бляшки. Это самый качественный и длительно живущий шунт. Эту операцию впервые в мире сделал профессор Колесов В.И., работавший в 1-м Ленинградском Медицинском институте. Венозные шунты имеют более ограниченное время жизни, чаще 8-10 лет. Кардиохирурги стараются подобрать оптимальную для пациента тактику операции, учитывая «важность» пораженной артерии и чаще комбинируют артериальные и венозные шунты.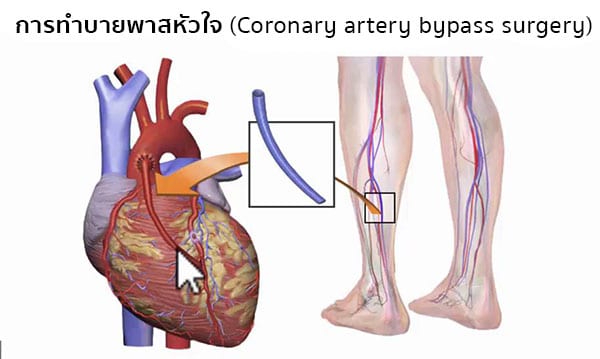 Иногда встречается полная артериальная реваскуляризация, что, конечно, прогностический очень хорошо для пациента. Надо отметит, что изменяющиеся (зарастающие) венозные шунты можно стентировать. Имплантация стента в полностью закрытый или суженный шунт встречается не так уж и редко. Иногда эндоваскулярные хирурги даже восстанавливают кровоток в собственных артериях пациента, даже если они были много лет закрыты. Все это становиться возможно благодаря современным эндоваскулярным (внутрисосудистым) технологиям.
Иногда встречается полная артериальная реваскуляризация, что, конечно, прогностический очень хорошо для пациента. Надо отметит, что изменяющиеся (зарастающие) венозные шунты можно стентировать. Имплантация стента в полностью закрытый или суженный шунт встречается не так уж и редко. Иногда эндоваскулярные хирурги даже восстанавливают кровоток в собственных артериях пациента, даже если они были много лет закрыты. Все это становиться возможно благодаря современным эндоваскулярным (внутрисосудистым) технологиям.
Конечно, на время жизни после аорто-коронарного шунтирования также влияет наличие постинфарктных рубцов, их распространенность, снижение сократительной функции сердца, а также наличие сопутствующих заболеваний. Например, наличие сахарного диабета, особенно его декомпенсированной формы будет ухудшать прогноз. Самое важное, чтобы пациент соблюдал все предписания кардиолога: имел стабильное артериальное давление, целевые уровни «вредного» холестерина, следил за показателями углеводного обмена, а также сохранял рекомендованную двигательную активность.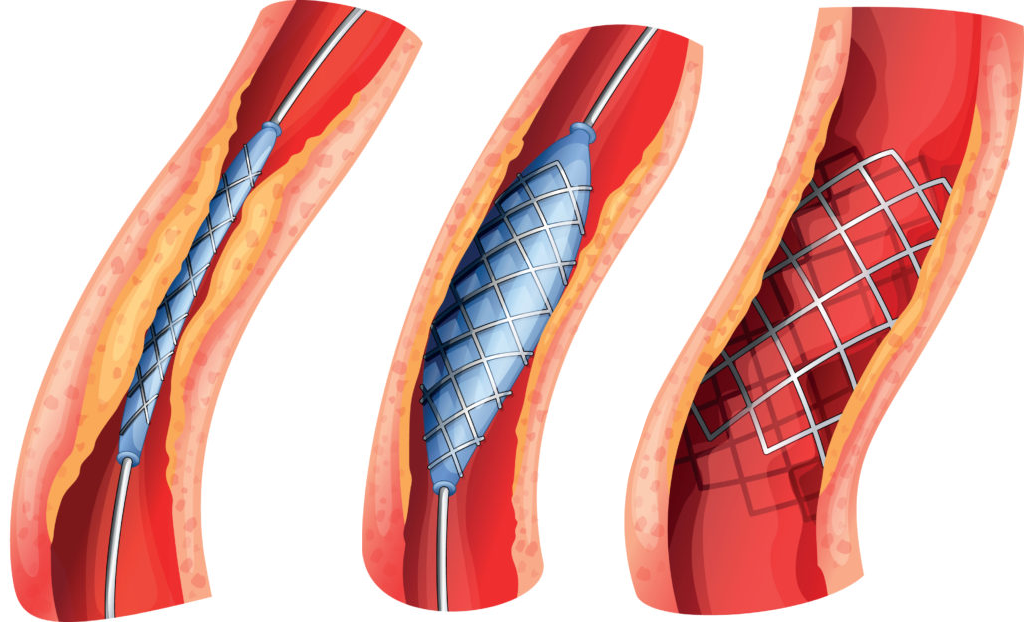
Диета после шунтирования/питание после шунтирования
По поводу диеты можно выделить два основных направления: во-первых, это ограничение животных жиров. К животным жирам относятся продукты, изготавливаемые из мяса, молока, мясных субпродуктов. Также холестерина слищком много в яичном желтке и икре. Самая правильная диета для кардиологического пациента – это средиземноморская. Она богата овощами (кроме картофеля), зеленью, рыбой, морепродуктами, зерновыми. Употребление мяса должно свестись к 1-2 разам в неделю. Предпочтение следует отдавать нежирным сортам мяса – индейке, куриной грудке, дичи. Рыба может использоваться и речная, и морская. Морская рыба богата полиненасыщенными жирными кислотами, которые борются с процессом атеросклероза.
Во-вторых, нужно стараться избегать «простых» легкоусвояемых углеводов. К ним в первую очередь относятся сахар и белая мука. Эти рекомендации в большей степени относятся к пациентам с сахарным диабетом и нарушением толерантности к углеводам («преддиабет»)? Но и просто пациентам после шунтирования не повредят. Для этого стоит избегать мучного и сладкого. Гарниры должны быть представлены овощами, бурым или диким рисом, макаронами из твердых сортов пшеницы.
Для этого стоит избегать мучного и сладкого. Гарниры должны быть представлены овощами, бурым или диким рисом, макаронами из твердых сортов пшеницы.
Реабилитация после шунтирования
Этап реабилитации после шунтирования очень важен. В общем от того насколько правильно будет проведен этот этап лечения зависит и дальнейшее выздоровление. Реабилитацию после шунтирования следует разделить на три этапа. Первый этап начинается еще в стационаре, когда пациент начинает делать под контролем врача по лечебной физкультуре дыхательные упражнения и начинает ходить. Второй продолжается в санатории, где постепенно увеличивают нагрузку в виде ходьбы под контролем специалистов и адаптируют пациента к повседневной жизни. Если операция шунтирования была плановая и послеоперационный период протекал спокойно, то переносимость нагрузки у пациента постепенно возрастает и становиться лучше, чем до операции. Собственно, для этого операция и делалась. Несмотря на то, что часто грудину во время операции открывают, а потом соединяют металлическими скобками, бояться, что она разойдется, не нужно. С другой стороны, нужно знать, что грудина срастается в течение 3-х месяцев и в течение этого времени надо ограничивать ассиметричные движения в верхнем плечевом поясе, отказаться от привычки закладывать руки за спину или носить что-то тяжелое в одной руке или на одном плече. У пациентов, которым делали операцию из миниинвазивного доступа очень повезло – с этими вопросами они не столкнуться. Третий этап- амбулаторный. Это самостоятельные тренировки в домашних условиях под четким руководством лечащего кардиолога, который с помощью нагрузочных проб может оценит в правильном ли режиме Вы тренируетесь.
С другой стороны, нужно знать, что грудина срастается в течение 3-х месяцев и в течение этого времени надо ограничивать ассиметричные движения в верхнем плечевом поясе, отказаться от привычки закладывать руки за спину или носить что-то тяжелое в одной руке или на одном плече. У пациентов, которым делали операцию из миниинвазивного доступа очень повезло – с этими вопросами они не столкнуться. Третий этап- амбулаторный. Это самостоятельные тренировки в домашних условиях под четким руководством лечащего кардиолога, который с помощью нагрузочных проб может оценит в правильном ли режиме Вы тренируетесь.
Упражнения после шунтирования/Тренировки после шунтирования
В обычном случае физические нагрузки не противопоказаны и полезны. Для лечащего врача и пациента важно убедиться в их безопасности. Главным методом для этого является проведение стресс-теста — пробы с физической нагрузкой (чаще всего стресс-эхокардиография). Эту пробу стоит провести по совету кардиолога через 3-4 недели после операции. Проба позволяет оценить реакцию организма на нагрузку, выявить нарушения ритма, признаки ишемии миокарда (нехватки крови сердцу). Если тест отрицательный (то есть не выявляет ишемии), а изменения давления и пульса на фоне физической нагрузки оцениваются врачом как адекватные, то такому пациенту мы рекомендуем регулярные кардио- нагрузки.
Проба позволяет оценить реакцию организма на нагрузку, выявить нарушения ритма, признаки ишемии миокарда (нехватки крови сердцу). Если тест отрицательный (то есть не выявляет ишемии), а изменения давления и пульса на фоне физической нагрузки оцениваются врачом как адекватные, то такому пациенту мы рекомендуем регулярные кардио- нагрузки.
- Важно помнить, что тренирует сердце только непрерывная нагрузка не менее 30 минут. Работа по дому, прогулки с ребенком сердце не тренируют.
Боли после шунтирования/Осложнения после шунтирования
Боли есть у всех пациентов после шунтирования в раннем послеоперационном периоде. Болит послеоперационная рана. Важно понимать, что сердце через несколько дней после операции коронарного шунтирования работает практически в «нормальном режиме». Плохое самочувствие пациента, помимо болей связано еще со снижением гемоглобина, иногда реакцией мозга на искусственное кровообращение. Важно:
- Если боль трудно переносимая, принимать обезболивающие (как правило, через 7-10 дней все пациенты уже отказываются от приема обезболивающих препаратов)
- Поднять сниженный гемоглобин.
 Для этого бывает часто нужен длительный прием препаратов железа.
Для этого бывает часто нужен длительный прием препаратов железа. - Убедиться в отсутствии признаков ишемии миокарда (с помощью нагрузочной пробы) и возобновить физическую активность.
- Быть в контакте с кардиологом для того, чтобы вовремя получить ответы на возникающие вопросы.
Секс после шунтирования. Половая жизнь после шунтирования
Не противопоказан. Скорее наоборот. Для сердца секс является одним из видов кардио-нагрузки. Если результат нагрузочной пробы хороший, то не должно быть никаких опасений. Некоторые исследования показали, что секс именно с женой наиболее безопасен для пациентов после перенесенного инфаркта миокарда.
Эректильная дисфункция частая проблема для наших пациентов, ведь по механизму возникновения она схожа с ишемической болезнью сердца, так как связана с недостаточным расширением артерий. Для большинства мужчин выходом из этой ситуации является прием ингибиторов фосфодиэстеразы 5 типа, то есть Виагры, Сиалиса и так далее.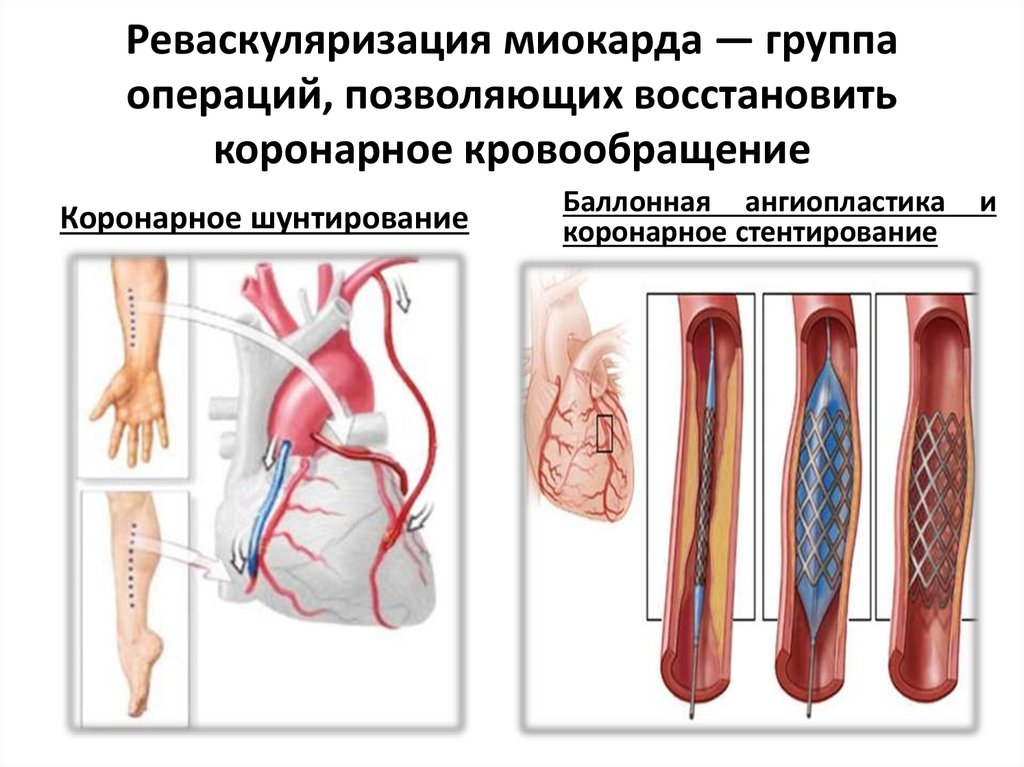 Сами эти препараты никакой дополнительной нагрузки на сердце не вызывают. Есть только одно важное правило – их ни в коем случае нельзя сочетать с нитропрепаратами (нитроглицерин, нитроспрей, нитросорбид, моночинкве, кардикет и так далее) из-за риска резкого снижения артериального давления. Если наши пациенты вынуждены принимать нитраты, то основные препараты для лечения эректильной дисфункции им противопоказаны.
Сами эти препараты никакой дополнительной нагрузки на сердце не вызывают. Есть только одно важное правило – их ни в коем случае нельзя сочетать с нитропрепаратами (нитроглицерин, нитроспрей, нитросорбид, моночинкве, кардикет и так далее) из-за риска резкого снижения артериального давления. Если наши пациенты вынуждены принимать нитраты, то основные препараты для лечения эректильной дисфункции им противопоказаны.
Перелеты после шунтирования. Можно ли летать после шунтирования?
После шунтирования летать можно, если нет каких-либо других ограничений и послеоперационный период прошел спокойно. Первый перелет возможен через 10 дней. Об этом мы можем говорить с уверенностью, так как все наши пациенты, прооперированные в Германии возвращались на самолете домой именно в этот период. Все пациенты после шунтирования принимаю пожизненно малые дозы аспирина. А это хорошая профилактика артериальных тромбозов в том числе во время перелетов.
Одними из факторов риска длительных перелетов являются обезвоживание организма и застой крови в венах ног. Важно пить достаточно жидкости и, при длительных перелетах, не забывать вставать и разминаться.
Важно пить достаточно жидкости и, при длительных перелетах, не забывать вставать и разминаться.
Ключевую роль в жизни пациента после операции на открытом сердце играет врач-кардиолог. Поэтому принципиально важно найти врача, которому пациент доверил бы свое здоровье. Правильнее всего в этой ситуации ориентироваться на имидж клиники и на опыт конкретного доктора. Ошибкой будет надеяться на кардиохирурга, который проводил операцию. У сердечно-сосудистых хирургов совершенно другая специализация.
- Контроль артериального давления.
Для большинства наших пациентов норма артериального давления после операции — ниже 140/90 мм рт.ст. Но важно помнить, что эта норма – так называемые «офисные» цифры, т.е. давление, которое доктор измеряет на приеме в клинике. Обычно дома при хорошо подобранных лекарствах, давление у наших пациентов не превышает 125/80 мм рт.ст., а по утрам верхнее (систолическое) давление часто не превышает 100-110 мм рт.ст. Очень важно помнить, что все препараты для снижения давления нужно принимать каждый день в одной и той же дозе.
 Иначе никогда не удастся добиться стабильного эффекта и давление будет «прыгать».
Иначе никогда не удастся добиться стабильного эффекта и давление будет «прыгать». - Частота пульса.
Чем чаще пульс, тем выше потребность мышцы сердца в кислороде и тем больше крови требуется сердцу для нормальной работы. Одна из важных задач кардиолога – обеспечить пациенту достаточно редкий пульс для уменьшения потребности сердца в крови, но и не слишком редкий, чтобы в головном мозге кровоток сохранялся на достаточном уровне. Обычно идеальный пульс для пациента после шунтирования- 55-60 уд/мин. Основные препараты, которые мы используем для урежения пульса это бета- адреноблокаторы (бисопролол, метопролол, небиволол и др). Они не только урежают пульс в покое, но и уменьшают реакцию пульса на физические и эмоциональные нагрузки.
- Холестерин.
Причина ишемической болезни сердца — атеросклероз коронарных артерий. В основе формирования атеросклеротических бляшек лежит нарушение обмена холестерина. Таким образом, прием лекарств, влияющих на обмен холестерина — это единственный способ воздействовать на причину болезни, которая привела пациента на операционный стол.

После коронарного шунтирования 99% пациентов нуждаются в приеме статинов. Никакие побочные эффекты от приема статинов (по большому счету это только возможные боли в мышцах) не могут сравниться с той пользой, которую дает замедление процесса атеросклероза у наших пациентов.
К сожалению, нередко наши пациенты слышат информацию о вреде сатинов. Это в корне неверно! Статины — единственная группа препаратов, позволяющая остановить процесс атеросклероза. Печальная статистика это только подтверждает. Если проводиться правильный регулярный контроль показателей холестеринового обмена и ферментов (АСТ, АЛТ, КФК), то прием статинов абсолютно безопасен!
- Ежегодная проверка.
Сразу после шунтирования походы к кардиологу будут достаточно частые. Это зависит от того как прошел послеоперационный период, были ли осложнения, находился ли пациент на реабилитации. В дальнейшем, когда состояние становиться стабильным, достаточно посетить кардиолога 1-2 раза в год. На приеме врач оценит давление, пульс пациента, выявит возможные проявления стенокардии, сердечной недостаточности.
 Оптимально выполнить нагрузочный тест- стресс- эхокардиографию, который поможет оценить работу сосудов сердца после операции. ЭКГ и УЗИ сердца в покое не дадут достаточной информации о функциональном состоянии сердца, а соответственно, косвенной информации о проходимости шунтов. Контроль липидограммы (расширенного анализа на холестерин) позволит врачу отрегулировать дозу статинов. Помните, что для пациентов, перенесших операцию на сердце, целевой показатель холестерина липопротеидов низкой плотности («вредный холестерин») 1,5-1,8 ммоль/л, что значительно ниже, чем у других категорий пациентов!
Оптимально выполнить нагрузочный тест- стресс- эхокардиографию, который поможет оценить работу сосудов сердца после операции. ЭКГ и УЗИ сердца в покое не дадут достаточной информации о функциональном состоянии сердца, а соответственно, косвенной информации о проходимости шунтов. Контроль липидограммы (расширенного анализа на холестерин) позволит врачу отрегулировать дозу статинов. Помните, что для пациентов, перенесших операцию на сердце, целевой показатель холестерина липопротеидов низкой плотности («вредный холестерин») 1,5-1,8 ммоль/л, что значительно ниже, чем у других категорий пациентов! - Тревожные симптомы.
Пациентам, перенесшим операцию на сердце следует незамедлительно обратиться к врачу при проявления первых признаков стенокардии. Боли, жжение или тяжесть за грудиной, которые возникают при физической нагрузке, прекращаются при ее остановке и реагируют на прием нитроглицерина – это повод срочно обратиться к врачу, в т.ч. вызвав скорую помощь. Внезапно возникшие или прогрессирующие симптомы стенокардии часто являются предвестником скорого инфаркта.
Автор статьи
Громыко Татьяна
Юрьевна
Врач-кардиолог, врач функциональной диагностики, к. м. н.
Стаж работы : c 2010 года, 10 лет
Подробнее
Автор статьи
Лигидов Мурат
Лионович
Врач-кардиолог, кардиология и функциональная диагностика
Стаж работы : c 2009, 11 лет
Подробнее
Остались вопросы?
Задайте нам вопрос и мы в ближайшее время вам ответим
6 мифов про аортокоронарное шунтирование. После операции можно будет жить без лекарств? | ЗДОРОВЬЕ:Здоровая жизнь | ЗДОРОВЬЕ
Миф 1. Сердце может не выдержать
На самом деле. Страх – основная проблема человека, которому предстоит аортокоронарное шунтирование. Справиться с ним помогает желание если не навсегда, то хотя бы на время забыть о боли. Кстати, именно боль во многом и заставляет больного решиться на операцию.
Миф 2. После операции придется «нести» себя как хрустальную вазу
На самом деле. Это не так. Обычно уже на следующий день после операции врач предупреждает: если мало двигаться, возможны осложнения, например воспаление легких. Прооперированный сразу же начинает учиться поворачиваться в кровати, садиться…
Это не так. Обычно уже на следующий день после операции врач предупреждает: если мало двигаться, возможны осложнения, например воспаление легких. Прооперированный сразу же начинает учиться поворачиваться в кровати, садиться…
Шунты для того и ставят, чтобы больной мог ходить, не чувствуя боли. Поначалу, конечно, мешает слабость, да и боль от шва, но необходимо постепенно наращивать физическую нагрузку. И тогда те движения, которые до операции вызывали боль, будут даваться легко.
Миф 3. Боль может вернуться
На самом деле. Не нужно ждать возвращения боли, а лучше представить, что ее вообще никогда и не было. Однако «подвигов» совершать не нужно. Все должно быть в меру. Больной должен ставить перед собой реальные цели: например, сегодня и завтра я пройду 50 метров, следующие дни – 75, затем – 100…
Данные статистики говорят, что далеко не всем больным даже после АКШ удается избавиться от стенокардии. И это не удивительно: как бы хорошо ни была сделана операция, она является лишь одним из этапов в лечении ишемической болезни сердца. Медики пока не научились очищать сосуды сердца от атеросклеротических бляшек – основной причины заболевания. Поэтому даже после успешной операции примерно у половины пациентов может сохраняться стенокардия, проявляющаяся болью за грудиной при физической нагрузке. Но число приступов и принимаемых таблеток после АКШ все равно будет меньше. Так что качество жизни пациента все же улучшится. И главное – появится возможность отсрочить наступление инфаркта миокарда, а значит – продлить жизнь.
Медики пока не научились очищать сосуды сердца от атеросклеротических бляшек – основной причины заболевания. Поэтому даже после успешной операции примерно у половины пациентов может сохраняться стенокардия, проявляющаяся болью за грудиной при физической нагрузке. Но число приступов и принимаемых таблеток после АКШ все равно будет меньше. Так что качество жизни пациента все же улучшится. И главное – появится возможность отсрочить наступление инфаркта миокарда, а значит – продлить жизнь.
Миф 4. После АКШ можно жить как прежде
На самом деле. Увы, это не так. Даже при хорошем исходе операции надо стараться как можно меньше напрягать руки и весь плечевой пояс. Это связано со значительной операционной травмой в области грудной клетки. Желательно ограничить поднятие тяжестей. Также придется отказаться от некоторых садовоогородных работ.
Миф 5. Курение влияет на сердце после операции не сильно
На самом деле. Отказ от курения продлевает срок работы шунтов на несколько лет. Ведь длительность функционирования шунтов у каждого пациента разная. В среднем она составляет 5–7 лет. Этот срок во многом зависит от того, насколько человек смог после операции изменить свою жизнь, следует ли он рекомендациям врачей.
Ведь длительность функционирования шунтов у каждого пациента разная. В среднем она составляет 5–7 лет. Этот срок во многом зависит от того, насколько человек смог после операции изменить свою жизнь, следует ли он рекомендациям врачей.
Правильное питание (диета с ограничением животных жиров), нормализация массы тела, адекватные физические нагрузки, прием всех необходимых лекарственных препаратов в общей сложности добавляют еще несколько лет активной и полноценной жизни.
Миф 6. После операции можно будет жить без лекарств
На самом деле. Люди, перенесшие АКШ, ни в коем случае не должны прекращать прием лекарств. Большинство препаратов, которые сегодня назначаются после операции, жизненно необходимы. Для того чтобы уменьшить риск закрытия шунтов тромбами, часто приходится принимать лекарства, уменьшающие свертываемость крови.
Препараты из группы бета-блокаторов необходимы для того, чтобы уменьшить чрезмерную работу сердца. Они снижают давление и замедляют частоту сердечных сокращений. Однако любые изменения в лечении необходимо согласовывать с врачом. Самому решать подобные вопросы слишком рискованно.
Однако любые изменения в лечении необходимо согласовывать с врачом. Самому решать подобные вопросы слишком рискованно.
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ и ОТДАЛЁННЫЕ РЕЗУЛЬТАТЫ АОРТОКОРОНАРНОГО ШУНТИРОВАНИЯ
Хирургия коронарных артерий ¦ Возможные осложнения и отдалённые результаты аортокоронарного шунтирования
Несмотря на доказанную многолетним клиническим опытом эффективность операции аортокоронарного шунтирования, оно, как, словом, и любое другое медицинское вмешательство, сопряжено с риском развития определённых осложнений. В число последних входит кровотечение, тромбоз глубоких вен, нарушение мозгового кровообращения, инфаркт миокарда, мерцательная аритмия, занесение инфекции в операционную рану, сужение шунта (особенно, если речь идёт об использовании аутовены), медиастенит, несостоятельность швов, образование келоидного рубца, хронические боли в области разреза и др.
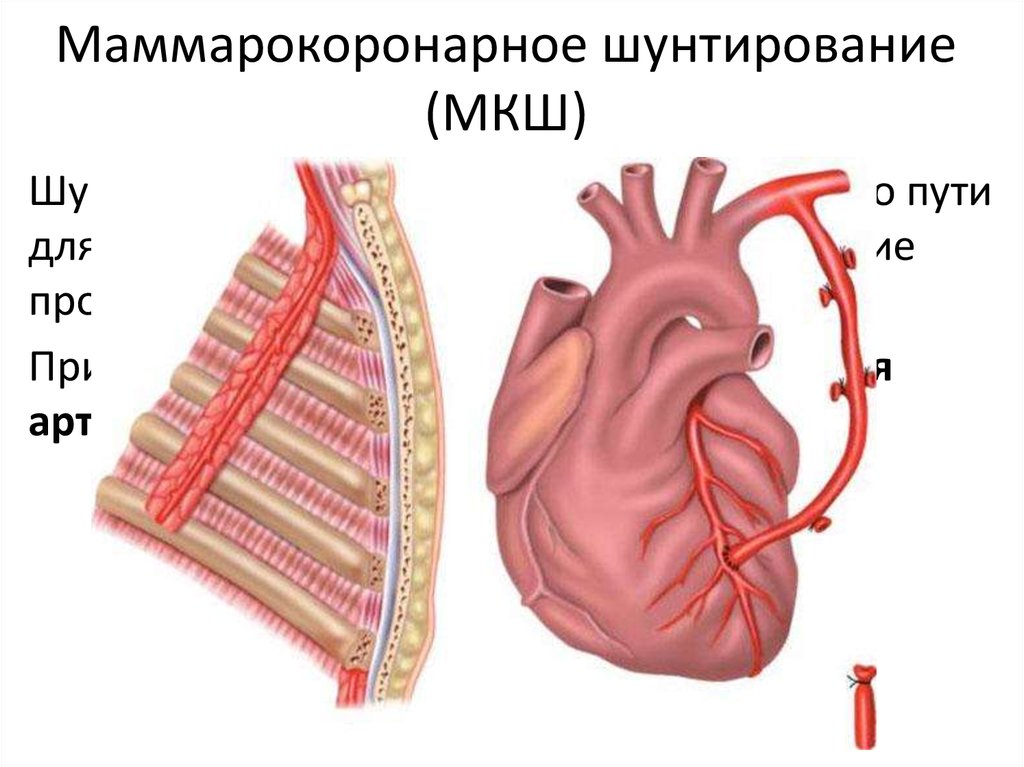
На частоту осложнений и смертность влияет множество факторов, таких как недавно перенесенный острый коронарный синдром, дисфункция левого желудочка, нестабильная гемодинамика, поражение ствола левой венечной артерии, наличие тяжёлой и нестабильной стенокардии и атеросклероза периферических, а особенно сонных артерий, которые в значительной мере ухудшают прогноз. Кроме того, на результатах хирургического вмешательства сказывается тип шунта (маммарокоронарное шунтирование даёт более хороший долгосрочный прогноз) и выраженность интраоперационной ишемии миокарда.
Кроме того, на результатах хирургического вмешательства сказывается тип шунта (маммарокоронарное шунтирование даёт более хороший долгосрочный прогноз) и выраженность интраоперационной ишемии миокарда.
Следует отметить, что риск развития периоперационных осложнений более высок у женщин, лиц пожилого возраста, больных сахарным диабетом, хроническими заболеваниями лёгких, хронической почечной недостаточностью и у пациентов с нарушением свёртывающей системы крови. У представительниц слабого пола отмечается более высокая вероятность летального исхода как в силу преклонного возраста на период выполнения аортокоронарного шунтирования, так и по причине меньшего диаметра коронарных артерий. Ввиду того, что телосложение женщин мельче, чем у мужчин, венечные сосуды у них тоже меньше. Это осложняет проведение данной операции, увеличивает её продолжительность и сокращает срок службы установленного имплантата.
Одним из самых серьёзных осложнений аортокоронарного шунтирования является периоперационный инфаркт миокарда, особенно в сочетании с нарушениями гемодинамики и аритмией либо развившийся на фоне исходной дисфункции левого желудочка, что значительно ухудшает как ближайший, так и долгосрочный прогноз. Диагностику инфаркта в значительной мере затрудняют присущие данному вмешательству неспецифические изменения на электрокардиограмме и естественное постоперационное повышение активности сердечных ферментов (креатинфосфокиназы, тропонинов).
Диагностику инфаркта в значительной мере затрудняют присущие данному вмешательству неспецифические изменения на электрокардиограмме и естественное постоперационное повышение активности сердечных ферментов (креатинфосфокиназы, тропонинов).
Вследствие подключения пациента в ходе операции к аппарату искусственного кровообращения возможна и такая проблема, как нарушение свёртывающей системы крови, что угрожает развитием кровотечений. Помимо разрушения тромбоцитов экстракорпоральное кровообращение обусловливает нарушения фибринолиза и негативно влияет на внутренний механизм свёртывания. К факторам риска кровотечений относят пожилой возраст пациента, малую площадь поверхности его тела, повторные операции, использование для шунтирования обеих внутренних грудных артерий, назначение антиагрегантов (аспирина) и антикоагулянтов (гепарина) в предоперационный период.
Для того чтобы снизить вероятность возникновения осложнений на современном этапе задействуется целый ряд профилактических мероприятий, включающий выявление групп риска и медикаментозную коррекцию имеющейся фоновой патологии, а также используются наиболее современные технологии выполнения аортокоронарного шунтирования и осуществляется тщательное постоперационное мониторирование состояния пациентов. В целях улучшения отдалённых результатов аортокоронарного шунтирования и предупреждения прогрессирования ишемической болезни сердца больным рекомендуют придерживаться диеты с низким содержанием животных жиров, не пренебрегать физическими упражнениями, отказаться от вредных привычек и принимать лекарственные средства, прописанные доктором.
В целях улучшения отдалённых результатов аортокоронарного шунтирования и предупреждения прогрессирования ишемической болезни сердца больным рекомендуют придерживаться диеты с низким содержанием животных жиров, не пренебрегать физическими упражнениями, отказаться от вредных привычек и принимать лекарственные средства, прописанные доктором.
(495) 506-61-01 — где лучше оперировать коронарные сосуды
ЗАПРОС в КЛИНИКУ
Физические нагрузки после АКШ. Реабилитация пациентов, перенесших аортокоронарное симуляционное шунтирование (АКШ)
Любая операция на сердце, в том числе аортокоронарное шунтирование, должна сопровождаться реабилитационным периодом, который закрепит результат и поддержит организм в необходимой форме. В противном случае все усилия врачей могут оказаться напрасными.
Также важен и дальнейший период после прохождения реабилитации, который требует от пациента соблюдения пациентом правил специального питания и определенной программы физических нагрузок, цель которой — поддерживать мышечный тонус в тонусе.
Суть реабилитации
Весь процесс реабилитации после АКС может занимать от трех до пяти месяцев и содержать полностью индивидуальные наборы мероприятий. В такие комплексы входит составление индивидуальной схемы питания для конкретного человека с учетом всех особенностей организма. Также предусмотрен ряд регулярных упражнений с четким распределением нагрузки, как на отдельные части тела, так и на все тело.
Весь процесс основан на нескольких основных принципах, из которых:
- Систематическое увеличение нагрузки по специально разработанному плану занятий, предусматривающее ряд легких упражнений;
- о полном отказе от спиртных напитков и отказе от курения;
- корректировка дневного рациона с учетом полного или частичного отказа от любой жирной пищи;
- мероприятий по устранению ненужной Весты с помощью специальной диеты, разработанной диетологами и эндокринологами;
- постоянный контроль за общим состоянием организма и мониторинг уровня холестерина на протяжении всей жизни.

- комплекс постепенно увеличивающихся и строго дозированных физических упражнений по индивидуальной схеме.
Послеоперационные меры
В большинстве случаев обязательными мероприятиями, проводимыми после операции, являются:
- Своевременное снятие швов;
- Необходимость как минимум одного месяца носить специальные компрессионные чулки, которые служат для восстановления кровообращения в нижней части тела и значительно уменьшают появление отеков;
- Допускаются незначительные физические нагрузки даже в день плановой операции, которая проводится в виде комплекса приседаний и дыхательной гимнастики;
- В процессе восстановления организма постепенно подключается лечебная физическая культура (ЛФК) в виде специальных тренажеров.Также вводятся нагрузочные упражнения в виде плавательных упражнений, легкого бега и прогулок на свежем воздухе с дыхательными упражнениями.
Отмечено, что ЛФК в период реабилитации не только положительно влияет на организм за счет мобилизации ресурсов, но и значительно поднимает психологическое и эмоциональное состояние пациента.
В некоторых клиниках к этому процессу подключены индивидуальные занятия психологической помощи. По мере увеличения нагрузок ведется постоянный мониторинг состояния здоровья с привлечением квалифицированных специалистов различного профиля и современного медицинского оборудования.
По окончании начального периода реабилитации, через полтора-два месяца проводятся специальные тесты на стресс, при которых организм подвергается кратковременным высоким физическим нагрузкам и оценивается степень его реакции.
ЛФК — Формы и методы
Лечебная физическая культура (ЛФК) — это специально разработанный комплекс физических упражнений, направленных на восстановление нормальной физической формы тела и выполняемых на фоне правильного дыхания.Во многих медицинских учреждениях подобные мероприятия проходят под наблюдением и руководством лечащего врача или инструктора.
Лечебная гимнастика для людей после анортоконального шунтирования условно делится на два основных вида, которые выполняются постоянно.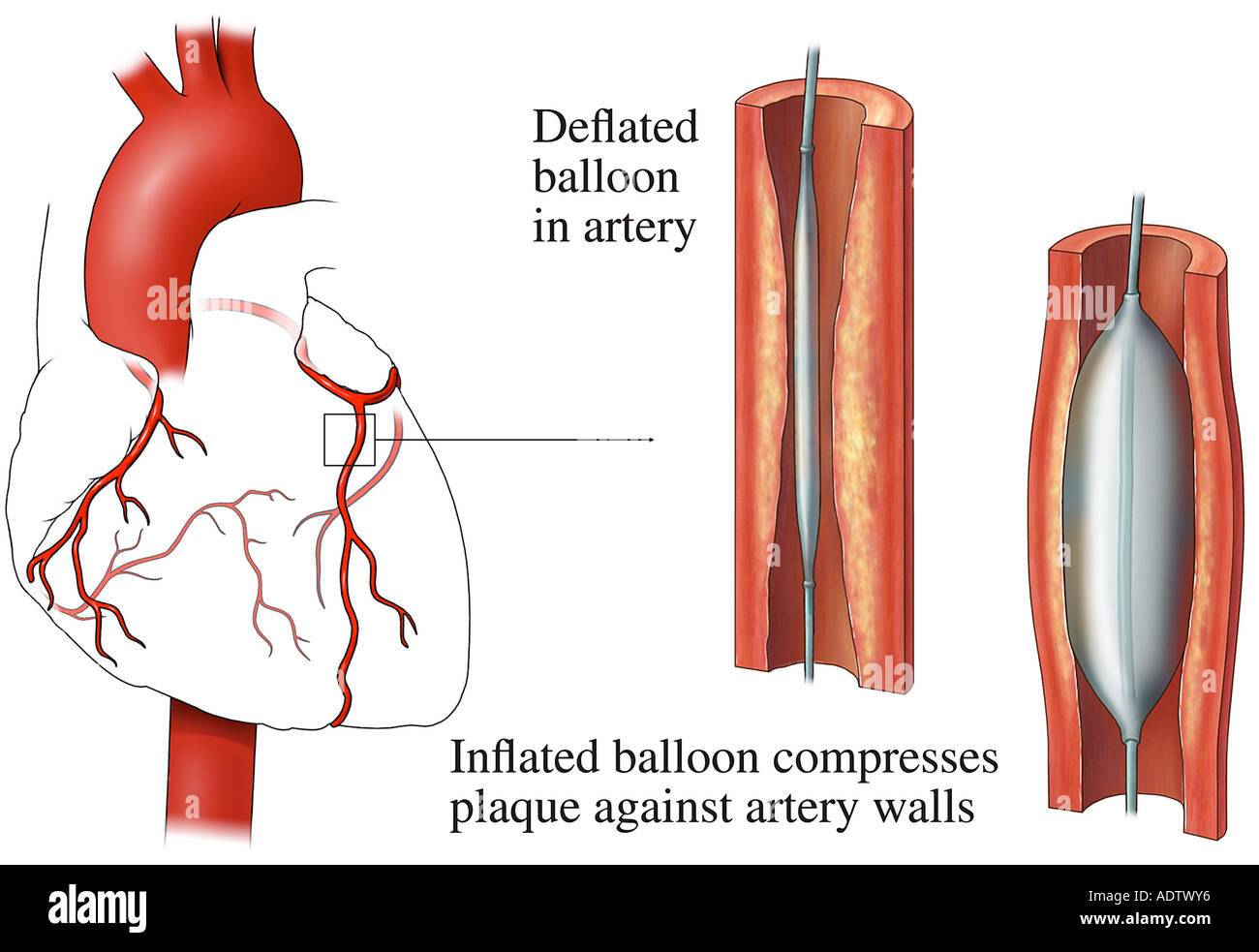 В том числе:
В том числе:
Гигиеническая гимнастика проводится утром вне зависимости от местонахождения пациента. Это может быть медицинский комплекс или частная квартира. Гимнастику проводят через 10-20 минут после сна и желательно на свежем воздухе.Такие процедуры призваны нормализовать работу сердца и сосудистой системы, улучшить обмен веществ и оказать тонизирующее действие на весь организм в целом. Порядок выполнения упражнений и нагрузки зависит от физического состояния пациента и периода после операции АКГ.
Лечебная физкультура направлена на укрепление всех систем организма и предназначена для решения конкретно поставленных перед пациентом задач. Такие упражнения имеют четко определенную степень нагрузки на отдельные участки тела и тренажеры, которые используются для ее выполнения.
По методике упражнения упражнение можно разделить на:
- группа;
- физическое лицо;
- консультативный.
Индивидуальные занятия в большинстве случаев проводятся с теми пациентами, которые ограничены на ранних этапах реабилитационного периода или нуждаются в переезде или нуждаются в специальной программе по разным причинам.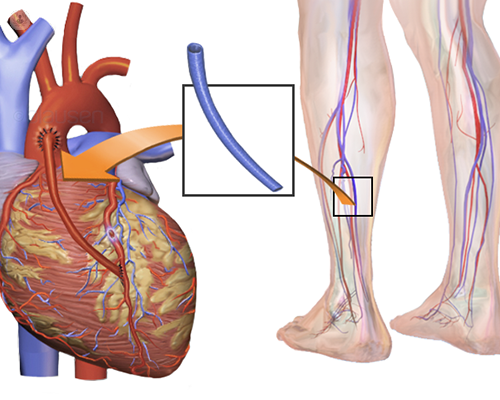
Групповые занятия проводятся уже на более поздних этапах, когда тело уже твердо и можно переходить к общефизическим упражнениям.
Также собираются специальные группы, в определенные классы которых включается работа по конкретной проблеме, которая не решается на общих занятиях по стандартной методике.
Консультативные методы используются уже на более позднем этапе, непосредственно перед распадом пациента. На таких занятиях инструкторы работают индивидуально и обучают человека физическим упражнениям, которые он должен регулярно выполнять самостоятельно и которые направлены на конкретное решение его личной проблемы.
Распределение физических нагрузок
Все упражнения на физические нагрузки условно разделены на три основные части:
- вводный;
- базовый;
- отделка.
Примерно 10-15% общего времени обычно уделяется вступительной части. Их проводят для того, чтобы постепенно подготовиться к предстоящим нагрузкам, иначе резкие нагрузки могут привести к растяжению мышц.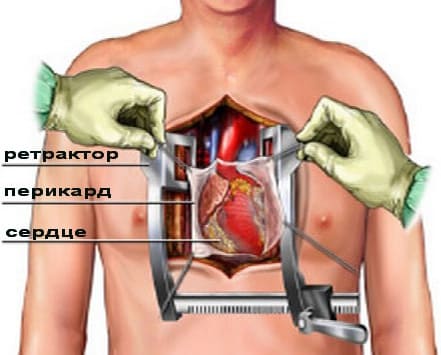 Вводная часть состоит в основном из дыхательной гимнастики и легких упражнений без нагрузки на мышцы и кровоток.
Вводная часть состоит в основном из дыхательной гимнастики и легких упражнений без нагрузки на мышцы и кровоток.
Основная часть занимает около 70-80% от общего времени и направлена на решение конкретных задач. На этом этапе силовые нагрузки с использованием гимнастических комплексов. Все упражнения выполняются при соблюдении правильного дыхания.
Заключительная часть занятий проводится в самом конце и занимает около 10% времени. На этом этапе происходит плавное снижение нагрузки и упражнения для расслабления тела. Основные — дыхательная гимнастика и ходьба, после чего контролируется состояние каждого пациента по артериальному давлению и частоте дыхания.
Также все профилактические классы можно разделить на активные и пассивные. При активных занятиях все упражнения пациенты проводят самостоятельно, используя свои силы. При пассивных процедурах упражнения проводятся с использованием специальных тренажеров или инструктора.
Важно помнить, что именно регулярные занятия физкультурой являются неотъемлемой частью здоровья человека. Успешное восстановление качества жизни после операции ACHA невозможно без дозированных физических нагрузок.
Успешное восстановление качества жизни после операции ACHA невозможно без дозированных физических нагрузок.
Если краткосрочная программа реабилитации составляется в большинстве медицинских учреждений, перспективный план для выздоравливающих пациентов часто разрабатывают сами.
Пациенты, перенесшие операцию, получают краткосрочную индивидуальную программу реабилитации и долгосрочную программу коррекции здоровья для увеличения продолжительности жизни после АКШ и предотвращения осложнений со здоровьем.
Образ жизни после АКШ на сердце
После выписки необходимо работать над собой, перестройка увлечений и пристрастий, которые продлят жизнь.Ежедневно происходит увеличение физических нагрузок в соответствии с рекомендациями кардиохирурга. После заживления порезов стоит проконсультироваться с врачом по поводу использования средств, уменьшающих рубцы, оказывающих косметическое действие на рубцы. Важно, если был выполнен традиционный хирургический разрез, а не малоинвазивная пункция.
АКШ — секс
После того, как секс АКШ доставит не меньше удовольствия, чем прежде, стоит только дождаться разрешения лечащего врача на возврат средств в интимных отношениях.В среднем требуется от шести до восьми недель. Пациенты стесняются спрашивать врача о сексуальной активности. Сделать это невозможно. Мнение кардиолога, которое врач может озвучить после тщательного изучения истории болезни пациента и контроля его состояния после операций. Следует отказаться от поз, создающих дополнительную нагрузку на сердечную мышцу. Вам нужно выбрать положение с меньшим давлением на область груди.
Курение после Акваша
Вернувшись к привычной жизни после АКШ на сердце, стоит оставить вредные привычки в прошлом.Среди них употребление алкоголя, переедание, курение. Вдыхание паров никотина повреждает стенки артерий, способствует ишемической болезни сердца, образованию атеросклеротических бляшек в сосудах. Важно понимать, что шунтирование не устраняет болезнь, оно улучшает питание сердечной мышцы, так как хирурги создают обходной путь для кровотока вместо артерий, заблокированных бляшками.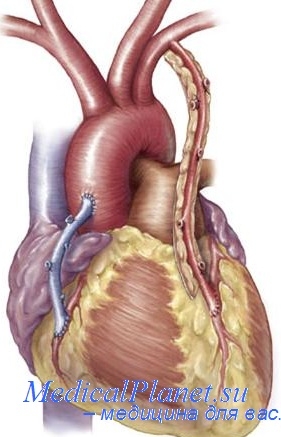 Бросьте курить после АКШ, у пациента замедляется прогрессирование болезни.В клинике Ассута есть поддержка курящим пациентам, опытные психотерапевты помогают искоренить привычку к жизни.
Бросьте курить после АКШ, у пациента замедляется прогрессирование болезни.В клинике Ассута есть поддержка курящим пациентам, опытные психотерапевты помогают искоренить привычку к жизни.
Прием препаратов
Следует помнить, что жизнь после аортохлорного шунтирования может быть долгой, если тщательно соблюдать рекомендации врачей. Своевременный прием препаратов — одно из основных правил. Фармакология призвана помочь пациентам вести здоровый образ жизни, устранить факторы риска, способствующие развитию сердечного приступа.Дозировка препарата определяется индивидуально для пациента с лечащим врачом. Самостоятельная корректировка расписания недопустима. В аптечке пережившего АКШ пациента должны появиться препараты для снижения холестерина, разжижающие препараты крови с антитромботическим действием, препараты для контроля артериального давления и обезболивающие.
Записаться на консультацию
Еда после Акваша
Без перестройки еды не стоит рассчитывать на положительную динамику. Важно включать в рацион низкий холестерин и трансжиры. Это снизит скорость отложения на внутренних стенках сосудов из-за закрытия просвета бляшки. Чтобы не спровоцировать повторное АКС и не навредить себе запрещенным питанием, следует после операции обратиться в клинику питания Ассут. Составить грамотную схему питания поможет врач. Сбалансированная диета с высоким содержанием мононенасыщенных жиров, омега-3 жирных кислот, овощей, фруктов, цельнозерновых злаков защитит сердце от повышенного давления, организм от риска диабета.Правильный рацион способствует снижению веса, поддержанию тела в форме. Важно понимать, что смена диеты не должна быть продолжением стресса. Пищей нужно наслаждаться, в этом случае польза от нее будет ощутимой. Это поможет выработать мотивацию придерживаться такой диеты всю жизнь.
Важно включать в рацион низкий холестерин и трансжиры. Это снизит скорость отложения на внутренних стенках сосудов из-за закрытия просвета бляшки. Чтобы не спровоцировать повторное АКС и не навредить себе запрещенным питанием, следует после операции обратиться в клинику питания Ассут. Составить грамотную схему питания поможет врач. Сбалансированная диета с высоким содержанием мононенасыщенных жиров, омега-3 жирных кислот, овощей, фруктов, цельнозерновых злаков защитит сердце от повышенного давления, организм от риска диабета.Правильный рацион способствует снижению веса, поддержанию тела в форме. Важно понимать, что смена диеты не должна быть продолжением стресса. Пищей нужно наслаждаться, в этом случае польза от нее будет ощутимой. Это поможет выработать мотивацию придерживаться такой диеты всю жизнь.
Программа реабилитации сердца разработана профессионалами в области кардиологии. Здоровый образ жизни после операции — это изменение питания, устранение вредных привычек, достижение психологического благополучия. Исследования доказали, что пациенты, окончившие кардиологическую реабилитацию, живут дольше, в отличие от людей, не прошедших курс восстановления после операции.
Исследования доказали, что пациенты, окончившие кардиологическую реабилитацию, живут дольше, в отличие от людей, не прошедших курс восстановления после операции.
Упражнения после Aquash
Физическая активность начинается с малых доз при нахождении пациента в клиническом учреждении. После они постепенно увеличиваются под наблюдением врача. Первые шесть недель не допускается интенсивный рост физических нагрузок, категорически запрещается поднимать тяжести. Необходимо время для заживления ран на груди, ударов по костной ткани.Грамотными упражнениями являются лечебная гимнастика, снижающая нагрузку на миокард, и ходьба. Упражнения после АЧС способствуют улучшению кровообращения, снижению холестерина в крови. Важны принципы щадящей нагрузки и регулярности занятий.
Гимнастика выполняется после АКС каждый день, нагрузки постепенно увеличиваются. Их уменьшают, если появляется дискомфорт, боль в груди, неприятные ощущения в области сердца, возникает одышка.В том случае, когда движения не вызывают неприятных ощущений, нагрузка постепенно увеличивается, что способствует скорейшей адаптации сердечной мышцы и легких к новым условиям кровообращения. Важно проводить тренировку за полчаса до еды или через полтора часа после еды. Вечером перед сном лучше исключить любое перенапряжение. Темп выполнения упражнений не должен быть выше среднего. Следует внимательно следить за пульсом.
Важно проводить тренировку за полчаса до еды или через полтора часа после еды. Вечером перед сном лучше исключить любое перенапряжение. Темп выполнения упражнений не должен быть выше среднего. Следует внимательно следить за пульсом.
Большое значение имеет дозированная ходьба.Естественные упражнения позволяют улучшить работоспособность, выносливость организма, укрепить сердечную мышцу, улучшить кровообращение и процессы дыхания. Прогулки разрешены в любую погоду, кроме сильного мороза и холода, дождя и ветра. Лучшим временем считается период с 11.00 до 13.00., С 17.00 до 19.00. Следует выбирать удобную обувь, одежду из натуральных материалов, способствующих лучшему воздухообмену. Хорошо, если во время прогулки можно будет исключить разговоры.Это поможет сконцентрироваться.
Включите нагрузки после точного спуска по лестнице. Применять эти упражнения следует 3-4 раза в день, не превышая 60 шагов в минуту. Постепенно следует увеличивать их количество. Необходимо следить за тем, чтобы тренировки не приносили дискомфорта. Достижения указываются в дневнике самоконтроля, который врач показывает при каждом посещении, чтобы внести возможные коррективы.
Достижения указываются в дневнике самоконтроля, который врач показывает при каждом посещении, чтобы внести возможные коррективы.
Внимательный диабет и дневной режим
Риск развития осложнений существует у людей с диабетом в анамнезе.Перед операцией шунтирования и после нее важно лечить заболевание, чтобы снизить вероятность нежелательного сценария. Необходимо соблюдать режим сна, отдыха и нагрузок. Необходимо, чтобы суточный сон составлял более восьми часов. В это время тело восстанавливается, пропадает мощь и энергия. Перенести стресс невозможно, следует избегать раздражающих факторов.
Первичная депрессия после АКШ — феномен. Многие пациенты пребывают в грустном настроении, не хотят поправляться, есть, употребляют нагрузки.Им кажется, что жизнь окончена, все попытки продлить ее тщетны. Это неправда. Изучите вопрос, сколько лет живут люди после шунтирования аорты, и вы будете удивлены. Соблюдая рекомендации врачей, пациенты продлевают жизнь на несколько десятков лет. В особо тяжелых случаях можно отодвинуть смертельную опасность на несколько лет, дав мужчине возможность радоваться жизни, наблюдать, как растут дети и внуки. Определиться с необходимостью операции сложно.Но ситуация часто требует немедленного реагирования.
Доверившись профессиональным врачам клиники Ассуте, вы примете правильное решение. Высокая квалификация кардиохирургов Израильского центра известна во всем мире. Передовые технологии и реабилитационные практики заслуживают признания в Медицинском сообществе Европы и Азии. В Израиле вы получите лучшее лечение за доступные деньги. Решаясь на трансформации, звоните нам. Оператор ответит на поступившие вопросы профессионально и компетентно.
Получить программу лечения
Доктора стали более 50 лет назад. Сегодня изменились технологии, улучшилось оборудование, обогатились хирургические инструменты, повысилась квалификация специалистов, но периодически возникают осложнения после АКШ на сердце. Это не повод предполагать, что риски перед проведением манипуляций высоки.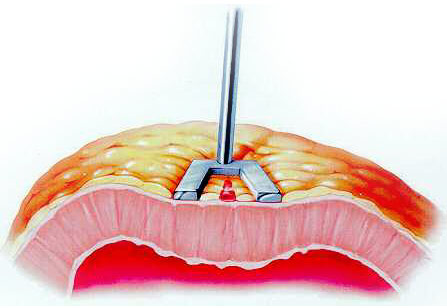 Операции, проводимые в Израиле, достигли максимального уровня безопасности. Однако не все зависит от оперирующего врача.Иногда сбои связаны с индивидуальными реакциями организма пациента, общим состоянием его здоровья и другими сторонними факторами.
Операции, проводимые в Израиле, достигли максимального уровня безопасности. Однако не все зависит от оперирующего врача.Иногда сбои связаны с индивидуальными реакциями организма пациента, общим состоянием его здоровья и другими сторонними факторами.
Получить консультацию
Кровотечение после Aquash
Кровотечение после оперативного вмешательства может проявиться от пары часов до нескольких дней. Причиной чаще становится врачебная ошибка и недостаточная скорость свертывания крови пациента из-за применения препаратов, стимулирующих кровоток, повышенного артериального давления.Во избежание послеоперационных осложнений аортокортонарного шунтирования важно соблюдать рекомендации врача по подготовке к процедуре и после нее.
Тромбоз
Установленные вены или артерии удаляются хирургами пациента, чтобы создать альтернативный путь кровоснабжения сердечной мышцы. Обычно материал берется с нижних конечностей и предплечья. Это создает временные трудности в восстановлении кровотока в захваченном сосуде. При проведении шунтирования аортокоронарной артерии последствия могут проявиться в виде тромбоза глубоких вен. Обозначить негативные изменения болезненности и отека стопы после шунтирования аортокоронарной артерии, которые возникают через несколько дней после вмешательства. Внимательное отношение врачей позволит на ранней стадии заметить отклонения и устранить их без вреда для здоровья пациента. Во многих ситуациях о последствиях легко предупредить, если у них есть профиль введения препаратов, благоприятных для текучести.
При проведении шунтирования аортокоронарной артерии последствия могут проявиться в виде тромбоза глубоких вен. Обозначить негативные изменения болезненности и отека стопы после шунтирования аортокоронарной артерии, которые возникают через несколько дней после вмешательства. Внимательное отношение врачей позволит на ранней стадии заметить отклонения и устранить их без вреда для здоровья пациента. Во многих ситуациях о последствиях легко предупредить, если у них есть профиль введения препаратов, благоприятных для текучести.
Нарушение сердечного ритма
Операция АКШ — сложная процедура, требующая высокого мастерства от хирурга-кондуктора. Суть метода проста. Один конец, экспроприированный из другого участка шунта, вшивают в аорту. Второй конец идет к коронарному сосуду под местом подвеса. Несмотря на высокую квалификацию хирургов, нарушение сердечного ритма может возникнуть сразу после операции или в послеродовом периоде. Если таким образом выражены осложнения АКС, в терапию состояния входят препараты антиаритмического действия, в тяжелых случаях — электрокардиодер.
Инфаркт
Самым тяжелым последствием отрицательного характера является инфаркт миокарда, характерный для раннего периода восстановления после операции. Инфаркт может произойти в первые несколько часов или дней. Должна быть сильная боль в груди после АКШ, давление, жжение в центре грудины, не проходящее после приема препаратов. Атеросклероз поражает большие участки сосудов. Комплексный подход в лечении и постоянное наблюдение за состоянием пациента после процедуры шунтирования не всегда удается предотвратить осложнения.Объясняется это активацией вызывающих воспалительный процесс клеток, определяющих рост способности крови к свертыванию.
Спровоцированные изменения сосудистой решетки могут привести к атеротромбозу. В медицинской статистике отмечаются случаи, когда во время АКС миокард не получает должного кровоснабжения, что вызывает подсчет сердца. Важно прислушаться к советам врачей еще на этапе подготовки к операции: избавиться от вредных привычек, дать организму полноценный отдых с нагрузками, приучившись к режиму. Инфаркт после AKS можно предотвратить, уменьшив его факторы риска.
Инфаркт после AKS можно предотвратить, уменьшив его факторы риска.
Инсульт
Наблюдения за практикой операций способствуют формированию статистики. У 40% случаев пониженного давления после АКШ нарушение кровоснабжения головного мозга приводит к развитию инсульта в первые сутки после операции. В 60% случаев развития осложнений инсульт возникает в первую неделю восстановительного периода. Он сигнализирует о онемении конечностей, затруднении движений и артикуляции. Способствовать развитию отрицательного состояния может предоперационное состояние больного, если в анамнезе присутствует атеросклероз коронарных артерий и сосудов головного мозга.
Сужающие шунты
Отправляя пациента на шунтирование аортокоронарной артерии, врач сразу обозначает риски. Среди часто встречающихся осложнений — сужение шунтов, атеросклероз установленных сосудов и тромбоз. Наблюдается в первый год после процедуры у 20% пациентов, остальные сосуды сужаются через 7-10 лет. Для этого требуется повторное проведение операции, сброс кровотока из лопнувших сосудов от атеросклеротических бляшек.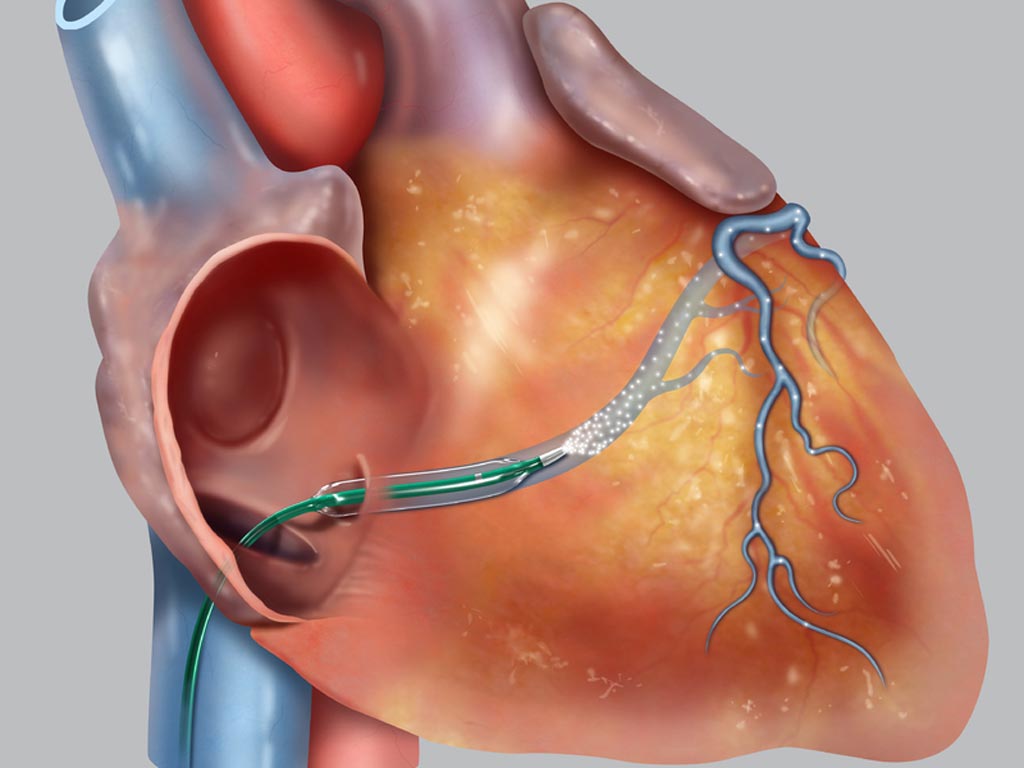 Здесь многое зависит от пациента. Чем тщательнее пациент придерживается врачебных рекомендаций, тем дольше сохраняется оперативный результат.
Здесь многое зависит от пациента. Чем тщательнее пациент придерживается врачебных рекомендаций, тем дольше сохраняется оперативный результат.
Факторы влияния на возникновение осложнений
Если операция была расчетной, то последствия вмешательства зависят от врача и пациента. Выше не приведен полный список возможных осложнений. Следует отметить инфицирование ран, несостоятельность швов, медиастинит, диастаз грудины, перикардит.Часть штатов представляет серьезную опасность для жизни. Это должна быть тревожная аритмия после АКС, пониженное или повышенное давление, болевые симптомы. Статистика фиксирует цифру летального исхода после операции на сердце в пределах 3%. Это не большой показатель, учитывая сложность медицинских манипуляций. Лекарство выделяет факторы, провоцирующие развитие осложнений. Среди них:
- В анамнезе стенокардия, инфаркт. Патология указывает на повреждение сердечной мышцы и сосудистой сетки перед операцией, что не может быть спровоцировано быстрым реагированием и периодом беспроблемного восстановления.

- Существенное осложнение аортокамонарного шунтирования — поражение ствола левой коронарной артерии, нарушение функции левого желудочка. Этот фактор одним из первых должен стать врач при осмотре и направлении на операцию.
- Сердечная недостаточность с тяжелым хроническим характером.
- Атеросклероз периферических сосудов, артерий.
- Согласно исследованиям, риск развития осложнений выше у женщин.
- Болезни легких в хронической форме.
- Диабет.
- Почечная недостаточность.
Задать вопрос
Восстановление после операции
Несколько дней в реанимации после оперативного вмешательства способствуют первичному выздоровлению пациента. Тянущая боль в грудины после АКС объясняется хирургическими разрезами и наложением швов. Чтобы не загнила рана и не занеслось инфицирование, обрабатывают антисептиками. Некоторое время пациент будет испытывать дискомфорт, жжение, но вскоре они проходят.Через пару недель при успешной реабилитации разрешается душ.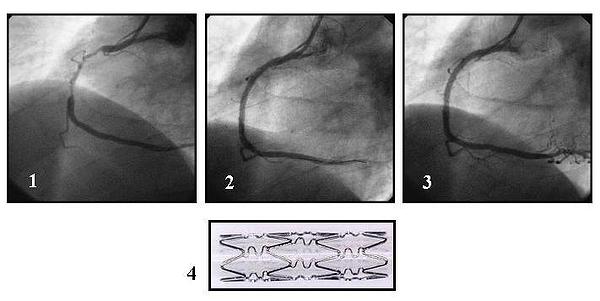
Нарушенные костные вмешательства заживают дольше — до 7 недель. В этот период рекомендуется носить эластичные чулки, избегать физических нагрузок, чтобы не спровоцировать нежелательные осложнения. Анемия восполняется правильным питанием с включением продуктов, содержащих железо. Важно научиться правильно дышать, чтобы не вызывать легкие. Кашель после ACH считается нормальным, врачи учат пациента взмахивать руками, возвращая ему способность легко самостоятельно функционировать.
Не беспокоить врачей отек стоп после АКС, который должен пройти в течение 2 недель. Если отек не проходит, назначаются дополнительные исследования, профильные препараты и процедуры. В дальнейшем возможна небольшая припухлость на месте расположения вен, так как сеть сосудов еще плохо справляется с оттоком крови. Для выяснения состояния назначают дуплексное сканирование, лимфографию, ультразвуковую диагностику, обследование почек, сдачу анализов мочи и крови.
Кардиоревитация снизит риск развития осложнений.
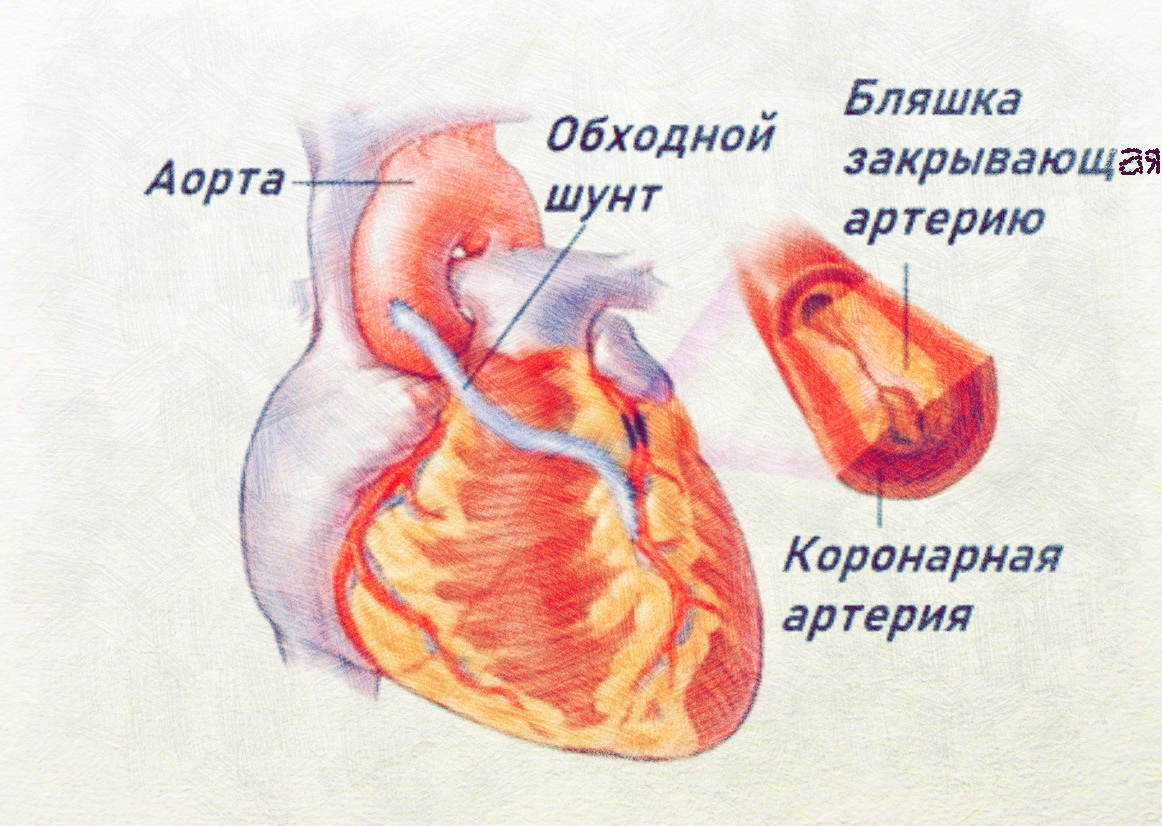
Самостоятельно до диагнозов запретить или разрешить проводить АКШ.Направление на операцию даст профессиональный врач После прохождения пациентом тщательного обследования, выявления рисков развития негативных реакций во время процедуры и в период выздоровления. Самый лучший вариант — предотвратить ишемическую болезнь. Если это сделать невозможно, следует внимательно изучить рекомендации врачей, чтобы результаты шунтирования не испортились из-за осложнений.
К моменту работы оператора нужно тщательно подготовиться.Первый разговор с врачом должен пройти конфиденциально. Следует предупредить О. перенесенные заболевания, хронические заболевания. Внимательность следует проявить при выборе медицинского учреждения, в котором проводится операция. Он славится уровнем неотложной помощи и операциями, проводимыми в режиме планирования. Высокая квалификация кардиохирургов, современное оборудование, вытяжная техника для ведения тяжелых больных — факторы успешного лечения.
Следует обратить внимание на послеоперационный период. Пройдя АКС, стоит сделать выписанные врачом лекарственные препараты, пройти процедуры по сокращающей терапии, вести здоровый образ жизни. В первые дни после шунтирования аортоциркуляторного русла возможно головокружение, боли в груди, небольшая припухлость. Вскоре негативные симптомы пройдут, организм начнет восстанавливать силы. После операции многие пациенты живут длительный срок, превышающий несколько десятилетий. Поэтому не стоит опасаться последствий и осложнений, профессиональный врач сделает все возможное, чтобы снизить риск развития патологических реакций.
Пройдя АКС, стоит сделать выписанные врачом лекарственные препараты, пройти процедуры по сокращающей терапии, вести здоровый образ жизни. В первые дни после шунтирования аортоциркуляторного русла возможно головокружение, боли в груди, небольшая припухлость. Вскоре негативные симптомы пройдут, организм начнет восстанавливать силы. После операции многие пациенты живут длительный срок, превышающий несколько десятилетий. Поэтому не стоит опасаться последствий и осложнений, профессиональный врач сделает все возможное, чтобы снизить риск развития патологических реакций.
Записаться на лечение
Восприятие пациента в кардиологическом отделении
2. Льюис М., Хэвиланд-Джонс Дж. М., Барретт Л. Ф. В: Льюис М., Хэвиленд —
Джонс Дж. М., Барретт Л. Ф., ред. Справочник эмоций: Нью-Йорк:
Guilford Press, 2010; С. 709-10.
3. Юсуф С., Редди С., unpuu С., Ананд С. Глобальное бремя
сердечно-сосудистых заболеваний: часть I: общие соображения, эпидемиологический переход
–, факторы риска и влияние урбанизации.
Тираж. 2001; 104: 2746-53.
4. Luepker RV, Apple FS, Christenson RH, Crow RS, Fortmann SP, Goff
D, et al. Определения случаев острой ишемической болезни сердца в эпидемиологических и клинических исследованиях
: заявление Совета по эпидемиологии и профилактике
AHA; Статистический комитет AHA
; Совет Всемирной кардиологической федерации по эпидемиологии и профилактике
; Рабочая группа
Европейского общества кардиологов по эпидемиологии и профилактике; Центры по контролю заболеваний и профилактике
; и Национальный институт сердца, легких и крови.
Тираж. 2003; 108: 2543-9.
5. Чоккалингам А., Балагер-Винтро I, Ахутти А., Де Луна А.Б.,
Чалмерс Дж., Фаринаро Э. и др. Белая книга Всемирной федерации сердца
: надвигающаяся глобальная пандемия сердечно-сосудистых заболеваний:
проблемы и возможности для профилактики и контроля сердечно-сосудистых заболеваний
в развивающихся странах и странах с переходной экономикой
.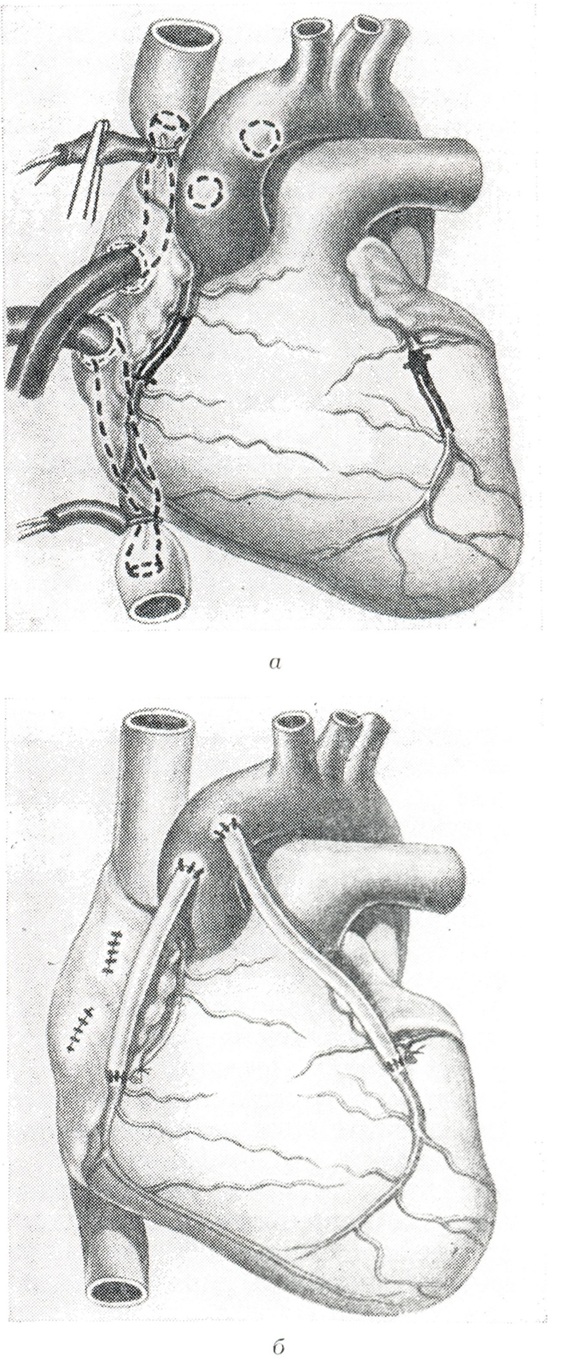 Может J Cardiol. 2000; 16: 227-9.
Может J Cardiol. 2000; 16: 227-9.
6.Moser DK. «Ржавчина жизни»: влияние тревоги на кардиологических больных.
Am J Crit Care. 2007; 16: 361-9.
7. Митроуси С., Травлос А., Кукия Е., Зига С. Теории стресса: критический обзор
. Ελληνικό περιοδικό τηςΝοσηλευτικής Επιστήμης. Hellenic
J urs Sc. 2013; 11.
8. Ингрэм С. Главные опасения Америки: публичные выступления, высота и
ошибок. Вашингтон Пост 2014: 446-51.
9. Брюэр Г. Снейкс возглавляет список страхов американцев.Опросные анализы. Организация Gallup
. [Онлайн] [Цитировано 23 сентября 2018 г.].
Доступно по адресу: URL:
https://www.gallup.com/poll/releases/pr010319.
10. Куркута Л.К., Кукурикос К.П., Цалоглиду А. Фобии у
кардиологических больных. J Health Commun. 2018; 03:33.
11. Паппенс М., Шройен М., Сюттерлин С., Сметс Э, Ван ден Берг О,
Тайер Дж. Ф. и др. Вариабельность сердечного ритма в состоянии покоя предсказывает безопасность
обучения и исчезновение страха в парадигме интероцептивного кондиционирования страха
. PLoS One. 2014; 9: e105054.
PLoS One. 2014; 9: e105054.
12. Касида Дж. М., Паркер Дж. Предварительное исследование характера и распространенности симптома
до и в течение 6 месяцев после имплантации
вспомогательного устройства для левого желудочка. J Artif Organs. 2012;
15: 211-14.
13. Go AS, Mozaffarian D, Roger VL, Benjamin EJ, Berry JD, Borden WB,
et al. Резюме: статистика сердечных заболеваний и инсульта-2013
Обновление: отчет Американской кардиологической ассоциации.Тираж.
2013; 127: 143-52.
14. Перк Дж., Де Бакер Дж., Голке Х., Грэм И., Райнер З., Вершурен В.,
и др. Европейские рекомендации по профилактике сердечно-сосудистых заболеваний
в клинической практике (версия 2012 г.). Пятая совместная рабочая группа
Европейского общества кардиологов и других обществ по профилактике сердечно-сосудистых заболеваний
в клинической практике (состояла из
представителей девяти обществ и приглашенных экспертов).
Eur J Пред. Cardiol. 2012; 19: 585-667.
15. Талли П.Дж. Психологическая депрессия и кардиохирургия: всесторонний обзор
. J Extra Corpor Technol. 2012; 44: 224-32.
16. Раммос Г., Зиаккас С. От психосоциального стресса к сосудистому ремоделированию
и атеросклерозу. Arch Hellen Med. 2007; 24: 232-
42.
17. Дуглас С.Л., Дали Б.Дж., Келли К.Г., О’Тул Э., Черногория Х.
Хронически тяжелобольные пациенты: качество жизни, связанное со здоровьем, и использование ресурсов
после болезни вмешательство менеджмента.Am J Crit
Уход. 2007; 16: 447-57.
18. Питсавос К., Панайотакос Д. Б., Хрисохоу С., Стефанадис К.
Эпидемиология факторов риска сердечно-сосудистых заболеваний в Греции: цели,
Дизайн и исходные характеристики исследования ATTICA. BMC
Общественное здравоохранение. 2003; 3:32.
19. Наби Х., Холл М., Коскенвуо М., Сингх-Ману А., Оксанен Т.,
Суоминен С. и др. Психологические и соматические симптомы тревоги
и риск ишемической болезни сердца: здоровье и социальная поддержка
проспективное когортное исследование.Биол Психиатрия. 2010; 67: 378-85.
20. Левин Г. Н., Стейнке Э. Э., Бакаин Ф. Г., Бозкурт Б., Чейтлин М. Д., Конти
Дж. Б. и др. Сексуальная активность и сердечно-сосудистые заболевания: научное заявление
Американской кардиологической ассоциации. Тираж. 2012;
125: 1058-72.
21. Олуси О., Скотт А.Б. Сердечно-сосудистая перспектива. Кардиология и
Accountable Care. Результаты Circ Cardiovasc Qual. 2015; 8: 213-7.
22. Lopes JD, Barbosa DA, Nogueira-Martins LA, Barros AL.Сестринское дело
Руководство по постельным ваннам для уменьшения беспокойства. Revista brasileira de
enfermagem. 2015; 68: 497-503.
23. Кристофер М.К., Дэниел Дж. Д., Гермиони Н.Л., Кирсти А.С., Джефф С.Х. Тревога
расстройства и сердечно-сосудистые заболевания. Encephale.1997; 23: 412-9.
24. Шапе А., Раджив А., Джилани А., Мойз Дж. Влияние различных режимов физиотерапии грудной клетки
на газы артериальной крови после педиатрической кардиохирургии
. Энн интенсивной терапии.2016; 6:50.
25. Дэвидов Д.С., Гиффорд Дж. М., Десаи С. В., Бьенвену О. Дж., Нидхэм Д. М..
Депрессия у выживших в отделениях интенсивной терапии: систематический обзор
. Intensive Care Med. 2009; 35: 796-809.
26. Ротонди А.Дж., Челлури Л., Сирио К., Мендельсон А., Шульц Р., Белл С. и др.
al. Воспоминания пациентов о стрессовых переживаниях при длительной ИВЛ
в отделении интенсивной терапии. Crit
Care Med.2002; 30: 746-52.
27. Партасарати С., Тобин М.Дж. Сон в отделении интенсивной терапии. Am J
Respir Crit Care Med. 2015; 191: 731-8.
J Pak Med Assoc
С. Абу, М. Кашиш, Р. А. Бег и др. 1829
(PDF) Одиннадцатилетний опыт работы с Intrathecal Baclofen
8 из 9
|
ШАЙБЫ- FAES Et Al.
результатов в нашем исследовании, поскольку имплантированный катетер Ascenda® ассоциировался с примерно четырехкратным снижением риска осложнений, связанных с катетером,
, наиболее вероятно, следствием технологических улучшений
катетера Ascenda®.
В нашей когорте половина осложнений возникла в течение первых
12 месяцев после любой операции, связанной с ITB, после первичной имплантации
процедур, а также процедур замены в связи с окончанием срока службы батареи —
Срок службы или ревизия аналогичным образом , в течение первого месяца квартала из
осложнений. Также Мотта и соавторы не наблюдали разницы в частоте событий
после первоначальной имплантации устройства по сравнению с осложнениями —
случаев после «замены» хирургии (Motta & Antonello, 2014).Таким образом,
критическим периодом является первый год и особенно первый месяц после
любой операции, связанной с ITB.
4,1 | Ограничения исследования
Ограничения нашего исследования: Прежде всего, необходимо принять во внимание ретроспективную оценку данных. Кроме того,
обследованных пациентов нашего реабилитационного центра в период исследования
составляют смешанную популяцию пациентов в отношении
различных этиологий спастичности.Более того, периоды наблюдения сильно различались среди пациентов
, так как все пациенты с интратекальным устройством ITB-
и любое лечение в нашем отделении (однократные госпитализации
, а также регулярные госпитализации) в течение периода наблюдения составляли
в комплекте.
Для ухода за пациентами с помощью устройства ITB требуется высокоспециализированный,
междисциплинарный опытный персонал неврологов, нейрохирургов, медсестер и физиотерапевтов.Знание о неблагоприятных событиях
и их факторах риска необходимо для консультирования пациентов
о рисках и преимуществах до и о надлежащем уходе после имплантации
устройства ITB. Спинальная локализация поражения, другие типы катетера
ter, кроме катетера Ascenda®, более низкая модифицированная шкала Ренкина
и более высокий индекс Бартеля являются наиболее прогностическими для поддержания осложнения. Основываясь на результатах нашего исследования, можно предпринять следующие меры
, чтобы избежать, а также выявить осложнения как можно раньше
: 1.Надлежащая помощь пациентам с высоким риском, то есть (i) пациентам
с локализацией поражения позвоночника в сочетании с более высоким индексом Бартеля
, возможно, связанным со способностью участвовать в расширенной повседневной деятельности
и (ii) пациенты с меньшим ухудшением амбулаторного статуса
и, следовательно, более высокой степенью подвижности туловища
2. Использование новых типов катетеров, которые могут быть полезны для уменьшения
осложнений в соответствии с улучшением материала катетера.
3. Временное распределение осложнений может быть полезным при планировании послеоперационного ухода и последующего наблюдения после первой имплантации устройства ITB, а также любой операции по замене.
Необходимы дальнейшие проспективные многоцентровые исследования для оценки рисков и проблем безопасности лечения с помощью устройства ITB по заказу
для улучшения управления рисками осложнений, связанных с устройством
ITB.
БЛАГОДАРНОСТИ
Благодарностей нет.
КОНФЛИКТ ИНТЕРЕСОВ
Не заявлено.
ORCID
Elke Pucks-Faes https://orcid.org/0000-0002-6623-6054
ССЫЛКИ
Albright, A.L., Barron, W. B., Fasick, M. П., Полинко, П. и Яноски, J.
(1993). Непрерывная интратекальная инфузия баклофена при спастичности
церебрального происхождения. JAMA, 270, 2475–2477. http s: //doi.org/10.1001/
jama.1993.03510200081036
Олбрайт, А.Л., Черви, А., & Синглетари, Дж. (1991). Интратекальный баклофен
при спастичности при церебральном параличе. JAMA, 265, 1418–1422. https: //
doi.org /10.1001/ja ma.1991.034601100 84029
Armstrong, RW, Steinbok, P., Cochrane, DD, Kube, SD, Fife, SE, &
Фаррелл, К. (1997). Баклофен, вводимый интратекально, для лечения
детей со спазмами головного мозга. Журнал нейрохирургии,
87, №409–414.https: //doi.org/10.3171/jns.1997.87.3.04 09
Awaad, Y., Rizk, T., Siddiqui, I., Roosen, N., McIntosh, K., & Waines, GM
(2012). Осложнения интратекальной баклофеновой помпы: профилактика и лечение
. ISRN Neurology, 2012, 5 7516 8.
Becker, R., Alberti, O., & Bauer, B.L. (1997). Непрерывная интратекальная инфузия клофена
при тяжелой спастичности после травмы или гипоксии головного мозга
. Журнал неврологии, 24 4, 160–166.https://doi.org/10.1007/
s004150050067
Becker, R., Sure, U., Petermeyer, M., & Ber Talanffy, H. (1999). Непрерывная интратекальная инфузия
баклофена облегчает вегетативную дисфункцию у
пациентов с тяжелой надспинальной спастичностью. Журнал неврологии,
Нейрохирургия и психиатрия, 66, 114. h tt ps: //doi.o rg / 10.1136 /
jnnp.66 .1.114
Borrini, L., Bensmail, D., Thiebaut, JB, Hugeron, C., Rech, C., & Jourdan,
C. (2014). «Возникновение» нежелательных явлений при длительной «интратекальной» инфузии
баклофена: контрольное исследование в течение 1 года с участием 158 взрослых. Архив
физической медицины и реабилитации, 95, 1032–1038. https: //
doi.org/10.1016/j.apmr.2013.12.019
Коффи, Р. Дж., и Бурчил, К. (2002). Воспалительные массовые поражения, связанные с
катетерами для внутривенной инфузии лекарств: отчет и наблюдения на
41 пациенте. Нейрохирургия, 50, 78–86.
Коффи, Р. Дж., Кэхилл, Д., Стирс, В., Парк, Т. С., Ордия, Дж., Мейталер, Дж.,
… Смит, Р. (1993). Интратекальный баклофен для интракулируемых спазмов —
тикость спинномозгового происхождения: результаты длительного многоцентрового исследования.
Журнал нейрохирургии, 78, 226–232. https://doi.org/10.3171/
jns .1993 .78 .2 .0226
Дарио, А., Ди Стефано, М.Г., Гросси, А., Касагранде, Ф., и Боно, Г. (2002 г. ).
Длительная интратекальная инфузия баклофена при надспинальной спастичности
в зрелом возрасте.Acta Neurologica Scandinavica, 105, 83–87. https: //
doi.org / 10.103 4 / j.1600 -0 40 4.200 2.1o042.x
Гийом, Д., Ван Хэвенберг, А., Флёбергс, М., Видал, Дж., и Роесте,
г. (2005). Клиническое исследование интратекального баклофена с использованием программируемой помпы
для лечения трудноизлечимой спастичности. Архивы физической медицины
и реабилитации, 86, 2165–2171. https://doi.org /10.1016/
j.apmr.2005.05.018
Коласки, К., И Логан, Л. Р. (2007). Обзор осложнений интра-
текального баклофена у пациентов с церебральным параличом. Нейрореабилитация,
22, 383–395.
Мейталер, Дж. М., ДеВиво, М. Дж., И Хэдли, М. (1996). Проспективное исследование
по применению болюсного интратекального приема баклофена при спастической гипертонии, вызванной
приобретенной травмой головного мозга. Архив физической медицины и реабилитации,
77, 461–466. https://doi.org /10.1016/S0003-9993(96)
-9
Meythaler, J.M., Guin-Renfroe, S., Grabb, P., & Hadley, M. N.
(1999). Длительное непрерывное введение интратекального баклофена для
Д-р Акаш Тюбе — Адрес и обзоры — Пуна, Махараштра
Краткая информация
Говорит на английском, маратхи, гуджарати и хинди
2 специальности
3 градуса 2 отделения
О докторе Акаше Тюбе
Доктор Акаш Тюбе — врач, проживающий в основном в Пуне, штат Махараштра.Врач специализируется на гинекологии и акушерстве. Врач говорит на английском, маратхи, гуджарати и хинди.Степени
Доктор Акаш Тюбе имеет следующие степени:
-
Бакалавр медицины и Бакалавр хирургии (MBBS), 2006 г.
BJ Medical College
-
Магистр хирургии (MS), 2009
BJ Medical Колледж
Специализация: акушерство и гинекология
-
Дипломант Национального совета (DNB), 2010
B.J. Медицинский колледж
Специализация: акушерство и гинекология
Специализация
Доктор Акаш Тюбе имеет следующие 2 специализации:
-
Гинекологи обучены диагностировать и лечить заболевания, связанные с женской репродуктивной системой. Гинекологи специализируются на репродуктивном здоровье женщин, включая органы женского тела: влагалище, матку, яичники и грудь. Женщинам-подросткам рекомендуется ежегодно посещать гинеколога для проверки.Гинекологи занимаются широким кругом проблем, включая вопросы менструации, беременности и родов, акушерства и фертильности, гормональные нарушения, инфекции, передаваемые половым путем (ИППП) и другие.
-
Акушер — это медицинский работник, практикующий ведение родов, беременности и родов. Они также проходят специальную подготовку в области хирургической помощи и женской репродуктивной системы. Акушерство занимается уходом за нерожденным ребенком, беременными женщинами, родами и в период непосредственно после родов.В акушерстве особое внимание уделяется беременным женщинам, у которых есть постоянные проблемы со здоровьем или необычные проблемы, возникающие во время беременности. Обычно они проводят УЗИ в первом триместре, на 12-й и 20-й неделе беременности, чтобы определить срок беременности (гестационный период), состояние здоровья плода, выявить возможные осложнения.
Расположение
Доктор Акаш Тюбе имеет 2 отделения:
-
Больница Хайре
За пекарней Hindustan, Чапекар Чоук, Чинчвад
-
Больница Аштвинаяк 9002, участок
, П.L.N T. D. A, Moshi
Изучите основы
Итак, у вас будет ребенок! Независимо от того, беременны ли вы или планируете забеременеть, вы …
Менструация или менструация — это нормальное вагинальное кровотечение, которое возникает как часть ежемесячного женского кровотечения …
У женщин есть уникальные проблемы со здоровьем. И некоторые из проблем со здоровьем, которые затрагивают как мужчин, так и женщин …
Регулярные медицинские осмотры и анализы могут помочь выявить проблемы еще до того, как они начнутся.Они также могут помочь найти …
У большинства женщин в какое-то время происходят изменения груди. Ваш возраст, уровень гормонов и лекарства, которые вы …
В Соединенных Штатах каждая четвертая женщина умирает от сердечных заболеваний. Самая частая причина сердечной недостаточности …
Есть много проблем, которые могут помешать женщине получать удовольствие от секса. Среди них
Проблемы с влагалищем — одни из наиболее частых причин, по которым женщины обращаются к врачу. У них могут быть …
Менопауза — это время в жизни женщины, когда у нее прекращаются месячные.Обычно это происходит естественным путем …
Вагинит, также называемый вульвовагинитом, — это воспаление или инфекция влагалища. Может …
Доброкачественное новообразование гладких мышц, возникающее из тела матки. Он характеризуется …
Процедуры
Доктор Акаш Тюбе предлагает следующие процедуры:
Совет
Доктор Акаш Тюбе предлагает совет по следующим состояниям и процедурам:
Акаш Сатиш Патель, Никита Патель. Работа с мошенничеством с IRS — CBS New York
LEONIA, N.J. (CBSNewYork) — Двое подозреваемых обвиняются в обмане по крайней мере 70 человек в 32 штатах из их кровно заработанных денег.
Мужчина и женщина находятся за решеткой, все благодаря детективу округа Берген, сообщила Кристин Слоун из CBS2.
ПРОЧИТАЙТЕ БОЛЬШЕ: Полиция Нью-Йорка: 7-летний Роберт Ресто убит в пожаре в квартире Вашингтон-Хайтс, бабушка ребенка в критическом состоянииАкаш Сатиш Патель, 32 года, приехавший из Индии, якобы организовал телефонную аферу, нацеленную на людей с прошлым IRS проблемы.По словам властей, он будет утверждать, что работает с правительством.
«У вас есть человек, который позвонит жертве и пригрозит ей арестом, если они не заплатят определенную сумму в срочном порядке», — сказал начальник полиции Леонии Томас Роу.
Акаш Патель и 25-летняя Никита Натварлал Патель были арестованы через несколько дней после того, как жертва уведомила детектива полиции Леонии Майкла Дженнингса.
Дженнингс сказал Слоану, что идет по горячим следам подозреваемого. «Пару раз я отставал от него на 10-15 минут», — сказал он.
Дженнингс работал с MoneyGram, получая уведомления всякий раз, когда Акаш Патель совершал транзакцию.
В конце концов, он был арестован полицией Элизабет в аптеке CVS после получения наличных, которые он якобы получил от жертвы через MoneyGram. С ним в машине был Никита Патель.
«Они заметили, как они заходили в CVS», — сказал Дженнингс. «Они ждали, пока завершат свою транзакцию».
Транзакция записана на видео наблюдения.
Полиция изъяла более 150 000 долларов у дуэта, не состоящего в родственниках.Их обоих обвиняют в заговоре с целью совершения кражи путем обмана.
ПРОЧИТАЙТЕ БОЛЬШЕ: Сильный ветер вызывает повреждение, перебои в подаче электроэнергии во всей зоне трех штатовСледователи заявили, что Никита Патель находится в Соединенных Штатах по просроченной визе.
Домовладелец в доме, где остановился Акаш Патель, заговорил со Слоаном из-за двери.
«Мы понятия не имели, что Акаш приехал из Индии», — сказала женщина.
Полиция сообщает, что телефонный центр в Индии сообщил подозреваемым имена жертв.
«Эти вещи нужно вернуть в нашу страну и тщательно охранять», — сказал Роу. «Люди, которые работают в этих call-центрах, должны пройти финансовую и криминальную проверку».
Полиция заявляет, что надеется забрать часть конфискованных денег и вернуть их жертвам.
MoneyGram опубликовала заявление в ответ на аресты
«Услугам и продуктам MoneyGram доверяют десятки миллионов потребителей по всему миру, поскольку они позволяют связать семью, друзей и близких с помощью надежных служб денежных переводов.MoneyGram очень тесно сотрудничает с правоохранительными органами и другими агентствами, чтобы помочь в аресте, предъявлении обвинения и судебном преследовании преступников », — говорится в заявлении.
«Мы также призываем потребителей, которые думают, что они могли стать жертвой, подавать заявление в полицию, даже если была потеряна лишь небольшая сумма денег», — говорится в заявлении. «Сообщение о преступлении помогает нам определять тенденции и быть на шаг впереди преступников и быстро меняющихся сценариев мошенничества. Компания MoneyGram заняла лидирующую позицию в области просвещения потребителей по вопросам мошенничества и является одним из основателей Scam Awareness Alliance, некоммерческой организации, которая предоставляет информацию о мошенничестве.Потребители могут узнать больше на scamawareness.org ».
CVS сообщила только, что сотрудничала с полицейским расследованием, которое привело к арестам.
Полиция ищет дополнительных жертв.
БОЛЬШЕ НОВОСТЕЙ: Полиция Нью-Йорка ищет 2 подозреваемых в новом видео о стрельбе в БронксеIRS никогда не позвонит с требованием оплаты. Его первое уведомление всегда будет приходить по почте.
Калидас Джаярам и Ору Пакка Катай из Мегхи Акаш выйдут 25 сентября на Zee5
Долгожданный фильм Калидаса Джаярама и Мегхи Акаш «Ору Пакка Катай» режиссера Баладжи Таранетарана наконец увидит свет 25 сентября.
Oru Pakka Kathai выйдет на Zee5 25 сентября.
Oru Pakka Kathai директора Баладжи Таранетарана, запущенная в 2014 году, наконец увидит свет через шесть лет. Согласно последнему обновлению, Ору Пакка Катай с Калидасом Джаярамом и Мегха Акаш в главных ролях будет транслироваться на Zee5 с 25 сентября. Пленка несколько лет пролежала на прилавках из-за множества проблем.
В 2019 году права на трансляцию фильма были переданы Zee5.Теперь похоже, что создатели решили пропустить выпуск в кинотеатрах и пойти путем ОТТ. Официальное обновление от Zee5 и создателей Oru Pakka Kathai скоро выйдет.
Ору Пакка Катай расскажет о любовной истории молодой пары. Когда девушка забеременеет, они столкнутся с медицинским осложнением, которое изменит динамику их отношений. Режиссер Баладжи Таранетаран в более раннем интервью сказал, что это фильм о взрослении.
Oru Pakka Kathai столкнулся с несколькими проблемами во время производства, из-за которых он задерживался.Кроме того, Цензорский совет по сертификации фильмов (CBFC) выдал на фильм сертификат U / A, потому что создатели использовали слово «половой акт».
Позже команда Ору Пакка Катхая оспорила решение CBFC и обратилась в ревизионную комиссию для изучения вопроса. После показа фильма ревизионная комиссия решила выдать Ору Пакка Катхай U-сертификат.
Ору Пакка Катай, спродюсированный компанией KS Sreenivasan Vasan’s Visual Ventures, также играет главную роль в PV Chandramouli, Jeeva Ravi, Lakshmi Priya Menon и Meena Vemuri.Этот фильм должен был стать дебютом композитора Говинда Васанта в тамильском кино. Поскольку фильм застрял в нескольких выпусках на шесть лет, Триша и Виджай Сетупати-96 в главной роли стали его первым фильмом.
Техническая команда Oru Pakka Kathai состоит из оператора Си Прем Кумара и редактора Энтони.
ТАКЖЕ | Mersal to Aruvi: тамильские фильмы, вызвавшие споры в 2017 году
ТАКЖЕ | Адити Рао Хидари делится очаровательной фотографией, на которую щелкнула Нани, и благодарит фанатов за отзывы Ви
ТАКЖЕ СМОТРЕТЬ | Расследование смерти Сушанта Сингха: получит ли Рея залог?
Щелкните здесь для IndiaToday.в полном освещении пандемии коронавируса.
топ-17 известных цитат о осложнениях в жизни
Пол и осложнения, которые он вызывает, просто не имеют отношения к жизни, которую ведет техника. — Томас М. Диш Найти способ жить простой жизнью — одно из самых трудных жизненных трудностей. — Т. С. Элиот Дождь не делал беспорядка. Люди сделали это сами. — Барбара Делински Мой способ самовыражения полон сложностей и загадок, потому что это мое восприятие жизни.- Аббас Киаростами Жизнь сложна до тех пор, пока осложнения не перестают украшать ее среди податливой ауры. — Акшмала Шарма Божьи благословения усложнят вашу жизнь, но, в отличие от греха, они усложнят вашу жизнь настолько, насколько она должна быть сложной. — Марк Баттерсон Но иногда бездумное развлечение было самостоятельным развлечением. Самое главное, бездумное развлечение не сопровождалось осложнениями. — Лариса Ионе Жизнь — это череда осложнений.Мы должны разбираться с каждым из них по мере его поступления. — Тесс Герритсен История, как и сама жизнь, сложнани жизнь, ни история не являются делом для тех, кто стремится к простоте и последовательности. — Джаред Даймонд Сложности жизни не заканчиваются на алтаре; некоторые могут сказать, что именно здесь они и начинаются. — Джулиан Барнс Жить — это тайна, которую никто не может разгадать. Так что лучше сделать жизнь проще, чтобы не было осложнений.. — Деболина Бхавал Из всех проблем и осложнений в моей жизни я не ожидал, что любовь станет одной из них. — Стейси Эванс Нет такой вещи, как жизнь без осложнений, Рори. В конце концов, мы все идем на компромиссы. — Джоджо Мойес Цветок распустился уже увядшим. Начало своей жизни ранним концом. — R.J. Гонсалес Он в последний раз похлопал Танцовщицу. — Тебе повезло больше, чем ты думаешь, приятель. Жизнь без набора мячей делает жизнь намного проще.- Сьюзан Элизабет Филлипс Я сконцентрировался на том, что контролирую, и использовал этот контроль, чтобы убрать ограничения и сложности из моей жизни. — Гарри Браун Всегда принимайте хорошие советы от других, они помогут вам, если вы столкнетесь с какими-либо жизненными трудностями — Saaif Alam .
