| Наименование | Стоимость |
|---|---|
| Спинномозговая пункция (введение контрастного вещества) | 5500р. |
| Декомпрессивная ламинэктомия | 85000р. |
| Декомпрессивная ламинэктомия позвонков с фиксацией | 95000р. |
| Вертебротомия | 95000р. |
| Корпорэктомия | 95000р. |
| Корпорэктомия с эндопротезированием | 95000р. |
| Артродез позвоночника (спондилодез) | 115000р. |
| Спондилосинтез (транспедикулярная фиксация позвонка) | 87000р. |
| Спондилосинтез (минимально инвазивная транспедикулярная фиксация позвонка) | 38000р. |
| Спондилосинтез (передняя фиксация позвонка) | 120000р. |
| Спондилосинтез (задняя фиксация позвонка) | 120000р. |
| Дискэктомия трансторакальная (на одном уровне) | 115000р. |
| Дискэктомия трансторакальная (на нескольких уровнях) | 145000р. |
| Протезирование межпозвонкового диска (протезирование межпозвонкового диска в шейном отделе позвоночника) | 110000р. |
| Протезирование межпозвонкового диска (протезирование двух и более межпозвонковых дисков в шейном отделе позвоночника) | 145000р. |
| Протезирование межпозвонкового диска (протезирование межпозвонкового диска в поясничном отделе позвоночника) | 105000р. |
| Протезирование межпозвонкового диска (протезирование двух и более межпозвонковых дисков в поясничном отделе позвоночника) | 140000р. |
| Динамическая фиксация позвоночника (установка межостистых спейсеров на одном уровне) — без стоимости импланта | 38000р. |
| Динамическая фиксация позвоночника (установка межостистых спейсеров на нескольких уровнях) — без стоимости импланта | 42000р. |
| Динамическая фиксация позвоночника (динамическая транспедикулярная фиксация позвонка)- без стоимости импланта | 95000р. |
| Пластика позвонка (пластика позвоночного канала при стенозах на двух и более уровнях в шейном отделе позвоночника задним доступом) – ламинопластика | 115000р. |
| Пластика позвонка (вертебропластика на одном уровне) | 38000р. |
| Пластика позвонка (вертебропластика двух и более уровнях) | 42000р. |
| Пластика позвонка (кифопластика на одном уровне) | 38000р. |
| Пластика позвонка (кифопластика двух и более уровнях) | 42000р. |
| Пластика позвонка (пластика позвоночного канала при стенозах на одном уровне в поясничном отделе позвоночника задним или заднебоковым доступом) – остеолигаментарная декомперессия позвоночного канала | 115000р. |
| Пластика позвонка (пластика позвоночного канала при стенозах на двух и более уровнях в поясничном отделе позвоночника задним или заднебоковым доступом) – остеолигаментарная декомперессия позвоночного канала | 115000р. |
| Пластика позвонка (пластика позвоночного канала при стенозах на одном уровне в шейном отделе позвоночника задним доступом) – ламинопластика | 115000р. |
| Удаление грыжи межпозвонкового диска (микродекомпрессия в шейном отделе позвоночника на одном уровне) | 90000р. |
| Удаление грыжи межпозвонкового диска (удаление грыжи межпозвонкового диска в грудном отделе позвоночника из заднебокового доступа на одном уровне) | 90000р. |
| Удаление грыжи межпозвонкового диска (удаление грыжи межпозвонкового диска грудного отдела позвоночника из переднего доступа на одном уровне) | 90000р. |
| Удаление грыжи межпозвонкового диска (удаление грыжи межпозвонкового диска грудного отдела позвоночника из переднего доступа на двух и более уровнях) | 95000р. |
| Удаление грыжи межпозвонкового диска (удаление грыжи межпозвонкового диска поясничного отдела позвоночника из переднего или заднего доступа на одном уровне) | 90000р. |
| Удаление грыжи межпозвонкового диска (удаление грыжи межпозвонкового диска поясничного отдела позвоночника из переднего доступа на двух и более уровнях) | 95000р. |
| Удаление грыжи межпозвоночного диска (холодноплазменная нуклеопластика на одном уровне) | 57500р. |
| Удаление грыжи межпозвоночного диска (холодноплазменная нуклеопластика на двух и более уровнях) | 67500р. |
| Удаление грыжи межпозвонкового диска (микродекомпрессия – удаление грыжи межпозвонкового диска шейного отдела позвоночника из переднего доступа на одном уровне) | 90000р. |
| Удаление грыжи межпозвонкового диска (микродекомпрессия – удаление грыжи межпозвонкового диска шейного отдела позвоночника из переднего доступа на двух и более уровнях) | 95000р. |
| Краниотомия | 85000р. |
| Пластика твердой мозговой оболочки | 85000р. |
| Пластика черепных нервов | 55000р. |
| Удаление новообразований головного мозга* | 105000р. |
| Удаление новообразования основания черепа микрохирургическое* | 110000р. |
| Удаление новообразования спинного мозга микрохирургическое* | 110000р. |
| Клипирование шейки аневризмы артерий головного мозга* | 110000р. |
| Удаление новообразования оболочек головного мозга микрохирургическое* | 110000р. |
| Люмбо-перитониальное шунтирование | 28000р. |
| Люмбальный дренаж наружный (без учета стоимости набора для люмбального дренажа, мешков для сбора ликвора) | 4750р. |
| Установка вентрикулярного дренажа наружного | 35000р. |
| Вентрикуло-перитонеальное шунтирование | 45000р. |
| Пластика дефекта свода черепа (краниопластика) | 50000р. |
| Удаление новообразования больших полушарий головного мозга с применением микрохирургической техники (удаление опухоли свода черепа)* | 105000р. |
| Удаление новообразования оболочек спинного мозга с применением микрохирургической техники* | 110000р. |
| Сшивание нерва с использованием микрохирургической техники | 42000р. |
| Рассечение спаек и декомпрессия нерва | 32000р. |
| Выделение нерва в кистевом туннеле | 22000р. |
| Невротрипсия (радиочастотная денервация) | 57500р. |
| Удаление новообразования спинномозгового нерва микрохирургическое | 105000р. |
Межпозвоночная грыжа: операция, цена удаления в Москве
Операция по удалению межпозвоночной грыжи в «МедикаМенте»
Удаление грыжи позвоночника – это необходимая мера оказания помощи, когда консервативное лечение не дало результатов или состояние опасно для здоровья.
Операция позволяет эффективно вылечить патологию, существенно улучшить состояние пациента. После ее проведения многие отмечают прогресс в восстановлении функций конечностей, возвращение чувствительности, полное купирование боли, нормализацию работы органов малого таза.
Лечение межпозвоночной грыжи (удаление, операция)
ЧТО МЫ ГОТОВЫ ПРЕДЛОЖИТЬСовременные методы терапии
Мы проводим консервативное (медикаментозное, блокады, физиопроцедуры и др.) и оперативное лечение заболеваний позвоночника. Наши врачи практикуют самые современные методы терапии. Накоплен большой опыт эндоскопических и микрохирургических операций при грыжах позвоночника …какие операции мы проводим
Безопасность операции
Современные технологии позволяют проводить операции при межпозвоночной грыже без обширных разрезов, с минимальной травматизацией и прецизионной точностью, что значительно снижает риск развития осложнений и сокращает период восстановления.
Применение новейшего оборудования
Мы гарантируем использование только современного, высокоточного и высокотехнологичного оборудования в ходе операции. Операционная «МедикаМенте» оснащена лучшими образцами техники, что позволяет выполнять операции на позвоночнике любой сложности.
Стационар европейского типа
В «МедикаМенте» успешно проводятся операции на позвоночнике (в том числе при межпозвоночных грыжах) разной степени сложности.
Хотите задать вопрос по Вашему случаю?
Врач-нейрохирург ответит Вам в течение 48 часов
Грыжа поясничного отдела позвоночника
Поясничный отдел позвоночника – самый встречаемый среди населения вид локализации межпозвоночных грыж.
-
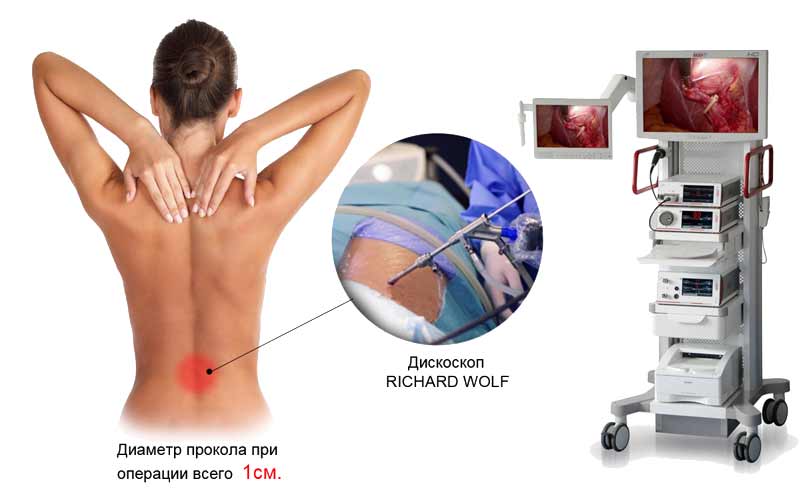
Эндоскопическое удаление грыжи
Особенность эндоскопического метода состоит в том, что все хирургические манипуляции выполняются через небольшой прокол на коже (7-8 мм). Это минимально травмирует ткани, мышцы и костные структуры позвоночника, снижая риск возникновения рубцово-спаечного процесса и осложнений, возможных при других видах операций.

Основные преимущества метода:
- Проводится без разреза, через прокол
- Незначительная травма мышц
- Короткая госпитализация (3-5 дней)
- Минимальная выраженность послеоперационной боли
-
Малоинвазивное удаление грыжи
Операция выполняется с помощью небольшого разреза длиной 2-3 см. Работа на спинномозговых корешках и межпозвонковом диске производится через специальный порт, который изолирует окружающие ткани от инструментов и внешней среды. Тем самым риски инфекционных осложнений минимальны, а заживление операционной раны происходит практически без формирования рубца.
Основные преимущества метода:
- Выполняется через разрез длиной 2-3 см
- Мышцы и связки не разрезаются, а постепенно раздвигаются
- Короткая госпитализация (3-5 дней)
- Малая кровопотеря
-
Гидропластика
Минимально инвазивный способ удаления тканей межпозвонковой грыжи, использующий высокоскоростную струю воды (физраствора).
Основные преимущества метода:
- Минимально инвазивный доступ (манипуляция проводится без разреза, через прокол)
- Проводится под местным обезболиванием
- Не требует длительной госпитализации
- Низкое число осложнений (менее 0,1%)
* Метод оперативного вмешательства определяется нейрохирургом на консультации и после обследования.
Грыжа грудного отдела позвоночника
Грыжа дисков грудного отдела позвоночника является редкой патологией (менее 1 случая на 400 000 населения). Показаниями к операции по удалению грыжи грудного отдела позвоночника является сдавление спинного мозга, слабость в нижних конечностях или боль в позвоночнике.
-
Эндоскопическое удаление грыжи
Через 3, иногда 4 маленьких кожных разреза на боковой поверхности груди осуществляется доступ в грудную полость. При помощи эндоскопа производится удаление грыжи межпозвонкового диска. Разрезы зашиваются косметическим швом.
Основные преимущества метода:
- Минимально инвазивный доступ (манипуляция проводится через небольшой разрез)
- Малая кровопотеря
- Минимальные риски развития спаечного процесса в плевральной полости
- Отсутствие межреберной невралгии в послеоперационном периоде
* Метод оперативного вмешательства определяется нейрохирургом на консультации и после обследования.
Грыжа шейного отдела позвоночника
Грыжа шейного отдела позвоночника по частоте возникновения стоит на втором месте после поясничной грыжи и без соответствующего лечения способна привести к развитию серьезных патологий.
-
Эндоскопическое удаление грыжи
Осуществляется безопасный пункционный доступ в межпозвонковый диск и производится эндоскопическое удаление грыжи. Методика приемлема у пациентов молодого возраста, если нет стеноза позвоночного канала на шейном уровне.
Основные преимущества метода:
- Минимально инвазивный доступ
- Сохранение нормальной подвижности в позвоночнике
- Срок реабилитации не превышает 1-3 дней
-
Передняя микродискэктомия
Операция выполняется посредством удаления диска через небольшой разрез на передней поверхности шеи. Межпозвонковый диск, пораженный грыжей, удаляется и между позвонками вставляется костная пластинка, чтобы пространство между позвонками срослось.
Основные преимущества метода:
- Минимально инвазивный доступ
- Отсутствуют риски рецидива грыжи межпозвоночного диска
- Короткая госпитализация (3-5 дней)
- Минимальная выраженность послеоперационной боли
-
Декомпрессивная хирургия
Осуществляется безопасный чрезкожный минидоступ к шейному отделу позвоночника. Производится высверливание межпозвонкого отверстия, декомпрессия корешка спинного мозга и удаление грыжи межпозвоночного диска шейного отдела.
Основные преимущества метода:
- Минимально инвазивный доступ
- Сохранение межпозвоночного диска
- Присутствие подвижности в шейном отделе позвоночника
- Отсутствие рисков повреждения сонной артерии, трахеи и пищевода
* Метод оперативного вмешательства определяется нейрохирургом на консультации и после обследования.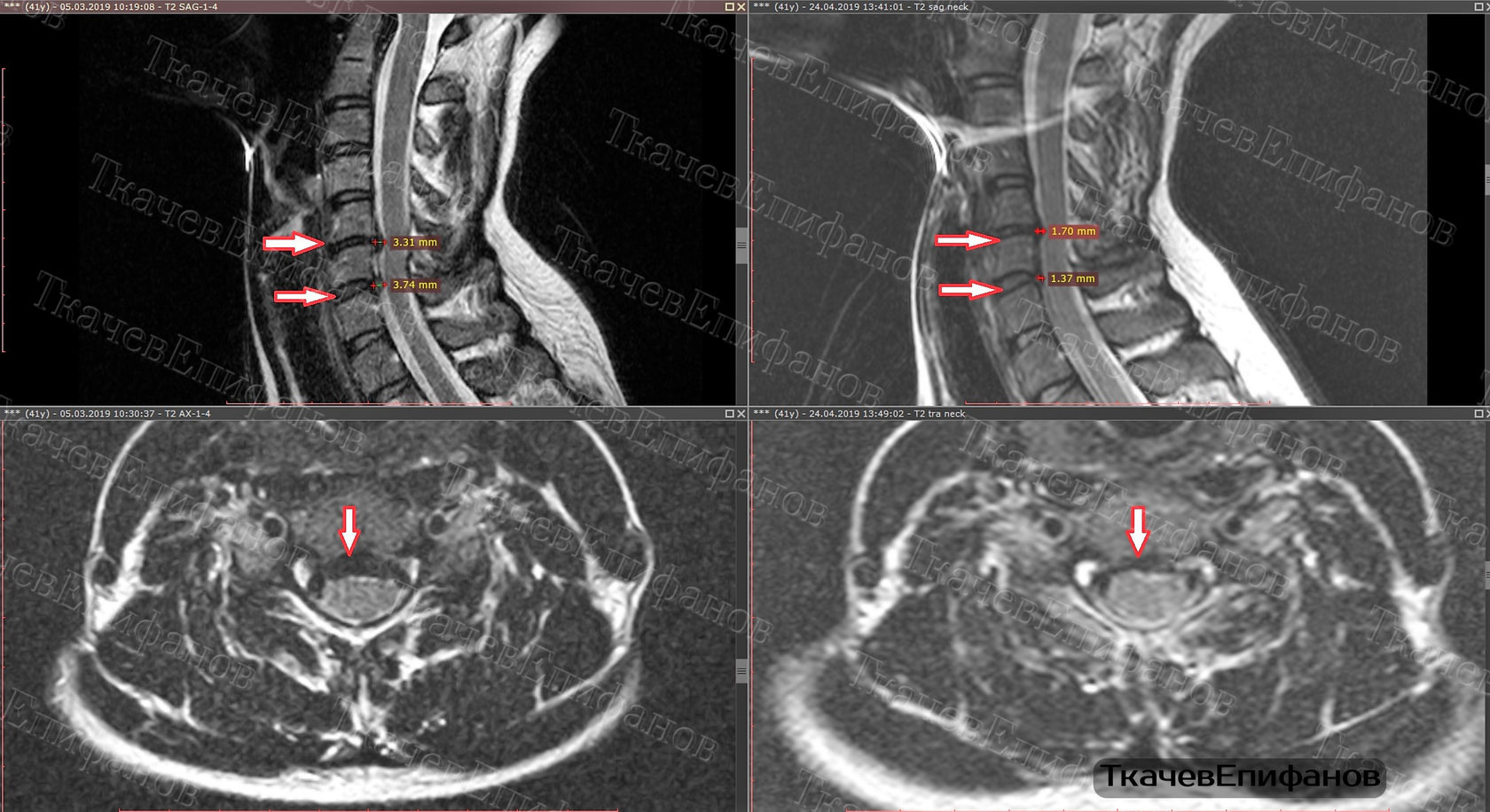
Отправьте нам снимки МРТ сегодня!
Нейрохирург определит, какая именно операция нужна в Вашем случае.
Впервые в России удалили грыжу в шейном отделе позвоночника при помощи эндоскопии
Впервые в России удалили грыжу в шейном отделе позвоночника при помощи эндоскопии
Причем данную операцию мирового уровня провели бесплатно по полису ОМС.
Больной позвоночник не дает жизни тысячам пациентов. Если грыжа растет и все сильнее давит на нервы, без операции не обойтись. Операции эти довольно серьезные, сложные, особенно если проводятся в области шеи. Но в Челябинске знают способ, как сделать их менее травматичными.
В начале апреля в медицинском центре «Медеор» проведена первая операция по удалению межпозвоночной грыжи шейного отдела по технологии CESSYS joimax – через мини-прокол при помощи эндоскопа.
Пациентка длительно страдала от боли в области шеи и верхней конечности. Лечение обезболивающими препаратами, гимнастика, массаж, физиотерапия – не приносили желаемого эффекта. Хирургическое лечение грыжи, несмотря на определенный риск, увеличивало шансы на излечение.
Лечение обезболивающими препаратами, гимнастика, массаж, физиотерапия – не приносили желаемого эффекта. Хирургическое лечение грыжи, несмотря на определенный риск, увеличивало шансы на излечение.
— Операция длилась под общим наркозом около часа. Через еле заметный разрез на шее (а он не больше четырех миллиметров), мы добрались до позвоночника, провели инструменты через пораженный заболеванием диск и при помощи эндоскопа удалили грыжу, — рассказывает главный врач МЦ «Медеор», ортопед-травматолог, доктор медицинских наук Данила Сергеевич Астапенков. – На второй день пациентка была выписана домой. Сейчас она восстанавливается, для этого может потребоваться от 3 до 6 недель. Но уже сейчас можно сказать, что операция удалась: боли в верхней конечности уменьшились. Немаловажно и то, что на шее нашей пациентки практически не останется следов вмешательства.
Немецкая технология СESSYS joimax уже несколько лет успешно применяется во всем мире. Однако, в России она в новинку.
— На Южном Урале в год выполняются сотни вмешательств по удалению межпозвоночной грыжи шейного отдела. Примерно десятая часть из них может проводиться по технологии CESSYS joimax, — говорит Данила Астапенков. – Благодаря территориальному Фонду обязательного медицинского страхования и Министерству здравоохранения Челябинской области, операция абсолютно бесплатна для пациентов, выполняется по полису ОМС. Очередей на оперативное лечение у нас нет. Достаточно обратиться в наш центр на консультацию и при наличии показаний, пациент обследуется, собирает пакет документов и с направлением от лечащего врача госпитализируется в наш стационар. Обращаем ваше внимание, что данной операцией по полису ОМС могут воспользоваться только жители Челябинска и Челябинской области. Остальных пациентов мы рады принять на стандартных условиях.
Достаточно обратиться в наш центр на консультацию и при наличии показаний, пациент обследуется, собирает пакет документов и с направлением от лечащего врача госпитализируется в наш стационар. Обращаем ваше внимание, что данной операцией по полису ОМС могут воспользоваться только жители Челябинска и Челябинской области. Остальных пациентов мы рады принять на стандартных условиях.
Стоимость операций на позвоночнике | ortoped-klinik.com
Микрохирургические и малоинвазивные операции на позвоночнике
Операции на спине проводятся, когда заболевание позвоночника и межпозвоночных дисков вызывает боли. В таких случаях наши опытные хирурги-ортопеды предлагают пациентам малоинвазивные методы, после которых процесс восстановления проходит намного быстрее. Вероятность возникновения осложнений после эндоскопических операций намного меньше, чем после открытой хирургии позвоночника.
По сравнению с открытыми операциями, малоинвазивная хирургия позвоночника является более благоприятной для пациента.
При помощи малоинвазивной хирургии специалистам нашей клиники удается избежать образования болезненных послеоперационных рубцов. Положительный результат хирургического вмешательства на позвоночнике зависит от точности локализации повреждения, вызывающего боль.
Помимо стандартных побочных эффектов (повреждения нервов и суставов, кровотечения, инфекции), после операций на позвоночнике могут образоваться рубцы, которые лишь спустя несколько лет заставят пациента снова обратиться в клинику. Во избежание подобных случаев, специалисты клиники Геленк-Клиник сосредоточили свое внимание на малоинвазивной хирургии.
Малоинвазивные операции на позвоночнике и сохранение межпозвоночных дисков
Боли в спине появляются по многим причинам. Одной из самых распространенных является дегенеративное изменение межпозвоночных дисков. Износ либо разрушение тканей межпозвоночных дисков — это часть процесса старения, а уменьшение количества жидкости и разрушение протеиновой структуры организма приводят к изменениям эластичности и размера.
Малоинвазивная хирургия позволяет улучшить работу межпозвоночных дисков. Одним из самых успешных методов является наполнение разрушенного межпозвоночного диска хрящеподобным гелем. Данная конструкция имеет свойство набухать, вследствие чего увеличивается объем межпозвоночного диска.
Нейрохирургия позвоночника
Избежать нестабильности позвоночника удается не всегда. Иногда данная патология является врожденной, а иногда появляется вследствие дегенеративных изменений межпозвоночных дисков. Специалисты Геленк-Клиники обладают долголетним опытом проведения операций на позвоночнике, что позволяет им стабилизировать его путем наиболее щадящих и безболезненных методик. В области хирургии шейного отдела позвоночника наши хирурги используют эндопротезы нового поколения, которые имитируют самые важные свойства обычного межпозвоночного диска.
Довольно часто нестабильность межпозвоночных дисков восстанавливается при помощи артродеза — метода, который подразумевает использование динамических стабилизаторов. Для достижения оптимальной работы позвоночника специалисты нашей клиники постараются сохранить максимальную подвижность каждого отдела даже после оперативного вмешательства. Таким образом мы сможем избежать дополнительных патологий позвоночника.
Срок действия цен на хирургию позвоночника
Из-за конституции, возраста, хронических заболеваний Ваш конкретный случай может отличаться, поэтому не стесняйтесь обратиться в клинику с запросом. Мы также с удовольствием свяжемся с Вами по указанному Вами телефону. * Цены рассчитаны на основе действующего немецкого страхового соглашения врачей и медицинских клиник по медицинским тарифам (G-DRG 2010)
Операции на шейном отделе позвоночника
- Боли в шейном отделе позвоночника: Симптомы и происхождение
- Причины боли в шейном отделе позвоночника
- Когда необходимы операции остеоартроза шейного отдела позвоночника?
- Какие операционные техники предлагает Геленк-Клиника?
- Врач какого профиля проводит операцию?
- Подготовка к операции на шейном отделе позвоночника
- Какой вид анестезии получает пациент во время операции шейном отделе позвоночника?
- Какие вспомогательные средства могут понадобиться после операции?
- Будут ли ощущаться боли после хирургического вмешательства на шейном отделе позвоночника?
- Условия размещения в Геленк-Клинике
- На что необходимо обратить внимание после операции?
- Сколько стоит хирургия остеоартроза шейного отдела позвоночника?
- Как записаться на прием и на саму операцию иностранному пациенту?
Боли в шейном отделе позвоночника: Симптомы и происхождение
Обследование шейного отдела позвоночника © joint-surgeonШейный отдел является самой верхней и подвижной частью позвоночника, которая отвечает за движения головы человека. В цервикальной области находятся семь шейных позвонков (от C1 до C7). Под большим затылочным отверстием (Foramen magnum), пространством, располагающимся под черепом, через которое спинной мозг сообщается с позвоночным каналом, начинается 1-ый шейный позвонок атлант (Atlas). Второй (осевой) позвонок эпистрофей или аксис (Axis) отвечает за подвижность черепа. Отличие строения аксиса по сравнению с другими позвонками составляет наличие зубовидного костного отростка (Dens axis), вокруг которого совершает обороты атлант. Прежде всего, шейный отдел позвоночника отвечает за устойчивость и мобильность головы, а также за сохранение функций спинного мозга. Именно по этой причине, боли либо травмы этой части позвоночника являются довольно серьёзными показателями, с которыми следует обратиться к специалисту.
Боль в спине, шее и в руке можеть указывать на синдром шейного отдела позвоночника или, другими словами, шейный синдром. Как правило, медики разделяют данный недуг на острую и хроническую формы. В первом случае причиной травмы зачастую является внезапное чрезмерное напряжение. К таким инцидентам относится, например, повреждение шейного отдела позвоночника во время аварии, так называемая хлыстообразная травма. Кроме того, острый синдром может появиться вследствие непривычных телу физических нагрузок либо если Вы долго находитесь на сквозняке. Еще одним источником болезненности в данном отделе позвоночника являются острые межпозвоночные грыжи (пролапс межпозвоночного диска), во время которых внутренняя часть диска выходит наружу, повреждает его фиброзное кольцо и тем самым сдавливает спинномозговые нервы.
Хронические синдромы основываются, как правило, на дегенеративных изменениях несущих структур в области шейного отдела позвоночника. Данная форма болезни наблюдается чаще всего в области дугоотростчатых (фасеточных) суставов. Однако и боковые отклонения позвоночника (сколиоз) могут вызвать хроническую форму заболевания. Нередко данный недуг может быть обусловлен дегенерацией межпозвоночных дисков и связанных с ней протрузиями межпозвоночного диска, возникших по причине дегенеративных изменений фиброзного кольца (Anulus fibrosus), которое окружает ядро межпозвоночного диска.
Характерными симптомами синдрома шейного отдела позвоночника являются боли в шее, часто отдающие в руку. Кроме того, наблюдаются напряжение и уплотнение близлежащих мышечных структур. Боль может отдавать не только в руки и кисти, но и в голову, что может привести к сильным головным болям, головокружению и даже к расстройству зрения и шуму в ушах (тиннитус). Возможны также и такие неврологические симптомы, как например чувство онемения, нарушенные термочувствительность и ощущение холода или даже проявления паралича.
В зависимости от распространения действия болевых ощущений специалисты нашей клиники разделяют заболевание на «верхний», «средний» и «нижний» шейный синдром:
- Синдром верхнего шейного отдела позвоночника (синдром позвоночной артерии): Боль, которая отмечается в затылочной и височной областях. Немаловажную роль играют при этом изменения в зоне позвоночных суставов. Унковертебральный артроз — это дегенеративное изменение в регионе суставных сочленений между телами позвонков.
- Синдром среднего шейного отдела позвоночника (корешковый синдром): Лучевая боль между лопатками и заплечевой областью. Возможны нарушения функций нервов с соответствующей симптоматикой в руках. Кроме боли у пациента может появиться чувство онемения или снизиться двигательная способность руки.
- Синдром нижнего шейного отдела позвоночника: аналогично синдрому верхнего шейного отдела позвоночника наблюдаются дисфункции руки. Боль иррадирует в кисть. В зависимости от ее локализации отмечаются повреждения нервных корешков.
Причины боли в шейном отделе позвоночника
Поврежденный межпозвоночный диск с пониженным влагосодержанием. © joint-surgeonДегенеративные изменения вследствие износа:
- Искажение межпозвоночных дисков (протрузия или грыжа)
- Связочные нарушения (функциональные расстройства удерживающих связок)
- Дислокация межпозвонковых суставов
- Остеофитные (узелковые) реакции (костные выросты на шейном отделе позвоночника)
Врожденные нарушения:
- Сколиоз или болезнь Шейерманна
- Наследственные аномалии развития (клиновидные позвонки и спондилодез/сращение позвонков)
Воспалительные заболевания:
- Ревматоидный артрит
- Болезнь Бехтерева (островоспалительный ревматизм, в первую очередь поражающий позвоночник)
- Инфекционные заболевания (спондилит или спондилодисцит вследствие наличия бактерий)
Метаболические заболевания:
- Остеопороз (снижение плотности костей)
- Рахит (нарушения опорно-двигательного аппарата и костеобразования)
Опухоли:
- Первичные новообразования (плазмоцитома/миеломная болезнь)
- Метастазы
Травмы:
- Переломы
- Хлыстообразные повреждения в шее
Когда необходимы операции остеоартроза шейного отдела позвоночника?
- Парезы (паралич)
- Нарушения чувствительности, чувство онемения
- Стремительно ухудшающиеся медикаментозно-резистентные боли
При данном заболевании с самого начала необходимо исключить наличие повреждения нервных корешков и шейного отдела позвоночника. Это означает, что в особенности при повторном наступлении болезни врачи-специалисты Геленк-Клиники используют полный спектр клинических, радиологических и неврологических методов диагностики. Кроме тщательного медицинского осмотра пациента, к таким методикам относится еще и электромиография (ЭМГ), а также МРТ.
Операции рекомендуют проводить вслучае значительных ограничений качества жизни, болезненности, нарушений чувствительности и паралича. Клиническими аспектами, являющимися главными индикаторами операции, являются дефициты неврологического характера (онемение, парез, мурашки) и др. В некоторых случаях операции нужно проводить как можно раньше, чтобы иметь возможность провести имплантацию эндопротеза межпозвонкового диска, который поможет снизить давление на спинной мозг шейного отдела позвоночника.
При хронической форме заболевания, наступившей вследствие дегенеративных изменений, может наступить рецидив. Иногда полностью освободиться от жалоб не представляется возможным. В таком случае необходимо хорошо обдумать, когда лучше решиться на стабилизирующую операцию с возможной блокировкой тела позвонка (спондилодез), а когда лучше пойти на операцию по имплантации эндопротеза, сохраняющего подвижность.
Какие операционные техники предлагает Геленк-Клиника?
В зависимости от причины боли хирурги Геленк-Клиники в г. Гунделфинген предлагают пациенту различные методики операции.
Нуклеопластика
Нуклеопластика — это эндоскопическая операция предназначенная для лечения неполной межпозвоночной грыжи. Если фиброзное хрящевое, находящееся вокруг ядра межпозвоночного диска, выступает наружу и сдавливает спинномозговые нервы, нуклеопластика помогает вылечить данный недуг без необходимости проведения открытой операции. Для этого в поврежденный межпозвоночный диск оперирующий хирург вводит высокочастотный электрод через специальную пункционную иглу. При помощи электрического зонда и при наличии рентген оборудования, позволяющего тщательно наблюдать за движениями инструментов, врач сокращает размеры ядра межпозвоночного диска пока оно не перестанет сдавливать спинномозговые нервы. Шансы на успех данной малоинвазивной операции очень высоки. Благодаря этой операции почти 80% пациентов смогли освободиться мот боли и вернуться к прежнему образу жизни.
Эндопротезирование межпозвоночного диска
Цервикальный эндопротез может заменить исходную форму межпозвоночного диска. © Spinal Kineticsна протяжении десяти лет искусственные межпозвоночные диски являются эффективной и распространённой методикой лечения. Кроме того, эта операция является еще и многообещающей альтернативой зарекомендовавшему себя спондилодезу — операции, блокирующей тела отдельных позвонков. Так же эндопротезирование межпозвоночного диска направлено на восстановление природных функций межпозвонкового диска. Целью данного хирургического вмешательства является ослабление либо нормализация симптоматики, связанной с дегенерацией межпозвоночных дисков и грыжей, например хронических болей в спине и неврологических нарушений. Эндопротез заменяет настоящий межпозвоночный диск, стабилизирует позвоночник и защищает его от последующих травм. В медицинской центре Геленк-Клиник во время данной операции используются протезы типа M6-C. Такие дисковые протезы держаться на протяжении всей жизни и не нуждаются в замене.
Спондилодез
Прогрессирующая форма износа позвоночника зачастую снижает расстояние между позвонками. Таким образом, сужается пространство между ними, что приводит к дестабилизации позвоночника и смещению тел позвонков вперед, назад либо в сторону. Если консервативные методы лечения не принесли желаемого результата и малоинвазивные операции не помогли пациенту, методика обездвиживания болезненного участка является единственным решением. Сочетание специальных винтов и соединяющих компонентов обеспечивает неподвижность оперируемого участка. Благодаря современной медицине данная операция проводиться малоинвазивно, через небольшие разрезы. Стоит отметить, что спондилодез не обеспечивает больному полное освобождение от боли, а только уменьшает болезненность в позвоночнике.
Врач какого профиля проводит операцию?
Очень важным элементом для сотрудников ортопедического медицинского центра Геленк Клиник в Германии является тесная связь между врачами и пациентами. Это значит, что Ваш лечащий врач будет заботиться о Вас начиная со дня составления анамнеза до самой операции. Таким образом, у Вас будет контактное лицо, которое разбирается в Вашей ситуации и сможет в любое время ответить на все Ваши вопросы. Специалистом Геленк-Клиники по лечению боли в спине и хирургии позвоночника является опытный нейрохирург д-р Бьян Ганепо.
Подготовка к операции на шейном отделе позвоночника
Нейрохирург проверяет чувствительность всех сторон. Для этого он использует такие стимуляторы, как например, термочувствительность, вибрацию либо чувство осязания. © joint-surgeonСначала врач направляет пациента на комплексное клиническое обследование, результаты которого становятся более понятны после визуализационной диагностики. Клиническое обследование — это беседа с пациентом и физический осмотр. Визуализационное обследование — это рентген в положении «лежа» и «стоя», то есть под нагрузкой. Еще одним немаловажным моментов диагностики является МРТ (магнитно-резонансная томография). Таким образом определяется состояние межпозвоночных дисков и нервов в области позвоночника. Помимо этого, проводится измерение плотности костей для установления их стабильности, а также исключения остеопорозных изменений.
Перед операцией с больным встречается анестезиолог, который еще раз тщательно проверяет состояние здоровья пациента перед наркозом. Как правило операция проводится на следующий день после разрешения хирурга и анестезиолога.
Какой вид анестезии получает пациент во время операции шейном отделе позвоночника?
Как правило операция проходит под общим наркозом. Для этого анестезиолог использует комбинацию анестезирующих средств, специально подобранных для пациента. Во время операции Вы не ощущаете боли и крепко спите. Анестезиолог находится рядом с Вами на протяжении всей операции. Он регулярно проверяет Ваши жизненно-важные функции и тщательно следит за тем, чтобы Вы не проснулись.
Какие вспомогательные средства могут понадобиться после операции?
В течение первых дней после операции следите за своими движениями и по возможности не оказывайте нагрузки на шейный отдел позвоночника. Для этого Вам выдадут специальную шину-воротник Шанца — мягкий и упругий фиксатор анатомической формы, предназначенной для стабилизации шейного отдела и предотвращения резких движений.
Будут ли ощущаться боли после хирургического вмешательства на шейном отделе позвоночника?
Каждое хирургическое вмешательство связано с определенной болью. Как правило мы стараемся свести послеоперационные болевые ощущения к минимуму. Как только наркоз перестает действовать Вам делают обезболивающую инъекцию либо дают таблетку. Наша цель — это максимальное освобождение пациента от боли.
Условия размещения в Геленк-Клинике
Ортопедичесй медицинский Центр Геленк-Клиника в Германии, частная палата.Во время стационарного пребывания в клинике Вы находитесь в отдельной палате с душем и туалетом. Кроме того, мы предоставляем Вам полотенца, халат и тапочки. В палате имеется телевизор. С собой необходимо иметь лишь собственные медикаменты, удобную одежду и ночное белье. После операции мы гарантируем круглосуточный уход в лице квалифицированного обслуживающего персонала и опытных физиотерапевтов. В основном, срок пребывания в стационаре составляет 4 дня. Члены Вашей семьи могут остановиться в отеле, который находиться в нескольких шагах от клиники. Мы с удовольствием позаботимся о резервации номера в гостинице.
На что необходимо обратить внимание после операции?
После операции позвоночник должен находится в состоянии покоя. Избегайте резких движений. В течении 2-3 дней на шею одевается шина-воротник Шанца — мягкий и упругий фиксатор анатомической формы, ограничивающий вращения головы до 30°. В зависимости от медицинских показаний Вам назначается мануальная терапия для устранения функциональных нарушений двигательного аппарата, которую будет проводить опытный физиотерапевт. Снимать швы не нужно, так как во время операции используются специальные рассасывающиеся нити. Поэтому принять душ разрешается уже на 7 день после вмешательства.
- Стационарное лечение: 4 дня
- Рекомендуемое время пребывания в клинике: 10-14 дней
- Возможное возвращение домой: через 7 дней
- Рекомендуемый обратный полет: через 14 дней
- Когда разрешается принять душ: через 7 дней
- Когда снимаются швы: нет необходимости (рассасывающиеся нити)
- Когда можно снова водить автомобиль: через 2 недели
- Амбулаторная физиотерапия: 2 недели
Сколько стоит хирургия остеоартроза шейного отдела позвоночника?
Кроме стоимости хирургического лечения , необходимо учитывать еще и расходы на диагностику, приемы врачей, а также дополнительные ресурсы, как например шина-воротник Шанца. Если Вы планируете пройти курс физиотерапии в Германии, мы с радостью позаботимся об организации приемов у высокопрофессиональных физиотерапевтов и составим для Вас предварительную смету расходов.
Информацию касательно стоимости проживания в отеле, а также последующего лечения в реабилитационной клинике Вы сможете найти на интернет странице самого медицинского учреждения. Мы будем рады помочь Вам в организации реабилитационного лечения в Германии.
Как записаться на прием и на саму операцию иностранному пациенту?
Для того, чтобы наши врачи смогли оценить состояние межпозвонковых дисков, позвонков и фасеточных суставов им необходимо предоставить результаты визуализационной диагностики — рентгеновские снимки, а также МРТ шейного отдела позвоночника. После того, как Вы отправите все необходимые документы через наш oинтернет-сайт, в течение 1-2 рабочих дней Вы получите всю необходимую информацию, предложение по лечению, а также смету расходов на операцию.
Иностранные пациенты могут записаться на прием к специалисту Геленк Клиники в короткие сроки, соответствующие их планам. Мы с радостью поможем Вам с оформлением визы после того, как на наш счет поступит предоплата, указанная в смете затрат. В случае отказа в предоставлении визы, мы возвращаем Вам предоплату в полном объёме.
Для иностранных пациентов мы стараемся свести промежуток времени между предварительным обследованием и хирургическим к минимуму. Таким образом Вам не нужно будет приезжать в клинику несколько раз. Во время амбулаторного и стационарного пребывания в Геленк Клинике наш персонал отдела управления делами пациента, владеющий несколькими языками (английский, русский, испанский, португальский) ответит на все, интересующие Вас вопросы. Кроме того, мы предоставляем переводчика (например, на арабский), оплата услуг которого производится пациентом самостоятельно. Мы с удовольствием поможем Вам в организации трансфера, поиске отеля и подскажем как провести свободное время в Германии Вам и Вашим родственникам.
Операция на шейном отделе позвоночника в Москве в клинике Дикуля: цены, запись на прием
Хирург ортопед или нейрохирург может рекомендовать операцию на шейном отделе позвоночника, чтобы облегчить боль в шее, онемение, покалывание и слабость, восстановить функцию нервов и остановить или предотвратить нестабильность в шее.
Операция на шейном отделе позвоночника может включать удаление диска или костной ткани, с проведением сращивания позвонков с помощью костного трансплантата либо спереди, либо позади позвоночного столба. Костный трансплантат может быть одного из двух типов: аутотрансплантат ( из кости самого пациента ) или аллотрансплантат (донорская кость ). Иногда металлические пластины и винты также используются для дальнейшей стабилизации позвоночника. Эти девайсы называются инструментариями. Когда позвонки стабилизируется с помощью операции , то избыточная подвижность исчезает и происходит восстановление функции нервных корешков .
Альтернативой сращению позвонков (спондилодезу) является замена межпозвонкового диска в шейном отделе позвоночника на искусственный диск, который позволяет восстановить движения в шее и стабилизировать позвоночник.
Показания для операции на шейном отделе позвоночника
Операция в этом отделе позвоночника может быть рекомендована при различных проблемах в позвоночнике. Как правило, операция может быть выполнена для лечения дегенеративных расстройств, травм или нестабильности. Эти состояния могут приводить к компрессии на спинной мозг или нервы, исходящие из позвоночника (нервные корешки).
Основные заболевания и состояния, при которых может быть рекомендовано оперативное лечение:
Дегенеративные заболевания
При дегенеративном заболевании дисков расстояния между позвонками сокращаются, вызывая изнашивание дисков, что может приводить к формированию грыжи диска.
Дегенеративные процессы также могут развиваться в суставах позвоночника (фасеточные суставы) или костных тканях с развитием спондилоартроза (спондилеза). Дегенеративные процессы в позвоночнике могут приводить к компрессии нервных структур (спинальный стеноз или компрессия корешка) с развитием такой симптоматики как боль, онемение, мышечная слабость или нарушении функции органов таза.
Деформация шейного отдела позвоночника
Пациентам с деформациями шейного отдела позвоночника, такими как гиперлордоз, операция по выпрямлению и стабилизации позвоночника может в значительной степени снизить симптоматику и улучшить качество жизни. Врожденные деформации или так называемые аномалии кранио-цервикальных или краниовертебральных переходов, могут влиять на шейный отдел позвоночника и быть причиной для проведения оперативного лечения .
Травмы. Поскольку шейный отдел позвоночника очень гибкий, то он подвержен травмам . Некоторые травмы могут вызвать перелом и / или дислокацию шейных позвонков. При тяжелой травме шеи спинной мозг также может быть поврежден. Пациентам с переломом, особенно с повреждением спинного мозга, проводят операцию, чтобы уменьшить давление на спинной мозг и стабилизировать позвоночник.
Нестабильность двигательных сегментов шейного отдела позвоночника вследствие различных патологических процессов может приводить к аномальной подвижности позвонков и воздействию на нервные структуры.
Ревизионная хирургия
Для коррекции деформации часто требуется ревизионная хирургия. Тип ревизии зависит от конкретной патологии .Операция может быть с доступом как спереди, так и сзади.
Частота осложнений от ревизионной хирургии шейного отдела позвоночника выше, чем при других оперативных методиках. После ревизионной хирургии сложнее также облегчить боль и восстановить нервную функцию . Пациенты также должны знать, что шанс на длительную боль в шее увеличивается при ревизионной хирургии.
Хирургия шейного отдела позвоночника: задачи и методики
Если дегенеративные изменения в шейном отделе позвоночника приводят к развитию миелопатии (дисфункции спинного мозга), радикулопатии (дисфункции нервных корешков), боли в шее или аномальной подвижности, то в таких случаях может потребоваться хирургическое вмешательство. Задача хирургического вмешательства — уменьшить боль и восстановить стабильность позвоночника.
Хирурги используют 2 основных хирургических метода для решения проблем в шейном отделе позвоночника:
- Декомпрессия: удаление ткани, которая оказывает давление на нервную структуру
- Стабилизация: ограничение движения между позвонками.
Эти 2 метода могут использоваться в комбинации или же пациенту может быть проведена просто операция по декомпрессии или просто операция по стабилизации.
Понимание декомпрессионной хирургии
Хирургические методики декомпрессии могут выполняться с передним или задним доступом к позвоночнику, в зависимости от того, как и где возникла компрессия нервной ткани.
При декомпрессии ткани, давящие на корешок или спинной мозг, удаляется хирургическим путем или создается больше пространства для того, чтобы на нервную ткань не оказывалось какого-либо воздействие. Основными типами хирургических процедур декомпрессии являются:
- Фораминотомия: если материал межпозвонкового диска или остеофит оказывает давление на корешок в области выхода из фораминального отверстия, то возможно проведение фораминотомии. Фораминотомия используется для увеличения межпозвонкового отверстия и таким образом устраняется компрессия.
- Ламинотомия: аналогична фораминотомии, но включает в себя создание отверстия в пластине для создания большего пространства для спинного мозга.
- Ламинэктомия: эктомия — это медицинский термин, означающий удаление. Ламинэктомия удаляет часть или всю пластину, чтобы уменьшить давление на спинной мозг.
- Фасетэктомия: включает удаление фасеточного сустава, чтобы уменьшить давление на выходящий из позвоночника нервный корешок.
- Ламинопластика: пластика означает формирование анатомической структуры для восстановления формы или функции. В случае с шейным отделом позвоночника ламинопластика представляет собой хирургическое формирование пластинки для того, чтобы создать больше места для спинного мозга.
- Каждая из приведенных выше методов декомпрессии выполняется со спины (задней) части позвоночника.
- Однако иногда хирургу необходимо выполнять декомпрессию с передней части позвоночника. Например, если межпозвоночный диск выпячивается в спинальный канал, его иногда нельзя удалить сзади, потому что спинной мозг мешает доступу. В таких случаях , декомпрессию обычно выполняют с переднего доступа к шее.
Методики передней декомпрессии:
- Дискэктомия: хирургическое удаление части или всего диска с грыжей диска.
- Корпэктомия: иногда материал диска встает между телом позвонка и спинным мозгом и не может быть удален только с помощью дискэктомии. В других случаях, между телом позвонка и спинным мозгом образуются костные шпоры (остеофиты). В этих ситуациях для доступа к диску может потребоваться удаление всего тела позвонка. Эта процедура называется corpectomy (corpus- означает, а ectomy — удаление).
- Транскорпоральная микродекомпрессия (TCMD): TCMD — это минимально инвазивная процедура, которая выполняется в шейном отделе позвоночника с переднего доступа. Процедура выполняется через небольшой канал, выполненный в теле позвонка для доступа и декомпрессии спинного мозга и нерва. TCMD может выполняться как отдельная процедура, так и в сочетании с передней дискэктомией и слиянием (ACDF) и / или полной замены диска.
- Стабилизация позвоночника
- Дискэктомия и корпэктомия обычно приводят к нестабильности в шейном отделе позвоночника. Нестабильность означает ненормальную подвижность позвонков, что повышает вероятность серьезного неврологического повреждения. В этих ситуациях часто необходимо хирургическими методами восстановить стабильность позвоночника.
Основные хирургические методы стабилизации:
- Слияние (спондилодез) — это сращение костей, обычно с помощью костного трансплантата или биологического вещества. Спондилодез прекращает избыточную подвижность между двумя позвонками и обеспечивает долгосрочную стабилизацию. Процедура в чем- то похожа на консолидацию костной ткани после перелома.
- При слиянии в шейном отдела позвоночника могут быть соединены как смежные тела позвонков, так и фасеточные суставы или ламины.
- Если спондилодез производится сзади, хирург обычно устанавливает полоски костного трансплантата с одной пластинки или боковой (боковой) массы на пластину или боковую массу ниже. Обычно костный трансплантат с течением времени прорастает в ткани фиксированных структур и стабилизирует два позвонка. Хирург может использовать подобную технику, чтобы одновременно фиксировать фасеточные суставы.
- Инструментарий: Задние шейные слияния могут быть дополнены специально разработанными фиксирующими устройствами, такими как скобки, винты, стержни и пластины. Эти устройства повышают стабильность и облегчают слияние.
Декомпрессии и слияние
Иногда хирург выполняет декомпрессию и слияние. Например, после дискэктомии между позвоночными телами появляется пространство. Этот промежуток обычно заполняется костным трансплантатом (из костной ткани таза пациента или из донорской кости ) или спейсером, который поддерживает позвоночник и способствует слиянию. Этот вид операции называется передней шейной дискэктомией и слиянием или ACDF.
Многие хирурги применяют фиксационные устройства (пластины с винтами) при переднем хирургическом доступе при выполнении ACDF или корпэктомии. Эти устройства помогают повысить стабильность при слиянии.
Искусственные диски
В последнее время многие хирурги при проведении операций на шейном отделе позвоночника используют новую технологию. Вместо того, чтобы проводить слияние позвонков после дискэктомии, хирурги вместо удаленного диска вставляют искусственный диск . Преимущество состоит в том, что искусственный диск позволяет пациенту сохранять нормальный объем движений в шее после операции. При проведении же слияния объем движений в шее становится ограниченным.
Послеоперационное восстановление
Операция на шейном отделе позвоночника является сложной и требует тщательного выполнения ряда мер:
- После операции для полной регенерации потребуется несколько месяцев. С целью ограничения движения шеи и обеспечения поддержки, после операции часто рекомендуется шейный корсет. Ограничение движения шеи способствует эффективному сращению позвонков. Важно, чтобы пациент отдыхал.
- Пациентам рекомендуется возобновить медленную ходьбу как можно раньше после операции. Необходимо постепенно увеличивать длительность ходьбы, и если пациенту трудно ходить в первые несколько дней после операции, тогда лучше исключить ходьбу. О начале ходьбы необходимо проконсультируйтесь с лечащим врачом . Желательно ходить по 10-15 минут в день.
- Необходимо избегать подъема тяжелых грузов, разгибания, выполнения работ руками над головой и резких или сильных поворотов шеи. Нельзя проводить какие-либо действия, которые оказывают нагрузку на мышцы шеи. Вождение также не допускается после операции. Пациенту через 3-4 месяца после операции необходимо подключить занятия ЛФК. Но физические упражнения возможны только после того ,как сращение костей произошло должным образом .
- Период времени, в течение которого кости полностью срастаются (сливаются), варьируется от пациента к пациенту. Это также во многом зависит от того, какой метод был использован для хирургического сращения костей. Если хирург использовал собственную кость пациента или инструментарий для хирургического слияния, то тогда кости сливаются довольно быстро, примерно через 3-4 месяца. Но, если используется костный трансплантат донора, то для слияния костей требуется более длительное время (в течение 6-9 месяцев). Время восстановления будет еще больше увеличиваться, если пациент слишком физически активен, выполняет работы с руками над головой и держит шею произвольно в любом направлении. С каждым днем ??пациент испытывает меньше дискомфорта. Также будет изменяться время, необходимое для возвращения пациента к нормальной деятельности. Некоторым может потребоваться 3-6 месяцев, в то время как некоторым для полного излечения может потребоваться год.
- Если пациент замечает какие-либо признаки инфекции, отечности, покраснения или уплотнения в месте операции или разреза, то ему необходимо обязательно попасть на прием к лечащему врачу. Для лечения сильной боли после операции врач может назначить наркотические обезболивающие. Постепенно, по мере того, как боль уменьшается, врач переходит к обычным анальгетикам. В течение нескольких месяцев после операции следует избегать определенных обезболивающих препаратов и нестероидных противовоспалительных препаратов (НПВП), таких как аспирин, напроксен, ибупрофен и ингибиторы СОХ-2.
- Последующие плановые встречи с лечащим врачом – хирургом абсолютно необходимы для оценки процесса восстановления и проверки надежности хирургических имплантатов или искусственного диска. При наличии стойкого болевого синдрома врач может назначить определенные диагностические тесты, такие как МСКТ или МРТ ,ЭМГ(ЭНМГ). Также важно, чтобы пациент своевременно принимал лекарства, назначенные врачом.
- Курение — большой враг на пути к выздоровлению. Курение не должно возобновляться после операции, потому что никотин нарушает или препятствует процессу заживления кости, который необходим для успешного слияния. Курение также увеличивает риск осложнений после операции.
- Диета — еще один важный аспект восстановления. Пациент должен использовать здоровую и питательную диету, чтобы произошло восстановление мышечной и костной ткани. В рацион необходимы включить белки животного происхождения , так как они содержат все незаменимые аминокислоты, в то время как вегетарианские источники не содержат некоторых аминокислот. Сбалансированная диета помогает в заживлении и выздоровлении.
- Члены семьи и близкие должны оказать поддержку пациенту, чтобы он / она могли избавиться от эмоционального стресса. Пациент испытывает большой стресс во время операции, и, следовательно, хороший уход и поддержка со стороны членов семьи после операции окажут огромную помощь в смягчении стресса.
Риски и осложнения
Никакая операция не лишена определенных рисков и осложнений. Так как операция на шейном отделе позвоночника осуществляется с помощью переднего или заднего цервикального доступа, необходимо знать риски и осложнения, связанные с каждым из этих доступов:
Риски передней цервикальной дискэктомии и слияния (ACDF)
- Наиболее распространенным осложнением и риском этой операции является дисфагия, которую можно легко объяснить трудностями глотания. Пищевод, который находится прямо перед позвоночником, должен быть сдвинут и мобилизован во время хирургического процесса, чтобы предотвратить состояние дисфагии. При правильном лечении, дисфагия может исчезнуть в течение нескольких дней или недель. Но главная угроза может заключаться в том, что дисфагия, если она развивается, может оставаться постоянной.
- Сращение костного трансплантата может не состояться, с развитием псевдоартроза
- Неспособность облегчить симптомы или устранить причину операции
- Повреждение спинного мозга или нервного корешка. Однако такое осложнение встречается очень редко
- Иногда может быть кровотечение. Оно может возникнуть в том случае, если повреждается кровеносный сосуд шеи
- Во время операции возможно повреждение трахеи или пищевода
- Возможно повреждение голосовых связок из-за повреждения гортани
- Утечка спинномозговой жидкости (ликворея)
- Шансы заражения минимальны, но их нельзя полностью игнорировать
- Гематома
- Серома (утечка сыворотки из поврежденных лимфатических и кровеносных сосудов)
Риски при декомпрессионных операциях с задним доступом
- Повреждение нервного корешка и спинного мозга
- Рецидив грыжи диска
- Дуральная утечка (состояние, при котором тонкое покрытие спинного мозга, называемое твердой мозговой оболочкой, повреждается инструментом хирурга)
- Инфекция может возникать во время операции, так как глубокие внутренние части тела подвергаются воздействию воздуха в течение длительного времени
- Определенная кровопотеря неизбежна, так как это сложная хирургическая процедура, и хирург должен выполнять рассечение различных тканей
- Продолжающаяся боль в области шеи или в месте операции
Операция на шейном отделе позвоночника рекомендуется врачом только в том случае, если медикаменты и другие нехирургические процедуры, такие как физиотерапия ЛФК и т.д., не позволяют облегчить симптоматику или восстановить стабильность двигательных сегментов.
Как правило, современные оперативные методики позволяют пациенту восстановиться в течение нескольких месяцев. Тем не менее, надо понимать, что любое оперативное вмешательство, тем более, в шейном отделе позвоночника это очень сильный стресс и не доводить состояние здоровья до той черты, когда уже не избежать операции.
Микрохирургические операции по удалению грыж дисков всех отделов позвоночника
Подавляющее большинство взрослого населения периодически испытывает боли в позвоночнике. При тяжелых формах остеохондроза развивается сдавление одного или нескольких корешков спинномозговых нервов грыжей диска. В этом случае у пациента развиваются боли «полосой» по всей руке или ноге, нарушается чувствительность, может снижаться сила в определенных мышцах. Вначале проводится консервативное лечение у невролога. При неэффективности лечения в течении 1–2 месяцев показано хирургическое лечение — удаление грыжи диска. Срочно необходимо делать операцию при развитии грубой слабости в конечностях и нарушении мочеиспускания.
Во всем мире и в нашей клинике используются следующие методики удаления грыж дисков:
1. Микрохирургическая дискэктомия
2. Эндоскопическая дискэктомия
3. Удаление грыж дисков из вентрального передне — бокового доступа с последующей фиксацией позвонков имплантатом.
Микрохирургическая дискэктомия — операция проводится со спины через небольшой разрез. Под операционным микроскопом удаляется грыжа диска и освобождается сдавленный корешок. Затем производится ушивание раны.
Клинический пример экстрафораминальной грыжи на уровне L4-5 справа.
МРТ — контроль после микрохирургической дискэктомии – грыжа удалена, корешки освобождены от сдавления.
Эндоскопическая дискэктомия (методика Easy Go) — операция так же проводится со спины. Разрез кожи несколько меньше, мышцы не рассекаются, а раздвигаются специальными дилятаторами. Устанавливается специальный тубус с эндоскопом и проводится удаление грыжи диска. Принципиальных отличий в удалении грыжи диска между микрохирургическим и эндоскопическим методом нет. Послеоперационное ведение схожее. Но эндоскопия менее травматична для для мягких тканей и мышц, позволяет более полноценно обследовать область диска, корешка и дурального мешка(«заглянуть за угол»).
После операции пациенту разрешается ходить в тот же или на следующий день, около месяца используется полужесткий корсет. Ограничиваются наклоны вперед, натуживание, подъем тяжести до месяца со дня операции. Нетрудоспособность для лиц не физического труда около месяца, физического около 2 месяцев.
Удаление грыж дисков из вентрального передне — бокового доступа с последующей фиксацией позвонков имплантатом — операция проводится со стороны живота. После разреза кожи 5–7 см, осуществляется забрюшинный доступ к телам позвонков. Удаляется полностью диск и грыжа диска. Устанавливается имплантат и проводится ушивание раны. Активизация пациента на следующий день, ношение корсета около 2-х месяцев. Сроки нетрудоспособности от 3-х до 6 месяцев.
Фораминальная грыжа диска L5 – S1 до операции.
МРТ – контроль после удаления грыжи диска и спондилодеза имплантатом пористого никелида титана.
Преимуществом данных операций является радикальность – полностью удаляется диск, не бывает рецидивов, нестабильности, меньше рубцово — спаечный процесс в позвоночном канале.
При удалении грыжи шейного отдела разрез проводится по передней поверхности шеи. Удаляется диск, грыжа диска, освобождается от сдавления корешки и спинной мозг. Операция заканчивается установкой имплантата. После операции пациенту разрешается ходить в тот же или на следующий день, около месяца используется полужесткий корсет. Срок нетрудоспособности около 2–3 месяцев.
Большая разница в расходах на лечение боли в спине в США — ScienceDaily
Сколько стоит операция по сращению позвоночника? Ответ зависит от того, в какой части страны вы живете, говорится в исследовании, опубликованном 1 сентября в выпуске Spine , опубликованном Wolters Kluwer.
Согласно новому исследованию доктора У. Райана Спайкера и его коллег из Университета штата Юта в Солт-Лейк-Сити, затраты на спондилодез существенно различаются в зависимости от региона: самые низкие на Среднем Западе и самые высокие на Северо-Востоке.Они пишут: «Эти данные проливают свет на фактическую стоимость обычных операций в Соединенных Штатах и позволят добиться дальнейшего прогресса в разработке экономически эффективных медицинских услуг».
Новые данные о «фактических расходах» на общие операции на позвоночнике
Исследователи проанализировали данные Medicare за 2012 год о расходах на два распространенных типа хирургии спондилодеза: переднюю шейную дискэктомию и спондилодез (ACDF) и задний поясничный спондилодез (PLF). Эти две операции широко выполняются пациентам с болью и / или нестабильностью в верхнем (ACDF) и нижнем (PLF) позвоночнике.
Для сравнения также оценивались затраты на тотальное эндопротезирование коленного сустава (ТКА) — еще одну распространенную ортопедическую процедуру, не затрагивающую позвоночник. Анализ был сосредоточен на прямых расходах, определяемых как сумма, возмещаемая поставщикам медицинских услуг (например, хирургам или больницам) программой Medicare или другими плательщиками. В большинстве предыдущих экономических анализов хирургии позвоночника основное внимание уделялось расходам — сумме, которую поставщики выставляют плательщикам.
Средние национальные расходы составили около 14 000 долларов США для одноуровневой процедуры ACDF и 26 000 долларов США для одноуровневой процедуры PLF.(Эти общие цифры отражают совокупные расходы на профессионалов и лечебное учреждение.) Средняя стоимость КА составила около 13 000 долларов, увеличившись до 22 000 долларов на ТКА у пациентов с сопутствующими другими серьезными заболеваниями.
«Каждая процедура имела значительный разброс по стоимости по всей стране», — пишут д-р Спайкер и соавторы. Затраты на ACDF варьировались от 11 000 до 25 000 долларов США, а затраты PLF — от 20 000 до 37 000 долларов США. Для пациентов с ТКА без серьезных заболеваний диапазон колеблется от 11 000 до 19 000 долларов США.
Все процедуры, кроме ACDF, также показали значительные различия на региональном уровне — с самыми низкими затратами на Среднем Западе и самыми высокими затратами на Северо-Востоке. Для PLF затраты варьировались от 24 000 долларов на Среднем Западе до 28 000 долларов на Северо-Востоке. Цифры составили 12 000 долларов США против 14 000 долларов США для первичной TKA и 21 000 долларов США против 25 000 долларов США для TKA с серьезными заболеваниями.
На уровне штата общие затраты на все четыре процедуры значимо коррелировали с индексом прожиточного минимума штата, но не с населением штата.
Процедуры спондилодеза, такие как ACDF и PLF, являются основным источником затрат для Medicare и других плательщиков. С 2001 по 2010 год в Соединенных Штатах было выполнено примерно 3,6 миллиона операций спондилодеза на общую сумму более 287 миллиардов долларов.
Новое исследование — одно из первых, в котором представлена информация о стоимости операции спондилодеза, а не о расходах. Сообщается, что общая стоимость этих процедур примерно вдвое превышает среднюю стоимость, отмечают доктор Спайкер и его коллеги.
Результаты показывают существенные различия в затратах, оплачиваемых Medicare за операцию по сращению позвоночника. Данные о стоимости TKA показывают, что вариации не ограничиваются хирургическим вмешательством на позвоночнике.
Исследование не показывает, что стоит за колебаниями стоимости, хотя государственный индекс стоимости жизни является одним из связанных факторов. Доктор Спайкер и соавторы пишут: «В погоне за оптимизацией затрат и в более широком стремлении к здравоохранению, ориентированному на ценность, может оказаться полезным изучить факторы, которые позволяют в этих штатах оказывать помощь с меньшими затратами.«
| Процедура | Государство поставщика | Всего выписок | Больничные расходы | Выплаты по программе Medicare | Ваши затраты | |
|
Аляска | 68 | $ 57532 | $ 18016 | $ 39516 | |
|
Алабама | 1085 | $ 42284 | $ 11496 | $ 30788 | |
|
Арканзас | 397 | $ 30 257 | $ 11988 | $ 18269 | |
|
Аризона | 277 | $ 60662 | $ 15486 | $ 45176 | |
|
Калифорния | 1248 | $ 95386 | $ 17648 | $ 77738 | |
|
Колорадо | 335 | $ 68 168 | $ 14390 | $ 53778 | |
|
Коннектикут | 238 | $ 39074 | $ 17016 | $ 22058 | |
|
DC | 71 | $ 85475 | $ 18332 | $ 67143 | |
|
Делавэр | 107 | $ 32995 | $ 14943 | $ 18052 | |
|
Флорида | 2144 | $ 68384 | $ 13018 | $ 55366 | |
|
Грузия | 1220 | $ 47208 | $ 13773 | $ 33435 | |
|
Гавайи | 33 | $ 52721 | $ 17353 | $ 35368 | |
|
Айова | 161 | $ 39235 | $ 12970 | $ 26265 | |
|
Айдахо | 243 | $ 36164 | $ 13878 | $ 22286 | |
|
Иллинойс | 516 | $ 59739 | $ 16618 | $ 43121 | |
|
Индиана | 548 | $ 54564 | $ 13585 | $ 40979 | |
|
Канзас | 237 | $ 52830 | $ 12595 | $ 40235 | |
|
Кентукки | 525 | $ 43378 | $ 13445 | $ 29933 | |
|
Луизиана | 507 | $ 51959 | $ 12811 | $ 39148 | |
|
Массачусетс | 330 | $ 38614 | $ 17326 | $ 21288 | |
|
Мэриленд | 399 | $ 24904 | $ 23524 | $ 1380 | |
|
Мэн | 58 | $ 33280 | $ 15342 | $ 17938 | |
|
Мичиган | 937 | $ 34100 | $ 14796 | $ 19304 | |
|
Миннесота | 237 | $ 43272 | $ 16159 | $ 27113 | |
|
Миссури | 727 | $ 46400 | $ 13262 | $ 33138 | |
|
Миссисипи | 428 | $ 41923 | $ 12972 | $ 28951 | |
|
Монтана | 89 | $ 35 305 | $ 13690 | $ 21615 | |
|
Северная Каролина | 1268 | $ 47046 | $ 14014 | $ 33032 | |
|
Северная Дакота | 60 | $ 31233 | $ 14258 | $ 16975 | |
|
Небраска | 158 | $ 46543 | $ 13663 | $ 32880 | |
|
Нью-Гэмпшир | 39 | $ 38 273 | $ 15130 | $ 23143 | |
|
Нью-Джерси | 146 | $ 69125 | $ 16461 | $ 52664 | |
|
Нью-Мексико | 59 | $ 56619 | $ 17809 | $ 38810 | |
|
Невада | 328 | $ 68 442 | $ 14911 | $ 53531 | |
|
Нью-Йорк | 627 | $ 44209 | $ 16866 | $ 27343 | |
|
Огайо | 831 | $ 46617 | $ 14121 | $ 32 496 | |
|
Оклахома | 512 | $ 45385 | $ 12506 | $ 32879 | |
|
Орегон | 328 | $ 40379 | $ 15164 | $ 25215 | |
|
Пенсильвания | 645 | $ 65108 | $ 15116 | $ 49992 | |
|
Род-Айленд | 58 | $ 29612 | $ 16326 | $ 13286 | |
|
Южная Каролина | 714 | $ 65103 | $ 14247 | $ 50856 | |
|
Южная Дакота | 87 | $ 62460 | $ 13250 | $ 49210 | |
|
Теннесси | 910 | $ 44120 | $ 13164 | $ 30 956 | |
|
Техас | 2167 | $ 57689 | $ 13787 | $ 43902 | |
|
Юта | 142 | $ 34412 | $ 13919 | $ 20493 | |
|
Вирджиния | 684 | $ 50 697 | $ 14483 | $ 36214 | |
|
Вермонт | 18 | $ 31784 | $ 17496 | $ 14288 | |
|
Вашингтон | 462 | $ 59832 | $ 15736 | $ 44096 | |
|
Висконсин | 206 | $ 44868 | $ 15478 | $ 29390 | |
|
Западная Вирджиния | 146 | $ 42324 | $ 14663 | $ 27661 | |
|
Вайоминг | 74 | $ 54 481 | $ 16013 | $ 38468 |
Стоимость операции по замене диска | Позвоночник.MD
Хотя никто не может назначить цену на здоровый, подвижный и безболезненный позвоночник, если вы планируете операцию на позвоночнике, вы должны знать о связанных с этим расходах. Большинство планов медицинского страхования в настоящее время покрывают большую часть расходов на операцию по замене диска, но не все из них. Даже если страховщики платят часть, пациенты все равно несут расходы по франшизе, поддерживающему уходу и отпуску с работы. В этой статье мы подробно расскажем о стоимости операции по замене искусственного диска, которую вам необходимо знать.
Сколько стоит операция по замене диска?
Основная стоимость операции по замене диска включает гонорар хирурга, гонорар анестезиолога, плату за устройство и плату за учреждение. Эти сборы обычно объединяются в один или два счета (но спросите в кабинете хирурга, чего ожидать). Если медицинская страховка вообще не оплачивает операцию по замене диска, расходы на хирурга и ассистента хирурга, анестезию и медицинское учреждение могут варьироваться от 30 000 до 50 000 долларов за замену одного или двух уровней.Почему такой большой ассортимент? Операция по замене диска обычно обходится дороже в Соединенных Штатах и в крупных городах США, чем в других странах или менее густонаселенных районах. Одна из причин такой разницы заключается в том, что хирурги в крупных городах США, как правило, лечат большему количеству пациентов с заменой диска и обладают опытом, которым хирурги из менее населенных регионов не обладают.
Важно понимать, что дооперационный и послеоперационный уход связан с расходами. Перед операцией большинству пациентов требуется как минимум одно предоперационное обследование с анализом крови, рентгеном и ЭКГ.Отдельно вашему хирургу, вероятно, понадобится хотя бы одна МРТ и, возможно, КТ и / или рентген проблемной области позвоночника. После процедуры вам может потребоваться физиотерапия или реабилитация. Хотя медицинские страховки обычно покрывают эти расходы, у большинства людей есть франшиза, которую они должны оплатить — это часть суммы, указанной в счете. Эти франшизы различны, так как каждый план страхования отличается. Таким образом, большинству людей следует планировать свериться со своим планом медицинского обслуживания или планировщиком операций хирурга в отношении личных или до- и послеоперационных расходов.
Большинство спинальных хирургов перешли на операцию по замене искусственного диска «в тот же день». Это означает, что пациенты остаются в медицинском учреждении не более 23 часов перед выпиской. Операция в тот же день подходит только для людей, которые в целом здоровы и вряд ли испытают осложнения после операции на позвоночнике. Имейте в виду, что хирургические осложнения могут привести к кратковременному пребыванию в больнице и дополнительным расходам.Каждый день в хирургическом отделении больницы может стоить более 4000 долларов в день.
Люди, которые выполняют физический труд как часть своей работы, могут не иметь возможности вернуться на свою работу после операции по замене диска в течение до 6 недель. С другой стороны, люди, выполняющие офисную работу, которая практически не требует физических нагрузок, могут вернуться, по крайней мере, к работе неполный рабочий день в течение 1-2 недель после операции по замене диска. Возможно, вам придется обсудить оплачиваемый отпуск и отпуск по болезни с вашим работодателем, чтобы определить, как этот период восстановления повлияет на ваш доход и занятость.
Стоимость операции по замене шейного и поясничного дисков
Замена поясничного диска технически сложнее, чем операция по замене шейного диска. Точно так же двухуровневая замена диска технически намного сложнее, чем одноуровневая замена. Следовательно, процедуры замены поясничного диска, как правило, примерно на 50% дороже, чем процедуры замены шейного диска в данном месте операции. Более того, двухуровневая замена искусственного диска может быть почти вдвое дороже, чем одноуровневая процедура.
Финансовые соображения и советы
Им нужно еще что-нибудь знать? Информация о планах оплаты или товарах, которыми вы обычно делитесь с пациентами.
Вопросы и ответы о стоимости ADR
Стоит ли цена ADR?
Большинство людей, которым была произведена замена искусственного диска, скажут «да», цена ADR того стоит. Если учесть, что люди, которым требуется операция на позвоночнике, часто испытывают ужасную боль и имеют значительную инвалидность, ценность операции по исправлению этих проблем неоценима.
Что дороже: протезирование искусственного диска или спондилодез?
Возможно, удивительно, что спондилодез примерно на 20–30% дороже, чем замена искусственного диска одного уровня.
Что лучше: замена искусственного диска или спондилодез?
В большинстве случаев замена искусственного диска является более выгодной. Во-первых, стоимость замены искусственного диска меньше, чем стоимость спондилодеза. Во-вторых, время восстановления после замены искусственного диска быстрее, чем после спондилодеза.В-третьих (хотя, возможно, это наиболее важно), пациенты после замены искусственного диска обладают большей подвижностью позвоночника, чем спондилодез. В-четвертых, исследования показывают, что в долгосрочной перспективе общие затраты намного меньше с ADR, чем слияния.
Покрывает ли страховка расходы на операцию по замене искусственного диска?
Большинство страховых компаний покрывают расходы на операцию по замене искусственного диска, но не все. Таким образом, важно определить, покрывает ли ваша медицинская страховая компания и ваш конкретный полис стоимость операции по замене искусственного диска.Также узнайте, какими будут ваши франшизы.
Операция «в тот же день» дешевле?
Да, операция в тот же день значительно дешевле, чем операция, требующая пребывания в больнице. Однако операция в тот же день — не всегда вариант. Если вы подвержены риску осложнений (пожилой возраст, диабет, курильщик, высокое кровяное давление, ожирение и т. Д.), Обычно более безопасным вариантом является госпитализация для первоначального выздоровления, независимо от затрат.
Есть ли финансирование?
Многие спинальные хирурги предлагают планы оплаты, чтобы помочь пациентам распределить стоимость операции по замене искусственного диска с течением времени.Это особенно важно в тех случаях, когда страховка не покрывает стоимость процедуры. Обсуждая стоимость с офисом вашего хирурга, спросите о планах платежей или о ссудах под низкие проценты.
Замена шейного диска более рентабельна
Хотя как замена шейного диска (CDR), так и одноуровневая передняя шейная дискэктомия и спондилодез (ACDF) являются экономически эффективными при лечении острой грыжи диска, CDR оказывается более рентабельным, чем ACDF, согласно результатам исследования 7 -летнее исследование, представленное на ежегодном собрании Американской академии хирургов-ортопедов 2018, которое проходило 6-10 марта в Новом Орлеане, штат Луизиана.
Цервикальные инструменты и спондилодез, такие как ACDF, могут быть не такими рентабельными, как полная замена диска. Источник фото: Shutterstock.
«Пациенты могут рассчитывать на эквивалентные результаты, независимо от того, выберут они традиционный слияние или новую замену искусственного диска», — сказал старший автор Сэмюэл Чо, доктор медицины, доцент ортопедии в Медицинской школе Икана на горе Синай, Нью-Йорк, штат Нью-Йорк. «Искусственный диск стоит немного меньше, чем спондилодез через 7 лет с меньшим риском повторной операции.”
«Хирург позвоночника может выбрать любую [процедуру] для пациентов, которые имеют право на операцию», — сказал доктор Чо SpineUniverse . «Следует иметь в виду, что критерии для получения права на замену искусственного диска более строгие, чем критерии для слияния. Другими словами, если уже имеется значительное количество спондилеза, слияние — правильный выбор. Следовательно, эти две процедуры не всегда взаимозаменяемы ».
Предпосылки и дизайн исследования
CDR и ACDF продемонстрировали эквивалентную эффективность в крупных рандомизированных исследованиях исключения исследуемых устройств (IDE), согласно предыстории исследования.Краткосрочные исследования показывают, что CDR может быть более рентабельным, чем ACDF. Настоящее исследование было разработано для сравнения долгосрочной экономической эффективности этих вариантов хирургического лечения грыжи диска.
Модель перехода марковского состояния использовалась для оценки данных исследования Mobi-C IDE, в котором участвовали 179 пациентов, получавших CDR, и 81 пациента, получавших ACDF. Затраты были рассчитаны с точки зрения плательщика с использованием возмещения Medicare за 2017 год для групп, связанных с диагнозом, и текущих процедурных кодов терминологии.
Для анализа базового случая использовались коэффициенты дополнительной экономической эффективности (ICER) для сравнения лечения у идеального кандидата на операцию, которому 40 лет и который не получил консервативного лечения грыжи диска. Пороговое значение готовности платить (WTP) составляло 50 000 долларов на год жизни с поправкой на качество (QALY), и был проведен вероятностный анализ чувствительности с использованием моделирования Монте-Карло 10 000 циклов для проверки входных переменных в модели.
И ACDF, и CDR экономически эффективны
Как показано в таблице, 7-летние затраты на две процедуры были одинаковыми, и обе считались рентабельными.ICER был рассчитан на уровне 8111 долл. США / QALY в пользу CDR, что было меньше порогового значения WTP в размере 50 000 долл. США / QALY. Результаты были подтверждены вероятностным анализом чувствительности, который показал, что CDR будет выбираться в 54% случаев на основе 10 000 симуляций.
Семилетняя рентабельность ACDF и CDR в Лечение грыжи диска
Необходимы дальнейшие исследования
«До 7 лет клинические результаты и стоимость кажутся равными с небольшим предпочтением более новой технологии», — сказал д-р.Чо сказал SpineUniverse . «Однако мы должны продолжать наблюдать за этими пациентами в течение длительного времени (то есть более 10 лет), чтобы наши результаты выдержали испытание временем».
Раскрытие информации
Доктор Чо — платный консультант Globus Medical и Medtronic, а также платный консультант, получивший исследовательскую поддержку от Zimmer. Он также является членом правления или комитета AAOS, Американской ортопедической ассоциации, AOSpine North America, Общества исследования шейного отдела позвоночника, Североамериканского общества позвоночника и Общества исследования сколиоза.
Neck Fusion: стоит ли цена?
Средний одноуровневый спондилодез шейного отдела позвоночника (шеи) стоит около 15 700 долларов. В связи с ростом затрат на здравоохранение возникает вопрос: действительно ли эта операция стоит таких денег? Один из способов измерить экономическую ценность этой процедуры — рассчитать стоимость за год жизни с поправкой на качество (затраты / QALY). Доказательство рентабельности необходимо для того, чтобы оправдать оплату этих процедур, особенно для пациентов, участвующих в программе Medicare.
Вот что на самом деле означает стоимость года качества жизни (стоимость / QALY). Фактическая стоимость процедуры составляет 15 700 долларов США. Но если процедура работает, и у пациента нет боли и он может вернуться к работе и повседневной деятельности, то каждый год после операции клиническая польза от процедуры наступает. Эта стоимость может быть измерена в долларах и центах.
Если нет дополнительных операций или дополнительных затрат, то даже дорогостоящая процедура, такая как спондилодез шейного отдела позвоночника, со временем может получить еще большую ценность.И любая хирургическая процедура, которая приносит прибыль от 50 000 до 100 000 долларов, считается «стоящей» (рентабельной).
В этом исследовании хирурги рассчитали стоимость / QALY за пятилетний период. В исследовании приняли участие 352 мужчины и женщины в возрасте от 22 до 73 лет. Каждому из них была проведена одноуровневая инструментальная дискэктомия передней шейки матки и процедура слияния (ACDF). Инструментальный означает, что использовалось оборудование, такое как металлические пластины и винты. Материал костного трансплантата также использовался для создания прочного спондилодеза.
Проанализировав все данные по этим 352 пациентам (включая прямые затраты на дополнительные медицинские процедуры в случае осложнений), они обнаружили, что затраты на QALY, полученные в первый год, составили 106 000 долларов. Эта цифра соответствует критериям рентабельности. В последующие четыре года продолжалась дополнительная выгода, хотя она была не такой высокой, как в первый год. Например, на второй год после операции затраты на QALY составили 54000 долларов. В третий год он составлял 38 800 долларов, а в четвертый и пятый годы — от 24 000 долларов (четвертый год) до 29 000 долларов (третий год).
Заключение исследования заключалось в том, что одноуровневый спондилодез с использованием инструментальной передней шейной дискэктомии и спондилодеза (ACDF) имеет длительную клиническую пользу. Пятилетняя благоприятная стоимость / QALY свидетельствует о том, что ACDF является рентабельным и надежным. Другими словами, прирост пользы для здоровья сохраняется с течением времени, добавляя ценности с каждым дополнительным годом без проблем.
Около 18% группы нуждались в последующем уходе. Типы дополнительных операций, которые потребовались некоторым пациентам, включали удаление имплантата, ревизию слияния, добавление заднего сращения и удаление гематом (карманов крови, собранных в хирургической области).Стоимость этих процедур была рассчитана как 20 000 долларов на пациента. Но даже с этими дополнительными затратами добавленная стоимость была больше, чем дополнительные затраты, поэтому процедура ACDF по-прежнему считалась рентабельной.
Является ли двухуровневая замена шейного отдела позвоночника более экономичной, чем передняя цервикальная дискэктомия и спондилодез через 7 лет?
Дизайн исследования: Анализ экономической эффективности.
Цель: Изучить 7-летнюю экономическую эффективность двухуровневой замены шейного диска (CDR) и передней шейной дискэктомии и спондилодеза (ACDF).
Резюме исходных данных: CDR и ACDF являются эффективными стратегиями лечения дегенеративных состояний шейного отдела позвоночника.Было показано, что CDR является более рентабельным вмешательством в краткосрочной перспективе, но долгосрочная рентабельность не установлена.
Методы: Мы проанализировали 7-летние данные последующего наблюдения в рамках двухуровневого исследования освобождения исследуемых устройств Medtronic Prestige LP. Краткие данные 36 (SF-36) были преобразованы в оценки полезности для здоровья с использованием алгоритма SF-6D. Затраты основывались на прямых затратах с точки зрения плательщика, а эффективность оценивалась как количество лет жизни с поправкой на качество (QALY).Порог готовности платить (WTP) был установлен на уровне 50 000 долларов за QALY. Вероятностный анализ чувствительности был проведен с помощью моделирования Монте-Карло.
Полученные результаты: Двухуровневый CDR стоил за 7 лет 176 654,19 долларов США, обеспечивал 4,65 QALY и имел коэффициент рентабельности 37 993,53 долларов США / QALY. Двухуровневый ACDF стоил 7 лет в размере 158 373,48 долларов, обеспечивал 4,44 QALY и имел коэффициент рентабельности 35 635 долларов.72. CDR был связан с дополнительными затратами в размере 18 280,71 долларов США и дополнительной эффективностью 0,21 QALY, в результате чего коэффициент дополнительной экономической эффективности (ICER) составил 89 021,04 доллара США, что превышает пороговое значение WTP. Наше моделирование методом Монте-Карло продемонстрировало, что CDR будет выбираться в 46% случаев на основе 10 000 симуляций.
Заключение: Двухуровневые CDR и ACDF являются экономически эффективными процедурами при 7-летнем наблюдении для лечения дегенеративных состояний шейного отдела позвоночника.Основываясь на ICER в размере 89 021,04 доллара за QALY, мы не можем сделать вывод, какое лечение является более экономичным вариантом через 7 лет. CDR будет выбираться в 46% случаев на основе 10 000 итераций нашего вероятностного анализа чувствительности Монте-Карло.
Уровень доказательности: 3.
Сколько стоит операция на спине в 2020 году?
Сколько стоит операция на спине?
Это частый вопрос, на который, к сожалению, нет однозначного ответа.Хотя большинство людей склонны думать о стоимости строго с точки зрения получаемого счета, существует также множество других затрат. Продолжайте читать, чтобы узнать, что они из себя представляют, включая скрытые затраты, которые не совсем понятны.
Стоимость операции на спине: законопроект
Стоимость операции любого типа — не только операции на спине — обычно остается загадкой из-за отсутствия прозрачности в нашей нынешней системе здравоохранения. Кроме того, суммы, которые платят люди, сильно различаются отчасти в зависимости от их географического региона, их плана медицинского страхования и их франшиз.
Кроме того, стоимость операции на спине состоит из двух компонентов: больничных и тех, которые связаны с вашими врачами (хирург, анестезиолог, патолог). Стоимость одноуровневого поясничного спондилодеза в менее дорогостоящей части страны может составлять всего 65000 долларов на медицинское обслуживание или около 100000 долларов с частной страховкой. В более дорогих регионах, таких как Нью-Йорк или Лос-Анджелес, эти расходы могут вырасти на , в 2 или 3 раза . Иногда высокая стоимость связана с дорогими регионами.В других регионах высокая стоимость может быть результатом дефицита, как, например, мы наблюдаем в восточном Вайоминге и на Аляске. Более того, «неожиданные» медицинские счета не редкость; Также не факт, что ваша страховая компания согласится платить.
Ищете альтернативу фьюжн? Узнайте о новой инновационной процедуре для облегчения боли в спине и ногах, восстановления диапазона движений и помощи в продолжении занятий любимым делом.
Хотите знать, сколько стоит операция на спине при грыже межпозвоночного диска? Он может варьироваться от 15000 долларов до 45000 долларов .А хирургия передней шейки матки (наиболее распространенный вид хирургии шеи) колеблется от 20 000 долларов до 70 000 долларов . (Если вам интересно узнать среднюю стоимость минимально инвазивной операции на спине, она будет такой же, как и при обычной открытой операции, потому что страховые компании не проводят различия между ними.)
Будет ли ваш страховщик заплатить за операцию на спине?Сегодня коммерческие страховые компании обычно отказываются одобрить слияние с самого начала.Почему? Потому что это один из самых дорогих видов хирургии, и, как показывает растущее число исследований, не было доказано, что он дает хорошие результаты. 1 В результате страховые компании сокращают количество одобряемых слияний; Для получения страхового покрытия может потребоваться длительный (и, возможно, дорогостоящий) процесс апелляции. |
Скрытые расходы на операцию на спине
Хотя хирургический счет по праву является самой важной финансовой проблемой для большинства людей, существуют и другие расходы, связанные с операцией на спине, которые выходят за рамки этой операции — и для вас как для индивидуально и для общества.
Индивидуальные расходы
Менее трети денег, потраченных на слияние, идет на саму процедуру. Пациенты с операциями на спине также значительно платят за:
- Мероприятия до и после операции — посещения первичного звена медпомощи, противовоспалительные и миорелаксанты, мануальные терапевты, эпидуральные инъекции, лекарства и физиотерапия — все это дорогостоящие мероприятия, которые приводят к и в следуют некоторые случаи, хирургическое вмешательство.
- Время, потерянное на работе — Многие пациенты пропускают работу перед операцией из-за боли; другие не выходят на работу в течение трех месяцев.Исследования также показали, что слияние связано со значительным увеличением длительной потери работы. 2
- Хирургические осложнения и / или дополнительная операция. Недавнее исследование показало, что каждого пятого пациента повторно госпитализируют в течение 30 дней после операции на позвоночнике. (чаще всего пациенты с поясничной декомпрессией и спондилодезом). Почти 60% были обращениями в отделения неотложной помощи, как правило, по поводу инфекции и неуправляемой боли. Более 26% этих пациентов вернулись в операционную для дополнительной операции. 3
Взятые вместе, эти точки означают, что сама операция не обязательно является концом расходов для конкретного пациента, его работодателя или его страховщика.
Затраты для общества
Общество в целом также несет расходы, связанные с эпидемией боли в спине и лечением:
- Опиоидная зависимость продлевается у пациентов с слиянием — Недавние исследования показали, что употребление опиоидов после Хирургия поясничного сращения в значительной степени связана с неспособностью сращения облегчить боль. 4 Хронические потребители опиоидов вносят свой вклад в текущую эпидемию опиоидов в США, которая оказывает значительное влияние на рабочую силу и нашу экономику.
- Боль в пояснице является основной причиной инвалидности в США и во всем мире; это считается серьезной проблемой общественного здравоохранения.
- Мы тратим более 10 миллиардов долларов на имплантаты позвоночника каждый год в США.
Прозрачное здравоохранение
Рост стоимости здравоохранения — серьезная проблема общественного здравоохранения, которая затрагивает каждого человека и каждую семью.Мы разработали полную замену суставов BalancedBack, чтобы улучшить все аспекты ухода, от операции до восстановления и не только. Наши пациенты заранее знают точную стоимость своего лечения, потому что мы управляем всем эпизодом лечения как единой фиксированной оплатой, включая расходы на проезд, врачей и пребывание в больнице. Если вы хотите узнать больше об этой процедуре, посетите наш веб-сайт.
