Хирургическое лечение плоскостопия:Кординальное решение


Операция является практически безальтернативным способом лечения плоскостопия. Одним из первых хирургов, которые взялись за оперативное устранение деформаций костей, был российский и советский врач Роман Вреден. Он родился 21 марта 1867 года и за время карьеры успел стать не только признанным военным хирургом, но и специалистом в ортопедии. Вреден предложил более 30 разных способов лечения заболеваний опорно-двигательного аппарата. Многие из них активно использовались и постепенно совершенствовались. Современная операция на стопе может занять не больше часа, а уже через несколько дней пациент возвращается к привычной жизни. Как сейчас лечат плоскостопие?
Почему плоскостопие следует лечить
Плоскостопие — достаточно распространенная проблема. По разным данным, от заболевания страдают 50-60% жителей России. Наиболее часто плоскостопие развивается в детском возрасте, поскольку кости ребенка недостаточно крепкие. При этом считать, что взрослые не подвержены болезни, будет большим заблуждением. Причиной деформации стопы у таких пациентов может стать травма, чрезмерная нагрузка на ноги при стоячей работе или занятиях спортом, малоподвижный образ жизни, ожирение.
По типу поражения костей плоскостопие бывает продольным, поперечным и комбинированным. Оно не проходит самостоятельно, а чаще всего усугубляется с годами и провоцирует дальнейшую деформацию — искривляются ноги, появляются проблемы с позвоночником. Патологии опорно-двигательного аппарата существенно сказываются на качестве жизни — пациенты жалуются на быструю утомляемость, боли, воспаляющиеся натоптыши и мозоли на стопах.
Консервативное лечение плоскостопия
При деформированной стопе ортопеды сначала используют консервативные методы. Так, больным рекомендуется ежедневное ношение специальных ортопедических стелек, а в тяжелых случаях — лечебной обуви. Замедлить процесс искривления костей помогают массажи, упражнения ЛФК, физиотерапия. Для предупреждения выпирания косточки врачи советуют специальные корректоры-пластинки, которые фиксируют большой палец.
При начальной стадии плоскостопия такие методы могут замедлить и даже остановить дальнейшую деформацию костей. Но только в том случае, если корректирующее лечение проводится на постоянной основе — например, стельки или вкладки нужно носить ежедневно.
Однако даже при правильной терапии консервативные методы не могут устранить саму проблему. Поэтому людям с заметной деформацией и выраженной симптоматикой рекомендуются хирургическое вмешательство.
Коррекция сухожилий
Все операции по коррекции стопы можно разделить на три типа — мягкотканные (изменение сухожилий), коррекция костей (в частности, остеотомия) и протезирование (использование имплантов).
Коррекция сухожилий помогает исправлять незначительные деформации и при этом оставлять стопу подвижной, но все же, если есть изменения костей, такое вмешательство не поможет. Поэтому часто операции на связках и костях сочетаются.
При спастическом параличе, который приводит к неправильному положению стопы, показано удлинение ахиллова сухожилья. Причем такая операция может проводиться даже детям. Остеотомия же не назначается до тех пор, пока кости стопы растут и не до конца сформированы.
Ослабленный мышечно-связочный аппарат — еще одно показание для проведения магк
edadom.su
Операция при плоскостопии – описание и отзывы
Стопа является самой загруженной частью опорно-двигательного аппарата человека. Именно поэтому деформации ее в различных вариантах – явление нередкое. С возрастом состояние ее прогрессивно ухудшается и доставляет своему обладателю все больший дискомфорт. Уплощение стопы – это частая патология, связанная с изменением формы свода на стопах. Коррекция такой деформации наиболее удачной бывает в детском возрасте и на ранних этапах болезни. Операция на плоскостопие делается только в том случае, если помочь пациенту по-другому уже нельзя. Обычно, это 3 и 4 степень запущенности заболевания.
Когда показано оперативное лечение
Хирургический метод коррекции показан, только если больше ничего нельзя предпринять. Неизбежным оперативное лечение плоскостопия становится в случае запущенности до третьей или четвертой степени. Причинами также являются дополнительно возникшие деформации пальцев ступни и возникновение наростов, которые мешают человеку передвигаться своими ногами. Хирургическое лечение плоскостопия оправдано также в случае воспаления сумок, в которых располагаются сухожилия мышечных волокон. Для поперечного и продольного варианта используют различные методики операций.
Продольно ориентированное плоскостопие


Устранение деформации продольного свода стопы подразумевает проведение пластики сухожильного аппарата с подошвенной поверхности по внутреннему краю. Эта манипуляция комбинируется с артродезом внесуставного типа сочленения под таранной костью. Но сегодня такое вмешательство было вытеснено схожим малоинвазивным методом. Это подтаранный артроэрез, к которому обращаются все чаще, особенно если речь идет о детях и молодых пациентах.
На заметку!
Лучшим возрастом для такой операции по исправлению плоскостопия является диапазон от 10 до 20 лет.
Выполняется разрез, не превышающий 2 см, и сквозь него в синус под таранной костью помещают имплант из титана. Это меняет положение костей и исправляет своды, расположенные в продольном направлении. Операция на плоскостопии длится не больше 30 минут. В больнице пациент пребывает не более 24 часов. Костыли и гипс после такой операции не нужны. Можно сразу становиться на собственные ноги. Спустя 14 дней швы снимают, а уже через месяц разрешают заниматься спортом. После такого лечения для человека создают специальные ортопедические стельки по индивидуальным замерам, которые обеспечивают стопам внешнее поддерживание.
Если присутствует выраженная деформация стопы плосковальгусного типа, то таким способом нельзя ограничиваться. Вместе с имплантацией проводят пластику сухожилий большеберцовых мышечных волокон сзади и подрезания ахиллова сухожилия. На ногах это делают по очереди, потому что ногу после такого исправления напрягать нельзя. Накладывают гипсовую лонгету на 42 дня. Другая нога корректируется хирургическим путем не раньше, чем через год.
Имплант через некоторое время удаляют. Для подростков это следует делать после того, как подошел к концу период роста, а именно в 17-18 лет. Взрослым его удаляют через полтора года.
Важно!
Если пациенту больше 30 лет, то ему следует воздержаться от имплантирования, поскольку у него возникают сильные боли при ходьбе. В таком возрасте рекомендуют артродез или варизирующую остеотомию пяточной кости.
Поперечно направленное плоскостопие


Все хирургические воздействия для поперечного вида деформации разделяются на корректирующие мягкие ткани и воздействующие на костные структуры. Второй вариант используется в процессе восстановления стопы после искривления большого пальца и образования косточки. Иногда это достигается путем перелома одной или нескольких плюсневых костей стопы с последующей фиксацией в правильном анатомическом положении. Операция при плоскостопии у взрослых может требовать вытяжения костей, а также наложения гипса. Восстановительный период долгий и непростой.
Исправление мягких тканей используется в начальных стадиях плоскостопия или детском возрасте. Отзывы пациентов говорят о том, что восстановление после такой операции происходит быстро. Выписка происходит уже на следующий день, а спустя 12 дней снимаются швы. Главным в период восстановления является ношение специальной обуви, которая называется туфли Барука в течение 42 дней. Это позволяет разгрузить сустав главного пальца и весь передний отдел стопы. После переходят на обычную обувь, но с ортопедическими стельками. Когда пройдет 3 месяца после проведения операции на плоскостопии, пациент может вернуться к привычной для него жизни, включая спортивные нагрузки.
Возможные осложнения


Из послеоперационных осложнений выделяют нарушения чувствительности стопы, плохое заживание тканей, омозоления, нагноения раны. Также случаются кровотечения из раны. Иногда форма стопы не соответствует ожиданиям и приходится делать пластические операции
Стоимость оперативного лечения
Все расходы на лечение плоскостопия хирургическим путем включают в себя стоимость самой операции, пребывания в клинике, обследования перед операцией, а также изготовления стелек для стопы по индивидуальным замерам. Средняя цена операции составит 30 000 – 35 000. Стельки обойдутся около 3500. Обследование перед операцией от 6 000 до 8 000, включая рентген.
Медицинская индустрия все время развивается, предлагая все новые и новые методики по устранению плоской стопы на ногах, но лучше не запускать процесс и корректировать все при первых симптомах.
Отзывы
У моего сына было плоскостопие продольного типа, которое никак не получалось побороть. Врач предложил операцию по установлению импланта. Мы согласились, потому как были постоянные боли. Операция прошла быстро и перенеслась легко. Уже через месяц сын бегал вместе с друзьями. Нас предупредили, что в 18 лет нужно будет его удалить, но до этого еще долго, а пока мы наслаждаемся полученным эффектом.
Ирина, Москва
Я сделала операцию по корректированию поперечного плоскостопия три года назад. Восстановительный период был сложный, нога болела сильно. Но через месяц состояние сильно улучшилось и в итоге я не пожалела о том, что выбрала этот путь лечения. Сейчас конечно приходится заниматься специальными упражнениями, периодически я провожу курсы массажа, чтобы это все не повторилось. Но оно того стоит, боли исчезли, отеков нет. Стопы мои выглядят прекрасно. Так что я очень рада.
Оксана, Белгород
xnog.ru
Операция на плоскостопие — особенности и восстановление
Плоскостопие сложно излечить консервативными методами. Чтобы восстановить физиологическое строение и функцию ступни, часто приходится прибегать к оперативному вмешательству. В последние годы широко используются малоинвазивные методики, которые отличаются низкой травматичностью и позволяют существенно сократить послеоперационный период.


Оперативное лечение плоскостопия
Показания
Операция на плоскостопие проводится не на каждой стадии болезни. При первой степени деформации стопы существует возможность консервативного лечения. Даже при второй степени заболевания при определённых усилиях возможно добиться положительного результата, не прибегая к хирургической коррекции. Однако её делают, если человек не может выполнять рекомендуемые требования. При третьей и четвёртой стадии операция при плоскостопии у взрослых является единственным эффективным способом лечения.
Важно!
Операция – радикальный метод лечения, проводится она в том случае, если все другие способы не оказывают эффекта.
Противопоказания
Строгих противопоказаний для лечения болезни хирургическим путем нет. Существуют ситуации, в которых хирургическое лечение плоскостопия может быть отложено. Это наличие острого инфекционного заболевания у человека, дерматологические заболевания стопы. После устранения этих препятствий хирургическое вмешательство может быть проведено.
Виды операций
Тактика оперативного лечения плоскостопия в большей степени зависит от вида патологии. При продольном и поперечном плоскостопии применяют несколько видов операций. Проводится она под наркозом или проводниковой анестезией.
Продольное
До недавнего времени при продольном плоскостопии использовали внесуставной артродез таранной кости в сочетании с пластикой сухожилий. Суть операции заключалась в том, что голеностопный сустав рассекали в области таранной кости, а затем ушивали сухожилия стопы. В результате кости принимали правильное положение. Операция по исправлению плоскостопия была достаточно травматичной и болезненной.
Часто применяется малоинвазивная методика. В ходе операции делают небольшой разрез на стопе и в подтаранный синус устанавливают титановую пластину. Она разводит уплощенные кости, благодаря чему восстанавливаются деформированные синусы стопы. Сама операция продолжается не более получаса, а восстановительный период занимает сутки.
Рекомендуется использовать такой метод лечения при плоскостопии у детей и подростков. Ходить разрешается сразу после вмешательства, швы удаляют на второй неделе. Полноценная нагрузка на стопы и занятия спортом разрешены по истечении трёх месяцев. Все это время человек должен ходить в специальной обуви с ортопедическими стельками.


Операция при продольном плоскостопии
При выраженной деформации стопы дополнительно к постановке импланта проводят подшивание сухожилий по обеим сторонам стопы. После этого ногу гипсуют, человек должен ходить на костылях. Поэтому стопы оперируют поочередно.
Важно!
Людям старше 30 лет такую операцию не рекомендуют, так как их кости окончательно сформированы, может развиться болевой синдром.
Поперечное
При поперечном виде патологии применяют две тактики хирургического вмешательства:
- Подшивание сухожилий и мягких тканей;
- Костная пластика.
Первый способ используется при умеренном плоскостопии. Второй метод показан при деформации пальцев, образовании выступающей «косточки» в области большого пальца.
Растянутые сухожилия укрепляют специальной проволокой. Разрез делают в области плюснефаланогового сустава. Оперативное вмешательство длится около получаса, человеку сразу разрешают ходить. Однако этот вид устранения патологии не гарантирует полного излечения от плоскостопия, через некоторое время связки могут снова ослабнуть.
Более эффективная операция при плоскостопии – это артропластика. В ходе вмешательства удаляют костные наросты, восстанавливают суставные углы. Сначала плюсневые кости распиливают, затем формируют правильный свод стопы, а потом фиксируют винтами. При образовании шишки на большом пальце проводится остеотомия – рассечение фаланги пальца и удаление нароста.


Виды оперативного вмешательства при плосковальгусном плоскостопии
Послеоперационный период
После любой операции рекомендуется соблюдать некоторые правила:
- В течение двух месяцев ограничивать нагрузку на стопы;
- Во время реабилитационного периода использовать ортопедические стельки;
- Выполнять лечебную гимнастику и массаж стоп.
Еженедельно необходимо приходить на осмотр врача.
Осложнения
После операций для устранения плоскостопия осложнения развиваются редко. Среди них могут быть:
- Длительное сращение костей;
- Остеомиелит кости;
- Нарушения нервной проводимости;
- Образование мозолей и натоптышей.
Чтобы этого не происходило, пациенту следует тщательно соблюдать рекомендации врача в послеоперационный период.


Последствия операции на плоскостопие
Отзывы
Пациенты оставляют положительные отзывы об операциях при плоскостопии.
У меня плоскостопие уже в течение 10 лет. В последние годы беспокоят сильные боли в ногах, нарушилась походка. Я постоянно делаю массаж и гимнастику, ношу специальную обувь. Видимо, эти методы не помогают. Врач предложил оперативное лечение плоскостопия. Цена – высокая, но здоровье – дороже. Операцию сделали быстро, в больнице находилась чуть больше недели. Через три недели сняли швы. Боли при ходьбе практически прекратились. Правда ходить немного неудобно, так как изменилась форма стопы. Но врач сказал, что со временем я привыкну. Операцией довольна, все прошло быстро и безболезненно.
Ирина, 42 года, Тверь.
Я давно страдаю поперечным плоскостопием. В последний год в области большого пальца сформировалась большая шишка. Она болезненная и мешает ходить. Врачи говорят, что единственным способом лечения является операция. Я согласилась сделать ее. Прооперировали быстро, удалили образовавшуюся косточку. Сказали в течение двух недель бинтовать ногу, затем три месяца носить ортопедические стельки. Ходить стало значительно легче, но врач предупредил, что возможны рецидивы.
Юлия, 36 лет, Саратов.
При выраженном плоскостопии единственным эффективным методом лечения является операция. Существует несколько разновидностей оперативных вмешательств, для которых имеются свои показания. Эффективность их достаточно высокая, послеоперационный период протекает обычно без осложнений.
nogivnorme.ru
Плоскостопие у взрослых | Фото до и после, операция, отзывы, лечение, реабилитация и восстановление
Недостаточность (или дисфункция) сухожилия задней большеберцовой мышцы – самая частая причина приобретённого плоскостопия у взрослой популяции. Наиболее распространена у женщин, часто возникает на шестой декаде жизни. Факторами риска являются быстрый набор веса, ожирение, занятия спортом, серопозитивные артропатии, серонегативная спондилоартропатия. В редких случаях причиной дисфункции сухожилия задней большеберцовой мышцы может стать острая травма.
Выделить какой то один фактор, приводящий к дисфункции сухожилия задней большеберцовой мышцы не представляется возможным, в 20% случаев пациенты указывают на острую травму в анамнезе. Дегенерация сухожилия происходит в плохо кровоснабжаемой области дистальнее внутренней лодыжки. Начинается как теносиновит, но в итоге приводит к тендинозу сухожилия с болезненным, удлинённым и утолщённым сухожилием.
Далее происходит последовательная дегенерация структур поддерживающих продольный свод стопы – переднемедиальной пяточно-ладьевидной связки, подошвенной фасции, подошвенных связок. Происходит подошвенно-внутренняя миграция головки таранной кости, с уплощением продольного свода стопы. В более поздних стадиях возникает ригидная костная деформация.
Задняя большеберцовая мышца берёт начало от задней поверхности малоберцовой кости, большеберцовой кости, и межкостной мембраны. Иннервируется задним большеберцовым нервом. Её сухожилие проходит кзади от внутренней лодыжки, и делится на три пучка:
Передний пучок прикрепляется к бугристости ладьевидной кости и к первой клиновидной кости.
Средний пучок прикрепляется ко второй и третьей клиновидным костям.
Задний пучок прикрепляется к передней поверхности Sustentaculum tali.
Кровоснабжение сухожилия происходит из бассейна задней большеберцовой артерии. Наиболее бедно кровоснабжается участок между внутренней лодыжкой и ладьевидной костью.
Основная функция заднего большеберцового сухожилия – инверсия заднего отдела стопы, аддукция и супинация переднего отдела стопы. Основным антагонистом задней большеберцовой мышцы выступает короткая малоберцовая мышца.
Когда задняя большеберцовая мышца напряжена она блокирует поперечные суставы предплюсны, обеспечивая жёсткий рычаг для толчковой фазы ходьбы.
|
|
Деформация |
Данные осмотра |
Данные рентгенографии |
|
Стадия 1 |
Деформация отсутствует. Теносиновит. |
Может встать на мыске одной ноги |
Норма |
|
Стадия 2 А |
Динамическое плоскостопие заднего отдела стопы, нормальный передний отдел стопы. |
При вставании на мыске одной ноги появляется лёгкая подтаранная боль |
Коллапс продольного свода стопы |
|
Стадия 2 Б |
Динамическое плоскостопие заднего отдела стопы, отведение переднего отдела стопа ( симптом «слишком много пальцев», >40% дефекта покрытия ладьевидной костью суставной поверхности таранной кости) |
При вставании на мыске одной ноги появляется лёгкая подтаранная боль |
Коллапс продольного свода стопы.
|
|
Стадия 3 |
Ригидное плоскостопие. Ригидное отведение переднего отдела стопы. Ригидная вальгусная деформация заднего отдела стопы. |
При вставании на мыске одной ноги появляется выраженая подтаранная боль |
Коллапс продольного свода стопы, подтаранный артрит.
|
|
Стадия 4 |
Ригидное плоскостопие. Ригидное отведение переднего отдела стопы. |
При вставании на мыске одной ноги появляется выраженая подтаранная боль, боль в голеностопном суставе. |
Коллапс продольного свода стопы, подтаранный артрит. Хронический подвывих в голеностопном суставе. |
Боль по внутренней поверхности голеностопного сустава.
Прогрессивная потеря свода стопы.
На поздних стадиях присоединяется боль по наружной поверхности голеностопного сустава из-за малоберцового импиджмента.
При клиническом осмотре определяется плоская стопа за счёт коллапса внутреннего продольного свода.
Определяется вальгусная деформация заднего отдела стопы – динамическое на 2 стадии, ригидное на 3-4.
На ранних стадиях отмечается отсутствие нормальное инверсии пяточной кости при вставании на мыски.
На 2 Б стадии присоединяется деформация переднего отдела стопы, он смещается кнаружи, приводя к появлению симптома названного «слишком много пальцев».
На этой стадии определяется недостаточное покрытие головки таранной кости ладьевидной костью, за счёт смещения первой кнутри. При этом определяется боль за верхушкой внутреней лодыжки. Начиная со второй стадии пациенты часто не могут выполнить тест подъёма на мысок одной ноги из-за боли в подтаранном синусе. Начиная с 3 стадии деформация стопы становится ригидной, то есть не исчезает и в отсутствие нагрузки.
Инструментальные методы исследования в диагностике недостаточности сухожилия задней большеберцовой мышцы.
В первую очередь показано выполнение рентгенографии с нагрузкой в прямой и боковой проекции. При этом в прямой проекции выявляется неполное покрытие суставной поверхности головки таранной кости ладьевидной костью, увеличенный угол между таранной костью и первой плюсневой костью (угол Simmon), что встречается со 2 А стадии.
На боковых рентгенограммах определяется увеличенный таранно-плюсневый угол (угол Meary >4° свидетельствует о плоской стопе). Также снижается угол высоты пяточной кости (в норме 17-32°).
На 3-4 стадиях определяются признаки подтаранного артрита, на 4 стадии появляется картина подвывиха таранной кости в голеностопном суставе.
В случаях трудностей в дифференциальной диагностике показано выполнение МРТ голеностопного сустава, на котором можно выявить как изменения собственно сухожилия, так и степень остеохондральных повреждений.
Следует учитывать, что дифференциальная диагностика данного заболевания довольно сложна и обширна и включает целый ряд как редких так и распространённых заболеваний стопы и голеностопнго сустава. К ним относятся: артрит внутренней лодыжки, нестабильность голеностопного сустава с повреждением дельтовидной связки, стресс преломы медиальной лодыжки или таранной кости, рассекающий остеохондрит медиальной части купола тараной кости, синдром тарсального туннеля, Тарсальные коалиции в группе молодых пациентов, подтаранный артрит, артит суставов медиальной колонны стопы, симптомная добавочная ладьевидная кость, стресс перелом или отрывной перелом медиального полюса ладьевидной кости, разрыв или тендиноз сухожилий длинного сгибателя большого пальца или длинного сгибателя пальцев стопы, разрыв сухожилия передней большеберцовой мышцы, кристаллический или аутоиммунный артрит суставов стопы, хроническое повреждение в суставе Лисфранка, недостаточность связки Spring.
На 1-2 стадии заболевания лечение в основном консервативное. Показано наложение короткой циркулярной гипсовой повязки на голеностоп в положении приведения переднего отдела и варуса заднего отдела стопы на срок 3-4 мес, с последующим постояным ношением индивидуальных стелек. Стельки должны быть с жёстким задником корректирующим вальгусную деформацию заднего отдела стопы за счёт подкладки по внутреней поверхности пятки и с жёсткой поддержкой внутреннего продольного свода стопы. Для этих целей отлично подойдут стельки системы UCBL.
В группе пациентов 2/3/4 стадии, которым оперативное лечение противопоказано, возможно использовать полужёсткие ортезы на голеностопный сустав одновременно с использованием вышеописанных стелек. Для данной цели хорошо подходит ортез типа AFO.
Оперативное лечение складывается из восстановления связочных стабилизаторов и коррекции приобретённой плосковальгусной деформации за счёт тройного или четверного артродеза с удлинением латеральной колонны.
1 стадия заболевания – когда патологический процесс локализован в основном именно в области сухожилия задней большеберцовой мышцы, хирургическое лечение заключается в тенолизе сухожилия- удалении дегенеративно-изменённых тканей сухожилия, теносиновектомии – иссечении грануляциооных тканей из области синовиальной оболочки сухожилия. При этом желательно оставить проксимальную порцию сухожилия (не доходя 1 см до участка расположенного ниже уровня внутреней лодыжки) нетронутой, так как это может привести к последующим болезненным его вывихам. После операции показана иммобилизация в короткой циркулярной гипсовой повязке на 3 недели, с последующей иммобилизацией в ортезе типа AFO ещё на 3 недели. Ношение индивидуальных стелек рекомендовано пожизненно, но никак не менее 3 мес с окончания иммобилизации.
2 стадия, характеризующаяся удлинением сухожилия и появлением гибкой деформации требует более серьёзного подхода. На этой стадии интраоперационно часто обнаруживается отрыв от дистального места прикрепления, а само сухожилие сильно утолщается, причём это утолщение часто распространяется выше внутренней лодыжки. Помимо иссечения дегенеративно-изменённых тканей необходимо произвести укорачивающую пластику сухожилия, ушивание дефекта места прикрепления сухожилия с одновременным выполнением пластики суставной капсулы таранно-ладьевидного сустава. В ряде ситуаций, когда вовлечена значительная часть сухожилия может потребоваться пересадка сухожилия мышцы сгибающей пальцы, пересадка сухожилия мышцы сгибающей большой палец не показала улучшения результатов.
При значительно выраженной плоско-вальгусной деформации уже на этой стадии показано выполнение медиализирующей остеотомии пяточной кости (https://www.youtube.com/watch?v=btrx-XSzmnE) и\или удлиняющая остеотомия латерального луча (https://www.youtube.com/watch?v=JEL-_tIBkeo). При сопутствующем укорочении ахиллова сухожилия или конкурирующей эквинусной деформации может также потребоваться его удлинение. При выраженной наружной деформации переднего отдела стопы может потребоваться артродез медиального луча стопы (предплюсне-плюсневого сустава, клиновидно-ладьевидного сустава). При внутренней деформации переднего отдела используется клиновидноя остеотомия по методу Cotton.
Результат лечения 2А стадии недостаточности сухожилия задней большеберцовой мышцы.
На 3 стадии в связи с выраженным поражением подтаранного и таранно-ладьевидного суставов показано выполнение тройного артродеза (пяточная кость, таранная кость, ладьевидная кость).
На последней стадии заболевания, когда в патологический процесс вовлекается голеностопный сустав, с ригидной плоско-вальгусной деформацией заднего отдела стопы – показан большеберцово-таранно-пяточный артродез, который может быть выполнен с использованием компрессирующей пластины, штифтов различного дизайна, винтов или аппарата Илизарова.
ortoweb.ru
Оперативное лечение плоскостопия: операция при плоскостопии у взрослых и детей, можно ли избавиться хирургическим путем
Плоскостопие – достаточно распространенная проблема как у детей, так и у взрослых. Такая патология создает человеку дискомфорт, доставляет болезненные ощущения. Иногда, например, на 1-й стадии, хватает консервативного лечения, чтобы избавиться от данного заболевания. Но на 2-3 стадиях болезни чаще всего требуется оперативное вмешательство, чтобы привести в норму свод стопы.
Эффективность этого метода лечения
Для того чтобы лечение прошло наиболее результативно, ортопед проводит серию обследований для установления вида плоскостопия и степени развития болезни. До сих пор врачи не пришли к единому мнению по поводу целесообразности лечения.
Некоторые из них считают, что профилактика и лечение не нужны, если пациент не предъявляет жалоб. Здесь всегда выбор остается за самим пациентом. Необходимо лишь понимать, какую роль играет правильное строение стопы.

В организме человека все взаимосвязано между собой. Когда свод стопы развит неправильно, это, в первую очередь, усиливает нагрузку на все мышцы и связки. Помимо этого, нарушаются все биомеханические движения опорно-двигательного аппарата.
Подобные изменения становятся благоприятной почвой для возникновения таких заболеваний, как остеохондроз, артроз, сколиоз, вальгусная деформация и многих других. Кроме того, это колоссальная нагрузка на суставы.
Если заболевание обнаружено на начальной стадии, конечно, будет сначала предложено консервативное лечение. Оно подразумевает ношение правильной обуви, применение ортопедических элементов (стелек, супинаторов и прочего), снижение нагрузок на стопы, наложение прохладных компрессов, прием противовоспалительных и обезболивающих лекарственных препаратов, лечебную гимнастику и массаж.
Когда становится понятно, что такое лечение не принесло ожидаемого результата или болезнь была диагностирована на более поздней стадии, возникает необходимость в операции. Она показана в тех случаях, когда у человека присутствует сильный болевой синдром, ограничены двигательные функции.
Наиболее эффективны любые оперативные вмешательства у пациентов 10-20 лет. В этот период ступни еще растут и формируются, поэтому хирургическая коррекция особенно результативна. Также молодые люди и дети практически сразу же после операции начинают самостоятельно передвигаться, не прибегая к помощи вспомогательных средств.
Однако даже операции, проведенные в более старшем возрасте, обладают несомненной эффективностью. Благодаря таким вмешательствам стопа принимает правильное положение, уходят постоянная болезненность и ограниченность движений.
Показания
Плоскостопие – это заболевание, которое будет прогрессировать и при этом еще более нарушать функции стопы. К основным целям хирургического вмешательства можно отнести:
- сохранение всех имеющихся точек опоры при любом виде плоскостопия;
- надежное соединение костей для скорейшего возврата всех двигательных функций пациента;
- удаление элементов плоскостопия, что очень важно для предотвращения возврата заболевания;
- в каждом конкретном случае применяется индивидуальный подход с учетом анатомии пациента.
Операция при плоскостопии у взрослых и детей показана в следующих случаях:
- ослабление мышечно-связочного аппарата стопы;
- наросты в виде шишек возле большого пальца (вальгусная деформация), которые мешают нормальному движению;
- смещение внутрь первого пальца, неправильный угол его наклона;
- появление костных наростов;
- воспаление сумок сухожилий – бурсит;
- крайние стадии плоскостопия, как продольного, так и поперечного;
- деформационные процессы, затронувшие кости стопы;
- низкий свод стопы.
Противопоказания
Для проведения операций не существует каких-то строгих и абсолютных противопоказаний. Вмешательство может быть отложено или перенесено на другое время в силу каких-либо объективных причин. К ним относятся:
- воспалительные или инфекционные процессы в организме;
- дерматологические проблемы со стопой.

После устранения этих проблем назначается операция.
Виды операций по исправлению плоскостопия
Как избавиться от плоскостопия, какая методика будет выбрана, решает лечащий врач. Как уже упоминалось, самое важное – установить вид плоскостопия, от него в большей мере будет зависеть выбор методики, по которой пройдет операция.
Операции при продольном плоскостопии:
- Пластика длинной подошвенной связки. Ее делают для того, чтобы укоротить и укрепить специфическую связку, которая должна поддерживать продольный свод стопы. Такое вмешательство показано пациентам, у которых наблюдается ослабление мышечно-связочного аппарата стопы.
- Подтаранный артродез эффективен для исправления неправильного расположения костей стопы. Данная операция подразумевает установку импланта из титана через разрез 1,5-2 см по наружной поверхности стопы. После того, как будет заметно восстановление всех функций стопы в полном объеме, проводится повторная операция по извлечению этого импланта. Но это будет не ранее, чем через несколько лет. Операция чаще назначается в 10-20 лет при росте стопы и позволяет скорректировать плоскостопие 1-2 степени. Пациентам старше 30 лет такое вмешательство не назначают, так как при этом развивается сильный и устойчивый болевой синдром. Минусом артродеза считается необходимость в повторной операции.
- Артродезирование – это обездвиживание отдельно взятых костей предплюсны. Для этого в ходе операции соединяются специальными винтами некоторые кости. В результате этих манипуляций фиксируется свод стопы и устраняется костный компонент плоскостопия. Такая методика позволяет устранить продольное плоскостопие на любой стадии, даже в самых тяжелых случаях.
- Остеотомия пяточной кости делается путем распиливания пяточной кости. После этого все фрагменты скрепляются в нужном положении с помощью титановых винтов. Благодаря этому формируется нормальный свод стопы и расположение суставов. Такая операция будет оптимальной для пациентов старшего возраста, когда кости стопы уже хорошо сформированы. По этой же причине она почти не делается детям и подросткам. Данная операция признана лучшим методом. Это связано с тем, что она дает наиболее заметные результаты и минимум осложнений.
- Комбинированные операции – это те случаи, когда в ходе одного вмешательства используется сразу несколько методик. Они необходимы в особенно тяжелых случаях, когда коррекция требуется сразу по нескольким направлениям. Наибольший эффект такие операции имеют при плоскостопии с осложнениями.

Поперечное плоскостопие потребует следующих операций:
- Остеотомия плюсневой кости проводится на передней части стопы. Она исправляет как поперечную, так и вальгусную деформацию. При необходимости эта методика совмещается с другими.
- Метод Шеде – это одна из методик устранения искривления большого пальца стопы. Операция проводится при вальгусной деформации пациентам 20-40 лет на 2-й стадии заболевания, когда оно сопровождается болью, воспалением и поражением тканей. Все проводится под новокаиновой анестезией в пяточную кость. После операции нога должна быть максимально обездвижена, потребуются только специальные упражнения для разработки стопы, начиная со следующих за операцией суток. Ходить можно понемногу, только на третьи сутки, со специальными приспособлениями – ортезами, костылями или ходунками.
Возможные осложнения
Лечение плоскостопия хирургическим путем, несомненно, эффективно, но иногда возникают непредвиденные моменты в виде осложнений. Наиболее часто это бывает:
- Присоединение инфекции. Риск составляет примерно 1%, но все негативные послеоперационные последствия такого рода прекрасно устраняются с помощью адекватной антибактериальной терапии.
- Повреждение близко расположенного нерва. Вероятность такого осложнения — 5%. Если нерв затронут, это будет заметно по онемению в одном или нескольких пальцах ног после операции.
- Возвращение плоскостопия. После хирургических вмешательств это очень редкое явление, требующее повторного вмешательства и специальных ортопедических приспособлений в виде стелек.
- Тромбоз глубоких вен. Чтобы предотвратить развитие такого опасного осложнения, пациентам назначается курс разжижающих кровь препаратов после операции. Риск этого составляет примерно 3%.
Восстановление после операции
В послеоперационный период нога некоторое время будет загипсована, пациент может чувствовать боль и онемение. В это время назначаются обезболивающие средства. Человек находится лежа в кровати, с немного приподнятой ногой во избежание отечности. Если передвижения все же разрешены, нельзя сильно нагружать прооперированную ногу.
Такой период продолжается примерно две недели. Затем врач назначает рентген, меняет гипс. Пациенту разрешается передвижение на костылях. Через 6 недель, после повторного рентгена, снимают гипс. Пациент получает специфическую стельку для того, чтобы носить ее в обуви. Это должна быть удобная, правильно подобранная обувь без каблука.

Как правило, люди с сидячей работой уже спустя 3 недели могут к ней вернуться. Если работа требует физической активности, то не ранее, чем через 12 недель.
Если в ходе реабилитационного периода замечено покраснение ступни, ее опухание и болезненность, следует сразу же посетить лечащего врача.
Заключение
Можно ли избавиться от плоскостопия – этот вопрос, скорее всего, перестанут задавать пациенты, которым проведена операция. В некоторых случаях плоскостопие без оперативного лечения может привести к полной обездвиженности. Не стоит затягивать с лечением заболевания. При первых же признаках патологии обращайтесь за помощью к специалисту.
revmatolog.org
Лечение плоско-вальгусной стопы и продольного плоскостопия
В тех случаях, если консервативное лечение не способно избавить пациента от боли и постоянного дискомфорта при движениях, а деформация стопы нарастает, можно задуматься об операции.
Существует огромное количество операций, выполняемых при продольном плоскостопии или плоско-вальгусной деформации стоп. В нашей клинике мы проводим операции, которые хорошо зарекомендовали себя в течение длительного времени и широко применяются за рубежом.
Операции при плоскостопии 1-2 ст.
Одной из основных причин развития продольного плоскостопия и плоско-вальгусной деформации стоп является нарушение функции сухожилия задней большеберцовой мышцы.
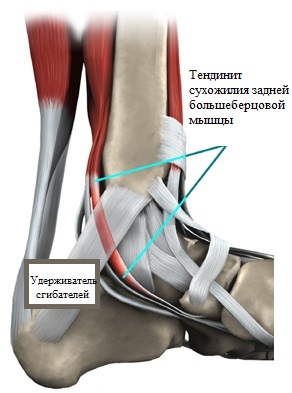
Уникальная функция задней большеберцовой мышцы заключается в том, что она поднимает продольный свод стопы и особым образом и фиксирует это положение при ходьбе. Если функция сухожилия задней большеберцовой мышцы по каким-либо причинам нарушается, развивается продольное плоскостопие.
При начальных стадиях болезни, когда стопа еще эластичная, а пациент молодой, предпочтение отдается наиболее малоинвазивным операциям.
К наиболее малотравматичным операциям, используемым при продольном плоскостопии или плоско-вальгусной деформации стоп и дающей отличный результат, можно отнести подтаранный артроэрез. Суть операции заключается в ведении специального имплантата в область сустава между пяточной и таранной костью.
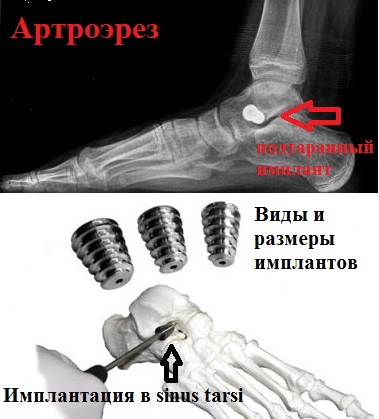
При продольном плоскостопии или плоско-вальгусной деформации наблюдается гиперпронация пятки, связанная с нестабильностью и ослаблением связок подтаранного сустава. Введенный вблизи подтаранного сустава имплантат блокирует пронацию пятки, в результате чего наблюдается коррекция высоты продольного свода.
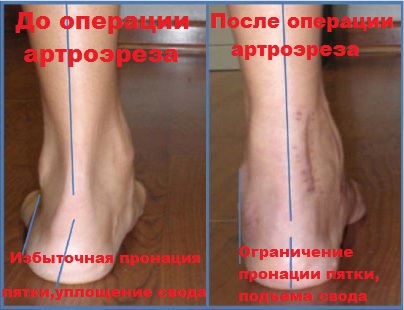
Клинически пациенты отмечают снижение боли и усталости при ходьбе, восстановление нормальной походки, а также устранение всяческих ограничений в подборе и ношении обуви.
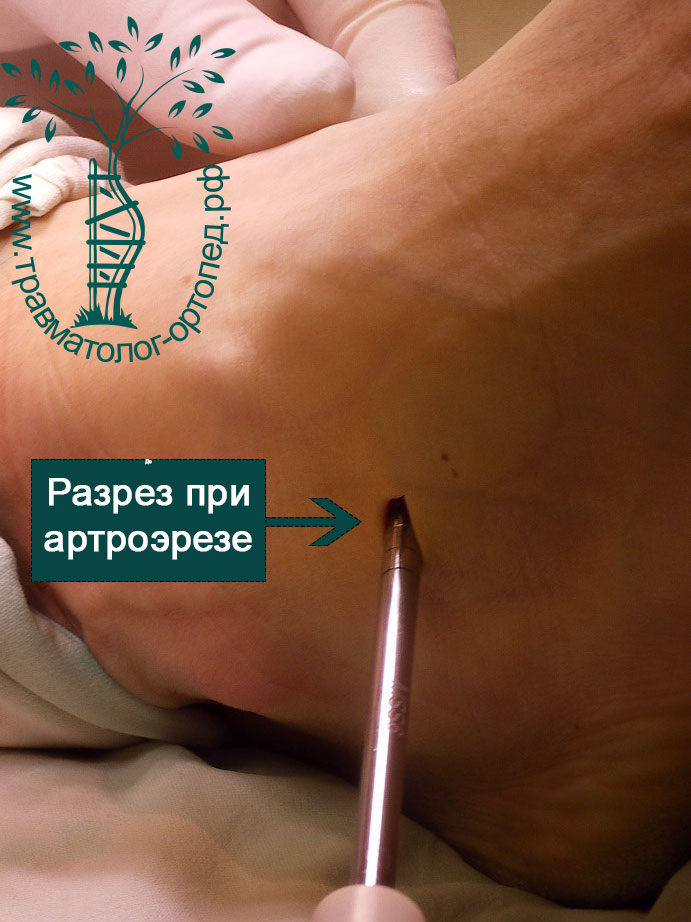
Артроэрез обычно комбинируют с операциями на сухожилии задней большеберцовой мышцы. Если имеет место тендинит или воспаление сухожилия, выполняется его малоинвазивный дебридмент. Целью операции является удаление утолщенных, воспаленных и поврежденных тканей в области сухожилия.
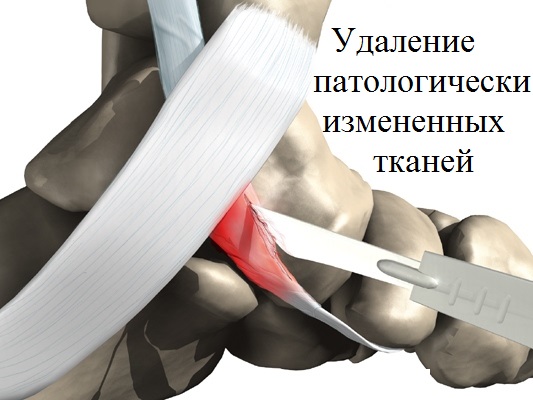
Операцию проводят малоинвазивно через небольшие разрезы с применением артроскопии. После операции значительно снижается болевой синдром, а также уменьшается риск дегенеративного разрыва сухожилия задней большеберцовой мышцы.
При разрыве сухожилия задней большеберцовой мышцы понадобится его восстановление. При обычных разрывах накладывается специальный шов на сухожилие, в тех случаях, когда ткань сухожилия имеет значительные патологические изменения, может потребоваться его протезирование (замена) трансплантатом.
Иногда сухожилие задней большеберцовой мышцы претерпевает настолько значительные дегенеративные изменения, что восстановление его бесперспективно. В таких случаях хирург пересаживает на ладьевидную кость сухожилие другой мышцы взамен поврежденного сухожилия задней большеберцовой мышцы.
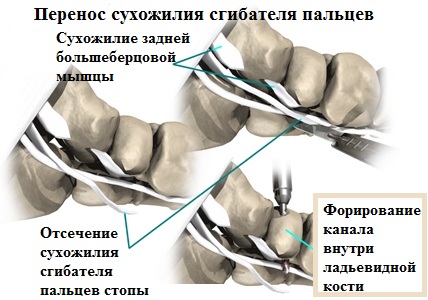
Для этих целей используется сгибатель пальцев стопы. После того как перенесенное сухожилие сгибателей пальцев прирастает к ладьевидной кости стопы, оно начинает в полной мере работать вместо поврежденного сухожилия задней большеберцовой мышцы и выполнять вместо него функцию по поддержке продольного свода стопы.
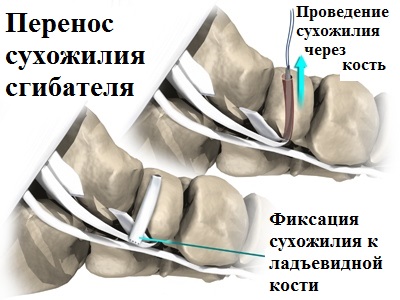
Наиболее часто применяемым хирургическим вмешательством при лечении продольного плоскостопия, причиной которого стало наличие добавочной ладьевидной кости, является операция подтаранного артроэреза в комбинации с рефиксацией сухожилия задней большеберцовой мышцы. При этом добавочная косточка и воспаленные болезненные ткани вокруг нее удаляются, а сухожилие задней большеберцовой мышцы, которое прикрепляется к добавочной кости, отсекается и переносится на основную ладьевидную кость.
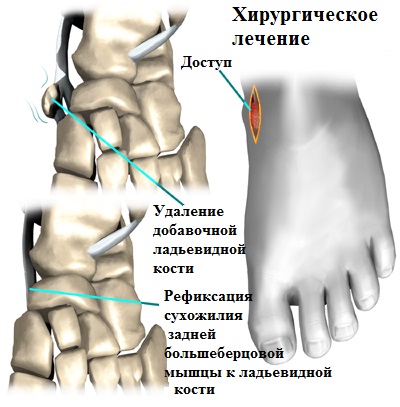
Для фиксации сухожилия задней большеберцовой мышцы могут потребоваться специальные анкерные фиксаторы или интерферентные винты. Фиксаторы этих типов позволяют прочно прикрепить к ладьевидной кости перемещенное сухожилие до его полного с ней сращения.
У пациентов после операции отмечается восстановление высоты свода стопы, нормализация походки, а также купирование болевого синдрома, вызванного наличием крупной добавочной кости в области свода стопы.
Операции при плоскостопии 2-3 ст.
В лечении продольного плоскостопия или плоско-вальгусной деформации стоп, особенно у молодых пациентов, также применяются различные корригирующие остеотомии. Остеотомия — это операция, при которой специальными инструментами пересекается кость, отломки смещаются и фиксируются в новом более выгодном положении.
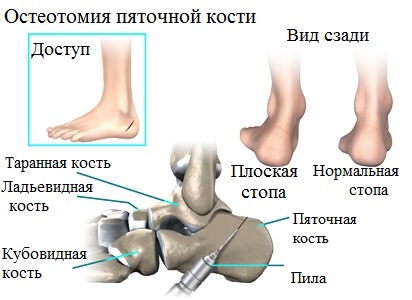
Целью операции является устранение деформации. Остеотомии более предпочтительны в отличие от артродеза, особенно у молодых пациентов с небольшой деформацией и не сильно разрушенными суставами стопы. Артродез — это фактически иссечение сустава с последующим сращением костей составляющих его.
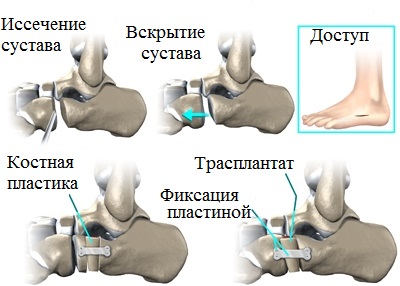
Артродез — это вынужденная операция, и выполняют ее только тогда, когда другие виды операций уже не смогут помочь пациенту. В ортопедии при продольном плоскостопии и плоско-вальгусной деформации стоп применяются различные виды остеотомий и артродезов одного или нескольких суставов стопы.
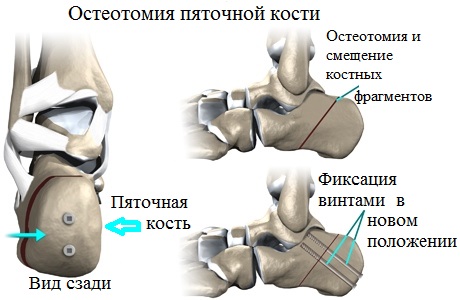
При выборе операции хирург принимает во внимание множество факторов и индивидуальных особенностей пациента. Например, в практике часто встречается сочетание продольного и поперечного плоскостопия, проявляющегося вальгусной деформацией первого пальца стопы. В таких случаях оперативное вмешательство должно быть направлено на устранение всех видов деформаций.
Операции при плоскостопии 4 ст.
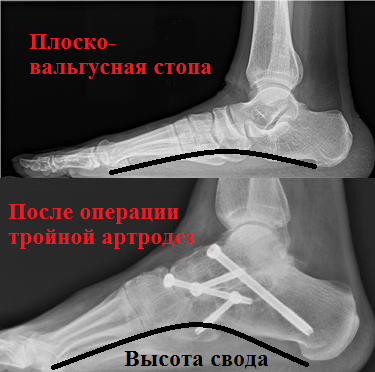
И наконец, в случае фиксированного ригидного продольного плоскостопия с сильной деформацией требуется выполнение так называемого тройного артродеза. Тройной артродез наиболее оправдан для лечения пациентов с плоскостопием на поздних стадиях. Эта операция является своеобразным «золотым стандартом» в лечении деформации стоп. Этот тип операций позволяет избавить пациентов от сильной боли, вызванной артрозом суставов стопы. При тройном артродезе замыкаются пяточно-таранный, таранно-ладьевидный и пяточно-кубовидный сустав.
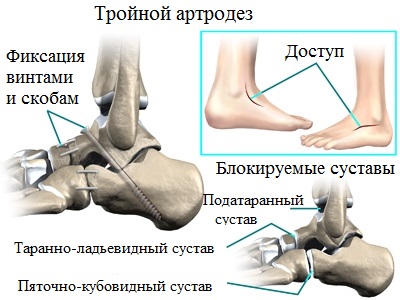
В связи с тем, что во время операции, изношенные воспаленные суставы иссекаются, пациент отмечает значительное уменьшение болевого синдрома. Операция позволяет не только устранить деформацию, но и восстановить и надежно зафиксировать продольный свод стопы. Успех операции по артродезу суставов стопы также во многом зависит от качества используемых фиксаторов. Во время операции применяется широкий спектр металлофиксаторов (спицы, скобы, винты, пластины) различных размеров и форм.
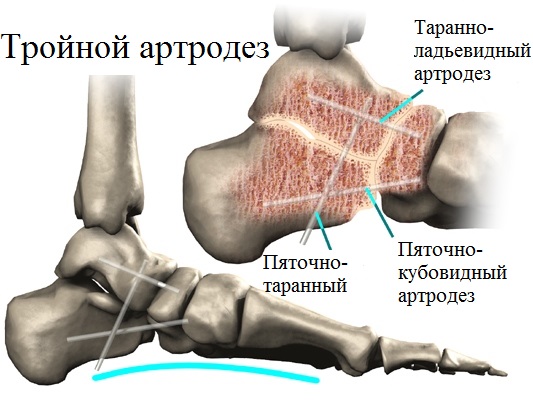
В нашей клинике используются только современные высокотехнологичные иностранные фиксаторы, которые надежно удерживают кости стопы в заданном положении до их полного сращения. Все фиксаторы специально предназначены для операций на стопе.
В заключение стоит отметить, что ввиду огромного разнообразия хирургических вмешательств, применяемых при плоскостопии, окончательное решение о виде и объеме операции принимает хирург совместно с пациентом.
Оптимального результата в лечение продольного плоскостопия и плоско-вальгусной деформации стоп можно добиться только при условии тесного взаимодействия врача и пациента.
xn—-7sbahghg9bhvbcaodkwfh.xn--p1ai
Плоскостопие у детей | Фото до и после, операция, отзывы, лечение, реабилитация и восстановление
Плоскостопие – одна из наиболее частых жалоб в кабинете детского ортопеда. Под термином «плоскостопие» объединены различные заболевания, и анатомические особенности, проявляющиеся сглаживанием продольного и поперечного сводов стопы.
Существует несколько основных систем классификаций плоскостопия по различным признакам.
По степени выраженности выделяют 3 основные степени. Степень плоскостопия оценивается рентгенологически. Снимки в прямой и боковой плоскостях выполняются с нагрузкой.
Степень поперечного плоскостопия оценивается по первому межплюсневому углу и углу отклонения большого пальца.
На данном изображении жёлтыми линиями образован 1 межплюсневый угол а оранжевыми угол отклонения большого пальца.
Поперечное плоскостопие по степеням.
|
Степень поперечного плоскостопия |
1 межплюсневый угол |
Угол отклонения большого пальца |
|
1 |
10-12 ° |
15-20 ° |
|
2 |
15 ° |
30 ° |
|
3 |
20 ° |
40 ° |
|
4 |
>20 ° |
>40 ° |
Степень продольного плоскостопия оценивается по углу продольного свода стопы и высоте свода.
Продольное плоскостопие по степеням.
|
Степень продольного плоскостопия |
Угол свода |
Высота свода |
|
1 |
130-140 ° |
35-25мм |
|
2 |
141-155 ° |
24-17мм |
|
3 |
155> ° |
17>мм |
Справедливости ради надо заметить, что данная рентгенологическая классификация применяется только в России, что вызвано главным образом ажиотажем вокруг вопросов связанных с военкоматом. В остальном мире данные углы учитываются, особенно при планировании оперативного лечения, но не образуют отдельной классификации, так как углы на рентгенограммах и степень выраженности клинической картины мало коррелируют.
По времени возникновения – выделяют врождённые (связанные с аномалиями развития) и приобретённые формы плоскостопия. К врождённым причинам относятся такие редкие и грубые формы как врождённая вертикальная таранная кость, пяточно-вальгусная стопа. К более частым (от 1 до 6% популяции) и менее грубым причинам врождённого плоскостопия относятся – пяточно-ладьевидный, пяточно-таранный и некоторые другие синостозы, добавочная ладьевидная кость. Аномалии этих костей приводит к неправильному распределению нагрузки в цикле ходьбы и перегрузке остальных стабилизаторов стопы. Картина плоскостопия в этом случае появляется к 8-15 годам, что связано с окостенением и переходом относительно эластичных синхондрозов в синостозы.
По тому, какой из сводов стопы в большей степени вовлечён в патологический процесс, выделяют продольное и поперечное плоскостопие. Продольное плоскостопие в большей степени связано с дисфункцией пяточно-ладьевидной, ладьевидно-клиновидной связок, подошвенных связок и подошвенной фасции. Поперечное плоскостопие связано с дисфункцией мышцы приводящей большой палец, межплюсневых связок. В большинстве случаев наблюдаются одновременно продольное и поперечное плоскостопие.
По клинической картине выделяют 2 основные формы плоскостопия – ригидная и эластичная. Эластичная форма проявляется только в положении стоя, и проходит при подъёме на мыски или в положении покоя. Ригидная форма сохраняется в покое.
В настоящее время считается вариантом нормы. Характеризуется снижением высоты срединного продольного свода в покое, при нагрузке отмечается вальгусное положение пяточной кости, отведение в среднем отделе стопы.
Крайне широко распространена (встречается у 20-25% популяции). Имеет генетическую природу, наблюдается в семьях. Часто сопровождается гипермобильным синдромом в других суставах. В большинстве случаев выраженность деформации уменьшается с возрастом.
Диагностика гипермобильной эластичной плосковальгусной стопы.
Чаще всего не вызывает болевой симптоматики у ребёнка. Боли могут локализоваться в области свода стопы и по тыльной поверхности в области среднего отдела.
При осмотре плоскостопие появляется только в положении стоя. Исчезает без осевой нагрузки и при ходьбе на мысках. Определяется вальгусная установка пятки, отведение переднего отдела стопы. Наблюдается полная амплитуда движений в подтаранном суставе. Вальгусное положение корректируется при стоянии на мысках. Необходимо оценивать длину ахиллова сухожилия и амплитуду тыльного сгибания стопы.
Рентгенография показана для исключения других причин плоскостопия, таких как вертикальная таранная кость, добавочная ладьевидная кость, пяточно-таранный и пяточно-ладьевидный синостозы. Рентгенография выполняется с осевой нагрузкой, при этом определяется открытый в подошвенную сторону угол Meary.
Консервативное лечение гипермобильной плосковальгусной стопы.
В большинстве случаев данное состояние протекает полностью бессимптомно. Свод стопы восстанавливается по мере взросления ребёнка. При появлении болей рекомендуется ношение ортопедических стелек и ортопедической обуви. При обнаружении укорочения ахиллова сухожилия рекомендованы упражнения по его растяжке.
При неэффективности консервативных мер показано оперативное лечение. Если основная проблема заключается в укорочении ахиллова сухожилия выполняется его удлиняющая пластика. В редких случаях упорного болевого синдрома может потребоваться удлинняющая остеотомия пяточной кости (остеотомия Evans) для коррекции отведения переднего отдела стопы. Может потребоваться медиализирующая скользящая остеотомия пяточной кости для коррекции вальгусного положения заднего отдела стопы. При избыточной супинации может потребоваться подошвенная клиновидная остеотомия первой клиновидной кости.
Оперативное лечение гипермобильной плосковальгусной стопы.
Встречается значительно реже эластичной деформации. Причиной плоскостопия в данном случае является врождённая аномалия развития, приводящая к сращению между собой пяточной, таранной и ладьевидной костей. Наиболее часто встречается пяточно-ладьевидный синостоз, более редко встречается таранно-пяточный. Встречаются и более редкие формы с множественными синостозами.
Частота встречаемости 1-6% популяции. Большинство из них протекают бессимптомно и не требуют лечения. Симптомные синостозы проявляются ближе к скелетной зрелости, что связано с их обызвествлением, переходом из синхондроза в синостоз. Пяточно – ладьевидный синостоз начинает проявляться в возрасте 8-12 лет, таранно-пяточный в 12-15 лет.
Синостозы приводят к нарушению нормальной биомеханики стопы за счёт выключения подтаранного сустава, что приводит дисфункции связочного аппарата, уплощению свода, вальгусному положению заднего отдела стопы, спастичности малоберцовых мышц.
В возрасте 8-15 лет появляются боли в стопе и голени, усиливающиеся при физической нагрузке. Часто проявляется постоянными подворачиваниями стоп с повреждением связочного аппарата.
При осмотре определяется плоскостопие в положении покоя, не меняющееся с осевой нагрузкой.
Вальгусное положение пяточной кости и отведение переднего отдела стопы также не устраняются в положении покоя. При оценке амплитуды движений определяется выраженное ограничение внутренней ротации стопы, тыльного сгибания стопы. Свод стопы не восстанавливается в положении на мысках.
Для диагностики используются прямая, боковая, косая (45°) проекции, иногда используются проекции Harris. При этом обнаруживаются синхондрозы, синостозы и другие характерные изменения, такие как формирование крупного остеофита по тыльной поверхности таранной кости.
В случаях когда рентгенологическая картина неоднозначна и с целью предоперационного планирования рекомендовано выполнение КТ стопы.
Большинство случаев протекает бессимптомно и не требует лечения. В случае обращения на ранней стадии появления симптомов рекомендуется период иммобилизации (6-8 недель) в гипсовой повязке или жёстком ортезе.
При неэффективности консервативного лечения показано оперативное вмешательство.
Хирургическое лечение заключается в иссечении синостоза с интерпозицией в его область жировой ткани или сухожилия короткого разгибателя пальцев.
В случае выраженной вальгусной деформации рекомендовано выполнение артроэреза. Данные вмешательства эфективны в 80% случаев. После операции следует 3-недельный период иммобилизации в короткой гипсовой повязке.
В оставшихся 20% случаев боли сохраняются и могут потребовать выполнения тройного артродеза (таранно-пяточно-ладьевидного).
ortoweb.ru
