Немеют ноги ниже колен: причины, как лечить онемение?
Среди многочисленных проблем, связанных с нижними конечностями, следует выделить ситуацию, когда немеют ноги. Врач общей практики слышит подобные жалобы практически ежедневно, не говоря о более узких специалистах. А пациентам это не приносит ничего, кроме неудобств и тревоги за состояние своего здоровья. Чтобы избавиться от подобных ощущений, следует сначала выяснить их причину и делать все именно так, как порекомендует врач.
Причины
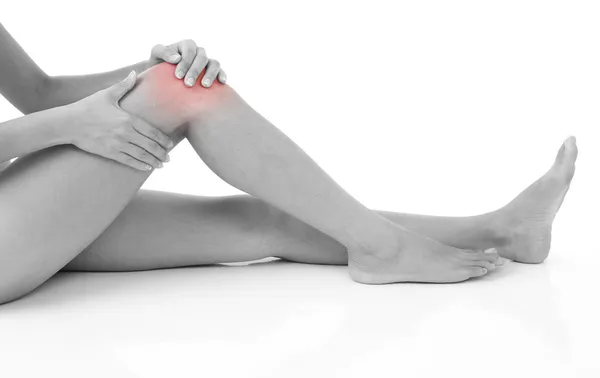
Наиболее распространено онемение ног ниже колен. Это обусловлено тем, что голени и стопы, во-первых, подвержены значительной нагрузке, перенося вес всего тела, а во-вторых, максимально удалены от центральных органов сосудистой и нервной систем. Такие условия создают предпосылки для развития состояний, для которых характерны не только локальные нарушения, но и повреждения на расстоянии. К ним следует отнести:
К ним следует отнести:
- Полинейропатию.
- Сосудистые заболевания.
- Болезни позвоночника.
- Туннельные синдромы.
- Патологию спинного и головного мозга.
- Травматические повреждения.
- Опухоли.
- Обморожения.
Таким образом, проблема может заключаться не только в периферических отделах конечностей, но и гораздо выше – в области позвоночника и даже головы. Выяснить, почему немеют ноги от бедра до ступни, можно путем тщательного дифференциального диагноза, учитывая все состояния со схожей клинической картиной.
Причины онемения ног достаточно разнообразны, один и тот же признак может говорить о совершенно различной патологии.
Симптомы
Для определения симптомов заболевания врач проводит клиническое обследование. Оно включает субъективную информацию, полученную от пациента (жалобы), а также объективные данные, выявленные при осмотре. Все симптомы подвергаются максимальной детализации и последующему анализу, чтобы сформировать целостное представление о заболевании.
Неприятные симптомы могут ощущаться в различных участках конечности: бедре, голени или стопе. Их локализация зачастую скажет многое о расположении главного патологического очага. Однако, онемение ног вряд ли будет единственным признаком патологии – чаще всего присутствуют другие проявления, подчас более существенные.
Полинейропатия
Частой причиной онемения ног ниже колена становится полинейропатия. В большинстве случаев она возникает из-за обменно-метаболических нарушений в организме (при сахарном диабете, болезнях щитовидной железы, почечной недостаточности, различных интоксикациях). Нарушения не ограничиваются лишь онемением, а включают следующие симптомы:
- Умеренные или интенсивные боли в голенях и стопах.
- Ощущение ползания мурашек, жжение.
- Снижение поверхностной чувствительности.
- Изменение рефлексов.
Кроме нижних конечностей, могут поражаться нервы в других участках тела, поскольку процесс имеет множественный характер. Полинейропатия обязательно протекает на фоне основного заболевания, которое имеет свои характерные черты.
Полинейропатия обязательно протекает на фоне основного заболевания, которое имеет свои характерные черты.
Если немеют ноги ниже колен, то в первую очередь необходимо рассмотреть вопрос множественного поражения нервов – полинейропатии.
Сосудистые заболевания
Онемение ног от бедра до стопы может стать результатом проблем с сосудами. Чтобы развились нарушения чувствительности, требуется длительное течение заболевания, поэтому острые состояния не стоит иметь в виду. Как правило, подобный симптом рассматривается в качестве признака эндартериита, атеросклероза или варикозной болезни нижних конечностей. Наряду с ним, можно отметить такие жалобы:
- Чувство усталости в ногах к вечеру.
- Боли в икроножных мышцах при ходьбе – симптом «перемежающейся» хромоты.
- Бледность или синюшность кожи, расширенные подкожные вены.
- Снижение пульсации на различных участках магистральных артерий: на стопе и выше – под коленом, в области бедра.

- Трофические нарушения: выпадение волос, образование язв.
В большинстве случаев наблюдается двустороннее поражение артерий или вен. Если вовремя не обратить внимание на признаки болезни, особенно при эндартериите и атеросклерозе, то придется ожидать существенного усиления ишемии, что в дальнейшем может стать причиной гангрены.
Когда появляются симптомы сосудистой патологии нижних конечностей, во избежание осложнений, следует вовремя обращаться к врачу.
Болезни позвоночника
Причина онемения нижних конечностей часто кроется в заболеваниях поясничного отдела – остеохондрозе или дисковых грыжах. При этом происходит сжатие спинномозговых корешков, дающих начало седалищному нерву, что проявляется такими симптомами:
- Боли в пояснице, отдающие в ногу – ягодицу, заднюю поверхность бедра, голень и стопу.
- Другие нарушения чувствительности.
- Ощущение слабости с пораженной стороны.
- Ограничение подвижности поясничного отдела.
Сжатие корешка чаще происходит с одной стороны, однако не исключено поражение обоих нервов. При осмотре выявляется напряжение мышц спины и болезненность околопозвоночных точек. Поэтому, когда немеет нога, нужно обязательно обращать внимание и на состояние позвоночника.
Туннельные синдромы
Если онемение ног возникает в каком-то определенном участке, то можно предположить сдавление соответствующего нерва в канале, образованном костями, сухожилиями и мышцами. Это наблюдается на различных уровнях начиная от паховой складки и провоцируется травмами, гематомами, опухолями.
Когда немеет правая нога по наружной поверхности бедра, выше его середины, можно предположить болезнь Рота. По-другому, это нейропатия наружного кожного нерва, который расположен очень поверхностно и может сдавливаться ремнем или предметами, расположенными в карманах. Характерны лишь локальные чувствительные расстройства. Онемение с внутренней поверхности ноги свидетельствует о поражении бедренного нерва.
- Ослабление коленного рефлекса.
- Слабость и гипотрофия четырехглавой и подвздошно-поясничной мышцы.
- Нарушение сгибания бедра и колена.
А если, например, немеет левая нога снаружи голени и по тыльной поверхности ступни, то нужно задуматься о сдавлении малоберцового нерва. Пациенты жалуются на боли в ногах ниже колена, ползание «мурашек». Нарушается разгибание стопы и пальцев, из-за чего страдает ходьба.
Любое онемение в области нижних конечностей должно рассматриваться как признак патологии, характер которой предстоит выяснить врачу.
Лечение
После того как станет известно, почему немеют ноги у пациента, следует безотлагательно приступать к лечению. Прежде всего нужно устранить причину такого состояния, будь то сжатие нерва, окклюзия сосуда или нарушение обменных процессов в организме. Только после ликвидации основного патологического процесса можно говорить о восстановлении чувствительности в тех или иных отделах нижней конечности.
Только после ликвидации основного патологического процесса можно говорить о восстановлении чувствительности в тех или иных отделах нижней конечности.
Медикаментозная терапия
Лечить заболевание, вызвавшее онемение ног, в большинстве случаев начинают медикаментозно. Врач подбирает оптимальные препараты, которые показаны при выявленной патологии, а пациенту необходимо лишь выполнять его рекомендации. В зависимости от клинической ситуации, могут применяться такие медикаменты:
- Противовоспалительные (Ортофен, Ларфикс).
- Миорелаксанты (Мидокалм).
- Витамины (Мильгамма).
- Антиагреганты (Аспекард).
- Венотоники (Детралекс).
- Антиоксиданты (Цитофлавин, Берлитион).
- Сосудитые (Актовегин, Латрен).
Лечение будет более эффективным, если его проводить ступенчато – сначала применять инъекционные формы препаратов, а затем таблетки.
Физиотерапия
Laser Physical TherapyУлучшить нервную проводимость и кровообращение помогают методы физиотерапии. Такое лечение включает местные и общие процедуры, которые проходят под наблюдением специалиста. При онемении конечностей выше или ниже колен могут быть показаны такие методы:
Такое лечение включает местные и общие процедуры, которые проходят под наблюдением специалиста. При онемении конечностей выше или ниже колен могут быть показаны такие методы:
- Электрофорез.
- Магнитотерапия.
- Волновое лечение.
- Баротерапия.
- Рефлексотерапия.
- Санаторно-курортное лечение.
Физиотерапевт сформирует оптимальную программу, состоящую из наиболее эффективных процедур. В комплексе с другими методами это будет хорошим толчком к выздоровлению.
Лечебная физкультура
Когда немеет левая нога после травмы или появились схожие симптомы из-за остеохондроза, требуются определенные лечебные упражнения, которые восстановят не только двигательную функцию конечности, но и помогут нормализовать чувствительность. Делать гимнастику нужно регулярно, начиная в условиях стационара и под наблюдением врача, а продолжая дома. Но такие занятия обоснованы лишь после ликвидации болевого синдрома.
Операция
В некоторых случаях адекватное лечение возможно только оперативным путем. Так бывает при серьезных травмах, выраженной сосудистой патологии, опухолях, межпозвонковых грыжах. Основной целью хирургического вмешательства является устранение патологических образований, которые вызывают сдавление нервных волокон или нарушение кровотока по сосудам. В последнее время используют эндоскопические и микрохирургические техники, которые менее травматичны по сравнению с открытыми операциями и не требуют длительного восстановления.
Так бывает при серьезных травмах, выраженной сосудистой патологии, опухолях, межпозвонковых грыжах. Основной целью хирургического вмешательства является устранение патологических образований, которые вызывают сдавление нервных волокон или нарушение кровотока по сосудам. В последнее время используют эндоскопические и микрохирургические техники, которые менее травматичны по сравнению с открытыми операциями и не требуют длительного восстановления.
При онемении нижних конечностей следует прежде всего выяснить, из-за чего появляется такой симптом. Правильный диагноз позволяет эффективно лечить болезнь, что дает надежду на скорое выздоровление.
все о синдроме «короткой ноги» » Медвестник
Факторы риска для возникновения асимметрии
В норме конструкция тела должна быть симметрична. Существуют четыре пары основных опорно-двигательных «шарниров» тела: в области плечевого пояса, вертлужных впадин, коленных и голеностопных суставов, все эти пары должны находиться на одном уровне. При этом центр тяжести тела расположен между стопами, а реакции опоры симметричны. Уравновешенность «ядра» тела (таза и поясничной области) и стабильность стопы как опоры чрезвычайно важны, так как практически все движения проходят через это самое «ядро», особенно это важно при занятии спортом.
При этом центр тяжести тела расположен между стопами, а реакции опоры симметричны. Уравновешенность «ядра» тела (таза и поясничной области) и стабильность стопы как опоры чрезвычайно важны, так как практически все движения проходят через это самое «ядро», особенно это важно при занятии спортом.
Укорочение стопы может быть анатомическим, функциональным и сочетанным. Анатомическое укорочение конечности, как правило, происходит после травм, переломов. Обломки кости могут неправильно срастись, в связи с чем происходит укорочение конечности. Данное укорочение может сформироваться также при идиопатических аномалиях развития, дегенеративных заболеваниях и опухолях, травмах зон роста и др.
Функциональное укорочение ноги развивается при следующих факторах: спазмирование и укорочение мышц, гипермобильность ‒ вытяжение связок и мышц, наличие контрактур суставов, несоосность аксиальных структур, скручивание таза, асимметричная гиперпронация. В свою очередь, асимметрии таза приводят к деформациям фундамента тела – стоп.
Эта патология может привести к следующим опасным нарушениям:
- сколиотическим деформациям
- хронической цервикалгии, люмбоишиалгии
- коксартрозу
- остеоартрозу позвоночника, коленного сустава, стопы
- дисфункции ВНЧС
- хронической усталости
Данные исследований
В международных исследованиях подчеркивается важность и актуальность распространенности проблемы короткой ноги. В исследовании D.B. Clement e.a. 1981 года отмечается, что у бегунов на выносливость в 59% случаев «идиопатической» боли в пояснице этиологическим фактором могло быть различие в длине ног. В работе S.I. Subotnik 1981 года собраны данные о том, что у 4000 обследованных атлетов почти в 40% случаев наблюдались различия в длине ног. R.H. Gross указывает, что у 35 обследованных бегунов-марафонцев по результатам орторентгенограмм в положении «лежа» в 34 случаях наблюдалась «короткая» нога. Причем в 28,5% случаев укорочение составляло 5‒9 мм, в 20% ‒ 10 мм и более.
Причем в 28,5% случаев укорочение составляло 5‒9 мм, в 20% ‒ 10 мм и более.
Функциональное укорочение конечностей как следствие асимметричной гиперпронации может выступать основным этиологическим фактором развития пояснично-крестцового радикулита (B. Rothbart, L. Estabrook, 1988). Доктор Владимир Нечаев обращает внимание на значения разницы в длине ног, указывая, что пороговым значением для коррекции длины ног является 5 мм. Если речь идет о бегунах, то у них величина уже в 3 мм – причина для коррекции; 6 мм – клинически значимая величина, 9 мм – достаточная для развития люмбаго, при разнице в 10 мм могут возникать межпозвонковые грыжи, а 15 мм – пороговый уровень для развития сколиоза. При укорочении в 20 мм физические возможности становятся ограниченными.
Диагностика
Клинические исследования доказывают, что золотой стандарт при определении длины ног, измерении нарушений позвоночника и тазового кольца – выполнение постуральной рентгенограммы. Такие снимки, сделанные в соответствии со стандартным протоколом (с фиксированным расположением стоп, заблокированными в нейтральном положении коленями и соответствующим положением рук), оцениваются врачом для получения данных о статическом функциональном положении тела. Постуральный рентгеноснимок всегда является функциональным: телу пациента придается положение, в котором на него действует весовая нагрузка. Снимок должен выполняться с независимой рентгеноконтрастной вертикальной контрольной линией, проходящей перпендикулярно поверхности площадки для установки стоп пациента.
Такие снимки, сделанные в соответствии со стандартным протоколом (с фиксированным расположением стоп, заблокированными в нейтральном положении коленями и соответствующим положением рук), оцениваются врачом для получения данных о статическом функциональном положении тела. Постуральный рентгеноснимок всегда является функциональным: телу пациента придается положение, в котором на него действует весовая нагрузка. Снимок должен выполняться с независимой рентгеноконтрастной вертикальной контрольной линией, проходящей перпендикулярно поверхности площадки для установки стоп пациента.
При этом многие рентгенограммы, выполненные в положении «стоя», бесполезны для постановки точного постурального диагноза или наблюдения пациента в динамике.
Методики коррекции разной длины ног
Лечение зависит в первую очередь от причин, которые вызвали развитие синдрома «короткой ноги». При наличии анатомических факторов хорошо себя зарекомендовала лифт-терапия. При функциональных деформациях применяются различные методики мануальной терапии, ЛФК и др. для работы со стопами. Главное – использовать все возможные подходы при разной природе деформации, так как назначение стелек с каблуками или подпорок под ногу для компенсации разной длины при функциональных нарушениях в длительной перспективе ‒ бесполезно.
для работы со стопами. Главное – использовать все возможные подходы при разной природе деформации, так как назначение стелек с каблуками или подпорок под ногу для компенсации разной длины при функциональных нарушениях в длительной перспективе ‒ бесполезно.
Анатомическое укорочение
Выравнивание перекоса таза за счет подъема пятки на стороне короткой ноги специальным вкладышем в обувь, именуемое также как «лифт-терапия», берет свое начало еще в 19 веке. Уже тогда в ботинки помещали кусочек пробки для компенсации длины ноги. При анатомическом укорочении ноги лифт-терапию желательно начинать проводить в детстве. H.H. Fryette в 1936 году писал: «В последние 15 лет у подростков до 14 лет я использовал на стороне короткой ноги подкладку под пятку и каждый раз удивлялся, обнаруживая, что спустя какое-то время конечности выравнивались». К таким же выводам пришли и другие авторы в самые разные годы. Современные исследования демонстрируют, что при грамотно выбранной стратегии лифт-терапии и выравнивании наклона базиса крестца возможно уменьшение выраженности дорсалгий и других симптомов, ассоциированных с нарушениями постуры, близкое к 80%. Главная цель лифт-терапии – выравнивание базиса крестца, а также профилактика коксартроза, коррекция компенсаторного сколиоза.
Главная цель лифт-терапии – выравнивание базиса крестца, а также профилактика коксартроза, коррекция компенсаторного сколиоза.
При назначении лифт-терапии необходим гибкий подход к каждому пациенту: индивидуально подбирать толщину подпяточной прокладки («косок») с возможностью ее постепенного увеличения при необходимости. Обязательно нужно учитывать и удобство пациента: ему должно быть комфортно в обуви с подпяточником. Возможны варианты комбинации «коска» и набойки на каблук.
Функциональная асимметрия
Функциональные нарушения на сегодняшний день изучены недостаточно, и единого мнения о стратегии их лечения во врачебном сообществе нет. По данным исследований, лифт-терапия улучшает баланс тазового кольца, однако может вызывать значительные нарушения статики нижней области позвоночника. Известный спортивный врач S. Subotnick уверен, что при функционально укороченной конечности подпорка под пятку не должна применяться, в связи с тем, что она не лечит причины развития разницы в длине ног и может провоцировать ослабление мышц на корректируемой ноге. Однако многолетняя практика использования «косков» и при функциональных нарушениях говорит в пользу их эффективности, но только для быстрого снятия миофасциального напряжения. Лифт-терапия пятки может служить временной (не больше месяца) мерой, своего рода «скорой помощью» до консультации врача. Затем необходимо подключать мануальную терапию, кинезитерапию, ЛФК и другие способы стойкой нормализации состояния пациента.
Однако многолетняя практика использования «косков» и при функциональных нарушениях говорит в пользу их эффективности, но только для быстрого снятия миофасциального напряжения. Лифт-терапия пятки может служить временной (не больше месяца) мерой, своего рода «скорой помощью» до консультации врача. Затем необходимо подключать мануальную терапию, кинезитерапию, ЛФК и другие способы стойкой нормализации состояния пациента.
Чтобы предотвратить опасные нарушения, к которым может привести синдром «короткой ноги», необходимо вовремя обратиться к ортопеду для проведения комплексной диагностики и лечения данной проблемы.
Немеют ноги ниже колен причины как лечить
Почему немеет нога от колена до ступни? Как лечить онемение?
Онемение ноги от колена до стопы сложно не заметить, поскольку «ватная» конечность доставляет ощутимый дискомфорт, как в процессе ходьбы, так и в покое. При возникновении данного состояния рекомендуется срочно обратиться к врачу для выяснения причины, которая может быть признаком серьёзных заболеваний в организме. Потерю чувствительности не стоит терпеть и оставлять без внимания – на ранних этапах диагностика весьма информативна, а лечение – эффективно. Рассмотрим, почему немеет нога от колена до ступни, получите рекомендации по обследованию и способе устранения данного недуга.
Потерю чувствительности не стоит терпеть и оставлять без внимания – на ранних этапах диагностика весьма информативна, а лечение – эффективно. Рассмотрим, почему немеет нога от колена до ступни, получите рекомендации по обследованию и способе устранения данного недуга.
Причины потери чувствительности
Причин онемения ног ниже колена множество – от небольших расстройств в организме до серьёзных патологических отклонений. Данное состояние не относится к самостоятельной болезни, но является симптомом, возникающим вследствие нарушения иннервации кожи при различных патологиях.
Когда виновата физиология
Иногда онемение правой или левой ноги ниже колена развивается на фоне физиологических отклонений, которые не относятся к определённым заболеваниям. Для этих состояний не характерно поражение органов, но снижение чувствительности в нижних конечностях периодически возникает. Сюда можно отнести:
- Переутомление – не только физическая нагрузка может стать причиной онемения ног.
Если повышена активность головного мозга, это сказывается на его кровообращении и возникновении расстройств, в том числе и нарушение восприятия собственных частей тела;
- Неудобная поза – сюда можно отнести особенности трудовой деятельности или нарушения положения ног во время сна. При таких условиях пережимаются сосуды, а также нервы с последующим сдавливанием их волокон. Постепенно нарушается проводимость, конечность покалывает, возникает онемение колена, голени, а иногда – немеют ступни;
- Стрессы – иногда возникает онемение ноги от колена до стопы по вследствие психоэмоционального перенапряжения. Все органы и ткани находятся в организме в постоянной взаимосвязи, под контролем нервной системы. Если её деятельность нарушена, появление временного дискомфорта в виде потери чувствительности в ногах является допустимым.
Физиологические отклонения, способствующие появлению «ватных» ног не так опасны, поскольку быстро проходят при восстановлении режима дня или небольшого отдыха. Более опасны патологические причины.
Более опасны патологические причины.
Если немеют икры ног, следует заподозрить не только неврологическую симптоматику, но и недостаток витаминов и минеральных веществ, вызывающих спазмы мышц.
Когда онемение – симптом заболевания
Если болят и немеют ноги ниже колен, а дискомфорт не проходит – следует заподозрить хроническое заболевание в организме. Патология формирует стойкие нарушения кровообращения и может повреждать нервную ткань. Постепенно чувствительные импульсы от поражённых областей ослабевают и плохо воспринимаются мозгом.
К наиболее распространённым болезням относят:
- Атеросклероз – наличие бляшек на стенках артерий, а иногда и вен является самой распространённой причиной возникновения онемения ниже колена. Холестериновые отложения перекрывают просвет сосуда, уменьшая циркуляцию крови и клеточное питание;
- Тромбофлебиты – аналогичная симптоматика наблюдается при закупорке вен нижних конечностей тромбами. Помимо онемения регистрируется боль и чувство тяжести ниже колена;
- Болезнь Рейно – при данном состоянии нарушается кровоток в сосудах стопы, но застой крови возникает по всему ходу артерии.
 В результате немеет не только стопа, но и голень;
В результате немеет не только стопа, но и голень; - Нейропатия – механизм развития потери чувствительности заключается в повреждении нервной ткани, по которой затрудняется проведение от тактильных рецепторов к мозгу. При поражении берцовых ветвей возникает онемение голени и стопы;
- Обморожения и травмы – обширное повреждение опасно тем, что новая кожа, образующаяся в результате регенерации, лишена рецепторов. В результате пациент не только перестаёт чувствовать боль, но и утрачивает ощущение конечности в пространстве;
- Артриты – виновниками онемения могут стать и заболевания суставов. Сильно выраженное воспаление может перекинуться на нервы, нарушить проводимость с последующим онемением;
- Бурситы – у коленного сустава пять синовиальных сумок, вблизи которых проходят нервы. При их повреждении немеет левая нога от колена до стопы или правая;
- Ишиас – для защемления седалищного нерва также характерна потеря чувствительности. Если немеет правая нога ниже колена, значит, сдавлены волокна правого корешка, идущие к берцовым ветвям.
 При регистрации симптомов на левой стороне следует предположить поражение нерва слева;
При регистрации симптомов на левой стороне следует предположить поражение нерва слева; - Инсульт – для кровоизлияния или ишемии мозга характерны выпадения чувствительности. Данный симптом говорит о поражении корковых анализаторов больших полушарий;
- Склероз – эта патология возникает у некоторых больных с возрастом, характеризуется постепенным отмиранием клеток мозга. Усугубить картину может расстройство кровообращения;
- Болезни позвоночника – сюда относятся искривления, грыжи, протрузии и спондилолистез, а также врождённая аномалия – стеноз позвоночного канала. При сдавливании диском или костной тканью определённых корешков поясничного сплетения регистрируется местная боль и онемение ноги.
Почему немеют ноги ниже колен – причиной дискомфорта в большинстве случаев являются заболевания позвоночника или нервной системы. В силу опасности данных состояний настоятельно рекомендую не затягивать с обследованием и лечением.
Клиническая картина
Онемение ног редко протекает изолированно – пациентов обычно беспокоят определённые симптомы неврологического характера, а также признаки поражения сосудов и элементов опорно-двигательного аппарата.
Поговорим коротко про сопутствующую симптоматику. К ней можно отнести:
- Чувство тяжести в ногах – регистрируется преимущественно в вечернее время, но может возникать и утром. Данное нарушение говорит о расстройстве венозного оттока и застое крови в ногах;
- Боль – возникает преимущественно в икрах, говорит о снижении клеточного питания. Мышечные волокна не получают нормального количества питательных веществ, в них накапливаются продукты распада. Помимо болезненности может отмечаться возникновение судорог;
- Парестезию – это неприятные ощущения, характеризующееся появлением «ватности». Пациент ощущает ноги, но они чувствуются «деревянными» и как-бы «не своими»;
- Уменьшение пульса – возникает на фоне расстройств кровообращения. Причиной может стать нарушение иннервации или поражение сосудов;
Постепенно регистрируются трофические поражения из-за недостатка притока крови к ногам. Ниже колена можно наблюдать бледность и шелушение кожи, выпадение волос, ломкость ногтей.
Диагностика
Поиск причины онемения ног ниже колена начинается с посещения врача. Начать следует с визита к терапевту, который выслушает ваши жалобы и направит вас к одному из следующих специалистов:
- Невролог – занимается диагностикой в большинстве случаев, т.к. причиной чаще всего является поражение нервов;
- Флеболог – если предполагаемая причина заключается в заболевании сосудов;
- Хирург и ортопед – при подозрении на искривления позвоночного столба.
После прохождения осмотра потребуется подтвердить диагноз данным инструментального обследования. Для окончательной диагностики назначается рентген, КТ (компьютерная томография) и МРТ (магнитно-резонансная томография) соответствующих областей, при подозрении на воспаление – анализы крови.
Лечение
Рассмотрим, как лечить онемение в ноге ниже колена. Обычно терапия включает медикаменты, физиопроцедуры, лечебную гимнастику и некоторые методы альтернативной медицины.
Медикаментозное лечение
Для устранения признаков онемения ниже колена доктор обязательно назначит лекарственные средства. Это могут быть:
- Нестероидные противовоспалительные препараты (Найз, Диклофенак, Вольтарен) – снимают боль, уменьшают отёк и воспаление. Лучше использовать мази для наружного применения;
- Глюкокортикостероиды (Преднизолон, Гидрокортизон) – эффект аналогичен предыдущим, но средства более сильные. Назначаются только по рецепту врача;
Помимо перечисленных препаратов используются специфические лекарства, назначаемые при определённых заболеваниях. Это могут быть ноотропы для улучшения работы мозга, противоревматические средства, витамины.
Физиотерапия
С целью укрепления нервной ткани, уменьшения признаков различных патологий, ставших причиной онемения ног ниже колена – назначаются физиотерапевтические методы. К ним относятся:
- Прогревающие сеансы;
- Ударно-волновая терапия;
- Лекарственный электрофорез;
- Лечение лазером;
- Магнитотерапия.

Хорошо себя зарекомендовали радоновые ванны, контрастный душ для активации кровотока.
Лечебная гимнастика отлично дополняет медикаментозное лечение потери чувствительности. Для составления программы лучше обратиться к врачу, самостоятельный подбор упражнений может навредить организму, усугубив основную патологию.
Мануальная терапия
Одним из популярных методов альтернативной медицины является мануальная терапия. Согласно утверждениям специалистов, на кости человека оказывается действие, подобное массажу. Элементы смещаются в более естественные физиологические позиции, убирая защемления сосудов и нервов, стабилизируя кровообращение, улучшая обменные процессы в ногах.
Как лечить онемение в домашних условиях
Что делать, если возможность посещения врача отсутствует – снять признаки онемения ног можно в домашних условиях. С этой целью используется терапия народными средствами и медикаментозными препаратами:
- Лекарственные средства – первое, с чего следует начать лечение.
 Главной задачей является восстановление чувствительности, для этого подойдут разогревающие мази, а при наличии боли – анальгетики;
Главной задачей является восстановление чувствительности, для этого подойдут разогревающие мази, а при наличии боли – анальгетики; - Хорошо себя зарекомендовал контрастный душ, при котором используется перепад температур – от умеренно холодной до горячей и наоборот. При данных процедурах улучшается кровообращение, стимулируется нервная проводимость;
- Рекомендуется регулярно проводить специальную гимнастику – упражнения восстановят терморегуляцию, улучшает клеточное питание.
Популярные народные рецепты для устранения онемения ног ниже колена:
- Смесь на основе чёрного перца – возьмите 100 г специи, добавьте к одному литру растительного масла, проварите смесь на медленном огне. Массу остудите и втирайте в проблемные зоны 2-3 раза в день. Через несколько дней улучшится кровоток, разогреются ноги, вернётся чувствительность;
- Настойка – для приготовления потребуется 300 мл сока чеснока и вдвое больше водки. Настаивать раствор необходимо 2 недели, принимать внутрь, добавляя по пять капель на одну чайную ложку воды;
- Компресс с мёдом – пчелиный продукт наносится на кожу, нога оборачивается целлофаном и утепляется пуховым платком или одеялом.
 Данные процедуры проводятся на ночь, 2-3 раза в неделю.
Данные процедуры проводятся на ночь, 2-3 раза в неделю.
Лечение онемения ног ниже колена народными средствами следует проводить осторожно. Это симптоматическая терапия, устраняющая дискомфорт, но не лечащая основное заболевание. Перед проведением процедур рекомендуется проконсультироваться с врачом.
Онемение ноги ниже колена чаще всего развивается при поражении спинного мозга или его корешков в области поясницы. Нередко виновниками могут быть заболевания сосудов и периферических нервов. На начальных этапах эффективна консервативная терапия.
Онемение ног
Онемение ног – считается достаточно распространённым симптомом, в особенности для людей средней и старшей возрастной группы. В подавляющем большинстве случаев он указывает на наличие тяжёлых патологий позвоночника.
Существует большое количество причин, почему немеют ноги, в основе которых лежит нарушение кровоснабжения нижних конечностей. На тот или иной недуг также может указывать область и сторона поражения.
Клинические проявления, сопутствующие основному симптому, будут отличаться в зависимости от этиологического фактора, но основными из них принято считать утрату чувствительности, покалывание и ощущение «мурашек». Выявить причину помогут инструментальные методы диагностики. Для нейтрализации основного признака зачастую достаточно консервативных методов терапии.
Этиология
Появление онемения ног практически во всех случаях обуславливается наличием проблем с позвоночником. Иногда такой симптом возникает на фоне довольно безобидных причин, среди которых:
- продолжительное сохранение неудобного положения тела, например, во время сна или при долгом сидении на рабочем месте. В таких случаях, после смены позы, дискомфорт проходит;
- длительное влияние на организм низких температур – реакция организма на переохлаждение начинается именно с нижних конечностей. Людям следует всегда держать ноги в тепле в холодное время года;
- ношение неудобной или чрезмерно узкой обуви – часто приводит к онемению пальцев, но если не прекратить влияние такого фактора, то онемение распространяется по всей конечности;
- период вынашивания ребёнка – в это время происходит возрастание объёмов жидкости в организме будущей матери;
- малоподвижный или сидячий образ жизни – главный источник того, что немеют ноги ниже колена.
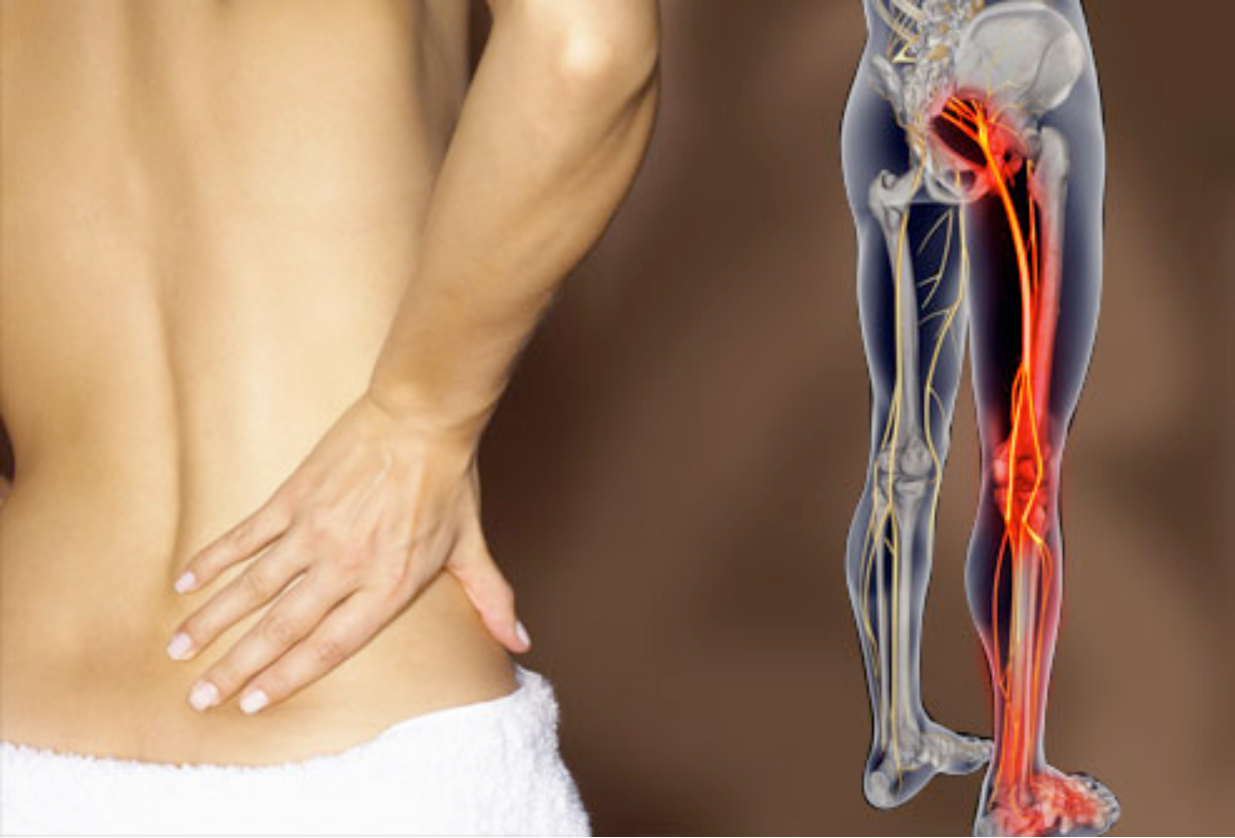
Что касается патологических причин онемения ног, то их значительно больше. В большинстве случаев на появление подобного симптома влияют:
Более точно установить этиологический фактор поможет место локализации подобного симптома. Таким образом, онемение бедра зачастую является проявлением:
- поясничной грыжи;
- формирования небольшой межпозвоночной грыжи, что очень часто развивается на фоне поясничного остеохондроза;
- корешкового синдрома или радикулита;
- воспалительного процесса в седалищном нерве;
- парестетической мералгии Бернгардта-Рота или других туннельных синдромов;
- спинального стеноза, образовавшегося из-за дегенеративно-дистрофических изменений.
Если деревенеет икра нижних конечностей, то это может быть обусловлено:
- дефицитом в организме витаминов и таких необходимых элементов, как натрий, магний и калий;
- нарушением функционирования ЦНС;
- недостатком физической активности в жизни человека;
- формированием варикоза;
- развитием тромбофлебита.

Онемение левой ноги обуславливается:
Появление такого симптома в правой ноге наблюдается вследствие следующих факторов:
- протекания осложнённой формы остеохондроза позвоночника, а именно в поясничном отделе;
- полинейропатии и других системных недугов;
- тромбозов и варикозного расширения вен;
- люмбоишиалгии;
- посттравматических синдромов.
Факторы, указывающие на то, почему немеют ноги ниже колен:
Онемение ноги выше колена наблюдается при:
- авитаминозах;
- чрезмерных нагрузках голеностопного сустава;
- дискомфортном положении тела;
- гиподинамии;
- некрозе головки бедра;
- ожирении;
- ношении дискомфортной обуви.
Онемение стоп вызывают:
- межпозвоночная грыжа;
- спондилез;
- рассеянный склероз;
- атеросклероз;
- сахарный диабет;
- остеохондроз;
- облитерирующий эндартериит;
- ишемический инсульт;
- болезнь Рейно;
- опухолевый рост;
- нарушение кровоснабжения головного мозга.
Аналогичными факторами объясняется онемение ноги от колена до стопы.
Симптоматика
Появление основного симптома никогда не наблюдается самостоятельно, его сопровождает довольно большое количество других клинических проявлений. Таким образом, основными симптомами онемения ног считаются:
- нарушение чувствительности – человек не может отличить горячее от холодного;
- ощущение покалывания и «мурашек» на коже;
- резкое возникновение болевого синдрома в позвоночнике, грудной клетке и в других областях;
- сильные головокружения и интенсивные головные боли;
- слабость и повышенная утомляемость;
- зуд и жжение кожного покрова;
- тяжесть в ногах;
- изменение походки;
- синюшность кожи поражённой конечности или участка ноги;
- судорожные припадки;
- болезненность в ночное время суток.
Именно такие симптомы составляют основу клинической картины, но могут отличаться в зависимости от того, почему немеют ноги.
Диагностика
В случаях появления первых симптомов необходимо как можно скорее обратиться за помощью к вертебрологу, терапевту или неврологу, который знает, что делать при онемении ног, проведёт диагностику и назначит наиболее эффективную тактику терапии.
Прежде всего, врачу необходимо:
- изучить историю болезни и анамнез жизни пациента, что укажет на некоторые причины появления основного неприятного признака;
- осуществить детальный физикальный осмотр, который нужен для изучения состояния кожного покрова и ног, а также для выявления очага онемения;
- тщательно опросить пациента, чтобы понять какие симптомы, как долго и с какой интенсивностью проявляются.
С точностью выявить первопричину онемения ноги от бедра до колена, а также другой локализации помогут следующие инструментальные обследования:
- доплерография сосудов – для обнаружения патологий артерий или сосудов;
- КТ и МРТ – для выявления скрытых переломов и изменений структуры позвоночника;
- электромиография;
- ЭЭГ и магнитно-ядерный резонанс – для определения точной локализации поражённого нерва и диагностики болезней ЦНС;
- УЗИ и рентгенография с применением контрастного вещества.

Среди лабораторных исследований диагностической ценностью обладает лишь общий анализ крови, который может указать на наличие анемии.
Лечение
Ликвидация основного симптома всегда направлена на устранение причины онемения ног, найденной во время проведения диагностических мероприятий, а назначить её может только врач, в индивидуальном порядке для каждого пациента.
Схема лечения пациентов в большинстве случаев включает в себя:
- приём лекарственных препаратов;
- мануальную терапию;
- выполнение упражнений лечебной гимнастики, составленной лечащим врачом;
- физиотерапевтические процедуры;
- методики альтернативной медицины.
Медикаментозная терапия предусматривает применение:
- стероидных и нестероидных противовоспалительных препаратов;
- хондропротекторов и миорелаксантов;
- анальгетиков и спазмолитиков;
- витаминных и минеральных комплексов.
Физиотерапия направлена на осуществление:
- электрофореза и фонофореза;
- низкоинтенсивного лазерного излучения;
- гирудотерапии;
- иглорефлексотерапии;
- лечебного массажа камнями;
- моксотерапии;
- магнитотерапии, а также влияния ультразвука и микротока.

Такие методики запускают процессы регенерации, оказывают биостимулирующий эффект и улучшают кровоснабжение поражённой области.
Хороших результатов можно добиться при помощи использования рецептов нетрадиционной медицины, но делать это можно только после одобрения лечащего врача. Наиболее эффективными методами такой терапии являются:
- мёд – его используют для обертываний;
- спирт – его нужно втирать в ту область, в которой ощущается онемение;
- любой жир с добавлением сахара – смесь наносится в качестве мази;
- водка и сирень – настойка необходима для компрессов.
Продолжительность подобного лечения не должна быть меньше двух недель.
Что касается хирургического вмешательства, то оно осуществляется только по индивидуальным показаниям.
Игнорирование симптоматики и отсутствие лечения могут привести к расстройству кровообращения или частичной гангрене нижних конечностей.
Профилактика
Специфических профилактических мероприятий от онемения ног не существует, людям стоит придерживаться общих правил:
- полностью отказаться от пагубных пристрастий;
- снизить потребление соли;
- чаще находиться на свежем воздухе;
- обогащать рацион свежими овощами и фруктами, а также ингредиентами с высоким содержанием кальция, калия, магния, железа и витаминов;
- свести до минимума ношение каблуков;
- контролировать массу тела;
- вести в меру активный образ жизни;
- несколько раз в год проходить полное клиническое обследование, для раннего выявления тех заболеваний, симптомом которых является онемение нижних конечностей.
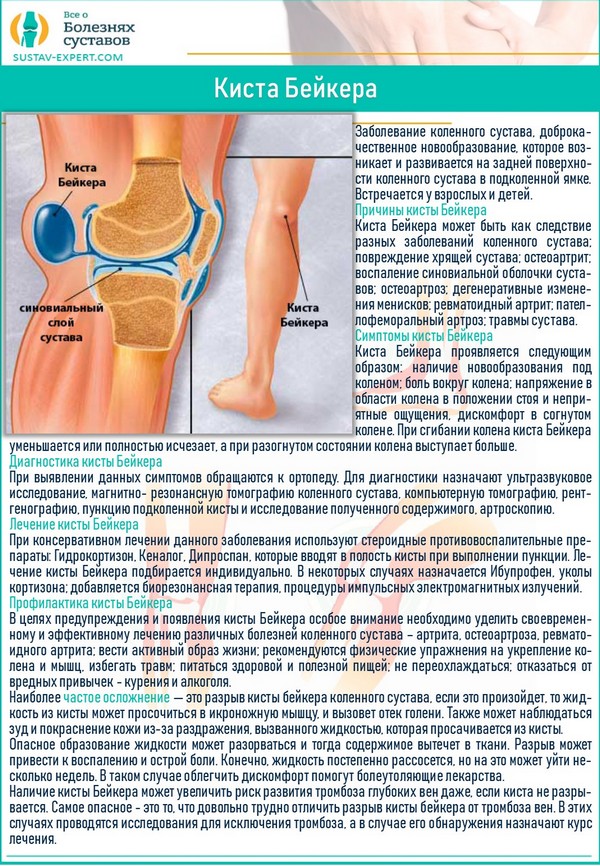
Онемение ног будет иметь благоприятный исход только тогда, когда будет начато своевременное и комплексное лечение.
Немеют ноги ниже колен
Ситуация, когда немеют ноги ниже колен, становится тревожным сигналом, не всегда связанным с нижними конечностями. Иногда неметь начинает бедро, потом переходит к нижним участкам ноги. Чтобы определить причины заболевания, приобрести представление о лечении, нужно обращаться к медицинскому работнику.
Если нарушена чувствительность ноги от ступни и выше, присутствует большая вероятность существования отклонений в организме.
Признаки, сопутствующие онемению ног:
- отекают ноги от стоп и выше до колена;
- изменяется цвет кожи ног;
- появляются ноющие боли в области стопы и колен;
- ухудшается состояние организма больного;
- в районе правой или левой ноги начинается покалывание;
- в избранных случаях наблюдаются обмороки.

Причины онемения ног
Больше 80% ситуаций онемения ног приходятся на заболевания позвоночника или нервной системы. Причина болезней часто связана с сидячим образом жизни, нервными болезнями, заболеваниями сосудов. В последнем случае немеет и бедро.
Снижение чувствительности ниже колена преимущественно встречается у активно работающих людей. Сопровождается состояние жжением, исчезновением чувствительности кожных покровов, появлением ощущения холода в области пальцев ног.
Чтобы установить диагноз и назначить лечение, важно знать время возникновения неприятности. Часто ситуация случается во время сна либо немедленно после пробуждения. Иногда немеет правая и левая нога и бедро через физические перегрузки.
Диагноз зависеть от ноги, с которой началось онемение – левой или правой. Симптомы требуется запоминать для определения причины возникновения болезни, назначения правильного лечения.
Почему это может случиться?
Если ткани не получают в достаточном количестве кислорода и полезных веществ по причине неправильного кровообращения, в проблемной зоне нога немеет и покалывает. Неметь способен участок, находящийся выше немеющего места. Более детальное изложение ситуации в конкретных случаях изложено в статье.
Неметь способен участок, находящийся выше немеющего места. Более детальное изложение ситуации в конкретных случаях изложено в статье.
- Кровообращение нарушается в связи с механическим воздействием. В результате сидения в неудобном положении правая или левая ноги затекают, нарушается кровообращение в передавленном участке. После смены положения ступни начинают покалывать. Через некоторое время восстанавливается двигательная активность в районе колена. Сдавливание сосудов в течение длительного времени способно привести к сложноизлечиваемой гангрене.
- Нехватка витаминов и полезных веществ в организме. Известны вещества, без которых невозможны обменные процессы в организме. В подобном случае лечение заключается в восполнении недостающих элементов.
Болезни, связанные с позвоночником
Позвоночник становится связующим звеном нервных окончаний. Иногда нервы сдавливаются, в результате немеют пальцы и конечность ниже колена. Симптом может проявляться у людей с остеохондрозом, грыжей хребта, остеопорозом.
К онемению приводит перелом или вывих нижней конечности.
В описанных случаях врачебная помощь обязательна, вставить хребты на место способен опытный специалист.
Методы, помогающие восстановлению позвоночных отделов:
- специальный лечебный массаж;
- мануальная терапия;
- хирургическая помощь;
- применение препаратов, которые обезболивают и устраняют воспаление, лекарств, лечащих артроз.
Если немеют конечности по причине нервных болезней
Если причина онемения конечности случилась из-за нервного расстройства, появляются симптомы:
- холодеют пальцы ног;
- наблюдаются покалывания ниже колена;
- теряет чувствительность правая или левая конечность;
- движение в районе колена затруднено.
Онемение при нейропатии
При нейропатии изменяется структура нервных волокон. Подобное происходит в результате попадания инфекций в организм, через нарушение потока крови либо сильной интоксикации.
Лечение заключается в возобновлении функционирования пострадавших нервных волокон. Методы лечения остаются разнообразными – лазерная терапия, электрофорез, акупунктура.
Сосудистые заболевания
Кровообращение нарушается через сосудистые болезни. В результате немеет правая, левая нога от колена до стопы. Перечислим заболевания, из-за которых нарушается кровообращение:
- При тромбозе кровь обнаруживает тенденцию застаиваться. Нога может отекать, кожа в проблемных участках меняет цвет, становится сухой. Лечение осуществляется при помощи препаратов, которые разрежают кровь и укрепляют стенки сосудов. В отдельных случаях применяют противовоспалительные средства.
- Кровообращение нарушается через облитерирующий эндартериит. Заболевание приводит к нарушению чувствительности ног, пальцы начинают покалывать, затем немеют. Лечение патологии происходит с помощью лекарств, улучшающих качество крови.
- Синдром Рейно – патология, при которой наблюдается спазм сосудов.
 В описанной ситуации лечение связано с расширением стенок сосудов и устранением спазмов.
В описанной ситуации лечение связано с расширением стенок сосудов и устранением спазмов. - Сердечные болезни. Если обнаружены нарушения работы сердца, кровь в сосудах не может обеспечивать кислородом важные органы.
Онемение конечностей в результате беременности
В указанном случае причина связана с изменениями, которые происходят в организме будущей мамы. Сердце беременной должно работать за двоих, приводя к нарушению кровообращения. Женщина может чувствовать онемение ночью во время сна либо после.
Обморожение конечностей
В результате обморожения стопы, колена поступление необходимых веществ в органы прекращается. Если вовремя не принять меры, возможно получить гангрену или некроз ткани.
Атеросклероз
Заболевание проявляется чаще у людей пенсионного возраста. Сопровождается онемением и дрожью в районе ниже колена.
Онемение ног по причине инсульта
Предпосылкой инсульта становится онемение в области левой ноги. При подозрении на инсульт немедленно рекомендуется обращаться за медицинской помощью.
При подозрении на инсульт немедленно рекомендуется обращаться за медицинской помощью.
Методы лечения при отсутствии чувствительности нижней конечности
После полного обследования, когда установлен правильный диагноз, врачи назначают курс лечения.
Известен ряд процедур, оказывающих благоприятное воздействие на организм и устраняющих затруднение. Выполнение рекомендаций врача позволяет уменьшить онемение в районе стопы, ноги ниже колена, частично снять напряжение в указанных органах.
Профилактические меры
Известен ряд способов устранения дискомфорта, связанного с онемением стопы. Наиболее распространёнными считаются:
- Занятия лечебной физкультурой;
- Прогулки пешком;
- Велосипедные прогулки;
- Отказ от сигарет и спиртных напитков;
- Употребление блюд, включающих достаточное количество железа, микроэлементов;
- Использование контрастного душа или ванны;
- Избегание переохлаждений.
Чтобы не доводить заболевание до обострения, важно выполнять рекомендации врачей, применять назначенные средства./cramp-in-leg-while-exercising--sports-injury-concept-578565472-5ad795f8875db90036db9c0f.jpg) Важно, чтобы пальцы ног и стопы не переохлаждались. Рекомендуется носить качественную обувь по сезону, остерегаться ушибов, инфекций.
Важно, чтобы пальцы ног и стопы не переохлаждались. Рекомендуется носить качественную обувь по сезону, остерегаться ушибов, инфекций.
Лечение онемения путём применения народных средств
Чтобы восстановить кровообращение, допустимо использовать народные средства:
- Если немеют пальцы стопы на ногах, желательно в пищу употреблять яичную скорлупу. Требуется освободить от плёнки и растереть в порошок. Состав нужно добавлять в пищу по чайной ложке, раз в неделю. Раз в месяц участки можно смазывать йодом, при условии отсутствия аллергии.
- Снять онемение стопы помогает метод: налить в глубокий таз 2 ведра холодной и 1 ведро горячей воды. Стать на дно таза попеременно правой, затем левой ногой на 30 секунд. Всего требуется сделать по 5 погружений для каждой ноги. По окончанию ступни смазывают скипидарной мазью и укутывают шерстяной тканью.
- Если немеют пальцы на ногах и стопы, народные целители рекомендуют использовать мёд. Продукт накладывают тонким слоем на больные участки, покрывают тонкой бумагой и укутывают шерстяной тканью.
 4 процедуры достаточно, чтобы онемение прошло.
4 процедуры достаточно, чтобы онемение прошло. - Если немеют пальцы стопы, поможет чеснок. Овощ предварительно давят, кладут в пол-литровую банку, заполнив её на треть. Оставшийся объём заполняют водкой, ставят ёмкость в тёмное место, чтобы средство настоялось. Спустя две недели разрешается использовать. Пять капель средства смешивают с чайной ложкой кипячёной воды, пьют в течение 4-х недель.
- Онемение пальцев ног лечится при помощи чёрного перца, который смешивают с растительным маслом (100 граммов перца на 1 литр масла). Смесь варят полчаса, по охлаждению втирают в пальцы.
- Цветок сирени, настоянный на спирте, способствует устранению отёчности и восстановлению поступления крови к ногам.
Лечебная гимнастика для устранения онемения ног:
- Лечь на спину и немного приподнять ноги над туловищем. Пошевелите пальцами левой и правой ноги одновременно. Упражнение делается 100 раз.
- Стать на пальцы ног, поднять руки как можно выше, растопырив пальцы, попробовать удержаться в занятой позиции в течение минуты.
 Упражнение повторить 10 раз.
Упражнение повторить 10 раз.
Подведём итоги: почему конечности ног могут неметь
Ноги немеют вследствие механического действия. Иногда неприятность становится причиной серьёзных болезней, лечить в первую очередь потребуется выявленные заболевания.
Лечение онемевших участков ног зависит от диагноза, который устанавливается исключительно лечащим врачом. Принципиально требуется знать, в какой ноге происходит онемение чаще. Причина покалывания левой ноги должна быть выяснена, подобное может оказаться предвестником надвигающегося инсульта.
Не только лечение медикаментами становится единственным способом устранения болезни. Описаны альтернативные средства лечения ног, способные устранить онемение, снять отёчность и уменьшить утомляемость.
Среди действенных способов устранения проблемы называют методы:
- Прогулки пешком, физические упражнения, плавание и езда на велосипеде. Любые виды спорта способны усилить кровообращение и устранить состояние дискомфорта ног.
- Отказ от кофе, чая, сигарет, алкоголя.
- Использование контрастных ванн, которые способствуют снижению дискомфорта в ногах, связанного с онемением.
- Избегание переохлаждения.
Избавиться то онемения помогут народные средства устранения неприятных ощущений. Используются настои, всевозможные примочки на основе чеснока или чёрного перца. Эффективным способом восстановления кровообращения признан настой сирени.
Профилактикой заболевания становится укрепление иммунной системы организма. В случае онемения ноги ниже колена – предписывается своевременное обращение к лечащему врачу за помощью. Нужно чётко понимать, только врач сможет установить истинную причину возникновения дискомфорта, ответить на вопросы, интересующие пациента.
Онемение ног
Онемение ног – считается достаточно распространённым симптомом, в особенности для людей средней и старшей возрастной группы. В подавляющем большинстве случаев он указывает на наличие тяжёлых патологий позвоночника.
Существует большое количество причин, почему немеют ноги, в основе которых лежит нарушение кровоснабжения нижних конечностей. На тот или иной недуг также может указывать область и сторона поражения.
Клинические проявления, сопутствующие основному симптому, будут отличаться в зависимости от этиологического фактора, но основными из них принято считать утрату чувствительности, покалывание и ощущение «мурашек». Выявить причину помогут инструментальные методы диагностики. Для нейтрализации основного признака зачастую достаточно консервативных методов терапии.
Этиология
Появление онемения ног практически во всех случаях обуславливается наличием проблем с позвоночником. Иногда такой симптом возникает на фоне довольно безобидных причин, среди которых:
- продолжительное сохранение неудобного положения тела, например, во время сна или при долгом сидении на рабочем месте. В таких случаях, после смены позы, дискомфорт проходит;
- длительное влияние на организм низких температур – реакция организма на переохлаждение начинается именно с нижних конечностей.
 Людям следует всегда держать ноги в тепле в холодное время года;
Людям следует всегда держать ноги в тепле в холодное время года; - ношение неудобной или чрезмерно узкой обуви – часто приводит к онемению пальцев, но если не прекратить влияние такого фактора, то онемение распространяется по всей конечности;
- период вынашивания ребёнка – в это время происходит возрастание объёмов жидкости в организме будущей матери;
- малоподвижный или сидячий образ жизни – главный источник того, что немеют ноги ниже колена.
Что касается патологических причин онемения ног, то их значительно больше. В большинстве случаев на появление подобного симптома влияют:
Более точно установить этиологический фактор поможет место локализации подобного симптома. Таким образом, онемение бедра зачастую является проявлением:
- поясничной грыжи;
- формирования небольшой межпозвоночной грыжи, что очень часто развивается на фоне поясничного остеохондроза;
- корешкового синдрома или радикулита;
- воспалительного процесса в седалищном нерве;
- парестетической мералгии Бернгардта-Рота или других туннельных синдромов;
- спинального стеноза, образовавшегося из-за дегенеративно-дистрофических изменений.

Если деревенеет икра нижних конечностей, то это может быть обусловлено:
- дефицитом в организме витаминов и таких необходимых элементов, как натрий, магний и калий;
- нарушением функционирования ЦНС;
- недостатком физической активности в жизни человека;
- формированием варикоза;
- развитием тромбофлебита.
Онемение левой ноги обуславливается:
Появление такого симптома в правой ноге наблюдается вследствие следующих факторов:
- протекания осложнённой формы остеохондроза позвоночника, а именно в поясничном отделе;
- полинейропатии и других системных недугов;
- тромбозов и варикозного расширения вен;
- люмбоишиалгии;
- посттравматических синдромов.
Факторы, указывающие на то, почему немеют ноги ниже колен:
Онемение ноги выше колена наблюдается при:
- авитаминозах;
- чрезмерных нагрузках голеностопного сустава;
- дискомфортном положении тела;
- гиподинамии;
- некрозе головки бедра;
- ожирении;
- ношении дискомфортной обуви.

Онемение стоп вызывают:
- межпозвоночная грыжа;
- спондилез;
- рассеянный склероз;
- атеросклероз;
- сахарный диабет;
- остеохондроз;
- облитерирующий эндартериит;
- ишемический инсульт;
- болезнь Рейно;
- опухолевый рост;
- нарушение кровоснабжения головного мозга.
Аналогичными факторами объясняется онемение ноги от колена до стопы.
Симптоматика
Появление основного симптома никогда не наблюдается самостоятельно, его сопровождает довольно большое количество других клинических проявлений. Таким образом, основными симптомами онемения ног считаются:
- нарушение чувствительности – человек не может отличить горячее от холодного;
- ощущение покалывания и «мурашек» на коже;
- резкое возникновение болевого синдрома в позвоночнике, грудной клетке и в других областях;
- сильные головокружения и интенсивные головные боли;
- слабость и повышенная утомляемость;
- зуд и жжение кожного покрова;
- тяжесть в ногах;
- изменение походки;
- синюшность кожи поражённой конечности или участка ноги;
- судорожные припадки;
- болезненность в ночное время суток.
Именно такие симптомы составляют основу клинической картины, но могут отличаться в зависимости от того, почему немеют ноги.
Диагностика
В случаях появления первых симптомов необходимо как можно скорее обратиться за помощью к вертебрологу, терапевту или неврологу, который знает, что делать при онемении ног, проведёт диагностику и назначит наиболее эффективную тактику терапии.
Прежде всего, врачу необходимо:
- изучить историю болезни и анамнез жизни пациента, что укажет на некоторые причины появления основного неприятного признака;
- осуществить детальный физикальный осмотр, который нужен для изучения состояния кожного покрова и ног, а также для выявления очага онемения;
- тщательно опросить пациента, чтобы понять какие симптомы, как долго и с какой интенсивностью проявляются.
С точностью выявить первопричину онемения ноги от бедра до колена, а также другой локализации помогут следующие инструментальные обследования:
- доплерография сосудов – для обнаружения патологий артерий или сосудов;
- КТ и МРТ – для выявления скрытых переломов и изменений структуры позвоночника;
- электромиография;
- ЭЭГ и магнитно-ядерный резонанс – для определения точной локализации поражённого нерва и диагностики болезней ЦНС;
- УЗИ и рентгенография с применением контрастного вещества.

Среди лабораторных исследований диагностической ценностью обладает лишь общий анализ крови, который может указать на наличие анемии.
Лечение
Ликвидация основного симптома всегда направлена на устранение причины онемения ног, найденной во время проведения диагностических мероприятий, а назначить её может только врач, в индивидуальном порядке для каждого пациента.
Схема лечения пациентов в большинстве случаев включает в себя:
- приём лекарственных препаратов;
- мануальную терапию;
- выполнение упражнений лечебной гимнастики, составленной лечащим врачом;
- физиотерапевтические процедуры;
- методики альтернативной медицины.
Медикаментозная терапия предусматривает применение:
- стероидных и нестероидных противовоспалительных препаратов;
- хондропротекторов и миорелаксантов;
- анальгетиков и спазмолитиков;
- витаминных и минеральных комплексов.
Физиотерапия направлена на осуществление:
- электрофореза и фонофореза;
- низкоинтенсивного лазерного излучения;
- гирудотерапии;
- иглорефлексотерапии;
- лечебного массажа камнями;
- моксотерапии;
- магнитотерапии, а также влияния ультразвука и микротока.

Такие методики запускают процессы регенерации, оказывают биостимулирующий эффект и улучшают кровоснабжение поражённой области.
Хороших результатов можно добиться при помощи использования рецептов нетрадиционной медицины, но делать это можно только после одобрения лечащего врача. Наиболее эффективными методами такой терапии являются:
- мёд – его используют для обертываний;
- спирт – его нужно втирать в ту область, в которой ощущается онемение;
- любой жир с добавлением сахара – смесь наносится в качестве мази;
- водка и сирень – настойка необходима для компрессов.
Продолжительность подобного лечения не должна быть меньше двух недель.
Что касается хирургического вмешательства, то оно осуществляется только по индивидуальным показаниям.
Игнорирование симптоматики и отсутствие лечения могут привести к расстройству кровообращения или частичной гангрене нижних конечностей.
Профилактика
Специфических профилактических мероприятий от онемения ног не существует, людям стоит придерживаться общих правил:
- полностью отказаться от пагубных пристрастий;
- снизить потребление соли;
- чаще находиться на свежем воздухе;
- обогащать рацион свежими овощами и фруктами, а также ингредиентами с высоким содержанием кальция, калия, магния, железа и витаминов;
- свести до минимума ношение каблуков;
- контролировать массу тела;
- вести в меру активный образ жизни;
- несколько раз в год проходить полное клиническое обследование, для раннего выявления тех заболеваний, симптомом которых является онемение нижних конечностей.
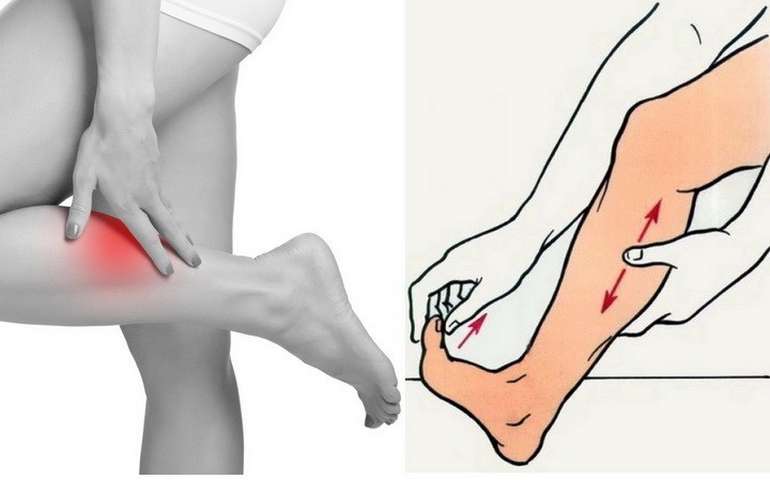
Онемение ног будет иметь благоприятный исход только тогда, когда будет начато своевременное и комплексное лечение.
Почему немеет нога от колена до ступни? Как лечить онемение?
Онемение ноги от колена до стопы сложно не заметить, поскольку «ватная» конечность доставляет ощутимый дискомфорт, как в процессе ходьбы, так и в покое. При возникновении данного состояния рекомендуется срочно обратиться к врачу для выяснения причины, которая может быть признаком серьёзных заболеваний в организме. Потерю чувствительности не стоит терпеть и оставлять без внимания – на ранних этапах диагностика весьма информативна, а лечение – эффективно. Рассмотрим, почему немеет нога от колена до ступни, получите рекомендации по обследованию и способе устранения данного недуга.
Причины потери чувствительности
Причин онемения ног ниже колена множество – от небольших расстройств в организме до серьёзных патологических отклонений. Данное состояние не относится к самостоятельной болезни, но является симптомом, возникающим вследствие нарушения иннервации кожи при различных патологиях.
Данное состояние не относится к самостоятельной болезни, но является симптомом, возникающим вследствие нарушения иннервации кожи при различных патологиях.
Когда виновата физиология
Иногда онемение правой или левой ноги ниже колена развивается на фоне физиологических отклонений, которые не относятся к определённым заболеваниям. Для этих состояний не характерно поражение органов, но снижение чувствительности в нижних конечностях периодически возникает. Сюда можно отнести:
- Переутомление – не только физическая нагрузка может стать причиной онемения ног. Если повышена активность головного мозга, это сказывается на его кровообращении и возникновении расстройств, в том числе и нарушение восприятия собственных частей тела;
- Неудобная поза – сюда можно отнести особенности трудовой деятельности или нарушения положения ног во время сна. При таких условиях пережимаются сосуды, а также нервы с последующим сдавливанием их волокон. Постепенно нарушается проводимость, конечность покалывает, возникает онемение колена, голени, а иногда – немеют ступни;
- Стрессы – иногда возникает онемение ноги от колена до стопы по вследствие психоэмоционального перенапряжения.
 Все органы и ткани находятся в организме в постоянной взаимосвязи, под контролем нервной системы. Если её деятельность нарушена, появление временного дискомфорта в виде потери чувствительности в ногах является допустимым.
Все органы и ткани находятся в организме в постоянной взаимосвязи, под контролем нервной системы. Если её деятельность нарушена, появление временного дискомфорта в виде потери чувствительности в ногах является допустимым.
Физиологические отклонения, способствующие появлению «ватных» ног не так опасны, поскольку быстро проходят при восстановлении режима дня или небольшого отдыха. Более опасны патологические причины.
Если немеют икры ног, следует заподозрить не только неврологическую симптоматику, но и недостаток витаминов и минеральных веществ, вызывающих спазмы мышц.
Когда онемение – симптом заболевания
Если болят и немеют ноги ниже колен, а дискомфорт не проходит – следует заподозрить хроническое заболевание в организме. Патология формирует стойкие нарушения кровообращения и может повреждать нервную ткань. Постепенно чувствительные импульсы от поражённых областей ослабевают и плохо воспринимаются мозгом.
К наиболее распространённым болезням относят:
- Атеросклероз – наличие бляшек на стенках артерий, а иногда и вен является самой распространённой причиной возникновения онемения ниже колена. Холестериновые отложения перекрывают просвет сосуда, уменьшая циркуляцию крови и клеточное питание;
- Тромбофлебиты – аналогичная симптоматика наблюдается при закупорке вен нижних конечностей тромбами. Помимо онемения регистрируется боль и чувство тяжести ниже колена;
- Болезнь Рейно – при данном состоянии нарушается кровоток в сосудах стопы, но застой крови возникает по всему ходу артерии. В результате немеет не только стопа, но и голень;
- Нейропатия – механизм развития потери чувствительности заключается в повреждении нервной ткани, по которой затрудняется проведение от тактильных рецепторов к мозгу. При поражении берцовых ветвей возникает онемение голени и стопы;
- Обморожения и травмы – обширное повреждение опасно тем, что новая кожа, образующаяся в результате регенерации, лишена рецепторов. В результате пациент не только перестаёт чувствовать боль, но и утрачивает ощущение конечности в пространстве;
- Артриты – виновниками онемения могут стать и заболевания суставов. Сильно выраженное воспаление может перекинуться на нервы, нарушить проводимость с последующим онемением;
- Бурситы – у коленного сустава пять синовиальных сумок, вблизи которых проходят нервы. При их повреждении немеет левая нога от колена до стопы или правая;
- Ишиас – для защемления седалищного нерва также характерна потеря чувствительности. Если немеет правая нога ниже колена, значит, сдавлены волокна правого корешка, идущие к берцовым ветвям. При регистрации симптомов на левой стороне следует предположить поражение нерва слева;
- Инсульт – для кровоизлияния или ишемии мозга характерны выпадения чувствительности. Данный симптом говорит о поражении корковых анализаторов больших полушарий;
- Склероз – эта патология возникает у некоторых больных с возрастом, характеризуется постепенным отмиранием клеток мозга. Усугубить картину может расстройство кровообращения;
- Болезни позвоночника – сюда относятся искривления, грыжи, протрузии и спондилолистез, а также врождённая аномалия – стеноз позвоночного канала. При сдавливании диском или костной тканью определённых корешков поясничного сплетения регистрируется местная боль и онемение ноги.
Почему немеют ноги ниже колен – причиной дискомфорта в большинстве случаев являются заболевания позвоночника или нервной системы. В силу опасности данных состояний настоятельно рекомендую не затягивать с обследованием и лечением.
Клиническая картина
Онемение ног редко протекает изолированно – пациентов обычно беспокоят определённые симптомы неврологического характера, а также признаки поражения сосудов и элементов опорно-двигательного аппарата.
Поговорим коротко про сопутствующую симптоматику. К ней можно отнести:
- Чувство тяжести в ногах – регистрируется преимущественно в вечернее время, но может возникать и утром. Данное нарушение говорит о расстройстве венозного оттока и застое крови в ногах;
- Боль – возникает преимущественно в икрах, говорит о снижении клеточного питания. Мышечные волокна не получают нормального количества питательных веществ, в них накапливаются продукты распада. Помимо болезненности может отмечаться возникновение судорог;
- Парестезию – это неприятные ощущения, характеризующееся появлением «ватности». Пациент ощущает ноги, но они чувствуются «деревянными» и как-бы «не своими»;
- Уменьшение пульса – возникает на фоне расстройств кровообращения. Причиной может стать нарушение иннервации или поражение сосудов;
Постепенно регистрируются трофические поражения из-за недостатка притока крови к ногам. Ниже колена можно наблюдать бледность и шелушение кожи, выпадение волос, ломкость ногтей.
Диагностика
Поиск причины онемения ног ниже колена начинается с посещения врача. Начать следует с визита к терапевту, который выслушает ваши жалобы и направит вас к одному из следующих специалистов:
- Невролог – занимается диагностикой в большинстве случаев, т.к. причиной чаще всего является поражение нервов;
- Флеболог – если предполагаемая причина заключается в заболевании сосудов;
- Хирург и ортопед – при подозрении на искривления позвоночного столба.
После прохождения осмотра потребуется подтвердить диагноз данным инструментального обследования. Для окончательной диагностики назначается рентген, КТ (компьютерная томография) и МРТ (магнитно-резонансная томография) соответствующих областей, при подозрении на воспаление – анализы крови.
Лечение
Рассмотрим, как лечить онемение в ноге ниже колена. Обычно терапия включает медикаменты, физиопроцедуры, лечебную гимнастику и некоторые методы альтернативной медицины.
Медикаментозное лечение
Для устранения признаков онемения ниже колена доктор обязательно назначит лекарственные средства. Это могут быть:
- Нестероидные противовоспалительные препараты (Найз, Диклофенак, Вольтарен) – снимают боль, уменьшают отёк и воспаление. Лучше использовать мази для наружного применения;
- Глюкокортикостероиды (Преднизолон, Гидрокортизон) – эффект аналогичен предыдущим, но средства более сильные. Назначаются только по рецепту врача;
Помимо перечисленных препаратов используются специфические лекарства, назначаемые при определённых заболеваниях. Это могут быть ноотропы для улучшения работы мозга, противоревматические средства, витамины.
Физиотерапия
С целью укрепления нервной ткани, уменьшения признаков различных патологий, ставших причиной онемения ног ниже колена – назначаются физиотерапевтические методы. К ним относятся:
- Прогревающие сеансы;
- Ударно-волновая терапия;
- Лекарственный электрофорез;
- Лечение лазером;
- Магнитотерапия.
Хорошо себя зарекомендовали радоновые ванны, контрастный душ для активации кровотока.
Лечебная гимнастика отлично дополняет медикаментозное лечение потери чувствительности. Для составления программы лучше обратиться к врачу, самостоятельный подбор упражнений может навредить организму, усугубив основную патологию.
Мануальная терапия
Одним из популярных методов альтернативной медицины является мануальная терапия. Согласно утверждениям специалистов, на кости человека оказывается действие, подобное массажу. Элементы смещаются в более естественные физиологические позиции, убирая защемления сосудов и нервов, стабилизируя кровообращение, улучшая обменные процессы в ногах.
Как лечить онемение в домашних условиях
Что делать, если возможность посещения врача отсутствует – снять признаки онемения ног можно в домашних условиях. С этой целью используется терапия народными средствами и медикаментозными препаратами:
- Лекарственные средства – первое, с чего следует начать лечение. Главной задачей является восстановление чувствительности, для этого подойдут разогревающие мази, а при наличии боли – анальгетики;
- Хорошо себя зарекомендовал контрастный душ, при котором используется перепад температур – от умеренно холодной до горячей и наоборот. При данных процедурах улучшается кровообращение, стимулируется нервная проводимость;
- Рекомендуется регулярно проводить специальную гимнастику – упражнения восстановят терморегуляцию, улучшает клеточное питание.
Популярные народные рецепты для устранения онемения ног ниже колена:
- Смесь на основе чёрного перца – возьмите 100 г специи, добавьте к одному литру растительного масла, проварите смесь на медленном огне. Массу остудите и втирайте в проблемные зоны 2-3 раза в день. Через несколько дней улучшится кровоток, разогреются ноги, вернётся чувствительность;
- Настойка – для приготовления потребуется 300 мл сока чеснока и вдвое больше водки. Настаивать раствор необходимо 2 недели, принимать внутрь, добавляя по пять капель на одну чайную ложку воды;
- Компресс с мёдом – пчелиный продукт наносится на кожу, нога оборачивается целлофаном и утепляется пуховым платком или одеялом. Данные процедуры проводятся на ночь, 2-3 раза в неделю.
Лечение онемения ног ниже колена народными средствами следует проводить осторожно. Это симптоматическая терапия, устраняющая дискомфорт, но не лечащая основное заболевание. Перед проведением процедур рекомендуется проконсультироваться с врачом.
Онемение ноги ниже колена чаще всего развивается при поражении спинного мозга или его корешков в области поясницы. Нередко виновниками могут быть заболевания сосудов и периферических нервов. На начальных этапах эффективна консервативная терапия.
Онемение ноги от колена до стопы: причины, что делать
Онемение ноги от колена до стопы может возникать по разным причинам. Некоторые из них не представляют опасности для организма. Если нижняя конечность немеет временно, из-за неудобной позы – беспокоиться не стоит. Другое дело, если онемение возникает часто, затрагивает обе конечности, присутствуют дополнительные симптомы. Часто такие признаки указывают на патологию позвоночника, заболевание сосудов или нервов.
О чем говорит симптом
Онемение (парестезия) – это одна из форм нарушений чувствительности. Парестезии характеризуются следующими признаками:
- покалывание;
- ползание мурашек;
- онемение;
- жжение кожи.
Такие ощущения могут возникать в любом участке тела. В большинстве случаев они указывают на нарушение чувствительной иннервации. Реже – на нарушение кровообращения в пораженной области. То есть, при онемении следует искать патологию нервной ткани, вен или артерий.
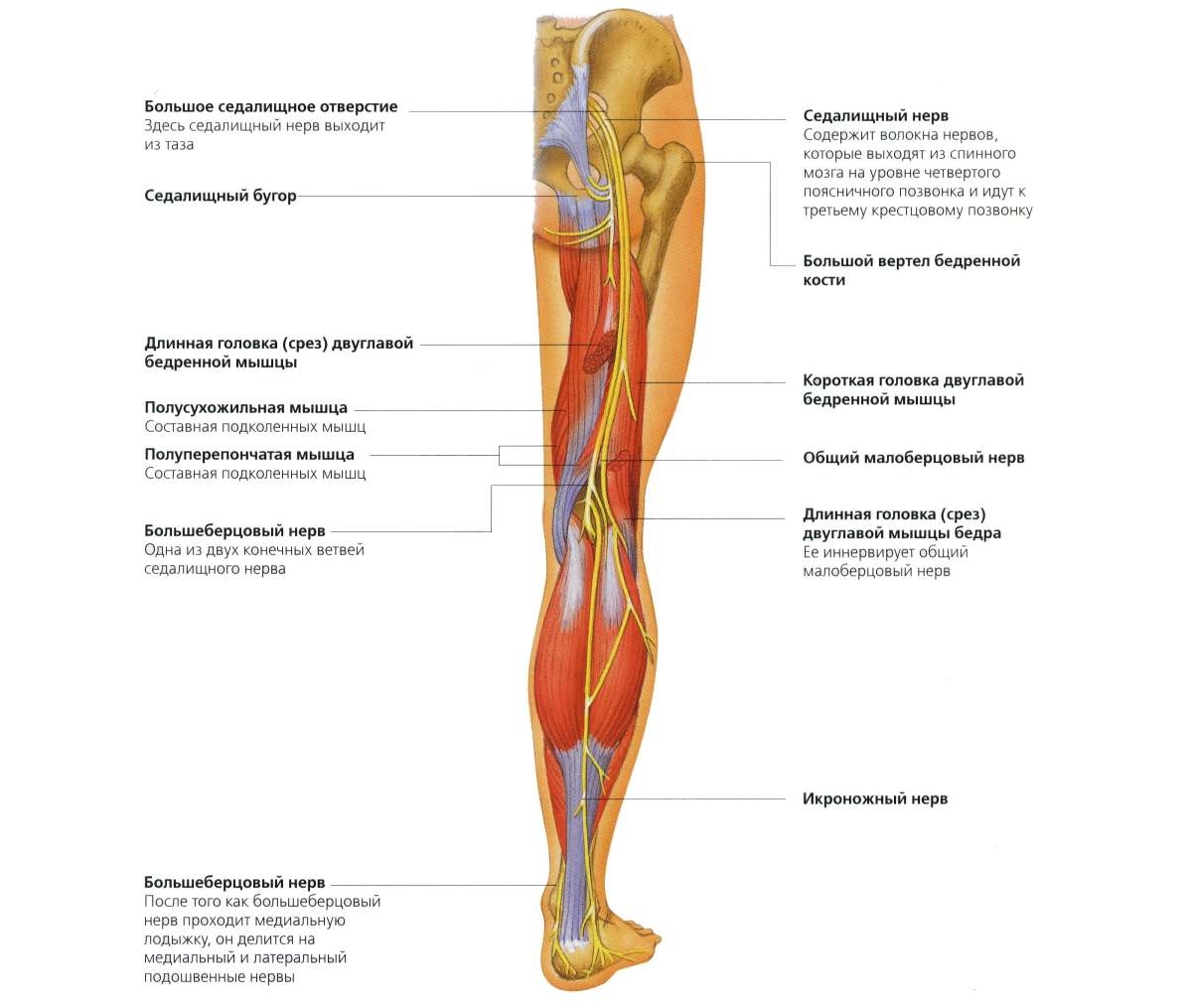
За чувствительную иннервацию голени отвечает два нерва:
- Большеберцовый нерв – обеспечивает чувствительность задней поверхности голени.
- Общий малоберцовый нерв – обеспечивает чувствительность передней и наружной поверхности голени.
Эти нервы парные. При поражении одного нерва симптомы возникают только с одной стороны – правая или левая нога немеет от колена до стопы. Но чаще встречается двустороннее поражение.
Немеют ноги ниже колен: причины
Почему нижние конечности могут неметь? Зачастую это случается из-за неудачной позы, ношения неудобной обуви. В таких случаях онемение проходит быстро, не оставляя никаких последствий. Реже голени немеют из-за поражения сосудов и нервов. Причиной может быть поражение периферических нервов, ущемление нервных корешков, закупорка артерий.
Причины, не связанные с болезнью
К наиболее частым не патологическим причинам онемения относятся:
- Поза, которая приводит к пережатию сосудов в области колена. Например, закидывание ноги на ногу.
- Неподходящая обувь. Тесная обувь ухудшает кровообращение, сдавливает нервы. Это может привести к онемению нижней конечности.
- Длительная ходьба. Резкое повышение нагрузки на мышцы голени также может привести к онемению.
Особенностью этих причин является то, что неприятные ощущения кратковременны.
Остеохондроз позвоночника
К онемению конечностей часто приводят заболевания позвоночника – остеохондроз, протрузия диска, межпозвонковая грыжа. Если патология локализуется в пояснично-крестцовом отделе позвоночника, немеют нижние конечности – бедро, голень, пальцы ступни.
Имеются и другие симптомы:
- боль в пояснице, усиливающаяся при резких движениях;
- болезненность нижних конечностей;
- покалывание, жжение в ногах.
Парестезии возникают из-за ущемления нервов, которые отвечают за чувствительную иннервацию.
Нейропатия
Часто ноги немеют из-за поражения периферических нервов. Нейропатия может иметь разную этиологию:
Причины поражения могут быть разные, но суть одна – периферические нервы перестают выполнять свои функции. Если поражены чувствительные нервы, то клинически это проявляется онемением, покалыванием, жжением, ощущением ползания мурашек, потерей чувствительности. При поражении двигательных нервов развиваются другие симптомы: мышечная слабость, парезы и параличи.
При полинейропатии симптомы развиваются с двух сторон, одностороннее поражение нервов не характерно.
Атеросклероз
Нижние конечности могут неметь из-за нарушения кровоснабжения. Чаще всего причиной является атеросклеротическое поражение сосудов. При атеросклерозе в просвете сосудов откладываются липиды (формируются атеросклеротические бляшки). Это приводит к сужению просвета сосудов, ухудшению кровотока.
К основным симптомам атеросклероза нижних конечностей относятся:
- боль – чаще ноги болят после ходьбы, другой физической нагрузки;
- быстрая утомляемость;
- мышечная слабость;
- бледность и похолодание кожи;
- слабый пульс.
Уровень поражения конечностей зависит от того, в каком сосуде сформировались атеросклеротические бляшки. Неметь может не только голень, но и бедро, стопа.
Варикозная болезнь
Еще одна причина онемения ног – патология вен. Симптом возникает при варикозном расширении вен, когда венозное давление изменяется.
Онемение – не единственный симптом варикозной болезни. На первый план выходят следующие признаки:
- отечность ног;
- боль по ходу вен;
- чувство тяжести в ногах;
- повышенная утомляемость;
- жжение, покалывание, распирание.
Что делать, если левая или правая нога немеет от колена до стопы
Обычно от временного онемения можно быстро избавиться при помощи простых способов. Если же ноги немеют из-за неврологического или сосудистого заболевания – таких способов недостаточно. Нужно пройти обследования для обнаружения причины. Только после этого назначается лечение.
Общие рекомендации
Если ноги немеют нечасто, вполне можно обойтись общими рекомендациями. Что рекомендуется делать, чтобы избавиться от симптома:
- Поменять позу, встать со стула и пройтись. Это улучшит кровообращение в голени.
- Подобрать удобную обувь. Выбирать обувь лучше во второй половине дня, так как в это время стопы отекают больше.
- Сделать ванночку для ног. Можно использовать народные средства – ромашку, петрушку, мяту, морскую соль. После теплой ванночки можно протереть кожу ног кубиком льда.
- Сделать массаж ступней и ног.
- Сделать растяжку, заняться йогой.
Это эффективные рекомендации, которые помогут избавиться от онемения, если оно не связано с каким-либо заболеванием. Если же причиной является болезнь нервов или сосудов, соблюдения этих рекомендаций недостаточно.
Обследование
Обследование при онемении конечностей назначает врач. Могут назначаться как лабораторные, так и инструментальные исследования.
Рентгенограмма позвоночника в поясничном отделе
Обзорная рентгенография назначается для выявления грубых изменений в позвоночнике. Это доступный, но не специфический метод исследования. Он позволяет только заподозрить патологию, для дальнейшего уточнения диагноза используют более специфические исследования – МРТ, КТ позвоночника.
Магниторезонансная томография позвоночника
Помогает определить наличие и локализацию межпозвоночной грыжи.
Допплерография сосудов конечностей
Назначается для оценки состояния кровотока в области нижних конечностей.
При онемении ног назначаются анализы:
· липидограмма (общий холестерин, липопротеиды высокой и низкой плотности, триглицериды) – для определения дислипидемии;
· уровень глюкозы в крови – для диагностики сахарного диабета.
Медикаментозное лечение
Лечить онемение нужно с учетом причины, которая вызвала его появление. Лечение подбирает врач после комплексного обследования и выявления основного заболевания. Симптоматическое лечение не применяется.
1. Медикаментозные препараты. Применяются противовоспалительные препараты, болеутоляющие средства и витамины группы В.
2. Лечебная гимнастика. Упражнения направлены на укрепление мышечного корсета.
3. Фиксация позвоночника. Для снижения нагрузки на позвоночник рекомендуется носить специальный пояс.
4. Массаж. Массаж позволяет снять мышечное напряжение, уменьшить болевые ощущения.
Продолжительность лечения составляет от 1 до 3 месяцев.
Основной метод лечения межпозвонковой грыжи – хирургическое вмешательство. Помимо операции может использоваться тракционная терапия (вытяжение).
Для лечения атеросклероза используется консервативная терапия или оперативное лечение.
Консервативная терапия включает в себя следующие методы:
1. Соблюдение диеты, которая включает в себя достаточное количество полиненасыщенных жирных кислот, овощей и фруктов.
2. Регулярные физические нагрузки.
3. Отказ от курения и употребления алкоголя.
4. Медикаментозные препараты, направленные на нормализацию липидного спектра. Чаще всего применяются статины – Аторвастатин, Розувастатин.
Оперативное лечение направлено на восстановление кровотока (шунтирование).
Лечение направлено на нормализацию углеводного обмена, профилактику осложнений. Чаще всего назначается инсулинотерапия, диетическое питание, реже – пероральные сахароснижающие препараты.
Также рекомендуется подбирать ортопедическую обувь, проходить регулярные осмотры у невропатолога. Дополнительно применяются полиненасыщенные жирные кислоты, витамины группы В.
Лечение может быть медикаментозным или хирургическим, выбор метода зависит от стадии заболевания.
Медикаментозное лечение заключается в применении венотоников. Дополнительно применяются препараты для профилактики осложнений – антиагреганты, антикоагулянты.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Образование: Ростовский государственный медицинский университет, специальность “Лечебное дело”.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Наши почки способны очистить за одну минуту три литра крови.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
Согласно исследованиям, женщины, выпивающие несколько стаканов пива или вина в неделю, имеют повышенный риск заболеть раком груди.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще.
Общеизвестный препарат «Виагра» изначально разрабатывался для лечения артериальной гипертонии.
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его “мотор” остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Печень – это самый тяжелый орган в нашем теле. Ее средний вес составляет 1,5 кг.
Кроме людей, от простатита страдает всего одно живое существо на планете Земля – собаки. Вот уж действительно наши самые верные друзья.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
У 5% пациентов антидепрессант Кломипрамин вызывает оргазм.
Каждый из нас слышал истории о людях, которые никогда не чистили зубы и не имели при этом проблем. Так вот, скорее всего, эти люди либо не знали о наличии у себ.
Боли роста — симптомы и причины
Обзор
Боли роста часто описываются как боль или пульсация в ногах — часто в передней части бедер, икрах или под коленями. Боли роста, как правило, поражают обе ноги и возникают по ночам и могут даже разбудить ребенка.
Хотя эти боли называются болями роста, нет никаких доказательств того, что рост мешает. Боли роста могут быть связаны со снижением болевого порога или, в некоторых случаях, с психологическими проблемами.
Специального лечения болей роста не существует. Вы можете сделать ребенка более комфортным, приложив теплую грелку к больным мышцам и помассируя их.
Симптомы
Боли роста обычно вызывают ноющие или пульсирующие ощущения в ногах. Эта боль часто возникает в передней части бедер, икрах или под коленями. Обычно болят обе ноги. Некоторые дети также могут испытывать боли в животе или головные боли во время приступов болей роста.Боль возникает не каждый день. Это приходит и уходит.
Боли роста часто возникают ближе к вечеру или ранним вечером и исчезают к утру. Иногда боль будит ребенка посреди ночи.
Когда обращаться к врачу
Проконсультируйтесь с врачом вашего ребенка, если вас беспокоит боль в ноге вашего ребенка или боль:
- Постоянный
- Все еще присутствует утром
- Достаточно серьезно, чтобы мешать нормальной деятельности вашего ребенка
- Находится в стыках
- Связано с травмой
- Сопровождается другими признаками или симптомами, такими как отек, покраснение, болезненность, лихорадка, хромота, сыпь, потеря аппетита, слабость или утомляемость
Причины
Причина болей роста неизвестна.Но нет никаких доказательств того, что рост ребенка болезненный.
Боли роста обычно не возникают там, где происходит рост, или во время быстрого роста. Было высказано предположение, что боли роста могут быть связаны с синдромом беспокойных ног. Но боль в мышцах ночью из-за чрезмерной нагрузки в течение дня считается наиболее вероятной причиной болей роста. Чрезмерное использование таких видов деятельности, как бег, лазание и прыжки, может быть тяжелым для опорно-двигательного аппарата ребенка.
Факторы риска
Боли роста часто встречаются у детей дошкольного и школьного возраста.У девочек они встречаются немного чаще, чем у мальчиков. Бег, лазание или прыжки в течение дня могут увеличить риск боли в ногах ночью.
13 августа 2019 г.
Показать артикулы- Lehman TJA. Растущая боль. https://www.uptodate.com/home. Проверено 3 августа 2016 г.
- Berkowitz CD. Ортопедические травмы и боли роста.В: Педиатрия Берковица: подход к первичной помощи. 5-е изд. Элк-Гроув-Виллидж, штат Иллинойс: Американская академия педиатрии; 2014.
- Mohanta MP. Проблемы роста: дилемма практикующих. Индийская педиатрия. 2014; 51: 379.
- Kliegman RM, et al. Скелетно-мышечные болевые синдромы. В: Учебник педиатрии Нельсона. 20-е изд. Филадельфия, Пенсильвания: Эльзевир; 2016. https://www.clinicalkey.com. Проверено 3 августа 2016 г.
- Uziel Y, et al. Пятилетний исход детей с «болями роста»: корреляция с болевым порогом.Журнал педиатрии. 2010; 156: 838.
Болезнь Педжета — симптомы
Симптомы костной болезни Педжета включают боль в костях, суставах и проблемы, вызванные сдавлением или повреждением нерва.
Но во многих случаях явных симптомов нет, и это состояние обнаруживается только во время тестов, проводимых по другой причине.
Может быть поражена 1 кость или несколько костей. Обычно затрагиваются следующие области:
- таз
- позвоночник
- череп
- плечи
- ножки
Боль в костях
Боль в костях, вызванная болезнью Педжета, обычно составляет:
- тупой или ноющий
- глубоко в пораженной части тела
- постоянная
- хуже ночью
Пораженная область также может быть теплой.
Боль в суставах
Аномальный рост костей может повредить близлежащий хрящ — губчатую ткань, смягчающую ваши суставы.
Это может привести к «износу» пораженных суставов (также известному как остеоартрит), что может вызвать:
Симптомы обычно усиливаются, когда вы просыпаетесь, и немного улучшаются, когда вы начинаете двигаться.
Проблемы с нервами
Аномальный рост кости может привести к раздавливанию (сжатию) кости или повреждению близлежащего нерва.
Возможные признаки этого могут включать:
Прочие проблемы
Костная болезнь Педжета может также вызывать ряд других проблем, в том числе:
- хрупкие кости, которые с большей вероятностью сломаются
- Деформации пораженных костей, такие как искривленные ноги (кривые ноги) или искривленный позвоночник (сколиоз)
- Потеря слуха, головные боли, головокружение (ощущение вращения) и шум в ушах (шум в ушах) — они могут возникать при поражении черепа
- слишком много кальция в крови
- проблемы с сердцем
Подробнее об осложнениях костной болезни Педжета.
Когда обращаться к GP
Обратитесь к терапевту, если у вас есть:
- стойкая боль в костях или суставах
- Деформация любой из ваших костей
- симптомы проблемы с нервом, такие как онемение, покалывание или потеря движения
Врач общей практики может организовать тесты для проверки ваших костей и выявления таких проблем, как костная болезнь Педжета.
Подробнее о диагностике костной болезни Педжета.
Последняя проверка страницы: 31 октября 2019 г.
Срок следующего рассмотрения: 31 октября 2022 г.
Причины, симптомы и варианты лечения
Медицинское заключение компании Drugs.com. Последнее обновление: 19 июля 2021 г.
Что такое остеоартрит?
Внутри сустава ткань, называемая хрящом, смягчает сустав и предотвращает трение костей друг о друга. Остеоартрит возникает, когда хрящ сустава разрушается (разрушается). Кости начинают тереться друг о друга, вызывая боль и затруднение движений в суставе. Остеоартрит также может поражать близлежащие кости, которые местами могут увеличиваться в размерах. Эти увеличения называются костными шпорами или остеофитами.
Хотя термин артрит означает воспаление суставов, у большинства людей с остеоартритом воспаление в суставах относительно невелико. По этой причине и поскольку этот тип артрита, по-видимому, вызван возрастной дегенерацией суставов, многие эксперты и медицинские работники предпочитают называть его дегенеративным заболеванием суставов.
Остеоартрит может варьироваться от легкой до тяжелой. Боль, связанная с остеоартритом, может быть значительной и обычно усиливается от движения.Остеоартрит может быть ограничен одним суставом или начаться с одного сустава, обычно колена, бедра, кисти, стопы или позвоночника, или может поражать несколько суставов. Если поражена рука, обычно многие суставы пальцев становятся артритом.
У остеоартрита, вероятно, нет единственной причины, и для большинства людей причину невозможно определить. Возраст является ведущим фактором риска, потому что остеоартрит обычно возникает с возрастом. Однако исследования показывают, что суставы не всегда разрушаются с возрастом.Другие факторы, по-видимому, способствуют развитию остеоартрита. Спортивные травмы или повторяющиеся небольшие травмы, вызванные повторяющимися движениями на работе, могут повысить риск развития остеоартрита. Генетика тоже играет роль. Ожирение увеличивает риск развития остеоартрита колен.
Другие факторы, повышающие риск остеоартрита, включают:
- Повторяющиеся эпизоды кровотечения в сустав, которые могут наблюдаться при гемофилии или других нарушениях свертываемости крови
- Повторные приступы подагры или псевдоподагры, при которых кристаллы мочевой кислоты или кальция в суставе вызывают приступы воспаления
- Аваскулярный некроз, состояние, при котором нарушается кровоснабжение кости возле сустава, что приводит к отмиранию кости и, в конечном итоге, к повреждению сустава. Чаще всего поражается бедро.
- Хроническое (длительное) воспаление, вызванное предыдущим ревматическим заболеванием, например ревматоидным артритом
- Нарушения обмена веществ, такие как гемохроматоз, при которых генетическая аномалия приводит к слишком большому содержанию железа в суставах и других частях тела
- Инфекция сустава
Одна из теорий состоит в том, что некоторые люди рождаются с дефектным хрящом или небольшими дефектами суставов, и по мере старения у них более вероятно, что хрящ в суставе будет разрушаться.
Женщины страдают остеоартрозом несколько чаще, чем мужчины.
Остеоартрит — одно из наиболее распространенных заболеваний, которым страдают около 15,8 миллионов человек в Соединенных Штатах. У многих людей это остается незамеченным. По оценкам, около половины всех больных остеоартритом не знают, что боль и скованность, которые они испытывают, являются симптомами остеоартрита.
Симптомы
Симптомы остеоартрита включают:
- Боль и припухлость в суставах после активности или в ответ на перемену погоды
- Ограниченная гибкость, особенно после длительного перерыва в движении
- Костные образования на концах пальцев, называемые узлами Гебердена, или на средних суставах пальцев, называемые узлами Бушара
- Ощущение скрежета при перемещении шарнира
- Онемение или покалывание в руке или ноге, которое может произойти, если артрит вызвал изменения костей, оказывающие давление на нерв; например, в шею или поясницу
Люди, страдающие остеоартрозом, часто жалуются на глубокую боль, сосредоточенную в суставе.Обычно боль усиливается при использовании сустава и уменьшается в состоянии покоя. Однако по мере обострения болезни боль становится все более постоянной. Часто, когда боль бывает значительной ночью, она мешает спать.
Диагностика
Ваш врач может спросить об остеоартрите у ваших родителей, потому что остеоартрит, по-видимому, имеет генетический компонент.
Он или она осмотрит вас на предмет нежности, тепла и припухлости вокруг сустава или суставов.Ваш врач может назначить рентген, но остеоартрит может не проявляться на самых ранних стадиях, и у многих людей есть остеоартрит на рентгеновском снимке суставов, несмотря на отсутствие симптомов. Ваш лечащий врач также может назначить анализы крови для поиска доказательств другого артрита.
Ожидаемая продолжительность
Остеоартрит — это длительное заболевание, которое обычно со временем медленно ухудшается.
Профилактика
Не существует надежного способа предотвратить большинство случаев остеоартрита.Однако вы можете контролировать некоторые факторы, повышающие риск развития болезни. Вы можете:
- Поддерживайте идеальную массу тела.
- Предотвратить серьезные аварии и травмы.
Может также помочь предотвратить или лечить любые состояния, которые могут способствовать повреждению суставов, такие как гемохроматоз, подагра или инфекция
Лечение
Лечение направлено на уменьшение боли и поддержание способности использовать сустав.
Обезболивающие, отпускаемые без рецепта, такие как парацетамол (тайленол), могут помочь уменьшить скованность и боль. Также могут помочь нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (Адвил, Мотрин и другие) или напроксен (Алив, Напросин и другие). Однако НПВП могут быть небезопасными для людей с высоким риском развития язвы, включая людей, у которых были язвы в прошлом, и пожилых людей. Для этих людей новые лекарства, называемые ингибиторами циклооксигеназы-2 (ЦОГ-2), такие как целекоксиб (Целебрекс), могут быть менее раздражающими для желудка и кишечника, но имеют такую же эффективность, как и старые лекарства.Проблемы с желудком, в том числе язвы, являются наиболее частыми побочными эффектами этих лекарств, но есть и другие, в том числе повышенный риск сердечно-сосудистых проблем. Другие обезболивающие, такие как трамадол (Ultram) или лекарства типа кодеина, могут быть назначены, если другие лекарства не работают.
В некоторых случаях, когда воспаление является значительным, ваш лечащий врач может удалить жидкость из сустава и ввести в сустав кортикостероидный препарат. Однако эти препараты могут повредить сустав, если их использовать слишком часто, поэтому ваш лечащий врач будет использовать их только в случае крайней необходимости.
Еще одно одобренное лечение остеоартроза коленного сустава — инъекции гиалуроната. Гиалуронат — это натуральное вещество, смазывающее суставы. Инъекционные препараты гиалуроната представляют собой синтезированные формы, которые можно вводить один раз или еженедельно в течение трех-пяти недель. Некоторые исследования показывают, что эти инъекции помогают, хотя другие не обнаружили никакой пользы.
Исследования также показывают, что безрецептурная добавка, называемая сульфатом глюкозамина, безопасна и может принести умеренную пользу людям с остеоартритом колен.Однако нет убедительных доказательств того, что ухудшение состояния суставов можно замедлить или остановить с помощью лечения глюкозамином. Также могут помочь безрецептурные кремы с капсаицином, наносимые на кожу над болезненными суставами.
Применение тепла или холода может временно облегчить боль. Ваш врач также может посоветовать вам использовать грелки, горячие ванны и пакеты со льдом, чтобы облегчить дискомфорт.
Ваш врач, вероятно, порекомендует вам выполнить определенные упражнения, чтобы уменьшить скованность и улучшить вашу способность двигать суставами.Поскольку лишние килограммы оказывают давление на чувствительные суставы, важно сбросить лишний вес. Кроме того, если у вас остеоартроз позвоночника, важно поддерживать хорошую осанку, чтобы равномерно распределять вес и давление по всему телу. Физиотерапевты могут порекомендовать (и проконтролировать) программу упражнений и меры по снижению нагрузки на суставы.
В тяжелых случаях, когда ухудшение является значительным, ваш врач может порекомендовать операцию по исправлению деформации сустава или по реконструкции или замене тазобедренного или коленного сустава.
Когда звонить профессионалу
Позвоните своему врачу, если у вас есть боль в суставах, ощущение скрежета в суставах или ограниченная подвижность суставов.
Прогноз
При правильном лечении симптомы остеоартрита обычно хорошо контролируются. Однако это длительное заболевание, которое может потребовать постоянного ухода и возможных изменений в лечении с течением времени.
Узнать больше об остеоартрозе
Сопутствующие препараты
IBM Watson Micromedex
Mayo Clinic Reference
Medicine.com Руководства (внешние)
Внешние ресурсы
Фонд артрита
https://www.arthritis.org/
Американский колледж ревматологии
https://www.rheumatology.org/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Боль в колене с возможным разрывом мениска
Мениск представляет собой жесткую хрящевую подушечку, которая смягчает внутреннюю часть коленного сустава.Он помогает поглотить шок от движения. Он также равномерно распределяет вес вашего тела по коленному суставу. Это предотвращает чрезмерный износ костей этого сустава.
Самыми частыми причинами разрывов мениска являются травмы, особенно связанные со спортом, и дегенеративные заболевания, возникающие при старении.
Разрыв мениска обычно происходит во время скручивания, когда колено сгибается. Это вызывает боль, отек, снижение подвижности колена и затруднения при ходьбе. Могут быть хлопки, щелчки, блокировка сустава или невозможность полностью выпрямить колено.Также могут быть травмированы связки колена.
Разрыв мениска диагностируется при физическом осмотре и рентгеновских снимках. В случае серьезной травмы колено может быть слишком болезненным для полного осмотра. Более точный осмотр можно провести после того, как спадет первоначальный отек. Для постановки окончательного диагноза может быть проведена МРТ.
Если ваш лечащий врач подозревает травму мениска, вы обработаете колено льдом и отдыхом и предотвратите движение колена. Для защиты сустава можно надеть шину или коленный бандаж, удерживающий ногу прямо.В зависимости от тяжести травмы может потребоваться операция. Заживление травмы хряща может занять от 4 до 12 недель, в зависимости от степени тяжести.
Уход на дому
-
Держитесь подальше от травмированной ноги, пока вы не сможете ходить по ней без боли. При сильной боли при ходьбе могут назначить костыли или ходунки. (Их можно взять напрокат или купить во многих аптеках, магазинах хирургических или ортопедических товаров). Следуйте советам врача о том, когда начинать прибавлять вес в этой ноге.
-
Держите ногу в приподнятом положении, чтобы уменьшить боль и отек. Во время сна подкладывайте подушку под травмированную ногу. Сидя, поддерживайте травмированную ногу так, чтобы она находилась выше уровня сердца. Это очень важно в течение первых 48 часов.
-
Прикладывайте пакет со льдом к травмированному участку на 15–20 минут каждые 3–6 часов. Вы должны делать это в течение первых 24-48 часов. Вы можете сделать пакет со льдом, наполнив пластиковый пакет, закрывающийся сверху, кубиками льда, а затем обернув его тонким полотенцем.При необходимости продолжайте использовать пакеты со льдом для облегчения боли и отека. Когда лед тает, будьте осторожны, чтобы не намочить повязку, шину или гипс. Через 48 часов применяйте тепло (теплый душ или теплая ванна) на 15-20 минут несколько раз в день или чередуйте лед и тепло. Вы можете поместить пакет со льдом прямо на шину. Если вам нужно носить коленный бандаж на липучке, вы можете открыть его, чтобы приложить пакет со льдом или нагреть прямо к колену. Никогда не кладите лед прямо на кожу. Всегда оборачивайте лед полотенцем или другой тканью.
-
Вы можете использовать безрецептурные обезболивающие для снятия боли, если не было прописано другое обезболивающее. Если у вас хроническое заболевание печени или почек, или когда-либо была язва желудка или желудочно-кишечное кровотечение, проконсультируйтесь с врачом перед применением этих лекарств.
-
Если вам поставили шину, держите ее всегда сухой. Примите ванну с шиной из воды. Защитите его большим пластиковым пакетом с резиновыми лентами или лентой на верхнем конце.Если стекловолоконная шина намокнет, вы можете высушить ее с помощью прохладного фена. Если у вас есть коленный бандаж на липучке, вы можете снять его, чтобы искупаться, если не указано иное.
-
Проконсультируйтесь с лечащим врачом перед тем, как вернуться к занятиям спортом или полноценной работе.
Последующее наблюдение
Последующее наблюдение у вашего поставщика медицинских услуг или в соответствии с рекомендациями. Обычно это происходит в течение 1-2 недель. Для проверки степени вашей травмы может потребоваться дополнительное обследование.
Если вам сделали рентген, вам сообщат обо всех новых результатах, которые могут повлиять на ваше лечение.
Позвоните
911Позвоните 911 , если у вас есть:
-
Одышка
-
Боль в груди
Когда обращаться за медицинской помощью
Немедленно позвоните своему поставщику медицинских услуг, если любой из этих случаев возникают:
-
Пальцы или стопы опухшие, холодные, посинение, онемение или покалывание
-
Боль или опухоль распространяется на колено или икру
-
Тепло или покраснение появляется над коленом или икрой
-
Лихорадка 100.4 ° F (38 ° C) или выше, или по указанию врача
-
Озноб
Киста Бейкера | Сидарс-Синай
Что такое киста Бейкера?
Киста Бейкера представляет собой мешочек, заполненный жидкостью. который формируется за коленом. Это также известно как подколенная киста или подколенная синовиальная киста. киста.
Колено — сложный сустав, который состоит из множества частей.Нижний конец бедренной кости (бедра) вращается на верхнем конце в большеберцовая кость (большеберцовая кость). Коленный сустав заполнен специальной жидкостью (синовиальной жидкостью), которая смягчает сустав.
Киста Бейкера образуется при травме или заболевание вызывает просачивание дополнительной синовиальной жидкости в дополнительное пространство за коленом.
Кисты Бейкера распространены у обоих взрослые и дети.Но они чаще встречаются с возрастом.
Что вызывает кисту Бейкера?
Травма или поражение колена могут изменить нормальное строение коленного сустава. Это может вызвать образование кисты.
Синовиальная жидкость внутри сустава пространство может образоваться в результате травмы или болезни. По мере роста давления жидкость может вытекать в заднюю часть колена.Это может вызвать кисту.
Кто подвержен риску кисты Бейкера?
У вас может быть больше шансов получить Киста Бейкера, если у вас есть другие проблемы коленного сустава, такие как:
- Артроз коленного сустава
- Ревматоидный артрит коленного сустава
- Разрыв подушечек хряща (мениски) внутри колена
- Инфекционный артрит
Каковы симптомы кисты Бейкера?
Киста Бейкера часто не вызывает симптомы.Киста чаще будет обнаруживаться при визуализации, например, при МРТ. причины. Если у вас есть симптомы, они могут включать:
- Боль в задней части колена
- Жесткость колена
- Чувство припухлости или полноты за спиной колено, особенно когда вы выпрямляете ногу
- Отек за коленом, идущий прочь, когда ты сгибаешь колени
Эти симптомы имеют тенденцию к ухудшению при длительном стоянии или активности.
Если у вас возникла другая проблема с ваше колено, у вас может быть больше симптомов. Например, если у вас остеоартрит, ты также могут быть боли в суставах. Осложнения кисты Бейкера могут вызвать дополнительные симптомы, например, тепло, покраснение или онемение.
Как диагностируется киста Бейкера?
Ваш лечащий врач спросит о вашей истории болезни и симптомах.Они дадут вам физический осмотр, который будет включать в себя тщательный осмотр вашего колена. Важно убедиться, что ваш симптомы вызваны кистой Бейкера, а не опухолью или сгустком крови.
Если причина ваших симптомов не ясно, у вас могут быть визуальные тесты, такие как:
- УЗИ, чтобы увидеть кисту подробнее деталь
- Рентгеновский снимок, чтобы получить дополнительную информацию о кости сустава
- МРТ, если диагноз неясен после УЗИ или ваш поставщик рассматривает возможность операции
Как лечится киста Бейкера?
Скорее всего, вам не понадобится лечение если у вас нет никаких симптомов кисты Бейкера.Некоторые кисты Бейкера проходят без любое лечение. Если ваша киста начинает вызывать симптомы, вам может потребоваться лечение. время.
Если у вас есть симптомы, возможно, вы лечится в зависимости от причины вашей кисты. Например, вам может понадобиться лекарство от ревматоидный артрит. Или вам может потребоваться физиотерапия от остеоартрита.
Другие методы лечения кисты Бейкера может включать:
- Обезболивающие, отпускаемые без рецепта
- Артроцентез для удаления лишней жидкости из суставного пространства
- Инъекция стероидов в сустав для уменьшить размер кисты
- Операция по удалению кисты
Большинство кист Бейкера проходят без хирургия.Медицинские работники редко советуют хирургическое вмешательство. Вам может потребоваться операция, если ваш Киста Бейкера вызывает у вас серьезные симптомы, и никакие другие методы лечения не помогли. Ваш Перед тем, как посоветовать вам, врач внимательно проверит вас на предмет других проблем с коленями, которые нужно лечить. хирургия. Во многих случаях киста Бейкера возвращается после операции. Это чаще всего истина, когда это вызвано проблемой, которая никуда не делась.
Какие возможные осложнения кисты Бейкера?
В редких случаях киста Бейкера может вызвать осложнения.Киста может увеличиваться в размерах, что может вызвать покраснение и отек. В киста также может разорваться, вызывая тепло, покраснение и боль в икре.
Симптомы могут быть такими же, как у тромб в венах ног. Вашему врачу могут потребоваться тесты на визуализацию. из ногу, чтобы убедиться, что у вас нет сгустка. Разрыв также может привести к собственному осложнения, такие как:
- Зажатие большеберцового нерва. Это вызывает боль в икре и онемение за ногой. Лечится артроцентезом и стероидами. инъекции.
- Закупорка подколенной артерии. Это вызывает боль и отсутствие притока крови к ноге. Также можно лечить артроцентезом и стероидами. инъекции.
- Компартмент-синдром. Это вызывает сильную боль и проблемы с перемещением стопы или пальцев ног. Компартмент-синдром требует неотложной медицинской помощи. Это требуется немедленная операция. При неправильном лечении это может привести к необратимому повреждению мышц. далеко.
Когда мне следует позвонить своему врачу?
Если киста начинает вызывать легкую симптомы, планируйте вскоре увидеть вашего поставщика медицинских услуг.Смотрите их прямо сейчас, если ваша нога является красный и опухший. Эти симптомы могут означать разрыв кисты Бейкера.
Основные сведения о кистах Бейкера
- Киста Бейкера представляет собой мешочек, заполненный жидкостью. который формируется за коленом. Обычно они не вызывают серьезных проблем.
- Киста Бейкера обычно возникает в результате какая-то другая проблема с коленом.Это может быть вызвано остеоартритом или разрывом в коленный хрящ.
- Многие люди с кистами Бейкера не есть какие-либо симптомы. У вас может быть боль под коленом.
- Ваш лечащий врач постарается лечить любые основные заболевания. Также может потребоваться удаление жидкости из коленного сустава. пространство или киста.
- Операция обычно не требуется для Киста Бейкера.
- В редких случаях киста Бейкера может разрыв. Это может вызвать серьезные осложнения. Немедленно обратитесь к своему провайдеру, если у вас нога красная и опухшая.
Следующие шаги
Советы, которые помогут получить максимальную отдачу от визит к вашему лечащему врачу:
- Знайте причину вашего визита и что вы хотите.
- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, чтобы помочь вам спросить вопросы и запомните, что вам говорит ваш провайдер.
- При посещении запишите имя новый диагноз и любые новые лекарства, методы лечения или тесты. Также запишите любые новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему новое лекарство или лечение прописан, и как он вам поможет. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему тест или процедура рекомендуются и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство или пройти тест или процедуру.
- Если вам назначен повторный прием, запишите дату, время и цель визита.
- Узнайте, как можно связаться со своим провайдером Если у вас есть вопросы.
Медицинский обозреватель: Томас Н. Джозеф, доктор медицины
Медицинский обозреватель: Раймонд Терли младший PA-C
Медицинский обозреватель: Стейси Войчик, MBA BSN RN
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Есть ли связь между болью в коленях и радикулитом?
Содержание этого сообщения в блоге было обновлено 16 ноября 2020 г. Существующие комментарии не удалялись и не редактировались.
Что такое радикулит?
Ишиас — один из наиболее распространенных видов боли, который случается до 40% людей в течение жизни.Обычно с возрастом это становится все более серьезной проблемой.
Ишиас возникает, когда нерв в нижней части спины сжимается или раздражается, вызывая боль, которая распространяется вниз по бедру, внешней стороне ноги и спине. В некоторых случаях ишиас также может вызывать покалывание и онемение в ногах и ступнях. Хотя ишиас является распространенным заболеванием и поддается лечению, он может быть довольно болезненным, а в тяжелых случаях — изнурительным.
Ишиас связан с множеством заболеваний, в том числе:
- Сужение позвоночного канала в пояснице, известное также как стеноз поясничного отдела позвоночника
- Дегенеративная болезнь диска
- Беременность
Как диагностируется радикулит?
Ключевой симптом, связанный с ишиасом, — это боль, которая начинается в нижней части спины и распространяется по ноге.В некоторых случаях эта боль распространяется и на стопу.
Чтобы диагностировать ишиас, ваш врач задаст вопросы о боли, которую вы чувствуете, и о ее локализации. Другие частые вопросы при диагностике ишиаса включают:
- Вопросы об образе жизни : Вы долго сидите? Выполняете ли вы тяжелую работу или тяжелые физические задачи в рамках своей работы?
- Привычки к упражнениям : Ведете ли вы активный или неактивный образ жизни?
- Частота и продолжительность : Как часто вы испытываете боль и как долго она длится? Что помогает избавиться от боли и какие действия ее усугубляют?
Будет проведен медицинский осмотр, и ваш врач может попросить вас сделать упражнения или движения, чтобы определить, какие позы усиливают вашу боль.В некоторых случаях требуется рентген или другие анализы.
Как могут быть связаны боль в колене и радикулит
Ишиас описывает боль, уколы или отсутствие чувствительности в ногах, вызванные повреждением или сдавлением седалищного нерва. Седалищный нерв проходит от пальцев ног до поясницы. Поскольку этот важный нерв проходит через заднюю часть колена и контролирует мышцы в этой области, проблемы с ним часто приводят к боли в колене .
Если вы испытываете боль в коленях, вы точно не одиноки.Среди взрослых американских пациентов с хронической болью каждый пятый (19,5 процента) сообщает о боли в коленях, что делает ее вторым по распространенности болезненным состоянием в Соединенных Штатах. Чтобы рассмотреть вопрос о лечении, в первую очередь важно оценить степень тяжести вашей боли. Домашние стратегии часто эффективны при слабой и умеренной боли в суставах. Тем не менее, для случаев средней и тяжелой степени тяжести может потребоваться уход и опыт медицинского специалиста .
Лечение травм колена
Если ваше колено было растянуто или растянуто, стандартная рекомендация для немедленного лечения — RICE (отдых, лед, компрессия и подъем).Важно отметить, что компоненты метода RICE работают как интегрированная стратегия. Отдохните, чтобы колено успело зажить. Приложите лед или холодный компресс, чтобы снять воспаление. Обертывание сустава компрессионной повязкой также поможет уменьшить воспаление, которое может раздражать нервы и приводить к боли. Важно убедиться, что компрессия достаточно слабая для поддержания здорового кровообращения. Также полезно приподнять рану, чтобы меньше крови попало в область, уменьшая боль и отек.
Как лечится радикулит?
В некоторых случаях острого ишиаса можно помочь с помощью мер самолечения. Примеры этих опций:
- Отдых и перерыв от обычных повседневных дел
- Обезболивающие, отпускаемые без рецепта, например ибупрофен
- Упражнения, включая легкую растяжку и ходьбу
- Горячие или холодные компрессы
В некоторых случаях боль, связанная с ишиасом, может быть сильной и может потребовать более долгосрочных лечебных мероприятий, таких как физиотерапия.Физиотерапия также может помочь людям с симптомами хронического ишиаса. На физиотерапии вы изучите упражнения и методы, которые помогут уменьшить боль самостоятельно. Это также может помочь облегчить вашу боль для долгосрочного облегчения, что может помочь избежать «обострений ишиаса».
Лечение радикулита в домашних условиях
Использование надлежащей механики тела и безопасных методов подъема — сохранение прямой спины при сгибании колен для поднятия предметов — может помочь снизить вероятность обострения ишиаса.
Эти советы по уходу также могут помочь:
- Выполнение упражнений на растяжку может сохранить здоровье и силу мышц спины
- Поддержание здорового веса тела может помочь уменьшить боль в спине и бедрах
- Было доказано, что йога помогает, поскольку йога увеличивает вашу гибкость и помогает укрепить ваше тело, если заниматься ею регулярно.
Когда обращаться за медицинской помощью
Если боль при ишиасе не уменьшится через несколько дней или кажется, что она усиливается, обратитесь к врачу и запишитесь на прием.Если вы впервые испытываете боль при ишиасе, важно получить своевременную помощь и лечение.
Если вы страдаете от боли в суставах, отдыха и растяжки может быть недостаточно для облегчения симптомов. Flexogenix® специализируется на нехирургических решениях для лечения хронической боли в суставах, боли при артрите и травм суставов. Свяжитесь с нами сегодня , чтобы назначить бесплатную консультацию и позвольте нам показать вам, как мы можем помочь вам избавиться от боли в суставах.
Узнайте больше о боли в коленях
Как распознать и контролировать невропатическую боль
Когда вы чувствуете боль, это происходит из-за определенных химических и электрических сигналов, которыми обмениваются место травмы и мозг.Эти сигналы проходят через ваши нервы. Невропатическая боль возникает при травме или повреждении одного нерва или группы нервов. 1
Все о невропатии и хронической боли в спине СохранитьНевропатическая боль вызвана неисправностью, заболеванием или повреждением центральной или периферической нервной системы. Читать Все о невропатии и хронической боли в спине
Нейропатическая боль отличается от более широко понимаемой ноцицептивной боли.
- Нейропатическая боль возникает из-за воспаления, раздражения или сжатия нервной ткани.
- Ноцицептивная боль — это реакция организма на болезненные раздражители, такие как растяжение мышцы или сломанной кости, и не связана с повреждением самого нерва. 2
Вот несколько советов, которые помогут вам определить невропатическую боль и общие методы ее лечения.
объявление
Как может возникать нейропатическая боль в пояснице
Невропатическая боль может возникать по одному или нескольким из следующих механизмов:
- Местная невропатическая боль. Когда нервная ткань превращается в дегенерированный межпозвоночный диск, может возникать локальная нервная боль или дискогенная боль. 2 , 3
- Механическая невропатическая боль. Когда нервный корешок сдавливается при выходе из позвоночника (например, из грыжи межпозвоночного диска или узкого костного отверстия для нерва), нервная боль может возникать по ходу распространения нерва. 2
- Воспалительная невропатическая боль. Когда нервные корешки раздражаются из-за химических веществ, которые вытекают из грыжи или дегенерированных дисков, возникающее в результате воспаление и повреждение могут вызывать боль, возникающую по ходу распространения нерва. 2
См. Типы боли в спине
Механическая и воспалительная нейропатическая боль обычно распространяется вниз по ноге и называется корешковой болью (боль, исходящая от нервных корешков). 2 , 4 Эту боль обычно называют ишиасом.
Узнайте, что нужно знать о радикулите
Общие симптомы нейропатической боли в пояснице
Симптомы невропатической боли могут быть непостоянными и непредсказуемыми. Нейропатическая и ноцицептивная боль также часто возникают вместе в нижней части спины. 2 , 3
Некоторые общие черты невропатической боли включают 2 :
- Острая, колющая, стреляющая и / или шоковая боль, отдающая от поясницы к ноге
- Чувство жжения в пояснице и / или ногах
- Ощущение покалывания (иглами) в спине и / или ногах
- Покалывание, слабость и / или онемение, обычно ощущаемые в ногах
В случае дискогенной боли в нижней части спины может возникнуть острая локализованная или тупая боль.
См. Описание симптомов невропатии
Причины и другие характеристики нейропатической боли в пояснице
Невропатическая боль может быть вызвана повреждением нервов из-за воспаления, метаболических состояний (диабет), инфекций (опоясывающий герпес), травм, токсинов и опухолей. 1
Хотя невропатическая боль может пройти сама по себе, она часто становится хронической. Часто это результат травмы или травмы, которая сдавливает или затрагивает нерв, повреждая его без возможности восстановления.Например, грыжа межпозвоночного диска может давить на нервные корешки, которые могут посылать в мозг сигналы нейропатической боли. Со временем грыжа межпозвоночного диска может перестать сдавливать нерв, но нервная ткань может быть повреждена и продолжать посылать в мозг ложные болевые сигналы.
Считайте хроническую боль болезнью: почему она все еще причиняет боль?
объявление
Управление нейропатической болью
При лечении нейропатической боли рекомендуется сочетание медикаментозного лечения и изменения образа жизни, например, оставаться активным. 2
Лечение обычно включает комбинацию:
Лекарства обычно менее эффективны при контроле нейропатической боли и могут быть более неэффективными, если ваша боль носит хронический характер. Обычно используются рецептурные лекарства, такие как трициклические антидепрессанты, противосудорожные препараты, опиоиды и трамадол. Ацетаминофен и нестероидные противовоспалительные препараты (НПВП) обычно используются для лечения связанной с ним ноцицептивной боли, но оказывают меньшее влияние на нейропатическую боль или совсем не влияют на нее. 2
См. Лекарства от невропатической боли
Невропатическую боль бывает трудно идентифицировать, а иногда бывает сложно справиться. Поговорите со своим врачом, чтобы поставить правильный диагноз вашего болевого состояния. Врач может провести специальные тесты, исключить серьезные сопутствующие заболевания, такие как опухоли, и составить эффективный план лечения вашей нейропатической боли.
Подробнее:
Варианты лечения невропатической боли
11 методов контроля хронической боли
Список литературы
- 1.
