Некротизирующий фасциит — Симптомы, диагностика и лечение
Некротизирующий фасциит – это угрожающая жизни инфекция подкожных мягких тканей, при диагностике которой необходим высокий индекс подозрения.
Инфекция может иметь полимикробную этиологию (тип I) в результате комбинации анаэробных/факультативно анаэробных организмов или быть вызванной одним организмом (тип II), чаще всего Streptococcus pyogenes, также называемым стрептококком группы А.
Некротизирующий фасциит следует подозревать у всех пациентов с инфекцией мягких тканей, которая сопровождается выраженным болевым синдромом и/или отсутствием чувствительности над инфицированной областью или признаками и симптомами системной токсичности.
Признаки, которые должны вызывать подозрение на некротизирующий фасциит, включают наличие гипотензии и/или повышенного уровня креатинина, креатинкиназы, С-реактивного белка (>124 нмоль/л [13 мг/л]), повышение уровня лейкоцитов с выраженным сдвигом влево и/или низкий уровень бикарбоната сыворотки.
Никакие лабораторные методы исследования или методы визуализации сами по себе или в сочетании не являются достаточно чувствительными и специфичными для постановки окончательного диагноза некротизирующего фасциита или его исключения.
Следует провести неотложную хирургическую консультацию сразу после того, как был заподозрен диагноз. Не следует откладывать лечение во время ожидания результатов микробиологических исследований и визуализации.
Окончательным лечением является хирургическая обработка, которую при необходимости повторяют. Антибиотикотерапия является ключевой, но ее рассматривают как дополнение к хирургическому лечению. Эмпирическая антибиотикотерапия должна охватывать основные бактериальные возбудители, а также влиять на продуцирование токсина стрептококками группы А, что может наблюдаться при некротизирующем фасциите типа II.
Некротизирующий фасциит является угрожающей жизни инфекцией подкожных мягких тканей, которая может распространяться на глубокие фасции, но не в подлежащие мышцы. Возбудители могут быть аэробными, анаэробными или представленными смешанной флорой. Есть две основные клинические формы. Некротизирующий фасциит типа I является полимикробной инфекцией с наличием анаэробов, таких как бактероиды либо пептострептококки, и факультативных анаэробов, таких как определенные энтеробактерии либо стрептококки, не относящиеся к группе А.[1]Hoadley DJ, Mark EJ. Case records of the Massachusetts General Hospital. Weekly clinicopathological exercises. Case 28-2002. A 35-year-old long-term traveler with a rapidly progressive soft-tissue infection. N Engl J Med. 2002 Sep 12;347(11):831-7.
https://www.ncbi.nlm.nih.gov/pubmed/12226155?tool=bestpractice.com
[2]Childers BJ, Potyondy LD, Nachreiner R, et al. Necrotizing fasciitis: a fourteen-year retrospective study of 163 consecutive patients. Am Surg. 2002 Feb;68(2):109-16.
https://www.ncbi.nlm.nih.gov/pubmed/11842952?tool=bestpractice.com
[3]Hasham S, Matteucci P, Stanley PR, et al. Necrotising fasciitis.
Возбудители могут быть аэробными, анаэробными или представленными смешанной флорой. Есть две основные клинические формы. Некротизирующий фасциит типа I является полимикробной инфекцией с наличием анаэробов, таких как бактероиды либо пептострептококки, и факультативных анаэробов, таких как определенные энтеробактерии либо стрептококки, не относящиеся к группе А.[1]Hoadley DJ, Mark EJ. Case records of the Massachusetts General Hospital. Weekly clinicopathological exercises. Case 28-2002. A 35-year-old long-term traveler with a rapidly progressive soft-tissue infection. N Engl J Med. 2002 Sep 12;347(11):831-7.
https://www.ncbi.nlm.nih.gov/pubmed/12226155?tool=bestpractice.com
[2]Childers BJ, Potyondy LD, Nachreiner R, et al. Necrotizing fasciitis: a fourteen-year retrospective study of 163 consecutive patients. Am Surg. 2002 Feb;68(2):109-16.
https://www.ncbi.nlm.nih.gov/pubmed/11842952?tool=bestpractice.com
[3]Hasham S, Matteucci P, Stanley PR, et al. Necrotising fasciitis.




 Без своевременного лечения антибиотиками высока вероятность летального исхода.
Без своевременного лечения антибиотиками высока вероятность летального исхода.
 Чем быстрее вы обработаете рану, тем лучше.
Чем быстрее вы обработаете рану, тем лучше. При культуральном исследовании и окрашивании мазка по Граму выявляется смешанная микрофлора.
При культуральном исследовании и окрашивании мазка по Граму выявляется смешанная микрофлора.
 Могут быть проблемы с транспортировкой тяжелобольных пациентов и неопределенные выгоды применения методики
Могут быть проблемы с транспортировкой тяжелобольных пациентов и неопределенные выгоды применения методики Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the Infectious Diseases Society of America. Clin Infect Dis. 2014 Jul 15;59(2):e10-52. – https://cid.oxfordjournals.org/content/59/2/147.long
Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the Infectious Diseases Society of America. Clin Infect Dis. 2014 Jul 15;59(2):e10-52. – https://cid.oxfordjournals.org/content/59/2/147.long Человек может заразиться ими двумя способами: если употребляет загрязненные морепродукты или при контакте открытой раны с морской водой.
Человек может заразиться ими двумя способами: если употребляет загрязненные морепродукты или при контакте открытой раны с морской водой..jpg.f433e5eb0d98759a569866f78ca61859.jpg) Другому 60-летнему пострадавшему пришлось провести ампутацию. Еще один 64-летний пациент также перенес экстренную операцию и умер.
Другому 60-летнему пострадавшему пришлось провести ампутацию. Еще один 64-летний пациент также перенес экстренную операцию и умер.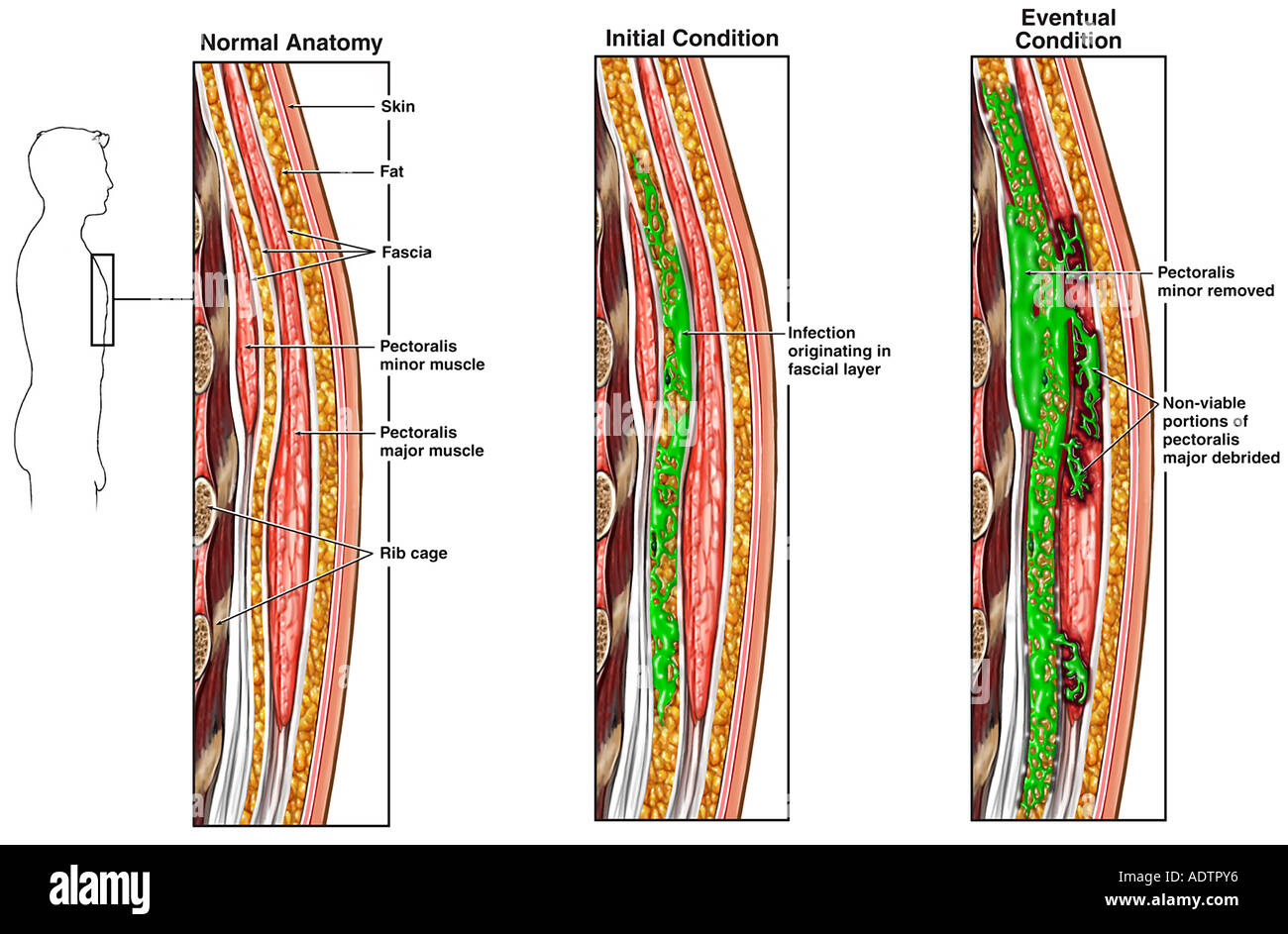 05.2020
05.2020 Однако после осмотра и анализов женщину отправили вертолетом в больницу, где ей диагностировали некротический фасциит. Врачи ампутировали ей ногу от колена. Позже выяснилось, что, несмотря на их усилия, требуется полная ампутация ноги. Через два дня после операции у Вендель появились симптомы некротического фасциита в предплечье, и ее отвезли на операцию с риском потери правой руки. Врачи смогли сохранить конечность, но удалили мышцу и сухожилия, а на место раны поставили кожный трансплантат.В общей сложности женщина провела в больнице около двух месяцев и перенесла 28 операций.Некротический фасциит — инфекция, вызываемая бактериями, которые поражают поверхностную и глубокую фасции и подкожную клетчатку.С 1985 года отмечается рост частоты и тяжести этого заболевания, которое нередко возникает после незначительной тупой травмы, такой как разрыв мышцы или ушиб.Диагностировать некротический фасциит на ранней стадии, когда единственные симптомы — боль и лихорадка, довольно сложно. На поздних стадиях заболевание сопровождается интоксикацией, нередко развиваются инфекционно-токсический шок и полиорганная недостаточность.
Однако после осмотра и анализов женщину отправили вертолетом в больницу, где ей диагностировали некротический фасциит. Врачи ампутировали ей ногу от колена. Позже выяснилось, что, несмотря на их усилия, требуется полная ампутация ноги. Через два дня после операции у Вендель появились симптомы некротического фасциита в предплечье, и ее отвезли на операцию с риском потери правой руки. Врачи смогли сохранить конечность, но удалили мышцу и сухожилия, а на место раны поставили кожный трансплантат.В общей сложности женщина провела в больнице около двух месяцев и перенесла 28 операций.Некротический фасциит — инфекция, вызываемая бактериями, которые поражают поверхностную и глубокую фасции и подкожную клетчатку.С 1985 года отмечается рост частоты и тяжести этого заболевания, которое нередко возникает после незначительной тупой травмы, такой как разрыв мышцы или ушиб.Диагностировать некротический фасциит на ранней стадии, когда единственные симптомы — боль и лихорадка, довольно сложно. На поздних стадиях заболевание сопровождается интоксикацией, нередко развиваются инфекционно-токсический шок и полиорганная недостаточность.
 ru
ru Врачи смогли сохранить конечность, но удалили мышцу и сухожилия, а на место раны поставили кожный трансплантат.
Врачи смогли сохранить конечность, но удалили мышцу и сухожилия, а на место раны поставили кожный трансплантат. Откуда берется эта зараза, как с ней борются и при чем тут Эстония, читайте в материале «360».
Откуда берется эта зараза, как с ней борются и при чем тут Эстония, читайте в материале «360». Если не принять экстренных мер, человек покроется страшными ранами и распадается на куски — вот почему фасциит называют болезнью, пожирающей плоть.
Если не принять экстренных мер, человек покроется страшными ранами и распадается на куски — вот почему фасциит называют болезнью, пожирающей плоть.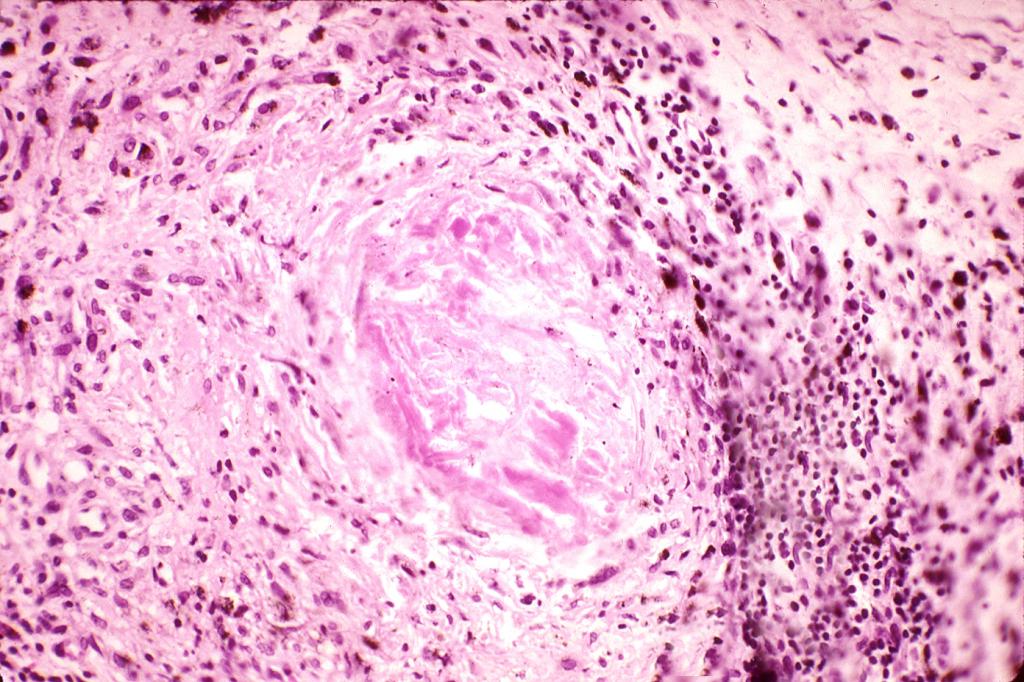

 Девушке не смогли сразу поставить верный диагноз.
Девушке не смогли сразу поставить верный диагноз. В этом году Всемирная организация здравоохранения внесла эту заразу в список 10 главных угроз здоровью всего человечества.
В этом году Всемирная организация здравоохранения внесла эту заразу в список 10 главных угроз здоровью всего человечества.
 Для этого надо убрать все деревья, прежде чем они станут топливом для пожара. Теперь представьте, что лес — это ваша кожа, а пожар — некротический фасциит», — описывает свое состояние 44-летний учитель Крис Гордон, переживший «вторжение» плотоядных бактерий в свое тело. Из-за неправильного диагноза Крис провел в больнице 65 дней, из них две недели в реанимации, когда за его жизнь боролись десять докторов.
Для этого надо убрать все деревья, прежде чем они станут топливом для пожара. Теперь представьте, что лес — это ваша кожа, а пожар — некротический фасциит», — описывает свое состояние 44-летний учитель Крис Гордон, переживший «вторжение» плотоядных бактерий в свое тело. Из-за неправильного диагноза Крис провел в больнице 65 дней, из них две недели в реанимации, когда за его жизнь боролись десять докторов. Один из самых известных эстонских политиков, долгие годы возглавлявший Центристскую партию, заразился плотоядными бактериям из-за сантиметровой царапины на голени — это привело к ампутации правой ноги выше колена и нескольким тяжелым месяцам больничного лечения.
Один из самых известных эстонских политиков, долгие годы возглавлявший Центристскую партию, заразился плотоядными бактериям из-за сантиметровой царапины на голени — это привело к ампутации правой ноги выше колена и нескольким тяжелым месяцам больничного лечения. <…> Не надо бояться океана, но стоит знать о его опасностях», — отмечает доктор Дэвид Эгус в разговоре с CBS. Он советует туристам тщательно проверять себя и своих детей на наличие любых порезов. В случае обнаружения они должны быть обработаны антисептиками и закрыты водонепроницаемыми повязками перед любым контактом с морской или океанской водой.
<…> Не надо бояться океана, но стоит знать о его опасностях», — отмечает доктор Дэвид Эгус в разговоре с CBS. Он советует туристам тщательно проверять себя и своих детей на наличие любых порезов. В случае обнаружения они должны быть обработаны антисептиками и закрыты водонепроницаемыми повязками перед любым контактом с морской или океанской водой. У ребенка болезнь проявляется более стремительно. Сначала возникает озноб, после чего наблюдаются следующие симптомы:
У ребенка болезнь проявляется более стремительно. Сначала возникает озноб, после чего наблюдаются следующие симптомы:
 Помимо исследования травмы или инфекции, врачи могут диагностировать некротический фасциит по:
Помимо исследования травмы или инфекции, врачи могут диагностировать некротический фасциит по:  Синдром стрептококкового токсического шока — еще одно очень серьезное заболевание, вызываемое стрептококками группы А. Это приводит к шоку организма, снижению артериального давления и полиорганной недостаточности.
Синдром стрептококкового токсического шока — еще одно очень серьезное заболевание, вызываемое стрептококками группы А. Это приводит к шоку организма, снижению артериального давления и полиорганной недостаточности.  По этой причине врачи обычно не назначают профилактические антибиотики людям, находящимся в непосредственном контакте с некротическим фасциитом.
По этой причине врачи обычно не назначают профилактические антибиотики людям, находящимся в непосредственном контакте с некротическим фасциитом. 
 Примерно от 25% до 30% этих случаев заканчиваются смертью. Это редко случается у детей.
Примерно от 25% до 30% этих случаев заканчиваются смертью. Это редко случается у детей.  Симптомы аналогичны другим состояниям, таким как грипп или менее серьезная кожная инфекция.Ранние симптомы также похожи на общие послеоперационные жалобы, такие как:
Симптомы аналогичны другим состояниям, таким как грипп или менее серьезная кожная инфекция.Ранние симптомы также похожи на общие послеоперационные жалобы, такие как: 
 Emerg Infect Dis . 2008 14 января (1): 180-1. [Медлайн]. [Полный текст].
Emerg Infect Dis . 2008 14 января (1): 180-1. [Медлайн]. [Полный текст].  Клиническая инфекция . 2000 31 августа (2): 607-8. [Медлайн].
Клиническая инфекция . 2000 31 августа (2): 607-8. [Медлайн]. 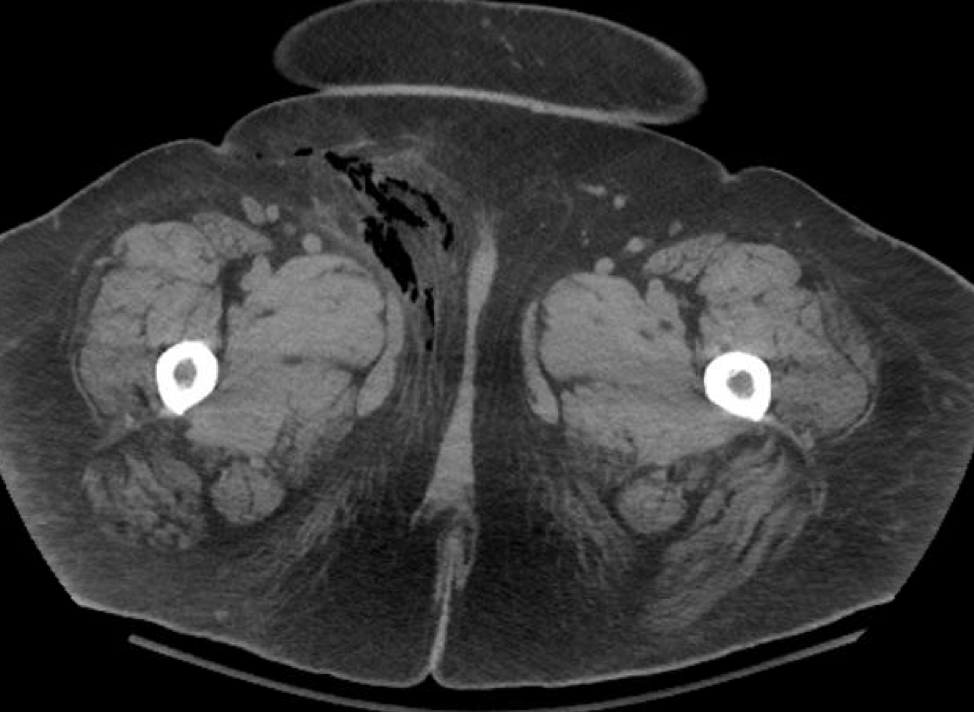 BMC Расстройство горла, носа, носа . 2018. 18:14. [Медлайн]. [Полный текст].
BMC Расстройство горла, носа, носа . 2018. 18:14. [Медлайн]. [Полный текст].