Халязион — небольшая шишка на веке или внутри века. Симптомы, причины, лечение.
Халязион представляет собой безболезненную шишку на веке. Он может появиться как на верхнем, так и на нижнем веке. Его часто путают с ячменем, но халязион отличается от него тем, что он безболезненный и не вызван бактериальной инфекцией.
Халязионы возникают из излеченных внутренних ячменей, которые уже не содержат инфекции. Эти кистовидные образования на веках образуются вокруг сальной железы внутри века и могут вызвать покраснение, отек век.
Как распознать халязион
Халязион содержит гной и закупоренный жировой секрет (липиды), который обычно смазывает глаза, но у которого заблокирован отток.
Со временем многие халязионы прорывают и проходят самостоятельно. Вы можете способствовать этому процессу, прикладывая теплые компрессы на веко. Также можно аккуратно массировать веко.
Но некоторые халязионы не проходят в течение нескольких недель и вырастают настолько крупными, что становятся внешне непривлекательными.
Если такие безболезненные халязионы не лечить, они могут достичь больших размеров и начать в итоге давить на роговицу глаза, временно вызывая астигматизм и нечеткое зрение.
Откуда появляется халязион?Во многих случаях причину появления халязиона определить невозможно. К факторам риска относятся блефарит и розацеа.
У людей, страдающих розацеа — заболеванием, характеризующимся покраснением кожи на лице и высыпаниями под кожей — зачастую развиваются определенные заболевания глаз, например, блефарит и халязионы.
Розацеа может поражать веки, тонкую наружную слизистую оболочку глаза (конъюнктиву), прозрачную поверхность глаза (роговицу) и белочную оболочку глаза (склеру).Известно, что розацеа, которая поражает глаза и окружающие ткани, называется «офтальморозацеа».
Причины появления розацеа трудно определить, хотя к вероятным факторам относятся окружающая среда и наследственная предрасположенность.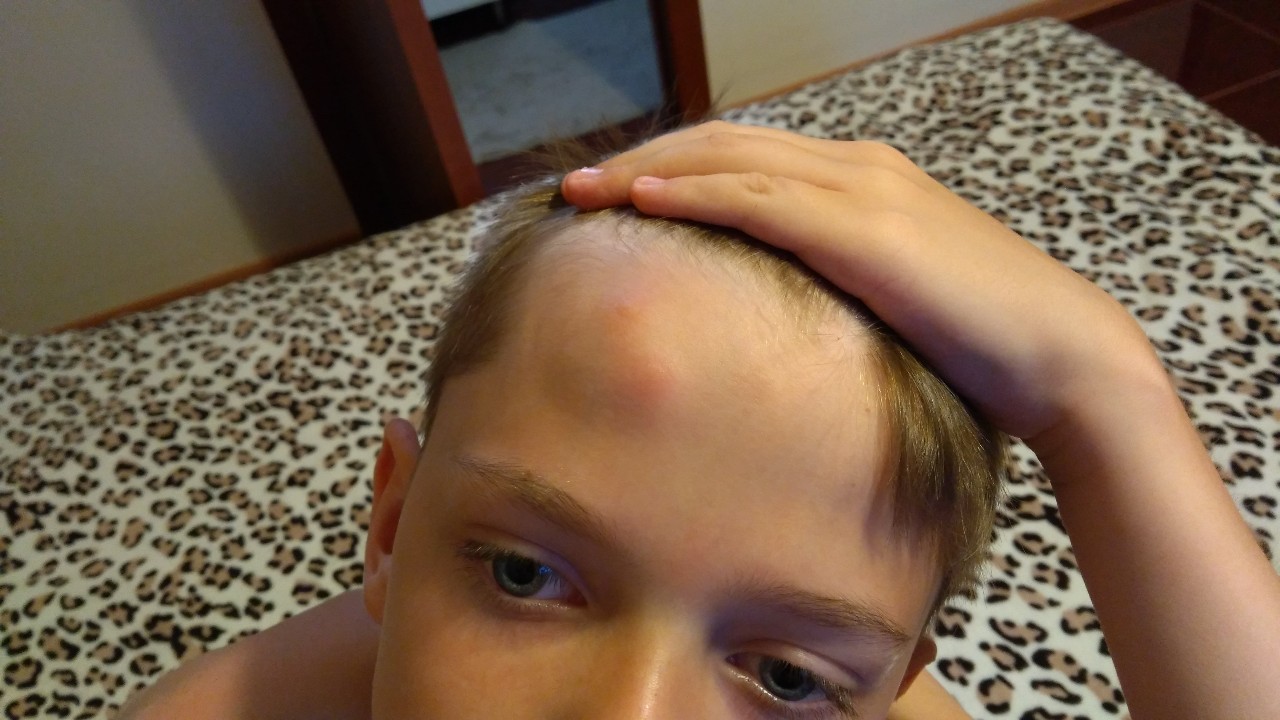 Некоторые микроорганизмы, живущие в корнях ресниц или вокруг них, также могут способствовать усугублению воспаления вокруг глаза.
Некоторые микроорганизмы, живущие в корнях ресниц или вокруг них, также могут способствовать усугублению воспаления вокруг глаза.
Если у вас появится халязион, лучше всего обратиться к офтальмологу, который определит эффективный вариант лечения для избавления от этой раздражающей шишки на веке, пока это заболевание не приведет к дальнейшим осложнениям глаза.
Наложение теплого компресса
Ваш офтальмолог проинструктирует вас о том, как накладывать теплые компрессы на веко, способствующие избавлению от шишки на веке. Если у вас имеется предрасположенность к блефариту, вам также могут дать указания о регулярной очистке век.
Лекарственные препараты
Ваш врач также может назначить лекарственные препараты местного применения для лечения халязиона. В некоторых случаях могут быть даже рекомендованы пероральные препараты для снижения факторов риска развития халязионов.
К наиболее распространенным пероральным лекарственным препаратам, которые назначаются для лечения блефарита и дисфункции мейбомиевых желез, относятся антибиотики, такие как доксициклин. Антибиотики для местного применения или для приема внутрь обычно неэффективны для непосредственного лечения халязионов, которые не содержат активного инфекционного компонента, в отношении которого требовался бы такой подход.
Антибиотики для местного применения или для приема внутрь обычно неэффективны для непосредственного лечения халязионов, которые не содержат активного инфекционного компонента, в отношении которого требовался бы такой подход.
Хирургический способ лечения
Небольшие, неприметные шишки на веках вообще не требуют никакого лечения. Тем не менее, некоторые закупорки, вызывающие халязионы, не проходят сами по себе. В этом случае шишки на веках могут долгое время не проходить или даже расти. При развитии раздражающего, стойкого халязиона офтальмолог может порекомендовать простую амбулаторную операцию по его удалению.
Хирург-офтальмолог использует местную анестезию для онемения участка кожи перед выполнением небольшого разреза, как правило, с внутренней стороны века, чтобы очистить содержимое шишки без видимых рубцов.
Альтернативная процедура включает инъекцию кортикостероида в халязион, чтобы избавиться от шишки на веке. Потенциальным побочным эффектом инъекции стероидов является осветление окружающей кожи, что может быть более проблематично для людей с темной кожей.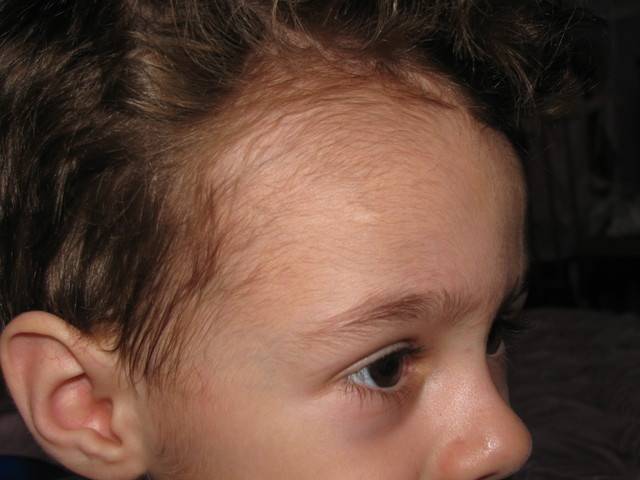
Может ли халязион перерасти в злокачественную опухоль?
В некоторых случаях, когда халязион повторно возникает на одном и том же участке века или имеет подозрительный вид, удаленную ткань могут отправить в лабораторию, чтобы исключить рост злокачественной опухоли. К счастью, большинство шишек на веках являются доброкачественными и безвредными.
Профилактика развития халязиона
Благодаря нескольким простым шагам, вы можете избежать повторного возникновения халязиона.
Всегда тщательно мойте руки после контакта с грязными поверхностями и с поверхностями, к которым прикасалось большое количество людей.
Постарайтесь избегать прикосновения к лицу и глазам в течение дня, если только не возникнет особая необходимость.
Всегда тщательно обрабатывайте руки перед надеванием и снятием контактных линз.
Не забывайте проводить полезную гигиену глаз перед сном, включая снятие макияжа или других раздражающих косметических ингредиентов с глаз.

Никогда не давайте другим людям пользоваться своей декоративной косметикой или другими косметическими средствами для глаз.
Проверьте сроки годности косметических средств, а также кремов для кожи вокруг глаз. Выбросьте средства с истекшим сроком годности.
Страница опубликована в ноябрь 2020
Страница обновлена в март 2021
шишка на лбу не проходит
- Форум
- Архив
- Детское здоровье
Открыть тему в окнах
-
Всем добрый день! Примерно месяц назад дочка упала с самоката, обдрала руку и набила шишку на лбу. Шишка была огромная конечно, но никаких признаков сотрясения не было, ребенок вел, ел, спал да и сейчас все как обычно. Холодное приложили сразу, а вот мазали Траумелем-спасателем как-то вяло.
 Проблема в том, что шишка конечно уменьшилась, но не прошла до конца и синячок под ней остается. Девочки, может так долго шишка проходить. Дочка находится у бабушки в маленьком городе, там повели к хирургу, он без рентгена даже разговаривать не хочет. Девочки, было у кого такое, что шишка так долго рассасывалась?
Проблема в том, что шишка конечно уменьшилась, но не прошла до конца и синячок под ней остается. Девочки, может так долго шишка проходить. Дочка находится у бабушки в маленьком городе, там повели к хирургу, он без рентгена даже разговаривать не хочет. Девочки, было у кого такое, что шишка так долго рассасывалась?
-
месяц -это много,имхо. Ну а разве хирург не может дать направление на рентген,если он нужен?
-
У меня так и не рассосалась. В 11 лет упала краем лба об асфальт,баловались с подружкой. Шишка тоже была огромная, но чувствовала себя хорошо. К врачу не пошли, все ждали, когда пройдет. Вот уже больше 20 лет так и хожу с этой шишкой. Правда она небольшая,незаметная, но рукой я ее очень хорошо прощупываю.

Кстати, еще вот вспомнила- тоже много лет моего брата сбила машина, у него была гигантская шишка на краю лба. И тоже так и не прошла она у него до сих пор.Причем он в больнице был какое-то время, ему голову обрабатывали, но с шишкой этой так ничего и не сделали. -
У племянницы уже два года не проходит, упала еще в дет.садике и лоб сильно расшибла. В травму возили, все ок, а шишак так до конца и не прошел.
-
Если я не ошибаюсь — это поднадкосточная гематома.
-
может такое быть,у папы надолго осталась шишка на лбу.

что делать, чем помазать и через сколько проходит гематома?
Как только ребенок начинает ходить, падения и травмы становятся для его родителей обычным явлением. Часто малыш в процессе игры ударяется головой – это может быть столкновение с препятствием во время бега, удар об угол стола, падение на пол или асфальт. Груднички также часто набивают шишки и получают ссадины, как только мама на секунду отвернется. Как правило, такие ситуации пугают родителей, и они в панике вызывают врача. Как определить, насколько сильно травмирован ребенок, что делать в первую очередь и когда следует бить тревогу – рассмотрим ниже.
Осмотр травмированного участка и первая помощь ребенку после удара
Если ребенок упал и ударился головой, следует сразу же произвести первичный осмотр. Жесткое приземление на асфальт может сопровождаться наличием внешних повреждений – царапин, ссадин на лбу. В этом случае их следует обработать перекисью водорода. Если же кожные покровы не нарушены, оценка травмы производится поэтапно:
Если же кожные покровы не нарушены, оценка травмы производится поэтапно:
- Шишка говорит об ушибе мягких тканей головы (рекомендуем прочитать: почему появляется шишка на голове у грудничка?). Как правило, у детей она исчезает в течение 1-2 часов.
- На месте травмы может образоваться гематома – ее появление говорит о повреждении сосудов. Однако синяк может возникнуть и вследствие трещины в черепе, что гораздо более опасно.
- Сильное кровотечение и глубокая рана – повод вызвать скорую помощь.
После осмотра места ушиба ко лбу ребенка следует приложить лед. Его кусочки нужно завернуть в чистую ткань (носовой платок) и прижать к пораженному месту на 10-15 секунд. Затем сделать небольшой перерыв (5-10 секунд) и прижать снова. Вместо льда можно использовать охлажденную ложку, замороженное мясо либо другой холодный предмет. Процедуру стоит проводить в течение четверти часа. Обычно этих действий достаточно для того, чтобы шишка исчезла, а гематома стала меньше и быстрее рассосалась.
Сопутствующие симптомы после удара головой
Если удар головой был не слишком сильным, сопутствующих симптомов может не быть вовсе. При неудачном падении возможны следующие проявления:
- Покраснение кожи.
- Ссадина или рана.
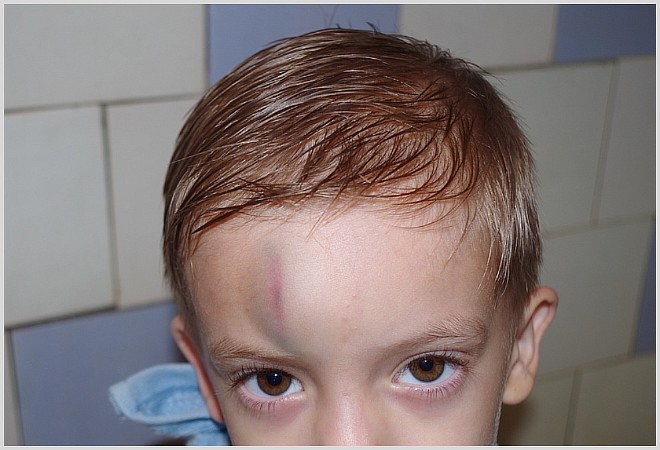
- Шишка – припухлость в месте удара размером 3-5 см. Больший размер требует вмешательства специалиста.
- Гематома – посинение кожи, обусловленное повреждением сосудов. Синяк, в отличие от шишки, появляется не сразу, а в течение 1-2 часов после инцидента.
- Боль в месте ушиба, усиливающаяся при надавливании.
- Иногда на 2-3 день после удара лбом у ребенка появляется посинение под тем глазом, над которым он набил шишку.
При наличии каких признаков стоит бить тревогу?
Кроме осмотра места ушиба следует оценить общее состояние ребенка. Если малыш стукнулся об открытую дверь и плачет – это еще не значит, что травма тяжелая. Дети часто пугаются неожиданного удара, поэтому нужно постараться успокоить и отвлечь малыша. Однако последствиями удара могут быть и сотрясение мозга, трещина в черепе.
Однако последствиями удара могут быть и сотрясение мозга, трещина в черепе.
Важно не паниковать, а обратить внимание на следующие признаки:
- Зрачки. Их размер должен быть одинаковым, если один меньше другого – имеет место сотрясение мозга.
- Необычное поведение ребенка. Если малыш после падения слишком вялый, начал зевать, его клонит в сон, появились кратковременные потери сознания – его непременно следует показать врачу.
- Еще один признак сотрясения мозга – тошнота и рвота (подробнее в статье: основные признаки сотрясения мозга у детей). У маленького ребенка этот симптом может проявляться срыгиваниями, он станет оказываться от еды.
- Нужно измерить пульс у малыша – он должен быть в пределах 100 ударов в минуту, у грудничка – 120. Замедление ударов сердца – тревожный сигнал.
- После того как малыш ударился лбом, у него может повыситься температура.
 Эта ситуация тоже требует обращения к специалисту. Для исключения трещины в черепе врач может посоветовать сделать рентгенографию головы. Также педиатр направит на консультацию к нейрохирургу и окулисту.
Эта ситуация тоже требует обращения к специалисту. Для исключения трещины в черепе врач может посоветовать сделать рентгенографию головы. Также педиатр направит на консультацию к нейрохирургу и окулисту. - Некоторые медики не советуют сразу укладывать малыша спать, даже если наступило время для сна. Такая рекомендация обусловлена тем, что во время бодрствования легче наблюдать за ребенком, чтобы вовремя увидеть отклонения в его поведении. Стоит попытаться отвлечь его от произошедшего и присмотреться к тому, как малыш себя ведет.
Лечение шишки на лбу
Иногда шишка на лбу у ребенка приобретает угрожающие размеры и не исчезает сразу. Считается, что лобные кости – одни из самых крепких, но все же лучше показать ребенка специалисту, во избежание последствий.
Если врач не обнаружил у малыша серьезных отклонений (трещины в черепе или сотрясения мозга), большую шишку можно лечить дома. Однако важно следить, чтобы не произошло вторичное инфицирование – не образовалось нагноение.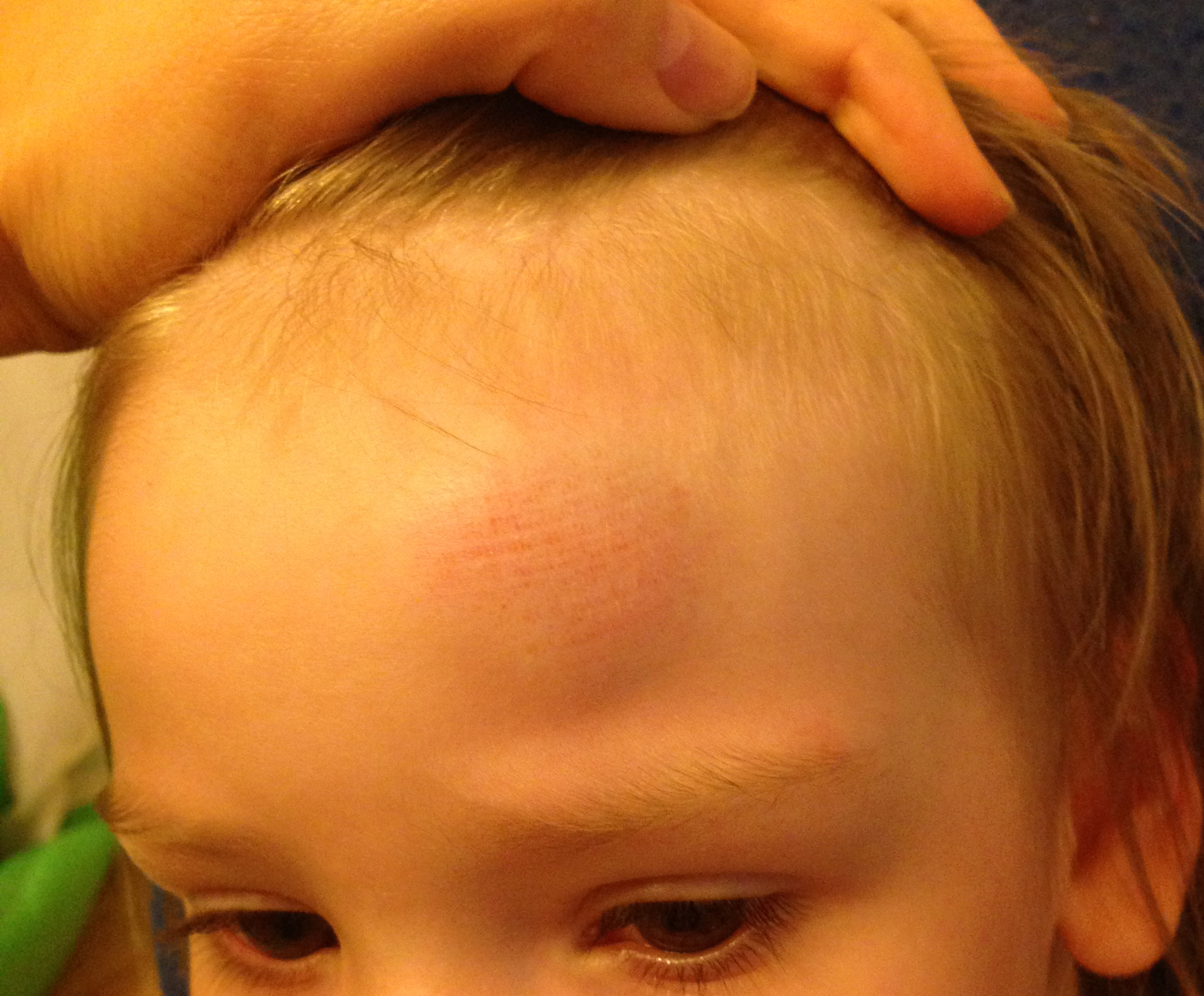 Рассмотрим, что делать родителям, и как справиться с проблемой собственными силами.
Рассмотрим, что делать родителям, и как справиться с проблемой собственными силами.
Мази и другие препараты
Для того чтобы ускорить процессы регенерации тканей, повреждение на лбу можно смазывать мазями и гелями, имеющими рассасывающие и противовоспалительные свойства. Хорошо, если средство дает анестезирующий эффект, тогда боль от ушиба пройдет быстрее. В нашей таблице собраны самые популярные и действенные средства для наружного применения.
| Название препарата | Состав | Показания | Рекомендации по использованию |
| Траумель (гель или мазь) | Гомеопатическое средство, содержит экстракты тысячелистника, аконита, горной арники, белладонны и др. | Травмы различного происхождения (растяжения, вывихи, гематомы), воспалительные процессы в суставах. | Наносить на пораженную область тонким слоем 1-2 раза в сутки. Использовать не более 10 дней. Использовать не более 10 дней. |
| Бальзам Спасатель | Липиды молока, воск пчел, масла чайного дерева, облепихи, лаванды, вытяжка эхинацеи, токоферол, терпентин. | Ссадины, раны, опрелости, гематомы, ушибы, растяжения, кожные инфекции, воспалительные процессы на слизистых. | Делать аппликации бальзама, нанося на очищенную кожу. Желательно использовать повязку с изолирующим слоем (например, заклеить пластырем). |
| Гель Троксевазин | Действующее вещество – троксерутин. | Отеки и травмы, мышечные судороги, венозная недостаточность. | Не рекомендуется наносить на слизистые оболочки. |
| Гель СинякOFF | Экстракт пиявки, пентоксифиллин, этоксидигликоль и др. | Синяки и кровоподтеки на лице или теле. | Мазать пораженные участки до 5 раз в сутки. Нельзя использовать на слизистых оболочках. |
Народные средства
Кипяченые лавровые листья – хорошее вспомогательное средствоСуществуют и народные средства для устранения шишек и гематом. Мы подобрали несколько рецептов, которые можно использовать для лечения ребенка:
- Лавровый лист. Нужно взять 2-3 лавровых листа и прокипятить их в течение 5 минут. После чего остывшие листья приложить к синяку на несколько минут. Если листья теплые – эффект может наступить быстрее.
- От огромной шишки поможет избавиться картофельный крахмал. Для приготовления средства нужно взять 2 ст. л. крахмала и развести его водой до консистенции густой сметаны. Полученной мазью помазать шишку, через время смыть. Использовать до полного рассасывания.
- Обычное хозяйственное мыло натереть на мелкой терке, смешать 1 ст. л. стружек с яичным желтком. Полученной смесью мазать место ушиба каждые 2-3 часа. Смывать в конце дня.
- Приложить к травмированному участку кожуру банана внутренней стороной на 5-15 минут.

- Намазать образование растопленным сливочным маслом. Повторять процедуру каждые полчаса.
- Можно прикладывать к месту ушиба не обычный лед, а замороженную воду с добавлением ромашки, череды, шалфея.
В некоторых народных рецептах рекомендуется добавлять в лед мелко нарезанную петрушку.
Через сколько времени исчезает гематома после удара?
Если ребенок ударился лбом, на месте ушиба может появиться шишка, которая рассосется в течение 1-2 часов. Однако бывают случаи, когда уплотнение не проходит долго – до нескольких суток и даже недель. Очень редко после травмы возникают осложнения, и шишка не проходит без вмешательства хирурга. Врач может порекомендовать сделать пункцию – с помощью шприца удалить содержимое новообразования. Однако для начала стоит попробовать избавиться от гематомы собственными силами.
