Ступни обеспечивают человеку плавную прямую походку и равновесие, удерживая тело в пространстве. Анатомия стопы представляет собой гибкую, сводчатую конструкцию, обеспечивает двигательную функцию, способствует распределению тяжести и уменьшению толчков при ходьбе, выдерживает большие физические нагрузки, включая вес всего тела человека. Структура скелета ступни человека состоит из множества костей разной величины, объединенных суставами и хрящами, связками и мышцами.
Рассмотрим строение стопы человека, подробно разберем, что такое предплюсна и плюсна, выясним, какие заболевания чаще всего поражают эти структуры.
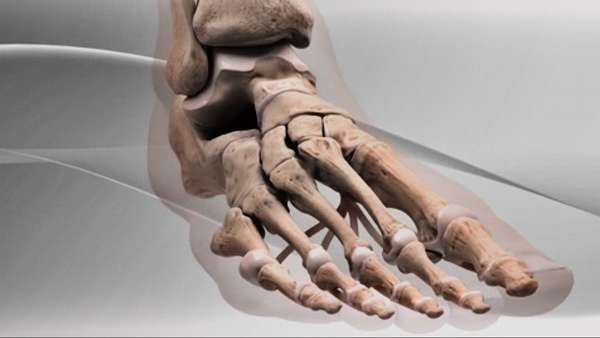
Кости стопы
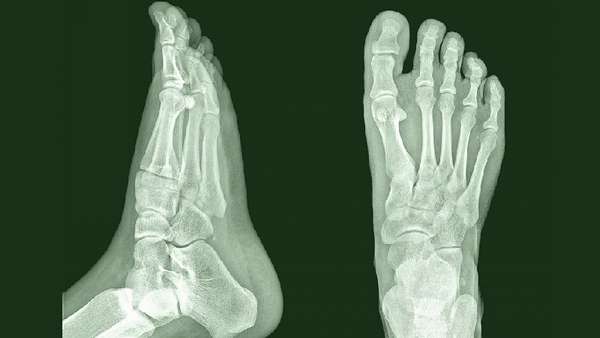
Разберем схему анатомического строения костей ступни. На рентгеновском фото хорошо видно, из чего состоит стопа. Этот участок ноги разделен на три отдела: предплюсну, плюсну и пальцы.
Предплюсна
Предплюсна представлена таранной и пяточной костями, образующими задний отдел, ладьевидной, кубовидной и тремя клиновидными косточками, составляющими вместе передний отдел стопы. Что такое таранная кость и где она находится, а также анатомию ступни и пяточной кости разберем ниже.
Задний отдел:
- Таранная расположена между дистальным концом косточек голени и пяточной костью. Ее задача —, сочленение голени и стопы. Таранная кость состоит из тела и головки, между которыми находится шейка. Головка таранной кости передней суставной поверхностью сочленяется с ладьевидной костью. Верхняя выпуклая поверхность тела, покрытая суставным хрящом, образует блок таранной кости и соединяет кости голени в голеностопном суставе. Внутренняя и наружная поверхности тела сочленяются с лодыжками, а нижняя — глубокая борозда, разделяющая суставные поверхности, служит для ее сочленения с пяточной костью. Снимок таранной кости представлен на картинке ниже.
- Пяточная — задненижняя часть предплюсны, наиболее крупная, удлиненная и сплюснутая кость стопы.Состоит из тела и выступающего кзади бугра. Эта кость имеет изнутри выступ и своими поверхностями сочленяется сверху с таранной косточкой, выступая для нее опорой. Спереди она соединена с кубовидной.
Передний отдел:
- Ладьевидная — выпуклая кпереди. Расположена на внутреннем крае стопы спереди от таранной, сзади от клиновидных и изнутри от кубовидных костей. У внутреннего края она имеет бугристость, обращенную книзу. Эта кость сочленяется со смежными с ней косточками.
- Кубовидная расположена у наружного края стопы, сочленяется сзади с пяточной, изнутри с ладьевидной и наружной клиновидной, а спереди — с четвертой и пятой плюсневыми костями. Нижняя поверхность содержит борозду, в которой расположено сухожилие длинной малоберцовой мышцы.
- Клиновидные косточки — медиальная, промежуточная и латеральная — составляют передневнутренний отдел предплюсны.
Плюсна
Кости плюсны — это 5 трубчатых косточек, имеющих головку, тело и основание, покрытые тонким слоем мягких тканей. Тело каждой имеет форму трехгранной призмы, первая из них — короткая и толстая, наиболее длинная — вторая.
Основания косточек плюсны своими поверхностями сочленяются с предплюсневыми костями, а головками — с проксимальными фалангами пальцев.
Плюсневые и клиновидные кости соединены между собой суставами.
Справка. Кости плюсны и предплюсны образуют поперечный и продольный своды стопы.
Пальцы
Кости пальцев стопы имеют короткие тела и состоят из проксимальной, средней и дистальной фаланг. Первый палец имеет две фаланги, а остальные — по три. На стопе, в области соединения первых и пятых плюсневых костей с проксимальными фалангами, имеются сесамовидные кости, которые увеличивают поперечную сводчатость плюсны в ее переднем отделе.
Суставы
Подвижность нижней части ноги обеспечивают суставы, расположенные между косточками стопы:
- Голеностопный образован таранной костью и костями голени. Соединяет стопу и голень, имеет блоковидную форму. Голеностоп надежно укреплен связками, обеспечивает сгибание и разгибание подошвенной и тыльной стороны стопы.
- Подтаранный образован пяточной и таранной костями. Имеет цилиндрическую, немного спиралевидную форму. Организует повороты стопы внутрь и наружу. Сустав окружен тонкой капсулой и небольшими связками.
- Таранно-пяточно-ладьевидный сустав расположен между таранной и пяточной костями, сочленен головкой таранной, пяточной и ладьевидной костями. Имеет шаровидную форму. Вместе с подтаранным суставом образуют комбинацию движений с осью вращения, проходящей через головку таранной косточки и пяточного бугра. Так происходит пронация и супинация стопы с объемом движений 55°.
- Клиноладьевидный сустав — сложное малоподвижное соединение, имеющее плоскую форму. Образован ладьевидной, кубовидной и тремя клиновидными косточками.
- Предплюсне-плюсневые суставы расположены между костями предплюсны и плюсны. Мелкие, преимущественно плоской формы, с ограниченной подвижностью.
- Плюсне-фаланговые суставы образованы головками плюсневых костей и основаниями проксимальных фаланг пальцев. Шаровидной формы, с небольшой подвижностью и возможностью сгибания и разгибания пальцев.
- Межфаланговые суставы расположены между фалангами пальцев. Имеют блоковидную форму, с боков укреплены коллатеральными связками.
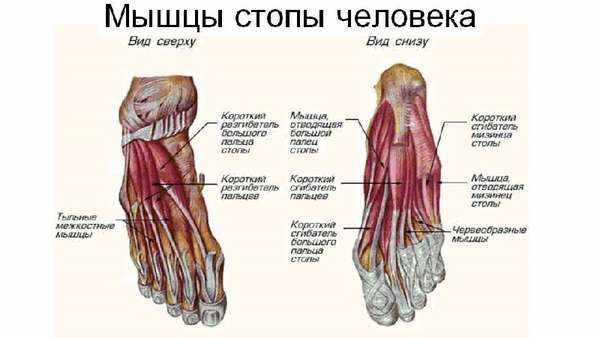
Мышцы
Движение стопы обеспечивают мышцы, расположенные на костях голени и тыльной поверхности и подошве ноги. Ha подошве расположено три группы мышц, отвечающих за подвижность большого пальца, мизинца и движения всех пальцев ноги:
- Внутренняя: мышца, отводящая большой палец, мышца, приводящая большой палец, и короткий сгибатель большого пальца. Эти мышцы берут начало от плюсневых и предплюсневых косточек, крепятся к основанию проксимальной фаланги большого пальца.
- Наружная группа: мышца, отводящая мизинец, и короткий сгибатель мизинца. Крепятся к проксимальной фаланге пятого пальца.
- Средняя группа: короткий сгибатель пальцев (крепится к средним фалангам 2-5 пальцев), квадратная мышца подошвы (крепится к сухожилию длинного сгибателя пальцев), червеобразные мышцы, тыльные и подошвенные межкостные мышцы, которые направлены к проксимальным фалангам 2-5 пальцев. Эти мышцы берут начало на костях предплюсны и плюсны на подошве стопы. Червеобразные мышцы берут начало от сухожилий длинного сгибателя пальцев. Все перечисленные мышцы сгибают, разводят и сводят пальцы стопы.
На тыльной стороне расположено две мышцы — короткий разгибатель пальцев и короткий разгибатель большого пальца стопы. Эти мышцы берут начало от наружной и внутренней поверхности пяточной кости и крепятся к проксимальным фалангам пальцев. Функция: разгибают пальцы стопы. Остальные берут свое начало от костей голени.
Строение стопы разделяет мышцы на группы:
- Передняя: длинный разгибатель большого пальца и передняя большеберцовая мышца. Участвуют в разгибании большого пальца, подъеме наружного края стопы и отведения ее в бок.
- Латеральная: короткая и длинная малоберцовая мышцы. Обеспечивают пронацию, отводят и сгибают ступню.
- Задняя: ахиллово сухожилие, длинный сгибатель пальцев, задняя большеберцовая мышца, длинный сгибатель большого пальца стопы. Обеспечивают движения голеностопного сустава, супинацию, сгибание и приведение.
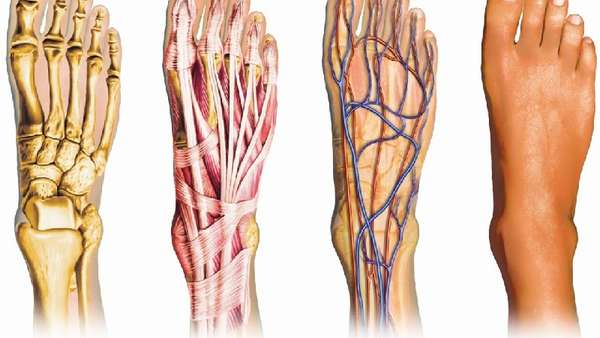
Связки и сухожилия
Кости голени зафиксированы со стопой хорошим связочным аппаратом. Связки окружают, поддерживают суставы при нагрузках на стопу, обеспечивают крепление мышц.
Голеностоп укреплен с внутренней стороны дельтовидной связкой треугольной формы, которая направлена от медиальной лодыжки по направлению к ладьевидной, таранной и пяточной костям, с наружной — передней и задней таранно-малоберцовой, и пяточно-малоберцовой связкой, направленными от малоберцовой кости к таранной и пяточной костям. Благодаря связкам и сухожилиям голеностопный сустав выполняет сгибание, разгибание и вращение.
Таранно-пяточно-ладьевидный сустав и подтаранный суставы укреплены мощным синдесмозом — межкостной таранно-пяточной связкой. Подошвенная продольная связка отходит от пяточной кости до начала плюсневых костей, имеет много ответвлений, которые укрепляют и фиксируют продольный и поперечный свод. Более мелкие связки и сухожилия укрепляют суставы стопы. Предплюсне-плюсневые суставы зафиксированы плюсневыми, подошвенными и тыльными связками и образуют твердую основу стопы. Межфаланговые суставы закреплены коллатеральными связками аппаратом.
Нервы и кровоснабжение
Функционирование ступни в полной мере невозможно без нервных окончаний, которые передают сигналы центральной нервной системе и приводят к сокращениям мышц. Благодаря иннервации человек ощущает боль, прикосновения, холод и тепло.
На стопе расположено четыре нерва:
- икроножный,
- задний большеберцовый,
- глубокий малоберцовый,
- поверхностный малоберцовый.
При сдавливании и ущемлении нервов из-за тесной обуви может произойти отек, онемение и боль в ногах. При получении травмы любого элемента ступни могут развиться такие патологии, как плоскостопие, деформирующий остеоартроз, пяточная шпора.
Кровеносные сосуды сопровождают нервные окончания по всему организму человека.
Функции стопы
Стопы выполняют важные двигательные функции, обеспечивают опору для тела при стоянии и ходьбе, снимают нагрузку с позвоночника, принимают участие в перемещении тела в пространстве.
Особая анатомия позволяет стопе выполнять рессорные функции, благодаря сводчатому строению обеспечивать смягчение толчков при беге, прыжках, балансирование позы человека во время различных движений.
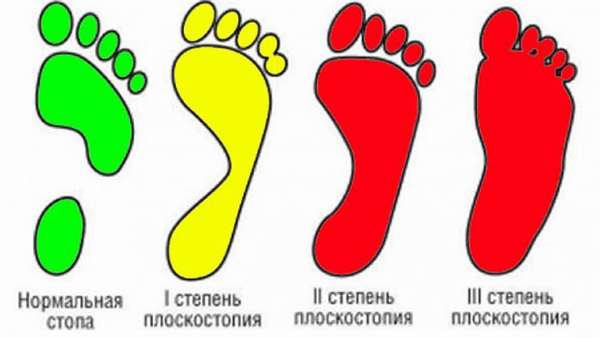
Наиболее встречающиеся заболевания стоп
Сложное строение и большие ежедневные нагрузки, которые выдерживают ноги, часто приводят к болезням ступней. В зоне риска находятся спортсмены и люди, чья трудовая деятельность связана с постоянным положением стоя.
Патологии стоп имеют определенную симптоматику и доставляют человеку дискомфорт. Запущенные заболевания снижают работоспособность и могут привести к инвалидности.
Наиболее распространенные травмы и болезни:
- вывихи,
- трещины в костях,
- растяжения связок,
- деформация плюсневых костей,
- воспаление мягких тканей,
- плоскостопие,
- артрит,
- пяточная шпора,
- бурсит,
- тендинит,
- остеохондропатия,
- крючковидные пальцы,
- мозоли,
- поражения сосудов,
- ущемления нервов.
Рассмотрим более подробно некоторые патологии стоп.
Артроз
Деформации подвержен плюснефаланговый сустав большого пальца. Болезнь чаще всего возникает в возрасте 40 лет и чаще встречается у женщин. Образование шишки на суставе большого пальца, деформация других структурных компонентов стопы связана с травмами скелета стопы, врожденными патологиями или приобретенными деформациями ног в тазу, коленях или голеностопе (например, плоскостопие, избыточный вес, длительное стояние, перегрузки суставов из-за бега или прыжков, артриты, эндокринные изменения).
Болезнь имеет три стадии с прогрессированием. Лечение нужно начинать на начальных стадиях, иначе возникает риск хирургического вмешательства.
Артрит
Воспалительный процесс, который может возникнуть во всех сочленениях стопы. Патология характеризуется болью, отеками, покраснением на участке поражения, ухудшением общего состояния (повышение температуры, слабость, боль в мышцах, нарушение сна, сыпь), частичным или полным нарушением функций сочленения.
Причины: системные болезни соединительных тканей, инфекции и воспаления суставов, аллергические реакции, последствия ушибов, синовитов, обменные нарушения в суставе, сифилис, туберкулез. Лечение начинается с устранения причин.
Деформации стопы врожденные и приобретенные
Характеризуются изменением формы, длины костей, укорочением сухожилий, патологией мышц, суставов и связок стопы. Виды деформаций: плоскостопие — уплощение поперечного или продольного свода стопы, нарушение амортизационных способностей ступни, происходит по причине нагрузок на ноги, рахита, остеопороза, ожирения, косолапость — имеет врожденный характер, происходит укорочение стопы из-за подвывиха в голеностопе.
Деформация развивается из-за парезов или параличей, травм мягких тканей, скелета ног.
Вальгусная деформация
Шишка, возникающая в результате костного нароста на внешней стороне головки плюсневой кости, который сдавливает ткани, деформирует сустав и стопу. Возникают сильные боли и нарушение походки. Лечение проводится консервативными методами. Если изменения становятся сильно выраженными, проводят операцию.
Метатарзалгия
Симптом заболевания —, боль в плюсне по причине врожденных или приобретенных патологий. Болевой синдром возникает из-за механических травм, воспалений тканей, нейрогенных изменений. Стопа может визуально видоизмениться.
Такое обобщающее определение, как метатарзальная кость, возникает из-за травм косточек стопы, болезней суставов — артритов и артрозов. Так как косточки стопы имеют небольшой размер и соединены малоподвижными сочленениями, они подвержены травматическим повреждениям. При этом трещины могут не влиять на подвижность ступни, по этой причине пострадавший своевременно не обращается за медицинской помощью. Возникает риск образования костных мозолей, сдавливание мягких тканей и нервов.
Неврома Мортона
Локализуется в переднем отделе стопы, приводит к выпуклости из-за опухолевидного утолщения нервов, которые передают импульсы в пальцы ног. При пальпации человек испытывает дискомфорт, боль и скованность при ходьбе в пальцах, онемение, отечность и покалывание в ступне.
Болезнь требует длительного лечения, заключающегося в применение мазей и кремов для снятия воспалительного процесса. Операцию проводят только при переломах и смещении костей, а также при запущенной форме болезни Мортона.
Заключение
Стопа выполняет важные функции в человеческом организме. Деформация ступней значительно ограничивает передвижение. Для предупреждения патологий необходима профилактика: гигиена ног, удобная обувь из натуральных материалов, ношение ортопедических стелек, отказ от обуви на высоких каблуках, выполнение упражнений для укрепления мышц стопы, контроль веса и занятия спортом в специальной обуви.
Так как многие болезни ступней схожи по симптомам, поражают суставы, вызывают опухоли, при появлении боли в ногах, отеке или заметной деформации стоп нужно обратиться к врачу для обследования и выявления причин заболевания. От своевременной помощи зависит способность человека к полноценной физической активности.
Анатомические особенности строения ступни человека уникальны. Чтобы определить, как лечить тот или иной недуг нижних конечностей, необходимо знать их структуру.
Кости стопы
Анатомия ступни включает в себя несколько элементов.
Кости пальцев
Данный элемент скелета имеет важную задачу – обеспечивает правильное хождение. Кость пальца стопы состоит в основном из трех фаланг. Исключение составляет большой палец (у него две трубчатые кости). Сами костные элементы имеют короткую часть и соединяются со ступней суставной поверхностью проксимальных фаланг.
Плюсна
Отдел состоит из 5 небольших косточек. Первая плюсна – самая прочная. Она толще остальных элементов. Сбои в ее функционировании часто являются причиной вальгусных изменений, так как на головке данной части ОДА нередко появляются отложения солей. Вторая кость плюсны стопы длиннее остальных. Проксимальные части соединяются с элементами задних отделов ступни.
Предплюсна
Кости стопы в этом отделе делятся на две группы. Среднюю образуют таранная и пяточная кость, дальнюю – клиновидная, кубовидная и ладьевидная. Особенности анатомии таранной кости состоят в том, что она соединяет голеностоп и стопу в одно целое и формирует сустав. Пятка находится ниже рассматриваемого элемента и имеет массивное тело. Нередко на ней происходят отложения солей, которые мешают человеку нормально двигаться и приносят боль. Кубовидная кость формирует наружный край ступни, а ладьевидная – внутренний. Клиновидные костные элементы соединены между собой и с плюсной.

Суставы и хрящи
Рассмотрим анатомию суставов стопы.
Голеностоп
Одно из наиболее сложно организованных сочленений нижних конечностей человека. Кости голени соединяются с костями стопы и надежно фиксируются мощным связочным аппаратом. Благодаря этому креплению голеностопный сустав может выполнять разные функции – сгибание, разгибание, вращение. Травмы в этой области вызывают сильный дискомфорт, длительную хромоту и отек. При серьезных повреждениях на сочленении проводят сложную операцию под контролем рентгеновского снимка.
Межпредплюсневые суставы
Строение стопы человека образовано несколькими элементами.
Подтаранный
Подтаранный сустав образован пяточной и таранной костями. Капсула сочленения укреплена связками – латеральной, медальной – и покрыта гладким хрящом.
Клиноладьевидный
Имеет сложную структуру, состоящую из нескольких элементов – клиновидной и ладьевидной костей стопы. Сустав не двигается, так как закреплен тыльным связочным аппаратом подошвы в одну капсулу, которая крепится к основаниям хрящей (отсюда и название элемента).
Пяточно-кубовидный
По форме напоминает седло и выполняет единственную функцию – вращение. Сочленение укреплено подошвенными связками, входит в состав поперечного соединения костей предплюсны.

Таранно-пяточно-ладьевидный
Образован из одноименных частей. По функциональности таранно-пяточно-ладьевидные суставы относятся к вращательным. Капсула крепится к краю хрящевой ткани, которая укрывает поверхность образованного сочленения.
Предплюсне-плюсневые суставы
Соединяет между собой костные элементы, отвечающие за строение костей ступни. Всего имеется три части, формирующие синдесмоз. Первый сустав напоминает по форме седло (седловидный), остальные имеют уплощенное строение. Зафиксировано сочленение плюсневыми, подошвенными и тыльными связками.
Межплюсневый
Небольшой элемент, закрепленный связочным аппаратом плюсневых костей.
Плюснефаланговые
Отвечают за сгибание и разгибание пальцев ступни, отличаются шарообразной формой. Каждый элемент имеет свою суставную капсулу.
Межфаланговые суставы
Расположены между фалангами. Они закреплены коллатеральным связочным аппаратом. Участвуют в движении пальцев.
Свод стопы
Осуществляет несколько функций: амортизацию при прыжках и беге; опорную – удерживают вес тела при нахождении человека в вертикальном положении.

Анатомия строения свода стопы состоит из поперечной и продольной части и имеет дугообразное устройство, благодаря этому человек при ходьбе опирается на плюсну и пятку. При проблемах со связками и мышцами стопа принимает более уплощенную форму, вследствие чего может страдать позвоночник и близрасположенные суставы, которые берут на себя часть функций по выдерживанию нагрузки и прямохождению.
Мышцы стопы
Движения ступни обеспечивают несколько групп мышц. За сгибание пальцев ответственен короткий разгибатель, находящийся на передней поверхности. Для большого имеется отдельная схема движения. Также индивидуальный мышечный элемент формирует отведение и сгибание мизинца. Подошвенные мышцы отвечают за формирования свода стопы, тыльные – за двигательные особенности пальцевых фаланг. Последние работают во время ходьбы или бега.
Мышечная ткань крепится сухожильными концами выше или ниже хрящей.
Сухожилия и связки
Указанные элементы скрепляют суставы и поддерживают сводчатый вид стопы при нагрузках и движениях. Они обеспечивают прочное крепление мышечной ткани, придают подвижность суставу и нижним конечностям. При повреждении связок и сухожилий человек может испытывать сильную болезненность. При длительном течении болезни возможен ее переход в хроническую форму. Также травма вызывает воспаление, которое называется тендинитом.

Кровоснабжение
Кровоток к ступням подводит верхняя ягодичная, задняя большеберцовая и тыльная артерия, идущие от колена. Они разделяются на несколько мелких сосудов. В обратном направлении кровь и продукты распада уносят вены. Один из сосудистых элементов – большая подкожная вена – начинается в области первого пальца. Нередко ноги страдают в результате развития заболеваний (атеросклероза и варикоза), что ведет к недостаточному кровоснабжению и различным недугам.
Иннервация
Нервы осуществляют контроль за мышцами голени и посылают импульсы к ним. Анатомия нервной системы нижних конечностей устроена задним и поверхностным малоберцовым, а также большеберцовым и икроножным нервами. При чрезмерном сдавливании иннервируемого участка происходит его онемение и ощущение покалывания с нарушением выполняемых функций.
Анатомия костей стопы имеет сложную структуру и богата мелкими капиллярами, что необходимо для осуществления движений ступней. Благодаря ее анатомическим особенностям человек может передвигаться в стороны, бегать, прыгать и приспосабливаться к разным поверхностям во время ходьбы. Ступня выдерживает колоссальную нагрузку, вследствие этого ее необходимо беречь. При риске получить травму ноги обязательно укреплять крупные мышцы средствами защиты
Верхняя часть стопы где находится
Стопа человека: схема строения и функции
Строение стопы человека и её функции
Стопа человека — незаметный, но очень важный винтик в системе движения. Ежедневно ей приходится справляться с невообразимыми нагрузками. Ученые подсчитали, что при быстром шаге скорость, с которой она приземляется, составляет 5 метров в секунду, то есть сила столкновения с опорой равняется 120-250% от веса тела. А ведь каждый из нас в среднем проходит от 2 до 6 тысяч таких шагов в сутки!
В результате эволюции мы имеем практически совершенное устройство, приспособленное к таким испытаниям. Хотя стопа современного человека конструктивно практически не отличается от стопы нашего предка 200-300-летней давности, изменился сам человек. Он стал выше, тяжелее, ходит в основном по ровным поверхностям асфальта и паркета. Он менее подвижен и живет гораздо дольше, чем века полтора назад.
Закованные в неудобную обувь, наши ноги вынуждены менять заложенную природой биомеханику. Что и приводит в конечном счете к различным деформациям и болезням. Для того чтобы проследить эту взаимосвязь, давайте сначала разберемся со строением стопы человека.
Анатомия стопы
Внешне стопы сильно отличаются: они бывают тонкие и широкие, длинные и короткие. Бывает что различается и длина пальцев. Так, выделяют три типа стопы по соотношению длин первых двух пальцев.
Типы стопы
Египетская стопа встречается у большинства населения планеты: большой палец у них длиннее указательного. На греческих стопах ходит совсем незначительная доля людей, ее отличительная особенность — второй палец превышает в длину первый. Ну и наконец обладатели римского типа стопы (около трети населения) имеют одинаковые большой и указательный пальцы на ноге.
Свод стопы
Свод стопы фактически представляет собой три свода — внутренний, внешний и передний. По сути это три рессоры, или арки — две продольных и одна поперечная. Внутренняя продольная арка (АС) соединяет бугор пяточной кости и головку первой плюсневой косточки. Внешний продольный свод (ВС) образован между бугром пятки и пятой косточкой плюсны. А поперечная арка (АВ) расположена перпендикулярно им. То, что мы называем высотой подъема, как раз и определяется высотой свода поперечной арки.
Анатомически выделяют три отдела стопы: передний, средний и задний. Передний отдел по-другому называется носок или мысок, он образован из пальцев и плюсны. Плюсна — это пять косточек, которые соединяют пальцы с остальными отделами стопы. Средний отдел стопы — это свод, образованный из нескольких костей: ладьевидной, кубовидной и трех клиновидных. Пятка, или задний отдел, образуется двумя большими костями — таранной и пяточной.
Кости
Невероятно, но факт: в нашей стопе сосредоточена четверть всех костей тела.
У среднестатистического человека их насчитывается 26, но очень редко люди рождаются с атавизмами в виде парочки добавочных косточек. Повреждение любой из них приводит к нарушению биомеханики движения всего тела.
Суставы
Подвижное соединение двух и более костей образует сустав. Места их стыковки покрыты соединительной тканью — хрящем. Именно благодаря им мы можем двигаться и ходить плавно.
Важнейшие суставы ноги: голеностопный, работающий по принципу дверной петли и соединяющий ступню с ногой; подтаранный, ответственный за двигательные вращения; клино-ладьевидный, компенсирующий дисфункцию подтаранного сустава. И наконец, пять плюснефаланговых суставов соединяют плюсну и фаланги пальцев.
Мышцы
Кости и суставы ноги приводятся в движение 19 разными мышцами. Биомеханика стопы человека зависит от состояния мышц. Их перенапряжение или чрезмерная слабость могут привести к неправильному положению суставов и костей. Но и состояние косточек влияет на здоровье мышц.
Связки и сухожилия
Сухожилие — это продолжение мышцы. Они связывают мышцы и кости. Несмотря на их эластичность, их можно растянуть, если максимально вытянуть мышцу. В отличие от сухожилий, связки не эластичны, но очень гибки. Их предназначение — соединять суставы.
Кровоснабжение
Кровь к стопам подходит по двум ножным артериям — тыльной и задней большеберцовой. Благодаря им поступают питательные вещества и кислород в более мелкие сосуды и далее по капиллярам во все ткани стопы. Обратно кровь с продуктами переработки откачивается по двум поверхностным и двум глубоким венам. Самая длинная — большая подкожная вена проходит от большого пальца по внутренней стороне ноги. Малая подкожная вена – с наружной стороны ноги. Спереди и сзади на нижних конечностях расположены большеберцовые вены.
Нервная система
С помощью нервов происходит передача сигналов между мозгом и нервными окончаниями. В стопах расположено четыре нерва — задний большеберцовый, поверхностный малоберцовый, глубокий малоберцовый и икроножный. Наиболее распространенные проблемы в этой области — сдавливание и защемление нерва, связанное с повышенными нагрузками.
Функции стопы
Как мы заметили в самом начале, стопа справляется с важными задачами. Зная ее устройство, мы уже можем представить себе, как именно она помогает человеку. Итак стопа обеспечивает:
- Равновесие. Благодаря особой подвижности суставов во всех плоскостях и маневренности подошва сцепляется с поверхностью, по которой мы ходим: твердой, мягкой, неровной, зыбкой, при этом мы можем стоять или двигаться вперед и назад, из стороны в сторону и не падать.
- Толчок. Стопа не просто сохраняет баланс тела, но и позволяет ему совершать поступательное движение в любую сторону. При соприкосновении пятки с поверхностью возникает реакция силе опоры, ступне передается кинетическая энергия, которая сохраняется на время полного контакта подошвы и опоры, а затем передается всему телу при отталкивании кончиков пальцев от земли. Так и происходит шаг.
- Рессорность. Способность сохранять сводчатую форму и мягко распластываться помогает стопе принимать на себя бОльшую часть ударных нагрузок. На колено и позвоночник приходится гораздо меньшее воздействие, а до головы доходит и вовсе 2% от начального. Таким образом, стопа снижает риск микротравмирования вышележащих голеностопного, коленного, тазобедренного суставов и позвоночника. Если данная функция нарушается, то в них развиваются воспалительные процессы, порой необратимые.
- Рефлексогенность. В стопе человека сосредоточено очень большое количество нервных окончаний. Их высокая концентрация на столь небольшой площади обеспечивает эффективное взаимодействие с рефлекторными зонами человека. Это может быть использовано для воздействия посредством массажа, иглоукалывания, физиотерапии на внутренние органы.
В нашей повседневной жизни стопа выполняет попеременно все эти функции. От состояния ее костей, суставов, мышц и других составляющих зависит качество ее работы. При малейшем нарушении начинается сбой дальше по цепочке наверх. Даже стопы с нормальным от рождения строением имеют свой предел прочности. С возрастом или в процессе «эксплуатации» под постоянным воздействием статико-динамических нагрузок развиваются те или иные виды патологий, среди которых плоскостопие — самое распространенная. Продлить срок жизни своей стопе можно грамотным распределением нагрузок, регулярными упражнениями для укрепления и процедурами для расслабления.
Кости стопы
В стопе различают предплюсну, плюсну и кости пальцев стопы.
Предплюсна
Предплюсна, tarsus, образуется семью короткими губчатыми костями, ossa tarsi, которые наподобие костей запястья расположены в два ряда. Задний, или проксимальный, ряд слагается из двух сравнительно крупных костей: таранной и лежащей под ней пяточной.
Передний, или дистальный, ряд состоит из медиального и латерального отделов. Медиальный отдел образован ладьевидной и тремя клиновидными костями. В латеральном отделе находится только одна кубовидная кость.
В связи с вертикальным положением тела человека стопа несет на себе тяжесть всего вышележащего отдела, что приводит к особому строению костей предплюсны у человека в сравнении с животными.
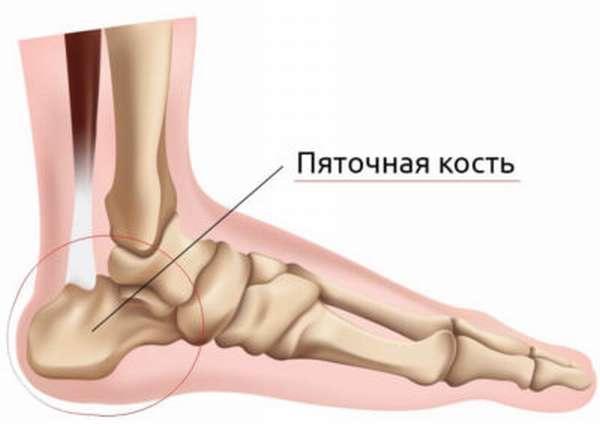
Так, пяточная кость, находящаяся в одном из главных опорных пунктов стопы, приобрела у человека наибольшие размеры, прочность и удлиненную форму, вытянутую в переднезаднем направлении и утолщенную на заднем конце в виде пяточного бугра, tuber calcanei.
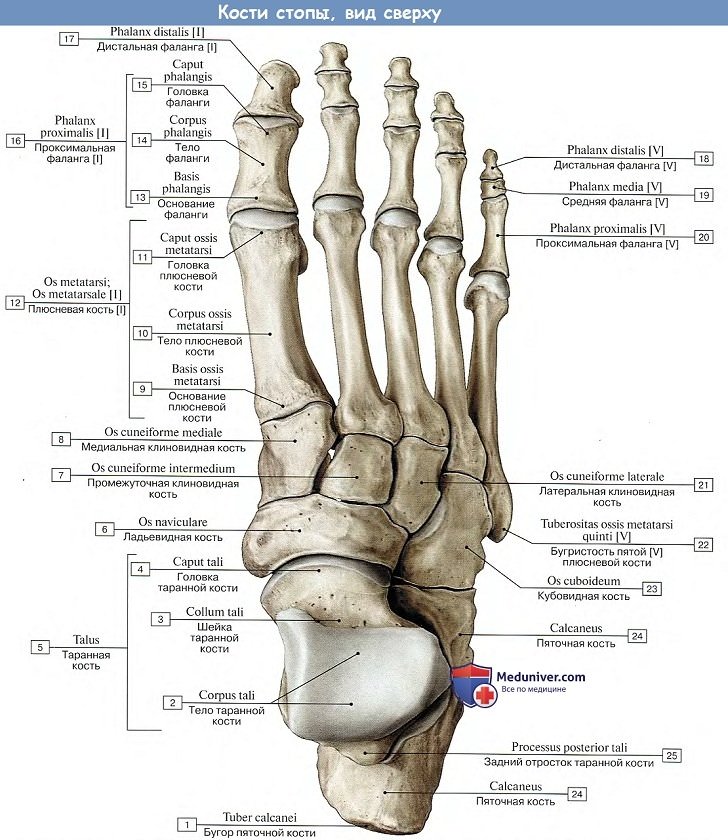
Таранная кость приспособилась для сочленений с костями голени (вверху) и с ладьевидной костью (спереди), чем и обусловлена ее большая величина и форма и наличие на ней суставных поверхностей. Остальные кости предплюсны, также испытывающие на себе большую тяжесть, стали сравнительно массивными и приспособились к сводчатой форме стопы.
1. Таранная кость, talus, состоит из тела, corpus tali, которое впереди продолжается в суженную шейку, collum tali, оканчивающуюся овальной выпуклой головкой, caput tali, с суставной поверхностью для сочленения с ладьевидной костью, facies articularis navicularis.
Тело таранной кости на своей верхней стороне несет так называемый блок, trochlea tali, для сочленения с костями голени. Верхняя суставная поверхность блока, facies superior, место сочленения с дистальной суставной поверхностью большеберцовой кости, выпукла спереди назад и слегка вогнута во фронтальном направлении.
Лежащие по обеим сторонам ее две боковые суставные поверхности блока, facies malleolares medialis et lateralis, являются местом сочленения с лодыжками.
Суставная поверхность для латеральной лодыжки, facies malleolaris lateralis, загибается внизу на отходящий от тела таранной кости боковой отросток, processus lateralis tali.
Позади блока от тела таранной кости отходит задний отросток, processus posterior tali, разделенный канавкой для прохождения сухожилия m. flexor hallucis longus.
На нижней стороне таранной кости имеются две (передняя и задняя) суставные поверхности для сочленения с пяточной костью. Между ними проходит глубокая шероховатая борозда sulcus tali.
2. Пяточная кость, calcaneus. На верхней стороне кости находятся суставные поверхности, соответствующие нижним суставным поверхностям таранной кости. В медиальную сторону отходит отросток пяточной кости, называемый sustentaculum tali, опора таранной кости. Такое название дано отростку потому, что он поддерживает головку таранной кости.
Суставные фасетки, находящиеся в переднем отделе пяточной кости, отделены от задней суставной поверхности этой кости посредством борозды, sulcus calcanei, которая, прилегая к такой же борозде таранной кости, образует вместе с ней костный канал, sinus tarsi, открывающийся с латеральной стороны на тыле стопы. На латеральной поверхности пяточной кости проходит борозда для сухожилия длинной малоберцовой мышцы.
На дистальной стороне пяточной кости, обращенной в сторону второго ряда костей предплюсны, находится седловидная суставная поверхность для сочленения с кубовидной костью, facies articularis cuboidea.
Сзади тело пяточной кости заканчивается в виде шероховатого бугра, tuber calcanei, который в сторону подошвы образует два бугорка — processus lateralis и processus medialis tuberis calcanei.
3. Ладьевидная кость, os naviculare, расположена между головкой таранной кости и тремя клиновидными костями. На своей проксимальной стороне она имеет овальную вогнутую суставную поверхность для головки таранной кости. Дистальная поверхность разделяется на три гладкие фасетки, сочленяющиеся с тремя клиновидными костями. С медиальной стороны и книзу на кости выдается шероховатый бугор, tuberositas ossis navicularis, который легко прощупывается через кожу. На латеральной стороне часто встречается небольшая суставная площадка для кубовидной кости.
4, 5, 6. Три клиновидные кости, ossa cuneiformia, называются так по своему наружному виду и обозначаются как os cuneiforme mediale, intermedium et laterale. Из всех костей медиальная кость самая большая, промежуточная — самая маленькая, а латеральная — средних размеров. На соответствующих поверхностях клиновидных костей находятся суставные фасетки для сочленения с соседними костями.
7. Кубовидная кость, os cuboideum, залегает на латеральном краю стопы между пяточной костью и основаниями IV и V плюсневых костей. Сообразно этому в соответствующих местах находятся суставные поверхности. На подошвенной стороне кости выдается косой валик, tuberositas ossis cuboidei, впереди которого проходит борозда, sulcus tendinis m. peronei longi.
Почему болит верхняя часть стопы
Природа произвела поистине ювелирную работу, заставив функционировать и выдерживать значительные нагрузки сложнейшую систему – стопу, в состав которой входит 26 косточек, связки, сосуды, нервы, фасции. Это все находится в небольшом объеме, довольно плотно «упаковано». Поэтому даже небольшой сбой приводит к тому, что болит стопа сверху или в любой другой части, и очень больно ходить.
Причины болевого синдрома
Многолетние исследования и медицинская практика говорят о многообразии факторов, приводящих к болезненным ощущениям в стопе. Это могут быть:
- травмы;
- мышечная недостаточность;
- аутоимунные патологии;
- неудобная обувь;
- нехватка кальция;
- гигрома;
- неправильная анатомия.
Нельзя оставлять без внимания, если есть боль в стопе сверху или в других частях, припухлость, повышенная температура. Это может быть признаком серьезных сбоев в работе организма, способных привести к инвалидности.
Как правило, дискомфорт охватывает всю стопу, что усложняет диагностику и требует высокого врачебного мастерства. С жалобами следует обратиться к:
Разумеется, узкие специалисты есть только в профильных клиниках. В поликлинике заболеваниями костей, хрящевой и суставной ткани ведает хирург.
Какие заболевания проявляются болями
В процессе жизнедеятельности стопа нередко подвергается травматизации. Например, на ногу падает что-то тяжелое, ступня подворачивается, случаются вывихи, переломы, растяжения и разрывы связок. Сложность травмы определяется при помощи рентгена.
- вправление вывиха;
- наложение гипса;
- ношение лангеты;
- ношение ортеза.
В 85% случаев обращения к травматологу определяют растяжения. Если лодыжка смещается наружу, причиной того, что болит таранная кость и окружающие ее соединительные ткани, является растяжение, разрыв связок. Человек чувствует сильную резкую боль, моментально возникает отек и гематома. Даже после лечения пациенты отмечают нестабильность сочленения.
Если человек пережил растяжение лодыжки, может развиться вывих мелких косточек на стопе, который медики называют синдромом кубовидной кости. Симптомы – утренние боли, отеки, краснота, боль внешней части ступни, идущая до пальцев. Случается, что человек длительное время живет с этим недугом. Между тем, излечивается он довольно быстро при профессиональном подходе.
Стресс-перелом, то есть миниатюрная трещина какой-то из костей, дает о себе знать несильной болью, которая имеет тенденцию к усилению. Практика показывает, что перелом такого вида характерен для пяточной, плюсневой, ладьевидной костей. Именно для травм характерно состояние, что опухла ступня сверху и болит.
2. Подагра
Боль острого характера в ступне возле пальцев сверху зачастую возникает из-за подагры. Болезнь дает сбой в обмене веществ, при котором из организма плохо выводятся соли мочевой кислоты. Они годами накапливаются в суставах, образуют там целые солевые залежи, повреждают хрящи, выводят из строя суставы. Характерен этот недуг для мужчин, но встречается и у женщин. Обострение проявляется таким острым болевым синдромом, что невозможно терпеть. Без профессионального лечения пациент со временем получает нефункционирующие суставы конечностей.
3. Даже обычные мозоли, если глубоко проросли в подошву; ноготь, вросший в палец; бородавки – могут приводить к боли.
4. Системные заболевания
Распространенный на сегодня недуг, поражающий сочленения, повреждающий сосуды, приводящий к ущемлениям нервов – артрит. Частые разновидности – ревматоидный и дегенеративный артриты. Суставы будут отечны, их работа сведется практически к нулю.
Остеоартроз, т.е. разрушение хрящевой ткани, на конечностях поражает пальцы и голеностопы, потихоньку приводит к разрастанию остеофитов и деформации пальцев.
Остеопороз проявляется болью в ступне во время нагрузки. Заболевание возникает у людей в возрасте, обусловлено:
- нехваткой кальция;
- гормональными дисбалансами.
Диагноз подтверждается аппаратными текстами, лечение состоит в приеме препаратов с кальцием, витаминами, гормонами.
5. Дефекты развития
Различные физиологические отклонения могут быть причиной того, что болит ладьевидная кость стопы, пятки, подъем, наружная часть ступни. Например, врожденная патология – тарзальная коалиция, т.е. срастание костей, приводит к судорогам, неправильной походке. Заболевание с романтичным названием буньон деформирует большой палец. Бурсит этого пальца имеет генетическую предрасположенность. Для исправления дефекта может понадобиться хирургическое вмешательство.
К деформирующим патологиям относятся косолапость и эквинусная стопа. Плоскостопие, к какой бы разновидности не относилось, всегда деформирует ногу, затрудняет движение, ухудшает походку. Боль в верхней части стопы при ходьбе и в покое должна заставить человека обратиться за медицинской помощью.
Один из частых воспалительных недугов – подошвенный фасциит. Это патология соединительной ткани, которая проявляется утренними болями. Воспаления суставных сумок, т.е. бурситы, ощущаются болезненными участками возле пальцев и в суставах. Лигаментит и тендинит – воспаления сухожилий и связок – вносят свой вклад в болевой синдром.
7. Инфекционные болезни
Причиной того, что при ходьбе болит ступня не только посередине сверху, но и в других местах, становятся инфекции, например:
Стрептококки и стафилококки приводят к панарицию, воспалению пальцев. Из-за инфекции за считанные часы палец покраснеет, опухнет, нагноится. Хирургу придется оперативно вскрыть гнойник и обеззаразить его.
Лечение
В связи с многочисленностью, разнородностью заболеваний, дающих болевой синдром, единой схемы лечения нет. Такие патологии, как артрит и артроз, лечат консервативно, прописывая обезболивающие, антивоспалительные и восстанавливающие хрящевую ткань препараты. Для избавления от подагры немаловажное значение, помимо лекарств, имеет специфическая диета.
Травмы предполагают фиксацию конечности и щадящий двигательный режим.
Инфекционные патологии требуют курса антибиотиков.
Деформации лечат длительное время. Как правило, врачи пытаются обойтись терапевтическими методами, ортопедическими девайсами, физиотерапией и лечебной гимнастикой. В крайних случаях приходится делать операцию.
Если болят ступни ног сверху с боков или на подошве, причин огромное количество. Самостоятельное лечение недопустимо, ведь многие недуги имеют схожие симптомы, и ошибиться с диагнозом неспециалисту очень просто. Неправильный диагноз способен стать причиной инвалидности.
Мы специализируемся на лечении опорно-двигательного аппарата, даже при тяжелых стадиях заболеваний. Уже 10 лет помогаем тысячам пациентов избежать операции!
Наши врачи
Это сильнейшая команда экспертов, которая преподаёт на кафедре РУДН. Мы являемся клинической базой ведущих ВУЗов, где выпускаются лучшие врачи Москвы, уникальные специалисты России и зарубежья.
Стандарты
Экспертами и преподавателями нашей сети совместно с ведущими израильскими специалистами разработаны уникальные протоколы лечения на основе утвержденных медицинских стандартов Министерства Здравоохранения РФ.
Как устроена человеческая стопа

Голеностоп – это опора человеческого скелета в нижней его части. Именно на него мы опираемся, когда ходим, бегаем или занимаемся спортом. На стопу падает нагрузка весовая, а не движущаяся, как на колени. Поэтому требуется понимать строение стопы человека, представляя схему ее с обозначением связок и костей.
Анатомия стопы
Данная область тела считается дистальной сферой ноги – конечности, расположенной снизу. Это сложное сочленение из мельчайших косточек, образующих прочный свод и служащих опорой, когда мы двигаемся или стоим. Анатомия ступни, структура ее станут понятнее, если знать схему ее строения.
Соприкасающуюся с землей нижнюю сторону стопы обычно называют подошвой, ступней. Обратную ее сторону называют тыльной. Делится она на три составляющие:
Сводчатость конструкции и обилие сочленений придают ступне потрясающую надежность и крепость, более того эластичность с гибкостью.
Связки стопы
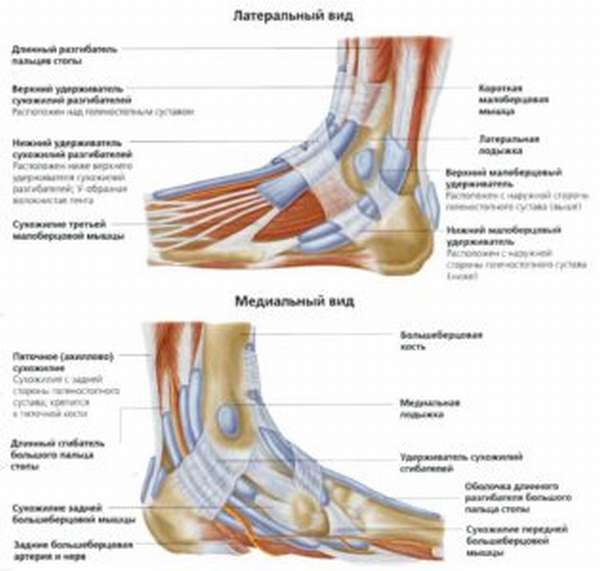
Связочный аппарат стопы, голени держит меж собой все костные структуры, охраняя сустав и ограничивая его перемещения. Анатомически данные структуры разделяют на три множества.
В первое из них входят волокна, соединяющие друг с другом голенные кости. Межкостная – это расположенная снизу область мембраны, натянутой меж голенными костями во всю ее длину. Задняя нижняя призвана препятствовать внутренним движениям костей. Передняя малоберцовая нижняя идет к лодыжке, расположенной снаружи, от косточки большеберцовой, сдерживая от поворота кнаружи щиколотку. Поперечная же связка фиксирует стопу против движения вовнутрь. Указанные волокна крепят малую берцевую кость к большеберцовой.
Наружные связки представлены передней и задней таранными малоберцовыми, а также пяточно-малоберцовой. Они идут от внешней области малоберцовой кости, разбегаясь во всевозможные стороны к частям предплюсны. Поэтому их называют «дельтовидной связкой». Они призваны укреплять внешний край данной области.
К следующей группе относятся внутренние связки, идущие сбоку сустава. Сюда внесли большеберцовую ладьевидную, большеберцовую связку пятки, заднюю с передней большеберцовые таранные. Они стартуют на лодыжке изнутри. Призваны сдерживать предплюсневые кости от смещения. Самая мощная связка здесь не выделяется – все они достаточно сильные.
Кости стопы
Стопные связки всегда прикреплены к костям. С тыла предплюсны размещаются пяточная с таранной, спереди – тройка клиновидных, кубовидная и ладьевидная. Косточка таранная расположена между пяточной и дистальным окончанием голенных косточек, соединяя стопу с голенью. У нее есть головка с телом, между ними, в свою очередь сужение, шейка.
Сверху на этом теле размещается область суставная, блок, служащий соединением с голенными косточками. Аналогичная поверхность присутствует и на головке, в передней ее части. Она сочленяет ее с ладьевидной костью.
Любопытно, что на теле, снаружи и изнутри, обнаруживаются суставные элементы, которые сочленяются с лодыжками. В нижней области также есть глубокая борозда. Она разделяет суставные элементы, сочленяющие ее с пяточной косточкой.
Пяточная кость относится к задненижней части предплюсны. Форма ее несколько удлинена и сплюснута по бокам. Она считается наиболее большой в этой области. В ней выделяют тело и бугор. Последний хорошо прощупывается.
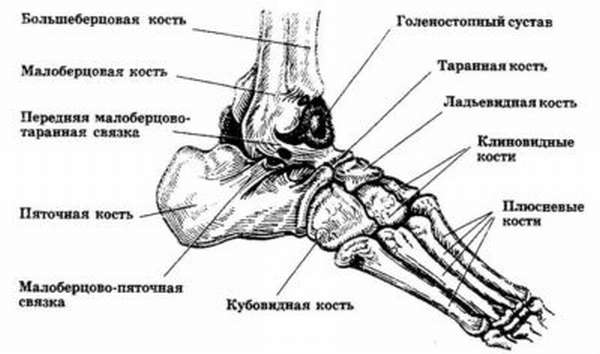
На кости существуют суставные составляющие. Они сочленяют ее с косточками:
- с таранной – наверху,
- с кубовидной – спереди.
Изнутри на пяточной кости существует выступ, служащий базой для кости таранной.
Ладьевидная кость расположена вблизи внутреннего окончания ступни. Размещается она перед таранной, снутри кубовидных и за клиновидными косточками. На внутренней ее области обнаружена бугристость, смотрящая вниз.
Неплохо прощупываясь под кожным покровом, она является точкой-опознавателем, позволяющей определять высоту внутренней области стопного продольного свода. Кпереди она выпуклая. Здесь также существуют суставные области. Они сочленяются с находящимися поблизости косточками.
Кость кубовидная располагается у внешней части стопы, сочленяясь:
- спереди – с 5-ой и 4-ой плюсневыми,
- сзади – с пяточной,
- изнутри – с внешней клиновидной и ладьевидной.
С нижней стороны по ней идет борозда. Здесь располагается сухожилие малоберцовой длинной мышцы.
В предплюсне передневнутреннее отделение включает в себя клиновидные косточки:
Располагаются они перед ладьевидной, за 1-ой тройкой плюсневых и снутри относительно кубовидной косточки.
В пятерке плюсневых косточек каждая трубчатог вида. На всех выделяются:
Любая представительница этой группы телом напоминает внешне 3-гранную призму. Длиннейшая в ней – вторая, первая же – наиболее толстая и короткая. На основах плюсневых косточек располагаются суставные области, сочленяющие их с другими косточками – ближайшими плюсневыми, а также предплюсневыми.
На головках существуют области суставов, сочленяющие их с размещенными в пальчиках проксимальными фалангами. Любая из плюсневых косточек элементарно прощупывается с тыльной стороны. Мягкие ткани покрывают их относительно небольшим слоем. Все они располагаются в различных плоскостях, создавая свод в направлении поперек.
В стопе пальцы делятся на фаланги. Подобно кисти, у первого пальца имеется пара фаланг, у остальных – по тройке. Зачастую в пятом пальце пара фаланг срастается в единое целое и в конечном итоге в его скелете их остается не тройка, а пара. Фаланги делят на дистальную, среднюю и проксимальную. Основополагающее их различие на ногах заключается в том, что они короче, чем на руках (дистальные, в особенности).
Так же как и кисть, стопа обладает костями сесамовидными – причем гораздо более выраженными. Больше всего их наблюдается в районе, где 5-ая и 4-ая плюсневые косточки связываются с проксимальными фалангами. Сесамовидные косточки усиливают в передней части плюсны поперечную сводчатость.
Мышцы стопы
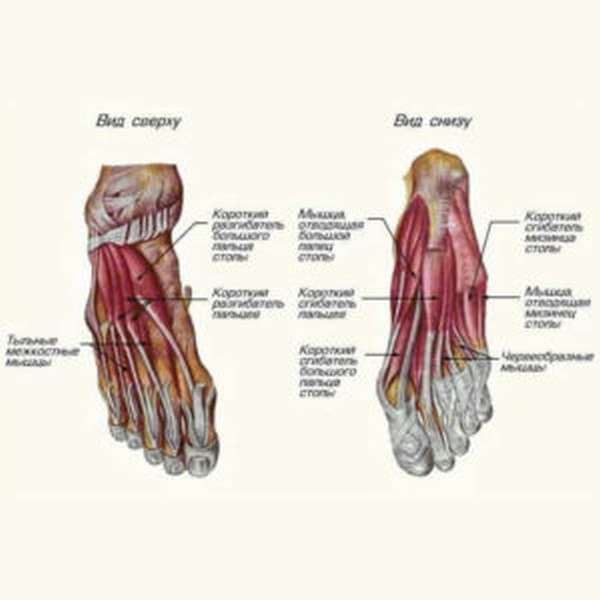
Связки в стопе прикрепляются также к мышцам. На тыльной ее поверхности расположена пара мышц. Речь идет о коротеньких разгибателях пальцев.
Оба разгибателя стартуют от внутренней и наружной сфер пяточной кости. Закрепляются они на проксимальных пальцевых фалангах, которые им соответствуют. Основная работа данных мышц – разгибание пальчиков на стопе.
Мышцы и связки стопы многообразны. Существует тройка мышечных групп, размещенных на поверхности подошвы. Во внутреннюю группу включены следующие мышцы, отвечающие за работу большого пальца:
- та, что его отводит,
- короткий сгибатель,
- та, что его приводит.
Все они, стартуя от костей предплюсны и плюсны, прикрепляются к большому пальцу – основе его проксимальной фаланги. Функционал данной группы ясен из определений.
Наружная мышечная группа стопы – все, что воздействует на пятый ее палец. Речь идет о паре мышц – короткий сгибатель, а также та, что отводит мизинец. Каждая из них крепится к 5-ому пальцу – а именно к его проксимальной фаланге.
Важнейшая среди групп – средняя. Включает в себя мышцы:
- короткий сгибатель для пальцев, со второго по пятый, крепящийся к их средним фалангам,
- квадратная подошвенная, крепящаяся к сухожилию длинного пальцевого сгибателя,
- червеобразные,
- межкостные – подошвенные и тыльные.
Направление последних – к проксимальным фалангам (со 2-ого по 5-ый).
Указанные мышцы стартуют на костях плюсны с предплюсной на подошвенной области стопы, кроме червеобразных, которые начинаются от сухожилий длинного пальцевого сгибателя. В различных движениях пальцев участвуют все мышцы.
В подошвенной области мышечная ткань более сильная, нежели на тыльной. Это обусловлено разными функциональными особенностями. В подошвенной области мышцы удерживают своды стопы, в немалой степени обеспечивая рессорные ее качества.
Болит стопа посередине с внешней стороны
Как лечить боль в стопе с внутренней и внешней сторон
Если у человека болит стопа посередине с внутренней стороны, то лучше всего не пытаться заниматься самолечением, а сразу пойти на обследование к соответствующему специалисту. Игнорировать такую боль в стопе не стоит, лучше сразу определить причины ее появления.
Возможные типы боли
Боль в стопе, которая всегда несет определенный дискомфорт, ограничивает возможность совершения того или иного движения, часто сковывает все тело пострадавшего, так как невозможно наступать на больные стопы. Боль в стопе в нижней части ступни принято делить на следующие зоны:
- боль в ступне сконцентрирована в пятке;
- болезненность возникла в своде, он не касается поверхности земли;
- болит внешняя сторона стопы, сбоку;
- болит стопа посередине на подошве;
- боль возникла с наружной, верхней стороны стопы.
По месторасположению болевого синдрома можно выделить следующие области:
- боль с внутренней стороны;
- дискомфорт с внешней стороны;
- болезненность в своде;
- дискомфорт возникает в боковой части на подошве;
- страдает пятка ноги.
В том случае, если начинается дискомфорт в подошве, боль возникает обычно в ее средней, внутренней части. То же самое можно сказать и о своде. При этом могут возникнуть следующие ощущения:
- Резкая острая боль. Обычно она кратковременна и появляется внезапно.
- Есть возможность возникновения хронических болей, которые постоянно мучают больного.
- Болевой шок в виде резкого укола.
- Колющие боли.
- Дискомфорт из-за ноющего болевого синдрома.
Указанные виды боли могут сочетаться с такими проявлениями на поверхности стоп, как зуд, онемение, могут возникнуть отеки и жжение. У некоторых больных происходит изменение кожного покрова в пораженных местах. Болезненность возникает как во время ходьбы, так и при состоянии покоя. Болезнь определяют от ее месторасположения, типа дискомфорта, степени его проявления. Обычно подобные ощущения могут быть вызваны травмами или ушибами. Но в некоторых случаях можно выявить физиологические причины развития болезненности. Для точного определения причин лучше всего обратиться в лечебное заведение и провести обследование.
Физиологические факторы
Физиологические причины развития болезненности, поражающей стопу, обычно лечить не надо. Боль возникает из-за ношения довольно тесной обуви, так как она подбиралась не по критериям комфортности, а по внешнему виду. Для устранения такого типа болезненности надо подобрать удобную, хорошо “сидящую на пятке” обувь При этом стопа не должна сползать, а пальцы – спускаться к носку. При этом ни одна часть не должна тереться об асфальт или землю. Обувь не должна сдавливать ступню, а плотно облегать ее. Если туфли с каблуком, то надо выбирать наиболее устойчивые варианты. При этом не должно появиться жжение в зоне подошв. Должны отсутствовать все виды дискомфорта, иначе обувь будет провоцировать болезненность.

Нельзя долгое время ходить на высоком каблуке, как это любят делать некоторые женщины. Это приносит дискомфорт всей нижней конечности. Ногам надо время от времени давать отдохнуть, так как постоянное перемещение на высоком каблуке отрицательно влияет на стопу и искажает ее форму, что затем передается на позвоночный столб. Это может вызвать такие болезни позвоночника, как искривление, остеохондроз и т. д. Поэтому подбор удобной обуви является первоочередной задачей, так как от этого зависит здоровье нижней конечности.
Еще одна причина, которая не нуждается в лечении – это физическая перегрузка. Она вызывает переутомление, которое легко снять простым отдыхом. Вместе с этим для снятия чрезмерного напряжения можно провести массаж на всех сторонах ступней. Есть еще одна методика преодоления таких болей: для этого достаточно лечь на горизонтальную поверхность и поднять выше головы ноги, подержать их так около 10 минут.
Если болевой синдром возник не из-за описанных выше факторов, а по какой-то другой причине, то надо обратиться за помощью к специалистам лечебного заведения.

Симптоматика недуга
Часто боль сковывает стопу посредине во внутренних частях из-за наличия различных ушибов или травм. Они могут быть разнообразны. Чаще всего такое состояние возникает при переломах, растяжениях. Пораженная нижняя конечность при этом может распухнуть. Иногда болевой синдром наступает по прошествии некоторого времени после получения травмы. Тогда человек не может связать болезненность, поразившую стопу, с каким-либо конкретным типом ушиба. При этом во время обследования при помощи рентгена может быть обнаружена трещина в любой зоне на стопах. Тогда надо будет проводить адекватное лечение, иначе могут возникнуть осложнения. Признаки поражения могут быть различными. Они следующие:
- Фасцит на подошвах является самой распространенной болезнью. Болевые ощущения при этом часто возникают на своде ступней из-за физической перегрузки. Если дать нижним конечностям отдохнуть, то боль проходит. При постоянных нагрузках часто возникает воспалительный процесс, когда боль проявляется не только во время ходьбы, но и при покое. Чаще всего это происходит в утренний период. Если не проводится лечение, то развивается так называемая пяточная шпора, которая является наростом на пятке.
- Если поражены нервные волокна на нижней части ступней, то боли могут локализоваться в области пяток, причем как с внешней, так и с внутренней стороны.
- Очень часто можно встретить человека с плоскостопием. При этой болезни вся нижняя поверхность стоп полностью опирается на землю, так как свод или отсутствует совсем, или выражен очень слабо. Боли возникают из-за повышенной нагрузки на ступнях. Часто этот недуг поражает детей. Лечебный процесс надо начинать как можно раньше, так как во взрослом возрасте этот тип поражения практически невозможно исправить.
- Может произойти патология на суставах и костях нижних конечностей при одновременной внешней деформации кожного покрова. Возникает заболевание, известное как диабетическое поражение стоп. Излечиться от него довольно сложно.
Если на каком-либо участке стоп появился дискомфорт или болевой синдром, а видимых причин нет, то надо пройти обследование.
Курс терапии будет назначен в соответствии с выявленным при диагностике недугом. Но можно принять профилактические меры и другие действия, которые позволят избежать указанных выше явлений. Их выполнять можно только после консультации с врачом.

Методы лечения
Медики после обследования пациента могут порекомендовать следующее лечение:
- Пациент должен приобрести и носить специальные виды обуви, которые резко уменьшают боль при ходьбе, корректируя форму ступней. В таких туфлях проложен специальный супинатор со стелькой, что позволяет более равномерно распределить нагрузку. Вместе с этим все зоны ступней защищены от перенапряжения, ушиба, растяжения.
- Могут быть рекомендованы бандажные повязки, которые производят фиксацию ступней со всех сторон, что не дает им возможности сделать лишние движения. Это помогает при ходьбе. В некоторых случаях бандаж можно использовать при необходимости растянуть сухожилия или связки.
- Врачи могут назначить больному специальный комплекс упражнений, которые снимают болевой синдром. Их индивидуально подбирают для каждого пациента. Назначать и контролировать выполнение такой физкультуры может только опытный врач.
- Массаж проводят в местах наибольшей боли, а затем переносят его на другие части нижних конечностей.
- В зависимости от недуга могут быть назначены процедуры физиотерапии. Также применяются прогревания, ударно-волновой метод и т. д. При этом у пациента исчезает боль.
- Медикаментозная терапия назначается врачами. Для нее используют препараты, снимающие болевой синдром, устраняющие заболевание.
Необходимые меры профилактики
Чтобы недуг не смог поразить человека, надо выполнять следующие рекомендации профилактического характера:
- Нельзя носить тесную, неудобную обувь.
- При занятиях спортом, быстром передвижении, простой ходьбе нужно по возможности стараться не получать травмы, ушибы, растяжения.
- Нельзя сильно физически перегружаться. Опасны и перенапряжения.
- Надо стараться избегать различные инфекционные поражения.
- Врачи рекомендуют проводить полное обследование организма раз в год.
- Желательно перейти на здоровый образ жизни.
- При первых болях в подошвах надо срочно обратиться за медицинской помощью.
При заболеваниях на ступнях, как на внутренней, так и на внешней их части, боли локализуются на достаточно широкой площади. При этом необязательно наличие каких-либо патологий. Для этого достаточно обычных физиологических факторов, например, ношение тесных туфель на высоком каблуке или чрезмерные нагрузки при занятиях спортом. Для устранения таких болей следует сменить обувь или хорошо отдохнуть. Но если болезнь наступила по неизвестной причине, надо пройти обследование, а затем и назначенный курс терапии, иначе возможны различные осложнения.
Боль в стопе сбоку
Стопа — важная часть ноги, которая соприкасается с поверхностью земли и служит опорой для скелета. Часто встречаемая проблема, когда болит стопа сбоку может показаться простой, не требующей внимания. Большинство связывает болезненность с нагрузкой в динамике или статике, которой подвергается эта часть конечности. Но возможно травмирование, развитие воспаления, хронических патологий, что проявляются болями в стопе.

Ощущение дискомфорта и боли в ступне разной интенсивности — это сигнал о необходимости прохождения обследования с целью определения причин сбоя в функциональности органа.
Почему болят стопы сбоку: причины
Причинять боли в стопе могут следующие проблемы со здоровьем:
- травма стопы;
- резко увеличенная нагрузка на ноги;
- перонеальный тендинит;
- пяточная шпора;
- подагра, артрозы, артриты;
- вальгусная деформация;
- тарзальная коалиция;
- проблемы с сосудами.
Вернуться к оглавлению
Травмирование
Боль в ступне с внешней стороны может свидетельствовать о наличии стрессового перелома. Этот вид травмы представляет собой трещину в костях нижней конечности. Особенный дискомфорт предоставляет боль в стопе сбоку. Особенность усталостного перелома — резкое проявление. Такая травма возникает из-за резкого увеличения нагрузок на нижние конечности. Часто страдают спортсмены-бегуны. Лечатся травмы иммобилизацией ноги и приемом кальцийсодержащих препаратов.
Перонеальный тендинит
Это воспалительный процесс в сухожилиях, что сопровождается явными болями в области стопы, которые усиливаются при ходьбе. Дополнительно наблюдается повышение температуры тела, возможно ярко выраженное покраснение. Чаще болит внешняя сторона стопы, реже — с внутренней. Если не лечить недуг, то воспаление может распространиться на костную и мышечную ткани, что повлечет за собой серьезные последствия. При появлении симптомов тендинита рекомендуется УЗИ и назначение курса препаратов, останавливающих воспалительный процесс, и обезболивающих мазей.
Пяточная шпора
Это костный нарост из кальция и солей, что образовывается на кости пятки. Изредка боль может ощущаться посередине наружной части стопы. Особенно опасен нарост заостренной формы, что способен повреждать окружающие ткани. При отсутствии лечения состояние только усугубляется, тыльная сторона стопы болит все сильнее. Причин для возникновения шпоры много — неправильная обувь, усталостный перелом, увеличение нагрузок. Лечить пяточную шпору стоит правильными физическими нагрузками, ортопедической обувью. Реже требуется оперативное вмешательство.
Артриты, артрозы, подагра
Часто детонаторами боли в стопе могут выступать болезни, вызывающие воспаление или дистрофически-дегенеративные процессы в суставах. При этих болезнях сильно болит внутренняя сторона стопы, отекает, кожа неестественно меняет оттенок, наблюдается хромота. Причины возникновения воспалений: генетическая предрасположенность, неправильное питание, недостаток авитаминоз, нарушение кровотока, недостаток физической активности. Больным таким недугом врачи чаще всего выписывают противовоспалительные либо хондропротекторы (препараты, восстанавливающие хрящевую ткань).
Вальгусная деформация
При патологии наблюдается образование угла между фалангой большого пальца и плюсневой костью. Группой риска заболевания считаются женщины старше 30. Чаще всего от этого недуга страдает левая нога. Деформация представляет собой смещение внутрь большого пальца с образованием шишки на внутренней стороне стопы. В результате меняют положение и остальные пальцы. Выпирающая косточка провоцирует изменение походки, а при превышении нагрузки возможна сильная боль, усиливающаяся к вечеру. Вальгусную деформацию нужно вовремя лечить. На ранних стадиях недуг излечим ношением бандажей и стелек, а на поздних этапах показана операция.
Тарзальная коалиция
Редкое генетическое заболевание, при котором две или больше костей стопы срастаются. Чаще сращению подвергается таранная кость с пяточной, реже — таранно-ладьевидная и пяточно-ладьевидная косточки. Тарзальная коалиция сопровождается спазмами мышц, плоскостопием, ограниченной подвижностью стоп, на которую больно наступать. Лечится только оперативно — удалением лишней косточки.
Проблемы с сосудами
Нарушение может быть вызвано трофиками тканей, то есть отмиранием клеток из-за недостатка питательных веществ. На ранних этапах чаще болит наружная часть стопы. На более поздних стадиях могут наблюдаться сильные боли в области всей стопы. На ранних стадиях можно заметить, что быструю усталость в конечностях, онемение ступней, резкие сокращения мышц (судороги). Причинами возникновения этих проблем могут быть атеросклероз, сахарный диабет, болезнь Рейно, системный васкулит. Людям, имеющим проблемы с сосудами, чаще выписывают сосудоукрепляющие средства, реже делают операции.
Диагностика
Правильно провести диагностику, когда болит ступня с внешней стороны или внутренней, и назначить лечение может только врач. Будут тщательно изучены образ жизни, привычки, семейный анамнез пациента. Это необходимо для полного понимания характера проблемы. Стопа может болеть из-за травм, инфекций или наследственных заболеваний. Скорее всего, врач отправит пациента на ультразвуковое обследование, КТ или МРТ, рентген, потребуется сдать лабораторные анализы крови.
Способы лечения
- Иммобилизация конечности (применяется практически всегда, вне зависимости от причины).
- Прием обезболивающих и кальцийсодержащих препаратов.
- Компрессы.
- Ванночки.
- Физиотерапия.
- Лечебная физкультура.
- Нанесение мазей.
- Хирургическое вмешательство.
Чаще всего боль в стопе можно вылечить при помощи консервативного лечения, которое представляет собой иммобилизацию, прием сосудоукрепляющих средств, обезболивающих препаратов, нанесение мазей. В случаях тяжелой степени пяточной шпоры, вальгусной деформации, тарзальной коалиции и проблем с сосудами, когда возникает боль с внутренней стороны стопы или с внешней, врачи прибегают к хирургическому вмешательству.
Почему болит ступня посередине
Стопа представляет собой довольно сложную анатомическую конструкцию. Из-за больших нагрузок явление, когда болит стопа посередине – не редкость. По характеру боль весьма различна:
- ноющая;
- одномоментная;
- тянущая;
- постоянная;
- исчезающая при отдыхе.
Может сопровождаться покалываниями, онемением, жжением, зудом.
Причины, по которым болит свод стопы
Практика подсказывает, что многое способно вызвать дискомфорт в ногах. Ношение неудобной обуви, например, легко исправимо и не очень опасно, если вовремя сменить туфли. Другие причины приводят к разрушению суставов и костей, угрожают инвалидностью. Поэтому игнорировать сигналы организма неразумно. Довольно часто случаются травмы, которые также дают сильную боль и требуют лечения. Лишний вес дает дополнительную нагрузку на стопы и способствует изнашиванию их структур.
К неприятные ощущениям и боли приводят:
- физические нагрузки;
- слабые мышцы;
- нехватка кальция;
- натоптыши;
- длительное сдавливание;
- грибковые инфекции;
- глубокие мозоли;
- опухоли;
- нарушения обмена веществ.
К какому врачу обратиться? Помогут избавиться от атаковавшей ступню болезни:
Из-за каких заболеваний болит ступня ноги внутри
Медикам известен целый ряд недугов различной этиологии, которые дают болевой синдром. Сюда относят:
- артрит;
- пяточную шпору;
- лигаментит;
- остеопороз;
- подагру;
- плоскостопие;
- облитерирующий эндартериит;
- тендинит;
- эритромелалгию.
Рассмотрим их подробнее.
1. Плоскостопие. Если болит стопа посередине с внутренней стороны, причина может быть в деформации. Слабые связки и мышцы, сильные нагрузки, беременность – все это сказывается на состоянии свода ступни. От данной патологии не застрахован не один из возрастов.
Медики рассматривают несколько видов плоскостопия:
- врожденное;
- травматическое;
- паралитическое;
- статическое;
- травматическое.
Отеки, судороги, усталость ног – самые безобидные последствия уплощения. Заболевание вредит позвоночнику, поскольку нагрузка распределена неправильно, от чего страдает весь опорно-двигательный аппарат. Как частность, болит продольный свод стопы.
Чтобы исправить положение, человеку рекомендуют носить стельки, пользоваться обезболивающими. Необходимо проходить физиопроцедуры, принимать витаминные комплексы, делать лечебную гимнастику. Раннее выявление патологии способствует более быстрому и простому ее лечению.
2. Пяточная шпора, как назвали болезнь в народе, в медицинской практике имеет терминологическое обозначение “плантарный фасциит”. Все начинается с воспаления соединительной ткани, человек ощущает боль в стопе между пяткой и носком. Чаще недугу подвержены те, кому приходится долго находиться на ногах. Со временем пяточная кость деформируется, растет шпора. Она, в свою очередь, наносит травму окружающим тканям и еще больше усугубляет течение болезни.
Как правило, назначается специальная обувь, различные физиотерапевтические процедуры, способные ликвидировать нарост. Хирурги включаются в лечебный процесс в крайних случаях. Реабилитация после операции идет довольно долго и протекает сложно, человек не может ходить какое-то время. Поэтому стараются обходиться консервативными методами.
3. Остеопороз возникает как реакция организма на нехватку микроэлементов, витаминов, кальция. Это приводит к ломкости костей, сильной утомляемости, уменьшению роста, плохому кровообращению. Чаще данный недуг появляется у людей в возрасте, нуждается в длительном медицинском сопровождении, иначе частые переломы неминуемы. Для пожилых людей это крайне опасно. Пациентам назначают препараты со фтором, витаминные комплексы.
4. Для представителей мужского пола характерна патология под названием облитерирующий эндартериит. Опасная болезнь с неясной этиологией, ведущая к гангрене. Воспаление стенок сосудов сужает их, происходит сбой кровообращения и ткани нагнаиваются. Наблюдается боль в ступне в середине изнутри, пальцы ощущают покалывания, случаются судороги, в запущенных случаях кожа на ногах трескается, мышцы атрофируются, затем наступает гангрена. Стопу приходится ампутировать.
Если вовремя обратиться к специалистам, терапия будет включать:
- активную физиотерапию;
- прием медикаментов для нормализации кровотока;
- отказ от факторов, приводящих к сужению сосудов, например, курения;
- препараты, снимающие воспаления;
- ЛФК.
Хирургические методы лечения – удаление тромбов и установка шунтов.
5. Результатом длительных нагрузок и травм становится тендинит, т. е. воспаление сухожилий. Развитие недуга идет медленно, незначительная боль потихоньку перерастает в хроническую. Болевой синдром будет тревожить внутреннюю часть ступни, возникнет отек, будет слышен хруст, кожа покраснеет. Болезнь угрожает спровоцировать разрыв тканей.
Чтобы привести их в порядок, человек пьет антивоспалительные и анестетические средства, проходит физиотерапию, принимает массажи и ванночки. Пассивным лечебным средством становятся бандажи, снимающие нагрузку с поврежденной конечности.
6. Среди причин, по которым болит ступня посередине, рассматривают также артрит и подагру.
7. Воспалительный процесс в связках называется лигаментитом. Его симптомы – отек, гиперемии, локальное повышение температуры, плохая работа сустава. Лечение обусловлено тем, насколько быстро прогрессирует болезнь. Как правило, удается остановиться на терапевтических методах, но операция не исключена, если патология запущена и распространилась на соседние органы и ткани.
Диагностика патологии, при которой болит стопа посередине при ходьбе
Первым специалистом, принимающим человека с жалобами на дискомфорт ног, является терапевт. Он осматривает конечность, прощупывает болезненные места, дает направление к более узким специалистам.
Визуальный осмотр дает представление о:
- рельефе ступни;
- припухлостях;
- эластичности стопы;
- специфике походки;
- объеме движения сустава;
- состоянии кожных покровов;
- расположении пальцев.
Чтобы увидеть внутреннее состояние всей ступни, пациент проходит:
- рентген;
- артроскопию;
- томографию;
- УЗИ;
- делает отпечаток подошвы.
Врач может назначить анализы мочи, крови, забор суставной жидкости.
Какое лечение необходимо, если болит ступня при ходьбе посередине
Чтобы купировать боль и ликвидировать воспаление, назначают нестероидные препараты. Если патология затронула суставные структуры, понадобятся хондропротекторы.
Облегчает состояние ступни ортопедическая обувь, стельки, отрезы.
Давно проверено и доказано, что физиотерапия незаменима при различных недугах суставов, связок, костей. Поэтому такие процедуры назначаются довольно активно. Применяется также иглоукалывание, гирудотерапия.
Для улучшения состояния всех структур стопы пациенту прописывается курс физиотерапии, который выполняется с участием инструктора по ЛФК.
Хирурги приходят на помощь в сложных случаях.
Почему возникает боль в стопе и как с ней справиться?
Частой причиной обращения к врачу является жалоба на боль в стопе. В качестве провоцирующего фактора развития неприятных ощущений выступают разные заболевания. При этом сопутствующие симптомы могут быть как яркими, так и вовсе отсутствовать. В любом случае необходимо помнить, что возникновение боли сигнализирует о проблемах со здоровьем. На них следует обязательно обратить внимание.
Болевые ощущения в стопе в зависимости от причины могут быть разными по характеру и интенсивности. При отсутствии необходимого лечения возможно развитие более серьезных заболеваний. Ведь свод стопы человека испытывает серьезную нагрузку. Болезни, поражающие стопу, непременно отразятся на здоровье в целом.
В состав стопы входит 26 костей, мышечный, связочный аппараты, суставы, сосуды, нервная ткань. Костный аппарат включает в себя 3 части, среди которых присутствуют:
- предплюсна, которая состоит из 7 костей;
- плюсна, которая образована 5 трубчатыми костями, связанными с основаниями пальцевых фалангов;
- пальцы, из которых четыре пальца состоят из 3 фаланг, а один из двух.


Болезненность в стопе может возникнуть по разным причинам:
- остеоартроз;
- артриты различной природы;
- подагра;
- ревматизм;
- лигаментит;
- различные патологии, например, плоскостопия, вальгусной деформации;
- косолапость;
- пяточная шпора;
- панариций на пальцах или вросший ноготь.
Кроме всего этого провоцирующими факторами болезненности в стопе могут быть:
- переломы и ушибы, особенно поражения пятки;
- ношение неудобной обуви;
- чрезмерная масса тела.


Заболевания, приводящие к болезненности в стопе, становятся все актуальнее. Обусловлено это образом жизни, невнимательностью к своему здоровью, игнорированием воспалительных процессов. Лечить их следует незамедлительно, иначе ступня деформируется, и значительно ухудшится качество жизни.
Патологии, вызывающие боль в стопе:
- 1. Остеоартороз – дистрофическое заболевание хронического характера. Проявляется патология в поражении хрящевой ткани суставов пальцев нижних конечностей, а также голеностопного сустава. Симптомы при данном заболевании нарастают постепенно. Начальный этап характеризуется появлением незначительной болезненности и характерного хруста. Затем проявления становятся все ярче, достигая своего пика при разрушении хряща и вовлечении костной ткани.
- 2. Артриты бывают инфекционной и неинфекционной природы. Независимо от характера симптомы при разновидностях заболевания схожи: отеки, боли, нарушение подвижности суставов. Болезнь, вызванная инфекцией, может сопровождаться лихорадочным состоянием, изменением состава крови. Отсутствие полноценного лечения приводит к переходу патологии в хроническую форму с неопределенными ремиссиями.
- 3. Развитие подагры обусловлено патологией метаболических процессов в организме человека. Ее механизм связан с кристаллизацией в различных тканях мочевой кислоты. К проявлениям болезни относят покраснение, припухлость зоны поражения, невозможность совершать движения из-за сильной боли. Исследования биологических жидкостей показывают наличие в них солей мочевой кислоты. Следствием болезни является деформация суставов.
- 4. Ревматизм является аутоиммунным заболеванием. Причина его развития – воздействие бактерий стрептококков. В результате активной выработки антител против патогенной микрофлоры происходит поражение собственных тканей. Чаще всего страдают сердце и суставы. Боль в стопе при развитии ревматизма встречается в осложненном варианте, если отсутствует должное лечение основного заболевания.
- 5. Лигаментит характеризуется воспалением связочного аппарата. Боль в стопе при этом один из симптомов болезни. Характер ощущений может отличаться. Это зависит от поражения конкретной связки: середина наружной части стопы, сбоку, область подошвы. Лигаментит вызывается 2 основными причинами – микротравмами или инфекционным процессом.
Развитие различных заболеваний стопы неизменно приведет к появлению неприятных ощущений, таких как боль. Чаще всего от вальгусной деформации страдают женщины. Желание носить обувь на высоком каблуке отражается на здоровье ног. Как правило, боль вызвана поражением большого пальца. Плюсневая кость постоянно находится под давлением при чрезмерной нагрузке на стопу. В результате она деформируется, формируя болезненную косточку.
Плоскостопие является распространенной патологией, которая мешает нормально жить многим людям, делится на врожденное и приобретенное. Второй вариант развивается в большинстве случаев в детском возрасте в результате слабого связочного и мышечного аппарата. Постепенно деформация причиняет нарастающий дискомфорт. Болезненность возникает на подошве при обычном надавливании. В качестве сопутствующего проявления выступает повышенная утомляемость ног, болезненность в области поясничного отдела. Последнее обусловлено тем, что при плоскостопии нарушается распределение нагрузки. Это отрицательно сказывается на состоянии пальцев и стопы в целом.

Косолапость, как правило, является врожденной патологией. Приобретенные случаи редки и вызваны обычно травмами. Косолапость встречается в 2 вариациях: односторонняя или двусторонняя. При полном подворачивании ступни внутрь болезненность характерна для внешней стороны стоп. Лечение деформации бывает консервативным и оперативным. Выбор определяет врач на основании анамнеза и уровня здоровья человека.
Развитие пяточной шпоры в большинстве случаев происходит у представительниц прекрасного пола. Обусловлено это слабостью мышечного аппарата у женщины. Помимо это провоцирующими факторами становятся постоянные нагрузки на фасцию. Со временем она растягивается, появляются микротрещины в области крепления ее к пяточной кости, сама пятка начинает болеть не только при ходьбе, но и в сидячем и лежачем положении.
Хронический воспалительный процесс приводит к появлению характерных наростов на костной ткани. Они и получили название шпор. В некоторых случаях данные образования сильно разрастаются. Ноги болят даже при обычной ходьбе. Постепенно становится труднее наступать на стопы. Характерный симптом данной патологии – наличие стартовых болей во время вставания на ноги, например, в утреннее время или после длительного сидения.
Среди причин развития пяточной шпоры выделяют следующие:
- наличие плоскостопия;
- работа, связанная с продолжительным стоянием на ногах или длительной ходьбой;
- избыточная масса тела.
Возникновение панариция связано с развитием воспалительного процесса в области пальцев ног. Чаще всего он осложняется гнойным поражением. Заболеванию может сопутствовать возникновение ссадин или порезов. При отсутствии лечения болезнетворные бактерии проникают вглубь пальца, развивается патологический процесс. Ярким признаком панариция является боль, особенно при наступании на носок.
Различают несколько форм заболевания:
Лечится панариций в любом случае путем вскрытия гнойного очага. Особое внимание следует уделять профилактике различных повреждений кожного покрова стопы. Иногда незначительные царапины сбоку приводят к развитию воспаления.
Боли в ногах не только сильно осложняют жизнь и мешают полноценно работать, но и могут быть симптомом многих заболеваний. Большинство из них требуют обязательного лечения, так как патологии опорно-двигательного аппарата не проходят сами собой.
Причин того, что болит стопа сбоку с внешней стороны, довольно много, и не все они представляют опасность для здоровья. Иногда достаточно дать уставшим ногам отдых или сменить обувь на более комфортную. Однако при постоянном воздействии негативных факторов болезнь может прогрессировать, и приводить к различным осложнениям.
Подошвенный фасциит
Плантарный, или подошвенный фасциит – это заболевание, на которое долго не обращают внимания, списывая боли в стопе на усталость. Однако со временем симптомы становятся все более выраженными, и боль не проходит даже после отдыха.
При фасциите воспаляется подошвенная фасция, которая соединяет пяточную кость с фалангами пальцев ног. Воспалительный процесс развивается из-за постоянного натяжения связок, в результате чего в фасции происходят микроразрывы, а пяточная кость повреждается. Разрывы постепенно увеличиваются, окружающие ткани отекают, и возникает боль в ступне.
Чаще всего подошвенным фасциитом страдают женщины, спортсмены и пожилые люди, но и те, кто не входит в эти категории, не застрахованы от такого состояния. Провокатором может стать избыточный вес, неудобная обувь, деформации стоп, наследственность и высокие физические нагрузки.
Характерным признаком болезни является боль в ступне с внешней стороны и по бокам. По утрам болевой синдром сразу дает о себе знать, как только человек встает на ноги. При отсутствии лечения фасциит продолжает прогрессировать, и может привести к хромоте.
Подошвенный фасциит охватывает, как правило, обе конечности, но возможно и одностороннее поражение. Наиболее частым осложнением является пяточная шпора – костный нарост на пяточной кости, состоящий из солей кальция. Для лечения плантарного фасциита используются нестероидные противовоспалительные препараты, массаж, лечебная гимнастика. Обязательным условием является ношение ортопедической обуви либо специальных вкладышей – стелек и супинаторов.
Тендинит
Воспаление сухожилий с вовлечением в процесс подошвенных мышц и задней большеберцовой мышцы, которая соединяет большую и малую берцовую кости, называют тендинитом стопы.
Симптомы могут быть разной степени интенсивности – от практически незаметного дискомфорта до резкой болезненности.
При тендините болят стопы при ходьбе, опоре на пятку и сгибании в голеностопном суставе. В состоянии покоя боль стихает. Постепенно болевой синдром приобретает постоянный характер, возникает отечность и покраснение в пораженной области, может повышаться температура тела.
Ношение неудобной обуви усугубляет ситуацию, а при отсутствии своевременного лечения болезнь переходит в хроническую форму.
Наиболее информативным методом диагностики тендинита является ультразвуковое исследование, позволяющее увидеть состояние мягких тканей и сухожилий, оценить степень повреждения.

Лечение начинается с иммобилизации больной конечности с помощью тугой повязки либо лангеты
Для облегчения состояния пациента назначаются противовоспалительные и обезболивающие лекарства, средства местного применения и компрессы. В случае инфекционной природы заболевания необходимы антибиотики.
После купирования острых симптомов проводится физиотерапевтическое лечение, массаж и курс лечебных упражнений.
А что делать, если консервативные методы не дают результата, и боль в ноге не проходит? В этом случае проводят хирургическое вмешательство, которое заключается в иссечении апоневроза и пораженных структур.
Артрит и артроз
Несмотря на похожие названия, эти два заболевания принципиально отличаются. В медицинской терминологии суффикс «ит» означает воспаление, а «оз» говорит о разрушении, деструкции.
Воспалительный процесс в суставе при артрите в 70% случаев вызван инфицированием суставных тканей, второй по распространенности причиной являются различные деформации стоп. Поскольку один из факторов риска – повышенная физическая нагрузка, чаще всего артритом болеют спортсмены. Лишний вес и нарушение обменных процессов также могут негативно повлиять на состояние суставов.
Как правило, артрит бывает двусторонним, но может поражаться и только одна нога – левая либо правая. На ранних стадиях болезни человек чувствует лишь небольшой дискомфорт после бега или быстрой ходьбы, но со временем ситуация меняется в худшую сторону – появляются ночные боли и скованность в суставе. Так как причиной боли является инфекция, сначала выявляют ее возбудителя. Для этого назначается лабораторный анализ крови. Чтобы оценить степень повреждения сустава, проводится рентгенологическое исследование. Анализ синовиальной жидкости выполняется посредством взятия пункции.
Успех лечения целиком зависит от стадии заболевания, в запущенных случаях проводится хирургическое вмешательство.
Клиническая картина пяточного артроза напоминает проявления пяточной шпоры – боль возникает в подошве, ближе к пятке, ограничивается подвижность голеностопа, кожа над суставом становится горячей. По мере развития болезни появляются наросты на пяточной кости (остеофиты), при движениях слышится хруст из-за кальциевых отложений, сустав реагирует болью на изменение погодных условий.
Отличительным признаком артроза является стихание боли в периоды покоя. Во время ходьбы человек старается не наступать на пятку, перенося часть нагрузки на передний отдел и область пальцев. Этим объясняется то, что болит внешняя сторона стопы, которая берет на себя функции поврежденного участка. Комплексное лечение артроза включает прием медикаментозных средств, физиотерапию, тонизирующий массаж конечностей и лечебную гимнастику. При 3-ей и 4-ой стадии артроза делают внутрисуставные инъекции, при неэффективности консервативной терапии проводят артроскопию и другие виды хирургического лечения.
Синдром кубовидной кости
Кубовидная кость предплюсны, расположенная в середине ступни, может травмироваться как в результате прямого удара, так и при сдавливании близлежащими костями – плюсны и пяточной. Предназначением кубовидной кости является формирование и поддержка свода стопы и обеспечение правильной работы сухожилий. При каком-либо нарушении этой конструкции мышечная функциональность стопы резко снижается.

Причиной болевого синдрома может быть:
- перелом, раздавливание кубовидной кости;
- вывих кости в результате сильного выгибания в своде стопы – такое повреждение можно получить при игре в футбол, быстром беге или езде на велосипеде;
- стрессовый, или усталостный перелом. Чаще фиксируется у начинающих спортсменов, которые занимаются на пределе возможностей и делают слишком короткие перерывы на отдых.
Диагностика переломов кубовидной кости несколько затрудняется тем, что симптомы возникают не сразу. Сначала дискомфорт и легкая болезненность в подъеме стопы и возле пятки не слишком беспокоит, но вскоре боль нарастает, усиливаясь к концу дня и после тренировок. На рентгене перелом не всегда различим, поэтому чаще назначается проведение МРТ или КТ.
Терапевтические мероприятия начинаются с наложения тугой повязки или гипсовой лангеты для ограничения подвижности стопы. Снять боль и воспаление помогают такие препараты, как Диклофенак, Ибупрофен и др. Для ускорения восстановления костной ткани назначают витаминные комплексы с кальцием.
Усталостные, стрессовые переломы костей пятки
Усталостный перелом может быть не только кубовидной, но двух других костей стоп – ладьевидной и плюсневой. Как правило, возникают такие переломы вследствие длительной физической нагрузки на ноги. Получить травму можно в результате активных и продолжительных тренировок, особенно при условии отсутствия полноценного отдыха.
При стрессовых переломах может болеть наружная часть стопы или внутренняя, ближе к пятке. Болевой синдром постепенно усиливается, и продолжать спортивные тренировки можно только в щадящем режиме. Для лечения травмы применяются ортопедические вкладки для обуви, препараты кальция и витамины.
Растяжения (разрывы) связок
Повреждение связок происходит в основном при подворачивании ноги внутрь или неудачном падении на стопу. При растяжении или частичном разрыве сверху стопы образуется отек, нога болит как при движениях, так и в состоянии покоя. Болевой синдром имеет ноющий характер.
Сразу после травмы желательно приложить лед к пораженному месту минут на 20, чтобы предотвратить появление гематомы и уменьшить отечность. Затем ногу в голеностопном суставе зафиксировать эластичным бинтом, и меньше ходить.
При полном разрыве связок нога отекает слева и справа от голеностопного сустава, а также в подошвенной области. Лечение разрывов заключается в хирургическом сшивании волокон путем надреза в месте повреждения.
В ряде случаев разрыв связок осложняется гемартрозом, когда в суставе скапливается кровь. Тогда больному делают пункции, а затем накладывают гипс для полного обездвиживания голеностопа.

Повреждение связок, даже в случае растяжения – очень болезненное явление, полное заживление занимает примерно 2-3 недели, однако прогноз практически всегда благоприятный
Вальгусная деформация
Искривление плюснефалангового сустава большого пальца ноги называют вальгусной деформацией. При отклонении сустава наружу головка первой плюсневой кости образует шишку, которую называют «косточка на ноге».
Деформироваться может и левая, и правая нога, при этом размер утолщений может отличаться. Болезненные ощущения появляются во время ходьбы или долгого стояния, усиливаются к вечеру. В зависимости от стадии болезни и степени искривления интенсивность боли может быть разной.
Осложнением вальгусной деформации может быть хронический бурсит или болезнь Дейчлендера (маршевая стопа), при которой костная ткань частично рассасывается и заменяется новой.
Консервативное лечение вальгуса включает физиотерапевтические процедуры, лечебные упражнения и использование различных ортопедических приспособлений – шин, супинаторов и межпальцевых прокладок.
В запущенных случаях проводится операция, которая может быть нескольких видов:
- экзостэктомия. Удаляется часть головки плюсневой кости;
- остеотомия. Частичное удаление фаланги пальца либо кости плюсны;
- артродез. Создание костного анкилоза (неподвижности) сустава в анатомически правильном положении;
- артропластика;
- имплантирование искусственного сустава.
Хирургических методик лечения вальгусной деформации насчитывается более сотни, здесь представлены лишь наиболее распространенные из них.

Начальные стадии вальгуса хорошо поддаются лечению консервативными методами
Тарзальная коалиция
Сращивание двух или нескольких костей стопы называют тарзальной коалицией. Заболевание нередко протекает бессимптомно, и встречается лишь у 1% людей. В большинстве случаев наблюдается слияние таранной и пяточной костей, но возможна также пяточно-ладьевидная и таранно-ладьевидная коалиция.
Костная аномалия данного типа является врожденной, и проявляется преимущественно в подростковом возрасте следующими симптомами:
- спазм икроножных мышц;
- частые растяжения связок то в левом, то в правом голеностопном суставе;
- ограничение подвижности стоп;
- плоскостопие.
Иногда тарзальная коалиция проявляется во взрослом возрасте, в этом случае обязательно нужна консультация специалиста, поскольку возможно развитие дегенеративных процессов в суставах.
В некоторых случаях прибегают к оперативному вмешательству – резекции коалиции либо подтаранному артродезу.
Сосудистые патологии
Поражение сосудов нижних конечностей вызывает нарушение трофики тканей: клетки перестают получать достаточное количества питательных веществ и постепенно отмирают. Вследствие такого патологического процесса возникает болевой синдром различной интенсивности.
На ранних стадиях проблемы с сосудами проявляются следующими симптомами:
- ноги быстро устают;
- на подошвах ступней время от времени возникает онемение или ощущение бегающих мурашек;
- периодически наблюдаются резкие сокращения мышц, судороги.

Заболевания сосудов нижних конечностей встречаются у пациентов любого возраста, одним из первых признаков является чувство тяжести и усталости ног после ходьбы
По мере развития заболевания болевые ощущения приобретают постоянный ноющий характер, не стихают даже в состоянии покоя. Если не предпринимать попыток лечиться, боль нарастает, учащаются спазмы, нижние конечности быстро мерзнут даже в жару, и происходят видимые изменения ног:
- кожа становится бледной с синюшным оттенком либо покрывается мраморным рисунком;
- вследствие истончения стенок сосуды лопаются, что сопровождается появлением гематом и синяков.
Почему возникают такие симптомы, какие заболевания этому способствуют? В первую очередь, это патологии, связанные с расстройством кровообращения:
- атеросклероз;
- облитерирующий эндартериит;
- болезнь Рейно;
- сахарный диабет;
- системный васкулит.
Комплексная терапия болезней кровеносной системы включает прием медикаментов для укрепления сосудистой стенки, сосудорасширяющих препаратов. Тяжелые формы заболеваний требуют хирургического вмешательства – шунтирования, симпатэктомии и пр.
К счастью, многие болезни ног предотвратить в наших силах – для этого нужно лишь соблюдать несложные правила: носить только удобную обувь соответствующего размера, заниматься физическими упражнениями и вовремя обследоваться у врача. Если боль в стопах не проходит длительное время, необходимо показаться доктору и выяснить причину.
Супинация стопы: причины и лечение
Супинация и пронация являются частями шага. Супинация возникает, когда вес находится на внешней стороне стопы во время ходьбы или бега. Когда происходит обратное, и человек переносит свой вес с пятки на переднюю часть стопы, это называется пронацией.
Чрезмерная супинация (недостаточное давление) и чрезмерная пронация (избыточное давление) могут вызвать проблемы с выравниванием тела и привести к боли в ногах, коленях, бедрах и спине.
Читайте дальше, чтобы узнать о методах лечения и профилактических методах для людей, которые чрезмерно супинируют.
Быстрые факты о супинации и пронации:
- Слишком много супинации может вызвать проблемы, такие как боль и болезненность.
- У большинства людей с чрезмерным супинацией есть структурные проблемы в ногах.
- Способы лечения или предотвращения чрезмерного супинации включают ношение подходящей обуви.
Автор изображения: Esther max, 2016
Люди с чрезмерной пронацией поворачивают ногу внутрь, в результате чего внешняя часть пятки соприкасается с землей, а ступни слишком сильно сглаживаются.
Те, кто supinate, не катят ногу внутрь достаточно. Это создает нагрузку на лодыжку и может привести к тому, что лодыжка выкатится наружу, что приведет к травме.
Чрезмерная супинация встречается реже, чем чрезмерная пронация.
Структурные проблемы стоп, вызывающих супинацию, обычно передаются по наследству.Тем не менее, внешние факторы также могут играть роль в состоянии.
Распространенные причины чрезмерной супинации включают:
Генетика
Черты, которые влияют на механику ног и ступней, часто наследуются, например:
- длина ног (включая различия в длине ног)
- ширина стопа
- устойчивость голеностопного сустава
Форма свода стопы также может увеличить риск супинации, поскольку бегуны с высокими арками более склонны к супинации, чем другие люди.
Неправильная обувь
Хорошая обувь поддерживает свод и мягкие ткани стопы, которые помогают защитить ногу от травм. Это особенно актуально при ходьбе по твердым и ровным поверхностям.
Неправильный тип обуви — например, жесткая или тугая обувь — может привести к супинации и другим проблемам со стопой. Кроме того, ношение обуви, которая изношена или не имеет опоры арки, вызывает супинацию.
Телесное смещение
Если тело неправильно выровнено, некоторые части должны работать усерднее, чтобы поддерживать осанку и поддерживать равновесие.Точно так же плохая форма при выполнении упражнений может привести к чрезмерной компенсации некоторых мышц и костей, что приведет к супинации.
До травмы
Старые травмы могут стать причиной нестабильности и слабости костей и мягких тканей тела. Например, люди с ахилловым тендинитом особенно подвержены риску супинации.
Другие причины
Некоторые из других факторов, которые могут привести к супинации:
- сидячий образ жизни
- постоянное воздействие на твердые и твердые поверхности
- ограниченный диапазон движения
- , стоящий в течение длительных периодов времени
- жесткость из-за к старению или артриту
- слишком много упражнений
Люди, которые слишком много supinate, подвержены большему риску развития определенных условий и симптомов, в том числе:
- боль в голеностопном суставе
- растяжений голеностопного сустава
- мозолей или бугорков на наружном краю стопа
- голени или когтистые пальцы ног
- синдром боли в подвздошной кости
- боль в области стопы
- подошвенный фасциит
- шина голеней
- переломы напряжения стопы и ноги
- отек голени или стопы
- слабость в ноге или лодыжке, которая ухудшается при беге, ходьбе или стоянии в течение длительного времени
Следующие методы могут помочь определить чрезмерную супинацию стопы:
Осмотреть старую обувь
У людей с нейтральной походкой, где нет ни супинации, ни чрезмерной пронации, подошвы обуви будут изнашиваться от внешнего края пятки к центру.
Супинация может вызывать более явные признаки износа только на внешней кромке.
Проверка следов
Смачивание босых ног и наступление на плоскую поверхность могут помочь определить проблемы с походкой. Для проведения этого теста:
- Тщательно намочите ноги.
- Плотно ступите на подходящую поверхность, которая покажет след. Лучшие поверхности включают бетонную плитку или коричневый бумажный пакет.
- Сойти и осмотреть след.
Если в следе видна половина арки, это говорит о нормальной походке.Если видна только часть арки — или ее вообще нет — это говорит о супинации.
Анализ походки
Подиатр или физиотерапевт может провести анализ походки, который включает в себя ходьбу или бег на специальной платформе.
Люди, которые испытывают какие-либо симптомы или осложнения чрезмерного супинации или видят признаки супинации после осмотра своей старой обуви или мокрых следов, должны пройти анализ на походку.
Супинация стопы может быть предотвращена или исправлена с помощью следующего:
Хорошая обувь
Поделиться на PinterestДля людей, которые делают супинат, рекомендуется выбирать гибкие и легкие кроссовки.Гибкие и легкие кроссовки лучше всего подходят для людей, которые проводят супинацию. Может быть полезно сначала проконсультироваться с ортопедом, который порекомендует лучший тип обуви для супинации.
При покупке обуви:
- Измерьте обе ноги с точки зрения длины, ширины и глубины, чтобы получить наилучшую посадку.
- Носите носок того же стиля, который будет носить новая обувь (например, носки для бега).
- Ищите дополнительную амортизацию, опору арки и вместительную подушку для ног.
- Отправляйтесь за покупками в конце дня, когда ноги достигают максимума.
- Не выбирайте обтягивающие ботинки в надежде, что они растянутся во времени.
Люди должны регулярно менять кроссовки. Хорошее эмпирическое правило — заменять спортивную обувь каждые 6 месяцев или чаще, если на подошвах появляются следы износа.
Ортопедия
Стельки, предназначенные для супинации, могут поддерживать свод и пятку, чтобы контролировать движение стопы. Ортопедия для супинации может быть куплена в магазинах и онлайн или может быть сделана на заказ ортопедом.
Правильная форма
Важно исправить неправильную осанку и неправильные техники бега для решения проблемы избыточного супинации.
При беге или ходьбе старайтесь мягко приземляться на ноги и старайтесь соприкасаться с землей ближе к средней части стопы, а не к пятке. Лучше всего приземляться плоской ногой и избегать искривления пальцев ног. Короткий шаг часто помогает поддерживать правильную форму при беге и ходьбе.
Физиотерапия
Физиотерапевт может помочь ослабить напряженные мышцы и сухожилия, одновременно укрепляя эти мягкие ткани.Это способствует лучшему распределению веса по всему телу, что корректирует супинацию.
Следующие упражнения могут помочь сохранить мышцы гибкими и сильными, что приведет к нейтральной походке:
Растяжка икры
- Положите руки на стену.
- Переместите одну ногу назад, на несколько футов позади другой. Крепко держите обе ноги на земле.
- Держа заднюю ногу прямой, наклонитесь вперед в переднем колене. Там должно быть растяжение в икроножных мышцах и лодыжке задней ноги.
- Держите это растяжение в течение 30 секунд. Повторите три раза на каждой ноге.
Подошвенная фасция
- Сядьте на стул.
- Пересеките левую лодыжку выше колена правой ноги.
- Держите пальцы левой руки и осторожно вытягивайте их по направлению к передней части лодыжки. Поместите правую руку на подошвенную фасцию, которая проходит от пятки до свода стопы. Это должно быть похоже на узкую полосу.
- Сохраняйте это растяжение в течение 10 секунд.Повторите до 20 раз для каждой ноги.
Для достижения наилучших результатов Американская академия хирургов-ортопедов рекомендует людям выполнять это упражнение каждое утро.
Растяжка колена
- Стоя, скрестите правую ногу за левой.
- Удерживая бедра на уровне, наклонитесь к левой стороне. Не наклоняйтесь вперед или назад. Там должно быть растяжение вдоль внешнего правого колена и бедра.
- Держать 10 секунд. Повторите три раза на каждой ноге.
Хотя супинация и пронация являются естественной частью движения, слишком большая часть любого движения может привести к неравномерной походке и привести к осложнениям, таким как боль, отек и смещение.
Может помочь правильная обувь, использование ортопедических вставок и регулярные растяжки.
Если человек испытывает боль или припухлость в стопе или лодыжке, которая длится более нескольких дней, он должен обратиться к врачу, который может выполнить анализ походки для проверки на супинацию.Врач также может провести дополнительные анализы, чтобы исключить другие заболевания ног и ступней.
причин, лечение, профилактика и многое другое
Боковая боль в ногах происходит на внешних краях ваших ног. Это может сделать больно, стоя, ходьба или бег. Несколько вещей могут вызвать боковую боль в ногах, от чрезмерных физических нагрузок до врожденных дефектов.
Пока вы не выясните причину, лучше всего дать ноге отдохнуть, чтобы избежать каких-либо дополнительных травм.
Перелом напряжения, также называемый переломом волосяного покрова, происходит, когда вы получаете крошечные трещины в кости от чрезмерного использования или повторяющихся движений.Они отличаются от обычных переломов, которые вызваны одной травмой. Интенсивные упражнения или занятия спортом, когда ваша нога часто падает на землю, например, баскетбол или теннис, могут вызвать стрессовые переломы.
Боль от стрессового перелома обычно возникает, когда вы давите на ногу. Чтобы диагностировать стресс-перелом, ваш врач приложит давление к внешней стороне стопы и спросит вас, болит ли он. Они также могут использовать визуальные тесты, чтобы лучше рассмотреть вашу ногу. Эти тесты включают в себя:
Хотя некоторые стрессовые переломы требуют хирургического вмешательства, большинство из них заживают самостоятельно в течение шести-восьми недель.В течение этого времени вам нужно будет отдыхать ногой и избегать давления на нее. Ваш доктор может также предложить использовать костыли, вкладыши для обуви или скобу, чтобы уменьшить давление на ногу.
Чтобы снизить риск возникновения стрессового перелома:
- Разминка перед тренировкой.
- Медленно погрузитесь в новые физические нагрузки или занятия спортом.
- Убедитесь, что ваши туфли не слишком тугие.
- Убедитесь, что ваша обувь обеспечивает достаточную поддержку, особенно если у вас плоские ноги.
Куб представляет собой кубовидную кость в середине внешнего края вашей стопы. Это обеспечивает стабильность и соединяет вашу ногу с лодыжкой. Кубоидный синдром возникает, когда вы повреждаете или вывихиваете суставы или связки вокруг кубовидной кости.
Кубоидный синдром вызывает боль, слабость и нежность по краю стопы. Боль обычно усиливается, когда вы стоите на пальцах ног или выгибаете своды ног наружу. Боль может также распространяться на остальную часть стопы, когда вы идете или стоите.
Чрезмерное использование является основной причиной кубоидного синдрома. Это включает в себя не достаточно времени восстановления между упражнениями, которые включают ваши ноги. Кубоидный синдром также может быть вызван следующими причинами:
- в тесной обуви
- растяжение близлежащего сустава
- при ожирении
Ваш врач обычно может диагностировать кубоидный синдром, исследуя вашу стопу и применяя давление для проверки боли. Они также могут использовать компьютерную томографию, рентген и МРТ, чтобы подтвердить, что травма находится вокруг вашей кубической кости.
Лечение кубоидного синдрома обычно требует от шести до восьми недель отдыха. Если сустав между кубовидной и пяточной костями вывихнут, вам также может потребоваться физиотерапия.
Вы можете помочь предотвратить кубоидный синдром, вытянув ноги и ступни перед тренировкой. Ношение специальных вставок для обуви может также обеспечить дополнительную поддержку вашей кубической кости.
Ваши малоберцовые сухожилия бегут от задней части икры, через внешний край лодыжки до нижней части ваших маленьких и больших пальцев.Перонеальный тендинит возникает, когда эти сухожилия становятся опухшими или воспаленными. Это может быть вызвано чрезмерным использованием или травмами лодыжки.
Симптомы перхеального тендинита включают боль, слабость, отек и тепло чуть ниже или около вашей внешней лодыжки. Вы также можете почувствовать сенсацию в этом районе.
Лечение перонеального тендинита зависит от того, повреждены ли сухожилия или просто воспалены. Если сухожилия порваны, вам, вероятно, понадобится операция для их восстановления.
Перонеальный тендинит, вызванный воспалением, обычно лечится нестероидными противовоспалительными препаратами (НПВП), чтобы помочь справиться с болью.
Если сухожилия порваны или воспалены, вам нужно отдохнуть ногой в течение шести-восьми недель. Вам также может понадобиться носить шину или гипс, особенно после операции.
Физическая терапия может помочь увеличить диапазон движения вашей ноги. Растяжение также может помочь укрепить ваши малоберцовые мышцы и сухожилия и предотвратить перонеальный тендинит. Вот четыре отрезка дома.
Артрит возникает, когда ткани в суставах воспалены. При остеоартрозе (ОА) воспаление возникает в результате возрастных и старых травм.Ревматоидный артрит (РА) относится к воспаленным суставам, вызванным вашей иммунной системой.
У вашей стопы много суставов, в том числе и по краям стоп. Симптомы артрита в этих суставах включают:
- боль
- отек
- покраснение
- жесткость
- звук треск или треск
Существует несколько вариантов лечения как ОА, так и РА:
- НПВП могут помочь уменьшить воспаление ,
- Инъекция кортикостероидов может помочь уменьшить отек и боль возле пораженного сустава.
- Физическая терапия может помочь, если жесткость внешней лодыжки затрудняет движение ногой.
- В редких случаях вам может потребоваться операция по восстановлению изношенного сустава.
Хотя артрит иногда неизбежен, вы можете снизить риск возникновения ОА и РА следующим образом:
- не курить
- поддерживать здоровый вес
- носить поддерживающую обувь или вкладыши
Искривленная лодыжка обычно относится к инверсии растяжение связок. Этот тип растяжения происходит, когда ваша нога катится под лодыжкой.Это может растянуть и даже порвать связки на внешней стороне лодыжки.
Симптомы растяжения связок голеностопного сустава включают:
- боль
- отек
- нежность
- кровоподтеки вокруг лодыжки
Вы можете скрутить лодыжку во время занятий спортом, бегом или ходьбой. Некоторые люди более склонны скручивать лодыжку из-за структуры их ног или супинации, которая относится к хождению по внешним краям ваших ног. Если в прошлом вы серьезно повредили лодыжку, у вас также больше шансов повредить лодыжку.
Это обычная травма, которую ваш врач обычно может диагностировать, осматривая лодыжку. Они также могут сделать рентген, чтобы убедиться в отсутствии переломов.
Большинство скрученных лодыжек, включая тяжелые растяжения связок, не требуют хирургического вмешательства, если связка не порвана. Вам нужно будет положить лодыжку на шесть-восемь недель, чтобы она зажила.
Физическая терапия также может помочь вам укрепить лодыжку и избежать другой травмы. В ожидании заживления связки вы можете принимать НПВП, чтобы облегчить боль.
Tarsal коалиция — это состояние, которое возникает, когда кости предплюсны у задней части ваших ног неправильно соединены. Люди рождаются с этим заболеванием, но у них обычно нет симптомов до подросткового возраста.
Симптомы коалиции тарсалов включают в себя:
- скованность и боль в ногах, особенно в области спины и боков, которая ощущается острее после большой физической активности
- с плоскостопием
- после длительных тренировок с хромотой
Ваш доктор, вероятно, будет использовать рентген и компьютерную томографию для постановки диагноза.В то время как в некоторых случаях слизистая коалиция требует хирургического лечения, большинством из них можно легко управлять с помощью:
- вставок для обуви для поддержки костей предплечья
- физической терапии для укрепления вашей стопы
- инъекций стероидов или НПВП для облегчения боли
- временных бросков и сапог чтобы стабилизировать ногу
Независимо от того, что вызывает боль, есть несколько вещей, которые вы можете сделать, чтобы уменьшить боль. Наиболее распространенные варианты являются частью метода RICE, который включает в себя:
- R .
- I Регулярно держите стопу в закрытых холодных упаковках по 20 минут.
- C Сжимая стопу, надев эластичную повязку.
- E поднимая ногу над сердцем, чтобы уменьшить отек.
Другие советы по облегчению боли на внешней стороне стопы включают в себя:
- ношение удобной поддерживающей обуви
- вытягивание ступней и ног в течение не менее 10 минут перед тренировкой
- кросс-тренинг или переключение упражнений. , чтобы дать вашим ногам передохнуть
Боковая боль в ногах распространена, особенно у людей, которые регулярно занимаются спортом или занимаются спортом.Если вы начинаете чувствовать боль на внешней стороне стопы, постарайтесь дать ногам несколько дней отдыха. Если боль не проходит, обратитесь к врачу, чтобы выяснить причину и избежать более серьезных травм.
Боль в верхней части стопы
Наши ноги состоят не только из костей и мышц, но и из связок и сухожилий. Эти части несут весь вес тела в течение всего дня, поэтому неудивительно, что боль в ногах встречается относительно часто.
Иногда мы ощущаем боль в верхней части стопы, которая может вызывать неудобства при ходьбе и даже стоянии на месте. Эта боль может быть легкой или сильной, в зависимости от причины и степени возможной травмы.
Боль в верхней части стопы может быть вызвана различными состояниями, наиболее распространенными из которых являются чрезмерное использование в таких видах деятельности, как бег, прыжки или удары ногами.
Условия, вызванные чрезмерным использованием, включают:
- Растяжение сухожилия: это вызвано чрезмерным использованием или плотно прилегающей обуви. Сухожилия, которые проходят вдоль верхней части стопы и поднимают стопу вверх, становятся воспаленными и болезненными.
- Синдром пазухи носа: это редко и характеризуется как воспаленный пазухи носа, или канал, найденный между пяткой и костью лодыжки. Это состояние вызывает боль в верхней части стопы и за пределами голеностопного сустава.
- Стресс-переломы костей ног: боль может возникать, в частности, из-за переломов плюсневых костей, которые расположены в верхней части ног.Эта травма, скорее всего, будет иметь симптомы отека.
Другие причины боли в верхней части стопы могут включать:
- подагра, которая может вызвать внезапную, сильную боль в суставе в основании большого пальца ноги
- костных отростков, которые представляют собой болезненные отростки, которые образуются вдоль ваши суставы, в суставах в ваших ногах пальцами ног
- периферическая невропатия, которая вызывает боль, покалывание или онемение, которое может распространяться от ступней к ногам
- общая дисфункция малоберцового нерва, которая является дисфункцией ветви седалищный нерв, который может вызвать покалывание и боль в верхней части стопы, а также слабость стопы или голени
Если у вас постоянная боль в ноге, которая длится дольше недели, несмотря на домашнее лечение, вам следует записаться на прием к обратитесь к врачу.Вам также следует позвонить своему врачу, если ваша боль достаточно сильна, чтобы не дать вам ходить, или если у вас есть жгучая боль, онемение или покалывание на пораженной ноге. Вы можете позвонить своему врачу общей практики, который может направить вас к ортопеду.
Когда вы записываетесь на прием к врачу, вас спросят о любых других симптомах и возможных способах повреждения вашей ноги. Они могут спросить о вашей физической активности и прошлых травмах ног или лодыжки.
Ваш врач осмотрит вашу ногу.Они могут давить на различные области стопы, чтобы увидеть, где вы чувствуете боль. Они также могут попросить вас ходить и выполнять упражнения, например, катать ногу, чтобы оценить диапазон движения.
Для проверки на тендинит разгибателей, ваш врач попросит вас согнуть ногу вниз, а затем попытаться подтянуть пальцы ног, пока вы сопротивляетесь. Если вы чувствуете боль, причиной может быть тендинит-разгибатель.
Если ваш врач подозревает сломанную кость, перелом или шпоры кости, он закажет рентген стопы.
Другие анализы, которые может проводить ваш врач, включают:
- анализы крови, которые могут выявить такие состояния, как подагра
- и МРТ для выявления повреждения малоберцового нерва
Поскольку наши ноги поддерживают вес всего нашего тела, легкая травма может стать более обширным, если его не лечить. Если вы подозреваете, что травма очень важна, вам нужно быстрое лечение.
Лечение зависит от основной причины состояния и может включать в себя:
- физиотерапия, которая может помочь в лечении таких состояний, как периферическая невропатия, тендинит разгибателей и повреждение малоберцового нерва
- литой или ходьбой ботинок при таких травмах как сломанные кости или переломы
- НПВП или другие противовоспалительные препараты, которые могут помочь уменьшить воспаление, в том числе воспаление от подагры
- лечение на дому
Во многих случаях лечение на дому может помочь при болях в ногах.Вы должны отдыхать и держаться подальше от пораженной ноги, насколько это возможно. Вы можете наносить лед на пораженный участок в течение двадцати минут за раз, но не более. Когда вам нужно идти, носите поддерживающую, хорошо облегающую обувь, которая не слишком тугая.
Большинство причин болей в верхней части стопы хорошо поддаются лечению, но их нужно лечить до того, как боль и травма усугубятся. Если у вас болит верхняя часть стопы, старайтесь как можно дольше не стоять на ногах в течение как минимум пяти дней и наносите лед на пораженный участок не более 20 минут за один раз.Если домашние процедуры не помогают после пяти дней, запишитесь на прием к врачу.
костей стопы: анатомия, условия и многое другое
нога человека состоит из 26 костей. Эти кости подразделяются на три группы: лапчатые кости, плюсневые кости и фаланги.
Автор изображения: Стивен Келли, 2019 г.
Грудные кости
Грудные кости представляют собой группу из семи костей, составляющих заднюю часть стопы.
Грудные кости включают:
- Таранная кость или лодыжка : Таранная кость — это кость в верхней части стопы.Он соединяется с большеберцовой и малоберцовой костями голени.
- пяточная кость или пяточная кость : пяточная кость является самой крупной из предплюсневых костей. Он находится ниже таранной кости и играет важную роль в поддержании веса тела.
- лапки : эти пять костей образуют свод средней части стопы. Это медиальная, промежуточная и боковая клинообразные формы, кубовидная и ладьевидная кости.
плюсневые кости
плюсневые кости представляют собой группу из пяти трубчатых костей в середине стопы.Они соединяются с лапками и фалангами.
плюсневые кости сидят в ряд, и врачи насчитывают их от одного до пяти. Первый находится ближе всего к своду стопы, а номер пять — у внешнего края стопы.
Фаланги
Фаланги — это кости пальцев ног. Каждый палец ноги от второго до пятого содержит три фаланги.
От задней части стопы до передней части врачи называют их проксимальной, средней и дистальной фалангами.
Большой палец ноги или большой палец содержит только две фаланги, проксимальные и дистальные.
плюсневые фаланговые суставы — это суставы между плюсневыми и проксимальными фалангами каждого пальца стопы. Эти суставы образуют подушечку стопы.
Первый плюсневой фаланговый сустав располагается на уровне большого пальца ноги. Это общая область для боли в ногах и других проблем.
К общим состояниям, влияющим на кости ног, относятся:
Артрит большого пальца
Артрит может поражать множество различных костей ног, но чаще всего вызывает проблемы с суставами в основании большого пальца.
Этот тип артрита известен как артрит большого пальца ноги. Врачи могут обозначать это как hallux limitus или hallux hardusus.
Артрит большого пальца возникает, когда хрящ в суставе большого пальца начинает стираться. Это может произойти в результате многолетнего повторного движения сустава вверх.
Некоторые виды деятельности, такие как продолжительная бег и ходьба, могут увеличить риск развития артрита в этой области.
Симптомы артрита большого пальца включают в себя:
Сапоги
Сапог — это выпуклый выступ на внутренней стороне стопы, у основания большого пальца.
Сапоги развиваются, когда кость у основания пальца — первая плюсневая кость — начинает отделяться от кости у основания второго пальца — второй плюсневой кости.
По мере того, как первая плюсневая кость смещается наружу, она вызывает смещение большого пальца к другим пальцам. Эти процессы приводят к тому, что опухоль становится более заметной.
Человек с костным мозгом может испытывать боль и дискомфорт в месте сустава или под подушечкой стопы. Эти симптомы могут ухудшаться при ходьбе или стоянии.
Люди, у которых развиваются костные отростки, имеют тенденцию компенсировать больший вес на втором пальце ноги, что может привести к развитию мозолей.
Подагра
Подагра является типом воспалительного артрита. Хотя он может поражать почти любой сустав в теле, он чаще всего поражает сустав в основании большого пальца.
Подагра обычно происходит из-за высокой концентрации мочевой кислоты в крови.
Мочевая кислота — это химическое вещество, которое обычно растворяется в крови и выводится из организма через мочу.У людей с подагрой избыток мочевой кислоты начинает накапливаться и образовывать кристаллы в суставах.
Отложения кристаллов мочевой кислоты могут вызвать сильную воспалительную реакцию, которая вызывает боль и отек в пораженной области.
Пальцы молота
Пальцы молота — это состояние, которое обычно поражает пальцы, кроме большого пальца. Вместо того, чтобы указывать прямо вперед, эти пальцы указывают вниз, образуя форму когтя.
В большинстве случаев состояние развивается с возрастом. Обычно это является результатом мышечного дисбаланса, когда длинные мышцы нижней части ноги подавляют меньшие мышцы стопы.Этот дисбаланс заставляет пальцы ног сгибаться внутрь.
Пальцевый палец ноги может вызывать следующие симптомы:
- боль и мозоли на верхних частях пальцев ног из-за трения с обувью
- боль на кончиках пальцев ног из-за того, что пальцы ног вдавливаются в подошву обуви
- метатарзалгия или боль в суставах у основания пальцев ног
- — ощущение, будто вы ходите по мрамору
Пяточные шпоры и подошвенный фасциит
Пяточные шпоры — это костные отростки, которые развиваются на пяточной кости или пяточной кости.Хотя они могут вызывать некоторый дискомфорт, они редко бывают болезненными.
Тем не менее, пяточные шпоры часто развиваются в результате состояния, называемого подошвенный фасциит, который может вызывать боль.
Подошвенный фасциит относится к воспалению и утолщению подошвенной фасции, которая является связкой, которая поддерживает свод стопы.
Следующие факторы могут увеличить риск развития подошвенного фасциита:
- напряженных икроножных мышц, которые уменьшают способность стопы сгибаться вверх
- очень высокая дуга в стопе
- многократное воздействие от некоторых видов спорта
- ожирение
Подошвенный фасциит может вызывать боль в пятке или нижней части стопы при стоянии или ходьбе.
Люди, у которых развиваются пяточные шпоры без подошвенного фасциита, вряд ли будут испытывать болезненные симптомы.
Пяточные шпоры поражают до 1 из 10 человек. Из них только половина будет испытывать боль.
Sesamoiditis
Sesamoiditis — воспаление одной или обеих сесамовидных костей в основании большого пальца ноги. Состояние может вызвать значительные боли в этой области.
Чрезмерный и повторяющийся вес на большом пальце ноги является основной причиной сесамоидита. Факторы, которые увеличивают риск сесамоидита, включают внезапное повышение уровня активности или изменение обуви.
Люди с сесамоидитом могут испытывать следующие симптомы:
- острые и часто сильные боли в основании большого пальца ноги
- боль и дискомфорт при ходьбе босиком или по твердым поверхностям
- при ходьбе с хромотой
Стресс-перелом
Стресс-переломы случаются, когда область кости выдерживает чрезмерную и повторяющуюся силу.
Некоторые повторяющиеся действия, такие как ходьба и бег, могут привести к образованию микроскопических трещин или микротрещин в кости.Обычно тело может восстанавливать эти микроразрушения.
Однако иногда тело не может поддерживать скорость ремонта, необходимую для того, чтобы справиться с нагрузкой на ногу. Когда это происходит, микроразрушения могут перерасти в стрессовый перелом.
Определенные состояния, такие как недостаток гормонов щитовидной железы или дефицит кальция или витамина D, также могут подорвать способность организма лечить микроразрушения.
Стресс-переломы обычно затрагивают следующие кости:
- основание пятой плюсневой кости
- сезамоиды большого пальца ноги
- ладьевидная кость
Основным симптомом перелома напряжения является ноющая боль в пораженной области ступня.
