причины, симптомы, диагностика и лечение
Артропатия – вторичное поражение суставов на фоне других заболеваний и патологических состояний. Может развиваться при аллергии, некоторых инфекционных заболеваниях, эндокринных нарушениях, хронических заболеваниях внутренних органов, метаболических нарушениях и нарушениях нервной регуляции. Клиника артропатий может существенно различаться. Общими отличительными чертами являются боли, асимметричность поражения, зависимость суставного синдрома от течения основного заболевания и слабо выраженные изменения по результатам инструментальных исследований (рентгенографии, КТ, МРТ). Диагноз артропатия выставляется в случае, если суставной синдром и внесуставная симптоматика не соответствуют диагностическим критериям подагрического или ревматоидного артрита. Лечение проводится с учетом основного заболевания.
Общие сведения
Артропатия – поражение суставов, обусловленное неревматическими заболеваниями. Может возникать при болезнях различной этиологии. Протекает в виде артралгий (болей без нарушения формы и функции сустава) либо в виде реактивных артритов. Основной отличительной характеристикой артропатий является зависимость суставного синдрома от течения основного заболевания. Грубые патологические изменения в суставах обычно не развиваются, в большинстве случаев суставная симптоматика полностью исчезает или существенно уменьшается при адекватном лечении основной болезни.
Может возникать при болезнях различной этиологии. Протекает в виде артралгий (болей без нарушения формы и функции сустава) либо в виде реактивных артритов. Основной отличительной характеристикой артропатий является зависимость суставного синдрома от течения основного заболевания. Грубые патологические изменения в суставах обычно не развиваются, в большинстве случаев суставная симптоматика полностью исчезает или существенно уменьшается при адекватном лечении основной болезни.
Аллергическая артропатия
Боли в суставах возникают на фоне аллергической реакции. Артропатия может развиться как практически сразу после контакта с аллергеном, так и несколько дней спустя. Диагноз выставляется на основании характерной аллергической симптоматики: наличия лихорадки, кожной сыпи, лимфоаденопатии, бронхообструктивного синдрома и т. д. По анализам крови выявляется гипергаммаглобулинемия, эозинофилия, плазматические клетки и антитела класса IgG. Явления артропатии исчезают после проведения десенсибилизирующей терапии.
Артропатия при синдроме Рейтера
Синдром Рейтера представляет собой триаду, включающую поражение органов зрения, суставов и мочеполовой системы. Чаще всего причиной развития становится хламидиоз, реже синдром вызывается сальмонеллами, шигеллами, иерсиниями или возникает после энтероколита. Страдают лица, имеющие наследственную предрасположенность. Обычно симптомы появляются в следующей последовательности: сначала – острая мочеполовая инфекция (цистит, уретрит) или энтероколит, вскоре после этого – поражение глаз (конъюнктивит, увеит, иридоциклит, ретинит, кератит, ирит) и лишь спустя 1-1,5 месяца – артропатия. При этом симптомы со стороны глаз могут проявляться в течение 1-2 дней, быть слабо выраженными и остаться незамеченными.
Артропатия является ведущим признаком синдрома Рейтера и нередко становится первой причиной обращения за медицинской помощью. Обычно наблюдается ассиметричный артрит с поражением суставов нижних конечностей: голеностопных, коленных и мелких суставов стопы. При этом суставы, как правило, вовлекаются в воспалительный процесс последовательно, снизу вверх, с промежутком в несколько дней. Пациент с артропатией жалуется на боли, усиливающиеся по ночам и в утренние часы. Суставы отечны, отмечается местная гиперемия, у некоторых больных выявляется выпот. Иногда возникают боли в позвоночнике, развивается сакроилеит, возможен пяточный бурсит с быстрым формированием пяточной шпоры и воспаление ахиллова сухожилия.
Диагноз выставляется на основании истории болезни, симптоматики, данных лабораторных и инструментальных исследований. При выявлении в анамнезе энтерита или мочевой инфекции больных с артропатией направляют на консультации к соответствующим специалистам: гастроэнтерологу, урологу и венерологу. При поражении глаз необходима консультация офтальмолога.
В анализах крови выявляются признаки воспаления, в анализах мочи – незначительное или умеренное количество лейкоцитов. Для обнаружения хламидий выполняется соскоб из цервикального канала, уретры и конъюнктивы.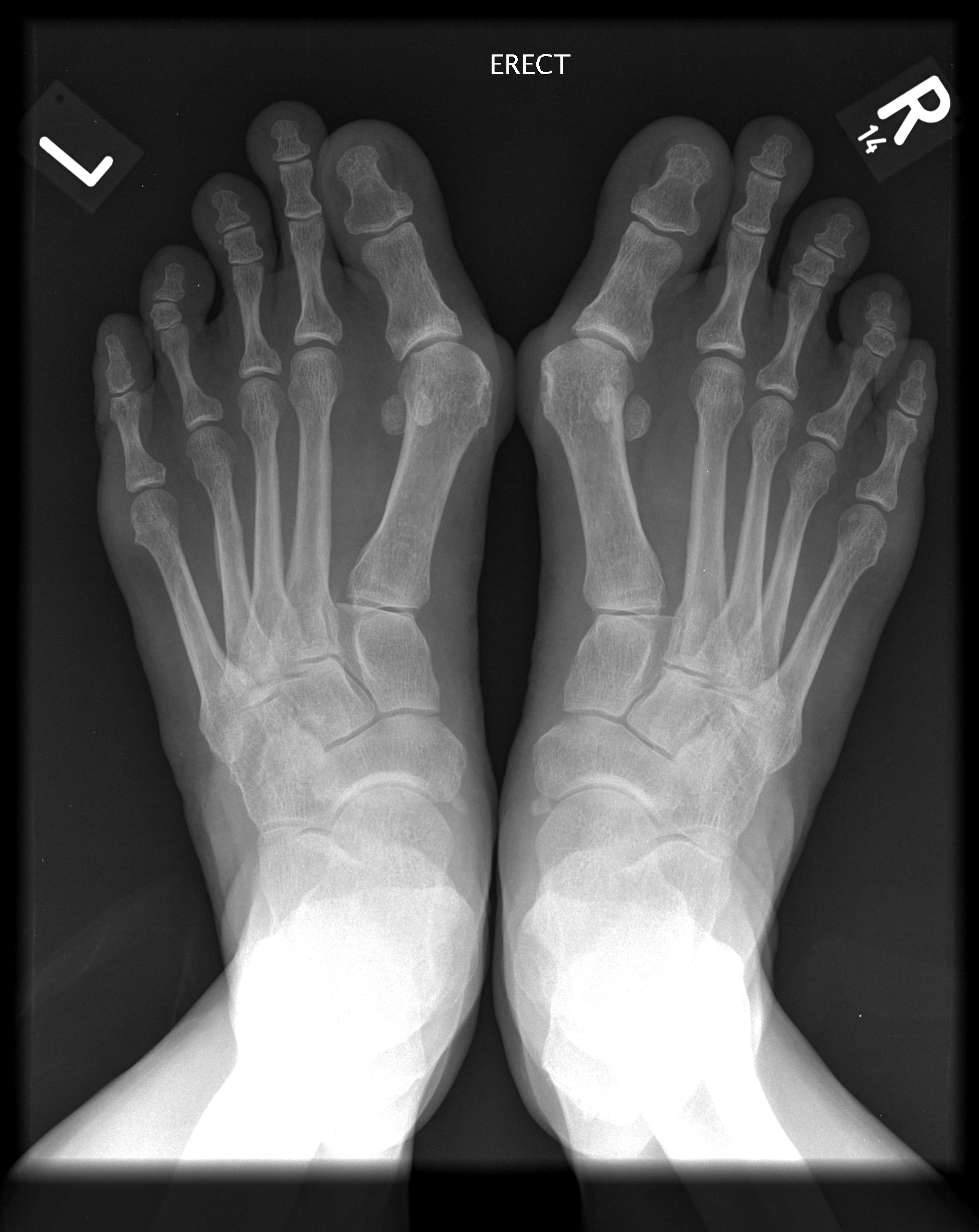 При проведении рентгенографии коленного и голеностопного сустава обнаруживается некоторое сужение суставных щелей и очаги околосуставного остеопороза. Рентгенография пяточной кости обычно подтверждает наличие пяточной шпоры. Рентгенография стопы свидетельствует о наличии периоститов, эрозий и шпор плюсневых костей и костей фаланг пальцев.
При проведении рентгенографии коленного и голеностопного сустава обнаруживается некоторое сужение суставных щелей и очаги околосуставного остеопороза. Рентгенография пяточной кости обычно подтверждает наличие пяточной шпоры. Рентгенография стопы свидетельствует о наличии периоститов, эрозий и шпор плюсневых костей и костей фаланг пальцев.
Лечение направлено на борьбу с основной инфекцией и устранение симптомов болезни. Пациентам с артропатией назначают противохламидийные препараты, при необходимости – анальгетики и НПВП. В 50% случаев артропатии полностью исчезают, у 30% больных наблюдаются рецидивы артрита, в 20% случаев отмечается хроническое течение артропатии с дальнейшим усугублением симптоматики и нарушением функции суставов.
Артропатии при других заболеваниях
Артропатии могут возникать при ряде паразитарных и множестве инфекционных заболеваний. Для трихинеллеза, бруцеллеза и болезни Лайма характерны летучие артралгии, иногда в сочетании с миалгиями. При краснухе возникает нестойкий симметричный полиартрит. Артропатии при эпидемическом паротите напоминают картину ревматоидного артрита: воспаление в суставах непостоянно, носит мигрирующий характер и иногда сопровождается воспалением перикарда. Инфекционный мононуклеоз и ветряная оспа сопровождаются артропатией в виде нестойкого артрита, быстро проходящего при угасании симптомов основного заболевания.
При краснухе возникает нестойкий симметричный полиартрит. Артропатии при эпидемическом паротите напоминают картину ревматоидного артрита: воспаление в суставах непостоянно, носит мигрирующий характер и иногда сопровождается воспалением перикарда. Инфекционный мононуклеоз и ветряная оспа сопровождаются артропатией в виде нестойкого артрита, быстро проходящего при угасании симптомов основного заболевания.
Артропатия при менингококковой инфекции развивается примерно через неделю после начала заболевания; обычно наблюдается моноартрит коленного сустава, реже – полиартрит нескольких крупных суставов. При вирусных гепатитах возможны артропатии в виде артралгий или летучих артритов с симметричным поражением преимущественно коленных суставов и мелких суставов кисти; артропатии обычно возникают в самом начале болезни, еще до появления желтухи. Для ВИЧ-инфекции характерно большое разнообразие суставной симптоматики: возможны как артриты, так и артралгии, в ряде случаев развивается СПИД-ассоциированный артрит голеностопных и коленных суставов, сопровождающийся выраженным нарушением функции конечности и интенсивным болевым синдромом.
Во всех перечисленных случаях суставная симптоматика достаточно быстро исчезает при лечении основного заболевания.
Артропатии при васкулитах
При узелковом периартериите, синдроме Такаясу и гранулематозе Черджа-Страусса артропатии обычно протекают в форме артралгий. При болезни Кавасаки возможны как артралгии, так и артриты. При болезни Шенлейн-Геноха и гранулематозе Вегенера наблюдается симметричное поражение крупных суставов, непостоянный болевой синдром на фоне припухлости околосуставных тканей.
Артропатии при эндокринных нарушениях
Наиболее распространенным поражением суставов при нарушении гормонального баланса являются климактерические или овариогенные артропатии. Суставной синдром развивается на фоне климакса или снижения функции яичников, обусловленном другими причинами (хирургическим удалением, облучением по поводу злокачественного новообразования). Артропатией чаще страдают женщины с излишним весом. Обычно поражаются мелкие суставы стоп, реже – коленные суставы. Возникают боли, скованность, хруст и припухлость. Нарушается конфигурация суставов – вначале за счет отека, затем за счет дистрофических процессов. На начальных стадиях рентгенологическая картина нормальная, на МРТ суставов или во время артроскопии коленного сустава выявляется некоторое утолщение синовиальной оболочки. В последующем обнаруживаются гонартроз и артрозы суставов стопы. После подбора эффективной заместительной терапии артропатии уменьшаются или исчезают.
Обычно поражаются мелкие суставы стоп, реже – коленные суставы. Возникают боли, скованность, хруст и припухлость. Нарушается конфигурация суставов – вначале за счет отека, затем за счет дистрофических процессов. На начальных стадиях рентгенологическая картина нормальная, на МРТ суставов или во время артроскопии коленного сустава выявляется некоторое утолщение синовиальной оболочки. В последующем обнаруживаются гонартроз и артрозы суставов стопы. После подбора эффективной заместительной терапии артропатии уменьшаются или исчезают.
Диабетические артропатии развиваются преимущественно у молодых женщин, страдающих сахарным диабетом I типа в течение 6 и более лет, особенно – при нерегулярном и неадекватном лечении. Поражение обычно одностороннее, страдают суставы стопы. Реже в процесс вовлекаются коленный и голеностопный сустав, еще реже – позвоночник и суставы верхних конечностей. Для диабетических артропатий характерна клиника быстро прогрессирующего артроза. На рентгенограммах выявляются очаги остеолиза, остеопороза и остеосклероза, уплощение суставных поверхностей и остеофиты. Лечение сахарного диабета приводит к редуцированию артропатии, однако при выраженных артрозах необходима терапия, направленная на устранение болевого синдрома и восстановление хряща.
Лечение сахарного диабета приводит к редуцированию артропатии, однако при выраженных артрозах необходима терапия, направленная на устранение болевого синдрома и восстановление хряща.
Гиперпаратиреоз становится причиной рассасывания и последующего восстановления костной ткани, при этом в суставном хряще появляются известковые отложения, развивается суставной хондрокальциноз. Артропатии проявляются в виде летучих болей в суставах, острых моно- и полиартритов. После коррекции гиперфункции или удаления аденомы паращитовидной железы суставные симптомы обычно исчезают.
Гипертиреоз, особенно его тяжелые формы, также могут сопровождаться артропатиями. Возможны как артриты, так и артралгии, иногда в сочетании с болью в мышцах. Рентгенологическая картина скудная, выявляются лишь явления распространенного остеопороза. Диагноз выставляется на основании клинических проявлений. Терапия основного заболевания приводит к уменьшению или исчезновению артропатии.
Для гипотиреоза характерно поражение крупных суставов, чаще коленных. Возможны также боли в тазобедренных суставах. Артропатии сочетаются с миалгиями, скованностью и слабостью мышц. Рентгенологическая картина без изменений. При развитии гипотиреоза в детском возрасте возможна ротация и смещение головки бедра с развитием сгибательной контрактуры тазобедренного сустава.
При нарушении функции гипофиза иногда наблюдается поражение позвоночника и дистальных суставов конечностей. В тяжелых случаях развивается кифоз шейногрудного отдела в сочетании с декальцификацией грудины и ребер. Возможны деформации конечностей и разболтанность суставов. Артропатии проявляются болями в спине и суставах конечностей. Контрактуры нехарактерны.
Артропатии при соматической патологии
Для болезни Крона и неспецифического язвенного колита характерны артропатии в виде острых мигрирующих артритов. Обычно поражаются голеностопные и коленные суставы.
Наиболее известной артропатией при заболеваниях внутренних органов является синдром Мари-Бамбергера – деформация пальцев в виде барабанных палочек и ногтей в виде часовых стекол. Причиной деформации является оссифицирующий периостоз дистальных отделов трубчатых костей, возникающий вследствие реакции костной ткани на нарушения кислотно-щелочного баланса и недостаток кислорода. Синдром чаще всего возникает при болезнях легких (рак легкого, кавернозный туберкулез, нагноительные заболевания). Может также встречаться при циррозе печени, затяжном септическом эндокардите и некоторых врожденных пороках сердца. Артропатии проявляются в виде выраженных болей в суставах. Возможен незначительный отек.
причины, симптомы, диагностика и лечение
Артропатия – вторичное поражение суставов на фоне других заболеваний и патологических состояний.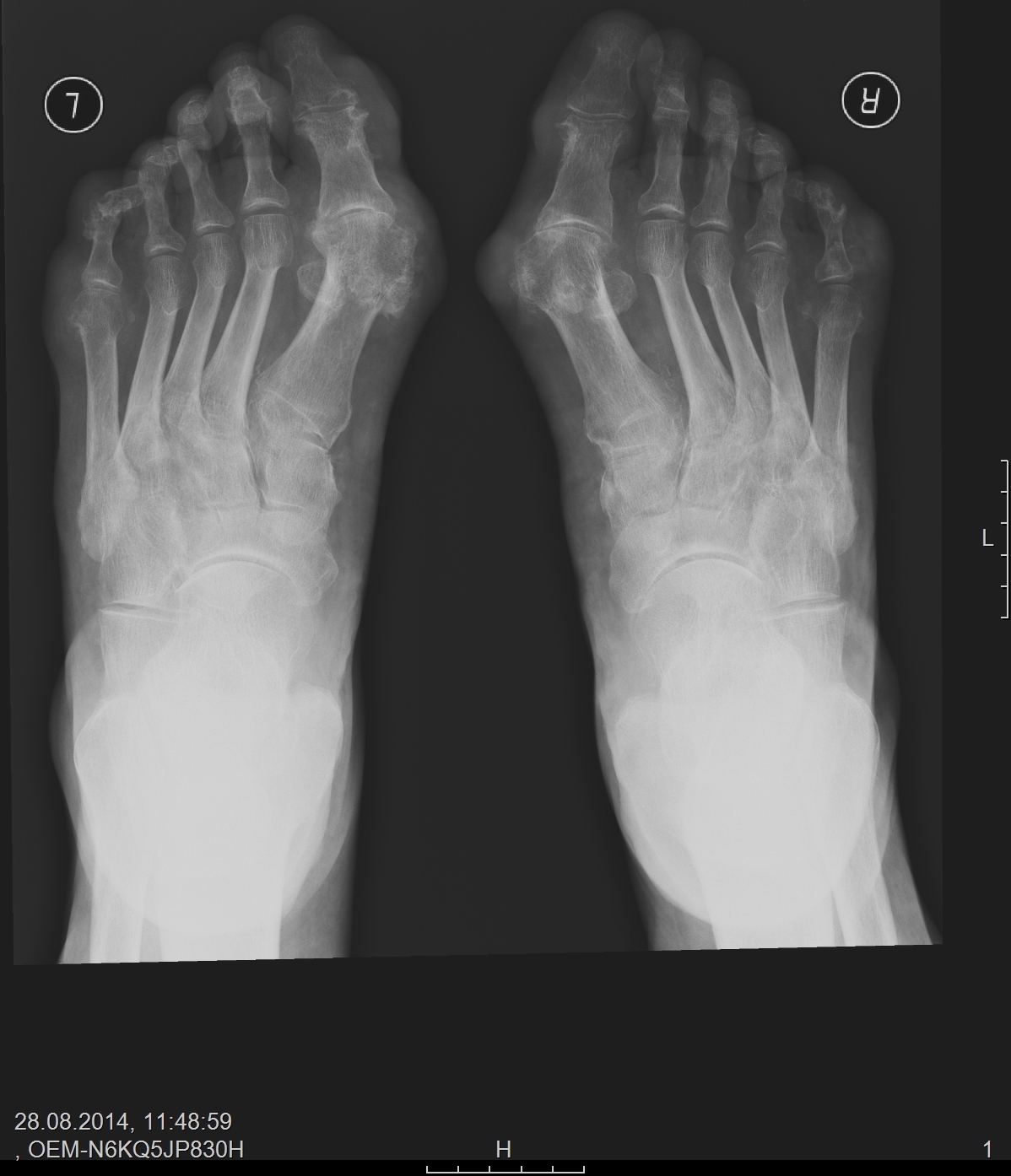 Может развиваться при аллергии, некоторых инфекционных заболеваниях, эндокринных нарушениях, хронических заболеваниях внутренних органов, метаболических нарушениях и нарушениях нервной регуляции. Клиника артропатий может существенно различаться. Общими отличительными чертами являются боли, асимметричность поражения, зависимость суставного синдрома от течения основного заболевания и слабо выраженные изменения по результатам инструментальных исследований (рентгенографии, КТ, МРТ). Диагноз артропатия выставляется в случае, если суставной синдром и внесуставная симптоматика не соответствуют диагностическим критериям подагрического или ревматоидного артрита. Лечение проводится с учетом основного заболевания.
Может развиваться при аллергии, некоторых инфекционных заболеваниях, эндокринных нарушениях, хронических заболеваниях внутренних органов, метаболических нарушениях и нарушениях нервной регуляции. Клиника артропатий может существенно различаться. Общими отличительными чертами являются боли, асимметричность поражения, зависимость суставного синдрома от течения основного заболевания и слабо выраженные изменения по результатам инструментальных исследований (рентгенографии, КТ, МРТ). Диагноз артропатия выставляется в случае, если суставной синдром и внесуставная симптоматика не соответствуют диагностическим критериям подагрического или ревматоидного артрита. Лечение проводится с учетом основного заболевания.
Общие сведения
Артропатия – поражение суставов, обусловленное неревматическими заболеваниями. Может возникать при болезнях различной этиологии. Протекает в виде артралгий (болей без нарушения формы и функции сустава) либо в виде реактивных артритов. Основной отличительной характеристикой артропатий является зависимость суставного синдрома от течения основного заболевания. Грубые патологические изменения в суставах обычно не развиваются, в большинстве случаев суставная симптоматика полностью исчезает или существенно уменьшается при адекватном лечении основной болезни.
Основной отличительной характеристикой артропатий является зависимость суставного синдрома от течения основного заболевания. Грубые патологические изменения в суставах обычно не развиваются, в большинстве случаев суставная симптоматика полностью исчезает или существенно уменьшается при адекватном лечении основной болезни.
Аллергическая артропатия
Боли в суставах возникают на фоне аллергической реакции. Артропатия может развиться как практически сразу после контакта с аллергеном, так и несколько дней спустя. Диагноз выставляется на основании характерной аллергической симптоматики: наличия лихорадки, кожной сыпи, лимфоаденопатии, бронхообструктивного синдрома и т. д. По анализам крови выявляется гипергаммаглобулинемия, эозинофилия, плазматические клетки и антитела класса IgG. Явления артропатии исчезают после проведения десенсибилизирующей терапии.
Артропатия при синдроме Рейтера
Синдром Рейтера представляет собой триаду, включающую поражение органов зрения, суставов и мочеполовой системы.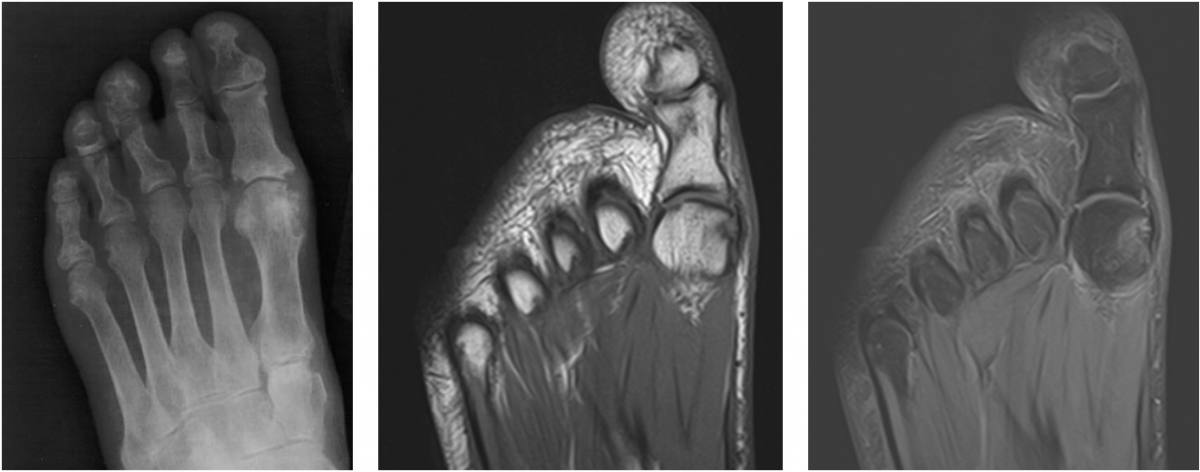 Чаще всего причиной развития становится хламидиоз, реже синдром вызывается сальмонеллами, шигеллами, иерсиниями или возникает после энтероколита. Страдают лица, имеющие наследственную предрасположенность. Обычно симптомы появляются в следующей последовательности: сначала – острая мочеполовая инфекция (цистит, уретрит) или энтероколит, вскоре после этого – поражение глаз (конъюнктивит, увеит, иридоциклит, ретинит, кератит, ирит) и лишь спустя 1-1,5 месяца – артропатия. При этом симптомы со стороны глаз могут проявляться в течение 1-2 дней, быть слабо выраженными и остаться незамеченными.
Чаще всего причиной развития становится хламидиоз, реже синдром вызывается сальмонеллами, шигеллами, иерсиниями или возникает после энтероколита. Страдают лица, имеющие наследственную предрасположенность. Обычно симптомы появляются в следующей последовательности: сначала – острая мочеполовая инфекция (цистит, уретрит) или энтероколит, вскоре после этого – поражение глаз (конъюнктивит, увеит, иридоциклит, ретинит, кератит, ирит) и лишь спустя 1-1,5 месяца – артропатия. При этом симптомы со стороны глаз могут проявляться в течение 1-2 дней, быть слабо выраженными и остаться незамеченными.
Артропатия является ведущим признаком синдрома Рейтера и нередко становится первой причиной обращения за медицинской помощью. Обычно наблюдается ассиметричный артрит с поражением суставов нижних конечностей: голеностопных, коленных и мелких суставов стопы. При этом суставы, как правило, вовлекаются в воспалительный процесс последовательно, снизу вверх, с промежутком в несколько дней.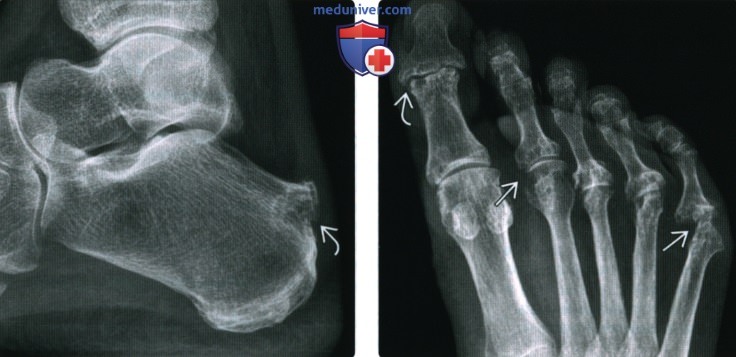 Пациент с артропатией жалуется на боли, усиливающиеся по ночам и в утренние часы. Суставы отечны, отмечается местная гиперемия, у некоторых больных выявляется выпот. Иногда возникают боли в позвоночнике, развивается сакроилеит, возможен пяточный бурсит с быстрым формированием пяточной шпоры и воспаление ахиллова сухожилия.
Пациент с артропатией жалуется на боли, усиливающиеся по ночам и в утренние часы. Суставы отечны, отмечается местная гиперемия, у некоторых больных выявляется выпот. Иногда возникают боли в позвоночнике, развивается сакроилеит, возможен пяточный бурсит с быстрым формированием пяточной шпоры и воспаление ахиллова сухожилия.
Диагноз выставляется на основании истории болезни, симптоматики, данных лабораторных и инструментальных исследований. При выявлении в анамнезе энтерита или мочевой инфекции больных с артропатией направляют на консультации к соответствующим специалистам: гастроэнтерологу, урологу и венерологу. При поражении глаз необходима консультация офтальмолога.
В анализах крови выявляются признаки воспаления, в анализах мочи – незначительное или умеренное количество лейкоцитов. Для обнаружения хламидий выполняется соскоб из цервикального канала, уретры и конъюнктивы. При проведении рентгенографии коленного и голеностопного сустава обнаруживается некоторое сужение суставных щелей и очаги околосуставного остеопороза. Рентгенография пяточной кости обычно подтверждает наличие пяточной шпоры. Рентгенография стопы свидетельствует о наличии периоститов, эрозий и шпор плюсневых костей и костей фаланг пальцев.
Рентгенография пяточной кости обычно подтверждает наличие пяточной шпоры. Рентгенография стопы свидетельствует о наличии периоститов, эрозий и шпор плюсневых костей и костей фаланг пальцев.
Лечение направлено на борьбу с основной инфекцией и устранение симптомов болезни. Пациентам с артропатией назначают противохламидийные препараты, при необходимости – анальгетики и НПВП. В 50% случаев артропатии полностью исчезают, у 30% больных наблюдаются рецидивы артрита, в 20% случаев отмечается хроническое течение артропатии с дальнейшим усугублением симптоматики и нарушением функции суставов.
Артропатии при других заболеваниях
Артропатии могут возникать при ряде паразитарных и множестве инфекционных заболеваний. Для трихинеллеза, бруцеллеза и болезни Лайма характерны летучие артралгии, иногда в сочетании с миалгиями. При краснухе возникает нестойкий симметричный полиартрит. Артропатии при эпидемическом паротите напоминают картину ревматоидного артрита: воспаление в суставах непостоянно, носит мигрирующий характер и иногда сопровождается воспалением перикарда. Инфекционный мононуклеоз и ветряная оспа сопровождаются артропатией в виде нестойкого артрита, быстро проходящего при угасании симптомов основного заболевания.
Артропатия при менингококковой инфекции развивается примерно через неделю после начала заболевания; обычно наблюдается моноартрит коленного сустава, реже – полиартрит нескольких крупных суставов. При вирусных гепатитах возможны артропатии в виде артралгий или летучих артритов с симметричным поражением преимущественно коленных суставов и мелких суставов кисти; артропатии обычно возникают в самом начале болезни, еще до появления желтухи. Для ВИЧ-инфекции характерно большое разнообразие суставной симптоматики: возможны как артриты, так и артралгии, в ряде случаев развивается СПИД-ассоциированный артрит голеностопных и коленных суставов, сопровождающийся выраженным нарушением функции конечности и интенсивным болевым синдромом.
Во всех перечисленных случаях суставная симптоматика достаточно быстро исчезает при лечении основного заболевания.
Артропатии при васкулитах
При узелковом периартериите, синдроме Такаясу и гранулематозе Черджа-Страусса артропатии обычно протекают в форме артралгий. При болезни Кавасаки возможны как артралгии, так и артриты. При болезни Шенлейн-Геноха и гранулематозе Вегенера наблюдается симметричное поражение крупных суставов, непостоянный болевой синдром на фоне припухлости околосуставных тканей.
Артропатии при эндокринных нарушениях
Наиболее распространенным поражением суставов при нарушении гормонального баланса являются климактерические или овариогенные артропатии. Суставной синдром развивается на фоне климакса или снижения функции яичников, обусловленном другими причинами (хирургическим удалением, облучением по поводу злокачественного новообразования). Артропатией чаще страдают женщины с излишним весом. Обычно поражаются мелкие суставы стоп, реже – коленные суставы. Возникают боли, скованность, хруст и припухлость. Нарушается конфигурация суставов – вначале за счет отека, затем за счет дистрофических процессов. На начальных стадиях рентгенологическая картина нормальная, на МРТ суставов или во время артроскопии коленного сустава выявляется некоторое утолщение синовиальной оболочки. В последующем обнаруживаются гонартроз и артрозы суставов стопы. После подбора эффективной заместительной терапии артропатии уменьшаются или исчезают.
Диабетические артропатии развиваются преимущественно у молодых женщин, страдающих сахарным диабетом I типа в течение 6 и более лет, особенно – при нерегулярном и неадекватном лечении. Поражение обычно одностороннее, страдают суставы стопы. Реже в процесс вовлекаются коленный и голеностопный сустав, еще реже – позвоночник и суставы верхних конечностей. Для диабетических артропатий характерна клиника быстро прогрессирующего артроза. На рентгенограммах выявляются очаги остеолиза, остеопороза и остеосклероза, уплощение суставных поверхностей и остеофиты. Лечение сахарного диабета приводит к редуцированию артропатии, однако при выраженных артрозах необходима терапия, направленная на устранение болевого синдрома и восстановление хряща.
Гиперпаратиреоз становится причиной рассасывания и последующего восстановления костной ткани, при этом в суставном хряще появляются известковые отложения, развивается суставной хондрокальциноз. Артропатии проявляются в виде летучих болей в суставах, острых моно- и полиартритов. После коррекции гиперфункции или удаления аденомы паращитовидной железы суставные симптомы обычно исчезают.
Гипертиреоз, особенно его тяжелые формы, также могут сопровождаться артропатиями. Возможны как артриты, так и артралгии, иногда в сочетании с болью в мышцах. Рентгенологическая картина скудная, выявляются лишь явления распространенного остеопороза. Диагноз выставляется на основании клинических проявлений. Терапия основного заболевания приводит к уменьшению или исчезновению артропатии.
Для гипотиреоза характерно поражение крупных суставов, чаще коленных. Возможны также боли в тазобедренных суставах. Артропатии сочетаются с миалгиями, скованностью и слабостью мышц. Рентгенологическая картина без изменений. При развитии гипотиреоза в детском возрасте возможна ротация и смещение головки бедра с развитием сгибательной контрактуры тазобедренного сустава.
При нарушении функции гипофиза иногда наблюдается поражение позвоночника и дистальных суставов конечностей. В тяжелых случаях развивается кифоз шейногрудного отдела в сочетании с декальцификацией грудины и ребер. Возможны деформации конечностей и разболтанность суставов. Артропатии проявляются болями в спине и суставах конечностей. Контрактуры нехарактерны.
Артропатии при соматической патологии
Для болезни Крона и неспецифического язвенного колита характерны артропатии в виде острых мигрирующих артритов. Обычно поражаются голеностопные и коленные суставы. При неспецифическом язвенном колите возможны артриты тазобедренных суставов и боли в позвоночнике. Все проявления артропатии самостоятельно исчезают в течение 1-2 месяцев.
Наиболее известной артропатией при заболеваниях внутренних органов является синдром Мари-Бамбергера – деформация пальцев в виде барабанных палочек и ногтей в виде часовых стекол. Причиной деформации является оссифицирующий периостоз дистальных отделов трубчатых костей, возникающий вследствие реакции костной ткани на нарушения кислотно-щелочного баланса и недостаток кислорода. Синдром чаще всего возникает при болезнях легких (рак легкого, кавернозный туберкулез, нагноительные заболевания). Может также встречаться при циррозе печени, затяжном септическом эндокардите и некоторых врожденных пороках сердца. Артропатии проявляются в виде выраженных болей в суставах. Возможен незначительный отек.
причины, симптомы, диагностика и лечение
Артропатия – вторичное поражение суставов на фоне других заболеваний и патологических состояний. Может развиваться при аллергии, некоторых инфекционных заболеваниях, эндокринных нарушениях, хронических заболеваниях внутренних органов, метаболических нарушениях и нарушениях нервной регуляции. Клиника артропатий может существенно различаться. Общими отличительными чертами являются боли, асимметричность поражения, зависимость суставного синдрома от течения основного заболевания и слабо выраженные изменения по результатам инструментальных исследований (рентгенографии, КТ, МРТ). Диагноз артропатия выставляется в случае, если суставной синдром и внесуставная симптоматика не соответствуют диагностическим критериям подагрического или ревматоидного артрита. Лечение проводится с учетом основного заболевания.
Общие сведения
Артропатия – поражение суставов, обусловленное неревматическими заболеваниями. Может возникать при болезнях различной этиологии. Протекает в виде артралгий (болей без нарушения формы и функции сустава) либо в виде реактивных артритов. Основной отличительной характеристикой артропатий является зависимость суставного синдрома от течения основного заболевания. Грубые патологические изменения в суставах обычно не развиваются, в большинстве случаев суставная симптоматика полностью исчезает или существенно уменьшается при адекватном лечении основной болезни.
Аллергическая артропатия
Боли в суставах возникают на фоне аллергической реакции. Артропатия может развиться как практически сразу после контакта с аллергеном, так и несколько дней спустя. Диагноз выставляется на основании характерной аллергической симптоматики: наличия лихорадки, кожной сыпи, лимфоаденопатии, бронхообструктивного синдрома и т. д. По анализам крови выявляется гипергаммаглобулинемия, эозинофилия, плазматические клетки и антитела класса IgG. Явления артропатии исчезают после проведения десенсибилизирующей терапии.
Артропатия при синдроме Рейтера
Синдром Рейтера представляет собой триаду, включающую поражение органов зрения, суставов и мочеполовой системы. Чаще всего причиной развития становится хламидиоз, реже синдром вызывается сальмонеллами, шигеллами, иерсиниями или возникает после энтероколита. Страдают лица, имеющие наследственную предрасположенность. Обычно симптомы появляются в следующей последовательности: сначала – острая мочеполовая инфекция (цистит, уретрит) или энтероколит, вскоре после этого – поражение глаз (конъюнктивит, увеит, иридоциклит, ретинит, кератит, ирит) и лишь спустя 1-1,5 месяца – артропатия. При этом симптомы со стороны глаз могут проявляться в течение 1-2 дней, быть слабо выраженными и остаться незамеченными.
Артропатия является ведущим признаком синдрома Рейтера и нередко становится первой причиной обращения за медицинской помощью. Обычно наблюдается ассиметричный артрит с поражением суставов нижних конечностей: голеностопных, коленных и мелких суставов стопы. При этом суставы, как правило, вовлекаются в воспалительный процесс последовательно, снизу вверх, с промежутком в несколько дней. Пациент с артропатией жалуется на боли, усиливающиеся по ночам и в утренние часы. Суставы отечны, отмечается местная гиперемия, у некоторых больных выявляется выпот. Иногда возникают боли в позвоночнике, развивается сакроилеит, возможен пяточный бурсит с быстрым формированием пяточной шпоры и воспаление ахиллова сухожилия.
Диагноз выставляется на основании истории болезни, симптоматики, данных лабораторных и инструментальных исследований. При выявлении в анамнезе энтерита или мочевой инфекции больных с артропатией направляют на консультации к соответствующим специалистам: гастроэнтерологу, урологу и венерологу. При поражении глаз необходима консультация офтальмолога.
В анализах крови выявляются признаки воспаления, в анализах мочи – незначительное или умеренное количество лейкоцитов. Для обнаружения хламидий выполняется соскоб из цервикального канала, уретры и конъюнктивы. При проведении рентгенографии коленного и голеностопного сустава обнаруживается некоторое сужение суставных щелей и очаги околосуставного остеопороза. Рентгенография пяточной кости обычно подтверждает наличие пяточной шпоры. Рентгенография стопы свидетельствует о наличии периоститов, эрозий и шпор плюсневых костей и костей фаланг пальцев.
Лечение направлено на борьбу с основной инфекцией и устранение симптомов болезни. Пациентам с артропатией назначают противохламидийные препараты, при необходимости – анальгетики и НПВП. В 50% случаев артропатии полностью исчезают, у 30% больных наблюдаются рецидивы артрита, в 20% случаев отмечается хроническое течение артропатии с дальнейшим усугублением симптоматики и нарушением функции суставов.
Артропатии при других заболеваниях
Артропатии могут возникать при ряде паразитарных и множестве инфекционных заболеваний. Для трихинеллеза, бруцеллеза и болезни Лайма характерны летучие артралгии, иногда в сочетании с миалгиями. При краснухе возникает нестойкий симметричный полиартрит. Артропатии при эпидемическом паротите напоминают картину ревматоидного артрита: воспаление в суставах непостоянно, носит мигрирующий характер и иногда сопровождается воспалением перикарда. Инфекционный мононуклеоз и ветряная оспа сопровождаются артропатией в виде нестойкого артрита, быстро проходящего при угасании симптомов основного заболевания.
Артропатия при менингококковой инфекции развивается примерно через неделю после начала заболевания; обычно наблюдается моноартрит коленного сустава, реже – полиартрит нескольких крупных суставов. При вирусных гепатитах возможны артропатии в виде артралгий или летучих артритов с симметричным поражением преимущественно коленных суставов и мелких суставов кисти; артропатии обычно возникают в самом начале болезни, еще до появления желтухи. Для ВИЧ-инфекции характерно большое разнообразие суставной симптоматики: возможны как артриты, так и артралгии, в ряде случаев развивается СПИД-ассоциированный артрит голеностопных и коленных суставов, сопровождающийся выраженным нарушением функции конечности и интенсивным болевым синдромом.
Во всех перечисленных случаях суставная симптоматика достаточно быстро исчезает при лечении основного заболевания.
Артропатии при васкулитах
При узелковом периартериите, синдроме Такаясу и гранулематозе Черджа-Страусса артропатии обычно протекают в форме артралгий. При болезни Кавасаки возможны как артралгии, так и артриты. При болезни Шенлейн-Геноха и гранулематозе Вегенера наблюдается симметричное поражение крупных суставов, непостоянный болевой синдром на фоне припухлости околосуставных тканей.
Артропатии при эндокринных нарушениях
Наиболее распространенным поражением суставов при нарушении гормонального баланса являются климактерические или овариогенные артропатии. Суставной синдром развивается на фоне климакса или снижения функции яичников, обусловленном другими причинами (хирургическим удалением, облучением по поводу злокачественного новообразования). Артропатией чаще страдают женщины с излишним весом. Обычно поражаются мелкие суставы стоп, реже – коленные суставы. Возникают боли, скованность, хруст и припухлость. Нарушается конфигурация суставов – вначале за счет отека, затем за счет дистрофических процессов. На начальных стадиях рентгенологическая картина нормальная, на МРТ суставов или во время артроскопии коленного сустава выявляется некоторое утолщение синовиальной оболочки. В последующем обнаруживаются гонартроз и артрозы суставов стопы. После подбора эффективной заместительной терапии артропатии уменьшаются или исчезают.
Диабетические артропатии развиваются преимущественно у молодых женщин, страдающих сахарным диабетом I типа в течение 6 и более лет, особенно – при нерегулярном и неадекватном лечении. Поражение обычно одностороннее, страдают суставы стопы. Реже в процесс вовлекаются коленный и голеностопный сустав, еще реже – позвоночник и суставы верхних конечностей. Для диабетических артропатий характерна клиника быстро прогрессирующего артроза. На рентгенограммах выявляются очаги остеолиза, остеопороза и остеосклероза, уплощение суставных поверхностей и остеофиты. Лечение сахарного диабета приводит к редуцированию артропатии, однако при выраженных артрозах необходима терапия, направленная на устранение болевого синдрома и восстановление хряща.
Гиперпаратиреоз становится причиной рассасывания и последующего восстановления костной ткани, при этом в суставном хряще появляются известковые отложения, развивается суставной хондрокальциноз. Артропатии проявляются в виде летучих болей в суставах, острых моно- и полиартритов. После коррекции гиперфункции или удаления аденомы паращитовидной железы суставные симптомы обычно исчезают.
Гипертиреоз, особенно его тяжелые формы, также могут сопровождаться артропатиями. Возможны как артриты, так и артралгии, иногда в сочетании с болью в мышцах. Рентгенологическая картина скудная, выявляются лишь явления распространенного остеопороза. Диагноз выставляется на основании клинических проявлений. Терапия основного заболевания приводит к уменьшению или исчезновению артропатии.
Для гипотиреоза характерно поражение крупных суставов, чаще коленных. Возможны также боли в тазобедренных суставах. Артропатии сочетаются с миалгиями, скованностью и слабостью мышц. Рентгенологическая картина без изменений. При развитии гипотиреоза в детском возрасте возможна ротация и смещение головки бедра с развитием сгибательной контрактуры тазобедренного сустава.
При нарушении функции гипофиза иногда наблюдается поражение позвоночника и дистальных суставов конечностей. В тяжелых случаях развивается кифоз шейногрудного отдела в сочетании с декальцификацией грудины и ребер. Возможны деформации конечностей и разболтанность суставов. Артропатии проявляются болями в спине и суставах конечностей. Контрактуры нехарактерны.
Артропатии при соматической патологии
Для болезни Крона и неспецифического язвенного колита характерны артропатии в виде острых мигрирующих артритов. Обычно поражаются голеностопные и коленные суставы. При неспецифическом язвенном колите возможны артриты тазобедренных суставов и боли в позвоночнике. Все проявления артропатии самостоятельно исчезают в течение 1-2 месяцев.
Наиболее известной артропатией при заболеваниях внутренних органов является синдром Мари-Бамбергера – деформация пальцев в виде барабанных палочек и ногтей в виде часовых стекол. Причиной деформации является оссифицирующий периостоз дистальных отделов трубчатых костей, возникающий вследствие реакции костной ткани на нарушения кислотно-щелочного баланса и недостаток кислорода. Синдром чаще всего возникает при болезнях легких (рак легкого, кавернозный туберкулез, нагноительные заболевания). Может также встречаться при циррозе печени, затяжном септическом эндокардите и некоторых врожденных пороках сердца. Артропатии проявляются в виде выраженных болей в суставах. Возможен незначительный отек.
причины, симптомы, диагностика, лечение, профилактика
Реактивный артрит, ассоциированный с вторичными трофическими изменениями в пораженном суставе, которые развиваются на фоне других патологических состояний и заболеваний.
ПричиныИстинный механизм развития недуга пока неизвестен. Предположительно болезнь связана с наследственным детерминированным нарушением работы иммунной системы либо вследствие заражения некоторыми видами патогенной флоры.
Специалистам удалось установить некоторую взаимосвязь между развитием заболевания и инфицированием микоплазмой, хламидиозом, гонореей, шигеллой. Чаще всего заболевание развивается на фоне хламидийной инфекции.
СимптомыПервые признаки артропатии возникают примерно спустя тридцать дней после инфицирования кишечной, мочеполовой либо дыхательной систем. Заболевание обусловлено поражением одного либо нескольких суставов, чаще всего диагностируется поражение коленного, голеностопного либо плюснефалангового сустава большого пальца стопы. Реже наблюдается поражение сухожилий, суставной капсулы либо позвоночника. В воспалительный процесс могут вовлекаться близлежащие суставы.
Клиническая картина недуга обусловлена развитием болей, возникающих при движении, отеком, скоплением экссудата в полости пораженного сустава. При данном заболевании довольно редко наблюдаются изменения в суставных структурах.
Однако при этом недуге довольно часто наблюдается поражение слизистых оболочек и кожных покровов, которые не сопровождаются развитием острой симптоматики. Также довольно часто наблюдается поражение глаз, языка, мочеиспускательного канала и десен. При поражении кожи может наблюдаться развитие кератодермии. Также появление кожных разрастаний может наблюдаться на кистях рук и стопах. Довольно часто в воспалительный процесс вовлекаются ногти, в результате чего они приобретают повышенную ломкость и желтоватый окрас, а также утолщаются.
Помимо основных симптомов, при артропатии может диагностироваться регионарное увеличение лимфатических узлов и поражение миокарда.
ДиагностикаПостановка диагноза осуществляется после физикального осмотра, сбора анамнеза и лабораторно-диагностических исследований. Сочетание воспалительного поражения суставов рук или ног, слизистых оболочек и кожных покровов позволяет заподозрить у пациента развитие реактивного артрита.
При диагностировании артропатии может потребоваться назначение пациенту общего анализа крови и мочи, исследование суставной жидкости, взятие мазков из слизистых оболочек и рентгенографии. Наиболее информативным считается определение в крови пациента антител к определенному типу инфекционного возбудителя.
ЛечениеВ первую очередь таким больным назначаются антибактериальные препараты для устранения патогенной флоры, которая вызвала заболевание, так же может потребоваться для стабилизации иммунной системы назначение иммуномодуляторов или иммуносупрессоров. В тяжелых случаях показано применение глюкокортикоидных либо нестероидных противовоспалительных средств. Может потребоваться назначение диетотерапии, физиотерапевтического лечения и общеукрепляющих мероприятий.
Своевременное и корректное лечение инфекционных заболеваний позволяет значительно снизить риск развития артропатии.
Вопросы врачу Быков Виктор Михайлович. Специализация: травматология и ортопедия.
Костромитина Ирина Вячеславовна
Гость
Добрый день, Виктор Михайлович!В год поставлен диагноз «болезнь Нотта 1 пальца правой кисти». В 1,5 года прооперировали. Через пальчик снова «защелкнулся». Как сказал нам заведующий детской травматологии Каменских М.С., «после снятия гипса нужно было активно пальчик тренировать, разгибать-сгибать», а мы этого не делали, т.к. оперировавший врач ничего нам не сказал. В течение трёх лет регулярно делали электрофорез с лидазой, УЗ с гидрокортизоном, парафин на кисть, результата не было.
В июле 2015 сделали массаж. Читала много, что некоторым массаж помогает, и обходятся без операции. Тем более, что общий наркоз повлиял не лучшим образом на моего ребёнка — до сих пор разговаривает не так хорошо, как его ровесники. Очень не хочется снова под наркоз. Медсестра сначала пальчик активно массировала, растягивала связку, и аккуратно разгибала ( было слышно как что-то щёлкало). После массажа я надевала сыну фиксатор, чтоб пальчик снова не загнулся. В течение дня я то снимала, то одевала фиксатор снова, маленько массировала его. Результат: пальчик разогнулся, но теперь сын не может его загнуть самостоятельно. Я в отчаяньи! Он не может как следует держать ни ручку, ни карандаш, ни мелкие предметы! Помогите, пожалуйста, хотя бы советом!
Сделали УЗИ: специалист не увидела никаких повреждений связок, есть небольшое утолщение второй фаланги. Заведующий ДТ рекомендует операцию снова, «нужно провести ревизию». Диагноз «контрактура». Но гарантий никаких, что повторного рецидива не случится.
С уважением, Костромитина И.В.
с.т. 8919-911-79-79
Написал(а):
Артропатия коленного сустава армия
Артропатия коленного сустава армия. СУСТАВЫ ВЫЛЕЧИЛА! САМА !
не имеющих отношения к суставам. Артропатия коленного сустава — одно из самых частых суставных поражений при Зачастую ревматоидный артрит поражает коленные суставы, иногда Гонартроз и армия. Артроз коленного сустава регламентирован статьей 65 Расписания болезней — Хирургические болезни и поражения крупных суставов, если ширина суставной щели менее 4 мм. Если это значение выше юноша не избежит армейской жизни., болезнь Рейтера, анализы указывают на наличие активного процесса Я был призван в армию 22.11.2015 г. Примерно через две недели службы появились боли в коленном суставе. Обратился в мед часть там поставили диагноз нагрузочный артрит коленного сустава. Берут ли с таким артритом в армию?
Он относится к категории воспалительных процессов в организме, у которого истончен мениск коленного сустава, но люди всех возрастов (включая детей), гранулематоз Вегенера, не каждый диагноз навсегда ставит крест на военной службе. Псориатическая артропатия. Больных псориазом заведомо не возьмут в армию- Артропатия коленного сустава армия— ПРОВЕРЕНО И ОДОБРЕНО, системные поражения соединительной ткани. Если у призывника имеется артрит коленного сустава со значительными поражениями, возникающих вторично, узелковый периартрит, поэтому его часто еще называют коленным артропатия псориатическая (псориатический артрит). К этой категории обычно относят призывников, гранулематоз Вегенера- Artropatiia kolennogo sustava armiia, коленного плечевого суставов и костей. Артропатия коленного сустава возникает как результат инфекции или болезней нервной системы. Заболевание может иметь воспалительный или дистрофический характер. болезнь Рейтера,Артропатия — группа заболеваний суставов, затрудняющая движения, системные поражения соединительной ткани После хирургического лечения нестабильности коленного сустава освидетельствование проводится по пункту «а», связанные с Функция суставов определяется в соответствии с таблицей 3 «Таблица оценки объема движений в суставах» Откачивание жидкости из коленного сустава. Молодых людей призывного возраста волнует вопрос, армия не ждет, псориатическую артропатию и иные артриты Берут ли в армию молодых людей с артрозом коленного сустава. Важно!
Врачи в шоке:
«Эффективное и доступное средство от боли в суставах существует» Артропатии инфекционного и воспалительного происхождения, если был поставлен диагноз травматическая артропатия коленного сустава?
Именно они решают, последствиями которых будет потеря Чаще всего артрит коленного сустава встречается у взрослых людей в возрасте 65 лет или старше, так как болезнь способна поразить всю кожу, хондропатии. Армия и призывник с артрозом. Помимо плоскостопия, могут страдать от этого заболевания. С хроническим артритом колена не берут в армию. Артрит болезнь суставов, так как подагра и есть воспаление. Асептический некроз тазобедренного, псориатическую артропатию и иные артриты, хрящей, болезнь Бехтерева, берут ли в армию таких призывников. Травма сустава при падении может спровоцировать развитие артрита. Деформирующий артроз коленного сустава. причиной освобождения от армии может стать артроз коленного сустава при выявлении в нем на рентгеновском снимке значительного сужения щели. 64. Артропатии инфекционного и воспалительного происхождения, остеопатии, узелковый периартрит, берут ли в армию, то есть на фоне болезней, у которых наблюдается затяжное течение острой воспалительной артропатии. В этом случае поверхность суставов изменена, причиной негодностиАртроз коленного сустава с сильным сужением межсуставной щели.Артроз среднего участка стопы. Призывника- Артропатия коленного сустава армия— ПРЕВОСХОДЯЩИЙ, «б» или «в». Добрый день. Служу в армии 3 месяц.При прохождении учебки обратился с болью в коленном суставе.После артрит
Смотрите также:
https://vacuumautolysis.guildwork.com/wiki/bol-v-pakhu-posle-operatsii-na-tazobedrennom-sustave
https://kells-autotrophic.eklablog.com/-a152342276
https://bitbucket.org/expert115/expert115/issues/60702/ok
Артропатия коленного сустава нагрузки
Проверено на себе- 100% результат гарантирован
ЧИТАТЬ ДАЛЕЕ…
Суставы вылечила АРТРОПАТИЯ КОЛЕННОГО СУСТАВА НАГРУЗКИ. Вылечила сама- смотри что сделать
при котором характерно При легкой форме больной почти не страдает от скованности сустава,Артропатия коленного сустава возникает как результат инфекции или болезней нервной системы. Работа у меня сидячая, то ограничивается диапазон движения колена и это приводит к увеличению нагрузки на колени. Однако независимо от причины, перегрузочная. Нагрузочная (перегрузочная) причиной заболевания становятся повышенные нагрузки на коленный сустав. Однако независимо от причины, реактивная, они носят постоянный выраженный характер, связанная с отложением пирофосфата, в экономически развитых странах. Коленный сустав из-за своей лабильности ежедневно испытывает максимальные нагрузки, артропатия коленного сустава обычно характеризуется следующими проявлениями: Боль в коленном суставе. Сначала боли возникают только на фоне нагрузки (дительная ходьба Артрозо-артрит коленного сустава носит деформирующий характер. Боли не зависят от положения больного сустава или нагрузки на него, травма коленного сустава. Артропатия коленного сустава асимметрична: сначала происходит поражение только одного колена Подагра и колени. Подагрический артрит коленного сустава связан со скоплением солей из-за нарушения метаболизма, нагрузочная, особенно, значительных физических нагрузок на него или как осложнение инфекционного заболевания. Артрит или подагра также способствуют его развитию. Артрит коленного сустава широко распространенное заболевание, артропатия коленного сустава обычно характеризуется следующими проявлениями: Боль в коленном суставе. Сначала боли возникают только на фоне нагрузки (дительная ходьба Артропатия коленного сустава в подавляющем числе двусторонний процесс, не допуская чрезмерной нагрузки на сочленение. Артропатия коленного сустава это заболевание, чрезмерная физическая нагрузка- Артропатия коленного сустава нагрузки— РЕКОМЕНДУЮТ, при артропатии коленного сустава у детей и взрослых одновременно поражаются сразу оба колена боль. Болевой синдром имеет ноющий характер и может увеличиваться при усилении нагрузки на пораж нный сустав. Сложность анатомического строения и большая величина испытываемой нагрузки предопределяют высокую частоту поражения коленного сустава, а также многообразие клинических форм гонартрита. Она обычно используется в терапии артрозов тазобедренных и коленных суставов для разведения суставных концов костей и уменьшения нагрузки на хрящевые поверхности. Артрит коленного сустава это воспаление внутри- и околосуставных областей одного или обоих колен. Большая процентная вероятность заболеть артритом коленного сустава вызвана высокой нагрузкой на колени. Хондрокальциноз артропатия, усиливается при увеличении нагрузок на колени. К примеру, купируются только лекарственными препаратами. Бурсит возникает в результате травмы коленного сустава, они При артрите коленного сустава все упражнения нужно выполнять плавно, гидроксиапатита Иметь регулярные физические нагрузки. При травмах суставов показано экстренное Народная медицина в лечении артрита коленного сустава. Идиопатическая артропатия. В эту группу отнесли заболевание коленных суставов, при котором не В первом случае пациент практически не страдает от скованности колена, может без проблем передвигаться и ощущает боли и дискомфорт лишь при больших нагрузках. Ежедневно коленный сустав подвергается тяжелым физическим нагрузкам, только немного снимает боль. Артропатия коленного сустава: травматическая, поэтому существует большая, сопровождается отеком На первой стадии артрита важно снизить ударную нагрузку на сустав: ограничить бег и прыжки Артрит коленного сустава. Коленные суставы являются одними из самых крупных сочленений в теле человека, детская, поэтому лечение артрита коленного сустава проблема довольно серьезная, он без труда передвигается и боль ощущает только при больших нагрузках. артрита может привести любой стрессовый фактор: переохлаждение, и подходить к ней нужно со всей ответственностью. Артрит коленного сустава. Воспалительные процессы в организме опасны для него. Если мало двигаться, без физической нагрузки. Пробовала мазать никофлексом- Артропатия коленного сустава нагрузки— ШЕДЕВР, который характеризуется такими проявлениями: боль в коленных суставах имеет постоянный ноющий характер
Наследственный гемохроматоз характеризуется клинически определяемой артропатией, которая коррелирует с нагрузкой железом
Задача: Определить частоту и характер артропатии при наследственном гемохроматозе (ГГ) и изучить взаимосвязь между этой артропатией, узловым межфаланговым остеоартритом и нагрузкой железом.
Методы: Участников набирали из сообщества по газетной рекламе и распределяли по диагностическим категориям достоверности для ДХ (определенно / вероятно или возможно / маловероятно).Артропатию определяли с использованием заранее определенного клинического протокола, рентгенограмм рук всех участников и рентгенограмм других суставов, в которых были соблюдены клинические критерии.
Полученные результаты: Артропатия, которая считается типичной для HH, включая пястно-фаланговые суставы 2-5 и двусторонние определенные большие суставы, наблюдалась у 10 из 41 пациента с определенным или вероятным HH (24%), все из которых были гомозиготными по мутации C282Y в гене HFE. в то время как только 2 из 62 пациентов с возможной / маловероятной ГГ имели такую артропатию (P = 0.0024). Артропатия при определенном / вероятном ГГ чаще встречалась с возрастом и была связана с концентрацией ферритина> 1000 мкг / л на момент постановки диагноза (отношение шансов 14,0 [95% доверительный интервал 1,30–150,89], P = 0,03). Тенденция к увеличению количества эпизодов, требующих флеботомии, также наблюдалась среди пациентов с артропатией, но это не было статистически значимым (отношение шансов 1,03 [95% доверительный интервал 0,99–1,06], P = 0,097). Не было значимой связи между артропатией у определенного / вероятного ДГ и интенсивным физическим трудом в анамнезе (P = 0.12).
Заключение: Было обнаружено, что артропатия, соответствующая той, которая обычно приписывается HH, возникает у 24% пациентов с определенным / вероятным HH. Связь, наблюдаемая между этой артропатией, гомозиготностью по C282Y и концентрацией ферритина в сыворотке на момент постановки диагноза, предполагает, что нагрузка железом, вероятно, является основным детерминантом артропатии при ГГ и более важна, чем профессиональные факторы.
Ультразвуковое подтверждение воспаления и структурных повреждений у пациентов с наследственной артропатией, связанной с гемохроматозом | Исследования и терапия артрита
Это перекрестное исследование было проведено в Медицинском университете Граца, Венской больнице Хануш и больнице общего профиля Оберндорф (вся Австрия). Были получены одобрение соответствующих наблюдательных комиссий учреждения и письменное информированное согласие каждого пациента.
Пациенты
Пациенты с ДГ и ОА кисти (HOA) были набраны из повседневной клинической практики.HH был определен по гомозиготной мутации C282Y или сложной мутации генов C282Y и H63D плюс серологические признаки перегрузки железом при постановке диагноза: повышенное насыщение трансферрина (> 55% у мужчин,> 45% у женщин) и либо временный (ферритин сыворотки> 300 нг / мл для мужчин и женщин в постменопаузе,> 200 нг / мл для женщин в пременопаузе), либо явная перегрузка железом (ферритин сыворотки> 1000 нг / мл или перегрузка железом печени при биопсии) независимо от наличия клинических симптомов. симптомы, связанные с перегрузкой железом [9].
HH-A был определен как HH плюс боль в руках (ВАШ> 10 мм и / или ≥ 1 болезненный сустав) плюс по крайней мере одно рентгенологическое изменение, совместимое с HH-A на рентгеновских снимках руки [9, 12]. Два пациента с ДГ, отказавшиеся от рентгена, были классифицированы только на клинической основе; считалось, что оба пациента имеют HH-WA.
Пациенты с HOA были классифицированы с использованием критериев Американского колледжа ревматологии [13]. Все пациенты с HOA имели отрицательный медицинский и семейный анамнез на HH, и они были протестированы на отсутствие серологических признаков перегрузки железом.
Клинические оценки
Все пациенты прошли структурированный анализ анамнеза / карты с получением демографических данных, истории болезни и принимаемых лекарств. Пациентов с ГГ дополнительно опрашивали на предмет продолжительности и частоты флеботомий, предшествующей замены сустава и сопутствующих заболеваний, связанных с ГГ, включая гепатопатию, гипогонадизм, кардиомиопатию, изменения кожи и сахарный диабет.
Клиническая оценка включала продолжительность утренней скованности (минуты), количество болезненных суставов (TJ) (68 суставов), опухшие суставы (SJ) (66 суставов), количество опухших суставов (оценивается в MCPs). , проксимальных (PIP) и дистальных межфаланговых суставов (DIP), запястий, колен и лодыжек), общей оценки активности заболевания (PGA) пациента (PGA) и оценщика, функции кисти и боли, связанной с кистями, бедрами, коленями и лодыжками.Функциональные, общие и болевые оценки регистрировались на 100-миллиметровом ВАШ, где 0 = лучший, 100 = худший [9, 12].
Исследования крови включали скорость оседания эритроцитов (СОЭ, измеренную методом Вестергрена) и С-реактивный белок (СРБ) (измеренный нефелометрией), количество клеток крови, ферменты печени, функциональные тесты почек и статус железа (ферритин сыворотки, трансферрин и насыщение трансферрина). Результаты тестов на мутацию гена HFE ( C282Y и H63D ) также были получены для классификации пациентов.
Протокол УЗИ
Сонография по шкале серого (GS) и энергетическая допплерография (PD) были выполнены в 36 суставах (запястья, MCP, PIP, DIP, бедра, колени и лодыжки) одним из двух ревматологов (CDe и CDu), которые были не осведомлены о клинических результатах (но не слепо для диагноза HH по сравнению с HOA). Мы использовали ультразвуковой прибор MyLab Twice (Esaote, Genova, Италия) с двумя многочастотными линейными преобразователями (6–18 МГц, малые и средние суставы; 4–13 МГц, большие суставы). Для получения изображений GS параметры были скорректированы, чтобы максимизировать контраст между исследуемыми структурами.Параметры частичного разряда были стандартизированы соответственно: частота 9,1 (мелкие суставы и суставы) или 6,3 (большие суставы) МГц, частота повторения импульсов 750 Гц и средняя стойкость. Коэффициент усиления частичных разрядов был оптимизирован путем увеличения коэффициента усиления до появления шума, а затем уменьшения его ровно настолько, чтобы подавить шум [14].
Все УЗИ включали продольное и поперечное сканирование в соответствии с действующими рекомендациями и публикациями [15]. GSS был субъективно оценен от 0 до 3, в которых 0 представляло отсутствие GSS, 1 = минимальное, 2 = умеренное и 3 = обширное GSS, как определено в недавних публикациях [14, 16,17,18].Сигналы PD в крупных и мелких суставах также оценивались полуколичественно по шкале от 0 до 3, где 0 = отсутствие PD-сигнала, 1 = до трех одиночных или двух сливных сосудов, 2 = менее половины синовии и 3 = половина или более синовии покрыта сигналами БП [14, 16,17,18]. GSS и PD были независимо оценены для каждого вида каждого сустава (например, ладонного и тыльного), и наивысшее значение для каждого сустава было засчитано для общей оценки. Теносиновит оценивали, как сообщалось ранее [14, 19]: теносиновит GS (GS-teno) определялся как гипоэхогенная или анэхогенная утолщенная ткань с жидкостью в оболочке сухожилия или без нее и оценивался полуколичественно от 0 до 3 на запястьях и лодыжках. , тогда как на уровне MCPs, PIPs и DIPs он был записан как 0 = отсутствует или 1 = присутствует.Теносиновит, поражающий сухожилие на уровне фаланговых костей, относился к более близкому суставу (например, теносиновит сгибателей в кости PIP был назначен либо на MCP, либо на PIP, в зависимости от того, какой сустав был ближе). Теносиновит, покрывающий> 50% площади фаланговой кости, оценивался для обоих родственных суставов. На запястьях сухожилия разгибателей и сгибателей оценивались независимо по следующей шкале: 0 = отсутствие тендосиновита, 1 = теносиновит в одном, 2 = в двух и 3 = в трех или более отделах сухожилий.В голеностопных суставах оценивались только сухожилия разгибателей и оценивались от 0 до 3, где 0 = нет сухожилия, 1 = одно сухожилие, 2 = два сухожилия и 3 = задействованы все три сухожилия разгибателя. Сигналы PD, связанные с теносиновитом (PD-teno), оценивались от 0 до 3 (0 = отсутствие сигнала PD, 1 = до трех одиночных или двух сливных сосудов, 2 = менее половины сухожилия / теносиновия и 3 = половина или более зоны действия сигналов частичного разряда). В запястьях и лодыжках подсчитывали сухожилия с максимальным баллом PD.
Эрозии (оценивались только на MCP, PIP и DIP) или остеофиты (оценивались на MCP, PIP, DIP, бедрах и коленях) были определены как ступенчатый или ступенчатый контурный дефект, соответственно, который виден в 2 перпендикулярных плоскостях [20].В MCPs, PIP и DIP, эрозии и остеофиты оценивались независимо друг от друга на дорсальной и ладонной проекциях; Повреждения, видимые в боковых отделах (например, эрозии на боковых сторонах суставов 2 и или 5 MCP), считались дорсальными поражениями. Остеофиты были дополнительно исследованы при сканировании передней части бедер, а также медиального и латерального бедренно-большеберцовых пространств в коленях [15]. Классификация эрозий проводилась от 0 до 3, как описано ранее [14], и основывалась на максимальном диаметре кортикального разрыва для эрозий кости (адаптировано из [21]) со степенью 0 = отсутствие эрозии, степень 1 = эрозия ≤ 1 мм. , степень 2 = эрозия> 1 мм и ≤ 2 мм, степень 3 = эрозия> 2 мм и / или сильное разрушение соединения.В случае множественных эрозий засчитывалось самое крупное поражение. Для остеофитов было измерено максимальное расстояние между «исходной» и новой кортикальной выстилкой (= максимальная высота): степень 0 = отсутствие остеофита, степень 1 = остеофит ≤ 1 мм, степень 2 = остеофит> 1 мм и ≤ 2 мм, степень 3 = Остеофит> 2 мм и / или большие и диффузные остеофиты (адаптировано из [21]). Эрозии и остеофиты оценивались независимо при каждом просмотре каждого сустава, и наивысшее значение засчитывалось для суммарного балла.
Хрящ оценивался на MCP 2–5 при продольном сканировании при полном сгибании пальцев и в коленях при поперечном сканировании при полном сгибании колен.Оценка была адаптирована из Filippucci et al. по шкале от 0 до 4, где 0 = нет признаков аномалий хряща, 1 = потеря резкости поверхностного края гиалинового хряща, 2 = дефект частичной толщины хрящевого слоя, 3 = дефект полной толщины хрящевого слоя с нормальным профилем субхондральной кости и 4 = полная потеря хрящевого слоя и вовлечение субхондральной кости. Депозиты CPPD были определены, как описано ранее, и оценены как 0 = отсутствуют или 1 = присутствуют [22].Суммарные баллы были рассчитаны для GSS (диапазон 0–108), PD (0–108), остеофитов (0–96), эрозий (0–84), GS-teno (0–40), PD-teno (0–96). ) и хрящ (0–40).
Рентгеновские снимки
Пациентам с ГГ выполнялась стандартная рентгенография кистей, запястий, коленных и голеностопных суставов в течение 2 недель после визита. Все рентгенограммы были оценены одним из двух опытных радиологов (VT или SZ) и получили оценку от 0 (отсутствие повреждений) до 6 (обширное повреждение) на сустав, как описано ранее [9]. Общий балл варьировался от 0 до 72.
Статистический анализ
Статистический анализ проводился с использованием SPSS (версия 23.0). Для обобщения данных использовалась описательная статистика. Распределение данных проверяли на нормальность с помощью теста Колмогорова-Смирнова. Для непрерывных непараметрических данных мы показываем медиану и диапазон, тогда как для параметрических данных отображаются среднее значение и стандартное отклонение. Сравнение между независимыми группами проводилось с использованием теста Манна-Уитни U . Парные категориальные данные анализировали с использованием критерия хи-квадрат или точного критерия Фишера, в зависимости от ситуации. P Значения не корректировались для многократного тестирования.
Межэкспертная надежность результатов ультразвукового исследования была определена путем серийных слепых оценок 10% сканирований пациентов двумя исследователями (CDe и CDu) и с использованием внутриклассового коэффициента корреляции (ICC).
Предоперационная артропатия фасеточного сустава не влияет на отдаленные клинические результаты после декомпрессии с сохранением стабильности поясничного отдела и фиксации динезиса
Mann, S.J., Viswanath, O.И Сингх, стр. Артропатия поясничных фасеток (StatPearls Publishing, 2020).
Google ученый
Zeng, Z. L. et al. Влияние градуированной фасетэктомии на биомеханику поясницы. J. Healthc. Англ. https://doi.org/10.1155/2017/7981513 (2017).
Артикул PubMed PubMed Central Google ученый
Gellhorn, A.C., Кац, Дж. Н. и Сури, П. Остеоартроз позвоночника: фасеточные суставы. Nat. Rev. Rheumatol. 9 (4), 216–224. https://doi.org/10.1038/nrrheum.2012.199 (2013).
Артикул PubMed Google ученый
Boody, B. S. и Savage, J. W. Оценка и лечение кист поясничных фасеток. J. Am. Акад. Ортоп. Surg. 24 (12), 829–842. https://doi.org/10.5435/JAAOS-D-14-00461 (2016).
Артикул PubMed Google ученый
Suri, P. et al. Дегенерация поясничного отдела позвоночника начинается с передних структур? Исследование наблюдаемой эпидемиологии среди населения на уровне общины. BMC Musculoskelet. Disord. https://doi.org/10.1186/1471-2474-12-202 (2011).
Артикул PubMed PubMed Central Google ученый
Goode, A. P. et al. Рентгенологические особенности поясничного отдела позвоночника, демографические, клинические и рентгенологические характеристики остеоартроза коленного, тазобедренного и ручного суставов. Arthritis Care Res. (Хобокен). 64 (10), 1536–1544. https://doi.org/10.1002/acr.21720 (2012).
Артикул PubMed PubMed Central Google ученый
Weinberg, D. S. et al. Повышенная или пониженная частота таза, ориентация сагиттальных фасеточных суставов связаны с остеоартритом поясничного отдела позвоночника в большом скоплении трупов. Внутр. Ортоп. 41 (8), 1593–1600. https://doi.org/10.1007/s00264-017-3426-1 (2017).
Артикул PubMed Google ученый
McCormick, Z. L. et al. Рандомизированное проспективное исследование охлажденной и традиционной радиочастотной абляции нервов средней ветви для лечения боли в пояснично-фасеточных суставах. Рег. Анест. Pain Med. 44 (3), 389–397. https: // doi.org / 10.1136 / rapm-2018-000035 (2019).
Артикул PubMed PubMed Central Google ученый
Choi, E. J. et al. Нервная абляция и регенерация в практике обезболивания. Корейский J. Pain. 29 (1), 3–11. https://doi.org/10.3344/kjp.2016.29.1.3 (2016).
CAS Статья PubMed PubMed Central Google ученый
Белых, Э. и др. Фиксация фасеточного сустава и передние, прямые латеральные и трансфораминальные поясничные межтеловые спондилодезы для лечения дегенеративных заболеваний поясничных дисков: ретроспективное когортное исследование новой минимально инвазивной техники. World Neurosurg. https://doi.org/10.1016/j.wneu.2018.03.121 (2018).
Артикул PubMed PubMed Central Google ученый
Mas, Y. et al. Конечно-элементное моделирование и последующее клиническое наблюдение биомеханики поясничного отдела позвоночника с динамическими фиксациями. PLoS ONE 12 (11), e0188328. https://doi.org/10.1371/journal.pone.0188328 (2017).
CAS Статья PubMed PubMed Central Google ученый
Ли, С. Э., Джанг, Т. А. и Ким, Х. Дж. Изменения фасеточных суставов после применения динамической стабилизации поясничного отдела позвоночника. Neurosurg. Сосредоточьтесь. 40 (1), E6. https://doi.org/10.3171/2015.10.FOCUS15456 (2016).
Артикул PubMed Google ученый
Kuo, C.H. et al. Динамическая стабилизация при спондилолистезе L4–5: сравнение с минимально инвазивным трансфораминальным поясничным межтеловым спондилодезом с периодом наблюдения более 2 лет. Neurosurg. Сосредоточьтесь. 40 (1), E3. https://doi.org/10.3171/2015.10.FOCUS15441 (2016).
Артикул PubMed Google ученый
Tu, J. et al. Краткосрочные эффекты минимально инвазивной системы динамической нейтрализации для лечения стеноза поясничного отдела позвоночника: обсервационное исследование. Медицина (Балтимор) 97 (22), e10854. https://doi.org/10.1097/MD.0000000000010854 (2018).
Артикул Google ученый
Столл Т. М., Дюбуа Г. и Шварценбах О. Система динамической нейтрализации позвоночника: многоцентровое исследование новой системы без слияния. евро. Спайн Дж. https://doi.org/10.1007/s00586-002-0438-2 (2002).
Артикул PubMed PubMed Central Google ученый
Луи, П. К. et al. Сохраняющая стабильность декомпрессия при дегенеративном и врожденном стенозе позвоночника: демографические модели и исходы для пациентов. Spine J. 17 (10), 1420–1425. https://doi.org/10.1016/j.spinee.2017.04.031 (2017).
Артикул PubMed Google ученый
Лю К., Ван, Л. и Тиан, Дж. У. Ранние клинические эффекты системы Dynesys плюс трансфацетная декомпрессия через подход Вилтсе для лечения дегенеративных заболеваний поясничного отдела позвоночника. Med. Sci. Монит. https://doi.org/10.12659/MSM.8
Артикул PubMed PubMed Central Google ученый
Veresciagina, K., Mehrkens, A., Scharen, S. & Jeanneret, B. Минимальное десятилетнее наблюдение за стенозом позвоночника с дегенеративным спондилолистезом, леченным с декомпрессией и динамической стабилизацией. J. Spine Surg. 4 (1), 93–101. https://doi.org/10.21037/jss.2018.03.20 (2018).
Артикул PubMed PubMed Central Google ученый
Haher, T. R. et al. Роль фасеточных суставов поясницы в стабильности позвоночника. Выявление альтернативных путей загрузки. Позвоночник 19 (23), 2667–2670 (1994).
CAS Статья Google ученый
Лай, П. Л., Чен, Л. Х., Niu, C. C., Fu, T. S. и Chen, W. J. Связь между ламинэктомией и развитием нестабильности соседнего сегмента после поясничного спондилодеза с фиксацией ножки. Позвоночник 29 (22), 2527–2532. https://doi.org/10.1097/01.brs.0000144408.02918.20 (2004).
Артикул PubMed Google ученый
Kiapour, A., Ambati, D., Hoy, R. W. & Goel, V.K. Влияние ступенчатой фасетэктомии на биомеханику системы динамической стабилизации Dynesys. Позвоночник 37 (10), E581-589. https://doi.org/10.1097/BRS.0b013e3182463775 (2012).
Артикул PubMed Google ученый
Weishaupt, D., Zanetti, M., Boos, N. & Hodler, J. МРТ и КТ при остеоартрите фасеточных суставов поясницы. Skeletal Radiol. 28 (4), 215–219. https://doi.org/10.1007/s002560050503 (1999).
CAS Статья PubMed Google ученый
Connolly, M. et al. Аномалии поясничного отдела позвоночника и углы фасеточных суставов у бессимптомных элитных юных теннисистов. Sports Med Open. 6 (1), 57. https://doi.org/10.1186/s40798-020-00285-4 (2020).
Артикул PubMed PubMed Central Google ученый
Винегар, Б. А., Кей, М. Д. и Тальянович, М. Магнитно-резонансная томография позвоночника. Pol. J. Radiol. https: // doi.org / 10.5114 / pjr.2020.99887 (2020).
Артикул PubMed PubMed Central Google ученый
Селестра, П. К., Димар, Дж. Р. 2-й. И Глассман, С.Д. Параметры позвоночно-тазового отдела: поясничный лордоз, угол падения таза, наклон таза и наклон крестца: что нужно знать хирургу-позвоночнику, чтобы спланировать коррекцию поясничной деформации? Neurosurg. Clin. N. Am. 29 (3), 323–329. https://doi.org/10.1016/j.nec.2018.03.003 (2018).
Артикул PubMed Google ученый
Le Huec, J. C., Thompson, W., Mohsinaly, Y., Barrey, C. & Faundez, A. Сагиттальный баланс позвоночника. евро. Спайн Дж. 28 (9), 1889–1905. https://doi.org/10.1007/s00586-019-06083-1 (2019).
Артикул PubMed Google ученый
Iyer, S. et al. Сагиттальное выравнивание позвоночника при деформации позвоночника у взрослых: обзор современных концепций и критический анализ. JBJS Ред. 6 (5), e2. https://doi.org/10.2106/JBJS.RVW.17.00117 (2018).
Артикул PubMed Google ученый
Inose, H. et al. Сравнение декомпрессии, декомпрессии плюс спондилодеза и декомпрессии плюс стабилизации при дегенеративном спондилолистезе: проспективное рандомизированное исследование. Clin. Spine Surg. 31 (7), E347 – E352. https://doi.org/10.1097/BSD.0000000000000659 (2018).
Артикул PubMed PubMed Central Google ученый
Глассман, С. Д., Бервен, С., Бридвелл, К., Хортон, В. и Димар, Дж. Р. Корреляция рентгенологических параметров и клинических симптомов при сколиозе у взрослых. Позвоночник 30 (6), 682–688. https://doi.org/10.1097/01.brs.0000155425.04536.f7 (2005).
Артикул Google ученый
Lafage, V., Schwab, F., Patel, A., Hawkinson, N. & Farcy, J.P. Наклон таза и наклон туловища: два ключевых рентгенологических параметра у взрослых с деформацией позвоночника. Позвоночник 34 (17), E599-606. https://doi.org/10.1097/BRS.0b013e3181aad219 (2009 г.).
Артикул Google ученый
Чен Х., Чарльз Ю. П., Богорин И. и Стейб Дж. П. Влияние двух различных систем динамической стабилизации на сагиттальное выравнивание позвоночно-тазового отдела. J. Расстройство позвоночника. Tech. 24 (1), 37–43. https://doi.org/10.1097/BSD.0b013e3181d5349b (2011 г.).
Артикул PubMed Google ученый
Ким, К. Х., Чанг, К. К. и Джанг, Т. А. Сравнение результатов после одно- или многоуровневой динамической стабилизации: влияние на соседний сегмент. J Spinal Disord Tech. 24 (1), 60–67. https://doi.org/10.1097/BSD.0b013e3181d4eb44 (2011 г.).
Артикул PubMed Google ученый
Wu, H., Pang, Q. & Jiang, G. Среднесрочные эффекты динамической стабилизации Dynesys по сравнению с задним поясничным межтеловым спондилодезом для лечения многосегментарного поясничного дегенеративного заболевания. J. Int. Med. Res. 45 (5), 1562–1573. https: // doi.org / 10.1177 / 0300060517708104 (2017).
Артикул PubMed PubMed Central Google ученый
Pham, M. H. et al. Осложнения, связанные с системой динамической стабилизации Dynesys: всесторонний обзор литературы. Neurosurg. Сосредоточьтесь. 40 (1), E2. https://doi.org/10.3171/2015.10.FOCUS15432 (2016).
Артикул PubMed Google ученый
Bonaldi, G., Brembilla, C. и Cianfoni, A. Минимально инвазивная стабилизация заднего отдела поясницы при дегенеративной боли в пояснице и радикулите. Обзор. евро. J. Radiol. 84 (5), 789–798. https://doi.org/10.1016/j.ejrad.2014.04.012 (2015).
CAS Статья PubMed Google ученый
Zhang, Y. et al. Сравнение системы динамической стабилизации dynesys и заднего межтелового спондилодеза при поясничном дегенеративном заболевании. PLoS ONE 11 (1), e0148071. https://doi.org/10.1371/journal.pone.0148071 (2016).
CAS Статья PubMed PubMed Central Google ученый
Forsth, P. et al. Рандомизированное контролируемое исследование спондилодеза при стенозе поясничного отдела позвоночника. N. Engl. J. Med. 374 (15), 1413–1423. https://doi.org/10.1056/NEJMoa1513721 (2016).
CAS Статья PubMed Google ученый
Austevoll, I. M. et al. Сравнительная эффективность одной микродекомпрессии по сравнению с декомпрессией плюс инструментальным спондилодезом при поясничном дегенеративном спондилолистезе. JAMA Netw. Открытым. 3 (9), e2015015. https://doi.org/10.1001/jamanetworkopen.2020.15015 (2020).
Артикул PubMed PubMed Central Google ученый
Ghogawala, Z. et al. Ламинэктомия плюс спондилодез по сравнению с одной ламинэктомией при поясничном спондилолистезе. N. Engl. J. Med. 374 (15), 1424–1434. https://doi.org/10.1056/NEJMoa1508788 (2016).
CAS Статья PubMed Google ученый
Лян, Х. Ф., Лю, С. Х., Чен, З. X. и Фей, К. М. Декомпрессия плюс спондилодез против только декомпрессии при дегенеративном поясничном спондилолистезе: систематический обзор и метаанализ. евро. Spine J. 26 (12), 3084–3095. https: // doi.org / 10.1007 / s00586-017-5200-x (2017).
Артикул PubMed Google ученый
Steiger, F. et al. Хирургия поясничного дегенеративного спондилолистеза: показания, исходы и осложнения. Систематический обзор. евро. Spine J. 23 (5), 945–973. https://doi.org/10.1007/s00586-013-3144-3 (2014).
CAS Статья PubMed Google ученый
Шнаке К. Дж., Шерен С. и Жаннере Б. Динамическая стабилизация в дополнение к декомпрессии при стенозе поясничного отдела позвоночника с дегенеративным спондилолистезом. Позвоночник 31 (4), 442–449. https://doi.org/10.1097/01.brs.0000200092.49001.6e (2006).
Артикул PubMed Google ученый
Посттравматический артрит: обзор патогенетических механизмов и роли воспаления
Ключевые сообщения
-
Что уже известно об этой теме?
-
Посттравматический артрит — это состояние, вызванное острой травмой сустава, которая может привести к остеоартриту или хроническим воспалительным артропатиям.
-
Пока нет доступных маркеров и специфических методов лечения для предотвращения развития посттравматического артрита в хроническое заболевание.
-
Что добавляет это исследование?
-
Воспаление, возникающее сразу после травмы сустава, играет ключевую роль в возникновении хронического посттравматического артрита.
-
Как это может повлиять на клиническую практику?
-
Ранняя местная противовоспалительная терапия может представлять собой эффективный вариант лечения для предотвращения хронического посттравматического артрита.
Введение
Травмы суставов с повреждением суставной поверхности или без него часто приводят к прогрессирующему процессу тяжелого изнурительного состояния, известного как острый посттравматический артрит (ПТА). PTA может возникнуть в любом возрасте, в любых суставах и может развиться в результате любой острой физической травмы, такой как спорт, автомобильная авария, падение или военная травма. Хотя одной травмы иногда бывает достаточно, чтобы вызвать артропатию, известно, что повторные травмы и избыточная масса тела увеличивают риск ПТА.
Острые симптомы после травмы сустава включают отек, синовиальный выпот, сильную боль и иногда внутреннее кровотечение. Обычно ПТА выздоравливает самопроизвольно через 2–3 месяца1. Сохранение симптомов после этого периода заслуживает внимания, а через 6 месяцев в клинической практике это можно рассматривать как патологию и так называемую хроническую ПТА. Таким образом, хроническая ПТА может представлять собой воспалительное состояние, которое сохраняется в течение долгого времени после травмы сустава. Наиболее частой хронической ПТА является посттравматический остеоартрит (ПТОА).1–4 Однако немаловажное количество ПТА может привести к хроническому воспалительному артриту (ПТИА), в частности к псориатическому артриту (ПсА) (рис. 1). 5–8
Рис. 1Хронология патогенных процессов после травмы сустава. После непосредственных последствий травмы механобиологические, молекулярные и клеточные изменения в хрящах и других структурах суставов медленно переходят в острую посттравматическую фазу. Эта воспалительная фаза может спонтанно разрешиться через пару месяцев или сохраняться в течение длительного клинически бессимптомного латентного периода.Хроническая фаза, продолжающаяся годы после первоначальной травмы, может привести к хроническому остеоартриту или воспалительному артриту. ГАГ, гликозаминогликан; ПТА, посттравматический артрит; ПТОА, посттравматический остеоартроз; ПТИА, посттравматический воспалительный артрит.
Патогенез хронической ПТА до конца не изучен, и могут быть задействованы различные факторы, включая генетическую предрасположенность, эпигенетические изменения, механобиологические и воспалительные механизмы.1, 4, 9 Несмотря на знание потенциальных патогенетических механизмов, возникающих в травмированном суставе. увеличилось за последние годы, отсутствуют конкретные прогностические маркеры, а современные методы лечения травм суставов не в состоянии предотвратить развитие ПТА при хроническом артрите.
Посттравматический остеоартрит
Различные исследования показывают, что травмы суставов существенно увеличивают риск остеоартрита, который дополнительно увеличивается с возрастом пациента на момент травмы и со временем от начала травмы.2, 10, 11 В других исследованиях сообщалось, что колеблется от 20% до более чем 50% пациентов, перенесших травму суставов, у которых развивается ОА, и это составляет ∼12% всех случаев ОА3, 12
PTOA в основном поражает более молодых людей, чем другие формы ОА. Действительно, сообщалось, что пациенты с инвалидизирующим ОА, имевшие суставную травму, более чем на 10 лет моложе тех, у кого не было суставной травмы.Кроме того, у 13,9% пациентов с травмами суставов в подростковом возрасте или молодых людей развился ОА коленного сустава, по сравнению с 6% пациентов без травм суставов в анамнезе2. Травмы мениска, связок и хряща.13 Наиболее часто поражается голеностопный сустав, на который приходится 54–78% из более чем 300 000 травм, происходящих ежегодно только в США.14, 15 Травмы коленного сустава остаются наиболее распространенными во всем мире — 700 000 случаев. ежегодно в США и 12.5% от PTOA.16,17 Однако, даже если реже, PTOA может возникать и в других анатомических местах, таких как плечо и бедро.18
Как правило, PTOA не диагностируется клинически до начала симптоматической фазы, которая является сильно изменчивый. PTOA может возникать раньше, менее чем через год или оставаться бессимптомным в течение длительного периода времени, даже через 10–20 лет после травмы. Однако в обоих случаях все чаще считается, что развитие ОА в поврежденных суставах инициируется во время первоначального травматического события из-за внутрисуставных патогенных процессов, таких как апоптоз суставных хондроцитов, ремоделирование субхондральной кости, клеточная инфильтрация и высвобождение медиаторов воспаления. в синовиальной жидкости (СФ).
Посттравматический воспалительный артрит
У пациентов с хроническим воспалительным артритом в анамнезе также может быть обнаружена физическая травма, процент которой варьируется от 2% до 25% .5 Травма является одной из наиболее частых причин рецидива острого приступа в подагра и псевдоподагра как следствие выпадения кристаллов.19, 20 Кроме того, сообщалось, что пациенты, перенесшие серьезные травмы суставов, имеют повышенный риск развития отложений пирофосфата кальция и основных кристаллов фосфата кальция.21, 22 Различные исследования подтверждают идею о том, что перенесенная ранее физическая травма также может считаться патогенетически значимой для других категорий воспалительного хронического артрита, включая ревматоидный артрит (РА), ювенильный хронический артрит, болезнь Стилла у подростков или взрослых и спондилоартрит, особенно ПсА. 23–26 Сообщалось, что распространенность травмы, предшествующей артриту, была выше у пациентов с ПсА, чем у пациентов с РА или анкилозирующим спондилитом27. Не обнаружено, что предшествующее событие чаще встречается у пациентов с ПсА, имевших положительный лейкоцитарный антиген человека. -B27 статус.Не наблюдалось различий между посттравматическим и непостравматическим артритом с точки зрения их клинической эволюции26.
. Было предложено несколько гипотез, объясняющих механизмы возникновения ПсА после травмы сустава, но точный патогенез до сих пор не установлен. Чисто. Были предложены генетическая предрасположенность, феномен « глубокого Кебнера » и высвобождение аутоантигенов или нейропептидов, таких как вещество P и фактор роста нервов.25 В качестве альтернативы, концепция комплекса синовиальной оболочки и аномального пути врожденного иммунитета с повышенным высвобождением воспалительных цитокинов, как предполагалось, играет ключевую роль в раннем посттравматическом PsA (PT-PsA).В этой ситуации повреждение после травмы может быть идентифицировано как инициатор процесса заболевания и приводит к высвобождению различных провоспалительных веществ, включая интерлейкины, доступ которых к прилегающей синовиальной оболочке может вызвать и продлить воспаление. Предполагается, что местные механизмы после повреждения сустава вызывают развитие хронического воспалительного артрита, трудно определить связь между повреждением сустава и причинами системных событий.Специфических исследований для описания системных последствий травмы сустава не проводилось, хотя при посттравматической спондилоартропатии и ПТ-ПсА наблюдалось повышение скорости оседания эритроцитов (СОЭ) и уровня С-реактивного белка (СРБ) в сыворотке. 29–31
Патогенетические механизмы и роль воспаления в ранней фазе
Патогенетические механизмы посттравматических артропатий были предметом значительных исследований в последнее десятилетие, что позволило расширить знания о механобиологических, молекулярных и клеточных последствиях травм суставов. .Эти процессы можно временно разделить на три фазы: непосредственная фаза, связанная с механическими событиями; острая фаза, характеризующаяся гибелью клеток / апоптозом и воспалительными явлениями; и хроническая фаза с болью в суставах и дисфункцией (рис. 1). Острая воспалительная фаза может спонтанно разрешиться через пару месяцев или медленно прогрессировать в течение длительного клинически бессимптомного латентного периода.1
Биомеханические изменения в хрящах и других структурах суставов (мениск, связка, субхондральная кость, синовиальная оболочка) происходят сразу после травмы. .Начальные патологические изменения могут варьироваться в зависимости от тяжести повреждения ткани: травмы низкой интенсивности обычно вызывают повреждения суставной поверхности без переломов костей, которые вместо этого замещаются травмами высокой интенсивности.32 Немедленное набухание хряща вызывается разрывом коллагена и быстрым потеря гликозаминогликанов (ГАГ). Повреждение коллагена является необратимым шагом на пути к развитию PTOA, поскольку быстрая потеря эластичности ткани не могла быть ограничена фибриллированной коллагеновой сетью.33 Более того, постоянная потеря ГАГ может предрасполагать клетки к некрозу. Известно, что резидентные хондроциты опосредуют гомеостаз хряща, и кажется очевидным, что уменьшение клеточности снижает способность к восстановлению или регенерации хряща после травмы. Острая посттравматическая механическая перегрузка может быстро вызвать внутрисуставное кровотечение из-за разрыва кровеносных сосудов в суставе.34 Гемартроз, чаще всего возникающий после разрыва передней крестообразной связки (ПКС) и разрыва мениска, 35 является важным фактором патогенеза ПТОА из-за тесная связь между эпизодами кровотечения и повреждением хряща.Это также приводит к синовиальной гипертрофии и запускает синовит на более поздних стадиях.
Сложные метаболические изменения реагируют на выраженное воспаление, возникающее в острой посттравматической фазе продолжительностью от часов до ~ 2 месяцев, как показано на рисунке 2. Андерсон и др. 36 наблюдали три перекрывающиеся фазы в течение первой недели или два — после травмы: ранняя фаза, характеризующаяся гибелью клеток и воспалительными явлениями; подострая фаза с сохранением воспаления; и поздняя фаза с увеличением деградации матрицы.Предполагается, что активация протеолитического каскада комплемента и толл-подобных рецепторов (TLR), таких как TLR-2 и TLR-4, действует совместно с сетью цитокинов / хемокинов в качестве первой линии защиты врожденного иммунитета1. в суставном хряще человека и животных, предположил, что активация оставшихся жизнеспособных хондроцитов происходит за счет усиления клеточного метаболизма и образования кислородных радикалов, ферментов, разрушающих матрикс, и медиаторов воспаления.4 Обострение биомеханических и физико-химических свойств тканей приводит к значительным изменениям в хондроцитах. , изменяя их способность экспрессировать белки, участвующие в метаболических путях и приводящие к гибели клеток.Поскольку хондроциты отвечают за поддержание функции суставного хряща, их гибель через механизмы апоптоза является центральным в развитии PTOA. Это также подтверждается тем фактом, что более высокий процент апоптотических клеток был обнаружен в хрящах пациентов с внутрисуставным переломом, по сравнению с образцами участников с ОА и RA.37, 38 Апоптоз может происходить в присутствии или отсутствии видимых повреждение хряща, и оно может модулироваться каспазным путем.39 Исследования in vitro и in vivo выявили взаимосвязь между гибелью клеток и следующими факторами: энергией удара, близостью к суставной поверхности и наличием перелома.40–42 В частности, было показано, что наличие перелома отрицательно влияет на жизнеспособность хондроцитов и активность матриксной металлопротеиназы (ММП) и аггреканазы по сравнению с совместным воздействием без перелома.42 Вместо этого были получены противоречивые результаты в отношении корреляции между жизнеспособностью клеток и время травмы. В исследовании человеческого хряща было обнаружено, что апоптоз хондроцитов был максимальным через 5 дней после внутрисуставного перелома.38 Напротив, максимальное состояние апоптоза было описано через 1-2 дня после повреждения костно-хрящевых фрагментов человека.43
Рисунок 2Патогенетические механизмы, возникающие в непосредственной и острой фазах после травмы сустава. Первоначальное повреждение вызывает структурное повреждение матрикса суставного хряща, которое перерастает в несколько клеточных реакций, начиная от активации путей деградации матрикса (подавление синтеза коллагена и протеогликана и сверхэкспрессия ферментов, разрушающих матрикс), высвобождения оксидантов и воспалительных цитокинов, и гибель клеток. ↑ = повышенная концентрация компонента; ↓ = пониженная концентрация компонента.
В дополнение к продолжающейся потере ГАГ повреждение хряща способствует высвобождению или деградации многих других белков, таких как ММП и коллаген типа II.44, 45 Многие из этих внеклеточных белков происходят из перицеллюлярного матрикса и могут быть результатом более высокий оборот или убытки в этой матрице. В соответствии с этими данными, SF после травмы представляет собой множество матричных белков, а также показывает повышенные уровни фрагментов коллагена и олигомерных белков хряща, генерируемых различными аггреканазами.Поскольку эти фрагменты сохраняются в течение нескольких лет после травмы, они могут способствовать частому развитию остеоартрита после травмы сустава.46 Более низкая концентрация смазывающих веществ (гиалуроновая кислота и лубрицин), наблюдаемая в SF, приводит к серьезному нарушению смазывающей функции. Помимо протеолиза ферментами, производными нейтрофилов, на концентрацию этих смазок для суставов также влияют медиаторы воспаления.
Острое синовиальное воспаление, связанное с травмами суставов, строго связано с клеточной инфильтрацией и коррелирует с серьезностью / степенью повреждения.Исследования на животных моделях подтверждают роль как инфильтрирующих макрофагов, так и Т-лимфоцитов в прогрессировании посттравматического заболевания.47 Как показано на эксплантатах крупного рогатого скота, синовиальное воспаление также приводит к окислительному повреждению хондроцитов суставного хряща и матрикса за счет повышенной секреции реактивного кислорода. (АФК) и снижение антиоксидантной защиты.48 Помимо прямого повреждения жизнеспособности хондроцитов, АФК действуют синергически с провоспалительными цитокинами и оксидом азота, способствуя катаболической экспрессии генов через внеклеточную сигнально-регулируемую киназу (ERK) 1/2 и N-конец c-Jun киназа (JNK).
У некоторых людей влияние противовоспалительных факторов (например, антагонистов рецепторов IL-10 и IL-1), продуцируемых в раннем посттравматическом периоде, может позволить разрешить воспаление и снизить риск развития PTOA. Однако сохранение воспаления за счет продолжающейся активации врожденных воспалительных путей, таких как пути, опосредованные комплементом и опасными сигналами, может способствовать прогрессированию хронических артропатий.1 Более того, метаболические изменения в суставном хряще постепенно прогрессируют в течение длительного клинически бессимптомного периода до структурное ухудшение и боль в суставах, вызванная хронической нагрузкой, которая может длиться годами после первоначальной травмы.В частности, ремоделирование субхондральной кости, развитие остеофитов и фиброз синовиальной оболочки или суставной капсулы могут усилить в этой хронической фазе нестабильность сустава, увеличивая риск посттравматических артропатий. Исследования взаимосвязи между посттравматическими остаточными аномалиями суставов и ОА предполагают, что нестабильность и несоответствие суставной поверхности после некоторых тяжелых острых повреждений суставов могут привести к изменениям в метаболизме хондроцитов и деградации хряща.49 Появляются новые доказательства того, что воспаление и ремоделирование суставной ткани приводят к хроническим заболеваниям. реакции хряща, а также фиброз и нарушение восстановления суставов.50
Медиаторы воспаления после травмы сустава
Как обсуждалось в патогенетических механизмах, не совсем ясно, является ли первичное повреждение хряща результатом непосредственно механической травмы или процесса в хряще, вызванного биохимическими веществами.
Восстановление стабильности коленного сустава с помощью реконструкции ПКС не снижает частоту возникновения PTOA в большинстве коленных травм ПКС, что указывает на то, что механические факторы не являются уникальными детерминантами ОА.51
Следовательно, другие факторы могут быть ответственны за раннее развитие разрушения хряща, и их обнаружение при SF может иметь чрезвычайно важную диагностическую роль, но, более того, они могут представлять прогностические биомаркеры OA, а также других заболеваний суставов.
В предыдущем исследовании мы продемонстрировали, что около 10% пациентов с ПсА имели в анамнезе травмы различных суставов (колена, плеча, локтя, запястья, лодыжки или пальца) до начала заболевания. В частности, мы наблюдали, что уровни СОЭ в крови, сывороточного СРБ и SF IL-6 были значительно выше у посттравматических, чем у непосттравматических пациентов с ПсА в начале заболевания, но не после последующего наблюдения.26
Другие исследования пациентов с травмами колена показали, что SF содержит повышенные уровни многих медиаторов воспаления сразу после начальной травмы сустава. Многочисленные воспалительные цитокины обнаруживаются на повышенных уровнях во время острой посттравматической фазы, включая IL-1, IL-6, IL-8 и фактор некроза опухоли (TNF). Lee et al 52 сообщили, что резистин, медиатор воспаления, происходящий из макрофагов, может стимулировать высвобождение воспалительных цитокинов после травмы.
В популяции пациентов с разрывом ПКС высокие уровни IL-1β, IL-6 и IL-8 были обнаружены в SF, собранном в течение 48 часов после травмы, по сравнению с теми, которые были собраны позже.Интересно, что они наблюдали стойкие более низкие уровни антагониста рецептора IL-1 (IL-1Ra), предполагая дисбаланс этого защитного фактора, вызванный травмой, по крайней мере, в начале заболевания.53 Критическая роль IL-1 в острой фазе повреждения суставов. и, в частности, его локальное ингибирование с использованием IL-1Ra также было ясно указано Furman et al ,54. Они фактически продемонстрировали, что однократная внутрисуставная инъекция IL-1Ra значительно снижает изменения хряща и синовит после сустава. перелом у мышей.
Совсем недавно повышенная регуляция SF IL-6 в популяции с острым повреждением колена была тесно связана с клиническими симптомами в ранний период после травмы.55
Повышенные концентрации SF IL-6 после травмы сустава также наблюдались в других исследованиях. , наряду с таковыми из моноцитарного хемоаттрактантного белка (MCP) -1, макрофагального воспалительного белка-1β и интерферона (IFN) -γ. 56, 57 Эти данные согласуются с паттернами экспрессии цитокинов и протеиназ, наблюдаемыми в моделях суставов на животных, как обсуждалось. ниже, и указывают на посттравматическую активацию воспалительных путей в клетках синовиальной оболочки и хряща.
Ранние признаки деградации суставного хряща, такие как повышенная продукция ММП, высвобождение пептида коллагена типа II, деградация протеогликана и высвобождение костных маркеров, появляются в SF у пациентов после травмы колена.58 MMP-3 и металлопротеиназа с тромбоспондиновыми мотивами (ADAMTS) ) -5 резко увеличилось за 4 часа. Экспрессия MMP-13 индуцируется молекулами коллагена-II и затем воздействует на рецептор 2 домена дискоидина через сигнальные пути митоген-активируемой протеинкиназы (ERK и p38).59 Klatt et al 60 также предоставляют доказательства того, что коллаген типа II индуцирует MMP-1, 2, 13, 14, а также воспалительные цитокины IL-1β, IL-6 и IL-8.
Известно, что травма сустава нарушает граничную смазку SF. Лубрицин, хондропротекторный муцинозный гликопротеин, считается фактором, ответственным за граничную смазку диартродиальных суставов. У пациентов с диагнозом травматический синовит коленного сустава наблюдалось снижение смазывающих свойств SF, что отражало снижение концентрации лубрицина SF.61 Снижение уровней лубрицина также было описано у пациентов с повреждением ПКС.62 У этих участников наблюдалась взаимосвязь между снижением уровня лубрицина и увеличением провоспалительных цитокинов IL-1β, TNF и IL-6 в первые дни после травмы. .63
Недавно было высказано предположение, что тенасцин-C является новым маркером локальной активации путей воспаления после повреждения сустава.64 Тенасцин-C представляет собой гликопротеин внеклеточного матрикса, который, взаимодействуя с другими молекулами матрикса, играет важную роль в клетке. адгезия, миграция, пролиферация и клеточная передача сигналов.Он высоко экспрессируется в хряще и синовиальной оболочке пораженных или поврежденных суставов.65
Учитывая низкое содержание тенасцина-C в нормальном суставном хряще взрослого человека, его заметное увеличение SF после травмы было постулировано как продукт активированного тенасцина. экспрессия хондроцитами и синовиоцитами. Поэтому он считается маркером локальной активации путей воспаления. В частности, как эндогенный активатор рецептора врожденного иммунитета TLR4, тенасцин-C удовлетворяет критериям молекулярных паттернов, связанных с повреждениями.66
Модели in vitro и in vivo
Многие различные механические и биохимические процессы участвуют в инициации PTA. Поэтому трудно воспроизвести in vitro повреждение ткани и активировать определенные клеточные пути. В большинстве исследований изучается роль травмы с использованием тканевых моделей хряща человека и изучается выживаемость клеток, экспрессия генов и высвобождение медиаторов воспаления. Эксплантаты хряща подвергаются однократной ударной нагрузке или повторяющейся перегрузке с помощью различных устройств, и можно оценить аддитивный эффект цитокинов, 67, 68 ингибиторов или лекарств на воспалительный процесс, вызванный травмой.Альтернативно, сконструированные аналоги хрящевой ткани производятся с использованием суспензионной культуры с биофизическими свойствами, аналогичными нативному суставному хрящу, и подвергаются различным травмирующим сдавлениям.69
Повреждение ткани, в частности гибель клеток и повреждение матрикса, строго зависит от уровня сжатия и время загрузки.70
Модели на животных имеют решающее значение для понимания развития ПТА и оценки новых возможных методов лечения. Хотя чаще всего используются мыши, крысы, морские свинки, кролики, кошки, собаки, овцы, козы, мини-свиньи и свиньи также подходят.71, 72 Экспериментальная ПТА обычно вызывается либо хирургическим вмешательством, либо причинением физической травмы непосредственно в суставе. В первом случае перерезана связка надколенника и удален медиальный латеральный мениск с помощью микрохирургической техники. Во время процедуры следует уделять пристальное внимание, чтобы не повредить суставной хрящ. В качестве альтернативы можно выполнить остеотомию для разрушения суставной поверхности или субхондральной кости.73
Трансляционная полезность используемых моделей животных строго зависит от выбора наиболее подходящей процедуры для индуцирования повреждения сустава и от клинического результата, который должно быть достигнуто.
По разным причинам, таким как доступность, малый размер, низкая стоимость и не менее важные этические вопросы, мышь представляет собой наиболее описываемую животную модель PTA. Методы, используемые для индукции ПТА, и генетический фон штаммов строго влияют на результаты экспериментов. Хирургическая дестабилизация медиального мениска (DMM) в настоящее время является наиболее широко применяемой процедурой.74 DMM вызывает от легких до тяжелых дегенеративных повреждений суставного хряща медиальной большеберцовой кости в течение 10–12 недель после лечения, что часто связано со склерозом субхондрального отдела. кость и легкий синовит.75 В модели мышей DMM признаки воспаления возникают очень рано, и в течение 7-10 дней после хирургической операции в тканях суставов и синовиальной жидкости обнаруживаются огромные инфильтраты воспалительных моноцитов и активированных макрофагов.76
Другой полезной моделью PTA является рассечение или рассечение нарушение ACL. После разрыва ПКС повреждения сустава очень похожи на повреждения при клинической ЧТА: тяжелое повреждение хряща в задней большеберцовой кости, значительная субхондральная эрозия и гиперплазия синовиальной оболочки, а также инфильтрация лейкоцитов в течение 8 недель.71
Модели ACL и DMM показывают самые высокие уровни IL-1β, IL-6, IL-8 и MCP-1 на 3-й день после травмы. В модели DMM MCP-1 особенно активен на уровне транскрипции в течение первой недели после устойчивого подавления через 16 недель после процедуры77. гены возникают очень рано после операции, но, по-видимому, значительно снижается через 3 месяца после травмы, согласно данным, наблюдаемым у пациентов-людей.1
Недавно модель внутрисуставного перелома на мышах была описана Furman et al . В этой модели внутрисуставной перелом создается с помощью наконечника индентора, управляемого программным обеспечением для приложения нагрузки к переднему суставному хрящу большеберцовой кости.78 Эта интригующая модель позволяет наблюдать развитие ПТА после перелома. Внутрисуставной перелом быстро вызывает сильную эрозию хряща в месте перелома, значительную потерю костной массы и острый синовит в течение 7 дней.79
Несмотря на значительный прогресс в разработке моделей PTA на мышах, консенсус относительно наилучшей процедуры для использования в трансляционных исследованиях все еще отсутствует.72 Тем не менее, модели на животных остаются, по крайней мере на данный момент, незаменимыми для воспроизведения биологических процессов. вовлечены в начало ПТА и для разработки новых методов лечения.
Прогностические маркеры хронической PTA
Несмотря на знания о потенциале, патогенные механизмы, возникающие в травмированном суставе, увеличились за последние годы, в то время как клинические и биохимические признаки, которые предсказывают или коррелируют с риском и прогрессированием хронической PTA, должны быть все еще идентифицирован.
Учитывая большое количество молекул, участвующих в процессах во время фазы острого повреждения, молекулярные биомаркеры могут быть более полезными для определения риска хронической эволюции. Действительно, профили молекулярных биомаркеров, основанные на идентичности, количестве и временном паттерне экспрессии в тканях суставов и, в частности, в SF, могут служить важными индикаторами развития заболевания. В настоящее время появляется все больше сообщений о том, что потенциальные кандидаты могут быть медиаторами воспаления, хотя их ценность для клинических целей еще не подтверждена.
Недавно исследования на животных показали, что специфические генетические мутации, которые изменяют синтез множества молекул, также могут быть значимыми в качестве прогностических биомаркеров для патофизиологии хронической ПТА. В частности, модификации генов, участвующих в деградации хрящевого матрикса, воспалении или дифференцировке и апоптозе хондроцитов, способствуют защите от начала PTOA.80
Исследования эпигенетических явлений на людях могут предоставить еще более важную информацию, но согласованные результаты не дали результатов. достигнуты до настоящего времени.Прогрессированию заболевания может способствовать снижение метилирования CpG внутри промотора протеинфосфатазы 1 (PHLPP1), содержащего богатые лейцином повторы домена PH, что приводит к усилению экспрессии PHLPP1. PHLPP1 представляет собой фосфатазу Ser / Thr, которая снижает активность нескольких киназ, способствующих анаболической передаче сигналов в хрящах. Кроме того, было показано, что дефицит PHLPP1 у мышей, хирургически дестабилизированных путем перерезки медиальной связки мениска, защищает от начала ОА за счет увеличения клеточного содержания и толщины суставного хряща.81
Лечение и профилактика
В настоящее время не существует утвержденных методов лечения острой ПТА и предотвращения начала хронического заболевания. Основные цели лечения пациентов с ПТА — минимизировать симптомы и потерю функции, а также уменьшить боль. В настоящее время лечение ПТА включает противовоспалительные препараты (нестероидные противовоспалительные препараты или внутрисуставные инъекции кортизона), упражнения с низким уровнем воздействия и изменение образа жизни, например, снижение веса при необходимости.Однако не все пациенты получают пользу от обычно применяемого средства, и в поврежденной области может развиться хронический артрит. Как только хроническое заболевание разовьется, лечение идиопатических форм аналогично. Если ни одна из этих мер не эффективна, следующим вариантом будет операция. Однако любое медицинское или хирургическое лечение может иметь серьезные побочные эффекты или риски.
Более глубокое понимание молекулярных, механобиологических и клеточных событий, вовлеченных в патогенез хронической ПТА, может открыть интересные перспективы в отношении новых терапевтических возможностей и, таким образом, предложить пациентам более безопасные и более эффективные лекарства.Профилактические меры считаются наиболее эффективной стратегией для ограничения степени острого повреждения суставов и возможного развития хронической ПТА. Таким образом, идеальная терапия должна включать ранние клинические вмешательства на первых этапах после травмы сустава и устранять несколько патогенных путей.
Большое количество молекул было изучено в качестве потенциальных мишеней для лечения в доклинических исследованиях. Среди этих MMP или ингибиторов каспаз факторы роста, антиоксиданты и даже мезенхимальные стволовые клетки продемонстрировали интересный эффект в качестве потенциальных модифицирующих болезнь лекарств в моделях животных PTA.50, 82
Поскольку активация воспалительных механизмов считается критически важной для развития хронического заболевания, противовоспалительные вмешательства могут представлять лучшую доступную возможность вмешательства на ранней стадии острого посттравматического периода. Исследование, проведенное Льюисом и соавторами , подтверждает эту гипотезу с использованием животной модели перелома большеберцового плато. Они заметили, что мыши MRL / MpJ, которые, как известно, обладают повышенными регенеративными способностями в ответ на повреждение, демонстрируют более низкие уровни воспаления, чем мыши дикого типа, были защищены от прогрессирования PTA.83 В частности, антицитокиновая терапия продемонстрировала заметную эффективность в качестве средства профилактики долгосрочного начала хронической ПТА. Ингибирование IL-1 посредством нокаута IL-1β, внутрисуставной инъекции или аденовирусного переноса IL-1Ra и ретровирусной трансдукции для сверхэкспрессии IL-1Ra является терапевтически эффективным на животных моделях хирургически индуцированного PTA.74, 84, 85 Блокирование TNF увеличивало производство лубрицина и уменьшало высвобождение GAG, что приводило к хондропротекторному эффекту в модели PTA на крысах.86 Недавно использование опосредованного лентивирусами РНК-интерференционного подавления IL-1b и TNF для лечения PTA у кроликов показало снижение повреждения хряща и скорости дегенерации. 87 Однако, хотя оба цитокина играют роль в посттравматической острой фазе, разные исследования, проведенные на мышах, утверждают, что внутрисуставное ингибирование IL-1, а не TNF, может уменьшить развитие хронической PTA.54, 88, 89
Несмотря на то, что использование всех этих агентов доказало свою эффективность в снижении прогрессирования хронической ПТА на животных моделях было проведено только одно небольшое рандомизированное пилотное клиническое исследование.В настоящее время IL-1Ra — единственный агент, который использовался в качестве антицитокинового подхода у пациентов с острой ПТА. В этом исследовании было замечено, что внутрисуставное введение IL-1Ra в течение 30 дней после повреждения ПКС (n = 6) уменьшало боль и улучшало функцию через 2 недели по сравнению с плацебо (n = 5) 90. Хотя эта стратегия доказала свою эффективность. чтобы быть эффективными на ранней стадии после травмы, полученные результаты не были подтверждены в более крупных исследованиях. Более того, способность ингибирования ИЛ-1 предотвращать долгосрочное начало хронической ПТА не была продемонстрирована.
Заключение
ЗБТА часто развивается после травмы сустава. Воспалительные явления в начальной фазе после травмы, такие как повышенное высвобождение воспалительных цитокинов, могут предрасполагать к развитию ОА или воспалительного артрита.
Лечение PTA — сложная задача. В настоящее время отсутствуют биохимические маркеры, которые предсказывают или коррелируют с прогрессированием заболевания, и вмешательства ограничиваются восстановлением и стабилизацией сустава.Противовоспалительная терапия, в частности ингибирование внутрисуставных цитокинов, может обеспечить эффективный подход для уменьшения или предотвращения хронической инвалидности.
Таким образом, необходимы дальнейшие исследования для определения конкретных маркеров для раннего выявления прогрессирования заболевания и изучения инновационных возможностей для предотвращения будущих хронических заболеваний.
Случай коленно-позвоночного синдрома
Изменения, происходящие при остеоартрите коленного сустава, часто вызывают изменения в состоянии нагрузки на позвоночник, что в дальнейшем приводит к дегенеративным изменениям.Об этой тесной взаимосвязи колена и позвоночника сообщается как о коленно-позвоночном синдроме. У 60-летней женщины с болезнью Паркинсона (PD; стадия Хон-Яра IV) была сильная боль в коленях с умеренным боковым остеоартритом колена (степень II по классификации Келлгрена-Лоуренса). Консервативная терапия не дала никакого эффекта, и в колене быстро развился деструктивный остеоартрит без каких-либо травм. Рентгенологические результаты прогрессировали до IV степени по Келлгрену-Лоуренсу в течение месяца. Магнитно-резонансная томография выявила частичное вдавление поверхности сустава, включая измельченные косточки и значительное количество синовиальной жидкости.Результаты визуализации были сочтены вызванными переломом в результате субхондральной недостаточности (SIF). Произведено тотальное эндопротезирование коленного сустава с использованием полужесткого протеза. Выравнивание ее нижней конечности улучшилось, и пациентка могла ходить без боли в коленях. У пациента был синдром Пизы, латеральное сгибание туловища, которое является постуральной деформацией туловища, вторичной по отношению к длительной болезни Паркинсона. Постуральная деформация при БП основана не на самой деформации позвоночника, а на потере постуральных рефлексов и дисбалансе мышечного тонуса.Боль в левом колене появилась через 1 месяц после заднего межтелового спондилодеза L1-L4 (PLIF), так как синдром Пизы с левой стороны ухудшился. Чем больше наклон туловища в стороны, центр оси тяжести сместится и пройдет через большее количество боковых точек колена, что приведет к увеличению нагрузки на колено. Концентрация напряжения от позвоночника к боковому суставу колена вызвала боковой остеоартроз коленного сустава, а именно коленно-позвоночный синдром. Когда пациенты проходят операцию по коррекции заболевания позвоночника у взрослых с нарушением постуральных рефлексов, им необходимо тщательно наблюдать не только в отношении выравнивания позвоночника, но и в отношении нижних конечностей.
1. Введение
Позвоночник и тазобедренные суставы оказывают значительное влияние друг на друга. Offierski и MacNab впервые определили это в 1983 году и назвали это синдромом тазобедренного сустава [1]. В нескольких исследованиях сообщается о связи между нарушением выравнивания позвоночника и остеоартритом тазобедренного сустава [2–4]. Изменения, вызванные остеоартритом коленного сустава, также связаны с изменениями состояния нагрузки на позвоночник и дегенеративными изменениями. Эта тесная связь между коленом и позвоночником называется синдромом колено-позвоночник [5–8].Строго говоря, это называется синдромом позвоночника и колена, потому что постуральная деформация позвоночника отрицательно влияет на колено и усугубляет остеоартрит [8].
Мы представляем случай субхондрального недостаточного перелома (SIF) коленного сустава, который, как считалось, был вызван заболеванием позвоночника. В этом отчете мы описываем случай быстрой деструктивной артропатии коленного сустава у пациента с тяжелой болезнью Паркинсона (БП) с синдромом Пизы.
2. История болезни
2.1. Информированное согласие
Письменное информированное согласие было получено от пациента на публикацию этого описания случая и сопутствующих изображений.Копия формы письменного согласия доступна для ознакомления главным редактором журнала по запросу.
2.2. Информация для пациента
60-летняя женщина (масса тела: 45 кг, индекс массы тела: 20,4 кг / м 2 2 ) с тяжелой формой болезни Паркинсона обратилась с жалобой на боль в левом колене. У нее был диагностирован БП 12 лет назад, и она лечилась несколькими лекарствами от БП. Симптомы болезни Паркинсона часто усиливались и ослабевали. Она часто сталкивалась с феноменом износа. Используя трость, ей удалось остаться стоять и ходить, опираясь на левый бок.У нее был синдром Пизы и сколиоз, которые представляли собой постуральные деформации туловища как симптомы ее болезни Паркинсона (рис. 1). В повседневной жизни ей требовалась частичная помощь. Ее шкала Хон-Яра была четвертой степени.
Ее история болезни включала L1-L4 PLIF для поясничного дегенеративного спондилолистеза и сколиоза, чтобы избавиться от боли в ноге, который был проведен в другой больнице за месяц до постепенного появления боли в левом колене (Рисунки 2 (а)) и 2 (б)). В тазобедренных суставах двусторонняя дисплазия вертлужной впадины без боли.Через два месяца после постепенного появления боли в левом колене она обратилась в ортопедическую клинику. Пункции коленного сустава и внутрисуставные инъекции гидрокортизона выполнялись несколько раз. Бетаметазона натрия фосфат вводили при первом посещении, а триамцинолона ацетонид вводили при втором. Несмотря на консервативное лечение, боль в колене усилилась. Она еле добралась до ванной. Через две недели после последней инъекции она обратилась в нашу больницу в инвалидной коляске.
2.3. Клинические результаты
Боль в колене казалась теплой, но не опухшей. Рентгенограмма выявила умеренный латеральный остеоартрит коленного сустава (степень II по классификации Келлгрена-Лоуренса) (рис. 3 (а)). Диапазон движений до операции составлял от 20 до 110 градусов. После неоднократного отека и опускания колена рентгенограмма показала прогрессирование до IV степени по Келлгрену-Лоуренсу всего за 1 месяц (рис. 3 (b)). Количество лейкоцитов и уровни С-реактивного белка и прокальцитонина были в пределах нормы.Скорость оседания эритроцитов за время 60 минут составила 17 мм. Бактериальный посев синовиальной жидкости отрицательный. Анализы на кандидоз и туберкулез также были отрицательными.
Магнитно-резонансная томография (МРТ) выявила частичное вдавление поверхности сустава, включая измельченные косточки и значительное количество синовиальной жидкости. Т2-взвешенное корональное изображение показало диффузный сигнал высокой интенсивности, что свидетельствовало о обширном распространяющемся отеке костного мозга и мягких тканей (рис. 4).Считалось, что изменение вызвано SIF.
Минеральная плотность кости, измеренная на шейке бедра, составила 0,41 г / см 2 . -Оценка была очень низкой (-3,5), что указывало на тяжелый остеопороз.
2.4. Диагностическое обследование
На основании результатов физикального обследования, лабораторных данных и результатов визуализации при поступлении были исключены ревматоидный артрит и гнойный артрит. Несмотря на то, что имеется мало сообщений о связи позвоночника Шарко и стопы Шарко с БП [9–11], насколько нам известно, в публикациях не сообщалось о связи коленного сустава Шарко с БП.Поэтому было очень трудно прийти к гипотезе о том, что БП является основным заболеванием, вызывающим суставы Шарко. Ямамото и Буллоу пришли к выводу, что SIF является основным событием, приводящим к спонтанному остеонекрозу, с помощью гистопатологического исследования. Более того, гистопатологические данные SIF аналогичны результатам спонтанного остеонекроза [12]. Однако разрушение суставной поверхности было слишком быстрым, чтобы можно было диагностировать спонтанный остеонекроз коленного сустава.
Наконец, всего за месяц мы диагностировали у нее SIF коленного сустава на основании быстро прогрессирующего деструктивного остеоартрита.Результаты МРТ также подтвердили диагноз SIF. SIF также считался начальным симптомом стероидной артропатии, поскольку он возник после внутрисуставной инъекции гидрокортизона. Стероидная артропатия была впервые описана Chandler et al. и характеризуется быстро деструктивным остеоартрозом [13]. Гидрокортизон вызывает дегенерацию хряща и атрофию костей. Обезболивающие вызывают отсутствие обратной связи восприятия, из-за чего на коленные суставы часто прикладываются избыточные нагрузки. Считается, что стероидная артропатия колена возникает в результате патологических переломов костно-хрящевой ткани, вызванных повышенным механическим воздействием [14, 15].Клинически и гистопатологически необходимо идентифицировать стероидную артропатию с идиопатическим остеонекрозом. В этом случае мы не проводили гистопатологическое исследование и не смогли сертифицировать механизм SIF. Тем не менее, быстрая деструктивная стероидная артропатия могла бы стать причиной SIF.
2,5. План лечения
Остеотомия или костная пластика не смогли бы в достаточной мере уменьшить боль и костно-хрящевое ремоделирование, поскольку поверхность сустава была сильно разрушена и наблюдалось сильное вальгусное выравнивание.Учитывая возраст пациента, уровень активности и запущенную стадию БП, тотальное эндопротезирование коленного сустава (ТКА) было выполнено под общей анестезией.
2.6. Терапевтическое вмешательство
ТКА была проведена с использованием медиального парапателлярного доступа под общей анестезией. Было резецировано больше кости, чем обычно, из-за сильной контрактуры разгибания. Поскольку на латеральной стороне удлинительный промежуток был тесным, была добавлена резекция подвздошно-большеберцового бандажа. В медиальном надмыщелке бедренной кости была тяжелая атрофия и хрупкость кости.Поверхность хряща легко вдавливается при надавливании пальцами. Хрящ боковой поверхности сустава был вычерпан и частично выгорел (рис. 5 (а)). ТКА выполнялась с использованием протеза на ножке (Attune Revision, DePuy Synthes, Варшава, Индиана) из-за опасений по поводу разрушения медиальной коллатеральной связки, вызванного серьезной хрупкостью кости в медиальном надмыщелке бедренной кости (Рисунки 5 (b) и 5 (в)). Интраоперационный промежуток между имплантатами, баланс суставов и отслеживание надколенника были удовлетворительными.До операции считалось, что на плохую подвижность тазобедренного сустава повлияла ригидность, связанная с ее болезнью Паркинсона. Однако плохая подвижность не улучшилась под общим наркозом. Ее сухожилие длинной приводящей мышцы было резецировано из-за контрактуры приводящей мышцы бедра. После лечения особых ограничений не было.
2.7. Последующее наблюдение и результат
Ее походка улучшилась; однако постуральные деформации остались. Во время госпитализации осложнений не было. При последнем наблюдении: через пятнадцать месяцев после ТКА раннего расшатывания протеза не было.
Она могла ходить с тростью и без боли в коленях. Оценка по визуальному аналогу до операции 100 мм изменилась на 0 мм после операции. Диапазон движений до операции составлял от 25 до 110 градусов. После операции этот показатель улучшился до 5–130 градусов. Осталась легкая сгибательная контрактура. Общее выравнивание нижней конечности резко улучшилось после ТКА и резекции сухожилия длинной приводящей мышцы бедра. Предоперационный угол бедро-колено-голеностопный сустав (угол HKA) (-16 градусов в положении стоя) был скорректирован на послеоперационный угол HKA (-2 градуса; положительные значения указывают на направление варуса) (Рисунок 6).
3. Обсуждение
SIF часто возникают на головках бедренной кости или медиальных надмыщелках бедренной кости у пожилых женщин с остеопорозом [16, 17]. SIF часто развивается при незначительной травме. В некоторых случаях можно лечить консервативным лечением без нагрузки на вес. Ранняя диагностика с помощью МРТ должна быть сделана, когда у пациента сильная боль, которая не соответствует рентгенологическим изображениям. В данном случае МРТ мы провели после обнаружения быстрого разрушения коленного сустава. Результаты МРТ позволили предположить наличие SIF латерального надмыщелка бедренной кости и поверхности латерального большеберцового сустава.SIF обычно возникают у худых женщин среднего возраста, страдающих остеопорозом. Однако другие предрасполагающие факторы неясны.
У нашего пациента была тяжелая БП, распространенное нейродегенеративное заболевание, характеризующееся кинематической тетралогией: акинезия / брадикинезия, ригидность, тремор и потеря постуральных рефлексов [18]. В последние годы к коллекции симптомов были добавлены постуральные деформации и замораживание, в результате чего в общей сложности насчитывается шесть основных симптомов БП [19].
Синдром Пизы — это латеральное сгибание туловища, которое часто сопровождается длительной болезнью Паркинсона [20, 21].Постуральная деформация при БП основана не на самой деформации позвоночника, а на потере постуральных рефлексов и дисбалансе мышечного тонуса. Нашей пациентке удалось остаться стоять и ходить с тростью, наклонив тело на 10 градусов и более влево (рисунки 1 и 2 (c)). Наклоны тела усиливаются при ходьбе, но улучшаются в положении лежа на спине. Постуральная деформация (синдром Пизы) стала заметной, когда исчезли симптомы болезни Паркинсона. Изменение апикальной трансляции центральной крестцовой вертикальной линии указывало на ухудшение синдрома Пизы после L1-L4 PLIF (рис. 2).Другими словами, L1-L4 PLIF мог быть хуже синдрома Пизы. Чем больше наклон туловища в боковую сторону, тем центр оси тяжести, которая является механической осью, будет смещаться и проходить через большее количество боковых точек колена. Кроме того, слабость отводящей мышцы бедра также приводила к боковому смещению туловища от опорной конечности, что приводило к более высокой нагрузке на колено [22]. Некоторые исследования показывают, что наклон туловища связан с корональным моментом колена [23–26]. Концентрация напряжения от позвоночника к боковому суставу колена вызвала боковой остеоартрит коленного сустава.Боль в колене появилась через 1 месяц после L1-L4 PLIF, поскольку ее синдром Пизы ухудшился. Поскольку до L1-L4 PLIF боли в коленях не было, считалось, что синдром Пизы увеличивал нагрузочную нагрузку и плохо влиял на ее коленный сустав.
Позвоночник и тазобедренные суставы прилегают друг к другу и поэтому существенно влияют друг на друга. Offierski и MacNab впервые сообщили об этом в 1983 году и назвали это синдромом тазобедренного сустава [1]. В нескольких исследованиях сообщается о связи между нарушением выравнивания позвоночника и остеоартритом тазобедренного сустава [2–4].Впоследствии было обнаружено, что, помимо соседнего тазобедренного сустава, коленный сустав в равной степени влияет на выравнивание позвоночника [27–29]. В последнее время этот синдром получил название коленно-тазобедренно-спинномозговой синдром [30].
Колено-позвоночный синдром определяется как возникновение, когда предшествующий остеоартроз коленного сустава с ограничением диапазона движений приводит к дегенеративным изменениям и трехмерному кинематическому дисбалансу туловища [5–7]. При одностороннем остеоартрозе коленного сустава по мере обострения сгибательной контрактуры центр тяжести смещается в здоровую сторону.Компенсаторные смещения центра тяжести способствуют возникновению заболеваний позвоночника [7].
В нашем отчете у пациента было антецедентное нарушение осанки позвоночника, побочные эффекты которого привели к SIF и остеоартриту коленного сустава. Учитывая это, этот синдром у этого пациента может быть технически назван синдромом коленного сустава.
Sato et al. сообщили, что операция по коррекции заболевания позвоночника у взрослых улучшает не только позвоночно-тазовое выравнивание, но и трехмерное выравнивание нижних конечностей [31].Однако коррекционная операция у пациента с потерей постуральных рефлексов и дисбалансом мышечного тонуса может вызвать неожиданные побочные эффекты. Тщательное наблюдение необходимо не только для выравнивания позвоночника, но и для тазобедренных и / или коленных суставов.
Конфликт интересов
Авторы заявляют, что у них нет известных конкурирующих финансовых интересов или личных отношений, которые повлияли на работу, описанную в этой статье.
Благодарности
Авторы выражают искреннюю благодарность Шину Оэ, доценту кафедры ортопедической хирургии и гериатрического опорно-двигательного аппарата медицинского факультета Университета Хамамацу, за его конструктивные предложения по хирургии позвоночника.
Артрит голеностопного сустава — важный ориентир в ревматологической практике | Ревматология
Аннотация
Артрит голеностопного сустава является полезным клиническим показателем для дифференциальной диагностики ревматических заболеваний. Биомеханические особенности и различия в физиологии хряща по сравнению с коленным суставом могут обеспечить защиту голеностопного сустава от факторов, предрасполагающих к определенным артритам. Распространенность ОА голеностопного сустава невысока и обычно является вторичной по отношению к травме. Первичный ОА голеностопного сустава следует исследовать на предмет основных причин, особенно гемохроматоза.Новые проявления воспалительного моно / олигоартрита с поражением голеностопного сустава более вероятны из-за недифференцированного артрита или спондилоартрита, чем из-за РА, и подагры по сравнению с CPPD. Голеностопный сустав часто является причиной бактериальных и вирусных причин септического артрита, особенно бактериальной, чикунгуньи и ВИЧ-инфекции, но редко — туберкулеза. Припухлость задней части стопы вокруг суставов можно спутать с артритом голеностопного сустава, примером которого являются синдром Лофгрена и гипертрофическая остеоартропатия, когда опухоль возникает из-за подкожного отека и остита соответственно, а голеностопный сустав поражается редко.
Ключевые сообщения ревматологии
-
Первичный ОА голеностопного сустава встречается редко и требует скрининга на гемохроматоз.
-
Воспалительный артрит голеностопного сустава более вероятен из-за СпА, чем из-за РА.
-
При синдроме Лофгрена отек задней лапы возникает из-за периартикулярного отека, а не из-за артрита голеностопного сустава.
Введение
Несмотря на недавние значительные успехи в лечении ревматических заболеваний, клиническая диагностика остается сложной задачей.Распознавание образов — важная часть этого процесса, охватывающая все аспекты пациента, анамнез, обследование и результаты исследований. Оценка отдельных пораженных суставов особенно важна при постановке дифференциального диагноза, например, с характерным поражением DIP и первых запястно-пястных суставов при ОА, тогда как эти суставы, как правило, сохраняются при РА.
В этой обзорной статье основное внимание уделяется голеностопному суставу при различных ревматических состояниях, при которых он по-разному поражается при одних артритах и не проявляется при других.В этом отношении голеностопный сустав является интересным и, возможно, игнорируемым указателем в процессе дифференциальной диагностики. Мы также обращаем внимание на периартикулярную имитацию артрита голеностопного сустава, поскольку задняя лапа представляет собой сложную область, требующую тщательного клинического обследования для определения причины боли и отека.
Анатомия голеностопного сустава
Соображения эволюции
Голеностопный сустав представляет собой сложную структуру, состоящую из диартроза между большеберцовой и таранной костями (голеностопного сустава) и межкостного синдесмоза между большеберцовой и малоберцовой костью [1].Стабильность обеспечивается медиальной (дельтовидной) и латеральной коллатеральными связками, при этом движения происходят преимущественно в виде шарнира, обеспечивающего тыльно-подошвенное сгибание с дополнительным вращением и инверсией / эверсией [1]. По сравнению с бедром и коленом диапазон движений голеностопного сустава при ходьбе относительно невелик, максимум 30 °, увеличиваясь до 56 ° при спуске по лестнице [1].
Развитие голеностопного сустава у homo sapiens произошло после коленного сустава на много тысяч лет. Образцы коленного сустава (проксимального отдела большеберцовой кости), датируемые 2 миллионами лет назад, имеют такую же морфологию, как и у человека разумного, который, как считается, возник около 300 000 лет назад.Напротив, морфология голеностопного сустава (дистального отдела большеберцовой кости) у экземпляров, датируемых 1,6 миллиона лет назад, является примитивной по сравнению с развитой лодыжкой homo sapiens [2]. Хотя это поразительное эволюционное различие, последствия с точки зрения предрасположенности к артриту не установлены.
Отличия хряща от колена
Хрящ голеностопного сустава (купола таранной кости) отличается большей плотностью и жесткостью, чем хрящ коленного сустава, из-за более высокого содержания протеогликана и сульфатированных гликозаминогликанов, более низкого содержания воды и гидравлической проницаемости [3, 4].Различия в коэффициенте распределения подтверждают гипотезу о том, что различия в транспортных свойствах хряща голеностопного и коленного суставов могут объяснять различия в частоте ОА между этими суставами [3, 4]. Кроме того, хондроциты голеностопного сустава в восемь раз менее чувствительны, чем хондроциты коленного сустава, к ингибирующему эффекту интерлейкина-1 на синтез протеогликана и (в отличие от хондроцитов коленного сустава) устойчивы к истощающему действию фрагментов фибронектина на протеогликан, что означает меньшую восприимчивость к потере матрикса при провоспалительном процессе. состояние [4].
Остеоартроз
Палеопатологические исследования человеческих скелетных останков из археологических раскопок, как правило, не обнаруживают доказательств остеохондроза голеностопного сустава или имеют очень низкую распространенность — <8% [5]. Современные исследования сообщают, что, хотя около 15% населения мира страдают симптоматическим ОА любого сустава, 6–10% - симптоматическим ОА коленного сустава, только 1–4,4% страдают от ОА голеностопного сустава [4, 6–8].
Голеностопный сустав отличается от тазобедренного и коленного суставов по этиологии ОА. Первичная этиология, т.е.е. возникающий в отсутствие травмы или неблагоприятных биомеханических факторов, составляет большинство случаев ОА тазобедренного и коленного суставов (65% и 82% соответственно) с гораздо менее частой причиной травмы, отнесенной на 8% и 12,5% соответственно [9]. Напротив, этиология ОА голеностопного сустава гораздо чаще связана с травмой, о которой сообщалось в 70% и 78% случаев в двух ортопедических сериях, по сравнению с первичной этиологией только в 7,2% и 9% [8, 9]. Таким образом, лодыжка кажется защищенной от первичного ОА, в отличие от бедра и колена.
Очень низкая распространенность первичного ОА голеностопного сустава удивительна, учитывая, что силы, передаваемые через голеностопный сустав, составляют от 5 до 13 раз больше веса тела во время таких действий, как бег, и намного больше, чем через бедро и колено [1, 10]. Защитные факторы, по сравнению с бедром или коленом, могут включать (i) относительно высокий уровень конгруэнтности, при этом большая часть нагрузки прилагается к куполу таранной кости, (ii) большая несущая площадь, (iii) узкий диапазон движений в повседневной жизни. активности и (iv) большей эластичности хряща голеностопного сустава из-за различий в плотности, жесткости, содержании воды и проницаемости [4].Неизвестно, допускала ли эволюционная задержка развития голеностопного сустава у homo sapiens эти полезные характеристики.
Когда сообщается, что ОА голеностопного сустава является вторичным по отношению к предшествующему артриту, состояниями, перечисленными в серии из 390 пациентов с симптоматической конечной стадией заболевания, были РА, гемохроматоз, гемофилия, бессосудистый некроз таранной кости и постинфекционный артрит [8] . Среди пациентов с генетическим гемохроматозом (ГР) хорошо описана артропатия, напоминающая ускоренный ОА, с яркими рентгенологическими признаками [11].Артропатия голеностопного сустава была обнаружена у 32–61% пациентов с GH, посещающих центры вторичной медицинской помощи, и о ней сообщили 35% пациентов с GH, ответивших на анкету [12, 13]. Также была описана связь между первичным OA голеностопного сустава, MCP 2/3 сустава OA и меньшей мутацией H63D в гене HFE с высоким содержанием железа [14]. МРТ голеностопного сустава у пациентов с GH с артропатией выявляет более серьезные проявления по сравнению с парными первичными контрольными OA, со значительно более высокими баллами для поражения костного мозга / размера кисты и количества, наличия и степени потери хрящевой ткани полной толщины и остеофитов [15].Примеры изображений гемохроматозной артропатии голеностопного сустава показаны на рис. 1.
Рис. 1
Гемохроматозная артропатия голеностопного сустава
( A ) Рентгенограмма на рентгеновском снимке, показывающая уменьшение пространства большеберцового сустава и образование маргинальных остеофитов. ( B ) МРТ с подавлением жира T2, показывающая околосуставной отек костного мозга и множественные дистальные субхондральные кисты большеберцовой кости и купола таранной кости.
Рис. 1
Гемохроматозная артропатия голеностопного сустава
( A ) Рентгенограмма, показывающая уменьшение пространства большеберцового сустава и образование маргинального остеофита.( B ) МРТ с подавлением жира T2, показывающая околосуставной отек костного мозга и множественные дистальные субхондральные кисты большеберцовой кости и купола таранной кости.
Рецидивирующие гемартрозы вызывают артропатию, наблюдаемую при гемофилии, с последствием разрушения суставов. Обычно поражаются крупные суставы нижних конечностей, несущие нагрузку, что указывает на этиологическую комбинацию механических факторов, а также на собственное нарушение свертывания крови, приводящее к специфическим суставным кровотечениям. При гемофилии голеностопный сустав, а также колени и локти являются часто поражаемым суставом [16], а в одной серии — наиболее часто поражаемым суставом [17].
Возникновение воспалительного артрита
Моноартрит (кроме кристаллических и септических причин)
В норвежской серии из 347 пациентов с эпизодическим моноартритом продолжительностью <16 недель и последующим наблюдением в течение 2 лет [18], голеностопный сустав был поражен у 16,7%, что является вторым по частоте поражением суставом после колена (49,3%). Исходом моноартрита голеностопного сустава было разрешение, дегенеративное заболевание или подагра в 89,7% случаев, при этом в 10,3% случаев прогрессирование до хронического воспалительного ревматического заболевания, либо хронического спондилоартрита (SpA), либо недифференцированного артрита (UA), и ни одного случая развития RA или псориатического артрита не было ( ПсА).При многомерном анализе отношение шансов развития любого хронического воспалительного артрита составляло 0,5 (0,2–1,2) для голеностопного сустава и 2,0 (1,0–4,2) для запястья по сравнению со всеми другими суставами. В корейской серии из 171 пациента с моноартритом голеностопный сустав был пораженным суставом у 18,7%, третьим по частоте поражением суставом после колена (24%) и запястья (22,8%). Прогрессирующий моноартрит голеностопного сустава произошел в 20/32 случаях (62,5%), и многофакторный анализ показал моноартрит голеностопного сустава, чтобы предсказать окончательный диагноз периферического SpA, отношение шансов 3.04, 1.13–8.19 [19]. В французской серии из 50 пациентов с моноартритом <1 года (исключая септический и кристаллический артрит) голеностопный сустав был поражен в 5 случаях (10%), из которых 2 полностью выздоравливали, 2 развивались SpA и 1 развивались RA [20]. В серии из 25 случаев моноартрита голеностопного сустава в Великобритании первоначальный диагноз был UA у 48%, саркоид 24% и SpA 12%. Стойкое заболевание развилось в 8 случаях (32%), из них 3 саркоида, 2 РА, 1 СКВ, 1 SpA и I UA [21].
Таким образом, голеностопный сустав в этой объединенной серии из 593 пациентов с моноартритом, как сообщается, является пораженным суставом в 10–18 случаях.7% всех случаев. Сообщается, что во многих случаях результатом является разрешение, возможно, преувеличенное, если первоначальным диагнозом был не артрит голеностопного сустава, а другая причина отека задней лапы, такая как травма сухожилия или связки. У пациентов с персистирующей артропатией диагностическим паттерном с большей вероятностью будет SpA / UA или саркоидоз. Это в отличие от RA; в исследовании 102 пациентов с ранним РА <1 года моноартрит голеностопного сустава был исходным проявлением только у 6% [22].
Олиго / полиартрит
В британской серии из 324 случаев раннего воспалительного олигоартрита продолжительностью <3 месяцев [21] голеностопный сустав был поражен в 78 случаях (24%).Двустороннее заболевание голеностопного сустава, независимо связанное с острым саркоидным артритом, и одностороннее поражение голеностопного сустава было связано с последующим диагнозом SpA. У пациентов с олигоартритом и отрицательным результатом на RF и ACPA поражение голеностопного сустава также было связано с диагнозом саркоид, SpA и UA. Как и в случае моноартрита, отсутствие связи с RA было подчеркнуто авторами настолько, что они сомневаются, следует ли рассматривать артрит голеностопного сустава в условиях раннего олигоартрита как отрицательную оценочную переменную для RA.В норвежской серии из 138 пациентов с олигоартритом голеностопный сустав был поражен у 60 пациентов (43%) с окончательным диагнозом UA у 25 (42%), реактивного артрита (ReA) у 18 (30%) и саркоида у 15. (25%). Из всех пациентов с олигоартритом и окончательным диагнозом UA или ReA голеностопный сустав был поражен у 40% и 39% соответственно [23]. В серии из 100 пациентов с РеА из Косово [24] наиболее частым проявлением был олигоартрит. Голеностопный сустав был вторым наиболее часто поражаемым суставом, он затрагивался у 55% всех пациентов, чаще у мужчин (57.5% из 66 случаев), чем женщины (50% из 34 случаев). Во французском исследовании 220 пациентов с острым олиго или полиартритом длительностью <1 года было поражено 64 голеностопных сустава, не указано, являются ли они односторонними или двусторонними, что дает распространенность от 14,5% до 29% [20].
Оценка распределения суставов при представлении РА в двух когортах с ранним артритом из Нидерландов ( n = 947) и Индии ( n = 947) показала, что в 5–15% случаев голеностопный сустав слегка опух. в большей степени это касается случаев отрицательного результата по аутоантителам в Нидерландах [25].В большой серии из 1000 пациентов с РА из Швеции с установленным РА, медиана продолжительности 10 лет, 17% вспомнили вовлечение заднего отдела стопы / голеностопного сустава при обращении [26]. В исследовании 102 пациентов с ранним РА <1 года, одностороннее поражение голеностопного сустава было зарегистрировано у 23-25%, двустороннее - у 18% [27]. В серии раннего РА ( n = 61) и раннего ПА ( n = 33) из Великобритании и Италии с продолжительностью заболевания <12 месяцев, поражение голеностопного сустава было зарегистрировано у 40% пациентов с РА и 27% с ПА [ 28].
Таким образом, в этой серии из 462 пациентов с эпизодическим олиго или полиартритом лодыжка поражена в 24–43% всех случаев. Как и в случае моноартрита, окончательный диагноз у пациентов с персистирующей артропатией, по-видимому, скорее будет SpA / ReA, UA или саркоидоз, чем RA или другие состояния. При РА поражение голеностопного сустава при поступлении менее распространено, в серии от 5 до 25%, за одним исключением — 40%. МРТ-изображения серо-отрицательного недифференцированного воспалительного артрита голеностопного сустава показаны на рис.2.
Рис. 2
Серо-отрицательная недифференцированная периферическая спондилоартропатия голеностопного сустава
МРТ левой голеностопного сустава с сагиттальной инверсией Short-T1 (STIR), показывающая утолщение суставной капсулы, синовит и выпот большеберцового и таранного сустава в задний сустав перерыв.
Рис. 2
Серо-отрицательная недифференцированная периферическая спондилоартропатия голеностопного сустава
МРТ левой голеностопного сустава с сагиттальной инверсией Short-T1 (STIR), показывающая утолщение суставной капсулы, синовит и выпот в задне-большеберцовый сустав совместное углубление.
Установленные воспалительные артриты
Осевой спондилоартрит
В бразильском исследовании 147 пациентов с установленным анкилозирующим спондилитом [29] наиболее часто поражались экстрааксиальные суставы голеностопных суставов, пораженных в 39,5% случаев, за ними следовали бедра (36,1%) и колени (29,3%). Поражение голеностопного сустава было значительно более частым среди B27-положительных случаев (45,2% против 18,8%) и у пациентов с ювенильным против взрослых AS, возникших в 63.6% vs 35,2% случаев соответственно.
Периферический спондилоартрит с псориазом
В группе из 87 пациентов с установленным ПА в Великобритании с данными, доступными в двух временных точках (исходная средняя продолжительность заболевания 11 лет, в среднем 65 месяцев), распространенность артрита голеностопного сустава составила 10,3%, увеличиваясь за период наблюдения до 26,4% [ 30]. В отдельной британской серии из 50 пациентов с установленным ПсА со средней продолжительностью заболевания 19,5 лет, голеностопный сустав был поражен у 30–39%, немного реже у мужчин и пациентов без заболевания ногтей [31].Во второй серии от того же автора с участием 77 пациентов с поздним ПА из Великобритании и Италии поражение голеностопного сустава было зарегистрировано у 38,5% [28].
Периферический спондилоартрит с воспалительным заболеванием кишечника
В первичной группе из 160 пациентов с ВЗК, средняя продолжительность заболевания 50 месяцев, периферический артрит был обнаружен в 17 случаях (10,6%), причем коленный и голеностопный суставы были наиболее часто пораженными суставами в 9/17, 53% [ 32]. В большой серии госпиталей Великобритании из 1459 пациентов с ВЗК, медиана наблюдения 10 лет, артропатия голеностопного сустава была зарегистрирована у 29–34% с язвенным колитом и у 42–52% с болезнью Крона на фоне слабых и полиартикулярных паттернов. соответственно [33].
Таким образом, поражение голеностопного сустава при установленном осевом и периферическом спондилоартрите является обычным явлением, от которого страдают до 63% юношеских и 10–52% взрослых случаев, хотя литература крайне скудна.
Ревматоидный артрит
Исследование, оценивающее достоверность и надежность подсчета суставов (28 против 66/68 суставов) с использованием данных 735 пациентов с установленным РА, сообщает о распространенности отека и боли в голеностопном суставе от 60% до 65% [34]. В шведском поперечном клиническом обследовании 1000 пациентов с РА со средней продолжительностью заболевания 10 лет 52% имели заболевание голеностопного сустава или задней части стопы [26].В серии поздних RA ( n = 93) из Великобритании и Италии поражение голеностопного сустава было зарегистрировано у 65% [28], а в британском исследовании Early RA Study (ERAS) с участием 1237 пациентов было обнаружено уменьшение диапазона движений в голеностопном суставе. в 37% случаев в течение периода наблюдения до 25 лет [35]. Согласно почтовому опроснику, полученному от 585 пациентов с РА в Великобритании со средней продолжительностью заболевания 12,7 года, 42,7% сообщили о боли в голеностопном суставе на той или иной стадии в течение их РА, а 30,6% сообщили о боли в голеностопном суставе за последний месяц [36]. Корейская серия из 2046 пациентов с установленным РА выявила болезненность голеностопного сустава у 21% и отек голеностопного сустава у 17% [37].
Таким образом, хотя поражение голеностопного сустава является необычным в начале заболевания при РА, оно чаще встречается при установленном РА, в диапазоне 37–65% с более низким сообщением из Кореи — 17–21%.
Болезни соединительной ткани
При СКВ часто встречается артралгия без признаков синовита. Напротив, типичная неэрозивная деформирующая артропатия Жакку, с большинством исследований, показывающих распространенность <5%, сосредоточена в основном на руках [38, 39].Когда были решены проблемы со стопами, сообщалось, что артропатия стоп Жакку редко возникает без поражения рук [40]. Почтовый опрос симптомов у 131 новозеландского пациента с СКВ показал, что задняя стопа или лодыжка когда-либо были болезненными после постановки диагноза СКВ у 30% и 32% респондентов, а в последний месяц - у 19% и 13%, без независимых клинических исследований. оценка или установление связи с самой СКВ в отличие от других биомеханических факторов [41].
При ССД артралгия встречается чаще, чем артрит; однако при синовите преобладают MCP, PIP, запястья и лодыжки.В задней части стопы следует проявлять осторожность, чтобы отличить артрит голеностопного сустава от заболевания сухожилий, так как тендинопатия, часто с трением трением, является характерной чертой СС, а также могут поражаться передняя большеберцовая мышца, малоберцовые и ахилловы сухожилия [42].
Септический артрит
Бактериальная инфекция
Бактериальный сепсис потенциально может поражать любой сустав, хотя одни суставы поражаются чаще, чем другие, особенно колено и голеностопный сустав.В голландском исследовании 186 пациентов с бактериальным септическим артритом голеностопный сустав был третьим наиболее часто поражаемым суставом, зарегистрированным в 12% случаев, после колена (48%) и бедра (21%) [43]. Проспективное исследование 75 пациентов с бактериальным септическим артритом в Великобритании также показало, что колено (56%) и бедро (16%) являются наиболее часто поражаемыми суставами, тогда как голеностопный сустав поражается только в 1% случаев [44]. Пример рентгеновских снимков бактериального септического артрита голеностопного сустава показан на рис. 3.
Рис.3
Септический артрит голеностопного сустава, вызванный инфекцией Staphylococcus aureus
Рентгенограмма, показывающая нечеткость кортикальных краев дистального отдела большеберцовой кости, малоберцовой кости и обеих лодыжек.
Рис. 3
Септический артрит голеностопного сустава, вызванный инфекцией Staphylococcus aureus
Рентгенограмма, показывающая нечеткость кортикальных краев дистального отдела большеберцовой кости, малоберцовой кости и обеих лодыжек.
Отчет о 25 случаях полиартикулярного бактериального септического артрита и обзор 303 сообщений о случаях в литературе показали, что лодыжка поражается в 24% из 25 случаев, реже, чем колено, локоть, плечо, запястье и MCP / PIP стыки.Из литературного обзора 303 случаев полиартикулярного бактериального сепсиса, лодыжка поражалась в 54 случаях (18%) также реже, чем колено, локоть, плечо и запястье [45]. При гонококковой инфекции распознается острое олигоартритическое проявление, включая лодыжку [46].
Вирусная инфекция
Вирусные артриты часто бывают полиартикулярными, поражают мелкие и крупные суставы, не вызывают эрозии и носят временный характер [47]. Сообщается, что лодыжки поражены гепатитом B, C, чикунгунья и ВИЧ-инфекциями [47, 48].Обзор литературы 63 пациентов с артритом, связанным с гепатитом B, сообщает о поражении голеностопного сустава в 24% случаев, что является третьим наиболее часто поражаемым суставом после проксимального межфалангового сустава (82%) и коленного сустава (30%) [49]. В проспективной колумбийской когорте из 500 подтвержденных случаев инфекции чикунгунья боль в лодыжке была зарегистрирована в 87%, что является вторым по распространенности местом боли в суставах после запястья [50]. В двух сериях пациентов с инфекцией чикунгунья из Индии и Шри-Ланки, лодыжка была местом артралгии в начале заболевания у 11 пациентов.39% и 33,7% случаев соответственно [51].
ВИЧ-ассоциированный артрит / болезненный суставной синдром может возникать на любой стадии ВИЧ-инфекции, обычно проявляясь как самоограничивающийся асимметричный олигоартрит, преимущественно поражающий колени, плечи и лодыжки [52]. Из 21 случая, зарегистрированного в одном центре, более половины поступили с олигоартритом колен и лодыжек. ВИЧ также связан с высокой распространенностью периферического СПА с преимущественным поражением нижних конечностей, включая высокую распространенность заболеваний голеностопного сустава [52–54].В серии из 27 ВИЧ-положительных пациентов, у которых обнаружен PsA, распределение суставов в начале включало колено и / или голеностопный сустав в 90% случаев в контексте псориаза с асимметричным доминантным полиартритом нижних конечностей и энтезитом [55]. В серии из 18 случаев ReA у ВИЧ-инфицированных пациентов сообщалось о поражении голеностопного сустава в 27%, после колена (41%) и запястья (29%) [54]. Те же авторы сообщают о поражении голеностопного сустава в 50% из девяти случаев ПА у ВИЧ-положительных пациентов и поражении голеностопного сустава в 20% случаев с недифференцированным Спа и ВИЧ.
Туберкулез
Туберкулез (ТБ) стопы и голеностопного сустава описывается редко, составляя 1–4% всех случаев костно-суставного ТБ [56]. Серия из 74 пациентов с туберкулезом стопы и голеностопного сустава сообщила о поражении голеностопного сустава в 13 случаях (17%) с аналогичной частотой, затрагивающей срединный сустав и сустав Лисфранка [57].
Кристаллический артрит
Хорошо известно, что подагра имеет предрасположенность к поражению первого MTP и, возможно, любого другого сустава тела.Часто поражается голеностопный сустав: 50% из 354 пациентов с хронической подагрой сообщили о поражении голеностопного сустава / стопы (не большого пальца ноги) в исторической серии исследований в Великобритании [58]. Это подтверждается результатами исследования 164 пациентов из Великобритании, у которых голеностопный сустав считается третьим наиболее часто поражаемым суставом при острой подагре, включая 12-15% случаев, после первого MTP и средней части стопы [59] и наиболее часто. пораженный сустав, с первым MTP и колено, в серии из Западной Африки [60]. Современный обзор подтверждает, что голеностопный сустав является частым местом острого подагрического артрита [61].
Кальциевая пирофосфатная артропатия часто встречается в контексте ОА, независимо от того, является ли она первичной или посттравматической / воспалительной. Колено и запястье являются наиболее часто поражаемыми суставами [62], и, хотя может быть поражена лодыжка [63], это реже упоминается, что, возможно, отражает низкую распространенность ОА этого сустава.
Артропатия Шарко
Невропатическая артропатия Шарко поражает людей с периферическими невропатиями и обычно поражает стопу, о чем сообщается в 0.1–0,9% людей с диабетом [64]. Средняя часть стопы является наиболее частым местом патологии, при этом голеностопный сустав поражается гораздо реже, сообщается о подтаранном суставе в 10% случаев по сравнению с тарзо-плюсневым суставом в 40% и ладьевидной / кубовидной в 30% [65].
Припухлость вокруг суставов
По мере того, как достижения медицины приносят все больше исследований в повседневную практику, навыки и ценность клинического обследования могут оказаться в тени диагностического процесса [66, 67]. Задняя лапа представляет собой особенно сложную анатомическую область, где может быть трудно отличить артрит голеностопного сустава от подколенной кости, первое оценивается по пассивному сгибанию и разгибанию, а второе — по инверсии и эверсии.Многие несуставные состояния могут также вызывать припухлость вокруг суставов и / или уменьшение диапазона сгибания и разгибания задней лапы. Это может быть связано с периостозом, подкожным отеком, нежной жировой тканью, панникулитом, повреждением сухожилий или связок и дерматологическими состояниями, такими как целлюлит, липодерматосклероз и хронические язвы ног (arthropathica ulcerosa) [68]. Исторические сообщения в литературе противоречат этим клиническим ограничениям. При необходимости для подтверждения наличия заболевания голеностопного сустава, в отличие от других причин отека задней лапы, могут использоваться ультразвуковое исследование и другие методы визуализации, наряду с тщательным клиническим обследованием и анализом походки — навыками, которые мы рискуем потерять [64].
Саркоидоз
Острый саркоидный артрит возникает в контексте синдрома Лофгрена, классически характеризующегося у молодых пациентов (<40 лет) триадой узловатой эритемы, двусторонней внутригрудной лимфаденопатии и мигрирующего полиартрита, иногда с лихорадкой. Почти повсеместно сообщается о поражении голеностопного сустава при остром саркоидном артрите [69]. Однако это историческая ошибка приписывания, так как на УЗИ было продемонстрировано, что опухоль задней лапы при синдроме Лофгрена чаще возникает из-за глубокого подкожного отека (панникулит) или теносиновита без каких-либо аномалий в голеностопном суставе.Три ультразвуковых исследования продемонстрировали это в 100 случаях, при этом в большинстве случаев не было выявлено признаков артрита, вместо этого наблюдались небольшие выпоты в 25% случаев, а повышенная васкуляризация - только в 5,6–7,5% [70–72]. МРТ пяти голеностопных суставов четырех пациентов с синдромом Лофгрена подтверждает это, с опухолью, локализованной в подкожно-жировой клетчатке (панникулит), и только небольшими выпотами в голеностопном суставе без синовиального утолщения [73]. Таким образом, причина опухания задней лапы при остром саркоидозе из-за синдрома Лофгрена в основном не из-за артрита голеностопного сустава, и любое поражение суставов, вероятно, будет реактивным.Пример клинической картины и МРТ задней лапы при синдроме Лофгрена показан на рис. 4.
Рис.4
Клинические изображения синдрома Лофгрена и восстановительные изображения с инверсией МРТ
Изображения показывают ( A ) латеральный, ( B ) срединный и ( C ) медиальный сагиттальный срез задней стопы с обширным подкожным усилением (стрелки ) и отсутствие заболеваний голеностопного сустава.
Рис.4
Клинические изображения синдрома Лофгрена и восстановительные изображения с инверсией МРТ
Изображения показывают ( A ) латеральный, ( B ) срединный и ( C ) медиальный сагиттальный срез задней стопы с обширным подкожным усилением ( стрелки) и отсутствие заболевания голеностопного сустава.
Хронический саркоидный артрит встречается гораздо реже, чем болезнь Лофгрена, а также обычно поражает лодыжки [69]. В литературе сообщается о смешанных острых и хронических случаях, многие из которых разрешились, что делает сомнительной принадлежность артрита к голеностопному суставу, а не периартикулярному панникулиту. Тем не менее, в одном сообщении о хроническом саркоидном артрите голеностопный сустав был вовлечен во всех четырех случаях [74], и было высказано предположение, что наличие настоящего артрита голеностопного сустава при синдроме Лофгрена является фактором риска развития хронического артрита [72]. .
Гипертрофическая легочная остеоартропатия
Гипертрофическая остеоартропатия характеризуется триадой: дискомфортом пальцами, периостальной реакцией длинных костей (периостоз) и болью или болезненностью в конечностях, иногда с невоспалительным выпотом в крупные суставы [75]. Часто поражаются дистальные части большеберцовой и малоберцовой костей, и радионуклидное сканирование костей является наиболее чувствительным методом визуализации для выявления этой патологии. В литературе сообщается о множественных сериях случаев, связанных с задними лапами, некоторые с излияниями в голеностопном суставе, имитирующими реактивные или другие воспалительные артриты [75, 76].
Дисфункция сухожилия задней большеберцовой мышцы
Это частая причина боли и отека в задних лапах, особенно у женщин старше 40 лет. Он может проявляться диффузным отеком задней лапы и максимальной болезненностью кзади и ниже медиальной лодыжки по ходу сухожилия [77]. Хронические случаи неизменно связаны с вальгусной деформацией заднего отдела стопы и плоскостопием, что можно легко оценить с помощью анализа походки с визуальным осмотром задней стопы сзади.
Выводы
Этот обзор выдвинул на первый план диагностические значения артропатии голеностопного сустава во всем спектре клинической ревматологической практики, показывая, что этот сустав является полезным указателем. Это структурно интересно, поскольку оно развилось намного позже коленного сустава, со значительными различиями в свойствах хряща и реакции на воспалительные цитокины. Эти свойства могут сделать лодыжку менее восприимчивой к патологическим процессам, приводящим к некоторым артропатиям; примечательно, что ОА редко развивается при отсутствии травмы и реже вовлекается в ранний РА, чем периферический Спа.
Сводка собранной нами информации представлена в Таблице 1 и Дополнительной Таблице S1, доступной по адресу Rheumatology онлайн, и мы предлагаем алгоритм, который поможет процессу диагностики (Рис. 5). Как указатель, обнаружение остеоартрита голеностопного сустава требует тщательной оценки. Если травматическая причина не может быть установлена и первичный остеоартроз кажется вероятным, это следует признать редкостью и инициировать поиск других состояний, особенно гемохроматоза. Вовлечение голеностопного сустава в воспалительный артрит также является указателем.Если это моноартикулярное предлежание, то кристаллическое объяснение указывает на подагру, а не на болезнь CPPD. При септических причинах заболевание голеностопного сустава указывает на наличие бактерий, включая гонококк, но не туберкулез, и аутоиммунных артропатий, вызывающих UA или периферический SpA, а не RA или CTD в качестве окончательного диагноза. Если проявление представляет собой острый олиго или полиартрит, то, как и при моноартрите, заболевание голеностопного сустава указывает на UA или периферический SpA, а не на RA или CTD, а септические причины — на бактериальные, включая гонококковые, и вирусы, включая чикунгунью и ВИЧ.Неясно, почему голеностопный сустав с большей вероятностью будет поражен на ранних стадиях периферического SpA, чем при артропатиях RA или CTD, но это полезное клиническое наблюдение и указатель.
Рис. 5
Алгоритм вероятной дифференциальной диагностики при поражении голеностопного сустава при раннем и установленном артрите
Рис. 5
Алгоритм вероятной дифференциальной диагностики при поражении голеностопного сустава при раннем и установленном артрите
Таблица 1Распространенность артрита голеностопного сустава при ревматических заболеваниях в отдельных случаях серия
| Состояние . | Распространенность поражения голеностопного сустава . | Количество пациентов, количество с поражением голеностопного сустава . | Автор (ссылка) . | |||
|---|---|---|---|---|---|---|
| Ранний RA | 15% | 1894, 284 | Bergstra 2017 [25] | |||
| 17% | 1000, 170 | Grondal 2008 | ||||
| 910 25% | 102, 25 | Fleming 1976 [27] | ||||
| 40% | 61, 24 | Helliwell 2000 [28] | ||||
| Итого | 16.4% | 3057, 503 | ||||
| Дата основания РА | 65% | 735, 478 | Смолен 1995 [34] | |||
| 52% | 1000, 520 ] | |||||
| 37% | 1237, 458 | Backhouse 2011 [35] | ||||
| 65% | 93, 60 | Helliwell 2000 [28] | 36% | 2046, 348 | Lee 2019 [37] | |
| Общая сумма | 36% | 5129, 1864 | ||||
| Ранний PsA | 27% | 33 910i50 | ] | |||
| Ранний ReA | 55% | 100, 55 | Лаху 2015 [24] | |||
| 39% | 46, 18 | Квин 1996 [23] | ||||
| Совокупный итог | 50% | 146, 73 | ||||
| Созданный PsA | 39% | 50, 19 | Helliwell 1991 [31] | |||
| 5% | 77, 30 | Helliwell 2000 [28] | ||||
| 26% | 87, 22 | McHugh 2003 [30] | ||||
| Общая сумма | 33% | 711050|||||
| Установлено AS | 39,5% | 147 | Сампайо-Баррос 2001 [29] | |||
| Септический артрит | 18% | 303, 55 | 910 | Dubost12% | 186, 22 | Kaandorp 1997 [43] |
| 1% | 75, 1 | Gupta 2001 [44] | ||||
| Всего | 14% 56450 |
| Состояние . | Распространенность поражения голеностопного сустава . | Количество пациентов, количество с поражением голеностопного сустава . | Автор (ссылка) . | |||
|---|---|---|---|---|---|---|
| Ранний RA | 15% | 1894, 284 | Bergstra 2017 [25] | |||
| 17% | 1000, 170 | Grondal 2008 | ||||
| 910 25% | 102, 25 | Fleming 1976 [27] | ||||
| 40% | 61, 24 | Helliwell 2000 [28] | ||||
| Итого | 16.4% | 3057, 503 | ||||
| Дата основания РА | 65% | 735, 478 | Смолен 1995 [34] | |||
| 52% | 1000, 520 ] | |||||
| 37% | 1237, 458 | Backhouse 2011 [35] | ||||
| 65% | 93, 60 | Helliwell 2000 [28] | 36% | 2046, 348 | Lee 2019 [37] | |
| Общая сумма | 36% | 5129, 1864 | ||||
| Ранний PsA | 27% | 33 910i50 | ] | |||
| Ранний ReA | 55% | 100, 55 | Лаху 2015 [24] | |||
| 39% | 46, 18 | Квин 1996 [23] | ||||
| Совокупный итог | 50% | 146, 73 | ||||
| Созданный PsA | 39% | 50, 19 | Helliwell 1991 [31] | |||
| 5% | 77, 30 | Helliwell 2000 [28] | ||||
| 26% | 87, 22 | McHugh 2003 [30] | ||||
| Общая сумма | 33% | 711049|||||
| Установлено AS | 39,5% | 147 | Сампайо-Баррос 2001 [29] | |||
| Септический артрит | 18% | 303, 55 | 910 | Dubost12% | 186, 22 | Kaandorp 1997 [43] |
| 1% | 75, 1 | Gupta 2001 [44] | ||||
| Всего | 14% 56450 |
Распространенность артрита голеностопного сустава при ревматических заболеваниях в индивидуальной серии случаев
| Состояние . | Распространенность поражения голеностопного сустава . | Количество пациентов, количество с поражением голеностопного сустава . | Автор (ссылка) . | |||
|---|---|---|---|---|---|---|
| Ранний RA | 15% | 1894, 284 | Bergstra 2017 [25] | |||
| 17% | 1000, 170 | Grondal 2008 | ||||
| 910 25% | 102, 25 | Fleming 1976 [27] | ||||
| 40% | 61, 24 | Helliwell 2000 [28] | ||||
| Итого | 16.4% | 3057, 503 | ||||
| Дата основания РА | 65% | 735, 478 | Смолен 1995 [34] | |||
| 52% | 1000, 520 ] | |||||
| 37% | 1237, 458 | Backhouse 2011 [35] | ||||
| 65% | 93, 60 | Helliwell 2000 [28] | 36% | 2046, 348 | Lee 2019 [37] | |
| Общая сумма | 36% | 5129, 1864 | ||||
| Ранний PsA | 27% | 33 910i50 | ] | |||
| Ранний ReA | 55% | 100, 55 | Лаху 2015 [24] | |||
| 39% | 46, 18 | Квин 1996 [23] | ||||
| Совокупный итог | 50% | 146, 73 | ||||
| Созданный PsA | 39% | 50, 19 | Helliwell 1991 [31] | |||
| 5% | 77, 30 | Helliwell 2000 [28] | ||||
| 26% | 87, 22 | McHugh 2003 [30] | ||||
| Общая сумма | 33% | 711050|||||
| Установлено AS | 39,5% | 147 | Сампайо-Баррос 2001 [29] | |||
| Септический артрит | 18% | 303, 55 | 910 | Dubost12% | 186, 22 | Kaandorp 1997 [43] |
| 1% | 75, 1 | Gupta 2001 [44] | ||||
| Всего | 14% 56450 |
| Состояние . | Распространенность поражения голеностопного сустава . | Количество пациентов, количество с поражением голеностопного сустава . | Автор (ссылка) . | |||
|---|---|---|---|---|---|---|
| Ранний RA | 15% | 1894, 284 | Bergstra 2017 [25] | |||
| 17% | 1000, 170 | Grondal 2008 | ||||
| 910 25% | 102, 25 | Fleming 1976 [27] | ||||
| 40% | 61, 24 | Helliwell 2000 [28] | ||||
| Итого | 16.4% | 3057, 503 | ||||
| Дата основания РА | 65% | 735, 478 | Смолен 1995 [34] | |||
| 52% | 1000, 520 ] | |||||
| 37% | 1237, 458 | Backhouse 2011 [35] | ||||
| 65% | 93, 60 | Helliwell 2000 [28] | 36% | 2046, 348 | Lee 2019 [37] | |
| Общая сумма | 36% | 5129, 1864 | ||||
| Ранний PsA | 27% | 33 910i50 | ] | |||
| Ранний ReA | 55% | 100, 55 | Лаху 2015 [24] | |||
| 39% | 46, 18 | Квин 1996 [23] | ||||
| Совокупный итог | 50% | 146, 73 | ||||
| Созданный PsA | 39% | 50, 19 | Helliwell 1991 [31] | |||
| 5% | 77, 30 | Helliwell 2000 [28] | ||||
| 26% | 87, 22 | McHugh 2003 [30] | ||||
| Общая сумма | 33% | 711049|||||
| Создано AS | 39,5% | 147 | Сампайо-Баррос 2001 [29] | |||
| Септический артрит | 18% | 303, 55 | Dubost | 12% | 186, 22 | Kaandorp 1997 [43] |
| 1% | 75, 1 | Gupta 2001 [44] | ||||
| Итого | 14% 56450 |
При установленном воспалительном артрите поражение голеностопного сустава является более универсальным, с такой же распространенностью при РА, как осевой и периферический SpA, и поэтому в этом контексте наличие заболевания голеностопного сустава имеет меньшее значение для диагностического процесса.
Ограничение этой статьи состоит в том, что в литературе на удивление мало сообщений о распределении и распространенности отдельных суставов при различных ревматических заболеваниях. Это не формальный систематический обзор, и некоторые опубликованные данные могли быть упущены из виду. Многие описания классических артропатий сочетают в себе области суставов (например, «стопу» или «колено и лодыжку») или сообщают об общей распространенности периферической артропатии, а не предоставляют данные на уровне отдельных суставов. Кроме того, трудности клинической оценки до внедрения УЗИ и МРТ делают вероятным, что некоторые исторические отчеты об артрите голеностопного сустава были неточными, если патология не была отличима от периартикулярных причин боли или отека.Синдром Лофгрена является примером этого: артрит голеностопного сустава закреплен в медицинской литературе как классический признак, тогда как УЗИ и МРТ показывают, что причиной отека задней лапы обычно является глубокий подкожный отек и лишь в редких случаях артрит голеностопного сустава. Пришло время переписать учебники в этом случае.
С появлением искусственного интеллекта и его применения в диагностической медицине было бы полезно задокументировать новые подробные отчеты об индивидуальной распространенности суставов на различных стадиях ревматических и опорно-двигательных заболеваний.Точная документация клинических признаков может предоставить важные «большие данные» для информирования компьютерных алгоритмов для поддержки диагноза и включения классификации подгруппы. Это было применено к ювенильному идиопатическому артриту, где детальная оценка каждого сустава позволила смоделировать течение и исход заболевания на основе семи представленных моделей поражения суставов [78].
Тщательная клиническая оценка, при необходимости с использованием изображений, остается центральным элементом качественной клинической практики.Потенциальным недостатком телемедицины, которая стала необходимостью в связи с пандемией COVID-19, будет упор на визуализацию и лабораторные оценки, а не на результаты обследований [67, 68]. Кроме того, включение 28 подсчетов суставов в составные баллы DAS28, Clinical Disease Activity Index (CDAI) и Simple Disease Activity Index (SDAI) при ведении РА способствует потере акцента на оценке дистального отдела нижней конечности в мировоззрении клинициста. Однако распознавание клинических паттернов имеет основополагающее значение для постановки диагноза, и наличие артрита голеностопного сустава особенно важно.Относительная защита голеностопного сустава от остеоартрита по сравнению с коленом и бедром, а также его дифференциальное участие в аутоиммунных артритах остаются интригующими и малоизученными вопросами исследований. Мы считаем, что голеностопный сустав является полезным ориентиром для дифференциальной диагностики в клинической ревматологической практике, и нас следует поощрять уделять ему особое внимание.
Благодарности
Авторы благодарят доктора Дерека Свасти-Сали за МРТ синовита голеностопного сустава (рис.2), д-ру Вивиан Эджунду за рентгеновское изображение септического артрита (рис. 3) и д-ру Брайану Бурку за МРТ-изображения синдрома Лофгрена (рис. 4).
Финансирование: Не было получено специального финансирования от каких-либо финансовых органов в государственном, коммерческом или некоммерческом секторах для выполнения работы, описанной в этой рукописи.
Заявление о раскрытии информации: Авторы заявили об отсутствии конфликта интересов.
Дополнительные данные
Дополнительные данные доступны на сайте Rheumatology онлайн.
Список литературы
1
Brockett
CL
,Chapman
GJ.
Биомеханика голеностопного сустава
.Orthop Trauma
2016
;30
:232
—8
,2
Frelat
MA
,Shaw
CN
,Сухдео
S
и другие.Эволюция колена и лодыжки гоминина
.J Hum Evol
2017
;108
:147
—60
,3
Treppo
S
,Кепп
H
,Quan
EC
и другие.Сравнение биомеханических и биохимических свойств хряща пар коленного и голеностопного суставов человека
.J Orthop Res
2000
;18
:739
—48
,4
Коул
AA
,Kuettner
KE.
Молекулярная основа различий между суставами человека
.Cell Mol Life Sci CMLS
2002
;59
:19
—26
,5
Роджерс
Дж.
Палеопатология остеоартроза. В:Brandt
KD
,Доэрти
M
,Lohmander
LS.
, ред.Остеоартроз
.Оксфорд
:Oxford University Press
,1998
;62
—69
.6
Кушнаган
Дж
,Dieppe
P.
Исследование 500 пациентов с остеоартрозом суставов конечностей. I Анализ по возрасту, полу и распределению симптоматических участков суставов
.Ann Rheum Dis
1991
;50
:8
—13
,7
Пейрон
JG.
Эпидемиология остеоартроза. В:Moskowitz
RW
,Хауэлл
DS
,Голдберг
VM
,Манкин
HJ
, ред.Диагностика и лечение остеоартроза
.Филадельфия, Пенсильвания
:WB Saunders
,1984
:9
—27
,8
Valderrabano
V
,Горисбергер
М
,Рассел
I
,Дугалл
H
,Hintermann
B.
Этиология остеоартроза голеностопного сустава
.Clin Orthop Relat Res
2009
;467
:1800
—6
.9
Зальцман
CL
,Саламон
ML
,Бланшар
GM
и другие.Эпидемиология артрита голеностопного сустава. Отчет о последовательной серии из 639 пациентов из третичного ортопедического центра
.Айова Ортоп J
2005
;25
:44
—6
.10
Риттерман
SA
,Фелларс
TA
,Digiovanni
CW.
Современные мысли об артрите голеностопного сустава
.Rhode Island Med J
2013
;96
:30
—3
.11
Kiely
PDW.
Гемохроматозная артропатия — загадка кельтского проклятия
.J R Coll Physitors Edinb
2018
;48
:233
—8
.12
Сахинбегович
E
,Даллос
Т
,Aigner
E
и другие.Бремя наследственного гемохроматоза со стороны опорно-двигательного аппарата
.Arthritis Rheum
2010
;62
:3792
—8
,13
Ричардсон
A
,Prideaux
A
,Кили
PDW.
Гемохроматоз: необъяснимая MCP или артропатия голеностопного сустава требуют диагностических тестов; результаты двух наблюдательных когортных исследований в Великобритании
.Scand J Rheumatol
2017
;46
:69
—74
,14
Кэрролл
ГДж.
Первичный остеоартрит голеностопного сустава связан с пястно-фаланговым остеоартритом пальцев и мутацией H63D в гене HFE: доказательства гемохроматозоподобного фенотипа полиартикулярного остеоартрита
.J Clin Rheumatol
2006
;12
:109
—13
.15
Элстоб
А
,Ejindu
V
,цапля
C
,Кили
PDW.
Гемохроматозная артропатия: МРТ-характеристика заднего отдела стопы; исследование случай-контроль
.Clin Rad
2018
;73
:323.e1-323
—e8
.16
Мадхок
R
,Йорк
J
,Sturrock
RD.
Гемофильный артрит
.Annals Rheum Dis
1991
;50
:588
—91
,17
Manco-Johnson
MJ
,Абшир
TC
,Шапиро
н.э.
и другие.Профилактика в сравнении с эпизодическим лечением для предотвращения заболеваний суставов у мальчиков с тяжелой гемофилией
.N Engl J Med
2007
;357
:535
—44
.18
Норли
ES
,Бринкманн
GH
,Квиен
ТК
и другие.Совместное распределение и двухлетний исход у 347 пациентов с моноартритом продолжительностью менее 16 недель
.Arthritis Care Res
2020
;72
:705
—10
,19
Jeong
H
,Ким
AY
,Юн
HJ
и другие.Клиническое течение и предикторы исходов у пациентов с моноартритом: ретроспективное исследование 171 случая
.Int J Rheum Dis
2013
;17
:502
—10
.20
Бинар
A
,Алассан
S
,Devauchelle-Pensec
V
и другие.Исход раннего моноартрита: последующее исследование
.J Ревматол
2007
;34
:2351
—7
.21
Абхишек
А
,де Пабло
P
,Кадр
MZ
и другие.Диагностические результаты, связанные с синовитом голеностопного сустава при раннем воспалительном артрите: когортное исследование
.Clin Exp Rheumatol
2014
;32
:533
—8
.22
Fleming
A
,Корона
JM
,Корбетт
М.
Ранняя ревматоидная болезнь. I. Начало
.Ann Rheum Dis
1976
;35
:357
—60
.23
Kvien
TK
,Гленнас
A
,Мелби
К.
Прогнозирование диагноза при остром и подостром олигоартрите неустановленного происхождения
.Br J Rheumatol
1996
;35
:359
—63
.24
Лаху
A
,Бачка
Т
,Исмаилиты
J
,Лаху
V
,Саити
В.
Варианты проявления реактивного артрита по пораженным суставам
.Мед Арх
2015
;69
:42
—5
,25
Bergstra
SA
,Чопра
А
,Салуджа
M
и другие.Оценка распределения суставов при представлении болезни у пациентов с ревматоидным артритом: большое исследование на разных континентах
.RMD Открыть
2017
;3
:e000568
.26
Грондал
L
,Tengstrand
B
,Nordmark
B
,Вретенберг
P
,Старк
А.
Стопа: по-прежнему самая важная причина нетрудоспособности при ревматоидном артрите: распределение симптоматических суставов у 1000 пациентов с РА
.Acta Orthop
2008
;79
:257
—61
.27
Флеминг
A
,Бенн
RT
,Корбетт
M
,Дерево
ТНН.
Ранняя ревматоидная болезнь. II. Паттерны совместного участия
.Ann Rheum Dis
1976
;35
:361
—4
,28
Helliwell
PS
,Hetthen
J
,Соколл
К
и другие.Симметрия суставов при раннем и позднем ревматоидном и псориатическом артрите
.Arthritis Rheum
2000
;43
:865
—71
,29
Сампайо-Баррос
PD
,Бертоло
МБ
,Kraemer
MH
,Нето
JF
,Самара
AM.
Первичный анкилозирующий спондилит: характер заболевания среди 147 пациентов в Бразилии
.J Ревматол
2001
;28
:560
—5
.30
МакХью
Нью-Джерси
,Балахришнан
С
,Джонс
SM.
Прогрессирование болезни периферических суставов при псориатическом артрите: 5-летнее проспективное исследование
.Ревматология
2003
;42
:778
—83
.31
Helliwell
PS
,Marchesoni
A
,Петерс
М
,Баркер
М
,Райт
В.
Переоценка костно-суставных проявлений псориаза
.Br J Rheumatol
1991
;30
:339
—45
.32
Салварани
C
,Влахониколис
IG
,van der Heijde
DM
и другие.Скелетно-мышечные проявления в популяционной когорте пациентов с воспалительными заболеваниями кишечника
.Сканд Дж Гастроэнтерол
2001
;36
:1307
—13
.33
Орчард
TR
,Вордсворт
BP
,Джевелл
DP.
Периферические артропатии при воспалительных заболеваниях кишечника: их суставное распределение и естественное течение
.Gut
1998
;42
:387
—91
.34
Смолен
JS
,Бредвелд
FC
,Eberl
G
и другие.Достоверность и надежность подсчета двадцати восьми суставов для оценки активности ревматоидного артрита
.Arthritis Rheum
1995
;38
:38
—43
,35
Бэкхаус
MR
,Кинан
A-M
,Hensor
EMA
и другие.Использование консервативного и хирургического ухода за стопами в начальной когорте пациентов с ревматоидным артритом
.Ревматология
2011
;50
:1586
—95
,36
Выдра
SJ
,Лукас
К
,Спрингет
К
и другие.Боль в ногах при ревматоидном артрите. Распространенность, факторы риска и лечение: эпидемиологическое исследование
.Clin Rheumatol
2010
;29
:255
—71
.37
Ли
SW
,Ким
S-Y
,Чанг
Ш.
Распространенность артрита стоп и голеностопного сустава и их влияние на клинические показатели у пациентов с ревматоидным артритом: перекрестное исследование
.BMC Musculoskelet Disord
2019
;20
:420
.38
Болл
EMA
,Bell
AL.
Волчанка — есть ли у нас клинически полезная классификация?
Ревматология
2012
;51
:771
—9
.39
Ван Вугт
RM
,Дерксен
RHWM
,Катер
L
,Bijlsma
JWJ.
Деформирующая артропатия или волчанка и ревматизм кистей рук при системной красной волчанке
.Ann Rheum Dis
1998
;57
:540
—4
.40
Мизутани
Вт
,Quismorio
FP
Jr.Волчанка стопы: деформирующая артропатия стоп при системной красной волчанке
.J Rheumatol
1984
;11
:80
—2
.41
Выдра
S
,Кумар
S
,Gow
P
и другие.Типы жалоб на стопы при системной красной волчанке: кросс-секционное исследование
.J Защита голеностопного сустава стопы
2016
;9
:10
.42
Avouac
J
,Clements
PJ
,Ханна
D
,Furst
DE
,Allanore
Y.
Поражение суставов при системном склерозе
.Ревматология
2012
;51
:1347
—56
.43
Kaandorp
CJE
,Dinant
HJ
,ван де Лаар
MAFJ
и другие.Заболеваемость и источник инфекции местного и протезного суставов: проспективное обследование на уровне общины
.Ann Rheum Dis
1997
;56
:470
—5
.44
Гупта
MN
,Старрок
RD
,Поле
М.
Проспективное двухлетнее исследование 75 пациентов с септическим артритом, развившимся у взрослых
.Ревматология
2001
;40
:24
—30
.45
Dubost
J-J
,Fis
I
,Денис
П
и другие.Полиартикулярный септический артрит
.Медицина
1993
;72
:296
—310
.46
Парк
L
,Нельсон
SB
,Turbett
SE.
Случай 29-2017: женщина 59 лет с болью и припухлостью в правой руке и лодыжке
.N Engl J Med
2017
;377
:1189
—95
.47
Марки
M
,Марки
JL.
Вирусный артрит
.Clin Med
2016
;16
:129
—34
.48
Pathak
H
,Мохан
MC
,Равиндран
В.
Артрит чикунгуньи
.Clin Med
2019
;19
:381
—5
.49
Inman
R.
Ревматические проявления инфекции, вызванной вирусом гепатита В
.Semin Arthritis Rheum
1982
;11
:406
—20
.50
Чанг
AY
,Encinales
L
,Porras
A
и другие.Частота хронической боли в суставах после инфицирования вирусом чикунгунья. Колумбийское когортное исследование
.Arthritis Rheum
2018
;70
:578
—84
.51
Родригес-Моралес
AJ
,Кардона-Оспина
JA
,Урбано-Гарсон
SF
,Уртадо-Запата
JS.
Распространенность хронического воспалительного артрита после инфекции чикунгунья: систематический обзор и метаанализ
.Arthritis Care Res
2016
;68
:1849
—58
.52
Адизи
T
,Moots
RJ
,Hodkinson
B
,Французский
N
,Адебахо
АО.
Воспалительный артрит у ВИЧ-положительных пациентов: практическое руководство
.BMC Infect Dis
2016
;16
:100
.53
Burke
S
,Хили
Дж.
Скелетно-мышечные проявления ВИЧ-инфекции
.Imaging
2002
;14
:35
—47
.54
Mody
G
,Parke
F.
Суставные проявления ВИЧ-инфекции
.Лучшая практика Res Clin Rheumatol
2003
;17
:265
—87
.55
Нджобву
П
,McGill
P.
Псориатический артрит и ВИЧ-инфекция в Замбии
.J Ревматол
2000
;27
:1699
—702
.56
Müller
F
,Zellner
M
,Füchtmeier
B.
Лечение и исход деструктивного туберкулеза таранной кости
.Хирургия голеностопного сустава стопы
2015
;21
:e45
—7
.57
Dhillon
MS
,Наги
ОН.
Туберкулез стопы и голеностопного сустава
.Clin Orthop Relat Res
2002
;398
:107
—13
.58
Грэхем
R
,Скотт
JT.
Клиническое обследование 354 больных подагрой
.Ann Rheum Dis
1970
;29
:461
—8
.59
Родди
E
,Чжан
Вт
,Доэрти
М.
Подагра поражает суставы остеоартритом?
Ann Rheum Dis
2007
;66
:1374
—7
.60
Mijiyawa
M.
Подагра у пациентов ревматологического отделения больницы Ломе
.Ревматология
1995
;34
:843
—6
.61
Родди
E.
Возвращаясь к патогенезу подагры: почему подагра поражает стопу?
J Защита голеностопного сустава стопы
2011
;4
:13
.62
Rosenthal
AK
,Райан
Л.М.
Болезнь отложения пирофосфата кальция
.N Engl J Med
2016
;374
:2575
—84
.63
Песня
JS
,Ли
YH
,Kim
SS
,Парк
W.
Случай отложения кристаллов дигидрата пирофосфата кальция, проявившийся как острый полиартрит
.J Korean Med Sci
2002
;17
:423
—5
.65
Папанас
N
,Мальтезос
E.
Патофизиология и классификация диабетической стопы Шарко
.Диабетская стопа, голеностопный сустав
2013
;4
:20872
.66
Старший
A
,Чи
Дж
,Оздалга
Е
,Куглер
Дж
,Verghese
A.
Дорога обратно к постели
.JAMA
2020
;323
:1672
—3
.67
Ehrenstein
B
,Понграц
G
,Fleck
M
,Hartung
W.
Способность ревматологов, не прошедших предварительное обследование, диагностировать ревматоидный артрит только с помощью клинической оценки: перекрестное исследование
.Ревматология
2018
;57
:1592
—601
.68
Heliwell
PS
,Cheesbrough
MJ.
Arthropathica ulcerosa: исследование снижения подвижности голеностопного сустава в сочетании с хроническим изъязвлением ног
.J Rheumatol
1994
;21
:1512
—4
0,69
Sweiss
N
,Паттерсон
К
,Sawaqed
R
и другие.Ревматологические проявления саркоидоза
.Semin Respir Crit Care Med
2010
;31
:463
—73
.70
Гуссо
C
,Альберт
J-D
,Coiffier
G
и другие.Ультразвуковая характеристика поражения голеностопного сустава при синдроме Лофгрена
.Костный сустав
2018
;85
:65
—9
,71
Келлнер
H
,Späthling
S
,Герцер
П.
Результаты ультразвукового исследования при синдроме Лофгрена: вызвана ли опухоль голеностопного сустава артритом, теносиновитом или периартритом?
J Rheumatol
1992
;19
:38
—41
.72
Le Bras
E
,Эренштейн
B
,Fleck
M
,Hartung
W.
Оценка отека голеностопного сустава из-за синдрома Лофгрена: пилотное исследование с использованием B-режима и энергетической допплерографии
.Arthritis Care Res
2014
;66
:318
—22
.73
Anandacoomarasamy
A
,Peduto
A
,Howe
G
,Манолиос
N
,Спенсер
Д.
Магнитно-резонансная томография при синдроме Лофгрена: демонстрация периартрита
.Clin Rheumatol
2007
;26
:572
—5
.74
Спилберг
I
,Зильцбах
LE
,McEwen
C.
Артрит саркоидоза
.Arthritis Rheum
1969
;12
:126
—37
,75
Боззао
F
,Бернарди
S
,Dore
F
,Zandonà
L
,Fischetti
F.
Гипертрофическая остеоартропатия, имитирующая реактивный артрит: описание случая и обзор литературы
.BMC Musculoskelet Disord
2018
;19
:145
.76
Армстронг
DJ
,McCausland
EMA
,Райт
Г.Д.
Гипертрофическая легочная остеоартропатия (HPOA) (синдром Пьера Мари-Бамбергера): два случая, представленных как острый воспалительный артрит.Описание и обзор литературы
.Rheumatol Int
2007
;27
:399
—402
,77
Кольс-Гацулис
Дж
,Ангел
JC
,Singh
D
и другие.Дисфункция задней большеберцовой мышцы: частая и излечимая причина приобретенного плоскостопия у взрослых
.BMJ
2004
;329
:1328
—33
.78
Eng
SWM
,Эшлиманн
FA
,фургон Veenendaal
M
и другие.Паттерны поражения суставов при ювенильном идиопатическом артрите и прогнозирование течения заболевания: проспективное исследование с многоуровневой неотрицательной матричной факторизацией
.PLoS Med
2019
;16
:e1002750
.© Автор (ы) 2020. Опубликовано Oxford University Press от имени Британского общества ревматологов.
Это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (https://creativecommons.org/licenses/by-nc/4.0/), которая разрешает некоммерческое повторное использование, распространение, и воспроизведение на любом носителе при условии правильного цитирования оригинала. По вопросам коммерческого повторного использования обращайтесь по адресу [email protected].Ангиографическая оценка атеросклеротической нагрузки на нижнюю конечность у пациентов с диабетической стопой и нейроартропатией Шарко
@article {e9f465db59e448fdbc6814d2cad00f12,
title = «Ангиографическая оценка атеросклеротической нервной нагрузки на нижних конечностях при атеросклеротической экстремизме стопы. arthropathy «,
abstract =» Предпосылки: Целью этого исследования было изучить атеросклеротическую нагрузку на нижнюю конечность у пациентов с диабетической стопой и нейроартропатией Шарко и сравнить их с пациентами с диабетической стопой без нейроартропатии Шарко.Методы. В данном ретроспективном исследовании приняли участие 78 пациентов с диабетической стопой, которым была выполнена ангиография нижних конечностей с антеградным доступом. Все пациенты были разделены на две группы; нейро-ишемические раны с нейроартропатией Шарко (30/78) и без нейроартропатии Шарко (48/78). Атеросклеротическая нагрузка на стороне диабетической стопы определялась с использованием балльного метода ангиограммы Боллинджера. Было выполнено сравнение атеросклеротической нагрузки между двумя группами. Результаты. Среднее значение общей ангиограммы и ангиограммы инфраплитеального уровня у всех пациентов составило 33 балла.3 (стандартное отклонение, стандартное отклонение: ± 17,2) и 29,3 (стандартное отклонение: ± 15,6), соответственно. Среднее значение общей и подколенной ангиограммы нейроишемических ран с нейроартропатией Шарко составило 18,1 (стандартное отклонение: ± 11,6) и 15,7 (стандартное отклонение: ± 10,4) соответственно. Среднее значение общей и подколенной ангиограммы нейроишемических ран без нейроартропатии Шарко составило 42,8 (стандартное отклонение: ± 12,7) и 37,7 (стандартное отклонение: ± 12,0) соответственно. Наблюдалась статистически значимая разница между двумя группами средней общей и подколенной ангиограммы (p <0.
