Лечение экземы: причины, симптомы, виды, стоимость лечения
Трихолог, дерматолог, врач высшей категории
Московский проспект, д. 143
Онколог-дерматолог, врач высшей категории
Гражданский проспект, д.107, к.4
Онколог-дерматолог, врач высшей категории
Гражданский проспект, д.107, к.4
Коломяжский проспект, д. 20
Дерматолог, специалист лазерных технологий в онкодерматологии, врач высшей категории
Коломяжский проспект, д. 20
Дерматолог, специалист лазерных технологий в онкодерматологии, врач высшей категории
Московский проспект, д. 143
Дерматолог, специалист лазерных технологий в онкодерматологии
Московский проспект, д. 143
Гражданский проспект, д.107, к.4
Коломяжский проспект, д. 20
Дерматовенеролог, трихолог, косметолог, специалист лазерных технологий
Московский проспект, д.
Гражданский проспект, д.107, к.4
Коломяжский проспект, д. 20
Врач дерматовенеролог, трихолог, косметолог. Высшая квалификационная категория.
Московский проспект, д. 143
Дерматолог, косметолог, Специалист лазерных технологий в онкодерматологии
Коломяжский проспект, д. 20
Дерматовенеролог, специалист лазерных технологий в онкодерматологии
Московский проспект, д. 143
Коломяжский проспект, д. 20
дерматолог, косметолог, специалист лазерных технологий
Гражданский проспект, д.107, к.4
Дерматовенеролог, доктор медицинских наук, профессор
Московский проспект, д. 143
Дерматовенеролог, специалист лазерных технологий в онкодерматологии
Гражданский проспект, д.107, к.4
Онколог-дерматолог, кандидат медицинских наук
Московский проспект, д. 143
Гражданский проспект, д.107, к. 4
4
Коломяжский проспект, д. 20
Причины, симптомы и лечение экземы. Виды экземы, диета при дерматите
Причины, симптомы и лечение экземы у детей и взрослых
Экзема (дерматит) – группа хронических рецидивирующих заболеваний кожи, следствием которых является ее воспаление. Как выглядит начальная стадия экземы, зависит от формы болезни, но общими признаками являются покраснение и сыпь на участке кожи или по всему телу. Симптомы дерматита варьируются от мелких высыпаний до волдырей. Характерны покраснение кожи, отек, зуд.
Экзема – широко распространенная болезнь, составляющая 30–40% всех патологий кожи. В развитых странах ею страдает 10–20% населения.
Экзема обусловлена серозным воспалением эпидермиса и дермы. Вследствие различного генеза болезнь отличается вариабельностью клинического течения и полиморфизмом элементов сыпи. О причинах, симптомах и лечении экземы пойдет речь ниже.
Виды экземы
По классификации, основанной на клинических особенностях заболевания, выделяют истинную, микробную, себорейную, детскую и профессиональную разновидности экземы.
Основные виды экземы:
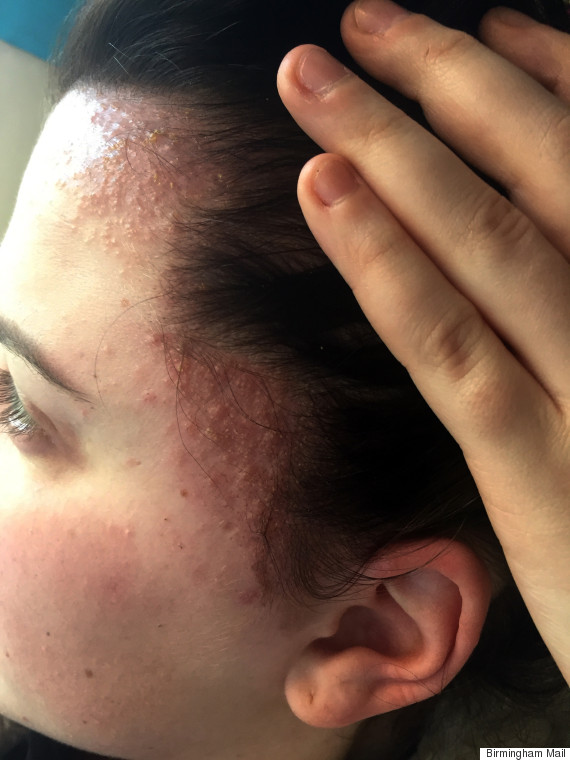
- Себорейная. Как правило, развивается постепенно и начинается с сухой или жирной себореи – шелушения кожи головы (перхоть). При отсутствии лечения может привести к потере волос. В тяжелых случаях высыпания появляются вдоль линии роста волос, за ушами, на бровях, на спинке и вокруг носа, на груди, на верхней части спины, в подмышечных и паховых складках.
- Атопическая (иногда называют нервная) экзема – распространенное аллергическое заболевание. Считается, что в возникновении атопической экземы превалирует наследственный компонент. Часто встречается в семьях, члены которых страдают астмой. Зудящая сыпь особенно заметна на лице, коже головы, шее, локтевых сгибах, ягодицах. Раздражающий контактный дерматит иногда неправильно диагностируют как атопический.
- Микробная (экссудативная) или монетовидная экзема. Для этой формы характерны округлые мокнущие пятна или сухая сыпь с четкими неровными границами.
 Чаще поражает верхние и нижние конечности. Как правило, обостряется в зимний период.
Чаще поражает верхние и нижние конечности. Как правило, обостряется в зимний период. - Варикозная экзема встречается у людей с нарушениями кровообращения, варикозным расширением вен, отеками, особенно в области голеностопных суставов. Этот вид экземы предрасполагает к появлению язв. О том, как лечить варикоз, читайте на нашем сайте Добробут.ком.
- Ксеротическая экзема проявляется сухостью и растрескиванием кожи. Расстройство распространено среди пожилых людей.
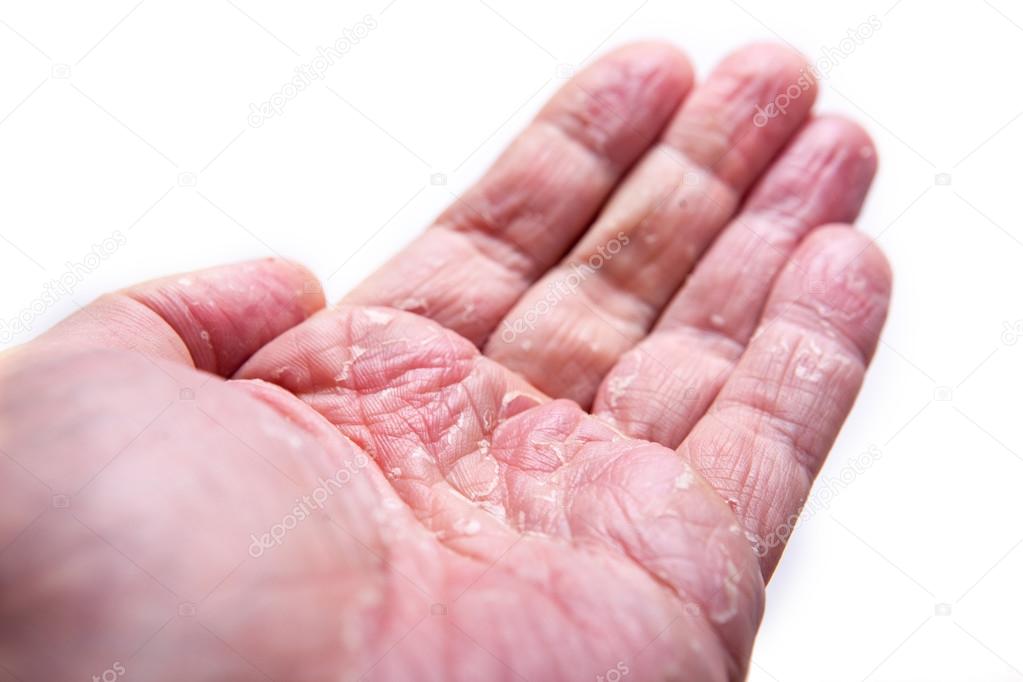
- Дисгидротическая или везикулярная экзема (дисгидроз). Характерное проявление – мелкие непрозрачные бугорки (везикулы), трещины на ладонях и подошвах. Заболевание сопровождается зудом, который усиливается ночью. Обострение наблюдают в теплое время года.
- Гормональная экзема развивается вследствие бессистемного применения гормональных препаратов.
Как избавиться от экземы на ногтях, локтях, ладонях, кистях и пальцах рук
Учитывая полиэтиологичность заболевания, терапию экземы проводят комплексно.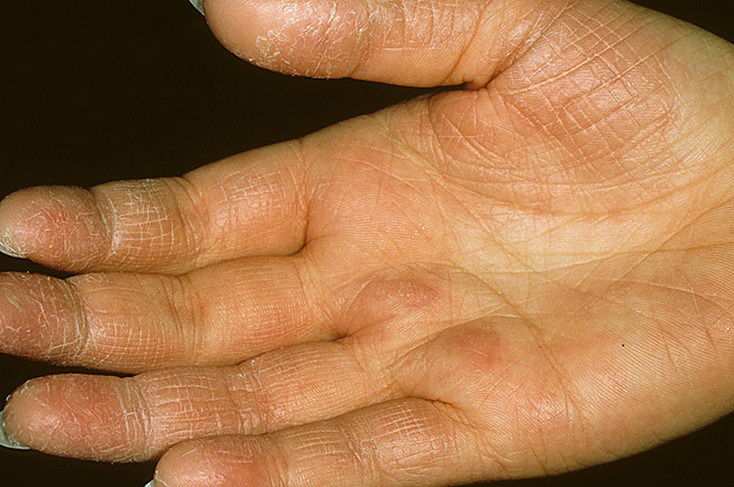 Врач разрабатывает персонализированный алгоритм лечения, принимая во внимание локализацию патологического процесса, возраст пациента, сопутствующие заболевания, эффективность предшествующей терапии.
Врач разрабатывает персонализированный алгоритм лечения, принимая во внимание локализацию патологического процесса, возраст пациента, сопутствующие заболевания, эффективность предшествующей терапии.
Обязательная составляющая комплексного лечения – адекватная наружная терапия. Крем при экземе на теле у взрослых помогает снять зуд, устраняет сухость кожи, купирует аллергические воспалительные реакции, предупреждает вторичное инфицирование.
Системную терапию обычно подключают при обострении патологии. Чем лечить экзему на лице и голове зависит от формы заболевания и характера кожных повреждений.
Как правило, назначают препараты:
- антигистаминные;
- десенсибилизирующие;
- успокаивающие (транквилизаторы).
При необходимости проводят коррекцию сопутствующих патологий.
Как избавиться от экземы на ногтях, локтях, ладонях, кистях и пальцах рук? Следует регулярно увлажнять кожу и применять гормональные кремы строго по схеме, назначенной врачом. Экзема считается стероид-чувствительным заболеванием, поэтому при терапии топическими глюкокортикостероидами наблюдают высокий терапевтический эффект. Однако гормональные кремы следует использовать не более двух недель. При признаках инфекции кожи назначают мази с антибиотиками.
Экзема считается стероид-чувствительным заболеванием, поэтому при терапии топическими глюкокортикостероидами наблюдают высокий терапевтический эффект. Однако гормональные кремы следует использовать не более двух недель. При признаках инфекции кожи назначают мази с антибиотиками.
Лечение экземы у детей
Диета при экземе на руках и ногах у детей позволяет улучшить состояние кожи без применения сильнодействующих гормональных мазей. Родителям следует проследить, на какие продукты у ребенка проявляется аллергическая реакция и исключить их из рациона.
Как лечить экзему на коже у грудничка? Прежде всего следует исключить из рациона кормящей мамы продукты, после употребления которых у малыша наблюдается обострение атопического дерматита. Доказано, что диета матери во время беременности и при кормлении грудью снижает риск экземы у ребенка.
Второй важный момент – увлажнение/смягчение кожи. Рекомендуют купание один–два раза в день и регулярное использование увлажняющих средств. Гормональные мази при детской экземе на стопах или другой локализации назначают только в период обострений и строго дозировано. Длительное применение местных стероидов может привести к атрофии кожи, телеангиэктазии. Поэтому использовать их на нежной коже ребенка следует с осторожностью.
Гормональные мази при детской экземе на стопах или другой локализации назначают только в период обострений и строго дозировано. Длительное применение местных стероидов может привести к атрофии кожи, телеангиэктазии. Поэтому использовать их на нежной коже ребенка следует с осторожностью.
Что делать при появлении экземы у беременных? В связи с гормональной перестройкой и другими изменениями в организме женщины во время беременности зачастую появляется/обостряется экзема. Поскольку применение медикаментов в этот период нежелательно, следует сразу обратиться к врачу и четко следовать всем его предписаниям.
Связанные услуги:
Консультация дерматолога
Дерматовенерология
Экзема у собаки: причины, симптомы, лечение и профилактика
Содержание статьи
Шёрстный покров собак скрывает первые признаки экземы — заболевания кожи животного, вызывающего зуд и высыпания. Как распознать патологию и облегчить состояние питомца рассмотрим далее.
Причины заболевания
Экзема — незаразное рецидивирующее заболевание кожи возникает как ответная реакция на различные нарушения в организме собаки (от греч. ekzema — высыпание на коже).
Экземы по характеру проявления делят на два вида:
- сухие;
- мокрые.
По длительности развития различают две формы:
- Острая форма, при которой болезнь протекает с ярко выраженными симптомами. При своевременном обращении в клинику и правильной терапии хорошо лечится.
- Хроническая форма — повреждения кожи могут сохраняться длительное время, вплоть до пожизненного. Такая форма трудно поддаётся лечению.
Факторы, влияющие на развитие экземы:
- Травматические. В результате разных повреждений у питомца на коже могут оставаться царапины, ссадины, ожоги, следы от трения ошейника или иные раны. Если вовремя не обработать повреждения дезинфицирующими средствами, может начаться развитие заболевания, при травмах обычно развиваются мокнущие экземы.

- Рефлекторные. К ним относят повышенную чувствительность организма к внешним раздражителям — это контакт с токсичными материалами, с накожными и внутренними паразитами, с грязью и т.д. К внутренним реакциям организма относят нарушение обмена веществ, сбой эндокринной системы (гормональный сбой), аллергию, наличие гельминтов, а также заболевания внутренних органов. Экзема в таких случаях, как правило, проявляется в сухой форме в виде шелушащейся кожи, но может переходить во влажную форму при проникновении бактерий в повреждённую кожу.
- Нарушение функций нервной системы. Высыпания на коже как сухие, так и мокрые, могут появляться после нервных потрясений, стрессов, перегрузок (переезд, расставание с хозяином, испуг, поездки на автомобиле или в общественном транспорте и т. д.).
Какие породы более подвержены
Питомцы, имеющие своеобразную складчатость кожи и сильно развитый подшёрсток, имеют большую вероятность возникновения экзем, чем их сородичи. К ним можно отнести породы: шарпей, бладхаунд, мастиф неаполитанский, бульдоги, пекинес, мопс, догообразные собаки, овчарки, ньюфаундленды.
Это не значит, что у питомца обязательно разовьётся экзема. Это значит, что при наличии провоцирующих факторов вероятность возникновения заболевания много больше чем у других пород.
Основные симптомы
Первые признаки экземы бывает проблематично обнаружить из-за длинной или густой шерсти собаки. Только внимание владельца к непривычному поведению питомца поможет выявить начавшееся заболевание. Такими признаками могут быть:
- Животное неоднократно и с силой чешет, вылизывает одно и то же место, иногда поскуливая от возникновения боли при зудящем воспалении.
- На месте вылизываний шерсть не укладывается (стоит дыбом) по направлению роста общего шёрстного покрова, отмечается её выпадение, при запущенной форме — облысение.
- На участках расчёсывания при внимательном осмотре наблюдается покраснение, сыпь на коже вплоть до локального повышения температуры.
- Болезненность — собака не разрешает прикасаться к беспокоящим её местам.
- Обнаруживается влажная поверхность любого участка тела.
/GettyImages-169989775-56da62bc5f9b5854a9de0fb1.jpg) Собакам не свойственно потеть, поэтому образование мокрого участка кожи говорит о возникновении экземы мокнущего вида.
Собакам не свойственно потеть, поэтому образование мокрого участка кожи говорит о возникновении экземы мокнущего вида. - Грубые уплотнения кожи в местах расчёсов с признаками шелушения говорят о возникновении сухой экземы, перешедшей в хроническую форму.
- Изменение поведения питомца. При отсутствии явного беспокойства собаки по поводу зудящих воспалений кожи, болезнь может протекать в скрытой форме. При таком развитии проявляются признаки общего недомогания, при котором на фоне интоксикации организма питомец испытывает потерю аппетита, жажду, вялость.
Обнаружив симптомы экземы, не следует принимать самостоятельных мер по лечению заболевания из-за сложности классификации причин её возникновения. Самолечение может навредить и усугубить положение питомца, переведя заболевание в хроническую форму, обеспечив постоянные её рецидивы.
Диагностика в ветклинике
При обнаружении признаков экземы следует обратиться к специалисту. Желательно не откладывать визит в долгий ящик и не заниматься самолечением. Это может смазать картину течения болезни и усложнит выявление причин заболевания.
Это может смазать картину течения болезни и усложнит выявление причин заболевания.
Врач осуществляет осмотр собаки, выслушивает владельца об образе жизни животного, о моменте обнаружения воспаления и других подробностях.
Для исключения паразитарного характера развития болезни врач назначает внеплановую обработку питомца от паразитов, глистов.
Если у собаки на теле присутствуют натёртости от ошейника, шлейки или иных приспособлений, то рекомендацией врача будет снять эти аксессуары, подобрать размер или заменить на другие из иных материалов и более высокого качества.
Что касается анализов, то, как правило, назначаются анализ крови биохимический, анализ мочи, анализ крови на аллергический статус, а также УЗИ органов брюшной полости.
При подозрении на пищевую аллергию врач может назначить анализ крови на чувствительность к компонентам меню.
Постановка диагноза — вопрос серьёзный, так как он связан с определением сбоя в процессах организма животного.
Поэтому не дожидаясь анализов и результатов назначенных обследований, врач определяет препараты для местной обработки выявленных поражений кожи.
Методика лечения и прогноз
При лечении экземы существует правило: подсушивание для мокрой экземы, увлажнение для сухой.
Для местной терапии по назначению врача используют антибактериальные и регенерирующие составы.
Выполняются рекомендации врача по посещению клиники для регулярного осмотра питомца.
При замедлении положительных изменений, врач меняет лекарственные препараты из-за привыкания организма животного и снижения терапевтического эффекта.
Для качественной обработки места поражения, необходимо аккуратно состричь шерсть с повреждённого участка. Это можно сделать в домашних условиях или выполнить в клинике с помощью обученных специалистов.
Для исключения беспокоящего зуда, ветеринар назначает препарат, снимающий его симптомы, при нервном потрясении могут быть назначены седативные препараты, при сильной боли применяют обезболивающие средства.
Лечение экземы — длительный процесс, во время которого состояние может вернуться или ухудшиться при прерывании лечения, когда владелец заметил улучшения. Это грубая ошибка человека: прерывание лечебного процесса отбрасывает все усилия назад и позволяет болезни вновь прогрессировать. Такое лечение может длиться месяцами.
При соблюдении всех назначений и своевременном обращении в клинику излечение может занять около двух недель.
Что делать в домашних условиях
В домашних условиях необходимо выполнять гигиенические процедуры и правильную обработку повреждённой области.
Собака должна находиться в комфортных условиях и не испытывать беспокойства от зудящей раны. Необходимо следить, чтобы все назначенные лекарства обеспечивали противозудящий, антибактериальный и противоболевой эффект. При снижении действия препаратов следует обратиться к врачу для изменения терапии, так как организм собаки мог привыкнуть к лекарствам и замедлить процесс выздоровления.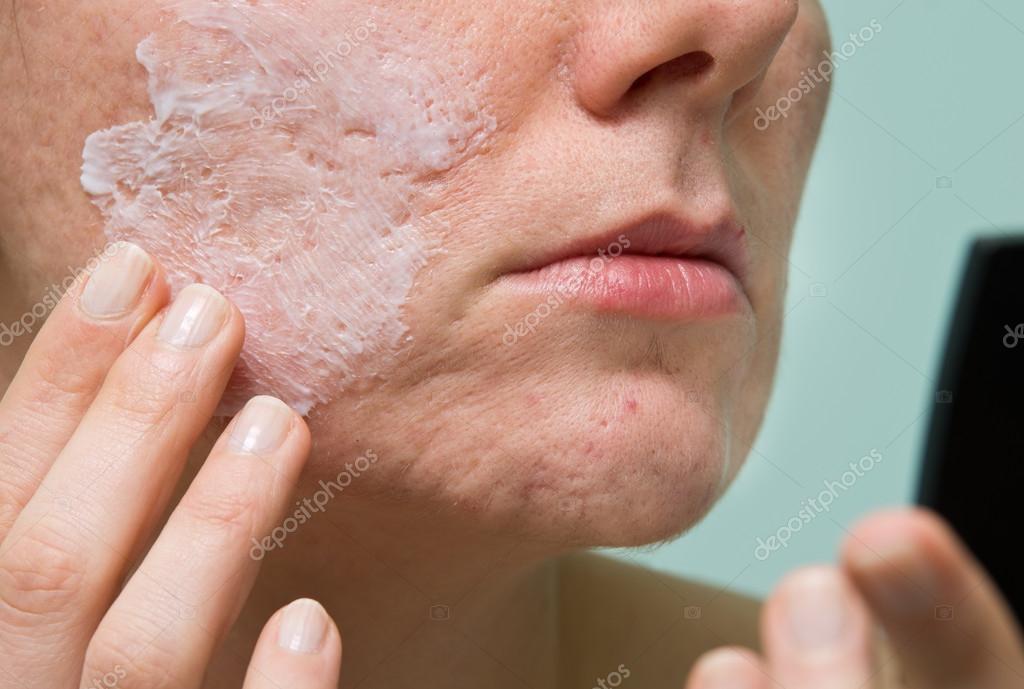
В домашних условиях требуется строгое выполнение назначений ветеринара без отклонений от назначенного курса лечения.
Возможные осложнения
Отсутствие лечения или самостоятельное применение препаратов может перевести экзему в хроническую форму, которая неизлечима. При таком диагнозе основной целью будет достижение и сохранение состояния ремиссии.
При хронической форме заболевания у питомца могут возникать следующие осложнения:
- глубокие повреждения кожного покрова;
- покрытие поверхности кожи струпьями;
- местное облысение шёрстного покрова;
- при отсутствии лекарственной помощи возможно появление гнойных воспалений, инфекционных заражений животного.
Меры профилактики
Для профилактики кожных воспалений и предотвращения экземы можно применять следующие правила:
- один раз в квартал обрабатывать питомца от паразитов, глистов, подкожных клещей;
- регулярный осмотр тела животного;
- применение гипоаллергенного корма, введение нового прикорма маленькими порциями и по одному компоненту;
- при раздражении от ошейника своевременно менять на более подходящий;
- при выявлении отклонений в состоянии здоровья собаки своевременно обращаться в ветеринарную клинику для лечения болезней;
- не допускать стрессовых ситуаций для животного.

Экзема — это серьёзный сигнал о присутствии в организме собаки нарушений в работе внутренних органов или возникновения стрессовой ситуации, в которой оказался питомец.
Внимательное отношение к четвероногому другу поможет решать все проблемы своевременно. Только с таким подходом можно добиться здоровой и активной жизни своего любимца.
Интересные темы
Экзема и другие иммунологически опосредованные дерматозы: симптомы, диагностика, лечение экземы и других иммунологически опосредованных дерматозов
Понятие «дерматоз» включает в себя огромную группу кожных болезней. Они имеют различные причины и симптомы. Известно более 2000 дерматозов. Эти заболевания в равной степени могут возникать как у взрослых, так и детей (независимо от пола). Чаще всего встречаются — экземы, нейродермиты, псориазы. К другим иммунологически опосредованным дерматозам можно отнести: аллергическую крапивницу, строфулюс (или почесуха), синдром Стивенса-Джонсона и синдром Лайелла – самые тяжелые формы аллергодерматозов.
Экзема (или атопический дерматит) – воспалительное хроническое кожное заболевание аллергического происхождения с частыми обострениями, которое сопровождается покраснением и высыпаниями в виде пузырьков с зудом и жжением.
Существуют три формы экземы:
- Острая (мокнущая экзема) – до 3-х месяцев
- Подострая – от 3-х до 6-и месяцев
- Хроническая (сухая экзема) – более 6-и месяцев
Классификация экзем:
- Истинная (идиопатическая)
- Себорейная
- Микробная экзема, к которой также можно отнести:
- варикозную,
- экзему сосков и ареол у женщин,
- паратравматическую,
- микотическую,
- нумулярную (бляшечную),
- экзему наружного слухового прохода,
- экзему складок
- Профессиональная
- Детская
- Дисгидротическая
Симптомы заболевания
Причины возникновения экземы различны. Это и генетическая предрасположенность, ослабленный иммунитет, склонность к аллергическим реакциям, воздействие вредных веществ (профессиональные факторы), стрессы, бытовая химия, болезни органов пищеварения, эндокринные заболевания, ссадины, раны и ряд других факторов.
Это и генетическая предрасположенность, ослабленный иммунитет, склонность к аллергическим реакциям, воздействие вредных веществ (профессиональные факторы), стрессы, бытовая химия, болезни органов пищеварения, эндокринные заболевания, ссадины, раны и ряд других факторов.
Характерные симптомы атопического дерматита:
- Покраснение и сухость кожи, которая может трескаться и лопаться
- Сильный зуд и жжение
- Возможно повышение температуры в период обострения
Экзема может распространяться по всему телу или носить очаговый характер.
Чем это опасно
У детей (особенно в раннем возрасте) при отсутствии своевременного и правильно назначенного лечения экземы в отдельных случаях к заболеванию могут присоединиться другие болезни, в результате чего возможен летальный исход! У взрослых при отсутствии лечения заболевание может перейти в хроническую стадию, которую практически невозможно вылечить.
Диагностика
Диагностика включает в себя:
- Осмотр врача
- Анализы крови
- Аллергологические пробы
- Иммунологического обследование
Специалисты, занимающиеся данной проблемой.
Записаться на прием к специалистам и пройти полное обследование в Москве Вы можете в клинике ЦКБ РАН.
Лечение атопического дерматита
Лечение заболевания должно быть комплексным и подразумевает (строго по назначению врача):
- Выявление и устранение провоцирующего аллергию фактора
- Специальную диету и рациональное питание
- Прием антигистаминных (противоаллергических) лекарств
- Применение глюкокортикоидных гормонов (таблетки и мази)
- Прием седативных препаратов
- Витаминотерапию
- Физиотерапевтические процедуры
Профилактика
Основной профилактической мерой при дерматозах является исключение любых контактов с аллергеном и строгое соблюдение всех назначений врача.
Цены на услуги
| Название услуги | Стоимость, руб |
Прием (осмотр, консультация) врача аллерголога-иммунолога первичный |
2500 |
Приём (осмотр, консультация) врача аллерголога-иммунолога, имеющего ученую степень К.М.Н. (уч.звание «доцент»), первичный |
2800 |
Прием (осмотр, консультация) врача аллерголога-иммунолога повторный |
1700 |
Прием (осмотр, консультация) врача-дерматовенеролога первичный |
2000 |
Прием (осмотр, консультация) врача-дерматовенеролога имеющего ученую степень К.М.Н. (уч. звание «доцент») первичный |
2300 |
Прием (осмотр, консультация) врача-дерматовенеролога повторный |
1500 |
Записаться на прием
Лечение мокнущей экземы у собак
Мокнущая экзема – термин, которым в быту называют резко возникшее место воспаления на коже у собаки в виде эрозии или язвы с относительно четкими границами, часто зудящее, болезненное и липкое по причине выделения воспалительного экссудата.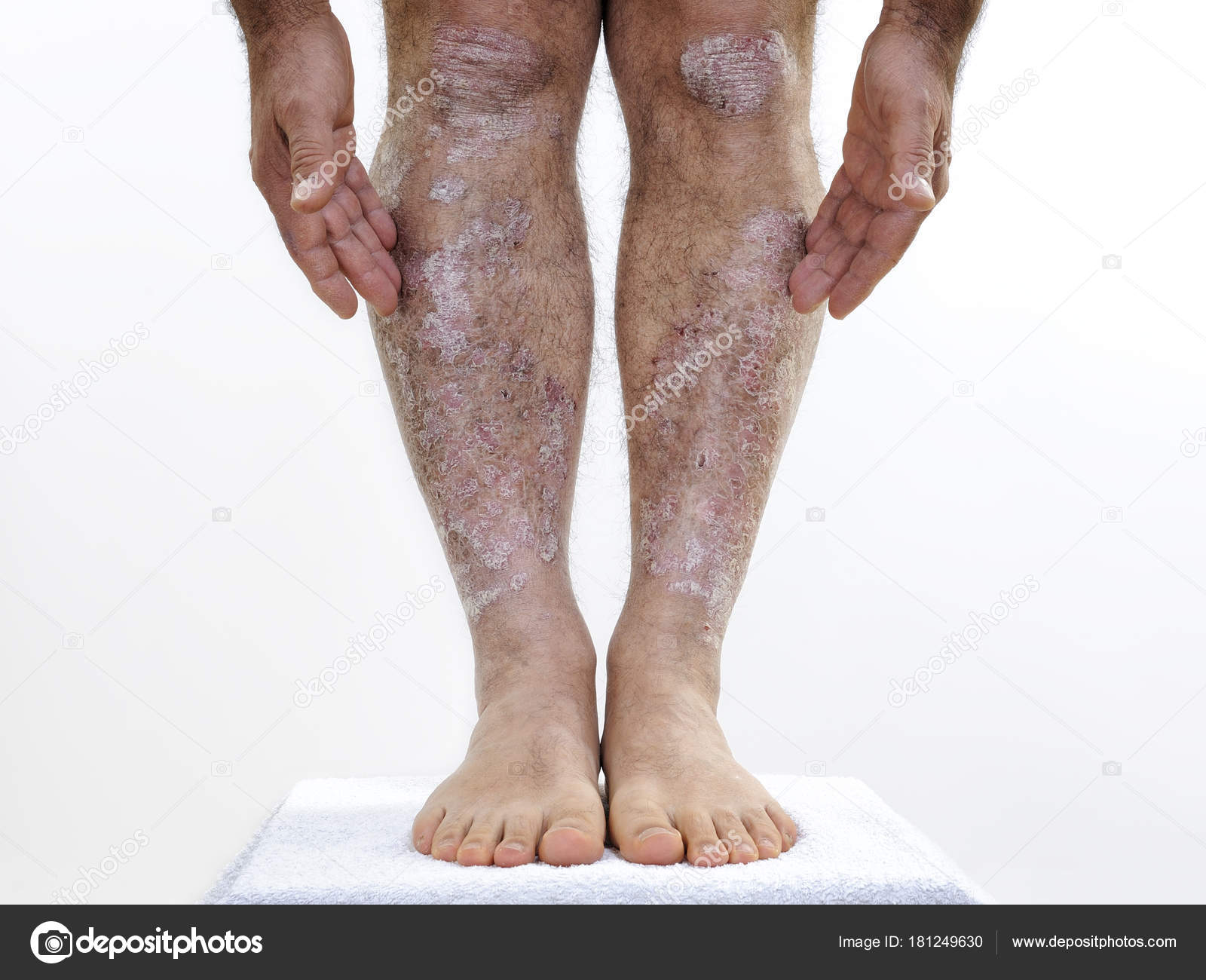 В дерматологии эта разновидность поражения кожи является проявлением локального бактериального воспаления — пиодермы (как поверхностной, так и глубокой), так же имеет название острого влажного дерматита, пиотравматического дерматита и еще одно – т.н. «хот спот» (Hot spot), то есть «горячая точка», «горячее пятно».
В дерматологии эта разновидность поражения кожи является проявлением локального бактериального воспаления — пиодермы (как поверхностной, так и глубокой), так же имеет название острого влажного дерматита, пиотравматического дерматита и еще одно – т.н. «хот спот» (Hot spot), то есть «горячая точка», «горячее пятно».
Этиология
Очаги поражения на коже у собак при данной проблеме часто располагаются в тех местах, куда можно достать себя при активном чесании или вылизывании – область головы и шеи, конечности, круп, бедра, хвост, пах. То есть в большинстве случаев «хот спот» развивается как результат самотравмирования вследствие зуда или наличия другого болевого стимула. Можно отметить некоторую сезонность возникновения у собак такого дерматита – в жаркую и влажную погоду случаи учащаются, особенно у собак с толстой кожей и у длинношерстных пород. Но не всегда все зависит от сезона. Есть факторы, способствующие развитию пиотравматического дерматита, их нужно расценивать как непосредственные его причины, устранив которые, наши лечебные мероприятия будут успешны. Рассмотрим эти причины подробнее.
Рассмотрим эти причины подробнее.
-
Блохи – самые распространенные эктопаразиты домашних животных. Они доставляют неприятности даже тем собакам и кошкам, которые живут в хороших квартирных условиях в мегаполисе, не говоря уже о таких местах обитания как частный дом или улица. О блохах нельзя забывать даже в зимний период времени в городе, потому что в отапливаемых подвалах созданы очень комфортные условия для их существования. А из подвала они без проблем попадают в подъезд, а оттуда с обувью в квартиру мы можем легко принести пару десятков яиц или личинок блох. И при таком развитии событий на самом животном блох, как правило, не найти, а последствия их укуса могут проявиться либо просто в виде небольшого беспокойства и почесывания, либо в виде сильной аллергической реакции на слюну блохи, а это уже серьезная проблема под названием аллергический блошиный дерматит.
-
Другие эктопаразиты собак – вши, клещи хейлетиеллы.
 Зуд при этих паразитозах очень варьируется — от его отсутствия до умеренного и даже сильного, что может привести к получению травм от расчесов.
Зуд при этих паразитозах очень варьируется — от его отсутствия до умеренного и даже сильного, что может привести к получению травм от расчесов.
-
Реакции гиперчувствительности – пищевые реакции, аллергический блошиный дерматит, атопия. Воспаление при этих патологиях локализуется классически в совершенно определенных местах, поэтому по наличию одного только поражения невозможно поставить диагноз без должной диагностики.
-
а так же контактный дерматит, возникающий при соприкосновении кожи с некоторыми химическими веществами (щелочами, кислотами и пр.), материалами (например, при ношении ошейника, особенно туго затянутого) или лекарственными средствами (мази, капли, порошки и др.)
-
Фолликулит бактериальный, грибковый (лишай) или паразитарный (демодекоз) – заболевания, сопровождающиеся поражением волосяных фолликулов, в некоторых случаях могут спровоцировать развитие острого влажного дерматита.
-
Заболевания параанальных желез, отиты, небольшие раны и инородные предметы являются так же сильным болевым стимулом, по причине которого происходят расчесы и пиотравматический дерматит.
Диагностика
Диагноз ставится на основании данных анамнеза, осмотра, лабораторных исследований – соскоба и цитологического исследования мазка с пораженной поверхности, а так же при исключении таких дифференциальных диагнозов как демодекоз, дерматофития (лишай) и поверхностная пиодерма.
Лечение
Пиотравматический дерматит не заразен для других животных и человека (если исключен лишай). Животные с «мокрыми экземами», как правило, имеют хорошее общее самочувствие и имеют жалобы только на болезненные локальные кожные поражения и зуд, иногда небольшое угнетение из-за этого. Тактика терапии будет строиться исходя из локализации и глубины поражений, тяжести симптомов, а так же в обязательном порядке пациента следует вести по пути диагностики зуда при его наличии. В первую очередь нужно выявить и устранить первопричину заболевания.
Если есть такая возможность, то расчесывание или вылизывание пораженных мест нужно ограничить с помощью ношения защитного воротника-ошейника («елизаветинский воротник», например). По умолчанию в обязательном порядке назначаются обработки от эктопаразитов (в форме капель на холку или таблеток) в частом режиме. Помимо защиты животного от блох стоит обработать и квартиру специальными средствами. С захватом выстригается шерсть в области места поражения на коже, тщательно обрабатывается антисептическими растворами (1% хлоргексидин, диоксидин и другими средствами, за исключением спиртсодержащих, а так же салициловой и борной кислот). Для домашнего лечения назначается продолжение активного использования этих же антисептических растворов в высокой «кожной» концентрации не менее двух раз в день, а так же мазей, содержащих противомикробные и противовоспалительные компоненты (гормоны). Допустимо использование антисептиков в форме спреев (алюмоспрей или террамицин раз в 4-5 дней). В случаях глубокого поражения кожи назначается длительная системная антибиотикотерапия (не менее 3 недель) в дерматологической дозировке, отмена которой происходит только после контрольных исследований (осмотра и повторного цитологического мазка, если нужно). Так же при очень выраженном зуде и воспалении назначается короткий курс гормональных препаратов в противовоспалительной дозировке в виде таблеток (5-10 дней), либо купирование зуда при помощи препарата Апоквель (так же 5-10 дней в среднем).
В случаях глубокого поражения кожи назначается длительная системная антибиотикотерапия (не менее 3 недель) в дерматологической дозировке, отмена которой происходит только после контрольных исследований (осмотра и повторного цитологического мазка, если нужно). Так же при очень выраженном зуде и воспалении назначается короткий курс гормональных препаратов в противовоспалительной дозировке в виде таблеток (5-10 дней), либо купирование зуда при помощи препарата Апоквель (так же 5-10 дней в среднем).
Для диагностики и назначения корректного лечения острого влажного дерматита у собак лучше всего обратиться к ветеринарному дерматологу.
Если у Вас подозрения на мокнущую экзему у собаки, то обращайтесь в ветеринарную городскую поликлинику «VetState», где прием ведут опытные дерматологи. Ветеринарный дерматолог поможет избавить собаку от мокнущей экземы 7 дней в неделю, 365 дней в году.
Без праздников и выходных дней, мы рады видеть вас КРУГЛОСУТОЧНО.
Запись на прием производится по телефону
8 (499) 704-08-74
8 (499) 372-08-74
Лечение экземы в Харькове — Центр европейской дерматологии
Экзема или мокнущий лишай: не заразно, но опасно!
Экзема в дерматологии классифицируется как достаточно серьезное заболевание кожи, характеризующееся воспалительным процессом, кожными высыпаниями и изнуряющим зудом.
Локализуется чаще на лице, руках, стопах, в ушах и на волосистой части головы.
Основные типы экземы
- Истинная — покраснения кожи с высыпанием лопающихся пузырьков.
- Дисгидротическая — разновидность истинной экземы с локализацией в определенных зонах – ладони и подошвы стоп (с возможным поражением ногтевых пластин)
- Себорейная — шелушащиеся пятна волосистой части головы, в ушах, носогубных складках, способные сливаться и разрастаться.

- Микробная — нагноения с непереносимым зудом в зоне язв, ранок, свищей, покрытые серозными корочками.
- Сикозиформная — зудящие пустулы на коже головы, которые могут выходить за пределы этой зоны и распространяются по лицу и ушам.
- Детская — подробно об этом в разделе сайта «Детская дерматология».
- Сосковая экзема у кормящих женщин — мокнущее бордово-красное поражение околососковой зоны, связанное с хроническим раздражением в период вскармливания младенца.
Если вовремя не приступить к лечению, то любой тип экземы перейдет в хроническую стадию с частыми рецидивами и обострениями, а в худшем случае – в тяжелую форму эритродермии, которая способна поражать огромные участки кожного покрова.
Поэтому при первых же подозрительных симптомах требуется своевременное обращение к врачу. Грамотная диагностика и эффективное лечение экземы в Харькове с успехом проводят специалисты медицинского центра «Европейская дерматология».
Причины, способные вызвать экзему
Официальная медицина едина во мнении, что триггером (спусковым механизмом) этого заболевания является психоэмоциональное состояние человека, и это не только сильные стрессы, но и затяжные депрессии и апатические состояния.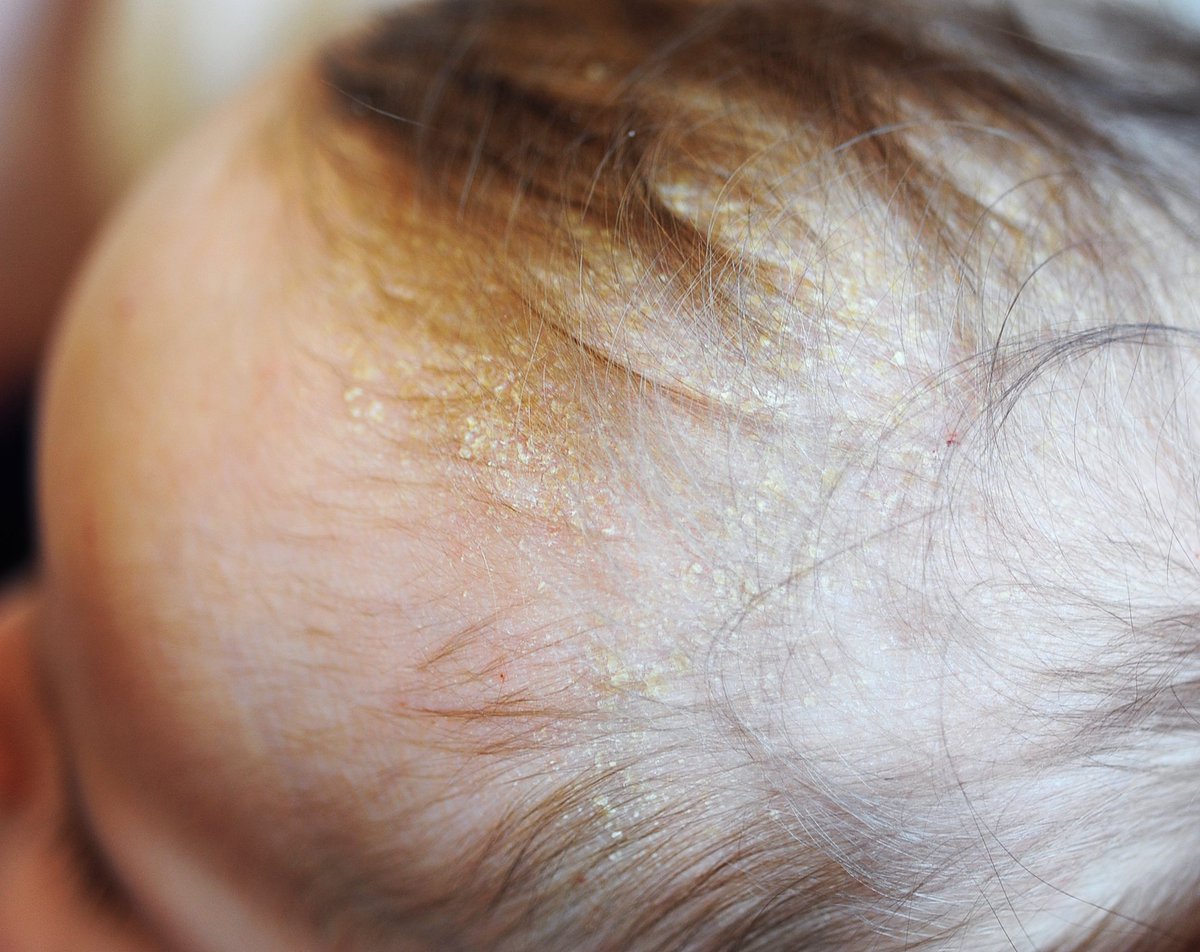
- Сильный стресс.
- Глубокое нервное потрясение.
- Длительное нервное истощение.
- Глобальные срывы иммунной системы.
- Проблемы, связанные с заболеванием органов ЖКТ и печени.
- Кожные проблемы, возникшие в результате повреждения этого органа.
- Дерматологические поражения стоп (в частности, микозы).
Внешняя и внутренняя симптоматика экземы
Кожная симптоматика
- В острый период на коже появляется пузырьковая сыпь, содержащая внутри серозную жидкость.
- После подсыхания лопнувших пузырьков пораженный участок кожи покрывается серовато-желтоватой корочкой.
- Хроническая форма экземы проявляется несколько иначе: кожный покров на пораженных экземой зонах заметно утолщается, приобретает бледный оттенок, затем покрывается трещинами, внутри которых начинается шелушение.
Сопутствующая симптоматика
- Постоянный зуд.
- Возможное появление отечности в пораженной зоне.
- Присоединение вторичной инфекции в результате расчесывания.
- Распространение зоны поражения по всему телу.
- Нервные расстройства.
- Стойкая бессонница.
- Длительное депрессивное состояние.
Диагностика экземы – вопрос квалификации врача
Успех лечения, как известно, зависит от правильной постановки диагноза, в том и числе и диагноза экзема. В Харькове врач-дерматолог поможет не тратить свое драгоценное время на самолечение.
Обращайтесь за консультацией к опытным специалистам медицинского центра «Европейская дерматология» в Харькове.
Здесь вам гарантированно поставят точный диагноз и назначат единственно верные лечение экземы в Харькове (цены на которое доступны для каждого), подходящий для характера развития именно вашего типа заболевания.
- В доверительной форме непринужденной беседы врач выявит причины, повлекшие за собой ваше заболевание, составив анамнез, даст комплексную оценку состоянию вашего организма в целом, сделает визуальный осмотр пораженных зон.
- Далее будет назначен ряд лабораторных исследований для уточнения диагноза: общий бакпосев, посев на выявление грибов-паразитов, выявление возбудительного аллергена, анализ на атиген Ige.

- При возникновении сомнений в постановке окончательного диагноза врач-дерматолог может назначить проведение биопсии, позволяющей развеять все сомнения и сделать окончательный вывод по диагностике.
Лечение экземы в Харькове в медицинском центре «Европейская дерматология» удобно тем, что все анализы проводятся в собственной лаборатории и позволяют врачам работать над постановкой диагноза комплексно, а пациенту не тратить время на дополнительные перемещения в другие лаборатории для забора анализов.
Как проводится лечение экземы в медицинском центре «Европейская дерматология»
Врачи высшей категории, работающие в медицинском центре «Европейская дерматология», используют самые прогрессивные методики лечения дерматологических заболеваний, в т. ч. всех разновидностей экземы.
На первоначальной стадии лечения проводится блокировка воздействия провоцирующего фактора и выработка у пациента позитивного отношения к действительности и веры в успешный исход лечения.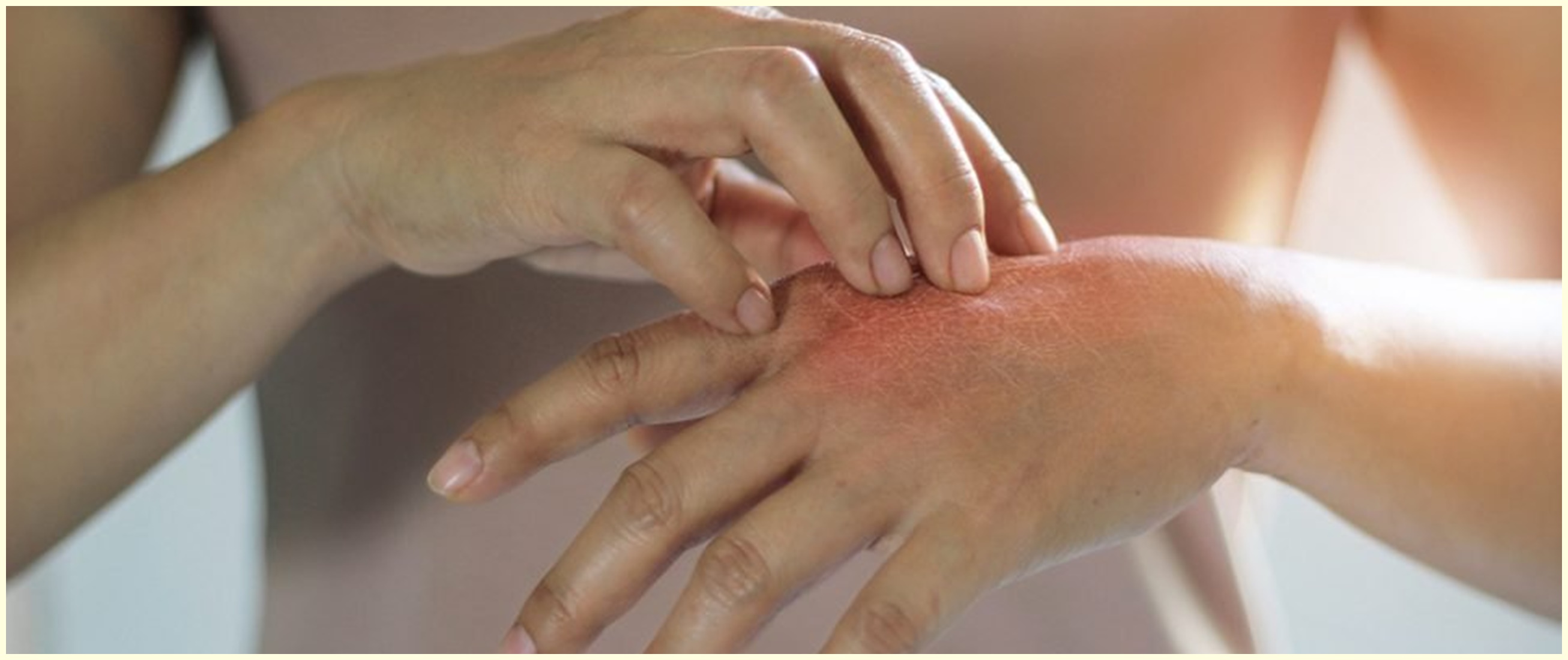
Комплексный терапевтический план включает:
- медикаментозное лечение: антигистаминная терапия, антигрибковая терапия, антибиотики;
- восстановительный комплекс препаратов: коррекция эндокринной и иммунной систем, коррекция психоэмоционального фона с назначением курса седативной терапии, витаминотерапия, курс детоксикации;
- лечебные гипоаллергенные диеты;
- разработка схемы соблюдения правильного образа жизни и самостоятельного применения в домашних условиях подсушивающих средств и кремов-эмолентов для восстановления кожного барьера.
Лечение диагноза «экзема» в Харькове успешно проводится в медицинском центре «Европейская дерматология».
Запись на консультацию к специалисту-дерматологу осуществляется по телефону справочной службы и на главной странице сайта медицинского центра в форме онлайн-записи.
Экзема: лекарства, используемые при лечении
Экзема – аллергическое незаразное заболевание, при котором на коже появляются высыпания в виде мелких пузырьков.
Общие сведения
В последнее время распространенность аллергических заболеваний, в том числе и экземы, сильно выросла. Несмотря на то, что данная патология имеет аллергическую природу, в ее развитии принимает участие большое количество разных факторов.
Причины экземы
Причины экземы могут быть связаны как с состоянием самого организма, так и с внешними воздействиями:
- Контакт кожи с различными металлами. Это может быть никель (оправа очков, пряжки, украшения, ключи, монеты), хром (лаки, цемент, окрашенный мех и кожа), кобальт (пластмасса, бижутерия, керамика, краски, цемент).
- Контакт с синтетическими веществами, которые входят в состав косметики, лакокрасочных материалов, бытовой химии.
- Длительное применение некоторых лекарственных препаратов, например, пластырей, антибиотиков.
- Контакт с некоторыми растениями: тюльпанами, примулой.
- Контакт с различными бактериями и грибками.
- Резина, различные клеи, формалин, масла, эпоксидные и другие смолы, скипидар, нефть и различные нефтепродукты.

- Частые и сильные нервные стрессы. Часто экзема возникает именно после очередного нервного потрясения.
- Наследственность. Человек может получить от родителей гены, которые обусловливают чрезмерную реакцию иммунитета на антигены. Если оба родителя больны экземой, то есть 50% вероятность того, что будет болен и ребенок.
Симптомы
Обычно экзема начинается с кожи лица. Затем она распространяется на шею, плечи, руки, грудь, спину. Высыпания всегда симметричны: правая и левая часть тела поражены примерно одинаково.
Кожа в местах поражения становится отечной и краснеет. Позже на этих местах появляются пузырьки, заполненные жидкостью. Они вскрываются, и на их местах остаются язвочки, обильно мокнущие. После того как мокнутие подсыхает, образуются корочки желтоватого цвета. Тем временем на заживших участках образуются новые пузырьки. За счет того что процесс происходит постоянно, на коже можно одновременно увидеть и пузырьки, и язвочки, и мокнутие, и корочки. При этом больной испытывает сильный зуд.
При этом больной испытывает сильный зуд.
Так проявляется острая экзема. Довольно быстро она переходит в хроническую форму. При этом кожа становится отечной, уплотняется, возникает шелушение. Продолжают появляться пузырьки, которые претерпевают те же изменения, что и при острой форме заболевания. Их большое количество появляется во время обострений. При этом усиливается зуд.
Осложнения экземы
К экземе может присоединяться инфекция. При этом на коже образуются гнойнички. Из-за сильного зуда больной становится нервным, раздражительным, плохо спит по ночам.
Что можете сделать вы
При появлении на коже высыпаний, напоминающих экзему, нужно немедленно обратиться к дерматологу. Необходимо своевременно начать лечение.
Что может сделать врач при экземе
Обычно у врача не возникает сомнений: дерматолог ставит диагноз после внешнего смотра. Но иногда может быть назначен соскоб кожи.
Лечение экземы проводится амбулаторно, предполагает применение противоаллергических препаратов, ферментов, иммуномодуляторов, успокоительных средств, мочегонных (при сильном отеке), примочек и ванночек с различными лекарственными препаратами. При присоединении инфекции врач назначает антибиотики.
Важно выявить аллергены, на которые у больного есть реакция, и исключить контакт с ними. Диета должна быть гипоаллергенной, с исключением продуктов, способных вызывать реакцию. Если у больного есть дисбактериоз, то он должен быть пролечен.
В развитии экземы большое значение принадлежит состоянию нервной системы. Поэтому во время лечения нужно избегать стрессов и конфликтных ситуаций, достаточное количество времени спать и отдыхать.
Внимание! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Мокнущая экзема означает, что у вас экзема с пузырями, заполненными гноем. Эти язвы буквально плачут, в результате чего возникает мокнутие или влажность. Гной обычно желтого или прозрачного цвета и со временем высыхает в виде твердого слоя на коже.
Гной обычно желтого или прозрачного цвета и со временем высыхает в виде твердого слоя на коже.
Первичные типы относятся к типам экземы с пузырями, таким как дистрофическая экзема, нумулярная экзема или дискоидная экзема. Они могут варьироваться от одного или двух волдырей до более трех небольших зерен.
Они выглядят как пузыри и содержат прозрачную жидкость. Эта жидкость может просачиваться через эпидермис кожи, если ее поцарапать, ударить или потрогать (что очень часто случается), откуда и происходит основной термин «мокнущая экзема».
Вторичные типы относятся к слезам, вызванным вторичной проблемой, и их часто путают с первичными типами.
Самая большая разница между ними заключается в том, что вторичная мокнущая экзема возникает после вашего первоначального высыпания из-за внешних бактерий или посторонних предметов.
Вторичные типы могут возникать на больших участках тела или на участках ранее сухой экземы. Вторичные типы содержат жидкость молочного или желтого цвета.
Мокнущая экзема часто вызвана инфекцией. Ваша кожа может заразиться, если вы слишком сильно поцарапаете ее или она потрескается. Это позволяет бактериям, вирусам или грибкам проникать в открытую область. Инфекция может усугубить симптомы экземы и затруднить лечение вашего состояния.
Признаки инфекции могут включать:
- волдыри или гной на коже
- кожа, из которой вытекает желтая, золотая или прозрачная жидкость
- сухие корки на коже
- зуд, болезненность или покраснение кожи
- обострение симптомов экземы
- лихорадка или симптомы гриппа
- маленькие красные пятна вокруг волос на теле
- опухшие железы в области шеи, подмышек или паха
Распространенная бактерия, известная как стафилококк или стафилококк, — это причина большинства инфекций у людей с экземой.
Staph может легко попасть на поврежденную кожу. Более 90 процентов людей с экземой средней и тяжелой степени имеют стафилококк на коже.
Вирус, называемый вирусом простого герпеса или вирусом герпеса, также может проникать через кожу. Это может привести к серьезной инфекции, известной как экзема еретик.
Помимо мокнущей экземы, экзема еретик может вызывать зудящие волдыри и жар.
Грибковые инфекции, такие как опоясывающий лишай, широко известный как стригущий лишай, — еще одна проблема, которая иногда может вызывать кожные инфекции у людей с экземой.
Помимо мокнущих волдырей, стригущий лишай вызывает покраснение, зуд, чешуйчатость или выступающие участки кожи с красным кольцом по внешнему краю.
Если вы страдаете легкой формой экземы, когда поражается только небольшой участок кожи, можно принять домашние средства. Однако в тяжелом случае требуется немедленная медицинская помощь.
Мокнущая экзема была диагностирована у нескольких человек после использования стероидных кремов.
Однако известная теория, подтверждающая такие случаи, состоит в том, что стероидные кремы запрещают рост бактерий, как только вы прекращаете использовать крем, бактерии вторгаются в область и результаты.:max_bytes(150000):strip_icc()/close-up-examination-by-doctor--allergic-rash--1212945208-02706b73e6ab4198bf3c7672040a3aab.jpg)
1. Правильное увлажнение сухой кожи
Дискоидная экзема вызывает трещины и открытые участки на коже. Потрескавшаяся кожа привлечет больше бактерий и активирует иммунный ответ в организме. Не усугубляйте ситуацию, отказываясь от использования увлажняющих кремов и кремов. Убедитесь, что пораженная кожа должным образом увлажнена, чтобы сбалансировать уровень увлажнения кожи.
2. Отбеливающие ванны для облегчения инфекции
Известной причиной дискоидной экземы является инфекция стафилококка.Отбеливающие ванны при инфекции стафилококка оказались полезными при лечении инфекции и, таким образом, уменьшении симптомов экземы. Ванна с разбавленным отбеливателем настоятельно рекомендуется людям с атопическим дерматитом от легкой до тяжелой степени. Ванна с отбеливателем помогает предотвратить рост бактерий стафилококка. Однако не забывайте хорошо увлажняться сразу после ванны.
3. Обертывание кожи
Влажное обертывание — эффективный метод устранения мокнущей кожи, когда вы замачиваете кожу в воде, закрываете ее увлажняющим кремом и влажной одеждой в течение длительного периода времени.
4. Ешьте противовоспалительные продукты
Принятие противовоспалительной диеты помогает организму уменьшить воспаление, снабжая его естественными фитонутриентами, содержащимися во фруктах, овощах и других цельных продуктах, и избегая продуктов, вызывающих воспаление, таких как обработанное мясо и рафинированные углеводы. Употребление таких продуктов, как листовая зелень, сезонные овощи, рыба и ягоды, поможет обеспечить организм необходимыми питательными веществами и витаминами, чтобы контролировать иммунную систему организма.На самом деле, вы можете обнаружить, что добавление высококачественного рыбьего жира и пробиотиков также может быть полезным.
5. Попробуйте элиминационную диету
Помимо противовоспалительной диеты, элиминационная диета также может быть очень полезной. Было показано, что определение и последующее исключение определенных продуктов-триггеров чрезвычайно эффективно в естественном уменьшении мокнущей экземы. Для получения дополнительной информации о том, как начать или узнать, что такое элиминационная диета, см. Как начать элиминационную диету при экземе.
Для получения дополнительной информации о том, как начать или узнать, что такое элиминационная диета, см. Как начать элиминационную диету при экземе.
Очень полезные ресурсы
Дискоидная экзема | Национальное общество экземы
Дискоидная экзема
Перейти к:
Введение
Кто заболевает дискоидной экземой?
Что вызывает дискоидную экзему?
Как выглядит дискоидная экзема?
Можно ли заразиться дискоидной экземой?
Как лечится дискоидная экзема?
Триггеры окружающей среды
Заключение
Введение
Дискоидная экзема — довольно распространенный тип экземы, встречающийся у людей с атопической экземой и без нее.Он имеет очень характерный вид с овальными или круглыми поражениями и может вызывать сильный зуд.
Есть ряд вещей, которые вы можете сделать дома для лечения дискоидной экземы, а также различные виды лечения
, которые вы можете получить по рецепту врача.
Кто заболевает дискоидной экземой?
Дискоидная экзема (также известная как нуммулярная экзема / дерматит) одинаково поражает мужчин и женщин. Это может произойти в любом возрасте, в том числе в детстве, но чаще встречается у взрослых мужчин.Дискоидная экзема может развиться у любого человека, но у людей с атопической экземой, у людей с экземой в детстве, у людей с инфицированной экземой и у людей с аллергическим контактным дерматитом она чаще развивается. Также существует связь с хроническим алкоголизмом.
Что вызывает дискоидную экзему?
Точная причина дискоидной экземы неизвестна, хотя сухая кожа, пожалуй, является наиболее частым признаком. Дети и взрослые с атопической экземой могут иметь дискоидную экзему или смесь изгибной экземы (экзема в складках кожи) и дискоидной экземы.Люди, у которых в детстве была атопическая экзема, часто остаются с сухой кожей — у этих людей может развиться дискоидная экзема во взрослом возрасте, особенно на руках. У других, у которых в анамнезе не было экземы, но у которых, тем не менее, есть «чувствительная кожа», которая более сухая, чем обычно, также может развиться дискоидная экзема, часто в среднем возрасте или позже.
У других, у которых в анамнезе не было экземы, но у которых, тем не менее, есть «чувствительная кожа», которая более сухая, чем обычно, также может развиться дискоидная экзема, часто в среднем возрасте или позже.
Дискоидная экзема чаще встречается в холодные зимние месяцы, когда наша кожа подвергается воздействию центрального отопления, сухого воздуха (низкая влажность) и тепловентиляторов, которые сушат кожу.Частый контакт с обезжиривающими средствами может удалить натуральные масла с кожи, сделать ее сухой и потрескавшейся и вызвать раздражающий контактный дерматит. Пожилые люди, у которых кожа более сухая и тонкая, могут быть более склонны к дискоидной экземе, особенно если у них варикозная и астеатозная экзема.
Дискоидная экзема также может развиться на участках кожи, поврежденных или покрытых рубцами в результате царапины, укуса, ожога или локализованной инфекции. Это очень редко связано с конкретной аллергией, подозрение на которую возникает, когда диски видны в необычном месте. Например, джинсовые заклепки или пряжки ремня могут вызвать сыпь, которая больше похожа на дискоидную экзему, но на самом деле возникает из-за аллергии на никель. В этом случае вас, возможно, направят к дерматологу, который проведет патч-тесты, чтобы выяснить причину аллергии.
Например, джинсовые заклепки или пряжки ремня могут вызвать сыпь, которая больше похожа на дискоидную экзему, но на самом деле возникает из-за аллергии на никель. В этом случае вас, возможно, направят к дерматологу, который проведет патч-тесты, чтобы выяснить причину аллергии.
Эмоциональный стресс может играть определенную роль в развитии дискоидной экземы, но вряд ли является единственной ее причиной. Беспокойство может ухудшить состояние или сделать его более продолжительным, поэтому следует устранять любые источники беспокойства, если это возможно.
Как выглядит дискоидная экзема?
Другое название дискоидной экземы — «нуммулярный дерматит», что означает экзема «монетообразной формы». Обычно он появляется довольно внезапно в первый раз, когда появляются одно или два круглых или овальных тускло-красных пятна размером с кусок в 50 пенсов или меньше. Эти пятна начинаются со слегка неровной поверхности и нечетких краев, обычно на голенях, туловище или предплечьях, хотя руки и пальцы также могут быть поражены. В течение нескольких дней на пятнах часто образуются бугорки или волдыри, которые начинают сочиться, и они могут стать очень зудящими, покрытыми коркой и инфицированными.Позже поверхность становится чешуйчатой, а центры дисков очищаются, в результате чего кожа становится сухой и шелушащейся. В любое время между 10 днями и несколькими месяцами позже могут появиться другие диски, часто в том же положении на противоположной стороне тела — другие пятна могут появиться в других местах, например, на ранее не пораженных конечностях. Старые пятна, которые, по-видимому, исчезли, также могут появиться снова.
В течение нескольких дней на пятнах часто образуются бугорки или волдыри, которые начинают сочиться, и они могут стать очень зудящими, покрытыми коркой и инфицированными.Позже поверхность становится чешуйчатой, а центры дисков очищаются, в результате чего кожа становится сухой и шелушащейся. В любое время между 10 днями и несколькими месяцами позже могут появиться другие диски, часто в том же положении на противоположной стороне тела — другие пятна могут появиться в других местах, например, на ранее не пораженных конечностях. Старые пятна, которые, по-видимому, исчезли, также могут появиться снова.
При лечении состояние может быть улучшено во многих случаях, хотя дискоидная экзема имеет тенденцию повторяться и может оставлять бледные области (поствоспалительная гипопигментация) и темные области (гиперпигментация) у пациентов с темной пигментацией кожи.Обычно кожа приобретает совершенно нормальный вид через несколько месяцев, а рубцы возникают очень редко.
Можно ли заразиться дискоидной экземой?
Да — когда участки пораженной кожи начинают плакать и зудеть, высока вероятность заражения этого участка бактериями, особенно если почесать. Иногда кожная инфекция может спровоцировать вспышку дискоидной экземы. Если поверхность покрыта желтой коркой или очень влажная, вероятно, кожа инфицирована, и вам следует обратиться к врачу для лечения.
Состояние может стать более распространенным, если не лечить какую-либо инфекцию, в то время как лечение инфекции может помочь избавиться от экземы.
Как лечится дискоидная экзема?
Ваш врач может предоставить вам ряд лекарств для лечения дискоидной экземы, а также есть вещи, которые вы можете сделать дома, чтобы сделать кожу более комфортной. Обратитесь к своему терапевту для диагностики (и лечения), если вы считаете, что у вас может быть дискоидная экзема, потому что другие кожные заболевания, такие как псориаз и стригущий лишай, могут выглядеть очень похожими.
Смягчающие
Люди с дискоидной экземой часто имеют сухую кожу, которую необходимо лечить, чтобы улучшить существующую экзему и предотвратить дальнейшие обострения. Для ухода за сухой кожей доступен широкий спектр смягчающих средств, также известных как увлажняющие средства — различные бренды можно купить в супермаркете или аптеке, а некоторые могут быть прописаны врачом или медсестрой. Лучше поэкспериментировать, чтобы увидеть, какой из них вам больше подходит. Смягчающие средства можно использовать как для увлажнения, так и для умывания.
Если участки кожи мокрые или мокрые (помните, что это может указывать на инфекцию), более подходящим является смягчающий крем (в отличие от смягчающей мази).Также можно рассмотреть смягчающие средства с антимикробными свойствами.
Смягчающие вещества очень безопасны, и их можно наносить сколько угодно часто — каждый час, если необходимо, — чтобы ваша кожа не выглядела сухой и шелушащейся. Возможно стать чувствительным к определенному ингредиенту увлажняющих кремов или мазей — более подробную информацию см. В информационном бюллетене Национального общества экземы по смягчающим средствам.
Купание
Купание может сделать дискоидную экзему более комфортным за счет удаления корок и уменьшения зуда, но горячая вода может усугубить состояние, поэтому ванны должны быть теплыми.В воду можно добавить смягчающее масло для ванн или смягчающий заменитель мыла, используемый для мытья и принятия душа. Мы рекомендуем наносить смягчающее средство после купания и душа.
Стероиды для местного применения
После развития дискоидной экземы кожа может стать очень красной, зудящей и воспаленной — если это произойдет, ваш врач может назначить стероид с кремом или мазевой основой для нанесения на пораженные участки, чтобы помочь им очиститься. Эффективность (сила) используемого стероида будет зависеть от тяжести экземы.Как правило, для взрослых с дискоидной экземой более эффективные стероиды используются в течение более длительных периодов времени, например 2-4 недели в зависимости от области тела. Детям с дискоидной экземой будут прописаны местные стероиды в соответствии с их возрастом, они могут быть умеренными или сильнодействующими. Используйте стероидные кремы или мази только на участках кожи с экземой, если врач или медсестра не рекомендуют иное. Сухую кожу, не пораженную экземой, лучше всего обработать смягчающими средствами.
Средства от инфекций
Если ваша кожа инфицирована (покрылась корками, сочится и сильно воспалена), обратитесь к врачу или медсестре, чтобы получить специальное лечение.Если инфицировано только несколько участков, может быть назначен крем или мазь, содержащая комбинацию антибиотика и стероида. Их назначают на 14-дневный курс лечения. Их более длительное использование может привести к устойчивости к антибиотику. Другие вмешательства, которые можно использовать, включают смягчающие средства с антимикробными свойствами. Если инфекция более распространена, можно взять мазок с кожи и назначить курс приема таблеток или капсул антибиотиков — в этом случае завершите предписанный курс, даже если инфекция пройдет до того, как будут приняты все таблетки.
Триггеры окружающей среды
Контакт с моющими средствами может повысить вероятность развития дискоидной экземы, поэтому рекомендуется избегать прямого контакта с любыми бытовыми чистящими средствами или носить водонепроницаемые перчатки для защиты рук. Сухой воздух в домах с центральным отоплением может усугубить это состояние — если вы поставите таз с водой возле каждого радиатора, вероятность высыхания кожи снизится. В холодную погоду наносите увлажняющий крем на кожу перед выходом на улицу, а также через регулярные промежутки времени в помещении, особенно если центральное отопление делает ваш дом сухим.
Заключение
Дискоидную экзему обычно можно контролировать с помощью вышеперечисленных методов лечения, избегая таких триггеров, как мыло, пена для ванн, перегрев и некоторые ткани. Регулярное использование смягчающих средств сохранит кожный барьер и предотвратит сухость. При тяжелой и обширной дискоидной экземе могут потребоваться другие методы лечения, такие как пастообразные повязки, пероральные иммунодепрессанты и световая терапия. Чтобы получить доступ к этим методам лечения, вам потребуется направление к дерматологу.
Чтобы получить информацию на этой странице в формате PDF, загрузите ниже нашу информационную брошюру по дискоидной экземе.
Связанные документы
3 способа узнать, экзема это или кожная инфекция
Экзема — это кожное заболевание, от которого страдают многие младенцы и дети. Хотя симптомы сухой, зудящей и шелушащейся кожи обычно незначительны, экзема может стать больше, чем просто неприятностью. Более тяжелые формы этого состояния могут привести к кожным инфекциям, когда бактерии, вирусы и другие микробы попадают в организм через кровотечение и трещины на коже.
Кожная инфекция может очень походить на более серьезную форму экземы, из-за чего родителям сложно расшифровать симптомы своего ребенка. К счастью, есть несколько рекомендаций, которым нужно следовать. Если ваш малыш страдает от опухшей, зудящей, твердой и / или мокнущей кожи, вот три способа определить, есть ли у него экзема или кожная инфекция.
Ищите видимые признаки инфекции
Осмотр кожи вашего ребенка на наличие признаков инфекции — это первый шаг к определению того, страдает ли ваш ребенок не только экземой.Конечно, это не всегда легко. Экзема обычно бывает зудящей, красной и чешуйчатой. Когда он разгорается, кожа может даже казаться мокрой, слизистой или покрытой коркой из-за всего воспаления.
Тем не менее, кожные инфекции, вызываемые бактериями, обычно проявляются красной, горячей, опухшей и болезненной сыпью, которая часто сопровождается гноем. Кожные инфекции, вызванные вирусами, обычно приводят к появлению красных рубцов или волдырей, которые могут вызывать зуд и / или болезненность. Между тем, грибковые инфекции обычно проявляются красной, чешуйчатой и зудящей сыпью с редкими пустулами.В целом, если у вашего ребенка есть пузыри, заполненные гноем, желтые или оранжевые корки, опухшие красные шишки или полосы покраснения, распространяющиеся по коже, возможно, он заразился инфекцией.
Проверьте ребенка на наличие других симптомов
Дети, у которых развилась инфекция, часто испытывают другие симптомы, не связанные с кожей, которые вы можете найти. Самый важный признак инфекции — лихорадка. Если у вашего ребенка быстро распространяется сыпь , а — высокая температура, важно немедленно обратиться за медицинской помощью.Симптомы, похожие на грипп, такие как боль, усталость, общее недомогание и озноб, также являются признаками инфекции.
Если у вашего ребенка увеличены лимфатические узлы или он жалуется на боль в горле, пора также обратиться к педиатру. В целом, даже если у вашего ребенка нет лихорадки, отклонение от обычных симптомов экземы может сигнализировать о том, что происходит что-то еще.
Сыпь не поддается регулярному лечению
У большинства детей с экземой есть установленный режим лечения.Это может включать нанесение мази или увлажняющего крема, специальные ванны для вашего ребенка, использование влажного обертывания или прохождение другого лечения, назначенного вашим педиатром или дерматологом. Хотя от экземы нет лекарства, эти методы лечения обычно могут частично облегчить ее симптомы.
Если кожная сыпь у вашего ребенка усилилась в результате лечения, это может быть признаком инфекции. Почему? Лечение экземы может только усугубить инфекцию.
Вне зависимости от того, есть ли у вашего ребенка бактериальная, вирусная или другая форма инфекции, методы лечения отличаются от тех, которые прописаны при экземе. Кремы и таблетки с антибиотиками используются для лечения бактериальных инфекций. Противогрибковые кремы и таблетки используются для лечения грибковых инфекций. А противовирусные кремы и таблетки — или просто поддерживающая терапия — используются для лечения вирусных инфекций.
В общем, если сомневаетесь, поговорите со своим педиатром или дерматологом. Или, в случае высокой температуры или других серьезных симптомов, обратитесь за неотложной помощью.Не все, что красное и опухшее, является инфекцией, но всегда лучше убедиться.
Хотите узнать больше?
Подпишитесь на нашу электронную рассылку, чтобы получать больше советов и лучших практик от педиатров.
Подпишите здесьВсесторонний обзор лечения атопической экземы
Abstract
Атопическая экзема (AE) — хроническое воспалительное заболевание кожи, которое обычно развивается в раннем детстве.Несмотря на интенсивные исследования, причины НЯ остаются неясными, но, вероятно, имеют многофакторный характер. Факторы окружающей среды или генетические взаимодействия с окружающей средой, по-видимому, играют ключевую роль в прогрессировании заболевания. Среди различных мер борьбы с НЯ, кожная гидратация, которая улучшает барьерную функцию и снимает зуд, может быть полезной для снижения потребности в местном применении стероидов и, следовательно, должна использоваться в качестве основного лечения. Избегание отягчающих факторов также является основным методом лечения НЯ.Если базовое лечение не позволяет удовлетворительно контролировать симптомы, может потребоваться стандартное медикаментозное лечение с фармакологическим подходом. В последнее время все больше внимания уделяется проактивным терапевтическим средствам путем регулярного периодического применения низкоэффективных стероидов или местных ингибиторов кальциневрина для предотвращения новых обострений. Кроме того, для контроля НЯ вводятся различные целевые биопрепараты, которые предлагаются в качестве многообещающих методов лечения. В этой статье представлен обзор недавней литературы по лечению НЯ и рекомендации по лечению.
Ключевые слова: Экзема, атопический дерматит, атопическая экзема, лечение, профилактика, эпидемиология
ВВЕДЕНИЕ
Атопическая экзема (НЯ или атопический дерматит) — это хроническая рецидивирующая зудящая воспалительная экзема, которая обычно начинается в раннем возрасте. . 1 Причины НЯ остаются неясными, но, вероятно, имеют многофакторный характер, включая генетические, социально-экономические и экологические факторы. 2 , 3 Например, обнаружено, что мутации в FLG связаны с развитием НЯ. 4 В последнее время распространенность НЯ увеличивается, 5 , и причина этого до сих пор не ясна. Некоторые исследования предполагают, что факторы окружающей среды влияют на рост распространенности НЯ. Небольшой размер семьи, повышенный доход, образование, миграция из сельской местности в город и более широкое использование антибиотиков могут быть связаны с ростом НЯ. 6 Недавние отчеты показали, что загрязнение воздуха внутри помещений, воздействие аллергенов на открытом воздухе и табачный дым в окружающей среде считаются одними из факторов окружающей среды. 3 , 7 Однако связь между уровнем витамина D в сыворотке крови или ожирением и НЯ до сих пор остается спорной. 3
НЯ — серьезная глобальная проблема общественного здравоохранения, затрагивающая 1-20% людей во всем мире. Распространенность НЯ у взрослых составляет около 1–3%, а у детей — 10–20%. 8 , 9 , 10 AE — наиболее частая форма экземы в детском возрасте. С 1960-х годов распространенность НЯ увеличилась более чем в 3 раза. 11 Причины роста распространенности пока неясны.Мы предполагаем, что в основе этого увеличения распространенности, а также причины НЯ лежит взаимодействие между генетическими факторами и факторами окружающей среды. Международное исследование астмы и аллергии у детей (ISAAC) — это исследование, предназначенное для изучения распространенности НЯ с использованием стандартизированных эпидемиологических инструментов. 12 На этапе I ISAAC (1992–1997) для оценки распространенности НЯ были набраны около 715 033 ребенка из 154 центров в 56 странах. В фазе I ISAAC распространенность НЯ была приблизительно равна 0.6% -20,5% населения. 9 В 2009 году было опубликовано исследование ISAAC Phase III (1999–2004), в которое были включены данные из 143–230 центров в 60–96 странах (1 049 109 детей). 8 Сравнивая фазы I и III ISAAC, мы можем ясно видеть, что распространенность НЯ растет. Примечательно, что глобальная распространенность в возрастной группе 6-7 лет в фазе III ISAAC (7,9%) была выше, чем в фазе I ISAAC (6,1%). 8 , 13 Было высказано предположение, что факторы окружающей среды или генетические взаимодействия могли играть важную роль в выражении болезни.В фазе III ISSAC Odhiambo et al. 8 наблюдали, что распространенность заболевания среди детей 6-7 лет из 143 центров в 60 странах варьировалась от 0,9% в Индии до 22,5% в Эквадоре. Для возрастной группы 13–14 лет из 230 центров в 96 странах распространенность заболевания колебалась от 0,2% в Китае до 24,6% в Колумбии. Другое исследование, проведенное Европейским исследованием респираторного здоровья, показало, что 12-месячная распространенность НЯ составила 2,4% среди взрослых в возрасте 27-56 лет. 14 У детей в США этот показатель составил 6%, 9.2% в Швейцарии. 15 , 16 По данным недавнего национального исследования в США, распространенность НЯ среди детей до 17 лет составила 10,7%. 17 В Японии распространенность НЯ оценивалась в 11,8% для детей 6-7 лет и 10,5% для 11-12 лет в 2001-2002 гг., Тогда как среди детей начальной школы этот показатель увеличился до 12,1% в 2007- 2008 г. 18 , 19
В Корее, по данным ISSAC в 1995 г., распространенность НЯ составляла 7,3% и 3,9% в возрастных группах 6–12 лет и 12–15 лет, соответственно. 20 В 2000 г. распространенность НЯ увеличилась на 10,7% через 6–12 лет и на 6,1% через 12–15 лет. Эпидемиологическое исследование показало, что аллергические заболевания родителей, в том числе НЯ, могут влиять на развитие НЯ у их потомства. 21 В совокупности результаты проведенных в Корее результатов аналогичны вышеупомянутым исследованиям, проведенным во всем мире.
AE — это всемирная проблема общественного здравоохранения со значительным финансовым бременем. Кроме того, НЯ влияет на качество жизни семей и самих пострадавших.Лечение НЯ зависит от тяжести, распространения и степени заболевания, а также возраста пациентов. Таким образом, НЯ остается сложной болезнью для врачей и пациентов. В этом обзоре мы предложили рекомендации по общему лечению НЯ, основанные на недавней литературе.
ЛЕЧЕНИЕ AE
AE — это хроническое воспаление кожи, симптомы которого усиливаются и ослабевают с различными проявлениями. Индивидуальная терапия для пациента должна проводиться в соответствии с возрастом пациента, тяжестью и степенью НЯ, а также распространением поражения.Для контроля НЯ, помимо основной фармакологической терапии, следует рассмотреть другие меры, такие как гидратация кожи, выявление и устранение отягчающих факторов, облегчение зуда и просвещение пациента. 22 Вспышки необходимо предотвращать с помощью нескольких системных подходов. Мы делим варианты лечения на 3 категории: базовое, стандартное медицинское и вспомогательное лечение ().
Алгоритм лечения атопической экземы.
Базовое лечение
Уменьшение сухости с помощью смягчающего средства часто снимает зуд.Следует избегать отягчающих факторов путем индивидуальной оценки.
Кожное увлажнение
AE характеризуется нарушением кожного барьера с ксерозом, который необходимо строго контролировать с помощью кожного увлажнения. У пациентов с НЯ часто наблюдаются мутации гена FLG , которые снижают естественные увлажняющие факторы. Кроме того, хорошо известна корреляция между мутациями гена FLG и тяжестью АЕ. 23 Увлажнение кожи может помочь коже удерживать воду, улучшить барьерную функцию и уменьшить зуд. 24 Смягчающие средства могут уменьшить обострения НЯ и необходимость местного применения стероидов. 25 , 26 Принимать ванны с теплой водой в течение примерно пяти-десяти минут рекомендуется для увлажнения рогового слоя и удаления накипи, корки, пота, раздражителей и аллергенов. 27 Когда пациенты с НЯ принимают душ или ванну, желательно использование нераздражающего, мягкого кислого мыла и следует избегать использования скрабов. Важно отметить, что смягчающие средства следует наносить в течение 3 минут после душа или ванны, иначе кожа может стать сухой.Смягчающие средства необходимо наносить на кожу не реже двух раз в день, в том числе и на непораженную кожу. Руководство Национального института здоровья и клинического совершенства (NICE) рекомендует использовать смягчающие средства более 250 г в неделю. 25 Есть несколько типов увлажняющих средств, включая лосьоны, кремы и мази. Выбор наиболее подходящего увлажняющего крема зависит от сезона, предпочтений пациента и симптомов. Например, в летний сезон лосьоны предпочтительнее мазей.Кроме того, следует рассмотреть возможность использования консервантов или ароматизаторов, которые могут ухудшить состояние кожи. В нашем предыдущем исследовании мы доказали, что пациенты с НЯ, как правило, не использовали необходимое количество смягчающих средств. 28 Таким образом, мы предлагаем, чтобы обучение правильным методам гидратации кожи проводилось для всех пациентов. Влажная повязка может способствовать трансэпидермальному проникновению местных глюкокортикоидов с восстановлением кожного барьера, особенно при острых поражениях с мокротой. 29 После удаления влажной марли кожу необходимо немедленно увлажнить смягчающими средствами.В случаях, связанных с мокнущими поражениями, перевязка влажной марлей может снизить вероятность заражения, а эффект сушки из-за испарения может быть полезен для сочащихся поражений. Повязка также эффективна для защиты кожи от царапин. 30
Выявление и устранение отягчающих факторов
При оценке пациентов с НЯ врачи должны определить отягчающие факторы посредством подробного сбора анамнеза / подробного интервью, тщательной оценки клинических проявлений и тестов на аллергию, имеющих клиническое значение.При лечении НЯ необходимо учитывать и идентифицировать многие отягчающие факторы на индивидуальной основе. Следует правильно лечить НЯ на основе детальной оценки любых потенциальных отягчающих факторов.
Общие соображения
Обычно люди с НЯ имеют более чувствительную кожу, чем население в целом. Первая рекомендация — избегать известных раздражителей, таких как мыло или моющие средства, химикаты, шерстяная или нейлоновая одежда, аномальная температура / влажность или резкие перепады температуры.Парфюмированные кондиционеры для белья также могут вызывать раздражение. Шерсть может вызвать раздражение, а нейлон не впитывает пот. Гладкая одежда, например, хлопок, предпочтительна для минимизации раздражения кожи. Новую одежду лучше всего выстирать перед использованием. Двойное полоскание помогает удалить моющие средства. Пациенты с НЯ должны всегда поддерживать в помещении приятный уровень температуры и влажности. Легкие занятия спортом или плавание помогают снять стресс, хотя занятия спортом, которые могут вызвать сильное потоотделение или жар, следует ограничить.Солнцезащитный крем хорош для предотвращения солнечных ожогов, но, поскольку он также может вызвать раздражение кожи, пациенты всегда должны выбирать продукты, не вызывающие раздражения.
Специфические аллергены
Есть множество пусковых и усугубляющих факторов при НЯ. Краеугольным камнем в лечении НЯ являются индивидуальные рекомендации относительно отягчающих и / или провоцирующих факторов. Пищевые и ингаляционные аллергены могут усугубить симптомы НЯ. В частности, у детей пищевые аллергены могут усугублять НЯ, хотя эта корреляция до сих пор остается спорной.В случаях тяжелых НЯ, которые могут внезапно обостриться после прекращения терапии, пищевые аллергены часто считаются пусковыми факторами. Тесты для оценки пищевой аллергии включают кожный укол, проверку уровня IgE в сыворотке крови, тесты на радиоаллергосорбенты и тесты иммуноСАР. Отрицательные результаты теста помогают исключить подозрение на аллергены. Положительные результаты требуют клинической корреляции и подтверждения путем тщательного изучения и исключения продуктов, которые предположительно являются причиной. После отказа от предполагаемой пищи в течение 4–6 недель следует провести контрольную пробу с пищей, чтобы подтвердить, действительно ли она является причиной обострений НЯ у пациента.Двойное слепое исследование с использованием плацебо-контролируемых пищевых продуктов считается золотым стандартом диагностики пищевой аллергии. 31 Ведение дневника питания для записи потребления и симптомов может быть полезным при выявлении пищевых аллергенов. Избегание пищевых аллергенов — лучшая терапия, хотя неосторожное исключение пищи может вызвать дефицит питательных веществ. Поэтому соблюдение хорошей диеты также очень важно. Связанные с пищей НЯ часто могут исчезнуть со временем; периодическое повторное обследование следует проводить каждые 6–12 месяцев.Группа экспертов по пищевой аллергии Национального института аллергии и инфекционных заболеваний предлагает ограничить использование пищевых аллергенов, таких как коровье молоко, яйца, пшеница, соя и арахис, у пациентов младше пяти лет с умеренными и тяжелыми НЯ. . 32 У пациентов с аллергией на арахис симптомы могут быть серьезными и сохраняться на протяжении всей жизни.
В отличие от пищевых аллергенов положительная реакция на аэроаллергены увеличивается с возрастом. Чувствительность к ингаляционным аллергенам, таким как пылевые клещи, пыльца, шерсть животных и грибки, чаще встречается у пациентов с НЯ средней и тяжелой степени. 33 Эти аллергены могут усугубить симптомы НЯ. Пылевые клещи являются наиболее распространенным аллергеном среди пациентов с НЯ, и пациентам полезно избегать этого аллергена. 34 Врачи должны рекомендовать пациентам с НЯ с чувствительностью к пылевым клещам накрывать подушку и матрас, а также еженедельно стирать постельное белье в горячей воде и часто пылесосить. 35 , 36 Уменьшение количества ковровых покрытий, штор и занавесок хорошо для управления AE. Рекомендуется поддерживать надлежащий уровень влажности и температуры с помощью вентиляции.Распространенность аллергического контактного дерматита увеличивается у пациентов с НЯ. Наиболее распространенными контактными аллергенами являются никель, неомицин, ароматизаторы, формальдегид, ланолин и резиновые химические вещества. 37 Патч-тесты следует рассматривать для пациентов с НЯ, у которых есть симптомы, соответствующие аллергическому контактному дерматиту. Поскольку существует множество триггеров, способствующих обострению НЯ, необходимо уделять внимание выявлению и контролю факторов, способствующих обострению, на индивидуальной основе.
Психологическая поддержка
Психологические проблемы, такие как тревога, депрессия и синдром дефицита внимания с гиперактивностью, могут возникать у пациентов с НЯ. Эмоциональный стресс может спровоцировать зуд и расчесывание и тем самым усугубить НЯ. Таким образом, пациенты с НЯ с эмоциональными или психологическими проблемами должны попытаться расслабиться, и консультирование может помочь разорвать цикл зуд-царапина, особенно у подростков и молодых людей. 38 , 39 В некоторых случаях царапание — это просто привычка.Расслабление, модификация поведения или биологическая обратная связь также могут принести пользу, особенно у пациентов с привычным расчесыванием. 30
Стандартное лечение
Для пациентов с легкими симптомами НЯ местные лекарства являются основным методом лечения. Однако, если базовая и местная терапия не дают результата, может потребоваться системный подход. Обычно используются циклоспорин и краткосрочные системные глюкокортикоиды. Альтернативные методы лечения включают фототерапию, антиметаболиты, гамма-интерферон, иммунотерапию аллергенами и биологические препараты, в зависимости от случая.В последние годы сообщается об эффективности новых биопрепаратов при НЯ, что позволяет предположить, что биопрепараты могут стать многообещающим таргетным средством лечения НЯ в будущем.
Глюкокортикоиды для местного применения
Глюкокортикоиды для местного применения являются основным терапевтическим средством при НЯ. Известно, что они являются одними из наиболее эффективных фармацевтических средств для контроля симптомов НЯ, таких как зуд и воспаление, хотя их применение может сопровождаться рядом побочных эффектов. Возможные побочные эффекты включают развитие стрий, атрофии кожи, периорального дерматита, розовых угрей и подавление надпочечников.
Глюкокортикоиды подразделяются на семь классов по активности на основе сосудосуживающих тестов. Врачи должны рекомендовать местные стероиды соответствующей силы с учетом возраста пациента, тяжести заболевания, степени и распределения поражений. Очень сильнодействующие стероиды эффективны при лечении обострений НЯ; однако по мере того, как наблюдается улучшение, провайдерам необходимо использовать стероиды с более низкой эффективностью и уменьшать частоту их применения. Кроме того, врачи должны обучать пациентов ограничивать использование сильнодействующих стероидов только тяжелыми или лихенифицированными поражениями.Следует избегать использования сильнодействующих стероидов на тонкой коже, например на лице или кожных складках. Также не рекомендуется использовать их более 2 недель подряд. Имеются сообщения о том, что длительное применение стероидов с низкой активностью, таких как флутиказон, 1-2 раза в неделю при поражениях НЯ, в том числе уже излеченных, может предотвратить обострение НЯ. 40 , 41 Этот метод нанесения стероидов на остаточные поражения, а также на неповрежденную кожу называется проактивной терапией. 42
Кончик пальца (FTU), практическая мера количества мази, определяется как количество 0,5 г крема или мази, выдаваемое из тюбика с соплом диаметром 5 мм, наносимое с дистального отдела кожи. складка до кончика указательного пальца. Соответствующее количество крема или мази следует определять в единицах FTU в зависимости от площади поражений, требующих лечения.
Факторы, которые влияют на эффективность местных стероидов, следующие: (1) эффективность, количество и носитель агентов, (2) продолжительность применения, (3) использование окклюзионной повязки, (4) факторы хозяина, такие как тип и общая площадь поражения, (5) наличие инфекции или аллергической реакции и (6) соблюдение пациентом режима терапии.
Ингибиторы кальциневрина для местного применения
Иммуномодуляторы для местного применения, такролимус и пимекролимус, являются нестероидными ингибиторами кальциневрина для местного применения. 43 Они связываются с FK-связывающим белком и подавляют выработку цитокинов активированными Т-клетками и воспалительными клетками. Такролимус и пимекролимус обладают противовоспалительным потенциалом, аналогичным или немного меньшим, чем у кортикостероидов средней активности. 44 Мазь такролимуса 0,03% и крем пимекролимуса 1% одобрены для лечения пациентов старше 2 лет.Применение мази такролимуса 0,1% разрешено только для взрослых. Преходящее жжение или зуд — единственные его побочные эффекты. При его длительном применении не возникают такие осложнения, как атрофия кожи. 45 Эти агенты могут быть предпочтительны для лечения НЯ на лице и веках. Как и флутиказон, местные ингибиторы кальциневрина также хороши для проактивной терапии при применении 2–3 раза в неделю. 46 Недавние исследования показали, что такролимус или пимекролимус безопасно использовать до 2 и 4 лет соответственно. 47 , 48 Нам не удалось найти хорошо спланированных, установленных рандомизированных, контролируемых исследований или проспективных исследований, касающихся безопасности длительного использования местных ингибиторов кальциневрина. Однако в одном исследовании случай-контроль не сообщалось об увеличении риска лимфомы у пациентов с НЯ, которые использовали местные ингибиторы кальциневрина в течение длительного периода времени, несмотря на существующую обеспокоенность по поводу развития лимфомы при постоянном применении агента. 49
Антигистаминные препараты
Пероральные антигистаминные препараты снимают вызванные гистамином ощущения зуда, блокируя рецепторы h2.Хотя их часто назначают пациентам с НЯ, их эффективность не была доказана контролируемыми клиническими испытаниями. 50 , 51 Зуд может быть вызван различными медиаторами в дополнение к гистамину, поэтому многих пациентов нельзя лечить только антигистаминными препаратами. Для пациентов с НЯ с сопутствующей крапивницей или сопутствующим аллергическим ринитом эффективными могут быть пероральные антигистаминные препараты. 52 Кроме того, седативные антигистаминные препараты, такие как гидроксизин или хлорфенирамин, могут предотвратить расчесывание во время сна и могут облегчить симптомы зуда, который усиливается ночью.Однако они могут ухудшить способность управлять автомобилем у взрослых или у детей.
Противоинфекционные агенты
Инфекции бактерий, вирусов и грибков могут часто сопровождать НЯ, а симптомы НЯ могут усугубляться после инфекции. Следует контролировать любую вторичную инфекцию. Золотистый стафилококк , как известно, играет важную роль в развитии НЯ. Токсины из S. aureus действуют как суперантигены и, как известно, усугубляют НЯ. 53 В случаях местной инфекции, особенно при импетигинизированных участках, полезно применение мази с фузидовой кислотой или мупироцином.У пациентов с обширной суперинфекцией без резистентных штаммов S. aureus эффективны цефалоспорины или устойчивые к пенициллиназе пенициллины (диклоксациллин, оксациллин или клоксациллин). 54 Врачи должны соблюдать осторожность при использовании антибиотиков, которые могут привести к росту резистентных организмов, особенно антибиотиков группы макролидов или местных антибиотиков. 55 Среди резистентных организмов, устойчивый к метициллину S. aureus , в частности, является растущей проблемой у пациентов с НЯ.Поэтому эмпирические антистафилококковые антибиотики следует применять с осторожностью пациентам без каких-либо признаков инфекции. Выбор антибиотиков должен основываться на чувствительности бактерий, определяемой бактериальной культурой. Ванны с разбавленным гипохлоритом натрия (отбеливателем) также могут принести пользу пациентам с НЯ, инфицированным бактериями. 56
Вирус простого герпеса также может вызывать вспышки НЯ. Герпетическая экзема трудно исключить клинически. Однако развитие определенных признаков, таких как перфорированные эрозии, пузырьки и / или мокнущие корки, предполагает вторичную инфекцию вирусом простого герпеса и может быть дифференцировано с помощью теста Цанка, прямого иммунофлуоресцентного анализа, полимеразной цепной реакции и посева.Когда вирус простого герпеса у пациентов с НЯ распространяется на другие части, необходимо незамедлительно провести системную противовирусную терапию. 57
Кроме того, инфекция или сенсибилизация дерматофитами могут усугубить НЯ. 58 , 59 В таком случае может оказаться полезным противогрибковое лечение дерматофитов или представителей рода Malassezia . 59 , 60
Системная терапия
Системная терапия с использованием фармацевтических препаратов, таких как глюкокортикоиды, циклоспорин, метотрексат, микофенолят, азатиоприн, обычно применяется для пациентов с тяжелыми и рефрактерными НЯ.Эти агенты необходимо использовать осторожно, учитывая их потенциальные побочные эффекты.
Циклоспорин
Циклоспорин — иммуномодулятор, который в первую очередь действует на Т-клетки. Он связывает внутриклеточный циклофилин и подавляет транскрипцию цитокинов. Циклоспорин эффективен при тяжелых рефрактерных НЯ как у детей, так и у взрослых. Оптимальные дозы циклоспорина колеблются от 3-6 мг · кг · сут. 61 Однако быстрый рецидив вызывает беспокойство после резкого прекращения лечения циклоспорином.Пациенты, получающие циклоспорин, должны находиться под наблюдением на предмет потенциальных побочных эффектов, таких как нарушение функции почек или печени и артериальная гипертензия.
Системные глюкокортикоиды
Хотя системные глюкокортикоиды используются часто, было показано, что они лишь временно подавляют НЯ. Более того, они редко показаны для лечения хронических НЯ. Тем не менее, короткие курсы пероральных кортикостероидов иногда необходимы для контроля атопических обострений. Как только симптомы улучшатся, системные стероиды следует уменьшить или прекратить при сохранении поддерживающей терапии, такой как гидратация кожи и использование местных препаратов.При резком прекращении приема системных кортикостероидов может произойти обострение болезни или феномен отскока.
Антиметаболиты
Метотрексат, азатиоприн и микофенолятмофетил рекомендуются в качестве системных средств для лечения рефрактерных НЯ. Метотрексат — антагонист фолиевой кислоты, который подавляет синтез воспалительных цитокинов и хемотаксис клеток, а также действует как антиметаболит. Он часто используется для лечения резистентных взрослых пациентов с НЯ, а также пациентов с псориазом. 62 Азатиоприн — аналог пурина с противовоспалительным и антипролиферативным действием. Он использовался для лечения тяжелых взрослых и детей с НЯ. 50 , 51 Может вызывать серьезные побочные эффекты, такие как миелосупрессия.
Микофенолятмофетил — ингибитор биосинтеза пуринов. При попадании внутрь он подвергается гидролизу сложного эфира до своей активной формы — микофенольной кислоты. Он эффективен для лечения резистентных взрослых НЯ в дозах 2 г в день. Пациенты, проходящие лечение этим агентом, должны находиться под наблюдением на предмет герпетического ретинита и дозозависимого подавления функции костного мозга. 63
Интерферон-γ
IFN-γ снижает уровень IgE и подавляет активность клеток Th3. Были сообщения о том, что лечение IFN-γ может привести к клиническим улучшениям. 64 , 65 , 66 В этих исследованиях существуют значительные корреляции между снижением клинической тяжести и снижением общего количества эозинофилов. Однако некоторые краткосрочные побочные эффекты, похожие на симптомы гриппа, такие как лихорадка и головная боль, могут возникать на ранней стадии лечения.Необходимы дальнейшие исследования долгосрочных побочных эффектов терапии.
Фототерапия
Некоторым пациентам с НЯ естественный солнечный свет может быть полезен, но также может вызывать потоотделение и зуд. Фототерапия может быть вторичным вариантом лечения пациентов с НЯ. Как правило, UVA-1 (от 340 до 400 нм) используется для острых тяжелых поражений, а узкополосный UVB (311 нм) используется для хронических НЯ. 67 Эпидермальные клетки Лангерганса и эозинофилы могут быть мишенями для фототерапии УФА.UVB оказывает иммуносупрессивное действие, блокируя функцию антигенпрезентирующих лимфоцитов и изменяя продукцию цитокинов кератиноцитами. 68 Фототерапию необходимо тщательно рассмотреть при кожных злокачественных новообразованиях, а также при эритеме, кожной боли, зуде и пигментации. 69
Аллергенная иммунотерапия
Подкожная и сублингвальная специфическая иммунотерапия (SIT; , например, против клещей домашней пыли, пыльцы или белка коровьего молока) — еще один подход к лечению НЯ.Иммунотерапия ингаляционными аллергенами полезна при аллергическом рините и астме. Однако его эффективность при НЯ не доказана. Были опубликованы отчеты, предполагающие, что SIT могут играть роль в подгруппе пациентов с НЯ, которые стали сенсибилизированы к аллергенам пылевых клещей. 70 , 71 , 72 В последнее время SIT эффективен в той же степени, что и доказательства B у пациентов с НЯ с сенсибилизированным ингаляционным аллергеном из метаанализа. 72 Однако сложные процедуры и длительность (≥ 1-2 лет), связанные с этой терапией, могут привести к плохой комплаентности. 73
Биопрепараты
Поскольку при лечении НЯ используются биопрепараты, были введены и предложены различные целевые биопрепараты в качестве многообещающей терапии.
Анти-CD20 терапия
Ритуксимаб — это антитело против CD20, которое истощает В-клетки. Лечение ритуксимабом улучшило кожные симптомы у пациентов с тяжелыми НЯ, что предполагает его потенциальную роль для В-клеток в патогенезе НЯ. 74
Anti-IgE
Омализумаб представляет собой моноклональное антитело, которое связывает и нейтрализует IgE.Некоторые пациенты с НЯ показали клиническое улучшение при терапии анти-IgE, но у других не наблюдалось никакого ответа или даже ухудшения их симптомов. 75 , 76 , 77 Необходимы дальнейшие исследования, чтобы определить, заслуживает ли омализумаб места в рутинной терапии НЯ, или его стоимость или побочные эффекты перевешивают возможные преимущества.
Терапия против рецептора IL-4
Хорошо известно, что цитокин Th 2 играет важную роль при атопии. Питракинра, ингибитор передачи сигналов рецептора IL-4, препятствует связыванию интерлейкина 4 и интерлейкина 13 с комплексами рецептора интерлейкина-4 альфа.Было предложено биологическое вещество для улучшения симптомов астмы. 78 Интересно, что другое антитело против рецептора IL-4, дупилумаб, оказалось эффективным в лечении некоторых случаев НЯ в многоцентровом рандомизированном двойном слепом исследовании. 79
Анти-TNFα терапия
Пилотное исследование с антагонистом TNF, инфликсимабом, было проведено у 9 пациентов с НЯ средней или тяжелой степени. Лечение инфликсимабом улучшило клинические симптомы, но эффект не был продолжен при поддерживающей терапии. 80
Анти-IL-5 терапия
IL-5 также является еще одним важным цитокином, продуцируемым Th3-клетками. Лечение меполизумабом, гуманизированным моноклональным антителом, которое связывается с ИЛ-5, не вызывало клинического улучшения у пациентов с НЯ, несмотря на значительное снижение эозинофилов периферической крови. 81 Тем не менее, недавнее двойное слепое исследование показало, что меполизумаб обладает значительным эффектом сохранения глюкокортикоидов у пациентов с тяжелой эозинофильной астмой. 82 Необходимы дальнейшие исследования, чтобы определить, можно ли использовать терапию против ИЛ5 для лечения НЯ.
Терапия против рецептора IL-6
Тоцилизумаб или атлизумаб представляет собой гуманизированное моноклональное антитело против рецептора IL-6, которое используется в основном для лечения ревматоидного артрита. Недавнее исследование показало потенциальную эффективность прерывания передачи сигналов рецептора IL-6 у пациентов с НЯ. 83 Однако сообщалось, что с терапией также связаны бактериальные суперинфекции. Необходимы дальнейшие исследования для изучения эффективности и безопасности антагонистов рецептора IL-6.
Анти-IL-31 терапия
IL-31 в основном продуцируется хелперными Т-клетками 2 типа (Th3). Структура IL-31 помещает его в семейство цитокинов IL-6. Уровни IL-31 в сыворотке коррелируют с активностью заболевания и уровнями цитокинов Th3 у детей с НЯ. 84 Моноклональные антитела против IL 31 исследуются в рамках фазы I клинических испытаний (Clinicaltrials.gov).
Анти-TSLP терапия
TSLP представляет собой цитокин, происходящий из эпителиальных клеток, который играет ключевую роль в созревании популяций Т-клеток посредством активации антигенпрезентирующих клеток.Производство TSLP может вызвать аллергическое воспаление. AMG 157 представляет собой человеческий моноклональный иммуноглобулин G2λ против TSLP, который связывает человеческий TSLP и предотвращает взаимодействие с рецепторами. Лечение антителом против TSLP уменьшало индуцированные аллергеном ранние и поздние астматические реакции у пациентов с легкой аллергической астмой. 85 Фаза I клинических испытаний антител против TSLP проводится на здоровых предметах и предметах с НЯ от умеренной до тяжелой (Clinicaltrials.gov).
Адъювантная терапия
Адъювантная терапия должна рассматриваться, если симптомы НЯ не контролируются адекватным базовым лечением.
Масло примулы
Считается, что масло примулы вечерней полезно для пациентов с НЯ из-за содержания в нем гамма-линолевой кислоты. Хотя недавний метаанализ показал, что масло примулы не смогло значительно улучшить АЕ, оно по-прежнему считается адъювантной терапией с небольшим риском побочных эффектов. 86
Омега-3
Недавно было высказано предположение, что растущая распространенность НЯ может быть связана с изменениями в западной диете: снижением потребления полиненасыщенных жирных кислот омега-3 (ПНЖК) и повышенным содержанием ПНЖК омега-6. потребление.Пилотное исследование продемонстрировало, что потребление омега-3 ПНЖК с пищей может оказывать терапевтическое воздействие на симптомы НЯ. 87
Пробиотики
Пробиотики — это живые микробные пищевые добавки. Пребиотики — это неперевариваемые углеводы, которые стимулируют рост пробиотических бактерий в кишечнике. Оба, как известно, действуют на активацию цитокинов Т-хелперных клеток и модулируют их как иммуномодуляторы. 88 Baquerizo Noel et al. 89 недавно заявил, что пробиотики и пребиотики, по-видимому, эффективны в снижении частоты НЯ у младенцев.Однако их роль в лечении НЯ до сих пор остается спорной. В Кокрановском обзоре было показано, что лечение пробиотиками несет лишь небольшой риск побочных эффектов. 90 Необходимы дальнейшие исследования, чтобы определить, могут ли эти агенты играть роль в лечении НЯ, модулируя иммунологическую дисфункцию НЯ.
Китайские лечебные травы
Китайские лечебные травы все чаще используются для лечения НЯ. Сообщается, что 42% пациентов с НЯ в какой-то момент пробовали альтернативную медицину, такую как гомеопатия и лечебные травы. 91 Наше предыдущее исследование показало, что красный корейский женьшень улучшает и предотвращает AE-подобные поражения кожи у мышей NC / Nga. 92 Хотя существует много интересных исследований традиционных китайских лечебных трав, необходимо отметить временный характер их воздействия и возможные осложнения. Возможные побочные эффекты включают токсичность для печени, сердечные побочные эффекты и идиосинкразические реакции. Необходимы дальнейшие хорошо спланированные рандомизированные двойные слепые исследования для оценки долгосрочной эффективности и безопасности китайских лекарственных трав при лечении НЯ.
Пероральный витамин D
Существуют разногласия относительно добавок витамина D для лечения НЯ. Предыдущий отчет продемонстрировал обратную зависимость между тяжестью НЯ и уровнем витамина D в сыворотке. 93 Таким образом, добавка витамина D может быть полезной для пациентов с дефицитом витамина D или у которых симптомы усугубляются / ухудшаются зимой. 94
ВЫВОДЫ
Распространенность НЯ неуклонно растет и в настоящее время составляет 1-20% от общей популяции.НЯ могут быть вызваны генетическими факторами и могут зависеть от факторов окружающей среды. Большинство пациентов с НЯ имеют хроническое рецидивирующее течение болезни, характеризующееся ремиссией и периодическими обострениями. Таким образом, контролировать симптомы хронического НЯ по-прежнему сложно. Варианты лечения НЯ включают (1) стандартное лечение фармацевтическими агентами, такими как местные стероиды и местные иммуномодуляторы, (2) адъювантная терапия и (3) следующее базовое лечение, такое как использование смягчающих средств. Более того, всегда необходимо избегать провоцирующих и / или усугубляющих факторов, которые усугубляют зуд, таких как шерстяная одежда, эмоциональный стресс и неудобные климатические условия.Кроме того, следует рассмотреть возможность фототерапии или системных иммунодепрессантов, таких как циклоспорин, азатиоприн и микофенолятмофетил, если обычные методы не позволяют должным образом контролировать симптомы НЯ.
В будущем, с лучшим пониманием патогенеза НЯ, будут внедрены революционные варианты лечения, включая таргетную биологическую терапию. В частности, ожидается, что терапия против рецептора IL-4 будет многообещающим выбором для лечения рефрактерных НЯ.
Клинические рекомендации (сестринское дело): Лечение экземы
Введение
Атопическая экзема (AE) или атопический дерматит (AD) — это хроническое воспалительное заболевание кожи, которое вызывает зуд и часто сухость.Обычно он начинается в раннем детстве и поражает около 30% детей в Австралии.
Это состояние может ухудшиться, если его не лечить, и вызвать трудноизлечимый зуд, болезненность и нарушение сна, а также может осложниться вторичной инфекцией. Начало экземы обычно происходит в возрасте до 12 месяцев и обычно следует за ремиттирующим и рецидивирующим течением. Многие дети «вырастут» из экземы. Лекарства от AD не существует, однако при эффективном лечении и лечении болезнь оказывает меньшее влияние на повседневную жизнь и с меньшей вероятностью окажет негативное влияние на качество жизни пациента и его семьи.
Цель
Предоставить основанные на фактах стратегии ведения НЯ с целью уменьшения тяжести экземы и уменьшения негативного воздействия на качество жизни пациентов и их семей.
Определение терминов
- Атопическая экзема (AE) : обычное хроническое воспалительное состояние кожи, проявляющееся общей сухостью и зудом кожи. Характеризуется хроническим дерматитом с ремиссией и рецидивом с обострениями.Вызвано взаимодействием экологических и генетических факторов.
- Вспышки : обострение экземы
- Триггеры : факторы, вызывающие обострение экземы
- Влажные повязки : повязки, используемые при лечении экземы
- Зараженная экзема и образование корок возникает, когда экзема вторично инфицирована такими организмами, как бактерии Staphylococcus aureus, Streptococci, Candida или вирусами, такими как Herpes simplex и контагиозный моллюск
Оценка
Британские диагностические критерии атопической экземы:
- Должен иметь зуд
- Плюс 3 или более из следующего:
- История поражения кожных складок
- В личном анамнезе астма или аллергический ринит (или история атопического заболевания у родственника 1-й степени, если ребенок младше 4 лет)
- История сухой кожи за последний год
- Начало в возрасте до 2 лет (не используется для детей младше 4 лет)
- Видимая экзема изгиба
| Эритема: покраснение кожи
|
Дискоидная экзема: дискообразных, четко разграниченных экзематозных пятен на конечностях и туловище. |
Инструменты оценки
Оценка пациента должна проводиться либо медицинским работником, либо медсестрой-консультантом / практикующим врачом по борьбе с экземой, чтобы оценить степень тяжести экземы (легкая, умеренная или тяжелая), а также наличие или отсутствие инфекции.Использовать Калькулятор индекса SCORAD (оценка атопического дерматита) или оценка EASI для расчета оценки степени тяжести.
| Классификация экземы | Мягкая | Умеренный | Тяжелая |
| Субъективная SCORAD | <25 | 25-50 | > 50 |
| Объектив SCORAD | <15 | 15-40 | > 40 |
Менеджмент
Средства от экземы делятся на две категории
1.Ежедневное лечение и предотвращение триггеров
Эти процедуры продолжаются независимо от наличия или отсутствия экземы.
- Избегайте неблагоприятных факторов окружающей среды
- Heat ; такие как толстые слои одежды, горячие обогреватели, горячие машины, классы, горячие ванны, толстые одеяла, шерстяные подкладки или электрические одеяла и бутылки с горячей водой
- Колючий / грубый материал, например шерсть, песочницы, бирки для одежды
- Раздражение ; избегайте продуктов, содержащих растения, парфюмерию и пищу.
- Регулярный увлажняющий крем следует наносить от макушки до кончиков пальцев по крайней мере два раза в день, даже если на коже нет экземы, чтобы уменьшить сухость кожи.Крем следует удалить из ванны на чистую бумагу, а затем перенести с бумаги на кожу, чтобы избежать бактериального заражения ванны.
- При использовании местных стероидов увлажняющие средства следует наносить непосредственно на стероиды.
- Примеры безрецептурных увлажняющих средств в аптеке: QV creamtm, Cetaphil creamtm, Kenkay creamtm, Atoderm crèmetm, Avene xeracalmtm, крем для ухода Dermezetm, CeraVetm Cream Lipikartm AP + M.
- Крем следует удалить из ванн на чистую бумагу, а затем приложить с бумаги к коже, чтобы избежать бактериального заражения ванны.
- Избегайте кремов, содержащих пищевые, парфюмерные или растительные ингредиенты.
- При использовании местных стероидов увлажняющие средства следует наносить непосредственно на стероиды.
- Ежедневная прохладная ванна (30-32 ° C) ; добавление масла для ванн (1 колпачок). Лицо и голова также должны быть хорошо влажными, а кожу после ванны нельзя смывать пресной водой. Не беспокойтесь, если ребенок проглотит немного воды.
- При экземе средней и тяжелой степени или при покалывании кожи во время купания можно добавить соль (1/3 стакана на 10 литров воды).
- Если экзема носит инфекционный характер, от средней до тяжелой (или в соответствии с рекомендациями медицинского работника), добавьте бытовой отбеливатель 4% (гипохлорит натрия 4%) (12 мл на 10 литров воды).
- Все три ингредиента можно добавлять в воду для ванны.
- При экземе средней и тяжелой степени или при покалывании кожи во время купания можно добавить соль (1/3 стакана на 10 литров воды).
- Рассмотрите возможность ежедневного перорального приема витамина D при экземе средней и тяжелой степени или если ребенок находится на грудном вскармливании. Это особенно важно в зимние месяцы.
2.Обработка обострения
Эти процедуры следует начинать, как только появляется обострение (когда кожа грубая — например, наждачная бумага, усиление покраснения, зуда и острого ухудшения), и прекращать, когда симптомы купируются, и возобновлять, если обострение опять таки. Поскольку экзема лучше контролируется, потребность в местных стероидах будет уменьшаться, однако увлажняющий крем всегда следует наносить не реже двух раз в день.
Стероиды для местного применения и противовоспалительные кремы
- При легкой экземе лица используйте стероидный крем более слабой силы (чем для тела), такой как гидрокортизон 1% дважды в день по мере необходимости. реагирующий на стероиды, пимекролимус (крем Элиделтм) можно использовать два раза в день по мере необходимости.
- Используйте более сильный стероид для тела (чем для лица), например Адвантантм или Элоконтм.Они доступны в виде крема, мази, жирной мази и лосьона.
Дегтярные кремы используются при лихенизации кожи (утолщении кожи) или при дискоидной экземе. Дегтярные кремы нельзя наносить на лицо, пах и изгибы. Эти кремы можно наносить непосредственно поверх стероидных кремов и под увлажняющий крем. Рекомендуемый состав для дегтярного крема — это 3% LPC в цинковом креме (например, крем двойного назначения KenKaytm).
Лекарства, такие как антибиотики или противовирусные препараты, могут быть назначены для лечения организмов, вызывающих вторичную инфицированную экзему.Обычно требуются пероральные антибиотики, однако при сильно инфицированной экземе и сепсисе может потребоваться внутривенное введение.
Если мазки из носа положительны на Staphylococcus aureus , можно использовать интраназальную мазь с мупироцином два раза в день в течение пяти дней. Если кожные инфекции повторяются, рассмотрите возможность лечения всей семьи с помощью процессов деколонизации Staph.
Антигистаминные препараты обычно не используются при экземе, если только она не была вызвана аллергической реакцией или укусами насекомых. Они не помогают при экземе и зуде.С осторожностью применять детям до 12 месяцев.
Влажные повязки используются при экземе средней и тяжелой степени или когда дети просыпаются от зуда. Цель влажной повязки — обеспечить большее проникновение местных увлажняющих средств и чрезмерное увлажнение кожи, а также успокоить, охладить и действовать как барьер от царапин.
Если влажные повязки (например, Tubifasttm) недоступны, используйте вместо них мокрую одежду (комбинезоны, леггинсы / футболки). Поверх него можно накинуть сухой слой одежды, однако удалите верхний слой, когда он высохнет и не спит.Влажные повязки нужны только на 3-5 ночей.
Влажные повязки для увлажнения и успокоения кожи с использованием Tubifast tm
Режим влажной перевязки / одежды следующий:
- Легкая экзема
- Экзема средней степени
- Один-два раза в день в течение 3 дней
- Ночью, пока экзема не исчезнет, а затем возобновлять каждую ночь, если обострение болезни
- Один-два раза в день в течение 3 дней
- Тяжелая экзема
- Четыре раза в день только в течение 3 дней (для помощи в этой острой фазе может потребоваться госпитализация или HITH)
- Затем постепенно переходите на два раза в день в течение одной недели
- Затем каждую ночь, пока экзема не исчезнет, а затем возобновлять каждую ночь, если обостряется.
- Четыре раза в день только в течение 3 дней (для помощи в этой острой фазе может потребоваться госпитализация или HITH)
Холодный компресс для немедленного облегчения зуда
- Намочите ткань водой и простым маслом для ванн (например, chux или rediwipe)
- Нанесите влажную ткань на зудящие участки на 5-10 минут, затем нанесите увлажняющий штифт с компрессом
- Это также влажная повязка для лица, которую лучше всего наносить в бодрствующем состоянии и во время кормления. рекомендуется изучить эту технику, а не царапать.
| Мокрая повязка
|
Холодные компрессы
|
Лечение осложнений — инфицированная экзема
Вторичная инфекция экземы — частое осложнение, поскольку кожа не повреждена и, следовательно, более уязвима для инфекции.Инфекция может усугубить экзему и усложнить ее лечение. Распространенной возбудительной бактерией является Staphylococcus aureus , которая обычно встречается на коже экземы.
Заражение следует подозревать, если есть корки, мокнутие, эритема, трещины, явный гной или множественные ссадины, а также повышенная болезненность и зуд, которые могут указывать на бактериальную инфекцию.
Вторичная вирусная инфекция, вызванная вирусом простого герпеса (ВПГ), характеризуется внезапным появлением сгруппированных небольших белых или прозрачных везикул, заполненных жидкостью, сателлитных или «пробивных» поражений, пустул и эрозий.Он часто бывает болезненным, болезненным и зудящим. Другие вирусы, которые могут вызвать вспышку экземы, — это контагиозный моллюск и вирус Коксаки A6 (болезнь рук, ног и рта).
| Вторичная бактериальная инфекция
|
Вторичная инфекция, вызванная вирусом простого герпеса 1
|
Принципы лечения инфицированной экземы:
- Удалите корки влажной одноразовой тканью (например, chux или rediwipe) и осторожно протрите.Лучше всего это делать при купании.
- Крем со стероидом можно наносить на открытую кожу и при наличии инфекции, однако Вначале удалите корки и мокнутие.
ПРИМЕЧАНИЕ: большинство пациентов с экземой, инфицированной вирусами, неизменно также имеют бактериальную кожную инфекцию. Оцените с помощью подходящих мазков с кожи для выявления возбудителя.
Неотложное обследование офтальмолога, если инфекция находится рядом с глазом (ами).
- В ежедневную ванну добавьте
- бытовой отбеливатель (4%) в прохладную воду для ванны (30-32 градуса).Разбавление должно составлять 12 мл на 10 литров воды.
- можно добавить соль, чтобы уменьшить жжение, а также уменьшить воспаление и зуд. Разбавление составляет 100 грамм на 10 литров воды.
- бытовой отбеливатель (4%) в прохладную воду для ванны (30-32 градуса).Разбавление должно составлять 12 мл на 10 литров воды.
- Для бактериальных инфекций
- Мазки могут быть взяты, если лечащий врач / практикующая медсестра не уверены в возбудителе инфекции или подозревают наличие мультирезистентного организма. флуклоксациллин) в течение 7-10 дней
- Для детей с более слабым самочувствием, лихорадкой, сепсисом из-за кожной инфекции рассмотрите необходимость внутривенного введения антибиотиков
- Мазки могут быть взяты, если лечащий врач / практикующая медсестра не уверены в возбудителе инфекции или подозревают наличие мультирезистентного организма. флуклоксациллин) в течение 7-10 дней
- Назначение
- пероральный ацикловир как можно скорее и в течение 48 часов с момента появления симптомов.Небольшая польза будет достигнута, если лечение будет отложено после появления симптомов через 72 часа (кроме случаев, когда у пациента ослаблен иммунитет или прогрессирующее клиническое состояние.
- Ацикловир внутривенно можно использовать при тяжелых инфекциях, у пациентов с системным недомоганием и пациентов с лихорадкой, а также у пациентов с угрозой заболевания). поражение глаз
Возможные исследования
Каждому стационарному пациенту, госпитализированному по поводу экземы, следует брать мазки с кожи бактериального происхождения.
- Этот мазок следует брать из открытого, раздраженного или покрытого коркой очага экземы.
- Позволяет определить возбудитель и определить резистентность организма, чтобы помочь в назначении противомикробных препаратов.
Для пациентов, посещающих амбулаторное отделение RCH, при подозрении на MRSA или для проверки наличия бактериального микроорганизма необходимо взять мазок с кожи из инфицированного очага экземы
Мазки из носа пациента и родителей требуются только для пациентов с рецидивирующими инфекциями и фурункулы при подозрении на носовое носительство.
Для подтверждения возбудителя могут потребоваться мазки с вирусом, их следует брать со дна свежего волдыря.
Аллергия:
В случае немедленной реакции (например, крапивницы и ангионевротического отека) на пищу и / или тяжелой стойкой экземы у ребенка обратитесь к специалисту по аллергии.
Посетите ASCIA для получения дополнительной информации: https://www.allergy.org.au/images/pcc/ff/ASCIA_FAST_FACTS_Eczema_and_Food_Allergy_2020.pdf
Обратитесь к иммунологу, аллергологу или дерматологу для проведения теста Skin Prick Prick (SPT) и к диетологу, если пищевая аллергия доказана с помощью теста SPT или ImmunoCAP IgE.
Документация — план лечения экземы
Все пациенты должны иметь заполненный план лечения экземы до того, как отправятся домой. Завершить план лечения экземы.
Рефералов
Требуется направление к врачу по номеру
| Запись в мастерскую при экземе | Координатор семинара по экземе | 9345-4691 (пн-пт) |
| Тестирование на аллергию и консультации | Отделение иммунологии или аллергии | 9345-6180
|
| Семья не может лечиться дома |
Уход на дому и по месту жительства (HACC) — только RCH Медсестра Королевского округа |
9345-5695
1300 334 455 |
| Амбулатория | Специализированная клиника | 9345-6180 (пн-пт) |
Рекомендации по дальнейшим приемам
| Стационар | Специализированная клиника — Мастерская по борьбе с экземой |
Через 2 недели после выписки |
| Легкая экзема | Врач общей практики | |
| Экзема средней степени | Врач общей практики или специализированная клиника — Мастерская по борьбе с экземой |
2–4 недели, при улучшении до легкой степени выписка к терапевту |
| Тяжелая экзема | Специализированная клиника — Мастерская по борьбе с экземой |
1-2 недели, затем по легкой и средней степени |
| Мастерская по борьбе с экземой | Специализированная клиника — Мастерская по борьбе с экземой |
Через 2–4 недели после выписки, затем в зависимости от легкой или тяжелой степени |
Для получения дополнительной помощи регистраторы дерматологии могут быть вызваны через коммутатор 9345 5522.
Информация об образовании родителей
Обсудите повседневные методы лечения — предотвращение факторов окружающей среды — перегрев, грубые колючие материалы и обеспечьте регулярное и постоянное использование увлажняющих средств и ванн от экземы.
Дайте рекомендации по плану лечения экземы
- Дайте рекомендации, что ежедневные ванны помогают очищать и удалять бактериальную нагрузку с кожи, увлажнять и уменьшать воспаление и зуд.
- Обсудите изменения в плане лечения экземы при обострении, начните лечение обострения, как только начнется обострение, и прекратите лечение, когда симптомы уменьшатся.Отбеливатель можно добавлять в ванны при умеренной, тяжелой и инфицированной экземе. Влажные повязки / одежда могут помочь контролировать обострение и способствовать засыпанию и могут применяться, если другие виды лечения не избавили от экземы в течение 24 часов.
Призовите семьи пройти курс обучения экземе E для обучения и демонстрации того, как применять местные методы лечения.
Предоставьте соответствующие рецепты на местные стероиды на период до тех пор, пока пациента не осмотрит следующий специалист, например терапевт, дерматолог, медсестра / медбрат-дерматолог.
См. родительские ресурсы ниже
Ресурсы по экземе
Для медицинского персонала:
Для родителей:
Таблица доказательств
Таблица доказательств ведения экземы
Пожалуйста, не забудьте прочтите заявление об отказе от ответственности.
Разработка этого руководства по сестринскому делу координировалась Эммой Кинг, практикующей медсестрой и сотрудниками дерматологического и аллергологического отделений и одобрена Комитетом по клинической эффективности медсестер.Обновлено июнь 2021 г.
Атопический дерматит: Обзор — Американский семейный врач
1. Spergel JM. Эпидемиология атопического дерматита и атопического марша у детей. Immunol Allergy Clin North Am . 2010; 30 (3): 269–280 ….
2. Вольф К.Л., Джонсон Р.И. Атопический дерматит. В: Wolff K, Johnson RA, Fitzpatrick TB. Атлас цветов и краткий обзор клинической дерматологии Фитцпатрика. 6-е изд. Нью-Йорк, штат Нью-Йорк: McGraw-Hill Medical; 2009: 34–36.
3.Шоу Т.Е., Карри ГП, Куделка CW, Симпсон Э.Л. Распространенность экземы в Соединенных Штатах: данные Национального исследования здоровья детей 2003 года. Дж Инвест Дерматол . 2011; 131 (1): 67–73.
4. Ханифин Ю.М., Reed ML; Рабочая группа по распространенности и влиянию экземы. Популяционное обследование распространенности экземы в Соединенных Штатах. Дерматит . 2007. 18 (2): 82–91.
5. Льюис-Джонс С. Качество жизни и детский атопический дерматит: невзгоды жизни с детской экземой. Инт Дж. Клин Практик . 2006. 60 (8): 984–992.
6. Майнц Л, Новак Н. Все сложнее и сложнее: патофизиология атопической экземы. Eur J Dermatol . 2007. 17 (4): 267–283.
7. Леунг Д.Ю., Бибер Т. Атопический дерматит. Ланцет . 2003. 361 (9352): 151–160.
8. Brenninkmeijer EE, Schram ME, Leeflang MM, Bos JD, Spuls PI. Диагностические критерии атопического дерматита: систематический обзор. Br J Dermatol . 2008. 158 (4): 754–765.
9. Гу Х, Чен XS, Чен К, и другие. Оценка диагностических критериев атопического дерматита: валидность критериев Williams et al. в условиях стационара. Br J Dermatol . 2001. 145 (3): 428–433.
10. Уильямс ХК, Берни П.Г., Пембрук AC, Hay RJ. Диагностические критерии атопического дерматита Рабочей группы Великобритании. III.Независимая проверка в больнице. Br J Dermatol . 1994. 131 (3): 406–416.
11. Национальный центр сотрудничества по охране здоровья женщин и детей. Атопическая экзема у детей: лечение атопической экземы у детей от рождения до 12 лет. Лондон, Великобритания: RCOG Press; 2007. https://www.nice.org.uk/nicemedia/live/11901/38559/38559.pdf. По состоянию на 30 января 2012 г.
12. Hanifin JM, Купер К.Д., Хо ВК, и другие. Рекомендации по лечению атопического дерматита, разработанные в соответствии с «Административными правилами для научно обоснованных клинических рекомендаций» Американской академии дерматологии (AAD) / Американской академии дерматологии.2005; 52 (1): 156]. J Am Acad Dermatol . 2004. 50 (3): 391–404.
13. Эллис К., Люгер Т, Абек Д., и другие. Международная консенсусная конференция по атопическому дерматиту II (ICCAD II): обновленная клиническая информация и текущие стратегии лечения. Br J Dermatol . 2003; 148 (прил. 63): 3–10.
14. Зеленый C, Колкитт Дж. Л., Кирби Дж, Дэвидсон П. Кортикостероиды для местного применения при атопической экземе: клиническая и экономическая эффективность приема один раз в день по сравнению сболее частое использование. Br J Dermatol . 2005. 152 (1): 130–141.
15. Бергер Т.Г., Duvic M, Ван Вурхиз А.С., ВанБик MJ, Frieden IJ. Применение местных ингибиторов кальциневрина в дерматологии: проблемы безопасности. Отчет рабочей группы Американской академии дерматологической ассоциации [опубликованное исправление опубликовано в J Am Acad Dermatol. 2006; 55 (2): 271]. J Am Acad Dermatol . 2006. 54 (5): 818–823.
16. Эшкрофт DM, Чен LC, Гарсайд Р, Штейн К, Уильямс ХК.Пимекролимус для местного применения при экземе. Кокрановская база данных Syst Rev . 2007; (4): CD005500.
17. Эшкрофт DM, Диммок П, Гарсайд Р, Штейн К, Уильямс ХК. Эффективность и переносимость пимекролимуса и такролимуса для местного применения при лечении атопического дерматита: метаанализ рандомизированных контролируемых исследований. BMJ . 2005. 330 (7490): 516–525.
18. Рейтамо С, Волленберг А, Шёпф Э, и другие.Безопасность и эффективность монотерапии мазью такролимуса в течение 1 года у взрослых с атопическим дерматитом. Европейская группа по изучению мази такролимуса. Арка Дерматол . 2000. 136 (8): 999–1006.
19. Рейтамо С, Ортонн JP, Песок C, и другие.; Европейская группа по изучению мази такролимуса. Многоцентровое рандомизированное двойное слепое контролируемое исследование длительного лечения 0,1% мазью такролимуса у взрослых с умеренным и тяжелым атопическим дерматитом. Br J Dermatol . 2005. 152 (6): 1282–1289.
20. Арельяно FM, Вентворт CE, Арана А, Фернандес К, Пол CF. Риск лимфомы после воздействия ингибиторов кальциневрина и местных стероидов у пациентов с атопическим дерматитом. Дж Инвест Дерматол . 2007. 127 (4): 808–816.
21. Марголис Д. Д., Хоффстад О, Билкер В. Отсутствие связи между воздействием местных ингибиторов кальциневрина и раком кожи у взрослых. Дерматология . 2007. 214 (4): 289–295.
22. Пол С, Пробка М, Росси А.Б., Папп К.А., Барбье Н, де Прост Ю. Безопасность и переносимость 1% крема пимекролимуса среди младенцев: опыт лечения 1133 пациентов в течение до 2 лет. Педиатрия . 2006; 117 (1): e118 – e128.
23. Паризер Д. Актуальные кортикостероиды и местные ингибиторы кальциневрина в лечении атопического дерматита: акцент на чрескожное всасывание. Am J Ther . 2009. 16 (3): 264–273.
24. Bath-Hextall FJ, Бирни Эй Джей, Равенскрофт JC, Уильямс ХК. Вмешательства по уменьшению количества Staphylococcus aureus при лечении атопической экземы: обновленный Кокрановский обзор. Br J Dermatol . 2010. 163 (1): 12–26.
25. Хоар С, Ли Ван По А, Уильямс Х. Систематический обзор методов лечения атопической экземы. Оценка медицинских технологий . 2000. 4 (37): 1–191.
26. Krakowski AC, Эйхенфилд Л.Ф., Dohil MA. Лечение атопического дерматита в педиатрической популяции. Педиатрия . 2008. 122 (4): 812–824.
27. Grimalt R, Менжо V, Cambazard F; Группа исследователей исследования. Сберегающий стероиды эффект смягчающей терапии у младенцев с атопическим дерматитом: рандомизированное контролируемое исследование. Дерматология . 2007. 214 (1): 61–67.
28.Хабиф Т.П. Местная терапия и местные стероиды. В: Клиническая дерматология: Цветное руководство по диагностике и терапии. 4-е изд. Мосби: Нью-Йорк, штат Нью-Йорк; 2004: 27.
29. Берт-Джонс Дж., Damstra RJ, Гольш С, и другие.; Многонациональная исследовательская группа. Дважды в неделю добавляли флутиказона пропионат к поддерживающей терапии смягчающим средством для снижения риска рецидива атопического дерматита: рандомизированное двойное слепое исследование в параллельных группах. BMJ . 2003; 326 (7403): 1367.
30. Глазенбург Э. Я., Волькерсторфер А, Герретсен А.Л., Малдер П.Г., Oranje AP. Эффективность и безопасность мази флутиказона пропионата 0,005% при длительном поддерживающем лечении детей с атопическим дерматитом: различия между мальчиками и девочками? Pediatr Allergy Immunol . 2009. 20 (1): 59–66.
31. Левин Ц., Maibach HI. Актуальная кортикостероидная недостаточность коры надпочечников: клинические последствия. Ам Дж. Клин Дерматол . 2002. 3 (3): 141–147.
32. Эллисон Дж. А., Патель Л, Рэй DW, Дэвид TJ, Clayton PE. Гипоталамо-гипофизарно-надпочечниковая функция и чувствительность к глюкокортикоидам при атопическом дерматите. Педиатрия . 2000; 105 (4 pt 1): 794–799.
33. Верфель Т. Местное применение пимекролимуса при атопическом дерматите: обновленная информация о безопасности и эффективности. J Dtsch Dermatol Ges . 2009. 7 (9): 739–742.
34. Paller AS, Лебволь М, Флейшер А.Б. Младший, и другие.; Группа по изучению мази такролимуса из США / Канады. Мазь такролимуса более эффективна, чем крем пимекролимуса, с аналогичным профилем безопасности при лечении атопического дерматита: результаты 3 рандомизированных сравнительных исследований. J Am Acad Dermatol . 2005. 52 (5): 810–822.
35. Suh L, Гроб S, Лекерман К.Х., Гельфанд Ю.М., Хониг П.Дж., Ян AC.Колонизация метициллин-резистентного золотистого стафилококка у детей с атопическим дерматитом. Педиатр дерматол . 2008. 25 (5): 528–534.
36. Абек Д., Мемпель М. Колонизация золотистого стафилококка при атопическом дерматите и его терапевтические последствия. Br J Dermatol . 1998; 139 (прил. 53): 13–16.
37. Клейн П.А., Кларк РА. Основанный на фактах обзор эффективности антигистаминных препаратов в облегчении зуда при атопическом дерматите. Арка Дерматол . 1999. 135 (12): 1522–1525.
38. Чжан В, Леонард Т, Бат-Хекстолл F, и другие. Китайские лечебные травы при атопической экземе. Кокрановская база данных Syst Rev . 2005 (2): CD002291.
39. Бойл Р.Дж., Бат-Хекстолл FJ, Леонарди-Би Дж., Мюррелл Д.Ф., Тан М.Л. Пробиотики для лечения экземы. Кокрановская база данных Syst Rev . 2008 (4): CD006135.
Влажное обертывание | DermNet NZ
Автор: Ванесса Нган, штатный писатель, 2005 г.
Что такое влажное обертывание?
«Влажные бинты» — это влажные повязки, наложенные поверх смягчающих средств и / или местных стероидных кремов на участки красной, горячей мокнущей экземы (чаще всего из-за атопического дерматита). Это также может быть полезно при эритродермии, независимо от ее причины.
Как работает влажное обертывание?
Влажные обертывания действуют тремя разными способами:
- Охлаждение — вода, постепенно испаряющаяся с повязок, охлаждает кожу и помогает снять воспаление, зуд и болезненность.
- Увлажнение — смягчающие вещества, покрытые влажными повязками, глубоко впитываются в кожу, обеспечивая более длительный увлажняющий эффект.
- Всасывание стероидов — усиленное всасывание молекул стероидов для местного применения как в поверхностные, так и в более глубокие слои кожи, где присутствует воспаление.
Кроме того, повязки защищают от циклов зуда и царапин, так что кожа получает шанс заживить должным образом.
Как наносить влажные обертывания?
Влажные обертывания чаще всего применяют в больницах при сильной экземе.Тем не менее, влажные обертывания также можно применять по месту жительства или дома при первых признаках ухудшения состояния, чтобы снизить потребность в госпитализации.
Существуют различные методы и повязки, используемые для влажного обертывания, но основная техника заключается в следующем.
- В зависимости от обрабатываемой области пациент может сначала принять ванну с маслом для ванн или смягчающим раствором
- Смягчающее средство и / или стероидный крем (по назначению врача) обильно нанести на область
- Бинты (часто используются трубчатые повязки), пропитанные теплой водой, оборачиваются или накладываются поверх кремов
- Сухие повязки накладываются поверх влажных повязок для защиты одежды
- Позже сухую повязку можно снять и распылить воду на нижний слой, чтобы он оставался влажным, перед повторным наложением сухой внешней повязки.
Удобная одежда для лечения экземы была разработана для влажного обертывания детей с экземой, например Ad RescueWear ™, Comfifast ™ Easywrap ™ и Tubifast ™. Одежда из медицинского шелка не подходит для влажного обертывания.
Наложение трубчатых повязок
Обычно влажные обертывания используются в течение нескольких дней, пока не исчезнут покраснение, отек и мокнутие. Для сохранения результатов на пораженные участки следует часто наносить смягчающие средства в течение дня.
Каковы преимущества влажного обертывания?
Преимущества влажного обертывания включают:
- Уменьшение зуда и царапин
- Снижение покраснений и воспалений
- Регидратация кожи
- Улучшение процесса заживления кожи
- Сокращение использования стероидов после того, как состояние под контролем
- Улучшение сна
Есть ли побочные эффекты от влажного обертывания?
В настоящее время мало доказательств того, что местный стероид под влажным обертыванием вызывает больше побочных эффектов, чем при обычном нанесении на кожу без влажного обертывания.
