Миозит: симптомы, диагностика и лечение
Под миозитом мышц у взрослых понимают целую группу патологических изменений в скелетной мускулатуре. Если брать узкий термин, то это воспаление мышечной ткани, отвечающей за работу опорно-двигательного аппарата. Но миозит мышц у взрослых бывает не только воспалительного характера, но и токсического либо травматического. Наиболее распространенная форма – это шейный миозит (более 50% всех случаев этого заболевания). Второе место занимает миозит суставов спины, особенно поясничный.
Симптомы и признаки
Симптомы и лечение миозита мышц у взрослых полностью взаимосвязаны. Терапию подбирают с учетом формы недуга. Симптомы миозита будут отличаться в зависимости от распространения болезни. Выделяют 2 основные разновидности – локальная и полимиозит. В первом случае воспалительные процессы затрагивают только одну мышцу. Если они распространяются на целую группу, то это уже полимиозит. Он встречается намного чаще локальной формы болезни.
Шейный миозит возникает обычно чаще, чем в остальных местах тела. Боли при миозите такого типа очень сильные. Из-за этого сковываются движения головы. Также неприятные ощущения распространяются не только на шею, но и на затылок, уши либо в лопатки, а также могут переходить в миозит плеча и грудной клетки.
Миозит мышц шеи и спины – самые распространенные варианты заболевания, однако встречаются и другие формы, например, миозит ног и икроножный, а также челюстно-лицевой области и рук.
Миозит суставов спины занимает второе место по распространенности среди всех остальных форм этой болезни. Недуг затрагивает мышцы поясничной области. Симптомы миозита спины менее выражены, чем при проблеме шеи, боли носят ноющий характер. При пальпации проблемной области врач обнаружит уплотнения. Во время этой процедуры боли при миозите только усиливаются. Эта форма патологии больше распространена среди людей пенсионного возраста.
Миозит ног и рук встречается тоже часто, особенно это касается генерализованной формы. Локальные встречаются намного чаще, это в основном миозит плеча или икроножный. При генерализованной форме в этом случае больному очень сложно передвигаться – ходить, поднимать руки выше головы. При любом напряжении этих мышц появляются боли.
Локальные встречаются намного чаще, это в основном миозит плеча или икроножный. При генерализованной форме в этом случае больному очень сложно передвигаться – ходить, поднимать руки выше головы. При любом напряжении этих мышц появляются боли.
Миозит может развиваться как самостоятельное заболевание, так и в качестве проявления другой болезни, например, из-за туберкулеза может развиться миозит грудной клетки. Часто воспалительные процессы в мышцах появляются на фоне аутоиммунной реакции. Одна из самых тяжелых форм болезни – дерматомиозит либо синдром Вагнера. В этом случае поражены не только мышечные и соединительные волокна, но и кожные ткани.
У вас появились симптомы миозита?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Почему появляется заболевание
Причины миозита условно разделяются на эндогенные и экзогенные. Первые возникают внутри организма, а вторые вызваны окружающей средой.
Эндогенные причины миозита, следующие:
- аутоиммунные болезни. Сюда относится системная красная волчанка и ревматоидный артрит. Патологический процесс соединительной прослойки (эндомизием) распространяется на мышечные волокна. Антигеном, который может вызвать аллергическую реакцию, могут выступать грибки, микробы, бактерии. Чаще всего у пациента развивается подострый миозит на этом фоне;
- инфекции. Заболевание может быть вызвано энтеровирусной инфекцией, гриппом, тифом. Инфекция попадает по крови и лимфе на мышечную ткань. В этом случае миозит может быть гнойным и негнойным. Первый вариант развивается на фоне сифилиса, ОРВИ, тифа, туберкулеза, а второй – из-за генерализованной стрептококковой или стафилококковой инфекции. Последняя форма является очень тяжелой и требуется проведения операции;
- паразиты. Чаще всего возникает на фоне трихинеллеза, токсоплазмоза или эхинококкоза. В мышцах обнаруживаются цисты и кальцинированные участки, а это место для жизни паразитов.
- интоксикация разного рода. Острый миозит может развиться из-за воздействия токсичных веществ, причем это может быть не только спиртное, но и укусы насекомых.
Экзогенные причины миозита бывают следующего типа:
- травмы. На месте, где травма, разрываются мышечные волокна, из-за чего в дальнейшем начинается отек и воспаление. Из-за травм также развивается и нестандартная форма болезни – оссифицирующий миозит. В этом случае в мышечных тканях, точнее в местах, где есть соединительная, начинается окостенение;
- чрезмерное постоянное мышечное напряжение. Обычно это происходит у музыкантов или спортсменов. Из-за неудобного положения тела мышцы напрягаются и уплотняются. Процесс поступления полезных веществ нарушен из-за того, что кровоток замедлен. Из-за недостатка кислорода и микроэлементов начинаются дистрофические процессы;
- резкое переохлаждение.
 Очень частая причина развития острого миозита – сквозняки. Чаще всего страдают мышцы спины, шеи. Воспалительные процессы распространяются и на нервные окончания.
Очень частая причина развития острого миозита – сквозняки. Чаще всего страдают мышцы спины, шеи. Воспалительные процессы распространяются и на нервные окончания.
Лечение миозита мышц зависит от того, какие причины вызвали его развитие и распространение воспалительных процессов. Вот почему необходимо сначала выявить, что побудило патологию активизироваться.
Факторы риска
Миозит называют офисной болезнью современности. Обычно от него страдают те, кто ведет сидячий образ жизни из-за профессии. У людей с более подвижной работой он возникает гораздо реже. У офисных сотрудников часто развивается миозит из-за того, что им приходится находиться в неудобной позе, работая за столом по 6-8 часов. Часто рядом еще и кондиционер работает. Из-за этого развивается шейный или поясничный миозит. Различными формами такой болезни страдают более половины городских жителей.
Осложнения
Лечение грудного миозита или любого другого должно быть своевременным.
Помимо этого, мышечная ткань также влияет не биомеханические процессы в суставах. Если в течение длительного времени ограничивается его работа (из-за боли в мышцах не сгибается и не разгибается сустав), то его функциональность нарушается, например, из-за шейного миозита может развиться критическое ослабление, то есть больной уже не сможет держать голову ровно без поддерживающего корсета.
Но самая большая опасность миозита связана с его влиянием на наиболее важные для жизни процессы в организме. Если отсутствует своевременное лечение миозита шеи, то воспалительные процессы распространяются на гортань, приводят к проблемам с дыханием. Если вовремя не начать лечение миозита спины или ребер, то может начинаться одышка, дыхательная недостаточность.
Если отсутствует своевременное лечение миозита шеи, то воспалительные процессы распространяются на гортань, приводят к проблемам с дыханием. Если вовремя не начать лечение миозита спины или ребер, то может начинаться одышка, дыхательная недостаточность.
Когда следует обратиться к врачу
Обратиться к доктору необходимо в случае, если чувствуется боль в мышце. Она может быть локализованной или распространяться на другие части тела. Сначала болевые ощущения незначительные, но потом постепенно усиливаются. В некоторых случаях боль сразу возникает в острой форме, ограничивается подвижность. Необходимо как можно быстрее обратиться в больницу.
Для диагностики и лечения понадобится терапевт, хирург или невролог. В АО «Медицина» (клиника академика Ройтберга), которая располагается в центре Москвы, работают врачи с большим опытом работы.
Подготовка к посещению врача
Для посещения терапевта, хирурга или невролога не понадобится специальная предварительная подготовка. Если есть подозрения на миозит, необходимо вспомнить все симптомы и детально записать их, а потом уже рассказать доктору, чтобы он смог установить точный диагноз и подобрать лекарства при миозите.
Если есть подозрения на миозит, необходимо вспомнить все симптомы и детально записать их, а потом уже рассказать доктору, чтобы он смог установить точный диагноз и подобрать лекарства при миозите.
Диагностика
Прежде чем решать, как лечить миозит, врач проводит детальный осмотр пострадавшей области, выслушивает жалобы пациента и сверяется с анамнезом. После этого проводится диагностика. Она включает такие обследования:
- рентген;
- компьютерную и магнитно-резонансную томографию;
- УЗИ;
- лабораторные анализы, чтобы подтвердить или опровергнуть наличие инфекции, отравления, наличия паразитов или аутоиммунной реакции организма.
Опытный врач даже без таких обследований по первому осмотру пациента может определить наличие заболевания. Однако дальнейшая диагностика требуется, чтобы подтвердить теорию и максимально эффективно подобрать лекарства при миозите. В зависимости от полученных данных в ходе обследования в дальнейшем может понадобиться консультация у эндокринолога, иммунолога или других специалистов узкого профиля. Все перечисленные процедуры можно сделать в АО «Медицина» (клиника академика Ройтберга), которая располагается в ЦАО, недалеко от станций метро Тверская, Белорусская, Новослободская, Маяковская.
Все перечисленные процедуры можно сделать в АО «Медицина» (клиника академика Ройтберга), которая располагается в ЦАО, недалеко от станций метро Тверская, Белорусская, Новослободская, Маяковская.
Лечение
Лечение миозита мышц осуществляется медикаментозным способом. Врач прописывает лекарства, которые направлены на то, чтобы устранить воспалительные процессы. Как правило, используются при миозите препараты нестероидного типа. Они не только обладают противовоспалительным действием, но еще и жаропонижающим, а также обезболивают. Врачи могут подобрать эффективные средства с локальным воздействием – мази, гели. Также выбирают лекарства с системным эффектом – это таблетки либо растворы для инъекций. Использование первого или второго типа лекарств зависит о степени поражения тканей и распространенности воспалительных процессов.
Если заболевание имеет инфекционное происхождение, то дополнительно назначают антибиотики, противовирусные или противопаразитарные средства – это уже зависит от возбудителя недуга. Если миозит возник на фоне аутоиммунной реакции, то выбирают цитостатики и глюкокортикостероиды. Дополнительно используют витаминно-минеральные комплексы, чтобы укреплять организм.
Если миозит возник на фоне аутоиммунной реакции, то выбирают цитостатики и глюкокортикостероиды. Дополнительно используют витаминно-минеральные комплексы, чтобы укреплять организм.
Домашние средства лечения
Дополнительно для лечения назначают лечебную физкультуру (когда проходит острая стадия болезни) и массаж. Также в домашних условиях можно делать компрессы и примочки из вареного картофеля, капусты, а также протирать проблемные места отварами донника, ромашки, липы, хвоща. Помните, все домашние и народные средства можно начинать использовать только после консультации у специалиста.
Профилактика
В качестве профилактики больному необходимо:
- обеспечить правильное, сбалансированное питание, употребление достаточного количества воды;
- вести активный образ жизни, устраивать частые прогулки на свежем воздухе, заниматься спортом;
- проводить своевременное лечение простуды и других болезней.

Не допускается постоянное пребывание в сидячем положении, нахождение на сквозняке, переохлаждение организма.
Как записаться к терапевту, хирургу, неврологу
Записаться на прием к терапевту, хирургу, неврологу в АО «Медицина» (клиника академика Ройтберга), которая располагается в центре Москвы, можно с помощью специальной формы на сайте, позвонить по телефону +7 (495) 775-73-60 либо +7 (495) 229-00-03 (скорая помощь). Оба номера работают круглосуточно, при необходимости специалист ответит на все ваши вопросы и поможет записаться к врачу. Также вы можете лично приехать в клинику по адресу: Москва, 2-й Тверской-Ямской пер. 10.
симптомы и лечение миозита в клинике Стопартроз в Москве
Литвиненко А. С.
18 декабря 2020 4091
Симптомом серьезной болезни может быть боль в области голени. Миозит икроножных мышц, симптомы и лечение этого заболевания известны специалистам клиники «Стопартроз», которая помогает пациентам избавиться от него свыше 15 лет по новым эффективным методикам (более 20).
Миозит икроножных мышц, симптомы и лечение этого заболевания известны специалистам клиники «Стопартроз», которая помогает пациентам избавиться от него свыше 15 лет по новым эффективным методикам (более 20).
Содержание
Икроножный миозит: симптомы
Основной симптом заболевания – мышечная боль в голени непонятного происхождения. Она бывает легкой, когда невозможно точно определить пораженный участок, либо интенсивной, если своевременно не уделить ей достаточного внимания. Иногда боль сопровождается также:
-
покраснением участка;
-
отечностью;
-
повышенной температурой – показателем воспалительных процессов любого организма. Проявляется при обширном воспалении мышц.
Причиной может стать:
Заболевание опасно при ненадлежащем внимании переходом в хроническое состояние, появлением узелков и уплотнений.
Заболевание миозит икроножной мышцы симптомы и лечение (определяется и устраняются) современными методами без хирургического вмешательства за 7-10 дней.
| Врач осматривает икроножную мышцу при миозите |
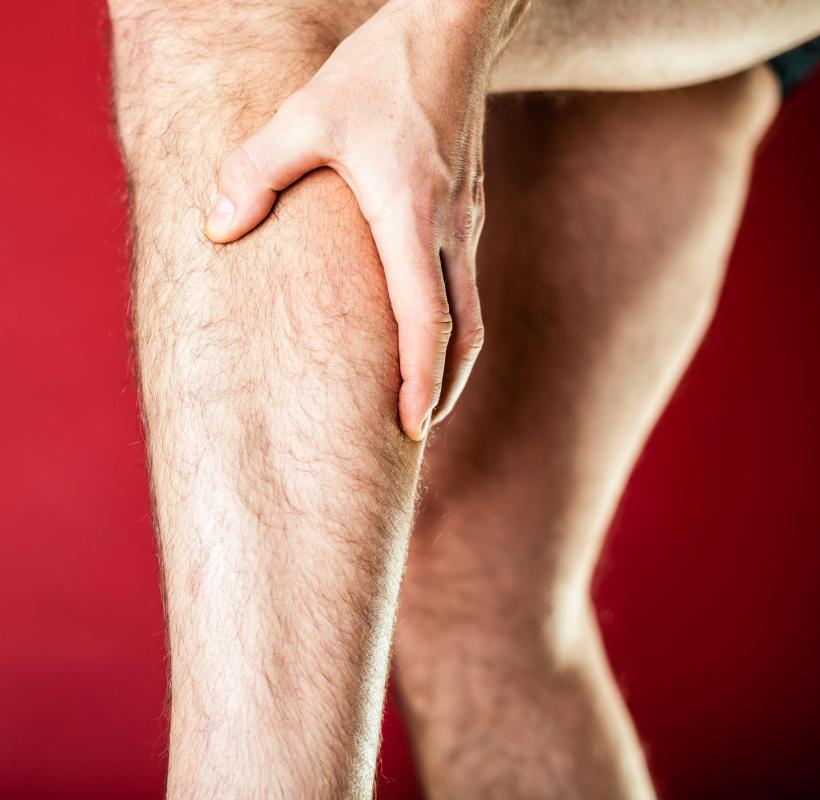
Миозит мышц голени: симптомы и лечение
Болезнь, протекающая в легкой форме, в течение нескольких дней может пройти. Но если своевременно не оказать требуемую врачебную помощь, это чревато осложнениями. Может наступить хроническая стадия или проблемы с костно-мышечным аппаратом. При острых проявлениях рекомендуется соблюдение постельного режима с ограничением пациентом движений.
Если причиной послужил туберкулез или гнойные воспаления, применяются антибиотики. Паразитарное происхождение требует антигельминтных лекарственных средств. Локальные формы поддаются лечению согревающими мазями.
Локальные формы поддаются лечению согревающими мазями.
В клинике используются физиотерапевтические процедуры, которые снимают боль и нормализуют движение крови в капиллярах:
Обращаться в медицинский центр «Стопартроз» выгодно. Скидки для пенсионеров и льготных категорий граждан, доступные цены, бесплатный прием врача, если лечение проходит в клинике, возможность его выбора из трех предложенных специалистом вариантов. Чтобы пройти лечение – позвоните и запишитесь на прием. Вам не придется ожидать очереди.
Записывайтесь к нам на лечение по телефону +7 495 134 03 41 или оставляйте заявку на сайте.
Эффективная программа лечения миозита | Санаторий Горный
Время чтения: 2 мин., 14 сек.
В санатории Горный проводится лечение и реабилитация пациентов с миозитом мышц спины.
Что такое миозит мышц спины?
Миозит – это воспалительное заболевание скелетных мышц.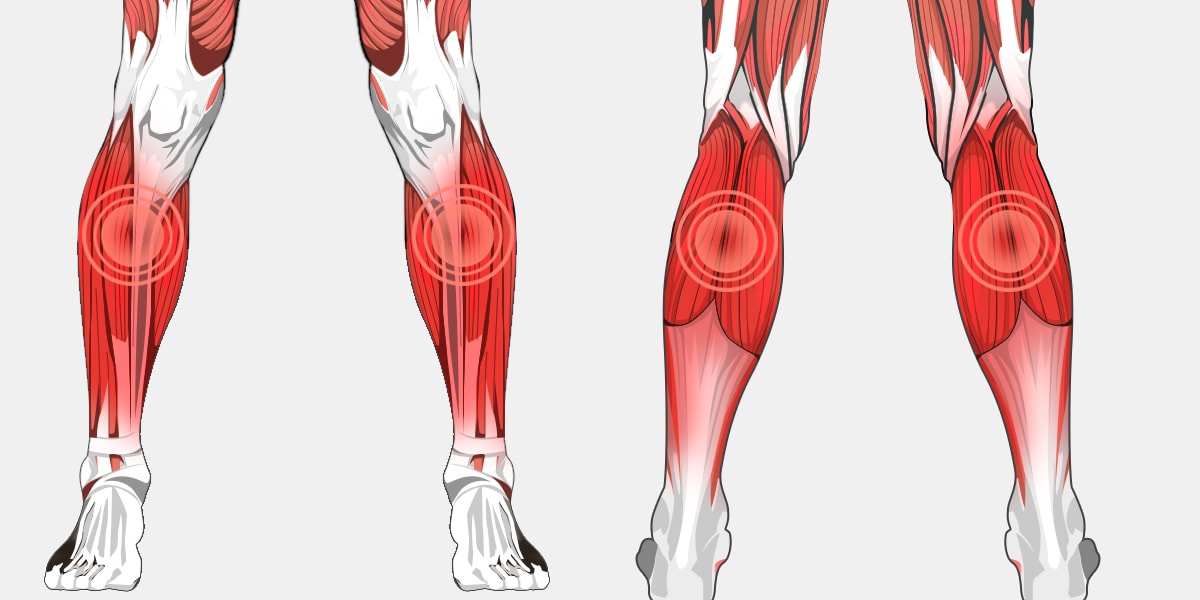 Воспалительный процесс может поражать абсолютно любую мышцу или группу мышц. Чаще всего воспалительный процесс поражает мышцы шеи, поясницы, грудной клетки и голеней.
Воспалительный процесс может поражать абсолютно любую мышцу или группу мышц. Чаще всего воспалительный процесс поражает мышцы шеи, поясницы, грудной клетки и голеней.
Течение и симптомы миозита.
Миозит симптомы:
- Сильная ноющая боль в мышце или группе мышц, усиливающаяся при движении или пальпации.
- Отечность и покраснение кожи в зоне воспалительного процесса.
- Затруднение движения
- Повышение температуры тела до субфибрильных цифр
- Мышечная слабость
Причины миозита спины. Диагностика.
Основные причины миозита мышц спины:
- Травма
- Избыточная физическая нагрузка или недостаток ее
- Переохлаждение
- Инфекционные заболевания
- Стресс
- Глистная инвазия
- Аутоиммунные заболевания
- Наследственность
Чаще всего миозиту подвержены люди чья работа связана со статическим положением тела или с постоянной работой одной группы мышц.
Чтобы выявить миозит мышц спины и провести лечение необходимо провести тщательную диагностику, включающую в себя осмотр врача, лабораторную диагностику (анализ крови, биохимию крови и др.), электромиография, в некоторых случаях МРТ.
Как лечат миозит?
При лечении миозита необходим комплексный подход направленный на снятие симптомов воспаления и устранение причины миозита.
Миозит мышц спины – заболевание которое можно вылечить полностью. Схема лечения зависит от причины, вызвавшей заболевание. Принципы лечения направлены на снятие боли – симптоматическая терапия и на устранение причины заболевания – патогенетическая терапия.
Основные этапы санаторно-курортного лечения
Основные этапы санаторно-курортного лечения миозита в санатории Горный:
- Физиолечение улучшает кровообращение в пораженной области и снимает отек.
- Лечебная физкультура и гимнастика позволяет нарастить хороший мышечный корсет, улучшить кровообращение и работу мышц.
- Лечебное плавание положительно влияет на работу всего организма. Во время плавания задействованы все группы мышц.
- Массаж позволяет снять мышечные зажимы и улучшить кровообращение в воспаленной зоне.
- Грязелечение благотворно влияет на крово – и лимфообращение, активизирует обменные процессы.
- Водные процедуры (душ и ванны)
Особенности лечения миозита и общие рекомендации:
Лечение миозита должно быть комплексным и системным. Залог хорошего результата от лечения – это полное и методичное выполнение всех назначений врача и прохождение процедур. Самолечение при миозите противопоказано. Только врач после обследования может выявить причину заболевания и назначить лечение.
Противопоказания для санаторно-курортного лечения:
- Психические заболевания
- Онкологические процессы
- Острое инфекционное заболевание
Результаты и последствия отсутствия лечения
Ожидаемые результаты от лечения:
- Снятие болевого симптома
- Восстановление работоспособности пораженной мышцы
- Повышение физической активности
- Восстановление мышечного тонуса и наращивание мышечного корсета
«Правильный выбор санатория является значительным шагом на пути к сохранению и приумножению здоровья. «Горный» – это курортный комплекс, объединивший опыт и знания российской и советской курортологии. Наличие современного медицинского оборудования и инновационных установок, профессионализм персонала и любовь к своему делу послужат залогом в продлении долголетия» – главный врач санатория Караулов Александр Олегович.
«Горный» – это курортный комплекс, объединивший опыт и знания российской и советской курортологии. Наличие современного медицинского оборудования и инновационных установок, профессионализм персонала и любовь к своему делу послужат залогом в продлении долголетия» – главный врач санатория Караулов Александр Олегович.
ног, бедра и икроножной мышцы
Заболевания мышц ног объединяют в себя огромное количество нозологий, связанные как с поражением скелетных мышц нижних конечностей, так и с поражением суставного аппарата, сосудов, питающих их, и нервов. Одним из симптомов заболевания суставов и мышц ног может быть боль, которая локализуется в различных участках нижней конечности.
Миозиты ног
Заболевания мышц бедра, голеней, стоп могут иметь различные причины: инфекция, аутоиммунные заболевания, травмы, глистная инвазия, интоксикация, опухоли, болезни соединительной ткани, ортопедическая патология.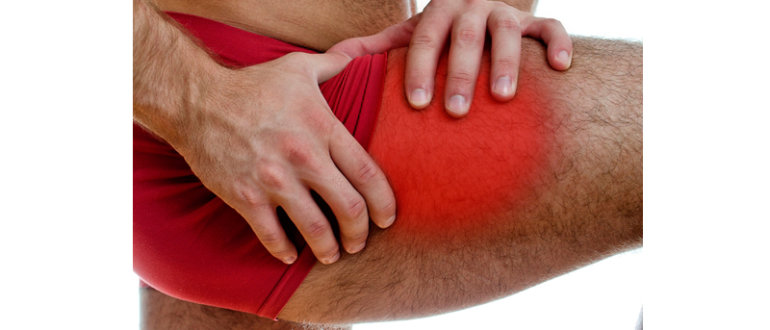 Частыми симптомами нервно-мышечных заболеваний являются миалгии (боли), напряжение в мышцах, слабость и т.д. Частым проявлением заболеваний икроножных мышц как у детей так и у взрослых является синдром Крампи — судороги икроножных мышц, которые встречаются у здоровых людей и могут быть проявлением неврологического заболевания, при эндокринопатиях, при нарушении электролитного баланса (например, после приема мочегонных препаратов), при острой или перенесенной инфекции.
Частыми симптомами нервно-мышечных заболеваний являются миалгии (боли), напряжение в мышцах, слабость и т.д. Частым проявлением заболеваний икроножных мышц как у детей так и у взрослых является синдром Крампи — судороги икроножных мышц, которые встречаются у здоровых людей и могут быть проявлением неврологического заболевания, при эндокринопатиях, при нарушении электролитного баланса (например, после приема мочегонных препаратов), при острой или перенесенной инфекции.
Сосудистые миалгии и их причины
Это изменения, происходящие в скелетной мускулатуре ног и рук при недостаточном кровоснабжении (например, при атеросклерозе сосудов нижних конечностей, при синдроме Рейно) и проявляются похолоданием, чувством онемения, побледнением или цианозом пальцев, в тяжелых случаях возникают трофические язвы. Причина синдрома Рейно — нарушение регуляции сосудистого тонуса вследствие охлаждения или эмоционального напряжения, стресса.
Пациентов с подозрение на сосудистую патологию направляют на консультацию к кардиологу/ревматологу и к сосудистому хирургу.
Неврогенные миалгии
Нервно-мышечные заболевания, когда нарушается работа мускулатуры, т.е. поражение собственно мышц или вследствие дисфункции нервно-мышечного соединения, заболеваний спинного мозга, поражения периферических нервов или поражения двигательных ядер ствола головного мозга.
При остеохондрозе грудного и поясничного отделов позвоночника могут быть плексопатии, радикулопатии, плексорадикулопатии. Беспокоят боли, ограничение движений, нарушение чувствительности, могут развиваться атрофии мышц, парезы и параличи.
Прогрессирующие мышечные дистрофии относятся к генетическим наследственным болезням и чаще они возникают в детском возрасте.
Воспалительные миопатии или миозиты могут возникать при воспалении или вследствие аутоиммунных заболеваний.
Митохондриальные миопатии – наследственные заболевания, причина которых в нарушении работы митохондрий — «силовых станций» клеток, в которых синтезируется большая часть необходимого клетке АТФ. Это грандиозный спектр заболеваний.
Существуют несколько различных митохондриальных заболеваний с первичным поражением поперечнополосатых мышц или сочетанным поражением мышечной ткани и головного мозга:
- — Синдром Кернса – Сейра характеризуется офтальмоплегией, атаксией, мышечной слабостью, нарушением сердечной проводимости и др.;
- — MELAS синдром – энцефаломиопатия, лактат-ацидоз, инсультоподобные эпизоды;
Оптическая нейропатия Лебера – острая потеря центрального зрения у молодых мужчин и многие другие.
Состояния, связанные с нарушением клеточной энергетики, очень распространены и не ограничиваются только наследственными синдромами. Среди них: синдром хронического утомления, мигрени, кардиомиопатии, гликогенозы, болезни соединительной ткани, диабет, рахит, гипопаратиреоз и многие другие.
Диагноз митохондриальных миопатий основывается на морфологической диагностике и выявления феномена RRF («regged» red fibers, «рваных» или «шероховатых» красных волокон).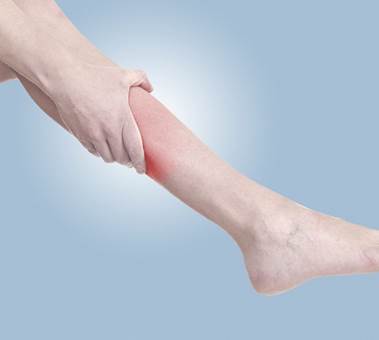
Суставные миалгии
Миалгии развиваются и при поражении суставов, сочленении двух или более костей. С помощью нервов и инервируемых ими мышц, связок осуществляется движение в суставах.
В зависимости от анатомического расположения суставы могут быть крупными (тазобедренный, коленный, плечевой) и мелкими (суставы кисти и стопы).
В зависимости от причины, которая вызывает поражение сустава, различают ревматический, подагрический, псориатический, хламидийный и другие артриты. Основные симптомы артрита/артроза — боль, ограничение движений, может быть припухлость и покраснение кожи, отек. Острый процесс сопровождается повышением температуры, изменениями в анализах крови и мочи.
В диагностике используется рентгенография, МРТ, артроскопия.Диагностика заболеваний мышц нижних конечностей
Необходимые методы исследования включают:
- — ЭНМГ, включая игольчатую миографию;
- — МРТ мышц, суставов, позвоночника. МРТ головного мозга выявляет различные структурные изменения, дефекты нейрональной миграции и др.
 ;
; - — Биопсия мышечной ткани;
- — УЗИ мышц;
- — Биохимический анализ крови – определение креатинфосфокиназы, лактатдегидрогеназы.
Несмотря на наличие клинического многообразия, диагноз конкретной формы врожденной мышечной дистрофии ставится на основании гистохимических и молекулярно-генетических исследований.
заболевание, симптомы, лечение, причины, диагностика
Миозит – это воспалительное поражение скелетной мускулатуры. Миозит чаще всего является формой проявления коллагеновых болезней, т. е. системных заболеваний соединительной ткани. Течение болезни может быть острым, подострым и хроническим.Для миозита характерны локальные боли в области поражения, интенсивность которых увеличивается со временем. Боль значительно усиливается при движениях, вызывающих сокращение пораженных мышц, а также при их пальпации. В связи с тем, что возникает защитное напряжение мышц, со временем возникает ограничение движений в суставах. Из-за боли и ограничения движения постепенно нарастает мышечная слабость, вплоть до атрофии пораженных мышц.
Из-за боли и ограничения движения постепенно нарастает мышечная слабость, вплоть до атрофии пораженных мышц.
Довольно часто заболевание провоцируют инфекции (грипп, ангина, ревматизм и т. д.). Также заболевание может возникать после травм, чрезмерного охлаждения или напряжения мышц, сильных мышечных судорог во время плавания, при работе (длительном пребывании) в неудобной или неправильной позе.
При полимиозите поражается несколько групп мышц. При этом в отличие от локального миозита боли не столь выражены, а основным симптомом является мышечная слабость. Сначала больному трудно подниматься по лестнице, потом он не может встать со стула, позже атрофируются мышцы шеи и пациенту не под силу удержать даже голову в вертикальном положении, последней стадией заболевания является атрофия глотательных, жевательных мышц, а также мышц, участвующих в акте дыхания. Иногда полимиозит сопровождается отечностью мышц и припухлостью суставов — развивается артрит. Все вышеперечисленные симптомы при своевременно начатом лечении проходят, и наступает полное выздоровление.
Недолеченный острый миозит хронизируется и потом периодически беспокоит пациента — боли усиливаются при переохлаждении, изменении метеоусловий, проявляясь в ночное время и при длительном статическом положении тела. Миозиту, прежде всего, подвержены мышцы шеи, поясницы, голени, грудной клетки. В том случае, если имеет место локальный миозит, болевые ощущения и мышечная слабость распространяются только на определенную группу мышц. Основным симптомом миозита является боль, которая имеет ноющий характер и особенно усиливается при движениях и прикосновении к мышцам. Одной из самых распространенных форм заболевания является шейный миозит, который часто бывает спровоцирован сквозняком.
При проведении правильных лечебных мероприятий в 70% случаев приступ проходит без следа за срок от 3 дней до 2 недель. При отсутствии лечения приступ затягивается и провоцируют развитие дальнейших повреждений: смещение (подвывих) межпозвонковых суставов шейного отдела позвоночника или появление грыжи межпозвонкового диска. Поэтому при первых же признаках заболевания следует сразу же обращаться к врачу.
Поэтому при первых же признаках заболевания следует сразу же обращаться к врачу.
Преимущества услуги
Удобный график работы
Работаем до позднего вечера, чтобы вам было удобно заняться своим здоровьем после работы
Отсутствие очередей
Система записи пациентов отлажена за много лет работы и действует так, что вас примут точно в выбранное время
Уютный интерьер
Нам важно, чтобы пациенты чувствовали себя комфортно в стенах клиники, и мы сделали все, чтобы окружить вас уютом
Внимание к пациенту
К вашим услугам – внимательный персонал, который ответит на любой вопрос и поможет сориентироваться
Миозит шеи, спины, бедра, плеча: симптомы и причины
Миозит — это воспалительный процесс, затрагивающий различные отделы скелетной мускулатуры.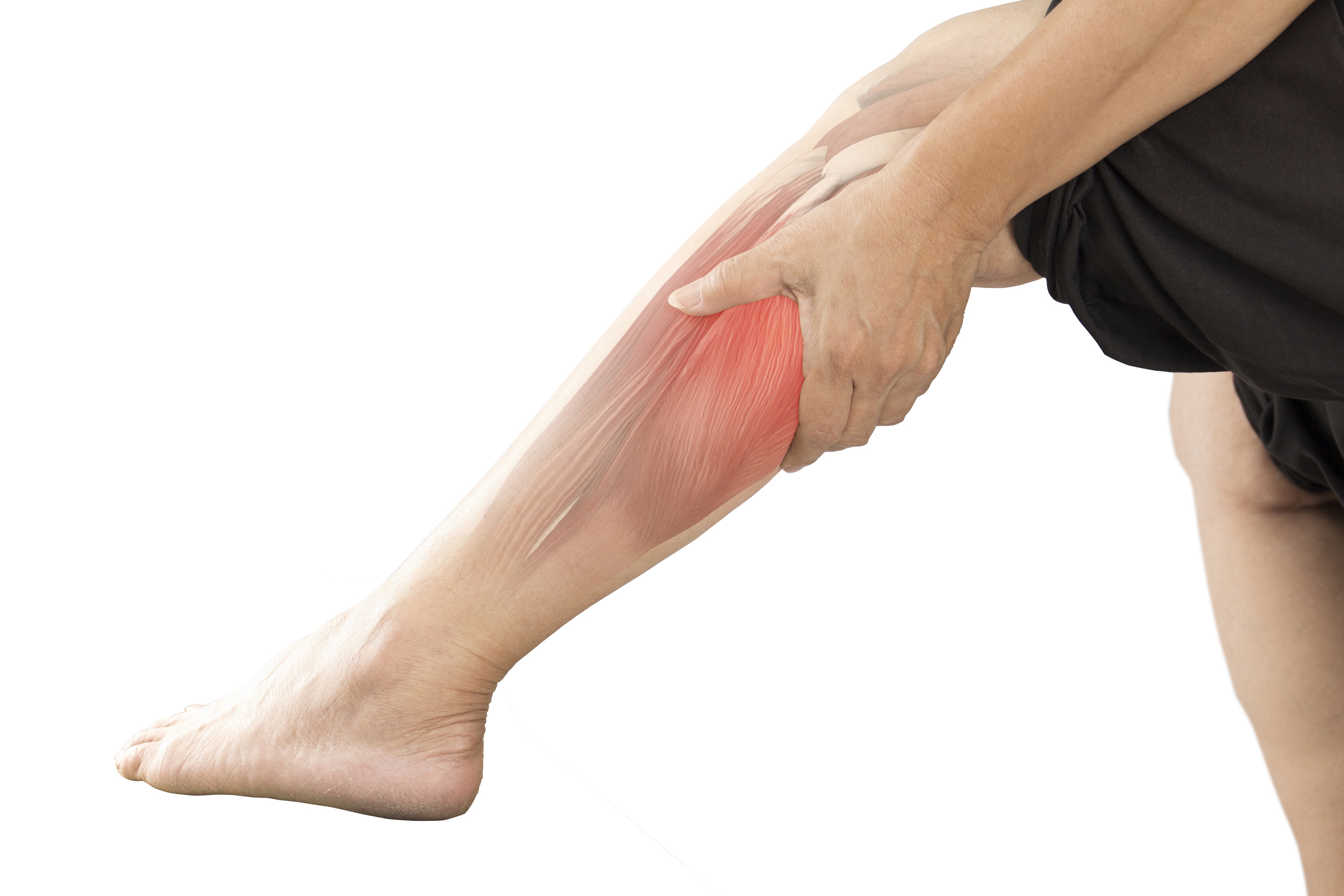 Миозит проявляется болевыми ощущениями и множественными уплотнениями в мышечных волокнах.
Миозит проявляется болевыми ощущениями и множественными уплотнениями в мышечных волокнах. Симптомы миозита
Основной симптом заболевания – боль в одной или нескольких группах мышц. Болевые ощущения становятся сильнее, если надавить на воспаленный участок. Усиление боли наблюдается и при изменениях погодных условий (например, резком похолодании), при физической активности.При хронической форме болезни мышцы слабеют, суставы теряют подвижность, в зонах воспаления появляются уплотнения и припухлости, иногда покраснения.
Виды миозита по локализации воспаления
Миозит шеи. Самый распространенный вид миозита, при котором боль сосредотачивается в мышцах шеи. Шейный миозит возникает, если шею «продуло», после неловкого поворота головы, сна в неудобной позе, инфицировании мышечных тканей.Миозит спины. Чаще всего развивается из-за слишком сильного напряжения мускулатуры спины. Это бывает при долгом пребывании человека в одном положении, например, при сидячей или стоячей работе, или же при повторяющихся регулярно движениях, задействующих мышцы спины.
Грудной миозит. Захватывает мускулатуру грудной клетки, встречается, как правило, у женщин старше 50 лет. Боль отдает в плечи и шею, часто переходит в хроническую форму и приводит к тому, что мышцы груди атрофируются.
Миозит мышц ноги. Болевые ощущения локализуются в голенях и возникают чаще всего у спортсменов, людей, проводящих много времени на ногах (охранники, продавцы и т.д.). Мышцы ног могут воспалиться также из-за осложнений вирусных или инфекционных заболеваний.
Миозит бедра. Боли в мышцах бедра появляются большей частью у людей, ведущих сидячий образ жизни. Болевые ощущения в бедре сковывают движения, человек начинает прихрамывать, мышцы становятся слабыми. Болезнь чревата полной потерей способности к ходьбе.
Миозит плеча. Болезнь затрагивает обычно весь плечевой пояс и сочетается с воспалением сухожилий. Наиболее распространены профессиональные миозиты предплечья, связанные с повторяющимся изо дня в день движением руки. Может встречаться у пианистов, кассиров, писателей и т.д.
Может встречаться у пианистов, кассиров, писателей и т.д.
Причины миозита
Основные причины развития миозита:— переохлаждение;
— долгое нахождение в одной позе;
— повторяющиеся изо дня в день движения;
— травмы;
— интоксикации;
— инфекционные заболевания;
— патологии позвоночника;
— паразиты;
— стрессы.
Лечение миозита
Как лечить миозит, определяет врач, основываясь на причинах и степени тяжести заболевания. Для того, чтобы избавить пациента от боли, на пораженный участок наносят обезболивающие мази, применяются также анальгетики в таблетках и уколах. Спазмированную мускулатуру расслабляют при помощи средств, содержащих змеиный яд. Наряду с этим обязательно проводится воздействие на основную причину, вызвавшую миозит, если это инфекция или паразитарное поражение.Пациентам рекомендуются специальные упражнения, физиотерапия, в том числе лазерная терапия.
Лазерная терапия при миозите
Если боль охватывает руки и предплечья, обрабатывают верхнегрудной и нижнешейный отделы позвоночника.
При поражении ног и бедер – обрабатывают пояснично-крестцовый отдел.
При миозите спины и мышц груди обрабатывают соответствующий участок грудного отдела со стороны воспаления.
При болевых ощущениях в руках ниже локтей или в голеностопных мышцах, обрабатывают только болезненные зоны.
Курс терапии состоит из 7-8 сеансов, 1 сеанс ежедневно. Повторить курс лечения можно спустя 3-4 недели.
Дополнительные материалы:
МРТ при воспалительных заболевниях мышечной ткани
МРТ мягких тканей позволяет выявлять различные заболевания и травмы мышц. При МРТ мягких тканей соответствующей области типичным проявлением воспаления мышц является отек, повышенной интенсивности сигнала на Т2-взвешенных МРТ. При МРТ в СПб в наших клиниках мы видим задачу в разграничении травматического отека и миозита. Миозит проявляется как инфекционный или инфекционно-аллергический (полимиозит, дерматомиозит) процесс, некротический фасциит. Вариантом может быть оссифицирующий миозит.
Вариантом может быть оссифицирующий миозит.
При воспалительной миопатии, которая относится к инфекционно-аллергичекой группе заболеваний, отек на Т2-взвешенных МРТ захватывает как мышечную массу, так и окружающие мягкие ткани. Яркое на Т2-взвешенных МРТ скопление жидкости расположено перифасциально, но не в толще мышц.
МРТ мягких тканей голени. Т2-взвешенная аксиальная МРТ. Скопление жидкости подкожно и отек мягких тканей.
Воспалительный миозит при МРТ мягких тканей обычно двухсторонний, симметричный, глубокий с перифасциальным скоплением жидкости. При МРТ с контрастировапнием наблюдается усиление области воспаления.
МРТ мягких тканей голени. Т1-взвешенная МРТ с контрастированием. Усиление области воспаления при миозите.
Полимиозиты часто вовлекают мышцы спины и области таза. При МРТ малого таза виден отек мышц, часто несимметричный.
МРТ малого таза. Корональная Т2-взвешеная МРТ. Высокий сигнал от мышц.
МРТ малого таза. Т2-взвешенная МРТ мягких тканей. Симметричное воспаление четырехглавых мышц.
Т2-взвешенная МРТ мягких тканей. Симметричное воспаление четырехглавых мышц.
Воспалительный гнойный миозит отличается тем, что на Т2-взвешенных МРТ определяется не только отек, но и участки некроза, а также абсцессы. Такие процессы нередко наблюдаются в области суставов. При МРТ коленного сустава абсцесс формируется в мышечной массе подколенной ямке. Он легко отличим на МРТ коленного сустава от кист Бейкера, так как сопровождается ярким на Т2-взвешенных МРТ отеком и хорошо контрастируется.
МРТ коленного сустава. Т2-взвешенная сагиттальная МРТ. Гнойное воспаление с формированием абсцесса (пиомиозит).
Вирусный миозит у детей
Кан Фам Врач. 2017 Май; 63 (5): 365–368.
Авторские права © Колледж семейных врачей Канады Эта статья цитируется в других статьях в PMC.Abstract
Вопрос Недавно я обследовал ребенка в своей клинике после посещения отделения неотложной помощи, когда она проснулась утром, отказываясь ходить, и ползла по дому. Родители сообщили, что она переболела простудой, и я вспоминаю аналогичные случаи миозита во время эпидемии гриппа h2N1 несколько лет назад.Какие основные признаки миозита мне следует распознать? Какие исследования необходимы для подтверждения диагноза и как вести себя с пораженными пациентами?
Родители сообщили, что она переболела простудой, и я вспоминаю аналогичные случаи миозита во время эпидемии гриппа h2N1 несколько лет назад.Какие основные признаки миозита мне следует распознать? Какие исследования необходимы для подтверждения диагноза и как вести себя с пораженными пациентами?
Ответ Доброкачественный острый детский миозит — это легкое и самоограничивающееся внезапное начало боли в нижних конечностях во время или после выздоровления от вирусного заболевания. Проявление может включать походку на цыпочках или отказ от ходьбы, вторичные по отношению к симметричной двусторонней боли в нижних конечностях, которая быстро проходит, обычно в течение 3 дней.В общем, никаких исследований не требуется, за исключением тяжелых случаев, когда скрининг крови и анализ на миоглобин мочи могут подтвердить диагноз и исключить осложнения. Миоглобинурия и повышенный уровень креатинфосфокиназы встречаются редко, но их следует учитывать при госпитализации. Прогноз отличный, лечение может включать отдых и обезболивание.
Прогноз отличный, лечение может включать отдых и обезболивание.
Ребенок, жалующийся на боль в ноге или отказывающийся ходить, беспокоит как родителей, так и медицинских работников. Доброкачественный острый детский миозит (BACM) — частое, самоограничивающееся состояние и часто упускаемая причина боли в голени у детей. 1 , 2 Это связанное с мышцами состояние также известно как миозит, связанный с гриппом , вирусный миозит и острый миозит .
Впервые он был задокументирован Лейхтенштерном в 1905 году как болезненная боль в бедрах и голенях, предположенная как осложнение гриппа. 3 В 1957 году Лундерберг официально признал это заболевание среди детей школьного возраста, у которых развилась сильная лихорадка и катаральный продромальный период, которые прошли через 4 дня, только из-за сильной боли в икроножных мышцах, которая вызвала затруднения при ходьбе.Он назвал синдром myalgia cruris epidemica . 4
4
Точные показатели заболеваемости и распространенности остаются неопределенными, и четких руководящих принципов ведения не существует. 2 , 5 Характерные клинические и лабораторные особенности BACM позволяют проводить быструю диагностику большинства детей без дальнейшего обследования или госпитализации.
Отличие ВАСМ от серьезных патологических процессов
Основная жалоба на боль в икрах у ребенка, недавно перенесшего вирусное заболевание в анамнезе, должна привлечь внимание клиницистов к ВАСМ.Надежность презентации BACM позволяет врачам ставить клинический диагноз, исключая другие, более зловещие состояния (вставка 1). 1 , 2 , 6 Клиницистам необходимо дифференцировать нежелание ходить, вторичное по отношению к боли при BACM, от мышечной слабости, связанной с другими состояниями.
Вставка 1.
Дифференциальные диагнозы для рассмотрения в BACM
Учтите следующее:
BACM — острый доброкачественный миозит у детей.
Данные Tippett and Clark, 1 Jain and Kolber, 2 и Mackay et al. 6
Доброкачественный острый детский миозит преимущественно встречается у детей школьного возраста, 4 , 6 — 8 в среднем возрасте 8,3 года (диапазон от 7,3 до 10,3 года) 5 с соотношением мужчин и женщин 2: 1. 5 , 7 История контактов с другими больными людьми часто не очевидна в BACM, равно как и предыдущая история или семейный анамнез подобного проявления.Медицинские работники должны узнать обо всех семейных анамнезах нервно-мышечных заболеваний, недавних интенсивных физических упражнениях или травмах, употреблении лекарств или медикаментов, об аналогичных эпизодах миалгии или пигментации, а также о любом соответствующем анамнезе в прошлом, в частности о метаболических, опорно-двигательных или заболеваниях щитовидной железы.
Резкое начало нежелания ходить с сильной болью в нижней части ноги происходит в среднем через 3 дня после исчезновения первоначального вирусного заболевания. 5 , 7 , 9 Общие продромальные симптомы этих вирусных заболеваний включают ринорею, субфебрильную температуру, боль в горле, кашель и недомогание. 7 Классическая симметричная двусторонняя боль в ногах, как правило, связана с комплексом икроножных и камбаловидных мышц; однако у некоторых детей может быть сопутствующая болезненность в переднемедиальном отделе бедер 5 , 7 и редко может быть сопутствующая боль или болезненность в верхних конечностях или туловище. 6 Боль часто усиливается после периода отдыха. 7
Тщательное медицинское обследование дополнительно подтвердит клинический диагноз BACM.Пациенты могут быть без лихорадки или иметь слегка повышенную температуру, но в остальном они должны иметь нормальные показатели жизнедеятельности.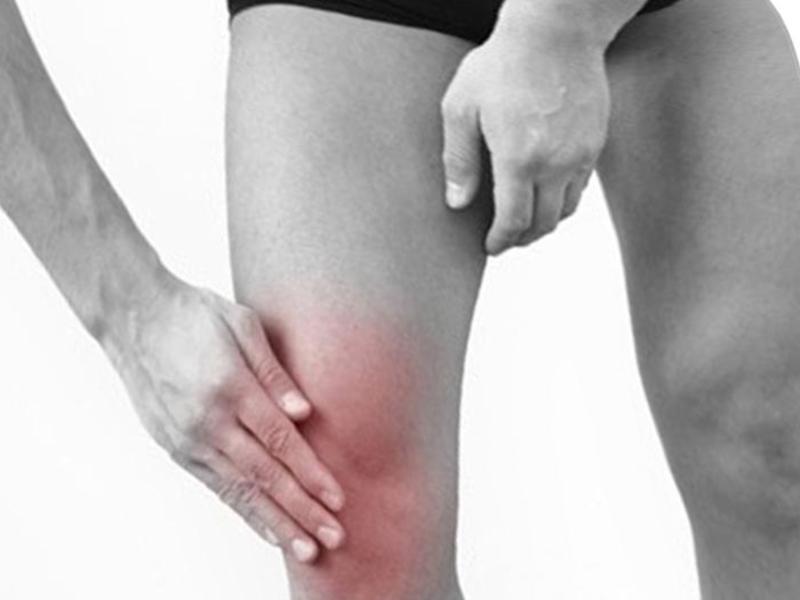 Отличительной особенностью BACM являются результаты двустороннего симметричного обследования нижних конечностей. 1 При осмотре походка ребенка может казаться широкой (ходьба на цыпочках или жесткие ноги). 2 , 6 Никаких общих внешних признаков не наблюдается, кроме случайного небольшого отека, а при пальпации может быть выраженная болезненность, которая обычно проходит через 2–4 дня. 1 У ребенка будет нормальный диапазон движений в коленных и тазобедренных суставах, но он может удерживать ступни в подошвенном сгибании, часто отказываясь от активного и даже пассивного тыльного сгибания. 7 Не должно быть сенсорных или двигательных нарушений, изменений глубоких сухожильных рефлексов или изменений подошвенных рефлексов.
Отличительной особенностью BACM являются результаты двустороннего симметричного обследования нижних конечностей. 1 При осмотре походка ребенка может казаться широкой (ходьба на цыпочках или жесткие ноги). 2 , 6 Никаких общих внешних признаков не наблюдается, кроме случайного небольшого отека, а при пальпации может быть выраженная болезненность, которая обычно проходит через 2–4 дня. 1 У ребенка будет нормальный диапазон движений в коленных и тазобедренных суставах, но он может удерживать ступни в подошвенном сгибании, часто отказываясь от активного и даже пассивного тыльного сгибания. 7 Не должно быть сенсорных или двигательных нарушений, изменений глубоких сухожильных рефлексов или изменений подошвенных рефлексов.
Исследования
Лабораторные исследования должны быть ограничены детьми, которые вообще не будут ходить. Повышенный уровень креатинфосфокиназы (КФК) является одним из наиболее частых лабораторных результатов при ВАКМ. 1 , 2 , 6 , 10 , 11 В одном исследовании 95% пациентов продемонстрировали повышенные уровни КФК в среднем 4100 Ед / л, а уровни КФК поднялись до 20 единиц. раз выше верхней границы нормы в другом исследовании. 9 Высокие значения CPK с длительным повышением связаны с мышечной дистрофией, в то время как при BACM повышенные уровни CPK достигают пика через 2 недели. 2 , 7 , 10 У пациентов может быть нормальное или пониженное количество лейкоцитов и тромбоцитов, а также повышенный уровень аминотрансфераз. 6 , 7 Исследования на вирусы, биопсию мышц или миелографию не следует проводить в плановом порядке.
1 , 2 , 6 , 10 , 11 В одном исследовании 95% пациентов продемонстрировали повышенные уровни КФК в среднем 4100 Ед / л, а уровни КФК поднялись до 20 единиц. раз выше верхней границы нормы в другом исследовании. 9 Высокие значения CPK с длительным повышением связаны с мышечной дистрофией, в то время как при BACM повышенные уровни CPK достигают пика через 2 недели. 2 , 7 , 10 У пациентов может быть нормальное или пониженное количество лейкоцитов и тромбоцитов, а также повышенный уровень аминотрансфераз. 6 , 7 Исследования на вирусы, биопсию мышц или миелографию не следует проводить в плановом порядке.
Визуализирующие исследования следует использовать только для исключения альтернативных диагнозов. Показания к визуализации включают опасения по поводу травмы, остеомиелита, злокачественных новообразований или тромбоза глубоких вен. Магнитно-резонансная томография может служить неинвазивным подтверждающим инструментом, но в настоящее время не рекомендуется. 12
Магнитно-резонансная томография может служить неинвазивным подтверждающим инструментом, но в настоящее время не рекомендуется. 12
Нет четких руководящих принципов для исследования у детей с подозрением на BACM.Основываясь на 5 случаях в ретроспективной серии и обзоре литературы, Agyeman et al. Предложили подтвердить BACM с использованием уровня CPK и вирусных исследований. 5 У детей с быстро ухудшающимся состоянием или отсутствием симптомов исчезновения через несколько дней исследователи предложили исследование функции мочи и почек, чтобы исключить рабдомиолиз и почечную недостаточность. Типпет и Кларк рекомендовали, чтобы обследование включало в себя рутинный общий анализ крови, уровни С-реактивного белка, уровни креатинкиназы, функциональные пробы печени и измерение миоглобина в моче — все, чтобы исключить другие, более опасные, болезненные процессы. 1
Ведение
Клиническое выздоровление ожидается в среднем через 3 дня 7 , 9 , 10 и небольшое количество пациентов, если таковые имеются, нуждаются в госпитализации. В крупном канадском проспективном исследовании, проведенном в течение 2 сезонов гриппа, были госпитализированы 5 из 26 детей в возрасте от 5 до 15 лет. Только 1 пациент имел длительное заболевание с перемежающейся болью в ногах и нарушениями походки в течение 7 недель, тогда как все остальные полностью выздоровели через 2–3 недели. 7 Moon et al. Сообщили о полном выздоровлении у 100% пациентов, как и Agyeman с коллегами в их ретроспективном анализе 5 пациентов. 5 , 9 В серии случаев из 4 детей с h2N1-ассоциированной BACM ни один из них не был госпитализирован с полным выздоровлением в среднем через 4 дня, 10 , несмотря на то, что синдром гриппа A, как известно, был более выраженным. тяжелее, чем другие вирусы. 5 , 6
В крупном канадском проспективном исследовании, проведенном в течение 2 сезонов гриппа, были госпитализированы 5 из 26 детей в возрасте от 5 до 15 лет. Только 1 пациент имел длительное заболевание с перемежающейся болью в ногах и нарушениями походки в течение 7 недель, тогда как все остальные полностью выздоровели через 2–3 недели. 7 Moon et al. Сообщили о полном выздоровлении у 100% пациентов, как и Agyeman с коллегами в их ретроспективном анализе 5 пациентов. 5 , 9 В серии случаев из 4 детей с h2N1-ассоциированной BACM ни один из них не был госпитализирован с полным выздоровлением в среднем через 4 дня, 10 , несмотря на то, что синдром гриппа A, как известно, был более выраженным. тяжелее, чем другие вирусы. 5 , 6
Рабдомиолиз — редко встречающееся осложнение БАКМ.В одном обзоре у 10 из 316 пациентов развился рабдомиолиз, у 8 из которых была почечная недостаточность. 5 Выздоровели все, кроме одного пациента, у которого была предрасположенность к семейной недостаточности карнитин-пальмитилтрансферазы. 5 , 13 Рабдомиолиз в 4 раза чаще встречался у девочек, чем у мальчиков, и 86% всех случаев были связаны с гриппом A. 5 Компартмент-синдром был зарегистрирован у 2 из 311 обследованных пациентов. , а у 1 пациента зафиксирована стойкая инвалидность. 5 Для детей с рабдомиолизом необходима госпитализация для мониторинга функции почек, чтобы обеспечить своевременную диагностику острой почечной недостаточности, электролитных нарушений или компартмент-синдрома. 5
5 Выздоровели все, кроме одного пациента, у которого была предрасположенность к семейной недостаточности карнитин-пальмитилтрансферазы. 5 , 13 Рабдомиолиз в 4 раза чаще встречался у девочек, чем у мальчиков, и 86% всех случаев были связаны с гриппом A. 5 Компартмент-синдром был зарегистрирован у 2 из 311 обследованных пациентов. , а у 1 пациента зафиксирована стойкая инвалидность. 5 Для детей с рабдомиолизом необходима госпитализация для мониторинга функции почек, чтобы обеспечить своевременную диагностику острой почечной недостаточности, электролитных нарушений или компартмент-синдрома. 5
После исключения зловещего диагноза дети с БАКМ могут лечиться амбулаторно с обезболиванием и соответствующим клиническим и лабораторным наблюдением в течение 2–3 недель. 11 Рецидивы редки6, но были выявлены в 10 из 311 случаев в одном отчете. 5 Противовирусные препараты вряд ли принесут пользу. 10 Связь между вакцинацией против гриппа и BACM еще не установлена. 2
5 Противовирусные препараты вряд ли принесут пользу. 10 Связь между вакцинацией против гриппа и BACM еще не установлена. 2
Заключение
Доброкачественный острый детский миозит — это легкий и самоограничивающийся процесс, который можно диагностировать клинически. Если есть какая-либо мышечная слабость или аномальные неврологические признаки, какие-либо признаки воспаления, отсутствие улучшения через 3 дня или асимметричная боль в нижних конечностях, BACM маловероятен, и следует искать альтернативный диагноз. 1 Пациенты должны пройти скрининг-анализ крови на миоглобин в моче, чтобы подтвердить диагноз и исключить более опасные альтернативы и осложнения. Миоглобинурия встречается редко, и, если она иногда возникает, таких пациентов следует госпитализировать для наблюдения. Родители и медработники должны быть уверены, что прогноз для BACM отличный, и пациенты могут эффективно лечиться с помощью простой анальгезии в домашних условиях.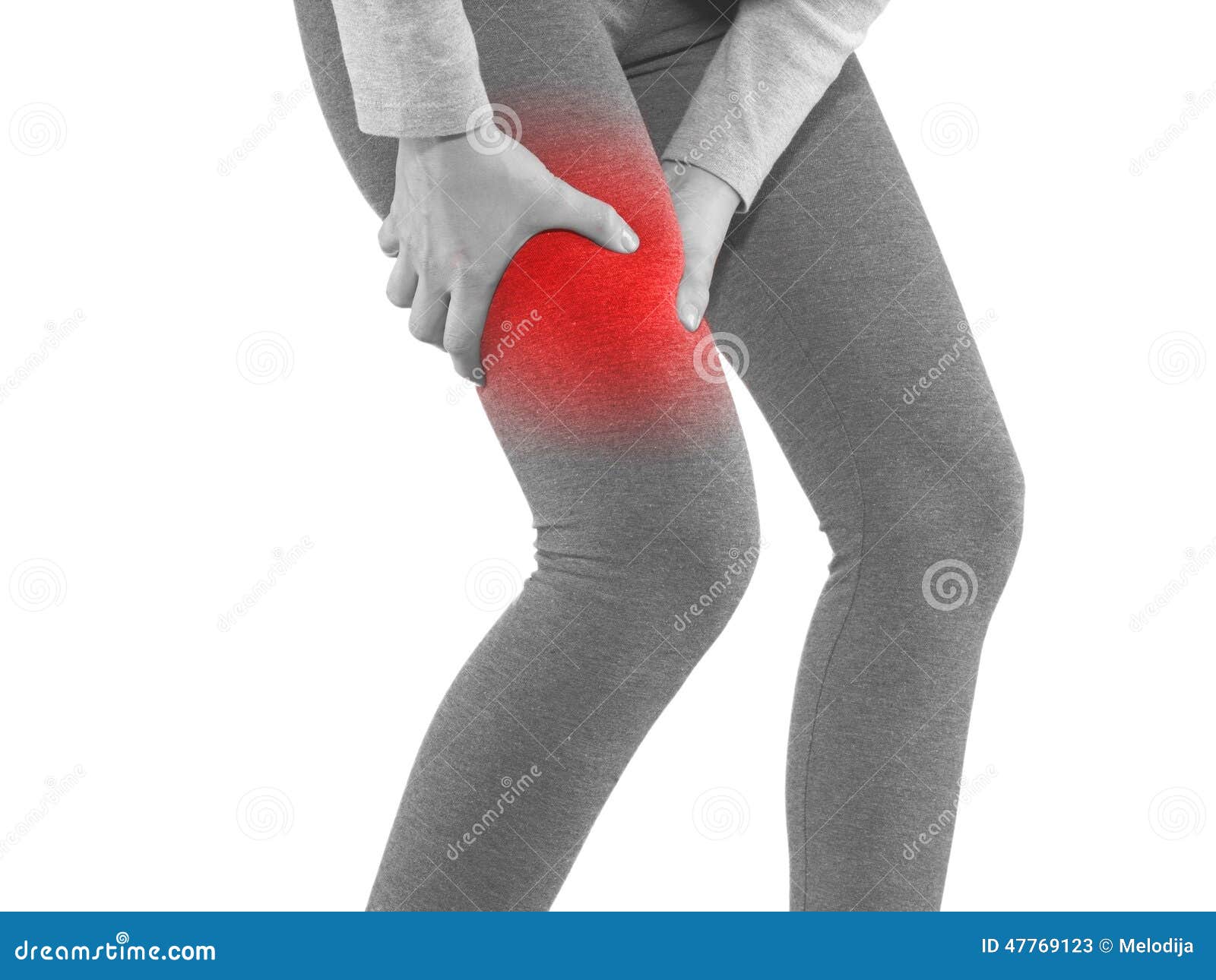 Может быть организовано последующее клиническое наблюдение с полным клиническим и лабораторным выздоровлением, которое ожидается через 2 недели.
Может быть организовано последующее клиническое наблюдение с полным клиническим и лабораторным выздоровлением, которое ожидается через 2 недели.
Примечания
PRETx «Педиатрические исследования в области неотложной терапии»
Обновление здоровья детей подготовлено программой «Педиатрические исследования в области неотложной терапии» (PRETx) ( www.pretx.org ) в Детской больнице Британской Колумбии в Ванкувере, Британская Колумбия. Д-р Маги является членом, а Д-р Голдман является директором программы PRETx. Миссия программы PRETx заключается в укреплении здоровья детей посредством научно обоснованных исследований в области терапии в педиатрической неотложной медицинской помощи.
У вас есть вопросы о влиянии лекарств, химикатов, радиации или инфекций на детей? Мы приглашаем вас отправить их в программу PRETx по факсу 604 875-2414; они будут рассмотрены в будущих обновлениях Child Health Updates . Опубликованные Обновления здоровья ребенка доступны на веб-сайте Canadian Family Physician ( www.cfp.ca ).
Опубликованные Обновления здоровья ребенка доступны на веб-сайте Canadian Family Physician ( www.cfp.ca ).
Сноски
Эта статья дает право на получение сертифицированных кредитов для самообучения Mainpro +.Чтобы заработать кредиты, перейдите на www.cfp.ca и щелкните ссылку Mainpro +.
La traduction en français de cet article se Trouve à www.cfp.ca dans la table des matières du numéro de mai 2017 à la page e266 .
Конкурирующие интересы
Не заявлены
Источники
1. Типпетт Э., Кларк Р. Доброкачественный острый детский миозит после инфицирования вирусом парагриппа типа 1 человека. Emerg Med Australas. 2013. 25 (3): 248–51.Epub 2013 8 апреля [PubMed] [Google Scholar] 3. Leichtenstern O. Influenza. В: Маннаберг Дж., Редактор. Малярия, грипп и денге. Энциклопедия практической медицины Нотнагеля. Филадельфия, Пенсильвания: W. B. Saunders & Co; 1905. С. 523–701. [Google Scholar] 4. Lundberg A. Myalgia cruris epidemica. Acta Paediatr. 1957. 46 (1): 18–31. [PubMed] [Google Scholar] 5. Agyeman P, Duppenthaler A, Heininger U, Aebi C. Миозит, связанный с гриппом, у детей. Инфекционное заболевание. 2004. 32 (4): 199–203. [PubMed] [Google Scholar] 6.Mackay MT, Kornberg AJ, Shield LK, Dennett X. Доброкачественный острый детский миозит: лабораторные и клинические особенности. Неврология. 1999. 53 (9): 2127–31. [PubMed] [Google Scholar] 7. Миддлтон П.Дж., Александр Р.М., Шимански М.Т. Тяжелый миозит при выздоровлении от гриппа. Ланцет. 1970. 2 (7672): 533–5. [PubMed] [Google Scholar] 8. Неоклеус С., Спаноу С., Мпампалис Е., Ксатзигеоргиу С., Павлиду С., Поулос Е. и др. Ненужные диагностические исследования при доброкачественном остром миозите у детей: отчет о серии случаев. Скотт Мед Дж.2012; 57 (3): 182. [PubMed] [Google Scholar] 9. Moon JH, Na JY, Kim JH, Yum MK, Oh JW, Kim CR и др. Неврологические и мышечные проявления, связанные с инфекцией гриппа B у детей.
B. Saunders & Co; 1905. С. 523–701. [Google Scholar] 4. Lundberg A. Myalgia cruris epidemica. Acta Paediatr. 1957. 46 (1): 18–31. [PubMed] [Google Scholar] 5. Agyeman P, Duppenthaler A, Heininger U, Aebi C. Миозит, связанный с гриппом, у детей. Инфекционное заболевание. 2004. 32 (4): 199–203. [PubMed] [Google Scholar] 6.Mackay MT, Kornberg AJ, Shield LK, Dennett X. Доброкачественный острый детский миозит: лабораторные и клинические особенности. Неврология. 1999. 53 (9): 2127–31. [PubMed] [Google Scholar] 7. Миддлтон П.Дж., Александр Р.М., Шимански М.Т. Тяжелый миозит при выздоровлении от гриппа. Ланцет. 1970. 2 (7672): 533–5. [PubMed] [Google Scholar] 8. Неоклеус С., Спаноу С., Мпампалис Е., Ксатзигеоргиу С., Павлиду С., Поулос Е. и др. Ненужные диагностические исследования при доброкачественном остром миозите у детей: отчет о серии случаев. Скотт Мед Дж.2012; 57 (3): 182. [PubMed] [Google Scholar] 9. Moon JH, Na JY, Kim JH, Yum MK, Oh JW, Kim CR и др. Неврологические и мышечные проявления, связанные с инфекцией гриппа B у детей. Pediatr Neurol. 2013. 49 (2): 97–101. [PubMed] [Google Scholar] 10. Рубин Э., Де ла Рубиа Л., Паскуаль А., Домингес Дж., Флорес С. Доброкачественный острый миозит, связанный с инфекцией вируса гриппа А h2N1. Eur J Pediatr. 2010. 169 (9): 1159–61. Epub 2010 7 марта. [PubMed] [Google Scholar] 11. Ренни Л.М., Халлам Н.Ф., Битти Т.Ф.Доброкачественный острый детский миозит в условиях травм и неотложной помощи. Emerg Med J. 2005; 22 (10): 686–8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12. Кавараи Т., Нисимура Х., Танигучи К., Саджи Н., Симидзу Х., Тадано М. и др. Магнитно-резонансная томография мышц двуглавой мышцы бедра при доброкачественном остром миозите у детей. Arch Neurol. 2007. 64 (8): 1200–1. [PubMed] [Google Scholar] 13. Келли К.Дж., Гарланд Д.С., Тан Т.Т., Шуг А.Л., Чусид М.Дж. Смертельный рабдомиолиз после инфицирования гриппом у девочки с семейной недостаточностью карнитин-пальмитилтрансферазы.Педиатрия. 1989. 84 (2): 312–6. [PubMed] [Google Scholar]
Pediatr Neurol. 2013. 49 (2): 97–101. [PubMed] [Google Scholar] 10. Рубин Э., Де ла Рубиа Л., Паскуаль А., Домингес Дж., Флорес С. Доброкачественный острый миозит, связанный с инфекцией вируса гриппа А h2N1. Eur J Pediatr. 2010. 169 (9): 1159–61. Epub 2010 7 марта. [PubMed] [Google Scholar] 11. Ренни Л.М., Халлам Н.Ф., Битти Т.Ф.Доброкачественный острый детский миозит в условиях травм и неотложной помощи. Emerg Med J. 2005; 22 (10): 686–8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12. Кавараи Т., Нисимура Х., Танигучи К., Саджи Н., Симидзу Х., Тадано М. и др. Магнитно-резонансная томография мышц двуглавой мышцы бедра при доброкачественном остром миозите у детей. Arch Neurol. 2007. 64 (8): 1200–1. [PubMed] [Google Scholar] 13. Келли К.Дж., Гарланд Д.С., Тан Т.Т., Шуг А.Л., Чусид М.Дж. Смертельный рабдомиолиз после инфицирования гриппом у девочки с семейной недостаточностью карнитин-пальмитилтрансферазы.Педиатрия. 1989. 84 (2): 312–6. [PubMed] [Google Scholar] Фокальный миозит односторонней ноги
Abstract
Фокальный миозит — это редкая доброкачественная воспалительная псевдоопухоль скелетных мышц неизвестной этиологии. В Корее нет сообщений о случаях очагового миозита, не сочетающегося с заболеванием соединительной ткани. Мы представляем необычный случай очагового миозита с контрактурой голеностопного сустава с вовлечением более двух мышц. В нашу клинику обратился 26-летний мужчина с жалобами на контрактуру правой лодыжки и боли в мышцах ног.Физикальное обследование не выявило мышечной слабости или каких-либо других неврологических отклонений. Т2-взвешенная магнитно-резонансная томография правой ноги продемонстрировала диффузную высокую интенсивность сигнала правой икроножной мышцы, длинного сгибателя пальцев и передней большеберцовой мышцы. Игольчатая электромиография показала обильные потенциалы денервации с потенциалами действия двигательных единиц короткой продолжительности и небольшой амплитуды от задействованных мышц. Все эти данные свидетельствовали о диагнозе очагового воспалительного миозита, и пациенту был назначен пероральный преднизолон и физиотерапия.
В Корее нет сообщений о случаях очагового миозита, не сочетающегося с заболеванием соединительной ткани. Мы представляем необычный случай очагового миозита с контрактурой голеностопного сустава с вовлечением более двух мышц. В нашу клинику обратился 26-летний мужчина с жалобами на контрактуру правой лодыжки и боли в мышцах ног.Физикальное обследование не выявило мышечной слабости или каких-либо других неврологических отклонений. Т2-взвешенная магнитно-резонансная томография правой ноги продемонстрировала диффузную высокую интенсивность сигнала правой икроножной мышцы, длинного сгибателя пальцев и передней большеберцовой мышцы. Игольчатая электромиография показала обильные потенциалы денервации с потенциалами действия двигательных единиц короткой продолжительности и небольшой амплитуды от задействованных мышц. Все эти данные свидетельствовали о диагнозе очагового воспалительного миозита, и пациенту был назначен пероральный преднизолон и физиотерапия.
Ключевые слова: Миозит, лодыжка, контрактура
ВВЕДЕНИЕ
Очаговый миозит — редкое заболевание, связанное с воспалительными изменениями, поражающими скелетные мышцы. Его легко спутать с опухолями или другими воспалительными заболеваниями. Этиология очагового миозита не выяснена. Тем не менее предполагается, что этиология связана с вирусной инфекцией или денервацией мышц1. Особые результаты обычно не обнаруживаются в анализах крови, а гистологические тесты помогают в диагностике.Обычно очаговый миозит проходит спонтанно. Но во время острой фазы боль и осложнения можно предотвратить с помощью консервативных методов лечения, таких как лекарства и физиотерапия.
Его легко спутать с опухолями или другими воспалительными заболеваниями. Этиология очагового миозита не выяснена. Тем не менее предполагается, что этиология связана с вирусной инфекцией или денервацией мышц1. Особые результаты обычно не обнаруживаются в анализах крови, а гистологические тесты помогают в диагностике.Обычно очаговый миозит проходит спонтанно. Но во время острой фазы боль и осложнения можно предотвратить с помощью консервативных методов лечения, таких как лекарства и физиотерапия.
В последнее время неинвазивная методика магнитно-резонансной томографии (МРТ) использовалась в качестве основного инструмента оценки2. В данном случае описывается пациент, у которого развилась контрактура голеностопного сустава без травм в анамнезе. Очаговый миозит теленка, не связанный с ревматоидным артритом и другими заболеваниями соединительной ткани, до сих пор не регистрировался в Корее.Кроме того, в этом случае было представлено очень редкое состояние одновременного поражения нескольких прилегающих мышц.
СЛУЧАЙ ИЗМЕНЕНИЯ
В нашу клинику обратился 26-летний мужчина с жалобами на контрактуру правой лодыжки, боли в мышцах ног и нарушение походки, которые начались 6 недель назад. Первоначальным симптомом была миалгия в правой области голени, которая усугублялась иглоукалыванием в правой области голени за 4 недели до настоящего визита. Не было очевидных травм в анамнезе, истории болезни или семейной истории.
При физикальном обследовании диапазон движений правого голеностопного сустава был ограничен до -5 градусов тыльного сгибания. Включая тыльное сгибание, мышечной слабости или сенсорных нарушений обеих конечностей не наблюдалось. Окружность голени, измеренная на 7 см дистальнее нижнего полюса надколенника, составила 40 см как с правой, так и с левой стороны. Поражения опухоли не пальпировались, изменение цвета кожи не наблюдалось, пульсации педали с обеих сторон при пальпации были идентичны.Уровень С-реактивного белка (CRP) (7,05 пг / мл) представлял собой небольшое повышение от нормального диапазона 0,00-3,00 пг / мл. Значения лейкоцитов, скорость оседания эритроцитов и другие показатели воспаления были нормальными. Результаты общих биохимических тестов, включая мышечные ферменты и вирусные маркеры, были в пределах нормы.
Значения лейкоцитов, скорость оседания эритроцитов и другие показатели воспаления были нормальными. Результаты общих биохимических тестов, включая мышечные ферменты и вирусные маркеры, были в пределах нормы.
Рентгенография большеберцовой и малоберцовой кости не выявила патологических изменений скелета. Трехфазное сканирование костей показало повышенную скорость поглощения в правой области голени. На Т2-взвешенной МРТ диффузный сигнал высокой интенсивности был обнаружен в правой икроножной мышце, длинном сгибателе пальцев и переднемедиальной стороне передней большеберцовой мышцы.Т1-взвешенные изображения выявили отечные изменения в прилегающих мягких тканях и признаки, соответствующие ишемической болезни или миозиту (). Для дифференциации сосудистых заболеваний выполняли компьютерно-томографическую ангиографию (КТА) нижних конечностей; сосудистых проблем у теленка не обнаружено. Была проведена электромиография (ЭМГ), и все результаты нервной проводимости были в пределах нормы. Игольчатая ЭМГ в правой икроножной мышце, длинном сгибателе пальцев и передней большеберцовой мышце выявила аномальную спонтанную активность и потенциалы действия двигательных единиц малой амплитуды ().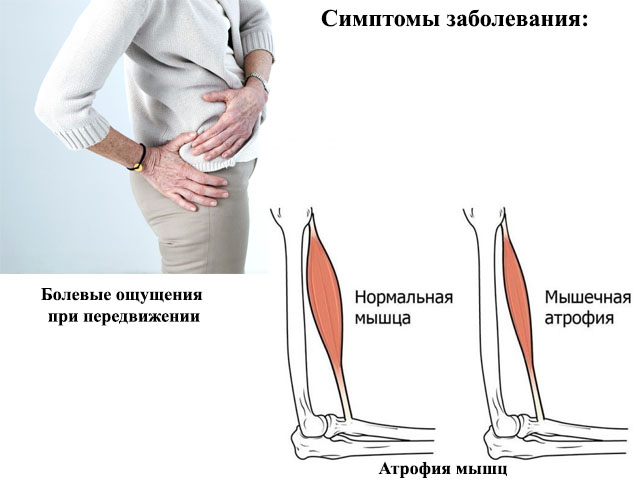
Результаты МРТ правой ноги. A1 и A2 отображают сагиттальные T2-взвешенные изображения (A1 и A2), поперечное T2-взвешенное изображение (B) и T1-взвешенное изображение (C) демонстрируют диффузную высокую интенсивность сигнала правой икроножной мышцы (A со стрелкой), длинного сгибателя пальцев ( B со стрелкой), передней большеберцовой мышцы (C со стрелкой) и отечными изменениями подкожной клетчатки.
Таблица 1
Результаты исследований иглой электромиографии
Коллективные результаты соответствовали диагнозу фокального миозита.Соответственно, проводилась стероидная пульс-терапия с физиотерапией. Пероральный стероид преднизолон вводили в течение 14 дней путем ингаляции (60 мг / день, 1 мг / кг, с постепенным снижением). Физикальное обследование, проведенное через 14 дней после начала лечения, показало улучшение болезненности и связанных с болью нарушений походки. Ранее ограниченное тыльное сгибание голеностопного сустава улучшилось с начального тыльного сгибания -5 градусов до 0 градусов.
ОБСУЖДЕНИЕ
Очаговый миозит впервые был описан в 1977 году.1 Он классифицируется как воспалительная миопатия, и его также называют воспалительной псевдоопухолью скелетных мышц или очаговым узловым миозитом. Обычно предполагают, что патогенез является вирусной инфекцией или мышечной денервацией, а связь с семейным анамнезом или генетической предрасположенностью не выяснена. Гипотезы, касающиеся этиологии, заключаются в том, что это вызвано травмой или инфекцией, и что это местная форма ревматоидного артрита, саркоидоза, заболеваний соединительной ткани и других причин.3
В нашем случае симптомы развились без травм или инфекций в анамнезе. В начальный период после начала болезни пациентка лечилась иглоукалыванием, после чего симптомы ухудшились. Местоположение поражения, определенно диагностированное с помощью МРТ, совпадало с участком акупунктуры, описанным пациентом. Инфекция, вызванная иглоукалыванием, была возможна, но оставалась недоказанной на основании последовательности событий.
Согласно ранее опубликованной статистике 115 пациентов с очаговым миозитом в возрасте от 7 до 94 лет, без гендерных различий.3 Очаговый миозит обычно возникает в скелетных мышцах нижних конечностей, но в литературе сообщалось о других местах, включая область головы и шеи. Тем не менее, среди мышц, как показано в нашем случае, миозит чаще всего поражает икроножные, латеральные широкие мышцы бедра и приводящие мышцы.
Очаговый миозит можно классифицировать в соответствии с морфологическим описанием степени поражения. Вовлечение части мышцы составляет тип 1, поражение всей мышцы составляет тип 2, а участие двух или более мышц в одном и том же или смежном сегменте классифицируется как тип 3.4 Наш случай соответствовал 3-му типу, частота встречаемости которого была ниже, чем у других типов.
В отличие от раннего полимиозита системные симптомы, лихорадка, потеря веса и общая мышечная слабость при очаговом миозите редки. Очаговый миозит можно охарактеризовать как локализованный полимиозит. Действительно, в некоторых случаях очаговый миозит прогрессирует в дерматомиозит [5]. Тем не менее, это очень редкие случаи. Кроме того, в отличие от опухолей, очаговый миозит не поражает фасцию, сухожилия или прилегающую кожу.
Действительно, в некоторых случаях очаговый миозит прогрессирует в дерматомиозит [5]. Тем не менее, это очень редкие случаи. Кроме того, в отличие от опухолей, очаговый миозит не поражает фасцию, сухожилия или прилегающую кожу.
Как правило, анализы крови в большинстве случаев находятся в пределах нормы, в том числе в данном случае, и, если мышечные ферменты повышены или обнаружены отклонения от нормы других тестов, рассмотрение возможности полимиозита должно побудить к анализу на другие поражения. Точно так же в данном случае системного синдрома не наблюдалось, и в течение 6 месяцев наблюдения он не прогрессировал до других заболеваний. Тем не менее, в будущем может потребоваться долгосрочное наблюдение за развитием полимиозита.
Рентгенограммы нормальные или показывают только неспецифическое образование мягких тканей. На МРТ наблюдается увеличение вовлеченных мышц и окружающий отек, хотя в некоторых случаях наблюдается нормальный вид. Поражения одинаково интенсивны по сравнению со скелетными мышцами на T1-взвешенных изображениях спинового эхо и обычно гиперинтенсивны на T2-взвешенных спин-эхо и последовательностях восстановления с короткой Т-инверсией. Гомогенное усиление наблюдается после внутривенного введения гадолиния. В случаях с фиброзным изменением относительно низкая интенсивность сигнала отображается на всех импульсных последовательностях спин-эхо.2 В нашем случае рентгенография тоже была нормальной. Тем не менее, на T2-взвешенных изображениях наблюдались типичные находки соответствующих мышц, показывающие высокую интенсивность сигнала.
Гомогенное усиление наблюдается после внутривенного введения гадолиния. В случаях с фиброзным изменением относительно низкая интенсивность сигнала отображается на всех импульсных последовательностях спин-эхо.2 В нашем случае рентгенография тоже была нормальной. Тем не менее, на T2-взвешенных изображениях наблюдались типичные находки соответствующих мышц, показывающие высокую интенсивность сигнала.
В редких случаях необходимо дифференцировать относительно низкую интенсивность сигнала на каждом изображении, которая указывает на диффузное поражение мышц без определенных образований, от коллагеновых поражений, таких как фиброматоз, и от поражений, нагруженных гемосидерином, таких как хроническая гематома или гигантоклеточные опухоли влагалища сухожилия.
Чувствительность МРТ, особенно на изображениях с подавлением жира, превосходна в случаях воспаления и отеков. Таким образом, метод полезен не только для диагностики очагового миозита, но и для оценки результатов лечения. При миопатии МРТ показывает изменение интенсивности сигнала, вызванное отеком мышц или отложением жира, а также изменение размера или формы мышц из-за атрофии или псевдогипертрофии мышц. На основе таких изменений МРТ может применяться для первоначальной диагностики, оценки количества и диапазона поражений, выбора места биопсии при активных заболеваниях и мониторинга результатов лечения.В 6 случаях очагового миозита с использованием МРТ с интервалом в 2 месяца были выявлены пораженные мышцы и обеспечено наблюдение за лечением. 6 Учитывая стоимость теста, сомнительно, что стоимость краткосрочного теста МРТ является приемлемой. В настоящее время, поскольку после лечения симптомы улучшились, дополнительные тесты не проводились. Тем не менее, если эффективность лечения не ясна даже после длительного лечения, в случаях, требующих дифференциальной диагностики и, следовательно, биопсии, или в случаях, требующих хирургического лечения из-за деформации или контрактуры, повторные исследования МРТ могут помочь.
На основе таких изменений МРТ может применяться для первоначальной диагностики, оценки количества и диапазона поражений, выбора места биопсии при активных заболеваниях и мониторинга результатов лечения.В 6 случаях очагового миозита с использованием МРТ с интервалом в 2 месяца были выявлены пораженные мышцы и обеспечено наблюдение за лечением. 6 Учитывая стоимость теста, сомнительно, что стоимость краткосрочного теста МРТ является приемлемой. В настоящее время, поскольку после лечения симптомы улучшились, дополнительные тесты не проводились. Тем не менее, если эффективность лечения не ясна даже после длительного лечения, в случаях, требующих дифференциальной диагностики и, следовательно, биопсии, или в случаях, требующих хирургического лечения из-за деформации или контрактуры, повторные исследования МРТ могут помочь.
На ЭМГ спонтанная активность задействованных мышц показывает миопатические изменения 7, как и в данном случае. Если болезнь прогрессирует до хронического рецидивирующего миозита, она может проявлять нормальную или ненормальную спонтанную активность, связанную с денервацией.
Очаговый миозит проходит спонтанно в течение от нескольких месяцев до нескольких лет, но редко может повторяться. Для лечения обычно используются стероидные или нестероидные противовоспалительные препараты. При прогрессирующих заболеваниях может быть полезна иммуносупрессивная терапия или лучевая терапия.Тем не менее, следует учитывать высокий риск побочных эффектов.8 Гарсия и др. 9 сообщили о случаях, когда пероральные стероиды не реагировали, но излечивались метотрексатом. Chiba et al.6 лечили артериальной инъекцией низкой дозы стероида в проксимальную артерию поражения. В нашем случае симптомы улучшились без осложнений за счет неинвазивного введения высоких доз стероидов в течение короткого периода.
Если подвижность соседних суставов ограничена из-за осложнений очагового миозита, может потребоваться физиотерапия и хирургическое лечение.Maynie et al.10 выполнили резекцию поражений и тенотомию для восстановления нормальной походки педиатрического пациента, у которого развилась деформация эквинуса в результате склероза мышц из-за очагового миозита в желудочно-кишечном тракте./cramp-in-calf-184877506-5bf2ac2c46e0fb005884c811.jpg) В нашем случае с помощью лекарств и физиотерапии в течение 2 недель ограничение движений тыльного сгибания было улучшено с начальных -5 градусов до 0 градусов, и характер походки нормализовался.
В нашем случае с помощью лекарств и физиотерапии в течение 2 недель ограничение движений тыльного сгибания было улучшено с начальных -5 градусов до 0 градусов, и характер походки нормализовался.
Очаговый миозит часто ошибочно диагностируется как опухоль, что приводит к чрезмерному лечению и может вызвать контрактуру сустава с прогрессированием.10 Таким образом, необходимы соответствующая диагностика и лечение.
Фокальный миозит односторонней ноги
Реферат
Фокальный миозит — редкое доброкачественное воспалительное псевдоопухоль скелетных мышц неизвестной этиологии. В Корее нет сообщений о случаях очагового миозита, не сочетающегося с заболеванием соединительной ткани. Мы представляем необычный случай очагового миозита с контрактурой голеностопного сустава с вовлечением более двух мышц. В нашу клинику обратился 26-летний мужчина с жалобами на контрактуру правой лодыжки и боли в мышцах ног.Физикальное обследование не выявило мышечной слабости или каких-либо других неврологических отклонений. Т2-взвешенная магнитно-резонансная томография правой ноги продемонстрировала диффузную высокую интенсивность сигнала правой икроножной мышцы, длинного сгибателя пальцев и передней большеберцовой мышцы. Игольчатая электромиография показала обильные потенциалы денервации с потенциалами действия двигательных единиц короткой продолжительности и небольшой амплитуды от задействованных мышц. Все эти данные свидетельствовали о диагнозе очагового воспалительного миозита, и пациенту был назначен пероральный преднизолон и физиотерапия.
Т2-взвешенная магнитно-резонансная томография правой ноги продемонстрировала диффузную высокую интенсивность сигнала правой икроножной мышцы, длинного сгибателя пальцев и передней большеберцовой мышцы. Игольчатая электромиография показала обильные потенциалы денервации с потенциалами действия двигательных единиц короткой продолжительности и небольшой амплитуды от задействованных мышц. Все эти данные свидетельствовали о диагнозе очагового воспалительного миозита, и пациенту был назначен пероральный преднизолон и физиотерапия.
Ключевые слова: Миозит, лодыжка, контрактура
ВВЕДЕНИЕ
Очаговый миозит — редкое заболевание, связанное с воспалительными изменениями, поражающими скелетные мышцы. Его легко спутать с опухолями или другими воспалительными заболеваниями. Этиология очагового миозита не выяснена. Тем не менее предполагается, что этиология связана с вирусной инфекцией или денервацией мышц1. Особые результаты обычно не обнаруживаются в анализах крови, а гистологические тесты помогают в диагностике.:max_bytes(150000):strip_icc()/knee-anatomy--artwork-452427829-599d8b9b22fa3a0011f2030d.jpg) Обычно очаговый миозит проходит спонтанно. Но во время острой фазы боль и осложнения можно предотвратить с помощью консервативных методов лечения, таких как лекарства и физиотерапия.
Обычно очаговый миозит проходит спонтанно. Но во время острой фазы боль и осложнения можно предотвратить с помощью консервативных методов лечения, таких как лекарства и физиотерапия.
В последнее время неинвазивная методика магнитно-резонансной томографии (МРТ) использовалась в качестве основного инструмента оценки2. В данном случае описывается пациент, у которого развилась контрактура голеностопного сустава без травм в анамнезе. Очаговый миозит теленка, не связанный с ревматоидным артритом и другими заболеваниями соединительной ткани, до сих пор не регистрировался в Корее.Кроме того, в этом случае было представлено очень редкое состояние одновременного поражения нескольких прилегающих мышц.
СЛУЧАЙ ИЗМЕНЕНИЯ
В нашу клинику обратился 26-летний мужчина с жалобами на контрактуру правой лодыжки, боли в мышцах ног и нарушение походки, которые начались 6 недель назад. Первоначальным симптомом была миалгия в правой области голени, которая усугублялась иглоукалыванием в правой области голени за 4 недели до настоящего визита. Не было очевидных травм в анамнезе, истории болезни или семейной истории.
Не было очевидных травм в анамнезе, истории болезни или семейной истории.
При физикальном обследовании диапазон движений правого голеностопного сустава был ограничен до -5 градусов тыльного сгибания. Включая тыльное сгибание, мышечной слабости или сенсорных нарушений обеих конечностей не наблюдалось. Окружность голени, измеренная на 7 см дистальнее нижнего полюса надколенника, составила 40 см как с правой, так и с левой стороны. Поражения опухоли не пальпировались, изменение цвета кожи не наблюдалось, пульсации педали с обеих сторон при пальпации были идентичны.Уровень С-реактивного белка (CRP) (7,05 пг / мл) представлял собой небольшое повышение от нормального диапазона 0,00-3,00 пг / мл. Значения лейкоцитов, скорость оседания эритроцитов и другие показатели воспаления были нормальными. Результаты общих биохимических тестов, включая мышечные ферменты и вирусные маркеры, были в пределах нормы.
Рентгенография большеберцовой и малоберцовой кости не выявила патологических изменений скелета.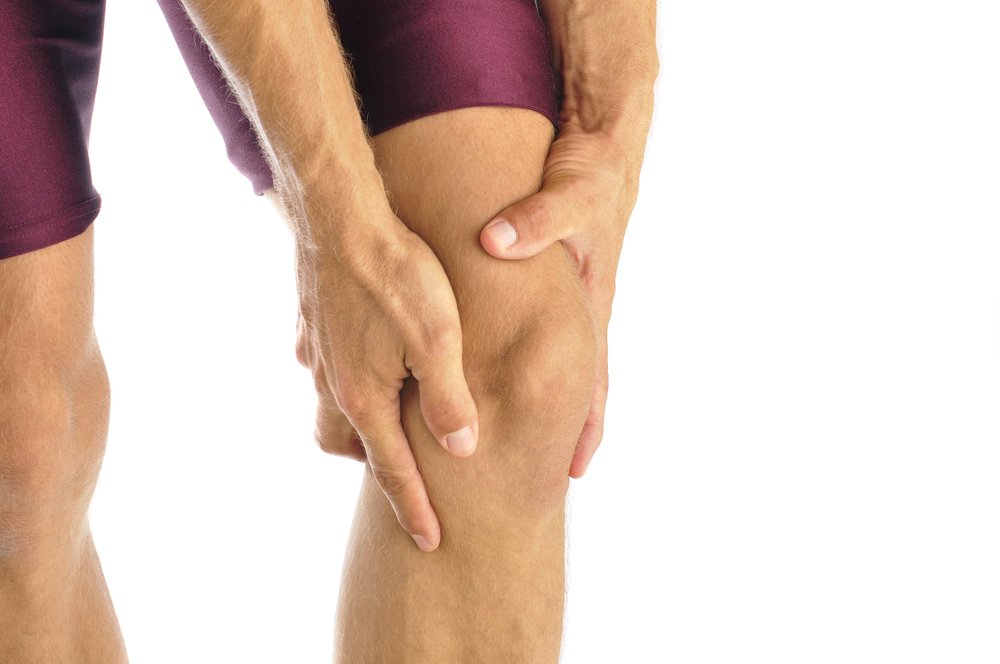 Трехфазное сканирование костей показало повышенную скорость поглощения в правой области голени. На Т2-взвешенной МРТ диффузный сигнал высокой интенсивности был обнаружен в правой икроножной мышце, длинном сгибателе пальцев и переднемедиальной стороне передней большеберцовой мышцы.Т1-взвешенные изображения выявили отечные изменения в прилегающих мягких тканях и признаки, соответствующие ишемической болезни или миозиту (). Для дифференциации сосудистых заболеваний выполняли компьютерно-томографическую ангиографию (КТА) нижних конечностей; сосудистых проблем у теленка не обнаружено. Была проведена электромиография (ЭМГ), и все результаты нервной проводимости были в пределах нормы. Игольчатая ЭМГ в правой икроножной мышце, длинном сгибателе пальцев и передней большеберцовой мышце выявила аномальную спонтанную активность и потенциалы действия двигательных единиц малой амплитуды ().
Трехфазное сканирование костей показало повышенную скорость поглощения в правой области голени. На Т2-взвешенной МРТ диффузный сигнал высокой интенсивности был обнаружен в правой икроножной мышце, длинном сгибателе пальцев и переднемедиальной стороне передней большеберцовой мышцы.Т1-взвешенные изображения выявили отечные изменения в прилегающих мягких тканях и признаки, соответствующие ишемической болезни или миозиту (). Для дифференциации сосудистых заболеваний выполняли компьютерно-томографическую ангиографию (КТА) нижних конечностей; сосудистых проблем у теленка не обнаружено. Была проведена электромиография (ЭМГ), и все результаты нервной проводимости были в пределах нормы. Игольчатая ЭМГ в правой икроножной мышце, длинном сгибателе пальцев и передней большеберцовой мышце выявила аномальную спонтанную активность и потенциалы действия двигательных единиц малой амплитуды ().
Результаты МРТ правой ноги. A1 и A2 отображают сагиттальные T2-взвешенные изображения (A1 и A2), поперечное T2-взвешенное изображение (B) и T1-взвешенное изображение (C) демонстрируют диффузную высокую интенсивность сигнала правой икроножной мышцы (A со стрелкой), длинного сгибателя пальцев ( B со стрелкой), передней большеберцовой мышцы (C со стрелкой) и отечными изменениями подкожной клетчатки.
Таблица 1
Результаты исследований иглой электромиографии
Коллективные результаты соответствовали диагнозу фокального миозита.Соответственно, проводилась стероидная пульс-терапия с физиотерапией. Пероральный стероид преднизолон вводили в течение 14 дней путем ингаляции (60 мг / день, 1 мг / кг, с постепенным снижением). Физикальное обследование, проведенное через 14 дней после начала лечения, показало улучшение болезненности и связанных с болью нарушений походки. Ранее ограниченное тыльное сгибание голеностопного сустава улучшилось с начального тыльного сгибания -5 градусов до 0 градусов.
ОБСУЖДЕНИЕ
Очаговый миозит впервые был описан в 1977 году.1 Он классифицируется как воспалительная миопатия, и его также называют воспалительной псевдоопухолью скелетных мышц или очаговым узловым миозитом. Обычно предполагают, что патогенез является вирусной инфекцией или мышечной денервацией, а связь с семейным анамнезом или генетической предрасположенностью не выяснена. Гипотезы, касающиеся этиологии, заключаются в том, что это вызвано травмой или инфекцией, и что это местная форма ревматоидного артрита, саркоидоза, заболеваний соединительной ткани и других причин.3
Гипотезы, касающиеся этиологии, заключаются в том, что это вызвано травмой или инфекцией, и что это местная форма ревматоидного артрита, саркоидоза, заболеваний соединительной ткани и других причин.3
В нашем случае симптомы развились без травм или инфекций в анамнезе. В начальный период после начала болезни пациентка лечилась иглоукалыванием, после чего симптомы ухудшились. Местоположение поражения, определенно диагностированное с помощью МРТ, совпадало с участком акупунктуры, описанным пациентом. Инфекция, вызванная иглоукалыванием, была возможна, но оставалась недоказанной на основании последовательности событий.
Согласно ранее опубликованной статистике 115 пациентов с очаговым миозитом в возрасте от 7 до 94 лет, без гендерных различий.3 Очаговый миозит обычно возникает в скелетных мышцах нижних конечностей, но в литературе сообщалось о других местах, включая область головы и шеи. Тем не менее, среди мышц, как показано в нашем случае, миозит чаще всего поражает икроножные, латеральные широкие мышцы бедра и приводящие мышцы.
Очаговый миозит можно классифицировать в соответствии с морфологическим описанием степени поражения. Вовлечение части мышцы составляет тип 1, поражение всей мышцы составляет тип 2, а участие двух или более мышц в одном и том же или смежном сегменте классифицируется как тип 3.4 Наш случай соответствовал 3-му типу, частота встречаемости которого была ниже, чем у других типов.
В отличие от раннего полимиозита системные симптомы, лихорадка, потеря веса и общая мышечная слабость при очаговом миозите редки. Очаговый миозит можно охарактеризовать как локализованный полимиозит. Действительно, в некоторых случаях очаговый миозит прогрессирует в дерматомиозит [5]. Тем не менее, это очень редкие случаи. Кроме того, в отличие от опухолей, очаговый миозит не поражает фасцию, сухожилия или прилегающую кожу.
Как правило, анализы крови в большинстве случаев находятся в пределах нормы, в том числе в данном случае, и, если мышечные ферменты повышены или обнаружены отклонения от нормы других тестов, рассмотрение возможности полимиозита должно побудить к анализу на другие поражения. Точно так же в данном случае системного синдрома не наблюдалось, и в течение 6 месяцев наблюдения он не прогрессировал до других заболеваний. Тем не менее, в будущем может потребоваться долгосрочное наблюдение за развитием полимиозита.
Точно так же в данном случае системного синдрома не наблюдалось, и в течение 6 месяцев наблюдения он не прогрессировал до других заболеваний. Тем не менее, в будущем может потребоваться долгосрочное наблюдение за развитием полимиозита.
Рентгенограммы нормальные или показывают только неспецифическое образование мягких тканей. На МРТ наблюдается увеличение вовлеченных мышц и окружающий отек, хотя в некоторых случаях наблюдается нормальный вид. Поражения одинаково интенсивны по сравнению со скелетными мышцами на T1-взвешенных изображениях спинового эхо и обычно гиперинтенсивны на T2-взвешенных спин-эхо и последовательностях восстановления с короткой Т-инверсией. Гомогенное усиление наблюдается после внутривенного введения гадолиния. В случаях с фиброзным изменением относительно низкая интенсивность сигнала отображается на всех импульсных последовательностях спин-эхо.2 В нашем случае рентгенография тоже была нормальной. Тем не менее, на T2-взвешенных изображениях наблюдались типичные находки соответствующих мышц, показывающие высокую интенсивность сигнала.
В редких случаях необходимо дифференцировать относительно низкую интенсивность сигнала на каждом изображении, которая указывает на диффузное поражение мышц без определенных образований, от коллагеновых поражений, таких как фиброматоз, и от поражений, нагруженных гемосидерином, таких как хроническая гематома или гигантоклеточные опухоли влагалища сухожилия.
Чувствительность МРТ, особенно на изображениях с подавлением жира, превосходна в случаях воспаления и отеков. Таким образом, метод полезен не только для диагностики очагового миозита, но и для оценки результатов лечения. При миопатии МРТ показывает изменение интенсивности сигнала, вызванное отеком мышц или отложением жира, а также изменение размера или формы мышц из-за атрофии или псевдогипертрофии мышц. На основе таких изменений МРТ может применяться для первоначальной диагностики, оценки количества и диапазона поражений, выбора места биопсии при активных заболеваниях и мониторинга результатов лечения.В 6 случаях очагового миозита с использованием МРТ с интервалом в 2 месяца были выявлены пораженные мышцы и обеспечено наблюдение за лечением. 6 Учитывая стоимость теста, сомнительно, что стоимость краткосрочного теста МРТ является приемлемой. В настоящее время, поскольку после лечения симптомы улучшились, дополнительные тесты не проводились. Тем не менее, если эффективность лечения не ясна даже после длительного лечения, в случаях, требующих дифференциальной диагностики и, следовательно, биопсии, или в случаях, требующих хирургического лечения из-за деформации или контрактуры, повторные исследования МРТ могут помочь.
6 Учитывая стоимость теста, сомнительно, что стоимость краткосрочного теста МРТ является приемлемой. В настоящее время, поскольку после лечения симптомы улучшились, дополнительные тесты не проводились. Тем не менее, если эффективность лечения не ясна даже после длительного лечения, в случаях, требующих дифференциальной диагностики и, следовательно, биопсии, или в случаях, требующих хирургического лечения из-за деформации или контрактуры, повторные исследования МРТ могут помочь.
На ЭМГ спонтанная активность задействованных мышц показывает миопатические изменения 7, как и в данном случае. Если болезнь прогрессирует до хронического рецидивирующего миозита, она может проявлять нормальную или ненормальную спонтанную активность, связанную с денервацией.
Очаговый миозит проходит спонтанно в течение от нескольких месяцев до нескольких лет, но редко может повторяться. Для лечения обычно используются стероидные или нестероидные противовоспалительные препараты. При прогрессирующих заболеваниях может быть полезна иммуносупрессивная терапия или лучевая терапия. Тем не менее, следует учитывать высокий риск побочных эффектов.8 Гарсия и др. 9 сообщили о случаях, когда пероральные стероиды не реагировали, но излечивались метотрексатом. Chiba et al.6 лечили артериальной инъекцией низкой дозы стероида в проксимальную артерию поражения. В нашем случае симптомы улучшились без осложнений за счет неинвазивного введения высоких доз стероидов в течение короткого периода.
Тем не менее, следует учитывать высокий риск побочных эффектов.8 Гарсия и др. 9 сообщили о случаях, когда пероральные стероиды не реагировали, но излечивались метотрексатом. Chiba et al.6 лечили артериальной инъекцией низкой дозы стероида в проксимальную артерию поражения. В нашем случае симптомы улучшились без осложнений за счет неинвазивного введения высоких доз стероидов в течение короткого периода.
Если подвижность соседних суставов ограничена из-за осложнений очагового миозита, может потребоваться физиотерапия и хирургическое лечение.Maynie et al.10 выполнили резекцию поражений и тенотомию для восстановления нормальной походки педиатрического пациента, у которого развилась деформация эквинуса в результате склероза мышц из-за очагового миозита в желудочно-кишечном тракте. В нашем случае с помощью лекарств и физиотерапии в течение 2 недель ограничение движений тыльного сгибания было улучшено с начальных -5 градусов до 0 градусов, и характер походки нормализовался.
Очаговый миозит часто ошибочно диагностируется как опухоль, что приводит к чрезмерному лечению и может вызвать контрактуру сустава с прогрессированием. 10 Таким образом, необходимы соответствующая диагностика и лечение.
10 Таким образом, необходимы соответствующая диагностика и лечение.
Фокальный миозит односторонней ноги
Реферат
Фокальный миозит — редкое доброкачественное воспалительное псевдоопухоль скелетных мышц неизвестной этиологии. В Корее нет сообщений о случаях очагового миозита, не сочетающегося с заболеванием соединительной ткани. Мы представляем необычный случай очагового миозита с контрактурой голеностопного сустава с вовлечением более двух мышц. В нашу клинику обратился 26-летний мужчина с жалобами на контрактуру правой лодыжки и боли в мышцах ног.Физикальное обследование не выявило мышечной слабости или каких-либо других неврологических отклонений. Т2-взвешенная магнитно-резонансная томография правой ноги продемонстрировала диффузную высокую интенсивность сигнала правой икроножной мышцы, длинного сгибателя пальцев и передней большеберцовой мышцы. Игольчатая электромиография показала обильные потенциалы денервации с потенциалами действия двигательных единиц короткой продолжительности и небольшой амплитуды от задействованных мышц. Все эти данные свидетельствовали о диагнозе очагового воспалительного миозита, и пациенту был назначен пероральный преднизолон и физиотерапия.
Все эти данные свидетельствовали о диагнозе очагового воспалительного миозита, и пациенту был назначен пероральный преднизолон и физиотерапия.
Ключевые слова: Миозит, лодыжка, контрактура
ВВЕДЕНИЕ
Очаговый миозит — редкое заболевание, связанное с воспалительными изменениями, поражающими скелетные мышцы. Его легко спутать с опухолями или другими воспалительными заболеваниями. Этиология очагового миозита не выяснена. Тем не менее предполагается, что этиология связана с вирусной инфекцией или денервацией мышц1. Особые результаты обычно не обнаруживаются в анализах крови, а гистологические тесты помогают в диагностике.Обычно очаговый миозит проходит спонтанно. Но во время острой фазы боль и осложнения можно предотвратить с помощью консервативных методов лечения, таких как лекарства и физиотерапия.
В последнее время неинвазивная методика магнитно-резонансной томографии (МРТ) использовалась в качестве основного инструмента оценки2. В данном случае описывается пациент, у которого развилась контрактура голеностопного сустава без травм в анамнезе. Очаговый миозит теленка, не связанный с ревматоидным артритом и другими заболеваниями соединительной ткани, до сих пор не регистрировался в Корее.Кроме того, в этом случае было представлено очень редкое состояние одновременного поражения нескольких прилегающих мышц.
Очаговый миозит теленка, не связанный с ревматоидным артритом и другими заболеваниями соединительной ткани, до сих пор не регистрировался в Корее.Кроме того, в этом случае было представлено очень редкое состояние одновременного поражения нескольких прилегающих мышц.
СЛУЧАЙ ИЗМЕНЕНИЯ
В нашу клинику обратился 26-летний мужчина с жалобами на контрактуру правой лодыжки, боли в мышцах ног и нарушение походки, которые начались 6 недель назад. Первоначальным симптомом была миалгия в правой области голени, которая усугублялась иглоукалыванием в правой области голени за 4 недели до настоящего визита. Не было очевидных травм в анамнезе, истории болезни или семейной истории.
При физикальном обследовании диапазон движений правого голеностопного сустава был ограничен до -5 градусов тыльного сгибания. Включая тыльное сгибание, мышечной слабости или сенсорных нарушений обеих конечностей не наблюдалось. Окружность голени, измеренная на 7 см дистальнее нижнего полюса надколенника, составила 40 см как с правой, так и с левой стороны.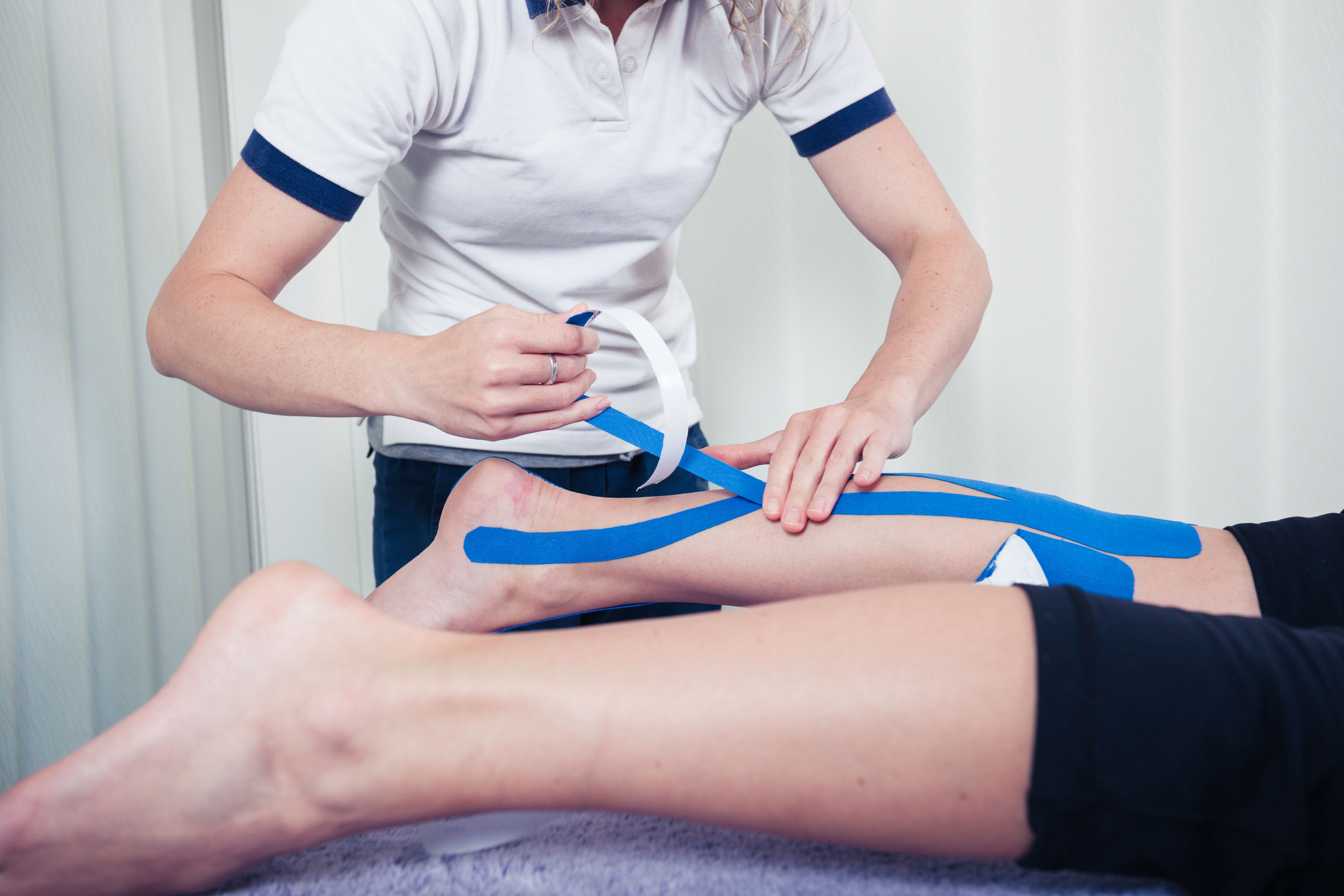 Поражения опухоли не пальпировались, изменение цвета кожи не наблюдалось, пульсации педали с обеих сторон при пальпации были идентичны.Уровень С-реактивного белка (CRP) (7,05 пг / мл) представлял собой небольшое повышение от нормального диапазона 0,00-3,00 пг / мл. Значения лейкоцитов, скорость оседания эритроцитов и другие показатели воспаления были нормальными. Результаты общих биохимических тестов, включая мышечные ферменты и вирусные маркеры, были в пределах нормы.
Поражения опухоли не пальпировались, изменение цвета кожи не наблюдалось, пульсации педали с обеих сторон при пальпации были идентичны.Уровень С-реактивного белка (CRP) (7,05 пг / мл) представлял собой небольшое повышение от нормального диапазона 0,00-3,00 пг / мл. Значения лейкоцитов, скорость оседания эритроцитов и другие показатели воспаления были нормальными. Результаты общих биохимических тестов, включая мышечные ферменты и вирусные маркеры, были в пределах нормы.
Рентгенография большеберцовой и малоберцовой кости не выявила патологических изменений скелета. Трехфазное сканирование костей показало повышенную скорость поглощения в правой области голени. На Т2-взвешенной МРТ диффузный сигнал высокой интенсивности был обнаружен в правой икроножной мышце, длинном сгибателе пальцев и переднемедиальной стороне передней большеберцовой мышцы.Т1-взвешенные изображения выявили отечные изменения в прилегающих мягких тканях и признаки, соответствующие ишемической болезни или миозиту (). Для дифференциации сосудистых заболеваний выполняли компьютерно-томографическую ангиографию (КТА) нижних конечностей; сосудистых проблем у теленка не обнаружено. Была проведена электромиография (ЭМГ), и все результаты нервной проводимости были в пределах нормы. Игольчатая ЭМГ в правой икроножной мышце, длинном сгибателе пальцев и передней большеберцовой мышце выявила аномальную спонтанную активность и потенциалы действия двигательных единиц малой амплитуды ().
Для дифференциации сосудистых заболеваний выполняли компьютерно-томографическую ангиографию (КТА) нижних конечностей; сосудистых проблем у теленка не обнаружено. Была проведена электромиография (ЭМГ), и все результаты нервной проводимости были в пределах нормы. Игольчатая ЭМГ в правой икроножной мышце, длинном сгибателе пальцев и передней большеберцовой мышце выявила аномальную спонтанную активность и потенциалы действия двигательных единиц малой амплитуды ().
Результаты МРТ правой ноги. A1 и A2 отображают сагиттальные T2-взвешенные изображения (A1 и A2), поперечное T2-взвешенное изображение (B) и T1-взвешенное изображение (C) демонстрируют диффузную высокую интенсивность сигнала правой икроножной мышцы (A со стрелкой), длинного сгибателя пальцев ( B со стрелкой), передней большеберцовой мышцы (C со стрелкой) и отечными изменениями подкожной клетчатки.
Таблица 1
Результаты исследований иглой электромиографии
Коллективные результаты соответствовали диагнозу фокального миозита.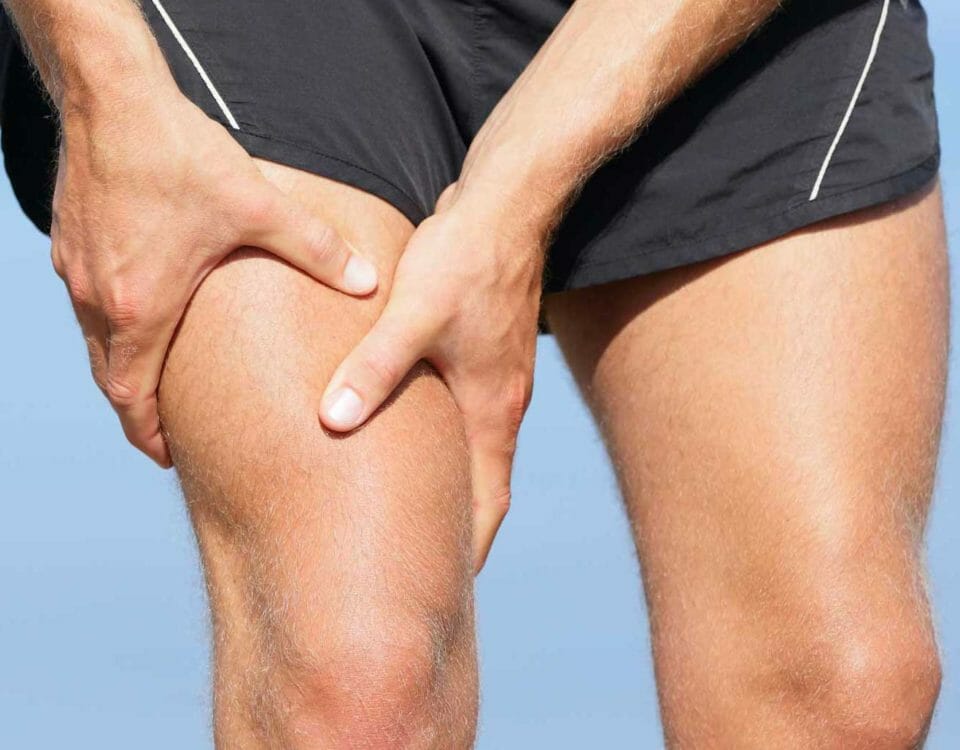 Соответственно, проводилась стероидная пульс-терапия с физиотерапией. Пероральный стероид преднизолон вводили в течение 14 дней путем ингаляции (60 мг / день, 1 мг / кг, с постепенным снижением). Физикальное обследование, проведенное через 14 дней после начала лечения, показало улучшение болезненности и связанных с болью нарушений походки. Ранее ограниченное тыльное сгибание голеностопного сустава улучшилось с начального тыльного сгибания -5 градусов до 0 градусов.
Соответственно, проводилась стероидная пульс-терапия с физиотерапией. Пероральный стероид преднизолон вводили в течение 14 дней путем ингаляции (60 мг / день, 1 мг / кг, с постепенным снижением). Физикальное обследование, проведенное через 14 дней после начала лечения, показало улучшение болезненности и связанных с болью нарушений походки. Ранее ограниченное тыльное сгибание голеностопного сустава улучшилось с начального тыльного сгибания -5 градусов до 0 градусов.
ОБСУЖДЕНИЕ
Очаговый миозит впервые был описан в 1977 году.1 Он классифицируется как воспалительная миопатия, и его также называют воспалительной псевдоопухолью скелетных мышц или очаговым узловым миозитом. Обычно предполагают, что патогенез является вирусной инфекцией или мышечной денервацией, а связь с семейным анамнезом или генетической предрасположенностью не выяснена. Гипотезы, касающиеся этиологии, заключаются в том, что это вызвано травмой или инфекцией, и что это местная форма ревматоидного артрита, саркоидоза, заболеваний соединительной ткани и других причин. 3
3
В нашем случае симптомы развились без травм или инфекций в анамнезе. В начальный период после начала болезни пациентка лечилась иглоукалыванием, после чего симптомы ухудшились. Местоположение поражения, определенно диагностированное с помощью МРТ, совпадало с участком акупунктуры, описанным пациентом. Инфекция, вызванная иглоукалыванием, была возможна, но оставалась недоказанной на основании последовательности событий.
Согласно ранее опубликованной статистике 115 пациентов с очаговым миозитом в возрасте от 7 до 94 лет, без гендерных различий.3 Очаговый миозит обычно возникает в скелетных мышцах нижних конечностей, но в литературе сообщалось о других местах, включая область головы и шеи. Тем не менее, среди мышц, как показано в нашем случае, миозит чаще всего поражает икроножные, латеральные широкие мышцы бедра и приводящие мышцы.
Очаговый миозит можно классифицировать в соответствии с морфологическим описанием степени поражения. Вовлечение части мышцы составляет тип 1, поражение всей мышцы составляет тип 2, а участие двух или более мышц в одном и том же или смежном сегменте классифицируется как тип 3. 4 Наш случай соответствовал 3-му типу, частота встречаемости которого была ниже, чем у других типов.
4 Наш случай соответствовал 3-му типу, частота встречаемости которого была ниже, чем у других типов.
В отличие от раннего полимиозита системные симптомы, лихорадка, потеря веса и общая мышечная слабость при очаговом миозите редки. Очаговый миозит можно охарактеризовать как локализованный полимиозит. Действительно, в некоторых случаях очаговый миозит прогрессирует в дерматомиозит [5]. Тем не менее, это очень редкие случаи. Кроме того, в отличие от опухолей, очаговый миозит не поражает фасцию, сухожилия или прилегающую кожу.
Как правило, анализы крови в большинстве случаев находятся в пределах нормы, в том числе в данном случае, и, если мышечные ферменты повышены или обнаружены отклонения от нормы других тестов, рассмотрение возможности полимиозита должно побудить к анализу на другие поражения. Точно так же в данном случае системного синдрома не наблюдалось, и в течение 6 месяцев наблюдения он не прогрессировал до других заболеваний. Тем не менее, в будущем может потребоваться долгосрочное наблюдение за развитием полимиозита.
Рентгенограммы нормальные или показывают только неспецифическое образование мягких тканей. На МРТ наблюдается увеличение вовлеченных мышц и окружающий отек, хотя в некоторых случаях наблюдается нормальный вид. Поражения одинаково интенсивны по сравнению со скелетными мышцами на T1-взвешенных изображениях спинового эхо и обычно гиперинтенсивны на T2-взвешенных спин-эхо и последовательностях восстановления с короткой Т-инверсией. Гомогенное усиление наблюдается после внутривенного введения гадолиния. В случаях с фиброзным изменением относительно низкая интенсивность сигнала отображается на всех импульсных последовательностях спин-эхо.2 В нашем случае рентгенография тоже была нормальной. Тем не менее, на T2-взвешенных изображениях наблюдались типичные находки соответствующих мышц, показывающие высокую интенсивность сигнала.
В редких случаях необходимо дифференцировать относительно низкую интенсивность сигнала на каждом изображении, которая указывает на диффузное поражение мышц без определенных образований, от коллагеновых поражений, таких как фиброматоз, и от поражений, нагруженных гемосидерином, таких как хроническая гематома или гигантоклеточные опухоли влагалища сухожилия.
Чувствительность МРТ, особенно на изображениях с подавлением жира, превосходна в случаях воспаления и отеков. Таким образом, метод полезен не только для диагностики очагового миозита, но и для оценки результатов лечения. При миопатии МРТ показывает изменение интенсивности сигнала, вызванное отеком мышц или отложением жира, а также изменение размера или формы мышц из-за атрофии или псевдогипертрофии мышц. На основе таких изменений МРТ может применяться для первоначальной диагностики, оценки количества и диапазона поражений, выбора места биопсии при активных заболеваниях и мониторинга результатов лечения.В 6 случаях очагового миозита с использованием МРТ с интервалом в 2 месяца были выявлены пораженные мышцы и обеспечено наблюдение за лечением. 6 Учитывая стоимость теста, сомнительно, что стоимость краткосрочного теста МРТ является приемлемой. В настоящее время, поскольку после лечения симптомы улучшились, дополнительные тесты не проводились. Тем не менее, если эффективность лечения не ясна даже после длительного лечения, в случаях, требующих дифференциальной диагностики и, следовательно, биопсии, или в случаях, требующих хирургического лечения из-за деформации или контрактуры, повторные исследования МРТ могут помочь.
На ЭМГ спонтанная активность задействованных мышц показывает миопатические изменения 7, как и в данном случае. Если болезнь прогрессирует до хронического рецидивирующего миозита, она может проявлять нормальную или ненормальную спонтанную активность, связанную с денервацией.
Очаговый миозит проходит спонтанно в течение от нескольких месяцев до нескольких лет, но редко может повторяться. Для лечения обычно используются стероидные или нестероидные противовоспалительные препараты. При прогрессирующих заболеваниях может быть полезна иммуносупрессивная терапия или лучевая терапия.Тем не менее, следует учитывать высокий риск побочных эффектов.8 Гарсия и др. 9 сообщили о случаях, когда пероральные стероиды не реагировали, но излечивались метотрексатом. Chiba et al.6 лечили артериальной инъекцией низкой дозы стероида в проксимальную артерию поражения. В нашем случае симптомы улучшились без осложнений за счет неинвазивного введения высоких доз стероидов в течение короткого периода.
Если подвижность соседних суставов ограничена из-за осложнений очагового миозита, может потребоваться физиотерапия и хирургическое лечение.Maynie et al.10 выполнили резекцию поражений и тенотомию для восстановления нормальной походки педиатрического пациента, у которого развилась деформация эквинуса в результате склероза мышц из-за очагового миозита в желудочно-кишечном тракте. В нашем случае с помощью лекарств и физиотерапии в течение 2 недель ограничение движений тыльного сгибания было улучшено с начальных -5 градусов до 0 градусов, и характер походки нормализовался.
Очаговый миозит часто ошибочно диагностируется как опухоль, что приводит к чрезмерному лечению и может вызвать контрактуру сустава с прогрессированием.10 Таким образом, необходимы соответствующая диагностика и лечение.
Миозит: симптомы и причины
Миозит относится к любому состоянию, вызывающему воспаление в мышцах. Слабость, отек и боль — наиболее частые симптомы миозита. Причины миозита включают инфекции, травмы, аутоиммунные заболевания и побочные эффекты лекарств. Лечение миозита зависит от причины.
Лечение миозита зависит от причины.
Причины миозита
Миозит вызывается любым заболеванием, которое приводит к воспалению мышц.Причины миозита можно разделить на несколько категорий:
Воспалительные состояния. Условия, вызывающие воспаление во всем теле, могут поражать мышцы, вызывая миозит. Многие из этих причин являются аутоиммунными состояниями, при которых организм атакует собственные ткани. Воспалительные состояния, вызывающие потенциально тяжелый миозит, включают:
- Дерматомиозит
- Полимиозит
- Миозит с тельцами включения
Другие воспалительные состояния имеют тенденцию вызывать более легкие формы миозита, в том числе:
Воспалительные состояния часто являются наиболее серьезными причинами миозита, требующими длительного краткосрочное лечение.
Инфекция. Вирусные инфекции — это наиболее частые инфекции, вызывающие миозит. В редких случаях миозит могут вызывать бактерии, грибки или другие организмы. Вирусы или бактерии могут напрямую проникать в мышечную ткань или выделять вещества, повреждающие мышечные волокна. Вирусы простуды и гриппа, а также ВИЧ — это лишь некоторые из вирусов, которые могут вызывать миозит.
Вирусы или бактерии могут напрямую проникать в мышечную ткань или выделять вещества, повреждающие мышечные волокна. Вирусы простуды и гриппа, а также ВИЧ — это лишь некоторые из вирусов, которые могут вызывать миозит.
Продолжение
Лекарства. Многие лекарства и лекарства могут вызывать временное повреждение мышц.Поскольку воспаление в мышцах часто не определяется, мышечную проблему можно назвать миопатией, а не миозитом. К лекарственным средствам, вызывающим миозит или миопатию, относятся:
Миопатия может возникнуть сразу после начала приема лекарств или может возникнуть после приема лекарства в течение месяцев или лет. Иногда это вызвано взаимодействием двух разных лекарств. Тяжелый миозит, вызванный приемом лекарств, встречается редко.
Травма. Энергичные упражнения могут вызвать мышечную боль, отек и слабость в течение нескольких часов или дней после тренировки.Воспаление способствует возникновению этих симптомов, технически превращая это в форму миозита. Симптомы миозита после физических упражнений или травм почти всегда полностью проходят после отдыха и восстановления.
Симптомы миозита после физических упражнений или травм почти всегда полностью проходят после отдыха и восстановления.
Рабдомиолиз. Рабдомиолиз возникает, когда мышцы быстро разрушаются. Боль в мышцах, слабость и отек — симптомы рабдомиолиза. Моча также может стать темно-коричневой или красной.
Симптомы миозита
Основным симптомом миозита является мышечная слабость. Слабость может быть заметна или обнаружена только при тестировании.Мышечные боли (миалгии) могут присутствовать или отсутствовать.
Продолжение
Дерматомиозит, полимиозит и другие воспалительные миозиты обычно вызывают слабость, которая постепенно ухудшается в течение недель или месяцев. Слабость поражает большие группы мышц, включая шею, плечи, бедра и спину. Обычно поражаются мышцы с обеих сторон.
Слабость, вызванная миозитом, может привести к падению и затруднить вставание со стула или после падения. Другие симптомы, которые могут присутствовать при воспалительных состояниях, включают:
- Сыпь
- Усталость
- Утолщение кожи на руках
- Затруднение при глотании
- Затруднение дыхания
Люди с миозитом, вызванным вирусом, обычно имеют симптомы: вирусные инфекции, такие как насморк, лихорадка, кашель и боль в горле или тошнота и диарея. Но симптомы вирусной инфекции могут исчезнуть за несколько дней или недель до появления симптомов миозита.
У некоторых людей с миозитом возникают боли в мышцах, а у многих — нет.
Большинство мышечных болей вызвано не миозитом, а травмами, вызванными растяжением, или обычными заболеваниями, такими как простуда и грипп. Эти и другие обычные мышечные боли называются миалгиями.
Диагностика миозита
Врач может заподозрить миозит на основании симптомов мышечной слабости человека или других признаков миозита.Анализы на миозит включают:
Анализы крови. Высокий уровень мышечных ферментов, таких как креатинкиназа, может означать воспаление мышц. Другие анализы крови проверяют наличие аномальных антител, которые могут идентифицировать аутоиммунное заболевание.
МРТ. Сканер с использованием мощного магнита и компьютера создает изображения мышц. МРТ может помочь выявить области миозита и изменения в мышцах с течением времени.
EMG . Вставляя игольчатые электроды в мышцы, врач может проверить реакцию мышц на электрические нервные сигналы.ЭМГ может определить мышцы, которые ослаблены или повреждены миозитом.
Вставляя игольчатые электроды в мышцы, врач может проверить реакцию мышц на электрические нервные сигналы.ЭМГ может определить мышцы, которые ослаблены или повреждены миозитом.
Биопсия мышцы . Это самый точный тест для диагностики миозита. Врач определяет слабую мышцу, делает небольшой разрез и удаляет небольшой образец мышечной ткани для исследования. Биопсия мышц приводит к окончательному диагнозу у большинства людей с миозитом.
Есть много причин мышечной слабости и боли, более распространенных, чем миозит, и обследование на миозит — непростой процесс. По этим причинам процесс диагностики миозита может быть долгим.
Лечение миозита
Лечение миозита зависит от причины.
Воспалительные состояния, вызывающие миозит, могут потребовать лечения препаратами, подавляющими иммунную систему, в том числе:
Миозит, вызванный инфекцией, обычно вызван вирусом, и специального лечения не требуется. Миозит, вызванный бактериями, встречается редко и обычно требует применения антибиотиков для предотвращения опасного для жизни распространения инфекции.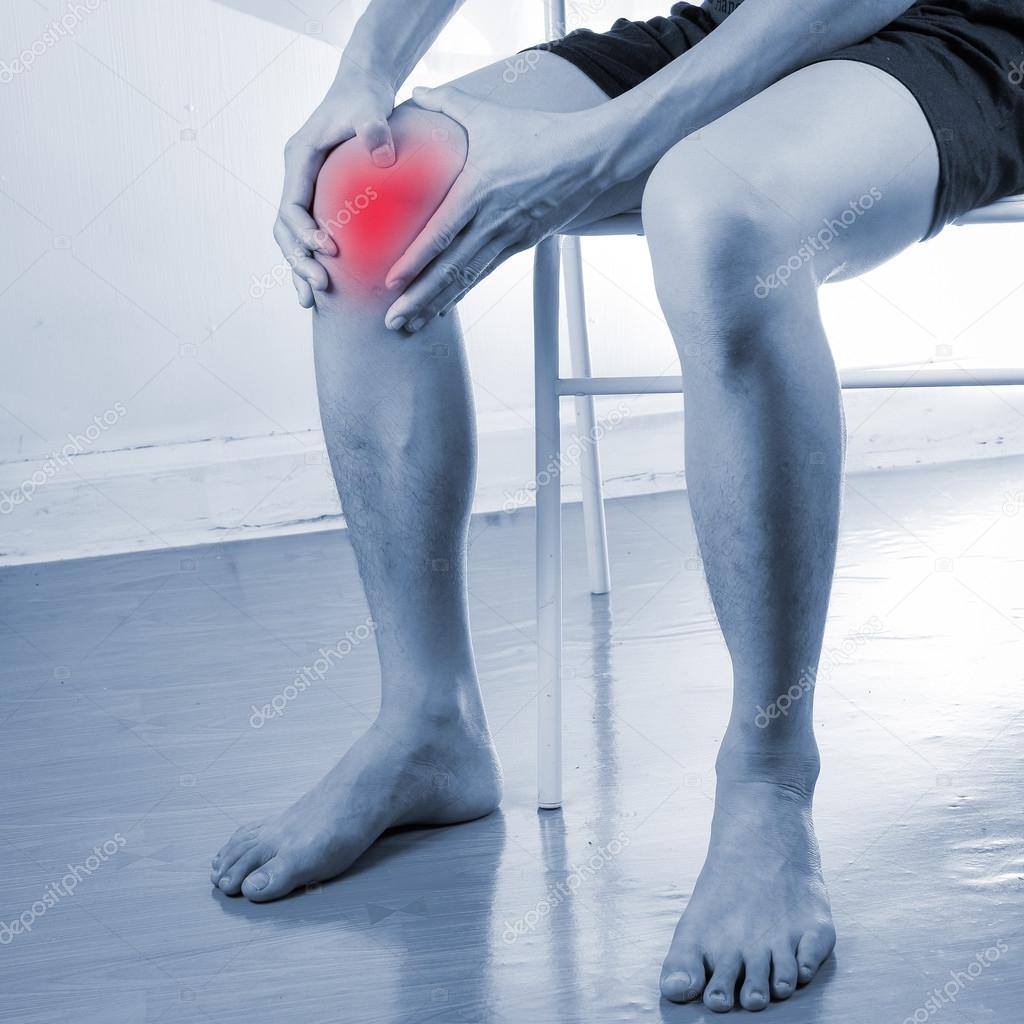
Хотя рабдомиолиз редко возникает в результате миозита, он может вызвать необратимое повреждение почек.Людей с рабдомиолизом госпитализируют для постоянного внутривенного введения жидкости в больших количествах.
Миозит, связанный с приемом лекарств, лечится путем прекращения приема лекарств. В случае миозита, вызванного статинами, воспаление мышц обычно проходит в течение нескольких недель после прекращения приема лекарств.
Миалгия, вызванная хроническим миозитом, ассоциированным с плазмоцитозом: клинический случай | BMC Neurology
54-летний мужчина с кожным плазмоцитозом лица, груди и спины обратился в неврологическую службу нашей больницы с жалобами на покалывание в лице, болезненность в двусторонних голенях и легкую утомляемость.У него появились красно-коричневые бляшки на лице и туловище в возрасте 45 лет, и в 47 лет он обратился в местную больницу. Тогда же была проведена биопсия кожи, и гистологическое исследование выявило характерные признаки кожного плазмоцитоза. Примерно в то же время, когда у него был диагностирован кожный плазмацитоз, пациент также жаловался на миалгию с легкой утомляемостью и был диагностирован фибромиалгия. Другой его медицинский анамнез был отмечен гипертонией, стенокардией, левым мастоидитом, поясничным стенозом и остеоартритом двусторонних колен.Через девять лет после начала миалгии пациент обратился в нашу неврологическую службу и был госпитализирован в наше отделение для определения причины боли в лице и голени.
Примерно в то же время, когда у него был диагностирован кожный плазмацитоз, пациент также жаловался на миалгию с легкой утомляемостью и был диагностирован фибромиалгия. Другой его медицинский анамнез был отмечен гипертонией, стенокардией, левым мастоидитом, поясничным стенозом и остеоартритом двусторонних колен.Через девять лет после начала миалгии пациент обратился в нашу неврологическую службу и был госпитализирован в наше отделение для определения причины боли в лице и голени.
При поступлении у пациента на лице и туловище наблюдались красно-коричневые бляшки (рис. 1а). Он жаловался на миалгию в его двусторонних мышцах широкой мышцы бедра, приводящих мышцах бедра и икроножной мышце, которая усиливалась при надавливании. Тесты на мышечную силу выявили двустороннюю тривиальную слабость икроножной мышцы с нормальным мышечным тонусом.Результаты общего и неврологического обследований и рутинного анализа крови, включая креатинкиназу 95 Ед / л (нормальный диапазон 57–240) и функцию щитовидной железы, были нормальными.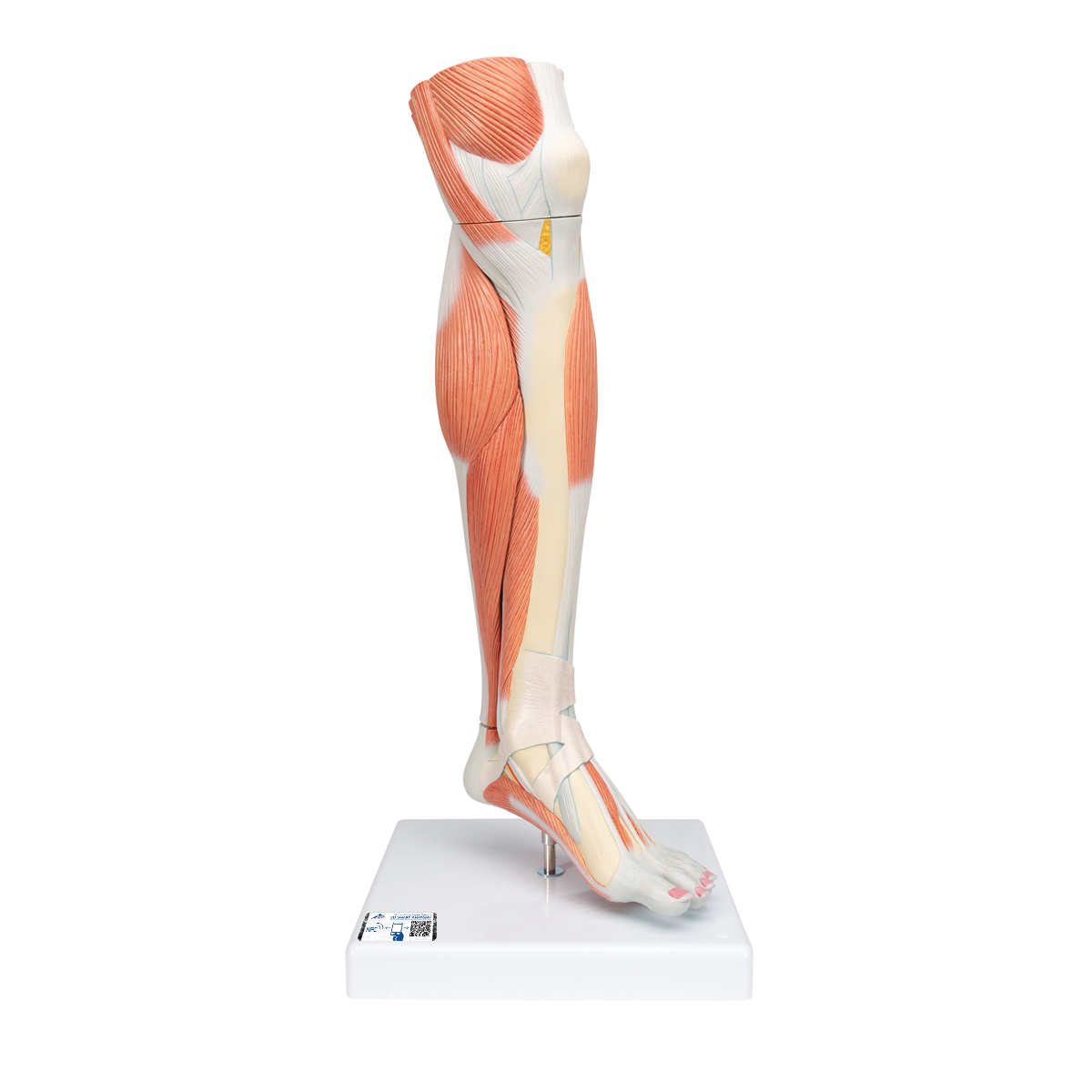 Сывороточные антитела, специфичные к сифилису, нейротрофическим вирусам, вирусу иммунодефицита человека, а также к заболеваниям щитовидной железы и аутоиммунным заболеваниям, включая интерлейкин-6 (IL-6), IgG4, антинуклеарные, анти-Sm, антимитохондрии M2, анти-SS-A / SS- Цитоплазматические антитела против B, анти-Jo-1, анти-Scl-70, рецептора ацетилхолина, миелопероксидазы и протеиназы 3 были нормальными.Ревматоидный фактор и антитела против кардиолипина были положительными, но антитела против цитруллинированного белка и антикоагулянт против волчанки были отрицательными. Уровни в сыворотке растворимого рецептора IL-2 873 Ед / мл (нормальный диапазон 145–519), IgG 1914 мг / дл (нормальный диапазон 870-1700) и IgA 619 мг / дл (нормальный диапазон 110-410) были повышены. Однако как белок Бенс-Джонса, так и белок М были отрицательными. Мы провели повторную биопсию кожи, чтобы подтвердить диагноз плазмацитоза. Образец биопсии (рис. 1c, d) показал заметную дермальную периваскулярную пролиферацию зрелых плазматических клеток с нормальным соотношением каппа / лямбда гамма-цепи и индексом мечения MIB-1 менее 5%.
Сывороточные антитела, специфичные к сифилису, нейротрофическим вирусам, вирусу иммунодефицита человека, а также к заболеваниям щитовидной железы и аутоиммунным заболеваниям, включая интерлейкин-6 (IL-6), IgG4, антинуклеарные, анти-Sm, антимитохондрии M2, анти-SS-A / SS- Цитоплазматические антитела против B, анти-Jo-1, анти-Scl-70, рецептора ацетилхолина, миелопероксидазы и протеиназы 3 были нормальными.Ревматоидный фактор и антитела против кардиолипина были положительными, но антитела против цитруллинированного белка и антикоагулянт против волчанки были отрицательными. Уровни в сыворотке растворимого рецептора IL-2 873 Ед / мл (нормальный диапазон 145–519), IgG 1914 мг / дл (нормальный диапазон 870-1700) и IgA 619 мг / дл (нормальный диапазон 110-410) были повышены. Однако как белок Бенс-Джонса, так и белок М были отрицательными. Мы провели повторную биопсию кожи, чтобы подтвердить диагноз плазмацитоза. Образец биопсии (рис. 1c, d) показал заметную дермальную периваскулярную пролиферацию зрелых плазматических клеток с нормальным соотношением каппа / лямбда гамма-цепи и индексом мечения MIB-1 менее 5%. В образце экспрессия CD79a была положительной, но CD56, циклин D1 и РНК, кодируемая вирусом Эпштейна-Барра, были отрицательными. Не было никаких доказательств перестройки генов тяжелой цепи иммуноглобулина. Следовательно, эти данные были совместимы с кожным плазмоцитозом, а не с множественной миеломой. Результаты исследования нервной проводимости были нормальными, но игольчатая электромиография икроножной мышцы выявила положительные резкие волны, повторяющиеся разряды и потенциалы полифазных двигательных единиц. Однако свидетельств ранней вербовки не было.Эти данные свидетельствовали о денервации, но миогенные изменения были неубедительными. Т1- и Т2-взвешенная МРТ голеней выявила аномально высокую интенсивность в нескольких мышцах, включая двусторонние приводящие мышцы, четырехглавую, полуперепончатую и икроножную мышцы. Визуализация восстановления с короткой инверсией тау-белка также показала аномальную интенсивность двусторонних четырехглавых и икроножных мышц (рис. 2a – c). Эти данные указывают на миозит с хроническим воспалением, поэтому мы выполнили биопсию правой икроножной мышцы.
В образце экспрессия CD79a была положительной, но CD56, циклин D1 и РНК, кодируемая вирусом Эпштейна-Барра, были отрицательными. Не было никаких доказательств перестройки генов тяжелой цепи иммуноглобулина. Следовательно, эти данные были совместимы с кожным плазмоцитозом, а не с множественной миеломой. Результаты исследования нервной проводимости были нормальными, но игольчатая электромиография икроножной мышцы выявила положительные резкие волны, повторяющиеся разряды и потенциалы полифазных двигательных единиц. Однако свидетельств ранней вербовки не было.Эти данные свидетельствовали о денервации, но миогенные изменения были неубедительными. Т1- и Т2-взвешенная МРТ голеней выявила аномально высокую интенсивность в нескольких мышцах, включая двусторонние приводящие мышцы, четырехглавую, полуперепончатую и икроножную мышцы. Визуализация восстановления с короткой инверсией тау-белка также показала аномальную интенсивность двусторонних четырехглавых и икроножных мышц (рис. 2a – c). Эти данные указывают на миозит с хроническим воспалением, поэтому мы выполнили биопсию правой икроножной мышцы. Морфологический анализ образца мышц показал изменчивость размера волокон, разбросанные некротические и регенерированные волокна и инфильтрацию лимфоцитов преимущественно в эндомизий, а не в перимизий или сосуды (рис. 2d), но не периферифасциальную атрофию или окаймленные вакуоли. CD8 + токсичные Т-клетки окружали ненекротические волокна, и экспрессия антигена класса 1 главного комплекса гистосовместимости (MHC) была повсеместной (рис. 2e, f). Вокруг мелких сосудов почти не было В-клеток, CD4 + -клеток, макрофагов или комплексов мембранной атаки.Несколько плазмоцитов были видны в эндомизии (рис. 2g), и они были окрашены отрицательно на IgG4. Эти патологические признаки соответствовали критериям классификации полимиозита в Европейском нервно-мышечном центре [8].
Морфологический анализ образца мышц показал изменчивость размера волокон, разбросанные некротические и регенерированные волокна и инфильтрацию лимфоцитов преимущественно в эндомизий, а не в перимизий или сосуды (рис. 2d), но не периферифасциальную атрофию или окаймленные вакуоли. CD8 + токсичные Т-клетки окружали ненекротические волокна, и экспрессия антигена класса 1 главного комплекса гистосовместимости (MHC) была повсеместной (рис. 2e, f). Вокруг мелких сосудов почти не было В-клеток, CD4 + -клеток, макрофагов или комплексов мембранной атаки.Несколько плазмоцитов были видны в эндомизии (рис. 2g), и они были окрашены отрицательно на IgG4. Эти патологические признаки соответствовали критериям классификации полимиозита в Европейском нервно-мышечном центре [8].
Кожный плазмоцитоз у пациента. У пациента появились красно-коричневые бляшки на лице и туловище ( и ), которые улучшились после терапии преднизолоном. Хотя пигментация поражений лица сохранилась, покраснение и отек в некоторой степени уменьшились ( b ). Гистологическое исследование выявило характерные признаки кожного плазмоцитоза ( c , d ). Не было никаких аномалий ни в роговом слое, ни в эпидермисе, но плазматические клетки проникли в дерму. Tx, лечение
Гистологическое исследование выявило характерные признаки кожного плазмоцитоза ( c , d ). Не было никаких аномалий ни в роговом слое, ни в эпидермисе, но плазматические клетки проникли в дерму. Tx, лечение
МРТ и гистологические данные о миозите у пациента. Короткое восстановление с инверсией тау ( a ), T2-взвешенная ( b ) и T1-взвешенная ( c ) МРТ выявила воспаление нескольких мышц в двусторонних голенях. d — g Патология Gastrocnemius мышцы. Воспалительные клетки проникли в эндомизий ( d , гематоксилин и эозин, столбик 200 мкм). Лимфоциты, окружающие ненекротические волокна, были CD8 + цитотоксическими Т-клетками ( и , иммуноокрашивание CD8, полоса 100 мкм). Ненекротические волокна показали повсеместную экспрессию антигена MHC-класса 1 (F, иммуноокрашивание MHC-класса 1, полоса 500 мкм). Несколько плазмоцитов были обнаружены в эндомизии ( г , красная стрелка, иммуноокрашивание CD138, полоса 200 мкм)
На мышечную боль пациента не влияли парацетамол и прегабалин, но миалгия и кожный плазмоцитоз на лице и спине уменьшались за счет преднизолон (20 мг / сут) (рис.1б).
Молодой мужчина с тяжелым миокардитом и миозитом скелетных мышц
34-летний мужчина обратился с жалобами на загрудинную боль, усталость, одышку и предыдущий эпизод миокардита в анамнезе четыре года назад. У него был повышенный тропонин Т, нормальные ферменты скелетных мышц и отрицательные маркеры воспаления. Магнитно-резонансная томография сердца (МРТ) подтвердила активный миокардит с обширным фиброзом миокарда и нормальной фракцией выброса левого желудочка (ФВЛЖ).Симптомы миокардита исчезли с помощью стероидов и противовоспалительного лечения, но при более тщательном расспросе он сообщил о неясной истории давнего дискомфорта в икроножных мышцах, связанного с эпизодами скованности, усталости и симптомами гриппа. Таким образом, МРТ голеней выявила активный миозит икроножных мышц. Иммуномодулирующая терапия была начата с хорошим эффектом. Пациент проходит регулярное наблюдение в амбулаторных отделениях кардиологии и ревматологии. Повторная МРТ ног показала значительное интервальное улучшение миозита скелетных мышц, а повторная МРТ сердца продемонстрировала разрешение миокардита наряду со стойким стабильным обширным фиброзом миокарда и сохраненной ФВ ЛЖ.Пациент вернулся к полноценной работе.
1. Введение
Диагностика миокардита остается сложной задачей, учитывая разнообразный характер клинических проявлений [1]. Точную частоту трудно определить, поскольку эндомиокардиальная биопсия, золотой стандарт диагностики, используется нечасто [2]. Сообщалось, что всего лишь у 10% людей с полимиозитом поражение сердца является исходным признаком заболевания, по сравнению с 70% пациентов с известным полимиозитом, у которых наблюдается некоторое поражение сердца по мере прогрессирования заболевания [3].Клинически значимое поражение сердца редко сообщалось у пациентов с миозитом [4], в то время как субклинические проявления чаще проявлялись в виде аномалий проводимости и аритмий, обнаруживаемых на электрокардиографии (ЭКГ) [5].
2. Описание клинического случая
34-летний мужчина поступил в больницу с повторяющимися эпизодами загрудинной боли, утомляемости и одышки с повышенным уровнем тропонина T. Четыре года он страдал от острого приступа миокардита. ранее требовавшая госпитализации.У него не было другой соответствующей истории болезни и семейной истории сердечных заболеваний. Он не курит и время от времени употребляет алкоголь. Клиническое обследование было без особенностей и не выявило признаков сердечной недостаточности или системного заболевания. ЭКГ показала нормальный синусовый ритм без каких-либо ишемических изменений, а рентгенография грудной клетки не показала признаков инфекции или сердечной недостаточности. Стандартные анализы крови, включая антинуклеарные антитела, креатининкиназу (КК), ревматоидный фактор и С-реактивный белок, были в пределах нормы, за исключением повышенного сердечного тропонина Т с пиковым значением 2700 нг / л (<14 нг / л).Был проведен дальнейший обширный воспалительный, вирусный и аутоиммунный скрининг, результаты которого оказались отрицательными. Последующая коронарная ангиограмма показала нормальные коронарные артерии, а трансторакальная эхокардиография показала фракцию выброса левого желудочка (ФВЛЖ)> 55% со следами митральной регургитации. Магнитно-резонансная томография сердца (МРТ) продемонстрировала обширное позднее усиление субэпикардиальной и средней стенки, типичное для миокардита, в передней, боковой и нижней стенках наряду с обширным фиброзом с нормальной ФВ ЛЖ (рис. 1).
Краткий курс стероидов и противовоспалительных препаратов в стационаре привел к исчезновению симптомов миокардита. Уровень тропонина Т нормализовался, и пациент был выписан с планом повторной МРТ сердца через шесть месяцев. При амбулаторном наблюдении было решено направить пациента в ревматологию для получения заключения о продолжающейся иммуномодулирующей терапии. В этот момент пациент заявил, что у него также были симптомы скованности и боли в икроножных мышцах в течение некоторого времени, но он не считал это актуальным.Несмотря на стабильно нормальный уровень ферментов скелетных мышц, была проведена МРТ нижних конечностей, которая показала активный миозит с поражением икроножных мышц с обеих сторон (рис. 2). Поскольку у пациента был продемонстрирован продолжающийся миозит, несмотря на минимальные симптомы, и поскольку у него накопилось значительное рубцевание миокарда от предыдущих эпизодов миокардита, было решено начать длительную иммуномодулирующую терапию в форме метотрексата и преднизолона. Клинически пациент сообщил о значительном улучшении симптомов, а повторная МРТ нижних конечностей продемонстрировала значительное интервальное улучшение при миозите скелетных мышц.Шесть месяцев спустя повторная МРТ сердца продемонстрировала разрешение миокардита наряду со стойким, стабильным и обширным фиброзом миокарда и сохраненной ФВ ЛЖ (рис. 3). Пациент хорошо переносит иммуномодулирующую терапию без серьезных побочных эффектов и вернулся к полноценной работе.
3. Обсуждение
Мы описываем неуловимый случай молодого мужчины с повторяющимися эпизодами острого миокардита, проявляющимися болью в груди и повышенным уровнем тропонина T.Все биохимические, иммунные и аутоиммунные тесты были в пределах нормы. Тем не менее, он описал давние и стойкие боли и дискомфорт в икроножных мышцах. Следовательно, МРТ нижних конечностей показала, что у пациента активный миозит икроножных мышц. Это неожиданное открытие продемонстрировало, что этот воспалительный миозит не был изолирован в сердечной мышце и по определению все еще был активен, несмотря на первоначальное лечение. Поскольку у этого пациента уже образовалось значительное рубцевание миокарда, обнаружение активного миозита продемонстрировало необходимость более эффективной длительной иммуномодулирующей терапии для сохранения сердечной функции.Поражение сердца у пациентов со скелетным миозитом было впервые зарегистрировано в 1899 г. [6]. Субклинические нарушения проводимости и аритмии, обнаруженные при ЭКГ, считаются более частыми, чем клинически проявляющиеся поражения сердца [5]. Число зарегистрированных случаев клинически явного поражения сердца у пациентов с миозитом в последнее время увеличилось, в основном из-за более широкого использования неинвазивных чувствительных тестов, таких как тропонин [5]. Общая частота поражения сердца у пациентов с миозитом колеблется от 6% до 75% в зависимости от типа (клинический или субклинический), определения поражения сердца и тестов, используемых для подтверждения диагноза [3, 7].Поражение сердечно-сосудистой системы считается одной из основных причин смертности пациентов с миозитом [8, 9]. Сообщалось о повышении смертности от инфаркта миокарда у пациентов с миозитом в 16 раз, особенно среди пациентов женского пола [10]. Несмотря на отсутствие крупных эпидемиологических исследований, поражение сердца было зарегистрировано как причина смерти у 10–20% пациентов с полимиозитом [11, 12]. В литературе описан ряд случаев сердечного и скелетного миозита, в которых была выявлена основная причина.Керр и Спьера сообщили о шести случаях миокардита как осложнения у пациентов со склеродермией и миозитом. В отличие от нашего пациента, у всех шести пациентов была повышенная КК, а у пяти из них — снижение ФВЛЖ [13]. Сообщалось, что инфекционные агенты, такие как вирус гриппа и токсоплазма, вызывают полимиозит и миокардит у 4-летнего и 13-летнего иммунокомпетентного пациента соответственно [14, 15]. Гривз и др. исследовали распространенность миокардита и миозита скелета с использованием CK, CK-MB и тропонина I / T у 152 взрослых с острой вирусной инфекцией.Исследование показало, что повреждение скелетных мышц было гораздо более распространенным, чем повреждение сердечной мышцы в этой группе пациентов [16]. Дальнейший обзор литературы выявил недавно зарегистрированный случай миокардита и миозита скелета у 65-летнего человека после вакцинации от сезонного гриппа. Как и в нашем случае, его миокардит был диагностирован с помощью МРТ сердца и повышенного уровня тропонина I, но в отличие от нашего случая, его уровень КК был заметно повышен [17].
Наш случай уникален, поскольку не было никаких свидетельств из истории болезни, клинического осмотра или обширных лабораторных исследований, указывающих на конкретную этиологию миозита этого мужчины.Эндомиокардиальная биопсия — золотой стандарт диагностики миокардита; однако клиническая картина в сочетании с повышенным уровнем тропонина и МРТ сердца, демонстрирующая отек миокардиальной мышцы в соответствии с миокардитом, была сочтена достаточной для постановки диагноза без биопсии миокарда, поскольку такая процедура была бы инвазивной и не без значительных побочных эффектов. Следовательно, у пациента были отмечены симптомы икроножных мышц, и МРТ показала отек скелетных мышц в распределении, соответствующем миозиту скелетных мышц.На этом этапе была предложена биопсия скелетных мышц, но пациент не был рад согласиться на эту процедуру. Однако с учетом истории болезни, клинических данных и результатов МРТ было сочтено целесообразным поставить диагноз миозит скелетных мышц на фоне миокардита и провести соответствующее лечение пациента.
Лечение первой линии идиопатического воспалительного миозита — это высокая доза кортикостероидов (60–100 мг), которую следует уменьшить через 4–6 недель в зависимости от ответа [18].Большинству пациентов требуется дополнительный иммунодепрессант, такой как метотрексат, азатиоприн или микофенолятмофетил [18]. Существует очень мало исследований, сравнивающих режимы иммунодепрессантов (азатиоприн с метотрексатом, циклоспорин с метотрексатом и внутримышечный метотрексат с пероральным метотрексатом плюс азатиоприн). Они не показали статистически значимой разницы в эффективности между режимами лечения [19]. Мы выбрали метотрексат из-за нашего обширного опыта работы с этим препаратом и того факта, что никакие испытания не показали превосходства одного агента над другим.Могут использоваться и другие варианты лечения, такие как внутривенные иммуноглобулины, циклофосфамид и ритуксимаб, но они предназначены для тяжелых или рефрактерных случаев [18].
В заключение мы сообщаем о редком случае клинически значимого сердечного и скелетного миозита, причина которого неясна. У пациентов с острым миокардитом важно учитывать возможность ассоциированного скелетного миозита при наличии симптомов, наводящих на размышления. МРТ может быть полезна для установления диагноза, особенно если лабораторные тесты не дают окончательных результатов.Необходимы дальнейшие исследования, чтобы определить, связано ли поражение сердца с определенными типами и подтипами миозита.
Конфликт интересов
Все авторы заявляют, что у них нет конфликта интересов, о котором следует заявлять.
Авторские права
Авторские права © 2018 Абдалла Ибрагим и др. Это статья в открытом доступе, распространяемая по лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
