причины, симптомы и лечение в статье дерматолога Янец О. Е.
Дата публикации 7 декабря 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Микоз стоп (дерматофития, Tinea pedis) — заболевание кожи стоп, которое вызвано патогенными или условно-патогенными грибами. Изменения кожи на стопах характеризуются шелушением, которое сопровождается зудом. При тяжёлых поражениях на фоне красной и отёчной кожи появляются эрозии, глубокие трещины на подошвах и в межпальцевых промежутках, которые сопровождаются болью и затрудняют ходьбу.
Шифр по Международной классификации болезней 10-го пересмотра (МКБ-10) — В35.3.
Появление современных противогрибковых препаратов позволило улучшить эпидемиологическую ситуацию, но микоз стоп по-прежнему остаётся одной из самых значимых проблем в дерматовенерологии. Применение некоторых препаратов ограничено у пожилых людей и пациентов с хроническими заболеваниями [19].
Распространённость микоза стоп. По данным Всемирной организации здравоохранения (ВОЗ), около 1/3 населения планеты болеет грибковыми заболеваниями, из них самые частые — микозы стоп, заболеваемость растёт ежегодно [14].
По данным российских дерматологов [7], микозами стоп болеют 10-20 % взрослого населения, у мужчин болезнь встречается в 2 раза чаще, чем у женщин, у пожилых людей чаще, чем у молодых. В возрасте старше 70 лет микоз стоп регистрируется у каждого второго пациента, что связано с увеличением сопутствующих метаболических и сосудистых изменений (сахарный диабет, варикозная болезнь и др.). Всё чаще микозы стоп выявляют у детей.
В настоящее время этим заболеванием поражены миллионы людей. В группе риска находятся работники ряда профессий: шахтёры, спортсмены и военнослужащие [12].
Причины микоза стоп. Наиболее частые причины микоза стоп — это грибы дерматомицеты: Trichophyton rubrum (90 %), Trichophyton mentagrophytes, реже Epidermophyton [20]. Иногда микоз стоп может быть вызван грибами рода Candida [3].
Факторы риска микоза стоп:
- Экзогенные (внешние): микротравмы кожи стоп (мозоли, натоптыши), трещины, повышенная потливость, ношение тесной обуви, обувь из искусственных материалов, несоблюдение правил личной гигиены, нерегулярное мытьё ног и плохое высушивание полотенцем.
- Эндогенные (внутренние): варикозная болезнь и вегетососудистая дистония, которые приводят к недостаточному кровоснабжению кожи стоп; гиповитаминоз; приём глюкокортикостероидов, цитостатических, антибактериальных и эстроген-гестагенных препаратов, которые снижают общий иммунитет организма [16].
Заражение при микозе стоп может происходить непосредственно от больного человека, а также возможна передача контактно-бытовым путём (в бассейне, бане, в спортивном зале, через обувь, полотенца, коврики и т. д.).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы микоза стоп
Основные симптомы микоза стоп:
- зуд;
- мелкие трещины;
- эритема;
- шелушение;
- пузырьки;
- ороговение кожи;
- неприятный и резкий запах;
- жжение, болезненные ощущения [13].

Первые признаки микоза стоп проявляются в виде зуда и жжения в межпальцевых складках стоп, кожа начинает шелушиться, трескаться, краснеть, появляются признаки отёка и воспаления. Могут развиваться осложнения в виде опрелости и экземы кожи.
Разновидности микоза стоп:
- стёртый — проявляется умеренным зудом и гиперемией (покраснением) кожи;
- острый — сопровождается сильным зудом и повреждениями кожи в виде трещин;
- микоз ногтей (онихомикоз) — проявляется поражением ногтевых пластин, которые становятся толстыми и меняют цвет;
- опреловидный — образуются мокнущие участки;
- сквамозный — появляются пластинчатые чешуйки;
- гиперкератотический — сопровождается высыпаниями в виде папул и бляшек на сводах стопы;
- дисгидротический — протекает с развитием отёчностей, мокнущих участков и пузырьков [9].
Патогенез микоза стоп
Кожа — самый большой орган в организме человека, составляющий 15 % от общей массы тела. Она выполняет множество функций, прежде всего защищает организм от воздействия внешних факторов физической, химической и биологической природы, от потери воды, а также участвует в терморегуляции. Кожа состоит из трёх слоёв: эпидермиса, дермы и подкожной жировой клетчатки.
Она выполняет множество функций, прежде всего защищает организм от воздействия внешних факторов физической, химической и биологической природы, от потери воды, а также участвует в терморегуляции. Кожа состоит из трёх слоёв: эпидермиса, дермы и подкожной жировой клетчатки.
Эпидермис (наружный слой кожи) — главный барьер на пути проникновения грибов в кожу. Он представляет собой многослойный плоский ороговевающий эпителий, который, в свою очередь, состоит из пяти слоёв и осуществляет функцию барьера. Кератиноциты — это основные клетки эпидермиса. Они содержат белок кератин, который создаёт наружный слой кожи и придаёт ей упругость и прочность. Ороговевшие клетки эпидермиса постоянно отшелушиваются.
Дерматомицеты вырабатывают энзимы — кератиназы, которые разрушают кератин. За счёт этого грибы проникают в поверхностные слои кожи, где в дальнейшем продолжают существовать. Клеточная стенка дерматомицетов содержит мананы — вещества, которые могут подавлять местный клеточный иммунитет.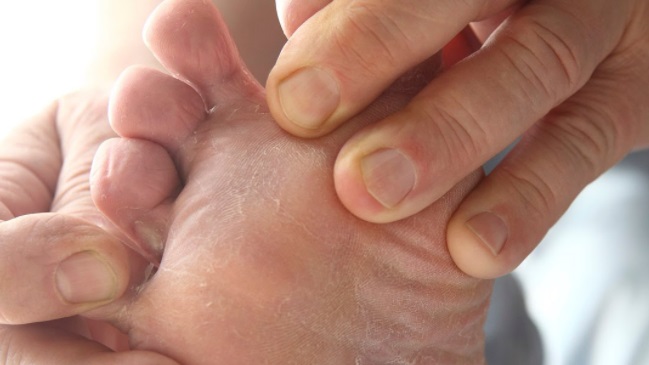 Грибок T. rubrum за счёт действия мананов препятствует размножению кератиноцитов, в результате замедляется слущивание роговых чешуек с поверхности кожи и развивается хроническое течение инфекции [10].
Грибок T. rubrum за счёт действия мананов препятствует размножению кератиноцитов, в результате замедляется слущивание роговых чешуек с поверхности кожи и развивается хроническое течение инфекции [10].
Классификация и стадии развития микоза стоп
Классификация в зависимости от возбудителя:
- Кератомикозы (отрубевидный лишай).
- Дерматофитии (микроспория, трихофития поверхностная, микоз стоп, микоз гладкой кожи, микоз паховых складок, онихомикоз).
- Кандидоз (кандидоз кожи, ногтей).
- Глубокие микозы (бластомикозы, споротрихоз, хромомикоз) [11].
Классификация по МКБ-10
- B35.1 — Микоз ногтей.
- B35.2 — Микоз кистей.
- B35.3 — Микоз стоп.
- B37.2 — Кандидоз кожи и ногтей.
Классификация по локализации:
- Микоз кожи.
- Микоз складок.
- Микоз кистей.
- Микоз стоп (сквамозная, гиперкератотическая, интертригинозная, дисгидротическая форма).

- Онихомикоз (дистальный, поверхностный, проксимальный).
Классификация по клинике:
- Стёртая форма проявляется шелушением в III–IV межпальцевых складках стоп. Незначительное шелушение также может быть на подошве и на боковых поверхностях стоп.
- Интертригинозная форма проявляется гиперемией в межпальцевых складках стоп, возможно также появление пузырьков, которые вызывают образование эрозий и трещин. Субъективно отмечаются зуд и жжение.
- При дисгидротической форме на коже сводов и боковых поверхностях стоп появляются сгруппированные пузырьки. Чаще они возникают на здоровой коже, затем увеличиваются в размерах, сливаются и образуют более крупные многокамерные пузыри. Когда пузыри вскрываются, образуются эрозии.
- Сквамозно-гиперкератотическая форма характеризуется локальным или распространённым утолщением рогового слоя боковых и подошвенных поверхностей стоп. Поражённые участки кожи покрыты мелкими отрубевидными чешуйками.
 В кожных складках шелушение особенно заметно. Трещины вызывают боль при ходьбе [4][12].
В кожных складках шелушение особенно заметно. Трещины вызывают боль при ходьбе [4][12].
Классификация по клинике очень удобна с практической точки зрения для определения дальнейшей тактики лечения и наблюдения за пациентом.
На основании клинической картины заболевания можно судить о возбудителе болезни. Например, дисгидротическая форма чаще возникает при микозе стоп, вызванном Trichophyton mentagrophytes var. interdigitale, сквамозно-гиперкератотическая форма чаще ассоциируется с T. rubrum, хроническое течение и распространённый процесс характерны для условно-патогенных грибов Candida spp. и Aspergillus [16].
Осложнения микоза стоп
- Аллергия на грибок. Под действием грибов формируется поливалентная сенсибилизация, т. е. организм становится более чувствительным к продуктам жизнедеятельности грибка, которые чужеродны для нас и являются сильными аллергенами. Организм реагирует острее, что проявляется различными кожными высыпаниями и реакциями, хроническими заболеваниями аллергической природы, например экземой кожи.
 Возможно развитие или ухудшение течения таких патологий, как бронхиальная астма, аллергические дерматиты, себорейный дерматит и псориаз. Кроме этого, у человека чаще могут развиваться профессиональные аллергические осложнения и лекарственная непереносимость [1][15].
Возможно развитие или ухудшение течения таких патологий, как бронхиальная астма, аллергические дерматиты, себорейный дерматит и псориаз. Кроме этого, у человека чаще могут развиваться профессиональные аллергические осложнения и лекарственная непереносимость [1][15].
- Пиодермии — гнойничковые заболевания кожи (целлюлит, лимфангит, флегмона и остеомиелит костей стопы), которые могут приводить к глубоким, долго незаживающим ранам кожи. Пиодермии возникают из-за того, что бактерии легко проникают через эрозии и трещины на коже («ворота инфекции»). При этом повышается температура, появляется слабость, недомогание, что требует немедленной хирургической коррекции [5].
- Рост вирусных осложнений в виде бородавок из-за наличия гиперкератоза и трещин. Причина в нарушении защитной функции кожи, в результате чего она становится более восприимчивой к любой инфекции, в том числе и вирусной.
- Общее снижение иммунитета и нарушение микроциркуляции в нижних конечностях у пациентов с сопутствующими соматическими заболеваниями, такими как сахарный диабет и варикозная болезнь.

- Распространение болезни на ногти и кожу кистей. При грибке ногтей происходит их деформация, возможно появление вросшего ногтя, панариция (гнойного воспаления тканей пальцев), паронихия (воспаления околоногтевого валика) и полной отслойки ногтевых пластин.
- Ухудшение качества жизни. Острые формы микоза стоп отличаются болезненностью, затрудняют ношение обуви, а при развитии лимфаденита сопровождаются плохим общим самочувствием и лихорадкой [17].
Диагностика микоза стоп
Диагностика микоза стоп основывается на жалобах пациента, данных анамнеза, клинической картины и результатах лабораторных исследований. Микозы стоп относятся к тем заболеваниям, которые в обязательном порядке требуют лабораторного исследования для подтверждения клинического диагноза [20].
Основным методом подтверждения диагноза «микоз стоп» служит микроскопическое исследование и посев. Материалом служат кожные чешуйки, которые соскабливают с очага поражения на коже скальпелем или стеклом, реже используется скотч-проба [21].
Лабораторная диагностика микозов включает микроскопическое и культуральное исследование материала на грибы. Микроскопическое исследование — это экспресс-метод диагностики возбудителя, позволяющий выявить структуру грибов в течение нескольких часов. При микроскопическом исследовании возможно обнаружить элементы гриба в виде нитей мицелия и спор. Минус метода в том, что возможно получение как ложноположительных, так и ложноотрицательных результатов, что зависит от множества факторов: техники взятия материала, особенностей хранения и транспортировки и др. [22]
Культуральный метод является самым точным методом диагностики, позволяющим идентифицировать вид гриба для назначения патогенетической терапии [2]. Для подготовки к анализу пациенту за 1 месяц не рекомендуется использовать самостоятельно какие-либо противогрибковые средства.
При назначении системной противогрибковой терапии рекомендуется провести биохимическое исследование крови для определения уровня билирубина, АСТ и АЛТ в связи с необходимостью контроля функции печени и желчевыводящих путей, а также для профилактики возможных осложнений.
Дифференциальная диагностика микоза стоп:
- Сквамозную форму дифференцируют с псориазом, экземой, кератодермией.
- Межпальцевую форму дифференцируют с импетиго, опрелостью и кандидозом.
- Дисгидротическую форму дифференцируют с ладонно-подошвенным пустулёзом [9].
Лечение микоза стоп
Лечение должно проводиться под контролем врача-дерматолога.
Первоочередной задачей в борьбе с микозом стоп является его своевременное выявление, распознавание и лечение до развития грибка ногтей, который требует более длительной и комплексной терапии (системной антимикотической терапии). При этом важно иметь эффективные лекарственные препараты, соответствующие современным клиническим особенностям микозов стоп [2].
Перед тем, как приступить к терапии заболевания, дерматолог выбирает между возможными вариантами лечения. В большинстве случаев назначаются препараты для местного использования. В основу лечения входит использование антимикотических средств, имеющих разноплановое воздействие. Также используются средства, стимулирующие циркуляцию крови, и медикаменты, позволяющие устранить основные симптомы [5]:
Также используются средства, стимулирующие циркуляцию крови, и медикаменты, позволяющие устранить основные симптомы [5]:
- Противогрибковые средства для наружной терапии: циклопирокс крем, изоконазол крем, клотримазол крем, оксиконазол крем, кетоконазол крем, тербинафин крем, миконазол крем, нафтифин крем, сертаконазол крем наносят наружно 1-2 раза в сутки в течение 4 недель [18].
- При значительном гиперкератозе стоп предварительно проводят отшелушивающую терапию: бифоназол, 1 раз в сутки в течение 3-4 дней, который действует как кератолитик, т. е. убирает огрубевший слой, тем самым подготавливает кожу и улучшает проникновение противогрибковых средств в дерму.
- При наличии пузырьков применяют фукорцин, раствор наносится наружно 1-2 раза в сутки в течение 2-3 дней. Затем назначают комбинированные препараты: крем клотримазол + бетаметазон, бетаметазона дипропионат + гентамицина сульфат + клотримазол, миконазол + мазипредон, изоконазол динитрат + дифлукортолон валериат 2 раза в сутки наружно в течение 7-10 дней [6][24].

- При сильном зуде назначаются антигистаминные препараты: клемастин 0,001 г 2 раза в сутки перорально в течение 10-15 дней.
- Дезинфекция обуви 1 раз в месяц до полного излечения, можно использовать спрей, активным компонентом которого является ундециленамидопропилтримониум метосульфат.
- При поражении ногтевых пластин обязательно назначается системная антимикотическая терапия одним из следующих препаратов: тербинафин, кетоконазол, итраконазол, флуконазол перорально продолжительностью от 3 до 4 месяцев. Данная терапия требует наблюдения у врача-дерматолога, так как самолечение может привести к осложнениям со стороны внутренних органов, прежде всего печени, желчевыводящих путей, желудка, а также к неэффективности проводимой терапии и формированию устойчивости к лечению.
Лечить микоз стоп обязательно, потому что если грибок поселился в коже, то без лечения он никуда не денется, а значит, продукты жизнедеятельности грибка все время будут поступать в окружающие ткани и кровь, вызывая сенсибилизацию организма и развитие хронических заболеваний аллергической природы [2].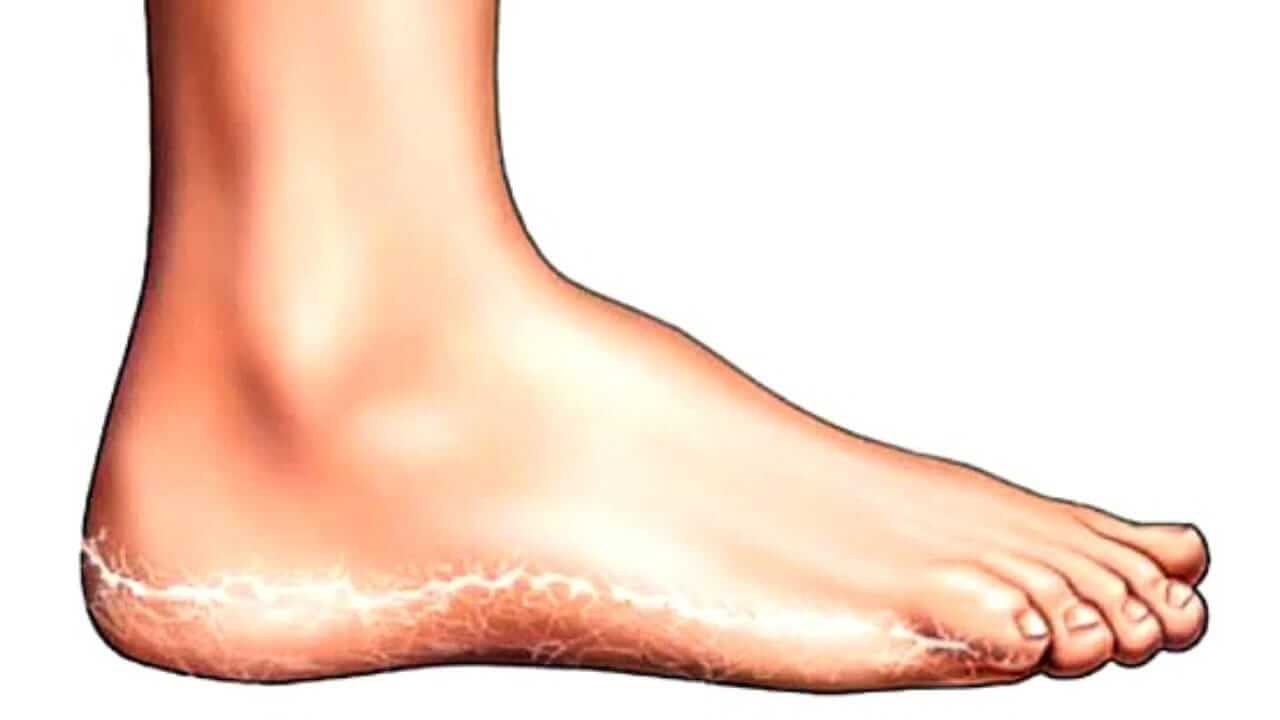
Наличие грибка говорит о снижении иммунитета, а повреждённая микозом кожа практически не выполняет защитную функцию. Таким образом, создаются все условия для присоединения сопутствующей бактериальной инфекции.
Больной микозом стоп является активным источником заражения окружающих людей и особенно членов семьи, поэтому лечение в данном случае — это эффективное средство профилактики грибковой инфекции среди здоровых родственников и просто окружающих людей [9].
Благоприятной средой для развития грибковой инфекции на коже стоп является влажная среда, поэтому нужно стараться, чтобы кожа ног всегда оставалась сухой. Для этого каждый вечер необходимо мыть стопы с мылом и вытирать кожу одноразовым бумажным полотенцем, обращая особое внимание на пространство между пальцами.
Прогноз. Профилактика
Прогноз при кожных микозах во многом зависит от того, на какой стадии заболевания было начато лечения. Поэтому, заметив изменения на коже, нужно не откладывать визит к врачу. При своевременном и правильном лечении микоза стоп прогноз благоприятный: происходит полное излечение от грибковой инфекции, пациент выздоравливает.
При своевременном и правильном лечении микоза стоп прогноз благоприятный: происходит полное излечение от грибковой инфекции, пациент выздоравливает.
При отсутствии лечения грибок может привести к осложнениям, которые не только деформируют форму ногтей, но и влияют на состояние организма в целом.
Профилактика грибковой инфекции:
1. Общественная профилактика подразумевает обработку мест общественного пользования: бань, саун, бассейнов, душевых. Дезинфекции должны подвергаться полы, инвентарь, а также предметы обихода. Персонал и лица, часто посещающие общественные бани, сауны и т. д. должны проходить регулярные профилактические осмотры.
2. Первичная личная профилактика:
- соблюдать правила личной гигиены при посещении мест общественного пользования;
- не допускать повреждений и постоянной влажности кожи и ногтей стоп;
- носить свободную, удобную обувь;
- избегать контакта с заражёнными людьми.
3. Вторичная личная профилактика:
Вторичная личная профилактика:
- соблюдать гигиенический режим кожи стоп;
- проводить дезинфекцию обуви, душевых кабин и ванных комнат;
- повышать иммунитет [8].
Чем лечить микоз стоп
- Врачи
- Лечение
- Диагностика
- Статья обновлена: 18 июня 2020
Грибковые заболевания стоп чрезвычайно распространены – считается, что около 70% человек хотя бы раз в жизни столкнулись (или столкнутся) с ощущением зуда и жжения между пальцами ног, покраснением, трещинами и натоптышами, то есть, как говорят дерматологи, с симптомами микоза стоп, неприятного, но вполне излечимого заболевания.
Почему традиционные средства от грибка не помогают?
Широкая распространенность грибковых заболеваний и вполне объяснимое нежелание обращаться к дерматовенерологу привели к тому, что большинство пациентов либо пытаются избавиться от грибка народными средствами, либо покупают в аптеке наугад выбранный фунгицидный препарат. Об эффективности окуривания пораженной грибком кожи дымом или смазывания ее яблочным уксусом можно только догадываться. Что же касается классических противогрибковых средств, продающихся в аптеках, пациенты часто бросают начатый курс лечения, жалуясь на то, что от выбранного препарата «нет никакого толка». Недолеченная инфекция продолжает присутствовать на коже, выраженность симптомов нарастает, пациент начинает расчесывать зудящие места, распространяя тем самым грибок по большей площади и провоцируя дальнейшее развитие заболевания.
Об эффективности окуривания пораженной грибком кожи дымом или смазывания ее яблочным уксусом можно только догадываться. Что же касается классических противогрибковых средств, продающихся в аптеках, пациенты часто бросают начатый курс лечения, жалуясь на то, что от выбранного препарата «нет никакого толка». Недолеченная инфекция продолжает присутствовать на коже, выраженность симптомов нарастает, пациент начинает расчесывать зудящие места, распространяя тем самым грибок по большей площади и провоцируя дальнейшее развитие заболевания.
Что делать при микозе стопы?
Итак, что же делать, если кожа стоп покраснела, а зуд мешает спокойно работать и отдыхать? Для начала не паниковать и не пускаться в размышления о «дурных болезнях». Грибковые поражения кожи не опасны для жизни, а обзавестись невидимым «поселенцем» можно где угодно – и в собственном доме, и в бассейне, и в общественной душевой. Тем не менее, бороться с незваным гостем надо: паразитические грибки, живущие на коже, не только раздражают ее, но и увеличивают риск заражения патогенными бактериями.
Препарат Кандид Б
Плюсы своевременного начала лечения микоза очевидны: от неосложненной грибковой инфекции можно избавиться при помощи одного-единственного препарата. Правда, и тут есть свои хитрости: вместо классического противогрибкового средства лучше использовать комбинированный препарат Кандид Б.
Как действует Кандид Б?
Пока беклометазон борется с воспалением и ощущением зуда, противогрибковый компонент препарата Кандид Б, клотримазол, уничтожает причину появления неприятных симптомов, сам грибок.
Хотя проявления микоза исчезают вскоре после начала лечения Кандидом Б, для полного избавления от грибка курс необходимо продолжить. Как правило, для выздоровления достаточно 2-4 недель регулярного применения – курс такой продолжительности позволяет избежать рецидивов микоза.
Гигиена при микозе стопы
Следует, однако, отметить, что иммунитет к грибковым заболеваниям не вырабатывается, поэтому с момента начала курса лечения (и тем более – после его успешного завершения) необходимо уделять особое внимание соблюдению правил личной гигиены. Нельзя надевать чужую обувь, даже если она принадлежит членам вашей семьи; в общественных раздевалках, душевых и бассейнах необходимо носить одноразовые тапочки или резиновые сланцы. И, конечно, при повторном появлении симптомов микоза или при наличии сомнений в правильности диагноза лучше обратиться к врачу-дерматологу.
Р/У П N013699/01
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ ПЕРЕД ПРИМЕНЕНИЕМ ОЗНАКОМЬТЕСЬ С ИНСТРУКЦИЕЙ.
Источники
- Knop M., Alelq N., Kubieniec ME., Giehl K. [Palmoplantar dermatoses in children]. // Hautarzt — 2021 — Vol72 — N3 — p.215-224; PMID:33580281
- Machado GDRM., Pippi B., Berlitz S., Diedrich D., Defferrari D., Lopes W., Gnoatto SCB., Kulkamp-Guerreiro IC., Vainstein MH., Jean M., Van de Weghe P., de Andrade SF., Fuentefria AM. Ex vivo potential of a quinoline-derivative nail lacquer as a new alternative for dermatophytic onychomycosis treatment. // J Med Microbiol — 2021 — Vol70 — N3 — p.; PMID:33502306
- Sayabovorn N., Chongtrakool P., Chayakulkeeree M.
Cryptococcal fungemia and Mycobacterium haemophilum cellulitis in a patient receiving ruxolitinib: a case report and literature review. // BMC Infect Dis — 2021 — Vol21 — N1 — p.27; PMID:33413168
- Aizenberg DJ. Common Complaints of the Hands and Feet. // Med Clin North Am — 2021 — Vol105 — N1 — p.187-197; PMID:33246518
- Boanimbek B., Aznague Y., Abass GO., Khir FE., Benhima MA., Abkari I., Saidi H. Madura’s foot: reasons for the delay in diagnosis and consequences for the management (a case report). // Pan Afr Med J — 2020 — Vol37 — NNULL — p.75; PMID:33244338
- Izri A., Aljundi M., Billard-Pomares T., Fofana Y., Marteau A., Ferreira TG., Brun S., Caux F., Akhoundi M. Molecular identification of Actinomadura madurae isolated from a patient originally from Algeria; observations from a case report. // BMC Infect Dis — 2020 — Vol20 — N1 — p.829; PMID:33176717
- Eşkut N., Gedizlioğlu M., Ünal O., Özlü C., Ergene U. Acute fluconazole toxicity: a case presenting with protean manifestations including systemic and neurologic symptoms. // Postgrad Med — 2021 — Vol133 — N2 — p.250-252; PMID:33176551
- Gupta AK., Taborda VBA., Taborda PRO., Shemer A., Summerbell RC., Nakrieko KA. High prevalence of mixed infections in global onychomycosis. // PLoS One — 2020 — Vol15 — N9 — p.e0239648; PMID:32991597
- Holoubek J., Knoz M., Lipový B., Bartošková J., Kocmanová I., Hanslianová M., Krtička M., Kubek T. Rare Mucor circinelloides and Fusarium infection in latissimus free flap reconstruction after devastating foot injury in non-neutropenic patient. // Epidemiol Mikrobiol Imunol — 2020 — Vol69 — N2 — p.81-86; PMID:32819107
Микоз стоп и ногтей | ФГБУ «Поликлиника №1» Управления делами Президента Российской Федерации
Микозы стоп и ногтей относятся к классу инфекционных заболеваний, которые вызывают болезнетворные грибы. Грибковые инфекции бывают разного вида и этиологии, но поражения кожи и ногтей — одни из наиболее распространенных микозов.
Заражение микозом стоп происходит при контакте здорового человека с больным через общие полы с деревянным покрытием и места скопления воды (в бане, ванне, душе). Именно поэтому чаще заболевают люди, посещающие бассейны и бани с душевыми кабинками общего пользования. Заболеть грибковой инфекцией можно и дома, заразившись от своих родственников при тех же условиях: через общие полотенца, прикроватные коврики и ковры, паласы и домашнюю обувь.
У части людей встречаются малосимптомные поражения кожи и ногтей или миконосительство. В 90 % случаев эти заболевания не диагностируются. А ведь пораженный грибком ноготь — это открытый очаг инфекции.
В очень редких случаях, особенно на фоне иммунодефицита, неизлеченный грибок ногтей приводил к развитию глубокого микоза — прорастанию или проникновению грибка с кровью во внутренние органы, что в единичных случаях может привести к летальному исходу.
Заподозрить наличие грибка можно по таким признакам:
- ноготь темнеет, становится ломким и слоится;
- форма ногтя деформируется;
- ощутим неприятный запах;
- между пальцами ног появляются трещины;
- болят кончики пальцев;
- кожа вокруг пальцев шелушится, краснеет и зудит.
Если вдруг вы обнаружили такие признаки, необходимо обратиться за помощью к врачу-микологу, который проведет клинический осмотр с применением современных методов диагностики, назначит комплексное лабораторное исследование — микроскопическое и культуральное исследование на бактериальную флору и грибы. Эти исследования необходимо провести для получения сведений о виде грибка, а также чувствительности организма пациента к противогрибковым лекарствам, чтобы подобрать индивидуальный метод лекарственной терапии и лечения в каждом конкретном случае. Такие исследования проводятся в клинико-диагностической лаборатории Поликлиники.
Для профилактики заражения микозом стоп и ногтей следует соблюдать санитарно-гигиенические правила:
- посещая общий душ, всегда надевайте резиновые тапочки;
- для профилактики повторного заражения при лечении микоза, протирайте обувь изнутри;
- носите только личную обувь, используйте индивидуальное полотенце;
- поддерживайте чистоту пола ванной комнате;
- носки носите из натуральных материалов;
- не забывайте ежедневно менять носки;
- ножницы, которыми Вы обрабатываете больные ногти, должны быть индивидуальными, используйте для их обработки медицинский спирт.
Запись на прием к врачу-микологу в отделении дерматовенерологии, микологии и косметологии и на сайте www.vipmed.ru/priem
Современные методы лечения больных микозами стоп | #10/99
С чем связан рост заболеваемости микозами стоп?
Коковы возможные последствия микозов стоп?
| Рисунок 1. Интертригиозно- дисгидротический микоз стоп |
Их лечение представляет собой актуальную проблему медицины прежде всего вследствие их широкого распространения.
Не менее чем у 20-30% больных, страдающих наиболее распространенными дерматозами (экзема, нейродермит, псориаз), и почти у каждого второго больного с соматической и нейроэндокринной патологией имеются МС. В общей популяции их частота колеблется от 5-10 до 15-20%.
Рост заболеваемости МС в настоящее время обусловлен неблагоприятными социально-экономическими и экологическими условиями жизни, ростом иммунодефицитных состояний, недостаточностью медицинской помощи, ухудшением эпидемиологического контроля.
Острые формы МС с гиперемией, отеком, везикуло-пустулами, трещинами и эрозиями (рис. 1) отличаются болезненностью, затрудняют ношение обуви и передвижение, а при осложнении лимфангитами, лимфаденитами, микидами — плохим общим самочувствием, лихорадкой, адинамией.
| Рисунок 2. Гипертрофический тип поражения ногтей. Ногти утолщены, крошатся, имеют вид изъеденного жучками дерева |
Хронические МС вызывают обезображивающие изменения ногтей по гипер-, нормо- и атрофическому (онихолитическому) типам (рис. 2, 3, 4). У 15-25% больных МС грибковый процесс распространяется прежде всего на крупные кожные складки (рис. 5, 6), затем на другие участки кожного покрова (рис. 7 а, б).
Наряду с достаточно поверхностными микотическими высыпаниями могут формироваться глубокие кожно-подкожные узлы. Они локализуются чаще на коже голеней (рис. 8), реже — на лице (рис. 9), еще реже — на волосистой части головы. У таких больных нередко поражаются пушковые или длинные волосы по типу эктотрикс или эндо-эктотрикс.
Последствия МС, особенно длительно существующих, довольно серьезны.
Во-первых, под действием грибов и продуктов их жизнедеятельности (ферментов, антибиотиков, пигментов, токсинов) формируется поливалентная сенсибилизация. Это сказывается на увеличении частоты аллергических изменений кожи, слизистых оболочек и сосудов: втрое учащаются профессиональные аллергические и экзематозные осложнения, лекарственная непереносимость, особенно антибиотиков пенициллинового ряда; становятся более выраженными васкулиты и полинозы. Суперинфицирование и микогенная сенсибилизация утяжеляют течение, провоцируют более частые рецидивы себорейного и атопического дерматита, экземы и псориаза, гемодермий и дерматозов с нарушением процессов кератинизации.
| Рисунок 3. Нормотрофический тип поражения ногтей. Полосы и пятна в ногтях. Сохраняется нормальная форма и консистенция ногтей |
Во-вторых, через эрозии и трещины в мацерированном разрыхленном роговом слое пациентов с МС («ворота инфекции») легко проникают вездесущие бактерии. Почти в три раза чаще у больных МС возникают бактериальные осложнения — от пиодермитов до рецидивирующей рожи голеней с тяжелыми осложнениями — лимфостазом и элефантиазом у 40% из них. Бактериальные осложнения отличаются резистентностью к терапии, так как бактерии под действием антибиотических веществ, вырабатываемых грибами, приобретают повышенную устойчивость к антибиотикам.
| Рисунок 4. Атрофический (онихолитический) тип поражения ногтей. Ногти отделяются от ногтевого ложа |
В-третьих, при МС вчетверо по сравнению с общей популяцией повышается частота подошвенных бородавок (с 0,6 до 2,4%). Почти всегда на участках расположения микотических высыпаний, особенно на местах давления, образуются омозолелости, гиперкератоз. Этому способствуют афлатоксиноподобные вещества самих грибов, а также усиление ими роста и развития папилломавирусов — возбудителей ладонно-подошвенных и аногенитальных бородавок.
Лечение больных МС должно быть комплексным и включать противогрибковые препараты общего (системные) и наружного назначения, а также патогенетические средства.
Назначение больным МС с онихомикозом системных антимикотиков втрое повышает результативность лечения.
| Рисунок 5. Ирисовидные очаги микоза |
В настоящее время в распоряжении практической микологии есть три эффективных системных антимикотика — азольные соединения: итраконазол (орунгал) и флуконазол (дифлукан), а также аллиламиновое производное — тербинафин (ламизил). Суточные и курсовые дозы каждого из препаратов приведены в табл 1. Чаще всего при лечении больных МС используют ламизил и орунгал. Оба препарата обладают фунгицидной и фунгистатической активностью в отношении дерматофитов, дрожжевых и плесневых грибов. Применение обоих препаратов позволяет добиться успеха в 80-94% случаев при лечении больных МС с множественным онихомикозом в амбулаторных условиях и не подвергать пациентов болезненной процедуре удаления ногтей. Оба препарата обладают кератинотропностью, липофильностью, достаточно быстро поступают в роговой слой кожи и ногтей и длительно в них сохраняются, позволяя проводить сравнительно короткие курсы терапии.
Предпочтение, особенно при лечении больных дерматофитными МС с онихомикозом, следует отдавать ламизилу в силу большей избирательности его действия в отношении грибов и меньшего количества побочных реакций и осложнений.
| Рисунок 6. Гирляндообразные очаги микоза в подмышечной области |
Различия связаны с механизмами действия медикаментов. Хотя оба они вмешиваются в процессы синтеза эргостерола цитоплазматических мембран грибковых клеток, это происходит на разных уровнях стерольного метаболизма.
Ламизил действует рано, на уровне скваленового эпоксидазного цикла, подавляя фермент — скваленовую эпоксидазу грибов, которая в 10 тысяч раз чувствительнее аналогичного фермента человека. Орунгал действует на более поздних стадиях стерольного метаболизма, ингибируя фермент 14-a-диметилазу, принимающую участие не только в синтезе эргостерола грибов, но и холестерина, стероидогенных гормонов, ферментов, некоторых витаминов. В связи с этим даже при щадящем режиме применения орунгала у 0,2% пациентов возможно снижение либидо, у 0,2% — потенции. У ламизила не выявлено отрицательного действия на эндокринные органы.
Оба препарата метаболизируются в печени с помощью цитохрома P-450, но орунгал, кроме того, взаимодействует с этим ферментом, нарушая метаболизм многих медикаментозных средств, на которые он так или иначе влияет (табл. 2). Печеночные осложнения от повышения уровня печеночных ферментов до возможности развития гепатита выше у орунгала, чем у ламизила (0,3-5% против 0,1% соответственно).
| Препарат | Фирма (страна) | Форма выпуска | Режим дозирования |
| Ламизил | Novartis (Швейцария) | Таблетки по 0,125 и 0,25 г в упаковке по 14 шт. | Назначают взрослым по 1 таблетке (250 мг) в день ежедневно: при онихомикозе кистей — в течение 6-8 нед., при тотальном поражении многих ногтей — от 3 до 6 мес., или 10-дневными курсами по 250 мг/сут. ежедневно с 10-дневными перерывами, или по 250 мг/сут. 1 мес. ежедневно, следующий мес. — по 250 мг/сут. через день и далее по 250 мг/сут. 1 раз в нед. до отрастания ногтей (4-6 мес.) |
| Оругнгал | Janssen-Cilag (Бельгия) | Желатиновые розово-голубые капсулы по 0,1 г в упаковке по 15 капсул | Назначают по 2 капсулы (200 мг) утром и вечером, в день — 4 капсулы (400 мг) в течение 1 нед., перерыв — 3 нед. При поражении кожи стоп необходимы 1-2 цикла, при онихомикозе кистей и дистальном онихомикозе стоп — 3 цикла, при тотальном поражении многих ногтей — 5-6 циклов. |
| Дифлукан | Pfizer (США) | Капсулы по 0,05; 0,1; 0,15; 0,2 г в упаковке по 1, 7 и 10 капсул | Назначают по 150 мг 1 раз в нед.: при онихоми козе кистей в течение 8-10 нед., при онихомикозе стоп — в течение 20-36 нед. |
| Форкан | Agio (Индия) | Капсулы по 0,05 и 0,15 г в упаковке по 1, 7 и 10 капсул | Назначают по 150 мг 1 раз в нед.: при поражении кожи — в течение 8 нед., онихомикозе кистей — 8-10 нед., при онихомикозе стоп — 20-36 нед. |
Нельзя не учитывать разные возможности всасывания антимикотиков в желудочно-кишечном тракте. Если ламизил не требует каких-либо особых условий для этого, то для оптимального всасывания орунгала необходима кислая pH желудочного сока.
Липофильность ламизила, его выделение сальными железами, выраженные антибактериальные и противовоспалительные свойства, наряду с противогрибковыми, а также связь с хиломикронами и лимфатический транспорт обусловливают его особую действенность у больных осложненными формами дерматофитий — инфильтративно-нагноительными, фолликулярно-узловатыми с формированием микотических гранулем, нейтрофильных абсцессов.
| Противогрибковые препараты | Другие медикаментозные средства |
| Ламизил | Циметидин, рифампицин |
| Орунгал | Эритромицин, тетрациклин, амфотерицин В, циклоспорин, циметидин, терфенадин, гидрохинон, изониазид, рифампицин, фенобарбитал, фенотоин, карбамазепин, гипогликемические средства, мидазолам, триазолам, варфарин, толбудамид, нифидипин и другие блокаторы кальциевой проводимости, антациды и Н2-антагонисты, оральные контрацептивы |
Терапия ламизилом в суточной дозе 250 мг излечивает больных МС с поражением кожи за две недели в 100% случаев, микозов с поражением ногтей кистей за 6-8 недель в 94% случаев. При поражении ногтей стоп результаты лечения зависят от характера, выраженности, площади поражения, длительности терапии. Если изменены единичные ногти с дистального и/или боковых краев, излечение наступает после 9-12-недельной терапии у 94-100% больных. Замечен рост процента излечившихся с 88% после 12 недель лечения до 94% при дальнейшем их наблюдении в течение 48 недель после завершения лечения. Тотальное поражение многих ногтей по гипертрофическому типу требует для излечения 80-94% больных более длительного курса терапии, до 22-24 недель.
Мы предложили несколько иной режим применения ламизила с учетом его длительного поступления в ногти, стабильности концентрации в них, несмотря на продолжение приема свыше 8-12 недель, необходимости санации глубоких тканей матрицы и ногтевого ложа. Целесообразно, по нашему мнению, принимать ламизил до отрастания полностью здоровых ногтей. При неизменной суточной дозе 250 мг ламизил принимают ежедневно только в первый месяц, в следующий месяц — через день, во все последующие месяцы один раз в неделю. Одновременно проводится санация ногтей разнообразными фунгицидно-кератолитическими средствами. Эффективность терапии по такой методике мы исследовали в течение двух лет на примере 36 соматически отягощенных больных с множественным тотальным поражением ногтей. Излечение наступило у 80,6% из них. Каких-либо побочных явлений не отмечено, если не считать жалоб на слабость и сонливость у некоторых пациентов. Перенос приема ламизила на вечерние часы нивелировал эти явления. Предложенная схема использования ламизила заслуживает дальнейшего изучения, так как позволяет при сниженной курсовой дозе получать высокий процент излечения, избегать побочных реакций и осложнений.
| Рисунок 7. Распространенные очаги микоза у одного и того же больного |
Орунгал в настоящее время назначают в пульсовом режиме — в течение недели каждого месяца по две капсулы (200 мг) утром и вечером с последующим трехнедельным перерывом.
После 3-6 циклов терапии в таком режиме излечение наблюдается у 70-85,6% больных МС, в том числе с множественным онихомикозом, вызванным комбинированной дерматофитно-дрожжевой флорой.
Побочные реакции от терапии ламизилом возникают в первые недели приема и мало зависят от суточной дозы. Они составляюют 10,4% при 250 мг в сутки и 11% при 500 мг в сутки. Побочные реакции и осложнения от орунгала колеблются от 7 до 12,5% в зависимости от дозы и длительности приема.
Чаще всего оба препарата вызывают диспепсические явления, боли в животе, дискомфорт, тошноту, редко рвоту. Некоторые больные, принимающие ламизил, отмечают нарушения вкусовой чувствительности.
Второе по частоте место занимают кожный зуд и кожные высыпания (эритемато-сквамозные, уртикарные, экземоподобные, акнеиформные, чрезвычайно редко синдром Стивенс-Джонсона).
| Рисунок 9. Инфильтративно- нагноительный очаг поражения |
Некоторых пациентов при приеме того и другого препарата беспокоят незначительные головные боли, головокружения, недомогание, снижение внимания, слабость, сонливость.
Кроме вышеназванных противогрибковых средств для лечения больных МС с онихомикозом используют бистриазольный препарат флуконазол (дифлукан). Его назначают по 150 мг один раз в неделю в течение 8 — 24 недель при онихомикозе кистей, 20-36 недель при онихомикозе стоп. Препарат отличается хорошей переносимостью и высокой эффективностью, он обеспечивает излечение в 83-92% случаев.
Терапию системными антимикотиками следует дополнять наружными фунгицидно-кератолитическими средствами, особенно при поражении ногтей.
При противопоказаниях к назначению системных антимикотиков, а также при поражении только кожи и единичных ногтей с дистального или боковых краев можно ограничиться одними наружными противогрибковыми препаратами.
Для излечения пораженных ногтей обычно чередуют кератолитические и фунгицидные средства. Например, чистят ногти после их размягчения с помощью 20% пластыря с мочевиной (уреапласта), а затем пропитывают их фунгицидными растворами (5%-ная настойка йода, йодуксун № 1-3, 1%-ный раствор экзодерила или клотримазола, фитекс, нитрофунгин).
Заслуживают внимания противогрибковые лаки: батрафен (8%-ный циклопироксаломин) и лоцерил (5%-ный оморолфин). Противогрибковое действие в них сочетается с пенетрирующими свойствами. Это важно, так как возбудители онихомикоза не только пронизывают весь ноготь, но и проникают в глубокие участки ногтевого ложа. Применение лаков в течение 3-6 месяцев обеспечивает излечение 53-66,7% больных МС с онихомикозом. Форма выпуска и режим применения медикаментов для лечения ногтей приведены в табл. 3.
| Препарат | Фирма, учреждение (страна) | Лекарственная форма. Действующее начало | Форма выпуска | Режим применения |
| Уреапласт Микопласт | ЦКВИ (Россия) | Пластырь. Мочевины 20% | По 25 г в баночках | Срезают или соскабливают верхний (блестящий) слой ногтя и наносят пластырную массу слоем в 1-2 мм, фиксируют его лейкопластырем. Чистку ногтей производят через 2-3 дня. Число чисток зависит от площади и характера поражения ногтя. Далее ногти лечат фунгицидными в течение 7-10 дней, а также размягчающими (уреапласт, мыльно-содовые ванночки) препаратами |
| Микоспор | Bayer AG (Германия) | Мазь. Бифоназола 1%, мочевины 40% | Набор для ногтей: мазь в дозаторе 10 г, полоски лейкопластыря, шабер | Состав наносят на ногти под лейкопластырь 1 раз в сутки. Чистят ногти на следующий день (через 24 часа) после 10-15%-ной мыльно-содовой ванночки. Число чисток зависит от площади и выраженности поражения ногтей. На очищенное ногтевое ложе 1 раз в день наносят 1%-ный крем микоспора |
| Лоцерил Лоцетар | Roche Швейцария | Лак. Оморолфина 5% | Набор для ногтей: 2,5 — 5 мл лака тампоны, пропитанные спиртом, в фольге; лопаточки, пилочки | Лак наносят на предварительно уплощенный, очищенный после аппликаций 20%-ного уреопласта (см. выше) ноготь. Ноготь обезжиривают спиртовым тампоном. Лак наносят 1 раз в нед., тщательно высушивая. Чистят ногти 1 раз в нед. Длительность применения лака — от 2 мес. до 1 года |
| Батрафен | Hoechst (Германия) | Лак. Циклопироксаломина 8% | Набор для ногтей: лак во флаконе по 3 и 6 мл; тампоны, пропитанные спиртом, в фольге; лопаточки, пилочки | Лак наносят на уплощенный и счищенный ноготь после его обезжиривания спиртовым раствором в 1-й мес. 3 раза в нед., во 2-й — 2 раза в нед., с 3-го мес. — 1 раз в нед. Общая продолжительность лечения не должна превышать 6 мес. |
Для лечения кожи больных МС широко используют как старые, хорошо себя зарекомендовавшие средства (йод, сера, деготь, хинозол, ундециленовая, салициловая, молочная, бензойная кислоты), так и новые препараты азольного, аллиламинового, морфолинового ряда. Их применяют в виде растворов, примочек, пудр, аэрозолей, кремов, мазей, коллодийных композиций. В отечественные многокомпонентные составы нередко включают пенетрант диметилсульфоксид (димексид).
При острых воспалительных явлениях в виде отека, гиперемии, эксудации и экзематизации назначают примочки с дезинфицирующими и вяжущими средствами. Для этих целей можно воспользоваться комбинацией антимикотиков с кортикостероидами (кремы тридерм, лотридерм, травокорт, пимафукорт, микозолон, пивазон), солями или окислами металлов (дактозин, цинкостатин). Хорошо купирует острые воспалительные явления ламизил-спрей. Выраженное противовоспалительное действие ламизила усиливается быстрым испарением пропеллентов. Препарат не вызывает раздражения при нанесении на трещины и эрозии образующихся после вскрытия пузырьков и пустул. Очаги микоза разрешаются по прошествии 7-10 дней ежедневного орошения ламизил-спреем, микроскопически перестают обнаруживаться грибы.
| Нельзя забывать , что больные МС, особенно распространенными формами, представляют постоянный мобильный источник рассеивания грибов в окружающей среде. Поэтому лицам, страдающим МС, не разрешается посещать спортивные и санаторно-курортные учреждения, а также физкультурно-оздоровительные комплексы. При поражении кожи и ногтей кистей недопустима работа в любой сфере обслуживания населения (приказ МЗ РФ от 14.03.96 г.) |
У больных сквамозными проявлениями МС, а также по стихании острых воспалительных явлений применяют разнообразные фунгицидные средства. Наряду с вышеперечисленными широко используют медикаменты на основе клотримазола (канестен, клотримазол, кандид, фунгицид, канизон), эконазола (певарил, экодакс, экалин), миконазола (дактарин, микотар), кетоконазола (низорал), изоконазола (травоген).
Высокой оценки заслуживают аллиламиновые производные — пудра, 1%-ный раствор и крем нафтифина (экзодерил), а также 1%-ный крем и аэрозоль тербинафина (ламизил).
Из активных антимикотиков других групп, обладающих к тому же пенетрирующими свойствами, можно назвать пудру, 1%-ный раствор и крем толнафтата, 1%-ный раствор и крем батрафена, 0,5%-ный крем оморолфина.
У больных МС нередко формируются подошвенные бородавки. Для их разрушения используют электро-лазеро-криодеструкцию, прижигание перманганатом калия и трихлоруксусной кислотой, производят двух-шестикратную обработку 30%-ным раствором перекиси водорода через один-два дня, 25%-ным раствором подофиллина один раз в день, три дня подряд, пяти-десятиминутную обработку (до равномерного желтого окрашивания) ампулированным препаратом солкодерм. Можно воспользоваться млечным соком чистотела или одуванчика, которые наносят на бородавку (защитив окружающую кожу) до 20 раз в течение дня.
Патогенетические средства терапии, с одной стороны, повышают эффективность лечения системными и наружными антимикотиками больных МС, с другой — снижают побочные реакции и осложнения. Эти средства так же разнообразны, как и та патология, на фоне которой возникают МС.
Для коррекции иммунологических нарушений у больных МС используют пятидневные курсы терапии метилурацилом по 0,5 г три раза в день; диуцифоном по 0,2 г два раза в день; трехдневные циклы терапии левамизолом по 150 мг с недельными перерывами; 10-дневные курсы тактивина по 1 мл 0,1%-ного раствора ежедневно, подкожно; тималина по 5 мг или тимогена по 100 мг в 0,25%-ном растворе новокаина внутримышечно через день; полиоксидония по 6 мг в 0,25%-ном растворе новокаина два раза в неделю, на курс 10 инъекций. Целесообразна комбинация иммунокорректоров с адаптогенами и антиоксидантами: женьшень, элеутерококк, заманиха, дибазол, облепиховое масло, линетол, витамин Е, эссенциале. Полезны пищевые добавки: стимулин с пантокрином, женьшенем, радиолой розовой, левзеей; апилактин с маточным молочком и цветочной пыльцой; проповит с прополисом и лимонной кислотой; мумивит с очищенным мумие.
Больным с экссудативными формами МС назначают гипосенсибилизаторы: препараты кальция, 30%-ный раствор гипосульфита натрия по 1 ст. ложке три раза в день; 10-дневные курсы инъекций гистоглобулина с 0,25 до 2 мл через день. Эффективно введение небольших доз (не более 1 мл) аутокрови внутримышечно через день, пятидневными циклами с трехдневными интервалами, на курс 2-3 цикла.
С учетом частой сосудистой патологии больным МС показаны ангиопротекторы и препараты, улучшающие трофику тканей: препараты никотиновой кислоты, в том числе пролонгированные (эндурацин), андекалин, трентал, троксевазин; физиотерапевтические процедуры: индуктотермия симпатических ганглиев, электро- и йонофорез с препаратами йода, ультразвук на область регионарных лимфоузлов. Полезны самомассаж нижних конечностей, «растягивающая» гимнастика позвоночника.
Для устранения дистрофических изменений ногтей показаны месячные курсы терапии окисью цинка по 50 мг три раза в день или 1%-ной сернокислой медью по 8 капель три раза в день в сочетании с витаминно-микроэлементными комплексами типа компливита, витрума, юникапа, дуовита, мультитабса, эндура.
Недостаток серы и серосодержащих аминокислот восполняют с помощью продуктов питания, богатых этими веществами (яйца, творог, зелень, а также минеральные воды, их содержащие).
Недостаток желатина и пектина, вызывающий ломкость и расщепление ногтей, восполняют рыбными и мясными заливными, фруктовыми и ягодными желе, мармеладом, витаминизированными напитками с пектином.
При сухости, ихтиотичности кожи показано назначение витаминов А в виде ретинола ацетата, ретинола пальмитата, аевита, или бетакаротинов в виде 2%-ного водорастворимого веторона по 10-15 капель в день, или карината по 1 табл. два раза в день. Полезны пищевые добавки типа риалам, сплат-кламин, спирулина ВЭЛ.
Более полную информацию по различным аспектам микозов стоп можно почерпнуть из книги кандидата медицинских наук В. М. Рукавишниковой.
В монографии рассмотрены эпидемиология микозов стоп в современных условиях, механизмы их развития; подробно описаны типичные и, что наиболее важно, атипичные их варианты. Много внимания уделено поражению кожи и ногтей при экземе, псориазе, красном плоском лишае, пиококковых инфекциях, чесотке, сифилисе и их отличиям от грибковых.
В книге подробно рассказано о действенных противогрибковых средствах и новых лекарственных формах в виде лаков и шампуней с рассмотрением их свойств, механизма действия, переносимости, совместимости с другими медикаментами, побочных реакциях и осложнениях.
Изложены данные об эффективных способах профилактики микозов стоп с перечислением новых дезинфицирующих средств, противогрибковых тканей, косметических и гигиенических препаратов и приспособлений, витаминно-микроэлементных комплексов и пищевых добавок.
Книга иллюстрирована фотографиями микозов и дерматозов в ладонно-подошвенной локализации, микроскопических гистологических и ультраструктурных препаратов грибов, схемами и таблицами, снабжена рецептурой лечебно-профилактических средств, обычно применяемых для лечения и профилактики микозов стоп.
Полную информацию об издании можно получить по адресу: Москва, ул. Пятницкая, 50/2, тел: (095) 956-8221, ЗАО «МСД».
Микозы стоп. Часть 1
Как часто встречаются грибковые заболевания, как диагностировать микозы стоп, какое лечение существует, вредны ли антимикотики, рассказывает Татьяна Геннадьевна Ермакова, дерматолог.
Добрый день. Меня зовут Ермакова Татьяна Геннадьевна, я дерматолог клиники «Скандинавия». Сегодня я хочу вам рассказать об очень актуальной теме – микозы кожи. На самом деле существует несколько видов микозов: которые поражают кожу, придатки кожи – это ногти и волосы, есть поверхностные микозы, которые называются кератомикозы и есть дерматомикозы, которые поражают кожу. Я хочу более подробно остановиться на дерматомикозах и микозах стоп, которые встречаются наиболее часто у нашего населения.
По данным ВОЗ где-то каждый пятый житель Земли страдает в той или иной степени грибковыми заболеваниями. Что касается микозов стоп и грибковых поражений ногтей, то здесь ситуация, если рассматривать Россию, следующая: в возрасте старше 40 лет примерно 30% болеют этими заболеваниями. С возрастом частота встречаемости увеличивается, после 60 лет уже где-то 70% людей страдают онихомикозами.
Каким образом мы ставим диагноз онихомикоз? Самым главным методом диагностики является микроскопия. То есть, мы берем либо чешуйки кожи, либо фрагменты ногтевых пластинок, либо волос и отправляем в лабораторию, где на них наносят специальный раствор и микроскопируют. Нам пишут ответ, либо обнаружен грибок в данном препарате, либо не обнаружен. Иногда нам требуется проводить культуральное исследование, то есть определять какой именно грибок есть у данного пациента. В таком случае мы делаем посев этих же материалов на питательную среду и смотрим, какие грибы вырастают. Надо сказать, что они очень плохо растут на среде, и поэтому результат часто бывает отрицательный, затягивается и не всегда нам дает необходимую информацию. Поэтому чаще мы пользуемся именно микроскопией.
Когда пациент обратился к доктору, мы провели микроскопическое исследование, подтвердили диагноз микоз. Дальше лечение зависит от того, насколько долго человек этим страдает, насколько распространенный процесс. На самом деле, если речь не идет о ногтевых пластинках, то в большинстве случаев можно обойтись наружным лечением, то есть, не принимать какие-то серьезные препараты внутрь.
Сейчас очень много существует разных лекарственных форм. Если речь идет только о коже и межпальцевых промежутках, то, как правило, используются формы кремов, которые очень хорошо проникают. Они не вызывают парникового эффекта между пальцами и в складках и быстро решают проблему.
Если же уже речь идет о поражении ногтевых пластинок, то здесь тоже лечение зависит от распространенности. То есть, если мы имеем дело с одной-двумя ногтевыми пластинками, которые поражены не полностью и не более чем на 80%, а поражение располагается со стороны свободного края ногтя, с дистальной стороны, а не со стороны ростковой зоны, то тогда мы можем надеяться на успех, применяя только наружное лечение. Если же мы имеем бОльшую степень поражения, если мы имеем дело с длительным заболеванием и самолечением, то тут уже не обойтись без таблетированных препаратов.
Надо сказать, что у большинства пациентов, с которыми я сталкиваюсь на приеме, существует некий стереотип, что лечение таблетками очень вредно, особенно для печени. И если пациент болел гепатитом А в детстве, то считает, что это лечение ему использовать ни в коем случае нельзя. На самом деле это не верно. Примерно с 1995-1996 годов у нас на рынке появились современные антимикотики, действующими веществами являются тербинафин и итраконазол. Их много с разными коммерческими названиями, но они все достаточно мягко переносятся. Крайне редко возникает необходимость останавливать это лечение по каким-то причинам непереносимости со стороны пациента. Даже у пожилых людей, даже у людей, которые принимают достаточно много препаратов по другим каким-то сопутствующим заболеваниям, в общем-то проблем не возникает с лечением.
Дата публикации: 19.12.17
Эффективность и безопасность тербинафина при комбинированной терапии разных клинических форм микоза стоп
Микоз стоп – актуальная проблема дерматовенерологии вследствие высокой распространенности.Терапия микоза кожи является одним из способов профилактики онихомикоза. Тактика ведения больных и последовательность назначения наружных средств зависят от клинической формы патологии. Для повышения эффективности лечения следует использовать топические и системные антимикотики, совпадающие по химической группе.
В статье рассмотрены особенности применения разных лекарственных форм тербинафина у пациентов с микозом стоп. Представлены данные об эффективности и безопасности такой терапии.
Характерные возбудители микоза стоп у жителей города и села, %
Рис. 1. Стертая форма микоза стоп с нехарактерным шелушением
Рис. 2. Сквамозная форма микоза стоп с муковидным шелушением
Рис. 3. Сквамозно-гиперкератотическая форма микоза стоп
Рис. 4. Интертригинозная форма микоза стоп, осложненного вторичной пиодермией
Рис. 5. Дисгидротическая форма микоза стоп
Микоз кожи и ногтей стоп является одной из наиболее актуальных проблем современной дерматовенерологии ввиду высокой распространенности [1]. По оценкам разных авторов, частота встречаемости патологии варьируется от 5 до 10% [2]. Это усредненный показатель. Более информативны данные по разным территориям и когортам. Они не только дают представление об эпидемиологии, но и позволяют выявить наиболее уязвимые группы населения, а также неблагоприятные факторы развития.
Установлено, что основной контингент больных составляют лица от 50 до 75 лет [1, 2]. Чрезвычайно высоки показатели заболеваемости среди шахтеров и металлургов – до 70% [3]. Распространенность микоза стоп значительно выше в экономически развитых странах и регионах [4]. Так, в ряде стран Европы она достигает 30%, в отдельных регионах – 70% взрослого населения [2]. Для сравнения – в странах Африки заболеваемость среди взрослых составляет десятые доли процента.
Спектр возбудителей заболевания может различаться не только в разных регионах [5, 6], но и в разных типах поселений [2, 7–10]. Характерные возбудители микоза представлены в таблице.
У живущих в городах среди возбудителей микоза доминирует Trichophyton rubrum, в сельской местности – T. interdigitale [11, 12].
Необходимо отметить, что спектр возбудителей онихомикоза практически полностью повторяет спектр возбудителей микоза. Так, у городских жителей, страдающих онихомикозом, на долю T. rubrum приходится 75%, T. interdigitale – 15%. Доля Candida albicans, по данным разных авторов, составляет от 1 до 11%, плесневых возбудителей (Fusarium, Scopulariopsis acremonium, Scytalidium и др.) – доходит до 13,6% [8, 9, 13]. Распространенность кандидозных поражений кожи и ногтей стоп представляется завышенной. На сегодняшний день она вряд ли превышает 7% [9]. В то же время существует риск возрастания таковой из-за следования современным социальным тенденциям и установкам (речь, в частности, идет о популярности процедуры педикюра) [14, 15].
У большинства пациентов из очагов поражения высевается один возбудитель. Высевание двух-трех видов дерматомицетов свидетельствует об иммунодефицитном состоянии [16, 17]. При этом могут обнаруживаться ассоциации «дерматомицет + дрожжи» (до 13% случаев), «дерматомицет + плесень» (до 12% случаев). Высевание трех и более видов грибов – признак системного иммунодефицитного состояния [18, 19].
Продолжительность инкубационного периода – одна из характеристик любого инфекционного процесса. Однако длительность инкубационного периода для микоза стоп до сих пор не определена. Это может быть обусловлено тем, что для микоза, вызванного антропофильными дерматомицетами, характерна слабая воспалительная реакция вследствие недостаточной продукции интерферона гамма, низкой экспрессии противомикробных пептидов (LL-37, HBD-2,3), сниженной продукции провоспалительного цитокина (интерлейкина 8) [4, 12]. Считается, что глюкоманнан дерматомицетов подавляет активацию врожденного иммунитета.
В настоящее время выделяют следующие клинические формы микоза стоп [2, 20]:
- стертая;
- сквамозная;
- сквамозно-гиперкератотическая;
- интертригинозная;
- классическая;
- дисгидротическая.
Для стертой формы микоза стоп характерны периодически появляющиеся и исчезающие мелкие трещины, сухость кожи, незначительное шелушение (рис. 1). При сквамозной форме наблюдается шелушение, как правило, мелкое, отрубевидное, при рубромикозе – муковидное (рис. 2), наиболее выраженное в кожных бороздах, кожа подошвы выглядит эритематозно-синюшной [13, 15]. Характерно для поражения кожи антропофильными дерматомицетами. Основными проявлениями сквамозно-гиперкератотической формы являются выраженные гиперкератотические наслоения с глубокими трещинами, как правило, по краю подошвы, в области пяток, под пальцами (рис. 3). При сухом микозе и острых экссудативных формах формируются экссудативные корко-чешуйки, и шелушение становится крупнопластинчатым. Крупнопластинчатое шелушение не характерно для хронических форм заболевания [18].
При интертригинозной форме образуются везикулы, которые мацерируются, вскрываются, создавая эрозивную мокнущую поверхность, окруженную обрывками эпидермиса (рис. 4). Везикулы локализуются в мелких межпальцевых складках. Классическая форма представляет собой комбинацию интертригинозной и дисгидротической форм [2, 18, 20].
Для дисгидротической формы характерны высыпания по краю подошвы, на боковых поверхностях стопы (рис. 5), появление везикул в центре продольного свода стопы, мацерация и мокнутие [15, 16]. Как правило, вызывается T. interdigitale.
Стертая и сквамозная формы микоза стоп длительное время остаются нераспознанными, поэтому пациенты не получают лечения. Как следствие, развиваются острые воспалительные везикулезные формы и онихомикоз.
Экзифин (компания Dr.Reddy’s Laboratories, Индия) – препарат тербинафина (класс аллиламинов) – оказывает фунгистатическое (в условиях in vivo) и фунгицидное (в условиях in vitro) воздействие, что обусловлено подавлением грибковой эпоксидазы и биосинтеза эргостерола.
Тербинафин обладает выраженным тропизмом в отношении грибковых эпоксидаз. Данные ферменты не относятся к системе цитохрома Р-450, однако дальнейшие метаболические превращения тербинафина происходят в печени при участии как минимум семи изоферментов цитохрома [1, 21].
Тербинафин характеризуется высокой эпидермо- и онихотропностью.
Эффективность тербинафина при комбинированной терапии дерматофитного онихомикоза достигает 88%, микоза – 98%.
Частота развития побочных реакций не превышает 5,5%.
В настоящее время на российском фармацевтическом рынке представлено несколько форм Экзифина:
- таблетки по 250 мг;
- крем 10 г;
- гель 15 г.
Гель Экзифин – относительно новая лекарственная форма на российском фармацевтическом рынке (с октября 2017 г.). Основное показание к применению – топическая терапия микоза стоп с экссудативным компонентом в острой и подострой фазах. Гель обладает подсушивающим и охлаждающим эффектами.
В состав геля помимо тербинафина входят изопропилмиристат (антибактериальный компонент), бутилгидрокситолуол (антиоксидант), бензиловый спирт, сорбитана лаурат, полисорбат 20, карбомер 974Р, натрия гидроксид, динатрия эдетат, этанол, вода очищенная.
Целью нашего исследования стало изучение эффективности и безопасности Экзифина в составе комбинированной терапии микоза стоп.
Материал и методы
Под наблюдением находилось 106 больных в возрасте от 52 до 89 лет. 66 из них – женщины.
У 16 пациентов диагностирована стертая форма микоза, у 30 – сквамозная с муковидным шелушением, у 14 – интертригинозная, у 20 – дисгидротическая, у 16 – классическая, у 10 больных – сквамозно-гиперкератотическая.
Длительность заболевания в среднем составляла 15,3 года.
Клинический диагноз подтвержден с помощью классического теста КОН 10% (реакция на 10%-ный раствор гидроксида калия). У всех больных в очагах поражения обнаружен мицелий дерматомицетов.
В 60 случаях выполнен посев патологического материала на диагностическую среду Сабуро. В 39 (65%) случаях зафиксирован рост микромицетов: T. rubrum – в 29, T. mentagophytes var. interdigitale – в шести, Scytalidium – в двух, Scopulariopsis brevicaulis – в двух случаях.
Участникам исследования назначены наружные препараты Экзифина. Схема их применения соответствовала правилам, принятым в дерматологии (в зависимости от выраженности воспаления или наличия подошвенного гиперкератоза):
- при стертой форме микоза – крем Экзифин один раз в сутки в течение 30 дней;
- сквамозной с муковидным шелушением – предварительная обработка кожи с помощью поверхностного пилинга с 25%-ной мочевиной в течение семи дней, далее крем Экзифин один раз в сутки в течение 30 дней;
- интертригинозной – аэрозоль «гидрокортизон + окситетрациклин» три раза в сутки в течение двух дней, далее гель Экзифин один раз в сутки в течение 20 дней;
- дисгидротической – аэрозоль «гидрокортизон + окситетрациклин» три раза в сутки в течение двух дней, одновременно раствор фукорцина в течение пяти дней, далее гель Экзифин один раз в сутки в течение 45 дней;
- классической – аэрозоль «гидрокортизон плюс окситетрациклин» три раза в сутки в течение двух дней, одновременно раствор фукорцина в течение пяти дней, далее гель Экзифин один раз в сутки в течение 45 дней;
- сквамозно-гиперкератотической – предварительная подготовка кожи с помощью поверхностного пилинга с 25%-ной мочевиной в течение семи дней, далее крем Экзифин один раз в сутки в течение 60 дней.
Экссудативные формы микоза стоп – интертригинозная, дисгидротическая, классическая – являются показанием к назначению системной терапии. Согласно современным подходам к комбинированному лечению инфекций кожи топические и системные препараты должны совпадать по химической группе, в идеале – по молекуле. Продолжительность курса лечения системным антимикотиком зависит от выраженности воспаления или гиперкератоза.
Экзифин в форме таблеток назначали по следующей схеме: 250 мг/сут после еды в одно и то же время.
Продолжительность комбинированной терапии (топической и системной) была следующей:
- при интертригинозной форме – 20 дней;
- дисгидротической – 45 дней;
- классической – 45 дней;
- сквамозно-гиперкератотической – 60 дней.
Через пять – семь дней по окончании лечения всем пациентам проведено контрольное исследование на наличие дерматомицетов.
Результаты
Разрешение минимальных проявлений микоза при стертой и сквамозной формах (отсутствие шелушения и сухости кожи, заживление мелких трещин) фиксировали на 10–12-й день топической терапии.
Разрешение сквамозных поражений кожи у больных, которым не проводился пилинг, отмечено к концу второй – началу третьей недели комбинированной терапии. У пациентов, которым такая процедура проводилась, сквамозные поражения разрешались к 10–12-му дню лечения и больше не возобновлялись.
При интертригинозной форме микоза эффект комбинированного лечения наблюдали уже через несколько часов, в частности уменьшались везикуляция и мокнутие.
После перевода на гель Экзифин у восьми (57%) пациентов с интертригинозной формой микоза зафиксировано кратковременное (один-два дня) усиление экссудации. При продолжении лечения больные отмечали существенное уменьшение зуда, к 14–17-му дню – его купирование.
Пациенты с дисгидротической формой микоза при переводе на гель Экзифин не наблюдали существенного усиления экссудации в первые два дня лечения. К восьмому дню экссудативные проявления уменьшились. Однако к 16-му дню у десяти (50%) пациентов сформировались сухие корко-чешуйки. Они вызывали боль при ходьбе, поэтому было принято решение заменить гель на крем. По окончании курса лечения четырем (20%) больным для быстрого заживления трещин, сохранявшихся после купирования везикулезного процесса, дополнительно был назначен крем Декспан.
Усиление экссудации при интертригинозной форме микоза и отсутствие такового при дисгидротической форме можно объяснить тем, что гель дольше задерживался в межпальцевых складках, время его экспозиции увеличивалось. Это приводило к усилению экссудации вследствие массивной гибели дерматомицетов.
У пациентов с классической формой микоза течение патологического процесса на фоне терапии характеризовалось большей выраженностью воспалительных реакций – появилось небольшое количество свежих везикул. Перевод этих больных с аэрозоля на гель Экзифин сопровождался незначительным усилением зуда и экссудативного компонента в межпальцевых складках. Усиления экссудации на своде стоп не отмечено. Через две недели применения геля Экзифин все пациенты были переведены на крем Экзифин. По окончании курса терапии восьми (50%) больным для быстрой эпителизации трещин, которые образовались после купирования везикулезного процесса на своде стоп и в межпальцевых складках, дополнительно назначен крем Декспан.
Все пациенты с острыми воспалительными формами микоза (дисгидротической, интертригинозной, классической), а также со сквамозно-гиперкератотической наряду с наружными препаратами получали таблетки Экзифина по 250 мг/сут в одно и то же время в течение 20–60 дней. Большинство пациентов переносили лечение хорошо. Случаев прерывания терапии не зафиксировано. Из 60 (56,6%) больных только один в начале лечения жаловался на жидкий стул, пять – на изменение вкуса.
В группе пациентов со сквамозно-гиперкератотической формой микоза одним из основных этапов лечения была отслойка рогового слоя кожи. Как было сказано ранее, для этого на подошвы и пяточные области наносили крем с 25%-ной мочевиной на ночь под повязку в течение пяти дней. На шестой день назначали гигиеническую мыльно-содовую ванну для подошв и соскабливание отслоившегося эпидермиса. Трем пациентам из-за сильного гиперкератоза потребовалась более активная отслойка рогового слоя – с помощью 2%-ного гидроксида натрия.
Уже к третьему дню после пилинга у всех пациентов отмечена начальная эпителизация трещин, к шестому – завершение этого процесса. Перевод больных на крем Экзифин способствовал уменьшению сухости кожи и прекращению образования трещин.
Всем пациентам этой группы после завершения противогрибковой терапии было рекомендовано использовать кремы с 10–25%-ной мочевиной для ухода за кожей стоп.
В процессе топического лечения микоза стоп в хронической фазе (стертая, сквамозная) нежелательных явлений не зафиксировано.
Заключение
Лечение микоза стоп необходимо проводить в соответствии с клинической формой – либо топическая терапия, либо топическая плюс системная. При стертой форме можно сразу назначать противогрибковый препарат в виде крема. Сквамозная форма, как правило, требует предварительной обработки кожи. Для этого проводится несколько сеансов пилинга. Процедура сама по себе способствует эпителизации трещин. Пациентам с гиперкератотической формой микоза по завершении противогрибкового лечения не требуется назначения эпителизирующих кремов с декспантенолом и т.п. При экссудативных формах микоза может потребоваться назначение комбинированных препаратов, содержащих глюкокортикостероиды. Альтернативой такой терапии может стать кратковременное применение аэрозоля, содержащего глюкокортикостероид, и переход в дальнейшем на антимикотик в форме геля. Данная схема особенно эффективна при микозе стоп с обильной везикуляцией. После купирования воспалительного процесса таким пациентам показаны смягчающие и регенерирующие кремы в целях профилактики формирования плотных сухих корко-чешуек.
Результаты проведенного исследования свидетельствуют, что тербинафин (препарат Экзифин) эффективен и безопасен при комбинированной терапии микоза стоп.
Лечение микоза стоп, кожи и ногтей в медцентре «Витамед»
Микоз представляет собой грибковое заболевание, вызванное инфекционными микроорганизмами Candida, Trichophyton, Epidermophyton и т.д. Недуг является довольно распространенным, однако достаточно трудно поддается диагностике. Лечебно-диагностический центр «Витамед» в Воронеже предлагает услуги ультрасовременного лечения микоза, в основе которого инновационные средства и эффективные процедуры по устранению паразитического грибка.Причиной возникновения заболевания является попадание микроорганизма в поверхностные и глубокие слои дермы. Среди основных факторов, провоцирующих данный недуг, следует выделить:
- снижение иммунитета;
- нарушение кровообращения;
- нарушенияработы эндокринной системы;
- соматические заболевания;
- неправильное питание и наличие вредных привычек;
- длительный прием антибактериальных препаратов и т.д.;
Симптоматика и лечение микоза кожи
Как правило, признаки заболевания достаточно разнообразны и во многом зависят от локализации поражения. Если Вы обнаружили у себя зуд и отслаивающиеся частицы кожи на руках, лице, ногах или в паховой области, не откладывайте визит к дерматовенерологу, так как это первые симптомы болезни. Лечение микоза на данном этапе не представляет сложности и может проводиться с помощью антигрибковых препаратов, эффективность которых подтверждается положительными отзывами пациентов.
На более поздней стадии на коже могут появиться болезненные пузырьки. Если заболевание локализовано на ногах, помимо кожных изменений могут последовать изменения ногтей. Среди общих симптомов такого заболевания, как микоз стопы, требующих незамедлительного лечения, следует выделить:
- раздражение и шелушение кожного покрова;
- нестерпимый зуд;
- образование вздутий и опрелостей;
- боли во внутренних органах;
Наглядно увидеть симптомы такого заболевания, как микоз стопы, а также результаты лечения Вы можете, ознакомившись с фото, которые представлены на сайте.
Лечение микоза стопы в центре «Витамед»
В ходе диагностики выявляется степень развития заболевания, вид грибка, сопутствующие болезни и наличие аллергических реакций. После чего специалист с учетом индивидуальных особенностей назначает лечение микоза ногтей. Как правило, прописываются противогрибковые препараты и мази. В зависимости от степени протекания недуга врач может прописать антибиотики. Кроме того, немаловажное значение имеет личная гигиена и соблюдение правильного питания. Специалисты рекомендуют избегать пищи, приготовленной с использованием дрожжей, например, торты, квас, пиво и т.д. Устранение симптомов требует достаточно длительного времени и выдержки пациента.Лечение микоза ног в нашем центре осуществляется квалифицированными специалистами, которые благодаря большому опыту работы позволят Вам навсегда избавиться от заболевания.
как распознать и как лечить
Вы, наверное, уже слышали о грибке кожи , но, возможно, вы все еще не знаете, что это такое. Узнать об инфекции достаточно легко, но, к сожалению, так же легко заразиться. Однако его можно вылечить . Поверхностные микозы кожи или кожные грибки — это инфекции, вызываемые паразитическими организмами, которые питаются веществами других живых существ, таких как животные или люди.
При дерматомикозах или микозах кожи микроскопический грибок остается локализованным на коже и вызывает воспаление, которое проявляется на коже по-разному, с различными признаками и симптомами инфекции.Наиболее распространены микозы RINGWORMS , CANDIDIASIS (молочница) и PITYRIASIS . Для стригущего лишая характерны круглые пятна и пузырьки; Кандидоз проявляется покраснением кожи, которое вызывает сильный зуд, а отрубевидный лишай создает пятна кофейного цвета на коже, которые становятся бледными после загара.
Они бьют тебя здесь
Каждая точка нашей кожи может стать идеальным местом для грибка. На практике, однако, грибки предпочитают разные участки кожи в зависимости от их природы.Есть типы грибов, которые предпочитают поселяться на коже головы, другие — на ступнях, другие — на спине, конечностях, лице, туловище, шее, паху или ногтях.
Но идеальным местом для развития грибка являются естественные кожные складки тела: именно там, где застаиваются пот и общая влажность, что делает эти участки наиболее подверженными грибковым инфекциям; этим областям необходимо уделить особое внимание . Вот почему кожа ребенка, носящего подгузник, больше подвержена дерматиту и грибковым инфекциям.
Как они попадают на кожу. Советы по лечению микозов.
Как и все виды грибов, в том числе съедобные, микозов размножаются с помощью спор.
Заражение происходит непосредственно между человеком и человеком или при контакте с инфицированными предметами или животными. Затем они оседают на поверхности кожи и размножаются там, образуя цепочки паразитов, тем самым производя новые споры.
Но для того, чтобы грибки достигли тела, естественный кожный барьер должен был частично утратить свою целостность.И это происходит из-за различных факторов: недостаточной или чрезмерной гигиены, использования агрессивного мыла или косметических средств, которые могут разрушить липидный слой, защищающего кожу, определенных заболеваний или более слабых состояний.
Сезонные факторы также имеют большое значение. На самом деле возможности по трансмиссии особенно увеличиваются у летом . Кроме того, на открытом воздухе легче контактировать с собаками и кошками, которые являются причиной большинства инфекций у детей.
Факторы риска микоза
Факторы окружающей среды :
Климат или жаркая влажная среда имеют решающее значение.Летняя температура заставляет людей носить меньше одежды, способствует увеличению контакта кожи с кожей и изменению микроклимата кожи.
Неправильная гигиена :
Продолжительное и интенсивное использование очень агрессивных мыл может изменить защитный барьер нашей кожи, снижая его эффективность (способствуя появлению грибка). Плохая личная гигиена также может открыть новые пути в эпидермисе, по которым затем распространяются грибки.
Лечение антибиотиками или кортизоном:
Длительное лечение антибиотиками может изменить бактериальную флору, способствуя расселению грибков, в то время как лечение кортизоном или аналогичные препараты ослабляют иммунную систему, делая ее менее защищенной.
Ожирение:
Иммунная система страдающих ожирением может быть менее эффективной, чем обычно, с последующим увеличением риска микоза. Складки кожи также более многочисленные и глубокие.
Диабет:
Люди, страдающие этим заболеванием, а также имеющие более низкие защитные способности, имеют больший риск появления трещин на коже, особенно на ногах, и поэтому, как правило, легче поражаются грибками.
Общее состояние физической слабости :
Это может вызвать снижение иммунной защиты, что влияет на способность кожного барьера.
Кожные грибки: они часто встречаются в тренажерном зале и бассейне
Кожные грибки можно заразиться повсюду, но есть среды, в которых грибки развиваются легче.
На самом деле, грибы прячутся и процветают на деревянных полах, коврах, ковриках и циновках в туалетах и раздевалках. Они долгое время выживают в бассейнах и местах общего быта, в саунах, душах и спортзалах.
Легко заразиться диффузной формой микоза в следующих местах: стопа спортсмена, которая проявляется в промежутках между пальцами ног с беловатым шелушением и плохим потоотделением стопы, которое может усиливаться и распространяться на дорсальную область.
Если вы не хотите страдать, вы должны заставить их страдать.
Никогда не думайте, что грибок кожи исчезнет сам по себе, без какой-либо помощи или ухода. Единственный способ избавиться от микозов — с помощью лекарств. Даже если запущенный грибок не появлялся какое-то время, он, скорее всего, появится снова, и с худшими последствиями. Лекарства, применяемые для лечения грибковых инфекций, называются противогрибковыми. Как правило, терапия состоит из составов для местного применения (кремов и лосьонов), которые наносятся непосредственно на инфицированные участки.Лишь в самых тяжелых случаях врачи назначают таблетки для приема внутрь. Однако для того, чтобы местное лечение было эффективным и окончательным, оно должно продолжаться не менее 3-4 недели , даже если кожные проявления исчезают за меньшее время.
Если вы встречаетесь с ними, не представляйте их своим друзьям
Если вы не хотите передавать свой кожный грибок друзьям и родственникам, помимо противогрибкового лечения важно соблюдать некоторые важные правила гигиены.«Зараженную» одежду необходимо изолировать. Нижнее белье и носки следует стирать с активными моющими средствами и при температуре выше 60 ° C. Уважайте своих друзей и членов семьи, избегая совместного использования полотенец, халатов и повседневных принадлежностей для уборных. Не забывайте никогда не ходить босиком по общественным или спортивным объектам.
Помимо лечения, требуется немного ухода
На данном этапе хорошей практикой является использование некоторых простых мер предосторожности:
Короткие ванны :
Продолжительный контакт с горячей водой смягчает роговой слой и способствует более легкому распространению грибков.
Распознавайте отягчающие обстоятельства и предотвращайте рост грибков. :
максимально уменьшите потоотделение, тщательно высушите себя, используйте слабокислое мыло и откажитесь от жирных продуктов, если у вас разноцветный лишай.
Избегайте царапин :
вы рискуете распространить грибок на руки и ногти.
Ограничьте инфекцию :
в течение первых нескольких дней лечения, защитите воспаленную часть марлей, чтобы не передать инфекцию другим людям и себе.
Определите источники заражения :
выясните, как и где грибок заразился, поскольку это помогает в поиске эффективных решений.
Избегайте синтетической одежды :
При контакте с кожей предпочтительны изделия из хлопка или шелка.
Никакой пластиковой обуви. :
Используйте обувь из натуральных материалов, таких как кожа или лен, которые позволяют ногам дышать.
Чистите и дезинфицируйте :
тщательно мойте простыни, раковины и туалеты.
Все необходимое для предотвращения грибков
Хотя грибы всегда скрываются, риск заражения можно снизить до минимума, следуя некоторым практическим советам.
Личная гигиена:
Основное правило — мыть регулярно, не слишком много и не слишком мало.
Нижнее белье :
его необходимо менять ежедневно, и лучше избегать использования полотенец, одежды, обуви и других расчесок.
Избегайте чрезмерного потоотделения :
Сауны не рекомендуются тем, кто предрасположен к разноцветному лишайнику.
Для спортсменов :
часто проверяйте свой гардероб и исключите или, по крайней мере, ограничьте использование одежды или обуви, которые препятствуют нормальному потоотделению и вызывают его застаивание. Кроме того, спортсмены всегда должны выбирать одежду из хлопка или льна, ограничивать использование кроссовок (всегда носить с носками, которые необходимо стирать после каждого ношения) и часто мыть стельки.
Одежда:
ограничить тесную одежду или синтетические волокна. Они не дают хорошей транспирации и повышают температуру и влажность кожи.
Не ходить босиком:
Не ходить босиком по общественным или спортивным объектам, по коврам, коврам и в кемпингах. Все, что вам нужно сделать, это надеть тонкие тапочки.
Высушите как следует:
Осторожно используйте полотенце на всех частях тела, особенно в промежутках между пальцами ног, подмышками, а также между кожей и паховыми складками.
Моющие средства:
используйте продукты с физиологическим pH и успокаивающие, увлажняющие лосьоны, которые гарантируют целостность кожи и ее роль в качестве барьера от внешних агентов.
Часто меняйте обувь :
Лучше всего носить разную обувь и стельки каждый день, чтобы влага в обуви полностью высохла.
Тальк:
Используйте пудры с абсорбирующим действием, такие как тальк, во всех естественных складках кожи.
Избегайте заражения домашними животными :
Отнесите собак и кошек к ветеринарному специалисту, прежде чем приносить их домой, избегайте прикасаться к животным, состояние здоровья которых неизвестно, и регулярно проверяйте, проводят ли домашние животные какое-либо время с бездомными животными.
[Антимикотическая терапия опоясывающего лишая стопы и других микозов стоп]
Грибковые инфекции стопы относятся к наиболее частым инфекционным заболеваниям в промышленно развитых странах. В Германии около одной трети взрослого населения страдает микозом стопы. В большинстве случаев эти инфекции вызываются видами дерматофитов, особенно Trichophyton rubrum и T. mentagrophytes, и поражают пальцы ног и области между пальцами, соответственно, и / или подошвы стопы (Tinea pedis).В некоторых случаях были описаны инфекции стопы, вызванные другими грибами, кроме дерматофитов (преимущественно Candida spp.). В зависимости от основных симптомов и локализации инфекции можно выделить три основных формы микозов стопы. Наиболее распространенный тип — это интертригинозный тип, характеризующийся шелушением, мацерацией и растрескиванием, в основном затрагивающими боковые расщелины пальцев стопы. Более редкая пузырно-пузырчатая форма характеризуется пузырьками и волдырями, часто расположенными на подошвах. Плоскоклеточная гиперкератотическая форма, называемая мокасиновым типом в своей обширной форме, поражает подошвы, пятки и боковые участки.Если нет обширного распространения инфекции, интертригинозные и пузырно-буллезные формы, как правило, можно успешно лечить с помощью местных антимикотиков. Однако плоскоклеточную гиперкератотическую форму следует лечить одновременным применением местных и системных противогрибковых средств. В связи с тем, что ряд антимикотиков местного действия не выписан по рецепту, консультативная функция фармацевтов имеет жизненно важное значение. В Германии самолечение противогрибковыми препаратами, отпускаемыми без рецепта, проводится с использованием ряда различных местных средств, в частности нескольких производных азола и тербинафина аллиламина.Также применяются аллиламин-нафтифин, морфолин-аморолфин и производное пиридинона циклопироксоламин. Для системного лечения используются системно применяемые азольные противогрибковые препараты (флуконазол, итраконазол), тербинафин и гризеофульвин.
Грибок стоп и ногтей
US Pharm. 2013; 38 (6): 51-54.
РЕЗЮМЕ: Поверхностные грибковые инфекции обычно поражают руки и ноги.Хотя различные дерматофиты могут привести к инфекции, Epidermophyton, Microsporum и Trichophyton, как правило, вызывают большинство инфекций. Tinea pedis, tinea unguium и tinea manuum встречаются часто. поверхностные грибковые инфекции. Местные и пероральные противогрибковые средства, которые являются основой терапии, часто необходимо использовать от 1 недели до 4 месяцев, в зависимости от типа и серьезности инфекции. Фармацевты играют важную роль в информировании пациентов о правильное лечение и стратегии профилактики поверхностных грибковых инфекции.
Поверхностные грибковые инфекции вызываются дерматофитами (патогенные грибки на коже), которые могут инфицировать кожу, волосы и гвозди. Дерматофиты процветают на влажных участках кожи, а также могут быть на одежде, полотенцах и в почве. От 20% до 25% мировое население заражено дерматофитом. 1 Хотя существуют различные дерматофиты, известно, что три вызывают большинство грибковых инфекций у людей: Epidermophyton , Microsporum и Trichophyton . 1
Две части тела, обычно подверженные воздействию этих патогенов, — это руки и ноги. Tinea pedis (стопа атлета) имеет распространенность в течение жизни примерно 70% и часто сопровождается tinea manuum (руки), tinea unguium (ногти) или tinea cruris (пах). 2 В то время как tinea pedis, tinea manuum и tinea cruris могут быть успешно при лечении безрецептурными препаратами, опоясывающий лишай unguium обычно требует рецептурные лекарства.В этой статье основное внимание будет уделено клиническим особенности грибковых поражений кистей и стоп, наряду с потенциальные профилактические и лечебные стратегии.
Epidermophyton floccosum , Trichophyton mentagrophytes, и Trichophyton rubrum являются частые причины дерматофитии стопы. Хотя контакт с инфицированными людьми, животные или фомиты (неодушевленные предметы, способные содержать инфекционные возбудители) являются очевидными источниками передачи грибков, некоторые другие факторы, способствующие росту микозов стопы: проживание в теплом или влажном климат, закрытая обувь, чрезмерное потоотделение, общественный душ или бассейны, плохая гигиена ног, состояние здоровья или лекарства которые подавляют иммунную систему. 2
Tinea pedis обычно поражает поверхностный слой кожи и часто встречается между пальцами ног, хотя может инфицировать стороны и подошвы ног тоже. Tinea pedis можно отнести к категории хронических. межпальцевые, мокасиновые, везикулярные или острые язвенные. Хронический межпальцевой дерматит стопы проявляется мацерациями или трещинами в перепонках пальцев ног с такими симптомами, как неприятный запах, зуд и жжение в стопах. Мокасин tinea pedis характеризуется диффузными шелушащимися бляшками на подошвах и по бокам стопы и может сопровождаться легким воспалением и эритемой. Везикулярный дерматит стопы проявляется в виде небольших пузырьков между пальцами ног или на подошвах стоп и имеет тенденцию к ухудшению летом. Наличие сильного воспаления, изменение цвета кожи, мацерации и / или мокнущие язвы могут указывают острый язвенный дерматит стопы , который может быть изнурительным и приводить к бактериальным суперинфекциям, если не лечить соответствующим образом. 2-5
При всех четырех типах существует риск развития других поверхностных грибковых заболеваний. инфекции (например, tinea unguium) увеличивается, если состояние не правильно лечить.Помимо обследования стоп, необходимо подтвердить диагноз. с помощью препарата гидроксида калия (КОН), используемого для визуализации чешуек под микроскопом или (реже) грибковой культурой. 3,4
Стратегии лечения
Цели лечения опоясывающего лишая стопы включают облегчение симптомов грибка искоренение и предотвращение будущих инфекций. Актуальные противогрибковые средства, которые считаются лечением первой линии при грибковых инфекциях кожи стопы, доступны без рецепта.Большинство эти агенты применяются один или два раза в день с продолжительностью лечения от 1 до 4 недель. 6 В более тяжелых случаях или если местная терапия не удалась, можно использовать пероральную терапию по рецепту. См. ТАБЛИЦЫ 1 и 2 для ознакомления с продуктами, обычно используемыми для лечения опоясывающего лишая стопы.
Обзор литературы содержит убедительные доказательства того, что тербинафин для местного применения (аллиламин) и бутенафин (производное аллиламина) производят высокие курсы лечения. 7 Эти агенты считаются фунгицидами, поскольку каждый из них ингибирует скваленэпоксидазу, фермент, ответственный за синтезируя клеточную мембрану грибка. Актуальные азольные противогрибковые средства клотримазол и миконазол препятствуют синтезу клеточной стенки грибов за счет блокирует образование эргостерола. По большей части эти агенты фунгистатичны и, как следствие, могут быть менее эффективны, чем аллиламины. 6,7 Однако показатели излечения от азолотерапии увеличиваются с большей продолжительностью лечения. Фактически, лечение азолом в течение 4 недель имеет те же результаты, что и лечение аллиламином в течение 1 недели. 7,8 После соответствующей продолжительности лечения местные азолы и аллиламины достигают степени излечения около 72% и 80% соответственно. 9
Рецептурные препараты для местного применения включают сертаконазол, эконазол, кетоконазол, нафтифин и циклопирокс. Как уже отмечалось, системная терапия может необходимо в тяжелых случаях или если местная терапия не принесла результатов. Тербинафин, итраконазол и флуконазол, отпускаемый по рецепту перорально, имеют продемонстрировала эффективность при дерматомикозе стопы. 3,10,11 Флуконазол, однако он не одобрен FDA для лечения любого типа инфекции опоясывающего лишая.Другой пероральным средством, которое можно использовать для лечения опоясывающего лишая стопы, является гризеофульвин. 10 Тем не менее тербинафин более эффективен, чем гризеофульвин, и Эффективность тербинафина и итраконазола сопоставима. 12
Хотя самолечение опоясывающего лишая стопы обычно хорошо переносится и безопасен для большинства пациентов, пациентов с диабетом в анамнезе, иммунодефицит или признаки системной инфекции следует указать их лечащий врач. Важно отметить, что опоясывающий лишай стопы проявляя воспаление или влажный, мокрый тип, может потребовать использование вяжущего раствора (напр.g., раствор Бурова) до начало противогрибковой терапии. 2 Раствор Бурова может быть наносить на пораженный участок на 20 минут два-три раза в день, или как рекомендовано. Хотя противогрибковые кремы и растворы лучше варианты лечения, так как они втираются непосредственно в кожу, спреи и порошки могут быть лучшими препаратами для профилактики. 2
Превентивные стратегии
Профилактические стратегии могут оказаться полезными, тем более что до 70% пациентов испытывают рецидивы. 13 Несколько нефармакологических стратегий могут быть использованы для предотвращения первоначального или повторяющиеся грибковые инфекции стопы. Поскольку дерматофиты предпочитают теплая, влажная среда, важно, чтобы ноги были в прохладе и сухости. Подходы включают более частую смену носков, ношение хлопка или шерстяные носки и использование неэксклюзивной обуви (например, сандалий) при любой возможности. Поскольку tinea pedis передается от человека к человека следует избегать контакта с инфицированными людьми, и в общественных душевых следует носить защитную обувь.Кожа должна быть ежедневно мыть водой с мылом и тщательно сушить. 2 Ноги следует сушить в последнюю очередь или использовать отдельное полотенце для ступни. Любую потенциально инфицированную одежду следует стирать в горячей вода. Еще одна стратегия профилактики — рассыпать немедикаментозный порошок. внутри обуви, чтобы ограничить влажность. 5 В настоящее время единственный Одобренным FDA активным ингредиентом для профилактики опоясывающего лишая стопы является толнафтат. Толнафтат должен быть доступен в виде крема, порошка, раствора или спрея. применяется один или два раза в день. 2
Tinea unguium, часто называемый онихомикозом , представляет собой инфекцию ногтевой ткани рук или ног. T rubrum и Trichophyton interdigitale являются обычные дерматофиты, вызывающие опоясывающий лишай unguium. Недерматофиты составляют оставшуюся часть инфекций, в частности дрожжевые грибки от видов Candida , а также плесневые грибки от видов Fusarium и Acremonium видов. 14 Факторы риска онихомикоза включают пожилой возраст, плавание, травмы ноготь, диабет, подавление иммунитета, жизнь с кем-то с онихомикоз и микоз стопы. 15
Существует три формы онихомикоза: дистальный подногтевой, поверхностный белый и проксимальный подногтевой. Дистальный подногтевой онихомикоз является наиболее распространенной формой, при этом большой палец обычно является первым гвоздем, затронутый. Эта форма включает крайнюю треть ногтя, находящуюся дальше всего. от кутикулы и начинается с беловатого, желтоватого или коричневатого изменение цвета ногтя. Изменение цвета в конечном итоге распространяется на весь ноготь и медленно распространяется до кутикулы.Изменение цвета связано с частично на кератиновый мусор между ногтем и ногтевым ложем. А Сначала у пациента может быть гиперкератоз ногтевого ложа, который может привести к онихолизису (отделение ногтя от подлежащего салфетка). Онихолизис вызывает боль, которая может помешать пациенту способность выполнять типичные повседневные дела. Поверхностный белый онихомикоз поражает всю верхнюю поверхность ногтя и имеет шелушащийся вид. Проксимальный подногтевой онихомикоз , что относительно редко, чаще встречается у пациентов с ослабленным иммунитетом; он представляет собой, казалось бы, более глубокую инфекцию, которая возникает под ногтем возле кутикулы и распространяется дистально. 16 Если не лечить должным образом, онихомикоз сохраняется бесконечно.
Стратегии лечения
Важно распознать наличие грибка перед противогрибковыми препаратами. начата терапия. Существуют различные презентации, которые могут привести к дифференциальному диагнозу, включая псориаз, дефицит железа, экзематозные состояния, травма, синдром желтого ногтя, околоногтевой плоскоклеточный клеточная карцинома и красный плоский лишай. Исследования показали, что онихомикоз является причиной только от 50% до 60% аномальных гвозди. 17 Обследующий должен учитывать количество пораженных ногтей, а также симметрию, боль и другие характеристики ногтей. 16 Онихомикоз легче всего подтвердить с помощью препарата КОН для гистологического исследования. 18 Лечение следует начинать после подтверждения.
Существуют местные и системные методы лечения онихомикоза; однако исследования показывают, что системные методы лечения более эффективны. 10 Противогрибковые кремы местного действия недостаточно проникают в ногтевое ложе и не считаются подходящими.Однако противогрибковые актуальные в форма лака для ногтей (например, циклопирокс) является вариантом, особенно в Пациенты, которым пероральная терапия противопоказана. Сочетание пероральный тербинафин и местный циклопирокс не показали большая эффективность. 19,20 Доказательства использования орального тербинафин или итраконазол в течение 6-8 недель для ногтей пальцев рук онихомикоз. Онихомикоз ногтей на ногах требует более длительного лечения. терапии (12-16 недель тербинафина или непрерывный ежедневный прием с итраконазол в течение 12 недель). 16 У больных онихомикозом, флуконазол от 150 мг до 300 мг один раз в неделю был эффективен, но меньше эффективнее тербинафина или итраконазола. 21 Гризеофульвин, другой вариант лечения был связан с более низким клиническим излечением частота, а также частота рецидивов по сравнению с тербинафином. 22 ТАБЛИЦЫ 1 и 2 включают краткое изложение доступных вариантов лечения онихомикоза.
Стратегии профилактики
Пациенты с онихомикозом должны быть обучены правилам гигиены и изменение образа жизни с целью предотвращения рецидивов и рецидивов.Пациентов следует поощрять непосредственно подстригать ногти на ногах. поперек пальца с минимальной кривизной, а также во избежание ходьбы босиком во влажных помещениях. 23 Ноги должны быть чистыми и сухой, и смягчающее средство можно наносить на участки с ослабленной сухой кожей где более вероятна грибковая инфекция. Адекватная обувь, которая минимизирует влажность, следует носить, а затем выбросить значительный износ. 16,23
Tinea manuum, иногда обозначаемый как синдром двух стоп-одной руки , похож на мокасинный дерматит стопы и часто развивается после появления tinea pedis или tinea unguium. 24,25 Те же виды грибов, которые вызывают tinea pedis и tinea unguium, также могут вызывать опоясывающий лишай. 25 Обычно поражается рука, которая почесывала ступню с сыпью. Ладонь выглядит гиперкератозной, с тонкой белой шкалой, подчеркивающей нормальные линии руки. На тыльной поверхности кисти может быть классический вид стригущего лишая. Опоясывающий лишай может имитировать экзему, контактный дерматит, ладонный псориаз или сухость рук. В целом, опоясывающий лишай Manuum встречается реже, чем tinea pedis или tinea unguium.Профилактические и лечебные стратегии такие же, как и при опоясывающем лишае. pedis, приведены в ТАБЛИЦАХ 1 и 2 . 25
Поверхностные грибковые инфекции рук и ног поддаются лечению состояния с благоприятным прогнозом при соответствующем лечении. Противогрибковые препараты для местного и перорального применения продолжают оставаться основой терапии и часто необходимо использовать от 1 недели до 4 месяцев, в зависимости от типа и тяжесть грибковой инфекции. Важно посоветовать пациенту относительно возможности рецидива, несмотря на адекватное соблюдение режима лечения и разрешение симптомов.Следует поощрять стратегии профилактики, чтобы чтобы свести к минимуму риск будущих инфекций.
ССЫЛКИ
1. Гавличкова Б., Чайка В.А., Фридрих М. Эпидемиологические тенденции микозов кожи во всем мире. Микозы. 2008; 51 (приложение 4): 2-15.
2. Ньютон Г.Д., Попович Н.Г. Грибковые инфекции кожи. В: Крински Д.Л., Берарди Р.Р., Феррери С.П. и др., Ред. Справочник по лекарственным средствам, отпускаемым без рецепта: интерактивный подход к самообслуживанию . 17-е изд. Вашингтон, округ Колумбия: Американская ассоциация фармацевтов; 2012 г.
3. Weinberg JM, Koestenblatt EK. Лечение межпальцевого опоясывающего лишая стопы: терапия сертаконазола нитратом один раз в день. J Лекарства Дерматол . 2011; 10: 1135-1140.
4. Вайнштейн А., Берман Б. Местное лечение распространенных инфекций поверхностного дерматита. Ам Фам Врач . 2002; 65: 2095-2102.
5. Гринь К. Опоясывающий лишай: ключи к диагностике, ключи к лечению. Консультант . 2004; 44: 214-216.
6. Kiencke P, Korting HC, Nelles S, Rychlik R. Сопоставимая эффективность
и безопасность различных препаратов тербинафина для местного применения при дерматофитии стопы.
независимо от схемы лечения: результаты метаанализа. Ам Дж. Клин Дерматол . 2007; 8: 357-364.
7. Кроуфорд Ф., Холлис С. Местные методы лечения грибковых инфекций кожи и ногтей стопы. Кокрановская база данных Syst Rev . 2007; (3): CD001434.
8. Харт Р., Белл-Сайер С.Е., Кроуфорд Ф. и др. Систематический обзор
местные методы лечения грибковых поражений кожи и ногтей
ноги. BMJ . 1999; 319: 79-82.
9. Маркова Т. Какое наиболее эффективное лечение опоясывающего лишая стопы? J Fam Pract. 2002; 51: 21.
10. Гупта А. К., Купер Е. А.. Обновление противогрибковой терапии дерматофитии. Mycopathologia. 2008; 166: 353-367.
11. Гупта А.К., Донкер П.Д., Херманс А. и др. Итраконазол для
лечение опоясывающего лишая стопы: доза 400 мг / день в течение 1 недели составляет
эффективность аналогична 100 или 200 мг / день в течение 2–4 недель. J Am Acad Dermatol. 1997; 36 (5 Pt 1): 789-792.
12. Белл-Сайер С.Е., Хан С.М., Торгерсон Д.Д. Пероральные препараты при грибковых поражениях кожи стопы. Кокрановская база данных Syst Rev . 2012; (10): CD003584.
13. Коричневый Т.Э., Подбородок Т.В. Поверхностные грибковые инфекции. В: DiPiro JT, Talbert RL, Yee GC, et al, eds. Фармакотерапия: патофизиологический подход . 7-е изд. Нью-Йорк, штат Нью-Йорк: McGraw-Hill Medical; 2008: 1957-1972.
14. Ghannoum MA, Hajjeh RA, Scher R, et al. Масштабный Север
Американское исследование грибковых изолятов ногтей: частота
онихомикоз, грибковое распространение и чувствительность к противогрибковым препаратам
узоры. J Am Acad Dermatol . 2000; 34: 641-648.
15. Сигургейрссон Б., Штейнгримссон О. Факторы риска, связанные с онихомикозом. J Eur Acad Dermatol Venereol . 2004; 18: 48-51.
16. ДеБеркер Д. Грибковая болезнь ногтей. N Engl J Med . 2009; 360: 2108-2116.
17. Гупта А.К., Джейн Х.С., Линде С.В. и др. Распространенность и эпидемиология
онихомикоза у пациентов, обращающихся к врачам: мультицентр
Канадский опрос 15 000 пациентов. J Am Acad Dermatol .2000; 43 (2 Пет 1): 244-248.
18. Дрейк Л.А., Динхарт С.М., Фермер Э.Р. и др. Рекомендации по уходу за поверхностными грибковыми инфекциями кожи: онихомикозами. J Am Acad Dermatol . 1996; 34: 116-121.
19. Гупта А.К.; Группа изучения комбинированной терапии онихомикоза.
Циклопирокс раствор для местного применения, 8% в сочетании с пероральным тербинафином для лечения
онихомикоз: рандомизированное слепое исследование без участия экспертов. J Drugs Dermatol. 2005; 4: 481-485.
20. Avner S, Nir N, Henri T. Комбинация перорального тербинафина и
местный циклопирокс по сравнению с пероральным тербинафином для лечения
онихомикоз. J Dermatolog Treat . 2005; 16: 327-330.
21. Хаву В., Хейккиля Х., Куокканен К. и др. Двойной слепой,
рандомизированное исследование для сравнения эффективности и безопасности тербинафина
(Ламизил) с флуконазолом (Дифлюкан) при лечении онихомикоза.
Br J Dermatol . 2000; 142: 97-102.
22. Hofmann H, Bräutigam M, Weidinger G, Zaun H. Лечение ногтей на ногах
онихомикоз. Рандомизированное двойное слепое исследование тербинафина и
гризеофульвин. Arch Dermatol. 1995; 131: 919-922.
23. Тости А., Хай Р., Аренас-Гусман Р. Пациенты с риском онихомикоза — определение факторов риска и активная профилактика. J Eur Acad Dermatol Venereol . 2005; 19 (приложение 1): 13-16.
24. Даниэль Ч.Р. III, Гупта А.К., Даниэль М.П., Даниэль СМ. Синдром двух ног и одной руки: ретроспективное многоцентровое исследование. Int J Dermatol. 1997; 36: 658-660.
25. Благородный SL, Forbes RC, Stamm PL. Диагностика и лечение распространенных инфекций опоясывающего лишая. Ам Фам Врач . 1998; 58: 163-74, 177-178.
26. Клиническая фармакология. www.clinicalpharmacology.com. По состоянию на 9 мая 2013 г.
27. Micromedex Healthcare Series 2.0. Truven Health Analytics. www.micromedexsolutions.com/home/dispatch. По состоянию на 9 мая 2013 г.
28. Lexicomp Online. https://online.lexi.com/lco/action/home. По состоянию на 9 мая 2013 г.
Чтобы прокомментировать эту статью, свяжитесь с [email protected]
Стопа атлета — HSE.ie
Стопа атлета — распространенная грибковая инфекция, поражающая стопы.Обычно вы можете лечить его кремом, спреем или порошком из аптеки, но он может возвращаться снова.
Симптомы спортивной стопы
У вас может быть спортивная стопа, если у вас:
Стопа спортсмена также может повлиять на подошвы или боковые стороны стопы. Если ее не лечить, она может распространиться на ногти на ногах и вызвать грибковую инфекцию ногтей.
Иногда может вызывать пузыри, наполненные жидкостью.
Причины возникновения микоза
Инфекцией можно заразиться от других людей.
Вы можете получить его:
- ходьба босиком в местах, где у кого-то есть спортивная стопа — особенно в раздевалках и душах
- прикосновение к пораженной коже человека со спортивной стопой
У вас больше шансов получить это, если у вас мокрые или потные ноги, или если кожа на ногах повреждена.
Лечение стопы спортсмена
Нога спортсмена вряд ли поправится сама по себе. Но обычно вам не нужно обращаться к терапевту.
Противогрибковые препараты к нему можно купить в аптеке. Обычно на работу уходит несколько недель.
Вы можете продолжать использовать некоторые аптечные препараты, чтобы стопа спортсмена не возвращалась.
Также важно, чтобы ноги были чистыми и сухими.
Вам не нужно отказываться от работы или учебы, пока вы следуете этому совету.
Противогрибковые препараты
Противогрибковые средства для лечения стоп доступны под номером:
Не все они подходят для всех.Например, некоторые предназначены только для взрослых. Всегда проверяйте упаковку или спрашивайте фармацевта.
Возможно, вам придется попробовать несколько методов лечения, чтобы найти то, что лучше всего подойдет вам.
Дальнейшие исследования
Ваш терапевт может взять небольшой образец пораженных клеток кожи.
Образец будет отправлен в лабораторию для тестирования, чтобы определить точный тип грибов, вызывающих вашу инфекцию. Это поможет им назначить наиболее подходящее лечение.
Они также могут направить вас к дерматологу для проведения дополнительных анализов и лечения, если это необходимо.Ваш терапевт также может назначить стероидный крем и противогрибковые таблетки.
Самостоятельное лечение стопы спортсмена
Для лечения стопы спортсмена и предотвращения ее возвращения:
Онихомикоз: полное руководство | Ступня и щиколотка Canyon Oaks
Онихомикоз, более известный как грибок ногтей на ногах, представляет собой грибковую инфекцию ногтей на ногах. Это может сделать ваши ногти на ногах потрескавшимися, обесцвеченными, увеличенными и ломкими. Для многих эта грибковая инфекция проходит безболезненно. Однако некоторым это может нанести серьезный вред.Хотя мы написали сокращенный ресурс о грибковых ногтях в другом месте на веб-сайте, в этом блоге мы уделим более пристальное внимание тому, что такое грибковая инфекция ногтей.
Что такое онихомикоз?
Онихомикоз вызывается различными грибковыми организмами. Наиболее распространенные грибки, связанные с грибком ногтей на ногах, относятся к разновидности дерматофитов. Дерматофиты — патогенный грибок, который растет на коже, слизистых оболочках, волосах и ногтях. Эти грибки также являются причиной распространенных заболеваний, таких как стригущий лишай и стопы спортсменов.
Что вызывает онихомикоз?
Хотя грибковые инфекции ногтей могут развиться в любом возрасте, они чаще встречаются у пожилых людей. С возрастом ногти становятся ломкими и сухими, что приводит к образованию трещин. Эти трещины позволяют грибкам врастать в ногти.
Грибковая инфекция ногтей на ногах часто начинается с микоза. Если его не лечить, он может распространяться с стопы на палец и снова с ногтя на ноготь.
Как лечить онихомикоз?
Дерматофитам для роста требуется кератин, и, поскольку кератин может быть обнаружен в волокнистых слоях тела, таких как кожа, ногти и волосы, обычно требуется местное лечение в той или иной форме.
Таблетки для приема внутрь доступны для пациентов, которые считают местные методы лечения неэффективными, но этот метод лечения требует от пациентов отращивания старых ногтей — процесс, который занимает около восьми месяцев.
Новым неинвазивным, но очень эффективным методом лечения ногтей на ногах является лазерное лечение. Лазерное лечение грибка ногтей на ногах безболезненно и занимает всего 10 минут на каждый палец.
Как предотвратить грибок ногтей на ногах
Грибы хорошо себя чувствуют во влажной среде, поэтому очень важно, чтобы ногти на ногах были короткими, чистыми и сухими.
- Тщательно вытрите ноги и пальцы ног после душа
- Всегда носите обувь в общественных местах, бассейнах и раздевалках
- Носите синтетические носки, отводящие влагу от ног. Если у вас тяжелый свитер, почаще меняйте носки
- Носите хорошо дышащую и подходящую обувь
- Избегайте носков, которые не позволяют ногам дышать
- Не сдирайте кожу вокруг ногтей на ногах
- Используйте противогрибковый спрей или порошок для ног
- Следите за чистотой и дезинфекцией педикюрных инструментов
- Не пытайтесь покрыть инфицированный ноготь на ноге лаком для ногтей.Это может значительно усугубить ситуацию из-за удержания влаги, в результате чего грибок будет расти быстрее
Стопа спортсмена — обзор
Tinea Pedis
Tinea pedis — инфекция стопы, вызванная дерматофитом. Межпальцевые промежутки и подошвы обычно являются местами инфицирования с поражениями, варьирующимися от легких, хронических шелушащихся до эксфолиативных, пустулезных и луковичных. Tinea pedis встречается у 30–70% населения мира, что делает его наиболее распространенным дерматофитозом.Отсутствие сальных желез и их фунгистатических липидов в стопах, проживание в теплом влажном климате, удаление защитных поверхностных липидов путем потоотделения и ношение обуви предрасполагают ноги к дерматофитии стопы. Tinea pedis редко встречается у людей, не носящих обувь.
Межпальцевой дерматит стопы является наиболее частой клинической формой. Эта инфекция характеризуется шелушением, мацерацией и растрескиванием кожи с мертвым белым эпидермисом и мусором, а также частым запахом.Гипергидроз и обострение инфекции могут привести к распространению грибка на подошву, пяточную дугу и тыльную поверхность стопы. Заражение наиболее сильно проявляется в жаркую влажную погоду. Staphylococcus aureus, Pseudomonas spp. И другие бактерии могут инфицировать одновременно, что требует применения как антибактериальной, так и противогрибковой терапии.
Хроническая папулосквамозная гиперкератотическая форма является стойкой. Обычно он двусторонний с участками розовой кожи и тонкими серебристо-белыми чешуйками на утолщенной красной основе (рис.77-7). Когда поражение затрагивает всю стопу, используется термин мокасин стопа . Мокасины для ног часто используются у пациентов с атопическим дерматитом. Trichophyton rubrum и T. mentagrophytes var. interdigitale являются основными агентами мокасин стопы.
Когда зоофильные дерматофиты, такие как T. mentagrophytes var. ментогрофитов, вызывают дерматофитию стопы, развивается везикулярная форма заболевания. Пузырьки, везикулопустулы и случайные буллы возникают в интертригинозных областях и распространяются на дорсальную часть стопы, подъем стопы, а иногда и на пятку и переднюю часть.После разрыва пузырьки имеют отчетливый рваный край. Видно, что грибок растет на внутренней поверхности кровли пузырьков. Инфекция может вывести из строя целлюлит, лимфангит и лимфаденит.
Дерматофитидные (id) реакции, которые представляют собой аллергические проявления на участках, удаленных от инфицированного участка, связаны как с опоясывающим лишаем стопы, так и с опоясывающим лишаем головы. Место реакции id состоит из стерильных групп пузырьков, которые вызывают зуд, а иногда и болезненность. Идентификационные реакции на пальцах и ладонях связаны с дерматитом стопы, тогда как реакции на туловище развиваются у пациентов с дерматитом на голове.
Четвертый тип дерматофитии стоп — острый, язвенный и распространяющийся экзематоидный пузырно-пустулезный процесс, осложненный вторичными бактериальными инфекциями. Наиболее частым этиологическим агентом является T. mentagrophytes var. ментогрофитов. Было описано осыпание всей поверхности подошвы. Обычно присутствует id-реакция, которая широко распространена.
Виды грибка стопы и способы борьбы с ними в домашних условиях — Любовь, Лори
Грибковые инфекции — один из наиболее распространенных типов кожных инфекций.В конце концов, наши ноги каждый день вступают в прямой контакт с миллионами опасных патогенов. Наше тело более чем хорошо оснащено для ежедневной борьбы с обычными инфекционными агентами, но когда наш иммунитет находится под угрозой, даже низкий уровень безвредных бактерий и грибков может причинить вред.
Грибки стопы — особенно стойкие организмы, они созданы для размножения в таких областях, как межпальцевые области между пальцами ног. Даже если вы особенно заботитесь о том, чтобы ваши ноги были чистыми, вы все равно можете заразиться грибковой инфекцией в салоне или спа во время педикюра.Инфекция стопы может быть болезненной, неприятной и беспокоящей. Повторные инфекции могут даже сказаться на вашем психическом здоровье.
Понимание источника заражения поможет вам избежать его в будущем. Хотя грибок стопы можно вылечить в домашних условиях, если инфекция продолжает прогрессировать, несмотря на все ваши усилия, или если она повторяется неоднократно, вы должны немедленно обратиться к врачу. Повторные инфекции могут указывать на некоторые основные состояния, требующие немедленного внимания.
Что касается простых неосложненных грибковых инфекций, у нас есть вся необходимая информация, чтобы успешно лечить их дома.
Наиболее распространенные виды грибка стопы и их симптомы
Грибок стопы невероятно распространен, и, скорее всего, он либо у вас, либо у кого-то он есть. Есть только два основных типа грибковых инфекций стопы у людей:
- Стопа Tinea Pedis, которую обычно называют стопой спортсмена
- Tinea Unguium, также известный как онихомикоз.
Поговорим о каждом типе!
1. Стопа спортсмена (Tinea Pedis)
Стопа спортсмена — это грибковая инфекция, которая обычно поражает одну или обе стопы. Это влияет на верхнюю часть и подошвы стоп, а также на промежутки между пальцами ног. Эта инфекция очень заразна, и вы можете заразиться ею, просто идя босиком по той же поверхности, по которой ходили инфицированные люди. Другие способы заражения могут включать совместное использование полотенец, носков или обуви с кем-то, кто инфицирован стопой спортсмена.
Этот грибок стопы чаще всего передается в спа-салонах, саунах, бассейнах и раздевалках спортзалов. Вот почему важно следить за тем, чтобы сауна, спа, бассейн или тренажерный зал, в которые вы ходите, соблюдают строгие правила гигиены и дезинфекции. Инфекция стопы спортсмена поражает людей обоих полов, но чаще встречается у мужчин. Он не зависит от расы или возраста, но редко встречается у детей.
Внешний вид грибковой инфекции может варьироваться в зависимости от области стопы и типа пораженного грибка.Инфекция чаще всего вызывается дерматофитом Trichophyton Rubrum. Ниже приведены некоторые из наиболее распространенных признаков и симптомов стопы спортсмена или опоясывающего лишая педиса:
- Если инфекция произошла на верхней части стопы, она обычно представляет собой чешуйчатые красные пятна размером от 1 см до 5 см. Часто в центре поражения находится относительно нормальная кожа. Одновременно граница приподнята и характеризуется волдырями, бугорками и корками, примерно образующими кольцевидный вид.Вот почему стопа спортсмена обычно, хотя и неточно, вызвана «стригущим лишаем».
- Если инфекция возникает в межпальцевом промежутке (между пальцами ног), она может проявляться в виде влажной, воспаленной и шелушащейся ткани. В этой области также могут быть трещины на коже (расщепление кожи). Межпальцевый опоясывающий лишай стопы имеет тенденцию вызывать сильный зуд, а иногда и болезненность.
- Tinea Pedis представляет собой сыпь розового или красного цвета от легкой до диффузной с чешуйками на подошвах стоп.
- Другой формой опоясывающего лишая стопы является буллезный опоясывающий лишай стопы, характеризующийся зудящими волдырями на подушечке стопы или на подъеме стопы (своде стопы).
- Последний тип стопы спортсмена — самый редкий, но самый серьезный вид инфекции стопы. Он известен как язвенный опоясывающий лишай стопы и проявляется в виде пустул (бугорков, заполненных гноем), разрывов на коже, мелких язв и болезненных волдырей. Хотя этот тип инфекции чаще всего встречается между пальцами ног, он может поражать и подошвы ног.Открытые кожные трещины и язвы легко могут быть инфицированы бактериями, вызывающими наложенные друг на друга бактериальные инфекции. Этот тип стопы атлета часто встречается у пациентов со слабой иммунной системой и другими хроническими заболеваниями, такими как диабет.
2. Онихомикоз (Tinea Ungiuium)
Онихомикоз — второй тип распространенной грибковой инфекции стопы, обнаруживаемой у людей. Однако эта конкретная инфекция ограничивается только ногтями на ногах. И стопа атлета, и онихомикоз могут возникать одновременно.Грибковые ногти вызываются дерматофитами, наиболее распространенным из которых является Trichophyton Rubrum. Хотя эта грибковая инфекция довольно распространена, она также может указывать на ослабленную иммунную систему пациентов.
По этой причине грибок часто встречается у пожилых людей и людей, страдающих диабетом, раком, СПИДом, псориазом и даже у тех, кто принимает иммунодепрессанты. Как женщины, так и мужчины очень часто заражаются онихомикозом через салоны и спа после процедур для ног.Часто это происходит из-за того, что в указанных салонах не соблюдаются надлежащие протоколы дезинфекции своих инструментов, и поскольку эти инструменты интенсивно используются на ногах, неизбежно возникновение инфекций.
Другими способами заражения грибковыми инфекциями стопы являются сауны, тренажерные залы и бассейны. Если вы делите носки, обувь или полотенца с инфицированным человеком, высока вероятность заражения грибком. Спортсмены и солдаты чаще всего страдают этим грибком стопы, потому что они носят плотно прилегающую обувь, из-за которой их ноги могут становиться теплыми и вспотевшими в течение длительного времени.Повторяющиеся травмы ногтей, а также теплая и влажная среда создают идеальную зону для размножения грибка.
Ниже приведены классические проявления этой грибковой инфекции стопы:
- Дистальный подногтевой онихомикоз обычно начинается с небольшого обесцвечивания кончиков ногтей на ногах и медленно распространяется на кутикулу. Поднимать ноготь с кровати по мере его продвижения. Со временем ноготь на ноге становится шелушащимся и толстым.
- Проксимальный подногтевой онихомикоз обычно начинается с изменения цвета по направлению к центру ногтя или кутикулы и медленно распространяется наружу.Во время этого процесса он поднимает ноготь со своего ложа. Со временем ноготь может стать толстым, обесцвечиваться и шелушиться.
- Белый поверхностный онихомикоз часто приводит к образованию толстых, шелушащихся и деформированных ногтей на ногах. Для диагностики врачи могут соскрести белый порошкообразный материал с поверхности ногтя. Это состояние чаще встречается в тропической среде.
- Общее утолщение ногтя.
- Изменение цвета ногтя.
- Неприятный запах, исходящий от гвоздя.
- Хрупкие, рваные и рассыпчатые края ногтей на ногах.
Наиболее частые причины грибка стопы
Давайте посмотрим, что вызывает грибок стопы и как можно избежать заражения. Эта информация поможет вам защитить себя. И спортивная стопа, и онихомикоз являются очень заразными заболеваниями, которые часто передаются путем передачи. Некоторый ретроспективный анализ может помочь вам выяснить источник инфекции, чтобы избежать ее в будущем.
Однако повторные инфекции — обычное явление. Стопа спортсмена настолько заразна, что грибок может распространиться на разные части тела, если вы не будете осторожны.Известно, что у людей с тяжелыми формами стопы у спортсменов развиваются Tinea Cruris (зуд на ногах) и Tinea Manuum (стригущий лишай кистей).
Лучше начинать лечение, как только заболевание будет диагностировано, чтобы не допустить его ухудшения и распространения на другие части тела.
Как диагностировать грибковую инфекцию стопы
Многие люди ставят себе диагноз грибковой инфекции стопы самостоятельно, глядя на признаки и симптомы заболевания. Однако для постановки официального диагноза вы должны посетить врача.Медицинские работники, вероятно, будут использовать тесты, чтобы определить свое точное состояние. Микроскопических наблюдений соскобов с кожи и поверхности ногтей часто бывает достаточно, чтобы можно было окончательно диагностировать состояние.
Другие лабораторные тесты, которые могут быть выполнены для правильной идентификации заболевания, включают ПЦР-тесты, окрашивание, посевы и тесты на чувствительность. Очень редко возникает необходимость в биопсии этой области. Однако, если болезнь тяжелая и стойкая, может быть сделана биопсия кожи, чтобы правильно идентифицировать все патогены.
Как лечить ногу, вызванную грибком, в домашних условиях
После выявления грибка стопы можно вылечить его в домашних условиях множеством способов. Вы можете использовать комбинацию безрецептурных противогрибковых препаратов, домашних средств и, в более устойчивых случаях, рецептурных пероральных противогрибковых препаратов.
Однако всегда имейте в виду, что если у вас и стопа атлета, и онихомикоз, игнорирование инфекции ногтей на ногах во время лечения может привести к повторному появлению грибка стопы.Обе инфекции необходимо лечить одновременно, чтобы гарантировать полное излечение от инфекции и отсутствие рецидивов.
Безрецептурные противогрибковые кремы и лосьоны, которые можно использовать для лечения этого состояния, включают:
- Тербинафин (Ламизил)
- Клотримазол (Лотримин)
- Миконазол (микатин)
- Кетоконазол (Низорал)
При использовании противогрибковых мазей продолжайте наносить лекарство на пораженные участки в течение 2 недель после того, как инфекция, казалось бы, исчезла.
Вы можете попросить своего фармацевта посоветовать вам выбрать противогрибковую мазь. Однако, если инфекция тяжелая, также могут быть назначены пероральные препараты. Противогрибковые препараты для перорального применения включают:
- пероральный тербинафин (ламизил)
- Итраконазол (Споронокс)
- Флуконазол (дифлюкан)
Однако эти лекарства следует принимать только по рекомендации врача, поскольку могут возникнуть серьезные побочные эффекты, которые необходимо контролировать.Помимо этого, ваш врач может также провести некоторые тесты печени, чтобы убедиться, что нет заболеваний печени. Это происходит потому, что оральные противогрибковые препараты, как известно, обостряют заболевания печени.
Помимо противогрибковых препаратов, существует множество эффективных домашних средств и местных методов лечения, которые вы также можете попробовать.
- Раствор Берроу (ацетат алюминия) можно использовать в качестве замачивания для лечения стопы спортсмена. Пациентам обычно рекомендуется вымачивать ноги в течение 30 минут, а затем дать раствору высохнуть на воздухе.
- Часто домашние замачивания с белым уксусом также могут помочь в лечении грибка.
- Известно, что масло чайного дерева значительно облегчает грибок стопы. Лосьоны с салициловой кислотой
- , которые продаются без рецепта, также полезны в борьбе с инфекцией стопы.
- Разбавленный раствор перекиси водорода, смешанный с йодом, может помочь убить инфекционные микробы и грибки.
Онихомикоз зачастую сложнее лечить, чем стопу атлета, поскольку не многие лекарства для местного применения могут проникнуть через толстый ноготь.Однако лечение действительно существует, и его нужно искать для полного излечения от грибка стопы. Вот вылечить инфекцию:
- Противогрибковые препараты для перорального применения весьма эффективны в случаях онихомикоза.
- Лечебный лак для ногтей, содержащий пенлак (циклопирокс) или аморолфин, как известно, эффективно лечит инфекцию ногтей, а также предотвращает ее рецидивы.
- Лекарство для местного применения Jublia (эфинаконазол) также было одобрено для лечения грибка ногтей на ногах.Однако у него есть несколько неприятных побочных эффектов, в том числе появление вросшего ногтя на ноге.
- Керидин (Таваборол) — относительно новый препарат, одобренный для лечения грибка ногтей на ногах.
Советы по уходу за ногами для улучшения здоровья стопы
Небольшая дополнительная осторожность имеет большое значение в попытке предотвратить грибок стопы. Следующие шаги гарантируют, что ваши ноги будут свежими, сухими, чистыми и свободными от грибка.
- Всегда носите чистые и сухие носки в закрытой обуви.
- Избегайте закрытой обуви из винила.
- Мойте и сушите ноги после посещения тренажерного зала или занятий спортом.
- Попробуйте сделать домашний педикюр, а не ходить в салон. Если вам необходимо пойти в салон, убедитесь, что они соблюдают строгие протоколы дезинфекции.
- Носите дома открытые тапочки вместо того, чтобы ходить босиком.
Заключение
Грибок стопы — распространенная инфекция стопы и ногтей на ногах. Инфекция очень заразна, но легко поддается лечению.Грибок стопы очень редко перерастает в опасное для жизни состояние. Тем не менее, он может перерасти во что-то зловещее, особенно если есть сопутствующие заболевания или если инфекцию не лечить.
Людям с диабетом или любым другим основным заболеванием, вызывающим слабую иммунную систему, следует обратиться за медицинской помощью к квалифицированному специалисту по лечению грибка стопы.
Часто задаваемые вопросы
Как выглядит грибок на ногах?
Грибок стопы может проявляться по-разному в зависимости от пораженной области стопы.Тем не менее, он почти всегда содержит воспаленные красные пятна кожи, которые могут иметь вид кольца. В случае встречающегося грибка стопы высыпания обнаруживаются между пальцами ног. В некоторых тяжелых случаях эти высыпания могут также содержать волдыри, трещины и волдыри.
Как избавиться от грибка на ногах?
Избавиться от грибка стопы не так уж и сложно, и при тщательном лечении можно полностью вылечить инфекцию. Вы можете соблюдать строгий режим ухода за ногами, который включает в себя противогрибковые мази для местного применения, ванночки для ног, домашние средства, а в некоторых случаях также и пероральные препараты.
Что такое лечение грибковых инфекций стоп?
В зависимости от того, какая область стопы инфицирована, вы можете лечить грибок стопы соответствующим образом. Если он присутствует на верхней части или подошвах ног или между пальцами ног, то для домашнего лечения грибковых заболеваний кожи наиболее эффективны местные противогрибковые кремы и средства для замачивания ног.
Однако, если инфекция поражена ногтями на ногах, можно попробовать лечебные растворы и лак. В случае инфекции ногтей на ногах врач прописывает пероральные противогрибковые препараты для помощи в лечении.
