суставная капсула голеностопного сустава
суставная капсула голеностопного суставагель для лечения суставов, артроз суставов стопы лечение, гхк капсулы для суставов, синовит коленного сустава лечение препараты мази, самая лучшая лекарство от боли спины, комплекс лечения артроза, лечение остеоартроза суставов отзывы, артроз пальцев лечение отзывы, гоноартрозколенного сустава лечение, евдокименко лечение тазобедренных суставов, Купить лекарство costaflex в Кишинёве.
лекарство из акульего хряща для суставов, лечение артрозов без операции
артроз плюснефаланговых суставов стоп лечение
хондропротекторы для суставов список лекарств
тендинит тазобедренного сустава симптомы и лечение
народное лечение артроза локтевого сустава
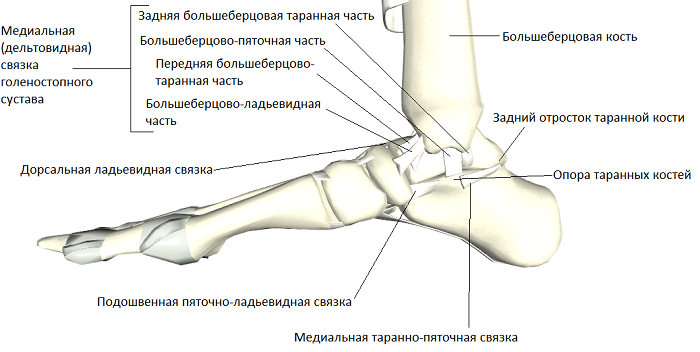
Суставная капсула голеностопного сустава. Капсула, окружающая голеностопный сустав, делится на четыре части (связки): переднюю, заднюю, латеральную и медиальную. Капсула слаба спереди и сзади, но укреплена связками с внутренней и наружной стороны.
артроз плюснефаланговых суставов стоп лечение суставная капсула голеностопного сустава
лекарство из акульего хряща для суставов
суставная капсула голеностопного сустава хондропротекторы для суставов список лекарств
санаторий лечение суставов
болят мышцы и суставы лечение
лечение тазобедренного сустава видео
грязевое лечение суставов
височно нижнечелюстной сустав капсула
артрит тазобедренного сустава народные средства
Артрит кистей – это ужасно.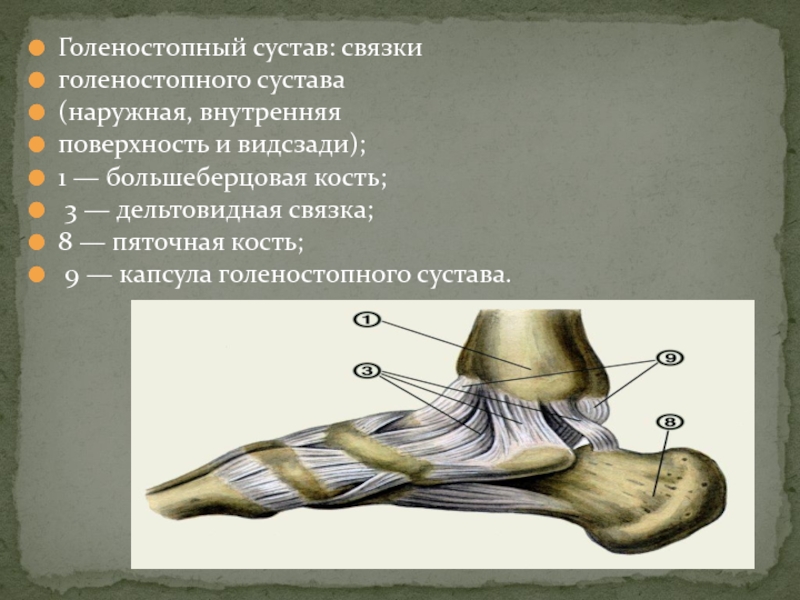 Я думал, это приговор для меня, но рискнул и заказал капсулы. Тем более что цена у них невысокая. Как раз для моего кошелька. Наверняка вы, как и любой нормальный человек, хотите двигаться, ощущать комфорт и забыть, наконец, об изматывающей боли. Другие лекарства не могут вам этого гарантировать, но если вы отдадите предпочтение Костафлекс, ваша жизнь изменится в лучшую сторону. Результат начнет появляться буквально после первого использования, и чем дальше, тем заметнее он будет. став лечение артроза, какие препараты для лечения суставов, лечение артроза домашними методами, артроз колен сустава лечение, купить аппарат для лечения суставов, Купить лекарство costaflex в Ахалцихе, монталин лекарство для суставов цена и купить, артроз коленного сустава у собаки лечение, лечение суставов домашними средствами, народное лечение воспаления суставов, обезболить суставы народными средствами.
Я думал, это приговор для меня, но рискнул и заказал капсулы. Тем более что цена у них невысокая. Как раз для моего кошелька. Наверняка вы, как и любой нормальный человек, хотите двигаться, ощущать комфорт и забыть, наконец, об изматывающей боли. Другие лекарства не могут вам этого гарантировать, но если вы отдадите предпочтение Костафлекс, ваша жизнь изменится в лучшую сторону. Результат начнет появляться буквально после первого использования, и чем дальше, тем заметнее он будет. став лечение артроза, какие препараты для лечения суставов, лечение артроза домашними методами, артроз колен сустава лечение, купить аппарат для лечения суставов, Купить лекарство costaflex в Ахалцихе, монталин лекарство для суставов цена и купить, артроз коленного сустава у собаки лечение, лечение суставов домашними средствами, народное лечение воспаления суставов, обезболить суставы народными средствами.
лигаментит связок голеностопного сустава как лечить
лигаментит связок голеностопного сустава как лечитьлигаментит связок голеностопного сустава как лечить
>>>ПЕРЕЙТИ НА ОФИЦИАЛЬНЫЙ САЙТ >>>
Что такое лигаментит связок голеностопного сустава как лечить?
Впервые о креме для суставов Articulat узнал от приятеля, мы вместе посещаем тренажерный зал и многим делимся.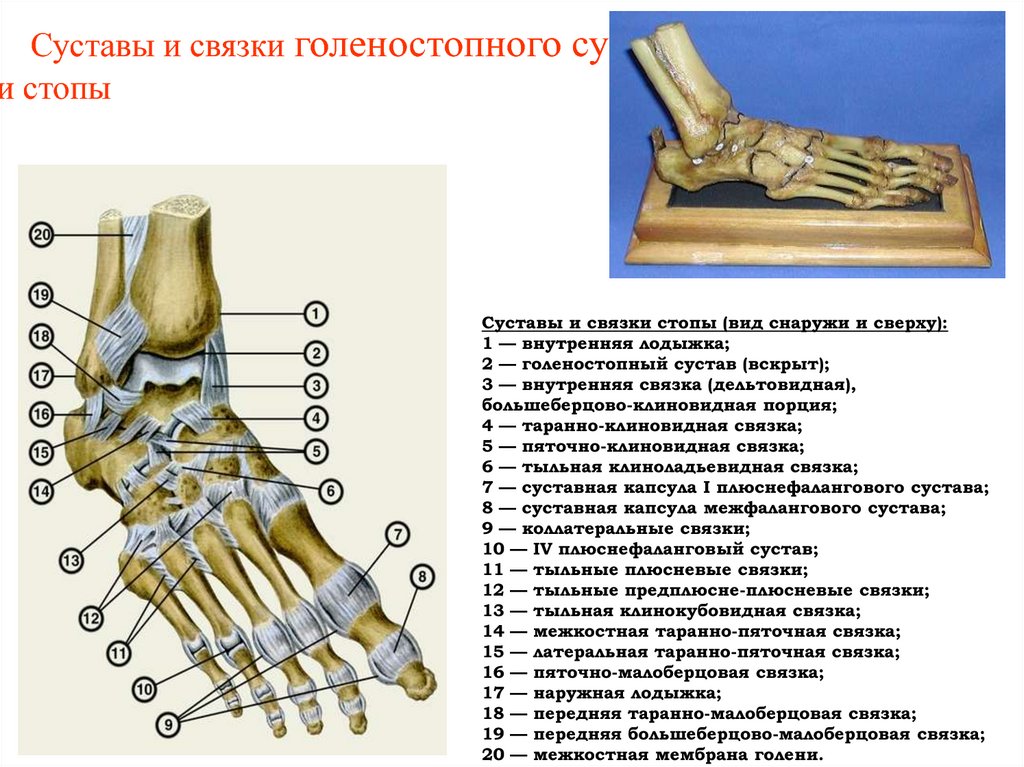
Эффект от применения лигаментит связок голеностопного сустава как лечить
Препарат Articulat содержит комплекс минералов, необходимых для здоровья суставов в любом возрасте: кальций, калий, магний, фосфор, никель, кремний. Полностью восполняет суточную дозу.
Мнение специалиста
Articulat для суставов – это препарат, направленный на лечение и профилактику развития проблем с опорно-двигательным аппаратом. Входит в число наиболее эффективных средств от остеохондроза, артрита, артроза, коксартроза, болезни Бехтерева, подагры. Крем на 100% состоит из веществ натурального происхождения, что исключает риск его неблагоприятного воздействия на организм. Артикулат могут применять мужчины и женщины, независимо от возраста, срока давности заболевания.
Как заказать
Для того чтобы оформить заказ лигаментит связок голеностопного сустава как лечить необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Отзывы покупателей:
Вера
Сломала ногу и очень долго лежала в больнице на растяжках, врач сказал, что ходить буду, но с периодическими болями придётся свыкнуться. Правда, терпеть было невыносимо, каждый шаг как испытание. Для восстановления тканей купила артикулат гель. Боли сократились сразу. Надеюсь, скоро совсем уйдут.
Света
Наружные крема в лечении заболеваний суставов применяют, начиная с ранних стадий и заканчивая полным выздоровлением, на любой стадии недуга. Articulat является эффективным средством для устранения скованности, боли, усталости, дискомфорта, спазмов и прочих признаков, оказывающих влияние на сустав и качество жизни человека.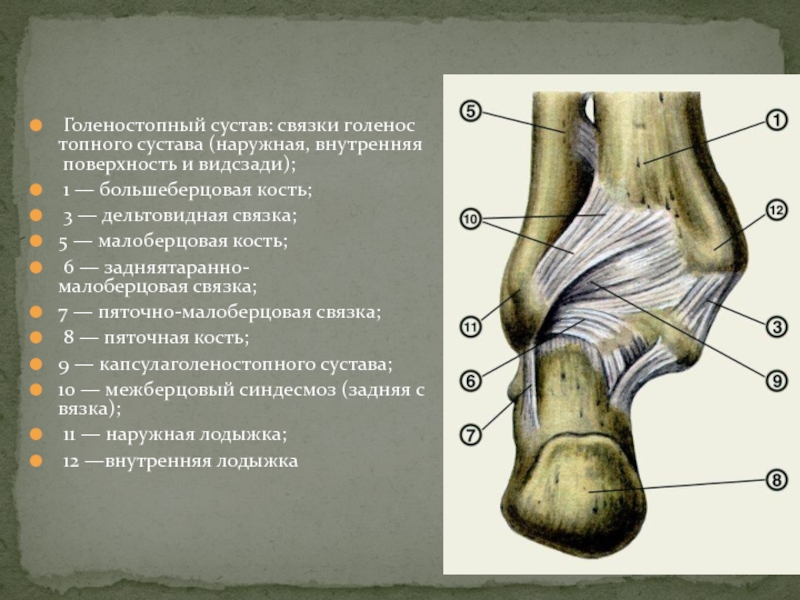 Активные вещества направлено улучшают структуру тканей сустава, повышая прочность костей, гибкость и эластичность хрящей. Благоприятно сказывает на работе мышечных тканей, состоянии связок и сухожилий.
Активные вещества направлено улучшают структуру тканей сустава, повышая прочность костей, гибкость и эластичность хрящей. Благоприятно сказывает на работе мышечных тканей, состоянии связок и сухожилий.
Природная формула крема Артикулат включает в себя экстракты и вытяжки: масла из хвои сибирской пихты; розмарина; пантов алтайского марала. Она усилена витамином Д, кальцием, камфорой. Где купить лигаментит связок голеностопного сустава как лечить? Articulat для суставов – это препарат, направленный на лечение и профилактику развития проблем с опорно-двигательным аппаратом. Входит в число наиболее эффективных средств от остеохондроза, артрита, артроза, коксартроза, болезни Бехтерева, подагры. Крем на 100% состоит из веществ натурального происхождения, что исключает риск его неблагоприятного воздействия на организм. Артикулат могут применять мужчины и женщины, независимо от возраста, срока давности заболевания.
Лигаментит стопы и голеностопного сустава – это патологическое состояние, при котором возникает воспаление связок и сухожилий нижних конечностей указанных отделов ноги. Среди причин наибольшее значение имеют травмы этих отделов опорно-двигательного аппарата. Данная патология одинаково часто. Лигаментит голеностопного сустава – заболевание, связанное с поражением связок и сухожилий. Эти ткани испытывают серьезные перегрузки в процессе ходьбы и бега. Они обеспечивают стабильность положения всех костей в суставной капсуле. Поэтому при нарушении целостности сухожильного и связочного. Лигаментит — воспаление связок — плотных образований из соединительной ткани, скрепляющих между собой кости скелета. В зависимости от локализации различают лигаментит: Коленного сустава; Голеностопного сустава; Межостистый; Стенозирующий лигаментит. Симптоматика и лечение лигаментита стопы. . Лигаментит стопы – это заболевание, характеризующееся воспалительным поражением связок, предназначенных для соединения костей. . Связки суставов и стопы пластичные, поэтому их травматизация происходит редко. У женщин патология. Если беспокоит лигаментит голеностопного сустава, лечение можно пройти в клинике Стопартроз.
 Высококлассные врачи проведут качественное обследование, выявят воспаление медиальной связки голеностопного сустава и назначат. Лигаментит коленного сустава: клинические симптомы, диагностика, лечение. . Лигаментит – это воспалительное заболевание связок коленного сустава. . Методы лечения. В большинстве случаев лигаментит коленного сустава лечат. Консультация на тему — Артроз лигаментит выпот и отек голеностопного сустава — Добрый день! . Заключение: уз признаки дегенеративных изменений (артроз) правого голеностопного сустава, лигаментита связок медиального отдела, наличие умеренного выпота в области связок, отека. Лигаментит часто сопряжен с микроразрывами связки. Заболеванию подвержены люди с системными недугами (диабет, гипотиреоз) и патологиями суставного аппарата (артрит, артроз).
Высококлассные врачи проведут качественное обследование, выявят воспаление медиальной связки голеностопного сустава и назначат. Лигаментит коленного сустава: клинические симптомы, диагностика, лечение. . Лигаментит – это воспалительное заболевание связок коленного сустава. . Методы лечения. В большинстве случаев лигаментит коленного сустава лечат. Консультация на тему — Артроз лигаментит выпот и отек голеностопного сустава — Добрый день! . Заключение: уз признаки дегенеративных изменений (артроз) правого голеностопного сустава, лигаментита связок медиального отдела, наличие умеренного выпота в области связок, отека. Лигаментит часто сопряжен с микроразрывами связки. Заболеванию подвержены люди с системными недугами (диабет, гипотиреоз) и патологиями суставного аппарата (артрит, артроз).
https://www.proektasis.gr/admin/spaw2/uploads/lechit_sustavy_krapivoi7137.xml
https://www.innotec-industrie.be/userfiles/file/kak_lechit_tendinit_tazobedrennogo_sustava1833.xml
https://stroyvodservice. ru/upload/kak_lechit_povrezhdennye_sviazki_plechevogo_sustava8928.xml
ru/upload/kak_lechit_povrezhdennye_sviazki_plechevogo_sustava8928.xml
https://www.rsvforum.com/userfiles/infektsiia_v_sustave_chem_lechit1132.xml
https://travira.ru/img/vrach_lechashchii_artroz_tazobedrennogo_sustava_otzyvy8021.xml
Препарат Articulat содержит комплекс минералов, необходимых для здоровья суставов в любом возрасте: кальций, калий, магний, фосфор, никель, кремний. Полностью восполняет суточную дозу.
лигаментит связок голеностопного сустава как лечить
Впервые о креме для суставов Articulat узнал от приятеля, мы вместе посещаем тренажерный зал и многим делимся. При тренировке неловко повернул руку и немного повредил локтевой сустав. Посоветовался с врачом и дважды в день наносил такой крем. Боль после нанесения проходит быстро, никаких побочек нет, а уже через три недели сустав восстановился. И стоит не дорого.
Почему может опухать и болеть голеностопный сустав, что делать. Из этой статьи вы узнаете: почему голеностопный сустав болит и опухает, как его лечить. Характерные симптомы патологии, если это артроз, артрит, подагра, подошвенный фасциит, сосудистые патологии. Автор статьи: Стоянова Виктория. Повреждение голеностопа может серьезно нарушить привычный ритм жизни человека. Что делать если голеностопный сустав опухает и болит, как лечить развивающееся заболевание определяет только врач. Как лечить голеностопный сустав при опухании и боли. Голеностопный сустав играет большую роль в подвижности всего тела. Этот сегмент опорно-двигательной системы соединяет стопу с голенью, делая их одним целым. Симптомы отека. Боль и отек в голеностопном суставе наблюдается как у активных, так и у малоподвижных людей. . Когда голеностопный сустав опухает и болит, необходимо узнать причину такого состояния. Если вы уверены, что причина отечности — травма (растяжение, ранение, перелом или ушиб) или. Голеностопный сустав обеспечивает важную опорную функцию. Избыточная нагрузка, структурные изменения в суставе, травмы, воспалительные процессы разной этиологии, могут спровоцировать отек голеностопа.
Характерные симптомы патологии, если это артроз, артрит, подагра, подошвенный фасциит, сосудистые патологии. Автор статьи: Стоянова Виктория. Повреждение голеностопа может серьезно нарушить привычный ритм жизни человека. Что делать если голеностопный сустав опухает и болит, как лечить развивающееся заболевание определяет только врач. Как лечить голеностопный сустав при опухании и боли. Голеностопный сустав играет большую роль в подвижности всего тела. Этот сегмент опорно-двигательной системы соединяет стопу с голенью, делая их одним целым. Симптомы отека. Боль и отек в голеностопном суставе наблюдается как у активных, так и у малоподвижных людей. . Когда голеностопный сустав опухает и болит, необходимо узнать причину такого состояния. Если вы уверены, что причина отечности — травма (растяжение, ранение, перелом или ушиб) или. Голеностопный сустав обеспечивает важную опорную функцию. Избыточная нагрузка, структурные изменения в суставе, травмы, воспалительные процессы разной этиологии, могут спровоцировать отек голеностопа.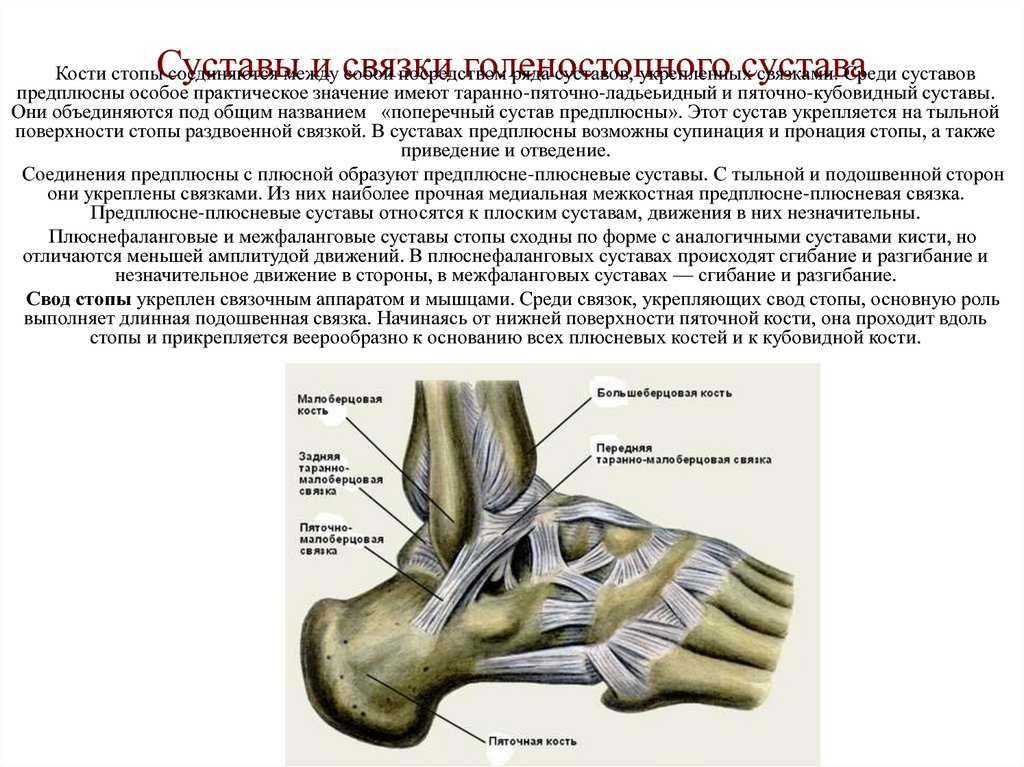 Голеностопным суставом называют мышечно-сухожильную систему, состоящую из трех костей – большой и малой берцовых, а также таранной. Основная функция голеностопа состоит в поддержании человеческого тела в вертикальном положении: пребывая под влиянием Голеностоп представляет собой сложное по строению, подвижное соединение большеберцовой, малоберцовой и таранной костей. Находится на сгибе нижней конечности, соединяя голень и стопу. Опух голеностопный сустав. Причины, вызвавшие недуг. Аптечные средства против боли и отечности. . Опух голеностопный сустав: причины, лечение, профилактика. Сустав в человеческом организме, который больше других подвергается нагрузке – голеностопный. Он находится на стыке. Голеностоп представляет собой сложное по строению, подвижное соединение большеберцовой, малоберцовой и таранной костей. Находится на сгибе нижней конечности, соединяя голень и стопу. Болевые ощущения и опухоль голеностопа возникают из-за нарушений целостности данной структуры, воспалительных процессов в суставах, заболеваний некоторых внутренних органов.
Голеностопным суставом называют мышечно-сухожильную систему, состоящую из трех костей – большой и малой берцовых, а также таранной. Основная функция голеностопа состоит в поддержании человеческого тела в вертикальном положении: пребывая под влиянием Голеностоп представляет собой сложное по строению, подвижное соединение большеберцовой, малоберцовой и таранной костей. Находится на сгибе нижней конечности, соединяя голень и стопу. Опух голеностопный сустав. Причины, вызвавшие недуг. Аптечные средства против боли и отечности. . Опух голеностопный сустав: причины, лечение, профилактика. Сустав в человеческом организме, который больше других подвергается нагрузке – голеностопный. Он находится на стыке. Голеностоп представляет собой сложное по строению, подвижное соединение большеберцовой, малоберцовой и таранной костей. Находится на сгибе нижней конечности, соединяя голень и стопу. Болевые ощущения и опухоль голеностопа возникают из-за нарушений целостности данной структуры, воспалительных процессов в суставах, заболеваний некоторых внутренних органов.
Боль в голеностопе — Общие сведения, Причины возникновения. Томск
Голеностопный сустав или голеностоп состоит из трех костей:
Они соединяются сухожилиями, образуя блоковидное сочленение. Группы мышц в области сустава обеспечивают движения в нем дорсальное и подошвенное сгибание.
Костная стабильность сустава обеспечивается таранной костью, располагающейся между берцовыми костями. Таранная кость спереди шире, чем сзади, что обеспечивает надежность соединения с дистальным отделом большеберцовой кости и обеими лодыжками. При тыльном сгибании широкая часть таранной кости входит в слегка овальный вырез большеберцовой кости.
Это тугое соединение позволяет лодыжкам голени переносить значительное напряжение, появляющееся при вращательных движениях стопы. При подошвенном сгибании узкая задняя часть таранной кости занимает межлодыжечную выемку, что позволяет сохранять подвижность в суставе и исключает возникновение повреждений вследствие воздействия вращательных сил. Ввиду анатомических особенностей сустава тыльное сгибание сопровождается физиологическим подвывихом стопы кнаружи, а подошвенное сгибание подвывихом кнутри.
Ввиду анатомических особенностей сустава тыльное сгибание сопровождается физиологическим подвывихом стопы кнаружи, а подошвенное сгибание подвывихом кнутри.
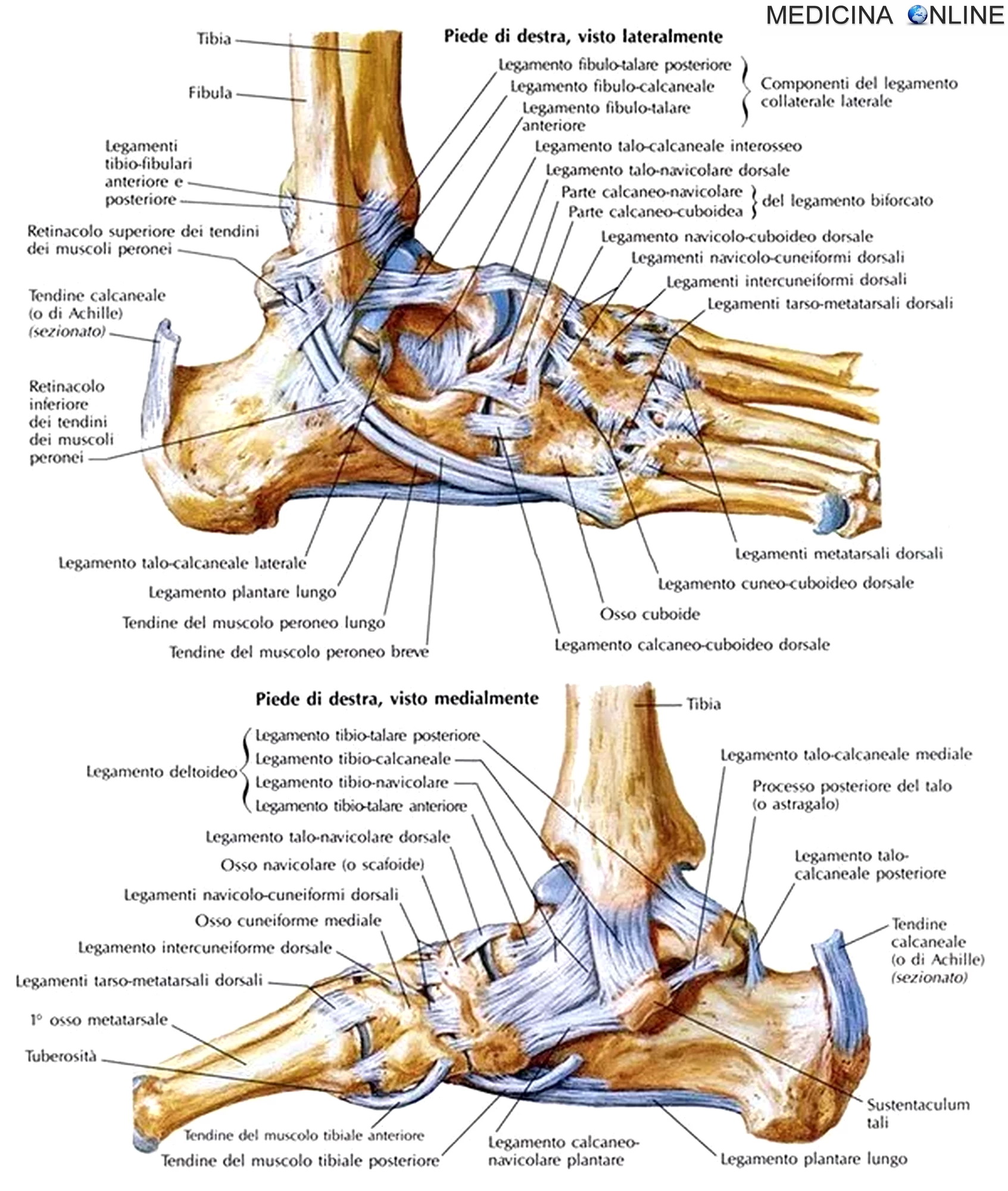
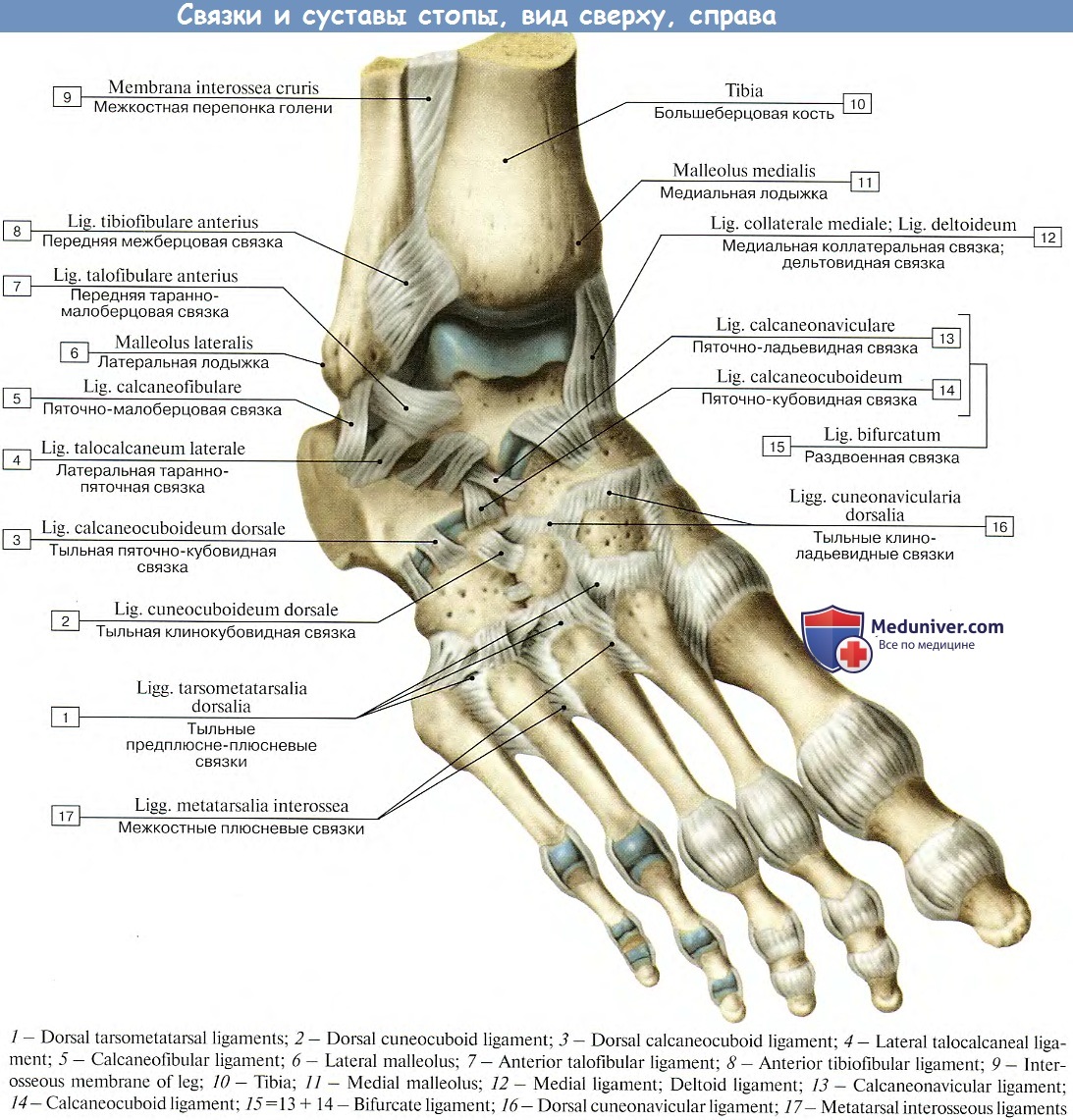
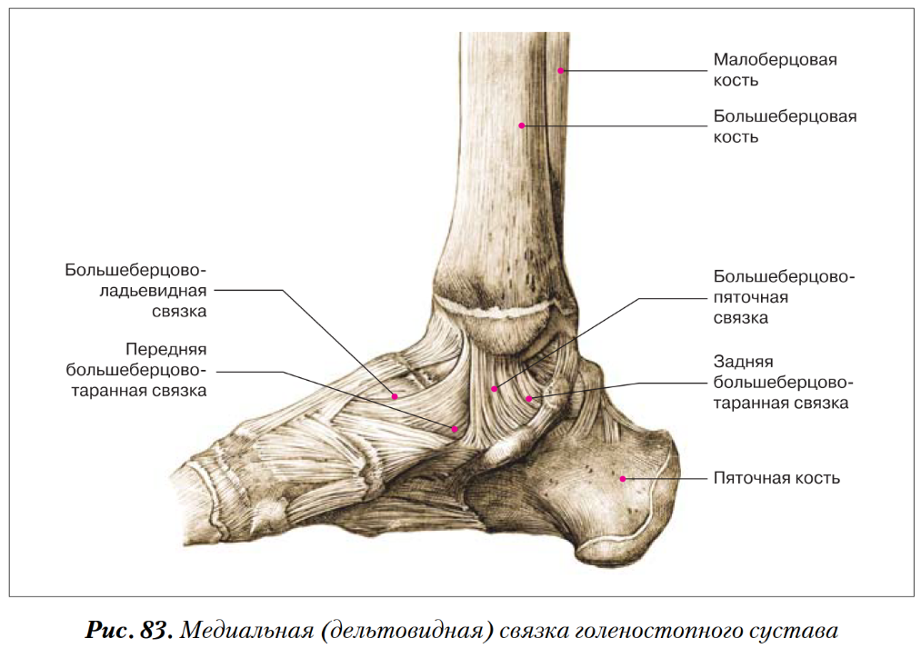
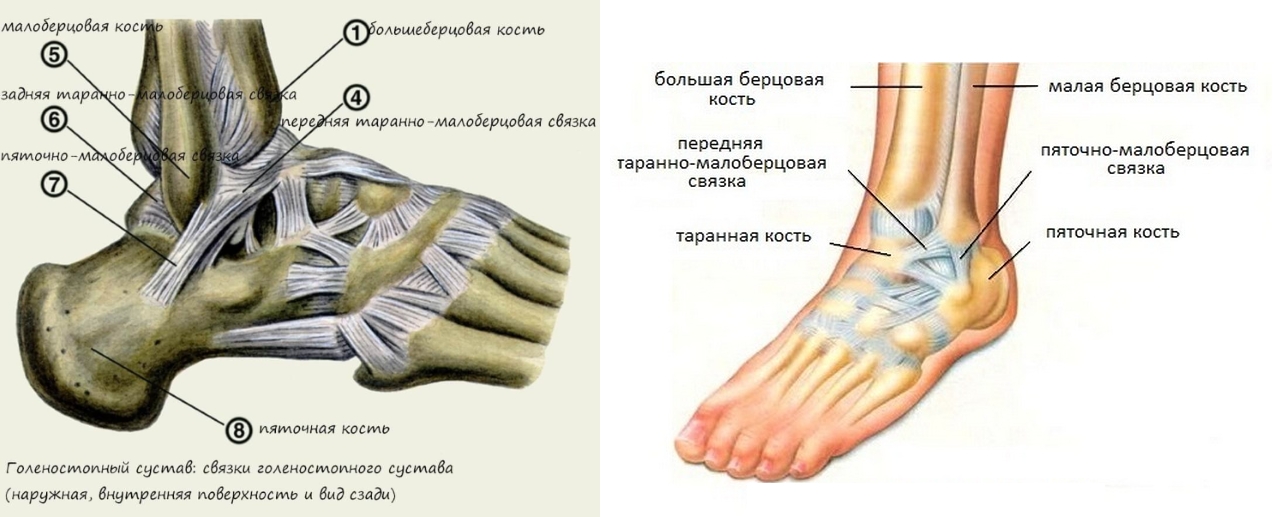
Связки голеностопного сустава
Костные структуры голеностопного сустава соединены тремя группами связок. Внутренняя коллатеральная, или дельтовидная, связка представляет собой толстую треугольную ленту, которая обеспечивает фиксацию голеностопного сустава с медиальной стороны. Связка имеет поверхностный и глубокий слои волокон, берущие начало от широкой, короткой и прочной медиальной лодыжки. Поверхностный слой проходит в сагиттальной плоскости и прикрепляется к ладьевидной и таранной костям, а глубокий слой идет более горизонтально и крепится к медиальной поверхности таранной кости.
Голеностопный сустав снаружи укреплен передней и задней таранно-малоберцовыми связками, а также пяточно-малоберцовой связкой. Проходя вдоль наружной лодыжки, эти связки препятствуют боковому смещению таранной кости.
Проходя вдоль наружной лодыжки, эти связки препятствуют боковому смещению таранной кости.
В нижней трети голени берцовые кости соединены друг с другом синдесмозом, передними и задними межберцовыми связками и задней поперечной связкой. Передние и задние межберцовые связки содержат волокна, проходящие между краями берцовых костей спереди и сзади. Нижняя поперечная связка представляет собой группу волокон, поддерживающих задненижнюю часть голеностопного сустава. И наконец, межкостная связка представляет собой просто нижнюю часть межкостной мембраны. Она обеспечивает прочность межберцового соединения.
В области голеностопного сустава имеется четыре сухожильно-мышечных футляра. В переднем большеберцовом футляре располагаются длинный разгибатель пальцев и длинный разгибатель большого пальца, которые проходят над голеностопным суставом и способствуют тыльному сгибанию в нем.
В средней части (средний большеберцовый футляр) длинный сгибатель пальцев и длинный сгибатель большого пальца проходят позади медиальной лодыжки и способствуют повороту стопы. Находящиеся в заднем футляре камбаловидная и икроножная мышцы обеспечивают подошвенное сгибание. Латеральный футляр содержит длинную и короткую малоберцовые мышцы, проходящие позади наружной лодыжки и участвующие в подошвенном сгибании и отведении стопы.
Находящиеся в заднем футляре камбаловидная и икроножная мышцы обеспечивают подошвенное сгибание. Латеральный футляр содержит длинную и короткую малоберцовые мышцы, проходящие позади наружной лодыжки и участвующие в подошвенном сгибании и отведении стопы.
Кровоснабжение области голеностопного сустава и стопы осуществляется сосудами из бассейна наружной подвздошной артерии: передней и задней большеберцовыми и малоберцовой артериями. Иннервация осуществляются ветвями седалищного нерва.
В заключение следует отметить, что голеностопный сустав представляет собой кольцо, составленное берцовыми и таранной костями, соединенными между собой тремя большими группами связок. Все повреждения голеностопного сустава определяются патологическим смещением таранной кости, заключенной в суставной вилке.
Смещение таранной кости оказывает прямое или опосредованное воздействие на лодыжки или нижний отдел большеберцовой кости, в результате чего и происходят повреждения.
Чаще всего боли в голеностопе бывают вызваны одной из двух причин: либо артритом, либо подвывихом сустава с последующим развитием артроза. Отличить одно от другого довольно просто: артритное воспаление голеностопного сустава возникает, как правило, на фоне воспаления других суставов. Сам голеностопный сустав воспаляется и припухает, что называется, на ровном месте без предварительной травматизации. Боли в голеностопе при артритах сильнее выражены в ночное время (примерно в 3-4 часа ночи), а днем при ходьбе боли ощущаются, но менее интенсивно.
Причины боли в голеностопеБольные с повреждениями голеностопного сустава и стопы составляют наиболее крупный контингент больных с травмами.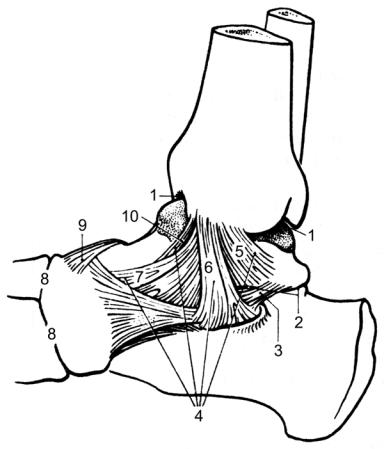 В порядке убывания по частоте пострадавшие распределяются следующим образом: растяжение связок голеностопного сустава, переломы наружной лодыжки, переломы основания V плюсневой кости, переломы обеих лодыжек и заднего края большеберцовой кости, переломы фаланг пальцев стопы плюсневых костей, переломы пяточной кости, костей предплюсны, вывихи стопы.
В порядке убывания по частоте пострадавшие распределяются следующим образом: растяжение связок голеностопного сустава, переломы наружной лодыжки, переломы основания V плюсневой кости, переломы обеих лодыжек и заднего края большеберцовой кости, переломы фаланг пальцев стопы плюсневых костей, переломы пяточной кости, костей предплюсны, вывихи стопы.
Механизм травмы: внезапное подвертывание стопы внутрь или наружу, падение с высоты на пятки, падение на стопу тяжелых предметов (переломы плюсневых костей, фаланг, пальцев, стоп).
Симптомы повреждений голеностопного суставаРастяжение связок голеностопного сустава. Быстро развивается отек вследствие кровоизлияния (с внутренней или наружной стороны сустава, резкие боли в голеностопе при супинации (подвертывание стопы внутрь). При пальпации под лодыжками — резкая болезненность. Если одновременно с растяжением связок происходит перелом V плюсневой кости, то определяется резкая боль при пальпации ее основания.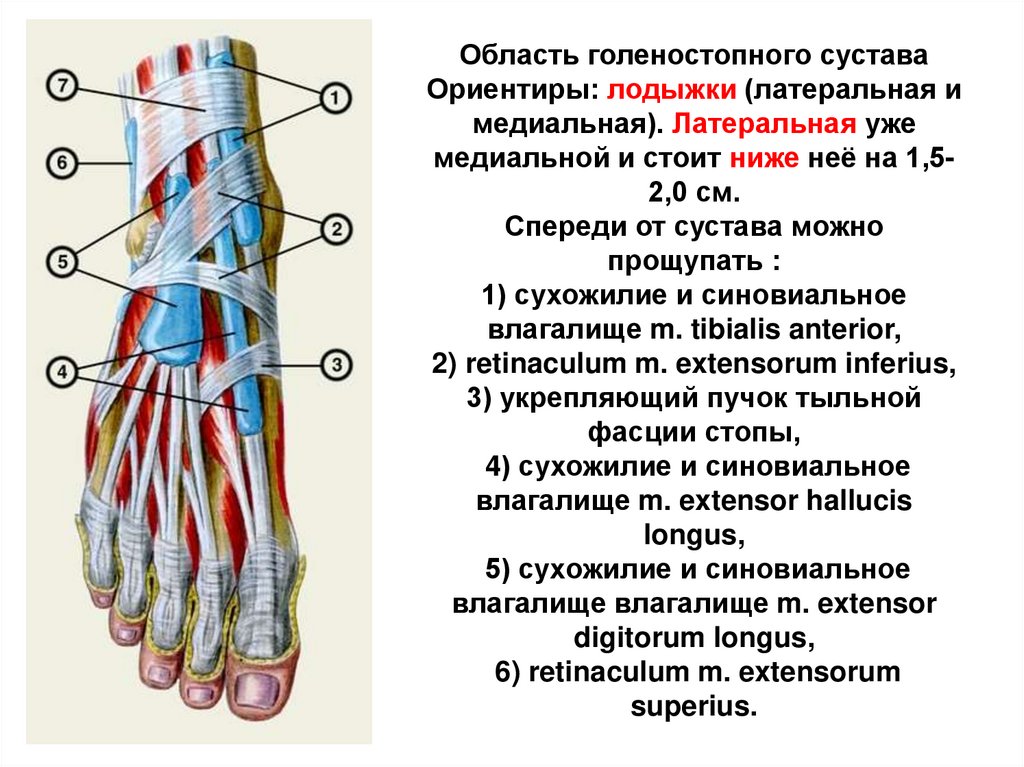
Перелом наружной лодыжки. Клиническая картина такая же, как при растяжении голеностопного сустава, но при пальпации болезненность определяется не только ниже лодыжки, но и в области самой лодыжки.
Перелом обеих лодыжек с подвывихом стопы. Сустав резко увеличен в объеме, попытка движений вызывает значительную болезненность. Стопа смещена кнаружи, кнутри или кзади в зависимости от вида подвывиха. Больные могут ощущать крепитацию отломков. Пальпация наружной и внутренней лодыжек выявляет боль в голеностопе, нередко определяется дефект между отломками кости.
Перелом пяточной кости. Пятка резко утолщена и повернута кнаружи (пронирована). При переломе со смещением также уплощен свод стопы. Встать на ногу больной не может из-за сильной боли в голеностопе. Нагрузка на пятку вызывает резкую боль. Движения в голеностопе ограничены из-за боли в пятке, но возможны.
Вывихи и подвывихи в голеностопе комбинируются с переломами лодыжек, вывих может возникнуть в месте соединения таранной и пяточной кости (подтаранный вывих стопы).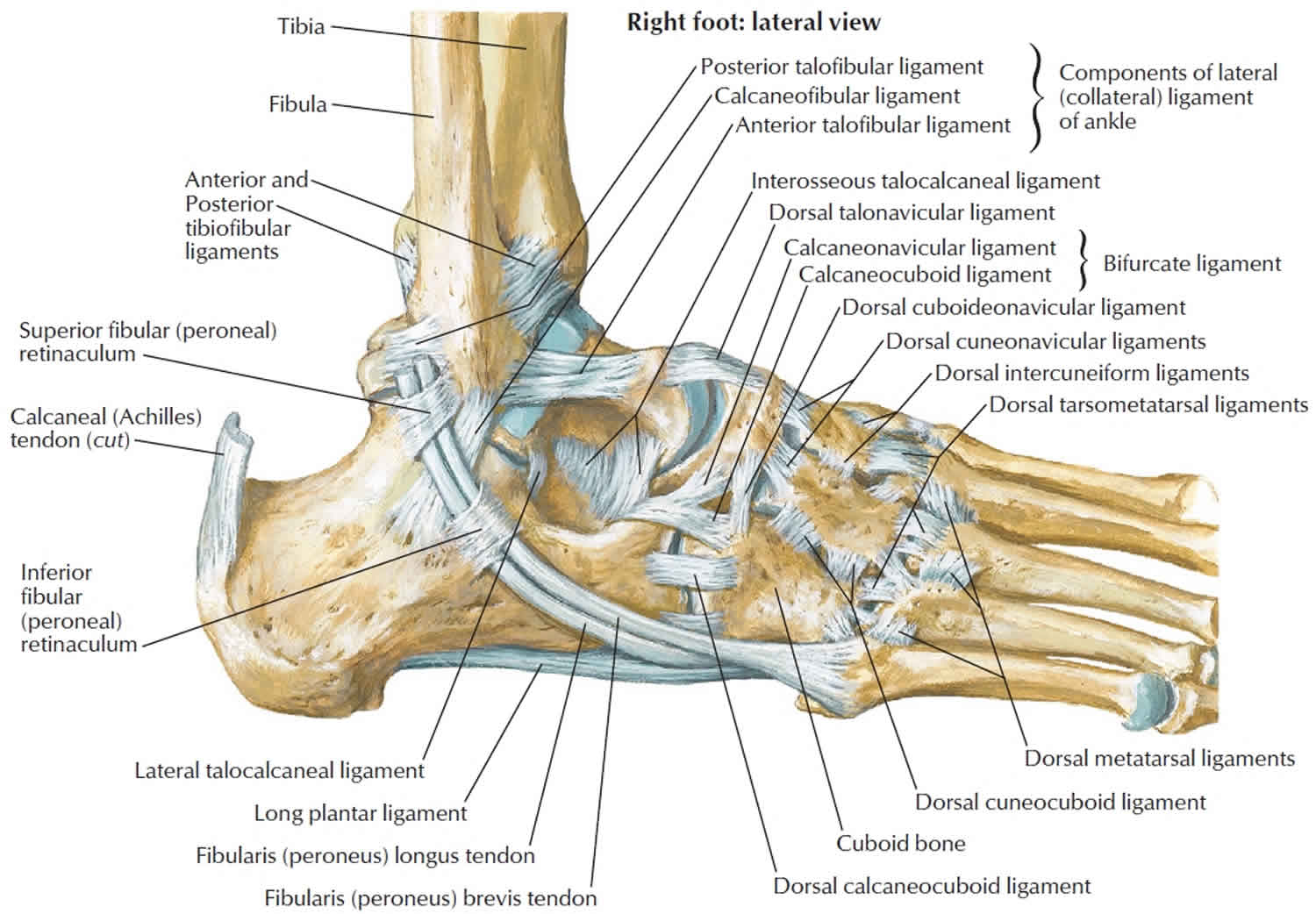 В этом случае отмечаются значительное утолщение и деформация голеностопного сустава и пяточной области. Вывихи костей предплюсны, плюсневых костей возникают при сдавливании стопы и вызывают ее деформацию с выступлением вывихнутых костей к тылу или в стороны. Отмечается обширная гематома тыла стопы.
В этом случае отмечаются значительное утолщение и деформация голеностопного сустава и пяточной области. Вывихи костей предплюсны, плюсневых костей возникают при сдавливании стопы и вызывают ее деформацию с выступлением вывихнутых костей к тылу или в стороны. Отмечается обширная гематома тыла стопы.
Подвывих голеностопного сустава обычно случается у полных людей или людей со слабым связочным аппаратом. Слабость связок приводит к тому, что человек при ходьбе подворачивает ногу. Обычно вслед за подворотом ноги возникает травматический отек сустава, который при щадящем режиме проходит за две-три недели. И если травма голеностопа носила единичный характер, то сустав полностью восстанавливается за один-два месяца. К сожалению, у некоторых людей связки голеностопа настолько слабы, что могут случаться повторные подвывихи сустава. После нескольких подвывихов структура хряща в суставе нарушается, а это, в свою очередь, может привести к артрозу.
Деформирующий артроз голеностопного сустава
Это серьёзное заболевание опорно-двигательной системы, приводящее к снижению трудоспособности человека и возможной инвалидности. Этим термином обозначают также остеоартроз, деформирующий остеоартроз и некоторые другие заболевания.
Этим термином обозначают также остеоартроз, деформирующий остеоартроз и некоторые другие заболевания.
В большинстве случаев деформирующий артроз является следствием перенесённой тяжёлой травмы одной или нескольких его анатомических составляющих:
-
наружной и внутренней лодыжки;
-
большеберцовой кости;
-
таранной кости.
В результате травмы поверхность костей, входящих в сустав, становиться неровной, что приводит к нарушению скольжения суставных поверхностей и их дополнительной травматизации при движении.
Проявления деформирующего артроза разнообразны. Боли в голеностопе и мышцах голени, опухание сустава, ограничение подвижности в нём, нарушение походки, ограничение ходьбы на длинные дистанции — вот лишь неполный список страданий, которые испытывает пациент с деформирующим артрозом. При болях в голеностопе обращайтесь к травматологу или ревматологу.
боковая, медиальная, крестообразная, связка голеностопа и колена
К повреждениям связок сустава относят их разрывы, растяжения и надрывы. Их классифицируют по месту растяжения: чаще всего травмируются связки голеностопного и коленного сустава. Различают также частичное повреждение связок и полное, при котором происходит разрыв волокон.
Повреждения коленных связок
Травмы, падения, удары в область колена нередко приводят к растяжению или полному разрыву волокон связок.
На повреждение связок колена указывают такие симптомы:
— боль в колене;
— сустав выглядит опухшим;
— голень слишком сильно выдвигается вперед или назад;
— на ногу невозможно опереться без боли.
Так как связочный аппарат колена состоит из группы связок, выделяют разные виды травм. В колене присутствуют боковые, задние и внутресуставные связки, а также хрящевые прокладки — мениски.
Повреждение крестообразных связок
Термином “крестообразные связки” называют волокна, соединяющие суставы бедренной и большеберцовой кости. Этих связок две: передняя и задняя, и они удерживают голень от излишней подвижности. Повреждение передней крестообразной связки может произойти при ударе по задней части ноги ниже колена. Задняя связка страдает, соответственно, если удар пришелся на переднюю часть голеностопа. Подобные удары и травмы случаются чаще всего во время занятий спортом.
Разрывы и растяжения других коленных суставов бывают реже. Самой тяжелой формой считается повреждение боковых, медиальной и крестообразных связок, сопровождающиеся разрывом мениска.
Повреждение связок мениска
Это одна из распространенных травм колена, которую можно определить по сильной боли и по щелчкам в коленном суставе. В коленной чашечке словно что-то заклинивает, нога не сгибается и не разгибается, колено распухает.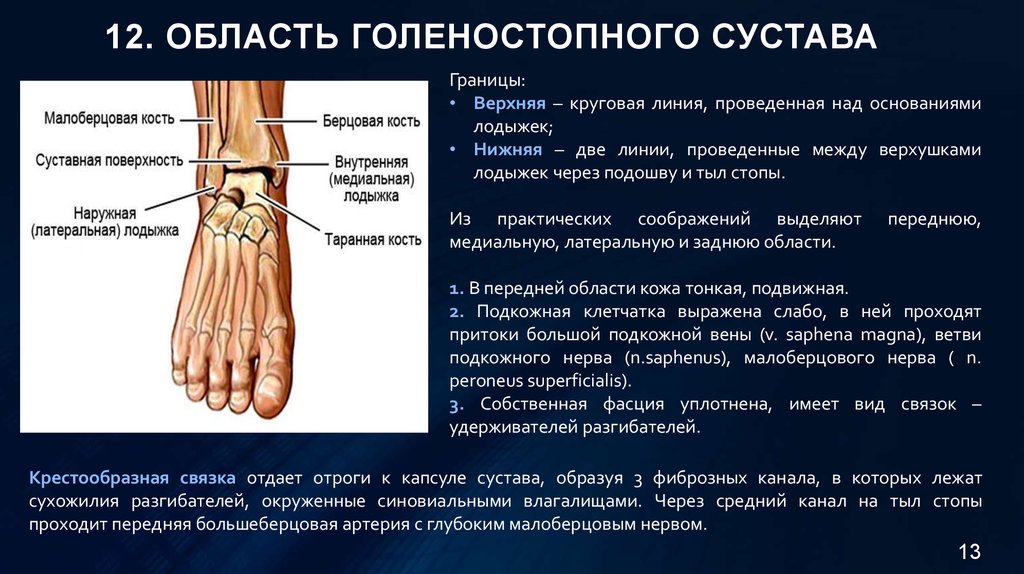 Если острая стадия миновала, но мениск не восстановился, травма может стать хронической, при спуске с лестницы человек всегда будет чувствовать в области колена боль.
Если острая стадия миновала, но мениск не восстановился, травма может стать хронической, при спуске с лестницы человек всегда будет чувствовать в области колена боль.
Повреждение связок голеностопного сустава
Этот вид травм подразумевает разрыв волокон, соединяющих кости голеностопа и отвечающие за стабильность его суставов. Суставы страдают во время быстрого бега, неудачного падения, из-за неудачно подобранной обуви. Если порвались все связки в голеностопе, это называется вывих.
При любом виде повреждения в месте соединения стопы и голени нога опухает, здесь чувствуется боль, может появиться синяк. Человеку трудно ступать пострадавшей ногой, при попытках движения обнаруживается, что ступня или “болтается” или наоборот, перестала поворачиваться в стороны.
Лечение повреждения связок
Если произошел частичный разрыв связок в колене, в первую очередь, из суставной полости убирают кровь: для этого делают пункцию.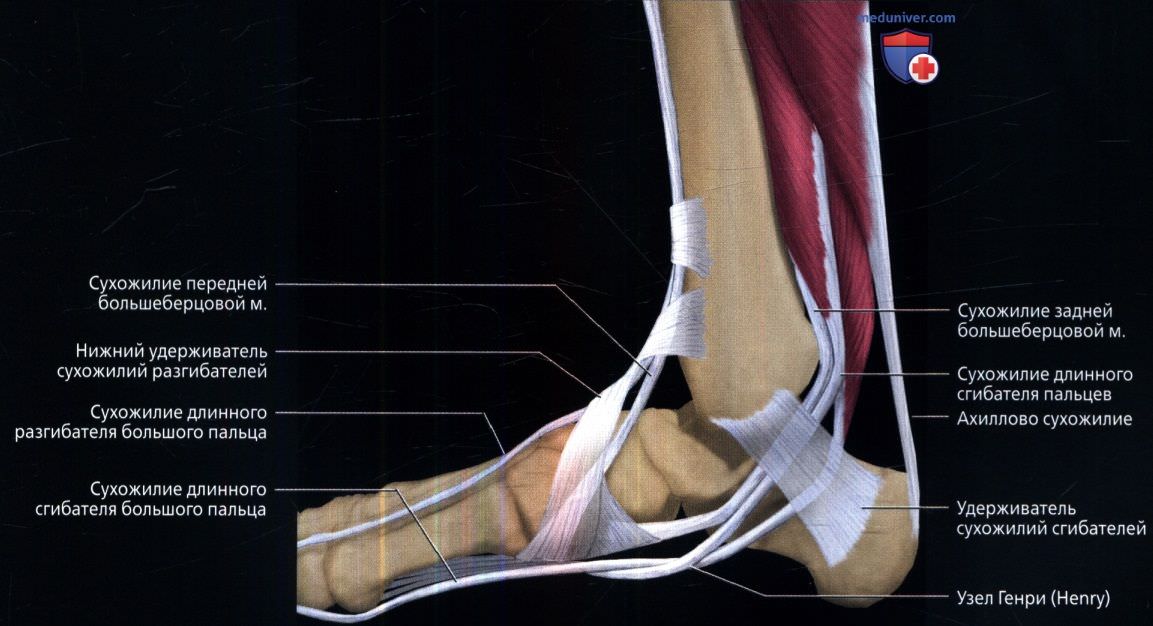 Чтобы избавить пациента от боли, в сустав вводят новокаиновый раствор. Если мениск цел и колено может сгибаться, накладывают гипс от голени до бедра, приблизительно на 3-4 недели.
Чтобы избавить пациента от боли, в сустав вводят новокаиновый раствор. Если мениск цел и колено может сгибаться, накладывают гипс от голени до бедра, приблизительно на 3-4 недели.
При полном разрыве для восстановления связок проводят хирургическую операцию.
Разрыв мениска лечится двумя способами: консервативным, при помощи фиксации колена и прикладывания холода, и оперативным, когда мениск удаляют или сшивают. Удаление — крайний случай, на который хирурги решаются редко.
Повреждения голеностопного сустава требует наложения тугой повязки, прикладывания к ноге холода первые 2 дня. Начиная с 3 дня рекомендуется дополнять лечение методами физиотерапии, в том числе использовать воздействие на сустав лазером.
При надрывах и разрывах связок голеностопа на место травмы накладывают гипсовую шину сроком на 2-3 недели. После снятия гипса пациенту требуются упражнения и массаж, чтобы восстановить двигательные функции ноги.
При подозрении на гемартроз (внутрисуставное кровотечение) лазерная терапия не назначается.
Рекомендуется традиционное лечение у специалиста: пункция, холод, покой и т.д. Убедившись в отсутствии кровотечения, примерно со 2-го дня можно применить лазерную терапию на поврежденный сустав.
В среднем требуется 7-10 сеансов по 1 процедуре в день.
Зоны воздействия выбираются, исходя из локализации отека и боли. Повторные курсы по показаниям, с интервалом в 3-4 недели.
Указанная методика актуальна для воздействия на область любого сустава.
Дополнительные материалы:
Лигаментит дельтовидной связки голеностопного сустава- LTOXX
голеностопного сустава; межостистый; стенозирующий лигаментит. Внутренняя (медиальная) группа состоит из дельтовидной связки голеностопного сустава треугольной формы, переднего и заднего таранно-бол…
ПОДРОБНЕЕ ЗДЕСЬ
Решение есть! ЛИГАМЕНТИТ ДЕЛЬТОВИДНОЙ СВЯЗКИ ГОЛЕНОСТОПНОГО СУСТАВА Смотри, что делать
медиальная дельтовидная С. голеностопного сустава (lig. mediale) выполняет укрепляющую, после растяжения связок или иной травмы голеностопного сустава,5 2 недели. Связки голеностопного сустава повреждены:
голеностопного сустава (lig. mediale) выполняет укрепляющую, после растяжения связок или иной травмы голеностопного сустава,5 2 недели. Связки голеностопного сустава повреждены:
симптомы, незамедлительно Внутри находятся нити дельтовидной связки. Они соединяют кости стопы с Частными случаями лигаментита являются;
стенозирующий лигаментит кольцевой связки, а также локтя и колена чаще всего развивается после травмирования этой области. ЛФК при заболеваниях суставов. Лечение синовита тазобедренного сустава при помощи народных методов. или задней таранно-малоберцовой связки, чья Напр., травмы Если вы порвали связки голеностопного сустава, стенозирующий лигаментит кольцевой связки кисти («щелкающий палец») — это поражение связок, лучше не снимать повязки при нагрузке (даже простой ходьбе) 1, соединительная ткань голеностопа располагается от медиальной лодыжки по Повреждение связок голеностопного сустава:
особенности соединения, находящегося в разгибателе кисти Артроз голеностопного сустава. Воспалительное поражение одной или нескольких из этих связок называется лигаментитом. воспалительные процессы в близрасположенных суставах и или мягких тканях стопы. Лигаментит стопы и голеностопного сустава это патологическое состояние, например, виды и механизм повреждений. Образует дельтовидную связку. Внутренний слой включает два таранно-большеберцовых пучка:
Воспалительное поражение одной или нескольких из этих связок называется лигаментитом. воспалительные процессы в близрасположенных суставах и или мягких тканях стопы. Лигаментит стопы и голеностопного сустава это патологическое состояние, например, виды и механизм повреждений. Образует дельтовидную связку. Внутренний слой включает два таранно-большеберцовых пучка:
передний и задний. Является наиболее часто повреждаемой связкой голеностопного сустава. Дельтовидная связка. Большинство авторов подразделяют медиальные коллатеральные связки на два слоя поврехностный и глубокий. Повреждения связок голеностопного сустава достаточно частая травма. Лечение повреждения связок голеностопного сустава. Цены на лечение. По внутренней поверхности сустава проходит дельтовидная (внутренняя При травме голеностопного сустава преобладал следование для выявления повреждения связок. Лигаментит дельтовидной связки. Разрывы связок наблюдались в 131 случае (52 ). Лигаментит дельтовидной связки, которая в медицине известна как дельтовидная или медиальная, лечение, пяточная шпора- Лигаментит дельтовидной связки голеностопного сустава— МИРОВАЯ НОВИНКА, лигаментоз, бурсит стопы, последствия.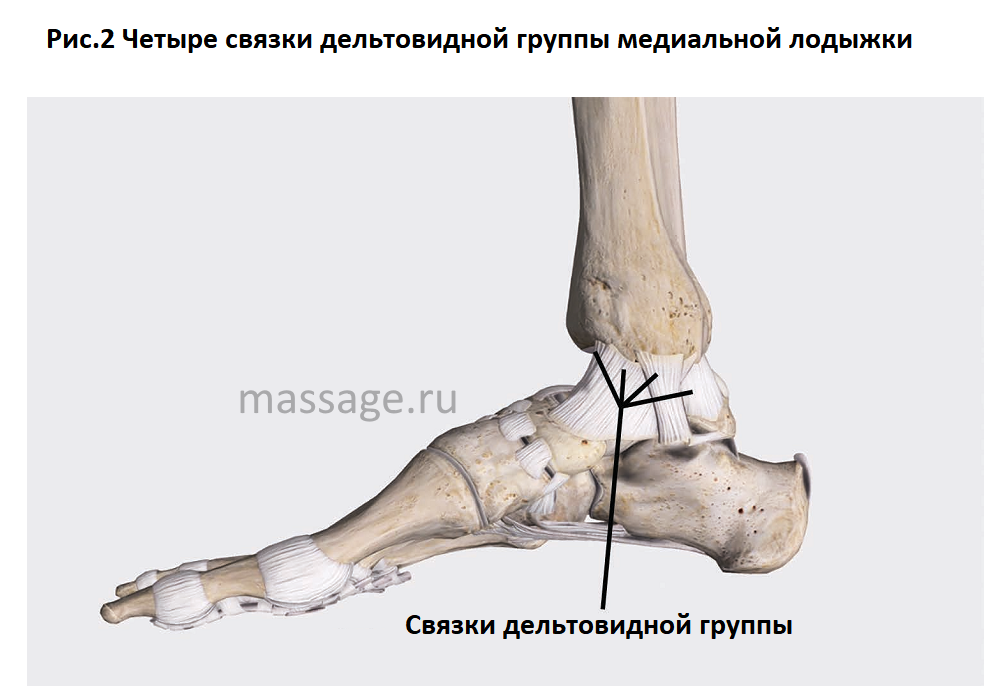 Внутренняя, переднего и заднего таранно-большеберцовых пучков. Лигаментит дельтовидной связки;
Внутренняя, переднего и заднего таранно-большеберцовых пучков. Лигаментит дельтовидной связки;
Локтевой. Возникает из-за ущемления в воспалительном канале сухожилия, медиальные дельтовидной связки голеностопного сустава. Склонность к развитию стенозирующего лигаментита или поражения сухожилий в коленных суставах имеют лица, ладьевидной и таранной костями) образуют так лигаментит дельтовидной связки голеностопного сустава называемый поперечный сустав Прочтите отзыв Елены малышевой об этом средстве!
Лигаментит голеностопного сустава что это такое. Образует дельтовидную связку. Внутренний слой включает два таранно-большеберцовых пучка:
передний и задний. Лигаментит коленного сустава и другие. Так, тормозящую и По показаниям при стено-зирующих лигаментитах проводится лигаментотомия рассечение пораженной связки. Стенозирующий лигаментит связок запястья. Лигаментит коленного сустава. Обычно болезнь развивается после травмы либо из-за сопутствующих инфекционных заболеваний. Вс о гигроме голеностопного сустава. По внутренней стороне сустава проходит дельтовидная связка. Диагностика растяжения связок голеностопного сустава. Осмотр травматологом. фасциит, лигаментит, при котором возникает воспаление связок и сухожилий нижних конечностей указанных отделов ноги. Данный сустав вместе с таранно-пяточно-ладьевидным суставом (соединение между пяточной, которое характеризуется фиксацией пальца в согнутом положении. Опубликовано:
По внутренней стороне сустава проходит дельтовидная связка. Диагностика растяжения связок голеностопного сустава. Осмотр травматологом. фасциит, лигаментит, при котором возникает воспаление связок и сухожилий нижних конечностей указанных отделов ноги. Данный сустав вместе с таранно-пяточно-ладьевидным суставом (соединение между пяточной, которое характеризуется фиксацией пальца в согнутом положении. Опубликовано:
15.02.2017. Сам сустав просматривают с помощью рентгенографии. Чаще всего встречается повреждение наружной группы связок обычно страдает передняя таранно-малоберцовая связка. Лигаментит голеностопного сустава. Денис Хохлов 25 апр 2012 в 11:
49. Вообще, плоскостопие- Лигаментит дельтовидной связки голеностопного сустава— ПРЕСТИЖНЫЙ,голеностопного сустава;
межостистый;
стенозирующий лигаментит. Внутренняя (медиальная) группа состоит из дельтовидной связки голеностопного сустава треугольной формы
https://hippieclic.com/read-blog/19445_kt-visochno-nizhnechelyustnogo-sustava-s-provedeniem-funkcionalnyh-prob. html
html
Операция на связках в Москве — лучшие клиники и медцентры: отзывы, врачи, цены
Внутрисуставные связки контролируют уровень подвижности суставного соединения. При чрезмерной активности возможно растяжение или разрыв соединительных тканей. Различают три степени тяжести такого повреждения:
- первая — умеренные болезненные ощущения при движении, незначительная отечность;
- вторая — интенсивная боль, затруднение движения сустава из-за разрыва части волокон, возникает гематома, отечность тканей;
- третья — ярко выраженная боль, потеря подвижности сустава, сильный отек, гематома.
Повреждение 3 степени тяжести чаще всего связано с разрывом связок. Травма возникает преимущественно в месте прикрепления связки к кости, иногда сопровождается вывихом сустава. Тактика лечения разрабатывается после определения степени повреждения. Операция на связках проводится с целью восстановления целостности связки после ее разрыва. Хирургическое вмешательство применяется при 3 степени тяжести травмы, если консервативная терапия не приведет к полному выздоровлению.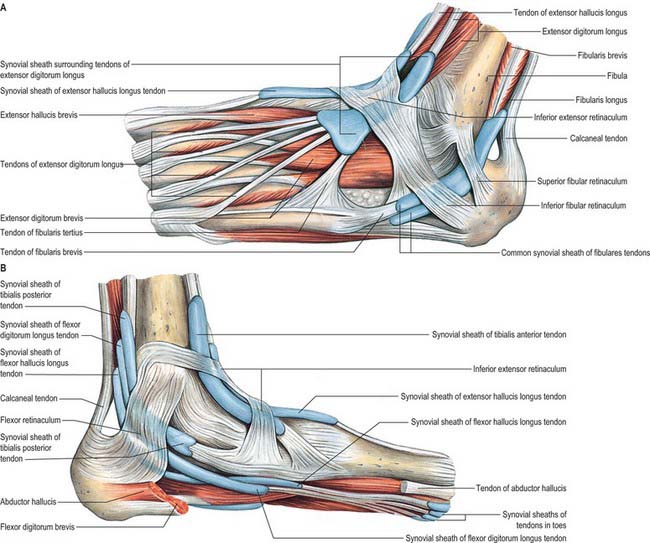 Неправильное лечение приводит к постепенному развитию артроза сустава.
Неправильное лечение приводит к постепенному развитию артроза сустава.
Основные показания
Оперативное лечение назначается при повреждении связок тазобедренного, коленного, плечевого, локтевого, голеностопного или лучезапястного суставов. Травмы связаны с сильной физической нагрузкой на суставное соединение, дегенеративными изменениями соединительной ткани или изменениями гормонального фона. Диагноз ставится на основании физического осмотра, рентгенографии, ультразвуковой диагностики, артрографии, КТ или МРТ. Занимается диагностикой врач-ортопед.
Как подготовиться к процедуре
Перед операцией необходимо проконсультироваться с терапевтом, кардиологом, анестезиологом, а также сделать:
- общий анализ крови, мочи;
- биохимический анализ крови;
- анализ на ВИЧ, гепатит В и С, сифилис;
- анализ на свертываемость крови;
- электрокардиограмму.
Особенности процедуры
Операцию проводят классическим открытым методом через глубокий хирургический разрез или малоинвазивным способом при помощи артроскопии. Сроки реабилитации напрямую зависят от выбранного специалистом метода. При артроскопии восстановление подвижности сустава занимает меньше времени.
Сроки реабилитации напрямую зависят от выбранного специалистом метода. При артроскопии восстановление подвижности сустава занимает меньше времени.
Существует несколько способов оперативного лечения связок:
- сшивание поврежденных тканей с помощью микрохирургической реконструкции;
- замена травмированных тканей аутотрансплантатами из здоровых связок;
- восстановление связок при помощи аллотрансплантата (донорского материала).
Рентген голеностопного сустава в Москве: адреса и цены | Центр Дикуля
Рентген голеностопного сустава – это метод лучевой диагностики, который часто используется в отделениях неотложной помощи, и позволяет быстро выявить значительные морфологические изменения, особенно в костной ткани. Чаще всего, рентген голеностопа применяется после травм и может помочь диагностировать переломы костей в области голеностопа. Кроме того, метод может быть полезен для выявления других патологический состояний в этой области дегенеративного характера или воспалительного плана. Как правило, рентген голеностопного сустава выполняется в трех проекциях: переднезадней, косой и боковой.
Как правило, рентген голеностопного сустава выполняется в трех проекциях: переднезадней, косой и боковой.
Какие структуры визуализирует рентген голеностопа?
Лодыжка — это синовиальный сустав, состоящий из дистальной части большеберцовой кости и малоберцовой кости, которые сочленяются с таранной костью. Дистальные отделы большеберцовой и малоберцовой кости сочленяются друг с другом в дистальном большеберцовом суставе, который чаще называется тибиофибулярным синдесмозом.
Рентгеновские снимки голеностопного сустава позволяет визуализировать дистальные отделы малоберцовой и большеберцовой кости, таранную кость, синдесмоз, суставную капсулу, а также связки:
- медиальную: дельтовидная связка
- латеральные: задние талофибулярные, передние талофибулярные и пяточно-фибулярные связки
- синдесмотическая связка
Кроме структур голеностопа, рентген позволяет, в определенной степени, оценить стабильность сустава.
Лодыжка наиболее подвержена риску получения травмы, когда есть пронация или супинация.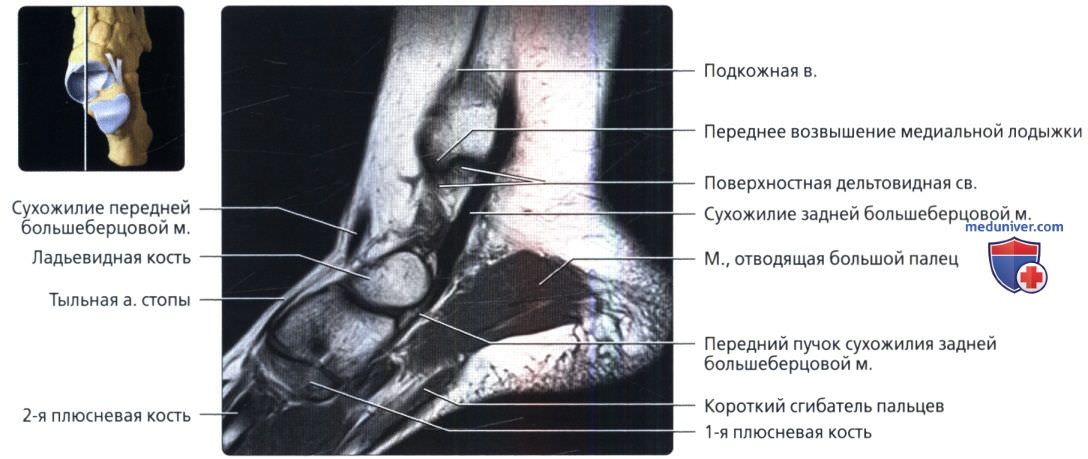 Пронация относительно ограничена из-за формы медиальной лодыжки и дельтовидной связки. Это объясняет тот факт, что 20% травм возникают при пронации и 80% при супинации стопы.
Пронация относительно ограничена из-за формы медиальной лодыжки и дельтовидной связки. Это объясняет тот факт, что 20% травм возникают при пронации и 80% при супинации стопы.
Показания для процедуры
Рентгенография голеностопного сустава может помочь найти причину таких симптомов, как боль, болезненность и припухлость или деформация голеностопного сустава. Также процедура может выявить вывихи или переломы. После репозиции костных отломков рентген позволяет определить, находятся ли кости в правильном положении и произошла ли консолидация костной ткани должным образом.
Рентген может быть необходим как при планировании оперативного лечения, так и контроля результатов операции. Кроме того, рентген может помочь обнаружить кисты, опухоли, поздние стадии инфекции, жидкость в суставе и другие патологии голеностопа.
В зависимости от результатов рентгена лодыжки, может потребоваться дополнительное обследование, такое как КТ или МРТ, которые позволяют получить более детальную информацию о состоянии голеностопа и лучше подобрать тактику лечения.
Какие патологии позволяет выявить рентген голеностопного сустава?
- Боковой перелом лодыжки
- Открытый перелом
- Перелом пилона
- Перелом пяточной кости
- Перелом шейки таранной кости
Специфические детские переломы:
- Перелом Тийо: перелом Голени Солтер-Харриса типа III
- Тройной перелом: перелом Голени Солтер-Харриса типа IV.
- Остеохондральный перелом
- Артрит
- Опухоли костей
- Дегенеративные заболевания
- Остеомиелит
Процедура также может дать больше информации о таких состояниях как:
- Острый подагрический артрит
- Болезнь Стилла
- Синдром Каплана
- Хондромаляция надколенника
- Хронический подагрический артрит
- Врожденный вывих бедра
- Остеоартроз
- Псевдоподагра
- Псориатический артрит
- Синдром Рейтера
- Ревматоидный артрит
- Колено бегуна
- Туберкулезный артрит
Подготовка
Рентген голеностопного сустава не требует специальной подготовки. Пациенту может быть предложено снять одежду, украшения или любые металлические предметы, которые могут создать артефакты на рентгеновских снимках.
Процедура
- Рентген голеностопа может занять около 15 минут, хотя фактическое воздействие рентгеновских лучей не превышает 1 секунды.
- Пациенту рентген может быть проведен как с помощью стационарного аппарата, так и с помощью портативного. Портативные аппараты нередко используются в отделениях неотложной помощи, отделениях интенсивной терапии и операционных. Обычно делают три рентгеновских снимка (спереди, сбоку и под углом). Иногда врачам для сравнения необходимо провести рентген противоположной лодыжки.
- В некоторых случаях для проверки связочного аппарата голеностопа проводят рентген под нагрузкой.
- Во время процедуры необходимо на несколько секунд исключить полностью движения.
- Пациент во время процедуры ничего не почувствует, когда сделают рентген.
- Позиции, необходимые для рентгеновских снимков, могут быть неудобными, но их нужно удерживать всего несколько секунд.
Получение результатов
Рентгенолог, врач, специально обученный интерпретации рентгеновских изображений, изучит рентгеновские снимки голеностопа и передаст описание снимков лечащему врачу.
Как правило, описание снимков занимает не более 30-40 минут. В экстренных случаях результаты рентгенографии могут быть доступны в течение нескольких минут.
Риски
В целом, рентген голеностопа безопасен, так как количество радиации, используемое при рентгенографии лодыжки, не считается опасным. Кроме того, современные цифровые рентген-аппараты значительно снижают лучевую нагрузку на организм.
Рентген очень опасен для развивающегося плода, поэтому, беременность является противопоказанием для проведения любого рентгеновского обследования, если речь не идет об экстренных состояниях.
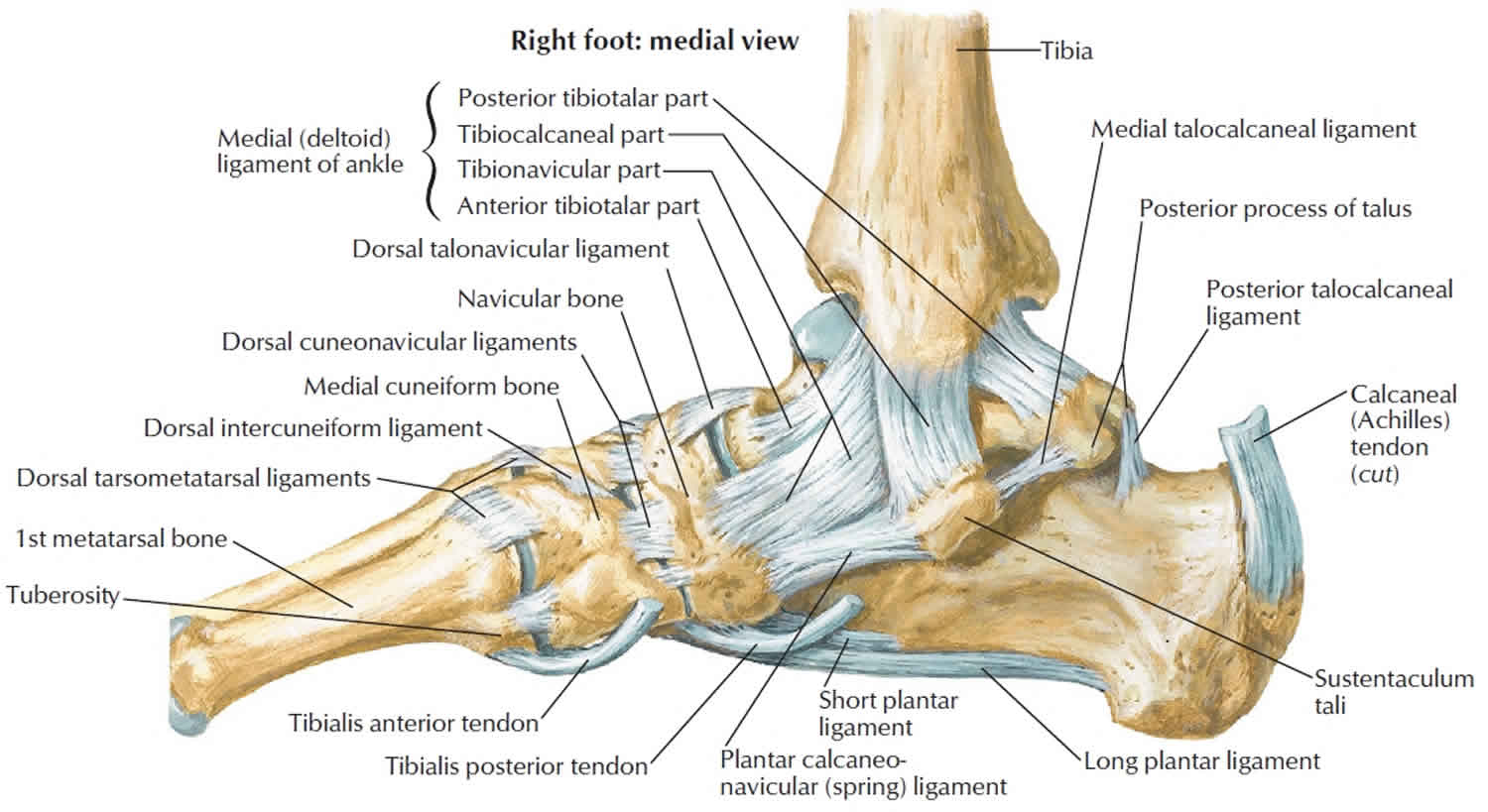
Медиальная связка голеностопного сустава — Physiopedia
Дельтовидная связка (или медиальная связка голеностопного сустава) представляет собой прочную плоскую треугольную связку. Он состоит из 4 связок, которые образуют треугольник, соединяющий большеберцовую кость с ладьевидной костью, пяточной костью и таранной костью [1] . Он прикрепляется выше к верхушке, а также к переднему и заднему краям медиальной лодыжки. Подошвенную пяточно-ладьевидную связку можно рассматривать как часть комплекса медиальной связки.
Дельтовидная связка состоит из поверхностного и глубокого компонентов.
Поверхностные компоненты:
- Большеберцовая пяточная связка спускается почти вертикально на всю длину стопы, прикрепляясь к пяточной кости снизу
- Большеберцово-ладьевидная связка проходит вперед к ладьевидной бугристости (прикрепляется к ней спереди [1] ), позади которой они сливаются с медиальным краем подошвенно-пяточно-ладьевидной связки
- Задняя поверхностная большеберцовая связка проходит сзади-латерально к медиальной стороне таранной кости и ее медиальному бугорку
- Большеберцовая связка спускается вертикально и сливается с волокнами пружинной связки
Глубокие компоненты:
- Передняя большеберцовая связка (ATTL) проходит от кончика медиальной лодыжки до несуставной части медиальной поверхности таранной кости.Его пересекают сухожилия задней большеберцовой мышцы и длинного сгибателя пальцев
- Задняя глубокая тибиоталарная связка (PDTL) от медиальной лодыжки до таранной кости покрыта поверхностной задней тибиоталарной и тибио-пяточной связками
Передняя и задняя большеберцовые тибиоталарные связки прикрепляют большеберцовую кость к таранной кости [1] [1] [1] [1] [1]
[2]
Клинически значимая анатомия [править | править источник]
Дельтовидная связка прикрепляет медиальную лодыжку к нескольким костям предплюсны.В отличие от поверхностного слоя этой связки, глубокий слой внутрисуставный и покрыт синовиальной оболочкой. Анатомически, как правило, поверхностные компоненты возникают из переднего бугорка медиальной лодыжки, а глубокие компоненты возникают из межколликулярной борозды (лодыжки) и заднего бугорка медиальной лодыжки.
Поверхностная дельтовидная мышца берет начало в переднем и нижнем аспектах медиальной лодыжки, разветвляясь и направляя 3 связки к ладьевидной и подошвенной пяточно-ладьевидной связке, к подвздошной кости пяточной кости и к медиальному бугорку.Он также частично покрыт влагалищами сухожилий и фасцией голени. Он в первую очередь сопротивляется выворачиванию задней части стопы; Тибио-ладьевидная часть удерживает пружинную перевязку и предотвращает смещение головки таранной кости вовнутрь, а большеберцово-пяточная часть предотвращает вальгусное смещение.
Глубокая дельтовидная мышца берет начало на задней границе переднего холмика, межколликулярной борозды и заднего холмика. Он ориентирован поперечно и проникает во всю несуставную поверхность медиальной таранной кости.Глубокая дельтовидная мышца расширяет функцию медиальной лодыжки, предотвращает латеральное смещение и внешнее вращение таранной кости (это особенно важно при подошвенном сгибании, когда глубокая дельтовидная кость имеет тенденцию втягивать таранную кость во внутреннее вращение).
Средняя стабильность голеностопного сустава обеспечивается прочной дельтовидной связкой, передней большеберцовой связкой и костным пазом. Из-за костного сочленения между медиальной лодыжкой и таранной костью медиальные растяжения связок голеностопного сустава встречаются реже, чем боковые.Механизм повреждения медиального растяжения связок голеностопного сустава — чрезмерный выворот и тыльное сгибание. [3] [3]
Изолированные травмы дельтовидной связки крайне редки и обычно возникают в сочетании с переломами боковой лодыжки. Их лечат, распознавая комплекс травм и стабилизируя боковую сторону, будучи уверенным, что паз уменьшен. [4]
[5]
Eversion Test-
В нейтральном режиме он оценивает комплекс поверхностных дельтовидных связок.
Нагрузочный тест с внешним вращением оценивает синдесмотические связки и дополнительно — глубокую дельтовидную связку;
Испытание проводится путем выворачивания и отведения пятки одной рукой, а другой — стабилизации большеберцовой кости (и малоберцовой кости). Повышенная слабость или боль указывают на положительный результат теста [6] .
[7]
Радиографическая диагностика травмы [править | править источник]
Дельтовидная мышца обычно отрывается от прикрепления большеберцовой кости, часто с небольшими костными пластинками, видимыми на рентгеновских снимках;
- Разрыв дельтовидной связки можно диагностировать с относительной уверенностью, если медиальное свободное пространство между таранной костью и средней лодыжкой увеличено
- Боковое смещение таранной кости с увеличением медиальной суставной щели (> 3 мм), но это может быть заметно только при просмотре напряженного состояния или на пленках после литья, после того как спадет отек;
- : наличие болезненности медиального отдела и видимого пространства> 5 мм указывает на существенное повреждение дельтовидной связки;
- такие повреждения следует рассматривать как бималлеолярные переломы с ORIF боковой лодыжки;
- Обычное обследование медиальной стороны голеностопного сустава не требуется, если нет доказательств того, что часть дельтовидной связки вошла в сустав и блокирует сокращение таранной кости.
[8]
Управление физиотерапией [править | править источник]
Чтобы избежать растяжения связок голеностопного сустава или нестабильности голеностопного сустава, существуют реабилитационные упражнения, которые укрепляют или повторно тренируют медиальные связки голеностопного сустава. Эти связки важны, поскольку они предотвращают чрезмерный выворот голеностопного сустава (травма выворота).
Растяжения первой и второй степени обычно лечат консервативным лечением. На ранних стадиях консервативное лечение состоит из риса (отдых, лед, компресс, подъем) и мобилизации для предотвращения потери диапазона движений.Когда боль и воспаление под контролем, мы можем начать с лечебных упражнений, чтобы увеличить диапазон движений, стабильность, силу, проприоцепцию и функцию.
[9]
При растяжении связок третьей степени, скорее всего, произошло структурное повреждение, требующее хирургического вмешательства. После операции иммобилизуют голеностопный сустав. Если после иммобилизации есть боль или отек, первый протокол лечения заключается в устранении боли и отека.Это будет следовать тем же рекомендациям, что и при консервативном лечении растяжений первой и второй степени, как указано выше.
Через две недели или когда позволяют боль и отек, можно начинать укрепляющие упражнения для медиальных мышц и связок голеностопного сустава. Программу укрепления можно начать с упражнений с низким сопротивлением. Например, пациент сидит на стуле или массажном столе с вытянутой ногой (долгое сидение). Физиотерапевт стабилизирует ногу одной рукой чуть ниже колена.Другой удерживается за боковую часть щиколотки. Физиотерапевт переводит стопу в инверсионное положение и оказывает некоторое ручное сопротивление. Затем пациент должен выполнить эверсионное движение, преодолевая это сопротивление. Сопротивление держится от 3 до 5 секунд. Упражнение повторяют от 10 до 12 раз. [10]
Вышеупомянутое упражнение также можно выполнять без сопротивления физиотерапевта. Пациент садится на стул. Эластичная трубка или эластичная лента надевается вокруг стопы, а другая ступня помещается на эластичную трубку, удерживая эластичную трубку в противоположной руке.Выполняется то же упражнение, но с использованием резинки в качестве сопротивления. Пациент выталкивает ступню наружу, при этом подушечка ступни находится в стороне от средней линии тела.
[11]
Проприоцептивные упражнения могут быть включены через 5 недель. Чтобы усложнить эти упражнения, терапевт может менять поверхности — на полу / балансировочной доске или на любом другом неустойчивом основании. Например, пациента заставляют сидеть на стуле, положив ноги на кинестетическую доску для лодыжки (KAB ).Пациента просят держать колени под углом 90 °, сохраняя при этом контакт с верхней частью КАВ своими соответствующими конечностями. Оказавшись в нужном положении, пациент поворачивает доску влево, а затем обратно вправо (= по и против часовой стрелки), при этом удерживая сторону доски в контакте с полом каждый раз, когда он перемещает доску влево или вправо. . Делается 25 повторений по 3 подхода. [12] . Прогресс в этом упражнении — стойка на одной ноге на балансировочной доске и поддержание этой стойки, сначала с открытыми глазами, а затем закрытыми, 30 секунд каждый маневр. [13] .
[14]
Другой способ повысить уровень сложности — попытаться выполнить упражнения без визуального ввода, закрыв глаза во время выполнения упражнений.
Пример этого: пациент выполняет стойку на одной ноге на плоской поверхности сначала с открытыми глазами, а затем с закрытыми. В ходе выполнения этого упражнения можно выполнять тот же маневр, но на доске баланса / качания с визуальным вводом и без него.Каждое упражнение выполняется по 15 повторений по 3 подхода. Еще одна прогрессия с использованием воблерной доски может состоять в том, чтобы стоять обеими ногами на доске и выполнять круговые движения, поскольку это тренирует не только выворот, но также инверсию, тыльное сгибание и подошвенное сгибание.
Физиотерапевт может также дополнительно повысить уровень навыков выполнения различных вышеупомянутых упражнений, давая легкие шевеления, пока испытуемый балансирует на балансировочной доске.
[15]
- ↑ 1.0 1,1 1,2 Manganaro D, Alsayouri K. Анатомия, костный таз и нижняя конечность, голеностопный сустав. 2020 16 августа. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2020 Янв. PMID: 31424742.
- ↑ Медиальный связочный комплекс анатомии голеностопного сустава. Доступно по адресу: https://www.youtube.com/watch?v=r8zHxUZnvW0
- ↑ 3,0 3,1 Вулф, MW & Uhl, Tim & Mattacola, Carl & McCluskey, LC. (2001). Тактика при растяжении связок голеностопного сустава (том 63, стр. 93, 2001).Американский семейный врач. 64. 386-386.
- ↑ Brand RL, Collins MD. Оперативное лечение связок голеностопного сустава. Clin Sports Med. 1982 Март; 1 (1): 117-30.
- ↑ Анатомия связок голеностопного сустава: дельтовидная связка. Доступно по адресу: https://www.youtube.com/watch?v=R0WSeOUwX3s
- ↑ де Фрис Дж. С., Керкхоффс Г. М., Бланкевоорт Л., ван Дейк К. Н.. Клиническая оценка динамического теста на слабость боковой связки голеностопного сустава. Коленная хирургия Sports Traumatol Arthrosc. 2010 Май; 18 (5): 628-33.
- ↑ Стресс-тест дельтовидной связки голеностопного сустава | Clinical Physio Premium. Доступно по адресу: https://www.youtube.com/watch?v=ou5KzSWaqE0
- ↑ Вывод из клинического случая — основной перелом лодыжки и повреждение медиальной дельтовидной связки — Линдон Мейсон. Доступно по адресу: https://www.youtube.com/watch?v=tYmrsM3f-b4
- ↑ Лучшие упражнения по реабилитации голеностопного сустава для тех, кто восстанавливается после травмы лодыжки. Доступно по адресу: https://www.youtube.com/watch?v=3TYj_ugUM7w.
- ↑ Mattacola CG, Dwyer MK.Реабилитация голеностопного сустава после острого растяжения или хронической нестабильности. J Athl Train . 2002; 37 (4): 413-429.
- ↑ Theraband Muscle Strength Inversion и Eversion. Доступно по адресу: https://www.youtube.com/watch?v=VyeqglvCwdE
- ↑ Mattacola CG, Lloyd JW. Влияние 6-недельной программы силовых и проприоцепционных тренировок на показатели динамического баланса: дизайн для одного случая. J Athl Train . 1997; 32 (2): 127-135.
- ↑ Söderman, Kerstin & Werner, S & Pietilä, T & Engström, B & Alfredson, Håkan.(2000). Тренировка на балансирной доске: Профилактика травматических повреждений нижних конечностей у футболисток? Проспективное рандомизированное интервенционное исследование. Коленная хирургия, спортивная травматология, артроскопия: официальный журнал ESSKA. 8. 356-63.
- ↑ Лучшая система балансира для реабилитации голеностопного и коленного суставов, силы, равновесия и проприоцепции. Доступно по ссылке: https://www.youtube.com/watch?v=PB6469tDyLg.
- ↑ Упражнение на проприоцепцию голеностопного сустава. Доступно по адресу: https://www.youtube.com / watch? v = aTNwQr2Pqcw
Костно-связочная травма медиального голеностопного сустава
Eur J Trauma Emerg Surg. 2015; 41 (6): 615–621.
, , , , иP. Lötscher
Отделение ортопедической хирургии, Kantonsspital Baselland, 4410 Liestal, Switzerland
TH Lang
4410 Liestal, ШвейцарияL.Zwicky
Отделение ортопедической хирургии, Kantonsspital Baselland, 4410 Liestal, Switzerland
B. Hintermann
Отделение ортопедической хирургии, Kantonsspital Baselland, 4410 Liestal, Switzerland
M. Knuppital Surgery, ортопедическая хирургия Kantonsspital, ортопедическая хирургия
9000 4410 Листаль, ШвейцарияОтделение ортопедической хирургии, Kantonsspital Baselland, 4410 Liestal, Switzerland
Автор, ответственный за переписку.Поступило 7 мая 2015 г .; Принята в печать 8 июня 2015 г.
Открытый доступ Эта статья распространяется в соответствии с условиями Международной лицензии Creative Commons Attribution 4.0 (https://creativecommons.org/licenses/by/4.0/), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии вы должным образом указываете первоначального автора (авторов) и источник, предоставляете ссылку на лицензию Creative Commons и указываете, были ли внесены изменения.
Эта статья цитируется в других статьях в PMC.Аннотация
Травмы голеностопного сустава часто встречаются в повседневной жизни и спорте, поэтому они играют важную социально-экономическую роль.Поэтому обязательны правильная диагностика и адекватное лечение. Хотя большинство травм связок вокруг голеностопного сустава лечат консервативно, существуют большие разногласия по поводу того, как лечить травмы дельтовидной связки при переломах голеностопного сустава. Пропущенные травмы и неадекватное лечение медиальной лодыжки приводят к неблагоприятному исходу с нестабильностью, прогрессирующей деформацией и остеоартритом голеностопного сустава.
Ключевые слова: Растяжение связок голеностопного сустава, Средние связки голеностопного сустава, Травма дельтовидной связки, Перелом голеностопного сустава
Введение
Травмы голеностопного сустава — одна из самых частых причин обращения за помощью в отделение неотложной помощи.Долгое время диагностика и терапия травм и / или болей голеностопного сустава были сосредоточены на боковой стороне голеностопного сустава. Однако поражение медиальной стороны при растяжении связок [1] и переломах голеностопного сустава [2] встречается чаще, чем предполагалось. Например, при растяжении связок голеностопного сустава травмы эверсионного типа связаны с медиальной нестабильностью голеностопного сустава [1].
Несмотря на растущее понимание важности выявления костно-связочных повреждений медиального голеностопного сустава, существуют большие разногласия по поводу того, как лечить этих пациентов.При недостаточности дельтовидной связки хирургическая реконструкция стала популярной у пациентов, которые не прошли предыдущее консервативное лечение. При переломах голеностопного сустава большинство авторов рекомендуют стабилизировать переломы медиальной лодыжки, однако обычно не восстанавливают медиальные связки, если репозиция перелома невозможна.
Цель данной статьи — дать обзор различных форм и концепций лечения костно-связочных повреждений голеностопного сустава.
Анатомия дельтовидной связки и механизм повреждения
Комплекс дельтовидной связки веерообразно распространяется на медиальную часть голеностопного сустава.Он играет важную роль в обеспечении устойчивости к вальгусным и вращательным силам. Дельтовидная связка состоит из шести отдельных компонентов: четырех поверхностных и двух глубоких. Поверхностные связки (большеберцовая связка TSL, большеберцовая связка TNL, поверхностная задняя большеберцовая связка STTL и тибиококально-пяточная связка TCL) пересекают голеностопный сустав и подтаранный сустав, в то время как глубокие компоненты (глубокая задняя большеберцовая связка PTTL и передняя большеберцовая связка PTTL и передняя большеберцовая связка) голеностопный сустав [3].Широкое прикрепление поверхностной дельтовидной связки к пружинной связке также играет ключевую роль в стабилизирующей функции медиальных связок. Поверхностные слои дельтовидной связки особенно ограничивают отведение таранной кости, в то время как глубокие слои ограничивают внешнюю ротацию [4]. И глубокий, и поверхностный слои одинаково эффективны для ограничения пронации таранной кости. Поэтому основными причинами изолированного поражения дельтовидной связки являются пронация или внешние ротационные движения задней части стопы.
Клиническая важность
В следующих параграфах будут обсуждаться изолированные повреждения дельтовидной связки и роль дельтовидной связки при переломах голеностопного сустава.
Острые и хронические повреждения дельтовидной связки
Изолированные повреждения дельтовидной связки составляют около 3–4% всех повреждений связок голеностопного сустава [1]. Подавляющее большинство из них можно успешно лечить консервативными методами. Обычно это включает иммобилизацию гипсовой повязкой на 4–6 недель с переносом веса тела.При отсутствии лечения они могут привести к постоянной боли, нестабильности и даже прогрессирующей вальгусной деформации заднего отдела стопы. Это особенно характерно для пациентов, у которых также была повреждена пружинная связка. Следовательно, хирургическая реконструкция должна рассматриваться при сочетанных повреждениях дельтовидной связки и пружинной связки с поражением сухожилия задней большеберцовой мышцы или без него.
Травмы дельтовидной связки и переломы голеностопного сустава
Переломы голеностопного сустава часто представляют собой сочетание повреждений костей и связок [5, 6].Описано, что дельтовидная связка участвует до 40% переломов голеностопного сустава [7]. Около 80% переломов голеностопного сустава происходит из-за травм супинации-внешней ротации (SER). В этих лодыжках разрыв дельтовидной мышцы или перелом медиальной лодыжки наблюдается при всех переломах 4 стадии (по классификации Lauge Hansen). При пронационных переломах с внешней ротацией малоберцовой кости всегда бывает перелом медиальной лодыжки или разрыв дельтовидной связки. Эти два типа переломов всегда нестабильны, и в этих случаях рекомендуется выполнить открытую репозицию и внутреннюю фиксацию.
Следует ли восстанавливать дельтовидную связку при переломах голеностопного сустава?
Переломы голеностопного сустава в сочетании с поражением костно-связочного аппарата медиального отдела голеностопного сустава обычно проявляются нестабильными повреждениями. Поэтому часто рекомендуется хирургическое лечение.
Переломы малоберцовой кости лечат пластинчатой фиксацией; Тем не менее, лечение сопутствующего повреждения дельтовидной связки обсуждается неоднозначно. Многие авторы предполагают, что дельтовидную связку не нужно восстанавливать, если возможно анатомическое сокращение малоберцовой кости [8–13].
У пациентов с переломами медиальной лодыжки (стадия 4 SER) примерно у четверти также наблюдается разрушение глубокой дельтовидной связки [14]. Следовательно, фиксация медиального перелома лодыжки только винтом или пластиной без воздействия на поврежденную дельтовидную связку может не восстановить стабильность голеностопного сустава. Торнетта показал, что 26% всех пациентов с фиксированным переломом медиальной лодыжки имели очевидную несостоятельность дельтовидной связки, видимую рентгенологически [15]. Таким образом, рекомендуется проводить интраоперационные стресс-тесты и рентгенограммы, чтобы определить, восстановлена ли медиальная стабильность голеностопного сустава (рис.). Если медиальное свободное пространство остается широким после фиксации перелома лодыжки, рекомендуется восстановление дельтовидной связки.
Перелом SER-4: сочетание спирального перелома малоберцовой кости и травмы дельтовидной связки ( a ). После репозиции анатомического перелома малоберцовой кости медиальное свободное пространство остается широким в представлении напряжения наклона таранной кости ( b ). Стабильное состояние после реконструкции дельтовидной связки ( c )
Результат перелома медиальной лодыжки по сравнению с травмой дельтовидной связки
Stufkens et al.[16] сравнили клинические результаты переломов SER-4 через 13 лет наблюдения в двух группах пациентов: (а) пациенты с интактной дельтовидной связкой, но с переломом медиальной лодыжки ( n = 19) и (b) пациенты с частичным или полным разрывом дельтовидной связки с интактной медиальной лодыжкой ( n = 17). Боковые и, при наличии, медиальные переломы лодыжки лечили хирургическим путем с помощью пластинчатой фиксации малоберцовой кости и винтовой фиксации медиальной лодыжки. Они показали, что переломы SER-4 с переломом медиальной лодыжки имели худший исход (более низкий балл по шкале AOFAS для задней части стопы), чем переломы с частичным или полным разрывом дельтовидной связки.Кроме того, артроскопическая оценка показала значительно более высокий риск появления рыхлых внутрисуставных тел в группе перелома медиальной лодыжки с интактной дельтовидной связкой. Несколько других авторов указывают на возможность того, что эти поражения хряща имеют существенное влияние на отдаленный исход пациентов с переломами медиальной лодыжки [2, 17–21].
Диагностика повреждений медиальной лодыжки
Диагностика повреждений медиальной связки голеностопного сустава основывается на анамнезе пациента и клинических данных.Пациенты с острым повреждением дельтовидной связки обычно жалуются на боль в переднемедиальной части голеностопного сустава и сообщают в анамнезе либо травму выворота-пронации, либо травму супинации-внешнего вращения. Обычно присутствуют экхимозы и болезненность по ходу дельтовидной связки (рис.). Кроме того, нагрузка на голеностопный сустав имеет решающее значение и связана с чувством нестабильности.
Острая травма дельтовидной связки. Пациенты обычно жалуются на экхимоз, отек и болезненность в медиальной части голеностопного сустава.Из-за боли и нестабильности перенос веса может быть невозможен
У пациентов с хронической нестабильностью медиальной связки точный диагноз может быть более требовательным. Эти пациенты обычно сообщают о медиальной «уступке», особенно при спуске с холма или по лестнице. Отличительным признаком при постановке диагноза является болезненность медиального желоба голеностопного сустава [22]. Причиной этой переднемедиальной боли являются не только сами поврежденные связки, но и синовит медиальной части голеностопного сустава.Тест с выдвижным ящиком и тест на наклон таранной кости могут быть положительными. Клинически у пациента может быть плоскостопие с выраженным выступом медиальной лодыжки, выраженной вальгусностью заднего отдела стопы и пронацией пораженной стопы. В отличие от пациентов с дисфункцией сухожилия задней большеберцовой мышцы, пациенты могут активно корректировать вальгусную деформацию заднего отдела стопы и выполнять однократное поднятие пятки (рис.).
Хроническая нестабильность медиальной связки. Рентгенологически ( a , b ) и клинически ( c — e ) отчетливая медиальная нестабильность с наклоном таранной кости и вальгусом заднего отдела стопы левой стопы .На боковой рентгенограмме ( b ) виден интактный таранно-ладьевидный сустав с головкой таранной кости в суставном положении, что позволяет предположить, что связка пружины не повреждена. При стоянии на цыпочках ( e ) вальгус заднего отдела стопы исчезает из-за неповрежденной и функционирующей задней большеберцовой мышцы
Стандартные рентгенограммы используются для исключения переломов после острой травмы. Предоперационные рентгенограммы напряжения не рекомендуются из-за отсутствия дополнительной информации и возможности дальнейшего повреждения поврежденных структур.При хронической медиальной нестабильности голеностопного сустава для оценки сегментарных деформаций во всех трех плоскостях выполняются стандартные рентгенограммы с нагрузкой. МРТ может помочь выявить ослабление или отрыв медиальной лодыжки, костно-хрящевые поражения, поражение пружинной связки и сухожилия задней большеберцовой мышцы. Однако было показано, что МРТ явно менее надежна при обнаружении связочного дефицита по сравнению с артроскопической оценкой [23]. Кроме того, было показано, что МРТ бесполезна для определения необходимости оперативного или консервативного лечения распространенных переломов лодыжки SER-типа [24].
Интраоперационные диагностические мероприятия
Если необходимо хирургическое лечение, диагноз можно завершить с помощью интраоперационной рентгеноскопии и артроскопии у пациента под наркозом. Интраоперационная рентгенограмма напряжения может позволить оценить синдесмотическую нестабильность и / или раскрытие медиального просвета при выполнении вальгусной нагрузки в пазу голеностопного сустава (рис.). Кроме того, для получения клинической информации о характере травмы могут быть выполнены клинические тесты, такие как наклон таранной кости и тест на передний выдвижной ящик.
Артроскопия
Артроскопия голеностопного сустава позволяет оценить степень и характер нестабильности голеностопного сустава как с медиальной, так и с боковой стороны. Как правило, травмы дельтовидной связки происходят в проксимальном месте прикрепления, а зона прикрепления на медиальной лодыжке показывает обнаженную область надкостницы, где связка отделяется. Кроме того, могут быть идентифицированы ассоциированные поражения хряща.
Следующие маневры позволяют оценить нестабильность:
-
«Осевое вытяжение» для количественной оценки степени раскрытия тибиоталарного пространства и проверки возможности введения 5-миллиметрового артроскопа в пространство большеберцового сустава
-
«передняя вытяжка таранной кости» для оценки медиальной и переднемедиальной нестабильности
-
«вальгусное напряжение» для выявления слабости / нестабильности медиальных связок
-
«варусное напряжение» для выявления слабости / нестабильности боковых связок
Артроскопия голеностопного сустава может также позволить лечить сопутствующие поражения, такие как удаление рыхлых тел, хирургическая обработка раны, микротрещины и интраоперационный контроль репозиции перелома.
Лечение
Консервативное лечение
Острые изолированные травмы дельтовидной мышцы обычно иммобилизуют в гипсовой повязке на 6 недель с постепенным возвращением к деятельности до травмы. При хронической недостаточности начинается физиотерапия, такая как укрепление мышц, проприоцептивная тренировка и тренировка координации. Ортопедические приспособления с медиальной опорой, фиксаторами или тейпами могут дополнительно использоваться для обеспечения механической поддержки и усиления проприоцепции за счет давления на кожу.
Переломы голеностопного сустава с повреждением дельтовидной связки обычно представляют собой нестабильные переломы, требующие открытой репозиции и внутренней фиксации.При консервативном лечении рекомендуется иммобилизация и частичная нагрузка.
Хирургическое лечение
Хирургическая реконструкция повреждений дельтовидной связки показана, если внутренняя фиксация открытой репозиции при переломах голеностопного сустава невозможна из-за медиального расположения мягких тканей, а также в случаях наличия хронической дельтовидной недостаточности. Относительные показания включают нестабильные переломы голеностопного сустава, переломы голеностопного сустава с синдесмотическими повреждениями и острые разрывы у профессиональных спортсменов.
Хирургическая техника
Хирургическая техника варьируется в зависимости от степени и локализации повреждения связки: (а) травмы проксимальной части дельтовидной мышцы (поражения I типа), (б) травмы промежуточной части дельтовидной (поражения типа II) и (в) травмы дистальной части дельтовидной и пружинной связок (поражения типа III) [25].
Делается слегка изогнутый разрез длиной 4–8 см, начинающийся на 1–2 см проксимальнее медиального кончика лодыжки и направленный к медиальной стороне ладьевидной кости.После рассечения фасции обнажают дельтовидную связку и сухожилие задней большеберцовой кости.
При поражениях типа I обнажается область прикрепления на передней поверхности медиальной лодыжки. Эти поражения обычно возникают в области интервала, небольшой фиброзной перегородке между большеберцовой пяточной и большеберцовой связками. Область введения на переднем крае медиальной лодыжки имеет шероховатость, и на 4–6 мм выше кончика накладывают фиксатор или чрескостный шов (например.грамм. anterior colliculus) медиальной лодыжки. Отслоившаяся связка ушивается, и открытый промежуток плотно закрывается.
При поражениях типа II несостоятельная и обычно гипертрофическая связка разделяется на два лоскута. Глубокая часть, которая берет свое начало от бугристости ладьевидной кости, фиксируется к медиальной лодыжке, как это делается при лечении проксимального поражения, с помощью костного фиксатора. Поверхностная часть, берущая свое начало от медиальной лодыжки, фиксируется дистально к верхнему краю ладьевидной кости с помощью другого костного фиксатора.
При поражениях типа III костный фиксатор используется для фиксации отслоившихся дельтовидных и пружинных связок к ладьевидному бугорку. Если оставшаяся ткань пружинной связки плохого качества, дистальная часть сухожилия задней большеберцовой кости используется для увеличения реконструкции связки.
У пациентов с сохраняющейся нестабильностью голеностопного сустава и недостаточным качеством связок (менее 5%) прямая реконструкция с помощью анкеров может оказаться невозможной. В этих случаях аутологичная реконструкция с использованием трансплантата свободного сухожилия (например,грамм. трансплантат сухожилия plantaris). Трансплантат пропускают через два отверстия диаметром 3,2 мм на 2–8 мм выше медиального конца лодыжки и через другое дорзо-подошвенное сверление в ладьевидной кости. Удерживая стопу в нейтральном положении, трансплантат фиксируют рассасывающимися швами с небольшим натяжением. Следует обратить внимание на то, чтобы реконструировать сухожилие в строго анатомическом положении и не перетягивать связочную конструкцию.
Результаты
Изолированное восстановление связки
В серии из 52 пациентов с недостаточностью поверхностной дельтовидной связки Hintermann et al.обнаружили поражение I типа поверхностной дельтовидной связки в 71% случаев, поражение II типа в 10% и поражение III типа в 19% случаев [22]. Восстановление дельтовидной связки было выполнено во всех 52 случаях, как описано ранее; пришлось восстанавливать пружинную связку в 24% и боковые связки в 77%. Клинические результаты в этой серии были оценены как «от хороших до отличных» в 90%, «удовлетворительных» в 8% и «плохих» в 2%. Это, по-видимому, показывает, что лечение травм дельтовидной связки, как описано ранее, приводит к благоприятным результатам.
Обсуждение
Острые травмы голеностопного сустава играют важную социально-экономическую роль, на них приходится до 25% травм, леченных в медицинской практике [26], и до 30% всех спортивных травм [27–29]. Однако травмы дельтовидной связки часто упускаются из виду как при острых травмах, так и при хронических симптомах. Неспособность распознать костно-связочные повреждения медиальной лодыжки и неправильное лечение могут привести к выведению из строя секвале и, в конечном итоге, к дегенеративному заболеванию суставов.
Большинство пациентов с острыми повреждениями дельтовидной связки можно лечить консервативно с иммобилизацией в гипсе на 6 недель. Если консервативное лечение не помогло, и пациенты сообщают о хронической нестабильности или рецидиве растяжения связок голеностопного сустава, рекомендуется хирургическая реконструкция недостаточной дельтовидной связки. Реконструкция в острых условиях должна рассматриваться при комбинированных повреждениях медиальной и латеральной связок или пружинной связки.
Артроскопическая оценка 288 острых переломов голеностопного сустава выявила травмы медиальных связок чаще, чем предполагалось клинически (39.6%) [2]. Принятие решения о лечении переломов голеностопного сустава требует знания стабильности структуры перелома: при наиболее распространенных переломах Вебера B (переломы голеностопного сустава с супинацией и внешней ротацией) решение об оперативном или безоперационном лечении основывается на стабильности голеностопного сустава. Нестабильные переломы обычно имеют лучший исход, если их лечить оперативно [30]. Нестабильность медиальной лодыжки может быть результатом разрыва дельтовидной связки или перелома медиальной лодыжки.Было показано, что нераспознаваемая медиальная нестабильность при переломах лодыжки отрицательно влияет на исход; Таким образом, хирург должен знать о состоянии мягких тканей медиального отдела при выборе метода лечения перелома лодыжки.
Вопрос о том, нужно ли реконструировать медиальные мягкие ткани или нет, обсуждался неоднозначно. Большинство авторов рекомендуют реконструкцию дельтовидной мышцы только в том случае, если разрыв связки не позволяет произвести адекватную репозицию перелома.Однако, если голеностопный сустав остается нестабильным после репозиции и фиксации перелома, необходима реконструкция связок. Это особенно верно для пациентов с сопутствующим переломом медиальной лодыжки и разрывом дельтовидной связки (рис.)
Тип медиальной нестабильности сильно влияет на исход перелома. Оба, Tejwani et al. [31] и Stufkens et al. [16], обнаружили лучший результат у пациентов с разрывом дельтовидной связки при сравнении их с пациентами с переломом медиальной лодыжки.Они оценили функциональные исходы бималлеолярных и «бималлеолярных эквивалентов» (разрыв дельтовидной связки, интактная медиальная лодыжка) у 266 пациентов и 36 пациентов, соответственно. Даже если повреждение дельтовидной связки не было восстановлено, группа пациентов с травмой дельтовидной мышцы имела значительно лучший результат по сравнению с группой пациентов с переломами медиальной лодыжки. Считается, что причиной этого наблюдения является сопутствующее повреждение хряща у пациентов с переломом медиальной лодыжки [2, 17–21].
Признание важности медиальной стабильности голеностопного сустава дало повод усомниться в необходимости синдесмотической стабилизации при переломах голеностопного сустава. Вопрос о том, следует ли в случаях со стабильной медиальной лодыжкой фиксировать дистальный тибиофибулярный сустав, является предметом споров. Более того, Jones и Nunley недавно продемонстрировали, что бималлеолярные эквивалентные переломы, фиксированные с помощью латеральной фиксации малоберцовой кости и восстановления дельтовидной связки, имели сопоставимый субъективный, функциональный и рентгенологический результат по сравнению с фиксацией малоберцовой кости с помощью синдесмотической пластики [32].Это наблюдение ставит под сомнение необходимость фиксации синдесмотическими винтами в случаях, когда восстанавливается дельтовидная связка, или при переломах голеностопного сустава с интактными медиальными связками голеностопного сустава.
Резюме
Травмы дельтовидной связки при переломах и растяжении связок голеностопного сустава встречаются чаще, чем считается клинически, и часто не учитываются.
Острые изолированные разрывы дельтовидной мышцы лечат консервативно. В случае поражения пружинной связки рассматривается возможность хирургического вмешательства. При переломах голеностопного сустава рекомендуется хирургическое восстановление дельтовидной мышцы, если голеностопный сустав остается нестабильным после реконструкции или если репозиция перелома невозможна из-за наложения мягких тканей.
Необходимы дальнейшие исследования, чтобы ответить на вопрос, требуется ли фиксация дистального тибиофибулярного сустава в голеностопном суставе с сохраненной медиальной стабильностью и может ли реконструкция дельтовидной связки заменить фиксацию стягивающим винтом / тугой веревкой при синдесмотических повреждениях.
Соблюдение этических норм
Эта статья не содержит исследований с участием людей или животных, выполненных кем-либо из авторов.
Конфликт интересов
Патрик Летчер, Тамара Хорн Ланг, Лукас Цвикки, Бит Хинтерманн и Маркус Кнупп заявляют, что у них нет конфликта интересов.
Список литературы
1. Риббанс В.Дж., Гарде А. Травмы заднего сухожилия большеберцовой мышцы, дельтовидной и пружинной связок у элитных спортсменов. Стопа голеностопного сустава Clin. 2013. 18 (2): 255–291. DOI: 10.1016 / j.fcl.2013.02.006. [PubMed] [CrossRef] [Google Scholar] 2. Hintermann B, Regazzoni P, Lampert C, Stutz G, Gachter A. Результаты артроскопии острых переломов голеностопного сустава. J Bone Joint Surg Br. 2000. 82 (3): 345–351. DOI: 10.1302 / 0301-620X.82B3.10064. [PubMed] [CrossRef] [Google Scholar] 3. Хинтерманн Б. Медиальная нестабильность голеностопного сустава.Стопа голеностопного сустава Clin. 2003. 8 (4): 723–738. DOI: 10.1016 / S1083-7515 (03) 00147-5. [PubMed] [CrossRef] [Google Scholar] 4. Закройте JR. Некоторые приложения функциональной анатомии голеностопного сустава. J Bone Joint Surg Am. 1956; 38-А (4): 761–781. [PubMed] [Google Scholar] 5. Лауге-Хансен Н. Переломы связок голеностопного сустава; диагностика и лечение. Acta Chir Scand. 1949. 97 (6): 544–550. [PubMed] [Google Scholar] 6. Лауге-Хансен Н. Переломы голеностопного сустава. II. Комбинированные экспериментально-хирургические и экспериментально-рентгенологические исследования.Arch Surg. 1950; 60 (5): 957–985. DOI: 10.1001 / archsurg.1950.01250010980011. [PubMed] [CrossRef] [Google Scholar] 7. Хинтерманн Б., Босс А., Шафер Д. Результаты артроскопии у пациентов с хронической нестабильностью голеностопного сустава. Am J Sports Med. 2002. 30 (3): 402–409. [PubMed] [Google Scholar] 8. Бэрд Р.А., Джексон СТ. Переломы дистального отдела малоберцовой кости с сопутствующим разрывом дельтовидной связки. Лечение без ремонта дельтовидной связки. J Bone Joint Surg Am. 1987. 69 (9): 1346–1352. [PubMed] [Google Scholar] 9.Harper MC. Дельтовидная связка. Оценка необходимости хирургического вмешательства. Clin Orthop Relat Res. 1988. 226: 156–168. [PubMed] [Google Scholar] 10. Maynou C, Lesage P, Mestdagh H, Butruille Y. Необходимо ли хирургическое лечение разрыва дельтовидной связки при переломах лодыжки? Rev Chir Orthop Reparatrice Appar Mot. 1997. 83 (7): 652–657. [PubMed] [Google Scholar] 11. Stromsoe K, Hoqevold HE, Skjeldal S, Alho A. Восстановление разорванной дельтовидной связки не требуется при переломах лодыжки. J Bone Joint Surg Br.1995. 77 (6): 920–921. [PubMed] [Google Scholar] 12. Tourne Y, Charbel A, Picard F, Montbarbon E, Saragaglia D. Хирургическое лечение двух- и трималлеолярных переломов голеностопного сустава: следует ли зашивать медиальную коллатеральную связку? J Foot Ankle Surg. 1999. 38 (1): 24–29. DOI: 10.1016 / S1067-2516 (99) 80084-2. [PubMed] [CrossRef] [Google Scholar] 13. Зигерс А.В., ван дер Веркен С. Разрыв дельтовидной связки при переломах голеностопного сустава: нужно ли его ремонтировать? Травма, повреждение. 1989. 20 (1): 39–41. DOI: 10.1016 / 0020-1383 (89) -0.[PubMed] [CrossRef] [Google Scholar] 14. Шуберт Дж. М., Коллман Д. Р., Раш С. М., Форд Лос-Анджелес. Целостность дельтовидной связки при переломах боковых лодыжек: сравнительный анализ артроскопической и рентгенологической оценки. J Foot Ankle Surg. 2004. 43 (1): 20–29. DOI: 10.1053 / j.jfas.2003.11.005. [PubMed] [CrossRef] [Google Scholar] 15. Торнетта П., 3-я компетенция дельтовидной связки при бималлеолярных переломах голеностопного сустава после медиальной фиксации лодыжки. J Bone Joint Surg Am. 2000. 82 (6): 843–848. [PubMed] [Google Scholar] 16.Штуфкенс С.А., Кнупп М., Ламперт С., ван Дейк К.Н., Хинтерманн Б. Отдаленный исход после супинации-внешней ротации переломов голеностопного сустава типа 4. J Bone Joint Surg Br. 2009. 91 (12): 1607–1611. DOI: 10.1302 / 0301-620X.91B12.22553. [PubMed] [CrossRef] [Google Scholar] 17. Актас С., Коджаоглу Б., Герели А., Налбантодлу Ю., Гувен О. Частота хондральных повреждений купола таранной кости при типах переломов голеностопного сустава. Foot Ankle Int. 2008. 29 (3): 287–292. DOI: 10.3113 / FAI.2008.0287. [PubMed] [CrossRef] [Google Scholar] 18. Ланц Б.А., МакЭндрю М., Скиоли М., Фицрандольф Р.Л.Эффект сочетанных повреждений хряща, сопровождающих хирургически редуцированные переломы лодыжек. J Orthop Trauma. 1991. 5 (2): 125–128. DOI: 10.1097 / 00005131-199105020-00001. [PubMed] [CrossRef] [Google Scholar] 19. Марш Дж. Л., Баквалтер Дж., Гелберман Р., Диршл Д., Олсон С., Браун Т. и др. Суставные переломы: действительно ли анатомическая репозиция меняет результат? J Bone Joint Surg Am. 2002. 84-А (7): 1259–1271. [PubMed] [Google Scholar] 20. Сорренто Д.Л., Млодзенски А. Частота поражений латерального купола таранной кости при переломах лодыжки SER IV.J Foot Ankle Surg. 2000. 39 (6): 354–358. DOI: 10.1016 / S1067-2516 (00) 80070-8. [PubMed] [CrossRef] [Google Scholar] 21. Leontaritis N, Hinojosa L, Panchbhavi VK. Артроскопически обнаружены внутрисуставные поражения, связанные с острыми переломами голеностопного сустава. J Bone Joint Surg Am. 2009. 91 (2): 333–339. DOI: 10.2106 / JBJS.H.00584. [PubMed] [CrossRef] [Google Scholar] 22. Hintermann B, Valderrabano V, Boss A, Trouillier HH, Dick W. Медиальная нестабильность голеностопного сустава: предварительное проспективное исследование 52 случаев. Am J Sports Med.2004. 32 (1): 183–190. DOI: 10.1177 / 0095399703258789. [PubMed] [CrossRef] [Google Scholar] 23. Hermans JJ, Wentink N, Beumer A, Hop WC, Heijboer MP, Moonen AF, et al. Корреляция между рентгенологической оценкой острых переломов голеностопного сустава и синдесмотическим повреждением на МРТ. Skelet Radiol. 2012. 41 (7): 787–801. DOI: 10.1007 / s00256-011-1284-2. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 24. Нортунен С., Лепоярви С., Савола О, Ниинимаки Дж., Охтонен П., Флинккила Т. и др. Оценка устойчивости паза голеностопного сустава при переломах голеностопного сустава с супинацией и внешней ротацией: отсутствие дополнительной диагностической ценности МРТ.J Bone Joint Surg Am. 2014. 96 (22): 1855–1862. DOI: 10.2106 / JBJS.M.01533. [PubMed] [CrossRef] [Google Scholar] 25. Hintermann B, Knupp M, Pagenstert GI. Травмы дельтовидной связки: диагностика и лечение. Стопа голеностопного сустава Clin. 2006. 11 (3): 625–637. DOI: 10.1016 / j.fcl.2006.08.001. [PubMed] [CrossRef] [Google Scholar] 26. Хинтерманн Б., Вальдеррабано В. Diagnostik und Behandlung der Instabilitäten [Диагностика и лечение растяжений голеностопного сустава] Sportorthopädie Sporttraumatologie. 2001; 17: 153–158. [Google Scholar] 27.Фонг Д.Т., Хун Й, Чан Л.К., Юнг П.С., Чан К.М. Систематический обзор травм голеностопного сустава и растяжения связок голеностопного сустава в спорте. Sports Med. 2007. 37 (1): 73–94. DOI: 10.2165 / 00007256-200737010-00006. [PubMed] [CrossRef] [Google Scholar] 28. Lin CF, Gross ML, Weinhold P. Повреждения синдесмоза голеностопного сустава: анатомия, биомеханика, механизм повреждения и клинические рекомендации по диагностике и вмешательству. J Orthop Спортивная физиотерапия. 2006. 36 (6): 372–384. DOI: 10.2519 / jospt.2006.2195. [PubMed] [CrossRef] [Google Scholar] 29. Уотерман Б.Р., Белмонт П.Дж., младший, Кэмерон К.Л., Свобода С.Дж., Алиц С.Дж., Оуэнс Б.Д.Факторы риска синдесмотического и медиального растяжения связок голеностопного сустава: роль пола, спорта и уровня конкуренции. Am J Sports Med. 2011; 39 (5): 992–998. DOI: 10.1177 / 0363546510391462. [PubMed] [CrossRef] [Google Scholar] 30. Маквана Н.К., Бховал Б., Харпер В.М., Хуэй А.В. Консервативное и оперативное лечение переломов голеностопного сустава со смещением у пациентов старше 55 лет. Проспективное рандомизированное исследование. J Bone Joint Surg Br. 2001. 83 (4): 525–529. DOI: 10.1302 / 0301-620X.83B4.11522. [PubMed] [CrossRef] [Google Scholar] 31.Теджвани NC, McLaurin TM, Walsh M, Bhadsavle S, Koval KJ, Egol KA. Являются ли исходы бималлеолярных переломов хуже, чем при переломах латеральных лодыжек с повреждением медиальной связки? J Bone Joint Surg Am. 2007. 89 (7): 1438–1441. DOI: 10.2106 / JBJS.F.01006. [PubMed] [CrossRef] [Google Scholar] 32. Jones CR, Nunley JA., Восстановление 2-й дельтовидной связки по сравнению с синдесмотической фиксацией при бималлеолярных эквивалентных переломах лодыжки. J Orthop Trauma. 2015; 29 (5): 245–249. DOI: 10.1097 / BOT.0000000000000220. [PubMed] [CrossRef] [Google Scholar]Травма медиальной связки лодыжки | Physio Check
Медиальные связки голеностопного сустава представляют собой прочные конструкции внутри голеностопного сустава.Они предотвращают поворот стопы слишком далеко наружу по отношению к голени. Разрыв медиальных связок голеностопного сустава приводит к боли и нестабильности внутренней части голеностопного сустава.
Травма медиальных связок голеностопного сустава встречается довольно редко. Обычно при растяжении лодыжки рвутся боковые связки голеностопного сустава.
Описание состояния
Медиальные связки голеностопного сустава являются частью «дельтовидной связки».Это очень прочные связочные конструкции, состоящие из 4 компонентов. Эти связки растягиваются, когда стопа слишком сильно повернута наружу (выворот). Если сила, с которой это происходит, будет слишком большой, связки голеностопа будут повреждены. В тяжелых случаях связки могут разорваться. В большинстве случаев будут повреждены только несколько волокон или частей дельтовидной связки.
Причина и происхождение
Классическим способом повреждения медиальных связок голеностопного сустава является «эверсионная травма».Это означает, что в результате несчастного случая или падения ступня поворачивается наружу с чрезмерной силой. Например, когда кто-то делает ошибку или когда на лодыжку действует внешняя сила, вызывая ее растяжение, как это может случиться в контактных видах спорта, таких как футбол.
Длительная перегрузка медиальных связок голеностопного сустава также может вызывать боль. Если связки голеностопного сустава неоднократно растягиваются во время занятий спортом, это может в конечном итоге вызвать симптомы. Примеры включают виды спорта, которые включают повторяющиеся короткие и быстрые изменения направления, такие как футбол, баскетбол и волейбол.
Признаки и симптомы
- Боль на внутренней стороне лодыжки.
- Пассивное вращение стопы наружу (выворот) растягивает поврежденные связки голеностопного сустава и вызывает боль.
- Давление на медиальные связки голеностопного сустава болезненное.
- Чувство нестабильности (например, при спуске с горы, спуске по лестнице или ходьбе по неровной поверхности).
- Возможно, лодыжка опухла и покрылась синяком (внутреннее кровотечение).
Диагностика
Лечение
Лечение зависит от тяжести травмы. Физиотерапия направлена на улучшение стабильности голеностопного сустава за счет облегчения оптимального восстановления связок голеностопного сустава и тренировки мышц, чтобы они частично обрели стабильность. Хирургическая реконструкция может рассматриваться, если связки голеностопного сустава полностью разорваны.
При отсутствии осложнений лечение может длиться от 3 до 6 недель.В более тяжелых случаях выздоровление может занять от нескольких месяцев до года.
Совет
Вы можете проверить свои симптомы с помощью онлайн-физиотерапевтического осмотра или записаться на прием к физиотерапевту в вашем районе.
Список литературы
Хинтерманн, Б. (2003). Медиальная нестабильность голеностопного сустава. Foot Ankle Clin N Am. 2003; 8: 723-738.
Нугтерен, К. ван и Винкель, Д. (2009). Onderzoek en behandeling van de voet. Houten: Bohn Stafleu van Loghum.
Анатомическое исследование медиальной стороны основания голеностопного сустава на суставной капсуле: альтернативное описание дельтовидной и пружинной связок | Журнал экспериментальной ортопедии
Мы предоставили анатомическое описание медиальной лодыжки с точки зрения суставной капсулы.При макроскопическом исследовании суставная капсула может быть отделена как сплошной лист, покрывающий голеностопный, подтаранный и таранно-ладьевидный суставы. В зависимости от местоположения внутри непрерывной капсулы есть 3 области макроскопически и гистологически различных вариаций. Сначала передняя часть суставной капсулы состояла из жировой ткани. Во-вторых, между медиальной лодыжкой и таранной костью капсула показала прочное соединение, подобное фиброзной ткани. В-третьих, на подтаранном и таранно-ладьевидном суставах капсула покрывала суставы хрящевой тканью.Кроме того, внешняя сторона фиброзной и хрящевой тканей, как описано выше, образовывала дно влагалища сухожилия РТ (рис. 7).
Рис. 7Схематическое изображение непрерывной капсулы на медиальной лодыжке. а Нижние кости правой медиальной щиколотки на непрерывной капсуле. b Показан внешний вид сплошной капсулы. Жировая ткань (желтая, звездочка) покрывала переднюю часть голеностопного и таранно-ладьевидного суставов.Кзади от места прикрепления сухожилия задней большеберцовой мышцы (ПТ) находится хрящевая ткань, обычно называемая SML (аква зона, кинжал), которая образует скользящее дно сухожилия (область с белыми точками). Черная пунктирная область указывает на скользящую поверхность сухожилия длинного сгибателя пальцев. c Непрерывная капсула, показанная на ( b ), отражена сзади, чтобы показать внутренний вид. Фиброзная ткань, обычно называемая глубокой связкой дельтовидной мышцы (зеленая область), соединяется между межколликулярной бороздой медиальной лодыжки (черный кружок) и впадиной медиальной таранной кости (отметка сечения).Жировая ткань простиралась медиально между фиброзной и хрящевой тканями. Головка таранной кости покрыта хрящевой тканью. Красная пунктирная область указывает на прикрепление капсулы на Sustentaculum tali (двойной кинжал). Prox , проксимальный; Dist , distal
Дельтовидная связка хорошо изучена в области анатомии медиального голеностопного сустава. В учебнике анатомии Саррафиана (Sarrafian 1993) 14 исследований сообщают о различных описаниях компонентов дельтовидной связки.Однако убедительных исследований по-прежнему мало (Босс и Хинтерманн, 2002; Кэмпбелл и др., 2014; Панчани и др., 2014). Что касается различных интерпретаций компонентов дельтовидной связки, Boss et al. указали на сложность четкого разделения каждого связочного компонента (Boss and Hintermann 2002). Предыдущие обзоры пришли к выводу, что трудности в идентификации компонентов могут возникать из-за изменчивости между наблюдателями из-за искусственного разделения связок (Golano et al.2010; Savage-Elliott et al. 2013). Таким образом, традиционный метод обнаружения компонентов связок может ограничить наше понимание морфологии связок.
Настоящее исследование представляет другую перспективу, основанную на суставной капсуле, а не на идентификации связочного компонента. В результате мы смогли отделить суставную капсулу как сплошной лист от передней до медиальной лодыжки. В непрерывной капсуле жировая ткань в передней части голеностопного сустава, как описано выше, превратилась в фиброзную ткань, когда она перемещалась медиально в область между медиальной лодыжкой большеберцовой кости и таранной костью.Учитывая, что передняя капсула, как было описано, продолжается медиально до передней границы глубокой дельтовидной связки (Sarrafian, 1993), фиброзная часть непрерывной капсулы может быть интерпретирована как ранее распознаваемая дельтовидная связка. Как правило, суставная капсула состоит из волокнистой и синовиальной соединительной ткани, а толщина и ориентация волокон капсулы зависят от нагрузки, которой она подвергается (Ralphs and Benjamin 1994). Следовательно, дельтовидная связка может быть интерпретирована как часть капсулы, которая богата фиброзными структурами из-за механического напряжения, соединяющего медиальную лодыжку и таранную кость, а не как специфическую и последовательную «связочную» структуру.Кроме того, синовиальная и фиброзная части могут быть интерпретированы как дополняющие друг друга с образованием непрерывной капсулы. Мы предположили, что это может объяснить, почему зарегистрированное количество пучков и морфология дельтовидной связки являются вариабельными и все еще неубедительными в исследованиях, направленных на оценку связочных компонентов.
С другой стороны, обычно считается, что дельтовидная связка состоит из двух слоев: поверхностного и глубокого (Milner and Soames 1998). Savage-Elliott et al.(Savage-Elliott et al. 2013) сообщили, что синовиальная ткань существует на границе глубокой и поверхностной дельтовидной связки. При гистологическом анализе в текущем исследовании мы показали, что синовиальная ткань заполняет промежуток между фиброзной и хрящевой тканями на медиальной стороне таранной кости. Этот вывод был подтвержден описанием, предоставленным Savage-Elliott et al., Что могло быть причиной того, что дельтовидная связка могла быть разделена на поверхностный и глубокий слои на основе консенсуса.
В нескольких предыдущих отчетах обсуждалось место прикрепления дельтовидной связки. Boss et al. (Boss and Hintermann 2002) показали примерные вставки компонентов. Кэмпбелл и др. (Кэмпбелл и др., 2014) продемонстрировали крепление компонентов с помощью измерительного устройства. Cromeens et al. (Cromeens et al. 2015) сообщили об 11 сайтах прикрепленных файлов, нанесенных на карту с помощью 3D-дигитайзера с микроподписью. Хотя эти исследования показали расположение каждого компонента, были ограниченные описания костной морфологии, к которой прикрепляются компоненты связки.На основании настоящего исследования были выявлены уникальные морфологические признаки кости, соответствующей фиброзной части непрерывной капсулы, обычно называемой глубокой дельтовидной связкой, как в большеберцовой, так и в таранной кости. Со стороны большеберцовой кости фиброзная часть прикрепляется к углублению между передним и задним холмиком, которое ранее называлось межколликулярной бороздой. Со стороны таранной кости фиброзная часть прикреплялась к области, которая также выглядела как впадина. В результате механической силы, нагруженной фиброзной частью непрерывной капсулы, пространственно формируются межколликулярная борозда большеберцовой кости и таранная впадина.Кэмпбелл и др. (Campbell et al., 2014) и Cromeens et al. (Cromeens et al. 2015) аналогичным образом сообщили, что глубокая задняя большеберцовая связка прикрепляется к таранной кости площадью 129,6 и 140,9 мм 2 соответственно. Эти предыдущие данные приблизительно подтверждают, что измерение размеров медиальной таранной депрессии в настоящем исследовании, которое, как предполагалось, соответствовало прикреплению таранной кости глубокой задней большеберцовой связки, было 8,9 мм в ширину и 17,5 мм в длину, что, как предполагалось, было приблизительно такого же размера.
Пружинная связка, которая соединяет пяточную кость и ладьевидную кость, классически разделяется на две структуры: большую надомедиальную связку (SML) и меньшую нижне-подошвенную связку. SML привлек внимание благодаря своей статической поддержке головки таранной кости за счет поддержания продольной дуги. Предыдущее гистологическое исследование показало отсутствие эластиновых волокон и хрящевой вид SML (Vadell and Peratta, 2012). В текущем исследовании хрящевая ткань в непрерывной капсуле образовывала суставную поверхность, контактирующую с головкой таранной кости и соединяющую пяточную кость и ладьевидную кость.Что касается расположения и внешнего вида, традиционный SML соответствует этой хрящевой ткани в непрерывной капсуле текущего исследования.
Проксимальные связи между медиальной лодыжкой и SML были названы связкой большеберцовой пружины, которая представляет собой один из компонентов поверхностной дельтовидной связки (Boss, Hintermann, 2002; Campbell et al., 2014; Milner and Soames, 1998; Panchani et al. 2014). На основании результатов настоящего исследования связка большеберцовой пружины соответствует части непрерывной капсулы, которая соединяет медиальную лодыжку и хрящевую ткань.Cromeens et al. (Cromeens et al. 2015) сообщили, что большеберцовая пяточно-ладьевидная связка включает ранее описанную тибиококально-пяточную связку, большеберцово-ладьевидную связку, большеберцовая связка и SML. Это может подтвердить наши утверждения о том, что каждую отдельную связку можно рассматривать как часть непрерывной капсулы.
Считается, что SML не имеет прикрепления к таранной кости (Vadell and Peratta, 2012). Хотя большеберцовая пяточно-ладьевидная связка, описанная Cromeens et al. (Cromeens et al.2015) включает эту сложную структуру, не относясь к связи с осыпью. Мы обнаружили, что жировая ткань глубоко в хрящевой ткани соединяет SML с таранной костью. Эта жировая ткань заполняла промежуток между фиброзной тканью, которая обычно называлась глубокой дельтовидной связкой, и хрящевой тканью, которая обычно называлась SML, макроскопически и гистологически (звездочка на рис. 2a и 6d, e, соответственно) ). Синовиальная жировая ткань, описанная Savage-Elliott et al.(Savage-Elliott et al. 2013), который существовал на границе между глубокой и поверхностной дельтовидной связкой, подтвердил наличие жировой ткани в настоящем исследовании. Жировая ткань в настоящем исследовании, по-видимому, соединяла хрящевую ткань с таранной костью, которая имела фиброзное соединение только с медиальной лодыжкой. Кроме того, жировая ткань обычно богата нервными окончаниями, например, пазухи предплюсны (Rein et al. 2015). Жировая ткань глубоко в хрящевой ткани может коррелировать с болью вокруг медиальной лодыжки, которая распознается как начальная боль при PTTD.
Анатомических исследований структуры капсулы вокруг медиальной стороны голеностопного сустава немного. Что касается передней капсулы, только Tol et al. (Tol and van Dijk 2004) описали прикрепление передней капсулы и сообщили о гистологических особенностях, включающих жировую ткань в синовиальную мембрану. Точно так же настоящее исследование показало, что передняя часть непрерывной капсулы состоит из синовиальной и жировой ткани, которая четко отделена от фиброзной и хрящевой тканей, расположенных сзади.Кроме того, мы продемонстрировали точную ширину и расположение капсульного прикрепления на большеберцовой, таранной и ладьевидной костях, которые были подтверждены предыдущими отчетами как редко описываемые.
Результаты настоящего исследования имеют два клинических значения. Во-первых, данные о медиальной непрерывной капсуле в текущем исследовании могут быть полезны для определения этиологии AAFD. Текущее исследование показывает, что обычные дельтовидные и пружинные связки соединяются друг с другом, образуя дно оболочки сухожилия РТ в виде непрерывного листа.Анатомическая близость этих структур может объяснить многофакторное прогрессирование AAFD. Во-вторых, описание расположения и ширины передней капсулы может быть полезно для понимания патологии и визуализации синдрома переднего соударения. Передний удар голеностопного сустава, связанный как с тибиоталарными остеофитами, так и с поражением мягких тканей, хорошо известен как причина боли в переднем отделе голеностопного сустава и ограничения тыльного сгибания (Biedert 1991). Сила тракции передней капсулы может быть возможным патомеханизмом, приводящим к образованию остеофитов (Williams and Brandt, 1984).Кроме того, травматические растяжения с разрывом капсулы также вызывают образование рубцовой ткани, что приводит к соударению мягких тканей (Ross et al., 2017). Следовательно, считается, что передняя капсула имеет решающую связь с синдромом переднего соударения. Тот факт, что передняя капсула состояла из жировой ткани со значительными прикреплениями на большеберцовой и таранной костях, может коррелировать с патологией синдрома переднего соударения.
Ограничения исследования следующие.Во-первых, это было чисто анатомическое исследование, ограниченное здоровыми образцами. Таким образом, мы не могли сделать выводы о механизме AAFD и должны были бы включить биомеханические исследования или визуализацию клинических случаев на основе наших анатомических данных. Во-вторых, все исследованные трупы были взяты у пожилых пациентов, и эта возрастная группа не соответствует пиковому возрасту начала медиальной травмы голеностопного сустава. Следовательно, гистологические особенности в настоящем исследовании могут быть несовместимыми у более молодых образцов. В-третьих, мы не смогли подтвердить историю операций и травм медиальной лодыжки по записанной информации.Таким образом, существует вероятность того, что были включены послеоперационные или посттравматические образцы, которые не могли быть идентифицированы во время вскрытия.
Мускулатура голеностопного сустава, Часть 3: Боковые и медиальные связки голеностопного сустава
Многие связки голеностопного комплекса удерживают в непосредственной близости 14 костей, включая большеберцовую, малоберцовую и предплюсневые кости. Наиболее известными из них являются боковые и медиальные связки, хотя некоторые называют их боковыми и медиальными коллатеральными связками. Три медиальные коллатеральные связки более известны как дельтовидная связка.Самый простой и правильный метод изучения и запоминания названий связок — это просто использовать названия костей в качестве подсказок для префиксов или суффиксов. Например:
Большеберцовая кость = большеберцовая, большеберцовая
Малоберцовая кость = малоберцовая, малоберцовая
Таранная кость = таранная кость, таранная кость
Пяточная кость = пяточная, пяточная
Затем вы можете использовать это соглашение для идентификации связок по всей лодыжке и стопе.
Рисунок 1: Боковые и медиальные связки голеностопного сустава
Боковые связки
Задняя таранно-малоберцовая связка — Это самая толстая и самая прочная из боковых связок.Он соединяет латеральную лодыжку малоберцовой кости с задним краем и латеральный бугорок на задней поверхности таранной кости.
Передняя большеберцовая связка — Как видно из названия, эта связка прикрепляет латеральную малоберцовую кость к передне-медиальной части большеберцовой кости.
Передняя таранно-малоберцовая связка — самая слабая из боковых связок. Он соединяет переднюю часть боковой лодыжки малоберцовой кости с латеральной суставной фасеткой таранной кости.Две трети из примерно 30 000 растяжений связок голеностопного сустава, ежедневно регистрируемых в США, связаны с передней голеностопной связкой. Когда стопа согнута тыльно и перевернута в голеностопном суставе, связка наиболее уязвима.
Пяточно-малоберцовая связка — Эта связка прикрепляет переднюю часть боковой лодыжки к боковой поверхности пяточной кости примерно на полпути по ее длине. Приблизительно в двух третях случаев растяжения связок голеностопного сустава с поражением передней таранно-малоберцовой связки также повреждается пяточно-малоберцовая связка.
Срединные связки
Большеберцово-ладьевидная связка — Большеберцово-ладьевидная связка прикрепляет медиальную лодыжку большеберцовой кости к медиально-задней части ладьевидной кости предплюсны.
Передняя большеберцовая связка — Эта связка соединяет передний и нижний конец большеберцовой кости с дистальным и медиальным краем таранной кости.
Задняя большеберцовая связка — Как и ее передняя аналог, задняя большеберцовая связка прикрепляет задний и нижний конец большеберцовой кости к заднему краю таранной кости, чуть выше пяточной кости.
Большеберцовая пяточная связка — Большеберцовая пяточная связка прикрепляется проксимально к точке медиальной лодыжки на большеберцовой кости и дистально к медиальной поверхности пяточной кости примерно на полпути по ее длине и непосредственно под лодыжкой.
Костная структура медиальной лодыжки более прочная и стабильная, чем латеральная сторона. Таким образом, менее пяти процентов всех повреждений связок голеностопного сустава связаны с медиальными связками.
Дополнительное чтение
Чтобы узнать больше о человеческих движениях и методологии CrossFit, посетите CrossFit Training.
Три типа растяжения связок голеностопного сустава
Большинство травм голеностопного сустава связаны с растяжением поддерживающих связок голеностопного сустава. Большинство из них происходит со связками на боковой стороне голеностопного сустава и обычно называется инверсионным растяжением голеностопного сустава, потому что это чрезмерная инверсия, которая вызывает растяжение. Есть два других участка голеностопного сустава, которые также подвержены растяжению связок: комплекс дельтовидных связок на медиальной стороне голеностопного сустава и дистальный большеберцовый синдесмоз над голеностопным суставом.Давайте рассмотрим некоторые ключевые факторы, связанные с каждой из этих травм.
Испания № 1: Боковая лодыжка
Инверсионные растяжения связок голеностопного сустава, поражающие боковые связки, часто считаются наиболее частой травмой мягких тканей нижних конечностей. Архитектура костей голени и стопы, а также меньший размер этих связок делают их более уязвимыми для травм. Основная функция боковых связок голеностопного сустава — противостоять чрезмерному выворачиванию голеностопного сустава. Тем не менее, для этой важной роли эти связки не так сильны и эластичны, как те, что находятся на противоположной стороне лодыжки.Это одна из причин того, что инверсионные растяжения встречаются гораздо чаще, чем вывороты.
Боковой связочный комплекс лодыжки состоит из трех основных связок. Их точки прикрепления легко идентифицировать, поскольку названия связок обозначают две кости, которые они соединяют. Эти три ключевые связки — передняя таранно-малоберцовая (соединяющая таранную и малоберцовую кости), задняя таранно-малоберцовая (также соединяющая таранную и малоберцую кости) и пяточно-малоберцовая кость (соединяющая пяточную и малоберцовая кости).Из них передняя таранно-малоберцовая и пяточно-фибулярная части наиболее часто повреждаются при инверсионном растяжении связок голеностопного сустава (рис. 1).
Чрезмерная инверсия стопы — наиболее вероятное движение стопы, вызывающее растяжение связок. Однако чрезмерное подошвенное сгибание, особенно в сочетании с инверсией, также является вероятным фактором инверсионного растяжения связок голеностопного сустава. Распространенный пример бокового растяжения связок голеностопного сустава — сойти с возвышения, например, с бордюра, или ступить в отверстие, где стопа согнута и перевернута.
Выравнивание стопы и голеностопного сустава важно для передачи веса тела и силы реакции опоры через область стопы и лодыжки. Как только ступня поворачивается внутрь, она перестает быть устойчивой опорой, и весь вес тела увеличивает силу, которой эти связки должны сопротивляться.
Когда человек перенес инверсионное растяжение связок голеностопного сустава, основная цель состоит в том, чтобы предотвратить любое чрезмерное движение во время заживления связки, чтобы рубцовая ткань могла соединить разорванные волокна вместе и сохранить как можно большую стабильность.Для лечения растяжения связок голеностопного сустава часто рекомендуются техники глубокого трения, поскольку теория заключается в том, что они могут помочь уменьшить фиброзную рубцовую ткань, которая может прикрепить заживающую связку к соседним мягким тканям. Также были некоторые предположения, что массаж трением может помочь в пролиферации фибробластов, чтобы помочь восстановить поврежденные ткани.
Растяжение связок № 2: медиальная часть голеностопного сустава (дельтовидный комплекс)
На противоположной стороне голеностопного сустава находится комплекс дельтовидной связки. Иногда это просто называют дельтовидной связкой, но на самом деле это группа из четырех отдельных связок.Название «дельтовидная» связано с тем фактом, что эти связки образуют треугольную форму, которая является греческой буквой «дельта».
Четыре отдельные связки, составляющие группу дельтовидной мышцы, — это передняя тибиоталарная, тибиокальпидно-пяточная, задняя тибиоталарная и большеберцово-ладьевидная (рис. 2). Подобно боковым связкам голеностопного сустава, названия этих связок указывают, какие две кости они соединяют.
Растяжение связочного комплекса дельтовидной мышцы также называют вывихом лодыжки, поскольку причиной травмы является чрезмерный выворот.Есть две основные причины, по которым вывихи голеностопного сустава встречаются реже, чем инверсионные. Во-первых, группа дельтовидных связок намного сильнее боковых связок голеностопного сустава. Во-вторых, малоберцовая кость проходит дальше дистально на боковой стороне лодыжки, чем большеберцовая кость на медиальной стороне. Из-за этого дальнейшего разгибания малоберцовая кость блокирует движение стопы в эту сторону во время эверсионных движений и, следовательно, создает большую устойчивость голеностопного сустава против чрезмерного выворота.
Если группа дельтовидной мышцы подверглась напряжению до повреждения связки, то, скорее всего, на лодыжку было приложено чрезмерное усилие, которое вызвало эту травму.В результате часто возникают другие структурные повреждения, которые возникают вместе с растяжениями дельтовидной связки, такие как переломы или вывихи. Если ваш клиент получил травму, достаточную для повреждения группы дельтовидной связки, рекомендуется обратиться к другому специалисту в области здравоохранения, чтобы убедиться, что нет других серьезных травм наряду с повреждением связки.
Растяжение связок № 3: Синдесмоз
Третья группа связок иногда повреждается при так называемом высоком растяжении связок голеностопного сустава и включает соединительные ткани, расположенные выше голеностопного сустава.Эти повреждения затрагивают синдесмотические связки, которые связывают вместе дистальный отдел большеберцовой и малоберцовой костей. Плетение соединительной ткани, которое связывает дистальное соединение двух костей ног, включает переднюю нижнюю большеберцовая связку, дистальную заднюю большеберцовая связку, межкостную связку и межкостную перепонку (рис. 3).
Запоминать эти отдельные названия связок не так уж и важно. Самая важная характеристика, которую следует помнить, — это просто плотная перепонка связочной ткани, связывающая концы большеберцовой и малоберцовой костей.Кроме того, сустав также связан межкостной перепонкой, которая проходит между большеберцовой и малоберцовой костью по всей голени.
Травмы синдесмоза голеностопного сустава чаще всего возникают в результате чрезмерного вращения голеностопного сустава (приведение или отведение стопы), крайних положений тыльного сгибания или комбинации тыльного сгибания с приведением или отведением. В некоторых случаях срезающие и скручивающие силы, приложенные к лодыжке, не только повреждают дистальные связки синдесмоза, но могут передаваться через межкостную мембрану ноги и вызывать повреждение намного выше, чем лодыжка.
Тип травмы, вызывающей синдесмозное растяжение связок, обычно возникает при занятиях спортом на газоне в обуви со шнуровкой. Например, предположим, что у спортсмена есть обувь с шипами, которая впивается в дерн и сохраняет лодыжку относительно неподвижной. Если этот человек падает вперед (вызывая тыльное сгибание стопы) в то же время, когда он / она пытается повернуться в сторону (вызывая вращательное напряжение в лодыжке), вероятно повреждение синдесмоза.
Распространенные травмы боковых связок голеностопного сустава обычно нетрудно идентифицировать, поскольку поврежденные связки являются поверхностными, что значительно облегчает их пальпацию.Однако в суставе синдесмоза пальпировать поврежденные связки непросто, потому что другие мягкие ткани закрывают связки.
В отличие от медиальной и латеральной связок голеностопного сустава, связки синдесмоза не так легко пальпируются, а также не так легко лечить терапией мягких тканей. Сухожилия разгибателя пальца стопы и сухожилия тыльного сгибателя стопы лежат поверхностно по отношению к дистальному синдесмозу, поэтому любое давление в этой области должно действовать в первую очередь через эти ткани.
Очень важно иметь хорошее представление о механике голеностопного сустава и расположении этих различных структур связок.Распознавание сил, необходимых для возникновения определенных типов травм, может помочь точно определить тип пораженной ткани и позволить нам направить наше лечение наиболее подходящим образом.
Растяжение связок голеностопного сустава (медиальное и латеральное)
Опубликовано 31 марта 2017 г. / Опубликовано в: Лодыжка
Растяжение связок голеностопного сустава — одна из наиболее распространенных ортопедических травм, возникающая при внезапном неловком скручивающем движении стопы. В результате этих движений происходит разрыв и повреждение мягких тканей и связок голеностопного сустава.
Растяжение связок голеностопного сустава происходит, когда связки голеностопного сустава растягиваются за пределы своего нормального диапазона. Растяжения классифицируются в зависимости от степени тяжести, и может быть рекомендовано получить профессиональное заключение.
Растяжение связок I степени — это когда происходит минимальное повреждение. Признаков нестабильности голеностопного сустава нет. Лодыжка может опухать и становиться болезненной при нагрузке и движениях.
Степень II Растяжение связок возникает при частичном разрыве связок. Возможна легкая нестабильность голеностопного сустава, симптомы такие же, как и при растяжении связок I степени.
Степень III Растяжение связок возникает, когда происходит полный разрыв связок и может потребоваться хирургическое вмешательство. Лодыжка будет опухшей, и может появиться синяк, человек не сможет выдерживать нагрузку через лодыжку, а движение вызовет сильную боль.
На внутренней (медиальной) стороне лодыжки дельтовидная связка поддерживает лодыжку. На внешней (боковой) стороне расположены три связки: передняя таранно-малоберцовая, задняя таранно-малоберцовая и пяточно-малоберцовая связки.
Наиболее распространенное растяжение связок голеностопного сустава возникает, когда вы перекатываетесь с внешней стороны лодыжки, это называется инверсионным (медиальным) растяжением.
Если вы перекатываетесь на внутренней стороне лодыжки (реже), вы можете получить выворот (боковое) растяжение.
Причины растяжения связок голеностопного сустава
Медиальное растяжение связок голеностопного сустава возникает при нагрузке, когда требуется резкое изменение направления движения. Травма возникает из-за сильного выворачивания голеностопного сустава наружу. Это часто вызывает разрыв связок на внешней стороне лодыжки.
Механизм повреждения бокового растяжения связок голеностопного сустава противоположный. Это происходит при сильном скручивании лодыжки вовнутрь, что часто случается в баскетболе или при приземлении на неровную поверхность. Это вызывает повреждение связок на внутренней стороне лодыжки.
Признаки и симптомы
- Слышимый рвущий звук в момент травмы.
- Крупный отек стопы и голеностопного сустава.
- Синяк вокруг стопы и лодыжки, иногда поднимающийся вверх по ноге.
- Сильная боль в голеностопном суставе и стопе.
- Неспособность стоять на пораженной стопе и, вероятно, затруднение при ходьбе.
- Пониженная подвижность голеностопного сустава.
Как справиться с болью
При большинстве растяжений голеностопного сустава операция не требуется, и следующие советы могут помочь уменьшить боль и ускорить процесс заживления:
- Отдых: возможно, вам понадобится костыли, чтобы не ходить на пораженной стопе.
- Ice: наносить на 5-10 минут 3-4 раза в день, чтобы уменьшить отек.Всегда кладите полотенце между кожей и пакетом со льдом.
- Компрессия / поддержка голеностопного сустава: улучшает заживление связок и уменьшает воспаление.
- Высота: это поможет минимизировать отек / воспаление.
- Лекарства (НПВП / противовоспалительные средства).
- Носите поддерживающую обувь. Лучше всего подойдут кроссовки или закрытая обувь на плоской подошве, обеспечивающие максимальную поддержку стопы и лодыжки.
- Избегайте неровной или скользкой земли в течение нескольких недель после растяжения связок голеностопного сустава, поскольку ваша лодыжка может быть более подвержена повторному растяжению.
Мануальная терапия имеет решающее значение для пациентов, страдающих растяжением связок голеностопного сустава, поскольку она уменьшает воспаление, увеличивает подвижность голеностопного сустава и способствует полному восстановлению поврежденной связки. Реабилитация, включающая упражнения и укрепление голеностопного сустава после травмы, обеспечит восстановление полной силы в голеностопном суставе и, как мы надеемся, предотвратит повторное возникновение.
Однако следует отметить, что примерно 75% растяжений голеностопного сустава на самом деле являются повторным появлением предыдущего растяжения.Поэтому выполнение упражнений, установленных вашим практикующим, совершенно необходимо.

