Тромбоэмболия легочной артерии
Эмболия легочных сосудов
Эмболия легочных сосудов — это блокада (закупорка) одной или более артерий в легких. В большинстве случаев эмболия легочных сосудов вызывается кровяными сгустками (тромбами), которые перемещаются из других частей тела, чаще всего из нижних конечностей.
Тромбоэмболия легочной артерии (ТЭЛА) преимущественно является осложнением тромбоза глубоких вен.
ТЭЛА может возникнуть у относительно здоровых людей. Общие симптомы включают в себя внезапную и необъяснимую одышку, боли в груди и кашель, который может сопровождаться отделением кровянистой мокроты.
ТЭЛА может быть жизнеугрожающим состоянием, но незамедлительное лечение противотромботическими препаратами может снизить смертельный риск до минимального уровня. Принятие мер по предотвращению тромбообразования в нижних конечностях может также защитить Вас от тромбоэмболии.
Симптомы
Симптомы тромбоэмболии могут варьироваться в зависимости от количества вовлеченных в процесс артерий, размера тромба и общего состояния здоровья.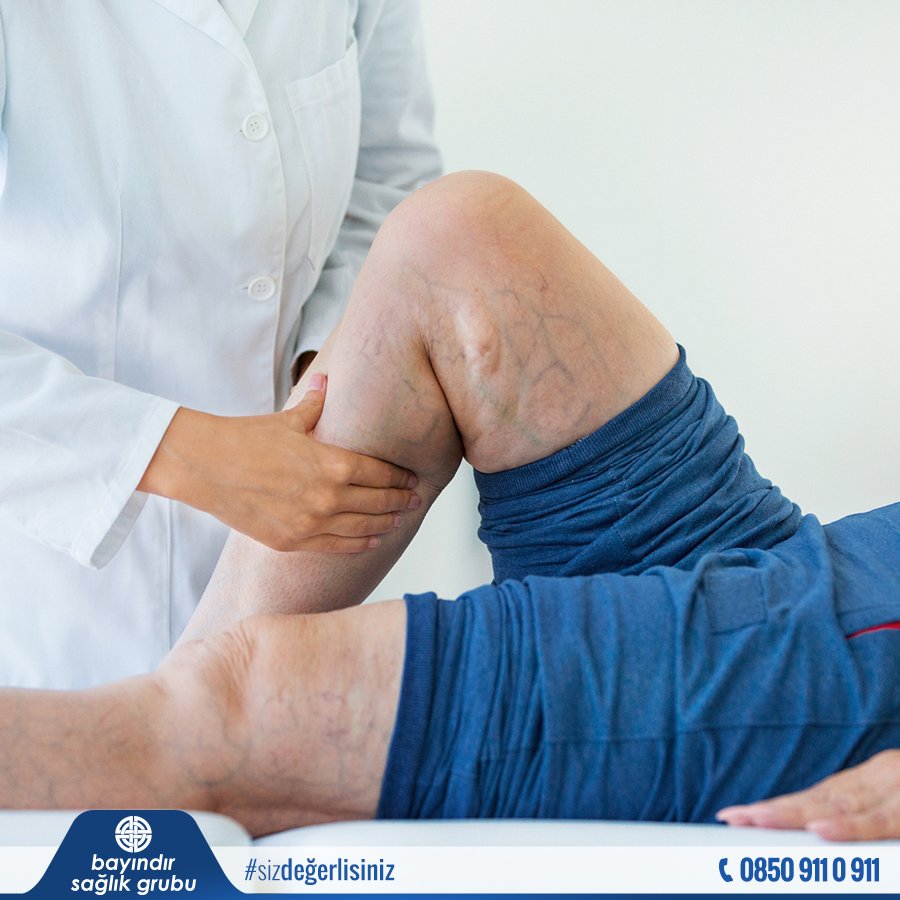
Основные симптомы:
- Одышка. Этот симптом обычно возникает внезапно, не завися от физической активности.
- Боль в груди, похожа на сердечный приступ. Боли усиливаются при глубоком дыхании, кашле, наклонах или приеме пищи. Боли усугубляются при напряжении и не проходят при расслаблении.
- Кашель. Кашель может сопровождаться кровавой мокротой.
Другие симптомы, которые могут сопровождать ТЭЛА
- хрипы;
- отеки нижних конечностей, как правило, одной нижней конечности;
- синюшность кожи;
- потливость;
- быстрое и нерегулярное сердцебиение;
- слабый пульс;
- головокружение или обморок.
Причины
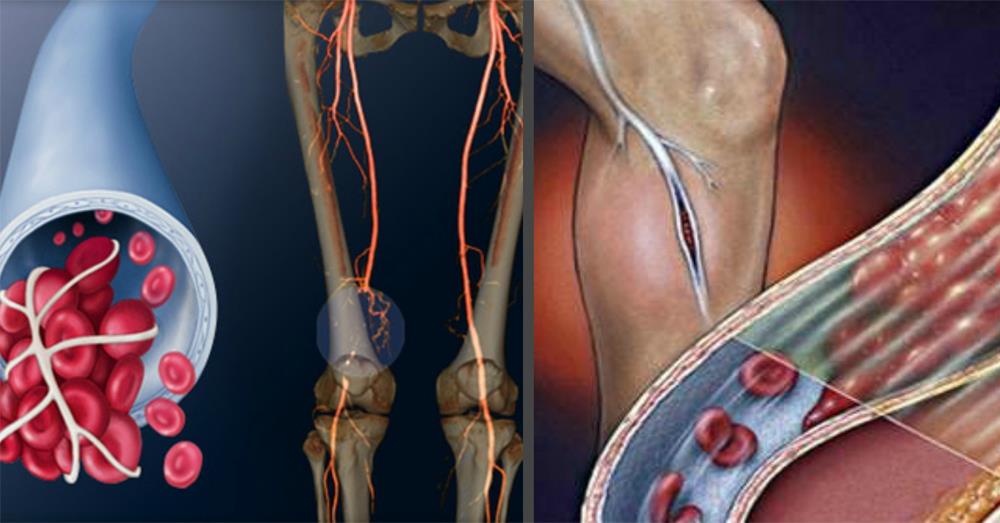
Тромбоэмболия возникает при закупорки легочной артерии кровяным сгустком (тромбом). Эти кровяные сгустки образуются, как правило, в глубоких венах нижних конечностей, хотя возможны случаи эмболии из других частей тела. Это состояние называется тромбозом глубоких вен (ТГВ). Однако не все ТГВ завершаются тромбоэмболией легочной артерии.
Это состояние называется тромбозом глубоких вен (ТГВ). Однако не все ТГВ завершаются тромбоэмболией легочной артерии.
Иногда эмболия легочных сосудов происходит за счет:
- жировой ткани, при переломах кости;
- пузырьков воздуха;
- частей распадающейся опухоли.
Поражение редко бывает одиночным, как правило, закупорка происходит несколькими тромбами одновременно. Легочная ткань, кровоснабжаемая закупоренной артерией лишается питательных веществ, что может привести к ее гибели. Это, в свою очередь, создает трудности снабжения кислородом других частей тела.
Факторы риска
Тромбоз, приводящий к ТЭЛА, может развиться у любого человека, но некоторые факторы повышают риск этого заболевания.
Тромбоз
Длительная иммобилизация.
- Длительный постельный режим. Будучи прикованным к постели в течение длительного периода после операции, инфаркта, перелома ноги или любого другого серьезного заболевания, Вы становитесь более подверженным тромбообразованию в нижних конечностях.
- Длительные путешествия. Сидя в тесном положении во время длительных перелетов или поездок на автомобиле, замедляется ток крови в венах, это способствует тромбообразованию в сосудах нижних конечностей.
Возраст. Пожилые люди более склоны к образованию кровяных сгустков.
Варикозная болезнь. Тонкие клапаны, расположенные внутри крупных вен способствуют кровотоку в правильном направлении. Однако, эти клапаны склонны к разрушению с возрастом. При нарушении их работы кровь застаивается в ногах, что приводит к тромбозам.
Дегидратация. У пожилых людей выше риск обезвоживания, что повышает риск тромбоза.
Другие заболевания. Также пожилые люди склонны к другим сопутствующим заболеваниям, которые могут повышать риск тромбообразования — такие как протезирование суставов, опухоли или заболевание сердца.
Наследственность.
 Так могут проявляться наследуемые нарушения свертывающей системы крови, которые могут быть выявлены в специальных лабораториях. Обязательно сообщите своему врачу о наличии заболеваний у членов Вашей семьи, для проведения определенных тестов.
Так могут проявляться наследуемые нарушения свертывающей системы крови, которые могут быть выявлены в специальных лабораториях. Обязательно сообщите своему врачу о наличии заболеваний у членов Вашей семьи, для проведения определенных тестов.
Хирургическое лечение. Хирургическая операция — это одна из наиболее важных причин тромбообразования, особенно протезирование коленного или тазобедренного суставов. Во время подготовки костей к искусственным суставам, окружающие ткани повреждаются и могут проникнуть в кровоток и стимулировать тромбообразование. Длительная иммобилизация после любой операции может способствовать тромбозу. Также риск повышается в зависимости от длительности наркоза.
Риск тромбообразования выше при:
- Заболеваниях сердца. Высокое артериальное давление и другие сердечно-сосудистые заболевания способствуют тромбозам.
- Беременность. Вес ребенка, сдавливающий вены таза, может замедлить кровоток в венах нижних конечностей, это повышает риск тромбоза.
- Опухоль. Некоторые опухоли, в частности рак поджелудочной железы, яичников и легких повышает концентрации в крови субстанций, стимулирующих тромбоз, что также усугубляется последующей химиотерапией.
- Повторные случаи тромбоза. Если Вы однажды перенесли тромбоз глубоких вен в прошлом, то вы находитесь в группе повышенного риска тромбообразования.
Образ жизни
Риск тромбоза повышают:
- Курение. Курение табака предрасполагает к повышенной свертываемости крови, а это в свою очередь может привести к тромбозу.
- Избыточная масса тела. Избыточный вес повышает риск тромбоза — особенно у курящих женщин, страдающих артериальной гипертензией.
- Препараты эстрогена.
Методы диагностики
ТЭЛА бывает трудно диагностировать, особенно у пациентов, страдающих заболеванием сердца или легких.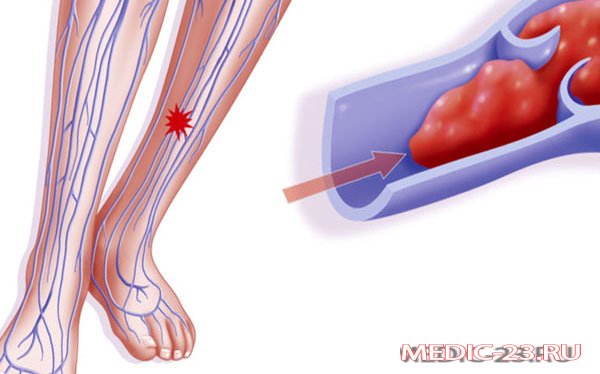 Для этого могут понадобиться такие исследования как:
Для этого могут понадобиться такие исследования как:
Рентгенография органов грудной клетки. Это неинвазивное исследование позволяет оценить состояние легких и сердца на снимке. Несмотря на то, что по рентгенограмме нельзя поставить диагноз ТЭЛА и снимок даже может выглядеть нормально при ее наличии, рентгенография необходима для исключения заболеваний, имитирующих эмболию.
Спиральная компьютерная томография. Обычная компьютерная томография регистрирует рентгеновские лучи с разных углов, после чего сопоставляет их в двухмерный снимок внутренних органов. При проведении спиральной КТ сканнер вращается вокруг вашего тела для создания трехмерного изображения. Этот тип КТ может зафиксировать патологические образования с гораздо большей точностью и скоростью, чем обычная КТ. При подозрении на ТЭЛА, обычно проводят внутривенную инъекцию контрастного вещества и незамедлительно снимают спиральную компьютерную томограмму.
Ангиография легочных артерий.
 Затем в катетер вводится специальный краситель, перемещения которого фиксируются на рентгеновских снимках. Во время ангиографии легочных артерий возможно измерение давления в правых отделах сердца, где, в случае ТЭЛА, оно будет повышено. Этот тест требует высокой квалификации специалиста и несет потенциальные риски, так что его обычно проводят, когда другие методы исследования не предоставили необходимой информации.
Затем в катетер вводится специальный краситель, перемещения которого фиксируются на рентгеновских снимках. Во время ангиографии легочных артерий возможно измерение давления в правых отделах сердца, где, в случае ТЭЛА, оно будет повышено. Этот тест требует высокой квалификации специалиста и несет потенциальные риски, так что его обычно проводят, когда другие методы исследования не предоставили необходимой информации.
Анализ крови на Д-димер.
Ультразвуковое исследование. Этот неинвазивный тест, известный как дуплексное сканирование вен, использует высокочастотные звуковые волны для определения тромбов в венах. Во время этого исследования врач использует устройство, называемое трансдьюсером, испускающее звуковые волны, для визуализации вен. Эти волны отражаются и транслируются в движущуюся картинку с помощью компьютера.
Эти волны отражаются и транслируются в движущуюся картинку с помощью компьютера.
Магнитно-резонансная томография (МРТ). МРТ использует радиоволны и мощное магнитное поле для формирования детальных изображений внутренних органов. МР-исследование показано беременным женщин с целью минимизации облучения плода и пациентам с почечной недостаточностью.
Лечение
Незамедлительное лечение эмболии легочной артерии необходимо для предотвращения серьезных осложнений и даже смерти.
Лекарственные препараты
Препараты для лечения ТЭЛА включают:
Антикоагулянты. Гепарин срабатывает быстро при внутривенном введении. Варфарин и ривароксабан выпускаются в таблетированной форме. Эти препараты предотвращают образование новых тромбов, но им требуется несколько дней, прежде, чем они начнут действовать.
Тромболитики. В то время, как тромбы обычно рассасываются самостоятельно, существуют препараты, ускоряющие этот процесс. Так как эти препараты могут вызывать внезапные и тяжелые кровотечения, они используются только в жизнеугрожающих ситуациях.
Хирургические и другие процедуры
В некоторых случаях доктор может принять решение для проведения одной из следующих процедур:
Удаление тромба. Если у вас имеется крупный тромб в легочной артерии, врач может провести тонкую трубочку (катетер) через кровеносные сосуды и аспирировать (извлечь) тромб. Бывает затруднительно удалить тромб, таким образом, и эта процедура не всегда успешна.
Установка фильтра в нижней полой вене. Катетер также может быть использован для установки фильтра в главную вену — нижнюю полую вену — несущую кровь от нижних конечностей к правым отделам сердца. Этот фильтр отлавливает тромбы, с током крови, направляющиеся к легким.
Хирургическое лечение. Если у вас шок и тромболитическая терапия не приносит результатов, может понадобиться экстренная операция. Целью операции является удаление максимально большого числа тромбов, особенно при наличии крупного тромба в главной легочной артерии.
Профилактика
Профилактика ТЭЛА включает в себя предотвращение образования тромбоз в глубоких вен.
Тактика предотвращения тромбоза в больнице включает:
Антикоагулянтную терапию. Антикоагулянт, такой как гепарин, назначают всем с риском тромбобразования после операции, также как и людям с некоторыми заболеваниями сердца, инфарктом, осложнениями опухолей или ожогов. Вам могут назначить прием варфарина внутрь на несколько дней перед крупной операцией для снижения риска тромбообразования.
Компрессионный трикотаж
Компрессионный трикотаж. Компрессионные чулки постоянно сдавливают ноги, помогая венам и мышцам двигать кровь более эффективно. Это безопасный, простой и недорогой способ предотвратить застой крови.
Пневматические компрессии. Этот способ лечения включает бедренные манжеты или манжеты для голени, которые автоматически надуваются каждые несколько минут, массажируя и сжимая вены нижних конечностей, что улучшает кровоток.
Физическая активность. Ранняя активизация после хирургического вмешательства способствует предотвращению ТЭЛА и ускоряет общее восстановление. Это одна из главных причин, по которой медицинская сестра поднимает Вас на прогулку, как только это возможно после операции.
Это одна из главных причин, по которой медицинская сестра поднимает Вас на прогулку, как только это возможно после операции.
Профилактика во время путешествий. Длительное сидение во время перелета или автомобильной поездки повышает риск развития тромбоза вен нижних конечностей. Для предотвращения этого:
Совершите прогулку. Прохаживайтесь вдоль самолета один раз в час. Если вы за рулем, то совершайте остановки с такой же периодичностью. Совершите несколько глубоких приседаний.
Упражнения сидя. Сгибайте, разгибайте и вращайте стопу в голеностопном суставе, нажмите ногами на сиденье напротив вас, поднимайте и опускайте ноги на пальцах стопы. Не сидите длительное время со скрещенными ногами.
Антикоагулянты, по рекомендации врача. Если у вас в анамнезе есть тромбоз глубоких вен, обсудите со своим врачом возможности длительных путешествий, для которых вы можете самостоятельно ввести себе длительно действующий гепарин накануне поездки. Также обсудите с врачом необходимость введения гепарина на обратном пути.
Также обсудите с врачом необходимость введения гепарина на обратном пути.
Пейте больше воды. Вода — лучшая жидкость, предотвращающая обезвоживание, которое способствует тромбообразованию. Избегайте приема алкоголя и кофеина, приводящих к потере жидкости.
14 важных вопросов флебологу Евгению Илюхину о тромбозе и варикозе
Екатерина Кушнир
узнала все о варикозе и тромбозах
Евгений Илюхин
флеболог
Поговорили с Евгением Илюхиным — флебологом, кандидатом медицинских наук, вице-президентом Ассоциации флебологов России.
Врач рассказал, что лечит флеболог, как предотвратить заболевания вен, бывают ли тромбы после коронавируса или прививки и когда нужно пройти обследование.
Что вы узнаете
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Что лечит флеболог?
Флебологи занимаются острыми и хроническими заболеваниями вен, преимущественно на ногах. Острые заболевания — это тромбоз поверхностных или глубоких вен, хронические — в основном варикозное расширение поверхностных вен.
Варикоз. При нем вены расширяются, нарушается ток крови в них, со временем развивается венозная недостаточность. То есть вены уже не могут выполнять свою функцию — возвращать кровь к сердцу.
Варикозное расширение вен — Национальная служба здравоохранения Великобритании
Венозная недостаточность — Medscape
В норме кровь течет по венам ног только вверх, в частности благодаря наличию в них клапанов. При варикозном расширении венозные клапаны поверхностных вен уже не могут сдерживать ток крови вниз под действием силы земного притяжения.
Еще бывает, что расширяются внутрикожные поверхностные вены.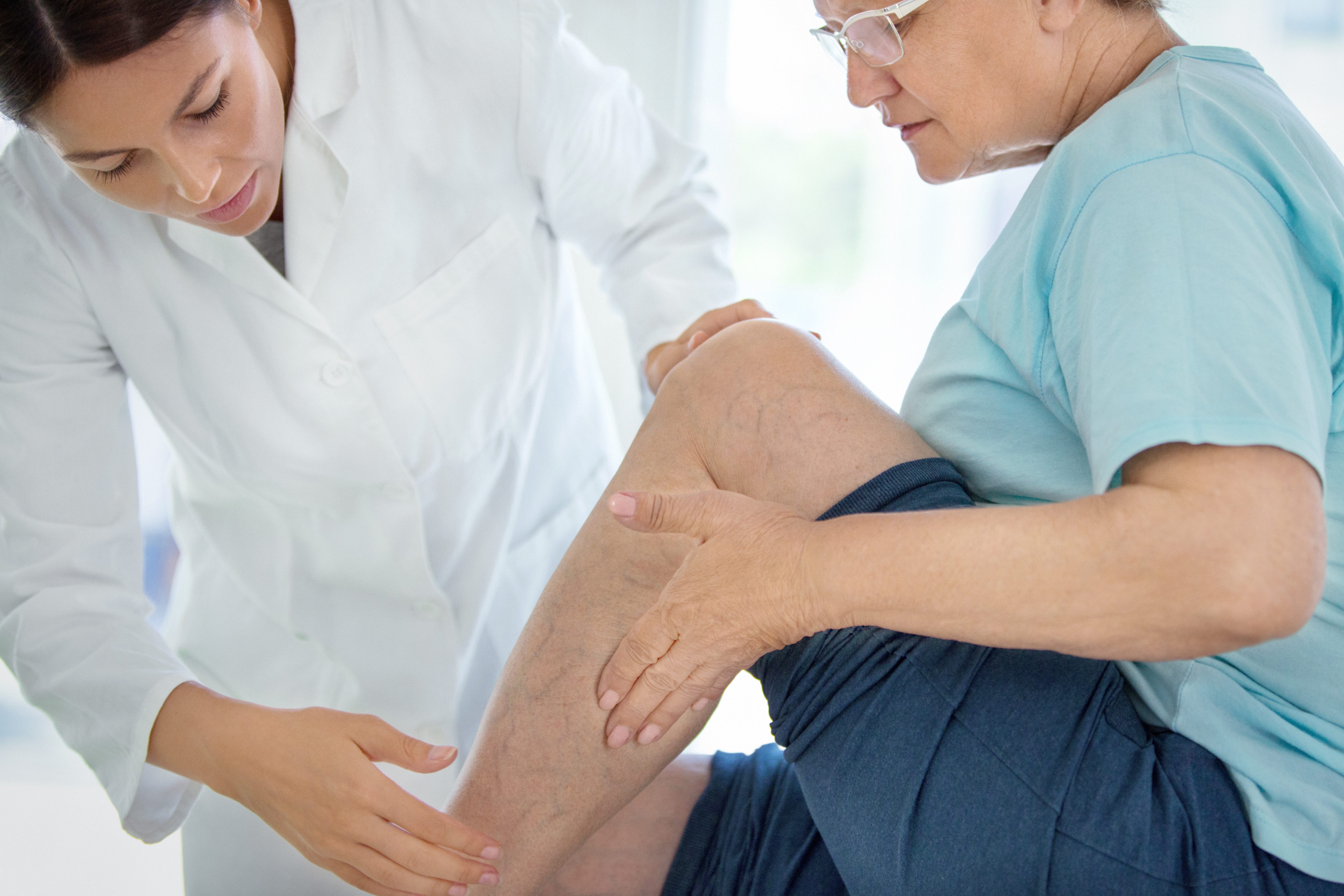 Тогда на коже появляются сосудистые «сеточки» или «звездочки» — так такие изменения называют в народе.
Тогда на коже появляются сосудистые «сеточки» или «звездочки» — так такие изменения называют в народе.
Медицинское название — телеангиоэктазии и ретикулярные вены. Это не заболевание, не стадия настоящего варикоза, а просто косметический дефект. Однако от него многие хотят избавиться. И есть методики, позволяющие это сделать, поэтому сейчас активно развивается направление эстетической флебологии.
Телеангиоэктазии — статья в справочнике DermNet Nz
Вены ног делят на глубокие и поверхностные, они связаны перфорантными венами. Большая подкожная вена и малая подкожная вена — поверхностные вены, которые чаще всего становятся «источником» варикоза, а бедренная вена — это осевая глубокая вена. При варикозном расширении поверхностных вен происходит выброс — «утечка» крови — из глубоких вен в поверхностные в местах их соединений или по перемычкам — перфорантным венам. Также внутри вен есть клапаны, мешающие крови двигаться вниз. При варикозном расширении поверхностных вен клапаны деформируются и разрушаются, постепенно развивается венозная недостаточность.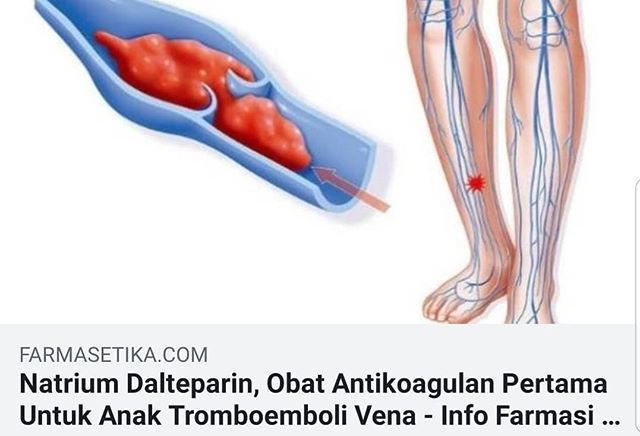 Недостаточность клапанов может быть и в глубоких венах, но встречается такое реже Бугорки расширенных поверхностных вен под кожей. Источник: Troyan / Shutterstock Сосудистая сеточка из поверхностных подкожных вен. Источник: AYDO8 / Shutterstock
Недостаточность клапанов может быть и в глубоких венах, но встречается такое реже Бугорки расширенных поверхностных вен под кожей. Источник: Troyan / Shutterstock Сосудистая сеточка из поверхностных подкожных вен. Источник: AYDO8 / Shutterstock
Тромбоз вен развивается, когда в них образуется сгусток крови, то есть тромб, мешающий кровотоку. Чаще всего такое случается в нижних конечностях. Тромбоз поверхностных или глубоких вен на руках тоже бывает, но значительно реже, чем на ногах. Лечением таких болезней занимаются те же врачи, которые работают с тромбозами вен нижних конечностей.
Тромбоз глубоких вен — Клиника Майо
Тромбоз глубоких вен верхних конечностей — Американский кардиологический колледж
Варикозного расширения вен верхних конечностей как самостоятельной болезни практически не бывает. Вторичное варикозное расширение вен рук может развиться после тромбоза основных вен конечности.
Крайне редко в венах рук выявляют врожденные аномалии, например ангиодисплазии — упрощенно говоря, это неправильное развитие сосудов, их чрезмерное расширение и рост.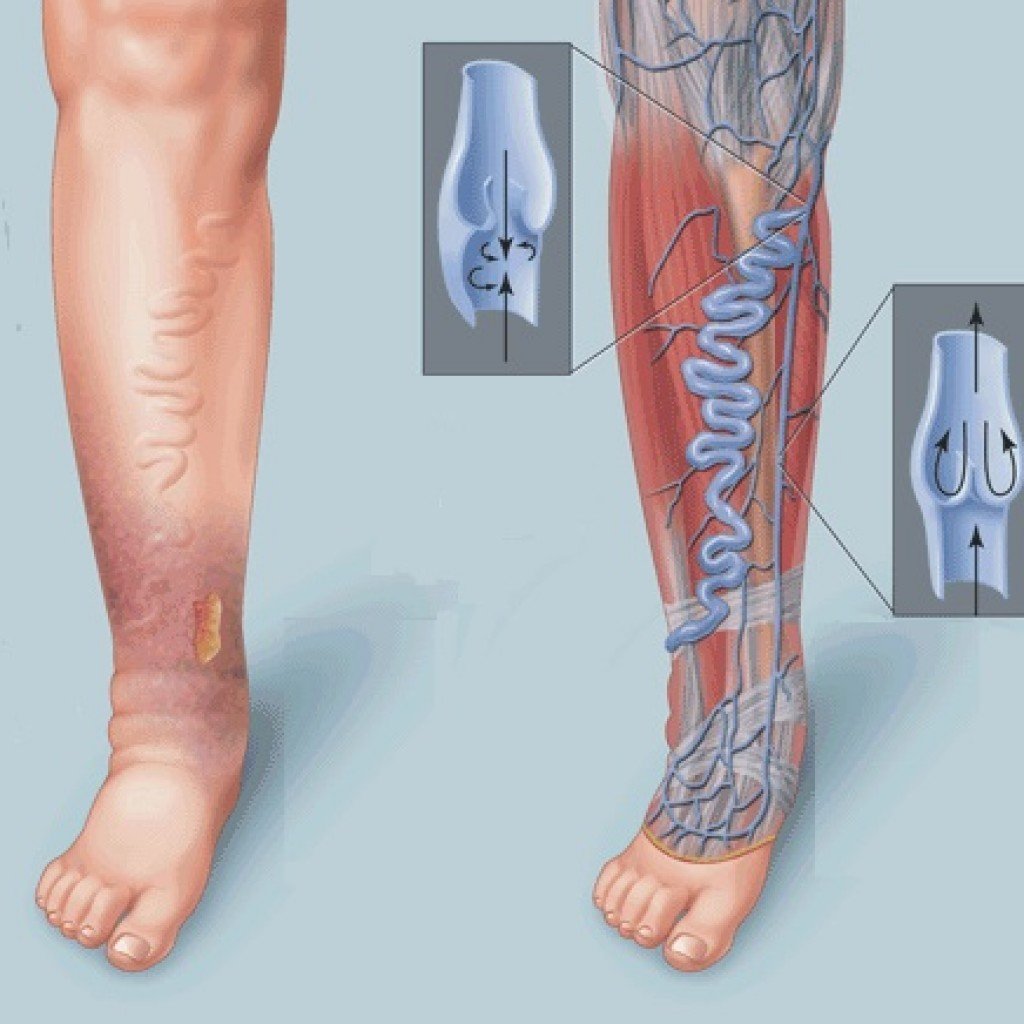 Ими занимаются отдельные врачи, а не рядовые флебологи.
Ими занимаются отдельные врачи, а не рядовые флебологи.
УЧЕБНИК
Как победить выгорание
Курс для тех, кто много работает и устает. Цена открыта — назначаете ее сами
Начать учитьсяПочему появляется варикоз?
Медицина до сих пор до конца не знает, почему развивается варикозное расширение вен. Я склоняюсь к одной модели, объясняющей все научно доказанные закономерности по факторам риска.
Согласно ей, варикоз развивается в венах, в которых с рождения есть дефекты венозной стенки — врожденные, но не обязательно унаследованные от родителей. То есть такая вена структурно слабее, чем должна быть. В течение жизни она расширяется, так как не может эффективно противостоять нагрузке.
Чем выраженнее врожденный дефект венозной стенки, тем быстрее и легче развивается варикозное расширение вен. Иногда мы можем видеть его даже в подростковом возрасте. А когда исходного дефекта венозной стенки нет, вена выдерживает значительные нагрузки, поэтому некоторые люди не сталкиваются с варикозом, несмотря на факторы риска.
Такая теория также объясняет то, что варикозное расширение вен часто проявляется во время беременности. Просто венозная стенка с дефектом выдерживала повседневные нагрузки, а увеличение нагрузок в период вынашивания ребенка уже не выдержала.
Варикозное расширение вен в России встречается примерно у 10—20% населения. Наследственность в развитии заболевания играет роль, но не слишком большую. Доказанное влияние имеет только варикоз у ближайших родственников — родителей. Заболевания вен у бабушек, дедушек и так далее ничего не значат.
Хронические заболевания вен и генетические факторы — международный научный журнал «Флеболимфология»
По одной из теорий варикозное расширение вен возникает из-за врожденной слабости венозной стенки. Под давлением крови вена постепенно растягивается, со временем деформируются венозные клапаны, поэтому появляются симптомы венозной недостаточностиКак предотвратить варикоз и можно ли это сделать с помощью образа жизни или лекарств?
Основные факторы риска варикозного расширения вен — пол, ожирение, беременность, возраст, наследственность. Но так как самая вероятная причина болезни — это врожденный дефект венозной стенки, то он проявится и без факторов риска. Просто без них варикоз разовьется позже.
Но так как самая вероятная причина болезни — это врожденный дефект венозной стенки, то он проявится и без факторов риска. Просто без них варикоз разовьется позже.
Лечение варикозного расширения вен — Medscape
Сегодня нет работающих средств профилактики варикозного расширения вен. Ни таблетки для вен, ни компрессионный трикотаж не помогают его избежать, остановить прогрессирование заболевания или развитие осложнений. Причина в том, что все эти средства не устраняют дефект венозной стенки.
Флеботоники при венозной недостаточности — Кокрановская база систематических обзоров
Единственное назначение веноактивных препаратов — их еще называют венопротекторные средства, флеботропные средства или венотоники — симптоматическое лечение. По некоторым данным, они снимают симптомы, которые встречаются при варикозе: чувство тяжести в ногах, отечность, утомляемость ног, неприятные ощущения в них.
Самое интересное, что такие проявления могут быть и не связаны с заболеваниями вен: нет достоверных данных, что их вызывает варикозное расширение. Однако препараты для вен могут помочь, поэтому их назначают, чтобы облегчить состояние человека. Механизм развития симптомов тут не важен.
Однако препараты для вен могут помочь, поэтому их назначают, чтобы облегчить состояние человека. Механизм развития симптомов тут не важен.
Помогают ли при варикозном расширении вен кремы, БАДы, пиявки?
Пациенты часто используют гели, кремы и мази, чтобы снять симптомы варикозного расширения вен. У наружных средств может быть разный состав, но в основном применяют две разрекламированные группы:
- Средства на основе флавоноидов — это соединения растительного происхождения, которые должны положительно влиять на сосуды. Они же обычно входят в состав препаратов для вен — тех, что принимают перорально. В виде таблеток они помогают облегчить симптомы, но в виде местных средств — мазей, гелей и кремов — не работают.
- Средства на основе гепарина — это антикоагулянт, препятствует свертыванию крови.
 То есть тот же гепарин, который обычно назначают для приема внутрь, например при тромбозе вен.
То есть тот же гепарин, который обычно назначают для приема внутрь, например при тромбозе вен.
Варикозное расширение вен: диагностика и лечение — Американское общество семейных врачей
Все наружные средства субъективно улучшают состояние, но вряд ли из-за того, что содержат активные соединения. Эффект, скорее всего, достигается за счет самомассажа, ухода за ногами, охлаждения — в состав таких средств часто входят эфирные масла, которые быстро испаряются. Я не рекомендую их использовать — можно взять любой обычный косметический крем, а ощущения будут те же самые.
Также для лечения варикозного расширения вен не стоит принимать биологически активные добавки. Иногда они содержат те же флавоноиды, что и лекарственные препараты, но в отличие от последних, не проходят строгих проверок на безопасность. Иногда в них другие компоненты, обычно растительные, об эффективности которых нет достоверных данных.
Что делать? 02.07.20Врач вместе с обычным лекарством назначил БАД. Это нормально?
Это нормально?
В некоторых случаях недобросовестные производители добавляют в БАДы настоящие лекарственные средства, иногда очень агрессивные.
В интернете продают огромное количество биологически активных добавок для лечения и профилактики заболеваний вен, но покупать и принимать их не стоит. Источник: «Озон»Для лечения варикозной болезни вен иногда советуют методы альтернативной медицины, в частности гирудотерапию.
Гирудотерапия: обзор — Drugs.com
В основе гирудотерапии лежит логичная идея. Пиявки выделяют гирудин — это антикоагулянт, он может препятствовать образованию тромбов, улучшать кровоток.
Большинство антикоагулянтов, которые официальная медицина использует для профилактики и лечения тромбоза, — вещества природного происхождения. Только их очистили, подготовили и дозировали, а еще проверили, какой эффект какая дозировка дает — из-за этого принимать медицинские препараты максимально безопасно. А вот когда человека кусает пиявка, непонятно, сколько антикоагулянта он получит и какой будет результат.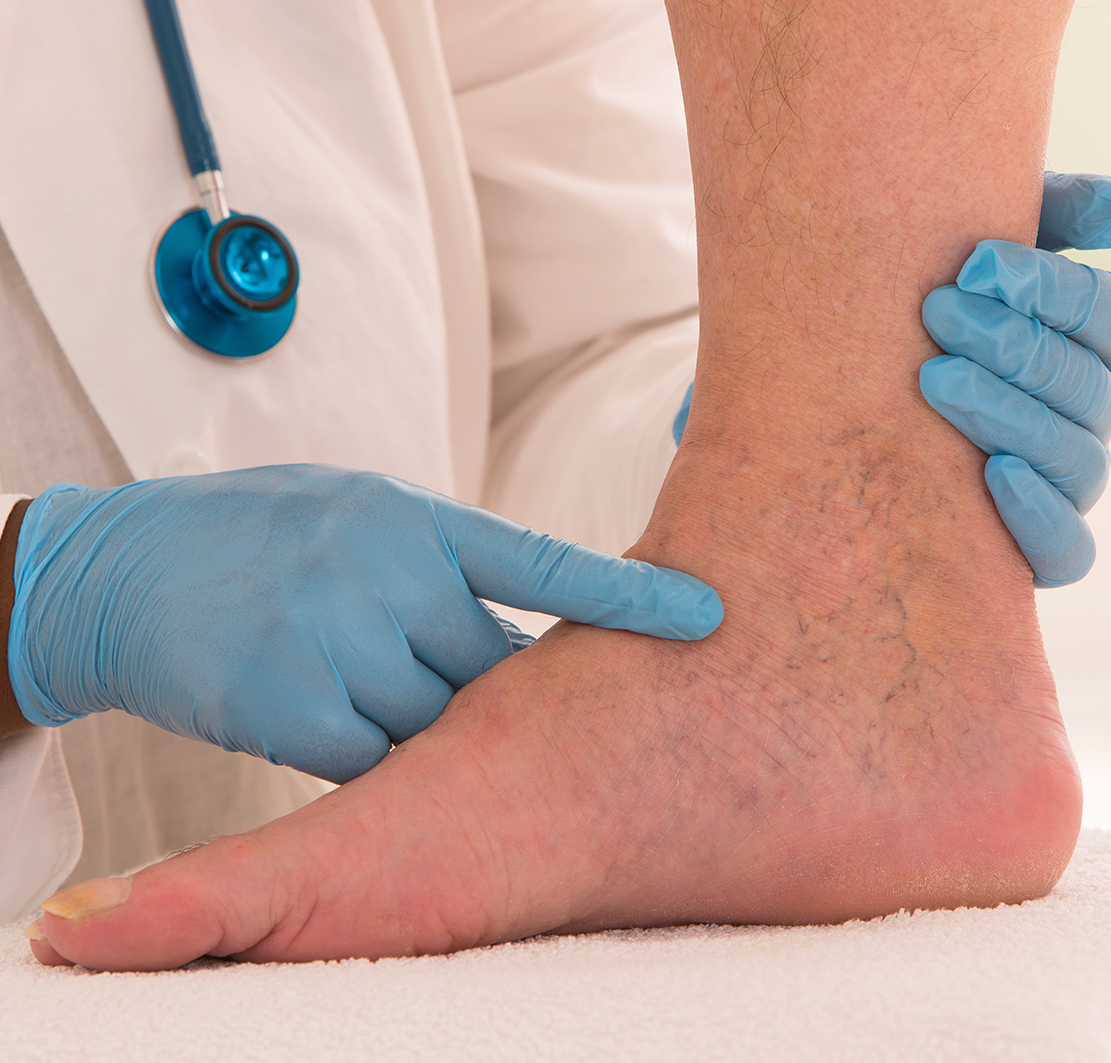
Поэтому я категорически против гирудотерапии. В лучшем случае она не поможет, в худшем нанесет вред здоровью. Могут быть кровотечения, инфицирование раны, присоединение рожистого воспаления — это хроническое воспалительное заболевание кожи, когда затрагиваются лимфатические сосуды.
Нет достоверных доказательств, что гирудотерапия эффективна для лечения заболеваний вен: она не предотвращает тромбоз и не улучшает состояние при варикозном расширении.
Пиявки не помогают при заболеваниях вен. Источник: kaser221 / ShutterstockКогда нужна операция при варикозе?
Операцию при варикозном расширении вен стоит сделать чем раньше, тем лучше. У варикоза всегда есть видимые объективные признаки, так называемые варикозные узлы, и у них всегда есть источник. Обычно это одна вена, которая неправильно работает, поверхностная или перфорантная, то есть соединяющая глубокие и поверхностные вены нижних конечностей. Основная стратегия лечения болезни — устранить это структурное нарушение.
Варикозное расширение вен — рекомендации Американского общества сосудистой хирургии
Варикозное расширение вен — MSD
Раньше варикозные вены и источник варикоза флебологи только удаляли, выполняя операции с разрезами, которые иногда требовали значительных ограничений. В современной флебологии при небольшом варикозе часто используют склеротерапию — запечатывание вены с помощью специальных препаратов, вводимых внутрь нее.
В большинстве случаев основой лечения сегодня будет радиочастотная или лазерная абляция: когда внутрь вены вводят источник излучения, ее стенки как бы склеиваются, кровь по сосуду больше не проходит. Потом больная вена постепенно бесследно рассасывается.
Без операции варикозное расширение вен будет прогрессировать дальше — у разных людей с разной скоростью. Если долго откладывать лечение, объем вмешательства будет больше, поэтому лучше убрать варикоз на ранней стадии. Кроме того, чем дальше, тем выше риск осложнений, в частности тромбофлебита — воспаления пораженной вены и образования в ней тромбов.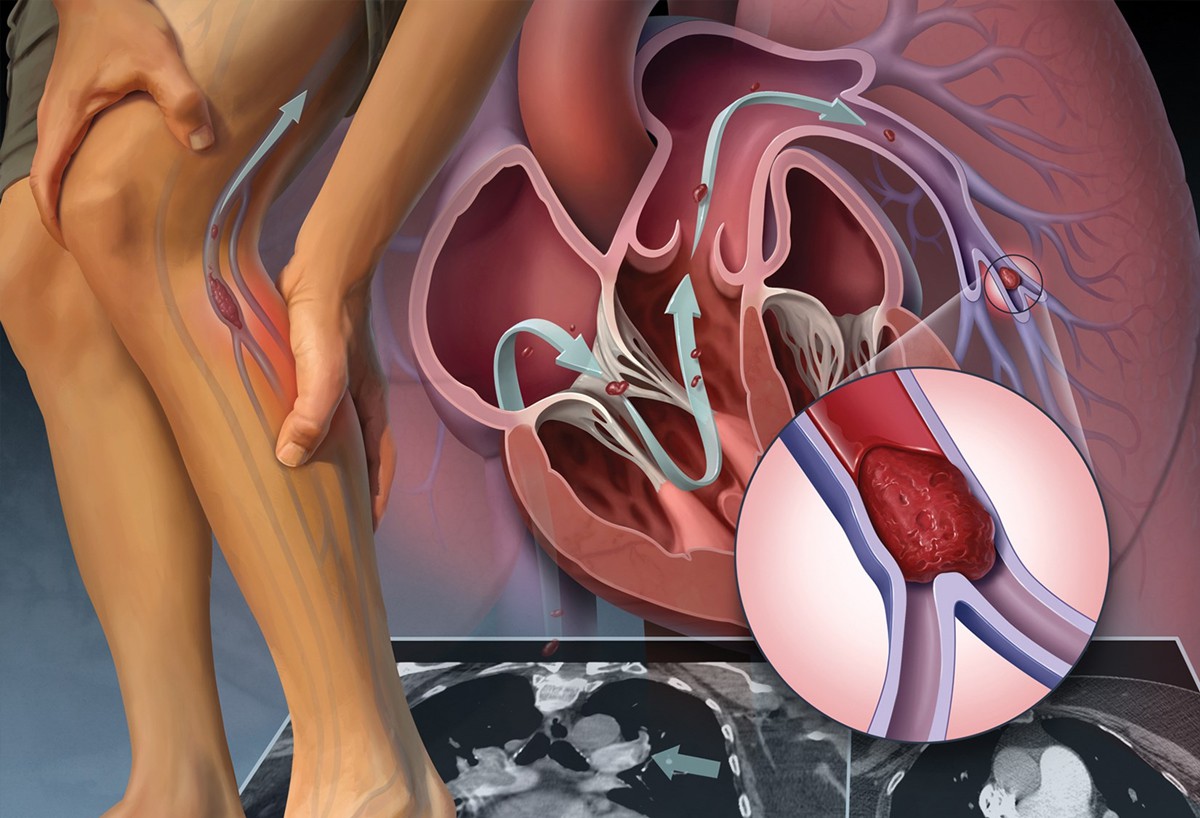
Почему возникает венозный тромбоз и как его предупредить?
Для конкретного человека риск тромбоза вен оценивают с учетом возраста, состояния здоровья и других факторов. Для некоторых ситуаций риск тромбозов рассчитывают по специальным шкалам. Например, перед плановой хирургической операцией используют шкалу Каприни. Если этот риск повышен, нужна профилактика образования тромбов.
Профилактику тромбоза вен назначают так: перед потенциально опасным событием, например, при планировании операции, человек обращается к врачу, а тот оценивает риски и говорит, что делать.
Профилактика тромбоэмболических симптомов — Национальный стандарт РФ
Одному человеку для профилактики будет достаточно компрессионного трикотажа и ранней активности после операции — начать вставать в первые сутки, а другому понадобятся специальные препараты.
Также риск образования тромбов оценивают перед назначением комбинированных оральных контрацептивов. Они увеличивают вероятность тромбоза вен — ненамного, но людям в группе риска их не назначают.
Опасность тромбоза вен в том, что тромб может оторваться и вызвать такое грозное осложнение, как ТЭЛА — тромбоэмболию легочной артерии, то есть ее закупорку тромбомПопулярный в народе аспирин предупреждает артериальный тромбоз, то есть инфаркт и инсульт, но плохо работает против венозного тромбоза, поэтому не рекомендуется во флебологической практике.
У всех антикоагулянтов есть серьезные побочные эффекты, аспирин тоже небезопасное лекарство, поэтому назначать их должен только врач с учетом всех рисков.
Существует ли генетическая предрасположенность к тромбозу вен?
После открытия наследственных тромбофилий врачи стали часто назначать генетические анализы. Казалось, что найденные генетические особенности могут объяснить и предсказать возникновение тромбоза вен.
Потом стало ясно, что роль тромбофилий сильно переоценили. Они не всегда дают такой высокий риск, чтобы назначать профилактику образования тромбов, да и сами встречаются редко.
Бояться наследственных тромбофилий в большинстве случаев не стоит.
Сделать генетическое тестирование рекомендуют при планировании беременности. Но если у женщины ранее был венозный тромбоз или есть близкие родственники с венозным тромбозом, то врачи должны будут отнести ее к группе повышенного риска без всяких анализов и принять максимальные меры профилактики.
При высоком риске тромбозов врач может назначить профилактический прием антикоагулянтов на время всей беременности и после родов.
Также такой скрининг может быть целесообразен при принятии решения о приеме КОК. Однако если в прошлом у женщины был тромбоз вен, такая контрацепция ей не подходит в любом случае, обследование не нужно.
Одна из проблем скрининга на тромбофилии в России — то, что к тромбофилиям часто относят варианты генов, которые совершенно не повышают риск тромбозов. Правильнее исследовать не все гены гемостаза, а только те, что действительно связаны с повышением риска тромбоза.
Правильнее исследовать не все гены гемостаза, а только те, что действительно связаны с повышением риска тромбоза.
Генетических тромбофилий всего две — это полиморфизм V фактора свертывания крови, так называемая лейденовская мутация, и полиморфизм II фактора — протромбина. Другие врожденные и приобретенные тромбофилии диагностируют негенетическими тестами.
Повышает ли варикозное расширение вен риск венозного тромбоза?
Вены разделяют на поверхностные и глубокие, тромбы могут образоваться и в тех и в других. Варикозное расширение поверхностных вен часто приводит к их тромбозу, так как есть повреждение стенки сосуда и нарушение кровотока, его замедление. При этом тромбоз поверхностных вен может привести к появлению тромбов в глубоких венах, так как они связаны друг с другом.
Тромбоз поверхностных вен — Uptodate
Тромбофлебит поверхностных вен — Medscape
Вместе с тромбами в вене всегда наблюдается воспалительный процесс — флебит. В поверхностных венах, в отличие от глубоких, он хорошо заметен, поэтому такое состояние называют тромбофлебитом.
Нельзя сказать, что у человека с варикозом в 100% случаев будет тромбофлебит и образуются тромбы в поверхностных венах, просто вероятность этого выше. Такой риск полностью управляем — можно избавиться от варикоза и сразу снизить его.
Тромбоз глубоких вен опаснее тем, что чаще приводит к тромбоэмболии легочной артерии, или ТЭЛА. Это тяжелое осложнение, возникающее при отрыве тромба и его попадании в кровоток. При тромбозе поверхностных вен ТЭЛА тоже возможна, но встречается реже и только при поражении крупных венозных сосудов, например большой или малой подкожной вены.
Может ли прививка от коронавируса спровоцировать тромбоз?
При легкой форме коронавирусной инфекции, когда человек лечится дома, частота венозных тромбозов увеличивается ненамного.
COVID—19 провоцирует смертельно опасные тромбозы — журнал «Ланцет»
Профилактика осложнений, диспансерное наблюдение и ведение на амбулаторном этапе лиц, перенесших новую коронавирусную инфекцию COVID-19. Временные клинические рекомендацииPDF, 740 КБ
Временные клинические рекомендацииPDF, 740 КБ
Тромбозы вен часто возникают при тяжелых формах коронавируса, когда человек лечится в стационаре. Это может объясняться не только воздействием инфекции, но и самим фактом госпитализации и долгой малоподвижности.
Вероятность образования тромбов зависит от тяжести заболевания и состояния человека. У людей с факторами риска вроде тромбозов вен в прошлом или пожилого возраста она выше.
Если человек заболел COVID-19 и попал в стационар, ему назначают антикоагулянтную терапию для профилактики тромбозов вен. У людей из группы риска она может быть продолжена после выписки.
Тем, кто лечился дома, такая профилактика не нужна — бояться тромбоза вен и пить антикоагулянты во время или после болезни им не стоит. Надо знать, что прием антикоагулянтов может привести к осложнениям, например кровотечениям, поэтому их не применяют без серьезных причин.
Гепарин и низкомолекулярный гепарин: дозировка и побочные эффекты — Uptodate
Венозный тромбоз после вакцинации от коронавируса вызван иммунной тромботической тромбоцитопенией, ассоциированной с вакциной от COVID-19. Похожие тромбоцитопении крайне редко возникают и на фоне приема других лекарств — например, тех же антикоагулянтов для лечения тромбоза.
Похожие тромбоцитопении крайне редко возникают и на фоне приема других лекарств — например, тех же антикоагулянтов для лечения тромбоза.
Известный пример — гепарин-индуцированная тромбоцитопения, при которой увеличивается риск венозного и артериального тромбоза. Она изредка развивается на фоне приема гепарина.
Такой тромбоз — индивидуальная реакция иммунной системы. Организм парадоксально реагирует на препарат — вырабатывает антитела против собственных тромбоцитов. При этом не просто уменьшается количество тромбоцитов, но и происходит их активация, вследствие чего и образуются тромбы.
Риск тромбоза вен после тяжелой формы коронавирусной инфекции на порядок выше, чем после вакцинации: он возникает примерно у 20% тяжело болеющих. Защищая людей от тяжелого течения инфекции с помощью вакцины, мы многократно снижаем риск развития таких осложнений.
Перед вакцинацией от коронавируса не нужна профилактика тромбоза вен — даже людям с повышенным риском. Вероятность образования тромбов слишком мала, она ниже, чем вероятность побочных эффектов от приема антикоагулянтов.
Как определить венозный тромбоз и есть ли скрининговые обследования?
Явный признак венозного тромбоза — отек только одной конечности. Не локальная припухлость, а именно отек всей ноги или реже — руки. Иногда такое бывает и при лимфатических отеках, возникающих из-за нарушения оттока лимфы. Однако когда отек развился быстро, в первую очередь стоит думать о тромбозе вен. Такой симптом — повод срочно обратиться к врачу, можно даже вызвать скорую, откладывать ни на день нельзя.
Тромбоз глубоких вен — Национальная служба здравоохранения Великобритании
Не существует скринингов, которые могут выявить тромбоз вен заранее. Кровь свертывается в среднем за 5—10 минут. За это время и образуется тромб, поэтому смысла в скрининге нет — сейчас ничего не обнаружили, но уже через 10 минут тромбоз может возникнуть.
Так выглядит отек одной конечности при тромбозе глубоких вен. Источник: NHSЕсть ли способы профилактики тромбоза и варикозного расширения вен для беременных?
Специальных мер профилактики тромбоза вен для беременных не существует. Подход тот же, что и в других случаях: врач оценивает индивидуальный риск и принимает решение, выписывать антикоагулянты или нет.
Подход тот же, что и в других случаях: врач оценивает индивидуальный риск и принимает решение, выписывать антикоагулянты или нет.
Российские клинические рекомендации по диагностике и лечению хронических заболеваний венPDF, 1,15 МБ
Для беременных с низким риском подходят только неспецифические меры профилактики тромбоза вен — это подвижность. Когда мышцы работают, кровь в венах не застаивается, ниже риск тромбообразования.
При варикозном расширении вен может быть несколько сценариев:
- женщина планирует беременность, у нее нет варикоза — тут ничего делать не надо, потому что профилактики этой болезни не существует;
- у женщины есть варикоз до беременности — надо его убрать на этапе планирования;
- варикоз появился во время беременности или его не удалили до нее — нужен компрессионный трикотаж. Он не поможет избежать осложнений, но снимет симптомы и, возможно, немного затормозит дальнейшее расширение вен.
Флеботонические препараты я беременным женщинам не назначаю. Проводили несколько исследований их безопасности, негативных последствий приема не обнаружили, но по этим данным нельзя гарантировать стопроцентную безопасность. Польза от таких препаратов не так велика — они только снимают симптомы, поэтому не думаю, что их стоит принимать во время беременности.
Проводили несколько исследований их безопасности, негативных последствий приема не обнаружили, но по этим данным нельзя гарантировать стопроцентную безопасность. Польза от таких препаратов не так велика — они только снимают симптомы, поэтому не думаю, что их стоит принимать во время беременности.
Для лечения варикозного расширения вен у беременных можно обойтись компрессионным трикотажем, который точно никак не повредит. Гольфы с легкой степенью компрессии можно рекомендовать даже беременным женщинам без варикоза — такие гольфы помогут снять неприятные ощущения в ногах, уменьшить отеки.
Надевать компрессионные чулки во время родов не нужно: они требуются при операциях, таких как кесарево сечение, но не в процессе естественных активных родов.
Помогает ли компрессионное белье при варикозе?
Компрессионный трикотаж — это симптоматическое средство, которое помогает убрать неприятные ощущения в ногах и предупреждает отеки. Для этого его можно посоветовать даже здоровым людям. Например, тем, у кого ноги отекают от долгого стояния или во время длительных перелетов.
Например, тем, у кого ноги отекают от долгого стояния или во время длительных перелетов.
Рекомендации по диагностике и лечению варикозного расширения вен — Национальный центр клинических рекомендаций Великобритании
При этом компрессионный трикотаж плохо защищает от тромбоза глубоких вен или тромбофлебита при варикозном расширении вен. Правда, есть данные, что он снижает риск бессимптомных, то есть не тяжелых, тромбозов при длительных авиаперелетах — длиннее четырех часов. Однако при высоком риске тяжелого тромбоза в качестве профилактики эффективнее специальные препараты, разжижающие кровь, — антикоагулянты в таблетках или инъекциях.
Компрессионный трикотаж часто называют антиварикозным, хотя предотвратить болезнь он не может. Однако он помогает снять неприятные симптомы. Нужную степень компрессии и вид трикотажа советует врач, здоровым людям для профилактики отеков достаточно простых компрессионных гольфов. Источник: «Озон»Всегда ли отеки на ногах говорят о проблемах с венами?
У отеков нижних конечностей может быть множество причин: сердечная недостаточность, заболевания почек, цирроз печени и многие другие состояния.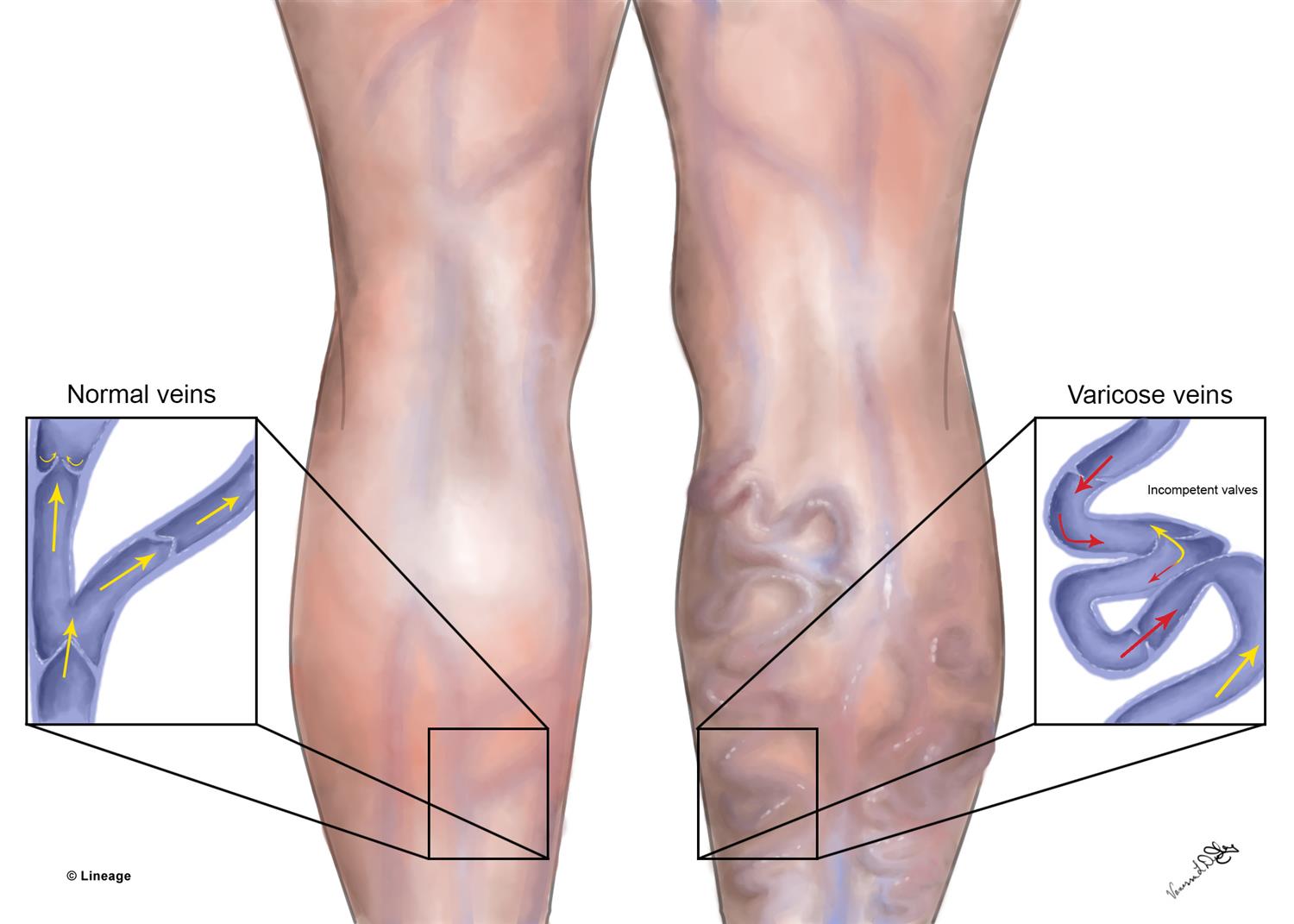 Двусторонние отеки на ногах часто не имеют отношения к заболеваниям вен.
Двусторонние отеки на ногах часто не имеют отношения к заболеваниям вен.
Причины отеков нижних конечностей — Клиника Майо
Флебологи часто видят такие ситуации: у человека серьезный варикоз, огромные варикозные узлы, а отеков нет и ничего не беспокоит. Отеки при болезнях вен чаще возникают уже при хронической венозной недостаточности, когда поверхностные и глубокие вены совсем перестают справляться с отводом крови от нижних конечностей.
Тем, кого беспокоят отеки ног, можно дать такой универсальный совет:
- отек одной ноги — повод заподозрить тромбоз вен, надо вызвать скорую помощь;
- отек обеих ног — повод обратиться к терапевту, чтобы он назначил обследование и при необходимости направил к профильному специалисту.
Когда нужно идти к флебологу и надо ли это делать для профилактики?
Обратиться к врачу стоит, когда есть вопросы или жалобы.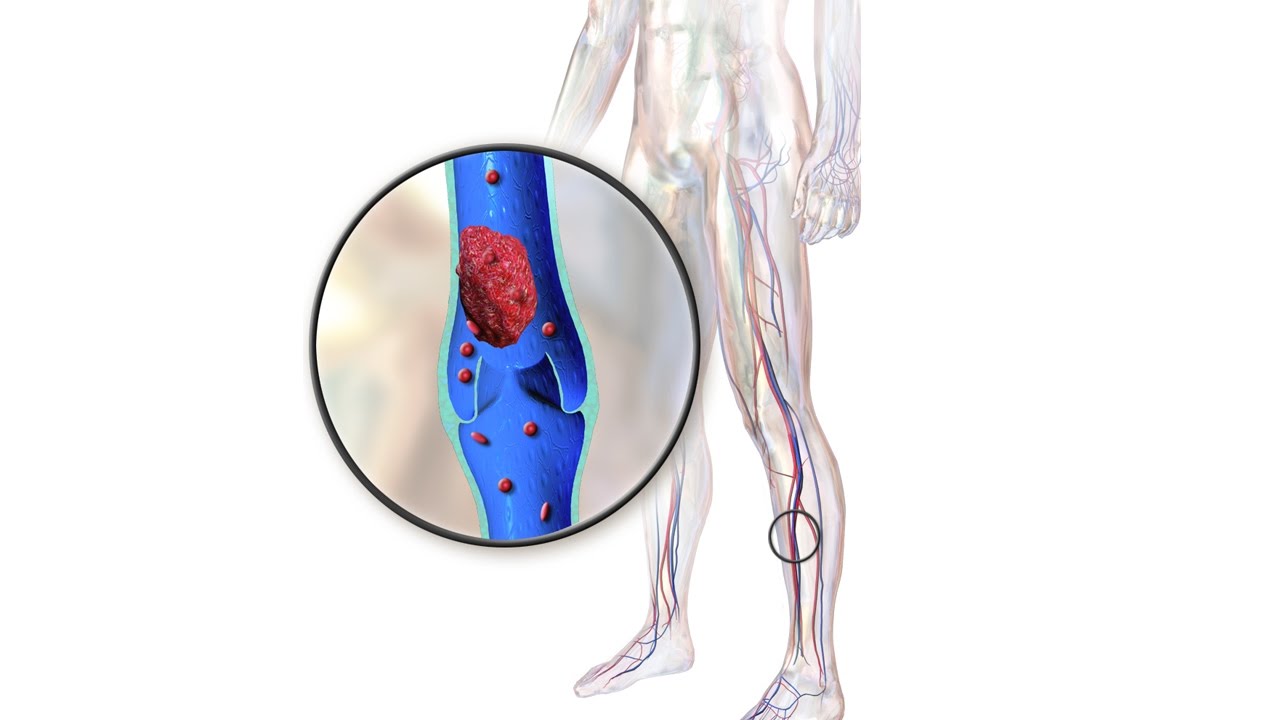 Не бывает скрытых заболеваний вен, поэтому не нужны профилактические осмотры или скрининги для их выявления. Варикозные узлы или сильные отеки пациент заметит сам быстрее врача — тогда и надо обращаться за помощью.
Не бывает скрытых заболеваний вен, поэтому не нужны профилактические осмотры или скрининги для их выявления. Варикозные узлы или сильные отеки пациент заметит сам быстрее врача — тогда и надо обращаться за помощью.
Я негативно отношусь к лишним посещениям флебологов и обследованиям. Бывает так, что назначают УЗИ сосудов, видят какие-то индивидуальные особенности строения вен, в итоге прописывают ненужное лечение. Иногда даже делают операцию, хотя человек себя отлично чувствует и никаких проблем у него нет.
Запомнить
- Флебологи занимаются острыми и хроническими заболеваниями вен, преимущественно на ногах.
- Варикоз развивается в той вене, где с рождения есть дефекты венозной стенки — не наследственные, а именно врожденные. Чем сильнее дефект, тем быстрее появится варикозное расширение вен.
- Основные факторы риска варикозного расширения вен — ожирение, беременность, наследственность. Также вероятность развития варикоза увеличивается с возрастом.
- Наружные средства для лечения варикоза вызывают субъективное улучшение состояния, но, вероятно, не из-за того, что содержат активные соединения.
 Эффект достигается за счет самомассажа, ухода за ногами, охлаждения. А вот биологически активные добавки и гирудотерапия — не лучший выбор, такое лечение не принесет пользы.
Эффект достигается за счет самомассажа, ухода за ногами, охлаждения. А вот биологически активные добавки и гирудотерапия — не лучший выбор, такое лечение не принесет пользы. - Операцию при варикозном расширении вен следует сделать чем раньше, тем лучше. Для удаления любого варикоза используют малоинвазивные методы, в современной флебологии лечение любого варикоза может быть проведено амбулаторно и в большинстве случаев под местной анестезией. Такое лечение не более обременительно, чем визит к стоматологу.
- Для профилактики венозного тромбоза рассчитывают индивидуальный риск, после чего врач может назначить специальные препараты.
- Генетический риск тромбоза вен встречается не так часто, никакого обследования в большинстве случаев проходить не стоит.
- При варикозном расширении вен чаще образуются тромбы в поверхностных и глубоких венах.
- Тромбоз вен часто возникает при тяжелых формах коронавирусной инфекции. При легких формах заболевания и после вакцинации от него такое бывает крайне редко, никакой специальной профилактики не нужно.
- Отдельных мер профилактики тромбоза вен для беременных не существует, подход тот же, что и в других случаях. При варикозном расширении вен рекомендован компрессионный трикотаж.
- Компрессионный трикотаж — симптоматическое средство, помогает убрать неприятные ощущения в ногах, предупреждает отеки. Для этого его можно посоветовать даже здоровым людям.
- У отеков нижних конечностей может быть множество причин: сердечная недостаточность, заболевания почек, цирроз печени и другие. Двусторонние отеки на ногах часто не имеют отношения к заболеваниям вен.
- Явный признак венозного тромбоза — сильный отек одной конечности. В этом случае надо вызывать скорую помощь.
- Средств профилактики заболеваний вен фактически нет, поэтому приходить к врачу стоит, когда есть вопросы или жалобы.
Что такое тромбоз и как его предотвратить
Что такое тромбоз
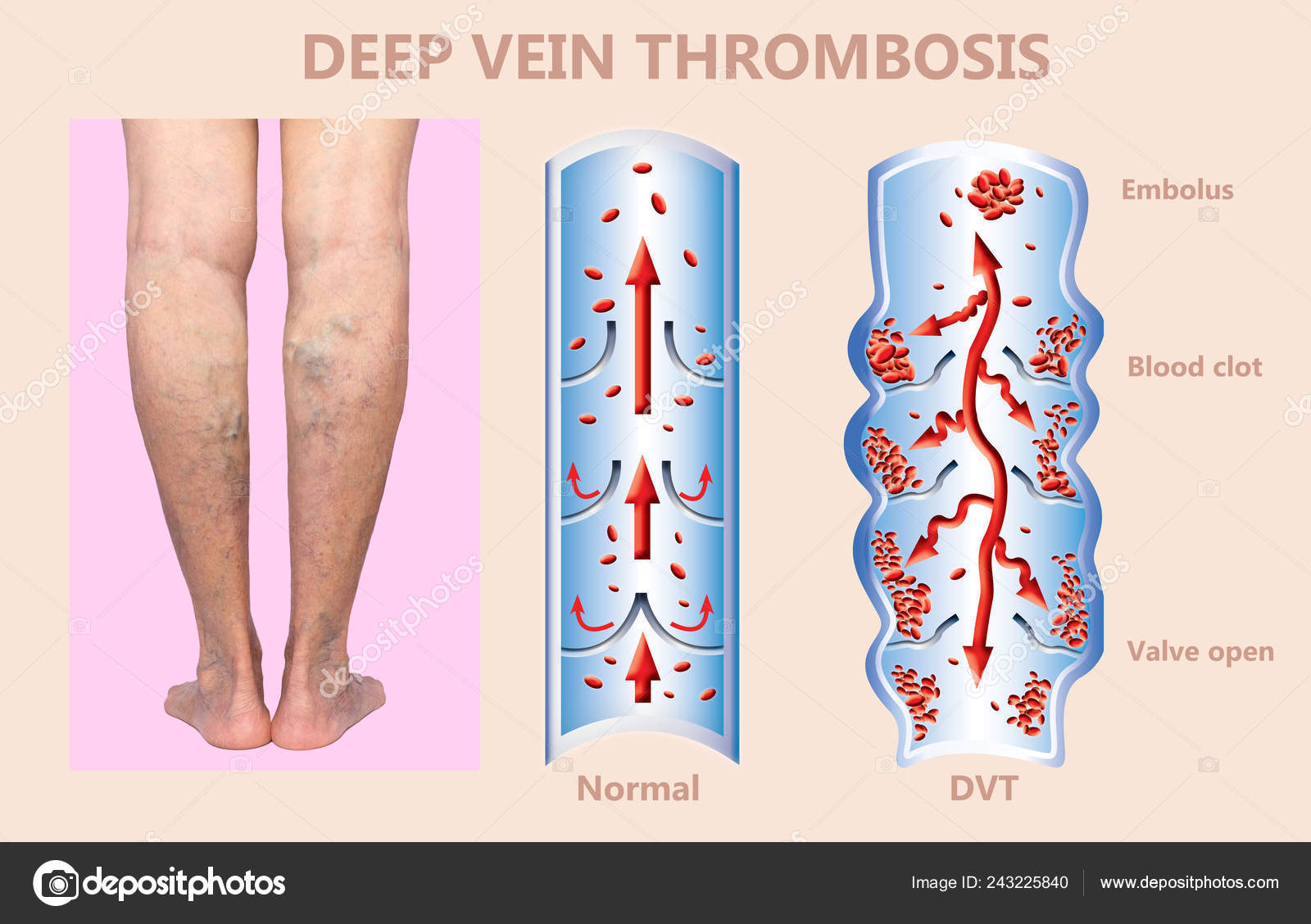
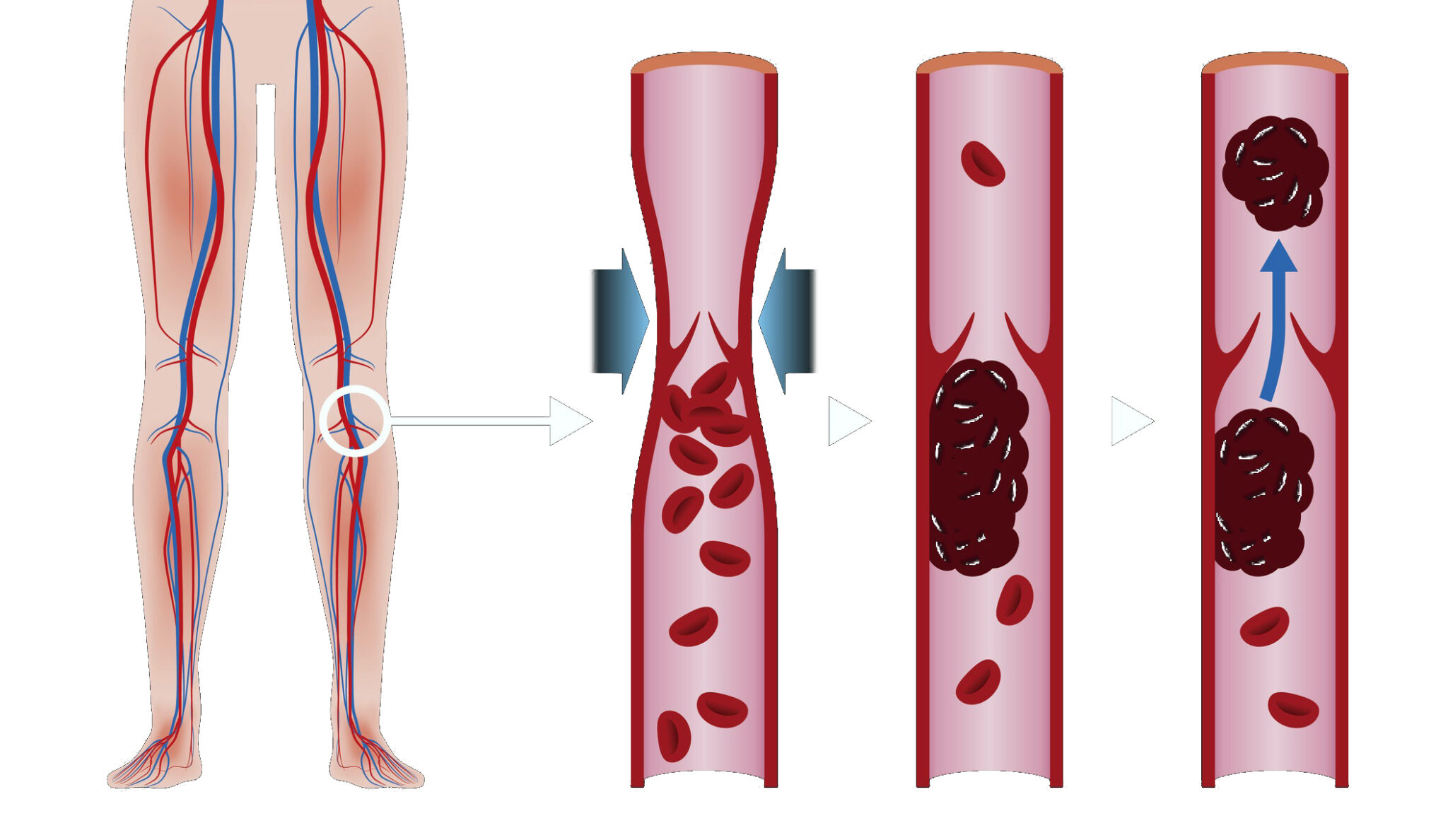
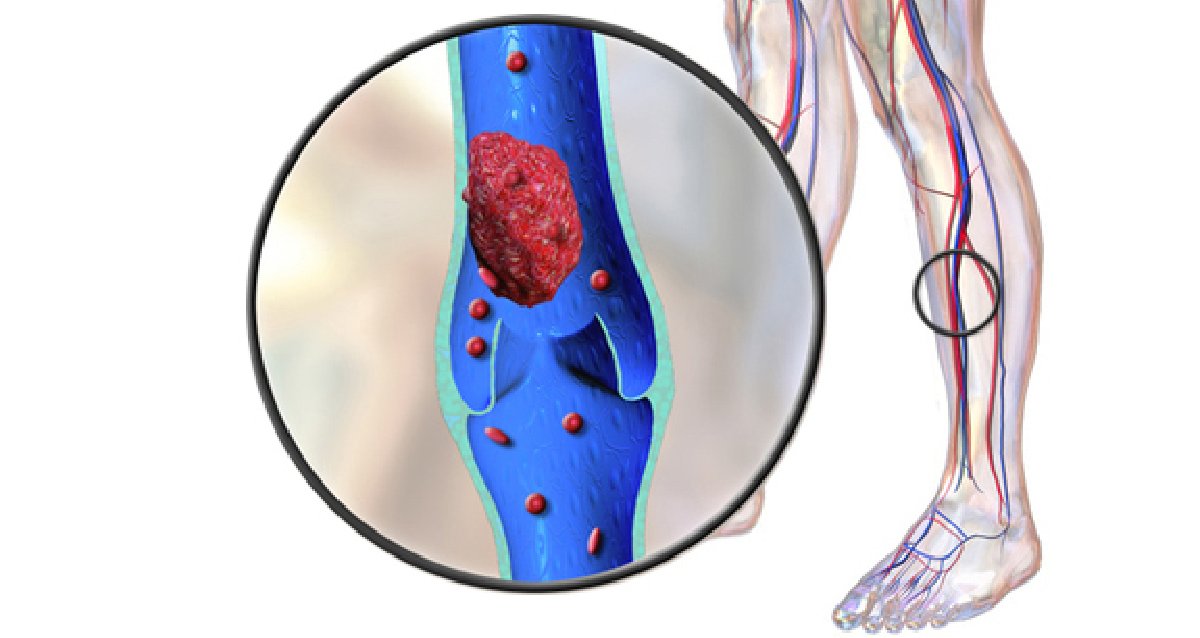
Тромбоз — это состояние , при котором в одной или нескольких венах организма образуется сгусток крови (тромб). Чаще всего они появляются в голенях, бёдрах или тазу, но иногда и других частях тела. Сгустки частично или полностью блокируют кровоток в сосудах, из-за чего со временем могут развиться другие заболевания, вплоть до летального исхода.
Чаще всего они появляются в голенях, бёдрах или тазу, но иногда и других частях тела. Сгустки частично или полностью блокируют кровоток в сосудах, из-за чего со временем могут развиться другие заболевания, вплоть до летального исхода.
Если тромб оторвётся, пройдёт по кровотоку и застрянет в лёгких, то вызовет лёгочную эмболию — закупорку артерий этого органа. Такое осложнение очень опасно для жизни. Поэтому лечить тромбоз нужно, как только обнаружите его.
Константин Коршунов
врач-хирург многопрофильного медицинского центра «Интермед»
Из-за тромбоза в нижних конечностях может развиться ещё и посттромбофлебитический синдром. Так называют патологию, при которой у пациента появляются сильные отёки, уплотнения и воспаления на коже. Со временем это приведёт к образованию язв на ногах.
Тромбоз вен на ногах / img.thrfun.comКто рискует получить тромбоз
Почти каждый. Шансы особенно велики, если у вас несколько факторов одновременно. Вот основные из них:
Шансы особенно велики, если у вас несколько факторов одновременно. Вот основные из них:
- Повреждение вены, вызванное переломом, травмой мышц или операцией.
- Малоподвижность, из-за которой замедляется кровоток.
- Избыток эстрогена в крови. Например, из-за противозачаточных таблеток, гормональной терапии или беременности.
- Некоторые медицинские состояния: болезни сердца или лёгких, болезнь Крона, язвенный колит, рак и период его лечения.
- Генетика: в семье у кого-то уже был тромбоз.
- Возраст — чем старше человек, тем выше риск.
- Полнота. Лишний вес увеличивает давление в венах таза и ног.
- Наследственные нарушения свёртываемости крови.
- Курение. Оно плохо влияет на кровообращение.
В зоне риска и те, у кого раньше уже был тромбоз, — он может повториться.
Как понять, что у вас тромбоз
Чаще всего люди не подозревают, что в их артериях образуются тромбы. Но иногда закупорку сосудов можно обнаружить по внешним признакам.
Вот самые распространённые симптомы :
- отёк;
- сильная боль в поражённой области;
- тёплая и красноватая кожа на месте образования сгустка;
- вены видны на коже сильнее, чем обычно.
Если это тромбоз ног, то боль может усиливаться при сгибании в колене.
Когда нужно обращаться к врачу
Если появились симптомы из списка выше, отправляйтесь к терапевту как можно быстрее. Он направит вас к флебологу или сосудистому хирургу, если заподозрит тромбоз.
Вызывайте скорую, если вдобавок к перечисленным признакам появилась одышка, боль или дискомфорт в груди, кашель, повышенная потливость, головокружение или обморок, посинели губы и ногти.
Это симптомы лёгочной эмболии.
Как лечить тромбоз
Чтобы поставить диагноз, доктор осмотрит вас, попросит сдать анализ крови, отправит на МРТ, компьютерную томографию или флебографию, а также ультразвуковое исследование сосудов. Это поможет обнаружить сгустки и понять, движутся они или нет.
Это поможет обнаружить сгустки и понять, движутся они или нет.
Затем врач назначит препараты, разжижающие кровь. Возможно, вам также придётся носить компрессионные чулки. Они уменьшают давление внутри вен и помогают предотвратить отёки.
В некоторых случаях могут также установить специальный фильтр в вену, который мешает движению сгустков. А в особо тяжёлых ситуациях требуется операция по удалению тромба — тромбэктомия.
Константин Коршунов
Что можно сделать дома, если у вас тромбоз
Кроме приёма препаратов, которые обязательно следует использовать по предписанию врача, нужно изменить свой образ жизни. Так вы поможете организму справиться с болезнью.
- Больше двигайтесь. Ходьба улучшает кровообращение в поражённых артериях. Это снижает риск образования других тромбов.
- Держите больную ногу выше, когда лежите. Это уменьшает давление в венах икры и улучшает кровоток. Если разместились на диване, подложите подушку.
 А когда сидите в кресле, подставьте пуфик или скамеечку.
А когда сидите в кресле, подставьте пуфик или скамеечку. - Питайтесь правильно. Ешьте больше фруктов, овощей и цельнозерновых продуктов, чтобы обеспечить организм необходимыми витаминами и минералами. Только не налегайте на продукты, содержащие много витамина К: он мешает лекарствам разжижать кровь. Например, печень, шпинат, брокколи и другие виды капусты, репчатый лук. Диету должен назначать врач.
- Если хотите принимать какие-то витаминные добавки, обсудите это с доктором. Они могут быть несовместимы с лекарствами.
Как предотвратить тромбоз
Мер профилактики не очень много. Просто старайтесь не сидеть долго в одном положении, больше ходите пешком, делайте хотя бы лёгкие физические упражнения.
Если вы долго сидели, а возможности нормально размяться нет (например, во время поездки в машине), делайте несложные движения ногами — приподнимайте пятки и опускайте их.
Также специалисты рекомендуют людям с лишним весом похудеть, а курящим — бросить вредную привычку.
Читайте также 👣💊🚑
Врач рассказал об опасном осложнении при коронавирусе
Валерий Елыкомов. Фото: пресс-служба Государственной Думы
Примерно у 30 процентов больных коронавирусной инфекцией наблюдаются признаки опасного тромбоза, который возникает в результате воспаления лёгких и может быть виновником многих смертей, установили британские медики. О том, как остановить процесс внутрисосудистого свёртывания крови и почему не нужно принимать лекарства в целях профилактики тромбоза, «Парламентской газете» рассказал доктор медицинских наук, член Комитета Государственной Думы по охране здоровья Валерий Елыкомов.
— Валерий Анатольевич, почему у определённого количества больных COVID-19 возникает тромбоз?
— По большому счёту любой тяжёлый процесс, который происходит в организме, меняет систему свёртывания и противосвёртывания крови.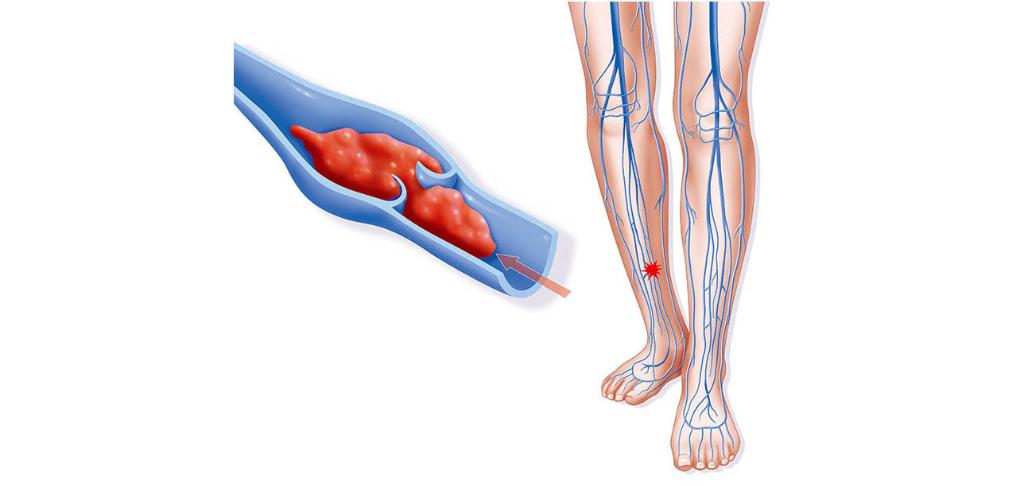 Тромбоз — это диссеминированное внутрисосудистое свёртывание крови, или ДВС-синдром. Он опасен тем, что блокирует микроциркуляцию жизненно важных органов, в первую очередь лёгких. И то, что при коронавирусе поражается эта система, было известно.
Тромбоз — это диссеминированное внутрисосудистое свёртывание крови, или ДВС-синдром. Он опасен тем, что блокирует микроциркуляцию жизненно важных органов, в первую очередь лёгких. И то, что при коронавирусе поражается эта система, было известно.
Было исследование одного из параметров, который является маркером этого внутрисосудистого свёртывания крови, — D-димер. Нарастанием D-димера сопровождаются тяжёлые формы коронавируса. Этот маркер вошёл во временные рекомендации по лечению коронавируса, об этом писали и китайские учёные, и Всемирная организация здравоохранения.
— Какие есть методы лечения тромбоза у коронавирусных больных?
— Вскрытия, которые были проведены среди ковидных больных, показали, что у некоторых из них развивалась полиорганная недостаточность, были поражены печень, почки, надпочечники и ряд других органов, поражение которых приводит к фатальному концу. Чтобы так не происходило, во временных рекомендациях прописано, что необходимо применять антикоагулянты, это разного рода гепарины.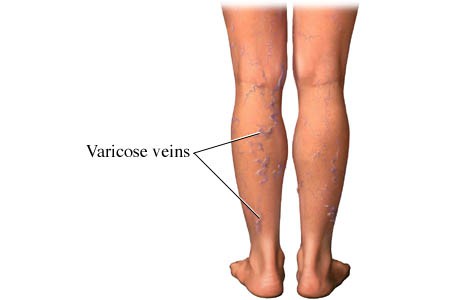 Эта технология использовалась во время эпидемии свиного гриппа 2009 года, например, в моём Алтайском крае, когда мы первых беременных потеряли. Потом она многократно применялась при прочих тяжёлых поражениях лёгких.
Эта технология использовалась во время эпидемии свиного гриппа 2009 года, например, в моём Алтайском крае, когда мы первых беременных потеряли. Потом она многократно применялась при прочих тяжёлых поражениях лёгких.Технология, кроме гепарина, включает в себя плазмаферез, то есть очистку крови, и введение свежезамороженной плазмы.
Если у больного по-настоящему снижается ДВС, болезнь переходит в тяжёлую форму со снижением тромбоцитов, то используется тромбомасса, то есть переливание гипериммунной плазмы от переболевших к больным. В данном случае эта плазма несёт двойную функцию — и свежезамороженной плазмы, и средства с антителами против коронавируса.
— Стоит ли принимать какие-то лекарства для профилактики тромбоза сейчас, во время эпидемии?
— Нет. Лечиться нужно тогда, когда человек болен, причём в тяжёлой форме. А если у него только выявили коронавирус, болезнь протекает в лёгкой форме, он спокойно переносит её на ногах, то принимать препараты незачем. Организм сам справляется.
Чем может помочь ГЕМАТОЛОГ- ГЕМОСТАЗИОЛОГ»?
Такой вопрос часто задают пациенты, не зная, чем занимается этот доктор и почему их направили именно к нему. Ответ прост:
этот ВРАЧ ЗНАет о БОЛЕЗНЯХ КРОВИ все!
Что это за болезни, и как их избежать рассказывает гематолог – гемостазиолог ОКДЦ Валентина Куцемелова.
— Валентина Юрьевна, чем занимаются врачи гематологи, и гемостазиологи?
— Гематология занимается изучением строения и функций системы крови, органов кроветворения и различных болезней крови, а их, к сожалению, немало. Это и наука, и раздел медицины, в задачи которых входит создание новых методов диагностики, лечения и профилактики нарушений этой сложной системы.
Сложность диагностики и лечения заболеваний крови в том, что их проявления и симптомы не являются уникальными, они проявляются при множестве других болезней.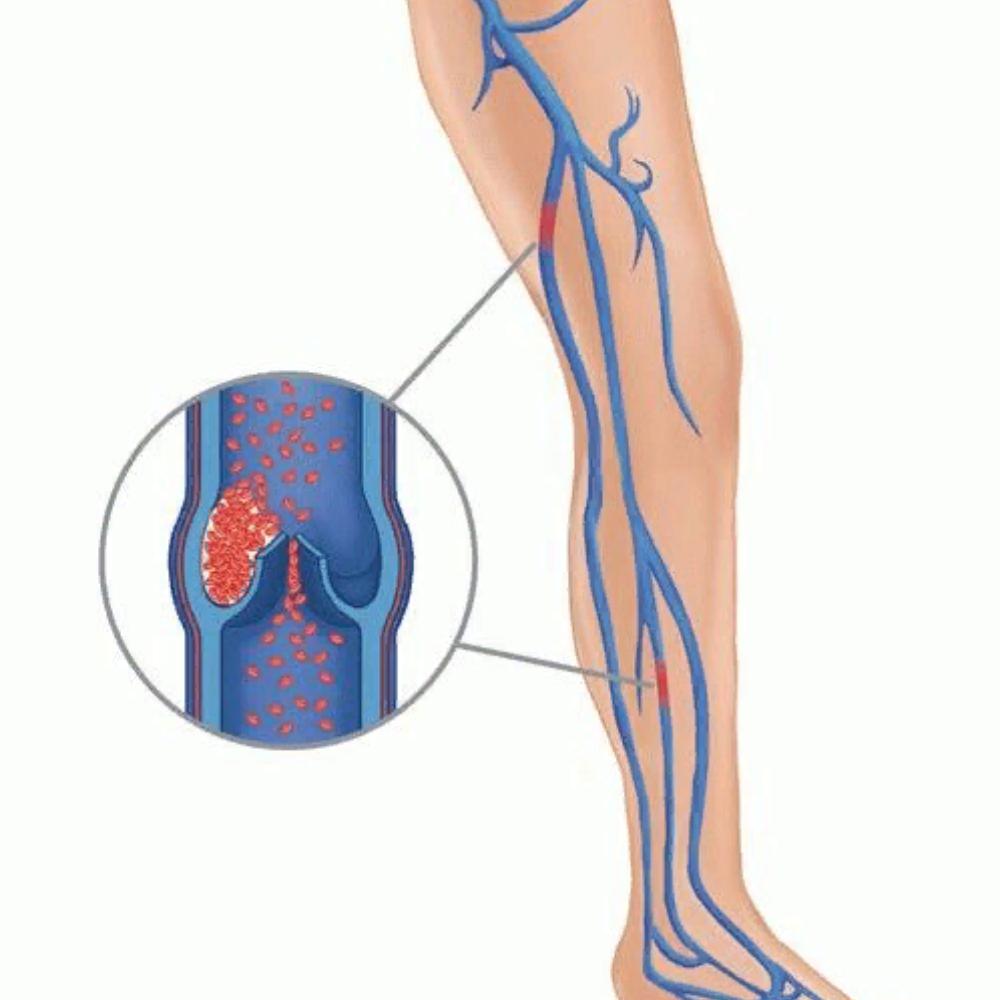 Распознать их, а значит вовремя оказать квалифицированную помощь, может только врач-гематолог.
Распознать их, а значит вовремя оказать квалифицированную помощь, может только врач-гематолог.
Гемостазиология — одна из ветвей гематологии, изучающая свертывающую систему. Основоположником этого раздела в нашей стране стал член-корреспондент РАМН Зиновий Соломонович Баркаган. Врач-гемостазиолог непосредственно занимается диагностикой и лечением нарушений свертывания крови у детей и взрослых.
— Какие это могут быть нарушения?
Прежде всего — это тромбофилии различного происхождения, как врожденные, так и приобретенные. В последние годы врачи все чаще сталкиваются с термином «тромбофилия». Нередко она трактуется ими как заболевание, для которого характерна постоянная угроза тромбоэмболических проявлений. Однако это далеко не так, поскольку тромбофилия — это не заболевание!
Согласно современному представлению, термин «тромбофилия» означает лишь предрасположенность к тромбозу вследствие генетических или приобретенных нарушений в системе гемостаза.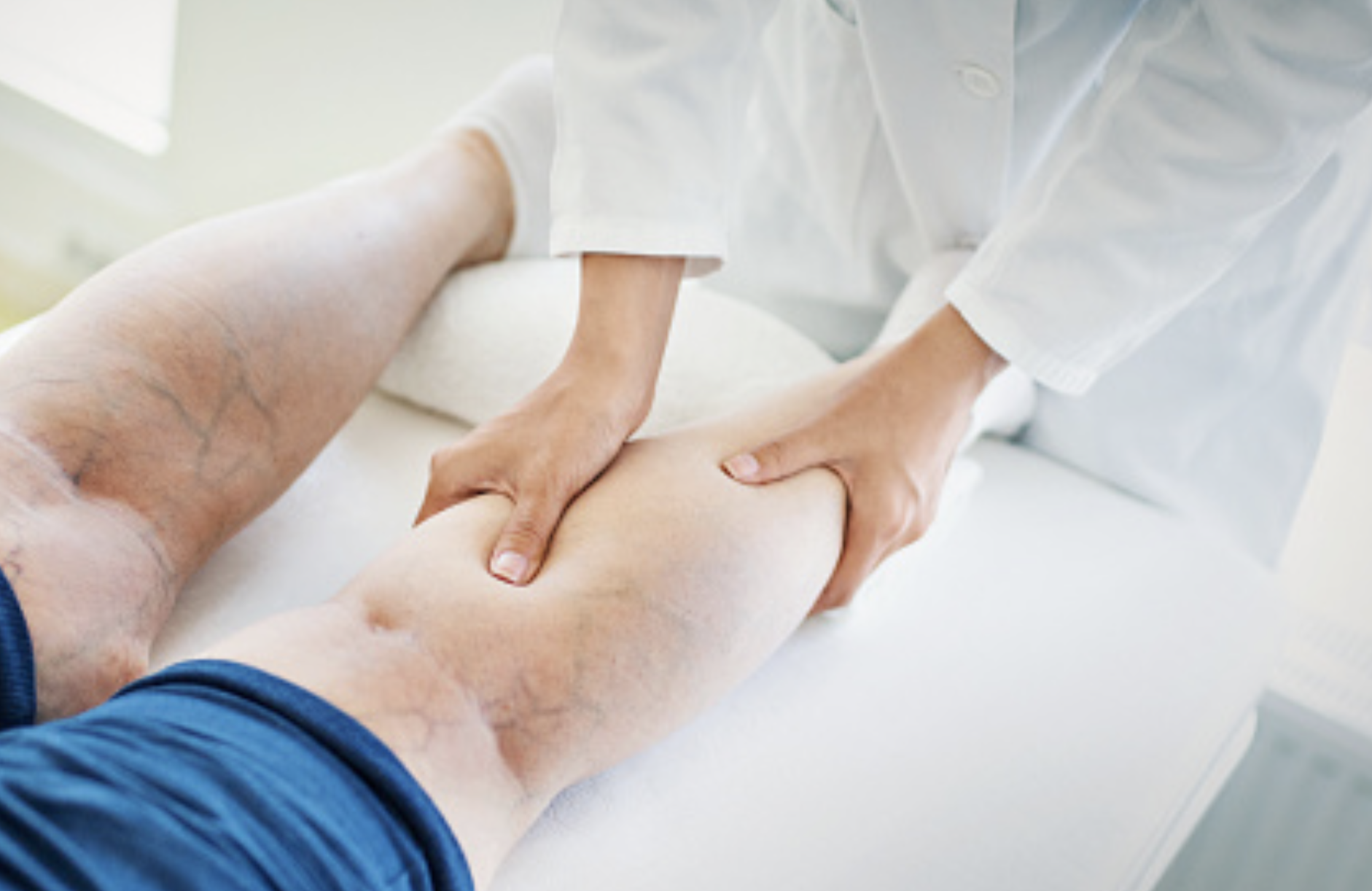 Огромный интерес к данной проблеме объясняется в первую очередь ее клинической значимостью, поскольку тромбоэмболические заболевания по-прежнему представляют глобальную медико-социальную проблему, являясь основной причиной смертности и инвалидизации в индустриально развитых странах.
Огромный интерес к данной проблеме объясняется в первую очередь ее клинической значимостью, поскольку тромбоэмболические заболевания по-прежнему представляют глобальную медико-социальную проблему, являясь основной причиной смертности и инвалидизации в индустриально развитых странах.
По оценке экспертов, каждый десятый житель Земли в течение жизни испытывает такие серьезные последствия тромботических процессов, как острый инфаркт миокарда, ишемический инсульт, тромбоз глубоких вен, тромбоэмболия легочной артерии, облитерирующий атеросклероз нижних конечностей и другие клинические проявления венозного и артериального тромбоза. В настоящее время при современной диагностической базе, которая есть в ОКДЦ, удается установить причины тромбоза в 80% -90% случаев и помочь больному.
— Отчего возникает эта болезнь?
Образование тромба — процесс динамический, в котором принимают участие три основных фактора: гемостатические компоненты крови, состояние сосудистой стенки и динамика тока крови (триада Вирхова). В норме компоненты находятся в динамическом равновесии, что способствует поддержанию гемостатического баланса. Нарушение любого из компонентов триады Вирхова может привести к изменению гемостатического баланса в сторону недостаточного или избыточного тромбообразования. В случае тромбофилии, как правило, происходит нарушение нескольких компонентов системы гемостаза, и очень трудно вычленить ведущее нарушение.
В норме компоненты находятся в динамическом равновесии, что способствует поддержанию гемостатического баланса. Нарушение любого из компонентов триады Вирхова может привести к изменению гемостатического баланса в сторону недостаточного или избыточного тромбообразования. В случае тромбофилии, как правило, происходит нарушение нескольких компонентов системы гемостаза, и очень трудно вычленить ведущее нарушение.
Но нельзя ставить равенство между тромбофилией, тромбозом и тромбоэмболией, так как тромбофилия определяет лишь потенциальную возможность, которая не обязательно реализуется в виде тромбоза.
Тромбоз — патологическое состояние, связанное с нарушением кровотока и ишемией органа вследствие закрытия тромбом просвета сосуда. Тромбоэмболией называют обтурацию артериального сосуда тромбом, образовавшимся в лежащих выше отделах кровеносной системы и попавшим в сосуд с током крови.
Выявить причины такого рода нарушений должен врач-гемостазиолог , который и разрабатывает индивидуальную тактику лечения.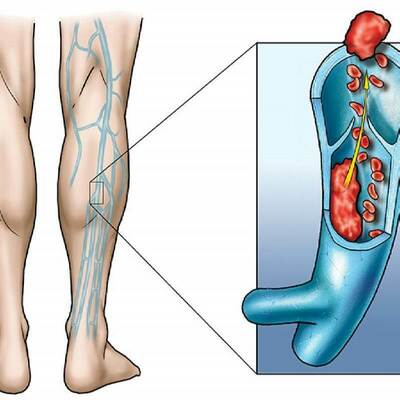 Когда речь идет о беременных женщинах, мы работаем в тесном контакте с гинекологами, чтобы решить проблемы невынашивания плода, бесплодия, чтобы дать возможность будущей маме родить здорового малыша и не нанести при этом вреда для собственному организму.
Когда речь идет о беременных женщинах, мы работаем в тесном контакте с гинекологами, чтобы решить проблемы невынашивания плода, бесплодия, чтобы дать возможность будущей маме родить здорового малыша и не нанести при этом вреда для собственному организму.
Еще одна важная проблема – назначение гормональных препаратов, для такой терапии есть много противопоказаний со стороны свертывающей системы крови.
Подбор индивидуальной программы профилактической терапии пациенткам, принимающим гормональные препараты , контрацептивы или заместительную гормональную терапию, при наличии фонового тромбофилического состояния – это общая проблема сразу нескольких специалистов, включая гемостазиолога.
-Что еще входит в задачи гемостазиолога, и с какими вопросами к вам идут пациенты?
Это и подготовка к беременности, и ведение пациенток с нарушениями в системе гемостаза, и разработка программы терапии при подготовке к ЭКО у пациенток с патологией свертывающей системы крови. Ее мы проводим совместно с гинекологами-репродуктологами. У нас наблюдаются пациенты с генетическими, наследственными , тромбофилиями, с антифосфолипидным синдромом, с анемией, и целым рядом других серьезных недугов.
— Какие симптомы должны насторожить каждого из нас и стать поводом для обращения к специалисту ?
— Их достаточно много, перечислю лишь наиболее часто встречающиеся. Это общая слабость, быстрая утомляемость, снижение веса, отсутствие аппетита, носовая или обильная десневая, кровоточивость, беспричинная «синячковость».
Такой причиной может быть отягощенный акушерско-гинекологический анамнез — неудачи ЭКО, ранние и поздние повторные выкидыши, антенатальная гибель плода и мертворождение, гестозы, фетоплацентарная недостаточность в предыдущие беременности, артериальные или венозные тромбозы .
— Врачи такого профиля проходят специальную подготовку?
— Врач-гематолог-гемостазиолог должен иметь базовое высшее медицинское образование и пройти дополнительную подготовку по специальности гематология, включающую в себя и неотъемлемую составляющую: гемостазиология. В лечебном учреждении, куда вы обращаетесь, обязательно должны быть современные, высокоточные лабораторные и инструментальные методы исследования. Мои коллеги из ОКДЦ, например, прошли курс пов ышения квалификации на базе ведущих медицинских центров Москвы, Санкт-Петербурга, и в лучших зарубежных клиниках.
У нас самый мощный на Юге России лабораторный комплекс, располагающий передовыми технологиями и уникальным оборудованием, где работают настоящие ассы. Качество и надежность получаемых результатов контролируется российскими и международными референсными центрами внешнего контроля качества. В лаборатории клинико-гематологических исследований изучается состав клеток крови , оценивается эффективность кроветворения, изучается функциональная активность тромбоцитов, выполняются десятки других сложнейших исследований, которые помогают врачам гематологам грамотно поставить диагноз, разработать тактику лечения и провести мониторинг его эффективности.
Как видите, для того, чтобы помочь больному профессионализма гематолога-гемостазиолога маловато, нужна еще грамотная команда врачей других специальностей, современное оборудование и принцип доказательной медицины.
Посещение отделения неотложной помощи по поводу сгустка крови: чего ожидать
Поездка в отделение неотложной помощи (ED) является стрессовым и потенциально дорогостоящим, но может спасти жизнь. Для пациентов с тромбозом глубоких вен (ТГВ) или тромбоэмболией легочной артерии (ТЭЛА) особенно важно получить своевременное лечение.
Когда вам следует обратиться в ED?
Если вы подозреваете, что у вас образовался тромб или у вас наблюдаются какие-либо признаки и симптомы, вам следует подумать о посещении отделения неотложной помощи.
Признаки ТГВ включают:
- Отек ног, лодыжек или ступней
- Дискомфорт, тяжесть, боль, ломота, пульсация, зуд или тепло в ногах
- Кожные изменения на ноге, такие как изменение цвета, утолщение или изъязвление
Признаки ЧП включают:
- Внезапная одышка
- Боль в груди
- При кашле с кровью
- Быстрое или нерегулярное сердцебиение
Что можно ожидать от ED?
Хотя поездка в отделение неотложной помощи у каждого пациента будет разной, есть несколько вещей, которых вы можете ожидать при посещении.Сначала медицинский работник изучит ваше здоровье и историю лекарств. Лечащему врачу необходимо знать, какие лекарства вы принимаете и как часто. Эта информация особенно важна, если вы попадаете в отделение неотложной помощи вдали от дома, в другом штате и т. Д. После обсуждения вашей истории болезни врач осмотрит вас и может задать более подробные вопросы о ваших симптомах. Визуализация обычно является следующим шагом после физического осмотра. Ультразвук — это наиболее распространенный диагностический тест на ТГВ, при котором используются звуковые волны для создания картины артерий и вен в ноге.Врачи также могут назначить анализ крови, известный как тест на D-димер. Компьютерная томография (КТ) обычно используется для диагностики ПЭ.
Пока вы находитесь в отделении неотложной помощи, вас могут видеть несколько медицинских работников, в том числе врачи, медсестры и фельдшеры. Если вы посетите большую клиническую больницу, вас также могут увидеть обучающиеся клиницисты. Все эти медицинские специалисты — ваш ресурс. «Не бойтесь задавать вопросы в отделении неотложной помощи, — говорит доктор Джеремайя Шур, заведующий кафедрой неотложной медицины Медицинской школы Уоррена Альперта при Университете Брауна.«Поскольку вы можете посещать нескольких поставщиков услуг, рекомендуется задать вопросы или уточнить информацию, чтобы убедиться, что вы понимаете, что думает врач и каков план».
Вас положат в больницу или отправят домой?
Если ТГВ подтвердится, вас могут выписать и отправить домой с инъекционными или пероральными антикоагулянтами (иногда называемыми разжижителями крови). Тем не менее, все пациенты разные, и вы можете попасть в больницу, если врач скорой помощи сочтет это необходимым.
Некоторые пациенты с ПЭ также могут быть отправлены домой, по словам доктора Шуура, хотя большинство из них будут госпитализированы. Исследования показали, что выписка из больницы безопасна для некоторых пациентов, например, с небольшой ТЭЛА и отсутствием других рисков для здоровья. (Такая практика выписки более распространена в Европе, чем в США). Безопаснее всего предположить, что вы попадете в больницу для лечения, если у вас ПЭ.
Если меня отправят домой, что мне делать после визита в отделение неотложной помощи?
После посещения отделения неотложной помощи важно проконсультироваться с вашим основным лечащим врачом (PCP) в течение следующих нескольких дней.Ваш основной лечащий врач может помочь направить вас на следующем этапе лечения и может направить вас к врачу, специализирующемуся на сердечно-сосудистых заболеваниях.
Чистая прибыль
Отнеситесь к своим симптомам серьезно. ED всегда готов помочь вам в случае необходимости. Всегда лучше совершить поездку и исключить образование тромба, чем оставаться дома и потенциально иметь осложнения.
Сосудистые услуги: ТГВ и сгустки крови
Тромбоз глубоких вен (ТГВ) и тромбофлебит представляют собой сосудистые заболевания, при которых вены воспаляются и внутри образуются сгустки крови.Эти состояния почти всегда развиваются в венах ног, но иногда возникают в руках или, реже, в других частях тела. Тромбофлебит возникает в венах, близких к коже (поверхностные вены), тогда как ТГВ возникает в глубоких венах (находящихся ниже поверхности кожи).
Наиболее серьезной опасностью для людей с ТГВ является тромбоэмболия легочной артерии, редкое, но потенциально смертельное осложнение. Тромбоэмболия легочной артерии возникает, когда часть сгустка крови отрывается, проходит по венам к сердцу, а оттуда в легочные артерии, которые снабжают легкие кровью.Сгусток может перекрыть кровоснабжение легких, вызывая одышку, боль в груди и другие симптомы.
ТГВ также может вызывать посттромботический синдром — состояние, при котором вены необратимо повреждены. У пациентов с посттромботическим синдромом развивается варикозное расширение вен, боль, отек и, в некоторых случаях, язвы на коже.
Тромбофлебит обычно вызывается раздражением слизистой оболочки вены, например, в результате длительной внутривенной инъекции лекарств или инфекции.Существует очень небольшой риск того, что сгусток крови переместится из поверхностных вен в более глубокие, но серьезные осложнения из-за тромбофлебита крайне редки.
Факторы риска и симптомы
К людям с повышенным риском развития ТГВ относятся те, кто:
- имеют предыдущую историю DVT
- находятся на длительном постельном режиме
- болеют раком
- перенесли серьезную операцию
- имеют в семейном анамнезе сгустки крови или нарушение свертывания крови
ТГВ также связан с беременностью, ожирением, тяжелыми инфекциями, недавним серьезным заболеванием или состояниями, при которых кровь гуще, чем обычно.Наиболее частыми симптомами ТГВ являются отек ноги, боль при ходьбе или стоянии и покраснение кожи на ноге. Некоторые люди с ТГВ также испытывают боль, когда ступня сгибается вверх.
Тромбофлебит часто вызывает покраснение, которое можно увидеть над областью пораженной вены. Вена также может казаться твердой и толстой, как кусок веревки. Некоторые люди испытывают отек конечностей и жар или боль над веной. Эти симптомы иногда сопровождаются повышением температуры тела, если вена инфицирована.
Врачи диагностируют ТГВ с помощью ультразвукового сканирования, которое может выявить размер и расположение ТГВ. Врачи также могут использовать ультразвук для диагностики тромбофлебита.
Лечение
Медицинский менеджмент
Для лечения ТГВ врачи часто используют разжижающие кровь препараты, которые помогают предотвратить рост уже имеющихся тромбов и препятствовать образованию новых. Разжижители крови также помогают стабилизировать тромб и предотвращают его отрыв и перемещение к другим частям тела.Врачи могут также порекомендовать постельный режим с возвышением конечности в течение нескольких дней и попросить пациентов носить эластичный бинт или компрессионные чулки на пораженной конечности в течение нескольких месяцев.
Лечение тромбофлебита обычно включает в себя методы ухода за собой, такие как нагревание, отдых и приподнятие области. Могут быть полезны нестероидные противовоспалительные препараты, такие как ибупрофен, а при наличии признаков инфекции могут быть назначены антибиотики.
Минимально инвазивные процедуры — терапия «лизиса»
Пациенты, принимающие только антикоагулянты (такие как гепарин, ловенокс или варфарин), все еще подвержены риску развития посттромботического синдрома.Поэтому сосудистые специалисты разработали методики активного удаления сгустка из глубоких вен. Для этого они получают доступ к глубокой вене за коленом или в паху через небольшой (около 1 см) разрез. Затем они вводят катетер через вену, через который вводят устройства, которые одновременно механически разрушают сгусток и доставляют лекарство, разрушающее сгусток (тканевый активатор плазминогена, или tPA). Эта процедура имеет высокий технический уровень успеха, поскольку позволяет восстановить адекватный кровоток в забитых венах.
Программа оценки
Пресвитерианская больница Нью-Йорка реализует общеклиническую инициативу по снижению заболеваемости ТГВ, которая, наряду с тромбоэмболией легочной артерии, является причиной номер один предотвратимой больничной смерти. Сосудистые специалисты оценивают риск ТГВ среди всех пациентов, госпитализированных в больницу, с помощью инструмента оценки риска, который теперь является частью системы электронных медицинских карт пациента. Пациенты, у которых обнаружен риск ТГВ, получают профилактику ТГВ (например, гепарин, низкомолекулярный гепарин или кумадин).Пациенты и лица, осуществляющие уход за ними, также получают литературу и информацию о ТГВ и его профилактике.
Лечение венозного тромбоза | UCSF Health
Антикоагулянты — краеугольный камень лечения тромбоза глубоких вен и тромбоэмболии легочной артерии. Антикоагулянтные препараты снижают способность организма образовывать тромбы. Некоторые люди называют антикоагулянты «разжижителями крови», но на самом деле они не «разжижают» кровь, а ухудшают ее способность к свертыванию.
Небольшие дефекты кровеносных сосудов возникают в повседневной жизни, и система свертывания крови исправляет эти дефекты, чтобы предотвратить кровотечение.Система свертывания также отвечает за остановку кровотечения, когда вы порезаетесь. Цель антикоагулянтной терапии — найти золотую середину, при которой вы продолжаете свертываться, когда вашему организму необходимо свертываться, и в то же время предотвращаете ухудшение тромбоза или эмболии. То есть антикоагулянтная терапия направлена на предотвращение образования новых сгустков и роста текущих сгустков, в то время как естественная система вашего организма для удаления сгустков — называемая «лизисной» или «литической» системой — очищает тромб или эмболию.Антикоагулянтная терапия традиционно включает гепарин или гепариноподобные лекарства, вводимые в вену или уколом под кожу, с последующим пероральным приемом лекарства под названием варфарин (кумадин). Пациенты, принимающие варфарин, нуждаются в регулярном контроле с помощью анализа крови, называемого МНО. Становятся доступными новые пероральные антикоагулянты, которые не требуют регулярного контроля анализов крови, а некоторые из них не требуют введения антикоагулянтов через вену или под кожу. На данный момент, однако, большинство ТГВ и ТЭЛА лечатся лекарствами, вводимыми в вену или под кожу, а затем пероральным антикоагулянтом, чаще всего варфарином.
В некоторых случаях пациентам требуется физическое устройство, «фильтр», вставляемое в большую вену, ведущую от ног к сердцу, называемую нижней полой веной. Фильтр блокирует попадание будущих эмболов в легкие. В то время как такое устройство требуется лишь небольшой части пациентов, в UCSF работают интервенционные радиологи мирового класса, которые тесно сотрудничают с нашими гематологами, чтобы обеспечить квалифицированную установку и удаление этих фильтров при необходимости.
Для акушерских пациентов, у которых был тромб или предрасположен к нему, гематологи UCSF работают в тесном сотрудничестве с акушерами высокого риска UCSF, чтобы разработать оптимальные планы лечения до, во время и после беременности.
Тромбоз глубоких вен: лечение сердца и сосудов
Когда где-то глубоко внутри вашего тела образуется сгусток крови, это называется тромбозом глубоких вен (ТГВ). Эти сгустки крови обычно образуются в ногах, потенциально вызывая боль или отек голени. Медицинские работники считают ТГВ серьезным риском для вашего здоровья, потому что сгусток может сместиться, пройти через кровоток и вызвать закупорку легких (тромбоэмболия легочной артерии).
Лечение ТГВ
В Virginia Mason Franciscan Health наши сосудистые специалисты диагностируют и лечат тысячи людей с сосудистыми заболеваниями, давая нам беспрецедентный опыт.Ваш поставщик медицинских услуг будет работать с вами, чтобы найти подходящее вам лечение ТГВ, отвечая на любые вопросы, которые у вас возникнут в процессе. Возможные варианты:
Разжижители крови
Антикоагулянты могут использоваться для предотвращения свертывания крови. Лекарство не разрушает уже образовавшиеся сгустки, но может предотвратить образование новых и не дать существующим сгусткам расти.
Чулки компрессионные
Давление, создаваемое компрессионными носками, помогает предотвратить скопление крови в венах и образование сгустков.Они также могут помочь облегчить отек, связанный с ТГВ.
Тромболитики
Врачи используют этот тип лекарств для разрушения тромбов. Поскольку тромболитики могут вызвать серьезное кровотечение и другие побочные эффекты, врач назначит их вам только в экстренных случаях. Лекарства вводятся через капельницу или непосредственно в место тромба с помощью катетеров (тонких трубок).
Фильтры
Если вы не можете принимать лекарства, ваш врач может вставить фильтр в полую вену, большую вену в брюшной полости.Фильтр полой вены улавливает тромбы, которые становятся рыхлыми, предотвращая их попадание в легкие.
Советы для жизни с DVT
Помимо приема лекарств в соответствии с предписаниями и ношения компрессионных чулок, вот несколько вещей, которые вы можете делать дома, чтобы улучшить свое состояние и предотвратить дальнейшие травмы:
Оставайся активным
Физические упражнения могут снизить риск образования тромбов. Это особенно важно, если вы остаетесь неподвижным в течение длительного времени, например, сидя на работе, путешествуя или находясь в постели для восстановления после операции или болезни.Встаньте каждый час или около того, чтобы пройтись, если сможете. Если вы не можете стоять, вы можете поддерживать кровоток в нижних конечностях, сидя на стуле и поднимая пятки, опираясь пальцами ног о землю, и поднимая пальцы ног, опираясь пятками о землю.
Бросить курить
Курение увеличивает риск образования тромбов. Если вы пытаетесь бросить курить, вам могут помочь наши группы поддержки .
Регулярно посещайте своего провайдера
Ваш поставщик медицинских услуг будет следить за вашим здоровьем и корректировать прием лекарств.Если вы принимаете антикоагулянты, они проверит вашу кровь, чтобы увидеть, как она свертывается, и дадут рекомендации по дозировке.
Ограничьте потребление витамина К
Витамин К, содержащийся в зеленых листовых овощах, может влиять на действие некоторых антикоагулянтов, таких как варфарин. Ваш врач объяснит вам любые диетические ограничения.
Остерегайтесь чрезмерного кровотечения
При приеме антикоагулянтов существует риск обильного кровотечения и синяков. Поговорите со своим врачом о том, как избегать определенных видов деятельности, а также о методах лечения или стратегиях, которые вы можете использовать, если вам больно.Даже легкие травмы могут стать серьезными, если вы принимаете антикоагулянты.
Знать симптомы тромбоэмболии легочной артерии
Если вы испытываете внезапную одышку, боль в груди или откашливаете кровяную слизь, немедленно обратитесь за медицинской помощью.
5 Фактов о сгустках крови, которые хотят знать врачи
В нормальных условиях могут быть полезны сгустки крови. Например, когда вы получаете травму, ваше тело образует сгусток крови, чтобы остановить кровотечение. После заживления ваше тело разрушает сгусток и удаляет его.Но иногда этот процесс идет не так. У некоторых людей образуется слишком много тромбов, а у других кровь сворачивается необычным образом. Конечный результат: венозная тромбоэмболия (ВТЭ), заболевание, которым ежегодно страдают от 300 000 до 600 000 американцев.
Без надлежащего лечения ВТЭ может блокировать приток крови и кислорода к частям вашего тела. Это может вызвать серьезные повреждения тканей и органов или даже смерть. Хорошая новость заключается в том, что вы можете снизить риск ВТЭ, изменив образ жизни и приняв при необходимости лекарства.
Вот пять фактов, которые врачи хотели бы, чтобы все знали о ВТЭ:
1. Некоторые группы пациентов подвергаются более высокому риску
«Около 40 процентов всех ВТЭ происходит в больницах или вскоре после выписки, и около 30 процентов всех ВТЭ происходят. у онкологических больных », — говорит Мэри Кушман, доктор медицины, гематолог и медицинский директор программы тромбоза и гемостаза в Медицинском центре Университета Вермонта в Берлингтоне. Одна из стратегий снижения ВТЭ у госпитализированных пациентов заключается в использовании низких доз препаратов, разжижающих кровь, отмечает д-р.Кушман. Во время пребывания в больнице важно, чтобы ваша медицинская бригада провела оценку риска ВТЭ, отмечает Национальная служба здравоохранения. Это поможет определить лучшую стратегию профилактики в вашей ситуации.
Людям с онкологическими заболеваниями, которые наблюдаются в амбулаторных условиях, также могут быть полезны низкие дозы антикоагулянтов. Риск ВТЭ особенно высок во время химиотерапевтического лечения и после хирургических вмешательств по поводу рака. В настоящее время проводятся крупные клинические испытания, чтобы помочь врачам определить, как лучше всего назначать лечение для профилактики венозной тромбоэмболии онкологическим больным.Тем временем пациенты должны попросить своих онкологов оценить риск и получить информацию о симптомах и признаках сгустков крови.
К другим группам населения с повышенным риском ВТЭ относятся люди с аутоиммунными заболеваниями, такими как волчанка, и люди, живущие с ВИЧ. Наличие в анамнезе инсульта или тромбоза глубоких вен также подвергает вас более высокому риску.
2. Признаки и симптомы ВТЭ не всегда очевидны
Тромбоз глубоких вен и тромбоэмболия легочной артерии — две формы ВТЭ.Тромбоз глубоких вен — это когда сгусток крови образуется в глубокой вене, обычно в голени или бедре. Тромбоэмболия легочной артерии возникает, когда тромб отрывается и перемещается с кровотоком в легкие.
Если у вас тромбоз глубоких вен, вы можете испытывать следующие симптомы:
- Отек ног или рук
- Боль или болезненность
- Повышенное тепло, судороги или боли
- Красная или обесцвеченная кожа
Симптомы к легочной эмболии относятся:
3.Обычных скрининговых тестов для VTE
не существует. Обычные скрининговые тесты доступны для таких распространенных заболеваний, как диабет и высокий уровень холестерина. Но нет никаких основанных на фактических данных скрининговых тестов для обнаружения тромбов.
«Основные способы, которыми врачи оценивают ваш риск ВТЭ, — это сбор хорошего медицинского анамнеза и оценка ваших признаков и симптомов», — говорит Ада Стюарт, доктор медицины, семейный врач из Центров здоровья кооператива Eau Claire в Южной Каролине и член совета директоров Американской академии семейных врачей.«Ваш врач может также спросить о семейном анамнезе тромбов и пересмотреть ваше текущее лечение».
Поскольку не существует скрининговых тестов для обнаружения тромбов, важно знать факторы риска, такие как:
- Хирургия
- Сидение или лежание в постели в течение длительного периода времени
- Возраст
- Пол
- Ожирение
- Гормональные препараты, например, противозачаточные
- Беременность
- Раса и этническая принадлежность
4.Поведение и факторы образа жизни важны для предотвращения ВТЭ.
Сидячий образ жизни, ожирение и курение — все это увеличивает риск образования тромбов у человека, — говорит доктор Стюарт.
Стюарт также отметил, что, хотя многие пациенты знают, что курение вредно для сердечно-сосудистых заболеваний и артериального давления, они не осознают, что курение также вредно для образования тромбов.
Некоторые факторы риска, например возраст или семейный анамнез, изменить нельзя, но поведение находится в пределах вашего контроля. Например, если у вас есть работа, на которой вы много сидите, обязательно периодически вставайте и передвигайтесь.Если вы курите, бросьте. Соблюдайте здоровую диету и регулярно занимайтесь спортом.
5. Существуют эффективные препараты для лечения ВТЭ
Кушман отмечает, что за последние 5–10 лет произошла «революция новых лекарств, которые упростили лечение ВТЭ. Эти лекарства, называемые пероральными антикоагулянтами прямого действия (DOAC), менее громоздки в использовании по сравнению со старым стандартным лечением варфарином, которое требует регулярного анализа крови для мониторинга ».
Если вы беспокоитесь о приеме антикоагулянтов, поговорите со своим врачом о рисках и преимуществах каждого варианта.Например, кровотечение является основным побочным эффектом для антикоагулянтов и вызывает беспокойство у некоторых пациентов. Это может быть особенно актуально для тех, кто старше и имеет другие факторы риска кровотечения.
Если вы предпочитаете более естественный подход для снижения риска ВТЭ, потеря веса и другие изменения образа жизни — хорошие варианты. Статины также могут помочь снизить риск образования тромбов. Тем не менее, неясно, помогут ли эти вмешательства предотвратить рецидив, если у вас уже был тромб.По этим причинам препараты для разжижения крови остаются краеугольным камнем лечения, отмечает Кушман.
Как диагностируется тромбоэмболия легочной артерии?
Легочная эмболия (ТЭЛА) диагностируется на основании вашей истории болезни, медицинского осмотра и результатов анализов.
Доктора, которые лечат пациентов в отделении неотложной помощи, часто диагностируют ТЭЛА с помощью радиолога. Радиолог — это врач, который занимается рентгеновскими снимками и другими подобными исследованиями.
История болезни и физический осмотр
Чтобы диагностировать ПЭ, врач спросит о вашей истории болезни.Он или она захочет:
- Узнайте о факторах риска тромбоза глубоких вен (ТГВ) и ПЭ
- Посмотрите, насколько вероятно, что у вас может быть PE
- Исключите другие возможные причины ваших симптомов
Ваш врач также проведет медицинский осмотр. Во время обследования он или она проверит ваши ноги на наличие признаков ТГВ. Он или она также проверит ваше кровяное давление, ваше сердце и легкие.
Диагностические тесты
Многие тесты могут помочь диагностировать ПЭ.Какие тесты вам предстоит пройти, будет зависеть от того, как вы себя чувствуете, когда попадете в больницу, ваших факторов риска, доступных вариантов тестирования и других возможных состояний. Вы можете пройти один или несколько из следующих тестов.
УЗИ
Врачи могут использовать ультразвук для поиска сгустков крови в ногах. Ультразвук использует звуковые волны для проверки кровотока в ваших венах.
Для этого теста на кожу ног наносится гель. Ручное устройство, называемое датчиком, перемещается вперед и назад по пораженным участкам.Датчик излучает ультразвуковые волны и обнаруживает их эхо, когда они отражаются от стенок вены и клеток крови.
Компьютер превращает эхо-сигналы в изображение на экране компьютера, позволяя врачу видеть кровоток в ваших ногах. Если врач обнаружит тромбы в глубоких венах ваших ног, он порекомендует лечение.
ТГВ и ПЭ лечатся одними и теми же лекарствами.
Сканы компьютерной томографии
Врачи могут использовать компьютерную томографию (to-MOG-rah-fee) или компьютерную томографию для поиска тромбов в легких и ногах.
Для этого теста краситель вводится в вену на руке. Краситель заставляет кровеносные сосуды в легких и ногах обнаруживаться на рентгеновских снимках. Вы будете лежать на столе, и рентгеновская трубка будет вращаться вокруг вас. Трубка будет делать снимки под разными углами.
Этот тест позволяет врачам выявлять большинство случаев ПЭ. Тест занимает всего несколько минут. Результаты доступны вскоре после завершения сканирования.
Сканирование вентиляции / перфузии легких
Сканирование вентиляции / перфузии легких, или сканирование VQ, использует радиоактивное вещество, чтобы показать, насколько хорошо кислород и кровь поступают во все области ваших легких.Этот тест может помочь обнаружить PE.
Легочная ангиография
Легочная ангиография (an-jee-OG-rah-fee) — еще один тест, используемый для диагностики ПЭ. Этот тест доступен не во всех больницах, и его должен проводить обученный специалист.
Для этого теста гибкую трубку, называемую катетером, проводят через пах (верхнюю часть бедра) или руку к кровеносным сосудам в легких. Краситель вводится в кровеносные сосуды через катетер.
Сделанорентгеновских снимков, чтобы показать кровь, текущую по кровеносным сосудам в легких.Если обнаружен тромб, врач может удалить его с помощью катетера или ввести лекарство для его растворения.
Анализы крови
Определенные анализы крови могут помочь вашему врачу определить, есть ли у вас ПЭ.
Тест на D-димер измеряет содержание вещества в крови, которое выделяется при разрушении тромба. Высокий уровень этого вещества может означать наличие сгустка. Если ваш тест в норме и у вас мало факторов риска, ПЭ маловероятна.
Другие анализы крови позволяют проверить наследственные заболевания, вызывающие образование тромбов.Анализы крови также могут определить количество кислорода и углекислого газа в крови. Сгусток крови в кровеносном сосуде легких может снизить уровень кислорода в крови.
Другие тесты
Чтобы исключить другие возможные причины ваших симптомов, ваш врач может использовать один или несколько из следующих тестов.
- Эхокардиография (эхо). В этом тесте используются звуковые волны, чтобы создать движущееся изображение вашего сердца. Врачи используют эхо для проверки функции сердца и обнаружения тромбов внутри сердца.
- ЭКГ (ЭКГ). ЭКГ — это простой безболезненный тест, который определяет и записывает электрическую активность сердца.
- Рентген грудной клетки. Этот тест создает изображения ваших легких, сердца, крупных артерий, ребер и диафрагмы (мышцы под легкими).
- МРТ грудной клетки (магнитно-резонансная томография). В этом тесте используются радиоволны и магнитные поля для создания изображений органов и структур внутри тела. МРТ часто может предоставить больше информации, чем рентген.
Источник: Национальный институт сердца, легких и крови, Национальные институты здравоохранения.
Легочная эмболия и тромбоз глубоких вен в UC San Diego Health
Уход за тромбами в легких и ногах
Тромбоэмболия легочной артерии (ТЭЛА) — это закупорка артерии в легких в результате образования тромба (тромба).
Тромбоэмболия легочной артерии часто вызывается тромбозом глубоких вен (ТГВ), состоянием, при котором в глубоких венах ног образуются сгустки крови. Тромбоз глубоких вен приводит к ТЭЛА, когда сгустки отламываются, перемещаются в легкие и застревают в артериях, создавая закупорку.
Венозная тромбоэмболия — термин, включающий как тромбоэмболию легочной артерии, так и тромбоз глубоких вен, — может быть спровоцирован сочетанием наследственных и приобретенных факторов риска. Ежегодно в США регистрируется около 600000 случаев венозной тромбоэмболии.
Вещи, которые могут увеличить риск ТЭЛА и ТГВ:
- Семейный анамнез тромбов или нарушений свертывания крови
- Избыточный вес
- Курение
- Рак и терапия рака
- Возраст (пожилые люди имеют более высокий риск)
- Заболевания сердца, гипертония, воспалительное заболевание кишечника (ВЗК) и ХОБЛ
- Роды (во время и после беременности)
- Тяжелые травмы в области бедра или бедра
- Хирургия головного мозга, суставов или костей
- Лекарства, такие как в качестве терапии эстрогенами и противозачаточных таблеток
- Расширенные вены на ногах
- Госпитализация
Симптомы тромбоэмболии легочной артерии
Одышка часто является первым признаком тромбоэмболии легочной артерии.
Поскольку одышка может быть результатом множества различных проблем с легкими, важно, чтобы вы встретились со специалистом, который может поставить точный диагноз.
Некоторые люди с тромбоэмболией легочной артерии также могут испытывать боль в груди, а именно:
- Острая и колющая
- Ухудшение при глубоком дыхании
- С одной стороны или под грудиной
- Тупая, ноющая или жгучая
- Учащенное сердцебиение
- Внезапный кашель
- Кашель с кровью
- Липкая кожа, повышенное потоотделение
- Низкое кровяное давление
- Синеватая кожа
- Обморок или головокружение
- Беспокойство
Если у вас есть какие-либо из этих симптомов , не ждите встречи с одним из наших пульмонологов — перейти к ER !
Почему лечение тромбоэмболии легочной артерии критически?
Острая тромбоэмболия легочной артерии может быть опасной для жизни. Это третья по частоте причина смерти от сердечно-сосудистых заболеваний после сердечного приступа и инсульта. Острая тромбоэмболия легочной артерии требует немедленного лечения антикоагулянтами.
Несмотря на лечение антикоагулянтами, почти у трети людей с острой тромбоэмболией легочной артерии в легочных артериях появляются рубцы, которые могут вызывать хронические проблемы. У небольшой части людей рубцы на легочных артериях в конечном итоге перерастают в хроническую тромбоэмболическую легочную гипертензию (ХТЛГ).
CTEPH относится к повторяющимся сгусткам крови в легочных артериях, которые не растворяются под действием лекарств. Эти сгустки становятся фиброзными, покрываются рубцами и навсегда прикрепляются к стенке кровеносного сосуда. Примерно 1-3 процента людей с тромбоэмболией легочной артерии разовьются до ХТЛГ.
Диагностика эмболии легочной артерии
Диагностировать тромбоэмболию легочной артерии (ТЭЛА) может быть сложно, поскольку симптомы частично совпадают со многими другими заболеваниями и состояниями (например, ХОБЛ, нерегулярным сердцебиением, астмой).
Часто диагноз ставится в отделении неотложной помощи (врачом и радиологом), когда симптомы требуют немедленной медицинской помощи.
Для диагностики тромбоэмболии легочной артерии используются три фактора:
-
Ваша история болезни
Первым шагом диагностики является определение вероятности наличия тромбоэмболии легочной артерии. Это включает в себя исключение других возможных причин ваших симптомов, а также оценку факторов риска тромбоэмболии легочной артерии и тромбоза глубоких вен (ТГВ). -
Физический осмотр
Во время медицинского осмотра будет проверяться артериальное давление вашего сердца и легких, а также оцениваться ваши ноги на предмет признаков тромбоза глубоких вен (например, отек ноги или вдоль вены). Признаки тромбоза глубоких вен. -
Диагностические тесты
Наша команда располагает передовыми диагностическими инструментами для диагностики тромбоэмболии легочной артерии. В зависимости от ваших симптомов во время обследования могут быть выполнены одна или несколько из этих процедур.
- Компьютерная томография (КТ) грудной клетки и ног
- Ультразвук
- Сканирование вентиляции и перфузии (VQ сканирование)
- Анализы крови
- Электрокардиограмма (ЭКГ)
Лечение легочной эмболии
Легочная эмболия, которая отсутствие решения само по себе может быть опасным для жизни. В этих случаях для разрушения сгустка используются лекарства или хирургическое вмешательство (требуется редко).Лечение тромбоэмболии легочной артерии преследует две цели:
- Предотвратить повреждение существующего сгустка крови
- Предотвратить образование новых сгустков
Антикоагулянтные препараты
Легочную эмболию обычно лечат антикоагулянтами или «разжижителями крови».«Несмотря на свое прозвище, антикоагулянты на самом деле не разжижают кровь — они препятствуют свертыванию крови. Это помогает предотвратить увеличение размеров существующих сгустков.
Хотя антикоагулянты не разрушают уже образовавшиеся сгустки, ваше тело обычно может растворять сгустки самостоятельно с течением времени.
Антикоагулянты бывают следующих форм:
Новые пероральные антикоагулянты (например, апиксибан, ривароксабин, дагибатран), не требующие наблюдения, доступны для некоторых пациентов с низким риском кровотечения.
Наиболее частым побочным эффектом варфарина является обильное кровотечение, которое может быть фатальным. Чтобы этого не произошло, обычные анализы крови. ПВ (протромбиновое время) и Будет выполнено ЧТВ (частичное тромбопластиновое время). Эти тесты измеряют способность крови к свертыванию.
Другие виды терапии
Другие формы лечения могут потребоваться в случаях, когда:- Тромбоэмболия легочной артерии вызывает критическое заболевание
- Пациент не может принимать антикоагулянтные препараты
В этих ситуациях могут быть рекомендованы следующие методы лечения:
- Тканевый активатор плазминогена (tPA) : лекарство, растворяющее сгустки.
- Ультразвуковой катетер : Используется интервенционным радиологом. Помогает разрушить тромб с помощью ультразвуковых волн. Часто используется совместно с tPA.
- Хирургическая эмболэктомия : Сгусток крови удален хирургическим путем.
- Вакуумный катетер : Крошечный вакуум пропускается через вены и используется для удаления сгустков крови.
- Фильтр нижней полой вены (НПВ) : небольшое устройство конической формы, предназначенное для улавливания сгустков крови, имплантируется интервенционным радиологом в нижнюю полую вену, большую вену, по которой кровь возвращается к сердцу, с помощью катетера.Эта минимально инвазивная процедура проводится, пока пациент не спит. Фильтр IVC может быть имплантирован постоянно или временно.
Хотя фильтр НПВ не может предотвратить образование новых тромбов, он может помочь предотвратить проникновение тромбоза глубоких вен в легкие.
Тромбоз глубоких вен (тромбоз глубоких вен)
О свертывании крови
Свертывание крови — нормальный и важный процесс, который помогает остановить чрезмерное кровотечение. Однако медленный кровоток, травмы стенки кровеносных сосудов или дефект образования сгустка могут вызвать аномальное свертывание крови в артериях и венах.Наши пульмонологи тесно сотрудничают с антикоагулянтной клиникой, чтобы определить продолжительность и уровень терапии.
B Заболевания кровотока и способы их лечения
Тромбоз глубоких вен (ТГВ) — это сгустки крови, которые образуются в глубоких венах ног.
Тромбоз глубоких вен — наиболее частая причина тромбоэмболии легочной артерии.
У некоторых людей образуются тромбы в ногах без каких-либо симптомов, в то время как у других наблюдаются тяжелые, изнуряющие симптомы. Тромбоз глубоких вен обычно поражает глубокие вены бедра, голени и таза, реже руки.
Люди с тромбозом глубоких вен могут испытывать один или несколько из следующих симптомов в пораженной области:
- Болезненность
- Боль в ноге
- Покраснение и изменение цвета кожи
- Кожа теплая на ощупь
- Отек ноги
Долгосрочное лечение после тромбоэмболии легочной артерии
Обратитесь к специалисту
Встреча со специалистом, который может определить ваш риск образования большего количества тромбов и диагностировать причину вашей одышки, может снизить потребность в инвазивных операциях в будущем.
Специалисты по тромбоэмболии легочной артерии в Калифорнийском университете в Сан-Диего:
- Определите причину образования тромба
- Убедитесь, что вы полностью излечились от сгустка крови
- Выберите лучшую терапию для вас
- Определите продолжительность терапии
- Оцените риск рецидива
- Управляйте своими антикоагулянтами во время будущих операций
- Выполните диагностическое тестирование (в случае одышки)
Наиболее важным аспектом длительного лечения после тромбоэмболии легочной артерии является снижение риска рецидива тромбоэмболии легочной артерии.
Риск образования тромба
Чтобы полностью оценить ваш риск рецидива тромба, наша команда может:
- Составить подробный анамнез, чтобы определить риск образования тромбов в будущем.
- Сделайте анализы крови, чтобы узнать, есть ли у вас гиперкоагуляция (склонность к образованию сгустков).
- Выполните дополнительные тесты визуализации.
После расчета вашего риска мы вместе с вами разработаем индивидуальный план профилактики, который включает рекомендации по лекарствам и продолжительности лечения.
Одышка
После тромбоэмболии легочной артерии некоторые люди продолжают испытывать одышку. Если у вас наблюдаются симптомы одышки, важно проконсультироваться со специалистом, который сможет правильно оценить ваше состояние и исключить рецидив легочной эмболии.
Наши специалисты по легочным заболеваниям оценивают одышку с помощью:
- Кардиопульмональной нагрузки
- VQ SPECT
- Эхокардиограммы
Во многих случаях может потребоваться дальнейший анализ для определения причины.Мы проводим комплексное диагностическое тестирование в наших Легочная функция и лаборатория упражнений.
Другие советы по профилактике
Вы можете помочь предотвратить тромбоз глубоких вен:
- Ограничьте количество времени, которое вы проводите в постели, когда болеете или восстанавливаетесь после операции.
