Кости голеностопа | Суставы
Голеностоп — что это, строение и функции
Среди всех травм суставов наиболее опасны повреждения голеностопа, однако лишь малая часть здоровых людей заботится о здоровье этой части тела. Попробуем разобраться, что представляет собой голеностопный сустав, где он располагается и как обезопасить его от повреждений.
Что такое голеностоп и где он находится?
Голеностоп – это сустав, соединяющий кости голени и стопу. В человеческом организме он играет важную роль: недаром тяжелые травмы и болезни голеностопа приводят к инвалидности, при которой человек утрачивает способность двигаться. В более широком смысле голеностопом называют сложную систему из костей, связок, мышц. Находится он в том месте, где голень соединяется со стопой.

Строение голеностопного сустава
Голеностопный сустав имеет сложное строение, потому что соединяет сразу 3 кости: большеберцовую, малоберцовую и таранную. Первые две образуют как бы гнездо вокруг последней, что обеспечивает подвижность стопы вправо-влево и при этом ограничивает движение вверх-вниз.
Дополнительная гибкость придается также за счет четырех связок: одной внутренней и трех внешних, начинающихся у малой берцовой кости. Их задача – ограничивать движение ступни в разные стороны, ведь при чрезмерной гибкости голеностопа риск получить травму будет в несколько раз выше.
В голеностопном суставе выделяют четыре отдела:
- Передний находится примерно под тем местом, где верхняя часть стопы соединяется с голенью.
- Задний. Если провести рукой от задней части пятки вверх, можно нащупать ахиллово сухожилие. Под ним, в районе двух выпирающих косточек, и находится этот отдел.
- Наружный. На правой ноге справа можно найти выпирающую косточку. Чуть глубже, под ней, и находится искомый отдел.
- Внутренний – теперь найдем на правой ноге выпирающую с левой стороны косточку. Это продолжение большеберцовой кости. Нужная часть голеностопа находится под ней.

Кроме того, рядом с голеностопом находятся мышцы, обеспечивающие подвижность ступни. Из них наиболее важны передняя и задняя большеберцовые мышцы (приводят стопу в движение), сгибатели пальцев ног, трехглавая мышца голени (позволяет сгибать стопу).

Зачем нужен голеностоп?
В человеческом организме этот сустав играет важную роль. Если бы его не было, мы бы не смогли ходить. Поэтому при различных повреждениях голеностопа человек либо становится инвалидом, неспособным двигаться, либо во время ходьбы чувствует острую боль.
Голеностоп выполняет следующие функции:
- Образует подвижное соединение костей голени со стопой;
- Является частью опорно-двигательного аппарата — без него невозможно передвижение;
- Позволяет равномерно распределять вес тела на обе стопы;
- Благодаря возможности голеностопного сустава двигаться в разные стороны человек может ходить по поверхности с микронеровностями без особых усилий;
- Помогает стоять прямо и сохранять равновесие при выполнении физических упражнений;
- Амортизирует резкие движения и сотрясения.
Все вышеперечисленные функции выполняет только здоровый голеностопный сустав, травмированный же с ними не справляется и значительно ухудшает качество жизни.

Возможные травмы голеностопного сустава
Бытует мнение, что голеностоп повреждают только спортсмены. Это правда, но частичная, ведь травму этого сустава можно получить и в обычной жизни, достаточно неправильно наступить на ступеньку, споткнуться о край ямки или подвернуть ногу в темноте. Вы сразу узнаете, если голеностопный сустав поврежден, ведь острую боль в этой части тела трудно игнорировать.
Итак, какие болезни связаны с голеностопным суставом?
- Артрит – повреждение сустава. Главный его симптом – боль, кроме того, кожа на лодыжке может покраснеть, а сустав – принять неправильную форму. Лечение этой болезни трудоемкое, оно проходит под наблюдением врача и иногда сопровождается обездвиживанием стопы. Без своевременного лечения артрит (воспалительный процесс) может перейти в артроз (хроническую форму).
- Растяжение связок. Связано с их частичным разрывом и повреждением кровеносных сосудов, поэтому самый явный симптом – появление отека, опухание и посинение всей стопы. Если замечены эти симптомы, первым делом нужно приложить к ноге лед или бутыль с холодной водой. Затем в течение 10-14 дней нога должна быть обездвижена, и связки заживут самостоятельно, однако при растяжении 3 степени требуется операция.
- Остеоартроз связан с повреждением хрящевой ткани. Заболевание наиболее распространено среди людей в возрасте 40-60 лет, причем гораздо чаще им страдают женщины. Симптомы – постоянная ноющая боль и деформация сустава. Лечение включает в себя фиксацию лодыжки, ограничение физической активности и использование обезболивающих.
- Перелом в области голеностопа сопровождается острой болью, появлением синяков и хрустом во время ощупывания ноги. Первая помощь включает в себя аккуратное снятие обуви и наложение шины. Дальнейшее лечение проходит под контролем врача и длится около полугода.

Как обезопасить голеностоп от травм?
Перенесшие тяжелые повреждения голеностопного сустава пациенты часто жалуются на то, что потом эта часть тела периодически напоминает о себе болью. По этой причине лучше постараться предотвратить травмы, соблюдая несколько простых правил:
- При появлении болезненных ощущений в лодыжке обращаться к врачу.
- Обувь следует выбирать такую, которая точно подходит по размеру.
- Не торопиться, спускаясь по лестнице.
- Избегать ожирения. Лишний вес, особенно в пожилом возрасте, создает дополнительную нагрузку на стопы и, соответственно, на голеностоп.
- Женщинам стоит отдать предпочтение обуви без каблука или на небольшой устойчивой платформе.
- Перед пробежкой, особенно по пересеченной местности (парк), нужно провести разминку для голеностопа. Для этого подойдет простое упражнение: приподняв пятку на одной ноге, нужно крутить ею в разные стороны 1-2 минуты, а затем повторить то же самое другой ступней.
Таким образом, голеностоп – важнейший сустав человеческого организма, имеющий сложную структуру и поэтому требующий к себе бережного отношения. Если избегать травм, носить удобную обувь и периодически проводить массаж лодыжки, можно сохранить здоровье и активно двигаться до самой старости.
Заболевания голеностопного сустава

Как правило, болезненные ощущения в голеностопном суставе являются следствием двух основных факторов: артрита, либо артроза, спровоцированного суставным вывихом. Даже простому обывателю несложно отличить эти две причины появления боли. Артрит обычно развивается параллельно с воспалительными процессами в других суставах. При этом, появляется опухлость голеностопа без предшествующей травмы. Артритное воспаление голеностопного сустава характеризуется сильными ночными болями и дневными, особенно во время интенсивной физической активности.
Вывих сустава чаще всего постигает людей с избыточной массой тела или тех, кто имеет слабые голеностопные связки. Именно слабость ведёт к тому, что при беге или ходьбе человек может непроизвольно подвернуть ногу, что в дальнейшем провоцирует суставной отек.
Анатомические особенности голеностопного сустава
У некоторых людей голеностопные связки настолько ослаблены, что частые вывихи сустава впоследствии могут стать причиной артроза. В отличие от артрита, при артрозе человек не мучается от постоянных ночных болей, а чувствует дискомфорт исключительно при ходьбе.

Разумеется, нельзя игнорировать проявления заболеваний голеностопного сустава. Необходимо своевременно, при первых же симптомах, обращаться за помощью к квалифицированному специалисту. Обычно для диагностики используют метод рентгенографии. Дабы исключить из подозрения артрит, проводится анализ венозной крови и крови из пальца. Как правило, вышеописанных мер для постановки точного диагноза бывает достаточно, за ними должна последовать грамотно подобранная терапия.
Голеностоп по праву считается одним из самых уязвимых мест на теле человека. Он является связывающим элементом между голенью и стопой, имеет сложное анатомическое строение, сочетая в себе особую мышечную и хрящевую систему, а также кости.
Именно голеностопный сустав отвечает за поддержание тела человека и равномерное распределение массы тела при физической активности.
В районе голеностопного сустава определяют несколько зон:
- Передний отдел, по сути являющийся тыльной стороной стопы.
- Задний отдел, иногда называемый «Ахиллово сухожилие», которое может справиться с нагрузкой 400 кг. Если случится травма «Ахиллова сухожилия», то с большой вероятностью будет утрачена подвижность ступни.
- Внутренняя зона представляет собой медиальную лодыжку.
- Так называемая латеральная лодыжка относится к наружному отделу.
Голеностопный сустав имеет определенные границы. В верхней части граница расположена на уровне выступа внутренней стороны лодыжки. Нижняя граница представлена воображаемой линией, расположившейся на месте соединения верхних концов латеральной и медиальной лодыжек.
Кости голеностопного сустава

Главными функциями сустава являются: обеспечение прочного соединения костей, поддержание герметичности внутри суставной сумки и производство необходимой синовиальной жидкости.
Определяют четыре основные кости голеностопа: малую берцовую, большую берцовую, пяточную и таранную. Причём таранная кость оказывается заключённой между малоберцовой и большеберцовой.
Голеностопный сустав имеет на внутренней поверхности специфическое углубление, образованное гиалиновым хрящом и таранной костью.
Внешний вид голеностопа
Каждый без труда может представить, как выглядит голеностоп. Нижняя часть большой берцовой кости, в виде дуговидной формы, на конце имеет отросточек. Таких отростков выделяют два: первый находится на передней стороне, а второй-на задней. Именно эти образования в медицине называют лодыжками.

Внутренняя лодыжка образована двумя бугорками на поверхности сустава: передним (большим по размеру) и задним(меньшим), которые разделены ямкой.
Таранная кость состоит из нескольких частей:
- тело кости;
- блок, обеспечивающий соединение с голенью;
- головка;
- шейка.
Посредством таранной кости осуществляется соединение пяточной кости и голенной.
Суставные мышцы
Мышечные волокна внутри голеностопного сустава способствуют свободному движению стопы. Выделяют несколько таких мышц: задняя большеберцовая, подошвенная мышца, трицепс, и мышцы, ответственные за сгибание пальцев.
За разгибание пальцев голеностопа отвечают несколько мышц его переднего отдела: передняя большая берцовая и мышцы-разгибатели, расположенные в пальцах.
Связки голеностопного сустава
Как уже было обозначено ранее, голеностоп обеспечивает поддержание человеческого тела. Связки голеностопного сустава состоят из соединительной ткани, что способствует его высокой подвижности.
Вследствие гиподинамии может случиться так, что связки станут слабыми и более подверженными различным травмам, разрывам и растяжениям.
Дельтовидная голеностопная связка, соединяющая таранную, пяточную и ладьевидную кости с лодыжкой, является наиболее мощной среди остальных.

Кроме того, среди связок голеностопного сустава называют межберцовые и дельтовидные.
Таким образом, связки голеностопа выполняют важнейшие функции в нашем организме. От их состояния напрямую зависит способность стопы к движению. Связки отвечают за стабилизацию, защищают от вывихов и травм.
Кровеносные сосуды
Кровь – это разновидность соединительной ткани, одной из функций которой является доставка питательных веществ в ткани и органы. Питание и насыщение необходимыми элементами в голеностопе осуществляется посредством малоберцовой, задней и передней большими берцовыми артериями.
Соединение кровеносных сосудов в одну сеть возможно благодаря анастомозам.
Проявление боли в голеностопном суставе

Боль в голеностопном суставе как правило возникает после каких-либо его травм или повреждений. Следует обращать внимания на любые болевые симптомы и не в коем случае не заниматься самолечением. Необходимо пройти медицинскую диагностику для установления причины появления дискомфорта, и исходя из результата, подбирать лечение.
Травмы могут иметь различный характер и пути возникновения. Рассмотрим наиболее распространённые виды повреждений голеностопного сустава:
- Растяжение связок является наиболее популярной проблемой для людей любого возраста. В группу риска можно отнести физически активных людей, предпочитающих спорт. Во время упражнений вероятность подвернуть ногу возрастает в разы. Растяжение характеризуется мгновенной резкой болью, в течение нескольких минут появляется отёчность и начинается воспалительный процесс.
- Ещё одна частая неприятная ситуация-переломы различной степени тяжести. Среди них определяют несколько основных типов: перелом одной или двух лодыжек, пяточной кости и плюсны. В случае вышеперечисленных повреждений требуется срочная консультация доктора, который проведёт рентгеновское обследование или томографию. Первые признаки перелома существенно отличаются от простого растяжения, так как сустав может потерять подвижность, любые прикосновения вызывают сильную боль.
- Вывих, который обычно параллелен перелому.
Если по первым признакам вы определили, что травмировали голеностоп, то незамедлительно предпримите следующие действия:
- Сделайте на место повреждения холодный компресс (лучше всего использовать лёд).
- Наложите тугую повязку для фиксации больного места.
- Под ногу положите валик для того, чтобы она находилась в приподнятом состоянии.

Существуют случаи, когда боль в голеностопном суставе при ходьбе или беге не связана с травматизмом. Обозначим основные факторы, влияющие на ее возникновение:
- Воспалительный процесс на больном пальце, называемый подагра. Данное заболевание появляется вследствие нарушения метаболитических процессов, а конкретно-нарушением в процессе выработки мочевой кислоты. Она начинает накопляться в организме в форме кристаллов в суставах или крови, а не выводится из него естественным путём.
- Артрит определяется острой болью и появлением опухоли в одном суставе, или в нескольких-полиартрит. Это заболевание, как и указанная выше подагра, возникает путём отложения кристаллов мочевой кислоты внутри суставной сумки. Обычно артрит поражает крупные суставы и встречается у людей пожилого возраста.
- Периферические отеки являются причиной затруднительного тока крови в нижних конечностях. Провоцирует их появление повышенная нагрузка или избыточная масса тела.
Среди заболеваний голеностопного сустава особого внимания заслуживает опаснейший деформирующий артроз, представляющий угрозу для целой ОДС. Без должного лечения, человек может утратить работоспособность и даже заполучить инвалидность. Развивается данное заболевание вследствие полученной ранее травмы лодыжки, большой берцовой, или таранной кости. Деформирующий артроз трудно поддаётся лечению. В начале специалист назначает обезболивающие препараты (например, парацетамол, фастум-гель и др.). Далее применяются противовоспалительные средства, терапевтическим путём регулируется обменный процесс внутри сустава и восстанавливается нормальная циркуляция крови.
Каждому человеку, который заботиться о своём здоровье, важно иметь представление о симптомах, наличие которых является весомой причиной для визита к врачу:
- воспалительный процесс, нагревание больной зоны, потеря нижними конечностями естественной формы;
- острая боль в суставе при любого рода физической активности в течение длительного промежутка времени.
Не стоит преждевременно отчаиваться, ведь предупредить травматизм можно. С особой внимательность относитесь к подбору обуви, следите за своим самочувствием, стараетесь держать массу тела в пределах нормы, ведь таким образом вы можете предотвратить ожирение.
Факторы, провоцирующие развитие заболевания

В настоящее время, к сожалению, среди всех заболеваний голеностопного сустава особое место занимает именно артрит. Рассмотрим основные предпосылки для его возникновения:
- патогенные бактерии, размножающиеся на поверхности сустава. Но это не означает, что они являются первоисточником, так как артрит может развиваться параллельно с другими заболеваниями, например, ангиной, гриппом;
- болезнь Бехтерева, имеющая аутоимунную природу;
- наличие паразитов в организме, что может вызвать сбои в обменных процессах;
- ранее полученные травмы, вывихи сустава.
В редких случаях причиной артрита может быть урогенитальная инфекция. Нельзя исключать так же и фактор наследственности, нарушенный гормональный фон, недостаточный иммунитет, аллергии, злоупотребление алкогольными напитками, табакокурение и плоскостопие.
При обнаружении симптомов развивающегося артрита, рекомендуется незамедлительно предпринимать меры по его ликвидации. Пациенту фиксируют больной сустав, обеспечивая тем самым его неподвижность. В случаях с бактериальной инфекцией внутри суставной сумки назначают лечение антибиотиками и нестероидными средствами, снимающими воспаление.

Существует ещё одно коварное заболевание голеностопного сустава – артроз, определяемый как дегенеративный воспалительный процесс. Согласно статистическим данным, от него страдают свыше 10% населения нашей планеты, чей возраст превышает 40 лет. Ортопеды определяют первичный и вторичный артроз. Оба этих заболевания являются уважительной причиной к освобождению от службы в армии.
Что же является предпосылками к развитию данной суставной болезни?
Обозначим несколько важнейших факторов:
- чрезмерная нагрузка на сустав, что обычно качается людей, профессионально занимающихся спортом или страдающих от избыточной массы тела;
- функция противостояния сустава нагрузкам физического характера может быть снижена за счёт сахарного диабета;
- постоянное ношение обуви на высоком каблуке повышает риск развития артроза.
Бывают случаи обнаружения данного заболевания у детей, страдающих тиреотоксикозом, имеющих дисплазию тканей, травму сустава и наследственную предрасположенность.
В любом случае важно знать, что нельзя пускать ситуацию на самотёк, или обращаться к методам народной медицины. Это может только усугубить уже существующую неблагоприятную ситуацию. Обращайтесь за консультацией к ортопеду, он проведёт профессиональный осмотр и назначит необходимое терапевтическое лечение для быстрого и эффективного избавления от патологии.
Строение голеностопного сустава и стопы
Голеностопный сустав является опорной точкой скелета нижней конечности человека. Именно на это сочленение падает вес тела при ходьбе, беге, занятиях спортом. В отличие от коленного сустава, стопа выдерживает нагрузки не движением, а весом, что сказывается на особенностях её анатомии. Строение голеностопа и других отделов стопы играет важную клиническую роль.
Анатомия стопы
Прежде чем говорить о строении различных отделов стопы, следует упомянуть, что в этом отделе ноги органично взаимодействуют кости, связочные структуры и мышечные элементы.
В свою очередь, костный скелет стопы разделен на предплюсну, плюсну и фаланги пальцев. Кости предплюсны сочленяются с элементами голени в голеностопном суставе.
Голеностопный сустав
Одной из самых крупных костей предплюсны является таранная кость. На верхней поверхности имеется выступ, называемый блоком. Этот элемент с каждой стороны соединяется с малоберцовой и большеберцовой костями.
В боковых отделах сочленения имеются костные выросты – лодыжки. Внутренняя является отделом большеберцовой кости, а наружная – малоберцовой. Каждая суставная поверхность костей выстлана гиалиновым хрящом, который выполняет питательную и амортизирующую функции. Сочленение является:
- По строению – сложным (участвуют более двух костей).
- По форме – блоковидным.
- По объему движения – двуосным.

Удержание костных структур между собой, защита, ограничение движений в суставе возможны благодаря наличию связок голеностопного сустава. Описание этих структур стоит начать с того, что они делятся в анатомии на 3 группы. К первой категории относятся волокна, соединяющие кости голени человека между собой:
- Межкостная связка – нижний отдел мембраны, натянутой по всей длине голени между её костями.
- Задняя нижняя связка – элемент, препятствующий внутреннему повороту костей голени.
- Передняя нижняя малоберцовая связка. Волокна этой структуры направляются от большеберцовой кости к наружной лодыжке и позволяют удерживать стопу от наружного поворота.
- Поперечная связка – небольшой волокнистый элемент, обеспечивающий фиксацию стопы от поворота внутрь.
Кроме перечисленных функций волокон, они обеспечивают надежное прикрепление хрупкой малоберцовой кости к мощной большеберцовой. Второй группой связок являются наружные боковые волокна:
- Передняя таранно-малоберцовая
- Задняя таранно-малоберцовая.
- Пяточно-малоберцовая.
Эти связки начинаются на наружной лодыжке малоберцовой кости и расходятся в разные стороны по направлению к элементам предплюсны, поэтому они объединяются термином «дельтовидная связка». Функция этих структур заключается в укреплении наружного края этой области.
Наконец, третьей группой волокон являются внутренние боковые связки:
- Большеберцово-ладьевидная.
- Большеберцово-пяточная.
- Передняя большеберцово-таранная.
- Задняя большеберцово-таранная.
Аналогично анатомии предыдущей категории волокон, эти связки начинаются на внутренней лодыжке и удерживают от смещения кости предплюсны.

Движения в сочленении, дополнительная фиксация элементов достигаются посредством мышечных элементов, окружающих голеностоп. Каждая мышца имеет определенную точку крепления на стопе и собственное назначение, однако объединить структуры в группы можно по преобладающей функции.
К мышцам, участвующим в сгибании, относятся задняя большеберцовая, подошвенная, трехглавая, длинные сгибатели большого пальца и других пальцев стопы. За разгибание отвечают передняя большеберцовая, длинный разгибатель большого пальца, длинный разгибатель других пальцев.
Третьей группой мышц являются пронаторы – эти волокна вращают голеностоп внутрь к средней линии. Ими являются короткая и длинная малоберцовые мышцы. Их антагонисты (супинаторы): длинный разгибатель большого пальца, передняя малоберцовая мышца.
Ахиллово сухожилие

Голеностопный сустав в заднем отделе укрепляется самым крупным в организме человека ахилловым сухожилием. Образование формируется при слиянии икроножной и камбаловидной мышц в нижнем отделе голени.
Натянутое между мышечными брюшками и пяточным бугром мощное сухожилие играет важнейшую роль при движениях.
Важным клиническим моментом является возможность разрывов и растяжений этой структуры. В этом случае врач травматолог должен проводить комплексное лечение для восстановления функции.
Кровоснабжение
Работа мышц, восстановление элементов после нагрузки и травмы, обмен веществ в суставе возможен благодаря особенной анатомии кровеносной сети, окружающей соединение. Устройство артерий голеностопа подобно схеме кровоснабжения коленного сочленения.
Передние и задние большеберцовые и малоберцовые артерии разветвляются в области наружной и внутренней лодыжек и охватывают сустав со всех сторон. Благодаря такому устройству артериальной сети возможно полноценное функционирование анатомической области.
Венозная кровь оттекает от этой области по внутренней и наружной сетям, которые формируют важные образования: подкожные и большеберцовые внутренние вены.
Другие суставы стопы

Голеностопный сустав объединяет кости стопы с голенью, но между собой небольшие фрагменты нижнего отдела конечности также соединены небольшими сочленениями:
- Пяточная и таранная кости человека участвуют в формировании подтаранного сустава. Вместе с таранно-пяточно-ладьевидным сочленением он объединяет кости предплюсны – заднего отдела стопы. Благодаря этим элементам объем вращения увеличивается до 50 градусов.
- Кости предплюсны соединяются со средней частью скелета стопы предплюсне-плюсневыми суставами. Эти элементы укреплены длинной подошвенной связкой – важнейшей волокнистой структурой, которая формирует продольный свод и препятствует развитию плоскостопия.
- Пять плюсневых косточек и основания базальных фаланг пальцев соединяются плюсне-фаланговыми суставами. А внутри каждого пальца имеется два межфаланговых сустава, объединяющих небольшие кости между собой. Каждый из них укреплен по бокам коллатеральными связками.
Эта непростая анатомия стопы человека позволяет ей сохранять баланс между подвижностью и функцией опоры, что очень важно для прямохождения человека.
Строение голеностопного сустава прежде всего направлено на достижение нужной для ходьбы подвижности. Благодаря слаженной работе мышц в суставе возможны движения в двух плоскостях. Во фронтальной оси голеностоп человека совершает сгибание и разгибание. В вертикальной плоскости возможно вращение: внутрь и в небольшом объеме наружу.
Кроме двигательной функции голеностопный сустав имеет опорное значение.
Кроме того, благодаря мягким тканям этой области осуществляется амортизация движений, сохраняющая костные структуры в целости.
Диагностика

В таком сложном элементе опорно-двигательного аппарата, как голеностоп могут происходить различные патологические процессы. Чтобы обнаружить дефект, визуализировать его, правильно поставить достоверный диагноз, существуют различные методы диагностики:
- Рентгенография. Самый экономичный и доступный способ исследования. В нескольких проекциях делаются снимки голеностопа, на которых можно обнаружить перелом, вывих, опухоль и другие процессы.
- УЗИ. На современном этапе диагностики используется редко, так как в отличие от коленного сустава, полость голеностопа небольшая. Однако метод хорош экономичностью, быстротой проведения, отсутствием вредного воздействия на ткани. Можно обнаружить скопление крови и отек в суставной сумке, инородные тела, визуализировать связки. Описание хода процедуры, увиденных результатов даёт врач функциональной диагностики.
- Компьютерная томография. КТ применяется для оценки состояния костной системы сустава. При переломах, новообразованиях, артрозе эта методика является наиболее ценной в диагностическом плане.
- Магнитно-резонансная томография. Как и при исследовании коленного сустава, эта процедура лучше любой другой укажет на состояние суставных хрящей, связок, ахиллова сухожилия. Методика дорогостоящая, но максимально информативная.
- Атроскопия. Малоинвазивная, низкотравматичная процедура, которая включает введение в капсулу камеры. Врач может своими глазами осмотреть внутреннюю поверхность сумки и определить очаг патологии.
Инструментальные методы дополняются результатами врачебного осмотра и лабораторных анализов, на основании совокупности данных специалист выносит диагноз.
Патология голеностопного сочленения

К сожалению, даже такой прочный элемент, как голеностопный сустав склонен к развитию болезней и травматизации. Самыми частыми заболеваниями голеностопа являются:
- Остеоартроз.
- Артрит.
- Травмы.
- Разрывы ахиллова сухожилия.
Как заподозрить заболевания? Что делать в первую очередь и какому специалисту нужно обращаться? Нужно разобраться в каждой из перечисленных болезней.
Деформирующий артроз
Голеностопный сустав часто подвергается развитию деформирующего артроза. При этой патологии из-за частого напряжения, травматизации, недостатка кальция возникает дистрофия костей и хрящевых структур. Со временем на костях начинают формироваться выросты – остеофиты, которые нарушают объем движений.
Патология проявляется болями механического характера. Это значит, что симптомы нарастают к вечеру, усиливаются после нагрузки и ослабевают в покое. Утренняя скованность кратковременная или отсутствует. Наблюдается постепенное снижение подвижности в голеностопном суставе.
С такими симптомами нужно обращаться к врачу терапевту. При необходимости, развитии осложнений врач назначит консультацию с другим специалистом.
После диагностики пациенту будет порекомендована медикаментозная коррекция, физиопроцедуры, лечебные упражнения. Важно соблюдать требования врача, чтобы не допустить деформаций, требующих оперативного вмешательства.

Воспаление сочленения может встречаться при попадании в полость инфекции или развитии ревматоидного артрита. Голеностопный сустав может воспаляться также вследствие отложения солей мочевой кислоты при подагре. Это бывает даже чаще, чем подагрическая атака коленного сустава.
Патология проявляет себя болями в суставе во второй половине ночи и утром. От движения боль ослабевает. Симптомы купируются приемом противовоспалительных средств (Ибупрофен, Найз, Диклофенак), а также после использования мазей и гелей на область голеностопа. Также можно заподозрить болезнь по одновременному поражению коленного сустава и сочленений кисти.
Заболеваниями занимаются врачи ревматологи, которые назначают базисные средства для устранения причины болезни. При каждом заболевании имеются свои препараты, которые призваны остановить прогрессирование воспаления.
Для устранения симптомов назначается терапия, сходная с лечением артроза. Она включает спектр физиометодик и медикаментозных средств.
Важно отличить от других причин инфекционный артрит. Обычно он проявляется яркой симптоматикой с интенсивными болями и отечным синдромом. В полости сочленения скапливается гной. Лечение проводится антибиотиками, необходим постельный режим, часто требуется госпитализация пациента.

При прямой травматизации голеностопного сустава в спорте, при дорожно-транспортных происшествиях, на производстве могут повреждаться различные ткани сочленения. Повреждение вызывает перелом костей, разрыв связок, нарушение целостности сухожилий.
Общими симптомами будут: боль после получения травмы, отек, снижение подвижности, невозможность встать на поврежденную конечность.
После получения травмы голеностопа нужно приложить к месту травмы лёд, обеспечить покой для конечности, затем обратиться в травмпункт. Врач травматолог после осмотра и проведения диагностических исследований назначит комплекс лечебных мероприятий.
Терапия чаще всего включает иммобилизацию (обездвиживание конечности ниже коленного сустава), назначение противовоспалительных, обезболивающих средств. Иногда для устранения патологии требуется оперативное вмешательство, которое может выполняться классическим путем или с помощью артроскопии.
Разрыв ахиллова сухожилия

Во время спортивных нагрузок, при падении на ногу, прямом ударе по задней поверхности голеностопа может произойти полный разрыв ахиллова сухожилия. В этом случае пациент не может встать на носки, разогнуть стопу. В области повреждения формируется отек, скапливается кровь. Движения в суставе крайне болезненны для пострадавшего человека.
Врач-травматолог с большой вероятностью порекомендует оперативное лечение. Консервативная терапия возможна, однако при полном разрыве сухожилия малоэффективна.
Источники:
Голеностоп — что это, строение и функции
Заболевания голеностопного сустава
https://medotvet.com/stroenie-sustavov/stroenie-golenostopnogo-sustava-i-stopy.html
ostamed.ru
Латеральная (медиальная) лодыжка: расположение, переломы и растяжения
Содержание статьи:
Знание анатомии человека поможет самостоятельно диагностировать некоторые заболевания и степень повреждения. В особенности это относится к биомеханике голеностопного сустава, который чаще всего подвержен переломам и растяжениям. При этом высока вероятность, что латеральная лодыжка будет неправильно функционировать.
Особенности строения голеностопа

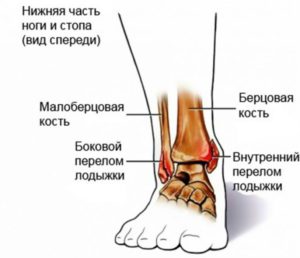
Строение голеностопа
В неспециализированном разговорном языке лодыжка у человека называется щиколотка. Она располагается в дистальном отделе голени (всё строение видно на фото справа). Функционально этот костный нарост, находящийся между берцовой костью и основанием ноги, необходим для передачи нагрузки на стопу во время хождения или бега. Даже небольшое повреждение может привести к потере подвижности. Поэтому важно знать, что такое лодыжка, где она находится.
Для выполнения этой функции в организме предусмотрены два вида щиколоток. Каждая из них, латеральная и медиальная лодыжки, выполняют определенное назначение. Поэтому рассматривать их в отдельности не имеет смысла:
- Медиальная лодыжка расположена на внутренней части стопы, с ее помощью осуществляются повороты вовнутрь без отрывания стоп.
- Латеральная. Находится на внешней части, имеет немного больший размер, что обусловлено большей маневренностью человека во время выполнения поворотов наружу. Относительно медиальной она находится ниже.
Эти элементы образовывают так называемую «вилку», которая позволяет равномерно распределить нагрузку на голень, а также выполнять различные виды движения, повороты.
Внешние повреждения костного нароста не всегда влияют на снижение подвижности. При этом люди могут выполнять физические упражнения, передвигаться без болевых ощущений. Хуже, когда нарушаются связи между костными образованиями.
Виды повреждений латеральной лодыжки
Частые повреждения лодыжки
Так как на латеральную лодыжку постоянно воздействует нагрузка – она чаще всего страдает от перелома или растяжения связок. В первом случае происходит полная потеря подвижности человека, во втором – частичная. Потеря связи щиколотки со стопой происходит при повреждении передней и задней таранно-малоберцовой или пяточно-малоберцовой связок.
Различают следующие типы повреждений лодыжки:
- Пронационный. В этом случае внешнее воздействие пытается развернуть вилку наружу, что приводит к разрыву связок и возможному перелому. Наиболее часто встречающийся тип повреждения — около 75% от общего объема.
- Супинационный. Характеризуется противоположным направлением внешнего воздействия. Но при этом следствия будут те же.
- Переломы кости. Частая причина – удар, резкий скачок давления на участок стопы.
Для каждого описанного случая разработаны системы лечения. Знание, где находится лодыжка, поможет по внешним симптомам определить тип повреждения, самостоятельно оказать первую медицинскую помощь и найтись в трудной ситуации.
Если вовремя не выполнить восстановительные процедуры – велика вероятность появления посттравматических обострений. К ним относится артроз, возникающий при неправильном лечении лодыжки.
Растяжение латеральной лодыжки
Степень растяжения лодыжки
Самыми частыми повреждениями является не нарушение целостности костной ткани, а растяжение связок. Это происходит в результате резкого поворота стопы без отрывания ее от основания или при сильном механическом воздействии. В результате формируются разрывы в структуре соединительных тканей, в них начинает накапливаться жидкость — межклеточный экссудат и кровь. Возможные последствия – потеря подвижности и эластичности связок.
Причины возникновения растяжения:
- падение с высоты, в особенности, когда при приземлении нагрузка пришлась на пяточную область;
- стопа во время бега или ходьбы стала на боковую область;
- нога самопроизвольно скрутилась при движении по неровной поверхности.
Первый симптом при подобных повреждениях – резкая боль в районе щиколотки. Спустя 10-15 минут возникает отечность, возможно образование небольших гематом. Если нагрузка на голень остается — симптомы будут усиливаться. Также возможно появление небольшого хруста во время ходьбы или смене положения стопы.
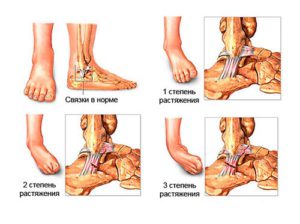
Различают три степени растяжения.
- Появление незначительной боли без внешних изменений. Она проходит в течение нескольких дней.
- Явно выраженные болевые ощущения, возникновение отечности.
- Боль постоянная, отечность распространяется на значительной части голени.
При появлении этих симптомов необходимо прекратить любые нагрузки на лодыжку, обеспечить ее покой. Для снижения болевых эффектов и отечности применяют холодный компресс, принимают обезболивающие препараты.
Внимание. При нарастании боли в течение 1-2 часов обязательно нужно вызвать бригаду скорой помощи. Причина может быть не только в растяжении, но и наличии трещины в кости или ее переломе.
Лечение
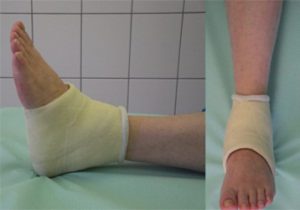
Защитный корсет
Главным условием для восстановления прежнего состояния лодыжки является покой. От этого зависит скорость срастания и заживления связок, которые должны располагаться согласно первичной схеме. Дополнительно можно использовать противовоспалительные препараты для снижения последствий растяжения.
Нога помещается в специальный защитный корсет, с помощью которого происходит перераспределение нагрузки. Во время лечения следует учитывать такие факторы:
- период реабилитации может составить от одной до 3-х недель в зависимости от тяжести травмы;
- рекомендуется применять мануальный массаж и специальные физические упражнения;
- программа лечения должна составляться врачом.
Повреждения латеральной лодыжки и неправильное лечение может стать причиной частичной потери эластичности сустава. Это отразится на подвижности человека, возможности совершать длительные прогулки и пробежки. Поэтому эти повреждения нельзя игнорировать – лечение следует начинать немедленно, сразу после травмы.
nogostop.ru
Перелом лодыжки
Эпидемиология
Большинство переломов в голеностопном суставе составляют изолированные переломы лодыжек. Переломы наружной и внутренней лодыжек встречаются у 25% случаев травм голеностопного сустава. Переломы обеих лодыжек с переломом заднего края дистального метаэпифиза большеберцовой кости встречаются в 5-10% случаев. Открытые переломы лодыжек – относительно редкие повреждения (2%).
Механогенез травмы
Переломы лодыжек относятся к травмам, которые обычно возникают в результате непрямого механизма повреждения с доминированием ротационных смещений сегментов с незначительной ролью осевых нагрузок. Переломы лодыжек относятся к низкоэнергетическим травмам и сопровождаются низкой степенью повреждения покровных мягких тканей.
Традиционно выделяют стабильные и нестабильные повреждения. Эти термины основаны на концепции «кольца», согласно которой большеберцовая, малоберцовая и таранная кости со связующими их связками образуют стабильное кольцо. Разрыв этого кольца в одном месте не приводит к развитию нестабильности. Наличие двух и более участков нарушения целостности кольца ведут к развитию нестабильности.
Данная концепция не может быть универсальной и касается повреждений исключительно в области голеностопного сустава. Так как при переломе Maisonneuve (Мезониева) (перелом внутренней лодыжки с переломом малоберцовой кости в верхней трети) участок перелома малоберцовой кости локализируется не в кольце, а возникшее нестабильное повреждение вызвано продольным разрывом межберцовой мембраны.
Классификация
Анатомическая
- однолодыжечные
- двухлодыжечные
- трехлодыжечные (данная классификация хотя и широко распространена, однако она не полностью описывает все виды повреждения, а терминология является несколько сленговой).
По механизму травмы
- супинационные
- пронационные
- ротационные
- сибательные
Классификация по Danis-Weber
Три типа (A, B, C), в зависимости от уровня перелома малоберцовой кости относительно межберцового синдесмоза. Тяжесть повреждения связочного аппарата и тяжесть перелома лодыжек возрастают прогрессивно от перелома типа А к типу В и типу С. Помимо переломов лодыжек и повреждения связок необходимо определить наличие переломов медиального и латерального краев таранной кости. Возможно наличие как больших костно-хрящевых фрагментов, так и переломов с отслойкой хряща.
- Тип А
малоберцовая кость: поперечный отрывной перелом на уровне или ниже уровня голеностопного сустава или разрыв латерального связочного аппарата
медиальная лодыжка: интактная или перелом от сдвига с более вертикальной плоскостью перелома. Нередко имеет место также локальный компрессионный перелом медиальной суставной поверхности большеберцовой кости
задний край большеберцовой кости: обычно интактен. В некоторых случаях имеется дорзомедиальный фрагмент, который иногда связан с медиальным лодыжечным фрагментом
межберцовый связочный аппарат: всегда интактный.
- Тип В
малоберцовая кость: косой или торзионный перелом, начинающийся от уровня голеностопного сустава и идущий в проксимальном направлении. Линия перелома может быть гладкой или изломанной, что зависит от приложенной силы.
медиальная лодыжка: интактна или отрывной перелом в месте прикрепления связок, реже — разрыв Lig. deltoideum.
задний край большеберцовой кости: интактен или имеется дорзолатеральный треугольный фрагмент (треугольник Фолькманна) при отрывном переломе задней связки синдесмоза.
межберцовый связочный аппарат: межкостная мембрана, как правило, интактна. Дорзальный синдесмоз чаще интактен или происходит отрыв вместе с задним краем большеберцовой кости (треугольник Фолькманна).
передний синдесмоз (lig. tibiofibulare anterius): остается интактным при косом переломе латеральной лодыжки ниже уровня голеностопного сустава. Однако если линия перелома начинается на уровне щели голеностопного сустава, то передний синдесмоз либо надорван, либо полностью разорван. Иногда может наблюдаться отрывной перелом в месте прикрепления связки к большеберцовой кости (бугорок Тилло-Шапута) или к малоберцовой кости. Membrana interossea остается, как правило, интактной.
- Тип С
малоберцовая кость: перелом диафиза в любом месте между синдесмозом и головкой малоберцовой кости
медиальная лодыжка: отрывной перелом или разрыв Lig. deltoideum
задний край большеберцовой кости: интактен или оторван в месте прикрепления синдесмоза
межберцовый связочный аппарат: всегда разорван. Разрыв Membrana interossea проксимальнее голеностопного сустава, распространяющийся, как минимум, до уровня перелома малоберцовой кости
синдесмоз разорван или оторван вместе с фрагментами кости в месте прикрепления.
При всех типах повреждения (А, В и С) возможен перелом заднего края дистального метаэпифиза большеберцовой кости.
Классификация AO/ASIF
Основана на классификации Danis-Weber, с учетом повреждения медиальных структур (медиальной лодыжки и/или дельтовидной связки). Вы так же можете ознакомиться с общими положениями классификации Мюллера/АО.
- тип А — перелом малоберцовой кости ниже уровня дистального межберцового синдесмоза (подсиндесмозное повреждение).
- A1 – изолированный перелом латеральной лодыжки
- А2 – перелом медиальной лодыжки
- А3 – перелом заднего края большеберцовой кости с формированием дорзомедиального фрагмента
- Тип В — перелом малоберцовой кости на уровне дистального межберцового синдесмоза (чрессиндесмозное повреждение).
- В1 – изолированный перелом латеральной лодыжки
- В2 – перелом медиальной лодыжки и/или разрыв дельтовидной связки, передней порции межберцового синдесмоза
- В3 + перелом заднего края большеберцовой кости
- Тип С — перелом малоберцовой кости выше уровня дистального межберцового синдесмоза (надсиндесмозное повреждение).
- С1 – простой перелом диафиза малоберцовой кости
- С2 – сложный перелом диафиза малоберцовой кости (оскольчатый или раздробленный)
- С3 – перелом проксимальной трети малоберцовой кости
Классификация Lauge-Hansen
Классификация Lauge-Hansen описывает возможные повреждения, в зависимости от механизма повреждения.
- Супинация – аддукция (SA)
- Поперечный отрывной перелом малоберцовой кости ниже уровня суставной щели или разрыв боковых коллатеральных связок.
- Вертикальный перелом медиальной лодыжки.
- Супинация – эверсия (наружная ротация) (SER)
- Повреждение передней тибио-фибулярной связки.
- Спиральный или косой перелом дистального отдела малоберцовой кости.
- Повреждение задней тибио-фибулярной связки или перелом заднего края дистального эпифиза большеберцовой кости.
- Перелом медиальной лодыжки или разрыв дельтовидной связки.
- Пронация – абдукция (PA)
- Поперечный перелом медиальной лодыжки или разрыв дельтовидной связки.
- Разрыв связок синдесмоза или отрывные переломы участков их прикрепления.
- Короткие, горизонтальные, косые переломы малоберцовой кости выше уровня суставной щели.
- Пронация – эверсия (наружная ротация) (PER)
- Поперечный перелом медиальной лодыжки или разрыв дельтовидной связки.
- Разрыв передней тибио-фибулярной связки.
- Короткий косой перелом малоберцовой кости выше уровня суставной щели.
- Разрыв задней тибио-фибулярной связки или отрывной перелом заднелатерального участка дистального эпифиза большеберцовой кости.
- Пронация – дорсифлексия (PD)
- Перелом медиальной лодыжки.
- Перелом переднего края дистального эпифиза большеберцовой кости.
- Надлодыжечный перелом малоберцовой кости.
- Поперечный перелом заднего края дистального эпифиза большеберцовой кости.
Специфические непрямые повреждений данной локализации
Перелом Maisonneuve (Мезониева)
Первоначально описан как повреждение голеностопного сустава с сопутствующим переломом верхней трети малоберцовой кости. Повреждение происходит при наружно-ротационном механизме. Данное повреждение важно, так как часто пропускается. Последовательность событий следующая: сложное повреждение передней тибио-фибулярной связки и межкостной мембраны, разрыв задней тибио-фибулярной связки синдесмозного комплекса, повреждение капсулы сустава в передневнутреннем отделе, перелом малоберцовой кости в субкапитальной зоне или в области верхней трети, сложное повреждение дельтовидной связки. При отсутствии выявления увеличенного межберцового диастаза и адекватной стабилизации синдесмоза в последующем, диастаз увеличивается и, как результат, в отдаленном периоде развивается остеоартроз голеностопного сустава.
Перелом Bosworth (Босворта)
включает смещение малоберцовой кости кзади по отношению к большеберцовой кости. Развитие повреждений проходит 7 стадий: сложное повреждение передней тибио-фибулярной связки, разрыв задней тибио-фибулярной связки, перерастяжение капсулы сустава в передневнутреннем отделе, частичное повреждение межкостной мембраны, смещение малоберцовой кости кзади по отношению к большеберцовой кости, косой перелом малоберцовой кости на уровне синдесмоза, значительное повреждение дельтовидной связки.
Перелом Curbstone (Кебстауна)
отрывной тип перелома заднего края дистального метаэпифиза большеберцовой кости. Реализуется при скользящем механизме травмы.
Перелом LeForte-Wagstaffe (Ляфорте-Вагстафа)
отрывной перелом места прикрепления передней тибиофибулярной связки от переднего малоберцового бугорка. Механизм травмы – супинационно-эверсионный (SER).
Перелом Tillaux-Chaput (Тилау-Чепут)
отрывной перелом места прикрепления передней тибиофибулярной связки от передней поверхности большеберцовой кости.
Перелом Десто
перелом внутренней лодыжки и нижней трети малоберцовой кости, в сочетании с переломом заднего края большеберцовой кости.
Диагностика
Рентгенологическое обследование
Проводится в 2-3 проекциях голеностопного сустава, а также голени на протяжении с захватом коленного сустава.
Анализ результатов рентгенологического исследования в переднезадней проекции проводится по следующим параметрам:
- суперпозиция тени большеберцовой и малоберцовой кости (в норме –10 мм),
- просвет между берцовыми костями (в норме < 5 мм),
- наклон таранной кости – наличие разницы в ширине между внутренней и внешней частью верхней суставной поверхности таранной кости голеностопного сустава – больше 2 мм, свидетельствует о наличии связочного разрыва с медиальной или латеральной сторон,
Признаки повреждения межберцового синдесмоза:
- тень суперпозиции берцовых костей меньше 10 мм.
- наличие просвета между берцовыми костями больше 5 мм.
Рентгенологическое обследование в боковой проекции
- купол таранной кости должен быть центрирован на большеберцовую кость и быть конгруэнтным с ее суставной поверхностью.
- состояние заднего края дистального эпиметафиза большеберцовой кости.
- оценка смещения малоберцовой кости при ее переломе по длине и под углом.
- оценка степени повреждения других структур голеностопного сустава и стопы (таранной, пяточной костей).
Трехчетвертная проекция
Выполняется в передне-задней проекции в положении внутренней ротации переднего отдела стопы 20°-30°, для выведения бималеолярной линии лодыжек параллельно плоскости кассеты. Анализ результатов рентгенологического исследования в трехчетвертной проекции проводится по следующим параметрам:
- внутреннее свободное пространство между берцовыми костями (в норме не превышает 4-5 мм).
- угол голеностопного сустава – угол, образующийся между линией соединяющей верхушки обеих лодыжек и линией, параллельной дистальной суставной поверхности большеберцовой кости. В норме – 8°-15°.
- тень суперпозиции берцовых костей (в норме – не больше 10 мм).
- смещение таранной кости не больше 1 мм.
- «Dime» тест – признак десятицентовика (на снимке – светлый кружок у верхушки наружной лодыжки, демонстрирующий нормальную длину малоберцовой кости).
radiographia.info
что это такое, функции у человека, классификация (латеральная, наружная и внутренняя)
Часть малоберцовой кости, сочленяющейся с голеностопным суставом, называется лодыжкой. Эта часть выполняет стабилизирующую роль и располагается на боковой части ноги, немного выше стопы, выступая наружу. Второе, более распространенное название лодыжки, – щиколотка. Латеральная лодыжка образована частью большеберцовой кости, а медиальная – малоберцовой костью.
Анатомия
Анатомически в голеностопе у человека выделяют две лодыжки – внутреннюю и внешнюю. Внутренняя лодыжка образована частью малоберцовой кости. По ориентации лодыжка направлена во внутреннюю сторону и носит название медиальной. Наружная лодыжка расположена с противоположной стороны. Она образована выступающим концом большеберцовой кости.
Медиальная, латеральная лодыжки и таранная кость все вместе входят в один из самых важных суставов – голеностопный. Он отличается большой мобильностью, но в то же время и повышенной прочностью. Сустав голени обеспечивает следующие функции:
- удерживает вес тела, правильно распределяя его на стопу;
- является опорой для стопы;
- дает возможность поддерживать вертикальное положение тела и совершать активные движения – прыгать, бегать и ходить;
- при помощи элементов голеностопа человек может вращать тело по оси, причем ноги будут упираться в поверхность;
- голеностоп и его элементы обеспечивают амортизацию при движении.
И латеральную, и медиальную лодыжки можно без проблем прощупать, а у людей астенического типа телосложения они визуально выпирают по обеим сторонам голеностопа, как шишка.
Поверхность сустава плотно покрыта гиалиновым хрящом, который обеспечивает плавные движения в сочленении. Полость сустава заполнена внутрисуставной жидкостью. Строение щиколотки позволяет ей выполнять амортизационную функцию, а также защищать хрящевую ткань от износа в процессе механического трения.
СПРАВКА! Посредством внутрисуставной жидкости обеспечивается передача хрящу питательных веществ, необходимых для поддержания его структуры.
Обе лодыжки прочно прикреплены к суставу при помощи связок. Они удерживают лодыжки в анатомически правильном положении. Среди связок наиболее крупными являются дельтовидная группа, латеральная группа и передние и задние связки. Непосредственно поблизости к медиальной лодыжке с внутренней стороны расположен большеберцовый нерв. Далее он делится на менее крупные разветвления и обеспечивает передачу нервных сигналов ко всей стопе.
Большеберцовый нерв довольно часто повреждается, вследствие чего есть риск развития периферической невропатии. Это может спровоцировать нарушение сгибания и разгибания стопы и поддержания постоянной болезненности в голеностопе. Латеральная щиколотка снабжена ветвями малоберцового нерва – он обеспечивает иннервацию тыльной стороны стопы и голени.
Также голеностоп снабжен крупными сосудами. Возле края медиальной лодыжки проходит задняя большеберцовая артерия – она легко визуализируется и прощупывается, при необходимости участвует в диагностике таких заболеваний, как атеросклероз, диабет и т.д. Обычно невозможность прощупать этот сосуд говорит о патологиях, но у некоторых людей это могут быть индивидуальные особенности. При масштабных кровотечениях к лодыжке пальцем прижимают сосуд – так нужно делать, что предотвратить кровопотерю.
Заболевания
Как и любой участник суставного сочленения, лодыжка у человека подвержена травматическим повреждениям и суставным заболеваниям. Среди часто встречающихся патологий выделяют артрит, артроз, вывих, перелом и другие травмы.
Читайте также:
Артрит
Артрит голеностопного сустава с захватом лодыжки представляет собой воспалительный процесс, который спровоцирован определенными патологиями. К артриту приводят болезнь Бехтерева, остеопороз, ревматоидный артрит, подагра. Воспалительный процесс развивается вследствие занесения инфекции в голеностопный сустав гематогенным или лимфогенным путем.
Протекает артрит остро или хронически. Острая стадия заболевания характеризуется развитием отечности и покраснением в области голеностопа. Отекает и лодыжка, ее очертания стерты и даже у людей с хорошо визуализированными костями в сочленении отек делает лодыжку мало заметной. Сам голеностоп и лодыжка ноги становятся горячими на ощупь.
Если артрит сопровождается активным отделением гнойного содержимого, то оно скапливается в полости сустава и состояние пациента существенно ухудшается – краснота вокруг голеностопа усиливается, к ней больно прикоснуться, а у пациента повышается температура тела до высоких цифр. Двигать ногой больно, при попытке покрутить ногой в области лодыжки возникает резкая боль.
Симптоматика острой формы стихает, если артрит переходит в хроническую стадию. При этом краснота становится менее выраженной, может существенно уменьшиться отечность и создается ощущение внешнего благополучия. Лишь по ночам у пациентов возникают боли и «крутят» ноги. Тем не менее, воспалительный процесс присутствует и грозит обострениями.

Высокие каблуки – это не только красота, но и фактор развития хронического артрита щиколотки
Разновидностью артрита является ревматоидный артрит. Заболевание является хроническим поражением симметричных суставов, поэтому в патологический процесс вовлекаются лодыжки правой и левой ноги. Причины ревматоидного артрита врачи усматривают в генетической предрасположенности и влиянии негативных внешних факторов на организм.
Также есть еще одна разновидность артрита, который поражает лодыжку, – травматический артрит. Заболевание появляется вследствие ранее перенесенной травмы голеностопа. Как отмечают врачи, воспаление происходит за счет кровоизлияния и у больных появляется неинфекционное воспаление. А вот при открытом переломе можно стать жертвой инфекционного артрита, если инфекция проникла в поврежденный голеностопный сустав.
Артрит голеностопного сустава грозит полным разрушением сочленения и некрозом костей, в том числе и лодыжки. В основе терапии – применение нестероидных противовоспалительных препаратов, антибиотиков, препаратов для активизации кровообращения, витаминов (группы В и С) и хондропротекторов на этапе восстановления. При больших объемах повреждения, когда артрит уничтожил суставные элементы, проводится удаление поврежденных элементов и делается эндопротезирование.
Артроз
Артроз голеностопного сустава чаще всего имеет травматическое происхождение, но встречается и идиопатический артроз, т.е. невозможно установить, почему появились изменения. Факторы, приводящие к артрозу, это:
- избыточный вес;
- генетическая склонность;
- гиподинамия;
- большие нагрузки на голеностоп, например, в спорте;
- эндокринные патологии;
- возрастные изменения;
- неправильное питание;
- травмы или хирургические вмешательства.
ВАЖНО! Лодыжка при артрозе долгое время не дает никаких симптомов и не болит, пока происходит стирание хрящевой поверхности и не обнажены поверхности костей.
Медленное развитие артроза в конечном счете приводит к третьей степени развития патологии, когда появляется болезненность и усугубляются ранее мало заметные признаки. При повороте лодыжки слышится характерный хруст, область голеностопа отекает. Пациентам становится трудно стоять на ногах, появляется быстро нарастающая усталость.
При прогрессировании артроза боль становится постоянной, а ноги болят на фоне метеозависимости. С сокращением размеров суставной щели развивается тугоподвижность, и лодыжка становится менее мобильной, появляются деформации ноги. В конечном итоге, если не подать помощи, то больные не могут встать ногу и опорная функция сустав нарушается.
Ушиб
Ушиб лодыжки является одним из самых частых видов травматических повреждений. Получить травму можно как при занятиях спортом, так и в бытовых условиях. Ушибить лодыжку можно о какой-либо выступающий предмет, при падении, ударе по ноге. При ушибе у людей сразу же появляются сигналы о том, что голеностоп получил повреждения – становится больно ходить, опираться на ногу. Лодыжка при ушибе опухает, возможны повреждения кожи, внутренние гематомы, расположенные непосредственно под лодыжкой.
Ушиб голеностопа лечат консервативно. Нога должна быть в покое, на область боли можно приложить лед, чтобы сдержать развитие отека, а сам голеностопный сустав туго бинтуют. Сверху можно обработать нестероидными противовоспалительными препаратами. Восстановление в среднем проходит за 1,5-2 недели.
Вывих
Вывих лодыжки сопровождается резкой болью в момент получения травмы. При вывихе нарушается нормальное взаиморасположение суставных элементов и их смещение. Практически всегда, если нога подвернулась, повреждаются связки, которые крепят лодыжку и остальные суставные элементы. Связки могут растянуться, но при этом выполнять свои функции. Растянутые связки провоцируют болезненность и припухлость. Такое состояние считают первой степенью развития повреждений лодыжки.
Вторая степень вывиха затрагивает половину всех волокон связки – они разрываются, такие травмы сопровождаются сильной болью. Нарастает отек, пациенты не могут наступить из-за сильной боли на ногу. Часто травма дополняется ссадиной, внутренней гематомой. Когда боль немного унимается и не так сильно отекает, человек становится на ногу и может ходить, прихрамывая.
При третьей степени повреждения связок они разрываются полностью, возникает гематома и нарушается подвижность в голеностопе. На ногу стать невозможно, сустав патологически мобилен и не может быть опорой.
При повреждении связок пациенту необходимо оказать правильную первую помощь – если нога опухла, прикладывают лед, дают таблетку обезболивающего средства, иммобилизуют конечность и доставляют в лечебное учреждение.
Перелом
Сломать лодыжку, как внутреннюю, так и внешнюю, довольно просто. Достаточно оступиться даже с небольшой высоты или неправильно поставить ногу на кочку во время прогулки, как нога подворачивается и лодыжка сломана. Повредить лодыжку можно и в результате прямого удара по кости правой или левой ноги. По статистике каждый десятый пациент поступает в травматологию именно с переломом лодыжки. Хуже всего восстанавливаются пронационные переломы – половина таких пациентов испытывает трудности в после операционный период и значительная часть остается инвалидами.

Перелом лодыжки легко получить даже при незначительной травме
При этом у пациентов с переломом щиколотки довольно часты открытые типы травмы, когда отломки кости повреждают мягкие ткани. А иногда слом прячется внутри – такие переломы можно увидеть на рентгене, а заподозрить – по явному аномальному отведению стопы.
Симптомы перелома довольно характерны, но не всегда пациенты могут диагностировать, что это такое, и думают, что просто вывихнули конечность. Признаки перелома заключаются в следующем:
- появление острой резкой боли в момент получения травмы;
- невозможность стать на ногу;
- стремительно нарастающая отечность;
- гематома;
- довольно болезненно согнуть ногу и стопу, может быть слышна крепитация;
- конечность ставится в аномальное положение;
- если перелом открытый, то визуально из раны видны костные отломки.
Первая помощь при переломе лодыжки, как и при ее вывихе – иммобилизация конечности, холод на ногу, полный покой и скорейшая доставка в лечебное учреждение. Можно дать таблетку обезболивающего средства. При наличии открытого перелома раневая поверхность закрывается марлей или бинтом, сложенным в несколько слоев, чтобы туда не попала грязь.
Оперативное вмешательство проводится с установкой позиционного винта, который на время (от двух месяцев до одного года) будет стоять в суставе и способствовать скорейшему остеосинтезу. При этом категорически запрещено давать несвоевременную нагрузку на ногу, поскольку даже после снятия гипса и при хождении с позиционным винтом если риски его перелома.
Закрытый эпифизеолиз
У детей самым сложным и грозным повреждением щиколотки является закрытый эпифизеолиз. Это патология, при которой разрушительные процессы происходят непосредственно в зоне роста костной ткани. Второе название патологии – перелом Салтера-Харриса, возникает он у пациентов в 12-15 лет.
Зона роста костной ткани представляет собой поверхность хряща, который способен трансформироваться при росте кости в длину. Когда дети взрослеют, и зона роста становится неактивной, она трансформируется в линию эпифиза и подвергается обратным процессам.
Эпифизеолиз возникает чаще всего у мальчиков, детей, которые активно занимаются спортом, подростков с быстрым ростом и тех детей, у которых имеются эндокринные патологии. Фактором получения повреждения является гормональный дисбаланс, а именно – переизбыток соматотропина и дефицит половых гормонов, при повышении которых тормозится рост. Иногда повреждения щиколотки обусловлены генетически.
ВАЖНО! Серьезным осложнением может стать остеоэпифизеолиз. При таком повреждении происходит не только повреждение зоны роста, но и участка костной ткани, который непосредственно прилегает к ней.
На практике выделяется девять типов переломов. Признаки повреждения типичны. При травме ребенок жалуется на внезапную боль, возникшую в голеностопе. Закрытый эпифизеолиз быстро отекает, когда над повреждением становится красной, пальпировать сустав невозможно из-за сильной болезненности. Ребенок не может опереться на ногу, функция стопы нарушена, при этом деформация может быть незаметной или слабо заметной.
Диагностировать повреждение можно по данным анамнеза и жалобам пациента, ключевая информация содержится в рентгеновском снимке, где можно заметить повреждение эпифиза и его смещение. Если ребенок был осмотрен на ранней стадии, то зона роста будет немного увеличена, границы размыты, а костная ткань рыхлая.
При позднем обращении кость становится плотной и укорачивается по отношению к здоровой конечности. Лечение предполагает гипс, удерживающий костный ткани в нужном положении, при некоторых типах повреждения проводится немедленная операция.
Отек
Отек лодыжки нельзя назвать самостоятельным заболеванием, однако этот признак часто тревожит пациентов. Если щиколотки отекают – это важный симптом при диагностировании различных патологий, поэтому на ноги терапевты обращают пристальное внимание.

Отекают ноги при избыточной массе тела, а также при гиподинамии, сидячей работе, повышенном потреблении соли
Отек ног в области лодыжек может быт симптомом:
- заболеваний сердца;
- патологий печени;
- тромбофлебита;
- варикозного расширения вен;
- рожистого воспаления;
- гипотиреоза.
Если лодыжки опухли, это является признаком аллергической реакции, влияния токсинов на организм. Появляется этот признак при беременности и предменструальном синдроме и в данном случае он вызван гормональными сбоями. В большинстве случаев мучаются отеками люди пожилого возраста – это связано с физиологическими процессами, угасанием метаболической активности и слабым выведением воды из организма.
Для того, чтобы причина появления отека стала ясна, необходимо обратиться к врачу. На начальном этапе проконсультирует терапевт, но при отсутствии явных причин понадобится консультация кардиолога, эндокринолога. Только после выяснения причины можно бороться с отечностью.
Лодыжка ввиду ее особенностей строения и повышенной функциональности становится частым объектом травм и патологий суставов. Поскольку травматизм грозит инвалидностью, не стоит тянуть с визитом к врачу при повреждении щиколотки. Большинство своевременно вылеченных травм лодыжки не оставляют последствий для здоровья.
elemte.ru
