Утолщение кожи, или гиперкератоз — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Утолщение кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.Определение
Гиперкератоз – это аномальное утолщение верхнего слоя кожи (эпидермиса) в результате избыточной инсоляции, воздействия химических веществ, частого трения или давления. Кроме того, гиперкератоз может возникать на фоне некоторых заболеваний.
Утолщение кожи происходит в роговом слое эпидермиса, который является конечной точкой процесса дифференцировки кератиноцитов — клеток, содержащих белок кератин.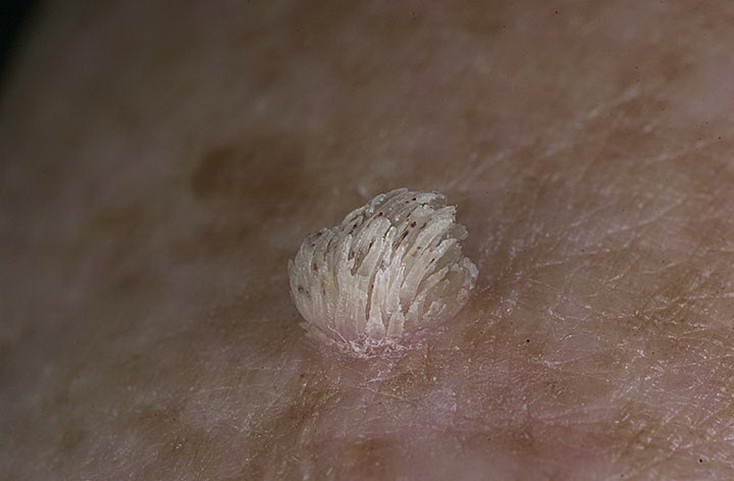
В норме корнеоциты постепенно слущиваются, за счет чего кожа обновляется.
При гиперкератозе происходит ускоренная дифференцировка кератиноцитов, а физиологическое слущивание роговых чешуек с поверхности кожи, наоборот, замедляется.Разновидности гиперкератоза
В зависимости от происхождения выделяют приобретенный и наследственный гиперкератоз.
По клиническим проявлениям.
- Мозоли – часто встречающаяся разновидность гиперкератоза. Различают несколько видов мозолей, но все они появляются вследствие утолщения кожи в местах, наиболее подверженных механическому воздействию. Причем такое изменение кожи может быть связано как с усиленными физическими нагрузками, так и с различными хроническими заболеваниями, что характерно для пожилых пациентов.
- Роговая (тилотическая) экзема проявляется гиперкератозом ладоней и подошв.

- Псориаз — аутоиммунное воспалительное заболевание, при котором на коже формируются гиперкератотические чешуйчатые бляшки.
- Актинический кератоз обычно представлен небольшими красноватыми чешуйчатыми выпуклостями, которые появляются после избыточной инсоляции. Актинический кератоз – серьезное состояние с высокой вероятностью озлокачествления и требует обязательной консультации врача.
- Себорейный кератоз характеризуется маленькими коричневыми или черными пятнами, обычно локализующимися на лице, шее, плечах и спине. Это одно из наиболее распространенных доброкачественных новообразований кожи у взрослых.
- Фолликулярный гиперкератоз («гусиная кожа») характеризуется закупоркой устьев фолликулов ороговевшими клетками эпидермиса.
- Эпидермолитический гиперкератоз — редкое наследственное заболевание, которое проявляется сразу при рождении. Новорожденные имеют красноватую кожу, иногда покрытую небольшими волдырями.
Гиперкератоз кожи может возникнуть у людей, которые пренебрегают регулярными процедурами по уходу за кожей, в результате чего отмершие клетки рогового слоя скапливают и формируют кератомы – доброкачественные новообразования.
Наша кожа постоянно подвергается воздействию неблагоприятных внешних факторов, таких как хлорированная вода и моющие средства, УФ-излучение. В результате повреждается защитный липидный слой кожи, и влага начинает интенсивно испаряться с ее поверхности, а корнеоциты теряют способность к физиологическому слущиванию.
При сахарном диабете гиперкератоз становится следствием нарушения обмена веществ и ухудшения микроциркуляции кожи.
Ношение тесной или неудобной обуви, особенно при плоскостопии, врожденных патологиях стоп, ожирении, может стать причиной утолщение кожи на стопах.
Развитию гиперкератоза шейки матки (лейкоплакии) способствует вирус папилломы человека.Причиной гиперкератоза может стать хроническое грибковое поражение, а также опоясывающий лишай.
Считается, что симптомы утолщения и сухости кожи могут быть вызваны дефицитом витаминов А, Е, D и С.
Гиперкератоз нередко становится следствием недостатка гормона эстрогена у женщин в период менопаузы.
Заболевания и состояния, при которых развивается гиперкератоз
- Сахарный диабет.
- Ожирение.
- Плоскостопие.
- Ихтиоз.
- Псориаз.
- Экзема.
- Менопауза.
- Грибковое поражение кожи.
- Опоясывающий лишай.
- Эритродермия.
- Атопический дерматит.
- Себорейный кератоз.
Чаще всего за первой консультацией по поводу утолщения кожи обращаются к врачу-дерматологу. После тщательного осмотра, сбора жалоб, выяснения медицинской и семейной истории пациента, проведения лабораторных и инструментальных исследований может потребоваться консультация
врача-эндокринолога,
врача-онколога, врача-инфекциониста.
Диагностика и обследования при утолщении кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительных методов диагностики помогут установить причину гиперкератоза.
- Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных процессов в организме.
Себорейний кератоз кожи — Медкрионика, Киев
Появились небольшие темные пятнышки или новообразования на коже? Возможно у вас себорейный кератоз.
Себорейный кератоз — самая распространенная доброкачественная опухоль у пожилых людей; частота увеличивается с возрастом. Имеет различные клинические варианты и может ошибочно принят за злокачественные поражения кожи.
Международные исследования показывают, что у 8-25% лиц моложе 40 лет есть хотя бы один очаг себорейного кератоза. Тенденция к множественному себорейному кератозу может быть наследственной.
Кератоз обычно протекает бессимптомно, но иногда ощущается легкий зуд.
Данная форма очаговой пигментации вызвана изменениями эпидермиса в результате пролиферации эпидермальных клеток. Эти клетки выделяют цитокины, активизирующие рядом расположенные меланоциты и стимулирующие их деление.
Сетчатообразные очаги себорейного кератоза иногда обнаруживаются на открытых воздействию солнца участках кожи, они могут развиваться из солнечного лентиго.
В редких случаях в очагах СК могут развиваться болезнь Боуена (плоскоклеточная карцинома in situ) или меланома.
Множественные эруптивные очаги себорейеого кератоза связаны со злокачественными опухолями внутренних органов (признак Лезера-Треля), особенно с аденокарциномой желудочно-кишечного тракта.
Высыпания очагов СК могут наблюдаться после воспалительного дерматоза (солнечного ожога, экземы).
Клиническая картина себорейного кератозу.
Обычно имеются множественные очаги, которые могут возникать в любом месте, за исключением губ, ладоней и подошв. Может наблюдаться на ареоле и молочных железах.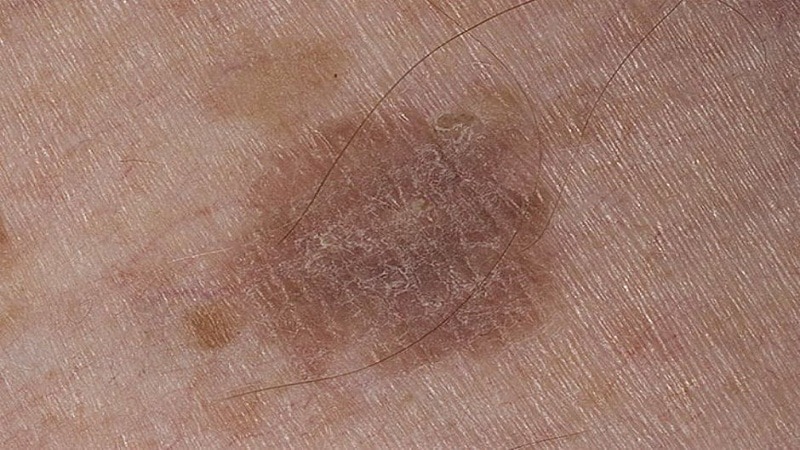
Размер и внешний вид очагов значительно варьируют. В большинстве случаев себорейного кератоза очаги поражения имеют диаметр от 0,2 до 2,0 см, но могут быть и больших размеров.
Очаги кератоза имеют четко очерченные границы, округлую или овальную форму. Большинство очагов кажутся «налепленными» на поверхность и восковидными на ощупь, могут быть плоскими, но чаще выпуклые с шероховатой поверхностью. Если их растереть, то они крошатся.
Интенсивность меланинового пигмента варьируется от почти полного отсутствия до исключительно сильной степени. На поверхности некоторых очагов наблюдаются трещины и роговые кисты.
Варианты себорейного кератоза:
- Черный папулезный кератоз – черно-коричневые гладкие папулы на лице у пациентов молодого и среднего возраста, как правило, с темной кожей.
- «Штукатурный» кератоз – множество плоских очагов серого или светло-коричневого цвета на наружной поверхности стоп и лодыжек, а также тыльной поверхности кистей и предплечий, напоминающих брызги декоративной штукатурки.

Себорейные кератомы дифференцируют от меланомы, вирусных бородавок, солнечного лентиго, пигментированного актинического кератоза.
В большинстве случаев диагностика себорейного кератоза не составляет трудностей. Для уточнения диагноза врач применяет дерматоскоп, чтоб рассмотреть характерные дерматоскопические признаки образования. Этими признаками являются церебриформные структуры, милиоподобные кисты, комедоноподобные отверстия,структуры по типу отпечатка пальца, сосуды по типу шпилек для волос.
В сложных для диагностики случаях доктор может удалить часть или все образование и отправить на гистологическое исследование.
Если очаги себорейного кератоза не травмировать, они склонны к медленному росту и со временем приподнимаются над уровнем кожи. Некоторые очаги исчезают при травме, особенно при локализации в складках кожи на сгибательных поверхностях.
Хотя себорейный кератоз не имеет злокачественного потенциала, есть редкие случаи о меланоме, базально- и плоскоклеточном раке, который развился на фоне себорейного кератоза.
Если очаги себорейного кератоза претерпевают заметные изменения, необходимо выполнить биопсию кожи для исключения рака кожи.
Для предотвращения механического повреждения новообразования, по эстетическим соображениям, а также исключения злокачественного потенциала- дерматологи рекомендуют удаление очагов кератоза. Наиболее щадящий и эффективный метод удаления – это криодеструкция нообразования ( удаление с помощью жидкого азота). Это самый экологичный и безболезненный способ лечения, после которого, как правило, не остается рубцов и шрамов. Процесс восстановления кожных покровов происходит быстро и без осложнений.
Врач-дермато-онколог клиники «Медкрионика» Попова И.Е.
Синдром молоткообразного пальца — FASIB
Данная патология является частью сложной деформации стопы, возникающей как вследствие плоскостопия, так и в результате перенесенного компартмент-синдрома стопы вследствие травмы.
Молотообразная деформация пальца стопы это результат дисбаланса силы управляющих им мышц и всегда связана со статической деформацией стопы, в первую очередь с Hallux Valgus.
Пусковым моментом формирования молоткообразной деформации пальца в стопы играют червеобразные мышцы. При их парезе или слабости происходит разгибание в плюснефаланговом суставе и сгибание в проксимальном межфаланговом суставе. Постепенно деформация из мобильной становится фиксированной, рубцово измененной.
Этиология. Этиологических причин возникновения статических деформаций очень много. Это наследственные, врожденные причины, жизнь в городе, ходьба по асфальту, ношение обуви (прежде всего модельной и т.д.).
Неврологический дефицит играет важную роль в процессе формирования деформаций. Механической причиной молоткообразная деформация пальцев как правило, является результатом выталкивания 2 –го пальца стопы первым пальцем при Hallux valgus. Известно, что статические деформации стопы и, прежде всего, Hallux Valgus протекают особенно агрессивно на фоне системных заболеваний., таких как псориаз, ревматоидный полиартрит, сахарный диабет и т.д.
Клиническая картина.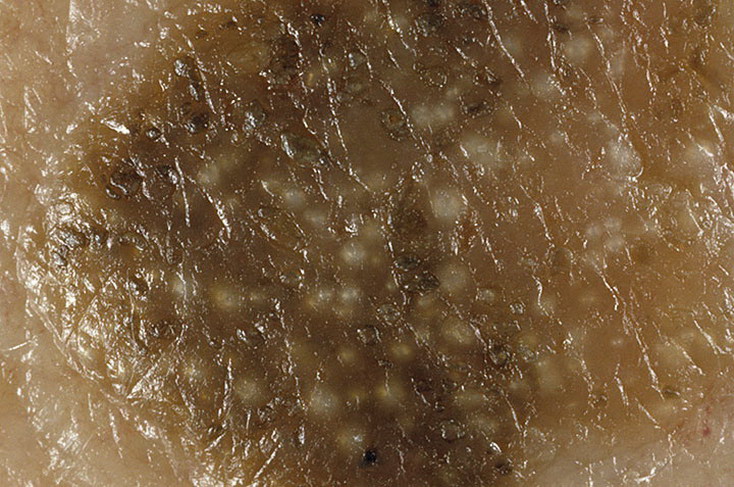 Ведущим симптомом синдрома молоткообразной деформации пальца является болезненный кератоз на тыле второго пальца образующийся в результате конфликта с обувью в результате сгибания второго пальца стопы в межфаланговом проксимальном суставе. Причем, боль бывает очень интенсивная, а кератоз приобретает характер некроза мягких тканей до кости.
Ведущим симптомом синдрома молоткообразной деформации пальца является болезненный кератоз на тыле второго пальца образующийся в результате конфликта с обувью в результате сгибания второго пальца стопы в межфаланговом проксимальном суставе. Причем, боль бывает очень интенсивная, а кератоз приобретает характер некроза мягких тканей до кости.
Классификация. В отечественной литературе наиболее часто используемой классификацией считалась классификация предложенная Кусликом М.И. Данная классификация основывается на клинической картине и результатах рентгенологического исследования деформации пальцев стопы, выделяют три степени тяжести деформации: I, II, III
Большинство зарубежных авторов придерживаются классификации в которой учитывается факт, в каких суставах происходят изменения. Выделяют три вида молоткообразной деформации пальцев по Lelievre
- Hammer toe (молоткообразный палец)
- Mallet toe (молоточкообразный палец)
- Claw toe (когтеобразный палец)
Диагностика.
Диагностика основана на оценке клинических данных, полученных во время обследования стопы пациента, характерных жалобах и данных опроса больного.
Основу диагностики составляют инструментальные методы исследования, рентгенография обеих стоп в прямой и боковой проекциях стоя в опоре
Лечение:
Лечение подбирается в индивидуальном порядке для каждого больного
Безусловно, в ряде случаев консервативное лечение эффективно.
При отсутствие эффекта от консервативного лечения, сохранения болевого синдрома, присоединения деформации стопы, решением проблемы является хирургическое лечение, о чем подробную информацию можно получить на амбулаторном приеме у специалиста по с проблемам стопы и голеностопного сустава.
Если у Вас имеются признаки данного заболевания вы можете обратиться на консультацию к нашим специалистам [email protected] [email protected]
Кератодермия: что это за болезнь, причины, симптомы и лечение
Причины и лечение
Кератодермии — группа дерматозов, характеризующихся нарушением процессов ороговения, — избыточным рогообразованием преимущественно ладоней и подошв.
Причины и патогенез заболевания окончательно не выяснены. Исследованиями установлено, что кератодермии обусловлены мутациями в генах кодирующих кератин 6, 9, 16. В патогенезе большое значение имеют недостаточность витамина А гормональные дисфункции, в первую очередь половых желез, бактериальные и вирусные инфекции. Они являются одним из симптомов наследственных болезней и опухолей внутренних органов (перапсориатические кератодермии)
По характеру клинической картины кератодермии могут быть диффузными и локализованными. Кератодермия может быть одним из симптомов ряда синдромов и заболеваний.
Если Вас беспокоят вышеописанные симптомы, пройдите обследование в Клинике №1
Консультация дерматолога + анализы и процедуры (при наличии направления врача) со скидкой 20%.
ПозвонитьКератодермия Унны-Тоста — распространенная форма наследственной диффузной кератодермии, для которой характерен кератоз ладоней и подошв без перехода на другие участки кожи, окруженный эритематозным венчиком шириной 1-3 мм, локальный гипергидроз.
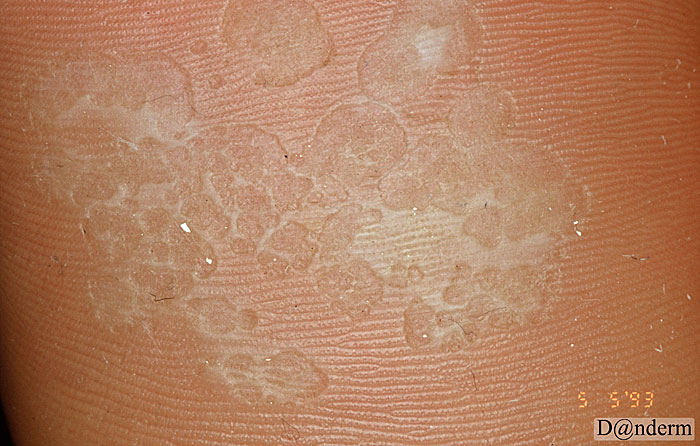 Тип наследования аутосомно-доминантный.
Тип наследования аутосомно-доминантный. Кератодермия Меледа — форма наследственной диффузной кератодермии, отличающаяся переходом кератоза с ладонно-подошвенных поверхностей на тыл кистей, стоп, области локтевых, коленных суставов (трансградиентный кератоз). Описана впервые среди кровных родственников населения острова Меледа. Тип наследования обычно аутосомно-рецессивный.
Кератодермия Папийона-Лефевра — наследственная диффузная кератодермия, сочетающаяся с парадонтозом и пиогенными инфекциями кожи и десен. Тип наследования аутосомно-рецессивный.
Кератодермия эпидермолитическая — редкая форма наследственной диффузной кератодермии. Отличается наличием признаков эпидермолитического гиперкератоза. Тип наследования аутосомно-доминантный.
Кератодермия мутилирующая Фовинкеля — форма наследственной диффузной кератодермии, сопровождающейся образованием фиброзных перетяжек, приводящих к ампутации пальцев. Тип наследования аутосомно-доминантный.
Кератодермия диссеминированная Бушке-Фшиера-Брауэра — наиболее распространенная форма очаговой наследственной кератодермии. Тип наследования аутосомно-доминантный. Первые симптомы болезни появляются в пубертатном периоде или несколько позже (от 15 до 30 лет). На коже ладоней, подошв и сгибательной поверхности пальцев появляются роговые узелки — «жемчужины», которые превращаются в плотные роговые желтовато-коричневые пробки с кратерообразным краем.
Тип наследования аутосомно-доминантный. Первые симптомы болезни появляются в пубертатном периоде или несколько позже (от 15 до 30 лет). На коже ладоней, подошв и сгибательной поверхности пальцев появляются роговые узелки — «жемчужины», которые превращаются в плотные роговые желтовато-коричневые пробки с кратерообразным краем.
Кератодермия линеарная Фукса — форма наследственной очаговой кератодермии, отличающаяся линеарными участками кератоза ладоней и подошв. Тип наследования аутосомно-доминантный.
Кератодермия краевая ладоней Рамос-и-Сильвы — форма приобретенной ограниченной кератодермии, проявляющейся роговыми наслоениями по краю ладонных поверхностей. Развивается у больных со злокачественными новообразованиями внутренних органов, артритами, а также при нарушениях функции половых желез.
Кератодермия климактерическая (Хакстхаусена синдром) — форма приобретенной диффузной кератодермии, развивающаяся у женщин в климактерическом периоде. Первые симптомы болезни появляются на 5-м десятилетии жизни в виде эритемы на коже подошв, покрывающейся роговыми наслоениями, количество которых постепенно нарастает. Затем роговые наслоения появляются в центральных зонах ладоней. Состояние особенно ухудшается в зимнее время.
Затем роговые наслоения появляются в центральных зонах ладоней. Состояние особенно ухудшается в зимнее время.
Если Вас беспокоят вышеописанные симптомы, пройдите обследование в Клинике №1
Консультация дерматолога + анализы и процедуры (при наличии направления врача) со скидкой 20%.
ПозвонитьЛечение Кератодермии
В общей терапии кератодермии показан неотигазон. Доза препарата зависит от тяжести процесса и составляет 0,3-1 мг/кг веса больного. При отсутствии неотигазона рекомендуют витамин А в дозе от 100 до 300 000 мг в сутки длительное время. Наружная терапия заключается в использовании мазей с ароматическими ретиноидами, кератолитических и стероидных средств.
Кератоз — как помочь такой коже?
- Категория: Ногтевой сервис
Дорогие женщины, сегодня речь пойдёт об одной из самых частых проблем, с которой сталкиваются люди после 40 лет — Кератоз.
Причин его образования много.
Но одна из главных — избыточный вес. Мы все разные по своей комплекции, иначе мир был бы скучен. Но кератоз доставляет нам куда больше проблем, чем маленький прыщик. Стопа становится жёсткой, а кожа шершавой и грубой. Появляются трещины. Ходить становится порой просто невыносимо. А о том, чтобы надеть летом открытую обувь, не может быть и речи.
Как помочь такой коже? И какие процедуры для этого нужно выполнять?
Прежде всего, необходимо понять причину возникновения. Нарушение работы щитовидной железы, наследственные заболевания, сахарный диабет, ношение неправильной обуви, псориаз, слишком высокий рост — могут быть следствием Кератоза — обязательно обратитесь к специалисту!
Удалять ороговевшие участи с помощью режущих инструментов самостоятельно — опасно! Проводить такие манипуляции должен только специалист!
Но как помочь себе в домашних условиях?:
- обязательно принимайте ванны для ног с маслами лаванды и эваклипта
- не носите узкую обувь
- не допускайте большой нагрузки на стопы
Такими вот нехитрыми процедурами вы поможете липидному слою кожи удержать влагу.
Если Вам нужна помощь в решении вопроса кератоза стопы — ждем Вас в нашем Центре красоты и здоровья. С уважением, Лоскутова Татьяна.
Вас может это заинтересовать:
Как подготовить свое тело к лету и сезону отпусков?
До начала лета осталось не так уж и много времени, а это значит, что совсем скоро вы будете носить открытую одежду,
Центр красоты и здоровья с действующей медицинской лицензией и подтверждённым соответствием оказываемых услуг установленным требованиям (высшая категория), специалисты с соответствующим профессиональным образованием, мастера с подтверждённой квалификацией и не раз ставшие лауреатами и победителями конкурсов, современное сертифицированное оборудование от лучших мировых производителей помогут в решении ваших самых сложных проблем:
Поврежденные волосы;
Несовершенства кожи;
Кожные повреждения и заболевания;
Заболевания ногтей;
Мимические и глубокие морщины;
Несовершенства фигуры и т.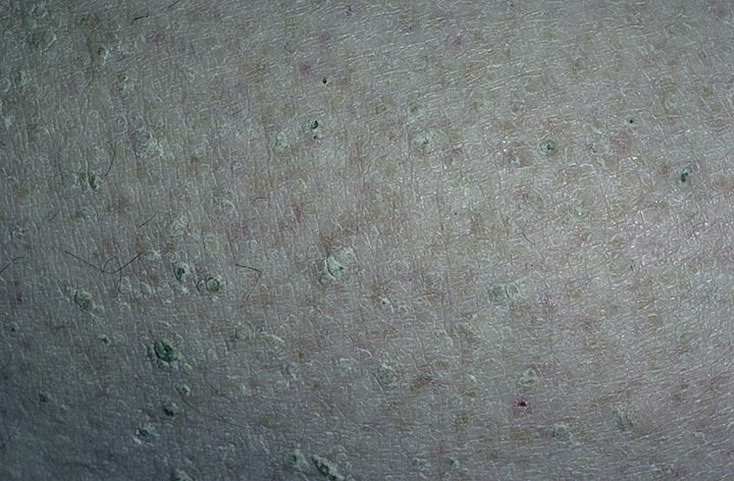 д.
д.
Специалисты, мастера и врачи Центра красоты и здоровья «Философия совершенства» всегда рады новым встречам с Гостями и Клиентами Центра, и готовы дать персональные рекомендации и консультации в сфере парикмахерского искусства, ногтевого сервиса, массажа и СПА, косметологии по адресу: Москва, б-р Матроса Железняка д. 31 к.1 (ближайшая станция метро «Коптево», но и от станций «Войковская», «Щукинская», «Дмитровская», «Петровско-Разумовская», «Лихоборы», «Балтийская» легко добраться до нас, см. Контакты).
Звоните, записывайтесь онлайн и приходите в Центр красоты и здоровья — ждем только Вас!
Присоединяйтесь и узнавайте больше!
Увидеть больше примеров наших работ, прочитать отзывы Клиентов, а так же узнать о новинках, специальных предложениях и акциях Центра красоты и здоровья «Философия совершенства» можно в наших группах социальный сетей — очень будем рады видеть вас в лице новых подписчиков, информировать о новинках и тенденциях салонных услуг, отвечать и прислушиваться к вашим комментариям и просто общаться по вопросам бьюти — индустрии. Мы представлены на страницах:
Мы представлены на страницах:
Дополнительную информацию и отзывы о Центре Вы почерпнёте из сервисов Яндекс и Google. Будем признательны, увидев и ваш отзыв о Центре красоты и здоровья «Философия совершенства». Именно ваши отзывы (положительные или с замечаниями) помогают нам улучшать качество предоставляемых услуг и делать посещение Центра красоты и здоровья «Философия совершенства» приятным — местом, куда хотелось бы вернуться.
причины, симптомы, диагностика и лечение
Гиперкератоз – это чрезмерное утолщение рогового слоя эпидермиса. Понятие гиперкератоз происходит от двух греческих слов hyper – много и keratosis – образование кератина. Клетки рогового слоя начинают усиленно делиться, что в сочетании с нарушениями слущивания эпидермиса и приводит к утолщению, которое может быть от нескольких миллиметров до нескольких сантиметров. Различают фолликулярный, лентикулярный и дессеминированный гиперкератоз.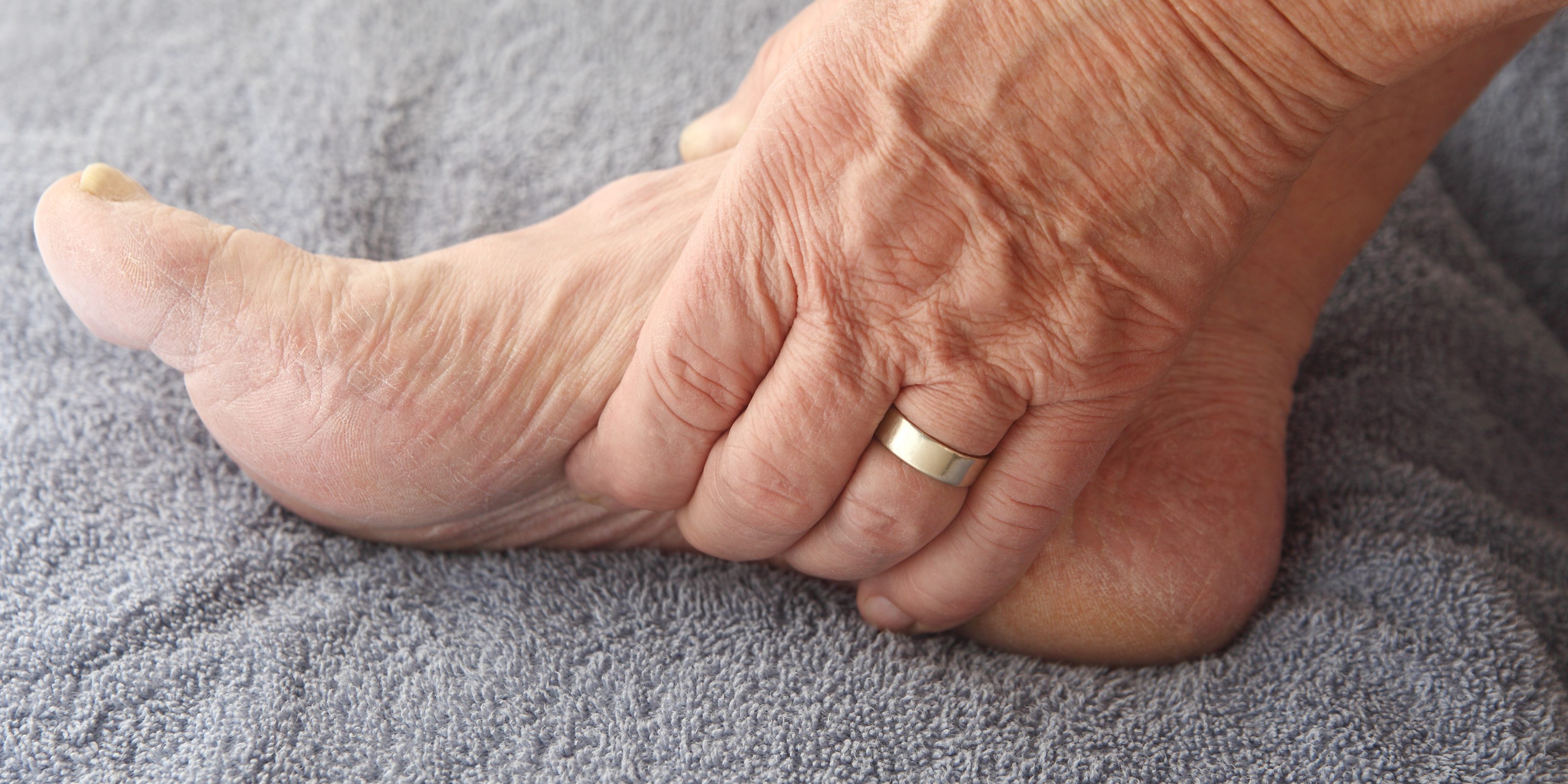 В основе заболевания лежит нарушение процесса слущивания поверхностного эпителия кожи, которое может возникнуть при избыточном сдавливании участка кожи, например, тесной одеждой или обувью.
В основе заболевания лежит нарушение процесса слущивания поверхностного эпителия кожи, которое может возникнуть при избыточном сдавливании участка кожи, например, тесной одеждой или обувью.
Общие сведения
Гиперкератоз – это чрезмерное утолщение рогового слоя эпидермиса. Понятие гиперкератоз происходит от двух греческих слов hyper – много и keratosis – образование кератина. Клетки рогового слоя начинают усиленно делиться, что в сочетании с нарушениями слущивания эпидермиса и приводит к утолщению, которое может быть от нескольких миллиметров до нескольких сантиметров.
Причины гиперкератозов
Гиперкератоз не является самостоятельным заболеванием. Утолщение рогового слоя и нарушение процесса ороговения наблюдаются при ихтиозе, лишаях, эритродермиях и других заболеваниях. Даже у здоровых людей гиперкератоз проявляется в той или иной мере на локтях, стопах, иногда на коленях.
Экзогенные причины гиперкератозов, то есть причины, возникающие извне – это длительное и избыточное давление на кожу стоп, иногда на кожу тела из-за тесной или грубой одежды. Давление, как и любая внешняя агрессия, провоцирует защитные механизмы организма, в данном случае – усиленное деление клеток. Нарушается естественный процесс слущивания клеток: когда поверхностные клетки отшелушиваются, а вновь образующиеся клетки приходят на их место. И, как результат, происходит утолщение рогового слоя эпидермиса – гиперкератоз.
Давление, как и любая внешняя агрессия, провоцирует защитные механизмы организма, в данном случае – усиленное деление клеток. Нарушается естественный процесс слущивания клеток: когда поверхностные клетки отшелушиваются, а вновь образующиеся клетки приходят на их место. И, как результат, происходит утолщение рогового слоя эпидермиса – гиперкератоз.
Поскольку большая часть нагрузки приходится на ступни, то именно они подвержены образованию гиперкератоза. Узкая, тесная и наоборот обувь большего, чем нужно, размера вызывают утолщение кожи стопы. Избыточная масса тела, особенно при высоком росте так же многократно увеличивают нагрузку на стопу. У людей с патологиями стопы, например при плоскостопии, из-за нарушений амортизационных свойств позвоночника гиперкератоз ступней встречается гораздо чаще. Приобретенные патологии стопы, а так же хромота приводят к перераспределению нагрузок на стопу, вследствие чего возникают зоны повышенного давления и локализованный гиперкератоз.
К эндогенным причинам гиперкератозов относятся различные системные заболевания, протекающие хронически. Наиболее часто эндогенной причиной гиперкератоза является сахарный диабет, так как в результате нарушения обмена веществ развивается целый комплекс причин ведущих к нарушению чувствительности. Притупляется тактильная и болевая чувствительность, развиваются нарушения обменных процессов, нарушается питание кожи и развивается ее сухость. Эти факторы являются основными при развитии гиперкератоза стоп при сахарном диабете.
Более редкими причинами гиперкератозов являются наследственные нарушения в образовании кератина, кератодермии, ихтиоз кожи, псориаз и другие заболевания при которых изменяется состояние эпидермиса.
Фолликулярный гиперкератоз
Фолликулярный гиперкератоз – это один из клинических симптомов кожных заболеваний, хотя гиперкератоз фолликулов наблюдается и как самостоятельный симптомом. В результате избыточного ороговения и нарушения отслойки верхних слоев эпидермиса происходит закупорка протока фолликула чешуйками кожи.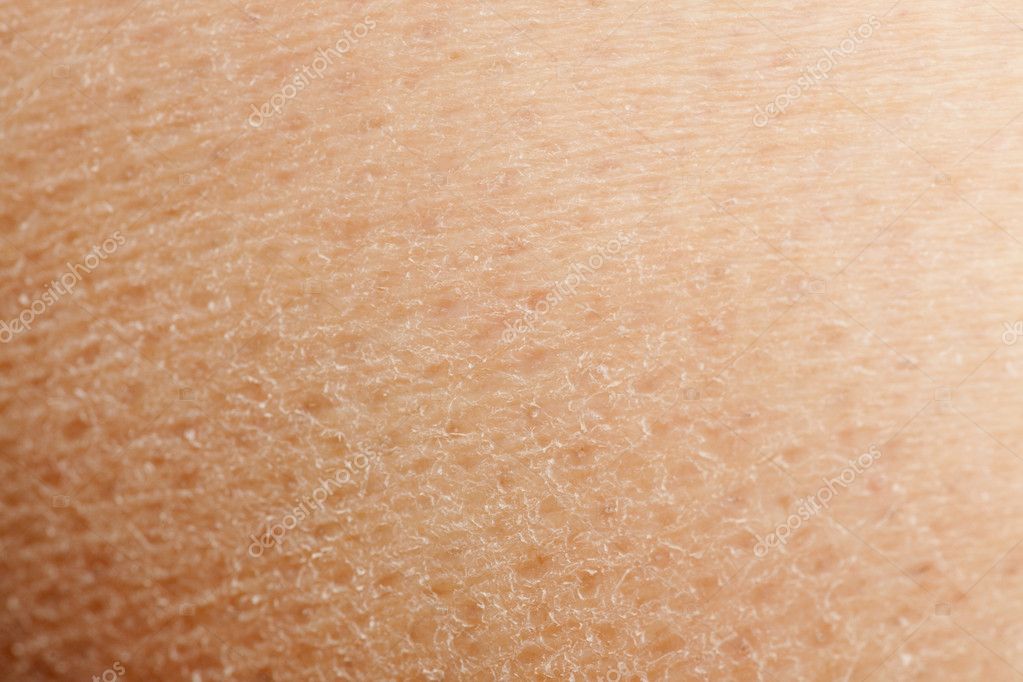 У людей, чьи родственники страдали фолликулярным гиперкератозом, процент заболеваемости выше. Дефицит витамина А и С, а так же нарушения личной гигиены тоже являются факторами риска. При воздействии на кожу холода, жесткой воды и других физических факторов фолликулярный гиперкератоз может развиваться и у людей с неизмененными функциями кожи. После восстановления прежнего режима жизни симптомы гиперкератоза исчезают.
У людей, чьи родственники страдали фолликулярным гиперкератозом, процент заболеваемости выше. Дефицит витамина А и С, а так же нарушения личной гигиены тоже являются факторами риска. При воздействии на кожу холода, жесткой воды и других физических факторов фолликулярный гиперкератоз может развиваться и у людей с неизмененными функциями кожи. После восстановления прежнего режима жизни симптомы гиперкератоза исчезают.
Клинически фолликулярный гиперкератоз проявляется в виде мелких красных прыщиков-бугорков на месте фолликулов, кожа становится похожей на гусиную. Поражаются участки тела склонные к сухости кожи. Это область локтевых и коленных суставов, ягодицы и наружная поверхность бедер. При длительном воздействии неблагоприятных факторов гиперкератоз фолликулов приобретает распространенный характер, поражается кожа рук и нижних конечностей. Вокруг узелков формируется красный, иногда воспаленный, ободок. Если же наряду с симптомами гиперкератоза имеется постоянное механическое воздействие, например грубой одеждой, то кожа становится шершавой и напоминает жабью кожу. Узелки фолликулярного гиперкератоза инфицируются при самостоятельном выдавливании или же при непроизвольной травматизации, что может привести к пиодермиям вторичного характера.
Узелки фолликулярного гиперкератоза инфицируются при самостоятельном выдавливании или же при непроизвольной травматизации, что может привести к пиодермиям вторичного характера.
Фолликулярный гиперкератоз не является опасным для жизни состоянием, но между тем требует лечения, так как косметические дефекты могут послужить причиной психологических травм. Диагноз ставится на основании клинических проявлений. На сегодняшний день нет препаратов, которые бы могли решить проблему пациентов с фолликулярным гиперкератозом. В том случае, если этот симптом является одним из проявлений заболеваний внутренних органов, то их лечение или коррекция способны полностью устранить проявления фолликулярного гиперкератоза. А потому пациентам с фолликулярным гиперкератозом, который имеет длительное течение, необходимо обследование, как у дерматолога, так и у эндокринолога и терапевта.
Лечение фолликулярного гиперкератоза направлено на коррекцию работы внутренних органов и в применении смягчающих мазей и местных препаратов, которые содержат молочные и фруктовые кислоты, обладающие эффектом пилинга.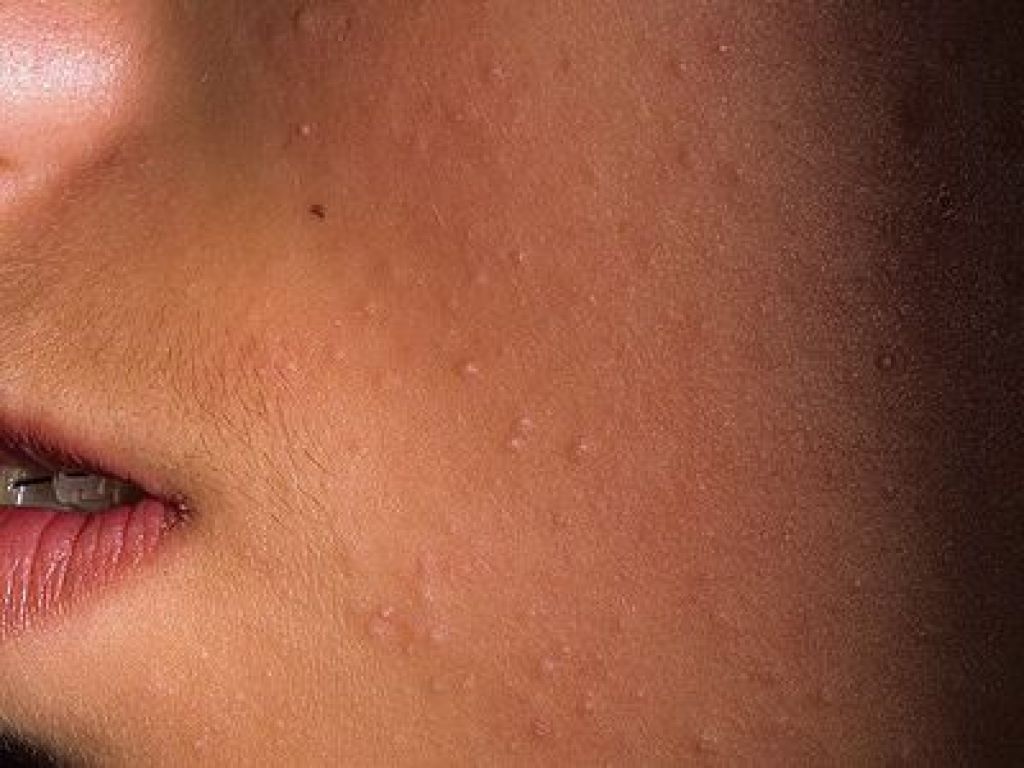 Использование механических скрабов и пемзы при фолликулярном гиперкератозе противопоказано, так как травматизация может привести к инфицированию или к прогрессированию симптоматики.
Использование механических скрабов и пемзы при фолликулярном гиперкератозе противопоказано, так как травматизация может привести к инфицированию или к прогрессированию симптоматики.
Витамины А и С, принимаемые как внутрь, так и наружно в виде мазей способны скорректировать процесс слущивания эпителия и процесс образования новых клеток. Лечением фолликулярного гиперкератоза занимаются косметологи и дерматокосметологи, но с возрастом симптоматика гиперкератоза фолликулов обычно снижается или исчезает полностью. Это связано со снижением салообразования и снижением скорости деления клеток эпидермиса.
Лентикулярный и диссеминированный гиперкератоз
Причины этих гиперкератозов не изучены, в основе патогенеза лежит нарушение процессов образования кератина неясного происхождения, связанных с изменениями генома человека. Эти виды гиперкератозов диагностируются в основном у мужчин старшего возраста, но нередко симптомы начинают проявляться в юности.
Заболевание протекает хронически, без тенденций к регрессу, после инсоляции отмечаются обострения. В местах фолликулов появляются роговые папулы размером от 1 до 5 мм красновато-коричневого или желто-оранжевого цвета. Поражается тыльная поверхность стоп, голени и бедра, реже поражаются фолликулы рук, туловища и ушных раковин. В единичных случаях лентикулярный гиперкератоз диагностируют на слизистой оболочке рта. При удалении роговой пробки обнажается слегка влажное углубление с точечным кровотечением в центре. Папулы носят рассеянный характер, не склонны к слиянию, болезненных ощущений не вызывают. Незначительная часть пациентов отмечает небольшой зуд на пораженных лентикулярным гиперкератозом участках.
При диссеминированном гиперкератозе на коже появляются полиморфные элементы, напоминающие короткие и толстые волосы, которые располагаются изолированно без тенденции к слиянию на коже туловища и конечностей. Иногда имеются скопления группами в виде кисточки из 3-6 пораженных фолликулов. Для дифференциации диссеминированного и лентикулярного гиперкератозов от папиллом, ихтиоза и бородавок прибегают к гистологическому исследованию.
Для дифференциации диссеминированного и лентикулярного гиперкератозов от папиллом, ихтиоза и бородавок прибегают к гистологическому исследованию.
Лечение заключается в применении мазей, содержащих глюкокортикостероиды и ароматические ретиноиды. Опасности для жизни гиперкератозы не несут, однако являются косметическим дефектом. Химические пилинги, проводимые дерматокосметологами и процедуры, направленные на увлажнение и смягчение кожи при регулярном применении способны решить проблему. Следует помнить, что механическое воздействие, применение скрабов и пемзы являются крайне нежелательными, так как ведут к обострениям и к присоединению вторичных пиодермий.
Гиперкератоз стоп
Подошвенный гиперкератоз чаще всего является косметическим дефектом, хотя состояние кожи стопы часто свидетельствует о состоянии организма в целом. Поскольку гиперкератоз стопы может достигать нескольких сантиметров, то сухая кожа из-за давления тела склонна к образованию болезненных и кровоточащих трещин, что ведет к болям при ходьбе и к инфицированию.
Около 40% женщин и 20% мужчин после двадцати лет отмечают у себя клинические проявления подошвенного гиперкератоза, который помимо утолщения кожи клинически проявляется трещинами, болью и жжением при ходьбе и чувством скованности стоп.
Основными причинами гиперкератоза стоп является тесная и неудобная обувь, нерегулярный уход за ногами, наследственные и приобретенные патологии стопы, избыточная масса тела и заболевания внутренних органов при которых нарушается образование кератина.
Огрубение и утолщение кожи начинается постепенно. С возрастом кожа «сдается» и появляются симптомы гиперкератоза. Но, однако, правильный и адекватный уход за кожей ног способен полностью решить эту проблему, по крайней мере, клинически.
Если подошвенный гиперкератоз и появление омозолелостей наблюдается по всей поверхности пяток, то наиболее вероятной причиной является грибковое заболевание стоп или же эндокринные нарушения. Гиперкератоз по наружному краю пятки свидетельствует о развороте пятки вовнутрь вовремя ходьбы. И, чем отчетливее клинические проявления, тем больше изменен двигательный стереотип; основной причиной является врожденная или приобретенная косолапость и травмы двигательного аппарата.
Гиперкератоз по наружному краю пятки свидетельствует о развороте пятки вовнутрь вовремя ходьбы. И, чем отчетливее клинические проявления, тем больше изменен двигательный стереотип; основной причиной является врожденная или приобретенная косолапость и травмы двигательного аппарата.
Гиперкератоз внутреннего края стопы появляется при неправильном положении пятки, слабых связках голеностопного сустава и мышц голени. Избыточная масса тела, плоскостопие и высокие нагрузки на голеностопный сустав, как правило, являются основными причинами появления подошвенного гиперкератоза этой зоны. У пациентов с подобными проблемами быстро изнашивается внутренняя часть каблука, и обувь приходит в негодность. При гиперкератозе заднего края пятки достаточно изменить обувь на более удобную, чтобы состояние кожи стопы нормализовалось, так как обувь, при ношении которой единственной точкой опоры является пятка или основание пальцев является непригодной для постоянного ношения. Продольное плоскостопие ведет к огрубению средней части стопы.
Лечение подошвенного гиперкератоза проводится в кабинете врача-подолога. Это является симптоматической терапией, а потому необходимо устранить основную причину гиперкератоза стопы. Если это связано только с неудобной обувью, то необходимо выбирать для ежедневного ношения обувь, при которой нагрузка на стопу распределяется равномерно. Если имеются ортопедические заболевания, то их коррекцией должен заниматься врач-ортопед. Так же необходимо лечение или коррекция эндокринных нарушения, противогрибковая терапия, в том случае если причиной гиперкератоза является микотические поражения стоп.
При появлении трещин используют аппликации с синтомициновой мазью и смазывание пораженных участков раствором ретинола. После заживления трещин необходимо удалить избыток кожных масс. Лечение в домашних условиях несколько длительное и требует терпения. Применяются солевые ножные ванночки с прохладной водой, пемза и механическая шлифовка. Увлажнение кожи стоп и применение кератолитических мазей так же входят в схему лечения.
При устранении симптомов гиперкератоза в условиях кабинета подолога применяются более агрессивные размягчители, что позволяет за несколько процедур полностью избавиться от проявлений подошвенного гиперкератоза. Однако без должного ухода и профилактических процедур гиперкератоз стоп может вернуться вновь. Следует помнить, что с возрастом огрубение кожи стоп проявляется более отчетливо, а профилактикой гиперкератоза стоп является должный уход за ногами и ношение удобной обуви. Коррекция избыточной массы тела и профилактика грибковых заболеваний тоже помогают сохранить красоту и здоровье ног.
| Подробное описание | Кератоз стоп или подошвенная мозоль — это травма, вызванная трением или давлением в определенных расположение кожи. Это обычная проблема, с которой сталкиваются пациенты с диабетом, которые обычно вызывают мацерацию подкожной клетчатки, которая является бактериальной инвазии. |
|---|
Неизлечимый подошвенный кератоз: основы практики, анатомия, патофизиология
Автор
Винод К. Панчбхави, доктор медицины, FACS, FAOA, FABOS, FAAOS Профессор ортопедической хирургии, руководитель отделения хирургии стопы и голеностопного сустава, директор программы стипендий для стопы и голеностопного сустава, Департамент ортопедической хирургии, Школа медицинского отделения Техасского университета Медицина
Винод К. Панчбхави, доктор медицины, FACS, FAOA, FABOS, FAAOS является членом следующих медицинских обществ: Американской академии хирургов-ортопедов, Американского колледжа хирургов, Американской ортопедической ассоциации, Американского общества ортопедов стопы и голеностопного сустава, Ассоциации ортопедических травм. , Техасская ортопедическая ассоциация
Панчбхави, доктор медицины, FACS, FAOA, FABOS, FAAOS является членом следующих медицинских обществ: Американской академии хирургов-ортопедов, Американского колледжа хирургов, Американской ортопедической ассоциации, Американского общества ортопедов стопы и голеностопного сустава, Ассоциации ортопедических травм. , Техасская ортопедическая ассоциация
Раскрытие информации: Выступать (d) в качестве докладчика или члена бюро докладчиков для: Styker.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Получил зарплату от Medscape за работу. для: Medscape.
Главный редактор
Томас М. ДеБерардино, доктор медицины Хирург-ортопед, Ортопедическая группа Сан-Антонио; Профессор ортопедической хирургии Медицинского колледжа Бейлора в качестве содиректора Объединенного медицинского колледжа Бейлора и ортопедической группы Сан-Антонио, Техасская стипендия спортивной медицины; Медицинский директор Исследовательского института ортопедии им. Буркхарта (BRIO) Ортопедической группы Сан-Антонио; Хирург-консультант, спортивная медицина, артроскопия и реконструкция колена, бедра и плеча
Буркхарта (BRIO) Ортопедической группы Сан-Антонио; Хирург-консультант, спортивная медицина, артроскопия и реконструкция колена, бедра и плеча
Томас М. ДеБерардино, доктор медицины, является членом следующих медицинских обществ: Американской академии хирургов-ортопедов, Американской ортопедической ассоциации, Американского ортопедического общества спортивной медицины, артроскопии Ассоциация Северной Америки, Общество Геродика, Международное общество артроскопии, хирургии коленного сустава и спортивной ортопедической медицины
Раскрытие информации: Служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультанта или попечителя для: Arthrex, Inc.; МОГ; Эскулап; ABMT; Conmed; JRF
Получил исследовательский грант от: Arthrex, Inc .; МОГ.
Дополнительные участники
Хайди М. Стивенс, доктор медицины, магистр делового администрирования Доцент кафедры хирургии, отделение ортопедической хирургии, Медицинский колледж Университета Южной Флориды; С любезного разрешения Ассоциированный профессор Департамента окружающей среды и гигиены труда, Колледж общественного здравоохранения Университета Южной Флориды
Хайди М. Стивенс, доктор медицины, магистр делового администрирования является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия хирургов-ортопедов, American Medical Ассоциация, Американское общество ортопедов стопы и голеностопного сустава, Медицинская ассоциация Флориды
Стивенс, доктор медицины, магистр делового администрирования является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия хирургов-ортопедов, American Medical Ассоциация, Американское общество ортопедов стопы и голеностопного сустава, Медицинская ассоциация Флориды
Раскрытие: Ничего не разглашать.
Ноа С. Шейнфельд, JD, MD, FAAD † Ассистент клинического профессора, кафедра дерматологии, Медицинский колледж Вейла Корнелла; Персонал-консультант, Отделение дерматологии, Больничный центр Святого Луки Рузвельта, Медицинский центр Бет Исраэль, Нью-Йоркская глазная и ушная больница; Ассистент лечащего дерматолога пресвитерианской больницы Нью-Йорка; Помощник лечащего дерматолога, больница Ленокс-Хилл, система здравоохранения North Shore-LIJ; Частная практика
Ноа С. Шейнфельд, доктор медицины, доктор медицинских наук, FAAD является членом следующих медицинских обществ: Американская академия дерматологии
Раскрытие информации: не подлежит разглашению.
Christopher F Hyer, DPM, FACFAS Хирург стопы и голеностопного сустава, директор стипендии по продвинутой хирургии стопы и голеностопного сустава, Центр ортопедической стопы и голеностопного сустава
Christopher F Hyer, DPM, FACFAS является членом следующих медицинских обществ: American College of Хирурги стопы и голеностопного сустава, Американская педиатрическая медицинская ассоциация
Раскрытие информации: Получен гонорар от Wright Medical Technology за консультацию; Получал гонорар от Wright Medical Technology за консультации; Получен гонорар от Amniox за консультацию; Получено вознаграждение за консультационные услуги от Stryker бесплатно; Получили консультационные услуги от Biomet ни за что.
Марк Лёбенберг, MD, FAAOS Консультант, Отделение ортопедической хирургии, Медицинский центр Ассаф ХаРофе
Раскрытие информации: Ничего не разглашать.
ИПК — очень болезненный вид мозоли
Неизлечимый подошвенный кератоз (IPK) представляет собой сфокусированное болезненное поражение, которое обычно принимает форму дискретной сфокусированной мозоли, обычно около 1 см, на подошвенной (нижней) стороне передней части стопы. IPK на самом деле представляет собой набор омертвевших клеток кожи, которые со временем затвердевают, и может казаться, что вы идете с острой галькой в обуви. Как правило, ИПК возникают под одной или несколькими боковыми головками плюсневой кости или тем, что мы называем «подушечкой стопы»
IPK на самом деле представляет собой набор омертвевших клеток кожи, которые со временем затвердевают, и может казаться, что вы идете с острой галькой в обуви. Как правило, ИПК возникают под одной или несколькими боковыми головками плюсневой кости или тем, что мы называем «подушечкой стопы»
Пациенты могут часто спутать эти поражения с бородавкой или думать, что проблема связана с подлежащей костью, поскольку эти поражения могут быть очень болезненными. Поскольку естественная жировая прослойка в этой области с возрастом становится тоньше, вы можете стать более восприимчивыми к этим типам кожных мозолей.
Существует первопричина их образования, и на самом деле она связана с аномальной биомеханикой стопы. Это действительно может быть костная выпуклость или артрит в этой конкретной области. Но часто упускаемой этиологией является «эквинус» голеностопного сустава, который приводит к большему давлению на переднюю часть стопы во время цикла походки. Когда присутствует эквинус, наша стопа компенсируется пронацией или действительно чрезмерной пронацией. Эта гипермобильность в передней части стопы приводит к аномальным силам и точкам давления и приводит к образованию IPK.
Эта гипермобильность в передней части стопы приводит к аномальным силам и точкам давления и приводит к образованию IPK.
Часто мы можем консервативно относиться к этим проблемам в офисе. Мы обращаемся к эквинусу, предоставляя шины для растяжения и коррекции эквинуса. Кроме того, изготовленное на заказ ортопедическое устройство (вставка для обуви) может предотвратить чрезмерную пронацию и обеспечить некоторую амортизацию в определенных местах, которые вас беспокоят. В офисе мы также сбреем поражение и можем назначить вам крем, который нужно наносить ежедневно. У большинства пациентов они проходят через 1-2 месяца.
Если вам нужна дополнительная информация или что-то похожее на ногу, не переживайте.Заходите и позвольте докторам Advanced Podiatry посмотреть!
Актинический кератоз в Анкоридже, AK
Злокачественная меланома
Пигментные поражения следует всегда осматривать и наблюдать. Большинство пигментированных участков — это не что иное, как веснушки и родинки. Однако потенциально смертельным пигментным поражением, которое может возникнуть на стопе и нижней конечности, является Злокачественная меланома . Врач должен оценить любое внезапно возникшее пигментное поражение или пигментное поражение, которое начинает менять свой внешний вид. Эти изменения обычно незначительны и могут включать увеличение размера и глубины цвета, начало кровотечения, просачивание прозрачной жидкости, образование опухоли, изъязвление и образование сателлитных пигментных поражений. Цвет обычно неоднородный, но, скорее всего, он будет неравномерным, будь то коричневый, синевато-черный или черный. Увеличение пигментации может предшествовать увеличению очага на несколько месяцев. Хотя может быть поражена любая часть тела, наиболее частым местом является стопа, а затем, в порядке частоты, нижняя конечность, голова и шея, живот, руки и спина.Злокачественная меланома также может образовываться под ногтями стоп и рук. Большой палец и большой палец ноги поражаются чаще, чем другие ногти.
Однако потенциально смертельным пигментным поражением, которое может возникнуть на стопе и нижней конечности, является Злокачественная меланома . Врач должен оценить любое внезапно возникшее пигментное поражение или пигментное поражение, которое начинает менять свой внешний вид. Эти изменения обычно незначительны и могут включать увеличение размера и глубины цвета, начало кровотечения, просачивание прозрачной жидкости, образование опухоли, изъязвление и образование сателлитных пигментных поражений. Цвет обычно неоднородный, но, скорее всего, он будет неравномерным, будь то коричневый, синевато-черный или черный. Увеличение пигментации может предшествовать увеличению очага на несколько месяцев. Хотя может быть поражена любая часть тела, наиболее частым местом является стопа, а затем, в порядке частоты, нижняя конечность, голова и шея, живот, руки и спина.Злокачественная меланома также может образовываться под ногтями стоп и рук. Большой палец и большой палец ноги поражаются чаще, чем другие ногти. Нередко изъязвляется кожа, прилегающая к ногтю. Обычно подозревается грибковая инфекция, и противогрибковое лечение может проводиться в течение нескольких месяцев, прежде чем будет обнаружена истинная природа поражения. Черная злокачественная меланома пальца ноги также может быть ошибочно принята за гангрену. В целом заболеваемость злокачественной меланомой довольно низкая.
Нередко изъязвляется кожа, прилегающая к ногтю. Обычно подозревается грибковая инфекция, и противогрибковое лечение может проводиться в течение нескольких месяцев, прежде чем будет обнаружена истинная природа поражения. Черная злокачественная меланома пальца ноги также может быть ошибочно принята за гангрену. В целом заболеваемость злокачественной меланомой довольно низкая.
Актинический кератоз
Другой рак, вызывающий поражение стопы, называется Актинический кератоз .Хотя чаще всего эти поражения обнаруживаются на открытых участках тела, таких как лицо, уши и тыльная сторона кистей, они также могут возникать на ступнях. Они бывают плоскими или приподнятыми с чешуйчатой поверхностью. Они могут быть красноватыми или телесными. На ногах их часто принимают за бородавки. Эти поражения являются предшественником карциномы эпидермиса. Лечение этих поражений должно быть завершено, поскольку они определенно являются предраковыми. Лечение заключается в замораживании очагов жидким азотом или резком иссечении.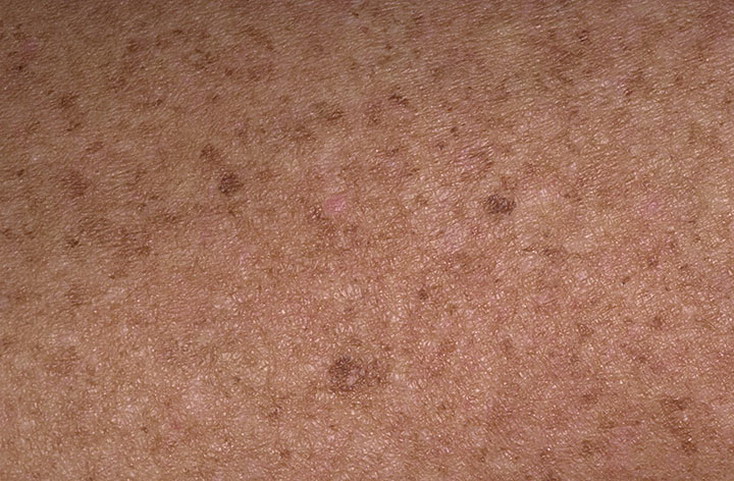
Саркома Капоши
Еще одно злокачественное поражение, которое может возникнуть на стопе, называется Саркома Капоши . Эти поражения чаще всего возникают на подошвах стоп. Они имеют неправильную форму и имеют пурпурный, красноватый или синевато-черный цвет. Они имеют тенденцию распространяться и образовывать большие бляшки или узловатую форму. Узловатые поражения имеют твердый резиновый вид. Появление этих высыпаний — зловещий знак. В конце 1970-х — начале 1980-х годов в Сан-Франциско, штат Калифорния, произошла вспышка саркомы Капоши.Позже выяснилось, что болезнь была связана со СПИДом. Это может произойти без сопутствующей инфекции, но это очень редко.
Хроническая атлетическая стопа может вызвать усиление пигментации нижней части стопы. Это связано с сухостью шелушащейся кожи и может иметь красноватый оттенок.
Венозный застой
Общее усиление пигментации возникает по ряду других причин. У людей, страдающих венозным застоем , вокруг лодыжек и голеней появляются темные пятна на коже.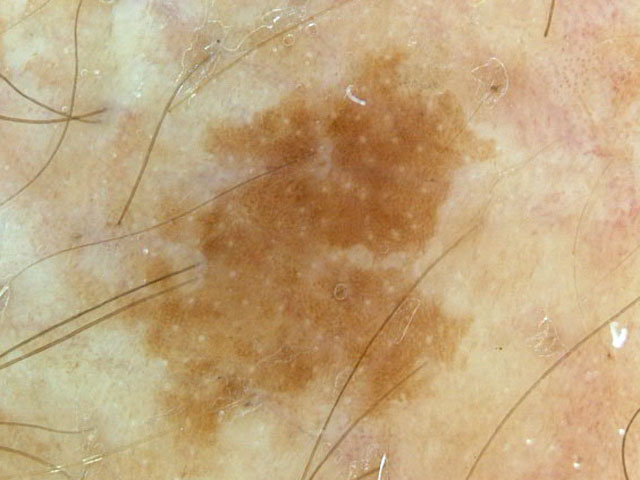 Венозный застой вызывается скоплением жидкости в нижних конечностях. Это происходит из-за плохого венозного возврата крови к сердцу. Венозный кровоток обратно к сердцу происходит по венам на ступнях и ногах. Венозный застой связан с варикозным расширением вен, которые плохо справляются с возвращением крови к сердцу. В результате кровоток замедляется, застаивается, а жидкость скапливается в лодыжках и голенях. По мере того, как жидкость накапливается в голенях, вены малого и среднего размера разрываются или пропускают жидкость в ткани.Когда клетки крови распадаются в ткани, они откладывают железо, которое является частью гемоглобина, в клетке крови. Железо окрашивает кожу, придавая ей оттенок от светлого до темно-коричневого. Со временем кожа и подкожно-жировая клетчатка истончаются и разрушаются, вызывая мокнущие язвы венозного застоя. Иногда волдыри образуются из-за того, что с кожи вытекает прозрачная водянистая жидкость. Это состояние требует профессионального внимания врача.
Венозный застой вызывается скоплением жидкости в нижних конечностях. Это происходит из-за плохого венозного возврата крови к сердцу. Венозный кровоток обратно к сердцу происходит по венам на ступнях и ногах. Венозный застой связан с варикозным расширением вен, которые плохо справляются с возвращением крови к сердцу. В результате кровоток замедляется, застаивается, а жидкость скапливается в лодыжках и голенях. По мере того, как жидкость накапливается в голенях, вены малого и среднего размера разрываются или пропускают жидкость в ткани.Когда клетки крови распадаются в ткани, они откладывают железо, которое является частью гемоглобина, в клетке крови. Железо окрашивает кожу, придавая ей оттенок от светлого до темно-коричневого. Со временем кожа и подкожно-жировая клетчатка истончаются и разрушаются, вызывая мокнущие язвы венозного застоя. Иногда волдыри образуются из-за того, что с кожи вытекает прозрачная водянистая жидкость. Это состояние требует профессионального внимания врача.
Диабетическая дермопатия
Другой причиной генерализованной повышенной пигментации является диабет . Состояние, называемое Диабетическая дермопатия , чаще всего возникает на голенях и голенях. Они могут иметь вид небольших шрамов. Их появление может предшествовать диагностике диабета на несколько лет. Фактическая причина диабетической дермопатии до конца не изучена, но она не вызывает особых проблем и не представляет особой угрозы для здоровья.
Состояние, называемое Диабетическая дермопатия , чаще всего возникает на голенях и голенях. Они могут иметь вид небольших шрамов. Их появление может предшествовать диагностике диабета на несколько лет. Фактическая причина диабетической дермопатии до конца не изучена, но она не вызывает особых проблем и не представляет особой угрозы для здоровья.
Маленькие паукообразные области повышенной пигментации на лодыжках возникают из-за разрушения мелких вен в этой области и называются Spider Veins ; они также не представляют опасности для здоровья.
Статья предоставлена PodiatryNetwork.com.
Может ли это быть трудноизлечимый подошвенный кератоз?
Если обычная мозолистая кожа превращается в гораздо более болезненную проблему, возможно, вы страдаете от состояния, известного как трудноизлечимый подошвенный кератоз (IPK).
Узнайте все, что вам нужно знать о трудноизлечимом подошвенном кератозе (IPK).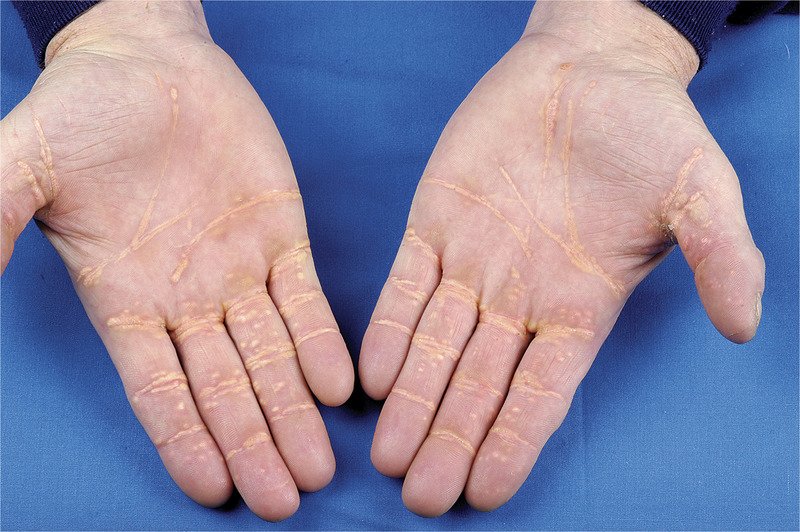
Неизлечимый подошвенный кератоз — это глубокая мозоль, вызывающая сильную боль и дискомфорт.Состояние известно как неизлечимое, потому что эта болезненная мозоль не проходит сама по себе. Он описывается как подошвенный из-за его расположения на подошве стопы. Между тем, кератома — это медицинский термин, обозначающий твердый утолщенный участок кожи.
Это уникальное состояние чаще всего вызвано так называемым «опущением плюсневой кости», которое происходит, когда головка плюсневой кости опускается ниже уровня окружающих плюсневых костей и выступает из нижней части стопы.Как только это падение происходит, на выступающую область оказывается большее давление, что приводит к образованию толстой централизованной мозоли.
«В девяти случаях из 10 ИПК коррелирует с головкой плюсневой кости», — сказал д-р Ян С. Голдбаум из подиатрической клиники Делрей-Бич. «Это сочетание отсутствия жировой подушечки, опущенной плюсневой кости и поражения. Со временем это происходит ».
Как намекал доктор Гольдбаум, IPK не появляется в одночасье. Если у вас есть одна плюсневая кость, которая длиннее или ниже других, она сначала упадет на землю, заставляя ее выдерживать большую силу, чем она привыкла обрабатывать.Это, в свою очередь, в конечном итоге приведет к развитию IPK, централизованного вокруг области, подвергающейся нежелательному давлению.
Это ощущение наличия IPK иногда сравнивают с ходьбой по камню, который просто невозможно выбросить из обуви. В большинстве случаев опущение плюсневой кости вызвано врожденной аномалией, результатом перелома плюсневой кости или структурным изменением, которое могло произойти с течением времени.
Хотя иногда их можно принять за обычную мозоль из-за схожего внешнего вида и расположения, трудноизлечимая подошвенная кератома гораздо более болезненна, и ее труднее игнорировать из-за ее расположения глубоко под подушечкой стопы.
«Проблема в том, что люди продолжают думать, что это образование мозолей», — сказал д-р Гольдбаум. «На самом деле это инкапсулированное поражение. Часто это забитая потовая железа, заключенная внутри. Если вы удалите их ядра, боль у пациента исчезнет ».
«На самом деле это инкапсулированное поражение. Часто это забитая потовая железа, заключенная внутри. Если вы удалите их ядра, боль у пациента исчезнет ».
Лечение трудноизлечимого подошвенного кератоза
Несмотря на то, что вы можете лечить трудноизлечимую подошвенную кератому консервативно с помощью последовательной стрижки и подкладки, эти процедуры помогут облегчить вашу боль только на короткий период времени.Короче говоря, консервативное лечение IPK похоже на наложение повязки на рану, которая требует наложения швов — это просто не сработает!
Если проблема связана с опущенной плюсневой костью — что, в большинстве случаев, вероятно, и будет — тогда она просто продолжит восстановление и восстановление IPK. Однако, если вы просто отказываетесь от операции или не можете ее перенести, рекомендуется использовать индивидуальное ортопедическое устройство, чтобы перераспределить вес тела с проблемной плюсневой кости на другие части стопы.
Опять же, это не решит проблему, но может значительно облегчить жизнь с ней.
«Чтобы устранить корень проблемы, вы должны вытянуть плюсневую кость, поднять ее вверх и принять давление в этой области», — сказал д-р Гольдбаум. «Однако использование ортопедии — действительно хороший способ решить некоторые проблемы без хирургического вмешательства. Фактически, даже если вы решите перенести операцию, вам также необходимо будет установить ортопедический аппарат постфактум, чтобы компенсировать отсутствие жировой подушечки.”
Используя динамический анализ сканирования при ходьбе, доктор Гольдбаум может создать целостную картину сил, действующих на ваши ступни и во всем теле, а также распределения давления и движения стопы при движении, чтобы точно определить, почему IPK формирование. Обладая этой информацией, он может создать индивидуальное ортопедическое устройство, которое будет должным образом разгружать давление, вызывающее ИПК, эффективно обеспечивая значительное облегчение боли для его пациентов.
«Вам нужно что-то с амортизирующими свойствами», — сказал д-р. Гольдбаум. «От удара пяткой до походки мы можем снять нагрузку с болезненных участков. Мы делаем это с помощью изготовленных ортопедических приспособлений, делая настоящую гипсовую повязку на вашей стопе, чтобы обеспечить идеальную посадку ».
Гольдбаум. «От удара пяткой до походки мы можем снять нагрузку с болезненных участков. Мы делаем это с помощью изготовленных ортопедических приспособлений, делая настоящую гипсовую повязку на вашей стопе, чтобы обеспечить идеальную посадку ».
Если вы страдаете трудноизлечимым подошвенным кератозом и заинтересованы в изготовлении ортопедического аппарата, изготовленного по индивидуальному заказу, в соответствии с вашими потребностями, см. Нашу контактную информацию ниже.
–
Следуйте за доктором Голдбаумом в Twitter @Delray_Podiatry
Содержание этого веб-сайта предназначено только для информационных целей.Не полагайтесь и не действуйте на основании информации с сайта www.DelrayBeachPodiatry.com без консультации с профессиональным врачом. Если вы живете в Южной Флориде и хотите проконсультироваться с доктором Яном Голдбаумом, ортопедом и хирургом с более чем 30-летним опытом, пожалуйста, ознакомьтесь с нашей контактной информацией ниже:
DELRAY BEACH
16244 S. Military Trail # 290, Делрей-Бич, Флорида 33484
Military Trail # 290, Делрей-Бич, Флорида 33484
561-499-0033
BOCA RATON
2900 Н.Военная тропа № 210, Бока-Ратон, Флорида 33431 (ЮЖНЫЙ БЛДГ)
561-499-2683
БОЙНТОН БИЧ
8198 Jog Road # 100, Boynton Beach, FL 33472
561-736-4002
ЗАБРОНИРОВАТЬ
Ямочный кератолиз | DermNet NZ
Автор: д-р Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, 1998 г. Обновлено д-ром Окли; Д-р Джаннет Гомес, аспирант кафедры клинической дерматологии, Лондонский университет королевы Марии, Соединенное Королевство, апрель 2016 г.
Что такое кератолиз без ямок?
Ямчатый кератолиз — это поверхностная бактериальная инфекция кожи, обычно поражающая подошвы ступней, характеризующаяся беловатой кожей с скоплениями выбитых ямок, что приводит к появлению неприятного запаха на ногах.
Кератолиз без ямок
Какова причина ямочного кератолиза?
Ямчатый кератолиз вызывается несколькими видами бактерий, включая коринебактерии, Dermatophilus congolensis , Kytococcus sedentarius , actinomyces и streptomyces.
Бактерии размножаются во влажных условиях. Язвы возникают из-за разрушения роговых клеток (рогового слоя) протеазными ферментами, продуцируемыми бактериями.
Неприятный запах возникает из-за соединений серы, вырабатываемых бактериями: тиолов, сульфидов и тиоэфиров.
У кого есть кератолиз без ямок?
Ямочный кератолиз гораздо чаще встречается у мужчин, чем у женщин. В число профессий, подверженных риску, входят:
- Фермеры
- Спортсмены
- Моряки или рыбаки
- Промышленные рабочие
- Военнослужащие
Женщины, предлагающие педикюр и уход за ногами в спа-салоне, также могут пострадать от ямочного кератолиза.
Факторы, которые приводят к развитию ямочного кератолиза, включают:
Каковы признаки и симптомы ямочного кератолиза?
- Обычно проявляется в виде неприятного запаха стоп (бромгидроз)
- Обычно поражает подошву стопы — переднюю часть стопы, пятку или и то, и другое.
 Ладони заражаются редко.
Ладони заражаются редко. - Образует белесую поверхность кожи с скоплениями множества мелких выбитых ямок.
- Ямки часто соединяются (сливаются), образуя более крупное кратероподобное поражение.
- Внешний вид становится более драматичным, когда ноги мокрые.
- Вариант ямочного кератолиза с диффузными красными участками на подошвах.
- Сами ямки обычно протекают бессимптомно, но при ходьбе могут вызывать болезненность или зуд.
Кератолиз без ямок
Как диагностируется ямчатый кератолиз?
Ямчатый кератолиз обычно диагностируется клинически. Мазки требуются редко. Тем не менее, возбудители болезни могут быть идентифицированы по ямчатым поражениям и культивированы на агаре для инфузии мозга и сердца.
Для исключения грибковой инфекции часто берут соскоб с кожи. При осмотре древесины в некоторых случаях наблюдается характерная кораллово-красная флуоресценция.
Иногда диагноз ставится на основании биопсии кожи [см.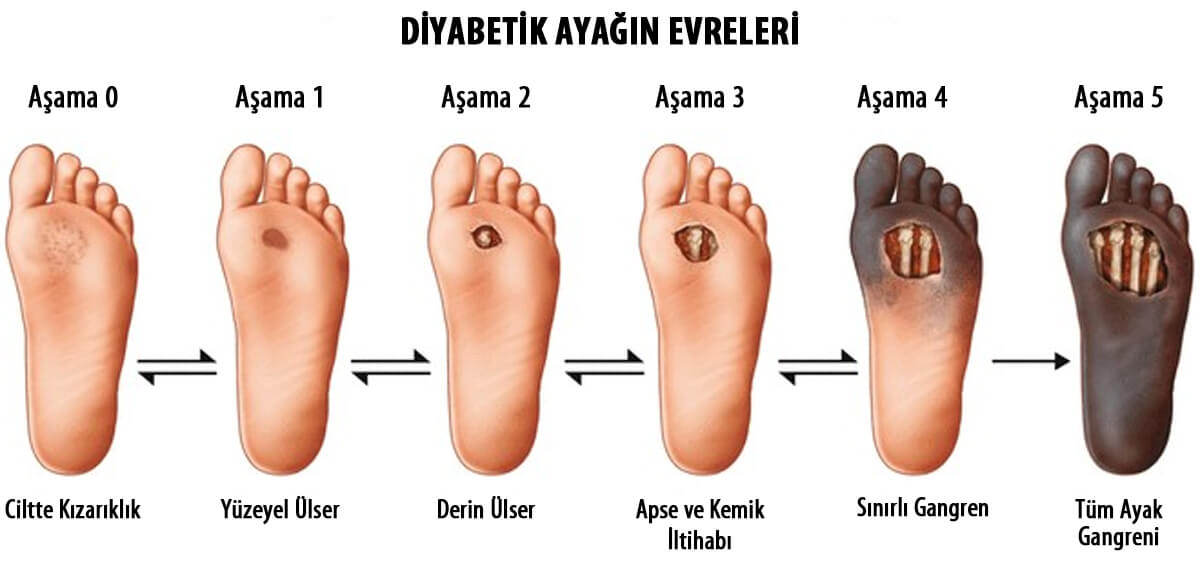 Гистопатологические особенности кератолиза с ямками].
Гистопатологические особенности кератолиза с ямками].
Лечение ямочного кератолиза
Ямчатый кератолиз можно успешно лечить с помощью местных антибиотиков и антисептиков, в том числе:
Лечение ассоциированного гипергидроза необходимо для предотвращения рецидива.
Как предотвратить ямчатый кератолиз?
Ямочный кератолиз быстро возобновится, если стопы не будут сухими. Следующие меры предосторожности должны быть приняты, чтобы предотвратить повторение:
- Носите обувь как можно короче
- Носите носки, эффективно впитывающие пот, например, хлопок и / или шерсть
- По возможности носите сандалии с открытым носком
- Мыть ноги с мылом или антисептическим очищающим средством два раза в день
- Наносите антиперспирант на ступни не реже двух раз в неделю
- Не носите одну и ту же обувь два дня подряд — высушите ее
- Не делитесь с другими обувью или полотенцами.
Ссылки
- Каптаноглу А.
 Ф., Юксель О., Озюрт С. Подошвенный кератолиз без ямок: исследование в группах без риска. Dermatol Reports. 2012; 4 (1): e4. DOI: 10.4081 / dr.2012.e4 PubMed Central
Ф., Юксель О., Озюрт С. Подошвенный кератолиз без ямок: исследование в группах без риска. Dermatol Reports. 2012; 4 (1): e4. DOI: 10.4081 / dr.2012.e4 PubMed Central - Leeyaphan C, Limphoka P, Kiratiwongwan R, Ongsri P, Bunyaratavej S. Рандомизированное контролируемое испытание, в котором проверяется эффективность и безопасность 2,5% и 5% пероксида бензоила для лечения ямочного кератолиза. J Dermatolog Treat.2020; 1-4. DOI: 10.1080 / 09546634.2019.1708244 PubMed
- Nordstrom KM, McGinley KJ, Cappiello L, Zechman JM, Leyden JJ. Ямчатый кератолиз. Роль Micrococcus sedentarius. Arch Dermatol. 1987; 123 (10): 1320-5. DOI: 10.1001 / archderm.123.10.1320 PubMed
- Tamura BM, Cucé LC, Souza RL, Levites J. Подошвенный гипергидроз и ямчатый кератолиз, обработанные инъекцией ботулинического токсина. Dermatol Surg. 2004; 30 (12 Pt 2): 1510-14. DOI: 10.1111 / j.1524-4725.2004.30553.x PubMed
- Vlahovic TC, Dunn SP, Kemp K.Использование 5% геля для местного применения клиндамицина 1% -бензоилпероксида при лечении кератолиза с ямками: новая терапия. Adv Уход за кожными ранами. 2009; 22 (12): 564-6. DOI: 10.1097 / 01.ASW.0000363468.18117.fe PubMed
В DermNet NZ
Другие веб-сайты
Книги о кожных заболеваниях
Болезненных мозолей | Утолщенная кожа | ИПК | Удаление костной мозоли
Тылома под 1-м MTJP
Болезненные мозоли обычно возникают в области давления, связанной с выступающими костями, есть 4 типа часто встречающихся тилом, трудноизлечимый подошвенный кератоз (IPK), порокератоз и подошвенные бородавки.Каждый из них имеет определенные характеристики, и их бывает трудно различить. Болезненные мозоли образуются в ответ на давление и / или сдвиг в коже, в то время как бородавки являются вирусной инфекцией. Мозоли создаются для защиты кожи от разрушения и возникновения открытых ран. Области высокого давления и силы сдвига (трение кожи) заставляют дерму защищать себя, создавая больше кожи. Существуют различные типы болезненных мозолей (утолщенной кожи), которые развиваются на пальцах ног и ступнях. Некоторые опухоли могут имитировать мозоль, например амеланотические меланомы, и могут быть фатальными.Если поражение внезапно появляется, изменяется, увеличиваясь в размерах, меняя цвет, изъязвляя или имеющее неровные границы, необходимо обратиться к опытному врачу и немедленно провести биопсию. Важно сообщать своему врачу обо всех изменениях и делать снимки, чтобы врач имел ориентир. Скорее всего, ничего серьезного, но есть страшилки ..
Тиломы или плоские мозоли — один из наиболее распространенных типов мозолей, которые мы видим в офисе. Этот тип костной мозоли характеризуется равномерно утолщенной кожей на выступающих костях, пятке или других участках давления на стопе.У них нет глубоких стержней и, как правило, они не такие болезненные, как у IPK. Этот тип утолщения кожи вызван силой сдвига. Это часто встречается у спортсменов, людей с большими костными выступами и людей с избыточным весом. Сила сдвига — это трение кожи между костью внутри и объектом давления снаружи кожи, при этом кожа захватывается посередине.
- Тилома, вызванная чрезмерным давлением под большим пальцем ноги, является признаком артрита у 1-го MTPJ.
- Прищемите мозоль под большим пальцем стопы, это обычное явление при артрите 1-го MTPJ.
- Тылома под 1-й MTJP
- Тилома под бугристостью ладьевидной кости из-за разрушенной дуги
Лечение тиломы
Тиломы могут стать толстыми, сухими и потрескавшимися, если их не лечить в течение длительного времени. Консервативное лечение тилом включает снятие нагрузки, отшелушивающие кремы, правильно подобранную обувь, амортизацию, ортопедию и, в некоторых случаях, модификацию обуви. Часто указывается комбинация этих техник. Хирургическое лечение тилом направлено на снижение давления и зависит от причины.
- ИПК с глубокой сердцевиной
- Болезненная ИПК под суставом 1-го пальца стопы
- Дебридированный IPK, обратите внимание на черные точки и более глубокие четкие области «сердцевины».
- ИПК перед обработкой раны, внешний вид очень похож на тилому.
Неизлечимый подошвенный кератоз или ИПК обычно представляют собой гораздо более болезненные мозоли, хотя внешне они похожи.Неизлечимый подошвенный кератоз вызывается скорее давлением и силой сдвига, чем одной только силой сдвига. IPK имеют глубокую сердцевину, которая становится видимой, когда они очищаются (обрезаны). Ядро обычно сообщается с острым костным выступом или очаговой областью давления. Костные выступы могут быть вызваны артритом, отсутствием жировой подушечки на стопе или переломом, который не прошел должным образом. По этим типам кожных поражений очень болезненно ходить, пациенты обычно говорят, что кажется, будто в их обуви есть галька.
Лечение трудноизлечимого подошвенного кератоза (IPK)
Консервативное лечение ИПК состоит из обработки (обрезки) утолщенной кожи и удаления сердцевины, разгрузки, амортизации, ортопедии и модификации обуви. IPK очень трудно удалить правильно, потому что для достижения облегчения необходимо удалить сердцевину. Также часто выполняются разгрузка, амортизация, ортопедия и модификации обуви, но расположение и кости часто определяют предпочтительные методы. Хирургическое лечение для IPK во многом похоже на хирургическое лечение тиломы и направлено на уменьшение выступов кости.
Порокератоз
Порокератоз очень похож на трудноизлечимый подошвенный кератоз, однако причина порокератоза еще не установлена. Порокератоз не связан с каким-либо определенным типом костной выпуклости, структурной проблемой стопы или вирусом. Они очень похожи на IPK, но могут возникать где угодно на подошве стопы.Существует глубокая сердцевина с утолщенной кожей, окружающая сердцевину, и нет черной точки, как на подошвенных бородавках. Некоторые врачи считают, что порокератоз связан с инородными телами, которые проникли в дерму, в результате чего на коже образуется защитный слой кожи. Порокератоз может проявляться как единичное поражение или множественные поражения на любой части нижней или подошвенной поверхности стопы. Люди описывают дискомфорт, как будто несколько камешков прилипли к подошве их стопы или обуви.
Лечение порокератоза
Порокератоз со временем может стать очень болезненным в зависимости от локализации. За прошедшие годы было предпринято несколько попыток лечения, включая инъекции дегидрогенизированного спирта в основание поражений, санацию раны и отшелушивающие агенты. Удаление раны может быть болезненным, но при правильном выполнении часто приносит немедленное облегчение. Чтобы правильно обработать порокератоз, важно удалить сердцевину поражения. Использование пемзы или другого абразивного материала удаляет только внешнюю поверхность, но не сердцевину.Этот вид хирургической обработки раны дает минимальное облегчение.
Для получения информации о подошвенных бородавках посетите страницу Plantar Wart.
Проблемы с кожей — Подиатрия первой ступни
Гриб
Многие люди не осознают, что у них есть проблема с грибком и , и поэтому не обращаются за лечением. Тем не менее, грибковые инфекции ногтей на ногах являются распространенной проблемой со здоровьем ног и могут сохраняться годами, не вызывая боли.Заболевание, характеризующееся изменением цвета ногтей на ногах, часто считается не более чем просто пороком. Однако, если его не лечить, это может вызвать серьезные проблемы.
Также называемый онихомикозом , грибок ногтей — это инфекции под поверхностью ногтя, которые также могут проникать в ноготь. Грибковые инфекции ногтей часто сопровождаются вторичной бактериальной и / или дрожжевой инфекцией ногтевой пластины или около нее, что в конечном итоге может привести к затруднениям и боли при ходьбе или беге.Симптомы могут включать обесцвечивание, ломкость, расшатывание, утолщение или крошение ногтя.
Группа грибов, называемая дермофитами , легко поражает ноготь и питается кератином , белковым веществом ногтя. В некоторых случаях, когда эти крошечные организмы приживаются, ноготь может стать толще, желтовато-коричневым или более темным и иметь неприятный запах. Под ногтевой пластиной может скапливаться мусор, на ногтевой пластине часто появляются белые отметины, а инфекция может распространяться на другие ногти на ногах, кожу или даже ногти.
Повреждение ногтевого ложа может сделать ноготь более восприимчивым ко всем типам инфекций, включая грибковую инфекцию. Те, кто страдает хроническими заболеваниями, такими как диабет, проблемы с кровообращением или иммунодефицитные состояния, особенно подвержены грибковым заболеваниям ногтей. Другими сопутствующими факторами могут быть наличие в анамнезе стопы спортсмена или чрезмерное потоотделение.
Вы можете предотвратить грибковое поражение ногтей, приняв следующие простые меры предосторожности:
- Соблюдайте правила гигиены и регулярно осматривайте ступни и пальцы ног.
- Держите ноги чистыми и сухими.
- По возможности используйте обувь для душа в общественных местах.
- Обрезайте ногти прямо поперек, чтобы ноготь не выходил за кончик пальца ноги.
- Используйте качественную присыпку для ног (тальк, а не кукурузный крахмал) в сочетании с хорошо сидящей обувью, сделанной из дышащих материалов.
- Избегайте слишком тесного трикотажа, который способствует увлажнению. Носки из синтетического волокна, как правило, отводят влагу быстрее, чем носки из хлопка или шерсти, особенно для тех, кто ведет более активный образ жизни.
- Дезинфицируйте инструменты для домашнего педикюра и не наносите лак на ногти, которые подозреваются на инфекцию.
В зависимости от типа инфекции жидкие противогрибковые средства, отпускаемые без рецепта, могут не предотвратить повторение грибковой инфекции. Возможно, потребуется назначить местное или пероральное лекарство и удалить пораженное ногтевое вещество и мусор. Этот процесс называется обработкой раны . Примечание. Перед приемом любых лекарств проконсультируйтесь с врачом.
В тяжелых случаях может потребоваться хирургическое лечение для удаления инфицированного ногтя.

 Он отвечает за развитие абсцессов и язв. Язва — основная причина нетравматической ампутации стоп у больных сахарным диабетом. Лечение лекарственными растениями — древняя практика. Бразилии одна из самых богатых флор в мире. Министерство здравоохранения Бразилии рекомендует рациональное использование лекарственных растений и поощрение использования этой практики здоровьем профессионалы. Лекарственное растение, используемое в этом исследовании, представляет собой кератолитическое средство, заживляющее, смягчающее, бактерицид и фунгицид. Целью данного исследования является оценка эффективности этого лекарственное растение в лечении кератоза у больных сахарным диабетом. Это исследование будет контролируемый, рандомизированный, сравнительный со стандартным препаратом и двойной слепой. Будет включен в исследование 90 взрослых больных сахарным диабетом 1 или 2 типа, с кератозом, обоих полов, но не показывающих ступни с изъязвлениями. Пациенты будут участвовать в рандомизированных испытанных испытаниях в трех группах с 30 человек в каждом, которые получат местное лечение лекарственным растением (лечение группа, TG), салицилат 10% (группа салицилата, SG) и крем вазелин (контрольная группа, CG).
Он отвечает за развитие абсцессов и язв. Язва — основная причина нетравматической ампутации стоп у больных сахарным диабетом. Лечение лекарственными растениями — древняя практика. Бразилии одна из самых богатых флор в мире. Министерство здравоохранения Бразилии рекомендует рациональное использование лекарственных растений и поощрение использования этой практики здоровьем профессионалы. Лекарственное растение, используемое в этом исследовании, представляет собой кератолитическое средство, заживляющее, смягчающее, бактерицид и фунгицид. Целью данного исследования является оценка эффективности этого лекарственное растение в лечении кератоза у больных сахарным диабетом. Это исследование будет контролируемый, рандомизированный, сравнительный со стандартным препаратом и двойной слепой. Будет включен в исследование 90 взрослых больных сахарным диабетом 1 или 2 типа, с кератозом, обоих полов, но не показывающих ступни с изъязвлениями. Пациенты будут участвовать в рандомизированных испытанных испытаниях в трех группах с 30 человек в каждом, которые получат местное лечение лекарственным растением (лечение группа, TG), салицилат 10% (группа салицилата, SG) и крем вазелин (контрольная группа, CG).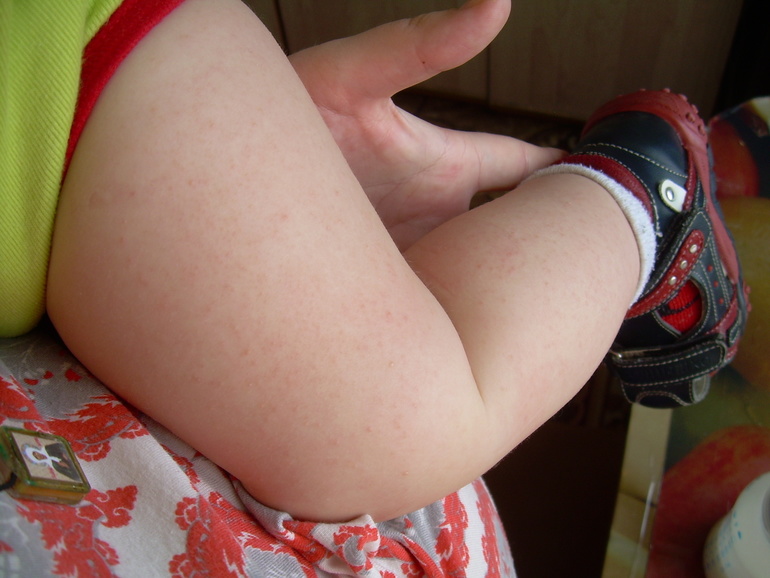 В лечение будет один раз в день в течение 30 дней подряд. Числовые оценки сделаны из участки с кератозом и отдельные участки и глобальные меры в первые, 30-е сутки лечение. Полученные результаты представлены для статистического сравнения. Это исследование будет соответствовать установленной резолюцией 466/12 национального совета здравоохранения, Вейл do Sapucaí University, для исследований на людях и будет проводиться в соответствии с с помощью рекомендаций Хельсинкской декларации.
В лечение будет один раз в день в течение 30 дней подряд. Числовые оценки сделаны из участки с кератозом и отдельные участки и глобальные меры в первые, 30-е сутки лечение. Полученные результаты представлены для статистического сравнения. Это исследование будет соответствовать установленной резолюцией 466/12 национального совета здравоохранения, Вейл do Sapucaí University, для исследований на людях и будет проводиться в соответствии с с помощью рекомендаций Хельсинкской декларации.