Как часто можно делать флюорографию
Что собой представляет флюорографическое исследование
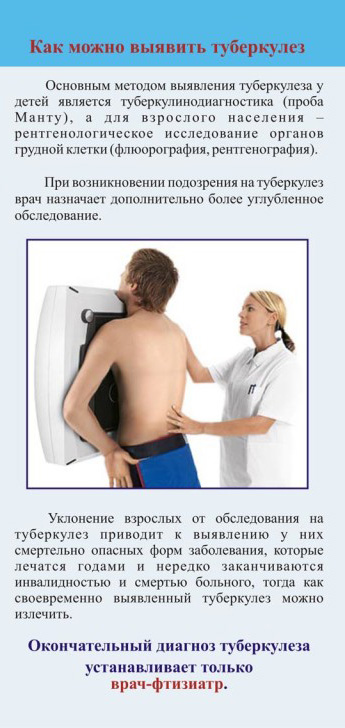
Флюорография – это один из видов обследования органов грудной клетки и конечностей, в котором используется ионизирующее излучение небольшой мощности, другими словами — рентгеновское излучение. Этот метод диагностики начал широко использоваться еще в тридцатых годах прошлого века для выявления больных туберкулезом. Рентгеновские снимки помогают обнаруживать проблемы с легкими, сердцем, и наличие новообразований в грудной клетке. Самой востребованной и распространенной является флюорография органов грудной клетки, входящая в список обязательных обследований ежегодного профилактического медосмотра. На вопрос, как часто необходимо проходить флюорографическое обследование органов грудной клетки, врачами рекомендуется ежегодное посещение кабинета флюорографии с профилактической целью.
Какие бывают виды флюорографии
В настоящее время используются два вида
флюорографии: цифровая и традиционная.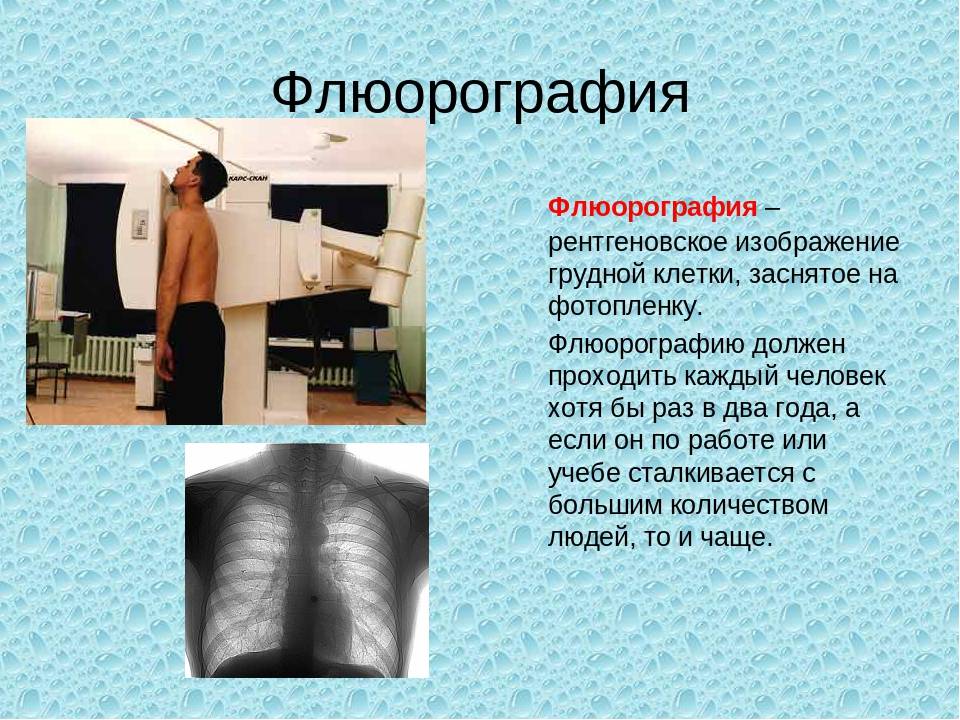
- быстродействие;
- низкий уровень излучения;
- невысокая себестоимость снимков.
В последнее время широкое распространение находит более современный вид обследования – цифровая флюорография. К ее основным достоинствам можно отнести:
- еще более низкое излучение в процессе работы;
- высокая информативность и хорошее качество снимков.
Для чего используется флюорографическое обследование
Флюорография – это потоковый вид обследования,
который специально создан для прохождения диагностики большого количества людей. Этот метод используется для выявления пневмонии, всех форм туберкулеза, рака и
метастазов в легких или других органов. Иногда, как например, в случае
заболевания пневмонией, врач поставит диагноз только после обследования
пациента при помощи флюорографии.
Этот метод используется для выявления пневмонии, всех форм туберкулеза, рака и
метастазов в легких или других органов. Иногда, как например, в случае
заболевания пневмонией, врач поставит диагноз только после обследования
пациента при помощи флюорографии.
Если вас беспокоит какая-то проблема со здоровьем, запишитесь на диагностику. Успех лечения зависит от правильно поставленного диагноза.
Как часто можно делать флюорографию грудной клетки
Рентгеновское излучение, используемое в процессе обследования,
несомненно, оказывает воздействие на человеческий организм. На протяжении всей истории использования этого метода диагностики периодически возникают дебаты о вреде ионизирующего излучения для внутренних органов человека, поднимается вопрос о том, как часто можно делать флюорографию. Однако, в современном мире существует опасность заразиться таким опасным заболеванием, как туберкулез или пропустить начало злокачественного процесса.
- в семье или в коллективе обнаружены случаи по заболеванию туберкулезом;
- человек является сотрудником медицинского учреждений, родильного отделения больницы или туберкулезного диспансеров;
- пациент страдает такими тяжелыми заболеваниями, как ВИЧ, бронхиальная астма, диабет или язва желудка.
Противопоказания к проведению рентгеновских обследований
Как и у других методов проведения диагностики, у флюорографии есть несколько противопоказаний, а именно:
- беременность на любых сроках;
- младенческий и детский возраст до 15 лет;
- тяжелое состояние здоровья пациента, не
позволяющее принимать вертикальное положение.

Данная статья размещена исключительно в познавательных целях, не заменяет приема у врача и не может быть использована для самодиагностики.
17 декабря 2015
Очень важный есть вопрос: «Нужен вам туберкулёз?»
Очень важный есть вопрос: «Нужен вам туберкулёз?»
Туберкулез — это инфекционная болезнь, вызываемая микобактерией туберкулеза. Наиболее часто поражаются при этом заболевании органы дыхания, лимфатические узлы, мочеполовая система, кости, суставы.
Особой формой болезни у детей является туберкулезная интоксикация, когда не выявляется какого-то определенного очага воспаления.
Микобактерии туберкулеза самые устойчивые к воздействию окружающей среды:
- в уличной пыли они сохраняются до 10 дней,
- на страницах книг — до 3 месяцев,
- в воде — до 5 месяцев,
- под влиянием солнечного света туберкулезные палочки погибают лишь через 90 минут.

Основной источник инфекции — больной туберкулезом:
— при кашле, чихании или отхаркивании люди с легочным туберкулезом выделяют в воздух бактерии туберкулеза;
— для инфицирования человеку достаточно вдохнуть лишь незначительное количество таких бактерий.
Однако инфицирование организма бактериями далеко не всегда приводит к болезни, это зависит от состояния иммунитета.
Туберкулёз у детей имеет ряд характерных особенностей: протекает более тяжело, чем у взрослых и протекает со множеством осложнений.
Детская иммунная система окончательно не сформирована, её активность снижена, и потому, сразу отграничить очаг инфекции она не способна.
У детей до 2-х лет сразу после заражения возможно массивное распространение инфекции: милиарный туберкулез, туберкулезный менингит, туберкулезный сепсис и др.
У детей постарше иммунная система успевает локализовать инфекцию на уровне легких, поэтому у них чаще развивается туберкулез лёгких.
При неосложненном туберкулезе лёгких основные симптомы болезни:
- кашель (более 3 недель),
- длительное повышение температуры,
- утомляемость,
- снижение внимания, отставание в учебе,
- потеря аппетита и похудание.
Для милиарного туберкулеза или туберкулезного менингита характерны более выраженные симптомы интоксикации:
- нарушение сознания,
- высокое повышение температуры,
- признаки раздражения мозговых оболочек,
- одышка.
Симптомы туберкулеза легких у ребенка по ошибке могут быть приняты за симптомы обычной простуды, ОРЗ или бронхита. Для того чтобы заподозрить туберкулез следует обратить внимание на
Как защитить своего ребенка от заболевания туберкулезом?
- Прежде всего – это вакцинация БЦЖ.
 Такую прививку малыши получают еще в родильном доме на 3-7 сутки жизни.
Такую прививку малыши получают еще в родильном доме на 3-7 сутки жизни. - Для ранней диагностики туберкулеза ежегодно всем детям в возрасте от 1 года до 7 лет включительно проводится проба Манту,а с 8 до 17 лет Диаскин-тест.
| ВОПРОС | ОТВЕТ |
|
Зачем нужна флюорография? |
Флюорография является одним из основных методов выявления туберкулеза. Проведение флюорографических осмотров населения обеспечивает раннее выявление туберкулеза и резкое снижение запущенных и распространенных форм туберкулеза. Флюорографические обследования проводятся на стационарных флюорографах, установленных в поликлиниках или на передвижных флюорографических установках. |
|
Почему раньше флюорографию требовалось проходить 1 раз в 2 года, а теперь нужно 1 раз в год? |
Периодичность прохождения профилактических медицинских осмотров населения от 15 лет и старше (рентгенофлюорографические осмотры населения 1 раз в год) регламентирована требованиями санитарных правил СП 3.1.2.3114-13 «Профилактика туберкулеза» в связи с высоким показателем заболеваемости туберкулезом по г. Екатеринбургу (более 60 случаев на 100 тыс. населения). |
|
Вредно ли облучение, полученное от флюорографии? |
Эффективная доза облучения зависит от марки и чувствительности флюорографического аппарата. Конкретную дозу можно узнать при прохождении флюорографического осмотра у врача-рентгенолога. В соответствии с нормативными документами техническое состояние ФЛГ аппаратов подлежит регулярному контролю. Существуют противопоказания для проведения флюорографии: возраст (дети до 15 лет), беременность, ряд заболеваний, при которых все обследования согласуются с лечащим врачом. |
|
Где можно пройти флюорографию и сколько это стоит? |
Флюорографию можно пройти в поликлинике по месту жительства бесплатно при наличии паспорта и медицинского полиса. Флюорографическое обследование проводится без посещения врача. |
|
Почему взрослые проходят флюорографию, а детям ставят Манту? |
Рентгеновское обследование детям до 15 лет проводится строго по медицинским показаниям. С целью раннего выявления туберкулеза у детей до 7 лет включительно проводится ежегодная туберкулинодиагностика путем постановки пробы Манту. |
|
Зачем нужно ставить пробу Манту? |
Проба Манту проводится в плановом порядке детям с целью выявления первичного инфицирования туберкулезом. |
| Можно ли мочить место постановки пробы Манту? |
После постановки ребенку пробы Манту, в процедурном кабинете Вам дают рекомендации не мочить руку в течении 72 часов. Эта рекомендуется для того, чтобы при определении результатов получить достоверную картину проведенного исследования. |
| Что такое Диаскин-тест? |
Диаскинтест — это внутрикожный диагностический тест на туберкулез. Его относят к экспресс-методам диагностики туберкулеза. Данный тест не является прививкой, а только аллергопробой для диагностики туберкулеза и проводится для выявления клеточного иммунного ответа на специфические раздражители. |
|
Ребенку в школе/детском саду проводили туберкулинодиагностику (Манту или Диаскин -тест), сказали, что у нас положительная реакция. Что это значит? |
Положительная реакция на внутрикожную пробу с туберкулином (проба Манту или Диаскин-тест) возможна при первичном инфицировании организма микобактерией туберкулеза. Дети с выявленной положительной реакцией направляются на консультацию к фтизиатру в противотуберкулезный диспансер для исключения диагноза «Туберкулез». |
| Туберкулез – приговор? | Нет!Своевременное выявление туберкулеза на ранних стадиях, постановка больного на диспансерный учет и проведение адекватного и полного лечения дают положительный прогноз. |
Чтобы обезопасить себя и своих близких от туберкулезной инфекции, необходимо помнить о соблюдении ряда правил:
- Вовремя прививаться вакциной БЦЖ;
- Ежегодно проходить флюорографическое обследование;
- Следить за регулярностью и сбалансированностью режима питания, давать организму ежедневные адекватные физические нагрузки, отказавшись по возможности от вредных привычек.
Врач-эпидемиолог
Бызова Наталья Алексеевна
Флюорографическое исследование, медицинский центр Авиценна в городе Курске
Флюорография помогает выявить проблемы в работе сердца, легких и грудных желез. Наиболее востребованной является флюорография грудной клетки, которая входит в перечень обязательных исследований ежегодного осмотра.
Цифровая флюорография
В медицинском центре «АВИЦЕННА» проводятся следующие виды цифровой флюорографии:- флюорография прямая и боковая
- флюорография придаточных пазух носа
Что показывает флюорография?
- Флюорография способна выявить не только болезни грудной клетки или легких, но и других внутренних органов, например, метастазы.
 Поэтому ее врачи рекомендуют делать ежегодно. Если вы на протяжении долгого времени страдаете кашлем, слабостью и температурой, тогда вам обязательно необходимо пройти процедуру такого обследования для того, чтобы проверить, не началась ли у вас развиваться пневмония (воспаление легких) или туберкулез. Также флюорография помогает выявить проблемы с лимфатическими узлами, ребрами и позвоночником, пищеводом.
Поэтому ее врачи рекомендуют делать ежегодно. Если вы на протяжении долгого времени страдаете кашлем, слабостью и температурой, тогда вам обязательно необходимо пройти процедуру такого обследования для того, чтобы проверить, не началась ли у вас развиваться пневмония (воспаление легких) или туберкулез. Также флюорография помогает выявить проблемы с лимфатическими узлами, ребрами и позвоночником, пищеводом.
Как часто надо делать флюорографию?
То, как часто нужно делать флюорографию, зависит от некоторых факторов. Например, если вы проходите ее в профилактических целях, то есть вас не беспокоят боли в грудной клетке, частый кашель, температура, тогда делать ее необходимо не реже одного раза в два года, но лучше один раз в год. При особых показаниях процедуру необходимо проходить один раз в полгода.
Рекомендуют флюорографию чаще, если:
- в семье или на работе появились случаи заболевания туберкулезом;
- вы являетесь работником медицинских учреждений, в особенности роддома и туберкулезных диспансеров;
- у вас имеют место тяжелые хронические заболевания, в том числе бронхиальная астма, ВИЧ, язва желудка, диабет и так далее.
К противопоказаниям прохождения флюорографии относится беременность и возраст до 15 лет.
Флюорографические исследования в медицинском центре «АВИЦЕННА»
проводятся на оборудовании:
Флюорограф малодозовый цифровой сканирующий с рентгенозащитной кабиной ФМцс-«ПроСкан» (ПроСкан-2000)
Принцип работы: Регистрация рентгеновского излучения, прошедшего через пациента, осуществляется кремниевым линейным детектором. В процессе получения снимка легких происходит одновременное перемещение детектора в горизонтальном направлении вдоль грудной клетки и формируемого щелевой диафрагмой веерообразного рентгеновского пучка. |
Достоинства флюорографа ПроСкан-2000:
- Линейный кремниевый детектор не требует периодического обслуживания.
 Обеспечивает пространственное разрешение в плоскости пациента 2,2 пар линий на мм и контрастную чувствительность не хуже 1%. Высокая эффективность регистрации позволяет получать прямой снимок всего при 100 мкР в плоскости пациента.
Обеспечивает пространственное разрешение в плоскости пациента 2,2 пар линий на мм и контрастную чувствительность не хуже 1%. Высокая эффективность регистрации позволяет получать прямой снимок всего при 100 мкР в плоскости пациента.
- В программное обеспечение системы «ПроСкан» входит специальный инструмент, благодаря которому врач может визуализировать кальцификаты в проекции сонных артерий и своевременно направить пациента на дальнейшее обследование.
- В программном обеспечении системы «ПроСкан» реализована функция по выявлению расширения сердца, которая производится автоматически (без участия врача) при анализе цифровых флюорограмм грудного отдела позвоночника, что позволяет формировать группу риска по заболеваниям сердца, сопровождающимся его расширением.
Вас принимает врач:
Лупорев Николай Алексеевич —
врач-рентгенолог.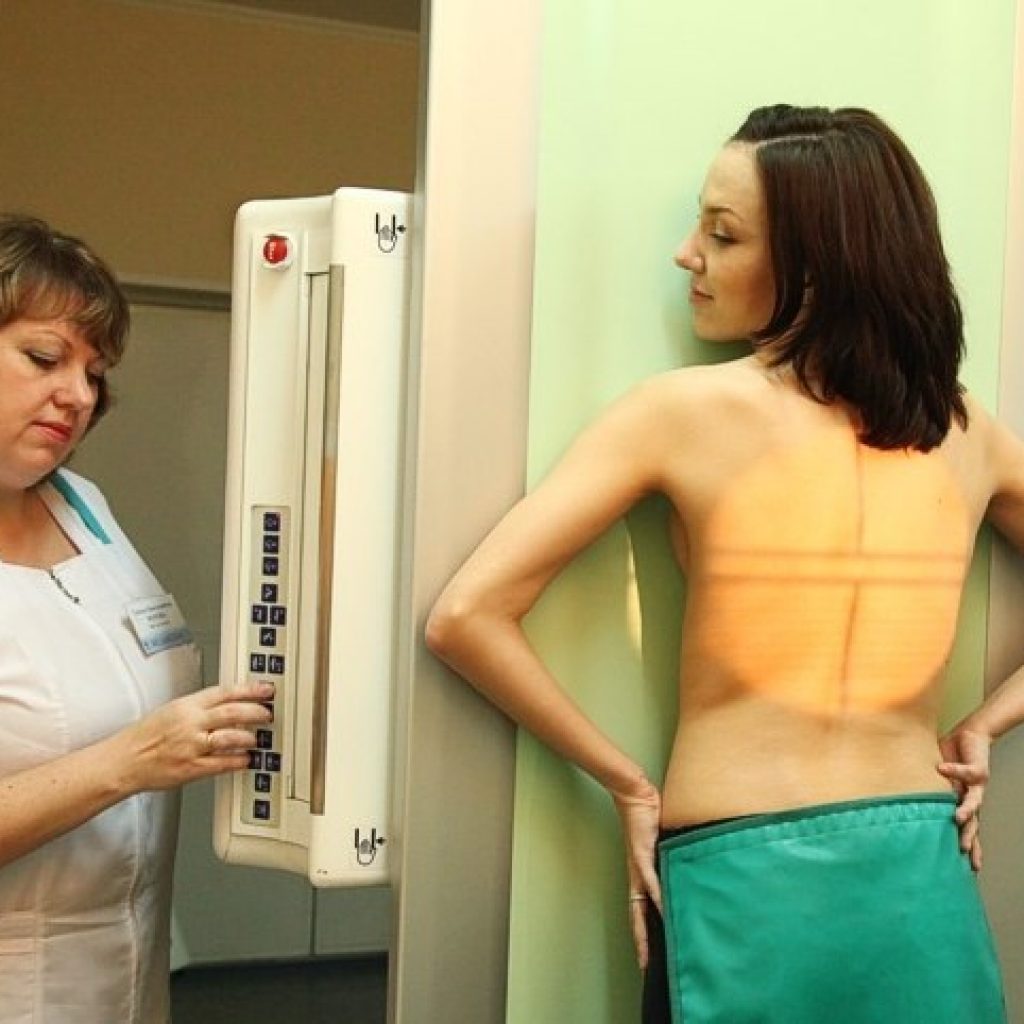
Закончил медицинский факультет Белгородского ГУ в 2015 году по специальности «лечебное дело». Обучение в клинической ординатуре КГМУ в 2015-2017гг. по специальности «Рентгенология». Стаж работы по специальности с 2017 г. С 2018г. по настоящее время работает заведующим рентгенологическим отделением ОБУЗ ГБ №6.
Флюорография
Уважаемые жители!
В поликлинике МАУ «ГКБ № 14» можно пройти флюорографическое обследование
без направления врача и без талона.
Кабинеты флюорографии работают в следующем режиме:
каб. № 103 (пер. Суворовский, 5) с 8:00 до 19:00, перерыв с 13:00 до 14:00
каб. № 234 (пер. Суворовский, 5В) с 8:00 до 13:00
При себе необходимо иметь полис ОМС и паспорт.
Туберкулез — заболевание, вызываемое микобактериями Коха, которые очень устойчивы во внешней среде.
Источником заболевания является больной человек, который выделяет палочки с капельками слюны при разговоре, чихании, кашле (воздушно-капельный тип передачи), через предметы больного (контактно-бытовой), через пыль (пылевой путь).
Начальными признаками заболевания являются немотивированная слабость, снижение работоспособности, повышение температуры тела до субфебрильных цифр, потливость, особенно в вечернее и ночное время, при поражении легких может быть надсадный кашель с выделением мокроты, с прожилками крови.
Наиболее типичная локализация туберкулезного процесса — это легкие, но могут поражаться и глаза, кожа, кости, кишечник, мочеполовая система.
В настоящее время туберкулез, если он выявлен на ранних этапах, излечим. Но очень печально, что смертность от этого заболевания остается высокой, так как люди обращаются за медицинской помощью слишком поздно. В России от туберкулеза ежегодно умирают около 30 тысяч человек.
Единственным эффективным методом диагностики туберкулеза является флюорографическое обследование, которое необходимо проходить подросткам один раз в два года, начиная с пятнадцатилетнего возраста, и взрослым не реже одного раза в год.
Эпидемиологическая ситуация по туберкулезу в области и городе Екатеринбурге остается неблагополучной.
Профилактика туберкулеза.
Профилактика туберкулеза состоит из трёх «С» — специфическая, санитарная, социальная. Возбудитель туберкулеза был открыт Р. Кохом в 1882 году, он и стал работать над профилактикой туберкулеза. Эпидемией туберкулез считается тогда когда болеет в каком-то регионе более 1% населения. В конце 19 века была пандемия туберкулеза. Р. Кох своими работами в 1892 году, как метод профилактики предложил туберкулин, и испытал его на себе (ввел в мышцу) и некоторое время лихорадил, слег, его обследовали и выявили туберкулез. Эта парадоксальная реакция погубила его. Весь мир сразу поставил под сомнение истинность открытия возбудителя туберкулеза, и стали утверждать что туберкулез вызывается вирусной инфекцией (Р. Кох культуру которую вырастил, отфильтровал через фарфоровый фильтр). Только в 1907 году австрийский врач барон фон Пирке показал иммунологическими исследованиями, что возбудителем является Mycobacterium tuberculosis, открыл явление аллергии, иммуногенность Mycobacterium tuberculosis. И.И. Мечников, активно занимавшийся бактериологией показал в последующие годы, что Mycobacterium tuberculosis обладает определенными свойствами, одно из которых ярко выраженная изменчивость под действием различных факторов (облучение, культуры и т.д.). В первую очередь Mycobacterium tuberculosis меняет свою вирулентность (степень патогенности). На основе этого качества Mycobacterium tuberculosis французские ученые Кальмет и Жеррен поставили цель сделать так, чтобы возбудитель утратил свои патогенные свойства. В 1908 году они начали свою работу, они взяли Mycobacterium tuberculosis bovinus и выращивали его на питательной среде, которая состояла из картофельного агара, с добавлением желчи и др. И в 1921 они закончили, сделав 233 пересева с одной среды на другую. Эта настойчивость увенчалась успехом. Кальметт проверил штамм на морских свинках (самое чувствительное животное к микобактерии). Морские свинки после заражения не погибали, это было доказательством того что штамм утратил свою патогенность.
И.И. Мечников, активно занимавшийся бактериологией показал в последующие годы, что Mycobacterium tuberculosis обладает определенными свойствами, одно из которых ярко выраженная изменчивость под действием различных факторов (облучение, культуры и т.д.). В первую очередь Mycobacterium tuberculosis меняет свою вирулентность (степень патогенности). На основе этого качества Mycobacterium tuberculosis французские ученые Кальмет и Жеррен поставили цель сделать так, чтобы возбудитель утратил свои патогенные свойства. В 1908 году они начали свою работу, они взяли Mycobacterium tuberculosis bovinus и выращивали его на питательной среде, которая состояла из картофельного агара, с добавлением желчи и др. И в 1921 они закончили, сделав 233 пересева с одной среды на другую. Эта настойчивость увенчалась успехом. Кальметт проверил штамм на морских свинках (самое чувствительное животное к микобактерии). Морские свинки после заражения не погибали, это было доказательством того что штамм утратил свою патогенность. После этого они проверили вакцину на человеке. Так как вакцина представляла собой штамм со средой. Они взяли новорожденного ребенка, который родился у матери больной открытой формой туберкулеза (бабушка также болела туберкулезом). Они двукратно дали вакцину внутрь и малыш впоследствии живя в окружении бактериовыделителей не заболевал туберкулезом, что явилось доказательством того что вакцина является иммуногенной. Впоследствии оказалось что она не абсолютно иммуногенна, но она создает аллергию, иммунитет, который защищает организм. При внедрении вакцины были трагические моменты — в Германии при вакцинации населения перепутали вакцинальный штамм и с высокопатогенным и 235 малышей заболели и Кальмета посадили в тюрьму, за создание «ложной вакцины». Затем было все опровергнуто, и Кальмета выпустили.
После этого они проверили вакцину на человеке. Так как вакцина представляла собой штамм со средой. Они взяли новорожденного ребенка, который родился у матери больной открытой формой туберкулеза (бабушка также болела туберкулезом). Они двукратно дали вакцину внутрь и малыш впоследствии живя в окружении бактериовыделителей не заболевал туберкулезом, что явилось доказательством того что вакцина является иммуногенной. Впоследствии оказалось что она не абсолютно иммуногенна, но она создает аллергию, иммунитет, который защищает организм. При внедрении вакцины были трагические моменты — в Германии при вакцинации населения перепутали вакцинальный штамм и с высокопатогенным и 235 малышей заболели и Кальмета посадили в тюрьму, за создание «ложной вакцины». Затем было все опровергнуто, и Кальмета выпустили.
У нас вакцина появилась в 20-х годах как подарок Кальмета НИИ туберкулеза. Официально эта вакцина была зарегистрирована в Минздраве в 1936 году, тогда же был издан указ об обязательной вакцинации всего населения. Но на нашей территории вакцина с 2-х недельным сроком хранения не распространилась должным образом. В 1961 году зарегистрирована новая сухая вакцина БЦЖ со сроком годности 12 недель и с этого времени проводится поголовная вакцинация детей уже в роддоме (на 5-7 день рождения). Эта вакцина выпускается в ампулах, в каждой содержится 1 мг вакцины (20 вакцинальных доз). Выпускаются в коробках в 5 ампул + 5 ампул растворителя (физиологического раствора).
Но на нашей территории вакцина с 2-х недельным сроком хранения не распространилась должным образом. В 1961 году зарегистрирована новая сухая вакцина БЦЖ со сроком годности 12 недель и с этого времени проводится поголовная вакцинация детей уже в роддоме (на 5-7 день рождения). Эта вакцина выпускается в ампулах, в каждой содержится 1 мг вакцины (20 вакцинальных доз). Выпускаются в коробках в 5 ампул + 5 ампул растворителя (физиологического раствора).
Медсестра или фельдшер, имеющие право на вакцинацию, растворяют содержимое ампулы в растворителе. Одна доза составляет 0.1 мл, вакцинацию проводят туберкулиновым шприцом со специальной градуировкой. Набирают 2 дозы — 0.1 мл вводится строго под кожу, остальная часть расходуется на заполнение шприца.
Далее идет процесс формирования иммунитета. После введения вакцины постепенно развивается реакция — возникает воспаление, припухлость, иногда на этом все и заканчивается, что свидетельствует о том, что вакцина не качественная — утратила вирулентность и патогенность, иммуногенность. Если вакцина качественная то на фоне воспаления, в центре припухлость появляется язвочка, которая заполняется грануляциями и постепенно заживает. Заживление продолжается 1,5 — 2 месяца, редко до 5 месяцев. На месте язвочки остается пигментная папулка, по которой судят о выполнении прививки (делают в левое плечо). При подозрении на туберкулез делается проба Манту — если есть пышная папула, с гиперергической реакцией (размер папулы более 17 мм) тогда нужно обследовать ребенка в диспансера. Но если реакция в пределах 5-7 мм, то можно сказать, что туберкулеза нет.
Если вакцина качественная то на фоне воспаления, в центре припухлость появляется язвочка, которая заполняется грануляциями и постепенно заживает. Заживление продолжается 1,5 — 2 месяца, редко до 5 месяцев. На месте язвочки остается пигментная папулка, по которой судят о выполнении прививки (делают в левое плечо). При подозрении на туберкулез делается проба Манту — если есть пышная папула, с гиперергической реакцией (размер папулы более 17 мм) тогда нужно обследовать ребенка в диспансера. Но если реакция в пределах 5-7 мм, то можно сказать, что туберкулеза нет.
Бывают противопоказания для вакцинации:
- недоношенность (менее 2400). Только тогда, когда ребенок достигает нормального веса можно делать вакцинацию
- гемолитическая ярко выраженная желтуха. Можно вакцинировать после исчезновения желтухи.
- если в роддоме у ребенка развилась какая-либо инфекция
- если имеется пиодермия
Иммунитет держится в пределах 5 лет, поэтому для того чтобы защитить ребенка надо проводить ревакцинацию. В нашей стране ревакцинация проводится трехкратно. Первая ревакцинация проводится в 7 лет (принято потому что удобно — дети идут в школу). Сейчас делают ревакцинацию при выпуске из детского сада. Вторую и третью ревакцинацию проводят в 5 и 10 классе.
В нашей стране ревакцинация проводится трехкратно. Первая ревакцинация проводится в 7 лет (принято потому что удобно — дети идут в школу). Сейчас делают ревакцинацию при выпуске из детского сада. Вторую и третью ревакцинацию проводят в 5 и 10 классе.
Формирование иммунитета идет таким же образом, но, как правило, слабовыраженные проявления — язвочка может не формироваться, может быть пустулка, которая рассасывается. После 17 лет ревакцинация проводится только по показаниям: контакт молодого человека с больным туберкулезом (в семье, где один член семьи болеет, и есть лица до 30 лет). После 30 лет ревакцинацию не проводят, так как считается, что человек после 30 инфицирован.
Противопоказания к ревакцинации: наличие инфицированности туберкулезом. В процессе жизни большинство населения инфицируется, но заболевает небольшая часть, ревакцинация в данном случае не имеет никакого смысла. наличие какой-то аллергии, в частности все болезни носят аллергический характер, и в первую очередь бронхиальная астма (резкое обострение при ревакцинации, вплоть до астматического статуса). наличие кожных поражений — пиодермия, юношеские вульгарные угри и т.п. наличие осложнений при предыдущих ревакцинациях.
наличие кожных поражений — пиодермия, юношеские вульгарные угри и т.п. наличие осложнений при предыдущих ревакцинациях.
Осложнения вакцинации и ревакцинации: изъязвления вместе введения вакцины, язва размером более 10 мм келлоид на месте рубца лимфаденит, величина лимфоузлов более 15 мм.
Химиопрофилактика.
Химиопрофилактика проводится изониазидом в дозе 10 мг на кг веса, проводится в весенне-осенний период сроком 2-3 месяца.
Профилактике подлежат: дети и подростки ,находящиеся в контакте с туберкулезными больными лица, переболевшие туберкулезом и в легких или других органах которых имеются остаточные явления, выражающиеся в форме фиброзных полей, рубцов, кальцинатов (петрификатов). Так как в рубцах Mycobacterium tuberculosis может жить многие годы и в условиях стресса, ослабления иммунитета (особенно обусловленного вирусной инфекцией). больные сахарным диабетом. Среди многих заболеваний при сахарном диабете пораженность туберкулезом очень высока. Эти два заболевания являются друзьями. лица страдающие язвенной болезнью, особенно при наличии остаточных явлений после перенесенного туберкулеза (в легких, лимфоузлах). Об этих изменениях человек может и не знать. лица больные хроническими заболеваниями, постоянно принимающие глюкокортикоиды. Гормоны влияют на уровень иммунитета и способствуют заболеванию туберкулезом при контакте с больными. лица имеющие профессиональные заболевания легких — пневмокониозы, при которых угроза заболеть туберкулезом высока.
Эти два заболевания являются друзьями. лица страдающие язвенной болезнью, особенно при наличии остаточных явлений после перенесенного туберкулеза (в легких, лимфоузлах). Об этих изменениях человек может и не знать. лица больные хроническими заболеваниями, постоянно принимающие глюкокортикоиды. Гормоны влияют на уровень иммунитета и способствуют заболеванию туберкулезом при контакте с больными. лица имеющие профессиональные заболевания легких — пневмокониозы, при которых угроза заболеть туберкулезом высока.
Такая система химиопрофилактика помогает снизить заболеваемость туберкулезом.
Санитарная профилактика.
Санитарная профилактика складывается из следующих моментов: изоляция больных туберкулезом с бактериовыделением правильная и систематическая дезинфекция мест нахождения больного санитарная пропаганда.
Изоляция. С 20-х годов было узаконено, что семьи, где находится больной туберкулезом с бактериовыделением, обязательно подлежат расселению. До 1991 года давали жилплощадь. Если в семье имеется двое больных — муж и жена, и выписывается ребенок из роддома, то необходимо с целью безопасности лучше изолировать малыша на 2-3 месяца для формирования иммунитета (госпитализируются в диспансер).
До 1991 года давали жилплощадь. Если в семье имеется двое больных — муж и жена, и выписывается ребенок из роддома, то необходимо с целью безопасности лучше изолировать малыша на 2-3 месяца для формирования иммунитета (госпитализируются в диспансер).
Расселению подлежать лица больные туберкулезом.
Дезинфекция широко применяется, не утратила свое значение. Проводится хлорамином, хлорной известью. Хлорамин в 1-2% растворе (применяется в лечебных учреждениях) не эффективен против Mycobacterium tuberculosis, поэтому используют большие концентрации. Проводят влажную уборку, 2 раза в день. При изоляции больного проводится заключительная дезинфекция силами дезстанциями города — обрабатывается все помещение, вещи и одежда отправляется в дезкамеру. Текущая дезинфекция включает также: отдельная посуда, обязательная обработка хлорамином (замачивание в течение 5 часов). Лучше советовать кипятить в 2% растворе соды (горячий раствор убивает Mycobacterium tuberculosis моментально). Обычно советуют взять 60 соды на 3-х литровую банку.
Обычно советуют взять 60 соды на 3-х литровую банку.
Постельное и нательное белье должно быть прокипячено. Желательно чтобы в помещении где живет больной не было ковров, потому что при кашле пылинки оседают на мебели, коврах.
Запрет на некоторые профессии: все профессии, связанные с контактом с детьми — воспитатели, учителя и др. все профессии, связанные с коммунальным обслуживанием профессии, связанные с транспортом (проводники, стюардессы и др. всего около 20 профессий).
Социальная профилактика.
Прежде всего, эта работа лежит на властях. каждый больной туберкулезом имеет право на отдельную жилую площадь право на больничный лист в течение 10-12 месяцев все больные туберкулезом имели право на отпуск только в летний период все больные туберкулезом на производстве имеют право на бесплатное диетическое питание каждый больной, переболевший и его родственники, имеют право на бесплатное санаторное лечение в течение 2-3 месяцев.
По инициативе Всемирной организации здравоохранения ежегодно 24 марта мировая общественность проводит Всемирный день борьбы с туберкулезом, в котором Российская Федерация принимает активное участие.
В последние годы существенно ухудшилась эпидемиологическая ситуация по туберкулезу.
В Свердловской области показатель заболеваемости превышает эпидемиологический порог (100 на 100 тысяч населения). Показатель смертности выше, чем по Российской Федерации.
На территории Орджоникидзевского района заболеваемость выросла в 3 раза за период с 1992 по 2009 год. В структуре заболеваемости 96,6% составляет туберкулез органов дыхания и 3,4% — внелегочный туберкулез. Вырос показатель повторной заболеваемости туберкулезом.
Выросла заболеваемость детей от 0 до 14 лет. Наиболее интенсивно в эпидемиологический процесс вовлекаются лица самого трудоспособного возраста, особенно неработающие граждане, ВИЧ – инфицированные.
Туберкулез известен человечеству с глубокой древности. Заболевание это инфекционное, при котором страдает весь организм, поражает не только легкие, но и кости, почки, кожу, глаза.
Туберкулез передается воздушно-капельным путем. Заболевание вызывается палочкой Коха, которая очень устойчива и длительное время сохраняется во внешней среде, на предметах, принадлежащих больному.
Заболевание вызывается палочкой Коха, которая очень устойчива и длительное время сохраняется во внешней среде, на предметах, принадлежащих больному.
Признаки туберкулеза:
- общее недомогание
- быстрая утомляемость
- раздражительность
- легкая возбудимость
- иногда вялость
- апатия
- покашливание
- озноб
- потливость по ночам
Иногда заболевание начинается остро: поднимается температура до 39 градусов. Подозрительны повторные длительные повышения температуры. Возможно похудание, снижение аппетита, кашель может быть сильным, мучительным.
Флюорография
Основным методом раннего активного метода выявления туберкулеза у взрослых является флюорографическое обследование. Флюорографические кабинеты оснащены современными цифровыми аппаратами.
Флюорографические кабинеты работают поликлиниках ГКБ №14 по адресу: г.Екатеринбург, пер.Суворовский д. 5 и 5-в.
5 и 5-в.
За направлением на обследование обращаться к любому врачу поликлиники или по тел. +7 (343) 380-13-97.
Вы защитите себя если будете:
- проходить флюорграфическое обследование не реже 1 раза в 2 года.
- соблюдать правила личной и общественной гигиены.
- обязательно включать в рацион пищу, богатую белком и минеральными веществами (молоко, творог, рыбу, курагу и др.)
Помните! Хорошо поддается лечению заболевание, выявленное на ранней стадии.
Флюорография на страже ваших легких — ФГБУ «НМИЦ ТПМ» Минздрава России
Регулярный рентген легких, флюорография – это единственный способ профилактики и своевременного обнаружения целого ряда опасных заболеваний, которые на первых стадиях протекают бессимптомно, а к моменту появления симптомов представляют огромную угрозу для жизни. У нас вы можете пройти флюорографию, получив качественный снимок с высокой контрастностью, на котором будут хорошо заметны любые патологии, если таковые будут обнаружены.
Что позволяет обнаружить флюорография легких?
По стандартам здравоохранения каждый взрослый человек должен сделать флюорографию в Москве не реже одного раза в год, чтобы обеспечить мониторинг состояния легких. Основными заболеваниями, с которыми помогает бороться регулярная флюорография легких, являются:
- Злокачественные опухоли. Рак легких – самое коварное заболевание, так как явные симптомы (кашель, слабость, потеря веса) наблюдаются уже только в самой последней, четвертой стадии, когда по телу распространились метастазы. Шансы выжить при обнаружении рака на первой стадии – 85%, а на четвертой – всего 15%. Потому лучше регулярно делать рентген легких и вовремя обнаружить новообразование.
- Туберкулез. Многие люди игнорируют хронический кашель, списывая его на «не до конца вылеченный бронхит». Потому упускают начало очень опасного заболевания – туберкулеза. Своевременный рентген легких помогает установить факт подобных изменений в легочной ткани.
- Некоторые виды пневмонии.
 Далеко не все виды пневмонии протекают остро. К примеру, воспаление нижних долей легких может протекать бессимптомно и хронически. Результатом опасного воспалительного процесса становится внезапное обострение, скопление жидкости в легких и, зачастую, недостаточно оперативная реакция медицинского персонала. Чтобы не допускать обострения, важно регулярно делать сканирование.
Далеко не все виды пневмонии протекают остро. К примеру, воспаление нижних долей легких может протекать бессимптомно и хронически. Результатом опасного воспалительного процесса становится внезапное обострение, скопление жидкости в легких и, зачастую, недостаточно оперативная реакция медицинского персонала. Чтобы не допускать обострения, важно регулярно делать сканирование. - Деформация сердца. К примеру, если на флюорографии наблюдается увеличение формы сердца, можно предполагать эндокардит или другие воспалительные процессы. Данные заболевания также протекают бессимптомно, потому их обнаружение на регулярной флюорографии – важный элемент защиты здоровья.
Особенно важно проверяться на флюорографии, если у вас наблюдается кашель: этот безобидный симптом может служить подсказкой о наличии серьезных заболеваний.
Профессионализм и безопасность
Предлагая услуги флюорографии, мы обеспечиваем максимальный уровень безопасности процедуры, применяем только качественную технику что и обеспечивает точные, контрастные снимки.
врачи Владивостока о том, как избежать туберкулеза – Новости Владивостока на VL.ru
Туберкулез легче предупредить, чем вылечить, уверены врачи. Именно поэтому каждому взрослому необходимо раз в год проходить флюорографическое обследование и вести здоровый образ жизни. Об опасной инфекции, от которой не застрахован ни один человек, рассказали врачи Владивостока накануне Всемирного дня борьбы с туберкулезом.
Число заболевших туберкулезом в крае превышает количество ВИЧ-инфицированных, отмечают специалисты Роспотребнадзора.
«В Приморском крае наметились положительные тенденции – снижение заболевания. В 2018 году в целом по Приморью заболеваемость ниже, чем в 2017 году, на 9,9%. А среди постоянно живущего населения заболеваемость снизилась на 10,8%», – отмечает главный специалист-эксперт отдела эпидемиологического надзора краевого управления Роспотребнадзора Татьяна Ельчанинова.
Однако, несмотря на общее снижение числа заболевших, ситуация с туберкулезом в регионе по-прежнему находится выше эпидемического порога.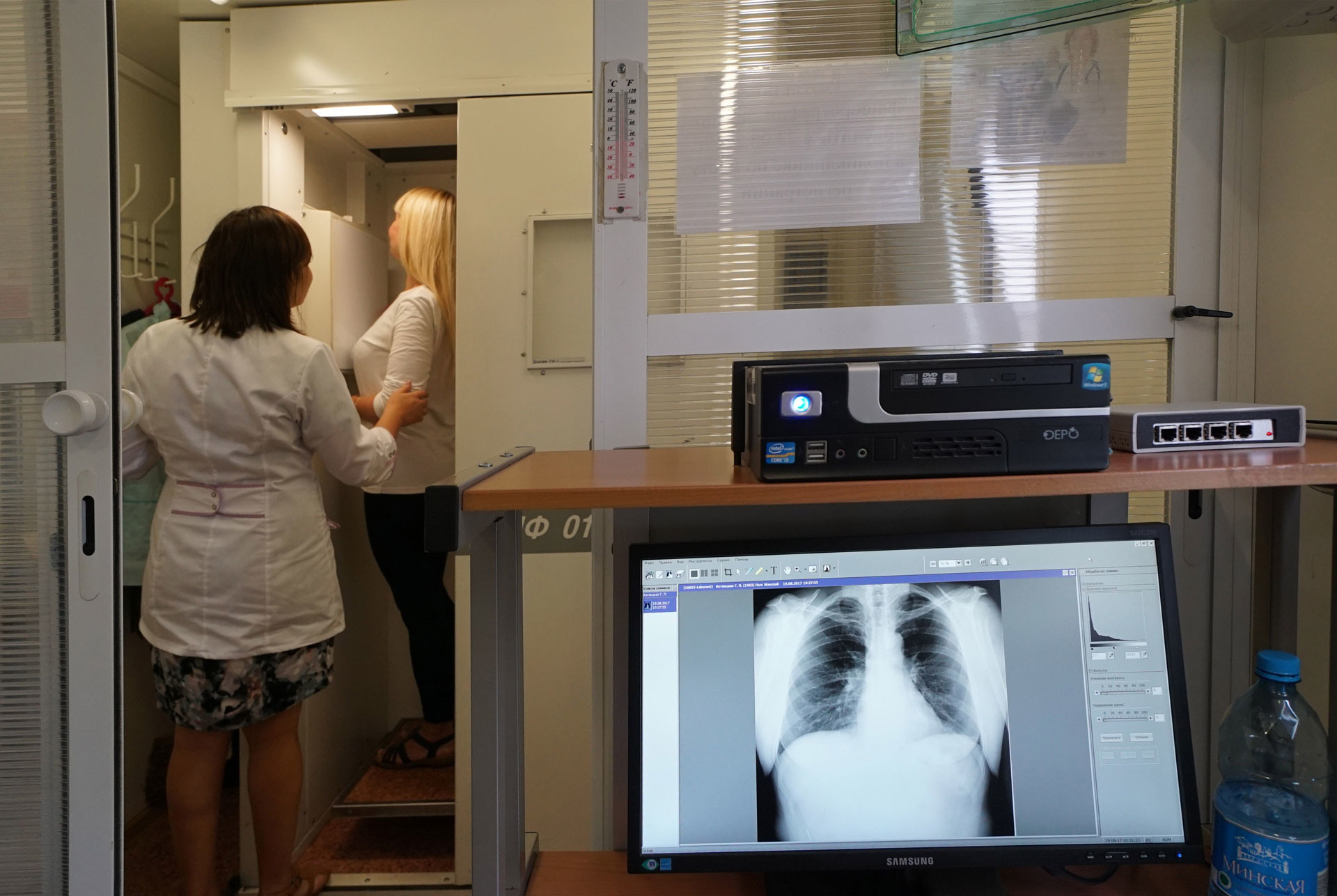 По данным за прошлый год, на каждые 100 тысяч населения приходится 109 пациентов, больных туберкулезом. На цифры влияет заболеваемость не только среди постоянного населения, но и среди приезжих. В особенности – среди трудовых мигрантов из других регионов России. Если с приезжими на заработки из-за рубежа вопрос контролируется на уровне миграционной службы (человека просто не пустят в страну без документа, подтверждающего отсутствие определенных заболеваний, в том числе туберкулеза), то с россиянами сложнее. Вопрос об обязательном прохождении медицинского осмотра остается на ответственности работодателя. И если такое требование к работнику не предъявляется, то пострадать в итоге может весь коллектив.
По данным за прошлый год, на каждые 100 тысяч населения приходится 109 пациентов, больных туберкулезом. На цифры влияет заболеваемость не только среди постоянного населения, но и среди приезжих. В особенности – среди трудовых мигрантов из других регионов России. Если с приезжими на заработки из-за рубежа вопрос контролируется на уровне миграционной службы (человека просто не пустят в страну без документа, подтверждающего отсутствие определенных заболеваний, в том числе туберкулеза), то с россиянами сложнее. Вопрос об обязательном прохождении медицинского осмотра остается на ответственности работодателя. И если такое требование к работнику не предъявляется, то пострадать в итоге может весь коллектив.
К слову, самая главная и первая мера в борьбе с этой инфекцией должна приниматься еще с момента рождения ребенка. Иммунитет к туберкулезу у человека вырабатывается в детстве, именно для этого делается прививка БЦЖ.
«Все начинается с того, что на 5-7-й день жизни ребенка мы вводим ему вакцину против туберкулеза, которая, по данным ВОЗ, имеет защитные свойства до 20 лет. Детям обязательно нужно проводить эту прививку, в России она входит в национальный календарь. К сожалению, часть родителей отказывается от нее. В 2018 году было рекордное число отказов – 610 детей. В дальнейшем их можно привить, и педиатры над этим работают. Часть родителей удается убедить, но тем не менее ежегодно остается небольшое количество непривитых детей, и оно постепенно накапливается, что на самом деле опасно», – объясняет заслуженный врач РФ, доктор медицинских наук, профессор, главный внештатный детский фтизиатр ДФО Людмила Мотанова.
Однако от туберкулеза не застрахован ни один человек – инфекция передается воздушно-капельным путем. При этом человек может даже не почувствовать, что болен. Никаких выраженных симптомов, того же недомогания или слабости, на начальных стадиях у этого заболевания нет.
«Для того, чтобы болеть туберкулезом, не обязательно быть истинно больным. Эти люди выглядят так же, как и все. Они клинически здоровы, но имеют инфекцию. Даже туберкулез, который уже имеет изменения в легких, очень редко приобретает выраженную клиническую картину, за исключением лишь одного симптома – кашля. Поэтому методы профилактики и раннего выявления нужно делать независимо от того, считаете вы себя больным человеком или нет», – отмечает заместитель главного врача Приморской краевой клинической детской туберкулезной больницы Светлана Осина.
Врачи не перестают утверждать – важны регулярные обследования. В детском возрасте это проба Манту, а с 15 лет – флюорография. Эти процедуры могут спасти ваше здоровье, ведь если не выявить своевременно болезнь, лечение будет длительным и сложным.
«Очень важно выявить туберкулез на ранней стадии. Чем раньше мы его выявим, тем скорее вылечим. Если говорить о степени поражения, то начальная стадия туберкулеза – это лишь несколько пятнышек, около одного сантиметра. А когда человек несвоевременно проходит флюорографическое обследование, эти пятнышки расползаются до 10-20 сантиметров, формируются так называемые полости – дырки в легких, которые могут вызывать кровотечения. То есть разница больше, чем в год, может обернуться такими катастрофическими последствиями, которые затем приведут к продлению сроков лечения вплоть до инвалидности пациента», – сказала главный внештатный специалист краевого департамента здравоохранения, фтизиатр, заместитель главного врача по клинико-экспертной работе Приморского краевого противотуберкулезного центра Людмила Шишкова.
В последнее время растет также число заболеваемости лекарственно-устойчивым туберкулезом. И основная его причина – безответственное отношение к лечению и приему препаратов. Часто от взрослого заражаются дети, для организма которых это становится тяжелым ударом.
«Это заболевание у детей протекает в очень тяжелых формах. Если лекарственно-устойчивый возбудитель попал в организм человека, лечение составляет год и восемь месяцев. Терапия состоит из шести противотуберкулезных препаратов, которые принимаются в течение шести месяцев. Некоторые из них имеют сложное действие на детский организм», – добавляет Светлана Осина.
Помимо этого, есть и определенные группы риска, больше, чем другие люди, подверженные заболеванию туберкулезом. Это пациенты со сниженным иммунитетом: в первую очередь инфицированные ВИЧ, с заболеваемостью сахарным диабетом, язвенной болезнью. В этой же группе – курильщики, страдающие хроническим бронхитом. Именно поэтому здоровый образ жизни – тоже своего рода профилактическая мера.
Отметим, в эту субботу, 23 марта, во Владивостоке пройдет «Прогулка с врачом», посвященная туберкулезу. Все желающие смогут задать вопросы о профилактике и лечении инфекции. Начало в 10:00 на набережной Цесаревича.
ГБУЗ СК «Минераловодская РБ» — Новый, современый передвижной автобус флюорографической установки работает в Минеральных водах!
Новый, современый передвижной автобус флюорографической установки работает в Минеральных водах!- Подробности
- Просмотров: 399
Сегодня сделать «флюру» можно около магазина » Наш» на ул. Кнышевского и в поселке Анджиевский, у 4 школы.
Для прохождения исследования с собой иметь паспорт.
Что нужно знать о флюорографии?
Профилактический медицинский осмотр в целях выявления туберкулеза необходимо проходить с интервалом не реже одного раза в год.
Зачем делать флюорографию?
Флюорографическое исследование — диагностическая процедура, которую проходят люди с целью своевременного выявления и лечения заболеваний лёгких. По сути, процедура несёт в себе огромное профилактическое значение, ведь своевременно выявленные заразные заболевания помогут избежать их распространения среди населения. Поэтому проведение флюорографии — это социально-ответственная диагностика, она возлагается на каждого человека старше пятнадцати лет.
Что видно на снимках?
Туберкулёз перестал быть социальной болезнью. Частота фиксации лёгочных форм заболевания увеличивается с каждым годом. Рентгенологическое обследование – один из скрининговых методов выявления этой патологии системы органов дыхания. На снимке видны очаги поражения, сформированные как из-за туберкулёза, так и образованиями раковой этиологии. Кроме того, визуализируются изменения, возникшие в результате пневмонии, фиброза, доброкачественных опухолей. На снимке будут заметны инородные тела, факты паразитарной инвазии и так далее. Флюорография часто позволяет диагностировать болезни на ранних стадиях, поддающихся лечению.
Как проводится это обследование?
Процедура флюорографического исследования заключается в фотографировании изображения, образующегося на экране после прохождения лучей через человека.
Сама процедура не требует совершенно никакой подготовки. Пациенту следует снять одежду и белье выше пояса и зайти в кабинку аппарата, похожего слегка на лифт. Врач фиксирует пациента в нужном положении — прижавшись грудью к экрану. После чего нужно будет задержать дыхание на несколько секунд. Процедура очень проста. К тому же, все действия контролируются медицинским персоналом. Поэтому сделать что-либо не так невозможно. Длится она буквально полминуты.
Радиологическое здоровье: часто задаваемые вопросы
Q: Когда требуется лицензированный медицинский физик?
Лицензированный медицинский физик должен выполнять или контролировать приемочные испытания оборудования, различные виды деятельности, связанные с лучевой терапией, а также действия, перечисленные в статье 166 Департамента образования штата Нью-Йорк, Практика медицинской физики, §8702.
Q: Сколько времени необходимо на предприятии для хранения ежедневных пленок процессора контроля качества?
A: Документы, относящиеся к программе обеспечения качества предприятия, должны храниться не менее трех (3) лет или до следующей проверки (если интервал проверки превышает 3 года).Сюда входят пленки для контроля качества процессора. 10 NYCRR, Часть 16.14 (b) (1) (2) (c) (1).
Q: Кто может работать с рентгеноскопическим оборудованием на людях?
A: ТОЛЬКО ВРАЧИ, АССИСТЕНТЫ-РАДИОЛОГИИ ИЛИ ЛИЦЕНЗИРОВАННЫЕ РАДИОЛОГИЧЕСКИЕ ТЕХНОЛОГИ МОГУТ ПОЛОЖИТЬ ПАЦИЕНТОВ, УСТАНОВИТЬ ТЕХНИКИ ИЛИ ПРИМЕНИТЬ ИЗЛУЧЕНИЕ ДЛЯ ПАЦИЕНТОВ . Медсестры, практикующие медсестры, фельдшеры, респираторные терапевты, секретари или регистраторы могут НЕ позиционировать пациентов, устанавливать методы или обнажать пациентов, если они не имеют лицензии и в настоящее время зарегистрированы в качестве радиологических технологов в этом отделении.Лицензированный радиолог может работать с рентгеноскопическим оборудованием под личным наблюдением врача или под прямым наблюдением для определения местоположения подвижного органа.
Q: Кто может проходить стоматологические рентгеновские снимки, кроме стоматолога?
A: Стоматологи-гигиенисты могут делать рентгенографические, панорамные, цефалометрические и компьютерные снимки. Ассистенты стоматолога могут делать рентгеновские снимки и панорамные снимки, но НЕ могут делать цефалометрические или КТ-снимки.
Q: Мы только что переключили наше оборудование на CR и / или DR.Нужно ли нам тестировать какое-либо из этих устройств?
А: Да. Все оборудование, используемое для воздействия ионизирующего излучения на человека, требует проверки качества. Все оборудование CR / DR, включая мониторы, необходимо будет включить в программу обеспечения качества на предприятии.
Q: Как часто нужно проводить анализ повторения / отклонения?
A: Анализ повтора / брака требуется проводить только ежегодно, однако вы можете проводить его чаще. У вас должно быть не менее 250-300 фильмов / изображений, чтобы увидеть возможные тенденции.Кроме того, вы должны проанализировать все фильмы / изображения за этот год, а не только образец.
Q: В сенситометрии пленочного процессора правильные числа шагов контрастности (разности плотностей) на один шаг выше и на один шаг ниже шага скорости (средней плотности)?
A: Нет. Правильные значения шага контраста (разницы плотности) — это шаг, ближайший к 2,20 наружного диаметра. (оптическая плотность) и шаг, ближайший к внешнему диаметру 0,45, но не ниже его.
Q: Как часто мое предприятие будет проверяться?
A: Частота проверок зависит от типа зарегистрированного оборудования.Обычно они варьируются от двух до пяти лет, но это может быть скорректировано в зависимости от истории проверок или других факторов. Осмотр может быть необъявленным, или плановым.
Что это такое, цель, процедура и результаты
Обзор
Что такое рентгеноскопия?
Рентгеноскопия — это процедура медицинской визуализации, при которой используются несколько импульсов (коротких импульсов) рентгеновского луча, чтобы показать движение внутренних органов и тканей в реальном времени на экране компьютера. Стандартный рентгеновский снимок похож на фотографии, а рентгеноскопия — на видео.
Медицинские работники используют рентгеноскопию для двух основных целей: для диагностических целей и для помощи в проведении определенных лечебных процедур (известных как интервенционные рекомендации), таких как хирургические операции и установка катетеров.
Провайдеры могут использовать рентгеноскопию для изучения нескольких систем организма в режиме реального времени, в том числе:
Для чего используется рентгеноскопия?
Медицинские работники используют рентгеноскопию для диагностических целей и визуального контроля во время определенных процедур (известных как интервенционный контроль).
Рентгеноскопия диагностическая
Медицинские работники используют рентгеноскопию различных частей тела для диагностики нескольких состояний, в том числе:
- Проглатывание бария (эзофагограмма) : Проглатывание бария — это рентгеноскопический визуализирующий тест, который проверяет наличие проблем в верхних отделах желудочно-кишечного тракта, включая рот, заднюю часть глотки, пищевод, желудок и первую часть вашего желудочно-кишечного тракта. тонкий кишечник. Тест включает в себя питье жидкости с меловым вкусом, которая содержит барий, безопасное вещество, благодаря которому части вашего тела будут более отчетливо видны на рентгеновских снимках.Эти тесты могут помочь диагностировать расстройства пищевода, язвы, грыжу пищеводного отверстия диафрагмы, ГЭРБ (гастроэзофагеальную рефлюксную болезнь), структурные проблемы в желудочно-кишечном тракте и опухоли.
- Бариевая клизма : Бариевая клизма, которую также называют рентгенографией нижних отделов желудочно-кишечного тракта, представляет собой рентгеноскопический визуализирующий тест, который проверяет наличие проблем в толстой и прямой кишке (частях толстой кишки). Медицинский работник наливает безопасную жидкость, содержащую барий, через трубку, вставленную в задний проход. Эта жидкость покрывает внутреннюю часть толстой кишки и четко показывает ее очертания на рентгеновских снимках.Этот тест может помочь диагностировать воспалительное заболевание кишечника (болезнь Крона или язвенный колит), дивертикулез, рак толстой кишки, полипы и заворот толстой кишки (аномальное перекручивание кишечника).
- Ангиография : Ангиография, или ангиограмма, использует рентгеноскопию для выявления и диагностики сужения или закупорки артерий в вашем теле. Иногда врачи могут выполнить ангиопластику, процедуру, используемую для открытия заблокированных коронарных артерий, во время диагностической ангиографии, если это необходимо.
- Цистография : Цистография — это визуализирующий тест, при котором рентгеноскопия помогает диагностировать проблемы с мочевым пузырем.Во время цистографии врач вставляет тонкую трубку, называемую мочевым катетером, в мочеиспускательный канал и вводит контрастный краситель в мочевой пузырь. Этот краситель помогает частям мочевого пузыря более четко отображаться на рентгеновских снимках. Этот тест может помочь вашему врачу изучить опорожнение вашего мочевого пузыря во время мочеиспускания (мочеиспускания). Это называется цистографией мочеиспускания. Он может помочь показать, насколько хорошо опорожняется мочевой пузырь во время мочеиспускания и поступает ли моча в почки (пузырно-мочеточниковый рефлюкс).
- Миелография : Миелография использует рентгеноскопию и инъекцию контрастного вещества для оценки вашего спинного мозга, нервных корешков и слизистой оболочки спинного мозга (мозговых оболочек).Это особенно полезно для оценки состояния позвоночника после операции и для оценки проблем с диском у людей, которые не могут пройти МРТ (обычно из-за наличия медицинского устройства, например, кардиостимулятора).
- Гистеросальпингограмма : В этой процедуре врач использует рентгеноскопию для получения изображений биологически женских репродуктивных органов. Это может помочь диагностировать определенные причины бесплодия.
Рентгеноскопия для руководства процедурой
- Катетеризация сердца : В этой процедуре рентгеноскопия показывает, что кровь течет по артериям.Это может помочь визуально направить медицинских работников при выполнении ангиопластики.
- Введение катетера и манипуляции с ним : Рентгеноскопия может помочь обеспечить правильное размещение катетеров, которые представляют собой тонкие полые трубки, которые помогают вводить жидкости в ваше тело или выводить жидкости из вашего тела. Медицинские работники могут установить катетеры через уретру, кровеносные сосуды и желчные протоки.
- Установка стентов : Рентгеноскопия может помочь обеспечить правильное размещение стентов — устройств, которые помогают открывать узкие или закупоренные кровеносные сосуды.
- Ортопедическая хирургия : Ваш хирург может использовать рентгеноскопию для помощи в проведении ортопедических процедур, таких как замена сустава и восстановление перелома (сломанной кости).
Зачем мне нужен рентгеноскопический тест?
Ваш лечащий врач может порекомендовать рентгеноскопию, если он хочет проверить функцию определенного органа, системы или другой внутренней части вашего тела. Вам также может потребоваться рентгеноскопия для определенных медицинских процедур, требующих визуализации, таких как хирургическое вмешательство или установка стента.
Насколько распространены рентгеноскопические тесты?
Рентгеноскопические визуализационные тесты довольно распространены, поскольку они могут помочь диагностировать несколько состояний и помочь в проведении многих различных процедур.
В то время как использование рентгеноскопии для визуализации во время процедур расширилось, количество рентгеноскопических тестов для диагностических целей сокращалось на протяжении десятилетий. Исследователи полагают, что это связано с доступностью других вариантов процедуры визуализации, таких как компьютерная томография, МРТ (магнитно-резонансная томография) и эндоскопия для диагностики.Кроме того, не все радиологи имеют опыт рентгеноскопии.
Кто выполняет рентгеноскопию?
Провести рентгеноскопию может любой медицинский работник, прошедший специальную подготовку в области рентгеноскопии. Провайдеры, которые обычно используют рентгеноскопию, включают:
- Радиологи.
- Кардиологи.
- Сосудистые хирурги.
- Гастроэнтерологи.
- Хирурги-ортопеды.
- Урологи.
- Специалисты по обезболиванию.
- Акушеры-гинекологи (акушеры-гинекологи).
В чем разница между рентгеноскопией, рентгеном и рентгенографией?
Радиография — это наука об использовании излучения для получения изображений тканей, органов, костей и сосудов внутри вашего тела. Радиация — это энергия, которая исходит от источника и распространяется в космосе со скоростью света. Эта энергия имеет электрическое поле и магнитное поле, связанное с ней, и имеет волнообразные свойства.
Рентгеновский снимок подвергает вас небольшой дозе ионизирующего излучения для получения снимков внутренней части вашего тела.Рентген — самый старый и наиболее часто используемый вид медицинской визуализации.
Рентгеноскопия и рентген — это методы визуализации, в которых для получения изображений внутренних тканей используется излучение.
Разница в том, что рентгеновские лучи делают снимки внутренних тканей за один момент, тогда как рентгеноскопия может обеспечить непрерывные изображения ваших внутренних тканей в реальном времени с использованием нескольких импульсов (коротких всплесков) излучения.
Другие типы визуализационных тестов, в которых используется излучение, включают компьютерную томографию (КТ) и маммографию.
Существуют также тесты визуализации, в которых используются радиоактивные материалы, попавшие внутрь вашего тела или введенные внутрь него. Эти испытания включают визуализацию в ядерной медицине и позитронно-эмиссионную томографию (ПЭТ).
Детали теста
Нужно ли мне что-либо делать, чтобы подготовиться к рентгеноскопии?
Ваша подготовка будет зависеть от типа процедуры рентгеноскопии и от того, почему вы ее делаете. Некоторые процедуры не требуют специальной подготовки. Для других врач может посоветовать вам избегать приема определенных лекарств и / или голодать (не есть и не пить ничего, кроме воды) за несколько часов до процедуры визуализации.
В любом случае ваш провайдер сообщит вам, если вам нужно сделать какие-либо особые приготовления.
Если вы беременны или есть вероятность, что вы забеременеете, важно сообщить об этом своему врачу. Радиация от рентгеноскопии может быть опасна для будущего ребенка.
Если при рентгеноскопии используется контрастный краситель, важно сообщить своему врачу, есть ли у вас аллергия или проблемы с контрастными красителями в прошлом.
Чего мне следует ожидать во время рентгеноскопии?
В зависимости от типа процедуры рентгеноскопию можно пройти в амбулаторном центре или во время пребывания в больнице.Во время некоторых процедур рентгеноскопии вы можете бодрствовать. Для других процедур, например хирургических, вы будете находиться под общей анестезией, чтобы вы спали во время операции.
Ваша рентгеноскопия может включать некоторые или большинство из следующих шагов:
- Возможно, вам придется снять всю одежду и / или украшения, которые могут помешать проведению процедуры. Если вам нужно снять одежду, ваш поставщик медицинских услуг выдаст вам больничную одежду.
- Ваш лечащий врач, скорее всего, даст вам свинцовый щит или фартук, который можно будет надеть на область таза или другие части вашего тела, которые не будут исследованы во время рентгеноскопии.Щит или фартук защитят вас от ненужного радиационного облучения.
- Для некоторых процедур рентгеноскопии требуется контрастный краситель, который является безопасным веществом, благодаря которому часть вашего тела будет более отчетливо видна на рентгеновском снимке. Если это относится к вам и вашей процедуре, вы либо выпьете жидкость, содержащую контрастный краситель, врач введет жидкость с контрастным красителем в вашу вену через капельницу, либо ваш врач введет жидкость через клизму, которая представляет собой процедуру смывания краситель в прямую кишку.
- Ваш врач попросит вас лечь на рентгеновский стол. В зависимости от типа процедуры ваш врач может попросить вас переместить ваше тело в разные положения или переместить определенную часть тела. Они также могут попросить вас ненадолго задержать дыхание.
- Если ваша процедура включает установку катетера, врач вставит иглу в соответствующую часть тела. Это может быть ваш пах, локоть или другая область.
- Ваш врач будет использовать специальный рентгеновский сканер для создания рентгеноскопических изображений, которые они смогут просматривать на экране компьютера.
Каковы риски рентгеноскопии?
Рентгеноскопия сопряжена с некоторыми из тех же рисков, что и другие рентгеновские процедуры, из-за воздействия радиации. По этой причине вам не следует проходить рентгеноскопию, если вы беременны или думаете, что беременны. Радиация может нанести вред нерожденному ребенку.
При правильном использовании рентгеноскопия в диагностических целях дает очень низкие уровни радиационного облучения.
Когда медицинские работники используют рентгеноскопию для определенных инвазивных процедур или операций, это может привести к более высокому уровню радиационного облучения.Риски, связанные с облучением, связанные с рентгеноскопией для этих целей, включают:
- Радиационные повреждения кожи и подлежащих тканей («ожоги»), которые возникают вскоре после радиационного воздействия.
- Радиационно-индуцированный рак, который может возникнуть в более зрелом возрасте.
Вероятность возникновения этих побочных эффектов очень мала. Если процедура необходима с медицинской точки зрения, польза от процедуры перевешивает возможные радиационные риски.
Если контрастный краситель является частью процедуры рентгеноскопии, существует небольшой риск аллергической реакции.Обязательно сообщите своему врачу, если у вас есть аллергия или реакция на контрастное вещество.
Каковы преимущества рентгеноскопии?
Рентгеноскопия и другие методы визуализации — это неинвазивные процедуры, которые обеспечивают визуальное руководство по определенным медицинским процедурам и позволяют вашему лечащему врачу диагностировать заболевания и травмы.
Медицинские преимущества рентгеноскопии перевешивают небольшой радиационный риск.
Болезненно ли делать рентгеноскопию?
Сама по себе рентгеноскопия безболезненна и неинвазивна.Однако, если ваш лечащий врач использует рентгеноскопию в качестве руководства по визуализации во время такой процедуры, как операция, вы можете испытывать боль из-за операции, а не рентгеноскопии. В этом случае ваш врач сообщит вам, какой уровень боли вы можете ожидать во время и после процедуры.
Могу ли я пройти рентгеноскопию под воздействием седативных препаратов?
Медицинские работники используют рентгеноскопию по разным причинам. Если ваш поставщик медицинских услуг использует его в качестве руководства по визуализации во время операции или установки стента, вам могут быть введены седативные препараты (общая анестезия).
Другие виды рентгеноскопии, предназначенные исключительно для диагностических целей, безболезненны и фактически требуют, чтобы вы бодрствовали во время процедуры, чтобы вы могли двигать определенными частями тела и / или задерживать дыхание на короткое время.
В любом случае, ваш поставщик сообщит вам, будет ли у вас анестезия во время процедуры или нет.
Результаты и последующие действия
Что означают результаты моей рентгеноскопии?
Тип и интерпретация результатов рентгеноскопии будут зависеть от того, какая часть вашего тела подвергалась обследованию или лечению и почему ваш лечащий врач поручил вам это сделать.Рентгеноскопия может помочь диагностировать несколько различных состояний здоровья. Вашему провайдеру может потребоваться отправить ваши результаты специалисту или провести дополнительные тесты, чтобы помочь определить диагноз.
Если у вас есть вопросы по поводу ваших результатов, не бойтесь спросить своего поставщика.
Записка из клиники Кливленда
Рентгеноскопия — это распространенная процедура визуализации, которую медицинские работники используют для наблюдения и диагностики определенных состояний, а также для помощи в проведении определенных процедур. Хотя риски рентгеноскопии довольно малы, важно сообщить своему врачу, если вы беременны или можете быть беременны, прежде чем проходить визуализационный тест.Каждая процедура рентгеноскопии уникальна, поэтому не бойтесь задавать своему врачу вопросы о своей процедуре. Они готовы помочь вам.
Современные рентгеноскопические системы визуализации | Изображение Wisely
Сводка
Рентгеноскопия, или проекционная рентгеновская визуализация в реальном времени, стала использоваться в клинической практике вскоре после открытия рентгеновских лучей Рентгеном. Ранние флюороскопы состояли просто из источника рентгеновского излучения и флуоресцентного экрана, между которыми помещался пациент. Пройдя через пациента, остаточный луч падал на флуоресцентный экран и производил видимое свечение, которое непосредственно наблюдал практикующий врач.
В современных системах флуоресцентный экран соединен с электронным устройством, которое усиливает и преобразует светящийся свет в видеосигнал, пригодный для представления на электронном дисплее. Одно из преимуществ современной системы по сравнению с более ранним подходом состоит в том, что флюороскописту не нужно находиться в непосредственной близости от флуоресцентного экрана, чтобы наблюдать за живым изображением. Это приводит к значительному снижению дозы облучения флюороскописта. Пациенты также получают меньшую дозу облучения благодаря усилению и общей эффективности системы визуализации.
Рентгеноскопия отличается от большинства других рентгеновских снимков тем, что получаемые изображения появляются в режиме реального времени, что позволяет оценивать динамические биологические процессы и направлять вмешательства. Электронные рентгеноскопические системы создают это восприятие путем захвата и отображения изображений с высокой частотой кадров, обычно 25 или 30 кадров в секунду. При такой частоте кадров человеческая зрительная система не может различать изменения от кадра к кадру, и движение кажется непрерывным, без видимого мерцания. Чтобы достичь высокой частоты кадров при сохранении кумулятивной дозы облучения на разумном уровне, доза облучения рецептора изображения на изображение (т.е., на кадр) должно быть достаточно низким, около 0,1% от дозы, используемой в рентгенографии.
Флюороскопические изображения отображаются с перевернутой шкалой серого (черный / белый инвертирован) по сравнению со стандартными рентгенограммами. Это соглашение является производным от появления ранних неинтенсивных флюороскопических экранов, и оно было сохранено в эпоху цифровых технологий, даже несмотря на то, что теперь существует возможность цифрового обращения шкалы серого.
Введение
Схема рентгеноскопической системы с усилением изображения показана на рисунке 1.Ключевые компоненты включают в себя рентгеновскую трубку, фильтры формирования спектра, устройство ограничения поля (также называемое коллиматором), сетку предотвращения рассеяния, приемник изображения, компьютер для обработки изображений и устройство отображения. Вспомогательные, но необходимые компоненты включают в себя высоковольтный генератор, устройство для поддержки пациента (стол или кушетку) и оборудование, позволяющее позиционировать узел источника рентгеновского излучения и узел приемника изображения относительно пациента.
Рис. 1. Принципиальная схема рентгеноскопической системы с усилителем рентгеновского изображения (XRII) и видеокамерой
Перепечатано из RadioGraphics; 20 (4), Schueler BA, Учебник по физике AAPM / RSNA для жителей, общий обзор рентгеноскопической визуализации — рис. 2, p1117, 2000 г., с разрешения RSNA.
Источник рентгеновского излучения
Генератор высокого напряжения и рентгеновская трубка, используемые в большинстве рентгеноскопических систем, аналогичны по конструкции и конструкции трубкам, используемым для общих радиографических применений. Для комнат специального назначения, таких как те, которые используются для визуализации сердечно-сосудистой системы, необходима дополнительная теплоемкость, чтобы позволить ангиографические «прогоны», последовательности рентгенографических изображений с более высокой дозой, полученных в быстрой последовательности для визуализации помутненных сосудов. Эти прогоны часто перемежаются с рентгеноскопической визуализацией в диагностической или интервенционной процедуре, и их сочетание может привести к большому спросу на рентгеновскую трубку.В таких системах обычно используются специальные рентгеновские трубки.
Размер фокусного пятна во флюороскопических трубках может составлять от 0,3 мм (когда требуется высокое пространственное разрешение, но допускается низкий уровень излучения) и от 1,0 до 1,2 мм, когда требуется более высокая мощность. Выходное излучение может быть как непрерывным, так и импульсным, причем импульсный более распространен в современных системах. Автоматический контроль мощности экспозиции поддерживает дозу излучения на кадр на заданном уровне, адаптируясь к характеристикам ослабления анатомии пациента и поддерживая постоянный уровень качества изображения на протяжении всего исследования.
Лучевая фильтрация
Обычно рентгеноскопические системы визуализации оснащаются фильтрами, упрочняющими пучок, между выходным портом рентгеновской трубки и коллиматором. Дополнительная фильтрация алюминия и / или меди может снизить дозу облучения кожи на входной поверхности пациента, в то время как низкое кВп дает спектральную форму, которая хорошо согласуется с k-краем бария или йода для высокого контраста в интересующей анатомии.
Добавление этой дополнительной фильтрации на пути луча может выбираться пользователем, что дает оператору возможность переключаться между режимами низкой и высокой дозы в зависимости от условий во время рентгеноскопической процедуры.В других системах дополнительная фильтрация является автоматической, основанной на условиях ослабления луча, для достижения желаемого уровня качества изображения и экономии дозы.
В дополнение к фильтрам формирования луча многие рентгеноскопические системы имеют «клиновидные» фильтры, которые частично прозрачны для рентгеновского луча. Эти подвижные фильтры ослабляют луч в областях, выбранных оператором, чтобы уменьшить входную дозу и чрезмерную яркость изображения.
Коллимация
Ставни, ограничивающие геометрическую протяженность рентгеновского поля, присутствуют во всем рентгеновском оборудовании.При рентгеноскопии коллимация может быть круглой или прямоугольной по форме, соответствующей форме приемника изображения.
Когда оператор выбирает поле обзора, положения лопастей коллиматора автоматически перемещаются под управлением двигателя, чтобы быть немного больше, чем видимое поле. Когда расстояние от источника до изображения (SID) изменяется, лезвия коллиматора регулируются, чтобы сохранить поле зрения и минимизировать «побочное» излучение за пределами видимой области. Эта автоматическая коллимация существует как в системах с круглым, так и в прямоугольном поле зрения.
Столик пациента и подушка
Столы для пациентов должны обеспечивать прочность для поддержки пациентов и рассчитаны производителем на определенный предел веса. Важно, чтобы стол не поглощал много излучения, чтобы избежать появления теней, потери сигнала и потери контрастности изображения.
Технология углеродного волокна предлагает хорошее сочетание высокой прочности и минимального поглощения излучения, что делает его идеальным материалом для стола. Между пациентом и столом часто помещают поролоновые прокладки для дополнительного комфорта, но с минимальным поглощением излучения.
Сетка против рассеивания
Решетки, предотвращающие рассеяние, являются стандартными компонентами рентгеноскопических систем, поскольку большой процент рентгеноскопических исследований выполняется в условиях высокого рассеяния, например в брюшной полости. Типичное соотношение сетки составляет от 6: 1 до 10: 1. Решетки могут быть круглыми (системы XRII) или прямоугольными (системы FPD) и часто снимаются оператором.
Приемник изображения — усилитель рентгеновского изображения (XRII)
Усилитель рентгеновского изображения (рис. 2) — это электронное устройство, которое преобразует диаграмму интенсивности рентгеновского луча (также известную как «остаточный луч») в видимое изображение, подходящее для захвата видеокамерой и отображения на видеодисплее. монитор.Ключевые компоненты XRII — это входной слой люминофора, фотокатод, электронная оптика и выходной люминофор.
Входящий люминофор с иодидом цезия (CsI) преобразует рентгеновское изображение в изображение в видимом свете, как и оригинальный флюороскоп. Фотокатод помещается в непосредственной близости от входного люминофора, и он выпускает электроны прямо пропорционально видимому свету входного люминофора, который падает на его поверхность. Электроны управляются, ускоряются и умножаются в количестве электронно-оптическими компонентами и, наконец, сталкиваются с поверхностью, покрытой люминофорным материалом, который заметно светится при ударе электронов высокой энергии.Это выходной люминофор XRII.
В принципе, можно было непосредственно наблюдать усиленное изображение на небольшом (диаметром 1 дюйм) выходном люминофоре, но на практике видеокамера оптически связана с этим люминофорным экраном через регулируемую диафрагму и объектив. Затем видеосигнал отображается напрямую (или оцифровывается), подвергается постобработке на компьютере и визуализируется для отображения.
Рис. 2. Компоненты усилителя рентгеновского изображения
Перепечатано из RadioGraphics; 20 (4), Schueler BA, The AAPM / RSNA физика учебник для жителей Общий обзор рентгеноскопической визуализации — Рис. 5, p1120, 2000 , с разрешения RSNA.
XRII излучает на порядки больше света на рентгеновский фотон, чем простой флуоресцентный экран. Это происходит за счет электронного усиления (усиление электронной оптикой) и минимального усиления (концентрация информации с большой площади входной поверхности на небольшой выходной площади люминофора), как показано на рисунке 2. Это обеспечивает относительно высокое качество изображения (отношение сигнал / шум. соотношение) при умеренных дозах по сравнению с неусиленной рентгеноскопией.
Использование видеотехнологии добавило важный фактор удобства — она позволяет нескольким людям одновременно наблюдать за изображением и дает возможность записывать и обрабатывать последовательности рентгеноскопических изображений.
Доступны усилители изображения с различным входным диаметром от 10–15 до 40 см. Входная поверхность всегда круглая и изогнутая, конструктивная характеристика технологии электронных ламп, из которой она построена.
Видеокамеры, используемые в системах XRII, изначально были аналоговыми устройствами vidicon или plumbicon, заимствованными из индустрии телевещания. В более поздних системах стали широко использоваться цифровые камеры, основанные на датчиках изображения устройства с зарядовой связью (CCD) или технологии комплементарных металлооксидных полупроводников (CMOS).
Приемник изображения — плоскопанельный детектор (FPD)
В последние годы мы стали свидетелями появления рентгеноскопических систем, в которых компоненты XRII и видеокамеры заменены сборкой «плоскопанельного детектора» (FPD). Когда плоские детекторы рентгеновского излучения впервые появились в радиографии, они обладали преимуществами «цифровой камеры» по сравнению с существующими технологиями.
В рентгеноскопических приложениях проблемой для FPD было требование низкой дозы на кадр изображения, что означает, что собственный электронный шум детектора должен быть чрезвычайно низким, а требуемый динамический диапазон высоким.Оказалось, что довольно сложно изготовить FPD с достаточно низкими характеристиками электронного шума для достижения хорошего отношения сигнал / шум (SNR) в условиях низкой экспозиции, однако такие устройства в настоящее время существуют.
Детекторы с плоской панельюфизически более компактны, чем системы XRII / видеосистемы, что обеспечивает большую гибкость в перемещении и позиционировании пациента. Однако наиболее важным преимуществом FPD является то, что он не страдает от многих присущих XRII ограничений, включая геометрическое искажение типа «подушечка булавки», искажение «S», вуалирующие блики (блики, исходящие из очень ярких областей) и виньетирование. (потеря яркости на периферии).Эти явления просто не встречаются в FPD. FPD часто имеют более широкий динамический диапазон, чем некоторые системы XRII / видео.
Еще одно преимущество FPD состоит в том, что пространственное разрешение рецептора изображения определяется в первую очередь размером элемента детектора и, в отличие от XRII / видео, не зависит от поля зрения. В системах XRII усиление минимизации требует, чтобы входная доза изменялась обратно пропорционально полю зрения для поддержания постоянной яркости выходного люминофора. Для FPD такого ограничения не существует; доза входного детектора не зависит от поля зрения.
Детекторы с плоской панелью состоят из набора отдельных детекторных элементов. Элементы имеют квадратную форму, 140–200 микрон на каждую сторону и изготовлены с использованием технологии тонкопленочного аморфного кремния на стеклянных подложках.
Диапазон детекторов, используемых для рентгеноскопии, составляет от 20 x 20 см до 40 x 30 см. Один детектор может содержать до 5 миллионов отдельных детекторных элементов. Сцинтилляционный слой иодида цезия (CsI) наносится на аморфный кремний с тонкопленочными фотодиодами и транзисторами, улавливающими сигнал видимого света от сцинтиллятора для формирования цифрового изображения, которое затем передается в компьютер с частотой кадров, выбранной пользователя (рисунок 3).Частота кадров может достигать 30 кадров в секунду.
Рис. 3. Поперечное сечение плоскопанельного детектора для флюороскопической визуализации
Перепечатано из радиологии; 234 (2), Pisano ED, Yaffe MJ, State of the Art: Digital Mammography — Fig 1, p355, 2005, с разрешения RSNA.
Отображение изображений
Для рентгеноскопии требуются высококачественные видеодисплеи, которые позволяют пользователям различать мелкие детали и тонкие различия контрастности в интересующей анатомии.Технологии отображения медицинских изображений за последние несколько лет оказались «на хвосте» телеиндустрии.
Современные системы оснащены плоскими ЖК-дисплеями высокого разрешения с высокой максимальной яркостью и высокой контрастностью. Эти дисплеи должны быть откалиброваны по стандартной функции отклика яркости (такой как стандартная функция отображения оттенков серого, часть 14 DICOM), чтобы обеспечить видимость самого широкого диапазона уровней серого.
Новейшие интервенционные / ангиографические системы оснащены дисплеями высокой четкости с диагональю 60 дюймов, поддерживающими до 24 различных источников видеовхода, которые можно расположить различными способами на одном большом мониторе.Макеты дисплея могут быть индивидуально настроены и сохранены для индивидуальных предпочтений врача.
Конфигурации системы
Флюороскопические системы производятся в различных конфигурациях, чтобы оптимизировать использование для решения клинических задач, для которых они предназначены. «Обычные» системы рентгенографии / рентгеноскопии состоят из стола пациента, который часто полностью наклоняется в вертикальное положение, что позволяет проводить рентгеноскопию, когда пациент стоит вертикально. В этих системах рентгеновская трубка расположена под столешницей, а рецептор изображения — над столом, и наиболее часто используются для визуализации желудочно-кишечного тракта (исследования с усилением бария в верхнем и нижнем ЖКТ).
Возможность наклона стола пациента позволяет оператору использовать силу тяжести для облегчения движения контрастного вещества с барием по пищеводу, желудку и кишечнику. Более старые системы могут содержать устройство «точечной пленки», которое позволяет размещать рентгеновскую кассету перед приемником рентгеноскопических изображений, облегчая получение рентгенограмм с использованием рентгеноскопического источника. В современных системах статические изображения обычно получают с помощью того же цифрового приемника изображения, который используется для рентгеноскопии, поэтому пятнистая пленка исчезает.
Вариантом этой традиционной конфигурации R / F является система с дистанционным управлением, в которой положения рентгеновской трубки и приемника изображения меняются местами: трубка находится над столом пациента, а приемник изображения — ниже. Этими системами можно полностью управлять, включая движения стола, с пульта оператора с контроллером типа джойстика в экранированной кабине управления. Это защищает персонал от вторичного радиационного воздействия.
В ангиографических системахиспользуется геометрия «С-образной дуги», обеспечивающая легкий доступ для пациента, поскольку рентгеноскопия определяет выборочное размещение артериального и венозного катетера.Эти системы включают расширенные функции, такие как цифровое вычитание и отображение дорог.
Новейшие системы имеют возможность визуализации 3D, что достигается путем вращения С-дуги вокруг пациента и выполнения томографической реконструкции для получения набора данных объемного изображения. Иногда это называют КТ с коническим лучом (КЛКТ), а в ангиографическом режиме — трехмерной ротационной ангиографией. Системы, разработанные для сосудистой / интервенционной радиологии и кардиологии / электрофизиологии, имеют сложные рентгеноскопические возможности, включая переменную частоту кадров, автоматическую фильтрацию луча и расширенную постобработку изображений.Наконец, мобильная конфигурация С-дуги популярна в хирургическом кабинете и для офисных процедур в опорно-двигательной радиологии, ортопедии, урологии, гастроэнтерологии и лечении боли. Мобильные С-образные дуги часто представляют собой небольшие недорогие системы, но некоторые из них доступны с более мощными источниками рентгеновского излучения, способными производить значительные уровни излучения.
Сводка
Рентгеноскопия превратилась из самых простых из неинвазивных методов визуализации в очень сложную технологию с расширенными возможностями трехмерного изображения, способную управлять жизненно важными интервенционными процедурами, часто с минимальным дискомфортом для пациента.Многие из этих малоинвазивных процедур под визуальным контролем пришли на смену высокоинвазивным открытым хирургическим процедурам. С каждым новым прогрессом в технологии все более мелкие сосуды и более тонкие различия контрастности могут быть визуализированы в режиме реального времени, часто с низкой дозой облучения.
Список литературы
- Schueler BA. Учебное пособие по физике AAPM / RSNA для резидентов, общий обзор флюороскопической визуализации. RadioGraphics, 2000. 20 (4): p1115-1126. Доступно по адресу: https://pubs.rsna.org/doi/full/10.1148 / радиография.20.4.g00jl301115. По состоянию на 23 октября 2014 г.
- Бушберг Дж. Т., Зайберт Дж. А., Лейдхольдт Е. М., Бун Дж. М.. Основы физики медицинской визуализации. Филадельфия, Пенсильвания, Липпинкотт Уильямс и Уилкинс; 3-е изд, 2012 г. Доступно по адресу: https://books.google.com/books?id=RKcTgTqeniwC&printsec=frontcover&dq=The+Essential+Physics+of+Medical+Imaging,+3rd+Edition&hl=en&sa=X&ei=L-tIVLbCIs6zy&ASEioK4 = 0CDIQ6AEwAA # v = onepage & q = Основы физики медицинской визуализации, 3-е издание & f = false.По состоянию на 23 октября 2014 г.
- Николофф ЭЛ. Физика плоскопанельных рентгеноскопических систем. RadioGraphics, 2011. 31 (2): p591-602. Доступно по адресу: https://pubs.rsna.org/doi/pdf/10.1148/rg.312105185. По состоянию на 23 октября 2014 г.
- Pisano ED, Yaffe MJ. Состояние дел: цифровая маммография. Радиология, 2005. 234 (2): p353-362. Доступно по адресу: https://pubs.rsna.org/doi/full/10.1148/radiol.2342030897. По состоянию на 23 октября 2014 г.
Как люди подвергаются воздействию рентгеновских лучей и гамма-лучей?
Люди могут подвергаться этому типу излучения от 3 основных источников:
- Естественное фоновое излучение исходит от космических лучей нашей солнечной системы и радиоактивных элементов, обычно присутствующих в почве.Это основная причина радиационного облучения во всем мире.
- Медицинское излучение используется для рентгена, компьютерной томографии и других исследований, а также для лучевой терапии. Лучевая терапия используется для лечения некоторых видов рака и требует дозировок, во много тысяч раз превышающих дозировку, используемую при диагностическом рентгеновском исследовании.
- Немедицинское техногенное излучение используется в небольших количествах при облучении пищевых продуктов, сканерах безопасности в аэропортах и некоторых потребительских товарах. Воздействие техногенной радиации может происходить на определенных рабочих местах или в общинах в результате наземных испытаний ядерного оружия и ядерных аварий.
Естественный фон Излучение
Мы все подвергаемся некоторому воздействию радиации только потому, что находимся на этой планете. Это известно как фоновое излучение . В Соединенных Штатах это в среднем около 3 мЗв в год. Для большинства людей фоновая радиация является причиной большей части воздействия ионизирующей радиации в течение года. Это происходит из нескольких разных источников.
Космические лучи
Космические лучи — это радиоактивные частицы, которые падают на Землю из космоса.Они исходят от солнца и других звезд. Земная атмосфера блокирует часть этих лучей, но некоторые из них достигают земли.
Поскольку атмосфера блокирует некоторые космические лучи, экспозиция больше на больших высотах. Например, люди, живущие в Денвере, штат Колорадо, который находится на большой высоте, подвергаются воздействию немного большего количества космических лучей, чем люди, живущие на уровне моря. Люди также подвергаются воздействию более высоких уровней космических лучей во время полетов на самолетах. Пилоты авиакомпаний и бортпроводники, которые проводят много часов на большой высоте, подвергаются большему воздействию этих лучей, но неясно, есть ли у них повышенный риск рака из-за этого.
Радиация в земле
Люди также подвергаются небольшому облучению от радиоактивных элементов, которые естественным образом встречаются в скалах и почве. Некоторые из них могут попасть в строительные материалы, используемые в домах и других конструкциях. Небольшое количество радиации может быть обнаружено даже в питьевой воде и в некоторых продуктах растительного происхождения в результате контакта с почвой. Для курильщиков табак может составлять значительную часть получаемой ими годовой радиации.
Радон
Самым большим источником естественного радиационного фона для большинства людей является радон.Это бесцветный газ без запаха, который образуется в результате разложения радиоактивных элементов в земле. Уровни радона обычно выше внутри зданий и домов, особенно на уровнях ближе к земле, например в подвалах. Уровни радона могут сильно различаться в зависимости от того, где вы живете или работаете. Например, воздействие выше у людей, работающих на шахтах. Для получения более подробной информации о радоне и его возможном воздействии на здоровье см. Radon .
Медицинское излучение
Рентгеновские лучи, гамма-лучи и другие формы ионизирующего излучения используются для диагностики и лечения некоторых заболеваний.Это может быть излучение, проникающее извне, или радиоактивные частицы, которые проглатываются или попадают в организм.
Визуальные тесты
Определенные типы визуализационных тестов, такие как рентген, компьютерная томография и тесты ядерной медицины (например, ПЭТ-сканирование и сканирование костей), подвергают людей воздействию низких уровней радиации для создания внутренних изображений тела. (Некоторые методы визуализации, такие как МРТ и УЗИ, не подвергают людей воздействию ионизирующего излучения.)
У взрослых: Уровень радиации зависит от теста.Например, облучение от рентгеновского снимка грудной клетки с двумя ракурсами составляет около 0,1 мЗв, а облучение от обычного компьютерного томографа грудной клетки составляет около 7 или 8 мЗв. Экспозиция от ПЭТ / КТ (которая сочетает ПЭТ-сканирование тела с компьютерной томографией) может достигать 30 мЗв. Рентгеноскопия, при которой рентгеновские лучи используются для создания движущихся изображений в реальном времени, похожа на получение множества рентгеновских снимков подряд. Он подвергает людей воздействию различного количества радиации в зависимости от того, как долго используется. Количество излучения, используемого во многих тестах на визуализацию, со временем снизилось по мере совершенствования технологий.
У детей: Уровень радиационного облучения также зависит от теста. Если настройки сканера не настроены в соответствии с размером тела, уровни воздействия могут быть выше, чем они были бы для взрослого человека. Например, одно исследование показало, что КТ брюшной полости может подвергнуть желудок взрослого человека воздействию около 10 мЗв, в то время как желудок новорожденного ребенка будет подвергаться воздействию 20 мЗв при проведении того же теста без изменения настроек.
Особую озабоченность вызывает облучение детей при визуализации, потому что:
- Дети намного более чувствительны к радиации, чем взрослые
- Ожидается, что дети будут жить дольше взрослых, поэтому у них будет больше времени для развития проблем, связанных с облучением
- С помощью таких тестов, как компьютерная томография, дети могут получить более высокую дозу облучения, чем необходимо, если настройки компьютерной томографии не настроены для их меньшего размера тела.
Эти факторы означают, что для маленького ребенка риск развития рака, связанного с облучением, может быть в несколько раз выше, чем для взрослого, подвергшегося тому же визуализирующему тесту.Риски, связанные с этими тестами, точно неизвестны, но в целях безопасности большинство врачей рекомендуют детям проходить эти тесты только тогда, когда они абсолютно необходимы. Когда такие тесты проводятся, важно использовать минимальное количество излучения, необходимое для получения изображения.
Лучевая терапия
Рентгеновские лучи, гамма-лучи и другие формы ионизирующего излучения предлагают эффективный способ лечения определенных видов рака. Во время лучевой терапии высокие дозы ионизирующего излучения (намного превышающие дозы, используемые для визуализации) направлены на рак, что приводит к гибели раковых клеток.Однако это может привести к мутациям ДНК в других клетках, которые выживают после облучения, что в конечном итоге может привести к развитию второго рака. Лучевая терапия также иногда используется для лечения серьезных заболеваний, помимо рака.
Для получения дополнительной информации о рисках рака при лучевой терапии рака см. Второй рак у взрослых .
Немедицинские источники техногенного излучения
Люди также могут подвергаться воздействию ионизирующего излучения от немедицинских антропогенных источников.
Ядерное оружие
Атомные бомбы, сброшенные на Нагасаки и Хиросиму, Япония, подвергли многих людей воздействию рентгеновского, гамма-излучения и нейтронов. Некоторые люди довольно быстро умерли в результате ожогов и лучевой болезни, но многие выжили. Выжившие подверглись воздействию радиации разного уровня в зависимости от того, насколько далеко они находились от взрывов. Только около 2% выживших подверглись воздействию высоких доз радиации (1000 мЗв и более), в то время как почти треть подверглась облучению относительно низкими дозами (менее 5 мЗв).Большая часть имеющейся у нас информации о рисках радиации и рака получена в результате исследований более 105 000 выживших.
Правительство Соединенных Штатов провело наземные ядерные испытания в южной части Тихого океана и в штате Невада в период с 1945 по 1962 год. Другие страны также проводили наземные испытания. Многие военные в то время участвовали в тренировках в этом районе и подверглись воздействию ионизирующего излучения в результате этих испытаний. Другие подверглись радиационному воздействию во время работы на объектах, производящих бомбы, или на других ядерных объектах.
Люди, не являющиеся военными, живущие рядом или с подветренной стороны ядерных полигонов, также могли подвергаться воздействию побочных радиоактивных продуктов. Уровни радиации, вероятно, будут выше рядом с этими объектами, но некоторые радиоактивные частицы от испытаний проникли в атмосферу и разлетелись на большие расстояния, приземлившись за тысячи миль от первоначального места. Хотя уровни облучения, вероятно, были выше во время испытаний, в результате этих испытаний сегодня присутствует некоторая радиация в почве.
Программы были созданы для оказания финансовой поддержки людям, которые подверглись испытаниям ядерного оружия и заболели раком.
Атомные электростанции
Эмиссии радиации от атомных электростанций тщательно отслеживаются и контролируются. По данным Агентства по охране окружающей среды (EPA), на эксплуатацию атомных электростанций приходится менее одной сотой (1/100) процента от общего радиационного облучения среднего американца.
Аварии на атомных электростанциях: Аварии на атомных электростанциях случаются редко, но они могут подвергнуть людей воздействию высоких уровней радиации.
В 1986 году в результате аварии на атомной электростанции в Чернобыле (Украина) миллионы людей, живущих в этом районе, подверглись воздействию радиации либо напрямую, либо от радиоактивных элементов, выпущенных в воздух, которые в конечном итоге выпали на землю. Лица, занимающиеся ликвидацией последствий аварии, подверглись максимальному облучению. Хотя средняя доза для рабочих, занимающихся ликвидацией последствий, составляла около 100 мЗв, некоторые из них подверглись воздействию очень высоких доз — более 1000 мЗв. Средние дозы облучения людей, проживающих в этом районе (некоторые из которых были эвакуированы), составляли от 10 до 50 мЗв.
В 2011 году землетрясение и цунами обрушились на побережье Японии, в результате чего была повреждена АЭС Фукусима-дайти в префектуре Фукусима, Япония. Радиация попала в воздух, загрязнив почву, продукты питания и воду (как пресную, так и морскую воду). На заводе уровень радиации достигал 10 000 мЗв в час на раннем этапе. Было обнаружено, что территория площадью более 300 квадратных миль вокруг завода также загрязнена радиацией, хотя и на более низких уровнях, чем внутри завода.Из-за высокого уровня радиации многие районы были эвакуированы. Последствия этой катастрофы для здоровья все еще изучаются.
Экспозиции на рабочем месте
Некоторые люди могут подвергаться радиационному воздействию на работе. Например:
- Люди, работающие на атомных электростанциях, могут подвергаться более высоким уровням радиации, чем население в целом, хотя их уровни облучения тщательно контролируются.
- Люди, работающие на урановых рудниках, находятся под наблюдением из-за их воздействия радиации в виде радона.
- Люди, работающие в сфере здравоохранения или стоматологической помощи, особенно те, кто работает с рентгеновским оборудованием (или другим оборудованием для визуализации) или которые работают с радиоактивными изотопами, также могут подвергаться радиационному воздействию на работе. В некоторых исследовательских лабораториях также может иметь место радиационное облучение.
В Соединенных Штатах за людьми, которые могут подвергнуться радиационному воздействию на рабочем месте, тщательно наблюдают. Облучение ограничено эффективной дозой 100 мЗв в течение 5 лет с максимальной дозой 50 мЗв в течение одного года.
Потребительские товары
Некоторые потребительские товары содержат небольшое количество ионизирующего излучения.
Например, табачные изделия содержат низкий уровень радиации, которая может исходить от почвы, в которой они выращиваются, или от удобрений, используемых для их роста. Табак может составлять значительную часть годовой радиации, которой подвергаются курящие.
Некоторые строительные материалы, используемые в доме или других конструкциях, могут содержать низкие уровни естественного излучения.По данным EPA, количество радиации может варьироваться в зависимости от того, из чего они сделаны, но вряд ли уровни будут сильно влиять на общее воздействие радиации на человека.
Многие детекторы дыма содержат небольшое количество радиоактивного материала с очень низким уровнем активности, который помогает обнаруживать дым. Этот материал запечатан в контейнере и не представляет значительного риска радиационного облучения.
Облучение пищевых продуктов
Ионизирующее излучение можно использовать для уничтожения бактерий и других микробов на определенных продуктах питания, что может сделать их безопаснее для употребления в пищу и продлить их срок службы.Некоторые люди могут быть обеспокоены тем, что облученная пища сама может содержать радиацию.
Важно понимать, что радиация не остается в пище. По данным Министерства сельского хозяйства США (USDA), облучение продуктов питания , а не приводит к тому, что они становятся радиоактивными, и не меняет питательную ценность продуктов больше, чем их приготовление или замораживание.
Сканеры безопасности аэропортов
В последние годы в некоторых аэропортах начали использовать сканеры всего тела для обнаружения объектов, скрытых под одеждой.Эти сканеры отличаются от металлоискателей, знакомых большинству людей.
Тип используемого в настоящее время сканера тела основан на технологии миллиметровых волн. Ни сканеры миллиметровых волн, ни металлоискатели не подвергают людей воздействию рентгеновских или гамма-лучей.
Другой тип сканера тела, основанный на технологии обратного рассеяния, использовал очень слабые рентгеновские лучи, направленные на поверхность тела, чтобы получить изображение всего тела. Эти сканеры больше не используются.
технический обзор для радиологов
Реферат
Есть много различий в методике люмбальной пункции под рентгеноскопическим контролем (FG-LP) среди радиологов.Даже в рамках одного и того же учреждения среди процедурных специалистов существует множество предпочтений с индивидуальными взглядами, основанными на литературе, обучении и / или опыте. Наша цель — познакомить с различными методами, применяемыми в FG-LP, и дать представление о том, как улучшить результаты лечения пациентов. Подробно рассмотрены соответствующие анатомия и физиология, показания, противопоказания, ведение пациента, осложнения процедуры и процедурные методы выполнения FG-LP.Также затронуты потенциально спорные темы, касающиеся FG-LP.
Есть много различий в методике люмбальной пункции под рентгеноскопическим контролем (FG-LP) среди радиологов (1). Даже в рамках одного и того же учреждения среди врачей существуют различные индивидуальные предпочтения с разными точками зрения, основанные на сочетании знакомства с литературой, подготовки и личного опыта. Наша цель — познакомить с различными техниками FG-LP, повысить эффективность и улучшить результаты лечения пациентов.Мы также рассмотрим возможные спорные вопросы, касающиеся FG-LP, используя научно-обоснованный подход.
Соответствующая анатомия и физиология
С годами мы наблюдаем рост количества запросов на FG-LP, что объясняется несколькими способствующими факторами. Например, FG-LP с меньшей вероятностью приведет к травматическому уколу по сравнению с люмбальными проколами (LP) без визуализации (2). Травматический удар может повлиять на результаты лабораторных исследований, потенциально приводя к увеличению количества клеток и уровня белка в спинномозговой жидкости (СМЖ).Во-вторых, увеличение числа пациентов с дегенеративным спондилезом и / или ожирением может привести к увеличению количества неудачных попыток лечения у постели больного. Кроме того, боязнь судебного разбирательства по делу о халатности может побудить некоторых практиков переложить ответственность за такие процедуры на интервенционалистов. Более того, с увеличением числа сложных операций на позвоночнике хирурги могут запросить больше обследований миелографии с помощью компьютерной томографии (КТ) вместо магнитно-резонансной томографии (МРТ) из-за артефактов магнитной восприимчивости от хирургического оборудования и для оценки хирургических осложнений, таких как утечка спинномозговой жидкости.Наконец, увеличение количества интратекальных схем приема лекарств и предпочтение подтверждения с помощью изображений может склонить поставщиков медицинских услуг в пользу FG-LP. Следовательно, знакомство с физиологией спинномозговой жидкости и соответствующей анатомией важно для интервенциониста, чтобы повысить вероятность успеха этого простого диагностического и терапевтического вмешательства, избежать потенциальных осложнений и наилучшим образом управлять осложнениями, когда они возникают.
Большая часть спинномозговой жидкости вырабатывается сосудистым сплетением, в то время как небольшие количества секретируются эпендимными поверхностями желудочков и паутинными оболочками (3).ЦСЖ проходит через желудочковую систему и выходит из четвертого желудочка через отверстия Люшка и Мажанди, попадая в прилегающее субарахноидальное пространство, окружающее головной и спинной мозг. ЦСЖ абсорбируется за счет лимфатической абсорбции и паутинных ворсинок в венозных синусах, в конечном итоге возвращаясь в системный кровоток (4).
У среднего взрослого 150 куб. См спинномозговой жидкости содержится в субарахноидальных пространствах головного мозга (75 куб. См) и позвоночника (75 куб. См) (3, 4).Производительность CSF составляет около 500 куб. См / день, что в 3-4 раза превышает общий объем (3) с производительностью около 0,35 куб. См / мин или 20 куб. Это означает, что если 10 кубических сантиметров спинномозговой жидкости собрано во время LP у здорового пациента с нормальным водным балансом, это количество необходимо восполнить примерно через полчаса.
Нормальный диапазон давления открытия CSF (CSF-OP) составляет от 6 до 20 см H 2 O. Давление <6 см H 2 O указывает на низкое внутричерепное давление, а давление> 25 см H 2 O указывает на идиопатическую внутричерепную гипертензию, также известную как псевдоопухоль мозга (3, 5, 6).
Путь иглы во время LP показан на. Внутри позвоночного канала твердая мозговая оболочка представляет собой толстую внешнюю оболочку текального мешка. Паутиноподобная паутинная оболочка не имеет сосудов и лежит непосредственно под твердой мозговой оболочкой, но не прикреплена к ней. В субарахноидальном пространстве спинной мозг сужается к мозговому конусу, обычно заканчиваясь между T12 и L2. FG-LP следует выполнять ниже конуса, используя предварительную визуализацию в качестве ориентира, если таковая имеется. Нервные корешки, проходящие ниже конуса, очень напоминают конский хвост, cauda equina на латыни ().Игла может касаться этих нервных корешков во время FG-LP, потенциально вызывая электрическое ощущение в соответствующем дерматоме.
Путешествие иглы во время LP. При интерламинарном доступе, начиная с кожи (бежевый) , игла проходит через подкожно-жировую клетчатку (желтый) , задний слой грудопоясничной фасции (красные точки) , мультифидусные мышцы / мышцы, выпрямляющие позвоночник (обведены красный ) жировая ткань вокруг мышц (обведена желтым ), желтая связка (звезда) , эпидуральное пространство (треугольник) , твердая мозговая оболочка / паутинная оболочка (белые точки) и, наконец, субарахноидальное пространство внутри текальный мешок.При межостистом доступе игла дополнительно проходит через более толстые надостной (*) и межостистую связки (наконечники стрелок) .
Нормальный вид МРТ поясничного отдела позвоночника на T1-взвешенном изображении (a) показывает заполненный CSF текальный мешок (звездочка) , окруженный гиперинтенсивным жировым эпидуральным пространством T1 (белые стрелки) . На соответствующем аксиальном T2-взвешенном изображении на L3 (b) нервные корешки конского хвоста (белые пунктирные стрелки) видны внутри спинномозговой жидкости, заполненной текальным мешком (звездочка) .На аксиальных изображениях заднее эпидуральное пространство имеет треугольную форму (белая стрелка) . Пример непреднамеренной инъекции смешанного эпидурального / субдурального контрастного вещества во время попытки миелографии (c) . Хотя на боковом рентгеноскопическом изображении наблюдается разброс контраста, CT (d) демонстрирует помутнение переднего эпидурального пространства на всех уровнях и минимальное заднее эпидуральное усиление на Т12 (белая стрелка) . Обратите внимание на сужающийся субдуральный контраст в точках T12 и L1 (пунктирная стрелка) .В субарахноидальном пространстве (звездочка) контраст отсутствует. Другой пример попытки миелограммы (e, f) , показывающей непреднамеренную инъекцию смешанного субарахноидально-субдурального контраста. Обратите внимание на гиподензивный эпидуральный жир без усиления ( e , белые стрелки ; f , черные стрелки) . Контраст внутри субарахноидального пространства, но вокруг текального мешка имеется более гиперплотная субдуральная инъекция контраста ( e , пунктирная белая стрелка; f , пунктирные черные стрелки) .
Пространство между внешними краями позвоночного канала и текальным мешком — это эпидуральное пространство, которое содержит жир и кровеносные сосуды. Субдуральное пространство — это потенциальное пространство между твердой мозговой оболочкой и паутинной оболочкой, которое может увеличиваться, если в это пространство просачивается спинномозговая жидкость или кровь, или может быть ятрогенно заполнено контрастом во время миелограммы. Субарахноидальное пространство — это заполненное СМЖ анатомическое пространство глубоко в паутинной оболочке (). Знакомство с внешним видом поясничных позвонков на переднезадних (AP) и косых рентгеноскопических изображениях имеет первостепенное значение при планировании траектории иглы ().
Фотографии модели позвоночника в AP (a) и 10 ° влево / 10 ° каудальная косая плоскость (b) . Обратите внимание на то, как при таком наклонном изображении увеличивается межслойное пространство. Передняя рентгенограмма позвоночника (в) пациента. Этот пациент со сколиозом — отличный пример того, как внешний вид межпластинчатого пространства меняется с наклоном. Также обратите внимание, насколько узкое межостистое пространство по сравнению с межслойным пространством. Таким образом, наведение на межслойное пространство значительно упрощает процедуру.Межслойное пространство (точка) , межостистое пространство (звездочка) , пластинка (+), остистый отросток (x), ножка ( глаз собаки Скотти ,>), поперечный отросток ( нос собаки Скотти , »)
Оценка пациента перед процедурой
Показания, противопоказания и относительные противопоказания для процедуры кратко изложены в (7–9). Перед процедурой радиолог должен ответить на следующие вопросы: Каковы показания? Есть ли противопоказания? Зачем нужна рентгеноскопия? Кто-то еще пробовал и потерпел неудачу? Каков статус коагуляции? Есть ли предварительная визуализация головного мозга и / или позвоночника? Состояние пациента стабильно с медицинской точки зрения? Может ли пациент дать согласие? Если нет, может ли кто-то еще дать согласие? Есть ли вероятность беременности? Нужна ли седация?
Таблица 1
Показания, абсолютные противопоказания и относительные противопоказания для люмбальной пункции под рентгеноскопическим контролем
| Показания | |
|---|---|
| ЦСЖ для лабораторного анализа | Менингит, вирусный менингит грибковый менингит |
| Химический менингит | |
| лептоменингиальной карциноматоз | |
| Рассеянный склероз | |
| Саркоидоз | |
| Гийена-Барре болезнь | |
| паранеопластических синдромов | |
| Leukencephalopathies | |
| субарахноидальное кровоизлияние | |
| Митохондриальные нарушения | |
|
| |
| Давление при открытии спинномозговой жидкости | Идиопатическая внутричерепная гипертензия |
| Внутричерепная гипотензия | |
|
| |
| Интратекальное введение лекарств | |
|
| |
| Миелография или цистернография | Для демонстрации точки утечки спинномозговой жидкости |
| Недиагностическая МРТ из-за хирургического оборудования | |
| Хирургическое планирование | |
| Невозможность получить МРТ из-за разницы в размерах пациента несовместимое оборудование, такое как кардиостимулятор, металлический имплант | |
|
| |
| Абсолютные противопоказания | |
|
| |
| Неисправленная коагулопатия | |
|
| |
| Использование антикоагулянтов | |
|
| |
| В группе риска нисходящей грыжи | Внутричерепное образование, обструктивная гидроцефалия, отек мозга |
|
| |
| Относительные противопоказания | |
|
| |
| Отсутствие информированного согласия | При необходимости задокументировать медицинскую необходимость |
|
| |
| Неустойчивый с медицинской точки зрения или отказывающийся от сотрудничества пациент | При необходимости провести седацию |
| Инфекция в месте пункции, например, целлюлит или абсцесс | Рассмотреть возможность прокола шейки матки | 42
| 2
| |
| Проблемы, связанные с рентгеноскопией | Беременность |
| Вес пациентки превышает предел стола | |
|
| |
| Риски, связанные с миелографией | Риск судорог |
| Контрастная аллергия | |
Для диагностической FG-LP рентгенолог должен знать, какие лабораторные исследования будут выполнены на полученной CSF.Обычно для рутинной лабораторной оценки достаточно 10 мл спинномозговой жидкости. Однако для конкретных тестов могут потребоваться дополнительные пробирки. Например, для исследований культуры M. tuberculosis или проточной цитометрии в нашем учреждении требуется не менее 5 см3 спинномозговой жидкости в одной пробирке. Конечно, лабораторные протоколы могут отличаться; следовательно, следует знать их институциональные стандарты.
Абсолютные противопоказания
Коагулопатия, антикоагулянты и антиагреганты
В нескольких литературных источниках указано МНО> 1.5 или количество тромбоцитов <50 000 / мкл как абсолютное противопоказание для LP (7, 10, 11). Согласно рекомендациям ACR-ASNR для миелографии и цистернографии, «исторические или лабораторные доказательства нарушения свертываемости крови или коагулопатии» приводятся в качестве относительного противопоказания (9). В 2012 году Общество интервенционной радиологии подготовило согласованное руководство, в котором LP была отнесена к категории 2, которая включает процедуры с умеренным риском кровотечения, и рекомендуется МНО <1,5 и количество тромбоцитов> 50 000 / мкл (12).В этом консенсусе упоминалось одно исследование 1982 года, в котором значительные субарахноидальные гематомы позвоночника развились у двух из 13 пациентов с количеством тромбоцитов <20 000 / мкл после LP и, возможно, привели к смерти пациента (13). Однако эти LP были выполнены без визуализации. В большом ретроспективном исследовании 4309 LP были выполнены 959 детям с острым лимфолейкозом, при этом 378 процедур были выполнены пациентам с количеством тромбоцитов <25 000 / мкл без значительных кровотечений.Однако сообщалось о более высокой частоте травматической ЛП, связанной с обострением тромбоцитопении (14). Другое исследование 75 LP, проведенное у пациентов с количеством тромбоцитов <50 000 / мкл, не выявило каких-либо значительных кровотечений, хотя сообщило о статистически значимом увеличении частоты травматических процедур у пациентов с самым низким количеством тромбоцитов (15). Основываясь на этих источниках, было бы разумно продолжить с МНО ≤1,5 и количеством тромбоцитов ≥50 000 / мкл, если нет неотложной помощи.Однако, когда FG-LP считается неотложной необходимостью у пациента с аномальным INR или количеством тромбоцитов, FG-LP может быть проведен осторожно, тщательно учитывая риски и преимущества.
Пациенты, которых направляют на FG-LP, часто имеют множественные сопутствующие заболевания. Нередко можно встретить пациента, принимающего либо антикоагулянтный агент, либо антитромбоцитарный агент, либо и то, и другое. Существует несколько отличных обзоров, которые могут служить руководством для интервенционалистов в выборе наилучшего подхода даже при применении более новых антикоагулянтных препаратов или сложных комбинаций этих препаратов (12, 16–19).В, мы приводим краткое изложение их результатов, надеясь предоставить простой подход для пациентов, принимающих антикоагулянтные и антитромбоцитарные препараты.
Таблица 2
Рекомендации по ведению пациентов с коагулопатией и / или принимающими антикоагулянтные / антитромбоцитарные препараты на основе справочных материалов (12, 16–19)
| Лабораторные значения | |
|---|---|
| INR | Правильно до ≤ 1,5 |
|
| |
| Тромбоциты | Правильно до ≥50 000 / мкл |
|
| |
| aPTT | Рекомендуется для проверки у пациентов, получающих внутривенный нефракционированный гепарин.Хотя единого мнения нет, правильные значения более чем в 1,5 раза превышают нормальные |
|
| |
| Гематокрит | Нет рекомендаций |
|
| |
| Антикоагулянты | |
|
| |
| Варфарин (кумадин) | Прекратите терапию в течение 3–5 дней до процедуры и проверьте МНО. Возобновить терапию через 12 ч после процедуры |
|
| |
| Нефракционированный гепарин | Подкожно: нет единого мнения.Если введено <10 000 ЕД, подождите 4 часа после последней дозы и выполните процедуру. Если ≥10 000 ЕД, проверьте АЧТВ. Вернуться к терапии через 1 час после процедуры |
| Внутривенно: подождите не менее 4 часов, проверьте АЧТВ. Возобновить терапию через 1 ч после процедуры | |
|
| |
| Низкомолекулярный гепарин | |
| • Эноксапарин (Ловенокс) | Отменить последнюю дозу или подождать 12 часов после последней дозы. Возобновить терапию через 24 ч после процедуры |
|
| |
| Ингибиторы фактора Ха | |
| • Фондапаринукс (Арикстра) | Для Фондапаринукса: воздержитесь от приема за 48 часов до процедуры.Возобновить терапию через 48 часов. Для ривароксабана воздержитесь от приема за 24–72 часа до процедуры. Возобновить терапию через 24 часа |
| • Ривароксабан (Ксарелто) | |
|
| |
| Прямые ингибиторы тромбина (Арготрабан, Дезирудин) | Подождите 4 часа после последней дозы, чтобы провести процедуру. Возобновить терапию через 1 ч |
|
| |
| Антиагреганты | |
|
| |
| Аспирин | При низкой дозе (81 мг «детского» аспирина) ежедневно нет противопоказаний.При высокой дозе (например, 325 мг / день) воздержаться от приема на 5 дней |
|
| |
| НПВП | Нет противопоказаний |
|
| |
| Тиенопиридины | |
| • Клопидогрель (Плавикс) | Удержание 5 d. Возобновить терапию на следующий день после процедуры |
| • Тиклопидин (Тиклид) | Приостановить 5 дн. Возобновить терапию на следующий день после процедуры |
|
| |
| Ингибиторы гликопротеина IIb / IIIa | |
| • Абциксимаб (Реопро) | Удержание 24 ч.Возобновить терапию через 8 часов |
| • Тирофибан (Агграстат) | Воздержаться 4 часа. Нет единого мнения о возобновлении терапии |
Даже у пациентов с нормальными параметрами коагуляции и без использования антикоагулянтных препаратов в анамнезе редкие геморрагические осложнения все же могут возникать. Хотя мы не выявили опубликованных случаев атипичного кровоизлияния после FG-LP, внутричерепной субдуральной гематомы, спинномозговой эпидуральной гематомы и спинномозговой субдуральной гематомы после LP без визуализации (20, 21).
Риск церебральных / мозжечковых грыж
LP может способствовать возникновению грыж в условиях с диффузным отеком мозга, масс-эффектом или повышенным внутричерепным давлением. Свободный поток спинномозговой жидкости каудально может создать отрицательный градиент давления снизу, тем самым усиливая эффекты сжатия сверху. Если пациент находится в коматозном состоянии, у него отек диска зрительного нерва или есть какие-либо другие основания подозревать образование внутричерепного пространства, можно выполнить КТ или МРТ головного мозга, чтобы исключить любую возможность грыжи миндалин до FG-LP ( 22).В когорте из 235 пациентов, которым была проведена ХТ до ЛП, только 4 (2%) имели риск нисходящей грыжи, а 2 (1%) в конечном итоге умерли из-за увеличения отека мозга и грыжи в течение недели без проведения ЛП (23). Пример случая, когда LP противопоказан из-за возможности грыжи, показан на.
Мужчина 22 лет с энцефалопатией. Поставщики ER запросили LP. Однако КТ головы продемонстрировала щелевидные желудочки с диффузным набуханием всего мозга (a) и грыжу мозжечка (b) .Запрос на LP был отклонен рентгенологом после оценки компьютерной томографии. При последующем наблюдении у пациента была обнаружена острая печеночная недостаточность с печеночной энцефалопатией.
Относительные противопоказания
Риск судорог и аллергии при миелографии
Приступы были зарегистрированы в 2 из 1350 процедур миелографии среди неэпилептических пациентов, принимавших 10,2 г иопамидола, с частотой 0,15% (24). В другом исследовании сообщалось только об одном приступе из 1883 пациентов с миелографией после миелограммы шейки матки с FG-LP с использованием иогексола с частотой 0.05% (25). В одном случае у пациента произошел приступ в течение нескольких минут после миелографии, выполненной с использованием 18 см3 иогексола 240 мкг / мл, и он умер, несмотря на соответствующий неотложный ответ (26). Некоторые лекарства, такие как нейролептики, антидепрессанты и миорелаксанты, снижают судорожный порог, поэтому рекомендуется прекратить прием этих лекарств по крайней мере за 24–72 часа до процедуры (9, 11, 27). Однако в некоторых экстренных случаях, когда преимущества перевешивают риск, можно подумать о том, чтобы продолжить, не проводя эти лекарства перед процедурой, после обсуждения с лечащим врачом и пациентом.
Насколько нам известно, существует только один опубликованный случай отека гортани, развивающегося после введения йогексола в субарахноидальное пространство для миелограммы (28). В ретроспективном исследовании 1005 пациентов, которым была проведена миелография с использованием иопамидола, у 50 в анамнезе была возможная аллергия на йод и йодные продукты, и ни у одного из них не развилось каких-либо побочных эффектов (29).
Инфекция в месте прокола
Редко можно встретить инфекцию, поражающую кожу и / или подкожную ткань над местом прокола.Также можно встретить абсцесс или эпидуральную инфекцию в поясничном отделе позвоночника, которые видны только на снимках. В таких случаях место прокола и траектория иглы должны быть тщательно спланированы, чтобы избежать заражения спинномозговой жидкости и распространения инфекции на центральную нервную систему. Если нет безопасного курса через поясничный доступ, следует рассмотреть возможность проведения трансфораминальной LP под визуальным контролем или цервикальной пункции (30, 31).
Пациент с медицинской нестабильностью или отказом от сотрудничества
При работе с нестабильным / отказывающимся от сотрудничества пациентом процедура может выполняться под седацией с использованием мидазолама и / или фентанила с соответствующей кислородной поддержкой и постоянным мониторингом (32).В редких случаях может потребоваться общая анестезия.
Осложнения / риски
Помимо описанных выше осложнений, заслуживают обсуждения риск инфекции, головной боли, утечки спинномозговой жидкости, радиационного облучения и некоторых других необычных осложнений.
Инфекция
К счастью, инфекция — очень редкое осложнение. В исследовании 1982 г. сообщалось о 8 случаях стрептококкового менингита, развившегося в течение 24 часов после миелографии (33). В большом исследовании, в котором участвовал 2141 пациент, перенесший FG-LP, ни у одного из них не развилось задокументированной инфекции, связанной с процедурой, в течение 48–72 часов после FG-LP (25).Большинство зарегистрированных ятрогенных инфекций, связанных с ЛП, имели место у младенцев с ЛП без визуального контроля (34, 35). В одном случае арахноидит развился через 10 дней после диагностической LP (36). В целом, FG-LP является очень безопасной процедурой, если выполняется хорошая стерильная техника с соответствующей подготовкой кожи, использованием стерильного оборудования, перчаток и надлежащего мытья рук.
Некоторым больницам и регулирующим органам требуются маски для лица для стандартизации инфекционного контроля. Некоторые авторы также предпочитают ношение масок для инфекционного контроля из-за теоретического снижения уровня заражения (37, 38).Небольшой опрос показал, что только 37,5% врачей носят маски во время LP (38).
Головная боль и утечка спинномозговой жидкости
Наиболее частым осложнением LP является головная боль после люмбальной пункции (PLPH). Обычно возникает / ухудшается в вертикальном положении и улучшается / разрешается в положении лежа (39). Обычно он начинается в течение 24–48 часов после LP и спонтанно проходит в течение нескольких дней (39, 40). Точная патофизиология ЛЛПГ неясна. Предположительно, это связано с отсутствием закрытия места пункции твердой мозговой оболочки, что приводит к стойкой утечке спинномозговой жидкости и, как следствие, снижению внутричерепного объема и давления спинномозговой жидкости (40).Более молодой возраст и женский пол были определены как значимые факторы риска для ЛЖВ (25, 39). Объем удаленной спинномозговой жидкости не был определен как фактор риска для ЛЖВ (39, 40). Напротив, у пациентов с идиопатической внутричерепной гипертензией большие объемы спинномозговой жидкости (20-40 куб. См) могут быть удалены для облегчения симптомов (41).
Частота ЛПГ варьирует от 5,5% до 32% при ЛП без визуального контроля с использованием различных методов и инструментов (39, 42). Недавнее исследование сообщило о ЛЖВ у 2.2% из 2141 FG-LP; и только 0,8% (18 из 48 с PLPH) перенесли эпидуральную пластырь кровью (EBP) в течение 48–72 часов (25). В нашем учреждении за трехлетний период мы обнаружили, что 1,8% пациентов нуждаются в EBP после FG-LP (43).
У 72% пациентов с ЛПГ симптомы исчезают самостоятельно в течение 7 дней без какого-либо лечения (44). Нестероидные противовоспалительные препараты могут быть полезны для облегчения боли до тех пор, пока не исчезнет ЛПГ. В случаях с длительным течением PLPH, EBP может применяться для лечения утечки CSF (45, 46).
Недавний Кокрановский метаанализ, оценивающий роль постельного режима и потребления жидкости после ЛП для профилактики ЛПГ, пришел к выводу, что «не было доказательств того, что рутинный постельный режим после пункции твердой мозговой оболочки полезен для предотвращения начала ЛПГ. Роль дополнительных жидкостей в профилактике ЛЖВ остается неясной »(47). Другой метаанализ также пришел к выводу, что «не было доказательств того, что более длительный постельный режим после шейной или поясничной пункции лучше, чем немедленная мобилизация или короткий постельный режим для снижения частоты головной боли» (48).Кофеин перорально и внутривенно также рекомендован для лечения ЛПГ; однако подтверждающие доказательства ограничены (49).
К счастью, есть некоторые технические соображения, которые могут быть реализованы для снижения заболеваемости ЛЛПГ. Они будут обсуждаться более подробно ниже.
Методика
Здесь рассматриваются этапы выполнения FG-LP. Также обсуждаются технические соображения, которые могут быть реализованы для снижения заболеваемости ЛЖВ.Типичный лоток LP показан на.
Материалы в стандартном наборе LP. 1) Стерильный чистящий раствор, 2) Стерильные салфетки и марля, 3) Пластиковый лоток, 4) Пробирки, 5) Иглы, 6) Манометр, 7) Удлинительные трубки, 8) Местный анестетик, 9) Шприцы, 10) Этикетки, 11) Лейкопластырь.
Положение пациента: лежа на животе против бокового пролежня
По данным большого опроса, 88% нейрорадиологов предпочитают выполнять FG-LP с пациентом в положении лежа, в то время как остальные 12% предпочитают делать первоначальную пункцию, когда пациент находится в положении лежа на животе. боковое положение пролежня (1).Хотя у каждого радиолога есть свои личные предпочтения, некоторым пациентам может быть неудобно находиться в положении лежа на животе или на боку. Кроме того, другие проблемы, такие как наличие хирургических разрезов, дренажных катетеров, респираторного оборудования или травмы, могут потребовать особого положения. Поэтому радиологи должны знать, как выполнять процедуру в любом положении.
Положение лежа часто считается более простой ориентацией, которая имеет преимущества лучшей анатомической визуализации и относительно стабильного положения пациента, менее подверженного движению.Обеспечение соответствующей траектории иглы также упрощается без влияния силы тяжести, отягощающей втулку иглы. Кроме того, С-образная дуга менее обструктивна, что позволяет интервенционисту стоять ближе к игле и пациенту. Это положение, особенно у пациентов с ожирением, расширяет брюшной жир и петли кишечника, уменьшая толщину тела пациента и позволяя лучше визуализировать костную анатомию позвоночника. К недостаткам обычно относятся более узкие межслойные промежутки и более медленное течение спинномозговой жидкости.Фактически, у пациентов с низким ЦСЖ-ОП может быть невозможно достичь спонтанного возврата ЦСЖ.
В положении лежа на боку пациенту легче сгибать поясничный отдел позвоночника. Этот метод способствует расширению межслойных пространств и ускорению начального оттока спинномозговой жидкости. Некоторые процедурные специалисты также предпочитают положение лежа на боку при измерении CSF-OP. Однако влияние положения пациента на CSF-OP ограничено, как обсуждается ниже.
Планирование траектории иглы и прокола
Самой важной частью процедуры является определение начального места прокола иглы и траектории иглы.Тщательно подобранная точка входа в кожу может обеспечить эффективное использование времени и минимизировать радиационное воздействие. Если возможно, просмотр предшествующих изображений может обеспечить точную нумерацию позвонков поясничного типа, идентификацию переходных сегментов, если они есть, оценку проходимости позвоночного канала, осведомленность о предшествующих хирургических изменениях и предотвращение потенциальных скоплений жидкости. Обычно для пункции предпочтительны уровни L2–3, L3–4 и L4–5 (1, 50). Более высокое положение конуса может позволить выполнить прокол в L1 – L2.Вероятность травматической пункции на уровне L4–5 почти вдвое выше, чем на L2–3 и L3–4, что может быть связано с повышенной дегенерацией нижнего отдела позвоночника (50). Уровня L5-S1 часто избегают из-за его более глубокого анатомического расположения, преобладания дегенеративных изменений и, как правило, более узкого текального мешка.
Двойное слепое рандомизированное контролируемое исследование не обнаружило каких-либо различий между интерламинарным и межостистым доступом в отношении частоты ЛПГ (51). Интерпинальный доступ — распространенный метод при отсутствии визуализационного контроля, учитывая возможность пальпировать остистые отростки (8, 51).Однако игла будет проходить через дополнительные слои, состоящие из надостных и межостистых связок, которые могут кальцифицироваться, особенно у пожилых пациентов. Кроме того, гипертрофические процессы в позвоночнике могут серьезно сузить межостистое пространство.
В то время как межслойные пространства обычно легко визуализируются у более молодых пациентов (), дегенеративные остеофиты, кифоз и сколиоз могут в некоторых случаях затемнять межслойное пространство. Поворот усилителя изображения с С-образной дугой на 5–10 градусов латерально и на 5–10 градусов каудально обычно приводит к хорошей визуализации межслойного пространства; однако при выборе наилучшего подхода следует учитывать уникальную анатомию и положение каждого пациента.Металлический зажим можно использовать для отметки точки входа в кожу под рентгеноскопическим контролем (и). Затем эту область следует стерилизовать и соответствующим образом задрапировать.
Планирование траектории иглы у молодого пациента с обзором AP (a) . Правое межслойное пространство на L3–4 широко доступно и отмечено металлическим зажимом. После продвижения иглы рентгеноскопическое изображение (b) показывает, что дистальный конец иглы слегка изогнут. Врач также почувствовал жесткость, связанную с желтой связкой.Теперь игла очень близко к текальному мешку. Пришло время повернуть фаску в горизонтальное положение.
Планирование траектории иглы на модели позвоночника. L2–3 (а) , вид спереди сзади. Левое межслойное пространство относительно закрыто пластинками и остистым отростком. Панель (b) показывает изображение, полученное после наклона влево 10 ° и каудального изгиба 10 °, чтобы расширить цель для идеального интерламинарного доступа.
Планирование траектории иглы у маленького пациента.Панель (a) показывает наклон влево 10 ° и каудальный угол 10 ° для расширения межслойного пространства на L2–3. Вид иглы «бычье ушко» (b) с идеальной траекторией иглы для LP. При боковом изображении (c) игла еще не в текальном мешке. Удаление стилета не приведет к образованию спинномозговой жидкости. Иглу следует продвинуть к центру позвоночного канала.
Следующим шагом является введение местного анестетика по намеченной траектории иглы, чтобы убедиться, что на коже образовался адекватный волдырь.Обычно используются амидные агенты, такие как лидокаин или бупивакаин. Обычно достаточно 5 мл местного анестетика. Хотя эти препараты в целом безопасны, риск аллергической реакции после подкожной инъекции лидокаина составляет <1% (52). При известной аллергии на лидокаин или бупивакаин можно использовать сложноэфирный агент, такой как тетракаин, хлорпрокаин или бензокаин (53). Если эти анестетики недоступны, в качестве альтернативы краткосрочной местной анестезии можно использовать дифенгидрамин, антигистаминный препарат (54).В таких случаях можно приготовить 1% раствор дифенгидрамина (10 мг / см3), смешав 10 см3 5% дифенгидрамина с 40 см3 физиологического раствора для достижения оптимального эффекта (55).
В нашем учреждении иглы Quincke используются для FG-LP. Эти иглы имеют скос. Паз на ступице иглы указывает на открытую сторону скоса иглы. Есть несколько способов направить иглу Квинке в желаемом направлении, как показано на рис.
Как направить иглу Квинке. Панель (a) показывает выемку (стрелки) во втулке иглы, направленную в сторону скоса, открытой стороны кончика иглы.Таким образом, самый кончик иглы находится напротив выемки. Игла имеет тенденцию продвигаться напротив выемки иглы. На панели (b) показан метод воздействия с использованием кожи в качестве точки опоры. Когда ступица иглы перемещается в одном направлении, кончик иглы стремится перейти в противоположную сторону. Панель (c) показывает метод опоры пальца. В этом методе ступица тянется в намеченном направлении кончика иглы. Затем проксимальный участок иглы тянется другой рукой к противоположной стороне, изгибая иглу.На панели (d) кончик иглы легко направляется от точки входа в кожу к ее цели.
Игла легко проходит через кожу, подкожно-жировую клетчатку и мышцы. При входе в более толстые и жесткие связочные структуры интервенционалист обычно чувствует сопротивление, которое может сопровождаться легким изгибом или искривлением кончика иглы при рентгеноскопии. Как правило, это признак того, что игла находится очень близко к текальному мешку, и можно переключиться на боковую проекцию, чтобы оценить глубину иглы.
При приближении к текальному мешку рекомендуется вращать иглу так, чтобы скос был параллелен дуральным волокнам (направлен в сторону правого или левого пациента), чтобы снизить вероятность PLPH, как показано в рандомизированном двойном слепом исследовании. исследование с PLPH, возникающим у 3,8% пациентов с иглой, вводимой в текальный мешок параллельно ходу позвоночника, по сравнению с 22,6% пациентов, когда игла вводилась в текальный мешок перпендикулярно позвоночнику (56). Этот вывод подтверждается более ранним проспективным исследованием (57).Хотя ранее предполагалось, что волокна твердой мозговой оболочки ориентированы параллельно ходу позвоночника, трупные и гистопатологические исследования показали, что твердая мозговая оболочка состоит из коллагеновых / эластических волокон, расположенных в несколько слоев, которые не демонстрируют определенной ориентации; они могут быть в продольной, поперечной или смешанной ориентации (58). В исследовании in vitro с использованием иглы Квинке 22G не было обнаружено разницы в размере отверстия для пункции между двумя методами пункции (59).Таким образом, остается неясным, почему ориентация фаски оказывает такое влияние на частоту ЛПГ.
Удаление иглы
Многие рекомендуют снимать иглу только после повторного введения стилета, чтобы снизить частоту возникновения PLPH. Фактически, рандомизированное проспективное исследование показало ЛПГ у 5% пациентов, перенесших ЛП с повторным введением стилета, по сравнению с 16,3% пациентов, перенесших ЛП без повторного введения стилета (60). Примечательно, что у пациентов в этом исследовании LP выполнялась с помощью атравматической иглы Sprotte 21G.Таким образом, Американская академия неврологии рекомендовала повторно ввести стилет перед удалением иглы, если используется игла без режущего инструмента (39). Однако аналогичных исследований с использованием иглы Квинке в условиях FG-LP не проводилось. Недавнее рандомизированное исследование продемонстрировало, что повторное введение стилета не влияет на частоту PLPH у пациентов, которым была проведена спинальная анестезия с использованием иглы Quincke 25G; при сравнении двух групп, состоящих из 315 пациентов в каждой, частота ЛЛПГ составила 10,5% и 11,1% соответственно (61).Таким образом, необходимы более рандомизированные исследования для оценки эффекта повторного введения стилета с использованием иглы Квинке. Некоторые сообщают, что повторное введение стилета предотвращает возникновение всасывающего эффекта при удалении иглы, который в противном случае мог бы привести к травме или защемлению нервных волокон, хотя нет достаточных доказательств в поддержку этих утверждений (7, 62). В нашем учреждении мы проявляем осторожность и повторно вставляем стилет перед удалением иглы.
Размер иглы
Обычно 3.Игла длиной 5 дюймов достаточно для FG-LP, хотя у пациентов с повышенным индексом массы тела (ИМТ) может потребоваться игла длиной 5 или даже 7 дюймов. У маленьких детей и младенцев предпочтительны иглы длиной 1-2 дюйма. Измерение расстояния между кожей и текальным мешком в предыдущих поперечных исследованиях может быть очень полезным для выбора длины иглы.
Если используется игла Квинке, чем больше диаметр иглы, тем выше риск PLPH (39, 63). Однако использование самой маленькой иглы не всегда практично.Отток спинномозговой жидкости может быть значительно медленнее с иглой 25G по сравнению с иглой 22G, и это может значительно увеличить время процедуры. При использовании иглы 25G или меньшего диаметра у пациента с низким ЦСЖ-ОП получение 3-5 мл ЦСЖ может занять 30 минут или больше. Примечательно, что иглы меньшего размера легче сгибаются и деформируются во время ГПСВ. Фактически, при использовании иглы Quincke 27G сообщалось о переломе межостистой связки (64). Carson et al. (63) оценили различные типы игл и их способность точно измерять CSF-OP и их скорость потока для оптимального LP в модели in vitro .Соответственно, иглы меньше 22G не могли отражать 90% фактического давления спинномозговой жидкости; поэтому они предложили использовать иглы 22G или больше для быстрого и точного измерения CSF-OP. Наиболее быстрое и точное считывание CSF-OP было получено с использованием игл Sprotte 20G и Quincke, за которыми следовали иглы Sprotte 22G, Whitacre и Quincke. Согласно их результатам, для получения точных показаний CSF-OP с помощью иглы Квинке 22G требуется около 2 минут. В конечном итоге рентгенолог должен решить, какой размер иглы использовать в зависимости от состояния пациента.Если требуется большое количество спинномозговой жидкости или есть состояние, которое требует быстрого прекращения процедуры, например, нестабильность пациента, может быть предпочтительна игла 20G. Напротив, если существует повышенный риск утечки спинномозговой жидкости, можно рассмотреть возможность использования иглы 22G или 25G.
Типы игл
Помимо классической иглы Квинке с режущим кончиком, существуют две «атравматические» иглы с тупым кончиком, Sprotte и Whitacre, которые в основном используются анестезиологами и неврологами.Было продемонстрировано, что игла Sprotte имеет меньшую площадь прокола твердой мозговой оболочки по сравнению с иглой Quincke (65). Благодаря своей «не режущей» геометрии кончика пера эти иглы не прокалывают кожу; поэтому для прокола кожи требуется отдельная игла-интродьюсер () (8).
Панель (a) показывает иглу Квинке 22G слева. Насечка (черная стрелка) указывает направление скоса, что означает, что игла имеет тенденцию двигаться в направлении, противоположном направлению надреза.На панели (b) показана игла Sprotte 22G с коротким желтым интродьюсером и фиолетовой иглой. На панели (c) обратите внимание на режущий кончик иглы Квинке (слева) по сравнению с иглой Sprotte (справа) , которая имеет боковые отверстия, расположенные сбоку, а не кончик и тупой кончик.
В некоторых публикациях по неврологии и анестезиологии рекомендуется использовать атравматические иглы на основании исследований, в которых сообщается о более низкой заболеваемости ЛПГ по сравнению с иглой Квинке (8, 42, 66).Эта рекомендация также подтверждается более поздним метаанализом (67). Однако мы подходим к этой рекомендации с осторожностью. Иглы 22G Sprotte и Quincke сравнивались в проспективном рандомизированном исследовании с участием 115 пациентов с LP (65). Сообщалось о заболеваемости ЛЛПГ 24,4% и 12,2% в группах Quincke и Sprotte, соответственно, а заболеваемость ЛЛПГ, требующая EBP, не оценивалась. Кроме того, частота тяжелых ЛЛПГ была одинаковой в обеих группах (8,1% против 7,3%). В другом небольшом проспективном исследовании иглы Whitacre 22G и Quincke сравнивались в условиях диагностической LP (66), при этом PLPH чаще ассоциировалась с иглой Quincke, хотя ни у одного пациента не проводилась окончательная EBP.
В другом исследовании, сравнивающем иглы 22G Quincke и Sprotte, сообщалось о заболеваемости 22,4% и 8,5% PLPH со средней продолжительностью PLPH 4 дня и 1 день в группах Quincke и Sprotte, соответственно (68). Однако примечательно, что первоначальная попытка LP у почти 40% пациентов в группе Sprotte была неудачной, что потребовало завершения LP с использованием иглы Quincke. Относительно высокий процент отказов иглы Sprotte в этом исследовании следует тщательно учитывать при выборе типа иглы.Нет данных относительно возможной потребности в EBP ни в одной из групп.
Другие исследования были сосредоточены на люмбальных пункциях под визуализацией. Заболеваемость ЛЛПГ сравнивалась в проспективном исследовании FG-LP у пациентов, которым выполнялась миелография с иглами Whitacre 22G или Quincke (69). Частота PLPH при использовании иглы Quincke составила 15,6%, а при использовании иглы Whitacre — 9,6% ( P > 0,05). Примечательно, что более 15% пациентов в группе Whitacre имели неудачную первоначальную попытку, и поэтому миелография была завершена с использованием иглы Quincke.Двум пациентам из каждой группы потребовалась EBP. В ретроспективном исследовании пациентов, перенесших FG-LP с иглой 22G Whitacre, 22G Quincke или 20G Quincke, частота EBP составила 4%, 15% и 30% соответственно (70). Хотя эти результаты демонстрируют статистически значимое снижение потребности в EBP после FG-LP с иглой Whitacre, EBP было выполнено почти у 10% всех пациентов после FG-LP. Этот показатель довольно высок по сравнению с исследованием Rodriguez et al. (25), где PLPH наблюдалась в 2.2% пациентов, перенесших FG-LP с использованием иглы Quincke 22 или 25G; и только 0,8% всех прошли ЭПП.
Таким образом, вероятность развития ЛЛПГ при использовании атравматической иглы ниже. Однако, как сообщается, первоначальный процент успешных процедур с этими атравматическими иглами ниже, чем с иглой Квинке, и может привести к необходимости смены типа игл. Конечно, опыт оператора и знакомство с этими типами игл играют важную роль при выборе иглы.Кроме того, многие другие технические соображения, обсуждаемые здесь, играют ключевую роль в обеспечении успешного FG-LP помимо простого типа иглы.
Измерение CSF-OP
Пластиковая трубка может быть подсоединена к игле после наблюдения за CSF в ступице. Затем к другому концу трубки присоединяют запорный кран и манометр. Трубку поддерживают в горизонтальном положении. Во время измерения пациенту рекомендуется расслабиться и нормально дышать. Следует подождать, пока мениск в манометре перестанет подниматься и будут заметны только дыхательные колебания.Если пациент лежит на животе, манометр удерживают на уровне ступицы иглы, а длина иглы прибавляется к измеренному манометру в сантиметрах. Во время бокового пролежня манометр удерживают на том же уровне, что и стрелка, и измерения на манометре записываются напрямую.
Согласно опросу радиологов, выполняющих FG-LP с пациентом в положении лежа, 72% предпочитают измерять CSF-OP в положении лежа, в то время как 28% предпочитают повернуть пациента в боковое положение для измерения давление.Интересно, что 21% из тех, кто измеряет давление в положении лежа, не добавляют длину иглы к показаниям манометра (1), что может привести к значительной недооценке CSF-OP.
Schwartz et al. (6) исследовали влияние положения пациента на измерение CSF-OP. Они сообщили о статистически значимой разнице средних значений CSF-OP между положением лежа на животе и в боковом положении. Они также заявили, что положение лежа привело к переоценке давления, и пришли к выводу, что измерения следует проводить в положении лежа на боку.Однако средняя разница между двумя группами составила всего 2,7 см H 2 O. В другом исследовании Abel et al. (71) сообщалось о средней разнице 1,2 см H 2 O между двумя подобными группами, и она не была ни статистически, ни клинически значимой. Демографические данные этих двух исследований заметно различаются. В исследовании Schwartz et al. (6) было больше пациентов с нормальным ЦСЖ-ОП. В исследовании Abel et al. (71), было больше пациентов женского пола и пациентов с аномальным давлением открытия, в основном из-за высокого уровня идиопатической внутричерепной гипертензии.Несмотря на то, что в исследовании Abel et al. (71), положение пациента не повлияло на результаты. Основываясь на их результатах, положение пациента обычно не оказывает значительного влияния на измерения CSF-OP, которые могут повлиять на клиническое течение.
Доза облучения
Время рентгеноскопии — переменная величина, в значительной степени зависящая от опыта оператора. Дополнительными факторами, влияющими на изменяющееся время рентгеноскопии, являются ИМТ пациента и его способность оставаться неподвижным на протяжении всей процедуры.Даже у пациентов со средним ИМТ 29 кг / м 2 2 , прошедших FG-LP, сообщалось о средней эффективной дозе облучения 2,9 мЗв (0,54–8,19 мЗв) (72), что примерно эквивалентно двум рентгенограммам позвоночника. , одна внутривенная пиелограмма или один год естественного радиационного фона (73).
Повреждение нерва
Многие пациенты спрашивают о вероятности повреждения перипроцедурного нерва. Хотя это теоретически возможно, авторам не известно о каком-либо прямом повреждении нервов, которое произошло в связи с FG-LP, ни в литературе, ни в нашем учреждении, где мы выполняем приблизительно 1000 FG-LP в год.
Некоторые практические моменты
Несколько маневров могут ускорить свободный отток спинномозговой жидкости: помещение пациента в положение обратного Тренделенбурга; Маневр Вальсальвы или кашель; или переворачивание пациента из положения лежа в положение лежа на боку. Однако в некоторых случаях хороший поток CSF не может быть достигнут, несмотря на выполнение этих маневров. Кончик иглы может вдавить переднюю твердую мозговую оболочку, или соседний нервный корешок может препятствовать прохождению потока в иглу. В таких случаях поворот иглы на 90–180 градусов может улучшить отток спинномозговой жидкости.Если это не помогает, попробуйте снова ввести стилет и осторожно вытащить или продвинуть иглу на 1–3 мм.
В атравматических иглах отверстия иглы находятся на боковых краях иглы, а не на кончике. Даже если кончик иглы расположен по центру позвоночного канала, он может просто смещать твердую мозговую оболочку кпереди и требует дальнейшего продвижения, чтобы проколоть твердую мозговую оболочку и войти в субарахноидальное пространство. Если местоположение кончика иглы не определено, можно ввести небольшое количество контраста, чтобы лучше определить местоположение кончика иглы, хотя это может повлиять на результаты посевов спинномозговой жидкости, поскольку некоторые формы йодированного контраста являются бактериостатическими или бактерицидными.
Аспирация спинномозговой жидкости с помощью шприца обычно не рекомендуется, если только поток не является особенно медленным и другие маневры для ускорения потока не увенчались успехом. Опыт показывает, что даже легкое вдыхание иногда приводит к боли, предположительно в результате отрицательного давления, прижимающего нерв к игле. Кроме того, во время аспирации нередко происходит потеря спинномозговой жидкости из-за предполагаемого закупоривания кончика иглы нервом или паутинной оболочкой. Также оценивалось влияние размера шприца во время аспирации.Сила вакуума, создаваемого при аспирации, определяется исключительно объемом, вытесняемым поршнем для шприца всех размеров, и не связана напрямую с диаметром поперечного сечения поршня (74). Таким образом, шприцы большего размера могут создавать больший максимальный вакуум, чем шприцы меньшего размера, из-за большего потенциала смещения объема. Это означает, что независимо от того, используете ли вы шприцы объемом 3, 5 или 10 см, если вы потянете поршень назад на 2 см, эффект вакуума будет одинаковым для всех шприцев. Однако следует отметить, что вытащить поршень меньшего шприца легче.Наконец, даже если вы все сделаете правильно, в редких случаях у вас может не получиться очень хороший поток CSF. В таких случаях лучше всего перезапустить FG-LP в другом месте, обычно на другом уровне позвоночника.
Постпроцедурная оценка
Место прокола очищается и накладывается стерильная повязка. В нашем учреждении пациенты обычно наблюдаются с постельным режимом в течение 1 часа. Инструкции по выписке включают в себя воздержание от чрезмерной физической активности, желательно как можно больше отдыхать до конца дня, обеспечить адекватную гидратацию и избегать погружения места укола в воду (например,г., ванны, бассейны). Нестероидные противовоспалительные препараты можно рассматривать для лечения головной боли. Пациентов информируют о признаках и симптомах утечки спинномозговой жидкости, инфекции и кровоизлияния, таких как позиционная головная боль, постепенно усиливающаяся боль в спине, новое начало неврологических симптомов или лихорадка, и инструктируют при необходимости позвонить для дальнейшего обследования.
Контрастное вещество с йодом — InsideRadiology
Автор: Проф Стейси Герген *
Что такое йодсодержащее контрастное вещество?
Контрастное вещество, содержащее йод (ICCM), иногда называемое контрастом или контрастным веществом, представляет собой химическое вещество, используемое в медицинской рентгенографии.При введении в тело ICCM показывает, что происходит внутри полых частей тела (например, кровеносных сосудов, желудка, кишечника или даже жидкости вокруг спинного мозга) на рентгеновских снимках или изображениях. При введении в кровеносный сосуд, который может быть артерией или веной, он не только показывает внутреннюю часть кровеносного сосуда, но и может дать информацию о том, как работают органы, снабжаемые этим кровеносным сосудом. Хорошими примерами этого являются почки, мозг и легкие.
Важно отметить, что ICCM не производит радиации: это химическое вещество, которое безвредно взаимодействует с рентгеновскими лучами.
Зачем мне йодсодержащее контрастное вещество?
Радиолог (врач-специалист), выполняющий и интерпретирующий вашу процедуру визуализации или тест, прочитает то, что ваш врач написал в вашем направлении на радиолог. В направлении к врачу-радиологу сообщается, что ваш врач считает неправильным и что ваш врач хочет узнать в результате теста или процедуры. Эта информация позволяет рентгенологу решить, даст ли использование ICCM необходимые изображения, которые помогут ему дать вашему врачу ответ.
Типы тестов, которые почти всегда используют ICCM, включают ангиограмму / ангиографию (которые представляют собой рентгеновские снимки кровеносных сосудов), артрографию (которая представляет собой рентгеновский снимок внутренней части сустава (например, плеча)) и миелографию (которая включает инъекцию). контрастного вещества в жидкость вокруг спинного мозга).
Некоторые, но не все изображения компьютерной томографии (КТ) требуют, чтобы у вас была ICCM либо путем питья, либо путем инъекции в вену на руке.
Как мне вводят йодсодержащее контрастное вещество?
ICCM вводится путем инъекции в вену на тыльной стороне руки, на передней части руки или локтя, либо путем питья.Если тест, который вы проводите, предназначен для исследования проблемы в нижней части кишечника (ободочной или прямой кишке), в вашу прямую кишку (или задний проход) может быть введена мягкая пластиковая трубка, и ICCM будет введен через трубку. .
Для артрограммы (разновидность рентгеновского снимка сустава) ICCM вводится непосредственно в сустав (например, в колено, плечо или запястье) с помощью рентгеновских лучей или ультразвука, чтобы направить иглу в правильное положение.
Миелограмма (типовой рентгеновский снимок позвоночника) требует введения ICCM в нижнюю часть позвоночника, когда вы лежите на животе.
Для ангиографии катетер (тонкая пластиковая трубка) вводится в артерию или вену, чаще всего в пах, и ICCM вводится через катетер.
Тип проблемы или симптома, который у вас есть, определит, в каком направлении следует подавать ICCM. Иногда вам нужно, чтобы ICCM давали два разных пути для одного и того же теста. Например, для выполнения многих компьютерных томограмм потребуется, чтобы у вас была ICCM для питья, а также была сделана инъекция в вену.
Если вам нужна инъекция ICCM, ее может сделать рентгенолог, медсестра или рентгенолог (медицинский техник визуализации), вводя ее вручную или через тонкую пластиковую трубку, вставленную в вену или артерию.Трубка также может быть подключена к небольшому электрическому насосу, который будет вводить ICCM. Помпа обычно используется для введения ICCM для компьютерной томографии и ангиограмм (рентгеновских лучей кровеносных сосудов).
Чувствую ли я что-нибудь после инъекции йодсодержащего контрастного вещества?
То, что вы можете почувствовать, будет зависеть от того, как проводится ICCM.
Чаще всего его вводят в вену во время компьютерной томографии или в артерию для ангиограммы. Большинство пациентов заметят очень теплое ощущение, которое распространяется по всему телу примерно на 20 секунд во время и после инъекции.Это часто концентрируется в области паха, и вы можете подумать, что вы мочитесь, но это не так. Это очень часто, очень нормально, беспокоиться не о чем, и ощущение быстро проходит (10–20 секунд). Некоторые люди чувствуют тошноту (например, рвоту) в течение короткого времени во время и после инъекции (см. Раздел о рисках ниже). Однако очень редко это чувство бывает настолько сильным, что вас действительно рвет (см. Раздел «Риски» ниже).
Если вам дадут выпить ICCM, вы, как правило, не заметите ничего из описанного выше.Вкус не неприятный, и обычно нужно выпить пару чашек, а затем немного воды.
Если вам вводят ICCM в сустав для артрограммы, вы можете почувствовать временную боль или «давление» в суставе, когда он наполняется жидкостью. Если вы введете ICCM через зонд в прямой кишке, это может вызвать временный дискомфорт, как если бы вам нужно было сходить в туалет.
Есть ли какие-либо последствия после введения йодсодержащего контрастного вещества?
Большинство пациентов обычно не замечают никаких отклонений от нормы после введения ICCM.У некоторых пациентов могут быть аллергии или побочные эффекты, которые обсуждаются ниже. ICCM покидает ваше тело с мочой через несколько часов после теста или процедуры. Вы можете помочь в этом, выпив много жидкости. Если вам не разрешают пить по состоянию здоровья, жидкости будут вводиться внутривенно. Основные побочные эффекты, о которых следует помнить, перечислены в разделе «Риски» ниже.
Как долго длится инъекция йодсодержащего контрастного вещества?
Это зависит от типа теста или процедуры, которые вы проходите, и от того, как вы должны пройти ICCM.Лучше всего задать этот вопрос персоналу, когда вы готовитесь к процедуре.
Каковы риски инъекции йодсодержащего контрастного вещества?
Все медицинские тесты, процедуры и лекарства связаны с риском. Есть некоторые риски, о которых вам нужно знать, прежде чем у вас будет ICCM. Если вы знаете об этих рисках и в любом случае обеспокоены, обратитесь к своему врачу, в больницу или рентгеновский центр, где вы проходите анализ. Вы можете сделать это при записи на прием и снова, когда приедете на обследование или процедуру.
Если есть вероятность, что вам дадут ICCM, то вам зададут несколько вопросов во время вашего приема или когда вы приедете на тест. В их число войдут:
- Были ли у вас ICCM раньше?
- Были ли у вас раньше реакция на ICCM?
Будет полезно, если вы сможете описать, что произошло (например, сыпь, затрудненное дыхание, рвота или приступ астмы), а также больницу или медицинское учреждение, где это произошло, если вы это знаете. - У вас астма?
- Принимаете ли вы лекарства, содержащие бета-адреноблокаторы?
Обычно это применяется при высоком кровяном давлении или тревоге (см. Список лекарств, содержащих бета-блокаторы, ниже). - Есть ли у вас аллергия на еду, лекарства, пыльцу, животных или что-то еще?
- У вас диабет?
- Вы принимаете лекарство, содержащее метформин? (см. список ниже)
- У вас плохая или пониженная функция почек или заболевание почек?
- У вас заболевание щитовидной железы, рак щитовидной железы или вы недавно лечились от рака щитовидной железы?
- У вас миастения или серповидноклеточная анемия?
- Вы беременны?
Если вы не знаете ответов на эти вопросы или не уверены, то ваш лечащий врач сможет вам помочь.Если у вас есть какое-либо другое известное заболевание, обратитесь к врачу или в рентгенологию, где вы проходите обследование, чтобы убедиться, что нет причин, по которым вы не можете пройти ICCM в случае необходимости.
Как и во всех медицинских процедурах, в каждом случае необходимо сопоставлять риски с преимуществами. Ваш врач будет работать с радиологом, чтобы оценить, перевешивается ли риск процедуры, связанной с ICCM, преимущества теста.
Это индивидуальное медицинское заключение, которое индивидуально для каждого пациента, каждой ситуации или проблемы.Если ICCM может предоставить дополнительную информацию радиологу, который будет интерпретировать ваши изображения (снимки, сделанные во время процедуры рентгена), это часто может привести к более точному диагнозу, который, в свою очередь, позволит вашему врачу установить лучше понять, что не так, и назначить вам правильное лечение.
Аллергические (анафилактические) реакции
Они встречаются менее чем у 3% всех людей, страдающих МКРМ. Реакции непредсказуемы, и любой может отреагировать.Даже если у вас раньше была ICCM и у вас не было проблем, это не значит, что у вас не будет реакции в следующий раз, когда вам сделают инъекцию ICCM. По этой причине все радиологические кабинеты и отделения радиологии больниц всегда готовы лечить умеренные и тяжелые аллергические реакции соответствующими лекарствами. Эти реакции почти во всех случаях очень хорошо поддаются экстренной медикаментозной терапии.
- Люди, у которых ранее была реакция на ICCM, гораздо чаще, чем другие люди, будут иметь реакцию снова, если у них будет больше ICCM в любое время в будущем.
- Люди, страдающие астмой, подвержены повышенному риску реакции, поэтому важно сообщить практикующему врачу или больнице, если у вас действительно астма, во время сдачи анализа.
- У людей с экземой, аллергией на другие лекарства, продукты питания или такие вещи, как пыльца, пыль или химические вещества, вероятность аллергической реакции на ICCM немного выше, чем у людей без аллергии.
Если в прошлом у вас была легкая, умеренная или тяжелая аллергическая реакция на ICCM, вы ДОЛЖНЫ сообщить об этом в радиологическое отделение при записи на прием.Если вам нужно снова пройти ICCM, радиолог может решить сделать другой тест, который не требует ICCM. Если невозможно избежать применения ICCM, вам могут потребоваться лекарства (таблетки, принимаемые внутрь) каждые несколько часов в течение нескольких часов перед процедурой, чтобы снизить вероятность умеренной или тяжелой реакции. Эти таблетки представляют собой кортикостероиды (или кортизон), которые могут снизить, но не исключить вероятность другой реакции на ICCM. Таблетки начинают действовать через несколько часов, и они не работают, если вы принимаете их непосредственно перед ICCM.
Реакции аллергического типа на МКХМ делятся на легкую, среднюю и тяжелую.
-
Легкие реакции
Легкие реакции возникают у 1–3 из каждых 100 пациентов, получающих ICCM. Эти реакции включают:
- Промывание лица
- Тошнота и / или рвота
- Легкий зуд
- Повторное чихание
Почти всегда такие реакции не требуют специального лечения и обычно проходят всего за несколько минут.
-
Умеренные реакции
Умеренные реакции включают сильную или продолжительную рвоту, генерализованную сыпь или отек лица, рта или горла, затрудняющие дыхание и глотание. Эти реакции часто требуют медикаментозного лечения, обычно с применением адреналина, антигистаминных препаратов и иногда кортикостероидов (или кортизона), а также периода наблюдения (2–3 часа), прежде чем вас отпустят домой. Они встречаются менее чем у 1 из 3000 человек, страдающих МКРМ.
-
Тяжелые реакции
Тяжелые реакции встречаются редко и встречаются менее чем у 1 из 25 000 человек, страдающих МКРМ.Им требуется неотложная медицинская помощь и госпитализация на период наблюдения. Тяжелая реакция может выражаться в любом из следующего:
- Очень низкое артериальное давление
- Неспособность дышать
- Остановка сердца (остановка сердца)
Эти побочные эффекты лечат с помощью лекарств неотложной помощи, включая адреналин, и после этого лечения вы будете помещены в больницу на период наблюдения.
Менее 1 из 170 000 человек, которым вводили ICCM, умрет в результате очень тяжелой реакции аллергического типа, даже если будет оказана неотложная медицинская помощь.
-
Поздние аллергические реакции замедленного типа
В редких случаях отек слюнной железы (под и позади челюстной кости) может возникать через несколько дней после ICCM, как и общие боли в суставах. Это, по-видимому, чаще встречается у пациентов с нарушением функции почек.
Побочные эффекты, связанные с почками
Для людей с нормально функционирующими почками ICCM вполне безопасен. Если ваша функция почек серьезно снижена до того, как вы введете ICCM в артерию или вену, вы подвергаетесь повышенному риску временного ухудшения функции почек, если у вас есть большое количество ICCM.Для ангиограммы обычно используется большее количество контраста, особенно сердца. У вас также может быть большое количество контраста за короткое время, если у вас есть несколько тестов или процедур, которые используют ICCM в течение нескольких часов или дней.
На функцию почек не повлияют очень маленькие объемы ICCM, которые вводятся для артрограмм или миелограмм. Также незначительно или совсем не влияет на функцию почек, если вам дают ICCM пить или через зонд, введенный в прямую кишку, желудок или кишечник.
Иногда снижение функции почек, которое происходит после ICCM, является продолжительным или даже постоянным, и вам может потребоваться диализ (очистка крови с помощью диализного аппарата вместо нормальной функции почек). Обычно это происходит у людей, у которых уже значительно снижена функция почек.
Если вы:
- больны сахарным диабетом
- страдают острым или тяжелым хроническим заболеванием почек
- принимают лекарство, содержащее метформин (см. Список ниже)
вам, вероятно, понадобятся результаты вашего последнего теста функции почек, когда вы планируете свой тест или процедуру, если тест или процедура включает ICCM.
Это простой анализ крови, который может организовать ваш врач. Если ваша функция почек окажется очень плохой (или низкой), радиолог может решить дать вам дополнительные жидкости через внутривенное вливание до и после процедуры, чтобы помочь почкам избавиться от ICCM с мочой. Вот почему полезно знать эту информацию при планировании процедуры, если она не является экстренной.
Побочные эффекты, которые могут возникнуть у людей, принимающих определенные медицинские условия
Myaesthenia gravis: Если у вас миастения гравис и у вас ICCM, есть небольшая вероятность того, что ваша мышечная слабость временно усилится.Поскольку в этом состоянии поражаются мышцы, участвующие в дыхании, как и все другие мышцы, это может означать, что вам становится труднее дышать. Если вам необходимо пройти ICCM, за вами будут внимательно наблюдать, чтобы гарантировать, что если у вас действительно появятся проблемы с дыханием или нарастающая слабость, это будет быстро выявлено и лечится.
Феохромоцитома и параганглиома: Не предполагается, что существует повышенный риск повышения артериального давления при использовании ICCM как части обычного компьютерного томографа.Существует повышенный риск во время ангиограммы, когда ICCM вводится напрямую через трубку (катетер) в кровеносные сосуды, снабжающие или дренирующие любую из этих опухолей.
Беременность и кормление грудью
Как правило, необходимо внимательно рассмотреть вопрос о назначении беременной женщине любого наркотика, в том числе инъекционного ICCM. Нет медицинских доказательств того, что ICCM может нанести вред нерожденному плоду или ребенку, но в то же время нет крупных исследований, окончательно доказывающих, что это безопасно.Может существовать небольшой риск снижения функционирования щитовидной железы плода или новорожденного, если его мать страдает МКРМ во время беременности. По этой причине было предложено, чтобы функция щитовидной железы новорожденного проверялась в первую неделю жизни, если матери необходимо пройти ICCM во время беременности. Тестирование функции щитовидной железы у новорожденных в настоящее время является обычной процедурой для всех детей, рожденных в больницах Австралии и Новой Зеландии, поэтому это будет происходить вместе с другими скрининговыми тестами новорожденных, если ваш ребенок родился в больнице в Австралии или Новой Зеландии.
Менее 1/1000 дозы контрастного вещества, введенной матери, выделяется с грудным молоком, поэтому нет причин прекращать грудное вскармливание или отказываться от грудного молока путем сцеживания, если вам необходимо принимать МКРМ, как вашего молока. не повредит вашему ребенку.
Локальная утечка МКХМ в месте инъекции
Это происходит в той или иной степени примерно у 2% пациентов. Это чаще встречается при больших количествах ICCM, когда используется механический насос-инъектор, и когда пациент очень молод, очень стар, или у него проблемы с общением, или он находится в замешательстве или без сознания.
Обычно боль и покраснение, которые могут вызвать протечки, можно лечить льдом или теплыми компрессами, и они быстро проходят. В редких случаях боль, отек и покраснение могут усиливаться и быть связаны с иглами в руке (если у вас была инъекция в руку) или в стопе (если инъекция производилась вокруг лодыжки). Если это произойдет с вами после того, как вы вернетесь домой, вы должны срочно обратиться к своему терапевту или в ближайшее отделение неотложной помощи больницы, так как вам может потребоваться лечение для предотвращения долгосрочных осложнений.Это осложнение встречается редко и называется «компартмент-синдромом». Обычно это происходит после того, как довольно большое количество контраста просочилось в мягкие ткани под кожей.
Риски, связанные с употреблением алкоголя ICCM
ICCM, который вас могут дать выпить, обычно известен как гастрографин. Он отличается от ICCM, который вводится путем инъекции.
Риск тяжелой реакции на ICCM, который вы пьете, намного ниже, чем и без того низкий риск инъекционного ICCM. В медицинской литературе описано несколько случаев умеренных аллергических реакций.Опять же, это кажется гораздо менее распространенным, чем при введении ICCM.
Основной риск при проглатывании ICCM, такого как Gastrografin, возникает у людей, которые не могут правильно глотать из-за спутанности сознания, очень старые, очень молодые или не полностью сознательные. ICCM может вызвать серьезные проблемы с дыханием, которые иногда приводят к летальному исходу, если его достаточное количество достигает легких. По этой причине люди, которые не могут нормально глотать, с большой осторожностью назначают ICCM. ICCM может быть вообще не назначен в этой ситуации, или вместо него может быть назначен другой тип ICCM, который безопасен в случае попадания в легкие.
Диабет и лекарства, содержащие метформин
Метформин часто принимают при диабете. Лекарства, содержащие метформин, включают:
- Glucobete®
- Диабекс XR®
- Diabex®
- Диаформин XR®
- Диаформин®
- Метекс XR®
- Formet®
- Glucovance®
- Janumet®
Если вы принимаете метформин или другие лекарства, содержащие метформин (см. Список выше), ваш врач, вероятно, регулярно проверяет функцию почек.При планировании теста или процедуры вам нужно будет иметь самый последний результат, и больница или отделение визуализации могут захотеть проверить его еще раз ближе к времени вашего приема. Если вам предстоит экстренная процедура визуализации с использованием ICCM, ваша функция почек может быть проверена после процедуры, чтобы сэкономить время.
Если ваша функция почек очень плохая или очень низкая, вам может потребоваться прекратить прием метформина после процедуры визуализации, если этот тест или процедура включает инъекцию ICCM в артерию или вену.Вам нужно будет подождать несколько дней, прежде чем повторно проверить функцию почек. Если ваша функция почек вернулась к нормальному уровню после повторного тестирования, ваш врач, как правило, посоветует вам, что в это время можно безопасно возобновить прием метформина.
Если перед инъекцией ICCM было показано, что у вас нормальная функция почек, и вы принимаете метформин, нет необходимости прекращать прием метформина после инъекции ICCM.
Каковы преимущества инъекции йодсодержащего контрастного вещества?
Радиолог, проконсультировавшись с лечащим врачом и, если необходимо, с вами решит, что преимущества ICCM перевешивают риски, описанные выше, которые редко встречаются у большинства здоровых людей.Радиологи используют ICCM, чтобы сделать изображения более четкими и, следовательно, дать вашему врачу наиболее точный ответ. Некоторые виды тестов и процедур, такие как КТ-ангиограммы, не могут быть выполнены без ICCM.
Кто сделает мне инъекцию йодсодержащего контрастного вещества?
В зависимости от типа процедуры, которую вы проходите, инъекцию вам сделает рентгенолог (врач-специалист), медсестра-радиолог или рентгенолог (медицинский техник визуализации). Для компьютерной томографии и ангиографии часто используется небольшая электрическая помпа для введения ICCM.
Где мне делают инъекцию йодсодержащего контрастного вещества?
Это будет выполняться в комнате для сканирования КТ или ангиографии, или в комнате рентгеноскопии, когда вы находитесь на столе для осмотра и проводите сканирование или тест (рентгеноскопия — это процесс просмотра рентгеновских изображений на экране, а не получение и проявление Рентгеновские снимки). Если вам необходимо пить ICCM, вас могут попросить сделать это за час или два до компьютерной томографии (в зале ожидания или на больничной койке, если вы поступили).
Полезные сайты по инъекциям йодсодержащего контрастного вещества:
RANZCR 2016 Руководство ICCM
www.ranzcr.edu.au/quality-a-safety/radiology/iodinated-contrast-media-guideline
Информация для пациентов, Анкета пациента
* У автора нет конфликта интересов по данной теме.
Последнее изменение страницы: 26.07.2017.
Инъекции под контролем рентгеноскопии
Что такое рентгеноскопия?
Рентгеноскопия — это форма руководства по рентгеновской визуализации, которая помогает вашему врачу определить место внутренней инъекции, где должна быть сделана инъекция, например стероид или суставная инъекция, для облегчения боли.
Рентгеноскопия похожа на навигацию по GPS (глобальной системе позиционирования) для кончика инъекционной иглы. GPS позволяет вам знать, где вы находитесь по отношению к своему окружению, чтобы помочь вам найти именно то, что вы ищете. Когда вы используете GPS, у вас меньше шансов свернуть не туда или пролететь мимо остановки, и вы точно знаете, когда прибыли в предполагаемое место.
Рентгеноскопия позволяет получать в реальном времени движущиеся изображения инъекционной иглы, проникающей в вашу ткань.
Используя технологию рентгеновской визуализации и высококонтрастный жидкий краситель, рентгеноскопия может помочь вашему врачу определить точную точку, в которую следует ввести лекарство.
Рентгеноскопия позволяет врачу точно определить источник боли и повысить эффективность обезболивающего.
Размещение иглы является ключевым моментом
Стероидные и эпидуральные инъекции могут значительно облегчить хроническую и острую ортопедическую боль, но лечение эффективно только при правильном применении.
Большинство ортопедических болей возникает в крошечных, деликатных пространствах между фасеточными суставами, эпидуральными пространствами или внутри канала спинного мозга.По этой причине точность установки иглы является ключевой.
Слепые стероидные и эпидуральные инъекции опасны
Толщина кожи, мышц, жира и других мягких тканей сильно различается от пациента к пациенту, и плавание в этих водах может быть опасным. Инъекции противовоспалительных, стероидных и эпидуральных стероидных препаратов могут помочь диагностировать источник боли, а также уменьшить дискомфорт.
Попытка ввести инъекцию без руководства называется «слепой».«Согласно систематическому обзору, до 52% инъекций в каудальный отдел и 30% инъекций в поясничный отдел выполнялись вслепую неправильно.
Рентгеноскопические инъекции безопаснее и эффективнее
С другой стороны, рентгеноскопия с использованием высококонтрастного красителя может значительно улучшить способность вашего врача правильно вводить инъекцию.
Даже опытные врачи должны пользоваться рентгеноскопическим контролем. В исследовании более 300 каудальных эпидуральных инъекций менее опытные врачи получили нужное место только у 50.В 6% случаев более опытные врачи работали лишь ненамного лучше, делая все правильно в 61,7% случаев.
Как выполняется инъекция под контролем рентгеноскопии?
Для большинства инъекций, выполняемых рентгеноскопически, процедура выполняется, когда пациент лежит либо на спине, либо на животе, в зависимости от диагноза и источника боли. Некоторые инъекции фасеток в шейные или шейные области выполняются в других положениях. Все инъекции делаются под рентгенологическим контролем. ЭКГ, манжета для измерения артериального давления и устройства для контроля кислорода в крови используются, когда пациенту вводят внутривенную седацию.
Пациент будет помещен для лечения источника боли на рентгеновском столе. Область будет хорошо подготовлена и очищена для процедуры. Врач обезболивает небольшой участок кожи анестетиком (обезболивающим). После того, как область онемел, врач с помощью рентгеновского контроля (рентгеноскопии) направляет очень маленькую иглу в целевое место инъекции. Флюороскоп — это рентгеновский аппарат, который позволяет врачу видеть рентгеновское изображение во время инъекции. После подтверждения правильного положения вводится анестетик и стероид, а игла удаляется.
Первая инъекция — это просто местный анестетик для обезболивания места инъекции, который вводится под кожу прямо над целевым местом. Следующая инъекция будет содержать высококонтрастный агент (контрастный краситель), больше местного анестетика и кортикостероидное противовоспалительное средство. Эта инъекция будет введена в идентифицированный источник боли.
- Высококонтрастный краситель помогает врачу подтвердить правильность установки иглы.
- Местный анестетик обеспечит быстрое обезболивание, чтобы вы могли сказать врачу, действительно ли эта область была источником боли.
- Кортикостероид действует как противовоспалительное средство, обеспечивая длительное облегчение боли.
Каковы риски рентгеноскопии?
Всегда полезно вести записи своей прошлой истории болезни, связанной с воздействием радиации, такой как предыдущие сканирования, рентгеновские снимки и другие типы процедур визуализации, чтобы вы могли сообщить своему врачу. Возможные риски, связанные с облучением, могут быть связаны с кумулятивным количеством рентгеновских обследований и / или процедур в течение длительного периода времени.
Облучение во время беременности может привести к врожденным дефектам. Если вы беременны или подозреваете, что беременны, сообщите об этом своему врачу для полного раскрытия информации.
При использовании контрастного красителя существует риск аллергической реакции на краситель. Пациенты, страдающие аллергией на лекарства, контрастные вещества, йод или латекс или чувствительные к ним, должны уведомить своего врача, чтобы предвидеть возможные побочные эффекты.
Чего ожидать после процедуры
В первые сутки или два после инъекции пациент может испытывать болезненные ощущения возле места инъекции.Через несколько дней после инъекций может наблюдаться некоторая местная болезненность. Использование пакета со льдом три или четыре раза в день может помочь облегчить это. Это частый результат того, что анестетик истощается до того, как проявятся противовоспалительные эффекты.
Пациенту следует расслабиться в течение этого периода времени и ожидать большего облегчения боли на второй или третий день.
Рентгеноскопия Nuvo Spine
Не рискуйте своим здоровьем. Ведущие радиологи отмечают, что «рентгеноскопия необходима для правильного введения эпидуральной инъекции стероидов.«Если вы подумываете об инъекциях для снятия боли, попросите сделать рентгеноскопию.
Команда специалистов Nuvo Spine хочет, чтобы вы получали максимально эффективное лечение. Наш опытный врач проинформирует вас о деталях рентгеноскопии и поможет вам принять оптимальное решение для вашего здоровья.
Доктор Вахедифар с отличием окончил Калифорнийский университет в Лос-Анджелесе, а затем Медицинский колледж Тулейнского университета, где он провел обширное исследование нервно-ассоциированной боли.Он является научным сотрудником Американской академии физической медицины и реабилитации и членом Американского общества интервенционных врачей по лечению боли и Американской академии физической медицины и реабилитации.Стратегии обезболивания доктора Вахедифара объединяют передовые медицинские технологии с целенаправленными вмешательствами для минимизации боли и лечения основных причин боли.



 Данная проба не является прививкой, а только аллергопробой. Это позволяет диагностировать случаи заболевания туберкулезом на ранних стадиях, когда ещё нет патологических изменений в легочной ткани.
Данная проба не является прививкой, а только аллергопробой. Это позволяет диагностировать случаи заболевания туберкулезом на ранних стадиях, когда ещё нет патологических изменений в легочной ткани. Обладает высокой чувствительностью при определении вероятной инфекции туберкулеза, в том числе в начальной (скрытой) стадии. Техника постановки и учет результатов данного теста идентичны пробе Манту. Диаскинтест используется в возрастной группе от 8 до 17 лет, у детей групп риска, что позволяет уменьшить число случаев позднего выявления туберкулеза.
Обладает высокой чувствительностью при определении вероятной инфекции туберкулеза, в том числе в начальной (скрытой) стадии. Техника постановки и учет результатов данного теста идентичны пробе Манту. Диаскинтест используется в возрастной группе от 8 до 17 лет, у детей групп риска, что позволяет уменьшить число случаев позднего выявления туберкулеза.