Ишиас: причины, лечение, профилактика — Профессорская клиника
Зачастую это заболевание называют «воспаление седалищного нерва», однако это не совсем правильно. Непосредственно воспаление встречается достаточно редко, поэтому корректно говорить о повреждениях седалищного нерва, наиболее частым из которых является компрессия (защемление). Для этой патологии также могут применяться такие названия, как «синдром грушевидной мышцы» и «ишиалгия». Однако, чаще всего врачи пользуются термином «ишиас». Необходимо отметить, что «ишиас» — не диагноз. Этим термином называют совокупность симптомов, которые могут возникать при различных заболеваниях, как правило – при заболеваниях позвоночника.
Ишиас часто проявляется у людей среднего и пожилого возраста, но первые симптомы заболевания могут возникнуть раньше — 20-летних молодых людей и даже в подростковом возрасте.
Что же такое ишас? Необходимо начать с того, что седалищные нервы – самые крупные в человеческом организме.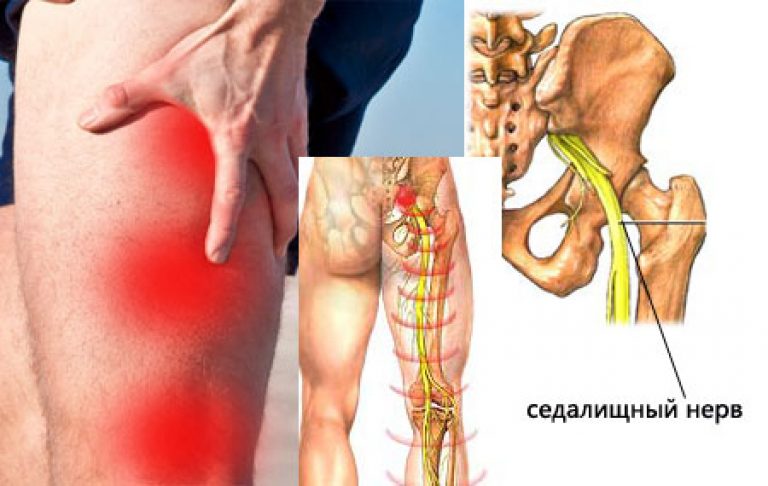 Они выходят из спинного мозга и идут вплоть до нижних частей ног. В районе колена седалищный нерв разделяется на две части, одна из которых отвечает за иннервацию голени, другая – за иннервацию стопы. Седалищные нервы также обеспечивают иннервацию органов малого таза. Они отвечают как за чувствительность, так и двигательные функции мышц ног.
Они выходят из спинного мозга и идут вплоть до нижних частей ног. В районе колена седалищный нерв разделяется на две части, одна из которых отвечает за иннервацию голени, другая – за иннервацию стопы. Седалищные нервы также обеспечивают иннервацию органов малого таза. Они отвечают как за чувствительность, так и двигательные функции мышц ног.
Если болезнь затрагивает данные нервы, то она начинает проявляться различными симптомами – болью, отеками, потерей чувствительности ног.
Как уже упоминалось, наиболее частая причина ишиаса болезни позвоночника: межпозвоночные грыжи, остеохондроз позвоночника, спондилолистез, нарушения функции пояснично-крестцового сочленения. Спровоцировать возникновение заболевания могут нарушения метаболических процессов, травмы, опухоли и инфекции.
Иногда ишиас проявляется у беременных: в результате изменений организма, сместившийся центр тяжести может привести к проблемам с позвоночником и, как следствие, к повреждениям седалищного нерва.
Основным признаком заболевания является боль.
Боль при поражении нерва может иметь разнообразный характер – быть ноющей, жгучей, колющей, стреляющей, резкой или тупой. Иногда она разливается по всей поверхности ноги, а иногда может наблюдаться лишь в ее отдельной части. Боль может иметь изнурительный, невыносимый характер, а в других предоставляет небольшой дискомфорт. Время от времени боль может проходить, но спустя небольшой период времени снова возвращаться. Боль при ишиасе может длиться от нескольких дней до нескольких месяцев. В промежутках между приступами, больных часто беспокоят скованность поясничного отдела, напряженность мышц и другие проявления.
Обычно боль затрагивает лишь одну ногу, однако во многих случаях может наблюдаться и в обеих ногах. Замечено, что у женщин чаще всего страдает правая нога, а у мужчин – левая.
Симптомы ишиаса могут отличаться в различных случаях, наиболее характерны же следующие:
- Боль в ягодице, распространяющаяся на одну ногу, усиливается при длительном сидении, стоянии, кашле, чихании;
- Ощущение «ползанья мурашек», покалывание, жжение;
- Слабость, напряженность мышц, онемение;
- Резкая боль, усиливающаяся при ходьбе, наклонах, кашле, чихании.
- Онемение, жжение в ногах, слабость, «ватность»;
- Невыносимая боль, спазмы мышц, похудение одной ноги;
- Стреляющая боль в пояснице, ноге.
Реже ишиас может проявить себя таким симптомами как как отеки ног, чрезмерная потливость стоп или, наоборот, отсутствие потоотделения, покраснение кожи, повышение температуры тела в месте поражения, или же, наоборот, его цианоз и похолодание.
При наличии симптомов, напоминающих ишиас, следует обратиться к неврологу.
Неправильное лечение или его полное отсутствие, может привести к таким осложнениям ишиаса, как скованность в движениях при ходьбе, нарушение походки, невозможность некоторых движений пальцами ног или стопой. В тяжелых случаях больной теряет возможность вставать на ноги, ходить или сидеть. Острый болевой синдром может привести к неврозам, стрессам, обморокам, бессоннице. Также возможна атрофия некоторых мышц ноги. Если повреждены нервные отростки, обеспечивающие функциональность органов малого таза, то могут наблюдаться нарушения мочеиспускания и дефекации.
В тяжелых случаях больной теряет возможность вставать на ноги, ходить или сидеть. Острый болевой синдром может привести к неврозам, стрессам, обморокам, бессоннице. Также возможна атрофия некоторых мышц ноги. Если повреждены нервные отростки, обеспечивающие функциональность органов малого таза, то могут наблюдаться нарушения мочеиспускания и дефекации.
На приеме у врача проводится анализ анамнеза болезни и анамнеза жизни больного, выполняется полный неврологический осмотр. Используются методы инструментальной диагностики – чаще всего УЗИ. В некоторых случаях могут быть назначены МРТ, КТ или рентген.
В зависимости от причин и тяжести заболевания могут быть использованы как медикаментозные, так и немедикаментозные методы лечения. В случаях, когда консервативное лечение не дало эффекта, может быть назначено хирургическое лечение.
В число немедикаментозных методов входят:
Медикаментозное лечение назначается только врачом и обязательно проходить под его контролем. Как правило, курс такого лечения включает в себя витаминные комплексы, миорелаксанты, спазмолитики, глюкокортикостероиды, нестероидные противовоспалительные средства (НПВП) и анальгетики.
Как правило, курс такого лечения включает в себя витаминные комплексы, миорелаксанты, спазмолитики, глюкокортикостероиды, нестероидные противовоспалительные средства (НПВП) и анальгетики.
В профилактических целях рекомендуются умеренные регулярные физические нагрузки, прогулки на свежем воздухе. Питание при ишиасе должно быть организовано таким образом, чтобы не происходила бы перегрузка желудочно-кишечного тракта. Лучше всего принимать пищу 5-6 раз в день, но понемногу. Рацион в обязательном порядке должен включать клетчатку, магний, кальций, железо, витамины А, С, Е.
Кальций в большом количестве содержится в рыбе и морепродуктах, в молочных продуктах, печени орехах. Магний можно найти в бобовых, фисташках, авокадо. Из рациона следует убрать соленые, острые и жирные продукты, легкие углеводы, способствующие быстрому набору лишнего веса.
Настоятельно рекомендуется ежегодный профилактический медицинский осмотр.
В Профессорской клинике (ул. Дружбы. 15а) и в МЦ «Профессорская клиника» (ул.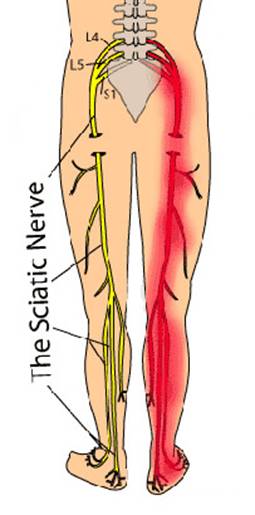
Боль в спине и радикулит
Если вы просыпаетесь утром с болью в спине или замечаете тянущую боль в спине, ягодицах или бедрах, физиотерапия в Халландейл-Бич может помочь вам найти облегчение.
По данным Американской ассоциации физиотерапии , боль в спине — самая распространенная боль в стране, и каждый четвертый американец испытывал боль в спине за последние три месяца.
Хотя боль в спине и ишиас похожи, они все же имеют свои различия и их часто путают друг с другом. Боль в спине встречается особенно в верхней, средней или нижней части спины.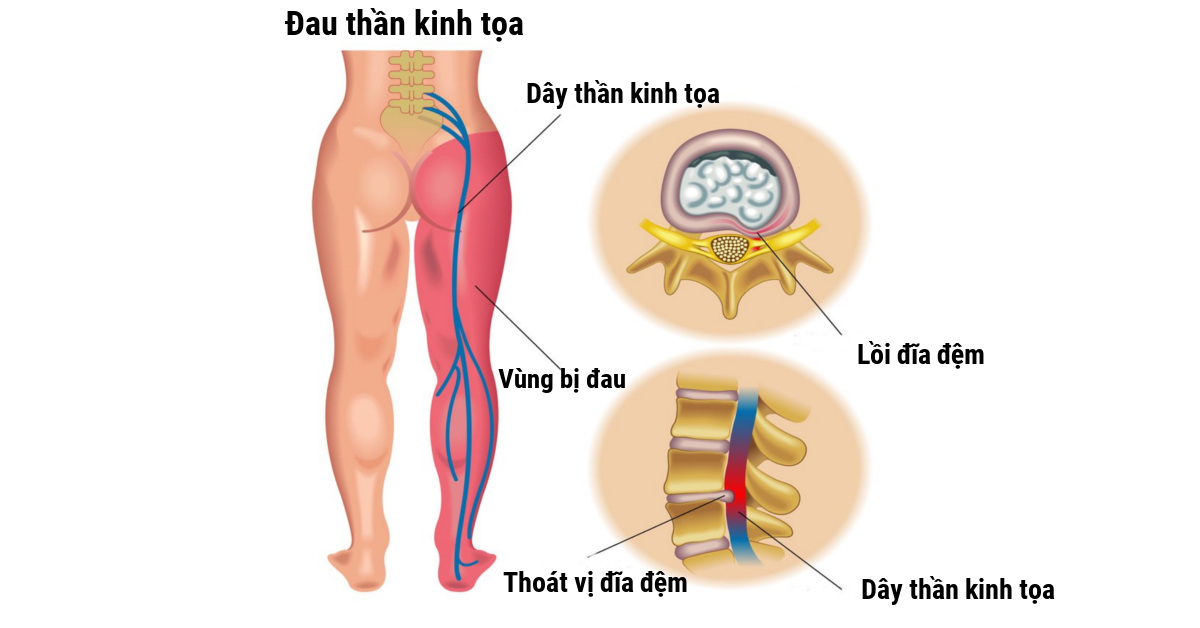 Ишиас — более диффузная, иррадирующая боль по ягодицам, бедрам и даже ногам.
Ишиас — более диффузная, иррадирующая боль по ягодицам, бедрам и даже ногам.
Также возможна радикулопатия, которая представляет собой онемение, покалывание, жжение или острую боль в определенной части ноги. Это часто связано с грыжей межпозвоночного диска или защемлением нерва в этой области, когда он выходит из позвоночника.
Если вы страдаете от боли в спине или ишиаса, не полагайтесь на лекарства, которые помогут вам замаскировать боль. В Sobe Innovative Rehabilitation наши физиотерапевты в Халландейл-Бич разберутся в корне проблемы и обеспечат долгосрочное облегчение.
Во многих случаях наши методы лечения даже могут устранить необходимость во вредных обезболивающих, таких как опиоиды, или в инвазивной хирургической процедуре.
Как физиотерапия поможет при боли в спине или ишиасе?Хотя боль в спине может приходить и уходить, всегда важно лечить ее сразу. В противном случае это может привести к плохой подвижности суставов, слабости корпуса и плохой координации мышц, что может привести к нежелательным травмам в будущем.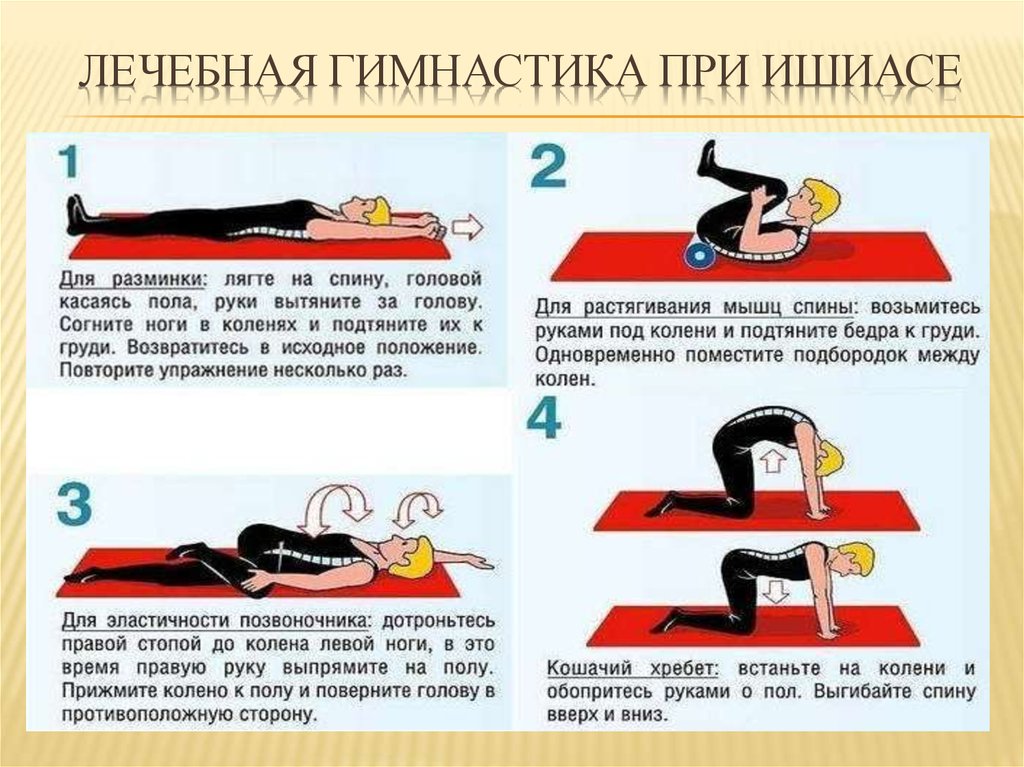
Боль в спине и ишиас полностью излечимы с помощью физиотерапии. Наш физиотерапевт в Халландейл-Бич составит для вас конкретный план лечения на основе вашего диагноза.
На ранних этапах физиотерапевтического лечения основное внимание уделяется быстрому облегчению боли. После этого наш физиотерапевт расширит ваше лечение, включив в него укрепление основной группы мышц с помощью специальных лечебных упражнений и растяжек.
Это помогает улучшить вашу силу и диапазон движений, чтобы предотвратить повторное повреждение позвоночника. Наш физиотерапевт также предоставит вам эргономичные методы ухода за позвоночником во время повседневной деятельности, например, сидя за столом или вождения.
Для лечения ишиаса наши физиотерапевты включат в ваш план лечения специальные растяжки ног, чтобы ослабить седалищный нерв. Это восстанавливает естественное здоровье нерва и быстро уменьшает симптомы.
Что вызвало у меня боль в спине / ишиас?Общая боль в спине обычно возникает в результате травмы. Это может быть связано с повторяющимися растягивающими движениями, такими как несколько раз в течение дня наклоняться, чтобы поднять малыша, или из-за более серьезной внезапной травмы, такой как автомобильная авария.
Это может быть связано с повторяющимися растягивающими движениями, такими как несколько раз в течение дня наклоняться, чтобы поднять малыша, или из-за более серьезной внезапной травмы, такой как автомобильная авария.
Основные состояния, такие как грыжа межпозвоночного диска, также могут вызывать сильную боль и вызывать радикулопатическую боль в бедре, ноге или ступне. Дегенеративная болезнь диска — частое заболевание с возрастом, которое может привести к боли в спине. Люди с этим заболеванием обычно сообщают о тупых, ноющих болях в пояснице и испытывают трудности с длительным стоянием или ходьбой.
Техническое название радикулита — «поясничная радикулопатия». Люди, у которых развивается это заболевание, обычно в возрасте от 30 до 50 лет. Многие виды травм могут вызывать развитие радикулита, включая артрит, костные шпоры или любые другие травмы, поражающие седалищный нерв.
Чаще всего мы обнаруживаем, что люди теряют гибкость в бедрах и тазе, что приводит к напряжению ягодичных и бедренных мышц.
Ишиас — это особый тип боли в спине, который считается очень неприятным. Однако, к счастью, это очень просто диагностировать. Люди с ишиасом испытывают боль вдоль седалищного нерва, который является самым большим нервом в вашем теле.
Седалищный нерв начинается в нижней части спины, затем разделяется у основания позвоночника, распространяется дальше вниз к ягодицам, ногам и, наконец, заканчивается у основания каждой ступни.
Седалищный нерв может сдавливаться или раздражаться, что вызывает ощущение «стреляющего», «покалывания» или «жжения» в нижней части спины, ягодицах, ногах или ступнях.
«Боль в спине» — это термин, который может быть вызван множеством различных состояний. Например, вы можете испытывать боль в спине из-за неправильной осанки, автомобильной аварии или травмы при подъеме тяжестей.
План лечения, который разработает для вас наш физиотерапевт Халландейл-Бич, будет зависеть от того, как у вас возникла боль в спине, а также от ее точного местоположения и вашей истории болезни.
Боль в спине может быть описана как острая, то есть кратковременная, или хроническая, то есть длительная (обычно длится три месяца или дольше).
Готовы записаться на первую встречу?Если вы испытываете симптомы боли в спине или радикулита, найдите облегчение с помощью инновационной реабилитации Sobe сегодня. Запишитесь на прием, чтобы начать делать первые шаги к выздоровлению и жить комфортной жизнью.
Защемление седалищного нерва. Ишиас, Люмбаго | УникаМед | Клиника УникаМед
Причины появления защемления седалищного нерва лечение
Основные причины появления этой неприятной во всех отношениях болезни: переохлаждение, травмы позвоночника, всевозможные заболевания позвоночника, сахарный диабет, воспаление суставов, сильные нагрузки и инфекции.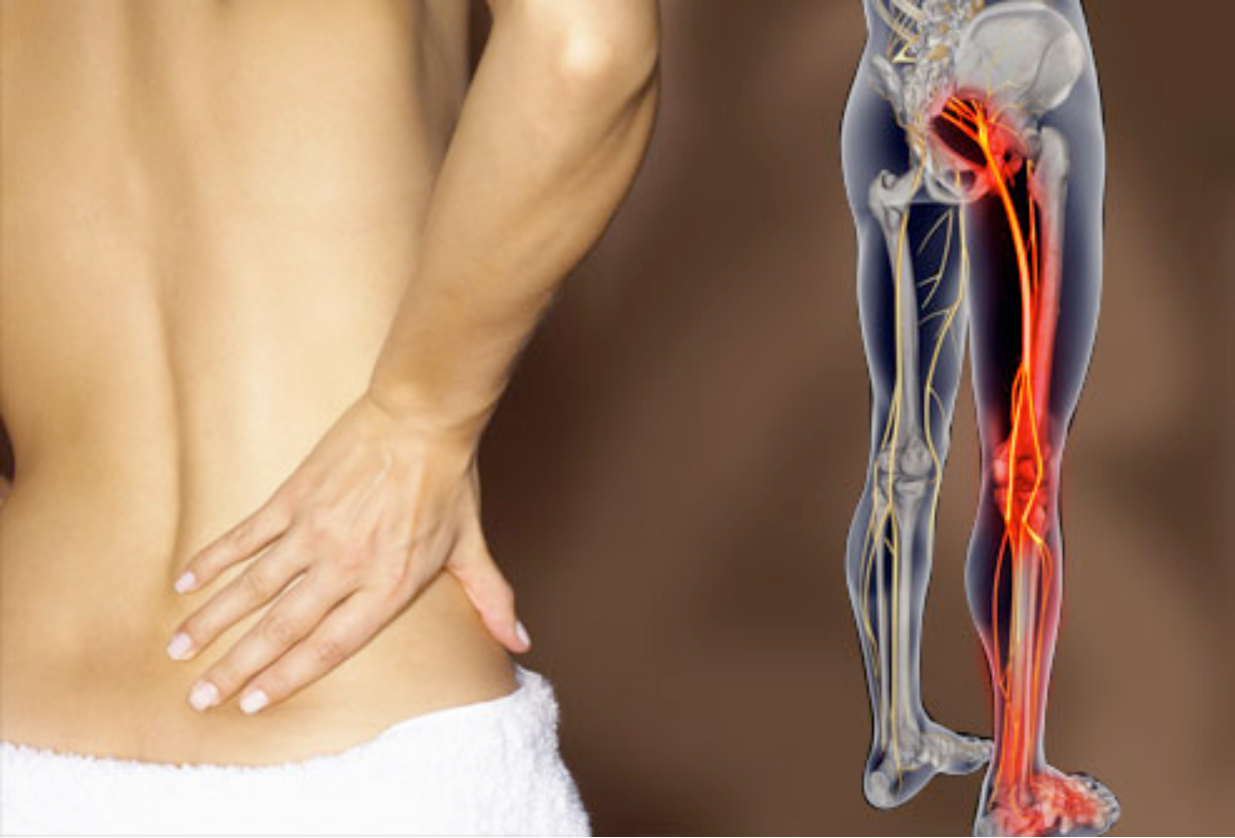 Часто воспаление седалищного нерва возникает на фоне грыжи межпозвоночного диска, в этом случае нужно медикаментозное лечение защемления седалищного нерва.
Часто воспаление седалищного нерва возникает на фоне грыжи межпозвоночного диска, в этом случае нужно медикаментозное лечение защемления седалищного нерва.
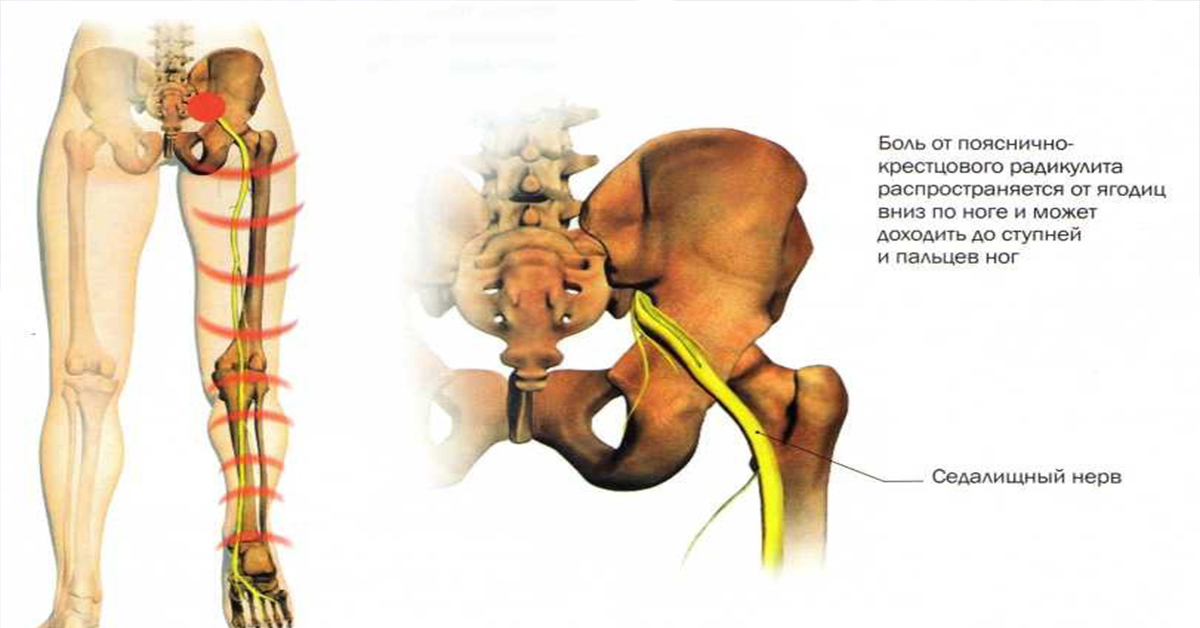
Берет свое начало седалищный нерв в поясничном отделе позвоночника. Выходит из пяти точек в спинном мозге, затем идет по задней поверхности бедра вниз. Далее он разделяется на ветви и снабжает нервами бедро, голень, ступню, пальцы ног. Известно, что этот нерв – самый крупный в организме человека.
Если появилось защемление седалищного нерва симптомы лечение
При поражении нерва, помимо болей от защемление седалищного нерва симптомы лечение возникает онемение кожи пораженных участков, слабость в мышцах, чувство покалывания и жжения. Обычно болт усиливаются при нагрузке разного рода тяжести. Иногда боли могут быть настолько сильными, что больной не может ни сидеть, ни двигаться.
Также среди характерных признаков воспаления выделяют явное подергивание мышц ягодицы. Можно защемление седалищного нерва симптомы лечение обнаружить, постукивая по крестцу. Также, если больной поднимает пораженную воспалением ногу, появляется резкая и сильная боль в области поясницы. Причем, защемление седалищного нерва лечение происходит, как правило, в спине, а вот боли появляются в ногах по ходу расположения нерва.
Также, если больной поднимает пораженную воспалением ногу, появляется резкая и сильная боль в области поясницы. Причем, защемление седалищного нерва лечение происходит, как правило, в спине, а вот боли появляются в ногах по ходу расположения нерва.
Правильное медикаментозное лечение защемления седалищного нерва
При лечении воспаления, прежде всего, нужно устранить главную причину появления болей и защемление седалищного нерва лечение провести. Мышечные спазмы, воспаление можно снять при помощи медикаментозных средств, иглоукалывания, полимерной пленки Polimedel, постельного режима. Заниматься самолечением все же не безопасно, а потому настоятельно советуем прежде, чем предпринимать какие либо действия, обратиться к своему лечащему врачу и провести медикаментозное лечение защемления седалищного нерва. Помимо вышеперечисленных средств нужно попросить врача разработать комплекс необходимых упражнений, полезно будет заняться плаванием, пройти курс лечебного массажа.
Для начала расскажем, каким же образом можно предупредить столь неприятную болезнь, помимо лечение защемления седалищного нерва мазями:
– укрепляйте мышцы пресса и спины;
– как можно больше двигайтесь;
– не поднимайте тяжести;
– не носите обувь на высоких каблуках;
– не переохлаждайтесь.
Лечение ишиаса
Простые обезболивающие средства при ишиасе бесполезны, они лишь на время приглушают приступ, который неизбежно повторится. Для того чтобы надежно устранить ишиас, нужно устранить его причину. Именно это делает лечение в нашей клинике, при котором восстанавливаются нормальные обменные процессы в межпозвонковых дисках, высвобождаются зажатые нервные окончания, устраняются мышечные спазмы, улучшается кровоснабжение и питание нервных окончаний, останавливается и обращается вспять развитие остеохондроза. В результате боли исчезают и более не возобновляются.
В результате боли исчезают и более не возобновляются. Такой эффект достигается совместным применением точечного массажа,иглоукалывания, щадящей мануальной терапией, вакуум-терапии,гирудотерапии, а также тибетских фитопрепаратов, нормализующих обменные процессы и обладающих мощным противовоспалительным действием. В случае межпозвонковой грыжи проводится комплексное лечение для ее устранения (без операции).
При диагнозе ишиас лечение проводится индивидуально, при этом лечебный курс может различную длительность для достижения стойких результатов и долговременного терапевтического эффекта.
Лечение, которое проводится при диагнозе ишиас в нашей клинике, сочетает высокую эффективность с отсутствием побочных эффектов и полной безопасностью для организма. Это достигается благодаря тому, что при диагнозе ишиас лечение методами тибетской медицинымобилизует внутренние резервы организма, активизируя естественные механизмы самовосстановления тканей позвоночника. При этом помимо противовоспалительного и обезболивающего эффекта лечение ишиаса улучшает обменные процессы и трофику нервных, мышечных тканей и межпозвонковых дисков, очищает ткани от токсинов и шлаков, комплексно оздоровляет не только позвоночник, но и нижние конечности, мочеполовую сферу и весь организм в целом.
Еще одной особенностью тибетской медицины является то, что при диагнозе ишиас лечение позволяет не только устранить болевой синдром, улучшить подвижность позвоночника, повысить качество жизни и улучшить физическое самочувствие, но и гармонизировать психоэмоциональное состояние и восстановить баланс нервной системы и тем самым повысить не только физическую, но и умственную работоспособность и снизить риск развития многих заболеваний, связанных с дисбалансом нервной системы, мышечными спазмами спины, недостаточным кровоснабжением, нарушением иннервации и воспалительными процессами в позвоночнике.
Симптомы ишиасаПри диагнозе ишиас симптомы, включая болевые ощущения, могут иметь различную степень выраженности от умеренных до сильных.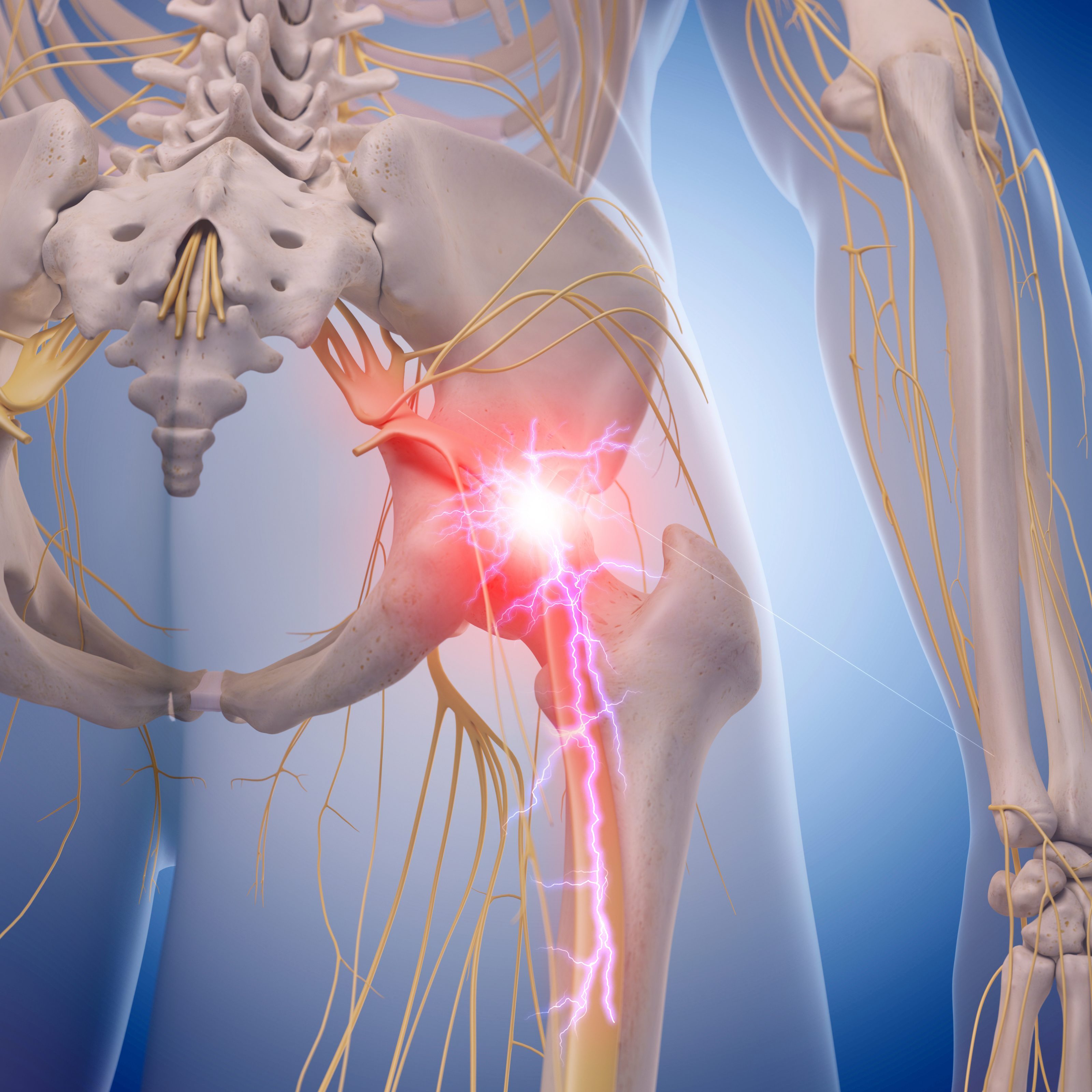
Основные симптомы, которыми проявляется ишиас:
— постоянная боль по задней поверхности ноги,
— жжение и покалывание в нижней части ноги,
— слабость,
— онемение,
— ограниченная подвижность ноги.
В большинстве случаев ишиас возникает как осложнение остеохондроза. В результате нарушения обменных процессов в дисках позвоночника зазор между позвонками уменьшается, что приводит к зажатию, сдавливанию и воспалению седалищного нерва.
Другая распространенная причина ишиаса – межпозвонковая грыжа.
В этом случае защемление нерва происходит посредством межпозвонкового диска, который пролабирует вбок, сдавливая нижние поясничные или верхние крестцовые спинномозговые нервные корешки.
Среди других факторов развития ишиалгии (невралгии седалищного нерва) обычно выделяют следующие:
— изменение формы позвонков,
— перенесенные инфекции (грипп, ревматизм),
— гинекологические заболевания,
— артрит,
— травмы,
— длительные запоры,
— различные опухоли,
— местное воздействие холода (переохлаждение).
Ишиас (или как его еще называют, пояснично-крестцовый радикулит) представляет собой заболевание, связанное с поражением или раздражением седалищного нерва, что и определяет характер симптомов и особенности лечения.
Седалищный нерв является самым крупным нервом в организме. Он берет свое начало на пяти различных уровнях спинного мозга и образуется слиянием последних двух поясничных нервных корешков и первых трех крестцовых корешков. Спускаясь вниз по ноге и разделяясь на более мелкие нервы, которые идут в бедро, колено, голень, голеностопный сустав, ступню и пальцы, этот нерв отвечает как за чувствительные, так и за двигательные функции нижних конечностей. Такая большая протяженность седалищного нерва объясняет его повышенную уязвимость и подверженность заболеваниям.
Самый характерный признак ишиаса – это боль, начинающаяся в пояснице и распространяющаяся по задней поверхности бедра на голень и стопу и иногда сопровождаемая мышечной слабостью и онемением в ноге.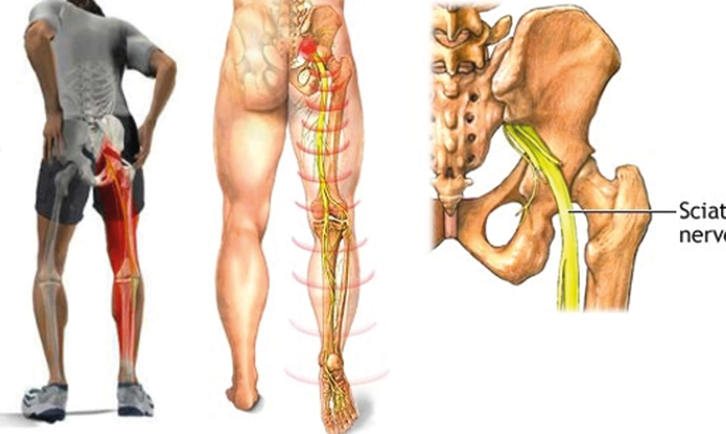
Обычно боль ощущается только в одной ноге (односторонняя ишиалгия), однако в редких случаях может затрагивать обе ноги.
Боль может возникнуть внезапно и быть такой сильной, что лишает возможности спать, сидеть, ходить, стоять, наклоняться или поворачиваться. В других случаях болезнь прогрессирует медленно, а болезненность усиливается от приступа к приступу.
Характер боли при ишиасе может быть различным: стреляющая боль, наподобие удара электрическим током, в виде покалывания, жжения.
Ишиас. Лечение в тибетской медицине
При диагнозе ишиас лечение с помощью местного применения обезболивающих и противовоспалительных мазей, как и лечение ишиаса народными средствами, не затрагивает главного – причину, по которой возник ишиас.Между тем эта причина может быть очень серьезной, например,межпозвоночная грыжа, которая со временем может привести к инвалидности. Вот почему при диагнозе ишиас лечение должно проводиться квалифицированным специалистом и быть направлено на устранение не только основных симптомов, но и причины заболевания.
При диагнозе ишиас наилучшим образом соответствует двум основным требованиям –комплексность и индивидуальность.
Поскольку причины заболевания могут быть различными, это определяет многообразие и разнонаправленность методов, применяемых для лечения ишиаса. Общее во всех лечебных методиках – комплексность терапевтического воздействия, особенно когда ишиас развивается на фоне патологических изменений позвоночника. Устранение болевого синдрома – первая, но недостаточная фаза лечения, так как необходимо устранить не только боли, но главное, их причину. В этом случае можно говорить о надежном излечении заболевания.
Важно также отметить, что при диагнозе ишиас позволяет не только устранить локальную проблему, возникшую в пояснично-крестцовом отделе позвоночника, но и в целом улучшить иннервацию и прохождение нервных импульсов, устранить мышечные спазмы и застойные явления в пояснице и спине и тем самым улучшить циркуляцию крови и кровоснабжение мочеполовой сферы и всего организма.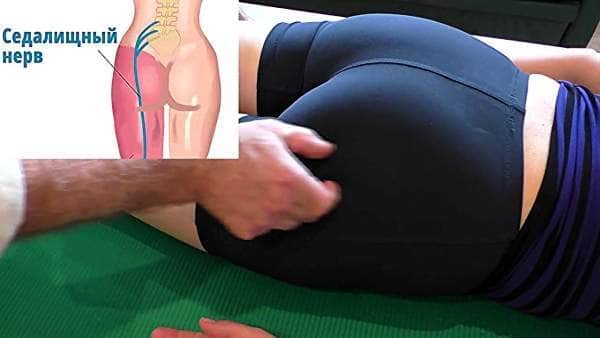 Таким образом, при диагнозе ишиас лечение с помощью тибетской медицины помогает устранить как основную проблему, так и сопутствующие нарушения и заболевания в организме.
Таким образом, при диагнозе ишиас лечение с помощью тибетской медицины помогает устранить как основную проблему, так и сопутствующие нарушения и заболевания в организме.
Многим из нас знакомо явление «выстрела в спину». Подобные ощущения можно испытать после долгого пребывания в одной и той же неудобной позе, например, просидев несколько часов за компьютером. Симптом может вызвать и резкий рывок во время занятий фитнесом, подъем и ношение тяжестей, результатом становится приступ люмбаго.
Для него характерна сильная жгучая боль в пояснице, иногда отдающаяся в грудную клетку, живот и ягодицы. Стоит пациенту подвигаться, чихнуть или закашляться, как боль становится невыносимой. Чаще всего самые сильные проявления начинают утихать уже в течение часа, а к исходу третьего дня от происшествия остаются только невеселые воспоминания. Однако иногда боль в пояснице может сохраняться и дольше. существует и производная этого явления – люмбалгия, которую вызывают ушибы поясницы, экстремальные физические нагрузки и переохлаждение.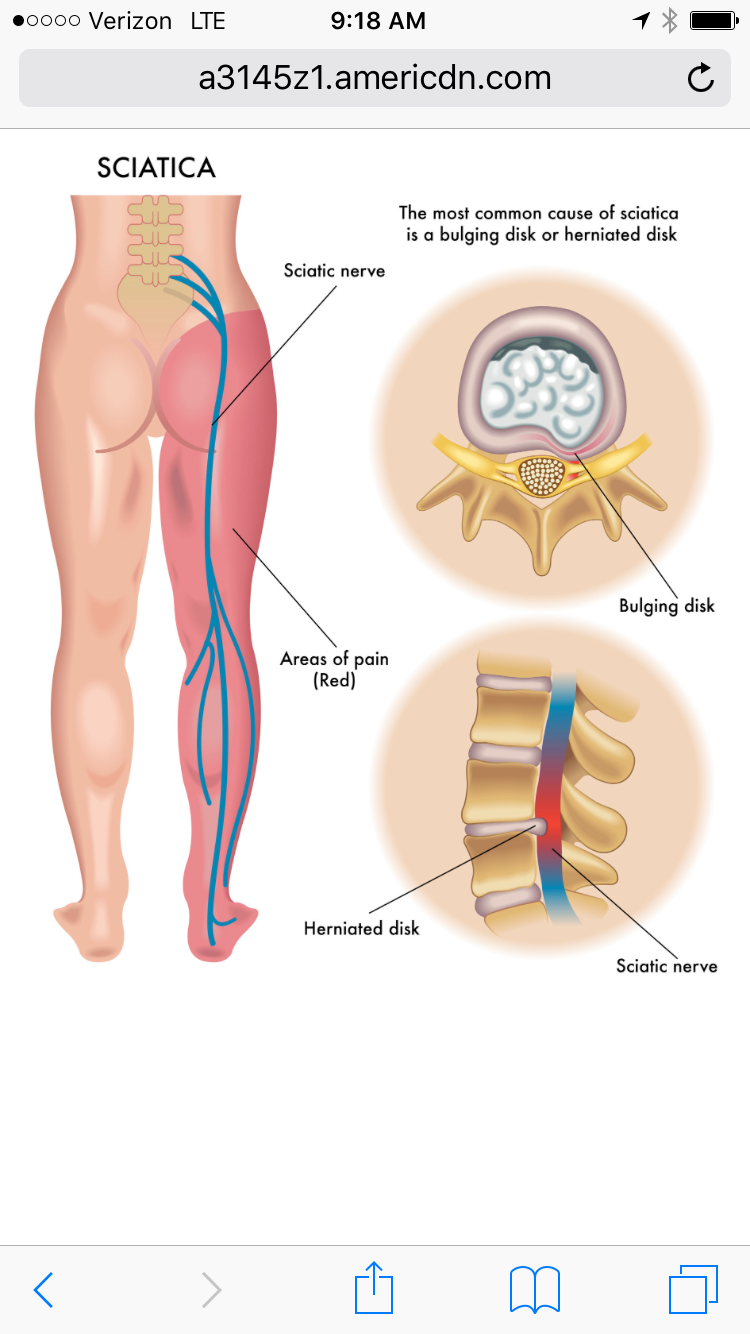 Мышцы спины воспаляются, и такая болезнь не проходит через час, а длится месяц или даже годы.
Мышцы спины воспаляются, и такая болезнь не проходит через час, а длится месяц или даже годы.
Первоначально доктора считали, что боль в спине вызывают токсины, вирусы и бактерии – виновники воспалительных процессов. Но более поздние исследования проблемы показали, что настоящим виновником обычно являются патологии позвоночника, и чаще всего, поясничный остеохондроз. Его причиной является деформация межпозвонковых дисков, которые уменьшаются в размере, расслаиваются и смещаются, теряют упругость и амортизационные способности.
Когда происходит приступ люмбаго, организм стремится помочь себе сам. Сигнал о смещении межпозвоночного диска приходит в мозг, это вызывает спазм мышц и блокировку движения травмированного участка, что позволяет избежать еще большего повреждения. В то время, как больного скрутил приступ, необходимо обеспечить ему покой, дать возможность полежать на спине на абсолютно ровной и максимально жесткой поверхности, согнув ноги в коленях.
Подобные приступы часто происходят с беременными женщинами. Если такое произошло с вами, стоит как можно скорее обратиться к врачу. Отсутствие своевременного лечения вызовет прогресс заболевания, от которого трудно будет избавиться даже тогда, когда пройдут роды. Если же приступ случится во время родов, это может представлять угрозу, как для матери, так и для ребенка. Современная медицина располагает безопасными способами лечения, которые подходят и для беременных женщин.
Даже однократный приступ, который быстро прошел – повод сходить к доктору. Возможно, это первый признак серьезного заболевания, проигнорировав который вы в дальнейшем столкнетесь с продолжительным и гораздо более дорогим лечением. Доктор осматривает пациента и назначает обследование: общие исследования, рентген позвоночника, в сложных случаях — магнитно-резонансную томографию для уточнения степени поражения межпозвонковых дисков. Обследование дает достоверную картину состояния спинномозговых корешков при остеохондрозе, позволяет исключить развитие опухоли или воспалительный процесс.
Основным методом является создание дозированных нагрузок, направленных на уменьшение сжатия нервных корешков и укрепление мышечного корсета. После того, как снимается острый приступ боли, можно переходить к комплексу специальных упражнений. Консервативное лечение улучшает кровообращение пациента, нормализует обмен веществ и питание межпозвоночных дисков, расширяется межпозвоночное пространство и снимается чрезмерная нагрузка на позвоночный столб.
Пациенту также назначается мануальная терапия и иглорефлексотерапия, гидромассаж и физиопроцедуры. В результате обеспечивается рассасывающий и противовоспалительный эффект, улучшается кровообращение.
Дополнительно рекомендуется в острый период соблюдать постельный режим, принимать витамины группы В. Пациенту рекомендуется спать на боку на не слишком высокой подушке. При сидячей работе важно правильно организовать свое рабочее место. Стул должен быть с подлокотниками и с подголовником, что бы снимать давление с мышц плечевого пояса. Отдавайте предпочтение стульям с анатомической спинкой, это уменьшает нагрузку на позвоночник и предотвращает повторные приступы. Сидение кресла в автомобиле тоже необходимо настроить максимально комфортно, стоит задуматься о приобретении массажных накидок. Грузы необходимо поднимать аккуратно, предварительно согнув ноги в коленях и выпрямив спину. Распределять вес надо равномерно в каждую руку.
Среди профилактических мер важное место занимает повышение физической активности, поскольку одной из первых причин люмбаго является гиподинамия. Пациенту рекомендуется заниматься фитнесом, плаванием, устраивать велосипедные и пешие прогулки. Все это не только дает организму необходимый уровень активности, но и формирует сильные мышцы спины, которые поддерживают позвоночник и уберегают от возникновения патологий.
Неврит седалищного нерва (ишиас) — симптомы, причины появления, диагностика, лечение
Седалищный нерв – это крупный нерв, он начинается в поясничном отделе, проходит через ягодицы вниз по ноге. Его задача – обеспечение подвижности и чувствительности в нижних конечностях. Неврит седалищного нерва или ишиас – это заболевание воспалительного характера, связанное его проходимостью.
Причины вызывающие ишиас
Самой распространенной причиной болезни становится защемление нерва, что может вызываться различными патологиями позвоночника:
- Остеохондроз – истончение позвоночных дисков с последующим образованием костных наростов, сдавливающих корешки нерва.
- Смещение позвонков (спондилолистез), из-за чего защемляется седалищный нерв.
- Сужение (стеноз) спинномозгового канала.
- Грыжа межпозвоночного диска и другие заболевания.
Также неврит седалищного нерва может возникнуть при переохлаждении, на фоне инфекционных заболеваний, вследствие полученных травм и во время беременности из-за смещения центра тяжести.
Симптомы болезни
Так как седалищный нерв несет ответственность за такие полную функциональность нижних конечностей, при его воспалении проявляются следующие категории симптомов:
Боль
Она может иметь острый, простреливающий характер или ноющий и постоянный. Обычно ее местоположением становится область ягодицы, либо она начинается пояснице и иррадиирует вниз по ноге. Боль усиливается при движении конечности, из-за этого становится трудно ходить или подтянуть ногу к себе.
Обычно ее местоположением становится область ягодицы, либо она начинается пояснице и иррадиирует вниз по ноге. Боль усиливается при движении конечности, из-за этого становится трудно ходить или подтянуть ногу к себе.
Чувствительность
Одними из проявлений болезни являются онемение, ощущение “мурашек по коже”, потеря чувствительности кожного покрова. В редких случаях возможна полная потеря чувствительности ноги.
Движение
Кроме ограничения в подвижности нижней конечности из-за болевого синдрома, иногда это становится физически невозможным вследствие передавливания нерва. В таких случаях имеет место ослабление и дряблость мышц.
Диагностика заболевания
Благодаря ярко выраженной и специфичной симптоматике неврит седалищного нерва диагностируется довольно легко на основании сбора анамнеза и жалоб пациента и осмотра. Учитывая, что ишиас является последствием другой болезни, для ее выявления используют дополнительные методы диагностики:
- Компьютерную томографию.
- Рентгенографию.
- Анализ крови.
Лечение ишиаса
Терапия воспаления седалищного нерва проводится в двух направлениях:
- избавление от боли – прием обезболивающих и противовоспалительных препаратов;
- излечение самой болезни, вызвавшей ишиас, исходя из ее характера.
Лечение неврита седалищного нерва подразумевает следующие методы:
- консервативное (медикаментозное) лечение;
- физиотерапия (УВЧ, массаж, обертывания и другое).
В редких случаях может быть показано хирургическое вмешательство, например при грыже межпозвонкового диска.
Важно понимать, терпеть боль при неврите седалищного нерва не стоит, при обнаружении признаков симптомов болезни следует обратиться к неврологу для назначения правильного и своевременного лечения.
Получить консультацию
врача-невролога
Лечение ишиаса в Германии: как лечится Ишиас в немецких клиниках? | Ишиас — лечение в Германии
Воспаление седалищного нерва получило название ишиас. Нередко заболевание называют радикулитом пояснично-крестцового отдела. Воспалительные процессы, поражающие нервные корешки в области пояснично-крестцового отдела, провоцируют возникновение приступов боли, которые проходят с разной интенсивностью и периодичностью. Болевые ощущения локализуются в области ноги и ягодиц. По данным статистики именно сдавливание нервного корешка, которое провоцируется образованием межпозвоночной грыжи, чаще всего приводит к появлению ишиаса. При межпозвоночной грыже седалищный нерв может быть защемлен или растянут. Остеохондроз также способствует развитию заболевания. В этом случае негативное воздействие на седалищный нерв является следствием дегенеративного изменения межпозвоночных дисков, которые могут расплющиваться, выпячиваться или покрываться костными наростами.
Нередко заболевание называют радикулитом пояснично-крестцового отдела. Воспалительные процессы, поражающие нервные корешки в области пояснично-крестцового отдела, провоцируют возникновение приступов боли, которые проходят с разной интенсивностью и периодичностью. Болевые ощущения локализуются в области ноги и ягодиц. По данным статистики именно сдавливание нервного корешка, которое провоцируется образованием межпозвоночной грыжи, чаще всего приводит к появлению ишиаса. При межпозвоночной грыже седалищный нерв может быть защемлен или растянут. Остеохондроз также способствует развитию заболевания. В этом случае негативное воздействие на седалищный нерв является следствием дегенеративного изменения межпозвоночных дисков, которые могут расплющиваться, выпячиваться или покрываться костными наростами.
Причины ишиаса
В числе причин возникновения можно отметить перенесенные инфекционные заболевания, дистрофию, дегенерацию или деформацию межпозвоночных дисков, образование опухолей в области позвоночного ствола, травмы. Обычно патология наблюдается у пациентов в возрасте 30-50 лет, однако, бывают случаи диагностики и в более раннем возрасте. Ишиасу свойственны такие характеристики, как стадийное развитие и периоды ремиссии (затухания) и экзацербации (обострения). Приступ может продолжаться несколько дней или несколько месяцев. Период ремиссии сопровождается скованностью в области поясничного отдела, мышечной напряженностью и т.д. Интенсивность и характер проявлений зависят от того, какой именно нервный корешок испытывает компрессию.
Симптомы ишиаса
Первоначальная стадия может наблюдаться в виде ноющих болей в области поясницы. Причем болевым ощущениям свойственна тенденция к нарастанию и охватыванию новых участков локализации в области ног и ягодиц. Зона распространения ишиаса затрагивает поясницу, переходит в ягодичную область, а затем вдоль седалищного нерва спускается по ноге. Неврологические проявления также характеризуются слабостью и онемением тканей в нижних конечностях. Следует особо подчеркнуть, что ишиас часто не является самостоятельным заболеванием, а представляет собой лишь совокупность симптомов, которые возникают в результате развития заболеваний позвоночника (остеохондроз, межпозвоночная грыжа, стеноз канала позвоночника). Другие проявления:
Другие проявления:
- Длительное нахождение в положении сидя или стоя провоцирует усиление боли.
- Ощущение, описываемое пациентами, как «мурашки», жжение и покалывание.
- Резкое усиление боли при движении (наклонах, ходьбе), при чихании или кашле.
- Переохлаждение может спровоцировать болевой приступ.
Диагностика ишиаса в Германии
Обследование начинается с составления анамнеза. На основании этих данных врач-невролог или вертебролог может судить о причинах возникновения ишиаса. Основные диагностические мероприятия включают в себя:
- Магнитно-резонансную томографию.
- Компьютерную томографию.
- Рентгенологические исследования.
- Электронейромиографию.
Причем электронейромиография относится к наиболее информативным методам исследования в данном случае. Метод основан на исследовании прохождения нервного импульса по чувствительным и двигательным волокнам периферических нервов. При помощи электронейромиографии можно доподлинно установить имеет ли место поражение корешка нерва, определить степень нарушения функции и точную локализацию поражения.
Как лечат ишиас
Комплекс лечебных мероприятий, прежде всего, направлен на устранение причины ишиаса, выявленной при помощи диагностики. Лечебная методика зависит от причин возникновения и характера болевых ощущений. Используются приемы и способы коррекции позвоночника, в том числе мануальная терапия, которая позволяет уменьшить спазматическое напряжение в мышцах. Это снижает нагрузку на область развития воспаления седалищного нерва и позитивно отражается на уменьшении болезненности в зоне поражения. Купирование боли достигается путем назначения обезболивающих медикаментозных средств. Целесообразно в ряде случаев выполнение курса лечебной гимнастики, а также такой процедуры, как акупрессура. Лечебная гимнастика способствует созданию мышечного корсета, который позволяет значительно продлевать положительный эффект, достигнутый в результате лечения. Акупрессура результативна в качестве метода уменьшения боли во время приступа в совокупности с приемом медикаментозных средств или без их применения. В целом лечебные манипуляции направлены:
В целом лечебные манипуляции направлены:
- На равномерное распределение нагрузки на позвоночник.
- На увеличение его подвижности.
- На устранение спазмов рефлекторного происхождения.
В числе использующихся в терапии медикаментозных средств можно отметить нестероидные препараты противовоспалительного действия (Мелоксикам, Диклофенак, Ксефокам), которые уменьшают симптоматику. Также эффективны физиотерапевтические методики, которые предполагают использование при лечении полезного воздействия ультрафиолетовых, ультразвуковых, электромагнитных волн. В некоторых случаях неизбежно оперативное вмешательство. К примеру, при лечении межпозвоночной грыжи, которая спровоцировала развитие ишиаса. В этом случае производится дискэктомия (удаление) межпозвоночного диска, который поврежден.
Участие смежных врачей
Консилиум проводится с участием узких специалистов, в том числе невролога, ортопеда, нейрохирурга, ангиохирурга (сосудистого хирурга), физиотерапевта, травматолога, вертебролога, реабилитолога. Большое значение имеет комплексный подход к проблеме, когда совместными усилиями врачей находятся оптимальные способы лечения в каждом конкретном случае. Целесообразно устранение не только симптомов, но также основных причин (остеохондроз, межпозвоночная грыжа), которые могут вызывать ишиас.
Большое значение имеет комплексный подход к проблеме, когда совместными усилиями врачей находятся оптимальные способы лечения в каждом конкретном случае. Целесообразно устранение не только симптомов, но также основных причин (остеохондроз, межпозвоночная грыжа), которые могут вызывать ишиас.
Всё о люмбаго и ишиас. Симптомы люмбоишалгии, причины, лечение и профилактика в ЛОК «Ключи»
Если Вы чувствуете резкие, сильные боли в пояснице, а также при наклонах или в положении стоя прямо, и другие симптомы:
- Слабую функциональность большого пальца
- Снижение чувствительности пятки
- Усиленные боли при сгибании и разгибании ноги в воздушном положении
- Боли в коленном суставе
- Снижение чувствительности половых органов (иногда недержание мочи)
- Обездвиживание конечностей (от легкого до полного),
то вероятнее всего у вас люмбоишалгия.
Люмбоишалгия – это заболевание, связанное с ущемлением седалищного нерва, боли локализуются в области поясницы и задней поверхности бедра, и сопровождаются спазмами и болями как на самой пояснице, так и на бедрах, в ногах и стопах. Данное заболевание возникает чаще всего у людей в возрасте от 25 до 45 лет, так как именно в этом возрасте люди чувствуют себя в полном расцвете сил и перетруждают свой организм чрезмерными физическими нагрузками, часто сопровождаемыми поднятием тяжестей.
Данное заболевание возникает чаще всего у людей в возрасте от 25 до 45 лет, так как именно в этом возрасте люди чувствуют себя в полном расцвете сил и перетруждают свой организм чрезмерными физическими нагрузками, часто сопровождаемыми поднятием тяжестей.
Люмбоишалгия объединяет сразу два заболевания (люмбаго и ишиас):
- Люмбаго — это прострел в пояснице, который возникает при ущемлении корешков нервов, идущих вдоль позвоночника.
- Ишиас — это болевой синдром, провоцирующийся защемлением седалищного нерва, расположенного в ягодичной области.
Точный диагноз может поставить только специалист, поэтому при подозрении на люмбоишалгию необходимо незамедлительно обратиться к врачу-невропатологу. Самолечение при люмбоишалгии недопустимо и грозит серьезными последствиями.
Причины возникновения люмбоишалгии
- Повышенная физическая нагрузка
- Поднятие тяжестей
- Образования в позвоночном канале
- Воспаления любого происхождения
- Врожденные ортопедические особенности конструкции скелета
- Травма
- Беременность
Чаще причины возникновения люмбоишалгии проявляются в комплексе, усиливая действия друг друга.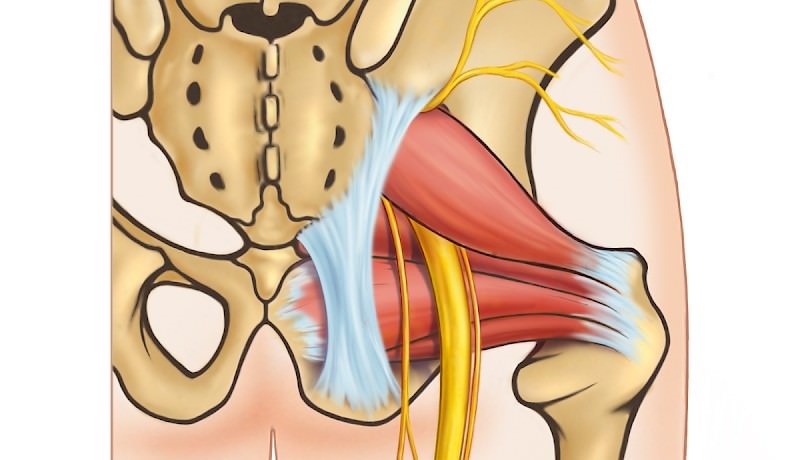
Диагностика люмбоишалгии
Постановка диагноза происходит благодаря следующим исследованиям, которые назначает врач-невропатолог: рентгеноскопия, компьютерная томография и магнитно-резонансная томография (в ряде случаев), при необходимости УЗИ сосудов позвоночника, клинический анализ крови, общий анализ крови и общий анализ мочи (для дифференциации с болезнями почек).
Лечение люмбоишалгии в больнице / в поликлинике
Врач-невропатолог обычно назначает как медикаментозное лечение (таблетки, уколы, мази и гели), так и немедикаментозную терапию (физиотерапевтические процедуры, лечебную физкультуру, курсы лечебного массажа). В любом случае, четко следуйте всем назначениям врача, тогда болезнь скоро отступит, и вы снова сможете радостно жизнь без болезненных ощущений.
Профилактика заболеваний опорно-двигательного аппарата
В профилактических целях необходимо уменьшить массу тела. В этом поможет в первую очередь двигательная активность. Если снижение массы тела произошло, вы автоматически убираете лишнюю нагрузку с позвоночника.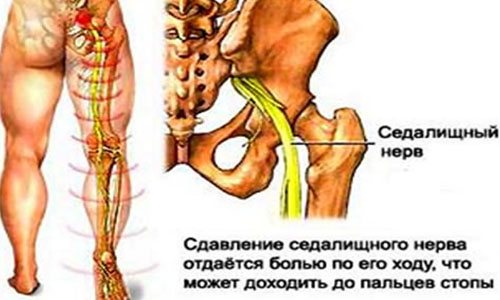
Для эффективного выздоровления необходимы ежедневные тренировки. Это улучшит проток околосуставной жидкости и кровообращение. Старательно выполненная ежедневная гимнастика не только спасет от болезни, но и улучшит вашу физическую форму.
И чтобы не провоцировать заболевание, ни в коем случае нельзя поднимать тяжести, особенно – в наклоне (в таких случаях нагрузка на поясничный отдел увеличивается в несколько раз). Если тяжесть поднять все же необходимо, то лучше это сделать, присев.
Также обязательной составляющей выздоровления является диета. Вам не стоит есть бульоны и консервы, ведь вещества, входящие в их состав, поглощают защитные околосуставные бактерии. Также следует отказаться от копченной и жареной пищи, она не лучшим способом влияет на ваш организм. И необходимо отказаться от сладкого.
Лечение люмбоишалгии в санатории/ на курорте
Процедуры в лечебно-оздоровительном комплексе «Ключи» направлены на то, чтобы у вас не возникло данное заболевание и/или у вас больше не было рецидивов, связанных с данным заболеванием.
К вашим услугам в ЛОК «Ключи» следующие процедуры:
И главное, в ЛОК «Ключи» есть кабинет врача-невропатолога, а это значит, что лечение будет грамотным и эффективным.
Здоровая спина — это реально! Действуйте!
Заказать обратный звонок Забронировать путевку он-лайнНевролиз и декомпрессия нерва — ход операции
Невролиз – операция для высвобождения нерва, сдавленного рубцовыми спайками. В некоторых случаях нерв может быть сращен с ними.
Процедура проводится при растяжениях или травмах нервных узлов, а также при их компрессии (сдавливании). Оперативное вмешательство направлено на восстановление проводимости поврежденных нервов и устранение факторов, которые могли привести к защемлению нерва — удаляются спайки, рубцы, тканевые структуры, т.е. проводится декомпрессия нерва.
Виды операции
Невролиз бывает наружный и внутренний. Обычно назначается первый вариант. Хирург удаляет образования, сдавливающие нерв. Эта методика эффективна, если рубцевание произошло именно в окружающих нерв структурах. Внутренний невролиз назначается в особых случаях – если соединительнотканный компонент находится между нервными пучками и проходит через нервный ствол.
Хирург удаляет образования, сдавливающие нерв. Эта методика эффективна, если рубцевание произошло именно в окружающих нерв структурах. Внутренний невролиз назначается в особых случаях – если соединительнотканный компонент находится между нервными пучками и проходит через нервный ствол.
Показания к проведению невролиза
- Любые поражения периферических нервов для сохранения их целостности.
- Карпальный синдром.
- Растяжения нервов из-за травмы.
- Поражения нерва и кости одновременно.
- Аневризмы с причастными нервами травматического происхождения.
- Псевдоневромы.
- Частичные поражения нервов.
- Травмирование плечевого сплетения.
- Повреждения пальцевых нервов ввиду неудачного шва нерва.
- Синдром «висящей кисти».
- Травмирование локтевого нерва, негативно влияющее на двигательную активность.
- Снижение чувствительности при поражении подколенного нерва.

- Защемление седалищного нерва на фоне нестерпимой боли и отсутствия возможности нормально ходить.
Диагностика и подготовка к оперативному вмешательству
Сначала врач собирает анамнез и выясняет первопричину проблемы. Для этого могут быть назначены следующие виды диагностики:
- КТ;
- МРТ;
- рентгенография пораженных участков;
- проверка на электровозбудимость нерва;
- пробы на чувствительность;
- тесты на способность суставов нормально двигаться.
При выборе метода лечения учитывается срок давности травмы, степень поражения нерва, характер повреждения, операции в анамнезе, степень рубцевания и сопутствующие патологии.
Ход операции
Операция может проходить под местной анестезией или общим наркозом. Для ее проведения используются микрохирургические инструменты и микроскоп. Нерв обнажается в пределах здоровых тканей и постепенно выделяется из рубцового комплекса.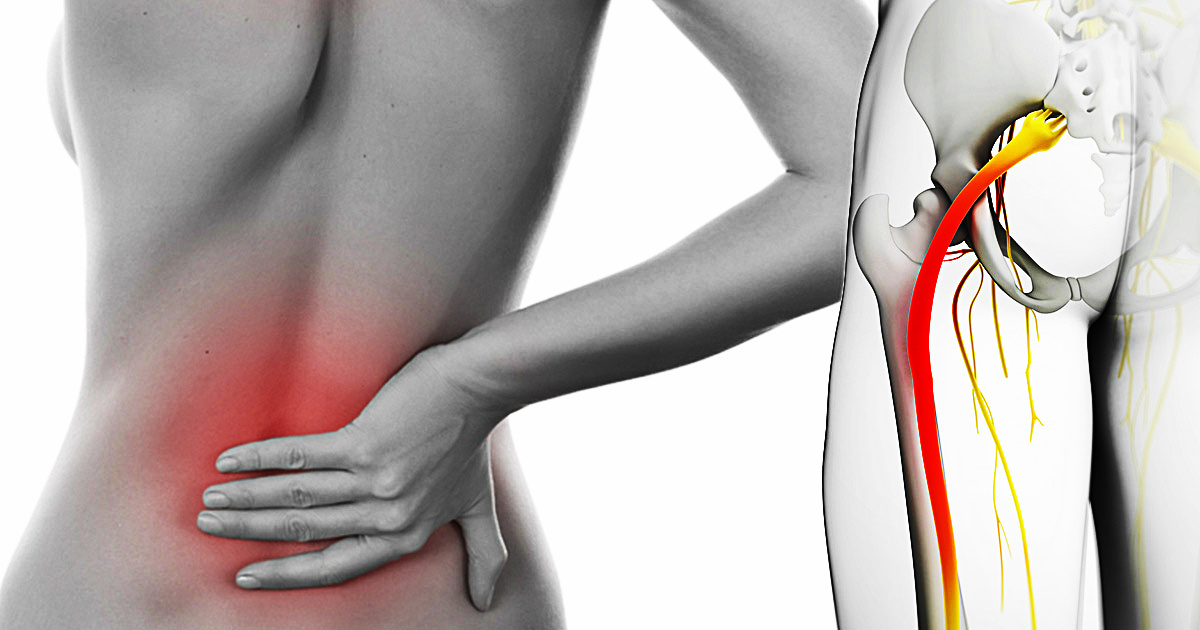 Одновременно удаляются измененные окружающие ткани. Удаляют остатки рубца, которые окружают нерв как футляр. Для освобожденного нерва создается ложе между мышцами, в которое он укладывается. Это ложе нужно, чтобы не было дальнейших рубцовых сращений, деформаций нерва и его сдавления. Нерв размещается в ложе так, чтобы мышцы покрывали его, но чтобы при этом он не соприкасался с апоневрозом, кожей, фасциями. Операционная рана ушивается.
Одновременно удаляются измененные окружающие ткани. Удаляют остатки рубца, которые окружают нерв как футляр. Для освобожденного нерва создается ложе между мышцами, в которое он укладывается. Это ложе нужно, чтобы не было дальнейших рубцовых сращений, деформаций нерва и его сдавления. Нерв размещается в ложе так, чтобы мышцы покрывали его, но чтобы при этом он не соприкасался с апоневрозом, кожей, фасциями. Операционная рана ушивается.
Противопоказания
Основные противопоказания:
• инфекция в активной фазе;
• сепсис;
• прием разжижающих кровь препаратов;
• аллергия на компоненты наркоза.
Реабилитация после декомпрессии нерва
После операции конечность нужно обездвижить на 2-3 недели, зафиксировав гипсовой лангетой суставы – выше- и нижележащие. Положение конечности должно быть таким, чтобы нерв как можно меньше натягивался. Пациенту может быть назначен массаж, физиотерапия, ЛФК в периоде реабилитации. Эффективность операции проявляется сразу — пропадает боль, восстанавливается чувствительность.
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Ведущие врачи
Адреса
Как долго длится ишиас: симптомы, лечение и лечение
Ишиас — это заболевание, которое возникает при раздражении седалищного нерва человека, приводящем к боли в задней части одной ноги.
В этой статье рассматриваются симптомы ишиаса, способы его лечения и лечения, как долго он длится и когда следует обратиться к врачу.
Седалищный нерв проходит от бедра до подошвы стопы, поэтому боль обычно концентрируется внизу, под коленом и голенью.
Из-за этого многие люди с радикулитом ошибочно думают, что боль указывает на проблему с ногой, а не на проблему с поясницей.
Скольжение межпозвоночного диска или грыжа межпозвоночного диска — наиболее частая причина раздражения седалищного нерва.
Межпозвоночные диски — это мягкие ткани между позвонками позвоночника человека. Скольжение диска происходит, когда человек слегка смещается, выталкиваясь из позвоночника. Это может оказывать давление на седалищный нерв, вызывая ишиас.
Ишиас также могут вызывать другие проблемы, например опухоли или инфекции.
Большая часть седалищной боли длится 4–6 недель. Острая боль может ощущаться как колющие, стреляющие или жгучие ощущения, которые могут переходить в тупую боль.
Ишиас переходит в хроническую форму, если длится более 6 недель и не проходит.
Врачи обычно рекомендуют подождать, пока проблема не исчезнет, без лечения, если только боль не является мучительной или не длится более 12 месяцев.
Выбор образа жизни может вызвать появление или обострение радикулита. Большинство из них связаны с хроническим сидячим образом жизни человека.
Сидение в течение длительного времени, особенно с плохой осанкой, может вызвать симптомы или усугубить их. Даже длительное лежание может вызвать обострение седалищного нерва.
Даже длительное лежание может вызвать обострение седалищного нерва.
Другая острая причина ишиаса — подъем тяжелых предметов без надлежащей техники. Это может привести к проскальзыванию диска, что может оказать давление на седалищный нерв.
Чтобы облегчить боль в седалищном нём, старайтесь не сидеть и не лежать в течение длительного времени. Совершайте короткие прогулки и оставайтесь активными.
Если человеку приходится сидеть на работе или в школе, он должен убедиться, что у него приличный стул и хорошая осанка.Людям также следует избегать езды на большие расстояния.
Если боль сильная, может помочь полежать с теплом или пакетом со льдом на несколько минут. Обезболивающие, отпускаемые без рецепта или по рецепту, также могут временно облегчить дискомфорт.
Лучшее лечение ишиаса — это время, хорошая осанка и упражнения. Хотя боль может быть сильной, ишиас обычно проходит самостоятельно у 3 из 4 человек.
Люди должны убедиться, что у них хорошая осанка, если они планируют сидеть в течение длительного периода времени.
Упражнения, такие как ходьба, йога, пилатес и легкая растяжка, уменьшат боль и предотвратят возвращение радикулита.
Боль при ишиасе обычно проходит самостоятельно.
Тем не менее, это помогает принять хорошую сидячую позу, а также регулярно выполнять легкую растяжку и упражнения.
Если боль при ишиасе длится более 6 недель или становится слишком сильной, обратитесь к врачу.
Медицинские работники могут назначать лекарства или инъекции спинномозговых стероидов для облегчения симптомов.
Для лечения основной причины врач может посоветовать обратиться к физиотерапевту для выполнения мануальных манипуляций, массажа и специальных упражнений при ишиасе.
Если седалищная боль продолжается от 6 месяцев до 1 года, врач может провести операцию по удалению части спинного диска, поражающей нерв.
Вот некоторые здоровые привычки, которые могут помочь предотвратить ишиас:
- сидеть и стоять с хорошей осанкой
- избегать длительного сидения или лежания
- использовать хорошую технику при поднятии чего-либо тяжелого, включая подъем с колен спина
- регулярные упражнения и растяжка
Некоторые исследования показывают, что 40% людей в какой-то момент своей жизни заболеют ишиасом, в основном в возрасте от 30 до 50 лет.
У большинства людей ишиас проходит самостоятельно в течение нескольких недель без какого-либо медицинского вмешательства. Для решения проблемы может быть достаточно занятий йогой и некоторых изменений в образе жизни.
Однако в некоторых случаях боль может быть сильной и длиться много месяцев.
Людям с хроническим ишиасом может потребоваться медицинское лечение, например физиотерапия, инъекции или хирургическое вмешательство.
Ишиас возникает в результате боли из-за раздражения седалищного нерва. Люди могут испытывать боль в пояснице, ягодицах и задней части обеих ног.
Ишиас обычно проходит через 4–6 недель, но может длиться и дольше. Если боль сильная или длится более 6 недель, обсудите варианты лечения с врачом.
Как долго длится радикулит?
Продолжительность ишиаса обычно зависит от типа и серьезности основной проблемы. Хотя ишиас обычно проходит в течение нескольких недель, при определенных заболеваниях симптомы могут длиться до двух лет. 2
Видео о причинах и симптомах радикулита СохранитьСмотреть: Причины и симптомы радикулита, видео
Читайте дальше, чтобы узнать об общих причинах ишиаса, когда симптомы могут сохраняться, а также об общих методах лечения и советах, которые помогут предотвратить повторение или обострение боли в спине и ногах.
Когда острый ишиас может перейти в хроническую форму
Общие состояния, которые могут вызвать ишиас, включают проблему в нижней части спины, которая раздражает или воспаляет корешок седалищного нерва, например 1 :
Если проблема с поясницей возникла недавно, у вас будет острый ишиас, который может периодически обостряться или оставаться постоянным в течение 4–6 недель, 1 после чего обычно проходит самостоятельно.
Подробнее о причинах ишиаса
объявление
Если не лечить или если первопричина серьезная, радикулит может стать хроническим и постоянным, продолжающимся два месяца или более. 3 По оценкам, от 20% до 30% людей могут продолжать страдать ишиасом от 1 до 2 лет. 2
Инфографика:
Ишиас: симптомы, причины и лечение
(увеличенное изображение)
Лечение радикулита в домашних условиях
Ишиас возникает у всех по-разному. При ишиасе может поражаться ряд нервных корешков, каждый из которых вызывает боль и / или онемение в разных частях бедра, ноги и / или стопы. Реакция на конкретное лечение также может различаться у разных людей с одним и тем же диагнозом ишиаса.Подбор правильного лечения — это обычно процесс проб и ошибок.
Попробуйте сочетание этих методов лечения дома для значимого облегчения боли при ишиасе:
- Ледяная терапия. При остром ишиасе попробуйте приложить пакет со льдом к задней части таза. Ледяная терапия помогает притупить боль почти сразу, сужая кровеносные сосуды, уменьшая кровоток и снимая воспаление в пояснице. 4 , 5
- Обезболивающее. Попробуйте местные обезболивающие кремы / гели или примите безрецептурные пероральные препараты, например нестероидные противовоспалительные препараты (НПВП). В то время как пероральные лекарства накапливаются в кровотоке и действуют на все тело, местные лекарства могут действовать быстрее из-за своего локального эффекта.
- Тепловая терапия. Если у вас хронический ишиас, тепловая терапия может помочь облегчить ваши симптомы, расслабляя напряженные мышцы и улучшая кровоток. Эти эффекты также могут помочь излечить ткани нижней части спины. 4 , 5
- Массаж . Мягкий массаж поясницы может снизить мышечное напряжение, улучшить кровообращение и высвободить эндорфины (естественный гормон хорошего самочувствия в вашем организме). Массаж может обеспечить временное, но эффективное облегчение боли, усиливая целебные способности организма. 6 , 7
Также важно использовать эргономически безопасные и поддерживаемые позы, когда вы сидите, стоите, поднимаете и ходите.
См. Десять советов по улучшению осанки и эргономики
Выполнение домашних упражнений для облегчения ишиаса
Обычная программа упражнений помогает контролировать острую боль при ишиасе, а также предотвращает обострения в будущем. Упражнениям можно научиться у физиотерапевта и продолжать дома.
См. Упражнения при ишиасе для облегчения боли при ишиасе
Перед тем, как приступить к выполнению любой программы упражнений, важно проконсультироваться с лицензированным специалистом в области здравоохранения, чтобы установить правильный диагноз причины ишиаса.Упражнения при ишиасе, вызванном грыжей межпозвоночного диска, широко различаются по сравнению с упражнениями, направленными на облегчение симптомов, вызванных стенозом позвоночника, и каждый тип упражнений может усугубить или еще больше вызвать раздражение вашей основной причины, если выполняется неправильно.
Лечение радикулита
Если у вас ишиас недавно (острый), ваш врач, скорее всего, диагностирует причину ваших симптомов на основе истории болезни, физического осмотра и диагностических тестов. 3 Рекомендуемое лечение обычно включает в себя комбинацию:
- Лекарства, отпускаемые по рецепту для снятия боли при седалищном нём
- Лечебная физкультура и упражнения
- Ручное управление
- Эпидуральные инъекции стероидов в поясничный отдел
Подробнее о лечении ишиаса
Хотя и редко, но при хроническом ишиасе, не поддающемся нехирургическому лечению в течение нескольких недель, может быть рекомендовано хирургическое вмешательство.
См. Хирургия радикулита
объявление
Ишиас, сопровождающийся прогрессирующим или сильным онемением и / или слабостью, а также изменениями в дефекации и / или мочевом пузыре, может указывать на более серьезные основные заболевания, такие как синдром конского хвоста, которые необходимо лечить в срочном порядке.
Узнайте, когда боль при ишиасе требует неотложной медицинской помощи
Уход при ишиасе следует считать частью повседневной жизни. Хотя большинство симптомов проходят в течение нескольких недель без серьезных осложнений, 1 ишиас может длиться месяцами или годами, если его не лечить.Важно продолжать физическую активность и не отставать от обычных упражнений и изменения образа жизни, чтобы предотвратить повторение или обострение ишиаса.
Подробнее:
Правда о радикулите
Ежедневные занятия для облегчения ишиаса
Список литературы
- 1.Дэвис Д., Майни К., Васудеван А. Ишиас. [Обновлено 25 января 2020 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2020 Янв. Доступно по адресу: https: // www.ncbi.nlm.nih.gov/books/NBK507908/
- 2.Коэс Б.В., ван Тулдер М.В., Пеул В. Диагностика и лечение радикулита. BMJ. 2007. 334 (7607): 1313–1317. doi: 10.1136 / bmj.39223.428495.BE
- 3.Кумар М. Эпидемиология, патофизиология и симптоматическое лечение радикулита: обзор. nt. J. Pharm. Bio. Arch. 2011, 2.
- 4. Ким Э.Дж., Чой Ю.Д., Лим Ц.Й., Ким К.Х., Ли С.Д. Влияние комбинированной терапии нагреванием и охлаждением на пациентов с хронической болью в пояснице: протокол рандомизированного контролируемого исследования.Испытания. 2015; 16: 285. Опубликовано 26 июня 2015 г. doi: 10.1186 / s13063-015-0800-4
- 5.Маланга Г.А., Ян Н., Старк Дж. Механизмы и эффективность терапии теплом и холодом при травмах опорно-двигательного аппарата. Аспирантура медицины. 2014; 127 (1): 57-65. doi: 10.1080 / 00325481.2015.992719
- 6.Корен Ю., Каличман Л. Массаж глубоких тканей: о чем мы говорим? Журнал работы с телом и двигательной терапии. 2018; 22 (2): 247-251. DOI: 10.1016 / j.jbmt.2017.05.006
- 7. Филд Т. Обзор исследований в области массажной терапии.Дополнительные методы лечения в клинической практике. 2016; 24: 19-31. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5564319/
Как долго длится боль при радикулите?
Быстрый ответ на вопрос, как долго длится ишиас, — это прекратить деятельность, которая его раздражает. Распространенная рекомендация — растянуть нерв, но это может быть не лучший способ лечения. Нервная ткань плохо реагирует на растяжение, особенно при воспалении. Избегайте позы, которые растягивают седалищный нерв, может быть лучшим способом облегчить боль на начальном этапе.Растяжка подколенного сухожилия может привести к натяжению седалищного нерва, поэтому отказ от растяжения подколенного сухожилия может изначально ограничить раздражение нерва. Базовые двигательные упражнения могут быть лучшим лечением на начальном этапе. Ознакомьтесь с нашей статьей о трех самых популярных растяжках седалищного нерва, чтобы узнать больше о растяжке поясницы, которая может помочь.
Боль вдоль седалищного нерва может ограничивать повседневную активность. Боль обычно распространяется от поясницы к ягодицам. Это также может вызвать боль в задней части колена, бедра и голени.У некоторых людей ишиас может ощущаться как боль в тазобедренном нерве. Боль в седалищном нерве обычно возникает в пояснице. Воспаление межпозвоночного или фасеточного сустава может вызвать раздражение седалищного нерва.
Как долго длится радикулит? Ишиас — это постоянная инвалидность?
Ишиас поддается лечению с помощью физиотерапии
Быстрый ответ заключается в том, что, как правило, ишиас является временной проблемой. Большинству людей лучше через 4-8 недель. В редких случаях это может привести к необратимой инвалидности, но обычно есть и другие факторы, такие как серьезное повреждение нервов, другие осложнения со здоровьем, ожирение и отсутствие физической подготовки.В большинстве случаев ишиас лечится с помощью физиотерапии. В некоторых тяжелых случаях требуются инъекции стероидов в позвоночник. В редких случаях может потребоваться операция на поясничном отделе позвоночника для облегчения симптомов седалищного нерва. Ваши действия могут определить, как долго длится радикулит.
Что является лучшим обезболивающим при боли при ишиасе?
Противовоспалительные препараты могут помочь при боли в седалищном нерве. Проконсультируйтесь с врачом, если вы не уверены, безопасны ли для вас противовоспалительные препараты.Лед, тепло и массаж могут помочь облегчить симптомы.
Может ли боль при защемлении ишиасного нерва уйти сама по себе?
Ишиас может пройти сам по себе, но физиотерапия может помочь ему пройти быстрее, поскольку обычно возникает из-за проблем с поясничным отделом позвоночника. Без физиотерапевтического лечения поясницы высока вероятность повторения проблем с поясницей и седалищным нервом. Физиотерапия помогает тренировать глубокие стабилизирующие мышцы для контроля движений в пояснице.Это позволяет использовать более нормальные модели движений. Нормальная мышечная активность и движения делают менее вероятным повторное раздражение.
Изображение седалищного нерва и мышцы грушевидной мышцы
Физическая терапия может уменьшить боль и ее продолжительность
Было показано, что физиотерапия значительно снижает боль, связанную с ишиасом. Это также может уменьшить продолжительность раздражения седалищного нерва. Для уменьшения боли и воспаления терапевты могут использовать такие методы, как электрическая стимуляция или лазерная терапия.Растяжка и укрепление кора также могут помочь вам вернуться на путь восстановления.
Если вы хотите узнать больше о боли в пояснице, перейдите на https://www.joionline.net/trending/content/low-back-pain.
Автор: Эрен Аллен, DPT, сертифицированный мануальный терапевт
Чтобы записаться на прием к ортопедическому специалисту по спине, позвоните в JOI-2000, запишитесь онлайн или перейдите по ссылке ниже.
Облегчение боли при ишиасе: для большинства людей время лечит, и чем меньше, тем лучше
Несмотря на то, что радикулит является менее частой причиной боли в пояснице, я все же регулярно наблюдаю его как терапевт.Врачи первичного звена могут и должны лечить ишиас, потому что для большинства людей проблему может решить организм. Моя работа — помочь справиться с болью, пока тело выполняет свою работу. Когда симптомы не улучшаются, я обсуждаю роль операции или инъекции, чтобы ускорить процесс.
Что такое радикулит?
Ишиас — это боль, вызванная седалищным нервом, который передает сообщения от головного мозга по спинному мозгу к ногам. Боль при ишиасе обычно исходит с одной стороны от поясницы к ноге, часто ниже колена.Наиболее частой причиной является выпуклость («грыжа») диска в нижней части спины. Диски — это похожие на шины структуры, расположенные между костями позвоночника. Если внешний край диска рвется, обычно из-за обычного давления на поясницу, желеобразный внутренний материал может вылезти наружу и защемить или воспалить близлежащий нерв. Ишиас чаще всего встречается у людей от 30 до 50 лет.
Как узнать, что это ишиас?
Ключом к диагностике ишиаса является тщательный сбор анамнеза и тщательное обследование.К сожалению, многие пациенты ожидают рентгеновского снимка или МРТ, и врачи, часто сталкивающиеся с ограничениями по времени, заказывают его, хотя мы знаем, что визуальные тесты не помогают нам лучше лечить ранний ишиас. Симптомы ишиаса часто усиливаются при сидении или кашле и могут сопровождаться онемением или покалыванием в ноге. Медицинский осмотр может подтвердить, что поражен седалищный нерв, и я ищу слабость или снижение рефлексов в ногах, которые предполагают, что кому-то нужно как можно скорее обратиться к специалисту.(Это случается не часто.) Обладая этой информацией, я могу поставить первоначальный диагноз и начать лечение.
Лечение боли при ишиасе… и управление ожиданиями
Многие думают (и это понятно), что чем сильнее боль, тем больше вероятность того, что происходит что-то плохое. Однако это не относится к радикулиту. Тело может реабсорбировать дисковый материал, вызывающий симптомы, даже у тех, кто испытывает сильную боль. Таким образом, лечение направлено на то, чтобы контролировать боль и поддерживать максимальную активность людей.Если боль мучительна, кратковременное полежать может помочь, а продолжительный постельный режим — нет. Итак, как только боль утихнет, я прошу пациентов встать и начать ходить на короткие расстояния. Поскольку сидение увеличивает давление на диски в пояснице, я рекомендую избегать длительного сидения или вождения. Многие люди пробуют такие методы лечения, как физиотерапия, массаж, иглоукалывание и хиропрактические манипуляции, но данные свидетельствуют о том, что, хотя эти подходы могут помочь при типичной боли в пояснице, они менее эффективны при ишиасе.Могут помочь безрецептурные обезболивающие, такие как ибупрофен и напроксен. Когда они этого не делают, я могу порекомендовать кратковременное применение более сильных обезболивающих, отпускаемых по рецепту.
Хорошая новость заключается в том, что у большинства (примерно у трех из четырех) людей симптомы улучшаются в течение нескольких недель. Изредка я обнаруживаю слабость на осмотре, например, провисание стопы, и обращаюсь за немедленным хирургическим обследованием. Для тех, кто не поправляется через шесть недель, можно сделать операцию. Мы знаем, что операция может ускорить выздоровление, но к шести-двенадцати месяцам у людей, перенесших операцию, обычно дела обстоят примерно так же, как у тех, кто решает просто дать телу больше времени для самостоятельного заживления.Хирургия включает удаление материала диска, который влияет на нерв. Как правило, это очень безопасная процедура, и хотя осложнения случаются редко, они могут случиться. Более того, от 5% до 10% людей, перенесших операцию, она не поможет или у них после этого может появиться более сильная боль.
Пациенты часто спрашивают о спинномозговых инъекциях — где стероидные препараты вводятся в пораженный участок. Об этом стоит подумать тем, кто страдает неконтролируемой болью, или тем, у кого стойкие, надоедливые симптомы, которые хотят избежать хирургического вмешательства.Инъекции могут принести кратковременное облегчение. Как и любая процедура, она сопряжена с редкими рисками, включая усиление боли, и, похоже, не снижает необходимости в будущей операции.
Оставаться сосредоточенным на пациенте… и «обидеть» не всегда означает «навредить»
Большинству пациентов с ишиасом стоит обратиться к лечащему врачу. Приходящие пациенты часто напуганы. Как правило, это боль, которой у них никогда не было. Они хотят облегчения и, справедливо, хотят его сейчас.В этом привлекательность хирургии и инъекций, но я также знаю, что большинству со временем станет лучше и они смогут избежать даже необычных рисков, связанных с этими процедурами. Когда я вижу пациента в своем офисе, я могу оценить и определить тех немногих, кому требуется немедленное направление к специалисту. Но для большинства я пытаюсь заверить, что боль не означает вреда, и что мои методы лечения направлены на снятие боли и поддержание ее активности, пока тело восстанавливается. Тем, кто не поправляется, я сделаю МРТ до направления на операцию или инъекцию, , если пациент решит, что ускорение выздоровления им подходит.Для тех, кто чувствует, что они могут справиться с болью, я могу заверить их, что они могут отложить операцию на срок до шести месяцев, не рискуя при этом иметь долгосрочные проблемы в будущем.
Источники
- Грыжа поясничного межпозвонкового диска. Медицинский журнал Новой Англии , май 2016 г.
- Оценка и лечение острой боли в пояснице в условиях первичной медико-санитарной помощи. Журнал общей внутренней медицины , февраль 2001 г.
- Эпидуральные инъекции кортикостероидов при радикулопатии и стенозе позвоночника. Annals of Internal Medicine , сентябрь 2015 г.
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Комментарии для этой публикации закрыты.
Как долго длится защемление седалищного нерва? | Центр интегративной хиропрактики
Защемление седалищного нерва может происходить из многих источников.Если вы скручиваетесь во время подъема или наклоняетесь вперед и пытаетесь поднять что-то далеко от туловища, вы можете вызвать выпуклость диска и давление на седалищный нерв. Если боль или онемение седалищного нерва сопровождается недержанием кишечника или мочевого пузыря, сильным запором, отеком ноги или изменением цвета кожи на пораженной конечности, повреждение нерва может быть серьезным и достаточно опасным, чтобы потребовать хирургического вмешательства.
Как правило, обострение седалищного нерва не должно длиться более 4-6 недель.Как только вы заметите боль в бедре, ягодице или ноге, обратитесь к врачу или мануальному терапевту и приступайте к работе над уменьшением воспаления, поражающего нерв. Это может означать, что вам нужно лечь на спину, подложив подушку под колени, чтобы снять нагрузку с нижней части спины, или это может означать обледенение копчика на 15-20 минут каждые пару часов.
Убедитесь, что вы установили таймер, чтобы не забыть снять пакет со льдом. Вы можете избежать риска пораниться кубиками льда, поместив влажное полотенце для рук в пакет Ziploc и заморозив его.Этот пакет со льдом можно завернуть в наволочку, прежде чем лечь на него или сесть на него. В крайнем случае, вы можете завернуть его в бумажные полотенца и носить по дому.
Прикладывание льда к источнику боли в седалищном поясе уменьшит воспаление, но может вызвать скованность. Поговорите со своим мануальным терапевтом, врачом или физиотерапевтом о растяжках, которые вы можете сделать, чтобы избавиться от жесткости, не вызывая дальнейшего повреждения седалищного нерва.
Простая растяжка, которая прекрасно подойдет для поясницы, — это опуститься на четвереньки.Делайте это очень медленно, так как ваши ноги могут двигаться не так быстро и точно, как вам нужно. Когда вы встанете на четвереньки, опустите ягодицы на пятки и позвольте лбу провалиться между руками. Если вы чувствуете себя в этой позе нормально, опустите руки вниз, чтобы отдохнуть, ладонями вверх рядом со ступнями и опустите лоб как можно ближе к полу. Удерживайте растяжку и просто вдыхайте и выдыхайте до десяти раз, или как вам удобно.
Когда вы будете готовы встать с этой растяжки, помните, что ваши ноги могут не приземляться там, где вы собираетесь.Постарайтесь выполнять эту растяжку в таком положении, чтобы вы могли вытянуться вперед, получить поддержку и стоять без скручивания.
Работа с потерей мышц и хронической болью
Если ваше седалищное поражение длится дольше нескольких недель и вы не обращались за медицинской помощью, обратитесь за помощью. Поражение седалищного нерва может вызвать онемение или похолодание в конечностях. Эта потеря нервных импульсов может привести к потере мышечной массы. Изменение происходит медленно, но может быть очень разрушительным для вашего здоровья в целом.
По мере того, как ваша мышечная масса истощается, вы начинаете спускаться по спирали. Например,
- ваша походка может сократиться, в частности, ослабить мышцы верхней части ноги.
- вы можете потерять способность вставать со стула без использования рук.
- боль может привести к снижению активности.
- может появиться дополнительная прибавка в весе. вокруг середины и еще больше давите на нижнюю часть спины
- потеря силы кора может сделать работу верхней части тела болезненной
- потеря силы верхней части тела может привести к нестабильности и в верхней части спины.
Если вам трудно сидеть из-за боли в седалищном поясе, вам может быть трудно выполнять свою работу. Если повреждение нерва вызывает проблемы, когда вы ложитесь, вы не будете спать спокойно. Если ходить больно, не пойдешь. Обезболивающие могут помочь, но если вы не снимаете давление на седалищный нерв, ваши обезболивающие просто маскируют проблему.
Одна из самых больших проблем с хронической болью заключается в том, что по крайней мере небольшая часть вашей нервной системы всегда возбуждена и осознает ваш дискомфорт.Хроническая боль может сделать вас раздражительным и раздражительным с теми, кого вы любите, только потому, что они задали вопрос или сделали просьбу, в то время как ваш мозг был занят болью.
Обсудите эти проблемы со своим мануальным терапевтом. Обратитесь за помощью к личному тренеру или физиотерапевту. Узнайте, какие упражнения вы можете делать, ищите регулярную хиропрактическую терапию, так как вы стремитесь получить импульс, чтобы освободить и вернуть контроль над своим позвоночником в свои руки. Мы можем помочь, позвоните сейчас по номеру 205-637-1363 для оценки и составления плана лечения.
Ишиас. 10 самых животрепещущих вопросов: Ортопедия и терапия для поддержания равновесия.
1) В: Сколько времени займет исчезновение ишиаса?
A: Это зависит … это зависит от ВАС.
В целом, ишиас проходит от 4 до 8 недель, чтобы пройти первые 2 фазы заживления — без боли, все движения и сила вернулись в норму.
Может потребоваться еще от 1 до 4 месяцев, чтобы вернуться ко всем занятиям, которые вы хотите делать… в зависимости от того, насколько вы активны. Это третья фаза исцеления.
Вот 10 переменных, которые определяют, насколько быстро человек может вылечиться от радикулита:
- Общее состояние здоровья. Здоровые люди быстрее выздоравливают. Молодые люди выздоравливают быстрее.
- Другие проблемы со здоровьем, такие как диабет, болезни сердца, высокое кровяное давление, употребление табака, злоупотребление алкоголем и масса тела — все это влияет на скорость выздоровления … и увеличивает время заживления.
- Люди, которые потребляют больше питательных веществ в своих калориях (доктор Джоэл Фурман называет это «нутрарианцем»), выздоравливают быстрее, чем те, кто в основном ест обработанные продукты.
- Уровни отдыха. Нашему телу нужен сон и отдых, чтобы восстановиться. Недостаток сна замедляет время заживления.
- Уровни стресса. Люди с высоким уровнем стресса выздоравливают медленнее.
- Сидячий образ жизни. Люди, которые целый день сидят на работе или смотрят телевизор, выздоравливают медленнее.
- Те, кто следует советам и инструкциям профессионалов здравоохранения высшего уровня, выздоравливают быстрее, чем те, кто не проявляет должной осторожности.
- Люди, которые хорошо осведомлены о своей повседневной позе и привычках, выздоравливают быстрее … потому что они могут быстрее приспособиться к таким привычкам, как сон или сидячее положение.
- Читатели быстрее заживают. Люди с более высокой степенью внимания с большей вероятностью получат самообразование по какой-либо теме и с большей вероятностью добьются успешного лечения.
- Люди, которые думают, что есть надежда, обычно более настойчивы и не позволяют ничему их остановить.
2) В: Через какое время я увижу улучшения?
A: Большинство людей, которых мы видим в клинике, чувствуют себя лучше через 2–3 посещения… или в течение 1–2 недель. Если вы не чувствуете себя лучше и не двигаетесь дольше 2 недель … вы можете ошибаться в отношении причины ишиаса независимо от того, что показывает ваш рентген или МРТ.
3) В: Могу ли я полностью выздороветь или это вернется снова?
A: Большинство людей, которых мы видим, завершили 3 фазы исцеления (это означает, что у них больше нет боли, движения и силы вернулись к норме, и они вернулись к выполнению всех действий, которые они хотят делать без боли) … у них есть минимальный шанс, что боль вернется.
Чем сильнее человек … тем меньше вероятность того, что симптомы ишиаса вернутся.
Ваше тело немного похоже на машину.Если вы позаботитесь о нем, регулярно меняйте масло и поддерживайте его работоспособность и точную настройку… вероятность поломки небольшая.
Если не обращать на это внимания… очень вероятно, что он сломается и потребует ремонта.
4) В: Требуется ли специальное оборудование?
A: В моей клинике PT, специалисты по ортопедии и балансовой терапии, мы используем минималистский подход…
Мы не используем большое, модное и дорогое оборудование для лечения радикулита…
Единственным исключением могут быть люди, которым нужна тяга.Существует тренажер (устройство Saunders Lumbar Home Traction), которое мы считаем очень эффективным для домашнего использования … для людей, у которых есть признаки того, что их ишиас может облегчиться с помощью вытяжения.
В остальном большинство упражнений можно выполнять с помощью простого мяча, эластичных лент и безопасного места для упражнений.
Наша модель ориентирована на практическую физиотерапию мирового класса, стол и некоторые базовые тренажеры, которые вы можете выполнять дома или в дороге, путешествуя.
Это лучше всего подходит для большинства людей.
5) В: Использовать ли тепло или лед для ног?
A: Причина большинства ишиас (боль, онемение или покалывание в ноге) находится в нижней части спины.Лед или тепло на ноге этого не изменит.
Считайте, что радикулит — это «воспаление».
Итак, если у вас воспаление … вы хотите нагреть его и сделать более воспаленным?
Или лед для снятия воспаления.
Мы видели, как некоторые люди прикладывают лед к нижней части спины, чтобы временно успокоить воспаление.
6) В: Какие упражнения мне следует делать?
A: Лучшие упражнения для вас зависят от причины ишиаса.
Мы рассмотрим 3 наиболее распространенные причины…
Грыжа межпозвоночного диска
Стеноз, артрит
Проблемы с тазом или SI
В каждом есть серия упражнений, которые постепенно становятся все более сложными.
Итак, ключ к выбору правильного упражнения — это выяснить причину ишиаса.
7) В: Как часто мне нужно делать упражнения? И мне нужно делать их вечно?
A: Большинство людей, с которыми мы работаем в клинике по лечению ишиаса, делают упражнения не реже одного раза в день… каждый день.
Некоторые делают их до 3 раз в день.
Было бы ошибкой выполнять одни и те же упражнения в течение многих лет без изменений.
В целом, чтобы стать сильнее, ваши упражнения должны прогрессировать и становиться сложнее.
С тренировкой ваше тело адаптируется.
Имея это в виду, есть 2 правила тренировки:
- Все работает.
- Ничего не работает вечно.
Это означает, что любое упражнение (хоть и болезненное) может сделать вас сильнее.
Но как только ваше тело адаптируется, пора переходить к чему-то другому или более сложному.
Одна из лучших программ, к которой вы можете перейти после завершения трех этапов лечения радикулита, — это последовательная программа ходьбы.
Люди, которые ходят каждый день, имеют меньший риск повторной травмы спины и радикулита.
8) В: Что мне нужно делать для полного ухода? У меня случится рецидив?
A: Лучшее, что можно сделать при ишиасе, если вы беспокоитесь о его повторном появлении в будущем, — это завершить все 3 фазы заживления.
Первая фаза — это когда вы сосредотачиваетесь на избавлении от боли, онемения и покалывания.
Во второй фазе вы сосредотачиваетесь на возвращении к нормальному движению и полной силе.
Третий этап — это когда вы возвращаетесь к предыдущим действиям, которые хотите выполнить.
В нашей клинике, после того, как мы увидим человека, у которого был ишиас… и теперь он безболезнен, имеет полную подвижность и полную силу, мы спрашиваем:
«Каких занятий вы избегали за последний месяц, но хотите вернуться к ним?» Кто-то скажет гулять, играть в гольф или заниматься садоводством… что-то в этом роде.
И мы скажем этому человеку, чтобы он в следующие месяц или два сделал все, что вы хотите сделать, что вы могли сделать раньше.
Они продолжают делать зарядку дома, чтобы стать сильнее и сильнее.
Большинство приходят на повторное обследование через 2 месяца и не испытывают никаких проблем.
У некоторых случается рецидив.
Затем мы смотрим на мероприятие и программу и помогаем им встать на правильный путь.
Как упоминалось ранее, люди более сильные восстанавливаются быстрее…
Так что обычно бывает только один или два визита, прежде чем этот человек снова встанет на правильный путь.
9) В: Как мне узнать причину моей боли?
A: Есть 3 распространенные причины боли… и вот несколько общих рекомендаций для каждой.
Люди с ишиасом из-за грыжи межпозвоночного диска обычно испытывают боль при наклонах вперед, скручивании, кашле или чихании.
Боль при ишиасе , которую они испытывают, обычно острая и проходит по задней части ноги … возможно, в стопу.
Пациенты с грыжей межпозвоночного диска обычно моложе 35 лет.
Люди, страдающие ишиасом из-за стеноза или артрита, обычно отвечают утвердительно на эти 3 вопроса:
- 50 лет и старше?
- Боль при стоянии или ходьбе?
- Рельеф с сидением?
Люди, страдающие ишиасом из-за проблем с суставами или тазом, обычно испытывают боль при сидении в течение длительного времени.
Ишиас, который они испытывают, обычно находится на внешней стороне бедра.
Симптомы могут включать тяжесть в одной ноге или ощущение скручивания.
10) В: В каком положении я должен спать?
A: Лучше всего на спине.
Далее будет на вашей стороне.
Последний будет на животе.
Тем не менее, очень важно сохранять позвоночник в «нейтральном» положении. Это означает, что он не скручен вправо или влево… но сохраняет естественный изгиб, который обычно имеет.
Подушки из сложенных полотенец можно положить под колени, под бок или под ноги, чтобы облегчить сон в наименее болезненной для вас позе.
Семинар по боли в спине и радикулиту показывает, как естественным образом исцелить боль в спине и ишиас навсегда без лекарств, инъекций или хирургии
Чтобы посетить семинар по боли в пояснице и радикулиту в Вальпараисо, щелкните здесь.
Щелкните здесь, чтобы перейти к семинару по боли в пояснице и радикулиту Crown Point.
Для семинара LaPorte по боли в пояснице и радикулиту щелкните здесь.
За здоровую спину,
Арлан Альбуро
9 мифов и фактов о радикулите
Миф 1: ишиас — это состояние или диагноз
Факт: Люди обычно называют ишиас состоянием или диагнозом, но на самом деле это симптом, указывающий на то, что что-то вызывает раздражение. нервный корешок в пояснице.
«Важно понять, что вызывает давление на нерв», — говорит Питер Оттон, мануальный терапевт из Брика, штат Нью-Джерси.
Миф 2: Всякая боль в ногах квалифицируется как ишиас
Факт: Оттон часто слышит от людей, которые считают, что любая боль в ноге квалифицируется как ишиас, но это не так.
«Боль в ноге может быть вызвана сосудистыми заболеваниями, растяжением мышц, целлюлитом или раздражением другого нерва, например бедренного нерва, что может вызвать боль в передней части ноги», — сказал доктор.- говорит Оттон.
«Настоящий симптом седалищного нерва проходит от середины ягодиц вниз по задней части ноги, обычно через колено и вниз по икре».
Миф 3: мы не знаем, что вызывает ишиас
Факт: Ишиас возникает, когда седалищный нерв оказывается защемленным или сдавленным, и это обычно вызвано выпуклостью или грыжей межпозвонкового диска в нижней части позвоночника. .
Это также может быть вызвано костной шпорой или костным ростом на самом позвоночнике или стенозом позвоночного канала, сужением позвоночного канала.В редких случаях опухоль позвоночника может сдавливать нерв, вызывая седалищную боль.
Миф 4: Определенное событие приводит к ишиасу
Факт: «Люди часто думают, что если бы они не подняли чемодан, не сели в долгий перелет или не помогли другу двигаться, у них не было бы боли», сказал Дэвид А. Спиннер, доктор медицины, директор отделения медицины боли и эндоскопической поясничной хирургии отделения реабилитационной медицины на горе Синай в Нью-Йорке и доцент Медицинской школы Икана на горе Синай.
«В большинстве случаев межпозвоночный диск имеет небольшой дефект и готов к грыже, и [ишиас] не обязательно вызван этим конкретным событием», — говорит доктор Спиннер.
Согласно Лорену Фишман, доктору медицины, доценту клинического профессора Колумбийской медицинской школы и медицинскому директору Манхэттенского отделения физической медицины и реабилитации, у большинства людей наблюдались изолированные или, иногда, повторяющиеся эпизоды ишиаса; когда это случается, это очень важно, но в целом это второстепенная часть их жизни.
«В конце концов, 80 процентов американцев страдают болью в спине или радикулитом в тот или иной момент, так что это действительно часть нормального состояния», — говорит д-р Фишман.
Хотя конкретное событие не может привести к ишиасу, некоторые рабочие места могут. Исследование, опубликованное в журнале European Spine Journal в июне 2017 года, показало, что тяжелая физическая работа является серьезным фактором риска развития радикулита. Для мужчин профессии, связанные с повышенным риском, включали металлообработку, станки и другие промышленные работы. Для женщин риск был выше среди медсестер, продавцов и промышленных рабочих.(1)
Миф 5: Если у вас ишиас, вам следует оставаться в постели и отдыхать
Факт: «Большинство пациентов чувствуют себя лучше, если они остаются активными и избегают чрезмерного отдыха», — говорит Атул Патель, доктор медицины, a врач-физиотерапевт в клинике для лечения суставов и костей в Канзас-Сити, расположенных в Канзасе и Миссури.
Многочисленные исследования показали, что у людей с ишиасом мало или совсем нет пользы от пребывания в постели по сравнению с сохранением активности. (2)
Миф 6: лекарства — лучший способ облегчить ишиас
Факт: Вы могли подумать, что прием обезболивающих или противовоспалительных препаратов может облегчить боль при ишиасе, но на самом деле это систематический обзор и метаанализ, опубликованные в феврале 2012 года в журнале BMJ ( British Medical Journal ) , обнаружили отсутствие доказательств эффективности лекарств, включая НПВП, кортикостероиды, антидепрессанты и опиоидные анальгетики.
«В лучшем случае существуют доказательства низкого качества, позволяющие судить об эффективности и переносимости лекарств, обычно назначаемых для лечения ишиаса в первичной медико-санитарной помощи», — заключили авторы. (3)
Но краткосрочное лечение противовоспалительными препаратами или ацетаминофеном может быть полезным для некоторых людей.
Для людей со стойкими тяжелыми симптомами, которые не реагируют на анальгетики или улучшаются с изменением активности, другие варианты лечения включают пероральный прием стероидов или эпидуральные инъекции стероидов — инъекции в эпидуральное пространство вокруг спинного мозга.
Но, как отмечает Патель, «Эпидуральные инъекции стероидов обычно показаны при острой радикулопатии [защемлении нервного корешка]. Обычно они не помогают при хроническом ишиасе ».
Миф 7: Хирургия — единственный способ по-настоящему вылечить ишиас
Большинство случаев ишиаса разрешаются в течение примерно шести недель и не требуют хирургического вмешательства, — говорит Стивен Толхерст, доктор медицины, хирург-ортопед из Техасского института спины в цветке. Курган.
Могут быть полезны другие методы лечения, включая физиотерапию и эпидуральные инъекции.Но «если эти методы лечения неэффективны или, в редких случаях, когда возникает сильная слабость, онемение или боль, операция может существенно и надолго уменьшить боль в седалищном суставе», — говорит доктор Толхерст.
Миф 8: Иногда ничего не помогает ишиас
«Я часто слышу, как пациенты беспокоятся о том, что нет лекарства или что ничего нельзя сделать для улучшения их симптомов. Я также слышу, как пациенты беспокоятся о том, что хирургическое лечение может оказаться безуспешным », — говорит Толхерст. «К счастью, очень качественные научные исследования неоднократно показывали, что большинство симптомов улучшается и что при необходимости хирургическое вмешательство оказывается высокоэффективным.
Миф 9: Ишиас невозможно предотвратить
Не все случаи ишиаса можно предотвратить, но сохранение активности — и соблюдение правильной формы во время занятий — может иметь большое значение для снижения частоты и повторения болей в пояснице.
