Уколы от радикулита: название и отзывы
Радикулит является достаточно распространенным недугом. Болезненные симптомы патологии могут беспокоить человека даже в состоянии полного покоя. В период обострения единственным методом лечения считаются уколы. От радикулита помогают препараты, обладающие противовоспалительным и болеутоляющим действием. Рассмотрим наиболее популярные медикаменты, применяемые для лечения недуга.
Что такое радикулит?
Радикулит не является самостоятельным заболеванием. Под этим термином подразумевают целую группу определенных симптомов, которые проявляются при раздражении (ущемлении) нервных корешков, отходящих от спинного мозга. В группе риска находятся лица, имеющие в анамнезе дегенеративно-дистрофические изменения позвоночного столба: межпозвоночную грыжу, протрузии, спондилоартрит, сколиоз, кифоз и инфекционно-воспалительные процессы.
Чаще всего встречаются случаи поясничного радикулита. Именно эта область позвоночника испытывает наибольшую нагрузку и изнашивается быстрее.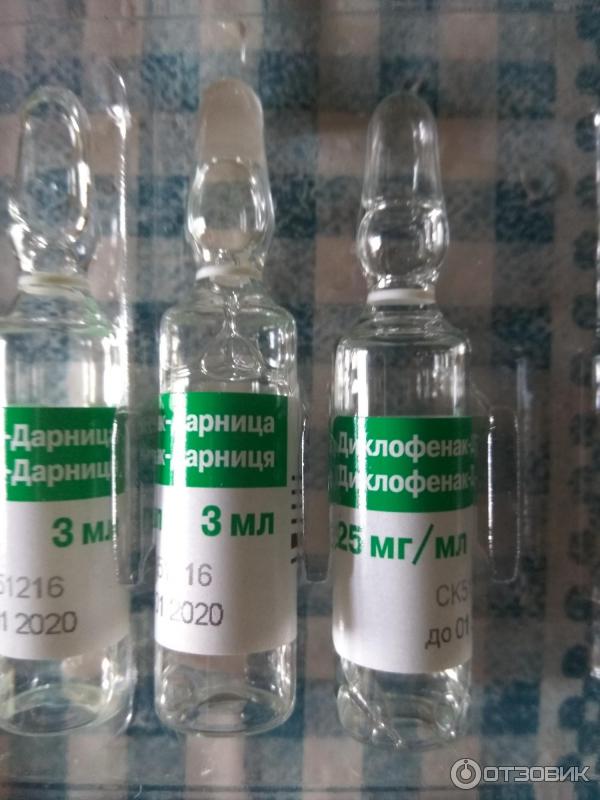 При появлении первых болевых ощущений следует обратиться к специалисту, который сможет определить точную причину возникновения синдрома. Лечение радикулита (поясничного) медикаментами, уколами необходимо обязательно комбинировать с другими методиками. Значительно улучшает состояние пациентов лечебная физкультура, которая способствует укреплению мышечного корсета.
При появлении первых болевых ощущений следует обратиться к специалисту, который сможет определить точную причину возникновения синдрома. Лечение радикулита (поясничного) медикаментами, уколами необходимо обязательно комбинировать с другими методиками. Значительно улучшает состояние пациентов лечебная физкультура, которая способствует укреплению мышечного корсета.
Как справиться с недугом?
При сильных болях в области поясницы, вызванных радикулитом быстрое облегчение принесут уколы. Инъекции предназначены для внутривенного, местного, внутримышечного и парентерального введения. Облегчить симптоматику помогут противовоспалительные, витаминные, обезболивающие и расслабляющие мышцы препараты. Только врач может определить, какие уколы при радикулите следует назначать пациенту.
При поясничных болях показано применение следующих препаратов:
- «Кетонал»;
- «Мовалис»;
- «Мильгамма»;
- «Мидокалм»;
- «Сирдалуд»;
- «Вольтарен»;
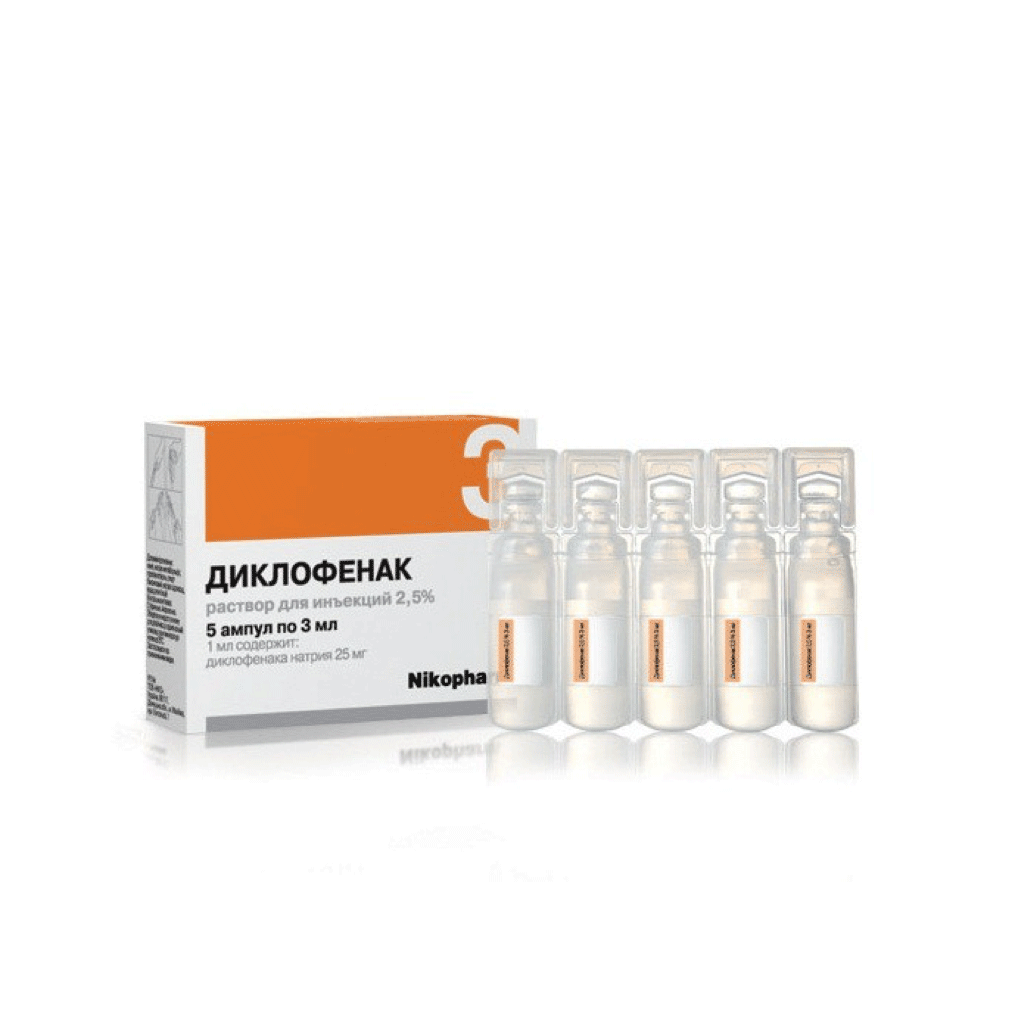
- «Диклофенак»;
- «Гидрокортизон»;
- «Преднизолон»;
- «Нейрорубин».
Блокады при радикулите
Эффективным методом купирования синдрома при радикулите является лечебная блокада, суть которой заключается во введении препарата непосредственно в очаг болевых ощущений. К такому способу прибегают в случаях возникновения сильного болевого приступа. Блокада может применяться вместо наркотических анальгетиков.
В зависимости от количества вводимых препаратов различают однокомпонентные и сложные блокады. В однокомпонентных блокадах используется только обезболивающее средство: «Новокаин», «Лидокаин». Для достижения длительного терапевтического эффекта делают сложные уколы от радикулита (3 ампулы в составе). Вместе с обезболивающим препаратом пациенту вводят гормональное лекарство, витамин группы B. Используются в составе блокад и препараты, обладающие рассасывающим действием.
«Мовалис»: уколы от радикулита
Название этого нестероидного противовоспалительно средства знакомо многим пациентам, страдающим различными заболеваниями опорно-двигательного аппарата.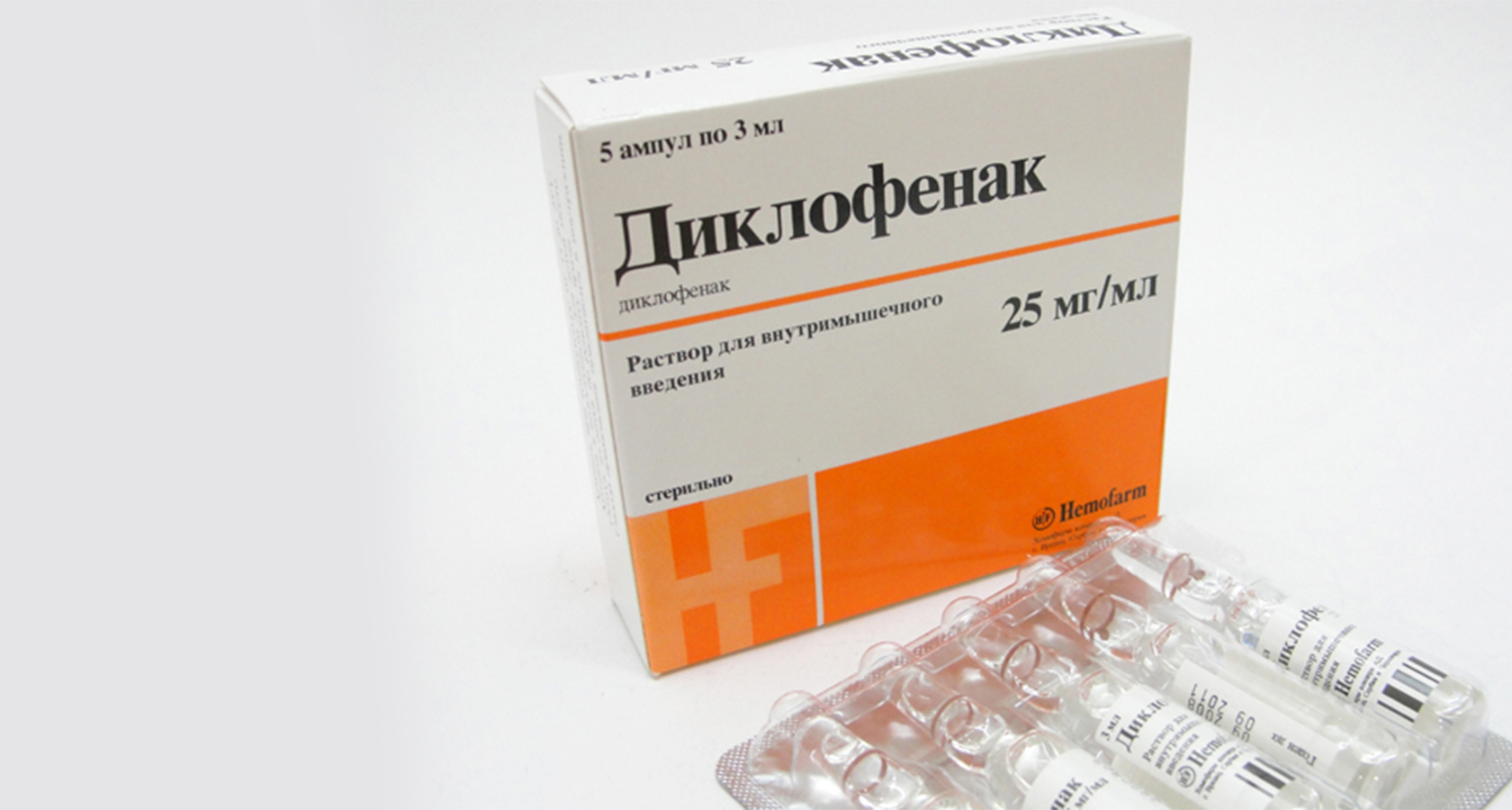 В период обострения заболевания специалисты рекомендуют применять препарат «Мовалис» в инъекциях, чтобы ослабить болевой приступ.
В период обострения заболевания специалисты рекомендуют применять препарат «Мовалис» в инъекциях, чтобы ослабить болевой приступ.
Активным компонентом в составе лекарства является мелоксикам (10 мг в 1 мл). Вещество обладает противовоспалительными свойствами благодаря тому, что угнетает некоторые ферменты, которые запускают воспалительные процессы (ЦОГ-2). В сутки разрешено вводить больному только 1 ампулу препарата. Раствор можно вводить только внутримышечно. Применять для лечения «Мовалис» в виде инъекций следует в течение 2-3 суток. В дальнейшем уколы необходимо заменить таблетками или ректальными суппозиториями.
Показаниями для назначения нестероидного противовоспалительного препарата являются такие недуги, как остеоартрит, радикулит, ревматоидный артрит и спондилит. Уже через 15-20 минут после введения медикамента наступает значительное облегчение болевого синдрома. Помимо устранения симптомов радикулита, препарат позволяет предотвратить развитие осложнений и ухудшения состояния.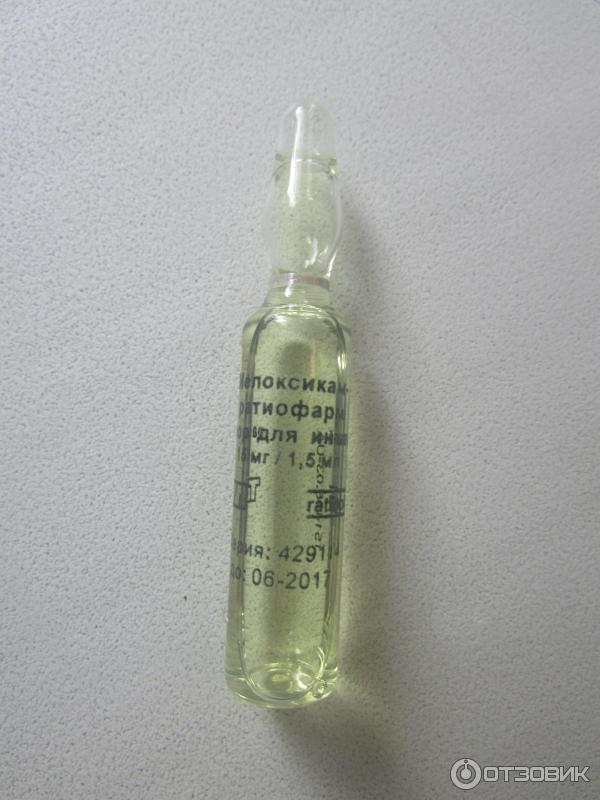
Противопоказания
«Мовалис» (уколы) от радикулита назначают пациентам только в случае отсутствия следующих противопоказаний:
- повышенная чувствительность (или непереносимость) к мелоксикаму, вспомогательным компонентам;
- наличие астмы в анамнезе;
- тяжелая сердечная, печеночная недостаточность;
- язвенный колит, болезнь Крона;
- желудочные кровотечения после лечения нестероидными противовоспалительными препаратами;
- наличие в назальной полости полипов;
- нарушение свертываемости крови;
- возраст до 18 лет.
Мелоксикам оказывает негативное воздействие на организм беременной женщины и развивающегося плода. Препарат может спровоцировать развитие тяжелых врожденных патологий и поэтому в период вынашивания малыша его не назначают.
Побочные действия
Лечение заболеваний опорно-двигательного аппарата невозможно без применения нестероидных противовоспалительных медикаментов. Однако при длительном использовании такие препараты способны спровоцировать серьезные побочные явления. Общим серьезным недостатком всех НВПС является повреждение слизистой оболочки желудка, кишечника.
Общим серьезным недостатком всех НВПС является повреждение слизистой оболочки желудка, кишечника.
Со стороны пищеварительного тракта негативные реакции на применение препарата «Мовалис» проявляются чаще всего. Проявляется это в виде таких симптомов, как тошнота, диспепсия, запор, диарея, рвота. К редким побочным явлениям относится развитие гастродуоденальной язвы, колита.
Нервная система также может пострадать в том случае, если препарат или его дозировка были подобраны неправильно. Для таких случаев характерно появление головокружения, шума в ушах, сонливости, сильной головной боли.
«Мидокалм» – эффективное лекарство от радикулита
Уколы, действие которых направлено на расслабление тонуса скелетных мышц также применяются для устранения болевых ощущений при обострениях поясничного радикулита. «Мидокалм» – препарат из группы миорелаксантов.
Лекарство имеет два активных компонента – толперизон и лидокаин. Первый эффективно блокирует нервные импульсы и улучшает периферическое кровообращение.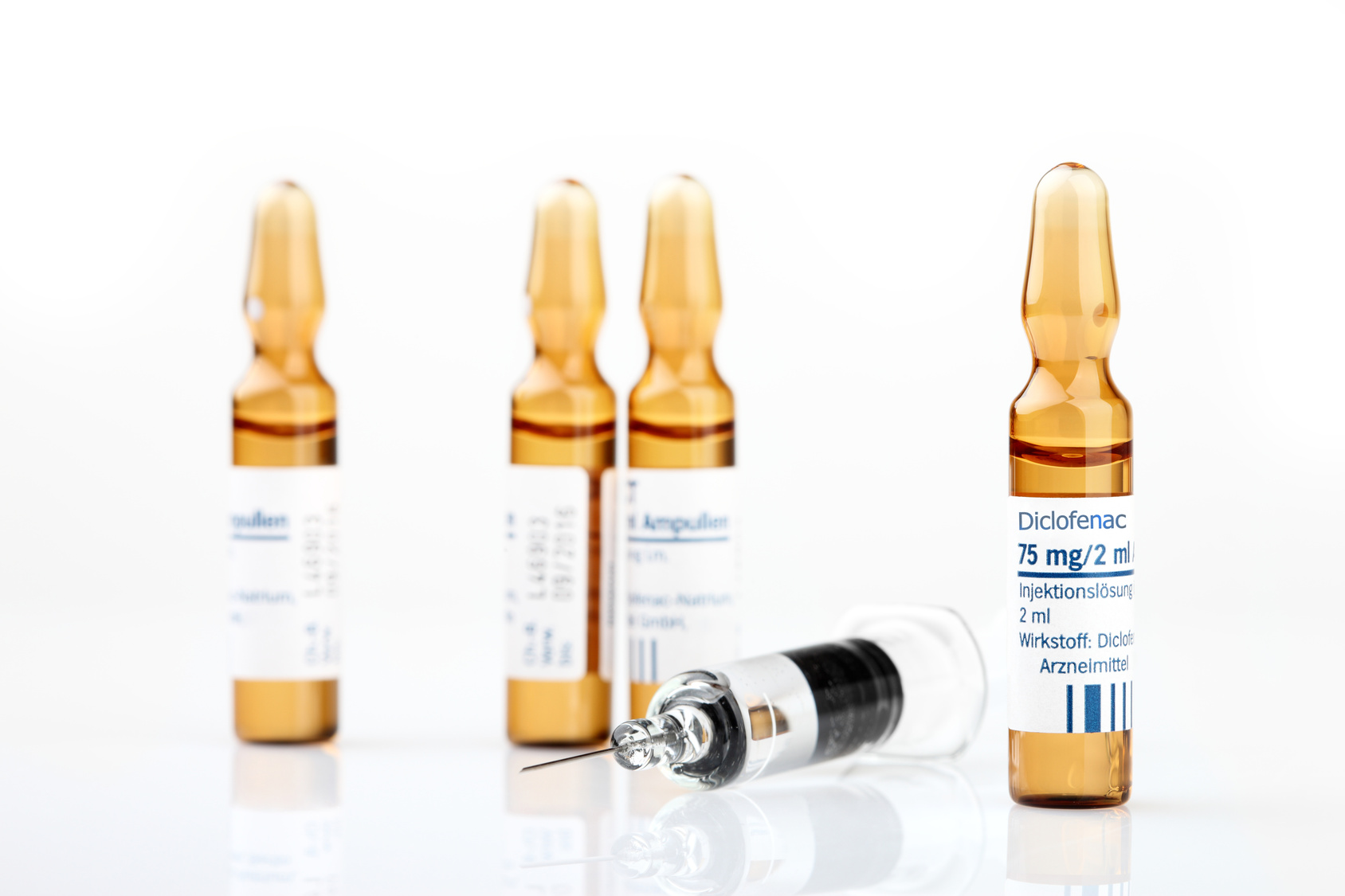 Лидокаин используется в качестве местного анестетика.
Лидокаин используется в качестве местного анестетика.
Когда назначают
Приступы поясничного радикулита, сопровождающиеся простреливающей болью и онемением нижних конечностей – прямое показание для применения инъекций «Мидокалма». Миорелаксант способен снимать мышечные спазмы различной этиологии. Чаще всего его назначают пациентам, имеющим неврологические нарушения, мышечный гипертонус на фоне спондилеза, люмбаго и других патологиях опорно-двигательного аппарата.
Другим показаниями для назначения «Мидокалма» являются такие заболевания, как энцефаломиелит, ангиопатия, спастический паралич, миелопатия, рассеянный склероз, болезнь Рейно, аутоиммунные недуги, трофические язвы. Препарат обладает слабовыраженным обезболивающим воздействием и подавляет чувствительность нервных окончаний.
Лечение уколами
Схема лечения медикаментом зависит от тяжести болевого синдрома. Уколы при радикулите (поясничном, шейном) можно вводить как внутримышечно, так и внутривенно. В первом случае дозировка обычно составляет 200 мг толперизона дважды в сутки. При внутривенном введении «Мидокалма» доза уменьшается до 100 мг один раз в день. Следует учитывать, что вводить миорелаксант необходимо очень медленно.
При внутривенном введении «Мидокалма» доза уменьшается до 100 мг один раз в день. Следует учитывать, что вводить миорелаксант необходимо очень медленно.
Длительность терапии определяется врачом. Помимо медикаментозного воздействия, специалист назначает пациенту физиотерапию, массаж, лечебную физкультуру. При значительном превышении рекомендуемой дозировки толперизона у пациентов может наблюдаться атаксия, затрудненность дыхания, судорожные припадки.
Отзывы пациентов
Лечение радикулита необходимо начинать с определения причин, вызвавших воспалительные процессы в области нервного корешка. Для облегчения симптоматики, выраженного болевого синдрома пациенту в обязательном порядке назначают медикаментозную терапию. Таблетки, мази, уколы от радикулита помогают быстро справиться с болью, но в то же время совершенно не избавляют от первоначальной причины патологического состояния.
При выборе препаратов для лечения радикулопатии следует обращать внимание на этиологию заболевания. При стойких болевых синдромах, которые плохо поддаются терапии, рекомендуется делать лекарственные блокады. Этот метод можно назвать экстренной помощью, эффект которой длится не более нескольких часов.
При стойких болевых синдромах, которые плохо поддаются терапии, рекомендуется делать лекарственные блокады. Этот метод можно назвать экстренной помощью, эффект которой длится не более нескольких часов.
При лечении радикулита многие пациенты сталкиваются с проблемой бессонницы и депрессии. В таком случае необходимо дополнительно принимать седативные медикаменты или же антидепрессанты.
Уколы от радикулита — название, обезболивающие, самые эффективные,противовоспалительные
Радикулитом называют воспаление корешков спинномозговых нервов, которое возникает вследствие их ущемления в позвоночном канале.
Сопровождается она сильной болью, которая мешает человеку нормально функционировать, занимает все его мысли, ухудшает качество жизни.
Заболевание нужно обязательно лечить, и лечить комплексно.
В случае очень интенсивной боли или запущенного процесса эффективными будут инъекции при радикулите; местные формы препаратов могут помочь или на этапе долечивания, или в первые часы развившегося не очень выраженного болевого приступа.
Консервативная терапия заболевания проводится комплексно.
Для этого используют препараты разного механизма действия, которые могут поступать в организм различными способами:
- внутримышечно;
- внутривенно;
- местно – в область, в которой проходят чувствительные корешки нервов, которые и посылают в головной мозг импульс, воспринимаемый человеком как боль;
- в мышечные болевые точки;
- в пространство между оболочками спинного мозга;
- внутрикостно.
В основе лечения радикулита уколами:
- обезболивающие средства;
- противовоспалительные препараты;
- лекарства, улучшающие проведение импульса по зажатому нервному корешку;
- медикаменты, уменьшающие отек в зоне пережатого нервного корешка;
- препараты, уменьшающие рефлекторный спазм мышц, возникший для того, чтобы уменьшить боль.
Обезболивающие препараты
В основе их действия, как видно из названия, устранение боли, возникшей вследствие нарушения нормального кровоснабжения корешка спинномозгового нерва.
Эти препараты делятся на несколько групп и имеют разные точки применения.
Нестероидные средства
Эти препараты имеют три основных свойства: снимают жар, устраняют боль и уменьшают уровень воспаления.
Они не являются аналогами гормонов (поэтому их назвали «нестероидными», так как «стероиды» – это гормоны), и могут быть в равной степени отнесены и к обезболивающим, и к противовоспалительным средствам.
Суть действия этих препаратов – обратимая (то есть на некоторое время) блокада одного из ферментов организма, вследствие чего снижается выработка собственных провоспалительных химических веществ.
За счет этого уменьшается уровень воспаления, устраняется боль.
Кроме этого, многие из этих лекарств блокируют и другую фракцию этого же фермента, из-за чего снижается защита желудка и кишечника. Это способствует образованию в них язв.
Именно поэтому эти лекарства требуют параллельного назначения средств, которые будут защищать желудок; длительно их применять нельзя.

Противопоказаны эти средства при беременности и лактации.
Есть также селективные нестероидные средства (например, Мовалис), которые не действуют на фермент желудка.
Они могут приниматься более длительно, не вызывая такой опасности образования язв, но при этом обладают меньшим анальгезирующим (обезболивающим) эффектом.
Их также нельзя применять при беременности и кормлении грудью.
Людям, страдающим кроме радикулита еще и язвенной болезнью, можно принимать препараты из подгруппы коксибов.
Но они противопоказаны при сопутствующей онкологической патологии, перенесенных или имеющихся заболеваниях сердца, лицам старше 65 лет.
Наркотические анальгетики
Если боль при радикулите очень интенсивная, и нестероидные анальгетики не могут ее купировать (такое, к сожалению, случается), врач может назначить один из препаратов, которые называются наркотическими анальгетиками, антагонистами опиатных рецепторов или просто опиатами.
Это очень сильные препараты с большим количеством противопоказаний, побочных действий, которые могут вызвать привыкание.
Их назначает только врач, выписывая специальный рецептурный бланк.
Это препараты Бупренорфин, Трамадол, Налбуфин и другие, инъекции которых делаются только медработником.
Эти опиаты при радикулите назначаются на небольшой период времени.
Новокаиновые блокады
Это введение местного анестетика в область вокруг ущемленного спинномозгового корешка с таким расчетом, чтобы лекарство не попало в вещество самого корешка, и он не был поврежден иглой, но по нему прекратили поступать болевые сигналы в спинной мозг.
Этот метод обезболивания обезболивает эффективнее, чем даже наркотические анальгетики, он не так вредно влияет на организм, но он должен выполняться только подготовленным специалистом – неврологом, анестезиологом, травматологом.
Противовоспалительные препараты
С воспалением при радикулите хорошо справляются 2 группы препаратов.
Нестероидные противовоспалительные лекарства
Эти препараты могут быть:
- селективными (угнетают кровяную форму циклооксигеназы, практически не подавляя ее желудочную фракцию): Мовалис, Найз, Пироксикам;
- неселективными (угнетают оба фермента – и кровяной, и желудочный): Диклофенак, Анальгин, Ибупрофен, Индометацин;
- коксибами, которые подавляют синтез только кровяной циклооксигеназы, не влияя на желудочную фракцию.
Местное введение глюкокортикоидов
Мощное противовоспалительное действие оказывают гормоны-глюкокортикоиды, доставляемые к пережатому и воспаленному нервному корешку в составе новокаиновой блокады.
В этом случае в шприц набираются 2 вещества: анестетик (Новокаин или Лидокаин) и гормон – Преднизолон, Гидрокортизон, Кеналог или другой препарат.
Таким образом снимается боль при радикулите, одновременно купируется и воспаление корешка.
Блокады с гормоном предназначены не для частого применения, а для экстренных случаев, при сильной боли, чтобы не прибегать к введению опиатов.
После такого укола лечение радикулита должно быть продолжено уколами с нестероидными препаратами, миорелаксантами и витаминами группы B.
Миорелаксанты центрального действия
Это группа препаратов, которые, не оказывая непосредственного влияния на скелетную мускулатуру, расслабляют те участки, которые оказались спазмированными.
Такие средства:
- оказывают местноанестезирующее действие;
- тормозят проведение импульсов по чувствительным и двигательным нейронам, блокируя тем самым спинномозговые рефлексы;
- усиливают приток крови к рефлекторно спазмированной мышце;
- тормозят проведение возбуждения по одному из проводящих путей спинного мозга.
К этой группе относят Мидокалм, Метокарбомил, Циклобензаприн.
Витамины группы B
Улучшают проводимость по зажатому нервному корешку, уменьшают его отек (который произошел вследствие сдавления нерва), восстанавливают нервную ткань.
Для лечения радикулита более эффективен прием комплексных препаратов, содержащих витамины B1, B12, B6, нежели инъекция каждого витамина отдельно.
Успешно применяются: Мильгамма, Нейрорубин и Нейрорубин Форте, Нейровитан.
Как лечить радикулит уколами, должен решать опытный специалист на основании осмотра пациента: нужно ли в этом случае провести паравертебральную блокаду, назначить какой-либо из синтетических опиатов, или достаточно будет нестероидного препарата.
Остальные группы препаратов – миорелаксанты, витамины группы B – назначаются человеку в любом случае.
При стихании остроты процесса врач рекомендует переход с инъекционных препаратов на их же таблетированную форму.
Перечислим названия уколов от радикулита:
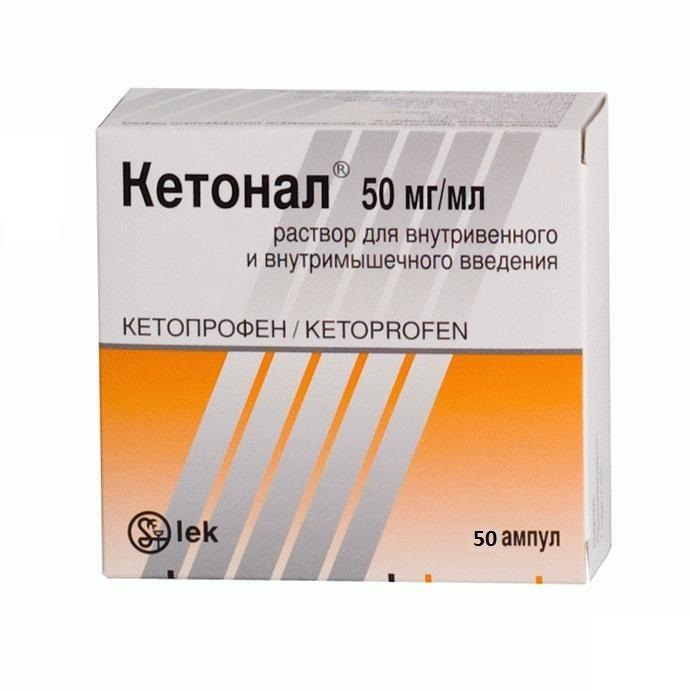
Кетонал
Нестероидное средство, имеющее обезболивающий и противовоспалительный эффект.
Действующее вещество – кетопрофен.
Вводится в таком режиме: 1 ампула внутримышечно 1-2 раза в сутки.
Нестероидный анальгетик.
Действующее вещество – кеторолак.
Способен устранить боль малой и средней интенсивности. При его введении в мышце образуется депо препарата, из которого вещество постепенно поступает в системный кровоток.
Вводится только в мышцу 2-3 раза в сутки.
Максимальная доза для лиц старше 65 лет или взрослых весом менее 50 кг – 2 ампулы в сутки.
Диклофенак
Синонимы — Олфен, Вольтарен, Алмирал, Диклак, Эвинопон, Диклоберл — эффективное обезболивающее и противовоспалительное средство.
Вводится в мышцу максимум 2 раза в день по ампуле.
Гормон-глюкокортикоид, который может вводиться вместе с анестетиком прямо к месту ущемленного нервного корешка всего 2-3 раза за курс лечения.
Частое применение этого средства не допускается.
Денебол
Препарат из группы коксибов.
Очень хорошо уменьшает боль и воспаление в сдавленном корешке.
Действие его начинается уже через 10 минут после введения в мышцу, продолжается около суток. Вводить его можно только в количестве 1 ампулы в сутки.
Кеналог 40
Суспензия для внутрисуставного введения, которая может вводиться вместе с анестетиком при проведении блокады, а также внутримышечно.
Оказывает хороший противовоспалительный эффект, не должен применяться чаще 1 раза в 2-3 недели.
Ксефокам
Порошок для приготовления раствора для внутривенных и внутримышечных инъекций.
Это препарат с селективным действием на нежелудочную циклооксигеназу, действующее вещество – лорноксикам.
Вводится 1-2 раза в сутки.
Мовалис
Селективный блокатор циклооксигеназы.
Вводится только глубоко внутримышечно в дозе 7,5-15 мг/сутки. Купирует боль малой и средней интенсивности.
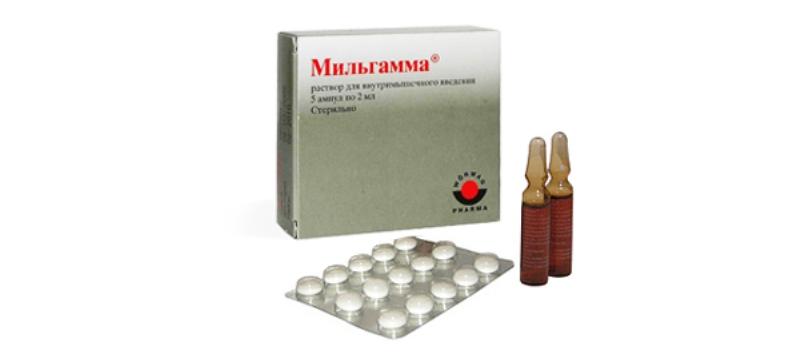
Мильгамма
Препарат витаминов группы B с лидокаином.
Вводится лекарство 1 раз в сутки в первые несколько дней, затем он применяется 2-3 раза в неделю.
Нейрорубин
Препарат, содержащий витамины B-группы.
Вводится внутримышечно, начиная с 1 ампулы в сутки, переходя на 1 инъекцию через день, а затем – 2 раза в неделю.
Очень эффективен в комплексе с нестероидными средствами и миорелаксантами для лечения радикулита.
Что такое ретролистез l3 позвонка? Узнайте из нашей статьи.Чем опасны остеофиты позвоночника поясничного отдела? Ответ вы найдете здесь.
По каким причинам развивается хронический тендинит ахиллова сухожилия? Читайте тут.
Исходя из отзывов, оптимальные варианты лечения радикулита следующие:
Вариант №1. При очень выраженной боли:
- Новокаиновая блокада с Кеналогом 40;
- Диклофенак (Вольтарен) внутримышечно – 2 раза в сутки на следующий день после блокады;
- Мильгамма – 1 раз в сутки;
- Мидокалм – 1 раз в сутки.

Вместо новокаиновой блокады можно одно-двукратно использовать наркотический анальгетик (например, Трамадол) в течение 1-2 дней, но далее схема – та же.
Вариант №2. При интенсивной боли:
- Денебол – 1 раз в сутки;
- Нейрорубин-форте – 1 раз в сутки;
- Мидокалм – 1 раз в сутки;
- Амитриптиллин – 1-2 раза в день.
Вариант №3. При боли средней интенсивности
Вместо Денебола или Диклофенака можно применять Мовалис или Нимулид. К нему добавляется Мидокалм и Нейрорубин по схеме.
Таким образом, уколы при радикулите помогают эффективно избавиться от болевого синдрома, устранить спазм напряженных мышц, которые не дают спине разогнуться и принять правильное положение.
Их должен назначать врач, вводить их нужно строго по инструкции, ни в коем случае не превышая дозировки.
Видео: как правильно ставить уколы
Радикулит: лекарства, используемые при лечении
Радикулит — поражение корешков спинного мозга воспалительного характера, разновидность неврита.
Общие сведения
Передняя часть спинного мозга человека содержит нервные клетки, отвечающие за движения, а задняя — за чувствительность. Соответственно, спереди из него выходят передние, или двигательные, корешки, а сзади — задние, или чувствительные. Они выходят справа или слева из позвоночного канала через специальные отверстия, а затем соединяются между собой, превращаясь в позвоночные нервы. Позвоночные нервы образуют сплетения и разветвляются по всему телу.
При радикулите происходит поражение переднего и заднего корешка. Поэтому страдают и движения, и чувствительность. В соответствии с пораженным отделом спинного мозга, различают шейный, грудной, пояснично-крестцовый радикулит.
Причины радикулита
Воспалительное поражение спинномозговых корешков может развиваться в результате следующих причин:
- Пороки развития позвоночника. Это могут быть добавочные позвонки, недоразвитые полупозвонки, добавочные ребра, несращение частей позвонка между собой.
 Все это приводит к сдавлению корешков и развитию воспалительного процесса.
Все это приводит к сдавлению корешков и развитию воспалительного процесса. - Остеохондроз — заболевание, при котором происходит преждевременное старение позвоночника, разрушение межпозвоночных дисков.
- Травмы позвоночника и их последствия: ушиб позвоночного столба, переломы и подвывихи позвонков.
- Переохлаждение — чаще всего оно является не прямой причиной радикулита, а фактором, провоцирующим приступы.
- Грыжи межпозвоночных дисков. Особенно если происходит смещение межпозвоночного диска вбок: в этом случае он сдавливает корешки спинного мозга.
- Инфекции: грипп и простуды, вызванные другими вирусами, сифилис, туберкулез и пр.
Чаще всего первый приступ радикулита возникает после переохлаждения, перенесенной простуды, физических нагрузок, поднятия тяжестей.
Симптомы
Главные проявления радикулита — боль, нарушение чувствительности и слабость мышц в области пораженного корешка. Более конкретные проявления зависят от того, какой отдел позвоночника был поражен.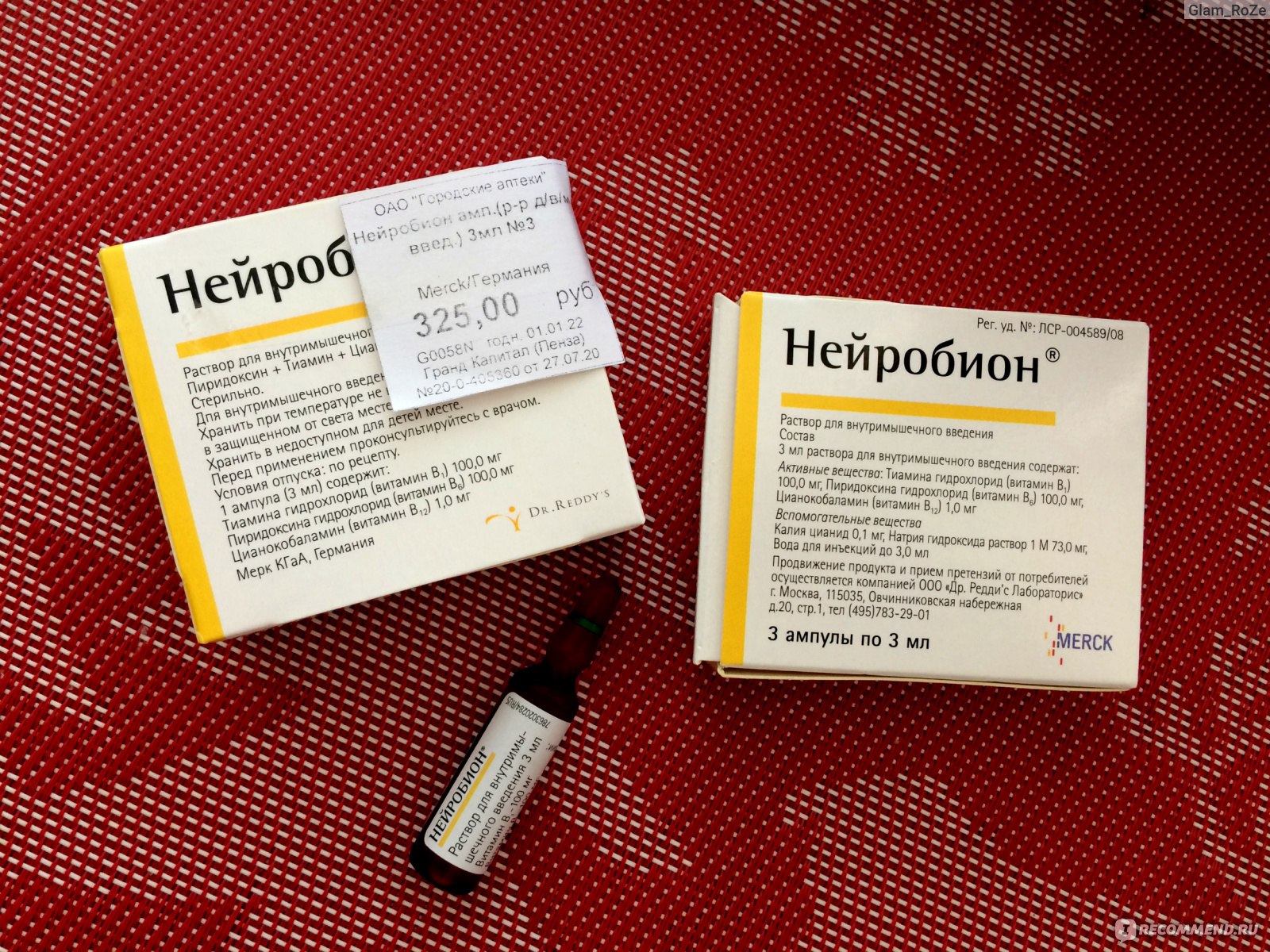
При поясничном радикулите боль возникает в виде одного из трех видов приступов:
Прострелы. Это сильная боль в пояснице, которая неожиданно возникает во время переохлаждения, поднятия тяжести, интенсивной нагрузки. Она настолько сильная, что больной часто не может ходить и двигаться, застывает в позе, которую принял до этого.
Люмбоишалгия — хроническая боль в пояснице, которая может отдавать в одну или в обе ноги. При этом мышцы поясницы напряжены, а больной постоянно принимает определенную позу, в которой болевые ощущения не таки сильны (обычно наклоняется в сторону). В области пораженного корешка ощущается онемение. Тонус мышц ног снижен, они становятся слабее и со временем могут уменьшаться в размерах (развивается атрофия).
Шейный радикулит проявляется в виде болей в шее, поначалу обычно только с одной стороны. Она усиливается во время любых движений, чихания и кашля. Мышцы шеи становятся напряженными, больной наклоняет голову в сторону, чтобы уменьшить болевые ощущения. Если шейный радикулит вызван межпозвоночной грыжей, то боль постепенно распространяется в плечо, руку, грудную клетку. Она усиливается по ночам, так что человек подолгу не может заснуть.
Если шейный радикулит вызван межпозвоночной грыжей, то боль постепенно распространяется в плечо, руку, грудную клетку. Она усиливается по ночам, так что человек подолгу не может заснуть.
Грудной радикулит проявляется в виде болей в спине, которые могут отдавать в руку. Нарушается чувствительность и движения в кисти, предплечье, плече. Тонус мышц снижается. На руке может возникнуть отечность (она становится толще, чем на здоровой стороне), повышенная потливость кожи, чувство онемения, покалывания.
Что можете сделать вы при радикулите
При возникновении симптомов радикулита необходимо как можно раньше обратиться к неврологу. Существует много народных методов лечения, но ни один из них не обладает 100% эффективностью. Необходимо установить причину поражения спинномозговых корешков и провести правильное лечение. Если этого не сделать, то со временем нарушения будут нарастать и приведут к инвалидности.
Что может сделать врач
Лечением радикулита занимаются неврологи, хирурги (если сдавливание корешков произошло в результате хирургического заболевания).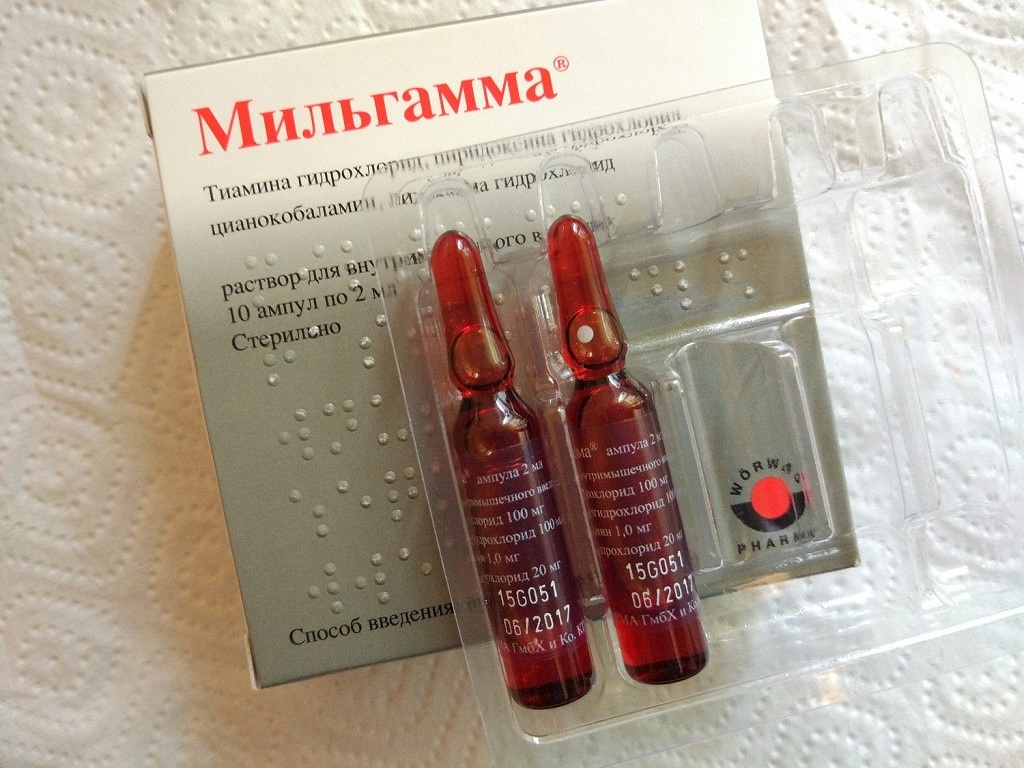 Назначается обследование, которое включает следующие исследования:
Назначается обследование, которое включает следующие исследования:
- Рентгенография. Она помогает выявить остеохондроз и другие патологии позвоночника.
- Рентгенография с введением контрастного вещества — миелография. Контраст, который вводится при помощи иглы, прокрашивает корешки спинного мозга и позволяет лучше их рассмотреть.
- Магнитно-резонансная томография и компьютерная томография — более точные исследования по сравнению с рентгенографией, которые позволяют получить послойные и трехмерные снимки.
- Исследование спинномозговой жидкости. Назначается по показаниям.
Лечение радикулита зависит от вызвавшей его причины. Всем больным назначают обезболивающие и противовоспалительные средства, тепло и раздражающие средства (грелки, перцовый пластырь, ношение шерстяной шали на области поясницы). При сильных болях область пораженного корешка обкалывают анестетиками. Для восстановления функции нервов применяют витамины группы B, средства, улучшающие кровоток.
При межпозвоночных грыжах и некоторых других заболеваниях, если, несмотря на лечение, боль не проходит, назначают хирургическое вмешательство.
После лечения радикулита для предотвращения рецидива назначают санаторно-курортное лечение.
Внимание! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на нем информации.
Эффективность нового препарата генной инженерии в лечении болей в спине
Эффективность нового препарата генной инженерии в лечении болей в спине
Согласно новому исследованию, результаты которого были опубликованы в журнале Annals of Internal Medicine оказалось, что спинальные инъекции этанерцепта (нового типа противовоспалительного препарата, продукта генной инженерии), не столь эффективны для уменьшения сильных болей в спине и при радикулите, как стандартные инъекции стероидов в позвоночник, которые практикуются в настоящее время.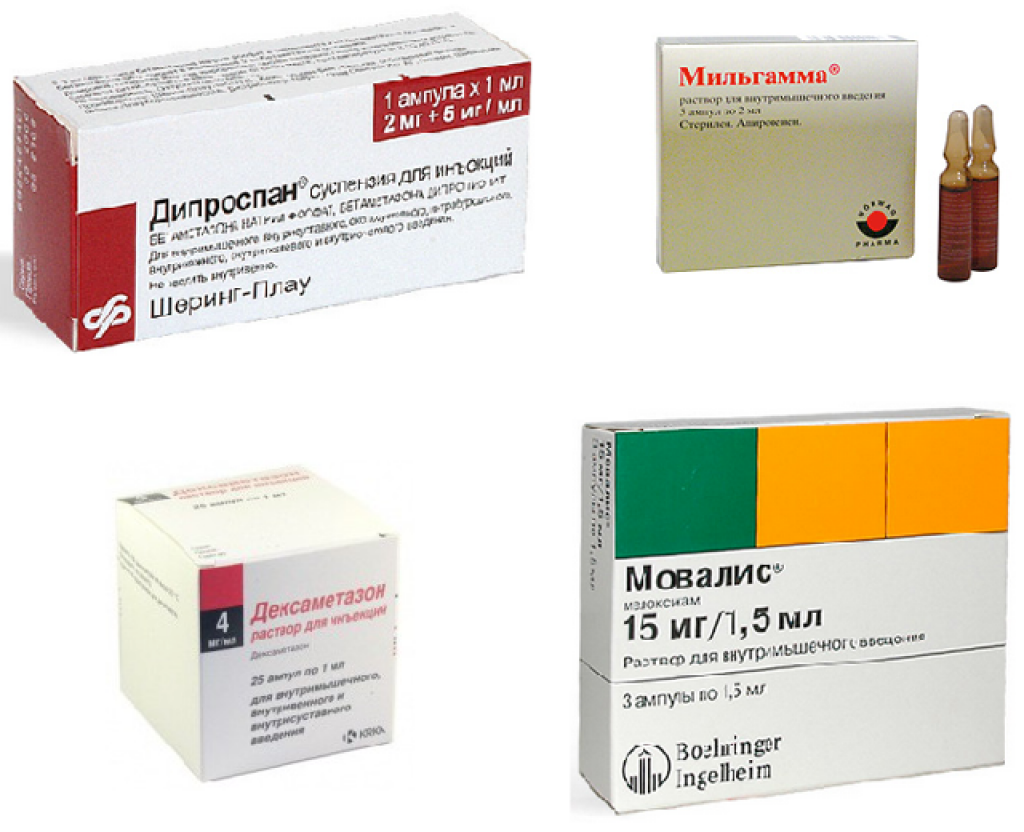
Это исследование проводилось под руководством д-ра Стивена P Коэна, доцента кафедры анестезиологии и реаниматологии Университета Джонса Хопкинса в Балтиморе, штат Мэриленд.
Он высказал мнение, что специалисты медицины уже давно ищут способы уменьшения болей, которые были бы безопасны и были бы надежной альтернативой стероидам, в качестве метода лечения пояснично-крестцового радикулита. Современное лечение, при котором стероиды вводятся в позвоночнике, часто дает смешанные результаты, и только временно снимает боль. Введение стероидов также имеет высокий потенциал для развития «катастрофических осложнений».
Этернацепт (Etanercept) является генетически-модифицированным ингибитором фактора некроза опухолей (ФИНО), который в настоящее время используется для лечения ревматоидного артрита и других аутоиммунных расстройств, когда собственная иммунная система атакует здоровые ткани пациента, вызывая повреждение, боль и отек.
Коэн заявил, что исследовательский интерес к этанерцепту, который выпускается под торговым названием Энбрел, возник из попыток купировать или снизить боль, возникающую при компрессионном воздействии грыжи диска на корешки в поясничном или шейном отделах позвоночника.
Препарат работает путем блокирования фактора некроза опухоли, который вырабатывается в организме и участвует в развитии воспалительной реакции. В отличие от стероидов, которые, как правило , действуют на воспаление широко, ингибиторы ФНО нацелены на специфические молекулы воспаления , которые вызывают боль при радикулите и других состояниях. Они делают это с помощью блокирования нервных рецепторов, которые не могут связаться с молекулами ФНО и теоретически должны были полностью блокировать болевые проявления.
Тем не менее, Коэн заявил, « что в то время как этот новый препарат только дает определенные надежды, по крайней мере, в дозах, которые назначались (дозах считающихся безопасными) стероиды все еще действуют лучше».
Для слепого, плацебо-контролируемого исследования, было использовано 84 взрослых пациента с пояснично-крестцовым радикулитом, которым менее 6 месяцев проводились эпидуральные инъекции. Пациенты были рандомизированы на получение либо 60 мг стероида, 4 мг этанерцепта или 2 миллилитров физ. р-ра.
р-ра.
Идея назначать пациентам с пояснично-крестцовым радикулитом эпидуральные инъекции была основана на необходимости обеспечить уменьшение болей с использованием стероидов в более низкой дозировке, и, таким образом, добиться того, чтобы было меньше побочных эффектов, по сравнению с назначением стероидов per os или парентерально, так как при эпидуральной инъекции происходит непосредственное воздействие на очаг воспаления в области компримированного корешка.
Было проведено длительное исследование, которое проводилось в нескольких военных и гражданских лечебных центрах. Фармацевты подготавливали шприцы с препаратом для эпидуральной инъекции, в то время как ни врачи, ни медсестры, которые оценивали результаты, не знали, какие пациенты получают конкретные препараты.
Результаты показали, что через месяц после получения второй из двух инъекций, пациенты, которые получали стероиды, отмечали уменьшение болей и улучшение трудоспособности, чем пациенты, получавшие этанерцепт или солевое плацебо.
Тем не менее, Коэн и его коллеги обнаружили, что в то время как стероиды работали, их эффект был временным.
Коэн отмечает, что в другом исследовании, опубликованном недавно, где пациенты получали в два раза большую дозу этанерцепта, пациенты отмечали сохранение эффекта на две недели больше чем при применении стероидов.
Такие данные могут свидетельствовать о том, что в низках дозах действие этанерцепта незначительное и возможно требуются большие дозировки, что, в свою очередь, требует дальнейших исследований возможностей этого нового препарата.
Доктор Коэн предполагает, что есть необходимость исследования безопасности и эффективности высоких доз этанерцепта и других препаратов, которые блокируют болевые рецепторы. Возможно, через некоторое время будут предложены новые эффективные и безопасные препараты для купирования болевых проявлений связанных с воспалительным процессом.
Ваша боль в спине — Ravijuhend
Боль в пояснице — это боль, которая возникает в области между нижними ребрами и ягодичными складками и может распространяться на одну или обе ноги. Почти у всех людей могут быть боли в пояснице на определенном этапе их жизни — это совершенно нормально и почти всегда проходит само-собой. Более 90% болей в пояснице являются так называемой неспецифической болью в пояснице с хорошим прогнозом, что означает, что она не вызвана каким-либо опасным заболеванием или ущемлением корешка нерва. Неспецифическая боль в пояснице обычно вызывается небольшими изменениями мягких тканей, такими как мышечное напряжение мышц и чувствительность тканей, окружающих позвоночник. Очень редко, только в 0,9% случаев, боль в пояснице вызвана серьезным заболеванием, таким как перелом позвоночника, опухоль, инфекция, системное воспалительное ревматическое заболевание или другое заболевание (см. Опасные признаки). Эти состояния отличаются от неспецифических болей в пояснице и обычно могут быть выявлены вашим врачом при помощи опроса, обследования и, при необходимости, анализа крови.
Почти у всех людей могут быть боли в пояснице на определенном этапе их жизни — это совершенно нормально и почти всегда проходит само-собой. Более 90% болей в пояснице являются так называемой неспецифической болью в пояснице с хорошим прогнозом, что означает, что она не вызвана каким-либо опасным заболеванием или ущемлением корешка нерва. Неспецифическая боль в пояснице обычно вызывается небольшими изменениями мягких тканей, такими как мышечное напряжение мышц и чувствительность тканей, окружающих позвоночник. Очень редко, только в 0,9% случаев, боль в пояснице вызвана серьезным заболеванием, таким как перелом позвоночника, опухоль, инфекция, системное воспалительное ревматическое заболевание или другое заболевание (см. Опасные признаки). Эти состояния отличаются от неспецифических болей в пояснице и обычно могут быть выявлены вашим врачом при помощи опроса, обследования и, при необходимости, анализа крови.Следует отметить, что даже если боль очень сильная и мешает повседневной деятельности, маловероятно, что она указывает на серьезное заболевание или травму.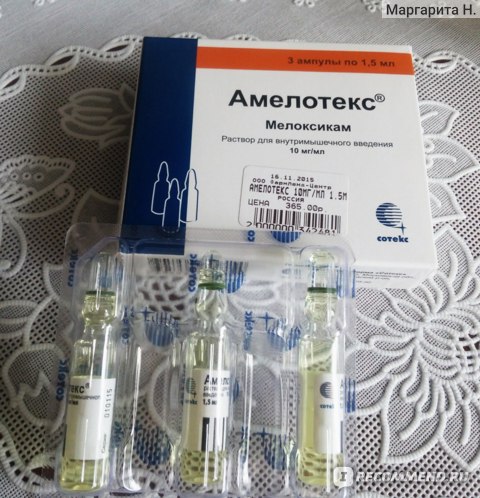 При сильных болях в спине может и не быть никаких видимых повреждений или повреждений тканей — ваша спина просто стала чувствительной. Даже при небольших изменениях система болевых рецепторов может активироваться и вызывать чувство боли. К факторам, которые могут повлиять на ваши болевые ощущения, относятся настроение и уровень стресса, предыдущие болевые ощущения, качество сна, образ жизни и общее физическое здоровье.
При сильных болях в спине может и не быть никаких видимых повреждений или повреждений тканей — ваша спина просто стала чувствительной. Даже при небольших изменениях система болевых рецепторов может активироваться и вызывать чувство боли. К факторам, которые могут повлиять на ваши болевые ощущения, относятся настроение и уровень стресса, предыдущие болевые ощущения, качество сна, образ жизни и общее физическое здоровье.
Боль в пояснице обычно уменьшается в течение периода от нескольких дней до 2-3 недель, но иногда это занимает больше времени. Боль в пояснице может повториться, но это не значит, что есть серьезный повод для беспокойства. Иногда боль в пояснице с хорошим прогнозом тоже может длиться долго. Постоянной, т.е. хронической болью в пояснице считается боль, которая длится более 12 недель. Почему наш мозг и система болевых рецепторов в какой-то момент решают, что боль останется, даже если нет повреждений — мы, к сожалению, не знаем. Более длительная боль в пояснице может быть связана с нашим собственным мышлением или поведением, которые препятствуют выздоровлению. Такие факторы, как интенсивность боли, сопутствующая стреляющая боль в ногах, ожирение или курение, могут на фоне интенсивной боли способствовать сохранению боли в пояснице и формированию инвалидности. Выздоровлению препятствует депрессия, страх перед болезнью, сильный страх перед болью, тяжелая физическая работа, неудовлетворенность работой или поиск социальных гарантий. В некоторых случаях повторные движения и вынужденные позы могут способствовать сохранению боли в пояснице.
Такие факторы, как интенсивность боли, сопутствующая стреляющая боль в ногах, ожирение или курение, могут на фоне интенсивной боли способствовать сохранению боли в пояснице и формированию инвалидности. Выздоровлению препятствует депрессия, страх перед болезнью, сильный страх перед болью, тяжелая физическая работа, неудовлетворенность работой или поиск социальных гарантий. В некоторых случаях повторные движения и вынужденные позы могут способствовать сохранению боли в пояснице.
Мысли, из-за которых выздоровление может проходить медленно:
|
Обследования позвоночника (рентген, компьютерная или магнитно-резонансная томография) обычно не помогают найти причину неспецифической боли в пояснице. Обследование не изменяет скорость выздоровления от болей в пояснице и план лечения. Многие из изменений, найденных в ходе обследований, могут напугать вас, но на самом деле они весьма распространены, встречаются у многих людей и не вызывают боли.
 В то же время у обследований, выполняемых «на всякий случай», существуют риски, которых лучше избегать. Например, ионизирующее излучение от рентгеновских лучей и компьютерного обследования увеличивает риск развития рака. Кроме того, изменения, наблюдаемые в ходе обследования, могут вызвать сильный стресс, беспокойство и тревогу, даже если они незначительны. Человек может начать верить, что его спина повреждена и нуждается в защите, из-за этого увеличивается страх боли, мышцы становятся еще более напряженными и движение все больше затрудняется. Вышеприведенное, в свою очередь, усложняет выздоровление и увеличивает вероятность необходимости проведения ненужной операции. Обследования с визуализацией важны для принятия решения о необходимости проведения хирургического лечения или выявления серьезных причин болей в спине — таких как опухоли, инфекции и переломы позвонков. Только у очень небольшой группы людей (менее 1%) имеются серьезные заболевания, которые вызывают боль в спине, и ваш врач может их распознать.
В то же время у обследований, выполняемых «на всякий случай», существуют риски, которых лучше избегать. Например, ионизирующее излучение от рентгеновских лучей и компьютерного обследования увеличивает риск развития рака. Кроме того, изменения, наблюдаемые в ходе обследования, могут вызвать сильный стресс, беспокойство и тревогу, даже если они незначительны. Человек может начать верить, что его спина повреждена и нуждается в защите, из-за этого увеличивается страх боли, мышцы становятся еще более напряженными и движение все больше затрудняется. Вышеприведенное, в свою очередь, усложняет выздоровление и увеличивает вероятность необходимости проведения ненужной операции. Обследования с визуализацией важны для принятия решения о необходимости проведения хирургического лечения или выявления серьезных причин болей в спине — таких как опухоли, инфекции и переломы позвонков. Только у очень небольшой группы людей (менее 1%) имеются серьезные заболевания, которые вызывают боль в спине, и ваш врач может их распознать.
Не все причины болей в спине могут быть распознаны в ходе обследований. Очень важными являются факторы риска образа жизни!
Схема-пример необходимости проведения обследования
В случае неспецифической боли в пояснице обследования в фазе острой боли (до 6 недель) обычно не требуются.
Для облегчения боли в спине вы можете многое сделать сами. Боль может быть пугающей, и страх перед ней — вполне естественным, но избегание физической активности, боязнь и нежелание покидать постель, как правило, способствуют сохранению боли.
При нормальной или неспецифической боли в пояснице физическая активность не вредит спине. Боль проходит быстрее, если вы останетесь физически активными и будете продолжать заниматься повседневными делами так долго, насколько это возможно, несмотря на боль. Обезболивающие также помогут вам быстрее восстановиться. Ограничьте (но не исключайте) такие действия, которые усиливают вашу боль, но в то же время постепенно увеличивайте объем другой физической активности.

Обычные ежедневные занятия включают в себя посещение работы, домашние бытовые дела и досуг. Продолжение нормальной жизни в максимально возможной степени отвлечет вас от боли, и ваша спина не ослабеет и не будет затекать.
Если действительно необходимо взять больничный лист, он должен быть краткосрочным и его целью должно быть скорейшее возвращение на работу, если возможно хотя бы на неполный рабочий день.
Когда боль утихнет, вы можете попробовать более активные упражнения для спины. В случае более сложных состояний необходимо восстановительное лечение.
Есть и другие способы лечения боли, кроме физической активности: достаточно высыпаться, отказаться от курения, справиться со стрессом и достигнуть нормального веса.
Советы по выздоровлению от болей в спине:
- При болях в спине необходимо двигаться и постепенно увеличивать нагрузку
- Не бойтесь боли, потому что боль не обязательно означает опасную травму или повреждение
- Если у вас болит спина, расслабьтесь, дышите спокойно, двигайтесь и попробуйте двигаться спиной как обычно
- Движение и нагрузки делают вашу спину сильной и здоровой
- Ваша деятельность в свободное время не является опасной для спины.
- Безопасными являются наклоны вперед.
- Постарайтесь вернуться на работу как можно скорее
- Регулярно двигайтесь, если вы почувствовали себя лучше
- Хороший ночной сон, нормализация веса и отказ от курения помогут вам избавиться от болей в спине
- Отказ от курения помогает сохранить вашу спину здоровой
Не терпите боль! Чем раньше вы сможете контролировать боль, тем быстрее выздоровеете. Когда боль стихает, вы также можете увеличить свою физическую активность!
Обезболивающие средства должны использоваться для лечения боли в пояснице в течение короткого времени. Немедленное облегчение боли эффективно способствует выздоровлению и позволяет быстрее восстанавливать повседневный ритм жизни. Если боль не проходит через 5–7 дней, даже если вы принимаете обезболивающие и сохраняете активность, поговорите со своим семейным врачом.
Если боль не проходит через 5–7 дней, даже если вы принимаете обезболивающие и сохраняете активность, поговорите со своим семейным врачом.
 Эти лекарства могут вызвать побочные эффекты — такие как тошнота, рвота, запор и сонливость. Поэтому употребление опиоидов может повлиять на вашу способность выполнять действия, требующие концентрации, например, вождение автомобиля. Опиоиды чаще принимают в течение короткого времени, пока боль еще сильная, а НПВП не оказывают эффекта или противопоказаны. Опиоиды могут быть необходимы при очень сильных болях в спине, при этом не стоит бояться, что от их кратковременного употребления может возникнуть зависимость.
Эти лекарства могут вызвать побочные эффекты — такие как тошнота, рвота, запор и сонливость. Поэтому употребление опиоидов может повлиять на вашу способность выполнять действия, требующие концентрации, например, вождение автомобиля. Опиоиды чаще принимают в течение короткого времени, пока боль еще сильная, а НПВП не оказывают эффекта или противопоказаны. Опиоиды могут быть необходимы при очень сильных болях в спине, при этом не стоит бояться, что от их кратковременного употребления может возникнуть зависимость.В схему лечения боли иногда добавляются другие препараты, действующие на для нервную систему. Также для лечения боли в пояснице используются антидепрессанты, особенно в случае хронической боли. В человеческом мозге между механизмом хронической боли и механизмом регуляции настроения или стресса существует много общего. Поэтому антидепрессанты могут входить в схему лечения хронической боли не потому, что у вас депрессия или сильный стресс, а потому что антидепрессанты снимают боль с помощью других механизмов.
- Обезболивающие препараты следует принимать внутрь (таблетки), применение инъекций или других препаратов не требуются.
- Первоначально обезболивающие следует принимать регулярно, через равные промежутки времени.
- Обезболивающие препарат(ы) подбирается индивидуально в зависимости от выраженности боли, сопутствующих заболеваний и т.д.
- Лекарства следует принимать в определенном правильном количестве (оптимальная доза), то есть не слишком мало и не слишком много
- Лечение боли является постепенным, то есть, если одно лекарство не уменьшает боль, то в схему лечения включаются более эффективные лекарства
- Одни и те же типы обезболивающих средств не комбинируются друг с другом. Например, ибупрофен, входящих в группу НПВП не используются в сочетании с диклофенаком из той же группы.
- Не принимайте несколько лекарств с одним и тем же действующим веществом, так как это может вызвать опасную передозировку.
- Сообщите своему врачу или медсестре, если у вас были или есть желудочно-кишечные заболевания, кровотечения, астма, заболевания печени, почек и сердца или аллергия на лекарства.
В случае хронической боли, схема лечения боли должна быть пересмотрена. Иногда необходимо улучшить другие аспекты лечения (реабилитация, когнитивно-поведенческая терапия и т.д.) и пересмотреть схему лечения боли.
Обсудите со своим семейным врачом дополнительные методы лечения.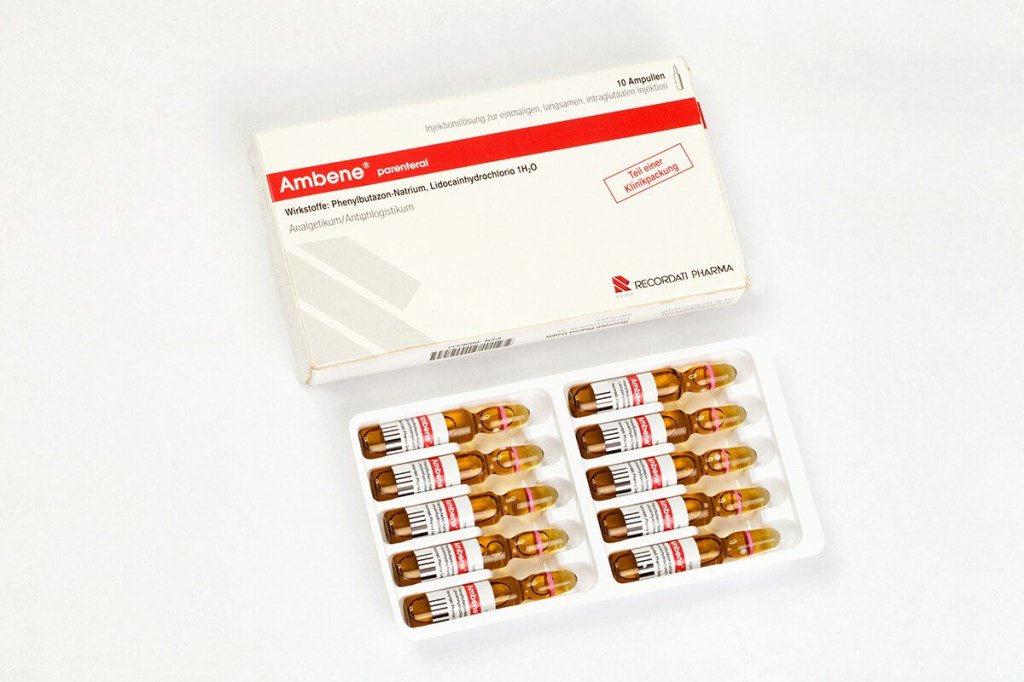
Когда возникает острая боль в спине, вы можете сначала самостоятельно попробовать найти позы тела, облегчающие боль и движение. Тогда восстановительное лечение обычно не требуется. Когда первоначальная боль утихнет, рекомендуется продолжить выполнение упражнений.
При необходимости врач направит вас к физиотерапевту, который обучит вас упражнениям и убедится, что они доступны вам и правильно выполняются. Люди с кажущимися большими сильными мышцами часто удивляются, узнав, что определенные мышцы на самом деле слабы и их необходимо тренировать отдельно.
Физиотерапевт создаст подходящую для вас программу упражнений. В дальнейшем вы должны заниматься упражнениями самостоятельно. Умеренные физические упражнения и уход за мышцами обеспечат ослабление или устранение вашей боли, а также уменьшат риск повторения приступов боли или превращение боли в хроническую.
Вы также можете попробовать выполнять упражнения в воде. Это может быть полезно для восстановления, так как людям с проблемами спины рекомендуется заниматься спортом в воде и плавать.
Если ваша боль не проходит при использовании первоначальных легких методов или продолжает вас тревожить в течение более 8 недель, вам нужна сложная комплексная реабилитация. Для этого ваш семейный врач направит вас к врачу восстановительного лечения (реабилитологу), который составит для вас индивидуальный план лечения. Врач-реабилитолог использует комбинированную терапию и в нее, при необходимости, в дополнение к физиотерапевту, включается и другие члены реабилитационной команды специалистов — таких как трудотерапевт, клинический психолог и врач-специалист по лечению боли.
Часто требуется дополнительная помощь с использованием пассивной терапии, в которой сам человек не принимает активного участия, такой как электротерапия, терапия с растяжением, мануальная терапия и массаж. Тем не менее, главным ключевым аспектом успешного лечения считается активность самого пациента и дальнейший процесс восстановления, улучшения и поддержания физической формы.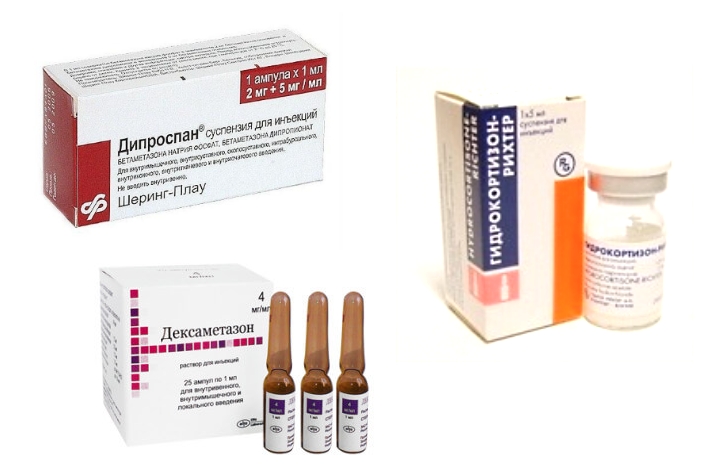 Однако мануальная терапия, иглоукалывание и массаж в сочетании с физическими упражнениями также могут облегчить боль. Электротерапия и использование ортезов при болях в пояснице не рекомендуются.
Однако мануальная терапия, иглоукалывание и массаж в сочетании с физическими упражнениями также могут облегчить боль. Электротерапия и использование ортезов при болях в пояснице не рекомендуются.
В фазе очень острой боли в спине согревающие кремы и теплые процедуры (такие как парафин и лечебные грязи) следует использовать в начале с осторожностью, поскольку они могут усилить боль в спине. В большинстве случаев они хорошо подходят для фазы ослабления боли и хронической боли.
В случае хронической боли в спине, ваше реабилитационное лечение может занять больше времени, в рамках этого физиотерапевт разработает индивидуальную программу упражнений, которая будет учитывать особенности вашего состояния. В ходе выздоровления упражнения могут постепенно становиться более интенсивными.
В случае постоянных болей в пояснице ваш лечащий врач или врач-реабилитолог могут рассмотреть вопрос о направлении вас к клиническому психологу, который будет использовать различные методы лечения и научит вас, как лучше жить с вашей болью. Если настроение у вас упало и лекарства не помогли, иногда необходимо обратиться к психиатру, чтобы снять депрессию.
Если настроение у вас упало и лекарства не помогли, иногда необходимо обратиться к психиатру, чтобы снять депрессию.
Упражнения, поддерживание позвоночника в движении и укрепление мышц уменьшают боль и предотвращают повторение боли, т.е. физическая активность играет важную роль в лечении болей в пояснице. Поэтому регулярная физическая активность должна быть верным спутником вашей жизни в будущем.
Уже в период первого проявления боли в пояснице, рекомендуется начать заниматься аэробными тренировками в течение первых 2 недель, а затем продлить тренировочный период. Если боль утихает, нужно добавить упражнения для спины. По мере улучшения физической формы можно начать тренировку мышц всего тела.
Вы должны заниматься аэробными тренировками дольше и чаще. Дополнительные тренировки можно проводить и в выходные. Растяжка является частью тренировок, она снимает мышечное напряжение и очень важно для тяжелых упражнений с высокой нагрузкой и пожилых людей.
- Аэробная тренировка:
— 30 минут минимум 5 дней в неделю с умеренными физическими нагрузками
- Если у вас избыточный вес, то при хорошем самочувствии вам следует продолжать тренировки.
- Упражнения для людей с избыточным весом — это тренировки с умеренными нагрузками продолжительностью не менее 60 минут и не менее 5 дней в неделю.
- Тренировка мышц — 8-12 раз для всего тела, каждое упражнение для больших групп мышц 2-3 раза в неделю
- Растяжка не менее 3 дней в неделю, и также упражнения на растяжку проведение рекомендуется после каждой тренировки

Упражнения пилатеса и упражнения из восточных традиций — таких как тайцзи и йога, очень эффективны при регулярных тренировках для лечения хронической боли и профилактики болей в спине. Эти упражнения одновременно укрепляют мышцы и восстанавливают эластичность тканей и подвижность позвоночника.
Во время тренировок вы должны в начале отслеживать свое самочувствие, чтобы предотвратить неподходящие вам позы.
При необходимости обратитесь к врачу, врачу-реабилитологу или физиотерапевту за советом относительно подходящих для вас упражнений.
Обязательно обратитесь за советом в случае наличия остеопороза, нестабильности позвоночника, далеко развившегося остеоартрита или других серьезных проблем с суставами, а также если вам было проведено эндопротезование коленного и тазобедренного суставов.
Если боль все же сохраняется несмотря ни на что, вам будет полезно научиться жить со своей болью.
- Сохраняй физическую активность
- Если вам нужно долго сидеть, вставайте каждые 15 минут — потягивайтесь, ходите и используйте большие группы мышц
- Используйте лестницу
- Сойдите на одну остановку раньше и пройдите ее пешком
- Танцуйте каждый раз, когда звучит хорошая музыка, хотя бы полминуты
- Обзаведитесь хорошими инструментами для уборки и уходу за садом, они должны быть удобны для работы с вертикальном положении.
 Меняйте руки и сторону тела
Меняйте руки и сторону тела - Приобретите специальный терапевтический резиновый мяч (фитбол) или подставку для балансировки, устанавливаемую на кресло, чтобы смотреть телевизор, сидя на них. Совершайте небольшую прогулку или выполните упражнения на растяжку в течение каждой рекламной паузы
- Прекратите смотреть телевизор или пользоваться компьютером каждые четверть часа, смените место для сидения или позу.
- Сделайте перерыв в будничной деятельности или в работе, если вы испытываете боль
- Не затягивайте выполнение работы до тех пор, пока иссякнут твои силы, а заканчивайте на 5-10 минут раньше и отдыхай
- При необходимости используйте средства для напоминаний
|
2. Боли в пояснице сопровождаются онемением вокруг гениталий или обеих ног
3. Боли в пояснице сопровождаются возникновением чувства слабости в ноге/ногах, которое нарастает с каждым днем
4. Боль в спине является результатом более серьезной травмы
5. Постоянная очень сильная боль в спине, которая не уменьшается после приема обезболивающих
6. Общее плохое самочувствие с болью в пояснице, эпизоды с повышением температуры или необъяснимая потеря веса
7. Сильная усиливающаяся боль, необъяснимая потеря веса, ранее диагностированное злокачественное новообразование
Пояснично-крестцовый радикулит: особенности традиционного лечения
Методики лечения этого синдрома отличаются друг от друга в зависимости от таких факторов как причина и стадия. Например, пояснично-крестцовый радикулит может иметь инфекционно-воспалительную причину или обусловлен дегенеративными процессами непосредственно в диске, а стадия может быть хронической или острой. Однако любая методика лечения является терапией комплексной.
Консервативный метод лечения радикулита поясничного отдела
Курс лечения обычно направлен на первоначальное купирование боли, а затем врачу предстоит найти способы борьбы с основным заболеванием. Консервативный метод лечения радикулита включает в себя обязательный постельный режим, если период острый. Хронический радикулит требует щадящей нагрузки на поясницу. Именно поэтому обязательно нужно носить корсет. Поясницу необходимо иммобилизовать, то есть, она не должна ощущать перенапряжения и быть постоянно в тепле.
Вторым правилом является снятие воспалительного процесса. Это уколы от радикулита, таблетки и наружно применяемые средства (гели, мази и тому подобное). Обязательно и применения миорелаксантов, которые устраняют спазмы в мышцах, которые в период болезни всегда напряжены, что буквально умножает боль. Классическое лечение радикулита обязательно включает в себя разнообразные физиотерапевтические процедуры для профилактики острых состояний и имеющих обезболивающий эффект.
Под неусыпным надзором врача проводится вытяжение позвоночного столба (за те считанные минутки, когда межпозвоночные диски отдаляются друг от друга благодаря усилиям пациента, хрящевая ткань успевает буквально помикронно восстанавливаться). Существует специальная гимнастика, которая тоже в обязательном порядке включается в классическое лечение радикулита поясничного отдела. Благодаря лечебной физкультуре мышцы укрепляются, а для поддержки позвоночника формируется мышечный корсет.
Лекарства от радикулита
Наибольший эффект по сей день приносит группа нестероидных препаратов противовоспалительного действия. Только им под силу купировать воспалительный процесс и снять отёки. Тем не менее, самостоятельно применять НПВС не рекомендуется, поскольку у них масса противопоказаний, и пациент рискует вместо острого радикулита получить одновременно острый панкреатит, острый холецистит, язвенную болезнь желудка и двенадцатипёрстной кишки, а также много других неприятностей в желудочно-кишечном тракте. Врач и только врач сможет точно определить дозы, длительность и режим приёма, а также подобрать именно то лекарство, которое наиболее щадяще отнесётся к данному организму.
При обострениях в классической терапии обычно назначают Ибупрофен, Диклофенак, Ортофен, а после ослабления боли таблетки заменяются мазями, гелями, кремами: Финалгон, Випросал (на основе змеиного яда), Апизатрон, Найз, Индометацин и тот же Диклофенак. Уколы от радикулита (инъекции и блокады) назначают только при чрезвычайно сильных болях. Нужно помнить, что все эти лекарства основное заболевание не лечат, не лечат они и собственно радикулит. Ими можно только снять симптомы радикулита.
Из анестетиков в классической терапии применяют Лидокаин, Новокаин, Тримекаин. Такие блокады превосходно снимают болевой синдром. Довольно часто используются мильгамма или хондропротекторы, но это зависит от многих особенностей течения пояснично-крестцового радикулита. Из группы миорелаксантов чаще всего применяют Баксолан, Мидокалм, Сирдалуд. У этих препаратов побочных эффектов ещё больше, чем у нестероидных противовоспалительных средств, поэтому они применяются очень осторожно и только однократно.
Радикулит поясничного отдела: применяемые физиопроцедуры
Если стадия заболевания ещё не острая, вкупе с медикаментозной терапией назначают ультрафиолетовое облучение по направлению поражения нерва — поясницу и ноги. Как вылечить радикулит без электрофореза? Никак. Лекарственные препараты при этом применяют самые различные: это и раствор новокаина, и смесь растворов фенола, и адреналин с дикаином, и вирапиновая мазь. Если радикулит поясничного отдела вызван инфекцией, тогда электрофорез делается с растворами лития, меди, с салицилатами. Это очень хорошо снимает воспалительные процессы.
Дискогенный радикулит позвоночника в острой стадии требует ультразвуковой терапии (импульсный режим), а контактным веществом могут стать анальгетики — один или смесь. Как только симптомы ослабнут, к импульсному режиму можно добавлять и непрерывный. Если природа пояснично-крестцового радикулита инфекционная, для лучшего лечебного эффекта применяют ультразвук в сочетании с хлоридно-натриевыми и сероводородными ваннами. Неплохо проявили себя и диадинамические токи. Электроды устанавливаются в зоне выхода нервных окончаний и далее по ходу поражённого нерва.
При явном инфекционном поражении нервных корешков физиотерапию нужно дополнять внутривенными инъекциями уротропина или антибиотиков. Если же радикулит поясничного отдела вызван остеохондрозом, огромную роль в восстановлении нормального самочувствия играет вытяжение позвоночника на наклонной плоскости. Это, пожалуй, единственная процедура, которую позволительно по рекомендации врача выполнять и дома. Изголовье кровати (если кровать ортопедическая) приподнимается на пятнадцать сантиметров. Тело пациента фиксируется на уровне изголовья. Вытяжение бывает и длительным, и краткосрочным — как посоветует врач.
Купить пояс от радикулита
Физиопроцедуры, массаж, лечебная гимнастика обязательно разогревают мышцы, окружающие позвоночник, и если они резко остынут, немедленно вернётся острая фаза — болевой синдром. Поэтому каждый врач советует пациентам немедленно купить шерстяной пояс, который сохранит полученное от процедуры тепло. Однако нужен не простой пояс, а действительно согревающий. Их продаётся повсюду огромное количество, но покупать нужно только тот, о котором расскажет врач. Это верблюжий медицинский пояс «ЛЕОНАРДА», который продаётся в российских аптеках. Его можно и заказать на Apteka.ru, тогда доставка будет бесплатной по всей стране и именно в ту аптеку, которую укажет покупатель, ближайшую к дому, где он живёт, или к рабочему месту.
Конечно, пациент может и не принимать на веру советы врача и самостоятельно купить лечебный пояс. Но будет ли он лечебным, как клятвенно уверял продавец маленькой лавочки у метро? Скорее всего, нет. И при радикулите поясничного отдела он помочь не в состоянии. Более того, продавец, позиционируя свой товар как лечебный и профилактический, нарушает законодательство России, потому что продавать изделия как медицинские можно только при наличии на них регистрационного удостоверения Росздравнадзора.
Пряжа и полотно «ЛЕОНАРДА», из которых сделан эластичный согревающий пояс, рекомендуемый к покупке врачом, такой документ имеет (патенты №2289643, №2319800), а потому и продаётся в аптеках. А не имеющие такого удостоверения товары народного потребления медицинскими не являются и потому вводить в заблуждение потребителя такими продажами запрещено. Даже сертификаты от Ростеста и СЭС права называться медицинскими изделиям не дают.
Лечение радикулита, когда терапия бессильна
Это, конечно же, хирургическое вмешательство, применяемое в самых крайних случаях, то есть — очень редко. Показания для этого при остром радикулите также нужно предъявлять в комплексе, как минимум три из шести нижеперечисленных.
- Если более трёх месяцев терапия не смогла унять боли при радикулите, и болевой синдром не поддался консервативному лечению, назначается операция.
- Если ярко выражены неврологические симптомы: головокружение и головная боль, боль в лицевых нервах, нарушенный сон, обмороки, судорожные состояния, нарушена чувствительность, присутствие нервно-мышечной патологии, нарушены координация и движение, тремор.
- Если рентгеновские снимки показывают дегенеративно-дистрофические изменения в дисках.
- Если изменён состав жидкости спинного мозга.
- Если присутствуют дисфункции органов в малом тазу.
- Если нарушена двигательная способность.
Лечение радикулита: главная ошибка пациентов
Нужно к первому появлению боли в спине отнестись абсолютно всерьёз, но так происходит в крайне редких случаях. Пациент должен понимать, что первая боль — не начало заболевания, это значит превращение давно и скрытно развивавшегося остеохондроза в радикулит. Избавиться от всего этого самостоятельно и быстро не получится. Просто уйдут симптомы радикулита, а это отнюдь не прекращение развития патологии в позвоночном столбе. Некоторые больные убирают боль прогреваниями. Другие ставят себе уколы от радикулита — анальгин, диклофенак, причём абсолютно неграмотно рассчитывают дозы и длительность курса. Всё это не доводит до добра.
Неприятные ощущения временно устраняются, но они непременно вернутся и с утроенной силой. И будут возвращаться периодически по мере хода процесса дегенерации. Таким образом люди сами себе портят оставшуюся жизнь, в течение которой придётся тратиться на всё более частое лечение радикулита и постоянно страдать от невыносимых болей. Если не прибегнуть к помощи специалистов, очень быстро можно достигнуть обездвиживания и инвалидизации.
А чтобы начать действенную борьбу с заболеванием и впоследствии полностью избавиться от него, нужна хорошо продуманная комплексная терапия, где в должных пропорциях присутствуют и уколы от радикулита, и специальный пояс на позвоночник, и физиопроцедуры, и массаж, и лечебная гимнастика. Приоритет, конечно же, имеет медикаментозная терапия. Именно лечебные препараты снимают отёки, прекращают воспалительный процесс, купируют боль.
Подробнее об основных лекарствах при лечении радикулита
- Кеторол. Эти уколы от радикулита снимают боль и многие другие неприятные ощущения, поскольку с его помощью блокируются болевые рецепторы. Облегчение у больного наступает быстро. Однако основное заболевание и ни одно из сопутствующих Кеторол не лечит, только убирает симптомы радикулита. Самостоятельно назначать его нельзя, поскольку существуют жёсткие ограничения на применение этого препарата. Он может нарушить свёртываемость крови, его ни в коем случае не назначают при бронхиальной астме и болезнях желудочно-кишечного тракта.
- Кетонал. Это тоже препарат нестероидной противовоспалительной группы средств. Он ликвидирует очаг воспалительного процесса, блокирует синтез простагландинов. Рецепторы при лечении радикулита кетоналом менее чувствительны, что помогает легче пережить острую стадию заболевания. Препарат назначается и при многих других поражениях нервной системы опорно-двигательного аппарата. Кетоналом лечат не только радикулит поясничного отдела, но и невралгию, бурсит, миалгию и тому подобные заболевания.
- Мильгамма. Это очень эффективный препарат для борьбы с радикулитом позвоночника, поскольку сочетает в себе лидокаин и витамины, а значит — устраняет болезненные ощущения и снабжает поражённый участок дополнительно питательными веществами, что и способствует постепенному угасанию патологии.
- Диклофенак. Это очень сильное противовоспалительное средство, которое используют для того, чтобы быстро снять боли при радикулите. Многие пациенты пользуются им самостоятельно, а это ни в коем случае делать нельзя. Даже в инъекциях его принимать более двух дней запрещено, поскольку побочные эффекты от его передозировки поистине страшны. Вводят Диклофенак очень глубоко в мышцу и часто врач назначает совмещение инъекций со свечами или таблетками. Снимаются воспаление и боль, уменьшается температура тела. Препарат действенный, но очень опасный, поэтому для самолечения им пользоваться нельзя.
Другие лекарства для лечения радикулита
Применяются в классической терапии инъекции озона вместе со стероидными препаратами. Методика это новая, но с большим эффектом она вошла в основной арсенал врача-невропатолога, поскольку сегодня практически нет средства лечения радикулита действеннее. Инъекция делается один раз и прямо в поражённое место. Новокаиновые блокады на спине применяются для того, чтобы сразу устранить практически полностью боли при радикулите. Эффект получается быстрый и ярко выраженный.
Следующие два препарата характеризуются многими противопоказаниями, хотя при медикаментозном лечении радикулита являются средствами весьма действенными. Это Амбене, лекарство понижающее температуру, убирающий боль и воспалительный процесс. Используется как раствор для уколов от радикулита. Устраняет не только практически все симптомы, но и на основное заболевание воздействует. Более трёх инъекций в течение недели делать не рекомендуется, курс назначает врач, и обычно процедура повторяется через день. Пациентам до четырнадцати лет и после семидесяти препарат не назначается, он противопоказан беременным, кормящим женщинам, а также всем, у кого есть какие-либо неполадки с почками и желудочно-кишечным трактом.
Препарат Диклоберл относится к группе нестероидных противовоспалительных средств, он обладает очень высоким жаропонижающим и противовоспалительным эффектом, прекрасно снимает боли при радикулите. Уже через пятнадцать минут после внутримышечной инъекции наступает явное облегчение. Этот препарат вводится только один раз — глубоко в мышцу. Если же понадобится длительное лечение, необходимо переходить на таблетки и свечи, но тоже сугубо по назначению врача. Запрещений у этого препарата очень много: помимо беременности и болезней желудочно-кишечного тракта это возрастные ограничения и присутствие аллергических реакций.
Нужно помнить каждому пациенту, что выбрать подходящее средство для лечения радикулита не так просто. Здесь необходима очень качественная диагностика, точное установление причин появления болевого синдрома. Терапия обязательно должна быть комплексной и включать в себя помимо медикаментозного лечения радикулита обязательные физиопроцедуры, массаж, лечебную гимнастику с глубоко продуманными и составленными индивидуальным блоком упражнениями и, конечно же, шерстяной пояс на поясницу.
Поясничные эпидуральные инъекции стероидов при боли в пояснице и радикулите
Эпидуральные инъекции стероидов (ЭСИ) — распространенный вариант лечения многих форм боли в пояснице и ногах. Они используются на протяжении десятилетий и считаются неотъемлемой частью нехирургического лечения радикулита и болей в пояснице.
Инъекция называется эпидуральной инъекцией стероидов, потому что она включает введение местного анестетика и стероидного лекарства непосредственно в эпидуральное пространство, окружающее спинной мозг и нервные корешки.
Цели эпидуральной инъекции стероидов:
Боль управления за счет уменьшения воспаления и вокруг нерва корни
улучшают подвижность и функцию в нижней части спины и legs1
позволяет пациенту принять участие в и добиться прогресса с комплексной физической терапии и реабилитации
В ходе своей программы помощи, в большинстве случаев, Эпидуральная инъекция стероидов может быть рекомендована после серии нехирургических методов лечения, таких как лекарства и физиотерапия2, и до того, как рассматривается операция.
Роль инъекции обычно заключается в том, чтобы обеспечить достаточное обезболивание, чтобы можно было вернуться к повседневной деятельности и добиться прогресса в физиотерапии.
Эта статья включает обширные исследования и информацию о том, как эпидуральные инъекции могут использоваться для лечения проблем с поясницей и радикулита.
Возможные преимущества эпидуральных инъекций стероидов
Большинство практиков согласятся, что эпидуральная инъекция может быть полезной во время острого приступа боли в спине и / или ногах. Основные недостатки инъекций заключаются в том, что они не всегда эффективны, а в случае их эффективности обезболивание носит временный характер, от одной недели до одного года. Обычно, если первоначальная инъекция эффективна, можно сделать до 3 инъекций в год.
При введении в поясничное эпидуральное пространство инъекции стероидов могут иметь следующие преимущества:
Уменьшает нервную боль и воспаление. Стероиды уменьшают выработку воспалительных химических веществ и снижают чувствительность нервных волокон к боли, генерируя меньше болевых сигналов.3,4
Ограничьте прием пероральных препаратов. Обезболивание от этих инъекций может помочь ограничить или устранить необходимость в пероральных лекарствах, 4 некоторые из которых могут иметь побочные эффекты при длительном приеме.
Продолжайте или повторно занимайтесь физиотерапией. Эта инъекция может обеспечить достаточное обезболивание, чтобы позволить пациенту прогрессировать в программе реабилитационной физиотерапии.1
Отложите операцию. Обезболивание после эпидуральной анестезии стероидов в поясничном отделе может помочь отложить операцию, и, если физиотерапия эффективна, она может устранить необходимость в хирургическом вмешательстве.
Для введения эпидуральной инъекции можно использовать несколько методов в зависимости от основного состояния, потребностей пациента, а также предпочтений и опыта врача.
Подходы к эпидуральной инъекции
Этот тип инъекции может обеспечить острое и значительное облегчение боли, поскольку он вводит стероидный препарат с сильным противовоспалительным действием непосредственно в болезненную область возле спинномозгового нерва (ов). Эпидуральная инъекция может быть сделана с использованием любого из следующих подходов:
- Трансфораминальный путь: этот метод позволяет точно вводить стероидный раствор в эпидуральное пространство, рядом с областью, где нерв может быть раздражен. Эта техника инъекции нацелена на определенные нервные корешки, чтобы контролировать воспаление и боль.
- Интерламинарный путь: в этом методе игла вводится с тыльной стороны позвоночника, а лекарство вводится в эпидуральное пространство. Этот метод менее точен, потому что он не помещает лекарство рядом с целевым нервным корешком, а раствор стероидов свободно распространяется в эпидуральном пространстве.
- Каудальный путь: это общий подход, который прост в применении, но лекарства не попадают непосредственно к источнику боли в эпидуральном пространстве и вокруг нервов. Хвостовой доступ может быть менее эффективным, но считается более безопасным и легким для выполнения. Этот метод может помочь контролировать распространенную или рассеянную боль.
Врач может выбрать способ введения в зависимости от своего опыта и навыков, использования управляемой рентгеноскопии, диагноза пациента и результатов предыдущего лечения схожих симптомов и диагнозов.
Эффективность инъекций
Доступные исследования показывают в целом благоприятные результаты: от 70% до 90% пациентов испытывают облегчение боли от этих инъекций, продолжающихся от недели до года. Если виден хороший первый ответ, можно рассмотреть вторую инъекцию, когда улучшение от первой инъекции начнет снижаться. Как правило, в течение 12 месяцев можно сделать до 3 инъекций.
Хотя многие исследования документально подтверждают краткосрочные преимущества эпидуральных инъекций стероидов, данные о долгосрочной эффективности менее убедительны. Продолжаются споры относительно их эффективности в уменьшении боли и улучшении функции. Имеется литература как в поддержку, так и против них.
Кроме того, в проведенных исследованиях есть несколько ограничений, таких как:
- Многие исследования не включают использование рентгеноскопии или рентгена для проверки правильности размещения лекарства, несмотря на то, что сегодня рутинно используется рентгеноскопическое наблюдение.
- В других исследованиях пациенты не классифицируются по диагнозу и имеют тенденцию «объединять» различные типы источников боли вместе.
Эти методологические недостатки, как правило, ограничивают полезность исследования. Необходимы дополнительные исследования, чтобы определить роль эпидуральных инъекций стероидов при болях в пояснице и ишиасе.
Когда можно использовать эпидуральные инъекции стероидов
Эпидуральные инъекции в поясничный отдел обычно используются при лечении состояний, которые вызывают раздражение и / или воспаление корешков спинномозговых нервов с сопутствующей болью в пояснице и ногах. Наиболее распространенные заболевания нижней части спины, которые лечат, включают 1 :
- Поясничная грыжа межпозвоночного диска
- Поясничная дегенеративная болезнь диска
- Стеноз позвоночного канала поясничного отдела
Реже с помощью этих инъекций можно лечить локализованную боль в спине (осевую боль в спине) и нейрогенную хромоту (боль в спине и ногах, возникающую при ходьбе).
Кто делает инъекции
Врачи, которые применяют этот тип инъекции, включают специалистов по лечению позвоночника и боли, таких как физиотерапевты, анестезиологи, радиологи, неврологи и хирурги-позвоночники. Процедура инъекции обычно проводится в хирургическом центре, больнице или поликлинике.
Возможные риски и противопоказания для эпидуральных инъекций
Эпидуральные инъекции стероидов считаются относительно безопасными и малоинвазивными. В некоторых случаях могут возникать временные побочные эффекты, включая (но не ограничиваясь ими):
- Боль после инъекции
- Тошнота
- Головная боль
- Головокружение
- Обморок (вазовагальный приступ)
- Покраснение лица
Эти побочные эффекты обычно проходят в течение нескольких минут или часов. Серьезные осложнения, хотя и встречаются редко, могут включать повреждение спинного мозга, пункцию твердой мозговой оболочки и / или инсульт.
Более низкий риск на уровне позвоночника L4 и ниже
В общем, эпидуральные инъекции, вводимые для спинномозгового уровня L4 или ниже, несут меньший риск осложнений по сравнению с более высокими уровнями. Инъекции обычно выполняются под рентгеноскопией (рентгенологическим контролем) с контрастным красителем. Рентгеноскопия помогает направить иглу в точное место и предотвратить повреждение нерва и / или артерии.
Конкретные сопутствующие заболевания могут повысить риск
Инъекции обычно не делаются при наличии определенных осложняющих заболеваний, таких как инфекции, опухоли или нарушения свертываемости крови. Кроме того, инъекции нельзя делать при неконтролируемом сахарном диабете, некоторых сердечных заболеваниях и беременности.
Могут использоваться седативные препараты и / или анестетики.
При необходимости расслабляющее лекарство может быть введено через внутривенную (IV) линию в руке пациента, но пациент обычно находится в сознании во время этой процедуры. Перед эпидуральной анестезией обрабатываемая область в нижней части спины обезболивается с помощью инъекции местного анестетика, поэтому процедура эпидуральной инъекции обычно безболезненна.
Процедура эпидуральной инъекции стероидов может занять около 30 минут. Когда лекарство попадает в эпидуральное пространство, может возникнуть покалывание, легкое жжение или чувство давления. Когда инъекция завершена, раздражение и дискомфорт обычно исчезают в течение нескольких минут. Обычно пациенты возвращаются домой через несколько часов. В течение следующих нескольких дней соблюдаются особые меры предосторожности после инъекции.
Эпидуральное лечение радикулита: его происхождение и эволюция — FullText — European Neurology 2016, Vol. 75, № 1-2
Аннотация
Эпидуральная инъекция кортикостероидов — распространенный вариант лечения пациентов с болью в пояснице или радикулитом. В этой статье мы рассмотрим его происхождение и эволюцию. Первые инъекции были сделаны примерно в 1900 году в Париже Жан Сикар (1872-1929) и Фернан Кателин (1873-1945), которые работали независимо.Они оба ввели небольшие количества кокаина в крестцовый промежуток. После медленного начала эпидуральное лечение боли в спине и радикулита постепенно распространилось на другие части Европы и Северной Америки. В начале 1950-х годов были введены кортикостероиды для эпидуральной анестезии. С 1970-х годов было проведено множество клинических испытаний, которые показали значительный, хотя и небольшой, эффект эпидуральных инъекций кортикостероидов по сравнению с плацебо при боли в ногах в краткосрочной перспективе. Несмотря на продолжающиеся споры об эффективности и безопасности, эпидуральные инъекции остаются популярными.
© 2016 S. Karger AG, Базель
Введение
Эпидуральные инъекции кортикостероидов — распространенный вариант лечения пациентов с болью в пояснице или радикулитом [1]. Инъекции могут предложить быстрое облегчение боли у острых пациентов и могут быть хорошей альтернативой лечения для пациентов, которые по некоторым техническим или мотивационным причинам могут или не будут подвергаться операции на позвоночнике. Есть даже категория пациентов с хронической болью, которые посещают клинику боли каждые пару недель для повторных инъекций.
Первые эпидуральные инъекции были сделаны примерно в 1900 году в Париже, но не кортикостероидами, а кокаином. В этой статье мы проследим происхождение инъекций и их развитие. Нас интересуют не столько исторические факты и цифры как таковые (из любопытства), сколько увидеть, как обычное лечение превратилось из скромной лаборатории в быстро развивающуюся мировую практику [2], несмотря на продолжающиеся споры об эффективности и безопасность. Мы обращаемся к таблице 1 для хронологического обзора.
Таблица 1
Хронология эпидурального лечения ишиаса
Два ума, но одна мысль?
Мы не уверены, кто первым лечил пациента с помощью эпидуральной обезболивающей инъекции в поясницу. Есть 2 претензии. Это правда, что Жан-Анастас Сикар (1872-1929) был первым, кто публично упомянул об инъекциях, когда он обратился к членам Societé de Biologie в Париже 20 апреля 1901 года [3]. Однако в то время, когда Сикард выступал с речью, Фернан Кателин (1873-1945), также из Парижа, уже несколько месяцев лечил пациентов с помощью эпидуральных инъекций.На рисунке 1 показаны их портреты. Важно понимать, что оба мужчины не были изобретателями в полном смысле этого слова. Они просто усовершенствовали анестезиологические методы, которые были описаны ранее, прежде всего американцем Джеймсом Корнингом (1855-1923) и немцем Августом Биром (1861-1949).
Рис. 1
Два ума, но одна мысль? Сикард (слева) и Кателин представили свои данные об эпидуральных инъекциях при боли в пояснице и радикулите почти одновременно.
Первую прямую спинномозговую пункцию у живого человека часто приписывают Корнингу, который в 1885 году ввел раствор кокаина в эпидуральное пространство на уровне Т11-Т12 мужчине, который привык к мастурбации и страдал от слабости позвоночника и семенных заболеваний. недержание мочи »[4,5].В 1895 году Бир успешно обезболил нижнюю часть тела одного из своих пациентов, введя раствор кокаина в интратекальное пространство. К сожалению, процедура осложнилась сильной головной болью из-за внутричерепной гипотензии, продолжавшейся более 1 недели [6].
Принимая во внимание работы Корнинга и Биера, Сикард начал свои исследования позвоночника в 1896 году, когда он стал интерном в лаборатории неврологов Фульгенса Раймонда (1844-1910) и Эдуарда Бриссо (1852-1909) в больнице. знаменитая больница Hôpital de La Salpetrière .В начале своего проекта перед ним стояла двоякая цель: (1) рассматривать позвоночник с клинической точки зрения, а не просто с анатомической или физиологической точки зрения, и (2) вместо этого вводить лекарственные жидкости в позвоночник. забора спинномозговой жидкости с помощью люмбальной пункции [7].
Сикард впервые провел эксперимент на животных. Он смог легко обезболить нижнюю часть тела нескольких собак, введя небольшое количество кокаина не между поясничными позвонками, как это сделал Бир, а с помощью того, что с тех пор известно как «каудальный путь».Сикард провел иглой через (первое) дорсальное крестцовое отверстие, чтобы получить доступ к крестцовым корням. Таким образом, он оставил неповрежденным внешний слой мозговых оболочек, тщательно ограничившись эпидуральным пространством. После экспериментов с собаками Сикард сделал аналогичные инъекции трупам людей, чтобы улучшить свои навыки, и, наконец, сделал инъекции пациентам, страдающим от боли [3,7].
20 апреля 1901 года Сикард представил данные о 9 своих пациентах во время еженедельного собрания Societé de Biologie в Париже.Двое из них страдали сифилитической миелопатией, 2 — болями в пояснице и 4 — ишиасом. Лечение было безболезненным, безопасным и (самое главное) успешным:
Tous nos malades ont été immédiatement soulagés. Il est vrai que les deux tabétiques n’ont vu leurs douleurs fulgurantes disparaître que pour douze à vingt heures, mais, par contre, la guérison s’est maintenue depuis quatorze jours chez les deux maladies atteints de lumbago, ainsi des deux maladies atteints de lumbago, ainsi que dans deans de lumbago de sciatique rebelle. Les deux autres malades atteints de sciatique sont toujours très soulagés durant deux à trois jours à chaque nouvelle инъекция [3].
[Все наши пациенты были немедленно освобождены. Это правда, что у 2 пациентов с табами сильные боли исчезли только на 12-20 часов, но выздоровление сохранялось в течение 14 дней у 2 пациентов с болью в пояснице, а также в 2 случаях резистентного ишиаса. Двое других пациентов с ишиасом получали облегчение в течение 2-3 дней после каждой новой инъекции.]
Всего через неделю после того, как Сикард представил свои данные, Фернан Кателин, который работал ординатором в урологии, быстро пришел к выводу. аналогичные данные.Перед той же аудиторией в Societé de Biologie он сделал четкое заявление:
Toute question de Priorité étant écartée, nous avons expérimenté, M. Sicard et moi, simultanément et indépendamment l’un de l’autre [ 8].
[Не будем говорить о приоритете, мистер Сикард и я, экспериментировали одновременно и независимо друг от друга.]
Кателин также использовал каудальный подход с кокаином для обезболивания своих пациентов, но, к сожалению, его результаты были не такими положительными, как те. пользователя Sicard.Четыре пациента, которым потребовалась пластика паховой области, подверглись анестезии лишь частично. Кателин предположил, что ему следовало увеличить дозировку. С нашими текущими знаниями мы можем сделать вывод, что Кателин, вероятно, вводил «слишком низко» и должен был ввести инъекцию на более высокий, поясничный уровень позвоночника, чтобы обезболить паховую область.
В своей докторской диссертации, опубликованной в 1903 году, Кателин был гораздо менее тактичен, когда дело касалось приоритета [9]. В ходе длительных споров он не оставил сомнений в том, что он был первым и единственным, кто ввел каудальную эпидуральную инъекцию.По словам Кателина, Sicard не имел абсолютно «никакого права» претендовать на какой-либо приоритет.
Nous restons donc le premier à?
[Таким образом, мы остаемся первыми, кто экспериментировал с этим методом на животных, и единственными, кто предоставил полный протокол, первыми и единственными, кто высказал теорию, первыми…]
В последующие годы, Сикард прославился как «врач боли».В частности, во время Первой мировой войны он проводил многочисленные алкоголизации при болезненных повреждениях периферических нервов, в частности при каузалгии [10,11]. Сикард также известен как основоположник контрастной радиологии. В 1921 году Sicard и Jacques Forestier (1890–1978) сделали первую эпидурограмму путем введения контрастной жидкости в эпидуральное пространство с последующим исследованием субарахноидального пространства и миелографией [12,13]. Кателин стал главным хирургом в больнице Hôpital d’Urologie , Париж, и в первую очередь интересовался хирургией и соответствующими анестезиологическими методами, а не лечением боли.
Одни идеи быстрые, другие — медленные
Некоторые инновации в истории медицины распространяются быстро. Например, открытие эфира для анестезии у 1846 пациентов распространилось по Атлантике от Бостона до Парижа и Лондона всего за 4 недели [14]. Другие, возможно, хорошие идеи, напротив, реализуются медленно. Основные международные публикации об эпидуральном лечении ишиаса появились всего через 2-3 десятилетия после первоначальных описаний Сикарда и Кателина.
В 1925 году Винер из Монреаля также применил каудальный доступ, но вместо кокаина применил новокаин [15].Он повторил инъекции пациентам с ишиасом 3-4 раза в неделю с хорошим результатом. Он писал так: «Этот метод очень эффективен при лечении трудноизлечимого (и обычного) ишиаса. В большинстве случаев это возвращает пациента к его занятиям и практически во всех случаях быстро дает заметное облегчение боли ». Прилагательное «трудноизлечимый» относится к часто неизвестному происхождению боли. Следует отметить, что грыжа межпозвоночного диска, которая в настоящее время известна как наиболее частая причина ишиаса, не была широко известна до 1934 г. Mixter и Barr [16].
В 1930 году Эванс сообщил о лечении 40 пациентов с «идиопатическим ишиасом» каудальной инъекцией физиологического раствора и гидрохлорида прокаина [17]. Ишиас был полностью купирован у 24 пациентов, а «значительное улучшение» произошло у 6 пациентов. Эванс был первым, кто ввел большие объемы. Он продемонстрировал, что введение 100 мл жидкости в эпидуральное пространство у основания крестца вызывает диффузию жидкости по позвоночному каналу.
Соединение E и поиски доказательств
В начале 1920-х годов исследования на животных в клинике Мэйо привели к открытию кортизона или «соединения E» [18].Вскоре после Второй мировой войны были пролечены первые пациенты с ревматоидным артритом [19]. Результаты были впечатляющими, почти как «пробуждение», с тех пор кортикостероиды стали краеугольным камнем лечения ревматизма. В 1952 году Робекки и Капра, два итальянских ревматолога из Турина, предположили, что не только ревматическое заболевание, но и боль в пояснице, а также ишиас были вызваны воспалением, и эта важная гипотеза сохраняется и по сей день. Их первое описание (на итальянском языке) касалось женщины с ишиасом, которая сообщила об успешном обезболивании после «перирадикулярной» инфильтрации гидрокортизоном корешка первого крестцового нерва [20].Гидрокортизон или «соединение F» — это стероид с более длительным эффектом, который был открыт в начале 1950-х годов. Вскоре последовали новые статьи, большинство из которых на французском и итальянском языках. Lievre et al. [21] пролечили 46 пациентов с радикулитом гидрокортизоном. Из них 8 получили очень хорошие ответы, 15 — хорошие и 8 — посредственные. Goebert et al. [22] первыми сообщили об использовании эпидуральных кортикостероидов против радикулита в США: 3 инъекции прокаина и гидрокортизона вызвали облегчение симптомов более чем на 60% у 58% пациентов (n = 239).
Наиболее важные неконтролируемые испытания в период с 1950 по 1990 год обобщены в таблице, адаптированной из Нельсона и Ландау (таблица 2) [21,22,23,24,25,26,27,28,29]. Читатель должен знать, что в таблице приведены только данные эпидурального введения кортикостероидов. Интратекальные инъекции были популярны в течение короткого периода в 1960-х годах [30,31], но из-за риска менингита этот подход стал необычным для современного лечения боли. Помимо неконтролируемости, исследования, упомянутые в таблице, имеют ряд других методологических недостатков.Большинство из них неслепые, содержат небольшое количество пациентов и имеют ретроспективный дизайн. Однако, несмотря на их зачастую низкое качество, более ранние исследования способствовали широкому признанию и использованию кортикостероидов против радикулита во всем мире.
Таблица 2
Наиболее важные неконтролируемые исследования [23]
Первые рандомизированные контролируемые исследования относятся к 1970-м годам и дали противоречивые результаты. Например, Dilke et al. [32] исследовали 100 последовательных пациентов с ишиасом в рандомизированном слепом исследовании (эпидуральные кортикостероиды vs.кожные инъекции физиологического раствора). Результаты были отмечены как «поразительные» — пациенты, получавшие эпидуральные кортикостероиды, испытывали меньше боли, чем контрольная группа, реже нуждались в хирургическом вмешательстве и быстрее возвращались к работе. Snoek et al. [33], напротив, показали, что «экстрадуральная инъекция метилпреднизолона (80 мг) не более эффективна, чем инъекция плацебо в облегчении хронических симптомов, вызванных миелографически очевидной грыжей поясничного диска». Хороший, устойчивый положительный ответ на эпидуральные кортикостероиды у пациентов с ишиасом еще не описан.
Современное состояние техники
За последние несколько десятилетий техника и показания для эпидуральных инъекций постоянно менялись. Используются различные анестетики (новокаин, лидокаин, бупивакаин), а также ряд глюкокортикоидов (гидрокортизон, метилпреднизолон, триамцинолон). Хвостовой доступ, первоначально описанный Sicard и Cathelin, в значительной степени был заменен интерламинарными и трансфораминальными инъекциями, которые обычно выполняются под рентгеноскопическим контролем.При интерламинарном доступе игла вводится в заднее эпидуральное пространство, что сравнимо с установкой эпидурального катетера в хирургии. При трансфораминальном доступе игла вводится в одно из межпозвонковых отверстий, где корешок спинномозгового нерва выходит из позвоночного канала. Большинство терапевтов предпочитают трансфораминальные инъекции, поскольку по крайней мере одно исследование показало превосходство по сравнению с интерламинарной техникой в отношении обезболивания и функционального статуса [34].
Огромное количество эпидуральных кортикостероидов назначается каждый год при различных заболеваниях позвоночника, проявляющихся болями в спине и / или ишиасе: грыже межпозвоночного диска, терминальной стадии остеохондроза, стенозе позвоночника или фораминала и неудачной операции на спине.У пациентов есть только 2 основных опасения по поводу инъекций: «Они работают?» и «они в безопасности?» Соответствующие ответы — «нет» и «да».
Доказательства в пользу эпидуральных инъекций против радикулита неубедительны. Пинто и др. [35] проанализировали данные 23 исследований (с 1984 г.). Общее качество доказательств по классификации GRADE было оценено как высокое [36]. Объединенные результаты показали значительный, хотя и небольшой, эффект эпидуральных инъекций кортикостероидов по сравнению с плацебо при боли в ногах в краткосрочной перспективе (средняя разница -6.2 по визуальной аналоговой шкале боли от 0 до 100 (95% ДИ от -9,4 до -3,0)), а также для краткосрочной нетрудоспособности (средняя разница -3,1 (95% ДИ от -5,0 до -1,2)). «Краткосрочный» был определен как 2-12 недель. Долгосрочные (> 3 месяцев) совокупные эффекты были меньше и статистически недостоверны.
Было проведено несколько исследований в отношении побочных эффектов и безопасности эпидуральных инъекций стероидов [37,38,39,40]. Общие побочные эффекты включают тошноту, головную боль, головокружение, вазовагальные приступы и покраснение лица.Непреднамеренная пункция твердой мозговой оболочки может вызвать постспинальную головную боль. Абрам и О’Коннор [41] просмотрели 53 серии описаний эпидуральной анестезии (66 000 пациентов). Они обнаружили только 2 случая эпидурального абсцесса, 1 случай бактериального менингита и 1 случай асептического менингита после эпидуральных инъекций стероидов. Другие осложнения, описанные в литературе, включают синдром Кушинга, связанный с применением кортикостероидов, утечку твердой мозговой оболочки в случае случайной интратекальной пункции, воздушную эмболию и аллергию. Тяжелые осложнения, включая инфаркт спинного мозга и ишемию головного мозга, очень редки и описаны только как клинические случаи [42,43,44,45].Сообщалось о нескольких случаях грибкового менингита в результате инъекции загрязненного соединения метилпреднизолона ацетата [46].
Для решения проблем, связанных с рисками, связанными с лекарствами, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) в 2009 году создало Инициативу безопасного использования (SUI), чтобы наладить и облегчить государственное и частное сотрудничество в медицинском сообществе. SUI способствовал организации с помощью многопрофильной экспертной рабочей группы, созданной для анализа имеющихся данных о неврологических осложнениях, связанных с эпидуральными инъекциями кортикостероидов, и выработки согласованных процедурных клинических соображений, направленных на повышение безопасности этих инъекций.Было опубликовано семнадцать клинических заявлений / соображений, направленных на повышение безопасности, которые должны привести к снижению количества неврологических травм после эпидуральных инъекций кортикостероидов в шейный и поясничный отделы позвоночника. Список включал заявление о потенциальной опасности инъекций в шейку матки и рекомендацию о том, что все инъекции в поясничный и шейный отделы должны выполняться под рентгенологическим контролем [47, 48].
Несмотря на редкость тяжелых осложнений, FDA выпустило письмо в апреле 2014 года, предупреждая о «потере зрения, инсульте, параличе и смерти» в результате эпидуральных инъекций кортикостероидов [49].Совету FDA позже опровергли ряд экспертов в данной области, которые попросили FDA изменить свое заявление [50,51]. По их мнению, FDA должно распространять основанное на фактах предупреждение, подчеркивая использование эпидуральных стероидов не по назначению, что может вызвать редкие, но серьезные неврологические проблемы после инъекций в шейный и грудной отделы, а также повышенный риск инъекций в поясничный отдел, если они выполняются без надлежащих мер. меры предосторожности.
Риски, связанные с эпидуральными инъекциями стероидов, обсуждались на заседании Консультативного комитета FDA по обезболивающим и обезболивающим препаратам в ноябре 2014 года.Некоторые члены комитета отметили, что текущее предупреждение класса должно быть удалено для поясничных эпидуральных инъекций; однако другие заявили, что предупреждение класса должно быть продолжено, и его удаление на этом этапе будет вводить в заблуждение и неверно указывать на доказательства безопасности [52].
Выводы
Мы определили 5 последовательных стадий в развитии эпидуральных кортикостероидов против ишиаса: (1) стадия пионера, (2) глобализация, (3) введение кортикостероидов, (4) неконтролируемые испытания и (5) рандомизированные контролируемые испытания.
Интересно, что первые описания поступили одновременно из двух разных лабораторий Парижа. Это кажется слишком большим совпадением. По нашему мнению, услышал ли Сикард или Кателин, должно быть, «услышали это через виноградную лозу». Тот факт, что пионеров двое, не вызывает удивления, поскольку большинство научных открытий редко можно приписать одному человеку. Спор между Сикардом и Кателином — лишь один из длинного списка претензий и конфликтов по поводу оригинальности из истории медицины [53].
Вопреки другим представлениям в истории медицины, эпидуральные инъекции распространились по миру очень долго. Это могло быть связано с языком (французский) или с тем фактом, что эффект от каудальных инъекций кокаина был просто недостаточно впечатляющим.
Введение кортикостероидов в 1950-х годах в качестве панацеи от всех видов болевых состояний и ряд неконтролируемых положительных клинических испытаний в 1960-х и 1970-х годах способствовали широкому признанию и популяризации эпидуральных кортикостероидов против боли в спине и радикулита.Однако популярность инъекций нам кажется иррациональной. Научное доказательство того, что эпидуральные кортикостероиды эффективны при болях в спине и радикулите, вряд ли убедительно. Для подтверждения эпидуральных кортикостероидов необходимы дополнительные проспективные данные по избранным группам населения, например только по острым пациентам. Есть также важные вопросы безопасности, которые были рассмотрены FDA в 2014 году. Однако серьезные осложнения поясничных эпидуральных инъекций против боли в спине и ишиаса очень редки.
Заявление о раскрытии информации
У авторов нет конфликта интересов, о котором следует раскрывать.
Список литературы
- Bicket MC, Chakravarthy K, Chang D, Cohen SP: Эпидуральные инъекции стероидов: обновленный обзор последних тенденций в области безопасности и осложнений.Pain Manag 2015; 5: 129-146.
- Манчиканти Л., Фалько Ф.Дж., Сингх В. и др.: Использование интервенционных методов для лечения хронической боли в популяции Medicare: анализ моделей роста с 2000 по 2011 год. Врач боли 2012; 15: E969-E982.
- Сикард М.А.: Экстрадуральные медикаментозные инъекции, как правило, сакрокоцигены.C R Seances Soc Biol Fil 1901; 53: 396.
- Corning JL: Спинальная анестезия и местное лечение пуповины. N Y Med J 1885; 42: 483-485.
- Gorelick PB, Zych D: Джеймс Леонард Корнинг и ранняя история спинномозговой пункции.Неврология 1987; 37: 672-674.
- Bier A: Versuche über cocainisirung des rückenmarkes. Deutsche Zeitschrift für Chirurgie 1899; 51: 361-369.
- Sicard JA: Le Liquide céphalo-rachidien, recherches expérimentales et Cliniques.Париж, Masson et cie., 1900.
- Cathelin F: Une nouvelle voie d’injection rachidienne: метод épidurales épidurales par le procédé du canal sacre — Applications à l’homme. Compt Rend Soc de Biol 1901; 53: 452-453.
- Cathelin F: Epidurales et Leurs Applications Dans les Maladies des Voies Urinaires.Париж, Baillière et fils, 1903 год.
- Штаймле Р: Жан А. Сикар (1872-1929). Журнал Neurol 2013; 260: 1946-1947.
- Koehler PJ: Уроки травм периферических нервов; в частности каузалгия; в Fine E (ed): курс истории.Уроки войны. Сан-Диего, Американская академия неврологии, 2013.
- Sicard JA, Forestier J: Méthode radiographique d’exploration de la cavité épidurale par le Lipiodol. Преподобный Neurol 1921; 2: 1264.
- Сикард Дж. А., Форестье Дж.: Рентгенологическое исследование центральной нервной системы с помощью йодированного масла (липиодола).Архивы Neur Psych 1926; 16: 420-434.
- Гаванде А. Медленные идеи. Житель Нью-Йорка, 2013.
- Винер Н: трудноизлечимый ишиас.Крестцовая эпидуральная инъекция; действенный метод облегчения. Can Med Assoc J 1925; 15: 630-634.
- Mixter WJ, Barr JS: Разрыв межпозвоночного диска с вовлечением позвоночного канала. N Engl J Med 1934; 211: 210-215.
- Эванс В. Интрасакральная эпидуральная инъекция при лечении радикулита.Ланцет 1930; 216: 1225-1228.
- Clapsattle H: Доктора Мэйо, изд 2. Рочестер, Mayo Clinic Press, 1969, стр. 376.
- Кендалл Э.К .: Некоторые наблюдения за гормоном коры надпочечников, обозначенным как соединение E.Встреча сотрудников Proc с Mayo Clin 1949; 24: 298-301.
- Robecchi P, Capra AL: L’idrocortisone (composto F), prime esperienze cliniche in campo reumatologico. Минерва Мед 1952; 2: 1259-1263.
- Lièvre JA, Bloch-Michel H, Pean G, et al: L’hydrocortisone en locale.Преподобный Рум Мал Остеоартик 1953; 20: 310-311.
- Goebert HW Jr, Jallo SJ, Gardner WJ и др.: Ишиас: лечение эпидуральными инъекциями новокаина и гидрокортизона. Клив Клин В. 1960; 27: 191-197.
- Нельсон Д.А., Ландау В.М.: Интраспинальные стероиды: история, эффективность, случайность и противоречие с обзором отчетов Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США.J. Neurol Neurosurg Psychiatry 2001; 70: 433-443.
- Браун Дж. Х .: Каудальная анестезия под давлением и манипуляции со спиной. Консервативный метод лечения радикулита. Северо-Западная медицина 1960; 59: 905-909.
- Winnie AP, Hartman JT, Meyers HL Jr и др.: Клиника боли.II. Интрадуральные и экстрадуральные кортикостероиды при ишиасе. Анест Аналг 1972; 51: 990-999.
- Эль-Хури Г.Ю., Эхара С., Вайнштейн Дж. Н. и др.: Эпидуральная инъекция стероидов: процедура, идеально выполняемая под рентгеноскопическим контролем. Радиология 1988; 168: 554-557.
- Розен С.Д., Кахановиц Н., Бернштейн Р. и др.: Ретроспективный анализ эффективности эпидуральных инъекций стероидов.Clin Orthop Relat Res 1988; 228: 270-272.
- Пауэр Р.А., Тейлор Г.Дж., Файф И.С.: Эпидуральная инъекция стероида в поясничный отдел при остром выпадении межпозвонковых дисков. Перспективное исследование. Spine (Phila Pa 1976) 1992; 17: 453-455.
- Bowman SJ, Wedderburn L, Whaley A, et al: Оценка результатов после эпидуральной инъекции кортикостероидов при боли в пояснице и радикулите.Позвоночник (Phila Pa 1976) 1993; 18: 1345-1350.
- Гарднер WJ, Goebert HW Jr, Sehgal AD: Интраспинальные кортикостероиды в лечении радикулита. Trans Am Neurol Assoc, 1961; 86: 214-215.
- Сегал А.Д., Гарднер В.Дж., Дон Д.Ф.: Лечение пантопактического «арахноидита» с помощью субарахноидальной инъекции кортикостероидов.Cleveland Clinic Quarterly 1962; 29: 177-188.
- Дилке Т.Ф., Берри Х.С., Грэхем Р.: Экстрадуральная инъекция кортикостероидов при компрессии корешка поясничного нерва. Br Med J 1973; 2: 635-637.
- Snoek W, Weber H, Jorgensen B: Двойная слепая оценка экстрадурального метилпреднизолона при грыже поясничных межпозвонковых дисков.Acta Orthop Scand 1977; 48: 635-641.
- Шауфеле М.К., Хэтч Л., Джонс В.: Интерламинарные и трансфораминальные эпидуральные инъекции для лечения симптоматических грыж поясничных межпозвонковых дисков. Врач боли 2006; 9: 361-366.
- Пинто Р.З., Махер К.Г., Феррейра М.Л. и др.: Эпидуральные инъекции кортикостероидов в лечении ишиаса: систематический обзор и метаанализ.Энн Интерн Мед 2012; 157: 865-877.
- Аткинс Д., Бест Д., Брисс П.А. и др .; Рабочая группа GRADE: Оценка качества доказательств и силы рекомендаций. BMJ 2004; 328: 1490.
- Ботвин К.П., Грубер Р.Д., Бушлас К.Г. и др.: Осложнения трансфораминальных поясничных эпидуральных инъекций под рентгеноскопическим контролем.Arch Phys Med Rehabil 2000; 81: 1045-1050.
- Эпштейн NE: Риски эпидуральных и трансфораминальных инъекций стероидов в позвоночник: комментарии и всесторонний обзор литературы. Surg Neurol Int 2013; 4 (приложение 2): S74-S93.
- Эль-Яхчучи CA, Plastaras CT, Maus TP и др.: Частота нежелательных явлений, связанных с трансфораминальными и интерламинарными эпидуральными инъекциями стероидов: мультиинституциональное исследование.Pain Med 2015, Epub опережает печать.
- Plastaras C, McCormick ZL, Garvan C и др.: Побочные эффекты, связанные с люмбосакральными трансфораминальными эпидуральными инъекциями стероидов под рентгеноскопическим контролем. Spine J 2015; 15: 2157-2165.
- Abram SE, O’Connor TC: Осложнения, связанные с эпидуральными инъекциями стероидов.Рег Анаэст 1996; 21: 149-162.
- Kennedy DJ, Dreyfuss P, Aprill CN, Bogduk N: Параплегия после трансфораминальной трансфораминальной инъекции стероидов в поясничный отдел позвоночника под визуальным контролем: два сообщения о случаях. Pain Med 2009; 10: 1389-1394.
- Сомаяджи Х.С., Сайфуддин А., Кейси А.Т., Бриггс Т.В.: Инфаркт спинного мозга после инъекции левого нервного корешка L2 под контролем терапевтической компьютерной томографии.Позвоночник (Phila Pa 1976) 2005; 30: E106-E108.
- Дешпанде Д.М., Кришнан С., Керр Д.А.: Поперечный миелит после поясничной инъекции стероидов у пациента с болезнью Бехчета. Спинной мозг 2005; 43: 735-737.
- Lyders EM, Morris PP: Случай инфаркта спинного мозга после поясничной трансфораминальной эпидуральной инъекции стероидов: МРТ и ангиографические данные.AJNR Am J Neuroradiol 2009; 30: 1691-1693.
- Малани А.Н., Ванденберг Д.М., Сингал Б. и др.: Скрининг с помощью магнитно-резонансной томографии для выявления спинальных и параспинальных инфекций, связанных с инъекциями загрязненного метилпреднизолона ацетата. JAMA 2013; 309: 2465-2472.
- Rathmell JP, Benzon HT, Dreyfuss P и др.: Меры предосторожности для предотвращения неврологических осложнений после эпидуральных инъекций стероидов: согласованные мнения многопрофильной рабочей группы и национальных организаций.Анестезиология 2015; 122: 974-984.
- Benzon HT, Huntoon MA, Rathmell JP: Повышение безопасности эпидуральных инъекций стероидов. JAMA 2015; 313: 1713-1714.
- https: // www.fda.gov/Drugs/DrugSafety/ucm394280.htm.
- Manchikanti L, Candido KD, Singh V и др.: Противоречие с предупреждением об эпидуральных стероидах все еще преследует FDA. Врач боли 2014; 17: E451-E474.
- Candido KD, Knezevic NN, Chang-Chien GC, Deer TR: Недавние действия Управления по санитарному надзору за качеством пищевых продуктов и медикаментов 23 апреля 2014 г. не смогли должным образом решить проблемы безопасности при использовании эпидуральных стероидов.Врач боли 2014; 17: E549-E552.
- https://www.fda.gov/downloads/AdvisoryCommittees/CommitteesMeetingMaterials/Drugs/AnestheticAndAnalgesicDrugProductsAdvisoryCommittee/UCM429414.pdf.
- Мертон РК: Приоритеты научных открытий: глава в социологии науки.Am Sociol Rev 1957; 22: 635-659.
Автор Контакты
Bastiaan C. Ter Meulen, MD
Отделение неврологии
Госпиталь Св. Лукаса Андреаса, Jan Tooropstraat 164
NL-1061 AE Амстердам (Нидерланды)
Электронная почта [email protected]
Подробности статьи / публикации
Предварительный просмотр первой страницы
Поступила в редакцию: 9 октября 2015 г.
Дата принятия: 23 декабря 2015 г.
Опубликована онлайн: 28 января 2016 г.
Дата выпуска: март 2016 г.
Количество страниц для печати: 7
Количество рисунков: 1
Количество столов: 2
ISSN: 0014-3022 (печатный)
eISSN: 1421-9913 (онлайн)
Для дополнительной информации: https: // www.karger.com/ENE
Авторские права / Дозировка препарата / Заявление об ограничении ответственности
Авторские права: Все права защищены. Никакая часть данной публикации не может быть переведена на другие языки, воспроизведена или использована в любой форме или любыми средствами, электронными или механическими, включая фотокопирование, запись, микрокопирование, или с помощью какой-либо системы хранения и поиска информации, без письменного разрешения издателя. .
Дозировка лекарственного средства: авторы и издатель приложили все усилия для обеспечения того, чтобы выбор и дозировка лекарств, указанные в этом тексте, соответствовали текущим рекомендациям и практике на момент публикации.Тем не менее, ввиду продолжающихся исследований, изменений в правительственных постановлениях и постоянного потока информации, касающейся лекарственной терапии и реакций на них, читателю настоятельно рекомендуется проверять листок-вкладыш для каждого препарата на предмет любых изменений показаний и дозировки, а также дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендованным средством является новое и / или редко применяемое лекарство.
Отказ от ответственности: утверждения, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и соавторам, а не издателям и редакторам.Появление в публикации рекламы и / или ссылок на продукты не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор (-ы) не несут ответственности за любой ущерб, нанесенный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в контенте или рекламе.
Доказательства NIHR — Местные инъекции стероидов могут помочь при ишиасе
Инъекции стероидов в отверстие, где нервы выходят из позвоночника (трансфораминальные инъекции), немного более эффективны, чем инъекции местного анестетика или солевого раствора (физиологический раствор), для уменьшения боли у взрослых с ишиасом.
Это исследование показало, что все три метода уменьшали боль в течение трех месяцев более чем на три балла по шкале от 0 до 10. Неясно, как они влияют на нетрудоспособность через три месяца или необходимость операции на позвоночнике через 12 месяцев.
Существуют и другие варианты, которые можно использовать, когда консервативное лечение с помощью физиотерапии и лекарств не помогло, или если боль сильная. Они включают срединную инъекцию стероида и местного анестетика в эпидуральный слой. В этом обзоре не было найдено испытаний, в которых сравнивались бы все эти варианты друг с другом, что ограничивает возможность решить, какой подход является наилучшим, и какие-либо непосредственные последствия для практики.
Зачем понадобилось это исследование?
Около 10% населения Великобритании страдали ишиасом, обычно связанным с болью в пояснице. Более 50% людей с этим типом боли сообщают о снижении их повседневной активности и снижения трудоспособности.
Несмотря на использование пероральных фармакологических препаратов, 25% людей продолжают испытывать сильную боль. В конечном итоге в 14% случаев требуется хирургическое вмешательство, особенно если боль сопровождается неврологическими проблемами.
Трансфораминальная эпидуральная инъекция стероидов — это вариант, который иногда используется для облегчения боли в нижних конечностях и предотвращения хирургического вмешательства.Это исследование было направлено на сравнение этих инъекций трансфораминальных стероидов с инъекциями местных анестетиков, инъекциями физиологического раствора и консервативными вариантами, такими как лекарства и физиотерапия.
Что было сделано в этом исследовании?
Это был систематический обзор и метаанализ, в который вошли восемь рандомизированных контролируемых испытаний с участием 771 взрослого с иррадиацией боли в конечности. В обзор были включены испытания, в которых ишиас был умеренной или тяжелой степени, с сопутствующей болью в пояснице или без нее, а также с аномалией диска, подтвержденной на изображениях.
Висследованиях сравнивали трансфораминальные эпидуральные инъекции стероидов, проводимые под рентгенологическим контролем, с другими вмешательствами по обезболиванию. Существовали различия в количестве и частоте инъекций, типе стероидов и дозе на инъекцию, что ограничивало надежность комбинированных результатов.
Боль оценивалась с использованием числовой рейтинговой шкалы от 0 (отсутствие боли) до 10 (наихудшая из возможных болей). В исследованиях плохо сообщалось о нежелательных явлениях, и половина из них имела высокий или неясный риск систематической ошибки, в основном из-за неполных данных о результатах.
Что он нашел?
- Трансфораминальные эпидуральные инъекции стероидов снизили оценку боли в среднем с 7,3 до 3,6 через один-три месяца. Результаты были аналогичными после инъекции местного анестетика или физиологического раствора: от 7,7 до 4,6. Разница между ними заключалась в клинически умеренном снижении средней оценки боли на -0,97 балла (95% доверительный интервал [ДИ] от -1,42 до -0,51). Анализ трех испытаний, в которых использовались более высокие дозы стероидов, показал дальнейшее уменьшение боли примерно на 2 балла, что может указывать на эффект зависимости от дозы.
- Не было разницы в показателях физической нетрудоспособности через один-три месяца между трансфораминальными эпидуральными инъекциями стероида и местного анестетика или физиологического раствора (разница -0,89 балла по шкале индекса инвалидности Освестри от 0 до 100, 95% доверительный интервал от -2,60 до 0,81) .
- Не было разницы в необходимости хирургического вмешательства через 12 месяцев после трансфораминальной эпидуральной инъекции по сравнению с инъекциями местного анестетика или физиологического раствора (относительный риск 0,88, 95% доверительный интервал 0,55–1,41).
- Не было выявлено испытаний, в которых сравнивали трансфораминальные эпидуральные инъекции стероидов с лекарствами или физиотерапией.
Что говорится в текущем руководстве по этому вопросу?
Национальная служба здравоохранения Англии по лечению боли в нервных корешках рекомендует консервативные методы лечения, такие как медикаменты и физиотерапия, перед инвазивными методами, в зависимости от степени тяжести. Рекомендуемые инвазивные методы включают трансфораминальную эпидуральную инъекцию стероида, анестетика или их комбинацию или другие методы, такие как интерламинальный доступ. Рентгеновские лучи для рентгеноскопии показаны для направления инъекций, чтобы повысить точность доставки и снизить риск повреждения нервов.Могут потребоваться хирургические вмешательства и услуги специалиста по обезболиванию.
Какие последствия?
Управляемые трансфораминальные эпидуральные инъекции стероидов, местные анестетики и инъекции физиологического раствора уменьшили боль, но неясно, оказали ли они какое-либо влияние на инвалидность или необходимость хирургического вмешательства, поскольку исходные значения не были предоставлены.
Поскольку ни одно из испытаний не сравнивало трансфораминальные эпидуральные инъекции стероидов с альтернативами, такими как физиотерапия, обзор не помогает принять решение о том, какое вмешательство использовать.Также неясно, принесут ли пользу определенные группы пациентов.
Требуется дополнительная информация о долгосрочной эффективности, а также об идеальных дозах стероидов, количестве инъекций и частоте их введения, чтобы руководствоваться практическими рекомендациями. В исследованиях мало сообщалось о нежелательных явлениях, и необходима дополнительная информация о безопасности, особенно в отношении инфекции, миопатии (мышечной слабости) и повреждения нервов, поскольку о них неофициально сообщалось после использования некоторых стероидных трансфораминальных эпидуральных инъекций.
Цитирование и финансирование
Бхатия А., Флеймер Д., Шах П.С., Коэн С.П. Трансфораминальные эпидуральные инъекции стероидов для лечения боли в пояснично-крестцовом корешке от грыжи межпозвонковых дисков: систематический обзор и метаанализ. Anesth Analg. 2016; 122 (3): 857-70.
Этот проект финансировался различными отделами Университета Торонто и других канадских больниц.
Библиография
NICE. Боль в пояснице у взрослых: раннее лечение.CG88. Лондон. Национальный институт здравоохранения и передового опыта; 2009.
Staal JB, de Bie R, de Vet HCW et al. Инъекционная терапия при подострой и хронической боли в пояснице. Кокрановская база данных Syst Rev.2008; (3): CD001824.
NHS England. Национальный путь лечения боли в пояснице и корешковой боли. Лондон: Национальная служба здравоохранения Англии; 2014.
Ли Дж., Гупта С., Прайс С. и др. Боль в пояснице и корешковая боль: методика лечения, разработанная Британским обществом боли. Br J Anaesth. 2013; 111 (1): 112-20.
Американская академия медицины боли (AAPM). Трансфораминальные и интерламинарные эпидуральные инъекции стероидов: обе предлагали аналогичное обезболивание, функцию при иррадиации боли в пояснице. ScienceDaily. 2014.
Выпущено Саутгемптонским университетом и Базианом от имени NIHR через Центр распространения NIHR
Эпидуральный стероид не лучше, чем инъекция плацебо при радикулите и боли при стенозе позвоночника — POEMs
Am Fam Physician., 15 февраля 2016; 93 (4): 315a-316.
Клинический вопрос
Эффективна ли эпидуральная инъекция кортикостероидов для уменьшения боли и улучшения функции у пациентов с корешковой болью в пояснице или стенозом позвоночника?
Bottom Line
Трудно понять, что делать с этими результатами. С одной стороны, инъекции стероидов не давали значительных преимуществ по сравнению с инъекциями плацебо у пациентов с корешковой болью или стенозом позвоночника. Однако отчасти причиной этого может быть значительное и устойчивое улучшение показателей боли, наблюдаемое при инъекции плацебо.Это улучшение может отражать естественное течение, но оно может отражать способность пациентов, получавших любую инъекцию, переосмыслить боль, потому что краткосрочное улучшение функции (в отличие от обезболивания) быстро терялось у пациентов, получавших инъекции стероидов или плацебо. (Уровень доказательности = 1a−)
Сводка
Для проведения этого обзора авторы провели поиск в двух базах данных, включая Кокрановскую базу данных, а также в списках литературы и реестре испытаний. Два исследователя независимо друг от друга рассмотрели исследования на предмет включения, учитывая рандомизированные испытания эпидуральной инъекции кортикостероидов по сравнению сплацебо, другие стероиды или другие инъекции для пациентов с корешковой болью в пояснице (ишиас) или стенозом позвоночника любой продолжительности. Они включали перирадикулярные инъекции. Один исследователь извлек исследования, а второй проверил их точность. Из 63 исследований большинство (n = 40) были удовлетворительного качества, а пять исследований были оценены как высококачественные. В шести исследованиях с участием 701 пациента инъекции стероидов в среднем обеспечивали немедленное облегчение боли и функциональное улучшение, которые клинически не отличались от лечения плацебо.При краткосрочном (от двух недель до трех месяцев) или среднесрочном (от трех месяцев до одного года) наблюдении не было различий в боли и функциях. Не оказало влияния на симптомы стеноза позвоночного канала. Первоначально оценка боли снижалась в большей степени при приеме стероидов, но пациенты, получавшие плацебо, сообщали об уменьшении боли при краткосрочном, промежуточном и долгосрочном наблюдении, по существу догоняя пациентов, принимавших стероиды. Что касается функции, то баллы сначала улучшились после инъекции стероидов, но затем снизились.
Дизайн исследования: метаанализ (рандомизированные контролируемые испытания)
Источник финансирования: правительство
Условия: различные (метаанализ)
Ссылка: Чжоу Р, Хашимото Р, Фридли Дж, и другие. Эпидуральные инъекции кортикостероидов при радикулопатии и стенозе позвоночника: систематический обзор и метаанализ. Энн Интерн Мед. 2015; 163 ( 5): 373– 381.
Эпидуральные инъекции при радикулите | Центр болезней позвоночника DFW
Ишиас — это боль, которая распространяется по пути седалищного нерва.Этот нерв разветвляется от поясничного отдела позвоночника (поясница) и проходит вниз через бедра и ягодицы, а затем вниз к каждой ноге. Ишиас обычно поражает только одну сторону.
В Центре заболеваний позвоночника DFW мы часто используем эпидуральные инъекции для лечения воспаления и боли при ишиасе.
Что вызывает радикулит?
Ишиас возникает при защемлении или сжатии седалищного нерва. Обычно это вызвано грыжей межпозвоночного диска, который разорвался и давит наружу на корешки седалищного нерва, выходящие из позвоночного столба в этой области.Это также может быть связано с костной шпорой на соседнем позвонке, обычно в результате остеохондроза.
Кто больше подвержен риску развития ишиаса?
Определенные условия повышают предрасположенность человека к развитию радикулита:
- Ожирение — Избыточный вес, который несет тучный человек, создает дополнительную нагрузку на позвоночник.
- Возраст — По мере того, как мы стареем, наши диски и позвонки ухудшаются, мы более склонны к развитию радикулита.
- Продолжительное сидение — Люди, ведущие малоподвижный образ жизни и те, кому приходится сидеть длительное время на работе, подвергаются большему риску.
- Диабет — Плохое регулирование уровня сахара в крови при диабете может привести к повреждению нервов и ишиасу.
Эпидуральные инъекции
В DFW часто используются эпидуральные инъекции стероидов. Целью инъекции является облегчение боли, но она также может способствовать другой реабилитации, облегчая боль, препятствуя растяжке и другим упражнениям.
Мы вводим стероидные препараты непосредственно в эпидуральное пространство позвоночника. Это пространство окружает дуральный мешок и заполнено жиром и мелкими кровеносными сосудами. Дуральный мешок окружает спинной мозг, нервные корешки и спинномозговую жидкость. Эти инъекции подавляют воспалительную реакцию, вызванную химическими и механическими источниками боли. Они также успокаивают иммунную реакцию организма на воспаление.
Эти инъекции обычно состоят из трех элементов: стероида, лидокаина и физиологического раствора.
- Стероид — Кортикостероиды действуют как противовоспалительные средства, поскольку воспаление является частым компонентом многих заболеваний нижней части спины, включая ишиас.
- Лидокаин — Этот быстродействующий местный анестетик обеспечивает мгновенное временное облегчение боли.
- Физиологический раствор — Стерильный физиологический раствор используется для разбавления местного анестетика и химикатов или других агентов, вызывающих воспаление.
Есть ли у вас боль, отдающая вниз через ягодицы в одну из ваших ног? Это могло быть ишиас.Позвоните специалистам Центра заболеваний позвоночника DFW по телефону (817) 916-4685, и мы поможем.
Опубликовано в: Ишиас
Могут ли эпидуральные инъекции помочь при ишиасе ?: Западный Техасский институт боли: врачи по лечению боли
Вы, наверное, слышали об эпидуральных инъекциях, которые помогают женщинам пережить роды без боли, но знаете ли вы, что они служат цели за пределами родильного зала?
Мы рекомендуем эпидуральные инъекции при большом количестве болезненных состояний, включая ишиас.Здесь доктор Рауль Лопес и наша команда из Западно-Техасского института боли исследуют, как эпидуральные инъекции могут быть эффективным решением при ишиасе.
Что такое радикулит?
Ишиас — это не просто боль в спине — это боль, которая распространяется от поясницы к другим частям тела. Это начинается, когда ваш седалищный нерв (нерв, который начинается в нижней части спины и проходит через бедра, ягодицы и вниз по каждой ноге) раздражается или сдавливается.
Определенные состояния и травмы, такие как стеноз позвоночного канала, межпозвоночная грыжа и костные шпоры, являются одними из частых причин ишиаса.К другим факторам риска ишиаса относятся:
- Возраст
- Ожирение
- Профессии, требующие скручивания или переноски тяжелых грузов
- Длительное сидение
- Диабет
- Опухоли
Помимо боли по ходу седалищного нерва, симптомы также включают онемение, покалывание и мышечную слабость в пораженной ноге или стопе.
Легкие случаи ишиаса часто проходят самостоятельно. Но если ишиас не проходит или становится все хуже, вам может потребоваться специализированное лечение.Без лечения ишиас может привести к серьезным осложнениям, включая потерю чувствительности или постоянную слабость в пораженной ноге, а в некоторых случаях потерю функции кишечника и мочевого пузыря.
К счастью, доктор Лопес предлагает эпидуральные инъекции для быстрого и консервативного лечения боли при ишиасе. Вот что вам следует знать о том, как эпидуральные инъекции действуют при ишиасе.
Чем может помочь эпидуральная инъекция?
Эпидуральные инъекции вводят кортикостероид (мощное противовоспалительное средство) непосредственно в воспаленные и раздраженные ткани эпидурального пространства позвоночника.
Это область позвоночника, расположенная между стенкой позвонка и твердой мозговой оболочкой. Когда травма и дегенеративное заболевание вызывают опухоль в эпидуральном пространстве, нервы, проходящие через позвоночник, сжимаются, что вызывает боль и другие симптомы.
После инъекции лекарство уменьшает воспаление в эпидуральном пространстве, снимает давление на нерв и в конечном итоге облегчает симптомы.
Чего вы можете ожидать
Мы выполняем эпидуральные инъекции в амбулаторных условиях, и процедура обычно занимает всего несколько минут.Во время приема вы лежите на животе. Мы начинаем с введения местного анестетика, чтобы вам было комфортно.
Доктор Лопес также использует специальный вид рентгеновского излучения, известный как рентгеноскопия, для точного определения места инъекции.
Многие из наших пациентов замечают уменьшение боли в течение 24-48 часов после инъекции, при этом наилучшие результаты развиваются в течение следующих недель.
Готовы жить без боли? Мы готовы помочь вам начать работу. Не стесняйтесь записываться на прием через Интернет или по телефону в нашем офисе в Эль-Пасо, штат Техас.
Почему они не являются основным средством лечения радикулита? — Здравоохранение позвоночника
Эпидуральные инъекции стероидов — не первый вариант, который используют при ишиасе. Это может привести к некоторой путанице. Пациенты могут опасаться, что процедура не совсем безопасна, в конце концов, если она была полностью безопасной, то почему ее не попробовали несколько недель назад? Или они могут быть раздражены тем, что им пришлось ждать предложения этого лечения после нескольких недель боли, поэтому они считают, что это должен быть первый вариант лечения ишиаса.В этой статье рассматривается, почему эпидуральные инъекции стероидов не являются первым вариантом лечения радикулита и когда это считается эффективным методом лечения.
Безопасны ли эпидуральные инъекции стероидов?
Эпидуральные инъекции стероидов на самом деле очень безопасны, так как это просто инъекции, содержащие как местный анестетик, так и стероиды. Фактически они уменьшают воспаление, которое вызывает боль в нервах и диске при вращении, а местный анестетик обезболивает эту область, вызывая кратковременное онемение в этой области.К тому времени, когда действие местного анестетика закончится, стероид будет работать, чтобы уменьшить воспаление.
Однако процедура сопряжена с некоторыми рисками, но их необходимо рассматривать в контексте. Практически любая человеческая деятельность сопряжена с определенным риском. Например, переходить дорогу, поднимать тяжелые предметы или даже открывать банку с фасолью — все это сопряжено с риском. Тем не менее, мы делаем их каждый день просто потому, что они необходимы для функционирования человека.
Существует очень низкий риск заражения (эти риски немного выше, если пациент страдает диабетом).
Существует также риск того, что только примерно в 1-2% случаев перепонка, покрывающая спинной мозг, будет проколота. Обычно это не требует лечения и может быть решено путем простого наблюдения за пациентом.
Очень редко пациенты могут обнаружить, что состояние не улучшается после инъекции, поэтому она не приносит успеха или в очень, очень редких случаях игла, используемая для введения инъекции, может действительно повредить нервы. Но на самом деле это бывает крайне редко.
Иногда у пациентов может возникнуть аллергическая реакция на краситель, которым проводится игла, но это не серьезная аллергия.
По сути, это безопасная процедура.
Зачем ждать эпидуральных инъекций стероидов?
Как и в любой другой области медицины, предпочтительнее попробовать любой вариант, который не несет в себе риска. Ишиас часто обостряется, а затем снова проходит сам по себе, поэтому лучше подождать и посмотреть, исчезнет ли он сам, а не начинать процедуру, которая сопряжена даже с очень низким уровнем риска.
Эпидуральные инъекции стероидов используются, когда нет реакции на традиционные методы лечения и боль не проходит. Пациентам можно посоветовать подождать несколько недель после появления радикулита, прежде чем предлагать инъекции, но это зависит от конкретного пациента и уровня боли, который испытывает.
Пациентам нечего опасаться эпидуральных инъекций стероидов, но, учитывая, что ишиас может исчезнуть без вмешательства, изначально это наиболее благоприятное лечение.Затем, если это не удается, инъекции являются очень безопасным и эффективным средством лечения.
Категории: Без категории
Трансфораминальная эпидуральная инъекция в сравнении с продолжающейся консервативной терапией при остром ишиасе (исследование TEIAS): протокол рандомизированного контролируемого исследования | BMC Neurology
Дизайн исследования
Исследование TEIAS (трансфораминальная эпидуральная инъекция при остром ишиасе) разработано как проспективное открытое, моноцентровое рандомизированное контролируемое исследование.Подходящие пациенты будут рандомизированы для лечения с помощью TEI (группа вмешательства) или для лечения стандартными пероральными обезболивающими (контрольная группа). Пациенты будут находиться под наблюдением в течение 21 недели.
Цели и задачи
Цель исследования TEIAS — определить, являются ли трансфораминальные эпидуральные инъекции более эффективным методом облегчения симптомов у пациентов, страдающих острым ишиасом, чем текущее стандартное лечение пероральными обезболивающими.
Основная цель — оценить:
-
1.
Средний балл по боли в ногах через 2 недели после лечения с помощью TEI по сравнению с обычным консервативным лечением.
Вторичные цели заключаются в оценке:
-
2.
Длительность эффекта от TEI;
-
3.
Процент пациентов, которые испытали удовлетворительное уменьшение боли в ногах и увеличение функциональности через 4 недели после лечения с помощью TEI по сравнению с обычным консервативным лечением;
-
4.
Ответ на TEI через 2 недели как предиктор боли в ногах через 14–16 недель и 26 недель после появления симптомов;
-
5.
Корреляция между реакцией на боль в ногах, функциональностью и удовлетворенностью пациента через 1 неделю и через 2 недели после рандомизации и через 10 и 21 неделю после рандомизации;
-
6.
Корреляция между исходными данными и респондентами и лицами, не ответившими на TEI, через 2 недели;
-
7.
Экономическая эффективность TEI для облегчения симптомов острого ишиаса;
Условия исследования и набор пациентов
Это исследование будет проводиться в Spaarne Gasthuis (SG), Hoofddorp и Haarlem, Нидерланды, в сотрудничестве с исследователями из отделения нейрохирургии Медицинского центра Лейденского университета (LUMC), Лейден, Нидерланды . Набор пациентов будет происходить в офисах терапевтов, которые являются частью коллектива терапевтов Харлеммермер и Кеннемерланд, который объединяет в общей сложности 185 терапевтов.Включение пациентов будет продолжаться до тех пор, пока не будет достигнут целевой размер выборки.
Включение пациентов
Пациенты, страдающие острым ишиасом, которые посещают своего терапевта, будут направлены для участия в этом исследовании, если у них есть числовая рейтинговая оценка (NRS) для боли в ногах 6 или более по 11-балльной шкале и продолжительность симптомов 3–8 недель. Исследователь связывается с пациентами и проверяет критерии включения и исключения, чтобы определить, соответствует ли пациент критериям отбора.Кроме того, будет установлено, что у пациента есть доступ к электронной почте, чтобы заполнить электронные анкеты дома. Если пациенты готовы сотрудничать и предоставить исследователю свое информированное согласие, их направляют к нейрохирургу. Нейрохирург осмотрит пациента, и, если нейрохирург убежден, что пациент страдает ишиасом, пациент будет включен исследователем и рандомизирован для получения TEI от анестезиолога или для продолжения обычного консервативного лечения (пероральные обезболивающие).Полное описание критериев включения и исключения можно найти в таблице 1.
Таблица 1 Критерии включения и исключения пациентовОписание процессов
Если пациент соответствует критериям и решает участвовать, блокировка рандомизации с соотношением распределения 1: 1 определит, какое лечение будет выполнять пациент. Рандомизация выполняется с использованием программного обеспечения алгоритмов рандомизации на базе Интернета (Castor EDC, Ciwit B.V., Амстердам, Нидерланды). Подробная информация о блокировке рандомизации недоступна исследователю, который будет выполнять распределение.Следовательно, будут собраны исходные данные, анкеты будут заполнены, и пациент получит инструкции для последующих анкет, которые нужно будет заполнить дома. Если пациент рандомизирован в группу вмешательства, инъекция будет сделана в течение 4 рабочих дней после рандомизации. Уровень инъекции будет определен анестезиологом, хотя нейрохирург может посоветовать. Пациенты из контрольной группы будут получать обезболивающие в соответствии с назначением врача.Пациенты будут обследованы на исходном уровне и через 1, 2, 4, 10 и 21 неделю. Схематический обзор испытания представлен на рис. 1.
Рис. 1Блок-схема процедур исследования TEIAS
Пациенты, рандомизированные в группу TEI, могут получить дополнительные инъекции, если анестезиолог сочтет это целесообразным, но инъекция повторяется только через определенный временной интервал в соответствии с рекомендациями анестезиологии для обычных уход. Для всех инъекций будет собрана подробная информация о сроках, частоте и преобладающих осложнениях.
Описание вмешательств
Трансфораминальная эпидуральная инъекция (группа вмешательства)
Пациенты, отнесенные к группе вмешательства, получат TEI в течение 4 рабочих дней после рандомизации. Перед этой процедурой пациенту делают рентген поясничного отдела позвоночника, чтобы выявить аномалии позвоночника, которые могут осложнить лечение. Администрирование TEI будет проводить опытный анестезиолог. Пациент будет лежать на столе лежа.Кожа стерилизована хлоргексидином. Под рентгеновским контролем с использованием техники «туннельного зрения» игла вводится через трансфораминальный доступ в непосредственной близости от нервного корешка и вводится контрастный агент, чтобы подтвердить правильное положение иглы. В соответствии с действующими голландскими анестезиологическими рекомендациями, инъекции на уровне L3 и ниже будут содержать 1,5 мл 2% лидокаина и 40 мг метилпреднизолона ацетата, тогда как инъекции выше L3 будут содержать 1,5 мл 1% лидокаина и 10 мг дексаметазона.Это связано с возможностью того, что стероиды в виде частиц, такие как метилпреднизолона ацетат, могут закупорить артериальные кровеносные сосуды и привести к инфаркту спинного мозга, ствола головного мозга, головного мозга или мозжечка, и, следовательно, инъекции выше L3 содержат кортикостероид, не содержащий частиц [15]. После процедуры пациент останется на 30 минут в палате восстановления для наблюдения. Если в ходе исследования пациенты потребуют дополнительных инъекций, вся процедура будет повторяться для каждой инъекции.
Продолжение консервативного лечения (контрольная группа)
Текущим стандартом консервативного лечения пациентов с ишиасом в течение первых 14–16 недель является пероральное обезболивающее. Пациенты, рандомизированные в контрольную группу, могут использовать безрецептурные или обезболивающие, прописанные терапевтом в соответствии с национальными рекомендациями. Использование обезболивающих будет регистрироваться через Интернет-анкеты. При необходимости терапевт может дополнительно назначить физиотерапию.
Направление к неврологу или нейрохирургу
Если боль в ноге остается сильной через 2 недели после рандомизации, пациенту разрешается отклониться от протокола исследования.Врач общей практики может направить пациента к неврологу, и пациенту может быть предложено хирургическое вмешательство, если это применимо. NRS для боли в ноге 4 или выше дает пациенту право на операцию, если пациент запрашивает операцию. Пациентам по-прежнему рекомендуется отложить операцию до 14–16 недель после появления боли. Это решение принимается с использованием совместного принятия решений, и возможно, что пациент будет прооперирован до этого момента времени. Однако рандомизированные пациенты не могут получить операцию в течение первых двух недель, если не сообщается о синдроме конского хвоста или прогрессирующем парезе.Ожидается, что в течение этих двух недель трансфораминальная эпидуральная инъекция окажет свое действие.
Адъювантный уход
Допускается прием обезболивающих в дополнение к назначенному лечению. Поскольку это рандомизированное контролируемое исследование, разумно ожидать, что участники в обеих группах лечения продемонстрируют сопоставимые вариации в приеме пероральных обезболивающих.
Описание параметров исследования
Параметры исследования оцениваются на исходном уровне исследователем, а затем пациентами с помощью онлайн-анкет на дому.Данные о применении TEI собирает анестезиолог. Сводку всех параметров исследования и соответствующих моментов наблюдения можно найти в таблице 2.
Таблица 2 График сбора данныхПараметр первичного исследования
-
Основной параметр исследования, боль в ноге NRS, будет измеряться во время всех последующих посещений: на исходном уровне и через 1, 2, 4, 10 и 21 неделю после рандомизации. Боль в ноге NRS будет оцениваться по шкале от 0 до 10 с шагом 1 балл, и пациенты не имеют права видеть оценки боли в предыдущие моменты наблюдения.Каждый пациент будет оценивать боль в ноге NRS на основе среднего значения боли в ноге за последнюю неделю.
Параметры вторичного исследования
Чтобы оценить функциональность, восприятие выздоровления, воспринимаемое общее благополучие и рентабельность, будут измеряться параметры вторичного исследования.
-
NRS боли в спине будут оцениваться на всех последующих визитах: на исходном уровне и через 1, 2, 4, 10 и 21 неделю после рандомизации.Боль в спине NRS будет измеряться по шкале от 0 до 10 с шагом 1 балл, и пациенты не имеют права видеть оценки боли в предыдущие моменты наблюдения. Каждый пациент будет оценивать боль в спине NRS на основе среднего значения боли в спине за последнюю неделю;
-
Индекс инвалидности Освестри (ODI) будет измеряться для оценки функциональных возможностей пациента, направленных на ходьбу и повседневную деятельность. ODI будет оцениваться по шкале от 0 до 50 на всех последующих визитах: на исходном уровне и через 1, 2, 4, 10 и 21 неделю после рандомизации.Пациенты не имеют права видеть оценки ODI с предыдущих моментов наблюдения;
-
Воспринимаемое восстановление будет измеряться по шкале Лайкерта. Это 7-балльная шкала, которая варьируется от «полностью выздоровел» до «хуже, чем когда-либо». Оценка Лайкерта будет определяться на исходном уровне и через 1, 2, 4, 10 и 21 неделю наблюдения;
-
В качестве индикатора точки зрения пациента на состояние своего здоровья, визуальная аналоговая шкала EuroQoL (EQ-VAS) будет определяться с использованием шкалы от 0 (столь же плохо, как смерть) до 100-балльной шкалы (отличное здоровье) с шагом 1 точка.Это будет измеряться на исходном уровне и через 2, 10 и 21 неделю наблюдения;
-
Данные о времени инъекции (дни после рандомизации), частоте инъекции, боли в ноге NRS после инъекции, преобладающих осложнениях и уверенности анестезиолога в том, что пациент страдает ишиасом и что инъекция была проведена на правильном поясничном уровне будут собраны в течение всего периода наблюдения 21 неделя;
-
Для экономической оценки (CEA) будет использоваться пятиуровневая система EuroQoL (EQ-5D).В этом вопроснике измеряются пять аспектов: мобильность, уход за собой, повседневная деятельность, боль / дискомфорт и тревога / депрессия. Баллы EQ-5D будут оцениваться на исходном уровне и через 2, 10 и 21 неделю наблюдения. Кроме того, пациенты заполняют дневники расходов через 10 и 21 неделю после рандомизации. Будет оцениваться использование медицинских услуг, включая физиотерапию, посещения терапевта и специалистов, сестринский уход и лекарства, расходы пациентов и прогулы;
Сбор и защита данных
Данные будут собираться с помощью Castor EDC, веб-платформы для безопасного сбора данных (Ciwit B.В., Амстердам, Нидерланды). Эта цифровая система выдаст каждому пациенту непрослеживаемое удостоверение личности. Только главный исследователь, независимый наблюдатель из LUMC и Inspection Healthcare and Youth (IGJ) будет иметь доступ к ключу, который связывает эти идентификаторы с личными данными пациента. Все данные будут защищены и храниться в течение 15 лет после окончания исследования. Пациенты будут заполнять электронные анкеты для всех последующих моментов дома, используя ссылку, которую они получили в электронном письме. Когда анкета будет заполнена, она будет автоматически обработана в Castor EDC.Только члены исследовательской группы, независимый наблюдатель из LUMC и Инспекции по здравоохранению и молодежи (IGJ) будут иметь доступ к окончательному набору данных.
Размер выборки
Предполагается, что пациенты в группе вмешательства будут иметь среднее NRS для боли в ногах 4,0 по 11-балльной шкале через две недели после лечения с помощью TEI, а пациенты в контрольной группе будут иметь среднее NRS для боль в ноге 5,5 через две недели после рандомизации. На основании обзора литературы разница в 1.5 баллов по шкале NRS будут считаться клинически значимыми, а стандартное отклонение — 2,6 [12, 16]. Вместе с мощностью 90% (β = 0,10) и уровнем значимости 5% (α = 0,05) необходимо 64 пациента на группу. С двумя группами исследования и предполагаемой потерей для последующего наблюдения 10% необходимо набрать в общей сложности 142 пациента.
Статистический анализ
Все параметры исследования будут проанализированы в соответствии с принципом назначения лечения (ITT).
Демографическая статистика
Демографические данные о возрасте, поле, длине тела, весе, курении, злоупотреблении алкоголем, истории предыдущих корешковых симптомов в ногах и использовании обезболивающих будут сообщаться с использованием среднего и стандартного отклонения или медианы и диапазонов, если распределение перекошено.Предполагая, что распределение является нормальным по возрасту, длина и вес будут сравниваться между группами с использованием t-критерия. Пол, курение, злоупотребление алкоголем, наличие в анамнезе корешковых симптомов в ногах и прием обезболивающих будут оцениваться с помощью теста хи-квадрат.
Первичный анализ
-
Первичный результат исследования — средний балл по шкале боли в ногах NRS за две недели — будет сравниваться между группами, использующими непарные t-критерии.
Вторичный анализ
-
Средний балл по шкале боли в ногах NRS через 4 недели будет сравниваться между группами с использованием непарных t-критериев.
-
Абсолютное уменьшение боли в ногах NRS, боли в спине NRS, ODI и увеличение EQ-5D будет проанализировано с использованием t-критериев для периода от исходного уровня до 2 недель наблюдения и от исходного уровня до 4 недель наблюдения;
-
Воспринимаемое выздоровление Баллы Лайкерта будут разделены на две части: 1–2 будут считаться успешными, а 3–7 не будут считаться успехами.Следовательно, данные будут сравниваться с использованием критерия хи-квадрат через 2 и 4 недели после рандомизации или инъекции с 10 и 21 неделями после рандомизации;
-
Данные об успешности 2-недельного последующего наблюдения будут коррелированы с данными об успехе через 14 и 26 недель с использованием тестов хи-квадрат для построения прогнозов. Для того чтобы сопоставить 2-недельные и 4-недельные данные об успехе с абсолютными данными для боли в ногах NRS, боли в спине NRS, ODI и EQ-5D на 10 и 21 неделе, будет использоваться анализ логистической регрессии;
-
Исходные данные будут коррелированы с данными об успехе за 2 недели после лечения TEI с использованием t-критерия для числовых переменных и критерия хи-квадрат для категориальных переменных;
-
Анализ экономической эффективности будет оцениваться с точки зрения здравоохранения (затраты на одного дополнительного пациента с облегчением симптомов), а анализ полезности затрат с социальной точки зрения (затраты на год жизни с поправкой на качество (QALY)).Оба анализа будут основаны на испытаниях, с временным горизонтом 21 неделя. Использование медицинских услуг и производительность будут оцениваться в соответствии с голландскими руководящими принципами. QALY будет оцениваться как площадь под кривой полезности на основе голландского тарифа для EQ-5D. Для анализа чувствительности QALY будет определяться с использованием VAS для качества жизни с преобразованием мощности. Средние затраты и исход для пациентов будут сравниваться в соответствии с намерением лечить, с использованием анализа чистой выгоды и множественного вменения для учета недостающих данных;
Исключение субъектов
Субъекты могут выйти из исследования в любое время по любой причине без последствий и не будут заменены.Субъекты, которые отказываются от TEI после рандомизации в группу TEI, будут считаться перекрестными субъектами. Пациенты, выбывшие во время исследования, будут считаться пациентами, потерявшими возможность последующего наблюдения. Исследователь исследования может принять решение об исключении субъекта по неотложным медицинским причинам.
Мониторинг исследования
Мониторинг данных
Мониторинг данных будет выполняться независимым монитором из LUMC два раза в год и будет контролировать обработку, защиту и хранение данных в соответствии с протоколом LUMC и руководящими принципами надлежащей исследовательской практики (GRP) .Комитет по мониторингу данных не задействован, поскольку TEI считается обычным уходом, а риски считаются умеренными.
Управление нежелательными явлениями
Неблагоприятные события (НЯ) определяются как любые нежелательные события, происходящие с субъектом во время исследования, независимо от того, относятся ли они к TEI или нет. Все нежелательные явления, спонтанно сообщенные субъектом или наблюдаемые исследователем или его персоналом, будут регистрироваться. Побочные эффекты от лечения TEI редки. Наиболее частыми НЯ, описанными в литературе, являются преходящее обострение боли (2.4%), боль в месте инъекции (1,1%) и случайная пункция твердой мозговой оболочки (2,3%) [17].
Серьезные нежелательные явления (СНЯ) определяются как любые нежелательные медицинские явления или последствия, которые приводят к смерти субъекта или представляют опасность для жизни, требуют госпитализации или продления госпитализации существующих пациентов, приводят к стойкой или значительной инвалидности или нетрудоспособности, являются врожденными аномалия, врожденный дефект или любое другое важное медицинское событие, которое не привело ни к одному из перечисленных выше исходов, вызванных медикаментозным или хирургическим лечением, но могло быть основано на соответствующем заключении исследователя.Плановая госпитализация не будет считаться серьезным нежелательным явлением. Исследователь сообщает о СНЯ через онлайн-портал ToetsingOnline в аккредитованный комитет по медицинской этике (MEC), который утвердил протокол в течение одной недели с момента появления первых сведений о СНЯ, которые приводят к смерти или представляют опасность для жизни, с последующим периодом не более 8 дней на заполнение первоначального предварительного отчета. Обо всех других SAE будет сообщено в течение максимум 15 дней после первой информации о событиях.
Все НЯ будут отслеживаться до тех пор, пока они не исчезнут или пока не будет достигнута стабильная ситуация. В зависимости от типа события для последующего наблюдения могут потребоваться дополнительные тесты или медицинские процедуры, и субъект может быть направлен к терапевту или медицинскому специалисту.
В литературе арахноидит и «расстройство нервной системы» описаны как серьезные осложнения. Несмотря на отсутствие точных данных, эти осложнения считаются редкими [17].
Промежуточный анализ
Исследователь ежегодно представляет отчет о ходе исследования в аккредитованный MEC.Будет предоставлена информация о дате включения первого субъекта, общем количестве субъектов, включенных к этому моменту, общем количестве субъектов, завершивших исследование, серьезных нежелательных явлениях, других проблемах и поправках. Кроме того, независимый монитор данных и Инспекция по здравоохранению и молодежи (IGJ) будут иметь доступ к промежуточному анализу.

 д.
д.