Классификация спинальных игл — — Полезные статьи
Строение: состоит из павильона, мандрена и непосредственно металлической части иглы (канюли).
Мандрен (франц. mandrin) — стержень для закрытия просвета трубчатого инструмента или для придания жесткости эластичному инструменту при его введении.
По форме дистального конца канюли бывают 4 типов (также встречаются комбинированные)
1) Иглы с острием типа Quinсke (Квинке) или Квинке-Бэбкока
Это «стандартная» игла для проведения спинальной анестезии, используется наиболее часто. Игла имеет средней длины срез с острыми краями, острым концом и отверстием на конце.
Игла отличается хорошей заточкой (режущая), пункция такими иглами технически проще пункции иглами с карандашной заточкой.
Например:
BD Spinal Needle — производитель Becton Dickinson (Бектон Диккинсон)
Спинокан — производитель BBraun (БиБраун)
(фото — игла Спинокан)2) Иглы с острием Sprotte (Шпротте)
Относится к иглам карандашного типа (Пенсил Поинт) с боковым окном.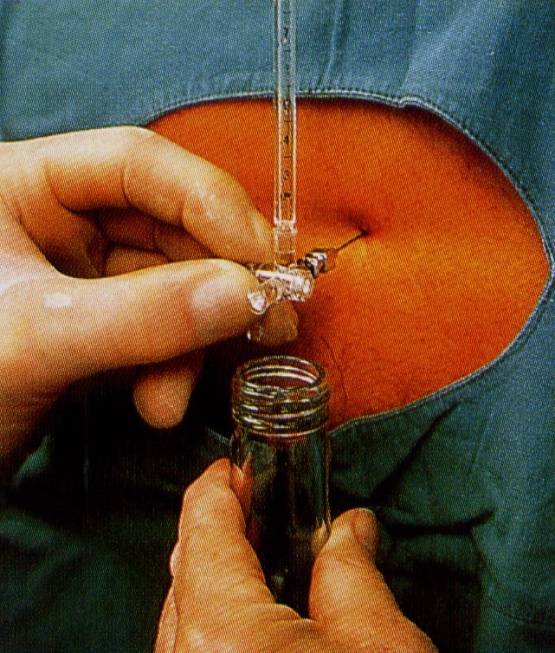
Коническая форма острия спинальной иглы без режущих граней позволяет атравматично пунктировать твердую мозговую оболочку.
Боковое отверстие на кончике позволяет обеспечить направленное введение анестезирующего раствора.
Основная цель такой формы конца этих игл – снижение частоты постпункционных болей, так как считается, что эти иглы меньше травмируют твердую оболочку.
3) Иглы с острием Whitacre (Уайтэкра)
Относится к иглам карандашного типа (Пенсил Поинт) с боковым окном (срез с закругленными, нережущими краями и отверстие сбоку, в проксимальном отделе среза иглы)
Коническая форма острия спинальной иглы без режущих граней позволяет атравматично пунктировать твердую мозговую оболочку.
Боковое отверстие на кончике позволяет обеспечить направленное введение анестезирующего раствора.
Основная цель такой формы конца этих игл – снижение частоты постпункционных болей, так как считается, что эти иглы меньше травмируют твердую оболочку.
Например: игла
BD Whitacre Needle — производитель Becton Dickinson (Бектон Диккинсон)
Пенкан — производитель BBraun (БиБраун)
(фото — игла Пенкан)4) Иглы с острием типа Greene (Грини)
Данный тип игл используется редко. Игла имеет длинный срез с острыми краями с закругленным концом, отверстие на конце.
Преимущество иглы представляется в меньшей травматизации твердой мозговой оболочки (а также менее выраженным истечением цереброспинальной жидкости впоследствии). Клинические исследования позволяют предположить, что при использовании иглы Sprotte снижается частота возникновения постпункционной головной боли
Назначение: диагностика, лечение, спинальная анестезия
Иглы для спинномозговой пункции не имеют шероховатостей на поверхности, снабжены плотно пригнанным съемным мандреном, обтурирующим просвет иглы.
Игла Питкина имеет короткий острый срез с отверстием на конце иглы. Она также была сконструирована с целью уменьшения травмы и, следовательно, головных болей, но при клинических исследованиях подтверждения возлагавшимся на иглу Питкина надеждам получено не было.
Она также была сконструирована с целью уменьшения травмы и, следовательно, головных болей, но при клинических исследованиях подтверждения возлагавшимся на иглу Питкина надеждам получено не было.
Игла Туохи предназначена для эпидуральной пункции, но применяется и для длительной спинномозговой анестезии, когда необходимо установить катетер.
При использовании материалов сайта
ссылка на источник обязательна
| 4501918 | |||
СПИНОКАН G 29 — 88 ММ, С ПРОВОДНИК. |
4501900 | ||
| СПИНОКАН G 27 — 120 ММ | |||
| СПИНОКАН G 27 — 88 ММ | 4503902 | ||
| Спинокан 27G 88 мм | 4503902-01 | ||
| СПИНОКАН G 26 — 120 ММ | 4504917 | ||
| Спинокан 26G 120 мм | |||
| СПИНОКАН G 26 — 88 ММ | 4502906 | ||
| Спинокан 26G 88 мм | 4502906-01 | ||
| Спинокан 25G 120 мм | 4505913-13 | ||
| СПИНОКАН G 25 — 88 ММ | |||
| Спинокан 25G 88 мм | 4505905-01 | ||
| СПИНОКАН G 25 — 75 ММ | 4505751 | ||
| СПИНОКАН 25G 75 ММ | 4505751-01 | ||
| СПИНОКАН G 22 — 120 ММ | 4506090 | ||
| Спинокан 22G 120 мм | 4506090-13 | ||
| СПИНОКАН G 22 — 88 ММ | 4507908 | ||
| Спинокан 22G 88 мм | 4507908-01 | ||
| СПИНОКАН G 22 — 75 ММ | 4507754 | ||
| Спинокан 22G 75 мм | 4507754-13 | ||
| СПИНОКАН G 22 — 40 ММ | 4507401 | ||
| Спинокан 22G 40 мм | 4507401-13 | ||
| СПИНОКАН G 20 — 88 ММ | 4509900 | ||
| Спинокан 20G 88 мм | 4509900-01 | ||
| СПИНОКАН G 20 — 75 ММ | 4509757 | ||
| Спинокан 20G 75 мм | 4509757-13 | ||
| СПИНОКАН G 19 — 88 ММ | 4501195 | ||
| Спинокан 19G 88 мм | 4501195-13 | ||
| СПИНАЛЬНАЯ ИГЛА СО СРЕЗОМ — СПИНОКАН | 4501144 | ||
| Спинокан 19G 40 мм | 4501144-13 | ||
| СПИНОКАН G 18 — 88 ММ | 4501390 | ||
| Спинокан 18G 88 мм | 4501390-01 | ||
| СПИНОКАН G 18 — 75 ММ | 4501373 |
Спинальные иглы | СЛУЖБА КРОВИ
Назначение изделия:
Спинальные иглы предназначены для выполнения люмбальной пункции канала с целью проведения спинномозговой (спинальной, субарахноидальной) анестезии и/или для диагностических целей.
Преимущества:
— Данный тип игл не имеет режущих краёв и является предпочтительным для проведения спинномозговой анестезии как опытными врачами, так и молодыми специалистами.
— В ассортименте имеются спинальные иглы как с проводниковой иглой (мандреном), так и без проводника.
Описание:
— Коническая форма острия иглы без режущих граней позволяет атравматично пунктировать твёрдую мозговую оболочку и снижает риск развития постпункционной головной боли.
— Боковое отверстие, близко расположенное к кончику иглы, обеспечивает поток инъекционного раствора под углом 45°.
— Специальный дизайн бокового отверстия и подогнанный мандрен иглы позволяют исключить эффект биопсии при пункции.
— Тонкостенная конструкция и гладкая поверхность иглы для лёгкой и атравматичной пункции.![]()
— Павильон иглы имеет удобный захват для проведения манипуляций.
— Цветовая кодировка ручки мандрена в зависимости от размера иглы.
— Полностью прозрачный павильон иглы с эффектом увеличительного стекла позволяет быстро определять обратный ток ликвора и помогает точно позиционировать кончик иглы в субарахноидальном пространстве.
— Удобный эргономичный захват иглы облегчает проведение манипуляции.
— Для спинальных игл размера 25G, 26G, 27G рекомендуется использование иглы-проводника (интродьюсера), через просвет которой и вводится спинальная игла малого диаметра. Игла-проводник (интродъюсер) для тонких игл полностью предотвращает контакт спинальной иглы с тканью.
Материалы (биосовместимы, проверены на безопасность):
Игла: медицинская сталь
Основание иглы: полипропилен
Индивидуальная упаковка: блистер. Групповая упаковка: бокс.
Групповая упаковка: бокс.
Качество: в соответствии со стандартом ISO 7864
ОКПД2 — 32.50.13.110: Шприцы, иглы, катетеры, канюли и аналогичные инструменты
Код позиции КТРУ — 32.50.13.110-00003281: Игла спинальная, одноразового использования
Описание по КТРУ: Стерильный с острым скошенным краем полый трубчатый металлический инструмент, разработанный для введения анестетиков или анальгетиков интратекально (в пространство под паутинной оболочкой головного и спинного мозга), взятия образца спинномозговой жидкости (СМЖ) и/или введения интратекального катетера (например, люмбоперитонеального шунта, спинального катетера. Изделие, как правило, имеет отверстия, пружинный наконечник и используется для краткосрочного введения; обычно изготавливается из металлических и пластиковых материалов. Это изделие для одноразового использования.
перейти на страницу с товарамиТехнические характеристики
|
Размер |
Длина (мм) |
Проводниковая игла (мм) |
Цвет |
Кол-во: карт. |
|
25G |
90 |
21G x 38 |
оранжевый |
50/2000 |
|
26G |
90 |
22G x 38 |
коричневый |
50/2000 |
|
27G |
90 |
22G x 38 |
серый |
50/2000 |
| Срок годности: 5 лет | Стерилизовано ОЭ |
|---|
Стерильно, апирогенно, нетоксично
Индивидуальная упаковка: блистер. Групповая упаковка: картонная пачка.
Групповая упаковка: картонная пачка.
Производитель: Германия
Спинальные иглы с острием типа «Квинке»Преимущества:
— В ассортименте имеются спинальные иглы с проводниковой иглой.
Описание:
— Острие иглы позволяет атравматично пунктировать твердую мозговую оболочку и значительно снижает риск развития постпункционной головной боли.
— Игла изготовлена из высококачественной стали медицинского назначения, устойчивой к изгибам, имеет тонкостенную конструкцию и гладкую поверхность.
— Мандрен (интродьюсер) предназначен для прохождения плотных тканей и необходимого направления спинальной иглы, и полностью предотвращает контакт спинальной иглы с кожей.
— Точное совпадение внешнего размера мандрена и внутреннего размера иглы препятствует эффекту биопсии.
— Полностью прозрачный павильон иглы с эффектом увеличительного стекла позволяет быстро определять обратный ток ликвора и помогает точно позиционировать кончик иглы в субарахноидальном пространстве.
— Цветовая маркировка ручки мандрена в зависимости от размера иглы.
— Детская спинальная игла 40 мм ± 1 мм.
— Взрослая спинальная игла 90 мм ± 1 мм либо 120 мм ± 1 мм
Материалы (биосовместимы, проверены на безопасность):
Игла: медицинская сталь
Основание иглы: полипропилен
Качество: в соответствии со стандартом ISO 7864
ОКПД2 — 32.50.13.110: Шприцы, иглы, катетеры, канюли и аналогичные инструменты
Код позиции КТРУ — 32.50.13.110-00003281: Игла спинальная, одноразового использования
Описание по КТРУ: Стерильный с острым скошенным краем полый трубчатый металлический инструмент, разработанный для введения анестетиков или анальгетиков интратекально (в пространство под паутинной оболочкой головного и спинного мозга), взятия образца спинномозговой жидкости (СМЖ) и/или введения интратекального катетера (например, люмбоперитонеального шунта, спинального катетера.
перейти на страницу с товарами
| Технические характеристики |
|---|
|
Размер |
Длина (мм) |
Проводниковая игла (мм) |
Цвет |
Кол-во: карт. пачка / короб |
|
18G |
90 |
розовый |
50/2000 |
|
|
19G |
90 |
кремовый |
50/2000 |
|
|
20G |
90 |
желтый |
50/2000 |
|
|
21G |
90 |
т-зеленый |
50/2000 |
|
|
22G |
90 |
черный |
50/2000 |
|
|
23G |
90 |
т-синий |
50/2000 |
|
|
24G |
90 |
фиолетовый |
50/2000 |
|
|
25G |
90 |
21G x 38 |
оранжевый |
50/2000 |
|
26G |
90 |
22G x 38 |
коричневый |
50/2000 |
|
27G |
90 |
22G x 38 |
серый |
50/2000 |
| Срок годности: 5 лет | Стерилизовано ОЭ |
|---|
Стерильно, апирогенно, нетоксично
Индивидуальная упаковка: блистер.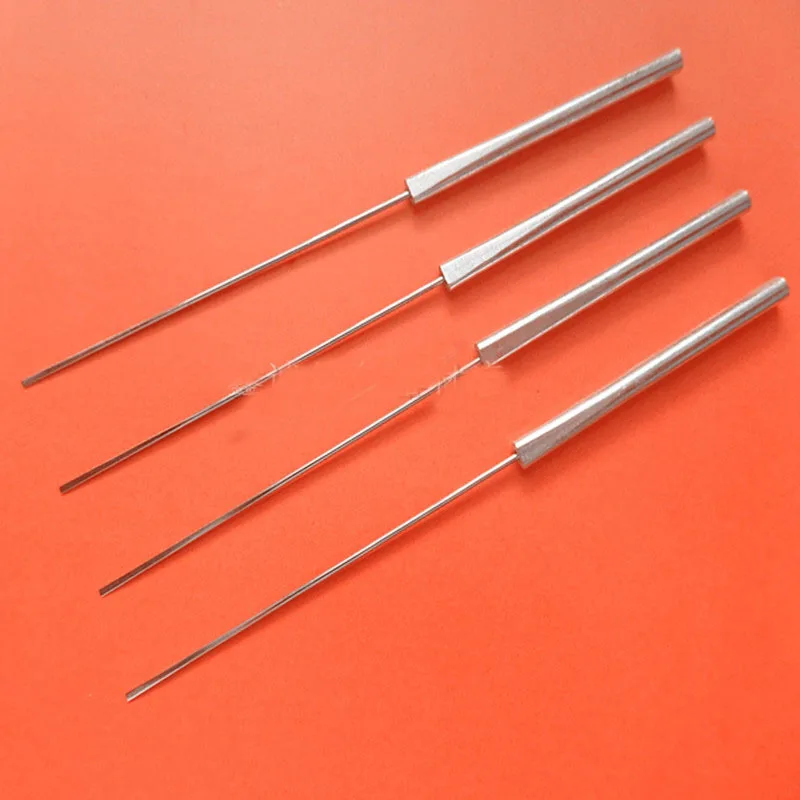 Групповая упаковка: картонная пачка.
Групповая упаковка: картонная пачка.
Производитель: Германия
Игла для спинномозговой пункции по Verres. Длина 9 см. Диаметр 1 мм
Пункционная игла — игла, предназначенная для введения или извлечения жидкости из просвета органа или полости, а также для ангиографических исследований.Спинномозговая пункция (синоним: пункция субарахноидального пространства спинного мозга, люмбальная пункция, поясничный прокол) — введение иглы в субарахноидальное пространство спинного мозга с диагностической или лечебной целью.С диагностической целью спинномозговая пункция проводят при различных лабораторных исследованиях цереброспинальной жидкости для измерения давления, определения проходимости субарахноидального пространства спинного мозга. Спинномозговая пункция позволяет достоверно диагностировать субарахноидальное кровоизлияние и его интенсивность, уточнять характер инсульта (геморрагический, ишемический), выявлять воспаление мозговых оболочек и определить другие изменения в цереброспинальной жидкости при различных заболеваниях ЦНС. Положение больного: при удовлетворительном со стоянии сидя в согнутом положении, уложив предплечья боль ного на его бедра, чтобы резче обозначились и разошлись ос тистые отростки позвонков, или лежа на боку с приведенными к животу коленями и согнутой головой, расположенной в од ной горизонтальной плоскости с туловищем.Обработка кожи эфиром и спиртом, т. к. попадание с иг лой в спинномозговой канал даже незначительных коли честв йода может сопровож даться сильными головными болями. Операционное поле следует окружить стерильным полотенцем.Спинномозговую пункцию проводят в одном из межпозвоночных промежут ков. Наибо лее безопасно производить прокол между III и IV поясничными позвонками, т.к. спинной мозг заканчивается у взрослых на уровне II поясничного позвонка. Кроме того, расстояние между паутинной оболочкой и корешками конского хвоста на этом уровне довольно велико и равняется 3—4 мм. При определении уровня пункции ориентируются на линию, соединяющую’ наиболее высокие точки гребней подвздошных костей, которая соответствует расположению остистого отростка IV поясничного позвонка.
Положение больного: при удовлетворительном со стоянии сидя в согнутом положении, уложив предплечья боль ного на его бедра, чтобы резче обозначились и разошлись ос тистые отростки позвонков, или лежа на боку с приведенными к животу коленями и согнутой головой, расположенной в од ной горизонтальной плоскости с туловищем.Обработка кожи эфиром и спиртом, т. к. попадание с иг лой в спинномозговой канал даже незначительных коли честв йода может сопровож даться сильными головными болями. Операционное поле следует окружить стерильным полотенцем.Спинномозговую пункцию проводят в одном из межпозвоночных промежут ков. Наибо лее безопасно производить прокол между III и IV поясничными позвонками, т.к. спинной мозг заканчивается у взрослых на уровне II поясничного позвонка. Кроме того, расстояние между паутинной оболочкой и корешками конского хвоста на этом уровне довольно велико и равняется 3—4 мм. При определении уровня пункции ориентируются на линию, соединяющую’ наиболее высокие точки гребней подвздошных костей, которая соответствует расположению остистого отростка IV поясничного позвонка. С помощью тонкой иглы и 0,25%—0,5% раствора новокаина создают «лимонную корочку» в месте прокола. Не рекомен дуется вводить большое количество новокаина в подкожную клетчатку, т.к. это затруднит прощупывание межкостного промежутка. Фиксируя место укола ногтевой фалангой пальца ле вой руки, вводят специальную иглу с мандреном перпендику лярно коже или под небольшим углом кверху соответственно расположению остистых отростков, посередине расстояния меж ду ними строго в сагиттальной плоскости. Чтобы уменьшить травму твердой мозговой оболочки и вероятность головных болей, сейчас используют сверхтонкие иглы с карандашеобразным концом.Пункционная игла, вводимая строго в сагиттальной плоскости, проникает через кожу, подкожную клетчатку, связки над остистыми отростками и между ними, желтую связку, твердую и паутинную оболочки спинного мозга на глубину 4—7 см у взрослых.
С помощью тонкой иглы и 0,25%—0,5% раствора новокаина создают «лимонную корочку» в месте прокола. Не рекомен дуется вводить большое количество новокаина в подкожную клетчатку, т.к. это затруднит прощупывание межкостного промежутка. Фиксируя место укола ногтевой фалангой пальца ле вой руки, вводят специальную иглу с мандреном перпендику лярно коже или под небольшим углом кверху соответственно расположению остистых отростков, посередине расстояния меж ду ними строго в сагиттальной плоскости. Чтобы уменьшить травму твердой мозговой оболочки и вероятность головных болей, сейчас используют сверхтонкие иглы с карандашеобразным концом.Пункционная игла, вводимая строго в сагиттальной плоскости, проникает через кожу, подкожную клетчатку, связки над остистыми отростками и между ними, желтую связку, твердую и паутинную оболочки спинного мозга на глубину 4—7 см у взрослых.
BD Spinal Needles Quincke Type Point — Иглы для спинальной анестезии и люмбальной пункции
тел. : +7 812 334-37-64
: +7 812 334-37-64
ул.Полевая Сабировская, д.43
Санкт-Петербург
Каталог
Бренды
- Точное выравнивание иглы и мандрена предотвращает эффект биопсии
- Прозрачное основание иглы для четкой визуализации спиномозговой жидкости
- Игла изготовлена из высококачественнойстали, что обеспечивает легкое и правильное ввдение
- Метод стерилизации − этиленоксид
- Стерильные, однократного применения
- Маркировка СЕ
| Размер | Внешний диаметр (мм) | Длина (мм) | Цветовая кодировка |
Количество в упаковке/коробке |
Номер по каталогу |
|---|---|---|---|---|---|
| 27G | 0,4 | 90 | Серый | 25/ 200 | 405259 |
| 26G | 0,4 | 90 | Коричневый | 25/ 200 | 405258 |
| 25G | 0,5 | 90 | Оранжевый | 25/ 200 | 405257 |
| 25G | 0,5 | 75 | Оранжевый | 25/ 200 | 405246 |
| 23G | 0,6 | 90 | Бирюзовый | 25/ 200 | 405240 |
| 22G | 0,7 | 90 | Черный | 25/ 200 | 405256 |
| 22G | 0,7 | 75 | Черный | 25/ 200 | 405255 |
| 22G | 0,7 | 63 | Черный | 25/ 200 | 405244 |
| 22G | 0,7 | 38 | Черный | 25/ 200 | 405254 |
| 20G | 0,9 | 90 | Желтый | 25/ 200 | 405253 |
| 20G | 0,9 | 75 | Желтый | 25/ 200 | 405252 |
| 20G | 0,9 | 38 | Желтый | 25/ 200 | 405251 |
| 19G | 1,1 | 90 | Кремовый | 25/ 200 | 405250 |
| 19G | 1,1 | 75 | Кремовый | 25/ 200 | 405249 |
| 18G | 1,2 | 90 | Розовый | 25/ 200 | 405248 |
| 18G | 1,2 | 75 | Розовый | 25/ 200 | 405247 |
Ссылка на РУ
Ссылка на ДС
© Медимком, 2021
Заказать звонок
Оставьте заявку и наш менеджер свяжется с вами в ближайшее время
Калибр иглы и формы наконечников для предотвращения головной боли после дуральной пункции (ГБПДП)
Актуальность
Люмбальная пункция заключается в введении в нижнюю часть позвоночника иглы для взятия жидкости на анализ при определенных состояниях, поражающих головной и спинной мозг. Она может также использоваться для лечения (например, для обезболивания при кесаревом сечении).
Она может также использоваться для лечения (например, для обезболивания при кесаревом сечении).
В целом люмбальная пункция считается безопасной, однако, есть сообщения о ряде неблагоприятных эффектов, таких как боль в спине, ощущения покалывания (парестезия) или даже постпункционная головная боль (ГБПДП). Эти состояния не угрожают жизни, но могут снижать физическую активность и причинять сильную боль. Для выполнения люмбальной пункции используют несколько различных наконечников для игл (классифицируемых как травматические и атравматические) и калибров игл (размер/диаметр). Мы сравнили различные типы игл для оценки влияния наконечника и его толщины на возникновение постпункционной головной боли.
Характеристика исследований
Мы провели поиск медицинской литературы на предмет исследований, проведенных в любых условиях и посвященных сравнению игл с различными характеристиками (т.е. различными формами наконечников и размерами) в отношении предотвращения ГБПДП. Доказательства актуальны на сентябрь 2016 года. Мы включили 70 исследований и смогли включить данные из 66 этих исследований (17 067 участников) в количественный анализ. Дополнительные 18 исследований ожидают классификации, а 12 проводятся в настоящее время.
Мы включили 70 исследований и смогли включить данные из 66 этих исследований (17 067 участников) в количественный анализ. Дополнительные 18 исследований ожидают классификации, а 12 проводятся в настоящее время.
Основные результаты
Мы обнаружили, что применение игл с травматическими наконечниками приводило к большему риску ГБПДП в сравнении с применением игл с атравматическими наконечниками. Когда мы сравнили исследования, в которых сравнивали травматические иглы с разным большим и малым калибром, мы не нашли никаких различий с точки зрения риска ГБПДП. Наконец, когда мы сравнили атравматические иглы больших калибров с иглами меньших калибров, мы не обнаружили каких-либо значимых различий в отношении развития ГБПДП в любом из проанализированных сценариев. Мы также не нашли значимых различий при использовании травматических игл в сравнении с атравматическими с точки зрения развития неблагоприятных эффектов, таких как парестезия, боль в спине и тяжелая ГБПДП.
Качество доказательств
В исследованиях четко не сообщали об аспектах дизайна, связанных с рандомизацией. (Это метод случайного распределения участников в группы сравнения в клиническом испытании). Это осложнило нам интерпретацию риска смещения во включенных исследованиях. В связи с этим мы оценили качество доказательств по большинству оцениваемых исходов в этом обзоре как умеренное.
(Это метод случайного распределения участников в группы сравнения в клиническом испытании). Это осложнило нам интерпретацию риска смещения во включенных исследованиях. В связи с этим мы оценили качество доказательств по большинству оцениваемых исходов в этом обзоре как умеренное.
Игла спинальная для диагностической люмбарной пункции Spinocan (Спинокан) со срезом Квинке размер G20 (0,9 x 88 мм) 1 шт — Б.БРАУН МЕЛЬЗУНГЕН АГ — Иглы и системы переливания
Какая цена на Игла спинальная для диагностической люмбарной пункции Spinocan (Спинокан) со срезом Квинке размер G20 (0,9 x 88 мм) 1 шт?
55.00 грн. — цена в интернет-аптеке 911 на Игла спинальная для диагностической люмбарной пункции Spinocan (Спинокан) со срезом Квинке размер G20 (0,9 x 88 мм) 1 шт.
В чем особенности товара Игла спинальная для диагностической люмбарной пункции Spinocan (Спинокан) со срезом Квинке размер G20 (0,9 x 88 мм) 1 шт?
Игла для спинальной анестезии Spinocan — иглы со срезом Квинке для уменьшения пункционного усилия при спинномозговой анестезии.
Какая страна производства у Игла спинальная для диагностической люмбарной пункции Spinocan (Спинокан) со срезом Квинке размер G20 (0,9 x 88 мм) 1 шт?
Германия является страной производителем у Игла спинальная для диагностической люмбарной пункции Spinocan (Спинокан) со срезом Квинке размер G20 (0,9 x 88 мм) 1 шт.
Какие отзывы у товара Игла спинальная для диагностической люмбарной пункции Spinocan (Спинокан) со срезом Квинке размер G20 (0,9 x 88 мм) 1 шт?
К сожалению на этом товаре пока нет отзывов. Вы можете оставить свой отзыв по ссылке.Люмбальная пункция
Автор: Джулия Диксон, доктор медицины и Дэвид Ричардс, доктор медицины
Редактор: Том Моррисси, доктор медицины
Поясничная пункция — это обычная процедура в отделениях неотложной помощи. Чаще всего он используется в диагностике для выявления инфекций ЦНС, субарахноидального кровоизлияния и воспалительных процессов. Он также может быть терапевтическим у пациентов с идиопатической внутричерепной гипертензией.
(IIH, или псевдоопухоль мозга). Перед выполнением люмбальной пункции медработники должны хорошо разбираться в различных подходах к процедуре и знать о возможных осложнениях.Как и в случае с любой другой процедурой, хорошая подготовка — залог успешного
исход.
Чаще всего он используется в диагностике для выявления инфекций ЦНС, субарахноидального кровоизлияния и воспалительных процессов. Он также может быть терапевтическим у пациентов с идиопатической внутричерепной гипертензией.
(IIH, или псевдоопухоль мозга). Перед выполнением люмбальной пункции медработники должны хорошо разбираться в различных подходах к процедуре и знать о возможных осложнениях.Как и в случае с любой другой процедурой, хорошая подготовка — залог успешного
исход.
Цели
Этот модуль подготовит вас к:
- Перечислить показания для LP
- Объяснить риски и преимущества, связанные с получением информированного согласия
- Описать технику процедуры
- Заказать и интерпретировать лабораторные исследования на CSF
- Перечислить осложнения
- Учитывать особые соображения у отдельных пациентов
Показания к люмбальной пункции
- Признаки и симптомы, касающиеся менингита (бактериального, вирусного, грибкового и туберкулезного)
- Измененное психическое состояние без другой четкой этиологии
- Подозрение на субарахноидальное кровоизлияние
- Симптомы рассеянного склероза или синдрома Гийана-Барре
- Облегчение симптомов ИИГ
Противопоказания
- Коагулопатия (включая пероральные антикоагулянты)
- Тромбоцитопения (обычно тромбоцитопения) 0 требуется переливание крови перед процедурой)
- Известный внутричерепной процесс, вызывающий массовый эффект
- Целлюлит или абсцесс кожи над местом проведения процедуры
- Подозрение на эпидуральный абсцесс спинного мозга
Получение информированного согласия
основной язык.Провайдер должен использовать простые термины, понятные пациенту, и четко объяснять, почему показана процедура, и описывать процедуру. Риски процедуры включают:
головная боль после ЛП (10-30%), эпидуральная гематома, субдуральная гематома, повреждение нервов, парапарез, субтонзилярная грыжа (<1%), корешковые симптомы, эпидермоидная опухоль, стойкое истечение спинномозговой жидкости и сухая прокладка. Вы должны понимать, что серьезные осложнения
очень редки и разъясняют преимущества процедуры, а также перечисляют альтернативы.
Техника проведения процедуры
Хорошее видео выполнения люмбальной пункции можно найти в коллекции процедурных видеороликов журнала New England Journal Of Medicine.
Первый шаг — собрать припасы. Во многих учреждениях имеются готовые комплекты, содержащие большинство принадлежностей, за исключением стерильных перчаток. Всегда полезно иметь дополнительную иглу и дополнительный местный анестетик.
| Стерильные перчатки | Пробирки для сбора (4) |
| Маска | Монометр с 3-ходовым клапаном |
| Бетадин или хлоргексадин | 5 куб.см шприц |
| Местная анестезия — лидокаин 1 или 2% | Игла 18G или тупая игла|
| Стерильная простыня или полотенце | Игла 25G или 27G |
| Спинальная игла *** | Системная анальгезия |
*** В идеале 20G или 22G — иглы большего размера связаны с увеличенным риск возникновения головной боли после LP и стойкой утечки спинномозговой жидкости.Спинальные иглы бывают разной длины и специально сделаны с закрывающими стилетами для предотвращения режущего эффекта кончик иглы, когда он проникает в твердую мозговую оболочку. У некоторых есть специальные насадки (например, Whitacre или Sprotte), которые предназначены для распределения волокон твердой мозговой оболочки, а не для их разрезания.
Позиционирование для поясничной пункции
Вопрос к автору: У нас есть разрешение на использование этого изображения?
Следующим шагом будет позиционирование пациента. (рис. 1) Вам может потребоваться сначала избавиться от боли, чтобы облегчить пациенту комфорт и сотрудничество.Младенцы и маленькие дети будут находиться в положении лежа на боку, лежа на левом или правом боку. Младенцы можно держать другим человеком, который позаботится о том, чтобы респираторный статус пациента не ухудшился из-за слишком тугого завивки младенца.
Взрослых и детей старшего возраста укладывают на бок и просят вытянуть спину, как кошка выгибается, прижав колени к груди и приподняв подбородок. Отрегулируйте бедра и плечи перпендикулярно кровати, не перекручивая позвоночник.Взрослые также могут выполнять процедуру в сидячем положении, поставив ноги на край кровати, выгнув спину и приподняв подбородок, а подушка для объятий может помочь удержать пациентов в этом положении. Это может облегчить найти ориентиры у пациентов с ожирением, но у пациентов, сидящих в положении сидя, невозможно точно измерить давление открытия.
Хорошее позиционирование и идентификация ориентира — КЛЮЧ к успешному выполнению процедуры.
Чтобы идентифицировать ориентиры, пальпируйте передние гребни подвздошной кости, воображаемая линия, соединяющая два гребня подвздошной кости, пересекает остистый отросток L4.Пальпируйте остистые отростки на уровне этой линии, тщательно определяя срединную линию. Спинальная игла должна вводиться в промежутках L2-L3, L3-L4 или L4-L5. Отметьте промежуток по средней линии маркером кожи или сделав углубление на коже колпачком иглы.
Стерильно обработайте и накройте пациента драпировкой. Очистите не менее 10 см скрабом с бетадином или хлорагексадином круговыми движениями. Если в комплекте есть готовые портьеры, используйте сплошную драпировку между спинкой и кроватью и оконную драпировку. через спину.Также можно использовать стерильные полотенца.
Используя 1% или 2% лидокаина, обеспечьте местную анестезию. Пальпируйте ориентиры и вставьте иглу для анестезии в то же пространство, сначала сделав подкожное колесо, а затем направив иглу в межостистое пространство для обеспечения более глубокой анестезии. Зондирование анестезиологической иглой также может помочь определить участки остистых отростков, когда их трудно пальпировать. Ультразвук также может быть полезен для определения костных ориентиров у пациентов с болезненным ожирением.
Подготовьте манометр и пробирки для забора крови.Многие манометры состоят из двух частей, которые необходимо соединить. Подсоедините манометр к трехходовому клапану в вертикальном положении, ручка на клапане указывает на порт, который выключен.
Используйте сторону своей недоминантной руки, чтобы упереться в спину пациента и стабилизировать кончик иглы между указательным и большим пальцами. Используя доминирующую руку, надавите и продвигайте иглу со стилетом на месте. В Скошенный край иглы должен быть параллелен волокнам связки, идущим с головы до пят.Скос будет вверх, когда пациент находится на боку, и вправо или влево, когда он сидит прямо. Игла будет указывать немного каудально, в сторону пупок пациента (см. рис.).
Пройдите через кожу, подкожную клетчатку, надостную связку, межостистую связку и, наконец, желтую связку. Часто можно почувствовать хлопок при прохождении через желтую связку. Удалите стилет и посмотрите, течет ли CSF. Если СМЖ отсутствует, медленно продвигайте иглу на 1-2 мм за раз, снимите стилет и посмотрите, не течет ли СМЖ.Если игла попадает в кость поверхностно, вероятно, она задела остистый отросток, и ее необходимо перенаправить рострально или каудально. Если он соприкасается с костью чем глубже, тем больше вероятность контакта с поперечным отростком, что указывает на необходимость перенаправления иглы вправо / влево. Обязательно втяните иглу в подкожное пространство, не снимая наконечник с пациента, и перенаправьте иглу. Угол наклона перед повторным перемещением иглы
После визуализации ЦСЖ прикрепите манометр к игле, дайте жидкости течь и измерьте давление.Используйте одну руку, чтобы стабилизировать иглу, с дыханием наблюдаются небольшие колебания. Нормальное давление для взрослых находится в пределах 7-18 см вод. Ст. Используйте пробирки для сбора, чтобы получить приблизительно 1 мл жидкости на пробирку. (рис. 2)
Получение жидкости при люмбальной пункции
Замените стилет перед тем, как вынуть иглу из пациента. Очистите место и наложите чистую повязку. Нет убедительных данных, подтверждающих рекомендацию постельного режима после процедуры, однако большинство практикующих врачей заставляют пациентов лежать на одном месте.
час.
Лабораторные исследования
Осмотрите жидкость, подержав ее перед белым листом бумаги при хорошем освещении.
Он мутный, мутный или с кровью? Закажите лабораторный анализ следующим образом:
- Пробирка 1: Подсчет клеток и дифференциал
- Пробирка 2: Окраска по Граму, бактериальные и вирусные культуры
- Пробирка 3: Глюкоза, белок, электрофорез белков (если указано)
- Пробирка 4: Вторая количество клеток и дифференциал.
- Пробирка 3 или 4 может использоваться для специальных тестов или дополнительных культур
| Интерпретация CSF | ||||||
| Глюкоза
(50-80 мг / дл) | Белок
(15-45 мг / дл)
| лейкоцитов
(<5 клеток / мкл) | RBC
(0-500 клеток / мкл *) | Другое | ||
| Бактериальный менингит | Низкий | Повышенный,> 50 | Повышенный 500-10 000, преобладание PMN | Нормальный | + Пятно Грама, Высокое давление открытия | |
| Вирусный менингит | Нормальный | Нормальный или слегка повышенный | Повышенный, 6-1000, преобладание лимфоцитов |
Переменная | Высокие уровни эритроцитов можно увидеть при герпетическом энцефалите | |
| Туберкулез
| Низкий | Высокий | Высокий | Нормальный | ||
| Субарахноидальное кровоизлияние | Нормальное | Нормальное | Нормальное | Высокое
+ ксантохромия | Если пробирка 4 меньше 500 клеток / мкл, наиболее вероятно травматическая * | |
| Гийана Барре
Синдром | Нормальный | Высокий | Нормальный | Нормальный | ||
| Рассеянный склероз | Нормальный | Нормальный | Нормальный | Нормальный | Олигоклональные полосы на электрофорезе | |
* нормальное количество эритроцитов в спинномозговой жидкости равно нулю, но часто случаются травматические постукивания из-за эпидурального сосудистого сплетения .Нет четкого консенсуса по поводу того, «насколько низкий уровень является приемлемым» при оценке САК. Количество эритроцитов должно уменьшиться с трубки 1>
Пробирка 4. Часто требуется корреляция с клиническим подозрением, и, возможно, придется повторить прокачку.
Осложнения
- Головная боль после LP, наиболее частая (10-30%). Результат снижения давления спинномозговой жидкости или продолжающейся утечки спинномозговой жидкости. Обычно хорошо реагирует на внутривенную терапию кофеином или эпидуральную пластырь кровью.
- Очень редко. Если после ЛП наблюдается быстрое неврологическое ухудшение, немедленно сделайте повторное изображение пациента и обратитесь к нейрохирургу.См. «Особые соображения» ниже.
- Эпидуральная или субдуральная гематома. Развивается через несколько часов или дней после процедуры. Всегда оценивайте это у пациентов, возвращающихся в отделение неотложной помощи после недавней LP.
- Эпидермоидные опухоли
Особые соображения
- Как правило, ЛП может выполняться без предварительной КТ головы у неврологически интактных пациентов. Причина, по которой сначала нужно сделать КТ, состоит в том, чтобы исключить массовый эффект, который может увеличить вероятность образования грыжи после удаления спинномозговой жидкости.Есть несколько пациентов популяции, которым необходима КТ-головка перед LP: пациенты с повышенным риском внутричерепного новообразования. Сюда входят пациенты с ослабленным иммунитетом, такие как пациенты с ВИЧ, и пациенты с очаговым неврологическим дефицитом, депрессивным психическим статусом или с отек диска зрительного нерва. КТ не исключает полностью возможность повышения внутричерепного давления.
- Если подозрение на инфекцию ЦНС велико, не позволяйте выполнению ЛП задерживать введение соответствующих эмпирических антибиотиков.Предварительная обработка антибиотиками может снизить выход жидких культур. Тяжелая отсрочка лечения
больные пациенты пагубно влияют на исход!
Список литературы
- Эйерле Б. 2013 Спинальная пункция и исследование спинномозговой жидкости (60). В клинических процедурах Робертса и Хеджеса в неотложной медицинской помощи.
- Райхман Э. 2004 Люмбальная пункция (96). В процедурах неотложной медицины.
- Серебро Б. Люмбальная пункция. N Engl J Med.2007 25 января; 356 (4): 424-5
- https://www.nejm.org/doi/full/10.1056/NEJMvcm054952 Видео NEJM.
- Люмбальная пункция (без даты) в обучении процедурам UCSF. Получено с https://sfgh.medicine.ucsf.edu/education/resed/procedures/lumbarpuncture/
- Doherty CM, Forbes RB. Диагностическая люмбальная пункция. Ольстер Мед Дж. 2014 Май; 83 (2): 93-102.
- https://www.hopkinsmedicine.org/healthlibrary/test_procedures/neurological/lumbar_puncture_lp_92,P07666
Диагностическая инвазивная пункция
Реферат
Диагностическая люмбальная пункция является одним из наиболее часто выполняемых клинических тестов.Наиболее частыми показаниями являются оценка острой головной боли и исследование воспалительного или инфекционного заболевания нервной системы. Серьезные осложнения случаются редко, а правильная техника минимизирует диагностические ошибки и обеспечивает максимальный комфорт пациента. Мы рассматриваем технику диагностической поясничной пункции, включая анатомию, выбор иглы, введение иглы, измерение давления открытия, обработку образцов спинномозговой жидкости (ЦСЖ) и последующий уход. Мы также делаем некоторые предложения по повышению качества для тех, кто разрабатывает услуги, включающие диагностическую люмбальную пункцию.
ВВЕДЕНИЕ
ИСТОРИЯ
Первые зарегистрированные поясничные пункции были выполнены в конце 19 века Генрихом Иранеусом Квинке 1 — чей пациент с менингитом пережил 3 процедуры, и примерно в то же время Уолтер Эссекс Винтер сообщил о четырех пациентах, перенесших поясничную пункцию. все из которых погибли. 1 Не было доступных методов визуализации, и эти процедуры были связаны с высокой летальностью, что могло привести к неоправданной плохой репутации процедуры.
Появление компьютерной томографии позволило идентифицировать поражения головного мозга, которые могут подвергнуть пациента риску тенториальной грыжи. Проспективные 2 и ретроспективные 3 исследования выявили клинические особенности, которые связаны с низким риском осложнений. К ним относятся отсутствие очагового неврологического дефицита, отсутствие припадков в анамнезе на предыдущей неделе и иммунокомпетентность. 2 В обученных руках поясничная пункция — простая процедура с небольшими осложнениями.По данным Информационного центра здравоохранения и социального обеспечения Англии, в 2011-2012 годах было 55 427 эпизодов оказания стационарной помощи, включая диагностическую поясничную пункцию, что составляет 0,53% от всех эпизодов оказания помощи консультантом в больнице, что в системе здравоохранения Северной Ирландии с 600 000 госпитализаций ежегодно, приравнивается примерно к 8 диагностическим люмбальным проколам в день. 4
ПОКАЗАНИЯ
Есть много показаний для поясничной пункции (), но получение спинномозговой жидкости может быть единственным способом подтвердить или опровергнуть субарахноидальное кровоизлияние, менингит и нейровоспалительные заболевания.Люмбальная пункция по-прежнему требуется для получения косвенных измерений внутричерепного давления, хотя неинвазивные методы оценки внутричерепного давления проходят валидацию. 5
Таблица 1
Показания к поясничной пункции
| Для исключения субарахноидального кровоизлияния при острой сильной головной боли |
|---|
Для исследования или исключения менингита
|
| Для исследования неврологических расстройств |
| Для демонстрации и лечения нарушений внутричерепного давления |
| Для введения терапевтических или диагностических средств * |
СОГЛАСИЕ И ДОКУМЕНТАЦИЯ
Согласие должно включать риск постпоясничной пункционной головной боли (PLPH), частота которой по опубликованным данным составляет 32%. 7 Другие риски, которые следует обсудить, включают невозможность получения спинномозговой жидкости, локальные синяки, кровотечение и местный дискомфорт в месте инъекции. Ятрогенный менингит и повреждение нервных корешков встречаются исключительно редко. 8
Процедура должна быть задокументирована в записях пациента. Должны быть задокументированы выбранное положение и позвоночное пространство, местное обезболивающее (тип, сила и объем), тип иглы, давление открытия, внешний вид спинномозговой жидкости (прозрачная, мутная, с кровью или пигментацией) и количество собранных образцов, что позволит другому врачу провести ретроспективный анализ. точно интерпретировать результаты расследования.Проформа () может служить как памяткой, так и инструментом аудита. Также желательно задокументировать, что был дан совет после поясничной пункции, и информационная брошюра для пациента является одним из способов предоставить эту информацию.
Проформа поясничной пункции, которая в настоящее время используется в районной больнице Крейгавона
АНАТОМИЯ
Знание анатомии поясничного отдела позвоночника 9 необходимо любому, кто выполняет люмбальную пункцию. Игла для поясничной пункции прокалывает кожу, подкожную клетчатку, надостную связку, межостистую связку, желтую связку, эпидуральное пространство, содержащее внутреннее позвоночное венозное сплетение, твердую мозговую оболочку, паутинную оболочку и, наконец, субарахноидальное пространство.().
Сагиттальный разрез трупа через поясничный отдел позвоночника, показывающий правильную траекторию иглы (из Boon et al.9)
Сагиттальный разрез поясничных позвонков, иллюстрирующий ход иглы для поясничной пункции через кожу (1), подкожную ткань (2), надостную связку ( 3), межостистая связка (5) между остистыми отростками (4), желтой связкой (6), твердой мозговой оболочкой (8), в субарахноидальное пространство и между нервными корешками конского хвоста (7). Тела поясничных позвонков (9), межпозвоночный диск (10) и игла для люмбальной пункции (11).
Если вы можете визуализировать анатомию, это позволит переставить иглу в случае неудачного первого прохода — демонстрирует взаимосвязь между костными структурами и центром позвоночного канала.
Правильное положение кончика иглы для поясничной пункции в центре позвоночного канала на уровне L3 / 4.
Наиболее важным костным ориентиром является остистый отросток L4, который расположен на пересечении «межкристальной» линии или линии «Туффье» (линия между вершиной гребней подвздошной кости) и средней линии поясничного отдела позвоночника ().Радиологические исследования показали, что этот клинический ориентир точен для более чем 95% населения, 10 , хотя у женщин или людей с ожирением линия Туффье обычно встречается на более высоком уровне, чем L4. 11
Поверхностная маркировка для поясничной пункции с помощью тренировочного манекена
Синие точки-подвздошные гребни, и линия, соединяющая их, является Межкристаллической линией (одноименная линия Туффье). Красные точки находятся по обе стороны от пальпируемого остистого отростка L4, правая точка находится в межостинковом пространстве L4 / 5, а левая — в межостинном пространстве L3 / 4.Диагностическая люмбальная пункция должна выполняться в межостинном пространстве L3 / 4, отмеченном «x».
Приблизительное расстояние от кожи до эпидурального пространства составляет 45–55 мм, а твердая мозговая оболочка может выходить на 7 мм за пределы этой глубины. 12 Как правило, стандартную иглу Whitacre диаметром 90 мм (Vygon UK) необходимо ввести на две трети ее длины, прежде чем она достигнет желтой связки, при этом CSF получается примерно на 10 мм дальше ().
Расстояние от поверхности до желтой связки составляет примерно 55 мм.
ОБРАЩЕНИЕ С ОБРАЗЦАМИ ЦСЖ
Перед выполнением поясничной пункции практикующий должен знать, какие тесты необходимы, чтобы собрать соответствующие образцы ЦСЖ и, при необходимости, получить парную сыворотку (). Некоторые образцы требуют больших объемов (например, цитология), а другие требуют быстрой транспортировки в лабораторию (тестирование цитоспина на лимфопролиферативные клетки). Тестирование на ксантохромию спинномозговой жидкости (для выявления билирубина при распаде крови) требует быстрой доставки светозащитного образца спинномозговой жидкости в лабораторию.Для защиты от света флакон с СМЖ следует завернуть в фольгу или поместить в конверт. Образцы должны быть правильно помечены идентификаторами пациента, временем и датой. Немедленная транспортировка вручную в лабораторию носильщиком экстренной помощи предпочтительнее использования систем доставки вакуумных трубок, так как чрезмерное перемещение образцов крови привело к увеличению скорости гемолиза, 32 , что может привести к синтезу оксигемоглобина в спинномозговой жидкости in vitro, что может повлиять на интерпретация спектрофотометрического анализа. 33
Таблица 2
Часто выполняемые тесты для CSF
| Тест | Utility | Объем | Форма | Дополнительно | ||||||
|---|---|---|---|---|---|---|---|---|---|---|
| Микробиология | Количество клеток, культура 2082 900 капли | Микробиология | ||||||||
| Биохимия | Белок и глюкоза | 20 капель | Биохимия | Парные образцы сывороточного белка и глюкозы | ||||||
| Ксантохромия | Спетрофотометрия 3 серийных флакона по 9040 | Биохимия | Транспортировка в непрозрачном конверте или контейнер для образцов, завернутый в фольгу. | |||||||
| Олигоклональные полосы | Исследование воспаления ЦНС | 20 капель | Иммунология | Парный образец сыворотки сыворотки | ||||||
| Цитология | Исследование злокачественного менингита | 50 капель | Транспортная лаборатория невропатологии | |||||||
| Цитоспин | Исследование лимфомы ЦНС | 20 капель | Гематология | Предварительная договоренность и быстрая доставка в лабораторию | ||||||
| ПЦР на вирус | ПЦР на вирусную ДНК | 20 капель | Вирусология | ACE | Исследование нейросаркоидоза | 20 капель | Биохимия | Парный образец ACE сыворотки | ||
| Лактат | Исследование нейродегенеративных нарушений | 20 капель | Biochemistry | образец лактата сыворотки |
Исследования изотопных разведений показывают, что средний взрослый делает около 500 мл CSF каждые 24 часа, и что CSF заменяется примерно 4 раза в день i.е. каждый час производится примерно 20 мл спинномозговой жидкости. 8 Около 30 мл спинномозговой жидкости находится в поясничной цистерне, поэтому прием около 10 мл спинномозговой жидкости для облегчения диагностического тестирования вряд ли представляет опасность для пациента. Пациенту с большей вероятностью будет причинен вред из-за неадекватных образцов спинномозговой жидкости.
АСЕПТИЧЕСКАЯ ТЕХНИКА
Диагностическая поясничная пункция — это асептическая процедура, но, поскольку нет прямой инъекции в позвоночный канал, ее можно проводить в палате и не нужно делать в операционной.Следует отметить, что Ассоциация анестезиологов Великобритании и Ирландии рекомендует проводить инъекции в позвоночный канал, такие как эпидуральная пластыря кровью, только с использованием асептических методов в условиях театра. 22 При диагностической люмбальной пункции применяются стандартные прикроватные асептические процедуры с применением бесконтактной техники, стерильных простыней и использования хлоргексидина или аналогичного антисептика.
Существуют большие различия в том, что врачи, особенно анестезиологи, считают асептической техникой проведения операций на позвоночнике.Было показано, что взгляды врачей на технику мытья рук, надевание халатов или масок и ношение украшений при установке эпидурального катетера различаются. 23 Ношение масок может быть связано с уменьшением бактериального переноса. Группа из четырех случаев стрептококкового менингита была вызвана врачом, у которого был хронический тонзиллит. 24
Бактерии в отверстиях сальных желез и волосяных фолликулах защищены роговым слоем от дезинфицирующих средств. 25 Таким образом, верхнюю кожу следует очистить раствором, который разрушает этот слой, например, повидон-йодом или 0,5% хлоргексидином и 70% спиртом. Традиционно хлоргексидин не рекомендовался для процедур с менингеальным воздействием из-за возможной связи с арахноидитом, но хлоргексидин, по-видимому, не связан с увеличением частоты неврологических осложнений при спинномозговой анестезии, 26 и рекомендован для анестезиологической практики. 24 Мы обычно используем хлоргексидин для подготовки кожи к менее опасной процедуре диагностической поясничной пункции. Литература по анестетикам поддерживает использование 0,5% хлоргексидина с 70% спиртом в качестве подходящего антисептика. 26
ВЫБОР ИГЛЫ
Мы полагаем, что данные о снижении частоты ЛЛПГ в результате использования атравматических игл требуют изменений в практике, и врачей, проходящих обучение, больше не следует обучать рутинному использованию классических игл.Классическая игла Quincke имеет острие со скошенным концом, а атравматическая игла имеет острие карандаша с боковым отверстием (). Рекомендуемая игла — атравматическая игла 22 калибра. В нашей собственной практике мы используем иглу Whitacre 22 размера, которая сейчас является стандартной иглой для поясничной пункции в нашем учреждении. Самая большая корректировка для людей, переходящих с травматической иглы на атравматическую, заключается в том, что сначала необходимо проколоть кожу до введения иглы для поясничной пункции, поскольку атравматическая игла не проткнет эпидермис.Варианты включают использование вводимой иглы, предоставленной для прокалывания кожи, или использование места прокола, сделанного зеленой иглой местного анестетика 19G, в качестве точки входа иглы.
Classic (Quincke, или скошенный наконечник) и Whitacre, атравматическая игла для поясничной пункции
Прохождение атравматической иглы — это совершенно другое ощущение по сравнению с классической иглой, поскольку практикующий испытывает большее сопротивление при перемещении плоскостей тканей к спинномозговой жидкости. Хорошая аналогия — различие ощущений, возникающих при разрезании банана (аналогично стандартной игле) и картофеля (аналогично атравматической игле). 13 В 2005 году Американская академия неврологии рекомендовала атравматические иглы как средство снижения риска PLPH 7 , но эта практика до сих пор не применялась. Однако при соответствующем обучении и поддержке медицинский персонал перейдет на использование атравматических игл и воспроизведет преимущества, продемонстрированные в клинических испытаниях, в клинической практике. 14 — 16
Доказано, что атравматические иглы даже более рентабельны, чем классические режущие иглы. 15 Пациентам с ЛЛПГ может потребоваться стационарное лечение, что делает атравматические иглы эффективным и экономичным вариантом диагностической поясничной пункции. 17
Было продемонстрировано, что иглы меньшего диаметра связаны со снижением риска PLPH с 24,4% до 12,2%. 7 Следует выбрать иглу наименьшего диаметра, с помощью которой практикующий может уверенно выполнять процедуру, избегая увеличения количества попыток, 18 , и известно, что атравматические иглы с большим диаметром отверстия позволяют адекватно измерять давление и собирать достаточное количество спинномозговой жидкости. 19
ПОЛОЖЕНИЕ ПАЦИЕНТА
Врач-правша должен расположить пациента в положении лежа на левом боку, с позвонками на одной линии в горизонтальной плоскости, головой в нейтральном положении и согнутыми коленями. Давление открытия при люмбальной пункции — это суррогатное измерение внутричерепного давления. Точное давление открытия требует, чтобы точка входа иглы находилась на одном уровне со средней линией позвоночника (), которая также должна быть на том же уровне, что и голова пациента.Наклон кровати «изголовьем вверх» на несколько сантиметров или более одной подушки могут искусственно увеличить давление открытия.
Всегда следите за тем, чтобы пациенту было удобно, а высота кровати подходила для оператора, так как практикующий рискует нарушить асептическую технику, если пациент должен быть перемещен в середине процедуры.
Поясничная пункция также может выполняться в сидячем положении, если измерение давления не требуется. Бывают случаи, когда измерение давления приносится в жертву для получения образца спинномозговой жидкости, например, при плановой люмбальной пункции при нейровоспалительном заболевании.Если процедура должна выполняться в вертикальном положении, сидя, подбородок опущен и ступни поддерживаются, стол и подушка улучшат комфорт и оптимизируют положение. Эта позиция увеличивает межостистое расстояние. 20 Помните, что повышенное давление открытия может быть единственным признаком тромбоза венозного синуса головного мозга, 21 или идиопатической внутричерепной гипертензии, поэтому при острой головной боли по возможности следует выполнять люмбальную пункцию в положении бокового пролежня, чтобы позволить измерение давления.
КАК ПОЛУЧИТЬ СМЖ И ИЗМЕРИТЬ ДАВЛЕНИЕ НА ОТКРЫТИЕ
Лучшее место для выполнения поясничной пункции будет зависеть от местных условий, но палаточный кабинет предпочтительнее процедурный кабинет или другое тихое и спокойное место. Отношение оператора и помощника должно быть спокойным, уверенным и уверенным. Опытный оператор попросит пациента принять его, расположить и удобно расположить, а с момента мытья рук до появления первого образца спинномозговой жидкости должно пройти около 8-10 минут (личное наблюдение).
Требуется асептическая техника, и заранее подготовленный эпидуральный пакет содержит все необходимое оборудование, кроме иглы, лидокаина и манометра (). Манометр () следует подготовить до начала спинномозговой инъекции, соединив две трубки и ослабив кран (который всегда немного жесткий, и его трудно открыть, если вы не ослабите его перед подсоединением к манометру).
Оборудование, необходимое для поясничной пункции
1-5 флаконов для образцов спинномозговой жидкости
6-7 флаконов для образцов сыворотки, 8 флаконов с глюкозой сыворотки (фторид оксалат)
9 Шприц для местного анестетика
10 Введение для спинномозговой иглы (не всегда требуется )
11-12 Иглы для подкожных инъекций 19G и 25G для извлечения и введения анестетика
13 Спинальная игла Whitacre 22G (атравматическая игла)
14 Спинальная игла Quincke 20G (больше не рекомендуется)
15 Манометр с трехходовым метчиком
Трехходовой кран, прикрепленный к концу манометра
Когда кожа станет стерильной, можно вводить местный анестетик.Наша практика состоит в том, чтобы поднять небольшой внутрикожный пузырек лидокаина, который вызывает почти немедленную кожную анестезию (). Небольшое количество лидокаина может проникнуть в более глубокие ткани, но следует соблюдать осторожность, чтобы не исказить анатомию, вводя слишком много местного анестетика. Если вы обезболиваете кожу и придерживаетесь правильной траектории, от проникновения больших объемов анестетика мало пользы.
Внутрикожная пузырчатка с 0,5 мл 1% лидокаина вызовет почти немедленную кожную анестезию.
Отверстие, через которое игла должна пройти, чтобы достичь поясничной цистерны, имеет ромбовидную форму и окружено костными структурами.Игла для люмбальной пункции должна быть введена под углом, который позволит ей пройти между остистыми отростками (). Наиболее частая проблема, с которой сталкиваются операторы, — это удар иглой о костную структуру — либо верхнюю поверхность остистого отростка L4, либо нижнюю поверхность остистого отростка L3. Если кончик иглы выдвинут более чем на 50 мм и игла попадает в кость, возможно, вы задели кость вокруг межпозвонкового пространства. Учитывайте анатомию и угол иглы и, следовательно, то, какая кость, вероятно, была достигнута.Вытяните иглу и отрегулируйте траекторию, постепенно продолжая до тех пор, пока не почувствуете «податливость» при прохождении через желтую связку (), помня, что расстояние до желтой связки составляет примерно 2/3 длины стандартной иглы у пациентов, не страдающих ожирением. пациент. Какой бы тип иглы ни был выбран, стилет должен быть на месте, когда начинается введение иглы, поскольку были сообщения о случаях имплантации эпидермальных пробок, приводящих к росту эпидермоидных опухолей спинного мозга. 27
Введение иглы под углом для обеспечения прохода между остистыми отростками анатомических ориентиров L3 и L4.
Когда игла достаточно продвинется, медленно извлеките стилет и подождите около 5 секунд, чтобы увидеть, не выйдет ли спинномозговая жидкость. Если этого не произошло, замените стилет, продвиньте иглу еще на 2 или 3 мм и снова проверьте наличие спинномозговой жидкости. После получения спинномозговой жидкости подключите манометр и измерьте давление открытия (если люмбальная пункция не выполняется в сидячем положении). Для измерения давления спинномозговой жидкости потребуется примерно одна минута, и нормально наблюдать, как мениск спинномозговой жидкости в верхней части манометра колеблется при дыхании.Как и во всех измерениях жидкости, давление — это высота самой нижней части мениска в верхней части столба жидкости (). Чтобы уменьшить тревогу и позволить ложно завышенному открывающему давлению упасть, можно отвлечь пациента беседой или другими методами релаксации. Измерения давления спинномозговой жидкости, проведенные на большой выборке взрослых, показывают, что давление спинномозговой жидкости от 60 до 200 мм считается нормальным, 8 , хотя у людей с избыточным весом давление до 250 мм может протекать бессимптомно. 28 Беспокойство пациента, неправильное положение головы и чрезмерное сгибание ног пациента относительно живота могут искусственно повысить давление спинномозговой жидкости.
Считывание давления спинномозговой жидкости в верхней части колонки жидкости спинномозговой жидкости
В идеале пробы должны отбираться либо из стерильных бутылок лицом, выполняющим процедуру, либо ассистентом, удерживающим открытый контейнер для образцов под потоком спинномозговой жидкости с конца емкости. спинальная игла. Двадцать капель на флакон достаточно для наиболее часто выполняемых тестов (что дает около 2 мл спинномозговой жидкости).Минимальный объем 5 мл спинномозговой жидкости требуется для цитопатологического исследования, например, при подозрении на злокачественный менингит. Замена стилета связана с уменьшением частоты возникновения головной боли после поясничной пункции, 29 , а невозможность замены стилета связана с грыжей нервных корешков. 30 После удаления иглы на место прокола следует наложить стерильную повязку.
ЕСЛИ ВЫ НЕ МОЖЕТЕ ПОЛУЧИТЬ СМЖ…
Если вы не можете получить СМЖ, оптимизировав положение и траекторию иглы, подумайте, есть ли другой врач с соответствующей квалификацией, который мог бы попробовать эту процедуру.Низкое давление ЦСЖ или вязкая ЦСЖ в случаях злокачественного или туберкулезного менингита могут означать, что ЦСЖ не появится, несмотря на идеальное расположение и технику. Аспирация спинномозговой жидкости не рекомендуется, так как это может вызвать травму спинного мозга. Процедуры под визуальным контролем часто требуются людям с избыточным весом с подозрением на идиопатическую внутричерепную гипертензию. Ультразвуковая идентификация межостистого пространства должна стать рутинной практикой теперь, когда данные свидетельствуют о снижении риска осложнений и более высоком уровне успеха в получении спинномозговой жидкости с помощью ультразвуковой идентификации межпозвоночного пространства. 31
ПОСЛЕ УХОДА
На участок накладывается небольшая стерильная повязка: перевязка под давлением не требуется. Пациент может мобилизоваться, как только это будет удобно. Следует предоставить письменную информацию о том, что делать при возникновении ЛПВ, и рекомендуемые дозы обычных анальгетиков, таких как парацетамол или НПВП, являются разумными. Постельный режим более удобен, чем амбулаторный режим, но продолжительный постельный режим не снижает заболеваемость ЛЖВ. 39
ОСЛОЖНЕНИЯ
Наиболее частым осложнением является головная боль после поясничной пункции (PLPH).В одном метаанализе частота ЛЛПГ составила 32%. 7 Важным признаком диагностики ЛПГ является постуральный компонент; пациент сообщит о фоновой головной боли, которая усиливается в течение нескольких минут после принятия вертикальной позы и улучшается в течение нескольких минут после того, как он лежит на земле. 34 Факторы риска включают: молодой возраст, женский пол и головную боль до или во время процедуры. Объем удаленной жидкости не является фактором риска, и патофизиология PLPH более правдоподобно объясняется потерей эластичности спинного компартмента, а не потерей объема спинномозговой жидкости из-за постоянной утечки спинномозговой жидкости. 35 Облегчение PLPH путем принятия положения лежа на спине означает, что мозг и поддерживающая его твердая мозговая оболочка не растягиваются механически из-за потери эластичности позвоночника.
Симптомы ЛЛПГ обычно развиваются в течение 24 часов после люмбальной пункции, а при естественном анамнезе симптомы исчезают примерно через 10 дней. Боль обычно диффузная, глобальная или битемпоральная, которая может сопровождаться тошнотой, нарушением слуха, шумом в ушах, светобоязнью или ригидностью шеи. Низкое давление может вызвать диплопию из-за натяжения четвертого или шестого черепного нерва. 36
Имеются убедительные доказательства того, что наиболее важным фактором снижения риска ЛЛПГ является выбор иглы, и теперь для диагностической поясничной пункции рекомендуется атравматическая игла 22G. 7 В нашей собственной практике мы снизили риск PLPH с 50% до 10% с введением руководства, которое требовало первоначальных попыток с использованием атравматической иглы. 37 Это наблюдение согласуется с опытом других неврологических центров. 14
Существуют неофициальные данные о том, что простая процедура может увеличить риск PLPH из-за низкого уровня травм и, следовательно, факторов свертывания крови, которые могут способствовать закрытию дефекта, таким образом предотвращая утечку CSF. 38 Было показано, что направление иглы со скосом параллельно дуральным волокнам (которые проходят краниокаудально) связано со снижением PLPH. 7 Этот совет применим только к классическим «травматическим» иглам, поэтому он не имеет значения, когда практикующие переходят на использование атравматических игл из-за формы острия карандаша на кончике (). Было показано, что замена стилета снижает риск развития PLPH теоретически, потому что паутинная нить может открыть шину для дефекта твердой мозговой оболочки, если игла будет извлечена без стилета. 29 Кокрановский обзор показал, что обычный постельный режим или внутривенное введение жидкости не помогают в профилактике ЛЛПГ после люмбальной пункции. 39
Сохранение положения лежа на спине, пероральное или внутривенное введение жидкости и симптоматическое лечение с помощью анальгезии и противорвотных средств являются логическими первыми шагами к консервативному лечению ЛПГ. Есть некоторые доказательства использования внутривенного кофеина или внутривенного теофиллина, 40 , но окончательное лечение, если консервативное лечение не дает результатов, — это эпидуральная пластыря кровью.Выбор оптимального времени для пластыря крови остается вопросом клинической оценки. Естественный анамнез указывает на разрешение ЛПГ к 10–14 дням, и, если симптомы полностью не приводят к потере трудоспособности, может быть разумным отложить эпидуральную пластырь кровью на этот период времени. Тем не менее, эпидуральная пластыря кровью продемонстрировала свою эффективность 41 , и перспектива почти немедленного облегчения может быть трудной, чтобы отказать пациенту, находящемуся в бедственном положении. Эпидуральный пластырь с кровью обычно рассматривается как вызывающий тампонаду, которая закрывает утечку спинномозговой жидкости; хотя может быть более правильным утверждать, что эпидуральная инъекция крови увеличивает податливость спинного отдела. 35 Эпидуральная пломбировка крови должна выполняться в условиях строгой асептики в условиях операционной. 22 Профилактическая эпидуральная пломбировка кровью в настоящее время не рекомендуется, 41 , так как ее эффективность не доказана и потребует проведения всех диагностических поясничных пункций в условиях операционной.
Тромбоз кортикальных вен, 42 и синдром обратимой церебральной вазоконстрикции 43 описаны как очень редкие осложнения состояний с низким давлением спинномозговой жидкости.Они могут проявляться усилением головной боли после люмбальной пункции и потребовать дополнительной нейровизуализации для подтверждения их наличия.
Визуальные исследования не могут полностью исключить повышенное внутричерепное давление, но они исключают массовые поражения, которые представляют риск тенториальной грыжи. Тенториальной грыже предшествует латеральный сдвиг ствола мозга, 44 , поэтому одностороннее массовое поражение представляет наибольший риск до поясничной пункции. Наблюдательные исследования пациентов с подозрением на менингит показывают, что люмбальная пункция без предварительной визуализации головного мозга безопасна для людей с нормальным сознанием, без очаговых неврологических симптомов и без иммуносупрессии в анамнезе. 2
Тяжелая тромбоцитопения, кровоточащий диатез или антикоагулянтная терапия являются противопоказаниями к люмбальной пункции, хотя ее можно безопасно проводить при количестве тромбоцитов 50 x 10 9 / л или выше. 45 Опрос показал, что 45% врачей и педиатров проводят исследования свертывания крови и подсчет тромбоцитов до поясничной пункции. 46 Терапия аспирином не связана с высоким риском кровотечения при спинальных анестезиологических вмешательствах 47 , но данные о клопидогреле и других антагонистах рецепторов GP IIa / IIIb отсутствуют.В руководстве по процедурам спинномозговой анестезии рекомендуется избегать процедур до восстановления функции тромбоцитов. 48 Варфарин следует отменить за 5-7 дней до процедуры, а МНО должно быть меньше 1,2. Между тем можно использовать низкомолекулярный гепарин, но лечение гепарином следует прекратить за 24 часа до процедур на позвоночнике. Профилактические дозы следует избегать в течение двенадцати часов. 48
БУДУЩИЕ РАЗВИТИЯ
Диагностическая люмбальная пункция — важный навык для служб неотложной медицины и неврологии.Исторически специалисты критиковали бездумное использование поясничной пункции, 49 , но в последнее время специалисты критиковали недостаточное использование, особенно при подозрении на менингит. 3 Важно, чтобы поясничная пункция выполнялась практикующими, которые делают ее достаточно часто, чтобы поддерживать свои навыки. Манекены для люмбальной пункции (как показано на рисунке) оказались полезными для развития навыков у врачей-стажеров, 50 и могут использоваться для поддержания или повторной проверки навыков.
Поясничная пункция под рентгеноскопическим контролем — это вариант, если стандартная поясничная пункция оказалась неудачной, но из-за рентгеновского облучения она не подходит для беременных женщин или для повторных процедур. Недавний систематический обзор использования ультразвукового контроля как для поясничной пункции, так и для эпидуральной анестезии пришел к выводу, что по сравнению со стандартными методами пальпации ультразвуковая визуализация снижает количество попыток введения, перенаправления иглы и неудачных или травматических процедур. 31 Предварительное сканирование используется для определения позвоночных уровней, средней линии и глубины позвоночного канала. Для визуализации движения иглы можно использовать динамическое сканирование или сканирование в реальном времени. В современной медицинской практике растет тенденция к использованию ультразвукового контроля для инвазивных процедур, таких как установка дренажа грудной клетки 50 и сосудистых процедур. 52
Вероятно, что в будущем ультразвуковое наблюдение станет обычной частью практики поясничной пункции, особенно в контексте увеличения показателей ожирения.Однако это, вероятно, потребует, чтобы процедура была сосредоточена в руках людей, которые компетентны как в ультразвуковой локализации, так и в спинномозговой пункции.
Что такое спинномозговая пункция?
Обзор
Люмбальная пункция (LP), также называемая спинномозговой пункцией, представляет собой инвазивную амбулаторную процедуру, используемую для удаления образца спинномозговой жидкости (CSF) из субарахноидального пространства позвоночника. (Этот тест похож на анализ крови, в котором игла вводится в артерию для сбора крови для анализа.)
Как работает люмбальная пункция?
Ваш головной и спинной мозг окружен и омывается прозрачной жидкостью, называемой спинномозговой жидкостью (CSF). Эта жидкость вырабатывается в желудочках головного мозга и циркулирует через субарахноидальное пространство головного и спинного мозга (см. Анатомия позвоночника).
Во время люмбальной пункции полая игла вводится через кожу в пояснице. Игла проходит между позвонками в позвоночный канал. Люмбальная пункция может быть применена к:
- сбор спинномозговой жидкости для тестирования на выявление заболеваний
- измерить давление спинномозговой жидкости для обнаружения гидроцефалии
- доставляет контрастный краситель в позвоночный канал во время миелограммы
- доставляет обезболивающие в спинной мозг
- лечить / снимать гидроцефалию
- контролировать давление спинномозговой жидкости и расслаблять мозг во время операции
Что показывает люмбальная пункция?
В CSF можно обнаружить множество условий, включая:
- Инфекция оболочек, окружающих головной и спинной мозг (менингит)
- кровотечение (субарахноидальное кровоизлияние, инсульт)
- Вирусная инфекция (энцефалит)
- опухоли (лимфома, рак)
- аутоиммунные заболевания, такие как рассеянный склероз
В дополнение к тестированию на аномальные клетки можно измерить давление в спинномозговой жидкости, чтобы определить, есть ли у вас состояние, называемое гидроцефалией.Нормальное давление спинномозговой жидкости составляет от 70 до 180 мм.
Кто проводит тест?
Этот тест проводится врачом в офисе или в больнице.
Как мне подготовиться к тесту?
В день экзамена вы можете съесть обычный завтрак. Перед тестом вас попросят переодеться в больничную одежду, и вам в руку введут внутривенную (IV) трубку. Врач или медсестра обсудят с вами тест, объяснят риски, ответят на любые вопросы и попросят вас подписать формы согласия.Перед процедурой вы можете получить мягкое седативное средство, внутривенные жидкости или дополнительные лекарства.
Что происходит во время теста?
Хотя сбор жидкости занимает всего несколько минут, весь тест занимает около 20 минут.
Шаг 1: подготовьте пациента
Вам могут дать успокаивающее средство, чтобы вызвать сонливость и расслабление. В палате будут врач и хотя бы один ассистент. Вы будете лежать на боку, подтянув колени к груди так, чтобы ваш позвоночник был изогнут; в некоторых случаях вы можете сесть на стол и вместо этого наклониться вперед на подушки.После очистки спины охлаждающим антисептиком врач обезболит тот участок нижней части спины, где будет введена игла. Это может вызвать кратковременное покалывание.
Шаг 2: вставьте иглу
Затем в позвоночный канал между третьим и четвертым поясничными позвонками вводится полая игла (рис. 1). Игла не касается нервов спинного мозга. Ваш врач соберет от 5 до 20 мл спинномозговой жидкости в 2–4 пробирки.
Вы, вероятно, почувствуете давление при введении иглы, а некоторые люди почувствуют резкое покалывание, когда игла пройдет через защитный слой твердой мозговой оболочки, окружающий спинной мозг. Хотя вы можете почувствовать некоторый дискомфорт, важно лежать неподвижно. Сообщите своему врачу, если вы чувствуете боль.
Шаг 3. Измерьте давление спинномозговой жидкости (необязательно)
Вам будет предложено выпрямить ноги, чтобы снизить давление в брюшной полости и повысить давление спинномозговой жидкости.Игла прикрепляется к измерителю, и измеряется давление в позвоночном канале.
Шаг 4: вставьте поясничный дренаж (необязательно)
В случаях гидроцефалии можно ввести катетер для непрерывного удаления спинномозговой жидкости и снятия давления на мозг.
Что происходит после теста?
Врач надавит на место прокола, затем наложит повязку. Вам нужно будет отдыхать в постели не менее часа и избегать физических нагрузок в течение как минимум 24 часов.Вы также должны пить много жидкости. Сообщите своему врачу, если из места прокола вытекает кровь или жидкость.
Какие риски?
Люмбальная пункция безопасна для большинства людей. У некоторых людей возникает сильная головная боль, известная как «головная боль в спине», вызванная утечкой спинномозговой жидкости.
Редкие осложнения включают боль в спине или ноге, случайную пункцию спинного мозга, кровотечение в спинномозговом канале и грыжу головного мозга, вызванную внезапным снижением давления спинномозговой жидкости.
Как мне получить результаты теста?
Врач получит немедленную информацию по цвету спинномозговой жидкости, которая обычно прозрачна. Красноватый цвет указывает на кровотечение или субарахноидальное кровоизлияние. Мутный или желтоватый цвет указывает на инфекцию, возможно, на менингит. Тщательный лабораторный анализ позволит обнаружить такие вещества, как антитела, кровь, сахар, бактерии, раковые клетки и избыток белка или лейкоцитов. Результаты лабораторных анализов могут занять больше времени и будут обсуждены с вами после завершения.
Источники
Если у вас есть дополнительные вопросы об этом диагностическом тесте, обратитесь к врачу, который назначил этот тест.
паутинная оболочка: одна из трех оболочек, окружающих головной и спинной мозг; средняя перепончатая перепонка.
спинномозговая жидкость (CSF): прозрачная жидкость, вырабатываемая сосудистым сплетением желудочков головного мозга, которое омывает головной и спинной мозг, обеспечивая им поддержку и плавучесть для защиты от травм.
кровоизлияние: внешняя или внутренняя потеря крови из поврежденных кровеносных сосудов. Кровотечение останавливается свертыванием крови.
гидроцефалия: аномальное скопление спинномозговой жидкости, обычно вызванное закупоркой желудочковой системы головного мозга. Повышенное внутричерепное давление может сдавливать и повреждать ткань мозга. Также называется «вода в мозгу».
мозговых оболочек: три оболочки (мягкая мозговая оболочка, паутинная оболочка и твердая мозговая оболочка), которые окружают головной и спинной мозг.
менингит: инфекция и воспаление мозговых оболочек, окружающих головной и спинной мозг, вызванные бактериями или вирусами.
субарахноидальное пространство: пространство между мягкой мозговой оболочкой и паутинной оболочкой головного и спинного мозга, которое содержит спинномозговую жидкость (CSF).
позвоночный канал: полое пространство внутри костных позвонков позвоночника, через которое проходит спинной мозг.
обновлено: 4.Отзыв о
за 2018 год: Томас Бергер, доктор медицины, клиника Мэйфилд, Цинциннати, Огайо
Сертифицированная медицинская информация Mayfield материалов написаны и разработаны клиникой Mayfield Clinic. Мы соблюдаем стандарт HONcode в отношении достоверной информации о здоровье. Эта информация не предназначена для замены медицинских рекомендаций вашего поставщика медицинских услуг.
Поясничная пункция (спинномозговая пункция): цель, процедура, риски, результаты
Что такое спинномозговая пункция?
Одним из тестов на эпилепсию является спинномозговая пункция (также называемая люмбальной пункцией).Это процедура, при которой жидкость, окружающая спинной мозг (называемая спинномозговой жидкостью или спинномозговой жидкостью), берется через иглу и исследуется в лаборатории.
Почему выполняется спинномозговая пункция?
Спинальная пункция может быть выполнена для исключения таких инфекций, как менингит или энцефалит, как причины эпилептических припадков.
Помимо использования при эпилепсии, тестирование CSF может помочь в диагностике расстройств хронической воспалительной демиелинизирующей полинейропатии, центральной нервной системы, которые могут затрагивать головной, спинной мозг или их оболочки (мозговые оболочки).Менингит, рассеянный склероз, синдром Гийена-Барре или головные боли неизвестного происхождения — вот лишь несколько примеров.
ЦСЖ содержит глюкозу (сахар), белки и другие вещества, обнаруженные в крови. Исследование жидкости покажет количество и типы лейкоцитов, уровень глюкозы, типы и уровни белков, а также наличие бактерий, грибков или аномальных клеток.
Спинальная пункция также может быть выполнена для:
- Измерения давления вокруг головного и спинного мозга
- Для снятия давления в голове
- Для проведения спинномозговой анестезии
- Ввести краситель для рентгеновского диагностического исследования
- Ввести лекарства (например, баклофен)
ПРИМЕЧАНИЕ: Тестирование спинномозговой жидкости может не потребоваться, если процедура спинномозговой пункции выполняется для введения лекарства.
Чего ожидать во время спинномозговой пункции
Подготовка к спинномозговой пункции
- Соблюдайте свой регулярный график приема пищи. Перед тестом нет ограничений в диете или жидкости.
- Спросите своего врача о конкретных рекомендациях по прекращению употребления алкоголя, препаратов аспирина и разжижающих кровь препаратов перед процедурой.
- Сообщите своему врачу, если у вас аллергия на латекс или какие-либо лекарства.
- Пожалуйста, позаботьтесь о транспортировке, так как вам не следует садиться за руль сразу после теста.
Описание процедуры
Вы будете либо лежать на боку, прижав колени как можно ближе к груди, а подбородок к груди, либо сесть, положив руки и голову на стол. После того, как вы очистите спину антисептиком, вокруг этой области будут помещены стерильные салфетки (называемые простынями). Местный анестетик (обезболивающее) будет введен в область вашей спины. Вы можете почувствовать легкое жжение. Когда эта область онемеет, в поясницу между двумя поясничными позвонками вводят полую иглу.Иногда это вызывает чувство давления. В спинномозговой канал будет введен перфоратор и будет собрана жидкость или будет введено лекарство. Во время теста игла не касается спинного мозга. Вы можете почувствовать некоторый дискомфорт или небольшую головную боль. Игла будет удалена после того, как будет введено лекарство или будет удалена жидкость. На эту область накладывается небольшая повязка. Образец крови будет взят из вены на руке и исследован вместе с спинномозговой жидкостью в лаборатории.Если процедура проводится для введения лекарства, анализ крови не может быть взят.
Побочные эффекты и риски спинномозговой пункции
- Примерно у 10–20% людей возникает головная боль в позвоночнике (которая усиливается в положении сидя или стоя).
- Риск заражения крайне низок.
- Иногда прокалывается небольшой кровеносный сосуд, вызывая кровянистые выделения. Никакого лечения не требуется.
- Процедура обычно безболезненна, но могут ощущаться кратковременные приступы боли, если игла задевает нервную ткань.
Уход после спинномозговой пункции
- После завершения спинномозговой пункции вам будет предложено лечь ровно (время, проведенное после пункции, будет зависеть от причины, по которой вы прошли процедуру). Медсестра обсудит с вами инструкции после процедуры и предоставит вам инструкции в письменной форме.
- Избегайте физических нагрузок в течение дня или около того после люмбальной пункции.
- Если у вас болит голова, как можно чаще лягте и пейте много жидкости.Если головная боль не проходит, обратитесь к своему врачу.
- Выпейте 2 1/2 литра жидкости в день спинномозговой пункции и на следующий день (независимо от головной боли).
Вам следует обратиться к своему лечащему врачу, чтобы сообщить ему, что вы прошли процедуру и ожидаете результатов.
Когда обращаться к врачу после спинномозговой пункции
Немедленно позвоните своему врачу, если после спинномозговой пункции:
- Вы заметили необычный дренаж, включая кровянистые выделения, в месте прокола
- У вас поднялась температура
- Ваша головная боль не проходит
- Ваши болевые симптомы усиливаются
Поясничная пункция: пора менять иглу — FullText — European Neurology 2010, Vol.64, № 2
Абстрактные
Люмбальная пункция — это частая процедура, выполняемая врачами разных специальностей для постановки диагноза и лечения нескольких заболеваний. Головная боль после люмбальной пункции (PLPH) — частое осложнение, которое обычно длится несколько дней и может быть достаточно серьезным, чтобы обездвижить пациента и потребовать лечения. Выявлено несколько факторов риска, характеристики боли и характерные данные, полученные при магнитно-резонансной томографии позвоночника и головы.Было установлено, что есть несколько процедурных факторов, которые имеют важное значение для снижения заболеваемости ЛПГ, в частности, тип и размер иглы, используемые для этой процедуры. При возникновении ЛПГ врач должен лечить его консервативно, используя постельный режим, анальгетики и повышенное потребление жидкости, особенно напитков, содержащих кофеин, поскольку это может резко повлиять на самочувствие пациента. Если боль сильная, приводит к потере трудоспособности и не поддается консервативному лечению, следует рассмотреть возможность проведения мазка с кровью как минимум через 24–48 часов после LP.Эпидуральная повязка с кровью — это безопасное и быстрое эффективное лечение в опытных руках. Кроме того, пациентам, у которых развилась ЛПГ, следует рекомендовать обращаться к медицинскому персоналу в случае изменения характеристик головных болей. Когда у пациента с диагнозом ЛЛПГ изменился характер боли или появились дополнительные неврологические проявления, необходимо срочно провести КТ головного мозга / МРТ головы, чтобы исключить более редкие опасные для жизни внутричерепные осложнения.
© 2010 С.Karger AG, Базель
Введение
Поясничная пункция (ЛП) проводится неврологами ежедневно. Наиболее распространенным осложнением LP является головная боль после люмбальной пункции (PLPH), частоту которой можно значительно уменьшить, используя более мелкие атравматические иглы. В текущем обзоре обобщены опубликованные данные и представлена обновленная информация, а также практические рекомендации по проведению ЛП и лечению ЛЖВ.
Характеристики PLPH
LP — это обычная процедура, выполняемая врачами разных специальностей.Методика предназначена для сбора спинномозговой жидкости (CSF) для анализа, измерения давления открытия и введения интратекальной химиотерапии, а также местных анестетиков и анальгетиков для применения спинальной анестезии.
PLPH — частое последствие LP, встречающееся примерно у 40% пациентов (<1–70%) [1]. Начало головной боли может варьироваться от сразу после пункции твердой мозговой оболочки до 24–48 часов и до 12 дней после LP. ЛПГ обычно длится 1-2 дня и часто бывает достаточно тяжелой, чтобы обездвижить пациента и потребовать лечения.В редких случаях ЛЛПГ может сохраняться в течение 2 недель или дольше. Ранее сообщалось о значительном и продолжительном сохранении ЛЛПГ в течение месяцев или даже года и более [2]. Боль носит тупой или пульсирующий характер и варьируется по интенсивности от легкой до сильной и приводит к потере трудоспособности. Головная боль обычно бывает лобной, затылочной или диффузной и распространяется на шею и плечи. Височные, макушные и затылочные области реже считаются местом дискомфорта, хотя может наблюдаться скованность шеи. PLPH имеет тенденцию к обострению из-за изменения положения, особенно с положения лежа на вертикальное, и движением головы, например.г. тряска головой, кашель, натуживание, чихание и сжатие яремной вены, которые облегчаются в положении лежа на спине с отцентрированной головой в течение не менее 15 мин.
Другие симптомы, которые могут быть связаны с PLPH, включают тошноту, рвоту, потерю слуха, шум в ушах, головокружение, головокружение, диплопию, паралич черепных нервов и парестезию кожи головы, а также боль в верхних или нижних конечностях. При изменении характера ЛЛПГ и появлении других неврологических осложнений врач должен заподозрить развитие субдуральной гематомы или тромбоза синусовой вены и срочно провести МРТ для исключения этих диагнозов [3,4,5,6,7,8].
Патофизиология PLPH
У нормального человека продукция CSF составляет 450–500 мл / день (0,3 мл / мин). Нормальный объем спинномозговой жидкости составляет 150 мл, и организм вырабатывает весь свой объем спинномозговой жидкости 3 раза в день. PLPH можно остановить, заблокировав утечку спинномозговой жидкости, поскольку разрыв, образовавшийся в твердой мозговой оболочке, может вызвать непрерывную утечку спинномозговой жидкости через место прокола твердой мозговой оболочки в эпидуральное и паравертебральное пространства быстрее, чем скорость его образования, что приводит к снижению давления спинномозговой жидкости. Эта внутричерепная гипотензия вызывает последующее зависание мозга вниз, зависящее от силы тяжести, вызывая боль из-за натяжения заякоренного сагиттального синуса и его притоковых вен и давления на тенториум и крупные мозговые артерии [9].Когда пациент встает или внезапно меняет положение, происходит внезапное уменьшение объема спинномозговой жидкости ниже большой цистерны и движение ткани мозга вниз со смещением и растяжением чувствительных к боли структур, таких как мозговые оболочки и сосуды, которые, в свою очередь, , вызывает тяговую головную боль. Снижается внутричерепное давление и увеличивается растяжение внутричерепных вен, что усиливает головную боль.
Сочетание низкого давления спинномозговой жидкости и результирующего церебрального расширения сосудов может повлиять на реакцию на растяжение сосудов.Известно, что расширение вен частично компенсирует потерю внутричерепного объема и может быть причиной ощущения давления, которое возникает при ЛПГ.
Считается, что в этот процесс вовлечены тройничный, языкоглоточный и блуждающий нервы. Тракция блуждающего нерва может стимулировать хеморецепторы в мозговом веществе, вызывая тошноту. Тяга отводящих и блоковых нервов может привести к параличу глазных мышц с последующим косоглазием и двоением в глазах [10,11]. Сообщалось также о потере слуха из-за низкого давления спинномозговой жидкости, передаваемого во внутреннее ухо через улитковый водопровод.Это снижение слуха обычно полностью обратимо после восстановления нормального субарахноидального давления, но сообщалось о необратимой потере слуха [12,13]. Боль в шее может быть результатом напряжения шейных нервов C 1–3 и может перерасти в боль, подобную миофасциальной [14]. В положении лежа на спине происходит выравнивание внутричерепного цистернального и поясничного давления спинномозговой жидкости, уменьшается утечка спинномозговой жидкости, уменьшается давление на мозговые оболочки и мозговые артерии; таким образом, не происходит расширения венозной системы и улучшается головная боль.
Магнитно-резонансная томография позвоночника и головы
Существует несколько описаний результатов МРТ головы и позвоночника у пациентов, страдающих тяжелой и длительной ЛПГ. Наиболее частыми находками при МРТ головы являются диффузное пахименингеальное усиление и уменьшение размеров желудочков. Другие описанные находки включают опускание миндалин мозжечка, уменьшение размера предпонтинной цистерны, нижнее смещение зрительного перекреста, стирание перихиазматических цистерн, скученность задней черепной ямки, увеличение гипофиза, набухание венозных синусов и удлинение венозных синусов. ствол мозга в переднезадней плоскости.
МРТ позвоночника, выполненная у пациентов с PLPH, демонстрирует усиление экстраарахноидальной или экстрадуральной жидкости и дурального венозного синуса, что может привести к нагрубанию или выступу эпидурального венозного сплетения. Аномальное, интенсивное расширение венозного синуса твердой мозговой оболочки указывает на компенсаторное венозное расширение. На МРТ можно увидеть большие скопления эпидуральной жидкости, простирающиеся от конского хвоста до нижнего отдела грудной клетки. Эти скопления эпидуральной жидкости способны оказывать давление на нервные корешки, что является наиболее вероятным механизмом периферической боли и онемения, испытываемых этими пациентами [15,16,17].
Факторы, влияющие на ЛЖВ
Заболеваемость ЛЖВ зависит от факторов, связанных с пациентом и техникой.
Некоторые исследователи пришли к выводу, что ЛЛПГ чаще встречается у молодых женщин с более низким индексом массы тела (ИМТ), а некоторые не обнаружили корреляции между ИМТ и заболеваемостью ЛЛПГ [18,19,20,21]. Тем не менее, пациенты, которые ранее страдали ЛЛПГ, с большей вероятностью разовьются после ЛПГ [22,23,24,25,26], а ЛЛПГ реже встречается у маленьких детей (<13 лет) и пожилых людей (> 60 лет) [20].
Количество удаленной спинномозговой жидкости не является фактором риска ЛЛПГ [21], и нет никаких доказательств того, что повышенное потребление жидкости может предотвратить ЛЛПГ [26]. Фактические данные показывают, что обычные иглы с острым концом (Quincke) следует размещать параллельно длинной вертикальной оси позвоночника пациента, чтобы снизить заболеваемость PLPH до 40% за счет ограничения повреждения твердой мозговой оболочки, связанного с этой техникой. [21,23,27,28].
Повторное введение стилета перед извлечением иглы может облегчить закрытие твердой мозговой оболочки за счет повторного введения паутинных частиц в твердую мозговую оболочку, что приводит к уменьшению утечки спинномозговой жидкости [29,30].Положение пациента во время LP и продолжительность лежания после LP не влияли на возникновение головной боли [21], тогда как, в отличие от широко распространенного мнения, немедленная мобилизация, по-видимому, предпочтительнее после LP, как описано в 2 рандомизированных контролируемых исследованиях, сравнивающих 4 — и 6-часовой постельный режим с немедленной мобилизацией. Ни в одном из исследований не было обнаружено различий в заболеваемости ЛЖВ. Напротив, немедленное передвижение, по-видимому, предотвращает некоторые нежелательные эффекты ЛП, и у женщин было показано значительно более низкое количество тошноты [19,31,32].
Спинальная анестезия и миелография отличаются от диагностической ЛП; поскольку затем используются иглы меньшего диаметра (G), втягиваются меньшие объемы жидкости спинномозговой жидкости и можно вводить небольшой объем анестетиков и анальгетиков. Частота возникновения головной боли после спинальной анестезии обычно вдвое меньше, чем при диагностической LP. Размер иглы, используемый для LP, является важным определяющим фактором для PLPH [20,33,34,35].
В недавнем исследовании, проведенном в отделении неотложной помощи, сравнивали исходы после LP с травматическими иглами 20- и 22-G и доказали значительное снижение показателей ЛПГ между 20- и 22-G иглами Quincke [36].
Превосходство небольших атравматических игл в снижении распространенности ЛЛПГ было заключено в отчете Подкомитета по оценке терапевтических средств и технологий Американской академии неврологии. Комитет пришел к выводу, что диагностическая LP может быть легко и точно выполнена с использованием атравматической иглы с потенциалом значительного уменьшения головной боли после LP и связанных с ней неврологических последствий [37]. Комитет основал свой вывод на 1 проспективном рандомизированном исследовании, которое продемонстрировало, что использование атравматической иглы Sprotte для LP снижает PLPH [38].Атравматическая игла проста в использовании и может значительно снизить заболеваемость ЛЛПГ. Существенный вопрос, который все еще обсуждается, — это практичность и точность измерения давления открытия спинномозговой жидкости при использовании маленькой иглы, поскольку такое определение значительно увеличивает продолжительность процедуры. Сообщается, что атравматические иглы 22-G быстро измеряют давление спинномозговой жидкости, но их скорость потока была подходящей только для небольшого объема сбора спинномозговой жидкости, и частота отказов была выше [39,40,41,42,43,44].Наша группа недавно опубликовала контролируемое рандомизированное исследование, в котором сравнивали иглы Quincke 22-G и атравматические иглы. У нас не было неудачных ЛП, и мы продемонстрировали значительное снижение ЛЖВ. Однако мы не пытались измерить давление открытия в этом исследовании [45]. Сообщалось, что стоимость атравматической иглы в 7 раз выше, чем стоимость стандартных игл [41]. Стоимость иглы должна быть компенсирована уменьшением потребности в медицинском вмешательстве после LP, как было показано нами и другими. Кроме того, стоимость атравматических игл резко снизилась за последние 10 лет, и в настоящее время стоимость атравматической иглы 22-G примерно вдвое выше, чем стоимость иглы Квинке 22-G.
Опрос об использовании игл различной конструкции для LP среди неврологов США показал, что атравматические иглы редко используются специалистами, не связанными с анестезиологией. Только 2% неврологов, опрошенных в этой публикации 2001 г., обычно использовали атравматические спинномозговые иглы. Почти половина опрошенных неврологов сообщили, что не знают об атравматических иглах. Среди тех, кто знал об этих новых иглах для позвоночника, наиболее частыми причинами отказа от их использования были их недоступность и дороговизна.Хотя применение этих игл является стандартной практикой среди анестезиологов, и несмотря на доказательства их превосходства, описанные в литературе, использование этой иглы не было принято другими медицинскими специалистами, что может привести к ненужной заболеваемости среди пациентов, перенесших LP [46 ]. Эта публикация предшествовала отчету Подкомитета Американской академии неврологии за 2005 год, и нет никаких данных о текущей практике.
Лечение PLPH
Традиционное лечение основано на приеме анальгетиков, повышенном потреблении жидкости, особенно напитков, содержащих кофеин, и постельном режиме [47, 48].
Кофеин, вводимый внутривенно или перорально, эффективен против PLPH, поскольку кофеин снимает PLPH за счет сужения расширенных церебральных кровеносных сосудов, о чем свидетельствует глобальное снижение церебрального кровотока. В недавнем обзоре, направленном на оценку эффективности лечения кофеином для снижения заболеваемости и тяжести ЛЛПГ, сделан вывод о том, что на современном уровне знаний нет научного обоснования широко распространенного лечения кофеином для профилактики и лечения ЛЛПГ, описанного в учебниках. и обзорные статьи, поскольку эта практика недостаточно подтверждена доступными фармакологическими и клиническими данными [49].Несмотря на эту публикацию, кофеин по-прежнему эмпирически используется в качестве метода первой линии для лечения ЛЖВ.
Пластырь с кровью может быть предложен, когда сильная инвалидизирующая боль не поддается традиционному лечению. Эта процедура описана анестезиологами в основном после случайной пункции твердой мозговой оболочки иглой Туохи, используемой для эпидуральной анестезии [50]. Установка эпидурального пластыря кровью опытным врачом является очень успешной с показателем успеха для облегчения лечения ЛЛПГ от 56 до 98%.Эпидуральная пункция выполняется на уровне предшествующей ЛП. Метод потери резистентности с использованием стерильного физиологического раствора может быть использован для определения эпидурального пространства, затем 10–20 мл аутологичной крови забирается в асептических условиях в шприц и медленно вводится (1-2 мл каждые 10 с) в эпидуральное пространство. место прокола твердой мозговой оболочки. Инъекцию замедляют или прекращают, если развиваются боли в спине или парестезии. Пациент находится на спине в течение 1 ч при внутривенной гидратации. Облегчение обычно наступает через 20–30 минут после процедуры.Однако эпидуральные пластыри менее эффективны, если симптомы присутствуют менее 24–48 часов или более 2 недель. Облегчение боли достигается в первую очередь за счет механического сжатия, образованного кровью в текальном пространстве, что увеличивает субарахноидальное давление, нагнетает спинномозговую жидкость краниально и препятствует току спинномозговой жидкости через твердую мозговую оболочку. тампонада, тем самым останавливая утечку спинномозговой жидкости и обеспечивая повышение пониженного давления спинномозговой жидкости [51].Считается, что неэффективность пластыря (15–20%) связана с неправильным диагнозом, неправильным размещением иглы или инъекцией недостаточного количества крови, и поэтому второй пластырь часто бывает успешным. Осложнения, сообщаемые после эпидуральной кровяной пластыри, включают жесткость спины (15%), парестезии, корешковую боль, субдуральную гематому, адгезивный арахноидит, бактериальный менингит, ухудшение психического статуса, судороги и преходящую брадикардию [52]. Процедуру следует использовать у пациентов с рефрактерными ЛЛПГ, которые не реагируют на консервативную терапию, и должны выполняться клиницистами, обученными проведению этой процедуры; Однако эффективность профилактического кровяного пластыря не установлена.
В последнее время для лечения ЛПГ было предложено внутривенное вливание 200 мг теофиллина в течение сорока минут. Было обнаружено, что теофиллин является быстрым, малоинвазивным и эффективным средством лечения ЛЛПГ. Это лечение может быть предпринято у пациентов с ЛЛПГ до использования инвазивных методов. Однако следует провести другие рандомизированные испытания, прежде чем можно будет предложить доказательную практику применения этого препарата [53].
Внутричерепная субдуральная гематома — редкое осложнение после ЛП, но может привести к летальному исходу, если не диагностировать своевременно.Тот же механизм был постулирован как для PLPH, так и для субдуральной гематомы [47]. Утечка спинномозговой жидкости из твердой мозговой оболочки вызывает уменьшение объема спинномозговой жидкости, что в первую очередь снижает внутриспинальное давление и, что более опасно, внутричерепное давление. Это изменение спинномозговой динамики приводит к каудальному движению спинного и головного мозга, которое, в свою очередь, растягивает чувствительные к боли структуры, твердую мозговую оболочку, черепные нервы и мостовидные вены. Церебральные вены впадают в дуральные синусы, которые прилегают к внутренней поверхности черепа.Эти вены образуют короткие стволы, идущие непосредственно от головного мозга к твердой мозговой оболочке. Соединительные вены проходят между этими двумя точками по прямому пути без извилистости, чтобы учесть любое возможное смещение мозга. Эти соединительные вены чрезвычайно хрупкие и могут разорваться из-за минимальной травмы в их самом слабом месте в субдуральном пространстве. Пациентам, у которых развивается ЛЛПГ, не купируемая консервативными методами, и у которых наблюдается изменение характера ЛЛПГ с постуральной на непостуральную трудноизлечимую головную боль, связанную с ретроорбитальной и лобной болью, требуется тщательное наблюдение для ранней диагностики и лечения возможной субдуральной гематомы.Поскольку и PLPH, и субдуральная гематома возникают по одному и тому же механизму, было бы целесообразно выполнить пластырь кровью, который не только может устранить PLPH, но и снизить вероятность развития субдуральной гематомы [47].
Другой группой пациентов с повышенным риском осложнений, связанных с ЛП, являются гематологические пациенты, включая пациентов, перенесших трансплантацию гемопоэтических стволовых клеток, и пациентов, получающих интратекальную терапию метотрексатом и кортикостероидами, которые склонны к опасным для жизни осложнениям после ЛП, таким как субдуральная гематома [ 6], инфаркт мозжечка [54] и тромбоз верхнего сагиттального синуса [55].Появление дополнительных признаков и симптомов после ЛЛПГ должно предупредить врача о наличии более выраженной внутричерепной патологии [3,56].
Практические рекомендации
Данные, представленные в современной литературе, предполагают, что LP следует выполнять с помощью атравматической иглы 22-G или меньшего размера. Этому методу легко научиться, и он представляет собой простой способ снизить PLPH и, возможно, риск опасных для жизни внутричерепных осложнений, таких как субдуральная гематома после LP.Постельный режим после ЛП в настоящее время является обычной практикой, и пока не было доказано, что она снижает заболеваемость ЛЖВ.
Если PLPH действительно возникает, то сначала следует попробовать консервативное лечение с постельным режимом, анальгетиками и повышенным потреблением жидкости, особенно напитков, содержащих кофеин.
Если боль сильная, приводит к потере трудоспособности и не поддается консервативному лечению, следует рассмотреть возможность проведения мазка с кровью по крайней мере через 24–48 часов после LP.
Если у пациента с диагнозом PLPH изменился характер боли или появились дополнительные неврологические проявления, необходимо срочно провести КТ головного мозга / МРТ головы, чтобы исключить более редкие опасные для жизни внутричерепные осложнения.
Список литературы
- Strupp M, Schueler O, Straube A, Von Stuckrad-Barre S, Brandt T. «Атравматическая» игла Sprotte снижает частоту возникновения головных болей после люмбальной пункции. Неврология 2001; 57: 2310–2312.
- Серпелл М.Г., Равал Н: Головные боли после диагностических проколов твердой мозговой оболочки.BMJ 2000; 321: 973–974.
- Bienfait HP, Gijtenbeek JM, van den Bent MJ, de Bruin HG, Voogt PJ, Pillay M: Церебральный венозный и синусовый тромбоз с блокировкой циркуляции спинномозговой жидкости после первого введения метотрексата с помощью люмбальной пункции. Нейрорадиология 2002; 44: 929–932.
- Richer S, Ritacca D: Паралич шестого нерва после поясничной анестезии. Optom Vis Sci 1989; 66: 320–321.
- Самдани А., Гаронзик И.М., Захос П.: Субдуральная гематома после диагностической люмбальной пункции.Ам Дж. Эмерг Мед 2004; 22: 316–317.
- Kannan K, Koh LP, Linn YC: Субдуральная гематома у двух пациентов с трансплантацией гемопоэтических стволовых клеток с головной болью после дуральной пункции и изначально нормальным компьютерным сканированием мозга. Энн Гематол 2002; 81: 540–542.
- Гоше Д. Д. Младший, Перес Дж. А. Младший: Субдуральная гематома после люмбальной пункции.Arch Intern Med 2002; 162: 1904–1905.
- Тернбулл Д.К., Шеперд ДБ: Постдуральная пункционная головная боль: патогенез, профилактика и лечение. Бр. Дж. Анаэст 2003; 91: 718–729.
- Вилминг С., Клостер Р.: Головная боль после люмбальной пункции: клинические особенности и предложения по диагностическим критериям.Цефалгия 1997; 17: 778–784.
- Cosio F, Bermejo-Alvarez MA, Fervienza P, Jimenez LJ, Castanon E, Diaz ML: временное расстройство тройничного нерва в результате пневмоцефалии после субарахноидальной блокады. Бр. Дж. Анаэст 2003; 91: 430–432.
- Нидермюллер У., Тринка Э., Бауэр Г: Паралич отводящего сустава после люмбальной пункции.Clin Neurol Neurosurg 2002; 104: 61–63.
- Киликан Л., Гуркан Й., Озкаракас Х. Постоянная сенсоневральная потеря слуха после спинальной анестезии. Acta Anaesthesiol Scand 2002; 46: 1155–1157.
- Накая М., Морита И., Хориучи М.: Рецидивирующая потеря слуха после миелографии, леченная эпидуральной кровью.Аурис Насус Гортань 2005; 32: 399–401.
- Francia A, Parisi P, Vitale AM, Esposito V: опасная для жизни внутричерепная гипотензия после диагностической люмбальной пункции. Neurol Sci 2001; V22: 385–389.
- Atabaki S, Ochsenschlager D: Головная боль после люмбальной пункции и боль в спине в педиатрии: серия случаев и демонстрация результатов магнитно-резонансной томографии.Arch Pediatr Adolesc Med 1999; 153: 770–773.
- Сеттипани Н., Пикколи Т., Ла Белла В., Пикколи Ф: Расширение венозного синуса головного мозга при головной боли после люмбальной пункции. Funct Neurol 2004; 19: 51–52.
- Hannerz J, Ericson K, Bro Skejo HP: МРТ с гадолинием у пациентов с головной болью после люмбальной пункции и без нее.Acta Radiol 1999; 40: 135–141.
- Вилминг С.Т., Шредер Х., Монстад I. Значение возраста, пола и давления спинномозговой жидкости при головной боли после люмбальной пункции. Цефалгия 1989; 9: 99–106.
- Вилминг С.Т., Шредер Х., Монстад I: Головная боль после люмбальной пункции: значение положения тела: контролируемое исследование с участием 300 пациентов.Цефалгия 1988; 8: 75–78.
- Вилминг С., Клостер Р., Сандвик Л.: Важность пола, возраста, размера иглы, роста и индекса массы тела при головной боли после люмбальной пункции. Цефалгия 2001; 21: 738–743.
- Kuntz KM, Kokmen E, Stevens JC, Miller P, Offord KP, Ho MM: Головные боли после люмбальной пункции: опыт в 501 последовательной процедуре.Неврология 1992; 42: 1884–1887.
- Аморим Дж. А., Валенса М. М.: Постдуральная пункционная головная боль является фактором риска новой постдуральной пункционной головной боли. Цефалгия 2008; 28: 5–8.
- Lybecker H, Moller J, May O, Nielsen H: Заболеваемость и прогнозирование постдуральной пункционной головной боли: проспективное исследование 1021 спинальной анестезии.Анест Аналг 1990; 70: 389–394.
- Seeberger MD, Kaufmann M, Staender S, Schneider M, Scheidegger D: Повторные пункции твердой мозговой оболочки увеличивают частоту возникновения постдуральной пункционной головной боли. Анест Аналг 1996; 82: 302–305.
- Муннур У., Суреш М.С.: Боль в спине, головная боль и неврологический дефицит после регионарной анестезии.Анестезиол Clin N Am 2003; 21: 71–86.
- Evans RW, Armon C, Frohman EM, Goodin DS: Оценка: профилактика головных болей после поясничной пункции: отчет Подкомитета по оценке терапии и технологий Американской академии неврологии. Неврология 2000; 55: 909–914.
- Tarkkila PJ, Heine H, Tervo RR: Сравнение игл Sprotte и Quincke в отношении головной боли после пункции твердой мозговой оболочки и боли в спине.Рег Анест 1992; 17: 283–287.
- Ричман Дж. М., Джо Э. М., Коэн С. Р. и др.: Направление скоса и головная боль после прокола: метаанализ. Невролог 2006; 12: 224–228.
- Strupp M, Brandt T: Следует ли повторно вставлять стилет во время люмбальной пункции? N Engl J Med 1997; 336: 1190.
- Дейбел М., Джонс Дж., Браун М.: Отчет по теме с наилучшими доказательствами: повторное введение стилета перед удалением иглы при диагностической люмбальной пункции. Emerg Med J 2005; 22: 46.
- Бродли С.А., Фуллер Г.Н.: Люмбальная пункция не должна вызывать головную боль.BMJ 1997; 315: 1324–1325.
- Тис С., Кроуфорд I. На пути к доказательной медицине неотложной помощи: лучшие СТАВКИ из Королевского лазарета Манчестера. Постельный режим после люмбальной пункции. Emerg Med J 2002; 19: 432–433.
- Сьюзан Лоури, АО: Частота возникновения головной боли после пункции и боли в спине после диагностической / терапевтической поясничной пункции с использованием режущей спинномозговой иглы 22G и после введения спинномозговой иглы с острием карандаша 25G.Педиатр Анаест 2008; 18: 230–234.
- Aamodt A, Vedeler C: Осложнения после LP, связанные с типом иглы: острие карандаша по сравнению с Quincke. Acta Neurol Scand 2001; 103: 396–398.
- Дэвис Дж. Р.: Головная боль после диагностической люмбальной пункции: чем меньше иглы, тем лучше BMJ 2001; 322: 993–994.
- Seupaul RA, Somerville GG, Viscusi C, Shepard AJ, Hauter WE: Распространенность постдуральной пункционной головной боли после того, как ED выполняла люмбальную пункцию. Am J Emerg Med 2005; 23: 913–915.
- Армон С., Эванс Р. В.: Подкомитет по оценке терапевтических средств и технологий Американской академии Н.Приложение к оценке: Профилактика головных болей после люмбальной пункции: отчет Подкомитета по оценке терапии и технологий Американской академии неврологии. Неврология 2005; 65: 510–512.
- Strupp M, Schueler O, Straube A, Von Stuckrad-Barre S, Brandt T. «Атравматическая» игла Sprotte снижает частоту возникновения головных болей после люмбальной пункции.Неврология 2001; 57: 2310–2312.
- Кандидо К.Д., Стивенс Р.А.: Головная боль после пункции твердой мозговой оболочки: патофизиология, профилактика и лечение. Лучшая практика Res Clin Anaesthesiol 2003; 17: 451–469.
- Карсон Д., Серпелл М.: Выбор лучшей иглы для диагностической люмбальной пункции.Неврология 1996; 47: 33–37.
- Томас С.Р., Джеймисон Д.Р., Мьюир К.В.: Рандомизированное контролируемое испытание атравматических игл по сравнению со стандартными иглами для диагностической поясничной пункции BMJ 2000; 321: 986–990.
- Kleyweg RP, Hertzberger LI, Carbaat PA: Значительное уменьшение головной боли после люмбальной пункции с использованием атравматической иглы: двойное слепое контролируемое клиническое испытание.Цефалгия 1998; 18: 635–637.
- Zimet A: Поощряйте использование не режущих игл для диагностических люмбальных проколов. Anesth Analg 2003; 97: 303.
- Смельцер Я.С.: Головная боль после диагностической люмбальной пункции: использование иглы 20 калибра — мушкетон.BMJ 2001; 322: 993.
- Lavi R, Yernitzky D, Rowe JM, Weissman A, Segal D, Avivi I: Стандартная и атравматическая игла Whitacre для диагностической люмбальной пункции: рандомизированное исследование. Неврология 2006; 67: 1492–1494.
- Birnbach DJ, Kuroda MM, Sternman D, Thys DM: Использование атравматических спинномозговых игл неврологами в Соединенных Штатах.Головная боль 2001; 41: 385–390.
- Зейдан А., Фархат О., Малики Х., Барака А. Приводит ли невылеченная постдуральная пункционная головная боль к субдуральной гематоме? Клинический случай и обзор литературы. Int J Obstet Anesth 2006; 15: 50–58.
- Харрингтон Б.Е.: Постдуральная пункционная головная боль и развитие эпидурального кровяного пятна.Рег Анест Пейн Мед 2004; 29: 136–163.
- Халкер Р. Б., Демаршалк Б. М., Веллик К. Э., Вингерчук Д. М., Рубин Д. И., Крам Б. А., Додик Д. В.: Кофеин для профилактики и лечения постдуральной пункционной головной боли: развенчание мифа. Невролог 2007; 13: 323–327.
- Williams EJ, Beaulieu P, Jenkins WJ: Эффективность эпидурального пластыря кровью в акушерской популяции.Int J Obstet Anesth 1999; 8: 105–109.
- van Kooten F, Oedit R, Bakker SLM, Dippel DWJ: Эпидуральная повязка с кровью при головной боли после пункции твердой мозговой оболочки: рандомизированное контролируемое клиническое исследование без участия наблюдателя. J Neurol Neurosurg Psychiatry 2008; 79: 553–558.
- Бэнкс С., Паеч М., Гуррин Л.: Аудит эпидурального пятна крови после случайной пункции твердой мозговой оболочки иглой Туохи у акушерских пациентов.Int J Obstet Anesth 2001; 10: 172–176.
- Ergün U, Say B, Ozer G и др.: Внутривенный теофиллин уменьшает головные боли после пункции твердой мозговой оболочки. J Clin Neurosci 2008; 15: 1102–1104.
- Никол GLJ, Millns JP: Инфаркт мозжечка как причина послеродовой головной боли.Int J Obstet Anesth 2002; 11: 306–309.
- Mouraux A, Gille M, Dorban S, Peeters A: Кортикальный венозный тромбоз после люмбальной пункции. Журнал Neurol 2002; 249: 1313–1315.
- Benzon HT, Iqbal M, Tallman MS, Boehlke L, Russell EJ: Тромбоз верхнего сагиттального синуса у пациента с постдуральной пункционной головной болью.Reg Anesth Pain Med 2003; 28: 64–67.
Автор Контакты
Ронит Лави, Отделение анестезии и периоперационной медицины
Лондонский центр медицинских наук, Университетская больница и Университет здравоохранения Св. Иосифа в Западном Онтарио, комната C3-104, 339 Windermere Road
Лондон, ON N6A 5A5 (Канада)
Тел.+1 519 663 2259, факс +1 519 663 2957, электронная почта [email protected]
Подробности статьи / публикации
Предварительный просмотр первой страницы
Получено: 19 ноября 2009 г.
Принято: 7 июня 2010 г.
Опубликовано в Интернете: 14 июля 2010 г.
Дата выпуска: август 2010 г.
Количество страниц для печати: 6
Количество рисунков: 0
Количество столов: 0
ISSN: 0014-3022 (печатный)
eISSN: 1421-9913 (онлайн)
Для дополнительной информации: https: // www.karger.com/ENE
Авторские права / Дозировка препарата / Заявление об ограничении ответственности
Авторские права: Все права защищены. Никакая часть данной публикации не может быть переведена на другие языки, воспроизведена или использована в любой форме и любыми средствами, электронными или механическими, включая фотокопирование, запись, микрокопирование или с помощью какой-либо системы хранения и поиска информации, без письменного разрешения издателя. .
Дозировка лекарств: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор и дозировка лекарств, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации.Однако с учетом продолжающихся исследований, изменений в правительственных постановлениях и постоянного потока информации, касающейся лекарственной терапии и реакций на них, читателю рекомендуется проверять листок-вкладыш для каждого препарата на предмет любых изменений показаний и дозировки, а также дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендованным агентом является новое и / или редко применяемое лекарство.
Отказ от ответственности: утверждения, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и соавторам, а не издателям и редакторам.Появление в публикации рекламы и / или ссылок на продукты не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор (-ы) не несут ответственности за любой ущерб, причиненный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в контенте или рекламе.
Люмбальная пункция: история болезни, показания, противопоказания
Автор
Гил З. Шламовиц, доктор медицины, FACEP Доцент кафедры неотложной клинической медицины Медицинской школы Кека Университета Южной Калифорнии; Главный специалист по медицинской информации, Keck Medicine, USC
Гил З. Шламовиц, доктор медицины, FACEP является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской ассоциации медицинской информатики
Раскрытие информации: не подлежит разглашению.
Соавтор (ы)
Нирав Р. Шах, доктор медицины, магистр здравоохранения Старший вице-президент и главный операционный директор, Kaiser Permanente Southern California
Нирав Р. Шах, доктор медицины, магистр здравоохранения является членом следующих медицинских обществ: Американского колледжа врачей, Нью-Йоркской медицинской академии, Общества генералов Внутренняя медицина
Раскрытие информации: нечего раскрывать.
Главный редактор
Helmi L Lutsep, доктор медицины Профессор и заместитель председателя кафедры неврологии Медицинского факультета Орегонского университета здоровья и науки; Заместитель директора Центра инсульта OHSU
Хелми Л. Луцеп, доктор медицинских наук, является членом следующих медицинских обществ: Американская академия неврологии, Американская ассоциация инсульта
Раскрытие информации: Medscape Neurology Редакционный консультативный совет: Комитет по рассмотрению инсульта, CREST2; Консультативный совет врачей Coherex Medical; Клиническое испытание национального лидера и руководящего комитета, Bristol Myers Squibb; Abbott Laboratories, консультативная группа.
Благодарности
Эндрю К. Чанг, доктор медицины Доцент, отделение неотложной медицины, Медицинский колледж Альберта Эйнштейна, Медицинский центр Монтефиоре
Эндрю К. Чанг, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американской академии неврологии, Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Луис М. Ловато, доктор медицины Адъюнкт-профессор клинической медицины, Калифорнийский университет, Лос-Анджелес, медицинская школа Дэвида Геффена; Директор отделения интенсивной терапии, отделение неотложной медицины, Olive View-UCLA Medical Center
Луис М. Ловато, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Мэри Л. Виндл, PharmD Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Ничего не раскрывать.
Благодарности
Авторы и редакторы Medscape Reference выражают благодарность Ларсу Гримму за помощь в обзоре литературы и предоставлении ссылок на эту статью.
Люмбальная пункция — AMBOSS
Последнее обновление: 3 февраля 2021 г.
Резюме
Поясничная пункция — это диагностическая и терапевтическая процедура, при которой спинальная игла вводится в субарахноидальное пространство. Это позволяет дренировать или собирать спинномозговую жидкость (CSF), а также вводить интратекальные препараты.Анализ спинномозговой жидкости может помочь в диагностике менингита, рассеянного склероза, внутричерепного кровоизлияния или менингеального карциноматоза. Кроме того, дренирование спинномозговой жидкости может привести к симптоматическому улучшению у пациентов с идиопатической внутричерепной гипертензией и гидроцефалией нормального давления. Абсолютных противопоказаний к люмбальной пункции нет, хотя повышенное внутричерепное давление, нарушения свертываемости крови и абсцессы позвоночника увеличивают риск осложнений. Распространенным и неприятным, хотя и безобидным осложнением люмбальной пункции является головная боль после люмбальной пункции.
Показания
- Диагностика заболеваний с измененным составом ликвора
- ,00 Интратекальное введение фармацевтических препаратов
- Измерение давления спинномозговой жидкости
Подозрение на менингит или САК у пациента с отрицательным результатом компьютерной томографии является неотложным показанием для поясничной пункции.
Противопоказания
Абсолютных противопоказаний нет; на выполнение люмбальной пункции. Однако есть несколько относительных противопоказаний:
Перечислим наиболее важные противопоказания.Выбор не исчерпывающий.
Процедура / приложение
- Объясните пациенту процедуру (т.е. приложение, цель, возможные осложнения).
- Выберите тип иглы
- Острие карандаша или «атравматические» иглы связаны с более низкой частотой возникновения головной боли после поясничной пункции, хотя можно также использовать обычные «режущие» иглы.
- Обычно используются спинальные иглы 20 или 22 размера.
-
Определите уровень входа, когда пациент находится в вертикальном положении.
- Определите L4, который обычно находится на уровне гребня подвздошной кости
- Спинальная игла может быть введена либо сверху (промежуток L3-L4), либо ниже (промежуток L4-L5).
-
Расположите пациентку в положении плода лежа на боку.
- Нижний поясничный отдел позвоночника должен быть согнут.
- В качестве альтернативы пациент может быть расположен сидя или лежа на животе.
- Продезинфицируйте кожу над желаемой точкой входа спиртом и хлоргексидином или повидон-йодом.
- Наденьте стерильные перчатки и накройте пациента стерильной салфеткой с отверстием над желаемой точкой входа.
- Примените местную анестезию к желаемой точке входа.
- Слегка наклоните спинальную иглу к пупку и медленно продвигайте ее (скос должен указывать в сторону пациента).
-
Первоначальное сопротивление с последующей заметной потерей сопротивления указывает на прокалывание желтой / твердой связки и проникновение в дуральный мешок.
- Игла проходит через следующие структуры: кожу, фасцию, жир, надостную связку, межостистую связку, желтую связку, эпидуральное пространство (в случае выполнения люмбальной пункции для эпидуральной анестезии, иглу следует здесь останавливать), твердую мозговую оболочку, паутинную оболочку и субарахноидальную пространство.
- Удалите стилет после прокола и наблюдайте за потоком спинномозговой жидкости, который указывает на успешное проникновение в субарахноидальное пространство.
- Если требуется измерение давления спинномозговой жидкости: поместите манометр на ступицу иглы, чтобы измерить давление открытия.
- При применении фармацевтических препаратов: введите препарат (например, местный анестетик, такой как бупивакаин → спинальная анестезия).
- При диагностической или терапевтической люмбальной пункции: Серийно собирайте спинномозговую жидкость без активной аспирации (можно собрать до 40 мл).
- После завершения пункции: снова вставьте стилет в иглу для пункции. , извлеките иглу, наложите стерильный тампон и сожмите место прокола.
- Рекомендуют постельный режим в течение 1-2 часов и достаточное количество жидкости.
- Задокументируйте люмбальную пункцию в файле пациента. и проверьте маркировку на пробирках.
- Транспортировка / хранение: необходимо организовать немедленную транспортировку образцов в лабораторию; оптимальная температура для хранения и транспортировки 20–35 ° C
Чтобы спинной мозг оставался в живых, введите иглу между L3 (-три) и L5 (-5).
Толкование / выводы
Нарушение гематоэнцефалического барьера (т. Е. Инфекции, аутоиммунные заболевания, злокачественные новообразования ЦНС) или интратекальное производство IgG (т. Е. Рассеянный склероз, инфекции ЦНС, такие как болезнь Лайма) → повышенные иммуноглобулины (олигоклональные полосы) → повышенное содержание белка в спинномозговой жидкости!
Осложнения
Головная боль после люмбальной пункции
- Этиология: утечка ликвора после люмбальной пункции
-
Факторы риска
- Женщины
- Молодые (20–40 лет)
- Низкий ИМТ
-
Клинические особенности
- Лобная или затылочная головная боль; который проявляется в течение 48 часов после процедуры (ухудшается, когда пациент находится в вертикальном положении, улучшается, когда пациент лежит на спине)
- Боль может длиться до 15 дней.
- Тошнота, рвота, головокружение, шум в ушах и нарушения зрения
-
Лечение
- Оральные анальгетики
- Достаточное потребление жидкости
- Постельный режим
-
Эпидуральный пластырь с кровью
- Показан при тяжелой рефрактерной головной боли после люмбальной пункции
- Включает эпидуральную инъекцию аутокрови в место люмбальной пункции
- Профилактика: использование тонких атравматичных канюль → синдром утечки спинномозговой жидкости встречается реже
Другое
Мы перечисляем наиболее важные осложнения.Выбор не исчерпывающий.
Список литературы
- Зеехузен Д.А., Ривз М.М., Фомин Д.А. Анализ спинномозговой жидкости. Ам Фам Врач . 2003; 68 (6): с.1103-1108.
- Дайзенхаммер Ф., Бартос А., Яйцо Р. и др. Рекомендации по обычному анализу спинномозговой жидкости. Отчет целевой группы EFNS.

 пачка / короб
пачка / короб