Остеохондроз шейного отдела позвоночника — цены на лечение, симптомы и диагностика остеохондроза шейного отдела позвоночника в «СМ-Клиника»
Нужна дополнительная информация?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалистыпроконсультируют Вас.
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
Описание заболевания
Остеохондроз является патологическим состоянием костно-хрящевой ткани позвоночника. Заболевание характеризуется дистрофическими изменениями и снижением амортизирующей функции межпозвонковых дисков.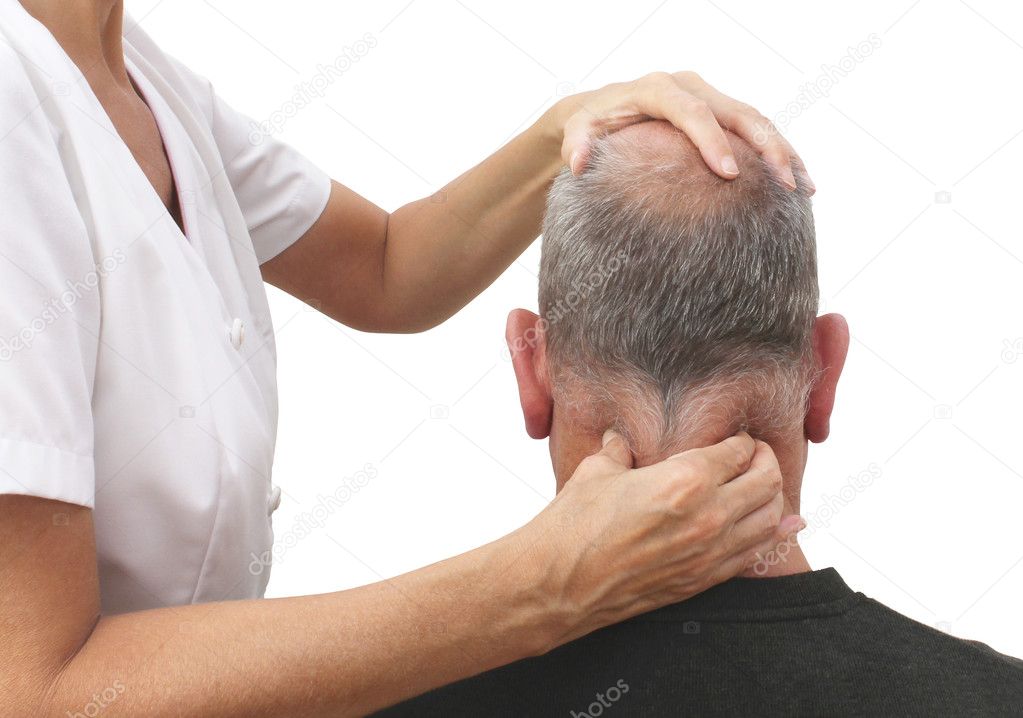
Выделяют несколько форм остеохондроза в зависимости от локализации дистрофических изменений: шейный, грудной, поясничный, крестцовый. Одним из наиболее часто встречающихся является шейный остеохондроз (до 25% от общего числа). Заболевание сопровождают неприятные ощущения, значительно снижающие качество жизни человека.
Примечательно то, что шейный остеохондроз может возникнуть в любом возрасте. На сегодняшний момент болезнь нередко диагностируется даже у школьников и студентов, что связано с малоподвижным образом жизни и длительным нахождением за компьютером и учебниками (при условии неправильного положения тела).
В отсутствие лечения остеохондроз прогрессирует, симптомы становятся более выраженными, нередко возникают осложнения: межпозвоночные грыжи, защемление нерва, нарушение кровообращения, гипоксия и т.
Симптомы
При шейном остеохондрозе происходит недостаточное питание межпозвоночных дисков шейного отдела, от чего они становятся ломкими, а расстояние между ними сильно уменьшается. При этом костная ткань становится склонной к разрастанию и формированию костных наростов (остеофитов). На поздних стадиях наросты смещаются и начинают сдавливать близлежащие ткани, сосуды и нервы, проходящие в шейном отделе.Шейный остеохондроз – хроническая, постепенно развивающаяся болезнь. Поэтому симптоматика патологии на разных стадиях отличается.
- Симптомы остеохондроза 1-й степени
На начальной стадии болезни происходит незначительное снижение высоты межпозвоночного диска шейного отдела позвоночника. Патология имеет слабо выраженную симптоматику. В шее возникает дискомфорт, который может распространяться на плечи. В некоторых случаях может появляться несильная боль в шее, проявляющаяся при физической активности. - Симптомы остеохондроза 2-й степени
На данном этапе высота диска продолжает уменьшаться, происходит неправильно разрастание хрящевой ткани, развиваются протрузии.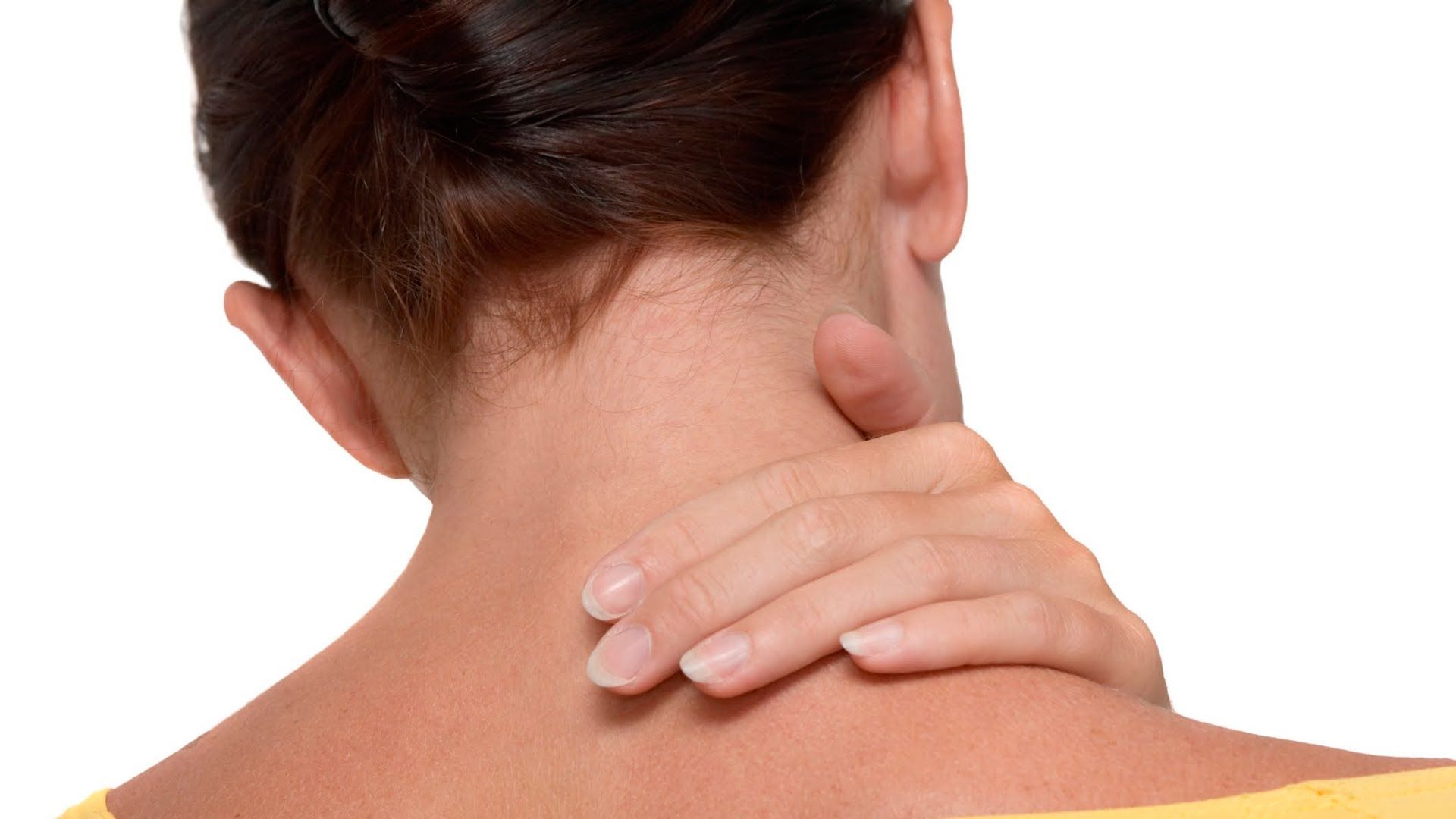 В фиброзном кольце могут образовываться трещины. Боль начинает усиливаться, становится продолжительнее, может иррадиировать в руки и вдоль позвоночника. Возникает ощущение скованности при поворотах шеи, возможен хруст и появление головных болей.
В фиброзном кольце могут образовываться трещины. Боль начинает усиливаться, становится продолжительнее, может иррадиировать в руки и вдоль позвоночника. Возникает ощущение скованности при поворотах шеи, возможен хруст и появление головных болей. - Симптомы остеохондроза 3-й степени
На 3-й стадии заболевания происходит разрыв фиброзного кольца и формирование межпозвонковых грыж. Позвоночный столб деформируется, могут возникать вывихи или подвывихи позвонков. Больной ощущает острую, длительно непроходящую боль в шее, онемение, частичную потерю чувствительности участков кожи в области затылка, шеи, плеч или рук. - Симптомы остеохондроза 4-й степени
На запущенной стадии болезни происходят необратимые изменения – развиваются многочисленные остеофиты, структуры межпозвонкового диска постепенно замещаются рубцовой тканью. Образовавшиеся грыжи давят на кровеносные сосуды и нервы, у человека возникает гипоксия трофозависимых органов, патологии кровеносной системы.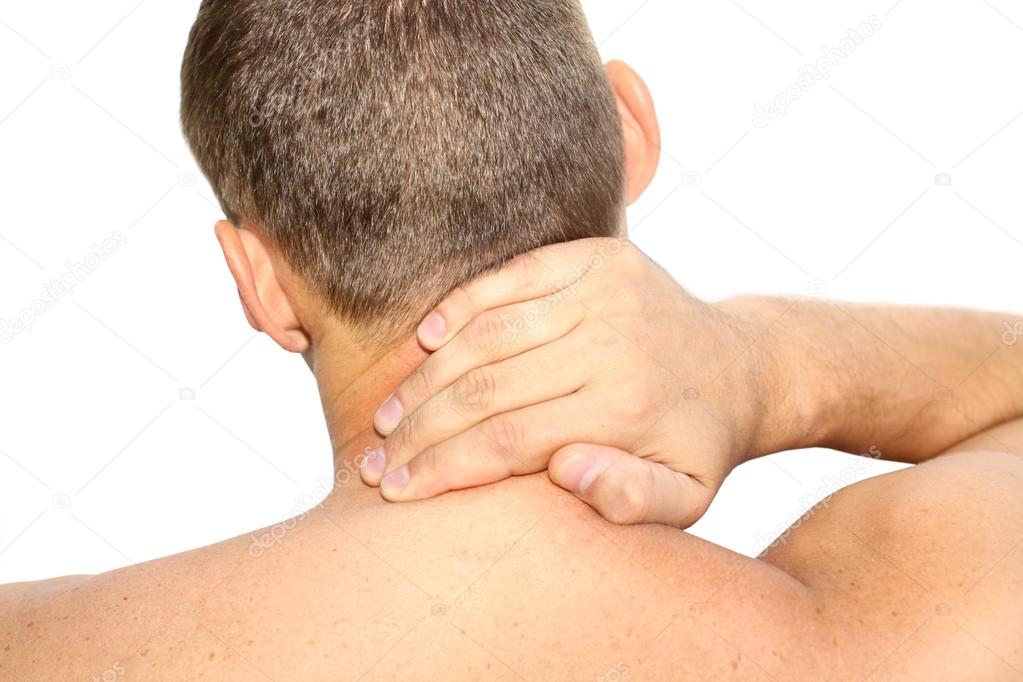 Боль продолжается длительное время, шея и верхний плечевой пояс становятся обездвижены, значительно ухудшается качество жизни.
Боль продолжается длительное время, шея и верхний плечевой пояс становятся обездвижены, значительно ухудшается качество жизни.
Независимо от степени выраженности заболевания у больного могут возникать такие симптомы, как головная боль, шум или звон в ушах, тошнота, различные нарушения зрения (мерцание, потемнение, боли).
Причины
Шейный остеохондроз возникает вследствие неправильно распределенной нагрузки на шейный отдел позвоночника. При этом мышцы шеи не справляются с механическим давлением, спазмируются, что приводит к нарушению кровообращения. От этого происходят дегенеративные изменения в верхнем отделе позвоночника.Факторы, способствующие развитию остеохондроза шейного отдела позвоночника:
- наследственная предрасположенность;
- травмирование шеи;
- малоподвижный образ жизни;
- длительное пребывание в одной позе – за компьютером, за рулем и т.д.;
- наличие аутоиммунных заболеваний – ревматоидный артрит, системная красная волчанка, склеродермия;
- нарушение метаболизма;
- наличие эндокринных заболеваний – подагра, сахарный диабет;
- излишняя масса тела.
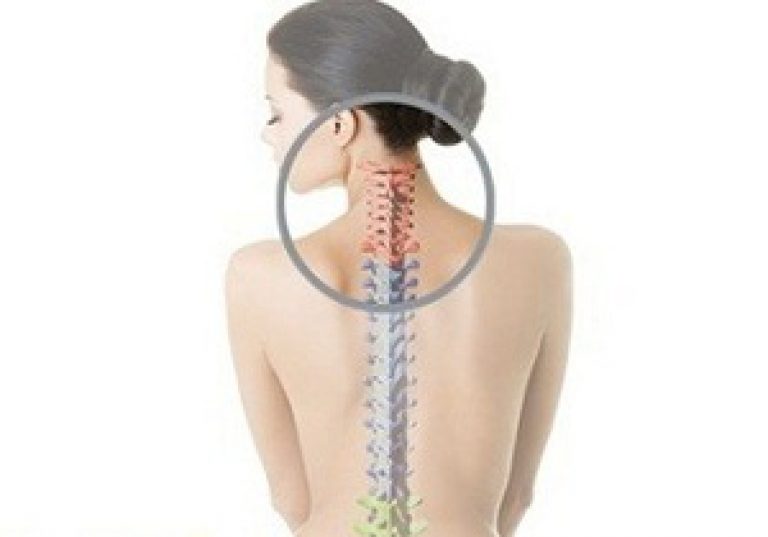
Диагностика
При подозрении на наличие шейного остеохондроза необходимо своевременно обратиться в медицинское учреждение. Комплексная диагностика поможет выявить заболевание, оценить его степень и понять причины развития патологии. Предварительный диагноз ставится на основании осмотра и пальпации – при остеохондрозе отмечается напряжение шейных мышц, в некоторых случаях заметна деформация позвоночника.После объективной диагностики врач отправляет пациента на дополнительные исследования.
Для подтверждения диагноза используются следующие диагностические методы:
Терапевтическое лечение
При своевременном выявлении шейного остеохондроза заболевание хорошо поддается терапевтическому лечению. К сожалению, остеохондроз невозможно полностью вылечить, однако терапия поможет предотвратить дальнейшее развитие болезни, снять неприятные симптомы и нормализовать подвижность верхнего отдела позвоночника.
Для этого используются следующие методы:
- Медикаментозное лечение. Лекарственные средства снимают боль и воспаление, восстанавливают кровообращение и устраняют спазмы в мышцах шеи. Для этого могут применяться следующие группы препаратов: глюкокортикостероиды, анальгетики, хондропротекторы, миорелаксанты и др.
- Физиотерапевтическое лечение. Дополнительно к приему лекарственных препаратов расслабить околошейные мышцы, устранить спазмы и нормализовать кровообращение помогут физиотерапевтические процедуры: массаж, иглорефлексотерапия, воздействие лазером, магнитотерапия, УВЧ-терапия, фонофорез и др.
- Лечебная гимнастика. Специальные физические упражнения помогут пациенту укрепить мышечный каркас, выровнять осанку и улучшить кровоснабжение верхней части позвоночного столба.
Хирургическое лечение
В случае запущенных стадий остеохондроза шейного отдела позвоночника или при недостаточной эффективности консервативных методик требуется проведение оперативного вмешательства.
В зависимости от конкретного клинического случая могут использоваться следующие методы хирургии:
- Микродискэктомия – малоинвазивное удаление позвонковой грыжи.
- Ламинэктомия – операция по удалению позвонковых отростков.
- Трансфасеточное удаление грыжи.
- Эндоскопическое удаление грыжи.
В многопрофильном медицинском центре «СМ-Клиника» работают квалифицированные врачи, за плечами которых многолетний опыт работы в травматологии и неврологии. Диагностика и лечение остеохондроза проводится на высокоточном оборудовании, отвечающем современным отечественным и европейским стандартам.
Мы помогаем пациентам вернуть радость полноценной жизни без боли и скованности движений!
Наши преимущества:
Более 30 ведущих травматологов-ортопедов
Все специалисты
Передовое медицинское оборудование
Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Лечение шейного остеохондроза — ИНСТИТУТ ДВИЖЕНИЯ
Шейный остеохондроз — это патологические изменения в тканях межпозвоночных дисков и самих позвонков. В результате истончаются мягкие ткани, уменьшается эффект амортизации позвонков. Происходит сдавливание кровеносных сосудов и нервных волокон, снижается подвижность шейного отдела позвоночника.
Шейный остеохондроз — одна из наиболее опасных локализаций остеохондроза, поскольку вследствие этого заболевания ухудшается кровоснабжение головного мозга.
Чем опасен шейный остеохондроз
В результате нарушается нормальное функционирование шейного отдела позвоночника, снижается его подвижность, появляются боли в шее. Шейный остеохондроз может быть причиной ухудшения кровообращения головного мозга, мигрени, нарушения сердечного ритма, ухудшения зрения, координации и внимания, развития межпозвонковой грыжи.
Остеохондроз и спондилёз шейного отдела позвоночника
Симптомы шейного остеохондроза
Заболевание характеризуется острой болью в области шеи, отдающей в затылок, лопатки и предплечья. Боль может усиливаться при движении головы или в определенных позах. В результате болевого синдрома и воспалительного процесса происходит перенапряжение шейных мышц. У больных часто наблюдаются мигрени, снижение остроты слуха и зрения, головокружение, шум в ушах, резкие изменения кровяного давления, обморочные состояния. Симптомом остеохондроза шейного отдела может быть нарушение чувствительности кончиков пальцев рук.
Причины шейного остеохондроза
Причины возникновения шейного остеохондроза как правило связаны со старением организма и возрастными изменениями в тканях. Однако образ жизни и связанные с ним факторы повышают риск появления заболевания. К ним относятся:
- низкая физическая активность, сидячая работа;
- лишний вес и неправильное питание;
- заболевания опорно-двигательного аппарата: плоскостопие, ревматизм, сколиоз, нарушения осанки;
-
травмы в области шеи или затылка.

Помимо этого, остеохондроз может быть вызван другими заболеваниями позвоночника. Позвоночник — единое целое, и лечить его тоже нужно в комплексе. Именно поэтому первое, что нужно сделать при подозрении на остеохондроз — пройти полное обследование позвоночника.
Лечение шейного остеохондроза
Лечение назначают после обследования. Врач собирает анамнез и направляет пациента на обследование. Чаще всего — на магнитно-резонансную томографию. Выяснив точную причину заболевания, приступают к лечению.
В остром периоде врач назначает обезболивающие и противовоспалительные препараты. В периоде ремиссии — физиотерапевтические процедуры — массаж, кинезиотерапию, ударно-волновую терапию, лечебную физкультуру. Эти методы направлены на укрепление мышечного корсета, снятие напряжения и предотвращение приступов заболевания.
Профилактика шейного остеохондроза
- Проходите регулярные обследования.
 Болезнь легче предупредить, чем вылечить. Ежегодные обследования позволят выявить заболевание на ранней стадии и вылечить его, пока оно не перешло в более тяжелую стадию.
Болезнь легче предупредить, чем вылечить. Ежегодные обследования позволят выявить заболевание на ранней стадии и вылечить его, пока оно не перешло в более тяжелую стадию. - Следите за осанкой. Держите спину ровной, плечи — расслабленными. Если вы много работаете за компьютером или письменным столом, выберите удобное кресло, сидите правильно, делайте разминку каждые полчаса-час работы.
- Ведите активный образ жизни. Больше ходите пешком, бывайте на свежем воздухе, занимайтесь спортом, особенно полезно плавание.
- Во время сна используйте ортопедическую подушку.
Выясним причину боли
Выявим заболевание на ранней стадии
Снимем болевой синдром, напряжение
Вернём подвижность без операций
Остеохондроз шейного отдела
Остеохондрозом шейного отдела называется дегенеративно-дистрофическое заболевание межпозвоночных дисков, первые признаки которого проявляются после тридцати лет. При отсутствии лечения развиваются более тяжелые формы – протрузия и грыжа позвоночника. Если запустить остеохондроз, то это может стать причиной инвалидности.
При отсутствии лечения развиваются более тяжелые формы – протрузия и грыжа позвоночника. Если запустить остеохондроз, то это может стать причиной инвалидности.
Причины шейного остеохондроза
К этому заболеванию приводит ряд факторов:
- генетическая предрасположенность;
- ревматизм суставов;
- травма;
- переохлаждение шеи;
- малоподвижный образ жизни;
- недостаток микроэлементов при неправильном питании;
- неудобная ортопедическая поза (когда человек постоянно держит голову всегда под наклоном).
Шейный остеохондроз – симптомы
Основным следствием остеохондроза шеи считается боль с различной локализацией. Головная боль начинается в затылке и распространяется к вискам. Шея болит и хрустит при повороте, боль иррадиирует в плечо и руку. Резкая боль может возникнуть даже при легком кашле или при незначительной нагрузке на руку. Пальцы на руках немеют, человек ощущает сильную слабость и усталость. На последних стадиях возможно головокружение и обмороки при резком наклоне шеи или повороте головы.
На последних стадиях возможно головокружение и обмороки при резком наклоне шеи или повороте головы.
Диагностика шейного остеохондроза
Предварительный диагноз врач ставит на основании первичного осмотра. Для подтверждения он направляет пациента на рентгенографию. Для большей точности может понадобиться МРТ, которая позволяет выявить протрузию или грыжу диска. На основании сделанных снимков врач назначит курс лечения, который оптимально подходит для пациента.
Лечение шейного остеохондроза
Методы терапии, которые выбирает врач, зависят от состояния пациента. На ранних стадиях (при отсутстсвии воспаления и выраженной боли) есть возможность обойтись без медикаментозного лечения: назначается лечебная физкультура, массаж шеи, курс физиотерапии, теплолечение, озокеритпарафиновые аппликации и тейпирование.
Основные методы аппаратной физиотерапии, применяемые при остеохондрозе шейного отдела:
- электротерапия;
- лазеротерапия;
- ультразвуковая терапия.

Медикаментозное лечение заключается в снятии воспаления и боли. Для этого используются нестероидные анальгетики, стероидные противовоспалительные препараты. Кроме того, применяются миорелаксанты для расслабления мышц.
Консервативное лечение на первых стадиях остеохондроза шейного отдела помогает расслабить мышцы и вернуть поврежденные межпозвонковые диски в обычное состояние.
Если болезнь не поддается лечению, то приходится прибегать к хирургии. Чтобы избежать длительного лечения, нужно соблюдать профилактические меры для предупреждения остеохондроза шеи. Для этого достаточно заниматься плаванием, время от времени делать разминку для шеи, не перенапрягать позвоночник, правильно питаться и использовать ортопедические подушки для сна.
Если у вас есть подозрение на шейный остеохондроз, запишитесь на консультацию к неврологу. В сети клиник «Медицентр» прием ведут врачи с большим опытом, под их контролем вы можете пройти курс терапии с последующей реабилитацией.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Шейный остеохондроз.
 Лечение шейного остеохондроза в Краснодаре
Лечение шейного остеохондроза в КраснодареШейный остеохондроз — распространенное заболевание у пациентов старше 25 лет. Именно в этом возрасте появляются первые признаки остеохондроза шейного отдела, а если говорить конкретнее — видоизменения в межпозвонковых дисках.
Симптомы остеохондроза:
- Регулярные боли в шее, плечах
- Хруст/прострелы в суставах
- Ощущение онемения в пальцах
- Ноющая боль в затылочной и височной зонах
- Головокружение и потемнение в глазах
- Склонность к обморокам
- Шум в ушах
- Внезапное беспричинное ухудшение слуха/зрения
- Спазмы мышц гортани, ощущение кома в горле, тошнота
Симптомы шейного остеохондроза разнообразны, но, если вы заметили у себя более трех симптомов, пора обратиться к неврологу.
Причины возникновения шейного остеохондроза у большинства пациентов идентичны, основные из них:
- Продолжительная работа за компьютером
- Малоподвижный образ жизни
- Неправильное питание (необходимое для функционирования опорно-двигательного аппарата)
- Медленный обмен веществ
- Отсутствие физической нагрузки
Кроме того, спровоцировать развитие остеохондроза позвоночника, в том числе шейного, грудного или поясничного отделов могут:
- Переохлаждение
- Гормональный сбой
- Травмы и ушибы позвоночника
- Наследственность
- Сопутствующие заболевания
Шейно-плечевая зона у пациентов – самая активная часть опорно-двигательной системы. В ней расположены суставы, сухожилия и мышцы, нервные сплетения и кровеносные сосуды. В Центре восстановления здоровья «КБЛ» разработан комплекс процедур, направленных на снижение дегенеративных процессов в костных и хрящевых тканях. Результатом лечения шейного остеохондроза в Центре восстановления здоровья «КБЛ» станут:
В ней расположены суставы, сухожилия и мышцы, нервные сплетения и кровеносные сосуды. В Центре восстановления здоровья «КБЛ» разработан комплекс процедур, направленных на снижение дегенеративных процессов в костных и хрящевых тканях. Результатом лечения шейного остеохондроза в Центре восстановления здоровья «КБЛ» станут:
- Снижение болевого синдрома
- Улучшение кровообращения в зонах воспаления
- Устранение спазмов в мышцах, их расслабление
- Восстановление двигательной функции
- Сокращение воспалительного процесса
ЗАПИСАТЬСЯ НА ПРИЕМ
Лечение остеохондроза физиотерапевтическими и бальнеологическими процедурами
В Центре восстановления здоровья «КБЛ» для лечения остеохондроза (шейного, грудного и поясничного отделов) позвоночника используются все виды физио- и бальнеотерапии, ручной массаж, тейпирование, рефлексотерапию, лечебную физкультуру.
Электрофорез и ультрафонофорез с лекарственным раствором уменьшают воспалительный процесс, позволяя ввести в ткани лекарственные вещества.
Лечебная физкультура (ЛФК) под руководством тренера на ранних стадиях заболевания снимает напряжение и спазм в мышцах, восстанавливает двигательную функцию.
Сеансы магнитотерапии способствуют восстановлению тканей и насыщению их кислородом.
Благодаря активной работе йода и брома, проникающих в больную область позвоночника во время приема минеральных йодобромных ванн, организм насыщается полезными микроэлементами, ускорятся процесс выздоровления.
Аппликации парафиноозокерита за счет длительного сохранения тепла снимают острый воспалительный процесс в пораженных участках и благотворно влияют на нервные окончания, успокаивая и нормализуя их работу.
СМТ (Амплипультерапия) – применение токов различной частоты оказывает болеутоляющее действие на нервные окончания, снимая болевые ощущения.
Сеансы иглоукалывания (иглорефлексотерапии) благодаря точечному воздействию непосредственно на локализацию боли восстанавливают тонус мышц, снижают болевые ощущения, улучшают кровообращение в зоне воздействия.
Тейпирование — это верный помощник для слабых мышц. Тейпы фиксируют мышцы в правильном положении, благодаря чему улучшается кровообращение, уходит нагрузку с суставов и межпозвоночных дисков, и вместе с тем пациент избавляется от боли.
При лечении остеохондроза воздействие осуществляется на очаг воспаления, не задевая соседние ткани и органы. Все процедуры особенно результативны на ранних стадиях заболевания, когда нарушения еще обратимы и требуют щадящего лечения. Программа лечения составляется врачом, который исключает противопоказания и индивидуальную непереносимость пациента.
Лечение остеохондроза в Москве – цены на комплексное лечение в сети клиник МЕДСИ
Болезнь может поражать разные отделы позвоночника и протекает в несколько стадий. От этих двух факторов зависит, какие симптомы проявятся у конкретного человека.
От этих двух факторов зависит, какие симптомы проявятся у конкретного человека.
Стадия 1
Из-за высокой или неравномерной нагрузки на спину прежде всего страдает межпозвонковый диск. В его центральной части – пульпозном ядре – происходит обезвоживание ткани. Высота диска уменьшается, он начинает хуже амортизировать, хуже сглаживает нагрузки. Часть диска, окружающая пульпозное ядро (фиброзная часть), травмируется, на ней появляются трещины.
В этот период симптомы отсутствуют или проявляются только от действия сильных триггеров. От долгого нахождения в одной позе или активного движения (резкий поворот, наклон) может возникать дискомфорт в спине.
Стадия 2
Высота дисков продолжает уменьшаться. Связки позвоночника начинают «провисать», что вызывает избыточную подвижность позвонков относительно друг друга. Мышцы напрягаются, чтобы компенсировать это.
Возникают симптомы:
- Ощутимый дискомфорт при действии обычных бытовых «провокаторов»: например дискомфорт, затекание спины после сна
- Болевые ощущения при нагрузках на спину: например, когда приходится нести тяжелую сумку на одном плече
- Быстрая усталость мышц спины
Стадия 3
Трещины в фиброзном кольце увеличиваются, через них может выходить часть ткани пульпозного ядра (это называется протрузией межпозвонковых дисков). Избыточная подвижность позвонков вызывает травмы и воспаление окружающих тканей. Из-за уменьшения расстояния между позвонками сдавливаются нервные корешки, которые идут от спинного мозга к органам и тканям. Развивается артроз суставов, соединяющих позвонки.
Избыточная подвижность позвонков вызывает травмы и воспаление окружающих тканей. Из-за уменьшения расстояния между позвонками сдавливаются нервные корешки, которые идут от спинного мозга к органам и тканям. Развивается артроз суставов, соединяющих позвонки.
Симптомы на этой стадии усугубляются. Возникают:
- Скованность
- Ограничение амплитуды движений
- Боль в пораженных отделах позвоночника, в том числе в покое и без провоцирующих факторов
- Покалывание, онемение в конечностях
Стадия 4
Патология передается на тела позвонков. На них начинают расти костные выросты – остеофиты. Эти костные образования вызывают травмы, воспаление окружающих тканей, дополнительно сдавливают нервные корешки, уменьшают подвижность позвоночника.
К перечисленным выше симптомам присоединяются выраженные ограничения подвижности позвоночника. Все симптомы, как правило, усиливаются, из-за сдавливания корешков могут развиваться парезы (частичные параличи) конечностей.
Лечение шейного остеохондроза в Екатеринбурге без операции
Остеохондроз шейного отдела — хроническое заболевание позвоночника, возникающее в результате нарушения питания тканей и разрушения его структуры.
По данным ВОЗ, от этого заболевания в 80% страдают жители индустриальных городов.
Первые признаки недуга могут быть диагностированы уже в 20 лет. С возрастом проявляются более серьезные повреждения.
Особенности заболевания
Мышечный каркас шеи развит слабо относительно других отделов спины. Поэтому, из-за физиологических особенностей, даже незначительная нагрузка на шейную часть может приводить к смещению позвонков. Это нарушает ток крови, движение нервных импульсов в этой части и полноценное кровенаполнение головного мозга.
В итоге заболевание, которое начинается с проявлений дискомфорта в шее, незначительной скованности в шее, неприятной тяжести в затылке или ощущения мурашек в кончиках пальцев, может перерасти в нарушение координации, ухудшение зрения, слуха и к более серьезным последствиям, в том числе и привести к нарушению кровоснабжения головного мозга.
Симптомы шейного остеохондроза
- боль разной степени интенсивности, которая усиливается при долгом пребывании в одной позе
- слабость, онемение и покалывание в руках
- скованность шеи при поворотах головы
- головокружение
- ощущение кома в горле и затруднение глотания
В зависимости от природы нарушения, симптомы остеохондроза могут отличаться:
- Корешковый синдром провоцирует сильные, жгучие, пульсирующие боли в шейном отделе, отдающие в руку или плечо. Сдавливание нервных окончаний может спровоцировать головокружения, ограничение движений языка, нарушение обоняния, сложности с дыханием, чувства “комка” в горле. Боль усиливается при физическом и эмоциональном напряжении.
- Синдром позвоночной артерии проявляется в острых, пульсирующих головных болях с локализацией в затылке и висках.
- Вертебральный синдром ведет к появлению жгучих болей и чувства скованности в шее. Часто этот синдром появляются при чихании, кашле, при поворотах головы.

- Кардиальный — проявляется болью в груди, похожей на сердечный приступ длящийся несколько часов. Приступы боли сопровождаются повышением давления, аритмией.
Лечение шейного остеохондроза в Екатеринбурге
Лечение остеохондроза шейного отдела в Екатеринбурге можно пройти в центре профилактики и реабилитации «Эволайф». Комплексная терапия проводится безоперационным консервативным методом и работает на устранение синдрома и причин, вызвавших заболевание. Если вы вовремя начнете лечение, при помощи грамотной терапии сможете навсегда избавиться от остеохондроза. Некоторые виды и методы лечения представлены ниже.
Консультация специалиста по лечению заболеваний позвоночника позволит точно поставить диагноз и назначить эффективную схему лечения.
Вытяжение (тракция) шейного отдела позвоночника в двух плоскостях с точечным воздействием на проблемную зону создает необходимые условия для восстановления структур диска.
Акустическая ударная волна улучшает кровообращение в пораженных тканях, активизирует процессы их заживления, разрушает микрокристаллы солей.
Ультразвуковые волны оказывают механическое и термическое воздействие на ткани, активизируя обменные процессы в клетках и повышая иммунные способности организма.
Применение свойств электрического тока для борьбы с различными патологиями шейного отдела позвоночника.
Кратковременное воздействие экстремальным холодом является современный эффективным методом лечения болезней позвоночника и суставов, позволяющим активировать обменные процессы в пораженном участке тела.
Шейный остеохондроз: причины, симптомы и лечение
Шейный остеохондроз — это медленный процесс разрушения шейного отдела позвоночника. Ощущаться он начинает болями в шее, которая отдается в голову и плечи. Если остеохондроз пустить на самотек, он начнет прогрессировать и сопровождаться головокружением, спазмами и даже онемением конечностей из-за нарушения кровообращения.
Если остеохондроз пустить на самотек, он начнет прогрессировать и сопровождаться головокружением, спазмами и даже онемением конечностей из-за нарушения кровообращения.
Причины появления шейного остеохондроза
Основная причина развития остеохондроза – сидячий образ жизни. Болезнь вызывается высокой нагрузкой на отдел шеи. Она же вызывает спазм в мышцах, ухудшает работу сосудов. Процессы питания в шейном отделе позвоночника нарушаются, вызывая тем самым изменения в структуре межпозвоночных дисков и суставов. С течением времени в шейном отделе позвоночника появляются костные наросты. Что в итоге снижает подвижность шеи, становится причиной болей и онемения конечностей.
И хотя причиной появления такой неприятной и даже опасной болезни является именно низкий уровень подвижности человека, ускорить развитие остеохондроза способны плохая осанка, различные стадии ожирения, сидячая работа. И даже чрезмерно высокие физические нагрузки.
И даже чрезмерно высокие физические нагрузки.
Определить остеохондроз в шее можно уже на начальных стадиях развития. Это не так уж сложно, как может показаться. Ведь уже с того момента как в шейном отделе позвоночника начнутся изменения, человек сразу почувствует дискомфорт в шее. С течением времени негативное воздействие этих перемен будет только усиливаться. Развитие шейного остеохондроза можно поделить на четыре этапа:
- Слабая боль в шее, которые могут становиться сильнее при движениях головы;
- Боль становится сильнее, может отдаваться в плечевом поясе и руках. Дополнительными симптомами на данном этапе являются частые головные боли и рассеянное внимание;
- Боль становится постоянной, руки немеют.
- На последнем этапе периодически возникают приступы головокружения, шум в ушах. Может нарушиться координация.
- Вдобавок может даже существенно «упасть» зрение.
Подобные дегенеративные перемены конкретно в шейном отделе позвоночника крайне опасны. Поскольку не только нарушается кровоток, отвечающий за питание головного мозга, но и защемляется нервный корешок спинного мозга. Если вы распознали у себя признаки шейного остеохондроза, не стоит затягивать с лечением. Напротив, начать его следует как можно быстрее!
Поскольку не только нарушается кровоток, отвечающий за питание головного мозга, но и защемляется нервный корешок спинного мозга. Если вы распознали у себя признаки шейного остеохондроза, не стоит затягивать с лечением. Напротив, начать его следует как можно быстрее!
Типы, факторы риска, симптомы, лечение
Хондроз означает «разрушение хряща» — разрушение мягких соединительных тканей между суставами из-за таких факторов, как чрезмерное использование, травма и возраст. Более известный как остеоартрит, хондроз чаще всего возникает в коленях, руках, бедрах, шее и пояснице. , вызывая боль и скованность. Хондроз невозможно вылечить, но правильное лечение может помочь замедлить прогрессирование заболевания, уменьшить дискомфорт и восстановить подвижность.
Также известен как
Артроз
Дегенеративная болезнь суставов
Луис Альварес / DigitalVision / Getty ImagesТипы артроза
Остеоартрит может развиться в любом суставе, но это одни из самых распространенных мест, где он встречается.
Колени
Бегуны и люди с лишним весом склонны к износу колен. Состояние, называемое пателлофеморальным (PF) хондрозом, описывает потерю хряща на поверхности коленной чашечки. Другой термин для обозначения состояния — хондромаляция, степень тяжести которой оценивается по шкале от одного до четырех.
Руки
Костные шпоры могут образовываться в суставах пальцев, становясь опухшими и болезненными. Многие пациенты испытывают боль в основании большого пальца.Разрушение хряща в руках ухудшает мелкую моторику при повседневной деятельности, такой как письмо, завязывание шнурков, приготовление посуды, застегивание одежды и набор текста.
Бедра
Бедра представляют собой несущий шаровой шарнир шарнир с хрящом, который выстилает внутреннюю поверхность, обеспечивая плавное и легкое движение. Если этот хрящ начинает изнашиваться, трение между костями приводит к образованию костных шпор. Хондроз тазобедренного сустава может затруднить ходьбу, вызвать скованность и боль.
Шея
Остеоартрит также может возникать в позвоночнике и шее, где его обычно называют шейным спондилезом. Между позвонками позвоночника хрящевые прокладки защищают кости от давления друг на друга. Когда он нарушается, воспаление и боль могут затруднить комфортный сон или выполнение повседневных дел.
Нижняя часть спины
Подавляющее большинство болей в спине носит кратковременный характер и проходит в течение недели.Однако остеоартрит спины — одна из многих потенциальных причин хронической боли в спине, которая, кажется, не проходит со временем.
По мере разрушения хряща в позвоночнике развиваются костные шпоры, которые могут «защемить» нервы в нижней части спины. Ваш врач оценит ваше состояние, чтобы исключить другие формы артрита.
Кто в опасности?
Хондроз коленного сустава часто связан с определенными физическими упражнениями или ожирением. На каждый фунт веса верхней части тела приходится четыре фунта силы на коленный сустав. Взаимодействие с другими людьми
Взаимодействие с другими людьми
Спортсмены на выносливость, бегающие на длинные дистанции, склонны к болям в суставах. Быстро развивающиеся виды спорта, требующие быстрых и динамичных движений (например, баскетбол и теннис), также плохо влияют на колени.
Хотя упражнения с высокой нагрузкой увеличивают риск остеоартрита, малоподвижный образ жизни также может быть фактором риска развития хондроза. Недостаточный мышечный тонус не поддерживает суставы, что создает дополнительную нагрузку на них.
Остеоартрит часто встречается у людей старше 50 лет.Возраст — основная причина разрушения хрящей с течением времени. Генетика также играет роль, особенно когда она вызвана воспалением. Наша костная структура может влиять на вероятность хондроза, как в случае людей с естественными неглубокими тазобедренными суставами (состояние, называемое дисплазией тазобедренного сустава).
Выполнение повторяющихся движений в течение нескольких лет приводит к чрезмерной нагрузке на сустав и может привести к износу хряща. Повреждение хряща также может произойти во время травмы или операции и остаться незамеченным до тех пор, пока позже не разовьется остеоартрит.
Повреждение хряща также может произойти во время травмы или операции и остаться незамеченным до тех пор, пока позже не разовьется остеоартрит.
Нехирургические варианты лечения
Когда хондроз диагностируется на ранних стадиях до прогрессирования тяжелого остеоартрита, можно управлять симптомами с помощью неинвазивных методов лечения. Для людей с остеоартрозом кисти, колена или бедра Американский колледж ревматологии (ACR) рекомендует ряд различных нехирургических подходов.
- Упражнение. На первом месте в списке мер по образу жизни — упражнения.Среди рекомендаций — тайцзи, йога и тренировка равновесия.
- Ортопеды и подтяжки. Также рекомендуется поддерживающая фиксация пораженного сустава и использование трости. Иглоукалывание, а также тепло и лечебное охлаждение также могут быть полезными.
- Физиотерапия. ACR также предлагает работать с физиотерапевтом. Изучение безопасных упражнений для укрепления мышц, окружающих поврежденный сустав, обеспечит лучшую поддержку и стабильность, чтобы предотвратить дальнейшее повреждение.

- Трудотерапия. Направление к терапевту может помочь вам внести изменения, чтобы защитить ваши суставы. Это особенно важно, если ваша работа усугубляет проблему. Сделав рабочее место более эргономичным, можно уменьшить боль, особенно в шее, спине и запястьях.
- Похудание. ACR также рекомендует потерю веса, когда это необходимо, как часть плана лечения остеоартрита. Снижение веса не только снимает нагрузку с ваших суставов, несущих вес, но также связано со снижением уровня легкого воспаления, которое способствует хондрозу в других частях тела (включая руки).
Для людей с диабетом контроль уровня сахара в крови с помощью здорового образа жизни может остановить прогрессирование остеоартрита. Высокий уровень сахара в крови укрепляет и ослабляет хрящи, что делает их более уязвимыми. Диабет также способствует воспалению, которое усиливает боль в суставах.
Лекарства и пищевые добавки
Медикаменты обычно сочетаются с другими нехирургическими методами лечения, чтобы облегчить боль в суставах, связанную с хондрозом легкой и средней степени тяжести.Ваш врач может порекомендовать безрецептурные лекарства от боли и воспаления, включая ацетаминофен и пероральные или местные нестероидные противовоспалительные препараты (НПВП).
ACR рекомендует местное применение НПВП перед пероральным приемом. Цель состоит в том, чтобы сначала попробовать способ, который имеет местный эффект, а не системный.
Лекарства, отпускаемые по рецепту, которые также рекомендуются при остеоартрите, — это трамадол и дулоксетин. В настоящее время ACR настоятельно рекомендует инъекции кортикостероидов непосредственно в пораженный сустав руки, бедро или колено.
Кремы, содержащие капсаицин (естественное соединение острого перца), могут временно облегчить боль при остеоартрите колена. В настоящее время ACR рекомендует местное применение капсаицина при остеоартрите коленного сустава. Тем не менее, он предлагает условную рекомендацию против местного использования при остеоартрите рук. Рекомендация против использования рук основана на отсутствии доказательств в пользу этого и потенциально повышенном риске попадания лекарства в глаза через руки.
Ваш врач может также порекомендовать добавки, такие как витамин К и кальций, для поддержки ваших костей и суставов.Однако это может занять два-три месяца, прежде чем они принесут заметную пользу.
Глюкозамин — одна из наиболее широко используемых пищевых добавок в США, также используется для здоровья костей и суставов вместе с хондроитином. Однако ни глюкозамин, ни хондроитин не оказались эффективными при лечении остеоартрита бедра или колена, и их использование настоятельно не рекомендуется в этих двух случаях. Добавки хондроитина также могут быть полезны при остеоартрите руки.Взаимодействие с другими людьми
Всегда обсуждайте с врачом лекарства и пищевые добавки.
Хирургия
Когда хондроз прогрессирует до сильной боли или ограничения подвижности, хирургическое вмешательство может обеспечить постоянное и эффективное решение. Прием высоких доз обезболивающих — не идеальный сценарий для вашего здоровья, равно как и невозможность заниматься спортом или хорошо выспаться.
Когда риски вашего текущего состояния и плана лечения начинают превышать преимущества, вы можете рассмотреть возможность операции.Проконсультируйтесь со своим врачом, чтобы узнать все тонкости процедуры, рекомендованной для вашего состояния.
Хирургия может включать несколько этапов, например артроскопическую операцию по удалению воспаленной ткани с последующей стабилизацией или заменой утраченного хряща.
Восстановление после операции на суставах может быть долгим и требует приверженности к реабилитации. Перед операцией убедитесь, что ваше здоровье находится в наилучшем состоянии, и это даст вам самые высокие шансы на успешное выздоровление.
Слово Verywell
Они говорят, что унция профилактики стоит фунта лечения, что, безусловно, верно, когда речь идет о здоровье суставов. Защита суставов от повреждений в раннем возрасте может облегчить нам жизнь с возрастом.
Однако иногда факторы, способствующие развитию хондроза, находятся вне нашего контроля, и операция — наш лучший вариант для улучшения качества жизни. Консультации со своим врачом и знающими специалистами помогут вам найти решение, которое подходит именно вам.
Шейный хондроз: симптомы и лечение
Хондрозом сокращенно Остеохондроз, это заболевание возникает при старении позвоночника и постепенном «износе» его дисков. Симптомы заболевания не всегда схожи, они зависят от степени поражения межпозвоночных дисков, поэтому, если болезнь находится в стадии развития, симптомы могут быть не выражены.
Проявления и симптомы шейного хондроза
Процесс износа межпозвонковых дисков постепенный, но симптомы хондроза проявляются почти всегда по-разному , поэтому сразу можно не узнать, что у вас проблемы с позвоночником.
- Первый вариант развития шейного хондроза: Боль в шее возникает внезапно при повороте головы, боли усиливаются и становятся невыносимыми даже при малейшем движении шеи. Также боль может отдаваться в затылочную область головы, а иногда даже в грудь! Есть некоторая скованность в плечах и голове. В народе такие симптомы собирательно называют «люмбаго». При этом люмбаго движения плеч и грудного отдела позвоночника затруднены.Часто напряжены мышцы верхнего грудного отдела. Эти симптомы могут длиться до 10 дней.
- Второй вариант развития шейного хондроза : сначала начинает болеть шея, нарушается чувствительность (есть онемение, покалывание, жжение, покалывание и тому подобные неприятные ощущения). Боль ноющая, но доставляет много неприятных ощущений, из-за которых человек становится раздражительным, часто утомленным, начинается бессонница. Мышцы грудного и шейного отделов также находятся в напряжении, как будто они «каменистые».Движение шеи и плеч затруднено. Такие симптомы длятся две недели.
Опасности шейного хондроза
Хондроз шейного отдела позвоночника может перерасти в межпозвоночную грыжу , которая является патологией, требующей хирургического вмешательства .В любом случае шейный хондроз осложняет жизнь пациента, ограничивая его физическая активность.
Именно поэтому нужно срочно лечить при диагностике шейного хондроза, посещении диагностики, занятиях спортом и наблюдении за своим телом, тем более что в наше время существует множество препаратов, способных не только вылечить болезнь, но и предотвратить дальнейшее разрушение. межпозвонковых дисков.
Шейный хондроз: лечение
Несмотря на возможности фармакологических препаратов, полностью восстановить поврежденный позвоночник с их помощью невозможно.
- При лечении шейного хондроза следует использовать специальный , который воздействует на области межпозвонковых дисков. Одно из таких средств — электрофорез. Также хорошо работает при шейном хондрозе. Карипаин — средство от папайи. Восстанавливает первоначальные функции суставов и позвоночника.Его полезность доказана помощью не одной тысячи пациентов.
- Не забывайте, что лечение шейного хондроза необходимо под наблюдением квалифицированного специалиста. И, в первую очередь, стоит обратить внимание на свой рацион. Во время лечения шейного хондроза необходимо соблюдать диету — ограничить прием продуктов с повышенным содержанием щавелевой кислоты — бульонов из мяса, щавеля, винограда, вина. Также начните принимать анальгетики — Диклофенак, Дексагил и другие.Для снятия спазма используют Но-шпу, Мидокалм и Папаверин. Для восстановления нормального функционирования кровообращения стоит пропить курс сосудистых препаратов — Мильгама и Актовегин.
- Больше двигайтесь и делайте специальную гимнастику для лечения шейного остеохондроза, а если есть возможность, то массируйте шею.
- Также необходимо начинать применение хондропротекторов , их эффективность направлена на предупреждение обострения заболевания и на восстановление поврежденных суставов и межпозвонковых дисков.Лекарства этой группы созданы с использованием коллагена, который является одним из основных компонентов хрящевой ткани нашего организма, поэтому эти препараты восстанавливают функцию регенерации хрящевой ткани и, таким образом, помогают вылечить хондроз шейного отдела матки. отдел . Хрящевые клетки, разрушенные болезнью, начинают развиваться заново. А если использовать хондропротекторы в сочетании с кремами, гелями или таблетками этой серии, можно добиться максимального эффекта в кратчайшие сроки.
- В лечении хондроза поможет и народная медицина, например, иглоукалывание при остеохондрозе.
- Для лечения хондроза шейки матки можно использовать народную медицину , а точнее компрессы. Они согревают и обезболивают поврежденный позвоночник. Например, компресс из сока алоэ: возьмите 50 г сухой горчицы, 50 г сока алоэ, 400 мл водки и 1 г прополиса. Накладывать компресс необходимо на ночь, он очень хорошо снимает боли.Помимо компрессов, можно также использовать по 1 столовой ложке 2 раза в день отвар из хмеля, лопуха, душицы или крапивы.
Хондроз шейки матки — очень серьезное заболевание, лечение которого лучше всего согласовывать с врачом . Он учтет особенности заболевания и вашего организма, а затем назначит вам соответствующий курс лечения. Ведите здоровый и динамичный образ жизни, и тогда позвоночник вам не будет мешать!
Специально для Lady Special. ru — Полина
Хондроз шеи. Остеохондроз шейного отдела позвоночника: симптомы, признаки, лечение
Если вы просыпаетесь утром, чувствуете сильную тянущую боль в шее и шее, необходимо обратить на это внимание. Конечно, днем неприятные ощущения могут уйти, но на следующий день есть вероятность, что неприятные ощущения вернутся.
Из-за чего возникает боль в затылке и шее? На этот вопрос может ответить только врач, но предварительно необходимо пройти ряд исследований (УЗИ, МРТ шейного отдела).Есть вероятность, что причиной всех простудных заболеваний или воспаления лимфатических узлов является стенокардия или другая инфекция. Но если причиной боли является хондроз шеи, то игнорировать этот диагноз нельзя. Ведь это заболевание способствует значительному снижению качества жизни, ограничивает активность пациентов.
Что такое хондроз шеи?
Шейный остеохондроз — заболевание межпозвонковых дисков шейного отдела позвоночника. В результате возникают необратимые деформации позвонков.Появляются остистые отростки, которые впиваются в нервные окончания, проходящие в стволе позвоночника. К тому же межпозвоночные диски становятся более хрупкими, тонкими. Есть риск возникновения межпозвоночной грыжи, которая приводит пациента к операционному столу.
В целом шейный отдел состоит из 7 позвонков. Он очень подвижен и отвечает за наклон и поворот головы. Хондроз шеи очень распространен и занимает второе место после хондроза поясничного отдела позвоночника. Чаще всего ими болеют люди в возрасте от 30 до 60 лет.Причина этого недуга — особенности строения позвоночника (близко прилегающие позвонки). К тому же мышцы шеи развиты довольно слабо, поэтому очень небольшая нагрузка приводит к нарушениям в шейном отделе.
Хондроз шеи может возникнуть в результате:
- слабости мышечного корсета шеи;
- длительная работа за компьютером или столом;
- травмы шеи различные;
- неправильная осанка, малоподвижный образ жизни;
- нарушения обменных процессов;
- переохлаждение;
- переедание.
Симптомы заболевания
Шейный хондроз — наиболее симптоматический и опасный вид остеохондроза, так как кровоснабжение головного мозга нарушается из-за сдавливания артериального давления. Ущемление корешка, оставляющее нерв спинного мозга, может привести человека к потере чувствительности и инвалидности.
Итак, симптомы заболевания следующие:
- стойкие боли в шее и шее;
- головокружение;
- звон, шум в голове и ушах;
- утомляемость, общее недомогание;
- ухудшение зрения и слуха;
- Боль, которая проникает в лопатку, плечо, руку и может сопровождаться слабостью и онемением верхних конечностей.
Острое течение болезни
Острый хондроз протекает до определенного времени без симптомов. Это дает о себе знать, когда начинается воспалительный процесс. Нарушения совершаются в тех частях позвоночника, которые задействованы в движении. Очень много боли.
Симптомы острой формы остеохондроза такие же, как и при обычном шейном хондрозе. Но причины у этого заболевания разные:
- частые повреждения мышц со спазмами;
- врожденный порок скелета;
- послеоперационные действия и травмы;
- тяжелое отравление;
- грыжа;
- пожилой возраст;
- тяжелый физический труд;
- Минеральный или гормональный сбой.
Лечение
Чтобы избежать серьезных последствий в будущем, необходимо срочно обратиться к врачу при появлении хотя бы одного из вышеперечисленных симптомов заболевания. Лечение хондроза шеи нужно начинать немедленно. Однако полное выздоровление, к сожалению, невозможно. Лечение направлено только на замедление необратимых процессов. При обострениях необходима госпитализация и полупочтовый режим.
Неврологи прописывают разные анальгетики, витамины, миорелаксанты.Хорошие результаты дает физиотерапия (процедуры УЗИ, электрофорез с применением анестетиков и др.). Ношение ошейника Шанца также является одним из методов лечения. Кроме того, применяется хирургическое вмешательство с использованием хондропротекторов.
Показан массаж, его нужно делать, когда хондроз еще не в острой стадии. Однако иногда его назначают в период обострения. Затем врач рефлекторно воздействует на боли в области позвоночника за счет здоровых частей тела.Вообще, сначала массаж организуется щадящими методами, чтобы избежать напряжения мышц.
Чтобы эффективно провести лечение хондроза шейки матки, необходимо:
- устранить факторы, вызвавшие это заболевание;
- стимулируют процесс естественной регенерации межпозвонковых дисков;
- улучшить общее состояние и работу дисков;
- восстановить нормальное кровообращение головного мозга.
Мазь от хондроза шеи
Применение мази способствует обезболиванию, согреванию, отвлечению, защите хрящевой ткани.Используйте эти лекарства только по указанию врача. Их применяют при напряжении и болях в мышцах. Мазь бывает следующих видов:
- Противовоспалительная — содержит стероидные вещества и, возможно, анальгетики для снятия боли.
- Комплексное действие (обезболивание, снятие воспаления, регенерация).
- Мазь от хондроза, обезболивающая и раздражающая. Он нужен для того, чтобы усилить кровоснабжение и тем самым улучшить питание тканей.Действующее вещество — никобоксил.
- Мазь, замедляющая негативные процессы и восстанавливающая хрящевую ткань. Основное действующее вещество в нем — хондроитинсульфат.
- Гомеопатический. Мазь изготовлена на основе растительных компонентов и экстрактов. По своему действию аналогичен мазям от 1 балла.
- Массаж, снимающий воспаление, способствует регенерации тканей, обезболивает. В его составе мумие, мед, растительные компоненты.
Профилактика
При начальных стадиях хондроз шеи практически незаметен, поэтому стоит уделить особое внимание профилактике этого коварного заболевания.Всегда лучше предотвратить проблему, чем лечить. Для профилактики данного недуга следует:
- улучшить условия труда;
- вести здоровый образ жизни;
- соблюдать диету, не переедать;
- избегать нерациональных нагрузок;
- соблюдать правильную позу во время работы и сна;
- выполнять физические упражнения.
Артроз голеностопного сустава: методы сохранения суставов
Лечение артрита голеностопного сустава и сохранение сустава
Артрит голеностопного сустава — износ голеностопного сустава — обычно поражает более молодых пациентов. На самом деле голеностопный сустав менее подвержен артриту, чем бедро или колено. Таким образом, артрит, развивающийся в голеностопном суставе, обычно вызывается определенными причинами, как правило, несчастными случаями.Только 5-10% всех случаев артрита голеностопного сустава протекают как первичный артрит голеностопного сустава, то есть без конкретной причины.
Как ощущается артрит голеностопного сустава?
Пациент с артритом голеностопного сустава чувствует, как будто он или она сначала должен «разогреть лодыжку» после периода сидения или отдыха. Сустав «тугоподвижен» и часто опухает. Он также больше не может справляться с растяжением: после физического напряжения лодыжка, пораженная артритом, все еще болит и опухает через несколько дней.Качество жизни сильно снижается, так как боль в щиколотке усиливается при ходьбе, при артрите голеностопного сустава.
Движение, сопровождающееся сотрясением сустава, например, бег трусцой или игра в теннис, становится совершенно невозможным. Болит и сковывает лодыжка. Артрит таранно-пяточного сустава также является широко распространенным заболеванием. На последних стадиях артрита лодыжка болезненно жесткая. Затем его заменяют протезом голеностопного сустава или укрепляют посредством артродеза. Это позволяет пациенту с тяжелым артритом голеностопного сустава оставаться подвижным в повседневной жизни.
Причина: неправильное положение или результат травмы
Дегенеративное заболевание (артрит) голеностопного и подтаранного сустава — в отличие от артрита бедра и колена — часто развивается в результате старой травмы голеностопного сустава:
Таким образом, более 90% случаев артрита голеностопного сустава являются результатом травмы, т. Е. Вторичного артрита голеностопного сустава.
В следующей статье мы хотели бы представить основные причины артрита голеностопного сустава. Мы также представим методы лечения, которые мы можем использовать, чтобы остановить или значительно замедлить разрушение суставов.Цель: предотвратить снижение качества жизни.
Путем лечения повреждений, вызванных несчастным случаем, мы можем лечить артрит голеностопного сустава, сохраняя при этом сустав все чаще. Современная замена хряща может даже вылечить раннее повреждение хряща и остановить дегенерацию суставов. Эта регенерация хряща стала надежным лечением.
Исследование артрита голеностопного сустава:
- Исследование хряща: Хрящ, образующий суставную щель на рентгеновском снимке, представляет собой смазывающий слой между костными частями сустава.
- Костная ткань под хрящом.
- Связки и сухожилия, направляющие сустав.
- Ось напряжения и неправильное положение костей стопы (особенно таранной, пяточной, таранной кости)
- Соединительнотканная мембрана (синовиальная оболочка, которая создает синовиальную жидкость).
Термин артрит — собирательный термин для обозначения признаков износа суставов.
Подобно термину «боль в животе», не указывающему причину боли, «артрит голеностопного сустава» также не указывает на конкретную причину заболевания суставов.Однако часто врач может определить причину недуга. Это может быть, например, ослабленное тело , смещение оси ноги на , травма связки .
Следовательно, артрит голеностопного сустава может иметь множество различных причин. Но у этих разных причин и течений заболевания просто одна и та же конечная стадия: ухудшение состояния голеностопного сустава из-за истощения и разрушения хрящевого слоя на суставных поверхностях.
У кого артрит голеностопного сустава?
Насколько распространены спортивные травмы голеностопного сустава?- Волейбол 40%
- Баскетбол 39%
- Футбол 36%
- Батут 31%
- Бег / бег 30%
Артрит голеностопного сустава относительно редко по сравнению с артритом бедра и колена. В среднем пациенты, страдающие артритом голеностопного сустава, значительно моложе других пациентов с артритом. Причиной обычно является травма, т.е.е. связанные с авариями. Это приводит к неправильному положению и повышенной гибкости голеностопного сустава, а позже и к артриту. Таким образом, лечение в значительной степени основано на ортопедии и хирургии травм: точный анализ дефектных положений и восстановление оси нагрузки всегда является основой для лечения голеностопного сустава с сохранением суставов. Без дальнейшего анализа обстоятельств развития артрита голеностопного сустава мы можем только лечить симптомы, чтобы облегчить боль при артрите.
Рис. 2 Голеностопный сустав образован тремя костями: сверху голень (большеберцовая кость) и голеностопная кость (малоберцовая кость) образуют одно целое.Они удерживаются вместе связками синдесмоза. Наряду с таранной костью они образуют одну сторону сустава голеностопного сустава (таранная врезка или лодыжечная пазуха). Снизу таранная кость (лодыжка) является ключевой: она принимает на себя весь вес тела и переносит его на кости стопы при ходьбе и беге. Таранная кость, а также суставные поверхности лодыжки и малоберцовой кости покрыты хрящом. Неправильное положение голеностопной кости (таранной кости) увеличивает риск артрита голеностопного сустава. Также очень важна устойчивость таранного паза.© ViewmedicaАртрит голеностопного сустава часто возникает в результате травм
Причины артрита голеностопного сустава
- Дефект голеностопного сустава после разрыва связки
- Травмы костей и хрящей после разрыва связки
- Перенапряжение лодыжки из-за занятий спортом или избыточного веса.
- Недостаточная физическая нагрузка
- Неправильное положение и дисфункция оси ноги из-за неправильного положения (косолапость, плоскостопие).
- Неисправное положение после аварии.
- Воспаление (ревматизм).
- Неврологические причины, например полинейропатия или повреждение нервов.
- Причины метаболизма: подагра, гемохроматоз, сахарный диабет.
Верхний голеностопный сустав часто поражается артритом в результате случайного повреждения. Случайное повреждение включает повреждение связки верхнего голеностопного сустава после вывиха голеностопного сустава, а также повреждение сустава после перелома голеностопного сустава.
Это также может произойти, если переломы вдали от голеностопного сустава заживают в дефектном положении.Это приводит к постоянной неправильной нагрузке на хрящ голеностопного сустава. Этот ущерб обычно развивается только в течение многих лет. Помимо приобретенных причин артрита голеностопного сустава могут иметь врожденные причины: врожденная косолапость, плоскостопие или полая стопа.
Артрит голеностопного сустава вследствие повреждения боковой связки
Рис. 3 Сначала мы выполняем этот тест на предмет нестабильности вращения в случае заболеваний голеностопного сустава. При нестабильности боковой связки таранная кость слишком далеко отходит от голеностопного сустава и чрезмерно растягивается.Во многих случаях этот медицинский тест больше не проводится после разрыва боковой связки, чтобы убедиться в успешности консервативного лечения. © www.joint-surgeon.comБоковые разрывы голеностопного сустава теперь — справедливо — лечат путем иммобилизации с помощью корсета. Примерно для 20% пациентов такой иммобилизации недостаточно: сохраняется нестабильность связок. В частности, в боковых связках это приводит к «нестабильности вращения» голеностопного сустава, что может особенно вызвать артрит голеностопного сустава у пациентов с высоким уровнем напряжения из-за занятий спортом или их профессии.Конечно, это должно быть диагностировано за годы или десятилетия до появления артрита голеностопного сустава, чтобы быть полезным. Но даже у пациентов с артритом этот тест является важной составляющей диагностики.
Рис. 4 Упражнение Thera Band, укрепляющее сухожилие задней большеберцовой кости при нестабильности боковой связки. Это и другие упражнения из академии стопы и голеностопного сустава обычно могут компенсировать. © www.joint-surgeon.comВ большинстве случаев остаточная нестабильность голеностопного сустава даже не требует хирургического вмешательства.Целенаправленная физиотерапия и упражнения для голеностопного сустава в домашних условиях из академии голеностопного сустава довольно часто могут исправить эту нестабильность. В некоторых случаях эта нестабильность требует хирургического вмешательства. К сожалению, при крайне консервативном лечении разрывов боковых связок повторное обследование для определения таких остаточных нестабильностей в период времени, в течение которого их еще можно лечить, часто не проводится.
Основная роль связок в функции таранной кости (лодыжки)
Следующие изображения представляют собой схемы таранной кости (голеностопной кости) при просмотре сверху.Голень (большеберцовая кость) и голень (малоберцовая кость), образующие сустав, отмечены желтым цветом. При ходьбе голеностопная кость принимает на себя вес всего тела человека. Однако нет мышц, активно удерживающих саму голеностопную кость в нужном положении. Только связки фиксируют таранную кость. Только положение окружающих связок и суставов определяет свойства костной ткани голеностопного сустава для формирования. Эта связь является нашим основным направлением при изучении артрита голеностопного сустава.
Рис. 5 На положение таранной кости (фиолетовый: кость лодыжки, желтый: кость и голень) влияют окружающие связки лодыжки.© www.joint-surgeon.com Рис.6: Разрыв боковой связки дестабилизирует таранную кость (голеностопную кость) и приводит к подъему боковой (внешней) таранной кости. (фиолетовый: кость лодыжки, желтый: кость и голень икры) © www.joint-surgeon.com Рис. 7: Разрыв медиальной связки дестабилизирует таранную кость и приводит к возвышению медиальной (внутренней) таранной кости. © www.joint-surgeon.com Рис. 8: Одновременный разрыв медиальной и латеральной связок больше всего меняет биомеханику голеностопной кости (таранной кости). © www.joint-хирург.комСтадии и морфология артрита голеностопного сустава
Почему нестабильность связок вызывает артрит?Ослабленные связки и сухожилия приводят к тому, что лодыжка перестает управляться должным образом. Кости суставов больше не идеально расположены вместе. В некоторых областях сустава хрящ натирается и стирается. То есть хрящ теряется. Утрата суставной щели усиливает дефектное положение: это создает порочный круг.
Как и в случае с другими суставами, износ приводит к истощению хрящевой ткани и, как следствие, сужению суставной щели.
Так называемая суставная щель — это невидимый на рентгеновском снимке слой хряща. Если это все еще выражено, суставные кости в лодыжке поддерживают расстояние: они образуют суставную щель. Если суставная щель сжимается из-за истирания хряща и артрита, увеличивается нагрузка на прилегающую кость и истирание хряща.
Все больше и больше утрачивается амортизирующая функция суставного хряща голеностопного сустава. Следствием этого является воспаление, включая отек лодыжки. Выступающая кость ( костная шпора или остеофиты ) образуется по краям лодыжки, где кости трутся друг о друга и хрустят по мере сужения суставной щели в голеностопном суставе.
Эти костные шпоры являются результатом повреждения хряща и отмечают переход к артриту голеностопного сустава.
Дефектное положение как причина артрита голеностопного сустава
Рис.9. Рис. 10 Рис. 11Рис. 9 (СЛЕВА): Поверхности костей в голеностопном суставе больше не совпадают. Из-за наклона только внутренняя (медиальная) часть голеностопной кости снизу несет нагрузку. Здесь может образоваться артрит из-за перенапряжения. Рис. 10 (ЦЕНТР) Неправильное положение голеностопного сустава видно и снаружи.Также желтым цветом показано измененное направление движения ахиллова сухожилия. Это самое сильное сухожилие человеческого тела усиливает дефектное положение, отклоняясь от оси статического напряжения. Рис. 11 (СПРАВА) Красным цветом показана нормальная ось лодыжки. Различные причины могут привести к отклонениям, которые могут вызвать артрит голеностопного сустава из-за неправильной нагрузки.
Почему артрит голеностопного сустава встречается реже, чем артрит колена?- Хрящ в голеностопном суставе более устойчив к разрушающим ферментам.
- Хрящ в голеностопном суставе может восстанавливаться немного лучше, чем в колене.
- Таранная кость точно входит в паз таранной кости: суставы с более высокой конгруэнтностью частей сустава более устойчивы к артриту.
Консервативное (безоперационное) лечение артрита голеностопного сустава — это попытка отсрочить прогрессирование заболевания. Целью этого лечения обычно является повышение стабильности суставов. Лечебная физкультура, особенно специальная академия голеностопного сустава, может улучшить поведение голеностопного сустава за счет укрепления мышц и улучшения координации.Физиотерапия также может улучшить регенерацию хряща после повреждения хряща.
Еще одно очень эффективное средство — ортопедия. Поднятие внешнего или внутреннего края или использование стелек может улучшить ход движения и оптимизировать положение сустава.
В зависимости от причины диагноза, различные операции также могут помочь замедлить прогрессирование или исправить повреждение.
Стадии износа хрящевой ткани при артрите голеностопного сустава
Изменения хряща при артрите голеностопного сустава- Степень 0: Здоровый, смазанный хрящ.
- 1 степень: Хондромаляция, нарушение структуры хряща.
- 2 степень: Поражение соединительной ткани хряща средней степени.
- Степень 3: Разрывы на поверхности хряща, придание шероховатости.
- Степень 4: Кости больше не покрыты хрящом.
Артрит таранно-пяточного сустава — результат болезни, прогрессирующей с годами. Вначале всегда бывает повреждение суставного хряща.После этого первоначального повреждения суставного хряща сопротивляемость стрессу снижается.
Поверхность значительно менее шероховатая, чем у здорового хряща, что приводит к повышенному истиранию хряща в суставе. Цвет суставного хряща меняется от белого до желтого.
Первоначально эта пониженная сопротивляемость заметна только при сильном стрессе (контактные виды спорта, футбол, теннис). Но позже даже обычное повседневное использование может привести к усилению истирания хряща.Трение между гладкими хрящевыми поверхностями здорового сустава составляет лишь часть трения двух трущихся кубиков льда.
Шероховатость или полное разрушение хрящевой поверхности значительно увеличивает трение. Со временем, помимо функции скольжения, утрачивается и амортизирующая функция хряща в голеностопном суставе.
Истертые частицы хряща поддерживают износ, так как поврежденный хрящ дополнительно повреждается из-за воспалительной реакции в суставе.Это приводит к увеличению нагрузки на прилегающую кость, поскольку амортизация хряща снижается. При этом в голеностопном суставе образуются костные шпоры (остеофиты), которые постепенно ограничивают подвижность сустава.
Классификация: Первичный и вторичный артрит голеностопного сустава
Различают по причине артрита голеностопного сустава:
- Первичный Артрит голеностопного сустава (первичный артрит верхнего голеностопного сустава)
- Вторичный артрит голеностопного сустава (вторичный артрит верхнего голеностопного сустава)
Классификация по причине артрита голеностопного сустава:
- Артрит голеностопного сустава в результате несчастного случая.
- Артрит голеностопного сустава, вызванный ревматизмом.
- Артрит голеностопного сустава, связанный с инфекцией.
- Артрит голеностопного сустава в результате паралича.
Причина первичного артрита голеностопного сустава не выяснена. Он появляется спонтанно, без каких-либо триггерных или идентифицируемых причин. Первичный артрит голеностопного сустава на самом деле встречается очень редко. Причины первичного артрита голеностопного сустава до сих пор остаются неясными. На самом деле это могут быть и травматические воздействия с поражением хряща.
Артрит голеностопного сустава имеет особую причину в большей степени, чем другие основные суставы (коленный, тазобедренный).
Вторичный артрит голеностопного сустава может иметь различные причины. Обычно это происходит из-за несчастного случая (травмы).
Медицинская диагностика артрита голеностопного сустава: Консультация и осмотр врача
Симптомы артрита голеностопного сустава
- Пусковая боль (разогрев сустава).
- Утренняя боль в покое.
- Быстрое утомление от напряжения.
- Уменьшение расстояния ходьбы (боль при нагрузке).
- Трение руб.
- Повышение жесткости.
- Расстройство движения (соударения).
- Отек и воспаление.
- Деформация стыка.
- Препятствия в суставе из-за ударов мягких, хрящевых и костных частей сустава.
- Болезненная ходьба по неровной поверхности или пересеченной местности.
Причиной визита обычно называют сильную боль в лодыжке и отек во время консультации.Боль по-прежнему возникает в зависимости от нагрузки, поэтому сразу после занятий спортом или после похода это указывает на раннюю стадию артрита голеностопного сустава. Боль в покое и постоянная боль в лодыжке указывают врачу на запущенный артрит лодыжки.
Еще одним признаком артрита голеностопного сустава является быстрое утомление с растяжением .
Заболевание голеностопного сустава первоначально вызывает лишь эпизодическую боль в лодыжке у больного человека после того, как он напряг ногу сильнее обычного.
Проблемы с голеностопом учащаются по мере прогрессирования болезни и снижения устойчивости к стрессу.Гибкость голеностопного сустава снижается из-за повторяющегося воспаления суставной капсулы, а отдых стопы из-за боли приводит к хромоте.
В зависимости от степени повреждения голеностопного сустава могут возникнуть разные проблемы. На ранних стадиях типичными проблемами с голеностопным суставом, связанными с артритом, являются периодическая боль или усталость в голеностопном суставе.
Боль при утреннем пробуждении или боль в лодыжке после длительного отдыха являются относительно типичными. Боль в лодыжке после напряжения или даже в состоянии покоя возникает только по мере прогрессирования артрита.
Боль в лодыжке все больше снижает качество жизни больного.
Снижается пешеходная дистанция, заметно снижается работоспособность во время занятий спортом. Артрит голеностопного сустава заметно ограничивает повседневную и рабочую активность. Ограничение движений голеностопного сустава и облегчение позы обычно приводит к проблемам, которые иррадируют в стопу или голень.
Проверка оси ноги и оси голеностопного сустава
Pes valgus:
Неправильное положение задней лапы, т.е.е. пятка.
Pes planovalgus:
Плоскостопие также сопровождается вращением пяток наружу. Кроме того, наблюдается вращение продольной оси стопы наружу, начиная с предплюсны, вдоль линии между костью голеностопного сустава и предплюсны. Пяточная кость также наклоняется наружу в ответ на это неправильное положение.
Во время медицинского осмотра врач осматривает ось ноги спереди и сзади.
Особенно важны дефекты в лодыжке: важны внутренние или внешние дефекты пяточной кости.
Также проверяется состояние арки. Плоскостопие (pes planovalgus) может сопровождаться вращением пяточной кости наружу (так называемое вальгусное положение задней стопы). Следовательно, наследственные или дефектные позиции, приобретенные в результате несчастного случая, могут способствовать артриту голеностопного сустава. Следовательно, врач спросит о несчастных случаях или прошлой боли в ногах во время приема.
Рентгенологическое исследование показывает суставную щель, проблемы с осью голени, неправильное положение
Инжир.13: Рентген артрита голеностопного сустава (боковой). Сустав между таранной пазухой и лодыжкой больше не виден. Хрящевой слой полностью изношен.Рентгеновские снимки с опорой на ногу очень помогают в диагностике артрита голеностопного сустава. Оценка артрита голеностопного сустава с помощью рентгеновских лучей без нагрузки является неполной. Эти изображения показывают состояние оси и распространение повреждения хряща в голеностопном суставе, а также предоставляют информацию о причине артрита.
Рентгенологическое исследование оси голеностопного сустава и оси голени
Так называемый вид выравнивания задней лапы полезен для оценки воздействия неправильного положения задней лапы: он показывает выравнивание пяточной кости. Это позволяет сделать вывод о роли неправильного положения задних конечностей в развитии артрита голеностопного сустава.
Рис. 14: Неправильное положение таранной пазухи приводит к повышенной гибкости голеностопного сустава. Стрелки показывают отсутствие совпадения между голенью (большеберцовой костью) и костью голени (малоберцовой костью) после разрыва синдесмоза.© Д-р Томас ШнайдерКроме того, делаются снимки стопы с опорой на вес, чтобы определить тяжесть сопутствующего артрита в соседних суставах голеностопного сустава. Здесь также важно положение медиальной дуги: уплощение дуги при плоскостопии, а также обратная вариация при полой стопе считаются последствиями для здоровья верхней части голеностопного сустава.
Полные изображения ноги для оценки всей оси ноги и ее воздействия на голеностопный сустав — не только перед репозиционированием или операциями по протезированию — полезны и необходимы.
Как специалист видит артрит голеностопного сустава на рентгеновском снимке?
Рис. 15: Неправильное положение паза таранной кости, приводящее к увеличению промежутка между таранной костью и большеберцовой костью. Стрелки показывают отсутствие конгруэнтности между костями сустава. Если не лечить, это неправильное положение таранной впадины может привести к артриту голеностопного сустава. © www.joint-surgeon.comРанние признаки артрита голеностопного сустава на рентгенограмме: Сужение голеностопного сустава — косвенный признак повреждения хряща и, следовательно, ранний признак артрита голеностопного сустава.
Из-за повреждения хряща в кости около подтаранного сустава возникает реакция адаптации. Упрочнение кости (склеротизация кости) в голеностопном суставе является результатом истощения хряща.
ОФЭКТ-сканирование может предоставить информацию о процессах ремоделирования кости, возникающих в результате распределения нагрузки.
Признаки запущенного артрита голеностопного сустава на рентгенограмме
Суставная щель голеностопного сустава все больше и больше исчезает, а кость рядом с суставом все больше и больше затвердевает, пока край кости не реагирует на повышенное напряжение, образуя костные шпоры, так называемые остеофиты.Со временем повышенное давление в кости может привести к разрушению кости, так называемым субхондральным кистам (или жеодам). Это полости в кости из-за отмирания кости (остеонекроза). Последний признак артрита голеностопного сустава: противоположные кости сустава деформируются из-за изменения силовых линий сустава.
Уплощение голеностопной кости (таранной кости) часто происходит в верхней части голеностопного сустава, и кость все больше смещается вперед. Эти отклонения вызывают возрастающие ограничения, которые затем могут еще больше повлиять на соседний стык.
Консервативное лечение артрита голеностопного сустава не только для облегчения боли
Принципы лечения артрита голеностопного сустава
- Улучшение обмена веществ способствует регенерации хрящевой ткани.
- Улучшение восприятия положения тела (проприоцепция) предотвращает дальнейшее скручивание и травмы голеностопного сустава.
- Укрепление мышц улучшает поведение и стабильность голеностопного сустава.
- Выпрямление осей ног снижает нагрузку на хрящи.
- Исправление неправильного положения задней лапы предотвращает односторонний износ хрящевого слоя.
- Лечение боли и воспаления улучшает течение воспаления, повреждающего хрящи, в случае активированного артрита голеностопного сустава.
Первым приоритетом является безоперационное лечение артрита голеностопного сустава. Рекомендуемые методы лечения зависят от стадии артрита голеностопного сустава. Цель всех этих мер — замедлить или остановить прогрессирование артрита.
Чтобы понять механизмы действия консервативного лечения, нам нужно вернуться к вышеупомянутым обстоятельствам развития артрита голеностопного сустава. Все доступные консервативные методы лечения не предназначены для «чего-нибудь», что может помочь. Скорее они предназначены для конкретного воздействия на механизмы развития артрита. Таким образом, каждый консервативный метод лечения занимает значимое место в общей концепции. Также нецелесообразно различать хирургическое и консервативное лечение.Оба типа лечения преследуют одну цель: улучшение конгруэнтности (посадки) и стабильности голеностопного сустава, чтобы замедлить или остановить течение артрита.
Таким образом, мы хотели бы познакомить вас со всеми консервативными и хирургическими методами с точки зрения стабилизации голеностопного сустава, объясняя при этом особые преимущества комплексной стратегии лечения артрита голеностопного сустава.
Это также прояснит, что нам необходимо найти подходящую концепцию лечения, основанную на конкретной стадии вашего артрита голеностопного сустава и ваших конкретных обстоятельствах.Даже с помощью хирургических методов стабильная и безболезненная лодыжка может быть достигнута только в том случае, если в долгосрочной перспективе вы будете строить свой образ жизни на принципах академии лодыжек.
Для этого вам необходимо знать принципы поддержания здоровья голеностопного сустава или артрита, развивающегося из-за неправильной нагрузки.
По этой причине мы разработали для наших пациентов простую и понятную программу тренировки голеностопного сустава, которую вы можете практиковать и изучить в нашей физиотерапии Gelenk Reha.
Пример упражнения Balance Board:
Цель упражнения: Улучшение координации и защитных рефлексов в голеностопном суставе.
Исходное положение: Встаньте на балансировочную доску, ноги на ширине плеч.
Упражнение: Распределите вес на вершине.
Рис. 17: Тренировка голеностопного сустава с балансиром. Дополнительные программы упражнений можно найти на нашем специальном веб-сайте → www.fuss-sprunggelenk-akademie.de
Обратите внимание: независимая программа домашних упражнений при нестабильности голеностопного сустава, боли в голеностопном суставе и артрите голеностопного сустава рекомендуется только после тщательного медицинского осмотра, диагностики и получения инструкций от наших физиотерапевтов.Мы должны убедиться, что упражнения подходят для вашего состояния.
После этого во время инструктажа физиотерапевта вы получите упражнения, соответствующие вашему случаю, в качестве вашей личной программы упражнений.
© 2014 Д-р Томас Шнайдер, www.fuss-sprunggelenk-akademie.de
Консервативное лечение артрита
Консервативные меры
- Переделка обуви
- Хондрозащитное средство для сохранения хрящевой ткани
- Ортез на варусный / вальгусный рельеф
- Упражнения для укрепления мышц
- Иглоукалывание
- Физиотерапия
- физиотерапия
Кроме того, лекарства с использованием противовоспалительных болеутоляющих, так называемых антиревматических средств или НПВП (например,грамм. Диклофенак) также является вариантом. Примите обезболивающее и противовоспалительное. Но не ежедневно без осторожности. Не принимайте регулярно по утрам, но постарайтесь принимать их, так как в повседневной деятельности появляется боль.
Также проводится физиотерапия и прописываются переделки обуви (например, рокерская подошва, рокерская подошва). Мы также пытаемся отсрочить истощение хрящевой ткани путем инъекций препаратов, создающих хрящевую ткань. Это особенно рекомендуется на ранних стадиях артрита: для достижения оптимального эффекта мы стараемся оптимально разместить эти соединения в лодыжке с помощью ультразвука во время инъекции.
После исчерпывающих консервативных мер, хирургические меры могут быть рассмотрены для лечения, если цель лечения еще не достигнута. В большинстве случаев при артрите голеностопного сустава достаточно консервативного лечения.
Однако, если проблемы с голеностопом не исчезнут, необходимо запланировать операцию на голеностопном суставе. Но даже при успешном хирургическом вмешательстве артрит можно вылечить только с помощью длительного консервативного последующего лечения голеностопного сустава.
Физическая терапия в академии голеностопного сустава по-прежнему будет необходима после успешной операции на голеностопном суставе.
Сгибание и разгибание голеностопного сустава с удержанием груза
Цель упражнения: Повышение гибкости и силы верхней части лодыжки.
Вспомогательные средства: нет
Исходное положение: Сядьте на стул так, чтобы ступня касалась пола.
Операция: Медленно перекатите ногу до кончиков пальцев, ненадолго задержите там давление. Верните всю ступню на пол и подтяните кончики пальцев к телу.
Рис. 18: Простое упражнение для укрепления голеностопного сустава Дополнительные упражнения для лечения хронической нестабильности голеностопного сустава см. На сайте https://fuss-sprunggelenk-akademie.de .Лечебная физкультура и тренировка голеностопного сустава
Мы видим хроническую нестабильность голеностопного сустава у 20% пациентов после травмы связки. Это может иметь последствия, особенно у спортсменов, из-за постоянно увеличивающейся предрасположенности к травмам. Нестабильность связок может привести к повторной травме растяжения связок.Даже простое увеличение люфта сустава, то есть уменьшение конгруэнтности суставных поверхностей, может привести к дегенерации голеностопного сустава. Травмы, которые это вызывает, часто приводят к артриту голеностопного сустава. Однако во многих случаях специальные упражнения могут тренировать защитные рефлексы и предотвратить будущие повороты. В дополнение к «доске баланса» (см. Выше) существует ряд упражнений для укрепления стабилизирующих мышц, развития самосознания и повышения устойчивости голеностопного сустава в долгосрочной перспективе. Эти упражнения помогают стабилизировать голеностопный сустав даже после хирургической реконструкции связок.
Переделки обуви и стельки при артрите голеностопного сустава
Ортопедическая обувь и стельки улучшают скатывание голеностопного сустава. Неисправные позиции могут, например, также можно компенсировать, приподняв внешний или внутренний край обуви. Таким образом, стельки и ортопедическая обувь могут облегчить боль в щиколотке и остановить течение болезни.
Кроме того, голеностопный сустав можно поддерживать снаружи с помощью артродезного ботинка. Ортопедические средства, особенно на ранней стадии артрита голеностопного сустава, могут заметно уменьшить боль при артрите и улучшить общее сочленение голеностопного сустава.
Хирургическое лечение артрита голеностопного сустава
Рис. 19: Вальгусная деформация пяточной кости (положение X или скручивание внутрь) является типичным дефектом голеностопного сустава и может привести к артриту голеностопного сустава. © www.joint-surgeon.comТак же, как и консервативное лечение, операция также направлена на улучшение стабильности голеностопного сустава, тем самым устраняя причину артрита голеностопного сустава.
В процессе используются все хирургические методы, которые могут улучшить механическое направление суставов мышцами и сухожилиями.Как мы узнали ранее, артрит голеностопного сустава усугубляется отклонениями оси ноги или неправильным положением голеностопного сустава.
Следовательно, коррекция, восстанавливающая ось голеностопного сустава или корректирующая асимметричное положение голеностопной кости в таранной пазу, всегда сохраняет сустав или, по крайней мере, отсрочивает развитие артрита.
Хирургические методы лечения артрита голеностопного сустава
Рис.20: Протез голеностопного сустава на рентгеновском снимке- Артроскопическая очистка сустава голеностопного сустава: Удаление свободных тел из сустава
- Абразивная артропластика: Удаление разрушенных хрящевых поверхностей и грубых хрящей.
- Техника микроперелома голеностопного сустава: : Просверливание кости под хрящом, реакция заживления, которую это вызывает, может привести к образованию рубцовой ткани в качестве заменителя хряща.
- Пересадка хряща в голеностопный сустав: Пересадка собственных хрящевых клеток организма, выросших вне сустава.
- Коррекция оси (остеотомия) голени или пятки: Коррекция кости выше или ниже лодыжки может исправить ось ноги; исправлены дефектные позиции.
- Реконструкции связок голеностопного сустава: Стабильность боковых связок важна для функционирования суставов.
- Имплантация протеза голеностопного сустава: Это сохраняет вашу походку и нормальный характер движений голеностопного сустава.
- Операция по сращению голеностопного сустава: С помощью слияния голеностопный сустав стабилизируется без боли даже при высокой повседневной нагрузке.
Здесь протез голеностопного сустава, который сохраняет походку по сравнению с некогда стандартным артродезом голеностопного сустава, приобретает все большее значение в уходе за пациентами.
Артроскопия голеностопного сустава: хирургическое лечение артрита голеностопного сустава
Артроскопия голеностопного сустава может выполнять
- Реконструкция связок.
- Исправление связок.
- Пересадка хряща.
- Лечение хряща.
- Удаление незакрепленных тел.
- Удаление костных шпор.
- Лечение воспаления синовиальной оболочки (синовита)
- Лечение ушибов голеностопного сустава.
Самый прямой хирургический метод для осмотра и малоинвазивного лечения артроскопии голеностопного и голеностопного суставов.При этой хирургии замочной скважины вокруг лодыжки делаются только небольшие разрезы кожи (примерно 1 см). которые используются для введения артроскопов с инструментами и небольших датчиков камеры (эндоскопа) в сустав.
Артроскопическая операция на голеностопном суставе позволяет нам непосредственно проверить состояние сустава и определить состояние связок, костей и хрящей с помощью прямого изображения с камеры. Из-за небольших поверхностных разрезов рана может быстро зажить после артроскопии голеностопного сустава.Рубцы минимальны. Эта процедура позволяет проводить бережное хирургическое лечение артрита голеностопного сустава с небольшими осложнениями.
Рис. 21: СЛЕВА: наклон таранной кости (лодыжки) минимизирует прилегание противоположных костей к лодыжке. Большая часть веса приходится на край лодыжки. Вот где артрит развивается из-за хронического перенапряжения. СПРАВА показывает состояние после остеотомии (хирургической репозиции кости) голени (большеберцовой кости). Это открывает ранее ненапряженную суставную поверхность внутри суставной щели.Остеотомия может — в зависимости от исходной ситуации — остановить или отсрочить развитие артрита голеностопного сустава на несколько лет. © www.joint-surgeon.comДополнительные операции в равной степени способствуют сохранению суставов и замене суставов
Консервация сустава или замена сустава?
Прочные протезы голеностопного сустава 3-го поколения были представлены в середине 90-х годов. С тех пор специалисты многое узнали о факторах, обеспечивающих стабильность протеза голеностопного сустава. Эти обстоятельства затем все чаще лечились с помощью так называемых дополнительных процедур перед операцией.Это показало, что для многих пациентов, которым незадолго до этого был рекомендован артродез (слияние), те же процедуры можно было использовать даже для лечения и сохранения сустава. Для этих пациентов использование дополнительных процедур часто позволяло даже поддерживать естественную способность к амбулаторному лечению постоянно или в течение нескольких лет при артрите голеностопного сустава.
Коррекция сопутствующих отклонений, которые обычно вызывают артрит, имеет решающее значение для сохранения сустава — так же, как и при замене сустава — у пациентов, страдающих артритом голеностопного сустава.
Лечение сопутствующих отклонений (дефектное положение, повреждение связок или исправление таранной вмятины) является элементарным для протезирования: эти хирургические коррекции голеностопного сустава могут предотвратить преждевременное освобождение протеза голеностопного сустава.
Даже многие неправильно расположенные и нестабильные суставы можно успешно вылечить протезом голеностопного сустава после выполнения дополнительных процедур.
Сложные воздействия неправильного положения стопы на протез верхней части голеностопного сустава требуют большого опыта.
Могут потребоваться операции на кости выше или ниже лодыжки.
В случае неправильного положения стопы (плоскостопия) может помочь исправление костей предплюсны путем удаления клина или разгибания.
Хирургическая консервация сустава вместо артродеза или протеза голеностопного сустава?
На решение о хирургической процедуре, подходящей для конкретного случая, влияют многие факторы:- Обнаружено дефектное положение в голеностопном суставе.
- Вес человека.
- Уровень активности.
- Рабочая нагрузка.
- Возраст пациента.
Даже исправление сопутствующих отклонений окажет положительное влияние на артрит голеностопного сустава. Возможности процедур по сохранению суставов значительно расширились в связи с современным остеосинтезом (хирургическая фиксация) и лечением костей (трансплантация кости в голеностопном суставе). После лечения сопутствующих состояний многие пациенты на практике могут полностью отказаться от протезирования или спондилодеза голеностопного сустава.Отказ от протезирования или слияния или откладывание с ним может быть полезным для наших пациентов в течение многих лет, а иногда и всей их жизни.
Стабилизация связок или реконструкция связок снижает вероятность артрита голеностопного сустава
Сохранение голеностопного сустава с помощью …- Стабилизация и регенерация поврежденных поверхностей костей.
- Стабилизация связок и реконструкция связок.
- Bandstabilisierung und Bandplastik
- Нормализация оси ноги путем изменения положения (остеотомии) пяточной кости или лодыжки.
Помимо стабильности сухожилий и связок, важным аспектом является конгруэнтность, то есть точное соответствие между костью лодыжки и таранной пазом. Если таранная кость (голеностопная кость, кость в голеностопном суставе на стороне питания) не совсем прямая, это означает, что некоторые участки голеностопной кости и таранной кости подвергаются чрезмерной нагрузке. Другие области вообще не имеют веса. В зонах перенапряжения хрящ необратимо поврежден. Артрит развивается на механически перенапряженных поверхностях голеностопного сустава.
→ Подробнее о современной хирургии протезирования голеностопного сустава
Хондроз медиального отдела IV степени — Ортопедическая клиника Розенберга Кули Меткалфа
Диагностика
Ваш диагноз — потеря хряща на всю толщину (степень IV) внутреннего (медиального) опорного отдела.
Травма или состояние
Растрескивание, фрагментация и эрозия хряща с течением времени привели к потере всей толщины несущего (суставного) хряща, часто меняя ориентацию вашей нижней конечности в сторону сгибания (искривления).Это состояние носит остеоартрозный характер.
Причина
Наиболее частой причиной является аномальный «износ» несущего (суставного) хрящевого слоя внутри медиального (внутреннего) несущего отсека, обнажающего голую кость. Это могло произойти из-за нераспознанной тяжелой травмы, чрезмерного веса или продолжительной нагрузки на твердые поверхности. Это часто происходит после травмы или потери амортизирующего фиброзного хряща (мениска) во внутреннем (медиальном) отсеке.
Симптомы
Типичный симптом — усиление боли, связанной с нагрузкой, которая облегчается в покое. Боль часто постоянно локализуется по медиальной (внутренней) стороне колена. Обычно присутствуют отек и слабость. Часто наблюдается потеря движения в коленях (выпрямление или сгибание) и хромота.
Лечение
Стандартное лечение включает:
- Потеря веса: 1 фунт веса верхней части тела соответствует 4 фунтам.силы на колено.
- Регулярные упражнения без отягощения, такие как езда на велосипеде, гребля или плавание.
- Питательные вещества для хрящей и костей, такие как глюкозамин, хондроитин, кальций и витамин К, два раза в день.
- Тайленол и / или противовоспалительные препараты (например, диклофенак / вольтарен или ибупрофен / мотрин).
- Ходьба и стояние на более мягких поверхностях.
- Ношение обуви с мягкой подошвой.
- Артроскопическая операция по удалению поврежденных и воспаленных тканей. Может потребоваться хирургическая стабилизация дефекта хряща.Хирургическая стимуляция для замены утраченного хряща эффективна в тех случаях, когда окружающий хрящ здоров.
- Открытая хирургическая процедура, которая включает рассечение кости (остеотомию), может потребоваться для повторного выпрямления нижней конечности и разгрузки пораженного отдела.
Меры предосторожности
Важные меры предосторожности:
- Избегайте оскорбительных действий, связанных с ударом или сдвигающей нагрузкой на колено, таких как теннис и бег.
- Противовоспалительные препараты следует принимать во время еды.Если вы продолжаете принимать противовоспалительные препараты в течение шести месяцев, вам будет показан анализ крови, чтобы проверить наличие побочных эффектов.
- Ваша деятельность и диета должны быть структурированы так, чтобы оптимизировать плотность костей. Безопасные умеренные упражнения обычно лучше выполнять каждый день.
- Ни одно лечение не является оптимально успешным. Постарайтесь соблюдать все рекомендации, чтобы снять боль и отсрочить прогрессирование остеоартрита.
- Наркотические обезболивающие не рекомендуются, так как это хроническое заболевание.
Восстановление
Полное выздоровление бывает редко. Лечение предназначено для облегчения боли, улучшения функции коленного сустава и отсрочки проведения операции по замене коленного сустава. В случаях, леченных только артроскопической операцией, выздоровление происходит постепенно, в течение 2-6 месяцев. Если выполняется коррекционный разрез кости (остеотомия), костыли обычно используются в течение одного месяца, а полное выздоровление может занять 6-9 месяцев.
Лечение пателлофеморального болевого синдрома и хондромаляции надколенника — Caring Medical Florida
В этой статье мы рассмотрим различные варианты лечения, которые могут помочь сегодня людям с хондромаляцией надколенника, пателлофеморальным болевым синдромом или «коленом бегуна» вернуться к спорту или деятельности.
Вы начали испытывать боль в коленях, ваша коленная чашечка соскальзывает с места, вы больше не можете тренироваться или спускаться по лестнице без боли. Тебе нужна помощь.
Если вы похожи на многих пациентов, которых мы видим, у вас начались боли в коленях. Сначала это была не совсем острая боль, а скорее хроническая тупая боль, которая, казалось, сосредоточивалась на передней части колена вокруг коленной чашечки. Потом стало хуже, и это стало влиять на то, как вы двигаетесь, работаете, занимаетесь спортом или упражнениями.
- Если вы занимаетесь спортом, бегаете и тренируетесь, у вас могли возникнуть резкие боли и дискомфорт, особенно после бега или занятий спортом, включающим прыжки. Особенно, если вы бежите под гору. Вы также заметите ту же боль при спуске по лестнице. Кажется, ключ к вашей боли возникает, когда вы спускаетесь вниз.
- Возможно, у вас возник резкий приступ боли во время упражнений с использованием «приседаний».
- Боль могла стать интенсивной, если вы решили резко изменить свою спортивную деятельность или упражнения, сделав их «более сложными».«В какой-то момент пришлось прекратить интенсивную тренировку или бег.
- Вы чувствуете, как будто ваша коленная чашечка слишком сильно скользит.
- Молодые спортсмены, слишком молодые для того, чтобы иметь тяжелый остеоартрит, могут испытывать некоторую боль в верхней и внешней частях колена, и они будут обращаться за физиотерапией. Это признак нестабильности коленной чашечки. В этом случае физиотерапия используется для укрепления окружающих мышц, четырехглавой мышцы, для правильного движения коленной чашечки. Эти молодые спортсмены находятся в нашем офисе, потому что физиотерапия не помогает, а им тоже.
Но я не спортсмен, все равно больно:
- У пациентов, не занимающихся спортом, возможно, начался порочный круг. У вас была боль в коленях, и боль в коленях заставляет вас сидеть в течение длительного времени.
- Боль усиливается, и вы часто садитесь. Когда вы пытаетесь встать со стула, ваше колено ломается и трескается, а при стоянии может возникнуть сильная боль. Вы снова садитесь.
- Ваша ситуация находится в нисходящей спирали интенсивной и частой боли в коленях.Хуже того, ваш врач может не поверить, насколько сильно болит ваше колено. См. ниже.
В какой-то момент вы решаете, что больше не можете справляться с этой болью самостоятельно с помощью безрецептурных обезболивающих, коленных скоб и бинтов, поэтому вы идете к врачу.
Вы можете обсудить с вашим лечащим врачом, в этом обсуждении он / она может обсудить с вами chondromalacia patella . ( Chondro означает хрящ, malacia означает разрушение, а patella означает коленную чашечку.Таким образом, хондромаляция надколенника означает разрушение хряща под коленной чашечкой. Ваш лечащий врач может также назвать это пателлофеморальной дисфункцией или дисфункцией отслеживания надколенника. Если у вас сильная боль, он / она может обсудить с вами Пателлофеморальный болевой синдром .
Если вы спортсмен, ваш врач может назвать ваше состояние «колено бегуна», что является просто общим описанием боли в колене, исходящей из области коленной чашечки, связанной с чрезмерным использованием.
Как бы это ни называлось, эта проблема, которая у вас возникла, возникла как проблема отслеживания надколенника.Вы испытываете боль, когда нижняя часть коленной чашечки ненормально трется о бедренную кость.
Я не понимаю, в чем моя проблема. «Независимо от того, как вы это называете, у вас есть боль».
Людей, страдающих болью, связанной с коленной чашечкой, иногда путают диагноз, план лечения и общее понимание того, что происходит с их коленом. Их разочарование множеством диагнозов и множеством тестов фактически отражено в заявлении: «Как бы вы это ни называли, у меня боль».
Исследование, опубликованное в журнале « Клиники спортивной медицины » ( 1 ), предложило врачам и пациентам эту задачу понять проблемы коленного сустава в центре надколенника.
«Пателлофеморальный болевой синдром — это часто встречающееся нарушение при чрезмерной нагрузке, которое затрагивает пателлофеморальную область и часто проявляется в виде боли в переднем (переднем) колене. Пателлофеморальную боль сложно диагностировать. Мало того, что этиология, диагностика и лечение остаются сложными, но и терминология, используемая для описания пателлофеморальной боли, используется непоследовательно и может сбивать с толку. Пателлофеморальный болевой синдром (PFPS), по-видимому, является многофакторным и является результатом сложного взаимодействия между внутренними анатомическими и внешними тренировочными факторами. Хотя клиницисты часто ставят диагноз пателлофеморального болевого синдрома, нет единого мнения относительно его этиологии или факторов, наиболее ответственных за причинение боли ».
Это исследование было опубликовано в 2010 году и отражает проблему 2010 года. Конечно, за десять лет все изменилось. Возможно, что изменилось, так это то, что врачи больше осознают, что пателлофеморальная боль — это запутанный диагноз. Но путаница все еще существует.
Врачи более осведомлены о том, что пателлофеморальная боль — непонятный диагноз
В 2017 году, развивая эту тему, врачи написали в журнале открытого доступа по спортивной медицине , ( 2 ) проблемы, которые необходимо распознавать у спортсменов.
«Пателлофеморальная боль — очень распространенная проблема у спортсменов, занимающихся прыжками, срезанием и поворотами. Несколько факторов риска могут играть роль в патогенезе пателлофеморальной боли. Чрезмерное использование, травмы и внутренние факторы риска особенно важны для спортсменов. Физикальное обследование играет ключевую роль в диагностике пателлофеморальной боли. Кроме того, следует изучить общие факторы риска, такие как дисфункция мышц бедра, плохая выносливость основных мышц, мышечная напряженность, чрезмерная пронация стопы и смещение надколенника. В особых случаях визуализация требуется редко. Для купирования пателлофеморальной боли рекомендуется множество возможных вмешательств. В связи с многофакторным характером пателлофеморальной боли клинический подход должен быть индивидуализирован, а вклад различных факторов должен учитываться и управляться соответствующим образом. В большинстве случаев перед хирургическим вмешательством следует попробовать изменение активности и реабилитацию ».
Диагностика множества проблем с коленом, окружающих коленную чашечку.
Обычно пациент с проблемами колена включает среди проблем, только что упомянутых в вышеупомянутом исследовании, другие проблемы, включая разрыв мениска, бурсит коленного сустава, развивающийся остеоартрит вместе с диагнозом надколенника в их истории болезни.Во многих случаях у них также будет соответствующая программа лечения для каждой отдельной проблемы.
Другие пациенты, которых мы видим, просто сообщат, что хотят лечиться от «пателлофеморального синдрома» или «хондромаляции моей надколенника». Обычно они обращаются к нам после того, как консервативное лечение и физиотерапия не помогли. Иногда они даже обращаются к нам после такой операции, как санация надколенника, остеотомия бугорка большеберцовой кости или реконструкция пателлофеморальной связки.(Мы обсуждаем эти процедуры ниже). Таким образом, их история болезни до момента обращения в наш центр включает в себя продолжающуюся и в некоторых случаях сильную боль в коленях, хронический отек колена , трудности при ходьбе, проблемы с ходьбой вверх и вниз по лестнице и почти или полную неспособность бегать или прыгать.
Боль, которую никто не понимает и в некоторых случаях никто не верит
Иногда люди сообщают о боли, которую никто не понимает, а в некоторых случаях никто не верит. Хотя мы подробно обсудим это ниже, мы хотим коснуться исследования от ноября 2020 года ( 3 ), чтобы выделить и решить эту проблему.
В этом исследовании исследователи из Университета Висконсин-Милуоки, Университета Конкордия в Висконсине и Университета Маркетта обрисовали в общих чертах проблемы «большей боли, чем должно быть у пациента с расстройством надколенника», и то, что может ее вызывать.
Очков обучения:
- Пателлофеморальная боль имеет высокую частоту рецидивов и минимальный долгосрочный успех лечения.
- Центральная сенсибилизация (усиление боли) возникает, когда нервная система, ноцицептивные нейроны (нервные чувствительные клетки) становятся гиперчувствительными.
Целью этого исследования было «определить, подтверждают ли доказательства проявления центральной сенсибилизации у людей с пателлофеморальной болью». (Просто это реально?)
Выводы?
- «Убедительные доказательства подтверждают более низкие пороги боли при локальном и удаленном давлении, нарушение условной модуляции боли и облегчение временного суммирования у людей с пателлофеморальной болью по сравнению с людьми без боли». (У этих людей действительно сильная боль).
- Представлены противоречивые данные о порогах боли при жаре и холоде.
- Картирование боли продемонстрировало расширение паттернов боли, связанных с длительностью симптомов пателлофеморальной боли. (распространяется)
Так что вы с этим делать? Вы можете быть удивлены тем, что врач рекомендует те же безрецептурные обезболивающие и коленные скобы — методы лечения, которые вы пробовали самостоятельно, но которые вам не помогли.
Некоторые пациенты сообщают, что разочарованы переходом от специалиста к специалисту и по-прежнему получают те же рекомендации по лечению, или, что лучше понимать, «апин-менеджмент», который раньше не помогал им и фактически является одной из причин, по которым они переходят от специалиста. к специалисту.
Рекомендуемые процедуры, которые вам могут рекомендовать снова и снова.
- РИС и ЦЕНА
- Протокол RICE: Отдых, лед, сжатие и подъем
- Протокол PRICE добавляет Защита (скоба или гипс) , Отдых, Обледенение, Сжатие и Подъем
- Для многих спортсменов рекомендация врача по протоколу RICE для лечения травм мягких тканей, связанных со спортом, считалась золотым стандартом лечения.Однако сейчас это обращение подвергается критике. Пожалуйста, прочтите нашу статью о , почему мы обычно не рекомендуем RICE или PRICE .
- НПВП
- НПВП — это тоже то, что мы обычно не рекомендуем, поскольку хроническое использование нестероидных противовоспалительных препаратов (НПВП) может усугубить боль в долгосрочной перспективе. См. Нашу статью Когда НПВП усугубляют боль . Тем не менее, возможно, вы пытались дать этим препаратам еще один шанс.Когда они продолжают терпеть неудачу, вы решаете, что нужно сделать что-то еще. Вы получаете рецепт на физиотерапию.
Физиотерапия? Физиотерапия обычно не работает, если крепкие соединительные связки и сухожилия, необходимые для обеспечения сопротивления для максимального увеличения мышечной массы и устойчивости колена, недостаточно сильны.
Надколенник тянется и толкается во всех направлениях. Он натягивается подвздошно-большеберцовой лентой, он стабилизируется на месте латеральным удерживателем надколенника и медиальным удерживателем надколенника.Четырехглавая мышца перемещает надколенник вверх, связка надколенника — вниз. Когда одна из этих структур ослаблена или повреждена в результате дегенеративного износа, коленная чашечка становится нестабильной.
Физическая терапия — очень привлекательный вариант, потому что это упражнения, и люди верят, что упражнения всегда полезны. Если вы читаете эту статью, физиотерапия , скорее всего, вас тоже не подвела.
- Физическая терапия включает в себя разгибание ног и упражнения на растяжку, которые помогают укрепить мышцы бедра, поэтому надколенник или коленная чашечка лучше отслеживают бедренную кость, а не царапают бедренную кость.
- Физическая терапия направлена на укрепление четырехглавой мышцы, поскольку эти мышцы являются основными стабилизаторами коленной чашечки. Физиотерапия будет иметь ограниченный успех или не будет иметь успеха, если будет ослаблено сухожилие четырехглавой мышцы, сухожилие, соединяющее «квадрицепсы», латеральную широкую мышцу бедра, среднюю широкую мышцу широкую мышцу, а также прямые мышцы бедра и коленную чашечку. Чтобы физиотерапия работала, между мышцами и костью должно быть некоторое сопротивление. Если сухожилие четырехглавой мышцы повреждено, травмировано, растянуто или серьезно повреждено, физиотерапия будет иметь ограниченный характер, если не будет успешной.
- Физиотерапия также не подействует, если связки колена повреждены или ослаблены. Связки, такие как передняя крестообразная связка (ACL) , , медиальная коллатеральная связка (MCL) , Задняя крестообразная связка (PCL) , удерживают колено вместе, соединяя кости.
- Упражнения для укрепления мышц могут улучшить относительное расположение надколенника при движении, но не улучшают состояние сухожилий, связок или хрящей.
Физическая терапия обычно не дает результатов, если крепкие соединительные связки и сухожилия, необходимые для обеспечения сопротивления для максимального увеличения мышечной массы и стабильности, недостаточно сильны. Мы рассмотрим эту проблему и ниже предложим наши доказательства использования инъекций регенеративной медицины для решения этой проблемы.
Будет ли скрепка для колена или лента удерживать мое колено вместе, даже с «соответствующей осторожностью»?
В физиотерапии для обеспечения сопротивления необходимы крепкие соединительные связки и сухожилия.При нормальных повседневных движениях необходимы крепкие соединительные связки и сухожилия, чтобы держать колено стабильно и вместе. Некоторые считают, что в этой работе может помочь внешний фиксатор или лента:
Исследования в медицинском журнале Joints , ( 4 ) показывают, что вам может помочь коленный бандаж или какой-либо эластичный коленный рукав от боли в коленях, связанной с коленной чашечкой, и помочь вам вернуться в спорт. Многие из вас, читающие эту статью, вероятно, используют коленный бандаж или помощь рукава.
Врачи Лондонского университета королевы Марии написали в медицинском журнале Sports Medicine ( 5 ), что врачи «с должной осторожностью» должны рассмотреть вопрос о фиксации и тейпировании:
- Предлагаем тейп для пациентов с сильной болью,
- Предлагаем ортезы (коленные скобы) для пожилых людей и упражнения для молодых людей и
- Предлагает ортезы (вставки для стопы) для пациентов с аномалиями большого переднего и заднего отделов стопы.
Почему осторожность? Потому что нет убедительных доказательств того, что эти методы лечения работают для всех. Дальнейшая фиксация и фиксация создают ложное ощущение устойчивости и могут привести к большему повреждению колена.
Ортез на колено избавляет от страха
Некоторым людям понадобится ортез на колено, но это может быть больше физиологической, чем функциональной необходимости. В апреле 2020 года исследователи опубликовали в архиве Архивы физической медицины и реабилитации ( 6 ) результаты лечения людей с пателлофеморальной болью, носивших коленный ортез в течение двух недель, по сравнению с группой людей, у которых была пателлофеморальная боль и которые не носили коленный бандаж. коленный бандаж на две недели.Результаты показали, что коленные ортезы снижают кинезиофобию (страх перед движением) у людей с пателлофеморальной болью после двух недель ношения и через шесть недель наблюдения. Исследователи пришли к выводу, что «коленный ортез можно рассматривать в рамках клинически обоснованных парадигм, чтобы облегчить лечебную физкультуру для людей с пателлофеморальной болью». Другими словами, если коленный бандаж дает им уверенность в выполнении упражнений, это нормально.
«Неудовлетворительный долгосрочный прогноз консервативного лечения пателлофеморального болевого синдрома»
Зачем рассматривать эти методы лечения, если у вас 1 из 4 шансов, что они сработают для вас, и меньше, что они вернут вас в спорт?
В 2018 году те же исследователи дали понять в журнале Physical Therapy in Sport ( 7 ), что: «Долгосрочные (традиционные) результаты лечения (пателлофеморальной боли) плохие, по оценкам более 50% людей с этим заболеванием сообщают о симптомах через 5 лет после постановки диагноза. Кроме того, появляются новые данные, указывающие на то, что PFP может находиться в континууме с пателлофеморальным остеоартритом ».
Так почему все это не работает? Заголовок выше — это название исследовательской работы датских исследователей, опубликованной в журнале Датской медицинской ассоциации . ( 8 )
- В этом исследовании датская команда исследовала военнослужащих, спортсменов и широкую публику, чтобы предложить врачам ключ к разгадке того, насколько хорошо или плохо консервативные методы лечения работают при пателлофеморальном болевом синдроме.
- Всего 29% солдат,
- Только 27,8% занимающихся спортом и
- Только 24,7% населения избавятся от боли после того, как им поставят диагноз пателлофеморальный болевой синдром.
- 21,5% людей, ведущих активный спорт, и 23% населения с диагнозом пателлофеморальный болевой синдром. перестанут заниматься спортом из-за боли в коленях.
Это очень низкие цифры. Зачем рассматривать эти методы лечения, если у вас 1 из 4 шансов, что они сработают для вас, и меньше, что они вернут вас к спорту?
Как упоминалось выше, для улучшения выравнивания коленной чашечки также могут быть рекомендованы поддерживающие коленные скобы, упоры для свода стопы и тейп.Проблема с этим подходом заключается в том, что они не восстанавливают поврежденный хрящ надколенника.
МРТ не заметит усиления боли в коленях и запутает вас и вашего врача
Когда мы говорим о МРТ, часто лучше всего послушать радиологов и хирургов, которые полагаются на МРТ для хирургических или нехирургических рекомендаций. В 2012 году врачи Финского института военной медицины опубликовали исследование ( 9 ), в котором было обнаружено, что МРТ неэффективна при помощи врачей в определении степени травмы в случаях хондромаляции надколенника .
В 2018 году, как и в 2020, проблема осталась. В Евразийский медицинский журнал , ( 10 ) врачи в Турции объявили: «по мере продвижения стадии хондромаляции тяжесть симптомов ухудшается, а функции коленного сустава ухудшаются; однако измерения МРТ не показывают разницы между пациентами с хондромаляцией надколенника на ранней и поздней стадии ».
Необъяснимая и значительная боль в коленях, которой ваш врач может не поверить
Что-то происходит за пределами обычных биомеханических проблем
Ваш врач смотрит на ваше МРТ.Ваше колено не выглядит хуже. Но твоя боль есть. Вы сбиваете с толку своих поставщиков медицинских услуг, поскольку вам кажется, что ничего не работает. Может, это «все в твоей голове»? потому что его нет на вашем МРТ.
Вы также можете проводить исследования для своего сына или дочери, которые сбивают своих врачей с толку описанием повышенной боли, что « не должно быть ».
Врачи в журнале Физическая терапия в спорте , ( 11 ) написали, что то, что ваш сын или дочь пытается описать как усиленную боль, реально.Прочтите это:
« Подростки-спортсмены имели более высокий уровень боли и более низкий физический статус по сравнению с физически активными не спортсменами . Это дает важное представление о лечении (синдрома пателлофеморальной боли) у спортсменов-подростков, поскольку наихудший функциональный статус связан с плохим прогнозом у пациентов с синдромом пателлофеморальной боли ».
Что-то причиняет больше боли спортсменам, чем не спортсменам.
«Пациент часто перескакивает от практикующего к терапевту, физиотерапевту или хирургу для облегчения симптомов»
Физиотерапевт Дженни МакКоннелл написала в медицинском журнале Мануальная терапия : (12)
«Несмотря на то, что лечение пателлофеморальной боли значительно улучшилось, все еще существует категория пациентов, которые имеют тенденцию к стойким (невосприимчивым) симптомам, с которыми трудно справиться.Пациент часто переключается от практикующего к терапевту, физиотерапевту или хирургу для облегчения симптомов. Однако часто основной источник боли не совсем понятен, поэтому лечение может усугубить симптомы ».
Когда боль в колене сильнее, чем должна быть, и ничего не помогает, что дальше?
Ведущие университетские исследователи Соединенного Королевства и Дании, работающие в Национальной службе здравоохранения Великобритании в Дерби, сделали несколько наблюдений за настройками пациента в отношении его / ее диагноза синдрома пателлофеморальной боли. (13) Эти опубликованные в 2018 году результаты аналогичны тем, которые мы наблюдаем у пациентов в Caring Medical. Что-то происходит за пределами обычных биомеханических проблем. Вот исследование Великобритании:
- Участники предложили богатые и подробные отчеты о влиянии и жизненном опыте пателлофеморального болевого синдрома, в том числе:
- потеря физической и функциональной способности;
- потеря самоидентификации;
- спутанность сознания, связанная с болью и
- затрудняются осознать свою боль;
- страх, связанный с болью, включая уклонение от страха и убеждения о «нанесении ущерба»;
- несоответствующие стратегии выживания и страх перед будущим.
Исследователи пришли к выводу: «Текущий консенсус о том, что наилучшие доказательства лечения, состоящие из укрепления тазобедренных и коленных суставов (физиотерапия и упражнения), могут быть недостаточными для устранения страхов и убеждений, выявленных в текущем исследовании.
Укрепление тазобедренных и коленных суставов (физиотерапия и упражнения) может оказаться недостаточным для лечения проблемы. Они на самом деле ухудшают ситуацию? Особенно у женщин?
Врачи из Нидерландов в медицинском журнале Pain Medicine , (14) рассмотрели теорию о том, что повторяющиеся стрессы и перегрузки в колене с пателлофеморальной болью могут повышать чувствительность ноцицепторов (окончаний нервных клеток) к болевым раздражителям. (гипералгезия).
- Давайте ненадолго отвлечемся. Человек с пателлофеморальной болью может заболеть этим из-за повторяющихся перегрузок, например, при беге. Он / она могли начать агрессивную кампанию по физиотерапии, чтобы вернуться к бегу. Их симптомы ухудшились. Ниже показано, как это влияет на бегунов-женщин.
Вот вывод из этого исследования: «Локальная и генерализованная гипералгезия давлением, предполагающая изменения как в периферической, так и в центральной обработке боли (вы чувствуете боль сильнее), наблюдалась у пациентов с пателлофеморальной болью, хотя женщины с пателлофеморальной болью были наиболее вероятны. страдают генерализованной гипералгезией.”
- У женщин боль стала более общей, и боль распространилась за пределы колена.
Пателлофеморальный болевой синдром, поражающий все тело
В третьем исследовании 2018 года врачи Медицинского центра Университета Эразмус в Нидерландах опубликовали результаты, которые помогают понять пателлофеморальный болевой синдром, влияющий на все тело. Публикация в журнале Pain Medicine , (15) голландская группа обнаружила у этих пациентов гипералгезию коленного сустава и генерализованного (всего тела) стресса и перегрузки, что свидетельствует о том, что боль в колене вызвала изменения в обоих периферических (скелетно-мышечных нервах за пределами головного мозга). и спинной мозг) и центральной боли (нервы в центральной нервной системе) обработки.
- Все это означает, что продолжающаяся нагрузка на колено усиливает болевую чувствительность. Вы чувствуете боль сильнее, чем должно быть вызвано повреждением колена.
Эти тревожные результаты были расширены в исследовании, опубликованном в мае 2017 года в British Journal of Sports Medicine , где исследовался физиологический компонент пателлофеморального болевого синдрома:
Пателлофеморальный болевой синдром — почему женщины чувствуют больше боли
В апреле 2017 года бразильские и английские исследователи объединились, чтобы опубликовать исследование в журнале Journal of Science and Medicine in Sports , которое указывает на серьезную проблему для бегунов-женщин.
- Женщины с более низким болевым порогом в колене обнаружили, что у них усилилась боль во всем теле.
- Кроме того, эта усиленная боль, связанная с самооценкой функции колена, по-видимому, усиливается при увеличении объема бега. (17)
Мы кратко затронули это выше, перетренированность, физиотерапия, продолжение бега может причинить больше боли, чем должен причинить ущерб.
Объединенная исследовательская группа из Университета Кентукки и Университета Айовы написала в Clinical Journal of Pain :
- Мало что известно о том, как изменяется обработка боли при пателлофеморальном болевом синдроме, и как пациент может страдать от гипералгезии или гипестезии (снижение чувства боли) и какие типы изменений естественного движения колена могут вызывать эти изменения.
В своем исследовании исследователи наблюдали за двадцатью женщинами с диагнозом пателлофеморальная боль, и в этом исследовании приняли участие 20 женщин соответствующего возраста, не страдающих от боли. Они обнаружили, что угол колена во фронтальной плоскости (неестественное выравнивание колена) существовал в группе с пателлофеморальной болью, чего не было в контрольной группе.
- Это свидетельствует о том, что синдром пателлофеморальной боли характеризуется повышением как локальной, так и централизованной болевой чувствительности, связанной с механикой движения.Боль в коленях и нестабильность колена вызвали все более сильную боль. (18)
Хирургия пателлофеморального хряща?
Многим людям может или «придется рекомендовать операцию». Для многих операция окажется успешной и оправдает их ожидания и надежды. Обычно мы не видим пациентов, перенесших успешную операцию. Мы видим пациентов, у которых этого не было, с длительными осложнениями или общим чувством нестабильности коленного сустава.
Для разочарованного спортсмена сильная потребность в хирургии.Однако хирургическое вмешательство обычно не показано при синдроме боли в области надколенника, если не исчерпаны варианты безоперационного лечения, которые мы исследовали ранее в этой статье.
Когда мы обсуждаем хирургию, всегда лучше обращаться за консультацией к хирургам из медицинских исследований.
«Нереалистичные ожидания являются обычным явлением и приводят к разочарованию».
В июне 2018 года исследование, проведенное Гарвардской медицинской школой, опубликованное в журнале Current Reviews in Musculoskeletal Medicine ( 19 ), предупредило хирургов и пациентов, особенно спортсменов, иметь реалистичные ожидания относительно того, какое восстановление хряща при хирургии пателлофеморального сустава может действительно их предлагают:
«Восстановление хряща в пателлофеморальном суставе демонстрирует все более хорошие результаты у пациентов с дефектами пателлофеморального хряща после неудачного консервативного лечения.. . Крайне важно обсудить с пациентом текущие функциональные ограничения в спорте и повседневной деятельности, выяснить цели и ожидания пациента, а также пройти время реабилитации и восстановления.
Нереалистичные ожидания являются обычным явлением и приводят к разочарованию.
Тщательная оценка состояния колена и нижних конечностей посредством физического осмотра и визуализации имеет решающее значение. Это позволит спланировать комплексный подход к лечению процедуры восстановления хряща, а также любой дополнительной патологии, которая требует поэтапного или сопутствующего лечения.”
Здесь говорится, что операция обычно бывает успешной в том, что касается операции. Но обычно операция не помогает пациенту / спортсмену в достижении их целей. Быстро вернуться к спорту или работе. « Нереалистичные ожидания являются обычным явлением и приводят к разочарованию».
«Этот рост хирургического вмешательства привел к различным осложнениям».
В журнале Sports Medicine and Arthroscopy Review , (март 2017 г.) ( 20 ) Dr.Ник Каплан, доктор философии, написал:
«В последние годы хирургические вмешательства по поводу нестабильности пателлофеморального сустава приобрели популярность, возможно, благодаря недавним достижениям в нашем понимании нестабильности пателлофеморального сустава и появлению ряда новых хирургических процедур. Этот рост хирургического вмешательства привел к различным осложнениям ».
Доктор Каплан и его сотрудники продолжили описание различных осложнений, связанных с определенными операциями, в том числе:
- Реконструкция надколенниковой медиальной надколеночно-бедренной связки
- Это операция, обычно применяемая при вывихе коленной чашечки.Поскольку причиной болевого синдрома надколенника может быть деформация надколенника, это то место, где надколенник выходит из бороздки, что приводит к повреждению хряща, покрывающего спину, считается, что хирургическая замена надколенниковой медиальной надколеночно-бедренной связки обеспечит достаточную стабильность. к коленной чашечке и облегчить боль.
- В то время как мы согласны с тем, что надколенниково-медиальная пателлофеморальная связка играет важную роль в обеспечении безболезненного движения колена. Мы не согласны с тем, что хирургическое вмешательство — лучший способ восстановить его, если только не произойдет полная травма «распада».При такой травме связка буквально разрывается, и ремонтировать уже нечего.
- У нас есть обширная статья Хирургия и безоперационные методы лечения острого и хронического вывиха коленной чашечки , в которой объясняется эта процедура.
- Остеотомия бугорка большеберцовой кости
- В этой операции сухожилие надколенника перемещают путем отсечения кости, к которой оно прикрепляется, перемещая его по большеберцовой кости (большеберцовой кости), а затем повторно прикрепляя кость с сухожилием к большеберцовой кости с помощью винта.
- Целью этой операции является обеспечение стабильности колена за счет использования перемещенного сухожилия, чтобы удерживать надколенник в правильном положении на колене.
У молодых пациентов лучшие хирургические результаты, но что делать с пациентами старшего возраста? Пателлофеморальная артропластика?
В ноябре 2019 года ( 21 ) ортопеды из Государственного университета Нью-Йорка в Буффало опубликовали исследование, в котором предполагалось, что «пациенты улучшили клинические результаты после микроперелома пателлофеморального хондрального поражения в среднесрочный период наблюдения.В нашем обзоре также были обнаружены некоторые свидетельства того, что у более молодых пациентов могут улучшаться клинические исходы, которые со временем становятся более устойчивыми, чем у пациентов старшего возраста. Однако мы не смогли сделать каких-либо окончательных выводов относительно влияния расположения, размера или тяжести поражения хондры ».
Пациентам пожилого возраста тоже может не понравиться. Так что нам с ними делать? Замена наколенника?
Пателлофеморальная артропластика или «замена коленной чашечки» — это операция, которая может выполняться изолированно, если остеоартрит надколенника является основной причиной боли у пациента.Обычно это делается для пожилых пациентов, у которых операция по микроперелому или артроскопическая операция на надколеннике не была или считается неудачной.
Решение синдрома пателлофеморальной боли — это признание проблемы нестабильности коленного сустава
Мы рассмотрим проблему пателлофеморального болевого синдрома как проблему нестабильности коленного сустава. Проблема, которую можно лечить с помощью инъекций регенеративной медицины.
В вышеупомянутом исследовании мы упоминали, что наколенники или рукава могут обеспечить временное облегчение, особенно психологически.Исследователи медицинского университета поделились своими наблюдениями о том, что ортез на колено может помочь при симптомах пателлофеморальной боли.
В европейском журнале Gait Posture , опубликованном Оксфордским университетом, исследователи обнаружили, что наиболее полезным аспектом ношения корсета является ходьба и что корсет помогает координировать мышечную активность вокруг колена. (22) Эта теория была проверена на 12 женщинах в возрасте 20-30 лет с диагнозом пателлофеморальная боль.
- Что это за исследование, предполагающее, что ортез колена обеспечивает стабильность, чтобы мышцы могли нормально функционировать. Конечно, наколенники не являются долгосрочным средством лечения нестабильности коленной чашечки. . Процедуры, которые стабилизируют колено за счет укрепления связок и сухожилий.
Вы должны обработать все колено, чтобы решить проблему боли в надколеннике
В исследовании, опубликованном в ноябре 2017 года в журнале Radiology and oncology ( 23 ), обсуждались результаты радиологического исследования у 100 пациентов с проблемами надколенника.
- Остеоартроз легкой степени (I и II степени) выявлен у 55 пациентов
- Тяжелый остеоартроз (III и IV степени) в 45 случаях.
- Хрящ за коленной чашечкой в области ретропателлярного сустава:
- 25 пациентов с нормальным хрящом, У
- 29 пациентов диагностирована хондромаляция надколенника легкой степени (I и II степени) и человек.
- 46 с тяжелой хондромаляцией надколенника (III и IV степень).
- Разрыв медиального мениска определен у 51 пациента.
- Тяжелый остеоартрит и хондромаляция надколенника положительно коррелировали с разрывом мениска. (Если у вас хондромаляция надколенника, вероятно, у вас разрыв мениска).
- Исследователи наблюдали большую распространенность бурсита в медиальном отделе колена у пациентов с тяжелым остеоартритом и разрывом медиального мениска.
Комплексная пролотерапия при пателлофеморальном болевом синдроме — лечение всего колена
Исследование: «.. . Пациенты с хондромаляцией надколенника, получавшие пролотерапию, сообщили о значительном снижении уровня боли в покое, при нормальной активности и при физических нагрузках, в дополнение к увеличению диапазона движений, снижению жесткости колена и уменьшению крепитации »(18)
В этом разделе мы расскажем о регенеративном инъекционном лечении Пролотерапия
Когда мы осматриваем пациента с пателлофеморальным болевым синдромом, мы видим, что надколенник обычно «отслеживает латерально».Это означает, что коленная чашечка немного вышла из центральной канавки, в которой она обычно находится, и сместилась в сторону. Это отражается на рентгеновском снимке, например, представленном ниже.
Мы объясняем пациенту, что наша цель лечения — вернуть коленную чашечку обратно в желобок с помощью простых инъекций декстрозы, нацеленных на мышечные прикрепления, которые соединяют мышцу с коленной чашечкой (сухожилие четырехглавой мышцы на сухожилии надколенника). Мы также объясняем, что хотим воздействовать на различные связки колена, чтобы укрепить их и помочь вернуть колено в правильное анатомическое положение.
Лечение демонстрируется и объясняется в видео выше.
В 2014 году наши сотрудники Caring Medical опубликовали результаты исследования в статье под названием: Результаты пролотерапии у пациентов с хондромаляцией надколенника: улучшение уровня боли и функции в медицинском журнале Clinical Medicine Insights Arthritis and Musculoskeletal Disorders . ( 24 )
В этой статье наша команда оценила эффективность пролотерапии в устранении боли, скованности и крепитации, а также в улучшении физической активности у пациентов с хондромаляцией.Мы обследовали и пролечили 69 колен с помощью пролотерапии у 61 пациента (33 женщины и 36 мужчин) в возрасте от 18 до 82 лет (в среднем, 47,2 года).
После процедур пролотерапии:
- Пациенты испытали статистически значимое уменьшение боли
- Скованность и крепитация уменьшились после пролотерапии,
- Диапазон движения увеличен.
- Пациенты сообщили об улучшении способности ходить и физических упражнений после пролотерапии.
- Побочных эффектов пролотерапии не отмечено.
- Только 3 из 69 коленных суставов все еще были рекомендованы для операции после пролотерапии.
- Пролотерапия уменьшила симптомы хондромаляции надколенника и улучшила физические способности.
- Пациенты испытывают долгосрочное улучшение без приема обезболивающих.
Демонстрация лечения Росс Хаузером, MD
Краткое объяснение и обучающие моменты этого видео представлены ниже:
- У пациента на этом видео синдром гипермобильности суставов .Пролотерапия пролечила много разных частей тела. Мы добились хороших результатов в лечении пролотерапией, которое обеспечило ей стабильность суставов и облегчило боль. Ей сделали лечение плеч, лодыжек и поясницы.
- Пациент заядлый путешественник, у него впервые появилась боль в колене.
Обработка начинается в 1:50 видео
- Это комплексное лечение пролотерапией всего колена.
- Пациент переносит лечение очень хорошо
- Обработка боковой стороны колена в 2:10.LCL адресуется.
- At 2:20 В большинстве случаев проблемы с отслеживанием надколенника больше связаны с проблемой слабости медиальной связки колена, поскольку надколенник перемещается в латеральном направлении. Поэтому нам нужно подтянуть медиальные связки, аттачменты и стабилизаторы.
- At 3:00 инъекции в связки и прикрепления сухожилий, которые соединяют надколенник с бедренной костью. Пателлофеморальные связки, включая медиальную пателлофеморальную связку , которая предотвращает смещение коленной чашечки вбок, когда она сильна или укреплена.
- В 3:20 обращаясь к проблеме тендиноза надколенника .
Восходящее изображение колен до и после процедур пролотерапии. Выравнивание коленей этого пациента после пролотерапии значительно улучшилось. Пациент страдает хондромаляцией надколенника и пателлофеморальным болевым синдромом. Пролотерапия помогла пациенту вернуться к безболезненному бегу.
PRP и пролотерапия
- При лечении PRP берется ваша кровь, как при сдаче анализа крови, и повторно вводятся концентрированные тромбоциты из крови в области хронического повреждения суставов и позвоночника.
- Тромбоциты вашей крови содержат факторы роста и исцеления. При концентрировании посредством простого центрифугирования ваша плазма крови становится «богатой» лечебными факторами, отсюда и название плазмы, богатой тромбоцитами.
- Процедура и приготовление терапевтических доз факторов роста состоят из взятия аутологичной крови (кровь пациента), отделения плазмы (кровь центрифугируется) и нанесения плазмы, богатой факторами роста (инъекция плазмы в область). В нашем офисе пациенты обычно осматриваются каждые 4-6 недель.Обычно требуется от трех до шести посещений на каждый участок.
PRP в том виде, в каком мы ее выполняем, НЕ является однократным впрыском. Это комплексное лечение, направленное на устранение проблем, слабости и нестабильности всей коленной капсулы.
- Обычно мы лечим переднюю и заднюю часть колена (переднюю и заднюю)
- Некоторые области инъекции, включенные в лечение, находятся на латеральном мыщелке большеберцовой кости, чтобы добраться до одного из прикреплений передней крестообразной связки.
- Нестабильность коленного сустава — распространенное состояние, которое вызывает хроническую боль в колене, поэтому, когда человек лечится от нестабильности колена, вы должны убедиться, что вылечиваются различные связки, вызывающие нестабильность.
- Лечение других прикреплений передней крестообразной связки.
- Плазма, обогащенная тромбоцитами, очень эффективна при решении любых проблем, связанных с нестабильностью коленного сустава, особенно крестообразной связки, особенно передней крестообразной связки, а также разрывов мениска и дегенерированного мениска.
- У этого человека нестабильность колена, главным образом, из-за ослабления или повреждения передней крестообразной связки. Эта травма также вызовет нестабильность медиальной боковой коллатеральной связки. Вот почему мы лечим латеральное и медиальное колено, а также места прикрепления медиальной коллатеральной связки.
Продолжение исследований 2018, Использование пролотерапии при хондромаляции надколенника (пателлофеморальный болевой синдром)
В 2018 году наша исследовательская группа опубликовала новые результаты в журнале Journal of Prolotherapy .( 25 ) Здесь мы нашли:
- Таким образом, результаты этого исследования показали, что пролотерапия может быть эффективным методом лечения для уменьшения симптомов хондромаляции надколенника.
- Было показано, что наблюдаемое уменьшение симптомов у пациентов, получавших пролотерапию, было очень значительным.
- У пациентов в этом исследовании, получавших пролотерапию, улучшился общий уровень боли, функции и подвижности в случае хондромаляции надколенника.
- Эти улучшения наблюдались при различной продолжительности первоначальной боли, лечения и пола.
- Улучшения, наблюдаемые при пролотерапии, были замечены у пациентов всех возрастов, что сделало потенциальные преимущества пролотерапии общими для большинства взрослого населения США.
Поскольку традиционные методы лечения этого состояния часто неэффективны и иногда наносят вред здоровью колена, следует серьезно подумать об использовании пролотерапии в качестве лечения первой линии при хондромаляции надколенника.
Если эта статья помогла вам понять, как лечить Chondromalacia Patella — пателлофеморальный болевой синдром и вы хотите изучить варианты лечения, вы можете
получить помощь и информацию у наших специалистов 1 Колладо Х, Фредериксон М.Пателлофеморальный болевой синдром. Клиники спортивной медицины. 1 июля 2010 г .; 29 (3): 379-98. [Google Scholar]
2 Халабчи Ф., Аболхасани М., Миршахи М., Ализаде З. Пателлофеморальная боль у спортсменов: клинические перспективы. Журнал спортивной медицины в открытом доступе. 2017; 8: 189. [Google Scholar]
3 Sigmund KJ, Hoeger Bement MK, Earl-Boehm JE. Изучение боли при пателлофеморальной боли: систематический обзор и метаанализ, изучающий признаки центральной сенсибилизации. Журнал спортивной подготовки.2020 25 ноября. [Google Scholar]
4 Убольди Ф.М., Ферруа П., Традати Д., Зедде П., Ричардс Дж., Манунта А., Берруто М. Использование эластомерного бандажа для коленного сустава при синдроме пателлофеморальной боли: краткосрочные результаты. Суставы. 2018, 22 июня. [Google Scholar]
5 Лак С., Бартон С., Вичензино Б., Моррисси Д. Предикторы исхода для консервативного лечения пателлофеморальной боли: систематический обзор и метаанализ. Спортивная медицина. 2014 1 декабря; 44 (12): 1703-16. [Google Scholar]
6 Priore LB, Lack S, Garcia C, Azevedo FM, de Oliveira Silva D.Две недели ношения коленного бандажа по сравнению с минимальным вмешательством по поводу кинезиофобии через 2 и 6 недель у людей с пателлофеморальной болью: рандомизированное контролируемое исследование. Архивы физической медицины и реабилитации. 10 декабря 2019 г. [Google Scholar]
7 Лэк С., Нил Б., Сильва Д. Д., Бартон С. Как управлять пателлофеморальной болью — понимание многофакторной природы и вариантов лечения. Физиотерапия в спорте. 1 июля 2018 г .; 32: 155-66. [Google Scholar]
8 Rathleff MS, Rasmussen S, Olesen JL.Неудовлетворительный долгосрочный прогноз консервативного лечения пателлофеморального болевого синдрома. Ugeskrift для laeger. 2012 Апрель; 174 (15): 1008-13. [Google Scholar]
9 Маттила В.М., Векстрём М., Леппянен В., Киуру М., Пихлаямяки Х. Чувствительность МРТ при поражении суставного хряща надколенника. Скандинавский журнал хирургии. 2012 Март; 101 (1): 56-61. [Google Scholar]
10 Айсин И.К., Аскин А., Мете Б.Д., Гувенди Э., Айсин М., Коцигит Х. Исследование взаимосвязи между болью в передней части колена и хондромаляцией надколенника и пателлофеморальным смещением.Евразийский медицинский журнал. 2018 Февраль; 50 (1): 28. [Google Scholar]
11 Феррейра А.С., де Оливейра Силва Д., Дель Приоре Л. Б., Гарсия К. Л., Дукатти М. Х., Ботта А. Ф., Уэйтман М. С., де Азеведо FM. Различия в боли и функциях между спортсменами-подростками и физически активными неспортсменами, страдающими пателлофеморальной болью. Физиотерапия в спорте. 2018 1 сентября; 33: 70-5. [Google Scholar]
12 МакКоннелл Дж. Лечение сложной проблемы с коленом. Man Ther. 2012, 27 июня. [Google Scholar]
13 Smith BE, Moffatt F, Hendrick P, Bateman M, Rathleff MS, Selfe J, Smith TO, Logan P.Опыт жизни с пателлофеморальной болью — потеря, замешательство и избегание страха: качественное исследование в Великобритании. BMJ открыт. 1 января 2018 г .; 8 (1): e018624. [Google Scholar]
14 ван дер Хейден Р.А., Рейндертсе М.М., Бирма-Зейнстра С.М., ван Мидделкоп М. Болевые пороги более низкого давления у пациентов с пателлофеморальной болью, особенно у женщин: перекрестное исследование случай-контроль. Медицина боли. 2017 6 апреля; 19 (1): 184-92. [Google Scholar]
15 van der Heijden RA, Rijndertse MM, Bierma-Zeinstra SM, van Middelkoop M.Пороги боли при более низком давлении у пациентов с пателлофеморальной болью, особенно у женщин: исследование методом случай-контроль. Pain Med. Epub 2017, апрель, 6 января 2018 г. [Google Scholar]
16 Маклахлан Л.Р., Коллинз Нью-Джерси, Мэтьюз М.Л.Г., Ходжес П.В., Вичензино Б. Психологические особенности пателлофеморальной боли: систематический обзор. Br J Sports Med. 2017 Май; 51 (9): 732-742. [Google Scholar]
17 Pazzinatto MF, de Oliveira Silva D, Pradela J, Coura MB, Barton C, de Azevedo FM.На локальную и широко распространенную гипералгезию у бегунов с пателлофеморальной болью влияет объем бега. J Sci Med Sport. 2017 Апрель; 20 (4): 362-367. [Google Scholar]
18 Ноерен Б., Шупинг Л., Джонс А., Акерс Д.А., Буш Х.М., Слука К.А. Соматосенсорные и биомеханические аномалии у женщин с пателлофеморальной болью. Clin J Pain. 2016 Октябрь; 32 (10): 915-9. [Google Scholar]
19 Mestriner AB, Ackermann J, Gomoll AH. Ремонт пателлофеморального хряща. Актуальные отзывы в опорно-двигательной медицине.2018 1 июня; 11 (2): 188-200. [Google Scholar]
20 Каплан Н., Нассар И., Ананд Б., Кадер Д.Ф. Почему не удается выполнить процедуры стабилизации пателлофеморального сустава? Ключи к успеху. Обзор спортивной медицины и артроскопии. 1 марта 2017; 25 (1): e1-7. [Google Scholar]
21 Ван дер Лист JP, Chawla H, Zuiderbaan HA, Pearle AD. Выживаемость и функциональные результаты пателлофеморальной артропластики: систематический обзор. Хирургия коленного сустава, спортивная травматология, артроскопия. 2017 1 августа; 25 (8): 2622-31. [Google Scholar]
22 Sker FS, Anbarian M, Yazdani AH, Hesari P, Babaei-Ghazani A.Фиксация надколенника влияет на активность sEMG мышц ног и бедра во время фазы опоры при пателлофеморальном болевом синдроме. Походка и поза. 29 июня 2017 г. [Google Scholar]
23 Resorlu M, Doner D, Karatag O, Toprak CA. Взаимосвязь между хондромаляцией надколенника, разрывом медиального мениска и медиальным периартикулярным бурситом у пациентов с остеоартритом. Радиология и онкология. 2017 29 ноября; 51 (4): 401-6. [Google Scholar]
24 Hauser RA. Результаты пролотерапии у пациентов с хондромаляцией надколенника: улучшение уровня боли и функции.Clin Med Insights Arthritis Musculoskelet Disord. 2014; 7: 13–20. [Google Scholar]
25 Maddela HS, Hauser RA. Использование пролотерапии при хондромаляции надколенника (пателлофеморальный болевой синдром). Журнал пролотерапии. 2018; 10: e1000-e1008.
6610
Первые симптомы и методы лечения
Шейный хондроз сегодня считается очень распространенным заболеванием, и по количеству пациентов он уступает только поясничному остеохондрозу. Заболевание связано с постепенным разрушением межпозвонковых дисков.Как правило, такое нарушение гораздо чаще встречается в старшем возрасте, но возможно и у более молодых людей.
Шейный хондроз развивается медленно и сопровождается рядом симптомов, которые в некоторых случаях проявляются на более тяжелой стадии развития деструкции. Следует отметить, что боли в пояснице — довольно опасное заболевание, которое легко может перейти в грыжу.
Хондроз шеи: основные симптомы
Шейный остеохондроз может возникать по-разному.Принято различать две формы заболевания.
В первом случае симптомы появляются после резкого отрицательного поворота головы. Острая боль распространяется не только на шейный отдел позвоночника, но также на голову, грудь и плечи. Даже малейшее движение шеи, головы, груди или рук вызывает сильное напряжение мышц и, как следствие, резкую стреляющую боль. Человек испытывает скованность в движениях. Такое состояние может длиться несколько дней.
При второй форме развитие хондроза шейного отдела позвоночника начинается медленно, почти незаметно.Сначала немеют мышцы шеи, появляется постоянная тупая боль, нарушения чувствительности. Мышцы шеи, груди и плеч очень напряжены и по мере развития заболевания начинают неметь. И хотя боль не такая резкая, но она постоянная и вносит в человеческую жизнь дискомфорт, нарушает сон, вызывает головные боли.
Рекомендуется
Что делать, если у вас потрескалась кожа на руках?
Каждый из нас хоть раз в жизни сталкивается с небольшой, но очень, когда трещина на коже на руках.В это время появляются раны разного размера, которые болят и доставляют неудобства, особенно при контакте с водой или моющими средствами. …
При отсутствии своевременного лечения шейный хондроз может вызвать защемление нервных корешков и сосудов, по которым кровь поступает в мозг. Довольно часто развивается грыжа. Вот почему при появлении каких-либо симптомов необходимо обратиться за профессиональной помощью.
Шейный хондроз: лечение
Боль в пояснице — это разрушение межпозвонковых дисков и, к сожалению, даже при своевременном лечении восстановить поврежденные ткани невозможно.Однако процесс можно замедлить или даже остановить, что улучшит состояние организма и убережет от серьезных последствий.
Подразумевается, что лечение остеохондроза должно быть длительным и систематическим. Для снятия боли и воспаления назначают нестероидные препараты — в большинстве случаев это мази и кремы. В некоторых случаях эффективны и спазмолитики, и препараты, стимулирующие регенерацию тканей. Но эти препараты может подбирать только лечащий врач.К сожалению, процесс разрушения они не останавливают — просто снимают симптомы.
При лечении хондроза используют самые разные методики. Например, эффективен электрофорез, мануальная терапия, иглоукалывание с подкожным введением препаратов. Назначают также вакуум-терапию, магнитотерапию, физиотерапевтические процедуры.
При остеохондрозе также рекомендуются регулярные массажи, во время которых можно снять напряжение мышц, улучшить кровоток и состояние тканей.Но проводить процедуру должен опытный специалист.
Очень полезные и специальные лечебные упражнения, которые нужно делать регулярно.
