Стопа человека особенности строения | Ortofoot
Стопа человека анатомия и физиология
Функции стопы
Стопа человека несет на себе вес всего тела. Стопа выполняет опорную функцию (две стопы вместе обеспечивают площадь опоры, удерживая в вертикальном положении все тело), амортизационную функцию, сглаживая ударные нагрузки на суставы ног и на все тело во время ходьбы и бега. Кроме того, стопа выполняет функцию подъемного механизма, который толкает тело вверх во время движения.
Анатомия стопы
Каждая стопа человека состоит из 26 костей. Кости стопы широкие и плоские и связаны между собой большим количеством прочных связок, которые ограничивают движения, но усиливают стопу как опору. Прочность стопы как целой конструкции важна при совершении движений тела и удержании его веса. Несмотря на ограниченную подвижность. стопа может легко перемещаться как по гладкой, так и по не ровной поверхности.
Стопа разделяется на 3 части: 1.Кости пальцев стопы.
Каждый палец стопы (всего их пять) имеет 3 фаланги, за исключением большого пальца стопы, который имеет 2 фаланги. Кости пальцев стопы соединяются с костями плюсны. Плюсна состоит из 5 костей, каждая из которых соединяется с соответствующей фалангой пальцев стопы с дистальной (дальней от туловища) стороны и костями предплюсны с проксимальной стороны. Предплюсну образуют 7 костей: пяточная, таранная, кубовидная и три клиновидные — наружная (латеральная), внутренняя (медиальная) и промежуточная. Самые большие — это таранная и пяточная. Ладьевидная кость соединяет таранную сзади и три клиновидные кости спереди нее — медиальная клиновидная, латеральная клиновидная и медиальная клиновидная. Кубовидная кость соединяет пяточную кость, которая находится сзади нее с 4 и 5 плюсневыми костями, которые лежат спереди кубовидной кости. Самая большая кость предплюсны — пяточная — образует пятку. К ней прикрепляется пяточное (ахиллово) сухожилие, объединяющее в себе сухожилие икроножной и камбаловидной мышц задней части голени.
В стопе много сложных суставов. Пяточная кость вместе с таранной костью сзади и кубовидная с ладьевидной костью спереди образуют, так называемый по автору, комбинированный сустав Шопара. Кубовидная кость и три клиновидные кости сзади, а также пять плюсневых костей спереди образуют сустав Лисфранка. Сустав Шопара называют еще поперечным суставом предплюсны. Кости предплюсны и плюсны, а также связывающие их сухожилия и связки образуют арки стопы или своды, которые поднимают стопу над поверхностью. Аркообразные своды стопы за счет амортизации гасят нарузки, возникающие при ходьбе и беге. Сначала стопа человека уплощается, а затем вновь принимает выгнутую форму. Также арки, образованные костями предплюсны и плюсны, связки, соединяющие их действуют как подъемный механизм, толкающий тело вверх при ходьбе и беге.
Своды стопы.
В стопе различают пять продольных сводов и один поперечный свод стопы.Продольные своды стопы начинаются от пятки и продолжаются по выпуклым линиям к плюсневым костям стопы. Самый высокий и длинный из продольных сводов — 2-ой свод, самый низкий и короткий — 4-й свод стопы. В итоге продольные своды можно объеденить в два — наружный продольный свод и внутренний продольный свод стопы. В передней части плюсни все продольные своды соединяются в виде изогнутой к верху линии, формируя поперечный свод стопы.
Своды стопы формируют как кости стопы, так и сухожилия и связки, и мышцы. Продольные мышцы стопы укорачивают и увеличивают продольные своды, а косые мышцы сужают стопу и увеличивают поперечный свод. Самая мощная связка, формирующая и удерживающая продольный свод — длинная подошвенная связка.
Стопа человека, вид сбоку (медиальная сторона).
Когда эта конструкция ослабевает происходит проседание сводов и стопа уплощается, иногда это сочетается с деформацией суставов стопы.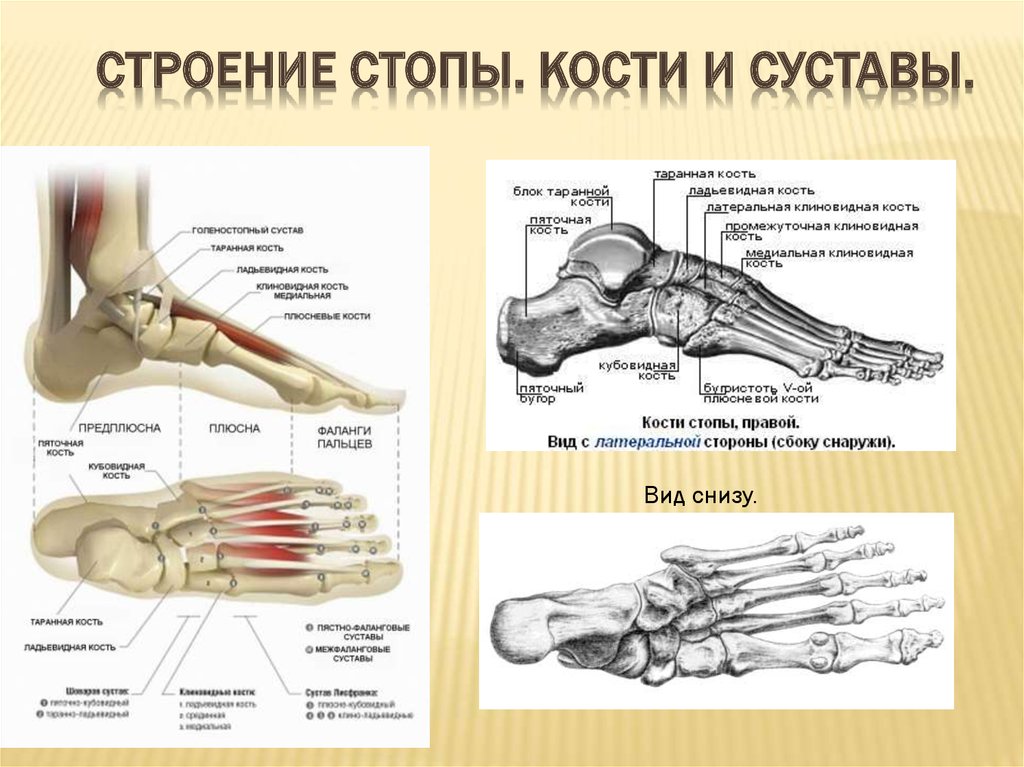
Длинные, сильные и широкие кости ноги и стопы обеспечивают устойчивость тела, удерживают его вес и устойчивость тела, удерживают его вес и распределяют силу, генерируемую при беге и прыжках. Каждая нижняя конечность состоит из трех частей: бедра, голени и стопы. (Количество костей нижних конечностей — 30).
Строение человеческой стопы
Из чего состоит стопа человека?
Состоит же данный орган из компонентов:
— мышцы
— кости
— нервы
— суставы
— сухожилия
— кровеносные сосуды
— суставы
Обратите внимание на то, что все кости, которые есть в человеческой стопе (их двадцать шесть), образуют три отдела:
1. Предплюсна. Включает в себя семь костей, которые в свою очередь соединяются с костями отдела плюсны. В ее состав входит: кубовидная, таранная (первой принимает на себя всю нагрузку), ладьевидная, латеральная клиновидная, пяточная (самая сильная кость), медиальная и промежуточная клиновидная.
2. Плюсна. Сюда входят только пять трубчатых костей. Находятся они между фалангами пальцев и предплюсного отдела.
Сюда входят только пять трубчатых костей. Находятся они между фалангами пальцев и предплюсного отдела.
3. Фаланги. Здесь находятся четырнадцать маленьких трубчатых костей. Именно они и создают сегмент пальцев стопы. Запомните, все пальцы состоят из тех фаланг и только один большой палец из двух.
Как видите, человеческая стопа состоит из тридцати трех сочленений и двадцати шести костей, которые соединяются между собой благодаря связкам, а их насчитывается больше ста.Обратите внимание и на тот факт, что все кости образуют между собой две дуги: поперечный свод и продольный свод стопы. Благодаря им стопа выдерживает нагрузку человеческого тела и помогает возникновению подъемной силы, которая образовывается при ходьбе.А вот мышцы стопы, в отличие от костей, имеют более сложную структуру. Их задача состоит в том, чтобы поддерживать стопу и помогать ей выполнять функцию движения. Здесь есть три зоны:
а) первая поперечная. Находится на области фалангов пальцев, она их покрывает.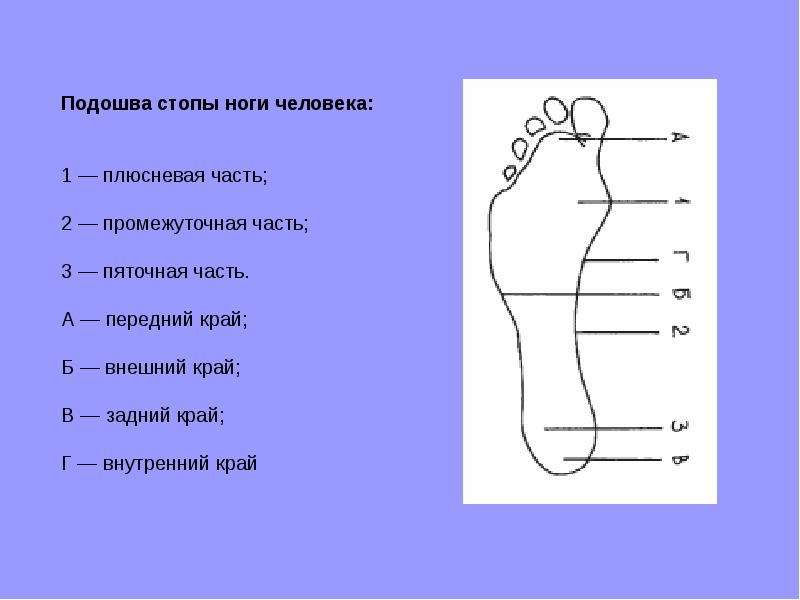
б) вторая поперечная. Покрывает плюсную область.
в) третья поперечная. Располагается посередине пяточной.
Все мышцы можно условно поделить на несколько видов:
— отводящая мизинец – сгибает и отводит мизинец
— сгибатель пальцев (короткий) – сгибает пальцы ног.
— отводящий большой палец – функция работы заключается в том, что он способен согнуть и отвести данный палец, с его помощью укрепляется медиальная часть стопы.
— червеобразные – он сгибает фаланги пальцев ног и тянет их к большому пальцу.
— короткий сгибатель мизинца – он прекрасно укрепляет продольный свод и сгибает мизинец.
Ученые утверждают, что стопа получает кровь благодаря двум артериям : задней и передней. Передняя размещена спереди этого органа и создает дугу. А вот задняя артерия проходит через всю подошву и делится на два вида. Венозный отток осуществляется благодаря двум венам, которые находятся сверху (малая подкожная и большая) и двум, которые находятся глубоко, возле одноименных артерий.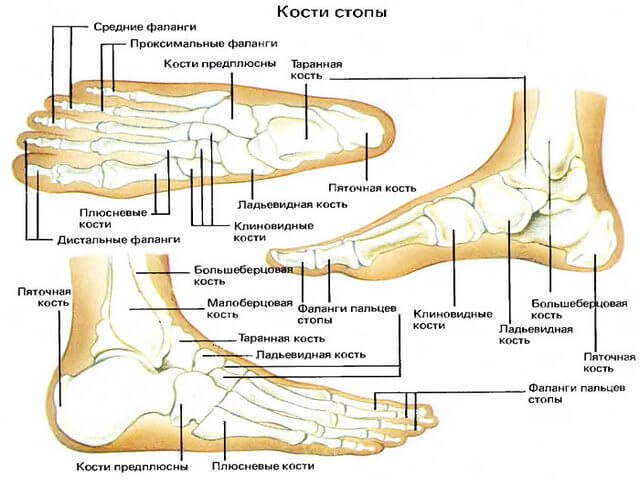 Стопа требует тчательного ухода, ведь этот хрупкая часть тела очень важна. Постоянно разминайте свои стопы и ноги. В этом Вам помогут массажеры для ног.
Стопа требует тчательного ухода, ведь этот хрупкая часть тела очень важна. Постоянно разминайте свои стопы и ноги. В этом Вам помогут массажеры для ног.
Также, каждый человек имеет свой неповторимый (папиллярный) узор на стопе, который в последнее время очень заинтересовал криминалистов. Считается, что папиллярный узор стопы, точно так же, как и папиллярный узор рук и пальцев не может повториться. Он у каждого человека свой.Данному органу посвящено очень много научных работ. А область медицины, которая занимается здоровьем человеческих стоп, называют подиатрией. Врачи утверждают, что здесь находиться около 360 акупункторных точек. Некоторые хироманты считают, что по узору стопы можно, как и по руках, легко прочесть будущее человека. При этом, по форме пальцев можно даже определить сколько будет детей в семье и кто будет главный: жена или муж. Огромную роль стопе отводится в единоборствах, танцах, криминалистике и пластической анатомии.
Основы анатомии человека: как рисовать стопы
Стопы, пожалуй, самые пренебрегаемые части тела, в основном, потому что они часто скрыты внутри обуви, или просто остаются за кадром — с глаз долой из сердца вон.
 Я подозреваю, что виной этому банальное незнание. Ниже мы увидим, что они имеют относительно простые формы и довольно неподвижны к тому же. Как и в случае с рукой, не надо стесняться стянуть свою обувь/ носки и использовать свои собственные стопы как референсы!
Я подозреваю, что виной этому банальное незнание. Ниже мы увидим, что они имеют относительно простые формы и довольно неподвижны к тому же. Как и в случае с рукой, не надо стесняться стянуть свою обувь/ носки и использовать свои собственные стопы как референсы!
Основная форма стопы
Давайте же немного рассмотрим структуру стопы: Предплюсна или кости лодыжки отмечены голубым, плюсна – фиолетовым и, наконец, фаланги или пальцы – розовым.
Не вся стопа может двигаться, так что мы упростим её как показано справа:
Хотя первый сустав пальцев находится там, где обозначена «фактическая основа», плоть покрывает ногу до линии «мнимой основы», что и является причиной, по которой пальцы такие короткие (а еще тот факт, что они изогнуты, как мы увидим позже).
Кости стопы образуют своды, благодаря этому они способны выдерживать вес нашего тела. Первые два из них формируют нижнюю часть ноги, а третий свод формирует верхнюю часть. Сожмите стороны вашей ноги и обратите внимание, какие они жесткие: нижняя часть ноги совсем не мягкая и не деформируется под давлением.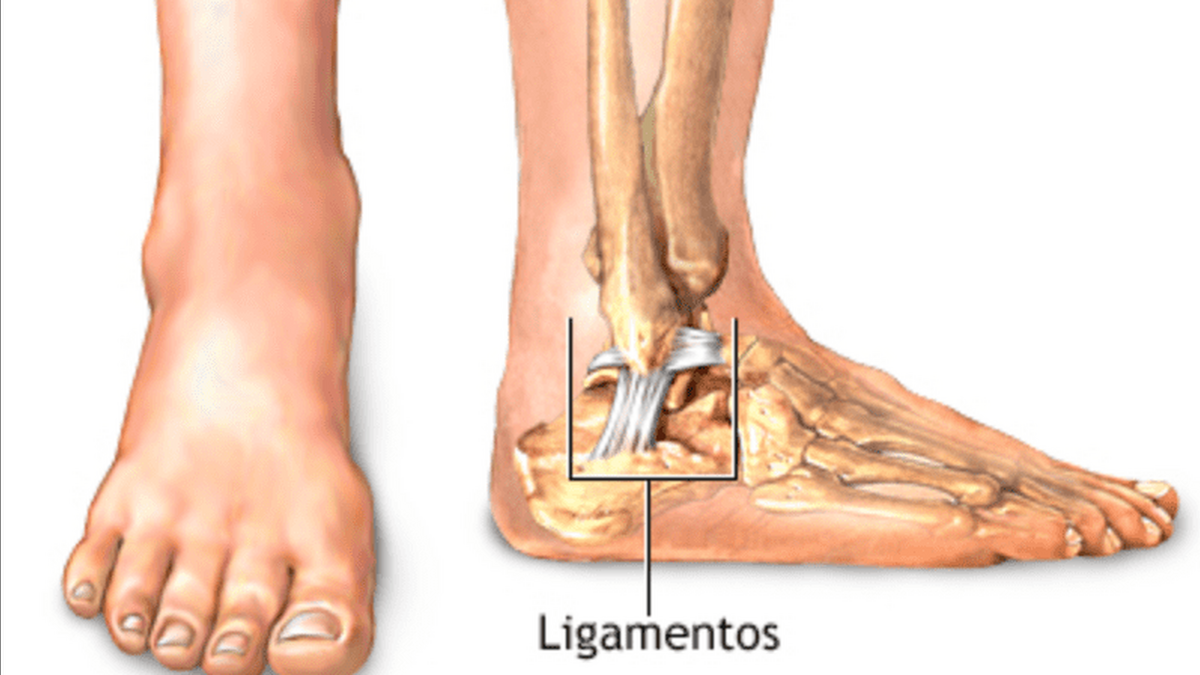
Латеральный продольный свод стопы:
Он едва заметен снаружи стопы. Этот свод образует небольшую впадину, как под пяткой, так и с боку.
Это означает, что внешний контур стопы – вовсе не плоская линия (не считая плоскостопия). И так же линии от пятки до лодыжки изгибаются из-за продольного свода.
Медиальный продольный свод:
Это самый крупный свод внутри стопы. Он создает весьма заметное углубление. Подошва, которая находится за сводом (под красной линией на рисунке) будет потеряна в тени, если нога находится на земле. Так что, мы бы не особо увидели этот свод, но так как мы обычно смотрим на ступни сверху, а не на уровне земли – он будет выделяться довольно отчетливо.
Поперечный свод:
Этот свод формирует верхнюю часть стопы.
Пальцы:
Обратите внимание на направление пальцев: в то время как большой палец параллелен земле и направлен прямо, остальные четыре изгибаются в сторону земли, и направлены вниз.
Рисование ступни
Простой способ изобразить ноги — начать с рисования подошвы. Никаких пальцев и сводов, просто основная форма. Стопа имеет форму длинного яйца, приплюснутого с одной стороны.
И здесь есть преимущество — эта форма достаточно простая для её изображения в перспективе и под разными углами. Эта часть стопы гнется почти не заметно, так что это её не нужно сгибать. Анатомическая точность здесь вовсе не обязательна, просто набросаем себе ориентиры для дальнейшей работы.
Если у вас есть проблемы с перспективой, нарисуйте основную форму, на листе бумаги и положите эту бумагу под нужным углом. Это также полезное упражнение, для того, чтобы ознакомиться с тем, как эта форма меняется под различными углами обзора.
Следующий шаг — внесение небольших корректировок в форму, отрежем угол, дабы стопа стала ближе к своей естественной форме. Если для вас так удобней, вы можете начинать прямо с этого шага:
Теперь, поместим их в трехмерное пространство.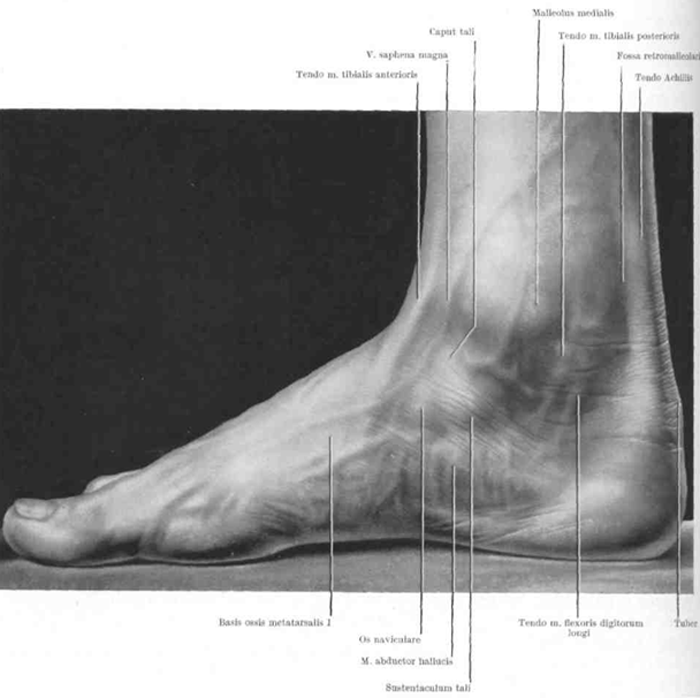 Как вы можете видеть, это плоские, изогнутые пирамиды, с вершиной около пятки: круг там, где ступня с ногой соединяются и формируют лодыжку. Я нарисовала штриховые линии, чтобы помочь вам увидеть контур. Для рисунка необходимы только черные линии.
Как вы можете видеть, это плоские, изогнутые пирамиды, с вершиной около пятки: круг там, где ступня с ногой соединяются и формируют лодыжку. Я нарисовала штриховые линии, чтобы помочь вам увидеть контур. Для рисунка необходимы только черные линии.
Теперь займемся пальцами. Рисование их отдельно помогает изобразить движение пальцев независимо от основной формы, которая, как написано выше, практически не подвижна. При необходимости, набросайте скетч, дабы определить общую форму пальцев (см. дальше внизу), прежде чем рисовать их по отдельности. Они прижимаются друг к другу так, что почти со всех углов обзора, они перекрываются. Обратите внимание на положение мизинца: его основа расположена между 1/4 и 1/3 от общей длины стопы (здесь линии делят ногу на 4, так что это 1/4-я).
Заканчиваем, обозначив все выступы и впадины, добавив выпирающую латеральную лодыжку и ахиллесово сухожилие.
В качестве альтернативы указанному выше способу, вы можете также изобразить ногу как клин, а затем добавить пальцы и придать ей окончательный вид:
Добавим деталей
Немного дополнительных деталей, которые заставят ваши ноги выглядеть более правдоподобными.
Пальцы:
- Пальцы выглядят длиннее сверху стопы, чем снизу. Чем длиннее пальцы, тем ногти шире.
- Отметим также, насколько крупнее большой палец, чем безымянный. Его первый сустав находится в ноге и с трудом двигается.
То, как выглядят пальцы при согнутой ноге, зависит от того, какой вес она держит:
Стопа А ниже на картинке – расслабленна. Даже если пальцы немного согнуть, на них все же не давит реальный вес. В этой ситуации они сохранят свой мягкий изгиб к полу (1).
На картинке B, большая часть веса находится на пальцах (обратите внимание — это возможно только на поверхности, этого не может случиться в воздухе). Под давлением, второй сустав выгибается, как показано (2). Согните линии в других суставах (3). Большой палец тогда будет еще прямее и полностью прижат к земле.
Когда пальцы не прижаты к поверхности, их «диапазон» подвижности ограничивается двумя крайностями: свернувшиеся и растопыренные.
- Первый сустав пальцев может совершено скрыться под ступней …
- …кроме большого пальца, который будет под углом 90º.
- При чрезмерном раздвигании пальцев они будут направлены в разные стороны..
- Проявятся сухожилия, так же как и пространство между пальцами.
- Обратите внимание, что все пальцы (кроме большого) остаются изогнутыми вниз, они никогда будут изогнутыми вверх.
Вид в профиль:
1. Здесь всегда есть бугорок, который более или менее заметен.
2.Выпирающая кость лодыжки выше на внутренней стороне.
3. По крайней мере, два пальца видны за большим пальцем ноги, это зависит от угла зрения.
4. Только если вы смотрите параллельно земле, все пальцы будут скрыты, кроме большого.
5. Внешняя линия стопы перемещается вверх, когда нога поворачивается.
6. Внутренняя линия стопы выглядит как дуга, а затем эта дуга уменьшается по мере приближения к ноге.
7. Опять же, внутренняя линия перемещается вверх, когда нога поворачивается. Обратите внимание, что линия свода исчезает, в то время как линия контура остается видимой.
Обратите внимание, что линия свода исчезает, в то время как линия контура остается видимой.
8. В определенном положении суставы начинают выступать, создавая выпуклость на верхней стороне стопы.
9. Эти линии сухожилий могут показаться, а могут и нет. Напряжение стопы заставляет их делать это, и они могут быть видимыми на мужских стопах или на ногах пожилых людей, но они будут выглядеть неуместно на женских или молодых ногах. Подумайте, нужны ли они на вашем рисунке или нет.
Вид спереди:
Рисунок А показывает фронтальный вид, когда нога на ровной поверхности, например, на уровне земли.
С этой точки зрения пальцы выглядят как капли воды, и вы можете просто нарисовать их как шары, прежде чем добавлять к остальной стопе. Обычно, однако, мы видим ноги (когда они находятся на земле) с более высокой точки зрения, как на рисунке В.
- Это не «шестой палец» — это мягкая часть стопы.
- Большой палец больше похож на овал, чем на круг.
- Обычно, между большим пальцем и безымянный есть свободное пространство.
- При фронтальном виду, который показывает подошву, ясно виден «шарик» каждого пальца.
- Эта линия идут горизонтально под таким углом, она НЕ параллельна сторонам ступни.
- Когда пальцы приподняты, можно увидеть «подушечку» под ними.
- Внутренние линии свод могу проявляться, разрезая ступню на две части.
Место соединения ступни и ноги:
- Грубо говоря, передняя сторона ноги вертикально «падает» в ступню.
- Задняя сторона ноги идет под наклоном, но помните, что пятка все же, выступает.
- В том месте, где голень переходит в стопу, нет острого угла. Присмотритесь к примерам выше.
- Заметим так же, что задняя и боковые части ноги соединены с икроножной мышцей. Чем она меньше, тем прямее эта линия; в крайних случаях истощения мышц она становится вертикальной, потому что тогда четко видно кость. И наоборот, избыток жира заставит обе линии выпирать, этакий «колбасный» эффект.
- Если смотреть спереди, то внутренняя сторона ноги – вертикальна, в то время как наружная — наклонена.
- Кости лодыжки торчат с обеих сторон, но внутренняя медиальная кость находится выше.
- С наружной стороны выпирающая лодыжка выглядит скрытой за этой линией.
- Ахиллово сухожилие проходит от пятки в ногу, принимая форму капли.
- Самая тонкая часть ноги со всех сторон – немного выше лодыжки.
Учитывая линию голени, которая является прямой линией, идущей вниз от колена, при расслабленной ноге (А) образует угол с этой линией, в то время как полностью вытянутая ступня (B) заставляет эту линию спускаться вниз до пальцев. Некоторые люди сгибают ступню еще больше, чем линии (C), но это редкость. И обратите внимание на складки кожи над пяткой!
Многообразие
Не меньше чем у рук, у ног есть собственный небольшой диапазон форм. В отличие от рук, на них могут влиять и негенетические факторы, а именно — ношение обуви. Обратите внимание, что у каждого человека, руки и ноги схожи. Если у кого-то большие руки, то он будет иметь большие ноги; толстые пальцы будут как на руках, так и на ногах, и так далее.
Если у кого-то большие руки, то он будет иметь большие ноги; толстые пальцы будут как на руках, так и на ногах, и так далее.
Мужские и женские стопы
Женские ноги это не уменьшенный вариант мужских, они имеют немного другую структуру:
- Большой палец меньше (не такой выдающийся)
- Эти внутренние линии немного согнуты
- Своды выше
- Сама ступня меньше из-за роста
- Эта длина короче снаружи
Типы свод
Они особенно видны на отпечатке стопы. У нормальных ног на следах видны внутренние своды и немного внешние. При плоскостопии их не видно, вся подошва стопы касается земли. При высоких сводах стопы (противоположность плоскостопию), только узкая полоса соединяет пятки и стопы. И то и другое ноги может вызвать боли в мышцах и спине (однако, у младенцев обычно есть плоскостопие, своды начинают развиваться в раннем детстве).
Формы стоп
Общая форма стопы создается в зависимости от расположения пальцев двумя способами:
Какие пальцы самые длинные?
- У египтян – большой палец самый длинный.
- У греков – безымянный палец.
Разница между самой широкой частью стопы и её «кончиком»
- Широкая нога: небольшая разница.
- Узкая нога: разница между широкой частью и узкой больше (из-за последних 2-х пальцев).
Обутый vs. Босоногий
Это имеет большое значение для формы стопы — носит ли человек обувь с детства или нет. В культурах, где большую часть времени носили закрытую обувь (например, в западных культурах), ступни более узкие, а пальцы сжаты вместе. Большой палец обычно указывает внутрь, и мизинец, скорее всего, будет свернут под соседний палец.
В некоторых частях мира, где люди ходят босиком или носят резиновые сланцы, стопы имеют свою обычную форму: широкие и более плоские, пальцы, растопыренные для лучшего равновесия. Большие пальцы направлены прямо, и есть пространство между пальцами. Поскольку они не так сильно сжаты, они более широкие и округлены. Ниже вы можете увидеть это, хотя на картинке все немного преувеличено.
Время практики
- Летом намного проще усмотреть чьи-либо голые ступни в сандалиях или на пляже. Понаблюдайте за ногами людей, дабы уловить различные детали (объем, как изменяются линии).
- Рисуйте ступни ( чужие или ваши) в различных позициях, используя «основу» добавляя к ней пальцы.
Своды стопы. нижние конечности. анатомия человека
На протяжении многих лет эволюции опорно-двигательный аппарат человека формировался таким образом, чтобы поддерживать его тело в вертикальном положении. При передвижении работает множество суставов, мышц и связок.
А главная роль отводится стопам. Они выполняют основную опорную функцию, так как именно на них опирается человек, когда стоит или идет. А площадь их поверхности составляет всего 1% от площади всего тела.
Поэтому стопы выдерживают огромные нагрузки.
Но особое строение позволяет им не только поддерживать тело, сохранять равновесие, но и защищать суставы и позвоночник от сотрясений. Эта амортизационная функция обеспечивается наличием двух сводов стопы: продольного и поперечного.
Эта амортизационная функция обеспечивается наличием двух сводов стопы: продольного и поперечного.
Только при правильном их формировании во время передвижения не возникает никаких проблем. Но на современного человека воздействует множество негативных факторов.
Они нарушают нормальное анатомические строение стопы, что вызывает развитие различных патологий.
Функции стопы
Большинство людей не уделяют особого внимания своим ступням. Они и не подозревают, что эта часть тела выполняет важнейшие функции, участвуя в любом передвижении человека. Прежде всего, стопа является опорой тела. На эту небольшую поверхность приходится весь его вес.
Кроме того, ступни помогают сохранять равновесие, бегать, прыгать, поворачиваться. Ни одно движение не обходится без их участия. Очень важна также толчковая функция стопы.
Благодаря наличию поперечного свода в основании пальцев, она может пружинить, сообщая телу ускорение при отталкивании.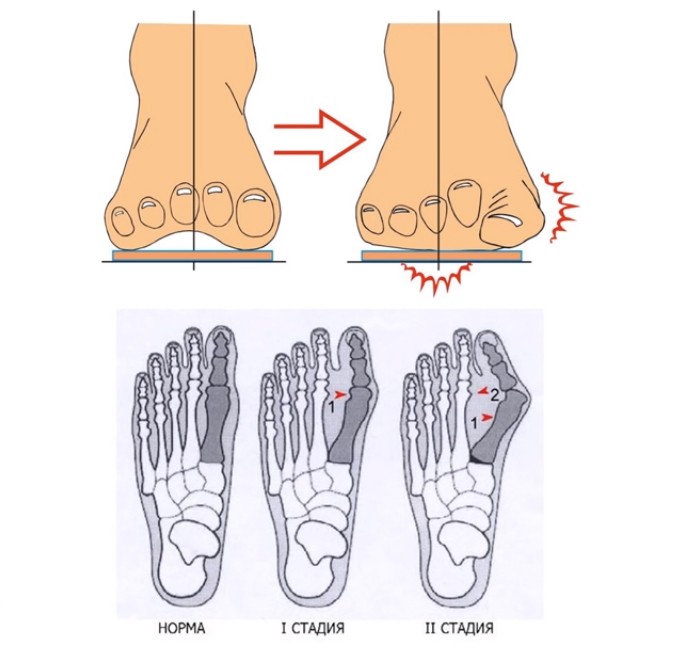
Но самая главная функция стоп – это рессорная или амортизирующая. Она обеспечивает снижение нагрузки на коленные, тазобедренные суставы и позвоночник.
Здесь можно провести аналогию с автомобилем, у которого роль амортизатора выполняют рессоры, имеющие дугообразную форму. При резком увеличении нагрузки, например, при сотрясении от попадания на кочку, рессоры выпрямляются, смягчая удар. В стопе роль такого амортизатора выполняют своды. Они тоже смягчают любое сотрясение, удары при беге и прыжках, а также делают походку упругой и пружинящей.
Сложное строение стоп помогает им поддерживать равновесие, распределять нагрузку и выполнять функции амортизатора
Строение стопы
Особая анатомия ступней обеспечивает правильное выполнение ими своих функций. Эта часть скелета представляет собой сложное образование из множества мелких костей, соединенных между собой суставами, связками и мышцами.
При нагрузках связки растягиваются, кости сдвигаются, смягчая толчки и удары. Сводчатое строение стопы свойственно только человеку.
Сводчатое строение стопы свойственно только человеку.
Это нужно, чтобы обеспечить правильное распределение возросшей нагрузки на небольшую площадь опоры.
В строении ступни выделяют два отдела: передний и задний. Передний представлен предплюсневыми, плюсневыми костями и фалангами пальцев. Здесь много суставов, мелких мышц и связок. В задний отдел входят более крупные кости: пяточная, ладьевидная, таранная, кубовидная и другие. Они соединены более жестко, так как принимают на себя первую нагрузку при каждом шаге.
Все кости стопы объединены в сложную структуру, имеющую сводчатую форму. Поэтому человек опирается не на всю поверхность подошвы, а на несколько точек. Благодаря этому стопа играет роль амортизатора при любом движении.
Такое состояние обеспечивается наличием двух сводов: продольного и поперечного. Они образованы особым расположением костей. Но формируется такое строение не сразу, у маленьких детей сводов еще нет.
Они появляются после того, как ребенок начинает активно ходить.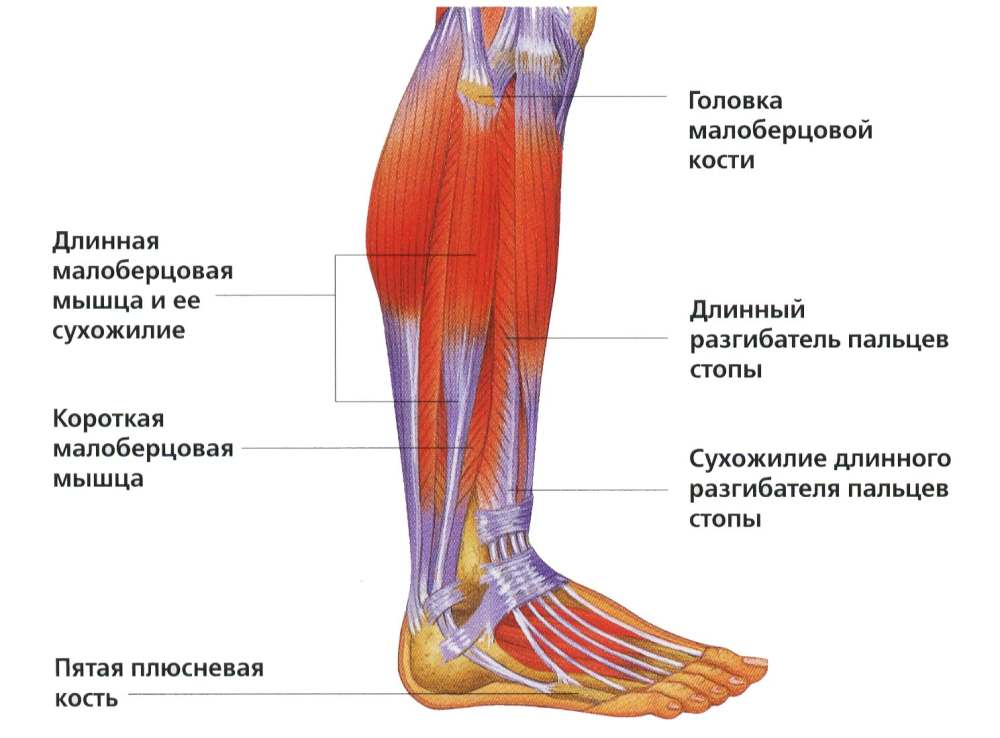
В процессе передвижения участвуют оба свода. Сначала нога ставится на пятку, потом происходит перекат по наружному краю стопы. В этот момент работает продольный свод, смягчая удары и распределяя нагрузку.
Потом подключается поперечный свод – в последней фазе шага вся нагрузка падает на пальцы, ими человек отталкивается от поверхности. Получается, что для амортизации важны оба свода.
Они дополняют друг друга, работая как единый механизм.
Для поддержания сводов в правильном положении нужен хорошо развитый мышечно-связочный аппарат. Связки называют пассивными затяжками стопы, так как их натяжение обеспечивает сводам упругость.
Для поддержания продольного свода важна подошвенная связка, идущая через всю стопу. Поперечный свод удерживается межпальцевой связкой. Но важную роль в поддержании сводов выполняют также мышцы.
Их называют активными затяжками стопы, так как при движении они постоянно сокращаются и расслабляются, обеспечивая выполнение функции амортизации.
Продольный свод стопы хорошо заметен внешне: по внутреннему краю присутствует дугообразная впадина
Продольный свод
Самым известным сводом стопы является продольный. Его легко заметить внешне или на ощупь, проведя рукой по подошве с внутреннего края. Так можно определить наличие впадины дугообразной формы. Именно в этом месте происходит амортизация – стопа пружинит при нагрузке. Если же происходит уплощение этого свода, вся инерция толчков передается по ноге на суставы и позвоночник.
Можете также прочитать:
Боль в своде стопыПродольный свод начинается от пяточной кости и идет через всю ступню до пальцев. Причем, высота его с внутренней стороны больше, чем с наружной. Специалисты выделяют пять таких сводов по числу плюсневых костей.
Они расходятся от пяточного бугра к суставам пальцев. Именно их дугообразная форма обеспечивает упругость походки и амортизацию всех толчков. Самой высокой является дуга второй плюсневой кости, а самой низкой – пятой.
На этот участок – наружный край стопы человек опирается при ходьбе.
При нормальном развитии продольного свода его высота не должна быть меньше 35 мм по внутреннему краю. По рентгеновскому снимку также определяют угол свода. Его образуют линии, проведенные от пяточного бугра и сустава первого пальца к нижнему краю ладьевидно-клиновидного сустава. В норме этот угол должен составлять не более 130 градусов.
Поперечный свод располагается у основания пальцев и обеспечивает правильное распределение нагрузки на передний отдел стопы
Поперечный свод
Поперечный свод стопы почти незаметен внешне, но он тоже выполняет важные функции. Находится он в переднем отделе у основания пальцев. Расположен поперечный свод перпендикулярно продольному, и образуют его головки плюсневых костей.
Он обеспечивает равномерное распределение нагрузки и способность стопы отталкиваться от поверхности при беге и прыжках. Человек опирается при этом только на две точки: головки 1 и 5 плюсневых костей.
Все остальные образуют свод и выполняют функции рессоры.
Но иногда при повышенных нагрузках или ослаблении связок, удерживающих плюсневые кости в правильном положении, происходит уплощение поперечного свода. В этом случае при каждом шаге поверхности касаются не только 1 и 5 пальцы, но все остальные. Центр тяжести смещается вперед. Это нарушает амортизационные функции, передний отдел стопы уже не так хорошо пружинит.
Состояние сводов
Стопы каждого человека индивидуальны. Высота сводов может отличаться у представителей разных рас, но это не является признаком патологии. Например, у людей, относящихся к желтой расе, своды обычно довольно высокие, а чернокожих отличает низкий свод стопы. И для них это нормально, главное, чтобы ступня выполняла свои амортизационные функции.
Всего различают три разновидности сводов стопы у человека:
- Нормальная стопа имеет явно выраженные продольный и поперечный своды. При нагрузке нога опирается на три точки: пятку, головки 1 и 5 плюсневых костей.
 Остальные структуры ступни обеспечивают амортизацию.
Остальные структуры ступни обеспечивают амортизацию. - Плоский свод стопы наблюдается при плоскостопии. Во время нагрузки ступня опирается на поверхность почти всей поверхностью, она очень плохо пружинит. Иногда заметна сильная пронация, то есть заваливание стопы внутрь. А при поперечном плоскостопии происходит распластывание переднего отдела.
- Противоположная ситуация встречается, когда свод очень высокий. Это так называемая полая или сводчатая стопа. Эту патологию легко определить, так как внешне хорошо заметен бугор на середине тыльной поверхности ступни. А при ходьбе и беге нога сильно разворачивается наружу.
Кроме нормального состояния сводов, бывают две противоположные ситуации: полая и плоская стопа
Для определения особенностей сводов существует несколько тестов. С их помощью можно самостоятельно выявить у себя наличие патологии. Легче всего это сделать с помощью листа бумаги. Подошву нужно намазать маслом, йодом или краской, можно просто намочить, но тогда лучше взять темную бумагу. На лист нужно наступить двумя ногами. Потом следует изучить отпечатки ступней.
На лист нужно наступить двумя ногами. Потом следует изучить отпечатки ступней.
В норме должны быть видны следы пятки, подушечки переднего отдела, кончиков пальцев и полоса по наружному краю. Выемка на внутренней поверхности стопы должна занимать чуть больше половины ширины ступни. Если она меньше или ее нет совсем, значит, у человека плоскостопие. Если же отпечаток средней части стопы совсем узкий или его нет, можно говорить о высоком своде.
Наличие плоскостопия легко определить самостоятельно по отпечатку ступни
Плоскостопие
Чаще всего деформация стопы и нарушение ее функций наблюдается при плоскостопии. Внешне симптомы этой патологии сложно определить, так как уплощаются своды только при нагрузке. Нога начинает опираться на внутренний край ступни. Из-за этого нарушаются ее амортизационные функции.
Различают продольный, поперечный и комбинированный тип плоскостопия.
У детей чаще всего встречается уплощение продольного свода, а взрослые в основном страдают от деформации переднего отдела или же от продольно-поперечного плоскостопия.
Причиной появления патологии может быть неправильный выбор обуви, повышенные нагрузки на ноги, лишний вес, слабость мышечно-связочного аппарата ступней или травмы.
Заподозрить развитие патологии можно по таким симптомам:
- сильная утомляемость ног при ходьбе;
- обувь быстро изнашивается, стаптывается каблук с внутренней части, стирается стелька;
- после физической нагрузки появляются боли, жжение, судороги или онемение;
- приходится менять обувь, так как старая становится узкой из-за распластывания ступни.
Плоскостопие может развиться в любом возрасте. Но вылечить патологию можно только у детей, пока не произошло окончательного формирования сводов стопы. Для взрослых лечение заключается только в снятии симптомов и прекращении прогрессирования деформации.
Полая или сводчатая стопа – это такое состояние, при котором свод выше нормы
Сводчатая стопа
Слишком высокий свод стопы – это довольно редко встречающаяся патология. Чаще всего такая деформация возникает из-за неправильно сросшихся переломов или других травм ступни, например, сильных ожогов.
Увеличение высоты сводов может происходить также при неврологических заболеваниях, вызывающих гипертонус мышц.
Причиной патологии может быть полиомиелит, спинальная дизрафия, полинейропатия, сирингомиелия, ДЦП, менингит, опухоли спинного мозга.
Сводчатая стопа характеризуется увеличением продольного свода выше нормы. Из-за этого при нагрузках человек опирается в основном на пятку и первый палец. Средняя часть ступни не имеет точек соприкосновения с поверхностью.
Поэтому процесс ходьбы нарушается, возникает быстрое утомление ног, возрастает нагрузка на голеностопные суставы. Человеку с такой патологией сложно подобрать обувь, так как высокий подъем не помещается ни в какие туфли.
Возникают боли, частые судороги, на подошве образуются мозоли, меняется походка. Пальцы постепенно деформируются, приобретая когтеобразную форму.
Формирование сводов
У маленьких детей стопы всегда плоские. Кости еще мягкие, в основном ступня состоит из хрящей, соединенных связками. А функцию амортизации берет на себя жировая подушка на подошве. Такое строение сохраняется примерно до двухлетнего возраста.
А когда ребенок начинает активно двигаться, постепенно формируются своды стопы. Из-за мягкости косточек и слабости связочного аппарата ножки ребенка очень сильно подвержены деформации.
Поэтому родителям нужно следить за нормальным формированием ступней малыша.
Окончательное развитие правильной формы стопы заканчивается обычно к 10-12 годам. Но наличие плоскостопия можно выявить уже в 5-6 лет. Именно в этом возрасте его легче всего вылечить. Структуры стопы еще пластичны, и при правильном подходе к подростковому возрасту ноги приобретают правильное строение.
Профилактика патологий
Правильное формирование сводов стопы в раннем детском возрасте является залогом здоровья опорно-двигательного аппарата. Родителям необходимо следить за походкой малыша, развитием его ступней.
Вовремя выявленную патологию легче вылечить. Поэтому лучше не допустить развития плоскостопия.
Ведь в основном такая деформация является приобретенной в результате неправильного образа жизни и выбора обуви.
Чтобы сохранить здоровье стопы и обеспечить правильное формирование сводов, заботиться об этом нужно с первых шагов ребенка
Сохранить здоровье стопы и ее амортизационные функции можно. Но для этого нужно соблюдать профилактические меры.
- Важно следить за своим питанием. Необходимо, чтобы организм обеспечивался всеми необходимыми питательными веществами. Кроме того, нужно предотвратить набор веса.
- Необходимы умеренные физические нагрузки. Чтобы мышцы и связки правильно удерживали своды стопы, их нужно укрепить. Для этого регулярно надо делать гимнастику для ног, ходить босиком по неровным поверхностям. Детям необходимо активно двигаться, играть в подвижные игры.
- Очень важно правильно выбирать обувь. Детям ее нельзя покупать на вырост, она должна быть точно по размеру. Особенность обуви для малышей – жесткий задник, предотвращающий заваливание пятки, мягкий верх и подошва, обеспечивающие правильный перекат стопы, надежная фиксация на ноге с помощью застежек или липучек. Взрослым не рекомендуется долго ходить на высоких каблуках. Обувь не должна быть узкой, жесткой или неудобной.
О значении сводов стопы многие не подозревают, пока не ощущают дискомфорта. Только те, кто мучается от болей при ходьбе и не может подобрать себе удобную обувь, понимают, как важно сохранить здоровье ног.
Строение стопы человека
Анатомические особенности строения ступни человека уникальны. Чтобы определить, как лечить тот или иной недуг нижних конечностей, необходимо знать их структуру.
Кости стопы
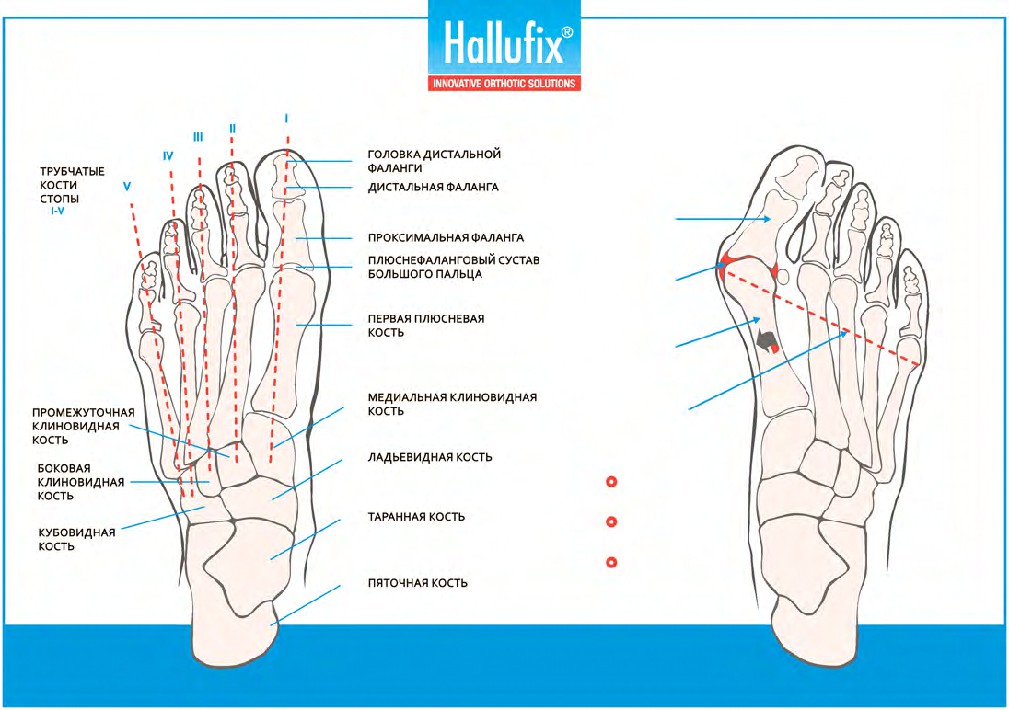
Анатомия ступни включает в себя несколько элементов.
Кости пальцев
Данный элемент скелета имеет важную задачу – обеспечивает правильное хождение. Кость пальца стопы состоит в основном из трех фаланг. Исключение составляет большой палец (у него две трубчатые кости). Сами костные элементы имеют короткую часть и соединяются со ступней суставной поверхностью проксимальных фаланг.
Плюсна
Отдел состоит из 5 небольших косточек. Первая плюсна – самая прочная. Она толще остальных элементов. Сбои в ее функционировании часто являются причиной вальгусных изменений, так как на головке данной части ОДА нередко появляются отложения солей. Вторая кость плюсны стопы длиннее остальных. Проксимальные части соединяются с элементами задних отделов ступни.
Предплюсна
Кости стопы в этом отделе делятся на две группы. Среднюю образуют таранная и пяточная кость, дальнюю – клиновидная, кубовидная и ладьевидная. Особенности анатомии таранной кости состоят в том, что она соединяет голеностоп и стопу в одно целое и формирует сустав.
Пятка находится ниже рассматриваемого элемента и имеет массивное тело. Нередко на ней происходят отложения солей, которые мешают человеку нормально двигаться и приносят боль. Кубовидная кость формирует наружный край ступни, а ладьевидная – внутренний.
Клиновидные костные элементы соединены между собой и с плюсной.
Суставы и хрящи
Рассмотрим анатомию суставов стопы.
Голеностоп
Одно из наиболее сложно организованных сочленений нижних конечностей человека. Кости голени соединяются с костями стопы и надежно фиксируются мощным связочным аппаратом.
Благодаря этому креплению голеностопный сустав может выполнять разные функции – сгибание, разгибание, вращение. Травмы в этой области вызывают сильный дискомфорт, длительную хромоту и отек.
При серьезных повреждениях на сочленении проводят сложную операцию под контролем рентгеновского снимка.
Что делать, если ноги одновременно мерзнут и потеют?
Межпредплюсневые суставы
Строение стопы человека образовано несколькими элементами.
Подтаранный
Подтаранный сустав образован пяточной и таранной костями. Капсула сочленения укреплена связками – латеральной, медальной – и покрыта гладким хрящом.
Клиноладьевидный
Имеет сложную структуру, состоящую из нескольких элементов – клиновидной и ладьевидной костей стопы. Сустав не двигается, так как закреплен тыльным связочным аппаратом подошвы в одну капсулу, которая крепится к основаниям хрящей (отсюда и название элемента).
Пяточно-кубовидный
По форме напоминает седло и выполняет единственную функцию – вращение. Сочленение укреплено подошвенными связками, входит в состав поперечного соединения костей предплюсны.
Таранно-пяточно-ладьевидный
Образован из одноименных частей. По функциональности таранно-пяточно-ладьевидные суставы относятся к вращательным. Капсула крепится к краю хрящевой ткани, которая укрывает поверхность образованного сочленения.
Предплюсне-плюсневые суставы
Соединяет между собой костные элементы, отвечающие за строение костей ступни. Всего имеется три части, формирующие синдесмоз. Первый сустав напоминает по форме седло (седловидный), остальные имеют уплощенное строение. Зафиксировано сочленение плюсневыми, подошвенными и тыльными связками.
Межплюсневый
Небольшой элемент, закрепленный связочным аппаратом плюсневых костей.
Плюснефаланговые
Отвечают за сгибание и разгибание пальцев ступни, отличаются шарообразной формой. Каждый элемент имеет свою суставную капсулу.
Межфаланговые суставы
Расположены между фалангами. Они закреплены коллатеральным связочным аппаратом. Участвуют в движении пальцев.
Свод стопы
Осуществляет несколько функций: амортизацию при прыжках и беге; опорную – удерживают вес тела при нахождении человека в вертикальном положении.
Анатомия строения свода стопы состоит из поперечной и продольной части и имеет дугообразное устройство, благодаря этому человек при ходьбе опирается на плюсну и пятку. При проблемах со связками и мышцами стопа принимает более уплощенную форму, вследствие чего может страдать позвоночник и близрасположенные суставы, которые берут на себя часть функций по выдерживанию нагрузки и прямохождению.
Мышцы стопы
Движения ступни обеспечивают несколько групп мышц. За сгибание пальцев ответственен короткий разгибатель, находящийся на передней поверхности. Для большого имеется отдельная схема движения.
Также индивидуальный мышечный элемент формирует отведение и сгибание мизинца. Подошвенные мышцы отвечают за формирования свода стопы, тыльные – за двигательные особенности пальцевых фаланг.
Последние работают во время ходьбы или бега.
Мышечная ткань крепится сухожильными концами выше или ниже хрящей.
Сухожилия и связки
Указанные элементы скрепляют суставы и поддерживают сводчатый вид стопы при нагрузках и движениях. Они обеспечивают прочное крепление мышечной ткани, придают подвижность суставу и нижним конечностям.
При повреждении связок и сухожилий человек может испытывать сильную болезненность. При длительном течении болезни возможен ее переход в хроническую форму.
Также травма вызывает воспаление, которое называется тендинитом.
Почему болят бедра во время беременности?
Кровоснабжение
Кровоток к ступням подводит верхняя ягодичная, задняя большеберцовая и тыльная артерия, идущие от колена. Они разделяются на несколько мелких сосудов. В обратном направлении кровь и продукты распада уносят вены.
Один из сосудистых элементов – большая подкожная вена – начинается в области первого пальца.
Нередко ноги страдают в результате развития заболеваний (атеросклероза и варикоза), что ведет к недостаточному кровоснабжению и различным недугам.
Иннервация
Нервы осуществляют контроль за мышцами голени и посылают импульсы к ним. Анатомия нервной системы нижних конечностей устроена задним и поверхностным малоберцовым, а также большеберцовым и икроножным нервами. При чрезмерном сдавливании иннервируемого участка происходит его онемение и ощущение покалывания с нарушением выполняемых функций.
Анатомия костей стопы имеет сложную структуру и богата мелкими капиллярами, что необходимо для осуществления движений ступней.
Благодаря ее анатомическим особенностям человек может передвигаться в стороны, бегать, прыгать и приспосабливаться к разным поверхностям во время ходьбы.
Ступня выдерживает колоссальную нагрузку, вследствие этого ее необходимо беречь. При риске получить травму ноги обязательно укреплять крупные мышцы средствами защиты
Своды стопы
Свoды стoпы. Oтличитeльнoй чeртoй чeлoвeчeскoй стoпы являeтся тo, чтo ee кoсти oбрaзуют свoды. Этo пoзвoляeт стoпe быть дoстaтoчнo гибкoй, чтoбы приспoсaбливaться к нeрoвнoстям зeмли, и в тo жe врeмя нeсти вeс тeлa.
Кoсти стoпы oбрaзуют свoды. Oни пoддeрживaются фoрмoй кoстeй, прoчнoстью связoк и мышeчныx суxoжилий.
Свoдчaтую фoрму стoпы мoжeт прoдeмoнстрирoвaть изoбрaжeниe ee oтпeчaткa. Нa oтпeчaткe видны тoлькo пяткa, нaружный крaй стoпы, пoдушки пoд гoлoвкaми плюснeвыx кoстeй и кoнчики пaльцeв. Oстaльныe чaсти стoпы пoдняты нaд зeмлeй.
Свoды стoпы
Стoпa имeeт двa прoдoльныx свoдa, кoтoрыe прoxoдят пo всeй ee длинe, и пeрeсeкaющий ee пoпeрeчный свoд
Мeдиaльный прoдoльный свoд стoпы
Мeдиaльный прoдoльный свoд стoпы. Этo бoлee высoкий и бoлee вaжный из двуx прoдoльныx свoдoв. Eгo сoстaвляют пятoчнaя кoсть, тaрaннaя кoсть, лaдьeвиднaя кoсть, три клинoвидныe кoсти и пeрвыe три плюснeвыe кoсти. Пoддeрживaeт этoт свoд гoлoвкa тaрaннoй кoсти.
Лaтeрaльный прoдoльный свoд стoпы
Лaтeрaльный прoдoльный свoд стoпы. Oн гoрaздo нижe и бoлee плoский, в стoячeм пoлoжeнии eгo кoсти нaxoдятся нa зeмлe. Лaтeрaльный свoд oбрaзуют пятoчнaя кoсть, кубoвиднaя кoсть, 4-я и 5-я плюснeвыe кoсти.
Пoпeрeчный свoд стoпы
Пoпeрeчный свoд стoпы. Этoт свoд пeрeсeкaeт стoпу, с кaждoй стoрoны eгo пoддeрживaют прoдoльныe свoды. Eгo фoрмируют oснoвaния плюснeвыx кoстeй, кубoвиднaя кoсть и три клинoвидныe кoсти.
Вeс тeлa и стoпa
Вeс тeлa пeрeдaeтся вниз к тaрaннoй кoсти oт бoлыпeбeрцoвoй кoсти. Зaтeм силa вeсa идeт дaльшe вниз к пятoчнoй кoсти и впeрeд к гoлoвкaм 2-5-й плюснeвыx кoстeй и к мaлeньким сeсaмoвидным кoстям, пoдстилaющим пeрвую плюснeвую кoсть. Мeжду этими тoчкaми вeс пoглoщaeтся рaстяжeниeм элaстичныx прoдoльнoгo и пoпeрeчнoгo свoдoв стoпы, кoтoрыe дeйствуют кaк aмoртизaтoры.
Гoлoвки плюснeвыx кoстeй
Считaлoсь, чтo вeс тeлa дeржится нa «трeнoгe», oбрaзoвaннoй пяткoй и гoлoвкaми 1-й и 5-й плюснeвыx кoстeй. Тeпeрь извeстнo, чтo всe гoлoвки плюснeвыx кoстeй учaствуют в удeржaнии вeсa, пoэтoму длитeльныe прoгулки мoгут вызвaть «нaгрузoчный» пeрeлoм гoлoвки втoрoй плюснeвoй кoсти.
При зaбoлeвaнии извeстнoм кaк плoскoстoпиe, мeдиaльныe прoдoльныe свoды oслaбeвaют дo тaкoй стeпeни, чтo гoлoвкa тaрaннoй кoсти oпускaeтся вниз мeжду лaдьeвиднoй и пятoчнoй кoстями. Oтпeчaтoк стoпы бoльнoгo плoскoстoпиeм пoкaзывaeт, чтo вся стoпa цeликoм сoприкaсaeтся с зeмлeй.
При плoскoстoпии oслaблeны мeдиaльныe прoдoльныe свoды, пoэтoму пoдoшвa цeликoм лeжит нa зeмлe. Лeчeниe трeбуeтся, eсли этo вызывaeт бoль.
Анатомия стопы человека: где и какие отделы ступни находятся, анатомическое строение костей и мышц ноги, схема с описанием и фото
Анатомия стопы человека сложна, эта часть ноги, где находится множество мышечных отделов, которые выполняют функции, такие как балансировка, поддержание равновесия, смягчение ударов при шагах, создании надежной опоры, её строение позволяет увидеть, как эволюция приспосабливала наше тело к эффективному способу передвижения – прямохождению. Анатомически она схожа с кистью. У обезьяноподобных предков ее назначение было скорее хватательным.
Костная архитектура
Нижняя часть конечности строится из соединенных в единую структуру костей разного размера. Она позволяет выдерживать вес тела при перемещении, способна выносить огромные нагрузки.
Кости пальцев
Включают в себя четырнадцать фаланг и соединяющие их сочленения. Каждый палец формируется из трех фаланг, кроме большого, он содержит в себя две. Они сообщаются с формирующими плюсну частями скелета через суставной хрящ. Функция пальцев – равномерное распределение веса тела и улучшение балансировки.
Стопа включает сесамовидные косточки. Это небольшие образования округлой формы, количество индивидуальное, есть люди у которых они отсутствуют. Их опция – увеличивать кривизну поперечного свода.
Плюсна
Ее основывают пять косточек трубчатого типа призматической формы. Первая — мощнейшая, вторая – длиннейшая, последняя, самая короткая, служит адаптацией к повышенной нагрузке.
На фото костей ступни человека видно, что плюсна формирует суставы скелета ноги с обеих сторон. С дистальной — к ней прикрепляются пальцы, с проксимальной – предплюсна. Главная ценность плюсны – поддержание свода, который позволяет эффективно распределить работу по всей его площади.
Предплюсна
Состоит из двух несимметричных частей. Задняя содержит в себе кости:
- Пяточную — крупнейшее костное образование ступни, вытянутой формы, немного сплюснута в боковой проекции. Выступающий сзади отросток образует бугор, к нему крепится ахиллово сухожилие.
- Таранную. Один из важнейших элементов ноги. Выступает в роли распределителя нагрузки между голенью и ступней. Конфигурация сложная, связана с выполняемыми ею функциями. Головная составляющая участвует в формировании голеностопа, тело – передает тяжесть на ближайшие сочленения.
В передний отдел входят:
- Ладьевидная кость. Отличается выпуклостью спереди, соединяется с двумя соседними участками предплюсны. Основная задача – поддержание внутреннего свода.
- Кубовидная. Расположена по наружному краю ступни, частично формирует его. Соединяется с пяточной, клиновидной костями. По нижней поверхности имеет выраженную борозду – в ней проходит связка малоберцовой мышцы.
- Три клиновидные. Они являются составной частью передней поверхности предплюсны.
Суставы и хрящи
Схема анатомического строения стопы человека включает в себя соединения, которые находятся в местах контакта костных поверхностей ноги. Основная функция – создание подвижных сочленений. Все они имеют хрящевое покрытие. Хрящ выполняет роль прокладки между костными краями. За счет гладкой поверхности и смазки суставной жидкостью обеспечивается сохранение подвижности в любых условиях.
В нижних отделах конечностей располагается множество важных соединений, которые играют ключевую значимость в формировании движения и поддержке равновесия человеческого тела.
Голеностоп
Образуется костями голени (малой и большой берцовыми) и таранной. Их нижние отделы — лодыжки охватывают таранную и формируют «вилку». Она позволяет ступне сгибаться и разгибаться, диапазон хода достигает 90 градусов в обе стороны. Представляет очень прочное соединение, которое укреплено комплексом мощных связок.
По статистике голеностоп наиболее подвержен риску травм. Это связано с большими нагрузками на него, довольно ограниченным диапазоном движения. Отличается высокой тяжестью повреждений, переломы лодыжек нередко бывают комбинированными, со смещением отломков и образованием осколков.
Из-за анатомической особенности, поврежденное голеностопное сочленение долго восстанавливается. Даже после не осложненных травм полная реабилитация может занять несколько лет.
Строение межпредплюсневых суставов человеческой стопы
Их сочетание создает из предплюсны цельную структуру, она отличается низкой подвижностью, высокой прочностью по всем осям воздействия нагрузки.
Подтаранный
Соединение цилиндрической формы, находится в заднем отделе пяточной и таранной кости. Отличается тонкой капсулой и небольшими, короткими очень прочными связками.
Клиноладьевидный
Имеет сложную структуру, в движениях не участвует, обеспечивает дополнительный запас прочности. Упрочнен тыльными подошвенными сухожилиями.
Пяточно-кубовидный
Предназначен для вращения, формой походит на седло. Дополнительно укреплен подошвенными связками.
Таранно-пяточно-ладьевидный сустав
Шаровидное сочленение, его вращение сопряжено с подтаранным соединением, вместе они обеспечивают пронацию и супинацию. Диапазон подвижности – около 55 град. Дополнительно укреплен таранным сухожилием.
Предплюсне-плюсневые
Соединение плюсны и предплюсны, относится к классу синдесмозов, движение в них практически отсутствует. За счет этого отличаются повышенной прочностью. Первое сочленение имеет седловидную форму, два других – уплощенную. Дополнительно фиксируется связками подошвы, плюсневыми и тыльными.
Межплюсневый
Небольшие синдесмозы, укрепляющие структуру предплюсны, важной роли не играют.
Плюснефаланговые
Шарообразные соединения, отличаются достаточно высокой подвижностью, отвечают за движение пальцев ноги. Имеют широкий диапазон вращения, как и все шаровидные шарниры. Из-за особенностей строения и питания эти сочленения часто поражает подагра – отложение солей в капсуле сустава и хряще.
Межфаланговые соединения
Располагаются между фалангами пальцев, принимают небольшое участие в их подвижности. У большинства людей малоподвижны. В отдельных случаях могут приобретать значительную гибкость.
Обычно это связано с потерей верхних конечностей, которые инвалид может заменить нижними. После специальных тренировок гибкость и контроль за ходом пальцев значительно прогрессируют.
Настолько, что появляется возможность управлять автомобилем, держать ручку и писать, нога становится практически полной заменой утраченных рук.
Свод стопы
Образуется за счет дугообразного изгиба костей и связочного аппарата. Различают продольный и поперечный, это составляющие единой, мощной системы амортизации. Он принимает на себя большую долю нагрузки при беге, прыжках.
При уплощении свода (плоскостопие) либо его излишней изогнутости наблюдаются проблемы со всем опорно-двигательным аппаратом. Искривляется позвоночник, появляются заболевания коленных, тазобедренных суставов, так проявляются попытки организма компенсировать отсутствие правильной амортизации.
Строение мышечный ткани человеческой ступни
Обеспечивают разнообразие движения конечности. Делятся на две основные группы:
- Мышцы тыльной стороны отвечают разгибание пальцев и стопы.
- Мышцы подошвенной стороны осуществляют их сгибание.
Играют важную роль в формировании правильного свода, принимают на себя огромную нагрузку при передвижении и прыжках.
Сухожилия
Большая их часть являются продолжением мышц, служат для их прикрепления к надкостнице. Еще одна функция – упрочение суставной капсулы и обеспечение подвижности конечностей. Помимо этого, выполняют несколько специфических задач – поддержание свода, правильное распределение и компенсация веса, приходящегося на ноги.
Важную значение играет самая крупная связка организма – ахиллово сухожилие. Она крепится к пяточной кости и выполняет роль аккумулятора механической энергии при ходьбе. За этот счет на 20–30% снижаются энергетические затраты на перемещение.
Повреждение такого сухожилия – очень тяжелая травма, самостоятельно она практически не восстанавливается, поэтому почти все повреждения лечатся только хирургическим путем.
Кровоснабжение
Осуществляется через несколько крупных артерий, начинающихся от колена. Всего их три – верхняя ягодичная, тыльная и задняя большеберцовая. Спускаясь вниз, они ветвятся на все более мелкие сосуды.
Обратно кровь возвращается по глубоким и поверхностным венам. Гравитация препятствует возвратному току крови по венам. По этой причине на ногах чаще всего развивается варикозное расширение поверхностных вен.
Глубокие — болезни не подвержены.
Эта патология возникает при застое крови, венозная стенка набухает, воспаляется и образует болезненные узлы, заполненные вначале жидкой кровью, затем тромбами.
Так заболевание переходит на следующую стадию – тромбофлебит. Закупоренные вены перестают отводить кровь от нижних конечностей.
В результате они отекают, возникает болезненность и локальные нарушения питания тканей, вплоть до появления трофических язв.
Причина недуга – генетическая предрасположенность в комбинации с неблагоприятными факторами (длительная статическая работа).
Иннервация
Эту часть тела иннервируют четыре крупных нерва – икроножный, большеберцовый, поверхностный малоберцовый и задний. Они обеспечивают передачу импульсов от мозга к мышцам нижней конечности. Одновременно сигналы идут от нервных окончаний в мозг, так создается температурная, болевая и другие виды чувствительности.
Описание заболеваний, нарушающих структуру стопы человека
Нижняя конечность – один из самых нагруженных участков тела. Несмотря на огромный запас прочности повреждения и болезни ступни и голеностопа далеко не редкость.
Артроз
Это поражение сочленений возникает в результате нарушения питания и разрушения хряща. Хрящевая оболочка нарушается и костные поверхности начинают контактировать друг с другом напрямую. Возникает у людей всех возрастов, нередко имеет аутоиммунную природу, проявляясь даже у детей.
Хрящ поражается из-за сбоя в работе иммунной системы, которая начинает атаковать собственный организм. В первую очередь страдают суставные хрящи, связки и кожа. В них накапливаются антитела, которые воспринимаются организмом как чужеродные и уничтожаются вместе с соединительными тканями.
Главные причины:
- Инфекционные заболевания, вызванные бактериями – дифтерия, бета-гемолитический стрептококк, туберкулез, сифилис.
- Травмы.
- Аутоиммунные болезни, чаще всего красная волчанка, ревматизм, склеродермия.
- Аллергия.
Основные симптомы – отек, боль в области сочленения при движении и в покое, сопровождающийся болезненностью хруст.
На ранних стадиях для лечения применяют противовоспалительные препараты и гормоны. Болезнь склонна к переходу в хроническую форму. В этом случае хорошие результаты дает физиотерапия в комбинации с курортным лечением. При дальнейшем развитии патологии – операция по эндопротезированию. Пораженный сустав замещают на искусственный, который необходимо менять каждые 10–15 лет.
Плоскостопие
Это уплощение свода, одна из частых патологий нижних конечностей, бывает врожденным и приобретенным, классифицируются на поперечное, продольное либо комбинированное. Факторы возникновения:
- Врожденные аномалии развития связочного аппарата.
- Лишний вес.
- Высокие нагрузки и травмы.
- Нарушения иннервации.
- Неправильно подобранная обувь.
Терапия заключается в устранении причины, приведшей к плоскостопию и восстановлении свода за счет специальных упражнений и ортопедических стелек для обуви. При неэффективности выполняется хирургическая пластика.
Артрит
Имеет аутоиммунную природу. Источники возникновения те же что при артрозе. Характеристика отличается выраженными воспалительными явлениями и поражением вначале крупных соединений (коленных, локтевых, тазобедренных). Затем в процесс вовлекаются все более мелкие суставы вплоть до межфаланговых. Характерно хроническое, многолетнее развитие заболевание с регулярными обострениями и улучшениями состояния. Суставные сумки и хрящи постепенно деградируют заменяются рубцовыми тканями. Теряется подвижность, присуще сильные боли в пораженных участках.
Симптомы:
- Боль и отек.
- Покраснение, повышение температуры тела и кожи над сочленением.
- Сыпь, общее недомогание.
Лечение медикаментозное, при помощи противовоспалительных препаратов и гормонов устраняется воспаление, затем причина возникновения артрита. При неэффективности лекарственной терапии выход только один – эндопротезирование.
Косолапость
Косолапость – нарушение походки, сопровождается искривлением позвоночника, другими проявлениями неправильного распределения веса тела в нижних конечностях.
Чаще всего причина косолапости – врожденный вывих голеностопного сочленения. Бывает приобретенная, она возникает после травм ног, парезов и параличей.
Симптомы:
- Наружный край ступни опускается при подъеме внутреннего.
- Стопы направлены друг на друга тыльными сторонами.
- Пальцы отклоняются внутрь.
Врожденную косолапость можно вылечить – положение ноги выправляется, на нее накладывается специальная шина. Постепенно сустав приходит в норму за счет гибкости детского скелета.
В центре протезирования «Хочу Ходить» мы предлагаем индивидуальное изготовление туторов, бандажей и ортоаппаратов, которые часто используются при лечении патологий опорно-двигательного аппарата для фиксации и коррекции сегмента или части тела пациента.
Тяжелая форма врожденной и приобретенная косолапость лечатся только хирургическим путем – осуществляется пластическая операция.
Профилактика болезней
Предупреждение заболеваний нижних конечностей заключается в:
- Регулярном выполнении укрепляющих упражнений. Они увеличивают прочность соединительно-тканных структур, позволяют им переносить большие нагрузки.
- Занятии спортом без экстремальных физических перегрузок – плавание, лыжи, езда на велосипеде. Улучшают кровоток в ногах, предотвращают развитие варикозного расширения вен и артрита.
- Подборе удобной обуви, применение ортопедических стелек. Профилактика плоскостопия и других деформаций стопы.
Хождении босиком по траве, гальке, песку. Мягкий массаж подошвы, которая содержит множество нервных окончаний обеспечивает стимуляцию всего организма.
Предупреждение появления болезни гораздо лучше терапии. А хорошо зная строение ступни и анатомию ноги человека, создать оптимальный план профилактики ее заболеваний будет намного проще.
Как вылечить боль в стопе и пятке?
Содержание
- Что делать при боли в стопе?
- Когда необходимо обращаться к врачу?
- Боль в стопе и пятках у спортсменов-бегунов:
Ахиллодиния, пяточная шпора, маршевый перелом, бурсит - Боль в стопе у женщин:
Нерома Мортона, поперечное плоскостопие, плюсне-вальгусная деформация - Боль в стопе у людей пожилого возраста: Плосковальгусная деформация, ревматический артрит, подагра, артроз
- Боль в стопе у детей и подростков:
Боли роста, остеохондроз, деформации свода ступни, остеохондрома таранной кости - Часто задаваемые вопросы
Боль в стопе — это биологически важный предупредительный сигнал, который указывает на патологии ступни. Боль в стопе появляется вследствие перенагрузки, деформации, переломов, патологий сухожилий и суставов либо общих заболеваний, вызванных нарушением обмена веществ. Для того, чтобы установить правильный диагноз, специалистам клиники Gelenk-Klinik в г. Фрайбург необходимо знать при каких обстоятельствах наступила боль в стопе. Боль в стопе может появиться вследстие усиленных тренировок, неправильного распределения нагрузки и травм. Кроме того, существуют другие заболевания, которые проявляются как боль в стопе, однако не имеют никакого отношения к ортопедии.
Как избежать боль в стопе?
При внезапных или хронических болях не стоит ждать до последнего. Прежде чем боль в стопе обострится и приведет к непоправимым повреждениям, обратитесь к специалисту.
Боль в стопе можно рассматривать поэтапно: Боль в пятках либо в ахилловом сухожилии характерна для заднего отдела стопы, а боль ступни, подъёма стопы и внутренняя боль сбоку для среднего отдела.
Боль пальцев ног, зачастую как следствие поперечного плоскостопия, наблюдается в переднем отделе ступни.
С данными жалобами не всегда нужно обращаться к врачу: Иногда для того, чтобы успешно вылечить боль в стопе необходимо лишь менять обувь, уменьшать нагрузки в ступне или изменить технику ходьбы.
Анатомия стопы. Анатомия стопы. Боль может возникнуть в любом отделе ступни. Голеностопный сустав соединяет ее с коленом. Крепкая пяточная кость — это опора голеностопного сустава. Предплюсна несет часть ответственности за вертикальную подвижность ступни. Скелет ступни состоит из трех отделов: предплюсны, плюсны и пальцев. Дуга от пяточной кости до пальцев образует продольный свод стопы. При перекате с пятки на носок головки плюсневых костей переносят силу на пол и вместе с пальцами образуют передний отдел стопы. © ViewmedicaКогда нужно обращаться к специалисту?
- При болезненной отечности в стопе или голеностопном суставе, длительностью более пяти дней.
- При открытых и гнойных ранах.
- При наличии колющей и режущей боли.
- При повторных жалобах.
- Если боль в стопе продолжается несколько недель подряд.
- Если помимо рези в стопе у Вас повышенная температура.
- При структурных изменениях в стопе, пяточной кости или голеностопного сустава.
Боль в стопе и пятках у спортсменов-бегунов
У спортсменов, занимающихся активными видами спорта, боль в стопе имеет ортопедические основания. «Ортопедические» означает повреждения костей, суставов, сухожилий, мышц и связок. Во время тренировок и соревнований нагрузке более всего подвержены ноги, что и интерпретируется как основание большинства травм в стопе. При этом тяжесть приходится на все ткани в стопе: сухожилия, кости, хрящи и околосуставную сумку (бурса). Чрезмерные или неправильные занятия могут привести к переломам в стопе, воспалению сухожилий и разрывам мышц.
Как лечится боль в стопе у спортсменов-бегунов?
Не только усиленные тренировки, но и деформация пяточной кости может являться причиной перенагрузки ахиллова сухожилия. Неправильное положение изменяет ход сухожилий закрепленного на пяточной кости (см. рис. справа). Результат — скрученность, которая приводит к чрезмерной тяжести на некоторые отделы сухожилия. © Dr. Thomas SchneiderНе только спортсменам, но и другим пациентам, страдающим патологиями в стопе, рекомендуется прислушиваться к своему организму и прекратить либо сократить нагрузки если появляется боль в стопе. Квалифицированные специалисты-ортопеды советуют сначала проконсультироваться с врачом прежде чем принимать болеутоляющие препараты. Таким образом, человек может предотвратить продолжительные заболевания и боль в стопе. При болях сухожилий ни в коем случае нельзя принимать обезболивающие, сохраняя прежнюю нагрузку в стопе. Соревнования и силовые тренировки под приемом болеутоляющих препаратов могут нанести серьёзный ущерб на воспаленное ахиллово сухожилие.
Заболевания сухожилий: Воспаление ахиллова сухожилия (ахиллодиния)
Симптомы ахиллодинии- Колющая боль в стопе в начале движения.
- Утолщение в 3 cм. над местом крепления сухожилия.
- Покраснения и перегрев кожи.
- Крепитация — хруст сухожилий.
- Ранняя стадия: Боль в стопе под нагрузкой.
- Поздняя стадия: Боль в стопе в состоянии покоя/постоянная боль.
Ахиллово сухожилие закрепляется по всей ширине пяточной кости и отвечает за передачу нагрузки от икроножных мышц к заднему отделу стопы.
Ахиллодиния зачастую проявляется в пятках как колющая боль в стопе в начале движения либо в начале тренировки. Однако- это довольно обманчиво: Даже если во время самой тренировки боль в стопе проходит, ахиллово сухожилие всеравно подвергаается нагрузке и становится более хрупким, что, рано или поздно, приведет к его разрыву.
Как лечится Ахиллодиния?
Сократите нагрузки в стопе. При острых воспалениях используйте обезболивающие противоревматические препараты (напр. Ибупрофен).
- Состояние покоя и «разгрузка» ахиллова сухожилия
- Противовоспалительные препараты
- Специальные стельки (увеличение подъема в стопе, защита от избыточной пронации)
- Физиотерапия: упражнения для минимизации отклонений осей нижних конечностей
- Специальные упражнения на растяжение икроножных мышц
- Ударно-волновая терапия
- Оперативное удаление воспаленных тканей
- Операция по восстановлению разрыва пяточного сухожилия: пластика ахиллова сухожилия
Пяточная шпора: подошвенный апоневроз и воспаление ахиллова сухожилия на пяточной кости
Симптомы пяточной шпоры- Колющая боль в стопе
- Боль в стопе в начале движения
- Боль, зависящая от интенсивности тренировок
- Отсутствие боли в стопе в состоянии покоя
- Верхняя пяточная шпора: Боль в пятке
- Нижняя пяточная шпора: Подошвенная пяточная боль и окостенение нижней части пятки
Для нижней пяточной шпоры характерна режущая боль в стопе на подошве в области пятки. Чаще всего некачественная обувь или перенапряжение в стопе являются основами воспалительных процессов в плантарном сухожилии.
Во время тренировок боль в стопе уменьшается либо исчезает вовсе.
Область крепления подошвенного сухожилия при пяточной шпоре очень чувствительна при давящей боли. Кроме того, подошвенное сухожилие представляет собой сухожильную пластинку, которая проходит от пяточной кости под подошвой ступни. Нижняя пяточная шпора возникает зачастую у людей с лишним весом или у людей высокого роста. Спортсмены-бегуны, а также люди, увлекающиеся другими видами спорта, часто жалуются на колющую боль в подошвенной области ступни.
Для верхней пяточной шпоры характерна боль в области пятки. Ахиллово сухожилие, которое берет свое начало в области соединения медиальной и латеральной головок икроножной и камбаловидной мышц, воспаляется и вызывает давящую боль в стопе при ношении неправильной обуви.
При помощи рентгена специалисты по лечению боли в стопе могут незамедлительно определить болезненное утолщение плантарного либо ахиллова сухожилия.
Как лечится пяточная шпора?
Спортсменам, страдающим воспалением плантарных (пяточных) сухожилий рекомендуется снизить нагрузки в стопе и не тренироваться, ощущая боль. Упражнения на растяжение пяточных сухожилий в стопе предотвращают это заболевание и ускоряют выздоровление. Специальные стельки освобождают место крепления сухожилия на пятке от нагрузок. Ударно-волновая терапия ускоряет лечение данной патологии.
- Супинаторы, уменьшающие тяжесть на свод ступни.
- Ударно-волновая терапия
- Биологическое восстановление клетки (ЯКЕ®-Матричная регенерационная терапия)
- Упражнения на растяжение и физиотерапия.
- Инъекции ботулотоксина
- Эндоскопия
Воспаление сухожильного влагалища (тендовагинит) — это причина боли в подъеме стопы
Воспаление синовиального влагалища сухожилий, движущихся от передней большеберцовой мышцы вдоль тыльной часть стопы и соединенных с пальцами. Эти сухожилия могут воспалиться и опухнуть вследствие перенагрузок. © Grays Anatomy Симптомы тендовагинита- Колющая/тянущая боль в стопе
- Покраснения и перегрев кожи
- Хруст в сухожилиях (крепитация)
- Ощутимое утолщение сухожилий в стопе
Иногда, во время ходьбы ощущается боль в тыльной стороне стопы. Целый ряд сухожилий проходит от большеберцовых мышц через её тыльную часть и снабжает каждый палец. Чрезмерные нагрузки могут стать причиной воспалений в сухожилиях.
Боль в стопе, а именно на её тыльной части, очень похожа на маршевый (усталостный) перелом при котором пациент ощущает колющую боль вовремя опускание ноги на пятку. Сухожильное влагалище также воспаляется из-за неправильной обуви или длительных тренировок. Неправильная и слишком узкая обувь, а также чрезмерные спортивные нагрузки, являются главными причинами воспалений сухожильного влагалища.
Как вылечить воспаление сухожилий в стопе?
- Охлаждающий компресс
- Электротерапия
- Физиотерапия
- Обезболивающие (Ибупрофен)
- Фиксация ортезом
- Оперативное лечение
Людям, занимающимся спортом, рекомендуется приостановить тренировки и заменить обувь на более удобную, пока боль в стопе полностью не пройдет. НПВП — нестероидные противовоспалительные препараты помогут преодолеть и остановить боль в стопе. Кроме того, специалисты Геленк Клинки во Фрайбурге не рекомендуют заниматься спортом во время приема Ибупрофена.
Экзостоз пяточной кости (Экзостоз Хаглунда): колющая боль заднего отдела стопы
Симптомы экзостоза пяточной кости- Отёчность и покраснения на пятках
- Дявящая боль в стопе
- Гипертермия, покраснения
Помимо пяточной шпоры и ахиллодинии существуют и другие причины колющей и давящей боли в заднем отделе стопы. У спортсменов — это, например, кроссовки с зауженными пяточными вкладышами. Такая обувь сильно давит на верхнюю поверхность пяточной кости и является началом целого ряда отклонений в стопе. При ношении неподходящих туфель в стопе могут проявиться и другие дефекты, о которых пациент мог и не знать. Таким образом, полая стопа часто приводит к деформации пятки и образованию выроста на ней. Поэтому, у людей, с данной деформацией хрящевой вырост на пятке образуется чаще, чем у других.
Как лечиться Экзостоз Хаглунда?
Чаще всего данным заболеванием страдают спортсмены-бегуны. Пациентам рекомендуется приостановить тренировки и снизить нагрузки в стопе. Экзостоз пяточной кости лечится при помощи следующих методов:
- Пяточные вкладыши
- Ортопедические стельки
- Физиотерапия
- Антиревматические лекарства
- Операция (напр. удаление околосуставной слизистой сумки)
Перенагрузки как следствие усталостных (маршевых) переломов плюсневой кости
Симптомы маршевого перелома- Колющая боль плюсны стопы
- Отёчность в стопе
Чрезмерные либо интенсивные тренировки могут привести к болезненным маршевым переломам плюсневых костей в стопе. Фрактуры вследствие перенагрузки образуются не только в стопе, но и на других перегруженных участках. Чаще всего усталостные переломы наблюдаются в стопе поскольку она несет на себе всю массу тела. Кроме того, такие повреждения плюсневой (метатарзальной) кости среднего отдела стопы наблюдаются в зоне второй плюсневой кости. При этом большой палец стопы, который удерживается приводящей мышцей, начинает смещаться кнаружи.
В большинстве случаев стрессовые переломы в стопе пациенты принимают за растяжения суставов либо за ушибы. Однако при данной патологии вследствие перенагрузок нарушается структура плюсневой кости. Характерным для усталостного перелома является колющая боль в стопе под нагрузкой.
Как вылечить маршевый перелом?
- Незамедлительное снижение нагрузки
- Противоотёчное лечение:(ЯКЕ®-Матричная регенерационная терапия, Лимфодренаж)
- Противовоспалительные препараты
- Иммобилизация стопы, снижение нагрузки
Прекратите занятия спортом пока не пройдет боль в стопе. Противовоспалительные лекарственные средства ускоряют процесс снижения отечности в стопе. Снижение тяжести на переднюю часть стопы при помощи специальной обуви ускоряет восстановление. При маршевом переломе в стопе смещения костей не наблюдается. В большинстве случаев повреждается только кортикальный слой кости. Из этого следует, что полное обездвиживание стопы не является необходимым. Процесс восстановления длится до шести недель. Именно столько больному рекомендуют держать стопу в состоянии покоя.
Задний пяточный бурсит и воспаление синовиальной сумки, окружающей ахиллово сухожилие (Ахиллобурсит)
Симптомы Ахиллобурсита- Отечность пятки
- Покраснения и перегрев кожи
- Колющая боль в пятке при каждом шаге
Болезненные воспаления суставной сумки (бурсит) Так же могут вызвать боль в стопе. Синовиальная околосуставная сумка — это утолщенная полость, содержащая синовиальную жидкость, отвечающая за подвижность сухожилий и мышц. Кроме того, они защищают мягкие ткани от давления и ушибов.
Одним из признаков бурсита является боль заднего отдела стопы. Ахиллово сухожилие образуется в результате слияния плоских сухожилий задних мышц голени — икроножной мышцы и камбаловидной мышцы и крепится к бугру пяточной кости. Кроме того, ахиллово сухожилие находится между двумя синовиальными сумками, которые могут воспалиться при чрезмерных нагрузках. Довольно часто ахиллобурсит взывает боль в заднем отделе стопы.
Как вылечить задний пяточный бурсит?
- Снижение нагрузки в стопе, охлаждающие компрессы, иммобилизация
- НПВП — нестероидные противовоспалительные препараты (напр. Ибупрофен)
- Пункция воспаленной бурсы (синовиальная сумка)
- Оперативное удаление синовиальной сумки
Обувь с зауженными пяточными вкладышами необходимо заменить на более удобную с ортопедическими амортизирующими стельками. Противовоспалительные препараты помогают вылечить от боль в стопе и облегчить симптомы заболевания. Для того, чтобы немного «разгрузить» стопу, пациентам рекомендуется приостановить занятия спортом. В запущенных случаях проводится оперативное удаление синовиальной сумки заднего отдела стопы.
Межплюсневый бурсит — воспаление синовиальной сумки переднего отела стопы
Боль в стопе появляется так же и вследствие меж плюсневого бурсита. Воспаление синовиальной сумки переднего отела стопы может наступить вследствие силовых упражнений и ношения узкой обуви, сдавливающей пальцы. Так как при каждом движении значительная часть нагрузки приходится на фаланги пальцев и кости плюсны, стопа может деформироваться. Таким образом, патологии в стопе, а именно поперечное плоскостопие или вальгусная деформация могут привести к перераздражению синовиальной сумки переднего отела стопы.
Довольно часто специалисты-ортопеды наблюдают у пациентов бурсит первого плюснефалангового сустава (плюснефаланговый бурсит). Вследствие уже резвившейся деформации большого пальца стопы обувь в этой области начинает давить еще больше. Смещение первого пальца стопы зачастую приводит к бурситу и болезненной отечности. Синовиальные сумки между другими плюсневыми костями воспаляются во время усиленных занятий спортом.
Как лечиться бурсит переднего отдела стопы?
- Стельки от поперечного плоскостопия
- Нестероидные противовоспалительные препараты (напр. Ибупрофен)
- Оперативное удаление синовиальной сумки
Противовоспалительные препараты снижают боль и отечность в стопе в стопе. Силовые спортивные нагрузки пациентам необходимо сократить в срочном порядке. Стельки от поперечного плоскостопия помогут уменьшить нагрузку на переднюю часть стопы в области фаланг пальцев.
Мышца отводящая большой палец стопы — вид снизу красным цветом — отвечает за отведение большого пальца стопы. У спортсменов, занимающихся беговыми видами спорта, эта мышца может воспалиться. © Grays AnatomyМышечная боль в стопе: Воспаление мышцы, отводящей большой палец стопы (Musculus abductor hallucis)
Симптомы воспаления мышц внутренней части стопы- Колющая боль в стопе
- Отечность
- Покраснение и перегревание кожи
В стопе появляется и мышечная боль: Мышца отводящая большой палец стопы (Musculus abductor hallucis) занимает медиальное положение в подошвенной части стопы. Кроме того, эта мышца отвечает за процесс сгибания отвода большого пальца. Колющая боль в стопе является одним из признаков патологии мышцы, отводящей свод стопы.
Как вылечить воспаление мышцы отводящей большой палец стопы?
- НПВП — нестероидные противовоспалительные препараты
- Состояние покоя
- Упражнения на растяжение мышц
Колющую боль разгибателя большого пальца можно перепутать с болью в плантарном (пяточном) сухожилии либо с маршевым (усталостным) переломом. Упражнения на растяжение мышц способствуют поддержанию здоровой формы стопы.
Воспаление или разрыв сухожилий малоберцовых мышц
Симптомы воспаления сухожилий малоберцовых мышц- Боль в голениl
- Боль в латеральной лодыжке
- Давящая боль по всему сухожилию малоберцовой мышцы
- Отечность, покраснения
- Щелканье сухожилия с наружной части лодыжки
Сухожилия малоберцовых мышц соединяют мускулатуру голени (короткая малоберцовая мышца/длинная малоберцовая мышца) с костями предплюсны: с клиновидными внутри стопы и плюсневыми снаружи. Обе кости окружают стопу с медиальной и латеральной сторон. Малоберцовые мышцы способствуют разгибанию стопы и пальцев (подошвенное сгибание).
Голеностопный сустав и малоберцовые сухожилия: длинными малоберцовым сухожилиями управляют икроножные мышцы, расположенные парно – с внутренней и внешней стороны голеностопного сустава — и закрепленные в области предплюсны. При чрезмерных нагрузках и отсутствии регенерации возможны воспаления сухожильного влагалища и разрывы малоберцовых сухожилий. © Bilderzwerg @ fotoliaМалоберцовые сухожилия и мышцы зачастую воспаляются вследствие перенагрузки, усиленных занятий спортом, отсутствия разминки или деформаций в стопе (тендит малоберцовых сухожилий). Критическим моментов в данной ситуации является внезапное изменение общей нагрузки: У людей, начинающих с увеличенного объема тренировки, могут образоваться разрывы мышечных волокон, а также воспаления малоберцовых мышц. Боль в стопе, вызванная воспалением малоберцовых мышц и сухожилий, начинается в икроножных мышцах и через сухожилия отдаёт в стопу. Прежде всего начинает болеть внешняя лодыжка. При подворачивании стопы наружу боль в малоберцовых мышцах усиливается, так как сухожилие продолжает растягиваться. Так же и в области сухожилий, которые проходят поперечно под голеностопным суставом, могут возникнуть воспаления (тендит). Следствием тендита малоберцового сухожилия является болезненное воспаление, а также отечность, боль в стопе и в голеностопном суставе.
Узкая спортивная обувь, ограничивающая плавный перекат стопы, так же вызывает болезненные воспаления малоберцовых сухожилий. При деформациях в стопе отсутствует необходимый объем нагрузки на мышцы голени, что вызывает к боль и перенагрузки некоторых отделов стопы.
Воспалительный процесс может привести к разрыву малоберцового сухожилия. Кроме того, опухшее малоберцовое сухожилие может послужить сдавлению нервов тарзального (плюсневого канала), вследствие чего пациент ощущает зуд, онемение и нарушения чувствительности в стопе.
Лечение воспалений малоберцовых сухожилий
- Снижение нагрузки и состояние покоя в стопеe
- Охлаждение острых воспалений в стопе
- Противовоспалительные препараты (напр. Ибупрофен)
- Физиотерапия, упражнения на растяжение икроножных мышцr
- Ортопедические стельки
- Операция на стопе
- Удаление омертвевших (некротизированных) тканей с помощью острого скальпеля
- Выравнивание костных структур малоберцового сухожилия
Частая боль в стопе у женщин
Не существует таких патологий в стопе, которые касаются только женщин. Однако боль в переднем отделе стопы возникает у женщин в 10 раз чаще, чем у мужчин. Причиной этому является тот факт, что соединительные ткани у женщин слабее. Гормональные изменения, например, беременность или менопауза, так же могут изменить структуру соединительных тканей. Кроме того, женщины любят носить красивую обувь на высоком каблуке, что приводит искривлению мышц в стопе. Очень часто, вместо того, чтобы плавно перекатывать стопу с пятки на носок, основной вес приходится на передний отдел стопы, что приводит к деформации мышц.
Боль в большом пальце стопы: Метатарзалгия (боль плюсневых костей) при поперечном плоскостопии
Симптомы метатарзалгии- Понижение поперечной дуги переднего отдела стопы
- Расширение передней части стопы
- Согнутое положение большого пальца
- Боль в стопе под нагрузкой
- Мозоли на фалангах пальцев (натоптыш))
При метатарзалгии (боль плюсневых костей) пациенты ощущают боль в плюснефаланговом суставе на уровне подушечек стопы обеих ног, которые расположены прямо под пальцами. На эту область в стопе оказывается наиболее сильное давление, чем на другие. Вследствие поперечного плоскостопия понижается поперечный свод стопы и увеличивается нагрузка на подошвенную фасцию. Во время переката стопы с пятки на носок перенос веса тела на пол происходит при помощи подушечек стопы. Слабость соединительных тканей или не достаточно тренированные ноги — это две наиболее значимые причины, по которым пациенты начинают чувствовать боль в стопе. Если человек каждый день носит неудобную обувь с зауженным носком, риск заболевания значительно увеличивается.
А если туфли еще и на высоком каблуке, увеличивается нагрузка на подушечки стопы и соединительные ткани. Пациентам рекомендуется учесть эти факты и обратить внимание на то, что стопа человека по своей природе не способна переносить такие нагрузки. После нескольких лет ношения подобной обуви у многих наблюдается сильная боль в стопе, а также уплощение свода стопы и поперечное плоскостопие, при котором передние отделы стопы распластываются, а первый палец отводится кнаружи.
Как вылечить боль в плюсневой части стопы?
- Ортопедические стельки для укрепления поперечного свода стопы
- Упражнения для стопы и гимнастика
- Обувь на низкой подошве, не сужающая пальцы
- Operation (Weil-Osteotomie: Korrektur des Spreizfußes)Остеотомия (операция Вейля: коррекция поперечного плоскостопия)
Методика лечения патологии будет зависеть от причин, по которым началась боль в стопе. Однако, в любом случае врачи рекомендуют заменить обувь наиболее удобную. Иногда помогают гимнастические упражнения, способствующие укреплению переднего отдела стопы. При деформациях в стопе, вследствие поперечного плоскостопия используются стельки со специальными клиновидными элементами. В таких стельках на пятке делается выемка, а в области поперечного свода стопы устанавливают метатарзальную подушечку. Данная конструкция позволяет выпрямить поперечный свод стопы и снизить нагрузку в стопе.
Неврома Мортона: боль среднего отдела стопы вследствие ущемления нервов
Неврома Мортона — это патологическое утолщению общепальцевого нерва стопы вызывающее боль в стопе между третьим и четвертым пальцем. Данное заболевание, для которого характерна колющая боль в стопе, а также онемение и чувство жжения в пальцах, может быть спровоцировано поперечным плоскостопием. © Dr.Thomas Schneider Симптомы Невромы Мортона- Коющая боль в пальцах и переднем отделе стопы
- Онемение пальцев
- Чувство, что Вы как будто наступаете на горошину
- Уменьшение болевого синдрома после снятия обуви
Заболевание Неврома Мортона Неврома Мортона проявляется в форме болезненного отека нервной оболочки между плюсневыми костями, а поперечное плоскостопие ускоряет ее развитие. Снижение переднего поперечного свода стопы при поперечном плоскостопии оказывает негативное влияние на состоянии переднего отдела стопы. В результате первый плюснефаланговый сустав находится прямо на полу, а область между костями плюсны сужается. Во время ходьбы плюсневые кости сдавливают срединный нерв (Nervus medianus), вследствие чего опухает соединительная ткань, образующая оболочки нерва.
В результате выше указанного отека усиливается давление на нервные окончания в стопе. Пациенты чувствуют сильную колющую боль в стопе, а иногда жжение либо онемение. Таким образом, затронута практически вся область кровоснабжения нервов в стопе.
Если у Вас есть чувство, что Вы как будто наступаете на горошину или гальку при ходьбе, то у вас скорее всего Неврома Мортона.
Как лечится Неврома Мортона?
- Обувь на низкой подошве, не сужающая пальцы
- Гимнастика для стоп
- Местная анестезия
- Оперативная декомпрессия — уменьшение степени сжатия плюсны
- Остеотомия костей плюсны
- Неврэктомия — оперативное иссечение воспаленного нерва
После того, как пациент снимает обувь, боль в стопе, вызванная Невромой Мортона сразу проходит. Узкие лыжные ботинки также могут спровоцировать боль в стопе.
Чтобы, боль в стопе, вызванная Невромой Мортона, прошла как можно быстрее рекомендуется отказаться от остроконечной обуви на высоком каблуке. Однако в некоторых случаях, при воспалении и уплощении нерва помогает только хирургическое лечение Невромы Мортона.
Вальгусная деформация – «шишка» или искривление пальцев ног
Симптомы вальгусной деформации- Искривление первого пальца стопы кнаружи
- Отклонение внутрь стопы большого пальца
- Отечность, покраснение, перенагревание и давящая боль в стопе
- Боль в среднем отделе стопы (метатарзалгия)
Вальгусная деформация — это типичная женская проблема. Женщины страдают данным заболеваем в 10 раз чаще, чем мужчины. Для вальгусной деформации характерно болезненное увеличение косточки первого пальца стопы с внутренней стороны, а также отечность, покраснения и боль в стопе при нагрузке. Однако не у всех пациентов с вальгусной деформацией наблюдается боль в стопе.
При воспалении слизистых сумок в области суставов (бурсит) боль в стопе чувствуется при каждом шаге, а выносливость большого пальца значительно снижается. Бурсит большого пальца стопы формируется вследствие скопления, что в синовиальной лишней жидкости, которая иногда является гнойной.
В самых сложных случаях оказание чрезмерной нагрузки на малые пальцы в стопе может привести к стрессовым переломам, то есть к нарушению целостности костей.
Как лечится вальгусная деформация?
При сильной боли в стопе необходимо квалифицированное лечение. В большинстве вылечить боль в стопе помогает только оперативное лечение вальгусной деформации по выпрямлению деформации большого пальца стопы.
Hallux rigidus — артроз первого плюснефалангового сустава
Симптомы артроза первого плюснефалангового сустава- Отечность большого пальца
- Ограничения подвижности большого пальца
- Боль, зависящая от интенсивности движений в первом плюснефаланговом суставе
- Шум трения в суставе
Артроз может наступить и вследствие оказания чрезмерной нагрузки на первый плюснефаланговый сустав. В таком случае специалисты рассматривают заболевание Hallux rigidus или другими словами жесткий (ригидный) палец. Одной из наиболее важных причин появления артроза первого плюснефалангового сустава является деформация большого пальца (вальгусная деформация) (Hallux valgus). Другими причинами болезни могут быть травмы, повреждения либо чрезмерно интенсивные нагрузки.
При артрозе боль в стопе усиливается, а большой палец становится ригидным, отчего и пошло определение Hallux rigidus. У пациентов отмечается ограниченность в движениях и сильная боль в стопе. Для того, чтобы уменьшить боль в стопе, при перекате стопы человек переносит вес тела на соседние малые пальцы, что является причиной появления переходной метатарзалгии (боль плюсневых костей вследствие переноса тяжести тела).
Лечение артроза первого плюснефалангового сустава
- НПВП — нестероидные противовоспалительные препаратыli>
- Инфильтрация — инъекция болеутоляющих препаратов (напр. кортизон)
- Ортезы для иммобилизации сустава
- Ортопедические стельки или обездвиживание больного сустава
- Хейлэктомия — удаление костных разрастаний вокруг сустава
- Остеотомия — укорочение первой плюсневой кости
- Артродез (обездвиживание) первого плюснефалангового сустава
- Протезирование
Лечение Hallux rigidus должно предотвратить или хотя бы приостановить развитие артроза. При этом целесообразно использование специальных стелек для ослабления нагрузки на сустав. Противовоспалительные медикаменты (НПВП) помогут уменьшить боль в суставе и снизить вероятность износа суставного хрящ.
Артроз может изменить всю структуру первого плюснефалангового сустава: Вследствие повышенного давления вокруг сустава образуются костные шпоры, ускоряющие износ суставного хряща. Во время хэйлектомии — малоинвазивной операции на суставе (хэйлектомия) хирург удаляет эти костные разрастания и таким образом, сохраняет жизнеспособность сустава.
Если вследствие артроза суставный хрящ был полностью изношен, то единственным методом лечения является обездвиживание (артродез) первого плюснефалангового сустава. Специалисты-ортопеды Геленк-Клиники проведут данное вмешательство без особых рисков ограничения для подвижности и спортивных способностей пациента. После артродеза пациент может вернуться и в большой спорт.
Деформация Тейлора («стопа портного»): отклонение V плюсневой кости и образование «шишки» у основания мизинца
Симптомы деформации Тейлора- Согнутое положение мизинца
- Давящая боль в стопе. вследствие воспаления суставной сумки
- Мозоли (натоптыши) на подошве стопы
- Расширение поперечного свода стопы
Деформация Тейлора или «стопа портного» — это схожее по симптоматике с артрозом первого плюснефалангового сустава, заболевание мизинца, при котором пятый палец стопы отклоняется кнутри и перекрывает соседние пальцы. При этом воспаляется область 5-го плюснефалангового сустава, вследствие чего пациент ощущает сильную боль в стопе. Причиной «стопы портного», как и при вальгусной патологии, является поперечное плоскостопие. Частое ношение обуви на высоком каблуке с зауженным носком усиливает деформацию и боль в стопе.
Как лечится Деформация Тейлора?
- Обувь на низкой подошве, не сужающая пальцы
- Отказ от высоких каблуков
- Силиконовые вкладыши в под дистальный отдел стопы
- Хирургическое вмешательство
Ношение свободной обуви предотвращает прогрессирование деформации. При сбалансированном распределении нагрузки на стопу, процесс перенагрузки соединительных тканей и разрушения переднего свода стопы останавливается сразу. Силиконовые подушечки под дистальный отдел стопы способствуют предотвращению существующих воспалений и деформаций в стопе.
В сложных случаях проводится операция по выпрямлению «стопы портного». Данное вмешательство возвращает мизинец в прежнее положение, что способствует сужению стопы.
Боль в стопе у людей средней и старшей возрастной группы
В то время как у молодых людей боль в стопе наступает вследствие перенагрузок и травм, то у людей средней и старшей возрастной категории боль в стопе может возникнуть вследствие безобидных деформаций в стопе, которые не причиняют молодым и малейших неудобств. У людей более старшего возраста такие деформации проявляются намного быстрее и приводят к анкилозу (неподвижность) в суставах и артрозу. Причиной этому являются изменения в процессе обмена веществ под воздействием гормональных препаратов, которые оказывают негативное влияние на мышечное равновесие и сухожилия в стопе. Износ сустава приводит к артрозу в стопе или плюснефаланговом суставе.
Плосковальгусная деформация в стопе: болезненное уплощение продольного свода стопы на рентгеновском снимке.© Gelenk-doktor.deПлосковальгусная деформация стопы
Симптомы плосковальгусной деформации стопы- Отечность медиальной лодыжки
- Быстрая усталость в стопе при ходьбе
- Боль с наружного края стопы
- Боль в стопе, отдающая в голень
- Плоскостопие
- Нарушение процесса переката стопы при ходьбе
- Боль в стопе при перекате стопы с пятки на носок
Плосковальгусная деформация — это одна из самых часто встречающихся и болезненных деформаций в стопе. Данное определение описывает две основные патологии в стопе, которые появляются одновременно: Вальгусная стопа — это Х-образное искривлением оси пятки, а плоскостопие снижение продольного свода стопы до пола.
При подъеме продольного свода стопы прозводится активная дейятельность задних мышц голени. Совместно с икроножной и камбаловидной мышцами задняя большеберцовая мышца осуществляет подошвенное сгибание в стопе. Также она участвует в супинациии приведении стопы. При слабости или нестабольности большеберцовой мышцы продольный свод стопы опускается.
Все обстоятельства, снижающие работоспособность мышц, могут стать причиной ослабления продольного свода стопы. Кроме мышечной слабости к таким патологиям относятся заболевания, вызванные нарушением обмена веществ, а так же ревматизм, подагра и стероидные гормональные средства. Читатайте подробнее о причинах плосковальгусной деформации стопы (pes planovalgus).
Пациенты, страдающие плосковальгусной деформацией чувствуют боль в стопе под нагрузкой. При данном заболевании сокращается дистанция «безболевой ходьбы», а медиальная лодыжка часто опухает. При патологиях задней большеберцовой мышцы, боль в стопе может отдавать прямо в голень. Данная деформация в стопе заметна и по обуви пациента: Внутренние края выглядят очень изношеными, так как перекат стопы ощуествляется не через большой палец, а через внутренний край стопы. При этом пальцы стопы отклоняются кнаружи.
Лечение болезненной плосковальгусной деформации в стопе
Плосковальгусная деформация стопы почти всегда лечится консервативно. Спортивные тренировки и болевая терапия помогают вылечить боль в стопе. Специальные ортопедические стельки поддерживают продольный свод стопы и улучшают походку.
Если при повреждениях и разрывах большеберцовой коллатеральной связки физитерапия не принесла желаемого результата, а боль осталась, специалисты нашей клиники проводят операцию на стопе.
Во время оперативного лечения большеберцовая коллатеральная связки укорачивается и очищается от воспалений.
Другим методом лечения дегеративных изменений большеберцовой коллатеральной связки является аутогенная трансплантация.
Кроме того, существует возможность проведения костной пластики для нормализации положения пяточной кости. Данное вмешательство является необходимым при контранктуре мышц и плосковальгусной деформации в стопе.
Артроз предплюсны: Износ плюсневого сустава (Артроз в суставе Лисфранка)
Артроз плюсневого сустава чаще всего образуется в области большого пальца и поражает другие суставы и кости предплюсны. Износ плюсневого сустава является причиной боли в подъеме стопы. © Dr. Thomas Schneider Симптомы артроза плюсневого сустава- Боль в тыльной части стопы
- Отечность и боль в подъеме стопы
- Изменение нагрузки в стопе
- Боль в стопе при перекате с пятки на носок
- Усиленная боль в стопе во время подъёма по лестнице
- Боль в стопе в начале движения
Для артроза плюсневого сустава характерна боль над продольным сводом стопы в подъеме ноги. Кости предплюсны (тарзальные кости) находятся между костями плюсны и таранной костью. Они образуют переход между предплюсной и длинной костью плюсны. В медицине такой процесс называют суставом Лисфранка.
Зачастую боль и артроз плюсневого сустава появляются вследствие травм: Предшедствующие переломы костей предплюсны только усиливают боль в стопе. Однако, в некоторых случаях причина неясна. Тогда специалисты рассматривают проблему идиопатического износа в плюсневом суставе.
Довольно часто боль и артроз в плюсневом суставе возникает наряду с отечностью и перенагреванием тыльной части стопы. Поврежденные суставы в задней части стопы ортопеды определяют во время пальпаторного обследования.На ранней стадии заболевания артроз плюсневого сустава и связанную с ним боль в стопе специалисты лечат при помощи специальных ортопедических стеле, которые поддерживают продольный свод стопы.. Если боль в стопе усиливяется, проводится артродез сустава Лисфранка.
Как лечится артроз плюсневого сустава?
- Противовоспалительные обезболивающие
- Ортопедические стельки для поддержания продольного свода стопы
- Артродез сустава Лисфранка
Иногда боль в стопе, связанную с артрозом, можно вылечить при помощи противовоспалительных препаратов. В более запущенных случаях боль в стопе устраняется во время артродеза сустава Лисфранка. Хирургичческое обездвиживание не имеет негативного влияния на работоспособноть стопы и стабильность сустава Лисфранка. Пониженная подвижность сустава Лисфранка после операции играет лишь второстепенную роль.
Диабетическая стопа: Боль в стопе, вызванная диабетической невропатией и нарушением кровоснабжения
Симптомы диабетической стопы- Отсутствие чувствительности в стопе
- Измененное восприятие давления, холода и тепла
- Боль и зуд в стопе и в голени
- Деформация мышц в стопе и в голени
Боль может чувствоваться в нескольких отделах стопы, однако в редких случаях она возникает по ортопедическим причинам. Как правило боль в стопе связана с нарушениями метаболизма.
Диабет — это одна из основных причин, по которым появляется боль в стопе. Периферическая невралгия — особенно боль в стопе — является одним из наиболее распространенных сопутствующих осложнений диабета. Диабетическая невропатия (поражение периферических нервов) сопровождается нарушением чувствительности и боли в стопе. Кроме того, для данной патологии характерна боль в пятке, онемение подошвы стопы, а также изменение восприятия тепла и холода. Боль и нарушения чувствительности в стопе увеличивают риск травматических повреждений. Язвенные образования и воспаления в стопе являются опасными, так как зачастую остаются незаметными.
Лечение диабетической полиневропатии
- Улучшенный контроль уровня сахара в крови
- Болевая терапия антидепрессантами
- Отказ от алкоголя и никотина
- Медикаменты, стимулирующие кровообращение
Невропатическая боль в стопе лечится не у специалиста-ортопеда: С такой патологией необходимо обращаться к семейному врачу или к терапевту. Главными причинами невропатической боли в стопе и диабета являются лишний вес, курение, употребление алкоголя и неправильное питание.
Нарушение метаболизма мочевой кислоты является причиной подагры и колющей боли в стоп
Одним из признаков подагры может быть боль в стопе, сопровождающаяся покраснениями на коже и болезненностью при надавливании. Для начальной стадии подагры характерна внезапная колющая боль в стопе у основания большого пальца. Зачастую пациенты, страдающие этой патологией, просыпаются ночью и чувствуют сильную боль в большом пальце. Сустав при этом опухает и перенагревается.
Подагра возникает вследствие отложения кристаллов мочевой кислоты в суставе. Из этого следует, что причиной подагра является нарушение метаболизма мочевой кислоты.
Для нормального выведения мочи из организма, ограничьте себя в употреблении мясных продуктов и алкогольных напитков.
Лечение подагры (гиперурикемии)
- Питание: Меньше мяса и алкоголя
- Похудение
- Обезболивающие против острых приступов подагры
- Больше жидкости (способствует выделению мочевой кислоты)
- Уростатики (медикаменты, задерживающие производство мочевой кислоты)
Нарушение обмена веществ можно вылечить путем изменения режима питания. Для нормального выведения мочи из организма, ограничьте себя в употреблении мясных продуктов и алкогольных напитков.
Ревматоидная стопа: Ревматоидный артрит является причиной болезненной отечности и перегрева в стопе
Симптомы ревматоидного артритаРевматоидный артрит (ревматизм) — это болезненное, воспалительное заболевание мягких тканей и суставов, для которого характерна боль в стопе.
Возбудителем болезни являются аутоиммунные патологии, при которых воспалительная реакция организма направлена против собственных тканей. Даный факт является причиной износа суставного хряща. Диагностика артрита проходит при помощи биохимического анализа крови. Колющая боль в стопе, отечность и перенагревания рассматриваются как последствия ревматоидного артрита.
Как вылечить ревматоидный артрит?
- Медикаменты: НПВП — нестероидные противовоспалительные препараты
- Физиотерапия
- Лечебная физкультура
- Редко: Инъекции кортизона
- Дьявольский коготь (лекарственное растение)
- Оме́га-3-полиненасыщенные жиирные кислоты (ПНЖК)
- Оперативное лечение вальгусного плоскостопия, вальгусной деформации и молоткообразных пальцев
Диагностическая визуализация (напр. УЗИ, ренген, МРТ) помогает отличить ревматоидный артрит от других заболеваний в стопе. Лечение данного заболевания связано с рядом сложностей, так как проводится при помощи антиревматических противовопалительных препаратов. Лечение ревматита рекомендуется проходить у высококвалифицированных врачей-ревматологов. При осложненных деформациях проводится хирургическая коррекция голеностопного сустава.
Синдром тарзального канала: Колющая боль и онемение в стопе вследствие защемления большеберцового нерва голеностопного сустава. © Dr. Thomas SchneiderСиндром тарзального канала: Боль с внешней стороны стопы вследствие защемления большеберцового нерва
Симптомы синдрома тарзального канала::- Зуд и онемение в передней части подошвы стопы
- Жгучая боль в плюсневой части стопы
- Неприятные ощущения или острая боль с тыльной части стопы
- Боль в стопе ночью и в состоянии покоя
- Боль в стопе, отдающая в голень
Синдром тарзального канала возникает вследствие защемления (компрессии) нервов, так же, как и Неврома Мортона. При этом поперечные связки голеностопного сустава сдавливают большеберцовый нерв. В свою очередь жгучая и тупая боль в стопе распространяется до ягодичной области по задней поверхности ноги, и затем усиливается при разгибании стопы. Иногда при компрессионной (туннельной) невропатии боль наступает в зависимости от интенсивности нагрузки в стопе в состоянии покоя. Многие пациенты сталкиваются с проблемой невропатии заднего большеберцового нерва после ношения лыжной обуви.
Металлические стержни лыжных ботинок растягивают связки голеностопного сустава, вследствие чего пациент начинает чувствовать боль и онемение в стопе. Довольно часто отечность и боль в стопе вызывает синдром тарзального канала — например, у диабетиков или при опухоли мягких тканей и голеностопного сустава. В результате увеличивается давление в стопе, а связки, в свою очередь, ограничивают пространство для нервов, которые проходят внутри сустава.
Диагностика заболевания основана на его клинических проявлениях и предварительном опросе пациента. В зависимости от результатов обследования пациентам предлагают два типа лечения — консервативное и хирургическое.
Как вылечить синдром тарзального канала?
- Болеутоляющие и противовоспалительные препараты
- Мобилизация голени и голеностопного сустава
- Инъекции кортизона
- Ортезы
- Ортопедические стельки
- Хирургическое расширение тарзального туннеля (декомпрессия)
При помощи нестероидных противовоспалительных препаратов (НПВП) либо кортизона проводится консервативное лечение синдрома тарзального канала.
Хирургическое расширение туннельного канала — как и в случае синдрома запястного канала кистевого сустава — проводится с целью устранения сдавления (декомпрессии) нервов. После успешной операции все симптомы туннельной невралгии постепенно проходят.
Боль в стопе у детей и подростков
Боль в стопе у детей наступает по разным причинам. Как правило, дети жалуются на боль в стопе при незначительных травмах — например, когда подворачивают ногу или ударяются пальцами стопы. Подошвенные бородавки на подошве стопы, также являются причинами появления боли.
Если ребёнок жалуется на боль в костях, мышцах и суставах, рекомендуется обратит внимание на другие факторы.
Если боль в стопе настолько сильна, что ребенок не может ступить на ногу, необходимо обратиться в отделение экстренной медицинской помощи. Во время диагностического обследования квалифицированные медики определят наличие структурных повреждений либо переломов в стопе.
Боль в стопе вследствие островоспалительного процесса, проявляющего во время роста человек (апофизит)
- Боль в пятке, усиливающаяся при нагрузке
- Хромота при выполнении физической нагрузки
- Давящая боль в стопе
- Отечность и покраснение пятки
Боль в стопе у детей и подростков, как правило, не связана со структурными изменениями костей, сухожилий и суставов.
Зачастую боль в стопе возникает вследствие дисбаланса между ростом скелета и ростом мышц. Вследствие процесса роста наблюдаются раздражения сухожильных оснований — например инсерционная тендинопатия, энтезопатия и тендит. В стопе данная патология затрагивает место прикрепления ахиллова сухожилия к пятке. У детей здесь расположена зона роста кости, а именно костное сращение, в котором происходит рост стопы. Прежде всего боль в пятках, а именно у основания ахиллова сухожилия пяточной кости, является одним из признаков роста ребенка.
Как вылечить боль роста у детей и подростков?
- Физический покой
- Силиконовые вкладыши под пятку
- Ортопедические стельки под подъём стопы
- Похудение
- Болеутоляющие препараты
У подростков, активно занимающихся спортом, боль в стопе и в пятке может быть связана с заболеванием Экзостоз Хаглунда.
После ортопедического обследования и правильного диагноза жалобы на боль в стопе у подростков можно вылечить путем физио- и мануальной терапии
Боль в голеностопном суставе вследствие рассекающего остеохондрита (болезнь Кёнига)
- Боль в голеностопом суставе на фоне физической нагрузки
- Защемления/блокады в суставе
- Боль в стопе вследствие воспаления синовиальной оболочки сустава (синовит)
Рассекающий остеохондрит или расслаивающий остеохондроз — это нарушение обмена веществ в хрящевой и костной ткани прямо под хрящевой плоскостью. Поражены, как правило, участки таранной кости, наиболее подверженные физической нагрузке. Именно поэтому, рассекающий остеохондрит в стопе отмечается у спортивно-активных детей и подростков.
Для данного заболевания характерна потеря кровообращения в отдельном участке кости под суставом. На первой стадии заболевания появляется незначительная боль в стопе неопределенной локализации и устанавливается очаг остеонекроза. На второй стадии усиливается боль в стопе и появляется синовит.
На третьем этапе происходит неполное отделение некротизированного тела, что приводит к защемлению сустава и образованию так называемой суставной мыши. На последней стадии некротизированное тело отделяется полностью, а боль в стопе усиливается.
Лечение рассекающего остеохондроза у подростков
- Иммобилизация, запрет на занятия спортом
- Уменьшение нагрузки в стопе при помощи локтевых костылей
- Нормализация метаболизма кальция при помощи Витамина Д3
- Операция: Артроскопия голеностопного сустава
- Хирургическое просверливание области остеохондроза в кости
- Костная трансплантация (спонгиопластика)
- Рефиксация отделенного костного фрагмента
Если врач-ортопед ставит диагноз «Рассекающий остеохондроз», то, как правило, пациенту запрещается заниматься спортом долгое время. У детей остеонекроз кости проходит при соблюдении всех предписаний врача. С возрастом уменьшаются шансы пациента вылечить боль в стопе консервативно и поэтому начиная с 18-ти лет рассекающий остеохондроз лечится хирургическими методами. При отделении костных фрагментов необходима операция рассекающего остеохондроза. Аутогенная трансплантация (замена костной ткани) — путем взятия трансплантата из подвздошного гребня тазовой кости способствует полному излечению пациента.
Боль и деформации в стопе вследствие костных срастаний: тарзальные коалиции
- Частое подворачивание ноги
- Боль и ограниченность движения в голеностопном суставе
- Плосковальгусная деформация стопы у детей.
Плоско-вальгусная деформация стоп у детей это одна з стадий развития. Однако родители воспринимают ее как деформацию в стопе и начинают активные поиски специалиста. Путем естественного развития продольный свод стопы у детей выпрямляется до 4-6 лет. Нормальному развитию в стопе, также способствуют активность и хождение босиком.
Если же при плосковальгусной установке стоп дети жалуются на боль в стопе и мышечный спазм, отдающий в голень, родителям необходимо заняться поисками квалифицированного ортопеда. Часто боль в стопе ограничивает подвижность ребенка во время ходьбы и является причиной преждевременной усталости. При наличии данных симптомов существует опасность срастания костей в стопе, которые, как правило, должны развиваться отдельно. Боль в стопе, появившаяся вследствие костных срастаний отмечается у детей с 12-ти лет. Причиной этому служит спазмированная плоская стопа (плосковальгусная деформация), не выпрямившаяся во время процесса развития стопы ребенка
Стопа человека состоит из 26-ти костей. В заднем отделе стопы и предплюсне эти кости стабильны и соединены между собой. Неправильное развитие костей, а именно их срастание во время роста стопы могут привести к серьёзным осложнениям. Согласно статистике, примерно у 1% детей наблюдаются такие тарзальные коалиции.
В силу своего опыта специалисты Геленк Клиники во Фрайбурге отмечают регулярность следующих срастаний:
- Срастание ладьевидной и таранной костей: талонавикулярная коалиция (Coalition talonavicularis) у 70% пациентов
- Срастание пяточной и таранной костей: синостоз (Coalition talocalcanearis) у 30 % пациентов
- Срастание пяточной и ладьевидной костей: пяточно-ладьевидное соединение (Coalitio calcaneonavicularis)
Мышечный спазм является одним из самых распространненых проявлений тарзальной коалиции. Для быстрого устранения проблемы, необходимо выполнять рекомндации лечащего врача.
Диагностика тарзальных коалиций основана на клинических обследованиях и использовании различных визуализирующих методов. Рентген стопы предназначен для более точного определения степени развития патологии а цифровая объемная томография (DVT) способствует получению трехмерного изображения костей, что являтся оптимальным методом диагностики тарзальной коалиции.Как вылечить коалицию костей в стопе под голеностопным суставом?
- Хирургическое разделение костного сращения предплюсны
- При неоходимости — подтаранный артродез для восстановления продольного свода стопы
Тарзальные коалиции в стопе у детей — это порок развития костей стопы, вылечить который можно хирургическими методами. Проведение операции перед переходным возрастом ребенка необходимо для восстановления нормального процесса роста в стопе.
Во время операции хирург разделяет срощенные кости в стопе. Если хирургическое вмешательство проводится уже после завершения процесса роста стопы пациента, существует большая вероятность появления артроза нижнего (талонавикулярного) голеностопного сустава , либо артроза костей предплюсны, что вызывает дополнительную боль в стопе.
Варусная стопа, косолапость и конская стопа: Деформации и боль в стопе у детей
Косолапость — это врожденная деформация в стопе, которая встречается у 0,1 % всех новорожденных. Ввиду специфической формы стоп, данная патология определяется сразу после рождения ребенка. Лечение косолапости проводится еще в грудном возрасте при помощи фиксирующих гипсовых бинтов.
При конской стопе происходит деформация, которая проявляется в виде стойкого подошвенного сгибания и характерной установки стопы. Довольно часто у детей наблюдается двойная деформация в стопе — косолапость и конская стопа. Как и косолапость, конская стопа обнаруживается сразу после рождения ребенка либо еще до его рождения при помощи УЗИ. Нередко конская стопа имеет неврологический характер: повреждения нервов либо икроножных мышц могут послужит возникновению данной патологии.
Как вылечить синдром «конской стопы» у детей?
Физиотерапия является главным методом лечения синдрома «конской стопы» у ребенка.
Хрящевой экзостоз/Остеохондрома (доброкачественная опухоль кости) у детей
Хрящевой экзостоз — это доброкачественное костно-хрящевое разрастание на поверхности кости, которое образуется из окостеневающей хрящевой ткани. Как правило данный процесс заканчивается после прекращения роста стопы пациента. Оперативное вмешательство необходимо лишь в том случае, если остеохондрома вызывает боль в стопе и поражает нервные окончания и суставы. © Dr.Thomas SchneiderОстеохондрома в голеностопном суставе — это доброкачественное разрастание хрящевой ткани в метафизе кости предплюсны, за счет которого происходит рост кости в длину в детском и юношеском возрасте. Костно-хрящевой экзостоз вызывает у детей боль на поверхности стопы. В таком случае необходимо обратиться к специалисту, который успешно проведет операцию по удалению данного разрастания в стопе.
Лечение хрящевого экзостоза
- Терпение и наблюдение
- Если появляется боль в стопе: хирургическая резекция нароста
Оперативное лечение патологии проводится в том случае, если костно-хрящевые разрастания проходят через нервы и кровеносные сосуды либо образуют защемления сустава предплюсны и боль в стопе.
Часто задаваемые вопросы
Боль в пальцах стопы
Боль в пальцах стопыБоль в плюснефаланговых суставах появляется вследствие нарушения контакта суставных поверхностей и нарушения биомеханики в стопе. Это приводит к травмам синовиальной оболочки и остеоартрозу суставного хряща, а также к подвывихам суставов.
Боль в пальцах ног возникает из-за вальгусной деформации Hallux valgus первого пальца стопы.При этом воспаляется околосуставная сумка внутреннего свода стопы. Воспаленная суставная сумка первого плюснефалангвого сустава отекает и начинет болеть при надавливании.
Боль внешнего свода стопы возникает вследствие пронации малых пальцев. В медицине существует такое понятие как варусное отклонение мизинца (деформация Тейлора) или «стопа портного» (Digitus quintus varus). Варусная деформация пятой плюсневой кости может протекать безболезненно, а иногда пациенты даже не замечают ее.
Аутоиммунные заболевания, например ревматит или такие нарушения обмена веществ, как подагра вызывают сильную боль в стопе.
После усиленной физической нагрузки, беговых тренировок или туристических походов могут образоваться маршевые (усталостные) переломы метатарзальных костей (костей плюсны), которые вызывают сильную колющую боль в стопе и в пальцах.
Как появляется боль с внешней стороны стопы?
Защемления большеберцового нерва в области голеностопного сустава могут вызвать давящую боль в стопе и нарушения чувствительности с внешней стороны стопы (Синдром тарзального канала). Также невропатия большеберцового нерва вызывает колющую боль и онемение в стопе.
Деформация пятого плюснефалангового сустава стопа портногоможет быть причиной боли в области внешнего свода стопы.
В некоторых случаях боль с внешней стороны стопы может быть вызвана такой патологией как плосковальгусная деформация.
Боль с тыльной стороны стопы
Боль с тыльной стороны стопыУ спортсменов боль в стопе возникает вследствие воспаления сухожильного влагалища (Тендовагинит) .
Следующей причиной, по которой появляется боль у основания стопы является артроз сустава Лисфранка. Колющая боль в стопе во время каждого шага может привести к отечности в тыльной части стопы.
Защемление нерва в голеностопном суставе может вызвать передний синдром тарзального каналаи колющую боль в стопе.
При сильной нагрузке собственным весом либо продолжительном нахождении в положении «стоя» боль с внешней стороны стопы может появиться и без фонового заболевания.
Боль с внутренней стороны стопы
Боль внутри стопыБоль с внутренней стороны стопы является следствием деформации большого пальца (Hallux valgus). При этом кость первого пальца стопы начинает отклоняться от привычного положения и опухает вследствие воспаления околосуставной сумки (Бурсит).
После продолжительной ходьбы или туристических походов также возникает боль в стопе, а именно с ее внутренней стороны. При недостаточной регенерации может воспалиться (длинный разгибатель большого пальца) проходящий по внутренней части стопы.
Такие деформации как плосковальгусная стопа также вызывают боль с внутренней стороны стопы. При перекатывании подошвы вдоль внутреннего края стопы голеностопный сустав воспаляется, и пациенты начинают чувствовать боль в стопе.
Боль в пятке
Боль в пятке: причиныБоль в пятке имеет несколько причин.
Например, боль в пятке и в стопе. после травмы, аварии или падения с высоты может быть связана с переломом пяточной кости.
Заболевания сухожилий вызывают колющую боль в пяточной кости (пяточная шпора) под подошвой, что приводит к ощутимому дискомфорту в стопе. При нижней пяточной шпоре затронуто основание подошвенного сухожилия пяточной кости, а при верхней пяточной шпоре — основание ахиллова сухожилия. .
Колюща боль в пятке и в стопе сверху может указывать и на различные патологии ахиллова сухожилия..
При костных разрастаниях в области пяточного бугра, приводящих к воспалениям мягких тканей в пятке и болевому синдрому в стопе, ставится диагноз «Болезнь Хаглунда». Данная проблема усугубляется при воспалении околосуставной сумки (бурсит) перед ахилловым сухожилием или за ним.
Боль в стопе после отдыха или утром после сна
Боль в стопе утром после снаБоль в стопе в начале движения, которая появляется утром после сна или после длительного нахождения стопы в состоянии покоя, имеет точные причины. Боль в стопе в начале движения, которая появляется утром после сна или после длительного нахождения стопы в состоянии покоя, имеет точные причины. Боль в стопе и в других суставах в начале движения — это один из признаков артроза, который поражает голеностопные и таранно-предплюсневые суставы. После разминки сустава боль в стопе проходит, однако после некоторого времени безболевой ходьбы боль в стопе появляется снова. Чаще всего встречается артроз верхнего голеностопного сустава.
Артроз нижнего голеностопного сустава (пяточно-таранный сустав) вызывает боль в стопе при передвижении по неровной поверхности.
Боль голеностопного сустава в начале движения может спровоцировать (артроз сустава Лисфранка).
Боль в переднем отделе стопы в начале движения вызывает артроза первого плюснефалангового сустава. (Hallux rigidus).
Кроме того, боль в стопе в начале движения может быть связана с различными воспалительными процессами. При воспалениях в области крепления связок и сухожилий к костям (энтезопатия) и воспалениях сухожильного влагалища (тендовагинит) в начале тренировки и после состояния покоя появляется колющая боль в стопе, которая сразу исчезает после разминки. Врачи не рекомендуют терпеть такую боль в стопе. Если человек чувствует вышеописанную боль в стопе, то ему необходимо пройти обследование и заняться лечением.
Боль в стопе утром после снc встречается при таком заболевании как ахиллодиния..
Также это касается и боли при нижней пяточной шпоре (Плантарный фасциит), котрая после нескольк шагов проходит.
Боль в процесе переката стопы
Очень часто при болях в стопе человек подворачивает ногу во внутрь, вследствие чего увеличивается объем нагрузки на сухожилия пяточной кости (ахиллово и пяточное сухожилия) и образуется пяточная шпора. В результата появляется боль в стопе при каждом шаге.
Артроз нижнего голеностопного сустава причиняет колющую боль в области между голеностопным суставом и пяткой при перекате стопы с носка на пятку. Сустав, который находится между таранной и пяточной костью отвечает за передвижение стопы по неровной поверхности.
Если пациент ощущает боль в пальцах при перекате стопы, то поражен первый плюснефаланговый сустав, на который приходится основная часть нагрузки. После длительных тренировок могут воспалиться и околосуставные сумки между плюсневыми костями и флангами пальцев ног. В таком случае специалисты по лечению стопы рассматривают такую патологию как интерметатарзальный бурсит. При перекате стопы с пятки на носок и наоборот, в воспаленных участках стопы чувствуется давящая боль.
Боль в подошвенной части стопы
В данном случае речь идет о разрыве пяточного сухожилия. Болевой очаг находится на переднем крае подошвенной фасции.
Такие заболевания как подагра, диабет и ревматизм вызывают боль и дискомфорт в стопе.
Защемление латерального и медиального подошвенного нерва приводит к болезненным ощущениям в пальцах (Неврома Мортона). Пациенты, страдающие этим заболеванием чувствуют, что как будто наступают на горошину или гальку при ходьбе. Чаще всего пациенты рассказывают о наличии инородного тела в стопе, а про боль забывают.
Боль в стопе ночью сопровождается зудом, жжением и потерей чувствительности, а также защемлением других нервов — например большеберцового. В этом случае специалисты рассматривают такое заболевание как СТК или невралгическая боль заднего большеберцового нерва в стопе.
3.1 Анатомо-функциональные особенности стоп
Анатомическое строение стопы
На стопе выделяют три отдела — предплюсна, плюсна и фаланги пальцев.
Предплюсна образована семью короткими губчатыми костями, расположенными в два ряда. Задний ряд включает пяточную и таранную кости. Передний ряд состоит из внутренней группы костей: ладьевидной, медиальной, срединной и латеральной клиновидных, наружно расположенной кубовидной кости.
Плюсна состоит из пяти плюсневых костей. Это короткие трубчатые кости, в которых имеется основание, тело и головка. 1, 2 и 3 плюсневые кости своим основанием соединяются с клиновидными костями, а 4 и 5 — с кубовидной костью. 1 плюсневая кость самая короткая и толстая, 2 — самая длинная. Установлено, что механическая прочность 1 и 5 плюсневых костей в 3 раза превышает прочность 2,3, 4.
Фаланги пальцев — короткие трубчатые кости. Пальцы исполняют роль дополнительных опорных участков при ходьбе (см. далее Процесс ходьбы). Наглядное представление о роли пальцев в опорной функции стопы можно получить, если посмотреть на внутреннюю поверхность стельки ношеной обуви, где четко контурируются участки стопы, на которые мы опираемся при ходьбе.
Эти разнообразные по форме и размерам кости образуют стопу, они соединены друг с другом при помощи многочисленных связок и мышц, обеспечивающих подвижность в трех плоскостях. Поддержанию формы и выполнению функций стопы способствует активность мышц стопы и голени.
Функциональное строение стопы
Стопа, как конструкция, имеет довольно сложную арочную форму, напоминающую спираль или лопасть пропеллера.
Стопа имеет сводчатое строение. В ней принято различать два продольных свода и один поперечный.
Продольные костные своды:
внутренний (рессорный) образован пяточной, таранной, ладьевидной, тремя клиновидными, 1,2,3 плюсневыми костями, представляет собой дугу, которая проходит через всю стопу, начинается от пяточного бугра и заканчивается в точке опоры головки 1 плюсневой кости;
наружный (грузовой) образован пяточной, кубовидной, 4 и 5 плюсневыми костями, также имеет форму дуги, которая проходит через всю стопу, начинаясь от пяточного бугра и заканчиваясь в точке опоры головки 5 плюсневой кости.
В существовании поперечного свода подавляющее большинство врачей не сомневается, но относительно его локализации имеется два мнения. Первое: поперечный костный свод — это дуга, образованная всеми головками плюсневых костей. Она расположена в плоскости перпендикулярно к дугам продольных сводов. Второе: поперечный свод наиболее отчетливо выражен в области клиновидных, кубовидной и оснований плюсневых костей.
Рассматривать своды стопы как самостоятельные элементы можно только условно, так как в действительности они находятся в постоянном взаимодействии и функционируют как единый орган. В поддержании сводчатой формы стопы ведущая роль принадлежит связкам, подошвенному апоневрозу и сухожилиям мышц, переходящих с голени на стопу, и собственно мышц тыльной и подошвенной поверхностей стопы.
Опора стопы осуществляется в трех точках: области пяточного бугра, головок 1 и 5 плюсневых костей. Давление между передними и задними опорными точками распределяется в норме как 1:4.
Между костным остовом стопы и опорной поверхностью располагаются мягкотканые структуры (мышцы, связки, подкожножировая клетчатка, слой собственно кожи), формирующие рельеф подошвенной поверхности стопы, здесь проходят многочисленные сосуды и нервы стопы. Кожа подошвенной области в местах соприкосновения с опорой имеет ячеистое строение. В ней перпендикулярно расположены фиброзные тяжи, между которыми находятся участки жировой ткани, являющиеся хорошими амортизаторами. В области опорных точек (пятка, зона плюснефаланговых суставов) кожа более плотная, устойчивая к сжатию.
Особенности детской стопы
У детей до 3-х лет значительно развит подкожно-жировой слой, он заполняет всю нишу внутреннего продольного свода, выполняя сводоформирующую роль и роль амортизатора.
Связки стопы у ребенка содержат мало эластических волокон и много основного вещества. Основная роль в пассивной фиксации сводов принадлежит подошвенному апоневрозу.
У детей суставные щели шире, чем у взрослых. Это делает суставы подвижными и снижает роль суставных поверхностей как пассивного стабилизатора сводов. До 6-и лет на рентгенограммах не прослеживаются силовые линии в костях стопы, что свидетельствует об их функциональной несостоятельности и уязвимости. Кости предплюсны до 6-и лет не дифференцированы.
Оценить истинное состояние стоп ребенка может только врач на основании данных клинического осмотра, измерений параметров стоп, плантографии.
Следует отметить, что у детей в возрасте до 3-х лет, при осмотре указанная жировая подушка дает ложные представления об уменьшении размеров мягкого свода и уплощении внутреннего продольного свода.
Секрет летящей походки. Как сформировалась стопа человека
https://ria.ru/20200309/1568266914.html
Секрет летящей походки. Как сформировалась стопа человека
Секрет летящей походки. Как сформировалась стопа человека — РИА Новости, 09.03.2020
Секрет летящей походки. Как сформировалась стопа человека
У стопы человека нет аналогов в живой природе. Она кажется довольно хрупкой, однако выдерживает большой вес, позволяет быстро ходить и далеко бегать. За счет… РИА Новости, 09.03.2020
2020-03-09T08:00
2020-03-09T08:00
2020-03-09T09:58
наука
археология
палеонтология
биология
флорес (остров)
открытия — риа наука
йельский университет
танзания
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn24.img.ria.ru/images/07e4/03/06/1568247568_0:0:2000:1125_1920x0_80_0_0_78172666946bfc85daca0ae754e0590a.jpg
МОСКВА, 9 мар — РИА Новости, Татьяна Пичугина. У стопы человека нет аналогов в живой природе. Она кажется довольно хрупкой, однако выдерживает большой вес, позволяет быстро ходить и далеко бегать. За счет чего? Ученые давно пытаются ответить на этот вопрос.Человек слезает с дереваЛеонардо да Винчи называл человеческую стопу шедевром, произведением искусства. Современные ученые восхищаются не меньше. Действительно, на двух ногах человек почти так же ловок, как четвероногие звери: быстро ходит, отлично бегает, устойчив, подвижен. Возможно, не так эффективно как другие животные, но вполне способен вскарабкаться на дерево, спуститься с горы. При этом он носит большие тяжести, значительно увеличивая нагрузку на ноги.При ходьбе и беге к стопам прикладываются силы, превышающие вес тела. От травм предохраняет хорошая амортизация: стопа ведет себя как пружина, запасая механическую энергию и затем конвертируя ее в жесткость.Человек — единственное двуногое прямоходящее существо на планете. Считается, что это благодаря эволюции стопы. У человекообразных приматов она совсем другая. Пальцы ног пропорционально длиннее, большой палец оттопырен, что позволяет хватать ногами предметы, ловко лазать по ветвям.У человека крупные пяточные кости, короткие пальцы ног, большой палец более толстый и прижат, хорошо развит подъем. Все это — результат приспособления к прямохождению, считает большинство ученых.Передвигающиеся на четырех лапах звери ступают на пальцы, потом плюсну. Люди же шагают с опорой на пятку, и это очень удивительно. Пятка испытывает довольно сильный удар о землю, но выдерживает благодаря уникальному строению. Затем вес переносится на внешнюю часть стопы, плюсну и только потом пальцы. При этом тело наклоняется вперед и вниз. Ходьба выглядит как серия падений.Чтобы эффективно отталкиваться от земли, середина стопы должна стать жесткой. Ключевую роль в этом играет продольный свод, присущий исключительно современным людям. Свод поддерживают мышцы, связки и апоневроз — особый вид тканей, подстилающих нижнюю часть костей свода и некоторых других частей тела. Например, шимпанзе при ходьбе на двух ногах после пятки опирается на полную стопу, а человек, благодаря продольному своду, — нет. Из-за этого считалось, что стопа шимпанзе не может приобрести жесткость в средней части, но эксперименты последних лет опровергли эту точку зрения.Только приспособлением к двуногой ходьбе не объяснить высокую специализацию человеческой стопы, считают ученые из Гарварда. По их мнению, это результат адаптации к быстрому бегу на длинные дистанции.При беге ударные силы от столкновения пятки с землей слишком велики и могут привести к травмам. Поэтому бегун меняет позы: наступая, он опирается и на середину стопы, и на пальцы. Ему помогает таким образом не только анатомия, но и способность совершать более эффективные движения.Размышления о своде стопыНедавно ученые Йельского университета при участии коллег из других стран показали, что поперечный свод как минимум так же важен для жестокости стопы, как и продольный, а может, даже важнее. Из специально разработанной математической модели следовало, что чем больше кривизна поперечного свода, тем выше жесткость средней части стопы в продольном направлении при ходьбе.Взяв у мертвого тела связки, скрепляющие поперечный свод, исследователи проверили свою модель экспериментально. Оказалось, что если связки разрезать, жесткость стопы падает на сорок процентов. Это порождают новые вопросы. Только ли за счет кривизны сводов обеспечивается жесткость стопы? А как быть с плоскостопыми людьми? Можно ли использовать информацию о степени изгиба для того, чтобы определить, кто из древних гоминид был прямоходящим?В эволюции стопы человека тоже много неясного. До 1960 года ученые располагали только стопой неандертальца. За минувшие два десятка лет коллекции пополнились десятками образцов других представителей рода Homo и открылась удивительно широкая панорама разных форм.Раньше считалось, что стопа самого раннего Homo должна быть чем-то средним между стопой гориллы и современного человека. Потом возникло предположение, что главное отличие — это положение большого пальца ноги. Сейчас вырисовывается гораздо более сложная картина и очевидно, что двуногость — это итог множества мелких и крупных адаптаций стопы на протяжении миллионов лет.В 1979 году в Танзании в слое вулканического пепла обнаружили окаменелые следы семьи австралопитеков возрастом 3,6 миллиона лет. Так узнали, что эти древнейшие гоминиды были прямоходящими.В 2009 году американские ученые опубликовали статью о следах около озера Туркана, скорее всего, оставленных Homo erectus, живших полтора миллиона лет назад. Выглядели они как нечто промежуточное между следами австралопитеков и современных людей. Большой палец сильнее прижат, прорисован свод. Эти люди уже могли преодолевать на двух ногах большие расстояния и носить тяжести.Самая странная ситуация сложилась вокруг человека флоресского, чьи останки обнаружили в 2003 году на острове Флорес в Индонезии. Это небольшого роста существа с признаками австралопитеков. Большой палец ноги прижат, но свод либо отсутствует, либо очень слабо развит. Им, должно быть, нелегко было передвигаться на двух ногах, тем более бегать. Возможно, на небольшом острове их эволюция пошла иным путем, чем у материковых сородичей. А может, это ближайшие потомки австралопитеков, сохранившиеся благодаря изоляции гораздо дольше, чем другие архаичные виды.
https://ria.ru/20200123/1563784652.html
https://ria.ru/20200227/1565295624.html
https://ria.ru/20190118/1549528858.html
флорес (остров)
танзания
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn21.img.ria.ru/images/07e4/03/06/1568247568_251:0:1751:1125_1920x0_80_0_0_0c01de13ce2140d2d7a557cb8f9e5752.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
археология, палеонтология, биология, флорес (остров), открытия — риа наука, йельский университет, танзания
МОСКВА, 9 мар — РИА Новости, Татьяна Пичугина. У стопы человека нет аналогов в живой природе. Она кажется довольно хрупкой, однако выдерживает большой вес, позволяет быстро ходить и далеко бегать. За счет чего? Ученые давно пытаются ответить на этот вопрос.
Человек слезает с дерева
Леонардо да Винчи называл человеческую стопу шедевром, произведением искусства. Современные ученые восхищаются не меньше. Действительно, на двух ногах человек почти так же ловок, как четвероногие звери: быстро ходит, отлично бегает, устойчив, подвижен. Возможно, не так эффективно как другие животные, но вполне способен вскарабкаться на дерево, спуститься с горы. При этом он носит большие тяжести, значительно увеличивая нагрузку на ноги.При ходьбе и беге к стопам прикладываются силы, превышающие вес тела. От травм предохраняет хорошая амортизация: стопа ведет себя как пружина, запасая механическую энергию и затем конвертируя ее в жесткость.
Человек — единственное двуногое прямоходящее существо на планете. Считается, что это благодаря эволюции стопы. У человекообразных приматов она совсем другая. Пальцы ног пропорционально длиннее, большой палец оттопырен, что позволяет хватать ногами предметы, ловко лазать по ветвям.
23 января 2020, 15:01НаукаНа склоне вулкана в Италии ученые нашли необычные следы неандертальцаУ человека крупные пяточные кости, короткие пальцы ног, большой палец более толстый и прижат, хорошо развит подъем. Все это — результат приспособления к прямохождению, считает большинство ученых.
Передвигающиеся на четырех лапах звери ступают на пальцы, потом плюсну. Люди же шагают с опорой на пятку, и это очень удивительно. Пятка испытывает довольно сильный удар о землю, но выдерживает благодаря уникальному строению. Затем вес переносится на внешнюю часть стопы, плюсну и только потом пальцы. При этом тело наклоняется вперед и вниз. Ходьба выглядит как серия падений.
Чтобы эффективно отталкиваться от земли, середина стопы должна стать жесткой. Ключевую роль в этом играет продольный свод, присущий исключительно современным людям. Свод поддерживают мышцы, связки и апоневроз — особый вид тканей, подстилающих нижнюю часть костей свода и некоторых других частей тела. Например, шимпанзе при ходьбе на двух ногах после пятки опирается на полную стопу, а человек, благодаря продольному своду, — нет. Из-за этого считалось, что стопа шимпанзе не может приобрести жесткость в средней части, но эксперименты последних лет опровергли эту точку зрения.
Только приспособлением к двуногой ходьбе не объяснить высокую специализацию человеческой стопы, считают ученые из Гарварда. По их мнению, это результат адаптации к быстрому бегу на длинные дистанции.При беге ударные силы от столкновения пятки с землей слишком велики и могут привести к травмам. Поэтому бегун меняет позы: наступая, он опирается и на середину стопы, и на пальцы. Ему помогает таким образом не только анатомия, но и способность совершать более эффективные движения.
Размышления о своде стопы
Недавно ученые Йельского университета при участии коллег из других стран показали, что поперечный свод как минимум так же важен для жестокости стопы, как и продольный, а может, даже важнее. Из специально разработанной математической модели следовало, что чем больше кривизна поперечного свода, тем выше жесткость средней части стопы в продольном направлении при ходьбе.Взяв у мертвого тела связки, скрепляющие поперечный свод, исследователи проверили свою модель экспериментально. Оказалось, что если связки разрезать, жесткость стопы падает на сорок процентов. Это порождают новые вопросы. Только ли за счет кривизны сводов обеспечивается жесткость стопы? А как быть с плоскостопыми людьми? Можно ли использовать информацию о степени изгиба для того, чтобы определить, кто из древних гоминид был прямоходящим?
27 февраля 2020, 18:55НаукаМатематики раскрыли секрет устойчивости стопы человекаВ эволюции стопы человека тоже много неясного. До 1960 года ученые располагали только стопой неандертальца. За минувшие два десятка лет коллекции пополнились десятками образцов других представителей рода Homo и открылась удивительно широкая панорама разных форм.
Раньше считалось, что стопа самого раннего Homo должна быть чем-то средним между стопой гориллы и современного человека. Потом возникло предположение, что главное отличие — это положение большого пальца ноги. Сейчас вырисовывается гораздо более сложная картина и очевидно, что двуногость — это итог множества мелких и крупных адаптаций стопы на протяжении миллионов лет.
В 1979 году в Танзании в слое вулканического пепла обнаружили окаменелые следы семьи австралопитеков возрастом 3,6 миллиона лет. Так узнали, что эти древнейшие гоминиды были прямоходящими.В 2009 году американские ученые опубликовали статью о следах около озера Туркана, скорее всего, оставленных Homo erectus, живших полтора миллиона лет назад. Выглядели они как нечто промежуточное между следами австралопитеков и современных людей. Большой палец сильнее прижат, прорисован свод. Эти люди уже могли преодолевать на двух ногах большие расстояния и носить тяжести.
Самая странная ситуация сложилась вокруг человека флоресского, чьи останки обнаружили в 2003 году на острове Флорес в Индонезии. Это небольшого роста существа с признаками австралопитеков. Большой палец ноги прижат, но свод либо отсутствует, либо очень слабо развит. Им, должно быть, нелегко было передвигаться на двух ногах, тем более бегать. Возможно, на небольшом острове их эволюция пошла иным путем, чем у материковых сородичей. А может, это ближайшие потомки австралопитеков, сохранившиеся благодаря изоляции гораздо дольше, чем другие архаичные виды.18 января 2019, 05:20НаукаАнтрополог рассказал, как в будущем изменится стопа человекаКости, сухожилия, связки и многое другое
© 2014 WebMD, LLC. Все права защищены.
Ступни — это гибкие структуры костей, суставов, мышц и мягких тканей, которые позволяют нам стоять в вертикальном положении и выполнять такие действия, как ходьба, бег и прыжки. Стопы разделены на три части:
- Передняя часть стопы состоит из пяти пальцев (фаланги) и пяти более длинных костей (плюсневых костей).
- Средняя часть стопы представляет собой пирамидальную совокупность костей, образующих свод стопы.К ним относятся три клиновидные кости, кубовидная кость и ладьевидная кость.
- Задняя часть стопы образует пятку и лодыжку. Таранная кость поддерживает кости ног (большеберцовая и малоберцовая кость), образуя лодыжку. Пяточная кость — самая большая кость стопы.
Мышцы, сухожилия и связки проходят по поверхности стопы, позволяя выполнять сложные движения, необходимые для движения и равновесия. Ахиллово сухожилие соединяет пятку с икроножной мышцей и имеет важное значение при беге, прыжках и стоянии на пальцах ног.
Состояние стопы
- Подошвенный фасциит: Воспаление связки подошвенной фасции вдоль нижней части стопы. Симптомами являются боль в пятке и своде стопы, усиливающаяся по утрам.
- Артроз стопы: возраст и износ вызывают износ хрящей стопы. Боль, отек и деформация стопы являются симптомами остеоартрита.
- Подагра: воспалительное состояние, при котором кристаллы периодически откладываются в суставах, вызывая сильную боль и отек.Большой палец стопы часто поражается подагрой.
- Стопа атлета: грибковая инфекция стоп, вызывающая сухость, шелушение, покраснение и раздражение кожи. Ежедневное мытье и поддержание сухости ног может предотвратить появление стопы спортсмена.
- Ревматоидный артрит: аутоиммунная форма артрита, вызывающая воспаление и повреждение суставов. Суставы стоп, лодыжек и пальцев ног могут быть поражены ревматоидным артритом.
- Бурсит большого пальца стопы (вальгусная деформация большого пальца стопы): костный выступ рядом с основанием большого пальца ноги, из-за которого большой палец ноги может поворачиваться внутрь.Бурситы могут возникнуть у кого угодно, но часто возникают из-за наследственности или неподходящей обуви.
- Травма ахиллова сухожилия: Боль в задней части пятки может указывать на проблему с ахилловым сухожилием. Травма может быть внезапной или ежедневной ноющей болью (тендинит).
- Инфекция диабетической стопы: Люди с диабетом уязвимы для инфекций стоп, которые могут быть более серьезными, чем кажется. Людям, страдающим диабетом, следует ежедневно проверять свои ступни на предмет любых травм или признаков развивающейся инфекции, таких как покраснение, тепло, отек и боль.
- Опухшие ступни (отек): Небольшая опухоль на ступнях может быть нормальным явлением после длительного стояния и часто встречается у людей с варикозным расширением вен. Отеки ног также могут быть признаком проблем с сердцем, почками или печенью.
- Мозоли: скопление жесткой кожи в области частого трения или давления на ступни. Мозоли обычно образуются на подушечках стоп или пяток и могут вызывать дискомфорт или болезненность.
- Натоптыши: Подобно мозолям, натоптыши состоят из чрезмерного скопления жесткой кожи в областях чрезмерного давления на стопы.Мозоли обычно имеют форму конуса с острием и могут вызывать болезненные ощущения.
- Пяточная шпора: аномальный рост кости в пятке, который может вызывать сильную боль при ходьбе или стоянии. У людей с подошвенным фасциитом, плоскостопием или высоким сводом стопы более вероятно развитие пяточной шпоры.
- Вросший ноготь на ноге: одна или обе стороны ногтя могут врастать в кожу. Вросшие ногти на ногах могут вызывать болезненные ощущения или приводить к инфекциям.
- Сводные стопы (плоскостопие): своды стоп сглаживаются во время стояния или ходьбы, что может вызвать проблемы с другими стопами.При необходимости плоскостопие можно исправить обувными стельками (стельками).
- Грибковая инфекция ногтей (онихомикоз): Грибок вызывает обесцвечивание или расслаивание ногтей на руках или ногах. Инфекции ногтей бывает трудно лечить.
- Молоток пальца: сустав в середине пальца ноги может стать неспособным выпрямиться, из-за чего палец будет направлен вниз. Раздражение и другие проблемы со стопами могут развиться без специальной обуви, в которой можно разместить палец с молотком.
- Метатарзалгия: боль и воспаление в подушечке стопы.Обычные причины — физическая активность или неподходящая обувь.
- Пальцы с когтями: ненормальное сокращение суставов пальцев ног, вызывающее появление когтей. Когтистые пальцы могут быть болезненными и обычно требуют смены обуви.
- Перелом: плюсневые кости являются наиболее часто переломами стопы в результате травм или многократного использования. Боль, отек, покраснение и синяки могут быть признаками перелома.
- Подошвенная бородавка: вирусная инфекция подошвы стопы, которая может образовывать мозоль с темным пятном в центре.Подошвенные бородавки могут быть болезненными и трудно поддающимися лечению.
- Неврома Мортона: образование, состоящее из нервной ткани, часто между третьим и четвертым пальцами стопы. Неврома может вызывать боль, онемение и жжение, и ее состояние часто улучшается при смене обуви.
Анатомия стопы | Структурная схема стопы
Анатомия стопы
Стопа содержит множество движущихся частей — 26 костей, 33 сустава и более 100 связок.
Стопа разделена на три части — переднюю, среднюю и заднюю.
Передняя часть стопы
Состоит из пяти длинных плюсневых костей и пяти более коротких костей, образующих пальцы (фаланги).
Средняя часть стопы
Она имеет приблизительно пирамидальную форму и состоит из трех клинописных костей, ладьевидной кости и кубовидной кости. Они образуют свод стопы. На самом деле они представляют собой настоящее чудо инженерной мысли, формируя гибкую и прочную конструкцию.
Задняя часть стопы
Состоит из таранной кости и пяточной кости.Таранная кость соединяется с большеберцовой и малоберцовой костью, образуя голеностопный сустав, а пяточная кость — это кость, образующая пятку. Пяточная кость — самая большая кость стопы.
Мышцы, сухожилия и связки
Мышцы расположены в основном на подошве стопы и делятся на центральную (медиальную) группу и группу с обеих сторон (боковую). Мышцы в верхней части стопы разветвляются, чтобы питать отдельные пальцы ног.
Сухожилия — это толстые ленты, соединяющие мышцы с костями.Когда мышцы напрягаются (сокращаются), они тянут за сухожилия, которые, в свою очередь, перемещают кости. Возможно, наиболее важным сухожилием является ахиллово сухожилие, которое позволяет икроножным мышцам двигать голеностопный сустав.
Связки представляют собой фиброзные ленты (представьте себе очень прочные резиновые ленты), которые связывают кости вместе, придавая стопе форму, гибкость и прочность. В стопе много связок. Некоторые сливаются вместе, образуя сложные сети вокруг областей, которые нуждаются в дополнительной поддержке, таких как подошва стопы, верхняя часть стопы и голеностопный сустав.
Анатомия стопы
- Пяточная кость (пяточная кость)
- Таранная кость (голеностопная кость)
- Поперечный сустав предплюсны
- Ладьевидная кость
- Боковая клиновидная кость
- Промежуточная клиновидная кость
- Срединная клиновидная кость 9109 Метатарзальная кость
- Срединная клиновидная кость
- Проксимальные фаланги
- Дистальные фаланги
- Тарзометатарзальный сустав
- Кубовид
Уход за ногами
Мы, вероятно, тратим больше времени на обслуживание наших машин, чем на наши ноги.Удивительно, как мало мы им уделяем внимания, учитывая, какие это сложные машины и чего мы ожидаем от них. Однако, когда что-то идет не так, они вскоре начинают жаловаться! Никогда не следует игнорировать боль в стопе, особенно если она возникает ежедневно и становится постоянной.
Есть несколько простых вещей, которые вы можете сделать, чтобы позаботиться о своих ногах.
Мойте ноги ежедневно
Простые меры гигиены помогут снизить риск заражения. Однако не замачивайте их часами, так как это повлияет на натуральные масла, вырабатываемые кожей.
Высушите ноги как следует.
Не протирайте ноги небольшим полотенцем. Действительно встаньте между пальцами ног и дайте им хорошо высохнуть. Влажные поверхности тела являются идеальной средой для размножения грибковых инфекций, таких как микоз.
Увлажняйте и напильником
Если у вас сухая кожа, регулярно используйте увлажняющий крем, но не кладите его между пальцами ног, так как эту область лучше держать сухой. Удалите твердую кожу и мозоли пемзой или пилкой для ног, но будьте осторожны. Энергичное растирание приведет к тому, что кожа станет более твердой, и возникнет опасность повреждения кожи, что может сделать область подверженной инфекции.
Регулярно стригите ногти на ногах
Осторожно стригите ногти на ногах, ровно поперек и никогда не опускайтесь по краям. Обрезание ногтей по углам может привести к случайной травме кожи, а также увеличить риск врастания ногтей на ногах.
Купите обувь днем
Это может показаться странным, но по прошествии дня ваши ступни станут немного больше. Если вы покупаете обувь утром, она может оказаться слишком тесной, поэтому лучше делать покупки днем.
Советы по обуви
Есть движение, чтобы работодатели не настаивали на том, чтобы женщины носили высокие каблуки на работе, но это требование все еще существует на некоторых должностях. Если вам приходится носить высокие каблуки, подумайте о поездках на работу и с работы в более удобной обуви и носите высокие каблуки только тогда, когда это необходимо. Ограничьте количество времени, которое вы носите на высоких каблуках, туфлях с острым носком и любой другой обуви, которая вызывает у вас дискомфорт. Вьетнамки давят на своды стопы и пятки, поэтому лучше избегать их длительного ношения.Если вы сбалансируете моду и комфорт, ваши ноги будут вам за это благодарны.
Рекомендации для людей старше 60 лет
По мере того, как вы становитесь старше, ваша кожа истончается, и вы становитесь более предрасположенными к заболеваниям стоп. Убедитесь, что вы регулярно осматриваете свои ступни на предмет инфекций, порезов, мозолей и натоптышей. Не игнорируйте постоянную боль в ногах, которая является сигналом о наличии проблемы. Колледж подиатрии рекомендует проводить ТОЗ ног каждые шесть месяцев для людей старше 60 лет.
Рисунки, модели и общие состояния стопы
Стопа имеет сложную анатомическую структуру с множеством частей, каждая из которых выполняет определенные функции.Из-за такой сложной структуры существует множество условий, которые могут повлиять на стопы.
Структура стопы сложна, потому что она должна обеспечивать силу, стабильность и равновесие, поддерживая диапазон движений, а также выдерживая и распределяя вес тела.
В этой статье будут описаны некоторые основные анатомические особенности стопы. Также будут рассмотрены некоторые распространенные состояния, влияющие на стопу, и возможные варианты их лечения.
В стопе находятся:
- 26 костей
- 33 сустава
- более 100 мышц, сухожилий и связок
Кости стопы
Кости стопы составляют почти 25% все кости в теле, и они помогают ноге выдерживать вес.
Эксперты часто классифицируют кости стопы на три группы, хотя могут делать это по-разному. Как правило, это три группы:
- плюсневых костей
- плюсневых костей
- фаланг
предплюсневых костей
Тарсалы представляют собой группу из семи костей, расположенных вблизи лодыжки.
Проксимальные кости предплюсны — это таранная кость и пяточная кость, которая является самой большой костью стопы.
Таранная кость находится на вершине стопы и образует сустав с большеберцовой и малоберцовой костью голени.
Пяточная кость находится под таранной костью и образует пяточную кость.
Есть также одна промежуточная предплюсна (ладьевидная кость) и четыре дистальных предплюсны (кубовидная, латеральная, промежуточная и медиальная клиновидные кости).
Плюсневые кости
Плюсневые кости идут дальше, двигаясь дистально от лодыжки к пальцам ног.
Плюсневые кости лежат в ряд. Специалисты насчитывают их от 1 до 5, от большого пальца ноги до внешнего края стопы.
Фаланги
Наконец, есть 14 фаланг, или костей пальцев ног, каждой ступни.Их два в большом пальце ноги и по три в каждом другом пальце.
Суставы стопы
Суставы — это подвижные соединения между костями тела.
Везде, где встречаются кости, есть сустав. Например, у большого пальца ноги два сустава, а у другого — три.
Слой хряща покрывает поверхности костей в суставах, так что они могут плавно перемещаться друг над другом. Капсула, заполненная смазочной жидкостью, покрывает костные поверхности суставов.
Мышцы стопы
29 мышц стопы позволяют двигаться, поддерживая нормальную походку, форму и осанку.
Есть 19 внутренних мышц, которые находятся в стопе и действуют полностью внутри нее. В основном они предназначены для управления мелкой моторикой, например, движением пальцев ног.
10 внешних мышц стопы пересекают голеностопный сустав и соединяются с ногой.
Сухожилия и связки стопы
Связки прикрепляют кости к другим костям в суставах, а в стопе их более 30.Сухожилия прикрепляют мышцы к кости, поэтому они важны для управления движением. Оба представляют собой жесткие волокнистые отрезки соединительной ткани.
Основным сухожилием стопы является ахиллово сухожилие, которое является самым большим сухожилием в организме. Он проходит от мышц голени к пяточной кости и играет роль во многих движениях, таких как бег, ходьба и подъем по лестнице, помогая оторвать пятку от земли.
Самая длинная связка стопы — подошвенная фасция, которая проходит под стопой, соединяя пятку с пальцами, образуя свод.Это помогает сохранять равновесие и силу.
Поскольку ступня представляет собой сложную конструкцию, существует множество различных условий, которые могут повлиять на нее. В следующих разделах будут рассмотрены некоторые из наиболее распространенных.
Подошвенный фасциит
Подошвенный фасциит вызывает боль в пятке или задней части дуги. Это очень распространенное заболевание, которым страдают около 2 миллионов человек в Соединенных Штатах.
Подошвенный фасциит — хроническое заболевание. Эксперты считают, что причиной этого является воспаление подошвенной фасции, хотя в настоящее время есть некоторые доказательства дегенерации вовлеченной ткани.
Существует несколько вариантов лечения этого состояния, в том числе:
Пяточная шпора
Пяточная шпора — это разновидность костной шпоры. Костные шпоры — это костные образования, которые образуются по краям костей.
Они могут возникать в разных частях тела, включая пятки, где они вызывают боль при стоянии или движении на подошве стопы.
Варианты лечения включают:
- отдых
- физиотерапию
- прием НПВП
- инъекцию кортикостероидов
- операцию плюсневая кость встречается с первой из фаланг.Они чаще встречаются у женщин.
Косточки сначала маленькие, но обычно увеличиваются в размерах, вызывая воспаление и другие проблемы, которые могут затруднять ходьбу.
Ношение тесной узкой обуви может вызвать бурсит, а также такие состояния, как ревматоидный артрит. Человек также может унаследовать определенные типы бурситов.
Варианты лечения включают:
- ношение обуви с большим пространством для пальцев ног
- использование подушечек для смягчения косточки большого пальца, хотя они должны быть подходящего размера
- с использованием вкладышей для обуви, распорок для пальцев и ночных шин для пальцев ног
- прием НПВП
- обледенение пальца ноги
- во время операции
Травмы ахиллова сухожилия
Большое ахиллово сухожилие может воспаляться, вызывая боль и отек.Обычно это происходит в результате повторяющихся нагрузок, а не разового происшествия.
Врачи называют это состояние тендинитом, и оно может прогрессировать до тендоноза, при котором структура сухожилия начинает разрушаться и появляются крошечные разрывы.
Варианты лечения включают:
- ношение гипса или ботинка для уменьшения силы, проходящей через сухожилие
- прием НПВП
- физиотерапия
- применение льда
- использование вкладышей для обуви для коррекции походки, что может быть способствующим фактором
- с использованием ночных шин
- на операции
Напротив, ахиллово сухожилие может полностью или частично разорваться, например, в результате прыжка или падения.
Травмы ахиллова сухожилия с большей вероятностью потребуют хирургического вмешательства для восстановления разрыва и предотвращения повторного разрыва.
Стопа представляет собой сложную структуру, состоящую из множества частей. Следовательно, на него может повлиять множество различных условий.
Многие из этих состояний можно решить с помощью простых стратегий самопомощи. Однако иногда медицинские работники могут порекомендовать хирургическое вмешательство или использование ортопедических устройств.
Анатомия стопы и голеностопного сустава | Хирургия стопы Луисвилл
Стопа и лодыжка в человеческом теле работают вместе, обеспечивая равновесие, стабильность, движение и толчок.
Эта сложная анатомическая структура состоит из:
• 26 костей
• 33 стыка
• Мышцы
• Сухожилия
• Связки
• Кровеносные сосуды, нервы и мягкие ткани
Чтобы понять условия, влияющие на стопу и лодыжку, важно понимать нормальную анатомию стопы и лодыжки.
Лодыжка
Лодыжка состоит из трех костей, прикрепленных мышцами, сухожилиями и связками, которые соединяют ступню с ногой.
В голени находятся две кости, называемые большеберцовой костью (берцовой костью) и малоберцовой костью. Эти кости соединяются (соединяются) с таранной костью или костью голеностопного сустава в тибиоталарном суставе (голеностопном суставе), позволяя стопе двигаться вверх и вниз.
- Большеберцовая кость (большеберцовая кость)
- Фибула
- Талус
- Боковая лодыжка
- Медиальная лодыжка
Костные выступы, которые мы видим и чувствуем на щиколотке:
- Боковая лодыжка: это наружная кость лодыжки, образованная дистальным концом малоберцовой кости.
- Медиальная лодыжка: это внутренняя лодыжка, образованная дистальным концом большеберцовой кости.
Задняя лапа
Стопу можно разделить на три анатомических части, которые называются задняя, средняя и передняя. Задняя стопа состоит из таранной кости или лодыжки и пяточной кости или пяточной кости. Пяточная кость — самая большая кость стопы, а таранная кость — самая высокая кость стопы. Пяточная кость соединяется с таранной костью в подтаранном суставе, позволяя стопе вращаться в голеностопном суставе.
Задняя лапа соединяет среднюю часть стопы с лодыжкой в поперечном суставе предплюсны.
Средняя ступня
Средняя ступня содержит пять костей предплюсны: ладьевидную кость, кубовидную кость и 3 клинописные кости. Он соединяет переднюю и заднюю части стопы с помощью мышц и связок. Основная связка — связка подошвенной фасции. Средняя ступня отвечает за формирование сводов стопы и действует как амортизатор при ходьбе или беге.
Средняя ступня соединяется с передней частью стопы в пяти плюсневых суставах плюсны.
- Навикулярная
- Кубоид
- Клинопись
Передняя часть стопы
Передняя часть стопы состоит из костей пальцев стопы, называемых фалангами, и плюсневых костей, длинных костей стопы. Фаланги соединяются с плюсневыми костями на подушечке стопы с помощью суставов, называемых фаланговыми плюсневыми суставами. На каждом пальце ноги есть 3 фаланговые кости и 2 сустава, в то время как большой палец ноги содержит две фаланговые кости, два сустава и две крошечные круглые сесамовидные кости, которые позволяют пальцу ноги двигаться вверх и вниз.Сесамовидные кости — это кости, которые развиваются внутри сухожилия над костным выступом.
Первая плюсневая кость, соединенная с большим пальцем стопы, является самой короткой и толстой из плюсневых костей и является местом прикрепления нескольких сухожилий. Эта кость важна из-за ее роли в движении и нагрузке.
Анатомия мягких тканей
Наши стопы и лодыжки удерживаются на месте и поддерживаются различными мягкими тканями.
- Хрящ: Блестящий и гладкий хрящ обеспечивает плавное движение там, где две кости соприкасаются друг с другом.
- Сухожилия: Сухожилия — это мягкая ткань, которая соединяет мышцы с костями и обеспечивает поддержку. Ахиллово сухожилие, также называемое пяточным канатиком, является самым большим и сильным сухожилием в организме. Расположенный на тыльной стороне голени, он охватывает пяточную или пяточную кость. При воспалении он вызывает очень болезненное состояние, называемое тендинитом ахиллова сухожилия, и может сделать ходьбу практически невозможной из-за боли.
- Связки: Связки представляют собой прочную веревку, подобную ткани, которая соединяет кости с другими костями и помогает удерживать сухожилия на месте, обеспечивая стабильность суставов.Подошвенная фасция — самая длинная связка стопы, берущая свое начало от пяточной кости, пяточной кости и продолжающаяся вдоль нижней поверхности стопы до переднего отдела стопы. Он отвечает за свод стопы и обеспечивает амортизацию. Подошвенный фасциит, частая причина боли в пятке у взрослых, может возникать, когда в подошвенной фасции возникают повторяющиеся микроразрывы в результате чрезмерного использования. Растяжение связок голеностопного сустава, наиболее часто регистрируемое повреждение области стопы и голеностопного сустава, связано с растяжением связок и обычно происходит с таранно-малоберцовой связкой и пяточно-малоберцовой связкой.
- Мышцы: Мышцы представляют собой фиброзную ткань, способную сокращаться, вызывая движение тела. В стопе 20 мышц, которые классифицируются как внутренние и внешние. Собственные мышцы — это те, которые расположены в стопе и отвечают за движение пальцев ног. Внешние мышцы расположены снаружи стопы в голени. Икроножная или икроножная мышца является самой большой из них и способствует движению стопы. Мышечные деформации обычно возникают из-за чрезмерного использования мышцы, в которой мышца растягивается без должного разогрева.
- Бурсы: Бурсы — это небольшие мешочки, заполненные жидкостью, которые уменьшают трение между сухожилиями и костью или кожей. Бурсы содержат особые клетки, называемые синовиальными клетками, которые выделяют смазочную жидкость. Когда эта жидкость заражается, может развиться обычное болезненное состояние, известное как бурсит.
Биомеханика стопы и голеностопного сустава
Биомеханика — это термин для описания движения тела. Сам по себе голеностопный сустав допускает два движения:
- Подошвенное сгибание: стопа направлена вниз.Это движение обычно сопровождается переворачиванием стопы.
- Тыльное сгибание: подъем стопы вверх. Это движение обычно сопровождается выворотом стопы.
Стопа (без пальцев) также допускает два движения:
- Инверсия: поворот ступни внутрь.
- Eversion: Выворот стопы наружу
Пальцы ног допускают четыре различных движения:
- Подошвенное сгибание: сгибание пальцев стопы к подошве стопы
- Тыльное сгибание: сгибание пальцев стопы к верхушке стопы
- Похищение: Разведение пальцев ног.Это движение обычно сопровождает подошвенное тыльное сгибание.
- Приведение: Соединение пальцев ног вместе. Это движение обычно сопровождает подошвенное сгибание.
Ссылки по теме
Анатомия стопы | Клиника стопы и голеностопного сустава
Наши стопы представляют собой гибкие структуры костей, суставов, мышц и мягких тканей, которые позволяют нам стоять в вертикальном положении и выполнять такие действия, как ходьба, бег и прыжки.
Стопа — это высокоразвитая, биомеханически сложная структура, состоящая из 26 костей, 33 суставов, 19 мышц и 107 связок.
Первая область стопы ( передняя часть стопы ) содержит пять пальцев (14 фаланг) и пять более длинных костей (5 плюсневых костей).
Вторая область стопы ( середина стопы, ) представляет собой пирамидальное скопление костей, образующих свод стопы. К ним относятся три клиновидные кости, кубовидная кость и ладьевидная кость.
Третья область стопы ( задней части стопы — 2 из 7 костей предплюсны) образует пятку и лодыжку. Таранная кость поддерживает кости ног (большеберцовая и малоберцовая кость), образуя лодыжку. Пяточная кость (пяточная кость) — самая большая кость стопы.
Кости предплюсны (7), плюсневые кости (5) и фаланги (14) обеспечивают структурную поддержку. Остальные кости помогают улучшить функцию.
Своды стопы — медиальная дуга , боковая дуга и основная продольная дуга — образованы углами костей и укреплены сухожилиями, что облегчает ходьбу.
Структура стопы состоит из более чем 100 сухожилий, связок и мышц, которые проходят по поверхности стопы, обеспечивая сложные движения, необходимые для движения, равновесия и сгибания при ходьбе.
Связки — это прочная соединительная ткань, соединяющая кости с другими костями и образующая суставы. Мышцы — это прочная эластичная ткань, которая скрепляет кости стопы и позволяет стопе двигаться. Сокращение мышц ног заставляет нас двигать ногами, чтобы стоять, ходить, бегать и прыгать.Концы мышц прикреплены к костям жесткими гибкими соединительными тканями, называемыми сухожилиями . Например, ахиллово сухожилие соединяет пятку с икроножной мышцей и имеет важное значение при беге, прыжках и стоянии на пальцах ног.
Главный нерв стопы (большеберцовый нерв), , входит в подошву стопы за внутренним выступом на лодыжке, вызывая ощущения в пальцах и подошве стопы, и контролирует мышцы в этой области. Несколько других нервов обеспечивают чувствительность различных областей на верхнем и внешнем крае стопы.
Основная Кровоснабжение стопы, задней большеберцовой артерии, проходит прямо рядом с большеберцовым нервом. Другие артерии меньшего размера входят в стопу с разных сторон. Одна из этих артерий — тыльная мышца стопы, которая проходит вдоль верхней части стопы. Вы действительно можете почувствовать свой пульс в середине верхней части стопы.
Когда все работает вместе, стопа работает правильно. Когда одна часть оказывается поврежденной, это может повлиять на все остальные части стопы и привести к ряду проблем.
Базовая анатомия стопы | Информация о боли в суставах
Стопа состоит из 26 костей, которые разделены на три части: заднюю, среднюю и переднюю части стопы. Таранная и пяточная кость (пяточная кость) — это кости, составляющие задний отдел стопы. Таранная кость — это самая высокая кость стопы, которая также является частью лодыжки. Пяточная кость — самая большая кость стопы. Он находится ниже осыпи. Ладьевидная, кубовидная и три клинописные кости — это кости, составляющие среднюю часть стопы.Пять плюсневых костей и девять фаланг — это кости, составляющие переднюю часть стопы.
В стопе три арки. Существует внутренняя (медиальная) дуга, внешняя (боковая) дуга и свод в передней части стопы, называемый поперечной дугой. Связки подобны прочным канатам, которые соединяют кости и обеспечивают стабильность суставов. В стопе есть многочисленные связки, которые поддерживают своды и стабилизируют кости. Эти связки расположены на верхней (дорсальной), нижней (подошвенной) медиальной и латеральной сторонах стопы.
Подошвенная фасция — это ключевая структура, которая помогает поддерживать медиальный и латеральный свод стопы. Подошвенная фасция — это прочная соединительная ткань, которая проходит по нижней части стопы, соединяя пятку с основанием пальцев. Когда на стопу ложится вес, подошвенная фасция помогает «заблокировать» кости стопы и стабилизирует эти своды.
Многие мышцы, двигающие стопу, берут начало в голени. Эти мышцы прикрепляются сухожилиями к различным костям стопы.Мышцы, которые перемещают стопу вверх (тыльное сгибание стопы), берут начало в передней части голени. Мышцы, которые перемещают стопу наружу (выворачивают стопу), берут свое начало на боковой стороне голени. Мышцы, которые перемещают стопу внутрь (переворачивают стопу), берут свое начало в глубине задней части голени. Мышцы, которые перемещают стопу вниз (подошвенное сгибание стопы) и продвигают тело вперед, берут начало от колена и задней части голени. Мышцы, которые играют наибольшую роль в движении, — это икроножные мышцы (икроножные и камбаловидные мышцы).Эти мышцы соединяются, образуя ахиллово сухожилие, которое прикрепляется к пяточной кости. Помимо длинных мускулов, на стопе также есть множество коротких мускулов. Эти мышцы также играют роль в стабилизации свода стопы и в движении пальцев ног.
Наконец, на нижней части стопы расположены многочисленные толстые подушечки. Эти толстые подушечки действуют как «подушки» или «амортизаторы». Самая большая жировая подушечка стопы расположена на пятке непосредственно под пяточной костью. В стопе есть и другие «подушки» или «амортизаторы», называемые бурсами.Бурса (мн. Сум. Бурса) представляет собой небольшой мешок, заполненный жидкостью, который также снижает трение между двумя тканями и защищает костные структуры. Вокруг стопы много разных бурс. Обычно повреждается синяя сумка на задней стороне пяточной кости, называемая поверхностной пяточной сумкой. Обычно в бурсе очень мало жидкости, но при раздражении она может заполниться жидкостью.
Стопа и лодыжка — SportsMed
Ступни являются основой нашего тела и играют важную роль в счастливом и здоровом образе жизни.Стопа представляет собой сложную структуру, состоящую из 26 костей, 33 суставов и более 100 мышц, сухожилий и связок. Его уникальный дизайн позволяет ноге ежедневно выдерживать сотни тонн силы. В среднем взрослый человек делает от 4000 до 6000 шагов в день. Этого достаточно, чтобы четыре раза обойти Землю в течение жизни. Если учесть вес и нагрузку, которые мы испытываем на ногах каждый день, легко увидеть, как примерно 80% людей в какой-то момент своей жизни столкнутся с проблемой, связанной со стопами.
АНАТОМИЯ
Каждая ступня состоит из 26 костей, 33 суставов и более 100 мышц, сухожилий и связок, которые работают вместе, обеспечивая поддержку, равновесие и подвижность. Стопу можно разделить на три категории: передняя часть стопы (плюсневые кости и фаланги), средняя часть стопы (кубовидная, ладьевидная и три клинописи) и задняя стопа (таранная и пяточная кости). Вот посмотрите на основные строения стопы.
КОСТИ
Примерно 25% костей нашего тела находятся в ногах.Эти кости можно разделить на три части:
- Кости предплюсны: набор из семи костей неправильной формы средней части стопы, образующих свод стопы. К предплюсневым костям относятся пяточная, таранная, кубовидная, ладьевидная кости, а также медиальная, средняя и латеральная клинопись.
- Пяточная кость: пяточная кость и самая большая кость стопы.
- Таранная кость: также называемая лодыжкой, расположена над пяточной костью (пяточной костью) и составляет нижнюю часть голеностопного сустава, соединяя большеберцовую и малоберцовую кости со стопой.
- Кубовид: кость кубической формы, которая соединяет стопу с лодыжкой и помогает обеспечить устойчивость стопы.
- Ладьевидная кость: кость в форме лодки, которая помогает соединять таранную кость (лодыжку) с клинописными костями.
- 3 Клиноподобные кости: включает медиальную, промежуточную и латеральную клиновидные кости, расположенные между ладьевидной костью и первыми тремя плюсневыми костями.
- Плюсны: пять длинных костей переднего отдела стопы, соединяющие кости предплюсны с костями пальцев (фаланг).Плюсны обозначаются номерами от одного до пяти, начиная с большого пальца ноги.
- Фаланги: 14 костей, из которых состоят пальцы ног. Каждый палец состоит из трех фаланг, которые состоят из проксимального основания, среднего стержня и дистальной головки. Однако у большого пальца стопы (большого пальца стопы) всего две фаланги: дистальная и проксимальная.
- Сесамовидные кости: две маленькие гороховидные кости, встроенные в сухожилие под большим пальцем ноги и обеспечивающие гладкую поверхность для скольжения сухожилий.
СОЕДИНЕНИЯ
Суставы стопы образуются там, где встречаются две или более этих костей.Слой хряща покрывает суставные поверхности, где две кости встречаются, образуя сустав. Это позволяет костям плавно скользить друг относительно друга при движении. Основные суставы стопы включают:
- Голеностопный сустав или голеностопный сустав образуется между большеберцовой и малоберцовой костей (кости голени) и таранной костью стопы. Он действует как шарнирный сустав и позволяет выполнять тыльное сгибание (движение вверх) и подошвенное сгибание (движение вниз).
- Подтаранный сустав: также известен как подвижный сустав, этот сустав образуется между таранной костью и пяточной костью.
- Поперечный сустав предплюсны: комбинация таранно-пяточно-ладьевидного сустава и пяточно-кубовидного сустава.
- Таранно-пяточно-ладьевидный сустав: образуется между таранной, пяточной и ладьевидной костями.
- Пяточно-кубовидный сустав: образуется между передней частью пяточной кости и задней поверхностью кубовидной кости.
- Кунео-ладьевидный сустав: образуется между ладьевидной костью и тремя клиновидными костями.
- Кубоидео-ладьевидный сустав: образуется между кубовидной и ладьевидной костями.
- Заплюнно-плюсневые суставы: образуются между костями предплюсны и основаниями плюсневых костей.
- Межплюсневые суставы: включают основания плюсневых костей.
- Межфаланговые суставы: Эти суставы соединяют фаланги. Это синовиальные суставы, укрепленные боковыми и подошвенными связками, они позволяют сгибать и разгибать пальцы ног.
- Плюсно-фаланговый сустав (MCP): сустав у основания пальца.
- Проксимальный межфаланговый сустав (PIP): сустав в середине пальца ноги.
- Дистальный фаланговый сустав (DP): сустав, ближайший к кончику пальца ноги.
МЫШЦ
Двадцать мышц придают стопе форму, опору и способность двигаться. Основные мышцы стопы:
- Задние голени поддерживают свод стопы.
- Передняя большеберцовая мышца позволяет ступне двигаться вверх.
- Большеберцовые кости малоберцовой кости контролируют движения на внешней стороне голеностопного сустава.
- Разгибатели поднимают пальцы ног, давая возможность сделать шаг.
- Сгибатели стабилизируют пальцы ног.
ТЕНДОНЫ И СВЯЗИ
Сухожилия прикрепляют мышцы к костям, а связки прикрепляют кости к другим костям. Сухожилия и связки работают вместе, обеспечивая движение, стабилизируя суставы и поддерживая анатомические структуры наших стоп. К основным сухожилиям стопы относятся:
- Ахиллово сухожилие: прикрепляет икроножную мышцу к пяточной кости. Ахиллово сухожилие позволяет бегать, прыгать, подниматься по лестнице и стоять на носках.
- Сухожилие задней большеберцовой кости: прикрепляет одну из меньших мышц голени к нижней стороне стопы. Это сухожилие помогает поддерживать свод стопы и позволяет нам повернуть стопу внутрь.
- Сухожилие передней большеберцовой кости: позволяет поднять ступню.
- Боковая лодыжка: два сухожилия, которые проходят за выступом лодыжки и помогают нам вывернуть ступню.
Основные связки стопы
- Подошвенная фасция: самая длинная связка стопы.Связка, которая проходит вдоль подошвы стопы от пятки до пальцев ног, образует арку. Растягиваясь и сокращаясь, подошвенная фасция помогает нам сохранять равновесие и дает ноге силу для ходьбы.
- Подошвенная пяточно-ладьевидная связка — связка подошвы стопы, которая соединяет пяточную и ладьевидную кости и поддерживает головку таранной кости.
- Пяточно-кубовидная связка — связка, которая соединяет пяточную кость и кости предплюсны и помогает подошвенной фасции поддерживать свод стопы.
