Диета при подагре — Новая Больница
Подагра – это тяжелое системное заболевание, которое без лечения прогрессирует, приводит к тяжелым осложнениям, инвалидизации либо летальному исходу. Подагра характеризуется повышенным уровнем мочевой кислоты в крови. Вследствие этого образуются отложения кристаллов моноурата натрия в мягких тканях, в суставах и вокруг них с образованием тофусов (подагрических узлов).
Лечение подагры комплексное:
- медикаментозная терапия
- обязательное соблюдение диетотерапии.
Диета основана на исключении алкоголя, ограничении продуктов, содержащих животный белок, исключении сладких газированных напитков, жирной, жареной и копченой еды. Рацион должен быть сбалансирован растительными и молочными продуктами. Плюсы диеты
Мочевая кислота образуется при расщеплении пуринов. Пуриновые основания содержатся в еде, поэтому при лечении подагры важен рацион больного и соблюдение диетотерапии.
Во время соблюдения диеты уменьшается количество болевых приступов, снижается воспалительный процесс, уменьшается отечность суставов и мягких тканей. Рацион сбалансирован продуктами с высокой калорийностью, не вызывает чувство сильного голода. С помощью диеты снижается риск осложнений и образования тофусов.
Минусы диеты Для того чтобы заболевание не прогрессировало диетотерапия должна быть пожизненная. Алкоголь и продукты животного происхождения должны быть сведены к минимуму в рационе или исключены из пищевого рациона. Наполнить рацион белком можно за счет белковых продуктов растительного происхождения.
| Вид продукта | Продукты |
| Хлебобулочные изделия |
Черный, белый хлеб, хлебцы рисовые, гречневые, ржаные, выпечка из бездрожжевого теста.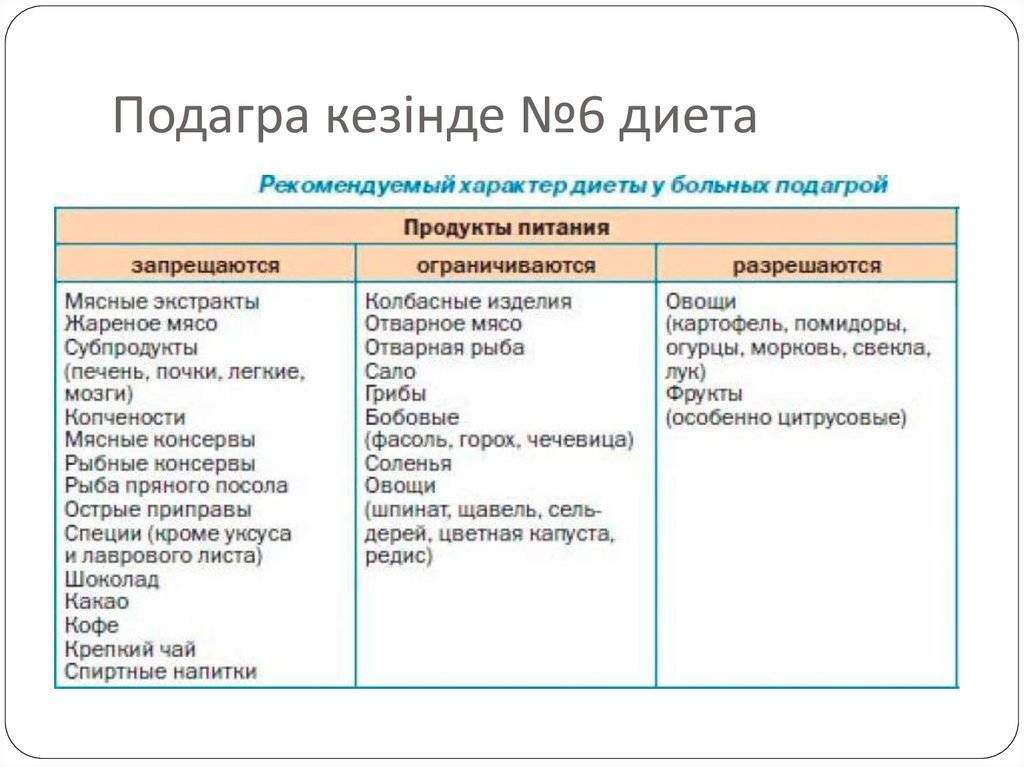
|
| Мясо, рыба | Не более 3-х раз в неделю (150 г порция). Кролик, индейка, курица, рыба нежирных сортов, морепродукты – мидии, кальмары. |
| Молочные продукты | Молоко, кефир не более 2% жирности, сыр до 45 % жирности, йогурт без добавок, сметана до 15% жирности, сливочное масло 82 % жирности. |
| Сладости | Белковые десерты – безе. Желе, мармелад, пастила, зефир классический без добавок, варенье домашнего изготовления, джем. |
| Крупы | Гречиха, рисовая, пшено, пшенная, киноа, булгур, кус-кус. Исключить бобовые – кукурузная. |
| Яйца | Куриные, перепелиные – не более 2 штук в день. |
| Масла | Растительные – оливковое, ореховое, льняное, шиповника, кокосовое. Сливочное органическое, 82 % жирности. |
| Фрукты, ягоды |
Сухофрукты разрешены все, кроме изюма.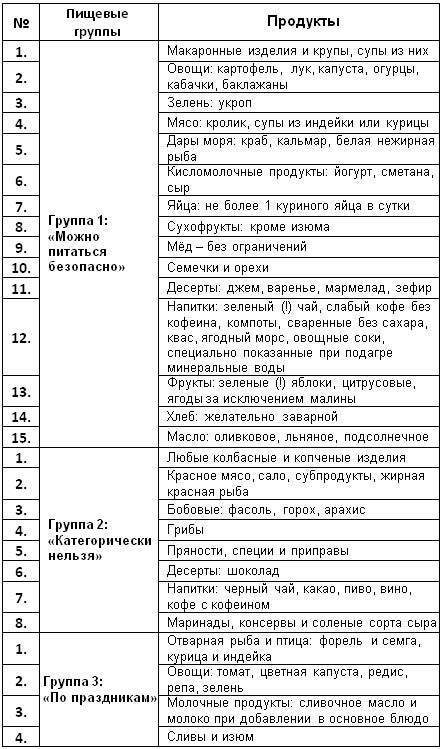 Цитрусовые: апельсины, лимоны, мандарины, помело. Абрикосы, клубника, малина, груши. Цитрусовые: апельсины, лимоны, мандарины, помело. Абрикосы, клубника, малина, груши.
|
| Овощи | Картофель, морковь, огурцы, помидоры, кабачки, баклажаны, свекла, укроп, лук, чеснок, капуста белокочанная, тыква, патиссон. |
|
Орехи, семена |
Орехи разрешены все, кроме арахиса. Арахис может быть поражен плесенью. |
|
Напитки |
Чай зеленый, травяной, с куркумой, можно лимон добавлять в чай. Соки из разрешенных овощей и фруктов, морсы домашние, квас домашнего приготовления, минеральная вода щелочная. |
Меню на неделю Понедельник
- Завтрак – омлет, приготовленный в духовке или на пару, можно добавить 50 мл молока + пару кусочков хлеба, 150 г овощного салата.
- Обед – суп минестроне (овощной), 130 г рыбы не жирных сортов, приготовленной на пару или сваренной.
- Ужин – тушеное овощное соте с кабачками и баклажанами 300 г, кусочек хлеба.
Вторник
- Завтрак – каша булгур или овсяная с фруктами или сухофруктами.
- Обед – плов из дикого риса и куриного филе без зажарки.
- Ужин – овощное соте с картофелем и нежирным сыром, запечённое в духовке, кусочек хлеба.
Среда
- Завтрак – йогурт с фруктами и орехами.
- Обед – крем-суп из тыквы, кабачка и картофеля, котлеты из нута, к супу можно добавить 2 чайные ложки тыквенных или льняных семечек.
- Ужин – тушеная капуста с томатами, луком и индейкой.
Четверг
- Завтрак – булгур или рисовая каша, можно варить на воде или вода + молоко, ягоды или сухофрукты.
- Обед – лобио из фасоли, овощной салат.
- Ужин – плов из булгура или дикого риса с куриной грудкой и овощами.
Пятница
- Завтрак – творог или сырники, запечённые в духовке, фрукты, 1 чайная ложка кунжута, сметана 1 столовая ложка.

- Обед – паста из твердых сортов пшеницы с морепродуктами, овощной соус.
- Ужин – гречневая крупа с рыбой, запечённой в духовке.
Суббота
- Завтрак – пшеничная каша на смеси воды и молока, сухофрукты.
- Обед – крем-суп из овощей, добавить семя льна или тыквенные семечки, кусочек хлеба или хлебец.
- Ужин – овощное соте, морепродукты, отваренное яйцо.
Воскресенье
- Завтрак – йогурт с фруктами, орехами.
- Обед – перлотто с овощами и сыром.
- Ужин – тушеная капуста с овощами и тефтелями из мяса индейки.
Результаты У больного подагрой, который соблюдает диетическое питание, период ремиссии намного дольше, чем у того, кто питается без соблюдения диеты. Диета снижает интенсивность боли, воспаление. При сбалансированном диетическом питании врач может контролировать уровень мочевой кислоты в организме больного.

Цели диетического питания Цель диетического питания при заболевании – ограничить употребление продуктов, которые содержат пуриновые основания, и усилить выведение почками мочевой кислоты. Лечебная диета при данной патологии
Лечебная диета направлена на снижение употребления белковых продуктов животного происхождения. Разрешенное количество – до 1 г на 1 кг массы тела. Обязательно необходимо соблюдать водный баланс, количество выпитой жидкости – до 2-х литров в день. В качестве жидкости можно употреблять отвар шиповника, морс, воду с лимоном, минеральную щелочную воду. Щелочная вода предупреждает возникновение нефролитиаза. Ограничивается потребление соли, т.к. она задерживает жидкость в организме и нарушает лимфодренаж.
Продукты, которые должны быть исключены:
- наваристые мясные, рыбные бульоны;
- дрожжевые хлебобулочные изделия;
- бобовые;
- рыба жирных сортов, шпроты, сардины, щука;
- субпродукты;
- сало, смалец;
- белые грибы, шампиньоны;
- сладости – торты, пирожные, конфеты, шоколад;
- зелень – шпинат, щавель, ревень;
- овощи – спаржа, цветная капуста, редис, редька;
- фрукты – инжир;
- колбасные изделия, копчености;
- дрожжевые продукты.
Мясо употреблять рекомендуют в вареном виде, т.к. пуриновые основания остаются в бульоне.
Необходимо исключить или ограничить потребление кофе, крепкого чая, пряностей, копченостей, жирной еды, алкоголь.
Особенности питания и его принципы Питание должно быть сбалансированным и наполнено продуктами, бедными пуринами. Разрешенные продукты:
- яйца;
- молочные продукты;
- овощи;
- фрукты;
- орехи;
- мед;
- крупы;
- мясо и рыба нежирных сортов до 300 г в неделю.
Специфика питания при ожирении При ожирении обязательно должно быть скорректировано питание. Снижение массы тела – это первоочередная цель. Диета позволяет снизить вес и уменьшить проявление подагры и подагрических приступов. При ожирении назначают диету по Певзнеру, стол № 6. Разгрузочные дни при подагре При соблюдении диетотерапии нет необходимости проводить разгрузочные дни.
 Полное голодание запрещено при подагре, т.к. оно усугубляет течение болезни. Рецепты блюд для больного
Диета содержит большое количество продуктов, из которых можно приготовить различные блюда по сезону. Нужно разнообразить рацион новыми блюдами.
Полное голодание запрещено при подагре, т.к. оно усугубляет течение болезни. Рецепты блюд для больного
Диета содержит большое количество продуктов, из которых можно приготовить различные блюда по сезону. Нужно разнообразить рацион новыми блюдами. Ингредиенты на 4-5 штук: 100 г овсяных отрубей, 100 г цельнозерновой муки, 200 мл кефира, 1 чайная ложка оливкового масла, 1 чайная ложка разрыхлителя, соль, травы (по вкусу).
Рецепт приготовления:
- 1. Смешать овсяные отруби с кефиром, дать постоять 15-20 минут.
- 2. Смешать муку с разрыхлителем.
- 3. Перемешать с отрубями, муку вводить постепенно и перемешивать.
- 4. Тесто вымесить, оно должно быть эластичным и мягким.
- 5. Добавить масло, соль, травы. Снова вымесить.
- 6. Сформировать булочки и отправить в духовку на 30 мин 180 градусов. Если выпекаете булочки на пергаменте, то пергамент нужно смазать сливочным маслом.

Овсяное печенье
Ингредиенты: овсяные хлопья – 200 г, йогурт несладкий – 300 г, яблоки – 2 шт., сухофрукты – 50 г, корица по вкусу.
Рецепт приготовления:
- 1. Овсяные хлопья залить йогуртом и перемешать. Оставить ненадолго для набухания (20 минут).
- 2. Яблоко без кожуры натереть на крупной терке, сухофрукты измельчить ножом.
- 3. Смешать яблоко, сухофрукты, корицу, хлопья.
- 4. Сформировать печенье в виде небольших шариков и выложить на пергамент для выпечки. Выпекать при 180 градусах в течение 40 минут.
Стоимость услуг Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
Питание при подагре
Подагра — яркий представитель заболевания обмена веществ. В настоящее время отмечается рост этого заболевания, особенно среди мужчин. Спутники подагры — частые застолья, пикники, «шашлыки», гулянья с переизбытком различной белковой, как правило, мясной пищи, обильно сдобренной спиртными напитками. При подагре происходит нарушение обмена мочевой кислоты, она накапливается в организме, что в конечном итоге, приводит к развитию подагрического артрита, появлению уратных камней в почках. Ведущую роль в лечении подагры имеет правильное питание.
При подагре происходит нарушение обмена мочевой кислоты, она накапливается в организме, что в конечном итоге, приводит к развитию подагрического артрита, появлению уратных камней в почках. Ведущую роль в лечении подагры имеет правильное питание.
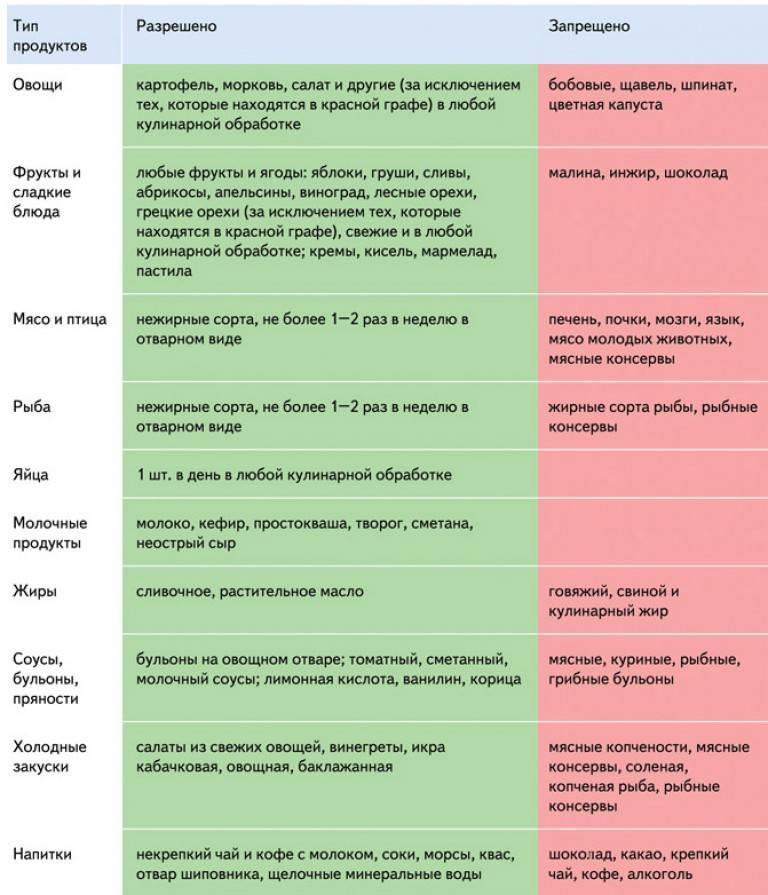
При подагре исключаются все продукты, богатые пуринами: бобовые, фасоль, горох, соя, щавель, шпинат, томаты, субпродукты (почки, печень, легкие, мозги), раки, дичь, жирные сорта рыбы, мясо молодых животных ( телятина, молодая баранина, куры- бройлеры) консервы из мяса и рыбы, сосиски, сардельки, колбасы,шашлык, пиво, вина и др.алкогольные напитки, крепкий чай, кофе; первые блюда на мясных, костных, рыбных бульонах, любые продукты, напитки, содержащие фруктозу, а также мед. Так как избыток пищевых липидов препятствует выведению мочевой кислоты почками и провоцирует острый приступ подагры, следует исключить продукты, богатые жирами.При избыточном весе, повышении холестерина в крови исключается свиной жир, сливочное масло, сметана, майонез, количество ккал должно составлять 1500 в сутки.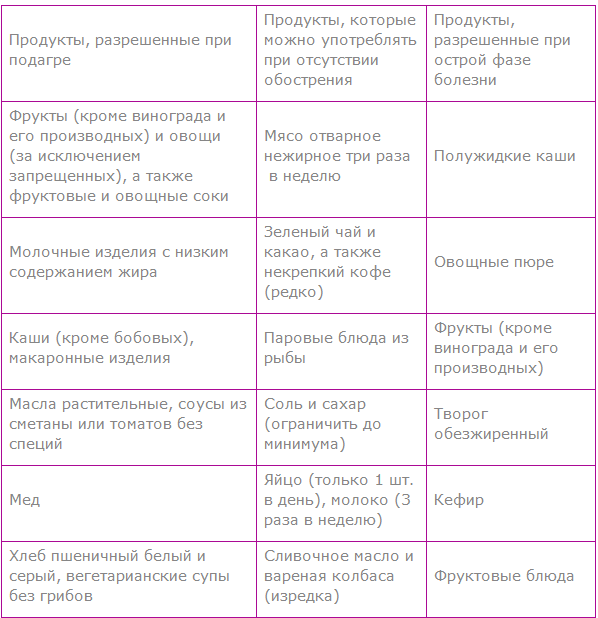 Минеральные воды также не рекомендуются.
Минеральные воды также не рекомендуются.
Рекомендуются все молочные продукты без ограничений (молоко, кефир, йогурт, простокваша, нежирные сорта сыра), каши на воде и молоке, салаты из свеклы, моркови, капусты, огурцов, рагу тушеное овощное из указанных овощей, кабачков, овощные и молочные супы. Картофель в любом виде, хлебобулочные и мучные изделия без ограничений, если нет избыточного веса.
Кипяченная или питьевая мягкая вода до 2,5 л/ сутки для улучшения выведения мочевой кислоты через почки. На этой воде можно готовить морсы, кисели из брусники, клюквы, черники, смородины.
Яйцо 2-3 шт. в неделю. Вне обострения болезни допускается отварное нежирное мясо (свинина, говядина) 2 раза в неделю, а также отварная или слегка обжаренная рыба 2 раза в неделю.
Берегите себя и будьте здоровы!
УЗ «Жодинская ЦГБ»
Диета при повышенном содержании мочевой кислоты
Нефролитиаз, или почечнокаменная болезнь, — это распространенное урологическое заболевание, при котором происходит образование камней в почках. Причины нефролитиаза до конца не выяснены. Основное значение в развитии заболевания придают изменению коллоидно-минерального равновесия мочи, её рН, концентрации, состава.
Причины нефролитиаза до конца не выяснены. Основное значение в развитии заболевания придают изменению коллоидно-минерального равновесия мочи, её рН, концентрации, состава.
Образование в мочевыводящих путях мочекислых камней (уратов) происходит при сочетании повышенного содержания мочевой кислоты в крови с постоянной кислой реакцией мочи в мочевыводящих путях. В основе заболевания лежит, прежде всего, нарушение пуринового обмена. Из-за такого нарушения в организме возникает избыток конечного продукта обмена пуринов — мочевой кислоты. Поступление пуринов с пищей активно способствует развитию недуга. Именно поэтому очень важно соблюдать диетические рекомендации врача. При лечении, в первую очередь, врач рекомендует исключить из рациона все продукты, богатые пуриновой и мочевой кислотами — в основном, мясные и рыбные. Диета при уратном уролитиазе близка к диете при подагре, но в смягченном варианте.
Если возникает нарушение обмена не только мочевой, но и щавелевой кислоты, происходит образование камней смешанного типа — уратно-оксалатных. В этом случае также необходимо исключить из рациона продукты питания с высоким содержанием щавелевой кислоты и ограничить продукты, содержащие аскорбиновую кислоту.
В этом случае также необходимо исключить из рациона продукты питания с высоким содержанием щавелевой кислоты и ограничить продукты, содержащие аскорбиновую кислоту.
Следует помнить, что наиболее оптимальную диету, как и медикаментозное лечение, может посоветовать только специалист, так как необходимо учитывать тип и химический состав камней в почках.
Рекомендации к питанию при уратных камнях в почках
Рекомендуется диета с исключением крепких мясных бульонов, копченостей с ограничением мяса, сыра, меда, алкогольных напитков. Допускаются следующие продукты:
- Отварное нежирное мясо, рыба, птица, не чаще 3 раз в неделю. После отваривания мясо и рыбу можно использовать для приготовления различных блюд (тушить, запекать).
- Молочные продукты: молоко, кисломолочные напитки, творог, сметана, сыр.
- Яйца: не более одного яйца в день в любой обработке.
- Жиры: сливочное, коровье, топленое и растительные масла.
- Крупы в виде любых блюд, в умеренном количестве.

- Хлеб и мучные изделия: пшеничный и ржаной, из муки второго сорта, можно включать отруби.
- Овощи в достаточном количестве в любой обработке.
- Супы вегетарианские (борщ, щи, супы овощные, картофельные, молочные, фруктовые, с добавлением круп, окрошка, свекольник).
- Холодные закуски: салаты из свежих и квашеных овощей, фруктов, винегрет, икра овощная, кабачковая, баклажанная.
- Плоды, сладкие блюда, фрукты и ягоды в любой обработке, сухофрукты, молочные кисели и кремы, мармелад, варенье.
- Соусы: овощные, сметанные, молочные.
- Пряности: лимонная кислота, ванилин, корица.
- Напитки: чай, некрепкий кофе с молоком, морсы, соки, отвары шиповника и пшеничных отрубей, компоты из сухофруктов.
Рекомендации к питанию при уратно-оксалатных камнях в почках
Необходимо избегать продуктов, вызывающих повышенное выделение оксалатов с мочой (какао, шоколад, шпинат, бобовые), ограничить потребление жиров, сахара, картофеля, помидоров.
Показаны щелочные воды курортов Трускавец, Железноводск.
Допускаются следующие продукты:
- Мясо, птица, рыба в умеренном количестве, лучше — в отварном виде, в т. ч. вареные колбасы (молочные, диетические), сосиски, яйца в любой обработке, салаты из отварного мяса и рыбы.
- Молоко, кефир, творог, сметана (за исключением ситуаций с повышением уровня кальция в моче, при высоком рН мочи, при обострении пиелонефрита).
- Жиры: сливочные и растительные масла, несоленое свиное сало.
- Крупы: гречневая, овсяная, перловая, пшенная; макаронные изделия; супы из них.
- Хлеб: пшеничный, ржаной, изделия из муки, особенно грубого помола с включением пшеничных отрубей.
- Овощи и фрукты: огурцы, капуста, горох, баклажаны, репа, тыква, чечевица, абрикосы, бананы.
- Супы, соусы.
- Холодные закуски из овощей, кабачковая и баклажанная икра.
- Компоты, кисели, муссы.
- Чай, некрепкий кофе с молоком, отвары из сухофруктов, шиповника, пшеничных отрубей, морсы, квас.

Помимо изменения режима питания необходимо увеличить количество потребляемой жидкости до 2,5—3 литров в день и принимать витамины группы В и магний.
Запрещаются даже однократные обильные приемы богатой пуринами мясной и рыбной пищи и алкогольных напитков.
Какие продукты исключить при подагре
Продукты, запрещенные при подагреПопытаемся определить, что нельзя есть при подагре и какие продукты вошли в список еды, противопоказанной категорически.
Болезнь относится к хроническим, поэтому важно не допускать рецидивов. Правильный рацион позволит предотвратить кристаллизацию и отложение мочевой кислоты в мышечных и суставных тканях.
В первую очередь нужно сократить употребление:
- солений и маринадов;
- сдобы и сладкого;
- животных жиров.
Рекомендуется отказаться от напитков:
- алкогольных;
- сладких и газированных;
- содержащих кофеин.
Не рекомендуется пить соки из пакетов, поскольку в них минимум витаминов при повышенном содержании сахара.

Какие еще продукты нельзя есть при подагре? В период обострения категорически противопоказано потребление пищи, с повышенным содержанием пуринов:
- жирных мясных изделий;
- бобовых.
Допускается минимальное употребление вареного мяса (в неделю — не более 2-х раз). В процессе его готовки рекомендуется ограничить использование соли и приправ. Из питания следует исключить дрожжи, клюкву, брюссельскую капусту. Противопоказано потребление шоколада, консервированных продуктов, наваристых бульонов на рыбе и мясе. К продуктам, запрещенным при подагре, также относятся жирные сыры, особенно соленые. Из фруктов не рекомендуются сливы.
При таком недуге к режиму питания нужно относиться с повышенным вниманием, не допуская перенасыщения. Питаться рекомендуется варенными блюдами либо приготовленными на пару, не менее 5 раз в день, маленькими порциями. Помимо этого, 1 день в неделю следует делать разгрузочным, употребляя только овощи и фрукты (до 2-х кг в сутки). На протяжении этого дня рекомендуется есть только один продукт (к примеру, печеные яблоки или овощной салат).
Употребление минеральной воды поможет поддержать оптимальный водно-солевой баланс в организме. Заметим, неправильно подобранная минвода способна ухудшить состояние, поэтому о ее выборе следует посоветоваться с лечащим врачом.
Вы следите за состоянием своего здоровья, придерживаясь диетического рациона? Кулинарный конструктор меню Elementaree поможет вам организовать оптимальное питание. Воспользовавшись услугами сервиса, вы можете заказать не только составление сбалансированного меню с настройкой порций, но и быструю доставку рецептов, а также всех необходимых ингредиентов. Готовьте полезно и вкусно и вместе с нами!
Питание при подагре – основные принципы
Почему возникает заболевание
Гиперурикемия связана с нарушением пуринового обмена. Если пурины поступают в организм в избыточном количестве, то с возрастом возникает метаболическое нарушение, связанное с утрудненным выведением мочевой кислоты из организма. В результате возникают повреждения суставов и почек. Такое состояние развивается с возрастом. Подагре наиболее подвержены мужчины за 40, которые неправильно питаются и часто выпивают. Склонность к подагре также связана с наличием сахарного диабета и ожирения.
Такое состояние развивается с возрастом. Подагре наиболее подвержены мужчины за 40, которые неправильно питаются и часто выпивают. Склонность к подагре также связана с наличием сахарного диабета и ожирения.
Какие факторы способны спровоцировать приступ гиперурикемии:
- Частое употребление пива и вина.
- Преимущественное питание фастфудом, хлебом, шоколадом, жирными мясными и рыбными блюдами.
- Мужской пол. У женщин подагра обычно возникает после наступления менопаузы.
- Ожирение.
- Наличие других метаболических нарушений – гиперхолестеринемии, диабета, гипотиреоза.
- Артериальная гипертензия (высокое давление).
Механизм возникновения болезни связан с двумя факторами – недостаточностью функции почек, когда мочевыделительная система не может в полной мере выводить мочевину и пурины из организма или избыточным поступлением пуриновых соединений в составе еды, что приводит к нарушению метаболических процессов. Вторая причина легче поддается терапии с помощью диетического питания. В первом случае необходимо найти причину почечной недостаточности и начать срочно терапию, направленную на восстановление нормальной работы органа.
В первом случае необходимо найти причину почечной недостаточности и начать срочно терапию, направленную на восстановление нормальной работы органа.
Если пациенту поставили диагноз подагра, лечение начинается с коррекции рациона. Прием медикаментов занимает не такое весомое место, как правильная диета.
Как диагностируют болезнь, основные симптомы
Редко какой человек проходит ежегодное обследование состояния здоровья, поэтому диагноз гиперурикемия уже ставят после случившегося приступа. Заболевание проявляется внезапно острым приступом боли в суставе, который сопровождается покраснением и припухлостью. Также повышается температура тела. Приступ имеет временные особенности – возникает сутра или ночью. Острая стадия мучительная и длиться не более 10 дней, после чего признаки болезни исчезают. Новый приступ также начинается внезапно и имеет еще более острый характер, если пациент не пошел к врачу, соответственно не начав лечение.
Ставят диагноз двумя способами – на основе осмотра и лабораторных анализов. Второй вариант проведения диагностики является наиболее достоверным, так как позволяет дифференцировать болезнь от других патологий, проявляющихся похожими симптомами. Если у пациента при проведении биохимического анализа крови обнаружено достоверное увеличение показателей мочевой кислоты, имеется распухший болезненный сустав (чаще всего – большой палец ноги), то это указывает на подагру. Если наблюдается также увеличение показателей мочевины и креатинина, то это указывает на признаки почечной недостаточности. В таком случае необходимо проверить пациента на наличие мочекаменной болезни.
Второй вариант проведения диагностики является наиболее достоверным, так как позволяет дифференцировать болезнь от других патологий, проявляющихся похожими симптомами. Если у пациента при проведении биохимического анализа крови обнаружено достоверное увеличение показателей мочевой кислоты, имеется распухший болезненный сустав (чаще всего – большой палец ноги), то это указывает на подагру. Если наблюдается также увеличение показателей мочевины и креатинина, то это указывает на признаки почечной недостаточности. В таком случае необходимо проверить пациента на наличие мочекаменной болезни.
Другие уточняющие виды диагностики:
- Общий анализ мочи и крови.
- УЗИ диагностика, рентген.
- КТ или МРТ.
На основе собранных данных устанавливают окончательно диагноз и назначают комплексную терапию, заключающуюся в применении медикаментов и коррекции диеты. Второй пункт наиболее важный. Лекарства для снижения количества мочевой кислоты в организме имеют множество побочных эффектов и при их длительном использовании возможно возникновение других осложнений. Если же пациент научится правильно питаться, то это поможет снизить риски появления повторных приступов без использования лекарств.
Если же пациент научится правильно питаться, то это поможет снизить риски появления повторных приступов без использования лекарств.
Стадии и осложнения
Прежде, чем возникнет приступ подагрического артрита, у пациента некоторое время длится бессимптомная стадия, которая выявляется только с помощью проведенных лабораторных анализов. Вторая стадия развития болезни – появление первого обострения. Если не начать лечение, то развивается третья степень – хроническое течение, которое проявляется периодическими обострениями. В это время продолжается патологическое накопление кристаллов мочевой кислоты в суставах и внутренних органах. Конечный этап развития – подагрический деформирующий артрит с образованием тофусов. Нередко запущенная патология приводит к появлению почечной недостаточности, мочекаменной болезни и артериальной гипертензии.
Диета при подагре – принципы питания
Суть диеты заключается в снижении количества выделяемой мочевой кислоты организмом. Низкопуриновая диета заключается в питании продуктами, которые содержат в составе мало пуриновых соединений. Сначала необходимо исключить из повседневного рациона ту еду, которая противопоказана при подагре.
Запрещенные продукты при подагре:
- Любые алкогольные напитки. Наибольшую опасность имеет пиво и вино.
- Среди неалкогольных напитков запрещено употреблять кофе, крепкий чай, какао, пакетированные соки, сладкие газированные напитки.
- Нельзя есть при подагре мясные, грибные и рыбные бульоны, так как они содержат в своем составе экстрактивные вещества, которые также противопоказаны при наличии гиперурикемии.
- Врачи запрещают многие виды зелени, в составе которой находится много щавелевой кислоты – лук, щавель, петрушка, укроп, ревень, все виды цитрусовых, включая лимоны.
- Жирные сорта мяса, птицы и рыбы. Из растительных белков запрещены грибы.
- Из полуфабрикатов – консервы, копчености, соления, сосиски, колбасы.
- Соленые продукты – икра красной рыбы, рассолы, маринады.
- Острую пищу – горчицу, красный перец чили, вассаби, чеснок.

- Из сладостей – шоколад, кероб, выпечка, много сахара.
- Соленые, острые и жирные блюда.
- Запрещено есть мясные субпродукты – печень, почки, желудки.
- Нельзя есть бобовые продукты – горох, чечевицу, спаржевую фасоль, сою.
Важно питаться дробно, без переедания и употреблять достаточное количество чистой воды. Налаженный питьевой режим – лучшая профилактика почечных болезней. В день необходимо выпивать 1.5-2 чистой воды, без учета другой жидкости. Не рекомендуется досаливать пищу. Низкосолевая диета при подагре на ногах снимает нагрузку с почек, что важно при наличии гиперурикемии. Периодически рекомендовано устраивать разгрузочные дни с полным голоданием, если позволяет состояние здоровья.
Что можно есть при подагре:
- Молочные продукты с низким содержанием жиров. Подходит творог, несладкий йогурт, обезжиренное молоко, кефир.
- Из зерновых и крахмалистых источников углеводов – белый рис, картофель, макароны, хлеб из ржаной муки.
 Особенно полезна перловая каша.
Особенно полезна перловая каша. - Сладкие фрукты и ягоды, овощи. Можно есть огурцы, салат, помидоры, баклажаны, кабачки. Из фруктов – яблоки, бананы, персики, виноград.
- Источники жиров – предпочтительно растительные и в умеренном количестве. Если у пациента имеется повышенный уровень холестерина, необходимо этот пункт рассмотреть детальнее с лечащим врачом.
- Источники белков – курица и индейка без кожи, постной кролик. Не чаще 2-3 раз в неделю – яйца.
- Также разрешено есть различные каши длительного приготовления – овсянку, рис, перловку, пшенку.
Важно понимать, что диета хорошо помогает при подагре и предотвращает приступы, но не может заменить медикаменты. Если у пациента длительное течение болезни, требуется периодически использовать средства, снижающие образование мочевой кислоты в организме. Также невозможно полностью избавиться от болезни, поэтому актуально соблюдение лечебной диеты всю оставшуюся жизнь.
Какие продукты можно есть при подагре — замена
При подагре назначают диетический стол номер 6. Если у пациента повышенная масса тела, то ему могут назначить 6Е – диету с ограничением в калориях с целью снижения веса. Питание должно быть дробным, употребляемое по 5-6 раз в сутки с небольшими порциями. Ниже представлен перечень еды, которую большинство пациентов привыкло употреблять в составе повседневного рациона, но эти продукты нельзя есть при подагре:
Если у пациента повышенная масса тела, то ему могут назначить 6Е – диету с ограничением в калориях с целью снижения веса. Питание должно быть дробным, употребляемое по 5-6 раз в сутки с небольшими порциями. Ниже представлен перечень еды, которую большинство пациентов привыкло употреблять в составе повседневного рациона, но эти продукты нельзя есть при подагре:
- Мясной, куриный, рыбный бульон, щавелевый суп или борщ с добавлением майонеза, маринада или сметаны. Можно заменить привычные супы продуктами растительного происхождения – картофельный и свекольный. Овощные супы нужно есть без заправок.
- Сливочное масло, маргарин и сало нужно заменить растительным маслом. Идеальный вариант – кокосовое или оливковое масло.
- Соевые продукты, щавель, шпинат и квашеную капусту заменяют кукурузой, картофелем, белокочанной или брюссельской капустой, помидорами, баклажаном, тыквой, маслинами, зеленым горошком. Зеленые листовые овощи и зелень также под запретом, так как большинство этих продуктов имеют большое количество пуринов в составе.

- Баранину, субпродукты, мясные консервы, сосиски, свинину и холодец заменяют крольчатиной, телятиной, индейкой курицей. Желательно выбирать нежирные части тушек без шкуры.
- Нужно осторожно выбирать морепродукты. Привычную сельдь и скумбрию заменяют кальмарами, раками, креветками, форелью, семгой. Полезно принимать дополнительно омега 3. Хороший источник ненасыщенных жиров – орехи.
- Жирные твердые сыры меняют на обезжиренное молоко, йогурт без добавок и сметану. Можно использовать кисломолочные обезжиренные продукты – творог и кефир.
- Фасоль и чечевицу также убирают из рациона. Их лучше заменить цельнозерновыми кашами – овсянкой, перловкой, гречкой, рисом.
- Инжир, гранат, манго и курага находятся под запретом. Разрешено есть яблоки, финики, хурму, киви, банан, сливы, сухофрукты.
- Среди ягод под запрет подпадает малина и облепиха. Можно заменить шиповником, клюквой, брусникой, смородиной, черноплодной рябиной, ежевикой, калиной. Ограниченно разрешено есть вишню, но не более 200 г в день.

- Среди сладостей под запрет попадают многим любимые пирожные, торты с кремом и шоколад. Рекомендуемая замена – зефир, домашнее варенье, мармелад, пастила, халва, печенье, мед.
- Алкогольные напитки, какао, кофе и черный чай заменяют зеленым чаем, молоком, узваром, домашними соками, морсом, цикорием. Ограничено – томатный сок, желательно домашнего изготовления.
- Хлебобулочные изделия можно есть, но ограничено. Рекомендуется отказаться от выпечки из пшеничной муки и перейти на бездрожжевой хлеб, цельнозерновые хлебцы. Если употреблять в пищу макароны, то из твердых сортов пшеницы.
Важно понимать, что ограничения в питании меняются, в зависимости от периода болезни. Если заболевание затихло, и приступы не возникают, то у больного более свободный рацион, состоящий из белковых и полноценных углеводных продуктов. В период обострения диета строгая и состоит из вегетарианских блюд. Временно ограничивают белок животного происхождения. Нельзя голодать и переедать. Нужно увеличить количество выпитой воды до 3 литров.
Нужно увеличить количество выпитой воды до 3 литров.
Что можно кушать при подагре – готовые блюда
На основе овощных бульонов в ограниченном количестве готовят следующие блюда:
- Свекольный суп. В состав входит картофель, свекла, помидор, свежая капуста, морковь. Можно приправить нежирной сметаной.
- Картофельный бульон. Нужно сварить несколько картофелин, добавив одно куриное яйцо, столовую ложку муки. Приправляют пучком зелени (едим зелень в умеренном количестве) и столовой ложкой обезжиренной сметаны.
- В составе овощного супа могут присутствовать овощи, зелень и сливочное масло.
- Разрешены все виды круп, поэтому без проблем можно варить кашу на воде или обезжиренном молоке. Наиболее полезный вариант при подагре – разваренная гречка на воде.
- Плов. Классический рецепт не подходит, поэтому добавляют в рис зелень и томаты.
Что можно пить при гиперурикемии
Питье – один из наиболее важных элементов в питании. Помимо 1. 5 – 2 л чистой питьевой воды, выпиваемой в день, необходимо организовать правильный питьевой режим с помощью других напитков. Чем больше пациент с гиперурикемией употребляет жидкости, тем лучше, так как вода улучшает работу почек и вымывает соли мочевой кислоты. Категорически запрещено употреблять любое спиртное, а также кофе, чай, какао. Эти продукты богаты пуринами и мешают выздоровлению.
Диетологи рекомендуют переходить на такие напитки:
- Томатный сок домашнего приготовления.
- Отвар шиповника.
- Компоты из сухофруктов.
- Брусничный или клюквенный морс.
- Квас, кефир или цикорий – в небольшом количестве.
- Щелочные минеральные воды.
Меню питания при подагре
Диета при подагре для мужчины ничем не отличается от женского варианта, так как выраженность симптомов болезни не связана с половым признаком. Для того, чтобы сбросить несколько лишних килограмм и снизить выработку мочевой кислоты в организме, необходимо соблюдать диету всегда. По этой причине важно составить список предпочитаемых продуктов в таблице для диеты при подагре. Исключение – наличие пищевой аллергии, но этот момент нужно обсудить с лечащим врачом. Также можно воспользоваться готовым меню на неделю.
Ниже приведен примерный перечень:
|
День недели |
Рацион |
| Понедельник |
Завтрак – яичный омлет и стакан нежирного молока. Обед – запеченный кролик и 100 г овощного салата с компотом. Ужин – нежирный кефир и галетное печенье. Перекус – яблоко. |
| Вторник |
Завтрак – творожная запеканка и травяной чай. Обед – куриные котлеты и вареный картофель, томатный сок. Ужин – тушеные кабачки и морковь. Перекус – банан. |
| Среда |
Завтрак – овсяная каша на воде и горсть фруктов. Обед – куриная грудка с рисом и овощами, травяной чай. Ужин – кефир с печеньем. Перекус – мармелад. |
| Четверг |
Завтрак – нежирный йогурт и горсть орехов, апельсиновый сок. |
| Пятница |
Завтрак – молочная рисовая каша с сухофруктами. Обед – овощной салат с двумя вареными яйцами и узвар. Ужин – тушеная индейка с гречневой кашей, ромашковый чай. Перекус – яблоко. |
| Суббота |
Пшеничная молочная каша с финиками, травяной чай. Обед – макароны с твердых сортов пшеницы и натертый сыр, овощной салат. Ужин – обезжиренный йогурт, апельсин и компот. |
| Воскресенье |
Завтрак – мюсли на молоке, цикорий. Обед – печеный кролик в томатном соусе, рисовая каша, узвар. Ужин – фруктовый салат. Перекус – творог с травяным чаем. |
Важно не забывать о необходимости пить больше простой воды между перекусом и основными приемами пищи, в количестве не менее 1.5 л в день.
Это ориентировочный перечень продуктов и блюд, которые можно употреблять при наличии гиперурикемии. В зависимости от индивидуальных предпочтений, можно пересмотреть меню. Главный принцип длительного и успешного соблюдения диеты – большой перечень продуктов, создающий пищевое разнообразие.
В зависимости от индивидуальных предпочтений, можно пересмотреть меню. Главный принцип длительного и успешного соблюдения диеты – большой перечень продуктов, создающий пищевое разнообразие.
Профилактика возникновения гиперурикемии
Если в семье есть близкие родственники, страдающие от этого типа метаболического расстройства, необходимо минимизировать риски появления заболевания в будущем. Нет 100% гарантии, что болезнь не проявится, если соблюдать меры предосторожности, но шанс заболеть становится ниже.
Способы предупреждения гиперурикемии в старшем возрасте включают:
- Главный пункт – правильное питание. Важно исключить продукты, способствующие синтезу мочевой кислоты в организме в больших количествах. Питание направлено на снижение количества поваренной соли, животных жиров и белков. Также нельзя голодать. Требуется ограничить употребление продуктов из запрещенного списка и составить рацион на основе разрешенной еды.
- Отказ от вредных привычек.
 В особенности вредны слабоалкогольные напитки – вино, пиво, сидр. Чем реже употребляется алкоголь, тем лучше, ведь спиртные напитки сильно перегружают мочевыделительную систему.
В особенности вредны слабоалкогольные напитки – вино, пиво, сидр. Чем реже употребляется алкоголь, тем лучше, ведь спиртные напитки сильно перегружают мочевыделительную систему. - Поддерживание нормальной массы тела, борьба с ожирением. Лишний вес создает дополнительную нагрузку на весь организм, способствует повышению артериального давления.
- Увеличение повседневной двигательной активности. Если начать бегать 2-3 раза в неделю, то можно улучшить обменные процессы в организме и увеличить расход калорий, что поможет в снижении веса.
Правильное питание и увеличенная двигательная активность является профилактикой не только гиперурикемии, но и многих других заболеваний.
Мнение редакции
Диета при подагре является ключевым моментов терапии опасной болезни. Рацион составляют на долгий срок, поэтому нужно подобрать оптимальный перечень продуктов. Рекомендуется обсудить меню с лечащим врачом, чтобы не возникали ошибки. Правильное питание минимизирует частоту подагрических приступов, снижает риски осложнений. В конце статьи можно оставить комментарий.
В конце статьи можно оставить комментарий.
Рационально-обоснованный подход к питанию у больных подагрой | Громова
1. Richette P., Bardin T. Gout. Lancet 2010;375(9711):318–28. DOI: 10.1016/S0140-6736(09)60883-7.
2. Nuki G., Simkin P.A. A concise history of gout and hyperuricemia and their treatment. Arthritis Res Ther 2006;8(Suppl. 1). DOI: 10.1186/ar1906.
3. Garrod A.B. On gout and rheumatism. The differential diagnosis, and the nature of the so-called rheumatic gout. Med Chir Trans 1854;37(1):181–220. DOI: 10.1177/095952875403700114.
4. Ebstein W. On the Regimen to be adopted in Gout. J Ment Sci 1886;32(138):255–6. DOI:10.1192/bjp.32. 138.255.
138.255.
5. Ebstein W. The nature and treatment of gout. BMJ 1846;Suppl. 1–10:114. DOI: 10.1136/bmj.s1-10.10.114.
6. Guyatt G., Cairns J., Churchill D. Evidence-based medicine. A new approach toteaching the practice of medicine. JAMA 1992;268(17):2420–5. DOI: 10.1001/jama.1992.03490170092032.
7. Shekelle P.G., Woolf S.H., Eccles M., Grimshaw J. Developing guidelines. BMJ 1999;318(7183):593–6. DOI: 10.1136/bmj.318.7183.593.
8. Nielsen S.M., Zobbe K., Kristensen L.E., Christensen R. Nutritional recommendations for gout: An update from clinical epidemiology. Autoimmun Rev 2018;17(11):1090–6. DOI: 10.1016/j.autrev.2018.05.008.
9. Richette P., Doherty M., Pascual E. et al. 2016 updated EULAR evidence-based recommendations for the management of gout. Ann Rheum Dis 2017;76(1):29–42. DOI: 10.1136/annrheumdis-2016-209707.
Richette P., Doherty M., Pascual E. et al. 2016 updated EULAR evidence-based recommendations for the management of gout. Ann Rheum Dis 2017;76(1):29–42. DOI: 10.1136/annrheumdis-2016-209707.
10. Qaseem A., Harris R.P., Forciea M.A. Management of acute and recurrent gout: a clinical practice guideline from the American College of Physicians. Ann Intern Med 2017;166(1):58–68. DOI: 10.7326/m16-0570.
11. Multidisciplinary expert task force оn hyperuricemia and related diseases. Chinese multidisciplinary expert consensus on the diagnosis and treatment of hyperuricemia and related diseases. Chin Med J (Engl) 2017; 130(20):2473–88. DOI: 10.4103/0366-6999.216416.
12. Hui M., Carr A., Cameron S. et al. The British Society for Rheumatology Guideline for the Management of Gout. Rheumatology (Oxford) 2017;56(7):1–20. DOI: 10.1093/rheumatology/kex156.
Rheumatology (Oxford) 2017;56(7):1–20. DOI: 10.1093/rheumatology/kex156.
13. Kiltz U., Alten R., Fleck M. et al. Full version of the S2e guidelines on gouty arthritis: Evidence-based guidelines of the German Society of Rheumatology (DGRh). Z Rheumatol 2016;75(Suppl. 2):11–60. DOI: 10.1007/s00393-016-0147-6.
14. Sautner J., Eichbauer-Sturm G., Gruber J. et al. Austrian nutrition and lifestyle recommendations for gout and hyperuricemia. Z Rheumatol 2015;74(7):631–6. DOI: 10.1007/s00393-015-1580-7.
15. Graf S.W., Whittle S.L., Wechalekar M.D. et al. Australian and New Zealand recommendations for the diagnosis and management of gout integrating systematic literature review and expert opinion in the 3e Initiative. Int J Rheum Dis 2015;18(3):341–51. DOI: 10. 1111/1756-185x.12557.
1111/1756-185x.12557.
16. Sivera F., Andres M., Carmona L. et al. Multinational evidence-based recommendations for the diagnosis and management of gout: integrating systematic literature review and expert opinion of a broad panel of rheumatologists in the 3e initiative. Ann Rheum Dis 2014;73(2):328–35. DOI: 10.1136/annrheumdis-2013-203325.
17. Sautner J., Gruber J., Herold M. et al. Austrian 3e-recommendations for diagnosis and management of gout 2013. Wien Klin Wochenschr 2014;126(3–4):79–89. DOI: 10.1007/s00508-013-0469-1.
18. Araújo F., Cordeiro I., Teixeira F. et al. Portuguese recommendations for the diagnosis and management of gout. Acta Reumatol Port 2014;39(2):158–71.
19. SER. Clinical practice guidelines for management of gout. Madrid. Spain: SpanishSociety of Rheumatology SER 2013. Available at: https://content. guidelinecentral.com/guideline/get/pdf/2948.
SER. Clinical practice guidelines for management of gout. Madrid. Spain: SpanishSociety of Rheumatology SER 2013. Available at: https://content. guidelinecentral.com/guideline/get/pdf/2948.
20. Manara M., Bortoluzzi A., Favero M. et al. Italian Society of Rheumatology recommendations for the management of gout. Reumatismo 2013;65(1):4–21. DOI: 10.4081/reumatismo.2013.4.
21. Engel B., Prautzsch H. Haufige gichtanfalle und chronische gicht in derhausarztlichen versorgung. DEGAM www.degam-leitlinien.de: Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin 2013. Available at: https://www.degam.de/degamleitlinien-379.html.
22. Bliddal H., Leeds A.R., Christensen R. Osteoarthritis, obesity and weight loss: evidence, hypotheses and horizons a scoping review. Obes Rev 2014;15(7): 578–86. DOI: 10.1111/obr.12173.
Obes Rev 2014;15(7): 578–86. DOI: 10.1111/obr.12173.
23. Yamanaka H. Japanese guideline for the management of hyperuricemia and gout: second edition. Nucleosides Nucleotides Nucleic Acids 2011;30(12):1018–29. DOI: 10.1080/15257770.2011.596496.
24. Woutersen-Koch H., Wiersma T., Janssens HJEM en and. Samenvatting van de standaard “Artritis” van het nederlands huisartsen genootschap. Ned Tijdschr Geneeskd 2009;153.
25. Ministry of Health Malaysia. Management of Gout. CPG Secretariat, Health Technology Assessment Section, Medical Development Division, Ministry of Health Malaysia, Putrajaya. 2008. Available at: https://journals.sagepub.com/doi/abs/10.1177/1010539509359535.
26. Moher D., Liberati A., Tetzlaff J., Altman D.G. Preferred reporting items for systematic reviews and meta-analyses: the PRISMA statement. Ann Intern Med 2009;151(4):264–9. DOI: 10.7326/00034819-151-4-200908180-00135.
Moher D., Liberati A., Tetzlaff J., Altman D.G. Preferred reporting items for systematic reviews and meta-analyses: the PRISMA statement. Ann Intern Med 2009;151(4):264–9. DOI: 10.7326/00034819-151-4-200908180-00135.
27. Цурко В.В., Громова М.А. Общие принципы и основные рекомендации по ведению и лечению пациентов с подагрой по материалам обновленных европейских рекомендаций. Consilium Medicum 2017;19(12):20–4. DOI: 10.26442/2075-1753_19.12.20-24.
28. Khanna D., Fitzgerald J.D., Khanna P.P. et al. 2012 American College of Rheumatology guidelines for management of gout. Part 1: Systematic nonpharmacologic and pharmacologic therapeutic approaches to hyperuricemia. Arthritis Care Res (Hoboken) 2012;64(10): 1431–46. DOI: 10.1002/acr.21772.
29. Choi H.K. A prescription for lifestyle change in patients with hyperuricemia and gout. Curr Opin Rheumatol 2010;22(2):165–72. DOI: 10.1097/bor.0b013e328335ef38.30.
Curr Opin Rheumatol 2010;22(2):165–72. DOI: 10.1097/bor.0b013e328335ef38.30.
30. Kalergis М., Leung Yinko S.S., Nedelcu R. Dairy products and prevention of type 2 diabetes: implications for research and practice. Front Endocrinol (Lausanne) 2013;4:90. DOI: 10.3389/fendo.2013.00090.
31. Choi H.K., Curhan G. Soft drinks, fructose consumption, and the risk of gout in men: prospective cohort study. BMJ 2008;336(7639):309–12. DOI: 10.1136/bmj.39449.819271.be.
32. Jordan K.M., Cameron J.S., Snaith M. et al. British Society for Rheumatology and British Health Professionals in Rheumatology guideline for the management of gout. Rheumatology (Oxford) 2007;46(8):1372–4. DOI: 10.1093/rheumatology/kem056a.
33. Clifford A.J., Riumallo J.A., Young V.R., Scrimshaw N.S. Effect of oral purines on serum and urinary uric acid of normal, hyperuricemic and gouty humans. J Nutr 1976;106:428–34. DOI: 10.1093/jn/106.3.428.
34. Zöllner N., Griebsch A. Diet and gout. Adv Exp Med Biol 1974;41:435–42. DOI: 10.1007/978-1-4757-1433-3_8.
35. Choi H.K., Atkinson K., Karlson E.W. et al. Purine-rich foods, dairy and protein intake, and the risk of gout in men. N Engl J Med 2004;350(11):1093–103. DOI: 10.1056/nejmoa035700.
36. Choi H.K., Liu S., Curhan G. Intake of purine-rich foods, protein, and dairy products and relationship to serum levels of uric acid: the Third National Health and Nutrition Examination Survey. Arthritis Rheum 2005;52(1):283–9. DOI: 10.1002/art.20761.
37. Zgaga L., Theodoratou E., Kyle J. et al. The association of dietary intake of purine-rich vegetables, sugar-sweetened beverages and dairy with plasma urate, in a cross-sectional study. PLoS One 2012;7(6):38123. DOI: 10.1371/journal.pone.0038123.
38. Fam A.G. Strategies and controversies in the treatment of gout and hyperuricaemia. Baillière’s Clinical Rheumatology 1990;4(2):177–92. DOI: 10.1016/s0950-3579(05)80016-0.
39. Choi H.K., Atkinson K., Karlson E.W. et al. Alcohol intake and risk of incident gout in men: a prospective study. Lancet 2004;363(9417):1277–81. DOI: 10.1016/s0140-6736(04)16000-5.
40. Zhang Y., Woods R., Chaisson C.E. et al. Alcohol consumption as a trigger of recurrent gout attacks. Am J Med 2006;119(9):800.е13–8. DOI: 10.1016/j.amjmed. 2006.01.020.
2006.01.020.
41. Choi H.K., Curhan G. Beer, liquor, and wine consumption and serum uric acid level: the Third National Health and Nutrition Examination Survey. Arthritis Care Res 2004;51(6):1023–9. DOI: 10.1002/art.20821.
42. Bhole V., de Vera M., Rahman M.M. et al. Epidemiology of gout in women: Fiftytwo-year followup of a prospective cohort. Arthritis Rheum 2010;62(4):1069–76. DOI: 10.1002/art.27338.
43. Chandratre P., Mallen C.D., Roddy E. еt al. “You want to get on withthe rest of your life”: a qualitative study of health-related quality of life in gout. Clin Rheumatol 2016;35(5):1197–205. DOI: 10.1007/s10067-015-3039-2.
44. Dalbeth N., Merriman T.R., Stamp L.K. Gout. Lancet 2016;388(10055):2039–52. DOI: 10.1016/s0140-6736(16)00346-9.
DOI: 10.1016/s0140-6736(16)00346-9.
45. Kaneko K., Aoyagi Y., Fukuuchi T. et al. Total purine and purine base content of common foodstuffs for facilitating nutritional therapy for gout and hyperuricemia. Biol Pharm Bull 2014;37(5):709–21. DOI: 10.1248/bpb.b13-00967.
46. Eckel R.H., Jakicic J.M., Ard J.D. et al. 2013 AHA/ACC guideline on lifestyle management to reduce cardiovascular risk: a report of the American College of Cardiology/American Heart Association Task force on practice guidelines. Circulation 2014; 129(25 Suppl. 2):76–99. DOI: 10.1161/01.cir.0000437740.48606.d1.
47. De Vera M.A., Marcotte G., Rai S. et al. Medication adherence in gout: a systematic review. Arthritis Care Res (Hoboken) 2014;66(10):1551–9. DOI: 10.1002/acr.22336.
48. Schumacher H.R., Taylor W., Edwards L. et al. Outcome domains for studies of acute and chronic gout. J Rheumatol 2009;36(10):2342–5. DOI: 10.3899/jrheum.090370.
Schumacher H.R., Taylor W., Edwards L. et al. Outcome domains for studies of acute and chronic gout. J Rheumatol 2009;36(10):2342–5. DOI: 10.3899/jrheum.090370.
49. Yin R., Li L., Zhang G. et al. Rate of adherence to urate-lowering therapy among patients with gout: a systematic review and meta-analysis. BMJ Open 2018;8(4):017542. DOI: 10.1136/bmjopen-2017-017542.
50. Sheng F., Fang W., Zhang B. et al. Adherence to gout management recommendations of Chinese patients. Medicine (Baltimore) 2017;96(45):8532. DOI: 10.1097/md.0000000000008532.
что можно, а что нельзя — ЗдоровьеИнфо
Определение
Подагра – болезненная форма артрита, наступает, когда из-за высокого уровня мочевой кислоты в крови формируются кристаллы, которые собираются вокруг суставов.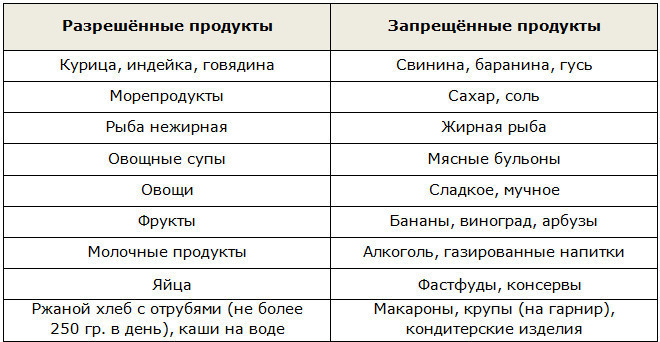
Мочевая кислота вырабатывается, когда в организме происходит распад химического вещества под названием пурин. Пурин естественным образом формируется в нашем организме, но также встречается и в пище. Мочевая кислота выводится из тела с мочой.
Специальная диета при подагре поможет снизить уровень мочевой кислоты в крови. Диета не способна вылечить, однако поможет снизить риск рецидивов болезненных приступов подагры и замедлить развивающееся повреждение сустава. Для купирования боли и снижения уровня мочевой кислоты требуется прием медицинских препаратов.
Цель
Немного истории
Подагру в течение многих столетий связывали с перееданием (особенно злоупотреблением мясной пищей и рыбой) и чрезмерным употреблением алкогольных напитков. Подагра считалась болезнью состоятельных людей, тех, кто мог позволить себе такой рацион. Еще задолго до того, как ученые выяснили причину заболевания, врачи наблюдали положительные изменения у своих пациентов при соблюдении строгой диеты.
В течение многих лет лечение подагры сводилось в основном к исключению всех продуктов со средним или высоким содержанием пурина. Этот список продуктов был достаточно обширный, и диету нелегко было соблюдать.
Благодаря последним исследованиям подагры появилось более четкое представление о роли диеты в контроле заболевания. Некоторых продуктов действительно стоит избегать, однако не стоит исключать все продукты, содержащие пурины. А некоторые продукты, наоборот, стоит включить в рацион, чтобы контролировать уровень мочевой кислоты.
Сегодня цель диеты при подагре – охватить все факторы, связанные с уменьшением риска и контролем заболевания. Кроме того, цель диеты – это здоровый вес и здоровое питание, основная идея, которая относится к снижению риска многих заболеваний.
Основные принципы диеты при подагре в целом похожи на остальные рекомендации для сбалансированного, здорового питания:
- Снижение веса.
 В связи с избыточным весом повышается риск развития подагры, соответственно снижение веса способствует снижению риска подагры. Как предполагается в некоторых исследованиях, уменьшение потребляемых калорий и потеря веса позволяют снизить уровень мочевой кислоты и уменьшить количество приступов подагры, даже без запрета пурин-содержащих продуктов. Благодаря снижению веса снижается общая нагрузка на суставы.
В связи с избыточным весом повышается риск развития подагры, соответственно снижение веса способствует снижению риска подагры. Как предполагается в некоторых исследованиях, уменьшение потребляемых калорий и потеря веса позволяют снизить уровень мочевой кислоты и уменьшить количество приступов подагры, даже без запрета пурин-содержащих продуктов. Благодаря снижению веса снижается общая нагрузка на суставы. - Сложные углеводы. Ешьте больше фруктов, овощей и цельных злаков, которые содержат сложные углеводы. Старайтесь меньше есть таких продуктов, как белый хлеб, пирожные, конфеты, сладкие напитки и продукты с кукурузным сиропом с высоким содержанием фруктозы.
- Вода. Поддерживайте свой водный баланс, пейте воду. Замечено, что при увеличении употребления воды снижается количество приступов подагры. В идеале нужно употреблять от восьми до шестнадцати стаканов жидкости в день, примерно половина из этого объема должна быть вода. Стакан – это в среднем 237 миллилитров. Проконсультируйтесь у врача о подходящем для вас уровне употребления жидкости.

- Жиры. Следует сократить употребление насыщенных жиров, которые присутствуют в красном мясе, жирной птице и молочных продуктах с высоким процентом жира.
- Белки. Ограничьте дневное потребление белков, содержащихся в нежирном мясе, рыбе и птице до 113 – 170 граммов. Добавьте белок в рацион с помощью обезжиренных молочных продуктов и молочных продуктов с низким содержанием жира, например, нежирный йогурт или обезжиренное молоко, которые, как считается, способствуют снижению уровня мочевой кислоты.
Можно дать следующие рекомендации по определенным продуктам и добавкам:
- Овощи с высоким содержанием пурина. Как показывают исследования, овощи с высоким содержанием пурина не снижают риска подагры или повторных приступов подагры. Здоровая диета, основанная на употреблении большого количества фруктов и овощей, может включать овощи с высоким содержанием пурина, такие как спаржа, шпинат, горох, цветная капуста или грибы. Вы также можете есть бобы или чечевицу, которые содержат умеренное количество пуринов и вместе с тем являются источником белка.
- Мясные субпродукты. Не рекомендуются такие мясные субпродукты, как печень, почки и так называемое «сладкое мясо» с высоким содержанием пурина, которые способствуют повышению уровня мочевой кислоты в крови.
- Определенные морепродукты. Не рекомендуются следующие типы морепродуктов, содержание пурина у которых выше, чем у остальных: анчоусы, сельдь, сардины, мидии, гребешки, форель, пикша, скумбрия и тунец.
- Алкоголь. Считается, что при усвоении алкоголя в организме повышается выработка мочевой кислоты, алкоголь приводит к обезвоживанию. Пиво, а также в некоторой степени и крепкие спиртные напитки, связано с повышенным риском подагры и повторных приступов. Эффект вина пока еще не совсем понятен.
- Витамин C. Витамин С способствует снижению уровня мочевой кислоты. Проконсультируйтесь у врача, подходит ли для вашей диеты и плана приема лекарств витамин С в дозировке 500 мг.
- Кофе. В некоторых исследованиях выдвигаются предположения, что умеренное употребление кофе связано со снижением риска подагры, особенно при употреблении обычного кофе с кофеином.
Употребление кофе не всегда благоприятно при других заболеваниях. Поэтому обратитесь к врачу и выясните свою индивидуальную дозу.
- Вишня. Существуют доказательства того, что употребление вишни связано с уменьшением риска приступов подагры.
Если вы соблюдаете диету при подагре, вот что можно есть в течение дня.
Завтрак- Хлопья из цельного зерна, без сахара, с обезжиренным молоком или молоком низкой жирности
- 1 чашка свежей клубники
- Кофе
- Вода
- Кусочки обжаренной куриной грудки (60 гр) в лаваше из муки грубого помола с горчицей
- Зеленый салат, заправленный бальзамическим уксусом и оливковым маслом
- Обезжиренное молоко или молоко с низким содержанием жира
- Вода
- 1 чашка свежей вишни
- Вода
- Жареный лосось (85-115 гр)
- Жареная или приготовленная на пару стручковая фасоль
- 1/2 чашки пасты из муки грубого помола с оливковым маслом и перцем
- Вода
- Йогурт с низкой долей жира
- 1 чашка свежей дыни
- Напиток без кофеина, например, травяной чай
Благодаря диете при подагре можно ограничить выработку мочевой кислоты и увеличить ее вывод из организма. И хотя диета вряд ли поможет снизить концентрацию мочевой кислоты в крови, чтобы вылечить подагру без лекарств, она поможет снизить число приступов и их остроту.
И хотя диета вряд ли поможет снизить концентрацию мочевой кислоты в крови, чтобы вылечить подагру без лекарств, она поможет снизить число приступов и их остроту.
Благодаря такой диете, ограничивая калории и регулярно занимаясь физкультурой, вы сможете добиться и поддерживать здоровый вес.
ПротивопоказанияДиета при подагре в основном имеет в своей основе те же стандартные рекомендации по здоровому питанию, где делается акцент на овощи, фрукты, цельнозерновые продукты, молочные продукты с низкой долей жира и умеренное употребление нежирного мяса. Поэтому, обычно никаких противопоказаний для такой диеты нет.
продуктов, которых следует избегать, и продукты с низким содержанием пуринов, которые стоит есть вместо них
Подагра — болезненная форма артрита, которая возникает, когда слишком много мочевой кислоты накапливается и образует кристаллы в суставах. Ваше тело вырабатывает мочевую кислоту после того, как расщепляет вещество под названием пурин, которое содержится во многих продуктах питания.
Одна из вещей, которые могут помочь вам справиться с подагрой, — это уменьшить количество потребляемых пуринов. Имейте в виду, что, хотя то, что вы едите, может повлиять на то, сколько мочевой кислоты вырабатывает ваше тело, эффекты незначительны по сравнению с лекарствами.
Никакой конкретный план питания не сможет полностью предотвратить обострения, но хорошая диета подагры поможет вам:
- Достичь здорового веса
- Установите и придерживайтесь хороших пищевых привычек
- Ограничьте употребление пуринов в продуктах
- Добавьте продукты, которые могут помогают контролировать уровень мочевой кислоты
Продукты, которых следует избегать при подагре
Не употребляйте продукты и напитки с высоким содержанием пуринов, чтобы снизить вероятность приступа.
Вам следует держаться подальше от следующих видов пищи:
- Пиво и зерновые напитки (например, водка и виски)
- Красное мясо, баранина и свинина
- Мясные субпродукты, такие как печень, почки и железистое мясо, такое как вилочковая железа или поджелудочная железа (вы можете услышать, что их называют сладким хлебом)
- Морепродукты, особенно моллюски, такие как креветки, омары, мидии, анчоусы и сардины
- Продукты с высоким содержанием фруктозы, такие как газированные напитки и некоторые соки, хлопья, мороженое, конфеты и фаст-фуд
Лучшие продукты для диеты при подагре
Вы захотите выбрать продукты с низким содержанием пуринов, например:
- Нежирные и немолочные продукты, такие как йогурт и обезжиренное молоко
- Свежие фрукты и овощи
- Орехи , арахисовое масло и зерна
- Жир и масло
- Картофель, рис, хлеб и макаронные изделия
- Яйца (в умеренных количествах)
- Мясо, такое как рыба, курица и красное мясо, приемлемо в умеренных количествах (от 4 до 6 унций на день).

- Овощи. В списке с высоким содержанием пуринов могут быть такие овощи, как шпинат и спаржа, но исследования показывают, что они не повышают риск подагры или приступов подагры.
Что можно пить, если у вас подагра?
Еда — не единственное, что может повлиять на мочевую кислоту. То, что вы пьете, тоже имеет значение.
Dos
Рекомендуется пить много жидкости — от 8 до 16 чашек в день. По крайней мере, половину того, что вы пьете, должна составлять вода. Витамин C (например, апельсиновый сок) также может помочь снизить уровень мочевой кислоты, но исследования также показывают, что высокое содержание фруктозы в OJ может повысить уровень мочевой кислоты, поэтому пейте его в умеренных количествах.Кофе с кофеином также снижает уровень мочевой кислоты, если вы не переусердствуете.
Продолжение
Не надо
Держитесь подальше от сладких напитков, таких как газированные напитки и фруктовые соки. Вам также может потребоваться ограничить или избегать употребления алкоголя. Поговорите со своим врачом, чтобы узнать, что вам подходит.
Вам также может потребоваться ограничить или избегать употребления алкоголя. Поговорите со своим врачом, чтобы узнать, что вам подходит.
Хотя здоровая диета может помочь контролировать количество мочевой кислоты в вашем организме, вам все же могут потребоваться лекарства для предотвращения будущих приступов. Обсудите со своим врачом все варианты лечения.
Варианты лечения подагры
Рассказчик: Доктор Эдвард Дуайер узнает подагру, когда видит ее.Эдвард Дуайер, доктор медицины: Насколько я помню, в прошлый раз, когда вы были здесь, у вас была небольшая боль и опухоль в этом суставе прямо здесь, на большом пальце ноги.
Шон Хилл: Что происходит? Мне всего 24 года, что это за боль?
Эдвард Дуайер, доктор медицины: Подагра — это, по сути, тип артрита, но я бы сказал, что из всех воспалительных артритов подагра, вероятно, является самой болезненной.
Шон Хилл: Но это то, что вам действительно нужно испытать, чтобы понять, насколько это может обездвижить.
Эдвард Дуайер, доктор медицины: Исторически сложилось так, что до сих пор чаще всего это первоначально проявляется как острое воспаление большого пальца ноги …
Рассказчик: Подагра вызывается накоплением мочевой кислоты в крови, которая затем кристаллизуется в полости сустава — обычно в первую очередь в ногах.
Пульсирующая агония заставляет многих пациентов обращаться за медицинской помощью.Врачи обычно назначают одно из трех различных методов лечения этой жгучей боли.Эдвард Дуайер, доктор медицины: Одним из первых был использован препарат под названием колхицин, который существует уже несколько десятилетий и обычно используется для лечения острых приступов.
Рассказчик: Врачи могут также прописать нестероидные противовоспалительные препараты или кортикостероиды.
Эдвард Дуайер, доктор медицины: Примерно у 75 процентов людей будет повторный приступ в течение 2 лет.
Шон Хилл: Когда у меня будут эти атаки, вы порекомендуете мне положить на него пакеты со льдом?
Эдвард Дуайер, доктор медицины: Нет, вообще-то, не кладите на него пакеты со льдом…
Таким образом, лечение, которое в настоящее время доступно для снижения уровня мочевой кислоты в вашем организме, — это аллопуринол, который существует уже очень давно. который на самом деле является ингибитором фермента, который предотвращает выработку мочевой кислоты.В течение последних нескольких лет появился второй агент, фебуксостат, который работает точно так же. И, наконец, ферментный белок, который можно ввести в организм, называется пеглотиказа.Рассказчик: Доктора могут прописать еще одно лекарство — пробенецид, который помогает организму более эффективно выводить мочевую кислоту.
Эдвард Дуайер, доктор медицины: Если вы не решите проблему повышенного содержания мочевой кислоты, вы в конечном итоге столкнетесь с образованием того, что мы называем тофи,
которые на самом деле являются физическими осадителями мочевой кислоты, которые образуются вокруг суставов под кожей и могут уродовать, может вызвать множество проблем, связанных с повреждением кожи, инфекциями и тому подобным. Рассказчик: А теперь новое исследование показывает, что высокое содержание мочевой кислоты в крови также может быть связано с повышенным риском развития диабета и заболеваний почек.
Диетический лист подагры | Пациент
Хотя лекарственные препараты являются ключевыми факторами в ведении и лечении подагры, диетические факторы также могут играть важную роль. Следование диетическим советам может сопровождаться приемом лекарств, но может помочь стабилизировать уровень мочевой кислоты в крови, что может снизить риск приступов подагры.
Что можно сделать, чтобы предотвратить приступ подагры?
Как достичь здорового веса
Ожирение может быть основным фактором снижения уровня мочевой кислоты в крови. Инсулинорезистентность обычно наблюдается у людей с ожирением и может быть вовлечена в развитие подагры. Было показано, что инсулинорезистентность снижает количество мочевой кислоты, выводимой с мочой. Состояние, известное как «метаболический синдром», представляет собой совокупность симптомов, которая включает резистентность к инсулину, наряду с ожирением живота (абдоминальным), высоким кровяным давлением и аномальным содержанием жиров (липидов) в крови, например, высоким холестерином. Это состояние тесно связано с высоким уровнем мочевой кислоты, который можно улучшить с помощью медленной, постепенной потери веса.
Это состояние тесно связано с высоким уровнем мочевой кислоты, который можно улучшить с помощью медленной, постепенной потери веса.
Было показано, что потеря веса улучшает инсулинорезистентность и, следовательно, снижает уровень мочевой кислоты в крови. Однако важно избегать строгих диет, таких как диеты с низким содержанием углеводов и высоким содержанием белка. Это может увеличить потребление пуринов — соединения, которое расщепляется на мочевую кислоту. Кроме того, быстрая потеря веса за счет строгой диеты может привести к разрушению тканей.Это может временно вызвать повышение уровня мочевой кислоты. Постепенная и безопасная потеря веса на 1-2 фунта в неделю может помочь достичь оптимальной массы тела.
Сократите употребление алкоголя
Слишком большое количество алкоголя было связано с подагрой на протяжении многих лет. Однако неясно, как это может быть связано. Некоторые виды алкоголя, особенно пиво, содержат большое количество пуринов, что может быть косвенной причиной подагры. С другой стороны, связь алкоголя с подагрой может быть связана с тем, что он способствует ожирению из-за чрезмерного потребления.Алкоголь содержит 7 калорий на грамм, поэтому употребление слишком большого количества алкоголя может привести к увеличению веса.
С другой стороны, связь алкоголя с подагрой может быть связана с тем, что он способствует ожирению из-за чрезмерного потребления.Алкоголь содержит 7 калорий на грамм, поэтому употребление слишком большого количества алкоголя может привести к увеличению веса.
Риск приступов подагры от употребления пива выше, чем от спиртных напитков, а умеренное употребление вина не связано с риском. Если вы решите употреблять алкоголь, рекомендуется употреблять его в умеренных количествах. И мужчины, и женщины должны выпивать не более 14 единиц алкоголя в неделю. Эти единицы следует распределить в течение недели, и в каждой неделе должно быть не менее двух дней без алкоголя.
Единица алкоголя:
- Одна рюмка крепких спиртных напитков 25 мл.
- Полпинты лагера / пива стандартной крепости (3-4% алкоголя по объему).
- Один маленький бокал вина объемом 125 мл (11% алкоголя по объему).
Крепкие алкогольные напитки будут содержать больше единиц. Например, пинта более крепкого пива (5,2% алкоголя по объему) составляет 3 единицы, а небольшой 125-миллилитровый бокал вина (12% алкоголя по объему) — 1,5 единицы.
Сохраняйте гидратацию
Обеспечение достаточного потребления жидкости помогает снизить риск образования кристаллов в суставах.Поддержание гидратации и предотвращение нехватки жидкости в организме (обезвоживание) может снизить этот риск и помочь предотвратить приступы подагры. Старайтесь выпивать не менее 2 литров в день. Однако вам может потребоваться до 3–3,5 литров в день в зависимости от вашего веса, будь то жарко или тренируетесь.
Уменьшите потребление пуринов
Пурины — это природные соединения, содержащиеся во многих продуктах питания. Когда пурины метаболизируются, они расщепляются, и их конечный продукт — мочевая кислота. Таким образом, сокращение потребления продуктов, богатых пуринами, особенно если они регулярно потребляются, может помочь предотвратить приступы подагры.
Уменьшите количество красного мяса (особенно говядины, свинины и баранины), мяса птицы и морепродуктов, поскольку они являются основными источниками пуринов. Старайтесь есть не более одной порции любого мяса (включая птицу) или рыбы в день, и может быть полезно иметь 1-2 дня без мяса в неделю. Чтобы убедиться, что вы получаете достаточно белка, включите в рацион источники белка без мяса, такие как яйца, нежирные молочные продукты, тофу, сыр, орехи или бобы с более низким содержанием пуринов, например фасоль. Данные свидетельствуют о том, что растительная пища не связана с повышенным риском подагры, даже если в ней более высокое содержание пуринов.
Старайтесь есть не более одной порции любого мяса (включая птицу) или рыбы в день, и может быть полезно иметь 1-2 дня без мяса в неделю. Чтобы убедиться, что вы получаете достаточно белка, включите в рацион источники белка без мяса, такие как яйца, нежирные молочные продукты, тофу, сыр, орехи или бобы с более низким содержанием пуринов, например фасоль. Данные свидетельствуют о том, что растительная пища не связана с повышенным риском подагры, даже если в ней более высокое содержание пуринов.
Есть определенные продукты с очень высоким содержанием пуринов, и их следует значительно ограничить, а то и вовсе отказаться от них. К ним относятся:
| Источники мяса | Печень, сердце, почки, сладкий хлеб, бык, дичь (например, оленина, кролик), мясные экстракты (например, бульонные кубики / подливы). |
| Fish Sources | Анчоусы, крабы, икра, сельдь, скумбрия, форель, сардины, креветки, шпроты, мальк. |
| Другие источники | Дрожжи и экстракты, пиво, кукурузный сироп с высоким содержанием фруктозы. |
Ограничьте употребление сладких продуктов / сладких продуктов
Чрезмерное употребление этих продуктов может привести к увеличению веса и ожирению. Кроме того, сладкие продукты, напитки и закуски часто содержат фруктозу или то, что может быть обозначено как кукурузный сироп с высоким содержанием фруктозы / глюкозно-фруктозный сироп. Высокое потребление фруктозы может повысить уровень мочевой кислоты в крови и может повысить инсулинорезистентность. Оба эти фактора являются факторами риска развития подагры, поэтому постарайтесь ограничить употребление этих продуктов.
Помимо печенья, тортов, сладостей, фруктовых соков и сладких напитков, кукурузный сироп с высоким содержанием фруктозы можно найти в неожиданных продуктах.К ним относятся:
- Хлеб.
- Йогурты.
- Пицца замороженная.

- Зерновые и крупяные батончики.
- Соусы в банках.
- Некоторые приправы, такие как джемы, кетчуп, майонез или заправки для салатов.
Проверяйте этикетки для сравнения продуктов и по возможности выбирайте свежие ингредиенты, а не обработанные пищевые продукты.
Хотя фрукты содержат фруктозу, их нельзя ограничивать. Это потому, что фрукты не являются концентрированной формой фруктозы.При употреблении в пищу целиком он содержит клетчатку, а также защитные витамины и минералы, такие как калий, витамин С и другие антиоксиданты, которые в противном случае теряются при переработке.
Какие продукты лучше всего есть?
Здоровое сбалансированное питание может помочь в достижении и поддержании здорового веса. Он также может обеспечить организм энергией и питательными веществами, достаточными для оптимального здоровья, и снизить риск приступов подагры.
Включайте ежедневно:
Много фруктов и овощей
Рекомендуется пять порций в день, но постарайтесь включать как можно больше. Массовые приемы пищи, такие как болоньезе, запеканки и тушеное мясо с овощами, могут помочь снизить содержание мяса. Фрукты и овощи содержат витамин C. Хотя доказательства неясны, высокое потребление витамина C (500 мг и более) может помочь снизить уровень мочевой кислоты в крови. Вишня может быть особенно полезной для включения в рацион, поскольку также было обнаружено, что она снижает уровень мочевой кислоты в крови.
Массовые приемы пищи, такие как болоньезе, запеканки и тушеное мясо с овощами, могут помочь снизить содержание мяса. Фрукты и овощи содержат витамин C. Хотя доказательства неясны, высокое потребление витамина C (500 мг и более) может помочь снизить уровень мочевой кислоты в крови. Вишня может быть особенно полезной для включения в рацион, поскольку также было обнаружено, что она снижает уровень мочевой кислоты в крови.
Много крахмалистых углеводов
К ним могут относиться рис, картофель, макаронные изделия, хлеб, кус-кус, киноа, ячмень или овес, и их следует добавлять во время каждого приема пищи.Эти продукты содержат лишь небольшое количество пуринов, поэтому они вместе с фруктами и овощами должны составлять основу вашего рациона. Цельнозерновые сорта — лучший выбор, поскольку они содержат больше клетчатки и питательных веществ.
Немного мяса, рыбы, яиц, бобов и бобовых
Ешьте эти продукты в умеренных количествах. Употребление витамина С во время еды может помочь улучшить усвоение железа, поэтому выпейте небольшой стакан апельсинового сока, съешьте фрукт на десерт или подавайте блюда с большим количеством овощей.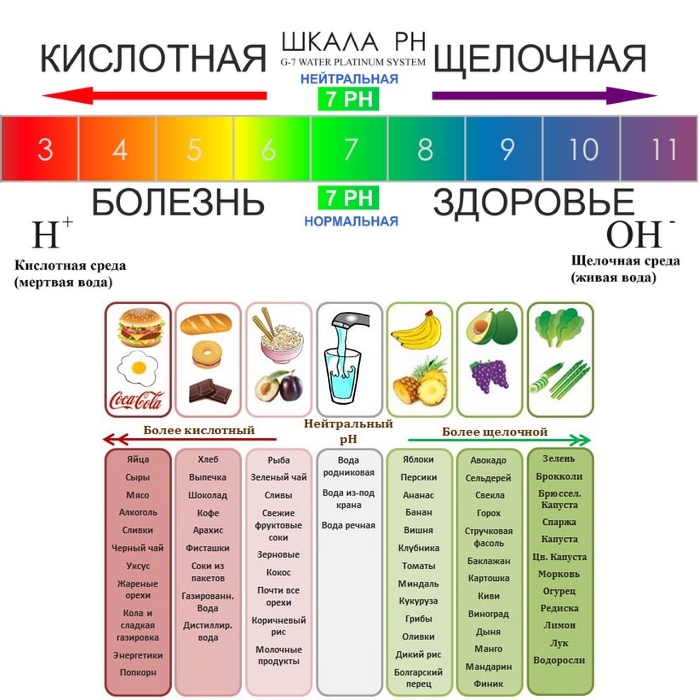 Контролируйте свои порции мяса, ориентируясь на размер порции руками. Порция размером и толщиной с ладонь.
Контролируйте свои порции мяса, ориентируясь на размер порции руками. Порция размером и толщиной с ладонь.
Некоторое молоко и молочные продукты
Включение обезжиренных молочных продуктов (например, обезжиренного молока, обезжиренного йогурта и обезжиренного творога) может помочь предотвратить высокий уровень мочевой кислоты в крови. Эти продукты являются хорошим источником белка, а также имеют низкое содержание пуринов, поэтому их можно использовать в качестве добавок к еде, если вы пытаетесь сократить потребление мяса (в том числе птицы) и рыбы.
Резюме
Снижение уровня мочевой кислоты в крови может помочь предотвратить приступы подагры. Это можно сделать по:
- Достижение нормального веса.
- Ограничение алкоголя.
- Избегайте / сокращайте употребление продуктов с высоким содержанием пуринов.
- Обильное питье.
- Ограничение употребления продуктов, подслащенных фруктозой.
- Есть много фруктов и овощей.

- Потребление нежирных молочных продуктов.
Подагра: что есть и чего избегать
Когда-то подагра была известна как «болезнь богатых», потому что она возникла из-за диеты, полной еды, которую могли себе позволить только богатые.Поскольку различные виды пищи стали более доступными для всех в наши дни, подагра может поразить больше людей, чем вы думаете.
Подагра — это тип артрита, который вызывает внезапную боль, отек и воспаление суставов, причем почти в половине случаев поражаются большие пальцы ног. Другие места, которые он затрагивает, включают пальцы, запястья, колени и пятки.
В здоровом организме мочевая кислота (побочный продукт, возникающий при переваривании определенных видов пищи) легко удаляется из организма, когда она проходит через почки в мочу.Однако, когда почки не могут эффективно перерабатывать мочевую кислоту или если в крови слишком много мочевой кислоты, кристаллы уратов накапливаются в суставах, что вызывает боль, отек и воспаление. Приступ подагры случается, когда уровень мочевой кислоты в крови высок, и организм не может эффективно расщеплять кислоты. Эти приступы обычно происходят ночью и могут длиться от 3 до 10 дней.
Приступ подагры случается, когда уровень мочевой кислоты в крови высок, и организм не может эффективно расщеплять кислоты. Эти приступы обычно происходят ночью и могут длиться от 3 до 10 дней.
Еда, которой следует избегать при подагре
Пища с высоким содержанием пуринов (содержащая более 150-200 мг пуринов на 100 грамм) может повысить уровень мочевой кислоты.К ним относятся:
- Мясные субпродукты — печень, почки и мозг
- Красное мясо и дичь, например телятина и оленина
- Морепродукты — гребешки, крабы, креветки и икра
- Рыба — сельдь, форель, скумбрия, тунец, сардины, анчоусы
- Алкоголь и пиво
- Напитки сладкие — фруктовые соки и газированные напитки
- Добавленный сахар — мед, нектар агавы и кукурузный сироп с высоким содержанием фруктозы
- Дрожжи — дрожжи пищевые, пивные дрожжи и другие дрожжевые добавки
Помимо мяса и рыбы, упомянутых выше, такие виды мяса, как курица, говядина, свинина и баранина, следует употреблять в умеренных количествах, поскольку они содержат умеренное количество пуринов (от 100 до 200 мг на 100 граммов). Употребление слишком большого количества этого мяса может спровоцировать приступ подагры. Тем не менее, лосось можно есть в умеренных количествах, поскольку он содержит более низкие уровни пуринов по сравнению с другой рыбой.
Употребление слишком большого количества этого мяса может спровоцировать приступ подагры. Тем не менее, лосось можно есть в умеренных количествах, поскольку он содержит более низкие уровни пуринов по сравнению с другой рыбой.
Еда, подходящая для подагры
Продукты с низким содержанием пуринов (содержащие менее 100 мг пуринов на 100 грамм), которые, как правило, безопасны для тех, у кого подагра, включают:
- Фрукты — вишня может помочь предотвратить приступы, снижая уровень мочевой кислоты, и может уменьшить воспаление.
- Овощи — овощи с высоким содержанием пуринов, такие как спаржа и шпинат, не повышают риск подагры или приступов подагры
- Бобовые
- Орехи
- Цельнозерновые
- Молочные продукты, особенно нежирные
- Яйца
- Кофе, чай и зеленый чай
- Травы и специи
- Масла на растительной основе — рапсовое, кокосовое, оливковое и льняное
Праздничное застолье при подагре
Есть, пить и веселиться в течение многих праздничных сезонов в Сингапуре неизбежно. Для людей с подагрой это может быть немного мучительно, уклонение от еды и напитков может вызвать приступ. Вот несколько советов, которые нужно помнить, чтобы оставаться счастливым и здоровым.
Для людей с подагрой это может быть немного мучительно, уклонение от еды и напитков может вызвать приступ. Вот несколько советов, которые нужно помнить, чтобы оставаться счастливым и здоровым.
- Помните, что праздничная еда и напитки часто содержат много пуринов, приготовленные из морепродуктов, красного мяса, вина и многого другого. Чтобы избежать приступа, пейте много воды и жидкости, чтобы вывести мочевую кислоту из крови. Сообщите хозяину, что у вас подагра, чтобы он не заставлял вас отказываться от еды и питья, которые могли вызвать приступ.
- Выбирайте курицу, индейку и лосось, которые содержат умеренное количество пуринов, и ешьте больше овощей и фруктов!
- Алкоголь является источником пуринов, а также влияет на скорость удаления мочевой кислоты из организма, что может привести к повышению уровня мочевой кислоты в крови. Спиртные напитки имеют самое низкое содержание пуринов, тогда как пиво — самое высокое. Имейте в виду, что алкогольные напитки повышают уровень мочевой кислоты.
 Если необходимо, выпейте только один стакан любимого алкогольного напитка и постарайтесь избегать пива.
Если необходимо, выпейте только один стакан любимого алкогольного напитка и постарайтесь избегать пива. - Держите все в меру! День пиршества и веселья может «того стоить» на данный момент, но стоит ли он следующей недели дискомфорта?
Пример меню для лечения подагры:
Завтрак
- Цельнозерновые несладкие хлопья с обезжиренным или нежирным молоком
- 1 стакан свежей клубники
- Кофе
- Вода
Обед
- Жареная куриная грудка (60 г)
- 1 стакан вареного коричневого риса
- Жареные овощи
- Напиток без кофеина
Полдник
- 1 стакан свежей вишни
- Вода
Ужин
- Жареный лосось (90 г)
- Овощи жареные или тушеные
- От 1/2 до 1 стакана пасты с оливковым маслом и лимонным перцем
- Нежирный йогурт
- Горсть миндаля или грецких орехов
Что еще ты умеешь?
Если у вас избыточный вес, ваш врач / диетолог может посоветовать вам немного похудеть, поскольку избыточный вес может привести к инсулинорезистентности, которая способствует высокому уровню мочевой кислоты. Увеличение частоты физических упражнений не только помогает сбросить вес, но и помогает поддерживать низкий уровень мочевой кислоты. Также важно следить за тем, чтобы у вас было достаточное количество жидкости, потому что мочеиспускание помогает удалить из крови избыток мочевой кислоты. Не забывайте пить больше воды, если вы занимаетесь спортом, чтобы восполнить потерю воды из-за потоотделения. Наконец, ограничьте употребление алкоголя, поскольку он является частым триггером приступов подагры.
Увеличение частоты физических упражнений не только помогает сбросить вес, но и помогает поддерживать низкий уровень мочевой кислоты. Также важно следить за тем, чтобы у вас было достаточное количество жидкости, потому что мочеиспускание помогает удалить из крови избыток мочевой кислоты. Не забывайте пить больше воды, если вы занимаетесь спортом, чтобы восполнить потерю воды из-за потоотделения. Наконец, ограничьте употребление алкоголя, поскольку он является частым триггером приступов подагры.
Соблюдение благоприятной для подагры диеты, разработанной диетологом, может помочь облегчить ее симптомы и, хотя это не лекарство, замедлить прогрессирование поражения суставов.Есть также лекарства, которые можно принимать для снижения уровня мочевой кислоты. Поговорите со специалистом-ортопедом, чтобы узнать, как вы можете управлять своим состоянием.
Статья, рецензированная
Д-р Кевин Ку, хирург-ортопед в больницах Маунт-Элизабет
Грейс Янни Янти, старший диетолог в больницах Маунт-Элизабет
Список литературы
Лучшая диета при подагре: что есть и чего избегать. Получено 22 ноября 2020 г. с сайта https://www.healthline.ru / Nutrition / Best-Diet-For-Gout # TOC_TITLE_HDR_4
Получено 22 ноября 2020 г. с сайта https://www.healthline.ru / Nutrition / Best-Diet-For-Gout # TOC_TITLE_HDR_4
Что нужно знать об алкоголе и подагре. Получено 22 ноября 2020 г. по адресу https://www.healthline.com/health/gout-and-wine#gout-alcohol
.Каких продуктов следует избегать при подагре и почему
Подагра — одна из старейших признанных форм артрита, история болезни которой восходит к средневековью. Первоначально она была известна как «болезнь богатых», потому что ассоциировалась с обильной пищей и алкоголем, которые, как правило, были недоступны для низших слоев общества.
Сегодня от него страдают люди любого социально-экономического статуса. Типы продуктов, которые вы едите, могут напрямую влиять на симптомы и тяжесть подагры. В частности, продукты с высоким содержанием пуринов, как правило, вызывают обострение симптомов.
Согласно исследованию 2014 года, среди людей с подагрой острый прием пуринов увеличивает риск повторных приступов подагры почти в пять раз.
Verywell / Александра Гордон
Что такое подагра?
Подагра — это форма воспалительного артрита, поражающая один сустав (обычно сустав большого пальца ноги) или несколько суставов одновременно.Это происходит, когда в крови слишком много мочевой кислоты, вызывая накопление кристаллов мочевой кислоты в суставах, жидкостях и тканях по всему телу, что часто вызывает сильный отек, покраснение и боль.
Что такое пурины?
Пурины — это химические соединения, которые естественным образом содержатся в продуктах питания, а также в вашем теле. Природные пурины в вашем организме называются эндогенными пуринами, а пурины, содержащиеся в продуктах, которые вы едите, называются экзогенными пуринами. Экзогенные пурины расщепляются в организме пищеварительной системой.
Мочевая кислота образуется как побочный продукт, когда организм обрабатывает экзогенные и эндогенные пурины. Большая часть мочевой кислоты реабсорбируется организмом, а оставшаяся часть выводится с мочой и калом.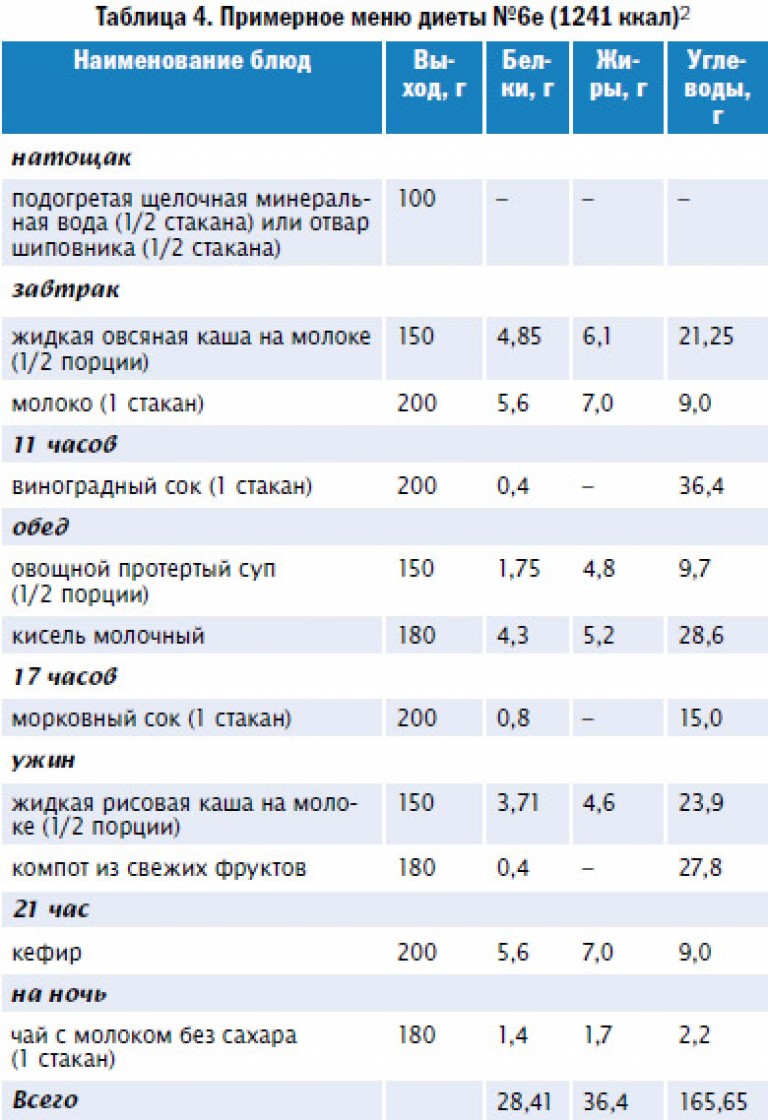
Если количество пуринов в организме больше, чем он может переработать, в крови накапливается мочевая кислота, что вызывает состояние, называемое гиперурикемией. Гиперурикемия приводит к накоплению кристаллов мочевой кислоты в организме, что часто приводит к образованию камней в почках или подагре, хотя у некоторых людей нет никаких признаков или симптомов.
Людям с гиперурикемией или подагрой рекомендуется избегать или ограничивать употребление продуктов с высоким содержанием пуринов, чтобы уменьшить пуриновую нагрузку в организме. Продукты с высоким содержанием пуринов включают некоторые сладкие продукты, красное мясо, мясные субпродукты, морепродукты, дрожжи и алкогольные напитки.
Сахар
Кажется, что сахар увеличивает уровень мочевой кислоты. Фруктоза — это естественная форма сахара, содержащаяся в некоторых продуктах питания. Фруктоза, а также кукурузный сироп с высоким содержанием фруктозы, добавляемый в некоторые продукты, могут повышать уровень мочевой кислоты в сыворотке крови. Избегание или ограничение продуктов с высоким содержанием этих сахаров может помочь уменьшить симптомы подагры.
Избегание или ограничение продуктов с высоким содержанием этих сахаров может помочь уменьшить симптомы подагры.
Некоторые фрукты от природы богаты фруктозой, хотя связь между фруктами и подагрой неясна. Если у вас подагра, не нужно отказываться от всех фруктов. Тем не менее, некоторых фруктовых соков, возможно, следует избегать или ограничивать.
Обязательно употребляйте только одну порцию фруктов за раз, например небольшое яблоко или апельсин, 4 унции (1/2 стакана) сока, 1 унцию (полную пальму) сухофруктов или полстакана свежие фрукты.Триггеры подагры могут быть индивидуальными, поэтому обратите внимание на фрукты (и их количество), которые вы едите, и на то, вызывают ли они приступ подагры.
Напитки с сахаром могут повышать уровень мочевой кислоты в крови. Обзор исследований 2020 года показал, что потребление сахаросодержащих напитков значительно связано с повышенным риском подагры и гиперурикемии у взрослых. Избегайте сладких напитков, таких как безалкогольные напитки или газированные напитки, энергетические напитки и спортивные напитки.
Газированные и сладкие напитки
Газированные и сладкие напитки считаются продуктами с пустыми калориями, потому что они не содержат полезных питательных веществ, но вносят много калорий в ваш рацион.
Например, банка колы на 12 унций содержит около 150 калорий и 40 граммов, или около 9,5 чайных ложек, добавленных сахаров. Кроме того, сахаросодержащие напитки связаны с повышенным риском сердечных заболеваний, диабета 2 типа, увеличения веса и кариеса зубов.
Обработанные продукты и рафинированные углеводы
Современная западная диета часто богата обработанными продуктами и рафинированными углеводами. Кроме того, обработанные продукты и рафинированные углеводы связаны с повышенным риском диабета 2 типа, сердечных заболеваний и увеличения веса.
В исследовании 2017 года изучалась заболеваемость подагрой у людей, соблюдающих либо западную диету, либо диетические подходы к борьбе с гипертонией (DASH). Исследователь обнаружил, что диета DASH была связана с более низким риском подагры, тогда как западная диета была связана с более высоким риском подагры.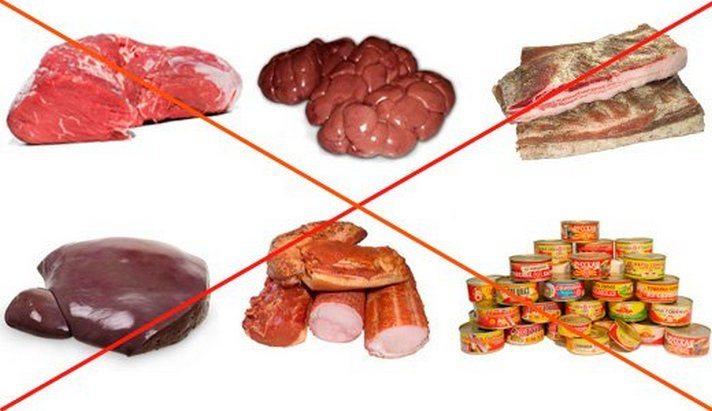
Чтобы предотвратить симптомы подагры, лучше всего ограничить употребление продуктов и напитков с высокой степенью обработки, а также продуктов с высоким содержанием рафинированных углеводов, таких как сладости, выпечка и выпечка, чипсы, крекеры, печенье, конфеты, газированные напитки, мороженое, белый хлеб и некоторые виды полуфабрикатов. замороженные блюда.
Умеренное употребление продуктов с высокой степенью обработки и рафинированных углеводов не только поможет при подагре, но и улучшит ваше здоровье в целом.
Красное мясо и субпродукты
Красное мясо и субпродукты богаты пуринами. Употребление этих продуктов увеличивает уровень мочевой кислоты в крови и риск подагры и приступов подагры.
Ограничьте потребление красного мяса (включая говядину, оленину и бизон) и мясных субпродуктов (включая печень, сердце, сладкий хлеб, язык и почки).Курица содержит умеренное количество пуринов, поэтому ее следует есть в умеренных количествах.
Белок важен для организма, и хотя вам может потребоваться ограничить потребление белка из некоторых источников животного происхождения, вы все равно можете получать белок из других источников.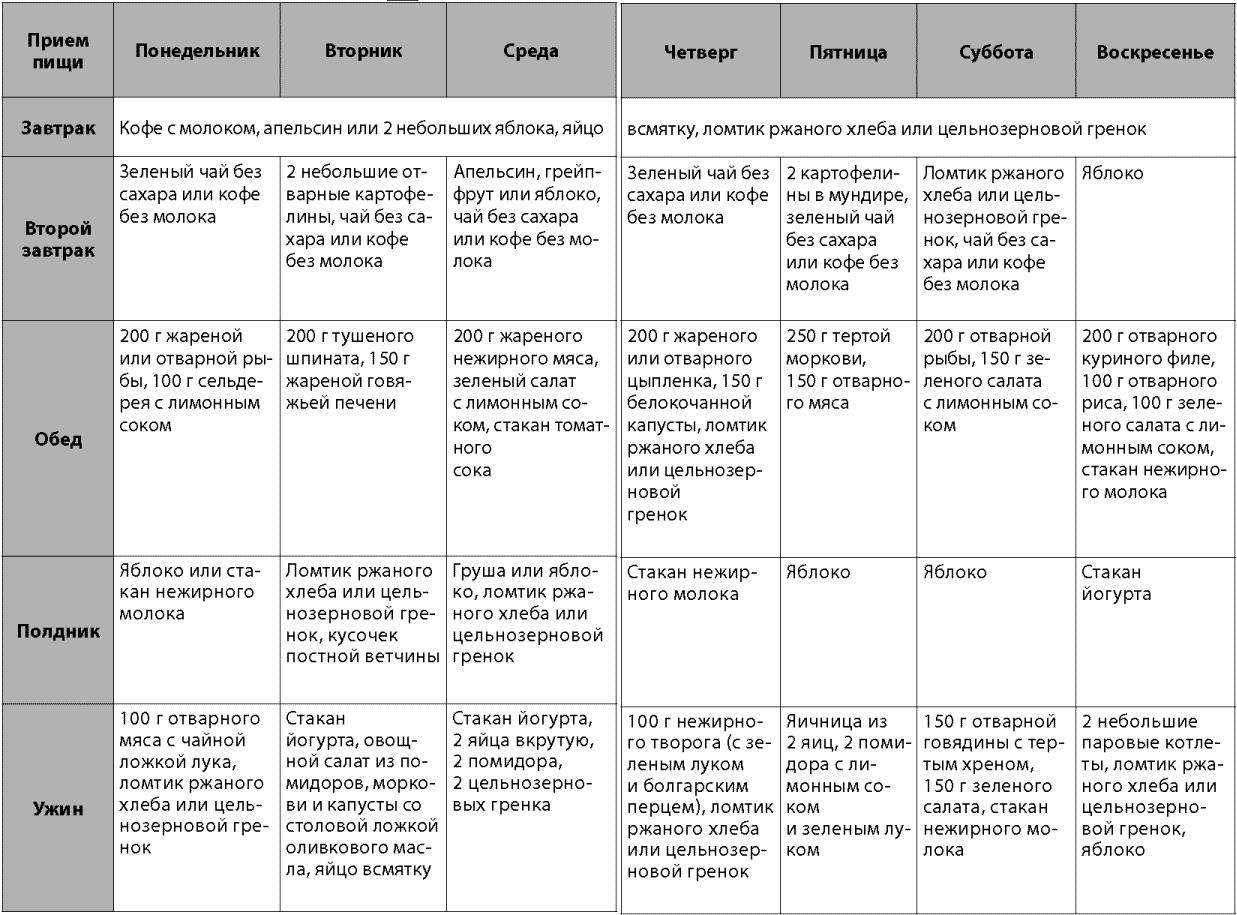 Обезжиренные молочные продукты снижают риск подагры и являются хорошим источником белка в рационе. Другие белковые продукты, которые вы можете есть, включают яйца, орехи и ореховое масло, бобы и тофу.
Обезжиренные молочные продукты снижают риск подагры и являются хорошим источником белка в рационе. Другие белковые продукты, которые вы можете есть, включают яйца, орехи и ореховое масло, бобы и тофу.
Мясо, которого следует избегать:
- Печень говядина, свинина и курица
- Прочие субпродукты, например, почки или сердце
- Дикая дичь
Ограничить количество мяса:
- Красное мясо (говядина, свинина, баранина)
- Птица
- Мясные супы и подливы
- Мясные полуфабрикаты, например салями и прошутто
Рыба и морепродукты
Некоторые виды морепродуктов богаты пуринами, поэтому их следует избегать при соблюдении диеты, благоприятной для подагры.В других морепродуктах умеренное содержание пуринов, и их следует ограничивать одной-двумя порциями по 2-3 унции в день.
Жирная рыба, такая как тунец и лосось, обычно считается здоровой и питательной добавкой к рациону, в основном из-за содержащихся в ней полезных для сердца жирных кислот омега-3. Однако из-за более высокого содержания в них пуринов в настоящее время рекомендуется ограничить употребление этих продуктов, если у вас подагра.
Однако из-за более высокого содержания в них пуринов в настоящее время рекомендуется ограничить употребление этих продуктов, если у вас подагра.
С учетом сказанного, исследование 2019 года показало, что употребление в пищу рыбы с высоким содержанием омега-3 жирных кислот было связано с более низким риском повторных обострений подагры, в отличие от дополнительных жирных кислот омега-3.Для выяснения этих эффектов необходимы дополнительные исследования.
Морепродукты, которых следует избегать:
- Сардины
- Анчоусы
- Скумбрия
- Селедка
- Мидии
- Треска
- Гребешки
- Форель
- Пикша
Морепродукты ограничить:
- Лобстер
- Краб
- Креветки
- Устрицы
- Моллюск
- Лосось
Пиво и спиртные напитки
Употребление алкоголя уже давно ассоциируется с подагрой.В результате рекомендуется избегать употребления алкоголя при подагре. В частности пиво, крепкие напитки и другие зерновые спирты.
В частности пиво, крепкие напитки и другие зерновые спирты.
Известно, что частое употребление алкоголя вызывает хроническую гиперурикемию, повышая риск подагры и приступов подагры. По этой причине рекомендуется полностью отказаться от некоторых алкогольных напитков, таких как пиво, а другие, например, вино, употреблять только в умеренных количествах.
Алкоголь, которого следует избегать:
- Крепкие напитки
- Пиво
- Спирты зерновые прочие
Алкоголь ограничить:
Подагра и вино
Хотя раньше считалось, что лучше избегать всех видов алкоголя при подагре, недавние исследования показали, что вино в умеренных количествах может не способствовать повышенному риску подагры.
Исследование, посвященное влиянию вина на подагру, показало, что вино, употребляемое во время еды и в умеренных количествах, не вызывает хронической гиперурикемии. Умеренное потребление вина считается одним напитком на 5 унций в день для женщин и двумя напитками на 5 унций в день для мужчин.
Дрожжи
Некоторые дрожжи и дрожжевые экстракты содержат много пуринов, и их следует избегать при подагре. Следует избегать пищевых добавок и продуктов с ними, чтобы снизить уровень мочевой кислоты. Дрожжевой экстракт иногда можно найти в продуктах питания, таких как некоторые соевые соусы, консервированные супы и рагу, замороженные обеды и соленые закуски.
Овощи с высоким содержанием пуринов — в порядке
Некоторые овощи и растительные продукты, такие как горох, фасоль, чечевица, шпинат, грибы, овес и цветная капуста, богаты пуринами. Однако несколько исследований показали, что они не увеличивают риск подагры.
На самом деле, кажется, что все наоборот: диета, богатая овощами, связана с меньшим риском подагры по сравнению с меньшим потреблением овощей. Следовательно, вам не нужно ограничивать или избегать употребления овощей при подагре. -дружественная диета.
Управление весом
Помимо уменьшения обострения симптомов подагры, соблюдение диеты, благоприятствующей подагре, может иметь и другие преимущества для здоровья. Соблюдение диеты с меньшим количеством обработанных продуктов, сахара и алкоголя, богатой овощами, цельнозерновыми и другими растительными продуктами, может помочь вам достичь и поддерживать здоровый вес.
Соблюдение диеты с меньшим количеством обработанных продуктов, сахара и алкоголя, богатой овощами, цельнозерновыми и другими растительными продуктами, может помочь вам достичь и поддерживать здоровый вес.
Исследование, опубликованное в Annals of the Rheumatic Diseases , предполагает, что более высокий индекс массы тела является фактором риска подагры и что люди с избыточным весом и ожирением имеют значительно более высокий риск развития подагры.Кроме того, люди с диабетом, высоким уровнем холестерина или и тем и другим были подвержены более высокому риску возникновения подагры и обострений подагры у людей с распространенной подагрой.
Поддержание здорового веса также может быть менее утомительным для ваших суставов, тем самым замедляя прогрессирование поражения суставов. Если вы хотите похудеть, медленный и устойчивый подход лучше всего для вашего здоровья, так как вы с большей вероятностью сохраните это изменение здорового образа жизни в долгосрочной перспективе.
Слово Verywell
Некоторым людям может показаться трудным или нереальным соблюдение диеты, благоприятной для подагры, особенно если продукты, которых следует избегать, — это те, которые вы часто употребляете.Работайте со своими поставщиками медицинских услуг и начните с небольших изменений, которые помогут вам почувствовать себя более сильными.
Помните, что триггеры подагры могут быть индивидуальными, и то, что вызывает обострение у одного человека, может не иметь заметного значения для другого. Наберитесь терпения и помните о своей долгосрочной цели — вести здоровый образ жизни без симптомов подагры.
Какие продукты есть, чтобы избавиться от подагры
Подагра — это воспалительная форма артрита, которая обычно поражает один сустав за раз, обычно сустав большого пальца ноги.Это происходит, когда в крови накапливается мочевая кислота, что приводит к образованию кристаллов мочевой кислоты в суставах и других частях тела.
Симптомы подагры включают сильную боль, отек и покраснение на пораженном суставе и вокруг него. Обострения подагры обычно длятся от нескольких дней до двух недель после лечения. Если не лечить, обострения подагры могут длиться от нескольких недель до месяцев.
Обострения подагры обычно длятся от нескольких дней до двух недель после лечения. Если не лечить, обострения подагры могут длиться от нескольких недель до месяцев.
Что такое мочевая кислота?
Мочевая кислота — побочный продукт распада пуринов в организме.Пурины естественным образом вырабатываются в организме, а также содержатся в некоторых продуктах питания. По мере расщепления пуринов образуется мочевая кислота. Обычно мочевая кислота либо реабсорбируется в организме, либо выводится с мочой и калом.
Когда в организме больше пуринов, чем он может переработать, мочевая кислота накапливается в кровотоке. Это называется гиперурикемией. У некоторых людей гиперурикемия может вызывать подагру и / или камни в почках, в то время как у других нет никаких признаков или симптомов.
Лечение подагры часто включает прием лекарств, изменение диеты и изменение образа жизни, например снижение веса и отказ от курения.Пища, которую вы едите, может иметь прямое влияние на приступы подагры.
Во время приступа подагры изменение диеты может помочь уменьшить продолжительность обострения. Продолжение соблюдения диеты, благоприятной для подагры, особенно диеты с низким содержанием пуринов, может помочь предотвратить риск будущих приступов подагры до пяти раз.
Вишня
Изучена роль вишни в профилактике и лечении подагры. Их темно-красный цвет обусловлен натуральными соединениями, называемыми антоцианами, которые обладают антиоксидантными и противовоспалительными свойствами.
Исследования показали, что потребление вишни может помочь снизить уровень мочевой кислоты и, таким образом, уменьшить воспаление и снизить риск будущих приступов подагры. Наиболее часто изучаемыми видами вишни для лечения подагры являются терпкие вишни. Точнее, сорта Монморанси или Балатон.
Обычно употребляются свежие, замороженные, соковые или экстрактные формы, однако для профилактики подагры нет определенных количеств, которые нужно есть в день. Исследования широко варьируются в зависимости от количества исследуемых вишен, например, порции 1/2 стакана свежей вишни или 1 стакан вишневого сока в день. Для добавок с экстрактом вишни лучше всего соблюдать рекомендуемую дозу, указанную на этикетке.
Использование терпкого вишневого сока при подагре
Кислый вишневый сок может помочь снизить уровень мочевой кислоты и уменьшить воспаление при подагре. Исследования ограничены, часто с небольшим количеством участников и краткосрочным наблюдением.
Тем не менее, обзор шести исследований 2019 года, посвященных влиянию приема вишневого сока или экстракта вишни на подагру, пришел к выводу, что потребление вишни было связано со снижением риска приступов подагры.Исследователи отметили, что необходимы более масштабные и долгосрочные исследования, чтобы прояснить эту связь.
Выбирая терпкий вишневый сок, обязательно ищите несладкие сорта, которые помогут снизить количество добавленного сахара в вашем рационе.
Продукты с высоким содержанием витамина С
Витамин С — хорошо известный антиоксидант, но менее известен своей потенциальной ролью в лечении подагры. Это может помочь путем снижения уровня мочевой кислоты в крови.
Это может помочь путем снижения уровня мочевой кислоты в крови.
В проспективном исследовании, опубликованном в 2009 году, в течение 20 лет участвовало около 47 000 мужчин, и изучался их риск подагры в зависимости от потребления витамина С.Исследователи пришли к выводу, что более высокое потребление витамина С было связано с более низким риском развития подагры, что на 45% ниже при потреблении 1500 миллиграммов или более витамина С в день.
Анализ 13 рандомизированных контролируемых клинических испытаний с участием людей с высоким уровнем мочевой кислоты в крови в 2011 году показал, что добавление витамина С в средней дозе 500 миллиграммов в день в течение средней продолжительности 30 дней незначительно снижает уровень мочевой кислоты в сыворотке крови. Необходимо дополнительно изучить вопрос о том, является ли это количество значительным для снижения риска подагры.Взаимодействие с другими людьми
Продукты с высоким содержанием витамина С включают цитрусовые, такие как апельсины, лимоны и грейпфрут, вишню, шпинат, капусту, брокколи, клубнику, сладкий перец и помидоры. Если у вас повышенный риск образования камней в почках (особенно камней из оксалата кальция), не рекомендуется регулярно принимать высокие дозы дополнительного витамина С.
Если у вас повышенный риск образования камней в почках (особенно камней из оксалата кальция), не рекомендуется регулярно принимать высокие дозы дополнительного витамина С.
Кофе
Кофе является одним из наиболее широко потребляемых напитков в мире, поэтому его влияние на здоровье было изучено.Ранние исследования показывают, что кофе может снизить риск подагры. Однако исследования показывают, что он может варьироваться в зависимости от пола.
Обзор исследований 2015 года показал, что у мужчин, которые выпивали от 4 до 5 чашек кофе в день, риск подагры снижался на 40%, а у тех, кто пил 6 чашек или более в день, риск был ниже на 59% по сравнению с отсутствием кофе. потребление.
У женщин, которые выпивали от 1 до 3 чашек кофе в день, риск подагры был на 22% ниже, а у тех, кто пил 4 или более чашек в день, риск был на 57% ниже, по сравнению с отсутствием потребления кофе.Из этого обзора исследователи пришли к выводу, что употребление 4 или более чашек кофе в день снижает уровень мочевой кислоты и снижает частоту возникновения подагры.
Тем не менее, исследований, посвященных влиянию употребления кофе на риск повторных приступов подагры, не проводилось.
Продукты с низким содержанием пуринов
Одним из наиболее широко распространенных и рекомендуемых диетических подходов к лечению подагры является сокращение поступления пуринов из продуктов. Выбирая продукты с низким содержанием пуринов вместо продуктов с высоким содержанием пуринов, вы можете предотвратить слишком высокий уровень мочевой кислоты в крови.Взаимодействие с другими людьми
Кроме того, диета DASH, которая поощряет употребление многих продуктов с низким содержанием пуринов, связана с более низким риском подагры. Продукты с низким содержанием пуринов включают определенные фрукты, такие как вишня и цитрусовые, обезжиренные молочные продукты и растительный белок. такие продукты, как орехи, семена и бобовые, цельнозерновые и овощи.
Что такое пурины?
Пурины — это химические соединения природного происхождения. Есть два типа пуринов: экзогенные и эндогенные. Те, что содержатся в пище, называются экзогенными пуринами.Пурины, вырабатываемые нашим организмом, называются эндогенными пуринами.
Есть два типа пуринов: экзогенные и эндогенные. Те, что содержатся в пище, называются экзогенными пуринами.Пурины, вырабатываемые нашим организмом, называются эндогенными пуринами.
Постоянное содержание пуринов в организме — это нормально. Обычно, когда организм перерабатывает пурины, мочевая кислота образуется в качестве побочного продукта, и она либо реабсорбируется в организме, либо выводится в виде отходов. Высокое потребление пуринов из продуктов может повысить уровень мочевой кислоты в организме, что увеличивает риск подагры.
Продукты растительного происхождения
Многие растительные продукты содержат мало пуринов, что делает их отличным выбором при диете, благоприятной для подагры.Согласно двум отдельным проспективным когортным исследованиям, растительные вегетарианские диеты снижают риск подагры.
Некоторые овощи содержат больше пуринов, хотя исследования показали, что они могут по-разному перевариваться организмом и, следовательно, не увеличивают риск подагры и могут фактически снизить риск.
Обзор растительных диет 2019 года и их связи с подагрой показал, что разумное потребление высокопуриновых растительных продуктов как часть растительной диеты может безопасно переноситься здоровыми людьми.Исследователи отметили, что необходимы дополнительные исследования у людей с высоким уровнем мочевой кислоты, особенно у тех, кто страдает хроническим заболеванием почек.
Многие растительные продукты содержат множество полезных для здоровья питательных веществ, таких как витамины, минералы и клетчатка, которые полезны для общего состояния здоровья. Растительные продукты включают цельнозерновые, орехи, семена, бобы и другие бобовые, соевый белок, такой как тофу, фрукты, овощи, ореховые и растительные масла.
Молочные продукты с низким содержанием жира
Было обнаружено, что молочные продукты снижают риск подагры.В частности, обезжиренные или обезжиренные молочные продукты могут защищать от рецидивов подагры. Обезжиренные молочные продукты могут снижать уровень мочевой кислоты, а также обладают определенными противовоспалительными свойствами, которые уменьшают воспалительную реакцию на кристаллы мононатриевой кислоты. внутри сустава.
Рекомендации по питанию для американцев предлагают здоровым взрослым 3 порции молочных продуктов в день, включая нежирное молоко, йогурт, сыр или творог.
Оставайтесь гидратированными
Гидратация имеет множество преимуществ для здоровья, в том числе для людей с подагрой.В проспективном исследовании 2017 года изучалась связь между потреблением воды и уровнем мочевой кислоты.
Изучив данные, исследователи определили, что потребление воды связано с более низким уровнем мочевой кислоты у людей с подагрой, возможно, из-за увеличения экскреции мочевой кислоты при повышенном потреблении воды. Однако необходимы дополнительные исследования, чтобы изучить более прямое влияние потребления воды на подагру.
Обзор, опубликованный в журнале American Journal of Lifestyle Medicine , показал, что чрезмерное потоотделение, например, после упражнений или купания в сауне, снижает выведение мочевой кислоты с мочой, что приводит к увеличению уровня мочевой кислоты.Поэтому исследователи рекомендуют пить много воды, чтобы избежать повышения уровня мочевой кислоты в сыворотке крови после занятий, вызывающих сильное потоотделение.
Кроме того, исследователи также обнаружили, что адекватное потребление воды за 24 часа до обострения подагры было связано со значительным уменьшением повторяющихся приступов подагры.
Вода — лучший источник гидратации, но другие напитки, такие как кофе, и продукты, такие как некоторые фрукты и овощи, содержат воду и могут способствовать общему состоянию гидратации.Лучше всего пить до жажды, но некоторые эксперты предлагают выпивать половину веса тела в унциях каждый день для оптимального увлажнения.
Продукты, которых следует избегать
Не менее важно знать, какие продукты следует добавить в свою диету, благоприятную для подагры, — это знать, каких продуктов следует избегать. Ниже приводится краткое описание некоторых продуктов, которых следует избегать при подагре.
Спирт
Подагра веками ассоциировалась с употреблением алкоголя. Известно, что частое и высокое потребление алкоголя вызывает хроническую гиперурикемию, повышая риск подагры и приступов подагры.Из-за этого рекомендуется вообще избегать употребления алкоголя, включая пиво, крепкие напитки и другие зерновые спирты.
Однако недавние исследования показали, что не всегда следует избегать употребления алкоголя при подагре. Вино, употребленное в умеренных количествах и во время еды, может не способствовать повышенному риску подагры. Умеренным потреблением вина считается 2 порции (5 унций) в день для мужчин и 1 порция в день для женщин. Взаимодействие с другими людьми
Продукты с высоким содержанием пуринов
Избегание или ограничение продуктов с высоким содержанием пуринов может помочь сократить продолжительность приступа подагры, а также снизить риск повторных приступов подагры.Согласно исследованию 2014 года, острое употребление пуринов увеличивает риск повторных приступов подагры почти в пять раз у людей с подагрой.
Продукты с высоким содержанием пуринов включают мясные субстраты, такие как говядина, свинина и куриная печень, дичь, некоторые морепродукты, такие как сардины и анчоусы, алкогольные напитки, такие как пиво и крепкие напитки, дрожжи, а также некоторые продукты и напитки с высоким содержанием фруктозы и высоким содержанием фруктозы. кукурузный сироп с фруктозой.
Продукты с высоким содержанием фруктозы
Фруктоза — это встречающаяся в природе форма сахара, содержащаяся в некоторых продуктах питания, например во фруктах.Исследования показали, что фруктоза, в том числе кукурузный сироп с высоким содержанием фруктозы, добавляемый в некоторые продукты и напитки, может повышать уровень мочевой кислоты в сыворотке крови. Избегание или ограничение продуктов с высоким содержанием этих сахаров может помочь уменьшить симптомы и тяжесть подагры.
Одним из основных натуральных сахаров во многих фруктах является фруктоза. Однако связь между подагрой и потреблением фруктов неясна. Вам не нужно избегать всех фруктов на диете, благоприятной для подагры, хотя некоторые фруктовые соки, возможно, следует избегать или ограничивать.
Напитки с сахаром могут повышать уровень мочевой кислоты в крови. Согласно обзору исследований, проведенному в 2020 году, потребление сахаросодержащих напитков в значительной степени связано с повышенным риском подагры и гиперурикемии у взрослых. Сахаросодержащие напитки, такие как безалкогольные напитки или газированные напитки, спортивные напитки и энергетические напитки должны следует избегать при подагре.
Дрожжи
Продукты с дрожжами и дрожжевыми экстрактами богаты пуринами, и их не следует включать в свой рацион, если у вас подагра.Следует избегать таких продуктов, как вегемит, а также дрожжевых добавок, чтобы снизить уровень мочевой кислоты.
Дрожжевой экстракт иногда можно найти в полуфабрикатах, таких как замороженные блюда, консервированные супы и тушеные блюда, соевые соусы и соленые закуски.
Слово Verywell
Здоровая, сбалансированная диета, построенная на разнообразных красочных цельных продуктах с ограничением продуктов с высокой степенью переработки, полезна не только для подагры, но и для здоровья в целом.Выявление индивидуальных триггеров подагры путем пробования определенных продуктов и их количества может иметь большое значение для обеспечения большей гибкости вашей диеты.
Как всегда, не забудьте поговорить со своим врачом, прежде чем вносить какие-либо изменения в свой рацион или план лечения.
Подагра: изменение диеты | Мичиган Медицина
Введение
Подагра — это форма артрита, характеризующаяся внезапными приступами болезненных воспаленных суставов. Если ее не контролировать, подагра может вызвать серьезные повреждения суставов, сухожилий и других тканей.
Подагра вызывается повышенным содержанием мочевой кислоты в крови. Раньше это лечили с помощью строгой диеты, но теперь есть лекарства, которые могут это контролировать. Эти лекарства в значительной степени заменили необходимость ограничивать то, что вы едите.
Но внесение изменений в свой рацион может помочь при подагре. Если вы хотите попробовать составить план питания при подагре, эта информация поможет вам узнать больше о том, как правильно питаться, чтобы контролировать подагру и при этом получать необходимое питание.
Чтобы помочь контролировать подагру:
- Ограничьте употребление продуктов с высоким содержанием пуринов, особенно мяса, морепродуктов и пива.
- Придерживайтесь здоровой диеты, которая обеспечит вас необходимыми питательными веществами и поможет вам контролировать свой вес.
- Ешьте нежирные молочные продукты.
- Пейте много воды и других жидкостей. Это может помочь вашему организму избавиться от мочевой кислоты.
Как есть, чтобы контролировать подагру
Есть несколько вещей, которые вы можете сделать в рамках плана питания при подагре.
- Избегайте или ограничивайте употребление продуктов с высоким содержанием пуринов, особенно во время приступа подагры. Эти продукты включают:
- Мясные продукты, такие как печень, почки, сладкий хлеб и мозг.
- Мясо, включая бекон, говядину, свинину и баранину.
- Мясо дичи.
- Любое другое мясо или птица в больших количествах.
- Анчоусы, сардины, сельдь, скумбрия и гребешки.
- Соус.
- Пиво.
- Ешьте продукты, которые могут снизить риск подагры.К ним относятся:
- Нежирное или обезжиренное молоко.
- Нежирный йогурт.
- Выбирайте здоровую пищу. Эти продукты включают:
- Широкий ассортимент фруктов и овощей.
- Яйца, орехи и семена для белка.
- Мясо в небольших количествах. Ограничьте размер порции до 2–3 унций в день.
- Пейте много воды и других жидкостей. Это может помочь вашему организму избавиться от мочевой кислоты.
- Избегайте пищевых привычек, которые могут повысить уровень мочевой кислоты.Например:
- Избегайте экстремальных диет и низкоуглеводных диет.
- Не ешьте слишком много.
- Избегайте алкоголя, особенно пива и крепких напитков, таких как виски и джин.
Список литературы
Консультации по другим работам
- Gomez FE, Kaufer-Horwitz M (2012). Лечебное питание при ревматических заболеваниях. В LK Mahan et al., Eds., Krause’s Food and the Nutrition Care Process, 13-е изд.С. 901–922. Сент-Луис: Сондерс.
Кредиты
Текущий по состоянию на: 5 августа 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Энн К. Пуанье, врач-терапевт,
Мартин Дж. Габика, врач-терапевт,
Э. Грегори Томпсон, врач-терапевт,
Кэтлин Ромито, доктор медицины, семейная медицина,
Мэри Ф.Макнотон Коллинз, доктор медицины, магистр здравоохранения — внутренняя медицина
По состоянию на: 5 августа 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: Энн С.

 Обед – крем-суп из тыквы и картофеля с тушеным кроликом, компот. Ужин — тушеный брокколи с помидором, брусничный морс. Перекус – бутерброд с авокадо.
Обед – крем-суп из тыквы и картофеля с тушеным кроликом, компот. Ужин — тушеный брокколи с помидором, брусничный морс. Перекус – бутерброд с авокадо.